Разноцветный лишай — Дерматология и Косметология — Отделения
Разноцветный лишай – хроническая грибковая инфекция, поражающая только верхний (роговой) слой эпидермиса. Характерные изменения на коже чаще появляются в жарком климате после длительного пребывания на солнце. Возбудителем болезни является дрожжеподобный грибок, который может передаваться при тесном контакте с другим человеком.
Симптомы:
- Появление нестандартно окрашенных участков кожи;
- Зуд в области высыпаний;
- Повышенная потливость.
В повседневной жизни человек часто сталкивается с грибками, которые приводят к незначительным изменениям на коже. Этих изменений зачастую человек не замечает, а вот, когда присоединяется дисбактериоз, авитаминоз, нарушения обмена веществ и другие заболевания, то грибковые поражения проявляют себя. Частыми причинами рецидива и возникновения разноцветного лишая выступают заболевания органов дыхания, желудочно-кишечного тракта, гипергидроз, заболевания вегетативной, а также центральной нервной системы.
Продиагностировать заболевание поможет врач-дерматолог с помощью:
- Осмотра под лампой Вуда;·
- Исследований чешуек кожи под микроскопом;
- Взятия пробы Бальзера (очаги, при смазывании их йодом, начинают активно поглощать препарат).
- Проведения гистологических исследований.
Лечение разноцветного лишая
Лечение проводится в амбулаторных условиях. Если по результатам анализов у больного определена нарушенная толерантность к глюкозе, при разноцветном лишае назначается диета. Она подразумевает ограничение простых углеводов до физиологического минимума. Пациенту необходимо исключить из своего рациона сладости, сладкие напитки, некоторые фрукты, белый хлеб и сдобу, ограничить употребление картофеля, кукурузы, белого риса. В целом схем лечения разноцветного лишая множество, но принцип лечения один.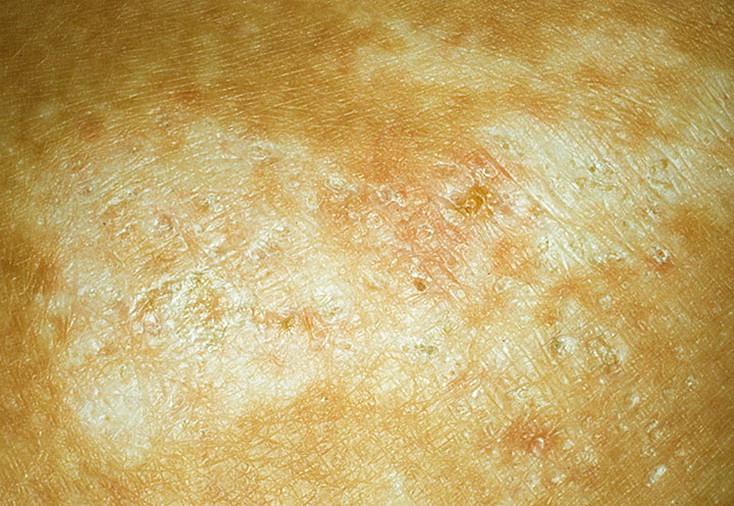
Отрубевидный лишай — лечение, симптомы, диагностика, последствия
Отрубевидный лишай — это поражение рогового слоя эпидермиса, вызванное размножением грибка Malassezia. Заболевание носит хронический характер и легко передается от носителя к другим людям. Отрубевидный (разноцветный) лишай проявляется возникновением ассиметричных пятен розового, желтого или коричневого цвета на теле. Локализация грибка — лицо, спина, грудь, конечности. На начальной стадии недуга появляются мелкие, хаотично разбросанные по коже пятна. Затем они начинают сливаться, формируя обширные очаги воспаления.
- Как лечить
- Какую диагностику проходить
- Последствия
Как лечить отрубевидный лишай
Чаще всего вспышки заболевания возникают на курортах в связи с большим скоплением людей. По этой причине лишай легко спутать с обычным солнечным ожогом. Чтобы обезопасить себя от последствий недуга, необходимо пройти осмотр у врача-терапевта или дерматолога. В случае выявления грибковой инфекции доктор назначит курс лечения, и недуг быстро пройдет.
Для терапии разноцветного лишая применяются местные и оральные антимикотические средства. Обычно назначается комплексное лечение, сочетающее оба вида препаратов. В качестве местных средств используются противогрибковые мази, шампуни, крема. Достаточно двух-трех применений, чтобы проявления лишая начали исчезать. После этого терапия дополняется оральными препаратами. Одним из самых эффективных считается Флуконазол. Пациенту назначается курс приема таблеток, длительность которого варьируется врачом.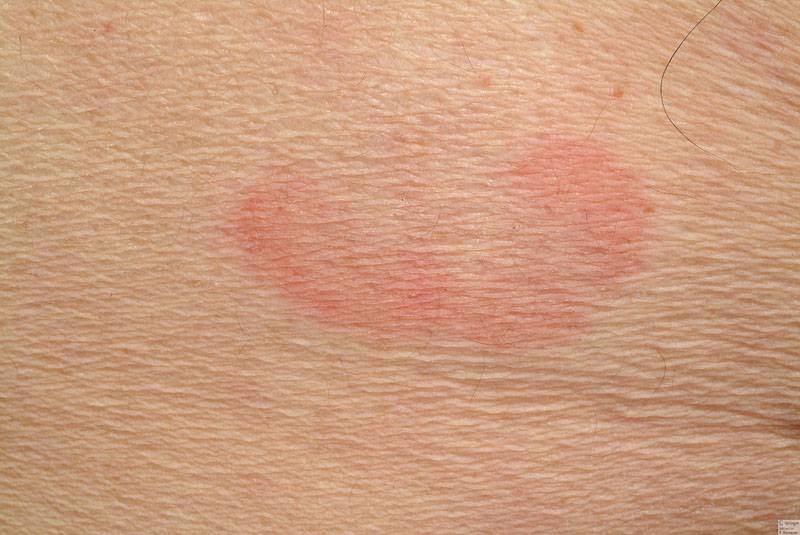 После завершения курса рекомендуется снова перейти на местные средства для закрепления результата.
После завершения курса рекомендуется снова перейти на местные средства для закрепления результата.
Какую диагностику проходить при отрубевидном лишае
Постановка диагноза начинается с уточнения жалоб пациента и выяснения срока появления первых симптомов. Затем врач проводит осмотр пораженной кожи, чтобы оценить характер пятен. При необходимости выполняются дополнительные диагностические процедуры.
- Йодные пробы. Небольшой участок кожи смазывается йодным раствором и сразу же протирается спиртом. Области, пораженные грибком, приобретут насыщенный коричневый цвет наряду со светло-желтым оттенком здорового эпидермиса.
- Осмотр с помощью лампы Вуда. Под ультрафиолетовым свечением пятна приобретают зеленоватый или золотистый оттенок.
- Бакпосев клеток кожи.
Последствия отрубевидного лишая
Несмотря на то, что отрубевидный лишай легко поддается лечению, он так же быстро возвращается. Поэтому после терапии необходимо обеспечение профилактических мер: тщательное соблюдение гигиены, ограничение стрессов и т. д.
Анализы на антитела, стафилококк, вирусы
Приглашаем вас в нашу современную лабораторию!
Если необходимо сдать анализы на паразитов
Наличие паразитов можно определить при помощи сдачи разных анализов. Это совершенно необходимо делать каждому человеку в профилактических целях, поскольку паразиты могут долгое время жить в нашем организме, ничем себя не проявляя, но вредя здоровью.
Если необходимо сдать анализ крови ПТИ
Анализ на протромбиновый индекс или, говоря проще, на свертываемость крови следует сдавать перед проведением хирургических вмешательств, а также в случае, если врач подозревает наличие патологию свертываемости или имеется недостаток витамина К или обнаружено варикозное расширение вен, а также в ряде других случаев.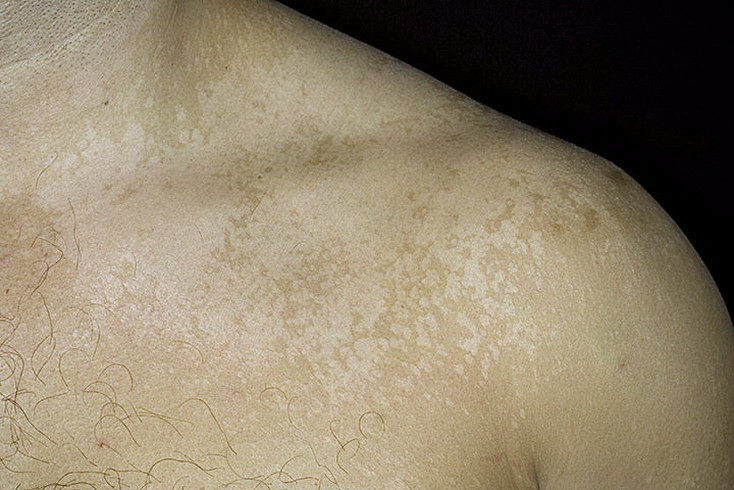
Если необходимо сдать анализ крови АСТ
Анализ назначают при инфаркте миокарда, а также для определения наличия или отсутствия отклонений от нормы. В случае нарушений ткани миокарда показывается повышенный уровень фермента АТС. Также повышение фиксируется, если у пациента дистрофия мышц и ряд других заболеваний.
Если необходимо сдать анализы на антитела
Сдавать анализа на антитела к нам приходят пациенты, у которых лечащий врач заподозрил нарушение в работе иммунной системы.
Если необходимо сдать анализы на стафилококк
За результатами анализов на стафилококк чаще всего приходят родители детей, поскольку золотистый стафилококк — одна из самых «ходовых» инфекций у малышей.
Если необходимо сдать анализы на вирусы
Сдать анализы на вирусы необходимо для того, чтобы точно диагностировать вирусные инфекции, которые во многих случаях протекают без ярко выраженных симптомов.
В клинике «Медлайн Сургут» вы можете сдать анализы на вирусы, антитела, стафилококк и пройти другие исследования по предварительной записи в любое удобное для вас время.
Обращайтесь за достоверными результатами!Лечение отрубевидного лишая в домашних условиях: народные рецепты
Отрубевидный лишай — это грибковое поражение поверхностного слоя кожи. Имеет также названия «разноцветный лишай», «пляжный лишай», «солнечный грибок», так как в основном диагностируется в летний период. Болезнь может передаваться другим людям. Угрозу для жизни не представляет, но доставляет эстетический и физический дискомфорт, приводит к снижению качества жизни. Лечение отрубевидного лишая в домашних условиях подразумевает использование мазей, кремов и народных средств. Назначает лекарства врач, а альтернативные методы идут в качестве вспомогательных.
Общие рекомендации по применению домашних средств
При самостоятельном выборе того или иного средства выздоровление затянется надолго. Чтобы активировать процесс отшелушивания, необходимо регулярно пользоваться противогрибковыми средствами, прописанными врачом, принимать ванны с мылом и протирать тело салициловым спиртом.
В дополнение к официальной медицине и народным методам лечения грибка необходимо соблюдать определенные рекомендации:
- Придерживаться правильного сбалансированного питания. Отказаться от сладостей, соленой, жареной, острой, копченой еды.
- В умеренном количестве принимать солнечные ванны, если болезнь диагностирована в теплое время года.
- Поддерживать личную гигиену.
- Проглаживать нательное и постельное белье, желательно утюгом с паром.
- Носить белье только из натуральных тканей.
- Не допускать чрезмерного потоотделения.
- Чаще проветривать помещение и проводить в комнате влажную уборку.
Как лечить отрубевидный лишай
Домашнее лечение начинается сразу после консультации дерматолога. Кроме аптечных мазей и таблеток против лишая рекомендуются народные средства. За кожей необходимо ухаживать каждый день. После лечебных процедур следует смазывать тело увлажняющими кремами, использовать в лечении только щадящие компоненты, а при солнечных ваннах применять защитные средства.
Борная кислота
Это хорошее антисептическое средство, которое борется с грибком на коже. Лечить отрубевидный лишай у человека борной кислотой надо аккуратно. Она агрессивно воздействует на эпидермис, но за короткое время избавляет от симптомов заболевания.
Для приготовления лечебного состава понадобится 10 г порошка кислоты, которые заливают 200 мл кипятка. Все тщательно перемешивают, настаивают. После остывания средства нужно смазывать пораженные участки до полного впитывания дважды в сутки. Курс домашнего лечения продолжается неделю.
При использовании борной кислоты положительный эффект заметен уже через пару дней.Запрещено прибегать к такому методу лечения лишая при гиперчувствительности, проблемах с почками, во время беременности и лактации, если поражена большая площадь тела, детям до 1 года.
Яблочный уксус
Лечение народными средствами часто основывается на применении яблочного уксуса. Благодаря ему происходит изменение кислотно-щелочного баланса и регуляция электролитного обмена. При правильном применении продукт безвреден. Используют его следующим образом:
Благодаря ему происходит изменение кислотно-щелочного баланса и регуляция электролитного обмена. При правильном применении продукт безвреден. Используют его следующим образом:
- Кожа, пораженная лишаем, обрабатывается как минимум 5 раз в день. Перед сном делаются примочки длительностью не менее 10 минут.
- Если площадь распространения лишая большая, уксус добавляют в гель для душа (30 мл уксуса на 250 мл моющего средства). Это позволит быстрее вылечить заболевание.
- Чем чаще наносить средство на кожу, тем быстрее можно избавиться от лишая.
Продукт, предназначенный для промышленного применения, необходимо предварительно разбавить водой в пропорции 1:1. При лечении детей уксус разбавляется следующим образом: 1/5 часть стакана уксуса на полстакана воды. Во время процедуры возможно несильное жжение. Домашний терапевтический курс продолжается до полного выздоровления.
Противопоказаний для наружного применения яблочного уксуса нет. С осторожностью используют его для лечения детей до 10 лет и при гиперчувствительности.
Чистотел
Растение обладает противовоспалительным, антибактериальным, противовирусным действием. Отлично борется с грибками, избавляет от болевых ощущений и зуда.
Лечить разноцветный лишай чистотелом в домашних условиях надо аккуратно, четко следуя инструкции, поскольку он ядовит.
На основе растения делается домашний отвар и мазь от лишая.
- Для приготовления отвара берут 2 ст.л. сухой измельченной травы, 200 мл горячей воды. Готовят на водяной бане в течение 15-20 минут. Далее остужают, процеживают. Пораженный лишаем эпидермис обрабатывают ватным диском, смоченным в данном отваре, как можно чаще (не менее 5 раз в сутки) до исчезновения пятен.
- Для домашней мази потребуется 40-50 г сока чистотела, по 30 г ланолина и вазелина. Полученной смесью обрабатываются пораженные участки тела 2-3 раза в сутки.
 Также мазь можно приготовить по другому рецепту: топленое нутряное сало смешивается с соком чистотела в равных частях. Хранится в холодильнике. Домашнее лечение длится до полного избавления от симптомов лишая.
Также мазь можно приготовить по другому рецепту: топленое нутряное сало смешивается с соком чистотела в равных частях. Хранится в холодильнике. Домашнее лечение длится до полного избавления от симптомов лишая.
Репчатый лук
Вылечить отрубевидный лишай в домашних условиях поможет луковый сок. Луковицу среднего размера пропустить через мясорубку. Из полученной кашицы выжать сок, которым надо как минимум три раза в день обрабатывать пораженные лишаем участки тела до полного выздоровления.
Лимон
Можно лечить отрубевидный лишай в домашних условиях лимонным соком, разбавленным водой в пропорции 50:50. Кислота, содержащаяся во фрукте, избавляет от грибка. Это также отличное средство для профилактики заболевания, особенно в теплое время года. Также можно прикладывать на час к проблемным местам смесь из тертого лимона и чеснока.
Применять цитрусовое средство надо аккуратно, поскольку лимон — сильный аллерген и может привести к раздражению, зуду, сыпи на коже.
Зверобой
На основе этой травы делают домашнюю мазь. Сушеное сырье измельчается в порошок, добавляется вазелин либо сливочное масло. Все компоненты смешиваются, убираются в холодильник до застывания. Полученным составом обрабатываются пораженные участки кожи трижды в сутки.
Быстрее избавиться от заболевания поможет отвар из зверобоя (2 ст. л. травы на 200 мл воды), которым также протирают кожу.
Домашнее лечение цветного лишая данным способом длится 10-14 дней или до полного очищения тела от пятен.Серная мазь
Средство поможет быстро вылечить отрубевидный лишай в домашних условиях. Мазь обладает противомикробным, восстанавливающим действием. Перед нанесением тело следует просушить. Для этого хорошо подходит салициловый спирт. После серная мазь тщательно втирается круговыми движениями в пораженные участки до полного впитывания.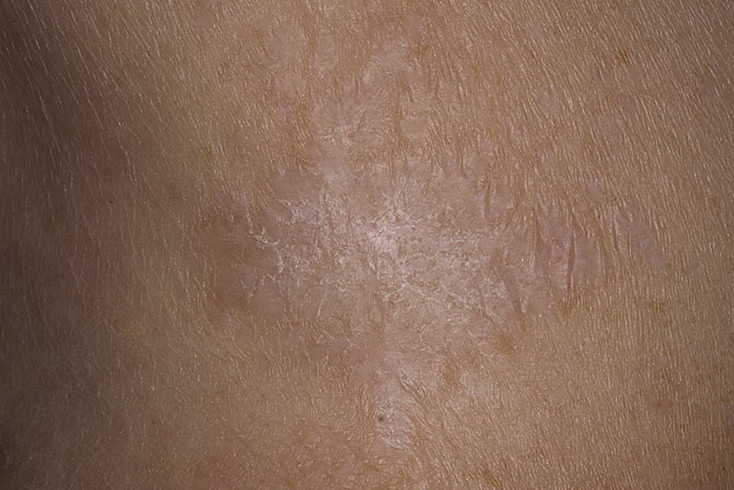 Весь день после обработки запрещено мочить кожу. Также важное условие — носить сухое белье и избегать чрезмерного потоотделения.
Весь день после обработки запрещено мочить кожу. Также важное условие — носить сухое белье и избегать чрезмерного потоотделения.
Домашняя процедура проводится раз в день, а при запущенном лишае — дважды. В противном случае можно получить обратный эффект. Курс лечения продолжается в течение недели ежедневно без перерывов.
Капуста
Чтобы избавиться от лишая на коже, можно использовать мелко порубленную белокочанную капусту (3 части), в сочетании с толокнянкой (2 части) и морской солью (1 часть). Все тщательно перемешать и наносить на пораженные участки тела на 60 минут. Домашнее лечение длится 14-21 день. При необходимости курс продолжается.
Календула
С помощью данного растения можно не только избавиться от цветного лишая, но и наполнить организм флавоноидами и каротиноидами, которые устраняют сальность кожи. Календула обладает дезинфицирующим и противовоспалительным действием. Существуют разные методы лечения лишая в домашних условиях календулой:
- Настойка. Для ее приготовления необходимо 2 ст.л. сухих измельченных цветов залить 100 мл кипятка. Настаивать состав в прохладном темном месте в стеклянной банке около недели. Полученным настоем протирать кожу, пораженную лишаем, раз в сутки.
- Мазь. Потребуются цветы календулы, шишки хмеля, листья лопуха, взятые в одинаковой пропорции. Из этой смеси взять 2 ст.л., залить кипятком, проварить на водяной бане в течение 15 минут. Отвар процедить, смешать с вазелином и корнем солодки, убрать для застывания в холодильник (хранить там же). Приготовленную мазь втирать в пораженную кожу дважды в сутки.
Свекла
Избавиться от пятен на коже можно при помощи свеклы. Корнеплод натирается на мелкой терке. Полученная кашица накладывается на кожу в виде компресса на час. Повязку следует менять по мере высыхания свеклы. Полезен также свекольный сок, которым обрабатывается пораженная кожа.
Взрослый человек избавится от грибка за 2-3 недели. Детям хватит 10-14 суток.
Детям хватит 10-14 суток.
Перечная мята
Данное растение обладает регенерирующими и антибактериальными свойствами, снимает воспаление, успокаивает зудящую кожу.
Среди разных способов лечения лишая в домашних условиях мята применяется только в качестве настоя, которым смазывают кожу.Сухая измельченная трава (1 ст.л.) заливается 200 мл кипятка, варится на водяной бане 15-20 минут, остужается, процеживается. Очаги поражения смазываются ватным диском, смоченным в отваре, оставляются до полного высыхания. Длительность домашнего лечения — 2-3 недели.
Щавель
Люди с лишаем часто прибегают к лечению щавелем, который не только борется с грибком, но и оказывает заживляющее действие. Существует 2 рецепта домашних средств со щавелем:
- Отвар, который готовится из 1 ст.л. растения на 200 мл кипятка. Кипятится в течение 5 минут, настаивается 60 минут, остужается, процеживается. Отваром обрабатывают кожу с пятнами.
- Крем с измельченными стеблями и листьями, которые смешиваются со сливками. Полученным кремом смазывают тело.
Лечение следует продолжать до полного выздоровления.
Меры безопасности при самостоятельном лечении
Домашнее лечение отрубевидного лишая народными средствами может привести к сильным аллергическим реакциям. Чтобы их избежать, обязательно перед нанесением на кожу того или иного домашнего средства надо сделать аллергопробу. Для этого состав намазывают на тыльную сторону ладони. Если через 30 минут нет негативной реакции, можно применять его для лечения лишая.
» src=»https://www.youtube.com/embed/nUNmgyy4QCc?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>При использовании агрессивных средств (уксуса, лимона, борной кислоты, серной мази) необходимо следить, чтобы они не попали на здоровые участки тела и слизистые. Также важно, чтобы домашние составы не попали в руки детям.
Пузырчатка — КВД №2
Истинная пузырчатка – хроническое заболевание аутоиммунной природы, которое характеризуется появлением пузырей на клинически здоровой коже и слизистых оболочках.Особенности клинического течения пузырчатки позволили клиницистам выделить следующие формы заболевания: вульгарную, эритематозную, вегетирующую и листовидную. Пузырчатка диагностируется при обнаружении акантолитических клеток в мазке-отпечатке и гистологическом выявлении расположенных внутри эпидермиса пузырей. В лечении пузырчатки основным является курсовое назначение глюкокортикостероидов, оно успешно сочетается с методами экстракорпоральной гемокоррекции: плазмофорезом, гемосорбцией, криоаферезом.
Истинная пузырчатка – хроническое заболевание аутоиммунной природы, которое характеризуется появлением пузырей на клинически здоровой коже и слизистых оболочках.
Причины пузырчатки
Наиболее вероятными причиной пузырчатки являются нарушения аутоиммунных процессов, в результате чего клетки организма становятся для иммунной системы антителами. Нарушение антигенной структуры клеток эпидермиса происходит под воздействием внешних факторов, в частности воздействие ретровирусов и агрессивных условий окружающей среды.
Повреждающее действие на клетки эпидермиса и выработка специфических антигенов приводит к нарушению связи между клетками в результате чего и образуются пузыри. Факторы риска при пузырчатке не установлены, но у лиц с наследственной предрасположенностью процент заболеваемости выше.
Клинические проявления пузырчатки
Пузырчатка имеет длительное волнообразное течение, и отсутствие адекватного лечения приводит к нарушению общего состояния пациента.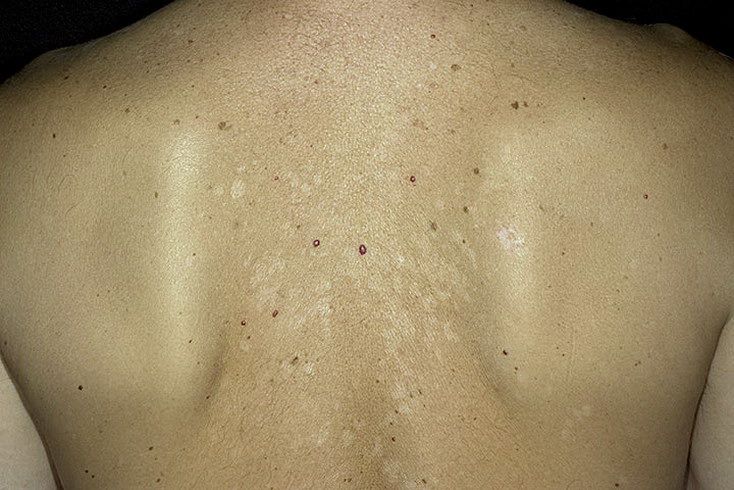
При вульгарной форме пузырчатки пузыри локализуются по всему телу, имеют разный размер и наполнены серозным содержимым, при этом покрышка на пузырях вялая и тонкая.
Дебютирует вульгарная пузырчатка как правило на слизистой рта и носа, а потому пациенты длительно и безуспешно получают терапию у стоматологов и отоларингологов. На этой стадии пузырчатки пациенты предъявляют жалобы на боль во время приема пищи и при разговоре, гиперсаливацию и специфический неприятный запах изо рта. Продолжительность этого периода от трех месяцев до года, после чего пузырчатка принимает распространенный характер и в воспалительный процесс вовлекаются кожные покровы.
Иногда пациенты не замечают наличие пузырей из-за их небольшого размера и тонкой покрышки, пузыри вскрываются быстро, а потому основные жалобы больных пузырчаткой на данном периоде – это болезненные эрозии. Проводится длительная и безуспешная терапия стоматитов, прежде чем диагностируют пузырчатку. Пузыри, которые локализуются на коже, имеют тенденцию к самопроизвольному вскрытию с обнажением эрозированной поверхности и с остатками покрышки, которая ссыхается в корки.
Эрозии при пузырчатке ярко-розовые, с гладкой глянцевой поверхностью, отличаются от эрозий при других заболеваниях склонностью к периферическому росту и к генерализации с формированием обширных очагов поражения. Если пузырчатка принимает такое течение, то общее состояние пациента ухудшается, развивается интоксикация, присоединяется вторичная инфекция и без должного лечения такие пациенты умирают.
При вульгарной пузырчатке синдром Никольского положительный в очаге поражения и порой на здоровой коже — при незначительном механическом воздействии происходит отслойка верхнего слоя эпителия.
Эритематозная пузырчатка отличается от вульгарной тем, что в начале поражаются кожные покровы; эритематозные очаги на груди, шее, лице и на волосистой части головы носят себорейный характер, имеют четкие границы, поверхность покрыта желтоватыми или бурыми корочками различной толщины.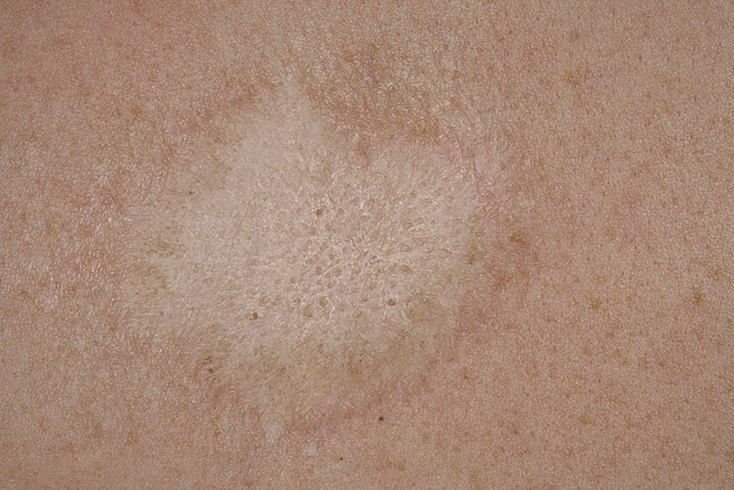
При эритематозной пузырчатке пузыри могут быть небольшими, их покрышка дряблая и вялая, они очень быстро самопроизвольно вскрываются, потому диагностировать пузырчатку крайне сложно. Симптом Никольского, как и при эритематозной пузырчатке, может несколько лет носить локализованный характер, затем при генерализации процесса приобретает черты вульгарной.
Эритематозную пузырчатку следует дифференцировать с красной волчанкой и с себорейным дерматитом.
Листовидная пузырчатка клинически проявляется эритемо-сквамозными высыпаниями, тонкостенные пузыри имеют тенденцию появляться на ранее пораженных участках, после вскрытия пузырей обнажается ярко-красная эрозированная поверхность, при подсыхании которой образуются пластинчатые корки. Поскольку при такой форме пузырчатке пузыри возникают и на корочках, то пораженная кожа иногда покрыта массивной слоистой коркой за счет постоянного отделения экссудата. Листовая пузырчатка поражает кожу, но в очень редких случаях наблюдаются поражения слизистых, она быстро распространяется по всей здоровой коже и одновременно на коже имеются пузыри, корки и эрозии, которые сливаясь друг с другом, образуют обширную раневую поверхность. Симптом Никольского положительный даже на здоровой коже; с присоединением патогенной микрофлоры развивается сепсис, от чего обычно и наступает смерть больного.
Вегетирующая пузырчатка протекает доброкачественнее, порой пациенты долгие годы находятся в удовлетворительном состоянии. Пузыри локализуются вокруг естественных отверстий и в области кожных складок. Вскрываясь, пузыри обнажают эрозии, на дне которых формируются мягкие вегетации со зловонным запахом; вегетации сверху покрыты серозным или серозно-гнойным налетом. По периферии образований имеются пустулы, а потому вегетирующую пузырчатку требуется дифференцировать от вегетирующей хронической пиодермии. Синдром Никольского положительный только вблизи пораженной кожи, но в терминальных стадиях вегетирующая пузырчатка схожа с вульгарной по своим клиническим проявлениям.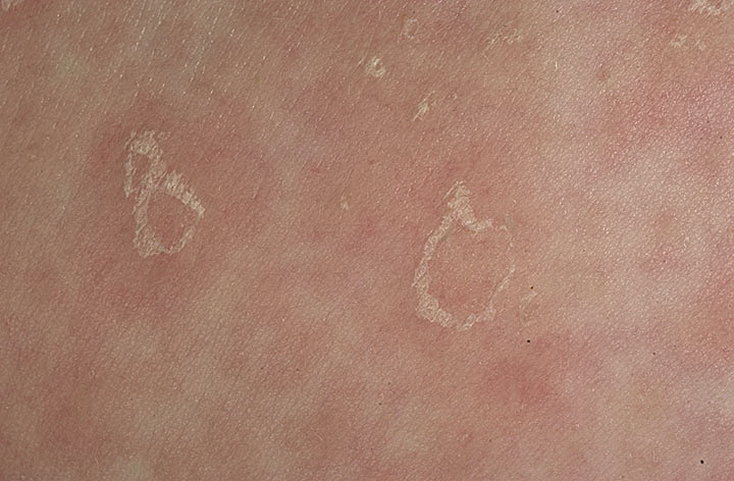
Диагностика всех видов пузырчатки
Клинические проявления особенно на первоначальных этапах болезни малоинформативны, и поэтому опрос пациента позволяет избежать ошибочного диагноза. Лабораторные исследования позволяют заподозрить пузырчатку, так в мазках-отпечатках при цитологическом исследовании обнаруживаются акантолитические клетки. При гистологическом исследовании обнаруживается внутриэпидермальное расположение пузырей.
Принципы лечения пузырчатки
Гипоаллергенная диета и исключение из рациона грубой пищи, консервов, простых углеводов, соленых продуктов и других экстрактивных веществ показаны пациентам с любыми формами пузырчатки. Если же поражается полость рта, то необходимо включить в рацион супы-пюре и слизистые каши, чтобы не допустить полного отказа от пищи, продукты питания богатые белком, включенные в рацион, ускоряют процесс регенерации клеток и эпителизацию открытых эрозий.
Все пациенты больные пузырчаткой должны находиться на диспансерном наблюдении у дерматолога, рекомендован щадящий режим работы, отсутствие физических нагрузок и избегание инсоляции. Частая смена нательного и постельного белья предотвращает присоединение вторичной инфекции.
Показано назначение глюкокортикостероидов сразу в высоких дозах, так как иначе терапевтического эффекта достигнуто не будет, после купирования острых проявлений пузырчатки дозировки гормональных препаратов постепенно снижают до минимально эффективных. В лечении пузырчатки применяют методы экстракорпоральной гемокоррекции: гемосорбцию, криоаферез и мембранный плазмаферез.
В качестве местного лечения пузырчатки используют анилиновые красители и неагрессивные антисептические растворы.
Прогноз пузырчатки всегда неблагоприятный, так как в случае отсутствия адекватного лечения смерть пациентов наступает довольно быстро от присоединившихся осложнений. Длительная гормональная терапия в высоких дозах повышает риск возникновения побочных эффектов, но при отказе от глюкокортикостероидов пузырчатка начинает рецидивировать.
Пузырчатка новорожденных
Пузырчатка новорожденных – острое, высококонтагиозное инфекционное заболевание кожи, клинически проявляется в виде пустул, которые очень быстро распространяются по кожному покрову.
В отличие от истинной пузырчатки, пузырчатка новорожденных имеет бактериальную природу и ее возбудителем является золотистый стафилококк.
В патогенезе пузырчатки новорожденных важное место занимает реактивность кожи только что родившихся детей, которая усиливается при родовых травмах, недоношенности и при неправильном образе жизни беременной. В ответ на действие бактериальных факторов на коже образуются пузыри и диагностируют пузырчатку новорожденных.
В эпидемиологии пузырчатки новорожденных лежит нарушение гигиенических норм в родильных домах, наличие у персонала очагов хронической инфекции, возможно аутоинфицирование пузырчаткой, если у новорожденного развиваются гнойные заболевания пупка.
Пузырчатка новорожденных возникает в первые дни жизни ребенка, но заболевание возможно и 1-2 недели спустя. На клинически здоровой или слегка эритематозной коже появляются небольшие напряженные тонкостенные пузыри с серозным содержимым. Через несколько часов процесс генерализуется, пузыри увеличиваются в размерах и вскрываются. На месте пузырей остаются болезненные эрозии с остатками эпидермиса по краям, эрозии покрываются серозно-гнойными корочками. При пузырчатке новорожденных у детей наблюдаются симптомы интоксикации, повышенная температура, многие из них отказываются от пищи.
При отсутствии адекватного лечения пузырчатка новорожденных провоцирует воспалительные процессы внутренних органов: пневмонии, отиты, флегмоны. У слабых и глубоко недоношенных детей возможна септическая форма пузырчатки, летальность при которой достаточно высока.
Диагностируют пузырчатку новорожденных на основе визуального осмотра, дифференцировать ее необходимо с сифилитической пузырчаткой, являющейся проявлением врожденного сифилиса, при которой пузыри локализуются на ладонях.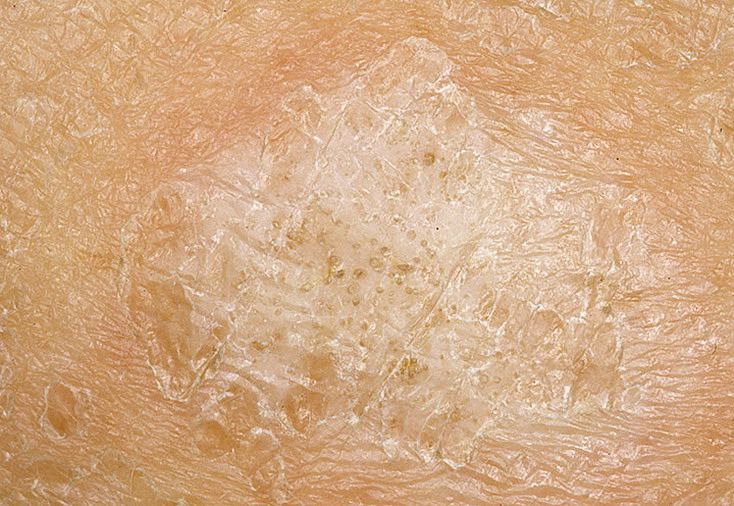
Антибитотикотерапия позволила значительно снизить процент смертности от пузырчатки новорожденных, тогда как ранее более половины больных детей умирали, прогноз пузырчатки новорожденных благоприятный при своевременной и адекватной терапии. Местно применяют анилиновые красители и неагрессивные антисептики.
Профилактическими мерами являются смена постельного и нательного белья, отстранение от работы персонала с гнойничковыми высыпаниями, наблюдение беременных и своевременная местная терапия у матерей гнойничковой сыпи.
Обратные зоонозы. Чем мы можем заразить питомцев
Зоонозы (зооантропонозы) — это заболевания, которые передаются от животного человеку.
Многие знают о таких зоонозах, как бешенство, стригущий лишай, токсоплазмоз и ряд бактериальных инфекций, которые могут появиться при контакте слюны животного с пораженным участком кожи человека. Профилактика, вакцинация и гигиена помогают держать эти потенциальные проблемы под контролем.
Обратные зоонозы (антропозоонозы) — это заболевания, которые передаются от человека животному.
Если у вас высокая температура и заложен нос, какова вероятность, что вы заразите любимую кошку или собаку?
Обратные зоонозы редки. В обзоре научной литературы было найдено 56 статей из разных стран за 30 лет, в которых зафиксированы случаи передачи болезней от человека к животному.
Какие же болезни человек может потенциально передать животному?
Стригущий лишай
Стригущий лишай, или дерматофитоз, является грибковой инфекцией кожи, поражающей людей, а также животных. Стригущий лишай передается при прямом контакте с зараженным человеком (или животным), а также через предметы и одежду. Стригущий лишай, как правило, хорошо поддается лечению как у людей, так и у домашних животных.
Если у вас появились подозрительные пятна на коже, избегайте тесного контакта с домашними животными, пока ваш врач не исключит стригущий лишай.
Если у вашего питомца есть признаки кожного заболевания, избегайте тесного контакта, пока ветеринарный врач не поставит точный диагноз.
Стригущий лишай является, пожалуй, самым распространенным инфекционным заболеванием и человека, и животного.
Грипп
Первый зарегистрированный случай смертельной передачи вируса пандемического гриппа h2N1 от человека к кошке произошел в Орегоне в 2009 году. Владелица кошки тяжело заболела гриппом и была госпитализирована. Пока она находилась в больнице, ее кошка умерла от пневмонии, вызванной инфекцией h2N1. С тех пор регистрируются случаи заражения кошек, собак и хорьков вирусом h2N1, который, вероятно, передается от людей.
Симптомы болезни у животных и людей схожи. Серологические тесты показали, что вирусы человеческого гриппа у домашних животных встречаются чаще, чем предполагалось ранее. Если у вас появились симптомы гриппа, лучше избегать контакта со своим питомцев.
Свинка
Свинка (паротит)- это вирусное заболевание (вызванное парамиксовирусом), которое у человека сопровождается жаром, головной болью и характерным болезненным отеком околоушных слюнных желез в области шеи; в исключительных случаях возможны серьезные осложнения. Благодаря вакцинации, в настоящее время это заболевание не очень распространено. Хотя вирус чаще поражает детей, тем не менее взрослые также подвержены риску заболеть паротитом, а также существует риск для собак. Так что, если у кого-то из ваших домочадцев диагностирована свинка, держите его подальше от собаки.
Сальмонеллез
Большинство случаев сальмонеллеза связаны с пищевым отравлением, но человек может заразиться этой бактериальной инфекцией через контакт с инфицированным животным, равно как и животное может быть заражено от больного человека. Признаки инфекции одинаковы: тошнота, рвота, диарея, лихорадка, головные боли и спазмы в животе.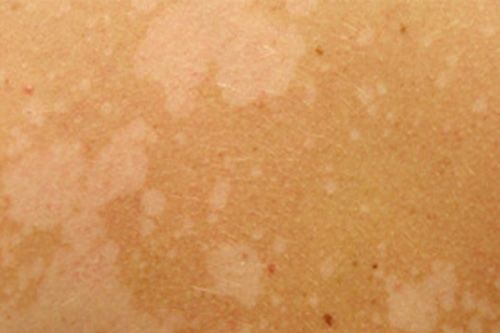 Собаки и кошки более устойчивы к сальмонелле, чем люди, тем не менее не стоит пренебрегать мерами предосторожности, в первую очередь гигиеной.
Собаки и кошки более устойчивы к сальмонелле, чем люди, тем не менее не стоит пренебрегать мерами предосторожности, в первую очередь гигиеной.
Метициллин-резистентный золотистый стафилококк
Это бактерии, которые выработали устойчивость к антибиотикам широкого спектра действия. Метициллин-резистентный золотистый стафилококк обычно вызывает кожные инфекции, но у людей также возможны пневмония, послеоперационные инфекции, септицемия и другие осложнения. Бактерии переносят как люди, так и собаки, заражение возможно в обоих направлениях.
Туберкулез
Туберкулез — это хроническое инфекционное заболевание, вызываемое микобактерией туберкулеза. Туберкулез может поражать почти всех теплокровных млекопитающих, включая скот, диких и домашних животных, и людей. Признаки заболевания у домашних животных включают кашель и/или потерю веса, а также незаживающие раны и абсцессы.
Собаки и кошки могут заразиться туберкулезом от сельскохозяйственных животных (непастеризованное зараженное коровье молоко) или через тесный контакт с животным-носителем, или укус.
Заражение туберкулезом домашнего животного от человека теоретически возможно, но трудно доказуемо. Тем не менее, если у питомца положительный анализ на туберкулез, это можно расценивать как вероятное заражение человека от того же источника — необходимо пройти обследование на скрытую инфекцию туберкулеза.
Пассивное курение
Строго говоря, пассивное курение — это не болезнь и соответственно не может передаваться от человека животному, однако, вдыхание табачного дыма вызывает широкий спектр заболеваний, в том числе онкологию. Животные «пассивные курильщики» больше страдают от последствий, чем люди. Если вы хотите защитить здоровье своего питомца, бросайте курить или, по крайней мере, не курите рядом с животным.
Риск межвидовой передачи заболеваний намного ниже, чем внутривидовой.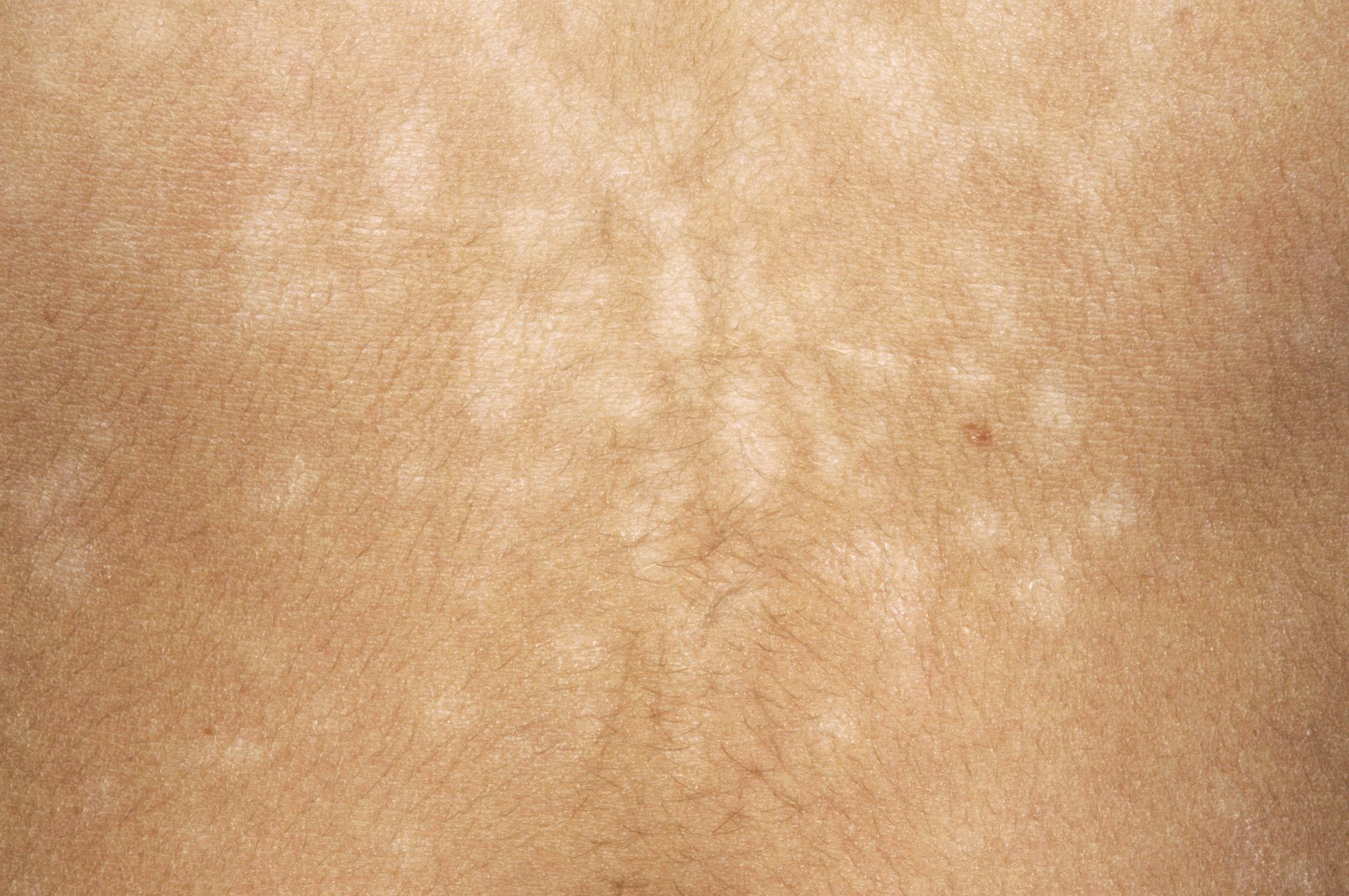 Но если вы обеспокоены, что можете заразить своего питомца, достаточно придерживаться простых рекомендаций:
Но если вы обеспокоены, что можете заразить своего питомца, достаточно придерживаться простых рекомендаций:
- Мойте руки до и после игр, кормления и туалета
- Не разрешайте животному пить воду из унитаза
- Не позволяйте питомцу лизать ваше лицо
- Не делите с ним свою постель
Здоровья вам и вашим питомцам!
Отделение хирургии МВЦ «ПиК»
Глоссарий
Аденома предстательной железы — доброкачественная гиперплазия (увеличение в объеме) железистой ткани предстательной железы. По статистике преобладает у пациентов в возрасте старше 50 лет. Характеризуется расстройством мочеиспускания, нарушениями функций мочевого пузыря и почек, сексуальными расстройствами. На начальных стадиях заболевания возможно бессимптомное течение, конечные стадии проявляются выраженным болевым синдромом, невозможностью самостоятельного мочеиспускания.
Азооспермия — отсутствие в эякуляте сперматозоидов. Является одной из причин бесплодия у мужчин.
Акне (угревая сыпь) — гнойничковое поражение кожи, с наиболее частой локализацией в области лица, груди и спины, связанное нарушенением деятельности сальных желез. У больных отмечаются чувство неполноценности, депрессия, стеснительность, раздражительность. Заболевание сопровождается воспалительными изменениями вокруг акне (угрей) с возможной заинтересованностью региональных лимфатических узлов.
Аллергический контактный дерматит — зудящие высыпания на коже в местах контакта с аллергенами. При расчесывании возможно занесение инфекции с последующим распространением воспалительного процесса в коже.
Аллергия на лекарства — тип побочных реакций на прием лекарственных препаратов, со стороны кожи проявляется зудом, высыпаниями, крапивницей, участками покраснений, образованием пузырьков и др.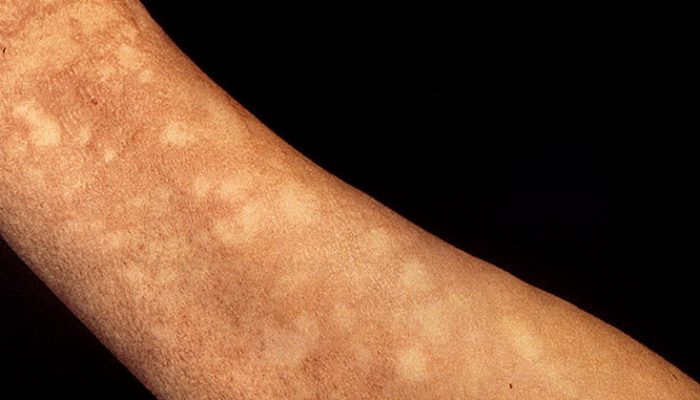 Наиболее грозным осложнением является развитие токсического эпидермального некролиза — отторжения больших участков кожи (от 20 до 100%), иногда несовместимого с жизнью.
Наиболее грозным осложнением является развитие токсического эпидермального некролиза — отторжения больших участков кожи (от 20 до 100%), иногда несовместимого с жизнью.
Альгодисменорея — циклический патологический процесс, состоящий из болевых ощущений внизу живота, которые могут сопровождаться тошнотой, рвотой, головной болью, отсутствием аппетита, подъемом температуры, обмороками и другими вегетативными проявлениями во время менструаций. Причиной заболевания может быть повышенная чувствительность к определенным гормонам в течение менструального цикла, эндометриоз или воспалительные заболевания органов малого таза.
Аменорея — патологическое отсутствие менструаций у женщин в течение 6 месяцев и более. Причиной заболевания может быть опухоль головного мозга, психозы, воспалительные заболевания яичников, матки, пороки развития половых органов, заболевания надпочечников, щитовидной железы, алиментарные расстройства.
Анальный зуд — патологическое состояние, характеризующееся упорным зудом в области заднего прохода. Заболевание характеризуется упорным течением. Может быть первичным (истинным) и вторичным, сопровождая многие заболевания (геморрой, анальная трещина, глистные инвазии, воспаления сигмовидной и прямой кишки, запоры, поносы, воспаления половых органов, сахарный диабет, грибковые поражения кожи и др.). Анальный зуд всегда опасен развитием перианальных гнойно-воспалительных процессов и воспалительными изменениями сигмовидной и прямой кишки.
Апоплексия яичника — кровоизлияние в яичник, сопровождающееся его разрывом и кровотечением в брюшную полость. Возникает на фоне предшествующего воспалительного процесса. Провоцирующую роль играет поднятие тяжестей, бурное половое сношение. Проявляется выраженным болевым синдромом и признаками внутреннего кровотечения.
Аспермия — отсутствие в сперме сперматозоидов. Одна из причин мужского бесплодия.
Астенозооспермия — снижение количества подвижных форм, а также скорости движения сперматозоидов в сперме (более 30%). Одна из причин мужского бесплодия.
Бактериальные инфекции — гнойно-воспалительные поражения кожи и волосяных фолликулов, вызываемые различной бактериальной флорой (наиболее распространены стафилококковые и стрептококковые инфекции). Проявляются образованием фурункулов, карбункулов, пузырьками с серозным или гнойным содержимым, воспалением луковицы волосяного фолликула. Гнойные участки кожи могут некротизироваться, при попадании большого колическтва инфекционных агентов в кровь развивается бактериемия, которая может приводить к смертельному исходу.
Бактериальный вагиноз — воспалительные изменения влагалища, сопровождающиеся выделениями из половых путей. Бактериальный вагиноз является одной из причин возникновения тяжелой патологии женских половых органов и осложнений беременности и родов.
Бартолинит — воспаление большой железы преддверия влагалища. Возбудителями являются различные микробы: стафилококки, гонококки и т. д. Проявляется отечностью, болевым синдромом в области влагалища.
Бели — симптом гинекологических заболеваний, связанный с изменением секрета половых органов. Причинами могут быть воспалительные процессы, опухоли различной локализации.
Бесплодие — отсутствие на протяжении 2-х лет и более беременности у женщины, регулярно живущей половой жизнью и не применяющей противозачаточные средства. В 60% случаев причиной бесплодия являются нарушения в организме женщины, в 40% — в организме мужчины. Наиболее частой причиной бесплодия женщины служат анатомические и функциональные изменения в половых органах: инфантилизм; воспаления заболевания маточных труб, яичников, матки, влагалища; нарушения функции яичников и гипофиза, надпочечников, щитовидной железы; опухоли матки; эндометриоз; опухоли яичников.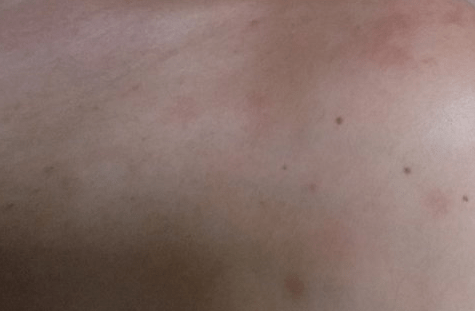 Важная причина вторичного бесплодия — аборты.
Важная причина вторичного бесплодия — аборты.
Болезненное половое сношение (диспареуния) — возможно как у мужчин, так и у женщин. Боль может появиться в начале, посередине сношений, после завершения, во время или после оргазма. Обычно боль ощущается в виде судорог, покалывания, жжения. Боль может быть наружной, в тазовой области, чувствоваться в пенисе или во влагалище, в области живота. Причины можно разделить на органические (присутствие заболевания мочеполовых органов), психогенные и инфекционно-воспалительные.
Бородавки — разрастания на эпидермисе (поверхностном слое кожи) или слизистых оболочках, вызываемые вирусом папилломы человека. Могут появляться на коже конечностей, ладоней, подошв, волосистой части головы, слизистых рта, гортани, половых органов и прямой кишки. Имеют тенденцию к разрастанию с поражением больших участков кожи или слизистых. При травматизации бородавок возможно внесение инфекции с развитием воспаления. Вызывают выраженный косметический дефект, сильно беспокоящий больных. Наиболее грозным осложнением является малигнизация (озлокачествление) процесса с развитием и прогрессированием злокачественных опухолей.
Вагинит — воспаление слизистой оболочки влагалища. Возбудителями являются: стрепто- и стафилококки, эшерихии, трихомонады, грибы. При остром воспалении жалобы на ощущение тяжести во влагалище, жжение, зуд в области наружных половых органов.
Везикулезные вирусные высыпания — пузырьковые высыпания на коже или слизистых, вызываемые различными вирусами, в том числе вирусом простого герпеса. Являются контагиозными (заразными) заболеваниями. Классическим проявлением являются сгруппированные пузырьки на красном фоне, вскрытые пузырьки покрываются корочками, сопровождаются болезненностью или зудом. Отмечается угнетение работы иммунной системы, поэтому высыпания распространяются, охватывая новые поверхности, возможна лихорадка. При присоединении вторичной патогенной флоры развиваются гнойные поражения кожи.
Везикуло-буллезные дерматозы — ограниченные поражения кожи и слизистых, проявляющиеся развитием пузырьков (везикул) до 5 мм в диаметре и пузырей (булл) свыше 5 мм. Причины разнообразны, среди них инфекции (бактериальные, вирусные и грибковые), внешние агенты (аллергический контактный дерматит, укусы, ожоги, радиация, фотомедикаментозные реакции), воспалительные дерматозы, генетические дефекты. Поражаться могут большие поверхности кожи или слизистых, больных беспокоят болезненность и зуд в местах развития пузырей. Возможно присоединение гнойных поражений кожи с выраженной интоксикацией, лихорадкой.
Вирус простого герпеса — пузырьковые высыпания на коже или слизистых, вызываемые различными вирусами, в том числе вирусом простого герпеса. Являются контагиозными (заразными) заболеваниями. Классическим проявлением являются сгруппированные пузырьки на красном фоне, вскрытые пузырьки покрываются корочками, сопровождаются болезненностью или зудом. Отмечается угнетение работы иммунной системы, поэтому высыпания распространяются, охватывая новые поверхности, возможна лихорадка. При присоединении вторичной патогенной флоры развиваются гнойные поражения кожи.
Вирусные экзантемы — любая кожная сыпь, связанная только с вирусной инфекцией. Наиболее часто появляется при кори, краснухе, герпесе, кишечных вирусах, ветрянке и др. Распространение сыпи может быть в виде пятен и узелков, пузырьков, покраснения и др. Всегда показано лечение основного заболевания.
Вирусы папилломы человека — разрастания на эпидермисе (поверхностном слое кожи) или слизистых оболочках, вызываемые вирусом папилломы человека. Могут появляться на коже конечностей, ладоней, подошв, волосистой части головы, слизистых рта, гортани, половых органов и прямой кишки. Имеют тенденцию к разрастанию с поражением больших участков кожи или слизистых. При травматизации бородавок возможно внесение инфекции с развитием воспаления. Вызывают выраженный косметический дефект, сильно беспокоящий больных. Наиболее грозным осложнением является малигнизация (озлокачествление) процесса с развитием и прогрессированием злокачественных опухолей.
Вызывают выраженный косметический дефект, сильно беспокоящий больных. Наиболее грозным осложнением является малигнизация (озлокачествление) процесса с развитием и прогрессированием злокачественных опухолей.
Вошь лобковая — паразитарная инфекция с характерной локализацией процесса в области лобка. Может также обнаруживаться на коротких волосках в области затылка, туловища, бровей, ресниц и подмышечных впадин. Наиболее распространенный путь заражения — половой контакт. Укусы вызывают зуд, дискомфорт, расчесывания опасны внесением в рану вторичной инфекции.
Вульвит — воспаление наружных половых органов, часто сочетается с вагинитом. Возникает вследствие механических, химических воздействий и развития инфекции. Проявляется болью и зудом в области половых органов.
Гемангиома — доброкачественная сосудистая опухоль, может развиваться в любом возрасте и в любом месте в организме. Имеет различные размеры и форму. На коже гемангиомы представляют собой выпуклые образования красного, темно-синего или вишневого цвета. Иногда происходит обратное развитие гемангиомы. На этом месте развиваются гипопигментация, избыток кожи, фиброзно-жировые отложения или рубцы. Наиболее грозным осложнением гемангиом являются нарушения жизненно важных функций (зрение, дыхание, питание, дефекация или мочеиспускание), изъязвление с последующим кровотечением и развитием инфекции, сердечная недостаточность и др.
Герпес генитальный — инфекция, передающаяся половым путем. Возбудителем чаще всего является вирус простого герпеса II. Бессимптомное вирусовыделение может происходить в следующих случаях: высыпания расположены в местах, недоступных для обозрения пациентов, ввиду их анатомического расположения; поражения неправильно интерпретированы врачом или пациентом (например, как кандидоз, трещины).
Глубокая трихофития — поражение волосистой части головы (лишай головы, стригущий лишай), вызываемое грибковым возбудителем. Проявляется воспалительными бляшками, абсцессами, иногда сопровождается увеличением регионарных лимфоузлов и лихорадкой. У некоторых пациентов наблюдаются остаточные явления в виде рубцевания и стойкого облысения.
Проявляется воспалительными бляшками, абсцессами, иногда сопровождается увеличением регионарных лимфоузлов и лихорадкой. У некоторых пациентов наблюдаются остаточные явления в виде рубцевания и стойкого облысения.
Глубокие микозы — определенные грибковые инфекции, способные проникать глубоко в кожу, вызывать поражения слизистых, лимфатических узлов и внутренних органов. Клинические проявления на коже разнообразны, зависят от вида возбудителя. Наиболее грозными осложнениями является занос грибковой инфекции через кровеносные сосуды к тканям суставов, костей, глаз, мозговых оболочек и т. д.
Гонорейный проктит — поражение слизистой оболочки прямой кишки. Наблюдается при затекании инфицированных выделений из половых путей. Проявляется чувством жжения в прямой кишке и позывами к дефекации.
Гонорейный уретрит — поражение слизистой оболочки уретры. Жалобы на боль и резь при мочеиспускании.
Гонорейный эндометрит — поражение слизистой оболочки тела матки. Восхождению инфекции способствует менструация, аборты, роды, внутриматочные вмешательства. Острая стадия сопровождается болями внизу живота, субфебрильной температурой, серозно-гнойными выделениями.
Гонорейный эндоцервицит — поражение слизистой оболочки цервикального канала. Жалобы на небольшую боль внизу живота, слизисто-гнойные бели.
Гонорея — заболевание урогенитального тракта, вызванное гонококком, обладающим тропностью к слизистым оболочкам, покрытым цилиндрическим эпителием. Заболевание вызывается патогенным микроорганизмом и передается половым путем, приводит к бесплодию.
Грибковые поражения стоп — межпальцевая или подошвенная инфекция с характерным воспалением. Прявляется шелушением, мацерецией, трещинами или покраснениями в межпальцевых складках. Поражение стоп по «мокасиновому» типу проявляется в виде разлитого гиперкератоза (избыточного ороговения) и шелушением в области подошв стопы. Такая форма инфекции обычно сопровождается поражением ногтей. Воспалительный тип инфекции проявляется высыпанием пузырей на своде или боковых поверхностях стопы. Пузыри и трещины на стопе мешают нормальной ходьбе, вызывая болезненные ощущения. Всегда возможно присоединение вторичной инфекции с развитием гнойно-воспалительных осложнений.
Такая форма инфекции обычно сопровождается поражением ногтей. Воспалительный тип инфекции проявляется высыпанием пузырей на своде или боковых поверхностях стопы. Пузыри и трещины на стопе мешают нормальной ходьбе, вызывая болезненные ощущения. Всегда возможно присоединение вторичной инфекции с развитием гнойно-воспалительных осложнений.
Дерматит — воспаление кожи, проявляющееся очерченным покраснением с зудом. Поражения проходят 3 стадии: острую (с проявлением сосудистой реакции), подострую (с образованием в зоне поражения корок и чешуек) и хроническую (с выраженным утолщением наружного кожного покрова). В зависимости от стадии заболевания кожные проявления могут протекать в виде пятен, пузырьков, бляшек, отеков, корок, чешуек, трещин и т. д. Наиболее распространенными формами являются контактный (аллергический или от раздражения), атопический, помфоликс (нарушение водного баланса кожи), себорейный, аутосенситивный и др. Поражаются любые участки кожного покрова, заболевание часто приобретает хронические формы с периодическими обострениями.
Дерматомикоз — грибковое поражение кожи.
Диабет сахарный — хроническое повышение уровня сахара в крови, развивающееся в результате воздействия многих факторов, включая генетические. Первыми признаками являются жажда, частое мочеиспускание, изменение массы тела. В дальнейшем развиваются патология сетчатки глаза с ухудшением зрения, нарушение функции почек, поражение нервной и сердечно-сосудистой систем. Наиболее грозными являются острые осложнения сахарного диабета — различные виды коматозных состояний.
Дисплазия шейки матки, влагалища — предраковое состояние, под которым подразумевается изменение эпителия (слизистой оболочки) шейки матки и влагалища различного происхождения. Может возникать как на неизмененной шейке матки, так и при сопутствующих заболеваниях (инфекционно-воспалительные процессы, в том числе передающиеся половым путем). Не имеет четкой клинической картины, наиболее часто протекает бессимптомно. При выраженной дисплазии показано оперативное лечение (во избежание развития злокачественной онкологии) и постоянное диспансерное наблюдение.
Не имеет четкой клинической картины, наиболее часто протекает бессимптомно. При выраженной дисплазии показано оперативное лечение (во избежание развития злокачественной онкологии) и постоянное диспансерное наблюдение.
Заболевания, передающиеся половым путем — воспалительные заболевания мочеполовой сферы у мужчин и женщин. Включают в себя хламидиоз, уреаплазмоз, микоплазмоз, гарднереллез, гонорею, трихомониаз, вирусные заболевания (герпес, гепатит, ВПЧ). В зависимости от основной локализации воспалительного очага клиника заболеваний разнообразна — уретриты, простатиты, циститы, аднекситы, эндометриты, кольпиты, вагиниты и др. Наиболее распространенные последствия — хронические воспалительные процессы мочеполовых органов (вялотекущие или с частыми обострениями), всевозможные сексуальные расстройства, бесплодие.
Зуд вульвы — относят к предраковым заболеваниям наружных половых органов. Возникает у женщин в период климакса или постменопаузы.
Импетиго — поверхностная пиодермия (гнойное поражение кожи). Вызывается стрептококком группы А или золотистым стафилококком. Заболеванию способствует несоблюдение гигиенических правил, авитаминозы, неполноценное белковое питание. Первично на воспаленной коже появляется пузырьковый элемент, который превращается в пузырь с желтоватым содержимым. Вскрываясь, содержимое ссыхается в желтоватые корки. При длительном течении возможно развитие гломерулонефрита (поражения клубочков почки).
Ихтиоз — заболевание кожи, характеризующееся чрезмерной сухостью кожи, шелушением. Наиболее часто встречаются наследственные формы, но не исключено возникновение этого состояния вторично по отношению к другим заболеваниям (злокачественные опухоли, пищевые расстройства, обменные нарушения и др.). Вульгарный ихтиоз начинается с детского возраста, поражаются ладони, подошвы, разгибательные поверхности, чешуйки тонкие, могут поражаться волосяные фолликулы. Пластинчатый ихтиоз проявляется с рождения, чешуйки пластинчатые, темные на фоне покрасневшей кожи. Процесс генерализованный, поражаются сгибательные поверхности, ладони и подошвы.
Пластинчатый ихтиоз проявляется с рождения, чешуйки пластинчатые, темные на фоне покрасневшей кожи. Процесс генерализованный, поражаются сгибательные поверхности, ладони и подошвы.
Кандидоз вульвовагинальный — инфекционное поражение влагалища и входа во влагалище дрожжеподобными грибами рода Candida. Предрасполагающими факторами развития заболевания являются воздействие различных внешних факторов на человека, длительное применение антибиотиков, гормональных препаратов, цитостатиков, оральные контрацептивы, сахарный диабет, беременность и др. Острая форма вульвовагинального кандидоза характеризуется картиной ярко выраженного воспаления: покраснением, отечностью, высыпанием в виде пузырьков на коже и слизистых оболочках вульвы и влагалища, обильными или умеренными творожистыми выделениями из половых путей, зудом и жжением, неприятным запахом, усиливающимся при половых контактах.
Киста яичника — образование, возникшее в результате накопления секрета в предсуществующей полости яичника. Возможен перекрут или кровоизлияния кист с развитием выраженного болевого симптома.
Климакс патологический мужской — снижение уровня мужских половых гормонов в связи с угасанием гормональной и репродуктивной деятельности половой системы. Проявляется в виде сексуальных расстройств, повышения артериального давления, болей в сердце, слабости.
Климактерический синдром у женщин — расстройство функций различных органов и систем организма на фоне угасания гормональной и детородной деятельности половой системы. Возможны нервно-психические нарушения (утомляемость, депрессия, плаксивость, нарушения сна, страхи), вегетативные нарушения (приливы, тахикардия, повышения артериального давления, мигрени, боли в области сердца и др.), трофические нарушения (вагиниты, сухость слизистых оболочек, повышенная ломкость костей, боли в мочевом пузыре). Часто сопровождается повышением массы тела.
Крауроз вульвы — предраковое заболевание наружных половых органов. Обычно наблюдается у женщин в период климакса или постменопаузы. Жалобы на зуд и сухость слизистой наружных половых органов.
Обычно наблюдается у женщин в период климакса или постменопаузы. Жалобы на зуд и сухость слизистой наружных половых органов.
Кровотечение маточное дисфункциональное — возникает в результате нарушения продукции гормонов яичников. Характеризуется чередованием задержки менструаций и кровотечений. При длительных и обильных кровотечениях развивается постгеморрагическая анемия.
Красный плоский лишай — распространенное заболевание, наблюдающееся в среднем возрасте у мужчин и женщин; неинфекционного происхождения. Характеризуется зудящими узелковыми высыпаниями с четкими границами фиолетового оттенка на коже (сгибатели запястий и предплечий, боковые поверхности шеи, ягодицы, пенис, лодыжки, крестец). Поражения слизистых полости рта отличается от кожных отсутствием узелков при наличии белой кружевной сеточки. Сильный зуд в местах поражения кожи провоцирует расчесывания с присоединением вторичной инфекции. На этом фоне возможно развитие гнойно-воспалительных осложнений.
Лейкоплакия вульвы, шейки матки — предраковое заболевание, проявляющееся развитием склерозирующего процесса, возникновением на наружных половых органах и влагалищной части шейки матки беловатых пятен, не снимаемых ватным тампоном. Возможно появление зуда влагалища. Возможен переход в злокачественное образование (рак).
Миома матки — доброкачественная опухоль, исходящая из гладкомышечной ткани матки. Заболевание проявляется циклическими или ациклическими кровотечениями, возможны симптомы сдавления мочевого пузыря и прямой кишки. Возможно развитие некроза или перекрута ножки узла.
Ожог — острое воспаление кожи после термического или химического воздействия. Одной из причин возникновения ожогов является фотодерматит (солнечный ожог), особенно у людей со слабо пигментированной или белой кожей (блондины, альбиносы, рыжеволосые). Ожоги проявляются покраснением, образованием пузырей, развитием некроза в тяжелых случаях. Могут сопровождаться головными болями, рвотой, повышением температуры, обмороками.
Могут сопровождаться головными болями, рвотой, повышением температуры, обмороками.
Онихомикоз — грибковое поражение ногтевого ложа и ногтя. Сопровождается побелением, пожелтением и разрыхлением ногтевой пластинки, либо отслоением ногтя с образованием подногтевых крошащихся масс и изменением цвета ногтя. Имеет тенденцию к распространению с поражением новых ногтевых пластинок. Одной из разновидностей является кандидозный онихомикоз, отмечаемый у больных с хроническим кандидозом кожи и слизистых оболочек.
Опоясывающий лишай — инфекция, вызываемая вирусом VZ, паразитирующем на нервных ганглиях (узлах). Имеет периодически повторяющееся течение. Кожное высыпание состоит из болезненных и/или зудящих пузырьков, которые имеют склонность проявляться с одной стороны. Развитию видимых поражений нередко предшествуют боли. Весь цикл заболевания составляет обычно 2–3 недели. Чаще всего поражается кожа туловища (в соответствии с зоной иннервации межреберных нервов), менее часто — кожа лица. Опоясывающий лишай может появиться у людей любого возраста, особенно при сниженном иммунитете. Наиболее частое осложнение — невралгия с сильными и изнуряющими болями, которая может длиться годами. Иногда развиваются поражения глазного яблока.
Папилломовирусная инфекция — заболевание, вызываемое как низко-, так и высокоонкогенными типами вируса папилломы человека, передается половым путем, может протекать латентно (без клинических проявлений), субклинически (с неяркой клинической картиной) или иметь определенную клиническую симптоматику. Проявляется кондиломами на половых органах, хроническими воспалительными процессами, дисплазиями (предраковыми состояниями). Может привести к развитию злокачественного процесса.
Папулосквамозные высыпания — воспалительные заболевания кожи, характеризующиеся красными или розовыми узелками и бляшками, покрытыми чешуйками. К этой группе относятся псориаз, красный волосяной лишай, себорейный дерматит, розовый лишай, острый парапсориаз, плоский и нитевидный лишай. Поражаться могут обширные участки кожных покровов, высыпания иногда сопровождаются зудом. После исчезновения высыпаний на их месте образуются зоны гипопигментации, в редких случаях рубцы. Больных беспокоит выраженный косметический дефект.
Поражаться могут обширные участки кожных покровов, высыпания иногда сопровождаются зудом. После исчезновения высыпаний на их месте образуются зоны гипопигментации, в редких случаях рубцы. Больных беспокоит выраженный косметический дефект.
Пиодермия — гнойное поражение кожи. Гангренозная пиодермия может быть проявлением болезни Крона (поражение слизистой толстого кишечника), лимфомы, лейкоза, сердечно-сосудистой недостаточности, ревматизма и др. Пузырьки появляются внезапно на ягодицах, бедрах, лице, вскрываясь, превращаются в язвы. Язвы быстро увеличиваются в размерах, в течение нескольких дней могут достигать 10–20 см в диаметре. Через отверстия в язвах выделяется гной, регионарные лимфоузлы увеличиваются. Течение заболевания тяжелое. После разрешения и заживления язвенного процесса образуются рубцы.
Подкожные грибковые инфекции — поражения кожи и подкожной клетчатки, часто развивающиеся после травмы или пореза с занесением грибковой инфекции в рану. На коже образуются узелки, быстро увеличивающиеся и изъязвляющиеся. Без лечения происходят закупорка лимфатических сосудов и отеки по типу слоновости. Возможно поражение глубжележащих тканей — мышц и костей.
Предменструальный синдром — расстройство функции нервной, сердечно-сосудистой и эндокринной систем во второй половине менструального цикла. Жалобы на появляющиеся за 7–10 дней до начала менструации головные боли, бессонницу, депрессию, раздражительность, отеки, тахикардию, аритмию, удушье.
Простатит — воспалительный процесс предстательной железы. Обусловлен рядом причин: инфекционные заболевания, застойные процессы органов малого таза, нарушения микроциркуляции. Заболевание может протекать в острой, подострой и хронической форме. Наиболее часто проявляется следующими симптомами: боли, расстройство мочеиспускания, нарушения половых функций. Длительное наличие очага инфекции приводит к формированию хронического воспалительного процесса с периодическими обострениями и стойким нарушениям в сексуальной сфере.
Профессиональные заболевания — группа кожных заболеваний, вызванная вредными производственными факторами. Наиболее распространенными являются угри (вызываемые, например, жирами или маслами), депигментация (вызывается некоторыми химическими веществами), красный плоский лишай (вызываемый проявителями), инфекционные поражения (при работе с зараженными поверхностями), фотодерматозы, контактные дерматиты (например, от резиновых перчаток у медперсонала) и т. д.
Разноцветный лишай — вызывается дрожжеподобным грибом, заражение происходит при тесном контакте с больными, при носке чужой одежды, через песок на пляже. Развитию заболевания способствуют гормональные дисбалансы. Проявляется различных размеров пятнами коричневого или желтого цвета, сливающихся в крупные очаги. Пятна слегка шелушатся, располагаются в верхней части туловища, реже на шее, волосистой части головы или других участках. Без лечения процесс прогрессирует, охватывая новые кожные поверхности.
Рожистое воспаление — разновидность целлюлита, обычно вызываемого гемолитическим стрептококком. Начинается с лихорадки, недомогания, головной боли. На коже появляется красная инфильтрированная бляшка с резко очерченной границей. В тяжелых случаях поверхностный слой кожи покрывается пузырями или некротизируется. Без лечения рожистое воспаление приводит к смерти, причиной которой являются тромбоз сосудов, интоксикация и бактериемия (занесение инфекции в кровь).
Розацеа — розовые угри. Причина заболевания неясна, но известно, что у пациентов наблюдается увеличенный приток крови к коже. Розовые угри преимущественно поражают лоб, щеки, нос и подбородок. Выделяют три основных проявления заболевания — телеангиэктазии (сосудистые звездочки), увеличение сальных желез, угревидные узелки.
Розовый лишай — острое доброкачественное заболевание, встречающееся у молодых людей и подростков. Начинается с одиночного четко очерченного пятна диаметром 2–4 см овальной формы с характерным шелушением. Через несколько дней или недель появляются подобные высыпания на туловище, конечностях. Поражения на туловище располагаются параллельными линиями в виде «рождественской елки». Причина розового лишая неизвестна, но не исключается инфекционная природа заболевания.
Начинается с одиночного четко очерченного пятна диаметром 2–4 см овальной формы с характерным шелушением. Через несколько дней или недель появляются подобные высыпания на туловище, конечностях. Поражения на туловище располагаются параллельными линиями в виде «рождественской елки». Причина розового лишая неизвестна, но не исключается инфекционная природа заболевания.
Рубец гипертрофический — патологическая особенность соединительной ткани к избыточной регенерации (разрастанию). Рубцы появляются на местах порезов, ран, других кожных дефектов. Большие рубцы обезображивают кожные поверхности, нарушают функции сгибания/разгибания конечностей. Больные страдают от выраженного косметического дефекта.
Сальпингит — воспаление маточной трубы. Сопровождается периодически возникающими болями внизу живота, подъемом температуры. Часто возникает в результате распространения инфекции, передающейся половым путем. Хронический процесс приводит к развитию бесплодия.
Себорейный дерматит — развивается в результате повышенной функции сальных желез под влиянием андрогенов. Определенная роль придается недостатку витаминов В6 и Н. Проявляется образованием жирных желтоватых чешуек, располагающихся на покрасневшей волосистой коже головы, волосы склеены. Нередко поражается кожа ягодиц, половых органов, крупных складок. Может сопровождаться мучительным зудом, присоединением вторичной инфекции с развитием гнойно-воспалительных осложнений.
Себорейный кератоз — доброкачественное эпидермальное образование кожи, отмечается у пациентов пожилого возраста. Причина неясна. Клинически себорейный кератоз представлен четко очерченными выступающими коричневыми, серыми, черными или цвета загара узелками, которые кажутся «прилепленными» к коже. Поверхность их часто неровная, но иногда бывает бородавчатой или гладкой. В некоторых случаях себорейный кератоз сопутствует злокачественным опухолям внутренних органов. При частой травматизации участков кератоза возможно озлокачествление процесса.
При частой травматизации участков кератоза возможно озлокачествление процесса.
Синдром поликистозных яичников — патология, в основе которой лежат изменения функции гипоталамо-гипофиз-яичниковой системы, приводящие к кистозным и дегенеративным изменениям в яичниках. Может проявляться нарушением менструального цикла или аменореей, бесплодием, гирсутизмом, вегетативными проявлениями.
Системные грибковые инфекции — глубокие грибковые поражения кожи с вовлечением в процесс внутренних органов (легкие, костный мозг, желудочно-кишечный тракт, селезенка, надпочечники, центральная нервная система, кости, суставы и др.). Сопровождаются симптомами простуды, лихорадкой, ознобом, головной болью, мышечными болями, кашлем. На коже проявления грибковых инфекций носят изменчивый характер. Наиболее часто встречаются бородавки или узелки, болезненные язвы на слизистой рта и носа.
Споротрихоз — подкожная грибковая инфекция. Риску заражения подвергаются люди, занимающиеся цветоводством, садоводством и уходом за животными. Различают кожно-лимфатическую форму заболевания (образование изъязвляющегося узелка с распространением инфекции вдоль лимфатических сосудов), кожную (узелки с изъязвлениями на кожных покровах) и диссеминированную (поражение легких, суставов, костей, глаз, мозговых оболочек). При распространении процесса на внутренние органы наблюдается тяжелое клиническое течение заболевания с нарушением функции пораженного органа.
Стафилококковое импетиго — гнойное поражение кожи, вызываемое стафилококком. На коже образуются тонкие дряблые пузыри с мутным содержимым или наслоениями гноя. В основании пузыря может наблюдаться покраснение различной степени выраженности. Пузыри быстро опадают, и поражение может приобретать вид блестящей лакированной поверхности. На более старых поражениях наблюдаются желтоватые корки. Заболевание может сопровождаться лихорадкой, недомоганием.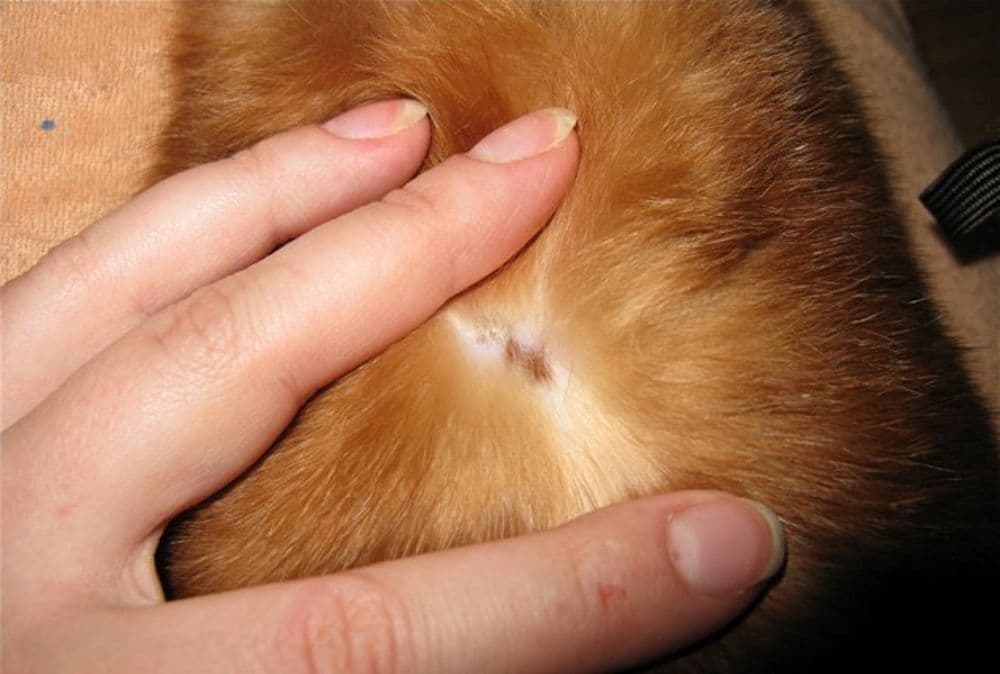 Возможно присоединение вторичной инфекции с развитием тяжелой клинической картины.
Возможно присоединение вторичной инфекции с развитием тяжелой клинической картины.
Сыпь лекарственная — кожное проявление лекарственной аллергии. Могут поражаться обширные поверхности кожного покрова. Клиника разнообразна — от доброкачественного течения процесса до развития неотложных дерматологических состояний (острая крапивница, ангионевротический отек, токсический эпидермальный некролиз — отторжение поверхностного кожного слоя).
Телеангиэктазии — расширение кожных сосудов в виде сосудистых «звездочек». Причина неизвестна, возможны семейные случаи. Выделяют несколько разновидностей телеангиэктазий, среди них кожно-глазные, генерализованные, невоидные. Кожно-глазные телеангиэктазии располагаются на ушных раковинах, в заушных пространствах, на шее, на лице, глазных яблоках, конъюнктиве, веках, в локтевых, подколенных ямках, тыле кистей и стоп. На коже туловища могут обнаруживаться участки атрофии кожи, пятна цвета «кофе с молоком». Отмечается дистрофия волос, ногтей, склонность к различным видам инфекции. При расположении телеангиэктазий на мозжечке проявляется мозжечковая симптоматика — снижение рефлексов, судороги и др. Генерализованные телеангиэктазии распространяются по всему телу, часто им сопутствует варикозное расширение вен. Невоидные телеангиэктазии имееют тенденцию к озлокачествлению.
Урогенитальный микоплазмоз — группа воспалительных заболеваний, вызванных патогенными бактериями — микоплазмами. Заражение происходит преимущественно половым путем. Микоплазмоз у женщины может вызвать преждевременные роды, раннее отхождение околоплодных вод, развитие воспаления легких, менингит у детей.
Фолликулит — воспаление волосяных фолликул в виде распространенной сыпи на теле. Основная причина фолликулита — инфекционное поражение, иногда фолликулит проявляется после эпиляции волос. Могут возникать абсцессы, воспаления лимфатических сосудов и др. Без лечения заболевание приобретает хроническую форму с периодическими обострениями.
Без лечения заболевание приобретает хроническую форму с периодическими обострениями.
Фотоконтактные дерматиты — поражение облученных солнцем участков кожи, на которые был нанесен фотоаллерген (дериваты дегтя, псорален, некоторые солнцезащитные и ароматизирующие средства). Некоторые растения (смоковница, сельдерей, пастернак, фенхель,шиповник, луговые травы, клевер, лимон и др. цитрусовые) вызывают фитофотодерматиты.
Фоточувствительные дерматиты — кожные реакции, напоминающие солнечный ожог, вызываемые воздействием солнечных лучей на кожу на фоне приема некоторых лекарственных препаратов.
Фурункул — болезненная отечность вокруг стержня волоса, в центре которого появляется желтый гнойник, инфильтрат. Центральная часть уплотняется, вскрывается с отторжением некротического стержня. Заболевание может сопровождаться температурной реакцией. Вызывается золотистым стафилококком, развитию заболевания способствует сахарный диабет, снижение иммунитета.
Хламидиоз — урогенитальная инфекция, передающаяся половым путем. У женщин хламидии вызывают уретрит, цервицит, далее может развиться эндометрит, воспаление придатков матки, бесплодие. Часто начало заболевания сопровождается частым болезненным мочеиспусканием. Передача возбудителя инфекции ребенку возможна в 40–60% случаев, как при наличии, так и при отсутствии явных клинических проявлений инфекции у матери.
Хронический проктит, проктосигмоидит — хроническое воспаление прямой и сигмовидной кишки. Является следствием нелеченного острого заболевания либо имеет специфическую природу — туберкулезную, сифилитическую, гонорейную, вследствие глистной инвазии и др. Клинически проявляется периодически возникающим чувством дискомфорта в прямой кишке, ощущением неполного опорожнения, периодическими обострениями, сопровождающимися
учащением стула с примесью слизи и иногда крови, болезненными позывами на дефекацию. Хронические воспалительные процессы могут приводить к развитию язв на слизистой оболочке кишки, образованию свищей.
Хронические воспалительные процессы могут приводить к развитию язв на слизистой оболочке кишки, образованию свищей.
Цервицит — воспалительный процесс шейки матки, который может быть обусловлен возбудителями инфекций, передающихся половым путем (хламидии, гонококки, трихомонады и т. д.). Заболевание сопровождается обильными слизистыми или гнойными выделениями, зудом, жжением, болями внизу живота.
Цисталгия — появление болезненных позывов к мочеиспусканию при нормальных анализах мочи. Обусловлено гинекологическими заболеваниями, дисфункцией яичников.
Чесотка — заразное заболевание, вызываемое чесоточным клещем. Заражение происходит при контакте с больным или через инфицированное белье. Больных беспокоит сильный зуд, усиливающийся в ночное время, припухлости в подмышечных областях, отдельные пузырьковые высыпания на теле. Возможно осложнение заболевания развитием гнойно-воспалительных изменений в коже, экземы.
Экзема — воспаление кожи, проявляющееся очерченным покраснением с зудом. Поражения проходят 3 стадии: острую (с проявлением сосудистой реакции), подострую (с образованием в зоне поражения корок и чешуек) и хроническую (с выраженным утолщением наружного кожного покрова). В зависимости от стадии заболевания кожные проявления могут протекать в виде пятен, пузырьков, бляшек, отеков, корок, чешуек, трещин и т. д. Поражаются любые участки кожного
покрова, заболевание часто приобретает хронические формы с периодическими обострениями.
Экзоцервицит — воспаление слизистой оболочки влагалищной части шейки матки. Причины заболевания, клиническая картина, осложнения — см. эндоцервицит.
Эктима — инфекционное заболевание, вызываемое стрептококком группы, А или золотистым стафилококком. Чаще болеют изнуренные инфекцией истощенные люди с измененным иммунитетом. Сначала на коже появляется пузырь с мутным содержимым, при вскрытии которого быстро образуется гнойная толстая корка. Под коркой обнажается язва округлой формы с периферическим воспалительным венчиком. Эктимы могут быть единичными или множественными, излюбленная локализация — нижние конечности.
Сначала на коже появляется пузырь с мутным содержимым, при вскрытии которого быстро образуется гнойная толстая корка. Под коркой обнажается язва округлой формы с периферическим воспалительным венчиком. Эктимы могут быть единичными или множественными, излюбленная локализация — нижние конечности.
Эндометриоз — гормонозависимое заболевание, развивающееся на фоне нарушения иммунных процессов в организме, характеризующееся проникновением эндометрия в ткани, где его в норме не бывает.
Эндометрит — воспаление слизистой оболочки матки вследствие ее инфицирования. Часто связан с перенесенными абортами и осложненными родами.
Эндоцервицит — воспаление слизистой оболочки канала шейки матки, вызываемое инфекционными агентами (в том числе передающимися половым путем), механическими повреждениями и травмами (при абортах, диагностических выскабливаниях, разрывах шейки матки в родах и т. д.). Клинически может проявляться обильными слизистыми или гнойными выделениями, зудом, жжением, болями внизу живота. При распространении воспалительного процесса на другие органы возможна клиника уретрита, эндометрита, сальпингоофорита и др. Хроническое течение заболевания может приводить к осложнениям во время беременности и родов, бесплодию.
Эритема — изменение цвета участков кожных покровов от ярко-розового до синюшно-багрового, сопровождающее различные заболевания кожи и внутренних органов. Клинические проявления эритемы разнообразны, различают несколько видов эритемы — узловая, тепловая, мигрирующая некролитическая, пигментная, экссудативная, ягодичная и др. Некоторые из них имеют склонность к генерализации (обширному распространению) процесса, изъязвлению и озлокачествлению.
Эрозия шейки матки — приобретенный патологический процесс, характеризующийся повреждением и последующим отшелушиванием многослойного плоского эпителия влагалищной части шейки матки. В результате образуется раневая поверхность с развитием воспалительной реакции. Возникновению эрозии способствуют аборты, разрывы шейки в родах, хронический эндоцервицит.
В результате образуется раневая поверхность с развитием воспалительной реакции. Возникновению эрозии способствуют аборты, разрывы шейки в родах, хронический эндоцервицит.
Запишитесь на приём к врачу:
+7 (950) 810-00-11
золотистый лишай, вызванный интерфероном-альфа и рибавирином | HTML
Беатрис Гонсалес-Сиксто, Игнасио Гарсия-Доваль, Альберто Конде, Эухения Майо, Ракель Пардавила, Карлос де ла Торре и Мануэль Крусес
Отделение дерматологии, Complejo Hospitalario de Pontevedra, C / Loureiro-3600 , Испания. E-mail: [email protected]
Принято 27 августа 2006 г.
Sir,
Lichen aureus — необычный вариант пигментного пурпурного дерматита, который обычно локализован и устойчив.Этиология неизвестна, но считается, что одной из причин являются лекарства (1). Мы сообщаем о пациенте с золотистым лишая, связанном с введением пег-интерферона-альфа плюс рибавирин при хроническом гепатите C.
СЛУЧАЙ ИЗЛУЧЕНИЯ
36-летний мужчина с хроническим активным гепатитом C в анамнезе начал лечение с подкожно пег-интерферон-альфа (120 мкг / неделя) плюс рибавирин перорально (1000 мг / день). Два месяца спустя его направили для оценки пурпурной сыпи на обеих руках.В анамнезе дерматологических заболеваний у пациента не было.
При физическом осмотре обнаружены очерченные желто-коричневые пятна на ладонях и межпальцевых промежутках (рис. 1). Эти поражения имели четко выраженную границу и не масштабировались.
Рис. 1. Хорошо выраженные желто-коричневые пятна на ладони и межпальцевых промежутках.
Была проведена биопсия, которая выявила полосообразный инфильтрат лимфоцитов в верхнем слое дермы под зоной Гренца нормальной ткани с экстравазированными эритроцитами и периваскулярным лимфоцитарным инфильтратом (рис.2).
Поражения исчезли самопроизвольно после прекращения лечения гепатита С, таким образом был установлен диагноз золотистого лишая, вызванного противовирусной терапией.
Рис. 2. Ленточный инфильтрат лимфоцитов с экстравазированными эритроцитами в верхней части дермы (H&E × 200).
ОБСУЖДЕНИЕ
Наиболее эффективной терапией у пациентов с хроническим гепатитом С является комбинация пег-интерферон-альфа и рибавирин (2).Кожные побочные эффекты, приписываемые этим методам лечения, многочисленны. Эритема и уплотнение в местах введения интерферона-альфа — наиболее частые побочные реакции кожи. Сообщалось также о генерализованных кожных реакциях (3, 4), таких как красный плоский лишай, витилиго, очаговая алопеция, начало или обострение псориаза, красная волчанка, афты, ливедо (3), генерализованная числовая экзема, заболевание ногтей, эпидермальный некролиз, светочувствительность. (4) и невусы Мейерсона (5). Эти побочные эффекты чаще возникали в течение третьего и четвертого месяцев лечения (3).
Комбинация рибавирина и интерферона может усиливать кожные побочные эффекты по сравнению с монотерапией интерфероном (3, 4). Кроме того, введение пегилированных интерферонов может увеличить частоту этих кожных реакций.
Этиология пигментного пурпурного дерматита неизвестна; Было предложено несколько объяснений патогенетического механизма: венозная недостаточность, очаговые инфекции, лекарственные препараты или ломкость капилляров (1). В описанном здесь случае развитие золотистого лишая после комбинированной терапии хронического гепатита С (пег-интерферон-альфа плюс рибавирин) и локализация только на руках являются выдающимися клиническими признаками.Начало дерматита в этом случае произошло после того, как пациент получал эту терапию в течение 2 месяцев, и проявилось спонтанное разрешение после отмены лекарства, что свидетельствует о том, что лекарство вызывало расстройство.
Насколько нам известно, был зарегистрирован только один предыдущий случай капиллярита, вызванного интерфероном (6).
Лечение золотистого лишая обычно затруднено. Считается, что это хронический дерматоз без лечения, и полное излечение происходит редко. Кортикостероиды местного применения обычно неэффективны. Среди других предлагаемых методов лечения — терапия псораленом ультрафиолетом А (ПУВА) (7) и местный пимекролимус (8). Актуальность нашего отчета заключается в его редкости и растущем использовании пег-интерферон-альфа плюс рибавирин.
Кортикостероиды местного применения обычно неэффективны. Среди других предлагаемых методов лечения — терапия псораленом ультрафиолетом А (ПУВА) (7) и местный пимекролимус (8). Актуальность нашего отчета заключается в его редкости и растущем использовании пег-интерферон-альфа плюс рибавирин.
ССЫЛКИ
1. Сардана К., Саркар Р., Сегал В.Н. Пигментные пурпурные дерматозы: обзор. Int J Dermatol 2004; 43: 482–488.
2. Маннс М.П., МакХатчисон Дж.Г., Гордон С.К., Растги В.К., Шиффман М., Рейндоллар Р. и др.Сравнение пегинтерферона альфа-2b плюс рибавирин с интерфероном альфа-2b плюс рибавирин для начального лечения хронического гепатита С: рандомизированное исследование. Lancet 2001; 358: 958–959.
3. Дерере О., Рейсон-Пейрон Н., Ларри Д., Блан Ф., Гильху Дж. Дж. Диффузные воспалительные поражения у пациентов, получавших интерферон альфа и рибавирин от гепатита С: серия из 20 пациентов. Br J Dermatol 2002; 147: 1142–1146.
4. Мур М.М., Элперн DJ, Картер DJ. Тяжелая генерализованная нуммулярная экзема на фоне комбинированной терапии интерфероном альфа-2b и рибавирином у пациента с хронической инфекцией вируса гепатита С.Arch Dermatol 2004; 140: 215–217.
5. Конде-Табоада А, де ла Торре С, Фил С., Майо Э, Гонсалес-Сиксто Б., Крусес М.Дж. Неви Мейерсона, вызванные комбинированной терапией интерфероном альфа и рибавирином при инфекции гепатита С. Br J Dermatol 2005; 153: 1070–1072.
6. Гупта Г., Холмс СК, Спенс Э., Миллс ПР. Капиллярит, связанный с лечением хронического гепатита С интерфероном-альфа. J Am Acad Dermatol 2000; 43: 937–938.
7. Линг Т., Гоулден В., Гудфилд М.Дж.ПУВА-терапия при золотистом лишае. J Am Acad Dermatol 2001; 45: 145–146.
8. Бём М, Бонсманн Г, Люгер Т.А. Разрешение золотистого лишая у 10-летнего ребенка после местного применения пимекролимуса. Br J Dermatol 2004; 150: 519–520.
Золотистый сегментарный лишай: необычное проявление
An Bras Dermatol. 2017 сентябрь-октябрь; 92 (5): 704–706.
Педро де Фрейтас Сильва Торрака
1 Отделение клинической медицины в Faculdade de Medicina da Федеральный университет Мату-Гросу-ду-Сул (FAMED-UFMS) — Кампу-Гранди (МС), Бразилия
Наталия Диас Неграу Мурбак
2 Др.Дерматологическая служба Гюнтера Ханса в больнице Universitário da Universidade Federal de Mato Grosso do Sul NHU / UFMS — Кампо Гранде (МС), Бразилия
Наяра де Кастро Визиак
2 Дерматологическая служба доктора Гюнтера Ханса в больнице Universitário da Universidade Federal de Mato Grosso do Sul NHU / UFMS — Кампо Гранде (МС), Бразилия
Tânia Christina Marchesi de Freitas
3 Медицинский факультет Universidade Estadual de Mato Grosso do Сул (UEMS) — Кампу-Гранде (МС), Бразилия
Greicy Mara França
1 Отделение клинической медицины в Faculdade de Medicina da Федеральный университет Мату-Гросу-ду-Сул (FAMED-UFMS) — Кампу-Гранди (MS), Бразилия
1 Отделение клинической медицины в Faculdade de Medicina da Федеральный университет Мату-Гросу-ду-Сул (FAMED-UFMS) — Кампу-Гранди (MS), Бразилия
2 Др.Дерматологическая служба Гюнтера Ханса в больнице Universitário da Universidade Federal de Mato Grosso do Sul NHU / UFMS — Кампо Гранде (МС), Бразилия
3 Медицинский факультет Universidade Estadual de Mato Grosso do Sul (UEMS) — Campo Grande (MS), Brazil
Почтовый адрес: Pedro de Freitas Silva Torraca, Av. Senador Филинто Мюллер, 1 — Пионейрос, 79080-190 Кампу-Гранде, штат Массачусетс — Бразилия. E-mail: moc.liamg@acarrotfpПоступило 1 июня 2015 г .; Принято 2 ноября 2015 г.
Авторские права © 2017 Анаис Бразилейрос де Dermatologia Это статья в открытом доступе, распространяемая в соответствии с условиями
Некоммерческая лицензия Creative Commons Attribution, которая разрешает
неограниченное некоммерческое использование, распространение и воспроизведение в любых
medium при условии, что оригинальная работа правильно процитирована.
Abstract
Пигментные пурпурные дерматозы — хронические воспалительные состояния сосудов. характеризуется наличием пигментированных пятен. Среди его различных проявлениями, золотистый лишай отличается лихеноидным строением бляшки и склонность к поражению нижних конечностей. Его сегментированная форма редко и трудно поддается контролю, особенно в случаях симптоматических поражений. Мы сообщить о редком случае сегментарного золотистого лишая с шестилетней эволюцией связан с легким зудом.Мы также обсуждаем основные терапевтические подходы. чтобы контролировать болезнь.
Ключевые слова: Лихеноидные высыпания, лишайники, пурпура
ВВЕДЕНИЕ
Lichen aureus — воспалительный дерматоз, который считается формой хронического пигментные пурпурные дерматозы. 1,2 Неизвестной этиологии, редко среди сосудистых пурпурных дерматозов и проявляется красноватым, коричневатым, фиалковые или железистые четко очерченные лихеноидные поражения. Он локализован и обычно единичный, с легким зудом или его отсутствием.Преимущественно появляется на нижних конечностей и чаще у детей и молодых взрослых мужчин. 1,3,4
Возникновение золотистого лишая резко, но медленно, от 1 до 7 лет. между началом изолированных начальных поражений и редкими сегментарными конформация. 5 При этом стадия, лечение золотистого лишая представляет собой проблему, в основном из-за отсутствия спонтанная ремиссия и низкий клинический ответ на варианты лечения в случаях обширные поражения. 2,3 Опишем интересный случай этого редкого состояние пациента в возрастной группе за пределами типичного диапазона, с несколькими сегментарные поражения и период эволюции шесть лет.
ДЕЛО
Пациентка 45 лет обратилась в нашу клинику с жалобами на шестилетнюю историю болезни.
розово-красных высыпаний на правой нижней конечности. Поражения прогрессивно увеличивались.
со временем. Она также сообщила о легком зуде (). При дерматологическом осмотре мы наблюдали эритематозно-пурпурную или
Буроватые лихеноидные бляшки разного размера, от 1 до 1.5-8 см в
диаметра, в переднезадних отделах правой голени (очаги поражения были больше
выступающий в верхней половине голени) и в переднемедиальной области справа
бедро ().
При дерматологическом осмотре мы наблюдали эритематозно-пурпурную или
Буроватые лихеноидные бляшки разного размера, от 1 до 1.5-8 см в
диаметра, в переднезадних отделах правой голени (очаги поражения были больше
выступающий в верхней половине голени) и в переднемедиальной области справа
бедро ().
Эритематозно-коричневатые, пурпурные и лихенифицированные бляшки на верхних и нижних отделах. переднемедиальное правое бедро
Деталь внешнего вида и различных размеров бляшек, от 1,5 до 8 см в диаметре.
Пациент сообщил об использовании местных антибиотиков без улучшения состояния.Она отрицала сопутствующие заболевания, предыдущие травмы и использование каких-либо других лекарств. Результаты дополнительного обследования нормальные. Анатомопатологическое обследование выявлен выпрямленный эпидермис с ортокератозом, поверхностный дерма с легкой периваскулярный воспалительный инфильтрат лимфогистиоцитарных клеток и очаги очаговых экзоцитоз редких лимфоцитов (и ). Пятно берлинской лазурью выявило отложения гемосидерина в дерме (). Как на начальном этапе лечения мы выбрали сильнодействующие кортикостероиды для местного применения два раза в день, и 8-MOP в сочетании с пребыванием на солнце три раза в неделю до повторного посещения.
Ректификация эпидермиса, ортокератоз и неспецифический периваскулярные лимфогистиоцитарные клетки проникают в дерму (гематоксилин & eosin, X10)
Умеренная инфильтрация периваскулярными лимфогистиоцитарными клетками с экзоцитозом очаги редких лимфоцитов в дерме (гематоксилин и эозин, X100)
Отложения гемосидерина в дерме (стрелки) берлинская лазурь, X100)
ОБСУЖДЕНИЕ
Первоначально описан как пурпурный лишай Мартином et al. в 1958 г.
и классифицированный как форма пигментных пурпурных дерматозов, поражение было названо
lichen aureus только в 1960 г. Калнаном. 2,4 На основе
по клинической морфологии, золотистый лишай классифицируется как лихеноидная сыпь
сливные фиолетовые папулы или отграниченные пигментные бляшки,
эритематозно-железистого или пурпурного цвета различных размеров.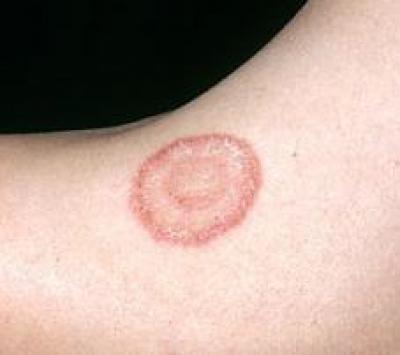 Поражения
в большинстве случаев протекает бессимптомно. 3,4,6
Поражения
в большинстве случаев протекает бессимптомно. 3,4,6
Хотя поражения золотистого лишая обычно односторонние и расположены в нижних отделах конечностей, у нашего пациента были множественные очаги опоясывающего лишая с необычным сегментарным аспектом. 6,7 Эти функции уже были описаны в литературе, но в случаях сегментарного золотистого лишая. 2,3 В большинстве случаев золотистый лишай протекает бессимптомно, с медленным течением. эволюция в периоды обострения и ремиссии. Чаще встречается во втором десятилетие жизни. 2,7 Даже при большом сегментарном поражении почти никогда не бывает сопутствующие симптомы, такие как сильная боль или зуд. Однако симптомы уже появились. сообщалось в обширных пурпурных поражениях. 8
Лихеноидная реакция при пигментной сыпи является основной характеристикой, которая отличает золотистый лишай от других пигментных пурпурных дерматозов.В своем сегментарная картина, эта лихеноидная реакция более выражена и может быть описан даже при отсутствии кожного зуда. 3 Обширные поражения — в которых морфология и ограничения более обычно следуют за венозной дренажной сетью, чем за дерматомами или линиями Блашко — уже описаны в литературе как отдельные презентации. 2,3
Гистологически лимфоцитарные инфильтраты, обнаруженные в верхнем слое дермы, характерны для пигментные пурпурные дерматозы наряду с экстравазацией эритроцитов и пигментными излияния — более заметны в сегментарном представлении лишайников aureus. 3 Хотя некоторые отчеты предполагают возможную связь сегментарного золотистого лишая с пурпурным грибковый микоз на основании некоторых гистологических сходств, в настоящее время нет свидетельство этой корреляции. 2 Четное с 6-летней продолжительностью в данном случае клинических признаков эволюции в грибовидный микоз.
В настоящее время лечение золотистого лишая является сложной задачей. Терапия местными
кортикостероиды могут помочь в контроле пигментных пурпурных дерматозов, особенно
в случаях, когда сообщается о зуде или при более явной эритеме. Однако это
подход неоднозначен в литературе. 7 Для поражений, устойчивых к первоначальному лечению
можно использовать кортикостероиды, местные ингибиторы кальциневрина. 7,8 При золотистом лишаях применялись узкополосные методы лечения PUVA и UVB.
описаны как терапевтические варианты. 3,7 На сегодняшний день эффективность использования
солнечный свет в качестве альтернативы этим подходам для лечения сегментарного золотистого лишая не имеет
пока не было описано в литературе.
Однако это
подход неоднозначен в литературе. 7 Для поражений, устойчивых к первоначальному лечению
можно использовать кортикостероиды, местные ингибиторы кальциневрина. 7,8 При золотистом лишаях применялись узкополосные методы лечения PUVA и UVB.
описаны как терапевтические варианты. 3,7 На сегодняшний день эффективность использования
солнечный свет в качестве альтернативы этим подходам для лечения сегментарного золотистого лишая не имеет
пока не было описано в литературе.
Терапия аскорбиновой кислотой 500 мг 2 раза в день в сочетании с рутозидом 50 мг 2 раза в день считаются вариантами адъюванта в борьбе с пигментными пурпурными дерматозами.А сообщение об использовании рутозида в сочетании с аскорбиновой кислотой у 3 пациентов с lichen aureus показал полное исчезновение поражений через четыре недели. 9 Для локализованных поражений есть отчеты о доступе к послеоперационной биопсии, связанной с импульсным светом с длительностью 12 мс и плавность 18 Дж для лечения остаточного поражения, с почти полное разрешение. 4
В случае сегментарного золотистого лишая начальные попытки контролировать поражение с помощью комбинация пентоксифиллина и простациклина I2 продемонстрировала удовлетворительную ответ по сравнению с другими терапевтическими подходами. 5 В настоящее время несколько случаев предполагают метилпреднизолона ацетат (MPA) 0,1% для местного применения в качестве варианта лечения. В двух случаях сегментарный золотистый лишай, МПА 0,1% местный привел к полному разрешению обширные очаги после 4-7 месяцев непрерывного применения, без рецидивов через 11 месяцев. месяцев наблюдения. 2 В В данном случае начальное лечение включало бетаметазон 2 раза в день в сочетании с три цикла 8-MOP и пребывания на солнце (как альтернатива UVA / UVB) 3 раза в неделю, с вернуться через 30 дней.По истечении этого периода пациент сообщил об улучшении состояния поражения.
Сноски
Конфликт интересов: отсутствует.
* Работы, выполненные в больнице Universitário Maria Aparecida Pedrossian da Федеральный университет Мату-Гросу-ду-Сул (HUMAP-UFMS) — Кампу-Гранди (MS), Бразилия
Финансовая поддержка: отсутствует.
ССЫЛКИ
1. Аунг П.П., Бернс С.Дж., Бхаван Дж. Lichen Aureus: необычная патогистологическая картина: случай отчет и обзор литературы.Am J Dermatopathol. 2014; 36: e1 – e4. [PubMed] [Google Scholar] 2. Моче Дж., Глассман С., Моди Д., Грейсон В. Золотистый сегментарный лишай: отчет о двух случаях лечения метилпреднизолона ацепонат. Australas J Dermatol. 2011; 52: e15 – e18. [PubMed] [Google Scholar] 3. Чжао Ю.К., Ло Д.К., Саркар Р., Се В.Л. Сегментарный золотистый лишай у молодой женщины со спонтанным улучшение. J Dtsch Dermatol Ges. 2014; 12: 260–262. [PubMed] [Google Scholar] 5. Ли Х.В., Ли Д.К., Чанг С.Е., Ли М.В., Чхве Дж.Х., Мун КК. Сегментарный золотистый лишай: комбинированная терапия пентоксифиллином и простациклин.J Eur Acad Dermatol Venereol. 2006. 20: 1378–1380. [PubMed] [Google Scholar] 6. Portela PS, Melo DF, Ormiga P, Oliveira FJ, Freitas NC, Bastos CS., Júnior Dermoscopy of lichen aureus. Бюстгальтеры Dermatol. 2013; 88: 253–255. [Бесплатная статья PMC] [PubMed] [Google Scholar] 7. Мурота Х., Катаяма I. Золотистый лихен в ответ на местный такролимус лечение. J Dermatol. 2011; 38: 823–825. [PubMed] [Google Scholar] 8. Cunha R, Filho, Schwartz J, Zanol J. Líquen aureus «algesiogênico». Бюстгальтеры Dermatol. 2006. 81: 163–165.[Google Scholar] 9. Reinhold U, Seiter S, Ugurel S, Tilgen W. Лечение прогрессирующей пигментной пурпуры оральным биофлавоноиды и аскорбиновая кислота: открытое пилотное исследование в 3 пациенты. J Am Acad Dermatol. 1999; 41: 207–208. [PubMed] [Google Scholar]Золотистый сегментарный лишай: необычное проявление
An Bras Dermatol. 2017 сентябрь-октябрь; 92 (5): 704–706.
Педро де Фрейтас Сильва Торрака
1 Отделение клинической медицины в Faculdade de Medicina da Федеральный университет Мату-Гросу-ду-Сул (FAMED-UFMS) — Кампу-Гранди (МС), Бразилия
Наталия Диас Неграу Мурбак
2 Др. Дерматологическая служба Гюнтера Ханса в больнице
Universitário da Universidade Federal de Mato Grosso do Sul NHU / UFMS — Кампо
Гранде (МС), Бразилия
Дерматологическая служба Гюнтера Ханса в больнице
Universitário da Universidade Federal de Mato Grosso do Sul NHU / UFMS — Кампо
Гранде (МС), Бразилия
Наяра де Кастро Визиак
2 Дерматологическая служба доктора Гюнтера Ханса в больнице Universitário da Universidade Federal de Mato Grosso do Sul NHU / UFMS — Кампо Гранде (МС), Бразилия
Tânia Christina Marchesi de Freitas
3 Медицинский факультет Universidade Estadual de Mato Grosso do Сул (UEMS) — Кампу-Гранде (МС), Бразилия
Greicy Mara França
1 Отделение клинической медицины в Faculdade de Medicina da Федеральный университет Мату-Гросу-ду-Сул (FAMED-UFMS) — Кампу-Гранди (MS), Бразилия
1 Отделение клинической медицины в Faculdade de Medicina da Федеральный университет Мату-Гросу-ду-Сул (FAMED-UFMS) — Кампу-Гранди (MS), Бразилия
2 Др.Дерматологическая служба Гюнтера Ханса в больнице Universitário da Universidade Federal de Mato Grosso do Sul NHU / UFMS — Кампо Гранде (МС), Бразилия
3 Медицинский факультет Universidade Estadual de Mato Grosso do Sul (UEMS) — Campo Grande (MS), Brazil
Почтовый адрес: Pedro de Freitas Silva Torraca, Av. Senador Филинто Мюллер, 1 — Пионейрос, 79080-190 Кампу-Гранде, штат Массачусетс — Бразилия. E-mail: moc.liamg@acarrotfpПоступило 1 июня 2015 г .; Принято 2 ноября 2015 г.
Авторские права © 2017 Анаис Бразилейрос де DermatologiaЭто статья в открытом доступе, распространяемая в соответствии с условиями Некоммерческая лицензия Creative Commons Attribution, которая разрешает неограниченное некоммерческое использование, распространение и воспроизведение в любых medium при условии, что оригинальная работа правильно процитирована.
Abstract
Пигментные пурпурные дерматозы — хронические воспалительные состояния сосудов.
характеризуется наличием пигментированных пятен. Среди его различных
проявлениями, золотистый лишай отличается лихеноидным строением
бляшки и склонность к поражению нижних конечностей.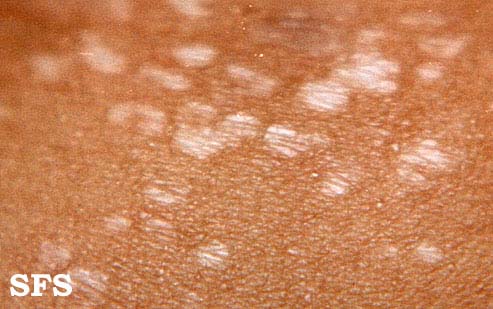 Его сегментированная форма
редко и трудно поддается контролю, особенно в случаях симптоматических поражений. Мы
сообщить о редком случае сегментарного золотистого лишая с шестилетней эволюцией
связан с легким зудом.Мы также обсуждаем основные терапевтические подходы.
чтобы контролировать болезнь.
Его сегментированная форма
редко и трудно поддается контролю, особенно в случаях симптоматических поражений. Мы
сообщить о редком случае сегментарного золотистого лишая с шестилетней эволюцией
связан с легким зудом.Мы также обсуждаем основные терапевтические подходы.
чтобы контролировать болезнь.
Ключевые слова: Лихеноидные высыпания, лишайники, пурпура
ВВЕДЕНИЕ
Lichen aureus — воспалительный дерматоз, который считается формой хронического пигментные пурпурные дерматозы. 1,2 Неизвестной этиологии, редко среди сосудистых пурпурных дерматозов и проявляется красноватым, коричневатым, фиалковые или железистые четко очерченные лихеноидные поражения. Он локализован и обычно единичный, с легким зудом или его отсутствием.Преимущественно появляется на нижних конечностей и чаще у детей и молодых взрослых мужчин. 1,3,4
Возникновение золотистого лишая резко, но медленно, от 1 до 7 лет. между началом изолированных начальных поражений и редкими сегментарными конформация. 5 При этом стадия, лечение золотистого лишая представляет собой проблему, в основном из-за отсутствия спонтанная ремиссия и низкий клинический ответ на варианты лечения в случаях обширные поражения. 2,3 Опишем интересный случай этого редкого состояние пациента в возрастной группе за пределами типичного диапазона, с несколькими сегментарные поражения и период эволюции шесть лет.
ДЕЛО
Пациентка 45 лет обратилась в нашу клинику с жалобами на шестилетнюю историю болезни.
розово-красных высыпаний на правой нижней конечности. Поражения прогрессивно увеличивались.
со временем. Она также сообщила о легком зуде (). При дерматологическом осмотре мы наблюдали эритематозно-пурпурную или
Буроватые лихеноидные бляшки разного размера, от 1 до 1.5-8 см в
диаметра, в переднезадних отделах правой голени (очаги поражения были больше
выступающий в верхней половине голени) и в переднемедиальной области справа
бедро ().
Эритематозно-коричневатые, пурпурные и лихенифицированные бляшки на верхних и нижних отделах. переднемедиальное правое бедро
Деталь внешнего вида и различных размеров бляшек, от 1,5 до 8 см в диаметре.
Пациент сообщил об использовании местных антибиотиков без улучшения состояния.Она отрицала сопутствующие заболевания, предыдущие травмы и использование каких-либо других лекарств. Результаты дополнительного обследования нормальные. Анатомопатологическое обследование выявлен выпрямленный эпидермис с ортокератозом, поверхностный дерма с легкой периваскулярный воспалительный инфильтрат лимфогистиоцитарных клеток и очаги очаговых экзоцитоз редких лимфоцитов (и ). Пятно берлинской лазурью выявило отложения гемосидерина в дерме (). Как на начальном этапе лечения мы выбрали сильнодействующие кортикостероиды для местного применения два раза в день, и 8-MOP в сочетании с пребыванием на солнце три раза в неделю до повторного посещения.
Ректификация эпидермиса, ортокератоз и неспецифический периваскулярные лимфогистиоцитарные клетки проникают в дерму (гематоксилин & eosin, X10)
Умеренная инфильтрация периваскулярными лимфогистиоцитарными клетками с экзоцитозом очаги редких лимфоцитов в дерме (гематоксилин и эозин, X100)
Отложения гемосидерина в дерме (стрелки) берлинская лазурь, X100)
ОБСУЖДЕНИЕ
Первоначально описан как пурпурный лишай Мартином et al. в 1958 г. и классифицированный как форма пигментных пурпурных дерматозов, поражение было названо lichen aureus только в 1960 г. Калнаном. 2,4 На основе по клинической морфологии, золотистый лишай классифицируется как лихеноидная сыпь сливные фиолетовые папулы или отграниченные пигментные бляшки, эритематозно-железистого или пурпурного цвета различных размеров. Поражения в большинстве случаев протекает бессимптомно. 3,4,6
Хотя поражения золотистого лишая обычно односторонние и расположены в нижних отделах
конечностей, у нашего пациента были множественные очаги опоясывающего лишая
с необычным сегментарным аспектом.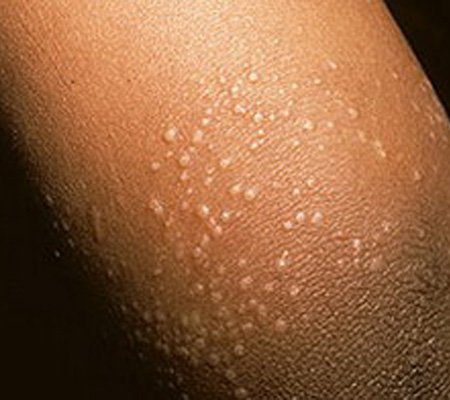 6,7 Эти функции уже были
описаны в литературе, но в случаях сегментарного золотистого лишая. 2,3 В большинстве случаев золотистый лишай протекает бессимптомно, с медленным течением.
эволюция в периоды обострения и ремиссии. Чаще встречается во втором
десятилетие жизни. 2,7 Даже при большом сегментарном поражении почти никогда не бывает
сопутствующие симптомы, такие как сильная боль или зуд. Однако симптомы уже появились.
сообщалось в обширных пурпурных поражениях. 8
6,7 Эти функции уже были
описаны в литературе, но в случаях сегментарного золотистого лишая. 2,3 В большинстве случаев золотистый лишай протекает бессимптомно, с медленным течением.
эволюция в периоды обострения и ремиссии. Чаще встречается во втором
десятилетие жизни. 2,7 Даже при большом сегментарном поражении почти никогда не бывает
сопутствующие симптомы, такие как сильная боль или зуд. Однако симптомы уже появились.
сообщалось в обширных пурпурных поражениях. 8
Лихеноидная реакция при пигментной сыпи является основной характеристикой, которая отличает золотистый лишай от других пигментных пурпурных дерматозов.В своем сегментарная картина, эта лихеноидная реакция более выражена и может быть описан даже при отсутствии кожного зуда. 3 Обширные поражения — в которых морфология и ограничения более обычно следуют за венозной дренажной сетью, чем за дерматомами или линиями Блашко — уже описаны в литературе как отдельные презентации. 2,3
Гистологически лимфоцитарные инфильтраты, обнаруженные в верхнем слое дермы, характерны для пигментные пурпурные дерматозы наряду с экстравазацией эритроцитов и пигментными излияния — более заметны в сегментарном представлении лишайников aureus. 3 Хотя некоторые отчеты предполагают возможную связь сегментарного золотистого лишая с пурпурным грибковый микоз на основании некоторых гистологических сходств, в настоящее время нет свидетельство этой корреляции. 2 Четное с 6-летней продолжительностью в данном случае клинических признаков эволюции в грибовидный микоз.
В настоящее время лечение золотистого лишая является сложной задачей. Терапия местными
кортикостероиды могут помочь в контроле пигментных пурпурных дерматозов, особенно
в случаях, когда сообщается о зуде или при более явной эритеме.Однако это
подход неоднозначен в литературе. 7 Для поражений, устойчивых к первоначальному лечению
можно использовать кортикостероиды, местные ингибиторы кальциневрина. 7,8 При золотистом лишаях применялись узкополосные методы лечения PUVA и UVB.
описаны как терапевтические варианты. 3,7 На сегодняшний день эффективность использования
солнечный свет в качестве альтернативы этим подходам для лечения сегментарного золотистого лишая не имеет
пока не было описано в литературе.
7,8 При золотистом лишаях применялись узкополосные методы лечения PUVA и UVB.
описаны как терапевтические варианты. 3,7 На сегодняшний день эффективность использования
солнечный свет в качестве альтернативы этим подходам для лечения сегментарного золотистого лишая не имеет
пока не было описано в литературе.
Терапия аскорбиновой кислотой 500 мг 2 раза в день в сочетании с рутозидом 50 мг 2 раза в день считаются вариантами адъюванта в борьбе с пигментными пурпурными дерматозами.А сообщение об использовании рутозида в сочетании с аскорбиновой кислотой у 3 пациентов с lichen aureus показал полное исчезновение поражений через четыре недели. 9 Для локализованных поражений есть отчеты о доступе к послеоперационной биопсии, связанной с импульсным светом с длительностью 12 мс и плавность 18 Дж для лечения остаточного поражения, с почти полное разрешение. 4
В случае сегментарного золотистого лишая начальные попытки контролировать поражение с помощью комбинация пентоксифиллина и простациклина I2 продемонстрировала удовлетворительную ответ по сравнению с другими терапевтическими подходами. 5 В настоящее время несколько случаев предполагают метилпреднизолона ацетат (MPA) 0,1% для местного применения в качестве варианта лечения. В двух случаях сегментарный золотистый лишай, МПА 0,1% местный привел к полному разрешению обширные очаги после 4-7 месяцев непрерывного применения, без рецидивов через 11 месяцев. месяцев наблюдения. 2 В В данном случае начальное лечение включало бетаметазон 2 раза в день в сочетании с три цикла 8-MOP и пребывания на солнце (как альтернатива UVA / UVB) 3 раза в неделю, с вернуться через 30 дней.По истечении этого периода пациент сообщил об улучшении состояния поражения.
Сноски
Конфликт интересов: отсутствует.
* Работы, выполненные в больнице Universitário Maria Aparecida Pedrossian da Федеральный университет Мату-Гросу-ду-Сул (HUMAP-UFMS) — Кампу-Гранди (MS), Бразилия
Финансовая поддержка: отсутствует.
ССЫЛКИ
1. Аунг П.П., Бернс С.Дж., Бхаван Дж. Lichen Aureus: необычная патогистологическая картина: случай отчет и обзор литературы.Am J Dermatopathol. 2014; 36: e1 – e4. [PubMed] [Google Scholar] 2. Моче Дж., Глассман С., Моди Д., Грейсон В. Золотистый сегментарный лишай: отчет о двух случаях лечения метилпреднизолона ацепонат. Australas J Dermatol. 2011; 52: e15 – e18. [PubMed] [Google Scholar] 3. Чжао Ю.К., Ло Д.К., Саркар Р., Се В.Л. Сегментарный золотистый лишай у молодой женщины со спонтанным улучшение. J Dtsch Dermatol Ges. 2014; 12: 260–262. [PubMed] [Google Scholar] 5. Ли Х.В., Ли Д.К., Чанг С.Е., Ли М.В., Чхве Дж.Х., Мун КК. Сегментарный золотистый лишай: комбинированная терапия пентоксифиллином и простациклин.J Eur Acad Dermatol Venereol. 2006. 20: 1378–1380. [PubMed] [Google Scholar] 6. Portela PS, Melo DF, Ormiga P, Oliveira FJ, Freitas NC, Bastos CS., Júnior Dermoscopy of lichen aureus. Бюстгальтеры Dermatol. 2013; 88: 253–255. [Бесплатная статья PMC] [PubMed] [Google Scholar] 7. Мурота Х., Катаяма I. Золотистый лихен в ответ на местный такролимус лечение. J Dermatol. 2011; 38: 823–825. [PubMed] [Google Scholar] 8. Cunha R, Filho, Schwartz J, Zanol J. Líquen aureus «algesiogênico». Бюстгальтеры Dermatol. 2006. 81: 163–165.[Google Scholar] 9. Reinhold U, Seiter S, Ugurel S, Tilgen W. Лечение прогрессирующей пигментной пурпуры оральным биофлавоноиды и аскорбиновая кислота: открытое пилотное исследование в 3 пациенты. J Am Acad Dermatol. 1999; 41: 207–208. [PubMed] [Google Scholar]Золотистый сегментарный лишай: необычное проявление
An Bras Dermatol. 2017 сентябрь-октябрь; 92 (5): 704–706.
Педро де Фрейтас Сильва Торрака
1 Отделение клинической медицины в Faculdade de Medicina da Федеральный университет Мату-Гросу-ду-Сул (FAMED-UFMS) — Кампу-Гранди (МС), Бразилия
Наталия Диас Неграу Мурбак
2 Др.Дерматологическая служба Гюнтера Ханса в больнице Universitário da Universidade Federal de Mato Grosso do Sul NHU / UFMS — Кампо Гранде (МС), Бразилия
Наяра де Кастро Визиак
2 Дерматологическая служба доктора Гюнтера Ханса в больнице Universitário da Universidade Federal de Mato Grosso do Sul NHU / UFMS — Кампо Гранде (МС), Бразилия
Tânia Christina Marchesi de Freitas
3 Медицинский факультет Universidade Estadual de Mato Grosso do Сул (UEMS) — Кампу-Гранде (МС), Бразилия
Greicy Mara França
1 Отделение клинической медицины в Faculdade de Medicina da Федеральный университет Мату-Гросу-ду-Сул (FAMED-UFMS) — Кампу-Гранди (MS), Бразилия
1 Отделение клинической медицины в Faculdade de Medicina da Федеральный университет Мату-Гросу-ду-Сул (FAMED-UFMS) — Кампу-Гранди (MS), Бразилия
2 Др.Дерматологическая служба Гюнтера Ханса в больнице Universitário da Universidade Federal de Mato Grosso do Sul NHU / UFMS — Кампо Гранде (МС), Бразилия
3 Медицинский факультет Universidade Estadual de Mato Grosso do Sul (UEMS) — Campo Grande (MS), Brazil
Почтовый адрес: Pedro de Freitas Silva Torraca, Av. Senador Филинто Мюллер, 1 — Пионейрос, 79080-190 Кампу-Гранде, штат Массачусетс — Бразилия. E-mail: moc.liamg@acarrotfpПоступило 1 июня 2015 г .; Принято 2 ноября 2015 г.
Авторские права © 2017 Анаис Бразилейрос де DermatologiaЭто статья в открытом доступе, распространяемая в соответствии с условиями Некоммерческая лицензия Creative Commons Attribution, которая разрешает неограниченное некоммерческое использование, распространение и воспроизведение в любых medium при условии, что оригинальная работа правильно процитирована.
Abstract
Пигментные пурпурные дерматозы — хронические воспалительные состояния сосудов. характеризуется наличием пигментированных пятен. Среди его различных проявлениями, золотистый лишай отличается лихеноидным строением бляшки и склонность к поражению нижних конечностей. Его сегментированная форма редко и трудно поддается контролю, особенно в случаях симптоматических поражений. Мы сообщить о редком случае сегментарного золотистого лишая с шестилетней эволюцией связан с легким зудом.Мы также обсуждаем основные терапевтические подходы. чтобы контролировать болезнь.
Ключевые слова: Лихеноидные высыпания, лишайники, пурпура
ВВЕДЕНИЕ
Lichen aureus — воспалительный дерматоз, который считается формой хронического пигментные пурпурные дерматозы. 1,2 Неизвестной этиологии, редко среди сосудистых пурпурных дерматозов и проявляется красноватым, коричневатым, фиалковые или железистые четко очерченные лихеноидные поражения. Он локализован и обычно единичный, с легким зудом или его отсутствием.Преимущественно появляется на нижних конечностей и чаще у детей и молодых взрослых мужчин. 1,3,4
Возникновение золотистого лишая резко, но медленно, от 1 до 7 лет. между началом изолированных начальных поражений и редкими сегментарными конформация. 5 При этом стадия, лечение золотистого лишая представляет собой проблему, в основном из-за отсутствия спонтанная ремиссия и низкий клинический ответ на варианты лечения в случаях обширные поражения. 2,3 Опишем интересный случай этого редкого состояние пациента в возрастной группе за пределами типичного диапазона, с несколькими сегментарные поражения и период эволюции шесть лет.
ДЕЛО
Пациентка 45 лет обратилась в нашу клинику с жалобами на шестилетнюю историю болезни. розово-красных высыпаний на правой нижней конечности. Поражения прогрессивно увеличивались. со временем. Она также сообщила о легком зуде (). При дерматологическом осмотре мы наблюдали эритематозно-пурпурную или Буроватые лихеноидные бляшки разного размера, от 1 до 1.5-8 см в диаметра, в переднезадних отделах правой голени (очаги поражения были больше выступающий в верхней половине голени) и в переднемедиальной области справа бедро ().
Эритематозно-коричневатые, пурпурные и лихенифицированные бляшки на верхних и нижних отделах. переднемедиальное правое бедро
Деталь внешнего вида и различных размеров бляшек, от 1,5 до 8 см в диаметре.
Пациент сообщил об использовании местных антибиотиков без улучшения состояния.Она отрицала сопутствующие заболевания, предыдущие травмы и использование каких-либо других лекарств. Результаты дополнительного обследования нормальные. Анатомопатологическое обследование выявлен выпрямленный эпидермис с ортокератозом, поверхностный дерма с легкой периваскулярный воспалительный инфильтрат лимфогистиоцитарных клеток и очаги очаговых экзоцитоз редких лимфоцитов (и ). Пятно берлинской лазурью выявило отложения гемосидерина в дерме (). Как на начальном этапе лечения мы выбрали сильнодействующие кортикостероиды для местного применения два раза в день, и 8-MOP в сочетании с пребыванием на солнце три раза в неделю до повторного посещения.
Ректификация эпидермиса, ортокератоз и неспецифический периваскулярные лимфогистиоцитарные клетки проникают в дерму (гематоксилин & eosin, X10)
Умеренная инфильтрация периваскулярными лимфогистиоцитарными клетками с экзоцитозом очаги редких лимфоцитов в дерме (гематоксилин и эозин, X100)
Отложения гемосидерина в дерме (стрелки) берлинская лазурь, X100)
ОБСУЖДЕНИЕ
Первоначально описан как пурпурный лишай Мартином et al. в 1958 г. и классифицированный как форма пигментных пурпурных дерматозов, поражение было названо lichen aureus только в 1960 г. Калнаном. 2,4 На основе по клинической морфологии, золотистый лишай классифицируется как лихеноидная сыпь сливные фиолетовые папулы или отграниченные пигментные бляшки, эритематозно-железистого или пурпурного цвета различных размеров. Поражения в большинстве случаев протекает бессимптомно. 3,4,6
Хотя поражения золотистого лишая обычно односторонние и расположены в нижних отделах конечностей, у нашего пациента были множественные очаги опоясывающего лишая с необычным сегментарным аспектом. 6,7 Эти функции уже были описаны в литературе, но в случаях сегментарного золотистого лишая. 2,3 В большинстве случаев золотистый лишай протекает бессимптомно, с медленным течением. эволюция в периоды обострения и ремиссии. Чаще встречается во втором десятилетие жизни. 2,7 Даже при большом сегментарном поражении почти никогда не бывает сопутствующие симптомы, такие как сильная боль или зуд. Однако симптомы уже появились. сообщалось в обширных пурпурных поражениях. 8
Лихеноидная реакция при пигментной сыпи является основной характеристикой, которая отличает золотистый лишай от других пигментных пурпурных дерматозов.В своем сегментарная картина, эта лихеноидная реакция более выражена и может быть описан даже при отсутствии кожного зуда. 3 Обширные поражения — в которых морфология и ограничения более обычно следуют за венозной дренажной сетью, чем за дерматомами или линиями Блашко — уже описаны в литературе как отдельные презентации. 2,3
Гистологически лимфоцитарные инфильтраты, обнаруженные в верхнем слое дермы, характерны для пигментные пурпурные дерматозы наряду с экстравазацией эритроцитов и пигментными излияния — более заметны в сегментарном представлении лишайников aureus. 3 Хотя некоторые отчеты предполагают возможную связь сегментарного золотистого лишая с пурпурным грибковый микоз на основании некоторых гистологических сходств, в настоящее время нет свидетельство этой корреляции. 2 Четное с 6-летней продолжительностью в данном случае клинических признаков эволюции в грибовидный микоз.
В настоящее время лечение золотистого лишая является сложной задачей. Терапия местными кортикостероиды могут помочь в контроле пигментных пурпурных дерматозов, особенно в случаях, когда сообщается о зуде или при более явной эритеме.Однако это подход неоднозначен в литературе. 7 Для поражений, устойчивых к первоначальному лечению можно использовать кортикостероиды, местные ингибиторы кальциневрина. 7,8 При золотистом лишаях применялись узкополосные методы лечения PUVA и UVB. описаны как терапевтические варианты. 3,7 На сегодняшний день эффективность использования солнечный свет в качестве альтернативы этим подходам для лечения сегментарного золотистого лишая не имеет пока не было описано в литературе.
Терапия аскорбиновой кислотой 500 мг 2 раза в день в сочетании с рутозидом 50 мг 2 раза в день считаются вариантами адъюванта в борьбе с пигментными пурпурными дерматозами.А сообщение об использовании рутозида в сочетании с аскорбиновой кислотой у 3 пациентов с lichen aureus показал полное исчезновение поражений через четыре недели. 9 Для локализованных поражений есть отчеты о доступе к послеоперационной биопсии, связанной с импульсным светом с длительностью 12 мс и плавность 18 Дж для лечения остаточного поражения, с почти полное разрешение. 4
В случае сегментарного золотистого лишая начальные попытки контролировать поражение с помощью комбинация пентоксифиллина и простациклина I2 продемонстрировала удовлетворительную ответ по сравнению с другими терапевтическими подходами. 5 В настоящее время несколько случаев предполагают метилпреднизолона ацетат (MPA) 0,1% для местного применения в качестве варианта лечения. В двух случаях сегментарный золотистый лишай, МПА 0,1% местный привел к полному разрешению обширные очаги после 4-7 месяцев непрерывного применения, без рецидивов через 11 месяцев. месяцев наблюдения. 2 В В данном случае начальное лечение включало бетаметазон 2 раза в день в сочетании с три цикла 8-MOP и пребывания на солнце (как альтернатива UVA / UVB) 3 раза в неделю, с вернуться через 30 дней.По истечении этого периода пациент сообщил об улучшении состояния поражения.
Сноски
Конфликт интересов: отсутствует.
* Работы, выполненные в больнице Universitário Maria Aparecida Pedrossian da Федеральный университет Мату-Гросу-ду-Сул (HUMAP-UFMS) — Кампу-Гранди (MS), Бразилия
Финансовая поддержка: отсутствует.
ССЫЛКИ
1. Аунг П.П., Бернс С.Дж., Бхаван Дж. Lichen Aureus: необычная патогистологическая картина: случай отчет и обзор литературы.Am J Dermatopathol. 2014; 36: e1 – e4. [PubMed] [Google Scholar] 2. Моче Дж., Глассман С., Моди Д., Грейсон В. Золотистый сегментарный лишай: отчет о двух случаях лечения метилпреднизолона ацепонат. Australas J Dermatol. 2011; 52: e15 – e18. [PubMed] [Google Scholar] 3. Чжао Ю.К., Ло Д.К., Саркар Р., Се В.Л. Сегментарный золотистый лишай у молодой женщины со спонтанным улучшение. J Dtsch Dermatol Ges. 2014; 12: 260–262. [PubMed] [Google Scholar] 5. Ли Х.В., Ли Д.К., Чанг С.Е., Ли М.В., Чхве Дж.Х., Мун КК. Сегментарный золотистый лишай: комбинированная терапия пентоксифиллином и простациклин.J Eur Acad Dermatol Venereol. 2006. 20: 1378–1380. [PubMed] [Google Scholar] 6. Portela PS, Melo DF, Ormiga P, Oliveira FJ, Freitas NC, Bastos CS., Júnior Dermoscopy of lichen aureus. Бюстгальтеры Dermatol. 2013; 88: 253–255. [Бесплатная статья PMC] [PubMed] [Google Scholar] 7. Мурота Х., Катаяма I. Золотистый лихен в ответ на местный такролимус лечение. J Dermatol. 2011; 38: 823–825. [PubMed] [Google Scholar] 8. Cunha R, Filho, Schwartz J, Zanol J. Líquen aureus «algesiogênico». Бюстгальтеры Dermatol. 2006. 81: 163–165.[Google Scholar] 9. Reinhold U, Seiter S, Ugurel S, Tilgen W. Лечение прогрессирующей пигментной пурпуры оральным биофлавоноиды и аскорбиновая кислота: открытое пилотное исследование в 3 пациенты. J Am Acad Dermatol. 1999; 41: 207–208. [PubMed] [Google Scholar]Патология золотистого лишая | DermNet NZ
Автор: Адъюнкт A / профессор Патрик Эмануэль, дерматопатолог, Клиника Рикардо Пальма, Лима, Перу. Главный редактор DermNet NZ: адъюнкт-помощник / профессор Аманда Окли. Копия отредактирована Марией МакГиверн / Гасом Митчеллом.Июнь 2018.
Введение
Lichen aureus — отдельный подтип пигментного пурпурного дерматоза. Клинически он обычно поражает детей или молодых людей и проявляется в виде стойких бляшек ржавого цвета на нижних конечностях.
Гистология золотистого лишая
Срезы золотистого лишая обычно показывают отчетливую картину инфильтрации при всех типах пигментного пурпурного дерматита с инфильтрацией вокруг мелких сосудов поверхностного сплетения и минимальной эпидермальной реакцией (рис. 1).При более высокой мощности инфильтрат в основном состоит из лимфоцитов с довольно внушительной долей гистиоцитов (рис. 2). Сосуды могут иметь некоторое выступание эндотелиальных клеток, но нет свидетельств сосудистого повреждения. Ключевой особенностью всех типов пигментного пурпурного дерматита является присутствие гемосидерина в поверхностном слое дермы, которое возникает в результате хронической утечки эритроцитов из сосудов.
Патология золотистого лихена
Специальные исследования золотистого лишая
Окрашивание железом берлинской синей по Перлзу демонстрирует отложение гемосидерина в поверхностной дерме (рис. 3).
Дифференциальная диагностика золотистого лишая
Другие диагнозы, которые следует учитывать, включают:
- Другие формы пигментного пурпурного дерматита — некоторые авторитетные источники больше не проводят различия между клиническими формами пигментного пурпурного дерматита; гистопатологически в инфильтрате золотистого лишая высок процент гистиоцитов
- Гистиоцитарные расстройства (например, гистиоцитоз клеток Лангерганса) — их можно исключить путем демонстрации кожного гемосидерина с помощью окрашивания железа Перлса
- грибовидный микоз — пигментный пурпурный дерматит, который иногда гистопатологически может имитировать кожную Т-клеточную лимфому; плотные гистиоцитарные инфильтраты и кожный гемосидерин необычны при грибовидном микозе
- Лейкоцитокластический васкулит — убедительное поражение сосудов с нейтрофильной инфильтрацией и фрагментацией.
Ссылки
Ким Д.Х., Сео Ш., Ан Х.Х., Кай Ю.С., Чой Дж. Характеристика и клинические проявления пигментного пурпурного дерматоза. Энн Дерматол 2015; 27: 404–10. DOI: 10.5021 / ad.2015.27.4.404. PubMed Central
В DermNet NZ
Книги о коже
См. Книжный магазин DermNet NZ.
Капиллярит | DermNet NZ
Автор: A / Prof Amanda Oakley, дерматолог, Гамильтон, Новая Зеландия, 1999.Обновлено в январе 2016 г.
Что такое капиллярит?
Капиллярит — это безвредное кожное заболевание, при котором появляются красновато-коричневые пятна, вызванные протекающими капиллярами. Это также известно как пигментная пурпура.
Капиллярит
См. Другие изображения капиллярита
Кто заболевает капилляритом?
Капиллярит может поразить любого, но редко встречается у детей.
- Обычно поражает здоровых людей.
- Иногда капиллярит возникает как реакция на лекарство; с капилляритом иногда связаны многие различные препараты, включая мепробамат, карбамазепин и карбромал.
- В других случаях причиной может быть пищевая добавка или вирусная инфекция.
- Капиллярит также может развиться после тренировки.
Что вызывает капиллярит?
Капилляры — это небольшие кровеносные сосуды у поверхности кожи. По неизвестным причинам они иногда воспаляются, хотя при биопсии кожи истинный васкулит не выявляется. Клетки крови могут проходить через небольшие промежутки, которые возникают между клетками, составляющими стенки капилляров. Результат — петехиальные кровотечения.Они исчезают, откладывая гемосидерин в верхних частях дермы.
Каковы клинические признаки капиллярита?
Капиллярит классифицируется по внешнему виду. Он характеризуется крошечными красными и коричневыми точками, которые называют пятнами кайенского перца. Они могут быть разбросаны по области тела или сгруппированы вместе, образуя плоское красное пятно, которое становится коричневым, а затем медленно исчезает в течение недель или месяцев. Клинические описания названы в честь дерматолога, впервые описавшего их.
Болезнь Шамберга (прогрессирующая пигментная пурпура)
Болезнь Шамберга является наиболее распространенным типом капиллярита.Регулярные или нерегулярные посевы красно-коричневых плоских пятен с пятнами кайенского перца по краям появляются без видимой причины. Хотя форма капиллярита Шамберга чаще всего встречается на голенях, она может возникать на любой части тела. Обычно он неравномерно распределяется с обеих сторон с несколькими или многими пятнами. Нет никаких симптомов.
Экзематидоподобная пурпура Дукаса-Капетанакиса (зудящая пурпура)
Экзематидная пурпура Дукаса-Капетанакиса похожа на болезнь Шамберга, но вызывает зуд.Красновато-фиолетовые пятна появляются вокруг лодыжек и могут распространяться по ногам. Зудящая пурпура также может поражать туловище и верхние конечности. Зуд приводит к расчесыванию и лихенификации.
Пурпура Гугеро-Блюма (пигментный пурпурный лихеноидный дерматоз)
Капиллярит Гугеро-Блюма встречается реже. Пятна утолщены и зудят, скорее как экзема, но патология имеет лихеноидную реакцию.
Пурпура Майокки (purpura annularis telangiectodes)
В этом состоянии появляются расширенные капилляры, а также коричневые пятна и кайенские пятна.Кольцевые пятна постепенно расширяются наружу и образуют концентрические кольца.
Пурпура Майокки
Контактная аллергия
Сообщается, что причиной капиллярита является краска для одежды цвета хаки и резина. Воздействует только на кожу при контакте с ответственным материалом.
Lichen aureus
Lichen aureus — это одиночное коричнево-желтое пятно, очень стойкое. Часто возникает над варикозным расширением вен.
Золотистый лишай
Капиллярит, вызванный физической нагрузкой
Капиллярит может развиться на лодыжках после продолжительных или энергичных упражнений (например, после игры в гольф на 18 лунок, ходьбы пешком или танцев), особенно в теплую погоду.Пятна тускнеют в течение нескольких дней и постепенно исчезают. По мере появления новых высыпаний может возникнуть ощущение жжения. Капиллярит, вызванный физической нагрузкой, может возникать однократно или регулярно повторяться после тренировки.
Капиллярит, вызванный физической нагрузкой
Как диагностируется капиллярит?
Капиллярит — это обычно клинический диагноз. Диагноз может быть подтвержден дерматоскопией (петехии видны более четко) и биопсией кожи. В большинстве случаев никаких других расследований не требуется.См. Также патологию золотистого лишая.
Как лечить капиллярит?
Поскольку капиллярит — это легкое заболевание, большинству пациентов лечение не требуется. Нет никакого известного лекарства.
- Подумайте, может ли лекарство быть причиной: прекратите его прием на несколько месяцев, чтобы узнать, улучшится ли капиллярит.
- Старайтесь избегать пищевых консервантов и искусственных красителей. Вернитесь к обычной диете, если через несколько месяцев не наступит улучшение.
- Стероиды для местного применения могут помочь при зуде.
- Фототерапия может быть эффективной при лечении капиллярита, но не предотвращает его повторение.
- Если поражена голень, подумайте о том, чтобы надеть эластичный шланг с градуированной компрессией. Это помогает уменьшить капиллярит, вызванный физической нагрузкой.
- Доступные в настоящее время сосудистые лазеры не особенно полезны при капиллярите.
Каковы исходы капиллярита?
Капиллярит может исчезнуть в течение нескольких недель, время от времени рецидивировать или сохраняться годами.
Лечение и лечение пигментного пурпурного дерматоза: медицинское обслуживание, долгосрочное наблюдение
Автор
Дариус Мехреган, доктор медицины Адъюнкт-профессор, Герман Пинкус, председатель дерматологического отделения дерматологической школы медицинского университета Уэйна; Клинический адъюнкт-профессор патологии медицинского колледжа Толедского университета; Дерматопатолог, дерматопатологическая лаборатория Pinkus; Консультанты, Отдел дерматологии, Медицинский центр по делам ветеранов J Dingell
Дариус Мехреган, доктор медицинских наук, является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия дерматологии, Американская медицинская ассоциация, Американское общество дерматопатологов, Международное общество дерматологов , Международное общество дерматопатологов, Phi Beta Kappa, Society for Investigative Dermatology
Раскрытие: Ничего не раскрывать.
Соавтор (ы)
Дженнифер Мишель Хейл, MD Врач-резидент, Отделение дерматологии, Медицинский факультет Государственного университета Уэйна
Раскрытие: Ничего не разглашать.
Рахил М. Дхария Медицинский факультет государственного университета Уэйна
Рахил М. Дхария является членом следующих медицинских обществ: Американская ассоциация врачей индийского происхождения, Американская медицинская ассоциация, Американская ассоциация студентов-медиков / Фонд, Ассоциация студентов-индуистов Awareness, Мичиганская ассоциация врачей индийского наследия
Раскрытие: нечего раскрывать.
Специальная редакционная коллегия
Ричард П. Винсон, доктор медицины Ассистент клинического профессора, кафедра дерматологии, Центр медицинских наук Техасского технического университета, Медицинская школа Пола Л. Фостера; Консультант, Дерматология Маунтин-Вью, PA
Ричард П. Винсон, доктор медицинских наук, является членом следующих медицинских обществ: Американская академия дерматологии, Техасская медицинская ассоциация, Ассоциация военных дерматологов, Техасское дерматологическое общество
Раскрытие: нечего раскрывать.
Lester F Libow, MD Дерматопатолог, дерматопатологическая лаборатория Южного Техаса
Lester F Libow, MD является членом следующих медицинских обществ: Американская академия дерматологии, Американское общество дерматопатологов, Техасская медицинская ассоциация
Раскрытие: Ничего не разглашать .
Главный редактор
Дирк М. Элстон, доктор медицины Профессор и председатель отделения дерматологии и дерматологической хирургии Медицинского колледжа Медицинского университета Южной Каролины
Дирк Элстон, доктор медицины, является членом следующих медицинских обществ: Американская академия дерматологии
Раскрытие информации : Нечего раскрывать.

 Также мазь можно приготовить по другому рецепту: топленое нутряное сало смешивается с соком чистотела в равных частях. Хранится в холодильнике. Домашнее лечение длится до полного избавления от симптомов лишая.
Также мазь можно приготовить по другому рецепту: топленое нутряное сало смешивается с соком чистотела в равных частях. Хранится в холодильнике. Домашнее лечение длится до полного избавления от симптомов лишая.