причины, симптомы, диагностика и лечение
 Эксфолиативный хейлит
Эксфолиативный хейлит
Является заболеванием красной каймы губ. Диагностируется в основном у женщин и клинически проявляется шелушением губ. В патогенезе эксфолиативного хейлита лежат неврологические расстройства – волнение, тревога, депрессия. Так же имеется связь между заболеваемостью эксфолиативным хейлитом и гиперфункцией щитовидной железы. Доказан тот факт, что возникнув единожды, эксфолиативный хейлит наследуется как изменение иммунной системы.
Шелушение присутствует только на красной кайме губ и не переходит на слизистую оболочку и кожу. Заболевание редко распространяется на всю красную кайму, поэтому часть красной каймы в области уголков рта и на участках, граничащих с кожей, остаются свободными от шелушения. Если эксфолиативный хейлит возникает на фоне сухой кожи, то кроме шелушения пациенты отмечают сухость губ, жжение, иногда появление чешуек, которые скусываются или обдираются руками. Эксфолиативный хейлит имеет длительное вялотекущее течение, с периодами ремиссий и обострений; не склонен к самоизлечению.
Во время осмотра выявляется сухость губ, наличие плотно спаянных с красной каймой чешуек, из-за которых края красной каймы выглядят приподнятыми. Удаление чешуек обычно безболезненно, после их удаления обнажается ярко-красная поверхность без эрозий. Спустя 5-7 дней после удаления чешуйки появляются вновь, свежие чешуйки похожи на слюду, в дальнейшем они также спаиваются с красной каймой губ. При экссудативной форме хейлита пациенты предъявляют жалобы на болезненность и отечность губ; со временем появляются крупные корки, которые затрудняют речь и прием пищи.
Гландулярный хейлит
В патогенезе гландулярного хейлита лежит врожденное или приобретенное разрастание малых слюнных желез, что способствует их инфицированию. У людей с врожденными аномалиями малых слюнных желез симптомы гландулярного хейлита наблюдается практически во всех случаях. В группу риска попадают пациенты с хроническими заболеваниями пародонта, с зубным камнем и с кариозной болезнью зубов, так как эти заболевания способствуют инфицированию расширенных протоков слюнных желез.
Гландулярный хейлит возникает как из-за инфицирования протоков слюнных желез, так и из-за интоксикации токсинами и продуктами жизнедеятельности микроорганизмов. Страдают лица обоего пола в основном после 30-ти лет, при этом поражения нижней губы встречаются в два раза чаще.
В начальном периоде заболевания пациенты отмечают незначительную сухость губ, которая компенсируется средствами по уходу за губами и трещины, появляющиеся на фоне сухости. В дальнейшем образуются глубокие кровоточащие трещины и болезненные эрозии. Пациенты при грандулярном хейлите склонны облизывать губы, чем еще более усугубляют симптомы сухости, иногда это приводит к появлению мокнущих трещин на фоне пересушенной и шелушащейся кожи губ. Позднее трещины носят постоянный характер из-за нарушенной эластичности кожи губ.
Контактный аллергический хейлит
Возникает в ответ на воздействие раздражителя. Основными причинами аллергического хейлита являются вещества, которые входят в состав губных помад и средств по уходу за губами. Аллергический хейлит может развиться в результате дурной привычки держать во рту посторонние предметы: ручки, карандаши. Профессиональный аллергический хейлит развивается у музыкантов в ответ на длительное пребывание мундштуков духовых инструментов во рту.
Пациенты предъявляют жалобы на сильный зуд, жжение, отечность и покраснение губ. При этом после контакта с аллергеном симптомы хейлита выражены ярче. Иногда пузырьки могут быть более крупных размеров и после их вскрытия обнажаются трещины и эрозии. При хронизации аллергического контактного хейлита основными клиническими проявлениями является шелушение и незначительный зуд без воспалительной реакции.
Метеорологический (актинический) хейлит
Входит в группу заболеваний, в патогенезе которых лежит гиперчувствительность к холоду, ветру, солнечному излучению и радиации. Актинический хейлит чаще диагностируется у мужчин в возрасте от 20-ти до 60-ти лет и чаще возникает в ответ на ультрафиолетовое излучение. При опросе выясняется общая метеочувствительность, в частности чувствительность к солнечному облучению.
При экссудативной форме хейлита пациенты предъявляют жалобы на зуд и жжение губ, а так же на появление эрозий и корочек. Иногда при метеорологическом хейлите появляются мелкие пузырьки, после вскрытия которых обнажаются болезненные эрозии, подсыхающие затем в корочки.
При сухой форме метеорологического хейлита основными жалобами являются сухость и жжение губ, иногда боль. В случае длительного течения актинического хейлита возможна малигнизация, при наличии таких факторов как курение, запыленность помещения вероятность озлокачествления повышается. Часто актинический хейлит со временем перерождается в предраковые заболевания – ограниченный гиперкератоз, абразивный преканкрозный хейлит Манганотти и др.
Атопический хейлит
Является одним из проявлений атопического дерматита или нейродерматита. Важным патогенетическим звеном атопического хейлита является аллергическая предрасположенность. При этом аллергенами могут выступать лекарственные вещества, косметические препараты, продукты, микроорганизмы и их токсины.
Пациенты с атопическим хейлитом предъявляют жалобы на покраснение губ, которое сопровождается зудом и шелушением красной каймы губ, характерным является поражение уголков рта. После стихания острого процесса и во время ремиссий отмечается шелушение и лихенизация. Постоянная сухость и инфильтрация уголков рта способствует появлению трещин. У пациентов с атопическим хейлитом имеются клинические проявления атопического дерматита, нейродермита, сухость и шелушение кожи лица.
Макрохейлит
Макрохейлит — это часть синдрома Мелькерсона–Россолимо-Розенталя, другими составляющими триады является неврит лицевого нерва и симптом складчатого языка. В патогенезе этого симптомокомплекса большое значение имеет инфекционно-аллергический фактор и наследственная предрасположенность.
Пациенты предъявляют жалобы на увеличение и зуд губ, иногда отечность переходит на другие отделы лица. Отечность при этом виде хейлита существует неопределенно долго, иногда возможно спонтанное улучшение самочувствия, но вслед за этим возникает рецидив. Цвет губ и кожи не изменен, хотя в местах отека кожа лоснится и имеет синюшно-розовый оттенок.
Обычно поражается одна или обе губы, щеки, веки и другие отделы лица в области иннервации лицевого нерва. При этом неврит лицевого нерва проявляется в виде перекоса лица в здоровую сторону, а носогубная складка сглаживается. Поскольку не всегда проявляются все три симптома триады, диагностика синдрома Мелькерссона – Розенталя может быть затруднена.
Гиповитаминозный хейлит
Развивается при недостатке витаминов группы В, особенно ярко проявляется недостаток витамина В2. Пациенты предъявляют жалобы на жжение и сухость слизистой рта, языка и губ. Во время осмотра видно, что слизистая слегка отечная, покрасневшая, а на красной кайме губ отмечается мелкочешуйчатое шелушение и мелкие вертикальные трещины на фоне сухой и покрасневшей кожи губ. Трещины при гиповитаминозном хейлите склонны с кровоточивости и болезненности. Часто одновременно с развитием хейлита отмечаются изменения и со стороны языка — он увеличивается в размерах, на нем становятся заметны отпечатки зубов.
Лечение эксфолиативного хейлита
В терапии эксфолиативного хейлита основным является воздействие на психоэмоциональную сферу. Необходима консультация невролога или психоневролога с последующим назначением успокоительных препаратов и транквилизаторов. При необходимости проводится коррекция работы желез внутренней секреции.
Местное лечение эксфолиативного хейлита заключается в лазеротерапии, лечении ультразвуком в сочетании с гормональными препаратами, иногда прибегают к лучевой терапии. Для устранения сухости губ используют увлажняющие гигиенические помады. Всем пациентам рекомендуется пройти курс витаминотерапии; аутогемотрансфузия, УФОК и другие методы повышения реактивности организма положительно сказываются на течении хейлита. Нескольких месяцев комплексной терапии достаточно, чтобы достигнуть полного излечения, клиническое улучшение наступает раньше.
Лечение гландулярного хейлита
Заключается в применении противовоспалительных мазей. Показаны тетрациклиновая, эритромициновая и оксолиновая мази; мази с глюкокортикостероидами так же обладают хорошим эффектом. Радикальным методом лечения гландулярного хейлита является электрокоагуляция гипертрофированных слюнных желез или же их вылущивание хирургическим путем, хорошие результаты наблюдаются при использовании лазерной абляции.
После излечения для предупреждения рецидивов гландулярного хейлита показаны мероприятия по устранению сухости или мокнутия губ, санация очагов хронической инфекции в полости рта и нормализация микрофлоры полости рта. Пациенты с гландулярным хейлитом некоторое время после излечения должны находиться на диспансерном наблюдении для своевременного предупреждения рецидивов.
Лечение атопического хейлита
При лечении атопического хейлита необходимо устранить раздражающие факторы. Местное лечение заключается в применении мазей с противозудным, противовоспалительным и противоаллергическим действием. Обычно применяют гормоносодержащие мази. Внутрь принимают антигистаминные препараты – клемастин, фексофенадин, лоратадин и другие. Во время лечения атопического хейлита важно соблюдать гипоаллергенную диету, исключив из рациона сенсибилизирующие организм продукты: земляника, красная рыба и икра, пряности, цитрусовые, острая пища и алкоголь.
Лечение метеорологического хейлита
Терапия начинается с прекращения или минимизации неблагоприятного воздействия метеорологических факторов. Местная терапия предполагает использование гормональных мазей и защитных кремов с высоким УФ-фильром. Пациентам с метеорологическим хейлитом рекомендован прием витаминов группы В, РР, С и других витаминокомплексов.
Лечение макрохейлита
Требует коррекции всех симптомов триады, для этого назначают иммунокоррегирующую, десенсибилизирующую и противовирусную терапию. Показан прием антигистаминных препаратов в сочетании с гормональными. Иммунокоррегирующая терапия заключается в приеме глюкозаминилмурамилдипептида, противовирусная терапия включает в себя прием ацикловира, бромнафтохинона и других препаратов.
Лазеротерапия в области губ и области неврита лицевого нерва положительно сказывается как на течении хейлита, так и на динамике всей триады. Тяжело поддающиеся лечению хейлиты требуют стимуляционной терапии пирогенными препаратами во время ремиссии. Для лечения невритов используют физиотерапию; хороший результат наблюдается от электрофореза с гепариновой мазью, а так же от аппликации смеси гепариновой мази с димексидом на область верхней губы.
фото, симптомы и лечение (чем и как лечить)
Сухие и стянутые губы – это неприятное ощущение, знакомо любому человеку. Но не каждый знает, что это может быть началом развития болезни, которая называется хейлит.
Что такое хейлит
Хейлит (хейлоз) — это болезненное воспаление, которое поражает слизистую оболочку и красную кайму губ. Может проявиться независимо или быть симптомом общего воспалительного процесса.
Причина развития хейлита именно на губах в том, что роговой слой красной каймы губ по своему строению больше схож с покрытием слизистых оболочек, чем со строением кожи. Поэтому, под воздействием низких температур, плохого климата, вредных веществ в составе косметики и иных раздражителей, губы начинают трескаться и шелушиться. Это приводит к развитию воспаления.
Формы хейлита
Хейлит объединяет в себе разные формы патологий, различающиеся причинами и условиями возникновения болезни. Различают два типа хейлитов: самостоятельные (проявляются отдельно, не зависимо от других болезней) и симптоматические (являются следствием других заболеваний).
Самостоятельные хейлиты

Эксфолиативный хейлит – один из самых распространенных. Он, затрагивает часть красной каймы губ, посередине, а часть, прилегающая к коже, углы и слизистая оболочка рта остаются не тронутыми болезнью.
Эта аномалия проявляется в двух формах – сухой и экссудативный хейлит. Первая форма характерна сухостью губ, жжением и образованием трещин, вторая – воспалением и мокрыми ранами.
Причина развития этой аномалии в дисбалансе основных нервных процессов (депрессии, раздражительность, нарушение сна).
Еще одной причиной развития хейлита, может быть тиреотоксикоз – переизбыток гормонов щитовидной железы. Невроз – один из симптомов характеризующих данное состояние.
При этом заболевании больной часто сам ухудшает ситуацию, склонностью обкусывать губы и обдирать корки. С приемом антидепрессантов симптомы хейлита, значительно уменьшаются. Существует мнение, что такое состояние обусловлено хронической, причиняемой себе, травмой.
Контактный аллергический хейлит – это заболевание, возникшее в результате аллергической реакции кожи на раздражающие вещества в составе косметических средств, зубной пасты или продуктов. Контактируя с пластмассой или металлическими предметами.

Метеорологический хейлит развивается под действием погодных условий: высокая и низкая температура, влажность или ветреность. Большую роль играет длительность их воздействия. Сильнее рискуют заболеть люди, работающие на свежем воздухе.
Болезненное раздражение, появившееся на губах в результате неблагоприятного климата, нередко проходит самостоятельно за короткий срок. И ни несет в себе, угрозы здоровью.
Однако есть люди, с повышенной чувствительностью к внешним факторам. В этом случае хейлит будет чаще проявляться, и процесс заживления будет более затяжным. В этом случае есть риск осложнения за счет присоединения инфекции.
Катаральный хейлит довольно распространен и есть ряд причин, которые способствуют его появлению. Это могут быть травмы, часто возникающие при закусывании губ, воздействие окружающей среды: загазованность воздуха или солнечная радиация.
Существует еще причина развития катарального хейлита – это гиповитаминоз – недостаток витамина В2. На кайме губ образовываются вертикальные кровоточащие трещины, воспаляется и увеличивается язык, его поверхность становится гладкой и приобретает ярко-красный цвет.
Симптоматические хейлиты

Атопический хейлит – хроническое заболевание, вызванное индивидуальной восприимчивостью организма к аллергенам.
Эта форма хейлита, является одним из симптомов атопического дерматита у детей, который долгое время может проявлять себя только на поверхности губ.
Поражение красной каймы губ передается на граничащие с ней участки кожи, а самое интенсивное воспаление в уголках рта. В этом случае процесс не затрагивает слизистую оболочку.
Эта форма заболевания часто поражает детей возрастом 5-17 лет и может пройти самостоятельно с завершением полового созревания.
Экзематозный хейлит – это патологическое состояние вызванное аллергенами. Часто, экзема губ – это симптом общего экзематозного процесса верхних слоев кожи.
Течение болезни проходит в острой или хронической форме. В острой форме процесс сопровождается жжением, зудом и сильным отеком. На губах появляются корки и везикулы. Часто воспаление переходит на кожу лица. Войдя в хроническую форму, отек спадает и шелушение проходит. На поверхности губ появляются чешуйки и узлы.
Кандидозный хейлит – это один из симптомов кандидозного стоматита. Причины развития хейлита кандидозной формы – это рост и размножение, во рту, дрожжевых грибков из рода Candida. Такому поражению подвержены люди с ослабленным иммунитетом.
Нарушение нормальной микрофлоры кожных покров и слизистой оболочки губ, тоже может быть причиной такого заболевания, как кандидозный хейлит.
Эту форму можно различить по наличию, пленки серо-белого цвета или желтовато-белому творожистому налету (см. фото выше). Еще для нее характерна отечность и трещины на коже и слизистой оболочке губ.

Гландулярный хейлит – это заболевание, обусловленное инфицированием протоков слюнных желез.
Хейлит может быть спровоцирован инфекциями полости рта, связанными с поражением зубных тканей (кариес, пульпит), поражением периодонта (периодонтит) и десен (гингивит).
Сильнее подвержены заболеванию люди после 30 лет, при этом замечено, что нижняя губа более предрасположена к поражению.
На фоне этой болезни возникают сначала маленькие трещинки, которые после становятся довольно глубокими, кровоточат и плохо заживают.
Причины возникновения хейлита на губах
Появлению болезни могут способствовать неблагоприятные природные условия, такие как:
- высокая или низкая влажность;
- воздействие горячего или холодного воздуха;
- ультрафиолетовое излучение;
- ветер и пыль.
Наиболее подвержена заболеванию, часть людей, проводящая большое количество времени на свежем воздухе. Чаще это мужчины, губы женщин может защитить губная помада. Вследствие воздействия неблагоприятных природных явлений возникает метеорологический хейлит.
Аллергическая реакция еще одна причина развития хейлита. Это индивидуальная непереносимость человеком различных веществ раздражающего действия. Группу аллергенов составляют консерванты и красители, используемые в составе губных помад. Так же раздражителями являются ароматизаторы зубных паст или пластмасса зубных протезов.
Причиной развития хейлита может быть наличие другого заболевания, а поражение губ лишь симптом, проявившимся на его фоне. К такому типу относится экзематозный хейлит.
Нервные расстройства, тревожные состояния и депрессии являются пусковым механизмом для развития болезни, одной из них является эксфолиативный хейлит. Нарушения в работе щитовидной железы и ослабление иммунной системы снижает защиту организма и приводит к обострению кожных болезней.
Размножение вирусов и бактерий провоцирует появление инфекционных заболеваний. Таковым является гландулярный хейлит.
Как распознать хейлит (признаки и симптомы)

Симптомы хейлита могут отличаться в зависимости от формы заболевания. Их признаки в разной степени выражаются у каждого. Масштаб повреждения кожных покровов будет говорить о тяжести заболевания.
Болезнь можно распознать по таким признакам:
- первое, что будет указывать на появление болезни – это чувство сухости на губах. Возникает желание постоянно их увлажнять, что приводит к непроизвольному облизыванию губ. Эти действия, не только, не помогают, но и усугубляют ситуацию;
- появляется незначительное шелушение, в дальнейшем переходящее в трещинки;
- возникает жжение и зуд, и становятся заметны покрасневшие воспаленные участки, на красной кайме или в уголках губ;
- появляется отечность и образование пленки бело-серого цвета на коже губ;
- на поверхности губ или их слизистой оболочке, образовываются язвы, нарывы, пузырьки с жидкостью или бело-желтый творожистый налет;
- если заболевание протекает длительное время, пораженные участки затвердевают, образуются узлы и уплотнения.
Осложнения
Симптомы хейлита проявляются у людей разного возраста, но многие не воспринимают их всерьез, считая это лишь реакцией на окружающую среду. Зачастую это так и есть, хотя бывают случаи, когда требуется незамедлительное обращение к врачу, иначе это может привести к осложнениям.
Опаснейшее осложнение хейлита – это развитие недоброкачественного процесса. Его призраками могут быть образовавшиеся уплотнения или незаживающие раны. Первый повод обратиться к врачу – это повышенная чувствительность к ультрафиолету.
Если под воздействием солнечного света трещинки на губах возникают часто, то необходимо доверить свое лечение специалисту, самостоятельные действия могут привести к онкологии, которая диагностирована у 10 % людей с подобными симптомами.
Использование губных бальзамов вовсе не выход, а иногда и способ усугубить ситуацию. Некоторые из этих средств, способны захватывать солнечные лучи тем самым увеличивая воздействие ультрафиолета, на красную кайму губ.
Длительное заболевание любого происхождения может перейти в хроническую форму. Обострение всегда будет происходить на фоне снижения иммунитета. Часто, таким образом, себя проявляют бактериальные или инфекционные болезни, возникая на фоне: простуды, усталости, неправильного питания, стресса или авитаминоза.
Если воспаление проявляется без всяких причин – это может быть признаком иммунодефицита.
Своевременной и правильной терапии требует гландулярный хейлит. При его отсутствии, воспалительный процесс бывает сильным на столько, что это может привести к образованию узелков, а так же к деформации формы и снижению эластичности губ.
Лечение хейлита
Медикаментозное лечение

Прежде чем начинать лечение хейлита на губах медикаментозным способом, нужно выявить его истинную природу, а не залечивать проявившиеся признаки.
Лечение хейлита проводится с применением различных методик. Какая из них будет эффективней, должен определить врач, в зависимости от особенностей формы патологии.
Если заболевание вызвано бактериальной инфекцией, назначается антисептическая мазь в комплексе с антибактериальными средствами.
Эффективными являются серно-дегтярная или борно-дегтярная мази. Они оказывают дезинфицирующее, инсектицидное, противомикробное и противопаразитарное действие. Эти мази необходимо наносить на пораженное место 2-3 раз в день.
В тех случаях, когда, поражение распространилось на кожу лица, применяют тетрациклин и эритромицин в виде мазей. Это антибиотики, оказывающие антибактериальное действие. Наносятся непосредственно на пораженный участок кожи 1-2 раза в день. Лечение может продлиться от нескольких суток до нескольких недель.
Как лечить хейлит на губах, если антибактериальные средства не приводят к выздоровлению?
Если улучшение не наступает – это результат грибковой инфекции (кандидозный хейлит). С ней нужно бороться при помощи противогрибковых средств, так как антибиотики борются лишь с бактериальной инфекцией.
Мазь клотримазол поможет в борьбе с любым видом инфекций грибковой этиологии, поражающих кожу. Ее следует наносить 3 раза в день, на всю поверхность губ и пораженные участки в уголках рта. Длительность лечения должен определить врач.
Еще одно средство способное побороть грибковые заболевания кожи или слизистых оболочек – это крем пимафуцин. Применяется наружно от 1 до 4 раз в сутки.
Прочие препараты и мази для лечения хейлита
Лечение хейлита проводится с применением заживляющих мазей. Часто, они используются в комплексе с антибактериальными и антисептическими средствами.
- Нафталановая мазь – быстро купирует воспалительный процесс, снимает зуд и боль. Наносится на поврежденный участок кожи 2 раза в сутки в течении 12-15 дней.
- Мазь Вишневского – обладает высокой степенью эффективности, при этом абсолютно безопасна, поэтому подойдет каждому.
- Метилурацил – это мазь для местного применения, наносится на кожу и слизистые оболочки. Ускоряя клеточную регенерацию, она способствует быстрому заживлению. Стимулирует защитные факторы и поддерживает местный иммунитет.
- Гормональные мази – в некоторых случаях, применяют препараты местного действия на основе гормональных веществ. Делается это, только по назначению врача, в противном случае есть риск нанести вред здоровью. К таким мазям относятся: Преднизолон, Гидрокортизон, Микозолон, Флуцинар.
Если появление хейлита связанно с нервными расстройствами (эксфолиативный хейлит). Применяются препараты, нормализующие психоэмоциональное состояние: седативные средства или антидепрессанты. Лечение хейлита на губах, вызванного аллергией, проводится при помощи антигистаминных средств и устранения причины появления болезни.
Для результативного лечения катарального хейлита применяют витамины группы В. Экзематозный хейлит устраняется при помощи антигистаминных препараторов и гипоаллергенной диеты.
Народные средства
Бывают случаи, когда народные средства способны самостоятельно справиться с заболеванием, если нет, их используют в комплексе с основным лечением.
Рассмотрим несколько способов, как можно лечить хейлит на губах, при помощи народной медицины:
- Хорошим антисептическим действием обладает сок алоэ. Необходимо сделать компресс, предварительно измельчив лист растения в кашицу. Наложить его на область воспаления на полчаса. Такую процедуру необходимо проделать 5 раз в день.
- Отвар календулы, который можно легко приготовить. Для него понадобится 1 ложка сухого растения и 200 мл кипятка. После того как отвар настоялся необходимо смочить в нем бинт, приложить к губам и подержать 15 минут.
- В борьбе с аллергическими реакциями, поможет справиться ромашка. Ее отвар снимет зуд и воспаление, а так же уменьшит покраснение на коже.
- Лечение хейлита, можно проводить, используя настойку шалфея. Готовиться она в пропорции 3 столовые ложки шалфея на пол литра воды. Средству нужно дать настояться в течение 2 часов, затем процедить. Смоченный бинт приложить к проблемному месту на 30 мину.
- Отличное увлажняющее средство масляные маски. Губы можно смазать любым растительным маслом, оно поможет восполнить недостаток витамина Е, который хорошо устраняет сухость.
- Дубовая кора обладает успокаивающими и противовоспалительными свойствами. Она очень эффективна в лечении хейлита. Отвар готовится на медленном огне в течение 30 минут, в пропорции 2 столовые ложки коры на 200 мл. воды. Затем надо дать ему остыть, смочить марлю приложить к губам на 15 минут.
- При недостатке витамина B2 необходимо включить в свой рацион: красное мясо, имбирь, твердый сыр, грибы, лук. А лучше купить витамин в аптеке.
Профилактика и рекомендации
Для того что бы избежать появления хейлита, необходимо запомнить такие правила:
- не допускать контакта чужих предметов личной гигиены, с губами и ротовой полостью;
- чистить зубы два раза в день;
- не прикасаться к губам руками и сторонними предметами;
- отказаться от вредных привычек таких, как курение, злоупотребление алкоголем и от привычки грызть ногти;
- стараться не облизывать губы на улице;
- вовремя лечить заболевания ротовой полости;
- полноценно отдыхать и избегать стрессов;
- употреблять в пищу продукты богатые витаминами и минералами.
что это такое, причины, симптомы и лечение
Многие даже и не задумывались, что пересохшие и растрескавшиеся губы, заеды, появившиеся по уголкам, — все это симптомы воспалительного заболевания, которое называется хейлит. Развитие недуга может начаться под действием многих причин.
Как лечить хейлит на губах, должен решать врач после определения возбудителя и вида патологии.


Что это
Содержание статьи
Хейлит — это воспалительный процесс слизистых и поверхности губ. Признаки патологии можно заметить как на красной кайме, так и вокруг, и даже в полости рта.
Это достаточно распространенный, малоприятный, хотя не несущий опасности для жизни недуг. Болезнь способна проявляться у взрослых (независимо от половой принадлежности), нередко хейлит развивается у детей.
Это бывает самостоятельное заболевание различной этиологии либо предупреждение о развитии проблем с внутренними органами и ротовой полостью.
Симптомы и лечение хейлита зависят от причины возникновения недуга, а также его вида.
Возбудители
В качестве возбудителей хейлита выступают стрептококки и дрожжеподобные грибки. Возрастом человека обычно определяется, посредством какого патологического агента происходит заражение.
Передача стрептококковой инфекции осуществляется при поцелуе, через вещи общего пользования, игрушки ребенка. По этой причине подобная форма заболевания, как правило, проявляется в детском и подростковом возрасте, так как ребенок все пытается попробовать на вкус. Недуг способен проявиться даже у грудничков.
Возбудитель в виде грибка может быть обнаружен в любом возрасте, даже у взрослых. Но болезнь не проявляется самостоятельно. Чтобы вредоносные агенты активизировались, необходимы некоторые условия: ослабленная иммунная система, нарушение пищеварительных функций, продолжительное и бесконтрольное лечение антибиотиками, кортикостероидами, цитостатиками.
Как развивается
Механизм развития патологии зависит от вируса-возбудителя, ставшего первопричиной болезни, а также ее классификации. Основа патогенеза заключается в проникновении инфекционного агента в слизистую оболочку, из-за чего появляются микротрещины, губы становятся пересушенными.
В соответствии с патогенезом хейлит бывает:
- первичным — формируется в виде самостоятельной патологии;
- вторичным — выступает в качестве осложнения на фоне проблем с внутренними органами.
Первичный хейлит может быть контактным либо аллергическим, для лечения этих форм чаще всего используется мазь. Причина развития данной разновидности заболевания кроется в использовании некачественных косметических продуктов, ношении зубных протезов, игре на музыкальных инструментах.


Виды
Заболевание классифицируется на несколько видов, это зависит от того, какие признаки преобладают.
Хейлит может быть:
- катаральным — причина развития кроется во влиянии химических субстанций, микротравмах;
- гиповитаминозным — проявляется на фоне нехватки в организме витаминов В группы;
- эксфолиативный хейлит — возникает в качестве первичной болезни, которая способна развиваться в сухой либо экссудативной форме;
- атопическим — формируется на фоне врожденной склонности либо подверженности к аллергии;
- грандулярным — диагностируется в редких случаях при врожденном дефекте каймы губ;
- метеорологическим — самая распространенная форма заболевания, развивающаяся под влиянием солнечных лучей, ветра, мороза;
- хейлит манганотти — это заболевание, протекающее в хронической форме, проявляющееся эрозивным поражением красной каймы на нижней губе (подобное воспаление часто является причиной возникновения онкологии, если не начать вовремя лечиться).
Терапевтические действия зависят от причины возникновения недуга и симптоматики. Обычно назначается комплексное лечение.


Симптомы
Для каждого вида воспалительного процесса на губах свойственна индивидуальная симптоматика.
Хотя существуют признаки, которые характерны для любого типа недуга:
- кожа на губах становится сухой, печет и шелушится;
- некоторые разновидности недуга характеризуются формированием мелких болезненных пузырьков, язвочек и трещин;
- обычно воспаление поражает слизистую оболочку и красную кайму губ, хотя иногда отмечается распространение по близлежащим тканям;
- на фоне системной патологии вокруг рта наблюдается появление патологических бляшек с гнойным содержимым.
Чем лечить заболевание, должен решать обязательно лечащий врач. В качестве дополнения к комплексной терапии могут использоваться методы нетрадиционной медицины. Стоит отметить, что самолечение хейлита недопустимо, поскольку это может привести к необратимым осложнениям.
Причины
Факторов, способных спровоцировать данную патологию много.
Среди наиболее распространенных можно отметить:
- регулярное употребление в пищу соленых, острых и горьких блюд;
- резкие перепады температуры;
- постоянное применение губной помады, из-за чего поры забиваются воском животного происхождения;
- влияние тяжелых химических веществ, благодаря которым развивается контактный дерматит;
- проблемы с эндокринной и нервной системой, а также иммунитетом, протекающие в острой и хронической форме;
- наличие сифилиса, туберкулеза, онкологической патологии.


Диагностика
Диагноз хейлит устанавливает специалист, основываясь на жалобах больного и клинической картине заболевания. Иногда, в качестве дополнительного метода исследования пациенту назначается гистология ткани.
Лечение
Какой специалист будет лечить подобное воспаление, обусловлено формой заболевание. Это может быть стоматолог, аллерголог или дерматовенеролог.
Медикаменты
Медикаментозные препараты может назначать только доктор после определения разновидности патологии. Бывают случаи, когда требуется прием противовирусных средств, иногда — кортикостероидов и антигистаминных таблеток, а в некоторых ситуациях попросту необходимо укрепить иммунную систему и пропить витамины.
В обязательном порядке назначаются средства для наружного использования для снятия воспаления, зуда и других признаков. Как правило, выписываются гормональные мази.
При хейлите применяют такие лекарства:
- Метрагил Дента — это стоматологический гель, для которого свойственно широкое антибактериальное действие. Обычно назначается при тяжелой форме недуга, так как предотвращает последующее размножение вируса.
- Тридерм в виде мази — гормональный препарат, так что продолжительное использование противопоказано. Обычно буквально через 2 недели симптоматика становится менее выраженной.
- Флуцинар — лекарство неплохо лечит даже самые серьезные формы недуга, но пользоваться им следует в сочетании с иными медикаментами.
- Микозолон — назначают при грибковой этиологии заболевания.
- Преднизолон в форме мази — назначается для лечения видов хейлита, проявившихся в качестве сопутствующего заболевания при дерматите, аллергии, мокнущей эрозии.
- Цинковая мазь — используется, чтобы быстро заживали ранки и трещинки. Но перед этим должна проводиться обработка антисептиком.
Гормональные таблетки выписывает специалист для каждого пациента индивидуально.


Успокоительные
Чтобы лечение прошло успешно, подключается психотерапия в виде транквилизаторов либо других успокоительных препаратов.
Физиотерапия
Физиотерапию применяют, чтоб откорректировать работу желез внутренней секреции. Это помогает ускорить выздоровление.
Обычно назначают:
- ультразвук;
- лазеротерапию;
- УФО;
- лучевую терапию;
- электрофорез;
- аутогемотрансфузию.
Физиотерапевтические процедуры чаще используются для лечения детей, так как гормоны и сильные лекарства для таких пациентов нежелательны.


Народные средства
Как таблетки, так и народные средства детям нужно давать лишь с разрешения врача.
В качестве дополнения к медикаментозной терапии можно использовать рецепты народной медицины:
- Настой календулы. Сушеные листья (2 ложки) завариваются кипятком. Раствор настаивается до полного остывания и используется для примочек.
- Сок алоэ. Может применяться в чистом виде, или с подсолнечным маслом в пропорции 1:3. Средство наносится на поврежденную область губ трижды в сутки.
- Отвар зверобоя. Пару ложек высушенных цветков заливаются водой (250 мл) и варятся в течение получаса. В готовый состав обмакивается марля и делается компресс на губы на 15 мин, кратность выполнения манипуляции — до 5 раз в день.
- Ромашковый отвар (помогает при лечении атопического хейлита). Цветы (2-3 ч. ложки) завариваются и принимаются в виде чая. Можно приобрести готовую расфасованную аптечную ромашку.


Особенности у беременных
Хейлит у беременных — достаточно частое явление. Заболевание может развиться на фоне перенесенных прежде кожных патологий (атопического дерматита, красной волчанки, плоского лишая).
Во время беременности, чтобы вылечить недуг, должна быть полностью устранена первопричина, причем лекарства нужно выбирать очень осторожно. При вынашивании ребенка лечиться самостоятельно категорически запрещается, поскольку это может стать причиной развития осложнений для самой матери и для малыша.
Возможные осложнения
Отсутствие должного лечения может спровоцировать развитие осложнений.
Среди них:
- воспаление преобразуется в хроническую форму;
- нарушается речь;
- затрудняется прием пищи;
- ухудшается общее самочувствие;
- появляется психическое расстройство.
Прогноз
Если вовремя обратиться к доктору и выполнять все его рекомендации, можно быстро вылечить хейлит. Не стоит забывать, что промедление попытки самолечения способствуют распространению инфекции на близлежащие здоровые ткани.
Если медлить с визитом к специалисту, существует возможность, что нормальная ткань преобразуется в новообразование злокачественного характера.
Профилактика
Не нужно отказываться от профилактики, поскольку развитие рецидива способно спровоцировать более сложную и опасную патологию.
Чтобы предотвратить развитие хейлита, нужно соблюдать некоторые требования:
- периодически делать гимнастику для лицевых мышц во избежание утраты тонуса в них;
- свести к минимуму потребление острых блюд;
- избегать попадания в ротовую полость токсических веществ, под действием которых может развиться аллергия или нарушена поверхность губ;
- контролировать состояние зубов и слизистой рта в целом;
- до конца лечить стоматологические заболевания;
- укреплять иммунную систему.


Видео о причинах и лечении хейлита
Из видео вы узнаете больше о лечении и причинах заболевания.
причины, лечение, фото хейлита на губах

Хейлит представляет собой воспалительное заболевание доброкачественного характера, которое развивается на губах.
Существует множество форм данного заболевания, которые делятся на две группы:
1. Собственно хейлиты являются самостоятельными заболеваниями губ различного происхождения:
- Гландулярный хейлит;
- Эксфолиативный хейлит;
- Актинический хейлит;
- Метеорологический хейлит.
2. Симптоматические хейлиты — поражения губ, которые считаются симптомами заболеваний кожи, слизистой оболочки полости рта или общесоматических болезней организма:
- Экзематозный хейлит;
- Атопический хейлит;
- Макрохейлит;
- Контактный хейлит.
Эксфолиативный хейлит
Это заболевание губ с хроническим течением, которое поражает только красную кайму.
Эксфолиативный хейлит встречается, чаще всего, у лиц женского пола в возрасте от двадцати до сорока лет.
 Причины возникновения и процесс развития заболевания изучены недостаточно, но многие ученые, занимающиеся этим вопросом, считают, что болезнь развивается на основе нейрогенных факторов. Такая теория возникла на основе того, что больные хейлитом часто страдают от психоэмоциональных болезней тоже. Есть доказательства того, что между заболеваниями щитовидной железы и эксфолиативным хейлитом существует определенная связь, так же у пациента может быть генетическая предрасположенность к этой форме заболевания.
Причины возникновения и процесс развития заболевания изучены недостаточно, но многие ученые, занимающиеся этим вопросом, считают, что болезнь развивается на основе нейрогенных факторов. Такая теория возникла на основе того, что больные хейлитом часто страдают от психоэмоциональных болезней тоже. Есть доказательства того, что между заболеваниями щитовидной железы и эксфолиативным хейлитом существует определенная связь, так же у пациента может быть генетическая предрасположенность к этой форме заболевания.
Немаловажным является состояние иммунитета при появлении эксфолиативного хейлита, так как снижение защитных сил организма способствует запуску патологического процесса.
Симптомы эксфолиативного хейлита
Выделяют две формы эксфолиативного хейлита: сухую и экссудативную. Болезнь локализуется на красной кайме обеих губ или одной губы. Патологические изменения имеют вид ленты, которая тянется от одного угла рта до другого.
Та часть красной каймы, что соседствует с кожей и углы рта не поражаются эксфолиативной формой хейлита, а еще патологический процесс ни при каких обстоятельствах не затрагивает кожу и слизистые покровы полости рта.
Сухая форма проявляется застойной гиперемией на губах. В зоне поражения образуются полупрозрачные, сухие, слюдообразные чешуйки серовато-коричневого или серого цвета. губы становятся сухими и постоянно шелушатся. При поскабливании чешуйки снимаются довольно легко, обнажая ярко-красную поверхность красной каймы, но через несколько дней чешуйки образуются снова. Больные жалуются на постоянную сухость губ, некоторые приобретают привычку скусывать чешуйки.
Сухой эксфолиативный хейлит – продолжительное заболевание, не склонное к самостоятельному исчезновению или ремиссии, но которое может перейти в экссудативную форму.
Экссудативная форма характеризуется возникновением признаков воспаления на губах: болью, покраснением и отеком. В зоне Клейна (на красной кайме за исключением углов рта и тех участков, что прилегают к коже) образуются множество чешуек и корочек желто-коричневого или желтовато-серого цвета, которые образуют сплошной пласт от одного угла рта до другого. Иногда корки становятся такими большими, что начинают свисать с губ, образуя нечто вроде фартука.
Корки снимаются, обнажая при этом гиперемированную поверхность красной каймы.
У больных имеются жалобы на жжение и боль в области губ при смыкании, что значительно затрудняет процесс разговора и приема пищи. Поэтому те, кто страдает экссудативным эксфолиативным хейлитом, часто держат рот приоткрытым.
Причиной экссудативных явлений врачи считают повышение проницаемости капилляров. Под действием консервативного лечения экссудативная форма может трансформироваться в сухую.
Дифференциальная диагностика
Сухую форму
- Метеорологического хейлита, при котором поражается вся поверхность красной каймы губ, а не только зона Клейна. А еще метеорологическая форма напрямую зависит от метеорологических факторов, в то время как сухая форма присутствует при любых погодных условиях.
- Атопического хейлита, который поражает те зоны губ, которые остаются нетронутыми при сухой форме: красная кайма, прилежащая к коже и углы рта. Кроме того, атопический хейлит склонен к сезонным обострениям или ремиссиям.
- Контактного аллергического хейлита, который возникает от контакта с аллергеном и характеризуется наличием эритемы в области поражения. После устранения причины аллергическая форма исчезает сама по себе.
 Экссудативную форму эксфолиативного хейлита дифференцируют от:
Экссудативную форму эксфолиативного хейлита дифференцируют от:
- Экссудативного актинического хейлита, появление которого связано с различными временами года. В отличие от экссудативной формы эксфолиативного хейлита, он поражает всю поверхность губы, вызывая отечность и появление эрозий в местах поражения.
- Экзематозного хейлита, характеризующегося появлением эрозий, корок, пузырьков и трещин, чего не наблюдается при экссудативной форме. Элементы поражения часто сменяют одна другую и заболевание склонно к постоянным ремиссиям и обострениям. Патологический процесс, в отличие от экссудативной формы, может переходить на кожные покровы лица.
- Эрозивно-язвенной формы красной волчанки, которая, в отличие от экссудативной формы эксфолиативного хейлита, протекает с образованием выраженной эритемы, язв, эрозий, атрофических рубцов и гиперкератоза (чрезмерного ороговения верхних слоев слизистой оболочки или кожи).
Лечение эксфолиативного хейлита
Лечение эксфолиативного хейлита должно быть комбинированным и различаться в зависимости от того, какая форма заболевания присутствует у пациента – сухая или экссудативная.
Воздействие на психику пациента является обязательным и важным пунктом процесса лечения. Для устранения дефектов психоэмоциональной сферы стоматологи назначают транквилизаторы (сибазон, феназепам) или нейролептики (тиоридазин).

У больных с сухой формой часто наблюдается депрессивное состояние, поэтому им назначают антидепрессанты (мелипрамин, амитриптилин), а для смазывания пораженных участков – кремы «Спермацетовый», «Восторг» и различные гигиенические губные помады.
Для того чтобы узнать, связано ли появление заболевания с нарушением работы щитовидной железы, следует посетить эндокринолога и сдать необходимые анализы.
Для купирования симптомов экссудативной формы применяют комплексную терапию, которая включает воздействие пограничных лучей под названием «излучение Букки». Перед сеансом необходимо удалить все корки и чешуйки с красной каймы губ, отмачивая их с помощью раствора борной кислоты.
Воздействие лучей хорошо сочетается с препаратами, а повышающими реактивность организма (например, пирогеналом). Больным экссудативной формой эксфолиативного хейлита необходимо проводить не менее трех курсов комбинированного лечения с перерывом около 7-8 месяцев.
Для устранения признаков воспаления при данной форме хейлита применяют метод рефлексотерапии.
Гландулярный хейлит
Гландулярный хейлит поражает, преимущественно, нижнюю губу и развивается вследствие гиперфункции, гиперплазии или гетеротопии слюнных желез, располагающихся в зоне красной каймы губ и зоне Клейна (место перехода красной каймы в слизистую оболочку полости рта).
Заболевание может быть первичным или вторичным.
Развитие первичного связано с врожденными дефектами слюнных желез, а вторичный развивается на фоне заболеваний губ.
Главным этиологическим фактором первичного гландулярного хейлита считают генетически обусловленные аномалии нижней губы, сопровождающиеся гиперплазией, избыточным образованием слюны мелкими железами и гетеротопией.
Вторичная форма развивается вследствие хронических воспалительных процессов, локализующихся на красной кайме. Воспалительный инфильтрат, образующийся при красной волчанке, лейкоплакии или других заболеваниях, вызывает раздражение, гиперплазию и гиперфункцию железистой ткани. При этом секреция (количество образуемой слюны) увеличивается, происходит мацерация губ и инфицирование. Но данные явления вовсе не являются обязательными сопровождающими факторами вторичного гландулярного хейлита. Полный набор признаков встречается лишь у некоторых больных.
Симптомы гландулярного хейлита
Болезнь обнаруживается, преимущественно, у людей старше пятидесяти лет. У женщин – в два раза реже, чем у мужчин.
При осмотре гландулярный хейлит можно узнать по расширенным протокам слюнных желез, которые видны в зоне Клейна или на красной кайме. В области устьев слюнных желез иногда развивается лейкоплакия, реже красная кайма ороговевает полностью.

При гландулярном хейлите губы постоянно увлажняются, и происходит непрерывное испарение жидкости с пораженных мест. Из-за этого губы в скором времени становятся сухими, мацерируются, трескаются и покрываются эрозиями. Постепенно красная кайма ороговевает.
Расширенные протоки желез часто инфицируются, и происходит их нагноение. Возникает боль и отек губы, покрытой корками буро-черного или желтовато-зеленого цвета. Из протоков выделяется гной, а вокруг образуются трещины и эрозии. Иногда возникают абсцессы при закупорке слюнных протоков гнойным отделяемым.
При длительном течении, заболевание может перейти в предраковое состояние.
Диагностика не вызывает никаких затруднений, так как клиническая картина слишком индивидуальна для данного заболевания. Поэтому визуального осмотра может быть достаточно для окончательной постановки диагноза. В сомнительных случаях проводят патогистологическое исследование слюнных желез.
Лечение гландулярного хейлита
Первичный гландулярный хейлит можно вылечить с помощью противовоспалительных мазей (преднизолона, нафталинной или гидрокортизоновой мазью). Так же, в тяжелых случаях, приветствуется применение хирургическое иссечение гипертрофированных желез и электрокоагуляция.
Устранение вторичного гландулярного хейлита предполагает, прежде всего, устранение основного заболевания, а так же противовоспалительная терапия. Конкретный план лечения должен назначить стоматолог специалист.
Прогноз при гландулярном хейлите благоприятный, но при отсутствии должного и своевременного лечения возможно развитие предраковых болезней.
Актинический и метеорологический хейлиты
Эти два вида заболеваний губ носят воспалительный характер и развиваются на фоне неблагоприятных метеорологических факторов:
- Пониженной или повышенной влажности;
- Солнечной радиации;
- Пыли;
- Холода;
При актиническом хейлите, в отличие от метеорологического, преимущественно учитывается воздействие ультрафиолетовых лучей.
Чаще всего болеют мужчины старше 20 и младше 60 лет.
Актинический хейлит – следствие реакции замедленного типа на ультрафиолетовые лучи.
 Клиническая картина зависит от того, какая форма актинического хейлита присутствует у пациента: сухая или экссудативная.
Клиническая картина зависит от того, какая форма актинического хейлита присутствует у пациента: сухая или экссудативная.
- При сухой форме развивается сухость нижней губы. Кожа лица и верхняя губа поражаются крайне редко.
Вся поверхность нижней губы становится ярко-красного цвета и покрывается мелкими, серебристо-белыми чешуйками. При дальнейшем развитии заболевания образуются эрозии и ссадины. Не исключено возникновение участков гиперкератоза и веррукозных разрастаний.
Длительное течение актинического хейлита, в совокупности с раздражающими факторами (влажность, курение, инсоляция), может привести к озлокачествлению процесса.
- Экссудативная форма характеризуется появлением эритем, мокнущих эрозий, покрытых корками и мелких пузырьков на отечной и покрасневшей поверхности нижней губы.
У пациента возникают жалобы на болезненность, зуд или жжение в пораженном месте. Обострение заболевания приходится на весенне-летний период, а осенью и зимой наступает ремиссия.
Дифференциальная диагностика
Сухую форму дифференцируют с:
- Красной волчанкой;
- Сухой формой эксфолиативного хейлита.
- Экссудативную форму – с:
- Атопическим хейлитом;
- Контактным аллергическим хейлитом.
Лечение
Лечение заключается в том, чтобы по возможности избегать инсоляции и длительного пребывания на открытом воздухе.
Медикаментозное лечение включает прием никотиновой кислоты и других витаминов группы В. Иногда витамины следует сочетать с противомалярийными препаратами и низкими дозами кортикостероидов.
Для местного применения подходят мази «Флуцинар», «Лоринден», «Локакортен» или преднизолоновая мазь.
Прогноз благоприятный, если не доводить актинический хейлит до запущенного состояния, что чревато появлением злокачественных образований.
Метеорологический хейлит
Метеорологический хейлит – заболевание губ с присутствием признаков воспаления, причиной которого являются неблагоприятные метеорологические факторы.
Важно не только то, какой именно фактор вызывает заболевание, но и длительность его воздействия, а так же особенности кожи пациента.
Люди с чувствительной и светлой кожей страдают метеорологическим хейлитом гораздо чаще.
 Симптомы. Обычно поражается красная кайма нижней губы на всем протяжении. Губа становится ярко-красной, отекает, а ее поверхность становится сухой и покрывается мелкими чешуйками.
Симптомы. Обычно поражается красная кайма нижней губы на всем протяжении. Губа становится ярко-красной, отекает, а ее поверхность становится сухой и покрывается мелкими чешуйками.
Больных тревожит чувство стянутости, сухости и шелушение в местах поражения. Длительное воздействие природных факторов приводит к появлению трещин и эрозий.
Дифференциальную диагностику метеорологического хейлита проводят с:
- Сухой формой актинического хейлита;
- Сухой формой эксфолиативного хейлита;
- Аллергическим контактным хейлитом.
Лечение осуществляется потому же плану, что и лечение актинического хейлита.
Контактный аллергический хейлит
Данный вариант болезни появляется как аллергия при взаимодействии с разными веществами. В основе патологического процесса лежит замедленная аллергическая реакция к химическим веществам.
Частой причиной контактного аллергического хейлита являются:
- Зубные пасты,
- Губные помады,
- Компоненты в составе пластмассы протезов,
- Привычка держать во рту ручки и карандаши,
- Курение с использованием металлического мундштука.
Клиническая картина
На месте поражения образуется эритема и мелкие пузырьки, которые быстро преобразуются в эрозии или трещины.
Жалобы у пациентов возникают на жжение, зуд и отек красной каймы.
Дифдиагностику проводят с:
- Сухой формой актинического хейлита;
- Эксфолиативного хейлита;
- Атопического хейлита.
Лечение основано на устранении фактора, вызывающего аллергическую реакцию.
Для местного применения назначают мази с кортикостероидами, которые нужно наносить на места поражения не менее пяти раз в день.
Атопический хейлит
Эта форма заболевания губ является симптомом нейродермита или атопического дерматита и встречается у детей и подростков.
В основе этиологии лежит генетическая предрасположенность к атопической аллергии. В качестве аллергенов могут выступать пищевые продукты, лекарства, декоративная косметика, микробы, бытовая пыль или цветочная пыльца.
Симптомы. Поражается участок красной каймы, прилегающие участки кожи и углы губ. Заболевание проявляется инфильтрацией и шелушением с образованием мелких чешуек. Со временем на губах появляются трещины и борозды.
Пациенты предъявляют жалобы на шелушение, жжение и зуд в области губ.
Заболевание склонно к длительному течению и обострениям осенью и зимой. Соответственно, летом и весной наступает ремиссия.
Отличительным признаком атопического хейлита считают то, что он никогда не переходит на слизистые покровы полости рта.
Дифференциальная диагностика проводится с:
- Аллергическим хейлитом;
- Контактным хейлитом;
- Актиническим хейлитом;
- Стрептококковой заеды.
 Лечение. В процессе лечения атопического хейлита необходимо проводить десенсибилизирующую терапию.
Лечение. В процессе лечения атопического хейлита необходимо проводить десенсибилизирующую терапию.
В виде таблеток принимают антигистаминные препараты:
- Кларитин,
- Диазолин,
- Фенкарол,
- Супрастин.
При затяжном течении болезни назначают кортикостероиды для приема внутрь на две или три недели и мази с кортикостероидами для местного применения.
При отсутствии положительных результатов от лечения целесообразно применение пограничных лучей Букки.
Чтобы эффект от терапевтических манипуляций был максимальным, следует исключить из рациона продукты – аллергены:
- Клубнику,
- Шоколад,
- Икру,
- Цитрусовые,
- Острую, пряную, соленую пищу,
- Алкоголь.
Экзематозный хейлит
Экзематозная форма хейлита – симптом экзематозного процесса, протекающего в организме. В основе заболевания лежит воспаление нейроаллергической природы эпителиальных слоев кожи.
Аллергенами являются многие вещества и факторы:
- Лекарства,
- Материалы, из которых изготавливаются протезы,
- Различные металлы,
- Пищевые вещества,
- Микробы,
- Стоматологические пломбировочные материалы.
Клиническая картина зависит от того, протекает заболевание в острой, подострой или хронической форме.
При острой стадии образуются чешуйки, мокнутия, корочки и везикулы на красной кайме. Губы сильно отекают, и больной страдает от жжения, отека, гиперемии и зуда в губах. Патологический процесс склонен к переходу на кожные покровы.
При переходе в хроническую стадию воспалительные явления стихают, а пораженные участки губ и кожи уплотняются.
 Дифдиагностику экзематозного хейлита проводят с:
Дифдиагностику экзематозного хейлита проводят с:
- Аллергическим контактным хейлитом,
- Атопическим хейлитом,
- Экссудативной формой актинического хейлита.
Лечение основано на назначении седативных и десенсибилизирующих препаратов.
Для местного применения подходят мази и аэрозоли с кортикостероидами. При микробной экземе целесообразно включение в процесс лечения противомикробных препаратов.
Макрохейлит
Основным симптомом синдрома Мелькерсона-Розенталя, который представлен триадой «отек губ – паралич лицевого нерва – складчатый язык».
Этиология болезни основана на наследственных и конституционных особенностях человека, но некоторые склонны рассматривать макрохейлит как ангионевроз. Так же существует теория инфекционно-аллергического возникновения заболевания.
Симптомы макрохейлита
Клиническая картина характеризуется той же триадой симптомов: складчатый язык, макрохейлит и паралич лицевого ствола тройничного нерва.
Макрохейлит возникает внезапно, без каких-либо предшествующих симптомов. Обе губы или одна из них отекает, могут появиться боли в области лица, а затем – паралич лицевого ствола.
Губы зудят, увеличиваются в размерах, становятся бесформенными, лоснятся и в редких случаях приобретают синеватый оттенок. Иногда отекают и другие части лица.
При пальпации ткани в местах поражения мягкие или плотноэластической консистенции.
Отеки у больных макрохейлитом присутствуют постоянно, временами немного опадая и увеличиваясь снова через некоторое время.
Не всегда у пациентов с синдромом Мелькерсона-Розенталя присутствуют все три симптома. Часто клиническая картина ограничивается одним макрохейлитом.
Диагностика осуществляется на основе симптоматических данных и триаде симптомов «паралич – макрохейлит – складчатый язык».
Дифдиагностика проводится с:
- Рожистым воспалением;
- Лимфангиомой;
- Отеком Квинке;
- Гемангиомой.
Лечение макрохейлита
Лечение макрохейлита является сложным процессом.
Больного необходимо полностью обследовать для выявления патологии, по причине которой возник макрохейлит. Особое внимание следует уделять хроническим очагам инфекции в ЧЛО (челюстно-лицевой области) и в организме в целом.
Хороший лечебный эффект достигается при приеме:
- Кортикостероидов в сочетании с антибиотиками широкого спектра действия и противомалярийными препаратами;
- Антигистаминных средств;
- Витаминов С и В.
Дозировка и длительность применения лекарств зависит от возраста, общего состояния больного и стадии заболевания.
В случае неэффективности терапевтического лечения рекомендуется хирургическое вмешательство с иссечением части мягких тканей в области губ.
Но следует помнить, что операция не является гарантией отсутствия в будущем рецидивов.
Лучшие результаты достигаются на ранних стадиях болезни, поэтому лучше обратиться за помощью сразу же при подозрении на макрохейлит.
Каждый человек периодически страдает от сухости губ, но мало кто знает, что за этим симптомом может скрываться опасное заболевание. Хронический хейлит не отличается выраженными симптомами, а потому редко больные обращаются к врачу. Однако нужно помнить, что трещины на губах могут однажды превратиться в предраковое состояние.

Симптоматика хейлита
Хейлит – воспалительное поражение красной каймы, слизистой и кожи губ. Это болезненное состояние, которое возникает по разным причинам, но почти всегда имеет одинаковые симптомы.
Основные симптомы хейлита:
- отечность;
- покраснение;
- шелушение;
- кровоточащие язвы;
- гнойный корки;
- жжение;
- боль при контакте с пораженными участками.
Нередко хейлит носит длительный характер и часто рецидивирует. У молодых пациентов течение болезни, как правило, происходит легче, возможно полное самоизлечение. В пожилом же возрасте с хейлитом стоит обратиться к врачу, поскольку заболевание может провоцировать лейкоплакию или превратиться в злокачественную патологию.
Хейлит часто называют заедами, поскольку многие нередко чувствовали его симптомы по краям губ. Заболевание может быть самостоятельным или выступать симптомом опасной патологии внутренних органов и слизистых оболочек.
Причины хейлита
Одной из самых часто диагностируемых причин возникновения заед на губах считаются дерматозы. Слизистая губ и кожа могут вовлекаться в воспалительный процесс при туберкулезе, красном лишае, сифилисе, эритематозе и псориазе.
Также стоит отметить влияние климатических усло
Хейлит: причины, симптомы и лечение
Причины возникновения хейлитов
Причины возникновения хейлита самые разнообразные. Для определения этиологии заболевания необходимо знать, к какой именно группе оно принадлежит: первичным или симптоматическим хейлитам. Первые возникают как самостоятельные болезни, тогда как вторые являются проявлением других патологий.
Причины первичных хейлитов
Первичные хейлиты бывают простыми контактными и аллергическими контактными. Простые формы заболевания возникают из-за контакта слизистой оболочки с каким-либо раздражителем: биологическим (насекомые и растения), химическим (щелочи, кислоты, растворители), механическим (трение или давление), низкой или высокой температурой, слюной, ультрафиолетовым излучением. Нередко простой хейлит на губах возникает из-за кусания или облизывания их в зимний период.
Причины метереологического хейлита
Причиной метереологического хейлита является влажность, холод, ветер, солнечная радиация, которые оказывают неблагоприятное воздействие на светлую и чувствительную кожу. Аллергическая форма заболевания возникает из-за контакта с аллергеном: косметическим кремом, губной помадой, жевательной резинкой, пастой.
Причины других типов хейлита
Помимо вышеописанных причин различные виды хейлита могут вызывать и другие факторы. А именно, причиной гиповитаминозного хейлита является нехватка витаминов В 6 и В 2, актинического — чувствительность кожи к воздействию ультрафиолетовых лучей, эксфолиативного — депрессия и тревога, грибкового — инфекция Candida albicans.
Клинические проявления хейлитов
Эксфолиативный хейлит
Эту разновидность хейлита причисляют к группе психосоматических болезней. Зачастую диагностируют ее у детей или молодых людей. У больных обычно обнаруживают два вида психоэмоциональных нарушений: при сухой форме — депрессивные, при экссудативной — тревожные реакции. Заболевание всегда четко локализовано — поражение появляется на красной кайме губ и никогда не смещается на слизистую рта и кожу вокруг губ.
Сухая форма
У пациентов с сухой формой болезни обычно наблюдается застойная гиперемия каймы губ, формирование сухих чешуек серого оттенка, постоянное шелушение губ. Чешуйки снимаются легко, однако в течение недели появляются снова. Пациенты нередко жалуются на сильное жжение и чрезмерную сухость губ. Сухая форма патологии со временем может перейти в экссудативную, для которой характерна большая выраженность симптомов.
Экссудативная форма
Экссудативная форма заболевания обычно сопровождается отеком губ, болезненностью, формированием большого количества чешуек, которые иногда достигают довольно больших размеров и даже свисают с губ. После того, как чешуйки отпадают, на их месте возникает гиперемированная поверхность. Пациенты жалуются также на болезненность губ, что затрудняет прием еды. Во время диагностики заболевания сухую форму стоит отличить от атопической, аллергической и метеорологической форм, а экссудативную — от экзаметозного хейлита и красной волчанки.
Гландулярный хейлит
Гландулярный хейлит — воспаление придаточных слюнных желез, которое преимущественно поражает нижнюю губу. Патологию зачастую диагностируют у пациентов старше 40 лет. Первичная форма заболевания может быть спровоцирована аномалией слюнных желез, вторичная — возникнуть на фоне лейкоплакии или красной волчанки. Простой гландулярный хейлит характеризуется увеличением слюнных желез, появлением на слизистой губ красных точек, активной выработкой серозного секрета, который накапливается в виде росы на внутренней стороне губ.
В редких случаях у больных обнаруживают гнойную форму, которая сопровождается ярко выраженными симптомами и тяжелым течением. Клиническая картина поверхностной формы гнойного заболевания почти такая же, как и при простом гландулярном хейлите, только увеличенные слюнные железы вырабатывают гнойный секрет. Глубокая гнойная форма заболевания протекает очень сложно. У пациента наблюдаются отечность губ, формирование на красной кайме гнойных корок и эрозий. При пальпации появляется сильная боль.
Контактный аллергический хейлит
Данная разновидность хейлита считается замедленной аллергической реакцией на химические вещества, которые проникают в организм через трещины в губах, затем попадают в кровь и в итоге приводят к сенсибилизации организма. При этом период сенсибилизации очень индивидуален, поскольку может составлять как пару дней, так и несколько лет. Длительность сенсибилизации зависит от чувствительности к аллергенам, а также состояния эндокринной, нервной и пищеварительной систем.
Обычно воспаление располагается на красной кайме губ, а также немного распространяется на кожу вокруг них. В месте контакта аллергена и кожи появляется эритема. Из-за воспаления у больного также возникают мелкие пузырьки, трещины и эрозии, из-за чего он жалуется на зуд, отечность и жжение губ. Заболевание иногда протекает без симптомов, больного беспокоит только шелушение губ.
Если аллергический хейлит протекает длительное время, то обычно красная кайма губ пациента становится чрезмерно сухой, на ней образовываются трещины и мелкие борозды. Симптомы этого заболевания схожи с признаками атопического и эксфолиативного хейлита, что обязательно должен учесть врач во время диагностики.
Метеорологический или актинический хейлит
Метеорологический хейлит — воспаление поверхности губ, которое возникает из-за различных климатических раздражителей, в том числе высокий и низкой влажности воздуха, ветра, изменения температуры. Зачастую эту патологию диагностируют у мужчин, поскольку они не пользуются защитными гигиеническими помадами. Пациентов беспокоит чувство стянутости и сухости губ. Наблюдается также поражение нижней губы — ее воспаление и отечность, небольшая инфильтрация. На красной кайме появляются шелушение и чешуйки небольшого размера. Примечательно то, что на слизистую рта и кожу вокруг губ поражение не распространяется.
Как правило, это хроническое заболевание обостряется после воздействия какого-либо агрессивного климатического фактора. Крайне редко врачи диагностируют озлокачествление пораженного участка, однако предраковые процессы все же выявляют. Во время диагностики заболевания стоит учитывать, что его признаки схожи с симптомами таких болезней, как атопический и аллергический хейлиты.
Атопический хейлит
Под атопическим хейлитом подразумевают воспаление красной каймы губ, которое считается одним из проявлений нейродермита. Заболевание возникает из-за генетической предрасположенности. Аллергенами могут быть лекарства, продукты, пыль, декоративная косметика, цветочная пыльца.
Зачастую течение атопического хейлита продолжительное, болезнь то затихает, то снова обостряется. Заболевание обычно переходит в острую стадию в холодное время года, а вот в летний период наблюдается ее ремиссия. В периоды обострения пациенты жалуются на шелушение, покраснение и зуд кожи красной каймы губ. Постепенно появляется также отечность и инфильтрация этой области.
Чрезмерная сухость и инфильтрация нередко приводят к трещинам, из-за которых во время открывания рта у больного появляются болезненные ощущения. Во время ремиссии заболевания у пациентов возникает шелушение и утолщение кожи возле красной линии губ. Примечательно, что воспаление практически никогда не переходит на слизистую рта. Атопическую форму хейлита необходимо отличать от таких патологий, как стрептококковая заеда, контактный и аллергический хейлит.
Макрохейлит
Макрохейлитом называют отек губ и паралич лицевого нерва. Приступ начинается внезапно с отека одной или сразу обеих губ. Сначала пациентов беспокоит зуд губы, затем они замечают, что она начала стремительно расти. При этой разновидности хейлита может возникнуть бесформенное вздутие губы, приобретение ею синюшного оттенка, выворачивание ее края. Со временем отек становится настолько большим, что губа увеличивается в три раза.
Отмечается неравномерное вздутие губ, поскольку одна из них оказывается больше отечной, чем другая. У больных отеки наблюдаются постоянно, однако они то нарастают, то понемногу спадают. В течение дня интенсивность отека обычно меняется. Еще одним выраженным признаком болезни считается паралич лицевого нерва. Больной при этом чувствует неприятное ощущение во рту, у него происходит расширение глазной щели и опущение уголков рта из-за потери пораженной части лица тонуса. Обычно наблюдается неполный паралич, так как у пациента сохраняется вегетативная, чувствительная и моторная функции.
У более чем 60% больных диагностируют складчатый язык, который считается аномалией развития. При этом отмечается выраженная отечность языка, которая как раз и приводит к его увеличению. Стоит отметить, что не у всех пациентов диагностируют все основные симптомы этой разновидности хейлита. Иногда заболевание может проявляться всего одним выраженным клиническим признаком.
Течение макрохейлита всегда хроническое. В самом начале болезни случаются рецидивы, которые чередуются с продолжительными периодами ремиссии. Однако со временем болезнь переходит в хроническую форму, а ее обострения случаются крайне редко — обычно после перенесенных стрессовых ситуаций и вирусных инфекций. Во время диагностики эту патологию стоит отличить от отека Квинке, лимфангиомы, рожистого воспаления, гемангиомы. Обычно трудности с постановкой диагноза возникают, когда болезнь проявляется всего одним ведущим симптомом.
Гиповитаминозный хейлит
Гиповитаминозный хейлит возникает из-за нехватки витаминов группы В. Из-за этого появляются такие признаки заболевания, как жжение и сухость языка. Кроме того, отмечается покраснение и отечность слизистой, появление на красной кайме губ трещин и шелушения. Зачастую трещины оказываются достаточно болезненными и нередко кровоточат. При этой разновидности хейлита у пациентов увеличивается язык, на нем появляются отпечатки зубов.
Лечение хейлита
Лечение грибкового хейлита
Лечение грибкового хейлита начинается с определения грибка, который спровоцировал воспалительный процесс. Затем врач назначает противогрибковые препараты и витамин В2. Для профилактики рецидивов этого заболевания показана диета, предусматривающая ограничение употребления углеводов. Эксфолиативная форма заболевания, вызванная тревогами и депрессией, требует назначения антибактериальных и противовоспалительных мазей, иммуномодуляторов, витаминов, транквилизаторов, седативных препаратов. В наиболее сложных случаях может потребоваться прием у психотерапевта.
Лечение аллергического хейлита
Если у пациента был обнаружен хейлит аллергической этиологии, то ему назначают препараты, которые снижают чувствительность к различным аллергенам, а также витамины и антигистаминные медикаменты. Также показаны наружные препараты: цинковая мазь, примочки раствора борной кислоты, крема, в составе которых есть сера и салициловая кислота. Для устранения актинического хейлита необходимо всячески избегать негативного воздействия солнечных лучей на пораженную воспалением область, пользоваться специальной солнцезащитной косметикой, принимать витамины.
Лечение метерологического хейлита
Метеорологический хейлит лечится путем приема внутрь различных витаминов, в особенности группы РР и В. Полезно также пользоваться специальной защитной косметикой для губ, полоскать рот экстрактами коры дуба и ромашки, как можно меньше времени находиться на ветре и холоде. Для лечения гиповитаминозной формы заболевания показан прием витаминов Е, А, группы В, регулярное использование гигиенической помады, избавление от привычки кусать губы. Пациентам также стоит соблюдать диету: отказаться от чрезмерно острых, соленых и кислых блюд, повысить в рационе количество продуктов, содержащих рибофлавин и железо.
Лечение макрохейлита
Лечение макрохейлита должно быть сосредоточено на устранении трех основных его симптомов. Для этой цели назначают десенсибилизирующую, иммунокоррегирующую и противовирусную терапию. При этом заболевании показан также прием гормональных и антигистаминных препаратов. Свою эффективность в устранении симптомов макрохейлита показали лазеротерапия и стимуляционная терапия Продигиозаном и Пирогеналом. Для устранения неврита можно использовать возможности физиотерапии.
Лечение атопического хейлита
Лечение атопического хейлита начинается с устранения факторов, которые его спровоцировали. На первом этапе лечения врачи назначают местные препараты — мази с противовоспалительным, противозудным и противоаллергическим эффектом. Внутрь назначаются антигистаминные медикаменты. Во время лечения заболевания необходимо придерживаться гипоаллергенной диеты. Если своевременно начать лечение заболевания и подобрать правильную тактику терапии, то прогноз для больного окажется благоприятным. Напротив, длительное течение заболевания и неэффективное лечение приводят к ряду осложнений и увеличивают риск развития раковых болезней.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Хейлит — довольно распространенное заболевание, которое сопровождается воспалением слизистой оболочки красной каймы губ. Недуг характеризуется длительным рецидивирующим течением. У молодых людей эта патология протекает благоприятно, а у пожилых людей может являться предраковым состоянием, поэтому диагностировать и лечить хейлит на губах должен стоматолог или дерматолог.

Причины появления хейлита на губах
По общепринятой классификации заболеваний хейлит на губах относится к группе дерматитов. Воспалительный процесс локализуется на коже губ и окологубной области и может появиться на фоне разных заболеваний, к примеру, псориаза, красного лишая, эритематоза.
Помимо этого, к воспалительному поражению красной каймы могут привести следующие факторы:
- Воздействие неблагоприятных внешних условий — холода или жары. В сухую жаркую или морозную ветреную погоду хейлит возникает значительно чаще, чем в климатических условиях с нормальной влажностью и температурой.
- Использование некачественной косметики. Вещества, содержащиеся в губной помаде, способны закупорить кожные поры, что сопровождается их воспалением.
- Склонность к аллергии. Воздействие даже незначительного количества аллергена может стать причиной воспаления слизистой оболочки губ.
- Нарушения в работе иммунной или эндокринной системы. Эндокринные расстройства приводят к расстройствам местного иммунитета, что, в свою очередь, приводит к локальным воспалительным реакциям.
- Авитаминозы. Недостаток витамина A и витаминов группы B всегда сильно сказывается на состоянии кожных покровов, а уж на состоянии губ тем более.
- Стрессы. Выброс стрессовых гормонов способствует ослаблению защитных функций кожи за счет спазма сосудов, что усугубляет воспалительный процесс.
Симптомы хейлита на губах
Термин «хейлит» объединяет многочисленную группу заболеваний, схожих клиническими проявлениями, но имеющих различные этиопатогенетические механизмы развития. Это следует учитывать не только при диагностике, но и при выборе схемы лечения.
Вне зависимости от причин возникновения все типы хейлита имеют общие клинические симптомы, к которым следует отнести:
- сухость губ;
- жжение (зуд) кожи вокруг рта и ее шелушение;
- появление трещинок в углах рта;
- мокнутие кожи около рта;
- образование язвочек на границе губ.
В зависимости от преобладания тех или иных проявлений различают несколько видов хейлита.
Эксфолиативный хейлит
 При этой форме болезни поражается преимущественно красная кайма, что проявляется ее шелушением. К группе риска относятся женщины, испытывающие частые и интенсивные стрессы.
При этой форме болезни поражается преимущественно красная кайма, что проявляется ее шелушением. К группе риска относятся женщины, испытывающие частые и интенсивные стрессы.
В ряде исследований указывается связь между эндокринопатиями и указанным типом болезни, исходя из них одна из основных причин хейлита — гиперфункция щитовидки. Недуг характеризуется длительным рецидивирующим течением и невозможностью самоизлечения.
Отличительная черта этой формы заболевания в том, что шелушение не распространяется ни на слизистую рта, ни на окружающую рот кожу.
Гландулярный хейлит
 Этому типу заболевания присуще вовлечение в патологический процесс малых слюнных желез. Именно с их инфицированием связано возникновение воспалительного процесса на поверхности губ. От недуга с одинаковой частотой страдают и мужчины, и женщины, в 80% случаев отмечается поражение только нижней губы.
Этому типу заболевания присуще вовлечение в патологический процесс малых слюнных желез. Именно с их инфицированием связано возникновение воспалительного процесса на поверхности губ. От недуга с одинаковой частотой страдают и мужчины, и женщины, в 80% случаев отмечается поражение только нижней губы.
На начальной стадии пациентов беспокоит только сухость губ. По мере прогрессирования гландулярной формы болезни на губах возникают сначала мелкие, а затем все более глубокие трещины. В запущенных случаях трещины начинают кровоточить и превращаются в широкие эрозии на губах.
Аллергический хейлит

На фото аллергический хейлит
Разновидность дерматита, формирующегося при контакте губ с раздражающими веществами. Болезнь может развиться как из-за применения некачественных косметических средств для ухода за кожей, так и под воздействием вредных производственных факторов.
Очень часто этот тип хейлита возникает у музыкантов, которые по роду профессии вынуждены долгое время держать во рту мундштуки музыкальных инструментов. Иногда хейлит на губах является аллергической реакцией на мазь, применяемую для лечения других заболеваний.
Основные проявления:
- отечность губ;
- жжение или зуд во рту;
- высыпания в виде мелких пузырьков.
Симптомы аллергического дерматита усиливаются сразу после контакта с аллергеном, поэтому выявить его довольно легко.
Атопический хейлит

На фото атопический хейлит
Атопический хейлит на губах — это локальный симптом другого серьезного заболевания: нейродерматита. В основе его формирования лежит несостоятельность некоторых звеньев иммунитета.
В качестве провоцирующих факторов выступают любые аллергены: лекарства, микроорганизмы и продукты их жизнедеятельности. Поначалу пациенты с атопическим хейлитом жалуются на покраснение и шелушение губ, впоследствии у них формируются заеды.
Гиповитаминозный хейлит
 Гиповитаминозный дерматит часто возникает у детей. Это состояние развивается при нехватке в рационе витаминов группы B, особенно при недостатке рибофлавина — витамина B2. Пациенты жалуются на интенсивное шелушение губ, жжение во рту и на языке. При осмотре четко заметны мелкие чешуйки шелушащейся кожи и вертикальные трещинки на фоне сухой, гиперемированной кожи губ.
Гиповитаминозный дерматит часто возникает у детей. Это состояние развивается при нехватке в рационе витаминов группы B, особенно при недостатке рибофлавина — витамина B2. Пациенты жалуются на интенсивное шелушение губ, жжение во рту и на языке. При осмотре четко заметны мелкие чешуйки шелушащейся кожи и вертикальные трещинки на фоне сухой, гиперемированной кожи губ.
Почти в 100% случаев отмечаются и признаки поражения языка (глоссита):
- отечность;
- малиновый окрас;
- отпечатки зубов.
Кандидозный хейлит или молочница
 Заболевание возникает на фоне ослабленного иммунитета. Основная причина — обсеменение красной каймы губ грибками рода Кандида. Клиническая картина кандидозной формы мало чем отличается от других форм, но для нее типично появление творожистого белесого налета по краю и в углах губ.
Заболевание возникает на фоне ослабленного иммунитета. Основная причина — обсеменение красной каймы губ грибками рода Кандида. Клиническая картина кандидозной формы мало чем отличается от других форм, но для нее типично появление творожистого белесого налета по краю и в углах губ.
Грибковое поражение губ очень часто отмечается у детей при распространении кандидоза из полости рта.
Хейлит Манганотти

На фото хейлит Манганотти
Хейлит Манганотти – это предраковое состояние красной каймы губ. Патология опасна высоким риском озлокачествления измененных участков кожи. Наиболее часто такая форма недуга определяется у мужчин старше 50 лет, особенно у курящих и инфицированных вирусом герпеса.
Клинически заболевание выглядит как одна или несколько безболезненных эрозий неправильной формы, в 0,6–5% случаев происходит их трансформация в рак губы.
Макрохейлит
Макрохейлит – это один из симптомов болезни Мелькерсона, при которой, помимо поражения красной каймы, отмечается неврит лицевого нерва. Ведущий симптом при этой форме недуга — отечность губы, сопровождающаяся зудом. Отечность может распространяться на щеку и скулы.
Метеорологический (актинический) хейлит
 Эта разновидность болезни отмечается у людей с гиперчувствительностью к метеорологическим факторам: ветру, солнечной радиации, холоду. В группе риска находятся мужчины старше 25 лет. При опросе пациентов в 80% случаев выясняется, что они страдают от общей метеочувствительности.
Эта разновидность болезни отмечается у людей с гиперчувствительностью к метеорологическим факторам: ветру, солнечной радиации, холоду. В группе риска находятся мужчины старше 25 лет. При опросе пациентов в 80% случаев выясняется, что они страдают от общей метеочувствительности.
Кроме зуда и жжения в губах, при данном заболевании могут появляться мелкие пузырьки, которые самостоятельно вскрываются и покрываются корочкой. Длительное течение заболевания опасно тем, что оно может переходить в другие, более опасные, формы хейлита — Манганотти или в гиперкератоз.
Лечение хейлита на губах
Выставить диагноз хейлит легко — обычно врачу хватает простого осмотра пораженных губ. Основные трудности возникают, когда требуется провести дифференциальную диагностику хейлита с другими заболеваниями губ (лейкоплакией или онкологией), в этом случае врач назначает гистологическое исследование.
Вне зависимости от того как проявляется хейлит, лечить его требуется комплексно, с учетом конкретной формы патологии. Общие принципы терапии:
- На ранних стадиях (при сухости губ) показано использование качественных увлажняющих гигиенических помад.
- В период выраженного воспаления показано применение противовоспалительных мазей. Допускается использование мазей на основе глюкокортикоидов, применяют их по нескольку раз в день.
- Устранение раздражающих факторов: низкой температуры, жары, аллергенов.
- Нормализация режима сна.
- Сбалансированный рацион.
- Витаминотерапия.
Другие лечебные мероприятия специфичны в отношении каждой формы болезни:
- При распространенном гландулярном хейлите применяют хирургические методы лечения. Операция заключается в удалении разросшихся слюнных желез, самыми современными способами считаются электро- и лазерокоагуляция.
- Для лечения атопического хейлита в схему терапии обязательно включают антигистаминные средства. Во время лечения этой формы недуга, а также аллергического хейлита, важно придерживаться диеты, исключающей попадание в организм аллергенов.
- С метеорологическим хейлитом борются с помощью устранения провоцирующих факторов. Пациентам с данной формой болезни обязательно нужно пользоваться защитными кремами с высоким коэффициентом УФ-поглощения.
 Для лечения аллергического хейлита на губах применяются стероидные мази, которые устраняют контакт с раздражителем: Фенистил, Актовегин, Актидерм, Форокорт. Назначаются противоаллергические препараты: Цетрин, Зодак, Лоратадин, Супрастин.
Для лечения аллергического хейлита на губах применяются стероидные мази, которые устраняют контакт с раздражителем: Фенистил, Актовегин, Актидерм, Форокорт. Назначаются противоаллергические препараты: Цетрин, Зодак, Лоратадин, Супрастин.- При лечении макрохейлита ключевым элементом терапии является прием противовирусных препаратов в сочетании с иммунокорректорами. Положительный эффект отмечается при использовании лазеротерапии в проекции лицевого нерва. Вылечить макрохейлит можно, только справившись с основным заболеванием.
При постановке диагноза хейлит Манганотти требуется расширенная диагностика, включающая цитологическое или гистологическое исследование. В ряде случаев проводится хирургическое иссечение губ, так как нужно удалить потенциально опасный участок тканей. Если злокачественный характер болезни не подтверждается, продолжается консервативное лечение.
- Схема терапии кандидозного хейлита обязательно включает противогрибковые средства.
- Гиповитаминозный хейлит проходит в течение 2–3 дней после начала приема витаминов.
Лечение хейлита на губах в домашних условиях
Лечение хейлита на губах в домашних условиях должно проводиться только после консультации у врача. Лишь специалист способен определить конкретную форму недуга, а она во многом определяет схему лечения.
Такими народными средствами, как отвары или настои трав, пользоваться не рекомендуется, так как они могут усугубить течение болезни за счет дополнительного повреждающего действия. Дома можно использовать увлажняющие мази, но только при сухой форме хейлита, потому что нанесение мази на мокнущие участки повышает риск инфицирования.
В домашних условиях эффективно применение бальзамов для губ, изготовленных на основе трав, обладающих антисептическим эффектом (ромашка, шалфей). Но такое лечение хейлита направлено только на облегчение симптомов, для полного исцеления нужно придерживаться рекомендаций врача.

Профилактика
Почти все формы хейлита лечатся довольно просто, но лучше предупредить развитие патологии. Для этого рекомендуется обогатить рацион, чтобы в нем в необходимом количестве присутствовали микроэлементы (цинк и магний) и витамины (A и E), необходимые для устранения гиповитаминоза.
Пациентам с метеочувствительностью рекомендуется избегать воздействия провоцирующих факторов (холода и солнечных лучей). В зимний период необходимо пользоваться защитными кремами и помадами, предпочтение следует отдавать гипоаллергенным косметическим средствам.
Прогноз при хейлите обычно благоприятный. Большинство разновидностей недуга можно вылечить в домашних условиях, госпитализация в стационар требуется только при развитии тяжелой формы болезни у маленьких детей.
90000 Angular Cheilitis: Symptoms, Causes, and Treatments 90001 90002 We include products we think are useful for our readers. If you buy through links on this page, we may earn a small commission. Here’s our process. 90003 90002 Angular cheilitis, also known as angular stomatitis and perlèche, causes swollen, red patches in the corners on the outside of your lips. 90003 90002 Angular cheilitis can occur on one or both sides of your mouth. It’s an inflammatory condition that can either last a few days or be a chronic problem.It can affect people of all ages, including infants. 90003 90002 Symptoms of angular cheilitis will almost exclusively appear at the corners of the mouth. The symptoms can be painful. These can vary from mild redness to open, bleeding blisters. 90003 90002 If you’re experiencing angular cheilitis, the corners of your mouth may be: 90003 90012 90013 bleeding 90014 90013 red 90014 90013 swollen 90014 90013 cracked 90014 90013 blistered 90014 90013 crusty 90014 90013 itchy 90014 90013 scaly 90014 90013 painful 90014 90031 90002 Other symptoms include: 90003 90012 90013 bad taste in your mouth 90014 90013 burning feeling on your lips or mouth 90014 90013 lips feeling dry or chapped 90014 90013 difficulty eating as a result of the irritation 90014 90031 90002 There are several different causes of angular cheilitis.The most common is yeast infection as a result of saliva. 90003 90002 Saliva can build up and get trapped in the corners of the lips, which causes lips to crack. A person may lick their lips more in an attempt to soothe the pain or dryness of their lips. 90003 90002 This excess saliva will sit in the corners, which is the perfect warm environment for fungus like yeast to grow. 90003 90002 Viruses and bacteria can also cause it to develop. 90003 90002 Certain people are more at risk for developing angular cheilitis, including those who: 90003 90012 90013 have an overhang of the upper lip, creating deeper angles at the corners of the lips 90014 90013 have regular oral thrush 90014 90013 frequently use corticosteroids or antibiotics 90014 90013 have sensitive skin 90014 90013 have other inflammatory illnesses, such as Crohn’s disease 90014 90013 use oral retinoid medication 90014 90013 wear braces 90014 90013 smoke 90014 90013 have anemia, diabetes, or cancer 90014 90013 have deficiencies of vitamins B-9, B- 6, B-2, or B-3, or the mineral zinc 90014 90013 have Sjögren’s syndrome 90014 90031 90002 Because angular cheilitis can be the sign of a fungal or bacterial infection, you should consult your doctor to determine how to treat it.Your primary care doctor can diagnose angular cheilitis, but dermatologists may be able to provide the best treatment. 90003 90002 Your doctor will examine your skin, and ask about any other skin irritations elsewhere on your body. 90003 90002 They’ll likely ask you about your personal and family history of oral thrush and yeast infections. They’ll also ask what other conditions you have and what medications you’re taking. 90003 90002 Your doctor will likely take culture swabs from the corners of your mouth to send to a lab to test.This will help them diagnose a cause. 90003 90002 While many cases of angular cheilitis are relatively easy to treat, once your doctor identifies an underlying cause, you’ll want to treat it. 90003 90002 If it’s the result of a bacterial or fungal infection — which most are — the infection could spread to adjacent skin. It could also lead to oral thrush. 90003 90002 The underlying cause of angular cheilitis will determine treatment. If your doctor suspects a nutritional deficiency, they’ll likely make dietary or supplement recommendations.90003 90002 If yeast is present, your doctor will likely prescribe a topical antifungal. «Topical» means you apply the medication to your skin. You’ll need to use topical antibiotics if a bacterial infection is responsible for your condition. 90003 90002 Other treatment options include: 90003 90012 90013 topical antiseptics to keep open wounds clean 90014 90013 topical steroid ointment 90014 90013 filler injections to reduce the creases at the corners of your mouth 90014 90013 sipping water or sucking on a hard candy for dry mouth 90014 90031 90002 You can also use home treatments to treat your angular cheilitis, including: 90003 90002 Once your doctor is able to determine the underlying cause of angular cheilitis, it typically responds well to treatment.Many cases will not even require extra care outside of home treatments on a more regular basis. 90003 90002 If you’ve tried home treatment and your symptoms have not resolved after 2 weeks, make an appointment to see your doctor. 90003.90000 Actinic cheilitis: Causes, treatment, and prevention 90001 90002 Actinic cheilitis causes dryness and thickening typically along the line that separates the lips from the skin of the face, otherwise known as the lower vermillion border. 90003 90002 Chronic sun damage is often the cause of actinic cheilitis. 90003 Share on PinterestActinic cheilitis affects the lips and is characterized by damage to the outer tissue layer. 90002 Actinic cheilitis is a precancerous condition caused by damage to the lip epithelium, which is the outer most tissue layer.The condition itself is not considered a serious health concern, but it increases the risk of skin cancer. 90003 90002 Most people with actinic cheilitis develop similar symptoms. About 90 percent of cases involve the lower lip, although the condition can also develop on the upper lip. 90003 90002 Common signs of actinic cheilitis include: 90003 90012 90013 overall dryness 90014 90013 scaly plaques or scab-like lesions 90014 90013 thin, delicate patches of skin 90014 90013 loss of the demarcation between the lower lip and surrounding skin 90014 90013 inflammation 90014 90013 tenderness or soreness 90014 90013 fissuring or skin breakage and separation 90014 90013 leukokeratosis or white scaly patches 90014 90013 discoloration 90014 90013 more noticeable or prominent lip folds or lines 90014 90013 tightness and wrinkled skin 90014 90035 90002 Actinic cheilitis goes by several other names.Commonly used alternatives include: 90003 90012 90013 solar cheilitis 90014 90013 actinic cheilosis 90014 90013 actinic cheilitis with histological atypia 90014 90013 actinic keratosis of the lip 90014 90013 sailor’s lip or farmer’s lip 90014 90035 Share on PinterestActinic cheilitis may be caused by exposure to strong sunlight or extreme weather. Adult men are most likely to be affected. 90002 The lip epithelium is less pigmented and also thinner than the outer layer of the facial skin next to it.This makes it far more vulnerable to damage from the ultraviolet rays of the sun. 90003 90002 Excessive or chronic exposure to shortwave UV-B rays, a type of ultraviolet radiation found in sunlight, can damage lip cell DNA and cause abnormalities. 90003 90002 Actinic cheilitis occurs when these abnormalities cause dry, scaly patches to form on the border of the lip. 90003 90002 Listed below are some of the known causes of actinic cheilitis and risk factors for the condition: 90003 90012 90013 90060 Chronic sun exposure: 90061 The more often the lips are exposed to sunlight, the more likely damage is to occur.90014 90013 90060 Severe sunburn 90061: Sunburn further damages skin cells and causes them to divide and regenerate, increasing the chances of cellular mutations. 90014 90013 90060 Sex 90061: Three times more men than women develop actinic cheilitis. 90014 90013 90060 Fair skin 90061: A majority of those with actinic cheilitis are white or fair-skinned. Rates are very high in people with albinism or those with skin pigment disorders. 90014 90013 90060 Tropical, subtropical, or desert environments 90061: Regions near the equator have increased ultraviolet exposure.Tropical and desert regions also typically have more sunny, warm days that encourage being outdoors. 90014 90013 90060 Jobs that involve being outdoors 90061: Jobs or hobbies that require being outdoors in the sun for more time increase the risk of sun damage. Lifeguards, construction workers, hikers, marathon runners, farmers, and sailors may have a higher chance of developing actinic cheilitis. 90014 90013 90060 Age 90061: Usually the result of chronic or long-term sun damage, the condition mostly impacts adults.90014 90013 90060 Smoking 90061: Smoking or chewing tobacco can weaken the lip epithelium and make it more vulnerable to sun damage. 90014 90013 90060 Actinic prurigo 90061: This rare, itchy photosensitivity condition causes the skin to be more sensitive to sun damage. 90014 90013 90060 Excessive alcohol use. 90061 90014 90013 90060 Oncogenic human papillomavirus 90061, the virus that causes warts. 90014 90013 90060 Immune disorders or immunosuppressing medications 90061: Medications that weaken and suppress the immune system usually increase the risk of sun damage.90014 90013 90060 Everted lower lip 90061: When the lip is turned more outward instead of inward. 90014 90035 90002 Aside from the symptoms and changes to physical appearance, actinic cheilitis also increases the risk of developing more serious health conditions. 90003 90002 Actinic cheilitis is considered precancerous because the mutated cells are abnormal but not yet cancerous. However, abnormal cells are usually more prone to further damage than healthy cells. When abnormal cells are damaged, the chances of more mutations and the development of cancerous ones is greatly increased.90003 90002 An estimated 10 to 20 percent of actinic cheilitis cases lead to malignant carcinoma within 20 years of diagnosis. Also, between 15 and 35 percent of carcinomas caused by actinic cheilitis spread to other tissues. 90003 90002 Potential complications of actinic cheilitis include: 90003 90012 90013 invasive squamous cell carcinoma 90014 90013 intraepidermal carcinoma, also known as squamous cell carcinoma in situ or Bowen disease 90014 90035 90002 Anyone with symptoms of actinic cheilitis should talk with a doctor to rule out additional complications.A doctor should examine the lips soon after symptoms begin to establish a baseline and monitor the progression. 90003 90002 Actinic cheilitis is usually relatively harmless on its own, but some symptoms are considered warning signs of skin cancer. 90003 90002 Actinic cheilitis symptoms associated with skin cancer include: 90003 90012 90013 extreme tenderness or soreness 90014 90013 an ulcer that will not heal 90014 90013 continuously enlarging raised skin patches 90014 90035 90002 Actinic cheilitis will require a skin biopsy.This procedure involves removing cells from the affected area for microscopic examination. 90003 90002 Characteristics commonly used to diagnose or confirm the condition include: 90003 90012 90013 skin dysplasia, also called abnormal skin cell growth 90014 90013 inflammation in the dermis or the layer of skin tissue just below the top layer 90014 90013 loss of skin elasticity 90014 90013 skin thickening, usually in patches 90014 90013 atrophy, also known as cell shrinkage, causing the skin to appear wrinkled 90014 90035 Share on PinterestMost cases of actinic cheilitis may be treated with moisturiser, drinking plenty of fluids, and staying out of the sun.90002 Limiting further sun exposure is usually the most important part of treatment. 90003 90002 Moisturizers and staying hydrated can often help reduce symptoms of dryness. 90003 90002 For acute cases, the affected patches can heal after following these treatment rules for a few days or weeks. 90003 90002 For chronic cases, it may take months for the symptoms to go away. Chronic patches need to be protected from the sun at all times. 90003 90002 There are some prescription medications used for the treatment of actinic cheilitis, but a dermatologist first needs to examine each lesion to see if that is going to be an effective option.90003 90002 In severe cases, the affected tissues may need to be removed. Advanced options include: 90003 90012 90013 laser ablation, where a laser removes the outer layers of sun-damaged skin 90014 90013 cryotherapy, where the affected patches of skin are frozen off 90014 90013 vermilionectomy, where the outer layer of the lip is surgically removed 90014 90013 electrocautery, where an electrical current is used to remove the abnormal patch 90014 90035 90002 Regardless of the treatment plan used, cases of actinic cheilitis should be carefully monitored by a doctor.The frequency of checkups will be informed by the severity of the condition, the treatment used, and the dermatologist’s recommendation. Follow-up visits could range from every couple of months to once or twice per year. 90003 90002 Avoiding excessive or long-term unprotected sun exposure is the best way to prevent actinic cheilitis. 90003 90002 Sun protection tips for the lips include: 90003 90012 90013 applying sunscreen to the body and face daily, even if not spending a long time outside 90014 90013 applying lip balms or moisturizers that contain sunscreen, frequently throughout the day, especially when in the sun 90014 90013 wearing a wide-brimmed hat and light, long-sleeved clothing in the sun 90014 90013 growing a beard or mustache in the case of men 90014 90035 90002 Other ways to reduce the risk of developing actinic cheilitis include: 90003 90012 90013 stopping smoking or chewing tobacco 90014 90013 avoiding excessive alcohol use 90014 90013 avoiding tanning beds 90014 90013 avoiding creams, facial washes, and medications that thin the skin 90014 90013 using extra caution in the sun when on immunosuppressing or anti-inflammatory medications 90014 90013 treating cases of oncogenic human papillomavirus or the wart virus properly 90014 90013 keeping hydrated, especially when in the sun 90014 90035.90000 Angular cheilitis: Symptoms, treatment, and causes 90001 90002 Angular cheilitis is a skin condition that causes one or both corners of the mouth to become painful and inflamed. 90003 90002 The technical term for the areas affected are the labial commissures. The commissures refer to the two corners of the mouth, where the upper and lower lips connect. Angular cheilitis is inflammation, including redness, swelling, and pain at one or both commissures. 90003 90002 The inflammation associated with angular cheilitis may extend onto the lips or skin of the face slightly, but it is primarily confined to the corners of the mouth.90003 90008 Fast facts on angular cheilitis: 90009 90010 90011 Angular cheilitis is not a disease but a symptom of something else. 90012 90011 Excess moisture on the lips or mouth can lead to the condition. 90012 90011 Anyone of any age can develop angular cheilitis. 90012 90011 Treatment involves addressing the underlying cause quickly. 90012 90019 Share on PinterestAngular cheilitis affects the corners of the mouth. 90020 Image credit: James Heilman, MD, (2009, November 8) 90002 Angular cheilitis is sometimes called angular stomatitis, cheilosis, or perleche.Simply put, angular cheilitis is a pain in the corners of the mouth. 90003 90002 Angular cheilitis itself does not spread beyond the corners of the mouth. If it is infected and left untreated, however, the infection can spread. 90003 90002 Due to the risk of infection, a doctor should determine the cause of the inflammation, so it is treated correctly. 90003 90002 Symptoms of angular cheilitis include: 90003 90010 90011 red or purple spots around the corners of the lips 90012 90011 swelling or cracking at the corners of the lips 90012 90011 pain and burning at the corners of the mouth 90012 90011 dry, chapped lips around the corners of the mouth 90012 90019 Share on PinterestAngular cheilitis may not always have an obvious cause.It may be related to skin staying moist for too long. 90002 In some cases, there is no clear cause of angular cheilitis. Often, however, angular cheilitis begins when the corners of the mouth stay moist for too long. When the saliva evaporates, dryness and irritation begin. People may then lick their lips to try to ease the dryness and irritation, creating more moisture. And so it goes on. 90003 90002 The areas where the irritation is may crack open or peel and can sometimes bleed. In some cases, the dry, cracked skin allows an infection to get in.90003 90002 One common infection is caused by candida or yeast that can make the area itch or burn. 90003 90002 Common bacterial infections, including staph and strep, can also occur. Or there may be multiple infections. For instance, a person with angular cheilitis might have a yeast infection that becomes infected with staph. 90003 90002 Rubbing or licking the infected area can make it worse, intensifying the pain. 90003 90002 Most people with angular cheilitis have at least one risk factor, and this is often diabetes.90003 90002 Diabetes can weaken the immune system, making it more vulnerable to the yeast infections associated with angular cheilitis. 90003 90002 Many people with diabetes develop skin problems, including infections. Diabetes can also damage the gums and teeth, leading to tooth loss and dentures, and further increasing the risk of developing angular cheilitis. 90003 90002 Other risk factors for angular cheilitis include: 90003 90010 90011 90059 Excess saliva coming into contact with the skin 90060: This can be due to frequent lip-licking or because of lip and mouth shape.People whose upper lip hangs over the lower lip may develop angular cheilitis. 90012 90011 90059 A weak immune system 90060: Due to HIV / AIDS, chemotherapy, taking drugs that harm the immune system, and some illnesses. 90012 90011 90059 Genetics 90060: Having a genetic condition, such as Down syndrome. 90012 90011 90059 Nutritional issues 90060: These include anemia or a poor diet, both of which can make the body more vulnerable to certain infections. 90012 90011 90059 Having thrush 90060: A yeast infection of the mouth.90012 90011 90059 Tooth issues 90060: Wearing dentures, particularly if they are badly fitting. 90012 90011 90059 Gum disease 90060: This and other oral health problems. 90012 90011 90059 Having a virus or infection in or near the mouth 90060: An example would be a cold sore. 90012 90011 90059 Having very dry and chapped lips 90060: If the lips are so dry they crack open, it is easier for viruses, bacteria, and yeast to invade. 90012 90019 90002 Outlined below are several ways to treat angular cheilitis and its symptoms: 90003 90002 90059 Diet and lifestyle 90060 90003 Share on PinterestTaking dietary supplements, or taking antibiotics, may help to treat angular cheilitis.90002 For someone with uncontrolled diabetes, treatment might include diet and lifestyle changes, insulin therapy, or diabetes medications. 90003 90002 Vitamin supplements or changes in diet can help people who develop angular cheilitis due to poor nutrition. 90003 90002 90059 Antibiotics 90060 90003 90002 When the area is infected, then the underlying infection requires treatment. 90003 90002 It is important to diagnose the cause of the infection since yeast infections, for example, will not respond to antibiotics.90003 90002 In most cases, a doctor can tell by looking at it whether the infection is bacterial or due to yeast. 90003 90002 90059 Hygiene 90060 90003 90002 Keeping the area clean and dry can ease pain and prevent an infection from worsening. 90003 90002 A lip balm or protectant can relieve dryness and protect the skin from saliva. A doctor may also recommend a topical steroid cream, which can be applied to the skin to stimulate healing. A steroid cream may also help with pain and itching.90003 90002 90059 Fillers and injections 90060 90003 90002 When an issue with the lip or mouth shape makes angular cheilitis more likely, or if a person has had several infections with angular cheilitis, a doctor might recommend treatment to change the shape of the mouth. 90003 90002 Cosmetic fillers, which are applied by injection, can help with droopy lips that cause angular cheilitis. It is also necessary to ensure that dentures fit properly. 90003 90002 Angular cheilitis can lead to yeast or other infections if it is left untreated.90003 90002 Also, the disorders that result in angular cheilitis have complications. Untreated diabetes, for example, can cause heart problems. 90003 90002 Angular cheilitis is easy to treat but can not always be dealt with at home alone. People who notice red or purple spots on the edges of their lips, or who experience lip pain, burning, or dryness should see their doctor. Early treatment by a doctor can prevent the infection from worsening or spreading. 90003 90002 Angular cheilitis is not dangerous and is highly treatable.The symptoms usually improve within a few days of treatment beginning. 90003 90002 Some people may develop angular cheilitis again, and further infections are likely when risk factor for angular cheilitis remain. 90003 90002 This means that people with diabetes, unusual lip anatomy or other risk factors should take action to prevent a future infection. Some strategies for preventing angular cheilitis include: 90003 90010 90011 keeping the lips dry 90012 90011 treating an underlying condition 90012 90011 using lip balm 90012 90011 practicing good oral hygiene 90012 90019 90002 Angular cheilitis can be painful and unsightly, but it is an inconvenience rather than a serious health problem in most cases.Also, it is usually highly preventable. 90003 90002 People who have frequent angular cheilitis should ask their doctor about potential causes and explore the possibility of lifestyle changes. 90003 90002 Even a simple lifestyle change, such as using lip balm during the winter, may avoid it occurring. 90003.90000 Angular Cheilitis: Causes, Symptoms and Treatments 90001 90002 Angular cheilitis is the medical term for a bacterial or fungal infection on the corner of the mouth that causes soreness, inflammation and cracked skin. Also called perleche, the condition affects people of all ages. Home remedies and over-the-counter or physician-prescribed medications help relieve the symptoms. 90003 90004 Causes of Angular Cheilitis 90005 90006 90007 90008 90002 When saliva builds up in the loose skin on the mouth corners, it creates conditions that are ideal for certain microorganisms.Bacteria and fungi, which are always present but usually harmless, thrive in the moisture and warmth and invade the skin. Though many people believe that vitamin deficiencies cause the condition, the American Osteopathic College of Dermatologylists a range of more likely causes, including: 90003 90011 90012 Poorly fitting dentures 90013 90012 Misaligned bite 90013 90012 Weight loss (leading to sagging skin) 90013 90012 Thumb-sucking 90013 90012 Lip smacking 90013 90012 Antibiotic use 90013 90012 Isotretinoin therapy 90013 90026 90002 Patients suffering from inflammatory bowel disease, suppressed immune system or diabetes mellitus are also at an increased risk of developing the condition.90003 90004 Symptoms of Angular Cheilitis 90005 90006 90007 90008 90002 Candida yeast and Staphylococcus bacteria are two microorganisms known to cause angular cheilitis, but no matter what causes the infection, symptoms are always similar: the mouth corners turn red and scaly and the skin surface breaks down and cracks, exposing the delicate and sensitive tissue below. The patient finds it painful to open the mouth to eat, drink, yawn or speak. Every time the wounds break open more saliva seeps in, which prolongs the problem.According to the organizationAngular Cheilitis Help (ACH), without treatment the condition can take anywhere from a few weeks to a few months to resolve and sometimes progresses into a serious, severe form. 90003 90004 Treatments for Angular Cheilitis 90005 90006 90007 90008 90002 According to the ACH, the most effective treatment for the infection is exposure to strong sunlight and chlorinated or salt water. Bacteria and fungi can not survive well in bright sunlight, and chlorine and salt destroy them.90003 90002 Antibiotics can treat cases caused by bacterial infection and antifungal creams can treat fungal infections. Some infections are both bacterial and fungal, so sometimes a single treatment may not work. Clotrimazole can help with a yeast or fungal infection. Patients can also try home remedies, like keeping the affected area as dry as possible and boosting their immune system by taking B-complex vitamins and eating a healthy diet. 90003 90002 Although cracked skin at the mouth corners is rarely a serious condition, it’s an irritation that can spoil eating, drinking and speaking.If you’re worried about angular cheilitis, speak to your physician or dentist. 90003 .
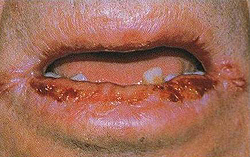 Эксфолиативный хейлит
Эксфолиативный хейлит  Для лечения аллергического хейлита на губах применяются стероидные мази, которые устраняют контакт с раздражителем: Фенистил, Актовегин, Актидерм, Форокорт. Назначаются противоаллергические препараты: Цетрин, Зодак, Лоратадин, Супрастин.
Для лечения аллергического хейлита на губах применяются стероидные мази, которые устраняют контакт с раздражителем: Фенистил, Актовегин, Актидерм, Форокорт. Назначаются противоаллергические препараты: Цетрин, Зодак, Лоратадин, Супрастин.