Лечение спондилоартроза пояснично крестцового отдела позвоночника в Москве в клинике Дикуля: цены, запись на прием
Спондилоартроз (остеоартрит) – распространенная патология поясничного отдела позвоночника. Спондилоартроз пояснично-крестцового отдела позвоночника чаще встречается у пожилых людей, но он может также развиться у людей выполняющих тяжелую физическую работу, страдающих ожирением , или у любого, у кого была предыдущая травма позвоночника.
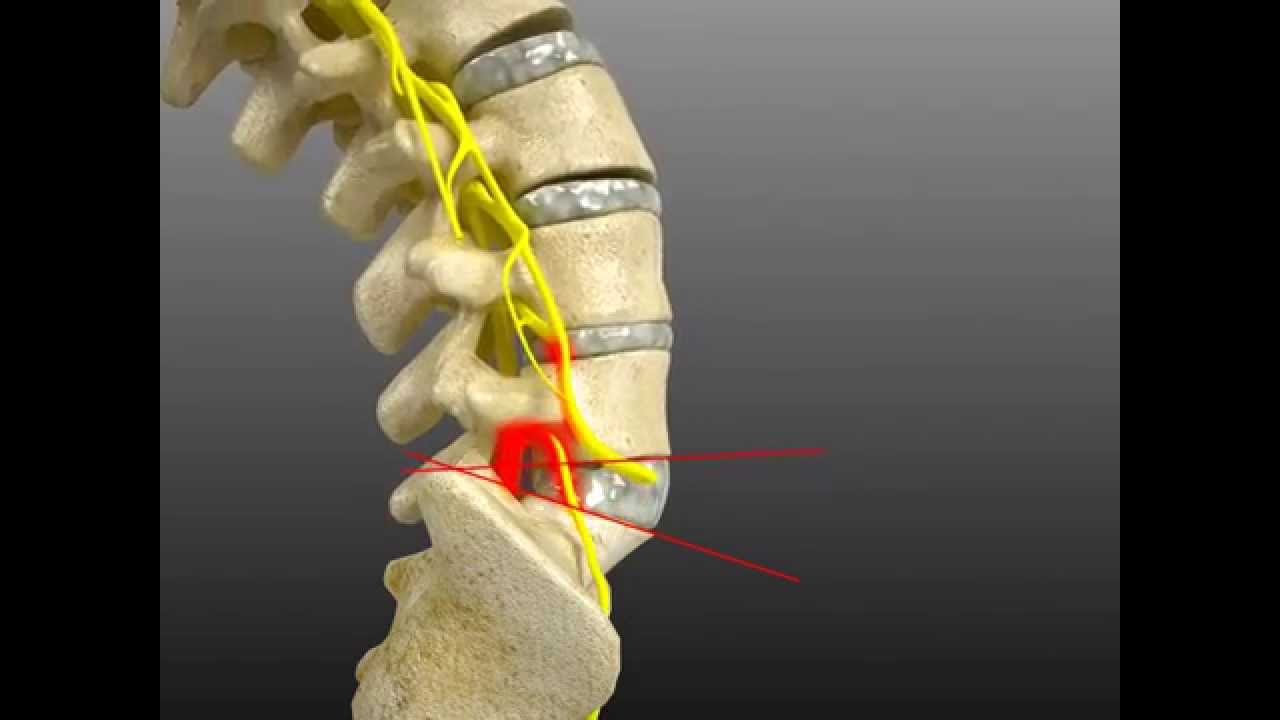
Остеоартрит поясничного отдела позвоночника развивается в суставах, которые соединяют сегменты позвоночника. Каждый позвонок связан с другим позвонком в трех местах. Перед спинным мозгом позвонки разделены спинномозговым диском. За спинным мозгом позвонки связаны двумя небольшими суставами, которые называются фасеточными. Эти суставы вместе с межпозвоночным диском позволяют позвоночнику двигаться и совершать такие движения, как наклон и разгибание или ротация спины .
Лечение спондилоартроза пояснично — крестцового отдела позвоночника может быть как консервативным, так и оперативном, и выбор тактики лечения зависит, в основном, от клинической картины.
Причины
Общими причинами развития остеоартрита фасеточных суставов поясничного отдела позвоночника являются следующие:
- Дегенеративные изменения в суставах и износ суставов с течением времени.
- Дегенерация диска может привести к уменьшению расстояния между позвонками, что будет увеличивать нагрузку на фасеточные суставы, ускоряя износ этих суставов.
- Движения туловища назад (экстензии) могут приводить к давлению на фасеточные суставы, что может привести к дегенеративным изменениям.
- Внезапное падение или травма, такая как авария, на автомобиле, могут привести к повреждению фасеточных суставов, увеличивая и ускоряя износ суставов.
- Генетические факторы могут влиять на вероятность развития дегенеративного заболевания суставов.
- Повторяющиеся стрессовые травмы, такие как подъем или перенос тяжелых предметов, могут вызвать раздражение суставов и развитие дегенерации.

Симптомы
Симптомы спондилоартроза поясничного отдела позвоночника будут зависеть от того, какой именно двигательный сегмент поврежден больше всего и степени воздействия на близлежащие нервные структуры.
Симптомы могут варьироваться от легких, до тяжелых и могут имитировать симптомы патологии диска:
- Боль в спине или радикулярная боль с иррадиацией в ягодицу, в ногу и простирающаяся вниз, позади колена, реже в переднюю части ноги или в стопу.
- Боль и болезненность локализуются на уровне вовлеченного в патологический процесс фасеточного сустава.
- Мышечный спазм и вынужденные изменения в позе.
- Потеря движений, таких как невозможность разгибаться, наклонять туловище в сторону или сохранять вертикальное положение тела в течение длительного периода времени.
- Могут быть нарушения ходьбы и стояния при выраженном патологическом процессе
- Сидение обычно более комфортно.
- Изменение нормальной поясничной кривизны или лордоза.
- Скованность в суставах после периода отдыха.
- Боль после избыточной активности и облегчение боли после отдыха.
- Может отмечаться некоторая отечность на уровне патологически измененных фасеточных суставов.
- Мышечная слабость в нижних конечностях или симптомы синдрома конского хвоста при развитии спинального стеноза
Диагностика
Пациент, который чувствует боль или скованность в спине более двух недель, должен обратиться к врачу для проведения физического обследования.
История болезни
Врач должен оценить историю болезни пациента, изучить симптомы, характеристики боли и функцию суставов, как и когда симптомы начались и как они изменились с течением времени.
Врачу также необходимо выяснить наличие сопутствующей патологии, наличие предыдущего лечения, семейную историю и вредные привычки (например, потребление алкоголя, курение и т. д.),
д.),
Физический осмотр. Врачу необходимо провести физический осмотр, чтобы оценить общее состояние здоровья пациента, состояние мышц и костей, нервную проводимость, рефлексы и мобильность суставов позвоночника.
Врачу также необходимо получить информацию о мышечной силе, гибкости и способности пациента выполнять повседневную деятельность, такую ??как ходьба, сгибание и вставание.
Пациенту может потребоваться выполнить некоторые движения, чтобы врач мог понять диапазон движений и определить, какие движения усиливают симптоматику.
Инструментальные методы диагностики
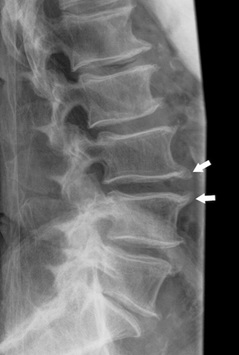
Рентгенография — врач, может назначить рентген для того, чтобы увидеть, есть ли травма суставов позвоночника и насколько он обширна. Рентген может показать потерю хряща, изменения костей и расположение возможных костных разрастаний (остеофитов).
Дополнительные методы диагностики, которые могут потребоваться, чтобы исключить другие причины боли или подтвердить наличие спондилоартроза:
ПЭТ. Сканирование костей используется для того , чтобы исключить воспаление, рак, инфекцию или небольшой перелом.
КТ — сканирование может быть выполнено для более точного измерения степени сужения спинального канала и морфологические изменения окружающих структур.
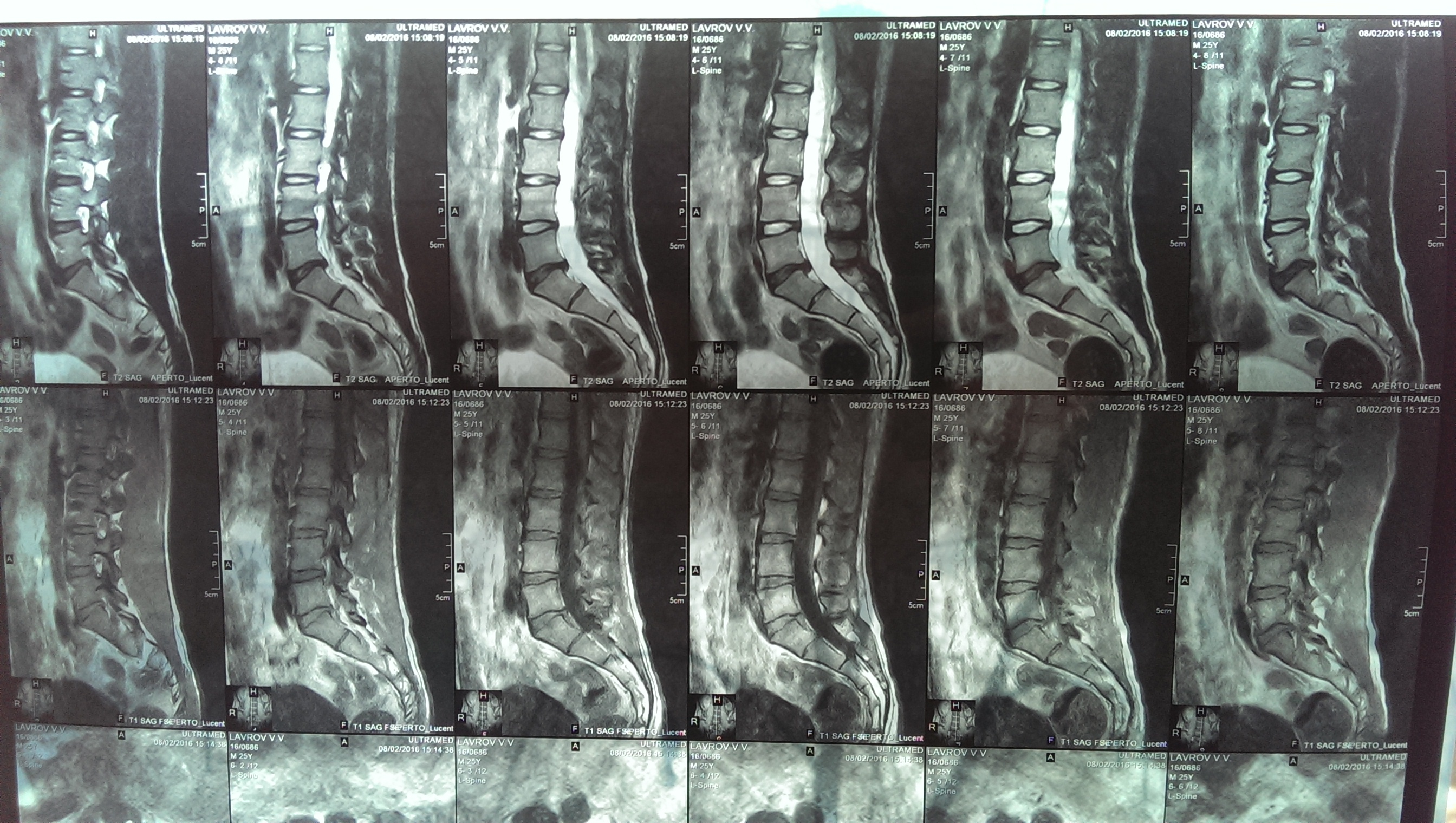
МРТ. Магнитно-резонансная томография — это метод, который может очень детально морфологическую картину спинного мозга, нервных корешков, межпозвоночных дисков, связок и окружающих тканей.
Лечение
Лечение спондилоартроза пояснично-крестцового отдела позвоночника направлено как на уменьшение симптоматики, так и приостановку прогрессирования патологических процессов в суставах или костях.
Большинство врачей придерживаются консервативного подхода на начальном этапе лечения, и только потом рассматриваются инвазивные варианты, но только в том случае, если симптомы не поддаются консервативной терапии или появляются серьезные неврологические признаки.
Некоторые из наиболее распространенных методов лечения спондилоартроза поясничного отдела позвоночника:
- Физическая терапия (ЛФК) используется для укрепления мышц поясничного отдела позвоночника. Более сильные мышцы лучше поддерживают позвоночник и, таким образом, уменьшается нагрузка на фасеточные суставы.
- Снижение веса улучшает симптомы, просто уменьшая нагрузку на поясничный отдел позвоночника. Хотя снижение веса может быть трудной задачей для некоторых пациентов, тем менее, упражнения с низким уровнем воздействия (например, плавание) в сочетании с низкокалорийной диетой часто позволяют добиться результатов, необходимых для облегчения болевых проявлений.
- Медикаментозное лечение. Противовоспалительные препараты могут уменьшать отек и воспаление в области фасеточных суставов . В то время как безрецептурные препараты, такие как Aleve (напроксен) или Advil (ибупрофен), часто могут обеспечить достаточное облегчение симптомов , иногда требуются более сильные ,отпускаемые по рецепту лекарства, такие как Voltaren (диклофенак) и Arthrotec (диклофенак / мизопростол).
- Применение холода и тепла также может быть эффективным для облегчения боли в поясничном отделе позвоночника. Тепло может помочь «ослабить» позвоночник перед физической активностью, в то время как лед лучше всего использовать после активности, для уменьшения воспаления.
- Мануальная терапия. Манипуляции широко используются для лечения заболеваний позвоночника . Хотя мануальная терапия и не позволяет восстановить в полном объеме амплитуду движений в двигательных сегментах позвоночника и восстановить структуру позвоночника, тем не менее, манипуляции позволяют уменьшить болевые проявления и улучшить мобильность .
- Эпидуральные инъекции включают: введение стероида, (кортизон или аналоги) в область защемленного нерва. Кортизон может воздействовать на иммунную систему, тем самым уменьшая локализованное воспаление и корешковую боль.

Дополнительные методы лечения включают иглоукалывание, массаж, магнитную терапию, натуропатические средства и другие прямые или косвенные формы задней те. Хотя научные данные, подтверждающие эти альтернативные методы лечения, в основном отсутствуют, большинство из них имеют мало побочных эффектов и являются разумными вариантами, если они используются в сочетании со стандартным медицинскими методами лечения.
Осложнения спондилоартроза пояснично-крестцового отдела позвоночника
Остеоартрит редко вызывает тяжелые неврологические дисфункции из-за компрессии нервных структур.
Тем не менее, со временем дегенеративные изменения могут вызывать стеноз позвоночника, а это означает, что сужение позвоночного канала может вызвать компрессию спинного мозга и нервных корешков.
Стеноз позвоночника может быть осложнением спондилоартроза.
Синдром Cauda equina — это расстройство, вызванное компрессией нервов нижней части спинного мозга разрастанием тканей или межпозвонковым диском — это достаточно редкое осложнение остеоартита, которое может вызвать серьезные неврологические проблемы.
Хирургическое лечение
В случае тяжелого спондилоартроза, который не удается лечить консервативно, может быть показана операция.
Как правило, вопрос об операции рассматривается в случае, если пациент испытывает некоторые из следующих симптомов:
- Увеличение корешковой боли
- Усиление боли или раздражения нервов
- Ассоциированное повреждение дисков
- Если дегенеративные изменения в фасеточных суставах привели к компрессии нервных корешков, то возникает корешковый синдром. Это вызывает корешковую боль, слабость и стенозоподобные симптомы. В этом случае может быть показано хирургическое вмешательство, чтобы высвободить нервный корешок и удалить избыточные дегенеративные разрастания тканей, оказывающих давление на корешок. Одна из таких процедур называется фораминотомией. Кроме того, используется такая операция как слияние позвонков (спондилодез)
- Слияние позвонков — это хирургическая процедура, используемая для устранения движения между прилегающими позвонками.
 Когда все другие методы лечения не обеспечивают облегчения, слияние позвоночника может быть разумным вариантом для лечения тяжелого спондилоартроза.
Когда все другие методы лечения не обеспечивают облегчения, слияние позвоночника может быть разумным вариантом для лечения тяжелого спондилоартроза.
Самопомощь
- Самолечение важно при боли, вызванной спондилоартрозом, потому что боли могут увеличиваться или снижаться в течение нескольких дней.
- Эксперты обнаружили, что даже при наличии боли длительное нахождение в постели нежелательно. Поэтому, рекомендуется продолжать нормальную физическую деятельность.
- Однако следует избегать всего, что могло бы усугубить состояние, например, поднятие тяжелых грузов.
- Некоторые люди получают эффект от применения тепла или льда для лечения боли в спине.
- Сон с подушкой между ногами может быть полезен для болей в пояснице. Также хорошую поддержку может оказывать ортопедический матрас.
Прогноз
- Прогноз для большинства случаев поясничного спондилоартроза хороший.
- У многих людей со спондилоартрозом нет никаких симптомов.
- Большинство случаев хорошо реагируют на консервативное лечение в течение пары недель.
- Однако симптомы могут повторяться позже.
- Примерно в 1 из 10 случаев у человека может развиться стойкая хроническая боль.
Спондилоартроз крестцового отдела — Что лечим «Доктор ОСТ»
Что такое спондилоартроз | Причины возникновения | Симптомы | Лечение в «Доктор Ост» |
При тазовых болях обязательно проконсультируйтесь с неврологом! В МЦ «Доктор Ост» опытный специалист быстро распознает спондилоартроз крестцового отдела и даст рекомендации. Пройти обследование,чтобы уточнить диагноз можно по выгодной цене! А хронические тазовые боли можно вылечить всего за один день по новейшей методике в Доктор Ост!
Записаться
Крестцовый спондилоартроз – патология нечастая, но скорее потому, что её редко обнаруживают. Пациент жалуется на тазовые боли, которые возникают после ходьбы или даже в состоянии покоя, которые распространяются на ноги и внутренние органы. Причину начинают искать не там. Долгие обследования наверняка выявляют проблемы внутренних органов. Пациент лечится, но боль возвращается. Почему? Потому что не было специфического лечения спондилоартроза пояснично-крестцового отдела.
Причину начинают искать не там. Долгие обследования наверняка выявляют проблемы внутренних органов. Пациент лечится, но боль возвращается. Почему? Потому что не было специфического лечения спондилоартроза пояснично-крестцового отдела.
Крестцовый отдел в норме – пять сросшихся позвонков между поясничным отделом и копчиком. Поражение фасеточного сустава чаще всего происходит между последним поясничным L5 и первым крестцовым позвонком S1, спондилоартроз ниже “не спускается”. Болезнь начинается после 30-35 лет, одинаково часто встречается и у мужчин, и у женщин.
ЧТО ТАКОЕ СПОНДИЛОАРТРОЗ
Пояснично-крестцовые сочленения в позвоночнике терпят ежедневные нагрузки: их задача – амортизировать наши шаги. Между дуговыми отростками позвонков есть фасеточные (дугоотросчатые) суставы. Поверхность каждого в норме покрыта эластичной хрящевой тканью – для защиты кости от трения и для упругости.
При неблагоприятных условиях хрящи истончаются, становятся хрупкими, пористыми. Они уже не защищают позвонки, из-за чего поверхности отростков покрываются трещинами от нагрузок. Спондилоартроз пояснично-крестцового отдела – дегенеративные изменения в сочленениях между позвонками L3 и S1.
ПРИЧИНЫ ВОЗНИКНОВЕНИЯ
Спондилоартроз крестцового отдела позвоночника практически не диагностируется сам в одиночку. Обычно он возникает на фоне или одновременно с другими дегенеративными заболеваниями: остеохондрозом; протрузией, грыжей, застарелой травмой крестцового отдела. Поэтому лечение пояснично-крестцового спондилоартроза невозможно без системного лечения патологий скелета и мышц.
«Перепробовал множество видов лечения, но ничего не помогало. Обратился в МЦ «Доктор Ост», здесь меня избавили от боли благодаря курсу лечения на аппарате DRX.»Читать отзыв целиком Причины деформирующих изменений при спондилоартрозе:
- плоскостопие – с него начинается неправильное распределение нагрузки на весь позвоночный столб.
 И первыми страдают пояснично-крестцовые позвонки, так как правильная амортизация движений невозможна;
И первыми страдают пояснично-крестцовые позвонки, так как правильная амортизация движений невозможна; - чрезмерные нагрузки на позвоночник: травмы, ушибы, изнурительные тренировки;
- недостаточная двигательная активность, статическая нагрузка и как следствие – нарушение питания тканей. Зажатые мышцы, долгое нахождение в одной позе, сидячая работа – всё это перекрывает доступ питательных веществ к позвонкам и дистрофии хрящей;
- системные заболевания соединительной ткани;
- лишний вес;
- гормональная нестабильность.
СИМПТОМЫ СПОНДИЛОАРТРОЗА КРЕСТЦОВОГО ОТДЕЛА ПОЗВОНОЧНИКА
- боли в тазовой области после долгой ходьбы или долгого стояния;
- боль при наклонах и поворотах, которая отдаётся в ногу или пах;
- лёгкая скованность в пояснице по утрам;
- жалобы на дискомфорт органов малого таза: частые хронические заболевания мочеполовой и репродуктивной системы, запоры и тд.
СПОНДИЛОАРТРОЗ КРЕСТЦОВОГО ОТДЕЛА ПОЗВОНОЧНИКА: ЛЕЧЕНИЕ
Диагностировать болезнь на основании одних только жалоб сложно: она не имеет характерных симптомов. Пациенты с тазовыми болями редко попадают сразу к неврологу.
Невролог МЦ «Доктор Ост» оценит дистрофические изменения дугообразных отростков всего на одном снимке – МРТ, КТ или рентгеновском.
Лечение спондилоартроза пояснично-крестцового отдела позвоночника в МЦ «Доктор Ост» проходит в несколько этапов:1. Снятие боли и спазмов. Чтобы дальнейшее лечение было эффективным, нужно убрать отёк, расслабить мышцы поясницы, наладить их питание.
2. Оздоровление позвоночника: возвращение позвонкам их естественного положения, увеличение межпозвонкового просвета, улучшение трофики тканей.
3. Устранение первопричин спондилоартроза: лечение плоскостопия, протрузии, грыжи, формирование правильного мышечного корсета, исправление осанки и тд.
Спондилоартроз в копчике не протекает локально. Он грозит ограничением подвижности поражённых сегментов,а затем вовлечением в разрушительный процесс поясничного, шейного отделов. Остановите болезнь, чтобы не допустить осложнений! Запишитесь на консультацию к неврологу в МЦ «Доктор Ост».
сколько стоитЛечением спондилоартроза крестцового отдела в «Доктор Ост» занимается терапевт, невролог, травматолог-ортопед. Стоимость консультации указана в разделе «консультативный приём» нашего прайса. Следите за акциями, не упустите выгодную цену! Следите за акциями, не упустите выгодную цену!
Приведенные на сайте обзоры не являются заменой профессионального совета врача и не должны служить руководством к самодиагностике или самолечению.
Спондилоартроз пояснично-крестцового отдела позвоночника: что это такое, лечение
2 Август 2019 1957
Частная форма остеоартроза спондилоартроз позвоночника представляет собой хроническое дегенеративно-дистрофическое заболевание, которое при отсутствии комплексного лечения неуклонно прогрессирует и со временем может приводить к тяжелым последствиям. Чаще всего диагностируется спондилоартроз поясничного отдела позвоночника, в том числе и пояснично-крестцового. Крайне редко наблюдается умеренный спондилоартроз грудного отдела 2 степени, так как этот отдел достаточно ограничен в подвижности и не испытывает больших нагрузок.
Для заболевания типично разрушение хрящевой ткани фасеточных и межпозвоночных суставов, впоследствии в патологический процесс вовлекаются соединительнотканные и костные структуры позвоночника.
Поэтому отсутствие должного внимания к нему приводит изначально к снижению работоспособности, а в запущенных случаях – к инвалидизации.
Поэтому важно как можно быстрее обращаться к врачу, если проявились симптомы спондилоартроза пояснично-крестцового отдела позвоночника.
Дать полноценную консультацию, касательно заболевания, и подобрать оптимальную тактику лечения способны специалисты «SL Клиника».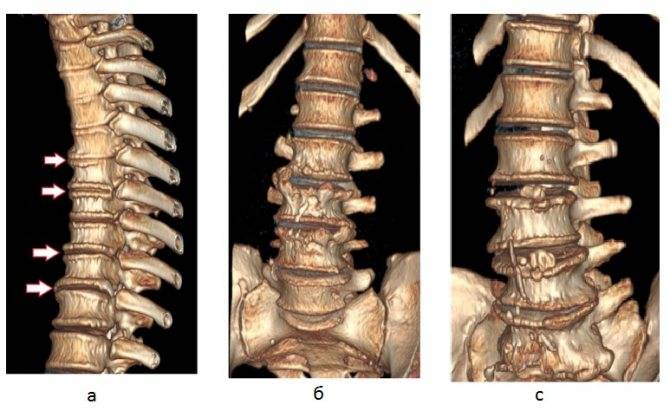 У нас вас ждет теплая атмосфера, вежливый персонал и комфортные условия прохождения диагностических и лечебных процедур.
У нас вас ждет теплая атмосфера, вежливый персонал и комфортные условия прохождения диагностических и лечебных процедур.
Причины развития
Заболевание относится к числу возрастных и диагностируется у 90% людей старше 65 лет. Но в последнее время отмечается тенденция его «омоложения», так как уже нередко у людей от 30 лет обнаруживаются деформирующий спондилоартроз поясничного отдела и протрузия межпозвонковых дисков.
Причины этого кроются в ускорении течения естественных дегенеративных изменений в хрящевой ткани.
Уже с 25 лет процентное содержание влаги в ней снижается, в результате хрящи постепенно становятся менее эластичными и прочными, в них формируются очаги склерозирования.
Немаловажное значение имеет и снижение двигательной активности, что влечет развитие застойных явлений и нарушение питания суставов.
Поэтому уже в молодом возрасте появляются предпосылки для развития патологии. Существенно повышают вероятность этого:
- остеохондроз;
- травмы позвоночника, в особенности подвывихи суставов;
- аномальное строение позвоночника, включая сакрализацию, люмбализацию, асимметричное расположение дугоотросчатых суставов и незаращение дужек позвонков;
- выраженное ожирение;
- аутоиммунные заболевания;
- наследственная предрасположенность.
Особенно велика роль в развитии спондилоартроза позвоночника. Для него типично уменьшение высоты межпозвоночных дисков, что приводит к резкому увеличению нагрузки на фасеточные суставы и ускорение их изнашивания.
Это провоцирует механическое сдавливание позвонков и их «расплющивание», что приводит к нарушениям трофики и образованию костных выступов на их краях.
В результате при поражении, например, позвонков L5–S1, диагностируется уже спондилез и спондилоартроз пояснично-крестцового отдела позвоночника.
Эти процессы сопровождаются проявлением признаков нестабильности суставов при поворотах и наклонах, ограничением амплитуды движений. Деформация околосуставных сумок провоцирует появление признаков реактивного воспаления, что вызывает резкие боли. Нередко они достигают такой выраженности, что лишают человека трудоспособности.
Деформация околосуставных сумок провоцирует появление признаков реактивного воспаления, что вызывает резкие боли. Нередко они достигают такой выраженности, что лишают человека трудоспособности.
Виды и степени спондилоартроза
В зависимости от особенностей течения болезни выделяют несколько типов, но чаще обнаруживается:
- деформирующий спондилоартроз пояснично-крестцового отдела позвоночника – сопровождается деформацией позвонков остеофитами;
- дегенеративный спондилоартроз – типично разрушение поверхностей суставов в местах соединения пораженного позвонка с ребрами и его межпозвоночным диском;
- полисегментарный – диагностируется, когда патологический процесс охватывает 2 и более отделов.
В развитии заболевания выделяют 4 этапа. Начальный спондилоартроз пояснично-крестцового отдела позвоночника не сопровождается изменениями в самочувствии больного, но уже на второй стадии возникают болевые ощущения, повышается утомляемость.
Это обусловлено началом разрушения сустава и возникновением неравномерной нагрузки на мышцы.
В результате могут защемляться нервы и кровеносные сосуды, что еще более усугубляет ситуацию, поскольку останавливается процесс образования коллагена и эластичность хряща прогрессивно снижается.
На 3-й стадии в хрящевой ткани формируются трещины, происходит присоединение воспалительных процессов. Это приводит к образованию остеофитов незначительных размеров и нарушению работы связочного аппарата.
Наиболее тяжелой считается 4-я стадия, на которой в результате сильных дегенеративных изменений и сращивания позвонков между собой, нарушается иннервация и отключаются двигательные функции, что является необратимым процессом. Если заболевание охватывало сразу несколько сегментов, например, был диагностирован спондилоартроз L4–S1, возможно развитие сильного болевого синдрома.
Поэтому крайне важно диагностировать патологию как можно раньше, пока еще сохраняются высокие шансы на выздоровления. Раннее обращение в «СЛ-Клиника» поможет вам в кратчайшие сроки понять, что послужило причиной ухудшения состояния и получить помощь высококвалифицированных специалистов.
Раннее обращение в «СЛ-Клиника» поможет вам в кратчайшие сроки понять, что послужило причиной ухудшения состояния и получить помощь высококвалифицированных специалистов.
Клиническая картина
Поскольку фасеточные суставы представляют собой хорошо иннервируемые образования, наиболее ярко выраженным признаком заболевания является боль. В остальном симптоматика заболевания зависит от степени спондилоартроза пояснично-крестцового отдела позвоночника. Для него характерно:
- дискомфорт при продолжительной нагрузке, долгом сидении или ходьбе;
- резкие боли при поворотах, наклонах, смене положения тела;
- нарушения осанки и походки;
- мышечная слабость и утренняя скованность движений;
- дискомфорт вплоть до сильной боли в спине при движениях, изменении положения тела и проходящий в состоянии покоя;
- хруст в спине.
Также характер проявлений болезни зависит от локализации пораженного диска. Поэтому спондилоартроз L5–S1 и спондилоартроз L3–L4, особенно при вовлечении нервов в патологический процесс, могут проявляться по-разному. В первом случае будет преобладать дискомфорт в нижней части ног, ступнях, тазу, а во втором вероятнее будут страдать функции половых и мочевыделительных органов.
В отдельных случаях диагностируется обширное поражение позвоночного столба, к примеру, спондилоартроз пояснично-крестцового отдела позвоночника L3–S1.
Это проявляется совокупностью симптомов, поэтому представляет некоторые трудности при постановке предварительного диагноза.
В таких ситуациях больные жалуются на боли в пояснице, усиливающиеся при наклонах, поворотах, физической работе, дискомфорт в ногах и нарушения работы органов малого таза.
Методы диагностики
Спондилез, остеохондроз и спондилоартроз пояснично-крестцового отдела позвоночника тесно взаимосвязаны имеют сходную симптоматику и часто наблюдаются одновременно. Чтобы дифференцировать диагноз и точно узнать причины возникновения дискомфорта, назначается комплексное обследование, включающее:
- ОАК и ОАМ;
- УЗИ;
- рентгенологическое исследование;
- МРТ;
- КТ;
- радиоизотопное сканирование.

В спорных случаях рекомендовано выполнение диагностической блокады. Это подразумевает введение анестетика непосредственно в полость пораженного сустава. Если при этом отмечается снижение выраженности болевого синдрома, можно уверенно говорить о присутствии воспалительного процесса.
Лечение спондилоартроза позвоночника
Лечение спондилоартроза, остеохондроза, спондилеза шейного, грудного и поясничного отделов позвоночника – задача врача-вертебролога. В зависимости от тяжести заболевания, его локализации и степени разрушения костных структур больным может назначаться комплексная консервативная терапия или хирургическое вмешательство.
Консервативное лечение позволяет устранить воспалительный процесс и способствует восстановлению поврежденных тканей. Но даже идеально подобранная терапия, включающая прием препаратов, физиотерапию и ЛФК, не способна привести к полному выздоровлению. В ее силах лишь затормозить процесс разрушения сустава и улучшить состояние больного.
Операция назначается при неэффективности всех попыток провести лечение спондилоартроза уколами, физиотерапией и другими методами.
Медикаментозное лечение спондилоартроза
Больным назначается комплекс лекарственных средств, которые вместе решают проблему болевых ощущений, спазмирования мышц и способствуют восстановлению хрящевой ткани. Перечень препаратов подбирается индивидуально вертебрологом и может включать:
- НПВС;
- спазмолитики;
- кортикостероиды;
- миорелаксанты;
- хондропротекторы;
- витамины группы В и т. д.
Поскольку для начала проявления эффекта хондропротекторов требуется время, первую оценку проводимой терапии дают только через 2–8 недель.
В случаях когда пероральный прием обезболивающих препаратов не дает выраженного эффекта показаны лечебные блокады.
Уколы при лечении спондилоартроза пояснично-крестцового отдела позвоночника выполняются смесью глюкокортикостероидов и анальгетиков. Они быстро устраняют боли, но не оказывают лечебного действия на сустав.
Они быстро устраняют боли, но не оказывают лечебного действия на сустав.
Физиотерапия и ЛФК
Развивающийся на фоне остеохондроза деформирующий спондилоартроз поясничного отдела позвоночника обязательно требует физиотерапевтического лечения. Характер и число процедур подбирается индивидуально. Обычно назначается:
- лазеротерапия;
- фонофорез;
- электрофорез;
- магнитотерапия;
- ультразвуковая терапия;
- диадинамические токи.
В лечении заболевания и устранении риска его рецидива большая роль отводится ЛФК. Индивидуально подобранный комплекс специальных упражнений способствует восстановлению силы мышц, ответственных за поддержку позвоночника.
Но чтобы лечебная физкультура принесла заметные плоды, следует регулярно выполнять рекомендованные специалистом упражнения. Каждое движение должно быть осторожным и плавным.
При появлении болей занятие следует немедленно прекратить.
Пациентам назначается ношение ортопедического корсета. Он поддерживает позвоночник, снижает нагрузку на поврежденный сегмент и позволяет мышцам находиться в расслабленном состоянии.
Хирургические методы лечения спондилоартроза пояснично-крестцового отдела позвоночника
Спондилоартроз поясничного отдела 2 степени и более, сопряженный с сильными болями, успешно лечится с помощью деструкции фасеточных нервов современными методами:
- радиочастотной абляции;
- криокоагуляции;
- лазерной вапоризации.
Наиболее распространена радиочастотная абляция. В основе метода лежит принцип термокоагуляции, поскольку при прохождении через биологические ткани токов ультравысокой частоты происходит активное выделение тепловой энергии.
Эта микрохирургическая операция выполняется с помощью специального электрода, который подсоединен к генератору.
После нанесения разметки в мягкие ткани под ЭОП-контролем вводится проводниковая игла точно сборку от поврежденного сустава. Как только она достигнет необходимой области, в нее вводится электрод.
Как только она достигнет необходимой области, в нее вводится электрод.
После включения прибора происходит быстрый нагрев вызывающего болевой синдром нервного окончания до 80°С на 1,5 минуты.
В результате нерв коагулируется, что обычно мгновенно приводит к устранению дискомфорта. Реже положительные изменения постепенно нарастают на протяжении 6–8 недель. Современные установки, установленные в «SL Клиника» позволяют добиваться строго контролируемого нагрева тканей, что практически полностью устраняет риск развития нежелательных последствий.
Но радиочастотная абляция дает выраженный эффект при условии ее выполнения только в тех случаях, когда блокады местными анестетиками и стероидами приносят существенное облегчение.
Общая продолжительность процедуры – до 30 минут. При этом пациенты могут уйти из клиники практически сразу же после ее завершения.
Но до окончания реабилитации им запрещается поднимать тяжести, наклоняться и активно заниматься спортом.
В запущенных случаях также может возникать необходимость в проведении:
- Фасектомии – удаление фасеточного сустава. Операция показана, если дегенеративные изменения в нем провоцируют сдавление нервных окончаний.
- Фораминотомии – расширение размеров отверстий позвонков, в которых проходят нервы. Она необходима при компрессии костными наростами нервных корешков.
- Ламинэктомия – резекция части позвонка проводится в случаях, когда он оказывает давление на спинной мозг.
- Дискэктомия – удаление части или всего межпозвоночного диска.
Открытые хирургические вмешательства в основном проводятся задним доступом с целью уменьшения риска повреждения спинного мозга.
Осложнения спондилоартроза
При отсутствии лечения заболевание может приводить к:
- образованию межпозвоночных грыж, в частности спондилоартрозL4–L5 часто приводит к формированию грыжевого выпячивания в этом же сегменте;
- параличу;
- сколиозу;
- тромбозу;
- инвалидности.

Лечение спондилоартроза в «SL Клиника»
Чтобы спондилоартроз не спровоцировал развития необратимых осложнений, необходимо как можно раньше диагностировать его и предпринять меры для остановки процесса разрушения суставов. Сделать это в кратчайшие сроки помогут специалисты «SL Клиника» .
В стенках клиники установлено лучшее оборудование, с помощью которого мы можем быстро провести комплексное обследование пациента и точно установить причину болевого синдрома. Спинальные хирурги нашей клиники смогут устранить ее максимально щадящим путем.
Высокий профессионализм хирургов позволяет с высоким процентом успешности проводить самые сложные операции и добиваться существенного улучшения состояния пациентов.
С нашей помощью сотни больных вернулись к полноценной жизни и навсегда забыли о скованности движений и дискомфорте в спине.
Не откладывайте заботу о своем здоровье на потом. Запишитесь на консультацию в «SL Клиника» прямо сейчас.
Опасность спондилоартроза поясничного отдела для человека
Как вовремя распознать поясничный спондилоартроз
Для заболевания свойственно наличие дегенеративных суставных изменений, итогом чего становится потеря эластичности, образование закостенелых наростов.
Спондилоартроз сопровождается воспалительными процессами в мягких тканях, которые влекут за собой сильный болезненный синдром. Спазмы в мышцах делают передвижение человека проблематичным. При возникновении рецидива больного можно считать инвалидом.
Заболевание диагностируется с помощью современного оборудования и инновационных методик.
Спондилоартроз пояснично-крестцового отдела позвоночника – редкое заболевание, поскольку длительно развивающаяся патология способна разрушить позвонки в области поясницы и крестца. Это одна из самых опасных патологий, которая часто приводит к инвалидизации и болезненному передвижению.
Спондилоартроз поясничного отдела позвоночника – болезнь хронического характера.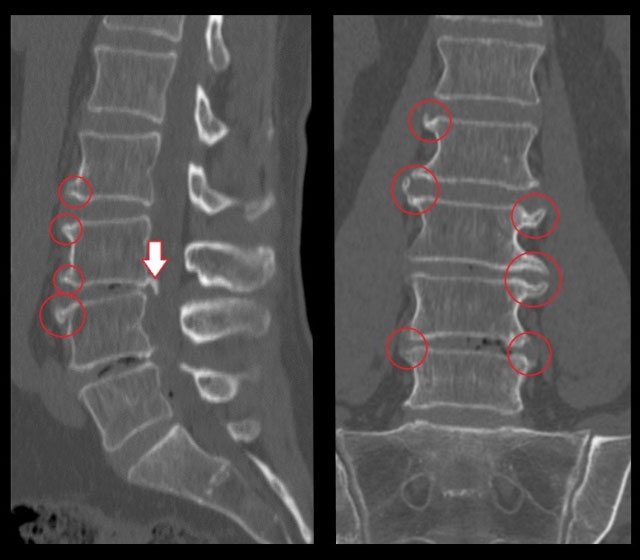 Больной может длительное время ощущать болезненность в поясничной части и не подозревать, что позвоночник поражен серьезной болезнью.
Больной может длительное время ощущать болезненность в поясничной части и не подозревать, что позвоночник поражен серьезной болезнью.
Болевой синдром усиливается в положении сидя, и с каждым годом все острее дает знать о себе. Патология спондилоартроза с каждым годом омолаживается.
Сегодня в группе риска находятся молодые люди 35-40 лет, ведущие малоактивный образ жизни.
Причинами спондилоартроза поясничного и крестцово-поясничного отдела являются:
- болезни позвоночного столба, приводящие к разрушению позвонков;
- травмирование области спины;
- плоскостопие;
- неправильная осанка;
- труд, связанный с ежедневными серьезными нагрузками;
- сидячий образ жизни;
- заболевания эндокринного характера, оказывающие влияние на обменные процессы в организме;
- патологические аномалии позвоночника.
Симптоматика заболевания
Для болезни свойственен бессимптомный характер. Небольшие боли в области спины мало волнуют человека. Первые подозрения о проблемах с организмом пациент замечает при возникновении болей острого характера, которые парализуют при подъеме с кровати.
Симптомы спондилоартроза пояснично-крестцового отдела позвоночника проявляются следующим образом:
- боль распространяется глубже, охватывая область ягодиц;
- больной ощущает скованность в передвижениях утром;
- пациент ощущает прострелы в отдел поясницы и крестца;
- физическая активность снижена;
- общее состояние ухудшается, отмечается слабость и усталость;
- трудоспособность нарушена.
Степени спондилоартроза согласно медицинской классификации, лечение
В зависимости от длительности течения болезни различают несколько степеней пояснично-крестцового спондилоартроза.
1 степень. Считается ранней стадией заболевания, которая протекает бессимптомно. Как правило, она малозаметна специалистами и больными.
Игнорирование болей в области спины в сидячем положении может привести к переходу пояснично-крестцового спондилоартроза в следующую стадию.
При проведении диагностирования спондилоартроз поясничного отдела позвоночника 1 степени характеризуется такими изменениями:
- Рентгеноскопия выявляет стирание и высыхание проблемных зон.
- Подвижность между позвонками уменьшается.
- Отмечается ухудшение эластичности.
Своевременно замеченные изменения в области позвоночного столба позволяют вовремя начать лечение спондилоартроза поясничного отдела позвоночника и приостановить негативные процессы. Высокую эффективность на этом этапе развития болезни показывает лечение физкультурой и массажированием.
2 степень. Является результатом несвоевременного обращения к специалисту за помощью. Больной мучается от не прекращающих острых болей в спине, которые могут возникать во время сна и после него.
В месте поражения позвонка спондилоартрозом пояснично-крестцового отдела появляется скованность и припухлость. При занятиях ЛФК боль на время прекращается, а потом возникает с новой силой. На данной стадии заболевания предыдущими методами лечения не обойтись.
В этом случае врач принимает решение о купировании боли блокадой, и другими уколами с обезболивающими лекарственными препаратами.
После того, как боль утихнет, пациент может снова заняться лечебной гимнастикой и воспользоваться услугами профессионального массажиста.
Отличительные характеристики спондилоартроза и остеохондроза
Отличить спондилоартроз от остеохондроза помогут признаки спондилоартроза поясничного отдела. Для этого предлагаем ознакомиться, что собой представляет остеохондроз.
Это патология, происходящая в межпозвонковых дисках, приводящая к их стиранию и изнашиванию. Он возникает в результате наличия лишнего веса, неправильного питания, перезагрузке позвоночного столба. Остеохондроз лечится посредством лечебной гимнастики, массажа и ведения правильного образа жизни.
Если же болезнь связана с нарушением питания в межпозвоночных дисков, они постепенно стираются или приводят к возникновению грыжи.
Происходит компрессия нервных окончаний, а остеофитные образования провоцируют возникновение спондилеза.
Спондилоартроз проявляется дегенеративными и необратимыми изменениями в суставах и межпозвоночных дисках. Длительные изменения в дисках могут привести к полному их разрушению.
Видео по теме:
Разновидности спондилоартроза
Чтобы понять серьезность заболевания, остановимся на такой форме заболевания как деформирующий спондилоартроз. Особенностями его развития является протекание дегенеративных изменений в позвоночном столбе, которые возникают в результате стирания и износа тканей.
Мышцы, суставы, сухожилия начинают анкилозироваться и обездвиживаться. основными местами распространения заболевания являются области поясницы, груди и шеи. Причины деформирующего спондилоартроза кроются в неправильном образе жизни, а также тяжелой физической работе.
Деформирующий спондилоартроз развивается следующим образом:
- Первоначально отмечаются негативные изменения в хрящах и суставных тканях, вследствие чего они теряют эластичность.
- В дальнейшем происходит поражение суставных сумок и находящихся около них костей.
- Образование остеофитов, недалеко от суставов свидетельствует о том, что организм поразил деформирующий спондилоартроз.
Деформирующий спондилоартроз поясничного отдела дает о себе знать болевыми ощущениями в спинной части тела, особенно в нижней его части. Отмечается общая мышечная слабость, онемение ягодиц и конечностей, связанное с защемлением нерва в поясничном отделе. Растет мышечное напряжение в пояснице.
Менее болезненным считается умеренный спондилоартроз поясничного отдела, который по своей симптоматике напоминает начальную стадию заболевания. Чтобы узнать как лечить спондилоартроз пояснично-крестцового отдела позвоночника, необходимо разобраться с первопричинами развития болезни.
Как лечится заболевание
Чтобы начать лечение пояснично-крестцового спондилоартроза, необходимо обратиться за помощью к неврологу или вертебрологу. В крайнем случае с диагностированием заболевания может помочь семейный врач или хирург. Разберем как проводится лечение спондилоартроза пояснично-крестцового отдела позвоночника.
В крайнем случае с диагностированием заболевания может помочь семейный врач или хирург. Разберем как проводится лечение спондилоартроза пояснично-крестцового отдела позвоночника.
1. Мануальная терапия. Заключается в устранении неприятных болевых ощущений в поясничной зоне. Способствует улучшению кровоснабжения, питая и укрепляя мышцы. Отдавая предпочтение мануальной терапии, следует знать, что она запрещена на острой стадии заболевания. Проводимый специалистом массаж не допускает никакого воздействия на деформированные позвонки.
2. Медикаментозное лечение. Проводится, когда диагноз подтвержден на 100%. Врач разрабатывает схему лечения в зависимости от степени спондилоартроза пояснично-крестцового отдела и персональных особенностей пациента. Лечение медицинскими препаратами проводится для снятия следующей симптоматики:
- для минимизации болевых ощущений используются анальгетики и нестероидные противовоспалительные лекарства;
- для восстановления утраченной ткани врачи назначают препараты — хондропротекторы, миорелаксанты и витаминизацию организма.
Эффективными медпрепаратами при лечении поясничного спондилоартроза являются:
- диклофенак – обеспечивает снятие воспалительных процессов, обезболивает проблемную часть тела;
- баралгин – препарат обезболивающего действия, который не рекомендован при почечных и печеночных заболеваниях. а также в период вынашивания ребенка;
- мукосат – хондропротектор, гарантирующий восстановление хрящевой и соединительной тканей;
- мидокалм – обеспечивает снятие напряжения с мышц.
Важно! Все вышеуказанные препараты назначаются строго специалистом, поскольку каждый из них имеет определенные противопоказания.
3. Оперативное вмешательство. Практикуется при спондилоартрозе поясничного отдела в редких случаях, поскольку болевые симптомы легко снимаются сочетанием медикаментозного метода с лечебной физкультурой.
Хирургическое вмешательство на позвоночнике может вызвать такие осложнения, как: травмирование спинного мозга или нервов, инфицирование во время операции, проблемы с мочеполовой системой, флебит ног, болезненность от внедрения костного имплантата.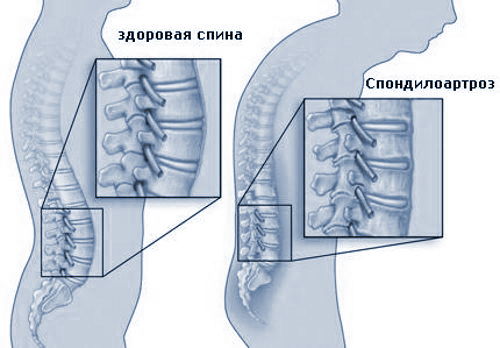
4. Лечебная гимнастика. Проводится в период ремиссии, приносит облегчение и способствует быстрому выздоровлению пациента. Правильно подобранный комплекс физических упражнений укрепляет мышечный тонус, нормализует кровообращение и питание в межпозвоночных дисках и суставах. Общий комплекс ЛФК подразумевает выполнения таких упражнений:
- Вытягивание позвоночника на шведской стенке посредством висения на ней на вытянутых руках в течение ½ минуты. Частота упражнений не должна быть менее четырех. Эффективность достигается на начальной стадии развития болезни.
- Занятия плаванием позволяют расслабиться, избавиться от мышечного спазма и укрепить позвоночник.
Спондилоартроз поясничного отдела позвоночника – опасное заболевание поражающее не только пожилых, но и молодых людей ведущих неправильный образ жизни. Связано со стиранием межпозвоночных дисков, которое приводит к их разрушению.
Своевременное обнаружение заболевания пациентом проблематично, поскольку оно проходит бессимптомно. Следующие стадии относятся к запущенным, но подлежат лечению. Игнорирование рекомендаций врача может привести к инвалидизации, связанной с проблематичным передвижением.
Заболевание успешно лечится на начальной стадии. Будьте здоровы и не болейте.
Спондилоартроз поясничного отдела позвоночника: что это такое, симптомы
Спондилоартроз поясничного отдела позвоночника – это довольно «коварное» заболевание. Начинается и протекает скрытно, особенно на первых стадиях. Обычно спондилоартроз возникает на фоне других дегенеративно-дистрофических патологий ОДА, таких как остеохондроз. Поэтому на первый план зачастую выступают более ярко выраженные симптомы основного заболевания. Больной может даже не подозревать, что у него уже возникла вторичная патология.
Если спондилоартроз не диагностировать и не вылечить, заболевание будет прогрессировать и последствия, в конце концов, будут тяжелые.
Пациента могут беспокоить постоянные боли, подвижность будет ограничена, вплоть до невозможности шевелиться. Выявить заболевание на ранней стадии может только опытный врач.
Выявить заболевание на ранней стадии может только опытный врач.
Лечение не значительно отличается от методов терапии других дегенеративно-дистрофических патологий ОДА.
Что это за заболевание и как оно возникает
Спондилоартроз – это один из видов заболеваний опорно-двигательного аппарата. При спондилоартрозе поражаются фасеточные суставы (ФС) позвоночника в поясничном отделе.
До недавнего времени фасеточная артропатия, так еще называют спондилоартроз, была заболеванием людей пожилого возраста.
Но в последнее десятилетие патология «помолодела», ее диагностируют даже у 30-летних мужчин и женщин.
Чтобы понять, как развивается спондилоартроз, нужно понять, что это такое «фасеточные суставы», какова их роль. Фасеточный сустав – это мелкое сочленение между дугами и отростками позвонков позвоночного столба.
От состояния и функции фасеточных суставов в значительной степени зависит здоровье межпозвоночных дисков, и наоборот.
Поэтому под воздействием неблагоприятных факторов, разрушающих межпозвоночные диски, нередко разрушаются и фасеточные суставы.
При спондилоартрозе происходит деформация хрящевой прослойки ФС, а также постепенное сужение суставной щели. Данный процесс способствует тому, что усиливается давление, которое оказывает вышележащий позвонок на расположенный ниже. Последствия патологического процесса таковы:
- Воспаление суставной сумки и близлежащих тканей.
- Возникновение остеофитов – костных разрастаний, которые появляются по краям позвонков. Данные разрастания крайне негативно действуют на окружающие ткани. Они травмируют мышцы, связки, сосуды и ткань нервов. Остеофиты способствуют тому, что нервные корешки защемляются, вызывая острую боль. Ответ организма на боль – блокировка пораженной области – возникают спазмы мышечной ткани, причиняя пациенту дополнительные неприятные ощущения.
Если процесс развития спондилоартроза не остановить, патология перейдет в деформирующий спондилез. При этом происходит сращивание остеофитов, что ведет к полной блокировке двигательных сегментов позвонков.
При этом происходит сращивание остеофитов, что ведет к полной блокировке двигательных сегментов позвонков.
Причины возникновения спондилоартроза
Наиболее распространен спондилоартроз именно поясничного отдела позвоночного столба. Болезнь развивается в случаях:
- На фоне дегенеративно-дистрофических заболеваний и патологий тканей опорно-двигательного аппарата – остеохондроз, сколиоз, плоскостопие.
- Из-за серьезных повреждений спины или микротравм – ушибы, переломы, растяжения, разрывы мышечной ткани.
- Врожденные аномалии развития позвоночного столба или его элементов.
- Несбалансированные физические нагрузки – гиперактивность, частые занятия трудными видами спорта, физически тяжелая работа. Или наоборот сидяче-лежачий образ жизни, работа за компьютером или в сидячем положении.
- Избыточный вес, ожирение.
- Естественные физиологические процессы старения, которые негативно отражаются на состоянии всех суставов в организме.
Немаловажную роль в деградации фасеточных суставов играет неправильное питание, а также отказ пациента от назначенного лечения основного заболевания.
Симптомы спондилоартроза
Спондилоартроз как заболевание не имеет патогномоничной симптоматики. То есть какие-то, характерные именно для этой болезни признаки, отсутствуют. Поэтому, развиваясь на фоне остеохондроза, спондилоартроз имеет много шансов остаться незамеченным.
Как и в случае любого заболевания ОДА, основной симптом спондилоартроза – это боль. Определить патологию можно по характеру и локализации болевых ощущений:
- При фасеточной артропатии боль постоянная и ноющая. Она может усиливаться после долгого периода нахождения в неподвижном положении, к примеру, в конце рабочего дня или после ночного сна. Снизить выраженность болевого синдрома можно при помощи незначительной физической нагрузки, или округлив спину. Но если физическая активность длительная и тяжелая, неприятные ощущения в пояснице усугубляются.
 Локализация боли – по бокам от поврежденных суставов позвонков. Если надавить на эту область, дискомфорт резко усиливается, любое ощупывание сильно болезненно.
Локализация боли – по бокам от поврежденных суставов позвонков. Если надавить на эту область, дискомфорт резко усиливается, любое ощупывание сильно болезненно. - В отличии от фасеточной артропатии, боль, возникающая при остеохондрозе, чаще приступообразная. Даже незначительные физические нагрузки способствуют резкому ухудшению самочувствия. Дискомфорт ощущается во всей пояснично-крестцовой области, боль может отдавать в конечности и ягодицы.
Дополнительные симптомы заболевания:
- Снижение степени гибкости позвоночника в области поясницы.
- Возникновение спазмов мускулатуры в нижней части спины.
- Ограниченная подвижность пациента.
На последней стадии заболевания, когда оно уже трансформируется в деформирующий спондилез, диагностировать его не трудно. Но опытный врач, если вовремя к нему обратиться, может обнаружить патологию и в самом ее начале.
Диагностика и лечение
Диагностика спондилоартроза – это стандартная процедура, которая проходит примерно по такой схеме:
- Беседа с больным, выслушивание жалоб. Особое внимание врач уделяет описанию характера болевых ощущений.
- Сбор анамнеза.
- Внешний осмотр пациента, пальпация пораженной области.
- Направление на анализы крови и мочи – результаты помогут установить факт развития воспалительного процесса.
- Направление на аппаратные исследования – КТ, МРТ, спондилография – методы позволяют определить локализацию поражения, а также степень повреждений, стадию болезни.
Чтобы диагностировать спондилоартроз нужно обратиться к терапевту или специалистам узкого профиля – неврологу, травматологу, ортопеду.
Терапия заболевания всегда начинается с применения консервативных методов. Исключение могут составлять случаи, когда патология уже перешла в стадию деформирующего спондилеза. Пациентам с таким диагнозом врачи рекомендуют делать операцию по удалению остеофитов, также потребуется пластика позвоночника.
Из консервативных методов лечения применяют:
- Медикаментозное лечение. Назначают такие препараты, как:
- Нестероидные противовоспалительные средства (Диклофенак, Индометацин).
- Миорелаксанты центрального действия – позволяют устранить спазмирование мышц спины, снять боль (Сирдолуд, Мидокалм).
- При сильном болевом синдроме – новокаиновые блокады с применением Новокаина, Лидокаина в комплексе с глюкокортикоидами.
- Хондропротекторы для восстановления хрящевой ткани (Дона, Афлутоп).
- Витаминные комплексы (С, Е). Особенно полезны витамины группы В, так как они способствуют восстановлению нервной ткани (Нейромультивит, Нейровитан).
- Препараты для местного нанесения, улучшающие кровообращение и регенерацию тканей (Меновазан).
- Гимнастику, ЛФК, методы физиотерапии, мануальную терапию.
- Ношение ортопедических изделий – пояса или бандажа для поясничного отдела спины.
- Лечение народными средствами. Многим пациентам помогают согревающие компрессы с настойками целебных растений (ромашка, березовые почки, корень лопуха, эвкалипт). А также растирания мазями собственного приготовления на основе животного жира и отваров лекарственных трав.
- Коррекцию образа жизни и физических нагрузок на поясницу.
- Коррекцию меню пациента – еда должна быть полезной, содержать необходимые витамины, микро- и макроэлементы, много белка.
Комплексная консервативная терапия – применение современных методов и препаратов последнего поколения – в абсолютном большинстве случаев дает хорошие результаты.
Реабилитация и санаторно-курортное лечение
Если есть возможность, в конце терапии или после операции приобрести путевку в профильный санаторий. Там, под контролем врачей, можно пройти курс восстановления после заболевания или курс поддерживающей терапии.
Основные методы и процедуры, которые применяются в санаториях:
- Ванны и другие методы лечения водой.

- Лечение теплом.
- Разные виды массажа – ручной, вакуумный.
- ЛФК.
- Вытяжение позвоночного столба.
- Мануальная и хондропротекторная терапия.
Если в санаторий съездить не получилось, реабилитацию можно пройти в местной поликлинике.
Спондилоартроз поясничного отдела позвоночника – это следствие других не пролеченных заболеваний ОДА или травм. Патология развивается незаметно, симптомы ее смазаны, камуфлируются признаками основной болезни. Но диагностировать фасеточную артропатию не составит труда.
Нужно лишь сдать анализы, пройти осмотр у врача и сделать рентген или МРТ. Если начать лечение в самом начале развития заболевания, терапия будет недолгой и эффективной, а также не затратной в финансовом плане. Если же дотянуть до стадии деформирующего спондилеза, может понадобиться дорогостоящая операция.
А период реабилитации будет долгим и нелегким.
Спондилоартроз поясничного отдела позвоночника: что это такое, симптомы Ссылка на основную публикацию
Спондилоартроз пояснично-крестцового отдела позвоночника: признаки, диагностика и лечение
Как развивается болезнь
Спондилоартроз пояснично-крестцового отдела позвоночника связан с дегенеративным поражением и воспалением костной структуры хребта. Самостоятельным заболевание быть не может, так как происходит разрушение позвонков и хрящей. Всегда на фоне спондилоартроза диагностируют остеохондроз.
В ходе развития дегенерации нарушается функциональность и подвижность скелета человека. В результате нормальные клетки костной ткани заменяются соединительной, возникают остеофиты. Такое изменение является неблагоприятным и приводит к нарушению в работе суставов, межпозвоночных дисков, сухожилий и связок позвоночника.
Патологию провоцируют травмы и возрастной износ ткани. В официальной медицине понятия «спондилоартроз» не существует, так как этот термин является общим и включает в себя несколько диагнозов, признанных «спондилопатиями»:
- Болезнь Бехтерева или анкилозирующий спондилит – хроническая болезнь, проявляющаяся воспалительными процессами в крестцово-повздошных суставах и межпозвонковых дисках позвоночника.

- Псориатический артрит возникает на фоне развития псориаза.
- Реактивный артрит относится к аутоиммунному поражению суставных тканей и развивается в ответ на воспаление инфекционного происхождения.
- Энтеропатический артрит – это поражение суставной сумки, возникающее на фоне воспалительного процесса в кишечнике.
Если возникли в организме дегенеративные процессы, их невозможно обратить. При своевременном обращении к врачу удастся затормозить развитие болезни с помощью приема медикаментов, проведения ЛФК и посещения массажиста. Спондилоартроз опасен тем, что длительно ухудшает качество жизни пациента, несмотря на то, что прямую угрозу здоровью больного он не несет. Рекомендуется обращаться за помощью к опытному вертебрологу, ревматологу, неврологу или травматологу.
Что провоцирует появление спондилоартроза
Важную роль в появлении патологии играет наследственный фактор и образ жизни. Наиболее высокий шанс заработать болезнь возникает у лиц, ведущих малоактивный образ жизни и у профессиональных спортсменов. В первой ситуации идет речь о гиподинамии, когда вследствие замедленных обменных процессов происходит истончение хрящевой и костной ткани.
При умеренной двигательной активности усвоение кальция в позвоночном столбе улучшается. Профессиональный спорт связан с избыточными нагрузками на организм, что изнашивает скелет, если спортсмен поднимает большой вес. Также способствуют появлению заболевания травмы.
При ожирении также нарушается метаболизм. При избыточной массе тела возникает повышенная нагрузка на скелет человека, что ускоряет изнашивание хрящевой и костной ткани. В результате человек начинает страдать от дегенеративных осложнений уже в раннем возрасте.
Также спондилоартроз пояснично-крестцовый может возникнуть при наличии основных факторов:
- Наличие сопутствующих заболеваний позвоночника, провоцирующих разрушение хрящей и костей.
- Травмы поясницы или крестцовой области также становятся причиной болезни.

- Наличие плоскостопия.
- Трудности с поддержанием правильной осанки.
- Избыточная физическая нагрузка, включая вредные рабочие условия.
- Эндокринные сопутствующие нарушения, которые негативно влияют на метаболические процессы в организме.
- Патологии в развитии позвоночника, включая аномалию тропизма.
Болезнь с годами молодеет. Теперь дегенеративные патологии позвоночника в молодом возрасте не являются редкостью.
Симптомы спондилоартроза
Долгий период заболевание протекает бессимптомно. Со временем начинает появляться слабый дискомфорт. Легкие болевые ощущения редко волнуют пациента, поэтому он не спешит обращаться за помощью. Когда боль нарастает и начинает донимать ежедневно даже в состоянии покоя, приходится записаться на прием к ортопеду или неврологу. При запущенной стадии болезни человек может стать инвалидом.
Какие специфические симптомы указывают на спондилоартроз пояснично-крестцового отдела:
- Боль, распространяющаяся от поясницы до поверхности ягодиц.
- По утрам возникает чувство скованности движений.
- Нередко появляются прострелы в крестец от поясницы.
- У пациента снижается физическая активность.
- Возникает слабость и разбитость, снижается трудоспособность.
- Движения утруднены, особенно в утреннее время.
Стадии заболевания
Существует несколько стадий развития спондилеза:
- На начальной стадии патология протекает бессимптомно и пациент ничего не чувствует в области межпозвоночных дисков. Специалисты также не отмечают неблагоприятных структурных изменений в пояснично-крестцовом отделе, так как подвижность позвоночника сохранена. Если на этой стадии провести исследование, то в ходе рентгенографии можно уже заметить структурные изменения. Обычно спондилоартроз первой степени обнаруживают случайно. В ходе рентгенологического исследования видно зоны стирания и высыхания в местах поражения. Подвижность между позвонками снижена.
 Эластичность ухудшена. Если начать своевременную терапию, то скорость развития патологии существенно замедляется на этой стадии.
Эластичность ухудшена. Если начать своевременную терапию, то скорость развития патологии существенно замедляется на этой стадии. - На второй стадии пациент уже обращается к врачу. Возникает деформирующий спондилоартроз. На данном этапе развития появляются стойкие и непрекращающиеся боли в спине, фасеточных суставах, даже в состоянии покоя. Пациент плохо спит, так как неприятные ощущения чувствуются сквозь сон. В пораженном месте невооруженным глазом видно припухлость и покраснение. Если заниматься ЛФК, то неприятные ощущения будут стихать на недолгий период, а затем возвращаться. На этом этапе уже необходимо использовать консервативную медикаментозную терапию, направленную на купирование острого болевого синдрома. Пациенту вводят новокаиновые блокады, делают компрессы, используют НПВС. Когда острый период пройдет, больному можно делать массажи и проводить ЛФК.
- Третья степень – терминальная. Относится к запущенному варианту, когда пациент долго игнорировал тяжелые болезненные ощущения, затяжного характера, не обращаясь очень долго к врачу. Нередко на фоне терминальной стадии спондилоартроза диагностируют спондилолистез – смещение позвонка, проявляющееся мышечным напряжением, скованностью и болью. Болевой синдром сильный, жгучий и чаще отдает в ноги. Это указывает на повреждение остеофитами нервных окончаний. Когда корешки спины зажаты, происходит простреливающее ощущение в конечность. Обычно неприятные боли затрагивают ягодичную область, бедро или икроножную мышцу.
В случае развития терминальной стадии болезни консервативная терапия не будет эффективной. Показано оперативное вмешательство, устраняющее отложения остеофитов. Если их не удалить, они передавят полностью нервные окончания и больной не сможет ходить.
Диагностика заболевания
Перед проведением диагностики проводится первичный осмотр пациента у терапевта или невролога в стоячем положении. Если специалист видит признаки патологии, связанной с дегенеративными процессами в костной ткани спины, он направляет больного к более узконаправленным врачам. Другой специалист может назначить комплекс диагностических исследований, включающий:
Другой специалист может назначить комплекс диагностических исследований, включающий:
- Рентгенографию пояснично-крестцового отдела позвоночника.
- Назначение анализов крови.
- Проведение МРТ.
На основе этих исследований ставят диагноз и назначают соответствующие методы лечения.
При проведении рентгенографии видны структурные изменения на более поздних стадиях. Если болезнь только начала развиваться, то каких либо признаков дегенерации суставов и костей можно не заметить. Поэтому дополнительно используются другие методы исследования.
При проведении анализа крови важно сдать комплекс ревмопроб, СОЭ и С-реативный белок. Если все показатели повышены, это с большой вероятностью указывает на развитие воспалительного процесса в организме. Повышенное значение показателей имеет важный диагностический критерий в постановке диагноза.
Проведение магнитно-резонансной томографии необходимо для установки полного клинического заключения. Данный исследовательский метод помогает рассмотреть твердые и мягкие ткани с мельчайшими деталями. МРТ выявит точную причину болезненности в спине. Метод распознает поврежденные хрящи и воспаление в позвоночнике на ранних стадиях, когда рентген не дал результата.
Лечение спондилоартроза пояснично-крестцового отдела
Терапия зависит от стадии болезни. В остром периоде схема лечения приблизительно одинаковая, независимо от степени патологии. Болевой синдром купируют препаратами, направленными на снятие воспаления и болезненности.
Фармакологические методы терапии включают:
- Нестероидные противовоспалительные средства. Эти средства помогут купировать воспаление и сильную боль, связанную с дегенеративным процессом. Лучшими лекарствами по силе действия являются – Диклофенак, Индометацин, Кетопрофен, Напроксен. Средства сильные, но не подходят для длительного использования. Их можно принимать не более нескольких дней. Затем рекомендуют перейти на НПВС более щадящего действия.
 Примеры – Мелоксикам, Нимесил, Целекоксиб. Эти средства меньше поражают слизистую оболочку желудка, поэтому их можно использовать в течение нескольких недель. Также существуют недоказанные данные, что препараты на основе Мелоксикама способствуют восстановлению хрящей ткани лучше, чем хондропротекторы.
Примеры – Мелоксикам, Нимесил, Целекоксиб. Эти средства меньше поражают слизистую оболочку желудка, поэтому их можно использовать в течение нескольких недель. Также существуют недоказанные данные, что препараты на основе Мелоксикама способствуют восстановлению хрящей ткани лучше, чем хондропротекторы. - Глюкокортикостероиды – гормональные препараты системного действия, используемые в виде внутрисуставных или внутримышечных инъекций. Обладают мощным противовоспалительным, противошоковым действием. Помогают быстро купировать болевой синдром локализировано, если НПВС не оказывают требуемого эффекта. Не подходят для длительного использования, так как могут вызвать признаки гиперкортицизма – синдром истощения надпочечников. Примеры препаратов – Дипроспан, Дексаметазон, Гидрокортизон.
- Миорелаксанты являются важной составляющей в терапии болезней позвоночника. Одна из проблем заболеваний по части ревматологии – мышечная ригидность. Мышечный корсет человека, при развитии дегенеративных изменений в скелете, претерпевает негативные изменения. Некоторые мышцы становятся перенапряженными, а другие приходят в гипотонус. Зажатые и спастичные мышцы вызывают боль, которую также нужно купировать посредством расслабления. Миорелаксанты системного типа действия убирают болевые ощущения в мышцах при курсовом использовании. Примеры торговых названий – Баклофен, Сирдалуд, Мидокалм.
- Базисные противовоспалительные средства. Используются в тяжелых ситуациях, когда НПВС и ГКС не могут полностью купировать боль и воспаление. Эти медикаменты обладают большим перечнем побочных эффектов, поэтому должны назначаться осторожно. Примеры лекарственных средств – Метотрексат, Сульфасалазин, Лефлуномид.
- Генно-инженерные биологические средства. Примеры лекарств – Инфликсимаб, Адалимумаб, Этанерцепт, Голимумаб. Их редко назначают, используя в том случае, когда консервативная медикаментозная терапия оказалась неэффективной. Существуют противоречивые данные, в которых указано, что эти средства обладают хорошим терапевтическим эффектам, а в других исследованиях имеется противоположное мнение.

- Хондропротекторы назначают уже после купирования обострения, в качестве профилактики болевых ощущений в реабилитационный период. Эти лекарства улучшают трофику и регенерацию хрящевой ткани в суставах. Есть клинические исследования, подтверждающие как эффективность, так и бесполезность хондропротекторов. Поэтому данные о таких препаратах противоречивы. Примеры торговых названий – Дона, Алфлутоп, Хондрогард.
Немедикаментозные методы в консервативной терапии включают:
- Физиотерапевтические процедуры. В восстановительный период после обострения рекомендуется посещать сеансы физиотерапии для предупреждения повторных осложнений. В ходе процедур используют витаминные препараты, тепловые смеси на аппаратах, с помощью которых больное место выгревают. Это предупреждает возникновение острого воспалительного процесса, улучшает кровоток в больном месте. Физиотерапия ускоряет местные метаболические процессы в пораженном отделе позвоночника.
- Мануальная терапия. Этот метод лечения не следует игнорировать. С помощью специальных массажных техник и методов работы с пациентом двигательная активность позвоночника улучшается. В ходе проведения массажей, зажатые мускулы расслабляются, что распределяет нагрузку на мышцы спины более равномерно. В результате пациент начинает себя чувствовать намного лучше. Исчезают хронические боли, расправляется осанка. Рекомендуется проходить сеансы массажа несколько раз в год.
- Лечебная физкультура. С помощью упражнений ЛФК человек улучшает двигательный паттерн, учится держать правильную осанку. Необходимая и регулярная физическая нагрузка улучшает общее самочувствие, приводит мышечный корсет в тонус. Рекомендуется выполнять ежедневно комплекс ЛФК, чтобы поддерживать результат от занятий.
Радикальный метод решения проблемы – проведение оперативного вмешательства. При сильном разрастании остеофитов происходит передавливание нервных окончаний, что может полностью обездвижить нижние конечности у человека.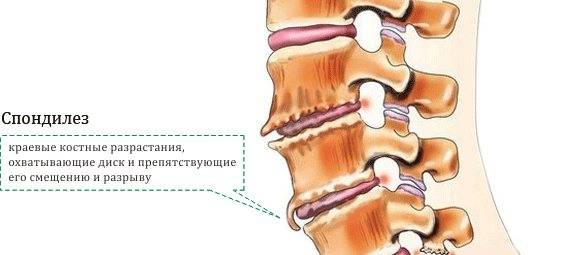 Чтобы пациент не стал инвалидом полностью, необходимо провести хирургическое вмешательство, направленное на удаление разросшихся участков – остеофитов.
Чтобы пациент не стал инвалидом полностью, необходимо провести хирургическое вмешательство, направленное на удаление разросшихся участков – остеофитов.
Мнение редакции
Спондилоартроз пояснично-крестцового отдела – это группа заболеваний, которые характеризуются развитием дистрофических и воспалительных изменений в позвоночнике. Подобные заболевания протекают долго, мучительно, с периодами обострения и ремиссии. Чтобы замедлить развитие патологии, необходимо применять консервативные методы лечения.
Лечение спондилоартроза пояснично-крестцового отдела
Спондилоартроз – что это за болезнь
Спондилоартроз – это заболевание позвоночника, поражающее дугообразные отростки позвоночника (спондилоартроз фасеточных суставов). Спондилез развивается на фоне деструктивных возрастных изменений, травм позвоночника и чрезмерной осевой нагрузки (вредная работа или профессиональные занятия спортом). Способствуют болезни неправильная осанка и врожденные аномалии в развитии хребта. Нередко повышенный риск болезни ассоциируется с появлением остеохондроза. Эта патология является главным фактором риска в появлении других осложнений со стороны опорно-двигательного аппарата, включая спондилоартроз.
Возрастная группа в зоне риска – лица от 60 лет и выше. Реже поражение позвоночника обнаруживают у пациентов молодого и среднего возраста. 90% случаев спондилоартроза – лица пенсионного возраста. Коварность заболевания заключается в том, что на начальных этапах его трудно диагностировать, для этого требуется работа квалифицированного и опытного травматолога-ортопеда. Также артроз позвоночника по симптоматике похож на остеохондроз, поэтому по проявлениям эти болезни могут перепутать. Если у больного возникли признаки неврологического характера, требуется помощь невролога или вертебролога.
Причины возникновения артроза позвоночника
Основная причина развития патологии – проявление структурного воспаления, которое развивается на фоне старения либо хронического повреждения позвоночника. Какие факторы способствуют появлению спондилоартроза:
Какие факторы способствуют появлению спондилоартроза:
- Избыточная масса тела. Большой вес создает дополнительную нагрузку на позвоночник. Если у пациента слабо развит мышечный корсет, то мускулы не справляются с хроническим перенапряжением, что приводит к дегенерации позвоночного столба.
- Гиподинамия или малоподвижный образ жизни. Длительное сидение на одном месте приводит к застойным явлениям и ухудшению кровообращения. В результате пациент зарабатывает дегенеративную патологию позвоночника.
- Избыточные физические нагрузки. Такая ситуация возникает в двух случаях – профессиональные занятия спортом и усиленный физический труд на производстве. При перегрузке позвоночного столба возникают микроповреждения, которые со временем приводят к спондилоартрозу.
- Наличие врожденных патологий позвоночника. Такие осложнения в анамнезе являются лишь фактором риска и не всегда приводят к ухудшению состояния.
- Плохая осанка, включая наличие сколиоза, кифоза или лордоза.
Какие болезни могут поспособствовать появлению артроза позвоночника:
- Инфекционные осложнения, включающие вирусные инфекции и туберкулез.
- Эндокринные проблемы, метаболический синдром – ожирение, сахарный диабет, гипертиреоз. Эти болезни приведут к осложнениям со стороны опорно-двигательного аппарата лишь в случае отсутствия адекватной терапии.
- Фактор дистрофических осложнений. К ним относится остеохондроз и остеоартроз. Важно понимать, что эти болезни являются наиболее предрасполагающими. Наиболее опасен остеохондроз, приводящий не только к спондилоартрозу, но и к потрузиям, межпозвоночным грыжам. При обнаружении остеохондроза важно заняться своевременно профилактикой осложнений.
- Ревматические болезни. Ревматоидные патологии тесно связаны с аутоиммунными процессами в организме пациента. Такие патологии часто тянут за собой риски других осложнений, включая ревматоидный артрит и болезнь Бехтерева.
- Причины травматического характера.
 Ранее перенесенные переломы, растяжения или надрыва – дополнительный фактор риска. Даже если перелом или надрыв связки полностью зажил, ранее поврежденные структуры становятся более уязвимыми к отсроченным осложнениям, включая спондилоартроз.
Ранее перенесенные переломы, растяжения или надрыва – дополнительный фактор риска. Даже если перелом или надрыв связки полностью зажил, ранее поврежденные структуры становятся более уязвимыми к отсроченным осложнениям, включая спондилоартроз. - Наиболее редкий фактор – токсическое поражение. Некоторые яды, а также радиационное излучение негативно влияют на плотность минерального состава костей, что приводит к подобным дегенеративным нарушениям.
Отдельно требуется описать картину типичного пациента, подверженного спондилоатророзу. Чаще всего это мужчины и женщины в возрасте от 45 лет. У лиц с такой болезнью часто наблюдается сниженная минеральная плотность костной ткани. Данное состояние указывает на метаболические возрастные нарушения, связанные с возрастным гипогонадизмом у мужчин (снижение выработки тестостерона) и менопаузой у женщин (прекращением менструаций, что приводит к снижению уровня эстрогена). При наличии остеохондроза, который есть практически у каждого человека в таком возрасте и других неблагоприятных факторов, развивается спондилоартроз.
Если у пациента присутствует сколиоз, это также усугубит ситуацию. Искривление позвоночника создает неравномерную нагрузку на кости и мышцы, что приводит к перегрузке одного из сегментов спины. Чаще всего страдает поясничный отдел, так как он самый гибкий и наиболее подвержен травмам.
Симптомы спондилоартроза
Самый частый и очевидный симптом спондилоартроза – развитие болевого синдрома неясного генеза. Боль возникает резко и внезапно, чаще проявляется при движении тела в стороны, включая повороты, наклоны. В покое боль исчезает, поэтому лежачее положение для пациента – наиболее приемлемое. В отличие от межпозвоночной грыжи, боль при спондилоартрозе носит локальный характер. Это значит, что дискомфорт пациент ощущает исключительно в пораженном месте. К примеру, при наличии межпозвоночной грыжи боль часто отдает в другие части тела – ногу, руку, голову, в зависимости от расположения выпячивания в конкретном сегменте позвоночника.
По мере прогрессирования болезни у пациента, возникает чувство скованности по утрам, которое беспокоит больного сразу после пробуждения. Длительность дискомфорта длится около получаса, затем подвижность постепенно возвращается. При спондилоартрозе у пациента возникают подвывихи фасеточных суставов, которые вызывают тупые ноющие болевые ощущения в месте пораженного участка спины. Неприятные ощущения усиливаются при длительном пребывании в одной и неудобной позе. Пример – долгое сидение на одном месте. По этой причине пациенты стараются чаще менять телесное положение.
Подвывихи при спондилоартрозе дугоотростчатых суставов вызывают сильный дискомфорт в пораженном месте, поэтому требуется проведение мануальной терапии либо другой помощи специалиста, который поможет скорректировать либо вправить имеющиеся осложнения. Когда суставы стают на свое место, то возникает характерный щелчок, после которого больному становится лучше. На поздней стадии болезни формируются остеофиты. На этом же этапе появляются признаки отраженной боли, которые сопряжены со слабостью в конечностях и сильным онемением.
Один из ярких признаков – возникновение чувства скованности и ограничения подвижности сустава в месте поражения. Если врач проведет тщательную пальпацию в месте предполагаемой боли, то специалист определит наличие скованности в мелких суставах. Реже наблюдается хроническое напряжение рядом лежащих мышц, что ощущается как спазм. Данная симптоматика ухудшается и становится явной в период обострения.
При возникновении приступов в шейном отделе наблюдаются периодические, ноющие ощущения в шее, которые усиливаются при поворотах головы в стороны, что указывает на защемление нервов в зоне спинного мозга. По мере прогрессирования патологии дискомфорт наблюдается в области затылка. Реже наблюдается иррадиация в лопатки, ключицы, плечи, что также может указывать на поражение грудного отдела. Спондилоартроз грудного сегмента позвоночника часто напоминает по симптоматике остеохондроз. Если у пациента наблюдается разрастание остеофитов, то возникает корешковый синдром, связанный со сдавливанием нервных окончаний.
Если у пациента наблюдается разрастание остеофитов, то возникает корешковый синдром, связанный со сдавливанием нервных окончаний.
Иногда возникают признаки синдрома сдавленной позвоночной артерии, которые усиливаются в сидячем положении. Часто происходит приступ непрекращаемой головной боли в области лба, затылка и висков. При ухудшениях может возникать головокружение, шум в ушах и ухудшение зрения. Симптомы напоминают остеохондроз, поэтому требуется тщательная диагностика.
Если у пациента наблюдается спондилоартроз суставного сочленения в поясничном отделе, то боль ноющая и носит хронический характер течения. Дискомфорт обычно усиливается, если пациент длительно находится в неподвижном состоянии. Примеры – длительное сидение за рабочим столом либо вождение автомобиля. Резкие прострелы возникают в том случае, если начать двигаться после длительного пребывания в неподвижном состоянии. При деградации состояния со временем возникают прострелы в области бедра и ягодичной мышцы. Чтобы облегчить состояние, рекомендуется аккуратно разогреть конечность. После чего можно совершать аккуратные и медленные движения.
Распространенное осложнение спондилоартроза – болезнь Келлгрена. При возникновении данной патологии развиваются признаки дископатии. Наблюдается деформационное изменение в межпозвоночном диске, которое сопровождается истончением структуры фиброзного кольца. Со временем пульпозное ядро внутри начинает просачиваться наружу, что приводит к появлению протрузии, перерастающей в грыжу. Наблюдаются и другие признаки ухудшения – появление множественных воспалений связок и сухожилий, плоскостопия, поражения ахиллова сухожилия и мышц вращательной манжеты плеча.
Диагностика заболевания
Если пациент обнаружил у себя признаки заболевания, напоминающего спондилоартроз, необходимо обратиться за помощью к семейному врачу или терапевту. Врач общей медицинской практики внимательно выслушивает жалобы пациента, а затем направляет его к травматологу или неврологу, если действительно имеются показания. При подозрении на спондилоартроз врач узкой специализированной практики должен назначить такие виды инструментального исследования:
При подозрении на спондилоартроз врач узкой специализированной практики должен назначить такие виды инструментального исследования:
- Рентгенографию. Это наиболее точный способ выявления патологии, если она не на начальной стадии. На рентгеновском снимке видны явные структурные изменения в костях. Этот вид исследования не подходит, если болезнь только начинает развиваться.
- МРТ или КТ. Томография – наиболее точный вариант диагностики болезни на начальном этапе ее развития. Метод исследования видит все малейшие структурные изменения в зачатке, помогая без ошибки определить диагноз спондилоартроз 1 степени. Рекомендуется проводить КТ, но если имеются противопоказания к этой процедуре, то можно назначить МРТ (пример – наличие кардиостимулятора).
Отдельно следует выделить диагноз спондилоартроз анкилозирующий или болезнь Бехтерева. Это системная патология, на фоне развития которой вовлекается в воспалительный процесс суставы и сухожилия в позвоночном столбе. Также могут повреждаться близко располагающиеся внутренние органы – аорта почек или сердца. Данная патология имеет тенденцию к прогрессирующему и хроническому течению, что приводит к полной суставной неподвижности. Данное явление называют анкилозом.
Этот тип ухудшения изначально затрагивает крестцово-повздошные сочленения, но постепенно переходит на все отделы позвоночника. Со временем возникает полная неподвижность в межпозвоночных суставах, наблюдается усиленное отложение кальция в связках, что приводит к дистрофическим изменениям в телах позвонков.
Лечение спондилоартроза позвоночника
Терапия болезни комплексная и состоит из приема медикаментов, консервативных практик. В запущенных случаях показано хирургическое вмешательство. Изначально прибегают к медикаментозной и консервативной практике, стараясь снять воспаление и болевой синдром. Также необходимы занятия, направленные на восстановление нормальной подвижности позвоночника в любом из отделов, что позволит замедлить прогрессию патологии.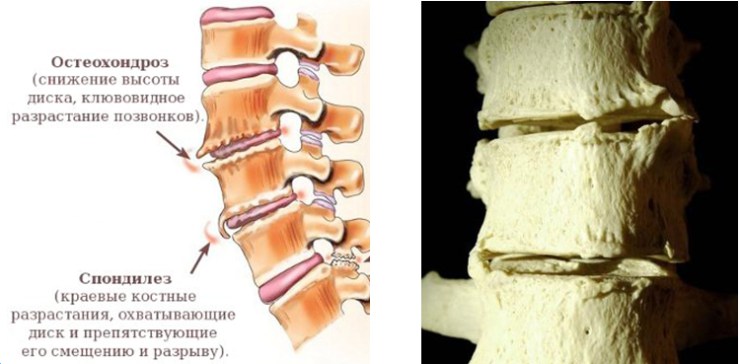 Тактика терапии напрямую зависит от имеющейся стадии развития болезни. Методы лечения артроза используют в комплексе, чтобы достичь максимальной результативности в терапии.
Тактика терапии напрямую зависит от имеющейся стадии развития болезни. Методы лечения артроза используют в комплексе, чтобы достичь максимальной результативности в терапии.
Консервативная терапия
Медикаменты обычно назначают в период обострения, когда усиливается болевой синдром. Чтобы убрать неприятные симптомы, рекомендуется выбирать такие лекарственные средства:
- НПВС. Нестероидные противовоспалительные средства эффективно снимают боль, связанную с сильным воспалением. Преимущества таких лекарств – быстродействие и относительная безопасность, если эти препараты использовать коротким курсом. Рекомендуемая длительность использования зависит от поколения медикаментов и степень избирательности их действия. Для купирования сильной боли следует использовать Диклофенак, который обладает наиболее мощным противовоспалительным действием. Его можно принимать не более 2-3 дня подряд. Если эффекта от действия средства мало, лучше перейти на более мягкие в плане побочных эффектов аналоги – Мелоксикам или Нимесил. Их можно принимать около 2-3 недель без перерыва. Лицам, склонным к болезням ЖКТ параллельно назначают гастропротекторы.
- Миорелаксанты. Это группа препаратов, направленных на расслабление скелетной мускулатуры позвоночника. После приема миорелаксантов снижается нервная проводимость в мышцы, но без оказания негативного действия на координацию движений и ЦНС. Эти препараты требуют курсового приема. Длительность использования без перерыва колеблется в пределах 2-6 недель. Врач подбирает индивидуально схему лечения. Обычно назначают Мидокалм или Сирдалуд.
- Витамины группы В. Нейротропные компоненты – цианокобаламин, тиамин и пиридоксин в больших дозах влияют на нервную проводимость, снижая сильную боль в области спины. Эффективно витамины группы В борются с корешковым синдромом. Эти вещества натуральные и безопасные, входят в состав миелиновых оболочек нервов, поэтому их можно использовать как в качестве терапевтического, так и профилактического средства.
 Длительность использования инъекций – не более 2-3 недель. Затем необходимо перейти на таблетированную форму выпуска. Примеры средств – Мильгамма, Нейрорубин.
Длительность использования инъекций – не более 2-3 недель. Затем необходимо перейти на таблетированную форму выпуска. Примеры средств – Мильгамма, Нейрорубин. - Хондропротекторы. К хондропротекторам относят медикаменты на основе глюкозамина и хондроитина. Эти компоненты входят в состав оболочки хряща. Регулярное применение хондропротекторов обеспечивает питание хрящевой структуры позвоночника. Медикаменты назначают для профилактики рецидивов обострения. Значительное облегчение после начала курса терапии хондропротекторами не наступает сразу, требуется ждать несколько месяцев, чтобы ощутить терапевтический эффект. Препараты на основе хондроитина и глюкозамина имеют накопительные возможности, поэтому результат от лечения ощущается со временем. Примеры средств – Дона, Хондрогард.
- Кортикостероиды. Это гормональные средства, позволяющие унять сильную боль и воспаление при дегенеративных заболеваниях позвоночника. Главное правило использования ГКС в травматологии и неврологии – минимальные эффективные дозы без длительного применения, так как в дальнейшем возможно развитие тяжелых побочных эффектов. Гормональные средства могут вызывать различные ухудшения, связанные с повышением давления и развития инсулинорезистентности. Поэтому применяется лечебная эпидуральная или паравертебральная блокада с использованием Дипроспана.
Помимо лекарств, в консервативной практике распространены такие методы лечения:
- Массаж и мануальная терапия. В первое время, когда возник приступ, массажи нельзя делать. Нужно дождаться стихания острых симптомов. Такое лечение направлено на расслабление мышц, выравнивание позвоночника и улучшение кровообращения.
- Физиотерапия. Это аппаратный вид лечения, в основе которого лежит воздействие на мягкие ткани, посредством излучения тока или ультразвука определенной частоты. Излучение разогревает пораженное место, улучшает кровоток, что помогает устранить хронический болевой синдром.
- ЛФК. Гимнастика улучшает мышечный тонус.
 Когда мускулы спины становятся сильнее, нагрузка с позвоночника автоматически снимается, что позволяет нормализовать самочувствие пациента.
Когда мускулы спины становятся сильнее, нагрузка с позвоночника автоматически снимается, что позволяет нормализовать самочувствие пациента.
Операция
Хирургическое вмешательство показано в запущенной ситуации, при множественном разрастании кальциевых отложений и остеофитов. В таком случае пациент практически полностью утрачивает подвижность, а качество жизни заметно ухудшается.
Прогноз спондилоартроза может быть утешительным только в том случае, если заболевание обнаружили на начальном этапе, а больной оказался послушным и тщательно выполняет рекомендации врача. Тогда удается существенно замедлить прогрессию. В противном случае заболевание приводит к инвалидности.
Мнение редакции
Спондилоартроз – дегенеративное заболевание, являющееся артрозом позвоночника. После постановки диагноза пациент должен приступить к комплексному лечению, которое поможет избежать многих осложнений. Рекомендуется рассмотреть фото на сайте, чтобы точно понимать, что собой представляет данная патология.
Спондилоартроз пояснично крестцового отдела позвоночника, лечение спондилоартроза поясничного отдела позвоночника в клинике ЦЭЛТ.
Спондилоартроз поясничного отдела позвоночника называют люмбоартрозом. Это заболевание является одной из форм остеоартроза, развитие которого проявляется в дегенеративно-дистрофических изменениях структур фасеточного сустава. К ним относят: связки, хрящи, мышцы, расположенные вокруг сустава, капсулы и кости.
Спондилоартроз пояснично-крестцового отдела позвоночника является наиболее распространённым. Это легко объяснить тем, что болевые ощущения и дискомфорт при этой патологии проявляются уже на ранней стадии заболевания и являются причиной обращения к врачу.
Этиология
Перед тем, как приступить к лечению поясничного спондилоартроза, необходимо правильно определить причину, которая его вызвала. А причины в данном случае могут быть самыми разными:
Клинические проявления
Лечение спондилоартроза поясничного отдела позвоночника в большинстве случаев начинается на раннем этапе развития заболевания, поскольку клинические проявления этой патологии вызывают сильный дискомфорт и заставляют больного обратиться за профессиональной врачебной помощью.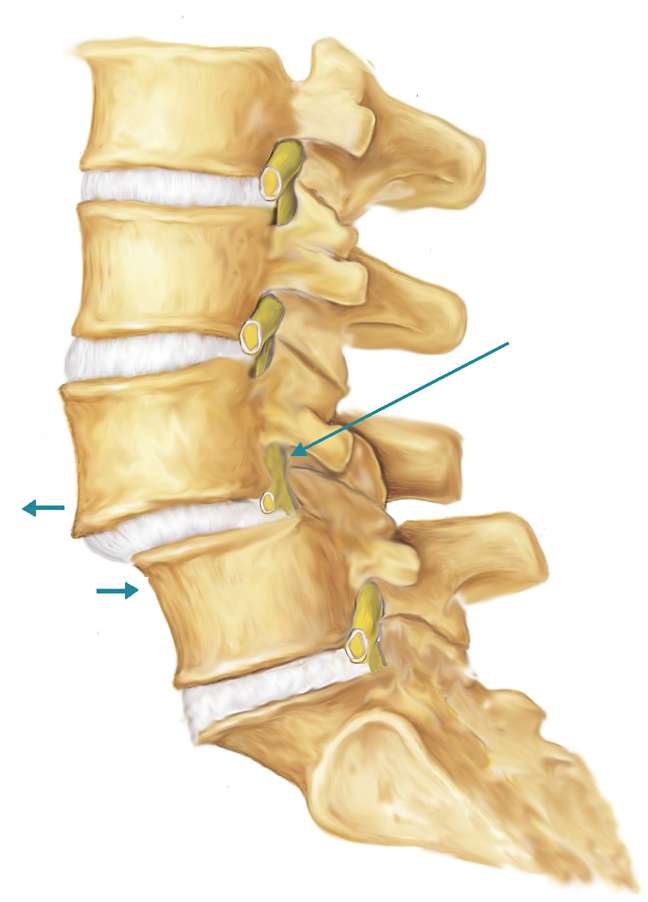 Симптоматика, в первую очередь, представлена болевыми ощущениями, которые локализуются в области поясницы, бёдер и ягодиц. Их усиление наблюдается при наклонах и поворотах, а также длительном пребывании в одном положении. Помимо этого, наблюдается:
Симптоматика, в первую очередь, представлена болевыми ощущениями, которые локализуются в области поясницы, бёдер и ягодиц. Их усиление наблюдается при наклонах и поворотах, а также длительном пребывании в одном положении. Помимо этого, наблюдается:
- ощущение скованности по утрам;
- ограничение подвижности в пояснице;
- нарушение походки.
Диагностика
Перед тем, как определить тактику лечения спондилоартроза пояснично-крестцового отдела позвоночника, медики многопрофильной клиники ЦЭЛТ проводят комплексную диагностику, которая помимо осмотра у специалиста и сбора анамнеза включает в себя следующее:
- рентгенографию;
- КТ;
- МРТ;
- радиоизотопное сканирование;
- ангиографию;
- диагностическую блокаду.
Такой подход позволяет выявить причину заболевания, определить степень его развития и последствия.
Лечение
Методы лечения спондилоартроза поясничного отдела позвоночника подбираются медиками ЦЭЛТ с учётом целого ряда индивидуальных показаний. Как правило, применяются консервативные методики, а именно:
- применение медикаментов: нестероидных противовоспалительных препаратов, хондропротекторов, миорелаксантов, витаминов группы В;
- физиотерапия: профессиональный массаж, лечебная гимнастика, магнитотерапия, электрофорез;
- ношение специальных корсетов.
Хирургическое вмешательство показано в следующих случаях:
- наличие спинального стеноза;
- нарушение функции органов таза на фоне компрессии спинного мозга;
- парезы или паралич вследствие травмы спинного мозга;
- отсутствие желаемых результатов консервативного лечения;
- нестабильность позвоночника.
В процессе оперативного вмешательства удаляется больной сустав и формируется неподвижный блок. В данном случае имеется как плюс (в виде исключения болевых ощущений), так и минус (в виде неподвижности прооперированного участка). Помимо этого, практикуются удаление остеофитов и замена поражённых суставов на имплантаты.
Помимо этого, практикуются удаление остеофитов и замена поражённых суставов на имплантаты.
Медики ЦЭЛТ располагают современными методиками лечения и эффективными препаратами, а также имеют большой опыт успешного лечения данной патологии. Всё это в комплексе позволяет возвращать наших пациентов к привычному для них образу жизни, исключая болезнь из их жизни.
Лечение спондилоартроза поясницы | Артромедцентр
Спондилоартроз – известное и распространенное заболевание поясничного отдела позвоночника. Преимущественно, патология пояснично-крестцового отдела развивается у людей, старше 50-55 лет, но иногда возникает у лиц, занимающихся тяжким физическим трудом, испытывающих трудности с лишним весом или получивших травму позвоночного столба.
Спондилоартроз поясничной области позвоночника поражает суставы, соединяющие позвонки. Из всех разновидностей, данное заболевание считается вполне безопасным, но только в начале своего развития. Последующее прогрессирование патологии приводит к проблемам с передвижениями, может вызвать онемение отдельных участков поясничного отдела и другие осложнения.
Причины спондилоартроза
Главная причина спондилоартроза в поясничном отделе — старение. Фасеточные суставы в позвоночнике изнашиваются, слабеют, что приводит к образованию симптомов остеоартрита.
Вызвать заболевание может ряд других причин:
- травмы, растяжения суставов в поясничном отделе;
- процесс разрушения межпозвонковых дисков, уменьшается расстояние между ними, увеличивается риск возникновения остеофитов;
- экстензия (движение туловища назад) создает высокое давление на сустав, что также может деформировать его;
- серьезная травма позвоночника и, в особенности, поясничного отдела может вызвать спондилоартроз;
- врожденная предрасположенность, унаследование заболевания у кого-то из родителей или дальних родственников может являться причиной спондилоартроза;
- постоянные нагрузки на позвоночник, ношение тяжестей или занятия силовыми видами спорта.

Все эти причины могут стать провокаторами болезни.
Симптоматические проявления
Симптоматические признаки будут возникать в зависимости от того, какой элемент позвоночника в поясничной области был поврежден. На агрессивность и частотность симптомов также влияет состояние нервных окончаний в пораженном отделе.
Симптомы периодичны, непостоянны, варьируются от незначительных признаков до тяжелых. У пациента могут присутствовать следующие проявления спондилоартроза:
- болевые ощущения в пояснице — частый симптом. Дискомфорт распространяется на седалищный отдел, может затрагивать нижние конечности;
- частые спазмы в мышцах, приводящие к необходимости сменить позу;
- ограниченность в подвижности, пациент не может разогнуться или наклонить туловище в сторону, в некоторых случаях занятие вертикального положения вызывает массу трудностей;
- отсутствие прежней координации движений, больной может оступаться;
- сидение провоцирует меньше болевых ощущений, чем лежание;
- искривление позвоночника в поясничном отделе, возникновение лордоза;
- присутствие стенозоподобной симптоматики;
- скованные ощущения, особенно после длительного сна или нахождения в неподвижном состоянии, спина постоянно напряжена;
- боль после занятия физической деятельностью, переноса тяжестей;
- повышенная отечность в области дегенерировавших фасеточных суставов.
Симптомы нельзя назвать специфичными. Большинство заболеваний, связанных с поражением позвоночного столба, обладают схожими признаками.
Диагностика
Если болевые или дискомфортные ощущения в спине продолжаются свыше 14 дней и приобретают хронический характер, нужно посетить больницу для проведения диагностики.
Этап диагностирования делится на две части: сбор анамнеза и инструментальное обследование. Первая часть нужна врачу для того, чтобы иметь представление о том, с чем предстоит столкнуться, вторая – составление клинической картины.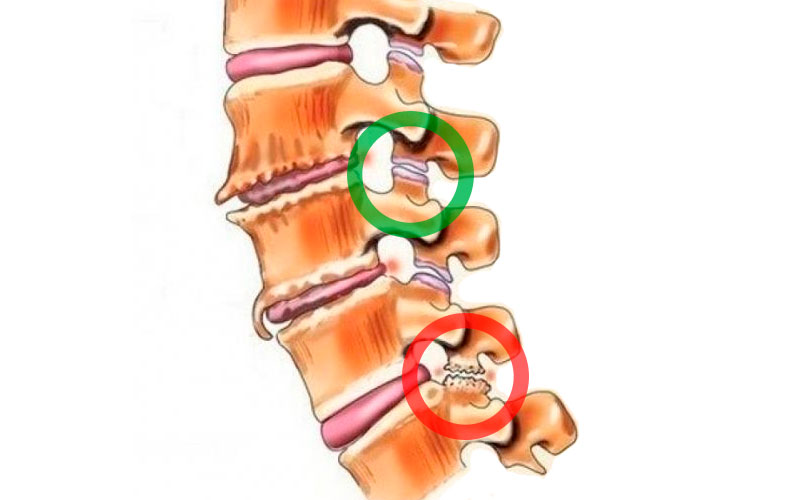
Полностью изучается история болезни больного, собираются воедино присутствующие симптомы, агрессивность и частотность болей. Врачу важно знать, когда негативные признаки впервые проявились, чтобы исключить неподходящие заболевания.
Специалист будет изучать не только пациента, но и его семью. Спондилоартроз – патология, передающаяся наследственным путём, не обязательно от родителей. Проблемы со спиной могли быть у более дальних родственников.
После устного опроса следует визуальный осмотр. Врач дает оценку состояния пациента на текущий момент, изучает нервную проводимость, подвижность суставов. Осмотр не позволяет установить точный диагноз, но дает возможность исключить посторонние болезни.
Инструментальная диагностика
После устного опроса и физического осмотра следует черёд инструментальной диагностики. Для изучения используются следующие методы:
- Рентген. Позволяет установить наличие повреждений позвоночного столба, присутствие злокачественных новообразований – остеофитов. Если травма есть, врач оценит её масштабность и примет срочные меры.
- ПЭТ. Полное сканирование костей с целью исключения возможных воспалительных реакций, злокачественной опухоли и инфекционных заболеваний.
- КТ. Нужно для оценки состояния спинального канала и окружающих его структур.
- МРТ. Позволяет увидеть морфологическую картину спинного мозга, оценить состояние нервных окончаний, позвонков и самого позвоночного столба.
Все эти меры необязательны. ПЭТ, КТ и МРТ – вспомогательная инструментальная диагностика, которая нужна для составления правдивой клинической картины. Симптомы спондилоартроза пояснично-крестцового отдела сильно схожи с другими заболеваниями, поэтому врач должен быть уверен, что ставит правильный диагноз.
Лечение спондилоартроза пояснично-крестцового отдела позвоночника
Терапия спондилоартроза пояснично-крестцового отдела ставит одновременно несколько целей:
- устранение негативной симптоматики, уменьшение агрессивности болевых ощущений и скованности в пораженном участке спины;
- замедление процесса патологического разрушения или видоизменения суставов и костей.

Врачи предпочитают использовать консервативные методы без прямого вмешательства специалистов. Но если симптомы обостряются, патологические процессы продолжают развиваться, у врачей не остается другого выбора.
Но, в большинстве случаев, для лечения спондилоартроза пояснично-крестцового отдела достаточно только консервативной терапии. Вот несколько наиболее популярных способов:
- Лечебная физическая культура (ЛФК). Ряд упражнений, направленных на укрепление мышц в поясничной области. Если натренировать мышечную структуру, возрастет устойчивость позвоночника, уменьшится нагрузка на него.
- Уменьшение массы тела. Ожирение – одна из причин развития спондилоартроза пояснично-крестцового отдела. Большая масса тела нагружает позвоночник в 3-4 раза больше, чем обычно. Бороться с этой проблемой можно разными способами: диетой и физическими упражнениями, выполнение которых должен контролировать специалист.
- Лечение спондилоартроза пояснично-крестцового отдела позвоночника медикаментами. Используется несколько групп лекарственных средств: противовоспалительные, обезболивающие, от отёков. Каждый препарат назначается с целью уменьшения болевых ощущений и подавления чувства скованности в поясничном отделе.
- Использование тепла и холода. При помощи тепла расслабляется мышечная структура, что удобно и эффективно во время физических упражнений. Холод помогает устранить боль, снизить воспалительную реакцию.
- Мануальная терапия. Очень востребованный способ, основанный на специальных манипуляциях в пояснично-крестцовом отделе позвоночника. Конечно, полностью восстановить пораженный участок не удастся, но можно откорректировать структуру позвоночного столба, что положительно повлияет на мобильность.
- Массаж. Помогает расслабить мышцы, снизить нагрузку на них. Если симптомы патологии не вошли в острую форму, проводить процедуру можно самостоятельно, но после консультации у врача. Частый массаж запрещен.

Для лечения спондилоартроза пояснично-крестцового отдела позвоночника используют и другие методы: иглоукалывание, магнитную терапию, эпидуральные инъекции, слабый ток. Все вышеперечисленные способы не опасны для здоровья человека, обладают минимальным количеством побочных эффектов и противопоказаний, что делает их незаменимыми при патологии позвоночного столба.
Возможные осложнения
Спондилоартроз часто вызывает различные осложнения, но они имеют кратковременный характер и проходят во время терапии. Но продолжительные дегенеративные изменения ведут к стенозу позвоночнику, который опасен купирование спинного мозга и нервных окончаний. В будущем это обернется параличом или частичным онемением некоторых частей спины.
Самостоятельная помощь
Если нет времени на посещение больницы или болевые ощущения не дают туда добраться, можно попробовать оказать себе помощь самостоятельно. Делать это нужно с осторожностью, чтобы не спровоцировать ухудшение ситуации.
Используются следующие советы:
- Спать с подушкой между ног. Уменьшает количество и агрессивность болей.
- Использовать попеременно тепло и холод в пораженной поясничной области.
- Не поднимать тяжелые предметы, исключить возможные физические нагрузки.
- Приобрести ортопедическую подушку и матрас. Специальные предметы помогают держать позвоночник в тонусе, снижают нагрузку на мышцы.
- Придерживаться диеты. Лишняя масса – прямой провокатор спондилоартроза.
Эти меры всего лишь временны, они не являются прямой терапией заболевания. Если ситуация начнет резко ухудшаться, нужно сразу же посетить больницу или вызвать скорую помощь на дом.
Возможные прогнозы
При спондилоартрозе пояснично-крестцового отдела позвоночника почти всегда положительные прогнозы. Болезнь не считается неизлечимой, при своевременно оказанной помощи можно выздороветь за 6-8 месяцев.
Согласно врачебной статистике, у 70% пациентов всегда положительная реакция на консервативную терапию. Спустя 14-16 дней наблюдаются первые улучшения, снижается частотности боли, повышается мобильность пораженных позвонков. При объединении с медикаментозной терапией успехи наблюдаются гораздо раньше.
Спустя 14-16 дней наблюдаются первые улучшения, снижается частотности боли, повышается мобильность пораженных позвонков. При объединении с медикаментозной терапией успехи наблюдаются гораздо раньше.
У большинства больных отсутствуют какие-либо симптомы спондилоартроза, что затрудняет диагностирование. Признаки могут проявиться позже, но уже в развернутой форме.
У некоторых пациентов развивается стойкая хроническая боль, от которой не спасают болеутоляющие и упражнения. Эти случаи особенные, без прямого врачебного вмешательства можно обойтись очень редко.
Как только первичный симптом спондилоартроза пояснично-крестцового отдела позвоночника дал о себе знать, нужно обращаться в больницу. Если вовремя среагировать, можно подавить заболевание ещё на стадии развития и сохранить состояние позвоночного столба.
Преимущества MBST-терапии
Инновационная MBST-терапия является последним словом медицины в лечении спондилоартроза. Эта методика основывается на воздействии на клетки человека, провоцирует их обновление и восстановление.
Метод универсален, может быть назначен как при слабых травмах, так и серьезных повреждениях поясничного отдела. Результатом процедуры становится уменьшение болевых ощущений и симптоматических проявлений в целом, восстановление поврежденных фасеточных суставов или хрящевой ткани, повышение мобильности позвонков.
Почему MBST-терапия настолько востребована? Это неинвазивный, безболезненный и абсолютно безопасный метод, который не требует вмешательства со стороны хирургов.
Центр по лечению спондилеза — остеоартроз позвоночника
Экспертная оценка
Универсальное руководство по спондилезу: все, что вы когда-либо хотели знать, прямо от экспертов.
В этой статье: Что такое спондилез? | Костяные шпоры | Симптомы | Факторы риска | Диагностика | Безоперационное лечение | Варианты хирургии | Дополнительные и альтернативные методы лечения | Изменения образа жизни | Источники
Спондилез может показаться метафорой процесса старения. Этот медленный марш износа происходит со всеми нами, чувствуем мы это или видим. Однажды вы смотрите в зеркало и думаете: «Откуда взялись все эти волосы цвета соли и перца?» Спондилез может быть коварным, только вместо седины у вас болит спина. Ура.
Этот медленный марш износа происходит со всеми нами, чувствуем мы это или видим. Однажды вы смотрите в зеркало и думаете: «Откуда взялись все эти волосы цвета соли и перца?» Спондилез может быть коварным, только вместо седины у вас болит спина. Ура.
Спондилез — это дегенеративное заболевание, которое может ухудшаться с возрастом. Это может повлиять на любую область позвоночника. Источник фото: 123RF.com. Технически спондилез — это форма артрита, а точнее — остеоартроз позвоночника (остеоартрит — наиболее распространенный тип артрита).Мы склонны думать об артрите как о чем-то, что попадает в руки и колени, но позвоночник, все его кости и суставы также могут стать жертвами его хватки. И да, хотя это чаще всего поражает людей в возрасте 60+, пациенты обычно сообщают о своих первых симптомах в возрасте от 20 до 50 лет (широкий диапазон, не так ли?).
Более 80% людей старше 40 лет демонстрируют признаки заболевания на рентгеновских снимках. Спондилез поясницы или поясницы особенно часто встречается у людей старше 40 лет.По данным Фонда артрита, остеоартроз позвоночника может поражать до 75% всех людей старше 60 лет.
Никто (кроме маленьких детей) не хочет стареть, но вы должны. Но у вас не обязательно , чтобы заболеть спондилезом, и если вы заболели , вам не нужно позволять ему разрушать качество вашей жизни. Вот все, что вам нужно знать о спондилезе: его причины и симптомы, как его диагностировать и, возможно, самое важное, как его лечить и предотвращать.
Что такое спондилез?Спондилез описывает общую дегенерацию позвоночника, которая может возникать в суставах, дисках и костях позвоночника с возрастом.
«Артрит» — это общий термин для более чем 100 состояний, вызывающих болезненные ощущения в суставах, а в случае спондилеза позвоночник — это полных суставов, которые могут быть поражены. Остеоартрит — а это и есть спондилез — является наиболее распространенным типом.
Кости в суставе должны плавно скользить вместе. Суставной хрящ, который представляет собой хрящ, который охватывает концы костей в суставе, обеспечивает плавное скольжение и помогает предотвратить болезненный и повреждающий контакт кости с костью. Остеоартрит — это постепенное разрушение этого хряща.Он также известен как артрит изнашивания, потому что он как бы возникает естественным образом в течение всей жизни, когда вы двигаетесь в суставах.
Ваш позвоночник представляет собой столб, состоящий из 33 костей, называемых позвонками. Подушкообразные подушечки, называемые дисками, помещаются между большинством позвонков, что защищает позвоночник и делает его гибким. И в этом столбце позвонков лежит спинной мозг. Позвонки соединяются фасеточными суставами, которые становятся жертвами спондилеза.
Спондилез — обычное дело, но обычно не является серьезным.Многие, у кого это есть, не испытывают боли, хотя для некоторых это может быть болезненно. Большинству пациентов с остеоартрозом позвоночника операция не требуется. Однако это дегенеративное заболевание, которое может ухудшаться по мере взросления человека и может поражать любую область позвоночника, в том числе:
- Шейный отдел — шея
- Грудной отдел — верх, середина спины
- Поясница — поясница
- Пояснично-крестцовый отдел — поясница / крестец
Чтобы лучше понять последствия спондилеза, он помогает узнать о проблемах, которые могут возникнуть.Межпозвоночные диски служат подушкой между костью и действуют как основной амортизатор, удерживая воду. С возрастом диски начинают высыхать и, как следствие, могут терять свою амортизирующую способность, передавая большую нагрузку на позвонки, что иногда приводит к образованию костной шпоры (это дегенеративное заболевание диска, или DDD). Наше тело реагирует на стресс, формируя кость в попытке стабилизировать сегмент.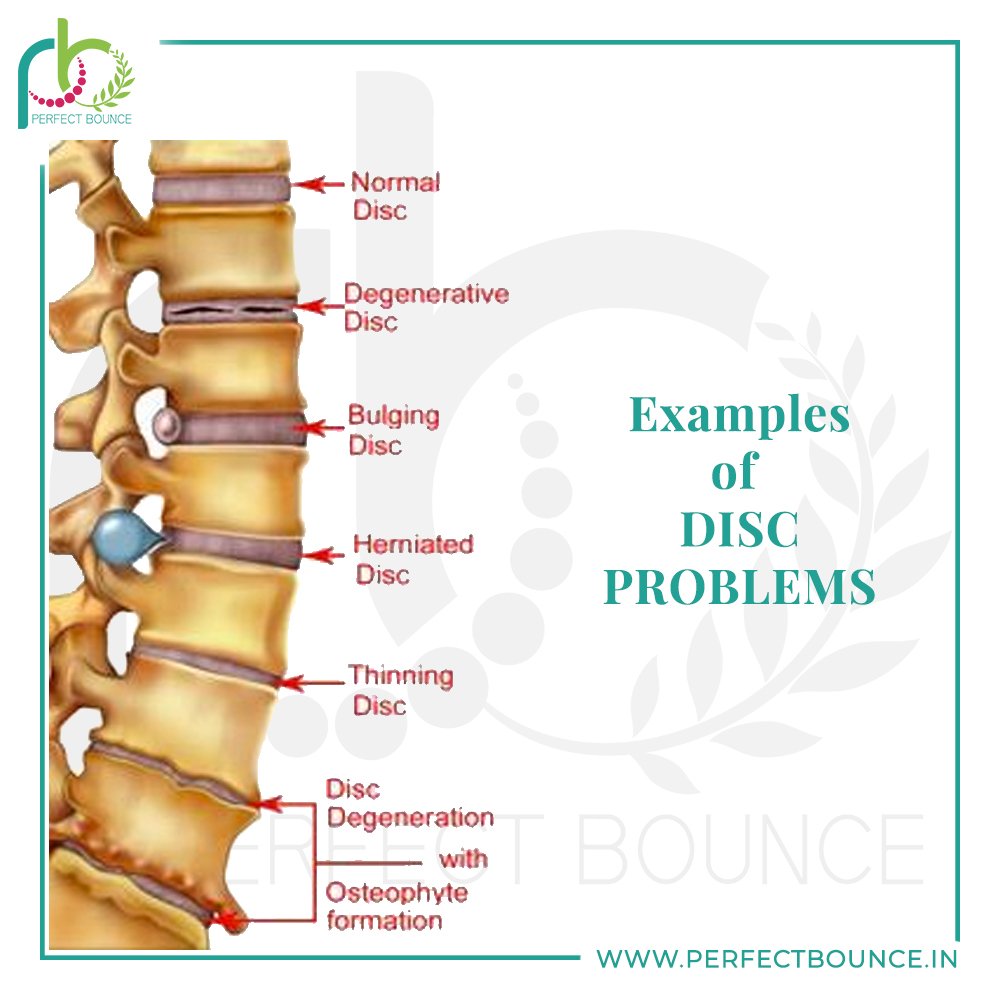
Костные шпоры могут защемить корешок спинномозгового нерва и вызвать воспаление и боль.Источник фотографии: SpineUniverse.com. Остеоартрит позвоночника также поражает фасеточные суставы позвонков, поэтому он также известен как синдром фасеточного сустава, артрит фасеточного сустава или фасеточная болезнь. И DDD может способствовать возникновению проблемы. По мере того, как диски между позвонками становятся тоньше, на фасеточные суставы оказывается большее давление, что приводит к большему трению и, как следствие, повреждению хряща.
Барретт Вудс, доктор медицины, сертифицированный хирург-ортопед в Ортопедическом институте Ротмана в AtlantiCare и доцент кафедры хирургии позвоночника в университетской больнице Томаса Джефферсона, говорит, что в фасеточных суставах, таких как колено или бедро, «поверхности хряща ломаются, заставляя кости тереться друг о друга, что может привести к образованию костных шпор или увеличению сустава (гипертрофии) в попытке стабилизировать сегмент.”
Каковы симптомы спондилеза?Наиболее частые симптомы спондилеза.
Хотя спондилез может поражать суставы в любом месте позвоночника, чаще он возникает в области шеи и поясницы. Шея восприимчива, потому что она поддерживает вес головы в широком диапазоне движений — по данным Американской академии хирургов-ортопедов, более 85% людей старше 60 лет страдают шейным спондилезом. Нижняя часть спины подвержена риску, потому что она распределяет и распределяет большую часть веса тела и связанных с ним структурных нагрузок.Более 80% людей старше 40 лет могут иметь поясничный спондилез в Соединенных Штатах, хотя большинство из них протекает бессимптомно (не имеет симптомов и не чувствует боли).
Хотя многие с этим заболеванием действительно испытывают различный уровень дискомфорта, положительная новость заключается в том, что спондилез не всегда вызывает боль. По словам доктора Вудса, «когда спондилез позвоночника вызывает боль, он не излучает, но может повлиять на диапазон движений. Если спондилез прогрессирует до сдавливания нервов в шее или пояснице, это, скорее всего, приведет к онемению или слабости в руках и ногах.”
Если спондилез прогрессирует до сдавливания нервов в шее или пояснице, это, скорее всего, приведет к онемению или слабости в руках и ногах.”
Общие симптомы могут включать:
- Скованность , особенно после периодов бездействия или отдыха, например, при пробуждении после сна.
- Парестезии или ненормальные ощущения могут развиваться, например, онемение или покалывание.
- Ограниченный диапазон движений в пораженных суставах.
- Боль может быть вызвана выпуклостью или грыжей межпозвоночного диска, которая ущемляет спинномозговой нерв (см. Диаграмму ниже).Сдавленные нервы в шее могут вызывать боль в шее, которая иррадирует в плечо, руку или кисть. Точно так же, если поражена нижняя часть спины, пациент может испытывать боль в ягодицах и ишиас — тип нервной боли в ногах.
Хотя это не так часто, д-р Вудс указал, что «спондилез может повлиять на выравнивание спины, что может затруднить стоять прямо».
Каковы факторы риска развития спондилеза?Хотя спондилез часто связан со старением, определенные генетические предрасположенности и травмы могут повышать риск развития остеоартрита позвоночника.Помимо нормального износа и специфических аутоиммунных триггеров, во многих случаях спондилеза причина остается неизвестной.
По словам доктора Джейкоба ЛаСалля, сертифицированного анестезиолога и специалиста по болеутоляющим в Hudson Medical, общие факторы риска включают:
- Избыточный вес или ожирение
- Наличие определенных состояний, таких как диабет, подагра, псориаз, туберкулез, синдром раздраженного кишечника (СРК) и болезнь Лайма
Для диагностики остеоартроза позвоночника врачу необходимо провести физическое и неврологическое обследование и внимательно изучить позвоночник пациента и диапазон движений при наклонах вперед, назад и из стороны в сторону.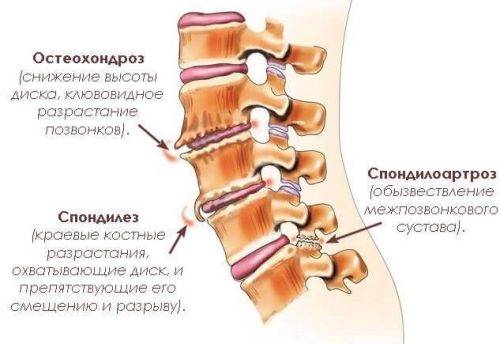 Врач отметит форму позвоночника, включая любые аномальные искривления, и будет прощупывать или прощупывать позвоночник, чтобы обнаружить любые болезненные точки, мышечное напряжение, спазмы, неровности или участки воспаления.
Врач отметит форму позвоночника, включая любые аномальные искривления, и будет прощупывать или прощупывать позвоночник, чтобы обнаружить любые болезненные точки, мышечное напряжение, спазмы, неровности или участки воспаления.
Ваш врач оценит ваш уровень боли, а также другие симптомы, такие как слабость или парестезии, и сделает рентген, чтобы обнаружить костные шпоры или потерю высоты диска, что может быть признаком остеохондроза. Ваш врач может также назначить КТ (компьютерную томографию) или МРТ (магнитно-резонансную томографию), чтобы увидеть дегенеративные изменения и аномалии мягких тканей позвоночника.В зависимости от ваших симптомов вы можете пройти другие диагностические тесты.
Рентген может показать костные шпоры, в то время как другие типы изображений могут отобразить изменения мягких тканей. Каковы некоторые распространенные варианты неоперационного лечения спондилеза?
«Спондилез лечится с помощью мультимодального терапевтического подхода, который наилучшим образом учитывает многогранный характер болезни», — сказал д-р ЛаСалль. «В большинстве случаев физиотерапия является краеугольным камнем лечения, помогая защитить и укрепить уязвимые участки позвоночника.Дополнительные и альтернативные методы лечения, такие как массаж и иглоукалывание, также могут использоваться как часть целостного подхода к лечению ».
Общая цель безоперационного лечения — улучшить силу и координацию мышц, окружающих позвоночник, чтобы они могли действовать как лучший в мире корсет для спины и шеи. К счастью, большинство пациентов положительно реагируют на нехирургические методы лечения, такие как противовоспалительные препараты, физиотерапия и инъекции.
- Радиочастотная абляция нервов, которые иннервируют болезненные и страдающие артритом суставы позвоночника (обычно фасеточные суставы), может облегчить боль на срок от трех до шести месяцев, не позволяя нервам передавать болевые сигналы в мозг.
- Укрепляющие упражнения помогают улучшить гибкость позвоночника, укрепить силу и выносливость.

- Безударные аэробные упражнения улучшают общее кровообращение, мышечный тонус в состоянии покоя (что приводит к улучшению осанки) и уменьшает воспаление
Если у вас диагностирован спондилез, мы хотим, чтобы вы знали, что операция на позвоночнике редко требуется для лечения остеоартрита позвоночника, развивающегося в области шеи или спины.Однако в некоторых случаях симптомы спондилеза могут прогрессировать до такой степени, что терапия первой линии и промежуточные методы лечения не обеспечивают адекватного обезболивания или облегчения симптомов.
Доктор Вудс поделился, что «частыми причинами хирургического вмешательства являются компрессия нерва или спинного мозга, которая, если она станет серьезной, может привести к значительной слабости и онемению рук или ног. В некоторых из этих случаев может быть рекомендована операция на спине или шее ».
Хирургия спондилеза состоит из двух основных компонентов — удаления того, что вызывает боль, и сращивания позвоночника для контроля движений — и соответственно известны как декомпрессионная и стабилизирующая хирургия.
Доктор Вудс добавил: «Если есть механическая нестабильность или смещение из-за дегенеративных изменений, может быть показано хирургическое вмешательство». Он подчеркнул, что целью хирургического вмешательства при спондилезе является снятие давления со стороны нервов или спинного мозга, что может быть достигнуто несколькими способами, но чаще всего направлено на удаление костных шпор или грыж межпозвоночных дисков.
Некоторые из наиболее распространенных хирургических вмешательств при спондилезе включают:
- Декомпрессионные операции по удалению костных шпор (фораминотомия), грыжи межпозвонковых дисков (дискэктомия) или части позвонка (фасетэктомия)
- Стабилизирующая операция, такая как спондилодез для стабилизации позвоночных сегментов с использованием костного трансплантата и оборудования, если они движутся ненормально.

- Для некоторых пациентов замена диска может быть хорошим вариантом, особенно если вы хотите избежать сращения и запасных движений.
Часто декомпрессия и сплавление выполняются одновременно. Если рассматривается операция на позвоночнике, ваш врач рассмотрит множество различных факторов, таких как ваше общее состояние здоровья, чтобы оценить, подходите ли вы для операции, и выберет лучший тип операции для вашей ситуации.
Какие существуют дополнительные и альтернативные варианты лечения спондилеза?«Хотя в целом отсутствуют надежные клинические исследования, подтверждающие их эффективность, многие дополнительные и альтернативные методы лечения были эффективно использованы для облегчения боли, связанной со спондилезом и дегенеративными заболеваниями позвоночника», — поделился д-р.LaSalle. Некоторые из этих методов лечения включают хиропрактические манипуляции, массажную терапию, гипнотерапию, криотерапию и психологические вмешательства, такие как когнитивно-поведенческая терапия и биологическая обратная связь.
Новые методы лечения включают инъекции обогащенной тромбоцитами плазмы (PRP), инъекции стволовых клеток и лазерную эндоскопическую аннулопластику. Тем не менее, эти методы лечения необходимо изучить более подробно, прежде чем они будут приняты в широкое распространение. Они также обычно не покрываются страховкой, а это означает, что вы должны будете оплатить полную стоимость.Продолжить с осторожностью.
Иглоукалывание является одним из самых безопасных и эффективных способов лечения любого, кто страдает спондилезом. «Хотя качественные клинические испытания не продемонстрировали однозначной пользы, многочисленные анекдотические отчеты и серии случаев продемонстрировали положительные клинические результаты, которые, учитывая профиль низкого риска, делают его вмешательством, которое стоит рассматривать как часть мультимодального подхода к лечению дегенеративные заболевания позвоночника », — добавил доктор ЛаСаль. «Возможные терапевтические механизмы включают модуляцию местного кровотока и модуляцию эндогенных опиоидных и обезболивающих механизмов.«
Иглоукалывание — эффективное дополнительное и альтернативное лечение для многих людей со спондилезом. Какие изменения в образе жизни могут помочь предотвратить спондилез?
«Остеоартрит, спондилез и размягчение происходят у всех нас с возрастом, — прокомментировал доктор Вудс, — но активный образ жизни и здоровый образ жизни могут помочь замедлить их начало или сделать их менее серьезными». Вы знаете, что это значит, потому что прочитали это миллион раз, но мы повторим еще раз: соблюдайте сбалансированную диету и регулярно занимайтесь физическими упражнениями, чтобы поддерживать здоровый вес.Доктор Вудс добавил, что «есть некоторые убедительные данные, подтверждающие, что противовоспалительная диета может уменьшить боль».
Доктор ЛаСалль советует, что «снижение эмоционального и физического стресса с помощью осознанности и стратегий снижения стресса» является ключом к смягчению или предотвращению спондилеза. Курить? Бросить. Серьезно.
И, наконец, нужно сохранять правильное мнение. Частично это связано с проактивными стратегиями лечения. Если вы ничего не делаете, кроме наблюдения за ухудшением своего состояния, это наносит как физический, так и эмоциональный урон, что может ускорить развитие болезни.Это цикл обратной связи: у вас болит спина, вы чувствуете себя паршиво, вы испытываете стресс и депрессию, ваша спина болит еще больше, и так далее, и так далее и так далее.
К счастью, верно и обратное. Когда вы берете на себя лечение, и оно начинает снимать часть вашей боли — или вы активно исключаете неэффективные стратегии лечения и пробуете новые методы лечения — ваше тело и приносит пользу вашему разуму. У вас есть больше физических и умственных ресурсов, которые нужно направить на выздоровление, поэтому ваша спина чувствует себя лучше, и вы чувствуете меньше стресса и больше надежды.
Итог: Вы получили это!
ИсточникиГауэр Т. Боль в спине или остеоартроз? Фонд артрита. www.arthritis.org/about-arthritis/types/back-pain/articles/oa-and-back-pain.php. По состоянию на 17 августа 2020 г.
Рубин Дл. Эпидемиология и факторы риска боли в позвоночнике. Neurol Clin. 2007; Май; 25 (2): 353-71.
Laxmaiah Manchikanti, Эпидемиология боли в пояснице, Pain Physician, Volume 3, Number 2, pp 167-192, 2000 (уровень доказательности 5).
Спинальный артрит (артрит спины или шеи) . Спинальный артрит (артрит спины или шеи) | Медицина Джона Хопкинса. https://www.hopkinsmedicine.org/health/conditions-and-diseases/spinal-arthritis. По состоянию на 17 августа 2020 г.
Когда боль в спине может означать артрит: Фонд артрита . Когда боль в спине может означать артрит | Фонд артрита. http://www.arthritis.org/about-arthritis/where-it-hurts/back-pain/treatment/back-pain-relief-injection.php. По состоянию на 16 августа 2020 г.
Frymoyer, J. W., J. Geen, M. E., Andersson, G. B., J. Dillane, J. F., HI. Андерссон, Г. Э., М. В. Tulder, B. W. K.,… JN. Кац, С. Дж. Л. (1988, 1 января). Поясничный спондилез: клиника и подходы к лечению . Текущие обзоры в костно-мышечной медицине. https://link.springer.com/article/10.1007/s12178-009-9051-x. По состоянию на 18 августа 2020 г.
Биндер А. И. (8 марта 2007 г.). Шейный спондилез и боли в шее .BMJ. https://www.bmj.com/content/334/7592/527. По состоянию на 18 августа 2020 г.
Теодор, Н. (2020). Дегенеративный шейный спондилез. Медицинский журнал Новой Англии , 383 (2), 159–168. https://doi.org/10.1056/nejmra2003558. Доступ 28 августа 2020 г.
Ли, С. Ю., Чо, Н. Х., Юнг, Ю. О., Со, Ю. И., и Ким, Х. А. (2017). Распространенность и факторы риска поясничного спондилеза и его связь с болью в пояснице среди сельских жителей Кореи. Журнал Корейского нейрохирургического общества , 60 (1), 67–74.https://doi.org/10.3340/jkns.2016.0505.007. По состоянию на 28 августа 2020 г.
Биндер А. И. (2007). Шейный спондилез и боли в шее. Bmj , 334 (7592), 527–531. https://doi.org/10.1136/bmj.39127.608299.80. По состоянию на 29 августа 2020 г.
Шейный спондилез (артрит шеи) — ОртоИнфо — AAOS . ОртоИнфо. https://orthoinfo.aaos.org/en/diseases—conditions/cervical-spondylosis-arthritis-of-the-neck/. По состоянию на 1 сентября 2020 г.
Геллхорн, А.К., Кац, Дж. Н., и Сури, П. (2012). Артроз позвоночника: фасеточные суставы. Nature Reviews Ревматология , 9 (4), 216–224. https://doi.org/10.1038/nrrheum.2012.199. По состоянию на 1 сентября 2020 г.
Миддлтон, К., и Фиш, Д. Э. (2009). Поясничный спондилез: клиника и подходы к лечению. Текущие отзывы в костно-мышечной медицины , 2 (2), 94-104. https://doi.org/10.1007/s12178-009-9051-x. По состоянию на 1 сентября 2020 г.
Коленкевич, М., Влодарчик, А., и Войткевич, J. (2018). Диагностика и заболеваемость спондилезом и заболеваниями шейного отдела позвоночника в Университетской клинической больнице в Ольштыне в 2011–2015 гг. BioMed Research International , 2018 , 1–7. https://doi.org/10.1155/2018/5643839
Читать дальше …. Что вызывает спондилез?
Обновлено: 30.03.21
Центр спондилеза — остеоартроз позвоночника
Экспертная оценка
Универсальное руководство по спондилезу: все, что вы когда-либо хотели знать, прямо от экспертов.
В этой статье: Что такое спондилез? | Костяные шпоры | Симптомы | Факторы риска | Диагностика | Безоперационное лечение | Варианты хирургии | Дополнительные и альтернативные методы лечения | Изменения образа жизни | Источники
Спондилез может показаться метафорой процесса старения. Этот медленный марш износа происходит со всеми нами, чувствуем мы это или видим. Однажды вы смотрите в зеркало и думаете: «Откуда взялись все эти волосы цвета соли и перца?» Спондилез может быть коварным, только вместо седины у вас болит спина.Ура.
Спондилез — это дегенеративное заболевание, которое может ухудшаться с возрастом. Это может повлиять на любую область позвоночника. Источник фото: 123RF.com. Технически спондилез — это форма артрита, а точнее — остеоартроз позвоночника (остеоартрит — наиболее распространенный тип артрита). Мы склонны думать об артрите как о чем-то, что попадает в руки и колени, но позвоночник, все его кости и суставы также могут стать жертвами его хватки. И да, хотя это чаще всего поражает людей в возрасте 60+, пациенты обычно сообщают о своих первых симптомах в возрасте от 20 до 50 лет (широкий диапазон, не так ли?).
Более 80% людей старше 40 лет демонстрируют признаки заболевания на рентгеновских снимках. Спондилез поясницы или поясницы особенно часто встречается у людей старше 40 лет. По данным Фонда артрита, остеоартроз позвоночника может поражать до 75% всех людей старше 60 лет.
Никто (кроме маленьких детей) не хочет стареть, но вы должны. Но у вас не обязательно , чтобы заболеть спондилезом, и если вы заболели , вам не нужно позволять ему разрушать качество вашей жизни.Вот все, что вам нужно знать о спондилезе: его причины и симптомы, как его диагностировать и, возможно, самое важное, как его лечить и предотвращать.
Что такое спондилез?Спондилез описывает общую дегенерацию позвоночника, которая может возникать в суставах, дисках и костях позвоночника с возрастом.
«Артрит» — это общий термин для более чем 100 состояний, вызывающих болезненные ощущения в суставах, а в случае спондилеза позвоночник — это полных суставов, которые могут быть поражены.Остеоартрит — а это и есть спондилез — является наиболее распространенным типом.
Кости в суставе должны плавно скользить вместе. Суставной хрящ, который представляет собой хрящ, который охватывает концы костей в суставе, обеспечивает плавное скольжение и помогает предотвратить болезненный и повреждающий контакт кости с костью. Остеоартрит — это постепенное разрушение этого хряща. Он также известен как артрит изнашивания, потому что он как бы возникает естественным образом в течение всей жизни, когда вы двигаетесь в суставах.
Ваш позвоночник представляет собой столб, состоящий из 33 костей, называемых позвонками.Подушкообразные подушечки, называемые дисками, помещаются между большинством позвонков, что защищает позвоночник и делает его гибким. И в этом столбце позвонков лежит спинной мозг. Позвонки соединяются фасеточными суставами, которые становятся жертвами спондилеза.
Спондилез — обычное дело, но обычно не является серьезным. Многие, у кого это есть, не испытывают боли, хотя для некоторых это может быть болезненно. Большинству пациентов с остеоартрозом позвоночника операция не требуется. Однако это дегенеративное заболевание, которое может ухудшаться по мере взросления человека и может поражать любую область позвоночника, в том числе:
- Шейный отдел — шея
- Грудной отдел — верх, середина спины
- Поясница — поясница
- Пояснично-крестцовый отдел — поясница / крестец
Чтобы лучше понять последствия спондилеза, он помогает узнать о проблемах, которые могут возникнуть.Межпозвоночные диски служат подушкой между костью и действуют как основной амортизатор, удерживая воду. С возрастом диски начинают высыхать и, как следствие, могут терять свою амортизирующую способность, передавая большую нагрузку на позвонки, что иногда приводит к образованию костной шпоры (это дегенеративное заболевание диска, или DDD). Наше тело реагирует на стресс, формируя кость в попытке стабилизировать сегмент.
Костные шпоры могут защемить корешок спинномозгового нерва и вызвать воспаление и боль.Источник фотографии: SpineUniverse.com. Остеоартрит позвоночника также поражает фасеточные суставы позвонков, поэтому он также известен как синдром фасеточного сустава, артрит фасеточного сустава или фасеточная болезнь. И DDD может способствовать возникновению проблемы. По мере того, как диски между позвонками становятся тоньше, на фасеточные суставы оказывается большее давление, что приводит к большему трению и, как следствие, повреждению хряща.
Барретт Вудс, доктор медицины, сертифицированный хирург-ортопед в Ортопедическом институте Ротмана в AtlantiCare и доцент кафедры хирургии позвоночника в университетской больнице Томаса Джефферсона, говорит, что в фасеточных суставах, таких как колено или бедро, «поверхности хряща ломаются, заставляя кости тереться друг о друга, что может привести к образованию костных шпор или увеличению сустава (гипертрофии) в попытке стабилизировать сегмент.”
Каковы симптомы спондилеза?Наиболее частые симптомы спондилеза.
Хотя спондилез может поражать суставы в любом месте позвоночника, чаще он возникает в области шеи и поясницы. Шея восприимчива, потому что она поддерживает вес головы в широком диапазоне движений — по данным Американской академии хирургов-ортопедов, более 85% людей старше 60 лет страдают шейным спондилезом. Нижняя часть спины подвержена риску, потому что она распределяет и распределяет большую часть веса тела и связанных с ним структурных нагрузок.Более 80% людей старше 40 лет могут иметь поясничный спондилез в Соединенных Штатах, хотя большинство из них протекает бессимптомно (не имеет симптомов и не чувствует боли).
Хотя многие с этим заболеванием действительно испытывают различный уровень дискомфорта, положительная новость заключается в том, что спондилез не всегда вызывает боль. По словам доктора Вудса, «когда спондилез позвоночника вызывает боль, он не излучает, но может повлиять на диапазон движений. Если спондилез прогрессирует до сдавливания нервов в шее или пояснице, это, скорее всего, приведет к онемению или слабости в руках и ногах.”
Общие симптомы могут включать:
- Скованность , особенно после периодов бездействия или отдыха, например, при пробуждении после сна.
- Парестезии или ненормальные ощущения могут развиваться, например, онемение или покалывание.
- Ограниченный диапазон движений в пораженных суставах.
- Боль может быть вызвана выпуклостью или грыжей межпозвоночного диска, которая ущемляет спинномозговой нерв (см. Диаграмму ниже).Сдавленные нервы в шее могут вызывать боль в шее, которая иррадирует в плечо, руку или кисть. Точно так же, если поражена нижняя часть спины, пациент может испытывать боль в ягодицах и ишиас — тип нервной боли в ногах.
Хотя это не так часто, д-р Вудс указал, что «спондилез может повлиять на выравнивание спины, что может затруднить стоять прямо».
Каковы факторы риска развития спондилеза?Хотя спондилез часто связан со старением, определенные генетические предрасположенности и травмы могут повышать риск развития остеоартрита позвоночника.Помимо нормального износа и специфических аутоиммунных триггеров, во многих случаях спондилеза причина остается неизвестной.
По словам доктора Джейкоба ЛаСалля, сертифицированного анестезиолога и специалиста по болеутоляющим в Hudson Medical, общие факторы риска включают:
- Избыточный вес или ожирение
- Наличие определенных состояний, таких как диабет, подагра, псориаз, туберкулез, синдром раздраженного кишечника (СРК) и болезнь Лайма
Для диагностики остеоартроза позвоночника врачу необходимо провести физическое и неврологическое обследование и внимательно изучить позвоночник пациента и диапазон движений при наклонах вперед, назад и из стороны в сторону.Врач отметит форму позвоночника, включая любые аномальные искривления, и будет прощупывать или прощупывать позвоночник, чтобы обнаружить любые болезненные точки, мышечное напряжение, спазмы, неровности или участки воспаления.
Ваш врач оценит ваш уровень боли, а также другие симптомы, такие как слабость или парестезии, и сделает рентген, чтобы обнаружить костные шпоры или потерю высоты диска, что может быть признаком остеохондроза. Ваш врач может также назначить КТ (компьютерную томографию) или МРТ (магнитно-резонансную томографию), чтобы увидеть дегенеративные изменения и аномалии мягких тканей позвоночника.В зависимости от ваших симптомов вы можете пройти другие диагностические тесты.
Рентген может показать костные шпоры, в то время как другие типы изображений могут отобразить изменения мягких тканей. Каковы некоторые распространенные варианты неоперационного лечения спондилеза?
«Спондилез лечится с помощью мультимодального терапевтического подхода, который наилучшим образом учитывает многогранный характер болезни», — сказал д-р ЛаСалль. «В большинстве случаев физиотерапия является краеугольным камнем лечения, помогая защитить и укрепить уязвимые участки позвоночника.Дополнительные и альтернативные методы лечения, такие как массаж и иглоукалывание, также могут использоваться как часть целостного подхода к лечению ».
Общая цель безоперационного лечения — улучшить силу и координацию мышц, окружающих позвоночник, чтобы они могли действовать как лучший в мире корсет для спины и шеи. К счастью, большинство пациентов положительно реагируют на нехирургические методы лечения, такие как противовоспалительные препараты, физиотерапия и инъекции.
- Радиочастотная абляция нервов, которые иннервируют болезненные и страдающие артритом суставы позвоночника (обычно фасеточные суставы), может облегчить боль на срок от трех до шести месяцев, не позволяя нервам передавать болевые сигналы в мозг.
- Укрепляющие упражнения помогают улучшить гибкость позвоночника, укрепить силу и выносливость.
- Безударные аэробные упражнения улучшают общее кровообращение, мышечный тонус в состоянии покоя (что приводит к улучшению осанки) и уменьшает воспаление
Если у вас диагностирован спондилез, мы хотим, чтобы вы знали, что операция на позвоночнике редко требуется для лечения остеоартрита позвоночника, развивающегося в области шеи или спины.Однако в некоторых случаях симптомы спондилеза могут прогрессировать до такой степени, что терапия первой линии и промежуточные методы лечения не обеспечивают адекватного обезболивания или облегчения симптомов.
Доктор Вудс поделился, что «частыми причинами хирургического вмешательства являются компрессия нерва или спинного мозга, которая, если она станет серьезной, может привести к значительной слабости и онемению рук или ног. В некоторых из этих случаев может быть рекомендована операция на спине или шее ».
Хирургия спондилеза состоит из двух основных компонентов — удаления того, что вызывает боль, и сращивания позвоночника для контроля движений — и соответственно известны как декомпрессионная и стабилизирующая хирургия.
Доктор Вудс добавил: «Если есть механическая нестабильность или смещение из-за дегенеративных изменений, может быть показано хирургическое вмешательство». Он подчеркнул, что целью хирургического вмешательства при спондилезе является снятие давления со стороны нервов или спинного мозга, что может быть достигнуто несколькими способами, но чаще всего направлено на удаление костных шпор или грыж межпозвоночных дисков.
Некоторые из наиболее распространенных хирургических вмешательств при спондилезе включают:
- Декомпрессионные операции по удалению костных шпор (фораминотомия), грыжи межпозвонковых дисков (дискэктомия) или части позвонка (фасетэктомия)
- Стабилизирующая операция, такая как спондилодез для стабилизации позвоночных сегментов с использованием костного трансплантата и оборудования, если они движутся ненормально.
- Для некоторых пациентов замена диска может быть хорошим вариантом, особенно если вы хотите избежать сращения и запасных движений.
Часто декомпрессия и сплавление выполняются одновременно. Если рассматривается операция на позвоночнике, ваш врач рассмотрит множество различных факторов, таких как ваше общее состояние здоровья, чтобы оценить, подходите ли вы для операции, и выберет лучший тип операции для вашей ситуации.
Какие существуют дополнительные и альтернативные варианты лечения спондилеза?«Хотя в целом отсутствуют надежные клинические исследования, подтверждающие их эффективность, многие дополнительные и альтернативные методы лечения были эффективно использованы для облегчения боли, связанной со спондилезом и дегенеративными заболеваниями позвоночника», — поделился д-р.LaSalle. Некоторые из этих методов лечения включают хиропрактические манипуляции, массажную терапию, гипнотерапию, криотерапию и психологические вмешательства, такие как когнитивно-поведенческая терапия и биологическая обратная связь.
Новые методы лечения включают инъекции обогащенной тромбоцитами плазмы (PRP), инъекции стволовых клеток и лазерную эндоскопическую аннулопластику. Тем не менее, эти методы лечения необходимо изучить более подробно, прежде чем они будут приняты в широкое распространение. Они также обычно не покрываются страховкой, а это означает, что вы должны будете оплатить полную стоимость.Продолжить с осторожностью.
Иглоукалывание является одним из самых безопасных и эффективных способов лечения любого, кто страдает спондилезом. «Хотя качественные клинические испытания не продемонстрировали однозначной пользы, многочисленные анекдотические отчеты и серии случаев продемонстрировали положительные клинические результаты, которые, учитывая профиль низкого риска, делают его вмешательством, которое стоит рассматривать как часть мультимодального подхода к лечению дегенеративные заболевания позвоночника », — добавил доктор ЛаСаль. «Возможные терапевтические механизмы включают модуляцию местного кровотока и модуляцию эндогенных опиоидных и обезболивающих механизмов.«
Иглоукалывание — эффективное дополнительное и альтернативное лечение для многих людей со спондилезом. Какие изменения в образе жизни могут помочь предотвратить спондилез?
«Остеоартрит, спондилез и размягчение происходят у всех нас с возрастом, — прокомментировал доктор Вудс, — но активный образ жизни и здоровый образ жизни могут помочь замедлить их начало или сделать их менее серьезными». Вы знаете, что это значит, потому что прочитали это миллион раз, но мы повторим еще раз: соблюдайте сбалансированную диету и регулярно занимайтесь физическими упражнениями, чтобы поддерживать здоровый вес.Доктор Вудс добавил, что «есть некоторые убедительные данные, подтверждающие, что противовоспалительная диета может уменьшить боль».
Доктор ЛаСалль советует, что «снижение эмоционального и физического стресса с помощью осознанности и стратегий снижения стресса» является ключом к смягчению или предотвращению спондилеза. Курить? Бросить. Серьезно.
И, наконец, нужно сохранять правильное мнение. Частично это связано с проактивными стратегиями лечения. Если вы ничего не делаете, кроме наблюдения за ухудшением своего состояния, это наносит как физический, так и эмоциональный урон, что может ускорить развитие болезни.Это цикл обратной связи: у вас болит спина, вы чувствуете себя паршиво, вы испытываете стресс и депрессию, ваша спина болит еще больше, и так далее, и так далее и так далее.
К счастью, верно и обратное. Когда вы берете на себя лечение, и оно начинает снимать часть вашей боли — или вы активно исключаете неэффективные стратегии лечения и пробуете новые методы лечения — ваше тело и приносит пользу вашему разуму. У вас есть больше физических и умственных ресурсов, которые нужно направить на выздоровление, поэтому ваша спина чувствует себя лучше, и вы чувствуете меньше стресса и больше надежды.
Итог: Вы получили это!
ИсточникиГауэр Т. Боль в спине или остеоартроз? Фонд артрита. www.arthritis.org/about-arthritis/types/back-pain/articles/oa-and-back-pain.php. По состоянию на 17 августа 2020 г.
Рубин Дл. Эпидемиология и факторы риска боли в позвоночнике. Neurol Clin. 2007; Май; 25 (2): 353-71.
Laxmaiah Manchikanti, Эпидемиология боли в пояснице, Pain Physician, Volume 3, Number 2, pp 167-192, 2000 (уровень доказательности 5).
Спинальный артрит (артрит спины или шеи) . Спинальный артрит (артрит спины или шеи) | Медицина Джона Хопкинса. https://www.hopkinsmedicine.org/health/conditions-and-diseases/spinal-arthritis. По состоянию на 17 августа 2020 г.
Когда боль в спине может означать артрит: Фонд артрита . Когда боль в спине может означать артрит | Фонд артрита. http://www.arthritis.org/about-arthritis/where-it-hurts/back-pain/treatment/back-pain-relief-injection.php. По состоянию на 16 августа 2020 г.
Frymoyer, J. W., J. Geen, M. E., Andersson, G. B., J. Dillane, J. F., HI. Андерссон, Г. Э., М. В. Tulder, B. W. K.,… JN. Кац, С. Дж. Л. (1988, 1 января). Поясничный спондилез: клиника и подходы к лечению . Текущие обзоры в костно-мышечной медицине. https://link.springer.com/article/10.1007/s12178-009-9051-x. По состоянию на 18 августа 2020 г.
Биндер А. И. (8 марта 2007 г.). Шейный спондилез и боли в шее .BMJ. https://www.bmj.com/content/334/7592/527. По состоянию на 18 августа 2020 г.
Теодор, Н. (2020). Дегенеративный шейный спондилез. Медицинский журнал Новой Англии , 383 (2), 159–168. https://doi.org/10.1056/nejmra2003558. Доступ 28 августа 2020 г.
Ли, С. Ю., Чо, Н. Х., Юнг, Ю. О., Со, Ю. И., и Ким, Х. А. (2017). Распространенность и факторы риска поясничного спондилеза и его связь с болью в пояснице среди сельских жителей Кореи. Журнал Корейского нейрохирургического общества , 60 (1), 67–74.https://doi.org/10.3340/jkns.2016.0505.007. По состоянию на 28 августа 2020 г.
Биндер А. И. (2007). Шейный спондилез и боли в шее. Bmj , 334 (7592), 527–531. https://doi.org/10.1136/bmj.39127.608299.80. По состоянию на 29 августа 2020 г.
Шейный спондилез (артрит шеи) — ОртоИнфо — AAOS . ОртоИнфо. https://orthoinfo.aaos.org/en/diseases—conditions/cervical-spondylosis-arthritis-of-the-neck/. По состоянию на 1 сентября 2020 г.
Геллхорн, А.К., Кац, Дж. Н., и Сури, П. (2012). Артроз позвоночника: фасеточные суставы. Nature Reviews Ревматология , 9 (4), 216–224. https://doi.org/10.1038/nrrheum.2012.199. По состоянию на 1 сентября 2020 г.
Миддлтон, К., и Фиш, Д. Э. (2009). Поясничный спондилез: клиника и подходы к лечению. Текущие отзывы в костно-мышечной медицины , 2 (2), 94-104. https://doi.org/10.1007/s12178-009-9051-x. По состоянию на 1 сентября 2020 г.
Коленкевич, М., Влодарчик, А., и Войткевич, J. (2018). Диагностика и заболеваемость спондилезом и заболеваниями шейного отдела позвоночника в Университетской клинической больнице в Ольштыне в 2011–2015 гг. BioMed Research International , 2018 , 1–7. https://doi.org/10.1155/2018/5643839
Читать дальше …. Что вызывает спондилез?
Обновлено: 30.03.21
Центр спондилеза — остеоартроз позвоночника
Экспертная оценка
Универсальное руководство по спондилезу: все, что вы когда-либо хотели знать, прямо от экспертов.
В этой статье: Что такое спондилез? | Костяные шпоры | Симптомы | Факторы риска | Диагностика | Безоперационное лечение | Варианты хирургии | Дополнительные и альтернативные методы лечения | Изменения образа жизни | Источники
Спондилез может показаться метафорой процесса старения. Этот медленный марш износа происходит со всеми нами, чувствуем мы это или видим. Однажды вы смотрите в зеркало и думаете: «Откуда взялись все эти волосы цвета соли и перца?» Спондилез может быть коварным, только вместо седины у вас болит спина.Ура.
Спондилез — это дегенеративное заболевание, которое может ухудшаться с возрастом. Это может повлиять на любую область позвоночника. Источник фото: 123RF.com. Технически спондилез — это форма артрита, а точнее — остеоартроз позвоночника (остеоартрит — наиболее распространенный тип артрита). Мы склонны думать об артрите как о чем-то, что попадает в руки и колени, но позвоночник, все его кости и суставы также могут стать жертвами его хватки. И да, хотя это чаще всего поражает людей в возрасте 60+, пациенты обычно сообщают о своих первых симптомах в возрасте от 20 до 50 лет (широкий диапазон, не так ли?).
Более 80% людей старше 40 лет демонстрируют признаки заболевания на рентгеновских снимках. Спондилез поясницы или поясницы особенно часто встречается у людей старше 40 лет. По данным Фонда артрита, остеоартроз позвоночника может поражать до 75% всех людей старше 60 лет.
Никто (кроме маленьких детей) не хочет стареть, но вы должны. Но у вас не обязательно , чтобы заболеть спондилезом, и если вы заболели , вам не нужно позволять ему разрушать качество вашей жизни.Вот все, что вам нужно знать о спондилезе: его причины и симптомы, как его диагностировать и, возможно, самое важное, как его лечить и предотвращать.
Что такое спондилез?Спондилез описывает общую дегенерацию позвоночника, которая может возникать в суставах, дисках и костях позвоночника с возрастом.
«Артрит» — это общий термин для более чем 100 состояний, вызывающих болезненные ощущения в суставах, а в случае спондилеза позвоночник — это полных суставов, которые могут быть поражены.Остеоартрит — а это и есть спондилез — является наиболее распространенным типом.
Кости в суставе должны плавно скользить вместе. Суставной хрящ, который представляет собой хрящ, который охватывает концы костей в суставе, обеспечивает плавное скольжение и помогает предотвратить болезненный и повреждающий контакт кости с костью. Остеоартрит — это постепенное разрушение этого хряща. Он также известен как артрит изнашивания, потому что он как бы возникает естественным образом в течение всей жизни, когда вы двигаетесь в суставах.
Ваш позвоночник представляет собой столб, состоящий из 33 костей, называемых позвонками.Подушкообразные подушечки, называемые дисками, помещаются между большинством позвонков, что защищает позвоночник и делает его гибким. И в этом столбце позвонков лежит спинной мозг. Позвонки соединяются фасеточными суставами, которые становятся жертвами спондилеза.
Спондилез — обычное дело, но обычно не является серьезным. Многие, у кого это есть, не испытывают боли, хотя для некоторых это может быть болезненно. Большинству пациентов с остеоартрозом позвоночника операция не требуется. Однако это дегенеративное заболевание, которое может ухудшаться по мере взросления человека и может поражать любую область позвоночника, в том числе:
- Шейный отдел — шея
- Грудной отдел — верх, середина спины
- Поясница — поясница
- Пояснично-крестцовый отдел — поясница / крестец
Чтобы лучше понять последствия спондилеза, он помогает узнать о проблемах, которые могут возникнуть.Межпозвоночные диски служат подушкой между костью и действуют как основной амортизатор, удерживая воду. С возрастом диски начинают высыхать и, как следствие, могут терять свою амортизирующую способность, передавая большую нагрузку на позвонки, что иногда приводит к образованию костной шпоры (это дегенеративное заболевание диска, или DDD). Наше тело реагирует на стресс, формируя кость в попытке стабилизировать сегмент.
Костные шпоры могут защемить корешок спинномозгового нерва и вызвать воспаление и боль.Источник фотографии: SpineUniverse.com. Остеоартрит позвоночника также поражает фасеточные суставы позвонков, поэтому он также известен как синдром фасеточного сустава, артрит фасеточного сустава или фасеточная болезнь. И DDD может способствовать возникновению проблемы. По мере того, как диски между позвонками становятся тоньше, на фасеточные суставы оказывается большее давление, что приводит к большему трению и, как следствие, повреждению хряща.
Барретт Вудс, доктор медицины, сертифицированный хирург-ортопед в Ортопедическом институте Ротмана в AtlantiCare и доцент кафедры хирургии позвоночника в университетской больнице Томаса Джефферсона, говорит, что в фасеточных суставах, таких как колено или бедро, «поверхности хряща ломаются, заставляя кости тереться друг о друга, что может привести к образованию костных шпор или увеличению сустава (гипертрофии) в попытке стабилизировать сегмент.”
Каковы симптомы спондилеза?Наиболее частые симптомы спондилеза.
Хотя спондилез может поражать суставы в любом месте позвоночника, чаще он возникает в области шеи и поясницы. Шея восприимчива, потому что она поддерживает вес головы в широком диапазоне движений — по данным Американской академии хирургов-ортопедов, более 85% людей старше 60 лет страдают шейным спондилезом. Нижняя часть спины подвержена риску, потому что она распределяет и распределяет большую часть веса тела и связанных с ним структурных нагрузок.Более 80% людей старше 40 лет могут иметь поясничный спондилез в Соединенных Штатах, хотя большинство из них протекает бессимптомно (не имеет симптомов и не чувствует боли).
Хотя многие с этим заболеванием действительно испытывают различный уровень дискомфорта, положительная новость заключается в том, что спондилез не всегда вызывает боль. По словам доктора Вудса, «когда спондилез позвоночника вызывает боль, он не излучает, но может повлиять на диапазон движений. Если спондилез прогрессирует до сдавливания нервов в шее или пояснице, это, скорее всего, приведет к онемению или слабости в руках и ногах.”
Общие симптомы могут включать:
- Скованность , особенно после периодов бездействия или отдыха, например, при пробуждении после сна.
- Парестезии или ненормальные ощущения могут развиваться, например, онемение или покалывание.
- Ограниченный диапазон движений в пораженных суставах.
- Боль может быть вызвана выпуклостью или грыжей межпозвоночного диска, которая ущемляет спинномозговой нерв (см. Диаграмму ниже).Сдавленные нервы в шее могут вызывать боль в шее, которая иррадирует в плечо, руку или кисть. Точно так же, если поражена нижняя часть спины, пациент может испытывать боль в ягодицах и ишиас — тип нервной боли в ногах.
Хотя это не так часто, д-р Вудс указал, что «спондилез может повлиять на выравнивание спины, что может затруднить стоять прямо».
Каковы факторы риска развития спондилеза?Хотя спондилез часто связан со старением, определенные генетические предрасположенности и травмы могут повышать риск развития остеоартрита позвоночника.Помимо нормального износа и специфических аутоиммунных триггеров, во многих случаях спондилеза причина остается неизвестной.
По словам доктора Джейкоба ЛаСалля, сертифицированного анестезиолога и специалиста по болеутоляющим в Hudson Medical, общие факторы риска включают:
- Избыточный вес или ожирение
- Наличие определенных состояний, таких как диабет, подагра, псориаз, туберкулез, синдром раздраженного кишечника (СРК) и болезнь Лайма
Для диагностики остеоартроза позвоночника врачу необходимо провести физическое и неврологическое обследование и внимательно изучить позвоночник пациента и диапазон движений при наклонах вперед, назад и из стороны в сторону.Врач отметит форму позвоночника, включая любые аномальные искривления, и будет прощупывать или прощупывать позвоночник, чтобы обнаружить любые болезненные точки, мышечное напряжение, спазмы, неровности или участки воспаления.
Ваш врач оценит ваш уровень боли, а также другие симптомы, такие как слабость или парестезии, и сделает рентген, чтобы обнаружить костные шпоры или потерю высоты диска, что может быть признаком остеохондроза. Ваш врач может также назначить КТ (компьютерную томографию) или МРТ (магнитно-резонансную томографию), чтобы увидеть дегенеративные изменения и аномалии мягких тканей позвоночника.В зависимости от ваших симптомов вы можете пройти другие диагностические тесты.
Рентген может показать костные шпоры, в то время как другие типы изображений могут отобразить изменения мягких тканей. Каковы некоторые распространенные варианты неоперационного лечения спондилеза?
«Спондилез лечится с помощью мультимодального терапевтического подхода, который наилучшим образом учитывает многогранный характер болезни», — сказал д-р ЛаСалль. «В большинстве случаев физиотерапия является краеугольным камнем лечения, помогая защитить и укрепить уязвимые участки позвоночника.Дополнительные и альтернативные методы лечения, такие как массаж и иглоукалывание, также могут использоваться как часть целостного подхода к лечению ».
Общая цель безоперационного лечения — улучшить силу и координацию мышц, окружающих позвоночник, чтобы они могли действовать как лучший в мире корсет для спины и шеи. К счастью, большинство пациентов положительно реагируют на нехирургические методы лечения, такие как противовоспалительные препараты, физиотерапия и инъекции.
- Радиочастотная абляция нервов, которые иннервируют болезненные и страдающие артритом суставы позвоночника (обычно фасеточные суставы), может облегчить боль на срок от трех до шести месяцев, не позволяя нервам передавать болевые сигналы в мозг.
- Укрепляющие упражнения помогают улучшить гибкость позвоночника, укрепить силу и выносливость.
- Безударные аэробные упражнения улучшают общее кровообращение, мышечный тонус в состоянии покоя (что приводит к улучшению осанки) и уменьшает воспаление
Если у вас диагностирован спондилез, мы хотим, чтобы вы знали, что операция на позвоночнике редко требуется для лечения остеоартрита позвоночника, развивающегося в области шеи или спины.Однако в некоторых случаях симптомы спондилеза могут прогрессировать до такой степени, что терапия первой линии и промежуточные методы лечения не обеспечивают адекватного обезболивания или облегчения симптомов.
Доктор Вудс поделился, что «частыми причинами хирургического вмешательства являются компрессия нерва или спинного мозга, которая, если она станет серьезной, может привести к значительной слабости и онемению рук или ног. В некоторых из этих случаев может быть рекомендована операция на спине или шее ».
Хирургия спондилеза состоит из двух основных компонентов — удаления того, что вызывает боль, и сращивания позвоночника для контроля движений — и соответственно известны как декомпрессионная и стабилизирующая хирургия.
Доктор Вудс добавил: «Если есть механическая нестабильность или смещение из-за дегенеративных изменений, может быть показано хирургическое вмешательство». Он подчеркнул, что целью хирургического вмешательства при спондилезе является снятие давления со стороны нервов или спинного мозга, что может быть достигнуто несколькими способами, но чаще всего направлено на удаление костных шпор или грыж межпозвоночных дисков.
Некоторые из наиболее распространенных хирургических вмешательств при спондилезе включают:
- Декомпрессионные операции по удалению костных шпор (фораминотомия), грыжи межпозвонковых дисков (дискэктомия) или части позвонка (фасетэктомия)
- Стабилизирующая операция, такая как спондилодез для стабилизации позвоночных сегментов с использованием костного трансплантата и оборудования, если они движутся ненормально.
- Для некоторых пациентов замена диска может быть хорошим вариантом, особенно если вы хотите избежать сращения и запасных движений.
Часто декомпрессия и сплавление выполняются одновременно. Если рассматривается операция на позвоночнике, ваш врач рассмотрит множество различных факторов, таких как ваше общее состояние здоровья, чтобы оценить, подходите ли вы для операции, и выберет лучший тип операции для вашей ситуации.
Какие существуют дополнительные и альтернативные варианты лечения спондилеза?«Хотя в целом отсутствуют надежные клинические исследования, подтверждающие их эффективность, многие дополнительные и альтернативные методы лечения были эффективно использованы для облегчения боли, связанной со спондилезом и дегенеративными заболеваниями позвоночника», — поделился д-р.LaSalle. Некоторые из этих методов лечения включают хиропрактические манипуляции, массажную терапию, гипнотерапию, криотерапию и психологические вмешательства, такие как когнитивно-поведенческая терапия и биологическая обратная связь.
Новые методы лечения включают инъекции обогащенной тромбоцитами плазмы (PRP), инъекции стволовых клеток и лазерную эндоскопическую аннулопластику. Тем не менее, эти методы лечения необходимо изучить более подробно, прежде чем они будут приняты в широкое распространение. Они также обычно не покрываются страховкой, а это означает, что вы должны будете оплатить полную стоимость.Продолжить с осторожностью.
Иглоукалывание является одним из самых безопасных и эффективных способов лечения любого, кто страдает спондилезом. «Хотя качественные клинические испытания не продемонстрировали однозначной пользы, многочисленные анекдотические отчеты и серии случаев продемонстрировали положительные клинические результаты, которые, учитывая профиль низкого риска, делают его вмешательством, которое стоит рассматривать как часть мультимодального подхода к лечению дегенеративные заболевания позвоночника », — добавил доктор ЛаСаль. «Возможные терапевтические механизмы включают модуляцию местного кровотока и модуляцию эндогенных опиоидных и обезболивающих механизмов.«
Иглоукалывание — эффективное дополнительное и альтернативное лечение для многих людей со спондилезом. Какие изменения в образе жизни могут помочь предотвратить спондилез?
«Остеоартрит, спондилез и размягчение происходят у всех нас с возрастом, — прокомментировал доктор Вудс, — но активный образ жизни и здоровый образ жизни могут помочь замедлить их начало или сделать их менее серьезными». Вы знаете, что это значит, потому что прочитали это миллион раз, но мы повторим еще раз: соблюдайте сбалансированную диету и регулярно занимайтесь физическими упражнениями, чтобы поддерживать здоровый вес.Доктор Вудс добавил, что «есть некоторые убедительные данные, подтверждающие, что противовоспалительная диета может уменьшить боль».
Доктор ЛаСалль советует, что «снижение эмоционального и физического стресса с помощью осознанности и стратегий снижения стресса» является ключом к смягчению или предотвращению спондилеза. Курить? Бросить. Серьезно.
И, наконец, нужно сохранять правильное мнение. Частично это связано с проактивными стратегиями лечения. Если вы ничего не делаете, кроме наблюдения за ухудшением своего состояния, это наносит как физический, так и эмоциональный урон, что может ускорить развитие болезни.Это цикл обратной связи: у вас болит спина, вы чувствуете себя паршиво, вы испытываете стресс и депрессию, ваша спина болит еще больше, и так далее, и так далее и так далее.
К счастью, верно и обратное. Когда вы берете на себя лечение, и оно начинает снимать часть вашей боли — или вы активно исключаете неэффективные стратегии лечения и пробуете новые методы лечения — ваше тело и приносит пользу вашему разуму. У вас есть больше физических и умственных ресурсов, которые нужно направить на выздоровление, поэтому ваша спина чувствует себя лучше, и вы чувствуете меньше стресса и больше надежды.
Итог: Вы получили это!
ИсточникиГауэр Т. Боль в спине или остеоартроз? Фонд артрита. www.arthritis.org/about-arthritis/types/back-pain/articles/oa-and-back-pain.php. По состоянию на 17 августа 2020 г.
Рубин Дл. Эпидемиология и факторы риска боли в позвоночнике. Neurol Clin. 2007; Май; 25 (2): 353-71.
Laxmaiah Manchikanti, Эпидемиология боли в пояснице, Pain Physician, Volume 3, Number 2, pp 167-192, 2000 (уровень доказательности 5).
Спинальный артрит (артрит спины или шеи) . Спинальный артрит (артрит спины или шеи) | Медицина Джона Хопкинса. https://www.hopkinsmedicine.org/health/conditions-and-diseases/spinal-arthritis. По состоянию на 17 августа 2020 г.
Когда боль в спине может означать артрит: Фонд артрита . Когда боль в спине может означать артрит | Фонд артрита. http://www.arthritis.org/about-arthritis/where-it-hurts/back-pain/treatment/back-pain-relief-injection.php. По состоянию на 16 августа 2020 г.
Frymoyer, J. W., J. Geen, M. E., Andersson, G. B., J. Dillane, J. F., HI. Андерссон, Г. Э., М. В. Tulder, B. W. K.,… JN. Кац, С. Дж. Л. (1988, 1 января). Поясничный спондилез: клиника и подходы к лечению . Текущие обзоры в костно-мышечной медицине. https://link.springer.com/article/10.1007/s12178-009-9051-x. По состоянию на 18 августа 2020 г.
Биндер А. И. (8 марта 2007 г.). Шейный спондилез и боли в шее .BMJ. https://www.bmj.com/content/334/7592/527. По состоянию на 18 августа 2020 г.
Теодор, Н. (2020). Дегенеративный шейный спондилез. Медицинский журнал Новой Англии , 383 (2), 159–168. https://doi.org/10.1056/nejmra2003558. Доступ 28 августа 2020 г.
Ли, С. Ю., Чо, Н. Х., Юнг, Ю. О., Со, Ю. И., и Ким, Х. А. (2017). Распространенность и факторы риска поясничного спондилеза и его связь с болью в пояснице среди сельских жителей Кореи. Журнал Корейского нейрохирургического общества , 60 (1), 67–74.https://doi.org/10.3340/jkns.2016.0505.007. По состоянию на 28 августа 2020 г.
Биндер А. И. (2007). Шейный спондилез и боли в шее. Bmj , 334 (7592), 527–531. https://doi.org/10.1136/bmj.39127.608299.80. По состоянию на 29 августа 2020 г.
Шейный спондилез (артрит шеи) — ОртоИнфо — AAOS . ОртоИнфо. https://orthoinfo.aaos.org/en/diseases—conditions/cervical-spondylosis-arthritis-of-the-neck/. По состоянию на 1 сентября 2020 г.
Геллхорн, А.К., Кац, Дж. Н., и Сури, П. (2012). Артроз позвоночника: фасеточные суставы. Nature Reviews Ревматология , 9 (4), 216–224. https://doi.org/10.1038/nrrheum.2012.199. По состоянию на 1 сентября 2020 г.
Миддлтон, К., и Фиш, Д. Э. (2009). Поясничный спондилез: клиника и подходы к лечению. Текущие отзывы в костно-мышечной медицины , 2 (2), 94-104. https://doi.org/10.1007/s12178-009-9051-x. По состоянию на 1 сентября 2020 г.
Коленкевич, М., Влодарчик, А., и Войткевич, J. (2018). Диагностика и заболеваемость спондилезом и заболеваниями шейного отдела позвоночника в Университетской клинической больнице в Ольштыне в 2011–2015 гг. BioMed Research International , 2018 , 1–7. https://doi.org/10.1155/2018/5643839
Читать дальше …. Что вызывает спондилез?
Обновлено: 30.03.21
Причины, факторы риска и симптомы
Спондилез — это тип артрита, вызванный износом позвоночника.Это происходит при дегенерации дисков и суставов, при росте костных шпор на позвонках или и тех, и других. Эти изменения могут нарушить подвижность позвоночника и повлиять на нервы и другие функции.
Шейный спондилез — наиболее распространенный тип прогрессирующего заболевания, поражающего шею в процессе старения.
По данным Американской академии хирургов-ортопедов, более 85 процентов людей старше 60 лет страдают шейным спондилезом.
В разных отделах позвоночника развиваются другие виды спондилеза:
- Грудной спондилез поражает середину позвоночника.
- Поясничный спондилез поражает поясницу.
- Многоуровневый спондилез поражает более одной части позвоночника.
Последствия спондилеза у разных людей различаются, но обычно они не вызывают серьезных проблем.
Симптомы часто проявляются в виде боли и скованности, которые появляются и исчезают.
Остеоартроз позвоночника — еще один термин для обозначения спондилеза. Остеоартрит описывает артрит, который возникает в результате износа. Это может повлиять на любой сустав тела.
Поделиться на PinterestСпондилез возникает, когда диски и суставы позвоночника с возрастом деградируют.Позвоночник помогает сохранить структуру тела и выдерживает большую часть его веса. Он также несет и защищает почти все основные нервные ветви, идущие от мозга.
Позвоночник изогнутый, а не прямой, а шейный, грудной и поясничный отделы позвоночника содержат 24 кости, известные как позвонки.
Между этими позвонками находятся суставы, которые позволяют позвоночнику гибко двигаться.Они называются фасеточными суставами.
Кроме того, позвонки разделяет мягкая эластичная ткань, называемая межпозвоночными дисками. Они состоят из замыкательных пластинок хряща и жесткого внешнего фиброзного кольца, окружающего внутреннее ядро, пульпозное ядро.
Межпозвоночные диски помогают добиться плавности движений и смягчают любые удары по костям.
С возрастом диски становятся суше, тоньше и тверже, и они теряют часть своей амортизирующей способности. Вот почему у пожилого человека больше шансов получить компрессионный перелом позвонка, чем у молодого человека.
Компрессионный перелом позвонка возникает в результате разрушения кости позвоночника. Обычно это происходит при остеопорозе.
Фасеточные суставы между позвонками также хуже функционируют с возрастом из-за износа их хрящевой поверхности.
По мере разрушения хряща кости начинают тереться, вызывая трение. Это может привести к образованию костных наростов, называемых костными шпорами.
Утрата эластичных тканей и развитие шпор делают позвоночник жестким.Движение назад также становится менее плавным, и увеличивается трение.
Ежедневный износ с течением времени является общей причиной спондилеза.
Эти изменения влияют на людей по-разному, в зависимости от факторов риска каждого человека.
К факторам риска относятся:
- с генетической тенденцией
- с ожирением или избыточным весом
- с малоподвижным образом жизни с отсутствием физических упражнений
- с травмой позвоночника или перенесенной операцией на позвоночнике
- курением
- с работой, которая требует повторяющихся движений или движений с опорой на позвоночник
- с психическим заболеванием, таким как тревога или депрессия
- с псориатическим артритом
Большинство людей с возрастным спондилезом не испытывают никаких симптомов.У некоторых людей симптомы появляются на время, но затем они проходят. Иногда внезапное движение может вызвать симптомы.
Общие симптомы — скованность и легкая боль, которая усиливается после определенных движений или длительных периодов бездействия, например, при длительном сидении.
Более серьезные симптомы включают:
- ощущение скрежета или хлопка при движении позвоночника
- слабость в руках или ногах
- нарушение координации
- мышечные спазмы и боль
- головные боли
- потеря равновесия и трудности при ходьбе
- потеря контроля над мочевым пузырем или кишечником
Некоторые начальные изменения или симптомы помогают врачам определить, какой тип спондилеза у человека.Согласно исследованию, опубликованному в BMJ в 2007 году, у других людей эти же проблемы могут развиться как осложнения.
Ниже приведены примеры таких изменений:
Стеноз позвоночного канала : это сужение канала который несет нервы спинного мозга. Симптомы включают боль в шее или спине, которая может распространяться вниз по ноге, проблемы со ступнями, онемение или слабость.
Шейная радикулопатия : Изменения в межпозвоночном диске или кости могут вызвать защемление нервов в позвоночнике, что приведет к стреляющей боли, онемению и гиперчувствительности.
Шейная спондилотическая миелопатия : При этом спинной мозг сдавливается или сдавливается. Симптомы включают боль и онемение в конечностях, потерю координации в руках, нарушение равновесия и трудности при ходьбе, а на более поздних стадиях — проблемы с мочевым пузырем.
Сколиоз : Исследования показывают, что может существовать связь между дегенерацией фасеточных суставов и сколиозом у взрослых.
Эти изменения могут ухудшить другие симптомы. Расположение таких симптомов, как боль, будет зависеть от части позвоночника, пораженной спондилезом.
В большинстве случаев спондилез вызывает лишь легкую, иногда скованность и боль, и они не нуждаются в лечении.
Домашние средства
Если человек испытывает боль, он может попробовать следующее:
- Безрецептурные обезболивающие : Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, могут помочь.
- Поддержание физической активности : Упражнения с малой нагрузкой, такие как плавание или ходьба, могут помочь сохранить гибкость и укрепить мышцы, поддерживающие позвоночник.
- Улучшение осанки : сутулость, например, может усилить боль.
- Физиотерапия : физиотерапевт может посоветовать определенные упражнения или массаж.
- Опора для спины : человеку может потребоваться выбрать стул или матрас, который лучше поддерживает его спину.
- Отдых в периоды воспаления : Когда симптомы вызывают беспокойство, попробуйте немного отдохнуть.
Альтернативные методы лечения
Поделиться на Pinterest Получение массажа от квалифицированного специалиста может помочь уменьшить дискомфорт.Некоторые люди используют следующие средства для лечения симптомов:
Исследования показывают, что некоторые из них могут облегчить нервную боль или повреждение шеи.
Лекарства
Если боль сильная или постоянная, врач может предложить:
- рецептурные обезболивающие
- миорелаксанты для уменьшения спазмов
- лекарства, облегчающие нервную боль
- кремы для местного применения
- стероидные препараты в таблетках или в виде инъекций, при сильной боли
- инъекция, сочетающая стероидные и анестезирующие препараты
Стероидные инъекции направлены на облегчение боли за счет уменьшения воспаления.Используя рентгеновский контроль, врач введет стероид в корни пораженных нервов.
Однако стероиды также могут иметь побочные эффекты, поэтому врач обычно пытается ограничить их использование.
При приеме лекарств обязательно следуйте советам врача.
Врач порекомендует операцию только в том случае, если симптомы тяжелые и стойкие и никакое другое лечение не помогло.
Человеку может потребоваться операция, если защемление нервов приводит к серьезному онемению, слабости или потере контроля над кишечником или мочевым пузырем, и если повреждение может усугубиться без операции.
Тип операции будет зависеть от проблемы и ее местоположения. Врач может определить пораженные участки с помощью технологий визуализации, таких как рентгеновские снимки.
Операция может включать удаление диска или части кости, которая давит на нервы, с последующим сращением близлежащих позвонков. Или хирург может заменить поврежденный диск на искусственный.
Раньше хирургия позвоночника была серьезной процедурой. Теперь одним из вариантов может стать эндоскопическая операция или операция через замочную скважину. Это гораздо менее инвазивно, чем открытая операция.
По данным Американской ассоциации неврологических хирургов, минимально инвазивная хирургия позвоночника сопряжена с меньшими рисками, потому что:
- Разрез меньше.
- Кровопотеря во время операции меньше.
- Меньше шансов повреждения мышц.
- Восстановление шустрее.
- Врач может использовать местный анестетик.
Кроме того, снижается риск боли и инфекций после операции и уменьшается потребность в лекарствах.
Минимально инвазивная хирургия позвоночника часто является амбулаторной процедурой, что означает, что многие люди возвращаются домой в тот же день.
Однако большинству больных спондилезом операция не требуется. Врач обсудит риски операции на позвоночнике по сравнению с потенциальной пользой.
Спондилез — распространенная проблема, поражающая позвоночник, и у большинства людей с возрастом может развиться некоторая степень спондилеза. У многих не будет симптомов или симптомы будут слабыми.
Однако, если боль сильная, а онемение и слабость влияют на качество жизни человека, врач может порекомендовать операцию.
Симптомы, причины, диагностика и лечение
Когда артрит поражает поясницу, это называется поясничным артритом. Наиболее частой причиной поясничного артрита является остеоартрит (ОА).
Позвоночник делится на пять отделов — шейный, грудной, поясничный, крестцовый и копчиковый. Поясничный артрит поражает поясничную часть позвоночника или поясницу, которая расположена чуть выше таза.
Нижняя часть спины является наиболее частой областью боли в спине, связанной с артритом.
Остеоартрит поясничного отдела позвоночника очень распространен, от него страдают примерно 30% мужчин и 28% женщин в возрасте 55–64 лет в США.
Различные формы артрита могут поражать нижнюю часть спины, включая остеоартроз и спондилоартрит.
В этой статье представлен обзор поясничного артрита, включая его причины, симптомы, методы лечения и диагностику.
Хотя эксперты считают ОА нормальной частью старения, боль и скованность при поясничном артрите могут ограничивать способность человека выполнять рутинные задачи, особенно те, которые требуют сгибания и растяжения.
Основным симптомом поясничного артрита является боль в пояснице.
Около 80% болей в спине длится менее недели. Если это длится намного дольше, врачи считают это хронической болью в спине, а причиной может быть артрит.
Поясничный отдел позвоночника принимает на себя большую часть веса тела, а это означает, что как движение, так и бездействие могут вызывать симптомы.
Боль может усиливаться после длительного стояния или сидения в вертикальном положении. Наклоны в стороны или назад также могут вызывать боль.
Люди могут чувствовать боль из-за поясничного артрита в центре поясницы.Боль может распространяться на область таза или по бокам ягодиц. Он также может распространяться на бедра, но редко до колен.
Поясничный артрит также может вызывать:
- мышечные спазмы
- скрип в суставах
- жесткость
- уменьшение диапазона движений в нижней части спины
Симптомы обычно медленно развиваются и сначала незаметны. Однако любое быстрое движение, скручивание и движение назад в пояснице может привести к травме поясничной области и появлению симптомов у людей с этим заболеванием.
Поясничный артрит возникает в результате определенных типов артрита. Наиболее частой причиной симптомов поясничного артрита является остеоартроз, иногда проявляющийся и других типов.
Ниже приведены некоторые формы артрита, которые могут поражать поясничный отдел позвоночника:
Остеоартрит
ОА является наиболее распространенной формой артрита. Поясничный ОА возникает, когда хрящ, защищающий самые нижние суставы позвоночника, включая фасеточные суставы, разрушается, обнажая мелкие нервы в кости.
Постоянное повреждение фасеточных суставов позвоночника в результате остеоартрита в конечном итоге приводит к их износу. В результате кости позвоночника начинают дробиться и толкаться вместе при движении, и могут развиваться костные шпоры.
ОА может поразить любого, но чаще встречается у женщин и людей старше 50 лет. Факторами риска ОА являются генетика, отсутствие активности и избыточный вес.
Спондилоартрит
Спондилоартрит в первую очередь поражает позвоночник и крестцово-подвздошные суставы.Крестцово-подвздошные суставы расположены между крестцом и костями таза, и их поддерживают прочные связки. Крестец — это основная опора позвоночника.
Согласно обзору 2016 года, спондилоартрит поражает около 1,35% людей в Северной Америке. Он часто поражает молодых людей, подростков или детей.
Наиболее частым спондилоартритом является анкилозирующий спондилит.
Спондилоартрит вызывает воспаление сухожилий и связок в местах их проникновения в кость, известное как энтезит.
Псориатический артрит
Псориатический артрит (ПсА), подтип спондилоартрита, также может вызывать поясничные симптомы. Как правило, ПсА поражает людей с псориазом, но это состояние также может возникать у людей без псориаза.
Боль в пояснице — симптом ПсА. По данным Фонда артрита, около 20% людей с этим заболеванием имеют поражение позвоночника. В некоторых случаях чрезмерное разрастание костей может привести к сращению позвонков, вызывая скованность и боль при движении.
Подробнее о влиянии ПсА на позвоночник здесь.
Энтеропатический артрит
Энтеропатический или кишечный артрит является еще одним подтипом спондилоартрита. Он поражает людей с воспалительными заболеваниями кишечника, такими как болезнь Крона и язвенный колит.
Энтеропатический артрит поражает крестцово-подвздошные суставы, вызывая боли в пояснице.
Примерно у 1 из 5 человек с воспалительным заболеванием кишечника разовьется энтеропатический артрит.
Остеопороз
Остеопороз приводит к тому, что кости теряют массу, становятся хрупкими и склонными к травмам даже при самых незначительных травмах.Остеопороз возникает в первую очередь из-за старения, снижения уровня гормонов и хронических воспалительных заболеваний.
Когда остеопороз поражает позвоночник, внутренние губчатые и более твердые внешние части позвонков со временем становятся слабыми и болезненными. В конечном итоге может произойти коллапс кости, который затем может привести к вторичному дегенеративному артриту (остеоартриту).
Есть много возможных причин боли в спине.
Чтобы выяснить причину боли в спине и определить, присутствует ли артрит, врач проведет физический осмотр и может порекомендовать визуальное сканирование, такое как рентген, МРТ, компьютерная томография или исследования плотности костей. .
Врач также спросит человека о:
- их симптомах
- типе и локализации боли
- диапазоне движений в нижней части спины
- любой семейной истории артрита или боли в спине
Сверх- Нестероидные противовоспалительные препараты (НПВП) могут облегчить боль и помочь уменьшить воспаление, а ацетаминофен может уменьшить боль.
Если стандартные лекарства не работают, врачи могут при необходимости назначить более сильные НПВП.
Некоторые лекарства могут уменьшить прогрессирование артрита, включая модифицирующие болезнь противоревматические препараты (DMARD).
Быстрые методы лечения поясничного артрита включают горячие и холодные компрессы для улучшения кровотока, уменьшения отеков и снятия мышечных спазмов.
Следующее может помочь уменьшить симптомы поясничного артрита:
Физическая терапия может улучшить диапазон движений и гибкость человека, одновременно увеличивая силу мышц и костей, а укрепление кора может стабилизировать позвоночник.
Регулярная физическая активность может уменьшить боль и улучшить подвижность, настроение и качество жизни людей с артритом. Это также помогает снизить риск других проблем со здоровьем, таких как болезни сердца и диабет.
Хирургия, такая как замена сустава или операция сращения суставов, может быть лучшим вариантом для некоторых людей с тяжелым артритом.
Узнайте больше о способах облегчения боли в спине и домашних средствах от артрита.
Такие же меры предосторожности, которые принимаются для общего здоровья спины, также могут помочь предотвратить развитие или обострение поясничного артрита.
К ним относятся:
- снижение риска травм путем правильного подъема тяжелых предметов
- соблюдение правильной осанки
- регулярные упражнения
- поддержание умеренного веса
- соблюдение здоровой диеты
- ношение правильной обуви, так как некоторые туфли могут бросать нарушает осанку и вызывает долгосрочные проблемы
- бросить курить
Обычно люди могут справиться с артритом и его симптомами дома или с помощью врача.
По данным Центров по контролю и профилактике заболеваний (CDC), около 54,3 миллиона взрослых в США, или 22,7% населения, страдают той или иной формой артрита. ОА конкретно поражает более 32,5 миллионов взрослых в США.
Если возможно, люди могут получить пользу от работы с врачом, чтобы найти лучший план лечения для их конкретной ситуации и симптомов.
Нехирургические варианты лечения поясничного спондилолистеза — Caring Medical Florida
Росс А.Хаузер, доктор медицины, Даниэль Р. Стейлен-Матиас, MMS, Пенсильвания, США, Брайан Хатчесон, округ Колумбия
Варианты лечения поясничного спондилолистеза
Исследование, проведенное в сентябре 2020 года ( 1 ), предполагает, что простейшими словами, однажды начавшись, поясничная дегенерация набирает обороты и начинает катиться по своему деструктивному пути, и ее может быть трудно остановить и исправить, если не потребуется серьезная операция. Итак, давайте посмотрим, что сказали эти исследователи:
«Поясничный спондилолистез влияет на структуру таза, вызывая проблемы« поясничного лордоза (потеря естественного изгиба) и явления демпинга таза ( наклон таза ).«Дегенерация пояснично-фасеточного сустава и дегенерация поясничного межпозвоночного диска взаимно усиливаются, а поясничный спондилолистез усугубляет дегенерацию межпозвоночного диска и фасеточного сустава».
Предполагается, что поясничный спондилолистез вызывается нестабильностью позвоночника и таза, а затем сам вызывает прогрессирование и ускоренную нестабильность поясницы и таза. Как указано выше. Однажды начавшись, очень трудно остановиться.
Вот почему в современной медицинской литературе, посвященной последним достижениям в области поясничного спондилолистеза, в большинстве исследовательских центров, проводимых вокруг, выясняется, почему операция не удалась и новые процедуры, возможно, не так уж и эффективны.Следует понимать, что многие люди очень успешно перенесли операции по поводу болей в спине, связанных с проблемами поясничного спондилолистеза. Это не те люди, которых мы видим в нашем центре. Мы видим людей, которым сказали, что операция может им не помочь, или людей, перенесших операцию, и теперь мы ищем ответы на вопрос, почему их боль усилилась или у них была устранена одна боль, но теперь у них другая и новая боль в спине, которая им нужна помощь.
Вот пример того, о чем мы говорим в медицинском исследовании.Вот исследование, проведенное в январе 2021 года в журнале Spine ( 2 ). Исследователи пишут, что целью их исследования было «выявить предоперационных факторов, которые предсказывают плохие послеоперационные результаты и определить клинически важные аномальные нестабильности при дегенеративном поясничном спондилолистезе . . » Почему выбрали эту тему? «Текущие данные о прогностических факторах, влияющих на клинические исходы после операции по поводу дегенеративного поясничного спондилолистеза, все еще ограничены. Более того, нет единого мнения относительно параметров, которые определяют клинически значимую аномальную нестабильность у пациентов с дегенеративным поясничным спондилолистезом.”
Ваша операция может потерпеть неудачу по многим причинам.
Поясничный спондилолистез вследствие нестабильности позвоночника
В нашей клинике мы наблюдаем поясничный спондилолистез, возникающий в результате нестабильности позвоночника, вызванной растяжением и повреждением спинных связок. Как? Растянутые и поврежденные связки позвоночника не могут выполнять ту работу, для которой они были предназначены, а именно сохранять позвоночник и позвонки в их естественной форме и положении. Если позвоночные связки слишком слабы, чтобы поддерживать целостность позвоночника, позвонки начинают выпадать или соскальзывать с места.Как только они начинают смещаться, позвонки становятся уязвимыми для неестественных движений позвоночника и стрессоров, и могут развиваться трещины или стрессовый перелом pars interarticularis, также называемый дефектом pars и спондилолизом. Продолжающееся дегенеративное прогрессирование травмы позвоночника и дегенеративного заболевания продолжится до поясничного спондилолистеза и возможной рекомендации к спондилодезу.
Мы видим много пациентов, которые обращались ко многим специалистам в поисках помощи со своими проблемами со спондилолистезом или «скользящим диском».«В то время как операция на позвоночнике может помочь многим людям со спондилолистезом, мы видим людей, которым операция не помогла или ухудшила положение пациента. Мы также видим людей, которые не являются хорошими кандидатами на операцию или ждут список, чтобы получить операцию, или просто хотите изучить все варианты, прежде чем они согласятся на операцию.
Я нахожусь в очереди на операцию.
Эти люди рассказывают примерно так:
Я нахожусь в очереди на операцию.Я не знаю, когда я смогу получить это, поэтому изучаю другие методы лечения. У меня сильные боли, у меня прогрессирующий спондилолистез 2 степени и проблемы на уровне L4 / L5. Я рассматриваю операцию декомпрессии и открытого спондилодеза, поскольку минимально инвазивная процедура для меня исключена. Я выполняю очень тяжелую работу, мне нужно быть очень осторожным, чтобы не «выкинуть» спину, иначе у меня возникнет ужасная острая боль. Я принимаю обезболивающие, когда это необходимо, и принимаю их только при необходимости. Я думаю об операции, потому что, когда у меня острая боль, я не могу функционировать.Я здесь, потому что к тому времени, когда мне сделают операцию и начнется период восстановления, даже если все пойдет хорошо, я, возможно, буду иметь дело со всем этим еще год или два.
Спондилодез поясничного отдела позвоночника обычно выполняется при спондилолистезе, поскольку постоянное соединение или слияние нескольких позвоночных сегментов рассматривается как единственный способ предотвратить постоянное смещение диска с места. Конечно, за это лечение приходится платить. Слияние сегментов позвоночника уменьшит подвижность и увеличит нагрузку на области выше и ниже сращенного сегмента.Хотя слияние иногда является необходимой операцией, необходимо знать долгосрочные последствия и в первую очередь опробовать все консервативные меры.
Что мы видим на этом изображении?
Многоуровневое смещение позвонка вперед известно как антеролистез. Это состояние возникает из-за того, что задние спинные связки не могут контролировать движение поясничных позвонков. Эта неспособность контролировать движение позвонков является нестабильностью позвоночника, которая приводит к смещению, грыже и выпуклости межпозвонковых дисков и остеохондрозу.Пролотерапия — это инъекция простой декстрозы, которая может помочь в лечении этого состояния за счет укрепления связок и сухожилий (или прикреплений), окружающих и прикрепленных к соскользнувшим позвонкам. По мере укрепления связок и сухожилий восстанавливается стабильность позвоночника, уменьшаются боли.
Жду операции. У меня спондилолистез 2 степени на L4-L5 с дефектом pars в каждой.Для многих людей поясничный спондилолистез — очень болезненная и меняющая жизнь проблема, усугубляемая, казалось бы, годами активного лечения, которое не помогло.Это отражено во многих историях, которые мы слышим от наших пациентов. Они выглядят примерно так:
Жду операции. У меня спондилолистез 2 степени на L4-L5 с дефектом pars в каждой. У меня боль и онемение, которые приходят и уходят в ноги. Я могу немного облегчить онемение и боль, наклоняясь в ту или иную сторону. Думаю, я достаточно меняю позу, чтобы найти подходящее место для обезболивания. Мне сделали МРТ — спондилолистез. Мой врач сначала хотел попробовать консервативные методы лечения и назначил мне физиотерапию.Я был всем за это, я не хотел операции. В дополнение к терапии мне выписали обезболивающие и противовоспалительные препараты. Поначалу старался их не использовать.
Я не получал хороших результатов от терапии, и в некоторые дни мне становилось намного хуже. Следующим шагом были фасеточные инъекции. Сначала я принимал их с обезболивающими, затем перешел на инъекции стероидов. Поначалу первые уколы дали хороший результат. Мне пришлось перейти на стероиды, потому что эффект уменьшался от инъекции к инъекции.В конце концов, я прекратил делать уколы, так как они мне больше не помогали.
Я жду операции, но я здесь, думаю, изучаю последнюю попытку, чтобы избежать ее. Все становится хуже, боль, онемение, все. Лекарства бесполезны, я перестал их принимать. Все, что я вижу, это операцию, если только у тебя нет чего-то, что могло бы мне помочь.
Соблазн хирургии на основе МРТ
Проблема спондилолистеза в том, что ваши позвонки смещаются вперед и не совпадают.Вам сказали, что это причина всех ваших проблем. Для многих это причина всех проблем. Однако пациент придет в кабинет с интерпретацией МРТ, которая выглядит примерно так и согласуется с агрессивной дегенерацией, о которой мы говорили в начале этой статьи.
Пациент 61 год
- Фасеточная артропатия на L4-5 и L5-S1 хуже справа. (Это уменьшенный хрящ между фасеточными суставами в результате дегенеративного разрушения).
- Спондилолистез на L4-5 при фасеточной артропатии .
- Комбинация фасеточной артропатии и спондилолистеза, вызывающая осевая боль, боль при ходьбе.
- Нога (задняя большеберцовая) и мышцы бедра
- Мышцы, отводящие бедро, кажутся атрофированными, и это приводит к проблеме Вертельный бурсит .
- В совокупности эти проблемы приводят к механическому стрессу в ногах пациента и являются причиной болей в ногах пациента.
Сейчас это покажется многим для любого, нуждающегося в хирургическом вмешательстве или любом лечении. Но исследование, проведенное в июле 2020 года в медицинском журнале Spine ( 3 ), предлагает оптимистичную точку зрения на хирургический успех.
«Это исследование подтверждает, что хирургическое вмешательство по поводу дегенеративного спондилолистеза эффективно для уменьшения инвалидности, боли в спине и ногах, деморализации, кинезиофобии (боязни движения) и убеждений в избегании страха, связанных с физической активностью, у пациентов с дегенеративным поясничным спондилолистезом.Кроме того, такие пациенты после операции демонстрируют значительно более устойчивую стойку. Однако к 3 месяцам после операции параметры баланса полностью не нормализовались ».
Многие люди действительно получают пользу от операции. Это может занять некоторое время. Однако многим людям операция не приносит пользы. Многие люди также имеют нереалистичные ожидания относительно того, на что способна операция. Когда мы спрашиваем пациента, у которого операция не была успешной, почему он в первую очередь рассматривал операцию? Обычно они говорят что-то вроде: «Я думала, это меня вылечит.«Мы наблюдаем этих пациентов, потому что операция не вылечила их. Ознакомьтесь с нашей статьей: Варианты лечения синдрома неудачной хирургии спины — новое исследование .
Несмотря на то, что операция прошла успешно, 24% людей не вышли на работу
Если вам предстоит операция, вы знаете, чего боитесь. Если они окружают вашу способность работать, они говорят: «Когда я смогу вернуться к работе? Как долго длится период восстановления? и т. д. Это, очевидно, вызывает беспокойство у многих.
В исследовании, проведенном в мае 2020 года, врачи, написавшие в журнале Neurosurgical focus ( 4 ), сделали следующие наблюдения:
- Из 292 пациентов в исследуемой группе с поясничным спондилолистезом, которых спросили как об удовлетворенности хирургическим вмешательством, так и о возвращении к работе.Из них 249 (85,3%) остались довольны операцией, а 224 (76,7%) вернулись к работе после операции.
- Из 68 пациентов, которые не вернулись к работе после операции, 49 (72,1%) остались довольны операцией.
- Из 224 пациентов, вернувшихся к работе, 24 (10,7%) остались недовольны операцией
Если у вас есть работа и вы перенесли предыдущие успешные операции, вполне вероятно, что следующая операция будет успешной.
Еще раз вспомните, что большинство исследований, связанных с поясничным спондилолистезом, основано на попытках предсказать, для кого операция подойдет, а кому — нет.В исследовании, опубликованном в июне 2020 года в журнале Neurosurgery ( 5 ), исследователи написали: « Предоперационная занятость и операции, включая слияние, были предикторами превосходных результатов в областях инвалидности, связанной с конкретным заболеванием, боли в спине, боли в ногах. , качество жизни и удовлетворенность пациентов. Увеличение возраста предсказывало лучшие результаты в плане уменьшения боли в ногах и удовлетворенности ».
Лечение спондилолистеза является спорным, так как некоторые вещи работают
Многие пациенты хорошо переносят операцию по удалению спондилолистеза в долгосрочной перспективе.Обычно это пациенты, которых мы не видим. Мы видим пациентов, у которых операция уже потерпела неудачу или не дала долгосрочных результатов, или пациента, который не является подходящим кандидатом на операцию из-за других проблем со здоровьем или состояния их позвоночника.
Лечение спондилолистеза вызывает споры, поскольку не существует традиционных стандартов лечения. В приведенных ниже исследованиях приведены данные о том, что хирургическое вмешательство следует предлагать только в определенных случаях. Также предлагается исследование того, что сама операция может вызвать ухудшение спондилолистеза.Наконец, предлагается исследование, согласно которому другие факторы могут привести к тому, что операция будет менее чем успешной. Позже в этой статье мы представим доказательства того, что инъекции регенеративной медицины, которые могут укрепить связки позвоночника, могут быть жизнеспособным вариантом для многих людей и, возможно, альтернативным консервативным решением для вас.
«предпочтительнее консервативное лечение. Операция возможна только в том случае, если у пациента сохраняется постоянная / прогрессирующая боль в ногах »
Пациенты с симптоматическим поясничным спондилолистезом могут сначала лечиться с помощью консервативных стратегий ведения, включая, помимо прочего, ненаркотические и наркотические обезболивающие, эпидуральных инъекций стероидов , трансфораминальные инъекции и физиотерапию .Для хорошо отобранных пациентов, у которых консервативные стратегии лечения неэффективны, целесообразно хирургическое лечение.
В июле 2019 года исследователи из Калифорнийского университета в Сан-Франциско написали в журнале Neurosurgery Clinics of North America . ( 6 )
«Дегенеративный поясничный спондилолистез — частая причина боли в пояснице, от которой страдают около 11,5% населения США. Пациенты с симптоматическим поясничным спондилолистезом могут сначала лечиться с помощью консервативных стратегий ведения, включая, помимо прочего, ненаркотические и наркотические обезболивающие, эпидуральные инъекции стероидов, трансфораминальные инъекции и физиотерапию.Для тщательно отобранных пациентов, не получивших результатов при консервативных методах лечения, целесообразно хирургическое лечение » Хирургическое лечение, включающее декомпрессию позвоночника, Спондилодез и Спинальную ламинэктомию .
В сентябре 2019 года голландские исследователи из Маастрихтского университета в Нидерландах изучили роль или фактически необходимость хирургического вмешательства в случаях поясничного спондилолистеза. Вот результаты их исследования 🙁 7 )
- Поясничный спондилолистез обычно протекает бессимптомно.Однако симптоматический спондилолистез приводит к боли в спине и / или ноге, такой как корешковый синдром или нейрогенная хромота (защемление, ущемление или воспаление нервов, выходящих из спинного мозга. Это частый симптом при стенозе поясничного отдела позвоночника).
- Различия в симптомах вызваны различными типами спондилолистеза.
- Литический спондилолистез , наиболее часто встречающийся в L5-S1, вызывается спондилолизом межсуставной части. Это приводит к сдавлению фораминального нерва и корешковым симптомам.(Возможно, у вас был диагностирован спондилолиз, и ваш врач мог называть эту проблему дефектом pars или спондилолизом. Чаще всего возникает стрессовый перелом межсуставной части поясничных позвонков. Межсуставная часть представляет собой тонкую кость, которая соединяет два позвонка. Межсуставная мышца особенно уязвима к стрессовым переломам у молодых пациентов, занимающихся спортом высокого уровня.)
- Дегенеративный спондилолистез , наиболее часто встречающийся на L4-L5 у пациентов старше 50 лет, вызывается смещением тела и пластинки позвонка, что приводит к стенозу поясничного отдела позвоночника и нейрогенной хромоте.(Во время лечения и посещая разных врачей вы, возможно, слышали термин «поскользнулся», используемый как описание вашей проблемы. Под сдвигом понимаются позвонки, такие как L4, выскальзывающие над L5. сдавливает нервы.)
- Ятрогенный спондилолистез может развиваться у 1,6–32,0% пациентов после операции декомпрессии, вызывая рецидивирующие нейрогенные симптомы.
- Исследователи пришли к выводу:
- «Важно понимать основные симптомы, которые испытывают пациенты: боль в спине или ногах. В обоих случаях предпочтительнее консервативное лечение. Операция возможна только в том случае, если пациенты страдают постоянной / прогрессирующей болью в ногах. Совместное принятие решений необходимо для выбора наиболее точного хирургического вмешательства для каждого отдельного пациента с учетом возраста, сопутствующих заболеваний и симптомов. Необходимы дальнейшие исследования, чтобы определить преимущества каждой операции, чтобы улучшить рекомендации пациентам ».
«Частота рецидивов составила 27%»
В ноябре 2019 года врачи написали в журнале Orthopaedic Research and Reviews , ( 8 ) о том, когда и какая операция может принести пользу пациенту.Они отметили, что существует множество операций на выбор.
«Для небольшого числа пациентов с тяжелой, непокорной болью, поясничное слияние может потребоваться, в частности, когда сопутствующее боль в ногах или деформация присутствует. Операция поясничного межтелового спондилодеза является обычным методом лечения дегенеративного заболевания поясницы, , но требует длительного периода восстановления . В литературе описаны многие хирургические методы лечения спондилолистеза. Основная цель — создание межтелового спондилодеза, декомпрессии нормальных структур и стабильных позвонков.. . Для межтелового спондилодеза также доступны такие методы, как TLIF (трансфораминальный поясничный межтеловой спондилодез), задний поясничный межтеловой спондилодез (PLIF), передний поясничный межтеловой спондилодез (ALIF) и боковой поясничный межтеловой спондилодез (LLIF). Преимущества этих процедур друг в друге следует обсудить в литературе (и с пациентом) ».
Исследователи продолжают: «При дегенеративной грыже поясничного диска, леченной микродискэктомией без спондилодеза, частота рецидивов высока в литературе.Частота рецидивов составила 27%, особенно у пациентов с кольцевыми дефектами более 6 мм. Достижение стабильности позвоночника после операции минимизирует частоту рецидивов. Так что было разработано много техники слияния ».
«Нет данных о добавлении термоядерного синтеза к декомпрессии»
Исследование 2020 года ( 9 ), проведенное исследователями из шведского медицинского университета в Уппсальском университете, больнице Каролинского университета и Клинике хирургии позвоночника, поставило под сомнение, действительно ли операция слияния помогает пациенту, как предполагалось в других хирургических исследованиях.Одним из вопросов, вызывающих озабоченность в этом исследовании, является рекомендация пациенту, подвергающемуся хирургическому вмешательству по поводу дегенеративного спондилолистеза, в дополнение к декомпрессионной операции должен быть проведен спондилодез. Предполагается, что после декомпрессии у пациента может возникнуть дальнейший риск соскальзывания позвонков, и слияние удержит все на месте.
Эти исследователи обнаружили, что у позвонков были равные шансы соскользнуть после одной только декомпрессионной операции или декомпрессии со слиянием.Подразумевается: «Наши результаты не подтверждают добавление термоядерного синтеза к декомпрессии».
Что мы видим на этом изображении?
Если вам был поставлен диагноз поясничный спондилолистез или поясничный спондилолиз, вам, вероятно, объяснили на консультации, на которой обсуждалась рентгенография позвоночника, что стрессовые переломы возникают в межсуставной мышце, кости, которая соединяется с фасеточными суставами в задняя часть позвоночника. Один из способов справиться с этими стрессовыми переломами — снять нагрузку с позвонков и позволить стрессовым переломам зажить.Если вы снимете нагрузку с позвонков, вы можете предотвратить будущие стрессовые переломы. Если вы снимете нагрузку с этих позвонков, вы также можете предотвратить дальнейшее соскальзывание и позволить позвонкам создать среду без стресса, в которой они нуждаются, чтобы попытаться вернуться в правильное положение. Для этого вам может потребоваться лечение. Одним из методов лечения, который может достичь обеих этих целей, являются инъекции пролотерапии.
Спондилолиз и спондилолистез. Часто встречается в L5, стресс-перелом межсуставной части сустава, также называемый дефектом части сустава и спондилолизом.
Пролотерапия: простое инъекционное лечение, подтвержденное исследованиями
Пролотерапия — это инъекционная терапия в кабинете , которая, как показали исследования и медицинские исследования, является эффективной, заслуживающей доверия и надежной альтернативой хирургическим и неэффективным консервативным методам лечения. На наш взгляд, основанное на исследованиях и клинических результатах, пролотерапия превосходит многие другие методы лечения в облегчении хронической боли в суставах и позвоночнике и, что наиболее важно, в возвращении людей к счастливому и активному образу жизни.
Концепция этого лечения и поясничного спондилолистеза заключается в том, что при спондилолистезе 1-й и 2-й степени инъекции пролотерапии могут помочь вернуть позвонки в правильное положение. Для спондилолистеза 3 и 4 степени может помочь пролотерапия, но результаты неоднозначны, и может потребоваться хирургическое вмешательство.
из Демонстрация того, как оценивается спондилолистез: Этот пациент имеет степень 2 https://radiopaedia.org/
Оценка спондилолистеза основана на количестве «проскальзывания».«Проскальзывание также может сказать нам, насколько слабы спинные связки.
Связки — это соединительная ткань, которая удерживает позвонки на месте. Когда у вас есть соскальзывание, это происходит из-за того, что крепкие связки уже недостаточно сильны, чтобы удерживать позвонки на месте. Вообще говоря, чем больше проскальзывание, тем слабее соединительная ткань.
- класс I : проскальзывание 0-25% — можно исправить с помощью пролотерапии
- степень II : 26-50% — можно исправить с помощью пролотерапии
- степень III : 51-75% — Пролотерапия может облегчить боль, операция может быть более реалистичной
- степень IV : 76-100% — Пролотерапия может облегчить боль, операция может быть более реалистичной
- класс V (спондилоптоз):> 100%
Многочисленные сложности позвоночника и спинных связок можно увидеть в межпозвонковых суставах — там, где позвонки соединяются друг с другом.
- Здесь межостистая связка переплетается между остистыми отростками, соединяющими тыльные части позвонков с костными отростками.
- Надостная связка соединяет остистые отростки. Идя к шейному отделу позвоночника, он образует затылочную связку.
- Межпоперечные связки соединяют соседние поперечные отростки, а желтая связка — пластинки смежных позвонков.
Должно быть ясно, что связки позвоночника являются ключевыми факторами стабильности и нестабильности позвоночника, которые могут привести к дегенерации диска и возможному сжатию нервов в фасеточных суставах при сгибании или разгибании, а также в связках нижней части спины крестцово-подвздошных суставов .
Другими словами, боль в спине может быть вызвана нестабильным диском, блокировкой фасеточного сустава или крестцово-подвздошной дисфункцией, вызванной проблемами со связками позвоночника.
«Очень важно понять, как изменения механических свойств влияют на реакцию поясничного отдела позвоночника, в частности, чтобы дифференцировать те, которые связаны с дегенерацией диска, от изменений связок (
проблем со связками позвоночника, )».Вступительное заявление к недавней исследовательской статье врачей из клиники Мэйо объединяет все эти опасения, когда исследователи заявляют: «Понимание кинематики позвоночника (движения позвоночника) необходимо для различения патологических состояний позвоночника, которые в конечном итоге приводят к к боли в пояснице.
Очень важно понять, как изменения механических свойств влияют на реакцию поясничного отдела позвоночника, в частности, чтобы дифференцировать те, которые связаны с дегенерацией диска, от изменений связок ( проблемы позвоночных связок ), что позволяет более точно лечить стратегии ». (10)
В апреле 2016 года врачи из Госпиталя специальной хирургии в Нью-Йорке, Университета Южной Калифорнии и Университета Вирджинии опубликовали свои выводы, в которых признается, что дегенеративная болезнь диска — это всего лишь проблема дегенерации и старения, а позвонки и фасетки. Суставы позвоночника представляют собой трехсуставной комплекс, который в значительной степени опирается на поддерживающие связки, удерживающие сустав вместе. (11)
Что мы видим на этом изображении?
Когда связки позвоночника расшатываются из-за износа в результате острой травмы, они больше не могут выполнять ту работу, для которой они были предназначены, — удерживать позвоночник в правильном положении. Когда позвоночник становится нестабильным, позвонки двигаются. Когда позвонки двигаются, они могут соскользнуть с места и вызвать поясничный спондилолистез.
Когда связки позвоночника расшатываются, они больше не могут выполнять ту работу, для которой были предназначены, — удерживать позвоночник в правильном положении.Когда позвоночник становится нестабильным, позвонки двигаются. Когда позвонки двигаются, они могут соскользнуть с места и вызвать поясничный спондилолистез.
Связки позвоночника как ключ к нестабильности позвоночника
В одном исследовании врачи из Университета Бригама Янга (12) даже предполагают, что связки могут быть ключом к дегенеративному заболеванию диска и дегенеративным изменениям позвоночника. Исследователи предполагают, что врачам и специалистам по магнитно-резонансной томографии сложно определить источники боли в пояснице, и что даже когда она есть у людей, нет никаких симптомов.Тем не менее, в конечном итоге это перерастет в усиление боли в пояснице и проблем с дисками.
Но эти исследователи также говорят, что существуют «шаблоны» дегенерации диска, которые могут дать представление о том, откуда исходит боль, и что, обращаясь к этим шаблонам, можно управлять дальнейшей дегенерацией диска. Что врачи должны решать? Связки позвоночника.
В частности, было показано, что люди с непрерывной многоуровневой дегенерацией диска демонстрируют более высокое присутствие и тяжесть боли в пояснице по сравнению с пациентами с дегенерацией диска на пропущенном уровне (т.е. здоровые диски, расположенные между дегенерированными дисками).
Вот причина: нагрузки на окружающие связки, фасетки и ножки (область позвонков, где начинаются многие операции на позвоночнике) на позвоночных уровнях, где не было дегенерации позвоночника, обычно были ниже, чем там, где дегенерация произошла.
Должно быть очевидно, что стабильные связки равны стабильным позвоночникам — нестабильным связкам — нестабильным позвоночникам.
A Пролотерапия в поясничном отделе позвоночника.
Очков обучения
- Пролотерапия — это многократные инъекции простой декстрозы в поврежденный участок позвоночника.
- Каждая инъекция идет вниз к кости, где связки встречаются с костью в фиброзно-костном соединении. Именно в этом месте мы хотим стимулировать восстановление прикрепления связки к кости.
- Мы обрабатываем всю нижнюю часть спины, включая крестцово-подвздошный сустав или SI . На этих изображениях крестцово-подвздошная область пациента обрабатывается, чтобы убедиться, что мы получаем прикрепления связок и прикрепления SI-сустава в нижней части спины.
- Черные отметки мелком по всей средней линии спины пациента указывают, где следует делать инъекции. Горизонтальная линия проводится там, где прекращается боль пациента. У этой пациентки искривление позвоночника, сколиоз, поэтому важно понимать, где находится середина (центр) ее позвоночника. У этого пациента мы собираемся подняться до горизонтальной линии в грудную область, что обычно не характерно для всех видов лечения.
- После лечения мы хотим, чтобы пациент отдыхал около 4 дней.
- В зависимости от тяжести боли в пояснице нам может потребоваться 3–10 процедур каждые 4–6 недель.
Пролотерапия — это инъекционная терапия в кабинете , которая, как показали исследования и медицинские исследования, является эффективной, заслуживающей доверия и надежной альтернативой хирургическим и неэффективным консервативным методам лечения. По нашему мнению, на основании исследований и клинических результатов, h4 Пролотерапия (h4 — это вид пролотерапии, названный в честь трех ведущих врачей-новаторов H ackett- H emwall- H auser) превосходит многие другие лечение для облегчения хронических болей в суставах и позвоночнике и, что наиболее важно, для возвращения людей к счастливому и активному образу жизни.
Образование костных шпор в позвоночнике
Понимание того, как определить и даже лечить или предотвратить обострение спондилоартрита, обсуждается исследователями Медицинской школы итальянского университета Фоджи. (13) В своем исследовании, опубликованном в « Annals of Medicine », итальянские исследователи говорят: «Несмотря на интенсивные исследования причин соскальзывания межпозвоночных дисков, некоторые важные вопросы все еще остаются без ответа, особенно в отношении образования костных шпор в позвоночнике.
Несколько исследований предполагают, что патогенез спондилоартрита в основном происходит за счет эндохондрального окостенения (процесса роста кости с участием хряща), однако остается определить факторы, которые могут вызывать и влиять на его возникновение и прогрессирование.
Исследователи заканчивают свою статью словами: полное понимание патофизиологии спондилоартрита требует понимания воспаления, разрушения костей и образования костей, которые расположены в энтезах и в совокупности приводят к анкилозу (слиянию) и функциональной инвалидности.
Комплексная пролотерапия , которая включает в себя терапию стволовыми клетками . может быть идеальным лечением для пациентов с развивающимся спондилолистезом, поскольку укрепляет связки и связки сухожилий, окружающие и прикрепленные к соскользнувшим позвонкам.По мере укрепления связок и сухожилий восстанавливается стабильность позвоночника.
Обработка связок задней части позвоночника. Сжимая связки в задней части позвоночника, пролотерапия помогает стабилизировать область, тем самым облегчая боль и позволяя заживать другим структурам. Обычно пациенту требуется 3-6 посещений, хотя некоторым пациентам требуется больше посещений в зависимости от их общего состояния здоровья и степени травмы.
«Инъекции пролотерапии вызывают воспалительную реакцию, которая может усилить регенерацию коллагеновых волокон и структуры связок.”
В журнале Journal of Prolotherapy , (14) Джеймс Инклебаргер, доктор медицины и Саймон Петридес, доктор медицины написали: «Инъекции пролотерапии вызывают воспалительную реакцию, которая может усилить регенерацию коллагеновых волокон и структуры связок, что приводит к сжатию и укреплению позвоночника. связок, тем самым снижая частоту дискогенных болей в пояснице за счет повышения межсегментарной стабильности ».
Они завершили свое исследование, предположив: «В настоящее время существует несколько вариантов лечения, кроме хирургического спондилодеза, для лечения трудноизлечимой дискогенной боли в поясничном отделе и нестабильности. Пролотерапия может предложить этим пациентам малоинвазивный, экономичный и безопасный вариант ведения.
Результаты этого исследования согласуются с выводами других исследований в том, что пролотерапия в сочетании с реабилитацией может оказаться эффективным вмешательством для лечения дискогенной боли в пояснице, связанной с остеохондрозом поясничного отдела позвоночника. “
Забота о медицинских исследованиях
Ссылаясь на наше собственное опубликованное исследование, в котором мы наблюдали за 145 пациентами, которые страдали от боли в спине в среднем почти пять лет, мы исследовали не только физический аспект пролотерапии, но и психический аспект лечения.
- В нашем исследовании приняли участие 55 пациентов, которым их лечащие врачи сказали, что у них нет других вариантов лечения боли, и 26 пациентов, которым врачи сказали, что операция является их единственным вариантом.
- В этих 145 низких спинах,
- уровень боли снизился с 5,6 до 2,7 после пролотерапии;
- 89% испытали облегчение боли более чем на 50% с помощью пролотерапии;
- более чем 80% показали улучшения в способности ходить и выполнять упражнения, тревогу, депрессию и общую инвалидность;
- 75% процентов смогли полностью прекратить прием обезболивающих . (15)
Корректируя нестабильность поясничного отдела на ранней стадии, пролотерапия вызывает меньшую нагрузку на диск и меньшую дегенерацию диска.
Мы завершили это исследование, предположив, что в этом исследовании использования пролотерапии было показано, что пациенты с более чем четырехлетней неразрешенной болью в пояснице улучшали их боль, жесткость, диапазон движений и показатели качества жизни даже через 12 месяцев после их последний сеанс пролотерапии.Это пилотное исследование показывает, что пролотерапия — это метод лечения, который следует рассматривать и дополнительно изучать для людей, страдающих нерешенной болью в пояснице .
Резюме: Подходит ли вам это лечение?
Некоторым людям может быть трудно поверить в то, что пролотерапия может предложить им альтернативу, когда так много ранее проведенных процедур не увенчались успехом. Некоторым пациентам может быть трудно игнорировать настоятельные рекомендации рассмотреть возможность операции на позвоночнике, которая может помочь, а может и не помочь, и может или не может сделать их ситуацию хуже, чем сегодня.Подходит ли вам это лечение? Вы были бы хорошим кандидатом? Спроси нас.
Вопросы о нашем лечении?
Если у вас есть вопросы об осложнениях после операции спондилодеза и о том, как мы можем вам помочь, свяжитесь с нами, и получите помощь и информацию от нашего заботливого медицинского персонала.
Брайан Хатчесон, округ Колумбия | Росс Хаузер, доктор медицины | Даниэль Стейлен-Матиас, PA-C
Подпишитесь на нашу рассылку новостей
Ссылки
1 Чжоу Л.Дж., Ян М., Чжэн В.В., Чжан Дж.Й.Анализ характеристик структурных параметров пояснично-тазового отдела позвоночника при дегенеративном поясничном спондилолистезе. Чжунго гу шан = Китайский журнал ортопедии и травматологии. 2020 25 сентября; 33 (9): 862-6. [Google Scholar]
2 Инозе Х, Като Т., Онума Х, Моришита С., Мацукура Ю., Юаса М., Хираи Т., Йошии Т., Окава А. Прогностические факторы, влияющие на исход операции у пациентов с дегенеративным поясничным спондилолистезом. Позвоночник. 2021, 8 января. [Google Scholar]
3 Хаддас Р., Либерман I, Блок А, Дерман П.Влияние хирургической декомпрессии и спондилодеза на функциональный баланс у пациентов с дегенеративным поясничным спондилолистезом. Позвоночник. 2020 15 июля; 45 (14): E878-84. [Google Scholar]
4 ДиДжорджио А.М., Мумманени П.В., Парк П., Чан А.К., Биссон Э.Ф., Байдон М., Фоли К.Т., Глассман С.Д., Шаффри К.И., Поттс Е.А., Шаффри М.Э. Корреляция возвращения к работе с удовлетворением пациентов после операции по поводу поясничного спондилолистеза: анализ базы данных качественных результатов. Нейрохирургия. 2020 1 мая; 48 (5): E5.[Google Scholar]
5 Chan AK, Bisson EF, Bydon M, Glassman SD, Foley KT, Shaffrey CI, Potts EA, Shaffrey ME, Coric D, Knightly JJ, Park P. Предсказатели лучших результатов после малоинвазивной хирургии при дегенеративном спондилолистезе поясничного отдела позвоночника 1 степени. Нейрохирургия. 2020 декабрь; 87 (6): 1130-8. [Google Scholar]
6 Чан А.К., Шарма В., Робинсон Л.С., Мумманени П.В. Краткое изложение рекомендаций по лечению поясничного спондилолистеза. Клиники нейрохирургии. 1 июля 2019; 30 (3): 353-64.[Google Scholar]
7 Caelers IJ, Rijkers K. Поясничный спондилолистез; часто, но хирургическое вмешательство требуется редко. Nederlands tijdschrift voor geneeskunde. Сентябрь 2019; 163. [Google Scholar]
8 Uçar BY, Özcan Ç, Polat Ö, Aman T. Трансфораминальный межтеловой спондилодез поясничного отдела при поясничном дегенеративном заболевании: выбор пациентов и перспективы. Ортопедические исследования и обзоры. 2019; 11: 183. [Google Scholar]
9 Nyström B, Jin S, Schillberg B, Moström U, Lundin P, Taube A.Действительно ли дегенеративный спондилолистез и дальнейшее соскальзывание после операции являются проблемой при хирургии стеноза позвоночника? Скандинавский журнал боли. 2020 13 января. [Google Scholar]
10 Эллингсон А.М., Шоу М.Н., Джамбини Х., Ан К.Н. Сравнительная роль дегенерации диска и разрушения связок на функциональную механику поясничного отдела позвоночника. Comput Methods Biomech Biomed Engin . 2016; 19 (9): 1009-18. DOI: 10.1080 / 10255842.2015.1088524. Epub 2015 24 сентября. PMID: 26404463; PMCID: PMC4808500.[Google Scholar]
11 Иорио Дж. А., Якои А. М., Сингла А. Биомеханика дегенеративных заболеваний позвоночника. Азиатский журнал позвоночника. 2016 Апрель; 10 (2): 377. [Google Scholar]
12 Фон Форелл Г.А., Стивенс Т.К., Самарцис Д., Боуден А.Е. Боль в пояснице: биомеханическое обоснование, основанное на «моделях» дегенерации диска. Позвоночник. 2015 1 августа; 40 (15): 1165-72. [Google Scholar]
13 Неве А., Маруотти Н., Коррадо А., Кантаторе Ф.П. Патогенез окостенения связок при спондилоартрите: взгляды и сомнения.Ann Med. 2017 Май; 49 (3): 196-205. [Pubmed]
14 Инклебаргер Дж., Петридес С. Пролотерапия поясничной сегментарной нестабильности, связанной с дегенеративным заболеванием диска. Журнал пролотерапии. 2016; 8: e971-e977. [Google Scholar]
15 Hauser RA, Hauser MA. Пролотерапия декстрозой при нерешенной боли в пояснице: ретроспективное исследование серии клинических случаев. Журнал пролотерапии. 2009; 1: 145-155. [JOP / CMRS]
Эта статья была обновлена 27 января 2021 г.
Стеноз поясничного отдела позвоночника: частая причина боли в спине и ногах
JAMIE A.АЛЬВАРЕС, доктор медицины, и РАССЕЛ Х. ХАРДИ, младший, доктор медицины, Университетские больницы Кливленда / Западный резервный университет Кейс, Кливленд, Огайо
Am Fam Physician. , 15 апреля 1998; 57 (8): 1825-1834.
Информация для пациентов: см. Соответствующий раздаточный материал по стенозу поясничного отдела позвоночника, написанный авторами этой статьи.
Стеноз поясничного отдела позвоночника чаще всего поражает людей среднего и пожилого возраста. Зажатие корешков конского хвоста из-за гипертрофии костных структур и структур мягких тканей, окружающих поясничный отдел позвоночника, часто сопровождается невыносимой болью в спине и нижних конечностях, затруднением передвижения, парестезиями и слабостью ног, а в тяжелых случаях — расстройствами кишечника или мочевого пузыря. .Характерный синдром, связанный со стенозом поясничного отдела позвоночника, называется нейрогенной перемежающейся хромотой. Это состояние необходимо дифференцировать от истинной хромоты, которая вызвана атеросклерозом лоханочно-бедренных сосудов. Хотя многие состояния могут быть связаны со стенозом поясничного канала, большинство случаев являются идиопатическими. Визуализация поясничного отдела позвоночника, выполненная с помощью компьютерной томографии или магнитно-резонансной томографии, часто демонстрирует сужение поясничного канала со сжатием нервных корешков конского хвоста утолщенными задними позвоночными элементами, фасеточными суставами, краевыми остеофитами или структурами мягких тканей, такими как желтая связка или грыжа диски.Лечение симптоматического поясничного стеноза обычно заключается в хирургической декомпрессии. Альтернативы медикаментозного лечения, такие как постельный режим, обезболивание и физиотерапия, следует использовать только для ослабленных пациентов или пациентов, хирургический риск которых является недопустимым в результате сопутствующих заболеваний.
Боль в пояснице в результате дегенеративного заболевания пояснично-крестцового отдела позвоночника является основной причиной заболеваемости, инвалидности и потери продуктивности. До 90 процентов населения США в какой-то момент могут испытывать сильную боль в пояснице.1 В 1984 году было подсчитано, что более 5 миллионов человек стали нетрудоспособными в результате болей в пояснице2. Финансовые последствия с точки зрения затрат на здравоохранение и потерянных рабочих часов в этой стране ежегодно достигают миллиардов долларов3. Для долголетия нашего населения и постоянно растущей доли людей среднего и пожилого возраста проблема пояснично-крестцовой боли является серьезной проблемой здравоохранения. Распространенной и потенциально приводящей к инвалидности причиной остеоартрозной боли в пояснице и ногах является стеноз поясничного отдела позвоночника.Это излечимое состояние часто является основной причиной бездействия, потери производительности и, возможно, потери независимости у многих людей, особенно пожилых людей.
Из-за медленного прогрессирования болезни постановка диагноза может быть значительно отложена. Учитывая потенциально разрушительные последствия этого состояния, быстрая диагностика и лечение необходимы, если пациенты хотят вернуться к их прежнему уровню активности.
Нормальная анатомия
Поясничный позвоночный канал имеет примерно треугольную форму и является самым узким в переднезаднем диаметре в осевой плоскости.Средний переднезадний диаметр поясничного канала у взрослых, определенный анатомическими и рентгенологическими исследованиями, составляет от 15 до 23 мм.4 Канал ограничен спереди задним краем тела позвонка, включая заднюю продольную связку, которая близко прилегает к телу позвонка. к задней поверхности тела позвонка, латеральнее ножками, заднебоковой стороной фасеточных суставов и суставных капсул и сзади пластинкой и желтой связкой (желтыми связками).
Как показано на рисунках 1 и 2, защемление корешков конского хвоста, которые проходят внутри дурального мешка, может происходить в результате прогрессирующей гипертрофии любого из костно-хрящевых и связочных элементов, окружающих позвоночный канал.Более того, межпозвоночный диск, который состоит из студенистого, центрально расположенного пульпозного ядра и периферически расположенного фиброзного кольца, склонен к разрыву или грыже в заднем или заднебоковом направлении в результате дегенеративных изменений или травм, вызывающих нарушение нервных элементов.
Просмотр / печать Рисунок
РИСУНОК 1.
Нормальные анатомические структуры поясничного отдела позвоночника на третьем-пятом поясничных уровнях. Обратите внимание на тесную связь между нервными корешками и дуральной трубкой, а также желтой связкой, фасеточными суставами, ножками и пластинкой.Желтая связка (межслойная связка) прикрепляется латерально к фасеточным капсулам.
РИСУНОК 1.
Нормальные анатомические структуры поясничного отдела позвоночника с третьего по пятый поясничные уровни. Обратите внимание на тесную связь между нервными корешками и дуральной трубкой, а также желтой связкой, фасеточными суставами, ножками и пластинкой. Желтая связка (межслойная связка) прикрепляется латерально к фасеточным капсулам.
Просмотр / печать Рисунок
РИСУНОК 2.
Аксиальная компьютерная томография (КТ) на уровне одного поясничного позвонка после инъекции интратекального контрастного вещества. Обратите внимание на сужение поясничного канала, вызванное гипертрофией пластинки и ножек. Заднебоковой удар по текальному мешку придает каналу классическую форму «клеверного листа» или «трилистника».
РИСУНОК 2.
Аксиальная компьютерная томография (КТ) на уровне одного поясничного позвонка после инъекции интратекального контрастного вещества.Обратите внимание на сужение поясничного канала, вызванное гипертрофией пластинки и ножек. Заднебоковой удар по текальному мешку придает каналу классическую форму «клеверного листа» или «трилистника».
В поясничных областях конусообразный конец спинного мозга (conus medullaris) обычно заканчивается примерно на уровне L1 или L2 у взрослых. Каудально к этим уровням корни конского хвоста содержатся в субарахноидальном пространстве текального мешка, окруженного твердой мозговой оболочкой (рис. 3). Таким образом, стеноз канала на уровне поясницы приводит к дисфункции нервных корешков, а не к дисфункции спинного мозга.
Просмотр / печать Рисунок
РИСУНОК 3.
Задний вид поясничной области позвоночного канала, демонстрирующий мозговой конус на уровне от L1 до L2 и корешки конского нерва внизу.
РИСУНОК 3.
Задний вид поясничной области позвоночного канала, демонстрирующий мозговой конус на уровне от L1 до L2 и корешки конского хвоста снизу.
Патофизиология
Сужение поясничного канала может иметь множество потенциальных причин, и были разработаны различные схемы классификации, чтобы лучше описать патофизиологию этого состояния.Система классификации, предложенная Verbiest5, подразделяет множественные причины поясничного стеноза на два типа: состояния, которые приводят к прогрессирующему поражению костной ткани поясничного канала (включая врожденные, врожденные, приобретенные и идиопатические причины) или стеноз, вызванный некостными структурами, такими как связки, межпозвонковые диски и другие образования из мягких тканей. Однако для практических целей этиологии поясничного стеноза можно разделить на врожденные и приобретенные формы.
Немногие причины поясничного стеноза действительно врожденные.Суженные или «неглубокие» поясничные каналы могут быть результатом врожденных коротких ножек, утолщенной пластинки и фасеток или чрезмерных сколиотических или лордотических изгибов. Эти анатомические изменения могут привести к клинически значимому стенозу, если дополнительные элементы, такие как грыжа межпозвонковых дисков или другие объемные образования, еще больше сужают канал и способствуют компрессии. Verbiest5,6 отметил, что диаметр поясничного канала от 10 до 12 мм может быть связан с хромотой, если дополнительные элементы вторгаются в канал, и назвал этот тип стеноза «относительным» стенозом канала.5–7
В большинстве случаев стеноз поясничного канала может быть связан с приобретенными дегенеративными или артритными изменениями межпозвонковых дисков, связок и фасеточных суставов, окружающих поясничный канал. Эти изменения включают хрящевую гипертрофию суставов, окружающих канал, грыжи или выпуклости межпозвонковых дисков, гипертрофию желтой связки и образование остеофитов.
Некоторые исследователи предположили, что патологические изменения, приводящие к стенозу поясничного канала, являются результатом так называемой микронестабильности суставных поверхностей, окружающих канал.7 Микронестабильность относится к незначительным, ненормальным повторяющимся движениям суставов, соединяющих соседний позвонок. Эти движения клинически бесшумны, но могут привести к прогрессирующей потере прочности суставных капсул и привести к реактивной костной и хрящевой гипертрофии, утолщению или кальцификации желтой связки или подвывиху одного позвонка на другой (спондилолистез), все из которых могут способствовать к сужению поясничного канала.
Компрессия микрососудов корешков поясничного нерва, приводящая к ишемии, считается основным фактором, способствующим развитию нейрогенной хромоты.Wilson8 классифицировал нейрогенную хромоту на два основных типа на основании предполагаемого патофизиологического механизма: постуральная или ишемическая. Постуральная нейрогенная хромота возникает, когда поясничный отдел разгибается и усиливается лордоз, как в покое, так и во время упражнений в прямом положении. При разгибании позвоночника дегенерированные межпозвоночные диски и утолщенная желтая связка выступают кзади в поясничный канал, вызывая временную компрессию конского хвоста. Предполагается, что в ишемической форме преходящая ишемия возникает в сжатых пояснично-крестцовых корнях, когда повышенная потребность в кислороде возникает во время ходьбы.
Другие приобретенные состояния, которые могут быть связаны со стенозом поясничного канала в результате костной или фиброзно-хрящевой гипертрофии, включают флюороз, гиперпаратиреоз, болезнь Педжета, анкилозирующий спондилит, болезнь Кушинга и акромегалию. 1,4
Клиническая картина
История болезни Мужчины поражаются несколько чаще, чем женщины. Хотя симптоматический поясничный стеноз обычно является заболеванием людей среднего и пожилого возраста, пациенты более молодого возраста также могут быть поражены.Как правило, самой ранней жалобой является боль в спине, которая относительно неспецифична и может привести к поздней диагностике. Пациенты часто испытывают усталость в ногах, боль, онемение и слабость, иногда через несколько месяцев или лет после того, как боль в спине была впервые замечена. Пациенты могут получить незначительные травмы, которые могут усугубить симптомы, что может привести к более быстрой диагностике.
Как только начинается боль в ноге, она чаще всего двусторонняя, затрагивает ягодицы и бедра и распространяется дистально по направлению к ступням, как правило, с началом и прогрессированием упражнений для ног.У некоторых пациентов боль, парестезии и / или слабость ограничиваются голенями и ступнями и остаются до прекращения движения. Симптомы нижних конечностей почти всегда описываются как жжение, спазмы, онемение, покалывание или тупая усталость в бедрах и ногах. Начало болезни обычно коварное; ранние симптомы могут быть легкими и прогрессировать до крайней степени инвалидности. Выраженность симптома не всегда коррелирует со степенью сужения поясничного канала.
Как правило, симптомы стеноза поясничного канала начинаются или ухудшаются с началом ходьбы или стоя и быстро исчезают в положении сидя или лежа.Боль в бедре или ноге обычно предшествует онемению и двигательной слабости. Наряду с онемением и слабостью эти симптомы и признаки составляют синдром нейрогенной перемежающейся хромоты. Пациенты обычно жалуются на трудности при ходьбе даже на короткие расстояния и в более запущенных случаях делают это с характерной сутулой или антропоидной позой. Хотя стояние и ходьба усугубляют крайний дискомфорт, езда на велосипеде часто может выполняться без особых трудностей из-за теоретического расширения поясничного канала, которое происходит при сгибании спины.Некоторые пациенты на самом деле получают временное облегчение боли, принимая положение на корточках, которое сгибает туловище. И наоборот, лежа на животе или в любом положении, которое расширяет поясничный отдел позвоночника, усугубляет симптомы, предположительно из-за вентральной складки желтой связки в канале, уже значительно суженном дегенеративными изменениями костей.
Другие общие симптомы включают скованность бедер и ног, боль в спине (которая может быть постоянным симптомом) и, в тяжелых случаях, висцеральные нарушения, такие как недержание мочи, которые могут быть результатом ущемления крестцовых корней.Боль в спине, симптом почти у всех пациентов со стенозом поясничного отдела 5, может присутствовать с хромотой или без нее, особенно на ранних стадиях заболевания.
Медицинский осмотр
Физический осмотр пациентов с подозрением на стеноз поясничного отдела позвоночника следует начинать с осмотра спины. Следует отметить искривление позвоночника, а также зафиксировать подвижность и гибкость позвоночника с любыми изменениями неврологических симптомов во время активного сгибания или разгибания (особенно наличие боли в ногах, парестезий или онемения при разгибании позвоночника).Кожу следует осмотреть на предмет наличия каких-либо кожных признаков скрытого дисрафизма позвоночника. Скрытые спинальные дисрафизмы или скрытые расщелины позвоночника — это нарушения полного закрытия нервных (позвоночных) дуг, которые часто имеют внешние признаки, указывающие на их присутствие. Эти признаки могут включать участки волос, невусы, гемангиомы или ямочки на пояснице по средней линии. Однако среди взрослого населения эти состояния встречаются редко.
Тест подъема прямой ноги (признак Ласега), который выполняется путем поднятия прямой нижней конечности и тыльного сгибания стопы, классически ассоциируется с воспроизведением ипсилатеральной корешковой боли, вторичной по отношению к компрессии нервного корешка грыжей поясничного диска, предположительно за счет растяжения сдавленный ипсилатеральный нервный корешок.Большинство пациентов с истинно положительным признаком подъема прямой ноги жалуются на мучительную боль, напоминающую ишиас, в приподнятой ноге при 30-40 градусах подъема. Этот признак обычно отсутствует у пациентов с поясничным стенозом.
Следует отметить, что грыжа дискового материала и последующие репаративные процессы могут вносить вклад в общую картину стеноза, но острые грыжи диска обычно создают клиническую картину, которая отличается от более хронических симптомов стеноза канала. Симптом Патрика, который воспроизводит боль в ноге при боковом вращении согнутого колена, подразумевает ипсилатеральное дегенеративное заболевание тазобедренного сустава.Это важная часть дифференциальной диагностики у пациентов со стенозом, у некоторых из которых могут быть оба состояния.
Неврологическое обследование
Неврологическое обследование пациентов с идиопатическим дегенеративным поясничным стенозом может не выявить значительных сенсомоторных нарушений в покое или в нейтральном положении. Рефлексы глубоких сухожилий могут быть снижены, отсутствовать или нормальны, в зависимости от хронического характера компрессии хвостового корешка. Признаки верхних мотонейронов, такие как гиперактивные глубокие сухожильные рефлексы или наличие патологических рефлексов, таких как знак Бабинского или знак Гофмана, обычно отсутствуют, если только не повреждены длинные нисходящие тракты.С началом ходьбы могут появиться сенсорные нарушения, моторная слабость или рефлекторные изменения. Поэтому чрезвычайно важно провести тщательное неврологическое обследование до и сразу после появления симптомов после короткого периода ходьбы. Точно так же следует регистрировать изменения при неврологическом обследовании с вариациями позы.
Нейрогенная и сосудистая хромота
Признаки и симптомы нейрогенной перемежающейся хромоты следует дифференцировать от хромоты ног, вызванной атеросклеротическим окклюзионным заболеванием подвздошно-бедренных сосудов (сосудистая хромота).Сосудистые заболевания обычно связаны с другими проблемами, такими как импотенция у мужчин, дистрофические изменения кожи (атрофия ногтей, алопеция), бледность или цианоз стоп, снижение или отсутствие периферического пульса и артериальные ушибы. Часто сообщается о боли или спазмах в ягодицах, связанных с ходьбой.
Пациенты с хромотой сосудов также получают облегчение во время отдыха и могут очень точно определить расстояние, которое они могут пройти, прежде чем симптомы появятся снова. Однако, в отличие от хромоты, которая возникает из-за компрессии конского хвоста, вазоокклюзионная хромота ног обычно не возникает при изменении осанки, и пациенты обычно получают облегчение от боли в ногах, просто давая отдых ногам даже в вертикальном положении (Таблица 1).
Просмотр / печать таблицы
ТАБЛИЦА 1Клиническая дифференциация между нейрогенной и сосудистой хромотой
| Клинические характеристики | Нейрогенная хромота | Сосудистая хромота | Ягодицы или икры |
|---|---|---|---|
Качество боли | Жжение, спазмы | Спазмы, спазмы | |
| 18 ходьба, разгибание позвоночника | Любые упражнения для ног | ||
Факторы разгрузки | Приседание, наклон вперед, сидя | Отдых | |
| 9000 пульс 9182 и пульс в ногах 823 Обычно в норме | Снижение артериального давления; импульсы уменьшились или отсутствуют; могут присутствовать синяки или шумы | ||
Кожные / трофические изменения | Обычно отсутствуют | Часто присутствуют (бледность, цианоз, дистрофия ногтей) | 0 9183 9182 9182 9 (редко)Импотенция может сосуществовать с другими симптомами сосудистой хромоты |
Клиническая дифференциация между нейрогенной и сосудистой хромотой
| Клинические характеристики | Сосудистая хромота | Нейрогенная хромота Локализация боли | Бедра, икры, спина и, реже, ягодицы | Ягодицы или икры |
|---|---|---|---|
Качество боли | Жжение, спазмы и спазмы | ||
Отягчающие факторы | Прямая осанка, передвижение, разгибание позвоночника | Любые упражнения для ног | |
Факторы разгрузки | Приседания, наклон 3 9182 9182 9182 9182 9182 9182 | ||
Пульс ног и артериальное давление | Обычно нормально | Артериальное давление снизилось; импульсы уменьшились или отсутствуют; могут присутствовать синяки или шумы | |
Кожные / трофические изменения | Обычно отсутствуют | Часто присутствуют (бледность, цианоз, дистрофия ногтей) | 0 9183 9182 9182 9 (редко)Импотенция может сосуществовать с другими симптомами сосудистой хромоты |
Обследование бедренного, подколенного и педального пульса, а также осмотр ног и ступней на предмет трофических изменений имеет важное значение для дифференциации сосудистые от нейрогенной хромоты.Индексы голеностопного / плечевого сустава и прикроватная допплерография должны выполняться при обнаружении каких-либо отклонений в пульсе или при подозрении на сосудистое заболевание. Значительный симптоматический тазово-бедренный атеросклероз и поясничный стеноз иногда сосуществуют у одного и того же пациента, и для исключения васкулопатии могут потребоваться неинвазивные исследования кровообращения или артериография.
Визуализирующие / диагностические исследования
Диагноз поясничного стеноза во многом зависит от истории болезни и физического обследования.Рентгенологическое подтверждение диагноза может быть выполнено с использованием различных методов визуализации. Простые снимки позвоночника сами по себе не являются диагностическими, но могут демонстрировать дегенеративные изменения в позвонках или дисковых пространствах, выявлять некоторые формы скрытой расщелины позвоночника или выявлять спондилолистез или сколиоз у некоторых пациентов. Чаще всего участвуют уровни от L3 до L5, хотя клинически значимый стеноз может существовать на любом или всех уровнях поясницы у данного пациента. Раньше поясничная миелография была обычным методом постановки диагноза, но сегодня в этом нет необходимости.Современные методы нейровизуализации, такие как компьютерная томография (КТ) и магнитно-резонансная томография (МРТ), в последние годы облегчили диагностику.
Компьютерная томография
Компьютерная томография с интратекальной инъекцией контрастного вещества или без нее определяет костную анатомию в одной или двух плоскостях, может хорошо продемонстрировать поясничное субарахноидальное пространство, может продемонстрировать вторжение в канал гипертрофированной пластинкой, остеофитами, фасетками или ножками, и может обеспечить отличную визуализацию позвоночного канала, так что измерения диаметра канала могут быть выполнены с улучшенной точностью и разрешением по сравнению с простыми миелограммами.Трехмерные реконструкции с использованием КТ также демонстрируют анатомию позвоночного канала.
Гипертрофия пластинки, ножек и апофизарных суставов, наряду с утолщением желтой связки, затрагивает заднебоковые части поясничного канала, придавая ему классический вид «клеверного листа» или «трилистника» на аксиальной компьютерной томографии (рис. 2). Хотя канал трилистника считается практически патогномоничным для поясничного стеноза, нормальный вариант трилистника иногда встречается у полностью бессимптомных пациентов.
Магнитно-резонансная томография
Компьютерная томография с интратекальной инъекцией контрастного вещества может продемонстрировать поясничное субарахноидальное пространство и нервные корешки с повышенной чувствительностью, но это инвазивный тест с потенциальной болезненностью. По этой причине сканирование МРТ с возможностью многоплоскостной визуализации в настоящее время является предпочтительным методом для установления диагноза и исключения других состояний. МРТ позволяет визуализировать мягкие ткани, включая конский хвост, спинной мозг, связки, эпидуральный жир, субарахноидальное пространство и межпозвонковые диски, в большинстве случаев с мельчайшими деталями.Потеря эпидурального жира на изображениях, взвешенных по T , 1 , потеря сигнала спинномозговой жидкости вокруг дурального мешка на изображениях, взвешенных по T , 2 , и дегенеративное заболевание диска — общие черты поясничного стеноза на МРТ (рисунки 4a и 4b).
Просмотр / печать Рисунок
РИСУНОК 4A и 4B.
(слева) Unenhanced T 1 -взвешенное аксиальное магнитно-резонансное сканирование на уровне поясницы, показывающее тяжелый стеноз. Комбинация гипертрофии связок и фасеточного сустава концентрически уменьшает диаметр поясничного канала.Значительное снижение относительного количества эпидурального жира и сигнала субарахноидальной спинномозговой жидкости является еще одним свидетельством степени стеноза канала. (Справа) Сагиттальное магнитно-резонансное сканирование пояснично-крестцового отдела позвоночника с взвешенным T 1 , показывающее тяжелый стеноз канала на уровне L4-5, вызванный сочетанием грыжи диска, спондилоартрита и гипертрофии заднего элемента. Сравните этот стеноз со стенозом средней степени, наблюдаемым на уровнях выше. Легкий спондилолистез также очевиден в L5-S1.
ФИГУРЫ 4A и 4B.
(слева) Unenhanced T 1 -взвешенное аксиальное магнитно-резонансное сканирование на уровне поясницы, показывающее тяжелый стеноз. Комбинация гипертрофии связок и фасеточного сустава концентрически уменьшает диаметр поясничного канала. Значительное снижение относительного количества эпидурального жира и сигнала субарахноидальной спинномозговой жидкости является еще одним свидетельством степени стеноза канала. (Справа) Сагиттальное магнитно-резонансное сканирование пояснично-крестцового отдела позвоночника с взвешенным T 1 , показывающее тяжелый стеноз канала на уровне L4-5, вызванный сочетанием грыжи диска, спондилоартрита и гипертрофии заднего элемента.Сравните этот стеноз со стенозом средней степени, наблюдаемым на уровнях выше. Легкий спондилолистез также очевиден в L5-S1.
Электромиелография
Электромиелограммы с исследованиями скорости нервной проводимости могут помочь в подтверждении множественного вовлечения компрессии конского хвоста. Электромиелография и скорость нервной проводимости также могут быть полезны при диагностике демиелинизирующих или воспалительных невропатий и могут иметь большое преимущество в различении сосудистой хромоты от нейрогенной в ситуациях, когда клинические и рентгенологические картины неоднозначны.Однако в конечном итоге визуализирующие исследования необходимы для диагностики поясничного стеноза, и в большинстве случаев электромиелография и исследования скорости нервной проводимости не требуются.
Дифференциальная диагностика
Как упоминалось ранее, компрессия корня поясницы может иметь множество причин. Однако некоторые состояния вызывают типичную клиническую картину нейрогенной хромоты, которая возникает при поясничном стенозе. В таблице 2 перечислены потенциальные причины компрессии конского хвоста, которые должны быть исключены соответствующими диагностическими исследованиями до постановки диагноза поясничного стеноза.
Просмотр / печать таблицы
ТАБЛИЦА 2Состояния, которые могут имитировать поясничный стеноз
Новообразования мозгового конуса и конского хвоста, а также доброкачественные кистозные образования (нейрофибромы, эпендимомы, гемангиобластомы, эпидермобластомы, |
Нервная компрессия из-за метастазов в кость (легкие, молочная железа, миелома, лимфома) |
Центральная грыжа межпозвоночных дисков |
Дегенеративный спондилолистез |
Воспалительный арахноидит |
Состояния, которые могут имитировать поясничный стеноз
Conus medullaris и конский конус и новообразования конского хвоста, новообразования в области эпигнофосфокардии и конского хвоста , л ipomas) |
Нервная компрессия из-за метастазов в кости (легкие, грудь, миелома, лимфома) |
Центральная грыжа межпозвоночных дисков |
| 3 9182 9182 9182 9182 9182 9182 Дегенеративный перелом спондилол |
Эпидуральный абсцесс |
Воспалительный арахноидит |
Синдром конского хвоста обычно возникает в результате сдавления нервных корешков в пояснично-крестцовом отделе позвоночника дистальнее конического отдела позвоночника.Поскольку корневая система нижних конечностей и мочеперинеальных областей проходит в очень тесном соприкосновении с текальным мешком, внешнее сжатие, такое как при стенозе поясничного канала, проявляется дисфункцией множественных распределений корня. Например, боль и другие сенсорные нарушения могут возникать в нескольких поясничных и / или крестцовых дерматомных областях, а также слабость в различных группах мышц, обеспечиваемых этими нервными корешками.
Синдромы конского хвоста также могут возникать вторично по отношению к новообразованиям, травмам, воспалительным или инфекционным процессам.Важной причиной получения МРТ (в отличие от КТ) у пациентов с нейрогенной хромотой является то, что МРТ помогает исключить более серьезные состояния, такие как опухоли мозгового конуса или конского хвоста 9 или инфекционные процессы.
Пациенты с опухолями пояснично-крестцового отдела позвоночника редко проявляют исключительно симптомы, указывающие на нейрогенную перемежающуюся хромоту. В отличие от боли в спине и ногах, связанной с дегенеративным поясничным стенозом, боль, связанная с опухолью пояснично-крестцового отдела позвоночника, обычно усиливается при лежачем положении, пробуждает пациента ночью и облегчается при ходьбе.8
Поясничные эпидуральные абсцессы обычно связаны с быстро развивающимися неврологическими нарушениями, сильной болью в спине и другими клиническими проявлениями, которые облегчают диагностику. Эти пациенты могут иметь или не иметь лихорадку, но почти всегда демонстрируют боль в спине и исключительную болезненность при пальпации, локализованную до уровня нагноения.
Патологические, травматические или остеопоротические компрессионные переломы поясничных позвонков также могут проявляться симптомами соударения конского хвоста.Заживление клинически незаметных переломов может вызвать бурный рост кости, что может привести к стенозу канала и поражению корня. Следовательно, поиск в анамнезе пролеченных злокачественных новообразований, свидетельств сопутствующих злокачественных новообразований или истории падений или травм позвоночника может иметь важное значение для постановки диагноза.
Дегенеративный подвывих поясничных позвонков (спондилолистез) — еще одна причина приобретенного стеноза поясничного отдела позвоночника, особенно на уровнях L4 и L5, и может клинически проявляться нейрогенной перемежающейся хромотой.5 Стеноз поясничного отдела иногда возникает после заднего сращения поясницы, возможно, в результате реактивной гипертрофии костей на сращенных сегментах или рядом с ними.
Лечение
Поскольку большинство пациентов, у которых развивается поясничный стеноз, относятся к среднему или пожилому возрасту, важно определить их относительные хирургические риски. Хотя декомпрессивная поясничная ламинэктомия может быть обширной процедурой, большинство пациентов, даже пожилые, с медицинской точки зрения переносят эту процедуру. Как правило, эти пациенты являются тяжелыми инвалидами из-за своих симптомов и обычно готовы пойти на небольшую степень риска, чтобы получить облегчение.Противосвертывающая терапия или тяжелые сердечные или респираторные заболевания могут быть противопоказаниями к операции.
Риски и осложнения декомпрессивной хирургии
Риски ламинэктомии зависят от количества уровней, подлежащих декомпрессии, сопутствующих медицинских проблем, сложной анатомии в результате рубцевания от предыдущих операций или сильно стенозированного канала, который может потребовать обширного удаления кости и расслоение, а также общие риски, связанные с общей анестезией. Возможные осложнения стандартной декомпрессивной ламинэктомии включают инфекцию раны, образование гематомы, разрывы твердой мозговой оболочки с последующими утечками спинномозговой жидкости и риск менингита, повреждение нервных корешков и возможность создания послеоперационной нестабильности позвоночника.Хирургическая кровопотеря обычно хорошо переносится, но может потребоваться переливание крови. Общая хирургическая смертность, связанная с декомпрессивной ламинэктомией, составляет приблизительно 1 процент.10
Стандартная декомпрессивная поясничная ламинэктомия включает разрез по средней линии над задействованными уровнями, рассечение до остистых отростков и постепенное удаление или «снятие кровли» задних элементов поясничного отдела. канал (остистые отростки, пластинки и ножки), а также удаление утолщенной желтой связки.
Обычно выполняется многоуровневая декомпрессивная ламинэктомия, поскольку стеноз канала обычно возникает на нескольких уровнях. Редко требуется иссечение грыжи межпозвонковых дисков. Часто выполняется удаление медиальных частей суставных фасеток, особенно если есть признаки образования остеофитов. Этот маневр может создать нестабильность на уровнях, на которых проводится операция, если резекция кости продлена слишком далеко в латеральном направлении, особенно при выполнении двусторонней фасетэктомии.
Альтернативный метод7 сохраняет суставные фасетки с одной стороны и создает одностороннюю декомпрессивную гемиламинэктомию с подрезанием контралатеральной пластинки, удалением желтой связки и выполнением одностороннего костного сращивания. Другой тип декомпрессивной процедуры, которая была описана с хорошим послеоперационным успехом, — это многоуровневая ламинотомия, при которой создаются «окна» или фенестрации путем удаления верхней части нижней пластинки и нижней части верхней пластинки на вовлеченных уровнях.Сторонники этого подхода считают, что сохранение межостистых связок и сохранение остистых отростков сводят к минимуму риск послеоперационной нестабильности.
В последнее время все больше внимания уделяется синдрому стеноза бокового кармана как причине боли в спине и хромоты. Боковое углубление — это пространство внутри позвоночного канала, прилегающее к зоне выхода нервных корешков.
Некоторые авторы считают, что в некоторых случаях медиальной фасетэктомии, фораминотомии и декомпрессии боковых карманов достаточно для облегчения симптомов нейрогенной хромоты.11 Другие процедуры, такие как расширяющая ламинопластика, которая включает удаление единым блоком и свободное прикрепление задних дуг позвонков, не были изучены широко. В целом, эти различные процедуры дали неоднозначные результаты, хотя некоторым пациентам, несомненно, принесут пользу менее обширные декомпрессивные процедуры в зависимости от морфологии и анатомического расположения их нервного корешка. Независимо от выбранного хирургического подхода, если декомпрессия неадекватна, облегчение симптомов может быть неполным или проблема может повториться после короткого периода клинического улучшения.
Результаты хирургического лечения
Большинству пациентов эффективна широкая декомпрессия поясничного канала. В некоторых отчетах процент пациентов, которым операция принесла пользу, составляет 95 процентов, при этом более 90 процентов пациентов возвращаются к своему прежнему уровню активности, независимо от возраста.12 Однако недавние отчеты2,12 отклоняют эти цифры как оптимистичные, вместо этого утверждая, что они долгосрочные. неврологическое улучшение примерно у 65 процентов пациентов. Однако совершенно очевидно, что у большинства пациентов с четкими рентгенологическими и клиническими признаками стеноза декомпрессивная хирургия обеспечивает значительное облегчение.
В ходе недавнего анализа было обнаружено, что сопутствующие заболевания и психологические факторы играют значительную роль в индивидуальном восприятии пациентами исхода либо после ламинэктомии, либо после ламинотомии. Пациенты со значительными сопутствующими заболеваниями сообщали о меньшем облегчении боли и меньшем функциональном восстановлении, чем ожидалось после декомпрессии.13 У пациентов с хроническими тяжелыми симптомами декомпрессия нервных элементов может не привести к немедленному исчезновению боли, равно как и длительный предоперационный двигательный дефицит, вероятно, не исчезнет. немедленно.Тем не менее, после декомпрессии конского хвоста неуклонное прогрессирование неврологической дисфункции может быть замедлено или остановлено.
Нехирургическое лечение поясничного стеноза
Консервативное лечение поясничного стеноза, такое как поясничная фиксация, постельный режим, физиотерапия и обезболивание, имеет мало доказанных преимуществ в долгосрочной перспективе. Если изнурительные медицинские условия не запрещают операцию под общей анестезией, медикаментозное или нехирургическое лечение поясничного стеноза не является практическим вариантом, если симптомы приводят к потере трудоспособности.

_0.gif)

 Когда все другие методы лечения не обеспечивают облегчения, слияние позвоночника может быть разумным вариантом для лечения тяжелого спондилоартроза.
Когда все другие методы лечения не обеспечивают облегчения, слияние позвоночника может быть разумным вариантом для лечения тяжелого спондилоартроза. И первыми страдают пояснично-крестцовые позвонки, так как правильная амортизация движений невозможна;
И первыми страдают пояснично-крестцовые позвонки, так как правильная амортизация движений невозможна;
 Происходит компрессия нервных окончаний, а остеофитные образования провоцируют возникновение спондилеза.
Происходит компрессия нервных окончаний, а остеофитные образования провоцируют возникновение спондилеза. Локализация боли – по бокам от поврежденных суставов позвонков. Если надавить на эту область, дискомфорт резко усиливается, любое ощупывание сильно болезненно.
Локализация боли – по бокам от поврежденных суставов позвонков. Если надавить на эту область, дискомфорт резко усиливается, любое ощупывание сильно болезненно.


 Эластичность ухудшена. Если начать своевременную терапию, то скорость развития патологии существенно замедляется на этой стадии.
Эластичность ухудшена. Если начать своевременную терапию, то скорость развития патологии существенно замедляется на этой стадии. Примеры – Мелоксикам, Нимесил, Целекоксиб. Эти средства меньше поражают слизистую оболочку желудка, поэтому их можно использовать в течение нескольких недель. Также существуют недоказанные данные, что препараты на основе Мелоксикама способствуют восстановлению хрящей ткани лучше, чем хондропротекторы.
Примеры – Мелоксикам, Нимесил, Целекоксиб. Эти средства меньше поражают слизистую оболочку желудка, поэтому их можно использовать в течение нескольких недель. Также существуют недоказанные данные, что препараты на основе Мелоксикама способствуют восстановлению хрящей ткани лучше, чем хондропротекторы.
 Ранее перенесенные переломы, растяжения или надрыва – дополнительный фактор риска. Даже если перелом или надрыв связки полностью зажил, ранее поврежденные структуры становятся более уязвимыми к отсроченным осложнениям, включая спондилоартроз.
Ранее перенесенные переломы, растяжения или надрыва – дополнительный фактор риска. Даже если перелом или надрыв связки полностью зажил, ранее поврежденные структуры становятся более уязвимыми к отсроченным осложнениям, включая спондилоартроз.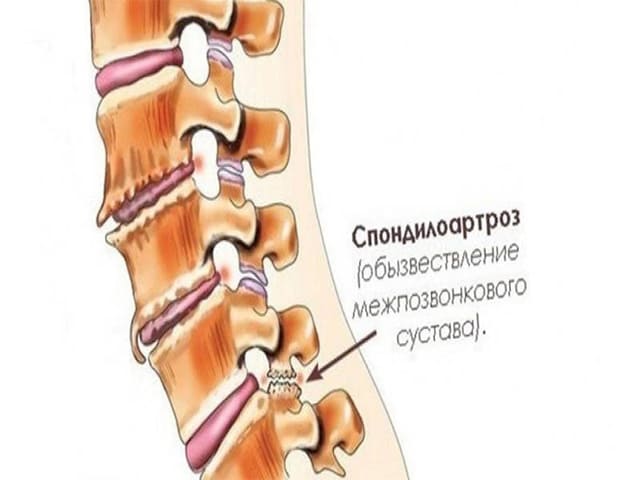 Длительность использования инъекций – не более 2-3 недель. Затем необходимо перейти на таблетированную форму выпуска. Примеры средств – Мильгамма, Нейрорубин.
Длительность использования инъекций – не более 2-3 недель. Затем необходимо перейти на таблетированную форму выпуска. Примеры средств – Мильгамма, Нейрорубин. Когда мускулы спины становятся сильнее, нагрузка с позвоночника автоматически снимается, что позволяет нормализовать самочувствие пациента.
Когда мускулы спины становятся сильнее, нагрузка с позвоночника автоматически снимается, что позволяет нормализовать самочувствие пациента.