Спондилёз: Симптомы, Профилактика, Лечение
Спондилёз: Симптомы, Профилактика, Лечение
Спондилёз – заболевание позвоночника, при котором изменяются фиброзные ткани в зоне межпозвоночных дисков. Часто появляются несколько костных наростов. Различают несколько типов: шейный, грудной и поясничный. Тип заболевания зависит от зоны поражения позвоночника. В зависимости от типа заболевания, лечение различно, поскольку направлено на восстановление больной области позвоночника с помощью
ЛФК
ЛФК помогает уменьшить спазмы в области спины, убрать воспаление, а также снять болевой синдром. Лечение комплексное, направленное на замедление развития болезни и снижении симптомов
Основными симптомами
спондилёза являются:резкие боли в области спины,
плохая подвижность,
связанная с позвоночником.

Одной из причин болезни является высокая нагрузка на позвоночник. Поэтому для лечения необходима специальная гимнастика, проходящая под контролем специалистов. Упражнения необходимо выполнять не спеша и аккуратно иначе это навредит организму.
При шейном спондилёзе возникают боли в затылке, лопатках и голове. Возникает шум в голове, головокружение ухудшается зрение. Боль может возникать и в спокойном состоянии, что является причиной бессонницы. Шейный спондилёз самая распространённая форма заболевания. Иногда приводит к развитию периартрита.
Поясничный спондилёз проявляется в виде боли в пояснице при резких движениях или переохлаждении. На первой стадии, заболевание сложно обнаружить, так как болей в этот период нет. Поэтому следует помнить о профилактике заболевания. Обычно этот вид возникает при тяжёлом физическом труде и высоких нагрузках на поясничную зону. Если поясничный спондилёз возникает параллельно с остеохондрозом, существует вероятность защемления нерва и развитию радикулита.
Может возникнуть хромота, боли в голени, бёдер и ягодиц.
Спондилёз грудного отдела возникает из-за нарушения обмена в межпозвоночных дисках и фиброзном кольце. Межпозвоночный диск теряет эластичность. Организм пытается компенсировать эти процессы. На позвонках образуются костные наросты. Наросты защемляют нерв и ухудшают циркуляцию крови, возникают отеки, что и выражается болями в спине.
В качестве лечения используется точечный массаж, иглоукалывание, прогревание, а также фитопрепараты и другие виды лечения. Последние, способствуют лучшей проходимости нервных импульсов, что повышает эффективность курса. В наше время широкой популярностью при лечении заболевания пользуются методы тибетской медицины. Эти упражнения улучшают процессы обмена в области позвоночника, дистрофия тканей замедляется и улучшается кровоснабжение межпозвоночных дисков.
В профилактики необходимо регулярно выполнять утреннюю зарядку. Не следует употреблять много соли.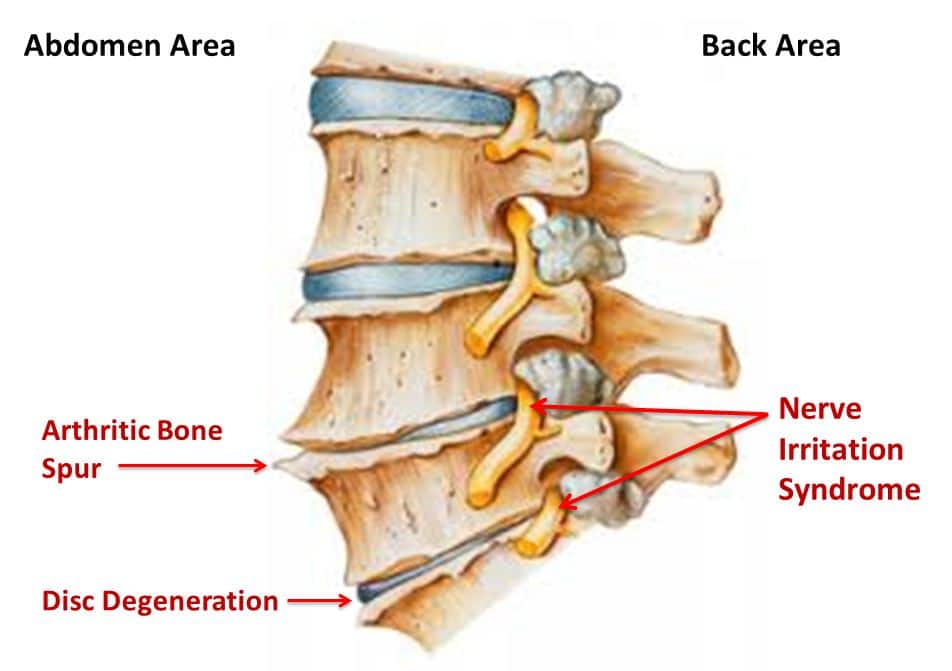
Спондилез позвоночника – в чем опасность разной локализации патологии, методы лечения
Спондилез шейного отдела позвоночника – что это такое
Спондилез – это патология, связанная с разрастанием костной ткани позвоночника. Виды и степени спондилеза могут быть разными, от этого будет зависеть назначенное лечение. Терапия проводится под контролем врача, поскольку неправильно выполненные медицинские мероприятия могут привести к тяжелым осложнениям.
Симптомы и виды спондилеза
Классификация заболевания ведется с учетом локализации патологического очага, поэтому спондилез бывает:
- шейного отдела;
- пояснично-крестцового;
- грудного.
Причины заболевания спондилез до сих пор не выяснены. Однако многие врачи согласны с тем, что заболевание является осложнением остеохондроза. Поэтому первый симптом – это периодически возникающая боль в месте расположения патологического очага. В начале заболевания этот синдром присутствует только при физических нагрузках или долгом пребывании в неудобном положении. Но по мере разрастания костной ткани болевые ощущения приобретают постоянный характер, беспокоя даже во время ночного отдыха.
В начале заболевания этот синдром присутствует только при физических нагрузках или долгом пребывании в неудобном положении. Но по мере разрастания костной ткани болевые ощущения приобретают постоянный характер, беспокоя даже во время ночного отдыха.
Симптомы спондилеза грудного отдела позвоночника, который развивается достаточно давно, могут имитировать миозит, сердечный приступ и стенокардию. Связано это с тем, что в этом отделе расположено самое большое количество нервных корешков – иррадиация боли может быть и в левую руку, и грудину. Больной, вынужденный подобрать удобное положение для уменьшения боли, сутулится, опуская плечо и стараясь вытянуть верхнюю часть туловища немного вперед и вниз.
При диагнозе спондилез шеи больной будет предъявлять жалобы на головные боли, повышенную усталость, невозможность совершать простейшие движения головой. Примечательно, что ни регулярный массаж, ни обезболивающие препараты не облегчат состояние.
Отдельно выделяют признаки деформирующего спондилеза поясничного отдела позвоночника.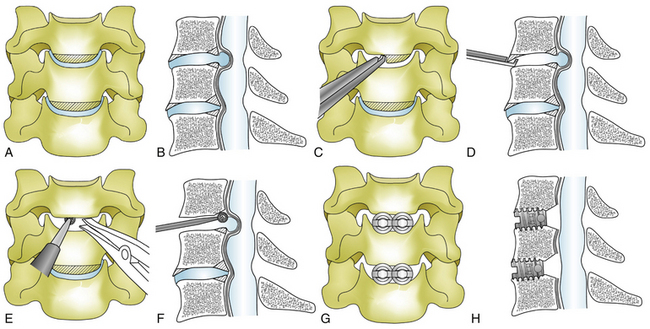 Кроме сильных болей, всегда присутствуют проблемы в ходьбе – человек начинает хромать, он не может быстро идти и тем более бегать.
Кроме сильных болей, всегда присутствуют проблемы в ходьбе – человек начинает хромать, он не может быстро идти и тем более бегать.
Независимо от того, в каком отделе позвоночного столба развивается заболевание, облегчение больному приносит положение с небольшим наклоном туловища вперед. В принципе, это характерная особенность спондилеза, по которой врачи могут поставить предварительный диагноз до получения результатов обследования.
Лечение спондилеза
Лечение спондилеза пояснично-крестцового отдела позвоночника, впрочем, как и при другой локализации патологии, заключается в следующих назначениях:
- медикаменты из категорий нестероидных противовоспалительных, обезболивающих;
- массажи;
- лечебная гимнастика.
Но терапия лекарственными препаратами возможна только в том случае, если болезнь была диагностирована на ранней стадии развития. Вначале проводится медикаментозное лечение, направленное на снятие болевого синдрома, после чего можно приступать к гимнастике и массажу. Как лечить дегенеративный спондилез? На этот вопрос есть только один ответ – оперативное вмешательство, в ходе которого хирург специальными кусачками просто выкусывает отросшие костные фрагменты. Только после полного восстановления после операции можно будет приступать к другим методам реабилитации. И в этом случае весьма полезными будут упражнения ЛФК – при спондилезе их подбирают в индивидуальном порядке с учетом общего состояния здоровья пациента.
Как лечить дегенеративный спондилез? На этот вопрос есть только один ответ – оперативное вмешательство, в ходе которого хирург специальными кусачками просто выкусывает отросшие костные фрагменты. Только после полного восстановления после операции можно будет приступать к другим методам реабилитации. И в этом случае весьма полезными будут упражнения ЛФК – при спондилезе их подбирают в индивидуальном порядке с учетом общего состояния здоровья пациента.
Спондилез шеи на ранней стадии лечится ношением воротника Шанца – специальное физиотерапевтическое приспособление, улучшающее кровообращение в этом отделе позвоночника и предотвращающее кислородное голодание головного мозга. При выявлении заболевания больной должен находиться под постоянным контролем врача, поскольку рядом с патологическим очагом расположен головной мозг. В случае нарушения кровоснабжения может развиться инсульт.
Если в клинике предлагают в рамках лечения спондилеза провести сеансы ударно-волновой терапии, то нужно быть очень внимательным и осторожным. Оптимальный вариант – получить консультацию не у одного, а у нескольких специалистов. Такая осторожность связана с высокой вероятностью развития тяжелых осложнений после процедуры. Ударно-волновая терапия поможет только в том случае, если отростки от позвонка имеют хрящевую структуру. При воздействии на уже окостенелые фрагменты можно спровоцировать их откол и проникновение осколков в позвоночный столб.
Оптимальный вариант – получить консультацию не у одного, а у нескольких специалистов. Такая осторожность связана с высокой вероятностью развития тяжелых осложнений после процедуры. Ударно-волновая терапия поможет только в том случае, если отростки от позвонка имеют хрящевую структуру. При воздействии на уже окостенелые фрагменты можно спровоцировать их откол и проникновение осколков в позвоночный столб.
Если в анамнезе человека присутствует остеохондроз, то он должен посетить врача и узнать, что такое спондилез шейного отдела позвоночника. Записаться на консультацию можно на нашем сайте Добробут.ком.
Связанные услуги:
Лечебная физкультура (ЛФК)
Массаж
Спондилез: описание болезни, причины, симптомы, стоимость лечения в Москве
Спондилез — проблема со здоровьем, когда речь идет о целостности позвоночного столба. Его деструкция происходит вследствие травм или других провоцирующих факторов. Прежде всего страдают края позвоночника, которые начинают интенсивно разрастаться. Озвученный процесс долгое время может не причинять дискомфорт больному. В редких случаях на первой стадии его развития человек вынужден купировать боль при помощи анальгетиков.
Прежде всего страдают края позвоночника, которые начинают интенсивно разрастаться. Озвученный процесс долгое время может не причинять дискомфорт больному. В редких случаях на первой стадии его развития человек вынужден купировать боль при помощи анальгетиков.
Разновидности заболевания зависят от места локации патологии. Спондилез имеет следующую классификацию по этому признаку:
1. Шейный отдел. Существенный дискомфорт в озвученной части тела человек ощущает при необходимости вести малоподвижный образ жизни. У людей с сидячей профессией часто болит шея, поднимается артериальное давление и чувствуется давление на глаза.
2. Грудина. Эта разновидность спондилеза встречается очень редко. При рентгене обычно обнаруживается деформация верхних и нижних позвонков. Во время приступа боли человек начинает задыхаться, как будто ему перекрывают доступ кислорода в легкие.
3. Пояснично-крестцовый отдел. При лежании на животе больной не ощущает изматывающей боли.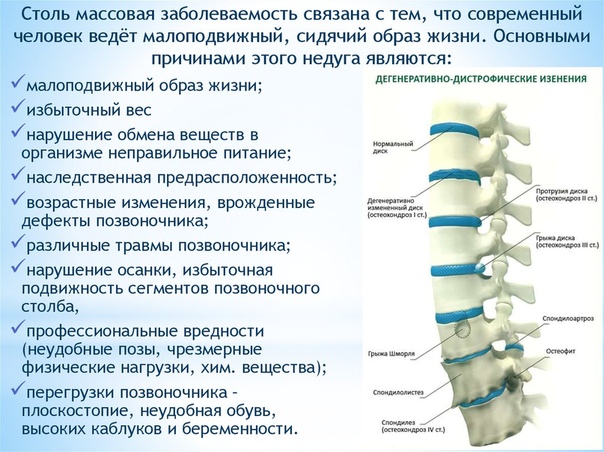 В ином положении тела его мучают тянущие боли в нижней части спины, которые могут продолжаться длительное время.
В ином положении тела его мучают тянущие боли в нижней части спины, которые могут продолжаться длительное время.
4. Спондилез поясницы. Больной в этом случае жалуется на невозможность находится долгое время в одной и той же позе. Симптомы спондилеза поясницы напоминают радикулит, который стараются лечить прогреванием.
Медики озвучивают еще одну классификацию заболевания:
1. Деформирующий спондилез. Во время его протекания целостность позвоночника радикально меняется. Происходит подобная деструкция по причине выхода фиброзных колец из места, где им надлежит быть.
2. Анкилозирующий спондилез. Ощутимое искривление позвонков в этом случае диагностируют на общем фоне воспалительного процесса. Чаще всего анкилозирующий спондилез обнаруживают у мужчин, которым не исполнилось 40 лет.
Признаки спондилеза проявляются из-за следующих провоцирующих факторов:
1. Нагрузка на позвоночник.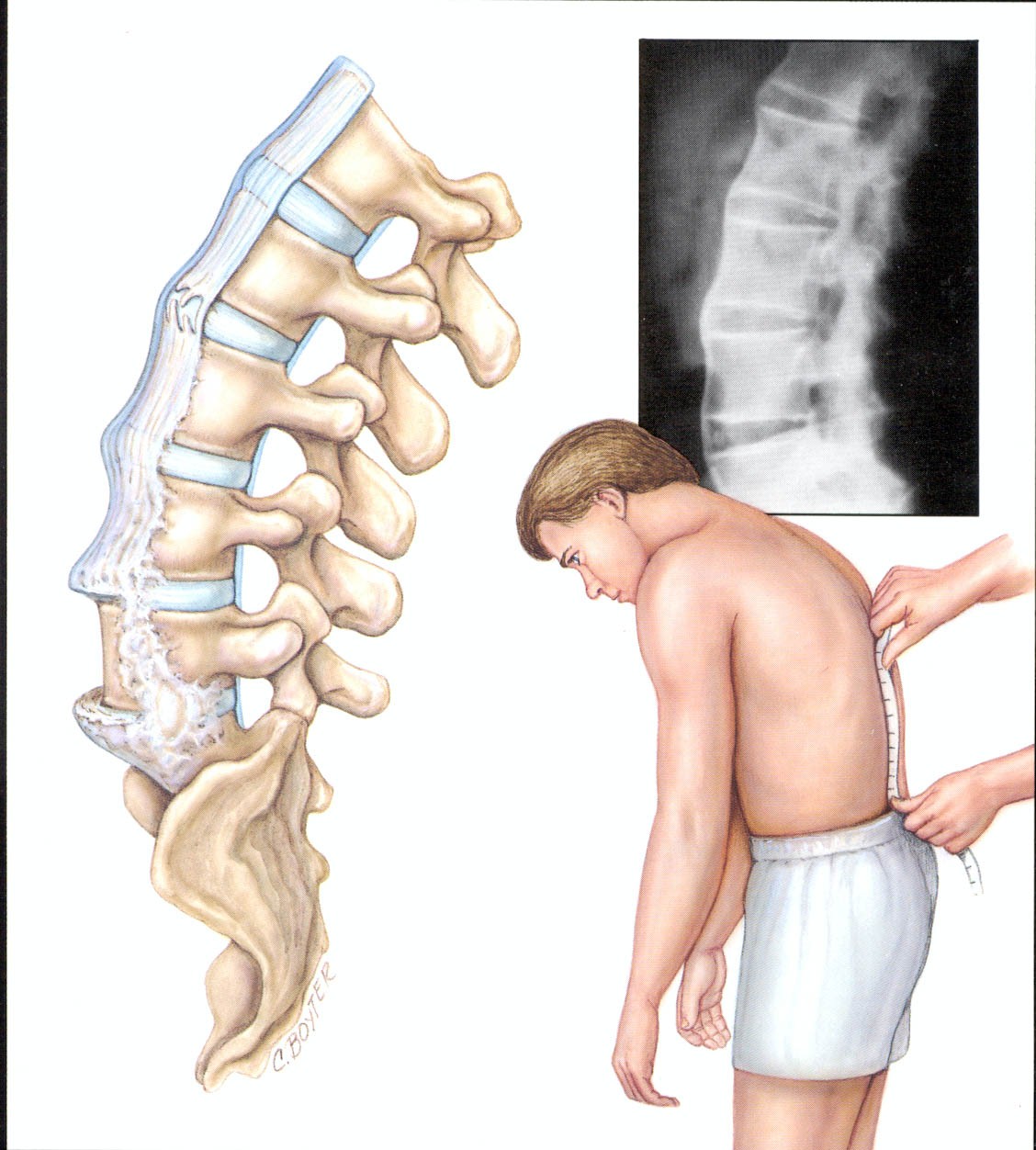 Его слаженное функционирование нарушается при любой травме и регулярном физическом напряжении. Повышенная зона риска — мужчины из возрастной категории 40 +.
Его слаженное функционирование нарушается при любой травме и регулярном физическом напряжении. Повышенная зона риска — мужчины из возрастной категории 40 +.
2. Гиподинамия. Речь в этом случае идет не только о сидячей работе. Человек может мало двигаться из-за проблем со здоровьем.
3. Искривление позвоночника. Его деформация может иметь врожденный и приобретенный характер при кифозе и сколиозе.
4. Осложнения остеохондроза. Заболевание сопровождается уменьшением эластичности позвоночных дисков и их хрупкостью.
5. Избыточная масса тела. Основа скелета человека рассчитана на определенный предел нагрузки на нее. При исчерпании этого лимита позвонки могут сместиться.
6. Возрастные изменения. Факт старения еще никто не отменял. По этой причине может возникнуть существенный сбой обмена веществ, который спровоцирует возникновение спондилеза.
Степени спондилеза:
1. Первая стадия. Отростки небольшого размера еще не причиняют человеку существенного дискомфорта. По причине их нахождения в диапазоне тела позвонка на этой стадии диагностика бывает нерезультативной. Озвученная фаза проходит незаметно для больного, поэтому считается опасным и непредсказуемым периодом.
Первая стадия. Отростки небольшого размера еще не причиняют человеку существенного дискомфорта. По причине их нахождения в диапазоне тела позвонка на этой стадии диагностика бывает нерезультативной. Озвученная фаза проходит незаметно для больного, поэтому считается опасным и непредсказуемым периодом.
2. Вторая стадия. Ограниченность в передвижении, боль в спине ноющего характера — повод немедленно обратиться за помощью к специалисту. Во втором периоде человеку бывает сложно выполнить любую работу, которая связана с физической нагрузкой. При малейшем похолодании он будет чувствовать боль в спине в виде прострелов.
3. Третья стадия. Спондилез позвоночника на этой стадии игнорировать не получится. Все нарастающая боль лишает человека трудоспособности. Сращивание позвонков стремительно ускоряется, что может привести к полному обездвиживанию пострадавшего.
Характер боли при патологии:
1. Резкая. Чаще всего она ощущается в груди или шейном отделе. Усиление болевой атаки может начаться при активных движениях.
Усиление болевой атаки может начаться при активных движениях.
2. Ноющая. Распространение ее происходит по стандартной схеме: затылок — челюсть — плечи.
3. Боль в виде прострелов. Возникает она в поясничном отделе и напоминает одиночные интенсивные импульсы, которые имеют опоясывающий характер.
4. Волнообразная. Ее отличительная черта — смена фаз боли и онемения. Локализуются неприятные ощущения в области брюшины, ягодиц и груди.
5. Головная. Сильные приступы мигрени наблюдаются при наростах-остеофитах в шейном отделе.
6. Перманентная. Боль такого рода не прекращается и носит постоянный характер. Обычно ее чувствуют люди при поражении позвонков шейного отдела.
Диагностика патологии в большинстве случаев ограничивается рентгеном, который помогает выявить наросты-остеофиты. При второй-третьей стадии заболевания они могут выходить за поверхность дисков.
Часто спондилез путают с болезнями Бехтерева и Форестье. Схожая визуальная симптоматика патологий на рентгеновском снимке четко отличается. При спондилезе деформации подвергаются пару позвонков. Исключение — деструкция поясничного отдела, когда могут пострадать три звена опоры скелета.
Схожая визуальная симптоматика патологий на рентгеновском снимке четко отличается. При спондилезе деформации подвергаются пару позвонков. Исключение — деструкция поясничного отдела, когда могут пострадать три звена опоры скелета.
Профилактика заболевания:
1. Регулярная разминка. Необходимо свой распорядок дня распределить не на пассивные манипуляции, а на активные движения. Не обязательно утруждать себя упражнениями на пресс при возможности заменить самоистязание вечерними прогулками в течение часа.
2. Посещение плавбассейна и фитнес-клуба. Одной утренней зарядкой целостность структуры позвоночника сохранить проблематично. После приобретения абонемента в озвученные заведения следует помнить, что спортивные травмы только усугубят имеющееся заболевание. По этой причине оздоровительный процесс нужно проводить под контролем инструктора.
3. Правильное питание. Об острых приправах стоит забыть при включении в рацион кисломолочных продуктов. Рекомендуется также ежедневно съедать два грецких ореха с пучком зелени для профилактики спондилеза.
Рекомендуется также ежедневно съедать два грецких ореха с пучком зелени для профилактики спондилеза.
4. Контроль веса. Позвоночник способен стать надежной опорой только для той массы тела, которая является нормой для человека при его росте.
Наследственность — предрасположенность организма к различным заболеваниям, которую изменить невозможно. Однако защитить свои позвонки по максимуму — реально.
Как действуют препараты
1. Обезболивающие препараты. Рекомендуют их при сильных приступах на третьей стадии спондилеза. В этом случае поможет Кеторол для в/м введения, который способен блокировать болевой синдром сильной интенсивности. Заменить его можно Баралгином в ампулах, который при высокой эффективности не является наркотическим средством. Спондилез спины при острых приступах можно на время успокоить при помощи новокаиновой блокады.
2. Гели и мази. Их применение рекомендуется при болях средней интенсивности в виде прострелов. Все большую популярность набирает препарат «Сила лошади» на основе пчелиного яда.
Все большую популярность набирает препарат «Сила лошади» на основе пчелиного яда.
3. Паравертебральное воздействие. При наличии интенсивных приступов применяют этот вид терапии в условиях стационара или в амбулаторном режиме. В итоге напряжение мышц устраняется за короткий промежуток времени
4. Гиалуроновая кислота. Разрастание костной ткани суставов приостановится при использовании этих инъекций для питания хрящей.
5. Витаминные комплексы. При их назначении врач не ограничивается витаминами группы В. Для поддержания организма в тонусе больному прописывают поддерживающую терапию в виде ретинола, аскорбиновой кислоты и холекальциферола.
Правильное питание при спондилезе
На жесткую диету врач после диагностирования не посадит, но некоторые его рекомендации необходимо будет соблюдать. Досужее мнение, что соль при спондилезе категорически запрещена, стоит забыть. В небольшом количестве ее употребление не возбраняется.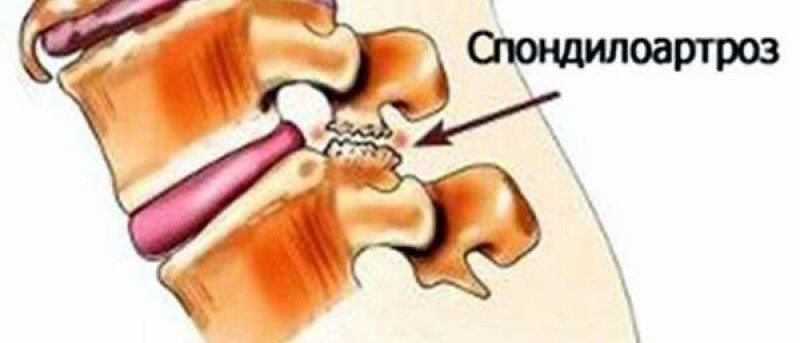
Для восполнения дефицита кальция и приостановления развития наростов меню больного должно содержать сыр, молочные продукты, зелень и морепродукты. Пить необходимо не менее двух литров жидкости в день. Кроме обычной очищенной воды, рекомендуется употреблять овощные и фруктовые соки. Врачи также рекомендуют пить компот из сухофруктов и минеральную воду без газа.
Лечебная физкультура
Разрастание солевых отложений в позвонках реально приостановить при помощи специального комплекса:
1. Королевская походка. Классический способ выровнять осанку использовали с незапамятных времен. Необходимо разместить на голове внушительную по размеру книгу и пройтись с ней вдоль комнаты несколько раз. При согнутой спине предмет сразу упадет, что сигнализирует о необходимости повторить упражнение еще раз.
2. Кошачьи ужимки. Эту манипуляцию нельзя проводить на третьей стадии заболевания. В остальных случаях нужно подойти к стене и постараться немного прогнуться в мостик при упоре на нее. Затем нужно на четвереньках имитировать походку кошки с периодическим выгибанием спины.
Затем нужно на четвереньках имитировать походку кошки с периодическим выгибанием спины.
3. Плавные перекаты. В положении лежа нужно из стороны в сторону поворачивать согнутые в коленях ноги. Руки при этом необходимо держать вдоль тела без движения.
4. Невидимый обруч. Поясничный отдел при наличии в нем дегенеративных наростов рекомендуется обрабатывать аппликатором Кузнецова. Не помешает при этом по нескольку раз в день крутить воображаемый обруч. Если диагностирована первая и вторая стадия заболевания, то можно включить в комплекс реальный предмет с небольшим весом.
5. Носок-пятка. Это упражнение с разминкой нижних конечностей можно дополнить имитацией передвижения некоторых животных (медвежья походка, прыжки зайца и т.д.).
При третьей стадии спондилеза упражнения выполняются под наблюдением специалиста и с использованием специального бандажа. Любые манипуляции на вытяжку позвоночника запрещены. Все упражнения нужно выполнять в медленном режиме без излишнего напряжения спины.
Физиотерапия при спондилезе
Любой этап заболевания лечат при помощи следующих процедур:
-
Диадинамический ток. Его применение подразумевает низкочастотное воздействие на проблемные участки позвоночника. Процедура помогает устранить боли в спине и пояснице, а также снимает отечность в зоне деформации дисков. Увеличение диадинамического тока зависит от состояния пациента, который начинает испытывать спектр ощущений от покалывания до жжения.
-
Фонофорез. Схема его проведения подразумевает воздействие на проблемные участки ультразвуком. Питание тканей дополняется также применением гидрокортизона. Обычно подобную процедуру назначают людям, которые хотят вернуть упругость эпидермису. Поможет она и при спондилезе, когда после специальной очистки кожи на нее наносится лекарственное средство. Дальнейшие манипуляции напоминают проведение УЗИ.
лечение — International Lumbago Clinic
Что такое деформирующий спондилез?
Деформирующий спондилез поясничного отдела позвоночника – это заболевание, характеризующееся формированием остеофитов вследствие возрастных изменений костной ткани и деформацией позвоночного столба. Прогрессирование заболевания может привести к стенозу позвоночного канала.
Прогрессирование заболевания может привести к стенозу позвоночного канала.
Причины деформирующего спондилеза
Основными факторами развития деформирующего спондилеза считаются возрастные изменения, условия труда, занятия спортом и др.
Вследствие этого может развиваться дегенерация межпозвоночных дисков, нестабильность поясничного отдела позвоночника, деформация позвонков и другие патологии. По мере развития дегенеративных изменений не только повреждаются позвонки, межпозвоночные диски, нервные окончания, но и появляется воспаление и боли. Дегенеративные изменения затрагивают и сопредельные суставы и связки. Прогрессирование заболевания приводит к стенозу позвоночного канала, спондилолистезу, сколиозу и другим заболеваниям позвоночника.
Симптомы деформирующего спондилеза
Основные симптомы деформирующего спондилеза: тупая боль и слабость в пояснице и области ягодиц (особенно утром, при начале движения, во время усталости), боли в ногах. Также боли появляются при долгом сидении. При прогрессировании заболевания и развитии стеноза позвоночного канала есть вероятность возникновения перемежающейся хромоты, онемения, нарушения чувствительности, дискинезии и других неврологических симптомов.
Методы лечения деформирующего спондилеза
Консервативная терапия
Среди методов консервативной терапии выделяют медикаментозное лечение и физиотерапию. При деформирующем спондилезе могут появляться симптомы, связанные с ухудшением кровообращением. В этом случае рекомендуется прием препаратов, улучшающих кровообращение. Физиотерапия направлена на предотвращение ухудшения симптоматики, а также на укрепление мышц и суставов.
Если после прохождения курса консервативной терапии улучшений нет, рекомендуется проведение хирургической операции.
Хирургическая операция
Большинство хирургических операций направлено на снятие компрессии нервных корешков. При развитии стеноза позвоночного канала проводится фиксация позвоночника, когда удаляется часть тканей и позвонки фиксируются металлической конструкцией, или эндоскопическая операция, когда под визуализационным контролем удаляется часть позвонка, иссекается гипертрофированная связка и тем самым снимается защемление нерва.
Однако бывают случаи, когда после проведенной операции воспаление и другие симптомы не проходят или происходит рецидив. В этом случае необходимо признать, что причина заболевания не только в повреждениях дисков позвонках, но и в сопредельных мышцах, связках и др. Поэтому нельзя сказать, что хирургическое вмешательство является радикальным методом лечения.
В клинике проводится лечение дисксил-терапией. Данный метод лечения направлен на восстановление поврежденных межпозвоночных дисков, что позволяет остановить дегенерацию дисков и снять воспаление. Кроме того, клиника сотрудничает с Центром Медицинского Фитнеса, где проводятся специализированные тренировки, направленные на укрепление мышц и суставов.
Эффективный метод лечения спондилеза
Считается, что причиной защемления нерва и ухудшения симптоматики при деформирующем спондилезе является дегенерация межпозвоночных дисков. Поэтому мы считаем, что если остановить прогрессирование дегенерации дисков, можно предотвратить деформацию позвонков, гипертрофию связок, уменьшить воспаление, вызванное защемлением нерва.
В клинике проводится лечение дисксил-терапией. Метод направлен на восстановление целостности фиброзного кольца межпозвоночных дисков, вследствие чего происходит регенерация студенистого ядра и тем самым восстанавливается функциональность дисков позвоночника.
Лечение не требует госпитализации. Процедура проводится под местной анестезией при помощи специальной иглы.
Время лечения – 20–40 минут. Выписка из клиники происходит через 1 час после завершения лечения.
Порядок прохождения лечения
1. Обращение в клинику
Подробная информация о лечении в International Lumbago Clinic:
Тел.: +81-80-9500-8185
WhatsApp: +81-80-9500-8185
Email: [email protected]2. Визуальная диагностика
Для определения возможности лечения в клинике и определения соответствующего метода лечения проводится визуальная диагностика.
3. Определение даты лечения
После получения результатов визуальной диагностики, при условии возможности проведения лечения в клинике, определяется дата проведения процедуры.
4. Подготовка к поездке, прибытие в Японию
Заранее забронируйте авиабилеты до Международного аэропорта Кансай и гостиницу, а также оформите визу. Приехать в Японию для прохождения лечения в International Lumbago Clinic можно и по туристической визе.
5. Осмотр, обследование
По прибытии в клинику Вас осмотрит врач и будет проведено обследование для уточнения схемы лечения.
6. Лечение
Время проведения процедуры – 15–40 минут (в зависимости от метода лечения).
7. Выписка из клиники
После проведения процедуры врач проверит Ваше состояние и даст рекомендации по восстановлению. Лечение не требует госпитализации – вы сможете покинуть клинику через несколько часов после проведения процедуры.
8. После прохождения лечения
При возникновении вопросов после возвращения на родину Вы всегда можете связаться с нами!
Профилактика деформирующего спондилеза после лечения
После лечения следует воздержаться от занятий спортом и тяжелым физическим трудом в течение 1 месяца. Несложные упражнения на растяжку можно начинать через 1 неделю после процедуры. Рекомендуется выполнять щадящие упражнения, т.к. если не двигаться по причине болей, это может привести к ухулшению симптомов и ослаблению мышц.
Клиника сотрудничает с Центром Медицинского Фитнеса (International Lumbago Medical Fitness), где проводятся комплексные программы восстановления – упражнения на укрепление мышц и увеличение подвижности суставов, выведение шлаков из организма, контроль за питанием и др. У многих пациентов, страдающих от хронических болей в пояснице, благодаря посещению Центра Медицинского Фитнеса заметны значительные улучшения.
Часто задаваемые вопросы
На что следует обратить внимание при деформирующем спондилезе?
При диагнозе «деформирующий спондилез» важно предотвратить дальнейшее прогрессирование дегенерации межпозвоночных дисков и деформацию позвонков. Необходимо уменьшить нагрузку на поясничный отдел позвоночника и обязательно проконсультироваться с врачом.
В чем отличие деформирующего спондилеза от межпозвоночной грыжи?
При межпозвоночной грыже боли появляются при вытекании студенистого ядра за пределы диска и компрессии нервных корешков. Основная причина болей при деформирующем спондилезе – дегенерация межпозвоночных дисков, гипертрофия связок, формирование остеофитов и др. Бывают случаи, когда при деформирующем спондилезе могут возникать грыжи позвоночника, стеноз позвоночного канала и другие заболевания.
Можно ли вылечить деформирующий спондилез без операции?
При деформации позвоночника необходимо проведение радикального лечения, чтобы предотвратить прогрессирование заболевания и уменьшить симптомы.
Есть ли лекарство, способное вылечить деформирующий спондилез?
Деформирующий спондилез нельзя вылечить лекарственными средствами. Медикаментозное лечение носит вспомогательный характер – например, прием обезболивающих препаратов или средств, улучшающих кровообращение. В случаях, если пациент долгое время принимал какие-либо лекарства, при прекращении приема боли могут усилиться или возникнуть какие-либо побочные эффекты. В таких случаях, продолжая принимать медикаменты, рекомендуется проведение физиотерапии и лечения.
Можно ли продолжать работать, если поставлен диагноз «деформирующий спондилез»?
Зависит от симптоматики, но в принципе можно продолжать работать. Однако если работа по большей части сидячая или связана с тяжелым физическим трудом, необходимо по возможности ограничить такую деятельность. Если поменять условия труда затруднительно, следует выполнять упражнения на укрепление мышц и суставов, скорректировать осанку и т.п. Если никаких улучшений нет, необходимо обратиться к врачу.
Методы лечения болей в пояснице без госпитализации
Спондилез поясничного отдела позвоночника – признаки, диагностика и лечение
Одним из самых грозных осложнений при наличии проблем с хребтом является спондилез. Следует узнать, чем чреват для пациента диагноз спондилез поясничного отдела, как выявляют патологию и каким способом лечат.
Как возникает спондилез поясничного отдела позвоночника
Деформирующий спондилез имеет классические симптомы, схожие с травмами, остеохондрозом и грыжами межпозвонковых дисков. Если происходит повреждение нервных окончаний позвоночного столба, возникают проблемы с конечностями и правильностью движений. Важно выявить патологию на ранних этапах, чтобы был эффект от консервативного лечения и не возникли повреждения спинного мозга. Спондилез связан с дистрофическими изменениями в межпозвоночных дисках. Когда соединительная ткань ослабевает, происходит истончение связочного аппарата. В результате возникает повышенный риск травм.
В месте повреждений со временем образуются остеофиты – костные наросты, которые постепенно разрастаются внутри фиброзного кольца суставных дисков и в толще межпозвоночных связок. Наиболее часто встречается спондилез пояснично-крестцового отдела позвоночника. Из-за разрастания остеофитов суставные отростки не справляются с задачей амортизации, что приводит к сильной боли. Также на появление патологии существенно влияет образ жизни пациента.
Причины появления спондилеза
Основной провоцирующий фактор – преждевременное старение и изнашивание организма пациента. С возрастом возникают в костной системе разрушительные процессы, связанные с изнашиванием и истончением хрящей, резорбцией костной массы. Если в раннем возрасте имеются неблагоприятные факторы, то патология развивается в зрелом возрасте.
Что влияет на появление болезни:
- Ранее перенесенные травмы и ушибы. Не во всех ситуациях травма связок или сухожилий приводит к костным разрастаниям остеофитов, но может стать пусковым механизмом появления деструктивного и патологического процесса. Обычно после травм перенесенных в юности, спондилез возникает в старшем возрасте.
- Физические усилия, связанные с профессиональным спортом. Спортсмены, поднимающие тяжести, наиболее предрасположены к заболеваниям позвоночника, включая спондилез.
- Неправильная осанка. Из-за перекоса в позвоночнике происходит неправильное распределение веса по телу, из-за чего одни мышечные группы сильно перегружаются, а другие недополучают нагрузку. В результате со временем возникают трофические расстройства тканей, снижается качество восстановления и появляется дегенеративное осложнение – спондилез.
- Возрастные дегенеративные изменения. После 40 – 50 постепенно происходит снижение эластичности соединительных тканей, снижается прочность костной ткани. Если возникают микротравмы и повреждения, то происходит замещение остеофитами, которые впоследствии сильно разрастаются.
- Гормональные нарушения. В период женского климакса возникает стойкая нехватка эстрогенов, из-за чего костная ткань становится слабой. Когда у мужчин наступает андропауза, а уровень тестостерона становится низким, происходят подобные изменения, негативно влияющие на крепость костной ткани.
- Наследственный фактор. Доказано, что если близкие родственники болели спондилезом, то вероятность появление болезни у детей повышена.
- Наличие врожденных аномалий развития позвоночника. Если у пациента имеется аномалия тропизма в пояснице, то в будущем возникает риск появления спондилеза.
- Инфекционные поражения. При хронически сниженном иммунитете возникают постоянные простудные заболевания. Если заболевание не вылечить до конца, оно может дать осложнение на суставы и кости. В результате, без своевременного использования антибиотиков, у пациента возникает спондилез.
- Нарушения обмена веществ. При наличии метаболического синдрома риск появления патологии повышен.
- Ожирение. При повышенной массе тела происходит усиленное давление на связки, мышцы и суставы, что приводит к перегрузке позвоночника. В особенности проблема актуальна в том случае, если мышечный корсет человека с ожирением не развит. Возникают стойкие боли и нарушение подвижности.
- Наличие системных аутоиммунных заболеваний. Такие патологии способствуют появлению спондилеза – сахарный диабет, некомпенсированный гипотиреоз, атеросклероз, патологии надпочечников.
- Онкологические заболевания. Наличие опухолевого процесса деструктивным образом сказывается на состоянии организма пациента, включая позвоночник.
По мнению врачей, наиболее предрасполагающим заболеванием на пути к спондилезу является остеохондроз. Данная патология также связана с дегенеративным и дистрофическим нарушением в строении межпозвоночных дисков. В результате происходит размягчение костной структуры и хрящевой ткани, что приводит в дальнейшем к серьезным осложнениям, включая спондилез поясничного отдела.
Классификация и признаки спондилеза
Чтобы окончательно установить диагноз, нужно опираться на международную классификацию болезней. Поражение может затрагивать любой из пяти позвонков пояснично-крестцового сегмента:
- L1-L2 – спондилез первого и второго поясничного позвонка.
- L2-L3 – обнаружение патологии между вторым и третьим поясничными позвонками.
- Уровень L4 – L5.
- L5-S1 – поражение пояснично-крестцового отдела.
Последний вариант встречается чаще всего. Болезнь возникают при наличии неблагоприятных факторов, и включает яркие симптомы проявления.
Стадии заболевания включают:
- Развитие заболевания на начальном этапе практически никак не проявляется. В редких случаях при тяжелой нагрузке на позвоночник возникают умеренные боли в области поясницы. На начальном этапе развития спондилеза деформации незначительны. Определить патологию удается на начальном этапе развития случайно. Если провести диагностическое исследование, можно заметить на снимках позвоночника начало разрастания костных наростов на пораженных участках дисков.
- На второй степени боли становятся значительными, ощущается скованность по утрам. Боль усиливается в положении стоя и в наклоне вперед, поэтому нужно избегать длительной статической нагрузки. Признаки спондилеза усиливаются. Боль меняет течение. Возникает сильный дискомфорт, характеризующийся большой длительностью.
- На последнем этапе возникновение боли не зависит от провоцирующих факторов. Наблюдается онемение, парестезии конечностей, потеря чувствительности ног. Пациент не может выполнять привычные действия, двигательные навыки практически полностью нарушены, ведь остеофиты сильно разрослись, из-за чего подвижность сильно ограничена. Требуется хирургическое устранение патологии.
Общие симптомы спондилеза, указывающие на болезнь, включают:
- Болевой синдром – ноющий и пульсирующий на уровне развития поражения. Нет иррадиации в другие отделы позвоночника или внутренние органы. Обычно дискомфорт, по утрам сковывающий и усиливается при наклонах, физических нагрузках. Разогревание мышц немного и временно облегчает состояние.
- Нарушение подвижности. Больной не может прогнуться в спине или наклониться до упора. При поворотах туловища ощущается явное ограничение движения в стороны.
- Хромота – признаки пережатия волокон седалищного нерва. Сначала хромота возникает при физической нагрузке, а позже – в спокойном состоянии.
- Потеря чувствительности в нижних конечностях – симптом, связанный с ущемлением нервного корешка.
В трети случаев заболевание протекает бессимптомно, но реже наблюдается только хромота. При таких скудных симптоматических признаках патологию уже определяют на поздней стадии, когда больному становится действительно плохо. На поздних этапах появляется скованность в позвоночнике, связанная с разрастанием остеофитов.
По выраженности симптомов наблюдают несколько этапов:
- На начальной стадии спондилеза признаки болезни отсутствуют или слабо выражены.
- На втором этапе развития патологии происходит частичное ограничение подвижности. Иногда наблюдают онемение конечностей.
- Третий этап – терминальный. У пациента хронически болит спина, движения скованы. Больному присваивают инвалидность.
Чем раньше возникнет неблагоприятная симптоматика, тем быстрее нужно обращаться за помощью к специалисту. На начальных этапах развития болезни еще можно справиться с дискомфортом с помощью консервативной терапии.
Диагностика спондилеза поясничного отдела позвоночника
Если у пациента возникают характерные жалобы, он должен записаться на прием к травматологу-ортопеду. Специалист проводит визуальный осмотр спины пациента и внимательно выслушивает жалобы. Чтобы уточнить диагноз, необходимо провести ряд исследований:
- Рентгенография. На рентгеновском снимке можно увидеть неблагоприятные патологические изменения, которые могут привести к спондилезу. Пример – хорошо видна нестабильность позвоночника, незаращивание дужек или остистых отростков, аномалии тропизма.
- МРТ. С помощью магнитно-резонансной томографии можно рассмотреть неблагоприятные изменения мягких тканей, включая воспаление, травмы и наличие спондилеза. Это один из наиболее достоверных методов исследования тканей позвоночника.
- КТ – улучшенный вариант рентгенографии. Подходит для тех пациентов, кому нельзя проводить магнитно-резонансную томографию. Вид исследования хорошо различает твердые ткани и без проблем увидит остеофиты, разбалансировку позвоночника.
- Лабораторные анализы. Некоторые исследования крови позволяют выявить маркеры воспаления, указывающие на ревматоидное течение заболевания. Пациент сдает ОАК, СОЭ, С-пептид, ревмопробы.
На основе полученных результатов обследования ставят диагноз, после чего назначают схему лечения.
Лечение спондилеза поясничного отдела
Схема лечения зависит от стадии болезни. На начальных этапах показана консервативная терапия, направленная на улучшение самочувствия пациента. В период обострения назначают медикаменты для снятия боли и улучшения функции суставов. Если обнаруживают большие остеофиты, а от консервативного лечения нет улучшений, то проблему решают радикальным методом – иссекают наросты, ухудшающие подвижность позвоночника.
Медикаментозное лечение спондилеза позвоночника
Условно препараты можно разделить на два типа — поддерживающие и симптоматические. В первом случае лекарства назначают в комбинации с консервативным лечением, когда нужна поддержка костной ткани. Эти медикаменты малоэффективны в остром периоде, так как не влияют на медиаторы воспаления и боль. Симптоматическое лечение направлено на нормализацию самочувствия пациента в короткий период.
При болевом приступе, какие медикаменты назначают, чтобы облегчить состояние пациента:
- Нестероидные противовоспалительные средства. НПВС являются средствами первой линии выбора, так как способны легко купировать болевые ощущения и снизить воспаление в поврежденном участке спины. Препараты действуют быстро. Уже через несколько часов после введения инъекции или принятой таблетки пациент ощущает существенное облегчение. Длительность приема зависит от тяжести ситуации и не должна превышать 2 – 5 суток для неселективных НПВС и 3-х недель для медикаментов избирательного типа действия. Примеры препаратов неизбирательного действия – Кеторол, Диклофенак, Налгезин. В приоритете использование селективных НПВС, которые обладают меньшей частотой побочных эффектов – Мовалис, Нимесил, Лорноксикам.
- Кортикостероиды. Это системные гормональные средства, направленные на подавление воспаления в мягких тканях и снижения иммунного эффекта. Применение этих средств актуально в двух случаях – неэффективность НПВС и наличие ревматологических заболеваний. Если обезболивающие средства не дали должного эффекта, то кортикостероиды используют в виде внутрисуставных инъекций. Называется процедура – инъекционная блокада. Под контролем УЗИ датчика вводят в пораженное место глюкокортикостероид пролонгированного действия. Обычно хватает одной блокады, чтобы пациент ощутил надолго облегчение. Пример средств – Дипроспан. Также могут назначать кортикостероиды для периодического приема, если обострилось ревматологическое заболевание. Подойдут таблетированные формы препарата, включая Преднизолон, Дексаметазон.
- Миорелаксанты. Эти препараты расслабляют мышцы и устраняют болевой синдром, связанный с избыточной спастичностью. При многих болезнях позвоночника наблюдают мышечный дисбаланс, который заключается в том, что одни мускулы пребывают в сниженном тонусе, а другие – в повышенном. Мышечные спазмы необходимо устранить, чтобы прошла боль. Миорелаксанты эффективны при курсовом приеме. Длительность терапии подбирается индивидуально. Примеры лекарств – Баклофен, Сирдалуд, Мидокалм.
- Нейротропные витамины группы В. Если у пациента наблюдается защемление нервных корешков на фоне разрастания остеофитов, то необходимо использовать витамины группы В в больших дозах. Тиамин, пиридоксин и цианокобаламин способны устранить боль при курсовом приеме, в составе комплексного медикаментозного лечения. В течение нескольких недель пациенту назначают инъекционную форму выпуска, а затем переходят на таблетки. Длительность терапии подбирается индивидуально. Примеры лекарств – Нейрорубин, Мильгамма, Нейромакс.
Эти лекарства помогают при болях, вызванных внезапным обострением. Когда дискомфорт стих, можно назначить пациенту поддерживающие средства:
- Хондропротекторы. При длительном курсовом использовании эти вещества питают хрящевую ткань и снижают риски ускоренного разрушения. Обычно используют глюкозамин и хондроитин в качестве действующих средств. Эти компоненты не способны остановить дегенеративные процессы, происходящие в суставах, но при регулярном приеме хондропротекторов возникает профилактика ухудшения состояния. Примеры лекарств – Дона, Хондрогард, Мукосат.
- Кальций в комбинации с Д3. Прочность хрящей взаимосвязана с прочностью костной ткани. Главный строительный материал для костей – это кальций. При нехватке кальция происходит резобрция костной ткани, из-за чего возникает склонность к переломам и образование камней в почках. Чтобы кальций усваивался, необходимо принимать дополнительно витамин Д3. Без этого компонента прием таблеток кальция неэффективен. При комбинированном лечении кальций закрепляется в костях, что значительно снижает риски переломов и дегенеративных процессов в позвоночнике.
Реже используют гомеопатию или народные рецепты. Последний пункт нужно рассматривать с осторожностью. У народной медицины нет прочной доказательной базы, поэтому при отсутствии медикаментозной терапии, самолечение может оказаться вредным.
Консервативные методы лечения при спондилезе позвоночника
В период после перенесенного обострения большинство медиков назначают поддерживающие комплексные процедуры, направленные на восстановление самочувствия пациента. Данные рекомендации актуальны для лиц с незапущенной стадией болезни, которая может длиться много лет, если активно оказывать противодействие прогрессии патологии с помощью вспомогательных процедур.
Какие комплексы воздействий более эффективны в реабилитационном периоде:
- Лечебная физкультура. Специальные упражнения помогают поддерживать осанку и укрепляют мышечный корсет, что является важным этапом на пути к улучшению самочувствия. Работа инструктора по ЛФК заключается в том, чтобы показать правильную технику выполнения упражнений. Занятия направлены на развитие гибкости, улучшение кровообращения и укрепление слабых мышечных групп. Со временем больной научится правильно выполнять комплексы в домашних условиях. Первые несколько месяцев желательно тренироваться под надсмотром специалиста.
- Физиотерапия. С помощью аппаратного воздействия в комбинации с медикаментами снимают болезненные ощущения в любых частях позвоночника. Рекомендуемая процедура – электрофорез. С помощью специального аппаратного приспособления определенной частоты, начинают направлять излучение в пораженный участок спинномозгового канала, предварительно нанеся на кожу лекарственное средство. Обычно используют витамины группы В, аскорбиновую кислоту, димексид или гепарин. В результате происходит прогревание, улучшение кровотока в сосудах, что ведет к полному устранению хронической боли.
- Массаж. Этот вид консервативного лечения часто помогает при сильных мышечных болях, связанных со спазмом. Так как при дегенеративных заболеваниях позвоночника подобные ухудшения возникают часто, массажи являются незаменимой процедурой. Действием рук происходит временное улучшение кровотока, из-за чего зажатые мышцы расслабляются. Нужно делать процедуру несколько дней подряд, чтобы почувствовать облегчение. Рекомендуется проводить процедуру серией из 10 сеансов по несколько раз в год.
Ношение бандажа при болезнях позвоночника
Специальные поддерживающие корсеты способны улучшить самочувствие пациента, если у него наблюдаются хронические боли в спине. Суть бандажа проста – приспособление частично снимает нагрузку с пораженного участка позвоночника, и если боль действительно связана с мышечной слабостью, на некоторое время эластичный корсет способен помочь. Нельзя сутками носить бандаж, иначе возникнет мышечная атрофия и впоследствии больной навредит себе еще больше.
Перед сном эластичный пояс снимают обязательно. Рекомендуют надевать бандаж при длительных статических нагрузках, если нужно долго стоять или сидеть. Длительность ношения не должна превышать 2-3 часа без перерыва, после чего нужно снять пояс. В промежуток между ношениями полезно делать общеукрепляющие упражнения.
Самостоятельно выбирать бандаж не рекомендуют. Если лечащий врач считает, что такая поддержка необходима, он сообщит название модели и фирмы-изготовителя. Затем пациент выбирает в салоне медицинских изделий бандажи по размеру. Меряют эластичные корсеты в горизонтальном положении. Нужно следить, чтобы приспособление никуда не давило и удобно сидело на покупателе.
Операция по удалению остеофитов
В запущенных случаях, когда остеофиты достигли больших размеров, рекомендуется проведение оперативного вмешательства. Удаление остистых наростов облегчит состояние пациенту, избавит от боли. Такие операции возвращают больных к нормальной жизни, поэтому их не стоит откладывать, если врачи настаивают на радикальном решении проблемы.
Суть хирургического вмешательства заключается в удалении разросшейся костной ткани. На втором этапе лечения проводят остеосинтез, необходимый для соединения межпозвоночных дисков. Важно понимать, что хирургическое лечение не защищает от рецидива, поэтому необходимо выявить причину заболевания. В дальнейшем это поможет избежать повторного заболевания.
Профилактика спондилеза позвоночника
Не существует специальных мер, направленных на предотвращение появления болезни. Можно применять на практике общие рекомендации, направленные на предупреждение появлений осложнений со стороны хребта, которые включают:
- Поддерживание правильной осанки. При неправильном сидении или стоянии возникает неравномерное распределение нагрузки на позвоночник, что негативно сказывается на мышечном тонусе. В результате искривляется позвоночник, что провоцирует сколиоз.
- Ношение ортопедической обуви. Отсутствие высокого каблука снимает нагрузку с ног и поясницы.
- Отказ от поднятия тяжестей.
- Поддерживание здорового образа жизни, отказ от курения и алкоголя.
- Ведение активного способа жизни. Рекомендуемые нагрузки – плавание, умеренный бег или быстрая ходьба.
Мнение редакции
При спондилезе поясничного отдела требуется комплексная, квалифицированная врачебная помощь, направленная на снятие боли и устранение причины болезни. Более детальную информацию о патологиях позвоночника можно узнать на нашем сайте из изучая тематические статьи. Если есть вопросы, можно оставлять комментарии.
причины, признаки, лечение и восстановление
Спондилез — это дегенеративное изменение анатомических структур позвоночного столба, которое возникает по разным причинам, на первых порах не имеет симптомов. Впоследствии человек предъявляет жалобы на непостоянные боли в спине, повышенную утомляемость при физической нагрузке. Часто диагностируется у людей в возрасте. Спондилез нередко сочетается с другими патологиями позвоночника. Поражения чаще локализуются в области шеи и поясницы.
Этиологические факторы
Спондилез позвоночника — это заболевание невоспалительного характера со смешанной этиологией. Существует две основных причины патологии:
К факторам риска относятся:
-
нарушение обмена веществ;
-
любые искривления позвоночника, например, сколиоз, кифоз;
-
неправильное распределение нагрузки на позвоночный столб при поднятии тяжестей;
-
наследственная предрасположенность;
-
некоторые заболевания инфекционной природы.
Признаки спондилеза
Болезнь позвоночника спондилез не всегда сопровождается выраженными симптомами. Нередко патологию удается обнаружить при проведении рентген-диагностики по поводу других патологий.
К типичным проявлениям заболевания относятся:
-
малоподвижность в пораженном отделе позвоночника;
-
изредка возникающие тупые болевые ощущения;
-
тяжесть в спине;
-
хромота, возникающая из-за ущемления нерва.
Вышеперечисленные симптомы усиливаются к концу рабочего дня, боль может доставлять беспокойство по ночам и проявляется даже в состоянии покоя. Пытаясь заснуть, человек долго не может занять удобное положение. При этом чувствуется напряженность мышц спины, из-за чего отмечается скованность движений. При отсутствии боли человек поворачивает шею или туловище с усилием и не быстро.
Сдавление корешков нервов может привести к проявлению неврологических расстройств, которые сопровождаются болью. Провоцируют приступы совершение неловких движений, поднятие тяжелых предметов, переохлаждения. Важно отметить, что при заболевании отсутствует связь между выраженностью поражения позвонков и проявлением симптомов. На рентгеновских снимках не всегда получается изображение, свидетельствующее о реальной клинической картине.
Деформирующий спондилез имеет медленное течение. Если отсутствуют другие заболевания позвоночника, спондилез может не проявлять себя долгие годы.
Диагностические мероприятия
В первую очередь при обращении специалист обращает внимание на жалобы. Чтобы отличить спондилез от других заболеваний, врач назначает дополнительные методы исследования. Рентген позвоночника помогает обнаружить остеофиты, которые напоминают выступы. Они располагаются в анатомической области позвонка и могут огибать межпозвоночный диск. При резко выраженном спондилезе образуются костные скобы. Они резко ограничивают подвижность в пораженном сегменте. Кроме того, специалисту удается обнаружить:
-
поражение не более 2 сегментов;
-
сохранение высоты межпозвоночных дисков;
-
несимметричное расположение остеофитов, которые имеют неправильную форму.
Немаловажное значение имеет дифференциальная диагностика. При этом сравниваются симптомы заболеваний позвоночника. Например, при остеохондрозе отмечается боль при прощупывании остистых отростков. На рентгеновском снимке остеофиты не сращены. При болезни Бехтерева в анализе крови увеличивается скорость оседания эритроцитов, отмечается повышенная температура, развивается неподвижность крестцово-подвздошных суставов.
Спондилез: лечение и профилактика
Заболевание лечится в амбулаторных условиях с участием консервативных методов. Цель, которую преследуют специалисты, — это предотвращение прогрессирования спондилеза. Кроме того, терапия помогает устранить воспаление, боль, укрепить мышечный корсет.
Человеку важно придерживаться следующих рекомендаций:
-
исключить продолжительное пребывание в вынужденном положении;
-
выполнять подходящие упражнения, укрепляющие мышцы живота, спины;
-
не поднимать тяжелых предметов;
-
периодически менять положение тела при сидячей работе, выполняя легкую гимнастику.
Предупредить спондилез возможно, если избегать монотонных физических нагрузок, переохлаждений, инфекционных заболеваний, механических травм. Важно своевременно обращаться к специалисту, если имеются признаки заболевания.
Отдельного внимания заслуживают физиотерапевтические мероприятия, которые проводятся в стенах санатория-профилактория «Баскунчак». Реабилитация имеет большое значение в выздоровлении, скорейшем восстановлении, предупреждении обострения и прогрессирования патологии.
Реабилитационные мероприятия в санатории «Баскунчак»
Здоровье позвоночника невозможно восстановить, используя только лишь одни медикаменты. Требуется дополнительные мероприятия, в виде физиотерапии, лечебной физкультуры, массажа. Под их влиянием происходят следующие действия:
-
улучшается местное кровообращение;
-
ускоряется обмен веществ;
-
подвижность суставов становится лучше;
-
уменьшается давление на нервные корешки;
-
улучшается структура тканей анатомических структур позвоночника.
Восстановительное лечение не проводится в острый период, когда человека мучают сильные боли, дискомфорт. К противопоказаниям относятся некоторые общие заболевания, например, гипертоническая болезнь, инфаркт миокарда, почечная и печеночная недостаточность и др.
В санатории «Баскунчак» используются следующие физиотерапевтические процедуры:
-
электрофорез — процедура, позволяющая вводить в ткани под воздействием электрического тока лекарственные препараты. С помощью электрофореза удается создать депо лекарственного средства в тканях, которые вводятся глубже, чем при обычном нанесении. Процедура помогает уменьшить боль, улучшить обменные процессы;
-
магнитотерапия — это воздействие постоянного или переменного магнитного поля на организм человека. Может оказывать местное или общее воздействие. Курс лечения с помощью магнитотерапии уменьшает интенсивность болевых ощущений, оказывает успокаивающее воздействие на нервную систему, повышает эластичность кровеносных сосудов, питание тканей;
-
ИКВ-терапия — это лечение участков тела путем нагревания с помощью электрического тока. Под его влиянием улучшается движение тока лимфы, крови, межклеточной жидкости. Процедура ускоряет кровообращение, обменные процессы, уменьшает боль;
-
диадинамотерапия — это один из способов лечения электрическим током. Метод эффективен при болях различного происхождения. К месту приложения электродов после проведенной процедуры улучшается приток крови, обмен веществ в тканях;
-
амплипульстерапия — помогает устранить выраженный болевой синдром. На организм оказывается воздействие электромагнитным полем.
Выбор физиотерапевтических процедур, количество сеансов, их время осуществляется специалистом санатория с учетом индивидуальных особенностей организма, наличия противопоказаний.
Отдельного внимания заслуживает лечебная физкультура. В санатории упражнения проводятся под контролем опытного специалиста с учетом характера болезни, степени и выраженности патологического процесса.
Регулярное выполнение упражнений помогает:
-
улучшить подвижность позвоночника;
-
растянуть мышцы;
-
затормозить прогрессирование заболевания;
-
поднять уровень компенсации;
-
повысить эффективность комплексного лечения;
-
улучшить трофику тканей.
Для большинства пациентов лечебная физкультура является важным способом укрепить здоровье. Следует помнить, что эффект от занятий будет заметен не сразу. Требуется время, а также систематичность выполнения упражнений. Лечебную физкультуру рекомендуется проводить на всех стадиях заболевания. Эффективность очевидна в начале развития патологического процесса, когда остеофиты не выходят за границы позвонков. Выполнять упражнения разрешается только в период стихания основных симптомов. В противном случае возможно сдавление нервных корешков и усиление боли.
Не проводятся занятия физкультурой в следующих случаях:
-
сопутствующие соматические заболевания в период обострения или декомпенсации;
-
психические отклонения пациента;
-
аневризма аорты;
-
субфебрильная температура;
-
интоксикация;
-
эмболия;
-
кровотечения;
-
онкологические заболевания.
Не рекомендуется при спондилезе:
-
самостоятельно принимать решения о том, какие упражнения выполнять;
-
совершать резкие движения, которые связаны с вращением, сгибанием, разгибанием торса;
-
перегибать сильно поясницу при локализации патологического процесса в области поясницы;
-
поднимать тяжелые предметы, предназначенные для выполнения гимнастических упражнений;
-
отягощать дополнительной нагрузкой позвоночник.
Еще одна оздоровительная процедура, помогающая улучшить самочувствие — это массаж. Он проводится не только руками, но и специальными аппаратами, под водой. Массаж сравним с пассивной гимнастикой, и оказывает аналогичные эффекты, что и физическая культура.
Специалисты санатория «Баскунчак» окажут реальную помощь каждому, кто пройдет курс восстановительного лечения. Спондилез надолго перестанет беспокоить болью, малоподвижностью, скованностью.
Спондилез позвоночника. Симптомы и лечение спондилеза.
Спондилез – хроническое заболевание позвоночника, вызванное дистрофической трансформацией межпозвонковых дисков. Существует три вида спондилеза: cпондилез поясничного, шейного и грудного отдела позвоночника.
Причины спондилеза.
Развитие спондилеза возникает при постоянной физической нагрузке на позвоночник, а также из-за различного вида травм позвоночника. Так же может возникнуть из-за остеохондроза и общего старения организма. В некоторых случаях, спондилез становится причиной остеоартроза и стеноза позвоночного канала. Чаще всего спондилез поражает какой то один отдел позвоночника, это шейный, грудной или поясничный. Спондилез характеризуется хроническим заболеванием и может привести к неподвижности.
Симптомы спондилеза шейного отдела позвоночника.
В большинстве случаев спондилез возникает в шейном отделе. Люди, постоянно находящиеся в «сидячем» положении во время работы, чаще всего подвергаются этому заболеванию. От постоянного положения возникают боли в плечах, шеи, нарушается зрение, происходит головокружение.
Симптомы спондилеза грудного отдела позвоночника.
При спондилезе грудного отдела позвоночника возникает резкая боль при движении из положения сидя, потягиваниях и сгибаниях тела, возникает тяжесть и скованность в нижней части спины. Боль распространяется на грудную клетку и грудину.
Симптомы спондилеза поясничного отдела позвоночника.
При спондилезе поясничного отдела боль проявляется при длительной ходьбе, возникает дискомфорт в ногах, ягодицах и бедрах. При наклоне туловища вперед происходит онемение (потеря чувствительности) тела.
Как правило, спондилез на начальной стадии развития протекает бессимптомно, поэтому при появлении первых признаках заболевания, следует обратиться к специалисту.
Лечение спондилеза.
Лечение спондилеза производится специалистом комплексным методом, начиная с медикаментозного (для снятия боли и воспаления), массаж и гимнастика (для улучшения кровообращения), снятие давления костей друг на друга, укрепляя и восстанавливая дисковые хрящи позвоночника.
Воздействие на позвоночник должно осуществляться высокопрофессиональным врачом, который при помощи совокупных мер лечения восстановит подвижность шейного, грудного и поясничного отделов, и улучшит физическое состояние больного в целом.
Шейный спондилез: симптомы, причины, лечение
Обзор
Шейный спондилез поражает один или несколько из первых семи позвонков (и связанных с ними частей) позвоночника.Что такое шейный спондилез?
Шейный спондилез — это общий термин для обозначения возрастного износа шейного отдела позвоночника (шеи), который может приводить к боли в шее, ригидности шеи и другим симптомам.Иногда это состояние называют артритом или остеоартрозом шеи.
Какие части шейного отдела позвоночника?
Весь ваш позвоночник состоит из 24 позвонков (костей позвоночника). Шейный отдел позвоночника состоит из семи позвонков, которые начинаются у основания черепа. Через отверстие всего позвоночника проходят спинной мозг и его нервы. Спинной мозг и нервы передают сообщения между мозгом и остальным телом, включая мышцы и органы. Между каждым позвонком расположены диски.Диски действуют как амортизаторы кузова. Диски сделаны из гибкой, но прочной соединительной ткани, заполненной гелеобразным материалом. Диски похожи на «наполненные желе мягкие пончики» между позвонками.
Между каждой парой позвонков по три сустава. Передний сустав называется межпозвонковым диском. Два сустава в задней части позвоночника называются фасеточными суставами. В каждом суставе есть хрящ, который смягчает концы костей. Связки — это мягкие ткани, соединяющие позвонки вместе.
Спондилез — это естественное истощение этих частей позвоночника. Хрящ со временем изнашивается, диски теряют свой объем и становятся сухими и трескаются, связки могут утолщаться и образовываться костные шпоры, когда кости трутся друг о друга в областях, которые больше не покрыты хрящом. Все эти изменения определяются как спондилез.
Насколько распространен шейный спондилез?
Изменения в позвоночнике считаются нормальным явлением старения. Этот процесс изнашивания позвоночника, скорее всего, начинается где-то в 30 лет.К 60 годам почти девять из десяти человек болеют шейным спондилезом.
Кто наиболее подвержен риску заболевания шейным спондилезом?
Пожилой возраст — фактор риска шейного спондилеза. Помимо возраста, у вас больше шансов испытать боль в шее или другие симптомы, связанные с шейным спондилезом, если вы:
- Курили сигареты или привыкли.
- У одного или нескольких членов семьи такое заболевание.
- Часто напрягайте шею для работы, например, смотрите сверху (например, маляры) или сверху (сантехники или установщики полов) в течение многих часов каждый день или удерживайте голову в неправильном положении в течение длительного времени (например, глядя на экран компьютера слишком высокий или низкий).
- Имели ранее травму шеи, например, в результате автомобильной аварии.
- Выполняйте подъем тяжелых грузов, как строители.
- Подвержены сильной вибрации, как водители автобусов или грузовиков.
Симптомы и причины
Грыжа диска — одна из частых причин шейного спондилеза.Что вызывает шейный спондилез?
По мере того как вы становитесь старше, ваш позвоночник претерпевает изменения из-за десятилетий естественного износа. Начиная со среднего возраста, диски между позвонками начинают меняться. Эти изменения могут включать:
- Дегенерация: Позвоночные диски шеи могут медленно изнашиваться (дегенерировать). Со временем диски становятся тоньше, а мягкие ткани становятся менее эластичными. Если вы или ваши родители измерили рост немного ниже, чем несколько лет назад, это нормальное явление, когда ваши диски сваливаются или оседают.
- Грыжа: Нормальное старение может привести к разрыву или растрескиванию части спинного диска. Это называется грыжей межпозвоночного диска. Грыжа может привести к выпячиванию диска, давящего на близлежащие ткани или спинномозговой нерв. Это давление может вызвать боль, покалывание или онемение.
- Остеоартрит : Остеоартрит — это прогрессирующее (продолжающееся) заболевание, которое вызывает дегенерацию хряща в суставах (изнашивание со временем). При остеоартрите хрящ разрушается быстрее, чем при нормальном старении.
- Костные шпоры : Когда хрящ в суставах позвонков в позвоночнике начинает дегенерировать, а костная ткань трется непосредственно о другие костные ткани, по краям позвонков развиваются аномальные костные разрастания. Эти наросты (называемые остеофитами или костными шпорами) часто возникают с возрастом. Часто они не вызывают никаких симптомов.
Каковы наиболее распространенные симптомы шейного спондилеза?
У вас может быть шейный спондилез, но вы даже не подозреваете об этом.Обычно это состояние не вызывает никаких симптомов.
Если у вас с до наблюдаются симптомы, обычно они включают:
- Боль или скованность в шее. Это может быть основным симптомом. Боль может усиливаться, когда вы двигаете шеей.
- Ноющая болезненность в шее.
- Мышечные спазмы.
- Щелчок, треск или скрежет при движении шеи.
- Головокружение.
- Головные боли.
Что такое шейная миелопатия?
По мере того как позвоночные диски со временем изнашиваются, на спинной мозг может оказываться повышенное давление, поскольку канал сужается из-за артрита и протрузий диска.Это сжатие может привести к усилению боли в шее и другим симптомам. Это состояние называется шейной спондилотической миелопатией (CSM).
Если у вас CSM, у вас есть симптомы шейного спондилеза, а также следующие дополнительные симптомы:
- Слабость, покалывание или онемение в одной или обеих руках или ногах.
- Нарушение контроля над мочевым пузырем и кишечником.
- Проблемы при ходьбе (ощущение неустойчивости на ногах).
- Потеря функции в руках, например, проблемы с письмом.
Симптомы, связанные с CSM, со временем могут постепенно ухудшаться. Если ваши симптомы не исчезнут или если они существенно влияют на вашу жизнь, ваш лечащий врач может направить вас к хирургу-позвоночнику, который специализируется на лечении этого состояния.
Диагностика и тесты
Как медицинские работники диагностируют шейный спондилез?
Ваш лечащий врач проведет физический осмотр, чтобы определить причину боли в шее или других симптомов.
Ваши симптомы и их тяжесть указывают на то, какое давление может испытывать ваш шейный отдел позвоночника. Во время медицинского осмотра ваш лечащий врач может проверить ваш:
- Гибкость шеи.
- Сила мышц и рефлексы в руках или ногах.
- Рефлексы.
- Походка (как вы ходите).
- Шея и плечо, ищите триггерные точки (небольшая шишка или узел в мышце шеи или плеча, которые могут быть источником вашей боли и болезненности).
Иногда медицинские работники могут диагностировать шейный спондилез с помощью только физического осмотра. В других случаях они могут заказать тесты, чтобы узнать больше о том, что может вызывать ваши симптомы. Эти тесты могут включать следующее:
- Рентгеновские снимки показывают кости шеи, их расположение, потерю кости и костные шпоры (если есть). Не все изменения костей вызывают симптомы. Медицинские работники могут использовать рентгеновские лучи в качестве отправной точки. Рентген или другие тесты также могут помочь исключить другие причины вашего дискомфорта, например опухоль позвоночника.
- Компьютерная томография (КТ) s обеспечивает более подробную информацию, чем рентгеновские снимки. Это сканирование может помочь лучше рассмотреть позвоночный канал и костные шпоры.
- Изображения MRI показывают детали мягких тканей, таких как хрящ, нервные корешки, мышцы, спинной мозг и диски. Этот тест может показать компрессию позвоночника или грыжу межпозвоночного диска более четко, чем рентген. Электромиелография МРТ может помочь определить источник и место боли.
- Другие тесты могут включать миелограмму , (тип компьютерной томографии) или электромиограмму , (тест нервной функции).Эти тесты предоставляют более подробную информацию о том, как шейный спондилез может влиять на ваши нервы.
Ведение и лечение
Каковы распространенные методы лечения шейного спондилеза?
Шейный спондилез не всегда имеет симптомы. Без симптомов вам может вообще не понадобиться лечение.
Когда ваше состояние действительно вызывает симптомы, консервативные методы лечения эффективно лечат большинство случаев. Ваш лечащий врач может порекомендовать:
- Физиотерапия: Ваши симптомы можно облегчить с помощью специальных упражнений и растяжек. Лечебная физкультура направлена на растяжку и укрепление мышц, а также на улучшение осанки. Вы можете выполнять эту растяжку дома или нуждаться в помощи физиотерапевта в клинике. Ваш лечащий врач посоветует, как долго и как часто вам следует выполнять эти упражнения, в зависимости от ваших индивидуальных симптомов и состояния.
- Лед, тепло и массаж могут помочь облегчить ваши симптомы. Вам придется провести собственное испытание, чтобы увидеть, помогает ли тепло или холод лучше всего снимать боль и дискомфорт. Применяйте тепло или лед обычно не более чем на 20 минут за раз, несколько раз в день. Массаж — еще один вариант, который можно попробовать некоторым пациентам. Спросите своего лечащего врача, является ли это разумным вариантом решения проблемы, вызывающей вашу конкретную проблему.
- Пероральные препараты: В зависимости от того, насколько сильно вы испытываете боль, врач может порекомендовать рецептурные или безрецептурные противовоспалительные препараты, такие как ибупрофен (Advil®, Motrin®) или напроксен натрия (Aleve®).Миорелаксанты, такие как циклобензаприн (Amrix®, Fexmid®), могут лечить мышечные спазмы. При сильной боли в руке из-за защемления нерва габапентин (Нейронтин®) может уменьшить боль.
- Мягкий воротник или бандаж: Ваш лечащий врач может порекомендовать вам носить терапевтический воротник на короткое время. Это может ограничить движение шеи и помочь напряженным мышцам отдохнуть и восстановить силы. Слишком долгое ношение бандажа может привести к атрофии мышц (истощению). Используйте ошейник только под руководством медицинского работника.
- Инъекционная терапия: Стероиды можно вводить в пораженный участок позвоночника. Инъекционные препараты могут на короткое время облегчить ваши симптомы. Существует три распространенных процедуры инъекции стероидов:
- Цервикальная эпидуральная блокада: Боль в шее или руке из-за грыжи шейного диска можно лечить с помощью инъекции комбинации стероида и анестетика. Инъекция производится в эпидуральное пространство, то есть пространство рядом с покровом спинного мозга.
- Блок шейного фасеточного сустава: Этот стероид с анестетиком вводится в мелкие суставы пораженных сегментов шейного отдела позвоночника.
- Блокада медиальной ветви и радиочастотная абляция: Этот метод используется как для диагностики, так и для лечения хронической боли в шее. Если боль уменьшается с помощью инъекции анестетика, это место определяется для лечения. Лечение, называемое радиочастотной абляцией, включает повреждение нервов звуковыми волнами, которые вызывают боль в суставе.
В наиболее тяжелых случаях шейного спондилеза, включая шейную миелопатию или шейную радикулопатию, ваш лечащий врач может рассмотреть возможность хирургического вмешательства. Операции могут включать удаление костных шпор и сращивание позвонков или создание большего пространства для спинного мозга путем удаления части позвонков.
Операция на позвоночнике сложна и может потребовать длительного восстановления. Ваш лечащий врач рассмотрит ваши симптомы, состояние и общее состояние здоровья, прежде чем решить, может ли операция принести вам пользу.
Профилактика
Есть ли способы предотвратить возникновение шейного спондилеза?
Невозможно предотвратить шейный спондилез, поскольку это заболевание представляет собой нормальное возрастное ухудшение («износ») суставной щели и дисков шеи.
Если у вас есть работа или хобби, из-за которых много времени вы проводите, глядя вверх, вниз или в неудобной позе, делайте в течение дня много коротких перерывов (если возможно).Узнайте у врача или физиотерапевта о правильных упражнениях на растяжку и укрепление.
Следуйте другим методам самопомощи, таким как прикладывание льда или тепла к шее, чтобы облегчить мышечную болезненность и боль, и прием безрецептурных противовоспалительных препаратов и обезболивающих, таких как ибупрофен или напроксен.
Всегда следуйте инструкциям своего лечащего врача и физиотерапевта.
Перспективы / Прогноз
Чего мне ожидать, если я думаю, что у меня шейный спондилез (или у меня есть диагноз)?
Поначалу у вас может даже не быть никаких симптомов.Однако, поскольку шейный спондилез является возрастным дегенеративным заболеванием, если вам 60, 70, 80 или старше, у вас могут начаться такие симптомы, как боль в шее и скованность. Если вы молоды, у вас все еще может развиться это заболевание, если у вас есть работа или хобби, из-за которых ваша голова и шея не выровнены в течение длительного времени. К счастью, самые ранние симптомы боли и дискомфорта можно лечить простыми домашними и безрецептурными средствами.
У некоторых людей могут развиться более сложные проблемы, такие как грыжа диска, костные шпоры, защемление нервов и сдавление нервов.Эти условия могут потребовать все большего количества медицинской помощи, начиная с лекарств, отпускаемых по рецепту, до инъекций стероидов и хирургических операций.
Когда мне следует позвонить поставщику медицинских услуг?
В большинстве случаев боль в шее проходит сама по себе или после нехирургического лечения. Если боль или дискомфорт в шее длится более нескольких дней, обратитесь за советом к своему лечащему врачу.
Немедленно обратитесь за медицинской помощью, если у вас:
- Сильная или усиливающаяся боль.
- Онемение или покалывание в руках.
- Проблемы с координацией, затруднения при ходьбе.
- Мышечная слабость или тяжесть в руках или ногах.
- Нарушение контроля над мочевым пузырем или кишечником.
Жить с
В чем разница между шейным спондилезом и спондилитом, спондилолизом и спондилолистезом?
Шейный спондилез — это дегенерация или разрушение позвоночника и дисков шеи.Это общий термин для обозначения ситуации в области шеи. Это артрит суставов (промежутков) между позвонками на шее.
Спондилит — воспаление одного или нескольких позвонков. «Итис» означает воспаление. Анкилозирующий спондилит — это разновидность артрита позвоночника. Анкилозирующий спондилит может привести к сращению позвонков.
Спондилолиз — это физический разрыв в средней части дуги части позвонка, называемой межсуставной частью.Межсуставная часть — это горизонтальные части по бокам основного тела каждого позвонка — «крылья» на теле каждого позвонка. Это состояние обычно вызвано травмой, травмой или чрезмерным использованием в результате гиперэкстензии (например, тяжелоатлеты, теннисисты). Спондилолиз обычно происходит в поясничном (поясничном) отделе позвоночника.
Шейный спондилолистез — это особое состояние, при котором один позвонок скользит вперед по позвонкам под ним. Перелом (перелом) или травма позвонков позвоночника может стать причиной смещения позвонка.
Что такое радикулопатия?
Радикулопатия — защемление нерва у нервного корешка. Нервный корешок — это первый сегмент нерва, который ответвляется от спинного мозга внутри позвоночного столба.
Шейный спондилез: симптомы, причины, лечение
Обзор
Шейный спондилез поражает один или несколько из первых семи позвонков (и связанных с ними частей) позвоночника.Что такое шейный спондилез?
Шейный спондилез — это общий термин для обозначения возрастного износа шейного отдела позвоночника (шеи), который может приводить к боли в шее, ригидности шеи и другим симптомам. Иногда это состояние называют артритом или остеоартрозом шеи.
Какие части шейного отдела позвоночника?
Весь ваш позвоночник состоит из 24 позвонков (костей позвоночника). Шейный отдел позвоночника состоит из семи позвонков, которые начинаются у основания черепа.Через отверстие всего позвоночника проходят спинной мозг и его нервы. Спинной мозг и нервы передают сообщения между мозгом и остальным телом, включая мышцы и органы. Между каждым позвонком расположены диски. Диски действуют как амортизаторы кузова. Диски сделаны из гибкой, но прочной соединительной ткани, заполненной гелеобразным материалом. Диски похожи на «наполненные желе мягкие пончики» между позвонками.
Между каждой парой позвонков по три сустава.Передний сустав называется межпозвонковым диском. Два сустава в задней части позвоночника называются фасеточными суставами. В каждом суставе есть хрящ, который смягчает концы костей. Связки — это мягкие ткани, соединяющие позвонки вместе.
Спондилез — это естественное истощение этих частей позвоночника. Хрящ со временем изнашивается, диски теряют свой объем и становятся сухими и трескаются, связки могут утолщаться и образовываться костные шпоры, когда кости трутся друг о друга в областях, которые больше не покрыты хрящом.Все эти изменения определяются как спондилез.
Насколько распространен шейный спондилез?
Изменения в позвоночнике считаются нормальным явлением старения. Этот процесс изнашивания позвоночника, скорее всего, начинается где-то в 30 лет. К 60 годам почти девять из десяти человек болеют шейным спондилезом.
Кто наиболее подвержен риску заболевания шейным спондилезом?
Пожилой возраст — фактор риска шейного спондилеза. Помимо возраста, у вас больше шансов испытать боль в шее или другие симптомы, связанные с шейным спондилезом, если вы:
- Курили сигареты или привыкли.
- У одного или нескольких членов семьи такое заболевание.
- Часто напрягайте шею для работы, например, смотрите сверху (например, маляры) или сверху (сантехники или установщики полов) в течение многих часов каждый день или удерживайте голову в неправильном положении в течение длительного времени (например, глядя на экран компьютера слишком высокий или низкий).
- Имели ранее травму шеи, например, в результате автомобильной аварии.
- Выполняйте подъем тяжелых грузов, как строители.
- Подвержены сильной вибрации, как водители автобусов или грузовиков.
Симптомы и причины
Грыжа диска — одна из частых причин шейного спондилеза.Что вызывает шейный спондилез?
По мере того как вы становитесь старше, ваш позвоночник претерпевает изменения из-за десятилетий естественного износа.Начиная со среднего возраста, диски между позвонками начинают меняться. Эти изменения могут включать:
- Дегенерация: Позвоночные диски шеи могут медленно изнашиваться (дегенерировать). Со временем диски становятся тоньше, а мягкие ткани становятся менее эластичными. Если вы или ваши родители измерили рост немного ниже, чем несколько лет назад, это нормальное явление, когда ваши диски сваливаются или оседают.
- Грыжа: Нормальное старение может привести к разрыву или растрескиванию части спинного диска.Это называется грыжей межпозвоночного диска. Грыжа может привести к выпячиванию диска, давящего на близлежащие ткани или спинномозговой нерв. Это давление может вызвать боль, покалывание или онемение.
- Остеоартрит : Остеоартрит — это прогрессирующее (продолжающееся) заболевание, которое вызывает дегенерацию хряща в суставах (изнашивание со временем). При остеоартрите хрящ разрушается быстрее, чем при нормальном старении.
- Костные шпоры : Когда хрящ в суставах позвонков в позвоночнике начинает дегенерировать, а костная ткань трется непосредственно о другие костные ткани, по краям позвонков развиваются аномальные костные разрастания.Эти наросты (называемые остеофитами или костными шпорами) часто возникают с возрастом. Часто они не вызывают никаких симптомов.
Каковы наиболее распространенные симптомы шейного спондилеза?
У вас может быть шейный спондилез, но вы даже не подозреваете об этом. Обычно это состояние не вызывает никаких симптомов.
Если у вас с до наблюдаются симптомы, обычно они включают:
- Боль или скованность в шее. Это может быть основным симптомом. Боль может усиливаться, когда вы двигаете шеей.
- Ноющая болезненность в шее.
- Мышечные спазмы.
- Щелчок, треск или скрежет при движении шеи.
- Головокружение.
- Головные боли.
Что такое шейная миелопатия?
По мере того как позвоночные диски со временем изнашиваются, на спинной мозг может оказываться повышенное давление, поскольку канал сужается из-за артрита и протрузий диска. Это сжатие может привести к усилению боли в шее и другим симптомам. Это состояние называется шейной спондилотической миелопатией (CSM).
Если у вас CSM, у вас есть симптомы шейного спондилеза, а также следующие дополнительные симптомы:
- Слабость, покалывание или онемение в одной или обеих руках или ногах.
- Нарушение контроля над мочевым пузырем и кишечником.
- Проблемы при ходьбе (ощущение неустойчивости на ногах).
- Потеря функции в руках, например, проблемы с письмом.
Симптомы, связанные с CSM, со временем могут постепенно ухудшаться. Если ваши симптомы не исчезнут или если они существенно влияют на вашу жизнь, ваш лечащий врач может направить вас к хирургу-позвоночнику, который специализируется на лечении этого состояния.
Диагностика и тесты
Как медицинские работники диагностируют шейный спондилез?
Ваш лечащий врач проведет физический осмотр, чтобы определить причину боли в шее или других симптомов.
Ваши симптомы и их тяжесть указывают на то, какое давление может испытывать ваш шейный отдел позвоночника.Во время медицинского осмотра ваш лечащий врач может проверить ваш:
- Гибкость шеи.
- Сила мышц и рефлексы в руках или ногах.
- Рефлексы.
- Походка (как вы ходите).
- Шея и плечо, ищите триггерные точки (небольшая шишка или узел в мышце шеи или плеча, которые могут быть источником вашей боли и болезненности).
Иногда медицинские работники могут диагностировать шейный спондилез с помощью только физического осмотра.В других случаях они могут заказать тесты, чтобы узнать больше о том, что может вызывать ваши симптомы. Эти тесты могут включать следующее:
- Рентгеновские снимки показывают кости шеи, их расположение, потерю кости и костные шпоры (если есть). Не все изменения костей вызывают симптомы. Медицинские работники могут использовать рентгеновские лучи в качестве отправной точки. Рентген или другие тесты также могут помочь исключить другие причины вашего дискомфорта, например опухоль позвоночника.
- Компьютерная томография (КТ) s обеспечивает более подробную информацию, чем рентгеновские снимки.Это сканирование может помочь лучше рассмотреть позвоночный канал и костные шпоры.
- Изображения MRI показывают детали мягких тканей, таких как хрящ, нервные корешки, мышцы, спинной мозг и диски. Этот тест может показать компрессию позвоночника или грыжу межпозвоночного диска более четко, чем рентген. Электромиелография МРТ может помочь определить источник и место боли.
- Другие тесты могут включать миелограмму , (тип компьютерной томографии) или электромиограмму , (тест нервной функции). Эти тесты предоставляют более подробную информацию о том, как шейный спондилез может влиять на ваши нервы.
Ведение и лечение
Каковы распространенные методы лечения шейного спондилеза?
Шейный спондилез не всегда имеет симптомы. Без симптомов вам может вообще не понадобиться лечение.
Когда ваше состояние действительно вызывает симптомы, консервативные методы лечения эффективно лечат большинство случаев.Ваш лечащий врач может порекомендовать:
- Физиотерапия: Ваши симптомы можно облегчить с помощью специальных упражнений и растяжек. Лечебная физкультура направлена на растяжку и укрепление мышц, а также на улучшение осанки. Вы можете выполнять эту растяжку дома или нуждаться в помощи физиотерапевта в клинике. Ваш лечащий врач посоветует, как долго и как часто вам следует выполнять эти упражнения, в зависимости от ваших индивидуальных симптомов и состояния.
- Лед, тепло и массаж могут помочь облегчить ваши симптомы. Вам придется провести собственное испытание, чтобы увидеть, помогает ли тепло или холод лучше всего снимать боль и дискомфорт. Применяйте тепло или лед обычно не более чем на 20 минут за раз, несколько раз в день. Массаж — еще один вариант, который можно попробовать некоторым пациентам. Спросите своего лечащего врача, является ли это разумным вариантом решения проблемы, вызывающей вашу конкретную проблему.
- Пероральные препараты: В зависимости от того, насколько сильно вы испытываете боль, врач может порекомендовать рецептурные или безрецептурные противовоспалительные препараты, такие как ибупрофен (Advil®, Motrin®) или напроксен натрия (Aleve®).Миорелаксанты, такие как циклобензаприн (Amrix®, Fexmid®), могут лечить мышечные спазмы. При сильной боли в руке из-за защемления нерва габапентин (Нейронтин®) может уменьшить боль.
- Мягкий воротник или бандаж: Ваш лечащий врач может порекомендовать вам носить терапевтический воротник на короткое время. Это может ограничить движение шеи и помочь напряженным мышцам отдохнуть и восстановить силы. Слишком долгое ношение бандажа может привести к атрофии мышц (истощению). Используйте ошейник только под руководством медицинского работника.
- Инъекционная терапия: Стероиды можно вводить в пораженный участок позвоночника. Инъекционные препараты могут на короткое время облегчить ваши симптомы. Существует три распространенных процедуры инъекции стероидов:
- Цервикальная эпидуральная блокада: Боль в шее или руке из-за грыжи шейного диска можно лечить с помощью инъекции комбинации стероида и анестетика. Инъекция производится в эпидуральное пространство, то есть пространство рядом с покровом спинного мозга.
- Блок шейного фасеточного сустава: Этот стероид с анестетиком вводится в мелкие суставы пораженных сегментов шейного отдела позвоночника.
- Блокада медиальной ветви и радиочастотная абляция: Этот метод используется как для диагностики, так и для лечения хронической боли в шее. Если боль уменьшается с помощью инъекции анестетика, это место определяется для лечения. Лечение, называемое радиочастотной абляцией, включает повреждение нервов звуковыми волнами, которые вызывают боль в суставе.
В наиболее тяжелых случаях шейного спондилеза, включая шейную миелопатию или шейную радикулопатию, ваш лечащий врач может рассмотреть возможность хирургического вмешательства. Операции могут включать удаление костных шпор и сращивание позвонков или создание большего пространства для спинного мозга путем удаления части позвонков.
Операция на позвоночнике сложна и может потребовать длительного восстановления. Ваш лечащий врач рассмотрит ваши симптомы, состояние и общее состояние здоровья, прежде чем решить, может ли операция принести вам пользу.
Профилактика
Есть ли способы предотвратить возникновение шейного спондилеза?
Невозможно предотвратить шейный спондилез, поскольку это заболевание представляет собой нормальное возрастное ухудшение («износ») суставной щели и дисков шеи.
Если у вас есть работа или хобби, из-за которых много времени вы проводите, глядя вверх, вниз или в неудобной позе, делайте в течение дня много коротких перерывов (если возможно).Узнайте у врача или физиотерапевта о правильных упражнениях на растяжку и укрепление.
Следуйте другим методам самопомощи, таким как прикладывание льда или тепла к шее, чтобы облегчить мышечную болезненность и боль, и прием безрецептурных противовоспалительных препаратов и обезболивающих, таких как ибупрофен или напроксен.
Всегда следуйте инструкциям своего лечащего врача и физиотерапевта.
Перспективы / Прогноз
Чего мне ожидать, если я думаю, что у меня шейный спондилез (или у меня есть диагноз)?
Поначалу у вас может даже не быть никаких симптомов.Однако, поскольку шейный спондилез является возрастным дегенеративным заболеванием, если вам 60, 70, 80 или старше, у вас могут начаться такие симптомы, как боль в шее и скованность. Если вы молоды, у вас все еще может развиться это заболевание, если у вас есть работа или хобби, из-за которых ваша голова и шея не выровнены в течение длительного времени. К счастью, самые ранние симптомы боли и дискомфорта можно лечить простыми домашними и безрецептурными средствами.
У некоторых людей могут развиться более сложные проблемы, такие как грыжа диска, костные шпоры, защемление нервов и сдавление нервов.Эти условия могут потребовать все большего количества медицинской помощи, начиная с лекарств, отпускаемых по рецепту, до инъекций стероидов и хирургических операций.
Когда мне следует позвонить поставщику медицинских услуг?
В большинстве случаев боль в шее проходит сама по себе или после нехирургического лечения. Если боль или дискомфорт в шее длится более нескольких дней, обратитесь за советом к своему лечащему врачу.
Немедленно обратитесь за медицинской помощью, если у вас:
- Сильная или усиливающаяся боль.
- Онемение или покалывание в руках.
- Проблемы с координацией, затруднения при ходьбе.
- Мышечная слабость или тяжесть в руках или ногах.
- Нарушение контроля над мочевым пузырем или кишечником.
Жить с
В чем разница между шейным спондилезом и спондилитом, спондилолизом и спондилолистезом?
Шейный спондилез — это дегенерация или разрушение позвоночника и дисков шеи.Это общий термин для обозначения ситуации в области шеи. Это артрит суставов (промежутков) между позвонками на шее.
Спондилит — воспаление одного или нескольких позвонков. «Итис» означает воспаление. Анкилозирующий спондилит — это разновидность артрита позвоночника. Анкилозирующий спондилит может привести к сращению позвонков.
Спондилолиз — это физический разрыв в средней части дуги части позвонка, называемой межсуставной частью.Межсуставная часть — это горизонтальные части по бокам основного тела каждого позвонка — «крылья» на теле каждого позвонка. Это состояние обычно вызвано травмой, травмой или чрезмерным использованием в результате гиперэкстензии (например, тяжелоатлеты, теннисисты). Спондилолиз обычно происходит в поясничном (поясничном) отделе позвоночника.
Шейный спондилолистез — это особое состояние, при котором один позвонок скользит вперед по позвонкам под ним. Перелом (перелом) или травма позвонков позвоночника может стать причиной смещения позвонка.
Что такое радикулопатия?
Радикулопатия — защемление нерва у нервного корешка. Нервный корешок — это первый сегмент нерва, который ответвляется от спинного мозга внутри позвоночного столба.
Спондилез Уэйна — Причины, симптомы и лечение спондилеза
По мере старения организм начинает изнашиваться, что врачи называют дегенерацией. Дегенерация позвоночника — это естественное явление, которое случается с каждым, кто живет достаточно долго.Когда человек достигает своего 60 -го года рождения, дегенерация позвоночника становится более распространенным явлением.
Что вызывает дегенерацию позвоночника?
Дегенерация позвоночника возникает из-за биохимических изменений тканей тела. В спине диски или «подушки», поглощающие толчки между позвонками, ослабевают и сглаживаются. Жидкость в диске, поглощающая удары, может потерять способность отскакивать после давления. Кости могут стать более хрупкими.
Дегенерация позвоночника также может быть вызвана травмой (несчастным случаем) или травмой, связанной с повторяющимся напряжением.
Что такое спондилез?
Позвоночник — это столбик костей (позвонков), уложенных одна на другую. Когда в соединениях или суставах между этими позвонками развивается остеоартрит, можно диагностировать спондилез.
Спондилез может быть запутанным термином, потому что некоторые медицинские эксперты используют его в широком смысле для обозначения любого типа боли в спине у пожилых людей. Более точное определение — спондилез — это остеоартроз позвоночника. Другое название этого состояния — остеоартроз позвоночника.
В некоторых случаях на позвонках могут образовываться костные шпоры, которые, в свою очередь, могут оказывать давление на близлежащие нервы и вызывать боль, необычные ощущения (покалывание, потеря чувствительности, «иголки») или слабость.
Спондилез может возникнуть в любом месте спины, включая область шеи.
Что нужно знать о спондилезе
- Спондилез у большинства пациентов невозможно предотвратить; Вы не сделали ничего «неправильного», что могло бы вызвать эту проблему.
- В то время как большинство пациентов со спондилезом не нуждаются в хирургическом вмешательстве, многие пациенты со спондилезом будут иметь долгосрочные симптомы.
- Симптомы спондилеза не всегда можно устранить, но с ними можно справиться.
Симптомы спондилеза
Со временем спондилез может привести к сдавлению нерва, то есть давлению на нервные корешки, которое может вызвать умеренную или сильную боль. Некоторые общие симптомы спондилеза включают:
- Боль
- Скованность, особенно по утрам
- Потеря чувствительности или ненормальные ощущения в плечах, руках, ногах, ступнях
- Слабость
- Головные боли в затылке
- Проблемы с балансировкой
- Потеря контроля над мочевым пузырем или кишечником
Беседа с Университетским центром позвоночника о спондилезе
Если вы подозреваете, что у вас спондилез, обсуждение этого вопроса может сбить вас с толку.Специалисты по позвоночнику в Университетском центре позвоночника помогут вам диагностировать ваше состояние и порекомендуют подходящие варианты лечения. Обязательно выясните, есть ли у вас определенные заболевания (например, остеоартрит или дегенеративное заболевание диска) или какие-либо другие связанные с ними состояния (например, остеопороз).
После медицинского осмотра и сбора анамнеза вас могут попросить пройти некоторые другие диагностические тесты:
- Рентгеновский снимок
- КТ или МРТ
Лечение спондилеза
Спондилез обычно лечится консервативно, по крайней мере, сначала, так как он часто поддается лечению такими способами, как:
Хирургия редко является подходом первой линии к лечению спондилеза, но может быть подходящим лечением для некоторых пациентов.Этот вариант следует обсудить с вашим врачом в Университетском центре позвоночника.
Спондилез: причины, симптомы и лечение
Это состояние представляет собой дегенерацию позвоночника, которая может поражать позвоночник на любом уровне, приводя к боли и дискомфорту, которые со временем могут усиливаться.
Что нужно знать о спондилезе
Что такое спондилез?
Спондилез — болезненное дегенеративное заболевание позвоночника. Состояние вызвано изменением позвоночника и суставов в результате длительного износа позвоночника.Эти изменения могут затруднить выполнение простых движений на спине и вызвать сильный дискомфорт.
С возрастом ваше тело меняется в ответ на перемены в вашей жизни. Например, ваши волосы могут поседеть или вы можете полностью потерять волосы. Это естественные составляющие процесса старения. Точно так же дегенеративные состояния, такие как спондилез, являются реакцией на процесс старения. Во время спондилеза диски позвоночника разрушаются в результате старения. Это ухудшение влияет на их амортизирующие способности и создает более жесткое положение для позвоночника.Однако по мере того, как позвоночник становится более жестким, простые действия становятся более трудными.
Более 85% людей в возрасте 60 лет и старше страдают спондилезом, и это наиболее распространенный тип прогрессирующего заболевания, поражающего шею. Если не лечить, симптомы спондилеза и спондилеза значительно влияют на качество вашей жизни.
Запишитесь на прием прямо сейчас, чтобы поговорить с нашими экспертами в Центре позвоночника Resurgens.
Что вызывает спондилез?
Позвонки состоят из 24 костей.Эти кости обеспечивают поддержку позвоночника для вашего тела и защищают нервы, ведущие к позвоночнику. Между каждой из этих костей есть фасеточные суставы, соединяющие позвонки. Между каждым из этих суставов расположены диски, поглощающие удары костей. Вместе эти компоненты позволяют позвоночнику работать и двигаться.
Процесс вырождения обычно начинается с дисков. По мере того как тело стареет, диски позвоночника начинают высыхать, терять эластичность и разрушаться. Истончение дисков создает нагрузку на фасеточные суставы и связки, скрепляющие позвонки.Эти структуры ослабевают, из-за чего позвонки становятся излишне подвижными.
С возрастом эти диски меняют консистенцию и теряют часть своей полезности. Позвонки могут начать смещаться не в правильном положении и тереться друг о друга. По мере того, как эти диски растворяются, диски начинают тереться друг о друга. Из-за трения поврежденных дисков на позвоночнике появляются костные разрастания, называемые костными шпорами. По мере роста сопротивления движение назад становится более затруднительным, а трение увеличивается. Смещение позвонков и избыточный рост костей могут уменьшить пространство, через которое проходят нервные корешки, и нервные корешки или спинной мозг могут быть болезненно сдавлены.
Существует множество факторов, которые могут способствовать развитию спондилеза, в том числе:
Для постановки правильного диагноза спондилез необходима соответствующая консультация врача-ортопеда.
Симптомы спондилеза
Спондилез может поражать шейный, грудной и поясничный отделы позвоночника. Каждое изменение состояния вызывает разные симптомы.
- Шейный спондилез Дегенерация шейного отдела позвоночника может вызвать боль в шее, плече и руке.Это также может привести к потере мелкой моторики, слабости, онемению и покалыванию в руках и ногах.
- Грудной спондилез Дегенерация грудного отдела позвоночника может вызывать боль в груди и верхней части живота. Это также может привести к слабости, онемению и покалыванию в ногах.
- Поясничный спондилез. Дегенерация поясничного отдела позвоночника может вызвать боль в спине, ягодицах или ногах с возможным онемением и мышечной слабостью, которая может усугубляться такими действиями, как подъем, сгибание, скручивание или сидение.
Одним из общих симптомов всех этих состояний является боль, вызванная резкими движениями, такими как чихание, кашель или неожиданное движение.
Как диагностируют спондилез
Диагностика спондилеза включает физикальное обследование и диагностический скрининг.
Во время медицинского осмотра врач задаст вам вопросы о вашем состоянии. Они будут проверять ваши рефлексы и следить за вашими реакциями. Вашему врачу может потребоваться ухудшить ваше состояние, чтобы оценить вашу реакцию.Эта часть обследования может вызвать у вас кратковременный дискомфорт, но поможет врачу сузить круг причин вашей боли.
Ваш врач будет использовать технологию визуализации, чтобы определить, есть ли у вас спондилез. Использование рентгеновских лучей, МРТ, аппаратов нервной проводимости и ЭМГ поможет подтвердить их диагноз и понять степень вашего состояния.
Лечение спондилеза
В зависимости от тяжести вашего состояния существует множество вариантов лечения. Ваш врач порекомендует лучший вариант лечения в вашей ситуации.
В более легких случаях ваш врач может порекомендовать безрецептурные обезболивающие, такие как Адвил, Алев, Тайленол или их аналоги в магазинах. Эти препараты могут помочь уменьшить боль и воспаление. Однако некоторым людям могут потребоваться рецептурные лекарства для облегчения симптомов. Сюда могут входить противовоспалительные препараты повышенной силы, кортикостероиды, миорелаксанты, противосудорожные препараты, антидепрессанты и многое другое, а также сильнодействующие обезболивающие. Будьте осторожны со всеми лекарствами, так как они могут вызвать привыкание.
Лечебная физкультура под руководством опытного специалиста также может помочь в вашем выздоровлении. Увеличение силы ключевых участков мышц и плеч может помочь уменьшить дискомфорт.
Если консервативные методы лечения не помогают облегчить боль, вам может потребоваться хирургическое вмешательство, чтобы освободить место для спинномозговых нервов. Ваш врач не порекомендует операцию, если другие варианты не дали оптимальных результатов для вашего выздоровления.
Для лечения спондилеза доступно множество малоинвазивных или традиционных хирургических вмешательств.Ваш врач подберет лучший вариант для вашего состояния.
Запишитесь на прием, чтобы поговорить с врачами сегодня.
Узнайте больше о Центре позвоночника в Resurgens Orthopaedics.
Шейный спондилез | Воробей
Обзор
Шейный спондилез — это общий термин, обозначающий возрастной износ позвоночных дисков шеи. По мере того, как диски обезвоживаются и сжимаются, появляются признаки остеоартрита, в том числе костные выступы по краям костей (костные шпоры).
Шейный спондилез очень распространен и ухудшается с возрастом. Более 85 процентов людей старше 60 лет страдают шейным спондилезом.
Большинство людей не испытывают никаких симптомов этих проблем. Когда симптомы действительно появляются, нехирургические методы лечения часто оказываются эффективными.
Симптомы
У большинства людей шейный спондилез протекает бессимптомно. Когда симптомы действительно возникают, они обычно включают боль и скованность в шее.
Иногда шейный спондилез приводит к сужению пространства, необходимого для спинного мозга и нервных корешков, которые проходят через позвоночник к остальной части тела.Если спинной мозг или нервные корешки защемятся, вы можете испытать:
- Покалывание, онемение и слабость в руках, руках, ногах или ступнях
- Отсутствие координации и трудности при ходьбе
- Потеря контроля над мочевым пузырем или кишечником
Когда обращаться к врачу
Обратитесь за медицинской помощью, если вы заметили внезапное онемение или слабость либо потерю контроля над мочевым пузырем или кишечником.
Причины
С возрастом кости и хрящи, составляющие позвоночник и шею, постепенно изнашиваются.Эти изменения могут включать:
- Диски обезвоженные. Диски действуют как подушки между позвонками позвоночника. К 40 годам у большинства людей позвоночные диски начинают высыхать и сокращаться, что способствует большему контакту между позвонками.
- Грыжа межпозвонковых дисков. Возраст также влияет на внешний вид ваших позвоночных дисков. Часто появляются трещины, приводящие к выпуклым (грыжам) дисков, которые иногда могут давить на спинной мозг и нервные корешки.
- Костные шпоры. Дегенерация диска часто приводит к тому, что в позвоночнике образуется дополнительное количество кости в результате ошибочных усилий по укреплению позвоночника. Эти костные шпоры могут иногда защемлять спинной мозг и нервные корешки.
- Жесткие связки. Связки — это связки ткани, соединяющие кость с костью. С возрастом позвоночные связки могут затвердеть, что сделает вашу шею менее гибкой.
Факторы риска
Факторы риска шейного спондилеза включают:
- Возраст. Шейный спондилез — нормальное явление в процессе старения.
- Род занятий. Работа, включающая повторяющиеся движения шеи, неудобное положение или много работы над головой, создает дополнительную нагрузку на вашу шею.
- Травмы шеи. Предыдущие травмы шеи, по-видимому, увеличивают риск шейного спондилеза.
- Генетические факторы. Некоторые люди в определенных семьях со временем испытают больше этих изменений, а другие — нет.
- Курение. Курение связано с усилением боли в шее.
Осложнения
Если спинной мозг или нервные корешки сильно сдавлены в результате шейного спондилеза, повреждение может быть необратимым.
Диагностика
Ваш врач, скорее всего, начнет с медицинского осмотра, который включает:
- Проверка диапазона движений шеи
- Проверка рефлексов и мышечной силы, чтобы выяснить, есть ли давление на спинномозговые нервы или спинной мозг
- Наблюдая за вашей ходьбой, чтобы узнать, влияет ли сжатие позвоночника на вашу походку
Визуализирующие тесты
Визуализирующие тесты могут предоставить подробную информацию для постановки диагноза и лечения.Ваш врач может порекомендовать:
- Рентген шеи. Рентген может показать аномалии, такие как костные шпоры, которые указывают на шейный спондилез. Рентген шеи также может исключить редкие и более серьезные причины боли и скованности в шее, такие как опухоли, инфекции или переломы.
- Компьютерная томография. Компьютерная томография может предоставить более детальное изображение, особенно костей.
- МРТ. МРТ может помочь точно определить области, где возможно защемление нервов.
- Миелография. Измерительный краситель вводится в позвоночный канал для получения более детального рентгеновского снимка или компьютерной томографии.
Тесты нервной функции
Ваш врач может порекомендовать тесты, чтобы определить, правильно ли нервные сигналы передаются к вашим мышцам. Функциональные тесты нервов включают:
- Электромиография. Этот тест измеряет электрическую активность ваших нервов, поскольку они передают сообщения вашим мышцам, когда мышцы сокращаются и находятся в состоянии покоя.
- Исследование нервной проводимости. Электроды прикрепляются к коже над исследуемым нервом. Через нерв пропускают небольшой ток, чтобы измерить силу и скорость нервных сигналов.
Лечение
Лечение шейного спондилеза зависит от тяжести ваших признаков и симптомов. Целью лечения является облегчение боли, максимально возможное поддержание вашей обычной активности и предотвращение необратимых травм спинного мозга и нервов.
Лекарства
Если безрецептурных обезболивающих недостаточно, ваш врач может прописать:
- Нестероидные противовоспалительные средства. Хотя некоторые типы НПВП доступны без рецепта, вам могут потребоваться рецептурные препараты для снятия боли и воспаления, связанных с шейным спондилезом.
- Кортикостероиды. Короткий курс перорального приема преднизона может облегчить боль. Если у вас сильная боль, могут помочь инъекции стероидов.
- Миорелаксанты. Определенные препараты, такие как циклобензаприн, могут помочь уменьшить мышечные спазмы в шее.
- Противосудорожные препараты. Некоторые лекарства от эпилепсии, такие как габапентин (Neurontin, Horizant) и прегабалин (Lyrica), могут притупить боль при повреждении нервов.
- Антидепрессанты. Было обнаружено, что некоторые антидепрессанты помогают облегчить боль в шее при шейном спондилезе.
Therapy
Физиотерапевт научит вас упражнениям, которые помогут растянуть и укрепить мышцы шеи и плеч. Некоторым людям с шейным спондилезом полезно вытяжение, которое может помочь освободить больше места в позвоночнике при защемлении нервных корешков.
Хирургия
Если консервативное лечение не помогает или если ваши неврологические признаки и симптомы, такие как слабость в руках или ногах, ухудшаются, вам может потребоваться операция, чтобы освободить место для спинного мозга и нервных корешков.
В операции могут участвовать:
- Удаление межпозвоночной грыжи или костной шпоры
- Удаление части позвонка
- Сращивание сегмента шеи с использованием костного трансплантата и аппаратуры
Образ жизни и домашние средства
При шейном спондилезе легкой степени могут подействовать:
- Регулярные упражнения. Поддержание активности поможет ускорить восстановление, даже если вам придется временно изменить некоторые упражнения из-за боли в шее. Люди, которые ежедневно ходят пешком, реже испытывают боли в шее и пояснице.
- Безрецептурные обезболивающие. Ибупрофена (Адвил, Мотрин IB, другие), напроксен натрия (Алев) или ацетаминофена (Тайленол, другие) часто бывает достаточно, чтобы контролировать боль, связанную с шейным спондилезом.
- Тепло или лед. Прикладывание тепла или льда к шее может облегчить боль в мышцах шеи.
- Мягкий ортез шеи. Ортез позволяет мышцам шеи отдохнуть. Однако шейный бандаж следует носить только в течение короткого периода времени, поскольку он в конечном итоге может ослабить мышцы шеи.
Подготовка к приему
Возможно, вас направят к физиотерапевту или врачу, специализирующемуся на заболеваниях позвоночника (ортопед).
Что вы можете сделать
- Запишите свои симптомы и когда они начались.
- Запишите основную медицинскую информацию, включая другие состояния.
- Запишите ключевую личную информацию, включая любые серьезные изменения или факторы стресса в вашей жизни.
- Составьте список всех ваших лекарств, витаминов или пищевых добавок.
- Узнайте, были ли у кого-нибудь в вашей семье подобные проблемы.
- Попросите родственника или друга сопровождать вас, , чтобы помочь вам вспомнить, что говорит врач.
- Запишите вопросы, чтобы задать своему врачу.
Вопросы, которые следует задать врачу
- Какая наиболее вероятная причина моих симптомов?
- Какие тесты мне нужны?
- Какие методы лечения доступны?
- У меня другие проблемы со здоровьем. Как мне лучше всего управлять ими вместе?
В дополнение к вопросам, которые вы подготовили задать своему врачу, не стесняйтесь задавать другие вопросы, которые возникнут во время вашего приема.
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам ряд вопросов.Если вы будете готовы ответить на них, у вас будет время, чтобы перейти к вопросам, которые вы хотите подробно обсудить. Вас могут спросить:
- Где именно болит шея?
- Были ли у вас предыдущие эпизоды подобной боли, которые со временем проходили?
- Испытывали ли вы какие-либо изменения в контроле над мочевым пузырем или кишечником?
- Испытывали ли вы покалывание или слабость в руках, руках, ногах или ступнях?
- У вас проблемы с ходьбой?
- Какие меры по уходу за собой вы пробовали и помогли ли какие-либо из них?
- Чем вы занимаетесь, чем занимаетесь, чем занимаетесь в свободное время?
- Были ли у вас хлыстовые или другие травмы шеи?
Контент Mayo Clinic Обновлено:
© 1998-2020 Фонд медицинского образования и исследований Мэйо (MFMER).Все права защищены. Условия эксплуатации
Браузер не поддерживается! Этот веб-сайт будет предлагать ограниченные функции в этом браузере. Мы поддерживаем только последние версии основных браузеров, таких как Chrome, Firefox, Safari и Edge.
×Шейный спондилез: симптомы, причины, диагностика, лечение
Причины
Артрит — одна из причин радикулопатии шейки матки.CNRI / Библиотека научных фотографий / Getty Images
Артрит шеи начинается с остеофитов (также называемых костными шпорами), которые образуются на телах позвонков по мере их разрушения.Костные шпоры — это реакция организма на износ суставов.
В позвоночнике костные шпоры служат цели, помогая увеличить площадь поверхности дегенерирующего сустава и более равномерно распределять давление, оказываемое на него во время повседневной деятельности. Однако по мере роста они могут сужать промежутки, через которые проходят нервы и спинной мозг.
Факторы риска артрита шеи включают:
- Возраст
- Генетика
- Курение
- Депрессия и тревога
- Род занятий
- Травма
Возраст
Основным фактором риска шейного спондилеза является возраст.По достижении 40 лет вероятность развития артрита шеи возрастает. К 60 годам, по данным Американской академии хирургов-ортопедов, более 85% людей страдают шейным спондилезом.
Генетика
Если у вас есть родственники с шейным спондилезом, у вас повышенный риск его развития. Некоторые исследователи считают, что это может быть связано с наследственными факторами, такими как естественно узкий позвоночный канал или проходы между позвонками меньше среднего.
Эти узкие проходы повышают вероятность того, что высокочувствительный спинной мозг или нервы войдут в контакт с другими структурами, что приведет к миелопатии и радикулопатии.
Однако не все исследования согласны с этим. Исследование 2014 года показало, что диаметр позвоночного канала и тел позвонков не был связан с повышенным риском шейного спондилеза.
Курение
Исследования показывают, что курение является фактором риска боли в шее. Исследователи подозревают, что курение может ускорить процесс дегенерации шейных дисков, особенно нижних.
Это лишь одна из многих причин, по которым вам следует бросить курить.
Депрессия и тревога
Депрессия и тревога являются психологическими факторами риска боли в шее в целом, и исследования показывают, что депрессия может увеличить риск развития шейного спондилеза.Взаимодействие с другими людьми
Кроме того, эти состояния психического здоровья были связаны с худшими результатами операции по замене диска. Однако есть более позитивный момент: уменьшение боли в шее после операции может помочь облегчить симптомы депрессии и беспокойства.
Получение лечения
Вам не просто нужно жить с депрессией и тревогой — существуют эффективные методы лечения, которые могут облегчить гораздо больше, чем просто боль в шее.
Род занятий
Ваша профессия может быть значительным фактором риска шейного спондилеза, если она связана с повторяющимися движениями шеи, работой над головой, поднятием тяжестей, плохой эргономикой или воздействием вибрации.В группу риска из-за своей работы входят:
- Художники
- Сантехники
- Монтажники полов
- Строители
- Водители грузовиков или автобусов
- Любой, кто смотрит на экран компьютера, который находится на неправильной высоте
Травма
Хотя у большинства людей с артритом шеи ранее не было травм шеи, травма шеи — и особенно повторная травма — увеличивает риск шейного спондилеза.
ЧТО ТАКОЕ СПОНДИЛОЗ? (ПРИЗНАКИ И СИМПТОМЫ)
Дегенеративный спондилез — довольно широкий медицинский термин, используемый для описания возрастной дегенерации или поломки позвоночника. Если ваш врач-ортопед диагностирует у вас спондилез, он или она говорит вам, что ваша боль в спине или шее — и другие связанные симптомы — связаны с возрастом и являются результатом нормального жизненного износа.
Если у вас эта форма спондилеза, какая-то часть позвоночника, будь то сами позвонки, диски между ними или окружающие хрящи или связки, сломалась до такой степени, что пострадали ваши суставы, что привело к другому состоянию. такие как остеоартрит, стеноз позвоночного канала или сдавление нервов (что приводит к таким проблемам, как радикулит).
Спондилез и дегенеративная болезнь дискаИногда люди задают вопрос: «Спондилез — это то же самое, что и остеохондроз или DDD?» Ответ: «в основном да». Эти термины часто используются как синонимы. (Третий термин, более точный, чем DDD, — «дегенерация диска».)
Спондилез может быть первоначальным диагнозом, используемым для описания возрастной боли в спине или шее, а также некоторого онемения или покалывания в ногах или ступнях.После дальнейшего обследования и тестирования ваш ортопед может обнаружить, что конкретный источник вашего спондилеза, а также его последствия; Например, у вас может быть изношенный поясничный диск, из-за которого два позвонка в нижней части спины трутся друг о друга, вызывая рост костных шпор, оказывающих давление на окружающие нервы.
Некоторые ортопеды предпочитают использовать слово «спондилез» вместо термина «остеохондроз», потому что это состояние на самом деле не болезнь, а механическая проблема — постепенное разрушение дисков между позвонками из-за обычного износа с возрастом.(Или, в некоторых случаях, износ, вызванный травмой.)
Кроме того, этот тип износа не является дегенеративным состоянием в классическом понимании, поскольку он не вызван изменениями в организме на клеточном уровне — и не прогрессирует с течением времени прогнозируемым образом. (Однако остеоартрит — частый и, возможно, неизбежный результат дегенерации диска — является дегенеративным , поэтому эти термины часто используются как синонимы.)
Кто заболевает дегенеративным спондилезом? (Факторы риска)Спондилез может случиться с кем угодно — на самом деле, примерно у 80% мужчин и женщин старше 40 лет на рентгеновских снимках могут появиться признаки дегенерации позвоночника.Люди с симптомами обычно замечают их в возрасте от 20 до 50 лет.
Если вы заметили симптомы в более молодом возрасте, возможно, в вашем конкретном случае есть генетический компонент. Наличие травм в анамнезе также может увеличить вероятность развития спондилеза. Например, некоторые исследования показывают, что хлыстовая травма, полученная в автомобильной аварии, может повысить вероятность того, что спустя годы после аварии вам будет проведена операция по восстановлению или удалению поврежденного диска.
Но по большей части спондилез — это результат старения.Большинство людей будут испытывать это по мере взросления, но не все потребуют (или захотят) медицинского вмешательства.
Причины спондилеза (почему он возникает)
С возрастом наши диски теряют воду и белки; они высыхают, становятся жесткими и ломкими. Повторяющиеся нагрузки на шею или спину могут вызвать микротрещины и другие травмы на внешних оболочках.
Действия, которые раньше были легкими — наклониться, чтобы взять коробку для доставки, размахивать клюшкой для гольфа или даже повернуться, чтобы поздороваться с кем-то позади вас в магазине, — могут привести к травме диска или проскальзыванию диска.К сожалению, эти травмы не так легко излечиваются, когда мы становимся старше.
Изоляция дисков в позвоночнике означает, что они не имеют такого же доступа к богатой питательными веществами кровоснабжению, как другие типы коллагена / хряща в организме (например, внешние части колена, локтя или ахиллово сухожилие). Они не могут быстро самостоятельно отремонтировать. Соедините это с потерей воды и белков из-за естественного процесса старения, и это означает, что мы получаем повреждения шеи и спины, на исправление которых может потребоваться много времени или помощи врача.
Типы спондилеза (где он возникает)
Дегенерация диска обычно возникает в шейных позвонках (шея) или в поясничных позвонках (поясница). После обследования ваш ортопед может поставить диагноз: шейный спондилез или поясничный спондилез .
Типы симптомов, которые вы испытываете, будут зависеть от степени повреждения пораженного межпозвонкового диска и от того, как это повреждение создает эффект домино на окружающие нервы, кости и ткани.
Общие ответы на спондилез включают:
- Костные шпоры. Когда диски деградируют и расстояние между позвонками уменьшается, возникающее трение между костью может привести к росту дополнительной кости на вершине и основании позвонков. Костные шпоры могут выступать в позвоночный канал, способствуя стенозу позвоночника и сдавлению нервов.
- Грыжа диска. Если поврежденный диск имеет трещину в его внешней стенке, гелеобразное вещество внутри может протолкнуть его контейнер, создавая выпуклость.Этот выпуклый диск может давить на окружающий позвоночный канал и давить на нерв. Это часто называют «смещением межпозвоночного диска» или «грыжей межпозвоночного диска». Грыжа межпозвоночного диска может вызвать нервную боль, онемение и покалывание.
- Нарушение амортизации между позвонками может привести к образованию костных шпор, как описано выше, и остеоартриту фасеточных суставов позвоночника. При артрите основными симптомами будут боль и скованность.
- защемление или воспаление нервов. Грыжа (выпуклость) или смещение межпозвоночного диска может оказывать давление на нервы, проходящие через позвоночный канал. Это часто называют защемлением нерва или сдавлением нерва. Когда это сжатие нерва затрагивает нижнюю часть спины и ноги, пациенту может быть поставлен диагноз:
- Когда диск (или что-то еще, например, опухоль или костная шпора) давит на нервный корешок в любом месте позвоночника.
- Ишиас. Когда диск давит на нервные корешки у основания позвоночника, симптомы возникают в ногах и ступнях.
- Миелопатия: Когда грыжа межпозвоночного диска давит на сам спинной мозг, вызывая травму спинного мозга.
- Стеноз. Диски могут давить на отверстия ( отверстие, ) в позвонках, создавая сужение этого пространства (так называемый стеноз ), что может оказывать давление на нервы, проходящие через позвонки. Стеноз позвоночного канала , сужение позвоночного канала из-за любого количества факторов (включая костные шпоры или смещение межпозвоночного диска), также может привести к защемлению нервов.
- защемление или воспаление связок. Грыжа межпозвоночного диска может давить на связки так же, как на нервы. Это может вызвать боль и воспаление.
Разные люди испытывают дегенерацию диска по-разному, с разными проявлениями. Симптомы могут различаться в зависимости от локализации и конкретного типа дегенерации диска, а также от того, что это повреждение диска делает с окружающими нервами и тканями.Вы можете едва заметить проблему, в то время как кто-то другой может испытывать онемение конечностей или хроническую боль в пояснице или шее.
Если у вас спондилез, вы можете заметить одно или несколько из следующего, в зависимости от специфики вашего случая:
- Головные боли
- Потеря контроля над мочевым пузырем
- Мышечные спазмы
- Боль и болезненность в шее, плечах или пояснице; боль может усиливаться при стоянии (если она возникает в пояснице) или движении головой (если возникает в шее)
- Жесткость
- Нежность
- Ощущение покалывания или укола игл, распространяющееся вниз по рукам или ногам
- Слабость в руках или ногах
Если вы подозреваете, что у вас спондилез, и ваши симптомы влияют на качество вашей жизни, следующим шагом будет запись на прием к врачу.Спондилез необходимо подтверждать лабораторными исследованиями, такими как рентген, компьютерная томография или МРТ.

