симптомы, лечение, 14 народных рецептов
Чем лечить рожистое воспаление
Рожистое воспаление относится к инфекционно-воспалительным заболеваниям кожи. Вызывает болезнь бета-гемолитический стрептококк группы А. Эта группа стрептококков представляет серьёзную опасность для здоровья человека.
Болезнь характеризуется поражением кожи, подкожной клетчатки и лимфатической системы конечностей. Реже рожистое воспаление поражает лицо и туловище.
- Рожистое воспаление возбудитель
- Симптомы рожистого воспаления
- Первая помощь при рожистом воспалении
- Лечение
- Лечение антибиотиками
- Народные методы лечения
- Повязки к поражённым участкам кожи
- Компрессы с мелом
- Ржаная мука́
- Красное средство
- Профилактика болезни
Рожистое воспаление возбудитель
Источником инфекции являются больные с разнообразными стрептококковыми инфекциями и бактерионосители. Механизм передачи инфекции – контактный. Вирус передаётся через микротравмы, опрелости и потёртости на коже.
Женщины болеют рожистым воспалением чаще мужчин. Более чем в 60% случаев рожистое воспаление переносят люди в возрасте 40 лет и старше.
Рожистое воспаление начинается очень остро. Инкубационный период может составлять от нескольких часов до 3–5 дней. В первые часы болезни температура поднимается до 38–40 градусов и может держаться от двух дней до двух недель. У больного ломит тело, болит голова, его знобит, наваливается слабость. Нередко рожистое воспаление сопровождается тошнотой и рвотой.
У больных с рецидивирующим течением рожистого воспаления развитию очередного приступа предшествуют переохлаждение организма, травма, стресс. Всё, что способствует ослаблению иммунной системы организма может играть на руку развитию болезни.
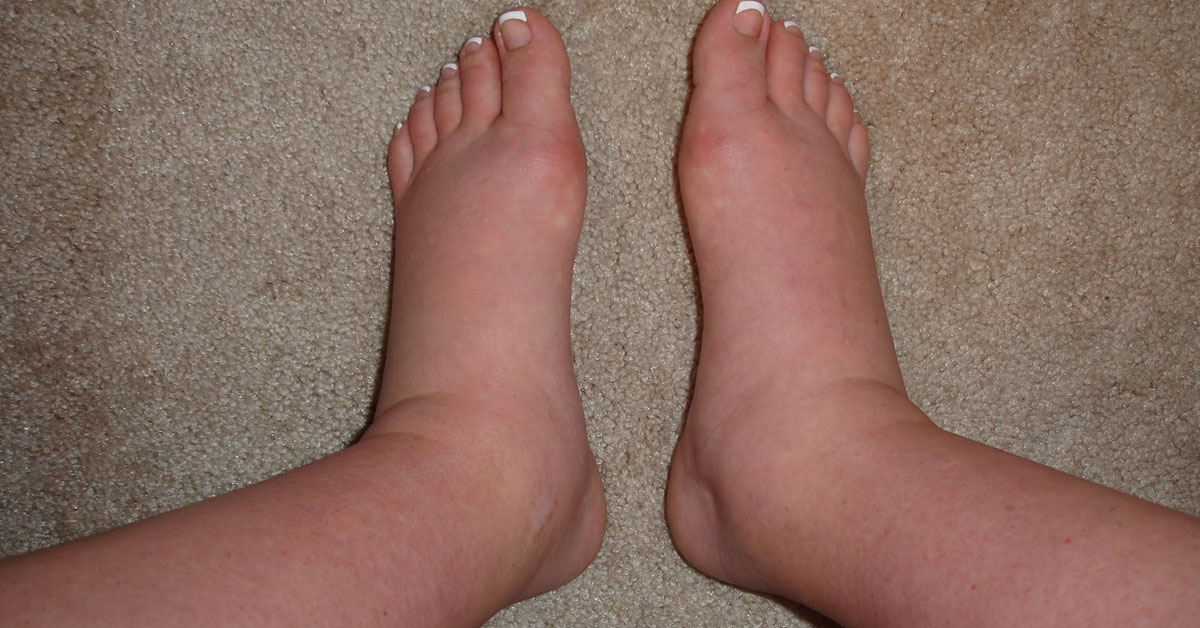
При заражении стрептококком кожу больного распирает изнутри, человек ощущает жжение. Затем появляются несильные боли и образуется красное блестящее пятно с неровными краями, оно сохраняется на протяжении одной-двух недель.
Поражённый участок кожи отекает, он натянутый и горячий на ощупь. При прикосновении ощущается боль. Происходит заметное увеличение лимфатических узлов, которые расположены вблизи места воспаления.
Чаще всего рожистое воспаление локализуется на нижних конечностях (60 — 70%), реже на лице (20 — 30%) и верхних конечностях (4 — 7%). Очень редко на туловище, в области молочной железы, промежности и наружных половых органах.
Симптомы рожистого воспаления
Рожистое воспаление можно спутать с укусом насекомого и с аллергией. Но в этих двух случаях нет высокой температуры и антигистаминные препараты: супрастин, тавегил – помогают. Наступает облегчение и отёк спадает уже через несколько часов.
Рожистое воспаление имеет две формы: эритематозная и буллёзная.
Эритематозная – от нескольких часов до двух суток после повышения температуры на коже возникает резко ограниченный отёк, краснота. Отёк возвышается над поверхностью кожи.
Буллёзная – на месте отёка характерно образование пузырей, нередко с кровянистым содержимым.
При рожистом воспалении такого не случается. Для недуга характерны:
✔ В первые часы болезни температура повышается до 38–40 °C.
✔ Появляется головная боль, слабость, озноб, мышечные боли.
✔ Острые местные проявления рожистого воспаления сохраняются от 5 до 8 суток. При образовании кровянистых пузырей до 12–18 суток и более.
✔ Остаточные явления рожистого воспаления сохраняются на протяжении нескольких недель и месяцев. Выражаются в пигментации и покраснении кожи, образованием плотных сухих корок на месте пузырей. Сохраняется отёчность.
Опасные осложнения. В ранние сроки: тромбофлебит, лимфаденит, абсцесс, флегмоны, некрозы кожи. Поздние сроки: стойкий лимфостаз.
Первая помощь при рожистом воспалении
➤ При первых подозрениях на рожистое воспаление и первых симптомах необходим срочный вызов врача на дом.
➤ До приезда скорой помощи нужно принять 0,5 грамм аспирина или 0,5 грамм амидопирина.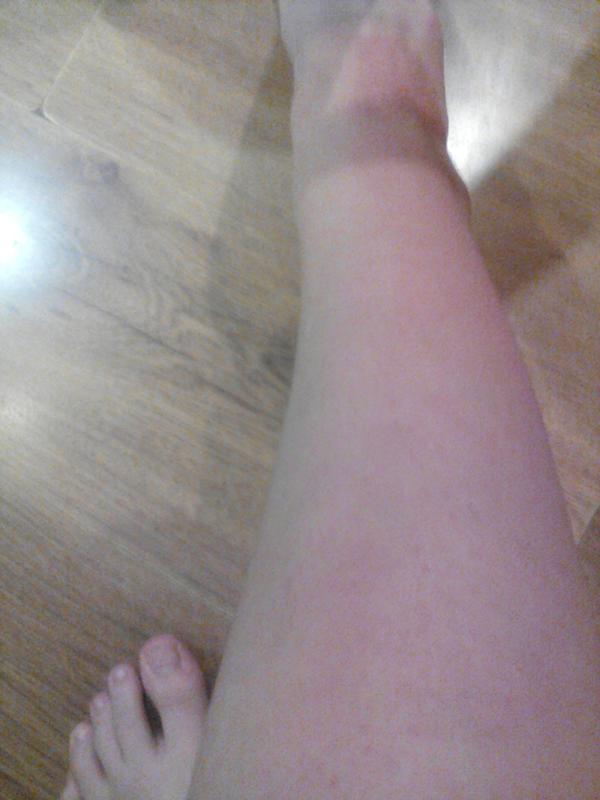
➤ Ни в коем случае не смазывать, не смачивать и не забинтовывать поражённый участок кожи.
➤ Лечь в постель, необходим полный покой.
➤ Пить больше жидкости.
Лечение
Больные рожистым воспалением среднетяжёлой и тяжёлой форме болезни подлежат госпитализации.
Лечение в условиях поликлиники и на дому заключается в приёме антибиотиков внутрь. Показано также местное лечение под контролем врача. Хирургическое лечение местных проявлений болезни проводится при характе́рном образовании на коже пузырей. Неповреждённые пузыри осторожно надрезают у одного из краёв, но не удаляют их.
После выхода жидкости, которая образовалась в тканях, на очаг воспаления накладывают повязки с раствором Фурацилина или Риванола. Повязки менять нужно ежедневно, туго не бинтовать!
Если присутствуют обширные мокнущие эрозии на месте вскрывшихся пузырей местное лечение продолжают с подсушивания марганцовкой и последующим наложением повязок с растворами антисептиков.
Когда рожистое воспаление отступает, на месте воспаления обычно начинает шелушиться кожа. Пигментное пятно сохраняется на протяжении довольно длительного времени.
Рожистое воспаление при эритематозной форме не требует использования местных средств лечения. Мази: ихтиоловая, бальзам Вишневского, мази с антибиотиками категорически противопоказаны при любых формах заболевания.
Лечение антибиотиками
Рожистое воспаление лечат не только антибиотиками. Врач назначает препараты, которые укрепляют иммунную систему. Помимо этого, необходимо в течение месяца принимать витамины: A, группы B, C и рутин.
При длительном приёме антибиотиков неизбежно пострадает микрофлора кишечника, её нужно будет восстановить. Ниже в таблице предоставлен список лекарственных средств, которые можно использовать для лечения рожистого воспаления.
| Растворы антисептиков для наружного применения | Антибиотики для приёма внутрь | Препараты для укрепления иммунитета |
| Калия перманганат | Азитромицин | Метилурацил |
| Перекись водорода | Хемомицин | Нуклеинат натрия |
| Риванол | Сумамед | Продигиозан |
| Фурацилин | Медекамицин | Тактивин |
| Хлоргексидин | Макропен | |
| Ципрофлоксацин | ||
| Эритромицин | ||
| Олететрин | ||
| Доксициклин | ||
| Спирамицин | ||
| Ципролет | ||
| Оспен | ||
| Репицин | ||
| Клафоран | ||
| Фортум |
Народные методы лечения
Параллельно с лечением, которое назначит врач, можно воспользоваться одним из множества народных средств. Исцеление наступит гораздо быстрее. Рожистое воспаление болезнь далеко не новая, наши предки давно научились её врачевать.
Исцеление наступит гораздо быстрее. Рожистое воспаление болезнь далеко не новая, наши предки давно научились её врачевать.
Повязки к поражённым участкам кожи
К болезненным участкам кожи можно прикладывать различные повязки, марли, смоченные соком лекарственных растений. Помогают компрессы из листьев и мякоти лекарственных растений. Любые повязки на область рожистого воспаления не должны быть тугими!
❀ Прикладывать к поражённой коже чистую марлю, пропитанную свежевыжатым картофельным соком. Менять повязку 3 раза в день, если нет аллергии, можно оставить её на ночь.
❀ Привязывать на ночь к больному месту капустный лист.
❀ Поражённую кожу нужно обкладывать мякотью тыквы.
❀ Можно смазывать воспалённые места кашицей из плодов боярышника.
❀ Помогает компресс из свежих листьев лопуха, смазанных сметаной.
❀ Выжать сок из свежих листьев каланхоэ, смочить в нём марлю, сложенную в четыре слоя и приложить к поражённой коже на полчаса.
❀ Промывать больные места отваром цветков малины. Две столовые ложки сырья залить стаканом кипятка, дать настояться в течение часа, процедить.
❀ Прикладывать к поражённой коже засушенные толчёные листья тысячелистника. Помогает также мазь из свежих листьев тысячелистника, растёртых с растопленным нутряным салом в пропорции 2/1.
❀ Воспалённые места можно обложить листьями мать-и-мачехи, закрепив их бинтом.
❀ Прикладывать к местам рожистого воспаления измельчённую кору черёмухи обыкновенной.
Компрессы с мелом
❀ Взять в равных долях порошок мела, измельчённые цветки ромашки и листья шалфея. Всё тщательно смешать, насыпать смесь на хлопчатобумажную ткань и прижать к воспалённой коже. Менять компресс четыре раза в сутки. Не допускать попадания на повязку прямых солнечных лучей.
❀ Промыть кипячёной водой листья подорожника, вытереть насухо и насыпать на них порошок мела. Компресс прикладывать к больным местам три раза в день.
Ржаная мука́
За час до восхода солнца присыпать поражённую кожу мелко просеянной ржаной мукой.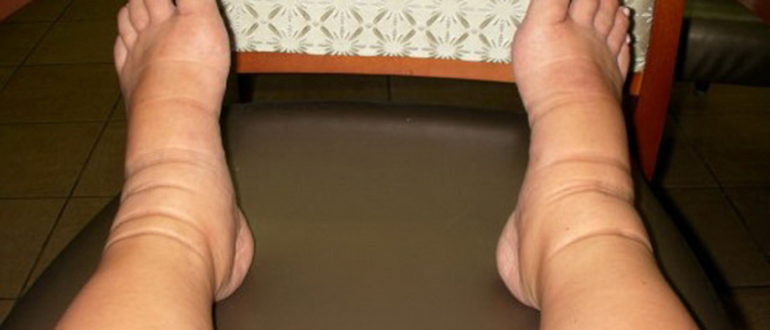 Сверху обложить обёрточной бумагой и перебинтовать. Повязку менять один раз в сутки.
Сверху обложить обёрточной бумагой и перебинтовать. Повязку менять один раз в сутки.
Красное средство
Эти рецепты странные, их объединяет одно – красная тряпочка из натурального волокна. До сих пор неизвестно, при чём тут красный цвет, но известно точно: ни синяя, ни зелёная, никакая другая тряпочка такого целебного эффекта не даст.
❀ На ночь намазать больное место яичным белком, а сверху наложить красную тряпочку и закрепить её.
❀ Нарезать из куска натурального красного шёлка мелкие лоскутки размером с ладонь и смешать их с одной столовой ложкой густого мёда. Утром нанести смесь на больные места и накрыть сверху повязкой.
Профилактика болезни
Рожистое воспаление имеет одно неприятное свойство: возможны повторы болезни. Рецидивы возникают в период от нескольких дней до двух лет после перенесённого заболевания.
Бактерии стафилококка, которые не были убиты, засыпают на некоторое время и когда-нибудь обязательно напомнят о себе. Рожистое воспаление во второй раз протекает гораздо тяжелее, чем в первый. Поэтому важно лечиться тщательно, соблюдая все предписания врача.
Причинами повторения болезни также могут стать:
✔ Низкий иммунитет.
✔ Сахарный диабет.
✔ Микоз.
✔ Варикозное расширение вен.
✔ Хронический тонзиллит.
✔ Синусит.
После перенесённого заболевания в течение полугода необходимо проводить курсовой приём витамина B. Нужно принимать одну неделю в месяц после завтрака по одному грамму порошка витамина C, либо пить по стакану крепкого отвара плодов шиповника четыре раза в день.
❀ Засы́пать горсть ягод шиповника в термос, залить литром крутого кипятка и настаивать три часа.
При случайном ранении обязательно промыть рану большим количеством чистой воды, затем перекисью водорода.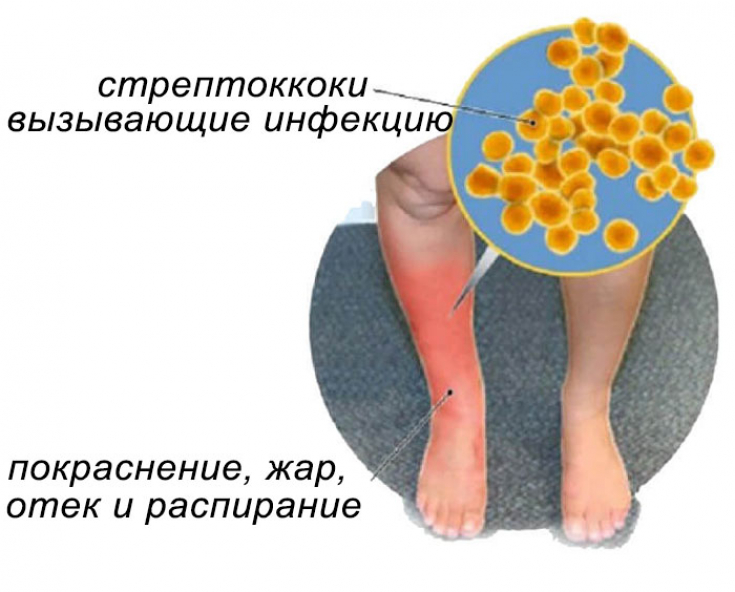 Рану присыпать порошком стрептоцида или обработать зелёнкой. Вокруг раны нанести йодную сетку.
Рану присыпать порошком стрептоцида или обработать зелёнкой. Вокруг раны нанести йодную сетку.
Рожистое воспаление одно из заболеваний, у которого нет зарегистрированной вакцины. Но исследования в этой области ведутся давно, а пока остаётся повышать иммунитет, соблюдать правила личной гигиены.
Источник:
http://greenapteka.ru/rozhistoe-vospalenie/
Рожистое воспаление что это
Рожа представляет собой инфекционное заболевание, вызываемое стрептококком группы А, преимущественно поражающее кожные покровы и слизистые оболочки, характеризующееся возникновением ограниченного серозного или серозно-геморрагического воспаления, сопровождающегося лихорадкой и общей интоксикацией. Клинически рожа характеризуется типичным ярко-красным отечным очагом поражения кожи, имеющим четкие границы и признаки лимфостаза. К осложнениям рожи относятся: формирование некротических очагов, абсцессы и флегмоны, тромбофлебиты, вторичная пневмония, лимфедема, гиперкератоз и др.
МКБ-10
- Характеристика возбудителя
- Классификация рожи
- Симптомы рожистого воспаления
- Осложнения рожистого воспаления
- Диагностика
- Лечение рожистого воспаления
- Прогноз
- Профилактика
- Цены на лечение
Общие сведения
Рожа (рожистое воспаление) представляет собой инфекционное заболевание, вызываемое стрептококком группы А, преимущественно поражающее кожные покровы и слизистые оболочки, характеризующееся возникновением ограниченного серозного или серозно-геморрагического воспаления, сопровождающегося лихорадкой и общей интоксикацией. Рожа входит в число самых распространенных бактериальных инфекций.
Характеристика возбудителя
Рожу вызывает бета-гемолитический стрептококк группы А, чаще всего вида Streptococcus pyogenes, имеющий разнообразный набор антигенов, ферментов, эндо- и экзотоксинов. Этот микроорганизм может быть составляющей частью нормальной флоры ротоглотки, присутствовать на кожных покровах здоровых людей. Резервуаром и источником рожевой инфекции является человек, как страдающий одной из форм стрептококковой инфекции, так и здоровый носитель.
Резервуаром и источником рожевой инфекции является человек, как страдающий одной из форм стрептококковой инфекции, так и здоровый носитель.
Рожа передается по аэрозольному механизму преимущественно воздушно-капельным, иногда контактным путем. Входными воротами для этой инфекции служат повреждения и микротравмы кожи и слизистых оболочек ротовой полости, носа, половых органов. Поскольку стрептококки нередко обитают на поверхности кожи и слизистых оболочек здоровых людей, опасность заражения при несоблюдении правил элементарной гигиены крайне велика. Развитию инфекции способствуют факторы индивидуальной предрасположенности.
Женщины заболевают чаще мужчин, восприимчивость повышается при продолжительном приеме препаратов группы стероидных гормонов. Выше в 5-6 раз риск развития рожи у лиц, страдающих хроническим тонзиллитом, другими стрептококковыми инфекциями. Рожа лица чаще развивается у людей с хроническими заболеваниями полости рта, ЛОР-органов, кариесом. Поражение грудной клетки и конечностей нередко возникает у больных с лимфовенозной недостаточностью, лимфедемой, отеками разнообразного происхождения, при грибковых поражениях стоп, нарушениях трофики. Инфекция может развиться в области посттравматических и постоперационных рубцов. Отмечается некоторая сезонность: пик заболеваемости приходится на вторую половину лета – начало осени.
Возбудитель может попадать в организм через поврежденные покровные ткани, либо при имеющейся хронической инфекции проникать в капилляры кожи с током крови. Стрептококк размножается в лимфатических капиллярах дермы и формирует очаг инфекции, провоцируя активное воспаление, либо латентное носительство. Активное размножение бактерий способствует массированному выделению в кровяное русло продуктов их жизнедеятельности (экзотоксинов, ферментов, антигенов). Следствием этого становится интоксикация, лихорадка, вероятно развитие токсико-инфекционного шока.
Классификация рожи
Рожа классифицируется по нескольким признакам: по характеру местных проявления (эритематозная, эритематозно-буллезная, эритематозно-геморрагическая и буллезно-геморрагическая формы), по тяжести течения (легкая, среднетяжелая и тяжелая формы в зависимости от выраженности интоксикации), по распространенности процесса (локализованная, распространенная, мигрирующая (блуждающая, ползучая) и метастатическая). Кроме того, выделяют первичную, повторную и рецидивирующую рожу.
Кроме того, выделяют первичную, повторную и рецидивирующую рожу.
Рецидивирующая рожа представляет собой повторяющийся случай в период от двух дней до двух лет после предыдущего эпизода, либо рецидив происходит позднее, но воспаление неоднократно развивается в той же области. Повторная рожа возникает не ранее чем через два года, либо локализуется в отличном от предыдущего эпизода месте.
Локализованная рожа характеризуется ограничением инфекции местным очагом воспаления в одной анатомической области. При выходе очага за границы анатомической области заболевание считается распространенным. Присоединение флегмоны или некротические изменения в пораженных тканях считаются осложнениями основного заболевания.
Симптомы рожистого воспаления
Инкубационный период определяется только в случае посттравматической рожи и составляет от нескольких часов до пяти дней. В подавляющем большинстве случаев (более 90%) рожа имеет острое начало (время появления клинических симптомов отмечается с точностью до часов), быстро развивается лихорадка, сопровождающаяся симптомами интоксикации (озноб, головная боль, слабость, ломота в теле).
Тяжелое течение характеризуется возникновением рвоты центрального генеза, судорог, бреда. Спустя несколько часов (иногда на следующий день) проявляются местные симптомы: на ограниченном участке кожи или слизистой появляется жжение, зуд, чувство распирания и умеренная болезненность при ощупывании, надавливании. Выраженная боль характерна при рожистом воспалении волосистой части головы. Может отмечаться болезненность регионарных лимфоузлов при пальпации и движении. В области очага появляется эритема и отечность.
Период разгара характеризуется прогрессией интоксикации, апатией, бессонницей, тошнотой и рвотой, симптоматикой со стороны ЦНС (потеря сознания, бред). Область очага представляет собой плотное ярко-красное пятно с четко очерченными неровными границами (симптом «языков пламени» или «географической карты»), с выраженным отеком. Цвет эритемы может колебаться от цианотичного (при лимфостазе) до буроватого (при нарушении трофики). Отмечается кратковременное (1-2 с) исчезновение покраснения после надавливания. В большинстве случаев обнаруживают уплотнение, ограничение подвижности и болезненность при пальпации регионарных лимфоузлов.
Цвет эритемы может колебаться от цианотичного (при лимфостазе) до буроватого (при нарушении трофики). Отмечается кратковременное (1-2 с) исчезновение покраснения после надавливания. В большинстве случаев обнаруживают уплотнение, ограничение подвижности и болезненность при пальпации регионарных лимфоузлов.
Лихорадка и интоксикация сохраняется около недели, после чего температура нормализуется, регресс кожных симптомов происходит несколько позднее. Эритема оставляет после себя мелкочешуйчатое шелушение, иногда – пигментацию. Регионарный лимфаденит и инфильтрация кожи в некоторых случаях может сохраняться длительное время, что является признаком вероятного раннего рецидива. Стойкий отек является симптомом развивающегося лимфостаза. Рожа чаще всего локализуется на нижних конечностях, затем по частоте развития идет рожа лица, верхних конечностей, грудной клетки (рожистое воспаление грудной клетки наиболее характерно при развитии лимфостаза в области послеоперационного рубца).
Эритематозно-геморрагическая рожа отличается присутствием с области местного очага на фоне общей эритемы кровоизлияний: от мелких (петехий) до обширных, сливных. Лихорадка при этой форме заболевания обычно более длительная (до двух недель) и регресс клинических проявлений происходит заметно медленнее. Кроме того, такая форма рожистого воспаления может осложняться некрозом местных тканей.
При эритематозно-буллезной форме в области эритемы образуются пузырьки (буллы), как мелкие, так и довольно крупные, с прозрачным содержимым серозного характера. Пузыри возникают через 2-3 дня после формирования эритемы, вскрываются самостоятельно, либо их вскрывают стерильными ножницами. Рубцов буллы при роже обычно не оставляют. При буллезно-геморрагической форме содержимое пузырьков носит серозно-геморрагический характер, и, нередко, оставляют после вскрытия эрозии и изъязвления. Такая форма часто осложняется флегмоной или некрозом, после выздоровления могут оставаться рубцы и участки пигментации.
Вне зависимости от формы заболевания рожа имеет особенности течения в различных возрастных группах. В пожилом возрасте первичное и повторное воспаление протекает, как правило, более тяжело, с удлиненным периодом лихорадки (вплоть до месяца) и обострением имеющихся хронических заболеваний. Воспаление регионарных лимфоузлов обычно не отмечается. Стихание клинической симптоматики происходит медленно, нередки рецидивы: ранние (в первые пол года) и поздние. Частота рецидивов так же варьируется от редких эпизодов, до частых (3 и более раз за год) обострений. Часто рецидивирующая рожа считается хронической, при этом интоксикация, зачастую, становится довольно умеренной, эритема не имеет четких границ и более бледная, лимфоузлы не изменены.
Осложнения рожистого воспаления
Наиболее частыми осложнениями рожи являются нагноения: абсцессы и флегмоны, а также некротические поражения местного очага, язвы, пустулы, воспаления вен (флебиты и тромбофлебиты). Иногда развивается вторичная пневмония, при значительном ослаблении организма возможен сепсис.
Длительно существующий застой лимфы, в особенности при рецидивирующей форме, способствует возникновению лимфедемы и слоновости. К осложнениям лимфостаза также относят гиперкератоз, папилломы, экзему, лимфорею. На коже после клинического выздоровления может остаться стойкая пигментация.
Диагностика
Диагностика рожи обычно осуществляется на основании клинической симптоматики. Для дифференциации рожистого воспаления от других кожных заболеваний может потребоваться консультация дерматолога. Лабораторные анализы показывают признаки бактериальной инфекции. Специфическую диагностику и выделение возбудителя, как правило, не производят.
Лечение рожистого воспаления
Рожистое воспаление обычно лечат амбулаторно. В тяжелых случаях, при развитии гнойно-некротических осложнений, частых рецидивов, в старческом и раннем детском возрасте показано помещение больного в стационар. Этиотропная терапия заключается в назначении курса антибиотиков цефалоспоринового ряда первого и второго поколений, пенициллинов, некоторых макролидов, фторхинолонов длительностью 7-10 дней в среднетерапевтических дозировках. Эритромицин, олеандомицин, нитрофураны и сульфаниламиды менее эффективны.
Эритромицин, олеандомицин, нитрофураны и сульфаниламиды менее эффективны.
При частых рецидивах рекомендовано последовательное назначение двух видов антибиотиков разных групп: после бета-лактамов применяют линкомицин. Патогенетическое лечение включает дезинтоксикационную и витаминотерапию, антигистаминные средства. При буллезных формах рожи производят вскрытие пузырей и накладывают часто сменяемые марлевые салфетки с антисептическими средствами. Мази не прописывают, чтобы лишний раз не раздражать кожу и не замедлять заживление. Могут быть рекомендованы препараты местного применения: декспантенол, сульфадиазин серебра. В качестве средства, способствующего ускорению регресса кожных проявлений, рекомендована физиотерапия (УВЧ, УФО, парафин, озокерит и т. д.).
В некоторых случаях рецидивирующих форм больным назначают курсы противорецидивного лечения бензилпенициллином внутримышечно раз в три недели. Упорно рецидивирующая рожа нередко лечится курсами инъекций на протяжении двух лет. При имеющихся остаточных явлениях после выписки больным могут назначать курс антибиотикотерапии на срок до полугода.
Прогноз
Рожистое воспаление типичного течения обычно имеет благоприятный прогноз и при адекватной терапии заканчивается выздоровлением. Менее благоприятный прогноз бывает в случае развития осложнений, слоновости и частых рецидивах. Ухудшается прогноз и у ослабленных больных, лиц старческого возраста, людей, страдающих авитаминозами, хроническими заболеваниями с интоксикацией, расстройствами пищеварения и лимфовенозного аппарата, иммунодефицитом.
Профилактика
Общая профилактика рожи включает меры по санитарно-гигиеническому режиму лечебно-профилактических учреждений, соблюдение правил асептики и антисептики при обработке ран и ссадин, профилактику и лечение гнойничковых заболеваний, кариеса, стрептококковых инфекций. Индивидуальная профилактика заключается в соблюдении личной гигиены и своевременной обработке повреждений кожи дезинфицирующими средствами.
Источник:
http://www.krasotaimedicina.ru/diseases/infectious/erysipelas
Рожистое воспаление или рожа
Рожа (рожистое воспаление) — острое инфекционное заболевание, поражающее кожу, слизистые оболочки, которое вызывается β-гемолитическим стрептококком группы А. Выделяют предрасполагающие факторы, наличие которых повышает вероятность возникновения болезни. Существует несколько форм рожистого воспаления, симптомы патологии также имеют свои особенности в зависимости от локализации очага поражения.
Причины заболевания
Основная причина возникновения данной патологии — инфицирование мягких тканей β-гемолитическим стрептококком группы А. Источник заражения данным микроорганизмом — человек с любой формой стрептококковой инфекции или носитель данной бактерии (человек, в организме которого присутствует стрептококк, но это не сопровождается какими-либо симптомами).
β-гемолитический стрептококк при микроскопическом исследовании.
Рожа обычно развивается, если имеются следующие предрасполагающие факторы:
- Снижение иммунной защиты в результате переохлаждения, гиповитаминозов, каких-либо других заболеваний, приема глюкокортикоидных, цитостатических препаратов.
- Наличие очагов хронической инфекции (например, кариес, отиты, синуситы, тонзиллиты).
- Частые повреждения, загрязнения кожи, обусловленные профессиональной деятельностью.
- Наличие заболеваний, сопровождающихся нарушениями трофики (питания), целостности кожи. К данным состояниям относят сахарный диабет, ожирение, варикозная недостаточность, тромбофлебит, трофические язвы, грибковые поражения, псориаз, герпетическое поражение.
Через повреждения, ссадины, царапины, микротрещины стрептококки проникают в кожу. Также микроорганизмы могут переноситься током крови из очагов хронических инфекций. Возможно заражение стрептококками при контакте с загрязненными медицинскими инструментами, перевязочным материалом.
В мягких тканях микроорганизмы активно размножаются, что сопровождается выделением большого количества токсинов. Поступление в кровь последних сопровождается развитием интоксикации организма. В последующем стрептококки поступают в лимфатические узлы, где уничтожаются под действием клеток иммунной системы, или погибают на фоне лечения противобактериальными средствами. У людей со сниженным иммунитетом часть микроорганизмов сохраняется, что приводит к развитию рецидивов (повторных случаев) рожистого воспаления.
Поступление в кровь последних сопровождается развитием интоксикации организма. В последующем стрептококки поступают в лимфатические узлы, где уничтожаются под действием клеток иммунной системы, или погибают на фоне лечения противобактериальными средствами. У людей со сниженным иммунитетом часть микроорганизмов сохраняется, что приводит к развитию рецидивов (повторных случаев) рожистого воспаления.
Симптомы
Чаще всего встречается рожистое воспаление ноги, реже поражаются руки, лицо, туловище. Первые признаки данного воспалительного заболевания появляются через 3–5 дней после инфицирования поврежденной кожи.
Повышается температура тела до 38–40 °C, отмечается болезненность в зоне развития патологического процесса. Рожа сопровождается такими проявлениями интоксикации, как головные боли, озноб, выраженная слабость, ощущение ломоты в костях, мышцах, повышенная потливость, снижение аппетита, повышенная чувствительность к яркому свету, громким звукам.
Примерно через 12 часов после появления лихорадки участок пораженной кожи приобретает ярко-красную однородную окраску, данное состояние называют эритемой.
Эритема при роже имеет неровные границы в виде «языков пламени».
Эритема развивается из-за расширения мелких сосудов под влиянием стрептококковых токсинов. При надавливании на нее покраснение исчезает на несколько секунд.
Измененный участок становится отечным, обычно отграничивается от здоровой кожи плотным валиком. При ощупывании области эритемы отмечается болезненность, очаг воспаления по сравнению с окружающей кожей более теплый. Лимфатические узлы, которые располагаются рядом с очагом воспаления, увеличиваются, становятся болезненными.
У пожилых рожа протекает более тяжело, лихорадка сохраняется длительно, иногда до месяца. Часто одновременно обостряются имеющиеся хронические заболевания. Симптоматика рожистого воспаления исчезает медленно, нередко отмечаются рецидивы.
В зависимости от выраженности симптомов рожистое воспаление кожи бывает:
- Эритематозным, для которого характерны классические проявления заболевания.
- Буллезным. Эта форма развивается в период от нескольких часов до 2–5 суток после образования эритемы. На пораженных участках формируются пузыри, заполненные прозрачной серозной жидкостью, которая вытекает при их разрывах или повреждениях. Если пузыри не лопаются, то они постепенно засыхают, на их месте остаются желто-коричневые корки.
- Геморрагическим. Данная форма развивается в результате поражения мелких кровеносных сосудов кожи. Через стенки измененных капилляров пропотевает плазма с содержащимися в ней форменными элементами. Пузыри приобретают темную окраску, иногда в них просвечиваются желтоватые скопления фибрина — белка, сгустки которого формируют тромбы. Если эти образования ссыхаются, на их месте обнаруживаются корки бурого цвета. Иногда отмечаются кровоизлияния в дно пузырей или толщу кожи.
- Некротическим. На фоне кровоизлияний отмечается некроз (омертвение) пораженных участков кожи, в последующем развивается гангрена.
Буллезная форма рожистого воспаления.
Геморрагическая форма рожи.
Рожистое воспаление голени, сопровождающееся некрозом.
Данные формы могут последовательно сменять друг друга по мере прогрессирования воспалительного процесса.
С учетом степени тяжести патологии выделяют:
- Легкую форму, которая включает в себя случаи заболевания с субфебрильным повышением температуры (37–37,9 °C), локализованным воспалительным процессом.
- Среднетяжелую форму, характеризующуюся повышением температуры свыше 38°C, зона воспаления может быть как локализованной, так и распостраненной (захватывающей 2 анатомические области).
- Тяжелую форму. Температура превышает 40 °C, проявления интоксикации выражены, пузыри покрывают большие участки тела, отмечаются нарушения сознания, судороги.
 Эта форма также включает в себя случаи образования больших пузырей с геморрагическим содержимым, но не сопровождающиеся высокой температурой.
Эта форма также включает в себя случаи образования больших пузырей с геморрагическим содержимым, но не сопровождающиеся высокой температурой.
Очаг поражения обычно локализуется в области стопы или голени, кожа бедра поражается в редких случаях. Рожистое воспаление ноги сопровождается увеличением подколенных, паховых лимфоузлов, которые определяются в подколенных ямках, паховой области в виде болезненных округлых образований. Еще одни возможные симптомы рожистого воспаления ноги — видимые под кожей красные воспаленные лимфатические, отходящие от лимофоузлов. Данное состояние называется лимфангитом.
Фото рожистого воспаления ноги.
Рожистое воспаление ноги обычно протекает достаточно легко, за исключением некротической формы патологии.
Рожистое воспаление рукиДанная область поражается редко. Рожистое воспаление руки развивается после прокола или пореза кожи инфицированным стрептококками предметом. Чаще поражение данной локализации возникает у детей дошкольного, школьного возраста, инъекционных наркоманов.
Рожистое воспаление руки обычно распространенное, т. е. занимает 2 и более анатомические области (например, предплечье и кисть, предплечье и плечо). Отмечается увеличение подмышечных лимфоузлов.
Рожистое воспаление руки.
Рожистое воспаление лицаНа лице хорошо развита сеть кровеносных, лимфатических сосудов, поэтому рожа данной области характеризуется выраженной отечностью, быстрым распространением инфекции в окружающие ткани.
Проявления интоксикации выражены, температура превышает 39 °C, отмечаются сильные головные боли, тошнота, чрезмерная слабость. На боковых поверхностях шеи, под подбородком прощупываются увеличенные болезненные лимфоузлы.
Осложнения рожи
Осложнения заболевания развиваются в тех случаях, когда лечение под контролем врача не было начато своевременно, а также на фоне выраженного снижения иммунной защиты организма. К таким состояниям относятся:
К таким состояниям относятся:
- гиперпигментация;
- лимфостаз;
- абсцесс;
- флегмона;
- трофические язвы;
- флебит гнойный;
- менингит;
- сепсис.
После того как рожа исчезает, на месте воспаления у некоторых отмечается гиперпигментация, т. е. данный участок кожи приобретает более темную окраску. Это пятно обычно проходит через несколько недель, если заболевание протекало в тяжелой форме, оно может сохраняться на протяжении всей жизни.
Пигментные пятна, образующиеся на месте рожистого воспаления, характеризуются сухостью, огрубением кожи.
Лимфостаз — нарушение оттока лимфы из тканей по сосудам лимфатической системы. Данное осложнение чаще всего возникает, если рожистый процесс располагается на ногах, часто рецидивирует. Сначала возникает отек на голенях, затем он распространяется на область коленных суставов, бедер. Хроническое нарушение оттока лимфы, сопровождающееся выраженной отечностью и значительным увеличением частей тела в объеме, называется лимфедемой (слоновостью).
Лимфедема нижних конечностей.
Абсцесс — состояние, которое представляет собой образование на месте воспаления полости с гнойным содержимым, отграниченной соединительнотканной капсулой. Абсцессы формируются на фоне буллезной формы рожи. На фоне их образования усиливаются проявления интоксикации, увеличивается температура до более высоких цифр. Иногда через некоторое время абсцесс самостоятельно вкрывается, что сопровождается истечением гноя и последующим улучшением общего самочувствия. Если этого не произойдет, необходимо срочное хирургическое вмешательство.
Флегмона — разлитое гнойное воспаление подкожной клетчатки, не имеющее отграничивающей капсулы. Нарастает отечность, отмечается уплотнение подкожно-жировой прослойки. Признаки интоксикации усиливаются, температура тела продолжает повышаться, даже в тех случаях, когда кожные проявления рожи выражены слабо. В зоне воспаления возникают сильные боли.
В зоне воспаления возникают сильные боли.
По сравнению с абсцессом флегмона не имеет четких границ.
Иногда при буллезной, геморрагической формах болезни на месте лопнувших пузырей образуются трофические язвы. Они представляют собой длительно незаживающие раны, которые сохраняются на коже более 6 недель. В большинстве случаев язвы формируются на ногах, на фоне хронической венозной недостаточности.
Трофическая язва на ноге.
Гнойный флебит (воспаление стенок вен) при роже возникает на фоне воздействия на сосуды стрептококков. Чаще всего в патологический процесс вовлекаются вены ног. Если развивается воспаление поверхностно расположенных вен, по ходу сосудов видны красные полоски, кожа в этой области уплотнена, при прощупывании отмечается болезненность.
При флебите глубоких вен в месте воспаления выражены, боль, отечность. Покраснения кожи над пораженными сосудами нет, т. к. они расположены слишком глубоко в тканях. Пораженная конечность приобретает молочно-белый оттенок.
На фоне данного состояния часто в просвете вены формируется тромб, закупоривающий ее просвет, такая патология называется тромбофлебитом. Человек испытывает распирающую боль, тяжесть в пораженной конечности. У некоторых отмечается болезненность по ходу пораженного сосуда, но данный симптом обнаруживается не всегда из-за глубокого расположения вен. Температура тела нарастает.
При тромбофлебите нарушается кровоотток, сосуды переполняются, в результате чего жидкая часть крови выходит через стенки капилляров в окружающие ткани, и развивается их отек. Чтобы это обнаружить, нужно надавить пальцем на тыльную поверхность ноги, в область голеностопного сустава. Появление небольшого углубления на коже, сохраняющегося на протяжении нескольких секунд, свидетельствует о наличии отека.
Тромбофлебит на ноге.
Становятся заметны набухшие поверхностные вены из-за перераспределения кровотока. Пораженная конечность приобретает синюшную окраску, т. к. из-за застоя крови в капиллярах скапливаются эритроциты, гемоглобин в которых связан с оксидом углерода. Из-за воспалительного процесса кожа над измененной веной горячая на ощупь, другие участки конечности холодные из-за нарушенного кровообращения.
к. из-за застоя крови в капиллярах скапливаются эритроциты, гемоглобин в которых связан с оксидом углерода. Из-за воспалительного процесса кожа над измененной веной горячая на ощупь, другие участки конечности холодные из-за нарушенного кровообращения.
Гнойный менингит — воспаление оболочек головного, спинного мозга. Это осложнение может развиться, если очаг рожистого воспаления локализуется на лице. Общее состояние резко ухудшается, температура увеличивается, возникает озноб. Часто отмечаются многократная рвота, судороги, бред, при тяжелых формах человек теряет сознание. Пульс учащается или, наоборот, становится замедленным.
Возникает ряд симптомов, называющихся менингеальными, т. к. они свидетельствуют о поражении оболочек мозга. Один из них — ригидность (повышение тонуса) затылочных мышц. Для выявления данного состояния больной должен расслабить голову, шею, другой человек кладет ему руку на затылок, пытается привести голову к груди. Если симптом положительный, между подбородком и грудной клеткой остается расстояние.
Еще один признак, который легко определить, называется симптомом Кернига. Человек лежит на спине, его ногу сгибают в коленном, тазобедренном суставах под прямым углом, затем из такого положения конечность пытаются полностью разогнуть в коленном суставе. При менингите это невозможно сделать из-за болей и рефлекторного сокращения мышц.
Как проверить симптом Кернига.
Сепсис — системная воспалительная реакция, развивающаяся в ответ на локализованный инфекционный процесс, сопровождающаяся проникновением в кровоток микроорганизмов, выделяемых ими токсинов.
При остром течении сепсиса температура повышается до 40 °C, иногда она наоборот резко снижается до 36 °C. Отмечается резкая слабость, озноб, повышенная потливость, отсуствие аппетита. Учащается дыхание, пульс (частота сокращения сердца превышает 90 за минуту). На коже появляются кровоизлияния.
В тяжелых случаях развивается септический шок, при котором нарушается кровоснабжение тканей, развивается полиорганная недостаточность. При последней нарушается функционирование дыхательной, сердечно-сосудистой, пищеварительной, мочевыделительной систем.
При последней нарушается функционирование дыхательной, сердечно-сосудистой, пищеварительной, мочевыделительной систем.
Сепсис может протекать с образованием множественных гнойников во внутренних органов, такое состояние называется септикопиемией. Другая его форма — септицемия, при которой очагов гнойного воспаления в органах нет.
Прогноз
Если человек обратится за медицинской помощью сразу после появления симптомов, похожих на проявления рожистого воспаления, то прогноз будет благоприятным. В таких случаях рожа обычно заканчивается полным выздоровлением.
При частых рецидивах, развитии осложнений, а также при некротической форме данной патологии прогноз менее благоприятный. Возникновение таких состояний, как менингит, гангрена, может привести к смерти.
Развитию рожистого воспаления способствуют состояния, сопровождающиеся снижением общей и местной иммунной защиты. Своевременное обращение к врачу, получение медицинской помощи на начальных этапах заболевания позволяет избежать развития осложнений и приводит к полному выздоровлению.
Источник:
http://vitopharma.ru/zabolevaniya-kozhi/rozha/rozhistoe-vospalenie-a.html
Рожистое воспаление (рожа) – причины, симптомы, диагностика и лечение
Рожа, рожистое воспаление – что это такое?
Рожа, рожистое воспаление — острое инфекционное заболевание, характеризующееся поражением верхних слоёв кожи, подкожной клетчатки и поверхностных лимфатических сосудов, вызываемое пиогенными стрептококками. Главным клиническим признаком болезни являются характерные очаги покраснения, что и дало название патологии, ἐρυσίπελας (греч.) – «красная кожа» с локальной гипертермией. Другим характерным симптомом является выраженная интоксикация (озноб, лихорадка до 39-40 градусов, слабость, тошнота, рвота).
Характерная картина рожистого воспаления (рожи) на ноге
Любая ранка или царапина может послужить входными воротами инфекции и началом заболевания. Период инкубации 3-5 дней. Начало заболевания характеризуется симптомами общей интоксикации. Местные симптомы проявляются через 10-20 часов после начала болезни. Появляется ощущения дискомфорта, зуда, стягивания кожи. Спустя несколько часов развивается эритема, характерная для заболевания. Пятна гиперемии имеют чёткие контуры, по внешнему виду их нередко сравнивают с языками пламени, географической картой. Участки поражения имеют повышенную температуру, при пальпации болезненны.
Период инкубации 3-5 дней. Начало заболевания характеризуется симптомами общей интоксикации. Местные симптомы проявляются через 10-20 часов после начала болезни. Появляется ощущения дискомфорта, зуда, стягивания кожи. Спустя несколько часов развивается эритема, характерная для заболевания. Пятна гиперемии имеют чёткие контуры, по внешнему виду их нередко сравнивают с языками пламени, географической картой. Участки поражения имеют повышенную температуру, при пальпации болезненны.
Локальные проявления рожистого воспаления
По локальным проявлениям рожистое воспаление классифицируется на:
- Эритематозную — характеризуется покраснением и отёком, поражённый участок имеет чёткую линию демаркации от здоровой ткани.
- Эритематозно-буллёзную — на фоне эритемы появляются пузыри, наполненные прозрачным содержимым
- Эритематозно-геморрагическую — отличается от геморрагической наличием точечных кровоизлияний.
- Буллёзно-геморрагическую — характеризуется наличием пузырей и кровоизлияний.
Рожистое воспаление может поражать кожу любой локализации, но чаще поражаются участки на лице и голенях.
Как связаны варикозная болезнь и рожистое воспаления (рожа)
Варикозная болезнь, патология, характеризующаяся нарушением венозного оттока нижних конечностей. В силу особенностей кровоснабжения, трофические растройства при хронической венозной недостаточности (неотъемлемой спутнице варикозной болезни) возникают в нижней трети голени. Таким образом, частота развития рожистого воспаления в области голени резко повышается при ХВН. А пациенты с трофической язвой подвержены инфицированию в наибольшей степени.
Имеются следующие закономерности:
- Вероятность развития рожистого воспаления тем выше, чем запущеннее стадия варикозной болезни (т. е. у пациентов с С1 она будет минимальной, а с С6 — максимальной).
- У пациентов с варикозной болезнью рожа зачастую носит рецидивирующий характер.
- Каждый случай рожистого воспаления усугубляет трофические растройства и тем самым способствует переходу варикозной болезни на следующую клиническую стадию (например С5 в С6).

- При рожистой инфекции всегда повреждаются лимфатические сосуды, что нередко приводит к развитию лимфостаза и даже элефантиаза (слоновости).
Диагностика и лечение рожистого воспаления (рожи)
Типичная клиническая картина рожистого воспаления редко вызывает трудности в диагностике. Гемолитический стрептококк сохранил чувствительность к пенициллинам, нитрофуранам, сульфаниламидам. Очень неплохо рожистое воспаление поддаётся и местному лечению (антисептики, ультрафиолет и др.). Лечение самого рожистого воспаления зачастую не вызывает сложностей. Однако, трофическую язву, возникшую на фоне хронической венозной недостаточности вылечить не так уж и просто. В данном случае следует заниматься лечением не только рожистой инфекции, но и корректировать рефлюкс крови в венозной системе. Как правило, борьба с инфекцией занимает не более 2-х недель. В этот период необходимо использовать компрессионный трикотаж, перевязки с растворами антисептиков, антибиотики. После купирования воспаления необходимо устранить патологический сброс крови по поверхностным венам, желательно, с минимальной травматичностью. Современные эндоваскулярные методики хорошо зарекомендовали себя в лечении варикозной болезни с трофическими растройствами. При сохранении патологического рефлюкса в венозной системе рецидива трофической язвы или рожистого воспаления долго ждать не прийдётся.
Часто задаваемые вопросы наших пациетов в интернете
Марина из Петропавловска спрашивает: как вылечить рожу в домашних условиях самостоятельно?
Уважаемая Марина! Вылечить рожу в домашних условиях самостоятельно можно, при условии наличия у Вас специального медицинского образования. В противном случае, лечить рожу в домашних условиях необходимо строго под контролем специалиста. При грамотной и своевременной диагностике, как правило, лечение рожистого воспаления не составляет особого труда.
Наталья из Москвы интересуется: как передается рожа от человека к человеку?
Уважаемая Наталья! Рожистая инфекция является малоконтагиозной, то есть заражение от больного человека происходит достаточно редко. Передаётся рожа от человека к человеку, как правило, контактным способом.
Передаётся рожа от человека к человеку, как правило, контактным способом.
Виктория из Челябинска спрашивает: что делать при рожистом воспалении?
Уважаемая Виктория! При рожистом воспалении необходимо обратиться к доктору за профессиональной помощью. Врач подробно объяснит, что делать и как избежать осложнений.
Источник:
http://phlebolog.org/osloznenieya/114-rozhistoe-vospalenie
Рожа — что это за болезнь и как ее лечить?
В мире ежедневно заражаются инфекционными заболеваниями миллионы человек. Одним из них является, уже давно известное медицине, рожистое воспаление.
- Заболевание рожа — что это
- Особенности строения кожи на ногах, руках и лице
- Причины заболевания
- Кто находится в группе риска?
- Симптомы рожистого воспаления
- Рожа у ребенка — первые признаки
- Диагностические мероприятия
- Лечение
- Профилактика
- Последствия рожистого воспаления
- Восстановление кожи после заболевания
- Лечение рожи в домашних условиях — народные рецепты
Заболевание рожа — что это
Рожистое воспаление — это острое инфекционное заболевание, которое вызвано бета-гемолитическим стрептококком. Оно характеризуется появлением покраснений на коже, при этом сопровождается повышенной температурой и общей интоксикацией организма (в том числе головной боль, слабостью и тошнотой).
Выделают 2 формы рожи:
- Эритематозная. По-другому — начальная стадия. У больного появляется чувство жжение, боль, отекает и становится горячим место воспаления. Иногда возникают мелкоточечные кровоизлияния.
- Буллёзная. Характеризуется наличием пузырей, содержащих прозрачную жидкость. Через несколько дней они усыхают, образуя на коже корку.
В обеих формах воспаление сопровождается поражением лимфатической системы.
Особенности строения кожи на ногах, руках и лице
Кожа — это самый большой человеческий орган, состоящий из трёх слоёв. Она весит приблизительно 15% от общей массы тела. На ногах, руках и лице у неё есть различные особенности строения. Например, кожа на подошвах ног имеет высокую концентрацию потовых пор. В этом месте самые толстые её слои.
Она весит приблизительно 15% от общей массы тела. На ногах, руках и лице у неё есть различные особенности строения. Например, кожа на подошвах ног имеет высокую концентрацию потовых пор. В этом месте самые толстые её слои.
В коже на ладонях отсутствуют волосяные луковицы и сальные железы. Внутренняя сторона рук отличается большой эластичностью, тонкость и мягкостью. На лице, а точнее на веках, находится самый тонкий слой кожи на всём теле человека. В области век, ушных раковин, лба и носа кожа не имеет нижнего слоя. Кожа лица наиболее сильно подвержена старению.
Причины заболевания
Болезнь рожа — заразна ли она для окружающих? Причиной заболевания становится стрептококковая инфекция, попавшая в мягкие ткани. Её источником является стрептококконоситель. Чаще всего «входной дверью» для микроорганизмов в человеческий организм являются мелкие травмы, ссадины, порезы в коже или слизистой.
Кто находится в группе риска?
По статистике, чаще всего рожистым заболевание страдают люди старше 18 лет. Более того, В 65% случаев врачи диагностируют рожу у лиц старше 50 лет. Нередко инфекцией заражаются мужчины и женщины, чья работа связана с микротравматизацией и загрязнением кожи. Рожистое воспаление может спровоцировать и пренебрежение личной гигиеной.
Симптомы рожистого воспаления
Существует 7 основных симптомов рожистого воспаления:
- Развитие лихорадки (судороги, бред).
- Проявление симптомов интоксикации (в том числе головная боль, озноб).
- На ограниченных участках кожи возникает жжение, зуд. Появляются болезненные ощущения при взаимодействии с этим участком. Со временем кожа краснее сильнее. Спустя несколько суток наступает отёчность и боль усиливается.
- Бессонница.
- Повышенная температура.
- Тошнота и рвота.
- Слабость в мышцах.
Рожа у ребенка — первые признаки
Рожистое воспаление у детей возникает почти всегда в весенне-осенний период. Начальная фаза у малышей проходит быстрее и острее, чем у взрослых. Однако, первые признаки и симптомы заболевания у них такие же. Отличительной особенностью является только изжога, которую испытывают 99% заражённых инфекцией детей.
Начальная фаза у малышей проходит быстрее и острее, чем у взрослых. Однако, первые признаки и симптомы заболевания у них такие же. Отличительной особенностью является только изжога, которую испытывают 99% заражённых инфекцией детей.
Диагностические мероприятия
Диагностирование заболевания рожи осуществляется на основании клинической симптоматики и по результатам лабораторных анализов, которые указывают на наличие бактериальной инфекции. После этого врач-дерматолог составляет план лечения.
Лечение
Как лечить рожу? Существует несколько методов лечения болезни рожи. Все они делятся на 3 вида:
- Медикаментозное лечение. Научно доказано, что гемолитические стрептококки, которые провоцируют заболевание, имеют высокую чувствительности к нитрофуранам, пенициллиновым антибиотикам и сульфаниламидам. Это значит, что в борьбе с болезнью будут полезны лекарственные препараты, в составе которых содержатся: пенициллины, эритромицин, олеандомицин, клиндамицин. Они могут приниматься как внутрь, так и с помощью инъекций. Лечение длится 5−7 дней. Спустя 1−3 дня с момента его начала, температура приходит в норму, воспалённые участки постепенно бледнеют. Через 10 дней назначают антибактериальное средство бисептол. Для местно применения, то есть непосредственно для использования на поражённых участках кожи, врач выписывает эритромициновую мазь и присыпку в виде измельчённых таблеток, в составе которых есть энтеросептол. Медикаментозное лечения часто дополняют биостимуляторы и витамины.
- Физиотерапия. В данном случае речь идёт об ультрафиолетовом облучении, которое бактериостатически воздействует на активные бактерии. Оно часто назначается пациентам с эритематозным рожным воспалением. В лечении рецидивов болезни иногда используются ультравысокочастотная и лазерная терапии. А вот кратковременное замораживание струёй хлорэтила поверхностных слоёв кожного покрова до побеления, в комплексе с атнибактериальной терапией, практикуется в случаях, если заболевание протекает особо остро.

- Хирургическое лечение. Стоит отметить, что необходимость этого метода лечения возникает в том случае, когда у пациента буллёзная форма рожи или возникли гнойно-некротические осложнения. Во время операции производится вскрытие булл и эвакуация патологической жидкости. Местно применяются только антисептические средства.
Профилактика
В первую очередь, необходимо следить за чистотой кожных покровов, обрабатывать различные раны и трещины, своевременно лечить гнойничковые заболевания. А так же, во время медицинских манипуляций, соблюдать асептику и использовать только стерильные инструменты. Тогда риск того, что человек подвергнется рожистому воспалению, сводится к минимуму.
Последствия рожистого воспаления
Кроме типичных остаточных последствий рожи, в число которых входят шелушение кожи и её пигментация, более тяжёлым последствием может стать лимфедема, то есть накопление богатой белком жидкости в интерстициальном пространстве. В этом случае необходимо хирургическое вмешательство в комплексе с физической противоотёчной терапии.
Восстановление кожи после заболевания
Восстановить кожу после рожистого воспалению может помочь как косметология, так и самостоятельная борьба с последствиями заболевания. Перед использованием любых медицинских препаратов лучше проконсультироваться со специалистом.
Рекомендуем прочитать: красные (оранжевые) черви в консервированной сайре — опасны ли для человека?
Розекс для лица (крем и мазь): описание, инструкция по примению, цена, аналоги, отзывы. Сммотрите информацию здесь.
Лечение рожи в домашних условиях — народные рецепты
Для борьбы с недугом в домашних условиях часто используют:
- Свиной жир. Им мажут поражённую кожу 2 раза в сутки.
- Сок каланхоэ. Его консервируют со спиртом до крепости не более 20%, затем обмакивают в нём и в пятипроцентном растворе новокаине салфетку, после чего её прикладывают к воспалённому участку.

- Подорожник. Растение измельчают и смешивают с мёдом. После этого кипятят и прикладывают повязку с остывшей мазью на кожу, меняя её каждые 4 часа.
Видео: рожа у взрослых — причин и лечение.
Источник:
http://parazity-gribok.ru/fungus/skin/rozha.html
Рожистое воспаление — болезнь Рожа: симптомы, диагностика, лечение
Рожистое воспаление – это одна из самых неприятных инфекционных болезней, поражающих нижние и верхние конечности, а также лицо. Кроме существенных эстетических дефектов заболевание рожа приносит с собой повышение температуры, болезненность в пораженных участках, серьезные осложнения, в том числе сепсис, слоновость. Именно поэтому крайне важно при первых симптомах заболевания обратиться за медицинской помощью.
Про причины развития патологии, симптомы, лечение и методы профилактики рассказывают специалисты медицинского центра «Институт вен».
Что такое рожистое воспаление – рожа?
Рожа представляет собой острое инфекционное заболевание, поражающее дерму, подкожную клетчатку, жировой слой, лимфатические сосуды, расположенные в верхних слоях кожи. Болезнь вызывают пиогенные стрептококки.
Буквально через несколько дней после инфицирования на кожном покрове появляются красные пятна, кожа становится тонкой и сухой, похожей на пергамент. Кроме внешних признаков добавляется общая симптоматика – повышение температуры, местный зуд, слабость, тошнота, головокружение.
При своевременном и адекватном лечении можно полностью избавиться от заболевания и его проявлений в достаточно короткий период – за две недели. Если медицинская помощь не оказана вовремя и терапия не начата, рожистое воспаление кожи может привести к серьезным осложнениям.
Рожистое воспаление: причины
Как было сказано, причина рожистого воспаления кроется в инфицировании кожных покровов, подкожной клетчатки и жирового слоя стрептококками. В норме условно-патогенная микрофлора присутствует на коже и не приводит к болезням. Но при снижении иммунитета происходит активное размножение микроорганизмов, а внутренние защитные силы не могут справиться с этим.
В норме условно-патогенная микрофлора присутствует на коже и не приводит к болезням. Но при снижении иммунитета происходит активное размножение микроорганизмов, а внутренние защитные силы не могут справиться с этим.
Даже незначительное повреждение кожи приводит к проникновению паразитарных бактерий в ткани. Это может стать началом заболевания. Очень важно, что рожистое воспаление на коже чаще всего возникает на участках с застойными процессами. К примеру, высокий фактор риска существует у пациентов с варикозной болезнью и другими патологиями, для которых характерны отеки нижних конечностей.
Рожистое воспаление: симптомы
В начале заболевания симптоматика схожа с симптомами общей интоксикации. Как уже отмечалось, пациент испытывает слабость, головокружение, тошноту. Повышается температура тела. Местные симптомы рожистого воспаления возникают в течение первых суток развития болезни. В пораженном участке тела возникает дискомфорт, который часто списывают на психосоматику варикозного расширения.
Кожный покров болезненно чешется, многие больные жалуются на чувство стягивания кожи. На теле появляются красные пятна с четкими контурами. Рожистые воспаления по форме часто напоминают языки пламени. Температура пораженных участков кожи выше, чем в среднем по телу. Прикосновения к пятнам, их почесывание или даже поглаживание может вызывать боль. Это верные признаки рожи.
Формы рожистого воспаления
Рожистое воспаление ноги или лица классифицируется по форме и тяжести поражения.
Формы заболевания:
- Эритематозное рожистое воспаление проявляется в виде небольшого красного пятна четкой формы. Границы пораженного участка могут иметь вид зубцов. Кожный покров в зоне инфицирования истончен, напряжен. В некоторых случаях пятно выступает над уровнем здоровой кожи. На месте и вокруг пятна часто развивается отек.
- Эритематозно-буллезная форма заболевания характерна для 2-5-ых суток от появления эритематозной формы.
 На пораженном участке появляются пузыри. Это объясняется высокой экссудацией и сопутствующим отслаиванием эпидермиса от дермы. Прокол волдыря или его случайный разрыв сопровождается обильным выделением экссудата. На месте раны могут появляться эрозии. Если пузырь не поврежден, со временем он усыхает. На месте волдыря образуется желто-коричневая корочка.
На пораженном участке появляются пузыри. Это объясняется высокой экссудацией и сопутствующим отслаиванием эпидермиса от дермы. Прокол волдыря или его случайный разрыв сопровождается обильным выделением экссудата. На месте раны могут появляться эрозии. Если пузырь не поврежден, со временем он усыхает. На месте волдыря образуется желто-коричневая корочка. - Эритематозно-геморрагическое рожистое воспаление нижних конечностей или лица также развивается из эритематозной формы в течение 1-3-их суток с момента инфицирования. Патология характеризуется подкожными кровоизлияниями, которые могут быть достаточно обширными.
- Буллезно-геморрагическая форма развивается из эритематозно-буллезного состояния. При глубоком повреждении кровеносных сосудов кожи буллы заполняются экссудатом. Процесс сопровождается обширными подкожными кровоизлияниями. Буллы темного цвета содержат фибринозную жидкость, поэтому они достаточно плотные. Из-за отложения фибрина они редко самопроизвольно рвутся. А если это происходит, на месте поражения появляется бурая корка. Что касается эрозии, то ее поверхность постепенно обрастает эпителием. Если кровоизлияние происходит в толщу кожи, высок риск некроза и нагноения. После буллезно-геморрагической формы на конечностях часто остаются язвы.
Если говорить о медицинской статистике, то эритематозная и эритематозно-буллезная рожа диагностируется примерно в 5 % от всех случаев заболевания. Эритематозно-геморрагическая рожа стопы и голени случается в 50 %, а буллезно-геморрагическая форма болезни диагностируется примерно в 45 % всех случаев.
По тяжести общих проявлений и местных симптомов определяют несколько форм заболевания:
- При легком течении болезни наблюдается незначительная интоксикация, местное повышение температуры тела и локализованные процессы.
- При патологии средней тяжести симптомы интоксикации более выражены. Пациенты жалуются на слабость и головную боль, тошноту и рвоту.
 Общая температура тела поднимается до 40 градусов Цельсия. У многих больных наблюдается тахикардия, снижение артериального давления. Кожные процессы могут быть локализованными или распространенными.
Общая температура тела поднимается до 40 градусов Цельсия. У многих больных наблюдается тахикардия, снижение артериального давления. Кожные процессы могут быть локализованными или распространенными. - При тяжелой степени заболевания наблюдается выраженная симптоматика. Высокая температура тела, озноб, одышка, головная боль, рвота, затемнение сознания – эти негативные проявления могут переходить в судороги. При поздно начатом или неадекватном лечении часто развивается острая сердечная или дыхательная недостаточность.
По локализации рожистого воспаления заболевание бывает следующих форм:
- Рожа на ноге, к примеру, рожистое воспаление колена или стопы, наиболее частая форма заболевания. Среди всех случаев этот вид патологии встречается в 70%. Как правило, это геморрагические поражения нижних конечностей, сопровождающиеся большими волдырями. На их месте образуются эрозии, прочие кожные дефекты. Такая локализация характеризуется вовлечением в патологические процессы подкожных лимфатических узлов. Рожа на ногах часто рецидивирует. Это объясняется сопутствующими заболеваниями конечностей – хронической венозной недостаточностью, застойными процессами в лимфатических сосудах. Эта форма болезни у детей встречается нечасто.
- Рожистое воспаление лица встречается в 25 % всех случаев заболевания. Особенностью этой формы патологии являются редкие рецидивы. Своевременно начатое адекватное лечение обеспечивает легкое течение заболевания и полное излечение. Часто роже лица у ребенка предшествуют ангина и вирусные заболевания полости рта, носа, отиты, воспаления среднего уха, кариес.
- Рожа рук, к примеру, локтевого сустава или пальца, диагностируется примерно в 5 % от всех случаев заболеваний. Очень частой причиной развития патологии выступает послеоперационный лимфатический отек, операции на молочных железах у женщин. Часты рецидивы и осложнения.
Чем опасно рожистое воспаление без адекватного лечения?
Осложнения рожистого воспаления достаточно опасны. В остром периоде патологические процессы могут вовлекать подкожную клетчатку с последующим развитием гнойных флегмон. Часто случаются обширные некрозы кожи. От заболевания страдает лимфатическая система: нарушается отток лимфы, развивается слоновость. В редких случаях возможно присоединение вторичной инфекции, сепсис. К более легким последствиям неправильного лечения рожистого воспаления можно отнести рубцевание кожного покрова на месте булл и пузырей.
В остром периоде патологические процессы могут вовлекать подкожную клетчатку с последующим развитием гнойных флегмон. Часто случаются обширные некрозы кожи. От заболевания страдает лимфатическая система: нарушается отток лимфы, развивается слоновость. В редких случаях возможно присоединение вторичной инфекции, сепсис. К более легким последствиям неправильного лечения рожистого воспаления можно отнести рубцевание кожного покрова на месте булл и пузырей.
Как связаны варикозная болезнь и рожистое воспаления (рожа)
Взаимосвязь варикозной болезни и рожистого воспаления самая прямая. При варикозном расширении, тромбозе нижних конечностей нарушается обратный ток крови. Осложнением заболевания становятся трофические расстройства, возникающие в нижней трети ноги. А это повышенный риск инфицирования. Соответственно также повышается вероятность развития такой болезни, как рожистое воспаление голени.
Медики отмечают следующие закономерности:
- Чем сложнее стадия варикозного заболевания, тем чаще диагностируется рожистое воспаление.
- При варикозном расширении вен и тромбозе вен нижних конечностей рожистое воспаление часто рецидивирует.
- Каждый эпизод рожистого воспаления осложняет трофические расстройства, переводя варикозную болезнь на следующую стадию, например, с С4 в С5.
- Рожа всегда пагубно воздействует на состояние лимфатической системы. Часто осложнениями заболевания становятся лимфостаз и слоновость.
Из перечисленных закономерностей становится ясно, что лечение рожистого воспаления ног при сопутствующем варикозном нарушении проходит дольше и труднее. Болезнь часто осложняется, возвращается. Именно поэтому варикозное расширение вен нижних конечностей подлежит обязательной своевременной терапии. Тем более что современные методики позволяют поддерживать сосуды ног в хорошем состоянии.
Диагностика
Чтобы подтвердить заболевание, доктор проводит визуальный осмотр пораженного участка. Изучается история болезни, если у пациента есть сопутствующие сосудистые патологии, а данный случай рожи является рецидивом. Обязательны лабораторные анализы – исследования образцов крови, экссудата. В некоторых случаях может потребоваться сканирование поверхностных вен и лимфатических сосудов, чтобы оценить степень их вовлечения в патологические процессы.
Изучается история болезни, если у пациента есть сопутствующие сосудистые патологии, а данный случай рожи является рецидивом. Обязательны лабораторные анализы – исследования образцов крови, экссудата. В некоторых случаях может потребоваться сканирование поверхностных вен и лимфатических сосудов, чтобы оценить степень их вовлечения в патологические процессы.
К выраженным критериям заболевания при его диагностике специалисты относят следующие состояния и проявления:
- острое начало, сопровождаемое симптомами интоксикации;
- лихорадка;
- локальное местное воспаление на конечностях и лице;
- местные эритемы, местный геморрагический синдром;
- лимфаденит.
Клиническая картина позволяет провести точную диагностику. Однако специалисту предстоит дифференцировать диагноз, исключив абсцесс, гематому, тромбофлебит, экзему и некоторые другие кожные патологии.
Как лечить рожистое воспаление?
Лечение рожистого воспаления кожи основано на подавлении активности гемолитического стрептококка. Первая помощь заключается в использовании наружных средств с антибактериальными свойствами. Но как можно быстрее следует обратиться к врачу.
Отличные результаты показала местная терапия с привлечением антисептических средств, ультрафиолетового облучения. Чтобы победить инфекцию назначают медикаментозные препараты.
Сама по себе рожа не представляет сложностей для лечения, которое может успешно завершиться уже через 14 дней. Однако если болезнь осложнена трофическими нарушениями, все не так просто. Венозные расширения, отягощенные трофическими язвами, могут существенно затянуть процессы. Их лечение при рожистом воспалении может потребовать госпитализации больного в отделение хирургии клиники с последующим оперативным вмешательством и медикаментозной терапией под наблюдением врачей. Сложно поддается лечению рожа при лимфостазе.
Как в условиях стационара, так и в домашних условиях больному рекомендуется ношение компрессионного трикотажа, использование повязок, пропитанных мазями-антибиотиками. Когда удастся купировать воспаление и признаки воспаления уменьшаются, важно приложить усилия для устранения патологического обратного кровяного сброса по поверхностным венам.
Когда удастся купировать воспаление и признаки воспаления уменьшаются, важно приложить усилия для устранения патологического обратного кровяного сброса по поверхностным венам.
Большое значение для скорейшего выздоровления играет правильная диета. Питание должно быть сбалансированным. Полезны цитрусовые, яблоки, груши, персики. Интересно, что народное лечение рожи предусматривает фруктовый рацион на целую неделю. Считается, что такое меню будет способствовать заживлению ран и укреплению иммунитета.
Мы настоятельно не рекомендуем придерживаться каких-либо диет без предварительной консультации с лечащим врачом, так как это может привести к расстройству пищеварения, проблемам с поджелудочной железой, печенью, кишечником.
Лечение в домашних условиях
Без антибактериальных уколов, таблеток и мазей, используя только народные средства, победить заболевание вряд ли удастся. Эффективнее и безопаснее лечить болезнь под строгим контролем специалиста. В этом случае риск осложнений и рецидивов сводится к нулю.
Прогноз и профилактика рожистого воспаления
При типичном течении воспаления врачи дают благоприятные прогнозы на выздоровление. Что касается превентивных мер, то патогенез рожистого заболевания изучен. Поэтому главная задача профилактики болезни и рецидивов направлена на подавление активности возбудителя, повышении иммунитета. Особенно важно предупредить развитие заболевания у людей со слоновостью, варикозным расширением вен, у лиц старческого возраста с хроническими заболеваниями лимфовенозного аппарата.
Так как болезнь заразна и передается при непосредственном контакте с инфицированным участком кожи, обязательно соблюдать санитарно-гигиенический режим, правила антисептики при обработке ран.
Частые вопросы пациентов о рожистом заболевании
Можно ли вылечить рожу в домашних условиях?
Вылечить рожу дома самостоятельно можно только при наличии соответствующих медицинских знаний. И это будет затруднительно, так как необходимые лабораторные исследования в домашних условиях выполнить невозможно.
Есть ли группы риска, и какие факторы влияют на развитие рожи?
Медицинская статистика указывает на то, что чаще всего рожей болеют женщины старшего возраста (от 50 лет). Но исключить из группы риска другие категории пациентов нельзя. Часто рожистое воспаление диагностируется у младенцев, которые заражаются после попадания стрептококковых бактерий в ранку пупочной области. В зоне риска пациенты с ослабленным иммунитетом, после перенесенного заболевания или стресса.
Можно ли без лабораторных исследований диагностировать рожистое заболевание?
Несмотря на характерную симптоматику, врачи обязательно проводят ряд лабораторных тестов, чтобы подтвердить диагноз и исключить иные, схожие по проявлениям болезни.
Есть ли риск заражения рожей в семье при диагностике заболевания у одного из ее членов?
Так как заболевание вызывает стрептококковые бактерии, теоретически заболеть рожей могут окружающие при непосредственном контакте и наличии повреждений на кожном покрове. Но такие случаи крайне редки и регистрируются только у пациентов со сниженным иммунитетом. Поэтому воспаления рекомендуется закрывать стерильной повязкой. Мерой профилактики при контакте с больным становится соблюдение элементарных правил гигиены.
Врач-хирург высшей категории, флеболог
Опыт работы: 21 год
Врач-хирург высшей категории, флеболог
Опыт работы: 20 лет
Флеболог высшей категории
Опыт работы: 34 года
Дерматолог высш. кат., директор
Опыт работы: 20 лет
Врач-хирург первой категории
Опыт работы: 15 лет
Врач-хирург, флеболог
Опыт работы: 17 лет
Врач-хирург, флеболог
Опыт работы: 5 лет
Врач-хирург первой категории
Опыт работы: 12 лет
Сосудистый хирург, флеболог
Опыт работы: 10 лет
Сосудистый хирург, главный врач
Опыт работы: 11 лет
Сосудистый хирург, флеболог
Опыт работы: 8 лет
Сосудистый хирург, флеболог
Опыт работы: 5 лет
Рожа на ноге — симптомы и методы лечения
Рожа – болезнь инфекционного происхождения, которая проявляется острой симптоматикой.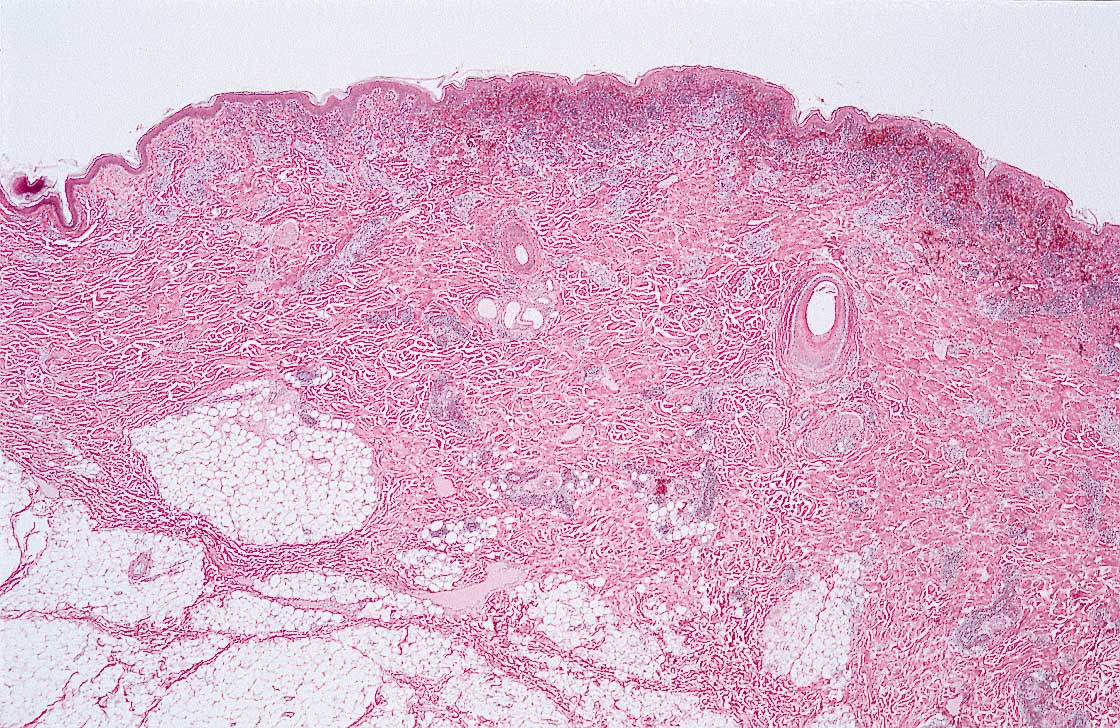 Чаще патология поражает голени. Причиной выступают стрептококки, попадающие в открытую рану. Чаще это заболевание диагностируется после 45 лет. У ребенка до года оно может быть смертельным.
Чаще патология поражает голени. Причиной выступают стрептококки, попадающие в открытую рану. Чаще это заболевание диагностируется после 45 лет. У ребенка до года оно может быть смертельным.
Какие причины появления заболевания
Патоген может попадать через различные повреждения:
- ожоги;
- укусы;
- травмы;
- опрелости;
- трещины.
Также инфекция уже может присутствовать в организме в застарелых очагах, например, при тонзиллите и нелеченом кариесе. В таком случае патогенные микроорганизмы разносятся вместе с кровью. Инфекция может себя проявить в любое время.
При нормальном иммунитете организм справляется с патогенами, но при снижении защиты риск развития заболевания повышается.
Есть факторы, которые способствуют развитию патологического процесса:
- частое пребывание на открытом солнце;
- резкая смена климата;
- переохлаждение ног;
- стрессы;
- ожирение;
- грибковые инфекции;
- алкоголизм;
- варикоз;
- диабет;
- трофические язвы.
Какие симптомы заболевания
Для правильного лечения рожи следует установить основные клинические проявления заболевания. Чем раньше будет поставлен диагноз и начато лечение, тем меньше риск различных осложнений.
С какими симптомами можно столкнуться при рожистом воспалении:
- покраснение – это происходит в течение 10-15 часов после инфицирования, пораженный участок становится красным, кожа затем шелушится;
- воспаление – больной участок хорошо виден, ведь он возвышается над здоровыми тканями, появляется сильный отек, беспокоит боль, повышается температура;
- жжение и болезненность – сопровождают воспалительный процесс, неприятные ощущения существенно усиливаются при прикосновениях;
- увеличение лимфоузлов – инфекция распространяется с лимфой.
Как проводится лечение
Терапия при рожистом воспалении включает применение антибактериальных и антигистаминных средств. Антибиотики назначаются обычно на период от 10 до 14 суток. Они нужны для уничтожения стрептококковой инфекции. Антигистаминные средства применяются для того, чтобы состояние не усугубилось аллергической реакцией.
Антибиотики назначаются обычно на период от 10 до 14 суток. Они нужны для уничтожения стрептококковой инфекции. Антигистаминные средства применяются для того, чтобы состояние не усугубилось аллергической реакцией.
Дополнительно больному назначаются обезболивающие средства. На пораженную ногу накладывается антисептическая повязка. Иногда требуется хирургическое вмешательство.
Лечение и уход за венозными трофическими язвами
Лечение венозной недостаточности и венозной трофической язвы – это командная работа, в которой важную роль играет и сам пациент. Если пациент понимает суть своего заболевания и его причины, если лечение проходит не- прерывно благодаря поддержке как семейного врача, так и семейной медсестры и врача-специалиста, то это помогает выздоровлению и в самых тяжелых случаях. Поскольку, к сожалению, от причины возникновения язвы нельзя полностью избавиться, то лечение венозной недостаточности должно длиться всю жизнь во избежание повторного возникновения язв.Настоящее руководство для пациента дает простые рекомендации о том, как можно предотвратить возникновение язв и как лечить уже имеющиеся язвы.
Венозная трофическая язва – это хроническая, часто плохо заживающая язва голени, причиной которой является заболевание вен. Обычно язва раз- вивается в нижней трети голени, около лодыжки, на внутренней стороне голени.
Причиной венозных трофических язв являются:
Расширения вен, которые могут быть обусловлены наследственной слабостью соединительной ткани и часто представлены у многих членов одной семьи. В расширенных венах нижних конечностей венозные клапаны не закрываются полностью, и часть крови, двигающейся по направлению к сердцу, перетекает через незакрывшиеся венозные клапаны обратно, и таким образом давление крови в венах нижних конечностей, и прежде всего в голени, поднимается.
Реже расширения вен возникают как следствие какого-либо другого состояния (беременность, опухоли в брюшной полости), из-за которого поток крови по направлению к сердцу затруднен.
Воспаление стенок вен, которое повреждает непосредственно клапаны вен и является причиной венозной недостаточности.
|
 Вены же представляют собой собирательную систему, которая транспортирует кровь назад по направлению к сердцу. В венах кровь протекает из вен нижних конечностей по направлению к сердцу. Такое движение обеспечивают венозные клапаны, направляющие кровь в одном направлении и мышечный насос (мышцы голени), которые работают при физической нагрузке.
Вены же представляют собой собирательную систему, которая транспортирует кровь назад по направлению к сердцу. В венах кровь протекает из вен нижних конечностей по направлению к сердцу. Такое движение обеспечивают венозные клапаны, направляющие кровь в одном направлении и мышечный насос (мышцы голени), которые работают при физической нагрузке.Если вены расширены и венозные клапаны повреждены вследствие перенесенного ранее воспаления, происходит обратный отток крови и застой крови в нижней части венозной системы. Стенка вен становится более тонкой и ее пропускаемая способность увеличивается. Это приводит к возникновению отеков в нижних конечностях, прежде всего в области лодыжек. Отек увеличивается к вечеру и уменьшается к утру, после того, как человек находится долгое время в горизонтальном положении. Если отек долгое время не проходит, через тонкую стенку вен кровоток начинают покидать красные кровяные тельца, которые окрашивают кожу в коричневато-фиолетовый оттенок. В коже нарушается обмен веществ, кожа и подкожные ткани истончаются, она становится сухой и развивается экзема. Если отек не лечить, может возникнуть плохо заживающая венозная трофическая язва (обычно после микротравмы).
Рисунок 1. Нормальные и расширенные (варикозные) вены
- Наследственность: доказано, что наследственность играет важную роль в возникновении расширения вен. Часто проблемы с расширением вен встречаются в нескольких поколениях одной семьи. Первые расширения вен могут возникнуть уже в молодом возрасте.
- Лишний вес: лишний вес или ожирение создают увеличенную нагрузку на нижние конечности, и жир, находящийся в брюшной полости мешает обратному оттоку венозной крови по направлению к сердцу.
- Пол: Венозная недостаточность чаще всего появляется у женщин.
- Возраст: частота встречаемости венозных трофических язв обычно увеличивается с возрастом.
- Долгое пребывание на ногах и сидя: продвижение крови по направлению к сердцу обеспечивает кроме всего про-чего и мышцы.
 Физическая активность запускает работу мышечного насоса, который улучшает продвижение крови по венам по направлению к сердцу. Долговременное стояние и сидение на одном месте увеличивает застой в венах и является причиной возникновения отеков в голенях и ступнях. Поэтому расширения вен чаще всего появляются у работников, проводящих рабочий день на ногах или сидя (например, парикмахеры, продавцы, шоферы, офисные работники).
Физическая активность запускает работу мышечного насоса, который улучшает продвижение крови по венам по направлению к сердцу. Долговременное стояние и сидение на одном месте увеличивает застой в венах и является причиной возникновения отеков в голенях и ступнях. Поэтому расширения вен чаще всего появляются у работников, проводящих рабочий день на ногах или сидя (например, парикмахеры, продавцы, шоферы, офисные работники). - Курение ухудшает кровообращение.
- Беременность(сти): В случае беременности плод надавливает на находящиеся в брюшной области вены и является причиной повышенного давления в нижних конеч- ностях. Причиной появления расширения вен могут быть и гормональные изменения в организме во время беременности. Беременность сама по себе не является причиной заболеваний вен, но может ускорить появление венозной недостаточности. Каждая следующая беременность увеличивает риск появления венозной недостаточности.
- Расширенные вены на нижних конечностях становятся хорошо видны: может быть расширена как капиллярная сеть, принимающая при этом синюшный оттенок, так и вены, которые могут быть расширены до ширины толщины пальца.
- Боль и зуд во внутренней части голени, в нижней трети голени.
- К вечеру в ногах увеличивается чувство тяжести и усталости.
- На нижней конечности, прежде всего на лодыжке, появляется отек, который увеличивается к вечеру.
Фото 1. Расширенные вены на голени
Факт отека можно установить, нажав пальцем на переднюю поверхность нижней части голени. Под пальцем возникнет вмятина, которая исчезнет через несколько минут. Причиной отека является увеличение пропускной способности стенок венозных сосудов, из-за того, что давление в них увеличивается.
Изменение цвета кожи на голени является опасным сигналом того, что хроническая венозная недостаточность достигла фазы, во время которой имеется повышенный риск возникновения язвы.
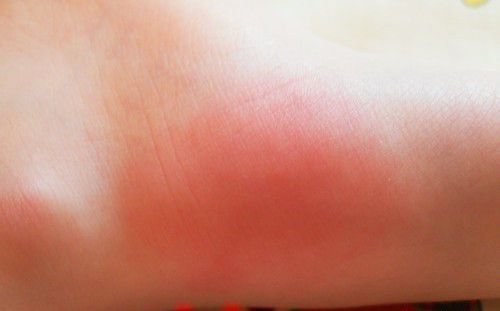
Признаки, свидетельствующие об опасности возникновения язв:
- Покраснения в области лодыжки.
- Пигментация кожи (кожа стала коричневой): из-за хронической венозной недостаточности кроме плазмы (переход которой вызывает отеки) через стенки венозных сосудов в ткани начинают переходить и красные кровяные тельца, которые изменяют цвет кожи в коричневато-фиолетовый.
- Склероз или уплотнение кожи и подкожной клетчатки: из-за увеличения кровяного давления развивается уплотнение кожи и подкожной клетчатки в области лодыжки, из-за чего подкожная клетчатка и кожа становятся более тонкими, нижняя часть голени становится по сравнению с икроножной мышцей более худой и нога напоминает перевернутую бутылку от шампанского. Истончившаяся кожа становится очень легко травмируемой.
- Белесые пятна: характерны ярко-белые пятна, возникающие на фоне кожной пигментации.
- Воспаление кожи (экзема): нижняя часть голени может покрыться пурпурной, чешущейся и болезненной сыпью. Поверхность кожи может быть сухой или же, наоборот, влажной.
Фото 2. Отек и изменение кожи левой ноги. Голень напоминает перевернутую бутылку шампанского.
Фото 3. Варикозная (сухая) экзема
Фото 4. Гиперпигментация кожи, на фоне которой видны атрофические пятна
Фото 5. Типичные изменения кожи, сопровождающие хроническую венозную недостаточность, на их фоне видны язвы
Венозная трофическая язва развивается обычно в результате долговременного присутствия повышенного давления в венозной системе, и при помощи эффективных профилактических мер возникновения язвы можно избежать.
Для этого:
- Избегайте возникновения отеков конечностей: В венах кровь течет из конечностей в сторону сердца, снизувверх – т.е. в сторону, противоположную силе тяжести. Этим объясняется, почему отеки возникают тогда, когда человек с венозной недостаточностью долго сидит или стоит.
 К утру отеки уменьшаются, так как ноги были целую ночь в горизонтальном положении. Тот же принцип человек сможет направить себе на пользу, если в течение дня он найдет время немного полежать с поднятыми ногами. Состояние переполненных вен облегчается под действием силы тяжести. Если ноги подняты выше уровня грудной клетки, то отек тканей в них уменьшится.
К утру отеки уменьшаются, так как ноги были целую ночь в горизонтальном положении. Тот же принцип человек сможет направить себе на пользу, если в течение дня он найдет время немного полежать с поднятыми ногами. Состояние переполненных вен облегчается под действием силы тяжести. Если ноги подняты выше уровня грудной клетки, то отек тканей в них уменьшится. - Двигайтесь. Говорят, что в икрах ног находится «другое сердце» человека, которое помогает накачивать кровь по направлению к сердцу. Икроножная мышца помогает циркуляции крови в венах. Прогулка в умеренном темпе или поездки на велосипеде помогают крови лучше циркулировать в венах. Если физическая активность по какойлибо причине невозможна, икроножные мышцы можно заставить работать и с помощью целенаправленного сгибания и разгибания пальцев ног. Долговременное нахождение в одной позе стоя или сидя является самым неподходящим при данном заболевании, такая поза может привести к увеличению отеков и усугублении венозной недостаточности.
- Избегайте лишнего перегрева: Известно, что состояние вен ухудшается обычно летом во время теплой погоды. При возможности избегайте горячей парилки в сауне, ванн, мытья в слишком теплой воде. Рекомендуется мыться умеренно теплой водой под душем.
- Увлажняйте поврежденную сухую кожи базовыми кремами. Продаваемые в аптеках кремы без запаха и красителей помогают восстановлению необходимого уровня влажности и эластичности в проблемных участках кожи и не вызывают аллергии.
- Бросьте курение и старайтесь уменьшить употребление алкоголя.
- Питание должно быть здоровым.
- Постарайтесь снизить излишний вес.
- Избегайте возникновения травм. Используйте компрессионное лечение (см. подробную информацию на стр. 15): хроническая венозная недостаточность требует компрессионного лечения – каждодневного и постоянного ношения специальных компрессионных чулков или бинтов. Такие медицинские лечебные чулки и эластические бинты изменяют при помощи внешнего давления обмен крови в венах и делают его более эффективным.
 Чулки нужно одевать на ноги (или фиксировать бинты) по утрам, чтобы предупредить возникновения отека в течение дня. Лечебные чулки или бинты нужно снимать вечером перед сном. Компрессионное лече- ние не применяется для лежачих больных. Не забывайте, что компрессионное лечение эффективно в профилактике возникновения язв только тогда, когда оно проводится постоянно!
Чулки нужно одевать на ноги (или фиксировать бинты) по утрам, чтобы предупредить возникновения отека в течение дня. Лечебные чулки или бинты нужно снимать вечером перед сном. Компрессионное лече- ние не применяется для лежачих больных. Не забывайте, что компрессионное лечение эффективно в профилактике возникновения язв только тогда, когда оно проводится постоянно! - Другие возможности лечения расширения вен: обсудите со своим семейным врачом возможности хирургического лечения, которые на сегодняшний день означают не только проведение операции. При необходимости семейный врач выпишет направительный лист на прием к врачу-специалисту.
Венозная трофическая язва возникает на фоне предыдущего долговременного изменения кожи обычно после микротравмы (например, укус комара, царапина) в нижней области голени. Отек и нарушения обмена веществ в ткани приводят к тому, что язва начинает понемногу увеличиваться, поверхность ее может быть изначально покрыта коричневатой или черноватой коркой. Это признак умершей ткани или некроза. Из язвы выделяется собравшаяся в ткани отечная жидкость, которая является хорошей питательной средой для микробов, находящихся на здоровой коже и в окружении. В язве начинает развиваться хроническое воспаление, которое в свою очередь увеличивает отек и создает в тканях нарушение обмена веществ. Возникает так называемый «замкнутый круг», в котором возникшая язва ухудшает состояние вен и это в свою очередь является причиной нарушения обмена веществ в язве и окружающей ее ткани.
Не смотря на то, что хроническая венозная недостаточность является наиболее частой причиной возникновения хронических язв нижних конечностей, существует группа других заболеваний, которые также приводят к возникновению язв нижних конечностей.
Часто пациенты с язвами беспокоятся, может ли из-за язвы возникнуть гангрена, которая может привести к ампутации конечности. На самом деле венозная язва не вызывает гангрену.
 Гангрена возникает из-за нарушений артериального кровообращения, вследствие которой ткани не получают достаточно кислорода и питательных веществ. Такое нарушение кровообращения происходит вследствие сужения или закупорки артерий (артериальная или ишемическая язва). В таком случае на нижних конечностях и чаще всего на ступнях могут возникнуть болезненные язвы. На недостаточность кровообращения указывают обычно чувство холода в ногах, затрудненная ходьба (так называемая переменная хромота), а также боли в голени и ступнях.
Гангрена возникает из-за нарушений артериального кровообращения, вследствие которой ткани не получают достаточно кислорода и питательных веществ. Такое нарушение кровообращения происходит вследствие сужения или закупорки артерий (артериальная или ишемическая язва). В таком случае на нижних конечностях и чаще всего на ступнях могут возникнуть болезненные язвы. На недостаточность кровообращения указывают обычно чувство холода в ногах, затрудненная ходьба (так называемая переменная хромота), а также боли в голени и ступнях.Язвы на ногах могут быть и такими, при которых поврежденными могут быть как венозная, так и артериальная система кровообращения.
Кроме этого, есть и некоторые другие состояния организма, которые вызывают возникновение язв. В таких случаях перед началом компрессионной терапии нужно провести основательное обследование у семейного врача или у ангиохирурга.
Обязательно проинформируйте своего семейного врача, если у Вас есть диабет, гипертония, неврологические заболевания, заболевания суставов и желудочно-кишечного тракта, а также если у Вас есть злокачественная опухоль. Семейный врач сможет помочь Вам в выяснении истинной причины возникновения язв.
Медицинское компрессионное лечение проводится при помощи эластичного бинта или лечебного чулка, которые оказывают давление с внешней стороны и таким образом помогают работе венозных клапанов и улучшает кровоток в венах. Ночью компрессионные средства использовать не нужно. Компрессионная
терапия не применяется для лежачих больных.
Компрессионное лечение является главным методом лечения хронической венозной недостаточности и венозной трофической язвы, устраняющим основную причину данного заболевания. Самым важным в этом лечении является его непрерывность.
Действие компрессионного лечения на венозную систему:
- улучшает кровоток в венах, делая работу венозных клапанов более эффективной
- уменьшает объем лишней венозной крови в конечностях
- уменьшает обратный отток крови (рефлюкс) в поверхностных и/или глубоких венах
- уменьшает повышенное вследствие болезни давление крови в венах.

Компрессионное действие на ткани:
- уменьшает давление на ткани
- уменьшает воспаление
- способствует улучшению заживления тканей
Компрессионные чулки разделяют на компрессионные классы
Чулки I, II, III и IV компрессионного класса очень эффективны в лечении веноз- ной недостаточности. Решение о том, какого именно класса чулок нужно выбрать, принимает врач в зависимости от имеющегося уровня венозной недостаточности и состояния артерий нижних конечностей. В случае сопутствующей артериальной недостаточности слишком большая компрессия может привести к ухудшению кро- воснабжения ног.
Компрессионные чулки можно купить в магазинах, торгующих медицински- ми вспомогательными средствами. Лечебный чулок обязательно должен быть подобран индивидуально согласно размерам пациента. Поскольку первое одевание лечебного чулка может оказаться очень сложным, попросите продавца Вам помочь. При необходимости попросите вспомогательные средства для натягивания чулка.
Обязательно спросите о том, на какой срок и на каких условиях действует гарантия на купленные лечебные чулки.
Выбирая компрессионные чулки обязательно проследите, чтобы на упаковке чулок был знак EU. В таком случае можно быть уверенным, что чулок даст необходимую компрессию.
Фото 6 и 7. Правильное положение лечебного чулка и гольфа
Верхний край лечебного чулка не должен достигать паха, а только высоты складки ягодиц. Гольфы не должны быть выше уровня двух сантиметров от коленного сустава. Лечебные чулки имеют широкую, мягкую фиксируемую верхнюю часть (кант), которая не позволяет чулкам соскальзывать вниз.
Кроме лечебных гольфов и чулков можно использовать и лечебные колготки. Предпочтение нужно давать лечебным чулкам и колготкам, но и постоянное ношение лечебных гольф будет конечно лучше, чем отказ от компрессионного лечения.
В продаже имеются и профилактические чулки, предназначенные для профилактики тромбоза, которые носят во время операций и после них (обычно белые чулки). Они не подходят для лечения венозной недостаточности!
Одной из причин того, что компрессионное лечение не приносит результатов, является то, что лечебные чулки очень трудно надевать. Часто пациенты отказываются от компрессионных чулков именно из-за неудобства их использования.
Действительно, в начале чулки очень плотные. Поскольку нога в отеке, то часто натягивание чулка не удается. Все же есть несколько медицинских вспомогательных средств, которые облегчают надевание лечебного чулка на ногу. Например, есть специальная рама, на которую надевают лечебный чулок и затем в него скользящим движением помещают ногу.
В случае чулка без носка в качестве вспомогательного медицинского средства можно использовать мешочек со скользящей поверхностью или шелковый платок, который помещают на носок стопы и чулок натягивают скользящим способом на ногу. Позднее вспомогательное средство удаляют через открытый носок чулка.
В случае чулка с закрытым носком нужно вывернуть лечебный чулок, и, начиная с пальцев ног и ступни, постепенно натянуть чулок наверх. Можно использовать специальную скользящую пленку, фиксируемую под ступней и на голени, которая поможет при натягивании лечебного чулка.
Фото 8, 9, 10 и 11. Медицинские вспомогательные средства для натягивания чулков
Если одевание лечебного чулка все же не удается, то уменьшение отеков нужно начать с применения компрессионных бинтов.
Компрессионные бинты являются хорошей альтернативой компрессионным чулкам в случае, если у пациента есть проблемы с надеванием компрессионного чулка через язву. Следует предпочитать растягивающиеся эластичные бинты с шириной больше 10 см и длиной больше 7 метров, так как они дают лучший результат.
 Если бинт кажется жестким и раздражает кожу, то под бинт можно поместить хлопчатобумажную трубчатую повязку, которую обычно используют под гипсом. Бинт помещают на ногу утром сразу после того как Вы проснетесь, то есть в тот момент, когда отек еще не успел образоваться. Перевязку с сильным давлением начинают со ступни и двигаются перевязочными кругами вверх таким образом, чтобы следующий круг покрывал 2/3 предыдущего. Последний круг перевязки фиксируется при помощи пластыря. Для фиксирования бинта нельзя использовать имеющиеся в упаковке бинта булавки – они предназначены только для закрепления самого рулона бинта.
Если бинт кажется жестким и раздражает кожу, то под бинт можно поместить хлопчатобумажную трубчатую повязку, которую обычно используют под гипсом. Бинт помещают на ногу утром сразу после того как Вы проснетесь, то есть в тот момент, когда отек еще не успел образоваться. Перевязку с сильным давлением начинают со ступни и двигаются перевязочными кругами вверх таким образом, чтобы следующий круг покрывал 2/3 предыдущего. Последний круг перевязки фиксируется при помощи пластыря. Для фиксирования бинта нельзя использовать имеющиеся в упаковке бинта булавки – они предназначены только для закрепления самого рулона бинта.Компрессионные медицинские средства должны обеспечивать необходимое давление: самым большим давление должно быть в области нижней трети голени и оно должно уменьшаться по направлению к сердцу.
Фото 12. Под компрессионный бинт помещают хлопчатобумажный трубчатый чулок и смягчающую вату
Фото 13. Перевязку начинают со ступни, сразу же у пальцев, слегка натягивая бинт. Самое сильное давление должно быть в области лодыжки
Фото 14. Эластичный бинт закрепляется на голени при помощи пластыря. Для фиксирования бинта нельзя использовать булавки, прилагаемые к упаковке бинта
Фото 15. Перевязку области бедра начинают стоя с верхней части голени, по направлению вверх давление должно уменьшаться
Фото 16. Компрессионный бинт
Важно начинать лечение с утра, когда конечность еще не отекла или отек еще небольшой. Давление можно увеличивать постепенно. Самое большое давление должно быть в нижней части голени и уменьшаться по направлению вверх. Для того чтобы понять, достаточна ли величина давления, действующего в области лодыжки, нужно на нижнюю часть голени поместить манжету от аппарата для измерения давления и накачать его до давления 30 мм рт. ст. – это будет для Вас сравнительным показателем ощущения достаточного уровня давления и для лечебного чулка.
С точки зрения достижения конечной цели лечения очень важно его постоянство.
 Лечебные чулки или компрессионные средства перевязки нужно использовать каждый день и от этих процедур не освобождают ни визит к врачу, ни другие события. Достаточно однократного возникновения отека и усилия, направленные на проведенное до этого долговременное лечение, окажутся потраченными напрасно.
Лечебные чулки или компрессионные средства перевязки нужно использовать каждый день и от этих процедур не освобождают ни визит к врачу, ни другие события. Достаточно однократного возникновения отека и усилия, направленные на проведенное до этого долговременное лечение, окажутся потраченными напрасно.Одной из причин того, что компрессионное лечение не дает результатов, является то, что лечебные чулки очень трудно надевать. Часто пациенты отказываются от компрессионных чулков именно из-за неудобства их использования. Однако без постоянного лечения нельзя ожидать и улучшения состояния.
Физическая активность играет очень важную роль в лечении венозной недостаточ- ности. Прогулка в умеренном темпе помогает лучше закачивать кровь наверх благодаря работе мышц голени. Также действует и поездки на велосипеде. Если физическая активность по какой-либо причине невозможна, то помогут упражнения по сгибанию и разгибанию ступней (см. Приложение 1). Самым неподходящим для пациента является долговременное стояние или сидение в одной позе. В таких случаях пациент должен найти возможность иногда пройтись или полежать с поднятыми ногами – это для того, чтобы вены, находящиеся под большим давлением, могли бы освободиться от лишнего объема крови. Поместите под колени, голени и ступни подушки таким образом, чтобы ступни были на 20-30 см выше, чем ягодицы и чтобы лежать было удобно. Желательно полежать в такой позе по крайней мере 20-30 минут, при необходимости повторяя такие сеансы несколько раз в день. Хотя бы 30 минут в день нужно ходить пешком.
Эффективность использования пищевых добавок в лечении венозных трофических язв не доказана. В случае если пациент чувствует, что получает при употреблении пищевых добавок облегчение, то использование таких добавок, покупаемых в аптеках, не противопоказано.
Интенсивность боли в случае язвы очень индивидуальна. В некоторых случаях обезболивающие средства нужны только перед процедурой перевязки, в других случаях — боль может быть очень сильной и требует постоянного использования обезболивающих.
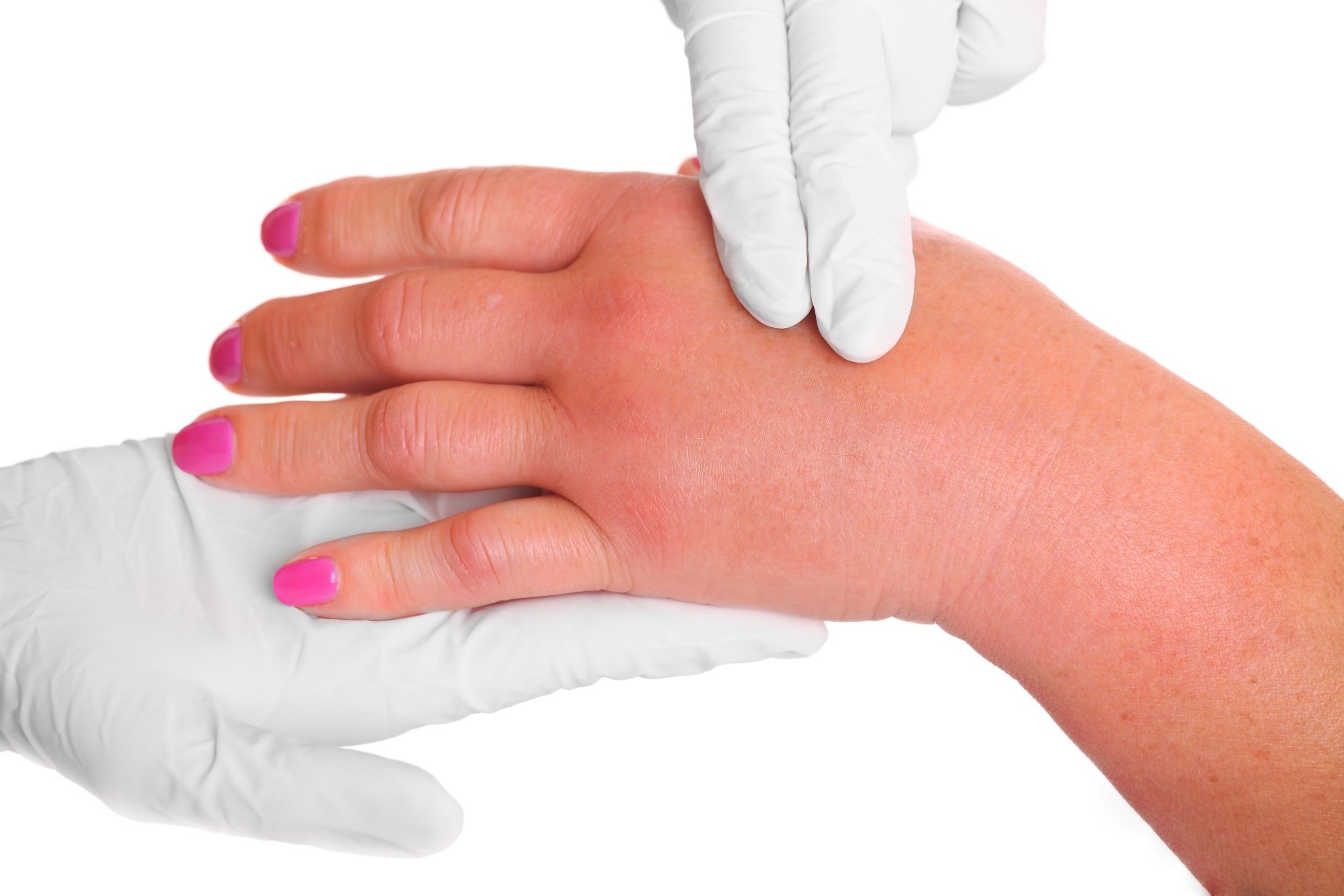 Обсудите прием обезболивающих со своим семейным врачом, так как если необходимое количество принимаемых обезболивающих средств постоянно растет, то целесообразнее использовать более сильные обезболивающие или комбинировать их с другими лекарствами. При необходимости помощь можно получить в кабинетах консультации по боли, имеющихся при крупных больницах.
Обсудите прием обезболивающих со своим семейным врачом, так как если необходимое количество принимаемых обезболивающих средств постоянно растет, то целесообразнее использовать более сильные обезболивающие или комбинировать их с другими лекарствами. При необходимости помощь можно получить в кабинетах консультации по боли, имеющихся при крупных больницах.При заболеваниях вен частой проблемой бывает сухая и отшелушивающаяся кожа на голенях, которая требует ухода. В таких случаях помощь можно получить при применении продающихся в аптеках базовых кремов. Кремы, продающиеся в аптеках, не вызывают аллергии и восстанавливают естественный уровень влажности в зонах сухой кожи. В случае влажной экземы рекомендуется использование цинковой пасты. Если состояние кожи не улучшается, нужно обратиться за советом к семейному врачу.
В зависимости от своего характера и используемых средств лечения, язва нуждается в постоянной перевязке, которая может длиться месяцы и даже годы. Часто процедуру перевязки проводит обученная семейная медсестра или домашняя медсестра. В то же время и сам пациент и его близкие должны обладать основными знаниями о лечении язв и быть способными к самостоятельной смене бинтов. Самостоятельная смена бинтов позволяет пациентам быть более гибкими в планах каждодневной жизни, что для них более удобно. С вопросами, касающимися с лечением язвы, можно обратиться к семейной медсестре и домашней медсестре.
Старайтесь избегать выбора неправильных средств для лечения язв, поскольку лечение должно зависеть от состояния язвы и ее фазы развития. Не используйте для лечения язвы домашние средства (подорожник, листья капусты, печёный лук и др.).
- При необходимости примите за 15-20 минут до смены бинта назначенные Вам болеутоляющие.
- Вымойте руки.
- Прежде всего осторожно удалите с язвы бинт, при необходимости это можно делать, размочив бинт водой или физиологическим раствором.
 Поскольку перевязочный материал весь пропитан выделениями из язвы и бактериями, упакуйте данный опасный инфекционный материал в пластиковый пакет. Избегайте повторного использования перевязочного материала. При перевязке предпочитайте стерильные перевязочные материалы.
Поскольку перевязочный материал весь пропитан выделениями из язвы и бактериями, упакуйте данный опасный инфекционный материал в пластиковый пакет. Избегайте повторного использования перевязочного материала. При перевязке предпочитайте стерильные перевязочные материалы. - Промойте язву слегка теплой водой с небольшим давлением под душем, стараясь при этом осторожно удалить тампоном корку язвы. При отсутствии душа прополосните язву слегка теплой водой, стараясь при этом осторожно удалить корку язвы чистым тампоном. На сегодняшний момент нет доказательного материала, говорящего о том, что использование антисептиков лучше, чем использование проточной теплой воды. Многие антисептики действительно эффективны в случае язвенных инфекций, но в то же время они тормозят процесс заживления. При очистке язв нельзя пользоваться перекисью водорода, поскольку у него имеется научно доказанное токсичное влияние на клетки тканей.
- Просушите окружающие язвы ткани и саму язву, слегка прикасаясь к ним тампоном (язву нельзя протирать жестко).
- По необходимости нужно смазать кремом окружающую язву сухую кожу.
- При плохом запахе из язвы, ее покраснении и при других признаках инфекции язву можно промыть антисептиком, не содержащим алкоголя.
- В случае выделений из язвы для защиты окружающей ее кожи можно использовать цинкосодержащие средства или другие защитные кремы (барьерные кремы).
- Поместите подходящее средство по уходу на язву и зафиксируйте повязкой (пластырь может в свою очередь повредить окружающую язву нежную кожу). Какое именно средство нужно использовать, Вам посоветует семейная медсестра, медсестра, специализирующаяся по язвам или домашняя медсестра и это будет зависеть от фазы развития язвы, выделений из нее, признаков воспаления и того, подходит ли данное средство именно Вам.
- Продолжайте компрессионное лечение.
Фото 17. Очищение язвы тампоном
Фото 18.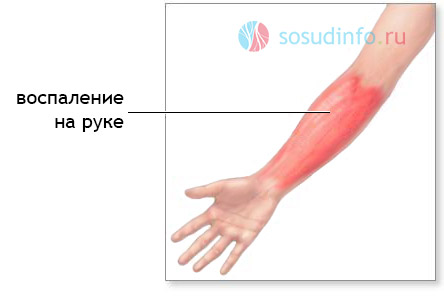 Для удаления гнойного, плохо пахнущего покровного слоя язвы используйте антисептики для промывания язв
Для удаления гнойного, плохо пахнущего покровного слоя язвы используйте антисептики для промывания язв
Фото 19. Просушите кожу, окружающую язву, слегка прикасаясь тампоном
Фото 20. Нанесите защитный крем на кожу, окружающую язву
Фото 21. Нанесите на язву средство для лечения язв
Фото 22. Зафиксируйте средство для ухода за язвой при помощи эластичного
бинта без сильного давления, но надежно
Язва проходит в своем заживлении несколько фаз, которые требуют при этом разных средств по уходу за язвами. Современные средства по уходу за язвами формируются из таких веществ, которые позволяют менять перевязку реже и при этом обеспечивают подходящую для заживления язвы среду. Консультантом по выбору конкретного средства выступают или семейная медсестра или домашняя медсестра.
Расходы на большую часть средств по уходу за язвами компенсирует Больничная касса на основании выписанного семейным врачом или врачом-специалистом дигирецепта.
Не держите язву открытой! Если язва будет сохнуть на открытом воздухе, то ее состояние ухудшится и при этом увеличивается риск возникновения инфекции.
Также на открытую язву нельзя наносить домашние средства лечения (как подорожник, листья капусты и др.), поскольку открытая язва является воротами внесения инфекций.
Обратитесь к врачу, если:
- Язва стала покрасневшей, болезненной и ее температура повысилась
- Несмотря на лечение, язва начала увеличиваться.
- На краях язвы возникли так называемые «карманы».
- Из язвы вытекают гнойные обильные выделения с плохим запахом.

- Появилось плохое самочувствие и повышенная температура.
Семейный врач может рекомендовать использование средств лечения язв с антибактериальным эффектом или при необходимости назначить противовос- палительное лечение.
Фото 23. Инфицированная хроническая язва
Заживление хронической язвы может несмотря на эффективное лечение продлиться несколько месяцев. Несмотря на то, что язва заживёт, по-прежнему никуда не денется причина, по которой возникла язва. Часто пациенты после заживления язвы больше не утруждают себя компрессионным лечением и отказываются от использования лечебных чулков и бинтов. Однако достаточно только одного эпизода отека — и может возникнуть новая язва. Для избегания возникновения новой язвы важны ключевые слова – пожизненное и постоянное компрессионное лечение.
Фото 24. Заживающая язва
Пластика кожи. Для кого? Почему? Когда? Если получившая лечение язва не зажила в течение периода от четырех до шести месяцев, то врач-специалист принимает решение о необходимости пластики кожи. Пластика кожи является довольно простой операцией, которая помогает заживлению язвы, но не исправляет причину ее возникновения. Поэтому операцию проводят только для тех пациентов, которые продолжают процедуры по компрессионному лечению и после заживления язвы. Новая язва (рецидив) возникает приблизительно у половины пациентов и причиной его является именно прерывание компрессионного лечения после заживления язвы. Достаточно только кратковременного скачка давления в венах – и пересаженная кожа отмирает и возникает новая язва.
Фото 25 и 26. Язва до пересадки кожи и язва, накрытая кожной пластикой
Часто венозная трофическая язва не является единственной проблемой пациента. У пациента могут быть и сформировавшаяся сердечная недостаточность, диабет и другие заболевания, которые могут мешать заживлению язвы. Обсудите свои проблемы со здоровьем со своим семейным врачом, который сможет по- мочь Вам держать сопутствующие заболевания под контролем.

Венозная трофическая язва является долговременной проблемой, осложняющей каждодневную жизнь пациента. Для того чтобы справиться с ней, необходима помощь разных специалистов. Ключ к решению проблемы заживления язвы на- ходится в руках самого пациента и для достижения успеха требуется постоянная работа по предписанному врачом лечебному плану.
- Необходимый для вас уровень компрессии лечебных чулков определяет врач в зависимости от степени тяжести венозной недостаточности и состояния артерий.
- Лечебные чулки можно купить в магазинах, торгующих товарами для здоровья. Продавцы таких магазинов смогут измерить Вашу ногу и помогут выбрать подходящий чулок.
- Выбирая компрессионные чулки, гольфы или колготки нужно следить за тем, чтобы на упаковке или на самих чулках был бы знак RAL-GZ 387:2000 и компрессионный класс (CCL 1-CCL 4). Так можно быть уверенным, что чулок даст постепенное.
знак RAL-GZ 387:2000
- В разных странах действуют разные стандарты. Проследите, чтобы у купленных чулков было именно то давление, которое Вам назначил врач.
- Поскольку первое одевание лечебного чулка может быть оказаться очень сложным, попросите продавца помочь Вам.
- Обязательно спросите о том, на какой срок и на каких условиях действует гарантия на лечебные чулки.
- Если Вам кажется, что самостоятельное натягивание чулка может оказаться слишком тяжелым для Вас, попросите у продавца вспомогательные средства.
Фото 1. Рама для натягивания на ноги компрессионного чулка
Фото 2. Карман для ступни, предназначенный для натягивания лечебного чулка с открытым носком
Фото 3. Вытаскиваемый карман для ступни, предназначенный для натягивания лечебного чулка с открытым и закрытым носком
Фото 4. Перчатки со специальным покрытием для натягивания лечебных чулков
- Newton, H.
 Assessment of a venouslegulcer. Wound Essentials, Vol5, 2010, 69–78.
Assessment of a venouslegulcer. Wound Essentials, Vol5, 2010, 69–78. - Newton, H. Eczema associated with venous leg ulcers. Wound Essentials, Vol9. 2014, 72–78
- Simplifying venous leg ulcer management. Consensus recommendation. Wounds International, 2015.
- Newton, H. Top tips for managing venous leg ulcers. Wounds International, Vol3, 2012.
- Sinha, S., Sreedharan, S. Management of venouslegulcer in generalpractice – a practicalguideline. http://www.racgp.org.au/afp/2014/september.
- Moffatt, C. Compression Therapy in Practice. Wounds UK, 2007.
- Anderson, I. What is venous leg ulcer. Wounds Essentials, Vol4, 2009.
- Collins, L., Seraj, S., Jefferson, T. Diagnosis and Treatment of VenousUlcers http://www.aafp.org/afp/2010/0415/p989.html.
- Leg Ulcrs. Patient information http//www. Circulationfoundation.org.uk.
- Griffin, J. Assessment and management of venouslegulcers.Wound Care Today, 2014,Vol 1, No 1.
- Carmel, J. E. Venous Ulcers. Acute and chronic wounds2012, chapter 12, 194–2013.
Рожа: причины, симптомы, диагностика, лечение и профилактика — МедОбоз,- последние новости здоровья
Острое заболевание инфекционной природы, возбудителем которого является стрептококковая инфекция.
Причины рожиИнкубационные период от нескольких часов до 3-5 суток. Источник инфекции — люди, болеющие стрептококковыми инфекциями или ее носители. Носители стрептококковой инфекции не болеют, однако являются заразными и представляют опасность для лиц со сниженным иммунитетом. Болезнь может возникнуть на фоне микротравм и травм кожи, при повреждении целостности кожных покровов. Неблагоприятными факторами являются: плохое питание, неудовлетворительные материально-бытовые условия, плохие санитарно-гигиенические условия, переохлаждения, перегревания, хронические стрессы. Разного рода кожные заболевания, грибковые поражения кожи, сахарный диабет, варикозное расширение вен. Решающим фактором выступает иммунный статус человека, а также его личная восприимчивость к стрептококковой инфекции.
Разного рода кожные заболевания, грибковые поражения кожи, сахарный диабет, варикозное расширение вен. Решающим фактором выступает иммунный статус человека, а также его личная восприимчивость к стрептококковой инфекции.
Общие проявления, при интоксикации организма: боль в голове, озноб, общая слабость, тошнота, рвота, повышение температуры тела, запор, диарея, боль в мышцах. Характерные проявления рожистого воспаления: образование ярко-красного пятна на коже, покраснение и болезненность пораженного участка, пораженная зона становится горячей на ощупь, возникает отечность, отмечается быстрый рост пораженной зоны — тенденция к увеличению, лимфатические узлы увеличиваются и становятся болезненными, нарушается сон, при тяжелом течении болезни возможны судороги, бред.
Диагностика рожиПроводится анализ анамнеза и жалоб пациента, анализ анамнеза жизни, выполняется общий осмотр больного, осмотр пораженного участка тела. Проводится экспресс-диагностика крови, коагулограмма, общий анализ мочи, выполняется исследование язв и содержимого пузырьков, с целью определения возбудителя и чувствительности данной флоры к антибиотикам.
Лечение рожиВ ходемедикаментозного лечения эффективно используют антибиотикотерапию. Антибиотики, применяемые при лечении рожистого воспаления: Бензилпенициллин, Доксициклин, Эритромицин.
В случае рецидивирующего течения заболевания, антибактериальную терапию рекомендуется сочетать с криотерапией. Применяется также общеукрепляющая терапия, прием минеральных и витаминных комплексов, физиотерапевтическое лечение, в некоторых случаях показано переливание крови/плазмы. При рецидивирующей форме заболевания или в случае тяжелого течения болезни, необходима госпитализация в инфекционное отделение.
Профилактика рожиСоблюдение гигиенических норм, правильная обработка ран, опрелостей, трещин. Тщательная обработка медицинского инструментария, соблюдение санитарно-гигиенических норм в медицинских учреждениях. Своевременное лечение очагов хронической инфекции в организме, отеков, тромбофлебитов.
Своевременное лечение очагов хронической инфекции в организме, отеков, тромбофлебитов.
Рожа на ноге (рожистое воспаление) – причины, симптомы, лечение
Рожа на ноге – очень распространенное заболевание. Эта патология поражает не только кожный покров, но и слизистые оболочки. Для нее характерны определенные признаки, выявив которые на начальном этапе, заболевание легче победить и процесс лечения занимает меньше времени.
Рожа – что это за болезнь?
Название данного заболевания пришло с французского языка. Если быть точнее, то оно походит от слова “rouge”, которое дословно переводится «красный». Термины «рожистое воспаление» и «рожа» (это народный вариант) идеально характеризуют данную патологию, а если конкретнее, то появление покраснения. Чаще недуг диагностируется у женщин в старшей возрастной группе. Ему же подвержены и мужчины 20-30 лет, профессиональная деятельность которых сопровождается получением микротравм. В зоне повышенного риска грузчики, строители, военные и так далее.
Рожистое воспаление кожи вызывается стрептококком Streptococcus pyogenes. Эти вредоносные микроорганизмы проникают сквозь повреждения на коже. Они долгое время могут находиться в организме, не давая о себе знать, а в определенный момент начинают активизироваться. К тому же опасность состоит в том, что стрептококки очень живучие. Они больше месяца сохраняют свою активность в гное и мокроте. Способны выжить эти вредоносные микроорганизмы даже при очень низких температурах.
Формы рожистого воспаления
Этот недуг имеет следующие разновидности:
- Эритематозная форма – для такой разновидности патологии характерно поражение с четко выделенными границами. Отличительная особенность данного заболевания состоит в том, что воспаленный участок окрашен в яркий ровный тон. К тому же у поражения неправильная форма краев.
- Эритематозно-буллезная разновидность – первоначально развивается как вышеупомянутая форма, однако позже начинается отслоение кожи.
 Одновременно на этом участке появляются пузырьки, наполненные бесцветной жидкостью. После того как волдыри лопаются, на их месте образуется коричневая корочка.
Одновременно на этом участке появляются пузырьки, наполненные бесцветной жидкостью. После того как волдыри лопаются, на их месте образуется коричневая корочка. - Буллезно-геморрагическая разновидность недуга – внешне она выглядит, как вышеупомянутая форма. Отличительная особенность в том, что пузырьки наполнены кровью.
- Эритематозно-геморрагическая форма – на пораженных участках наблюдается кровоизлияние.
Рожистое воспаление ноги по степени тяжести бывает такой:
- легкая форма, сопровождающаяся слабовыраженными симптомами;
- средняя степень, при которой до 5-ти дней наблюдается лихорадка и прочие признаки интоксикации;
- тяжелая форма с ярко выраженными признаками.
По распространенности рожа на ноге может быть такой:
- локализированной;
- мигрирующей;
- метастатической.
По кратности возникновения различают такие виды недуга:
- первичный;
- повторный;
- рецидивирующий.
Как выглядит рожа на ноге?
Внешний вид этого поражения во многом зависит от формы недуга. Если рожистое воспаление голени эритематозной формы, то выглядит оно как лоснящийся покрасневший участок кожи. При эритематозно-буллезной разновидности появляются волдыри с прозрачной жидкостью. Для буллезно-геморрагической формы характерно наполнение таких пузырьков кровью. При эритематозно-геморрагической разновидности на пораженном участке появляется кровоизлияние.
Заразна ли рожа на ноге?
Этот недуг относится к инфекционным заболеваниям. Болезнь считается очень заразной. По этой причине заболевание рожа на ноге требует незамедлительного обращения за медицинской помощью. Велик риск инфицирования окружающих людей. После контакта с зараженным человеком обязательно нужно тщательно мыть руки с мылом и соблюдать другие правила гигиены. Большая вероятность возникновения недуга отмечается в летне-осенний период.
Рожа на ноге – причины
Возбудитель данного недуга попадает в организм через такие «окошки»:
- царапины;
- ушибы;
- ожоги;
- трещинки;
- укусы насекомых и другие травмы на коже ноги.

К тому же 85% людей являются носителями стрептококковой инфекции. Однако у них хороший иммунитет: он нейтрализует деятельность вредоносного микроорганизма. Все же есть факторы, которые ослабляют защитную систему, что создает благоприятные условия для активности стрептококков. К ним относятся такие «провокаторы»:
- переохлаждение;
- чрезмерный стресс;
- резкая смена климатических условий;
- загар.
Еще вот от чего возникает рожа на ноге:
Рожистое воспаление ноги – симптомы
У этого недуга продолжительный инкубационный период: он составляет 10 дней. На начальном этапе патологии признаки носят общий характер. Рожа на ноге стадии этой сопровождается следующими симптомами:
- лихорадка;
- головная боль;
- упадок сил;
- мышечная боль;
- рвота;
- повышение температуры тела;
- подташнивание и так далее.
Спустя сутки с начала проявления общих признаков недомогания к ним подключаются такие местные симптомы:
- отечность;
- зуд;
- покраснение;
- жжение.
Рожа на ноге – как лечить?
Перед тем как назначить лечение, доктор порекомендует пациенту пройти тщательное и всестороннее обследование. Оно включает в себя следующие манипуляции:
- сдачу общего анализа крови;
- проведение физикального исследования;
- измерение температуры тела;
- бактериологическое обследование.
При легкой форме патологии проводится амбулаторное лечение рожистого воспаления на ноге, а при запущенной стадии борьба с недугом осуществляется в стационарных условиях. Для усиления медикаментозного воздействия назначаются такие физиотерапевтические манипуляции:
- ультрафиолетовое облучение;
- магнитотерапия;
- озокерит;
- электрофорез.
Рожа на ноге лечение предусматривает такими медикаментами:
- антибиотиками;
- мочегонными препаратами;
- средствами для снятия воспаления;
- витаминами групп A, B и C;
- лекарствами, направленными на уменьшение проницаемости капилляров.

К тому же рожистое воспаление лечение предусматривает с использованием препаратов местного использования. К ним относят такие лекарственные средства:
- Эритромициновая мазь;
- Ируксол;
- раствор фурацилина;
- Нафталановая мазь.
Рожа на ноге предполагает использование таких жаропонижающих и противовоспалительных препаратов:
- Ибупрофена;
- Баралгина;
- Диклофенака;
- Аспирина;
- Реопирина.
Антибиотики при рожистом воспалении
Медикаментозные средства этой группы могут назначаться внутримышечно или перорально. Они используются, даже когда лечение рожистого воспаления ноги в домашних условиях осуществляется. Чтобы добиться положительной динамики, нужно неукоснительно следовать рекомендациям доктора. Чаще назначают такие антибиотики при роже на ноге:
- Бисептол;
- Фуразолидон;
- Пенициллин;
- Тетрациклин;
- Олеандомицин;
- Эритромицин и так далее.
Рожа на ноге – лечение народными средствами
Такая терапия носит вспомогательный характер. Лечение рожи народными средствами предусматривает использование следующих «медикаментов»:
- отваров;
- присыпок;
- мазей;
- настоек.
Лечение рожи травяным настоем
Ингредиенты:
- соцветия календулы – 10 г;
- корень солодки – 10 г;
- аптечная ромашка – 10 г;
- пустырник – 10 г;
- мать-и-мачеха – 100 г;
- вода – 1 л.
Приготовление, применение
- Лекарственные травы заливают водой и отправляют смесь на плиту.
- После закипания лекарственного средства уменьшают огонь до малого и продолжают варить еще четверть часа.
- Готовый отвар остужают. Смачивают ватные диски в этом составе и прикладывают компресс дважды в сутки на полчаса.
Медовая мазь
Ингредиенты:
- соцветия аптечной ромашки – 1 часть;
- мать-и-мачеха – 1 часть;
- мед – 2 ст. ложки.
Приготовление, применение
- Сухие лекарственные травы измельчают в порошок.
- Берут 2 ст. ложки сырья и смешивают с медом.
- Эту мазь наносят на пораженный участок ноги на ночь.
Рожистое воспаление – последствия
Негативные последствия встречаются в 8% случаев. Они чаще вызваны тем, что рожа на пораженной ноге запущенная. Также осложнения провоцируются неадекватным лечением. Болезнь рожа на ноге сопровождается такими негативными последствиями:
Рожа › Болезни › ДокторПитер.ру
Рожа (erysipelas) — инфекционная болезнь, характеризующаяся очаговым серозным или серозно-геморрагическим воспалением кожи, лихорадкой и интоксикацией.
Рожа распространена повсеместно. Заболеваемость ею составляет 12—20 случаев на 10 тыс. населения в год. Чаще болеют женщины.
Признаки
Инкубационный период — от нескольких часов до 3—5 суток. По характеру местных проявлений различают эритематозную, эритематозно-буллезную, эритематозно-геморрагическую, буллезно-геморрагическую рожу. В зависимости от тяжести заболевания выделяют легкое течение, среднетяжелое и тяжелое. Чаще процесс локализуется на нижних конечностях, реже — на лице, верхних конечностях, очень редко — в области туловища, половых органов. Болезнь начинается остро. При наиболее типичном среднетяжелом течении возникают головная боль, чувство жара общая слабость, озноб, мышечные боли. Температура тела за несколько часов повышается до 38—39,5°. В ряде случаев наблюдаются тошнота и рвота. Более чем у половины больных появление симптомов интоксикации на 12—48 ч опережает развитие очага воспаления, особенно при локализации процесса на нижних конечностях. Основным признаком рожистого воспаления является эритема с четко отграниченными от непораженной кожи неровными краями в виде извилистой линии, дуг и языков. Для эритематозной рожи характерно наличие периферического валика в виде возвышающегося края эритемы. Кожа в области эритемы интенсивно гиперемирована, при пальпации боли обычно незначительны, в основном по периферии эритемы. Кожа напряжена, горячая на ощупь инфильтрирована. Одновременно возникает отек кожи, распространяющийся за пределы эритемы. Отмечается регионарный лимфаденит. При эритематозно-буллезной роже на фоне эритемы появляются пузыри (буллы), содержащие прозрачную желтоватую жидкость. При эритематозно-геморрагической роже возникают геморрагии разных размеров — от мелкоточечных кровоизлияний до обширных и сливных, распространяющихся на всю эритему. Буллезно-геморрагическая рожа характеризуется наличием геморрагического и фибринозного экссудата в пузырях. Пузыри могут содержать и преимущественно фибринозный экссудат, иметь уплощенный характер и быть плотными при пальпации.
При легком течении болезни температура в пределах 38,5°, умеренная головная боль. При тяжелом течении болезни температура достигает 40° и выше, отмечаются потрясающий озноб, рвота, бред, расстройства сознания, менингеальный синдром выраженная тахикардия, гипотония.
Лихорадочный период у больных рожей продолжается в среднем 4—5 суток. Острые воспалительные изменения в очаге исчезают в сроки до 5—7 суток при эритематозной роже, до 10—12 суток и более при буллезно-геморрагической роже. Сохраняющиеся во время реконвалесценции увеличенные регионарные лимфатические узлы, инфильтрация кожи на месте очага воспаления, субфебрильная температура являются прогностически неблагоприятными для развития ранних рецидивов. Повторная рожа возникает спустя 2 года и более после предыдущего заболевания и имеет другую локализацию.
Описание
Возбудитель инфекции — бета-гемолитический стрептококк группы А — находится в организме больных как в бактериальной, так и в L-форме.
Источником возбудителя инфекции может являться больной любым стрептококковым заболеванием (например, ангиной, скарлатиной) и носитель стрептококка. Основной путь передачи возбудителя — контактно-бытовой. Заражение происходит через поврежденную кожу — обычно незначительные микротравмы. Дополнительное значение имеет воздушно-капельный путь передачи (особенно при возникновении рожи на лице). Больные мало заразны. Предрасполагающими факторами являются стойкие нарушения лимфообращения, хроническая венозная недостаточность, грибковые заболевания кожи. Типична летне-осенняя сезонность.
Осложнения обычно носят местный характер: некрозы кожи, абсцессы, флегмоны, тромбофлебиты, лимфангииты, периаденит. При сопутствующих тяжелых заболеваниях и поздно начатом лечении может развиться сепсис, инфекционно-токсический шок. При частых рецидивах возможны лимфатический отек (лимфедема) и вторичная слоновость.
Диагностика
Диагноз устанавливают на основании клинической картины. В крови большинства больных отмечаются умеренный нейтрофильный лейкоцитоз с палочкоядерным сдвигом, незначительно повышенная СОЭ.
Лечение
Лечение в большинстве случаев проводят на дому и амбулаторно. Показаниями для госпитализации являются тяжелое течение болезни, распространенный местный процесс, его буллезно-геморрагический характер и рецидивирующая рожа. При лечении больных на дому и на догоспитальном этапе назначают антибиотики. Курс антибиотикотерапии — 8—10 дней. Патогенетическое лечение включает нестероидные противовоспалительные препараты, аскорутин, комплекс витаминов. При частых рецидивах рожи показана неспецифическая стимулирующая и иммунокорригирующая терапия. При рецидивирующей роже в ряде случаев применяют аутогемотерапию. Местное лечение рожи проводится лишь при ее буллезных формах и локализации процесса на конечностях. Пузыри надрезают у одного из краев и на очаг воспаления накладывают повязки с раствором антибактериального препарата, меняя их несколько раз в день. В остром периоде болезни можно использовать УФ-облучение и УВЧ-терапию. Больных выписывают не ранее 7-го дня после нормализации температуры тела. Перенесшие рожу находятся на учете в кабинете инфекционных болезней в течение 3 месяцев, а страдающие рецидивирующей рожей не менее 2 лет.
Хирургическое лечение осложнений при роже. При некрозах кожи после отграничения очага и улучшения общего состояния пациента производится некрэктомия. Рану покрывают дальцекс-трипсином с антисептиком или химиотерапевтическими средствами. При дефектах больших размеров, после появления плотных зернистых грануляций и ликвидации острых явлений проводят повторную операцию — ауто-дермопластику. При флегмонах и абсцессах разрез проводят по кратчайшему пути, рассекают кожу, подкожную клетчатку и вскрывают полость гнойника. После эвакуации детрита полость промывают антисептиками, осушают, разводят края раны крючками и выполняют ревизию. Иссекают все нежизнеспособные ткани. Рану, как правило, не ушивают, накладывают стерильную повязку. Гнойные лимфадениты, абсцедирующиеся флебиты и парафлебиты и другие очаги гнойно-воспалительного характера лечат по обычной методике — производят вскрытие скоплений гноя, удаление некротизированных тканей, дренирование раны.
Прогноз для жизни благоприятный. Частые рецидивы рожи с формированием вторичной слоновости могут привести к инвалидности.
Профилактика
Профилактика заключается в тщательном соблюдении личной гигиены, предупреждении микротравм, обработке микротравм антисептиками (например, 5 % спиртовым раствором йода, раствором бриллиантового зеленого), санации очагов хронической стрептококковой инфекции. Профилактика рецидивирующей рожи предусматривает лечение предрасполагающих к рецидивам заболеваний (грибковых поражений кожи, лимфовенозной недостаточности).
© Медицинская энциклопедия РАМН
Симптомы бактериальной инфекции кожи | Целлюлит и рожа
<< СРОЧНАЯ ПОМОЩЬЦеллюлит и рожа — это кожные инфекции. Они влияют на кожу и ткани прямо под поверхностью кожи. Но рожа — менее серьезный вид целлюлита. Это более мелкая инфекция кожи, которая находится ближе к поверхности кожи, чем целлюлит. Здесь мы обсудим оба, как если бы это одно и то же. Симптомы бактериальной инфекции кожи также включены ниже.
Забронировать сейчас
Причины
Есть два основных типа бактерий, вызывающих целлюлит.
- Золотистый стафилококк
- Бета-гемолитический стрептококк.
Эти бактерии присутствуют и на коже здорового человека. Но проблема возникает только в том случае, если он попадает на кожу через порез.
Кто может получить?
Хотя это может повлиять на кого угодно, у детей встречается редко. Кроме того, это редко встречается у молодых здоровых людей.Есть некоторые факторы, которые могут сделать вас более предрасположенными к целлюлиту, чем другие. Факторы, на которые следует обратить внимание, следующие:
- Во-первых, будьте осторожны, если вам больше 60 лет. Если это так, у вас повышенный риск развития целлюлита.
- Во-вторых, отек ног может увеличить риск развития этого заболевания. В частности, будьте осторожны, если у вас избыточный вес или ожирение.
- Кроме того, люди с предыдущим эпизодом или историей целлюлита могут быть предрасположены к его повторному развитию.
- Имеют необычно слабую иммунную систему из-за продолжающегося лечения
- Если вы беременны
- Дополнительно, если у вас диабет и вы не лечите его.
- Были или употребляли наркотики внутривенно
- Наконец, если у вас острая экзема, которая может вызвать растрескивание кожи.
Симптомы бактериальной инфекции кожи
Симптомы бактериальной инфекции кожи включают, например:
- У вас может подняться температура или вы почувствуете недомогание
- Покраснение кожи в зоне поражения, обычно голени
- Покраснение усиливается или усиливается в течение одного или двух дней
- В крайнем случае вы можете почувствовать дрожь и слабость.
- Кожа часто бывает гладкой; он не бугристый и не приподнятый
- Целлюлит обычно не вызывает зуда, но может вызывать зуд.Это когда он начинает уходить и кожа заживает
На какие части тела влияет?
Целлюлит поражает следующие части тела. Например:
- Целлюлит обычно начинается вокруг лодыжки.
- Лицо, обычно вокруг век. Это периорбитальный целлюлит.
- В очень редких случаях синусит может распространиться на глаза. Это приводит к их выпячиванию и называется глазничным целлюлитом. Это требует неотложной помощи.
- Иногда может возникать и на тыльной стороне локтя. Это происходит из-за слишком сильной опоры на локоть.
Что еще часто ошибочно принимают за целлюлит?
Многие состояния могут показаться целлюлитом, но на самом деле это не так. Симптомы бактериальной инфекции кожи аналогичны другим состояниям. Таким образом, важно, чтобы диагноз целлюлита был точным. В противном случае вы бы принимали антибиотики без реальной причины.
- Варикозная экзема у пожилых людей вызывает покраснение ног.Это может заставить людей думать, что у них целлюлит. Большая разница в том, что варикозная экзема обычно поражает обе ноги. Но целлюлит часто поражает только одну ногу за раз. Кроме того, варикозная экзема безболезненна, в отличие от целлюлита. Кроме того, варикозная экзема — это состояние, которое существует годами. Тем не менее, целлюлит возникает в течение нескольких дней и постепенно ухудшается.
- Укусы насекомых часто оставляют красный круг на коже вокруг места укуса. Таким образом, их также часто путают с целлюлитом.Основное различие между укусами насекомых и целлюлитом заключается в том, что укусы насекомых вызывают зуд, а целлюлит — нет. Кроме того, краснота вокруг укуса насекомого появляется быстро и часто в течение ночи. Но целлюлиту нужно несколько дней, чтобы прижиться и распространиться.
Почему целлюлит так болезненен?
Кожная инфекция вызывает отек. Болезненность вызывает опухоль, которая в результате выдавливает кожу наружу.
Насколько серьезен целлюлит?
Эффективно лечение целлюлита на ранней стадии антибиотиками.Таким образом, обычно это не становится серьезной проблемой.
Некоторые из осложнений нелеченого целлюлита включают следующее. Например:
- Отравление крови
- Гнойный клубок, образующийся на зараженном участке
- Мышечные или костные инфекции, которые могут стать серьезными
- Целлюлит вокруг глаз, который может распространиться на мозг
Как лечить целлюлит?
Антибиотики
Курс приема таблеток антибиотиков обычно помогает полностью избавиться от целлюлита.Обычно для полного выздоровления достаточно курса от одной до двух недель. Иногда необходимы внутривенные антибиотики. Это происходит, например, в случае высокой температуры или инфекции.
Высота
Поднятие пораженной части тела помогает предотвратить отек. Это также может привести к уменьшению боли. Делайте это как можно чаще, пока инфекция не исчезнет. Чтобы обеспечить хорошее кровообращение, периодически совершайте короткие прогулки. Кроме того, в такое время регулярно шевелите пальцами ног.Если у вас есть целлюлит на предплечье или руке, высокая повязка может помочь сохранить пораженный участок поднятым.
Другие вещи, которые могут помочь:
- Во-первых, обезболивающие, такие как Тайленол или Адвил
- Во-вторых, помогает нанесение увлажняющего крема или лосьона
- В-третьих, увлажняйте себя, выпивая много жидкости
Когда обращаться за медицинской помощью?
Немедленно обратитесь за медицинской помощью в следующих случаях. Например:
- Покраснение кожи усиливается и становится более болезненным.
- Вы чувствуете себя очень плохо, с высокой температурой и дрожью.
- Если кожа, которая была красной, становится темно-фиолетовой или черной. Это может быть признаком омертвевшей ткани, называемой гангреной.
- Если боль от целлюлита кажется непропорциональной размеру покраснения. Это могло быть начало некротического фасциита.
Как предотвратить целлюлит?
Целлюлит не всегда можно предотвратить. Но следующее может помочь снизить риск развития целлюлита.Например:
- Поднимите ноги, если они опухли.
- Держите ногти короткими и не царапайте.
- Если у вас раньше были эпизоды целлюлита, спросите врача о назначении низких доз антибиотиков.
- Держите порезы и раны в чистоте, используя проточную воду и антисептический крем.
- Часто увлажняйте кожу.
- Не царапайте кожу.
Сколько времени нужно, чтобы избавиться от целлюлита?
Для полного выздоровления может потребоваться 1-2 недели.Легкий случай целлюлита, вылеченный на ранней стадии, может исчезнуть через неделю, особенно если в остальном вы здоровы. Но в случаях поздней диагностики и / или лечения довольно часто требуется двухнедельный курс антибиотиков. Это также характерно для пожилых людей. Кроме того, если в прошлом у вас был острый случай целлюлита, требующий госпитализации, он может не исчезнуть полностью в течение многих месяцев.
Заразен ли целлюлит?
Нет, это не заразно. Целлюлитом нельзя заразиться, просто прикоснувшись к нему.
Как долго мне нужно отдыхать от целлюлита?
Если у вас целлюлит, вы должны достаточно отдыхать. Кроме того, избегайте обезвоживания и держите пораженную часть тела на возвышении. Вам может потребоваться перерыв, если ваша работа связана с длительным стоянием или если вы сидите за столом большую часть дня.
Забронировать
«Буллезное рожистое воспаление с жировой грыжей» Л. А. Бизри, Юсуфа Алалвана и др.
Название
Буллезное рожистое воспаление с жировой грыжей
Рекомендуемое цитирование
Бизри Л.А., Алалван И., Альсафади К. и Шер Э.Буллезная рожа с жировой грыжей. J Gen Intern Med 2019; 34 (2): S498-S499.
Аннотация
Задача обучения № 1: Распознать, что жировая грыжа является возможным осложнением рожи Задача обучения № 2: Отличить буллезное рожистое воспаление от целлюлита или кожных абсцессов СЛУЧАЙ: У 68-летней женщины возникла острая эритема кожи левой ноги и болезненность в течение двух дней. . Она объяснила свои симптомы укусом левой ноги, который разбудил ее ото сна.Она также сообщила о легких системных симптомах, включая жар и озноб. При осмотре у нее была обнаружена лихорадка и тахикардия. Осмотр левой ноги показал приподнятую, хорошо очерченную область эритемы и легкую припухлость. Был поставлен предположительный диагноз рожистого воспаления, и пациенту назначили цефалоспорин первого поколения. В течение следующих двух дней боль и эритема усилились. Она начала образовывать очень большие буллы, заполненные желтым студенистым материалом. Первоначально ее лечили цефазолином, но из-за ухудшения течения ее назначили ванкомицин.Ультразвук мягких тканей исключил скопление жидкости. Дерматолог проконсультировался на второй день госпитализации и поставил диагноз рожистого воспаления с жировой грыжей, вторичной по отношению к повышенному подкожному давлению в результате воспаления. Ей начали принимать преднизон, чтобы уменьшить воспаление, а ее антибиотики снова поменяли с ванкомицина на цефазолин. Инфекционная служба рекомендовала лечение в течение 14 дней. При амбулаторном наблюдении в дерматологической клинике у пациента было отмечено исчезновение боли в ногах и улучшение состояния кожи после завершения лечения антибиотиками.ВЛИЯНИЕ / ОБСУЖДЕНИЕ: Первоначально острое начало симптомов: лихорадка, боль, эритема и припухлость с появлением приподнятого, хорошо разграниченного поражения кожи сделало рожистое воспаление наиболее вероятным диагнозом. Однако внезапное появление пузырей, содержащих студенистый материал, при соответствующем режиме приема антибиотиков заставило первичную службу пересмотреть этот диагноз. Некроз, образование абсцесса, глубокий тромбофлебит и геморрагическая пурпура — известные осложнения рожи, о которых ранее сообщалось в литературе.Таким образом, описанный нами случай жировой грыжи напоминает уникальное осложнение рожистого воспаления. Согласно литературным данным, жировая грыжа была описана в пьезогенных папулах, которые представляют собой доброкачественные, в основном безболезненные папулы цвета кожи, состоящие из жира, связанного с упражнениями, повторяющимися силами давления и заболеваниями соединительной ткани. Насколько нам известно, ранее не сообщалось о случаях инфицирования мягких тканей с описанной жировой грыжей. Появление пузырей на поверхности эпидермиса с подкожно-жировой клетчаткой могло рассеять давление внутри кожи и предотвратить формирование компартмент-синдрома в нижней конечности пациента.Заключение: рожа может проявляться как тяжелая инфекция мягких тканей, что создает проблемы для врачей как при диагностике, так и при лечении. Жировая грыжа представляет собой уникальное местное осложнение буллезной рожи.
Рожистое воспаление — Распознавание и лечение
Рожистое воспаление — это острая бактериальная инфекция дермы и гиподермы, которая связана с клиническим воспалением. Это особый клинический тип целлюлита, и поэтому его следует изучать как отдельную сущность.Рожистое воспаление обычно вызывается стрептококками группы А; весьма вероятно, что стрептококковые токсины также играют определенную роль, что отчасти могло бы помочь объяснить клиническое воспаление. Рожистое воспаление голени является основным клиническим типом заболевания. Лицо, рука и верхняя часть бедра — другие наиболее частые места возникновения рожи. После внезапного возникновения участки эритемы и отека обычно увеличиваются с четко очерченными краями. Стопа спортсмена — наиболее распространенный портал входа для болезни.Рожистое воспаление обычно сопровождается высокой температурой, иногда присутствуют аденопатия и лимфангит. Во время постановки диагноза важно искать клинические маркеры тяжести (местные признаки и симптомы, общие признаки и симптомы, сопутствующие заболевания, социальный контекст), которые потребуют госпитализации. Существует множество дифференциальных диагнозов, особенно в случае атипичного дермо-гиподермита. Некоторые бактериальные инфекции могут иметь специфические клинические проявления или могут привести к диагностике целлюлита.Некротический целлюлит или фасциит представляют собой опасные для жизни заболевания, поэтому важна быстрая диагностика. Сообщалось о других неинфекционных типах целлюлита при многих заболеваниях, как локализованных, так и генерализованных. Биология типичного рожистого воспаления не имеет большого значения для диагностики, и лабораторное обследование обычно не требуется. Есть несколько местных осложнений, связанных с рожей; абсцесс может возникнуть у некоторых пациентов, а сепсис встречается редко. Рецидив — более серьезное осложнение. Лечение пациентов с рожей оценивалось в небольшом количестве исследований.В большинстве из них рожа была включена в терапевтические исследования «тяжелых кожных инфекций». Это неоправданно, поскольку на самом деле рожистое воспаление обычно чувствительно к пенициллину G. Амоксициллин и макролиды также эффективны. Однако для определения наилучшего терапевтического варианта необходимо провести сравнительные исследования с анализом затрат. Также важен постельный режим с приподнятой ногой. Антикоагулянты показаны пациентам с риском венозной тромбоэмболии. Портал въезда также потребует лечения.Пациентам с рецидивом требуется длительная антибактериальная терапия.
| Рожа | Кожная инфекция чаще всего вызывается бета-гемолитическими стрептококками. Это состояние часто влияет на лицо или ноги.В редких случаях поражает область, которая была травмированы или порезаны на коже. Многие люди болеют лихорадкой или гриппом. симптомы. Симптомы могут включать: | Лечение май включать: |
| Эритразма | Бактериальная кожа инфицирование верхних слоев кожи, чаще встречается в тропиках.Это вызывается бактериями Corynebacterium minutissimum. Это состояние в основном влияет на взрослых с ожирением и людей с диабетом. Часто можно увидеть на деталях тела, где кожа соприкасается с кожей. Это включает под грудью и в паховой области. Симптомы могут включать розовые пятна неправильной формы, которые меняются в коричневые чешуйки. | Лечение май включать: Инфекция может вернуться, нуждаясь в другом лечении. |
| Импетиго | Кожная инфекция вызвано стрептококковой или стафилококковой инфекцией. Симптомы включают: гнойные пузыри или пустулы. Волдыри могут быть размером от горошка до большие кольца.Часто выделяется жидкость медового цвета и желтоватого цвета. струпья. Импетиго чаще возникает на лице, руках или ногах. Это самое часто встречается у детей. Это очень заразно. Но симптомы часто не проявляются. влияют на все тело. | В большинстве случаев это это не серьезно.Хорошо поддается лечению. Правильное лечение далеко может помочь предотвратить заражение импетиго более глубоких слоев кожи. Лечение часто включает нанесение на кожу антибиотиков или прием антибиотиков. рот. |
| Паронихия | Кожная инфекция вокруг ногтя на пальце или на ноге.Эта инфекция может быть вызвана разрывом на коже от заусеницы, маникюра, укуса ногтей или других длительное (хроническое) раздражение. Симптомы могут включать: | Лечение май включать:
|
| Целлюлит | Это глубокое поражение кожи, вызванное: бактерии.Обычно поражаются руки и ноги. Общие симптомы включать:
| Лечение может включать:
|
| Фолликулит | Инфекция или раздражение волосяных фолликулов. Похоже на прыщики на красной основе, воспаленные волосяные фолликулы. Из этих шишек может сочиться гной. Они также могут быть:
| Лечение может включать:
|
| Стафилококковый синдром ошпаренной кожи | Это серьезная кожная инфекция.Причины инфекции шелушение кожи на больших участках тела. Симптомы могут включать:
| Лечение может включать:
|
Определение рожи в Медицинском словаре
Рожа
Определение
Рожа — это кожная инфекция, которая часто возникает после ангины.
Описание
Рожа, также называемая пожаром Святого Антония, вызывается инфекцией, вызываемой стрептококками группы A . Этот же тип бактерий ответственен за такие инфекции, как ангина, инфекции как хирургических, так и других видов кожных ран. Инфекция чаще всего возникает у младенцев и пожилых людей.Причины и симптомы
Рожа обычно возникает внезапно. Когда предшествующей инфекцией была ангина, сыпь начинается на лице.Иногда, если предыдущая инфекция возникла в результате травмы или операции, сыпь появляется на руке или ноге.
Классически обычное проявление — ярко-красная сыпь в форме бабочки, появляющаяся на переносице и щеках. Он горячий на ощупь, болезненный, блестящий и опухший, с четко выраженными краями. Края сыпи представляют собой приподнятый гребень, твердый на ощупь. По всей площади могут быть разбросаны неровности, заполненные жидкостью. Сыпь быстро распространяется. У некоторых пациентов наблюдается опухание век, иногда настолько сильное, что глаза опухают.У пациента может быть жар, озноб, потеря энергии, тошнота и рвота, а также опухшие и болезненные лимфатические узлы. В тяжелых случаях под кожей могут образовываться закрытые стенками участки гноя (абсцессы). Если не лечить, стрептококковые бактерии могут начать циркулировать в кровотоке (состояние, называемое бактериемией). Затем у пациента может развиться обширная системная инфекция, называемая сепсисом, с высоким риском смерти.Диагноз
Рожистая сыпь очень характерна, что вызывает подозрения у практикующего врача в отношении этого диагноза, особенно в сочетании с недавней стрептококковой инфекцией в анамнезе.Попытки культивировать (выращивать) бактерии из образца сыпи обычно терпят неудачу. Когда бактерии присутствуют в крови, их можно выращивать в лаборатории и идентифицировать под микроскопом. Другие лабораторные тесты включают реакцию флуоресцентно-меченых антител с образцом инфицированной ткани пациента. Этот тип теста может быть успешным для положительного определения стрептококковых бактерий.
Лечение
Пенициллин — препарат выбора для лечения рожи. Обычно его можно вводить перорально, хотя в тяжелых случаях (или в случае диагностированной бактериемии) его можно вводить через иглу, введенную в вену (внутривенно).
Даже после лечения антибиотиками опухоль может продолжать распространяться. Другие симптомы, такие как жар, боль и покраснение, обычно быстро уменьшаются после начала приема пенициллина. Холодные компрессы и обезболивающие могут уменьшить дискомфорт. Примерно через 5-10 дней пораженная кожа может начать высыхать и шелушиться.Прогноз
При своевременном лечении прогноз от рожистого воспаления отличный. Однако отсрочка с лечением увеличивает вероятность бактериемии и смертельного исхода от тяжелого сепсиса.Это особенно верно в отношении людей с ослабленной иммунной системой (младенцев, пожилых людей и людей, страдающих другими заболеваниями, особенно синдромом приобретенного иммунодефицита или СПИДом). Часто у человека, переболевшего рожей, оно повторяется снова в том же месте.Профилактика
Профилактика включает соответствующее и полное лечение стрептококковых инфекций, в том числе ангины и раневых инфекций.Ресурсы
Периодические издания
Huerter, Christopher, et al.«Полезные подсказки о распространенных высыпаниях». Уход за пациентами 31, нет. 8 (30 апреля 1997 г.): 9+.
Ключевые термины
Бактериемия — Наличие бактерий в крови. Streptococcus — Бактерия, вызывающая рожистое воспаление и стрептококк в горле, а также другие инфекции.Медицинская энциклопедия Гейла. Copyright 2008 The Gale Group, Inc. Все права защищены.
рожа
[эр ″ ĭ-sip´ĕ-las] лихорадочное заболевание, характеризующееся воспалением и покраснением кожи и подкожных тканей, вызванное гемолитическими стрептококками группы А; это форма целлюлита.Видимые симптомы — круглые или овальные пятна на коже, которые быстро увеличиваются и распространяются, становясь опухшими, болезненными и красными. Пораженная кожа горячая на ощупь, а иногда и волдыри на соседней коже. Возможны головная боль, рвота, лихорадка, а иногда и полная прострация. Пенициллин — препарат выбора. Необходимо соблюдать осторожность, чтобы не допустить распространения болезни на другие части тела. Adj., adj erysipel´atous.береговое рожистое воспаление кожное проявление онхоцеркоза, наблюдаемого в Центральной Америке, названного так из-за его сходства со стрептококковой рожей.
рожа свиней заразная и смертельная болезнь свиней, вызываемая Erysipelothrix rhusiopathiae.
Энциклопедия и словарь Миллера-Кина по медицине, сестринскому делу и смежным вопросам здравоохранения, седьмое издание. © 2003 Saunders, принадлежность Elsevier, Inc. Все права защищены.
er · y · sip · e · las
(er’i-sip’ĕ-lăs), Не путайте это слово с сифилисом.Специфический острый поверхностный кожный целлюлит, вызываемый β-гемолитическими стрептококками и характеризующийся горячими, красными, отечными, мускулистыми и резко очерченными высыпаниями; обычно сопровождается тяжелыми конституциональными симптомами.
[Г., фр. erythros, red + pella, skin]
Farlex Partner Medical Dictionary © Farlex 2012
er · y · sip · e · las
(er’i-sip’ĕ-lăs)Специфический, острый, кожное воспалительное заболевание, вызываемое β-гемолитическими стрептококками и характеризующееся горячими, красными, отечными, мускулистыми и резко очерченными высыпаниями; обычно сопровождается тяжелыми конституциональными симптомами.
[Г., фр. erythros, red + pella, skin]
Медицинский словарь для медицинских профессий и медсестер © Farlex 2012
erysipelas
(er? I-sip’e-las) [Gr. erythros , красный, + pella , кожа]ERYSIPELAS
Инфекция кожи (обычно вызываемая стрептококками группы A), которая отмечается ярко-красной, опухшей, резко очерченной сыпью (которая жалит или зудит) на коже. лицо, кожа головы, руки, ноги или туловище. Могут возникнуть системные симптомы, такие как лихорадка, озноб, пот или рвота; местный отек тканей, болезненность и образование волдырей при сыпи являются обычным явлением. Токсин, выделяемый в кожу Streptococcus pyogenes , создает многие признаки и симптомы инфекции.Рожа возникает в основном у детей, взрослых старше 60 лет, людей с иммунодефицитными заболеваниями, а также лиц, перенесших лимфатическую или венозную обструкцию или хирургическое вмешательство. См .: иллюстрация ; целлюлитЛечение
Пероральные или внутривенные пенициллины или эритромицин, или цефалоспорины первого поколения, ванкомицин или клиндамицин могут эффективно уничтожить ответственные бактерии. Обезболивающие и жаропонижающие препараты, такие как парацетамол или ибупрофен, холодные компрессы и местные анестетики, а также приподнятие пораженного участка обеспечивают комфорт.Применяются стандартные и барьерные меры предосторожности.
Прогноз
При лечении прогноз отличный. Без лечения инфекция может распространиться или вызвать нефрит, абсцессы, сепсис и смерть.
Уход за пациентом
Пациентов и членов их семей учат тщательно мыть руки до и после прикосновения к пораженному участку, чтобы предотвратить распространение инфекции, а также как безопасно очищать или утилизировать загрязненные дренажем предметы. Применение прохладных компрессов и поднятие пораженных частей может уменьшить дискомфорт.
Медицинский словарь, © 2009 Farlex and Partners
er · y · sip · e · las
(er’i-sip’ĕ-lăs)Специфическое острое кожное воспалительное заболевание, вызываемое β-гемолитическими стрептококками и охарактеризованное горячими, красными, отечными, мускулистыми и резко очерченными высыпаниями.
[Г., фр. erythros, red + pella, skin]
Медицинский словарь для стоматологов © Farlex 2012
Лечение рожистого воспаления возле горы Вернон и Централия, штат Иллинойс
Рожа — это инфекция, поражающая верхний слой кожи, известная как дерма.Инфекция вызывается бактериями, которые могут вызывать болезненные поражения и язвы. Если эти язвы не лечить, они могут подвергнуть организм более опасным инфекциям или необратимым рубцам. Рожа излечима, поэтому, если вы подозреваете, что она у вас, вам следует как можно скорее обратиться за лечением.
Если у вас есть вопросы или вы хотите записаться на консультацию к одному из дерматологов в Центре ухода за кожей Южного Иллинойса. Пожалуйста, позвоните нам по телефону (618) 244-0031, чтобы записаться на прием.
Кожа — это первая линия защиты нашей иммунной системы, поэтому важно знать ее состояние и состояние здоровья. Если вы подозреваете, что у вас симптомы рожистого воспаления, запланируйте визит на нашем сайте Mt. Вернон, офис Иллинойса. Дерматологи имеют уникальные возможности для оценки кожных высыпаний и инфекций и при необходимости могут дать необходимые рецепты.
Что вызывает рожистое воспаление?
Бактерия, вызывающая эту инфекцию, стрептококк, может попасть в организм через травму, например укус животного или насекомого, пролежни или раны.Эта инфекция также может поражать участок кожи с уже существовавшим заболеванием, таким как экзема или другие инфекции, в результате которых кожа становится потрескавшейся, сломанной и уязвимой.
Как выглядит рожа?
Рожистое воспаление вызывается бактериями стрептококка, распространенными бактериями, встречающимися во многих средах. Поскольку он настолько распространен, он может поражать как детей, так и взрослых. Эта инфекция быстро распространяется и вызывает заметные изменения внешнего вида и текстуры кожи.Инфекция проявляется настолько уникальным образом, что ваш врач, скорее всего, сможет поставить диагноз только по внешнему виду. Симптомы чаще всего обнаруживаются на нежной коже лица и ног. Если вы подозреваете, что у вас эта инфекция, проверьте себя:
- Волдыри
- Кожа стала теплой, красной, опухшей или болезненной на ощупь
- Поражения
- Крапивница с приподнятыми краями
- Язвы на коже щеки и переносица
- Красные линии, исходящие от пораженного участка
Помните, что эта инфекция легко излечима при посещении врача.Посещение Центра ухода за кожей в Южном Иллинойсе может облегчить симптомы и предотвратить повторное заболевание.
Лечение рожи
Если вы подозреваете, что у вас эта инфекция, есть хорошие новости: это легко излечимо. При этом чем раньше начнется лечение, тем лучше. Лечение рожи обычно включает назначение пероральных антибиотиков, таких как пенициллин. Помимо использования полного курса антибиотиков, есть несколько способов обезболивания, которые могут быть полезны в период выздоровления.К ним относятся:
- Отдых
- Использование холодных компрессов на пораженный участок
- Поднятие пораженного участка, особенно ног и головы
- Уход за участками вашего тела, склонными к высыханию или растрескиванию
- Лечение и профилактика уже существующих состояний чтобы они не делали ваше тело уязвимым для болезней
- Прием противовоспалительных обезболивающих
Посещение врача для лечения рожи
Эта инфекция может проявляться различными способами, которые уникальны для вашего организма.В большинстве случаев ваш врач или дерматолог сможет быстро диагностировать заболевание, часто без необходимости в образцах тканей. Однако, если его не лечить, состояние может ухудшиться или распространиться на вашу кожу, что потребует более агрессивного лечения. Если вы подозреваете, что у вас или вашего ребенка рожа, свяжитесь с нами, чтобы записаться на прием к одному из наших медицинских дерматологов.
Если у вас есть вопросы или вы хотите записаться на консультацию к одному из дерматологов в Центре ухода за кожей Южного Иллинойса.Пожалуйста, позвоните нам по телефону (618) 244-0031, чтобы записаться на прием.
Дифференциация рожи от других болезней
Главный редактор: C. Майкл Гибсон, M.S., M.D. [1]; Заместитель главного редактора: Люк Русович-Оразем, Б.С.
Обзор
Рожу следует дифференцировать от других воспалительных дерматологических состояний, которые проявляются болью, эритемой, отеком и волдырями на коже, а также другими системными состояниями, такими как лихорадка, озноб, усталость, головная боль и рвота.
Отличие рожи от других болезней
| Болезнь | Выводы |
|---|---|
| Целлюлит | Проявляется с почти идентичными симптомами рожистому воспалению и также обычно вызывается бактериями Streptococcus или Staphylococcus . [10] От рожи отличается тем, что проявляется под эпидермисом в дермальном слое кожи; Инфекция может распространиться на подкожно-жировую клетчатку, кости, суставы и мышцы пораженного участка.Область воспаления не так резко очерчена, как при рожистом воспалении, из-за более глубокого проявления на коже. Может привести к осложнениям с плохим прогнозом, включая остеомиелит, лимфангит, эндокардит и менингит. |
| Некротический фасциит | Проявляется с более серьезными эпидермальными признаками и симптомами, чем рожа. Пациенты с некротическим фасциитом обычно проявляют эритему, отек, волдыри, боль, нагноение и явные признаки некроза тканей (внешний вид от темно-фиолетового / синего до черного). [11] При отсутствии лечения некротический фасциит обычно приводит к разрушению подкожного нерва; пациент, сообщающий о большей боли, чем это заметно или проявляется на эпидермисе, свидетельствует о повреждении нерва, предшествующем или несоразмерном видимым признакам. [12] Помимо антибиотиков, требуется немедленная терапевтическая операция для предотвращения заболеваемости некротическим фасциитом. |
| Битумная черепица | Проявляется зудом, болью и покалыванием на одной стороне тела или лица, которые перерастают в сыпь с волдырями.Он также может проявляться лихорадкой, ознобом, головной болью и тошнотой. [13] . Дифференцируют от рожи по его причине (инфекция, вызванная вирусом Varicella zoster) и обычно купируются самостоятельно; противовирусная терапия и анальгетики показаны для сокращения продолжительности и тяжести симптомов, которые обычно проходят самостоятельно в течение 7-10 дней. Распознавание и диагностика опоясывающего лишая важны для предотвращения осложнений, в том числе постгерпетической невралгии. [14] |
| Ангионевротический отек | Отечное состояние, при котором отек возникает под эпидермисом, включая дерму и слизистые оболочки. [15] Ангионевротический отек обычно проявляется в области глаз и губ, а также рук, ног и горла. [16] Может проявляться аналогично рожистому воспалению, если эпидермальные рубцы и волдыри образуются в областях отека, а также вызывают боль в животе. [17] В отличие от рожи, причиной является прежде всего аллергическая реакция на различные возможные аллергены, включая пыльцу, пищевые продукты или лекарства. Хотя ангионевротический отек обычно проходит самостоятельно и проходит после прекращения воздействия аллергена, необходимо назначать лечение антигистаминными препаратами, адреналином или кортикостероидами для предотвращения опасных для жизни осложнений, включая удушье, если отек возникает в горле. [17] |
| Контактный дерматит | Воспалительное состояние эпидермиса, возникшее в результате прямого контакта с аллергеном или раздражителем. Контактный дерматит похож на рожистое воспаление из-за обычного проявления эритемы, волдырей, зуда, боли и выделений. Дифференцируют от рожи по его причине: аллергическая реакция при контакте с определенной поверхностью или объектом. Признаков бактериальной инфекции нет. Общие причины включают химические вещества из косметических и гигиенических продуктов, тканей, металлов, а также волос или кожи животных.Терапия включает в себя избегание первоначальной причины и применение местных или пероральных кортикостероидов и анальгетиков. [18] |
| Воспалительный рак груди | Представляет собой отек и эритему груди, а также зуд, боль и болезненность от воспаления. [19] От рожи отличается тем, что воспаление обычно ограничивается грудью. Дополнительные дифференциальные критерии включают появление «гребешков» на груди, создающих вид апельсиновой корки.Необходимо срочно дифференцировать и диагностировать воспалительный рак молочной железы, чтобы начать немедленную химиотерапию, лучевую терапию и / или хирургическое вмешательство при наличии показаний. |
Список литературы
- ↑ Stevens DL, Bisno AL, Chambers HF, Dellinger EP, Goldstein EJ, Gorbach SL; и другие. (2014). «Практические рекомендации по диагностике и лечению инфекций кожи и мягких тканей: обновление 2014 г., подготовленное обществом инфекционистов Америки». Клин Инфекция Дис . 59 (2): 147–59. DOI: 10,1093 / cid / ciu296. PMID 24947530.
- ↑ Рафф А.Б., Крошинский Д. (2016). «Целлюлит: обзор». ДЖАМА . 316 (3): 325–37. DOI: 10.1001 / jama.2016.8825. PMID 27434444.
- ↑ Woo PC, Lum PN, Wong SS, Cheng VC, Yuen KY (2000). «Целлюлит, осложняющий лимфатический отек». Eur J Clin Microbiol Infect Dis . 19 (4): 294–7. PMID 10834819.
- ↑ Leppard BJ, Seal DV, Colman G, Hallas G (1985).«Значение бактериологии и серологии в диагностике целлюлита и рожи». Br J Dermatol . 112 (5): 559–67. PMID 4005155.
- ↑ Goodacre S, Sutton AJ, Sampson FC (2005). «Мета-анализ: значение клинической оценки в диагностике тромбоза глубоких вен». Энн Интерн Мед. . 143 (2): 129–39. PMID 16027455. Обзор в: ACP J Club. 2006 март-апрель; 144 (2): 46-7 Обзор в: Evid Based Med. 2006 Апрель; 11 (2): 56
- ↑ Чайлд А.Х., Гордон К.Д., Шарп П., Брайс Г., Остергард П., Джеффри С. и другие.(2010). «Липедема: наследственное заболевание». Ам Дж. Мед Генет А . 152A (4): 970–6. DOI: 10.1002 / ajmg.a.33313. PMID 20358611.
- ↑ Trayes KP, Studdiford JS, Pickle S, Tully AS (2013). «Отеки: диагностика и лечение». Ам Фам Врач . 88 (2): 102–10. PMID 23939641.
- ↑ Dimakakos PB, Стефанопулос Т., Антониадес П., Антониу А., Гулиамос А., Ризос Д. (1997). «Результаты МРТ и УЗИ в исследовании лимфедемы и липедемы». Int Surg . 82 (4): 411–6. PMID 9412843.
- ↑ Inghammar M, Rasmussen M, Linder A (2014). «Рецидивирующее рожистое воспаление — факторы риска и клиническая картина». BMC Infect. Dis . 14 : 270. DOI: 10.1186 / 1471-2334-14-270. PMC 4033615. PMID 24884840.
- ↑ «Целлюлит: Медицинская энциклопедия MedlinePlus».
- ↑ «Некротическая инфекция мягких тканей: Медицинская энциклопедия MedlinePlus».
- ↑ Садасиван Дж., Мароджу Н.К., Баласубраманиам А (2013).»Некротический фасциит». Индийская Дж Пласт Сург . 46 (3): 472–8. DOI: 10.4103 / 0970-0358.121978. PMC 3897089. PMID 24459334.
- ↑ «Опоясывающий лишай | Признаки и симптомы | Опоясывающий лишай | CDC».
- ↑ Kawai K, Gebremeskel BG, Acosta CJ (2014). «Систематический обзор заболеваемости и осложнений опоясывающего герпеса: к глобальной перспективе». BMJ Открыть . 4 (6): e004833. DOI: 10.1136 / bmjopen-2014-004833. PMC 4067812.PMID 24916088.
- ↑ Мисра Л., Хурми Н., Трентман Т.Л. (2016). «Ангионевротический отек: Классификация, ведение и новые методы лечения для периоперационного врача». Индеец Дж. Анаэст . 60 (8): 534–41. DOI: 10.4103 / 0019-5049.187776. PMC 4989802. PMID 27601734.
- ↑ «Ангионевротический отек: Медицинская энциклопедия MedlinePlus».
- ↑ 17,0 17,1 Борк К. (2010). «Рецидивирующий ангионевротический отек и угроза удушья». Дч Арцтебль Инт . 107 (23): 408–14. DOI: 10.3238 / arztebl.2010.0408. PMC 2893523. PMID 20589206.
- ↑ «Контактный дерматит: Медицинская энциклопедия MedlinePlus».

 Эта форма также включает в себя случаи образования больших пузырей с геморрагическим содержимым, но не сопровождающиеся высокой температурой.
Эта форма также включает в себя случаи образования больших пузырей с геморрагическим содержимым, но не сопровождающиеся высокой температурой.

 На пораженном участке появляются пузыри. Это объясняется высокой экссудацией и сопутствующим отслаиванием эпидермиса от дермы. Прокол волдыря или его случайный разрыв сопровождается обильным выделением экссудата. На месте раны могут появляться эрозии. Если пузырь не поврежден, со временем он усыхает. На месте волдыря образуется желто-коричневая корочка.
На пораженном участке появляются пузыри. Это объясняется высокой экссудацией и сопутствующим отслаиванием эпидермиса от дермы. Прокол волдыря или его случайный разрыв сопровождается обильным выделением экссудата. На месте раны могут появляться эрозии. Если пузырь не поврежден, со временем он усыхает. На месте волдыря образуется желто-коричневая корочка. Общая температура тела поднимается до 40 градусов Цельсия. У многих больных наблюдается тахикардия, снижение артериального давления. Кожные процессы могут быть локализованными или распространенными.
Общая температура тела поднимается до 40 градусов Цельсия. У многих больных наблюдается тахикардия, снижение артериального давления. Кожные процессы могут быть локализованными или распространенными. Физическая активность запускает работу мышечного насоса, который улучшает продвижение крови по венам по направлению к сердцу. Долговременное стояние и сидение на одном месте увеличивает застой в венах и является причиной возникновения отеков в голенях и ступнях. Поэтому расширения вен чаще всего появляются у работников, проводящих рабочий день на ногах или сидя (например, парикмахеры, продавцы, шоферы, офисные работники).
Физическая активность запускает работу мышечного насоса, который улучшает продвижение крови по венам по направлению к сердцу. Долговременное стояние и сидение на одном месте увеличивает застой в венах и является причиной возникновения отеков в голенях и ступнях. Поэтому расширения вен чаще всего появляются у работников, проводящих рабочий день на ногах или сидя (например, парикмахеры, продавцы, шоферы, офисные работники). К утру отеки уменьшаются, так как ноги были целую ночь в горизонтальном положении. Тот же принцип человек сможет направить себе на пользу, если в течение дня он найдет время немного полежать с поднятыми ногами. Состояние переполненных вен облегчается под действием силы тяжести. Если ноги подняты выше уровня грудной клетки, то отек тканей в них уменьшится.
К утру отеки уменьшаются, так как ноги были целую ночь в горизонтальном положении. Тот же принцип человек сможет направить себе на пользу, если в течение дня он найдет время немного полежать с поднятыми ногами. Состояние переполненных вен облегчается под действием силы тяжести. Если ноги подняты выше уровня грудной клетки, то отек тканей в них уменьшится. Чулки нужно одевать на ноги (или фиксировать бинты) по утрам, чтобы предупредить возникновения отека в течение дня. Лечебные чулки или бинты нужно снимать вечером перед сном. Компрессионное лече- ние не применяется для лежачих больных. Не забывайте, что компрессионное лечение эффективно в профилактике возникновения язв только тогда, когда оно проводится постоянно!
Чулки нужно одевать на ноги (или фиксировать бинты) по утрам, чтобы предупредить возникновения отека в течение дня. Лечебные чулки или бинты нужно снимать вечером перед сном. Компрессионное лече- ние не применяется для лежачих больных. Не забывайте, что компрессионное лечение эффективно в профилактике возникновения язв только тогда, когда оно проводится постоянно!
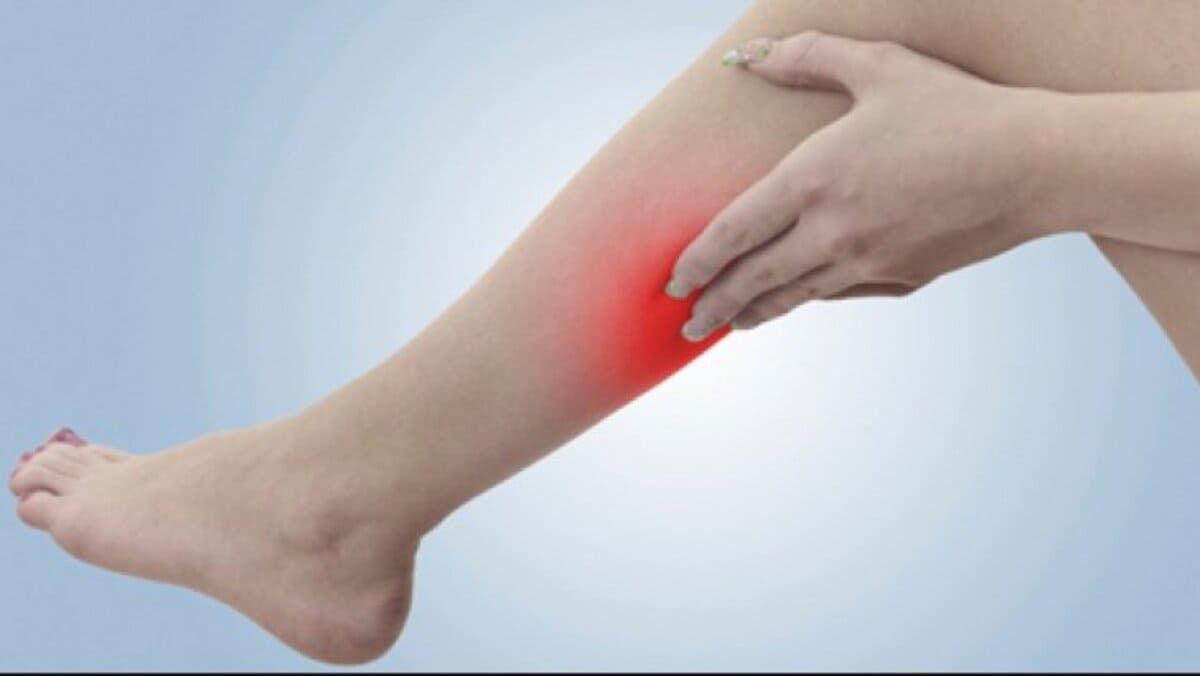 Поскольку перевязочный материал весь пропитан выделениями из язвы и бактериями, упакуйте данный опасный инфекционный материал в пластиковый пакет. Избегайте повторного использования перевязочного материала. При перевязке предпочитайте стерильные перевязочные материалы.
Поскольку перевязочный материал весь пропитан выделениями из язвы и бактериями, упакуйте данный опасный инфекционный материал в пластиковый пакет. Избегайте повторного использования перевязочного материала. При перевязке предпочитайте стерильные перевязочные материалы.
 Assessment of a venouslegulcer. Wound Essentials, Vol5, 2010, 69–78.
Assessment of a venouslegulcer. Wound Essentials, Vol5, 2010, 69–78.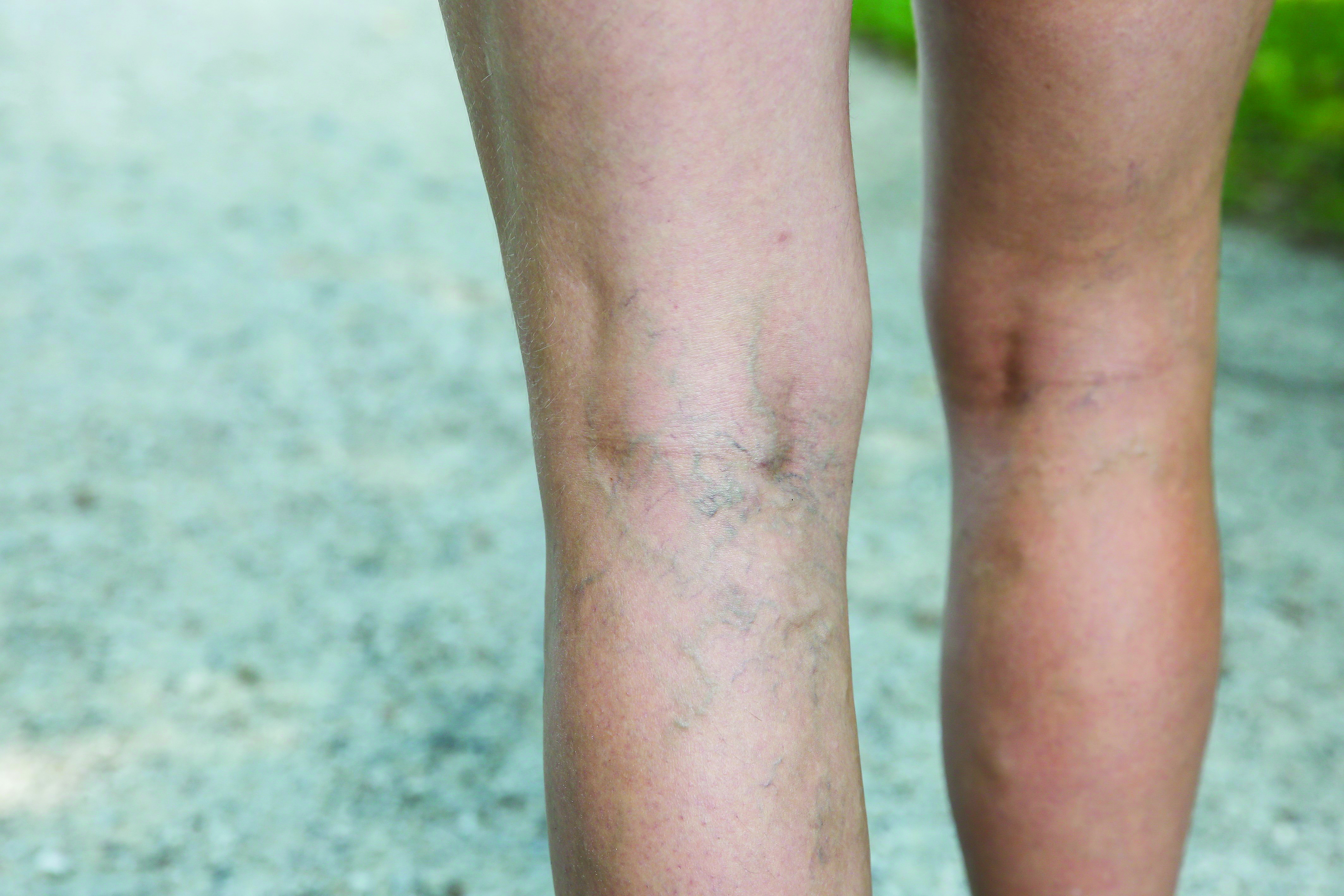 Одновременно на этом участке появляются пузырьки, наполненные бесцветной жидкостью. После того как волдыри лопаются, на их месте образуется коричневая корочка.
Одновременно на этом участке появляются пузырьки, наполненные бесцветной жидкостью. После того как волдыри лопаются, на их месте образуется коричневая корочка.