причины, симптомы, диагностика и лечение
Гипертрофия сердца
Гипертрофия сердца – это увеличение сердечной мышцы, которое происходит в основном из-за увеличения количества кардиомиоцитов – специализированных мышечных клеток сердца. Такое состояние встречается у детей, подростков, молодых и пожилых людей.
Гипертрофия сердца – это проявление особого состояния организма: физиологического или патологического. То есть это не заболевание, а симптом.
Физиологическая
Физиологическая гипертрофия сердца наблюдается у спортсменов и у людей, которые ведут активный образ жизни. Для регулярных физических нагрузок организму требуется большое количество кислорода. Кислород доставляется с кровью. И чтобы обеспечить возросшие ив кислороде потребности, сердце увеличивает частоту и силу сокращений. А для этого что требуется больший метаболизм в самой сердечной мышце. Так постепенно увеличивается объем и масса клеток (кардиомиоцитов). Чаще у спортсменов гипертрофия сердца начинается с левого желудочка.Виды спорта, которые могут привести к гипертрофии сердца, – гребля, хоккей, футбол, лыжные гонки, велоспорт, бег на длинные дистанции и т.д. При прекращении тренировок такое состояние претерпевает обратное развитие. То есть гипертрофированное сердце становится снова обычных размеров с нормальной толщиной стенок.
Патологическая
Патологическая гипертрофия сердца возникает из-за различных заболеваний организма. Сердце человека состоит из четырех отделов: два предсердия и два желудочка. Предсердия – это резервуары, куда кровь поступает из кругов кровообращения организма (синие сосуды). Желудочки – выталкивающая сила, которая запускает кровь по сосудам (красные сосуды). Так каждый отдел имеет свои причины к увеличению.
Причины:
- Левый желудочек – увеличивается из-за артериальной гипертензии, стеноза аортального клапана, атеросклероза аорты, общего ожирения, сахарного диабета
- Правый желудочек – из-за застойной сердечной недостаточности, хронической легочной недостаточности
- Левое предсердие – при артериальной гипертензии, общем ожирении, пороках аортального и митрального клапанов
- Правое предсердие – из-за легочных заболеваний (когда есть застой в малом кругу кровообращения).

Развитие
Вышеперечисленные причины заставляют поддерживать нормальный кровоток путем увеличения массы сердца. Надо принимать во внимание, что увеличение одного отдела сердца приводит к гипертрофии другого. Помимо кардиомиоцитов, в сердце есть еще и соединительная ткань. При гипертрофии сердца она тоже разрастается, а это приводит к снижению эластичности стенок и нарушению деятельности сердца.
Если нагрузка на сердце не снижается, то миокард постепенно истощается, потому что кровоток не справляется с питанием увеличенного сердца. Это может привести к нарушению проведения нервных импульсов (аритмии), склерозу и атрофии сердечной мышцы.
Симптомы
- Возможно бессимптомное течение гипертрофии сердца.
- При поражении левой половины сердца: боль в области сердца (усиливается после физической нагрузки), аритмия, потеря сознания, одышка, головокружение.
- При поражении правой половины сердца: кашель, одышка, синюшность (цианоз) или бледность кожных покровов, отеки, аритмия.
Диагностика
- УЗИ (ультразвуковое исследование) сердца
- ЭКГ (электрокардиография)
- Рентгенография органов грудной клетки.
Лечение
Требуется устранить причину возникновения гипертрофии сердца. Если это артериальная гипертензия – необходим прием антигипертензивных и мочегонных препаратов. Выраженные пороки клапанов сердца требуют хирургического лечения и протезирования. Заболевания органов дыхания требуют противовоспалительной и бронхорасширяющей терапии. В любом случае, подход всегда индивидуальный.
Для контроля артериального давления и раннего выявления аритмии рекомендую использовать автоматические тонометры производителя Microlife, представленные в нашем интернет-магазине.
Автор статьи — практикующий врач невролог Старшинин Максим Николаевич.

Гипертрофия — Кардиология — Многофункциональный лечебно-диагностический центр для всей семьи ЗДОРОВЬЕ ПЛЮС в Пятигорске
Гипертрофия левого желудочка обычно возникает у пациентов с гипертонической болезнью. Это поражение сердца опасно тем, что может привести к смерти человека. Вообще, согласно статистике, смертность при гипертрофии левого желудочка возникает в 4% случаев.
При данной патологии стенки левого желудочка сердца существенно утолщаются, при этом внутреннее пространство самого желудочка не сокращается. Может также видоизмениться перегородка, разделяющая левый и правый желудочек. Со временем стенка теряет свою эластичность, становится более толстой — как по всей поверхности, так и в отдельных областях.
Гипертрофия левого желудочка возникает не только у пожилых людей, но нередко бывает и у молодежи. В большинстве случаев гипертрофия — это не заболевание, а один из симптомов разных сердечных патологий.
Это, как мы уже отметили, может быть гипертоническая болезнь или пороки сердца, как врожденные, так и приобретенные, частые и значительные нагрузки. Высок риск развития гипертрофии у спортсменов, грузчиков, представителей других профессий, которые требуют состояния пограничной загруженности.
Очень опасна резкая и интенсивная нагрузка, которой подвергается сердце людей, которые ведут преимущественно сидящий образ жизни, но в определенной жизненной ситуации вынуждены подвергнуть себя физическим нагрузкам. Это же относится к курящим и тем, кто ежедневно употребляет спиртные напитки. Гипертрофия левого желудочка опасна тем, что миокард получает резкую и высокую нагрузку, и если он с ней не справится, то может наступить инфаркт или инсульт.
Гипертрофия левого желудочка бывает как врожденной, так и приобретенной, на фоне развития основного заболевания.
Таким образом, гипертрофия левого желудочка
 Необходимо принять меры, чтобы не усугубить ситуацию, в том числе стабилизировать артериальное давление и правильно распределять нагрузки.
Необходимо принять меры, чтобы не усугубить ситуацию, в том числе стабилизировать артериальное давление и правильно распределять нагрузки.Если говорить о симптомах данного поражения сердца, то его самым ярким проявлением является стенокардия. Она возникает при сжатии сосудов, которые питают сердечную мышцу. Также к симптомам гипертрофии левого желудочка можно отнести мерцательную аритмию и проявления в виде фибрилляции предсердий и голодания миокарда.
В ряде случаев сердце может замирать на несколько мгновений, что приводит к потере сознания пациентом. Отмечаются одышка, головные боли, нарушения сна, боль в сердце, общая слабость и плохое самочувствие.
Сама гипертрофия левого желудочка может быть симптомом одного из следующих заболеваний:
- врожденный порок сердца;
- отек легких;
- атеросклероз;
- инфаркт миокарда;
- острый гломерулонефрит;
- сердечная недостаточность.
Лечение гипертрофии левого желудочка состоит в применении препаратов, которые снижают симптомы нарушений сердечно-сосудистой системы. Также пациенту рекомендуется соблюдать диету, отказаться от вредных привычек, в том числе от курения и употребления спиртного.
Вообще, снижение веса — один из ключевых факторов улучшения состояния пациента при данной патологии. Ему нужно снизить потребление сладостей и соли, мучных изделий, животных жиров. При этом физические нагрузки должны быть умеренными, чтобы не усугубить ситуацию.
Нельзя исключить при гипертрофии левого желудочка и оперативное вмешательство.
При выявлении любых из перечисленных симптомов следует обратиться к врачу-кардиологу
Записаться на прием Вы можете по телефону 8 (928) 337-60-60.
Гипертрофия левого желудочка при артериальной гипертензии и риск развития аритмий | Фомина
1. Algra A., Tijssen J.G.P., Roelandt J.
2. Aronow W.S., Epstein S., Koenogsberg M., Schwartz K.S. Usefulnessof echocardiographic LVH ventricular tachycardia and complex ventricular arrhythmias in predicting ventricular fibrillation or sudden cardiac death in elderly patients. Am J Cardiol 1988; 62: 1124-5.
3. Aronson R. Mechanisms of arrhyihmias in ventricular hypertrophy. J Cardiovasc Eleclrophysiol 1991; 2: 249-61.
5. Chakko S., Mulintapang R.F., Huikuri H.V., et al. Alterations in heart rate variability and its circadian rhythm in hypertensive patients with left ventricular hypertrophy free of coronary artery disease. Am Heart J 1993; 126:1364-72.
6. Davey P.P., Bateman J., Mulligan I.P., et al. QT interval dispersion in chronic heart failure and left ventricular hypertrophy: relation to autonomic nervous system and Holter tape abnormalities. Br Heart J 1994; 71: 268-73.
7. Frohlich E.D. Risk mechanisms in hypertensive heart disease. Hypertension 1999; 34:782-9.
8. Lip G.Y.H., Felmeden D.C., Li-Saw-Hee F.L., Beevers D.G. Hypertensive heart disease. A complex syndrome or a hypertensive ‘cardiomyopathy’? Eur Heart J 2000; 21: 1653-65.
9. Galinier M., Balanescu S., Fourcade J., et al. Prognostic value of arrhythmogenic markers in systemic hypertension. Eur Heart J 1997; 18:1484-91.
10. Ghali J.K., Kadakia S., Cooper R., Liao Y. Impact of LVH on ventricular arrhythmias in the absence of coronary artery disease. JACC 1991; 17:1277-82.
11. Gonzalez-Fernandez R.A., Rivera M., Rodriguez P.J., et al. Prevalence of ectopic ventricular activity after left ventricular mass regression. Am J Hypertens 1993; 6: 308-13.
12. Gonzalez-Juanatey J.R., Garcia-Acuna J.M., Pose A., et al. Reduction of QL and QLc dispersion during long-term treatment of systemic hypertension with enalapril. Am J Cardiol 1998; 81: 170-4.
13. Hart G. Cellular electrophysiology in cardiac hypertrophy and failure. Cardhvasc Res 1994; 28: 933-46.
14. Hennersdorf M.G., Strauer B.E. Arterial hypertension and cardiac arrhythmias. J Hypertens 2001; 19: 167-77.
15. Ichkhan K., Molnar J., Somberg J. Relation of left ventricular mass and QL dispersion in patients with systematic hypertension. Am J Cardiol 1997; 79: 508-11.
16. James M.A., Jones J.V. Ventricular arrhythmia in untreated newly presenting hypertensive patients compared with a matched normal population. J Hypertens 1989; 7:409-15.
17. Kannel W.B. Blood pressure as a cardiovascular risk factor. Engl J Med 1990; 322: 1561-6.
Engl J Med 1990; 322: 1561-6.
18. Kannel W.B. Prevalence and natural history of electrocardio-graphic left ventricular hypertrophy. Am J Med 1983; 75(Suppl. ЗА): 4-11.
19. Kaplan N.M. Systemic Hypertension: Mechanisms and Diagnosis. In: Heart Disease: Lextbook of Cardiovascular Medicine. BraunwaldE, ZipesD, Libby P. Eds.WB. Saunders Company 2001; 941-71.
20. Karpanou E.A., Vyssoulis G.P., Psichogios A., et al. Regression of left ventricular hypertrophy results in improvement of QL dispersion in patients with hypertension. Am Heart J 1998; 136: 765-8.
21. Kohya L., Yokoshiki H., Lohse N., et al. Regression of left ventricular hypertrophy prevents ischaemia-induced lethal arrhythmias. Beneficial effect of angiotensin II blockade. Circ Res 1995; 76: 892-9.
22. Koren M.J., Devereux R.B., Casale P.N., et al. Relation of left ventricular mass and geometry to morbidity and mortality in uncomplicated essential hypertension. Ann Intern Med 1991; 114: 345-52.
23. Kostis J.B., Lacy C.R., Shindler D.M., et al. Frequency of ventricular ectopic activity in isolated systolic systemic hypertension. Am J Cardiol 1992; 69: 557-9.
24. Krahn A.D., Manfreda J., Late R.B., et al. Lhe natural history of atrial fibrillation: incidence, risk factors, and prognosis in the Manitoba Follow-Up Study. Am J Med 1995; 98: 476-84.
25. Lavie C.J.Jr., Nunez B.D., Garavaglia G. E., Messerli F.H. Hypertensive concentric left ventricular hypertrophy: when is ventricular ectopic activity increased? South Med J 1988; 81: 696-700.
E., Messerli F.H. Hypertensive concentric left ventricular hypertrophy: when is ventricular ectopic activity increased? South Med J 1988; 81: 696-700.
26. Levy D., Anderson K.M., Savane D.D., et al. Risk of ventricular arrhythmias in hypertension with left ventricular hypertrophy. Lhe Framingham Heart Study. Am J Cardiol 1987; 60: 560-5.
27. Lim P.O., Nys M., Naas A.A., et al. Irbesartan reduces QL dispersion in hypertensive individuals. Hypertension 1999; 33: 713-8.
28. Lindholm L.H., Dahlof B., Edelman J.E., et al. Effect of losartan on sudden cardiac death in people with diabetes: data from the LIFE study. Lancet 2003; 362: 619-20.
29. Lombardi H.C.A.F, Lerranova P., Hypertension and Concurrent Arrhythmias. Current Pharmaceutical Design 2003; 9(21): 1703-13.
30. Lombardi E. Chaos theory heart rate variability and arrhythmic mortality. Circulation 2000; 101: 8-10.
31. Luque-Otero M., Perez Cascos F., Alcazar J. Increased ventricular arrhythmias in hypertension with left ventricular hypertrophy. J Hypertens 1986; 4(Suppl 6): 66-7.
32. Maimqvist K., Kahan T., Edner M., et al. Comparison of actions of irbesartan versus atenolol on cardiac repolarization in hypertensive left ventricular hypertrophy: results from the Swedish irbesartan left ventricular hypertrophy investigation versus atenolol (SILVHIA). Am J Cardiol 2002; 90: 1107-12.
33. Malerba M. , Muiesan M.L., Zulli R., et al. Ventricular arrhythmias and changes in blood pressure and left ventricular mass induced by anti-hypertensive treatment in hypertensive patients. J Hypertens 1991; 9(Suppl. 6): SI62.
, Muiesan M.L., Zulli R., et al. Ventricular arrhythmias and changes in blood pressure and left ventricular mass induced by anti-hypertensive treatment in hypertensive patients. J Hypertens 1991; 9(Suppl. 6): SI62.
34. Manyari D.E., Patterson C., Johnson D., et al. Atrial and ventricular arrhythmias in asymptomatic active elderly subjects: correlation with left atrial size and left ventricular mass. Am Heart J 1990; 119: 1069-76.
35. Mayet J., Shahi M., McGrath K., et al. Left ventricular hypertrophy and QT dispersion in Hypertension. Hypertension 1996; 28: 791-6.
36. McLenachan J.M., Henderson E., Morris K.I., Dargie H.J. Ventricular arrhythmias in hypertensive left ventricular hypertrophy. N Engl J Med 1987; 317: 787-92.
37. Members of the Sicilian Gambit. New approaches to antiarrhythmic therapy. Emerging therapeutic applications of the cell biology of cardiac arrhythmias. Eur Heart J 2001; 22: 2148-63.
38. Messerli F.H., Nunez B.D., Nunez M.M., et al. Hypertension and sudden death: disparate effects of calcium entry blocker and diuretic therapy on cardiac dysrhythmias. Arch Intern Med 1989; 149: 1263-7.
39. Messerli F.H. Hypertension and sudden cardiac death. Am J Hypertens 1999; 12: 181S-8.
40. Motz W., Vogt M., Rabenau D., et al. Evidence of endothelial dysfunction in coronary resistance vessels in patients with angina pectoris and normal coronary angiograms. Am J Cardiol 1991; 68:996-1003.
41. Novo S., Barbagallo M., Abrignani M.G., et al. Increased prevalence of cardiac arrhythmias and transient episodes of myocardial ischemia in hypertensives with left ventricular hypertrophy but without clinical history of coronary heart disease. Am J Hypertens 1997; 10: 843-51.
Novo S., Barbagallo M., Abrignani M.G., et al. Increased prevalence of cardiac arrhythmias and transient episodes of myocardial ischemia in hypertensives with left ventricular hypertrophy but without clinical history of coronary heart disease. Am J Hypertens 1997; 10: 843-51.
42. Pacifico A., Henry P.D. Structural pathways and prevention of heart failure and sudden death. J Cardiovasc Electrophysiol 2003; 14: 764-75.
43. Panza J.A., Quyami A.A., Brush J.E.Jr., Epstein S.E. Abnormal endothelium-dependent vascular relaxation in patients with essential hypertension. N Engl J Med 1990; 323: 22-7.
44. Perkiomaki J.S., Ikaheimo M.J., Pikkujamsa S.M., et al. Dispersion of the QT interval and autonomic modulation of the heart rate in hypertensive men with and without left ventricular hypertrophy. Hypertension 1996; 28: 16-21.
45. Pichard A.D., Gorlin R., Smith H., et al. Coronary flow studies in patients with left ventricular hypertrophy of the hypertensive type. Am J Cardiol 1981; 47: 547-54.
46. Rials S.J., Wu Y., Ford N., et al. Effect of left ventricular hypertrophy and its regression on ventricular electrophysiology and vulnerability to inducible arrhythmia in the feline heart. Circulation 1995;91:426-30.
47. Rosenbaum D.S., Jackson L.E., Smith J.M., et al. Electrical alternans and vulnerability to ventricular arrhythmias. N Engl J Med 1994; 330: 235-41.
48. Scheler S., Motz W., Strauer B.E. Mechanisms of angina pectoris with essential hypertension and normal epicardial arteries by arteriogram. Am J Cardiol 1984; 73: 478-88.
Am J Cardiol 1984; 73: 478-88.
49. Scheler S., Motz W., Strauer B.E. Transient myocardial ischemias in hypertensive patients. Z Kardiol 1990; 78: 197-203.
50. Schmieder R.E., Messerli F.H. Determinants of ventricular ectopy in hypertensive cardiac hypertrophy. Am Heart J 1992; 123: 89-95.
51. Schocn F.J. Systemic, (left-sided) hypertensive heart disease. In Pathologic Basis of Disease, Cotran R.S., Kumar V., Robbins S.L., Eds. W.B. Saunders Company Philadelphia 1994; 541-2.
52. Schwartzkopff B., Motz W., Frenzel H., et al. Structural and functional alterations of the intramyocardial coronary arterioles in patients with arterial hypertension. Circulation 1993; 88: 993-1003.
53. Siegel D., Cheitlin M.D., Black D.M., et al. Risk of ventricular arrhythmias in hypertensive men with left ventricular hypertrophy. Am J Cardiol 1990; 65: 742-7.
54. Singh J.P., Larson M.G., Tsuji H., et al. Reduced heart rate variability and new-onset Hypertension. Insight into pathogenesis of Hypertension: the Framingham Heart Study. Hypertension 1999; 32: 293-7.
55. Strauer B.E. The significance of coronary reserve in clinical heart disease. JACC 1990; 15: 774-83.
56. Strauer B.E. Hypertensive heart disease. Berlin-Heidelberg-New York-Tokyo: Springer-Verlag 1991.
57. Task Force of the European Society of Cardiology and the North American Society of Pacing and Electrophysiology. Heart Rate Variability. Standards of measurement physiological interpretation and clinical use. Circulation 1996; 93: 1043-65.
Heart Rate Variability. Standards of measurement physiological interpretation and clinical use. Circulation 1996; 93: 1043-65.
58. Kalian T., Bergfelt L. Left ventricular hypertrophy in hypertension: its arrhythmogenic potential. Heart 2005; 91: 250-6.
59. Verdecchia P., Angeli F., Borgioni C., et al. Changes in cardiovascular risk by reduction of left ventricular mass in hypertension: a meta-analysis. Am J Hypertens 2003; 11: 895-9.
60. Vester E.G., Kuhls S., Ochinlet-Vester J., et al. Electrophysiological and therapeutic implications of cardiac arrhythmias in hypertension. Eur Heart J 1992; 13(Suppl D): 70-81.
61. Vester E.G., Emschermann C., Stobbe U., et al. Late potentials and heart rate variability in heart muscle disease. Eur Heart J 1994; 15(SupplC): 25-33.
62. Wolk R. Arrhythmogenic mechanisms in left ventricular hypertrophy. Europace 2000; 2: 216-23.
63. Wolk R., Cobbe S.M. Cardiac arrhythmias in hypertrophy. In: Sheridan D.J., ed. Left Ventricular Hypertrophy. London: Churchill Livingstone 1998: 101-6.
64. Yokoshiki H., Kohya T., Tomita F., et al. Restoration of action potential duration and transient outward current by regression of left ventricular hypertrophy. J Moll Cell Cardiol 1997; 29: 1331-9.
65. Фомина И.Г., Шальнова C.A., Оганов P.Г. Артериальные гипертонии. В кн. Кардиология. Под ред. Оганова Р.Г., Фоминой И.Е Москва «Медицина» 2004; 266-306.
что это и как можно лечить — Receptika Интернет аптека
ПРИЗНАКИ ГИПЕРТРОФИИ ЛЕВОГО ЖЕЛУДОЧКА
Гипертрофия левого желудочка сердца в большинстве случаев наблюдается у пациентов, имеющих диагноз гипертоническая болезнь. При гипертрофии наблюдается утолщение стенки мышц левого желудочка. В случае обнаружения данной патологии толщина органа увеличивается до 12 мм. При этом показатели нормы равны 7-11 мм. Примечательно, что это заболевание не зависит от возраста и встречается у людей всех поколений.
Вылечить гипертрофию можно только при помощи проведения комплексного лечения и в некоторых случаях операции. Но чаще всего кардиологи назначают своим пациентам стандартную консервативную терапию, так как патология не считается настолько опасной, как может показаться многим на первый взгляд.
Признаки и причины заболевания
Выявить самостоятельно признаки этой патологии практически невозможно, ведь более чем у половины людей болезнь протекает бессимптомно. Остальные 50% пациентов могут почувствовать неладное лишь испытав физическую нагрузку или пережив стресс. Также ГЛЖ может проявляться во время беременности.
Основные видимые признаки гипертрофии левого желудочка — это:
- Аритмия.
- Головокружение.
- Одышка.
- Отечность.
- Общая слабость организма.
- Периодическая боль в сердце.
Стенка желудочка может быть увеличенной также из-за ряда перенесенных ранее заболеваний или чрезмерной нагрузки на сердце. Часто в числе тех, кто имеют указанную патологию находятся профессиональные спортсмены, чей организм особенно часто испытывает анаэробные нагрузки. Как результат, мышечная стенка «накачивается». Для обследования этой патологии стоит использовать ЭКГ. Гипертрофия левого желудочка может быть качественно выявлена лишь за счет такого медицинского исследования. Результаты осмотра для вашего лечащего врача станут отправной точкой для дальнейшего назначения лекарственных препаратов, рекомендации комплексного корпоративного лечения, а, возможно, и проведения последующей операции.
Гипертрофия левого желудочка, симптомы которой приведены выше, может быть врожденным заболеванием. Еще одна причина возникновения недуга – избыточный вес. При большой массе человека сердце работает интенсивнее, следовательно, нагрузка на орган увеличивается.
Диагностика гипертрофии
Обнаружить патологию в области левого желудочка можно только на медицинском исследовании. Как правило, плановый осмотр на УЗИ назначают пациентам, которые жалуются на одышку, головокружение, боль в грудной клетке, а также гипертоникам. Во время приема врач-кардиолог исследует все камеры сердца. Даже незначительная гипертрофия левого желудочка считается поводом для дополнительного обследования, на которой доктор сможет выявить причину патологии, чтобы потом назначить правильное лечение.
Среди других методов последующего осмотра могут быть:
- Дуплексное сканирование аорты.
- Измерение пульса и артериального давления.
- Доплеровская эхокардиография.
Лечение: гипертрофия левого желудочка как патология
Самый распространенный вариант лечения гипертрофии — консервативная терапия за счет назначения ряда препаратов. Способ предотвращения болезни, как и список медикаментов, подбирается врачом-кардиологом. В данном случае все зависит от особенностей протекания такого утолщения стенок внутренних органов, как гипертрофия левого желудочка. Признаки и возможные осложнения при этом тоже играют немаловажную роль. Рассмотрим несколько возможных вариантов назначения медикаментов в зависимости от заболеваний, которые стали фактором развития болезни.
При гипертонии используются средства, направленные на замедление пульса и понижения давления. Как пример:
При атеросклерозе аорты рекомендуются препараты, которые препятствуют образованию тромбов и уменьшают уровень холестерина. Это могут быть:
При осложнениях кардиологи назначают лекарства более сильного способа действия. Задача препаратов – снять приступы аритмии, и купировать приступы боли в сердце. Среди средств:
Среди средств:
Народные средства при лечении ГЛЖ
После того, как будет проведена рентгенограмма, гипертрофия левого желудочка может быть выявлена. После этого можно использовать народные средства борьбы с причиной заболевания – гипертонией. Но домашние методы лечения ГЛЖ ни в коем случае не должны быть единственным способом терапии. Важно перед применением народных методов проконсультироваться с профессиональным врачом-кардиологом. Помните, что даже начальная гипертрофия левого желудочка — не причина отказываться от медицинского способа лечения патологии.
Среди самых популярных народных методов лечения гипертрофии стоит выделить такие рецепты:
- 50 г зверобоя заливаются 1 л воды. Настой нужно кипятить на среднем огне 30 минут. Далее: остудить, процедить и принимать треть стакана по три раза сутки.
- 15 мл побегов голубики разбавьте 200 мл воды и грейте около 10 минут. Готовый лекарственный раствор принимайте трижды в день не более одной столовой ложки.
- 15 мл цветков ландыша залейте водным раствором спирта. Получившийся раствор настаивайте две недели. После разбавьте 15 капель средства 500 мл воды. Вещество принимайте трижды в день.
Помните, что в случае своевременного обследования и благоприятного медицинского прогноза относительно наличия ГЛЖ, болезнь часто не нуждается в серьезном лечении. Смертность при диагностировании этого недуга составляет не более 4%. Поэтому гипертрофию сложно назвать опасной патологией и сложной формой порока сердца.
Данная статья информационная, при появлении схожих симптомов обязательно обратитесь к врачу.
Гипертрофия левого желудочка неясной этиологии. Клиническая фармакология и терапия
С.В. Моисеев. Гипертрофия левого желудочка (ГЛЖ) часто встречается в практике кардиолога. Она может быть заподозрена на основании ЭКГ, однако более надежными методами оценки массы миокарда являются эхокардиография и особенно магнитно-резонансная томография (МРТ). При эхокардиографии критерием ГЛЖ считают увеличение индекса массы миокарда левого желудочка, соответственно, >115 г/м2 у мужчин и >95 г/м2 у женщин (с поправкой на площадь поверхности тела) или >50 г/м2,7 у мужчин и >47 г/м2,7 у женщин (с поправкой на рост) [1], а при МРТ – >85 г/м2 у мужчин и >81 г/м2 у женщин [2]. В зависимости от относительной толщины стенки (ОТС) левого желудочка [(2 × толщина задней стенки)/ конечный диастолический размер левого желудочка] выделяют концентрическую (ОТС≥0,43) и эксцентрическую (ОТС<0,43) ГЛЖ. Учитывая возможную неоднородность утолщения левого желудочка, в частности асимметричное увеличение толщины межжелудочковой перегородки или верхушки левого желудочка, при диагностике ГЛЖ следует учитывать увеличение толщины перегородки или стенки ≥12 мм.
При эхокардиографии критерием ГЛЖ считают увеличение индекса массы миокарда левого желудочка, соответственно, >115 г/м2 у мужчин и >95 г/м2 у женщин (с поправкой на площадь поверхности тела) или >50 г/м2,7 у мужчин и >47 г/м2,7 у женщин (с поправкой на рост) [1], а при МРТ – >85 г/м2 у мужчин и >81 г/м2 у женщин [2]. В зависимости от относительной толщины стенки (ОТС) левого желудочка [(2 × толщина задней стенки)/ конечный диастолический размер левого желудочка] выделяют концентрическую (ОТС≥0,43) и эксцентрическую (ОТС<0,43) ГЛЖ. Учитывая возможную неоднородность утолщения левого желудочка, в частности асимметричное увеличение толщины межжелудочковой перегородки или верхушки левого желудочка, при диагностике ГЛЖ следует учитывать увеличение толщины перегородки или стенки ≥12 мм.
У подавляющего большинства пациентов причиной ГЛЖ является перегрузка сердца давлением или объемом при артериальной гипертонии или пороках сердца, прежде всего аортальных, однако у части больных очевидные причины ГЛЖ отсутствуют. Распространенность необъяснимой ГЛЖ у взрослых в общей популяции составляет 0,02-0,23% [3]. Отсутствие явных причин гипертрофии миокарда обычно служит основанием для установления диагноза гипертрофической кардиомиопатии (ГКМП), хотя у 5-10% пациентов ГЛЖ неясной этиологии обусловлена другими генетическими и негенетическими заболеваниями, в том числе лизосомными болезнями накопления (болезни Фабри, Данона, Помпе), ATTR- и AL-амилоидозом, нейромышечными заболеваниями (атаксия Фридрейха), митохондриальными кардиомиопатиями и др. Своевременная диагностика некоторых из них, в частности болезней Фабри и Помпе, AL- и ATTR-амилоидоза, имеет важное практическое значение, учитывая возмож ность патогенетического лечения. При проведении дифференциального диагноза следует учитывать возраст пациента, выраженность ГЛЖ и клинических симптомов, наличие семейного анамнеза и различных экстракардиальных проявлений. Некоторые генетические заболевания, например, болезнь Фабри и ATTR-амилоидоз, иногда удается диагностировать только с помощью скрининговых исследований. Ниже будут рассмотрены наиболее распространенные причины ГЛЖ неясной этиологии.
Ниже будут рассмотрены наиболее распространенные причины ГЛЖ неясной этиологии.
Е.В. Привалова. ГКМП – это наследственное заболевание, которое передается по аутосомно-доминантному типу [4]. В соответствии с рекомендациями Евро пейского общества кардиологов 2014 г., ГКМП может быть диагностирована при наличии гипертрофии миокарда ≥15 мм по крайней мере в одном сегменте левого желудочка, которую нельзя объяснить другими причинами, а у родственников пациента с установленным диагнозом – при наличии гипертрофии миокарда ≥13 мм [3]. Гипертрофия миокарда при ГКМП может быть как асимметричной (рис. 1), так и симметричной. У 4060% пациентов с ГКМП определяются мутации генов, кодирующих белки саркомеров сердца, прежде всего тяжелой цепи бета-миозина (MYH7) и миозин-связывающего белка С (MYBPC3). Реже встречаются мутации генов, кодирующих тропонины I и T (TNNI3, TNNT2), α1-цепи тропомиозина (TPM1) и легкой цепи миозина 3 (MYL3). В целом у пациентов с мутациями генов саркомерных белков выше частота семейного анамнеза ГКМП и внезапной смерти и отмечаются более выраженные ГЛЖ и миокардиальный фиброз, чем у пациентов без мутаций [5]. При обследовании пациента важно оценить наличие обструкции выносящего тракта левого желудочка [6]. Критерием ее является градиент давления в выносящем тракте, который измеряют допплеровским методом, ≥30 мм рт. ст. в покое или после провокационных проб (проба Вальсальвы, физическая нагрузка). Гемодинамически значимым считают увеличение этого показателя ≥50 мм рт. ст. [3].
Рис. 1. Выраженнаяасимметричная гипертрофия межжелудочковой перегородки при ГКМП В.Ю. Каплунова. Пациент К., 45 лет, обследован в клинике госпитальной терапии имени А.А. Остроумова в октябре 2018 г. Старший брат пациента внезапно умер в возрасте 54 лет. ГКМП была диагностирована у другого брата, умершего в возрасте 54 лет, и 29-летней дочери пациента. С 18-летнего возраста у больного выслушивался систолический шум по левому краю грудины при отсутствии клинических проявлений и хорошей переносимости физической нагрузки.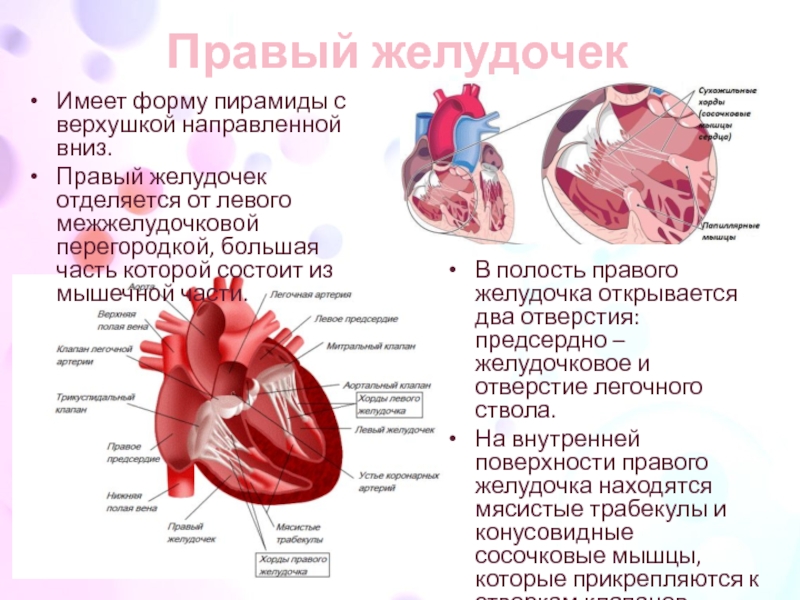 В возрасте 27 лет появились одышка, сердцебиение, перебои в работе сердца, головокружение и дурнота, дискомфорт в области сердца при умеренной физической нагрузке. В возрасте 33 лет обнаружена асимметричная ГЛЖ (толщина межжелудочковой перегородки – 20 мм, задней стенки – 12 мм) с признаками обструкции выносящего тракта левого желудочка и градиентом давления в покое 45 мм рт. ст. Диагностирована обструктивная форма ГКМП. С 44-летнего возраста отмечает пароксизмы фибрилляции предсердий с последующим переходом аритмии в постоянную форму. При эхокардиографии было выявлено нарастание гипертрофии межжелудочковой перегородки до 31 мм и увеличение градиента давления до 94 мм рт. ст. в покое. В Научном центре сердечно-сосудистой хирургии им. А.Н. Баку ле ва выполнена миэктомия доступом из правого желудочка, которая привела к уменьшению степени обструкции выносящего тракта левого желудочка и диастолической дисфункции. При молекулярно-генетическом исследовании у пробанда и его дочери выявлена миссенс мутация в 22 экзоне гена, кодирующего тяжелую цепь β миозина (MYHT A870C).
В возрасте 27 лет появились одышка, сердцебиение, перебои в работе сердца, головокружение и дурнота, дискомфорт в области сердца при умеренной физической нагрузке. В возрасте 33 лет обнаружена асимметричная ГЛЖ (толщина межжелудочковой перегородки – 20 мм, задней стенки – 12 мм) с признаками обструкции выносящего тракта левого желудочка и градиентом давления в покое 45 мм рт. ст. Диагностирована обструктивная форма ГКМП. С 44-летнего возраста отмечает пароксизмы фибрилляции предсердий с последующим переходом аритмии в постоянную форму. При эхокардиографии было выявлено нарастание гипертрофии межжелудочковой перегородки до 31 мм и увеличение градиента давления до 94 мм рт. ст. в покое. В Научном центре сердечно-сосудистой хирургии им. А.Н. Баку ле ва выполнена миэктомия доступом из правого желудочка, которая привела к уменьшению степени обструкции выносящего тракта левого желудочка и диастолической дисфункции. При молекулярно-генетическом исследовании у пробанда и его дочери выявлена миссенс мутация в 22 экзоне гена, кодирующего тяжелую цепь β миозина (MYHT A870C).
Представленное наблюдение иллюстрирует типичные проявления и течение ГКМП: асимметричная гипертрофия межжелудочковой перегородки, которая была выявлена в молодом возрасте, медленно нарастала и длительное время не сопровождалась клиническими симптомами, в частности застойной сердечной недостаточностью, обструкция выносящего тракта левого желудочка с высоким градиентом давления в его полости, семейный анамнез (диагноз ГКМП и/или случаи внезапной сердечной смерти у близких родственников), мутация гена, кодирующего саркомерный белок, которая была обнаружена как у пробанда, так и его дочери. Лечение ГКМП обычно начинают с β-адреноблокаторов, не обладающих вазодилатирующей активностью, которые уменьшают градиент давления в полости левого желудочка и клинические симптомы. При их неэффективности могут быть использованы дизопирамид или верапамил. При выраженной гипертрофии межжелудочковой перегородки и высоком градиенте давления в левом желудочке может быть выполнена миэктомия, которая более чем в 90% случаев позволяет ликвидировать или значительно уменьшить обструкцию выносящего тракта, улучшить переносимость физической нагрузки и выживаемость [7].
Е.В. Привалова. Дифференциальная диагностика ГКМП с другими заболеваниями, сопровождающимися ГЛЖ, может представлять трудности, например, при наличии умеренной гипертрофии миокарда, особенно симметричной, не сопровождающейся обструкцией выносящего тракта левого желудочка, и при отсутствии семейного анамнеза. Мутации генов саркомерных белков определяются не у всех пациентов с ГКМП, а у части больных с необъяснимой ГЛЖ молекулярно-генетическое исследование не проводится по экономическим причинам. Следует учитывать, что асимметричная гипертрофия межжелудочковой перегородки, характерная для ГКМП, встречается и при других заболеваниях, в том числе вторичной гипертрофии миокарда при артериальной гипертонии. Причиной ГЛЖ могут быть не только перегрузка левого желудочка давлением, но и физические тренировки, хотя в крупном исследовании увеличение толщины стенки левого желудочка более 12 мм было выявлено всего у 1,7% из 947 спортсменов, занимающихся различными видами спорта, а толщина стенки не превышала 16 мм. Более частым эхокардиографическим признаком “сердца спортсмена» была дилатация полости левого желудочка, которая определялась в 38% случаев [8]. Важное значение для диагностики некоторых заболеваний, сопровождающихся ГЛЖ, имеет тщательный анализ клинической картины, позволяющий выявить те или иные экстракардиальные проявления болезни, которые отсутствуют при ГКМП. Проведение биопсии миокарда для подтверждения диагноза ГКМП не требуется, однако гистологическое исследование может быть обоснованным для исключения инфильтративных заболеваний, сопровождающихся утолщением стенки левого желудочка.
Е.А. Каровайкина. Болезнь Фабри – это редкое заболевание, которое характеризуется нарушением обмена гликофосфолипидов вследствие недостаточности или отсутствия лизосомного фермента – α-галактозидазы А [9]. Причиной дефицита этого фермента являются мутации гена GLA, расположенного на Х-хромосоме, поэтому типичные клинические проявления болезни Фабри наблюдаются чаще и более выражены у гемизиготных мужчин, однако они нередко встречаются и у гетерозиготных женщин. При классическом фенотипе болезни Фабри первые симптомы, в частности нейропатическая боль (эпизоды жгучей боли в кистях и стопах, возникающей при лихорадке, физической нагрузке, стрессе и быстрых изменениях температуры окружающей среды), ангиокератомы (поверхностные ангиомы, локализующиеся на передней брюшной стенке, в частности внутри или вокруг пупка, в паховой области, на ягодицах, верхних конечностях, губах; рис. 2), снижение или отсутствие потоотделения, желудочно-кишечные нарушения, появляются в детском или подростковом возрасте, а в возрасте 20-40 лет развивается поражение внутренних органов, в том числе сердца, почек (протеинурия и прогрессирующее снижение скорости клубочковой фильтрации) и центральной нервной системы (транзиторные ишемические атаки и инсульт). При атипичном “кардиальном» варианте заболевания ГЛЖ развивается в возрасте 40-50 лет и старше при отсутствии ранних симптомов. Результаты нескольких крупных скрининговых исследований свидетельствуют о том, что патогенные мутации гена GLA, ассоциирующиеся с развитием болезни Фабри, могут быть обнаружены у 0,5-1% пациентов с диагнозом ГКМП [10].
При классическом фенотипе болезни Фабри первые симптомы, в частности нейропатическая боль (эпизоды жгучей боли в кистях и стопах, возникающей при лихорадке, физической нагрузке, стрессе и быстрых изменениях температуры окружающей среды), ангиокератомы (поверхностные ангиомы, локализующиеся на передней брюшной стенке, в частности внутри или вокруг пупка, в паховой области, на ягодицах, верхних конечностях, губах; рис. 2), снижение или отсутствие потоотделения, желудочно-кишечные нарушения, появляются в детском или подростковом возрасте, а в возрасте 20-40 лет развивается поражение внутренних органов, в том числе сердца, почек (протеинурия и прогрессирующее снижение скорости клубочковой фильтрации) и центральной нервной системы (транзиторные ишемические атаки и инсульт). При атипичном “кардиальном» варианте заболевания ГЛЖ развивается в возрасте 40-50 лет и старше при отсутствии ранних симптомов. Результаты нескольких крупных скрининговых исследований свидетельствуют о том, что патогенные мутации гена GLA, ассоциирующиеся с развитием болезни Фабри, могут быть обнаружены у 0,5-1% пациентов с диагнозом ГКМП [10].
А.С. Моисеев. Иллюстрацией ГЛЖ, обусловленной болезнью Фабри, могут служить следующие два наблюдения. Пациент Л., 48 лет, был обследован в клинике им. Е.М. Тареева в октябре 2016 года. С 19 лет выраженная лимфедема нижних конечностей и снижение потоотделения. В возрасте 47 лет появились редкие боли за грудиной, не связанные с физической нагрузкой, а при эхокардиографии выявлено утолщение межжелудочковой перегородки и стенки левого желудочка до 14 мм при отсутствии дилатации камер сердца и нарушений систолической функции. Наблюдался у кардиолога с диагнозом ГКМП. Через 1 год при скрининге обнаружено снижение активности α-галактозидазы А в высушенных пятнах крови, увеличение уровня глобо триазилсфингозина (Lyso-GL3) до 117 нг/мл (в норме <1,8) и мутация в гене GLA (с.145C>G), которые позволили установить диагноз болезни Фабри. На ЭКГ отмечались признаки ГЛЖ (рис. 3). При МРТ сердца наблюдались увеличение индекса массы миокарда левого желудочка до 123 г/м2 и признаки интрамиокардиального фиброза. Кроме того, имелись симптомы поражения почек – снижение расчетной скорости клубочковой фильтрации до 62 мл/мин/1,73 м2 при отсутствии протеинурии.
Рис. 3. ЭКГ признаки гипертрофии миокарда у пациента с болезнью ФабриОдновременно мы обследовали 67-летнюю мать пациента, у которой за 2 года до госпитализации в клинику также была выявлена необъяснимая ГЛЖ, сопровождавшаяся постоянной формой фибрилляции предсердий, частой желудочковой экстрасистолией и сердечной недостаточностью, в связи с чем принимала β-адреноблокаторы, мочегонные средства, дигоксин, антикоагулянты. При МРТ сердца определялись утолщение межжелудочковой перегородки (19 мм) и задней стенки левого желудочка (12 мм), увеличение индекса массы миокарда левого желудочка до 141 г/м2 и участки интрамиокардиального фиброза. При МРТ головного мозга выявлены многочисленные очаги в белом веществе, а при осмотре окулистом – воронковидная кератопатия, характерная для болезни Фабри, диагноз которой подтверждался результатами молекулярногенетического исследования (мутация с.145C>G), повышением уровня Lyso-GL3 до 23 нг/мл и снижением активности α-галактозидазы А. Пациент и его мать в течение 1,5 лет получают ферментозаместительную терапию.
Представленные наблюдения демонстрируют важность скрининга в диагностике болезни Фабри у пациентов с необъяснимой ГЛЖ, так как клинически заподозрить правильный диагноз было сложно в связи с отсутствием типичных ранних симптомов – нейропатической боли и ангиокератом. С целью диагностики болезни Фабри у мужчин необходимо определять активность α-галактозидазы А и/или уровень Lyso-GL3 в высушенных пятнах крови. У женщин активность фермента нередко остается нормальной или снижается незначительно, поэтому более информативным считают определение уровня Lyso-GL3. Для подтверждения диагноза проводят молекулярно-генетическое исследование с целью выявления патогенной мутации гена GLA (в Российской Федерации все эти исследования выполняются бесплатно).
Н.Р. Носова. При анализе клинической картины обращали на себя внимание позднее развитие ГЛЖ и наличие ее не только у пробанда, но и его матери. Как указано выше, поражение внутренних органов при болезни Фабри, в отличие от некоторых других наследственных болезней, у мужчин обычно отмечается в возрасте 30-40 лет, а у женщин – в более старшем возрасте. Наследование болезни Фабри сцеплено с Х-хромосомой, поэтому у матери пациента обычно наблюдаются те или иные проявления заболевания, хотя фенотип его может отличаться. У пробанда с 18-летнего возраста отмечались снижение потоотделения, которое встречается у большинства мужчин с болезнью Фабри, и лимфедема. По данным регистра Fabry Outcomes Survey (n=714), частота лимфедемы при этом заболевании составила 16% у мужчин и 6% у женщин [11]. У матери пробанда была выявлена вихревидная кератопатия (коричнево-золотистые отложения в роговице в виде волнообразных линий, исходящих из одной центральной точки), которая является одним из клинических критериев диагноза болезни Фабри. По нашим данным, частота вихревидной кератопатии у 69 взрослых пациентов с болезнью Фабри составила 65,2%, в том числе 56,4% у мужчин и 76,7% у женщин [12]. В отличие от ГКМП, гипертрофия миокарда как у пробанда, так и его матери была выражена умеренно и не сопровождалась обструкцией выносящего тракта левого желудочка. У взрослых пациентов с болезнью Фабри обычно наблюдается поражение не только сердца, но и почек (альбуминурия/протеинурия, снижение скорости клубочковой фильтрации) и головного мозга (очаговые изменения в белом веществе при МРТ, транзиторные ишемические атаки/инсульт).
Е.А. Каровайкина. При болезни Фабри проводят заместительную терапию рекомбинантными препаратами α-галактозидазы А (агалсидазой альфа в дозе 0,2 мг/кг или агалсидазой бета в дозе 1 мг/кг), которые вызывают регресс ГЛЖ или по крайней мере замедляют прогрессирование кардиомиопатии. По данным D. Ger main и соавт., у пациентов с болезнью Фабри, начавших лечение в более молодом возрасте (18-30 лет), средняя масса миокарда левого желудочка снижалась на 3,6 г в год, в то время как без лечения у мужчин того же возраста она увеличивалась на 9,5 г в год (р<0,0001) [13].
В.В. Рамеев. Причиной утолщения стенок сердца мо жет быть не только гипертрофия кардиомиоцитов, но и инфильтрация миокарда нерастворимым фибриллярным гликопротеидом – амилоидом. В настоящее время известно около 30 амилоидогенных белков, однако более 95% случаев амилоидоза сердца обусловлены ALамилоидозом или реже транстиретиновым (ATTR) амилоидозом. AL-амилоидоз развивается при отложении моноклональных иммуноглобулинов у больных лимфоплазмаклеточными дискразиями, в том числе множественной миеломой. ATTR-амилоид (мутантный и дикого типа) образуется из транстиретина, синтезируемого в основном печенью и выполняющего функции транспортного белка тироксина и витамина А. Причи ной развития ATTR-амилоидоза дикого типа (стар ческого) считают возрастное снижение активности ферментных систем гепатоцитов, что приводит к пре имущественнои секреции нестабильных мономерных форм транстиретина, которые легко агрегируют в тканях с образованием амилоида. В основе наследственного ATTR-амилоидоза лежат мутации в гене TTR, сопровождающиеся синтезом транстиретина, который не способен образовывать тетрамеры и обладает очень высокой амилоидогенностью.
А.С. Рамеева. Пациентка Б., 50 лет, впервые обследована в клинике им. Е.М. Тареева в январе 2015 года. В течение года беспокоили боли в области сердца и нарастающая сердечная недостаточность. При эхокардиографии выявлено утолщение межжелудочковой перегородки и задней стенки левого желудочка до 14 мм, нарушение диастолической функции по рестриктивному типу. При коронарографии обнаружен умеренный стеноз правой коронарной артерии (50%). При обследовании в российском кардиологическом научном центре в декабре 2014 года определялись небольшая протеинурия (0,14 г/л), снижение вольтажа зубцов ЭКГ (рис. 4), увеличение толщины межжелудочковой перегородки и задней стенки левого желудочка до 18 мм, дилатация левого предсердия при отсутствии дилатации левого желудочка и снижения фракции выброса, при МРТ сердца – диффузное неравномерное субэндокардиальное накопление контрастного вещества. Выс ка зано предположение об амилоидозе, диагноз которого был подтвержден при биопсии миокарда. При исследовании крови методом Freelite отмечено резкое увеличение концентрации свободных легких цепей лямбда типа до 1383 мг/л (в норме 5,7-26,3 мг/л), указывавшее на наличие AL-амилоидоза. При трепанобиопсии диагностирована множественная миелома (увеличение числа плазматических клеток до 20%). Пациентке проводилась терапия бортезомибом, мелфаланом и дексаметазоном, на фоне которой нормализовалась концентрация свободных легких цепей лямбда типа и достигнута компенсация сердечной недостаточности.
Рис. 4. Низкий вольтаж комплексов QRS в грудных отведенияхприамилоидозесердцаВ.В. Рамеев. Таким образом, у пациентки был диагностирован AL-амилоидоз с поражением сердца в рамках множественной миеломы. Заподозрить амилоидоз сердца позволяли возраст пациентки, быстрое развитие тяжелой сердечной недостаточности, которая плохо поддавалась симптоматической терапии, эхокардиографические признаки рестриктивного поражения сердца (увеличение левого предсердия при отсутствии дилатации левого желудочка и снижения фракции выброса), симметричное утолщение межжелудочковой перегородки и стенки левого желудочка без обструкции выносящего тракта, снижение вольтажа зубцов комплекса QRS на ЭКГ. Последний признак отличает амилоидоз сердца от ГЛЖ, хотя истинное снижение амплитуды QRS (менее 5 мм в отведениях от конечностей и менее 10 мм в грудных отведениях) наблюдается только у половины больных AL-амилоидозом сердца [14]. Однако даже при отсутствии низкого вольтажа комплексов QRS следует учитывать возможное его несоответствие степени ГЛЖ при эхокардиографии. Важное диагностическое значение имеют результаты МРТ сердца, которая позволяет не только измерить массу миокарда левого желудочка, но и выявить диффузное накопление гадолиния в субэндокарде [15].
В представленном наблюдении диагноз был подтвержден при биопсии миокарда, хотя для гистологического исследования могут быть использованы и другие ткани, более доступные для биопсии, в том числе слизистая оболочка прямой или двенадцатиперстной кишки, подкожно-жировая клетчатка, почка. На наличие AL-амилоидоза указывала моноклональная секреция лямбда-цепей иммуноглобулинов, выявленная с помощью метода Freelite, а также снижение отношения каппа- и лямбда-цепей до 0,01 (для AL-амилоидоза характерна величина этого показателя <0,26 или >1,65). У 7-10% больных AL-амилоидоз развивается в рамках множественной миеломы, для исключения которой всем пациентам следует проводить биопсию костного мозга.
Данный случай демонстрирует возможность “изолированного» поражения сердца при AL-амилоидозе, хотя у большинства пациентов наблюдаются и другие проявления, в том числе протеинурия/нефротический синдром, увеличение печени и селезенки, макроглоссия, периорбитальная пурпура, диарея, невропатия и/или ортостатическая гипотензия. У пациентки имелась небольшая протеинурия, однако она могла быть связана с застоем крови по большому кругу кровообращения.
Современная химиотерапия, включающая в себя ингибитор протеасом бортезомиб, позволяет добиться полного или частичного гематологического ответа у значительной части больных AL-амилоидозом, предупредить отложение амилоида в других органах и прогрессирование сердечной недостаточности.
П.П. Тао. Пациент В., 65 лет, русский, был обследован в клинике им. Е.М. Тареева в декабре 2015 года. В течение трех лет отмечается нарастающее снижение болевой, температурной и тактильной чувствительности в области кистей и стоп по типу “перчаток» и “носков», а в течение одного года – прогрессирующая застойная сердечная недостаточность. При электромиографии выявлены грубые аксонально-демиелинизирующие нарушения, наиболее выраженные в малоберцовых нервах, а при эхокардиографии – картина рестриктивного поражения сердца: дилатация левого предсердия, утолщение стенок левого желудочка, зоны гипокинезии в межжелудочковой перегородке, уплотнение эндокарда, нормальная фракция выброса левого желудочка. Уровень мозгового натрийуретического пропептида был повышен в 30 раз по сравнению с верхней границей нормы. При коронарографии обнаружен стеноз передней межжелудочковой ветви (65%) и правой коронарной артерии (75%). Проведены чрескожная коронарная ангиопластика и стентирование правой коронарной артерии, однако после вмешательства сердечная недостаточность сохранялась, появилась ортостатическая артериальная гипотензия. По данным эхокардиографии, толщина межжелудочковой перегородки достигла 22 мм, определялись множественные очаги зернистости в миокарде, фракция выброса левого желудочка снизилась с 57% до 45%. При МРТ сердца с контрастированием гадолинием на фоне выраженного утолщения стенок левого желудочка отмечено циркулярное субэндокардиальное диффузное накопление контрастного вещества в миокарде левого и передней стенки правого желудочков (рис. 5). Проводилась повторная биопсия слизистой оболочки прямой кишки, однако амилоид выявить не удалось. При иммунохимическом исследовании исключена моноклональная секреция легких цепей иммуноглобулинов, характерная для AL-амилоидоза. При молекулярно-генетическом исследовании обнаружена мутация гена TTR (Val30Met), подтверждающая диагноз наследственного ATTR-амилоидоза. При сцинтиграфии миокарда с 99mTcPYP выявлено накопление радиоизотопного препарата 2 степени, в связи с чем от биопсии миокарда было решено воздержаться. С целью восстановления тетрамерной структуры мутантного транстиретина пациент в течение 2 лет получает тафамидис 20 мг/сут. Переносимость лечения удовлетворительная, существенного прогрессирования амилоидоза не произошло.
Рис. 5. Симметричное утолщение стенки сердца и накопление гадолиния в субэндокарде при МРТ у пациента с ATTRамилоидозомВ.В. Рамеев. Как и в предыдущем наблюдении, заподозрить амилоидоз у 65-летнего пациента позволяло типичное рестриктивное поражение левого желудочка, характеризующееся развитием тяжелой сердечной недостаточности при отсутствии дилатации и существенного снижения фракции выброса левого желудочка. При эхокардиографии определялись множественные очаги зернистости, которые нередко выявляют у пациентов с амилоидной инфильтрацией миокарда, а при МРТ сердца – диффузное накопление гадолиния в субэндокарде. В пользу системного амилоидоза свидетельствовала и периферическая полиневропатия, которая встречается как при AL-, так и семейном ATTR-амилоидозе и может предшествовать поражению сердца. В большинстве случаев развивается неуклонно прогрессирующая, симметричная дистальная невропатия, начинающаяся с сенсорных расстройств, в первую очередь болевой и температурной чувствительности, с последующим присоединением нарушений вибрационной и позиционной чувствительности и двигательных нарушений. Ранними симптомами невропатии бывают парестезии или мучительные дизестезии. Часто встречается синдром запястного канала, проявляющийся болями и парестезиями в I-III пальцах кисти с постепенной атрофией мышц тенара и обусловленный сдавлением срединного нерва в запястном канале амилоидом, откладывающимся в связках запястья [16].
Учитывая отсутствие моноклональной секреции легких цепей иммуноглобулинов и наличие мутации гена TTR, был установлен диагноз наследственного ATTRамилоидоза [17]. Диагноз амилоидоза должен быть подтвержден при гистологическом исследовании, однако результаты повторной биопсии прямой кишки оказались отрицательными. Тем не менее, наличие ATTRамилоидоза не вызывало сомнения с учетом типичной клинической картины и результатов молекулярно-генетического исследования. Кроме того, при сцинтиграфии было выявлено накопление 99mTcPYP в миокарде 2 степени (т.е. умеренное накопление, соответствующее таковому в костной ткани). В 2016 году в многоцентровом исследовании было показано, что накопление в миокарде 99mTcPYP 2-3 степени (рис. 6) при отсутствии моноклональной гаммапатии обладает 100% специфичностью в диагностике ATTR-амилоидоза сердца и фактически позволяет отказаться от биопсии миокарда [18]. Более того, сцинтиграфия с 99mTcPYP дает возможность дифференцировать ATTR-амилоидоз от AL-амилоидоза, при котором накопление радиоактивного препарата в миокарде отсутствует или не превышает 1 степени.
Рис. 6. Накопление 99mTcPYPв миокарде 3 степени при ATTR-амилоидозеС середины 90-х годов ХХ века для лечения ATTRамилоидоза применяли трансплантацию печени, позволяющую восстановить синтез нормального транс тиретина. В последние годы более перспективной тактикой лечения считают медикаментозную стабилизацию тетрамерной структуры транстиретина и предотвращение образования амилоидогенных мономеров белка. Первый такой препарат – тафамидис – уже применяется в Европе и в Российской Федерации.
С.В. Моисеев. Представленные наблюдения иллюстрируют широкий спектр причин ГЛЖ неясной этиологии, которые включают в себя не только истинную гипертрофию миокарда, но и некоторые инфильтративные заболевания, такие как системный амилоидоз, имитирующие ГКМП. Разработать четкий алгоритм дифференциальной диагностики ГКМП достаточно сложно, учитывая вариабельность течения заболеваний, сопровождающихся ГЛЖ. Например, некоторые тяжелые генетические заболевания, такие как болезнь Помпе (гликогеноз II типа, связанный с дефицитом фермента кислой α-глюкозидазы в лизосомах), могут проявиться в возрасте 40-50 лет и старше, в то время как при системных заболеваниях, в том числе болезни Фабри или амилоидозе, экстракардиальные симптомы иногда отсутствуют. Ключевую роль в диагностике наследственных заболеваний, таких как ГКМП, ATTRамилоидоз, болезни Фабри, Помпе, Данона и др., играют изучение семейного анамнеза и молекулярногенетическое исследование.
Главное – вовремя заметить симптомы
Завершается год, объявленный Президентом Российской Федерации Национальным годом борьбы с сердечно-сосудистыми заболеваниями. О ситуации заболеваемости и о профилактике этих недугов рассказал врач-кардиолог БУ «Мегионская городская больница №1» Шукюр Курбанов.
Шукюр Яверович, насколько распространены сейчас сердечно-сосудистые заболевания?
— Это на сегодняшний день самые частые заболевания в структуре смертности и инвалидизации населения. Чаще всего умирают от инфаркта миокарда и инсульта. Самая распространённая из сердечно-сосудистых заболеваний – это гипертоническая болезнь.
У нас такая ситуация, что пациенты к кардиологу обращаются, когда у них уже имеется поражение органов-мишеней: и сердца (гипертрофия левого желудочка) и головного мозга, и зрительного нерва, с почечной недостаточностью, то есть на стадии вторичных изменений в организме. Есть этап обратимости изменений, когда мы можем добиться регресса гипертрофии и улучшить почечную функцию, но, как правило, пациенты долгое время пренебрегают лечением.
Каковы главные причины развития болезней сердца и сосудов?
— На сегодняшний день распространена концепция факторов риска. В случае присутствия у человека наследственной предрасположенности они имеют особое значение. Рано или поздно человек столкнётся с сердечно-сосудистыми проблемами, если он курит, злоупотребляет алкоголем, не соблюдает принципы здорового питания, имеет лишний вес и мало двигается. А это те модифицируемые факторы риска, на которые при желании можно повлиять и полностью устранить. Очень у многих наших пациентов есть избыточный вес или ожирение, каждый второй курит, каждый второй ведёт гиподинамичный образ жизни по специфике своей работы: водители, которые целый день проводят за рулём машины в сидячем положении, или программисты, работающие сидя за монитором – список таких профессий можно продолжать. Но в случае занятия по долгу службы деятельностью, не предполагающей физическую активность, можно активно и интересно проводить свой досуг.
С какого возраста пациенты начинают обращаться с жалобами на боли в сердце?
— Всё зависит от стадии болезни. Если её течение острое, с резким повышением давления, обычно на фоне заболеваний эндокринной, почечной систем, то пациент обращается рано, потому что скачки давления дают о себе знать в виде головокружения, болей в сердце, снижения толерантности к физическим нагрузкам. Но в большинстве случаев гипертония долгое время протекает без ощутимых симптомов. Поэтому человек может и не знать о наличии у себя болезни. Чаще всего пациенты сначала ходят к терапевтам, лечатся пустырником, боярышником, и только потом приходят к нам, упустив время, в которое можно было добиться наиболее эффективного лечения.
А какие есть ограничения в привычном темпе жизни у человека с сердечно-сосудистым заболеванием?
— На первой стадии гипертонии, даже на второй и третей стадиях, когда нет поражения органов-мишеней, медикаментозно мы добиваемся нормотензии и пациент ни в чём не ограничен – вести активный образ жизни мы даже рекомендуем, регулярная физическая активность, например ежедневная пешая ходьба, очень важна. При этом обязательно, хотя бы два раза в день нужно измерять артериальное давление на любой стадии заболевания. И конечно, пациент должен в точности с предписаниями врача принимать назначенные медикаменты.
Итак, можно сделать вывод о том, что зачастую лишь после того, когда симптомы давно развивающейся болезни начинают быть нестерпимыми, люди вспоминают об артериальном давлении и визитам к специалистам. В то время как следить за своим давлением важно абсолютно всем людям, в том числе и здоровым. Ведь для того чтобы сохранить здоровье своего сердца, начинать заботиться о нём нужно с молодости. Гораздо легче соблюдать определенные рекомендации, чем бороться с болезнью, которая уже стала частью вашей жизнью.
Помните основные принципы здоровья:
— Употребление разнообразной пищи, богатой растительной клетчаткой, фрукты и овощи – ежедневно. Много полезных для нормальной работы сердца и сосудов веществ содержится в морепродуктах. Излишнее потребление соли повышает артериальное давление.
— Лишние килограммы не принесут пользу вашему сердцу.
— Физическая активность – залог здоровья.
— Категорический отказ от курения!
— Алкоголь: не более нескольких бокалов красного вина в неделю.
— Отпускайте стрессы и отрицательные эмоции – здоровье дороже.
— Следите за артериальным давлением и уровнем холестерина.
Кабинет медицинской профилактики БУ «Мегионская городская больница №1» (специалист по связям с общественность Юлия Сержант)
причины, симптомы и лечение в клинике Мединеф в Санкт-Петербурге и Киришах
Лучшее лечение сердечной недостаточности — это ее профилактика, которая включает в себя лечение артериальной гипертонии, профилактику атеросклероза, здоровый образ жизни, физические упражнения и диету (в первую очередь, ограничение соли).
Лечение сердечной недостаточности, начатое на самых ранних стадиях, значительно улучшает жизненный прогноз пациента.
Главной функцией сердца является снабжение кислородом и питательными элементами всех органов и тканей организма, а также выведение продуктов их жизнедеятельности. В зависимости от того, отдыхаем мы или активно работаем, телу требуется различное количество крови. Для адекватного обеспечения потребностей организма частота и сила сердечных сокращений, а также размер просвета сосудов могут значительно варьироваться.
Диагноз «сердечная недостаточность» означает, что сердце перестало в достаточной мере снабжать ткани и органы кислородом и питательными веществами. Заболевание обычно имеет хроническое течение, и пациент может много лет жить с ним, прежде чем будет поставлен диагноз.
По всему миру десятки миллионов людей страдают от сердечной недостаточности, и количество пациентов с таким диагнозом увеличивается каждый год. Наиболее распространенной причиной сердечной недостаточности является сужение артерий, снабжающих кислородом сердечную мышцу. Хотя болезни сосудов развиваются в сравнительно молодом возрасте, проявление застойной сердечной недостаточности наблюдается чаще всего у пожилых людей.
По статистике среди людей старше 70 лет, у 10 из 1 000 пациентов диагностируется сердечная недостаточность. Болезнь чаще встречается у женщин, т.к. у мужчин высок процент смертности непосредственно от заболеваний сосудов (инфаркт миокарда), прежде чем они разовьются в сердечную недостаточность.
Другими факторами, обуславливающими развитие этой болезни, являются гипертония, алкогольная и наркотическая зависимость, изменения в структуре клапанов сердца, гормональные нарушения (например, гипертиреоз — избыточная функция щитовидной железы), инфекционные воспаления сердечной мышцы (миокардиты) и др.
Классификации сердечной недостаточности
В мире принята следующая классификация, основанная на эффектах, проявляющихся на разных стадиях болезни:
Класс 1: нет ограничений физической активности и влияния на качество жизни пациента.
Класс 2: слабые ограничения физической активности и полное отсутствие неудобств во время отдыха.
Класс 3: ощутимое снижение работоспособности, симптомы исчезают во время отдыха.
Класс 4: полная или частичная потеря работоспособности, симптомы сердечной недос -таточности и боль в груди проявляются даже во время отдыха.
Симптомы сердечной недостаточности
В зависимости от характера течения заболевания различают острую и хроническую сердечную недостаточность.
Проявлениями болезни являются:
- замедление скорости общего кровотока,
- уменьшение количества крови, выбрасываемого сердцем,
- повышение давления в сердечных камерах,
- скопление избыточных объемов крови, с которыми не справляется сердце, в так называемых «депо» — венах ног и брюшной полости.
Слабость и быстрое утомление являются первыми симптомами сердечной недостаточности.
В связи с неспособностью сердца справляться со всем объемом циркулирующей крови, избыток жидкости из кровяного русла скапливается в различных органах и тканях тела, как правило, в ступнях, икрах, бедрах, животе и в печени.
В результате повышения давления и скопления жидкости в легких может наблюдаться такое явление, как диспное, или нарушение дыхания. В норме кислород легко проходит из богатой капиллярами ткани легких в общий кровоток, однако при скоплении жидкости в легких, что наблюдается при сердечной недостаточности, кислород не в полной мере проникает в капилляры. Низкая концентрация кислорода в крови стимулирует учащение дыхания. Зачастую пациенты просыпаются по ночам от приступов удушья.
Например, американский президент Рузвельт, страдавший от сердечной недостаточности долгое время, спал сидя в кресле из-за проблем с нарушением дыхания.
Выход жидкости из кровяного русла в ткани и органы может стимулировать не только проблемы дыхания и расстройства сна. Пациенты резко прибавляют в весе из-за отеков мягких тканей в области ступней, голени, бедер, иногда и в области живота. Отеки явственно чувствуются при нажатии пальцем в этих местах.
В особо тяжелых случаях жидкость может скапливаться внутри брюшной полости. Возникает опасное состояние — асцит. Обычно асцит является осложнением запущенной сердечной недостаточности.
Когда определенное количество жидкости из кровяного русла выходит в легкие, возникает состояние, характеризуемое термином «отек легких». Отек легких нередко встречается при хронически текущей сердечной недостаточности и сопровождается розовой, кровянистой мокротой при кашле.
Недостаточность кровоснабжения оказывает свое влияние на все органы и системы человеческого организма. Со стороны центральной нервной системы, особенно у пожилых пациентов, может наблюдаться снижение умственной функции.
Левая сторона или правая сторона?
Различные симптомы сердечной недостаточности обусловлены тем, какая сторона сердца вовлечена в процесс. Например, левое предсердие (верхняя камера сердца) принимает наполненную кислородом кровь из легких и нагнетает ее в левый желудочек (нижняя камера), который, в свою очередь, качает кровь в остальные органы. В случае, если левая сторона сердца не может эффективно продвигать кровь, она забрасывается обратно в легочные сосуды, а избыток жидкости проникает через капилляры в альвеолы, вызывая трудности с дыханием. Другими симптомами левосторонней сердечной недостаточности являются общая слабость и избыточное отделение слизи (иногда с примесью крови).
Правосторонняя недостаточность возникает в случаях затруднения оттока крови из правого предсердия и правого желудочка, что бывает, например, при плохой работе сердечного клапана. В результате повышается давление и накапливается жидкость в венах, оканчивающихся в правых камерах сердца — венах печени и ног. Печень увеличивается в объеме, становится болезненной, а ноги сильно опухают. При правосторонней недостаточности наблюдается такое явление, как никтурия или повышенное ночное мочеиспускание.
При застойной сердечной недостаточности почки не могут справляться с большими объемами жидкости, и развивается почечная недостаточность. Соль, которая в норме выводится почками вместе с водой, задерживается в организме, обуславливая еще большую отечность. Почечная недостаточность обратима и исчезает при адекватном лечении главной причины — сердечной недостаточности.
Причины сердечной недостаточности
Существует множество причин развития сердечной недостаточности. Среди них наиболее важное место занимает ишемическая болезнь сердца или недостаточность кровоснабжения сердечной мышцы. Ишемия, в свою очередь, бывает вызвана закупоркой сосудов сердца жироподобными веществами.
Инфаркт также может стать причиной сердечной недостаточности вследствие того, что какая-то часть ткани сердца отмирает и зарубцовывается.
Артериальная гипертония — еще одна распространенная причина развития недостаточности. Сердцу требуется намного больше усилий, чтобы продвигать кровь по спазмированным сосудам, что приводит, в результате, к увеличению его размеров, в частности, левого желудочка. В дальнейшем развивается слабость сердечной мышцы или сердечная недостаточность.
К причинам, влияющим на развитие сердечной недостаточности, относятся и сердечные аритмии (нерегулярные сокращения). Опасным для развития заболевания считается количество ударов более 140 в минуту, т.к. нарушаются процессы наполнения и выброса крови сердцем.
Изменения со стороны клапанов сердца приводят к нарушениям наполнения сердца кровью и также могут явиться причиной развития сердечной недостаточности. Проблема обычно бывает вызвана внутренним инфекционным процессом (эндокардит) или ревматическим заболеванием.
Воспаления сердечной мышцы, вызванные инфекцией, алкогольным или токсическим поражением, также приводит к развитию сердечной недостаточности.
Следует добавить, что в некоторых случаях невозможно установить точную причину, вызвавшую недостаточность. Такое состояние называется идиопатической сердечной недостаточностью.
Диагностика сердечной недостаточности
При помощи стетоскопа врач выслушивает необычные шумы в легких, возникающие вследствие присутствия жидкости в альвеолах. Наличие жидкости в той или иной области организма можно обнаружить также при помощи рентгена.
Доктор выслушивает шумы в сердце, возникающие при наполнении и выбросе крови, а также при работе клапанов сердца.
Посинение конечностей (цианоз), часто сопровождаемое ознобом, свидетельствует о недостаточной концентрации кислорода в крови и является важным диагностическим признаком сердечной недостаточности.
Отечность конечностей диагностируется при надавливании пальцем. Отмечается время, требуемое для разглаживания области сжатия.
Для оценки параметров сердца используются такие методики, как эхокардиограмма и радионуклидная кардиограмма.
При катетеризации сердца тонкая трубка вводится через вену или артерию непосредственно в сердечную мышцу. Данная процедура позволяет измерить давление в сердечных камерах и выявить место закупорки сосудов.
Электрокардиограмма (ЭКГ) позволяет графически оценить изменения размера и ритма сердца. Кроме того, с помощью ЭКГ можно увидеть, насколько эффективна лекарственная терапия.
Каковы защитные силы организма для борьбы с недостаточностью?
В случаях, когда орган или система организма не в состоянии справляться со своими функциями, включаются защитные механизмы и другие органы или системы принимают участие в решении возникшей проблемы. То же наблюдается и в случае сердечной недостаточности.
Во-первых, происходят изменения со стороны сердечной мышцы. Камеры сердца увеличиваются в размере и работают с большей силой, чтобы большее количество крови поступало к органам и тканям.
Во-вторых, увеличивается частота сердечных сокращений.
В-третьих, запускается компенсаторный механизм, называемый ренин-ангиотензиновой системой. Когда количество крови, выбрасываемое сердцем, сокращается и меньше кислорода поступает ко внутренним органам, почки немедленно начинают выработку гормона — ренина, который позволяет задерживать соль и воду, выводимые с мочой, и возвращать их в кровяное русло. Это приводит к увеличению объема циркулирующей крови и повышению давления. Организм должен быть уверен, что достаточное количество кислорода поступает к мозгу и другим жизненно важным органам. Этот компенсаторный механизм, однако, эффективен только на ранних стадиях болезни. Сердце оказывается не способным в течение многих лет работать в усиленном режиме в условиях повышенного давления.
Лечение сердечной недостаточности
Для медикаментозной терапии сердечной недостаточности используются такие группы препаратов: диуретики, сердечные гликозиды, сосудорасширяющие средства (нитраты), блокаторы кальциевых каналов, бета-блокаторы и другие. В особо тяжелых случаях проводится хирургическое лечение.
Диуретики используются с 50-х годов 20-го столетия. Препараты помогают работе сердца, стимулируя выведение избытка соли и воды с мочой. В результате уменьшается объем циркулирующей крови, снижается артериальное давление, облегчается кровоток.
Наиболее важной при сердечной недостаточности является группа препаратов, производных растения наперстянки или «сердечные гликозиды». Эти лекарственные вещества впервые были открыты в 18 веке и широко применяются по сей день. Сердечные гликозиды влияют на внутренние обменные процессы внутри клеток сердца, увеличивая силу сердечных сокращений. Благодаря этому ощутимо улучшается кровоснабжение внутренних органов.
В последнее время для лечения сердечной недостаточности применяются новые классы лекарств, например, сосудорасширяющие средства (вазодилататоры). Эти препараты в первую очередь влияют на периферические артерии, стимулируя их расширение. В результате, благодаря облегчению тока крови по сосудам, улучшается работа сердца. К сосудорасширяющим средствам относятся нитраты, блокаторы ангиотензинпревращающего фермента, блокаторы кальциевых каналов.
В экстренных случаях проводят хирургическое вмешательство, что особенно необходимо, когда недостаточность вызвана нарушениями со стороны сердечных клапанов.
Существуют ситуации, когда единственным способом сохранения жизни пациенту является пересадка сердца.
Прогнозы
По оценкам около 50% пациентов с поставленным диагнозом сердечной недостаточности, проживают с этим заболеванием более 5 лет. Однако прогнозы у каждого отдельного пациента зависят от степени тяжести болезни, сопутствующих заболеваний, возраста, эффективности терапии, образа жизни и многого другого. Лечение данного заболевания преследует следующие цели: улучшение работы левого желудочка сердца, восстановление трудоспособности и улучшение качества жизни пациента.
Вы можете записаться на прием по телефону: 8 (812) 603-03-03
Мы находимся по адресу г. Санкт-Петербург, ул. Боткинская д. 15, к. 1
(5 минут ходьбы от ст. м. Пл. Ленина, выход на ул. Боткинская).
Гипертрофия левого желудочка — Диагностика и лечение
Диагноз
Ваш врач начнет с анамнеза здоровья, семейного анамнеза и тщательного медицинского осмотра, включая проверку вашего артериального давления и функции сердца.
Ваш врач может порекомендовать скрининговые тесты:
- Электрокардиограмма (ЭКГ или ЭКГ). Электрические сигналы записываются, когда они проходят через ваше сердце.Ваш врач может найти образцы, указывающие на нарушение функции сердца и увеличение мышечной ткани левого желудочка.
- Эхокардиограмма. Звуковые волны создают живое изображение вашего сердца. Эхокардиограмма может выявить утолщение мышечной ткани в левом желудочке, кровоток через сердце при каждом ударе и аномалии сердца, связанные с гипертрофией левого желудочка, такие как стеноз аортального клапана.
- МРТ. Изображения вашего сердца можно использовать для диагностики гипертрофии левого желудочка.
Лечение
Лекарства от кровяного давления могут помочь предотвратить дальнейшее увеличение левого желудочка и даже уменьшить ваши гипертрофированные мышцы. Ваш врач может порекомендовать лекарства, в том числе:
Лекарства
Лекарства от кровяного давления могут помочь предотвратить дальнейшее увеличение левого желудочка и даже уменьшить ваши гипертрофированные мышцы. Ваш врач может порекомендовать лекарства, в том числе:
- Ингибиторы ангиотензинпревращающего фермента (АПФ). Эти препараты расширяют кровеносные сосуды, снижая кровяное давление, улучшая кровоток и уменьшая нагрузку на сердце. Примеры включают каптоприл, эналаприл (Vasotec) и лизиноприл (Prinivil, Zestril, Zestoretic). Побочные эффекты могут включать раздражающий сухой кашель у небольшого процента людей.
- Блокаторы рецепторов ангиотензина II (БРА). Лекарства, такие как лозартан (Козаар), имеют такие же преимущества, как и ингибиторы АПФ, , но не вызывают постоянного кашля.
- Блокаторы кальциевых каналов. Эти препараты предотвращают попадание кальция в клетки сердца и стенок кровеносных сосудов. Это расслабляет мышцы стенок сосудов, что позволяет кровеносным сосудам открываться шире и снижает кровяное давление. Примеры включают амлодипин (Норваск) и дилтиазем (Кардизем, Тиазак).
- Диуретики. Лекарства, известные как диуретики тиазидного типа, уменьшают количество жидкости в кровеносных сосудах, снижая кровяное давление. Примеры включают хлорталидон и гидрохлоротиазид (микрозид).
- Бета-блокаторы. Лекарства, такие как атенолол (тенормин), могут снизить частоту сердечных сокращений, снизить кровяное давление и предотвратить некоторые вредные эффекты гормонов стресса. Бета-адреноблокаторы обычно не назначают в качестве начального лечения гипертонии. Ваш врач может порекомендовать добавить бета-блокатор, если другой тип лекарства не эффективен сам по себе.
Хирургия или другие процедуры
Лечение стеноза аортального клапана
Гипертрофия левого желудочка, вызванная стенозом аортального клапана, может потребовать хирургического вмешательства для восстановления узкого клапана или его замены искусственным или тканевым клапаном.
Лечение других основных заболеваний
- Лечение гипертрофической кардиомиопатии. Гипертрофию левого желудочка, вызванную гипертрофической кардиомиопатией, можно лечить с помощью лекарств, нехирургических процедур, хирургии, имплантации устройств и изменения образа жизни.
- Амилоидоз. Лечение амилоидоза включает лекарства, химиотерапию и, возможно, трансплантацию стволовых клеток. Лечение амилоидоза доступно в специализированных клиниках.
Лечение апноэ во сне. Если вам уже поставили диагноз апноэ во сне, лечение этого расстройства сна может снизить ваше кровяное давление и помочь обратить вспять гипертрофию левого желудочка, если она вызвана высоким кровяным давлением.
Если вам не поставили диагноз апноэ во сне, но ваш партнер говорит вам, что вы храпите или что вы на мгновение перестаете дышать во время сна, поговорите со своим врачом о том, чтобы пройти тест на апноэ во сне.
Для лечения апноэ во сне используется аппарат, обеспечивающий постоянное положительное давление в дыхательных путях (CPAP) во время сна. CPAP держит ваши дыхательные пути открытыми, позволяя получать кислород, необходимый для поддержания нормального уровня артериального давления.
Образ жизни и домашние средства
Изменения образа жизни могут помочь снизить кровяное давление, улучшить здоровье сердца и улучшить симптомы гипертрофии левого желудочка, если они вызваны высоким кровяным давлением. Ваш врач, вероятно, порекомендует изменить образ жизни, полезный для сердца, в том числе следующее:
- Отказ от курения.
- Похудение. Гипертрофия левого желудочка часто встречается у людей, страдающих ожирением, независимо от артериального давления. Было показано, что похудание обращает вспять гипертрофию левого желудочка. Поддержание здорового веса или снижение веса, если у вас избыточный вес или ожирение, также может помочь контролировать ваше кровяное давление.
- Соблюдайте здоровую диету. Придерживайтесь диеты с высоким содержанием фруктов, овощей, цельного зерна, нежирных молочных продуктов и полезных жиров, таких как оливковое масло.Уменьшите количество рафинированных углеводов, натрия и насыщенных жиров в своем рационе.
- Ограничьте употребление соли в рационе. Слишком много соли может повысить кровяное давление. Выбирайте продукты с низким содержанием натрия или без добавления соли и не добавляйте соль в пищу.
- Употребление алкоголя в умеренных количествах, если вообще. Алкоголь также может повышать кровяное давление, особенно при употреблении в больших количествах.
- Регулярная физическая активность. Стремитесь к умеренной физической активности не менее 150 минут в неделю.Например, большую часть дней недели попробуйте быструю ходьбу в течение 30 минут. Даже меньшие объемы активности принесут значительную пользу. Спросите своего врача, нужно ли вам ограничить определенные физические нагрузки, такие как тяжелая атлетика, которые могут временно поднять ваше кровяное давление.
- Управление стрессом. Найдите способы справиться со стрессом, например методы релаксации.
Подготовка к приему
Вас могут направить к врачу, имеющему опыт лечения сердечных заболеваний (кардиологу).
Что вы можете сделать
- Запишите свои симптомы, включая те, которые могут показаться не связанными с причиной, по которой вы записались на прием.
- Составьте список всех ваших лекарств, витаминов и пищевых добавок.
- Запишите основную медицинскую информацию, включая другие состояния.
- Запишите ключевую личную информацию, включая любые недавние изменения или факторы стресса в вашей жизни.
- Запишите вопросы, которые задайте своему врачу.
- Узнайте, были ли в вашей семье сердечные заболевания.
- Попросите родственника или друга сопровождать вас, , чтобы помочь вам вспомнить, что говорит врач.
Вопросы, которые следует задать врачу
- Какая наиболее вероятная причина моих симптомов?
- Какие тесты мне нужны? Есть ли к ним особая подготовка?
- Какие виды лечения мне нужны?
- Стоит ли менять образ жизни?
- Следует ли мне ограничивать свои действия?
- У меня другие проблемы со здоровьем.Как мне вместе лучше всего справиться с этими условиями?
В дополнение к вопросам, которые вы подготовили задать своему врачу, не стесняйтесь задавать другие вопросы во время приема.
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам ряд вопросов. Если вы будете готовы ответить на них, у вас останется время, чтобы обсудить те моменты, на которые вы хотите потратить больше времени. Вас могут спросить:
- Каковы ваши симптомы и когда они появились?
- Ваши симптомы со временем ухудшились?
- Есть ли у вас боль в груди или учащенное, трепещущее или учащенное сердцебиение?
- У вас головокружение? Вы когда-нибудь падали в обморок?
- Было ли у вас затрудненное дыхание?
- Ухудшают ли симптомы упражнения или лежание?
- Вы когда-нибудь кашляли кровью?
- Были ли у вас в анамнезе высокое кровяное давление или ревматическая лихорадка?
- Были ли у вас в семье проблемы с сердцем?
- Вы курили или курили? Вы употребляете алкоголь или кофеин?
Ноябрь25, 2020
Показать ссылки- McCullough PA, et al. Определение и патогенез гипертрофии левого желудочка при артериальной гипертензии. https://www.uptodate.com/contents/search. По состоянию на 9 октября 2020 г.
- Podrid PJ. Гипертрофия левого желудочка и аритмия. https://www.uptodate.com/contents/search. По состоянию на 9 октября 2020 г.
- Chatterjee S, et al. Мета-анализ гипертрофии левого желудочка и устойчивых аритмий. Американский журнал кардиологии.2014; DOI: 10.1016 / j.amjcard.2014.07.015.
- Lavie CJ, et al. Влияние эхокардиографической геометрии левого желудочка на клинический прогноз. Прогресс сердечно-сосудистых заболеваний. 2014; DOI: 10.1016 / j.pcad.2014.05.003.
- McCullough PA. Клинические последствия и лечение гипертрофии левого желудочка при артериальной гипертензии. https://www.uptodate.com/contents/search. По состоянию на 9 октября 2020 г.
- Goldberger AL. Гипертрофия левого желудочка: клинические данные и диагноз ЭКГ.https://www.uptodate.com/contents/search. По состоянию на 9 октября 2020 г.
- Что такое гипертрофия левого желудочка? Американская Ассоциация Сердца. https://www.heart.org/en/health-topics/heart-valve-problems-and-disease/heart-valve-problems-and-causes/what-is-left-ventricular-hypertrophy-lvh. По состоянию на 9 октября 2020 г.
- Лопес-Хименес Ф (экспертное заключение). Клиника Майо. 1 марта 2018 г.
- Bonow RO, et al., Eds. Системная гипертензия: управление. В: Болезнь сердца Браунвальда: Учебник сердечно-сосудистой медицины.11-е изд. Эльзевир; 2019. https://www.clinicalkey.com. По состоянию на 9 октября 2020 г.
- AskMayoExpert. Гипертрофическая кардиомиопатия. Клиника Майо; 2020.
- Yilmaz A, et al. Диагностический подход и дифференциальная диагностика у пациентов с гипертрофией левого желудочка. Сердце. 2014; DOI: 10.1136 / heartjnl-2011-301528.
- Джеймс П.А. и др. Основанные на фактах рекомендации 2014 года по лечению высокого кровяного давления у взрослых: отчет членов комиссии, назначенных в Восьмой объединенный национальный комитет (JNC 8).ДЖАМА. 2014; DOI: 10.1001 / jama.2013.284427.
- Мехра Р. Обструктивное апноэ во сне и сердечно-сосудистые заболевания. https://www.uptodate.com/contents/search. По состоянию на 9 октября 2020 г.
- Whelton PK, et al. Руководство ACC / AHA / AAPA / ABC / ACPM / AGS / APhA / ASH / ASPC / NMA / PCNA по профилактике, выявлению, оценке и лечению высокого кровяного давления у взрослых, 2017 г. Кардиология / Целевая группа Американской кардиологической ассоциации по клиническим практическим рекомендациям.Гипертония. 2018; DOI: 10.1161 / HYP.0000000000000066.
- Cuspidi C, et al. Гипертрофия левого желудочка и ожирение: систематический обзор и метаанализ эхокардиографических исследований. Журнал гипертонии. 2014; DOI: 10.1097 / HJH.0b013e328364fb58.
- Gaasch WH. Показания к замене клапана при стенозе аорты у взрослых. https://www.uptodate.com/contents/search. По состоянию на 10 октября 2020 г.
- Изменения, которые вы можете внести, чтобы контролировать высокое кровяное давление. Американская Ассоциация Сердца.https://www.heart.org/en/health-topics/high-blood-pressure/changes-you-can-make-to-manage-high-blood-pressure#.Wo7ckOdG3cs. По состоянию на 9 октября 2020 г.
- Высокое кровяное давление. Национальный институт сердца, легких и крови. https://www.nhlbi.nih.gov/health-topics/high-blood-pressure. По состоянию на 9 октября 2020 г.
- Филипс С.Д. (заключение эксперта). Клиника Майо. 22 октября 2020 г.
- Ferri FF. Амилоидоз. В: Клинический советник Ферри 2021. Эльзевир; 2021 г. https: //www.clinicalkey.com. Проверено 26 октября 2020 г.
Гипертрофия левого желудочка
Симптомы и лечение левосторонней сердечной недостаточности
Что такое левосторонняя сердечная недостаточность?
Левосторонняя сердечная недостаточность — это сердечное заболевание, при котором мышца на левой стороне сердца сокращается, и насос не работает с телом. Левосторонняя сердечная недостаточность определяется не как заболевание, а как процесс.Левосторонняя сердечная недостаточность возникает, когда левый желудочек, основной источник насосной энергии сердца, постепенно ослабляется. Когда это происходит, сердце не может перекачивать богатую кислородом кровь из легких в левое предсердие сердца, в левый желудочек и дальше по телу, и сердцу приходится работать тяжелее. Выделяют два основных типа левосторонней сердечной недостаточности:
- Систолическая недостаточность: Систолическая недостаточность возникает, когда левый желудочек не может сокращаться с достаточной силой, чтобы поддерживать нормальную циркуляцию крови по всему телу, что лишает организм нормального кровоснабжения.По мере того, как левый желудочек качает тяжелее, чтобы компенсировать это, он становится все слабее и тоньше. В результате кровь течет обратно в органы, вызывая скопление жидкости в легких и / или отек других частей тела.
- Диастолическая сердечная недостаточность: Диастолическая сердечная недостаточность возникает, когда левый желудочек становится жестким или толстым и не может должным образом заполнять нижнюю левую камеру сердца, что снижает количество крови, перекачиваемой в тело. Со временем это вызывает скопление крови в левом предсердии, а затем в легких, что приводит к скоплению жидкости и симптомам сердечной недостаточности.
Baptist Health известна передовыми, превосходными услугами по уходу за пациентами с сердечными заболеваниями, а также диагностикой, лечением и лечением левосторонней сердечной недостаточности. Американская кардиологическая ассоциация наградила нас бронзовой наградой Get With the Guidelines® в 2016 году за последовательное применение мер качества при лечении сердечной недостаточности.
Вы по достоинству оцените своевременные встречи и профессиональную дружелюбную атмосферу, в которой мы найдем время, чтобы выслушать ваши опасения. В Baptist Health у вас есть доступ к самой обширной, многопрофильной команде специалистов в регионе и к инновационным методам лечения, в том числе к многим из них, доступным только в рамках специализированных клинических испытаний.Мы делаем все возможное, чтобы продемонстрировать максимальную заботу о тех, кто доверяет нам свое здоровье.
Симптомы левосторонней сердечной недостаточности
Первоначально признаки левосторонней сердечной недостаточности могут оставаться незамеченными, но со временем они усугубляются. Важно посещать врача для регулярных осмотров для ранней диагностики и лечения, чтобы контролировать признаки и симптомы. При отсутствии контроля это состояние может вызвать осложнения, включая заболевание почек и / или печени и сердечный приступ.
Симптомы левосторонней сердечной недостаточности включают:
- Пробуждение ночью с одышкой
- Одышка при физической нагрузке или в положении лежа
- Хронический кашель или хрипы
- Сложность концентрации
- Усталость
- Задержка жидкости, вызывающая опухоль или отек в лодыжках, ногах и / или ступнях
- Отсутствие аппетита и тошнота
- Учащенное или нерегулярное сердцебиение
- Резкое увеличение веса
Когда возникают эти симптомы, они заставляют сердце пытаться перекачивать кровь сильнее, что вызывает дополнительные повреждения, такие как:
- Сердце увеличенное
- Учащенное сердцебиение
- Высокое кровяное давление
- Меньше прилива крови к рукам и ногам
Диагностика левосторонней сердечной недостаточности
Чтобы определить, есть ли у пациента левосторонняя сердечная недостаточность, мы используем передовые технологии для эффективной диагностики, информирования о лечении и тщательного мониторинга состояния.Диагностические процедуры и технологии могут включать:
- Катетеризация сердца: Длинная тонкая гибкая трубка продета через кровеносный сосуд в руке или паху и к сердцу. Контрастный материал вводится через трубку, и делается рентгеновское видео, чтобы показать, как работает сердце, и найти сердечные закупорки.
- Рентген грудной клетки: Обычный визуализирующий тест легких, сердца и аорты.
- Эхокардиограмма: В этом ультразвуковом исследовании используются звуковые волны для получения движущихся изображений камер и клапанов сердца.
- Электрокардиограмма (ЭКГ) : Этот тест измеряет электрическую активность сердца и может помочь определить, увеличены ли части сердца, перегружены или повреждены. Электрические токи сердца регистрируются от 12 до 15 электродов, прикрепленных к рукам, ногам и груди с помощью липкой ленты.
- Электрофизиологическое исследование: Этот тест регистрирует электрическую активность и проводящие пути сердца. Это может помочь найти причину нарушения сердечного ритма и выбрать лучшее лечение.
- Радионуклидная визуализация (стресс-тест с таллием): Эта неинвазивная процедура позволяет определить наличие серьезного повреждения сердца. Радиоактивный изотоп вводится в вену, и специальная камера или сканер записывают, как он проходит через сердце. Любое повреждение сердца можно нанести на карту, указав местонахождение поврежденной области сердца. Эту процедуру можно делать с помощью электрокардиограммы, как во время отдыха, так и во время упражнения.
- Тренировочный тест на беговой дорожке с пиковым значением V02: Этот тест измеряет способность пациента выполнять упражнения и количество кислорода, которое сердце обеспечивает мышцам во время теста.Результаты показывают тяжесть левосторонней сердечной недостаточности и помогают составить прогноз.
По результатам анализов врач классифицирует сердечную недостаточность пациента. Четыре класса основаны на способности выполнять обычные физические нагрузки и симптомах, возникающих при выполнении этих действий.
Причины
Левосторонняя сердечная недостаточность может быть вызвана основными проблемами со здоровьем, от легкой до тяжелой. Чаще всего левосторонняя сердечная недостаточность вызывается сердечными заболеваниями, такими как ишемическая болезнь сердца (ИБС) или сердечный приступ.Другие причины левосторонней сердечной недостаточности могут включать:
- Кардиомиопатия
- Употребление кокаина
- Диабет
- Употребление сильного алкоголя
- Высокое кровяное давление
- Ожирение
- Апноэ сна
- Употребление табака
Факторы риска левосторонней сердечной недостаточности
К факторам риска левосторонней сердечной недостаточности могут относиться:
- Возраст: Мужчины в возрасте 50-70 лет часто страдают левосторонней сердечной недостаточностью, если они ранее перенесли сердечный приступ.
- Стеноз аорты : Когда отверстие аорты сужается, это замедляет кровоток и ослабляет сердце.
- Сгустки крови: Сгусток крови в легких может вызвать левостороннюю сердечную недостаточность.
- Кардиомиопатия: Наследственность может вызвать несколько типов этого заболевания, которое может ослабить или повредить сердце.
- Врожденные пороки сердца: Структурные дефекты сердца могут препятствовать правильному кровообращению из сердца.
- Хронические заболевания: Диабет, ВИЧ, гипертиреоз, гипотиреоз или накопление железа или белка могут привести к левосторонней сердечной недостаточности.
- Пол: Мужчины подвержены большему риску развития левосторонней сердечной недостаточности.
- Нерегулярное сердцебиение: Нарушение сердечного ритма, особенно если оно очень частое и быстрое, может ослабить сердечную мышцу.
- Миокардит: Это состояние возникает, когда вирус вызывает воспаление сердца.
- Сужение перикарда: Воспаление вызывает рубцевание перикарда (мешочка, покрывающего сердце), утолщение и сжатие сердечной мышцы.
- Предыдущий инфаркт: Повреждение сердечной мышцы может повлиять на ее способность эффективно перекачивать кровь.
- Раса: Мужчины афроамериканского происхождения подвержены более высокому риску развития левосторонней сердечной недостаточности, чем другие.
- Некоторые препараты для химиотерапии и диабета: Было обнаружено, что некоторые лекарства повышают риск левосторонней сердечной недостаточности.
- Порок клапанов сердца: Повреждение или дефект одного из четырех сердечных клапанов может помешать сердцу эффективно перекачивать кровь.
- Вирусная инфекция: Некоторые вирусные инфекции могут поражать сердечную мышцу.
Профилактика левосторонней сердечной недостаточности
Хотя вы не можете предотвратить все факторы риска, связанные с левосторонней сердечной недостаточностью, вы можете предпринять шаги, чтобы снизить или в некоторых случаях даже обратить вспять риск заболеваний или состояний, которые могут вызвать или осложнить левостороннюю сердечную недостаточность.
- Сбалансируйте уровень сахара в крови: Если у вас диабет, следите за тем, что вы едите, и регулярно проверяйте уровень глюкозы в крови. Поговорите со своим врачом о лекарствах, которые контролируют скачки сахара в крови.
- Будьте активны: Умеренные упражнения улучшают кровообращение и снижают нагрузку на сердечную мышцу.
- Соблюдайте здоровую диету: Ограничьте потребление соли, сахара, насыщенных жиров и холестерина; и ешьте много фруктов, овощей, цельнозерновых и нежирных молочных продуктов.
- Проходите регулярные осмотры : И если у вас появятся новые или изменяющиеся симптомы или побочные эффекты от лекарств, обратитесь к врачу.
- Поддержание здорового веса: Похудение и поддержание здорового веса снижает нагрузку на сердце.
- Снижение стресса: Стресс может способствовать учащенному или нерегулярному сердцебиению.
- Уменьшите потребление алкоголя: В некоторых случаях вам может потребоваться полностью отказаться от употребления алкоголя. Если вы можете пить, уменьшайте потребление.
- Бросьте курить: Курение повреждает кровеносные сосуды, повышает кровяное давление, снижает количество кислорода в крови и заставляет сердце биться быстрее.
- Принимайте лекарства в соответствии с предписаниями. : Если вам прописали лекарство от левосторонней сердечной недостаточности или причинного заболевания, обязательно принимайте их в соответствии с предписаниями.
- Ежедневно взвешивайтесь : Следите за своим весом на предмет внезапного увеличения, которое может указывать на задержку жидкости.
Прогноз левосторонней сердечной недостаточности
Прогноз левосторонней сердечной недостаточности варьируется в зависимости от причины состояния и тяжести симптомов.Некоторым улучшится лечение и изменение образа жизни. Для других левосторонняя сердечная недостаточность может быть опасной для жизни. При тяжелых симптомах может потребоваться имплантация устройства, восстановление сердца или трансплантация сердца, чтобы предотвратить дальнейшее повреждение сердца и осложнения, включая почечную и / или печеночную недостаточность и сердечный приступ.
Диагностика и лечение левосторонней сердечной недостаточности
Лечение левосторонней сердечной недостаточности направлено на устранение симптомов и устранение основных причин этого состояния.Индивидуальный план лечения может включать лекарства, изменение образа жизни и операцию по имплантации устройства, реконструкцию или трансплантацию сердца. В зависимости от тяжести состояния лечение может включать:
- Лекарства
- Изменение образа жизни
- Хирургия
- Прочие процедуры
Лекарства от левосторонней сердечной недостаточности
Лекарства могут улучшить сердечную функцию и лечить симптомы левосторонней сердечной недостаточности, такие как частота сердечных сокращений, высокое кровяное давление и скопление жидкости, поскольку они:
- Уменьшает задержку жидкости и потерю калия
- Открытые суженные кровеносные сосуды для улучшения кровотока
- Снижение артериального давления и замедление учащенного сердечного ритма
- Увеличивает кровоток по всему телу и уменьшает отек
- Уменьшить количество жидкости, способствуя мочеиспусканию
- Предотвратить образование тромбов
- Пониженный холестерин
Изменения образа жизни
Несколько изменений в образе жизни могут улучшить симптомы и улучшить качество жизни.Очень важно соблюдать диету с низким содержанием натрия, жиров и холестерина. Также рекомендуются легкие аэробные упражнения.
Хирургические и другие процедуры
Если лекарства не эффективны при лечении левосторонней сердечной недостаточности или если симптомы серьезны, может потребоваться операция. В зависимости от состояния сердца и основной причины левосторонней сердечной недостаточности хирургические варианты могут включать имплантацию устройств, восстановление сердца или трансплантацию сердца.
Устройство для операций по имплантации при левосторонней сердечной недостаточности:
Операция по вспомогательному устройству левого желудочка (LVAD): Это устройство может быть имплантировано, чтобы помочь слабому сердцу более эффективно перекачивать кровь, и может быть первичным лечением или временной мерой в ожидании трансплантации сердца.
Кардиостимулятор : Это устройство может быть имплантировано во время небольшой операции, чтобы помочь правому и левому желудочкам нормально сокращаться.
Операции по восстановлению сердца или трансплантации при левосторонней сердечной недостаточности:
Операция по исправлению врожденного порока сердца: Устранение порока сердца может улучшить кровоток.
Аортокоронарное шунтирование (АКШ): Эта операция создает шунтирование вокруг суженных коронарных артерий путем пересадки артерий или вен, взятых из других частей тела, что улучшает кровоток, останавливает боль в груди и предотвращает сердечный приступ.
Операция по реконструкции сердца: Электрические сигналы проходят через здоровое сердце в форме футбольного мяча, заставляя его сокращаться. Но повреждение сердца увеличивает и растягивает сердце, делая его более острым, как баскетбольный мяч, влияя на электрические сигналы, которые заставляют сердце работать менее эффективно. Восстановление формы сердца может улучшить его электрические сигналы и работу. Виды реконструкции включают:
Хирургия искусственного сердечного клапана : Ремонт или замена клапана может уменьшить увеличенное сердце и улучшить сердечную функцию.
Динамическая кардиомиопластика : мышца спины пациента отделяется и наматывается на желудочки сердца. Перемещенная мышца запрограммирована так, чтобы биться как сердечная мышца, что улучшает работу сердца и снижает нагрузку на сердце.
Процедура Дор : зашивание расширенной артерии (аневризмы) из рубцовой ткани, вызванной предыдущим сердечным приступом, может уменьшить мертвую область сердца и помочь ему восстановить более форму.
Процедура «Желудь»: Сетчатый носок, накладываемый на сердце, зашивается, чтобы сердце не увеличивалось в размерах.
Операция по пересадке сердца: Эта операция проводится, когда все другие методы лечения левосторонней сердечной недостаточности не помогли. Поврежденное сердце хирургическим путем удаляется и заменяется здоровым сердцем от умершего донора.
Осложнения левосторонней сердечной недостаточности
Осложнения левосторонней сердечной недостаточности могут включать:
- Стенокардия: Дискомфорт или давление в груди, челюсти, шее или давление вызваны недостаточным притоком крови к сердцу.
- Фибрилляция предсердий: Нерегулярный сердечный ритм может увеличить риск инсульта и образования тромбов.
- Cardia cachexia : Эта непреднамеренная потеря веса не менее 7,5% от нормального в течение шести месяцев может быть опасной для жизни без дополнительного питания.
- Проблемы с сердечным клапаном: Повышенное давление на сердце может нарушить кровоток в правильном направлении по всему сердцу.
- Сердечный приступ: Сердечная мышца необратимо повреждена из-за отсутствия притока крови к сердцу в течение длительного периода времени.
- Нарушение функции почек: Нарушение функции почек часто встречается у пациентов с левосторонней сердечной недостаточностью. Если в почки поступает меньше крови, может возникнуть почечная недостаточность, требующая лечения диализом.
- Повреждение печени: Жидкость, поступающая из сердца, оказывает давление на печень, что может вызвать рубцевание, что затрудняет ее нормальное функционирование.
- Правосторонняя сердечная недостаточность: В результате левосторонней сердечной недостаточности кровь течет обратно через легкие, ослабляя правую часть сердца.Это может вызвать скопление жидкости в легких и вызвать отек ног и лодыжек, а также привести к повреждению желудочно-кишечного тракта и печени.
Что такое гипертрофия левого желудочка (ГЛЖ)?
Гипертрофия левого желудочка или ГЛЖ — это термин, обозначающий левую насосную камеру сердца, которая утолщена и не может эффективно откачивать кровь. Иногда такие проблемы, как стеноз аорты или высокое кровяное давление, перегружают сердечную мышцу. В ответ на эту перегрузку давлением внутренние стенки сердца могут отреагировать утолщением.Эти утолщенные стенки могут вызвать ослабление, жесткость и потерю эластичности левого желудочка, что может препятствовать нормальному кровотоку.
Каковы симптомы ГЛЖ?
ГЛЖ может присутствовать в течение многих лет без каких-либо заметных симптомов. По мере ухудшения состояния могут развиваться такие симптомы, как:
- Одышка
- Усталость
- Боль в груди (особенно при физической нагрузке)
- Учащенное сердцебиение
- Головокружение или обморок
Если вы испытываете какие-либо из этих симптомов, немедленно поговорите со своим лечащим врачом, чтобы можно было выявить и устранить проблему.
Как гипертрофия левого желудочка связана с другими сердечными заболеваниями?
ГЛЖ обычно возникает в результате других проблем с сердцем, таких как:
Важно лечить причины ГЛЖ на ранней стадии, поскольку это может привести к серьезным проблемам, таким как сердечная недостаточность, внезапная остановка сердца и ишемический инсульт.
Как диагностируется ГЛЖ?
Поскольку ГЛЖ может развиваться незаметно в течение нескольких лет без симптомов, ее может быть трудно диагностировать. Однако обычная электрокардиограмма или эхокардиограмма обычно может диагностировать ГЛЖ даже до того, как симптомы станут заметными.МРТ сердца также может диагностировать ГЛЖ.
Какие варианты лечения ГЛЖ?
ГЛЖ часто можно исправить путем лечения основной проблемы, из-за которой сердце работает слишком тяжело. В зависимости от типа нанесенного повреждения лечебные меры могут включать в себя прием лекарств и здоровые для сердца изменения в образе жизни, чтобы помочь снизить давление в сердце. Если ГЛЖ вызвана проблемой сердечного клапана, может потребоваться операция для ремонта или замены клапана.
Можно ли обратить ГЛЖ?
Ряд исследований указывают на улучшение результатов у людей, получающих лечение от ГЛЖ.
Посетите нашу сеть поддержки, чтобы поговорить с другими и связаться с нашими послами сердечных клапанов. Мы здесь, чтобы помочь и воодушевить вас в достижении ваших целей лечения.
Типы, симптомы, причины и методы лечения
Обзор
2015 Медицинские инновации: новый препарат от сердечной недостаточности.Что такое сердечная недостаточность?
Термин «сердечная недостаточность» может пугать. Это не значит, что сердце «отказало» или перестало работать. Это означает, что сердце работает не так хорошо, как должно.
Сердечная недостаточность — серьезная проблема со здоровьем в Соединенных Штатах, от которой страдают около 5,7 миллиона американцев. Ежегодно происходит около 550 000 новых случаев сердечной недостаточности. Это основная причина госпитализации людей старше 65 лет.
Если у вас сердечная недостаточность, ваше здоровье и качество жизни улучшатся, если вы будете заботиться о себе и поддерживать равновесие.Важно узнать о сердечной недостаточности, о том, как поддерживать равновесие и когда вызывать врача.
Насколько распространена сердечная недостаточность?
Почти 6 миллионов американцев страдают сердечной недостаточностью, и более чем у 870 000 человек ежегодно диагностируется сердечная недостаточность. Это состояние является основной причиной госпитализации людей старше 65 лет.
Сердечная недостаточность и старение
Хотя риск сердечной недостаточности не меняется с возрастом, у вас больше шансов получить сердечную недостаточность, когда вы станете старше.
Женщины и сердечная недостаточность
У женщин такая же вероятность развития сердечной недостаточности, как и у мужчин, но есть некоторые различия:
- У женщин сердечная недостаточность развивается позже, чем у мужчин.
- Женщины, как правило, страдают сердечной недостаточностью, вызванной высоким кровяным давлением, и имеют нормальную фракцию выброса (фракция выброса; см. Ниже).
- У женщин может быть более выраженная одышка, чем у мужчин. Нет различий в лечении мужчин и женщин с сердечной недостаточностью.
Какие виды сердечной недостаточности?
Существует множество причин сердечной недостаточности, но обычно это состояние делится на два типа:
Сердечная недостаточность с пониженной функцией левого желудочка (HF-rEF)
Нижняя левая камера сердца (левый желудочек) становится больше (увеличивается) и не может сжиматься (сокращаться) достаточно сильно, чтобы перекачивать нужное количество богатой кислородом крови к остальной части тела.
Сердечная недостаточность с сохраненной функцией левого желудочка (HF-pEF)
Сердце сокращается и качает кровь нормально, но нижние камеры сердца (желудочки) толще и жестче, чем обычно.Из-за этого желудочки не могут расслабиться должным образом и полностью заполниться. Поскольку в желудочках меньше крови, меньше крови перекачивается в остальную часть тела при сокращении сердца.
Что такое фракция выброса?
Фракция выброса (ФВ) означает, насколько хорошо ваш левый желудочек (или правый желудочек) перекачивает кровь при каждом ударе сердца. В большинстве случаев EF относится к количеству крови, откачиваемой из левого желудочка при каждом его сокращении. Левый желудочек — это основная насосная камера сердца.
Ваш EF выражается в процентах. ФВ ниже нормы может быть признаком сердечной недостаточности. Если у вас сердечная недостаточность и ФВ ниже нормы (пониженный), ваш ФВ помогает врачу узнать, насколько серьезно ваше состояние.
Как измеряется EF?
Фракцию выброса можно измерить с помощью:
Почему так важно знать свой EF
Если у вас сердечное заболевание, вам и вашему врачу важно знать ваш ФВ. Ваш EF может помочь вашему врачу определить лучший курс лечения для вас.Измерение вашего EF также помогает вашей медицинской бригаде проверить, насколько хорошо работает наше лечение.
Спросите своего врача, как часто вам следует проверять EF. Как правило, вам следует измерять EF при первом диагнозе сердечного заболевания и по мере необходимости при изменении вашего состояния.
Что означают цифры?
Фракция выброса (EF) от 55% до 70%
- Насосная способность сердца: нормальная.
- Уровень сердечной недостаточности / влияние на накачивание: сердечная функция может быть нормальной, или у вас может быть сердечная недостаточность с сохраненной EF (HF-pEF).
Фракция выброса (EF) от 40% до 54%
- Прокачивающая способность сердца: немного ниже нормы.
- Уровень сердечной недостаточности / Влияние на накачивание: меньше крови доступно, поэтому меньше крови выбрасывается из желудочков. Для остальной части тела доступно меньшее, чем обычно, количество богатой кислородом крови. У вас может не быть симптомов.
Фракция выброса (EF) от 35% до 39%
- Прокачивающая способность сердца: Умеренно ниже нормы.
- Уровень сердечной недостаточности / влияние на откачивание: легкая сердечная недостаточность со сниженным EF (HF-rEF).
Фракция выброса (EF) Менее 35%
- Насосная способность сердца: значительно ниже нормы.
- Уровень сердечной недостаточности / влияние на сцеживание: от умеренного до тяжелого HF-rEF. Тяжелая HF-rEF увеличивает риск опасных для жизни сердечных сокращений и сердечной диссинхронии / десинхронизации (правый и левый желудочки не работают одновременно).
Нормальное сердце. Нормальная фракция выброса левого желудочка (ФВЛЖ) колеблется от 55% до 70%. Например, LVEF 65% означает, что 65% от общего количества крови в левом желудочке откачивается с каждым ударом сердца. Ваш EF может повышаться и понижаться в зависимости от состояния вашего сердца и эффективности вашего лечения.
HF-pEF. Если у вас HF-pEF, ваш EF находится в пределах нормы, потому что левый желудочек все еще работает правильно. Ваш врач измерит вашу EF и может проверить сердечные клапаны и жесткость мышц, чтобы определить, насколько серьезна ваша сердечная недостаточность.
HF-REF. Если у вас ФВ менее 35%, у вас повышается риск опасных для жизни нерегулярных сердечных сокращений, которые могут вызвать внезапную остановку сердца / смерть. Если ваш EF ниже 35%, ваш врач может поговорить с вами о лечении с помощью имплантируемого кардиовертера-дефибриллятора (ICD) или сердечной ресинхронизирующей терапии (CRT). Ваш врач может также порекомендовать определенные лекарства или другие методы лечения, в зависимости от степени сердечной недостаточности. Менее распространенные варианты лечения включают трансплантацию сердца или вспомогательное устройство желудочков (VAD).Если качество вашей жизни очень низкое или ваш врач сказал вам, что ваше состояние очень тяжелое, спросите о других возможных методах лечения.
У некоторых пациентов есть HF-rEF (и EF ниже 40%) и признаки HF-pEF, такие как жесткий (но не всегда увеличенный) левый желудочек.
Симптомы и причины
Каковы симптомы сердечной недостаточности?
Бывают случаи, когда симптомы проявляются слабо или совсем не проявляются.Это не значит, что у вас больше нет сердечной недостаточности. Симптомы сердечной недостаточности могут варьироваться от легких до тяжелых и могут появляться и исчезать.
В целом сердечная недостаточность со временем ухудшается. По мере ухудшения у вас может появиться больше или других признаков или симптомов. Важно сообщить своему врачу, если у вас появятся новые симптомы или они ухудшатся.
Общие признаки и симптомы сердечной недостаточности
- Одышка или затрудненное дыхание.У вас могут возникнуть проблемы с дыханием во время физических упражнений, отдыха или лежа в постели. Одышка возникает, когда жидкость попадает в легкие (застой) или когда ваше тело не получает достаточно богатой кислородом крови. Если вы внезапно просыпаетесь ночью, чтобы сесть и отдышаться, проблема серьезна и вам требуется медицинская помощь.
- Чувство усталости (утомляемости) и слабости в ногах, когда вы активны. Когда ваше сердце не перекачивает достаточно богатой кислородом крови к основным органам и мышцам, вы устаете и ваши ноги могут чувствовать слабость.
- Отек лодыжек, ног и живота; увеличение веса. Когда ваши почки не фильтруют достаточно крови, ваше тело удерживает лишнюю жидкость и воду. Избыток жидкости в организме вызывает отек отек и прибавку в весе .
- Потребность в мочеиспускании в ночное время. Гравитация увеличивает приток крови к почкам, когда вы лежите. Итак, ваши почки производят больше мочи, и у вас есть потребность в мочеиспускании.
- Головокружение , спутанность сознания, трудности с концентрацией внимания, обморок . У вас могут быть эти симптомы, потому что ваше сердце не перекачивает в мозг достаточно богатой кислородом крови.
- Быстрое или нерегулярное сердцебиение ( сердцебиение ): Когда ваша сердечная мышца не качает кровь с достаточной силой, ваше сердце может биться быстрее, чтобы попытаться получить достаточно богатой кислородом крови к основным органам и мышцам. У вас также может быть нерегулярное сердцебиение, если ваше сердце больше обычного (после сердечного приступа или из-за аномального уровня калия в крови).
- Сухой отрывистый кашель. Кашель, вызванный сердечной недостаточностью, чаще возникает, когда вы лежите ровно и в легких есть лишняя жидкость.
- Полный ( раздутый ) или твердый желудок, потеря аппетита или расстройство желудка ( тошнота ).
Для вас очень важно управлять другими заболеваниями, такими как диабет, заболевание почек, анемия, высокое кровяное давление, заболевание щитовидной железы, астма или хроническое заболевание легких.Некоторые состояния имеют признаки и симптомы, похожие на сердечную недостаточность. Если у вас появились новые или ухудшающиеся несрочные симптомы, сообщите об этом своему врачу.
Что вызывает сердечную недостаточность?
Сердечная недостаточность может быть вызвана множеством заболеваний, повреждающих сердечную мышцу. Общие условия:
- Ишемическая болезнь сердца (также называемая коронарным атеросклерозом или «затвердением артерий») поражает артерии, которые переносят кровь и кислород к сердцу (коронарные артерии).Нормальная оболочка внутри артерий разрушается, стенки артерий становятся толстыми, а отложения жира и зубного налета частично блокируют кровоток. Со временем артерии становятся очень узкими или полностью закупоренными, что вызывает сердечный приступ. Блокировка мешает сердцу перекачивать кровь, достаточную для поддержания здоровья ваших органов и тканей (включая сердце). Когда артерии заблокированы, у вас может быть боль в груди (стенокардия) и другие симптомы сердечных заболеваний.
- Сердечный приступ .Сердечный приступ происходит, когда коронарная артерия внезапно блокируется, и кровь не может поступать ко всем областям сердечной мышцы. Сердечная мышца становится необратимо поврежденной, и мышечные клетки могут погибнуть. Нормальные клетки сердечной мышцы могут работать тяжелее. Сердце может стать больше (HF-rEF) или жестким (HF-pEF).
- Кардиомиопатия . Кардиомиопатия — это термин, который описывает повреждение и увеличение сердечной мышцы, не вызванное проблемами с коронарными артериями или кровотоком. Кардиомиопатия может возникать по многим причинам, включая вирусы, злоупотребление алкоголем или наркотиками, курение, генетику и беременность (послеродовая кардиомиопатия).
- Пороки сердца при рождении (врожденный порок сердца).
- Диабет .
- Высокое артериальное давление (гипертония). Артериальное давление — это сила давления крови на стенки кровеносных сосудов (артерий). Если у вас высокое кровяное давление, это означает, что давление в артериях выше нормы. Когда артериальное давление высокое, вашему сердцу приходится сильнее перекачивать кровь в организм. Это может привести к утолщению или жесткости левого желудочка, и у вас может развиться HF-pEF.Высокое кровяное давление также может вызвать сужение коронарных артерий и привести к ишемической болезни сердца.
- Аритмия (нарушение сердечного ритма, включая мерцательную аритмию).
- Болезнь почек .
- Ожирение (избыточный вес).
- Табак и употребление запрещенных наркотиков.
- Лекарства . Некоторые препараты, используемые для борьбы с раком (химиотерапия), могут привести к сердечной недостаточности.
Ведение и лечение
Как лечить сердечную недостаточность?
Ваше лечение будет зависеть от типа сердечной недостаточности и, частично, от ее причины.Лекарства и образ жизни являются частью плана лечения каждого пациента. Ваша медицинская бригада расскажет вам о наиболее подходящем для вас плане лечения. Узнайте больше о лечении сердечной недостаточности.
Какие стадии сердечной недостаточности?
Сердечная недостаточность — хроническое длительное состояние, которое со временем ухудшается. Существует четыре стадии сердечной недостаточности (стадии A, B, C и D). Этапы варьируются от «высокого риска развития сердечной недостаточности» до «тяжелой сердечной недостаточности» и содержат планы лечения.Спросите своего лечащего врача, на какой стадии сердечной недостаточности вы находитесь. Эти стадии отличаются от клинических классификаций сердечной недостаточности Нью-Йоркской кардиологической ассоциации (NYHA) (класс I-II-III-IV), которые отражают тяжесть симптомов или функциональные ограничения. из-за сердечной недостаточности.
По мере того, как состояние ухудшается, ваша сердечная мышца перекачивает меньше крови к вашим органам, и вы переходите к следующей стадии сердечной недостаточности. Вы не можете пройти через этапы назад. Например, если вы находитесь на стадии B, вы не можете снова попасть на стадию A.Цель лечения — не дать вам продвинуться по этапам или замедлить прогрессирование.
Лечение на каждой стадии сердечной недостаточности может включать изменение лекарств, образа жизни и сердечных устройств. Вы можете сравнить свой план лечения с планом лечения для каждой стадии сердечной недостаточности. Перечисленные методы лечения основаны на действующих рекомендациях по лечению. В таблице представлен базовый план медицинского обслуживания, который может относиться к вам. Если у вас есть какие-либо вопросы по какой-либо части вашего плана лечения, спросите члена вашей медицинской бригады.
Этап А
Стадия А считается пре-сердечной недостаточностью. Это означает, что вы подвержены высокому риску развития сердечной недостаточности, потому что у вас есть семейная история сердечной недостаточности или у вас есть одно из следующих заболеваний:
- Гипертония.
- Диабет.
- Ишемическая болезнь сердца.
- Метаболический синдром.
- История злоупотребления алкоголем.
- История ревматической лихорадки.
- Семейный анамнез кардиомиопатии.
- История приема лекарств, которые могут повредить сердечную мышцу, например, некоторых противораковых.
Стадия A
Обычный план лечения пациентов с сердечной недостаточностью стадии А включает:
- Регулярные упражнения, активный образ жизни, ходьба каждый день.
- Бросить курить.
- Лечение повышенного артериального давления (медикаменты, диета с низким содержанием натрия, активный образ жизни).
- Лечение повышенного холестерина.
- Не употреблять алкоголь и наркотики.
- Лекарства:
- Ингибитор ангиотензинпревращающего фермента (ACE-I) или блокатор рецепторов ангиотензина II (ARB), если у вас ишемическая болезнь сердца, диабет, высокое кровяное давление или другие сосудистые или сердечные заболевания.
- Бета-адреноблокатор, если у вас повышенное артериальное давление.
Этап B
Стадия B считается пре-сердечной недостаточностью. Это означает, что вам был поставлен диагноз систолической дисфункции левого желудочка, но никогда не было симптомов сердечной недостаточности.У большинства людей с сердечной недостаточностью стадии B эхокардиограмма (эхо) показывает фракцию выброса (ФВ) 40% или меньше. В эту категорию входят люди с сердечной недостаточностью и пониженной ФВ (HF rEF) по любой причине.
Стадия B
Обычный план лечения пациентов с сердечной недостаточностью стадии B включает:
- Обработки, перечисленные в Стадии А.
- Ингибитор ангиотензинпревращающего фермента (АПФ-I) или блокатор рецепторов ангиотензина II (БРА) (если вы не принимаете один из них в рамках плана лечения стадии А).
- Бета-адреноблокатор, если у вас был сердечный приступ, и ваш EF составляет 40% или ниже (если вы не принимаете его в рамках своего плана лечения на стадии A).
- Антагонист альдостерона, если у вас был сердечный приступ или если у вас диабет и EF 35% или меньше (для снижения риска увеличения вашей сердечной мышцы и плохой перекачивания крови).
- Возможная операция или вмешательство в качестве лечения закупорки коронарной артерии, сердечного приступа, болезни клапана (вам может потребоваться операция по восстановлению или замене клапана) или врожденного порока сердца.
Этап C
Пациентам с сердечной недостаточностью стадии C был поставлен диагноз сердечной недостаточности, и они имели (в настоящее время) или имели (ранее) признаки и симптомы этого состояния.
Существует множество возможных симптомов сердечной недостаточности. Наиболее распространены:
- Одышка.
- Чувство усталости (утомляемость).
- Менее способен заниматься спортом.
- Слабые ноги.
- Просыпание для мочеиспускания.
- Опухание стоп, лодыжек, голеней и живота (отек).
Стадия C
Обычный план лечения пациентов с HF-rEF стадии C включает:
- Процедуры, перечисленные на стадиях A и B.
- Бета-блокатор (если вы его не принимаете), чтобы помочь сердечной мышце работать сильнее.
- Антагонист альдостерона (если вы его не принимаете), если сосудорасширяющее средство (комбинация ACE-I, ARB или рецептора ангиотензина / ингибитор неприлизина) и бета-блокатор не облегчают ваши симптомы.
- Комбинация гидралазина и нитрата, если другие методы лечения не купируют ваши симптомы. Пациенты афроамериканского происхождения должны принимать это лекарство (даже если они принимают другие сосудорасширяющие препараты), если у них наблюдаются симптомы от умеренной до тяжелой.
- Лекарства, замедляющие частоту сердечных сокращений, если ваш пульс превышает 70 ударов в минуту, но симптомы не устранены.
- Мочегонное средство («водные таблетки») может быть назначено, если симптомы не исчезнут.
- Ограничьте потребление натрия (соли) в рационе.Спросите своего врача или медсестру, каков ваш дневной лимит.
- Следите за своим весом каждый день. Сообщите своему врачу, если вы набираете или теряете более 4 фунтов из-за своего «сухого» веса.
- Возможное ограничение жидкости. Узнайте у врача или медсестры, каков ваш дневной лимит жидкости.
- Возможная сердечная ресинхронизирующая терапия (бивентрикулярный кардиостимулятор).
- Возможна терапия имплантируемым сердечным дефибриллятором (ЖКД).
Если лечение заставляет ваши симптомы улучшаться или прекращаться, вам все равно необходимо продолжить лечение, чтобы замедлить прогрессирование до стадии D.
Stage D и уменьшенный E
Пациенты со стадией D HF-rEF имеют запущенные симптомы, которые не проходят при лечении. Это последняя стадия сердечной недостаточности.
Стадия D
Обычный план лечения пациентов с сердечной недостаточностью стадии D включает:
- Процедуры, перечисленные на этапах A, B и C.
- Оценка для более сложных вариантов лечения, включая:
- Пересадка сердца.
- Вспомогательные устройства для желудочков.
- Кардиохирургия.
- Непрерывное введение инотропных препаратов внутривенно.
- Паллиативная помощь или помощь в хосписе.
- Исследовательские методы лечения.
Этапы C и D с сохраненным EF
Лечение пациентов с сердечной недостаточностью стадии C и стадии D и зарезервировано EF (HF-pEF) включает:
- Процедуры, перечисленные на стадиях A и B.
- Лекарства для лечения заболеваний, которые могут вызвать сердечную недостаточность или ухудшить состояние, таких как фибрилляция предсердий, высокое кровяное давление, диабет, ожирение, ишемическая болезнь сердца, хроническое заболевание легких, высокий уровень холестерина и болезни почек.
- Мочегонное средство («водные таблетки») для уменьшения или облегчения симптомов.
ВЫ — САМАЯ ВАЖНАЯ ЧАСТЬ ВАШЕГО ПЛАНА ЛЕЧЕНИЯ!
Вы должны предпринять шаги, чтобы улучшить здоровье своего сердца. Принимайте лекарства в соответствии с инструкциями, соблюдайте диету с низким содержанием натрия, оставайтесь активными или становитесь физически активными, обращайте внимание на внезапные изменения веса, ведите здоровый образ жизни, записывайтесь на приемы и отслеживайте свои симптомы. Обсудите со своим лечащим врачом вопросы или опасения, которые у вас есть по поводу ваших лекарств, изменения образа жизни или любой другой части вашего плана лечения.
Перспективы / Прогноз
Каковы перспективы?
При правильном уходе сердечная недостаточность не помешает вам заниматься любимыми делами. Ваш прогноз или перспективы на будущее будут зависеть от того, насколько хорошо работает ваша сердечная мышца, от ваших симптомов и от того, насколько хорошо вы реагируете на свой план лечения и следуете ему.
Жить с
Как сердечная недостаточность влияет на качество жизни и образ жизни?
При правильном уходе и плане лечения сердечная недостаточность может ограничивать вашу активность, но многие взрослые по-прежнему наслаждаются жизнью. Насколько хорошо вы себя чувствуете, зависит от того, насколько хорошо работает ваша сердечная мышца, от ваших симптомов, а также от того, насколько хорошо вы реагируете на план лечения и следуете ему.Это включает в себя заботу о себе (прием лекарств, активный образ жизни, соблюдение диеты с низким содержанием натрия, отслеживание и сообщение вашему лечащему врачу о новых или ухудшающихся симптомах) и ведение здорового образа жизни (регулярные контрольные визиты к врачу провайдер, ежегодная прививка от гриппа).
Поскольку сердечная недостаточность является хроническим длительным заболеванием, поговорите со своим врачом и членами семьи о своих предпочтениях в отношении медицинской помощи. Вы можете заполнить предварительное распоряжение или завещание, чтобы все, кто ухаживает за вами, знали о ваших желаниях.В журнале A living подробно рассказывается о том, какое лечение вы проводите или не хотите продлевать. Хорошая идея — подготовить завещание к жизни, пока вы здоровы, на случай, если вы не сможете принять эти решения позже.
Гипертрофия левого желудочка (увеличенное сердце)
Обзор
Что такое гипертрофия левого желудочка (ГЛЖ)?
Гипертрофия левого желудочка (ГЛЖ), также известная как увеличенное сердце, представляет собой состояние, при котором мышечная стенка левой насосной камеры сердца (желудочка) утолщается (гипертрофия).
Другие состояния, такие как сердечный приступ, клапанная болезнь и дилатационная кардиомиопатия, могут вызвать увеличение сердца (или сердечной полости). Это не то же самое, что LVH.
Симптомы и причины
Что вызывает ГЛЖ?
Сердце — это мышца.И поэтому, как и другие мышцы, он становится больше, если над ним со временем усердно работать. Некоторые состояния здоровья заставляют ваше сердце работать больше, чем обычно. Наиболее частой причиной ГЛЖ является высокое кровяное давление (гипертония). Другие причины включают спортивную гипертрофию (состояние, связанное с упражнениями), болезнь клапана, гипертрофическую кардиомиопатию (HOCM) и врожденные пороки сердца.
Каковы симптомы ГЛЖ?
У некоторых пациентов нет симптомов, связанных с ГЛЖ. Состояние обычно развивается со временем, и большинство симптомов возникает, когда состояние вызывает осложнения.Наиболее частые симптомы ГЛЖ:
- Ощущение одышки
- Боль в груди, особенно после активности
- Чувство головокружения или обморока
- Учащенное сердцебиение или ощущение стукивания или трепетания в груди
Диагностика и тесты
Как диагностируется ГЛЖ?
Гипертрофия левого желудочка может быть впервые замечена на электрокардиограмме (ЭКГ).Если ваш врач обнаружит признаки ГЛЖ на вашей ЭКГ, у вас будет эхокардиограмма, чтобы определить, есть ли у вас заболевание. Эхокардиограмма — самый распространенный способ определить, есть ли у пациента ГЛЖ. Этот тест позволяет вашему врачу измерить стенки желудочка. Размер более 1,5 см считается увеличенным. Пациенты со спортивной гипертрофией обычно имеют размер менее 1,5 см, а стена возвращается к нормальному размеру после тренировки. Если у вас нет ни одной из типичных причин ГЛЖ и у вас есть семейный анамнез HOCM, ваш врач может определить, что у вас HOCM.
Ведение и лечение
Как лечится ГЛЖ?
Если у вас ГЛЖ, ваше лечение зависит от причины заболевания:
- Гипертоническая гипертензия ГЛЖ (вызванная высоким кровяным давлением) лечится путем контроля вашего кровяного давления.При необходимости это делается с помощью изменения образа жизни и приема лекарств. Продолжаются дискуссии о том, могут ли некоторые лекарства от высокого кровяного давления вызывать улучшение ГЛЖ.
- Атлетическая гипертрофия не требует лечения. Если у вас есть это состояние, вам нужно будет прекратить тренировки на 3-6 месяцев. В это время вам будет сделана еще одна эхокардиограмма, чтобы измерить толщину сердечной мышцы и посмотреть, уменьшилась ли она.
- HOCM — редкое заболевание, за которым должен следить кардиолог, имеющий опыт в этой области.Если у вас HOCM, вам может потребоваться медицинское вмешательство или операция.
Если у вас ГЛЖ, важно получить правильное лечение. Хотя с этим заболеванием можно хорошо справиться, у вас есть риск развития сердечной недостаточности. Следование своему плану лечения и посещение врача в соответствии с рекомендациями могут помочь снизить этот риск.
Гипертрофия левого желудочка (ГЛЖ) | Michigan Medicine
Обзор темы
Что такое гипертрофия левого желудочка?
Гипертрофия левого желудочка (ГЛЖ) означает, что мышца главного насоса сердца (левый желудочек) стала толстой и увеличенной.Это может произойти со временем, если левому желудочку придется слишком много работать. Эта часть сердца должна быть сильной, чтобы перекачивать богатую кислородом кровь по всему вашему телу. Когда желудочек утолщается, в сердце могут произойти другие изменения. Электрическая система сердца может работать неправильно, сердечная мышца может не получать достаточно кислорода, а сердце может перекачивать кровь не так хорошо, как должно.
ГЛЖ связана с повышенным риском других проблем, включая сердечный приступ, сердечную недостаточность, инсульт и проблемы с сердечным ритмом.Лечение может помочь снизить эти риски.
Узнавать, что у вас проблемы с сердцем, может быть сложно. Но есть вещи, которые вы можете сделать, чтобы почувствовать себя лучше и предотвратить ухудшение этого состояния.
Что вызывает ГЛЖ?
ГЛЖ обычно вызвано высоким кровяным давлением. Это также может быть вызвано проблемами с сердцем, такими как гипертрофическая кардиомиопатия, или проблемами с сердечным клапаном, такими как стеноз аортального клапана.
Каковы симптомы?
ГЛЖ может не вызывать симптомов.Когда это происходит, наиболее частыми из них являются:
- Одышка.
- Чувство усталости или головокружения.
- Симптомы стенокардии, такие как боль в груди или давление, которые могут усиливаться, когда вы ведете активный образ жизни.
- Ощущение, будто ваше сердце трепещет, учащается или стучит (учащенное сердцебиение).
Новые или более тяжелые симптомы могут быть признаком сердечной недостаточности. Сердечная недостаточность означает, что ваше сердце не перекачивает столько крови, сколько нужно вашему организму.
Как диагностируется?
Ваш врач проведет медицинский осмотр и спросит вас о любых проблемах со здоровьем, которые у вас были. Вас также спросят, есть ли у кого-либо из членов вашей семьи сердечные заболевания, или они внезапно умерли от сердечных заболеваний.
Вам могут быть назначены такие тесты, как эхокардиограмма и электрокардиограмма (ЭКГ).
Как лечится?
Лучшее лечение будет зависеть от причины, вызвавшей ГЛЖ. Для многих людей основное внимание будет уделяться лечению высокого кровяного давления.Контроль высокого кровяного давления может предотвратить ухудшение ГЛЖ. Это может помочь предотвратить сердечную недостаточность. Это также может помочь снизить риск сердечного приступа и инсульта.
Лекарства и изменения образа жизни используются для лечения высокого кровяного давления. Поиск подходящего лекарства или лекарств может занять некоторое время. Работайте со своим врачом, принимая лекарства в соответствии с предписаниями и посещая все контрольные приемы.
Если ГЛЖ была вызвана проблемой с сердцем, у вас могут быть другие варианты лечения.Лечение может помочь снизить риск сердечной недостаточности и других серьезных проблем.
Чем вы можете заниматься дома?
Здоровые привычки важны для вашего сердца. Активное участие в лечении поможет вам почувствовать себя лучше и защитить свое здоровье.
- Будьте активнее. Проконсультируйтесь с врачом, прежде чем начинать программу упражнений. Вместе вы сможете составить план, который поможет сохранить здоровье вашего сердца и тела. Ваш врач может посоветовать вам заниматься физическими упражнениями по 30 минут большую часть дней в неделю.
- Ешьте полезную для сердца пищу. Продукты, полезные для сердца, включают фрукты, овощи, продукты с высоким содержанием клетчатки, рыбу и продукты с низким содержанием натрия, насыщенных жиров и трансжиров.
- Похудей. Активный образ жизни и здоровое питание могут помочь вам сохранить здоровый вес или похудеть, если вам нужно.
- Принимайте лекарства точно в соответствии с предписаниями. Не прекращайте прием и не меняйте лекарства, не посоветовавшись предварительно с врачом.Поговорите со своим врачом, если у вас возникли проблемы с приемом лекарств.
- Не курите. Отказ от курения снижает риск сердечного приступа и инсульта. Если вам нужна помощь в отказе от курения, поговорите со своим врачом о программах отказа от курения и лекарствах. Это может увеличить ваши шансы навсегда бросить курить.
Кредиты
Текущий по состоянию на: 31 августа 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
E.Грегори Томпсон, врач-терапевт,
Адам Хусни, доктор медицины, семейная медицина,
Р. Стивен Таррат, доктор медицины, MPVM, FACP, FCCP, пульмонология, реаниматология, медицинская токсикология
Действует по состоянию на 31 августа 2020 г.
Автор: Здоровый персонал
Медицинское обозрение: E. Грегори Томпсон, врач внутренних болезней и Адам Хусни, доктор медицины, семейная медицина и Р. Стивен Таррат, доктор медицины, MPVM, FACP, FCCP — пульмонология, реанимация, медицинская токсикология
Левожелудочковая недостаточность — StatPearls
Продолжение образовательной деятельности
Левое сердце сбой возникает при нарушении функции левого желудочка, в результате чего недостаточная доставка крови к жизненно важным органам.Левожелудочковую недостаточность можно подразделить на сердечную недостаточность с сохраненной фракцией выброса (HFpEF) с фракцией выброса более 50 процентов, сердечную недостаточность со сниженной фракцией выброса (HFrEF) с фракцией выброса менее 40 процентов или сердечную недостаточность со средней фракцией выброса. , с фракцией выброса от 41 до 49 процентов. В этом упражнении описывается оценка и лечение левосторонней сердечной недостаточности и подчеркивается роль межпрофессиональной группы в улучшении ухода за пораженными пациентами.
Цели:
Опишите факторы риска развития левой сердечной недостаточности.
Просмотрите клинические проявления левосторонней сердечной недостаточности.
Определите новейшие варианты лечения левосторонней сердечной недостаточности.
Объясните важность улучшения координации помощи между членами межпрофессиональной группы для снижения смертности пациентов с левожелудочковой недостаточностью.
Введение
Сердце состоит из перикарда, миокарда и эндокарда. Патология любой из этих структур может привести к сердечной недостаточности. Левожелудочковая недостаточность возникает, когда дисфункция левого желудочка приводит к недостаточной доставке крови к жизненно важным органам тела. Левожелудочковую недостаточность можно подразделить на сердечную недостаточность с сохраненной фракцией выброса (HFpEF с EF более 50%), сердечную недостаточность со сниженной фракцией выброса (HFrEF с EF менее 40%) или сердечную недостаточность со средней фракцией выброса (EF между 41 и 49 процентов).
Этиология
Наиболее частыми причинами левосторонней сердечной недостаточности являются ишемическая болезнь сердца и гипертония. Последний может вызвать левую сердечную недостаточность через гипертрофию левого желудочка (приводящую к HFpEF), а также служит фактором риска развития ишемической болезни сердца (которая может привести к HFrEF). Диабет, курение, ожирение, мужской пол и малоподвижный образ жизни также считаются факторами риска. [1] [2] [3] Многие из этих причин можно предотвратить, и поэтому контроль факторов риска остается чрезвычайно важным для предотвращения сердечной недостаточности.[4]
Эпидемиология
Сердечная недостаточность чаще встречается у пожилых людей. Приблизительно 5,7 миллиона человек в США диагностировали сердечную недостаточность. Заболеваемость составляет около 10 на 1000 у людей старше 65 лет. [5] [6] Считается, что примерно 50% всех пациентов с сердечной недостаточностью страдают сердечной недостаточностью; со временем этот диагноз становится все более распространенным. [7] [8] HFpEF, в отличие от HFrEF, чаще встречается у женщин (79% против 49%), а также имеет тенденцию влиять на пожилое население.[9]
Патофизиология
Множественные механизмы могут привести к левожелудочковой недостаточности. Хроническая или плохо контролируемая гипертензия вызывает повышенную постнагрузку и, следовательно, повышенную нагрузку на сердце, что может привести к гипертрофии левого желудочка. Первоначально эта гипертрофия служит компенсаторным механизмом и может помочь поддерживать сердечный выброс, но в долгосрочной перспективе может препятствовать расслаблению миокарда, что приводит к нарушению сердечного наполнения и снижению выброса левого желудочка. Ишемическая болезнь сердца вызывает прямое ишемическое повреждение миокарда, что приводит к ремоделированию и образованию рубцов, что снижает сократимость и сердечный выброс.Аритмии могут вызывать ремоделирование, но, как правило, снижают сердечный выброс из-за нарушения наполнения желудочков и снижения релаксации желудочков. Кардиомиопатии охватывают широкий спектр патологий и имеют различные механизмы, вызывающие сердечную дисфункцию. [10]
Анамнез и физикальное состояние
Пациенты с левосторонней сердечной недостаточностью могут предъявлять жалобы на одышку (часто при физической нагрузке, чувствительность 89%), ортопноэ (специфичность 89%), пароксизмальную ночную одышку и / или симптомы объема перегрузка (напр.g., отек ног, увеличение веса, увеличение обхвата живота или боль в правом подреберье из-за заложенности печени) [11]. Интересно, что у некоторых пациентов с запущенным заболеванием может наблюдаться потеря веса, называемая «сердечной кахексией». [12]
При физикальном осмотре наиболее частыми встречающимися признаками являются:
Хрипы при аускультации легких, указывающие на отек легких
Снижение звуков дыхания при аускультации в легких, что указывает на плевральный выпот
Галоп S3 при аускультации сердца указывает на повышенное конечное диастолическое давление в левом желудочке
Точка максимального импульса, смещенная латерально при пальпации
9000Положительный гепато-яремный рефлюкс (ручное давление на переполненную печень, вызывающую повышение давления в яремной вене)
Увеличение обхвата живота из-за асцит
90 009Низкое артериальное давление и учащенное сердцебиение могут возникать при тяжелой декомпенсированной недостаточности из-за снижения сердечного выброса
Вздутие яремной вены (давление в яремной вене более 8 см вод. Ст.), Свидетельствующее о повышенном давлении в правом предсердии
Отек мошонки
Оценка
Сердечная недостаточность ставится клинически.Однако для дальнейшей оценки доступны несколько тестов:
- Лабораторные тесты: натрийуретический пептид мозга (BNP) или NT-proBNP могут быть наиболее полезными, поскольку они могут дифференцировать острую сердечную недостаточность от других причин одышки. Однако этому тесту недостает специфичности, и высокий уровень этого гормона не является диагностическим признаком острой сердечной недостаточности. [11] [13] Другие лабораторные тесты включают тропонин Т (для выявления инфаркта миокарда, хотя уровни могут быть высокими из-за самой сердечной недостаточности), общий анализ крови, базовый метаболический анализ (низкий уровень натрия, в частности, указывает на запущенное заболевание) и функциональные тесты печени (для выявления повреждение печени из-за перегрузки объемом).
Электрокардиография может показать неспецифические признаки, такие как ишемические изменения, гипертрофия левого желудочка или аритмии.
Эхокардиография может помочь отличить HFrEF от HFpEF путем определения фракции выброса, а диастолическая функция левого желудочка может оценить связанные регионарные аномалии движения стенки, которые могут указывать на ишемический компонент, а также на патологии клапанов и перикарда.
- Коронарная ангиография показана пациентам с симптомами стенокардии, а также может быть показана пациентам с ухудшением симптомов сердечной недостаточности.[14]
Лечение / ведение
Пациенты должны получить информацию о важности изменения образа жизни для улучшения исхода их болезни. Это включает разумное потребление соли и отказ от алкоголя, никотина и рекреационных наркотиков.
Лечение первопричины имеет чрезвычайно важное значение, поскольку некоторые состояния сердечной недостаточности могут быть обратимыми при устранении провоцирующих факторов, таких как кардиомиопатии, вызванные алкоголем, тахикардией или ишемией.Жесткий контроль артериального давления также поможет предотвратить дальнейшее ухудшение. [15] Помимо петлевых диуретиков при перегрузке объемом, фармакологическое лечение отличается от HFrEF и HFpEF [16] [17] [18]: — Для HFrEF основой лечения является лечение комбинация ингибиторов ангиотензинпревращающего фермента (АПФ) или блокаторов рецепторов ангиотензина II (БРА) с бета-блокаторами (карведилолом, метопрололом или бисопрололом). Если у пациента сохраняются симптомы при максимальной дозе ингибитора АПФ или БРА, его можно заменить ингибитором рецептора ангиотензина-неприлизина.Другие лекарства включают гидралазин, нитраты, антагонисты минералокортикоидных рецепторов, такие как спиронолактон, ивабрадин и дигоксин (в крайнем случае). Нитраты в сочетании с гидралазином могут быть особенно эффективны у афроамериканцев. Доказано, что дигоксин, ивабрадин и диуретики не способствуют снижению смертности.
— Лечение HFpEF фокусируется на основной причине или сопутствующих факторах: контроле артериального давления, реваскуляризации при ишемической кардиомиопатии и лечении аритмий.У этих пациентов может быть полезным антагонист минералокортикоидных рецепторов.
Пациенты с тяжелыми симптомами и фракцией выброса менее 35% должны получить направление на имплантируемый кардиовертер-дефибриллятор (ICD) или сердечную ресинхронизирующую терапию (CRT) (в зависимости от ширины QRS и типа задержки внутрижелудочковой проводимости) после медицинской оптимизации. В запущенных случаях возможны механические вспомогательные устройства кровообращения, такие как LVAD, непрерывная инфузия инотропных препаратов, таких как добутамин или милринон (что все еще возможно в амбулаторных условиях), и трансплантация сердца.
Дифференциальная диагностика
При приближении к пациенту с одышкой при физической нагрузке существует широкий дифференциальный диагноз. Пациент с установленной левосторонней сердечной недостаточностью может иметь сопутствующее заболевание, которое может способствовать клиническому проявлению пациента, и в случае атипичных проявлений требуется дополнительное обследование для других состояний. Эти состояния включают другие сердечно-сосудистые причины (например, первичную легочную гипертензию), легочные причины (например, хроническое обструктивное заболевание легких и интерстициальное заболевание легких) и внесердечные причины (например, анемия).
Изолированный отек нижних конечностей менее вероятен при сердечной недостаточности, и в первую очередь необходимо исключить другие причины, такие как венозная недостаточность, цирроз, нефротический синдром, лимфедема и тромбоз вен.
Стадирование
«Обновление 2009 г., включенное в рекомендации ACC / AHA 2005 по диагностике и лечению сердечной недостаточности у взрослых», рекомендует стадирование сердечной недостаточности. [[19] бессимптомные, но склонные к развитию сердечной недостаточности в будущем, например, пациенты с диабетом и гипертонией.Стадия B отличается от стадии A наличием структурной сердечной аномалии, такой как гипертрофия желудочков или систолическая дисфункция, но опять же без симптомов. Пациенты на стадиях C и D включают тех, кто когда-либо испытывал симптомы сердечной недостаточности. Пациенты стадии D — это пациенты с тяжелой сердечной недостаточностью, которым требуется расширенное лечение, такое как механическая поддержка, круглосуточные инотропные агенты и трансплантация сердца. Пациенты стадии C и D могут быть дополнительно классифицированы на основе функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA):
Класс I: симптомы, не ограничивающие повседневную деятельность.
Класс II: симптомы, возникающие при умеренных усилиях, слегка ограничивающих повседневную активность.
Класс III: симптомы, возникающие при минимальных усилиях и значительном ограничении повседневной активности.
Класс IV: симптомы ослабления возникают в состоянии покоя.
Прогноз
Уровень смертности от сердечной недостаточности в 2008 г. составлял 18,2 на 100 000 для мужчин и 15,8 на 100 000 для женщин на основании «Заболеваемости и смертности: 2012 Карточка по сердечно-сосудистым, легочным и болезням крови».Известно, что у пациентов с HFpEF уровень смертности ниже, чем у пациентов с HFrEF. [20]
Множественные переменные связаны с худшим исходом сердечной недостаточности: мужской пол, пожилой возраст, низкая фракция выброса, высокий функциональный класс по NYHA, низкий гематокрит и уровни натрия, высокий уровень натрийуретического пептида головного мозга, низкий пик потребления кислорода при физической нагрузке, широкий QRS, почечный недостаточность, низкое кровяное давление, учащенное сердцебиение и перегрузка объемом, невосприимчивые к медикаментозному лечению. [19] [21]
Осложнения
Левая сердечная недостаточность может осложняться тяжелой перегрузкой объемом, приводящей к дыхательной недостаточности и анасарке, а также аритмиям (тахиаритмиям или брадиаритмиям), кардиогенному шоку из-за отказа помпы и смерти.Сообщалось также, что тромбоэмболия легочной артерии, острый коронарный синдром, нарушения мозгового кровообращения и разрыв миокарда являются частыми причинами внезапной смерти пациентов с сердечной недостаточностью [22]. В дополнение к имплантируемым кардиовертерам-дефибрилляторам, некоторые лекарства (указанные выше) снижают смертность при левожелудочковой недостаточности, и лечение следует начинать сразу по показаниям.
Сдерживание и обучение пациентов
Соблюдение правил изменения образа жизни и фармакологического лечения, а также контроль провоцирующих факторов (таких как гипертония и аритмии) имеют решающее значение для предотвращения госпитализаций по поводу обострения сердечной недостаточности и улучшения качества жизни.Многие из этих провоцирующих факторов потенциально находятся под контролем пациента. Вот почему обучение пациентов является неотъемлемой частью мультидисциплинарного подхода к снижению смертности и заболеваемости из-за сердечной недостаточности.
Улучшение результатов команды здравоохранения
Межпрофессиональный подход имеет решающее значение для пациентов с тяжелой сердечной недостаточностью с повышенным риском повторной госпитализации. [16] [23] В систематическом обзоре 29 рандомизированных контролируемых исследований межпрофессиональный подход снизил количество госпитализаций по поводу сердечной недостаточности на 27% и смертность от всех причин примерно на 25%.Этот подход также оказался рентабельным. Хорошо обученные медсестры являются неотъемлемой частью этого подхода, поскольку клиники сердечной недостаточности, возглавляемые медсестрами и в координации с поставщиками услуг пациентов, очень успешно улучшают результаты лечения пациентов. Помимо наличия клиник сердечной недостаточности, обучение персонала методам лечения сердечной недостаточности и обучение пациентов являются краеугольными камнями успешного межпрофессионального подхода. Телефонное наблюдение снизило количество повторных госпитализаций из-за сердечной недостаточности, но не смертность.[уровень II]
Дополнительное образование / Вопросы для повторения
Ссылки
- 1.
- He J, Огден Л.Г., Баззано Л.А., Вуппутури С., Лориа К., Велтон П.К. Факторы риска застойной сердечной недостаточности у мужчин и женщин в США: последующее эпидемиологическое исследование NHANES I. Arch Intern Med. 2001, апрель, 09; 161 (7): 996-1002. [PubMed: 11295963]
- 2.
- Хо К.К., Пинский Дж. Л., Каннел В. Б., Леви Д. Эпидемиология сердечной недостаточности: Фрамингемское исследование. J Am Coll Cardiol. 1993 Октябрь; 22 (4 Дополнение A): 6A-13A.[PubMed: 8376698]
- 3.
- Данлей С.М., Вестон С.А., Якобсен С.Дж., Роджер В.Л. Факторы риска сердечной недостаточности: популяционное исследование случай-контроль. Am J Med. 2009 ноябрь; 122 (11): 1023-8. [Бесплатная статья PMC: PMC2789475] [PubMed: 19854330]
- 4.
- Васан Р.С., Леви Д. Роль гипертонии в патогенезе сердечной недостаточности. Обзор клинической механики. Arch Intern Med. 1996 сентября 09; 156 (16): 1789-96. [PubMed: 87
]
- 5.
- Члены группы писателей.Mozaffarian D, Benjamin EJ, Go AS, Arnett DK, Blaha MJ, Cushman M, Das SR, de Ferranti S, Després JP, Fullerton HJ, Howard VJ, Huffman MD, Isasi CR, Jiménez MC, Judd SE, Kissela BM, Lichtman JH, Лизабет Л.Д., Лю С., Макки Р.Х., Магид DJ, Макгуайр Д.К., Молер Э.Р., Мой С.С., Мунтнер П., Муссолино М.Э., Насир К., Неймар Р.В., Никол Джи, Паланиаппан Л., Пандей Д.К., Ривз М.Дж., Родригес К.Дж., Розамонд В., Сорли П.Д., Стейн Дж., Товфиги А., Туран Т.Н., Вирани С.С., Ву Д., Йе Р.В., Тернер МБ., Статистический комитет Американской кардиологической ассоциации.Подкомитет по статистике инсульта. Обновление статистики сердечных заболеваний и инсульта за 2016 г .: отчет Американской кардиологической ассоциации. Тираж. 2016 26 января; 133 (4): e38-360. [PubMed: 26673558]
- 6.
- Ллойд-Джонс Д.М., Ларсон М.Г., Лейп Е.П., Байзер А., Д’Агостино Р.Б., Каннель В.Б., Мурабито Дж.М., Васан Р.С., Бенджамин Э.Дж., Леви Д., Фрамингемское исследование сердца. Пожизненный риск развития застойной сердечной недостаточности: исследование сердца Framingham. Тираж. 2002 декабрь 10; 106 (24): 3068-72. [PubMed: 12473553]
- 7.
- Owan TE, Hodge DO, Herges RM, Jacobsen SJ, Roger VL, Redfield MM. Тенденции распространенности и исходов сердечной недостаточности с сохраненной фракцией выброса. N Engl J Med. 20 июля 2006 г .; 355 (3): 251-9. [PubMed: 16855265]
- 8.
- Бурси Ф., Уэстон С.А., Редфилд М.М., Якобсен С.Дж., Пахомов С., Нкомо В.Т., Меверден Р.А., Роджер В.Л. Систолическая и диастолическая сердечная недостаточность по месту жительства. ДЖАМА. 2006 ноябрь 08; 296 (18): 2209-16. [PubMed: 170
- ]
- 9.
- Масуди Ф.А., Гавранек Е.П., Смит Г., Фиш Р.Х., Штайнер Дж.Ф., Ордин Д.Л., Крумхольц Х.М.Пол, возраст и сердечная недостаточность с сохраненной систолической функцией левого желудочка. J Am Coll Cardiol. 2003 15 января; 41 (2): 217-23. [PubMed: 12535812]
- 10.
- Pazos-López P, Peteiro-Vázquez J, Carcía-Campos A, García-Bueno L, de Torres JP, Castro-Beiras A. Причины, последствия и лечение левой или правосторонняя сердечная недостаточность. Vasc Health Risk Manag. 2011; 7: 237-54. [Бесплатная статья PMC: PMC3096504] [PubMed: 21603593]
- 11.
- Mant J, Doust J, Roalfe A, Barton P, Cowie MR, Glasziou P, Mant D, McManus RJ, Holder R, Deeks J, Fletcher K , Qume M, Sohanpal S, Sanders S, Hobbs FD.Систематический обзор и метаанализ индивидуальных данных пациентов для диагностики сердечной недостаточности с моделированием последствий различных диагностических стратегий в первичной медико-санитарной помощи. Оценка медицинских технологий. 2009 Июль; 13 (32): 1-207, iii. [PubMed: 19586584]
- 12.
- Анкер С.Д., Шарма Р. Синдром сердечной кахексии. Int J Cardiol. 2002 сентябрь; 85 (1): 51-66. [PubMed: 12163209]
- 13.
- Келдер Дж. К., Крамер М. Дж., Ван Вийнгаарден Дж., Ван Торен Р., Мостерд А., Мунс К. Г., Ламмерс Дж. В., Коуи М. Р., Гробби Д. Е., Мотыг А. В..Диагностическая ценность физического обследования и дополнительных обследований у пациентов первичного звена с подозрением на сердечную недостаточность. Тираж. 2011 20 декабря; 124 (25): 2865-73. [PubMed: 22104551]
- 14.
- Феррейра Дж. П., Россиньол П., Демиссей Б., Шарма А., Гирерд Н., Анкер С. Д., Клеланд Дж. Г., Дикштейн К., Филиппатос Дж., Хиллеге Х. Л., Ланг С. К., Метра М., Нг ЛЛ, Ponikowski P, Samani NJ, van Veldhuisen DJ, Zwinderman AH, Voors A, Zannad F. Коронарная ангиография при ухудшении сердечной недостаточности: детерминанты, результаты и прогностические последствия.Сердце. 2018 Апрель; 104 (7): 606-613. [PubMed: 28798192]
- 15.
- Янси К.В., Джессап М., Бозкурт Б., Батлер Дж., Кейси Д.Е., Дразнер М.Х., Фонаров Г.К., Джерачи С.А., Хорвич Т., Януцци Д.Л., Джонсон М.Р., Каспер Е.К., Леви В.К., Масуди Ф.А., Макбрайд П.Е., МакМюррей Дж.Дж., Митчелл Дж.Э., Петерсон П.Н., Ригель Б., Сэм Ф., Стивенсон Л.В., Тан У.Х., Цай Э.Дж., Вилкофф Б.Л. Руководство ACCF / AHA по лечению сердечной недостаточности, 2013 г.: краткое содержание: отчет Фонда Американского колледжа кардиологов / Целевой группы Американской кардиологической ассоциации о практических рекомендациях.Тираж. 2013 15 октября; 128 (16): 1810-52. [PubMed: 23741057]
- 16.
- Янси К.В., Джессап М., Бозкурт Б., Батлер Дж., Кейси Д.Е., Дразнер М.Х., Фонаров Г.К., Джерачи С.А., Хорвич Т., Януцци Д.Л., Джонсон М.Р., Каспер Е.К., Леви В.К., Масуди Ф.А., Макбрайд П.Е., МакМюррей Дж.Дж., Митчелл Дж.Э., Петерсон П.Н., Ригель Б., Сэм Ф., Стивенсон Л.В., Тан У.Х., Цай Э.Дж., Вилкофф Б.Л., Фонд Американского колледжа кардиологии. Рабочая группа Американской кардиологической ассоциации по практическим рекомендациям. Руководство ACCF / AHA по лечению сердечной недостаточности, 2013: отчет Фонда Американского колледжа кардиологов / Целевой группы Американской кардиологической ассоциации по практическим рекомендациям.J Am Coll Cardiol. 2013 15 октября; 62 (16): e147-239. [PubMed: 23747642]
- 17.
- ЧЛЕНЫ ПИСЬМЕННОГО КОМИТЕТА. Янси К.В., Джессап М., Бозкурт Б., Батлер Дж., Кейси Д.Е., Колвин М.М., Дразнер М.Х., Филиппатос Дж., Фонаров Г.К., Живертц М.М., Холленберг С.М., Линденфельд Дж., Масуди Ф.А., Макбрайд П.Е., Петерсон П.Н., Стивенсон Л.В., Вестлейк С. Обновленные данные ACC / AHA / HFSA, 2016 г., посвященные новой фармакологической терапии сердечной недостаточности: обновление Руководства ACCF / AHA по лечению сердечной недостаточности 2013 г.: отчет Целевой группы по клинической практике Американского колледжа кардиологов / Американской кардиологической ассоциации Руководящие принципы и Американское общество сердечной недостаточности.Тираж. 2016 27 сентября; 134 (13): e282-93. [PubMed: 27208050]
- 18.
- Янси К.В., Джессап М., Бозкурт Б., Батлер Дж., Кейси Д.Е., Колвин М.М., Дразнер М.Х., Филиппатос Г.С., Фонаров Г.С., Живертц М.М., Холленберг С.М., Линденфельд Дж., Масуди Ф.А., McBride PE, Peterson PN, Stevenson LW, Westlake C. Обновление рекомендаций ACC / AHA / HFSA 2013 г. ACCF / AHA по лечению сердечной недостаточности: отчет Американского колледжа кардиологов / Американской кардиологической ассоциации по клиническим исследованиям. Практические рекомендации и Американское общество сердечной недостаточности.Тираж. 8 августа 2017 г .; 136 (6): e137-e161. [PubMed: 28455343]
- 19.
- Хант С.А., Абрахам В.Т., Чин М.Х., Фельдман А.М., Фрэнсис Г.С., Ганиатс Т.Г., Джессап М.А., Констам М.А., Манчини Д.М., Михл К., Оутс Дж.А., Рахко П.С., Сильвер М.А., Стивенсон LW, Янси CW. Актуальное обновление 2009 г. включено в Руководство ACC / AHA 2005 по диагностике и лечению сердечной недостаточности у взрослых: отчет Фонда Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям: разработан в сотрудничестве с Международным обществом сердца. и трансплантация легких.Тираж. 2009 14 апреля; 119 (14): e391-479. [PubMed: 19324966]
- 20.
- Глобальная группа метаанализа по хронической сердечной недостаточности (MAGGIC). Выживаемость пациентов с сердечной недостаточностью с сохраненной или сниженной фракцией выброса левого желудочка: метаанализ индивидуальных данных пациентов. Eur Heart J. 2012 июл; 33 (14): 1750-7. [PubMed: 21821849]
- 21.
- Хо К.К., Андерсон К.М., Каннел В.Б., Гроссман В., Леви Д. Выживание после начала застойной сердечной недостаточности у субъектов Фрамингемского исследования сердца.Тираж. 1993 июл; 88 (1): 107-15. [PubMed: 8319323]
- 22.
- Наранг Р., Клеланд Дж. Г., Эрхард Л., Болл С. Г., Коутс А. Дж., Коули А. Дж., Дарги Х. Дж., Холл А. С., Хэмптон Дж. Р., Пул-Уилсон, Пенсильвания.


