Что такое абсцесс горла, как его распознать и вылечить
Навигация по странице:
Абсцесс горла – это острое гнойное воспаление, локализующееся в глотке или заглоточном пространстве и поражающее ткани клетчатки. Чаще всего встречается у подростков от 15 лет и молодых людей до 35 лет.
Виды абсцесса
Различают заглоточный и паратонзиллярный абсцесс горла.
Заглоточный
Поражает клетчатку заглоточного пространства. Классифицируется по расположению:
- Гипофаренгильный – под корнем языка
- Мехофаренгиальный – между корнем языка и небной дужкой
- Эпифарингеальный – над небной дужкой
- Смешанный – сразу в нескольких частях заглоточного пространства
Паратонзиллярный
Возникает в заполненной гноем полости, располагающейся в околоминдаликовых участках. Это тяжелое осложнение запущенного тонзиллита, которое также называется флегмонозная ангина.
По стадии протекания различают 3 формы паратонзиллярных абсцессов:
- Отечная – ткани рядом с миндалинами отекают, но симптоматика гнойного воспаления пока не проявляется.

- Инфильтрационная – появляется боль, сильно повышается температура.
- Абсцедирующая – формируется гнойник.
Симптомы абсцесса глотки
Когда развивается абсцесс горла, симптомы такие:
- Сильно повышается температура – до 38-40 °С
- Болит горло – боль усиливается при жевании и повороте головы
- Сложно проглотить пищу или слюну – больные из-за этого часто отказываются от еды
- Увеличиваются шейные и подчелюстные лимфоузлы
- Голос становится гнусавым
- Затрудняется дыхание – по мере роста гнойника дыхательный просвет сужается
У некоторых больных на ранних стадиях наблюдается абсцесс горла без температуры. Также жар может упасть, если гнойник самостоятельно вскроется, и гнойные массы пойдут в ротовую полость. Если они пойдут в окологлоточное пространство, состояние больного ухудшится.
Причины абсцессов
Когда развивается абсцесс горла, причины могут быть воспалительными и травматическими.
Воспалительные
Чаще всего скопления гноя вызывает инфекция глотки. Абсцесс в горле может развиться на фоне:
Абсцесс в горле может развиться на фоне:
- Запущенной ангины – особенно если у больного паратонзиллит
- Стрептококкового фарингита
- Других ЛОР-инфекций – отита, мастоидита, ринита, синусита
- Инфекционных болезней – гриппа, кори, ОРВИ, скарлатины, дифтерии
- Стоматологических инфекций – гингивита, кариеса, периостита
Травматические
При травмах абсцесс является не осложнением, а первичным заболеванием. Он может развиться, если повредить горло костью и другим инородным телом, неаккуратно провести бронхоскопию или гастроскопию.
Диагностика
Патология определяется путем визуального осмотра и фарингоскопии. Когда у пациента абсцесс, горло припухлое, клетчатка деформирована, на ней заметно шаровидное выпячивание. Если вам интересно, как выглядит абсцесс горла, фото помогут составить представление. Для дополнительной диагностики врачи назначают анализ крови, КТ шеи и другие обследования.Абсцесс горла у ребенка
Для детей гнойные воспаления особенно опасны.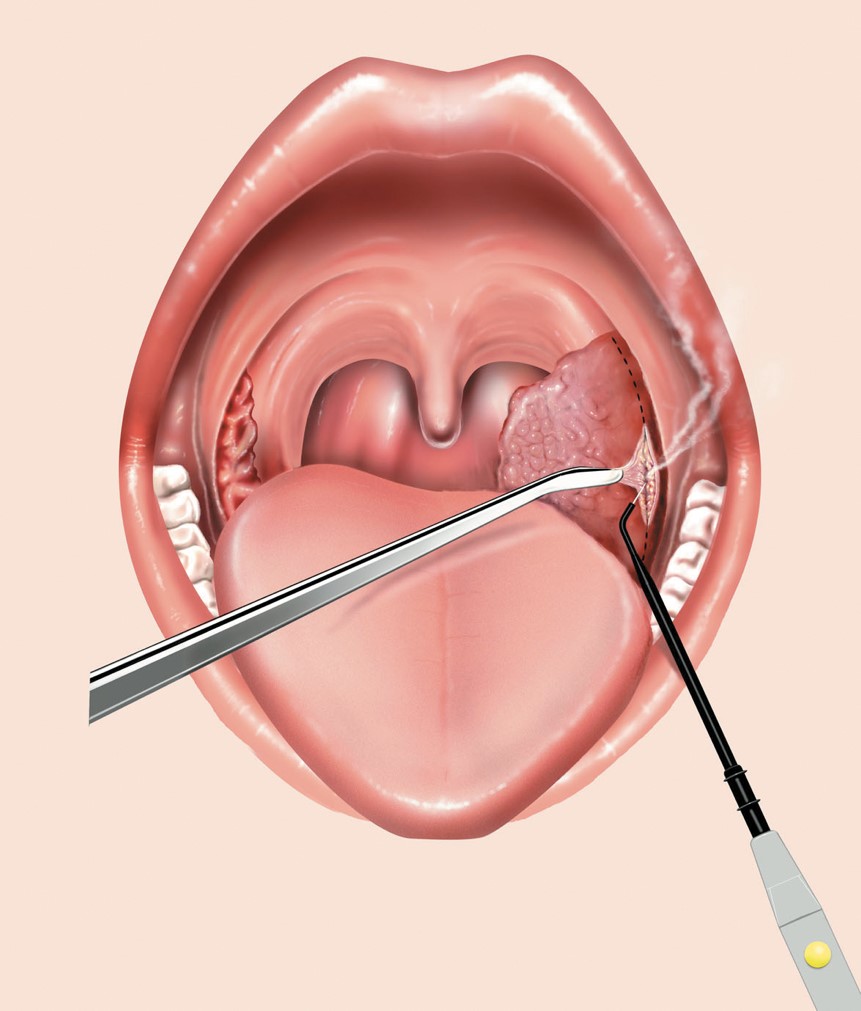 У них часто ангины перерастают в околоминдалинный абсцесс. Поэтому нужно внимательно осматривать горло ребенка и лечиться только у врача.
У них часто ангины перерастают в околоминдалинный абсцесс. Поэтому нужно внимательно осматривать горло ребенка и лечиться только у врача.
Лечение абсцесса горла
Только отоларингологи знают, чем лечить абсцесс горла. Самостоятельно с этой проблемой не справиться – нужно обращаться к врачу. Обычно гнойник вскрывают и дренируют, чтобы убрать гной. Затем пациенту назначают медикаментозную терапию – антибиотики, анальгетики, жаропонижающие.
Диета при абсцессе горла
Чтобы лечение было эффективным, больному нужно правильно питаться. На время заживления раны рекомендуется исключить грубую пищу, острые блюда, маринады, алкоголь. Лучше отдавать предпочтение кашам и пюре. Еда и напитки не должны быть слишком горячими и ледяными – у них должна быть температура 35-40 градусов.
К чему может привести абсцесс глотки
Когда у человека абсцесс горла, лечение нужно начинать как можно раньше. Иначе могут развиться опасные осложнения:
- Флегмона шеи – гнойный процесс поражает глубокие слои клетчатки
- Гнойный менингит и абсцесс головного мозга – инфекция проникает в полость черепа
- Бронхопневмония и застойная пневмония – развивается из-за нарушений дыхания
- Удушье – происходит из-за блокирования дыхательного просвета
- Сепсис – инфекция попадает в кровь
- Кровотечения – гнойные массы поражают сосуды
Профилактика
Чтобы абсцесс не развился, нужно вовремя лечить воспалительные ЛОР-болезни, регулярно наблюдаться у отоларинголога. Также полезно следить за здоровьем ротовой полости, лечиться от гингивита, кариес и других заболеваний.
Также полезно следить за здоровьем ротовой полости, лечиться от гингивита, кариес и других заболеваний.
Запись на консультацию
Лечение паратонзиллита | Семейная клиника «Амеда»
Паратонзиллярный абсцесс (флегмозная ангина, паратонзиллит, абсцесс горла) – это осложнение стрептококкового фарингита или ангины, которое развивается из-за воспаления тканей, окружающих миндалины. Развитие абсцесса может быть вызвано попаданием в рыхлые ткани, находящиеся вокруг миндалин, инфекции из нагноившихся лакун или фолликулов. Другие провоцирующие факторы – травмы глотки, кариес, воспаление десен, неправильно прорезавшийся зуб мудрости и другие стоматологические болезни. В группе риска также находятся люди со слабым иммунитетом, нарушениями метаболизма и курильщики. Если развился паратонзиллит, нужно срочно попасть на прием к врачу-отоларингологу – это поможет избежать ухудшения состояния и развития возможных осложнений.
Виды паратонзиллярного абсцесса
Различают одно- или двусторонний паратонзиллит. В зависимости от того, где локализуется воспалительный очаг, различают несколько разновидностей заболевания:
В зависимости от того, где локализуется воспалительный очаг, различают несколько разновидностей заболевания:
- передний паратонзиллярный абсцесс;
- задний паратонзиллярный абсцесс;
- нижний паратонзиллит;
- наружный паратонзиллярный абсцесс.
Симптомы паратонзилитта
Если развивается абсцесс горла, симптомы воспаления возникают через несколько (3-5) дней после перенесенной ангины или иного инфекционного заболевания. В большинстве случаев пациенты жалуются на сильные боли в горле, отдающие в зубы или ухо, боль беспокоит с одной стороны. Показательный признак – невозможно широко открыть рот. Паратонзиллит также характеризуется ощущением кома в горле, сложностями с глотанием, увеличением лимфоузлов под челюстью (чаще с одной стороны). Кроме того, повороты и наклоны головы причиняют боль. Общую разбитость, слабость, головную боль сопровождает повышение температуры тела до 40 градусов. Через некоторый промежуток времени дыхание затрудняется, голос меняется, возникает одышка, изо рта появляется неприятный запах.
Опасность паратонзиллярного абсцесса
Это заболевание чрезвычайно опасно из-за большой вероятности распространения воспаления на более глубокие ткани шеи. В результате может развиться воспаление тканей груди, гнойное воспаление тканей шеи, острый стеноз гортани (сужение ее просвета и удушье), заражение крови, не исключен даже летальный исход. Вот почему больных, у которых развился
Лечение паратонзиллярного абсцесса
Если развился паратонзиллит, самым лучшим способом лечения является хирургическое вскрытие очага воспаления. Такую операцию проводят под местной анестезией. Далее абсцесс горла необходимо промывать дезинфицирующим раствором на протяжении нескольких дней. Иногда требуется даже удаление абсцесса вместе с пораженной миндалиной.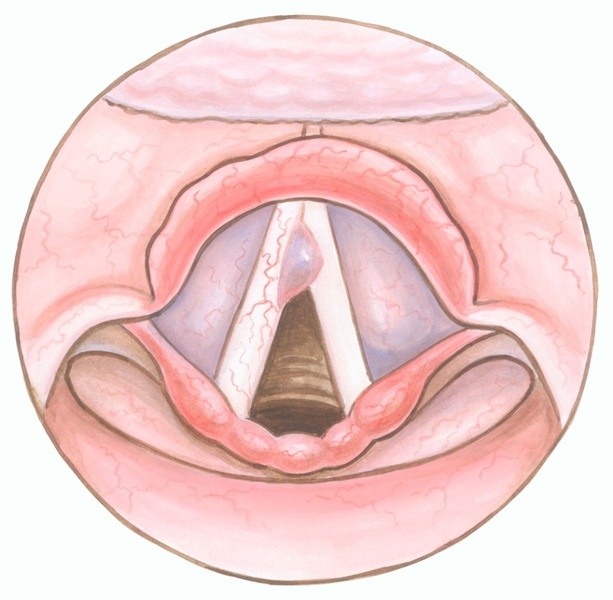
Если развился паратонзиллит, обращайтесь в Семейную клинику «Амеда» – наши высококвалифицированные врачи-отоларингологи установят верный диагноз и назначат правильное лечение.
Заглоточный абсцесс — причины, симптомы, диагностика и лечение
Заглоточный абсцесс – это гнойное воспаление подкожно-жировой клетчатки, расположенной по задней стенке глотки. Появляется при травмах или инфекциях мягких тканей. Появляется сильным болевым синдромом, отказом от пищи, изменениями голоса, повышением температуры тела, увеличением региональных лимфоузлов. Чаще всего болеют дети до 4 лет, так как в этом возрасте жировая ткань более рыхлая и интенсивно пронизана лимфатическими сосудами. Высокая заболеваемость регистрируется у пациентов в возрасте от 2-12 месяцев.
Причины
Наиболее распространенная причина появления абсцесса – инфекция. Это может быть:
— гнойный отит,
— мастоидит,
— фарингит,
— ринит, синусит,
— тонзиллит.
Микроорганизмы с током жидкостей мигрируют в соседние ткани, вызывая воспалительные реакции в лимфатических узлах. Факторами риска являются:
- Снижение общего и местного иммунитета.
- Рахит.
- Диатез.
Абсцесс, может выступать как осложнение ОРВИ, гриппа, кори, скарлатины, дифтерии, а так же после удаления небных миндалин и аденоидов. У взрослых чаще всего причиной заболевания является травма или ожог глотки, тяжелое течение ангины, туберкулеза, сифилиса. Риск повышается при наличии сахарного диабета, злокачественных новообразований и ВИЧ.
Классификация
По локализации выделяют следующие виды заглоточных абсцессов:
- Эпифарингеальный (над небной занавеской).
- Мезофарингеальный (между корнем языка и небной занавеской).
- Гипофарингеальный (ниже корня языка).

- Смешанный.
Симптомы
Заболевание имеет острое начало:
- Температура тела выше 39оС, лихорадка.
- Сильная интоксикация.
- Нарушение сна.
- Отказ от пищи, нарушение сосания.
- Боль в горле, усиливающаяся во время глотания, разговора.
- Нарушение носового дыхания, приступы удушья, одышка.
- Гнусавость, охриплость голоса, клокотание в горле.
- Воспаление регионарных лимфатических узлов (увеличение их в размерах, болезненность).
- Типичная поза (голова запрокинута назад и повернута в сторону абсцесса).
- Отек лица.
Осложнения
Распространение инфекции вниз по дыхательным путям приводит к:
— бронхопневмонии;
— застойной пневмонии.
Гематогенное передвижение бактерий способно вызвать абсцессы головного мозга и гнойный менингит. Кроме того, давление абсцесса на блуждающий нерв может привести к рефлекторной остановке сердца. Перекрытие просвета или отек слизистой гортани вызывает асфиксию, а самопроизвольное дренирование абсцесса вызывает истечение гноя в средостенье, бронхи, крупные артерии. Из-за расплавления стенок сосудов возможно кровотечение, тромбоз или флебит. Генерализация инфекции провоцирует сепсис.
Из-за расплавления стенок сосудов возможно кровотечение, тромбоз или флебит. Генерализация инфекции провоцирует сепсис.
Диагностика
Абсцесс диагностируется оториноларингологом на основании жалоб, данных опроса и проведенной фарингоскопии. Обращает на себя внимание вынужденное положение головы пациента, отек шеи и лица. Осмотр задней стенки глотки показывает шаровидное выпячивание, нарушающее симметричность зева. При пальпации абсцесс болезненный, горячий, имеется симптом флюктуации.
В клиническом анализе крови высокое содержание лейкоцитов, ускоренное СОЭ. У пациента берется мазок из зева для выявления возбудителя и проверки его на чувствительность к антибиотикам. Помимо этого, врач старается выяснить первичную причину инфекции. Для этого проводят отоскопию, риноскопию, УЗИ и рентгенографию.
Лечение
Абсцесс вскрывают и дренируют. Полость его промывают растворами антисептиков и антибиотиков, швы на рану не накладывают (она заживает за счет вторичного натяжения). Если гной скопился ниже угла нижней челюсти, то вскрытие проводят со стороны кожи, а не слизистой. При нарушении дыхания показано: крикотомия и оксигенотерапии, интубировать пациента ни в коем случае нельзя.
Если гной скопился ниже угла нижней челюсти, то вскрытие проводят со стороны кожи, а не слизистой. При нарушении дыхания показано: крикотомия и оксигенотерапии, интубировать пациента ни в коем случае нельзя.
Заболевание Паратонзиллярный абсцесс
Паратонзиллярный абсцесс (нарыв в горле, паратонзиллит, флегмонозная ангина) — острое воспаление в околоминдалиновой клетчатке. Появляется в результате распространения воспалительного процесса с нёбных миндалин (гланд) при ангине или фарингите. Может быть одно- и двусторонним. Заболеванию больше подвержены дети, подростки и молодые люди.
Диагностика
Диагностика паратонзиллярного абсцесса основывается на осмотре, при котором заметен сильный отек горла, собственно абсцесс в виде локализованной опухоли красного цвета. В анамнезе — ангина в течение нескольких предшествующих дней.
Симптомы
Сильная, все время возрастающая боль в горле, затруднение глотания, обильное слюноотделение, сильное, до 40 градусов, повышение температуры, отек глотки — больной начинает задыхаться.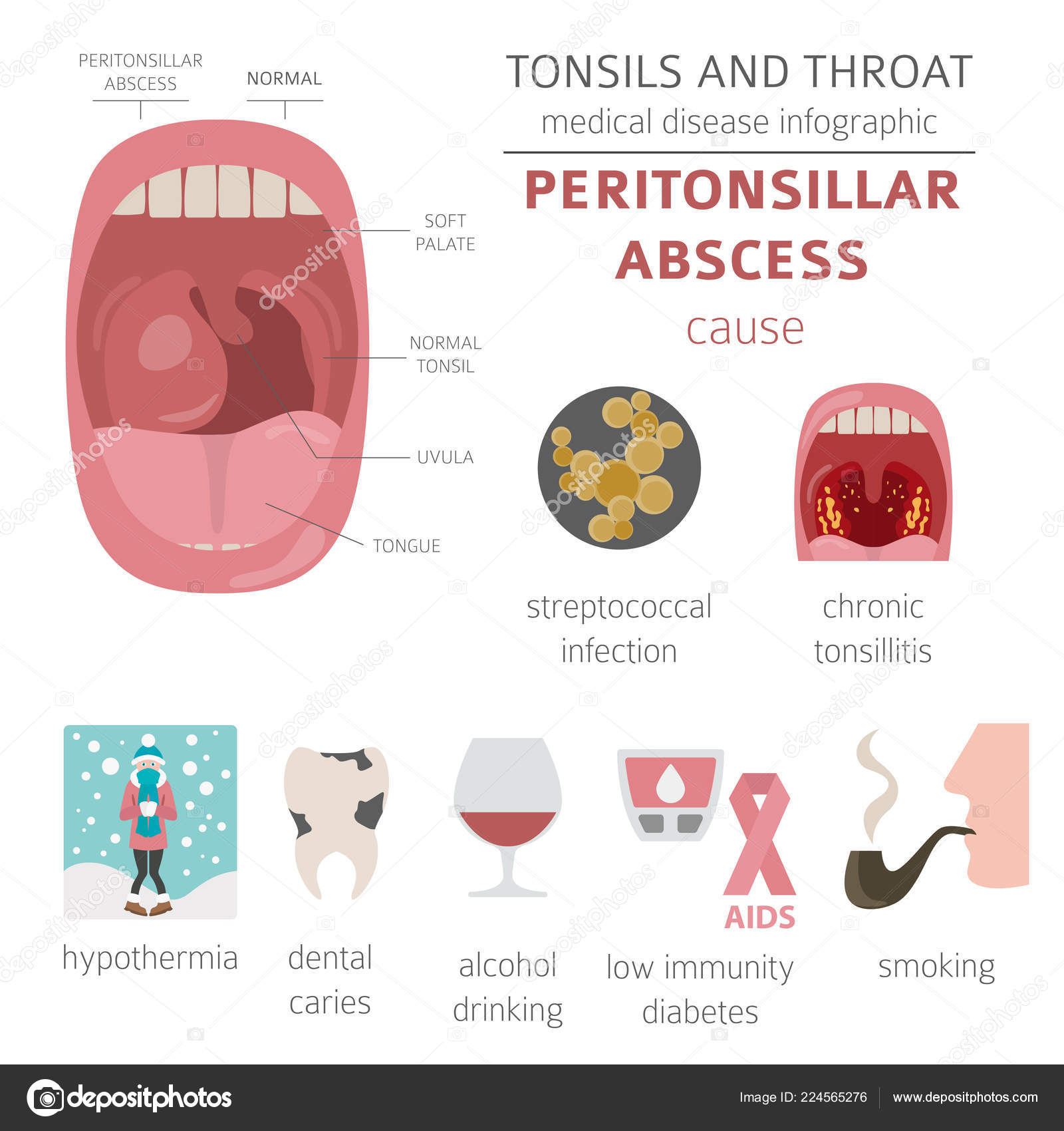
Первая помощь
При подозрении на абсцесс в горле следует вызвать скорую помощь или немедленно доставить больного в лечебное учреждение хирургического профиля. Без медицинской помощи больной может задохнуться.
Лечение
Паратонзиллярный абсцесс требует вскрытия в больничных условиях, последующей обработки места абсцесса, приема антибиотиков, полоскания, промывания. Все процедуры и назначения делает исключительно врач-отоларинголог.
Осложнения
Хотя паратонзиллярный абсцесс сам по себе является осложнением ангины (тонзиллита) или фарингита, при отсутствии или неправильном лечении он может дать свои осложнения, такие как сепсис («заражение крови»), некроз тканей, медиастинит (воспаление средостения).
Профилактика
Своевременное лечение предшествующего заболевания — ангины (тонзиллита) или фарингита. Однако нужно помнить, что даже прием антибиотиков не всегда уберегает от абсцесса, особенно если больной — ребенок или подросток.
Однако нужно помнить, что даже прием антибиотиков не всегда уберегает от абсцесса, особенно если больной — ребенок или подросток.
Причины
Как правило, паратонзиллярный абсцесс является осложнением ангины (тонзиллита) или стрептококкового фарингита (воспаления глотки). Провоцирующим фактором может стать курение.
Паратонзиллярный абсцесс у детей и взрослых
Цветной бульвар
Москва, Самотечная, 5
круглосуточно
Преображенская площадь
Москва, Б. Черкизовская, 5
Ежедневно
c 09:00 до 21:00
Выходной:
1 января 2020
Бульвар Дмитрия Донского
Ежедневно
c 09:00 до 21:00
Мичуринский проспект
Москва, Большая Очаковская, 3
c 09:00 до 21:00
Паратонзиллярный абсцесс — причины, симптомы, диагностика и лечение
Паратонзиллярный абсцесс – острое гнойное воспаление околоминдаликовой клетчатки.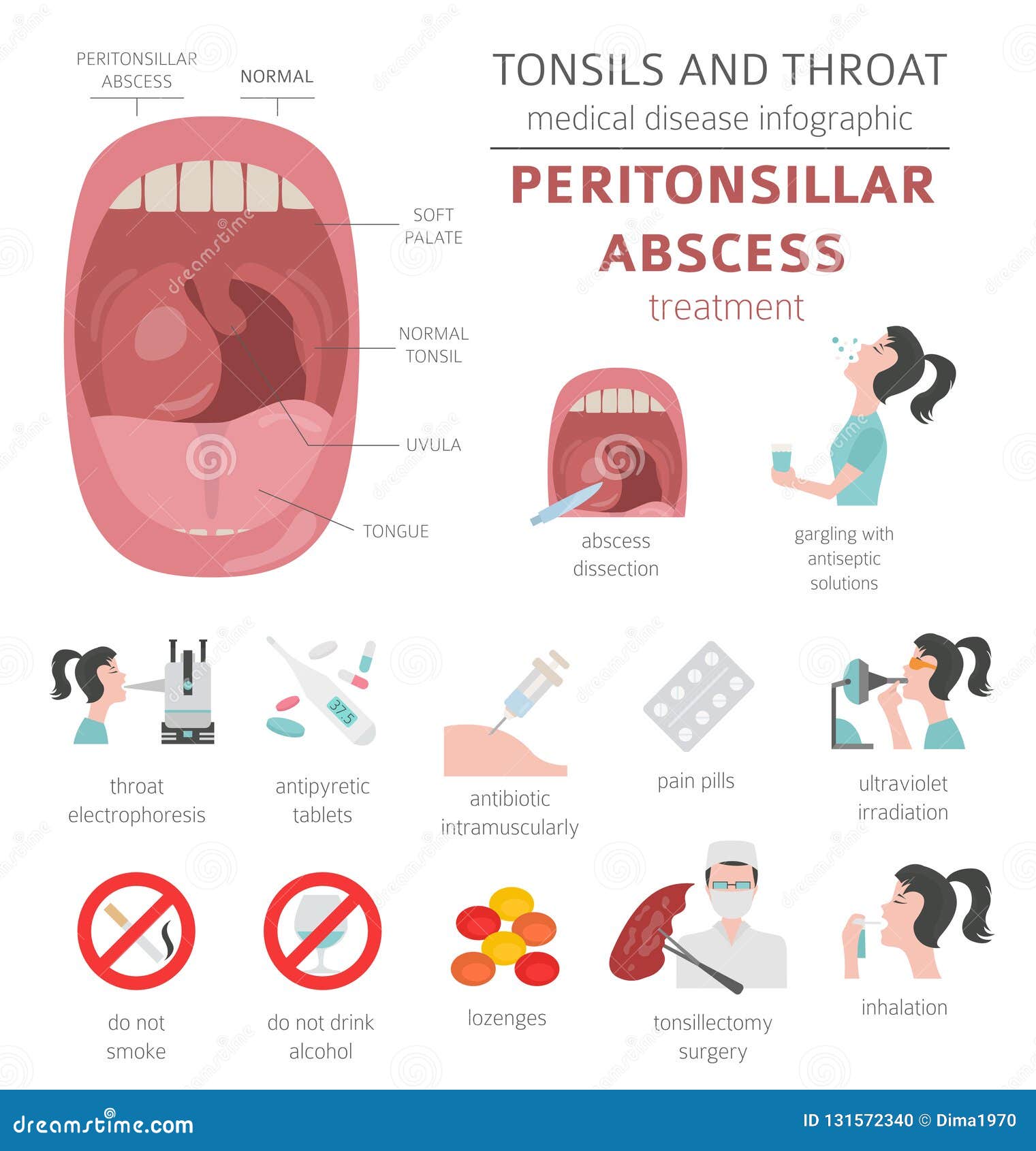 Основные симптомы заболевания – односторонние болевые ощущения «рвущего» характера, усиливающиеся при глотании, повышенное слюноотделение, тризм, резкий запах изо рта, интоксикационный синдром. Диагностика основывается на сборе анамнестических сведений и жалоб больного, результатах фарингоскопии, лабораторных и инструментальных методах исследования. В терапевтическую программу входит антибактериальная терапия, промывание ротовой полости антисептическими средствами, хирургическое опорожнение абсцесса, при необходимости – абсцесстонзиллэктомия.
Основные симптомы заболевания – односторонние болевые ощущения «рвущего» характера, усиливающиеся при глотании, повышенное слюноотделение, тризм, резкий запах изо рта, интоксикационный синдром. Диагностика основывается на сборе анамнестических сведений и жалоб больного, результатах фарингоскопии, лабораторных и инструментальных методах исследования. В терапевтическую программу входит антибактериальная терапия, промывание ротовой полости антисептическими средствами, хирургическое опорожнение абсцесса, при необходимости – абсцесстонзиллэктомия.
Общие сведения
Термин «паратонзиллярный абсцесс» используется для обозначения финальной стадии воспаления – образования гнойной полости. Синонимические названия – «флегмонозная ангина» и «острый паратонзиллит». Заболевание считается одним из наиболее тяжелых гнойных поражений глотки. Более чем в 80% случаев патология возникает на фоне хронического тонзиллита. Чаще всего встречается у лиц в возрасте от 15 до 35 лет. Представители мужского и женского пола болеют с одинаковой частотой. Для данной патологии характерна сезонность – заболеваемость увеличивается в конце осени и в начале весны. В 10-15% паратонзиллит приобретает рецидивирующее течение, у 85-90% больных обострения наблюдаются чаще одного раза в год.
Представители мужского и женского пола болеют с одинаковой частотой. Для данной патологии характерна сезонность – заболеваемость увеличивается в конце осени и в начале весны. В 10-15% паратонзиллит приобретает рецидивирующее течение, у 85-90% больных обострения наблюдаются чаще одного раза в год.
Паратонзиллярный абсцесс
Причины паратонзиллярного абсцесса
Основная причина развития – проникновение патогенной микрофлоры в ткани, окружающие небные миндалины. Паратонзиллярный абсцесс редко диагностируется в качестве самостоятельного заболевания. Пусковыми факторами являются:
- Бактериальные поражения глотки. Большинство абсцессов околоминдаликовых тканей возникает в виде осложнения острого тонзиллита или обострения хронической ангины, реже – острого фарингита.
- Стоматологические патологии. У некоторых пациентов болезнь имеет одонтогенное происхождение – причиной становится кариес верхних моляров, периостит альвеолярных отростков, хронический гингивит и пр.

- Травматические повреждения. В редких случаях формирование абсцесса в прилегающих к миндалине тканях происходит после инфицирования ран слизистой оболочки этой области.
В роли возбудителей обычно выступают Streptococcus pyogenes, Staphylococcus aureus, несколько реже – Escherichia coli, Haemophilus influenzae, различные пневмококки и клебсиеллы, грибы рода Candida. К факторам, увеличивающим риск развития патологии, относятся общее и местное переохлаждение, снижение общих защитных сил организма, аномалии развития миндалин и глотки, табакокурение.
Патогенез
Паратонзиллярный абсцесс в большинстве случаев осложняет течение одной из форм тонзиллита. Образованию гнойника верхней локализации способствует наличие более глубоких крипт в верхней части миндалины и существование желез Вебера, которые активно вовлекаются в процесс при хронической ангине. Частые обострения тонзиллита приводят к формированию рубцов в районе устьев крипт и небных дужек – происходит сращение с капсулой миндалины. В результате нарушается дренирование патологических масс, создаются условия для активного размножения микрофлоры и распространения инфекционного процесса внутрь клетчатки. При одонтогенном происхождении заболевания патогенная микрофлора проникает в околоминдаликовые ткани вместе с током лимфы. При этом поражение небных миндалин может отсутствовать. Травматический паратонзиллит является результатом нарушения целостности слизистой оболочки и проникновения инфекционных агентов из полости рта непосредственно вглубь тканей контактным путем.
Классификация
В зависимости от морфологических изменений в полости ротоглотки выделяют три основные формы паратонзиллярного абсцесса, которые также являются последовательными стадиями его развития:
- Отечная. Характеризуется отечностью околоминдаликовых тканей без выраженных признаков воспаления. Клинические симптомы зачастую отсутствуют. На этом этапе развития заболевание идентифицируется редко.
- Инфильтрационная. Проявляется гиперемией, местным повышением температуры и болевым синдромом. Постановка диагноза при этой форме происходит в 15-25% случаев.
- Абсцедирующая. Формируется на 4-7 день развития инфильтрационных изменений. На этой стадии наблюдается выраженная деформация зева за счет массивного флюктуирующего выпячивания.
С учетом локализации гнойной полости принято выделять следующие формы патологии:
- Передняя или передневерхняя. Характеризуется поражением тканей, расположенных над миндалиной, между ее капсулой и верхней частью небно-язычной (передней) дужки. Наиболее распространенный вариант болезни, встречается в 75% случаев.
- Задняя. При этом варианте абсцесс формируется между небно-глоточной (задней) дужкой и краем миндалины, реже – непосредственно в дужке. Распространенность – 10-15% от общего числа больных.
- Нижняя. В этом случае пораженная область ограничена нижним полюсом миндалины и латеральной стенкой глотки. Наблюдается у 5-7% пациентов.
- Наружная или боковая. Проявляется образованием абсцесса между боковым краем небной миндалины и стенкой глотки. Наиболее редкая (до 5%) и тяжелая форма патологии.
Симптомы паратонзиллярного абсцесса
Первый симптом поражения околоминдаликовой клетчатки – резкая односторонняя боль в горле при глотании. Только в 7-10% случаев отмечается двухстороннее поражение. Болевой синдром довольно быстро становится постоянным, резко усиливается даже при попытке глотнуть слюну, что является патогномоничным симптомом. Постепенно боль приобретает «рвущий» характер, возникает иррадиация в ухо и нижнюю челюсть. Одновременно развивается выраженный интоксикационный синдром – лихорадка до 38,0-38,5° C, общая слабость, ноющая головная боль, нарушение сна. Умеренно увеличиваются нижнечелюстные, передние и задние группы шейных лимфоузлов. Наблюдается стекание слюны с угла рта в результате рефлекторной гиперсаливации. У многих пациентов определяется гнилостный запах изо рта.
Дальнейшее прогрессирование приводит к ухудшению состояния больного и возникновению тонического спазма жевательной мускулатуры – тризму. Этот симптом является характерным для паратонзиллярного абсцесса. Наблюдаются изменения речи, гнусавость. При попытке проглатывания жидкая пища может попадать в полость носоглотки, гортань. Болевой синдром усиливается при повороте головы, вынуждая больного держать ее наклоненной в сторону поражения и поворачиваться всем телом. Большинство пациентов принимают полусидячее положение с наклоном головы вниз или лежа на больном боку.
У многих больных на 3-6 день происходит самопроизвольное вскрытие полости абсцесса. Клинически это проявляется внезапным улучшением общего состояния, снижением температуры тела, незначительным уменьшением выраженности тризма и появлением примеси гнойного содержимого в слюне. При затяжном или осложненном течении прорыв происходит на 14-18 день. При распространении гнойных масс в окологлоточное пространство вскрытие гнойника может не наступить вовсе, состояние больного продолжает прогрессивно ухудшаться.
Осложнения
К наиболее частым осложнениям относятся диффузная флегмона шеи и медиастинит. Они наблюдаются на фоне перфорации боковой стенки глотки и вовлечения в патологический процесс парафаренгиального пространства, откуда гнойные массы распространяются в средостение или к основанию черепа (редко). Реже встречается сепсис и тромбофлебит пещеристого синуса, возникающий при проникновении инфекции в мозговой кровоток через миндаликовые вены и крыловидное венозное сплетение. Аналогичным образом развиваются абсцессы головного мозга, менингит и энцефалит. Крайне опасное осложнение – аррозивное кровотечение вследствие гнойного расплавления кровеносных сосудов окологлоточного пространства.
Диагностика
Из-за наличия ярко выраженной патогномоничной клинической картины постановка предварительного диагноза не вызывает трудностей. Для подтверждения отоларингологу обычно достаточно данных анамнеза и результатов фарингоскопии. Полная диагностическая программа включает в себя:
- Сбор анамнеза и жалоб. Зачастую абсцесс образуется на 3-5 день после излечения острой спонтанной ангины или купирования симптомов хронической формы болезни. Врач также акцентирует внимание на возможных травмах области ротоглотки, наличии очагов инфекции в ротовой полости.
- Общий осмотр. Многие пациенты поступают в медицинское учреждение с вынужденным наклоном головы в больную сторону. Выявляется ограничение подвижности шеи, увеличение регионарных лимфатических узлов, гнилостный запах из ротовой полости и фебрильная температура тела.
- Фарингоскопия. Наиболее информативный метод диагностики. Позволяет визуально определить наличие флюктуирующего шаровидного выпячивания околоминдаликовой клетчатки, покрытого гиперемированной слизистой оболочкой. Часто на его поверхности имеется небольшой участок желтоватого цвета – зона будущего прорыва гнойных масс. Образование может вызывать асимметрию зева – смещение язычка в здоровую сторону, оттеснение небной миндалины. Локализация гнойника зависит от клинической формы патологии.
- Лабораторные тесты. В общем анализе крови отмечаются неспецифические воспалительные изменения – высокий нейтрофильный лейкоцитоз (15,0×109/л и более), увеличение СОЭ. Выполняется бактериальный посев для идентификации возбудителя и определения его чувствительности к антибактериальным средствам.
- Аппаратные методы визуализации. УЗИ области шеи, КТ шеи, рентгенография мягких тканей головы и шеи назначаются с целью дифференциальной диагностики, исключения распространения патологического процесса в парафарингеальное пространство, средостение и т. д.
Патологию дифференцируют с дифтерией, скарлатиной, опухолевыми заболеваниями, аневризмой сонной артерии. В пользу дифтерии свидетельствует наличие грязно-серого налета на слизистых оболочках, отсутствие тризма и обнаружение палочек Леффлера по данным бак. посева. При скарлатине выявляются мелкоточечные кожные высыпания, в анамнезе присутствует контакт с больным человеком. Для онкологических поражений характерно сохранение нормальной температуры тела или незначительный субфебрилитет, отсутствие выраженного болевого синдрома, медленное развитие симптоматики. При наличии сосудистой аневризмы визуально и пальпаторно определяется пульсация, синхронизированная с ритмом сердца.
Лечение паратонзиллярного абсцесса
Основная цель лечения на стадии отека и инфильтрации – уменьшение воспалительных изменений, при образовании абсцесса – дренирование полости и санация очага инфекции. Из-за высокого риска развития осложнений все терапевтические мероприятия осуществляются только в условиях стационара. В план лечения входит:
- Медикаментозная терапия. Всем пациентам назначают антибиотики. Препаратами выбора являются цефалоспорины II-III поколения, аминопенициллины, линкозамиды. После получения ре зультатов бактериального посева схему лечения корректируют с учетом чувствительности возбудителя. В качестве симптоматической терапии применяют жаропонижающие, обезболивающие и противовоспалительные препараты, иногда проводят инфузионную терапию. Для полоскания ротовой полости используют растворы антисептиков.
- Оперативные вмешательства. При наличии сформировавшегося гнойника в обязательном порядке выполняют вскрытие паратонзиллярного абсцесса и дренирование полости под регионарной анестезией. При рецидивирующем течении хронической ангины, повторных паратонзиллитах или неэффективности предыдущей терапии осуществляют абсцесстонзиллэктомию – опорожнение гнойника одновременно с удалением пораженной небной миндалины.
Прогноз и профилактика
Прогноз при паратонзиллярном абсцессе зависит от своевременности начала лечения и эффективности проводимой антибиотикотерапии. При адекватной терапии исход заболевания благоприятный – полное выздоровление наступает спустя 2-3 недели. При возникновении внутригрудных или внутричерепных осложнений прогноз сомнительный. Профилактика заключается в своевременной санации гнойных очагов: рациональном лечении ангины, кариозных зубов, хронического гингивита, воспаления аденоидных вегетаций и других патологий, прохождении полноценного курса антибактериальной терапии.
Заболевания горла у детей
02 ноября 2020
Врачи-педиатры в своей повседневной практике нередко сталкиваются с острыми воспалительными заболеваниями горла у детей. В последнее время специалисты отмечают, что увеличивается количество детей, переносящих эпизоды острых фарингитов и ангин — до нескольких раз в год.
Острый фарингит (воспаление глотки) является одним из наиболее частых проявлений острых респираторных вирусных инфекций (ОРВИ) и, как правило, доставляет ребенку много неприятных ощущений: боль, першение, затруднение при глотании. Ребенок становится раздраженным, капризным, плаксивым, нарушаются сон, аппетит и т.д. При этом отмечается покраснение небных дужек, задней стенки глотки, может быть увеличение миндалин.
Ангина — острое воспаление небных миндалин. Как правило, заболевание не ограничивается только местными симптомами (покраснение задней стенки глотки, небных дужек, увеличение и набухание миндалин с налетами на них чаще бело-желтого цвета) и теми же неприятными ощущениями, что и при фарингите (боль, першение, трудности при глотании), но и характеризуется развитием общей симптоматики (повышение температуры, ухудшение самочувствия, слабость, вялость, головная боль, головокружение и т.д.). При ангине боли в горле могут быть настолько сильными, что ребенок отказывается от еды. Стоит заметить, что при часто переносимых острых фарингитах и/или ангинах может сформироваться хронический очаг инфекции в области глотки, так называемый хронический тонзиллит (хроническое воспаление миндалин), когда воспалительный процесс приобретает рецидивирующий (повторяющийся характер) характер. При этом появляются и новые симптомы, например, неприятный запах изо рта, начинают периодически воспаляться десны, болеть зубы, проявляется стоматит. Каждое новое обострение хронического тонзиллита рискует осложниться паратонзиллярным абсцессом, когда с одной стороны — в области миндалины, местно возникает гнойный очаг. Во многих случаях такое осложнение требует оперативного лечения.
Поэтому грамотное и своевременное лечение заболеваний горла у детей имеет большое значение не только для облегчения самочувствия ребенка в период острого заболевания, но и для перспектив качества его дальнейшей жизни.
В настоящее время фармацевтический рынок переполнен различными препаратами для лечения заболеваний горла. И ориентироваться в этом море лекарственных средств трудно не только родителям, но и врачам.
Главной проблемой здесь, наверное, стоит считать частое применение антибиотикотерапии без веских к тому показаний. Системные антибиотики стали назначаться в последнее время не только при любых ангинах, но и при острых фарингитах на фоне ОРВИ, что не поддается никакому логическому объяснению. Мы прекрасно понимаем, что антибиотики практически не действуют на вирусы, а, скорее, наоборот, создают для них более благоприятную обстановку, ослабляя собственную нормальную флору организма и, соответственно, иммунитет. Кроме того, частое применение антибиотиков способствует распространению грибковых инфекций, развитию аллергических реакций, дисбактериоза, нарушению функции клеток печени и т.д. Поэтому стоит очень взвешенно относиться к антибиотикотерапии. Самостоятельное «назначение» антибиотиков ребенку недопустимо!
Второй проблемой можно считать незаслуженно отодвинутые на второй план препараты для лечения заболеваний горла местного действия. Возможно, это связано со сложившимся в обществе стереотипом отношения к таблеткам для рассасывания как к вкусному, приятному, но несерьезному лекарству. Однако именно в этой удобной для детей форме выпускается сейчас большинство средств для лечения заболеваний горла. Причем, среди них есть много препаратов комбинированного действия, в котором сочетаются противовоспалительный, антибактериальный, обезболивающий эффекты.
Примером такого комбинированного препарата является Анти-Ангин Формула компании «Натур Продукт». Хлоргексидин, входящий в его состав, является мощным антисептиком и воздействует на большинство возбудителей инфекций. Обезболивающее действие препарата обеспечивается анестетиком — тетракаином. Удобны и формы выпуска Анти-Ангина: пастилки, таблетки для рассасывания без сахара (рекомендуются взрослым и детям с 5 лет), спрей (рекомендуется взрослым и подросткам с 10 лет). В состав пастилок и таблеток входит еще и витамин С (аскорбиновая кислота), что способствует быстрому восстановлению слизистой оболочки полости рта и горла.
По предварительным наблюдениям, действие Анти-Ангина очевидно уже в первые сутки его применения — исчезают жалобы на боли в горле, у ребенка на этом фоне улучшаются настроение и аппетит, а на 2-3 сутки: лечения купируются такие симптомы, как покраснение зева, набухание миндалин, першение в области глотки.
Очень популярными сейчас в практике врачей, особенно педиатров, стали препараты серии «Зеленый Доктор», основными компонентами которых являются продукты растительного происхождения. Так, для лечения заболеваний горла успешно применяется препарат «Шалфей», разрешенный детям с 5-летнего возраста в виде пастилок и таблеток для рассасывания. «Шалфей» содержит вяжущие вещества и благодаря этому оказывает противовоспалительное действие. Это средство эффективно не только при заболеваниях глотки, но и при воспалительных заболеваниях полости рта (стоматит, парадонтит и др.). Кроме того, в отличие от многих лекарственных растений, «Шалфей Зеленый Доктор» обладает приятным вкусом, что немаловажно применительно к детскому возрасту.
Не менее интересен и препарат из той же растительной серии «Зеленый Доктор» под названием «Эвкалипт-М», основной составной частью которого является эфирное масло эвкалипта и левоментол, обладающий противовоспалительным, противомикробным и отхаркивающим действием. Препарат используется для лечения заболеваний верхних дыхательных путей (фарингит, ларингит, трахеит), эффективен в комплексной терапии синуситов (воспаление придаточных пазух носа) и заболеваний с проявлением кашля. «Эвкалипт-М» разрешен к применению у детей с 8 лет в виде пастилок и таблеток для рассасывания.
Справедливости ради стоит заметить, что современные препараты, содержащие растительные компоненты, в настоящее время более доброжелательно воспринимаются родителями, а если эти препараты обладают еще и приятными вкусовыми качествами, то их легко принимают дети, что способствует соблюдению приверженности к схеме лечения.
При выраженных болях в горле рационально комбинировать растительные («Шалфей Зеленый Доктор») и синтетические средства (например, Анти-Ангин Формула спрей), при этом достигается максимальный эффект терапии без применения системных антибиотиков.
В каждом конкретном случае выбор препарата или комплекса препаратов врач делает с учетом индивидуальных особенностей пациента и течения болезни.
В Санкт-Петербурге растет число так называемых часто болеющих детей (ЧБД), которые переносят ОРВИ по 7-8 и более раз в год, нередко с осложнениями. Более чем у половины из них выявляются хронические очаги инфекции в области носоглотки. Санация хронических очагов инфекции у такой категории детей приобретает первостепенное значение. И вышеперечисленные препараты могут занять свое достойное место в ряду как лечебных, так и профилактических средств в комплексной работе с ЧБД.
Грамотное использование комбинированных препаратов и фитосредств для местного применения при заболеваниях горла у детей во многих случаях позволяет избежать назначения системных антибиотиков.
Ангина и острый фарингинт являются весьма контагиозными (то есть заразными) инфекциями и необходимо предохранять заболевшего ребёнка от контактов со здоровыми детьми.
Важно, при возникновении первых признаков заболевания, своевременно обратиться к врачу-педиатру!
Перитонзиллярный абсцесс — Детский коннектикут
Содержимое
Что такое перитонзиллярный абсцесс?
Перитонзиллярный абсцесс — это участок ткани, заполненный гноем, в задней части рта, рядом с одной из миндалин. Абсцесс может быть очень болезненным и затруднять открытие рта.
Это также может вызвать отек, который может подтолкнуть миндалину к язычку (свисающий мясистый предмет в задней части рта). Это может заблокировать горло, из-за чего будет трудно глотать, говорить, а иногда даже дышать.
Абсцесс, который не вылечить своевременно, может привести к распространению инфекции на шею и грудную клетку и другим серьезным осложнениям.
Что вызывает перитонзиллярный абсцесс?
Большинство перитонзиллярных абсцессов вызываются теми же бактериями (группа A streptococcus ), вызывающими стрептококк в горле. Иногда участвуют и другие виды бактерий.
Перитонзиллярные абсцессы обычно возникают как осложнение тонзиллита, когда инфекция распространяется от миндалины в пространство вокруг нее.К счастью, такие абсцессы встречаются редко, потому что врачи используют антибиотики для лечения тонзиллита.
Заболевания зубов или десен и курение могут увеличить вероятность развития абсцесса.
Каковы признаки перитонзиллярного абсцесса?
Первым признаком перитонзиллярного абсцесса обычно является боль в горле. По мере развития абсцесса появляются другие симптомы, например:
- миндалины красные опухшие
- болезненные опухшие железы (лимфатические узлы) с одной стороны шеи
- миндалина, которая прижимается к язычку
- Сильная боль с одной стороны горла
- затруднение и боль при глотании или открытии рта
- лихорадка и озноб
- головная боль
- боль в ухе
- слюни
- приглушенный или хриплый голос
Абсцесс, который долго не лечить, может привести к серьезным осложнениям — например, инфекция может распространиться на челюсть, шею и грудь.Если абсцесс разрывается, инфекция может привести к пневмонии.
Как диагностировать перитонзиллярный абсцесс?
Обратитесь к врачу, если у вашего ребенка есть боль в горле, высокая температура или другие симптомы перитонзиллярного абсцесса. Редко, когда абсцесс ограничивает дыхание, но если это так, вам может потребоваться немедленно отвезти ребенка в отделение неотложной помощи.
Врач осмотрит рот, горло и шею вашего ребенка. Врач также может сделать посев из горла и анализ крови.В редких случаях врач может назначить компьютерную томографию или УЗИ для постановки диагноза.
Как лечить перитонзиллярный абсцесс?
Обычное лечение перитонзиллярного абсцесса включает его дренирование. Это можно сделать в кабинете врача, взяв гной с помощью иглы (так называемая аспирация) или сделав небольшой разрез в абсцессе скальпелем, чтобы гной мог вытечь.
Если это не сработает, возможно, потребуется удалить миндалины при тонзиллэктомии. Это особенно актуально для детей, у которых в последнее время было несколько случаев тонзиллита или предшествующего перитонзиллярного абсцесса.
Детям, перенесшим тонзиллэктомию, может потребоваться кратковременное пребывание в больнице. Таким образом, врачи могут следить за ними, чтобы убедиться, что все прошло по плану.
Врач наверняка пропишет обезболивающие и антибиотики. Убедитесь, что ваш ребенок завершает полный курс антибиотиков, даже если он или она чувствует себя лучше через несколько дней. В противном случае инфекция может вернуться.
Чем быстрее диагностируется перитонзиллярный абсцесс, тем легче его лечить. Поэтому, если вы заметили симптомы, немедленно позвоните своему врачу.
Можно ли предотвратить перитонзиллярные абсцессы?
Соблюдение правил гигиены полости рта поможет детям избежать перитонзиллярного абсцесса. Подростки не должны курить, потому что, помимо прочего риска для здоровья, курение может увеличить их шансы на развитие абсцесса.
Перитонзиллярный абсцесс в неотложной медицинской помощи: основы практики, история вопроса, патофизиология
Автор
Хорхе Флорес, MD Врач-резидент, Отделение неотложной медицины, Больничный центр округа Кингс, Медицинский центр SUNY Downstate
Хорхе Флорес, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи, Общества академической неотложной медицины , Ассоциация резидентов скорой медицинской помощи
Раскрытие: Ничего не раскрывать.
Соавтор (ы)
Одри Дж. Тан, DO Штатный врач, Отделение неотложной медицины, Медицинский центр Нижнего штата Нью-Йорка, Госпитальный центр округа Кингс
Одри Дж. Тан, доктор медицинских наук, является членом следующих медицинских обществ: Американский колледж врачей неотложной помощи , Американская медицинская ассоциация
Раскрытие информации: раскрывать нечего.
Нинфа Мехта, доктор медицины, магистр здравоохранения Клинический ассистент, директор по ультразвуковой диагностике, отделение неотложной медицины, больница округа Кингс, Государственный университет Нью-Йорка, Медицинский центр Нижнего штата
Нинфа Мехта, доктор медицины, магистр здравоохранения является членом следующих медицинских обществ : Американский колледж врачей скорой помощи, Американская медицинская ассоциация, Американская ассоциация студентов-медиков / Фонд, Общество академической неотложной медицины, Американская ассоциация врачей индейского происхождения
Раскрытие информации: раскрывать нечего.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Главный редактор
Джетер (Джей) Притчард Тейлор, III, доктор медицины Доцент кафедры хирургии Медицинской школы Университета Южной Каролины; Лечащий врач, клинический инструктор, специалист по комплаенсу, отделение неотложной медицины, больница Palmetto Richland
Джетер (Джей) Притчард Тейлор, III, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Американская медицинская ассоциация, Колумбийское медицинское общество, Общество академической неотложной медицины, Колледж врачей неотложной помощи Южной Каролины, Медицинская ассоциация Южной Каролины
Раскрытие информации: Служить (d) в качестве директора, должностного лица, партнера, сотрудника, советника, консультанта или попечителя для: Наемный подрядчик — главный редактор Medscape.
Дополнительные участники
Майкл Глик, DMD Декан, Школа стоматологической медицины Университета Буффало
Майкл Глик, DMD является членом следующих медицинских обществ: Американская академия оральной медицины, Американская стоматологическая ассоциация
Раскрытие информации: не раскрывать.
Благодарности
Mazen J El-Sayed, MD Врач-резидент, Отделение неотложной медицины, Медицинский центр Университета Мэриленда
Раскрытие: Ничего не нужно раскрывать.
Mark W. Fourre, MD Доцент кафедры хирургии Медицинской школы Университета Вермонта; Программный директор, Департамент неотложной медицины, Медицинский центр штата Мэн
Раскрытие: Ничего не нужно раскрывать.
A Antoine Kazzi, MD Заместитель начальника штаба Медицинского центра Американского университета в Бейруте; Доцент кафедры неотложной медицины Американского университета Бейрута, Ливан
Антуан Каззи, доктор медицины, является членом следующих медицинских обществ: Американская академия экстренной медицины
Раскрытие: Ничего не нужно раскрывать.
| Определение (MSH) | Скопление гнойного материала в области между БАЛАТИНОВЫМ МИНУСОМ и его капсулой. |
| Определение (MSHCZE) | Paratonzilární absces, flegmona — абсцессы, соотв.flegmona v přilehlých tkáních kolem patrové tonzily. Баннеры южной Моравии lokalizace abscesu се rozlišuje supratonzilární horní absces (максимум zánětu JE ве stejnostranné polovině měkkého патра), zevní laterální absces (prosáknutí předního patrového oblouku vysunutí tonzily mediálně), A Dolní infratonzilární absces (Занет себе Siri на Dolní část patrového oblouku, на laterální stěnu hypofaryngu a do vchodu hrtanu, srov. parafaryngeální absces). П. а. se rozvíjí nejč. ве druhém týdnu průběhu angíny nebo po akutní exacerbaci chronické tonzilitidy.Jednostranná bolestivá dysfagie může být doprovázena zvýšenou salivací, regurgitací tekutin nosem, trismem a huhňavou řečí spolu s bolestivým zduřením regionálních uzlin. Léčba je chirurgická (резцовая, тонзилэктомия) антибиотик. (Cit. Velký lékařský slovník online, 2013 http://lekarske.slovniky.cz/) |
| Концепции | Заболевание или синдром ( T047 ) |
| MSH | D000039 |
| ICD9 | 475 |
| ICD10 | J36 |
| SnomedCT | 155534002, 15033003 |
| Английский | Абсцесс, перитонзиллярный абсцесс, абсцессы, перитонзиллярный абсцесс, перитонзиллярный абсцесс, перитонзиллярный абсцесс, перитонзиллярный абсцесс (физикальное обнаружение), перитонзиллярный абсцесс, перитонзиллярный абсцесс миндалин, перитонзиллярный абсцесс (диагноз), ангинозный перитонзиллярный абсцесс (диагностика), ангина перитонзиллярный абсцесс, перитонзиллярный абсцесс, перитонзиллярный абсцесс БДУ, ангина, перитонзиллярный абсцесс [заболевание / обнаружение], ангина, абсцесс, перитонзиллярная, тонзиллярная стенокардия, тонзиллярная ангина, перитонзиллярный абсцесс, ангина, тонзиллярная ангина, перитонзиллярный абсцесс (расстройство), абсцесс; перитонзиллярный, перитонзиллярный; абсцесс |
| Голландский | abces peritonsillair, стенокардия миндалин, abces peritonsillair, отсутствие NAO, keelontsteking, отсутствие перитонзиллер, перитонзиллер; abces, peritonsillair abces, Abces, peritonsillair, Peritonsillair abces |
| Французский | Abcès péri-amygdalien SAI, Angine amygdalienne, Abcès péri-amygdalien, Abcès périamygdalien, Abcès péritonsillaire, Phlegmon amygdalien |
| Немецкий | Тонзиллярная ангина, перитонзиллярный абсцесс NNB, перитонзиллерный абсцесс, перитонзиллябсесс, Abszeß, перитонзиллер, Abszeß, Peritonsillar-, Peritonsillarabszeß, Peritonsillärer Abszeß |
| Итальянский | Ascesso peritonsillare NAS, тонзиллярная ангина, Ascessi peritonsillari, Ascesso peritonsillare |
| Португальский | Abcesso periamigdalino NE, Amigdalite, тонзиллярная ангина, Abcesso periamigdalino, Abscesso Periamigdaliano, Abscesso Peritonsilar |
| Испанский | Ангина, тонзиллярная ангина, периамигдаларный абсцесс NEOM, абсцезо периамигдалино (трасторно), абсцезо периамигдалино, амигдалина стенокардия, тонзиллярная ангина, периамигдалар, абсцезо периамигдалино, абсцезо перитонзилар |
| Японский | 扁桃 性 ア ン ギ ナ, 扁桃 周 囲 膿瘍 NOS, ヘ ン ト ウ シ ュ ウ イ ヨ ウ, ヘ ン ト ウ セ イ ア ギ ナ, ヘ ン ト ウ ウ16 |
| Шведский | Halsböld |
| Чешский | peritonzilární absces, Zánět patrových mandlí, Peritonzilární absces, Peritonzilární absces NOS, paratonzilární absces |
| Финский | Курккупайсе |
| Русский | АБСЦЕСС ПЕРИТОНЗИЛЛЯРНЫЙ, ПЕРИТОНЗИЛЛЯРНЫЙ АБСЦЕСС |
| Корейский | 편도 주위 고름집 (농양) |
| Польский | Ropień okołomigdałkowy |
| Венгерский | peritonsillaris abscessus, peritonsillaris tályog k.m.n., тонзиллярная ангина, Peritonsillaris tályog, Abscessus peritonsillaris |
| Норвежский | Абсцесс перитонзилла, Halsbyll |
Тонзиллит — Ангина — Абсцесс — Антибиотики
Тонзиллит означает воспаление небных миндалин , чаще всего вызванное инфекцией.
В то время как большинство случаев тонзиллита протекают в легкой форме, и полностью разрешаются, значительные осложнения включают инфекцию глубокого шейного отдела шеи и нарушение дыхательных путей.
Тонзиллит — это типичное проявление в первичной медико-санитарной помощи , наиболее часто встречающееся у детей и молодых людей. Заболеваемость рецидивирующим тонзиллитом в Великобритании составляет около 100 на 1000 населения в год.
В этой статье мы рассмотрим патофизиологию, клинические особенности и лечение тонзиллита.
Патофизиология
Небные миндалины расположены в ротоглотке как часть кольца Вальдейера (рис. 1).Кольцо Вальдейера представляет собой набор лимфатической ткани , расположенный внутри глотки, образуя кольцевую структуру, состоящую из глоточной миндалины, трубных миндалин (x2), небных миндалин (x2) и язычных миндалин.
Тонзиллит чаще всего вызывается вирусными инфекциями (50-80% случаев), включая аденовирус, риновирус, грипп и парагрипп. На бактериальные причины приходится примерно треть случаев (возбудители включают S.Pyogenes , S. Aureus и M. Catarrhalis ).
Рис. 1. Четыре миндалины, составляющие кольцо Вальдейера [/ caption]Клинические характеристики
Тонзиллит проявляется галитозом или дисфагией , часто с ассоциированной гипертермией или галитозом . Также могут присутствовать симптомы кашля и насморка.
При осмотре миндалины покажутся эритематозными и опухшими (рис.2). Может присутствовать гнойный экссудат (чаще встречается в бактериальных случаях), а также передняя шейная лимфаденопатия.
Рис. 2 — Тонзиллит. Миндалины эритематозные и опухшие, с признаками экссудата. [/ Caption][старт-клиника]
Центральные критерии
Критерии Центора часто используются в первичной медико-санитарной помощи для оценки вероятности бактериальной инфекции при тонзиллите
Антибиотики следует рассмотреть при выполнении ≥2 критериев:
- История гипертермии
- Тонзиллярный экссудат
- Нет кашля
- Болезненная передняя шейная лимфаденопатия
Критерии Centor, однако, не подходят для оказания неотложной помощи и редко используются в больничных условиях.
[окончание клинической]
Дифференциальная диагностика
Важные различия, которые следует учитывать, включают злокачественные новообразования головы и шеи, гематологические злокачественные новообразования или глубокий абсцесс шеи (см. Ниже).
Менеджмент
Тонзиллит чаще всего — это клинический диагноз ; дальнейшие исследования необходимы только в случае подозрения на осложнения (см. ниже).
Обеспечение достаточной анальгезии (обычно достигается спреем Диффлам и обычным парацетамолом ± НПВП) и гидратация является основой лечения.Госпитализация может потребоваться в неосложненных случаях, когда после начального лечения невозможно глотать жидкости.
Если предполагается, что причиной является бактериальная инфекция, следует назначить антибиотики (обычно на основе пенициллина, однако при соблюдении местных правил)
* Помните, что начало приема амоксициллина при тонзиллите, вызванном ВЭБ, может привести к развитию макулопапулезной сыпи.
[старт-клиника]
Показания к тонзиллэктомии
Типичные показания к хирургическому удалению миндалин включают:
- ≥7 эпизодов в предшествующий год, или ≥5 эпизодов в каждый из предшествующих 2 лет, или ≥3 эпизодов в каждом из предшествующих 3 лет
- Подозрение на злокачественное новообразование
- Наличие апноэ во сне
- Два предшествующих перитонзиллярных абсцесса
Основным осложнением тонзиллэктомии является вторичное кровотечение (> 24 часов после операции) из-за инфекции, которое происходит примерно в 5% случаев и в большинстве случаев на 5-9 день после операции.
Это часто лечится консервативно, с применением антибиотиков и ополаскивателя перекиси водорода. Примерно 1% пациентов потребуется хирургическое вмешательство для остановки вторичного кровотечения.
[окончание клинической]
Осложнения
Перитонзиллярный абсцесс
A ангина — перитонзиллярный абсцесс , — редкое осложнение бактериального тонзиллита. Пациенты поступают с тяжелой болью в горле (одностороннее ухудшение) с тяжелой одинофагией .Сопутствующие симптомы включают stertor и trismus ; у детей они могут проявляться аналогичным образом.
При осмотре (часто затрудненном из-за тризма) обнаруживается обширная эритема и опухоль мягкого неба , с сдвинутой медиально передней дугой и отклоненным язычком (рис. 3).
Пациенты должны быть госпитализированы и начаты с внутривенных антибиотиков, , с обычных обезболивающих, и местных обезболивающих спреев для горла.Для всех перитонзиллярных абсцессов потребуется либо аспирация иглой (после местного местного анестетика), либо разрез и дренирование (с дальнейшим вскрытием с помощью щипцов Тилли)
Рис. 3. Ангина, вызывающая значительное отклонение язычка [/ caption][старт-клиника]
Ключевые моменты
- Тонзиллит относится к воспалению небных миндалин, большинство случаев которого разрешается консервативным лечением.
- Критерии Centor часто используются в первичной медико-санитарной помощи для оценки вероятности бактериальной инфекции
- Перитонзиллярный абсцесс и инфекции шейки глубокого отдела позвоночника — редкие осложнения тонзиллита, которые следует оценивать в любом длительном, тяжелом или атипичном случае.
[окончание клинического испытания]
Fusobacterium necrophorum: наиболее распространенный патоген в перитонзиллярных абсцессах в Дании | Клинические инфекционные болезни
Аннотация
Справочная информация. Стрептококки группы А обычно считаются наиболее частой причиной острого бактериального тонзиллита и перитонзиллярного абсцесса (ПТА). Однако большинство аспиратов PTA также содержат штаммы анаэробов, и накопленные данные указывают на то, что Fusobacterium necrophorum (FN) может вызывать острый тонзиллит. Целью настоящего исследования было описание эпидемиологии и бактериологии PTA в Дании с особым акцентом на корреляцию между микробиологическими, клиническими и лабораторными данными.
Методы. Было проведено ретроспективное исследование всех пациентов с ПТА, госпитализированных в отделения уха, носа и горла в больницах Орхусского университета с января 2001 г. по декабрь 2006 г.
Результаты. Всего в исследование было включено 847 пациентов. Среднегодовая заболеваемость ПТА составляла 41 случай на 100 000 населения. Наиболее часто обнаруживаемыми бактериями были ФН (в 23% культур), за ними следовали стрептококки группы А (17%) и стрептококки групп С и G (подсчитано вместе, 5%).Из 191 обнаруженного изолята FN 155 (81%) росли как чистая культура. Пациенты, инфицированные ФН, были значительно моложе пациентов, инфицированных другими штаммами бактерий (P <0,001). Пациенты с ФН показали значительно более высокое количество нейтрофилов (P <0,001) и значения С-реактивного белка (P = 0,01), чем пациенты, инфицированные другими бактериями.
Выводы. Насколько нам известно, это исследование является первым сообщением о том, что FN является наиболее распространенным патогеном у пациентов с ПТА.Значительно более высокое количество нейтрофилов и значения C-реактивного белка убедительно указывают на патогенное значение FN при PTA. Широко распространенное использование экспресс-теста на стрептококковые антигены в общей практике для назначения пациентам антибиотиков и самый высокий из когда-либо зарегистрированных случаев заболеваемости ПТА вызывают опасения, что высоковирулентные бактерии могут остаться без лечения на начальном этапе.
Перитонзиллярный абсцесс (ПТА) определяется как скопление гноя между капсулой миндалины и мышцей, сокращающей глотку.Это наиболее частое осложнение тонзиллита и основная причина острой госпитализации в отделения уха, носа и горла в больницах Орхусского университета (округ Орхус, Дания). Ведение требует хирургического дренирования и антимикробной терапии. Из-за широко распространенного мнения, что стрептококки группы А (ГАЗ) являются наиболее распространенной причиной бактериального тонзиллита, стандартным диагностическим тестом, используемым датскими врачами общей практики, является экспресс-тест на стрептококковый антиген. При обнаружении антигена GAS обычно начинают лечение антибиотиками.В настоящее время пенициллин является основным препаратом выбора в Дании.
Однако накапливающиеся данные свидетельствуют о том, что альтернативные бактерии, такие как Fusobacterium necrophorum (FN) и стрептококки группы C (GCS), могут быть вовлечены в тонзиллит и патогенез PTA [1–6]. Действительно, недавно было продемонстрировано, что ФН присутствует в 10% всех мазков из зева и что клинический диагноз тонзиллита с одинаковой вероятностью может быть вызван как ФН, так и ГАЗ [1]. В датском исследовании полимеразной цепной реакции (ПЦР) FN был обнаружен в 15% образцов мазков из горла от пациентов с тонзиллитом в возрасте от 18 до 32 лет, и исследователи пришли к выводу, что FN может быть причиной острого тонзиллита и может составлять некоторые из них. случаи, ранее предполагавшиеся вирусной этиологии [2].Посредством ПЦР в реальном времени Aliyu et al [3] идентифицировали FN в 10% образцов мазков из горла от пациентов с фарингитом, представленных терапевтам, тогда как FN никогда не наблюдались в образцах мазков из горла от здоровых контрольных субъектов. Было обнаружено, что ГКС являются ответственным патогеном у 4–11% пациентов с острой ангиной [4–6].
В аспиратах PTA чаще всего обнаруживается смешанная аэробная и анаэробная флора. ГАЗ выделяется у 10–45% пациентов, ФН — у 0–38%, а ГКС — у 4–18% [7–15].
На основании проанализированной литературы и наших наблюдений, что (1) FN-положительные культуры PTA все чаще наблюдаются в отделениях уха, носа и горла больниц Орхусского университета и (2) пациенты, инфицированные FN, по-видимому, более серьезно поражены, как клинически, так и с точки зрения биохимических показателей, чем пациенты, инфицированные другими бактериями, мы предположили, что ФН может играть патогенную роль в острой миндалинной инфекции. В настоящем исследовании мы получили культуры от большого числа пациентов с клинической ПТА.Мы стремились описать эпидемиологию и бактериологию PTA в Дании и изучить корреляцию между микробиологическими, клиническими и лабораторными данными.
Материалы и методы
Были изучены все медицинские карты пациентов с ПТА, поступивших в отделения уха, носа и горла больниц Орхусского университета с января 2001 г. по декабрь 2006 г. Клинический диагноз ПТА был основан на визуальном обнаружении перитонзиллярного гноя. Культуры были сделаны из аспиратов гноя или образцов мазков из гноя.
Были получены следующие клинико-демографические данные: возраст, пол, дата поступления, продолжительность симптомов, продолжительность госпитализации, вид антимикробной терапии перед госпитализацией, температура, уровень С-реактивного белка, количество лейкоцитов и нейтрофилов. Диагноз мононуклеоза основывался на выявлении атипичных лимфоцитов. Все пробы крови и измерения температуры были получены при поступлении.
Помимо больниц Орхусского университета, лечение пациентов с ПТА в округе Орхус проводилось в больнице Рандерс и в частных клиниках по лечению ушей, носа и горла.Информация о количестве пациентов, пролеченных от ЧТА в период с 2001 по 2006 гг. В этих местах, была получена для определения заболеваемости ПТА в округе Орхус.
Культивирование и идентификация бактерий в образцах миндалин (аспираты гноя и образцы мазков) выполнялись как часть рутинных диагностических процедур. Аспираты гноя и образцы гнойного мазка были доставлены в отделение клинической микробиологии в стерильных и запечатанных шприцах и среде Стюарта соответственно. Вкратце, для культивирования образцов использовали кровяной агар, шоколадный агар, анаэробные чашки и бульон с тиогликолятом (SSI Diagnostic).Среды инкубировали при 35 ° C либо в атмосфере, обогащенной диоксидом углерода, либо в анаэробных условиях в течение ≤3 дней. Видообразование на микроорганизмы проводили стандартными методами [16].
Легкий или умеренный рост стрептококков viridans, видов Neisseria , видов Lactobacillus , коагулазонегативных стафилококков, видов Prevotella и Fusobacterium nonnecrophorum отдельно или в смеси были зарегистрированы как «смешанная флора полости рта».
Статистический анализ проводился с использованием дисперсионного анализа (ANOVA), критерия Стьюдента t и критерия Краскела-Уоллиса для непараметрических данных.Нормальность данных оценивалась с помощью графиков квантильных квантилей (QQ). Статистическая значимость была определена как P <0,025.
Результаты
Всего было включено 847 пациентов (448 мужчин) в возрасте от 0 до 91 года. Шестьсот двадцать (73%) пациентов были в возрасте 8–30 лет. Тонзиллэктомия была выполнена 726 пациентам, 110 пациентам была проведена аспирация и разрез, у 7 пациентов тонзиллэктомия была выполнена после первоначальной недостаточной аспирации и разреза, а у 4 пациентов возникла спонтанная перфорация.Посев образцов из полости абсцесса выполнен 760 пациентам.
Средняя продолжительность симптомов составляла 5 дней (диапазон от 1 до 60 дней), а средняя продолжительность госпитализации составляла 2 дня (диапазон от 1 до 10 дней). Средняя температура пациентов при поступлении составляла 37,4 ° C (95% ДИ, 37,1 ° C-37,7 ° C). Другие демографические и клинические детали, стратифицированные по бактериальному диагнозу, сведены в Таблицу 1. Были обнаружены следующие бактерии, перечисленные в порядке убывания частоты: FN (191 изолят), GAS (141 изолят), GCS и стрептококки группы G (GGS) ( всего 39 изолятов), Staphylococcus aureus , смешанные анаэробы и Haemophilus influenzae (Таблица 2).Чистые культуры были выращены из 155 (81%) из 191 изолята FN, 127 (90%) из 141 изолята GAS и 21 (54%) из 39 изолятов GCS / GGS. Все изоляты FN, GAS и GCS / GGS были чувствительны к пенициллину.
Таблица 1
Клинические и лабораторные данные, стратифицированные по микробиологическим результатам
Таблица 1
Клинические и лабораторные данные, стратифицированные по микробиологическим результатам
Таблица 2
Влияние предварительной терапии антибиотиками на культуру
Таблица 2
Влияние предварительной терапии антибиотиками на культуру
Пациенты, инфицированные ФН, были значительно моложе пациентов, инфицированных другими штаммами бактерий, включая ГАЗ, ГКС и ГГС (P <.001; Крускал-Уоллис). У пациентов с ФН количество нейтрофилов было значительно выше, чем у пациентов, инфицированных другими бактериями (P <0,001; t, 3,67). Пациенты, у которых был диагностирован одновременный мононуклеоз, имели значительно меньшее количество нейтрофилов, чем пациенты, у которых не был диагностирован одновременный мононуклеоз (P <0,001; t, 4,68). FN-положительные пациенты имели значительно более высокие значения С-реактивного белка, чем пациенты, инфицированные другими бактериями (P = 0,01; t, 2,59). Стратифицированный по возрасту анализ дал те же результаты в отношении значительных различий в количестве нейтрофилов и значениях С-реактивного белка у FN-положительных пациентов по сравнению с таковыми у других пациентов с ПТА.Других значимых результатов по микробиологическим, клиническим и лабораторным данным не наблюдалось. Мононуклеоз выявлен у 26 (3,1%) из 847 пациентов с ПТА.
Информация о приеме антибиотиков перед приемом пациентов была доступна у 776 (92%) из 847 пациентов. В общей сложности 293 (38%) из 776 пациентов принимали антибиотики перед госпитализацией. Антибиотик пенициллинового ряда был назначен 274 (94%) из этих 293 пациентов.
Не было обнаружено значительных сезонных колебаний в отношении количества пациентов или бактериальных находок.Культуры были получены от 760 пациентов, из которых 355 (47%) культур содержали только смешанную флору полости рта. Из 405 (53%) положительных культур был обнаружен 461 изолят. В 436 культурах образцов, полученных от пациентов без предшествующего лечения антибиотиками, 256 (59%) дали положительные результаты; в 260 культурах образцов, полученных от пациентов, получавших антибиотики перед госпитализацией, 117 (45%) дали положительные результаты.
Доля пациентов, получавших антибиотики перед госпитализацией, оставалась стабильной с 2001 по 2006 год.Из 141 ГАЗ-положительного пациента 36 (26%) принимали антибиотики перед госпитализацией; из 206 пациентов, инфицированных GCS / GGS или FN, но у которых не было обнаружено ГАЗ, 52 (25%) принимали антибиотики перед госпитализацией. Не наблюдалось значительных различий в клинических или лабораторных данных между группами пациентов, с или без лечения антибиотиками перед госпитализацией.
Помимо 847 пациентов, госпитализированных в университетских больницах Орхуса, 224 пациента лечились от PTA амбулаторно в университетских больницах Орхуса, 46 пациентов лечились в больнице Рандерс и 484 пациента лечились в частных клиниках уха, носа и горла в округе Орхус .В общей сложности 1601 пациенту был поставлен диагноз PTA в округе Орхус (население охвата 650 000 человек) в течение 6-летнего периода наблюдения. Таким образом, среднегодовая заболеваемость ПТА составила 41 случай на 100 000 населения.
Обсуждение
FN — грамотрицательная облигатно-анаэробная плеоморфная палочка. Это патоген, который чаще всего ассоциируется с синдромом Лемьера.
Однако, в отличие от синдрома Лемьера, большинство инфекций ФН остаются локализованными. В Дании ФН чаще всего выделяют при ПТА, тонзиллите, подкожных ранах, шейном лимфадените с одиночным абсцессом и среднем отите [17].Haegelskaer Kristensen и Prag [17] задокументировали, что все изоляты FN в Дании с 1998 по 2001 гг. Относятся к подвидам Funduliforme (биотип B). В отличие от инфекционности FN подвида necrophorum (биотип A), выделенного у животных, инфекционность штаммов биотипа B обычно не усиливается другими бактериями [18, 19]. FN нельзя считать частью нормальной флоры миндалин, потому что не существует убедительных подтверждающих данных культур.
Смешанная культура аэробов и анаэробов является наиболее частой находкой в аспиратах PTA [8, 9, 20].ГАЗ неизменно является наиболее распространенным патогеном, а о ЛН за пределами Финляндии практически не сообщается [7–11, 14, 15, 21]. В исследовании Jousimies-Somer et al [8] 38% аспиратов PTA были положительными на FN, а в 14 из 15 культур, в которых была только одна анаэробная бактерия, был выделен FN. Mitchelmore и др. [10] обнаружили FN в 8% аспиратов PTA, и FN был единственным анаэробом, который имел место в чистом виде.
Несколько исследований показывают, что ФН и ГКС / ГГС являются частыми патогенами острого тонзиллита [2–6]. Настоящее открытие, что FN был более распространен, чем GAS у пациентов с PTA, вызывает подозрение, что GAS может играть менее доминирующую роль в остром бактериальном заболевании миндалин, чем считалось до сих пор.Кроме того, 155 (81%) из 191 обнаруженного изолята FN выросли как чистая культура, что является дополнительным признаком патогенетической значимости. Тем не менее, нельзя исключать, что ГАЗ является доминирующим патогеном при остром бактериальном тонзиллите и что другие виды бактерий, в частности ФН, являются последующим феноменом избыточного роста, который развивается после образования абсцесса. Однако, чтобы полностью прояснить эту возможность, вероятно, потребуются исследования иммунного ответа. Интересно, что пациенты, инфицированные ФН, имели значительно более высокие показатели количества нейтрофилов и С-реактивного белка по сравнению с таковыми у других пациентов с ПТА, что дополнительно указывает на патогенное значение этих бактерий.
Дивергентные бактериальные культуры были обнаружены в ядре миндалин и в образцах мазков с поверхности от пациентов с гиперплазией миндалин и / или хроническим рецидивирующим тонзиллитом [22–25]. Важно отметить, что ГАЗ одновременно присутствовал как в ядре миндалин, так и на поверхности только у 60% пациентов. В случае анаэробных бактерий, включая ФН, конкордантность была еще ниже [24, 25]. Нет никаких исследований, посвященных этому различию у пациентов с острой инфекцией. По этим причинам остается неясным, могут ли быстрые диагностические тесты, основанные на обнаружении антигенов FN и GCS в образце поверхностного мазка, надежно способствовать диагностике бактериальных причин тонзиллита.
В настоящем исследовании мы сообщаем о ежегодной заболеваемости ПТА, составляющей 41 случай на 100 000 населения. Насколько нам известно, это самый высокий уровень заболеваемости ПТА в литературе. Ранее сообщавшаяся годовая заболеваемость находилась в диапазоне от 10 до 37 случаев на 100 000 населения [15, 26–28]. В предыдущих исследованиях 31% -46% диагностированных ПТА предшествовали симптомы боли в горле, по поводу которой пациенты обращались за медицинской помощью [15, 29]. В нашем исследовании 38% пациентов принимали антибиотики перед госпитализацией, и кажется разумным предположить, что еще большее число пациентов обращались к своему терапевту с симптомами боли в горле.Предыдущие исследования предполагают, что прием соответствующих антибиотиков может иметь защитный эффект у пациентов с бактериальным тонзиллитом, чтобы избежать гнойных осложнений [30, 31]. С оговоркой, что единственный систематический обзор [30] в основном содержит очень старые данные, относящиеся к периоду, когда распространенность ПТА у нелеченных пациентов была намного выше, чем сегодня, можно предположить, что высокая частота ПТА в округе Орхус могла быть следствием относительно строгой политики в отношении антибиотиков.Кроме того, использование мазка из горла с GAS-антигеном для диагностики бактериального тонзиллита, вероятно, приводит к ложноотрицательным результатам, которые могут способствовать последующему развитию PTA в случаях тонзиллита, которые изначально не лечили.
Насколько нам известно, настоящее исследование является первым отчетом, в котором FN был наиболее распространенным бактериальным патогеном у пациентов с PTA. Это исследование убедительно свидетельствует о том, что FN имеет патогенное значение для PTA, потому что пациенты, инфицированные этими бактериями, имели значительно больший иммунный ответ, чем другие пациенты PTA, и потому что 81% обнаруженных FN выросли в виде чистой культуры.Мы также документируем самый высокий уровень заболеваемости ПТА, зарегистрированный в недавней литературе. Взятые вместе, эти наблюдения бросают вызов общепринятому мнению о том, что острая бактериальная инфекция миндалин вызывается в первую очередь ГАЗ, и вызывают обеспокоенность по поводу того, что высоковирулентные бактерии изначально остаются без лечения. Наконец, полагаться только на быстрые тесты на стрептококковые антигены для определения целесообразности лечения антибиотиками при тонзиллите кажется неадекватным, поскольку это сопряжено со значительным риском недолечивания.
Благодарности
Мы благодарим доктора Пера Боргхаммера за полезные советы при составлении рукописи и Йенса Йоргена Джеппесена за предоставление данных из частных практик ушей, носа и горла.
Возможный конфликт интересов. Все авторы: без конфликтов.
Список литературы
1,.Распространенность Fusobacterium necrophorum и других патогенов верхних дыхательных путей, выделенных из мазков из зева
,Br J Biomed Sci
,2005
, vol.62
(стр.66
—70
) 2,,.Обнаружение Fusobacterium necrophorum subsp Funduliforme при тонзиллите у молодых людей методом ПЦР в реальном времени
,Clin Microbiol Infect
,2007
, vol.13
(стр.695
—701
) 3« и др.Исследование ПЦР в реальном времени важности Fusobacterium necrophorum как причины острого фарингита в общей практике
,J Med Microbiol
,2004
, vol.53
(стр.1029
—35
) 4,,,.Клинические и микробиологические доказательства эндемического фарингита среди взрослых, вызванного стрептококками группы C
,Arch Intern Med
,1990
, vol.150
(стр.825
—9
) 5,,,,.Эпидемиологические доказательства β-гемолитических стрептококков группы C Лансфилда как причины экссудативного фарингита у студентов колледжей
,J Clin Microbiol
,1997
, vol.35
(стр.1
—4
) 6,,,,.Клинические симптомы и признаки у пациентов с болью в горле с большой колонией β-гемолитических стрептококков группы C или G по сравнению с группой A
,Br J Gen Pract
,2005
, vol.55
(стр.615
—9
) 7,,,.Полуколичественные результаты посева и патогенетическое значение облигатных анаэробов в перитонзиллярных абсцессах
,J Clin Microbiol
,1988
, vol.26
(стр.957
—61
) 8,,,.Бактериологические находки при перитонзиллярных абсцессах у молодых людей
,Clin Infect Dis
,1993
, vol.16
Suppl 4
(стр.S292
—8
) 9,,.Аэробная и анаэробная микробиология перитонзиллярного абсцесса
,Ларингоскоп
,1991
, т.101
(стр.289
—92
) 10,,,.Микробиологические особенности и патогенез перитонзиллярных абсцессов
,Eur J Clin Microbiol Infect Dis
,1995
, vol.14
(стр.870
—7
) 11,,,.Микробиология и лечение антибиотиками перитонзиллярных абсцессов
,Clin Otolaryngol Allied Sci
,1995
, vol.20
(стр.219
—23
) 12,,,,.Перитонзиллярный абсцесс: исследование 724 случаев в Японии
,Ear Nose Throat J
,2002
, vol.81
(стр.384
—9
) 13,,.Перитонзиллярная инфекция в Крайстчерче 1990–2: микробиология и лечение
,N Z Med J
,1995
, vol.108
(стр.53
—4
) 14,,,.Перитонзиллярный абсцесс. Клинико-микробиологические аспекты и схемы лечения
,Arch Otolaryngol Head Neck Surg
,1993
, vol.119
(стр.521
—4
) 15,,.Заболеваемость, микробиология и история болезни перитонзиллярных абсцессов
,Scand J Infect Dis
,2008
, vol.40
(стр.752
—5
) 16« и др.,Руководство по клинической микробиологии 9-е изд
,2007
Вашингтон, округ Колумбия
ASM Press
17,.Локализованные инфекции Fusobacterium necrophorum : проспективное лабораторное исследование в Дании
,Eur J Clin Microbiol Infect Dis
,2008
, vol.27
(стр.733
—9
) 18,.Классификация штаммов человека и животных Fusobacterium necrophorum по их патогенному действию на мышей
,J Med Microbiol
,1997
, vol.46
(стр.879
—82
) 19,.Патогенность штаммов Fusobacterium necrophorum от человека и животных
,Epidemiol Infect
,1993
, т.110
(стр.499
—506
) 20,,,,.Микробиология перитонзиллярных абсцессов
,Braz J Otorhinolaryngol
,2006
, vol.72
(стр.247
—51
) 21,,,.Вариации микробиологии перитонзиллярного абсцесса
,Eur J Clin Microbiol Infect Dis
,2009
, vol.28
(стр.27
—31
) 22,,.Микрофлора поверхностных миндалин в сравнении с микрофлорой глубоких миндалин при рецидивирующем остром тонзиллите
,Дж Ларингол Отол
,1977
, т.91
(стр.911
—3
) 23,,,,.Бактериология поверхности и сердцевины миндалин у детей
,Ларингоскоп
,1989
, т.99
(стр.261
—6
) 24,,.Поверхность в сравнении с аэробной и анаэробной флорой миндалин при рецидивирующем тонзиллите
,JAMA
,1980
, vol.244
(стр.1696
—8
) 25,,,.Посевы на поверхности миндалин и сердцевины при рецидивирующем тонзиллите: преобладание анаэробов и организмов, продуцирующих β-лактамазы
,Eur J Clin Microbiol Infect Dis
,1994
, vol.13
(стр.542
—8
) 26,,.Заболеваемость перитонзиллярным абсцессом и связь с возрастом и полом: ретроспективное исследование
,Scand J Infect Dis
,2008
, vol.40
(стр.792
—6
) 27,,,.Эпидемиология перитонзиллярной абсцессной болезни в Северной Ирландии
,J Infect
,2006
, vol.52
(стр.247
—53
) 28.Дипломная работа Харриса П. Мошера. Перитонзиллярный абсцесс: частота, текущие методы лечения и рекомендации по лечению
,Ларингоскоп
,1995
, vol.105
(стр.1
—17
) 29,,,.Использование антибиотиков при ангине и заболеваемости ангиной
,Br J Gen Pract
,2007
, vol.57
(стр.45
—9
) 30,,.Антибиотики при ангине
,Кокрановская база данных Syst Rev
,2006
, vol.4
стр.CD000023
31,,,.Назначение антибиотиков и госпитализация при серьезных гнойных осложнениях инфекций дыхательных путей: исследование связи данных
,Br J Gen Pract
,2002
, vol.52
(стр.187
—90
)© 2009 Американского общества инфекционистов
Что это за болезненный абсцесс в горле?
Что это за болезненный абсцесс в горле?
Продвинутая семейная стоматология — доктор Сонни Ким, Рестон, Вирджиния
Если вы испытываете боль в горле возле миндалин, возможно, у вас так называемый перитонзиллярный абсцесс. Это гнойный карман, который скапливается в мягких тканях рта или горла на месте инфекции.
Проблема часто начинается с инфекции миндалин или тонзиллита и распространяется на соседние мягкие ткани через железы, обычно с одной стороны. Это бактериальная инфекция, похожая на фарингит.
Симптомы перитонзиллярного абсцесса
Скорее всего, первыми симптомами будут отек и боль. Однако иногда эти перитонзиллярные абсцессы могут разрастаться настолько, что набухают и блокируют горло. В этом случае глотание и дыхание могут стать затруднительными и болезненными при разговоре.Затем, по мере накопления инфекции, у вас могут появиться следующие симптомы:
• Лихорадка и озноб
• Болезненность или затруднение при глотании
• Опухание рта или горла в области инфекции
• Увеличенные или болезненные лимфатические узлы (сбоку от шея)
• Боль в ухе на стороне инфекции
• Приглушенный голос
• Спазмы челюсти и шеи
Перитонзиллярный абсцесс, как правило, встречается редко, но чаще встречается у подростков, детей старшего возраста и молодых людей.
Причины перитонзиллярного абсцесса могут включать:
• Инфекционный мононуклеоз
• Курение
• Хронический лимфолейкоз
• Отложения кальция в миндалинах (тонзилолиты)
Кому мне позвонить?
Если вы испытываете симптомы перитонзиллярного абсцесса, обратитесь к врачу, чтобы записаться на прием. Однако, если у вас возникли проблемы с речью, затрудненным дыханием или слюнотечение, вам следует немедленно обратиться в отделение неотложной помощи. Это может указывать на потенциальную обструкцию дыхательных путей.
Ваш врач осмотрит ваше горло и может порекомендовать тестирование на мононуклеоз (связанный с 20% перитонзиллярных абсцессов). Он или она также может отправить образцы гноя в лабораторию для определения типа бактерий. Наиболее рекомендуемое лечение — это прием антибиотиков для борьбы с инфекцией. Пенициллин — лучший вариант.
Профилактических мер по предотвращению образования перитонзиллярного абсцесса не существует. Просто соблюдайте гигиену полости рта, немедленно лечите зуб или инфекцию полости рта и не курите.
+
Хорошее стоматологическое здоровье начинается в расширенной семейной стоматологии
В Advanced Family Dentistry мы серьезно относимся к любому виду инфекции полости рта, поэтому сообщите нам, если вы испытываете дискомфорт, который может указывать на инфекцию. Нам нравится вести учет любых изменений в состоянии вашей полости рта, от зубов до мягких тканей рта и горла, поскольку любая проблема потенциально может повлиять на ваши зубы.
Мы гордимся тем, что предлагаем лучшие стоматологические услуги семьям Северной Вирджинии и столичного округа Колумбия.Посетите нашу клинику и сделайте нас своим семейным стоматологом на всю жизнь. Свяжитесь с нами сегодня, чтобы записаться на прием к стоматологу.
Доктор Сонни Ким — дипломат Международного конгресса стоматологов-имплантологов (ICOI), самого высокого уровня образования для стоматологов общего профиля в этой области.
Продвинутая семейная стоматология
Доктор Сонни Ким, DMD
11876 Санрайз Вэлли Доктор, Люкс 101
Рестон, Вирджиния 20191
Телефон: 703.390.9191
Все, что нужно знать о перитонзиллярном абсцессе
PTA (перитонзиллярные абсцессы), также известные как ангина или ангина, является осложнением тонзиллита.Он состоит из скопления гноя в области миндалин, в перитонзиллярном пространстве. Очень важно справиться с этим как можно скорее, потому что это обычная оториноларингологическая помощь. Наиболее частой причиной инфекции являются стрептококковые бактерии в мягких тканях вокруг миндалин.
Чаще всего виноваты стоматологические инфекции (например, инфекции десен, гингивит и пародонтит). Есть и другие факторы, способствующие появлению перитонзиллярного абсцесса, такие как инфекционный мононуклеоз, хронический тонзиллит, хронический лимфолейкоз (ХЛЛ), курение, а также отложение кальция и камней в миндалинах.
Каковы симптомы перитонзиллярных абсцессов?
Первым признаком перитонзиллярного абсцесса в большинстве случаев является ангина. По мере развития абсцесса последует период без лихорадки или других симптомов. Остальные симптомы начнут развиваться через 2-5 дней. После этого ваш рот и горло будут более опухшими с одной стороны. Язычок (небольшая ткань, которая свисает в середине вашего горла) будет отодвинута от увеличенной части рта.Вы можете страдать от лихорадки, болей в ушах, приглушенного голоса, и вам будет трудно глотать слюну.
Когда пришло время обратиться за медицинской помощью
Любую боль в горле, сопровождающуюся высокой температурой, необходимо сначала обсудить с врачом по телефону, а затем в офисе. Если помимо боли в горле и лихорадки вам трудно глотать, говорить и дышать, вам необходимо немедленно обратиться за помощью и срочно доставить в отделение неотложной помощи.
Перитонзиллярные абсцессы диагностируются на основании медицинского осмотра.Если он достаточно большой, чтобы его можно было увидеть, его довольно легко диагностировать. Используя светильник и шпатель для языка, врач заглянет вам в рот. Если есть припухлость и покраснение на одной стороне горла в области миндалин, это означает, что есть абсцесс. Возможно, врач осторожно протолкнет эту область искателем в перчатке, чтобы определить, есть ли внутри гной.
Лучше всего предотвратить образование абсцесса
Лучший способ добиться этого — обеспечить идеальную гигиену полости рта.



