Разноцветный лишай
В мире известно порядка двух тысяч кожных заболеваний. Среди них есть опасные для жизни, есть такие, которые существенно снижают ее качество, а некоторые воспринимаются пациентами просто как особенность кожи. Речь пойдет о кератомикозах.
Кератомикозы – это заболевания грибкового происхождения, поражающие поверхностный слой кожи. Самым распространенным заболеванием из этой группы является разноцветный (ещё называют отрубевидный) лишай.
Возбудитель разноцветного лишая – грибок, который обитает на коже 90% здоровых людей в составе нормальной микрофлоры в виде неактивных спор. В повседневной жизни человек часто сталкивается с грибками, но иммунитет устроен так, что здоровый организм справляется с ними самостоятельно. На фоне авитаминоза, дисбактериоза, пониженного питания, нарушения обмена веществ, разноцветный лишай начинает проявлять себя.
Развитию заболевания способствует избыточная потливость и изменение химического состава пота, уменьшение физиологического шелушения кожи, патология внутренних органов, желез внутренней секреции. Чаще болеют люди молодого и среднего возраста.
Типичная картина: на коже плеч, груди, спины, живота появляются розоватые, быстро приобретающие коричневую окраску, шелушащиеся пятна. За счет разницы в окрасе заболевание и получило название разноцветный лишай. Кожа выглядит пестрой. Шелушение пятен более четко проявляется при поскабливании, отпавшие чешуйки напоминают мелкие отруби, отсюда ещё одно название – отрубевидный лишай. Элементы сыпи склонны к слиянию. Цвет пятен может быть цвета здоровой кожи, и тогда их можно не увидеть при обычном осмотре. Но если провести лабораторное исследование чешуек или осмотреть очаги в лучах люминесцентной лампы, то диагноз не вызывает сомнений.
Важно помнить: не существует «накожных» заболеваний. Любое кожное заболевание – это проявление неполадок во внутренних органах. Иногда кожа первой сигнализирует, что следует обратить внимание на свое здоровье.
Чем же опасен разноцветный лишай? Кожные нарушения пигментации способны вызвать не только косметический дефект. Длительное упорное течение болезни приводит к избыточной активности иммунного ответа, а это приводит к кожным аллергическим реакциям, контактным дерматитам.
Как лечить разноцветный лишай? Этот вопрос зачастую очень беспокоит больных. Перед тем, как начать лечиться, необходимо достоверно установить диагноз, причем сделать это может только врач-дерматолог. При этом лечение кожных проявлений обязательно должно сочетаться с поиском первопричины болезни и ее коррекцией. В противном случае человека ждет череда многолетних рецидивов лишая, устойчивого к любой терапии.
ГБУЗ «ОКВД №3»
Отрубевидный лишай — признаки, причины, симптомы, лечение и профилактика
Диагностика
Диагностировать данное заболевание не составляет проблемы. Врач-дерматолог для начала тщательно вас осмотрит, выслушает все жалобы. Для точного диагностирования вам следует пройти ряд нескольких исследований: клинический анализ крови, общий анализ мочи, бактериологический посев лишая. По результатам анализов доктор сможет определить причину возникновения лишая и темп его развития.
Лечение
Следует учитывать, что данное грибковое заболевание может быть косвенным результатом таких болезней, как сахарный диабет, туберкулез и СПИД – инфекции. Симптоматика данного заболевания может наблюдаться у онкобольных и у людей, которые прошли химиотерапию.
В результате того, что отрубевидный лишай поражает только верхний слой эпидермиса, лечение будет наружным. Для лечения пациентам приписывают препараты, которые содержат цинк пиритионат. Следует учесть и места распространения лишая, поэтому приписывают спиртовые настойки для дезинфекции и антимикотические препараты.
Очень эффективными являются спреи и присыпки для борьбы с грибковыми заболеваниями. Если же отрубевидный лишай распространился и на волосы, обязательно следует мыть их лекарственными шампунями. Если же после лечение в течении 4-6 дней нет никаких улучшений, назначают комплексную терапию: применение препаратов кортикостероидов, кетоконазол и флуконазол.
Если же после лечение в течении 4-6 дней нет никаких улучшений, назначают комплексную терапию: применение препаратов кортикостероидов, кетоконазол и флуконазол.
Профилактика
Для профилактики рекомендуют через день менять одежду, стирать ее вручную антибактериальными средствами. Необходимо строго придерживаться правил гигиены дома и в общественных местах. Кушать здоровую пищу, отказаться от вредных привычек и больше времени проводить на свежем воздухе.
Литература и источники
Видео по теме:
Отрубевидный лишай: лечение, симптомы, причины, фото
Отрубевидный лишай (цветной лишай, разноцветный лишай) – заболевание рогового слоя эпидермиса, вызванное грибком рода Malassezia. Отрубевидный лишай (цветной или разноцветный) — заболевание рогового слоя эпидермиса, вызванное грибком Malassezia. Поражение проявляется в виде пятен с шелушащейся кожей. Окрас желтоватый, белесоватый, коричневый. В народе нередко данное заболевание называют «солнечным лишаем» или «пляжным лишаем», а из-за нескольких расцветок даже «разноцветным». Причиной появления и распространителем данного лишая является гриб, который существует в трех формах: овальной Pityrosporum ovale, округлой Pityrosporum orbiculare и мицелиальной Malassezia furfur. Они имеют способность видоизменяться из одной в другую.
Содержание статьи:
Вернуться к оглавлениюПричины появления отрубевидного лишая
Цветной лишай является инфекционной патологией и преимущественно передается по наследству. Чаще всего солнечный вид заболевания встречается у жителей стран с очень теплым климатом. Пляжным лишаем, как правило, болеют юноши, реже его можно встретить у детей и пожилых людей. Причинами появления отрубевидного лишая могут послужить повышенная потливость и ношение чужой одежды. Возбудителем разноцветной разновидности является гриб Malassezia furfur.
Чаще всего солнечный вид заболевания встречается у жителей стран с очень теплым климатом. Пляжным лишаем, как правило, болеют юноши, реже его можно встретить у детей и пожилых людей. Причинами появления отрубевидного лишая могут послужить повышенная потливость и ношение чужой одежды. Возбудителем разноцветной разновидности является гриб Malassezia furfur.
Заражение может произойти при использовании совместных предметов с больным, из-за тесного контакта с ним или ношения чужой одежды. Несмотря на это, некоторые думают, что этот тип лишая не заразен. Учёные склоняются к тому, что при определённой структуре и предрасположенности кожи заболевание может передаваться. Это замечается в семьях, где тип кожи сравнительно одинаковый. Заражение может прогрессировать из-за сахарного диабета, беременности, синдрома Кушинга и других гормональных всплесков.
Также есть тяжелые соматические заболевания, способствующие развитию разноцветного лишая. Это любые онкологические болезни и туберкулез.
Вернуться к оглавлениюОписание отрубевидного лишая
загрузка…
Пятна этого типа лишая бывают различных размеров, имеют жёлто-охряной или светло-коричневый цвет. Очертания встречаются овальные, округлые и цилиндрические. Иногда пораженные участки сливаются в более обширные очаги проявления болезни.
Вернуться к оглавлениюЛокализация отрубевидного лишая
В большинстве случаев отрубевидный лишай проявляется на верхней части туловища, покрытой волосами, иногда на других частях тела. Поверхность этого кожного поражения слегка шелушится. Со временем пятна меняют цвет и на их месте образуется ахромия.
Вернуться к оглавлениюВиды отрубевидного лишая
Этот вид лишая врачи делят на черный, желтый и ахромический.
Вернуться к оглавлениюДиагностика отрубевидного лишая
Отрубевидный лишай диагностируется при помощи лампы Вуда. При проверке высыпания люминесцируют розоватым или зеленовато-золотистым цветом. Если в местах поражения отрубевидным лишаем нанести на кожу слой раствора йода, то скрытые пятна поражения этой болезнью станут более выраженными.
Не существует какой-то отдельной территории, на которой этот недуг появляется всегда. Его можно встретить повсеместно, особенно часто во влажных и жарких климатических зонах. Обычно для обнаружения пятен отрубевидного лишая используют пробу йода и просветку лучами лампы Вуда. Более серьезные исследования чаще всего не требуется.
Вернуться к оглавлениюОтрубевидный лишай: визуальные методы диагностики
Если на теле плохо выражены белесоватые или коричневатые пятна, то их необходимо смазать 2-процентным раствором йода. При смазывании разноцветного лишая плохо заметные пятна должны приобретать коричневый цвет.
Вернуться к оглавлениюЛабораторная диагностика
Для подтверждения диагноза используют метод анализа чешуек с поражённого места под микроскопом. Необходимо, чтобы в чешуйках были овальные или округлые споры, имеющие двойной контур. Также используют культуральные исследования. При посеве через 6 дней вырастают колонии жёлтого цвета, затем под микроскопом врачи выявляют двухконтурные клетки размером от 3 до 5 мкм.
Вернуться к оглавлениюДифференциальная диагностика
Дифференциальную диагностику можно применять как при отрубевидном лишае, так и при розовом. Вторичный сифилис, лепра и различные дерматозы также выявляются этим способом.
Вернуться к оглавлениюКак лечить
Как правило, лечение отрубевидного лишая у человека заключается в регулярном, ежедневном нанесении специальных антигрибковых препаратов на поражённые участки кожи. Также применяются антимикотические растворы и мази до полного исчезновения следов проявления лишая. Когда площадь поражения становится слишком обширной, используют общие антимикотики (кетоконазол, итраконазол).
В сложных случаях применяются пероральные антимикотики, действие которых существенно сокращает сроки лечения разноцветного лишая и предотвращает последующие рецидивы. Обычно это препараты треазолового ряда — различные средства, имеющие в составе сульфид селена. В последнее время активно используют лекарства, которые подавляют рост грибков. Например, сертаконазол. Прогноз выздоровления будет благоприятным при правильно подобранном амбулаторном режиме и лечении.
Обычно это препараты треазолового ряда — различные средства, имеющие в составе сульфид селена. В последнее время активно используют лекарства, которые подавляют рост грибков. Например, сертаконазол. Прогноз выздоровления будет благоприятным при правильно подобранном амбулаторном режиме и лечении.
Профилактика отрубевидного лишая
Несмотря на то, что данный цветной лишай легко лечится, может пройти не один месяц, прежде чем кожа вернет свой изначальный цвет. К тому же в период жарких месяцев пигментация, как и само заболевание, могут возвратиться. Так как при самостоятельном лечении характерны повторные рецидивы, лучше придерживаться следующих правил.
Вернуться к оглавлениюПравила профилактики отрубевидного лишая
В жаркое время суток необходимо протирать поражённую разноцветным лишаем кожу подкислённой водой с добавлением лимонного сока и уксуса, либо салициловым спиртом. При отсутствии такой возможности раз в 3 недели нужно пользоваться противогрибковыми средствами. Обязательно нужно проводить дезинфекцию одежды и постельного белья посредством кипячения в 2-процентном содово-мыльном растворе с последующим проглаживанием утюгом с паром.
Вернуться к оглавлениюЧего нужно избегать людям с разноцветным лишаем:
- Тяжёлых нагрузок.
- Чрезмерного пребывания на солнце и высокой температуры.
- Потливости.
- Различных стрессовых ситуаций.
- Ношения синтетических изделий (обязательно 100% хлопок).
- Редкого ухода за кожей.
Важно! Крайне не рекомендуется самостоятельное лечение разноцветного лишая или не системное. При появлении первых признаков обратитесь к врачу за консультацией.
загрузка. ..
..
Как бороться с отрубевидным лишаем?
Отрубевидный или разноцветный лишай — это поверхностная грибковая инфекция кожи. В народе его часто именуют «солнечный грибок» из-за проявления в виде бледных, гипопигментированных пятен, которые не загорают под солнцем.
Что такое отрубевидный лишай
Отрубевидный лишай — это заболевание рогового слоя кожи, вызванное дрожжеподобными грибами рода Pityrosporum или Malassezia. Патогенные грибы есть на поверхности тела большинства людей, но поражают клетки эпидермиса только при воздействии неблагоприятных факторов:
- повышенной потливости, гипергидроза;
- длительной гормональной терапии;
- ношения одежды, белья из синтетических материалов;
- несоблюдения правил личной гигиены;
- ослабления барьерных функций кожи вследствие пилинга, воздействия химических и органических веществ.
Развитию разноцветного лишая может способствовать «язвенная» инфекция Helicobacter pylori, вызывающая системное воспаление и нарушение механизмов барьерно-защитных функций кожи. Так, турецкий «Журнал медицинских наук» (Turkish Journal of Medical Sciences) в июне 2020 года опубликовал данные исследований, согласно которым носительство Helicobacter pylori изменяет микросреду кожи и усиливает склонность к поражению ее клеток дрожжеподобным грибком.
Как выглядит отрубевидный лишай
При отрубевидном лишае на коже появляются небольшие разноцветные (от бледно-розовых до темно-красных и коричневых) пятна с четкими границами. Пятна могут существовать изолированно или сливаться, образовывая крупные очаги. У больного могут присутствовать незначительный зуд, потливость и шелушение кожи: грибок делает ее роговой слой рыхлым.
Первые очаги высыпаний на коже обычно появляются на спине, в труднодоступных для мытья местах — между лопатками. Участки поражений грибковой инфекцией могут локализироваться на шее, плечах и груди, под мышками.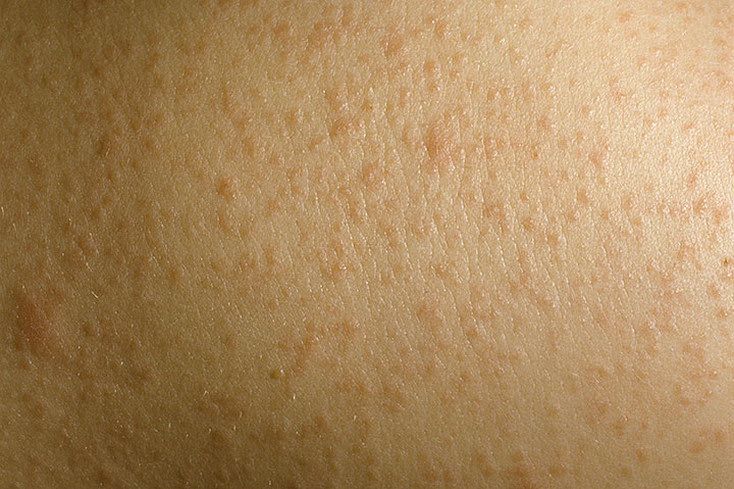
Можно ли вылечить отрубевидный лишай
Схожую симптоматику с разноцветным лишаем имеют витилиго, экзема, себорейный дерматит и лишай Жибера, поэтому для постановки правильного диагноза следует обязательно посетить дерматолога, не занимаясь самолечением. В ходе консультации врач выполнит:
- осмотр участков кожи, пораженных грибком, с помощью лампы Вуда;
- взятие соскоба клеток эпидермиса для исследования под микроскопом;
- проведет пробу Бальцера с йодом.
Лечение патологии включает прием противогрибковых, при сильном зуде — и антигистаминных препаратов, а также применение наружных фунгицидных средств. Правильно назначенная схема лечения позволяет полностью избавиться от грибка за 10-15 дней.
Отрубевидный лишай у ребенка (разноцветный): фото, симптомы и лечение
Разноцветный лишай у ребенка может вызвать панику у родителей. Он появляется внезапно на фоне полного благополучия и быстро захватывает обширные участки тела. Лишай не вызывает беспокойства и жалоб малыша, потому первоначальные очаги могут быть приняты за другие заболевания – аллергию или диатез. Эта неприятная болезнь имеет собственного возбудителя и специфические симптомы.
Причины заболевания
Разноцветный лишай у детей вызывает микроскопический грибок рода Pityrosporum, который входит в состав сапрофитной флоры, постоянно находящейся на теле ребенка, но активизируется только при неблагоприятных для организма состояниях: изменении гормонального фона, кислотности потожировых выделений кожи, приеме некоторых лекарственных препаратов (стероидов). Солнечный лишай не передается при контакте с другими детьми или домашними/дикими животными.
Симптомы отрубевидного лишая у ребенка
Заболевание у детей в возрасте от 0 до 7 лет встречается довольно редко.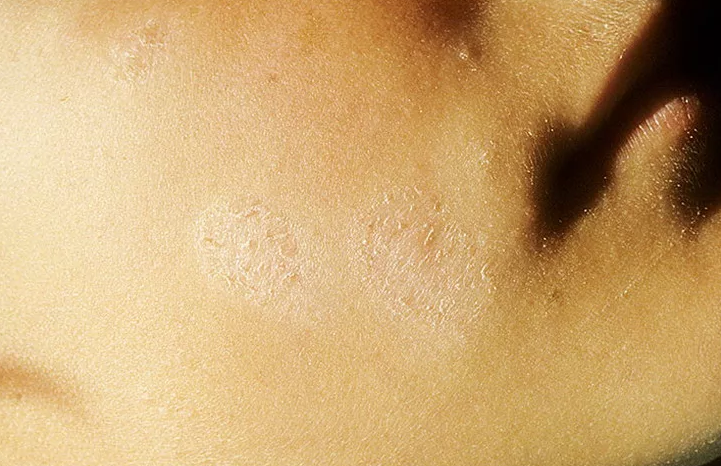 Это характерная особенность цветного лишая. Обычно им болеют подростки или взрослые. Первый симптом – единичное пятно ярко-розового цвета, которое появляется на открытом участке тела:
Это характерная особенность цветного лишая. Обычно им болеют подростки или взрослые. Первый симптом – единичное пятно ярко-розового цвета, которое появляется на открытом участке тела:
- лице;
- шее;
- спине;
- груди.
Гораздо реже цветной лишай располагается на бедрах или ногах. Эти области он захватывает уже в процессе развития заболевания при отсутствии лечения.
Первоначальное пятно довольно быстро увеличивается в размере и достигает диаметра 40-50 мм. Вокруг него начинают появляться другие очаги, которые сливаются между собой и захватывают обширную поверхность кожных покровов.
По мере роста пятна меняют цвет. По краям появляются мелкие чешуйки отмершего эпидермиса, которые при почесывании осыпаются. Отсюда второе название заболевания – отрубевидный лишай. Пятно из ярко-розового становится желтоватым или кофейно-коричневым под воздействием солнечного света.
Особенно заметно у незагоревших детей, у которых поверхность тела приобретает вид географической карты, покрываясь на солнце слившимися темными пятнами. С изменением цвета пятна не чешутся, безболезненны. Температура тела остается в норме. На фото можно увидеть, как выглядит отрубевидный лишай у ребенка.
Разноцветный лишай на лице у детей (рекомендуем прочитать: чем лечить лишай на лице у ребенка?)Методы лечения
Лечение разноцветного лишая начинают, пока возбудитель не проник в более глубокие слои кожи, а пятна не захватили большой поверхности тела. В более поздние сроки лечить отрубевидный лишай труднее. Физиотерапевтические методы – магнитотерапию, дарсонваль – используют по назначению в физиокабинетах в ограниченных дозах. Их эффективность не подтверждена научно.
Использование препаратов
Отрубевидный лишай у детей лечится комплексным использованием лекарственных препаратов наружного и внутреннего применения, а также процедурами (см. также: мази для лечения лишая у детей). Использование таблеток показано, если противогрибковые средства оказываются малоэффективными и не препятствуют распространению очагов по телу. В качестве лекарства назначаются антимикозные препараты для детей соответствующей возрастной группы.
В качестве лекарства назначаются антимикозные препараты для детей соответствующей возрастной группы.
Средства для наружного применения
Для смягчения и отшелушивания отрубевидных чешуек эпидермиса используют 2% раствор салицилового или резорцинового спирта. У маленьких детей применяют с большой осторожностью, чтобы не вызвать ожог или интоксикацию. Перед употреблением следует прочесть аннотацию к препарату, так как не все лекарства могут применяться у детей в возрасте до 3-х лет.
Более эффективны противогрибковые мази и кремы:
- Клотримазол;
- Низорал;
- Кето Плюс;
- Дермазолон;
- Бифосин;
- Залаин.
Общие рекомендации по уходу за малышом
Разноцветный лишай не заразен для других детей, но ребенок может инфицироваться от собственной одежды, на которой длительно сохраняются споры гриба, что затянет лечение на продолжительное время. После мытья смазывают пораженный очаг и обширную область вокруг. Белье ребенка при стирке предварительно кипятят или замачивают в дезинфицирующем растворе для уничтожения спор.
Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »Поделитесь с друьями!
Отрубевидный лишай — у человека, симптомы и лечение препаратами и народными средствами
Известно, что лишай отрубевидный – это поражение рогового эпидермиса грибкового характера.
Причины возникновения заболевания
Лишай отрубевидный имеет инфекционное происхождение. Он появляется из-за овальных, круглых или мицелиальных по форме грибов, являющихся возбудителями. Инфекция передается от одного человека к другому при личных контактах. Заразиться лишаем отрубевидным может тот, у кого ослаблен иммунитет, есть хронические болезни. Как правило, болезнь постепенно распространяется среди всех членов семьи через предметы гигиены. Подхватить инфекцию возможно в общественном месте.
Вы находитесь в группе риска заражения лишаем отрубевидным, если:
- Генетически к этому предрасположены.
- У вас чрезмерное потоотделение или жирная кожа.
- У вас проблемы с эндокринной системой, сахарный диабет, ожирение.
- Ваш иммунитет понижен из-за инфекционных поражений внутренних органов, туберкулеза.
- У вас вегетососудистая дистония.
- Вы страдаете болезнями желудочно-кишечного тракта, печени, поджелудочной железы, органов дыхания.
Основные признаки и симптомы
Лишай отрубевидный проявляется пятнами разных размеров. Как правило, они находятся на верхней части торса. Могут появиться на голове, шее, животе, подмышках, паху. Пятна на коже рассеяны несимметрично, они круглые либо неправильной формы. При прогрессировании они сливаются в большие очаги. Цвет пятен при лишае отрубевидном может быть разным: от желто-коричневого до ярко-розового. Кожа начинает шелушиться, но не чешется, не болит. Участки, на которых есть или был лишай, не будут больше загорать на солнце.
Кожа начинает шелушиться, но не чешется, не болит. Участки, на которых есть или был лишай, не будут больше загорать на солнце.
Методы диагностики
Для постановки точного диагноза проводятся такие мероприятия:
- Проверка лампой Вуда. При ней отрубевидные пятна меняют цвет на зелено-золотистый либо розовый.
- Раствор йода 2%. Если смазать им пятна, которые слабо просматриваются, то они станут темно-коричневыми.
- Лабораторный анализ. Чешуйки кожи изучаются под микроскопом. Если специалист увидит там круглые или продолговатые споры с двойным контуром, то лишай отрубевидный подтвердится.
- Культуральный анализ. Оливковое масло наносится на среду Сабуро. Примерно через неделю в ней должны вырасти желтые колонии с двухконтурными клетками.
- Дифференциальная диагностика. Проверка на наличие сопутствующих кожных болезней.
Как и чем лечить отрубевидный лишай у человека
Если диагностика подтвердила, что человек заражен, то нужно принять соответствующие меры. Оптимальная схема лечения подбирается специалистом индивидуально. В борьбе с лишаем эффективны как прием различных препаратов, так и народные рецепты. При лечении обязательно нужно соблюдать правила личной гигиены и диету, ежедневно менять постельное белье. Если такая проблема, как лишай отрубевидный, коснулась вас, вы должны знать способы борьбы с ним.
Консервативное лечение
Подразумевает применение средств местного воздействия и противогрибковых медикаментов. Первые служат для того, чтобы отшелушить и размягчить пораженную лишаем кожу. К таким препаратам относят крема, лосьоны, мази, шампуни, настойки и растворы. А противогрибковые лекарства применяются для того, чтобы побороть инфекцию изнутри. При легких формах заболевания иногда удается обойтись без них.
Местная терапия
Попробуйте использовать такие методы, чтобы вылечить лишай:
- При поражении волосистой части головы пользуйтесь специальными лечебными шампунями. Хороший вариант – «Низорал».
- Смазывайте пятна сначала 60-процентным тиосульфатом натрия, а потом 6-процентным раствором соляной кислоты раз в день на протяжении недели.
- Тонким слоем мажьте кожу 10%-ной серно-салициловой мазью. Делайте это дважды в сутки.
- Наносите на пятна 2% спиртовой раствор йода. Желательно пользоваться не реже раза в день. Недостаток метода состоит в том, что препарат окрасит кожу. Если лишай на заметных участках тела, то применять его нецелесообразно.
- Втирайте раствор 20% бензилбензоата в поврежденную кожу. Процедуру проводите, пока пятна не пропадут.
- Используйте «Микосептин» – мазь с цинком. Она оказывает успокаивающее действие на кожу.
Противогрибковые препараты
Эти лекарства для местного и внутреннего применения помогают избавиться от грибка, который распространяет лишай:
- «Микозорал». Может использоваться в виде таблеток, крема, мази, свечек, шампуня. Быстро убирает лишай отрубевидный. Обязательно нужно пройти полный курс терапии. «Микозорал» нельзя использовать при беременности. Совмещать с другими лекарствами надо осторожно.
- «Клотримазол». В продаже есть мазь, лосьон, спрей и раствор. Используется дважды в сутки. Мазь не только убивает грибок, но и борется с микробами. Ее нельзя применять при кормлении грудью.
- «Фунготербин». Мазь, которой мажут лишай. Курс длится две недели, но симптомы болезни пропадут раньше, если верить отзывам. Нельзя использовать деткам, не достигшим двухлетнего возраста.
- «Румикоз». Эффективные таблетки от грибка. Их нужно пить по две штуки раз в сутки неделю. Лекарство противопоказано женщинам в период беременности и кормления.

- «Миконазол». Мазь, которая убивает грибковые микроорганизмы.
- «Мифунгар». Противогрибковый крем, который используется раз в сутки для участков, пораженных отрубевидным лишаем.
Эффективные народные средства
Попробуйте использовать эти рецепты от лишая в домашних условиях:
- Возьмите 1 ст. л. мелкой сушеной душистой руты и 5 ст. л. жирного сливочного масла. Приготовьте мазь и обрабатывайте пораженную кожу, пока лишай полностью не пропадет.
- Столовую ложку зверобоя сушеного залейте стаканом кипятка. Настаивайте в темном месте пять дней, затем процедите. Промывайте им лишай дважды в день.
- Пропустите луковицу через мясорубку. Полученное пюре прикладывайте к лишаю на ночь. Если такой возможности нет, то протирайте инфицированную кожу луковым соком несколько раз в день.
- Сделайте из щавеля кашицу блендером. Нанесите ее на ткань и добавьте немножко серной мази. Сделайте компресс на несколько часов.
- Возьмите 20 хмельных шишек, 3 ст. л. корня лопуха в измельченном виде и 15 цветков календулы. Залейте 400 мл воды и варите на слабом огне 25 минут. Затем процедите, добавьте к жидкости 150 грамм вазелина. Пользуйтесь мазью ежедневно.
- Листья эвкалипта и череду залейте в пропорции 1:1 кипятком. Варите на водяной бане полчаса, процедите. Полученной жидкостью протирайте лишай отрубевидный или делайте компрессы. Настой храните в темноте.
- Раздавите ягоды клюквы или калины и намажьте кашицу на лишай. Такое пюре допустимо использовать в сочетании с борной и салициловой кислотами. Из этих компонентов вы сможете сделать домашнюю мазь от отрубевидного лишая.
- Нанесите на инфицированную кожу 3% уксус, разбавленный водой. Когда он высохнет, обработайте лишай лимонным маслом.
Узнайте также и о других средствах для лечения лишая у человека в домашних условиях.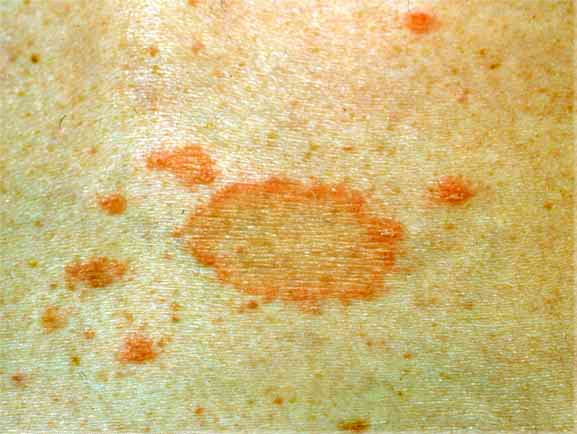
Профилактика заболевания
Чтобы не допустить рецидива или заражения лишаем отрубевидным, примите такие меры:
- Не носите синтетику, чрезмерно обтягивающие вещи. Из-за этого на коже скапливается пот, а в нем бактерии размножаются с двойной скоростью.
- Чаще принимайте душ.
- Не пользуйтесь чужими полотенцами, мочалками, постельными принадлежностями, другими личными вещами.
- Мойте голову шампунем с кетоконазолом.
- Закаляйтесь. Это способствует повышению иммунитета.
Как выглядит отрубевидный разноцветный лишай у людей – фото
По текстовым описаниям сложно определить, чем такой грибок внешне отличается от других кожных заболеваний. Поэтому вам лучше посмотреть подборку фотографий. Вы увидите примеры поражения лишаем разных участков тела. Посмотрите, какими могут быть пятна по форме и цвету. После просмотра фотоснимков вы сможете понять, столкнулись ли с лишаем отрубевидным, или другой проблемой.
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:| Определение (NCI) | Грибковая инфекция обычно проявляется как поверхностная кожная инфекция.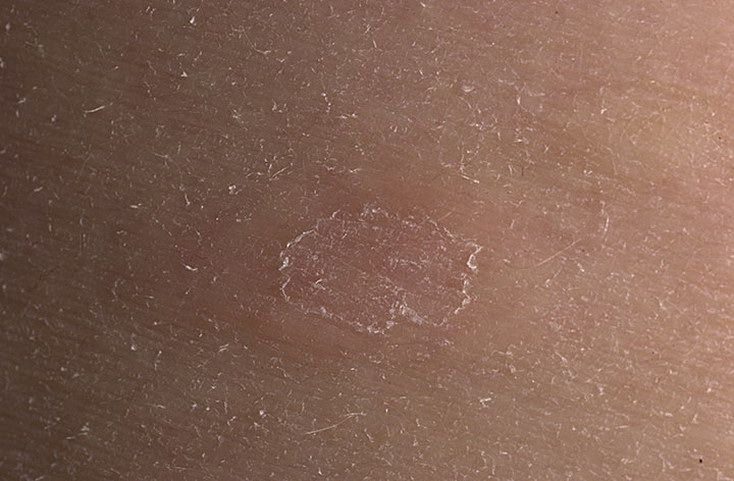 Он также может проявляться как системная инфекция у пациентов, получающих полное парентеральное питание. Он также может проявляться как системная инфекция у пациентов, получающих полное парентеральное питание. |
| Определение (NCI) | Состояние кожи, характеризующееся гипопигментированными, розовыми или коричневыми, похожими на конфетти, дискретными и сливными чешуйчатыми пятнами, распределенными на груди, плечах и верхней части спины. |
| Определение (MSH) | Распространенное хроническое невоспалительное и обычно бессимптомное заболевание, характеризующееся появлением множественных пятен разного размера и формы с различной пигментацией от желтовато-коричневого до коричневого. Это чаще всего наблюдается в жарких, влажных, тропических регионах и вызывается Pityrosporon orbiculare.(Дорланд, 27-е изд) |
| Концепции | Заболевание или синдром ( T047 ) |
| MSH | D014010 |
| ICD9 | 111.0 |
| ICD10 | B36.0 |
| SnomedCT | 154395007, 56454009 |
| Английский | Разноцветный лишай, разноцветный лишай, разноцветный лишай, разноцветный лишай (диагностика), инфекция Malassezia Furfur, разноцветный лишай [заболевание / обнаружение], разноцветный лишай, желтый лишай, разноцветный лишай, разноцветный лишай, разноцветный лишай, разноцветный лишай, разноцветный лишай Разноцветный лишай, вызванный Malassezia furfur, разноцветный лишай, вызванный Pityrosporum furfur, PV — разноцветный лишай, TV — разноцветный лишай, разноцветный лишай (заболевание), Malassezia furfur; инфекция, желтуха; опоясывающий лишай, инфекция; Malassezia furfur, отрубевидный лишай; разноцветный, опоясывающий лишай; желтая, дерматофития; разноцветный, разноцветный; разноцветный лишай; tinea, заражение Malassezia furfur, заражение Pityrosporum furfur, разноцветный лишай |
| Итальянский | Разноцветный лишай, разноцветный лишай, разноцветный лишай, Tigna versicolor |
| Голландский | разноцветный лишай, Malassezia furfur; инфекция, желтуха; опоясывающий лишай, инфекционный; Malassezia furfur, отрубевидный лишай; разноцветный, опоясывающий лишай; желтая, дерматофития; разноцветный, разноцветный; разноцветный лишай; опоясывающий лишай, разноцветный лишай, разноцветный лишай, разноцветный лишай |
| Португальский | Разноцветный питириас, разноцветный лишай, разноцветный лишай, разноцветный лишай |
| Испанский | Разноцветный питириаз, разноцветный питириаз, разноцветный питириаз (трасторно), разноцветный питириаз, тинья желтая, разноцветная тинья пор Malassezia furfur, разноцветная тиня пор Pityrosporum furfur, tiña versicolor por Pityrosporum furfur, tiña versicolor, Tiña Versicolor, Tiña Versicolor 9000, Pityrosporum furfur |
| Шведский | Разноцветный лишай |
| Японский | デ ン フ ウ, デ ン プ ウ, く ろ な ま ず, 癜 風, で ん ぷ う, で ん 風 |
| Чешский | разноцветный лишай, разноцветный лишай, разноцветный лишай |
| Финский | Савипуоли |
| Русский | ДЕРМАТОФИТИЯ РАЗНОЦВЕТНАЯ, ПИТИРИАЗ РАЗНОЦВЕТНЫЙ, ДЕРМАТОМИКОЗ РАЗНОЦВЕТНЫЙ, ДЕРМАТОМИКОЗ РАЗНОЦВЕТНЫЙ, ДЕРМАТОФИТИЯ РАЗНОЦВЕТНАЯ, ПИТИРИАЗ РАЗНОЦВЕТНЫЙ |
| Корейский | 잔 비늘 증 (비강진) |
| Польский | Upież pstry, Grzybica pstra, Grzybica łupieowa, Zakażenie Malassezia furfur |
| Венгерский | разноцветный лишай, разноцветный лишай, разноцветный лишай |
| Норвежский | Разноцветный лишай, Tinea versicolor |
| Французский | Разноцветный лишай |
| Немецкий | Разноцветный лишай, Tinea versicolor |
Разноцветный лишай: как избежать ошибок в диагностике и лечении заболеваний | Военная медицина
РЕФЕРАТ
Разноцветный лишай часто встречается у молодых военнослужащих с гиперактивными потовыми железами, работающих во влажной среде, и приводит к пигментным изменениям, которые могут быть значительными у людей с более темной кожей.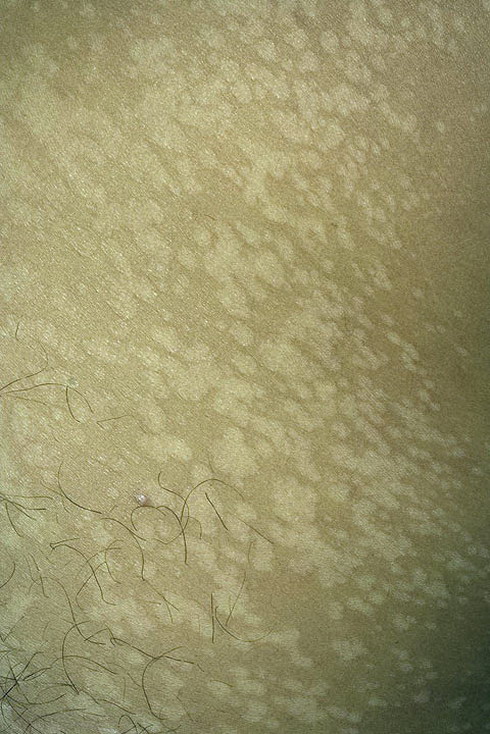 В этой статье рассматриваются несколько вопросов, связанных с постановкой правильного диагноза и предоставлением соответствующего лечения, а также конкретные проблемы, с которыми военные поставщики могут столкнуться в этих случаях.
В этой статье рассматриваются несколько вопросов, связанных с постановкой правильного диагноза и предоставлением соответствующего лечения, а также конкретные проблемы, с которыми военные поставщики могут столкнуться в этих случаях.
ВВЕДЕНИЕ
Следующий случай разноцветного лишая демонстрирует важность исключения подобных дерматологических состояний, выбора оптимального плана лечения и учета особых соображений, с которыми сталкиваются военные. 21-летний, в остальном здоровый, военнослужащий морской пехоты был осмотрен в клинике по поводу гипопигментированных поражений на спине и шее, впервые появившихся в 2009 году.Несмотря на начало испытания тербинафина для местного применения, отпускаемого без рецепта, в 2011 году его симптомы сохранялись и стали более тревожными к январю 2012 года. Пациент был обследован в той же клинике в июле 2012 года, у него был диагностирован тинеа корпорис, и ему прописали 250 мг тербинафина перорально ежедневно. на 30 дней поставщиком, который вскоре переехал. Три месяца спустя у пациента были обнаружены гипопигментированные пятна и пятна с очень тонким шелушением при соскобе (рис. 1). Пациенту был поставлен диагноз «разноцветный лишай» (разноцветный лишай, 1 ), и ему прописали 2% шампунь с кетоконазолом с инструкциями по использованию шампуня один раз в день в течение 3 дней подряд и последующее наблюдение.При повторном обследовании пациент не сообщил об изменениях, но при осмотре повреждения не показали масштабов, что предполагает излечение. Пациент находился под наблюдением после нескольких месяцев продолжения лечения кетоконазолом. Он сообщил об общем уменьшении симптомов зуда и ему посоветовали, что гипопигментация может сохраняться в течение нескольких месяцев.
РИСУНОК 1.
Мужчина, находящийся на активной работе, с разноцветным лишаем.
РИСУНОК 1.
Мужчина, находящийся на активной службе, с разноцветным лишаем.
Чтобы поставить правильный диагноз разноцветного лишая, важно различать два других дерматологических состояния: тинеа корпорис и розовый лишай. 1 Эти три состояния необходимо различать, поскольку они требуют различного лечения. Следует отметить, что необходимо учитывать дополнительные дифференциальные диагнозы, включая витилиго 1 , 2 ; однако далее будут обсуждаться только три вышеупомянутых диагноза.
Разноцветный лишай — это заболевание, которое возникает, когда дрожжи Malassezia (компонент нормальной кожной флоры) превращаются в свою гифальную форму и вызывают пигментные изменения. 2 Кератиназа также вырабатывается и вызывает разрыхление рогового слоя и последующее образование чешуек. 3 , 4 Заболевание может проявляться как гипопигментацией, так и гиперпигментацией. Если приложить натяжение к пораженным участкам кожи, на коже могут появиться видимые складки. Соскабливание области острым лезвием или предметным стеклом может выявить порошок или чешуйки, связанные с действием кератиназы. 2 , 3 , 5 Это наблюдение может быть особенно полезно в суровых условиях без возможности проведения более точных испытаний. 3 Лампа Вуда также будет светиться от белого до мягкого желтого. 1 , 2 , 6 Золотым стандартом диагностики является препарат КОН, который выявляет образец «спагетти и фрикадельки» из-за присутствия гиф и спор. 1 , 2 , 4 , 6 Следует отметить, что грибковые культуры будут давать отрицательные результаты, потому что гриб не содержит липидов, необходимых для роста в питательной среде. 5 Наиболее распространенные грибы, вызывающие заболевание, включают M. sympodialis (со склонностью к спине и груди) и M. furfur (со склонностью к спине и животу). 7 Рецидивы в анамнезе в летние месяцы и / или сильное потоотделение являются типичными, поскольку повышенное поражение сальных желез вызывает влажную среду, необходимую для роста гифальной формы. 2 , 5 , 8 , 9 Те, у кого есть родственники первой степени родства с разноцветным лишаем, также могут иметь больше шансов заболеть этим заболеванием. 6
И наоборот, tinea corporis (чаще всего вызываемый Trichophyton rubrum ) обычно не показывает те же пигментные изменения или подобный узор чешуек, а скорее кольцевой узор с приподнятым краем чешуи, окружающим нормальный центр. 1 И препараты КОН, и культуры грибов будут положительными. 1 В основном будут присутствовать гифы, но не сочетание спор и коротких гиф («спагетти и фрикадельки»), наблюдаемое при разноцветном лишайнике. 4 , 9 История неудачных пероральных противогрибковых препаратов, включая гризеофульвин или тербинафин, свидетельствует о том, что tinea corporis, вероятно, не ответственен за это. 2 В случае розового питириаза за одним начальным поражением через несколько недель последуют многочисленные более мелкие пятна / папулы на спине вдоль линий натяжения кожи в виде «рождественской елки», что приведет к отрицательному KOH. 1 , 2 Особенно важно исключить разноцветный лишай до начала лечения от опоясывающего лишая или розового лишайника.В противном случае пациентам, как в нашем предыдущем случае, могут без надобности прописать пероральные препараты, которые не только неэффективны, но и могут привести к вредным побочным эффектам. 4
Когда диагностирован разноцветный лишай, начальное лечение начинается с местного применения, которое включает сульфат селена, 1% крем клотримазола, 2% шампунь или крем кетоконазола, крем с миконазолом и крем с тербинафином. 4 , 5 , 10 Следует отметить, что крем с 1% тербинафином работает хорошо, но относительно неэффективен при пероральном применении (за небольшими исключениями, такими как одна подгруппа M.furfur восприимчив к пероральной терапии во время экспериментов). 11 , 12 Пациентам обычно рекомендуют наносить шампуни ежедневно или ежемесячно, оставляя на коже на 5–10 минут перед мытьем, в то время как кремы обычно используют один или два раза в день в течение 1 месяца. Пчелиный воск и мед, применяемые в течение 3 недель каждые 8 часов, хотя обычно не используются в Соединенных Штатах, также оказались эффективными, что привело к излечению на 79%. 13 Кроме того, гель адапален, хотя обычно используется для лечения акне и в целом более дорогой, устраняет болезнь, вероятно, за счет снижения активности сальных желез, удаления аномальных клеток, продуцирующих кератин, и действия как противовоспалительное средство. 8 Пациенты должны пройти справедливое испытание местных антимикотических шампуней или кремов перед пероральным лечением, хотя даже после первоначально эффективной терапии рецидивы являются обычным явлением, приближаясь к 60%. 1 , 2 , 10
Если местное лечение неэффективно, можно попробовать обычно используемые пероральные препараты, включая кетоконазол, итраконазол и флуконазол, хотя ни один из них не получил одобрения Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США для это состояние. 4 Наиболее эффективные схемы лечения включают 300 мг флуконазола перорально каждую неделю в течение 2–4 недель, 200 мг кетоконазола перорально в течение 10 дней и итраконазол перорально 200 мг ежедневно в течение 7 дней. 1 , 4 , 5 , 10 Из этих 3 вариантов наиболее безопасным является флуконазол. 4 Следует отметить, что однократные дозы 300 мг флуконазола перорально или 400 мг кетоконазола перорально с последующей тренировкой, направленной на нанесение лекарства на кожу, обычно применялись в вооруженных силах. 2 ; однако однократные дозы менее эффективны, чем более длительные варианты перорального лечения. 1 , 4 Гипопигментация может длиться от нескольких недель до месяцев после эффективного лечения. Эта гипопигментация может заставить пациента думать, что лечение было неэффективным; однако исчезновение чешуи свидетельствует о том, что грибковые дрожжи, вероятно, были уничтожены. Таким образом, пребывание на солнце и время — это все, что необходимо для коррекции пигментных изменений. 4 , 6 , — 6 , 10 Из-за этого пациенту может не потребоваться пероральная терапия (с соответствующими побочными эффектами) для предполагаемого неудачного местного исследования.Побочные эффекты пероральной терапии могут включать головные боли, жалобы со стороны желудочно-кишечного тракта, гепатотоксичность, застойную сердечную недостаточность и взаимодействие цитохрома Р-450 с другими лекарственными средствами. 10 Следует рассмотреть возможность мониторинга печеночных ферментов и прекращения приема статинов и других лекарств, которые могут взаимодействовать друг с другом. 4 , 10 Несмотря на то, что это не всегда доступно, у пациентов со стойкой гиперпигментацией, несмотря на терапию, может быть полезным 5-дневное применение циклосерина дважды в день (ингибитор фермента ТАМ 1, который считается основной причиной гиперпигментации). . 6
Военные поставщики медицинских услуг имеют дополнительные соображения при диагностике и лечении военнослужащих, включая выписывание лекарств, которые просты в использовании, имеют благоприятный профиль безопасности и являются рентабельными для военных. Главные врачи и независимые дежурные сотрудники часто сталкиваются с постоянной текучестью кадров в клиниках, а также с переходами для удовлетворения потребностей в развертывании. Таким образом, важность точных первоначальных диагнозов и соответствующей медицинской документации для продолжения лечения в случае неудачной терапии невозможно переоценить.Оживленные клиники с ограниченным охватом поставщиков, оборудованием и расходными материалами для тестирования могут усложнить эту задачу. Из-за схожих обстоятельств, с которыми сталкиваются военные пациенты, нередко не удается продолжить наблюдение. Соблюдение режима пациентом также является проблемой, поэтому наиболее простые в использовании методы лечения, такие как пероральная терапия однократной дозой, становятся весьма привлекательными. 2
Из-за ранее упомянутых проблем важно использовать лучшие доступные средства для постановки диагноза, прежде чем назначать какие-либо лекарства, и сначала начать с наиболее умеренного плана лечения.Во время развертывания в полевых условиях, где ресурсы и квадроциклы ограничены, громоздкие средства для местного лечения нецелесообразно хранить. 2 Следовательно, вместо того, чтобы подвергать пациента потенциальным побочным эффектам перорального лечения, при доброкачественных состояниях с минимальными симптомами, такими как разноцветный лишай, лучше отложить терапию до тех пор, пока пациент не вернется в место, где доступны местные методы лечения. Часто при дерматологических заболеваниях медработники могут испытывать соблазн использовать метод проб и ошибок без рабочего диагноза, непреднамеренно подвергая пациентов ненужным побочным реакциям, вместо того, чтобы тратить время на постановку правильного диагноза и обеспечение оптимального лечения.
Еще одно соображение — это расходы для военных. Из-за менее жесткой системы здравоохранения военные поставщики имеют возможность назначать наиболее легкие и наиболее эффективные для общего управления здравоохранением. Например, хотя все они имеют одинаковую эффективность, в гражданском секторе шампунь может стоить 3 доллара по сравнению с пероральным лекарством за 77 долларов. 10 , 14 К счастью, военные аптеки прилагают все усилия, чтобы снизить общие затраты, сравнивая цены на фармацевтические препараты и оптовые закупки.Поставщики медицинских услуг могут помочь снизить расходы на здравоохранение, определив разницу в ценах на лекарства в их соответствующих военных аптеках. В беседе с персоналом аптеки Camp Pendleton цены следующие: 7 дней перорального приема 200 мг итраконазола по цене 29,57 доллара США, 10 дней приема 200 мг кетоконазола перорально по цене 9,08 доллара США и 2 недель еженедельного приема 300 мг флуконазола перорально по цене 8,33 доллара США. Что касается кремов (на основе 1-месячного запаса, применяемого два раза в день с предполагаемым использованием 90 г) 1% крем тербинафина является самым дорогим — 25,44 доллара, за ним следует 1% крем с клотримазолом по цене 17 долларов.43, крем с 2% миконазолом по 12,24 доллара и крем с 2% кетоконазолом по 10,11 доллара. Наиболее рентабельными являются шампунь с 2% кетоконазолом (120 мл на 7-дневный курс) по цене 5,09 доллара и лосьон с 2,5% сульфидом селена (120 мл) по цене 3,64 доллара. Принимая во внимание эти цены, начиная с шампуней, а затем, если улучшения не произойдет, предпочтительнее будет переход на крем с кетоконазолом или еженедельный пероральный флуконазол (с его относительно более благоприятным профилем побочных эффектов пероральных препаратов) 4 .
Кроме того, существует потенциальная экономия, связанная с точным диагнозом, поставленным до начала лечения, по сравнению с попытками применения множества лекарств в качестве формы диагностики методом проб и ошибок.Это особенно важно при доброкачественных заболеваниях, когда пероральная терапия не требуется. Тем не менее, необходимо учитывать комплаентность пациента и понимать, что в некоторых случаях наиболее целесообразным является предоставление пероральных препаратов для быстрого лечения заболевания. 2 , 9 Несмотря на это, из-за большого количества рецидивов пациенту следует назначить поддерживающую терапию для профилактики, чтобы добиться максимальной экономии средств. Перед тем, как приступить к составлению плана лечения, важно установить для каждого пациента ожидания относительно потенциально долгосрочного лечения.
ЗАКЛЮЧЕНИЕ
Принимая во внимание все факторы, относящиеся к временному военному контингенту, каждый провайдер должен тщательно взвесить все за и против предоставления лечения, которое является простым, дорогим и с возможными побочными эффектами, по сравнению с более сложной и дешевой терапией с низким профилем риска. менее послушные пациенты. Это особенно важно при дерматологических заболеваниях с несколькими вариантами лечения.
БЛАГОДАРНОСТИ
Особая благодарность санитарам, которые ежедневно усердно обслуживают пациентов в Combat Logistics Regimen 17.
ССЫЛКИ
1.Келли
B
Поверхностные грибковые инфекции
.Педиатр Ред.
2012
;33
(4
):e22
—37
.2.McNally
B
,McGraw
T
Представьте себе… tinea versicolor
.J Spec Oper Med
2010
;10
(1
):107
—10
.3.Han
A
,Calcara
D
,Stoecker
WV
,Daly
J
,Siegel
DM
,Evok
Знак Shell
опоясывающий лишай.Arch Dermatol
2009
;145
(9
):1078
. 4.Невас
J
Разноцветный лишай: понимание эффективных вариантов лечения
.Медсестра Практика
2012
:37
(1
):11
—3
. 5.Haisley-Royster
C
Кожные инвазии и инфекции
.Adolesc Med State Art Rev
2011
;22
(1
):129
—45
,6.Mayser
P
,Rieche
I
Быстрое обращение гиперпигментации при разноцветном лишайнике при краткосрочном местном применении циклосерина
.Микозы
2009
;52
(6
):541
—3
,7.Petry
V
,Tanhausen
F
,Weiss
L
,Milan
T
,Mezzari
A
,Определение дрожжей Weber
от больных разноцветным лишаем
.Бюстгальтеры Dermatol
2011
;86
(4
):803
—6
.8.Shi
TW
,Ren
XK
Роль адапалена в лечении разноцветного лишая
.Дерматология
2012
;224
(2
):184
—8
.9.Wahab
MA
,Ali
ME
,Rahman
MH
и др.Разовая доза (400 мг) по сравнению с 7-дневной (200 мг) суточной дозой итраконазола при лечении разноцветного лишая: рандомизированное клиническое исследование
.Mymensingh Med J
2010
;19
(1
):72
—6
.10.Hu
SW
,Bigby
M
Разноцветный лишай: систематический обзор вмешательств
.Arch Dermatol
2010
;146
(10
):1132
—40
. 11.Вилларс
В
,Джонс
TC
Клиническая эффективность и переносимость тербинафина (ламизила) — нового местного и системного фунгицидного препарата для лечения дерматомикозов
.Clin Exp Dermatol
1989
;14
(2
):124
—7
.12.Leeming
JP
,Sansom
JE
,Burton
JL
Чувствительность подгруппы Malassezia furfur к тербинафину
.Br J Dermatol
1997
;137
(5
):764
—7
. 13.Черняк
EP
Жуки как наркотики, Часть 1: Насекомые: «новая» альтернативная медицина 21 века?
Альтернативная средняя версия
2010
;15
(2
):124
—35
.14.Stratman
EJ
Отказ от использования имеющихся доказательств для руководства лечением разноцветного лишая: комментарий к «разноцветному лишайнику»
.Arch Dermatol
2010
;146
(10
):1140
.Перепечатка и авторские права © Ассоциация военных хирургов США
Tinea Versicolor Артикул
Непрерывное образование
Разноцветный лишай, также известный как разноцветный лишай, является распространенной доброкачественной поверхностной грибковой инфекцией кожи.Клинические признаки разноцветного лишая включают гиперпигментированные или гипопигментированные мелкочешуйчатые пятна. Наиболее часто поражаются туловище, шея и проксимальные части конечностей. В этом упражнении рассматривается оценка и лечение разноцветного лишайника и подчеркивается роль межпрофессиональных членов команды в сотрудничестве для обеспечения хорошо скоординированной помощи и улучшения результатов для пациентов.
Целей:
- Опишите эпидемиологию разноцветного лишая.
- Объясните, как проводится обследование на разноцветный лишай.
- Краткое изложение рекомендаций по лечению разноцветного лишая.
- Обобщите важность улучшения координации ухода между межпрофессиональной командой для обеспечения надлежащей оценки и лечения разноцветного лишая.
Введение
Разноцветный лишай, также известный как разноцветный лишай, представляет собой частую доброкачественную поверхностную грибковую инфекцию кожи.Он относится к болезням, связанным с Malassezia. Клинические признаки разноцветного лишая включают гиперпигментированные или гипопигментированные мелкочешуйчатые пятна. Наиболее часто поражаются туловище, шея и проксимальные отделы конечностей. [1] [2] [3] Диагноз разноцветного лишая часто ставится только на основании клинических данных. Ультрафиолетовый черный свет и микроскопическое исследование чешуек, пропитанных гидроксидом калия, могут быть полезны в сомнительных случаях. Разноцветный лишай хорошо поддается индукционной терапии.Однако из-за высокой частоты рецидивов часто требуется длительное поддерживающее лечение.
Этиология
Разноцветный лишай вызывается Malassezia, диморфным липофильным грибком, также известным как Pityrosporum. Это компонент нормальной кожной флоры. На сегодняшний день идентифицировано 14 видов Malassezia. [3] Основными видами, выделяемыми при разноцветном лишайнике, являются Malassezia furfur, Malassezia globosa, Malassezia sympodialis.
Эпидемиология
Разноцветный лишай зарегистрирован во всем мире, но он чаще встречается в теплых и влажных условиях. Распространенность достигает 50% в тропических странах и всего 1,1% в странах с холодным климатом, таких как Швеция. Разноцветный лишай чаще встречается у подростков и молодых людей, вероятно, из-за увеличения выработки кожного сала сальными железами, которые создают более богатую липидами среду, в которой может расти Malassezia.Разноцветный лишай в равной степени поражает мужчин и женщин, и не было отмечено какого-либо особого этнического преобладания. [4] [5]
Патофизиология
Malassezia является комменсалом здоровой кожи и чаще всего встречается на жирных участках, таких как лицо, кожа головы и спина. Однако Malassezia может вызвать разноцветный лишай, когда он превращается в свою патогенную нитчатую форму. Факторы, которые приводят к этой патогенной конверсии, включают генетическую предрасположенность, условия окружающей среды, такие как жара и влажность, иммунодефицит, беременность, жирная кожа и нанесение жирных лосьонов и кремов.
Гистопатология
Биопсия кожи не требуется для подтверждения диагноза, но если она проводится, гистологические результаты включают гиперкератоз, акантоз и умеренный поверхностный периваскулярный инфильтрат в дерме. Грибковые элементы локализуются почти исключительно в роговом слое и часто могут быть визуализированы даже на срезах, окрашенных гематоксилин-эозином. Присутствуют как споры, так и гифы Malassezia, их часто сравнивают со спагетти и фрикадельками.Окрашивание периодической кислотой по Шиффу может улучшить распознавание грибка.
История и физика
Пациенты с разноцветным лишаем имеют множественные, хорошо разграниченные, овальные, мелко масштабирующиеся пятна или бляшки. Поражения кожи могут быть гипопигментированными, гиперпигментированными или эритематозными, а иногда становятся сливными и широко распространенными. Тонкая чешуйка может быть не так легко заметна на поражениях, но ее легко спровоцировать, когда пораженную кожу растягивают или соскребают.Распределение пораженной кожи отражает липофильную природу грибка, поскольку поражаются преимущественно себорейные области (туловище, шея и / или руки). Также может быть поражено лицо, особенно у детей. Разноцветный лишай кожи обычно протекает бессимптомно или с легким зудом. Однако сильный зуд может присутствовать в очень теплых и влажных условиях.
Оценка
Диагноз разноцветного лишая обычно легко устанавливается на основании его характерных клинических проявлений (гиперпигментированные или гипопигментированные, мелко чешуйчатые пятна или бляшки).[6] [7] [8]
Ультрафиолетовый черный свет (лампа Вуда) может помочь продемонстрировать медно-оранжевую флуоресценцию разноцветного лишая.
Диагноз подтверждается микроскопическим исследованием чешуек, пропитанных гидроксидом калия, которая демонстрирует типичные гроздья дрожжевых клеток и длинные гифы. Поскольку стандартному креплению гидроксида калия не хватает цветового контраста, для лучшей визуализации можно добавить краситель метиленовый синий, чернильный синий или краситель Шварца-Медрика.
Известно, что виды Malassezia трудно выращивать в лаборатории, поскольку они требуют жестких условий культивирования.
Лечение / менеджмент
Пациенты должны быть проинформированы о том, что возбудитель разноцветного лишая является грибком-комменсалом, обитающим в нормальной флоре кожи, и поэтому заболевание не считается заразным. Кроме того, разноцветный лишай не приводит ни к стойкому рубцеванию, ни к пигментным нарушениям.Однако во многих случаях рецидив заболевания может произойти, несмотря на эффективное лечение. [9] [10] [11]
Разноцветный лишай можно эффективно лечить с помощью местных и / или системных агентов.
Лекарства для местного применения считаются терапией первой линии при разноцветном лишайнике. Местные препараты подразделяются на неспецифические противогрибковые препараты (сера плюс салициловая кислота, 2,5% сульфид селена и пиритион цинка), которые в первую очередь удаляют мертвые ткани и предотвращают дальнейшее вторжение, и специальные противогрибковые препараты, которые обладают фунгицидным или фунгистатическим действием.Противогрибковые средства включают имидазол (клотримазол 1%, кетоконазол 2%, эконазол, изоконазол, миконазол), циклопироксоламин 1% и аллиламин (тербинафин 1%). Галеновые формы, такие как спреи или пенообразующие растворы в шампунях, предпочтительнее кремов, потому что кремы более жирные и их труднее наносить, особенно в широко распространенных областях. Кетоконазол — наиболее распространенное местное средство для лечения разноцветного лишая. Его можно применять в виде крема (два раза в день в течение 15 дней) или в виде вспенивающего раствора (разовая доза).
Пероральные препараты рассматриваются как вторая линия лечения разноцветного лишая в случае широко распространенных, тяжелых, упорных или повторяющихся случаев. Системные методы лечения включают итраконазол (200 мг в день в течение семи дней) и флуконазол (доза от 150 до 300 мг в неделю в течение 2-4 недель), которые предпочтительнее перорального кетоконазола, который больше не одобрен из-за его потенциальных побочных гепатотоксических эффектов. Пероральный тербинафин не эффективен при лечении разноцветного лишая.
В случае рецидивирующего разноцветного лишая может потребоваться поддерживающая терапия.Может использоваться местное профилактическое лечение. Однако системные противогрибковые агенты предпочтительнее, поскольку они требуют меньше времени и обеспечивают лучшее соблюдение режима лечения. Было проведено множество исследований для определения наилучшего режима профилактики.
Дифференциальная диагностика
Разноцветный лишай можно спутать с различными состояниями:
- Розовый лишай
- Опоясывающий лишай Corporis
- Витилиго
- Белый питириаз
- Сливающийся сетчатый папилломатоз Гужеро и Карто
- Поствоспалительная гипо- и гиперпигментация
- Себорейный дерматит
- Каплевидный псориаз
- Опоясывающий лишай Corporis
- Нуммулярная экзема
- Вторичный сифилис
- Грибовидный микоз
Прогноз
Разноцветный лишай является доброкачественным и неконтагиозным заболеванием, поскольку возбудитель грибкового заболевания является комменсалом нормальной кожи.Эффективны противогрибковые средства для перорального и местного применения; однако рецидив заболевания является обычным явлением и может повлиять на качество жизни пациента. Поэтому следует принимать профилактические меры. Кроме того, пациентам следует напоминать, что для устранения пигментных изменений могут потребоваться недели или месяцы, даже если грибок полностью ликвидирован.
Жемчуг и другие предметы
Разноцветный лишай — доброкачественная, но часто повторяющаяся поверхностная грибковая инфекция кожи.Следовательно, пациенты нуждаются в эффективном последующем наблюдении для реализации стратегии предотвращения рецидивов.
Улучшение результатов команды здравоохранения
Разноцветный лишай — это относительно распространенное кожное заболевание, с которым могут столкнуться практикующие медсестры, терапевты, дерматологи и терапевты. Диагноз обычно ставится на основании клинических признаков, но требует клинической проницательности. Сыпь доброкачественная и может исчезнуть самопроизвольно.
Пациенты должны быть проинформированы о том, что возбудитель разноцветного лишая является комменсальным грибком, обитающим в нормальной флоре кожи, и поэтому заболевание не считается заразным. Кроме того, разноцветный лишай не приводит ни к стойкому рубцеванию, ни к пигментным нарушениям. Однако во многих случаях рецидив заболевания может произойти, несмотря на эффективное лечение. Межпрофессиональная команда медсестры и клинициста должна обеспечить обучение пациентов, которое уменьшит их беспокойство и обеспечит наилучший результат для пациента.
Результаты у большинства пациентов отличные. [12] [13] (Уровень V)
(Щелкните изображение, чтобы увеличить)
Разноцветный лишай
Предоставлено DermNetNZ
(Щелкните изображение, чтобы увеличить)
Разноцветный лишай
Предоставлено Dr.Шьям Верма, MBBS, DVD, FRCP, FAAD, Вадодара, Индия
Разноцветный лишай, Диагностика и лечение
Разноцветный лишай (ТВ) — грибковая инфекция кожи. Это состояние, также называемое разноцветным лишаем, встречается часто, особенно в тропическом климате. Болезнь вызывает обесцвечивание, нарушая нормальную пигментацию кожи.
Хотя грибок, вызывающий это изменение цвета, можно найти на здоровой коже, он создает проблему только в том случае, если начинает разрастаться.Это может быть вызвано несколькими факторами, включая жирную кожу, гормональные изменения, ослабленную иммунную систему или климат. У некоторых людей карьера создает идеальные условия для процветания возбудителя грибка Malassezia Furfur.
Большинство людей жалуются на более светлые или темные пятна на стволе. Иногда эти пятна воспаляются и имеют розоватый оттенок. Хотя чаще всего они встречаются на туловище, они могут появляться где угодно на теле.
Некоторые пациенты испытывают легкий зуд, связанный с инфекцией, но обычно безболезненный.
Воздействие солнца может ухудшить обесцвечивание. Противогрибковые лосьоны для борьбы с этим заболеванием можно приобрести без рецепта. К сожалению, даже после успешного лечения изменение цвета может сохраняться в течение недель или месяцев. Состояние также может повториться.
Тем, кто пытается заниматься самолечением, рекомендуется приобрести безрецептурный шампунь или крем, нанести его в душ и подождать 5–10 минут перед ополаскиванием. В безрецептурные варианты входят продукты, содержащие крем с миконазолом, лосьон с сульфидом селена, крем или гель с тербинафином, пиритион цинка или лосьон с клотримазолом.
Чтобы диагностировать заболевание, врач осмотрит кожу. Это можно сделать невооруженным глазом или с помощью деревянной лампы. Если использовать деревянную лампу, пораженная кожа станет люминесцентной. В большинстве случаев болезнь можно диагностировать, просто взглянув на нее. Врач также может взять соскоб с кожи для просмотра под микроскопом в поисках грибов Malassezia Furfur.
В тяжелых случаях, когда безрецептурные противогрибковые препараты не работают, могут быть прописаны лекарства.Часто это препараты для местного применения в виде крема, геля или шампуня. Также могут быть назначены пероральные растворы, такие как таблетки или жидкости, но они встречаются реже.
Если инфекция повторяется постоянно, пациентам может потребоваться принимать лекарства два раза в месяц, каждые две недели, чтобы предотвратить повторное заражение. Также рекомендуется избегать солнца и источников искусственного загара во время лечения, чтобы изменение цвета не было таким очевидным, как оно исчезло.
Вышеупомянутое видео с участием дерматолога доктора Х.Дрей, отвечает на некоторые вопросы о причинах, симптомах и диагностике ТВ.
Источники: Американская академия дерматологии, д-р Дрей
Случай лечения отрубевидным лишаем, который сохраняет здоровый микобиом | BMC Dermatology
PV чаще всего проявляется как гиперпигментированные и / или гипопигментированные поражения кожи [5, 25, 26, 27]. Прямое исследование кожных чешуек этих поражений обычно выявляет обильные псевдогифы и скопления клеток в характерном образце «спагетти с фрикадельками» [18], также наблюдаемом в этом исследовании (рис.2а, в, г, е). В отличие от пораженной кожи, псевдогифы обычно отсутствуют в материале, собранном со здоровой кожи [5, 28], что соответствует описанному здесь случаю (рис. 2b, e).
Рис. 2Гистологические паттерны грибковых структур, наблюдаемые в соскобах кожи. Чешуйки кожи взяты из гипопигментированных ( a, d ) и гиперпигментированных ( c, f ) поражений, а также для контроля со здоровой кожи вокруг шеи и лица человека ( b, e ). Микроскопические препараты в ДМСО с 10% КОН ( a — c ) или окрашенные методом PAS ( d — f ), увеличение: a и c 1000x, d и f 400x, e 2000x и b 3000x
Сосуществование гипо- и гиперпигментированных поражений кожи было описано в другом месте [29,30,31].Однако во многих таких случаях нет информации о том, один или два этиологических агента вызвали эти отдельные поражения [30, 31]. До исследования, проведенного Gaitanis et al. [26], только один этиологический фактор рода Malassezia был воспринят как связанный с PV, независимо от типов симптомов, сопровождающих заболевание. Исследование Gaitanis et al. предоставило объяснение двойной природе этиологии гипо- и гиперпигментированных поражений кожи, исследованных у шести пациенток [26].Однако точные механизмы, приводящие к развитию гипер- и гипопигментированных поражений, еще полностью не выяснены, и было предложено несколько правдоподобных объяснений [32,33,34]. Наиболее вероятной кажется гипотеза, указывающая на различия в способности синтезировать меланин M. furfur и M. sympodialis , впервые сформулированная Gaitanis et al. [26] и позже объяснены Ianirii et al. на основе молекулярных инструментов [35]. Одна из причин депигментирующего эффекта, наблюдаемого также у нашего пациента на загорелой коже предплечий и нижней части рук (рис.1c), это может быть азелаиновая кислота, которая ингибирует процесс меланогенеза [32].
В представленном здесь тематическом исследовании соскобы кожи с двух типов кожных поражений у одного пациента собирались отдельно и обрабатывались индивидуально, как если бы биологический материал произошел от двух отдельных болезненных образований. Такой диагностический подход позволил выделить M. sympodialis и M. furfur как отдельные этиологические факторы гиперпигментированных и гипопигментированных поражений кожи соответственно.Интересно, что гипопигментированные пятна, локализованные на предплечьях и в нижней части рук (рис. 1c), имели флуоресценцию от желтого до желто-оранжевого цвета в свете лампы Вуда. Положительные результаты обследования под лампой Вуда присутствуют только примерно в одной трети случаев ФВ [4]. В задокументированных случаях этого типа [4, 26] из таких повреждений было выделено M. furfur , что позволяет предположить, что этот вид вносит вклад в флуоресценцию, обнаруживаемую при освещении лампой Вуда. На основании экспериментальных исследований точно установлено, что только M.furfur среди всех видов рода способен синтезировать специфические индольные соединения, в том числе питириарубины, малассезин и питириалактоны, которые действуют как флуорохромы [4, 20, 33]. В отличие от пятен на предплечьях и нижних частях рук, гиперпигментированные поражения демонстрировали отсутствие флуоресценции под лампой Вуда, и поразительно, что эти области содержали только M. sympodialis , в то время как M. furfur не обнаруживались.
Хотя PV никогда не приводит к образованию рубцов, и большинство известных в настоящее время этиологических факторов этого заболевания очень чувствительны к широко используемым противогрибковым препаратам [21], иногда для восстановления первоначального внешнего вида кожи требуется длительное время [17, 36].Независимо от того, какая противогрибковая терапия применялась для лечения ПВ, часто бывает трудно оценить, было ли лечение эффективным. Это связано с тем, что отмершие грибковые клетки остаются на поверхности кожи в течение нескольких недель после завершения терапии [18]. В представленном здесь тематическом исследовании прямое исследование соскобов кожи, проведенное через 2 недели после окончания лечения, все же выявило присутствие небольшого количества клеток Malassezia . С другой стороны, попытки культивирования собранного биологического материала подтвердили, что оба этиологических фактора PV были убиты, хотя изменения пигментации все еще присутствовали в течение нескольких недель, что согласуется с литературными данными [17, 31].Однако в последующие недели эти изменения постепенно утихли. Наконец, прямое микроскопическое исследование, проведенное через 2 месяца после завершения терапии, выявило отрицательные культуры на среде MLNA и подтвердило отсутствие структур, типичных для Malassezia. Напротив, контрольное обследование непораженной кожи вокруг шеи и лица, проведенное по истечении этого времени, по-прежнему выявило присутствие клеток M. restricta и M. sympodialis , что было подтверждено положительными результатами прямого обследования, а также был виден в смешанной культуре обоих изолятов на среде MLNA.Наше тематическое исследование показало, что в то время как этиологические факторы ПВ были эффективно устранены в пораженных участках кожи, в областях неинфицированной кожи все еще присутствовала нормальная липид-зависимая микобиота. Такой результат стал возможен благодаря глобальному подходу, учитывающему не только эффективное лечение инфекции, но и защиту микробиоты, присутствующей на здоровой коже. Имея это в виду, лечение инфекции не включало системную терапию, а использовало крем и гель, которые наносили местно только на пораженные участки кожи.
Согласно недавним исследованиям, наиболее многочисленными обитателями кожи человека являются M. globosa и M. restricta , за которыми следуют M. sympodialis [1, 2, 9, 21]. В нашем тематическом исследовании M. restricta и M. sympodialis были выделены из здоровой кожи мужчины и его жены как наиболее вероятные компоненты их нормальной микобиоты кожи. Более того, M. sympodialis , которая была выделена в качестве этиологического фактора ЛВ из гиперпигментированных поражений, была одновременно выделена из здоровой кожи вокруг лица и шеи пациента и из груди и шеи жены пациента.Анализ нуклеотидных последовательностей для изолятов M. sympodialis , полученных как от мужчины, так и от его жены, предполагает один и тот же штамм, по крайней мере, в отношении нуклеотидных последовательностей ITS-области. При контрольном осмотре женской кожи M. furfur не выделяли. Нельзя исключить, что один (или оба) из идентифицированных этиологических факторов ЛВ у человека, как правило, как единичные бластоконидии, были (были) ранее нормальным компонентом (ами) микобиома здоровой кожи. Такая возможность также весьма вероятна, учитывая тот факт, что эти виды описаны в другом месте как компоненты микобиома кожи человека, хотя и не так распространены, как упоминалось ранее M.globosa и M . restricta [1, 2, 21]. Ранее описанные случаи предполагают, что могли иметь место некоторые эндогенные и / или экзогенные факторы, которые привели к дисбактериозу [6] и развитию типичных симптомов заболевания [4, 22]. Как описано в другом месте [4, 5, 17], симптомы заболевания обычно появляются, когда усиливается пролиферация клеток и стимулируется рост мицелия внутри ткани. Наши результаты также указывают на размытую границу между физиологическими условиями и патологическим состоянием, когда дрожжи разрастаются и вызывают заболевание.Все изложенные здесь факты позволяют сделать вывод, что аналогичные события привели к развитию PV в рассматриваемом здесь случае. Более того, неправильное лечение флуконазолом, проведенное пациентом до посещения дерматолога, могло способствовать приобретенной устойчивости Malassezia к этому препарату.
Хотя для тестирования чувствительности дрожжей Malassezia не было разработано эталонного метода, мы решили следовать одному из новейших и часто цитируемых протоколов, разработанных Rojas et al.[37], который наиболее близок к эталонному протоколу CLSI (Институт клинических и лабораторных стандартов) [38]. Malassezia липофильные грибы обычно считаются очень чувствительными к обычно используемым местным и системным лекарствам [21, 36]. По этой причине обычно считается, что пациентов, страдающих PV, можно лечить в первую очередь с помощью местных препаратов [19, 36]. Однако следует обеспечить особый уход и адекватный мониторинг в связи с рецидивом, который часто регистрируется для PV и, по оценкам, встречается у ~ 60% и ~ 80% пациентов в первый и второй год, соответственно [19, 21] .С другой стороны, приобретенная устойчивость к флуконазолу и другим азольным препаратам [39,40,41] обычно выявляется для Malassezia spp. in vitro , послужили важной причиной для оценки профилей чувствительности всех трех штаммов Malassezia . Результаты тестирования на восприимчивость позволили дерматологу выбрать оптимальный вариант терапии. Учитывая это, врач включил противогрибковые препараты двух разных классов: аллилоамины (тербинафин) и гидроксипиридоны (циклопирокс).Эти препараты характеризуются совершенно разным механизмом действия [42, 43]. Более того, оба этих препарата успешно использовались против видов Malassezia и были рекомендованы [44]. В то время как дрожжи Malassezia чувствительны к лекарствам азольного, гидроксипиридонового и аллиламинового типов [21, 36, 45], последние не эффективны при пероральном применении [46]. Принимая это во внимание и основываясь на результатах тестов на чувствительность (таблица S1, дополнительный файл 1), была выбрана местная терапия, включающая циклопирокс и тербинафин.Этот подход был дополнительно оправдан с учетом наших результатов, указывающих на низкую чувствительность M. furfur (штамм Mf_MD2 к флуконазолу (таблица S1, дополнительный файл 1). Для выяснения наиболее вероятного механизма устойчивости к флуконазолу были проведены дополнительные тесты на чувствительность (рис. S1, дополнительный файл 1) с родамином 6G и даунорубицином (описано и обсуждено в деталях, в, дополнительный файл 1” ). в то время как в случае, представленный здесь местное лечение было эффективным и не наблюдались рецидивы, случаи тяжелого или непокорного PV все еще могут потребоваться пероральный прием итраконазола или флуконазола (за исключением штаммов, устойчивых к азолам).Проблемы, связанные с терапией ПВ, особенно ПВа, более подробно описаны в других источниках, включая различные схемы лечения [19].
Успешная терапия в представленном здесь случае стала возможной благодаря однозначной видовой идентификации (таблица 1, рис. 3). Здесь также следует упомянуть, что молекулярные методы, не основанные на культуре, описанные в других источниках [47, 48], в настоящее время считаются лучшим способом обнаружения и идентификации видов Malassezia из клинических образцов. Однако молекулярные методы, не основанные на культуре, хотя и очень эффективны, не позволяют утверждать, являются ли специфические структуры грибов еще жизнеспособными или уже уничтожены противогрибковыми препаратами.Чтобы преодолеть это ограничение, мы решили выполнить молекулярную идентификацию на основе чистых культур, что позволило отслеживать прогресс противогрибковой терапии в отношении жизнеспособности патогенов. Например, обследование, проведенное после первых 2 недель терапии, показало, что культуры на среде MLNA были отрицательными, в то время как специфические структуры Malassezia все еще были видны во время прямого микроскопического исследования. Кроме того, однозначная видовая идентификация (таблица 1, рис. 3) позволила связать возникновение гипо- и гиперпигментированных поражений кожи с отдельными этиологическими агентами, M.furfur и M. sympodialis соответственно.
Таблица 1 BLAST-анализ нуклеотидных последовательностей продуктов ПЦР a , полученных при амплификации с праймерами ITS1 и ITS4 b . Все значения E c составляли 0,0 Рис. 3Продукты амплификации ITS 1/4 видов Malassezia из чистых культур в 2% агарозном геле. Дорожка 1 — маркер размера молекулярной массы (ДНК-маркер 1, A&A Biotechnology, диапазон: 100–1000 п.н., концентрация: 100 нг / мкл) дорожка 2 — Malassezia furfur, дорожка 3 — Malassezia restricta , дорожка 4 — Malassezia sympodialis . Для всех продуктов ПЦР (обозначенных как 2–4) на лунку загружали 20 нг / мкл.
Оба вида могут быть частью микобиома здоровой кожи и при определенных условиях могут одновременно вызывать ПВ [4, 8, 11, 17]. В контексте инфекции и борьбы с ней M. furfur представляется более проблематичным, чем M. sympodialis .Об этом свидетельствуют серьезные инфекции кровотока, описанные до сих пор только для M. furfur [21]. В контексте поверхностных инфекций такое преобладание может быть результатом большей предрасположенности M. furfur к развитию инвазивной мицелиальной формы, которая может проникать в роговой слой человека [5, 12, 15]. Кроме того, в отличие от M. sympodialis , M. furfur естественным образом способен синтезировать специфические флуорохромы, включая производные индола [19, 20] и азелаиновую кислоту [32].Оба упомянутых соединения влияют на представление PV из-за их негативного воздействия на меланоциты и ингибирования меланогенеза [19, 32,33,34], что может привести к обесцвечиванию кожи на белый цвет, напоминающий витилиго [19]. Такие эффекты могут быть причиной обесцвечивания кожи, наблюдаемого у нашего пациента (рис. 1в).
Видоспецифическая предрасположенность к синтезу флуорохромов, которые обладают способностью поглощать свет определенной длины волны и повторно излучать свет с большей длиной волны, является важным элементом дифференциальной диагностики, основанной на использовании лампы Вуда [4, 20, 26].Предыдущие исследования показали, что гипопигментированные поражения, характеризующиеся зелено-желтоватой флуоресценцией в лампе Вуда, были колонизированы M. furfur , в то время как гиперпигментированные нефлуоресцентные участки кожи содержали другие виды рода Malassezia, включая M. sympodialis [34]. Наше исследование подтвердило эту взаимосвязь с обоими типами участков кожи, обнаруженными одновременно у одного и того же пациента. M. sympodialis , в отличие от M. furfur , характеризуется способностью синтезировать меланин [26, 35], что может объяснять характерное появление гиперпигментированных поражений [26].В диагностике Malassezia результаты обычных тестов, основанных на чистых культурах, часто недостаточны для однозначной идентификации видов. Однако тесты, основанные на чистых культурах, представленные здесь (рис. 4 и дополнительный файл 1 »), предоставили дополнительную поддержку молекулярным методам и позволили лучше понять биологию и предрасположенность к патогенности видов Malassezia, выделенных в этой работе. Мы хотели бы отметить, что тестирование использования глицина — еще один полезный диагностический метод, который, хотя и не проводился в наших исследованиях, может быть полезен в будущих исследованиях [49].
Рис. 4Идентификация видов на основе стандартных микологических тестов. а — в . Появление видов Malassezia на среде MLNA после пятидневной инкубации при 32 ° C, a . Malassezia furfur , b . Malassezia restricta, и c . Malassezia sympodialis ; ( d ) различия в способности расти при 40 ° C между изолированными штаммами I. Malassezia furfur , II. Malassezia sympodialis и III. Malassezia restricta ; ( e — г ) появление видов Malassezia на среде CHROMagar Malassezia после четырех дней инкубации при 32 ° C, e . Malassezia furfur , f . Malassezia restricta, и г . Malassezia sympodialis ; ( h — j ) микроморфология, типичная для каждого вида, наблюдаемая с помощью DIC-микроскопии, h . Malassezia furfur , и . Malassezia restricta, и j . Malassezia sympodialis, увеличение : ( h — j ) 1000x; ( k — m ) различия в активности каталазы между тремя изолированными штаммами Malassezia . к . M. furfur , л . M. restricta, и M. M. sympodialis ; ( n , o ) различия в активности β-глюкозидазы через 24 часа ( n ) и 120 часов ( o ) между тремя изолированными штаммами Malassezia , I. M. sympodialis , II. M. restricta, и III. М. мех . Шкала соответствует: 10 мм в случае a , b , c , e , f, g и 10 мкм в случае h , i , j
Наше тематическое исследование показало, что применяемых местных противогрибковых препаратов, характеризующихся различными механизмами действия, было достаточно для лечения ПВ без каких-либо рецидивов. Однако были бы желательны дальнейшие исследования с участием больших исследовательских групп.Такие дополнительные исследования необходимы, чтобы пролить больше света на возбудителей гиперпигментированных и гипопигментированных случаев ЛВ, особенно когда две области кожи обнаруживаются у одного и того же пациента. Более того, будущие исследования должны дополнительно оценить процедуры, аналогичные описанным здесь, которые позволили искоренить инфекцию при сохранении состава микробиома.
Страница не найдена
Страница не найдена Медицинские услуги Университета UTЗапрошенная страница не может быть найдена.Возможно, он был перемещен, переименован или удален.
University Health Services стремится предоставлять высококачественную помощь пациентам всех возрастов, рас, национальностей, физических способностей или атрибутов, религий, сексуальной ориентации или гендерной идентичности / выражения.
л л л л л l l
Разноцветный лишай — обзор
Разноцветный лишай
Разноцветный лишай, или разноцветный лишай, вызывается липофильными дрожжами, относящимися к роду Malassezia . 413 Распространен по всему миру, но значительно чаще встречается во влажном и тропическом климате. 414 Большинство случаев происходит в подростковом и юношеском возрасте, без явной гендерной принадлежности. 414 , 415 Инфекция, которая не считается заразной, имеет хроническое и рецидивирующее течение. 414 Поражения кожи проявляются в виде пятен и пятен, которые имеют тенденцию сливаться в большие области груди, шеи, плеч и спины. 414 Вовлеченность лица необычна для умеренного климата, но, кажется, обычна в тропических и субтропических регионах. 413 Эти поражения обычно имеют мелкие чешуйки при царапинах. 414 Пятна и пятна желтовато-коричневые, бледно-желтые или темно-коричневые, иногда красноватые или розоватые, кажутся гипопигментированными или гиперпигментированными. 415
Род Malassezia включает 10 антропофильных и обязательных липофильных видов ( globosa, restricta, slooffiae, obtusa, furfur, sympodialis, japonica, yamatoensis, dermatis, , ndermatis, и , pismophilic) , caprae, и equina ). 416 Malassezia globosa , по-видимому, является преобладающим видом, обнаруживаемым при поражениях разноцветного лишая. 413,417-419 Дрожжи Malassezia считаются частью нормальной микрофлоры кожи и особенно часто встречаются на коже черепа, лица и туловища. 420 При определенных предрасполагающих условиях дрожжевая форма претерпевает динамическое превращение в патогенную мицелиальную форму, связанную с клиническим заболеванием. 414 Считается, что предрасполагающими факторами являются жара и влажность, жирная кожа, гипергидроз, наследственность и подавление иммунитета (включая СПИД). 414
Патогенез гипопигментации, наблюдаемой при разноцветном лишайнике, полностью не выяснен. 421 Дикарбоновые кислоты, продуцируемые грибами (например, азелаиновая кислота), могут ингибировать допа-тирозиновую реакцию, вызывающую гипопигментацию.

