Вульвит › Болезни › ДокторПитер.ру
Вульвит – воспаление наружных половых органов. Патологический процесс затрагивает большие и малые половые губы, преддверье влагалища и клитор. У девушек может поражаться девственная плева. Вульвит может быть как самостоятельным заболеванием, так и сочетаться с поражением слизистой оболочки влагалища. Такое сочетание называется вульвовагинитом.
Признаки
Выделяют острый и хронический вульвиты. Для острого вульвита характерны покраснение и отек наружных половых органов, их сильный зуд, боль и жжение при мочеиспускании, гнойные выделения из влагалища. Выделения могут иметь неприятный запах. На коже и слизистых часто образуется гнойно-слизистый налет. Паховые лимфатические узлы часто увеличены. Пациентки также жалуются на слабость, быструю утомляемость, небольшое повышение температуры.
При хроническом вульвите симптомы те же, только выражены они менее ярко.
В запущенных случаях на слизистой оболочке наружных половых органов образуются язвы, а после их заживления – рубцы, деформирующие поверхность.
Описание
Вульвит может развиться как у взрослых женщин, так и у девочек — чаще у девочек младше 10 лет, часто страдающих простудными заболеваниями. Это происходит из-за сниженного иммунитета, а также из-за частого приема антибиотиков.
Врачи выделяют первичный вульвит, который развивается как самостоятельное заболевание, и вторичный, возникающий как осложнение какого-либо другого заболевания. Первичный вульвит часто развивается из-за:
- несоблюдения личной гигиены;
- механических повреждений наружных половых органов;
- ношения слишком тесной или грубой одежды и белья;
- длительного использования гигиенических прокладок.
Первичный вульвит могут вызвать условно патогенные (кишечная палочка) или патогенные бактерии (трихомонады, гонококки), грибы (Candida) или вирусы (герпес или ВПЧ).
Вторичный вульвит может развиться как следствие эндокринных заболеваний, таких как сахарный диабет или ожирение, аллергических заболеваний, глистных инвазий (острицы), свищей в области половых органов или кишечника, инфекций мочеполовой системы. Причиной вторичного вульвита может быть длительное и неправильное лечение антибиотиками.
Диагностика
Диагноз ставит гинеколог, однако в некоторых случаях, если заболевание вызвано инфекцией мочеполовой системы, требуется консультация нефролога, дерматолога или инфекциониста.
Пациентку направляют на клинический и биохимический анализ крови, общий анализ мочи.
Также необходимо сделать бактериологический анализ мазка из влагалища. Его исследуют под микроскопом и делают посев на питательные среды для установления вида возбудителя.
У детей берут анализ кала на яйца гельминтов.
Кроме того, проводится исследование верхних отделов влагалища при помощи кольпоскопа.
Лечение
Самостоятельно лечить вульвит не рекомендуется, так как неправильно пролеченное заболевание может стать причиной различных осложнений. Инфекция при неправильном лечении может перейти на влагалище, матку, яичники и прямую кишку. Вульвит может стать причиной спаек, свищей и в конечном итоге привести к бесплодию.
Лечение вульвита зависит от причин, вызвавших это заболевание. Если причина – аллергия, назначают антигистаминные препараты.
Если причина – инфекция, назначают антибактериальные, противовирусные, противогрибковые или противогельминтные препараты в зависимости от вида возбудителя и его чувствительности к препаратам.
Если причина заболевания – нарушение гормонального баланса, назначают гормональные препараты.
На период острой фазы заболевания пациентке назначается постельный режим.
Следует полностью исключить половые контакты до завершения лечения.
Туалет должен производиться не менее 4 раз в сутки.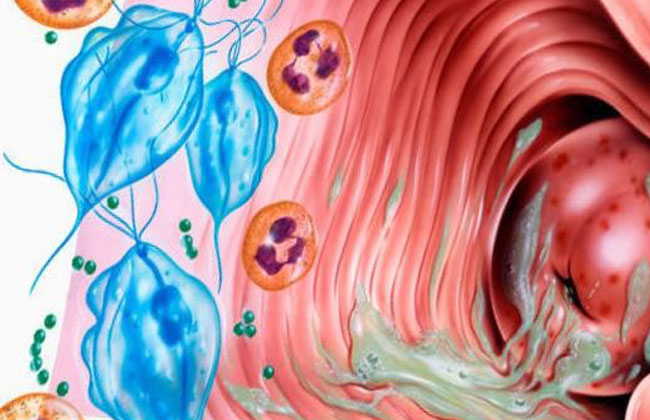 Для этого используют настой ромашки, раствор борной кислоты или бледно-розовый раствор перманганата калия.
Для этого используют настой ромашки, раствор борной кислоты или бледно-розовый раствор перманганата калия.
Рекомендуются для лечения этого заболевания ванночки с отварами трав, обладающих противовоспалительным действием, а также с растворами хлоргексидина, мирамистина, фурацилина или перманганата калия.
При лечении этого заболевания важно соблюдать диету. Нужно исключить из рациона сладкое, соленое и острое. Также нужно прекратить прием алкоголя.
Если страдающая вульвитом беременна, не стоит ждать родов, так как во время родов может заразиться ребенок. Болезнь в этом случае нужно лечить сразу.
Профилактика
Чтобы не заболеть вульвитом, нужно соблюдать личную гигиену, предохраняться от инфекций, передающихся половым путем.
Обязательно нужно одеваться по погоде, носить одежду своего размера.
Важно вести здоровый образ жизни, не курить, не злоупотреблять алкоголем, правильно и рационально питаться и заниматься спортом.
Важно следить за своим здоровьем и своевременно лечить все инфекционные заболевания.
В случае хронического заболевания, такого как сахарный диабет, необходимо выполнять все предписания врача и периодически проходить полное обследование для выявления осложнений на ранних стадиях.
© Доктор Питер
Воспаление половых органов у девочек
Вульвиты и вульвовагиниты (заболевания наружных половых органов и влагалища) у девочек до 8 лет довольно распространены. Но родители обращаются к детским гинекологам, когда болезнь уже приобретает хронический характер. Поэтому рассмотрим некоторые мифы о заболевании, которые мешают родителям своевременно обращаться к специалистам и проводить правильное лечение девочек.
МИФ №1. Вульвовагинит — заболевание взрослых женщин
Реальность: У девочек неспецифические вульвовагиниты возникают наиболее часто в период с 3 до 7 лет и вызываются условно-патогенной флорой кишечника. Пики заболеваемости вульвовагинитами связаны с поступлением девочек в детские сады и школы, с изменением микроклимата и режима питания. Внимание к интимной гигиене девочки в этот период по объективным причинам ослабевает. Сопутствующие заболевания могут привести к снижению собственных защитных сил организма, в том числе и на местном уровне — во влагалище. По данным проводимых осмотров у детей в этом возрасте хронические воспалительные заболевания интимной сферы возникают у каждой второй девочки.
Пики заболеваемости вульвовагинитами связаны с поступлением девочек в детские сады и школы, с изменением микроклимата и режима питания. Внимание к интимной гигиене девочки в этот период по объективным причинам ослабевает. Сопутствующие заболевания могут привести к снижению собственных защитных сил организма, в том числе и на местном уровне — во влагалище. По данным проводимых осмотров у детей в этом возрасте хронические воспалительные заболевания интимной сферы возникают у каждой второй девочки.
МИФ №2. Вульвовагинит не может возникнуть у ребенка, родители которого следят за его интимной гигиеной
Реальность: Помимо нарушения гигиены возникновение вульвовагинита может спровоцировать ряд других факторов: механические (тесное белье), химические (на белье остались микрочастички моющих средств), термические (переохлаждение или ожог), попадание инородных тел во влагалище, острицы.
Простое сидение маленькой девочки в песочнице или голышом на пляже, а так же купание в любом открытом водоеме может спровоцировать дебют заболевания.
МИФ №3. Вульвовагинит можно не лечить — пройдет сам
Реальность:При отсутствии лечения острый вульвовагинит переходит в хронический. Хронический вульвовагинит вызывает синехии (сражения половых губ между собой), рубцовые изменения во влагалище. Из-за этого, когда девочка вырастет, могут возникнуть нарушения детородной функции.
МИФ №4. Вульвовагинит можно вылечить самостоятельно, без обращения к специалисту
Реальность: Покраснение наружных половых органов может быть симптомом разных заболеваний. При осмотре девочки только детский гинеколог может правильно установить диагноз, определить тяжесть заболевания, подобрать адекватную терапию и проконтролировать клиническое и лабораторное выздоровление маленькой пациентки. Самолечение может быть опасным для здоровья ребенка.
МИФ №5. С данной проблемой (вульвовагинит) некуда обратиться
Реальность: При женских консультациях или детских поликлиниках есть отдельный специалист, который занимается лечением детей: детский гинеколог.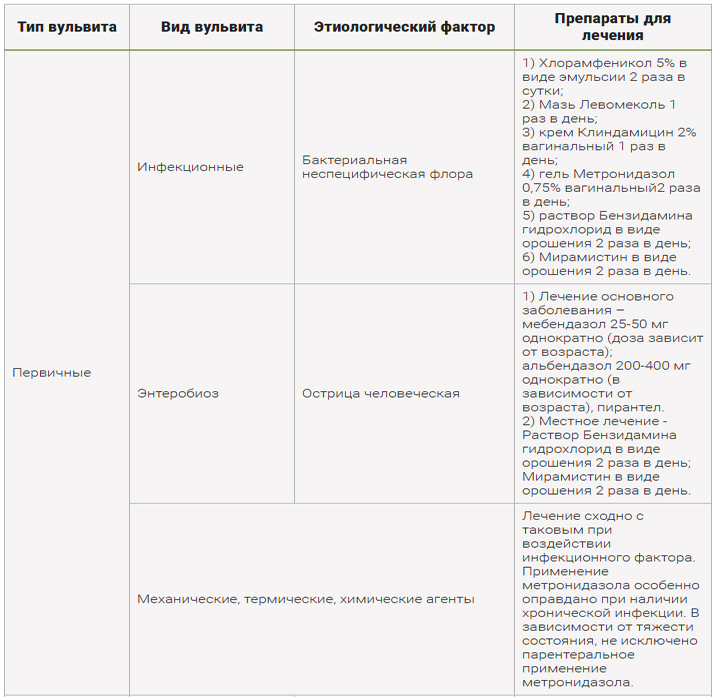 Ваш педиатр подскажет как можно попасть к нему не прием.
Ваш педиатр подскажет как можно попасть к нему не прием.
МИФ №6. При лечении вульвовагинитов у девочек, имеющих девственную плеву, необязательно вводить препараты во влагалище
Реальность: Если не вводить лекарственный препарат во влагалище, то в нем останутся возбудители заболевания и через некоторое время воспаление повторится.
МИФ №7. Вагинальные свечи у детей не используются, так как ими можно повредить целостность девственной плевы и вызвать дефлорацию
Реальность: В настоящее время разработан препарат, который применяется специально для лечения вульвовагинитов у детей –Гексикон Д®. Препарат выпускается в форме детских вагинальных свечей маленького размера. Он разработан с учетом анатомических особенностей девочек и не имеет аналогов. Детская вагинальная свеча Гексикон Д® легко вводится во влагалище девочки через отверстие в девственной плеве, сохраняя целостность последней. Состав свечи включает в себя антисептик широкого спектра действия, который легко справляется с возбудителями заболевания, но при этом бережно относится к нормальной интимной флоре, сохраняя ее.
Состав свечи включает в себя антисептик широкого спектра действия, который легко справляется с возбудителями заболевания, но при этом бережно относится к нормальной интимной флоре, сохраняя ее.
МИФ №8. Вагинальные свечи из-за большого размера можно применять только у детей старшего подросткового возраста или у детей старше 7 лет
Реальность: У девочек с 1 года до возраста наступления менструаций (12-14 лет) размер влагалища меняется очень незначительно (становится больше всего на 1-2 см). Детские вагинальные свечи, созданные специально для лечения вульвовагинитов у детей, учитывают эту особенность, поэтому они гораздо тоньше и короче чем свечи для взрослых, а применять их можно уже с рождения и до 12-14 лет. Более старшим девочкам рекомендуется применять свечи для взрослых Гексикон®.
Вульвит у девочек | Причины, симптомы и способы лечения взрослой болезни у детей в Санкт-Петербург | Клиника «НЕОМЕД»
В гинекологии вульвитом называют воспаление слизистых оболочек наружных половых органов женщины.

Воспалительный процесс при этом охватывает половые губы, клитор, наружное отверстие уретры, анальную зону и окружающие ткани (лобок, внутренняя поверхность бедер и т. д.). На первый взгляд, подобная патология должна обходить стороной детей младшей возрастной группы и затрагивать лишь взрослых женщин репродуктивного возраста. Однако, статистика показывает, что острый вульвит у девочек детской и подростковой возрастной группы – самая распространенная причина обращения к детскому гинекологу. В некоторых случаях врачи диагностируют даже вульвит у новорожденных девочек.
Вовремя заметить и оказать медицинскую помощь при развитии вульвита – важнейшая задача ответственных родителей. Запущенный острый вульвит у ребенка может вовлекать в воспалительный процесс слизистые оболочки влагалища, что приводит к усугублению состояния маленькой пациентки и провоцирует развитие вульвовагинита. Кроме того, острый процесс постепенно переходит в хроническую форму, которая неизбежно отражается на половой, репродуктивной и менструальной функции взрослой представительницы прекрасного пола. Данное воспаление опасно формированием синехий (спаек) малых половых губ, эрозии шейки и тела матки, а также присоединением цистита и уретрита.
Данное воспаление опасно формированием синехий (спаек) малых половых губ, эрозии шейки и тела матки, а также присоединением цистита и уретрита.
Причины вульвита у девочек
Высокая частота воспаления слизистых оболочек половых органов у девочек связана в первую очередь с физиологическими особенностями новорожденных и детей младшей возрастной группы. При рождении, половые пути и оболочки половых органов стерильны. Только спустя неделю, эту питательную среду осваивают условнопатогенные микроорганизмы, формируя прообраз нормальной женской микрофлоры. Однако в отличие от половых органов взрослой женщины, влагалище ребенка не имеет достаточного количества микроорганизмов, что объясняет неполноценность защитной реакции. Дело в том, что именно влагалищная микрофлора обеспечивает кислую среду оболочек половых органов. Высокий уровень кислотных компонентов вызывает гибель опасной патогенной флоры, эффективно защищая женщину от инфекционных и вирусных возбудителей.
Таким образом, изначально половые органы девочки оказываются беззащитными перед агрессивными бактериальными факторами. Лишь к подростковому возрасту, рН среда слизистых оболочек из нейтральной (рН 7,0) трансформируется в умеренно кислую (рН 4,0-4,5).
Лишь к подростковому возрасту, рН среда слизистых оболочек из нейтральной (рН 7,0) трансформируется в умеренно кислую (рН 4,0-4,5).
Вторым важным провоцирующим фактором детского вульвита у девочек становится несовершенство иммунной системы ребенка, а именно недостаточность иммуноглобулинов, фагоцитов и компонентов системы комплимента. Важно следить за состоянием иммунитета ребенка, ведь гиповитаминоз, прием антибактериальных препаратов и наличие у девочки эндокринных расстройств, например, сахарного диабета, считаются факторами риска, повышающими вероятность развития воспаления.
Непосредственной причиной вульвита у ребенка становится инфекция. Наиболее опасными в этом отношении считаются следующие бактериальные возбудители:
Неспецифические инфекции. Эту группу возбудителей называют еще условнопатогенными, так как они обитают на слизистых оболочках пациентки в норме и являются частью здоровой полноценной микрофлоры половых органов. К этой группе можно отнести всю условнопатогенную аэробную и анаэробную флору и дрожжевые грибки.
 Для их активизации необходимы благоприятные условия, в виде ослабления иммунитета. Усугубляет ситуацию несоблюдение личной гигиены, незнание правильной техники подмывания, ношение синтетического белья, травмирование половых органов и т. д.
Для их активизации необходимы благоприятные условия, в виде ослабления иммунитета. Усугубляет ситуацию несоблюдение личной гигиены, незнание правильной техники подмывания, ношение синтетического белья, травмирование половых органов и т. д.Специфические инфекции. Сюда относят возбудителей, которые в норме не присутствуют в составе микрофлоры влагалища и наружных половых органов ребенка – хламидии, уреаплазмы, гонорея, вирус герпеса, гонококки, микобактерии туберкулеза и т. д. Заражение детей чаще всего происходит бытовым путем при несоблюдении гигиены и проникновении посторонних предметов во влагалище (насекомые, игрушки, песок и т. д.). У подростков причиной заражения могут выступать сексуальные отношения и мастурбация. Вульвит у новорожденных девочек может возникнуть вследствие проникновения инфекции во время контакта с обсемененными родовыми путями матери.
Грибковые возбудители. Микотический вульвит развивается как ответная реакция на гибель микрофлоры в ответ на прием антибиотиков и гиповитаминоз.
 Данная форма вульвита у грудничков может выступать следствием пеленочного дерматита.
Данная форма вульвита у грудничков может выступать следствием пеленочного дерматита.Глистные инвазии. Острицы и другие гельминты обычно поражают детей, часто контактирующих с животными. Данную причину нередко относят к неспецифической форме патологии.
Аллергия. Редкой формой заболевания считается атопический или аллергический вульвит, который проявляется как реакция гиперчувствительности на аллерген. В качестве раздражителя могут выступать как продукты питания (цитрусовые, сладости, орехи и т. д.), так и средства местной гигиены (мыло, бальзамы, содержащие в подгузниках, гигиенические прокладки).
Анатомические нарушения строения половых органов. Если у ребенка определяются аномалии развития наружных половых органов, риск воспаления резко возрастает. Это особенно характерно в тех случаях, когда у девочки отмечается неправильная локализация наружного отверстия уретры, зияние половой щели, внешние половые губы слишком открыты, а слизистая оболочка чрезмерно истончена.

Виды вульвита у детей
В зависимости от сроков и выраженности патологии выделяют три формы течения заболевания:
- острый вульвит у девочек — симптомы сохраняются до 1 месяца;
- подострый вульвит — продолжительность составляет до 3 месяцев;
- хронический вульвит — все воспалительные состояния, симптомы которых отмечаются на протяжении более чем 3 месяцев.
Распространенными считаются хронический и подострый вульвит у девочек дошкольного возраста, вызванные при этом неспецифическими возбудителями.
Симптомы вульвита у девочек
Первыми признаками развития воспалительного процесса становятся сильный зуд и жжение в паховой области. При визуальном осмотре зоны поражения, родители отмечают и внешние симптомы вульвита у ребенка в виде сильного покраснения и отечности половых губ и клитора. Нередко воспаление охватывает и окружающие ткани. Также при осмотре могут быть выявлены небольшие изъязвления и эрозии, которые свидетельствуют о тяжелом течении патологии и требуют немедленного обращения к врачу.
При развитии заболевания у детей первых лет жизни отмечается беспокойство, частый плач и нарушения сна. У детей постарше, диагностировать данное состояние проще. Так, например, вульвит у девочки трех лет будет проявляться тем, что ребенок постоянно трогает половые органы, растирает воспаленную ткань и жалуется на боли во время мочеиспускания. Чрезмерное растирание и расчесывание тонких воспаленных слизистых оболочек может привести к их травмированию, что должны предотвратить родители ребенка.
Еще одним характерным признаком развития воспалительной реакции наружных половых органов считается появление необычных выделений из влагалища ребенка, которые гинекологи называют белями. Эти выделения невозможно спутать с нормой. В большинстве случаев отмечаются обильные водянистые бели, которые не имеют цвета и неприятного запаха. Выделения при заражении кишечной палочкой считаются одним из важных диагностических признаков, так как они имеют зеленоватый оттенок и излучают очень сильный фекальный или гнилостный запах. В то же время кандидозные формы патологии сопровождаются белыми творожистыми белями, которые напоминают классическое проявление молочницы.
В то же время кандидозные формы патологии сопровождаются белыми творожистыми белями, которые напоминают классическое проявление молочницы.
Общее состояние ребенка, у которого развился вульвит или вульвовагинит часто бывает ослабленным, у девочки может подниматься температура и нарушаться сон. Дети нередко жалуются на боли внизу живота и проявляют повышенную возбудимость и раздражительность. Если заболевание стало следствием гельминтоза, ребенок может отказываться от еды.
Как диагностировать и чем лечить вульвит у девочек?
Подтвердить симптомы и назначить лечение вульвита у девочек сможет детский гинеколог, к которому ребенка обычно направляет педиатр. Для постановки диагноза нередко достаточно стандартного гинекологического осмотра, который может быть дополнен вульвоскопией и вагиноскапией. Далее врач обязательно берет мазок со слизистых оболочек половых органов, который подвергается тщательному микроскопическому исследованию.
Также необходимой диагностической мерой считается бактериологический посев биологического материала. Такой комплекс исследований позволяет не только выявить возбудителя, но и определить его чувствительность к антибактериальным препаратам. Если доктор подозревает специфические инфекционные факторы – назначается ПЦР-диагностика.
Такой комплекс исследований позволяет не только выявить возбудителя, но и определить его чувствительность к антибактериальным препаратам. Если доктор подозревает специфические инфекционные факторы – назначается ПЦР-диагностика.
Принципы лечения острого вульвита у девочек сводятся к следующим терапевтическим методам:
- антибактериальная терапия – антибиотики назначаются как перорально, так и в виде местных препаратов – кремов и мазей. При назначении антибиотикотерапии важно учитывать чувствительность причинного возбудителя к лекарственному веществу. Если вульвит имеет грибковую природу, пациентке назначают противогрибковые препараты;
- гигиенические меры – этот этап лечения предполагает проведение местных гигиенических ванночек и обмываний антисептиками и настоями трав, имеющих антибактериальное и противовоспалительное действие;
- устранение зуда и жжения – симптоматические меры заключаются в использовании противовоспалительных суппозиториев и мазей;
- общеукрепляющая терапия – целью данного направления лечения является укрепление иммунитета и восстановление защитных функций организма.
 При этом врач назначает иммуномодуляторы и поливитаминные комплексы.
При этом врач назначает иммуномодуляторы и поливитаминные комплексы.
Положительные результаты демонстрирует также физиотерапия, в частности ультрафонофорез. Прогноз лечения вульвита у девочек положительный, особенно при условии ранней диагностики заболевания.
Очень важно соблюдать меры профилактики, которые в первую очередь касаются гигиенического ухода за половыми органами, который необходимо проводить ежедневно и каждый раз после опорожнения ребенка. У новорожденных детей очень важно следить за состоянием подгузников и внимательно изучать состав применяемых гигиенических гелей, кремов и стиральных порошков. Также обязательным условием профилактики вульвита у детей и подростков считается использование личных полотенец, комплектов постельного белья и мочалок.
Записаться на прием к гинекологу
Заболевания Гинекология
симптомы, признаки и лечение: подробная информация на InfoDoctor.ru
Описание вульвита
Вульвитом называется воспалительный процесс слизистой оболочки наружных женских половых органов (клитор, малые и большие половые губы, преддверие влагалища и его железы, девственная плева). Чаще встречается у женщин в постменопаузе и у девочек до 10 лет. В этот период у женщин уменьшается количество влагалищных выделений и слизистая «высыхает», истончается, легко повреждается и инфицируется. У девочек в этом возрасте снижены защитные свойства влагалища, а слизистая тонка и легкоранима.
Чаще встречается у женщин в постменопаузе и у девочек до 10 лет. В этот период у женщин уменьшается количество влагалищных выделений и слизистая «высыхает», истончается, легко повреждается и инфицируется. У девочек в этом возрасте снижены защитные свойства влагалища, а слизистая тонка и легкоранима.
Виды (формы) и стадии вульвита
Первичный вульвит является результатом травм слизистой оболочки половых органов и несоблюдения правил личной гигиены. Вторичный — возникает при заболеваниях матки, почек, мочевого пузыря, миндалин и, соответственно, развитии кольпита, цервицита, цистита, тонзиллита, мочеполовых свищей, сахарного диабета. А у детей развитию вульвита способствуют глистная инвазия, детские инфекции, дисбактериоз.
Острая форма — это, как правило, впервые выявленный вульвит, протекающий остро — с зудом, жжением, отёчностью и гиперемией тканей, гнойными выделениями. Без лечения острый вульвит часто переходит в хроническую форму и имеет неблагоприятные последствия. У девочек может произойти сращение половых губ между собой и образование синехий. В результате нарушаются сексуальная и детородная функции.
У девочек может произойти сращение половых губ между собой и образование синехий. В результате нарушаются сексуальная и детородная функции.
Причины и симптомы вульвита
Возбудителями вульвита чаще всего являются стафилококки, кишечная палочка, стрептококки, дрожжевые грибки, реже гонококки, хламидии, вирусы. Основной причиной развития вульвита является заражение вульвы микробами. Это происходит при:
- Несоблюдении правил личной гигиены.
- Ношении тесной, грубой одежды (механическое травмирование вульвы).
- Расчёсах наружных половых органов (наличие остриц).
- Аллергических реакциях на прокладки, тампоны, мыло, ароматизированную туалетную бумагу.
- Недержании мочи, наличии мочеполовых свищей.
- Сахарном диабете.
- Длительном приёме антибиотиков.
В остром периоде характерны:
- Отёк и покраснение клитора, половых губ с поражением паховых складок и внутренней поверхности бедёр.

- Зуд, жжение при мочеиспускании, прикосновении, движении.
- Выделения: гнойные, сукровичные, творожистые — в зависимости от возбудителя.
- Увеличение паховых лимфоузлов.
Хронический процесс сопровождается скудными выделениями, умеренным отёком и гиперемией половых органов, незначительным зудом и жжением.
Диагностика и лечение вульвита
При появлении симптомов вульвита необходимо срочно обратиться к гинекологу. Для уточнения диагноза используют бактериологическое и бактериоскопическое исследования, кольпоскопию (исследования слизистой влагалища и шейки матки). Кроме того, выявляются сопутствующие заболевания. Лекарственная терапия назначается с учётом выявленного возбудителя. При своевременном обращении к специалисту болезнь хорошо поддаётся лечению, что позволяет избежать тяжёлых и серьёзных последствий, таких как бесплодие.
Профилактика вульвита
Здоровый образ жизни, соблюдение правил личной гигиены, своевременная санация очагов инфекции являются залогом женского здоровья.
Подобрать врача
или посмотреть обсуждение на форумеЭти статьи также могут быть вам интересны:
Вагинит | Симптомы и причины
Каковы симптомы вагинита?
У каждого типа своя причина и могут быть разные симптомы, и одновременно может присутствовать более одного типа вагинита (с симптомами или без них).
Candida (грибковая инфекция)
- Дрожжевые инфекции, как их обычно называют, вызываются одним из многих видов грибов, известных как кандида, которые обычно обитают во влагалище в небольшом количестве.
- Грибковые инфекции могут также присутствовать во рту и пищеварительном тракте как у мужчин, так и у женщин.
- Грибковая инфекция во рту также известна как «молочница».
Что вызывает вагинальную дрожжевую инфекцию?
Так как дрожжи обычно присутствуют во влагалище и хорошо сбалансированы, инфекция возникает, когда что-то в организме нарушает этот нормальный баланс, например, антибиотик для лечения другой инфекции. В этом случае антибиотик убивает бактерии, которые обычно защищают и уравновешивают дрожжи во влагалище.В свою очередь, дрожжи разрастаются, вызывая инфекцию.
Другие факторы, которые могут вызвать этот дисбаланс, включают:
- беременность, при которой меняется уровень гормонов
- сахарный диабет, допускающий слишком много сахара в моче и влагалище
Каковы симптомы вагинальной дрожжевой инфекции?
Хотя каждая женщина может испытывать симптомы дрожжевой инфекции по-разному, некоторые из наиболее распространенных включают:
- густые белые творожистые выделения из влагалища, водянистые и обычно без запаха
- зуд и покраснение вульвы и влагалища
Кто подвержен риску вагинальных дрожжевых инфекций?
В то время как любая женщина может заболеть дрожжевой инфекцией, может быть повышенный риск для женщин, которые:
- недавно прошли курс антибиотиков
- беременны
- страдают диабетом, который плохо контролируется
- принимают иммунодепрессанты
- используют контрацептивы с высоким содержанием эстрогенов
- страдает заболеванием щитовидной железы или эндокринной системы
- проходят терапию кортикостероидами, которые замедляют иммунную систему
Бактериальный вагиноз
- Бактериальный вагиноз (БВ) — наиболее распространенный тип вагинита у женщин репродуктивного возраста.

- В отличие от дрожжевой инфекции, BV вызывается бактериями.
- При инфекции бактериального вагиноза некоторые виды нормальных вагинальных бактерий бесконтрольно разрастаются и вызывают воспаление.
- Причина бактериального вагиноза неизвестна.
Каковы симптомы бактериального вагиноза?
Хотя каждый подросток может испытывать симптомы по-разному, некоторые из наиболее распространенных включают:
- млечные жидкие выделения временами или обильные серые выделения
- «рыбный» запах выделений
Симптомы бактериального вагиноза могут напоминать другие заболевания.Всегда консультируйтесь со своим врачом для постановки диагноза.
Трихомониаз
- Трихомониаз, трихомонада или «трихомонад» — это инфекция, передающаяся половым путем.
- Возникает, когда одноклеточный паразит Trichomonas vaginalis передается между партнерами во время полового акта.

- Поскольку у большинства мужчин трихомониаз не проявляет никаких симптомов, инфекция часто остается незамеченной, пока у женщины не появятся симптомы.
Каковы симптомы трихомониаза?
Хотя каждый подросток может испытывать симптомы трихомониаза по-разному, некоторые из наиболее распространенных включают:
- пенистые, часто с затхлым запахом зеленовато-желтые выделения
- зуд во влагалище и вульве и вокруг них
- жжение при мочеиспускании
- дискомфорт внизу живота
- боль во время полового акта
Хламидиоз
- Хламидиоз является наиболее распространенным заболеванием, передающимся половым путем в Соединенных Штатах, хотя его часто не диагностируют.
- Чаще всего диагностируется у молодых женщин в возрасте от 18 до 35 лет, имеющих несколько половых партнеров.
- При отсутствии лечения хламидиоз часто приводит к воспалительному заболеванию органов малого таза (ВЗОМТ), которое увеличивает риск бесплодия у женщин, спаек таза, хронической тазовой боли и внематочной беременности (имплантаты беременности вне матки).

- Хламидиоз, вызываемый бактерией Chlamydia trachomatis, существует в нескольких различных штаммах.
Каковы симптомы хламидиоза?
К сожалению, у многих женщин симптомы отсутствуют, что продлевает диагностику и лечение и, возможно, способствует распространению болезни. Хотя каждая женщина может испытывать симптомы по-разному, к наиболее распространенным относятся:
- усиление выделений из влагалища
- легкое кровотечение, особенно после полового акта
- боль внизу живота или таза
- жжение при мочеиспускании
- гной в моче
- покраснение и припухлость уретры и половых губ
Как лечится хламидиоз?
Обычно лечение хламидиоза включает прием антибиотиков.
Вирусный вагинит
Вирусы — частая причина вагинитов, чаще всего передающихся половым путем. Два наиболее распространенных вируса — это вирус простого герпеса (HSV, или просто «герпес») и вирус папилломы человека (HPV).
При ВПГ (герпес):
- Первичный симптом — боль в области гениталий, связанная с повреждениями и язвами. Эти язвы обычно видны на вульве или влагалище, но иногда они находятся внутри влагалища и могут быть обнаружены только при гинекологическом осмотре.
- Часто стресс или эмоциональные ситуации могут быть факторами, вызывающими вспышку герпеса.
С вирусом папилломы человека (ВПЧ):
- Болезненные бородавки могут расти на влагалище, прямой кишке, вульве или паху. Однако видимые бородавки не всегда присутствуют, и в этом случае вирус обычно определяется с помощью мазка Папаниколау.
- В настоящее время существует вакцина, предотвращающая большинство случаев рака шейки матки и остроконечных кондилом.
- Вакцина Гардасил® вводится в виде трех прививок в течение шести месяцев.
- Вакцина обычно рекомендуется девочкам 11 и 12 лет. Он также рекомендуется девочкам и женщинам в возрасте от 13 до 26 лет, которые еще не прошли вакцинацию или не прошли вакцинацию.

Неинфекционный вагинит
- Неинфекционный вагинит обычно означает раздражение влагалища при отсутствии инфекции.
- Чаще всего это вызвано аллергической реакцией или раздражением от вагинальных спреев, спринцеваний или спермицидных средств.
- Неинфекционный вагинит также может быть вызван чувствительностью к ароматизированному мылу, моющим средствам или смягчителям ткани.
Каковы симптомы неинфекционного вагинита?
Хотя каждая девочка может испытывать симптомы по-разному, некоторые из наиболее распространенных включают:
- вагинальный зуд
- жжение во влагалище
- выделения из влагалища
- Боль в области таза (особенно во время полового акта)
Болезнь вульвы в детстве — Австралийский врач, назначающий
Большинство случаев можно диагностировать на основании анамнеза и обследования.Мазок из вульвы может потребоваться, чтобы исключить суперинфекцию или острый стрептококковый вагинит, но посев мочи не требуется, если нет частых симптомов или дизурии. (Иногда это может быть результатом раздражения отверстия уретры.) Дети считают, что мазки из влагалища являются травматическими, а влажные мазки из солевого раствора из внутреннего отверстия достаточно, если есть выделения из влагалища.
(Иногда это может быть результатом раздражения отверстия уретры.) Дети считают, что мазки из влагалища являются травматическими, а влажные мазки из солевого раствора из внутреннего отверстия достаточно, если есть выделения из влагалища.
Дерматит
Родителям детей с любой формой дерматита важно осознавать, что у их ребенка хроническая проблема, которая может потребовать постоянного ежедневного лечения.Измените окружающую среду, чтобы избежать контакта с мылом, пеной и шампунем. Для девочек предпочтительнее принимать ванну с маслом для ванн, чем под душем. Им следует избегать тесной одежды из лайкры и носить нижнее белье из хлопка. Спросите о парфюмированных продуктах, таких как туалетная бумага и влажные салфетки, а также об использовании ранее прописанных или отпускаемых без рецепта лекарств.
Хлорированная вода является сильным раздражителем. Перед плаванием нанесите крем с вазелином или цинком. Снимите костюм и примите душ перед уходом домой.
Недержание мочи, либо энурез, либо запор с переполнением, необходимо лечить. По возможности следует отказаться от ночных подгузников.
По возможности следует отказаться от ночных подгузников.
В большинстве случаев дерматит вульвы поддается лечению 1% гидрокортизоном, если также вносятся изменения в окружающей среде. Мазь предпочтительнее кремов, которые могут вызвать жжение. Многие родители очень опасаются использования местных стероидов. На практике 1% гидрокортизон очень безопасен. Предотвратить беспокойство с помощью сильных заверений и предупреждений о том, что фармацевт, натуропат и благонамеренные родственники вполне могут порекомендовать осторожность в отношении использования местных стероидов.Если дерматит устойчив к лечению модификацией окружающей среды и 1% кремом с гидрокортизоном, рассмотрите несоблюдение режима лечения, инфекцию и псориаз.
Псориаз и склеротический лихен
Если сыпь эритематозная, но четко выраженная, особенно при перианальном поражении, поищите другие признаки псориаза и узнайте о семейном анамнезе. Белая четко выраженная сыпь может указывать на склеротический лишай.
Пациента с подозрением на псориаз половых органов или склеротический лишай лучше направить к дерматологу, так как лечение требует применения сильнодействующих кортикостероидов местного действия.
Другие состояния
Спросите, лечился ли ребенок от возможного заражения острицами. Имейте в виду, что ребенок, который жалуется на постоянные симптомы, несмотря на неоднократное нормальное обследование и отрицательные бактериологические исследования, может демонстрировать поведение, требующее внимания. Если вы не уверены, возможно, лучше направить таких пациентов.
Конфликт интересов: не заявлен
Вагиниты у детей
Что такое вагинит?
Вагинит — это покраснение, болезненность или припухлость во влагалище и вокруг него.Вульва (область вокруг входа во влагалище) также может быть раздражена.
Каковы признаки и симптомы вагинита?
Часто у девочек с вагинитом (va-jih-NYE-sizes):
- зуд, жжение или боль
- покраснение, болезненность или припухлость вокруг входа во влагалище
- Выделения (жидкость) из влагалища или пятна на трусах
Что вызывает вагинит?
Вагинит часто встречается у девочек любого возраста. До наступления полового созревания слизистая оболочка влагалища и кожа вульвы очень тонкие. Мыло, стиральный порошок, кондиционер для белья, тесная одежда, мокрые подгузники или купальники, песок и микробы могут беспокоить эту область, что приводит к вагиниту.
До наступления полового созревания слизистая оболочка влагалища и кожа вульвы очень тонкие. Мыло, стиральный порошок, кондиционер для белья, тесная одежда, мокрые подгузники или купальники, песок и микробы могут беспокоить эту область, что приводит к вагиниту.
Вагинит может возникнуть, когда девушки плохо моются после туалета. К этому также может привести попадание небольшого количества туалетной бумаги или чего-то еще во влагалище.
Как диагностируется вагинит?
Обычно врачи могут диагностировать вагинит у детей, осматривая местность в сопровождении родителя или сопровождающего в комнате и спрашивая о симптомах.Они могут отправить образец жидкости на анализ, если вагинит может быть вызван инфекцией или если симптомы не улучшаются после лечения.
Как лечат вагинит?
Большинство девушек могут лечить вагинит с помощью сидячих ванн. Для этого девушкам следует:
- Сесть в ванну с простой (не мыльной) теплой водой.
- Расставьте ноги, чтобы вода очистила область влагалища.

- Выдержите 10-15 минут.
- Промокните область влагалища насухо чистым полотенцем.
Им также следует избегать раздражающего действия мыла, химикатов и тесной одежды.
Можно ли предотвратить вагинит?
Эти советы по купанию помогут избавиться от раздражения и защитить девочек от повторного вагинита:
- Не пользуйтесь пенной ванной.
- Не используйте мыло в области влагалища.
- Используйте мыло и шампунь в конце ванны и не сидите в воде с мылом или шампунем.
- После душа или ванны промойте область влагалища чистой водой.
Другие средства для предотвращения вагинита:
- Избегайте тесной одежды, такой как колготки, трико и леггинсы.
- Не сидите долго в мокром купальнике.
- Носите белые хлопковые трусы.
- Постирайте трусы мягким моющим средством без смягчителя ткани, дважды прополощите, чтобы вытереть все мыло, и высушите без сушилки.
- Спите в ночной рубашке или свободных пижамных штанах без трусов, чтобы воздух мог свободно перемещаться по области влагалища во время сна.

- Протрите спереди назад после дефекации.
Что еще мне следует знать?
Плохая гигиена и раздражение являются наиболее частыми причинами вагинита у девочек. Но иногда это может быть признаком:
- остриц
- — грибковая инфекция. Это нечасто до полового созревания, но может произойти, если девочка принимала антибиотики или у нее слабая иммунная система.
- стрептококк (те же бактерии, которые вызывают стрептококковое воспаление горла) или другие микробы
- ЗППП (болезнь, передающаяся половым путем).ЗППП до полового созревания может быть признаком жестокого обращения с детьми.
Врачи выпишут лекарства для лечения конкретных вагинальных инфекций. Если они обнаружат ЗППП, они сообщат о предполагаемом насилии в местное агентство по защите детей.
Вернуться к началу
Примечание: Вся информация предназначена только для образовательных целей. Для получения конкретных медицинских рекомендаций, диагностики и лечения проконсультируйтесь с врачом.
© 1995-2021 KidsHealth ® Все права защищены. Изображения предоставлены iStock, Getty Images, Corbis, Veer, Science Photo Library, Science Source Images, Shutterstock и Clipart.com
Вульвовагинит у детей препубертатного возраста | Техасская детская больница
Вульвовагинит встречается у 75% женщин до их первого менструального цикла и является одной из наиболее частых причин, по которым девочки препубертатного возраста должны посещать педиатра или детского гинеколога. По определению, вульвовагинит означает воспаление вульвы и влагалища. Признаки этого могут включать выделения из влагалища, запах или кровотечение. Симптомы могут включать внешнее раздражение и дискомфорт.Плохая гигиена или местные раздражители являются основным источником проблем, которые могут занести обычные бактерии, такие как кишечная палочка, стрептококк или стафилококк. К счастью, это состояние улучшается после обучения правильным мерам гигиены.
Дети особенно предрасположены к вульвовагиниту по нескольким причинам: неэстрогенное состояние, близость влагалища к анусу и частые признаки плохой гигиены промежности.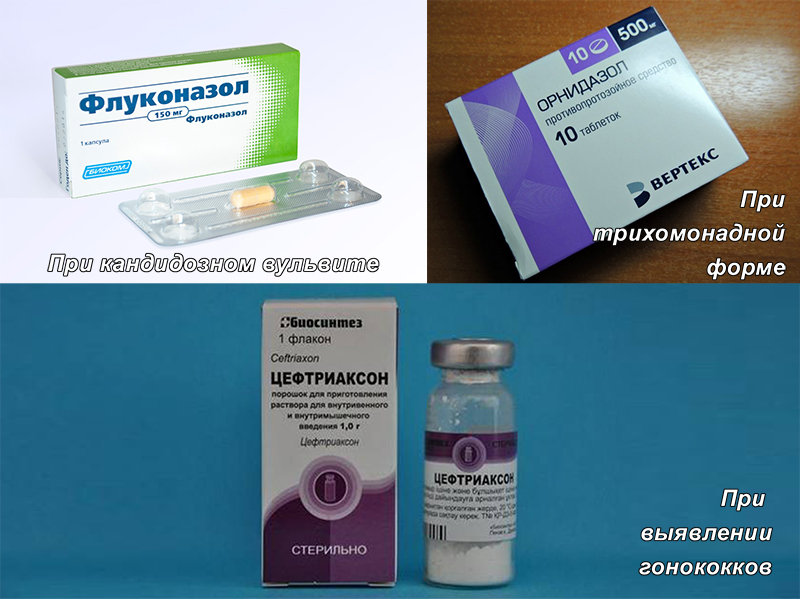 Дополнительная история важна для определения потенциального источника проблемы.Например, история использования пены для ванны, тип моющих средств, очищающего мыла или воздействие хлора из плавательных бассейнов могут дать ключ к пониманию того, могут ли определенные химические раздражители быть связаны со временем появления симптомов.
Дополнительная история важна для определения потенциального источника проблемы.Например, история использования пены для ванны, тип моющих средств, очищающего мыла или воздействие хлора из плавательных бассейнов могут дать ключ к пониманию того, могут ли определенные химические раздражители быть связаны со временем появления симптомов.
Многие молодые девушки могут начать приучать к горшку в раннем детстве.
В этот переходный период для детей может потребоваться образование: вытирание спереди назад, частое мытье рук и обучение, когда говорить опекунам, когда им нужна помощь во время этого процесса.Дети нередко борются с запорами или дисфункцией мочевого пузыря в это время. Следовательно, важно иметь в анамнезе хронические запоры или частые инфекции мочевыводящих путей, поскольку эти проблемы могут способствовать функциональной утечке стула в области промежности или эпизодам подтекания мочи из-за инфекции и раздражения мочевого пузыря.
Кроме того, у некоторых девушек возникают проблемы с вагинальным мочеиспусканием . Это происходит, когда моча, выходящая из уретры, стекает обратно во влагалище во время эпизодов мочеиспускания.Ощущение утечки мочи является обычным для этой проблемы, поскольку моча, которая попадает во влагалище, затем вытекает сразу же, как только ребенок встает, после того, как он садится, чтобы испариться. В любом случае, хроническое раздражение в области промежности от мочи или стула может вызвать хроническое покраснение и дискомфорт.
Это происходит, когда моча, выходящая из уретры, стекает обратно во влагалище во время эпизодов мочеиспускания.Ощущение утечки мочи является обычным для этой проблемы, поскольку моча, которая попадает во влагалище, затем вытекает сразу же, как только ребенок встает, после того, как он садится, чтобы испариться. В любом случае, хроническое раздражение в области промежности от мочи или стула может вызвать хроническое покраснение и дискомфорт.
При отсутствии этих проблем следует учитывать возможность попадания посторонних предметов, особенно если симптомы повторяются и не поддаются лечению. К сожалению, реальность такова, что каждая четвертая девочка может стать жертвой сексуального насилия.Поэтому важно узнать об этих проблемах, чтобы исключить такую возможность.
Если проблемы не исчезнут, следует поговорить со своим врачом о модификациях ухода за промежностью или методах лечения, которые могут облегчить хронические симптомы. И, как всегда, если у вас есть какие-либо вопросы о вашей дочери, не стесняйтесь обращаться в клинику детской гинекологии при детской больнице Техаса.
Вагинит у подростков | Сидарс-Синай
Не то, что вы ищете?Что такое вагинит у подростков?
Вагинит — это воспаление или инфекция влагалища.Это обычная проблема у девочек и женщин всех возрастов. Это развивается, когда стенки влагалища воспаляются из-за инфекции или раздражитель.
Что вызывает вагинит у подростка?
Бактерии, дрожжи, вирусы и химические вещества могут вызвать вагинит. Самые распространенные типы:
- Грибковая инфекция. Это вызвано
один из многих видов грибка, известного как кандида.Обычно они живут во влагалище.
в небольшом количестве. Кандида также может быть во рту и пищеварительном тракте у обоих мальчиков.
и девушки. Заражение происходит, когда что-то нарушает нормальный баланс.
 Например,
антибиотики могут убить бактерии, которые обычно уравновешивают количество дрожжей в
влагалище. Разрастается слишком много дрожжей, вызывая инфекцию. Другой причиной может стать беременность,
который изменяет уровень гормонов. Диабет также может быть причиной из-за слишком большого количества сахара
в моче.
Например,
антибиотики могут убить бактерии, которые обычно уравновешивают количество дрожжей в
влагалище. Разрастается слишком много дрожжей, вызывая инфекцию. Другой причиной может стать беременность,
который изменяет уровень гормонов. Диабет также может быть причиной из-за слишком большого количества сахара
в моче. - Бактериальный вагиноз. Эта инфекция возникает, когда определенные типы нормальных вагинальных бактерий выходят из-под контроля и вызывают воспаление.
- Трихомониаз (трихомоноз). Это
инфекция, передающаяся половым путем (ИППП), вызванная паразитом. Этот паразит проходит
между партнерами при половом контакте. У большинства мальчиков нет симптомов
трихомониаз.Таким образом, инфекция часто не диагностируется, пока у девочки не появится вагинит.
 симптомы.
симптомы. - Вирусный вагинит. Вирусы распространены причина вагинита. Большинство из них передается половым путем. Вирус простого герпеса (HSV) может вызвать вирусный вагинит. Вирус папилломы человека (ВПЧ) также может вызывать вирусные вагинит. Оба они передаются половым путем.
- Неинфекционный вагинит. Это раздражение влагалища без инфекции. Чаще всего это вызвано аллергией реакция или раздражение. Химические вещества в вагинальных спреях, спринцевании или спермицидах могут вызвать это. Это также может быть вызвано ароматным мылом, моющими средствами или смягчителями ткани. Даже химические вещества в одежде могут вызывать симптомы.
Какие подростки подвержены риску вагинита?
Девушка больше подвержена риску вагинит, если она:
- Недавно принимал антибиотики
- Беременная
- Болеет диабетом, хорошо управляемый
- Имеет ВИЧ
- Использует иммунодепрессант медицина
- Использует высокий эстроген контрацептивы
- получает кортикостероидную терапию, ослабляет иммунную систему
Каковы симптомы вагинита у подростка?
Симптомы могут немного проявляться
у каждой девушки по разному.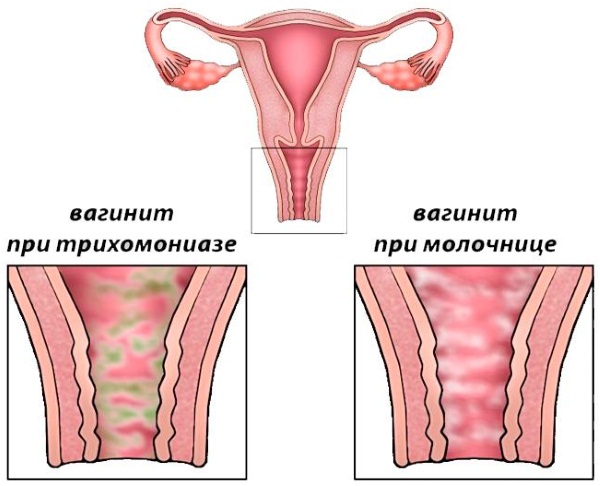
Симптомы дрожжевой инфекции может включать:
- Толстый, белый вагинальный без запаха выделения, похожие на творог
- Зуд и покраснение вульвы и влагалище
- Боль при мочеиспускании или половом акте
Симптомы бактериального вагиноза может включать:
- Тонкая белая жидкость из влагалище
- Густая серая или зеленая жидкость из влагалище
- Рыбный запах жидкости
Симптомы трихомониаза могут включают:
- Пенистая зеленовато-желтая жидкость из влагалище с затхлым запахом
- Зуд или жжение внутри и вокруг влагалище и вульва
- Отек или покраснение при открытии влагалище
- Легкое кровотечение, особенно после секс
- Жжение при мочеиспускании
- Боль внизу живота (живота)
- Боль во время секса
- Нет симптомов, в отдельных случаях
Симптомы вирусного вагинита могут включают:
- Боль в области половых органов от язв, если причина — HSV
- Бородавки безболезненные на влагалище, прямой кишке,
вульва или пах, если причина — ВПЧ.
 Но у девушки вирус может быть незаметен
бородавки.
Но у девушки вирус может быть незаметен
бородавки.
Симптомы неинфекционного вагинит может включать:
- Зуд или жжение во влагалище
- Жидкость из влагалища
- Боль в тазу, особенно во время секса
Симптомы вагинита могут быть как и другие состояния здоровья. Обязательно обратитесь к своему врачу по поводу диагноз.
Как диагностируют вагинит у подростка?
Поставщик медицинских услуг спросит о симптомах и анамнезе вашего подросткового или подросткового возраста. Он или она подарит вам ребенка физический осмотр. Медицинский осмотр может включать осмотр органов малого таза. Воспитатель вашего ребенка может также проверьте влагалищную жидкость под микроскопом.
Как лечат вагинит у подростка?
Лечение будет зависеть от вашего
симптомы подростка, возраст и общее состояние здоровья. Это также будет зависеть от причины и от того, как
состояние тяжелое.
Это также будет зависеть от причины и от того, как
состояние тяжелое.
Грибковая инфекция
Лечение может включать:
- Противогрибковые вагинальные кремы и суппозитории
- Таблетки вагинальные
- Принимаемые противогрибковые препараты перорально (орально)
Бактериальный вагиноз
Лечение проводится антибиотики.
Трихомониаз
Лечение проводится перорально антибиотики. Все половые партнеры нуждаются в лечении. Это для предотвращения заражения происходит снова.
Вирусный вагинит
Лечение зависит от причина:
- Этот вирус можно лечить с помощью
противовирусное лекарство.
 К ним относятся ацикловир, валацикловир и фамцикловир. Эти
лекарства не убивают вирус. Но они могут уменьшить боль и сократить
продолжительность вспышки.
К ним относятся ацикловир, валацикловир и фамцикловир. Эти
лекарства не убивают вирус. Но они могут уменьшить боль и сократить
продолжительность вспышки. - Большинство инфекций ВПЧ проходят в От 6 до 12 месяцев. Некоторые инфекции продолжаются и могут привести к раку вульвы, влагалища, или анус.
Неинфекционный вагинит
Лечение проводится путем выяснения что вызвало реакцию или раздражение, и прекратить использование.
Обратитесь к врачу вашего подростка врачу о рисках, преимуществах и возможных побочных эффектах всех лекарств.
Какие возможные осложнения вагинита у подростка?
ВПЧ — основная причина шейного
рак у женщин.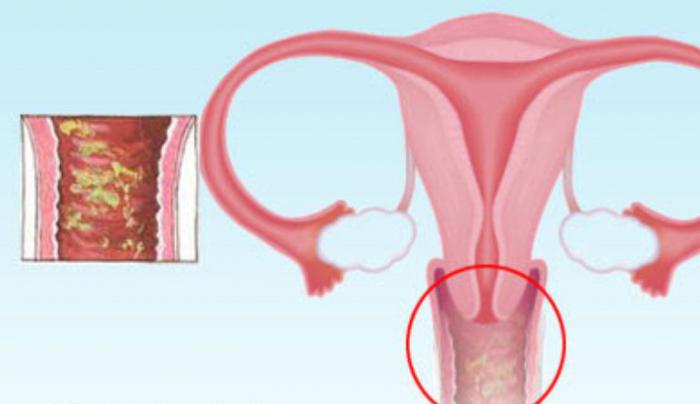
Как я могу предотвратить вагинит у подростка?
Вакцина против ВПЧ может предотвратить инфекция, вызванная типами ВПЧ, вызывающими большинство случаев рака шейки матки.Вакцина также помогает предотвращает появление остроконечных кондилом, а также некоторых видов рака вульвы, влагалища и ануса. В вакцина вводится детям и молодым людям в возрасте от 9 до 26 лет, в идеале до того, как они станут сексуально активен. За дополнительной информацией обращайтесь к своему врачу.
Когда мне следует позвонить врачу-подростку?
Позвоните поставщику медицинских услуг, если у вашего подростка:
- Симптомы, которые не проходят или проходят хуже
- Новые симптомы
Основные сведения о вагините у подростков
- Вагинит — это воспаление или
инфекция влагалища.
 Это обычная проблема у девочек и женщин всех возрастов. Это
развивается, когда стенки влагалища воспаляются из-за инфекции или
раздражитель.
Это обычная проблема у девочек и женщин всех возрастов. Это
развивается, когда стенки влагалища воспаляются из-за инфекции или
раздражитель. - Бактерии, дрожжи, вирусы и химические вещества могут вызвать вагинит.
- Симптомы вагинита могут включать: боль, зуд, жжение, язвы, жидкость из влагалища и другие проблемы.
- Лечение может включать медикаменты.В вид лекарства зависит от причины.
- Вакцина против ВПЧ может предотвратить заражение по типам ВПЧ, вызывающих большинство случаев рака шейки матки.
Следующие шаги
Советы, которые помогут получить максимальную отдачу от посещение лечащего врача вашего ребенка:
- Знайте причину визита и что
вы хотите, чтобы это произошло.

- Перед визитом запишите вопросы, на которые вы хотите получить ответы.
- При посещении запишите имя новый диагноз и любые новые лекарства, методы лечения или тесты. Также запишите любые новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
- Знайте, зачем нужно новое лекарство или лечение прописан и как это поможет вашему ребенку. Также знаю, какие побочные эффекты находятся.
- Спросите, может ли состояние вашего ребенка лечили другими способами.
- Знайте, почему тест или процедура рекомендуются и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок это сделает не принимать лекарства, не проходить анализы или процедуры.
- Если ваш ребенок находится под наблюдением
о встрече запишите дату, время и цель визита.

- Узнайте, как можно связаться с провайдер в нерабочее время.Это важно, если ваш ребенок заболел и у вас вопросы или нужен совет.
Вульвовагинит у подростков — Агана
Введение
Вульвовагинит — распространенная инфекция среди подростков и молодых взрослых женщин, клинически характеризующаяся зудом вульвы, раздражением и жжением, а также выделениями из влагалища (1). Примерно три четверти женщин страдают вульвовагинитом в течение жизни, и многие из них впервые заразились в подростковом возрасте.Существуют различные этиологические причины вульвовагинита, но наиболее частыми причинами у подростков являются дрожжевые грибки, бактериальный вагиноз (БВ) и трихомонады, особенно при более высокой сексуальной активности в этой популяции (2). Взаимодействие влагалищного pH, толщины слоя слизистой оболочки влагалища и состава микробиома, населяющего стенку влагалища, влияет на восприимчивость подростков к вульвовагиниту (3-6). Подростки с ограниченными возможностями и беременные подростки подвергаются более высокому риску заражения вульвовагинальными инфекциями.
Подростки с ограниченными возможностями и беременные подростки подвергаются более высокому риску заражения вульвовагинальными инфекциями.
Патофизиология предрасположенности к вульвовагинальным инфекциям у девочек-подростков
Пубертатные изменения в вульвовагинальной области знаменуются созреванием системы органов надпочечников и гонад (3). До полового созревания губные стенки влагалища тонкие и не расслаиваются, отсутствуют вагинальные выделения; существует очень мало губных жировых подушечек и лобковых волос, а нормальная микрофлора влагалища еще не включает лактобациллы (считающиеся «здоровыми» бактериями) (1,3).Следовательно, препубертатное влагалище практически не имеет физической защиты от внешних раздражителей. Кроме того, слизистые оболочки вульвы и влагалища нежные и более чувствительны к химическим раздражителям и травмам. Комбинация этих факторов, а также анатомическая близость анального канала к своду влагалища у женщин делают неспецифический вагинит частым диагнозом в предпубертатный период (6). Неспецифический вагинит возникает из-за раздражения неэстрогенизированного эпителия, а посевы влагалища обычно отрицательны на какой-либо патоген (2).
Неспецифический вагинит возникает из-за раздражения неэстрогенизированного эпителия, а посевы влагалища обычно отрицательны на какой-либо патоген (2).
В период полового созревания подкожный жир откладывается в губных складках, в то время как эпителий вульвы увеличивается в толщине (3). Накопление жировой ткани в больших половых губах и лобковой кости приводит к увеличению полноты, что помогает защитить свод влагалища от внешних раздражителей и фекальных загрязнений (3). В то же время рост лобковых волос на лобковой части обеспечивает дополнительный уровень защиты.
До наступления половой зрелости эпителий слизистой оболочки влагалища поддерживает нейтральный или слабощелочной pH (3-6).По мере увеличения уровня эстрогена в период полового созревания толщина слизистой оболочки преддверия влагалища увеличивается (3). При дальнейшем воздействии эстрогена в период полового созревания в эпителии слизистой оболочки влагалища образуются промежуточные и поверхностные слои, которые становятся слоистыми, толще и становятся светло-розовыми (4). По мере утолщения слизистой оболочки половых органов она становится колонизированной нормальной флорой, которая включает лактобациллы, дифтероиды и Staphylococcus epidermidis (2). Стимуляция эстрогеном поверхностного слоя эпителия слизистой оболочки также вызывает повышение концентрации гликогена.Эта повышенная концентрация гликогена важна для того, чтобы лактобациллы колонизировали слизистую влагалища. Лактобациллы метаболизируют гликоген с образованием молочной кислоты и перекиси водорода (H 2 O 2 ), что способствует повышению кислотности влагалищного pH (4). Колонизация влагалища лактобактериями защищает от чрезмерного роста других патогенных организмов, а кислый pH защищает от роста этих организмов. Постпубертатное эстрогенизированное влагалище с его более толстым слоистым эпителием, повышенным содержанием гликогена и кислым pH защищает от инфекции (5).Во время менструального цикла морфология зрелой вульвы, утолщенный вагинальный эпителий и выработка цервиковагинального секрета поддерживают кислый рН влагалища, что дополнительно способствует сопротивлению вторжению патогенных организмов (5,6).
По мере утолщения слизистой оболочки половых органов она становится колонизированной нормальной флорой, которая включает лактобациллы, дифтероиды и Staphylococcus epidermidis (2). Стимуляция эстрогеном поверхностного слоя эпителия слизистой оболочки также вызывает повышение концентрации гликогена.Эта повышенная концентрация гликогена важна для того, чтобы лактобациллы колонизировали слизистую влагалища. Лактобациллы метаболизируют гликоген с образованием молочной кислоты и перекиси водорода (H 2 O 2 ), что способствует повышению кислотности влагалищного pH (4). Колонизация влагалища лактобактериями защищает от чрезмерного роста других патогенных организмов, а кислый pH защищает от роста этих организмов. Постпубертатное эстрогенизированное влагалище с его более толстым слоистым эпителием, повышенным содержанием гликогена и кислым pH защищает от инфекции (5).Во время менструального цикла морфология зрелой вульвы, утолщенный вагинальный эпителий и выработка цервиковагинального секрета поддерживают кислый рН влагалища, что дополнительно способствует сопротивлению вторжению патогенных организмов (5,6).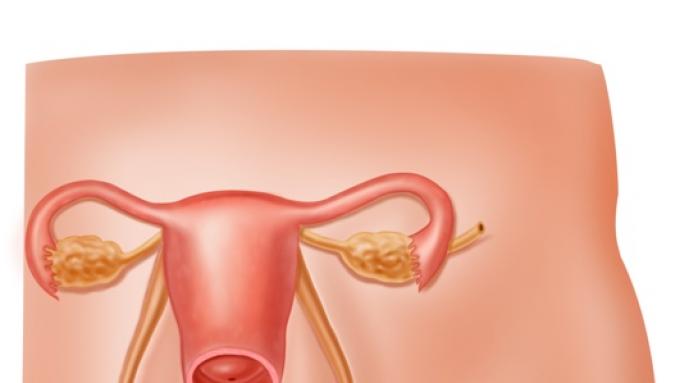
Состояние, известное как подростковый вульвовагинит, обычно проявляется в виде выделений из влагалища от прозрачных до беловатых, без запаха и может быть хроническим (2). Бактериальные патогены обычно не выделяются, а pH влагалища может быть менее 4.5. Никакого лечения не требуется, кроме как успокаивать и избегать обычных раздражителей, таких как жесткое мыло, ароматизированные женские продукты и спринцевания.
BV
BV часто встречается у подростков с частотой 23% в возрасте от 14 до 19 лет (7). БВ развивается, когда несколько различных патогенов заражают влагалище, что приводит к значительному уменьшению количества лактобацилл, колонизирующих эпителий слизистой оболочки. При уменьшении количества лактобацилл факультативные анаэробные организмы колонизируют эпителий слизистой оболочки.К этим факультативным или инвазивным анаэробам относятся грамотрицательные бактерии (такие как виды Prevotella , виды Mobiluncus ), Gardnerella vaginalis , Mycoplasma hominis , виды Bacteroides, виды Peptostobacterium vagina, 907acterococcus Уреаплазма (2). Повышение pH влагалища позволяет факультативным анаэробам, в частности Gardnerella, лучше прилипать к слизистой оболочке и образовывать биопленку, которая дополнительно усиливает адгезию других патогенов к слизистой оболочке (8).Хотя БВ не считается истинной инфекцией, передаваемой половым путем (ИППП), о нем чаще сообщают у сексуально активных женщин, что подтверждается обнаружением гарднереллы в культурах из уретры и кожи полового члена мужчин-партнеров женщин с БВ и высокой частотой заражения. вагинальная бактериальная конкордантность у женщин, практикующих секс с женщинами (9,10). Факторы риска, предрасполагающие к БВ, включают: чернокожее или латиноамериканское происхождение, использование душа, курение, наличие нескольких половых партнеров, отказ от презервативов и секс с женщинами (11).
Повышение pH влагалища позволяет факультативным анаэробам, в частности Gardnerella, лучше прилипать к слизистой оболочке и образовывать биопленку, которая дополнительно усиливает адгезию других патогенов к слизистой оболочке (8).Хотя БВ не считается истинной инфекцией, передаваемой половым путем (ИППП), о нем чаще сообщают у сексуально активных женщин, что подтверждается обнаружением гарднереллы в культурах из уретры и кожи полового члена мужчин-партнеров женщин с БВ и высокой частотой заражения. вагинальная бактериальная конкордантность у женщин, практикующих секс с женщинами (9,10). Факторы риска, предрасполагающие к БВ, включают: чернокожее или латиноамериканское происхождение, использование душа, курение, наличие нескольких половых партнеров, отказ от презервативов и секс с женщинами (11).
У девочек-подростков с БВ часто наблюдаются беловатые или серые выделения из влагалища, часто со зловонным «рыбным» запахом. Визуальный осмотр свода влагалища не показывает легкой эритемы слизистой оболочки. Диагноз ставится по трем из четырех критериев Амселя: (I) pH> 4,5, (II) жидкие однородные выделения, (III) рыбный запах после нанесения 10% раствора гидроксида калия на предметное стекло, смазанное вагинальной жидкостью, и ( IV) 20% или более «ключевых клеток» при микроскопии солевого раствора ( Рисунок 1 ) (1,11,12).Стандартным диагнозом является положительный результат окрашивания по Граму (1,11,12). На основании окрашивания по Граму определяется относительная концентрация лактобацилл, грамотрицательных и грамотрицательных палочек и кокков, а также изогнутых грамотрицательных палочек, характерных для BV (1,11-14).
Диагноз ставится по трем из четырех критериев Амселя: (I) pH> 4,5, (II) жидкие однородные выделения, (III) рыбный запах после нанесения 10% раствора гидроксида калия на предметное стекло, смазанное вагинальной жидкостью, и ( IV) 20% или более «ключевых клеток» при микроскопии солевого раствора ( Рисунок 1 ) (1,11,12).Стандартным диагнозом является положительный результат окрашивания по Граму (1,11,12). На основании окрашивания по Граму определяется относительная концентрация лактобацилл, грамотрицательных и грамотрицательных палочек и кокков, а также изогнутых грамотрицательных палочек, характерных для BV (1,11-14).
 cdc.gov/Details.aspx?pid=3719).
cdc.gov/Details.aspx?pid=3719).BV может быть связан с развитием воспалительного заболевания органов малого таза (PID) и предрасполагает подростков к приобретению других ИППП (13,14). БВ может способствовать преждевременным родам и поздним выкидышам у беременных подростков из-за того, что способствует развитию других ИППП (15). Мета-анализ показал положительную корреляцию между BV и инфекцией, вызванной вирусом папилломы человека (ВПЧ), что может вызвать вопрос о том, что BV может косвенно повышать риск развития дисплазии шейки матки в более позднем возрасте (16).
Текущие рекомендации по лечению Центров по контролю и профилактике заболеваний (CDC) перечислены в таблице , (12). Рецидивирующий БВ является обычным явлением с документально подтвержденной частотой от 30% до 50%, а рекомендации по лечению не являются универсальными (2,11). CDC рекомендует, чтобы при нечастых рецидивах использовались те же рекомендации по лечению, что и в , Таблица 1 . Тем не менее, более длительное лечение метронидазолом или клиндамицином интравагинально при ежемесячных рецидивах было изучено с хорошими результатами (11). Не было доказано, что лечение партнером оказывает положительное влияние на предотвращение рецидивов (2).
Не было доказано, что лечение партнером оказывает положительное влияние на предотвращение рецидивов (2).
Полная таблица
Трихомониаз
Вызванный жгутиковыми простейшими, Trichomonas vaginalis ( Рисунок 2 ), трихомониаз имеет показатель распространенности около 2,3% среди подростков, но может достигать 14,4% в определенных группах подростков женского пола (17). .Известно, что он может инфицировать плоский эпителий половых путей, и передача обычно происходит при половом контакте (1). Сообщается, что коинфекция BV составляет 60–80% с увеличением числа случаев инфицирования ВИЧ в 2–3 раза (16). Инфекцию трихомонадой трудно обнаружить, поскольку 70–85% случаев протекают бессимптомно (1,17,18). Девушки-подростки с симптомами, проявляющимися в виде пенистых, обильных, зловонных выделений из влагалища, сопровождающихся зудом, с болью в животе и значительным раздражением или без них. При осмотре с помощью зеркала влагалища слизистая оболочка влагалища имеет вид шейки матки «клубничный» (, рис. 3, ) из-за наличия точечных внутриэпителиальных кровоизлияний (1,12).
При осмотре с помощью зеркала влагалища слизистая оболочка влагалища имеет вид шейки матки «клубничный» (, рис. 3, ) из-за наличия точечных внутриэпителиальных кровоизлияний (1,12).
 Термин «земляничная шейка матки» используется для описания внешнего вида шейки матки из-за присутствия простейших T. vaginalis . На слизистой оболочке шейки матки видны точечные кровоизлияния вместе с сопутствующими пузырьками или папулами. Предоставлено: Центры по контролю и профилактике заболеваний (https://phil.cdc.gov/Details.aspx?pid=5240).
Термин «земляничная шейка матки» используется для описания внешнего вида шейки матки из-за присутствия простейших T. vaginalis . На слизистой оболочке шейки матки видны точечные кровоизлияния вместе с сопутствующими пузырьками или папулами. Предоставлено: Центры по контролю и профилактике заболеваний (https://phil.cdc.gov/Details.aspx?pid=5240). Стандарт лабораторной диагностики — это тест амплификации нуклеиновой кислоты (NAAT) из влагалищных, эндоцервикальных образцов и образцов мочи с чувствительностью и специфичностью в диапазоне высоких 90; время выполнения теста NAAT может составлять день или два в зависимости от лабораторного времени выполнения (12).Практический метод диагностики состоит из микроскопического исследования солевого вагинального влажного препарата для наблюдения за наличием подвижных жгутиковых трихомонад; однако точность этого метода во многом зависит от навыков и опыта врача, и отсутствие трихомонад не обязательно является критерием диагноза (17). Использование других имеющихся в продаже тестов, таких как тест OSOM Trichomonas Rapid Antigen test (Sekisui Diagnostics, Framingham, MA, USA), продемонстрировало некоторую полезность в условиях отделения неотложной помощи для более быстрого оборота (обычно 10 минут) (17). Трихомониаз может увеличить риск рождения с низкой массой тела и преждевременных родов; это также связано с повышенной передачей ВИЧ-инфекции (17,18). Факторы риска заражения трихомонадой у девушек-подростков включают: употребление марихуаны, сексуальный партнер на 5 лет или старше, секс с нестабильными партнерами и правонарушения (19).
Трихомониаз может увеличить риск рождения с низкой массой тела и преждевременных родов; это также связано с повышенной передачей ВИЧ-инфекции (17,18). Факторы риска заражения трихомонадой у девушек-подростков включают: употребление марихуаны, сексуальный партнер на 5 лет или старше, секс с нестабильными партнерами и правонарушения (19).
Для лечения трихомонозной инфекции требуется однократная пероральная доза метронидазола, 2 грамма, или тинидазола, 2 грамма; Альтернативная терапия включает: метронидазол 500 мг перорально два раза в день в течение 7 дней (1,12).Настоятельно рекомендуется лечение партнера (2). Гель для местного применения с метронидазолом неэффективен для лечения трихомонадной инфекции. Существует высокий уровень повторного инфицирования: частота рецидивов трихомонады составляет 17% (2). Хотя устойчивость к противомикробным препаратам вызывает беспокойство, она низкая (18). Рецидивирующую инфекцию трихомонадой можно лечить с помощью метронидазола в дозе 500 мг два раза в день в течение 7 дней, а если этот режим не помогает, можно рассмотреть возможность использования метронидазола или тинидазола, 2 г в день в течение 7 дней (2,12).
Кандидозный вульвовагинальный
Точная распространенность кандидозного вульвовагинита неизвестна, но в исследованиях сообщается, что распространенность составляет от 20% до 75% (20).По общей оценке, три четверти женщин будут страдать, по крайней мере, от 1 кандидоза вульвовагинита в течение своей жизни; однако заболеваемость, вероятно, намного выше, потому что многие женщины склонны самостоятельно лечить вагинальную дрожжевую инфекцию и не обращаются за медицинской помощью (2). Большинство вульвовагинальных дрожжевых инфекций вызывается Candida albicans , но повторяющиеся эпизоды можно отнести к Candida glabrata (19). Факторы риска, предрасполагающие к дрожжевой инфекции, включают: использование антибиотиков широкого спектра действия, использование средств женской гигиены вместе с облегающей одеждой и снижение иммунитета, особенно у подростков с ВИЧ или сахарным диабетом (20).Любая форма иммунодефицитного состояния может увеличить риск повторных инфекций. Патофизиологический механизм, связанный с вульвовагинальным кандидозом, указывает на роль эстрогена в усилении эпителиальной адгезии видов Candida (2).
Патофизиологический механизм, связанный с вульвовагинальным кандидозом, указывает на роль эстрогена в усилении эпителиальной адгезии видов Candida (2).
Пациенты с вульвовагинальным кандидозом обращаются с жалобами на сильный зуд, возможно дизурию и наличие густых белых «творожистых» выделений из влагалища (2). При визуальном осмотре наружных половых органов на вульве могут быть очевидны эритема, отек и ссадины.Уровень pH во влагалище нормальный, и микроскопическое исследование выделений из влагалища, проведенное на влажном препарате с гидроксидом калия (КОН), показывает наличие почкующихся дрожжевых гиф и псевдогиф (, рис. 4, ). Чувствительность микроскопического исследования для обнаружения дрожжей составляет около 50% (1,2). Вагинальный посев не показан, если не очевидны рецидивирующие инфекции (определяемые как> 4 инфекции в течение 1 года) (2). Схема лечения включает 1 разовую дозу перорального флуконазола 150 мг, но местная терапия с использованием безрецептурных вагинальных кремов от 1 до 7 дней может иметь эффективность до 90% (1,12).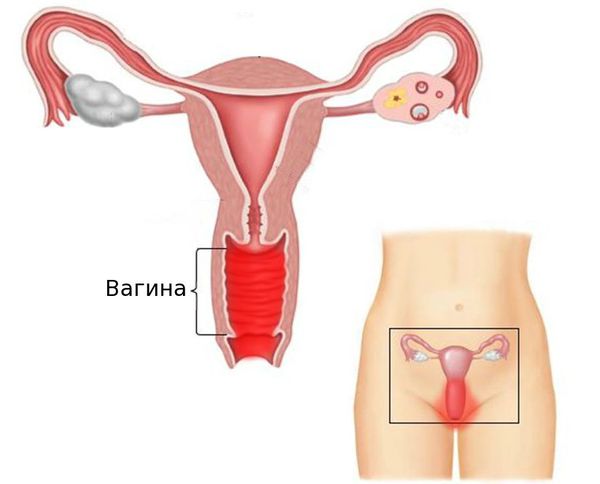
Вульвовагинальный кандидоз может рецидивировать, и если культура показывает Candida albicans в качестве основного организма, можно рассмотреть начальную интенсивную терапию в течение 1-2 недель с последующим еженедельным приемом флуконазола в течение 6 месяцев (1).Однако показано, что виды Candida albicans , отличные от , устойчивы к флуконазолу и в этих случаях могут потребоваться лечение имидазолом для местного применения, вагинальными капсулами борной кислоты или амфотерицином B для местного применения (1,2). У подростков с рецидивирующими инфекциями целесообразно рассмотреть возможность дальнейшего диагностического обследования, чтобы исключить ВИЧ-инфекцию, сахарный диабет и другие состояния иммунной недостаточности при рефрактерном вульвовагинальном кандидозе. Половых партнеров пациентов с рецидивирующим заболеванием следует обследовать на наличие активной инфекции и лечить по показаниям.Эмпирическое лечение партнеров не рекомендуется, поскольку кандидозный вульвовагинит не считается ИППП (1).
Половых партнеров пациентов с рецидивирующим заболеванием следует обследовать на наличие активной инфекции и лечить по показаниям.Эмпирическое лечение партнеров не рекомендуется, поскольку кандидозный вульвовагинит не считается ИППП (1).
Особо уязвимые подростки
Беременные подростки
В Соединенных Штатах ежегодно 50% новых случаев ИППП регистрируются среди девушек-подростков в возрасте 15–24 лет (21,22). В популяционном исследовании, проведенном Akoh and Pressman (2017), тремя наиболее распространенными инфекциями, идентифицированными как ректо-вагинальная колонизация беременных подростков, были Streptococcus группы B (GBS), BV и Candida (22).Эти материнские инфекции во время беременности с неонатальной передачей во время родов и родов были связаны с неблагоприятными последствиями для здоровья новорожденных, такими как недоношенность, низкий вес при рождении, легочные и глазные инфекции (22). CDC рекомендовал всеобщий скрининг всех беременных женщин на хламидиоз, гепатит B, ВИЧ и сифилис, и те, кто соответствует критериям высокого риска, также должны пройти скрининг на гонорею и гепатит C (12). Ректовагинальный скрининг на колонизацию GBS также показан всем беременным женщинам на сроке от 35 до 37 недель беременности (22).
Ректовагинальный скрининг на колонизацию GBS также показан всем беременным женщинам на сроке от 35 до 37 недель беременности (22).
Общая распространенность ИППП выше среди молодых женщин, включая подростков. В исследовании Akoh and Pressman (2017) более молодой возраст матери определен как фактор риска Neisseria gonorrhea и трихомонадных инфекций, которые они связывают с сексуальным поведением высокого риска в гораздо более молодом возрасте среди беременных девушек-подростков (22). К другим факторам риска инфекций и воспалительных состояний во время беременности относятся афроамериканцы, более высокий индекс массы тела (ИМТ) до беременности, более молодой возраст на момент постановки диагноза и низкое потребление жирорастворимых витаминов A и D с пищей (22).
Бактериальный вульвовагинит, основным возбудителем которого является GBS, у беременных подростков может протекать бессимптомно; у женщин с симптомами наблюдаются выделения из влагалища, сопровождающиеся эритемой, дискомфортом и жжением в области вульвы (1). Лечение предполагает использование антибиотиков в зависимости от их чувствительности. Когда есть высокий индекс подозрения на инфекцию GBS в ожидании результатов посева, может быть начат прием антибиотика широкого спектра действия с аэробным и анаэробным покрытием (1).Женщины не проходят рутинный скрининг на BV во время беременности, несмотря на растущее число доказательств связи BV с неблагоприятными исходами родов (15).
Лечение предполагает использование антибиотиков в зависимости от их чувствительности. Когда есть высокий индекс подозрения на инфекцию GBS в ожидании результатов посева, может быть начат прием антибиотика широкого спектра действия с аэробным и анаэробным покрытием (1).Женщины не проходят рутинный скрининг на BV во время беременности, несмотря на растущее число доказательств связи BV с неблагоприятными исходами родов (15).
Подростки с когнитивными ограничениями и поведенческими проблемами
Существуют подгруппы подростков, которые, как известно, подвергаются высокому риску развития сексуального поведения, которое варьируется от незащищенного секса с одним партнером до взаимодействия с несколькими партнерами и обмена сексом, которые часто игнорируются в общих популяционных исследованиях.К таким подросткам относятся те, кто вырос в приемных семьях, стали жертвами жестокого обращения, сбежали из дома или бездомные, которые испытали сексуальное насилие, злоупотребляли психоактивными веществами или участвовали в преступной деятельности (23). Аналогичным образом, исследовательские исследования подростков с нарушениями развития или обучаемости и ИППП ограничены; одно исследование показало, что подростки с нарушением обучаемости имеют такой же или даже больший риск заражения ИППП, как и другие молодые люди (24). Большинство исследований посвящено девушкам-подросткам, работающим в секс-индустрии, которые показывают преобладание инфекции трихомонадой, которая может быть воротами для других ИППП (25,26).Поэтому рекомендуется обследовать эту подгруппу подростков на предмет наличия других ИППП.
Аналогичным образом, исследовательские исследования подростков с нарушениями развития или обучаемости и ИППП ограничены; одно исследование показало, что подростки с нарушением обучаемости имеют такой же или даже больший риск заражения ИППП, как и другие молодые люди (24). Большинство исследований посвящено девушкам-подросткам, работающим в секс-индустрии, которые показывают преобладание инфекции трихомонадой, которая может быть воротами для других ИППП (25,26).Поэтому рекомендуется обследовать эту подгруппу подростков на предмет наличия других ИППП.
Выводы
Вульвовагинит среди подростков — распространенное заболевание, имеющее несколько этиологий. Вульвовагинальные инфекции обычно характеризуются выделениями из влагалища, и наиболее распространенными инфекциями являются БВ, трихомониаз и кандидоз. Поскольку ИППП являются обычным явлением и могут привести к осложнениям в виде выкидыша, преждевременных родов, низкой массы тела при рождении и бесплодия при отсутствии лечения, настоятельно рекомендуется проводить универсальный ежегодный скрининг бессимптомных девочек-подростков в медицинских учреждениях первичного звена. Установлено, что лечение половых партнеров полезно в случаях ИППП и трихомонадных инфекций, но однозначно в случаях БВ и кандидоза. Исследования ИППП в целом и вульвовагинита в частности у более уязвимых подростков (например, беременных подростков и подростков с ограниченными познавательными способностями) ограничены.
Установлено, что лечение половых партнеров полезно в случаях ИППП и трихомонадных инфекций, но однозначно в случаях БВ и кандидоза. Исследования ИППП в целом и вульвовагинита в частности у более уязвимых подростков (например, беременных подростков и подростков с ограниченными познавательными способностями) ограничены.
Благодарности
Нет.
Конфликт интересов: Авторы не заявляют о конфликте интересов.
Этическое заявление: Авторы несут ответственность за все аспекты работы, обеспечивая надлежащее расследование и решение вопросов, связанных с точностью или целостностью любой части работы.
Список литературы
- Loveless M, Myint O. Вульвовагинит — наиболее часто встречающиеся проблемы в детской и подростковой гинекологии. Лучшая практика Res Clin Obstet Gynaecol 2018; 48: 14-27. [Crossref] [PubMed]
- Цукерман А, Романо М.Клиническая рекомендация: вульвовагинит. J Pediatr Adolesc Gynecol 2016; 29: 673-9.
 [Crossref] [PubMed]
[Crossref] [PubMed] - Farage MA, Maibach HI. Морфология и физиологические изменения кожи и слизистой оболочки половых органов. Curr Probl Dermatol 2011; 40: 9-19. [Crossref] [PubMed]
- Kaambo E, Africa C, Chambuso R, et al. Микробиомы влагалища, связанные с аэробным вагинитом и бактериальным вагинозом. Front Public Health 2018; 6:78. [Crossref] [PubMed]
- Матыцина Л.А., Грейданус Д.Е., Гуркин Ю.А.Влагалищный микробиоценоз и цитология девочек препубертатного и подросткового возраста: их роль в здоровье и болезнях. World J Pediatr 2010; 6: 32-7. [Crossref] [PubMed]
- Йилмаз А.Е., Челик Н., Сойлу Г. и др. Сравнение клинико-микробиологических особенностей вульвовагинита у девочек препубертатного и пубертатного возраста. J Formos Med Assoc 2012; 111: 392-6. [Crossref] [PubMed]
- Huppert JS, Hesse EA, Bernard MC, et al. Точность и надежность самотестирования на бактериальный вагиноз.J. Здоровье подростков 2012; 51: 400-5. [Crossref] [PubMed]
- Verstraelen H, Swidsinski A.
 Биопленка при бактериальном вагинозе: значение для эпидемиологии, диагностики и лечения. Curr Opin Infect Dis 2013; 26: 86-9. [Crossref] [PubMed]
Биопленка при бактериальном вагинозе: значение для эпидемиологии, диагностики и лечения. Curr Opin Infect Dis 2013; 26: 86-9. [Crossref] [PubMed] - Зозая М., Феррис М.Дж., Сирен Д.Д. и др. Бактериальные сообщества в коже полового члена, мужской уретре и влагалище гетеросексуальных пар с бактериальным вагинозом и без него. Микробиом 2016; 4:16. [Crossref] [PubMed]
- Marrazzo JM, Koutsky LA, Eschenbach DA, et al.Характеристика вагинальной флоры и бактериального вагиноза у женщин, практикующих секс с женщинами. Журнал Infect Dis 2002; 185: 1307-13. [Crossref] [PubMed]
- Багналл П., Риццоло Д. Бактериальный вагиноз: практический обзор. JAAPA 2017; 30: 15-21. [Crossref] [PubMed]
- Ворковски К.А., Болан Г.А. Центры по контролю и профилактике заболеваний. Руководство по лечению заболеваний, передающихся половым путем, 2015. MMWR Recomm Rep 2015; 64: 1-137. [PubMed]
- Taylor BD, Darville T, Haggerty CL.Вызывает ли бактериальный вагиноз воспалительное заболевание органов малого таза? Sex Transm Dis 2013; 40: 117-22.
 [Crossref] [PubMed]
[Crossref] [PubMed] - Бротман Р.М., Клебанофф М.А., Нансель Т.Р. и др. Бактериальный вагиноз оценивали с помощью окраски по Граму и снижения колонизационной устойчивости к гонококковой, хламидийной и трихомональной генитальной инфекции. Журнал Infect Dis 2010; 202: 1907-15. [Crossref] [PubMed]
- Феррейра С.С., Маркони С., Парада С.М. и др. Бактериальный вагиноз у беременных подростков: профиль провоспалительных цитокинов и бактериальной сиалидазы.Перекрестное исследование. Sao Paulo Med J 2015; 133: 465-70. [Crossref] [PubMed]
- Gillet E, Meys JF, Verstraelen H, et al. Бактериальный вагиноз связан с инфицированием вирусом папилломы человека шейки матки: метаанализ. BMC Infect Dis 2011; 11:10. [Crossref] [PubMed]
- Territo HM, Wrotniak BH, Bouton S и др. Новая стратегия тестирования на трихомонаду девочек-подростков в отделении неотложной помощи. J Pediatr Adolesc Gynecol 2016; 29: 378-81. [Crossref] [PubMed]
- Крашин Ю.В., Куманс Э.Х., Брэдшоу-Сиднор А.
 С. и др.Распространенность, заболеваемость, факторы риска и устойчивость к антибиотикам Trichomonas vaginalis среди подростков. Sex Transm Dis 2010; 37: 440-4. [PubMed]
С. и др.Распространенность, заболеваемость, факторы риска и устойчивость к антибиотикам Trichomonas vaginalis среди подростков. Sex Transm Dis 2010; 37: 440-4. [PubMed] - Crosby R, DiClemente RJ, Wingood GM и др. Предикторы инфекции Trichomonas vaginalis: проспективное исследование афроамериканских девочек-подростков с низким доходом. Sex Transm Infect 2002; 78: 360-4. [Crossref] [PubMed]
- Сайед Т.С., Браверман П.К. Вагинит у подростков. Adolesc Med Clin 2004; 15: 235-51. [Crossref] [PubMed]
- Шеннон С.Л., Клауснер Д.Д.Растущая эпидемия инфекций, передаваемых половым путем, среди подростков: безнадзорное население. Curr Opin Pediatr 2018; 30: 137-43. [Crossref] [PubMed]
- Берлан Э.Д., Эманс С.Дж., О’Брайен РЭ. Вульвовагинальные жалобы у подростков. В: Emans SJ, Laufer MR. редакторы. Детская и подростковая гинекология. 6-е издание. Филадельфия: Липпинкотт Уильямс Уилкинс, 2012: 305-24
- Akoh CC, Pressman EK, Cooper E, et al. Распространенность и факторы риска инфекций среди беременных подростков.
 J Pediatr Adolesc Gynecol 2017; 30: 71-5. [Crossref] [PubMed]
J Pediatr Adolesc Gynecol 2017; 30: 71-5. [Crossref] [PubMed] - Герасси Л., Джонсон-Рид М., Дрейк Б. Инфекции, передаваемые половым путем, в выборке молодежи из группы риска: роль психического здоровья и истории травм. J Детская подростковая травма 2016; 9: 209-16. [Crossref] [PubMed]
- Mandell DS, Eleey CC, Cederbaum JA и др. Инфекции, передаваемые половым путем, среди подростков, получающих услуги специального образования. J Sch Health 2008; 78: 382-8. [Crossref] [PubMed]
- Javanbakht M, Stirland A, Stahlman S, et al.Распространенность и факторы, связанные с инфекцией Trichomonas vaginalis среди женщин из группы высокого риска в Лос-Анджелесе. Sex Transm Dis 2013; 40: 804-7. [Crossref] [PubMed]
doi: 10.21037 / pm.2019.09.04
Цитируйте эту статью как: Agana MG, Ryali B, Patel DR. Вульвовагинит у подростков. Педиатр Мед 2019; 2: 53.
Препубертатный вульвовагинит | CMAJ
Воспаление и раздражение нижних отделов половых путей, или вульвовагинит, часто встречается у девочек препубертатного возраста
Вульвовагинит составляет около 62% детских гинекологических проблем, наблюдаемых в первичной медико-санитарной помощи. 1 Предрасполагающие факторы у девочек препубертатного возраста (обычно определяемые как возраст 1–10 лет) включают близость влагалища и ануса, отсутствие защитных волос на лобке и отсутствие жировых подушечек на губах.
1 Предрасполагающие факторы у девочек препубертатного возраста (обычно определяемые как возраст 1–10 лет) включают близость влагалища и ануса, отсутствие защитных волос на лобке и отсутствие жировых подушечек на губах.
Общие симптомы включают зуд, выделения, дискомфорт и дизурию.
Большинство случаев (70–80%) имеют неспецифические причины1 – 3 и требуют только успокоения и улучшения гигиены вульвы (вставка 1). Важно спросить о предыдущих эпизодах, лечении и гигиенических привычках (пользование туалетом, мытье рук, облегающая одежда и купание).
Box 1: Советы по гигиене вульвы1 , 3Удаление раздражителей: без детских салфеток; нейлон или облегающая одежда; мокрые купальники; ванны с мылом, шампунем или пеной; ароматизированные моющие средства; стиральные порошки; или сушильные листы. Спите в ночных рубашках или длинных футболках без нижнего белья. Все нижнее белье не должно содержать красителей.
Очистка: Замочите участок в теплой воде на 10–15 минут в день.
 Никогда не трите. Осторожно протрите спереди назад гипоаллергенным мылом.Встаньте в ванну, чтобы ее намылили, вымыли шампунем и ополоснули. Дайте высохнуть на воздухе или аккуратно промокните.
Никогда не трите. Осторожно протрите спереди назад гипоаллергенным мылом.Встаньте в ванну, чтобы ее намылили, вымыли шампунем и ополоснули. Дайте высохнуть на воздухе или аккуратно промокните.Использование туалета: Наклонитесь вперед во время мочеиспускания, чтобы предотвратить скопление мочи в нижних отделах влагалища, и всегда протирайте их спереди назад.
Около 25% случаев вульвовагинита у детей вызваны инфекциями
Бактерии из желудочно-кишечного тракта ( Escherichia coli ) и дыхательных путей (β-гемолитические стрептококки, Haemophilus influenzae ) являются наиболее частыми виновниками.1 — 4 Эти инфекции проявляются болью, эритемой и, иногда, выделениями. Вагинит, вызванный H. influenzae , уменьшается после иммунизации1. Вагинальные дрожжевые инфекции редко встречаются у здоровых девочек без подгузников. Предрасполагающим фактором может быть недавнее употребление антибиотиков, в редких случаях диабет или иммунодефицит.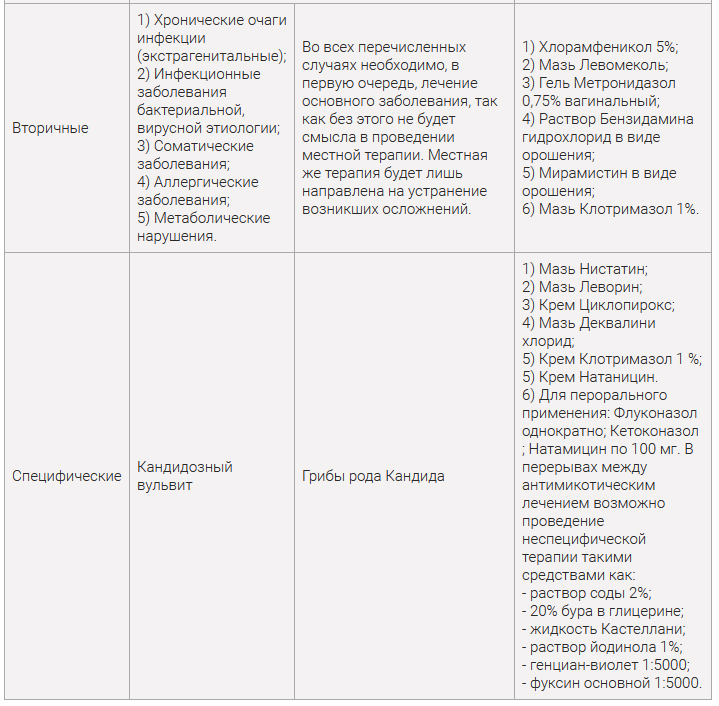 Следовательно, постоянные дела требуют расследования.
Следовательно, постоянные дела требуют расследования.
Рецидивирующие симптомы, связанные с неприятным запахом, могут быть вызваны инородным телом во влагалище.
Туалетная бумага — наиболее часто встречающееся инородное тело, которое можно вымыть из влагалища стерильным физиологическим раствором.1 В противном случае необходимо направление к гинекологу на вагиноскопию.
Псориаз, атопический дерматит и склеротический лишай могут вызывать хронический дерматоз вульвы.
Псориаз проявляется в виде красных, не чешуйчатых зудящих бляшек, иногда выделяющихся на вульве. Это чаще встречается у детей, чем у взрослых.1 Около 15% хронических вульвовагинитов у детей вызваны склерозом лишайников — белой, как бумага, сыпью в форме восьмерки вокруг вульвы и ануса. Оба сначала лечатся стероидом для местного применения со средней активностью (например,g., клобетазола пропионат 0,05%) и стероид с низкой активностью для поддерживающей терапии (например, гидрокортизон 1%).

 Для их активизации необходимы благоприятные условия, в виде ослабления иммунитета. Усугубляет ситуацию несоблюдение личной гигиены, незнание правильной техники подмывания, ношение синтетического белья, травмирование половых органов и т. д.
Для их активизации необходимы благоприятные условия, в виде ослабления иммунитета. Усугубляет ситуацию несоблюдение личной гигиены, незнание правильной техники подмывания, ношение синтетического белья, травмирование половых органов и т. д. Данная форма вульвита у грудничков может выступать следствием пеленочного дерматита.
Данная форма вульвита у грудничков может выступать следствием пеленочного дерматита.
 При этом врач назначает иммуномодуляторы и поливитаминные комплексы.
При этом врач назначает иммуномодуляторы и поливитаминные комплексы.






 Например,
антибиотики могут убить бактерии, которые обычно уравновешивают количество дрожжей в
влагалище. Разрастается слишком много дрожжей, вызывая инфекцию. Другой причиной может стать беременность,
который изменяет уровень гормонов. Диабет также может быть причиной из-за слишком большого количества сахара
в моче.
Например,
антибиотики могут убить бактерии, которые обычно уравновешивают количество дрожжей в
влагалище. Разрастается слишком много дрожжей, вызывая инфекцию. Другой причиной может стать беременность,
который изменяет уровень гормонов. Диабет также может быть причиной из-за слишком большого количества сахара
в моче. симптомы.
симптомы.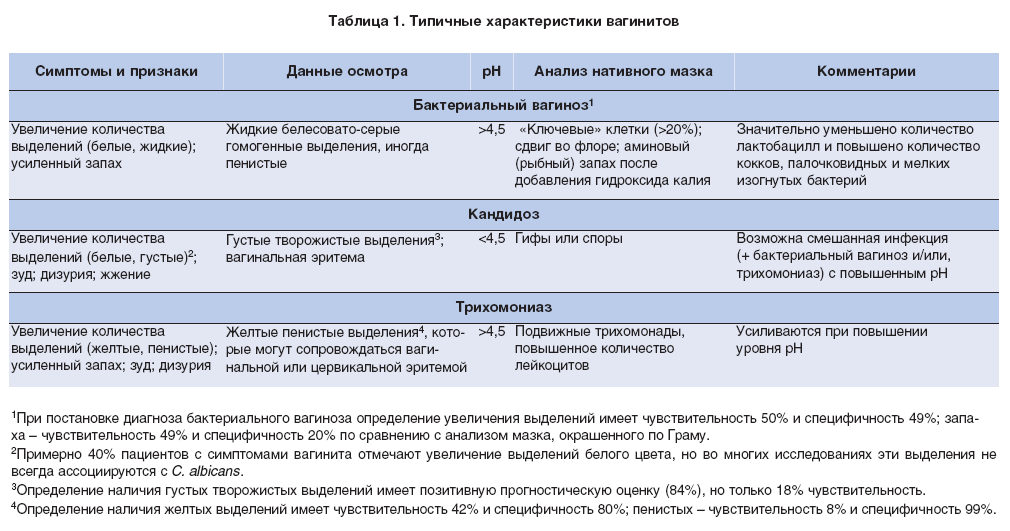 Но у девушки вирус может быть незаметен
бородавки.
Но у девушки вирус может быть незаметен
бородавки. К ним относятся ацикловир, валацикловир и фамцикловир. Эти
лекарства не убивают вирус. Но они могут уменьшить боль и сократить
продолжительность вспышки.
К ним относятся ацикловир, валацикловир и фамцикловир. Эти
лекарства не убивают вирус. Но они могут уменьшить боль и сократить
продолжительность вспышки. Это обычная проблема у девочек и женщин всех возрастов. Это
развивается, когда стенки влагалища воспаляются из-за инфекции или
раздражитель.
Это обычная проблема у девочек и женщин всех возрастов. Это
развивается, когда стенки влагалища воспаляются из-за инфекции или
раздражитель.

 [Crossref] [PubMed]
[Crossref] [PubMed] Биопленка при бактериальном вагинозе: значение для эпидемиологии, диагностики и лечения. Curr Opin Infect Dis 2013; 26: 86-9. [Crossref] [PubMed]
Биопленка при бактериальном вагинозе: значение для эпидемиологии, диагностики и лечения. Curr Opin Infect Dis 2013; 26: 86-9. [Crossref] [PubMed] [Crossref] [PubMed]
[Crossref] [PubMed] С. и др.Распространенность, заболеваемость, факторы риска и устойчивость к антибиотикам Trichomonas vaginalis среди подростков. Sex Transm Dis 2010; 37: 440-4. [PubMed]
С. и др.Распространенность, заболеваемость, факторы риска и устойчивость к антибиотикам Trichomonas vaginalis среди подростков. Sex Transm Dis 2010; 37: 440-4. [PubMed]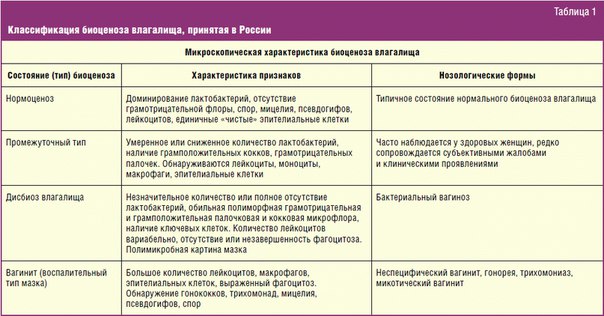 J Pediatr Adolesc Gynecol 2017; 30: 71-5. [Crossref] [PubMed]
J Pediatr Adolesc Gynecol 2017; 30: 71-5. [Crossref] [PubMed]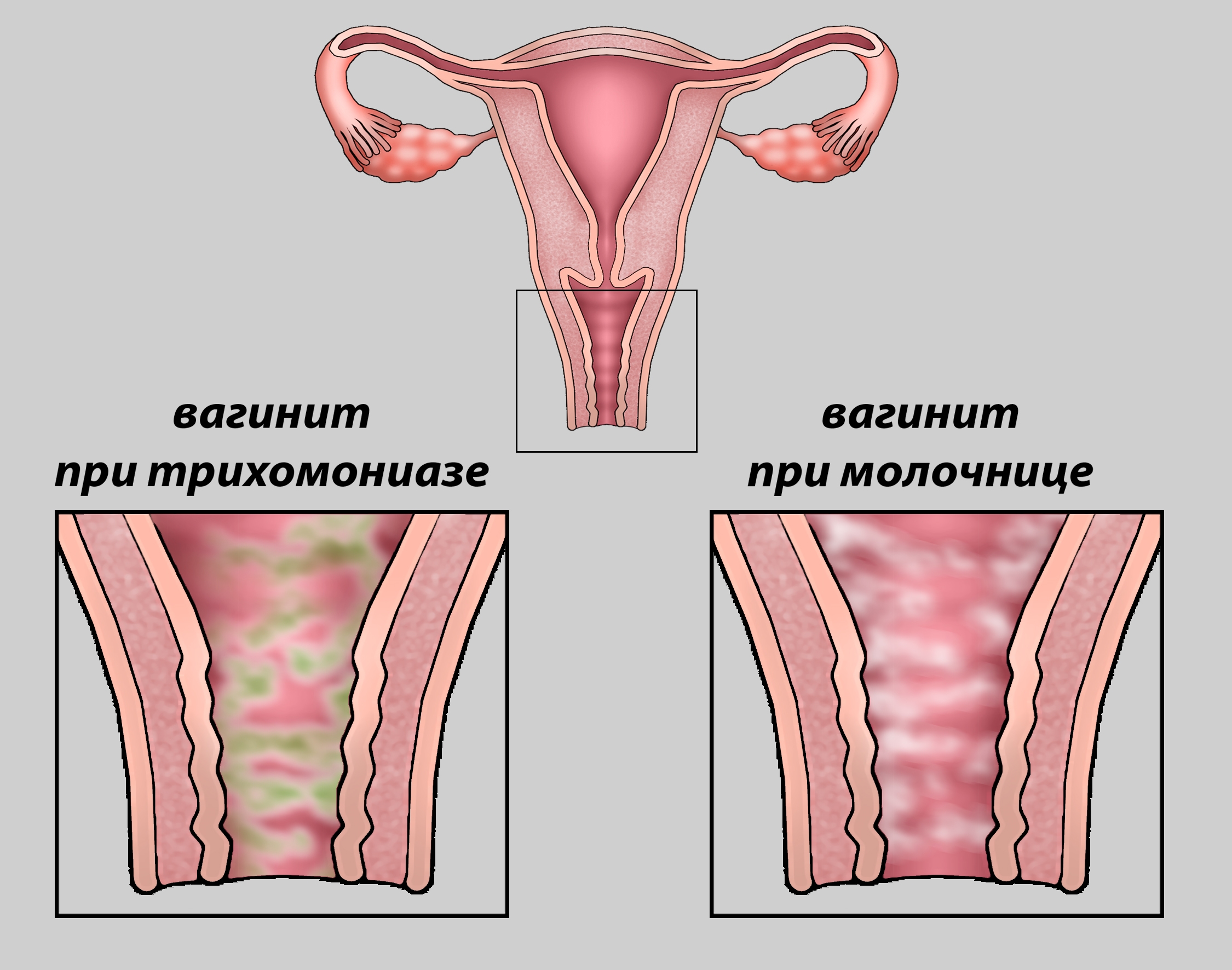 Никогда не трите. Осторожно протрите спереди назад гипоаллергенным мылом.Встаньте в ванну, чтобы ее намылили, вымыли шампунем и ополоснули. Дайте высохнуть на воздухе или аккуратно промокните.
Никогда не трите. Осторожно протрите спереди назад гипоаллергенным мылом.Встаньте в ванну, чтобы ее намылили, вымыли шампунем и ополоснули. Дайте высохнуть на воздухе или аккуратно промокните.