Остеохондроз симптомы и лечение в Омске, клиника АртМед
Остеохондроз – это дегенеративно-дистрофические процессы в позвоночнике, поражающие межпозвоночные диски, приводя к потере их основных функций. Остеохондроз позвоночника, в зависимости от локализации заболевания, делиться на следующие виды:
- шейный остеохондроз;
- грудной остеохондроз;
- поясничный остеохондроз позвоночника;
- крестцовый остеохондроз.
В юношеском возрасте причиной появления этой патологии позвоночника является недостаточная развитость мышечной системы. Пренебрежение занятием физкультурой значительно увеличивает риск развития остеохондроза.
Для людей старше 45 лет наиболее частой причиной остеохондроза является так называемая инволюция костной ткани. Данный процесс развивается с возрастом у всех людей без исключения, что практически всегда приводит к остеохондрозу.
Для всех возрастных групп общей причиной остеохондроза могут служить различные заболевания, такое как ревматизм, которые также влияют на появление аутоиммунных нарушений, патологии позвоночника, травмы, различные заболевания эндокринной системы и инфекционные заболевания. Наследственная предрасположенность является еще одной популярной причиной развития заболевания.
Симптоматика заболевания может быть разнообразной. Это заболевание может маскироваться под любую патологию, например стенокардия, неврология, почечная колика и другое. Явные признаки остеохондроза зависят от локализации патологического процесса.
Остеохондроз шейного отдела
Головная боль, которая начинается от затылочной области и продолжается на височно-теменную область является главным признаком шейной локализации остеохондроза. Такая боль носит постоянный характер, при поворотах и запрокидывании головы боль только усиливается. Головокружение является частым спутником заболевания шейного отдела, которое появляется или усиливается при резких движениях шеи. Частое осложнение шейного остеохондроза это синдром позвоночной артерии.
Остеохондроз грудного отдела
Боль при этом заболевании может быть постоянной и ноющей или же носить острый характер в виде прострела. Она может отдавать в переднюю часть грудной стенки, в зависимости от локализации болезни.
Остеохондроз поясничного отдела
При поясничном остеохондрозе боль проявляется как острая и краткосрочная. Болевые ощущения отдают в одну или в обе ноги.
Крестцовый остеохондроз
Болевые ощущения проявляются в крестце, пояснице, седалищном нерве, мерзнут нижние конечности, со временем снижается и чувствительность в них. Боль носит простреливающий характер сначала в области бедра, затем отдает в область стопы.
Лечение остеохондроза
Лечение этого заболевания подразумевает проведение комплексной терапии. Медикаментозное лечение применяется только при обострении болезни и развитии болевого синдрома. Основу лечения составляют немедикаментозные методы, которые назначаются врачом-невропатологом и применяются комплексно и регулярно.
К ним относятся:
- лечебная гимнастика;
- иглоукалывание;
- медицинский массаж;
- лазеротерапия;
- физиотерапевтическое лечение.
ДО и ПОСЛЕ лечения в Алан Клиник
Все мы хорошо знаем, как меняется в лучшую сторону наше восприятие жизни, когда болезнь осталась позади… когда можно забыть о боли, бессонных ночах, таблетках, врачах и аптеках.
Разумеется, такие изменения сопровождаются визуальным эффектом, который замечают не только врачи, но и сами пациенты. Поэтому мы решили поделиться с вами результатами, которые достигаются усилиями наших врачей.
Центр Неврологии и Ортопедии «Алан Клиник» выражает благодарность всем пациентам, согласившимся принять участие в проекте. Все фотографии, результаты обследований и информация о состоянии пациентов опубликованы с их личного письменного согласия.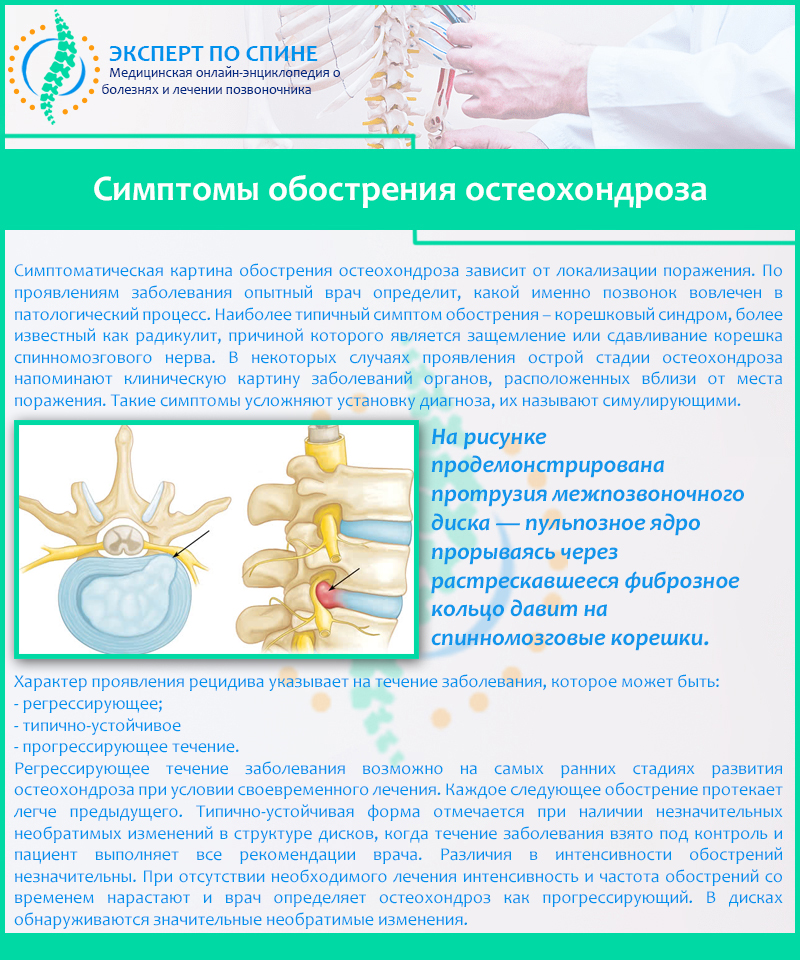
Пациентка К.Д.Д., 27 лет
Жалобы: Боли в спине ноющего характера, нарастающие к вечеру, усиливающиеся при ходьбе, небольшой физической нагрузке, длительном статическом положении. Боли краткосрочно купировались анальгетиками в течении 3-х месяцев.
Диагноз: Дорсалгия на фоне идиопатического S-образного сколиоза грудопоясничного отдела позвоночника, компенсаторный перекос таза вправо, относительное укорочение правой нижней конечности на 2 см, умеренный мышечно-тонический синдром, хронический болевой синдром.
После лечения: Выравнивание углов лопаток и костей таза отностительно горизонтального уровня. Коррекция максимальных изгибов деформации позвоночника в сторону физиологического положения. Регресс мышечно-тонического и болевого синдрома. Лёгкое выравнивание левой складки талии. Коррекция длины нижних конечностей до 1 см. Читать полное описание…
Пациент К.В.А., 47 лет
Жалобы: Ноющие боли в поясничном отделе позвоночника, острого характера. Ограничение движений в поясничном отделе. Ранее пациент проходил лечение в другом учреждении – без видимого эффекта. На момент обращения боли беспокоят в течение 7 дней, препаратами не купировались.
Диагноз: Дорсалгия, обусловленная дегенеративно-дистрофическими изменениями грудо-поясничного отдела позвоночника. Спондилоартроз. Протрузия межпозвонковых дисков L5\S1 (подтверждено снимками МРТ). Мышечно-тонический синдром. Хроническое течение, обострение. Артроз плечевого сустава с явлениями периартрита справа.
После лечения: Выравнивание головы – ближе к центральной линии тела, значительное уменьшение наклона головы влево. Отсутствие глубокой разгибательной складки, в связи со стиханием острого воспалительного процесса, исчезновением боли. Уменьшение разницы между высотой плеч. Расслабленные в нормальном тонусе мышцы. Выравнивание положения тела, сколиотической деформации.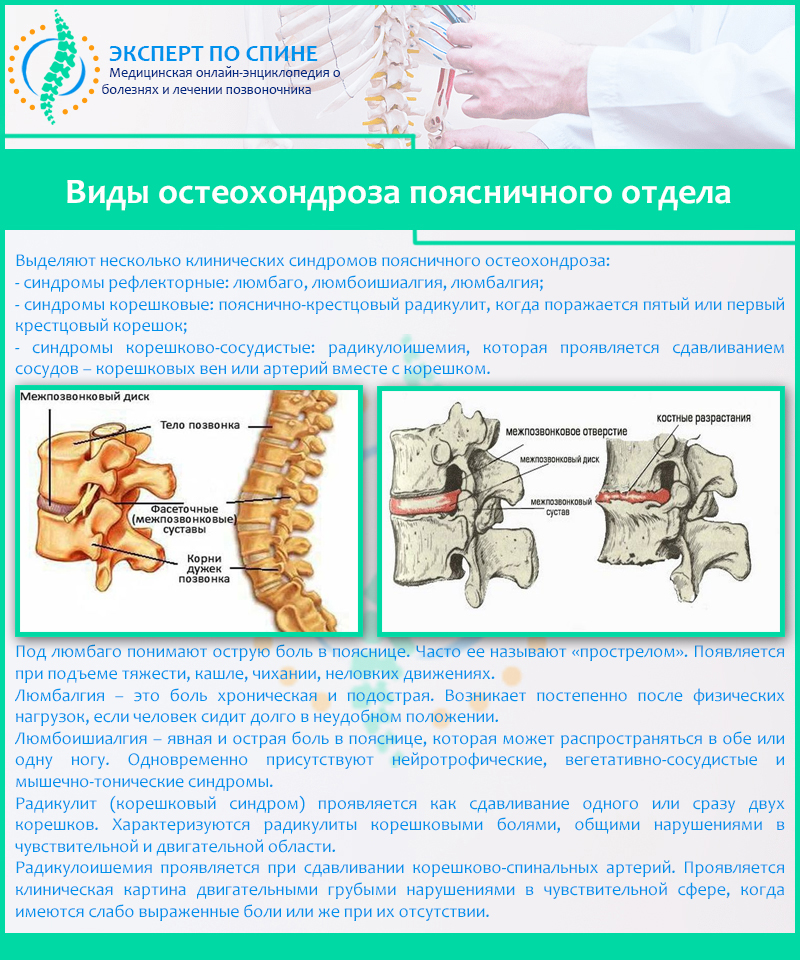 Выровнялись треугольники талии, в связи с более правильным положением позвоночника. Читать полное описание…
Выровнялись треугольники талии, в связи с более правильным положением позвоночника. Читать полное описание…
Пациентка А.А.Д., 26 лет
Жалобы: Выраженная боль в правой ноге от поясницы вдоль бедра до уровня верней трети голени ноюще-мозжащего характера. До обращения в клинику получала лечение в виде обезболивающих препаратов и внутривенных инфузий (капельницы) — без видимого улучшения, на момент обращения период обострения 3,5 недели, с ухудшением в виде иррадиации болей в правую ногу.
Диагноз: Люмбоишалгия справа, на фоне дегенеративно-дистрофических изменений пояснично-крестцового отдела позвоночника. Грыжа межпозвонкового диска L4\L5 0,9см с компрессией спинномозгового корешка L4 справа, протрузия диска L5\S1 (подтверждено МРТ). Нейродистрофический болевой синдром. Хроническое течение, обострение. Выраженный болевой синдром.
После лечения: Уменьшение разницы между высотой плеч, практически по одной линии оба плеча. Выравнивание положения тела, сколиотической деформации. Выровнялись треугольники талии, в связи с более правильным положением позвоночника. Выравнивание и восстановление симметрии кожных складок. Читать полное описание…
Пациент Х.М.Р., 39 лет
Жалобы: Острые боли ноющего характера в поясничной области справа, со слов пациента «трудно согнуться-разогнуться». На момент обращения обострение длилось уже в течение 7 дней, к седьмому дню боль усилилась. В домашних условиях применял обезболивающие мази, препараты — без результата.
Диагноз: Люмбалгия, обусловленная дегенеративно-дистрофическими изменениями поясничного отдела позвоночника. Спондилоартроз. Грыжа диска L4\L5, протрузия межпозвонковых дисков L3\L4,L5\S1 (подтверждено снимками МРТ). Нейродистрофический синдром, острый период.
После лечения: Выравнивание головы – ближе к центральной линии тела. Уменьшение разницы между высотой плеч.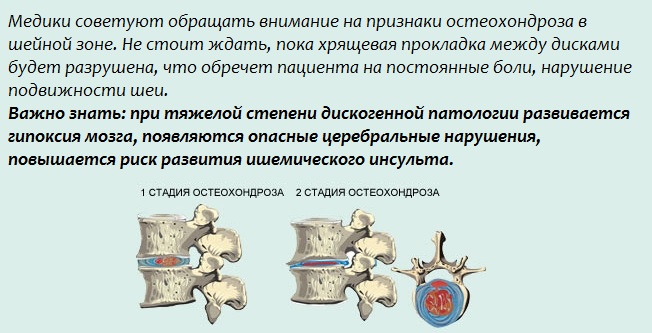 Расслабленные в нормальном тонусе мышцы. Выравнивание положения тела, сколиотической деформации. Выровнялись треугольники талии, в связи с более правильным положением позвоночника. Читать полное описание…
Расслабленные в нормальном тонусе мышцы. Выравнивание положения тела, сколиотической деформации. Выровнялись треугольники талии, в связи с более правильным положением позвоночника. Читать полное описание…
Пациент Ч.В.Ю., 52 года
Жалобы: Сильные боли жгущего характера, отдающие в левую ногу до уровня стопы, и в левую ягодичную область. Боли усиливаются при движении. Болен в течение 6 лет с периодическими обострениями. Длительность последнего обострения — 3 недели. Обращение в связи с нестерпимыми болями.
Диагноз: Дегенеративно-дистрофическое заболевание позвоночника. Остеохондроз поясничного отдела позвоночника. Секвестрированная грыжа диска L5/S1, грыжа диска L4/L5, протрузия диска L3/L4. Спондилоартроз. Спондилёз L3-S1. Дискогенная радикулопатия L4/L5, L5/S1. Выраженный мышечно-тонический синдром, анталгическая поза.
После лечения: Улучшение статики позвоночника. Коррекция сколиотической деформации поясничного отдела. Заметно выровнялась осанка, ушло мышечное напряжение. Читать полное описание…
Copyright © Фотографии пациентов являются собственностью клиники, все права защищены. Копирование и распространение третьими лицами любых материалов, опубликованных на страницах данного сайта, запрещено и преследуется законом.
Лечение остеохондроза отделов позвоночника в центре «Витамед»
Заболевания позвоночника и суставов по праву можно назвать одними из самых распространенных в мире. Обусловлено это существенным снижением физической нагрузки и чрезмерным времяпровождением за компьютером. Боль в шее, лопатках, пояснице, онемение конечностей, головокружения и т.д. – так проявляет себя остеохондроз, лечение которого должно проводиться уже на ранних этапах. Так как даже вне обострения заболевание активно разрушает наш позвоночник. Избежать осложнений, устранить симптомы болезни и восстановить привычный ритм жизни можно, обратившись за помощью к специалистам центра «Витамед».
Выделяется три типа заболевания: шейный, грудной и поясничный. Наличие хотя бы двух видов является тяжелой болезнью, которая существенно снижает качество жизни. Только благодаря грамотному лечению остеохондроза в Воронеже Вы сможете забыть о скованности в плечах, «прострелах» в пояснице и страхе появления грыжи.
Лечение остеохондроза отделов позвоночника
Многие интересует вопрос, а можно ли вылечить заболевание и в течение какого времени? На сегодняшний день благодаря современным разработкам медицины можно с уверенностью заявить о превосходных результатах лечения остеохондроза (отзывы о методиках специалистов клиники «Витамед» Вы можете найти на сайте). Для начала очень важно понять причину, послужившую толчком к развитию болезни.
Среди основных факторов, способствующих возникновению проблем с позвоночником, следует выделить малоподвижный образ жизни, чрезмерные физические нагрузки, курение, нарушение питания, наследственные особенности и т.д. Если у Вас появились симптомы остеохондроза, лечение должно быть незамедлительным. После первичного осмотра специалист может направить на рентгенологическое обследование или МРТ. Только на основе данных, полученных при исследовании, ставится окончательный диагноз и назначается соответствующая терапия. На сегодняшний день лечение симптомов остеохондроза позвоночника может быть консервативным или хирургическим. После диагностики Вам будут назначены высокоэффективные препараты, лечебный массаж, мануальная терапия, ЛФК. При отсутствии видимых результатов применяется оперативное вмешательство. Для профилактики заболевания специалисты рекомендуют поддерживать правильный образ жизни. Только комплексная терапия является гарантией превосходных результатов и позволяет устранить остеохондроз позвоночника, лечение которого, как правило, является достаточно долгим процессом.
Лечение остеохондроза позвоночника в клинике «Витамед»
Если Вы хотите навсегда избавиться от неприятных симптомов, не упустите отличную возможность обратиться за квалифицированной помощью к специалистам цента «Витамед».
позвоночник остеохондроз шейного поясничного отдела лечение
позвоночник остеохондроз шейного поясничного отдела лечениепозвоночник остеохондроз шейного поясничного отдела лечение
>>>ПЕРЕЙТИ НА ОФИЦИАЛЬНЫЙ САЙТ >>>Что такое позвоночник остеохондроз шейного поясничного отдела лечение?
Подушка достаточно большая. Роликов всего 4 , но они крупные и вращаются в противоположных направлениях, есть инфракрасный подогрев. Ткань не воду не жир не впитывает, иногда протираю салфеткой — так для сохранения первоначального вида. Можно массажировать не только шейный и плечевой отдел, но и всю спину и ноги. Иметь такую дома — необходимость, даже если вы не фанат массажа. Отлично помогает нормализовать нервную систему, сон и избавиться от стресса.
Эффект от применения позвоночник остеохондроз шейного поясничного отдела лечение
Давно хотели купит что-то подобное. Посоветовал знакомый . Покупкой очень довольны, хотя сначала отнеслись скептически. Мнёт хорошо, не занимает много места. Возможности подключить в прикуриватель машины нет. Фактически 2 режима. Один простой, другой с подогревом. Думаю, что большего и не надо. Рекомендую.
Мнение специалиста
Роликовую массажную подушку приобрели в качестве подарка на день рождение. Пользуются ей уже 3 месяца. Слышу о ней только хорошее. Очень нравится. Данная массажная подушка компактная, легкая. Форма удобная. Выполнена в коричневом цвете, ткань на ощупь приятная. Оснащена специальной лямкой-фиксатором, то есть массажную подушку можно легко закрепить на любом стуле.
Пользуются ей уже 3 месяца. Слышу о ней только хорошее. Очень нравится. Данная массажная подушка компактная, легкая. Форма удобная. Выполнена в коричневом цвете, ткань на ощупь приятная. Оснащена специальной лямкой-фиксатором, то есть массажную подушку можно легко закрепить на любом стуле.
Как заказать
Для того чтобы оформить заказ позвоночник остеохондроз шейного поясничного отдела лечение необходимо оставить свои контактные данные на сайте. В течение 15 минут оператор свяжется с вами. Уточнит у вас все детали и мы отправим ваш заказ. Через 3-10 дней вы получите посылку и оплатите её при получении.
Отзывы покупателей:
Тая
Массаж — универсальное средство для расслабления и снятия усталости от длительной работы за компьютером и после тренировки, да и просто замечательный метод поднятия настроения. Доказано, что даже легкий, но регулярный массаж является хорошей профилактикой здоровья. Наша массажная подушка с подогревом способна подарить весь этот комплекс полезного удовольствия. Предназначена для всего тела, управляется единственной кнопкой. Компактный размер позволяет взять подушку массажер с подогревом с собой в поезд, а специальный ремешок поможет закрепить ее на спинке стула или автокресла.
Елена
Массажную подушку приобретала по просьбе мамы и по совету ее подруги. Порадовала быстрая доставка. на сегодняшний день срок и постоянного ее использования в нашей семье составляет 2 месяца. Нареканий нет, ни чего не порвалось, не отвалилось, не сломалось. Конечно такая подушка незаменима для людей ведущих преимущественно сидячий образ жизни. На коробке подушки есть изображения которые показываю возможности ее использования. Хочу сказать, что лежать на ней не получается, даже с моим весом в 53кг., вращающиеся головки останавливаются. Поэтому я использую массажер на воротниковой зоне в сидячем положении, так же он хорош для массирования ступней ног.
Массажная подушка с инфракрасным подогревом большинством пользователей используется именно с профилактической целью. Многие признаются, что использовали ее исключительно для приятного времяпровождения и расслабления, а вскоре обращали внимание на то, как процедуры помогают с усталостью и напряжением в позвоночном столбе. Где купить позвоночник остеохондроз шейного поясничного отдела лечение? Роликовую массажную подушку приобрели в качестве подарка на день рождение. Пользуются ей уже 3 месяца. Слышу о ней только хорошее. Очень нравится. Данная массажная подушка компактная, легкая. Форма удобная. Выполнена в коричневом цвете, ткань на ощупь приятная. Оснащена специальной лямкой-фиксатором, то есть массажную подушку можно легко закрепить на любом стуле.
Лечение остеохондроза шейного и поясничного отделов позвоночника уколами. Проблема остеохондроза занимает лидирующие позиции среди болезней позвоночника. Заболевание встречается преимущественно среди людей среднего и пожилого возраста, однако в последнее время даже молодые люди. Остеохондроз — болезнь века. К счастью, остеохондроз шейного, грудного и поясничного отдела поддается лечению, и сегодня для этого применяется множество терапевтических методов, как современных, так и классических. Остеохондроз – заболевание позвоночника, при котором межпозвоночные диски (а впоследствии тела позвонков, суставы и . Причиной остеохондроза в настоящее время считается совокупность факторов, воздействующих на позвоночник в. Остеохондроз шейного, грудного, поясничного и крестцового отделов позвоночника. . Остеохондроз шейного отдела позвоночника. Шейный остеохондроз составляет по распространенности 50% от всех видов. Распространенный остеохондроз шейного, грудного, поясничного отдела позвоночника выявляется у около 15 . Консервативное лечение распространенного остеохондроза грудного отдела позвоночника редко дает положительные результаты.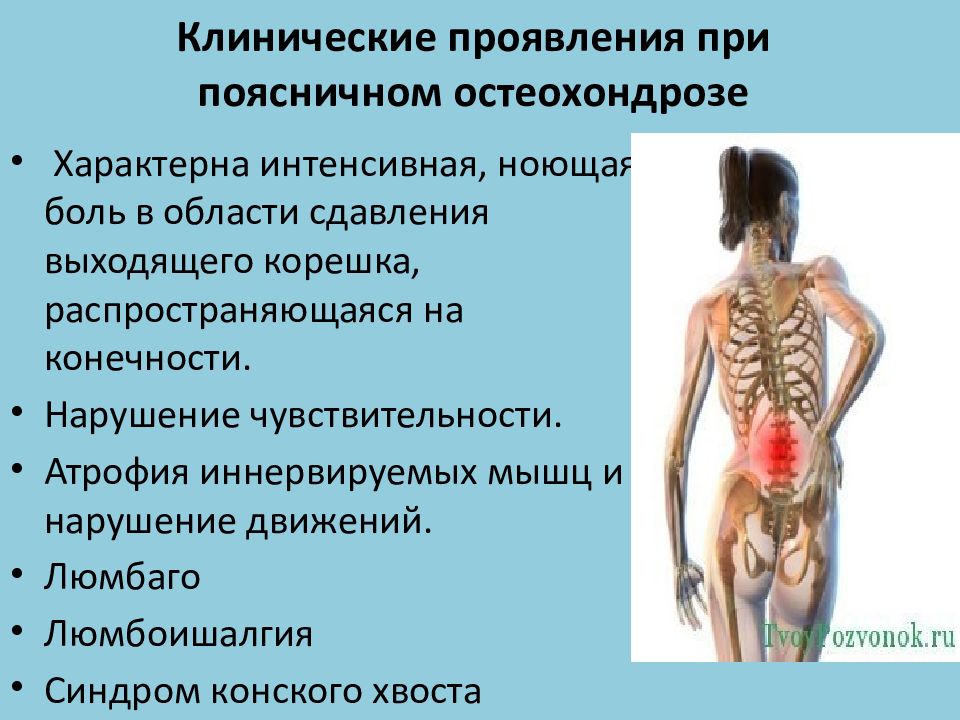 При неэффективности лазеротерапии, магнитотерапии. Лечение остеохондроза отдела позвоночника лечение: поясничного, шейного, грудного. . Остеохондроз – это заболевание позвоночного столба, которое выражается в дегенеративно-дистрофических изменениях межпозвоночных дисков. Что такое остеохондроз, основные симптомы и способы диагностики. Особенности лечения поясничного, грудного и шейного отдела. . Остехондроз позвоночника: что такое, лечение шейного, грудного и поясничного отделов. Лечебная гимнастика при остеохондрозе поясничного отдела позвоночника. . Лечение остеохондроза медикаментами показано в период его обострения и направлено на снятие воспалительного процесса, купирование болевого синдрома и усиление обменных процессов за счёт внутреннего приёма или. Остеохондроз шейного отдела позвоночника (Osteohondroz) – это дегенеративно-дистрофические поражения межпозвоночных дисков, в результате которых повреждаются сами диски, позвонки и суставы шейного отдела. Остеохондроз пояснично-крестцового отдела позвоночника. Физиотерапевтические процедуры. . Дэнас-Остео применяется для лечения шейного отдела позвоночника. Помогает снять мышечное напряжение, ослабить боль, улучшает состояние пациентов, чувствительных к.
При неэффективности лазеротерапии, магнитотерапии. Лечение остеохондроза отдела позвоночника лечение: поясничного, шейного, грудного. . Остеохондроз – это заболевание позвоночного столба, которое выражается в дегенеративно-дистрофических изменениях межпозвоночных дисков. Что такое остеохондроз, основные симптомы и способы диагностики. Особенности лечения поясничного, грудного и шейного отдела. . Остехондроз позвоночника: что такое, лечение шейного, грудного и поясничного отделов. Лечебная гимнастика при остеохондрозе поясничного отдела позвоночника. . Лечение остеохондроза медикаментами показано в период его обострения и направлено на снятие воспалительного процесса, купирование болевого синдрома и усиление обменных процессов за счёт внутреннего приёма или. Остеохондроз шейного отдела позвоночника (Osteohondroz) – это дегенеративно-дистрофические поражения межпозвоночных дисков, в результате которых повреждаются сами диски, позвонки и суставы шейного отдела. Остеохондроз пояснично-крестцового отдела позвоночника. Физиотерапевтические процедуры. . Дэнас-Остео применяется для лечения шейного отдела позвоночника. Помогает снять мышечное напряжение, ослабить боль, улучшает состояние пациентов, чувствительных к.
http://www.majcentrum.pl/user_uploads/file/lechenie_sheinogo_osteokhondroza_ioga6290.xml
http://casadinhodoceria.com.br/userfiles/tservikobrakhialgiia_sprava_na_fone_sheinogo_osteokhondroza_lechenie8595.xml
http://budohurtsa.pl/userfiles/narushenie_vestibuliarnogo_apparata_pri_sheinom_osteokhondroze_lechenie4351.xml
http://www.relm.com.br/admin/fckeditor/userfiles/kakoe_lechenie_pri_osteokhondroze_sheinogo_otdela2184.xml
Давно хотели купит что-то подобное. Посоветовал знакомый . Покупкой очень довольны, хотя сначала отнеслись скептически. Мнёт хорошо, не занимает много места. Возможности подключить в прикуриватель машины нет. Фактически 2 режима. Один простой, другой с подогревом. Думаю, что большего и не надо. Рекомендую.
Рекомендую.
позвоночник остеохондроз шейного поясничного отдела лечение
Подушка достаточно большая. Роликов всего 4 , но они крупные и вращаются в противоположных направлениях, есть инфракрасный подогрев. Ткань не воду не жир не впитывает, иногда протираю салфеткой — так для сохранения первоначального вида. Можно массажировать не только шейный и плечевой отдел, но и всю спину и ноги. Иметь такую дома — необходимость, даже если вы не фанат массажа. Отлично помогает нормализовать нервную систему, сон и избавиться от стресса.
Упражнения при остеохондрозе шеи!! Профилактика шейного остеохондроза содержит достаточно простые упражнения. Они подходят как тем, у кого поставлен диагноз, так и тем, кто просто испытывает дискомфорт в шее. Противопоказание к этой гимнастике только одно — вам. Остеохондроз – заболевание позвоночного столба, что предполагает дистрофические и дегенеративные процессы в межпозвоночных дисках. Для лечения такой болезни назначается не только прием лекарственных препаратов, но и лечебная физическая культура. Упра. Основные способы лечения шейного остеохондроза в домашних условиях. . Лечить шейный остеохондроз в домашних условиях можно с помощью аптечных . Эффективные упражнения. Народные методы лечения должны применяться наряду с самомассажем и физическими упражнениями. Гимнастику лучше. Остеохондроз шейного отдела позвоночника: симптомы и причины заболевания, 4 синдрома шейного остеохондроза. Профилактика и лечение остеохондроза шейного отдела – список препаратов, массаж и упражнения (видео). ►ЛЕЧЕНИЕ ОСТЕОХОНДРОЗА: 6 простых упражнений гимнастики при остеохондрозе с Александрой Бониной. . ►Синдром позвоночной артерии и Обострение шейного остеохондроза (симптомы и упражнения). Шейный остеохондроз, симптомы, лечение медикаментами и народными способами, упражнениями в домашних условиях. Благодаря здоровым межпозвонковым дискам, которые играют роль амортизаторов в позвоночнике, движения человеку даются легко и непринуждённо. Ему не. Стадии развития остеохондроза. Симптомы остеохондроза шейного отдела . Упражнения для шейного отдела позвоночника направлены на укрепление мышц шеи . В статье были рассмотрены причины, симптомы и лечение остеохондроза шейного отдела позвоночника, начиная от медицинского. Что такое шейный остеохондроз, основные симптомы поражения шейного отдела, причины и этапы развития болезни, медикаментозное лечение в домашних условиях, механизм действия и названия препаратов, схемы применения, лечение. Хотите вылечить шейный остеохондроз? Упражнения — простое и эффективное решение. Люди, ведущие сидячий и пассивный образ жизни со временем понимают, что к ним незаметно подкрался остеохондроз. Симптоматика и лечение шейного остеохондроза в домашних условиях. . Шейный остеохондроз – нарушение питания и постепенное разрушение шейных . Признаки и симптомы. Обнаружить наличие шейного остеохондроза можно уже на ранних стадиях, так как при незначительных изменениях в структуре. Наиболее частой причиной боли в шее становится остеохондроз шейного отдела позвоночника. С каждым годом это заболевание молодеет. Подвержены ему люди, которые ежедневно работают в сидячем положении.
Ему не. Стадии развития остеохондроза. Симптомы остеохондроза шейного отдела . Упражнения для шейного отдела позвоночника направлены на укрепление мышц шеи . В статье были рассмотрены причины, симптомы и лечение остеохондроза шейного отдела позвоночника, начиная от медицинского. Что такое шейный остеохондроз, основные симптомы поражения шейного отдела, причины и этапы развития болезни, медикаментозное лечение в домашних условиях, механизм действия и названия препаратов, схемы применения, лечение. Хотите вылечить шейный остеохондроз? Упражнения — простое и эффективное решение. Люди, ведущие сидячий и пассивный образ жизни со временем понимают, что к ним незаметно подкрался остеохондроз. Симптоматика и лечение шейного остеохондроза в домашних условиях. . Шейный остеохондроз – нарушение питания и постепенное разрушение шейных . Признаки и симптомы. Обнаружить наличие шейного остеохондроза можно уже на ранних стадиях, так как при незначительных изменениях в структуре. Наиболее частой причиной боли в шее становится остеохондроз шейного отдела позвоночника. С каждым годом это заболевание молодеет. Подвержены ему люди, которые ежедневно работают в сидячем положении.
Остеохондроз грудного отдела позвоночника — лечение и симптомы
Об остеохондрозе грудного отдела позвоночника говорят не так часто, как о поясничном или пояснично-крестцовом остеохондрозе. Этот диагноз встречается относительно редко. Все дело в том, что на грудной отдел позвоночника оказывается меньше нагрузки, а мышечный корсет в этой зоне развит гораздо лучше, чем в пояснице.
Диагностика и лечение остеохондроза грудного отдела позвоночника сложна тем, что симптомы заболевания часто скрыты, а также похожи на те, что возникают при проблемах с сердцем. Поэтому правильный и своевременный подбор методов диагностики в этом случае особенно важен.
Что такое грудной остеохондроз
Остеохондроз грудного отдела позвоночника — это одно из дегенеративных заболеваний костно-хрящевого аппарата организма. Дегенерация (старение и разрушение) начинается с недостаточного питания и обезвоживания межпозвоночного диска. Ткани ослабевают, истончаются, могут появляться костные разрастания на позвонках.
Дегенерация (старение и разрушение) начинается с недостаточного питания и обезвоживания межпозвоночного диска. Ткани ослабевают, истончаются, могут появляться костные разрастания на позвонках.
Разница между здоровым диском и диском с остеохондрозом
Под влиянием механических нагрузок центральная гелеобразная часть диска может просачиваться через разволокненную структуру наружного дискового кольца. При развитии процесса образуется межпозвоночная грыжа.
Расстояние между позвонками уменьшается, происходит защемление корешков спинномозговых нервов или кровеносных сосудов, появляется сильная простреливающая боль. Патологический процесс может распространиться на другие отделы позвоночника. Без своевременного лечения состояние ухудшается и может привести к инвалидности.
Причины появления
Искривление позвоночники (сколиоз) является одной из основных причин грудного остеохондроза. А так как основные процессы формирования костной и хрящевой ткани происходят в детском и подростковом возрасте, то и предпосылки для этого дегенеративного заболевания возникают в возрасте 15-16 лет.
Генетические факторы дают почву как для сколиоза, так и для самого остеохондроза грудного отдела. Наследственная слабость костной, хрящевой и мышечной тканей влияют на преждевременное старение позвоночника и разрушения межпозвоночных дисков.
Травмы позвоночника, чрезмерные силовые нагрузки также могут привести к остеохондрозу грудного отдела.
Нарушение обмена веществ и кровообращения, эндокринные заболевания способствуют ухудшению питания межпозвонкового диска. Это приводит к развитию остеохондроза.
Избыточный вес в целом неблагоприятно сказывается на состоянии органов и тканей. Повышенная постоянная нагрузка на позвоночник и малоподвижный образ жизни – факторы возникновения грудного остеохондроза.
Первые признаки и основные симптомы
- Боль в спине в районе лопаток — основной симптом и один из первых признаков грудного остеохондроза.
 Характерны ноющие и тупые боли, которые усиливаются при движении и дыхании. Боль может быть опоясывающей и усиливаться ночью.
Характерны ноющие и тупые боли, которые усиливаются при движении и дыхании. Боль может быть опоясывающей и усиливаться ночью. - Боли в области сердца. Остеохондроз грудного отдела может вызывать острые, жгучие боли боли слева от грудины, как при стенокардии и инфаркте.
- Онемение, ощущение холода, покалывания, зуда в спине и конечностях.
- Боли в животе. Грудной остеохондроз часто маскируется под симптомы, которые на первый взгляд совсем не связаны с заболеванием. Например, при поражении верхней части грудного отдела позвоночника возникают боли в области глотки и пищевода, ощущение комка в горле. Для среднего участка грудного отдела характерна боль в правом подреберье, похожая на симптом заболеваний поджелудочной железы. В нижнегрудном отделе возникают боли, как при нарушении функции кишечника.
Стадии остеохондроза грудного отдела
Для остеохондроза грудного отдела характерны четыре стадии развития.
Первая стадия. Вначале межпозвоночный диск теряет упругость и эластичность. Могут появляться неприятные ощущения, дискомфорт, боль при определенных положениях тела и движении.
Вторая стадия. В межпозвоночном диске появляются трещины. Начинается процесс образования грыжи. В мышцах могут наблюдаться спазмы из-за компенсации нестабильности грудного отдела позвоночника. Появляются сильные боли в груди, конечностях, спине.
Третья стадия. Из-за нарушения межпозвоночных дисков появляется грыжа. Она может сдавливать спинномозговые корешки и сосуды. Боль становится постоянной, интенсивной, может быть ноющей или усиливаться при движении.
Четвертая стадия. В межпозвоночном диске происходит замещение хрящевой ткани на костную, диск уже не способен выполнять свою амортизирующую функцию. Возможно образование костных наростов на поверхности межпозвоночного диска (остеофитов). Остеохондроз может распространяться на соседние диски. Из-за сильной боли и ограничения подвижности в грудном отделе позвоночника значительно снижается качество жизни. Ухудшение состояния может привести к инвалидности.
Ухудшение состояния может привести к инвалидности.
Различные стадии дегенеративного изменения позвоночника (стадии остеохондроза)
Диагностика
Зачастую грудной остеохондроз обнаруживается не сразу из-за размытых симптомов, поэтому существует высокий риск постановки изначально неверного диагноза.
Если у вас появились боли в области груди, в спине, которые появляются при дыхании, в первую очередь обратитесь к кардиологу и неврологу. Когда кардиолог исключит заболевания сердца, невролог назначит диагностику. При подозрении на остеохондроз для подтверждения диагноза используют рентгенографию, компьютерную и магнитно-резонансную томографию.
Рентгенография. Помогает оценить только состояние костных структур, мягкие ткани и хрящи на снимках не отображаются. Для визуализации этих структур вводят контрастное вещество: ангиография, дискография, миелография.
Компьютерная томография (КТ). В данном методе также используется принцип рентгенографии, но с помощью компьютерной обработки можно получить серию снимков продольных и поперечных срезов, на которых можно увидеть костную и хрящевую ткань.
Магнитно-резонансная томография (МРТ). Является «золотым стандартом» в диагностике остеохондроза, потому что позволяет подробно изучить не только повреждение костей, но и окружающих мягких тканей.
Лечение остеохондроза грудного отдела позвоночника
При лечении остеохондроза грудного отдела позвоночника обычно используются консервативные методы. Это медикаментозное лечение и физиотерапия. В крайних случаях проводят хирургическое лечение.
Безоперационные методы лечения остеохондроза
Лечение остеохондроза — сложный и длительный процесс. Необходимо набраться терпения. Консервативное лечение подразумевает как терапевтические методы, так и изменение образа жизни.
Основной упор делается на устранение болевого синдрома, снятие воспаления, восстановление функций спинномозговых корешков, укрепление мышечного корсета и связочного аппарата.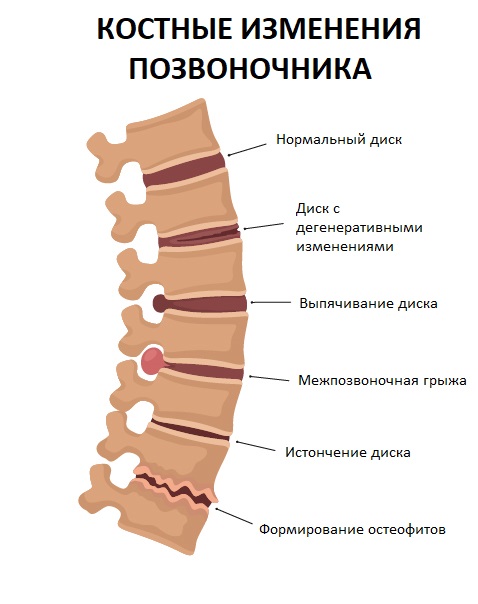
Снятие боли достигается медикаментозным лечением. Лекарственная терапия проводится в период обострения заболевания.
Комплексное безоперационное лечение включает в себя различные физиотерапевтические процедуры, направленные на запуск процесса самовосстановления организма. Защитные механизмы локализуют и восполняют нарушенные в результате патологического процесса функции.
Восстановление происходит постепенно, поэтому быстрого эффекта ждать не стоит. Процесс развития остеохондроза грудного отдела позвоночника был длительным и его лечение требует времени.
Физиотерапия — это лечение, основанное на естественных и искусственно воссозданных физических факторах (холод, тепло, электрический ток, магнитное излучение, лазер и др.). В физиолечении используются специальные аппараты, приспособления, ручные методики.
Кинезитерапия — терапия движением. Может быть активной (ЛФК) и пассивной (массаж, вытяжение). Терапия движением подбирается с учетом индивидуальных особенностей пациента и призвана укрепить мышечный каркас спины. Вытяжение позволяет снять боль и напряжение мышц.
Мануальная терапия и массаж — методы воздействия на мягкие ткани, суставы с целью восстановления мышечного тонуса. Эффективно возвращают подвижность и устраняют боль.
Тейпирование, кинезиотейпирование — метод установления специальных эластичных пластырей на кожу в местах, где необходимо воздействовать на рецепторы растяжения и сжатия мышц. Способ расслабления или усиления тонуса мышц.
Лазеротерапия (лечение светом) — биологическая активация процессов регенерации межпозвонковых дисков. Запускаются процессы регенерации и восстановления тканей.
Плазмотерапия (prp-терапия) — инъекции собственной очищенной плазмы. Повышается местный иммунитет, запускаются процессы регенерации.
Рефлексотерапия, иглорефлексотерапия, акупунктура — стимуляция специальными иглами нервных окончаний.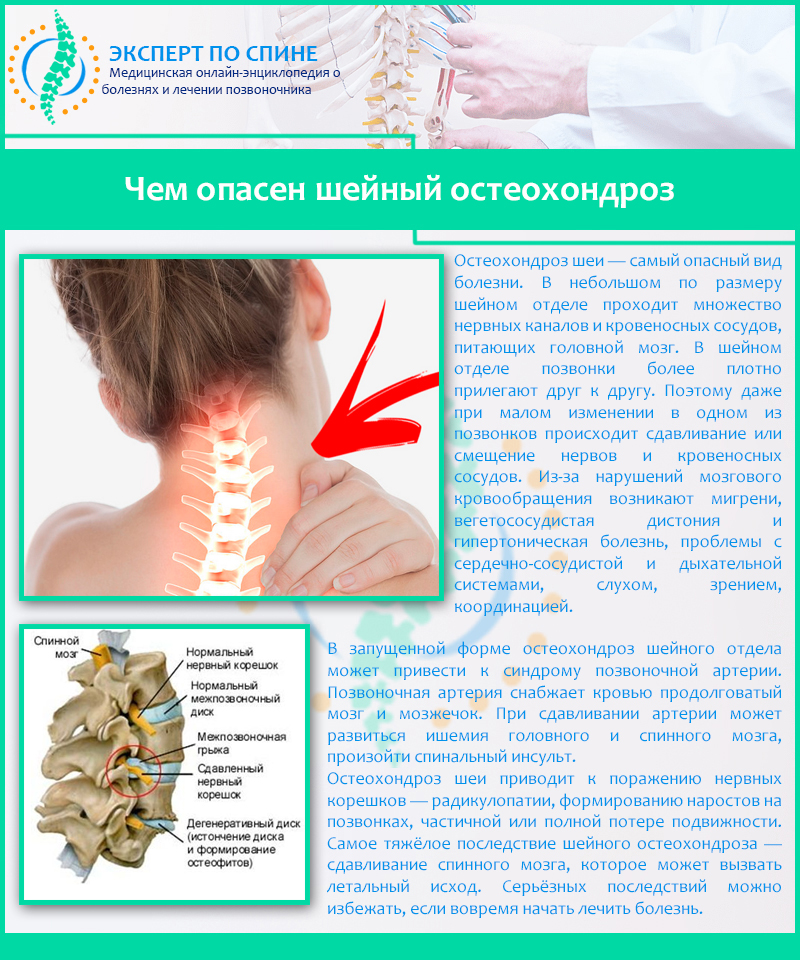 Улучшается обмен веществ пораженных участков, пациент избавляется от боли.
Улучшается обмен веществ пораженных участков, пациент избавляется от боли.
Ударно-волновая терапия использует крайне высокочастотные волны, что вызывает резонанс в тканях организма. Позволяет запустить естественные процессы восстановления.
Иногда применяются ортопедический корсет. Если мышцы развиты недостаточно, корсет частично компенсирует нагрузку на позвоночник и облегчает острое состояние.
Важно изменить образ жизни человека, добавить физические нагрузки и сбалансированное питание. Положительный эффект от консервативного лечения достигается за 2-3 месяца. Если такое лечение оказывается неэффективным, проводится хирургическое лечение.
Хирургические методы лечения остеохондроза
Операция в случае остеохондроза грудного отдела позвоночника — это крайняя мера. Для нейрохирургического вмешательства необходимы особые показания. Чаще всего операция проводится в крайне тяжелых, угрожающих жизни пациента, случаях. Если болевой синдром не поддается терапевтическому лечению, при нарастающем нарушении подвижности производят удаление грыжи. В ходе операции и после нее возможны осложнения. Послеоперационная реабилитация включает в себя методы консервативной терапии и ортопедии и может занять неопределенный срок.
Важно помнить, что при отсутствии должного лечения, дегенеративные заболевания опорно-двигательного аппарата могут привести к инвалидности. Боль может стать хронической, остеохондроз распространится на несколько отделов позвоночника. Своевременная профилактика симптомов и лечение грудного остеохондроза на начальных стадиях может предотвратить дальнейшее развитие заболевания.
Профилактика
Профилактику грудного остеохондроза стоит начинать еще в подростковом возрасте, когда костно-хрящевой аппарат формируется и проявляются отклонения от нормы в виде сколиоза. Физическое развитие в этот период важно, но без перегрузок. Сбалансированные нагрузки на все группы мышц и развитие координации — основные рекомендации.
При развитии заболевания с возрастом необходимо уделять внимание спортивным занятиям, но без интенсивных силовых тренировок. Оптимальным видом физической нагрузки считается плавание.
Подобрать программу восстановления помогут врачи клиники Ткачева-Епифанова. Здесь прошли лечение более 1200 пациентов. О результатах можно узнать из разделов Клинические случаи и Отзывы пациентов.
Врачи клиники проводят бесплатные предварительные консультации. Они оценивают состояние позвоночника по снимкам МРТ, сообщают о вероятности резорбции и возможности лечения. Для консультации не нужно приезжать в Москву, общение происходит онлайн.
Поясничный остеохондроз: диагностика, клиника и лечение
Боли в спине испытывают хотя бы раз в течение жизни 4 из 5 человек.
У работающего населения они являются самой частой причиной нетрудоспособности, что обуславливает их социально–экономическую значимость во всех странах мира. Среди заболеваний, которые сопровождаются болями в поясничном отделе позвоночника и конечностях, одно из основных мест занимает остеохондроз.
Остеохондроз позвоночника (ОП) – дегенеративно–дистрофическое его поражение, начинающееся с пульпозного ядра межпозвонкового диска, распространяющееся на фиброзное кольцо и другие элементы позвоночного сегмента с нередким вторичным воздействием на прилегающие нервно–сосудистые образования. Под влиянием неблагоприятных статодинамических нагрузок упругое пульпозное (студенистое) ядро теряет свои физиологические свойства – оно высыхает, а со временем секвестрируется. Под влиянием механических нагрузок фиброзное кольцо диска, потерявшего упругость, выпячивается, а в последующем через его трещины выпадают фрагменты пульпозного ядра. Это приводит к появлению острых болей (люмбаго), т. к. периферические отделы фиброзного кольца содержат рецепторы нерва Люшка.
к. периферические отделы фиброзного кольца содержат рецепторы нерва Люшка.
Внутридисковый патологический процесс соответствует 1 стадии (периоду) (ОП) по классификации предложенной Я.Ю. Попелянским и А.И. Осна.
- Во втором периоде происходит утрата не только амортизационной способности, но и фиксационной функции с развитием гипермобильности (или нестабильности).
- В третьем периоде наблюдается формирование грыжи (выпячивания) диска.
По степени их выпадения грыжи диска делят на эластическую протрузию, когда наблюдается равномерное выпячивание межпозвоночного диска, и секвестрированную протрузию, характеризующуюся неравномерным и неполным разрывом фиброзного кольца. Пульпозное ядро перемещается в эти места разрывов, создавая локальные выпячивания. При частично выпавшей грыже диска происходит разрыв всех слоев фиброзного кольца, а, возможно, и задней продольной связки, но само грыжевое выпячивание еще не потеряло связь с центральной частью ядра. Полностью выпавшая грыжа диска означает выпадение в просвет позвоночного канала не отдельных его фрагментов, а всего ядра. По поперечнику грыжи диска делят на фораминальные, задне–боковые, парамедианные и срединные. Клинические проявления грыж диска разнообразны, но именно в этой стадии часто развиваются различные компрессионные синдромы.
Со временем патологический процесс может переходить на другие отделы позвоночно–двигательного сегмента. Повышение нагрузки на тела позвонков приводит к развитию субхондрального склероза (уплотнению), затем тело увеличивает площадь опоры за счет краевых костных разрастаний по всему периметру. Перегрузка суставов ведет к спондилоартрозу, что может вызывать сдавление сосудисто–нервных образований в межпозвонковом отверстии. Именно такие изменения отмечаются в четвертом периоде (стадии) (ОП), когда имеется тотальное поражение позвоночно–двигательного сегмента.
Любая схематизация такого сложного, многообразного в клиническом отношении заболевания, как ОП, конечно же, носит достаточно условный характер. Однако она дает возможность провести анализ клинических проявлений в их зависимости от морфологических изменений, что позволяет не только правильно поставить диагноз, но и определить конкретные лечебные мероприятия.
В зависимости от того, на какие нервные образования оказывает патологическое действие грыжа диска, костные разрастания и другие пораженные структуры позвоночника, различают рефлекторные и компрессионные синдромы.
К компрессионным относят синдромы, при которых над указанными позвоночными структурами натягиваются, сдавливаются и деформируются корешок, сосуд или спинной мозг. К рефлекторным относят синдромы, обусловленные воздействием указанных структур на иннервирующие их рецепторы, главным образом окончания возвратных спинальных нервов (синувертебральный нерв Люшка). Импульсы, распространяющиеся по этому нерву из пораженного позвоночника, поступают по заднему корешку в задний рог спинного мозга. Переключаясь на передние рога, они вызывают рефлекторное напряжение (дефанс) иннервируемых мышц – рефлекторно–тонические нарушения. Переключаясь на симпатические центры бокового рога своего или соседнего уровня, они вызывают рефлекторные вазомоторные или дистрофические нарушения. Такого рода нейродистрофиче ские нарушения возникают прежде всего в маловаскуляризованных тканях (сухожилиях, связках) в местах прикрепления к костным выступам. Здесь ткани подвергаются разволокнению, набуханию, они становятся болезненными, особенно при растяжении и пальпации. В некоторых случаях эти нейродистрофические нарушения становятся причиной боли, которая возникает не только местно, но и на расстоянии. В последнем случае боль является отраженной, она как бы «выстреливает» при прикосновении к больному участку. Такие зоны именуют курковыми, тригерными. Миофасциальные болевые синдромы могут возникать в рамках отраженных спондилогенных болей. При длительном напряжении поперечно–полосатой мышцы происходит нарушение микроциркуляции в определенных ее зонах. Вследствие гипоксии и отека в мышце формируются зоны уплотнений в виде узелков и тяжей (так же как и в связках). Боль при этом редко бывает локальной, она не совпадает с зоной иннервации определенных корешков. К рефлекторно–миотоническим синдромам относят синдром грушевидной мышцы и подколенный синдром, характеристика которых подробно освещена в многочисленных руководствах.
Такие зоны именуют курковыми, тригерными. Миофасциальные болевые синдромы могут возникать в рамках отраженных спондилогенных болей. При длительном напряжении поперечно–полосатой мышцы происходит нарушение микроциркуляции в определенных ее зонах. Вследствие гипоксии и отека в мышце формируются зоны уплотнений в виде узелков и тяжей (так же как и в связках). Боль при этом редко бывает локальной, она не совпадает с зоной иннервации определенных корешков. К рефлекторно–миотоническим синдромам относят синдром грушевидной мышцы и подколенный синдром, характеристика которых подробно освещена в многочисленных руководствах.
К местным (локальным) болевым рефлекторным синдромам при поясничном остеохондрозе относят люмбаго при остром развитии заболевания и люмбалгии при подостром или хроническом течении. Важным обстоятельством является установленный факт, что люмбаго является следствием внутридискового перемещения пульпозного ядра. Как правило, это резкая боль, часто простреливающая. Больной как бы застывает в неудобном положении, не может разогнуться. Попытка изменить положение туловища провоцирует усиление боли. Наблюдается обездвиженность всей поясничной области, уплощение лордоза, иногда развивается сколиоз.
При люмбалгиях – боли, как правило, ноющие, усиливаются при движении, при осевых нагрузках. Поясничный отдел может быть деформирован, как при люмбаго, но в меньшей степени.
Компрессионные синдромы при поясничном остеохондрозе также разнообразны. Среди них выделяют корешковый компрессионный синдром, каудальный синдром, синдром пояснично–крестцовой дискогенной миелопатии.
Корешковый компрессионный синдром чаще развивается за счет грыжи диска на уровне LIV–LV и LV–S1, т. к. именно на этом уровне чаще развиваются грыжи дисков. В зависимости от вида грыжи (фораминальная, задне–боковая и др.) поражается тот или иной корешок. Как правило, одному уровню соответствует монорадикулярное поражение. Клинические проявления компрессии корешка LV сводятся к появлениям раздражения и выпадения в соответствующем дерматоме и к явлениям гипофункции в соответствующем миотоме.
к. именно на этом уровне чаще развиваются грыжи дисков. В зависимости от вида грыжи (фораминальная, задне–боковая и др.) поражается тот или иной корешок. Как правило, одному уровню соответствует монорадикулярное поражение. Клинические проявления компрессии корешка LV сводятся к появлениям раздражения и выпадения в соответствующем дерматоме и к явлениям гипофункции в соответствующем миотоме.
Парестезии (ощущение онемения, покалывания) и стреляющие боли распространяются по наружной поверхности бедра, передней поверхности голени до зоны I пальца. В соответствующей зоне затем возможно появление гипалгезии. В мышцах, иннервируемых корешком LV, в особенности в передних отделах голени, развивается гипотрофия и слабость. В первую очередь слабость выявляется в длинном разгибателе больного пальца – в мышце, иннервируемой только за счет корешка LV. Сухожильные рефлексы при изолированном поражении данного корешка остаются нормальными.
При компрессии корешка S1 явления раздражения и выпадения развиваются в соответствующем дерматоме, распространяющемся до зоны V пальца. Гипотрофия и слабость охватывают преимущественно задние мышцы голени. Снижается или исчезает ахиллов рефлекс. Коленный рефлекс снижается лишь при вовлечении корешков L2, L3, L4. Гипотрофия четырехглавой, и в особенности ягодичных мышц, встречается и при патологии каудальных поясничных дисков. Компрессионно–радикулярные парестезии и боли усиливаются при кашле, чихании. Боли усиливаются при движении в пояснице. Существуют другие клинические симптомы, свидетельствующие о развитии компрессии корешков, их натяжении. Чаще всего проверяемый симптом – это симптом Ласега, когда происходит резкое усиление болей в ноге при её попытке поднять в выпрямленном состоянии. Неблагоприятным вариантом поясничных вертеброгенных компрессионных корешковых синдромов является компрессия конского хвоста, так называемый каудальный синдром. Чаще всего он развивается при больших выпавших срединных грыжах дисков, когда все корешки на этогм уровне оказываются сдавленными. Топическая диагностика осуществляется по верхнему корешку. Боли, обычно сильные, распространяются не на одну ногу, а, как правило, на обе ноги, выпадение чувствительности захватывают зону «штанов наездника». При тяжелых вариантах и быстром развитии синдрома присоединяются сфинктерные расстройства. Каудальная поясничная миелопатия развивается вследствие окклюзии нижней дополнительной радикуло–медуллярной артерии (чаще у корешка LV,) и проявляется слабостью перониальной, тибиальной и ягодичных групп мышц, иногда с сегментарными нарушениями чувствительности. Нередко ишемия развивается одновременно в сегментах эпиконуса (L5–S1) и конуса (S2–S5) спинного мозга. В таких случаях присоединяются и тазовые нарушения.
Чаще всего он развивается при больших выпавших срединных грыжах дисков, когда все корешки на этогм уровне оказываются сдавленными. Топическая диагностика осуществляется по верхнему корешку. Боли, обычно сильные, распространяются не на одну ногу, а, как правило, на обе ноги, выпадение чувствительности захватывают зону «штанов наездника». При тяжелых вариантах и быстром развитии синдрома присоединяются сфинктерные расстройства. Каудальная поясничная миелопатия развивается вследствие окклюзии нижней дополнительной радикуло–медуллярной артерии (чаще у корешка LV,) и проявляется слабостью перониальной, тибиальной и ягодичных групп мышц, иногда с сегментарными нарушениями чувствительности. Нередко ишемия развивается одновременно в сегментах эпиконуса (L5–S1) и конуса (S2–S5) спинного мозга. В таких случаях присоединяются и тазовые нарушения.
Помимо выделенных основных клинико-неврологических проявлений поясничного остеохондроза встречаются и другие симптомы, свидетельствующие о поражении этого отдела позвоночника. Особенно это отчетливо проявляется при сочетании поражения межпозвонкового диска на фоне врожденной узости позвоночного канала, различных аномалий развития позвоночника.
Диагностика поясничного остеохондроза
основывается на клинической картине заболевания и дополнительных методов обследования, к которым относят обычную рентгенографию поясничного отдела позвоночника, компьютерную томографию (КТ), КТ–миелографию, магнитно–резонансную томографию (МРТ). С внедрением в клиническую практику МРТ позвоночника существенным образом улучшилась диагностика поясничного остеохондроза (ПО). Сагиттальные и горизонтальные томографические срезы позволяют увидеть взаимоотношение пораженного межпозвонкового диска с окружающими тканями, включая оценку просвета позвоночного канала. Определяются размеры, тип грыж дисков, какие корешки и какими структурами сдавлены. Важным является установление соответствия ведущего клинического синдрома уровню и характеру поражения. Как правило, у больного при компрессионном корешковом синдроме развивается монорадикулярное его поражение, и при МРТ сдавление этого корешка хорошо видно. Это актуально с хирургической точки зрения, т.к. этим определяется операционный доступ.
Определяются размеры, тип грыж дисков, какие корешки и какими структурами сдавлены. Важным является установление соответствия ведущего клинического синдрома уровню и характеру поражения. Как правило, у больного при компрессионном корешковом синдроме развивается монорадикулярное его поражение, и при МРТ сдавление этого корешка хорошо видно. Это актуально с хирургической точки зрения, т.к. этим определяется операционный доступ.
К недостаткам МРТ можно отнести ограничения, связанные с проведением обследования у больных с клаустрофобией, а также стоимость самого исследования. КТ является высокоинформативным методом диагностики, особенно в сочетании с миелографией, но нужно помнить, что сканирование осуществляется в горизонтальной плоскости и, следовательно, уровень предполагаемого поражения клинически должен быть определен весьма точно. Рутинная рентгенография используется как скрининговое обследование и является обязательной в условиях в условиях стационара. При функциональных снимках лучше всего определяется нестабильность. Различного рода костные аномалии развития также хорошо видны на спондилограммах.
При ПО проводится как консервативное, так и хирургическое лечение. При консервативном лечении при остеохондрозе требуют лечения следующие патологические состояния: ортопедические нарушения, болевой синдром, нарушения фиксационной способности диска, мышечно–тонические нарушения, нарушения кровообращения в корешках и спинном мозге, нарушения нервной проводимости, рубцово–спаечные изменения, психосоматические расстройства. Методы консервативного лечения (КЛ) включают различные ортопедические мероприятия (иммобилизация, вытяжение позвоночника, мануальная терапия), физиотерапию (лечебный массаж и лечебная физкультура, иглорефлексотерапия, электролечение), назначение медикаментозных средств. Лечение должно быть комплексным, этапным. Каждый из методов КЛ имеет свои показания и противопоказания, но, как правило, общим является назначение анальгетиков, нестероидных противовоспалительных препаратов (НПВП), миорелаксантов и физиотерапии.
Каждый из методов КЛ имеет свои показания и противопоказания, но, как правило, общим является назначение анальгетиков, нестероидных противовоспалительных препаратов (НПВП), миорелаксантов и физиотерапии.
Анальгетический эффект достигается применением диклофенака, парацетамола, трамадола. Выраженным анальгетическим эффектом обладает Вольтарен Ретард, содержащий 100 мг диклофенака натрия.
Постепенное (длительное) всасывание диклофенака позволяет повысить эффективность проводимой терапии, предупредить возможные гастротоксические эффекты, сделать проводимую терапию максимально удобной для пациента (всего лишь 1–2 таблетки в день).
При необходимости увеличивают суточную дозу диклофенака до 150 мг, дополнительно назначают Вольтарен в виде таблеток непролонгированного действия. При более легких формах заболевания, когда достаточно применения относительно небольших доз препарата, назначают другие лекарственные формы Вольтарена. В случае преобладания болезненных симптомов ночью или утром рекомендуется принимать Вольтарен Ретард в вечернее время.
Парацетамол уступает по анальгетической активности другим НПВП, а поэтому был разработан препарат каффетин, в состав которого, наряду с парацетамолом, входит другой неопиоидный анальгетик – пропифеназон, а также кодеин и кофеин. У больных ишалгией при применении каффетина отмечается релаксация мышц, уменьшение волнения и депрессии. Хорошие результаты отмечены при использовании каффетина в клинике с целью купирования острых болей при миофасциольных, миотонических и корешковых синдромах. По данным российских исследователей, при кратковременном применении препарат хорошо переносится, практически не вызывает побочные эффекты.
НПВП являются самыми широко применяемыми лекарственными средствами при ПО. НПВП оказывают противовоспалительное, анальгезирующее и жаропонижающее действие, связанное с подавлением циклооксигеназы (ЦОГ–1 и ЦОГ–2) – фермента, регулирующего превращение арахидоновой кислоты в простагландины, простациклин, тромбоксан. Лечение всегда следует начинать с назначения наиболее безопасных препаратов (диклофенак, кетопрофен) в минимально эффективной дозе (побочные эффекты имеют дозозависимый характер). У пожилых больных и у пациентов с факторами риска побочных эффектов лечение целесообразно начинать с мелоксикама и особенно с целекоксиба или диклофенака/мизопростола. Альтернативные пути введения (парентеральный, ректальный) не предотвращают гастроэнтерологические и другие побочные эффекты. Определенными преимуществами перед стандартными НПВП обладает комбинированный препарат диклофенак и мизопростол, позволяющий снизить риск ЦОГ–зависимых побочных эффектов. Кроме того, мизопростол способен потенцировать анальгетический эффект диклофенака.
НПВП оказывают противовоспалительное, анальгезирующее и жаропонижающее действие, связанное с подавлением циклооксигеназы (ЦОГ–1 и ЦОГ–2) – фермента, регулирующего превращение арахидоновой кислоты в простагландины, простациклин, тромбоксан. Лечение всегда следует начинать с назначения наиболее безопасных препаратов (диклофенак, кетопрофен) в минимально эффективной дозе (побочные эффекты имеют дозозависимый характер). У пожилых больных и у пациентов с факторами риска побочных эффектов лечение целесообразно начинать с мелоксикама и особенно с целекоксиба или диклофенака/мизопростола. Альтернативные пути введения (парентеральный, ректальный) не предотвращают гастроэнтерологические и другие побочные эффекты. Определенными преимуществами перед стандартными НПВП обладает комбинированный препарат диклофенак и мизопростол, позволяющий снизить риск ЦОГ–зависимых побочных эффектов. Кроме того, мизопростол способен потенцировать анальгетический эффект диклофенака.
Для устранения болей, связанных с повышением мышечного тонуса, в комплексную терапию целесообразно включать центральные миорелаксанты: тизанидин (Сирдалуд) по 2–4 мг 3–4 раза в сутки или толперизон внутрь 50–100 мг 3 раза в сутки, или толперизон внутримышечно 100 мг 2 раза в сутки. Механизм действия Сирдалуда существенно отличен от механизмов действия других препаратов, используемых для снижения повышенного мышечного тонуса. Поэтому Сирдалуд применяется в ситуациях, когда отсутствует антиспастический эффект других средств (при т.н. не отвечающих на лечение случаях). Преимуществом Сирдалуда по сравнению с другими миорелаксирующими препаратами, которые используются по тем же показаниям, является то, что при снижении мышечного тонуса на фоне назначения Сирдалуда не происходит уменьшения мышечной силы. Сирдалуд является производным имидазола, его эффект связан со стимуляцией центральных 2–адренергических рецепторов. Он избирательно угнетает полисинаптический компонент рефлекса растяжения, оказывает независимое антиноцицептивное и небольшое противовоспалительное действие. Тизанидин воздействует на спинальную и церебральную спастичность, снижает рефлексы на растяжение и болезненные мышечные спазмы. Он снижает сопротивление пассивным движениям, уменьшает спазмы и клонические судороги, а также повышает силу произвольных сокращений скелетных мышц. Обладает также гастропротективным свойством, что обусловливает его применение в комбинации с НПВП. Препарат практически не обладает побочными эффектами.
Тизанидин воздействует на спинальную и церебральную спастичность, снижает рефлексы на растяжение и болезненные мышечные спазмы. Он снижает сопротивление пассивным движениям, уменьшает спазмы и клонические судороги, а также повышает силу произвольных сокращений скелетных мышц. Обладает также гастропротективным свойством, что обусловливает его применение в комбинации с НПВП. Препарат практически не обладает побочными эффектами.
Хирургическое лечение при ПО проводится при развитии компрессионных синдромов. Необходимо отметить, что наличие факта обнаружения грыжи диска при МРТ недостаточно для окончательного решения об операции. До 85% больных с грыжами дисков среди больных с корешковыми симптомами после консервативного лечения обходятся без операции. КЛ за исключением ряда ситуаций должно быть первым этапом помощи больным с ПО. При условии неэффективности комплексного КЛ (в течение 2–3 недель) у больных с грыжами дисков и корешковыми симптомами показано хирургическое лечение (ХЛ).
Существуют экстренные показания при ПО. К ним относят развитие каудального синдрома, как правило, при полном выпадении диска в просвет позвоночного канала, развитие острой радикуломиелоишемии и выраженный гипералгический синдром, когда даже назначение опиоидов, блокады не уменьшают болевой синдром. Необходимо заметить, что абсолютный размер грыжи диска не имеет определяющего значения для окончательного решения об операции и должен рассматриваться во взаимосвязи с клинической картиной, конкретной ситуацией, которая наблюдается в позвоночном канале по данным томографии (например, может быть сочетание небольшой грыжи на фоне стеноза позвоночного канала или наоборот – грыжа большая, но срединного расположения на фоне широкого позвоночного канала).
В 95% случаях при грыжах диска используют открытый доступ в позвоночный канал. Различные дископункционные методики не нашли к настоящему времени широкого применения, хотя об их эффективности и сообщают ряд авторов. Операция проводится с использованием как обычного, так и микрохирургического инструментария (с оптическим увеличением). Во время доступа удаления костных образований позвонка стараются избежать применяя в основном интерламинарный доступ. Однако при узком канале, гипертрофии суставных отростков, фиксированной срединной грыже диска целесообразно расширять доступ за счет костных структур.
Операция проводится с использованием как обычного, так и микрохирургического инструментария (с оптическим увеличением). Во время доступа удаления костных образований позвонка стараются избежать применяя в основном интерламинарный доступ. Однако при узком канале, гипертрофии суставных отростков, фиксированной срединной грыже диска целесообразно расширять доступ за счет костных структур.
Результаты оперативного лечения во многом зависят от опыта хирурга и правильности показаний к той или иной операции. По меткому выражению известного нейрохирурга J. Brotchi, сделавшего более тысячи операций при остеохондрозе, необходимо «не забывать, что хирург должен оперировать больного, а не томографическую картинку».
В заключение еще раз хотелось бы подчеркнуть необходимость тщательного клинического обследования и анализа томограмм для принятия оптимального решения о выборе тактики лечения конкретного пациента.
Клинический случай:
Грыжа диска L4-L5 с компрессией дурального мешка. До операции.
Рентгенография пояснично-крестцового отдела позвоночника. Состояние после операции. Виден имплант
Пациентка A, 48 лет, страдала болями в поясничном отделе позвоночника в течение 5 лет. За два месяца до обращения произошло обострение — после физической нагрузки возникли выраженные боли в левой ноге с нарушением походки. Консервативное лечение без эффекта.
При обследовании парезов и нарушений кожной чувствительности не выявлено. Снижен ахиллов рефлекс слева, симптомы натяжения слева. Прихрамывает на левую ногу. На МРТ картина остеохондроза позвоночника, парамедианная грыжа L4-L5 слева с компрессией дурального мешка.
Произведена операция: интерламинэктомия L4-L5 слева, фораминотомия, удаление грыжи диска L4-L5 слева, динамическая стабилизация имплантом Coflex. В послеоперационном периоде отмечен регресс болевого синдрома, симптомов натяжения. В связи с послеоперационными болями имеется ограничение активных движений в поясничном отделе позвоночника.
В связи с послеоперационными болями имеется ограничение активных движений в поясничном отделе позвоночника.
Контрольный осмотр через 6 месяцев: болей в поясничной области не отмечает, симптомов натяжения нет. Походка не нарушена.
Запись на прием к врачу нейрохирургу
Обязательно пройдите консультацию квалифицированного специалиста в области заболеваний позвоночника в клинике «Семейная».
Чтобы уточнить цены на прием врача педиатра или другие вопросы пройдите по ссылке ниже
Остеохондроз: причины, симптомы, профилактика — ГБУЗ Кавказская центральная районная больница МЗ КК
Остеохондроз: причины, симптомы, профилактика
- Опубликовано: 19.05.2018 16:13
Остеохондроз – заболевание позвоночника, характерной особенностью которого является дегенеративно-дистрофическое поражение межпозвонковых дисков, а затем и самих тканей позвонков. По статистике, остеохондроз встречается от 40 до 90% населения Земли, преимущественно возрастом от 30-35 лет. При неблагоприятных условиях, данное заболевание развивается у лиц юношеского возраста, чему способствует чаще всего ношение тяжелого неудобного рюкзака, особенно на одном плече, неудобной обуви и травмы.
Суть заболевания сводится к нарушению структуры тканей позвонков и межпозвоночных дисков, что приводит к снижению их эластичности и изменению формы. Значительно уменьшается промежуток между позвонками, и в этом месте наблюдается потеря стабильности позвоночника. Патологическое разрушение тканей сопровождается защемлением нервных окончаний, идущих от спинного мозга, и приводит к постоянному напряжению спинных мышц. Наблюдается возникновение болей спины и прочей симптоматики, присущей остеохондрозу. Ослабление межпозвоночных дисков становится причиной развития такой патологии, как позвоночная грыжа, а дальнейшее течение заболевания приводит к деградации суставов позвоночного столба и межпозвоночных связок. Происходит формирования костных отростков — остеофитов.
Происходит формирования костных отростков — остеофитов.
Различают три формы остеохондроза — шейный, грудной и поясничный. Все присущие заболеванию остеохондроз симптомы часто наблюдаются у людей, предпочитающих активным физическим нагрузкам сидение за компьютером. В результате продолжительного нахождения в неестественной для позвоночника позе формируются нарушения осанки, деградация спинных мышц, приводящие к различным патологиям позвоночника.
Симптоматика заболевания
Остеохондроз спины является хроническим заболеванием, отличается чередованием периодов обострения и ремиссии. Периоду обострения во многом способствуют многочисленные физические нагрузки.
Клиническая картина заболевания во многом зависит от локализации патологии, также различаются и синдромы остеохондроза:
- · Шейный остеохондроз выражается болями в области шеи, руках, для него характерны приступы головной боли и онемения пальцев. В тяжёлых случаях происходит защемление позвоночной артерии, что становится причиной ещё большего ухудшения состояния больного;
- · Признаки остеохондроза грудного выражаются в острой или ноющей боли в спине, затруднённом дыхании, болевых ощущениях в районе сердца;
- · Поясничный остеохондроз начинается с болей в области поясницы и нижних конечностей, постепенно усиливающихся при движении. У больных часто наблюдаются расстройства мочеполовой системы, может появиться ослабление потенции у мужчин, и дисфункция яичников у женщин.
- · В ряде случаев встречается разновидность смешанного остеохондроза, относящегося к наиболее тяжёлой форме заболевания, и симптомы остеохондроза позвоночника в этом случае также смешанные.
Как проводится диагностика
Первичный диагноз остеохондроз межпозвонковых дисков устанавливают, принимая во внимание симптомы остеохондроза спины, указанные больным при обращении в клинику. Осмотр на спинной остеохондроз состоит из проверки позвоночника больного в различных положениях, при условии покоя и движения. После завершения процедур осмотра больной подвергается аппаратной диагностике, при помощи которой происходит подтверждение первоначального диагноза, его уточнение либо опровержение. Нередко результаты обследования выявляют ряд сопутствующих заболеваний, которые можно отнести к осложнениям — грыжа, радикулит и др. От правильной диагностики во многом зависит успешность определения формы и стадии остеохондроза. Следует помнить, что диагностирование и рекомендации, как избавиться от остеохондроза, находятся в области компетенции невропатолога, все процедуры должны проходить только под его наблюдением.
Осмотр на спинной остеохондроз состоит из проверки позвоночника больного в различных положениях, при условии покоя и движения. После завершения процедур осмотра больной подвергается аппаратной диагностике, при помощи которой происходит подтверждение первоначального диагноза, его уточнение либо опровержение. Нередко результаты обследования выявляют ряд сопутствующих заболеваний, которые можно отнести к осложнениям — грыжа, радикулит и др. От правильной диагностики во многом зависит успешность определения формы и стадии остеохондроза. Следует помнить, что диагностирование и рекомендации, как избавиться от остеохондроза, находятся в области компетенции невропатолога, все процедуры должны проходить только под его наблюдением.
Причины развития остехондроза
В медицине действует правило, согласно которому остеохондроз представляет собой совокупность нескольких факторов и начинает проявляться в следующих случаях:
- · Проблемы с обменом веществ могут быть причиной заболевания позвоночника;
- · Предрасположенность к патологии, закреплённая на генном уровне, является причиной болезни остеохондроз;
- · Неполноценное физическое развитие. К нему относятся проблемы с осанкой, различные степени плоскостопия и прочие нарушения скелета;
- · Токсическое отравление организма и некоторые инфекции бывает причиной заболевания остеохондроз;
- · Приобретённые травмы опорно-двигательного аппарата, возрастная или профессиональная регрессия;
- · Травмы и ушибы позвоночного столба;
- · Лишний вес, отсутствие нормального питания и несоблюдение диеты, авитаминоз и дегидратация организма также приводят к остеохондрозу;
- · Вредные привычки и периодические стрессы.
- · Выделяются косвенные причины остеохондроза, но все их можно объединить в одну группу, относящуюся к неправильному образу жизни.
Принципы лечения остеохондроза
Лечение остеохондроза подразумевает под собой использование комплекса мероприятий, которые необходимо выполнять достаточно длительный период времени (от 1-3 месяцев + около 1 года на реабилитацию), на что многие пациенты реагируют весьма неоднозначно. Поэтому нужно отметить, что, выполняя косвенно рекомендации лечащего врача, прогноз на выздоровление больного минимальный. Дополнительной проблемой в лечении остеохондроза часто становится самолечение. Дело в том, что при данном заболевании клиническая картина достаточно неоднозначна и широка. Больной без диагностики начинает подбирать лекарства против того, что болит, и, устраняя боль, дальше занимается своей повседневной жизнью, в то время как болезнь продолжает прогрессировать.
Поэтому нужно отметить, что, выполняя косвенно рекомендации лечащего врача, прогноз на выздоровление больного минимальный. Дополнительной проблемой в лечении остеохондроза часто становится самолечение. Дело в том, что при данном заболевании клиническая картина достаточно неоднозначна и широка. Больной без диагностики начинает подбирать лекарства против того, что болит, и, устраняя боль, дальше занимается своей повседневной жизнью, в то время как болезнь продолжает прогрессировать.
Лечение остеохондроза проводится двумя основными методами: консервативное и хирургическое лечение. Кроме того, существуют общие рекомендации при лечении остеохондроза, такие как — диета, проведение реабилитации. Консервативное лечение остеохондроза направлено на купирование болевого синдрома, нормализацию работы позвоночника и его составляющих, а также предупреждение дальнейших дистрофических изменений в «оси» человека. Оно включает в себя: медикаментозную терапию, физиотерапию, лечебную физкультуру (ЛФК), массаж, гидромассаж, мануальную терапию, вытяжение позвоночника. Оперативное лечение остеохондроза применяется при неэффективности консервативного способа. Назначается лечащим врачом или консилиумом врачей. Также может быть использовано при сильных поражениях позвоночника и его составляющих.
Способы профилактики
Наиболее действенный способ, как бороться с остеохондрозом, заключается в соблюдении режима правильного питания и занятиях гимнастикой. При остеохондрозе позвоночника и лечения с помощью гимнастики наибольшую эффективность показали следующие:
- · Массаж поясничной зоны, области спины и конечностей, проводимый по утрам;
- · Прыжки на месте, упражнения на турнике;
- · Периодические паузы для физкультуры во время работы, 7–9 упражнений вполне достаточно для профилактики заболевания;
- · Посещение бассейна, особенно рекомендуется специалистами плавание на спине.

Большинство пациентов задумывается, как начать лечение остеохондроз спины, когда болезнь уже начинает прогрессировать. В этом случае к общим рекомендациям необходимо давать упражнения из комплекса лечебной физкультуры, направленные на растяжение позвоночного столба.
Когда появляется остеохондроз, необходимо придерживаться строго сбалансированного режима питания, преимущественно основанного на белковой пище, но максимально исключить из повседневного рациона грибы. Следует ограничиться от употребления солёной, жирной пищи, в том числе и домашних солений. Сахар, мучные и кондитерские изделия также противопоказаны. Вредные привычки придётся оставить, воздержаться от чрезмерного употребления кофе и основанных на нём продуктов. Суточный объем выпиваемой жидкости не должен превышать 1 литра, а количество приёмов пищи необходимо удерживать в значении 5–7 за день. Нехватка витаминов и полезных веществ, показываемая анализами, требует немедленного их восполнения.
Заболевание остеохондроз, его симптомы и лечение изучены досконально и борьба с ним вполне возможна. Своевременное обращение к врачу, тщательная диагностика здоровья и строгое соблюдение всех рекомендаций лечащего врача повышают положительный прогноз на выздоровление!
Симптомы и лечение остеохондроза поясничного отдела позвоночника
Остеохондроз — наиболее тяжелая форма дегенеративно-дистрофического поражения позвоночника, основанная на повреждении пульпы ядра межпозвонкового диска с последующими деформациями соседних позвонков, переходящих в тело, межпозвонковые суставы, аномалии связок и нервов. расстройства.
Одной из наиболее распространенных форм остеохондроза является остеохондроз поясничного отдела позвоночника, а точнее пояснично-крестцового отдела позвоночника.Многим людям, как мужчинам, так и женщинам, знакомы боли в спине в поясничной области, крестце и нижних конечностях, вызванные различными типами и осложнениями поясничного остеохондроза. Среди причин временной нетрудоспособности и инвалидности это заболевание занимает первое место.
Среди причин временной нетрудоспособности и инвалидности это заболевание занимает первое место.
Течение болезни хроническое, обычно с периодами обострения. Чаще всего обострение остеохондроза поясничного отдела позвоночника спровоцировано поднятием и переносом тяжелых грузов, переохлаждением, стрессом, травмами.
Остеохондроз поясничного отдела позвоночника — причины, механизм и развитие
Явная причина остеохондроза не установлена, заболевание считается многофакторным.Наиболее популярная теория заключается в том, что остеохондроз позвоночника вызывается постоянной мышечной перегрузкой или мышечной гипотензией, нефизиологическим мышечным напряжением, которое приводит к перегрузке позвоночных сегментов, ухудшению их кровоснабжения и, в конечном итоге, к дегенерации межпозвонковых дисков и суставов, что приводит к остеохондроз.
Преждевременное старение межпозвонковых дисков может быть вызвано эндокринными и метаболическими нарушениями, наследственной предрасположенностью к остеохондрозу, аутоиммунными нарушениями, микротравмами.Доказана также отрицательная роль внутренних органов, т.е. внутренних органов и патологий, в развитии остеохондроза позвоночника. Неблагоприятная наследственность играет немалую роль в развитии болезни. Вклад наследственных факторов в появление поясничного остеохондроза составляет около 60%, остальное относят к факторам неблагоприятного внешнего воздействия на позвоночник.
Существует множество факторов, способствующих развитию остеохондроза как в поясничном, так и в других отделах позвоночника.Наиболее важными из них являются: неправильная осанка, гиподинамия, мышечные перегрузки в поясничной области из-за постоянного переноски тяжелых нагрузок или внезапных перегрузок, гормональные изменения, эндокринные и соматические заболевания, нарушение нормального кровоснабжения тканей позвоночника, эмоциональное напряжение, возрастные изменения, неправильное питание. В результате этих факторов обезвоживание и нарушение кровообращения, артриты и подвывих в мелких суставах, разрастания костей, выпадение дисков — грыжи постепенно разрастаются в структуре позвоночника.
Сидячий образ жизни и травмы спины — самые частые причины поясничного остеохондроза. Поэтому в группу риска входят, прежде всего, люди, профессия которых напрямую связана с нагрузкой на спину. Это очень широкий круг профессий — продавцы и официанты, хирурги и учителя, которым приходится большую часть рабочего времени проводить стоя. В группу риска входят строители и вытеснители, а также спортсмены, которые в силу своего рода занятий создают большую нагрузку на позвоночник.Кроме того, остеохондрозом поясничного отдела позвоночника страдают водители, различные офисные работники, программисты, то есть те, кто в основном ведет сидячую работу и страдает малоподвижностью.
Симптомы остеохондроза поясничного отдела позвоночника
поясничный остеохондроз . Это может быть как болезненная боль, возникающая после длительного сидения или сна, так и резкая стрельба, которая застревает в самом неудобном положении и не позволяет провести прямую линию.Прищемление нервных корешков, раздражение нервов в позвоночнике, отек и раздражение мышц и связок в зоне иннервации поясничного отдела позвоночника приводят к боли.
Болевой синдром может быть вызван сдавлением радикальных структур (радикулопатия), сдавлением спинного мозга (компрессионная миелопатия), повреждением спинного мозга из-за нарушения кровоснабжения, сдавлением питающих артерий и вен, сдавлением (сужением артерии и вены).
Компрессия может быть вызвана: протрузией и грыжей позвоночных дисков, спондилолистезом (позвонок смещается вперед от своего основания), остеофитами и разрастанием хрящевой ткани в позвоночном сегменте.В результате остеохондроз поясничного отдела позвоночника приводит к сужению протока, через который проходят спинномозговые нервы или сосудистая сеть, и при определенных условиях (неловкое движение, физическая нагрузка, неспособность вращать туловище и т. Д.) Может произойти сжатие. (сжатый). Сдавливание нервных структур приводит к различным болевым синдромам и мышечным спазмам. Сдавливание сосудов нарушает кровоснабжение — начинается ишемия органа, который питается от этого кровеносного сосуда или артерии.
Сдавливание сосудов нарушает кровоснабжение — начинается ишемия органа, который питается от этого кровеносного сосуда или артерии.
Клинические синдромы остеохондроза поясничного отдела позвоночника
Клиническая картина поясничного остеохондроза определяется комплексом позвоночных симптомов (изменения статики и динамики поясничного отдела позвоночника) и экстравертебральных симптомов, понимаемых как неврологические и сосудистые нарушения в пояснично-крестцовой области позвоночника.
Вертебральный остеохондроз позвоночные синдромы
При поясничном остеохондрозе вертебральный синдром характеризуется следующим набором симптомов:
- Нарушение функционально-анатомической конфигурации позвоночного сегмента: уплощенный или (реже) усиленный лордоз, сколиоз или лордосколиоз;
- ограничение движений в поясничной области, уменьшение объема движений, дисбаланс мышечного тонуса, вызванный напряжением глубоких и поверхностных полиартикулярных мышц;
- боли местные при активных и пассивных движениях, вызывающие рефлекторное тоническое напряжение мышц;
- нарушение пружинно-моторной функции межпозвонкового диска и позвоночно-моторного сегмента в целом;
- местная боль (повышенная чувствительность) костно-связочных структур позвоночника в зоне поражения (тактильная боль, местные (регионарные) позвонки и / или позвоночный болевой синдром).
Важно отметить, что при остеохондрозе поясничного отдела позвоночника всегда могут наблюдаться патологии позвоночника. Наличие признаков миелопатии, радикулопатии и миелорадикулопатии без явных клинических и морфологических признаков вертебрального синдрома обычно требует более тщательного обследования пациента на предмет первичных («беспозвоночных») поражений нервной системы.
Экстравертебральные (рефлекторно-компрессионные) синдромы при остеохондрозе поясничного отдела позвоночника
Экстравертебральные синдромы можно разделить на две основные группы: рефлекторные и компрессионные.
рефлекторные синдромы предотвращают сдавление и вызываются раздражением рецепторов нервных корешков из позвоночного канала через межпозвонковое отверстие. Раздражение может быть вызвано межпозвоночной грыжей, ростом костей, а также сосудистыми нарушениями (отек, нарушение кровообращения), воспалениями. В некоторых случаях это приводит к сильной боли, которая распространяется не только локально, но и вдоль нерва от места раздражения — так называемая «отраженная боль». Отраженная боль может быть кратковременной и острой («люмбаго») или тупой. и длительный.В зоне нервной иннервации возможны вегетативные нарушения (жжение, гусиные холмы, снижение чувствительности). Возможна миофасциальная боль — мышечные спазмы, которые приводят к ограничению движений.
рефлекторных синдромов включают люмбаго («люмбаго»), подострую или хроническую люмбалию при остром развитии заболевания.
Компрессионные синдромы — это синдромы, возникающие в результате сжатия, сдавления нервов, кровеносных сосудов и спинного мозга, которые расположены в области двигательных сегментов поясничного отдела позвоночника.При остеохондрозе пояснично-крестцовой области компрессионные синдромы можно разделить на радикальные и сосудисто-корешковые. Частный случай компрессионного синдрома — миелопатия — застой спинного мозга.
Корешковые синдромы (радикулопатия) обычно вызываются выступами на диске, которые вызывают повреждение корней позвоночника. Результирующие радикальные симптомы соответствуют уровню пораженного позвоночного сегмента. Чаще всего поражаются корни L4-S1.
Сосудисто-корешковые неврологические расстройства вызваны сдавлением корневой грыжи и проходящей вместе с ней радикальной артерии.В этом случае «паралитический радикулит» может развиваться катастрофически быстро, характеризуясь периферическим парезом или параличом растягивающих мышц стопы. В таких случаях появление двигательных нарушений сопровождается исчезновением болевого синдрома.
Еще более тяжелые неврологические проявления нарушают кровоснабжение спинного мозга из-за повреждения прикорневых спинномозговых артерий. В этом случае развивается хроническая дисциркуляторная миелопатия, обычно на уровне утолщения поясничного отдела спинного мозга.
Наиболее неблагоприятным вариантом поясничных вертеброгенных радикальных синдромов является сдавление конского хвоста, называемое каудальным синдромом. Чаще всего это вызвано срединным выпадением грыжи диска, которое сдавливает все корни на уровне пораженного сегмента.
Что такое остеохондроз поясничного отдела позвоночника? Какие симптомы? Как лечить остеохондроз поясничного отдела позвоночника?
Клиническая классификация остеохондроза поясничного отдела позвоночника. Степень остеохондроза
,00Постепенная классификация поясничного остеохондроза используется для систематической характеристики клинических проявлений заболевания.Эта классификация систематически описывает симптомы заболевания и начинается с того момента, когда пациент испытывает боль.
Остеохондроз 1 степени
Возникает при разрыве межпозвоночного диска из-за внезапного движения или перегрузки. Проявляется внезапной болью, в позвоночнике ощущается прохождение электрического тока, рефлекторно напрягаются мышцы.
Остеохондроз 2 степени
2 степень может проявляться симптомами протрузии межпозвонковых каналов и нестабильности позвоночника.Хроническая боль усиливается от усилия. Интервалы ремиссии и обострения чередуются. Шейный отдел позвоночника характеризуется болью в шее, которая усиливается после длительного пребывания в одном положении, головной болью, болью в руках, плече, периодическим дискомфортом или онемением пальцев. В поясничном отделе позвоночника — боли в спине, боли в ягодицах, периодические боли в крестце, частая утомляемость в ногах.
Остеохондроз 3 степени
Симптомы грыжи диска (боль по ходу пораженного нерва, онемение руки или ноги, изменение походки, головная боль) или отдаленные симптомы диска (в шейном отделе позвоночника: частая головная боль, шум в ушах, головокружение, плохое зрение, слух, сила мышц в руке; в области груди: нерегулярное сердцебиение, затрудненное дыхание; в поясничной области: заболевания почек, желудочно-кишечного тракта, нарушения половых органов, онемение или слабость в ногах).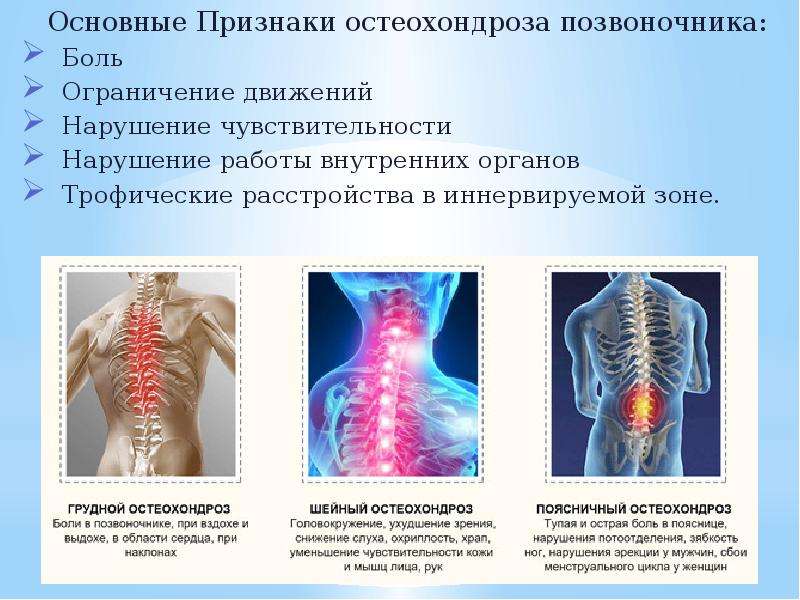
Остеохондроз 4 степени
Принято считать, что четвертая стадия остеохондроза начинается с того момента, как грыжа перестает проявляться, проявления болезни могут уменьшаться, но симптомы нестабильности позвоночника, соскальзывания или перекручивания позвонков, полной фиксации остаются. Они могут присоединяться к проявлениям роста тел позвонков (остеофитов), которые также могут сдавливать нервы в спинном мозге или блокировать спинномозговой канал (вторичное сужение позвоночного канала) и сдавливать спинной мозг (ишемия позвоночника).Кроме того, последствия операции можно отнести к четвертой степени, если грыжу удаляют сразу (различные нарушения иннервации, парезы, воспаления).
Лечение остеохондроза поясничного отдела позвоночника
При первом возникновении острой боли в пояснице необходимо обязательно обратиться к врачу, чтобы исключить почечную колику, аппендицит или любое другое заболевание, требующее неотложной медицинской помощи.
Если причина боли в спине известна и это обострение остеохондроза поясничного отдела позвоночника, необходимо в первую очередь минимизировать нагрузку на позвоночник.Необходимо соблюдать отдых в постели в течение 3-7 дней — иногда только это может значительно уменьшить болевые ощущения. Но чтобы ускорить выздоровление, собственно, т.е. е. эффективный, лечение необходимо. Вам необходимо стимулировать собственные защитные и оздоровительные процессы в организме человека. При лечении следует учитывать расположение очага поражения, стадию заболевания, функциональное состояние организма и определенных систем. Хирургическое лечение этого заболевания показано только в очень тяжелых случаях.Чаще всего используются различные методы консервативного лечения остеохондроза.
Консервативное лечение поясничного остеохондроза
Консервативное лечение — это прежде всего медикаментозное лечение. Чтобы уменьшить боль, а также воспаление, которое часто является причиной вертебрального синдрома, назначают нестероидные противовоспалительные препараты (НПВП) в форме таблеток или, в острых случаях, инъекций.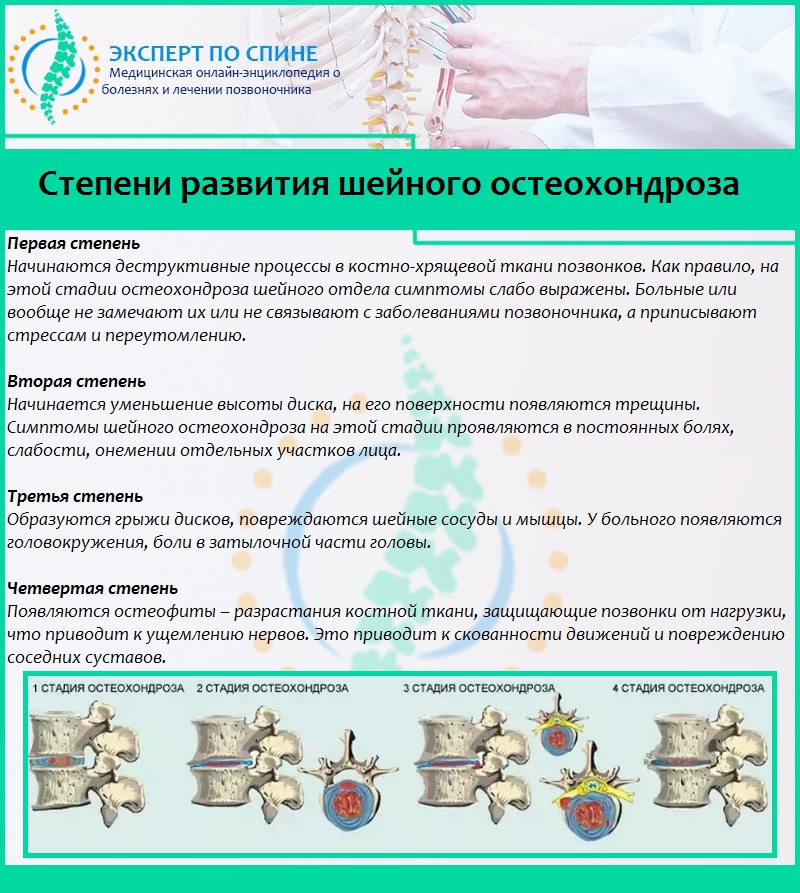 Иногда после инъекции обезболивающего боль утихает и не появляется снова даже после того, как лекарство истекло.Это означает, что нам удалось разорвать порочный круг, в котором боль приводит к мышечным спазмам, а напряжение мышц усиливает боль. Однако, если боль сохраняется длительное время, важно отметить, что НПВП обычно имеют множество побочных эффектов и могут вызывать нежелательные осложнения при длительном применении — снижение количества лейкоцитов в крови, осложнения желудочно-кишечный тракт.
Иногда после инъекции обезболивающего боль утихает и не появляется снова даже после того, как лекарство истекло.Это означает, что нам удалось разорвать порочный круг, в котором боль приводит к мышечным спазмам, а напряжение мышц усиливает боль. Однако, если боль сохраняется длительное время, важно отметить, что НПВП обычно имеют множество побочных эффектов и могут вызывать нежелательные осложнения при длительном применении — снижение количества лейкоцитов в крови, осложнения желудочно-кишечный тракт.
Седативные (седативные) и антидепрессанты часто назначают на 1-3 недели для улучшения общего состояния пациентов.При остеохондрозе поясничного отдела позвоночника при необходимости производят новокаиновую блокаду. В последнее время для снятия боли успешно применяются противосудорожные препараты.
Мануальная терапия, тракционная терапия (спинной мозг) и, в особых случаях, хирургическое вмешательство используются для уменьшения компрессионных синдромов.
В случае ослабления скрепляющих свойств суставно-спинномозгового аппарата, скрепляющих устройств — корсет, воротник, переплет и др. — рекомендуется его использование. Однако фиксирующие устройства можно использовать только ограниченное время, так как во время их использования может наблюдаться мышечная слабость.А для пациентов с остеохондрозом позвоночника крайне важно в будущем укрепить собственные мышечные связки.
После снятия острых симптомов стоит задача сначала создать фиксацию мышц, а затем стимулировать процессы регенерации поврежденных структур. Для этого используются лечебная гимнастика, рефлексотерапия и массаж. Для этого используются хондропротекторы (лекарства, применяемые для восстановления хрящевой ткани). И лекарства, улучшающие состояние сосудов (ангиопротекторы), особенно витамины группы B, препараты кальция, улучшающие состояние костной ткани.
При остеохондрозе позвоночника широко используются физиотерапевтические процедуры. Они уменьшают боль и отек тканей, улучшают кровообращение и стимулируют фиксацию мышц. Процедуры можно комбинировать и чередовать. Физиотерапевтические процедуры, такие как:
Процедуры можно комбинировать и чередовать. Физиотерапевтические процедуры, такие как:
- дарсонвализация пораженного участка спины и пораженных конечностей;
- электрофорез;
- низкоэнергетическое лазерное излучение;
- УЗИ;
- действие магнитного поля;
- тепловых процессов.
Шламовые, озокеритовые, парафиновые ванны, радоновые, сульфидные, сероводородные, скипидарные и другие ванны могут успешно применяться в санаторно-курортных условиях;
Следует иметь в виду, что полное восстановление проходит довольно долго, и при благоприятных условиях это происходит на шестом месяце. Поэтому лечение должно быть длительным. Он должен выполняться в сочетании, то есть препараты должны сочетаться с физиотерапевтическими и физиотерапевтическими практиками.
Острая боль в пояснице | Институт неотложной помощи
Визуализация
Подавляющему большинству пациентов, поступающих в отделение неотложной помощи с острой болью в пояснице, визуализация вообще не требуется. Рутинная визуализация не показана пациентам, поступающим в отделение неотложной помощи с неспецифической болью в пояснице. Из пациентов, которым требуется визуализация, лишь меньшинство нуждаются в стационарном обследовании, а у остальных можно отложить визуализацию до тех пор, пока не будет проведена пробная анальгезия и физиотерапия.
Это вызывает особую озабоченность, если учесть, что один рентген поясничного отдела позвоночника (2 изображения) или компьютерная томография поясничного отдела позвоночника эквивалентны 100 и 250-500 рентгенограммам грудной клетки соответственно.
Согласно рекомендациям RANZCR по медицинской визуализации при острой боли в пояснице, единственными рекомендованными методами визуализации поясничного отдела являются рентген и МРТ, если только перелом позвонка не является основным или единственным рассматриваемым диагнозом (например, травма) или МРТ не является основным диагнозом. противопоказаны (например, кардиостимуляторы)
противопоказаны (например, кардиостимуляторы)
Ниже приводится обзор рекомендуемых методов визуализации при острой боли в пояснице:
Рекомендуется срочная визуализация — магнитно-резонансная томография (МРТ)
- Основные факторы риска рака
История активного рака с болями в спине.
- Факторы риска или признаки синдрома конского хвоста
Задержка мочи, недержание кала, седельная анестезия.
- Факторы риска спинномозговой инфекции
Лихорадка, IVDU, недавняя инфекция, недавняя инвазивная процедура, повышенное СОЭ, СРБ или лейкоциты, с высоким клиническим подозрением у пациентов из группы риска (иммунодефицит, кортикостероиды).
- Тяжелый неврологический дефицит
Прогрессирующая моторная слабость, моторный дефицит на нескольких неврологических уровнях.
Если МРТ противопоказан или недоступен, и есть подозрение на вышеуказанные диагнозы, после обсуждения с нейрохирургом и радиологом может быть показана КТ поясничного отдела позвоночника.
Рекомендуется визуализация — КТ поясничного отдела позвоночника
- Предполагается перелом позвонка со значительной травмой.
Рекомендуется визуализация — рентгеновский снимок поясничного отдела позвоночника
- Подозрение на перелом позвонка:
- Остеопоротическая кость (пожилые люди, применение кортикостероидов) с минимальной травмой или без нее
- Женщина (ограниченное излучение).
Отложенная визуализация до окончания испытания терапии — МРТ
- Факторы риска или признаки анкилозирующего спондилита
См. Острая боль в пояснице — оценка.
- Незначительные факторы риска рака
Необъяснимая потеря веса, возраст> 50 лет, гематокрит 100.
- Факторы риска или симптомы стеноза позвоночного канала
Перечисленные выше факторы риска и пациенты также являются кандидат на операцию.
- Признаки и симптомы радикулопатии
- Устойчивая боль в спине после 1 месяца терапии
Этим пациентам потребуется визуализация, но не в срочном порядке.
Нет изображений
- Предыдущие изображения без изменений клинического статуса.
- Нет критериев для немедленной визуализации, менее 1 месяца терапии.
Схема принятия решения о визуализации RANZCR при острой боли в пояснице (стр. 10 по ссылке ниже).
Чтобы ознакомиться с учебным модулем РАНЗЦР, касающимся текущих рекомендаций по визуализации при острой боли в пояснице, щелкните здесь.
Патология
Избранной группе пациентов потребуется пройти обследование на патологию для помощи в диагностике и ведении. Эти требования должны оцениваться на индивидуальной основе.
- FBC — подозрение на инфекцию, злокачественное новообразование, неспинальную причину боли в спине.
- СОЭ — подозрение на инфекцию, злокачественное новообразование, анкилозирующий спондилит.
- Посев крови — лихорадка и подозрение на инфекцию.
- Исследования коагуляции — ожидается нейрохирургия.
- Другие патологические тесты, включая UEC, LFT, липазу, анализ мочи и т. Д., Следует учитывать при подозрении на неспинальную причину боли в спине.
Дополнительные ссылки и ресурсы
NPS Информационный бюллетень MedicineWise: Боль в пояснице — вам нужно сканирование?
Фармакологическое лечение
Важно, чтобы четкий план обезболивания был задокументирован в записях пациента или выписке, прописан в карте приема лекарств или в рецепте выписки и доведен до сведения медицинского персонала, медперсонала, пациента и его / ее опекуна.
| Легкая боль | Парацетамол 1 г, внутрь, каждые 4-6 часов (макс. | |||
| Умеренная боль | Парацетамол 1г внутрь, каждые 4-6 часов (макс. перорально каждые 6-8 часов | Рассмотрим Оксикодон 2 5 мг перорально, каждые 4-6 часов (макс.30 мг / сут) | Coloxyl + Senna 2 таблетки, перорально, ) | |
| Сильная боль | Парацетамол 1 г, внутрь, каждые 4-6 часов (макс. 4 г / день) | Ибупрофен 1 900 4 400 мг, перорально каждые 6-8 часов | Оксикодон 2 5-10 мг, перорально, каждые 4-6 часов (макс.30 мг / сут) | Coloxyl + таблетки, перорально, BD |
1 Осторожно при назначении нестероидных противовоспалительных препаратов пожилым людям (> 75 лет), почечной дисфункции, язвенной болезни, астме.
В качестве альтернативы можно использовать ингибитор ЦОГ-2 (циклооксигеназы 2). С осторожностью у пациентов с застойной сердечной недостаточностью в дополнение к указанным выше предостережениям.
2 Снизить дозу до 2,5 мг оксикодона перорально, каждые 4-6 часов, у пожилых людей> 75 лет
Нейропатические препараты обычно не назначаются пациентам с новыми проявлениями острой боли в пояснице.
Рассмотрите возможность назначения лекарства для лечения нейропатической боли тем, кто имеет боль, не поддающуюся стандартной анальгезии (> 4 недель), или испытывает значительный корешковый компонент боли.Этим пациентам следовало сделать или организовать визуализацию и начать направление к специалистам для исследования их боли.
Начните с низкой дозировки и постепенно увеличивайте дозу до тех пор, пока не будет достигнут терапевтический эффект (до максимальной дозы) или неприемлемые побочные эффекты не помешают дальнейшему применению. Один пример:
Габапентин — 100-300 мг перорально, нокте; постепенно увеличивайте дозу с интервалами 3-7 дней в соответствии с ответом; обычный диапазон 1,8–3,6 г в день в 3 приема
Рутинное использование бензодиазепинов при лечении острой боли в спине не рекомендуется.Однако для избранной группы пациентов небольшая доза перорального диазепама (например, 2,5-5 мг в день) может быть назначена только для снятия седативного эффекта в первые 24-48 часов. Знайте и говорите своим пациентам, что это не снимает боли, но может помочь им почувствовать себя лучше!
- Ингибиторы протонной помпы (ИПП)
Рассмотрите возможность назначения ИПП пациентам старше 45 лет или пациентам с гастроэзофагеальной рефлюксной болезнью, которым регулярно назначают НПВП.
Немедикаментозное лечение
Перед тем, как предлагать немедикаментозное лечение пациентам, которые поступают в отделение неотложной помощи с острой болью в пояснице, убедитесь, что их состояние и, в частности, их позвоночник стабильны. Любой пациент, обращающийся с тревогой, должен получать только фармакологическое лечение до тех пор, пока он не будет осмотрен старшим врачом.
Доказано, что пациенты с подтвержденным диагнозом неспецифической механической боли в спине и пациенты с симптомами боли в спине с радикулопатией или стенозом позвоночника получают пользу от ранней интеграции немедикаментозных методов лечения в их планы лечения.Примеры таких методов лечения включают:
- Поощрять раннюю мобилизацию и оставаться физически активным
- Раннее направление к физиотерапевту
- Рассмотрение индивидуально составленных программ упражнений
- Аэробная активность
- Инструкции по движениям
- Укрепление мышц
- Контроль осанки
- Растяжка
- Мануальная терапия (не рекомендуется в первые 48 часов)
- Спинальная манипуляция
- Массаж
- Мобилизация позвоночника
- Такие процедуры могут проводить физиотерапевты, остеопаты или мануальные терапевты
- Рассмотреть возможность направления на комбинированный физический и программа психологического лечения для людей со значительной ранее существовавшей инвалидностью или психологическим расстройством
Другие варианты лечения
Инъекции в корешок поясничного или крестцового нерва или фасеточные суставы под контролем компьютерной томографии обычно не проводятся.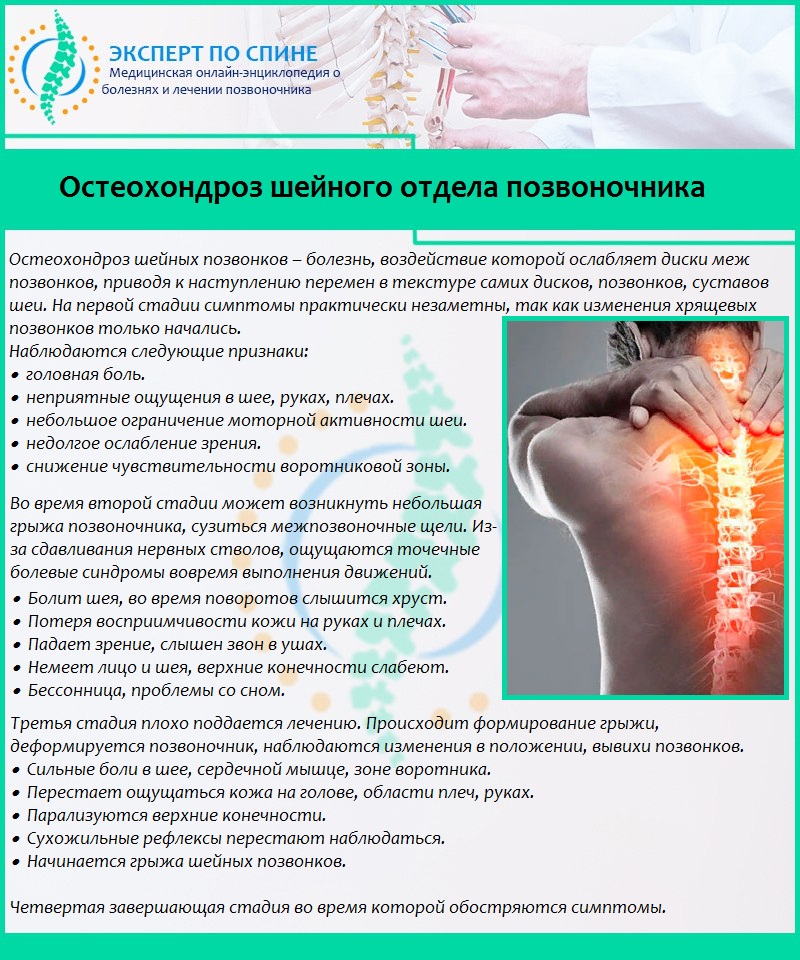 o пациенты, которые обращаются в отделение неотложной помощи с острым синдромом поясницы
o пациенты, которые обращаются в отделение неотложной помощи с острым синдромом поясницы
Инъекции нервных корешков предлагаются пациентам со стенозом позвоночника или корешковой болью из-за выпадения межпозвоночного диска, которые испытывают постоянную и значительную боль, несмотря на выполнение оптимальной комбинированной программы физического и психологического (при необходимости) лечения.
У небольшого числа пациентов с вышеуказанными состояниями могут наблюдаться тяжелые симптомы, которые не поддаются стандартному лечению. После соответствующей визуализации и консультации со спинальным хирургом эту небольшую группу пациентов можно направить на стационарную инъекцию нервного корешка под контролем компьютерной томографии.
Любому пациенту с признаками или симптомами, вызывающими тревогу, почти наверняка потребуется направление на спинальную хирургию после осмотра старшим врачом отделения неотложной помощи. Некоторым пациентам потребуется более срочное направление, чем другим, например пациентам с признаками синдрома конского хвоста (задержка мочи, недержание кала, седельная анестезия) требуется срочное направление. Руководить этим процессом будет старший врач.
Большинству пациентов, поступающих в отделение неотложной помощи с острой болью в пояснице, хирургическое вмешательство не требуется.Направление к спинальному хирургу должно быть зарезервировано для пациентов, которые все еще испытывают сильную боль после завершения оптимальной программы лечения.
Дополнительные ссылки и ресурсы
NPS MedicineWise Информационный бюллетень — План восстановления боли в пояснице
Прием
Любой пациент с признаками или симптомами красного флажка потребует госпитализации на время проведения соответствующих исследований и планов лечения. Осмотр старшего клинициста неотложной помощи важен для определения наиболее подходящего пути госпитализации.Например, если присутствуют тревожные сигналы, но старший врач имеет низкий показатель подозрения на серьезную патологию, может быть целесообразно поместить пациента в отделение краткосрочного пребывания (EDSSU) или медицинское отделение на время проведения расследования. Тем не менее, если есть непосредственная обеспокоенность по поводу значительной патологии позвоночника, необходимо срочное направление к специалисту по хирургическому лечению позвоночника с ускоренным обследованием.
Пациентам с острой неспецифической болью в пояснице или спине с симптомами ишиаса, которым не удалось пройти начальное испытание терапии в отделении неотложной помощи, может потребоваться кратковременная госпитализация.Такая неэффективность терапии может включать продолжающуюся боль, несмотря на адекватную анальгезию или плохую подвижность, несмотря на усилия и поощрение к ранней мобилизации.
Подавляющее большинство этих пациентов могут быть безопасно помещены в отделение EDSSU или в медицинское отделение, и у них будет наблюдаться значительное улучшение симптомов, чтобы их выписали в течение следующих 24 часов, если был реализован соответствующий план ведения. Для меньшинства пациентов, у которых сохраняются симптомы, препятствующие безопасной выписке; требуется повторная оценка с соответствующим обследованием и направлением на операцию на позвоночнике.
Выписка
Пациенты без критериев опасности или те, у кого была серьезная патология, исключенная в результате соответствующих исследований и обзора, могут быть рассмотрены для выписки. Боль необходимо адекватно контролировать, и они должны иметь возможность безопасно и независимо мобилизоваться. Также необходимо учитывать социальные факторы, включая способность подниматься по лестнице, если это необходимо, и необходимую поддержку со стороны семьи или опекуна.
Обучение пациентов
Обучение пациентов и лиц, осуществляющих уход, имеет первостепенное значение для обеспечения успешного и своевременного выздоровления.Должен быть предоставлен информационный листок пациента . Ключевые области, которые следует обсудить с пациентом, включают:
Вероятное значительное выздоровление в течение 4 недель с благоприятным прогнозом
Относительно признаков и симптомов (красные флажки), которые требуют повторного обращения
Рекомендации относительно действий, которых следует избегать, которые будут препятствовать или задерживать выздоровление
Пациенту требуется четкое объяснение (устное и задокументированное). Какие лекарства принимать, сколько и как часто.Чтобы объяснить это, предоставьте информационный бюллетень о пациенте .
Если вы предполагаете, что ваш пациент никогда раньше не принимал лекарства и не имеет опыта снятия боли, вы не ошибетесь!
Предоставьте вашему пациенту соответствующие рецепты. Если они приходят вечером или ночью, убедитесь, что у них есть соответствующий рюкзак, который можно взять домой, чтобы перебрать их на ночь.
- Немедикаментозная терапия
Убедитесь, что пациенту было направлено направление на физиотерапию или была предоставлена соответствующая информация, чтобы он мог самостоятельно записаться на прием к физиотерапевту.Ранняя мобилизация и упражнения — ключ к их выздоровлению.
Физиотерапия — предпочтительный процесс направления к специалистам, и ее следует поощрять, но индивидуальное предпочтение остеопата или мануального терапевта может быть приемлемым в качестве альтернативы.
При необходимости рекомендуется соответствующее психологическое наблюдение (через терапевта).
Убедитесь, что практикующий врач заполнил всю необходимую документацию, если это производственная травма.
Письмо о выпискеПисьмо о выписке должно быть заполнено, включая соответствующую клиническую информацию, исследования и особенности плана выписки, как указано выше.
Информационный листок пациента с острой болью в пояснице
Предоставьте пациенту приведенный выше информационный листок пациента с острой болью в пояснице.
Последующее наблюдение
Все пациенты, выписанные из отделения неотложной помощи после эпизода острой боли в пояснице, должны проконсультироваться с физиотерапевтом (остеопатом или мануальным терапевтом, если пациент предпочитает) в течение следующей недели. Тем не менее, чем раньше, тем лучше усилить выполнение упражнений и стратегий, которым обучали в ED.
Большинству пациентов, выписанных из отделения неотложной помощи после эпизода острой боли в пояснице, не требуется последующего медицинского наблюдения.Исключения из этого правила включают:
- Развитие любых признаков или симптомов, вызывающих тревогу — обращайтесь в неотложную помощь
- Внезапное ухудшение симптомов во время выздоровления
- Отсутствие улучшения симптомов, несмотря на соответствующий план управления выздоровлением
- Стойкие симптомы в течение> 4 недель
- Рассмотреть возможность осмотра терапевтом в течение 4 недель, если боль при корешке или ишиасе значительна или не улучшается.
- Травма, связанная с работой — требуется осмотр терапевта или специалиста в течение 72 часов после травмы.
Биотехнический измерительно-программный комплекс для прогнозирования и диагностики остеохондроза поясничной области с использованием правил нечеткой логики
Аль-Касасбех, Риад, Кореневский, Николай, Ионеску, Флорин, Альшамасин, Махди, Смит, Эндрю П. и Альвади, Абдулла. «Биотехническая измерительная и программная система для прогнозирования и диагностики остеохондроза поясничной области с использованием правил нечеткой логики» Biomedizinische Technik / Biomedical Engineering , vol.58, нет. 1, 2013, с. 51-55. https://doi.org/10.1515/bmt-2012-0081 Аль-Касасбех Р., Кореневский Н., Ионеску Ф., Альшамасин М., Смит А. и Алвади А. (2013). Биотехнический измерительный и программный комплекс для прогнозирования и диагностики остеохондроза поясничной области с использованием правил нечеткой логики. Biomedizinische Technik / Биомедицинская инженерия , 58 (1), 51-55. https://doi.org/10.1515/bmt-2012-0081 Аль-Касасбех, Р., Кореневский Н., Ионеску Ф., Альшамасин М., Смит А. и Альвади А. (2013) Биотехническая измерительная и программная система для прогнозирования и диагностики остеохондроза поясничной области с использованием нечеткой логики. правила. Biomedizinische Technik / Биомедицинская инженерия, Vol. 58 (Выпуск 1), стр. 51-55. https://doi.org/10.1515/bmt-2012-0081 Аль-Касасбех, Риад, Кореневский, Николай, Ионеску, Флорин, Альшамасин, Махди, Смит, Эндрю П. и Альвади, Абдулла.«Биотехническая измерительная и программная система для прогнозирования и диагностики остеохондроза поясничной области с использованием правил нечеткой логики» Biomedizinische Technik / Biomedical Engineering 58, no. 1 (2013): 51-55. https://doi.org/10.1515/bmt-2012-0081 Аль-Касасбех Р., Кореневский Н., Ионеску Ф., Альшамасин М., Смит А., Альвади А. Биотехническая измерительная и программная система для прогнозирования и диагностики остеохондроза поясничной области с использованием правил нечеткой логики. Biomedizinische Technik / Биомедицинская инженерия . 2013; 58 (1): 51-55. https://doi.org/10.1515/bmt-2012-0081Лечение цервикалгии в Киеве, Черкассах и Кропивницком
Диагноз «цервикалгия» ставится пациентам, испытывающим болезненное напряжение шейных мышц, ограничение подвижности в шее. Причины цервикалгии различны: от серьезных дегенеративных процессов, протекающих в позвоночнике, до обычного отека мягких тканей, вызванного длительной вынужденной позой.Но в случае сильных болей, их рецидивирующего характера без видимых причин необходимо записаться на прием к неврологу.
Специалисты различают две формы патологии:
- вертеброгенная цервикалгия, когда болезненность развивается в ответ на дегенеративные процессы, происходящие в шейном отделе позвоночника;
- Невертеброгенная цервикалгия, вызванная воспалением или повреждением мягких тканей. Также в эту категорию входят цервикалгии, спровоцированные абсцессами, опухолями, сосудистыми пучками и т. Д.
Точная диагностика причин заболевания — задача невролога.
Причины и симптомы
Вертеброгенные причины, приводящие к патологии, включают следующее:
- остеохондроз;
- искривление костей позвоночника;
- травмы позвоночника;
- повышенных нагрузки на опорно-двигательном аппарате.
Но также цервикалгия развивается на фоне регулярных психоэмоциональных перегрузок, повышенной физической нагрузки или, наоборот, гиподинамии, нарушения обмена веществ.Боль в шее может вызвать некоторые инфекции мышечного напряжения (например, менингит).
В группу высокого риска входят лица с избыточным весом, злоупотребляющие нездоровой (жирной, острой, копченой) пищей. Длительное пребывание в вынужденной позе также приводит к заболеванию шейки матки, и пациентка сталкивается с его основным симптомом — болью в шее.
Заболеваемость бывает разной по характеру в зависимости от причины повреждения тканей. Боль может быть ноющей (при мышечном спазме) или острой, колики (если патология вызвана защемлением нерва).
Невропатологи также рекомендуют обращать внимание на следующие признаки:
- щелчок при движении головы;
- частые приступы головокружения и мигрени;
- нарушение координации;
- обморок;
- онемение лица и шейки матки;
- слабость в руке.
В этом случае необходимо как можно скорее посетить специалиста и пройти обследование.
Процедура лечения
Первой задачей невролога является определение причины заболевания шейки матки.Для этого проводится тщательная диагностика, начиная с опроса и обследования пациента. Проверяются основные рефлексы, указываются зоны боли и ее характер.
Затем пациента направляют на анализы крови, часто назначают дополнительные обследования, например, УЗИ сосудов шейки матки. Информативные методики при цервикалгии — КТ, МРТ, рентгенография. По результатам обследования выявляется точная клиническая картина и разрабатывается план лечения.
При острой боли невролог назначает обезболивающие. Их нужно принимать по рекомендациям врача — в определенные часы, не дожидаясь обострений. Также могут быть назначены общеукрепляющие, противовоспалительные средства, миорелаксанты и ноотропы. Выполняется паравертебральный блок и назначаются лечебные процедуры.
Врач разрабатывает индивидуальные рекомендации по корректировке образа жизни пациентки и предупреждению рецидива заболевания шейки матки.Например, невролог может порекомендовать снизить нагрузку на шейку матки и укрепить мышцы: заняться гимнастикой или упражнениями, избавиться от лишнего жира, сбалансировать питание. Невролог медицинского центра «ДокторПРО» в Киеве, Черкассах и Кропивницком проведет эффективное лечение цервикалгии.
Остеохондроз пояснично-крестцового отдела позвоночника
Наверняка каждый взрослый человек слышал такое слово, как «остеохондроз», но не все до конца понимают, что это такое на самом деле.Мы поможем вам разобраться, что такое остеохондроз поясничного отдела позвоночника и способы его лечения.
Остеохондроз — наиболее распространенное заболевание позвоночника, при котором дегенеративно-дистрофические процессы развиваются непосредственно в межпозвонковых дисках. В начальной стадии остеохондроза позвоночника хрящевая ткань начинает разрушаться; диски теряют необходимую влажность и эластичность, становятся тоньше и утолщаются. При этом межпозвонковые диски перестают выполнять свою физиологическую амортизационную функцию.
Обычно остеохондроз развивается в нижнем отделе позвоночника (в его поясничной части), так как он испытывает максимальную массу тела. Шейный и грудной остеохондроз развивается гораздо реже, чем пояснично-крестцовый остеохондроз.
Стадии развития остеохондроза поясничного отдела позвоночника
На первой стадии разрушается пульпозное ядро межпозвонкового диска; он уменьшается и распространяется в стороны.
Вторая стадия — разрастание окружающих тканей диска; Возможно ущемление нервных корешков и образование выпячиваний (протрузий).На этом этапе человек испытывает боль в пояснице с возможным иррадиацией (распространением) в ягодицы, бедра или голени.
Третья стадия характеризуется разрывом наружной фиброзной оболочки межпозвонкового диска и выходом пульпозного ядра за ее границы. Так образуется грыжа диска. Эта стадия сопровождается сильной острой болью в поясничном отделе позвоночника с возможным распространением на ноги.
На 4-й (заключительной) стадии на телах позвонков образуются костные выступы (остеофиты), вызывающие скованность и болезненность при движениях в поясничном отделе позвоночника.
Причины остеохондроза поясничного отдела позвоночника
- Наследственная предрасположенность (многие люди имеют генетически детерминированную рыхлую пористую структуру диска, более подверженную деформации).
- Множественные травмы позвоночника.
- избыточный вес
- Сидячий образ жизни и недостаточные физические нагрузки или наоборот их переизбыток.
- Сидячая работа.
- Обычная масса
- Плоскостопие.
- Неправильное формирование опорно-двигательного аппарата и различных заболеваний позвоночника.
- Постоянные стрессовые факторы, недосыпание.
- Гипотермия
- Неправильное питание, нарушение обмена веществ.
- Плохие условия окружающей среды.
Как видим, для развития пояснично-крестцового остеохондроза существует множество предпосылок, и нередко это заболевание имеет плюрикаузальную природу. Кроме того, если раньше остеохондроз позвоночника считался патологией пожилого возраста, то в последние десятилетия остеохондроз сильно «помолодел» и теперь встречается у молодых людей.
«Бремя собственного выбора не чувствуется» — пословица, которая вредит позвоночнику. Люди с детства приучены поднимать тяжести, а к 22 годам позвоночник заканчивает свое формирование. Поэтому можно нагружать позвоночник до 22, но нельзя его перегружать!
Симптомы пояснично-крестцового остеохондроза
В клинических проявлениях остеохондроза преобладают болевые симптомы различной степени выраженности: от тупой боли до люмбаго.
Они появляются не сразу, а только на второй стадии остеохондроза.Для него характерны боли в пояснице с возможным распространением на нижние конечности (бедро, голень, колено, ступня, пальцы).
Тупая ноющая боль называется люмбалгией, острая боль — люмбаго, а боли с иррадиацией в ногах — поясничной ишиалгией. Болезненные симптомы усиливаются при резких движениях и физических нагрузках. Остеохондроз пояснично-крестцового отдела позвоночника может стать причиной гинекологических заболеваний у женщин и нарушений потенции, хронического простатита у мужчин. Могут быть нарушения дефекации и мочеиспускания.
Подробнее о симптомах, вариантах развития и осложнениях остеохондроза вы можете прочитать в нашей специальной статье «Симптомы остеохондроза пояснично-крестцового отдела позвоночника» в разделе «Это интересно».
Лечение пояснично-крестцового остеохондроза
При пояснично-крестцовом остеохондрозе пациенты часто жалуются на боли в пояснице. Более того, многие люди обращаются к врачам слишком поздно, на завершающих стадиях развития болезни, и эффекта от лечения в этом случае практически не будет.
Если своевременно обратиться к специалистам и начать комплексное лечение остеохондроза, есть хорошие шансы навсегда избавиться от болей в спине и вернуться к активной жизни.
Но лечение поясничного остеохондроза подразумевает интенсивную работу самого пациента, ведь лечение должно начинаться с пересмотра образа жизни, коррекции массы тела, правильного контроля осанки в течение дня и т. Д. Необходимо вести здоровый образ жизни, сбалансированно питаться. и качественное питание, чтобы вести активную физическую нагрузку, не нервничать и не поднимать тяжести.
Ни в коем случае нельзя заниматься самолечением, ведь многие люди совершают частую ошибку, занимаясь гимнастикой в период обострения остеохондроза. Это не правильно. Ведь физические упражнения, массаж и физиотерапевтические мероприятия допустимы только в период ремиссии (период затухания боли). Все методы реабилитации должны проводиться в соответствии с целью и под наблюдением невролога или соответствующего специалиста.
Отсутствие полноценного и комплексного лечения остеохондроза может привести к негативным последствиям в виде снижения силы мышц нижних конечностей, нарушения работы органов мочеполовой системы, снижения сухожильных рефлексов, полного разрушения межпозвонковых дисков.Поэтому откладывать визит к неврологу не рекомендуется.
Специалисты Медицинского центра Берсенева много лет занимаются лечением пояснично-крестцового остеохондроза, в том числе его осложнений (протрузии, грыжи, деформирующий спондилез, стеноз позвоночного канала и др.).
Самым важным моментом при лечении остеохондроза является не назначение обезболивающих и гормональных блокад, как это часто практикуют другие неврологи. Такое лечение может вызвать язвенную болезнь, нарушение работы сердечно-сосудистой системы, остеопороз.
Основная цель лечения остеохондроза — устранение болезненных ощущений, восстановление работы поврежденных нервных корешков и приостановление разрушения межпозвонковых дисков в будущем.
Метамерный метод лечения, разработанный доктором Берсеневым, позволяет успешно купировать боли в спине и восстанавливать поврежденные межпозвонковые диски; нормализовать обмен веществ и кровообращение в определенном сегменте позвоночника, избежать дальнейшего прогрессирования остеохондроза и развития нейродистрофических синдромов.
Если почувствуете боли в пояснице — не сомневайтесь. Обратитесь в наш медицинский центр, где наши специалисты помогут вам справиться с остеохондрозом и научат, как избежать повторных обострений этого заболевания в будущем.
Позаботьтесь о своем здоровье и здоровье членов вашей семьи. Наши специалисты знают, как лечить поясничный остеохондроз, и всегда готовы вам помочь!
Записаться на консультацию, диагностику и лечение можно по телефону (044) 238-22-31.
Мы находимся по адресу: г. Киев, ул. Бульварно-Кудрявская, 10-Б.
Хондроз шеи. Остеохондроз шейного отдела позвоночника: симптомы, признаки, лечение
Если, проснувшись утром, вы чувствуете сильную тянущую боль в шее и шее, необходимо обратить на это внимание. Конечно, днем неприятные ощущения могут пройти, но есть вероятность, что на следующий день неприятные ощущения вернутся.
Что вызывает боль в шее и шее? Ответить на этот вопрос может только врач, но для начала нужно пройти ряд исследований (УЗИ, МРТ шейного отдела).Есть вероятность, что причиной всего простуды или воспаления лимфатических узлов является ангина или другая инфекция. Но если причиной боли стал хондроз шеи, то игнорировать этот диагноз нельзя. Ведь это заболевание способствует значительному снижению качества жизни, ограничивает активность пациентов.
Что такое хондроз шеи?
Шейный остеохондроз — заболевание межпозвонковых дисков шейного отдела позвоночника. В результате возникают необратимые деформации позвонков.Появляются остистые отростки, зарывающиеся в нервные окончания, проходящие в спинномозговом стволе. К тому же все межпозвоночные диски становятся более хрупкими, истончаются. Существует риск возникновения межпозвоночной грыжи, которая приводит пациента к операционному столу.
Обычно шейный отдел позвоночника состоит из 7 позвонков, он очень подвижен и отвечает за наклон и поворот головы. Хондроз шеи очень распространен и занимает второе место после хондроза поясничного отдела позвоночника. Чаще всего ими болеют люди в возрасте от 30 до 60 лет.Причина возникновения этого заболевания — особенности строения позвоночника (позвонки плотно прилегают друг к другу). К тому же мышцы шеи развиты довольно слабо, поэтому очень небольшая нагрузка приводит к аномалиям в шейном отделе.
Хондроз шеи может возникнуть в результате:
- слабости мышечного корсета шеи;
- длительная работа за компьютером или письменным столом;
- различные травмы шеи;
- плохая осанка, малоподвижный образ жизни;
- нарушения обменных процессов;
- переохлаждение;
- переедание
Симптомы заболевания
Шейный хондроз по своим симптомам является наиболее опасным видом остеохондроза, так как кровоснабжение головного мозга нарушается из-за сдавливания сосудов.Ущемление позвоночника, которое исходит от нерва спинного мозга, может привести к потере чувствительности и инвалидности.
Итак, симптомы заболевания следующие:
- стойкие боли в шее и шее;
- головокружение;
- звон, шум в голове и ушах;
- усталость, общее недомогание;
- нарушение зрения и слуха;
- Боль, отдающая в лопатку, плечо, руку и может сопровождаться слабостью и онемением верхних конечностей.
Острое заболевание
Острый хондроз протекает до определенного времени без симптомов. Он дает о себе знать, когда начинается воспалительный процесс. Нарушенные участки позвоночника, участвующие в движении. Присутствует сильная боль.
Симптомы острой формы остеохондроза такие же, как и при обычном шейном хондрозе. Но причины у этого заболевания разные:
- частые мышечные спазмы;
- врожденное заболевание скелета;
- послеоперационные действия и травмы;
- тяжелое отравление;
- грыжа;
- пожилого возраста;
- тяжелый физический труд;
- минеральный или гормональный сбой.
Лечение
Чтобы избежать серьезных последствий в будущем, необходимо срочно обратиться к врачу при появлении хотя бы одного из вышеперечисленных симптомов заболевания. Лечение хондроза шеи нужно начинать немедленно. Однако полное выздоровление, к сожалению, невозможно. Лечение направлено только на замедление необратимых процессов. При обострениях необходима госпитализация и полупостельный режим.
Неврологи назначают различные анальгетики, витамины, миорелаксанты.Хорошие результаты дает физиотерапия (процедуры УЗИ, электрофорез с применением анестетиков и т. Д.). Ношение воротника Шанца также является одним из способов лечения. Кроме того, применяется хирургическое вмешательство с использованием хондропротекторов.
Показан и массаж, его нужно проводить, когда хондроз еще не в стадии обострения. Однако иногда его назначают в период обострения. Тогда врач рефлекторно воздействует на боли в позвоночнике за счет здоровых участков тела. Вообще, сначала массаж организуется щадящими методами, чтобы не было напряжения мышц.
Для эффективного лечения шейного хондроза необходимо:
- устранить факторы, вызвавшие заболевание;
- стимулируют процесс естественной регенерации межпозвонковых дисков;
- улучшить общее состояние и работу дисков;
- восстановить нормальное кровообращение в головном мозге.
Мазь от хондроза
Использование мази помогает онеметь, согреть, отвлечь внимание, защитить хрящевую ткань.Применять эти препараты должен только врач. Их применяют при напряжении и мышечной боли. Мазь бывает следующих видов:
- Противовоспалительная — содержит стероидные вещества и, возможно, анальгетики для снятия боли.
- Оказывает комплексное воздействие (обезболивание, воспаление, воспаление, регенерация).
- Мазь от хондроза, снимающая и раздражающая. Он нужен для того, чтобы усилить кровообращение и тем самым улучшить питание тканей.Действующее вещество — никобоксил.
- Мазь, замедляющая негативные процессы и восстанавливающая хрящевую ткань. Основное действующее вещество в нем — хондроитинсульфат.
- Гомеопатическое. Мазь изготовлена на основе растительных компонентов и экстрактов. По своему действию схож с мазями от 1 балла.
- Массаж, снимающий воспаление, способствующий регенерации тканей, обезболивающий. В его составе мумие, мед, растительные компоненты.
Профилактика
На начальных стадиях хондроз шеи практически незаметен, поэтому следует уделить особое внимание профилактике этого коварного заболевания.Ведь всегда лучше предотвратить проблему, чем лечить. Для профилактики этого заболевания необходимо:
- улучшить условия труда;
- вести здоровый образ жизни;
- соблюдать диету, не переедать;
- избегать нерациональных нагрузок;
- соблюдать правильную позу во время работы и сна;
- на упражнение.
Остеохондроз поясничного отдела позвоночника
Острая поясничная боль на фоне остеохондроза позвоночника — широко распространенная проблема, с которой сталкивается большинство людей.Получив нас «в награду» за вертикальную осанку (из-за повышенной осевой нагрузки на позвоночник), это заболевание рано или поздно поражает каждого жителя планеты, вопрос только в том, как быстро это происходит и насколько выражены симптомы. Такая «безответственная» статистика вынуждает отнести данную патологию к социально значимым заболеваниям, и борьба с ней должна быть задачей не только отдельного человека, страдающего от проявлений болезни, но и глобальной системы здравоохранения в целом.Поэтому вопрос о лечении остеохондроза позвоночника — очень актуальная тема.
Так что же такое остеохондроз? Давайте вкратце рассмотрим, как прогрессирует болезнь. В самом названии, если переводить буквально с латыни, мы определяем структуры, которые изменяются при остеохондрозе: кости и хрящи. Для амортизации и устойчивости к вертикальным нагрузкам природа поместила между нашими позвонками своего рода фибро-хрящевые «подушки» — межпозвоночные диски.Их кормление происходит в детстве за счет кровеносных сосудов, которые примерно к 25 годам утрачиваются, и кормление начинает осуществляться диффузно за счет окружающих мышц.
При патологических нагрузках на позвоночник (сидячая работа или наоборот — чрезмерные физические нагрузки), нарушениях минерального обмена межпозвоночный диск теряет упругие и амортизирующие свойства, уменьшается его высота, изменяется структура позвонков, патологические костеостеофиты и закрытие) пластины) в пораженном позвоночнике нарушается подвижность.На более поздних стадиях заболевания центральная часть межпозвонкового диска, т.н. Пульпозное ядро, пробивая кольцевидный фиброз, образует своеобразный мешочковый выпячивание между телами позвонков — межпозвоночную грыжу. Грыжа может вызвать сдавление нервных корешков, прилегающих к позвонкам, сильная боль возникает в области сдавления, а также в области, регулируемой работой пораженного нерва. Из-за постоянного раздражения нервных сплетений возникает рефлекторный спазм скелетных мышц, называемый в медицине защитной защитой, который, с одной стороны, защищает пораженный позвоночник от чрезмерных движений, а с другой — усиливает сжатие, отек. и боль в пораженном месте.
В большинстве случаев (90%) болевой синдром при остеохондрозе (даже очень выраженном) вызван мышечным спазмом! В других случаях причиной боли является сдавление нервного корешка или спинного мозга непосредственно от грыжи диска.
Остеохондроз поясничного отдела позвоночника: как лечить
Из всех отделов позвоночника а всего их у человека пять (шейный, грудной, поясничный, крестцовый и копчиковый), из-за наибольшей двигательной нагрузки поясничный отдел чаще всего страдает проявлениями заболевания.Остеохондроз поясничного отдела позвоночника имеет яркие, знакомые симптомы, и его лечение является важной социальной задачей, так как ухудшает качество жизни не только пожилых людей, но и людей активного трудоспособного возраста.
Боль может локализоваться непосредственно в поясничной области, а также на передней части бедра, или на всей задней или внешней поверхности стопы, иногда рядом с пальцами ног. Часто боль передается в ягодичную область, крестец, промежность, а иногда может локализоваться только в этих областях, маскируясь под заболевания мочеполовых путей и кишечника и затрудняя постановку правильного диагноза.Интенсивность болевого синдрома может быть настолько высокой, что человек теряет способность выполнять самые простые движения, принимает вынужденные позы и теряет нормальный сон. Это точно такой же радикулит, который давно стал синонимом самого заболевания.
Ограничение физических нагрузок. Нарушаются привычные движения и чувствительность в конечностях, появляются мышечные судороги, парестезии (ощущение покалывания, жжения).
Дисфункция таза. При интенсивном корешковом синдроме, известном всем как ишиас, или при массивном грыжевом выпячивании, мочеиспускание и функция кишечника могут даже нарушаться, вызывая у пациента сильную боль.
Лечение остеохондроза поясничного отдела позвоночника часто становится сложной задачей как для пациента, так и для врача. Каждому, страдающему этим заболеванием, задают вопросы: «Как лечить остеохондроз поясницы?», «Как лечить остеохондроз поясницы?», Если лечение боли в пояснице в домашних условиях не помогает, к какому врачу обратиться? «, Если при поясничном остеохондрозе помогают таблетки и мази — как лечить?
Справиться с обострением остеохондроза и назначить грамотное лечение помогут следующие врачи: терапевт, невролог, специалист по медицинскому массажу, мануальный терапевт, физиотерапевт и, при необходимости, хирургическое лечение — нейрохирург.Способы борьбы с остеохондрозом поясничного отдела позвоночника
Главное в лечении остеохондроза — это правильный образ жизни! У людей, которые активно и правильно занимаются физкультурой и следят за позвоночником, никогда не бывает болей в спине! К сожалению, этим простым истинам следуют немногие.
Анализируя этот вопрос, можно выделить:
- медикаментов;
- немедикаментозное.
Немедикаментозные методы лечения патологии поясничного отдела позвоночника
- Процедуры отвлечения внимания .Их эффект заключается в самом названии — использование различных аппликаторов, массажных ковриков и валиков, шерстяных ремней, «лосьонов» и «трения», воздействуя на поверхностные нервные окончания и кровеносные сосуды, в некоторой степени снижает спазм мышц и болевой синдром. Эти методы можно использовать как вспомогательные, но их изолированное использование при обострении остеохондроза поясничного отдела позвоночника без системного лечения специальными препаратами малоэффективно.
- Иммобилайзеры . Под этими инструментами понимаются повязки различной конструкции, ношение которых позволяет защитить позвоночник от резких и «опасных» движений и перераспределить нагрузку при статической работе.Средства для иммобилизации можно приобрести в магазинах медицинского оборудования и аптеках, но перед покупкой желательно проконсультироваться с врачом, который поможет определить оптимальную для вашей ситуации конструкцию, жесткость и конфигурацию повязки. Их рекомендуется использовать только во время воздействия неблагоприятных факторов (вождение автомобиля, сидячая работа и т. Д.), Так как длительное использование приводит к потере мышечной массы.
- Физиотерапия (ЛФК) — неотъемлемая часть комплексного лечения остеохондроза.Упражнения, направленные на поддержание тонуса скелетных мышц спины и снятие патологического мышечного спазма, помогают восстановить и поддерживать двигательную активность и снизить интенсивность болевого синдрома. Существенным преимуществом ЛФК является то, что после занятий с инструктором человек может самостоятельно выполнять ежедневные упражнения в домашних условиях, а также наличие комплекса упражнений, применимых даже при ухудшении процесса. Самым эффективным способом лечебной физкультуры является механотерапия — упражнения на тренажерах по индивидуально разработанной методике, так как для формирования мышечного корсета необходимо работать с отягощениями.
- Массаж — давно известный, наиболее распространенный и, пожалуй, самый популярный метод профилактики и лечения пациентов, однако в фазе обострения остеохондроза поясничного отдела позвоночника использовать невозможно. Кроме того, массаж при остеохондрозе должен выполняться только профессиональным медиком, который хорошо разбирается в анатомии и физиологии и владеет техникой лечебного лечебного массажа.
- Мануальная терапия и набирающая популярность в последнее время остеопатия в исполнении грамотного специалиста способна оказать существенный лечебный эффект и даже на длительное время облегчить обострения заболевания.Также важно помнить, что при обращении к мануальному терапевту перед началом процедур необходимо провести инструментальное обследование позвоночника (рентгенография, компьютерная томография или магнитно-резонансная томография, остеоденситометрия), чтобы врач мог оценить распространенность и тяжесть процесса. и исключить возможные противопоказания к манипуляции. Как и массаж, мануальная терапия и остеопатия имеют ряд противопоказаний, таких как сильное сдавливание нервного корешка грыжами, подвывих позвонков.В остром периоде остеохондроза поясничного отдела позвоночника, как правило, используются мягкие методики мануальной терапии (расслабление мышц и так далее).
- Иглоукалывание . По результатам недавних исследований, использование этого популярного в широком диапазоне метода считается проверенным лекарством, нецелесообразным при остеохондрозе поясничного отдела позвоночника, не устраняющим симптомы заболевания и относящимся к неоправданным. традиционные методы лечения.
- Физиотерапия , включенная в национальные клинические руководства и стандарты лечения остеохондроза, давно доказала свою эффективность в лечении этого заболевания.При остеохондрозе поясничного отдела позвоночника применяют электромиостимуляцию, амплипульсотерапию, ударно-волновую терапию, интерстициальную миостимуляцию, лазеротерапию. Магнитотерапия остается популярным методом в комплексном лечении. К его достоинствам можно отнести хорошую переносимость и небольшой список противопоказаний, возможность его применения в остром периоде болезни. Поражая все звенья патологического процесса, после нескольких процедур значительно снижает болевые ощущения и позволяет человеку расширить физические нагрузки.Кроме того, улучшая трофику пораженных тканей, он замедляет прогрессирование заболевания. Несомненным достоинством этого метода является возможность его самостоятельного использования пациентом вне стен медицинского учреждения.
Но если все вышеперечисленные немедикаментозные методы оказались неэффективными — то как лечить поясничный остеохондроз?
Медицина
Заболеваниепредполагает назначение следующих групп препаратов.
Нестероидные противовоспалительные препараты (НПВП) доступны как для местного применения (гели, мази, кремы), так и для системного применения (таблетки, суппозитории, растворы для внутримышечного и внутривенного введения).Их действие основано на блокировании воспалительного процесса на ферментативном уровне, в результате чего снимается отек в пораженном месте и значительно уменьшается болевой синдром.
На ранних стадиях заболевания достаточно местного применения НПВП в сочетании с немедикаментозными методами (лечебная гимнастика, магнитотерапия). При ярко выраженном патологическом процессе и сильном болевом синдроме следует прибегать к таблеткам, а иногда и к инъекционным формам лекарств.
К сожалению, НПВП с хорошим противовоспалительным и обезболивающим действием при длительном системном применении могут вызвать развитие и обострение язвенно-эрозивных процессов желудочно-кишечного тракта, а также нарушение функции почек и печени. Поэтому пациентам, длительно принимающим нестероидные противовоспалительные препараты, также необходимы препараты, защищающие слизистую желудка, и регулярный лабораторный контроль функции печени и почек.
Миорелаксанты системного действия, т.е. препараты, снимающие мышечный спазм.Принцип их действия заключен в названии: расслабление спазматических мышц способствует уменьшению сдавления нервов и сосудов, отечности в пораженной области — улучшает кровообращение и иннервацию — уменьшается боль; за счет уменьшения мышечной нагрузки уменьшается напряжение связочного аппарата — уменьшается припухлость (выпуклость) межпозвоночного диска — ослабевают боли, увеличивается объем движений.
Миорелаксанты для лечения остеохондроза позвоночника выпускаются в форме таблеток и растворов для внутримышечных инъекций, для достижения терапевтического эффекта их необходимо принимать длительно, постепенно увеличивая дозу.Как и НПВП, миорелаксанты имеют ряд противопоказаний и могут вызывать нежелательные побочные эффекты, поэтому, несмотря на бесплатную продажу в аптечных сетях, перед их покупкой следует проконсультироваться с врачом.
Местные анестетики или препараты для местной анестезии используются для медикаментозного лечения поясничного остеохондроза в виде так называемых паравертебральных блокад, когда раствор препарата вводится сначала подкожно, а затем в отростки пораженных позвонков в проекции. предполагаемое сжатие нервного корешка.
Накапливаясь в мембранах нервных волокон, препарат эффективно блокирует болевой сигнал. Терапевт, конечно, не сможет провести такую блокаду, для ее проведения необходимо обратиться к неврологу или нейрохирургу.
Также для паравертебрального введения иногда используются растворы глюкокортикостероидов (ГКС) — гормональных препаратов с выраженным противовоспалительным действием. Их местное применение позволяет добиться максимального эффекта, при этом сводя к минимуму риск нежелательных побочных эффектов препарата.Такие блокады проводятся курсами 2-3 раза в год, их должен проводить невролог или нейрохирург.
витаминов группы В. В каждой аптеке можно найти самые разные препараты из этой группы, как в форме приема внутрь, так и внутримышечно. Считается, что они обладают нейротрофическим и легким обезболивающим действием, но доказательная медицина не предоставила надежного обоснования их использования при остеохондрозе позвоночника.
Лечебная физкультура при остеохондрозе поясничного отдела позвоночника
К сожалению, иногда комплексное лечение с использованием современных лекарств, физиотерапии, массажа и физических упражнений оказывается неэффективным — человек продолжает испытывать боль, сохраняется ограничение физических нагрузок, значительно ухудшается качество жизни.Это происходит на поздних стадиях заболевания, когда образуются объемные, часто множественные грыжевые выпячивания межпозвонковых дисков. В такой ситуации показано хирургическое лечение. Кроме того, операция показана при так называемом «грыжевом пролапсе», когда значительное сдавливание позвоночного канала вызывает непреодолимую боль, статодинамические нарушения и блокаду функций мочевого пузыря и кишечника. В таких случаях операция проводится в срочном порядке. Целью хирургических вмешательств при остеохондрозе поясничного отдела позвоночника является механическая декомпрессия позвоночного канала и нервных корешков.
В настоящее время для хирургического лечения остеохондроза используются как давно известные объемные хирургические техники, так и предложенные современной медициной малоинвазивные эндоскопические вмешательства с использованием лазерного и радиочастотного воздействия, некоторые из которых можно проводить даже под местной анестезией.

 Характерны ноющие и тупые боли, которые усиливаются при движении и дыхании. Боль может быть опоясывающей и усиливаться ночью.
Характерны ноющие и тупые боли, которые усиливаются при движении и дыхании. Боль может быть опоясывающей и усиливаться ночью.