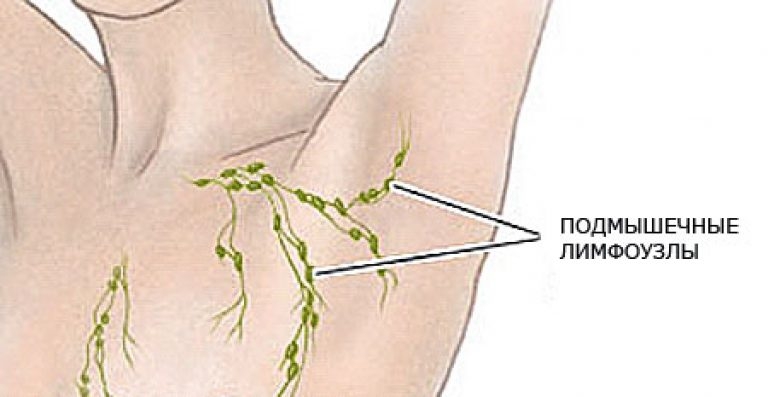
Какой врач лечит лимфоузлы, как называется, к кому обращаться
Какой врач лечит воспаленные лимфоузлы и к кому обращаться
Лимфатическая система призвана защищать организм человека от проникновения патогенных микроорганизмов и удалять токсины из крови, тканей и клеток. Многие негативные факторы как из внешней среды, так изнутри могут влиять на размеры, консистенцию и чувствительность лимфатических узлов. Зная возраст пациента, предъявляемые жалобы и локализацию патологического процесса, принимается решение о том, какой врач лечит лимфоузлы в конкретном случае.
Консультация специалиста обязательна при наличии таких симптомов, как:
- любые изменения в лимфатических узлах и кожи над ними – увеличение в размерах, спаянность, болезненность, гиперемия;
- общая слабость, потеря аппетита и нарушение сна;
- повышенная температура тела в течение недели и более;
- признаки интоксикации неясного происхождения – тошнота, головная боль, расстройство пищеварения;
- высыпания на коже.

Врач для взрослых и детей, который занимается лимфоузлами
Шейные, паховые и подмышечные узлы являются самыми крупными в организме человека. Именно они первыми реагируют на проникновение инфекции воспалительным процессом. Лимфоузлы увеличиваются в размерах, становятся болезненными и причиняют дискомфорт, развивается лимфоденопатия. Состояние не является заболеванием, а лишь указывает на наличие проблем в близлежащих органах. Различают локализованную и генерализованную форму. В первом случае лимфатические узлы увеличены только в одном каком-то месте, во втором – патология отмечается на двух и более участках тела.
Для взрослых пациентов первым в списке специалистов по лимфоузлам идут терапевт или врач общей практики
Узкопрофильные специалисты
Локализация воспалительного очага указывает на то, к какому узкому врачу следует обращаться с лимфоузлами.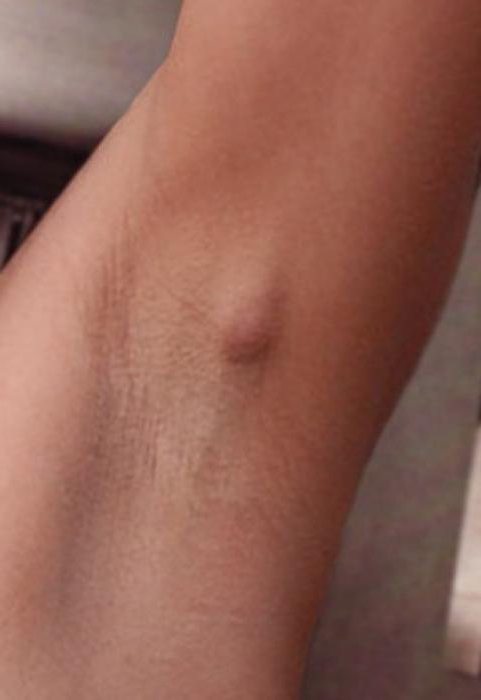 Чаще всего патологией занимаются следующие специалисты:
Чаще всего патологией занимаются следующие специалисты:
- Оториноларинголог (ЛОР). К этому врачу приходят на прием в тех случаях, когда лимфаденопатия развивается в области шеи. Вызывать увеличение и болезненность шейных лимфатических узлов могут респираторная инфекция, отиты, гайморит, ангина различной этиологии, воспалительные заболевания верхних дыхательных путей. При необходимости ЛОР-врач выполнит прокол гайморовых пазух, удалит миндалины или разросшиеся аденоиды, проведет манипуляции, направленные на устранение воспаления в глотке, гортани и ушах.
- Стоматолог. Подчелюстной и/или шейный лимфаденит нередко являются следствием патологических процессов в ротовой полости. Лимфатические узлы могут воспаляться в результате стоматита, гангрены пульпы зуба, нагноения кисты. После установления первопричины подбирается соответствующая тактика лечения – медикаментозная либо хирургическая терапия.
- Гинеколог или уролог. Увеличение паховых лимфоузлов свидетельствует о проблемах в мочеполовой системе.

- Дерматолог. Аллергические реакции, опоясывающий лишай, некоторые системные или аутоиммунные заболевания могут стать причиной развития лимфаденита. Врач занимается лимфоузлами одновременно с лечением основного заболевания.
- Онколог. Идти к врачу данной специализации следует при неясной причине воспаления лимфатических узлов или неэффективности проводимой терапии. Любые новообразования независимо от локализации опухоли являются показанием к посещению онколога. Организм с помощью лимфатической системы пытается избавиться от злокачественных клеток, тем самым вызывая изменения в узлах. Негативно влияют на состояние лимфоузлов метастазы или раковые клетки, занесенные с током лимфы из других органов или систем.
- Фтизиатр.
 Частыми симптомами туберкулеза являются субфебрильная температура тела, постоянная усталость, астения, повышенное потоотделение и изменения в лимфатических узлах. Туберкулезной палочкой могут поражаться любые органы и системы, поэтому локализация воспаленных лимфоузлов будет зависеть от местонахождения инфекции. При подтверждении диагноза лечение направлено на устранение основного заболевания.Инфекционист. С проблемными лимфоузлами можно обратиться к этому специалисту, ведь нередко лимфаденопатия развивается в ответ на различные инфекции вроде кори, краснухи, туляремии, токсоплазмоза, СПИДа и других. Врач проводит осмотр, определяет локализацию, выполняет дифференциальную диагностику и при необходимости назначает лечение.
Частыми симптомами туберкулеза являются субфебрильная температура тела, постоянная усталость, астения, повышенное потоотделение и изменения в лимфатических узлах. Туберкулезной палочкой могут поражаться любые органы и системы, поэтому локализация воспаленных лимфоузлов будет зависеть от местонахождения инфекции. При подтверждении диагноза лечение направлено на устранение основного заболевания.Инфекционист. С проблемными лимфоузлами можно обратиться к этому специалисту, ведь нередко лимфаденопатия развивается в ответ на различные инфекции вроде кори, краснухи, туляремии, токсоплазмоза, СПИДа и других. Врач проводит осмотр, определяет локализацию, выполняет дифференциальную диагностику и при необходимости назначает лечение.
Специалист для решения проблем с лимфатической системой
Врач по лимфоузлам называется лимфолог. Он занимается конкретно заболеваниями лимфатической системы. На основании предъявляемых пациентом жалоб и симптомов назначает следующие виды обследований:
- анализы крови общий и биохимический;
- рентгенографию органов грудной клетки;
- ультразвуковое исследование брюшной полости, органов малого таза, периферических лимфатических узлов;
- компьютерную томографию;
- магнитно-резонансная томографию.

При необходимости выполняются лимфоангиография (лимфография) и лимфосцинтиграфия. В первом случае в лимфатическую систему вводится контраст, и с помощью рентгеновского оборудования прослеживается его перемещение с лимфой. Во втором – продвижение введенного ранее радионуклеидного вещества в лимфатическую систему изучается при помощи сканирующей аппаратуры.
При обнаружении проблемных лимфатических узлов проводится их биопсия и гистологическое изучение. Применение современных методов исследования и своевременно назначенное лечение позволяет добиться точной диагностики на ранних стадиях и, если не выздоровления, то стойкой ремиссии.
Источник:
http://prolimfouzly.ru/polezno-znat/kakoj-lechit.html
Какой врач лечит воспаление лимфоузлов на шее, к кому обратится?
При воспалении лимфоузлов в паху, на шее или в подмышечной впадине многие не знают, к какому врачу идти на прием. Информация о правильном выборе специалиста поможет быстрее пройти необходимое обследование, получить рекомендации по лечению.
К какому врачу обращаться при увеличении лимфоузлов на шее?
Ни в коем случае не начинайте самолечение, если у вас или вашего ребенка заметили в области шеи увеличенный лимфатический узел. Причиной воспаления всегда является инфекция. Выяснить ее источник и выбрать необходимые препараты может только специалист.
Болезнь при воспалении лимфоузлов на шее называется шейный лимфаденит. Его причинами может стать инфекция, поразившая органы, расположенные рядом с лимфоузлами. Частые причины воспалений:
- ангина;
- фарингит;
- ларингит;
- гайморит;
- тонзиллит.
Всеми проблемами, связанными с ушами и носоглоткой, занимается ЛОР-врач. Воспалившийся узел может сигнализировать о ЛОР-проблеме или другой патологии. К примеру, из области стоматологии.
Если увеличились лимфоузлы, расположенные на шее прямо под челюстью, диагностируют подчелюстной лимфаденит. При остром течении болезни у человека могут возникать боли. Узлы можно прощупать рукой, они увеличены и плотные, почти твердые. Этот вид лимфаденита может вылечить врач стоматолог. Воспалительный процесс мог начаться из-за стоматологических заболеваний:
Этот вид лимфаденита может вылечить врач стоматолог. Воспалительный процесс мог начаться из-за стоматологических заболеваний:
- стоматита;
- кисты;
- гангрены пульпы.
При отсутствии ЛОР-проблем и патологических процессов из разряда стоматологии остается открытым вопрос, какой врач лечит воспаленные лимфоузлы на шее? В этом случае поможет провести обследование и отправит к нужному специалисту общий доктор: у взрослых — терапевт, у детей — педиатр.
Обследование у терапевта
К терапевту и педиатру человек идет, когда не представляет себе, кто сможет решить его проблему. Прежде чем назначать обследование, терапевт проводит визуальный осмотр больного, опрашивает его на предмет жалоб. После осмотра может дать направление к узкому специалисту:
- онкологу;
- хирургу;
- эндокринологу;
- ЛОРу;
- стоматологу.
За дальнейшим обследованием терапевт может отправить больного к врачу, который должен заниматься лимфоузлами, это врач-инфекционист.
Диагностика
Доктор, занимающийся лечением, проводит осмотр больного. Оценивает его состояние, величину и местонахождение очага воспаления. Обследует другие участки тела (пах, подмышки), где расположена лимфатическая система. На следующем этапе начинается лабораторное и аппаратное обследование больного:
- анализы;
- УЗИ или рентген;
- биопсия (при необходимости).
От лимфаденита часто страдают беременные женщины. Опасный период 2–3 триместры. У многих в этот период ослаблен иммунитет, что приводит к воспалениям. Что патологический процесс идет, узнают при визуальном осмотре и наличии перечисленных ниже симптомов.
В группе риска находятся женщины, у которых большой процент инфекционных заболеваний и у тех, кто принимает гормональные препараты.
Поводы для посещения доктора
Необходимо знать симптомы, при появлении которых необходимо обратиться к врачу. Когда лимфоузлы на шее увеличиваются, серьезным поводом для беспокойства служат:
Когда лимфоузлы на шее увеличиваются, серьезным поводом для беспокойства служат:
- наличие температуры на протяжении недели, она может быть небольшой — 37 °C;
- ощущение слабости;
- снижение веса;
- отсутствие аппетита;
- тошнота;
- затрудненное дыхание;
- потливость.
Перечень узких специалистов
Рассмотрим узких специалистов, которые могут заниматься лечением увеличенных лимфоузлов на шее, не считая стоматолога и ЛОР-врача.
Лимфолог
Лимфологом называют узкого специалиста, который проводит диагностику, лечение и профилактику заболеваний лимфосистемы. Лимфолог может провести качественную диагностику (лимфосцинтиграфию, компьютерную томографию или МРТ). На основании полученных данных, проанализировать состояние сосудов, выяснить, почему могли воспалиться лимфоузлы, назначить комплексную терапию.
В ходе диагностики врач направляет больного на сдачу анализов крови (общий, биохимический). Пациенту обследуют на УЗИ периферические лимфатические узлы.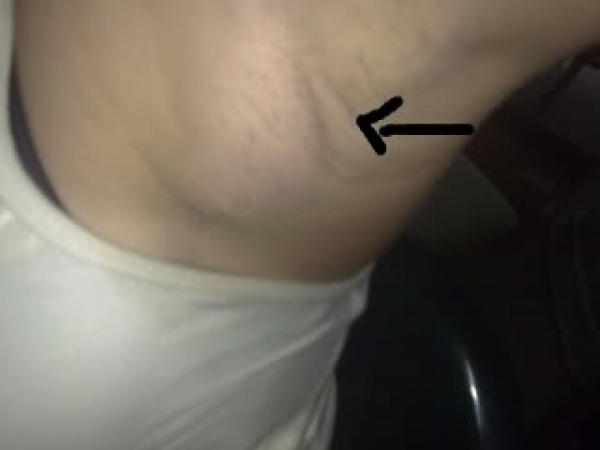 При необходимости отправляют образец ткани на гистологическое исследование. На основании всех полученных данных лимфолог принимает решение о способе лечения (медикаментозном, хирургическом).
При необходимости отправляют образец ткани на гистологическое исследование. На основании всех полученных данных лимфолог принимает решение о способе лечения (медикаментозном, хирургическом).
Источник:
http://viplor.ru/gorlo/sheya/kakoj-vrach-lechit-limfouzly
Какой специалист (врач) лечит лимфоузлы
Какой врач лечит лимфоузлы, если они воспалились?
Наш организм содержит в своей структуре две системы, пронизывающих его. Одной из них является лимфатическая система, которая как сеть капилляров, сосудов, стволов и узлов охватывает всё тело. Кроме того, она является частью иммунной системы, которая защищает от посторонних тел, антигенов.
Как называется врач по лимфоузлам
Лимфатические узлы входят в состав лимфатической системы. Они представляют собой фильтры.
Их функция заключается в том, что задерживают и уничтожают, попавшие в кровь, сосуды, органы посторонние микроэлементы, бактерии, которые приносит живая жидкость, лимфа.
Лимфа течёт по капиллярам тканей органов. Стенки капилляров всасывают различные взвеси, попавшие в организм, и коллоидные образования. При переходе капилляр в сосуды, обладающие однонаправленными клапанами, они задерживаются лимфоузлами, в которые входят сосуды.
Стенки капилляров всасывают различные взвеси, попавшие в организм, и коллоидные образования. При переходе капилляр в сосуды, обладающие однонаправленными клапанами, они задерживаются лимфоузлами, в которые входят сосуды.
Клапаны сосудов не позволяют лимфе дать обратных ход. То, что принесла лимфа, в том числе, инфекцию, вирусы, яды, оседают и перерабатываются лимфатическими железами (узлами). Лимфа в своём составе содержит белые кровяные тельца, называемые лейкоцитами. Именно они наносят первый удар по чужеродным элементам.
Поскольку лимфоузлы находятся в органах тела или рядом с ними, то при попадании инфекции, заболевает орган. В таком случае обращаются к врачу, лечащему заболевший орган. Так, если болит ухо, то лечением занимается ЛОР.
Опытный врач увидит причину воспаления и скажет, что в данном случае нужен специалист по лимфоузлам.
Как называется врач, который занимается лимфоузлами
Воспаление органа чаще всего связано с инфекцией, поэтому врач, занимающийся лимфоузлами, называется инфекционист.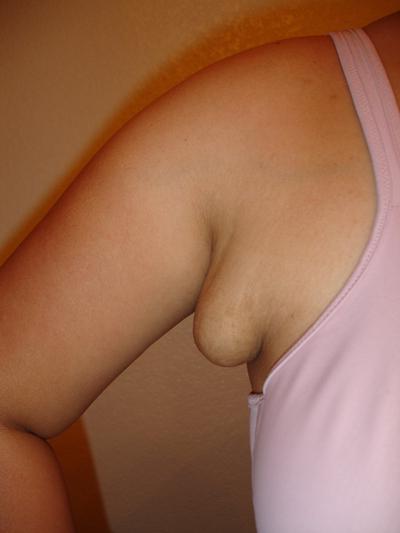
Тем не менее, обычно консультируются и с врачами других профилей. Возможно, потребуется оперативное вмешательство. Тогда необходимо обратится к хирургу.
В каком случае обращаются к врачу
Причиной обращения к врачу могут быть повышенная температура, недомогание, головокружение, рвота, сыпь на теле и т.п.
Лечение
Врач смотрит лимфоузлы, выявляет, болезненное ли прикосновение при пальпации больного места. Назначает лабораторное обследование.
В результате исследования выявляется возбудитель болезни. Врач лечит лимфатическую систему, назначая этиотропный препарат в соответствии с выявленным возбудителем, составляет план лечения.
Процесс лечения может быть продолжительным. Больному нужно регулярно посещать специалиста.
Источник:
http://prolimfo.ru/bolezni/vospalenie/kakoj-vrach-lechit-limfouzly
Воспалился лимфоузел: причины, к какому врачу обратиться, методы лечения
Лимфоузел – небольшое образование, расположенное в русле лимфатического сосуда. Узел имеет величину в диаметре до 50 мм, основное заполнение образования – лимфоциты. Лимфоузлы располагаются по всему телу, оттекающая из органа лимфа фильтруется через узлы, при наличии инфекции в дело вступают лимфоциты, частично уничтожающие вредного агента. Кроме того, информация о наличии инфекции распространяется по всей иммунной системе и активизирует защитные возможности организма.
Узел имеет величину в диаметре до 50 мм, основное заполнение образования – лимфоциты. Лимфоузлы располагаются по всему телу, оттекающая из органа лимфа фильтруется через узлы, при наличии инфекции в дело вступают лимфоциты, частично уничтожающие вредного агента. Кроме того, информация о наличии инфекции распространяется по всей иммунной системе и активизирует защитные возможности организма.
Самостоятельная диагностика
Определить самостоятельно, что воспалился лимфоузел, достаточно просто. Пациенты обнаруживают лимфаденит в частях тела, где они находятся близко к поверхности кожи – в подмышках, на шее, в подключичной области, на затылке, за ушами. Воспаление глубоких лимфоузлов определить самостоятельно невозможно.
Первые симптомы воспаления:
- Увеличение в размерах. Нормальный размер образования – не более 0,5-1,0 мм, он почти не прощупывается при пальпации, обозначаясь как маленький подвижный узелок под кожей. Здоровый узелок можно прощупать только под нижней челюстью, в остальных местах он будет неощутим для рук.

- При нажатии на воспаленный бугорок будет чувствоваться боль.
- Фактура лимфоузла становится плотной.
- Кожа в районе дислокации воспаления приобретает красный оттенок.
- В запущенных случаях может наблюдаться нагноение, температура.
- Воспаление передается по локальной цепочке лимфоузлов.
При обнаружении хотя бы одного из признаков необходимо обратиться к врачу. Считается, что если воспалился лимфоузел и процесс не прогрессирует, распространяясь на всю цепочку, нет болезненных ощущений, то особых поводов для беспокойства нет.
Единичное воспаление может быть следствием недавно перенесенной инфекции, и после полного восстановления организма величина лимфоузла придет в норму. Если кроме увеличения наблюдается боль и дискомфорт, требуется консультация врача.
Увеличение лимфоузлов в любой части тела сигнализирует о том, что иммунная система находится на грани истощения и уже не может самостоятельно справляться с инфекциями.
Механизм воспаления
Если воспалился лимфоузел, то это означает, что в организме есть инфекция, поскольку лимфатическая система является частью иммунитета человека. Эти небольшие образования задерживают опасные клетки, микрочастицы, а затем активируют лимфоциты, вступающие на защиту организма. Лимфоциты стремительно размножаются и оседают в лимфатическом узле, за счет чего он увеличивается в размерах.
Часть лимфоцитов потоком лимфы и крови распространяется в другие органы, ответственные за иммунитет, что вызывает активацию всей системы защиты. В узел, с которого началось движение и где сосредоточены враждебные клетки, устремляется дополнительная помощь в виде других агентов иммунитета, и лимфоузел увеличивается еще больше.
Увеличение размеров лимфоузлов уже вызывает тревогу у большинства людей, а если к этому добавляются болевые ощущения, то картина начинает казаться угрожающей. И не напрасно – в организме начались воспалительные процессы.
Они вызваны разрушением клеток иммунитета, которые выделяют биологически активные вещества (гистамин, серотонин и пр.). Высвобождаясь в ткани, они раздражают нервные окончания. Также болевой синдром обусловливается тем, что на нервы действуют продукты распада патогенных клеток и выделенные ими токсины, к процессу присоединяются разрушенные клетки самого организма.
Есть еще несколько факторов, рассказывающих, почему воспалились лимфоузлы. Причина боли и увеличения размеров кроется также в отеке тканей, начавшемся из-за расширения кровеносных сосудов. Отек сдавливает лимфоузел, а человек чувствует боль и наблюдает за набуханием небольшой шишки под кожей.
Причины лимфаденита
Если постоянно воспаляются лимфоузлы, то следует искать причину такой реакции организма. Она может крыться в патологических нарушениях, а именно:
- Инфекциях ротовой полости.
- Заболеваниях дыхательной системы.
- Развитии новообразований.
Лимфаденит делят на две группы:
- Специфический. Воспаление вызывают такие заболевания, как сифилис, СПИД, корь, туберкулез и пр.
- Неспецифический. Этот вид патологии вызывается попаданием во внутреннюю среду организма враждебных микробов, таких как стафилококк, стрептококк. Простуда, абсцессы, аллергии, ОРВИ, токсоплазмоз также вызывают неспецифический лимфаденит.
Если в организме есть рана с небольшим нагноением, то следует ожидать, что это послужит причиной воспаления лимфоузлов.
Лимфаденит на шее
Наиболее часто от пациента можно услышать жалобу, что воспалился лимфоузел на шее. Лимфаденит – это всегда следствие воспалительного процесса, а расположение увеличившихся узлов указывают на то, где он протекает.
Основные причины, почему воспалился лимфоузел, относятся к неспецифическому лимфадениту, а именно:
- Венерические заболевания.
- ОРВИ, грипп.
- Болезни ротовой полости (отит, стоматит).
- Поражения вирусами, гельминтами или грибком.
- Заболевания верхних дыхательных путей (ангина, воспаление горла и гортани, фарингит).
- Опухоли лимфатической системы.
- Понижение иммунитета и т. д.
Специфический лимфаденит шеи вызывается такими патологиями:
- Патологии щитовидной железы.
- Алкоголизм.
- Различные виды аллергических реакций.
- Заболевания соединительной ткани.
- Нарушения механизма обмена веществ.
Пациент чувствует общее недомогание, повышается температура, выражена слабость, воспаленные лимфоузлы на шее болят, при глотании болевые ощущения усиливаются.
Воспаления ротовой полости
Инфекции ротовой полости также могут стать причиной того, что воспалится лимфоузел на шее. Взрослые люди часто прощупывают увеличенные лимфатические узлы в подчелюстной области, это объясняется ранее перенесенными инфекционными заболеваниями, а также бактериями и продуктами их жизнедеятельности, находящимися в ротовой полости.
В кабинете стоматолога пациентов часто беспокоит вопрос: может ли воспалиться лимфоузел из-за зуба? При течении некоторых видов инфекционных поражений в ротовой полости может.
Лимфаденит вызывают такие заболевания:
- Гингивит. Нарушение правил гигиены ротовой полости приводит к образованию налета, где развиваются бактерии. Ослабленный иммунитет не может с ними справиться, и происходит воспаление. Страдают десны, ротовая полость в целом, как следствие, пациент обнаруживает, что воспалился лимфоузел, иногда несколько.
- Инфекционный глоссит – это воспаление языка. При заболевании инфекция поражает не только слизистую поверхность, но и мышечные слои. Лимфа этого органа распределяется в несколько групп лимфоузлов. При бурном течении болезни воспалиться может целая группа.
- Кариес – вялотекущий процесс разрушения структуры зуба. Вызывается рядом бактерий, большая часть из них – стрептококки. Продукты жизнедеятельности бактерий с током лимфы распределяются по лимфоузлам, вызывая их воспаление.
- Стоматит – любое заболевание полости рта, имеющее инфекционную природу. Воспаление может наблюдаться на деснах, языке, щеках, небе. Бактерии, попадая в поток лимфы, попадают и в лимфоузлы, что вызывает их увеличение и воспаление.
Специалист, общаясь с пациентом, будет выяснять, может ли воспалиться лимфоузел из-за зуба, инфекции, поразившей слизистую оболочку ротовой полости, воспалений уха и так далее. В поиске ответов врач проводит серию диагностических мероприятий для определения источника болезни.
Лимфаденит при ангине
Ангина – это заболевание, вызываемое вирусами или инфекцией, той патогенной микрофлорой, на которую отзывается иммунная система каждого человека. Патология имеет спектр признаков и симптомов, во многих случаях тяжело протекает и имеет осложнения. Одним из признаков тяжело текущего заболевания является воспаление лимфоузлов на шее. Увеличение узла может достигать размера перепелиного яйца, в области поражения пациент чувствует боль, структура образования уплотняется.
Для лечения назначается комплекс мероприятий, призванных не только устранить болезнь, но и избежать осложнений, которые часто являются следствием ангины. «Воспалился лимфоузел», – такая жалоба нередко звучит из уст пациента, перенесшего ангину или находящегося в стадии ее острого течения. Лечение начинают с терапии основного заболевания, укрепления иммунитета. Обычно выздоровление приносит устранение всех симптомов, в том числе и нормализацию состояния лимфоузлов, если лимфаденит остался, требуется дополнительное обследование и поиск очага воспаления.
Простуда
Воспалились лимфоузлы? Этот факт является сигналом для врача о том, что иммунная система работает на пределе и ей нужна поддержка. В этом случае осуществляется терапия основного заболевания, определяются мероприятия и медикаменты для поддержки защитных функций организма.
В том случае, если после всех предпринятых мер на протяжении нескольких недель величина и состояние лимфатической системы не приходят в норму, назначаются дополнительные обследования пациентов. Целью диагностики является выяснение причин того, почему воспалился лимфоузел.
К какому врачу обратиться:
- Эндокринологу.
- Инфекционисту.
- Хирургу.
- Онкологу.
- Фтизиатру.
Каждый из этих специалистов проверит лимфатические кластеры, профильные заболевания и сможет подтвердить или опровергнуть подозрения на глобальные патологии, такие как онкология, СПИД, сахарный диабет, сифилис и т. д. За симптомами обыкновенной простуды может скрываться серьезное заболевание. Сигналом к дополнительной диагностике служит тот факт, что ее течение стало затяжным, обычная терапия не приносит результата, а состояние больного продолжает ухудшаться.
Особенности реакций женского организма
Женщины иногда замечают, что лимфоузлы воспаляются перед месячными. Обнаружить их можно в паху, в подмышечной области, на шее и других частях тела. У некоторых это происходит крайне редко, но есть случаи, когда синдром проявляется каждый месяц. В этом случае необходима диагностика. Воспаление лимфатических узлов указывает на место локализации заболевания.
Например, если воспалился лимфоузел в паху, то это может быть следствием:
- Кисты яичника.
- Злокачественной опухоли в малом тазу.
- Воспаления с локализацией во влагалище или матке.
- Венерической патологии.
Обнаружив, что воспалился лимфоузел в подмышечной области, можно заподозрить:
- Гормональный дисбаланс (следствие аборта, длительной несбалансированной диеты, гинекологического заболевания и пр.).
- Побочный эффект приема некоторых гормональных препаратов.
- Наличие уплотнений в молочной железе, которые невозможно обнаружить наружным самостоятельным исследованием.
- Нарушение оттока лимфы вследствие отека тканей.
- Обострение течения любого хронического заболевания. Перед критическими днями у женщин резко снижается иммунитет, что провоцирует лимфаденит.
Практика показывает, что воспаление лимфоузлов в подмышечной области говорит о наличии мастопатии. Многие женщины страдают этим заболеванием в скрытой форме. Обнаруженное воспаление необходимо исследовать, провести маммограмму и получить консультацию гинеколога и терапевта.
Особый случай
Иногда складывается ситуация, когда воспалились лимфоузлы и не болят. Это может произойти после перенесенной инфекции, и необходимо пронаблюдать за состоянием лимфатических узлов на протяжении 3 или 4 недель, при отсутствии других воспалительных патологий они придут в нормальное состояние.
Если воспаление прогрессирует и постоянно появляются новые воспаленные узлы, то необходимо срочно обращаться к врачу – подобные симптомы характерны для онкологии (например, лимфомы). Одной из форм диагностики должна стать пункция лимфоузла для взятия тканей и подробного изучения.
Диагностика
Терапия любого заболевания начинается с диагностики, в том числе если воспалился лимфоузел и болит. Что делать? Обратиться к участковому терапевту, он назначит серию анализов, направит на комплексное обследование, куда входит:
- Исследование крови (общий анализ). Результаты подтвердят или исключат анемию, лейкоцитоз, лейкопению, лимфопению и еще ряд заболеваний.
- Биохимический анализ крови расскажет о состоянии печени, поджелудочной железы, почек и пр. Т. е. укажет на пораженный орган.
- Исследование мочи (общий анализ).
- Биопсия тканей воспаленных узлов – изучается содержимое узла, устанавливается вид инфекции, подтверждается/опровергается онкология.
- Рентгенография, УЗИ.
- Компьютерная томография, лимфография.
- Иммунография, тесты на ЗППП, СПИД, ВИЧ.
Лечение
Лечение назначается только после полной диагностики причин, по которым воспалились лимфоузлы. Антибиотики, которые стремятся принимать многие пациенты самостоятельно, без консультации врача, не всегда приносят желаемый результат, но могут стать дополнительным ударом по иммунной системе.
Для комплексной терапии назначаются такие группы медикаментозных препаратов:
- Антибактериальные средства. Их подбирают в зависимости от текущего заболевания сугубо индивидуально.
- Антимикотические препараты («Клотримазол», «Кетоконазол» и пр.).
- Комплексы витаминов и минералов для поддержания и укрепления защитных сил организма.
- Противовирусные средства («Циклоферон», «Виферон»). В случае вирусной природы поражения в лечении применяют общие меры терапии.
- Противогерпетические медикаментозные средства («Ацикловир»), прием препаратов назначается после подтверждения герпеса.
Для лечения нагноения используются наружные средства (кремы, мази, компрессы). Запрещено прогревать воспаленные лимфоузлы, это может вызвать гнойные процессы. Если причиной воспаления лифатической системы послужило онкологическое заболевание, то применяется химиотерапия, в некоторых случая хирургическое иссечение.
Кроме применения медикаментозного лечения могут быть назначены физиотерапевтические процедуры, меры, направленные на укрепление иммунитета, в том числе народные средства – прием отваров и настоек эхинацеи, корня женьшеня, рекомендован прием витамина С (цитрусовые, отвар шиповника и пр.). Положительно скажется на общем состоянии закаливание, занятия спортом, отказ от вредных привычек, переход на здоровое питание.
Воспаленный лимфоузел или целая группа – это свидетельство работы иммунной системы над нейтрализацией какого-либо воспалительного, инфекционного процесса. Поэтому ограничиться лечением только лимфатических узлов неверно, необходим комплексный подход к выявлению глобального заболевания. В тех случаях, когда болезнь лечится верными методами и наступает выздоровление, лимфоузлы приходят в норму через короткий промежуток времени.
Источник:
http://fb.ru/article/29720/uu-vospalilsya-limfouzel-prichinyi-k-kakomu-vrachu-obratitsya-metodyi-lecheniya
К какому врачу идти, если воспалилсь лимфатические узлы?
Воспалились лимфоузлы около уха и под ним с одной стороны. Болят, если дотронуться. Но вроде ничего не болит больше, простуды нет.
Какой специалист нужен?
К терапевту, он отправит на анализы, а там видно будет.
та же фигня. Время от времени воспаляется слевой стороны подчелюстной. Когда дотрагиваюсь-болит. Проходит дней через 5. Тоже не знаю,что к чему
У меня подчелюстные часто восполяются, я к врачам не хожу. А надо?? Сами проходят. Помню в детстве тоже были, врачи ничего не говорили.
К терапевту, он отправит на анализы, а там видно будет.
а к эндокринологу то зачем.
У неё же не щитовидка увеличена!
Срочно к терапевту и на анализы. это не шутка!
У меня так было, давно. Сначала был терапевт, узлы не проходят. Послали к онкологу, сдать кровь. Примерно с месяц пытались лечить в пол-ке, ставили все диагнозы, даже краснуху. Без результата. Направили в онкоцентр на Каширке. Там брали пункцию и веселый врач на мой вопрос об окончательном диагнозе, ответил, что окончательный диагноз вам скажут только при вскрытии. Мне было 23 года тогда, я только посмеялась. Молодая была. (сейчас бы было не до смеха). Анализ показал в большом кол-ке какие-то нехорошие клетки и заключение было с подозрением на онкологию. Выписали кучу антибиотиков. Ушла я оттуда, не стала ничего пить. Постепенно все прошло. И вот уже 20 лет жива-здорова, тьфу, тьфу. Я к тому, что правильный диагноз поставить очень трудно, поэтому не переживайте, может и само пройти. Хотя и врачу показаться надо. Всякое бывает все же.
хотя бы к терапевту. Возможно – к гематологу. Меня терапевт отправил с увеличенными лимф. узлами в гематологию. Там делала анализы, осматривал врач. Оказалось – не лимф. узлы это – а липома в области лимф. узлов.
Если большие лимфоузлы и долго не проходят – к терапевту. Сдать обязательно анализ крови. Если увеличены и другие группы лимфоузлов и давно – провериться на ВИЧ(
ПухендрыльК эндокринологуа к эндокринологу то зачем.
У неё же не щитовидка увеличена!
Потому что при серьезных заболеваниях щитовидки (тиреотоксикоз) одним из побочных явлений может являться увеличение шейных лимфоузлов.
НезабудкаПухендрыльК эндокринологуа к эндокринологу то зачем.
У неё же не щитовидка увеличена!
Потому что при серьезных заболеваниях щитовидки (тиреотоксикоз) одним из побочных явлений может являться увеличение шейных лимфоузлов.
шейные лимфоузлы могут увеличиваться не толька от шитовидки!
Так получилось, что мне надо было сходить на консультацию к онкологу по поводу родинки – там и проконсультировалась насчет узлов. Сделали узи, сказали, что все нормально, просто была легкая простуда. Однако велели сдать кровь на вич, гепатиты и сифились и с анализами приходить на пункцию. Кровь сдала, в понедельник теперь поеду на пункцию, если узлы сами не пройдут. А если пройдут – удалю, наконец, родинки.
Родинки удаляйте у хороших специалистов.
Пункции брать, а проще говоря колоть иголкой в опухоль – нельзя! Если опухоль злокачественная, это вызовет ее пробуждение и быстрый рост. Опасно.
У меня тоже лимфатические узлы с грецкий орех под мышками были но оказалось воспалительный процесс, принимаю уколы, антибиотики, но лимфатические узлы не проходят, подмышками, ставлю уже 5 день антибиотики, кому можно обратиться ? Кроме терапеата ?
А как можно вылечить самостоятельно)
У меня под подбородочный лимфоузлы воспаляются. Был момент когда я ела под подбородком так натянулось больно было.
У меня на ягодице вырезали три фурункула в течении трёх месяцев. Когда вышло первых два воспалились лимфоузлы в паховой зоне. Хирург назначил антибиотик Амоксиклав, все прошло. На третий месяц вышел ещё один фурункул, вырезали, зажило. Спустя неделю снова воспаление лимфоузлов на том же месте с температурой. Терапевт назначил те же антибиотики, но спустя два дня нет никаких результатов, боль невыносимая. Анализ крови сдаю только завтра. Может лучше к другому специалисту обратиться? Но к кому?
У меня под коленом восполен лимф узел. К какому доктору лучше пойти?Зарание спасибо тому кто подскажет.
У меня под коленом восполен лимф узел. К какому доктору лучше пойти?Зарание спасибо тому кто подскажет.
У дочи в области шее воспален лимфоузел. к какому врачу обратиться?часто жалуется на боль в горле
Всем у моего сына с сентябрь месяца шейный лимфоденит.лечились долго.досехпор есть. Теперь думаем куда пойти Оренбург или Самара ,какой лор центр помагите советом .Узи сделали там гноя нету.Врач педиатр отправил нас сдать анализ на -Эпштейна Бар .Тепер думаем куда-то дальше идти другой город,область
Воспалились лимфоузлы около уха и под ним с одной стороны. Болят, если дотронуться. Но вроде ничего не болит больше, простуды нет.
Какой специалист нужен?
Администрация сайта Woman.ru не дает оценку рекомендациям и отзывам о лечении, препаратах и специалистах, о которых идет речь в этой ветке. Помните, что дискуссия ведется не только врачами, но и обычными читателями, поэтому некоторые советы могут быть не безопасны для вашего здоровья. Перед любым лечением или приемом лекарственных средств рекомендуем обратиться к специалистам!
Всем у моего сына с сентябрь месяца шейный лимфоденит.лечились долго.досехпор есть. Теперь думаем куда пойти Оренбург или Самара ,какой лор центр помагите советом .Узи сделали там гноя нету.Врач педиатр отправил нас сдать анализ на -Эпштейна Бар .Тепер думаем куда-то дальше идти другой город,область
Как у вас все решилось?
Хочу спровоцировать схватки, чтобы не положили в роддом заранее
Во время беременность болезнь переносится сложнее ?
Секс на 8 месяце беременности . Не опасно ли ?
35 неделя , вообще нет сил.
Мои секреты похудения
Четвёртый день похудения
Мастурбация
Болит зуб с лекарством
Очень важный вопрос девочкам
Пользователь сайта Woman.ru понимает и принимает, что он несет полную ответственность за все материалы, частично или полностью опубликованные с помощью сервиса Woman.ru. Пользователь сайта Woman.ru гарантирует, что размещение представленных им материалов не нарушает права третьих лиц (включая, но не ограничиваясь авторскими правами), не наносит ущерба их чести и достоинству.
Пользователь сайта Woman.ru, отправляя материалы, тем самым заинтересован в их публикации на сайте и выражает свое согласие на их дальнейшее использование владельцами сайта Woman.ru. Все материалы сайта Woman.ru, независимо от формы и даты размещения на сайте, могут быть использованы только с согласия владельцев сайта.
Использование и перепечатка печатных материалов сайта woman.ru возможно только с активной ссылкой на ресурс. Использование фотоматериалов разрешено только с письменного согласия администрации сайта.
Размещение объектов интеллектуальной собственности (фото, видео, литературные произведения, товарные знаки и т.д.) на сайте woman.ru разрешено только лицам, имеющим все необходимые права для такого размещения.
Copyright (с) 2016-2020 ООО «Хёрст Шкулёв Паблишинг»
Сетевое издание «WOMAN.RU» (Женщина.РУ)
Свидетельство о регистрации СМИ ЭЛ №ФС77-65950, выдано Федеральной службой по надзору в сфере связи, информационных технологий и массовых коммуникаций (Роскомнадзор) 10 июня 2016 года. 16+
Учредитель: Общество с ограниченной ответственностью «Хёрст Шкулёв Паблишинг»
Главный редактор: Воронова Ю. В.
Контактные данные редакции для государственных органов (в том числе, для Роскомнадзора):
Источник:
http://www.woman.ru/health/medley7/thread/3921244/
Как лечиться, если воспалился лимфоузел под мышкой?
Воспалительные процессы в области лимфоузлов — достаточно частое явление. Чаще всего они связаны с инфекционными процессами, когда же инфекция устраняется, их состояние нормализуется. Однако это очень важный звоночек для состояния всего организма. Если воспалился лимфоузел под мышкой – это тревожный симптом очень серьезных заболеваний. Мало просто его устранить, нужно найти причину, почему это произошло. Чтобы правильно вести себя в такой ситуации просто обратите внимание на симптомы, описанные в этой статье.
Почему воспаляется лимфоузел под мышкой?
Спровоцировать воспаление может и грибковая инфекция и раковые клетки. Поэтому если такое произошло у женщины, нужно обратиться на предмет обследования онкологии груди. Постоянное бритье в этой области тоже может вызвать воспалительный процесс. Инфекция попадает через микроповреждения кожного покрова и там размножается. Также неправильное использование дезодоранта может влиять на возникновение воспалительного процесса. Этим последствием грешат в основном твердые антиперспиранты, они закупоривают потовыделительные каналы, в которых происходит размножение вредных бактерий, чем и обуславливается воспаление.
Основной функцией лимфоузлов является защита от вирусов, инфекции и бактерий, поэтому если лимфоузел воспалился вблизи какого-то органа, значит нужно проверить именно его. Причинами воспаления лимфоузла под мышкой могут быть:
- Заболевания, связанные с простудой;
- Онкологические болезни;
- Инфекции различной этиологии;
- Проблемы с молочными железами (у женщин).
При воспалении происходит увеличение лимфатических узлов, подтверждает estet-portal.com. Возникает болезненность при надавливании на них. Это часто сигнализирует о борьбе организма с болезнетворными бактериями. При выработке дополнительных лейкоцитов, которые очищают наш организм от инфекций, узлы увеличиваются. Такой процесс часто сопровождает простудные заболевания.
Может воспаление вызвать и инфицирование волосяного фолликула. При этом часто наблюдаются боли в суставах, краснота, общая слабость организма, лихорадочное состояние.
Также их увеличение может спровоцировать аллергия, травмы, ушибы, переломы и т.д.
Симптомы и диагностика воспаления лимфоузла под мышкой
Обычно процесс воспаления начинается с увеличения и болезненности лимфатического узла. Затем может появиться покраснение этой области. Это состояние может само пройти, если устраняется причина инфекционного заболевания. Однако если оно сопровождается изменением температуры тела, слабостью и лихорадкой, то такой процесс необходимо срочно лечить.
Критическим может стать наличие в месте воспаления гнойного выделения и ухудшение состояния больного с каждым часом. Боль при этом становится пульсирующей. Это повод к немедленному обращению к врачу, пока инфекция не распространилась по всему организму.
Чаще всего проблемы вызывает стафилококковая инфекция. Также источником могут быть гнойные образования: фурункулы, карбункулы и т.д.
Диагностика в случае воспаления лимфатического узла под мышкой опирается на:
- Характер заболевания;
- Установление очага пораженной области;
- Наличие признаков, указывающих на первичное заболевание, вследствие которого и началось воспаление (корь, туберкулез, сифилис и т.д.).
Для полноты картины берутся анализы крови и мочи. Если устанавливается повышенный уровень лейкоцитов, то организм явно борется с инфекцией. Одним их важных этапов является УЗИ лимфоузлов.
Диагностика лимфоузлов под мышкой происходит путем пальпации воспаленной зоны и установления причины такого состояния.
Лечение воспаления лимфоузла под мышкой
Для начала устраняют источник инфекции. Затем назначают рассасывающие процедуры (дезинфицирующие средства, электрофорез или ультразвук). Возможно применение мазей и компрессов.
Также на этой стадии часто назначаются антибиотики, чтобы не дать далее развиться воспалительному процессу. Такая терапия обычно длиться 10-14 дней и ускоряет процесс выздоровления, так как лечение происходит не только снаружи, но и внутри организма.
Если заболевание связано с наличием гнойных выделений, то лимфоузел вскрывается и очищается оперативным путем. Однако если такой процесс является следствием опухолевого заболевания, то сначала нужно лечить именно его. В этом случае назначается курс химиотерапии.
Чтобы избежать воспаления лимфоузла под мышкой нужно повышать иммунную защиту организма. Кроме того, будьте предельно внимательны к средствам личной гигиены (дезодорантам) и вовремя производите дезинфекцию ссадин, порезов в области подмышек.
лечение воспаленного лимфоузла под мышкой
Воспалительные процессы в области лимфоузлов — достаточно частое явление. Чаще всего они связаны с инфекционными процессами, когда же инфекция устраняется, их состояние нормализуется. Однако это очень важный звоночек для состояния всего организма.
Если воспалился лимфоузел под мышкой – это тревожный симптом очень серьезных заболеваний. Мало просто его устранить, нужно найти причину, почему это произошло. Чтобы правильно вести себя в такой ситуации просто обратите внимание на симптомы, описанные в этой статье.
Почему воспаляется лимфоузел под мышкой
Спровоцировать воспаление может и грибковая инфекция и раковые клетки. Поэтому если такое произошло у женщины, нужно обратиться на предмет обследования онкологии груди. Постоянное бритье в этой области тоже может вызвать воспалительный процесс. Инфекция попадает через микроповреждения кожного покрова и там размножается.
Также неправильное использование дезодоранта может влиять на возникновение воспалительного процесса. Этим последствием грешат в основном твердые антиперспиранты, они закупоривают потовыделительные каналы, в которых происходит размножение вредных бактерий, чем и обуславливается воспаление.
Основной функцией лимфоузлов является защита от вирусов, инфекции и бактерий, поэтому если лимфоузел воспалился вблизи какого-то органа, значит нужно проверить именно его.
Причины воспаления лимфоузла под мышкой
1. Заболевания, связанные с простудой;
2. Онкологические болезни;
3. Инфекции различной этиологии;
4. Проблемы с молочными железами (у женщин).
При воспалении происходит увеличение лимфатических узлов, подтверждает estet-portal.com. Возникает болезненность при надавливании на них. Это часто сигнализирует о борьбе организма с болезнетворными бактериями. При выработке дополнительных лейкоцитов, которые очищают наш организм от инфекций, узлы увеличиваются. Такой процесс часто сопровождает простудные заболевания.
Может воспаление вызвать и инфицирование волосяного фолликула. При этом часто наблюдаются боли в суставах, краснота, общая слабость организма, лихорадочное состояние.
Также их увеличение может спровоцировать аллергия, травмы, ушибы, переломы и т.д.
Симптомы и диагностика воспаления лимфоузла под мышкой
Обычно процесс воспаления начинается с увеличения и болезненности лимфатического узла. Затем может появиться покраснение этой области. Это состояние может само пройти, если устраняется причина инфекционного заболевания. Однако если оно сопровождается изменением температуры тела, слабостью и лихорадкой, то такой процесс необходимо срочно лечить.
Увеличиение лимфоузлов на шее, стоит ли обращаться к врачу?
Критическим может стать наличие в месте воспаления гнойного выделения и ухудшение состояния больного с каждым часом. Боль при этом становится пульсирующей. Это повод к немедленному обращению к врачу, пока инфекция не распространилась по всему организму.
Чаще всего проблемы вызывает стафилококковая инфекция. Также источником могут быть гнойные образования: фурункулы, карбункулы и т.д.
Диагностика в случае воспаления лимфатического узла под мышкой опирается на:
1. Характер заболевания;
2. Установление очага пораженной области;
3. Наличие признаков, указывающих на первичное заболевание, вследствие которого и началось воспаление (корь, туберкулез, сифилис и т.д.).
Узнайте больше: Лимфаденопатия и лимфвденит: причины и методы лечения
4. Для полноты картины берутся анализы крови и мочи. Если устанавливается повышенный уровень лейкоцитов, то организм явно борется с инфекцией. Одним их важных этапов является УЗИ лимфоузлов.
5. Диагностика лимфоузлов под мышкой происходит путем пальпации воспаленной зоны и установления причины такого состояния.
Лечение воспаления лимфоузла под мышкой
Для начала устраняют источник инфекции. Затем назначают рассасывающие процедуры (дезинфицирующие средства, электрофорез или ультразвук). Возможно применение мазей и компрессов.
Также на этой стадии часто назначаются антибиотики, чтобы не дать далее развиться воспалительному процессу. Такая терапия обычно длиться 10-14 дней и ускоряет процесс выздоровления, так как лечение происходит не только снаружи, но и внутри организма.
Если заболевание связано с наличием гнойных выделений, то лимфоузел вскрывается и очищается оперативным путем. Однако если такой процесс является следствием опухолевого заболевания, то сначала нужно лечить именно его. В этом случае назначается курс химиотерапии.
О чем свидетельствуют увеличенные лифотические узлы?
Чтобы избежать воспаления лимфоузла под мышкой нужно повышать иммунную защиту организма. Кроме того, будьте предельно внимательны к средствам личной гигиены (дезодорантам) и вовремя производите дезинфекцию ссадин, порезов в области подмышек. больных заболевание начинается остро, отмечается значительное повышение температуры, головная боль, слабость, мышечные и суставные боли, нарушаются сон и аппетит. Могут быть легкие ознобы, которые чередуются с повышенной потливостью. С первых дней болезни беспокоят боли в горле, которые усиливаются при глотании. Одновременно наблюдаются гиперплазия лимфатических узлов и затрудненное носовое дыхание. Наиболее ярко перечисленные симптомы становятся выражены к 4-5-му дню болезни; в этот же период определяется увеличение размеров печени и селезенки, в крови появляются атипичные мононуклеары.
В ряде случаев может иметь место и подострое начало заболевания с продромальными явлениями: на фоне общего недомогания отмечаются субфебрильная температура тела, нерезко выраженные катаральные изменения со стороны верхних дыхательных путей.
У отдельных больных ведущей жалобой является боль в животе, чаще в правой подвздошной области, иногда наблюдаются тошнота и рвота, вздутие живота, задержка стула или понос.
Заболевание может развиваться и незаметно; при этом первым симптомом, который заставляет больного обратиться к врачу, является увеличение лимфатических узлов
Однако наиболее характерными для инфекционного мононуклеоза симптомами являются: лихорадка, тонзиллит, генерализованная лимсраденопатия и гепатосппеномеаалия.
Температурная реакция очень вариабельнаи может сохраняться от 1-2 дней до 3 нед и дольше. У 1/3 больных в первые дни температура тела субфебрильная и отчетливо повышается до 38 «С и выше только к концу первой недели заболевания. Более высокая и продолжительная лихорадка отмечается у взрослых и детей старшего возраста. У отдельных больных наблюдается двух- и трехволновая лихорадка с периодами апирексии в несколько дней. В среднем длительность лихорадки составляет 6-10 дней.
Какой-либо типичной температурной кривой при инфекционном мононуклеозе не существует. Снижается температура тела чаще литически, что совпадает с улучшением общего состояния и с уменьшением выраженности других симптомов болезни. Необходимо отметить, что после основной волны лихорадки часто сохраняется субфебрильная температура тела.
Температурная реакция сочетается с другими симптомами, в первую очередь — с изменениями в глотке. Небольшая гиперемия в зеве и гиперплазия миндалин наблюдаются у многих больных с первых дней болезни. Нередко эти изменения сочетаются с поражением носоглотки. Клинически это проявляется затрудненным носовым дыханием и гнусавым оттенком голоса. Одновременно отмечается значительная отечность небных миндалин, которые могут соприкасаться друг с другом. Если удастся осмотреть заднюю стенку глотки, то обнаруживают ее отек и гиперемию с явлениями гиперплазии лимфоидной ткани; у части больных задняя стенка глотки может быть покрыта густой слизью. Через 3-4 дня после начала болезни на миндалинах появляются различной величины рыхлые, творожи стовидные налеты, легко снимаемые шпателем. В отдельных случаях налеты могут локализоваться на задней стенке глотки, у корня языка и даже на надгортаннике. Изменения в зеве сопровождаются лихорадкой. Длительность поражения глотки составляет 10-15 дней; при своевременном и адекватном лечении ангина проходит быстрее.
У больных с удаленными миндалинами реакция лимфоидной ткани глотки проявляется в виде увеличения боковых валиков и гранул задней стенки глотки.
Температурная реакция и изменения в глотке сочетаются с развитием лимфаденопатии. Часто увеличены все лимфатические узлы, но наиболее выражено увеличение шейных лимфоузлов, особенно тех, которые располагаются по заднему краю грудино-ключично-сосцевидной мышцы; они могут иметь вид цепочки или пакета. У детей младшего дошкольного возраста лимфатические узлы могут образовывать большие конгломераты диаметром до 4-6 см. У детей школьного возраста и у взрослых лимфатические узлы увеличиваются до 2-3 см, создавая «фестончатое» очертание контуров шеи. Иногда у взрослых может быть небольшое увеличение лимфатических узлов, которое остается незамеченным.
Увеличенные лимфатические узлы почти не вызывают болевых ощущений, не спаяны между собой и окружающей клетчаткой. При пальпации они «сочные», плотновато-эластичные, подвижные. Периаденит, покраснение кожи и нагноительные процессы никогда не наблюдаются. Увеличение лимфатических узлов может быть первым признаком болезни. Улиц, страдающих хроническим тонзиллитом, рано увеличиваются лимфоузлы, расположенные у угла нижней челюсти.
Одновременно могут быть увеличены и другие группы лимфатических узлов — подмышечных, кубитальных и паховых (реже — мезентериальныхили медиастинальных). При увеличении медиастинальных лимфатических узлов больных может беспокоить кашель, боли в области сердца разной интенсивности и продолжительности.
Увеличение лимфоузлов сохраняется в течение 1-2 нед, а иногда умеренная лимфаденопатия наблюдается 1,5-2 меси более.
На З-4-ый день болезни увеличиваются печень и селезенка. Гепатомегалия сопровождается чувством тяжести в правом подреберье, слабостью, снижением аппетита, иногда тошнотой, реже рвотой. Нередко отмечаются умеренные гипербилирубинемия, повышение активности АлАТ, тимоловой пробы.л, увеличивается количество лимфоцитов, моноцитов и плазматических клеток, появляются своеобразные атипичные мононуклеары, отличающиеся большим полиморфизмом по форме и структуре.
В большинстве случаев атипичные мононуклеары обнаруживают в крови в первые дни болезни, но особенно их число увеличивается в разгар болезни. Реже появление мононуклеаров может быть отмечено на 8-11-й дни болезни. Эти клетки сохраняются на протяжении нескольких недель, но постепенно их количество уменьшается.
Среди клеток «белой крови» доля мононуклеаров колеблется от 10 до 50% и выше. В отдельных случаях в разгар болезни все мононуклеары могут быть атипичными, причем их количество коррелирует с тяжестью болезни.
Инфекционный мононуклеоз у большинства больных заканчивается выздоровлением через 2-4 нед. Однако у некоторых пациентов длительно сохраняются лимфаденопатия, гепатоспленомегалия, атипичные мононуклеары в крови, что свидетельствует о затяжном, а, возможно, и хроническом течение инфекции. Для последнего характерны: персистирующие лимфаденопатия и ВЭБ-гепатит, спленомегалия, интерстициальная пневмония, гипоплазия костного мозга, иногда — увеит.
Диссеминированная (септическая) ВЭБ-инфекция встречается на фонетяжелой иммуносупрессии у больных СПИДом, при трансплантации органов и характеризуется неблагоприятными исходами.
Осложнения инфекционного мононуклеоза, протекающего на фоне иммунодефицита, могут быть по своей природе: гематологическими (аутоиммунная гемолитическая анемия, тромбоцитопения, гранулоцитопения, разрыв селезенки), кардиологическими (перикардит, миокардит) и неврологическими (менингит, менингоэнцефалит, миелит, нейропатии).
Диагностика. Клиническая диагностика инфекционного мононуклеоза с использованием данных гемограммы не позволяет окончательно верифицировать этиологию заболевания. Для этого в настоящее время применяют иммунохимический (ИФА) и молекулярно-биологические (ПЦР, РТ-ПЦР, гибридизация) методы диагностики. Широко использовавшиеся ранее реакции гетероагглютинации — Пауля-Буннеля, Гоффа-Бауера, Ловрика-Вольнера во многом утратили свое значение.
Лечение. Больных со среднетяжелыми, тяжелыми и осложненными формами инфекции госпитализируют в инфекционный стационар.
Больным, находящимся на амбулаторном лечении, рекомендуется полу постельный режим, щадящая диета, уход за полостью рта (полоскание раствором фурацилина, йодинолом, бикарбонатом натрия и др.), поливитамины с микроэлементами, фитосредства с антиоксидантным и иммуностимулирующим действием (эхинацея, корень солодки, цетрария исландская, гербам арин).
При фебрильной температуре тел а назначают жаропонижающие препараты (панадол, парацетамол и др.). Проводят десенсибилизирующую терапию. Антибиотики применяют только при осложнении вторичной бактериальной инфекцией (фолликулярный, лакунарный тонзиллит, пневмония). Антибактериальную терапию назначайте учетом предполагаемого возбудителя. В случае инфекции ротовой полости используютмакролиды, пенициллины, тетрациклины, при необходимости в сочетании с трихополом с учетом возможной стрептококковой и анаэробной природы осложнения.
Не рекомендуется использовать левомицетин и сульфаниламидные препараты из-за их неблагоприятного действия на костномозговое кроветворение.
Из противовирусных препаратов, активных в отношении ВЭБ, используют ацикловир в дозе 800 мг 5 раз в сутки перорально или по 5 мг/кг каждые 8 ч внутривенно капельно.
При неэффективности Ац в тяжелых случаях заболевания назначаются видарабин в дозе 7,5-15 мг/кг/сут внутривенно капельно в большом объеме изотонического раствора (1,5-2,5 л) или фоскарнет по 60 мг/кг 3 раза в сутки внутривенно капельно с последующим переходом на введение препаратав дозе 90-120 мг/ кг/сут.
Изучается возможность использования при данной инфекции лобукавира, бривудинаи цидофовира.
Назначение корти костер оидных гормонов нежелательно.
Профилактика. Госпитализация больных проводится по клиническим показаниям. Противоэпидемические мероприятия в очаге не осуществляют. После перенесенного инфекционного мононуклеоза больной подл ежит диспансер ном у наблюдению инфекциониста и гематолога в течение 6 мес, с обязательным лабораторным обследованием (гемограмма, функциональные пробы печени).
Поскольку острая фаза ВИЧ-инфекции имеет сходный с инфекционным мононуклеозом симптомокомплекс, рекомендуется тестирование реконвалесцентов на ВИЧ через 3 и 6 мес.
От чего может воспалиться лимфоузел под мышкой. Расположение лимфоузлов подмышек. Увеличение лимфоузлов под мышками у женщин.
3226Подмышечные лимфоузлы в обычном состоянии на ощупь не чувствуются, поскольку размер их менее горошины. Иногда люди даже понятия не имеют о наличии этих образований, пока определенные патологические состояния не начинают вызывать воспалительные процессы в узлах. Увеличение лимфоузла замечается практически сразу – первоначально под мышками появляется небольших размеров шишка, прикосновения к которой весьма болезненны. Чаще подобные явления возникают на фоне простудных заболеваний. Однако и другие факторы способны вызывать воспаления подмышечных лимфоузлов, и для эффективного лечения необходимо знать причины проблемы.
Подмышечные лимфоузлы и причины их воспаления
Лимфатические образования в подмышке, как и прочие подобные узлы служат защитой внутренних систем, органов от различных патологий. Соответственно, развитие определенного заболевания приводит к их воспалению, изменению формы, консистенции. Рассмотрим расположение узлов – они находятся в центральной части впадины, при этом имеется пять подвидов данных образований:
- центральные лимфоузлы;
- грудные узлы;
- подлопаточные и верхушечные;
- латеральные лимфоузлы.
Обычно воспаление лимфоузлов под мышкой развивается под воздействием стафилококков, стрептококков, кишечной палочки и прочих бактерий, при этом инфицирование может происходить тремя способами:
- посредством крови;
- при помощи лимфы;
- в результате контакта микроорганизмов с повреждениями на коже.
Воспаление и развивающийся на его фоне лимфаденит указывают на активную борьбу организму с инфекционными возбудителями. Нередко причиной патологии может стать воспалительный процесс, протекающий в волосяном фолликуле, что вызывает ряд неприятных симптомов – покраснение кожи, развитие повышенной утомляемости, появление тошноты и даже суставную боль.
Кроме того, воспалиться и увеличиться в размерах образование может из-за:
- ОРВИ и прочих инфекций;
- злокачественных новообразований;
- фурункулеза, рожистых воспалений и трофических язвенных поражений, тромбофлебита;
- патологий ротовой полости, среди которых кариес, воспалительные патологии десен и ангины;
- обильного потоотделения;
- интоксикации организма;
- сниженного иммунитета;
- наличия травм, кист и аллергических реакций.
С особым вниманием к увеличению лимфоузлов под мышкой следует относиться представительницам слабого пола – у женщин подобные воспаления могут указывать на серьезные патологии молочных желез . Для исключения злокачественных новообразований потребуется консультация маммолога.
Признаки проблемы и традиционные терапевтические методы
Несмотря на то, что увеличение узла ощущается практически сразу, развивается патология достаточно медленно. К изначально небольшому росту лимфоузла присоединяется боль, особенно явная при пальпации. Затем образование начинает воспаляться, краснеет кожный покров, при отсутствии необходимого лечения узлы продолжают расти, появляется тошнота, наблюдается слабость мышц, жар — порой до критических отметок. Боль приобретает пульсирующий характер.Терапия основана на устранении первоначального инфекционного источника, традиционный подход – сдача анализов, проведение УЗИ, выработка наиболее действенного лечения, для чего может потребоваться:
Не исключено и лечение народными средствами, однако применять их необходимо на фоне традиционной терапии и после консультации с лечащим врачом. К тому же народная медицина эффективна лишь на начальном этапе патологии.
- На первом этапе лимфатические узлы увеличиваются незначительно, дискомфорт в подмышечной впадине не приносит болезненных ощущений.
- Воспаление и покраснение узла говорит о переходе в серозную форму: плоть становится горячей, отечной, к ней больно прикасаться, узел увеличивается в размерах, при этом общее состояние здоровья хуже не становится.
- Если оставить без внимания эту стадию лимфаденита, он переходит в гнойную форму. Лимфоузлы начинают гноиться, увеличивается температура тела, возможен прорыв гноя в месте воспаления через свищ.
- Лимфадениты в основном возникают на фоне инфекционных заболеваний: , грипп, корь. Поэтому больному стоит обратить внимание на припухлость подмышкой в период лечения других болезней.
К симптомам другой причины воспаления подмышкой, гидраденита, относят:
- появление зуда и отека в подмышечной впадине
- постепенное нарастание боли
- формирование уплотнения размером от нескольких миллиметров до 2 см
- одновременное уплотнения и интенсивности болевых ощущений
- если в процесс вовлечены несколько желез, то очаги воспаления сливаются в один плотный комок
На фоне протекающего гидраденита у больного наблюдается повышение температуры тела до 38,5°, признаки интоксикации, слабость. Кожа в месте воспаления становится синюшной или багрово-красной. Спустя 10-15 дней гнойник с примесью крови прорывается наружу.
Признаки гидраденита схожи с фурункулом. Отличие фурункула: болезнь начинается с высыпаний подмышкой, покраснения кожи и образования одного гнойного стержня. При атероме в подмышечной впадине прощупывается болезненный плотный шар, кожа краснеет лишь в случае присоединения инфекции.
Из-за обилия схожих симптомов диагностировать причину воспаления в подмышечной впадине необходимо у квалифицированного дерматолога или терапевта.
Методы лечения
Если причина воспаления аллергия на косметические средства, то специфического лечения не требуется. Обычно достаточно сменить антиперспирант или гель на гипоаллергенный аналог и проходит самостоятельно.
Избавиться от раздражения после бриться можно посредством детской присыпки или талька. Предотвращают воспаление ванночки с отварами лекарственных растений с природным противовоспалительным эффектом: ромашки, череды, календулы, мать-и-мачехи, алоэ.
В случае воспаления в подмышечной впадине, причиной которого является инфекционное заболевание, лечение будет намного серьезней.
Гидраденит, обнаруженный на начальной стадии, обычно поддается консервативной терапии:
- Употребление (чаще всего это препараты на основе амоксициллина, ампициллин или эритромицина)
- Прием обезболивающих средств (Нимесулид, Кеторол)
- Обработка очага воспаления тетрациклиновой мазью, Левомеколем, Неомицином, борным спиртом, салициловой кислотой
Обычно лечение подмышечного гидраденита занимает около 14 дней. Если оно не приносит результата, гнойник вскрывают хирурги. Категорически запрещается вскрывать воспаление самостоятельно: неосторожность и отсутствие дезинфекции могут спровоцировать заражение крови.
После удаления гнойника, рану подмышкой очищают от гноя и накладывают повязку с антисептиком (хлоргексидин). В период лечения больному рекомендуется придерживаться с ограничением острых и копченых продуктов, а также алкоголя.
Лечение подмышечного лимфаденита зависит от того, на какой стадии обнаружена болезнь. Воспаление лимфоузлов без гнойного содержимого можно вылечить консервативным путем. Прежде всего необходимо ликвидировать первоисточник инфекции, поскольку лимфоузлы воспаляются на фоне инфекционных болезней.
Если лимфаденит уже перешел в гнойную стадию, то воспаленный узел подмышкой придется вскрывать: абсцессы, гнойники необходимо очистить от содержимого. Обязательно назначаются антибиотики широкого спектра действия и мази для местного использования (Тибоновая или Тубазидовая), компрессы со стрептомицином.
Лечение воспаления подмышками стоит доверить врачу: самолечение при серьезных формах заболеваний неизбежно приведет к оперативному вмешательству.
Прогноз и профилактика
Прогноз на выздоровление в большинстве случаев благоприятный. Сложнее всего лечить заболеваний, которые часто дают рецидив. Предотвратить воспаление в подмышечной впадине вполне реально. Необходимо соблюдать несложные меры профилактики:
- Качественная гигиена тела — желательно принимать душ два раза в день, особенно в жаркий период. При отсутствии возможности посещения ванной комнаты стоит воспользоваться влажными салфетками или промыть подмышечные впадины проточной водой под краном.
- Меры безопасности при депиляции — для удаления лишних волос с подмышек нужно использовать только свою бритву с острым лезвием. Проводить процедуру лучше перед сном, чтобы не было необходимости наносить дезодорант и раздражать кожу.
- Использование дополнительных средств при бритье — перед депиляцией на кожу следует нанести увлажняющее средство, сухая кожа подвергается дополнительному раздражению.
- Контроль потоотделения — на развитие гидраденита сильно влияет степень выделения пота. В группу риска попадают люди, страдающие ожирением, любители пряностей и острых блюд, лица с наследственной предрасположенностью. При склонности к гидрадениту рекомендуется обрабатывать подмышки антисептиком после бриться.
- Качество одежды — немаловажный фактор для любого человека, особенно актуально в летнее время. В одежде не должно быть тесных и узких рукавов, швы не должны натирать и, конечно, она должна быть изготовлена из натуральных тканей. Одежда должна быть подобрана соответственно температуре и влажности воздуха.
- Хороший — при сильной сопротивляемости организма инфекциям меньше вероятность увеличения лимфоузлов. Чтобы улучшить защитную функцию, желательно бросить курить, заниматься спортом и ограничить потребление спиртного.
Чтобы избежать следует обрабатывать порезы и ссадины любым антисептическим средством.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter , чтобы сообщить нам.
Авг 1, 2016 Виолетта Лекарь
Неприятные ощущения в области подмышек, отдающие в руку и область груди, часто являются первым признаком воспаления лимфатических узлов, локализованных в подмышечной впадине. Увеличенные и чувствительные лимфоузлы обычно не причиняют острой боли даже при пальпации, но при этом вызывают тянущую боль, которая является причиной постоянного дискомфорта и может служить симптомом серьезного заболевания, о котором сможет поведать только врач.
Покраснение кожи, повышенная температура, озноб, головная боль, слабость и ломота в теле, похожая на простудное состояние и интенсивная боль могут говорить о нагноении лимфоузлов – гнойном лимфадените. В таком состоянии немедленное обращение к квалифицированному специалисту неизбежно, а промедление – очень опасно.
Боль в области подмышек может быть достаточно опасной
Что же все-таки делать в подобной ситуации – сразу бежать в поликлинику или попытаться выяснить природу «поведения» лимфатической системы самостоятельно? Прежде всего нужно понять, каким образом она работает и вследствие чего узлы превращаются в болезненные образования.
На страже здоровья
Лимфоузлы – это своего рода биологические фильтры, расположенные по всему организму как поодиночке, так и кучно. Лимфа, больше известная в простонародии как сукровица, вбирает в себя вредоносные инфекции и микробы по всему организму и приносит их к узлам, которые являются преградой на пути к жизненно важным органам.
Природа распорядилась очень мудро, расставив своих «защитников» по всему телу, что позволяет считать их одним из важнейших органов иммунной системы человека. Таким образом, воспаление лимфоузлов подмышками нужно воспринимать, скорее, как хороший знак, ведь оно, по сути, указывает на проблемы со здоровьем, о которых человек мог даже не подозревать.
Почему воспаляются лимфатические узлы подмышками?
Существует целый ряд причин, вызывающих увеличение лимфоузлов. Среди заболеваний выделяют иммунные, инфекционные и онкологические заболевания.
Иммунные заболевания
Системная красная волчанка – поражение капилляров и соединительных тканей.
Ангиоиммунобластная лимфоденопатия – заболевание легких.
Ревматоидный артрит – болезнь суставов.
Дерматомиозит – тяжелое заболевание соединительных тканей.
Сывороточная болезнь – иммунная реакция на чужеродные белки.
Реакция на некоторые лекарственные средства.
Инфекционные заболевания
Каждый лимфатический узел обслуживает определенный участок организма. Лимфоузлы в подмышечной впадине призваны, в основном, оберегать пальцы и руки человека, не позволяя инфекции, присутствующей здесь, продвигаться дальше по телу.
- Гнойные процессы, возникающие вследствие воспаления ран, дают почву для размножения миллионов микробов, попадающих в лимфу и способных стать причиной острого лимфаденита. Как это происходит? Например: порез, укус или даже банальная царапина на пальце или руке не подверглась своевременной обработке, в результате чего начался воспалительный процесс. Вокруг раны образуется покраснение и воспаление, которое без применения лекарственных препаратов начинает подниматься вверх по руке и представлять прямую угрозу жизни и здоровью человека.
В этот момент начинает действовать защита в виде лимфоузлов – сначала локтевых, а затем – и подмышечных. Но даже у такой мощной преграды имеются слабые стороны, и без должного лечения уже сами узлы превращаются в очаг заболевания. В столь запущенных случаях образовавшуюся полость, заполненную гноем, вскрывают, чтобы не допустить разрыва, последствия которого могут привести к тяжелейшим осложнениям в виде флегмоны – острого разлитого гнойного воспаления клеточного пространства, способного не только распространиться на соседние органы, но и привести к заражению крови.
Болезнь (лихорадка) кошачьей царапины – распространенная причина воспаления лимфоузлов подмышками, особенно часто она наблюдается у детей. Название этого острого инфекционного заболевания напрямую связано с четвероногими друзьями семейства кошачьих, поскольку возникает оно вследствие царапин и укусов кошек, а чаще всего от них страдают руки и пальцы человека.
Детский организм, словно лакмусовая бумага, предъявляет родителям воспаленные лимфоузлы при различных инфекционных заболеваниях, стараясь как можно раньше привлечь внимание к проблемам со здоровьем малыша.
Лимфоузлы на теле ребенка могут указать на болезнь
Даже банальная острая респираторная вирусная инфекция способна вызвать увеличение нескольких групп узлов, в том числе и подмышечных. Но расслабляться не стоит – подобная реакция организма может служить сигналом об очень тяжелых болезнях, таких, как туберкулез, который может быть спровоцирован иммунодефицитом, вызванным ВИЧ-инфекцией.
- Увеличение подмышечных и других групп лимфатических узлов, существующее в течение длительного времени – серьезный повод для беспокойства. Возможно, это связано с особо опасными заболеваниями, такими как мононуклеоз, бруцеллез, листериоз, и даже ВИЧ-инфекция.
Опухолевые заболевания
К сожалению, воспаленные подмышечные лимфоузлы могут свидетельствовать о наличии опухолевых заболеваний, а именно:
Злокачественная гранулема (болезнь Ходжкина) – поражение лимфатических узлов. Обращение к врачу на ранней стадии способствует практически полному излечению, запущенные же формы крайне опасны для жизни.
Лимфосаркома – злокачественная опухоль, возникающая непосредственно в лимфатическом узле. Требует немедленного обращения в клинику.
Коварство опухолевых заболеваний состоит в том, что увеличенные до 3-4 сантиметров лимфоузлы не причиняют боли, и человек может попросту не обратить на них внимания, подумав, что имеет дело с жировиком или другим доброкачественным уплотнением.
Не стоит пренебрегать даже малейшей опухолью в зоне подмышек
Средства личной гигиены
Удивительный факт – причиной увеличенных лимфоузлов может стать самый обыкновенный шариковый, твердый или гелевый дезодорант. Об этом знают немногие, но хирурги, чуть ли не ежедневно наблюдающие пациентов с опухолями в подмышечной впадине, могут многое поведать любителям подобных антиперспирантов. Почему это происходит?
Все просто: во-первых, из-за постоянного закупоривания пор, способного привести к воспалению и даже нагноению подмышкой, во-вторых – из-за скопления бактерий на аппликаторе дезодоранта, регулярно проникающих в ранки, образующиеся после бритья.
Итак, подведение итогов. Каким бы незначительным ни было воспаление лимфоузлов подмышкой, посещение врача будет весьма кстати – выявить и устранить причину под силу только специалисту.
Способы лечения воспалительных процессов в подмышечных лимфоузлах
К счастью и радости большинства пациентов, обратившихся к врачу по причине увеличения лимфатических узлов подмышками, чаще всего источником воспаления являются незначительные инфекции или простудные заболевания, поддающиеся несложному амбулаторному лечению.
К какому специалисту обращаться с такой проблемой? Самое простое – отправиться к участковому терапевту, который выпишет направление для сдачи необходимых анализов на предмет выявления воспаления или инфекции. Изучив полученные результаты, он либо самостоятельно назначит лечение, либо направит к другим врачам, специализирующимся по данному профилю.
Выявив причину, доктор принимает решение о целесообразности применения тех или иных препаратов, чаще всего антибиотиков, иммуностимулирующих лекарств и витаминных комплексов. Как бы там ни было, заниматься самолечением воспаления лимфоузлов категорически запрещено – каждый человек требует индивидуального подхода. Нередки случаи, когда при одинаковых заболеваниях разным пациентам помогают совершенно разные препараты.
Народные средства можно использовать лишь после врачебного осмотра
Народные средства также можно использовать, но только в качестве вспомогательного курса. Существует множество рецептов для снижения интоксикации организма и повышения иммунитета. Вот несколько простых и эффективных способов:
Равные части боярышника, стручкового перца, зеленой и перечной мяты измельчить и тщательно перемешать. Одну столовую ложку смеси залить 250 мл кипятка и несколько минут подержать на водяной бане. Остудить, процедить и употреблять два раза в день по 70 мл.
Горсть овса залить 1 л молока (натурального, а не порошкового) и поставить на огонь, используя рассекатель. После закипания убавить огонь до минимума и оставить на 40 минут. На один стакан остуженного отвара добавлять половину чайной ложки меда и принимать три раза в день по одному стакану за 30 минут до еды. Малышам в возрасте до семи лет давать по четверти стакана, подросткам – полстакана.
Сто штук верхушек сосны измельчить, залить 2 л воды и в течение двух часов кипятить на малом огне. Процедить. Настой разбавить еще 1 л воды, добавить 200 г сахара и еще два часа оставить кипеть на слабом огне. Полученный сироп употреблять ежедневно по 1 столовой ложке.
Очень полезны примочки из листьев перечной мяты, распаренных корней василька придорожного и ткани, смоченной в подсолнечном масле.
Берегите себя и будьте здоровы!
Лимфоузлы выполняют роль фильтра в организме человека, очищая лимфу от вредных веществ и образуя антитела, лимфо- и фагоциты. Они также отвечают за баланс межтканевой жидкости, равномерно распределяя ее между лимфой и кровью, и активно участвуют в обмене белков, жиров и углеводов.
Когда человек болеет, происходит выброс большего, нежели обычно, числа лимфоцитов для борьбы с инфекцией. Они собираются в лимфатических узлах и функционируют в усиленном режиме. В связи с этим происходит опухание лимфоузлов, располагающихся вблизи от места поражения.
Причины увеличения лимфоузлов под мышками
Самыми распространенными причинами опухания лимфоузлов являются простуды и заболевания ЛОР-органов, вирусные инфекции (корь, ветрянка), мастопатия у женщин, повышенная потливость, при которой болезнетворные бактерии скапливаются под мышками. Последний симптом особенно часто наблюдается у больных диабетом.
Существуют и другие причины воспаления подмышечных лимфоузлов: кожные заболевания (псориаз, экзема и др.), иммунодефицитные состояния (при наличии ВИЧ-инфекции в организме опухание лимфоузлов – один из первых симптомов), заболевания инфекционного типа – туляремия, туберкулез и др., ревматические и онкологические болезни — рак груди, лимфома. Последняя особо опасна тем, что увеличение лимфоузлов не сопровождается болевыми ощущениями, потому неотложный визит к врачу все равно необходим.
Как лечат воспаление лимфоузлов?
Лечение воспаления лимфоузлов зависит от его характера. Если это общее заболевание, лечение изначально будет направлено на его устранение. Для локального воздействия на лимфоузлы может применяться консервативное лечение, суть которого – в подавлении микрофлоры в источнике инфекции и самом лимфатическом узле. Для этого используют различные антибактериальные препараты (стрептоцид, нитрофуран).
При слишком сильном воспалении применяют дренирование очагов инфекции (если в них накопился гной). Конечно, в любом случае необходимо провести укрепление иммунитета. С это целью используют не только аптечные препараты и витаминные комплексы, но и рецепты народной медицины. Это, например, настойка календулы (или календулы и пижмы), эхинацеи пурпурной, нерафинированное подсолнечное масло. Последнее рекомендуют употреблять утром натощак и вечером перед сном. Эта процедура способствует очищению лимфы.
Увеличение лимфоузлов под мышками требует обязательного осмотра врача для определения причины этого состояния
Лимфатические узлы, которые расположены в подмышечной впадине, являются одними из центральных органов в иммунной системе человеческого организма. Лимфоузлы под мышкой способствуют максимальной защите организма от разнообразных инфекций и надежно ограждают от многочисленных вредных микроорганизмов, которые провоцируют развитие серьезных заболеваний.
Как известно, лимфа циркулирует по организму, «собирая» все вредные микроорганизмы, которые затем уничтожаются лимфоцитами непосредственно в самих лимфоузлах. Именно поэтому чрезвычайно важно внимательно следить за состоянием лимфатических узлов, ведь любые изменения в их нормальном функционировании могут свидетельствовать о серьезных нарушениях в работе иммунной системы организма. Не знаете, где находятся лимфоузлы под мышкой? Фото расположения лимфоузлов под мышкой можно посмотреть в медицинских энциклопедиях, но визуально их можно заметить лишь при увеличении, в нормальном состоянии они не просматриваются у человека.
В своем нормальном состоянии лимфатические узлы в подмышечной впадине практически незаметны и их очень сложно прощупать при обычной пальпации. Увеличение лимфоузлов может ярко свидетельствовать о различных инфекционных заболеваниях, которые развиваются, а также о попадании в организм вредоносных микроорганизмов и клеток с аномальной структурой, например, раковых клеток.
Причины увеличения лимфоузлов под мышками
Увеличение лимфоузлов под мышками может иметь целый ряд причин. К наиболее распространенным причинам можно отнести:
- В большинстве случаев увеличение лимфоузлов провоцирует воспаление волосяных фолликул непосредственно в подмышечной впадине, которое получило название фолликулит. В свою очередь, причиной фолликулита может стать регулярное применение дезодорантов, антиперспирантов, кремов для тела и других косметических препаратов.
- В некоторых случаях увеличенные лимфоузлы под мышкой могут стать аллергической реакцией на использование косметических препаратов и различных средств личной гигиены. Чаще всего аллергию вызывают дезодоранты, антиперспиранты длительного действия и различные кремы от пота.
- Воспаленный лимфоузел под мышкой может стать закономерным результатом перенесения различных инфекционных заболеваний, к которым можно отнести ОРВИ, грипп , ангину , краснуху, корь, токсоплазмоз, мононуклеоз, аденовирусные инфекции.
- У женщин увеличение лимфатических узлов в подмышечных впадинах может свидетельствовать о развитии мастопатии – болезненного уплотнения в молочных железах. Как правило, при развитии мастопатии «страдают» близлежащие лимфоузлы – под мышками, что выражается в их увеличении.
- Самая опасная и страшная причина воспаления лимфоузлов под мышкой — онкологические заболевания молочных желез. На начальных стадиях развития злокачественных новообразований в груди увеличение лимфоузлов, как правило, не сопровождается болезненными ощущениями, которые обычно появляются уже на запущенных стадиях онкологических заболеваний.
Теперь вы знаете, почему воспаляются лимфоузлы под мышками. Появление увеличенных лимфоузлов в подмышечной впадине сопровождается характерными симптомами, которые помогают установить четкую клиническую картину и диагностировать заболевание. Как правило, на начальных стадиях воспалительного процесса признаки заболевания имеют минимальную выраженность, которая постепенно увеличивается с развитием заболевания.
Видео о том, почему воспаляются лимфоузлы под мышками
Симптомы воспаления лимфоузлов в подмышечных впадинах
- Область воспалительного процесса в подмышечной впадине сопровождается заметной отечностью и покраснением кожных покровов.
- Частым симптомом увеличения лимфатических узлов в подмышечных впадинах является повышение температуры тела. Обычно на начальных стадиях заболевания этот симптом наблюдается только в некоторых случаях. При развитии заболевания и перерождении в более тяжелые и запущенные формы озноб и лихорадка могут постоянно сопровождать человека вне зависимости от времени суток.
- При пальпации подмышечных впадин можно обнаружить увеличенные лимфатические узлы. В некоторых случаях пальпация лимфоузлов может сопровождаться значительными болезненными ощущениями, которые возникают при надавливании на припухлость.
- В частых случаях при увеличении и воспалении лимфоузлов под мышками могут наблюдаться различные нарушения и сбои в нормальном функционировании органов желудочно-кишечного тракта. Это может быть выражено в форме постоянной изжоги, тошноты, рвоты.
- У больного может наблюдаться сонливость, хроническое чувство усталости и подавленности. Он не способен в течение длительного времени выполнять физические упражнения.
- Наиболее тяжелой формой воспаления лимфатических узлов в подмышечных впадинах является гнойная форма, которая сопровождается появлением гнойничков непосредственно в области воспаления, а также на поверхности близлежащих кожных покровов. При гнойной форме заболевания все вышеописанные симптомы приобретают максимальную выраженность и интенсивность – например, высокая температура тела стойко держится на протяжении длительного времени, а чувство хронической усталости не дает больному возможности совершать привычные для себя физические движения и заниматься любимой деятельностью.
Почему болят лимфоузлы под мышками? Как сказано выше, причин появления болей может быть несколько и требуется точно выявить их причину.
Лечение увеличенных лимфоузлов под мышками
При появлении первых признаков воспалительного процесса лимфатических узлов в подмышечных впадинах следует немедленно обратиться за квалифицированной врачебной помощью. Следует отметить, что залогом правильного и эффективного лечения является выявление причины увеличение лимфоузлов под мышками. Это очень важно, ведь качественное и полноценное лечение данного заболевания требует не только устранения болевого синдрома и улучшения качества жизни больного, но и полнейшей нейтрализации первопричины заболевания.
Если причиной увеличения лимфоузлов стало инфекционное заболевание, то основное действие лечебной терапии должно быть направлено на его устранение. Ни в коем случае не стоит заниматься самолечением, использовать лекарственные препараты по совету знакомых или применять сомнительные методы народной медицины! Это может привести к самым опасным и неблагоприятным последствиям, например, к перерождению воспалительного процесса в злокачественное новообразование. Данное заболевание получило название лимфома.
- В обязательном порядке проводится иммуномодулирующая терапия, заключающаяся в назначении больному лекарственных препаратов, действие которых направлено на восстановление и укрепление защитных сил организма. Это может выражаться в применении иммунала в таблетированной форме, регулярном употреблении спиртовой настойки эхинацеи и элеутерококка.
- В случае если причиной увеличения лимфатических узлов под мышками стало попадание в организм вредоносных бактерий или вирусов, показано применение сильных антибиотиков.
- Для того чтобы устранить покраснение кожных покровов в области подмышечных впадин, применяются различные лечебные мази – например, троксевазин или гепарин.
- Очень благоприятное воздействие оказывают различные физиотерапевтические процедуры, действие которых направлено на уменьшение размеров воспаленных лимфатических узлов. К таким методам физиотерапии относится электрофорез и ультразвук.
- Во многих случаях положительного эффекта от лечения удается достичь благодаря назначению курса лечебных компрессов с хлорэтилом.
- При гнойной форме воспаления лимфоузлов следует обязательно провести вскрытие образовавшихся гнойничков и их чистку.
- Если воспалительный процесс в лимфатических узлах подмышечных впадин стал последствием развития ракового заболевания в организме, больному обязательно назначается курс химиотерапии, который способствует скорейшей нормализации состояния больного.
Видео об увеличении лимфоузлов под мышками
А Вы сталкивались с увеличением лимфоузлов под мышками? Каковы были симптомы и как Вы лечили этот недуг? Поделитесь своим мнением в
Поделитесь статьей с друзьями:
Похожие статьи
Лимфатический Отек Конечностей (Лимфедема). Причины Лечение
Лимфедема (лимфостаз, слоновость) чаще всего поражает конечности и проявляется как отек ног или рук по всей длине. Однако, иногда расстройства лимфатической системы могут проявляться в набухании только небольших областей, например отек ног, предплечий.
Лимфатический отек ног
Отек задней части лимфы может возникать у людей всех возрастов и быть вызван различными заболеваниями, которые не обязательно связаны с системой кровообращения. Симптомы варьируются в зависимости от причины, осложнений, общего состояния организма, хода заболевания и типа лечения. Лимфедема (лимфостаз, слоновость) нижних конечностей чаще всего является результатом нарушения лимфатического оттока, внезапной или хронической венозной недостаточности. Отек может влиять только на руки, голень или ноги по всей длине.
Отек на ногах может возникать:
- в виде жирного отека, который связан с чрезмерным развитием адипоцитов (т.е. жировых клеток), что вызывает лимфатический арест в этой области;
- как последствия травм;
- от сердечной недостаточности;
- как дисфункция щитовидной железы;
- в предменструальный период;
- при диабете.
Лимфедема ног характеризуется тем, что она обычно исчезает во время ночного отдыха, но в течение дня увеличивается. По этой причине часто пациенты, страдающие отеком лимфы нижних конечностей, инстинктивно отдыхают ногами, поднятыми выше уровня тела. Иногда это действительно оказывается эффективным, поскольку облегчает процесс оттока лимфы к бедрам. К сожалению, обычно достаточно встать на несколько минут, так чтобы опухоль ног снова появилась, а в некоторых случаях она может быстро распространиться на остальную часть ноги. Это связано с тем, что лимфа спонтанно может проникать в лимфоузлы, которые переносят ее в другие части тела. Поэтому большинство людей, страдающих от лимфатического отека ног или бедер, в конечном итоге проводят регулярный лимфодренажный массаж. Такая стимуляция лимфатических сосудов эффективно истощает лимфу в лимфоузлах, откуда она свободно перемещается в другие части тела и перестает вызывать лимфатический отек нижних конечностей. Даже если пациент страдает только от отека стоп, дренаж следует проводить так же, как и при набухании ног по всей длине, то есть до паховых лимфоузлов.
Лимфодренаж можно проводить во многих реабилитационных центрах или салонах. Есть также массажисты, которые работают по выезду и выполняют процедуры в доме пациента. Это отличное решение в случае кратковременного лимфатического отека рук или целых ног. Проблема возникает, когда отек ног становится хроническим расстройством и часто повторяется, хотя специалист выполнил процедуры. Следует помнить, что одной из основных особенностей лимфатического отека нижней конечности, к сожалению, являются частые рецидивы. Немногие пациенты могут ежедневно пользоваться услугами физиотерапевта, в таком случае стоит иметь домашний массажер для прессотерапии, благодаря которому можно регулярно избавляться от отеков рук или ног. Это решение снижает риск рецидива и значительно дешевле по сравнению с регулярными профессиональными процедурами.
Для людей с частым опуханием ног рекомендуется использовать устройства от южнокорейских производителей, таких как WelbuTech, Maxstar, Doctor Life, Zespa. Но и среди них хотелось бы выделить одного лидирующего производителя WelbuTech — и их аппараты: Seven Liner Zam 02, Zam 200 или Seven Liner Luxury Zam. Только в этих аппаратах Вы получите 5-ти или 10-ти камерные манжеты, сверхмощные компрессоры, максимальный функционал и широкий выбор дополнительных манжет, включая Манжету-шорты. Просто выполняйте пятнадцать минут лечения в день, чтобы поддерживать эффект легких ног. Все виды лечения, направленные на облегчение лимфатического отека ног, голени, рук, бедер или других частей тела, должны поддерживаться надлежащей диетой и, по крайней мере, небольшой дозой дневного движения. Не забудьте уменьшить количество потребляемой соли. Кроме того, вы можете принимать нежные, предпочтительно натуральные, диуретики, такие как зеленый сок петрушки, зеленый чай, липу или экстракт крапивы и т.д. Часто лимфатический отек поражает людей, работа которых является сидячей или малоподвижной. В этом случае стоит уделять 20-40 минут небольшим тренировкам, например, бег трусцой, ходьба, плавание.
Лимфатический отек рук
Распухшие руки менее распространены, чем лимфедема нижних конечностей. Из-за того, что руки не очень восприимчивы к отеку, если он есть в этой области, то обычно это связано с нарушением лимфатических сосудов или лимфоузлов. Лимфедема верхней конечности чаще всего встречается у пациентов, перенесших мастэктомию, связанные с повреждением или полным удалением подмышечных лимфатических узлов. Из-за этого лимфодренаж затруднен и, как результат, опухоль руки создается по всей ее длине. Чаще всего пациенты, перенесшие одностороннюю операцию по удалению опухоли молочной железы, страдают лимфедемами одной верхней конечности. Также бывает, когда опухоль поражает обе груди, что может привести к лимфатическому отеку обеих рук. Отек лимфы верхней конечности может влиять на всю руку или ограничиваться только ее частью, например кистью, предплечьем или подмышкой. Если опухоль рук все еще находится в послеоперационном периоде, нет причин беспокоиться. Это нормальный процесс заживления тканей после операции. В течение этого периода врач может рекомендовать, чтобы рука была поднята как можно больше (например, с помощью клиновой подушки на кровати). Пациент может также получить инструкцию по самомассажу или будет отправлен на лечение с использованием оборудования для терапии давлением или ручного лимфатического массажа.
Проблема возникает в тот момент, когда лимфедема влияет на пациента, у которого была операция в течение нескольких месяцев или даже лет. Постоянное опухание рук может быть признаком постоянного нарушения лимфатических сосудов и требует регулярного использования лимфодренажа. К сожалению, попытки самостоятельно истощать лимфу обычно приводят к ухудшению лимфатического отека рук, потому что только профессиональный массажист может правильно выполнять такую процедуру. Превосходное знание анатомии лимфатической системы играет здесь чрезвычайно важную роль. Даже хронический лимфатический отек эффективно устраняет последовательные массажные процедуры, которые предлагаются большинством физиотерапевтических кабинетов. Однако следует помнить, что только регулярное использование этого типа услуг может помочь устранить отек навсегда. Может оказаться, что рекомендуется ежедневный массаж, который требует огромных затрат. Поэтому для людей, жалующихся на хронический отек лимфы верхней конечности, особенно рекомендуется использовать домашнее дренажное оборудование . С этой целью устройства, такие как: Seven Liner Luxury Zam работают отлично. Наличие устройства для домашней терапии экономит много денег и времени и гарантирует отличные результаты в устранении лимфедемы рук.
Если вы страдаете от лимфатического отека ног, бедер или боретесь с опухшими руками и ищете совета, обратитесь к нам.
Лимфаденит — причины, симптомы, диагностика, лечение осложнения и профилактика — Likar24
Лимфаденит – воспаление лимфоузлов у человека, вызванное реакцией на серьезную болезнь в организме, возможно, запущенную или в состоянии обострения. Лимфоузлы – скопление лимфатических сосудов, способно в ответ на инфекции или заболевания какого-то органа или ткани вырабатывать специфические клетки для борьбы с ними.
Воспаление и увеличение лимфоузлов может быть вызванным серьезной болезнью, которая поражает или лимфатическую систему, или органы рядом с воспаленными лимфоузлами. В первом случае в лимфоузел попадает инфекция, а во втором – лимфоузел начинает усиленно вырабатывать лимфоциты для борьбы с сильной угрозой.
Вызвать лимфаденит могут острые формы ОРВИ, инфекционных, бактериальных и грибковых заболеваний любых органов, ВИЧ, наличие паразитов в организме, чума, сибирская язва, аутоиммунные заболевания, нарушения иммунитета, любое острое воспаление, лимфома и метастазы в лимфатическую систему от онкологии в любом органе.
Обычно врач способен опознать лимфаденит по симптомам начальной болезни и с осмотром. Но иногда приходится проводить полное обследование организма, если первые признаки болезни не были замечены ранее.
Лимфаденит опасен тем, что по лимфатической системе возбудитель может попасть в любой орган в теле. Кроме того, если не обратить внимание на воспаленный узел, вскоре он инициирует воспаление и в других тканях – после этого найти начальный очаг заболевания становится намного сложнее.
Больше всего подвержены опасности заболеть лимфаденитом люди с ослабленным иммунитетом, аллергики, люди, страдающие хронической стадией алкоголизма, больные щитовидку и с нарушениями гормонального уровня.
Лимфаденит в первую очередь разделяют по локализации воспаления лимфатических узлов. Таким образом лимфаденит бывает глубокий и поверхностный по расположению узлов в теле, а также:
- подбородочный;
- подчелюстной;
- заушный;
- подмышечный;
- паховый.
По тому, каким путем проникает в организм – одонтогенный и неодонтогенный (от ОРВИ, сепсиса, неспецифических инфекций),
По состоянию он может быть острым или хроническим. Хронический может быть гнойным, гипераластичним, заостренным хроническим.
При возникновении острого одонтогенного лимфаденита необходимо обращаться к врачу, потому что в течение 10 дней он может перейти в хроническое состояние. При остром одонтогенном лимфадените узлы пальпируются как твердые шарики, у пациента вызывает боль нажатия на них, однако кожа остается неизменной, а недалеко от воспаленного лимфоузла можно найти пораженный участок тканей.
Если в течение 10–14 дней не принять меры, острый лимфаденит превратится в хронический, и может даже перейти в гнойный. Это сопровождается изменением температуры, изменением и повреждением кожи вокруг лимфоузла, новые изнуряющие симптомы.
Гнойный хронический лимфаденит опасен тем, что происходит воспаление и повреждение ткани, рядом с которой находится пораженный лимфоузел. Происходит накопление клеток, которые могут привести к образованию гноя.
В нормальном состоянии лимфоузлы или не прощупываются, или ощущаются только эластичными шариками под кожей. В зависимости от причины возникновения лимфаденита, могут проявляться различные симптомы:
- увеличение лимфоузлов;
- покраснение кожи в районе поражения лимфоузлов;
- болевые ощущения от прикосновения к лимфоузлу;
- сливание лимфоузлов вместе;
- повышенная температура;
- спаивания лимфоузлов с соседней тканью и сильное увеличение;
Заболевание может вызвать повышенную температуру, слабость и интоксикацию.
Если лимфаденит спровоцировала какая-то болезнь, то во время острого лимфаденита будут проявляться ее первые симптомы, а при хроническом – уже полный список этих симптомов. Поэтому, если обе болезни были запущены на начальном уровне, при хроническом лимфадените лечения будет гораздо сложнее.
Туберкулез и сифилис обычно вызывают хронический лимфаденит, бактерии, грибки вызывают острый лимфаденит, который затем может вызвать также тромбофлебит.
Однако возможно, что увеличение лимфоузлов может быть вызвано ослабленным иммунитетом. При этом никакой серьезной болезни в организме не будет – именно такая комбинация может вызвать как аутоиммунное заболевание, так что-то более серьезное и опасное.
Чаще всего врач определяет лимфаденит после осмотра, сбора анамнеза и пальпации лимфоузлов, но часто назначают также биохимию и общий анализ крови, и обследование УЗД. Проводится тщательное обследование носоглотки на возможные заболевания в этом месте. Также могут назначить проведение биопсии либо дополнительных анализов жидкостей тела. Материал лимфоузла позволяет исключить рак и другие серьезные инфекционные, и не только заболевания.
Лимфаденит лечат параллельно с заболеванием, которое его вызвало.
Для лечения лимфаденита в первую очередь определяют его причину – от этого будет зависеть лечение. Обычно лечение консервативное медикаментозное, однако в запущенных случаях возможно оперативное вмешательство.
После установления диагноза врач назначает препараты – для бактериального назначают антибиотики, для инфекционного – первоочередное лечение инфекции (назначение антибиотиков, успокаивающих, анальгетиков, противовоспалительных препаратов и т.д.), и обезболивание пораженного лимфоузла. Для домашнего амбулаторного лечения часто применяются мази для воздействия на кожу и подкожные пораженные ткани, – часто это позволяет ускорить лечение. Также, в большинстве случаев обязательным является усиленный водный режим, ослабление физических нагрузок, если они были, специфические диеты.
Если возбудителем является тяжелая инфекция, и лимфоузлы не удается вылечить консервативными методами – приходится их удалять. Иногда для лечения проводят вскрытие, дренирование и санацию поражения лимфоузлов. В случае доброкачественного образования возможно удаление или наблюдение. Когда причиной лимфаденита оказывается рак, врачи сосредотачиваются на его лечении.
После операций врач также назначает дальнейшее лечение в который входят антибиотики широкого спектра (например, макролиды), антигистаминные, противовоспалительные и обезболивающие.
Лимфаденит проявляется как реакция на запущенное либо застарелое заболевание, поэтому для предупреждения болезни необходимом вовремя и в полной мере заниматься лечением, не запускать гнойные раны, инфекционные, бактериологические заболевания, избегать микротравм и не заниматься самолечением. В группе риска люди, страдающие иммунодефицитом, хроническими заболеваниями, постоянно болеющими ОРВИ.
Главные осложнения лимфаденита являются распространение рака или инфекции, возникновение рака, возникновение тромбофлебита. Из-за того, что лимфаденит является сигналом более серьезной болезни, его игнорирование может привести к летальным последствиям.
Стрептококковая инфекция: симптомы, лечение
Обзор
Что такое ангина?Стрептококковая ангина — это инфекция горла и миндалин (железы в задней части глотки), вызываемая бактерией, известной как стрептококк группы А. Стрептококковая ангина очень легко передается от человека к человеку, особенно среди членов семьи.Часто встречается у детей школьного возраста, но встречается и у взрослых.
Стрептококковая ангина в очень редких случаях может вызывать более серьезные заболевания, такие как ревматизм, заболевание, которое может повредить сердечные клапаны. Таким образом, важно правильно диагностировать и лечить ангины. При правильном лечении фарингит обычно излечивается в течение 10 дней.
Симптомы и причины
Каковы симптомы ангины?Симптомы ангины включают:
Как передается ангина?Стрептококковая ангина распространяется:
- Тесный контакт с инфицированным
- Обмен личными вещами зараженного человека
Диагностика и тесты
Как я узнаю, что у моего ребенка ангина?Обратитесь к своему врачу, если симптомы предполагают стрептококковое горло.Ваш ребенок будет обследован и может пройти тест на стрептококк (посев из горла). Вирусные заболевания могут иметь те же симптомы, что и ангина. Вот почему важно сделать мазок из зева, чтобы подтвердить присутствие стрептококковых бактерий в горле.
Что такое стрептококковый тест?Тест на стрептококк ищет в горле бактерии Streptococcus. Обследование безболезненно и занимает очень мало времени. Кончиком ватного тампона вытирают заднюю стенку горла. Затем мазок проверяется.
Экспресс-тест на стрептококк занимает около 20 минут. Если тест положительный (обнаружены бактерии Streptococcus), у пациента ангина. Если тест отрицательный (нет признаков стрептококка), врач может отправить мазок из горла в лабораторию для повторной проверки результатов. Некоторые врачи могут не проводить экспресс-тест на стрептококк, а вместо этого просто отправить мазок из горла в лабораторию.
Ведение и лечение
Как лечится ангина?Ангина лечится антибиотиками.Антибиотик — это лекарство, убивающее бактерии, вызывающие инфекцию.
Антибиотики часто принимают в виде таблеток или в виде уколов. Пенициллин и амоксициллин — распространенные антибиотики, используемые для лечения ангины. Другие антибиотики назначают людям с аллергией на пенициллин.
Ваш лечащий врач может сделать вашему ребенку укол или прописать антибиотик в виде таблеток или жидкости. Таблетки или жидкость обычно принимают в течение 10 дней. Следуйте инструкциям вашего лечащего врача.Ваш ребенок должен принимать все лекарства, даже если он или она чувствует себя лучше. Бактерии могут быть живы, даже если ваш ребенок чувствует себя хорошо.
Что можно сделать, чтобы облегчить боль при фарингите?Вашему ребенку необходимо:
- Пейте успокаивающие жидкости, например теплый чай.
- Примите обезболивающее, например парацетамол (Тайленол®).
Аспирин нельзя давать детям. Аспирин может вызвать синдром Рея, опасное для жизни заболевание, у детей и подростков с лихорадкой.
Другие ангины не требуют специальных лекарств, так почему же ангина?Большинство болей в горле вызываются вирусами, которые нельзя вылечить лекарствами; можно только облегчить ломоту и боли. Вирусы излечиваются сами по себе, и их нельзя вылечить антибиотиками или другими лекарствами.
Стрептококковая инфекция в горле вызывается бактерией. Инфекции, вызванные бактериями, можно лечить антибиотиками. Стрептококковая ангина может привести к более серьезным заболеваниям, поэтому важно лечить ее.
Могу ли я принимать домашние антибиотики от стрептококковой ангины?Никогда не следует принимать лекарства, оставшиеся от перенесенной ранее болезни, или давать детям оставшиеся лекарства. Остатки антибиотиков также могут затруднить лечение ангины и вызвать серьезные побочные эффекты.
Перспективы / Прогноз
Как скоро человек, страдающий фарингитом, почувствует себя лучше?Ваш ребенок должен чувствовать себя лучше через день или два после начала лечения.
Когда мой ребенок сможет вернуться в школу после лечения ангины?Ваш ребенок может вернуться к обычным занятиям, включая посещение школы, через 24 часа после вакцинации или начала приема антибиотика, если его температура нормальная.
Жить с
Что делать, если моему ребенку не становится лучше после лечения ангины?
Если вашему ребенку не становится лучше, немедленно сообщите об этом своему врачу.Ваш ребенок не должен прекращать прием своих лекарств, если только ваш лечащий врач не скажет вам об этом.
Позвоните своему врачу, если состояние вашего ребенка не улучшается через 1-2 дня после начала приема антибиотиков. Вам также следует позвонить, если у вашего ребенка есть какие-либо из этих симптомов:
- Повышение температуры тела через день или два после улучшения самочувствия
- Тошнота или рвота
- боль в ухе
- Головная боль
- Сыпь на коже
- Кашель
- Увеличение лимфоузлов
- Болезненные суставы
- Одышка
- Темная моча, сыпь или боль в груди (может появиться через три-четыре недели)
Лимфатическая система: части и общие проблемы
Лимфатическая система — это сеть тканей, сосудов и органов, которые работают вместе, чтобы переместить лимфу обратно в ваш кровоток.Лимфатическая система — это часть вашей иммунной системы.Что такое лимфатическая система?
Лимфатическая система — это сеть тканей, сосудов и органов, которые работают вместе, чтобы переместить бесцветную водянистую жидкость, называемую лимфой, обратно в вашу систему кровообращения (ваш кровоток).
Ежедневно через артерии и более мелкие артериолы кровеносных сосудов и капилляров проходит около 20 литров плазмы. После доставки питательных веществ к клеткам и тканям организма и получения продуктов их жизнедеятельности около 17 литров возвращаются в кровоток по венам.Оставшиеся три литра просачиваются через капилляры в ткани вашего тела. Лимфатическая система собирает эту лишнюю жидкость, которая теперь называется лимфой, из тканей вашего тела и перемещает ее, пока в конечном итоге не вернет ее в кровоток.
На самом деле ваша лимфатическая система выполняет множество функций. Его основные функции:
- Поддерживает уровень жидкости в организме: Как только что описано, лимфатическая система собирает лишнюю жидкость, которая вытекает из клеток и тканей по всему телу, и возвращает ее в кровоток, который затем рециркулирует по всему телу.
- Поглощает жиры из пищеварительного тракта: Лимфа включает жидкости из кишечника, содержащие жиры и белки, и транспортирует их обратно в кровоток.
- Защищает ваше тело от инородных захватчиков: Лимфатическая система является частью иммунной системы. Он производит и высвобождает лимфоциты (лейкоциты) и другие иммунные клетки, которые контролируют, а затем уничтожают чужеродных захватчиков, таких как бактерии, вирусы, паразиты и грибки, которые проникают в организм.
- Транспортирует и удаляет продукты жизнедеятельности и аномальные клетки из лимфы.
Какие части лимфатической системы?
Лимфатическая система состоит из многих частей. К ним относятся:
- Лимфа: Лимфа, также называемая лимфатической жидкостью, представляет собой скопление лишней жидкости, которая вытекает из клеток и тканей (которая не реабсорбируется в капилляры), а также других веществ. К другим веществам относятся белки, минералы, жиры, питательные вещества, поврежденные клетки, раковые клетки и чужеродные захватчики (бактерии, вирусы и т. Д.).Лимфа также переносит белые кровяные тельца (лимфоциты), борющиеся с инфекциями.
- Лимфатические узлы: Лимфатические узлы — это бобовидные железы, которые контролируют и очищают лимфу, когда она фильтруется через них. Узлы отфильтровывают поврежденные клетки и раковые клетки. Эти лимфатические узлы также производят и хранят лимфоциты и другие клетки иммунной системы, которые атакуют и уничтожают бактерии и другие вредные вещества в жидкости. По всему телу разбросано около 600 лимфатических узлов. Некоторые существуют как единый узел; другие — тесно связанные группы, называемые цепями.Некоторые из наиболее известных лимфатических узлов находятся в подмышечной впадине, паху и шее. Лимфатические узлы связаны с другими лимфатическими сосудами. ·
- Лимфатические сосуды: Лимфатические сосуды — это сеть капилляров (микрососудов) и большая сеть трубок, расположенных по всему телу, которые транспортируют лимфу от тканей. Лимфатические сосуды собирают и фильтруют лимфу (в узлах) по мере того, как она продолжает двигаться к более крупным сосудам, называемым собирающими протоками. Эти сосуды работают так же, как и ваши вены: они работают при очень низком давлении, в них есть ряд клапанов, чтобы жидкость двигалась в одном направлении.
- Сборные протоки: Лимфатические сосуды опорожняют лимфу в правый лимфатический проток и левый лимфатический проток (также называемый грудным протоком). Эти протоки соединяются с подключичной веной, которая возвращает лимфу в кровоток. Подключичная вена проходит под ключицей. Возвращение лимфы в кровоток помогает поддерживать нормальный объем крови и давление. Это также предотвращает чрезмерное скопление жидкости вокруг тканей (так называемый отек).
Лимфатическая система собирает лишнюю жидкость, которая вытекает из клеток и тканей по всему телу, и возвращает ее в кровоток, который затем рециркулирует по всему телу.
- Селезенка: Этот самый большой лимфатический орган расположен слева под ребрами и над животом. Селезенка фильтрует и накапливает кровь и производит лейкоциты, которые борются с инфекцией или болезнью.
- Тимус: Этот орган расположен в верхней части грудной клетки под грудиной. Созревает определенный тип белых кровяных телец, которые борются с чужеродными организмами.
- Миндалины и аденоид: Эти лимфоидные органы задерживают патогены из пищи, которую вы едите, и воздуха, которым вы дышите.Они — первая линия защиты вашего тела от иностранных захватчиков.
- Костный мозг: Это мягкая губчатая ткань в центре некоторых костей, таких как бедренная кость и грудина. Лейкоциты, красные кровяные тельца и тромбоциты производятся в костном мозге.
- Пятна Пейера: Это небольшие образования лимфатической ткани в слизистой оболочке, выстилающей тонкую кишку. Эти лимфоидные клетки контролируют и уничтожают бактерии в кишечнике.
- Приложение: Ваш аппендикс содержит лимфоидную ткань, которая может уничтожить бактерии, прежде чем они пробьют стенку кишечника во время всасывания. Ученые также считают, что аппендикс играет роль в размещении «хороших бактерий» и повторном заселении кишечника полезными бактериями после того, как инфекция исчезла.
Какие условия влияют на лимфатическую систему?
Многие состояния могут поражать сосуды, железы и органы, составляющие лимфатическую систему.
Некоторые случаются во время развития до рождения или в детстве.Другие развиваются в результате болезни или травмы. Некоторые общие и менее распространенные заболевания и нарушения лимфатической системы включают:
- Увеличенные (опухшие) лимфатические узлы ( лимфаденопатия ): Увеличение лимфатических узлов вызвано инфекцией, воспалением или раком. Общие инфекции, которые могут вызвать увеличение лимфатических узлов, включают стрептококковое горло, мононуклеоз, ВИЧ-инфекцию и инфицированные кожные раны. Лимфаденит относится к лимфаденопатии, вызванной инфекцией или воспалительным заболеванием.
- Набухание или скопление жидкости ( лимфедема ): Лимфедема может быть результатом закупорки лимфатической системы, вызванной рубцовой тканью от поврежденных лимфатических сосудов или узлов. Лимфедема также часто наблюдается при удалении лимфатических узлов у людей, перенесших операцию и / или лучевую терапию для удаления рака. Накопление лимфатической жидкости чаще всего наблюдается в руках и ногах. Лимфедема может быть очень легкой или довольно болезненной, уродовать и приводить к инвалидности.Люди с лимфедемой подвержены риску серьезных и потенциально опасных для жизни инфекций глубоких кожных покровов.
- Рак лимфатической системы: Лимфома — это рак лимфатических узлов, возникающий при неконтролируемом росте и размножении лимфоцитов. Существует несколько различных типов лимфомы, включая лимфому Ходжкина и неходжкинскую лимфому. Раковые опухоли также могут блокировать лимфатические протоки или находиться рядом с лимфатическими узлами и мешать току лимфы через узел.
Другие расстройства включают:
- Лимфангит: это воспаление лимфатических сосудов.
- Лимфангиома: это заболевание, с которым вы родились. Это порок лимфатической системы. Лимфангиоматоз — это наличие множественных или широко распространенных пороков развития лимфатических сосудов.
- Кишечная лимфангиэктазия: это состояние, при котором потеря лимфатической ткани в тонком кишечнике приводит к потере белка, гаммаглобулинов, альбумина и лимфоцитов.
- Лимфоцитоз: это состояние, при котором количество лимфоцитов в организме превышает норму.
- Лимфатический филяриоз: это инфекция, вызванная паразитом, из-за которого лимфатическая система не функционирует должным образом.
- Болезнь Кастлемана. Болезнь Кастлемана связана с чрезмерным ростом клеток лимфатической системы организма.
- Лимфангиолейомиоматоз: это редкое заболевание легких, при котором аномальные мышечно-подобные клетки начинают бесконтрольно расти в легких, лимфатических узлах и почках.
- Аутоиммунный лимфопролиферативный синдром: это редкое генетическое заболевание, при котором имеется большое количество лимфоцитов в лимфатических узлах, печени и селезенке.
- Брыжеечный лимфаденит: это воспаление лимфатических узлов в брюшной полости.
- Тонзиллит: воспаление и инфекция миндалин.
Как сохранить здоровье лимфатической системы?
Чтобы ваша лимфатическая система оставалась сильной и здоровой, вам необходимо:
- Избегайте воздействия токсичных химикатов, таких как пестициды или чистящие средства. Эти химические вещества могут накапливаться в вашем организме, и организму становится труднее фильтровать отходы.
- Пейте много воды, чтобы избежать обезвоживания, чтобы лимфа могла легко перемещаться по телу.
- Поддерживайте здоровый образ жизни, включающий регулярные упражнения и здоровое питание.
Когда мне следует позвонить своему врачу по поводу проблемы с моей лимфатической системой?
Позвоните своему врачу, если вы чувствуете усталость (сильную усталость) или у вас необъяснимый отек, который длится более нескольких недель или мешает вашей повседневной деятельности.
Как мой врач проверит мою лимфатическую систему?
Чтобы убедиться, что ваша лимфатическая система работает должным образом, ваш врач может использовать визуализационные тесты, такие как компьютерная томография или МРТ.Эти тесты позволяют вашему врачу увидеть блокировки в вашей лимфатической системе.
Последствия увеличения лимфатических узлов после вакцинации против COVID-19
Констанс Леман, доктор медицины, доктор философииРасширенное планирование может помочь нашим пациентам чувствовать себя уверенно и в безопасности при вакцинации, а также пройти рекомендованную визуализацию при обычном уходе.
Заведующий отделением визуализации груди, Массачусетская больница общего профиля
BOSTON — Лимфатические узлы в области подмышек могут увеличиваться после вакцинации от COVID-19, и это нормальная реакция, которая обычно проходит со временем.Радиологи Массачусетской больницы общего профиля (MGH), недавно опубликовавшие в журнале American Journal of Roentgenology подход к управлению этой ситуацией у женщин, получающих маммографию для скрининга рака груди, теперь расширили свои рекомендации, включив в них уход за пациентами, которые проходят другие визуализационные тесты. разнообразные медицинские причины. Их руководство опубликовано в журнале Американского колледжа радиологии .
«Наш практический план управления распространяет действие наших рекомендаций на весь спектр пациентов, проходящих визуализационные тесты после вакцинации», — говорит ведущий автор Констанс Леман, доктор медицинских наук, руководитель отдела визуализации груди, содиректор Центра комплексной оценки груди Avon. в MGH и профессор Гарвардской медицинской школы.
Леман и ее коллеги, представляющие различные узлы радиологии, отмечают, что по мере расширения программ вакцинации от COVID-19 радиологам следует ожидать увеличения числа пациентов, у которых при визуализирующих исследованиях обнаруживаются опухшие лимфатические узлы. Они рекомендуют центрам визуализации документировать информацию о вакцинации COVID-19, включая дату (даты) вакцинации, местоположение инъекции и тип вакцины, на всех формах пациента и обеспечивать, чтобы эта информация была легко доступна радиологам в больнице. время интерпретации изображения.
В большинстве случаев дополнительные визуализирующие исследования опухших лимфатических узлов после недавних прививок не требуются, если опухоль не сохраняется или у пациента есть другие проблемы со здоровьем. Дополнительные тесты могут потребоваться в тех случаях, когда была повышенная озабоченность по поводу рака лимфатических узлов до того, как был проведен визуализирующий тест. «У пациента с недавним диагнозом рака команда полного медицинского обслуживания пациента и радиолог могут работать вместе, чтобы определить, как лучше всего управлять узлами, которые кажутся аномальными на снимках после недавней вакцинации.Таким образом, они могут адаптировать лечение к индивидуальному пациенту », — говорит Лесли Лэмб, доктор медицинских наук, специалист по визуализации груди в MGH и соавтор исследования.
В общении радиологов с клиницистами и пациентами следует подчеркивать важность недопущения задержек с вакцинацией или рекомендованными методами визуализации, чтобы обеспечить им оптимальное лечение на протяжении всей пандемии. «Расширенное планирование может помочь нашим пациентам чувствовать себя уверенно и в безопасности при вакцинации, а также пройти рекомендованную визуализацию при их обычном уходе», — говорит Леман.
Рекомендации руководства группы будут обновляться по мере появления новых данных, которые помогут руководствоваться передовой практикой.
О Массачусетской больнице общего профиля
Массачусетская больница общего профиля, основанная в 1811 году, является первоначальной и крупнейшей клинической больницей Гарвардской медицинской школы. Mass General Research Institute проводит крупнейшую в стране исследовательскую программу на базе больниц с ежегодными исследовательскими операциями на сумму более 1 миллиарда долларов и включает более 9 500 исследователей, работающих в более чем 30 институтах, центрах и отделах.В августе 2020 года Mass General заняла 6-е место в рейтинге U.S. News & World Report «Лучшие больницы Америки».
Стоит ли беспокоиться о шишке под мышкой?
Обнаружение необычной шишки в подмышечной впадине может настораживать, но в большинстве случаев шишка под подмышкой не вызывает особого беспокойства.
Адриенн Вакс, доктор медицины , врач Центра женских онкологических заболеваний Сьюзан Ф. Смит в Дана-Фарбер, отвечает на некоторые из наиболее часто задаваемых вопросов о шишке под мышкой, в том числе о том, когда вам нужно увидеть доктор.
Что означает шишка под мышкой?В большинстве случаев шишка под мышкой представляет собой увеличенный лимфатический узел. Лимфатические узлы являются важной частью иммунной системы и могут увеличиваться, когда организм борется с инфекцией или имеет дело с травмой.
Если кожа выглядит нормально, но есть шишка, которую можно почувствовать под кожей, шишка может быть увеличенным лимфатическим узлом.
Обычно рекомендуется наблюдать за опухолью в течение нескольких дней, чтобы увидеть, что происходит.Если шишка уходит, то лимфатический узел, скорее всего, опух в результате инфекции или воспаления. Такие симптомы, как покраснение, боль или лихорадка, сопровождающие увеличенный лимфатический узел, могут быть симптомами инфекции, которые следует проверить у врача.
Еще одно распространенное объяснение образования шишки под мышкой — это что-то в коже, например киста или заблокированный волосяной фолликул.
В редких случаях увеличенный лимфатический узел с определенными характеристиками может быть признаком рака.
На что похож рак в подмышечной впадине?Нормальный лимфатический узел должен иметь форму лимской фасоли. Он также должен быть несколько твердым, но все же иметь некоторую отдачу. Раковые лимфатические узлы часто становятся твердыми. Он также потеряет форму лимской фасоли и станет более округлым, как мрамор.
Если увеличенный лимфатический узел слишком плотный и по форме не похож на фасоль, он потенциально может быть злокачественным. Аналогичным образом, если шишка явно не на коже, если она сохраняется, становится больше и не сопровождается признаками инфекции, возможно, пришло время обратиться за медицинской помощью.
Помните: невозможно диагностировать рак наощупь, поэтому, если вы обеспокоены или заметили эти симптомы, вам следует обратиться к врачу. Хотя шишка в подмышечной впадине обычно не является поводом для беспокойства, и ее обычно объясняют чем-то легким и относительно безвредным, лучше перестраховаться и проверить.
Может ли болезненная шишка в подмышечной впадине быть раком?Болезненная шишка в подмышечной впадине потенциально может быть злокачественной, но обычно, когда шишка болезненна или нежна, существует другая причина.Инфекция или воспаление, как правило, вызывают боль и болезненность, тогда как рак менее болезнен. Шишка в подмышечной впадине вызывает большее беспокойство, если она безболезненна.
Независимо от особенностей уплотнения или сопровождающих его симптомов, если оно не проходит само по себе, разумно и, вероятно, неплохо обратиться к врачу.
О медицинском обозревателе
Доктор Вакс получила степень бакалавра в Принстонском университете в 2006 году и степень доктора медицины в Гарвардской медицинской школе в 2011 году.Она закончила ординатуру по внутренней медицине в Бригаме и женской больнице, где впоследствии проработала еще год в качестве главного ординатора по внутренней медицине. Она прошла стажировку в области медицинской онкологии в Dana-Farber / Partners CancerCare, затем присоединилась к персоналу Центра онкологии груди в Институте рака Дана-Фарбер.
Лимфедема: что будет с моими лимфатическими узлами, подмышкой и рукой?
У Мэри было немного времени, чтобы осмыслить диагноз рака груди, который она, конечно, не хотела слышать, но и не была полностью удивлена, когда он подтвердился.В ее семье был рак груди, и любимая тетя, конечно же, ужасно переживала период восстановления после операции и лечения много лет назад. Что такое лимфедема? То, что тетя Мэри испытала много лет назад, называется лимфедемой. Сразу после операции часто возникает припухлость или покалывание, которые могут повлиять на руку, однако симптомы должны исчезнуть очень быстро. Это в считанные дни. Если лимфедема действительно возникает, то при радикальной подмышечной хирургии она может варьироваться от легкого отека и небольшой тяжести до значительного отека руки.Помимо обширной хирургии лимфатических узлов, ожирение является основным фактором лимфедемы у женщин с болезненным ожирением, подверженных большему риску.
Хотя лимфедема встречается нечасто, она беспокоит всех женщин, особенно при удалении лимфатических узлов. Когда лимфатические узлы удаляются, лимфатические сосуды, которые переносят лимфатическую жидкость от руки, могут быть повреждены, и затем лимфатическая жидкость собирается в руке, вызывая отек.
К счастью, достижения в лечении большинства видов рака груди резко снизили вероятность лимфедемы за счет уменьшения количества лимфатических узлов, которые необходимо удалить.В прошлом обычной практикой было выполнение «вскрытия подмышечных лимфатических узлов» во время операции по удалению всех лимфатических узлов при раке груди, но до сорока процентов женщин при этой процедуре заболевали лимфедемой.
Что можно сделать, чтобы снизить риск лимфедемы? Итак, как мы можем уменьшить лимфедему, не жертвуя при этом вероятностью искоренения рака? Пошаговая биопсия сторожевого лимфатического узла. За последние пятнадцать лет эта процедура стала рекомендуемой для оценки рака лимфатических узлов, а не полного удаления подмышечных лимфатических узлов.Сторожевой лимфатический узел, который является ключевым лимфатическим узлом или первым лимфатическим узлом, который получит раковые клетки, если они распространятся из груди в лимфатические узлы. И если удалить только этот лимфатический узел, он снижает риск лимфедемы с сорока процентов до практически нуля, при этом обеспечивая в наши дни более тщательный анализ и точную информацию о степени рака груди в подмышечной впадине. или под мышкой. Если сторожевой лимфатический узел обнаруживает раковые клетки, их лечат лучевой терапией, а не хирургическим вмешательством.Прелесть этого в том, что эффективность радиационного контроля рака и риска рецидива такая же, как и при радикальном хирургическом удалении, но практически без риска.
Теперь, зная, что здесь есть факторы, находящиеся под ее контролем, чтобы избежать лимфедемы, и что хирургические процедуры по поводу рака груди вышли за рамки полного удаления лимфатических узлов, наша пациентка Мэри с большим оптимизмом смотрит на операцию без отека руки.
Операция по удалению лимфатических узлов | Рак груди
Рак груди может распространяться на другие части тела.Если он распространяется, он обычно сначала распространяется на лимфатические узлы в подмышечной впадине (подмышечной впадине) рядом с грудью. Эти лимфатические узлы отводят лимфатическую жидкость от груди и руки.
Важно знать, есть ли раковые клетки в лимфатических узлах подмышечной впадины и сколько. Это поможет врачам определить стадию рака и спланировать для вас наилучшее лечение.
Проверка лимфатических узлов перед операцией
Перед операцией вам сделают ультразвуковое сканирование, чтобы проверить лимфатические узлы в подмышечной впадине рядом с грудью.Это нужно для того, чтобы увидеть, содержат ли они раковые клетки.
Обычно вам делают биопсию любых лимфатических узлов, которые выглядят ненормально. Биопсия отправляется в лабораторию для проверки на наличие раковых клеток.
Если это показывает, что рак распространился на узлы в подмышечной впадине, вам предстоит операция по удалению всех или большинства из них. У вас это происходит одновременно с операцией на груди. Это называется диссекцией подмышечных лимфатических узлов (ALND) или клиренсом.
Если во время ультразвукового исследования лимфатические узлы выглядят нормально, вам не делают биопсию.Но одновременно с операцией на груди у вас будет биопсия сторожевого лимфатического узла (SLNB). Это необходимо, чтобы проверить, распространились ли раковые клетки на близлежащие лимфатические узлы.
Проверка лимфатических узлов во время операции (биопсия сторожевого лимфатического узла)
Сторожевой узел — это первый узел, через который жидкость вытекает из груди в подмышечную впадину. Это означает, что это первый лимфатический узел, на который может распространиться рак груди.
Ваш хирург обычно выполняет биопсию сторожевого лимфатического узла (SLNB) во время операции по удалению рака груди.Вам нужно удалить от 1 до 3 узлов, чтобы проверить, содержат ли они раковые клетки.
Как вам делают биопсию сигнального лимфатического узла
За несколько часов до операции вам делают инъекцию небольшого количества умеренно радиоактивной жидкости в грудь рядом с опухолью. Обычно это есть в отделении ядерной медицины больницы. Радиоактивная жидкость называется трассером.
Во время операции ваш хирург может также ввести небольшое количество синего красителя в грудь.Краситель и индикатор стекают из ткани груди в близлежащие лимфатические узлы.
Хирург может увидеть, в какую группу лимфатических узлов краситель попадает в первую очередь. Они также используют радиоактивный монитор, чтобы увидеть, к какой группе лимфатических узлов индикатор попадает в первую очередь.
Ваш хирург удаляет от 1 до 3 узлов. Их отправляют в лабораторию, чтобы их осмотрел специалист, называемый патологом.
Краситель может окрасить вашу грудь слегка синим. Он постепенно исчезает в течение нескольких недель или месяцев.Краситель также делает вашу мочу зеленой на несколько дней.
Что происходит после биопсии сторожевого узла?
Если лимфатические узлы не содержат раковых клеток , вам больше не нужно удалять узлы.
Если раковые клетки находятся в сторожевых узлах , вам предстоит еще одна операция по удалению большей части или всех лимфатических узлов под рукой. Это диссекция или очистка подмышечных лимфатических узлов. Обычно это происходит примерно через 2 недели после получения результатов.
Некоторым людям вместо хирургического вмешательства проводят лучевую терапию под мышкой, чтобы уничтожить оставшиеся раковые клетки.
Получение результатов во время операции
В некоторых больницах хирург получает результаты биопсии сторожевого лимфатического узла во время операции. Это называется интраоперационной оценкой. При необходимости они могут удалить остальные узлы (подмышечная лимфодиссекция). Тогда вы избежите повторной операции.
Ваш хирург объяснит вам это перед операцией, чтобы вы знали, чего ожидать.
Удаление большей части или всех лимфатических узлов
Операция по удалению большей части или всех лимфатических узлов под рукой называется диссекцией подмышечных лимфатических узлов или подмышечной очисткой.
У вас есть общий наркоз для этой операции. Вы будете все время спать.
Хирург делает небольшой разрез в вашей подмышечной впадине, чтобы удалить лимфатические узлы. Как правило, они удаляют от 10 до 15 лимфатических узлов. Но количество узлов в подмышечной впадине варьируется от человека к человеку.
Хирург отправляет лимфатические узлы в лабораторию. Патолог проверяет их на наличие раковых клеток. Вы получите результаты на контрольном приеме примерно через 2 недели после операции.
Некоторым людям вместо операции будет проводиться лучевая терапия лимфатических узлов.
Проблемы после удаления лимфатических узлов
После операции на лимфатических узлах подмышечной впадины могут возникнуть некоторые проблемы. Не у всех они будут, но есть больший риск, если у вас есть подмышечная диссекция.
Опухшая рука
После операции по удалению лимфатических узлов в подмышечной впадине вы подвержены риску длительного отека (лимфедемы) на руке и руке. Это отек, вызванный лимфатической жидкостью, которая не может стекать. Это может произойти в любое время после операции и лучевой терапии подмышкой.
Не все получат это, и это будет менее вероятно, если у вас будет удалено только несколько узлов. Но очень важно поговорить со своей медсестрой-специалистом или хирургом, если вы считаете, что ваша рука или кисть может опухнуть.
К сожалению, лимфедему уже невозможно вылечить. Но раннее лечение может помочь контролировать это. Медсестра / медбрат расскажет вам о способах предотвращения лимфедемы.
Жесткость плеча
Ваше плечо может стать жестким и болезненным после операции на груди на лимфатических узлах.
Медсестра или физиотерапевт покажут вам упражнения, которые нужно выполнять после операции, чтобы улучшить подвижность плеча.
Рубцовая ткань в подмышечной впадине (шнур)
У некоторых женщин после удаления лимфатического узла образуется рубцовая ткань в подмышечной впадине.Соединительные ткани в подмышечной впадине воспаляются, образуя одну или несколько тугих полос. Обычно это происходит в течение первых нескольких недель или месяцев после операции.
Рубцовая ткань называется синдромом перевязки, полосатости или подмышечной паутины. Он может ощущаться как гитарная струна. Он может простираться вниз по руке за локоть, возможно, до запястья или большого пальца.
Пуповина безвредна, но может быть болезненной и ограничивать движение руки. Может помочь регулярный массаж этой области.Сообщите медсестре, занимающейся грудным вскармливанием, если у вас возникнет шнур. Они могут направить вас к физиотерапевту. Они могут показать вам, как массировать эту область, и научат упражнениям на растяжку. Обычно становится лучше в течение нескольких месяцев. Также может помочь прием противовоспалительных обезболивающих. Посоветуйтесь с медсестрой или врачом по поводу их приема.
Понимание лимфедемы, связанной с раком груди
Что такое лимфа?
Лимфа — это жидкость молочного цвета, содержащая лейкоциты. Лейкоциты помогают бороться с инфекциями.
Лимфатические сосуды, как и кровеносные сосуды, проходят по всему телу. Они несут лимфу, клетки и другой материал.
Лимфа из тканей и органов стекает в лимфатические сосуды и переносится в лимфатические узлы, где фильтруется.
Лимфатические узлы расположены по всему телу. Те, которые находятся рядом с грудью (см. Изображение ниже), могут пострадать от лечения рака груди.
Источник: Национальный институт рака (www.cancer.gov)
Что такое лимфедема?
Во время операции по поводу рака груди (мастэктомия или лампэктомия) некоторые лимфатические узлы в подмышечной области (так называемые подмышечные лимфатические узлы) могут быть удалены.Их проверяют на наличие раковых клеток.
При удалении подмышечных лимфатических узлов во время операции на груди (с помощью биопсии сторожевого узла или подмышечной диссекции) или лечения лучевой терапией некоторые лимфатические сосуды могут быть заблокированы. Это может помешать лимфатической жидкости покинуть область.
Лимфедема возникает, когда лимфатическая жидкость собирается в руке (или другой области, такой как кисть, пальцы, грудь / грудь или спина), вызывая ее набухание (отек).
Припухлость может быть настолько незначительной, что ее практически невозможно увидеть или почувствовать.Или он может быть настолько большим, что рука вырастает очень большой.
В тяжелых случаях лимфедема может вызывать боль и ограничивать движения. Также может быть очень неприятно иметь одну руку больше другой, даже если разница незначительна.
Узнайте о биопсии сторожевого узла, подмышечной диссекции и риске лимфедемы.
Чтобы увидеть изображение лимфедемы, посетите веб-сайт Общества сосудистой хирургии.
Кто болеет лимфедемой?
Лимфедема связана с хирургией подмышечных лимфатических узлов и лучевой терапией, но неясно, почему у некоторых людей возникает лимфедема, а у других — нет.
Некоторые факторы, повышающие риск, включают [22,24-27,213,220,222,224-225]:
- Удаление подмышечных лимфатических узлов (чем больше удалено узлов, тем выше риск)
- Лучевая терапия в области подмышечных лимфатических узлов
- Удаление подмышечных лимфатических узлов плюс лучевая терапия в области подмышечных лимфатических узлов
- Наличие большого количества подмышечных лимфатических узлов, содержащих рак
- Инфекции в области после операции на груди
- Избыточный вес или ожирение
Реконструкция груди и лимфедема
Независимо от того, будет ли у женщины реконструкция груди после мастэктомии, по-видимому, не влияет на риск лимфедемы [29–33].Тип реконструкции груди, который выбирает женщина, также не влияет на риск [29–33].
Как часто возникает лимфедема?
Сегодня у большинства людей лимфедема отсутствует, поскольку современная хирургия удаляет меньше подмышечных лимфатических узлов, чем в прошлом.
По сравнению с прошлым, случаи, которые случаются, обычно менее серьезны с точки зрения воздействия на движения и внешнего вида руки.
Подмышечная диссекция в сравнении с биопсией сторожевого узла
В прошлом для удаления подмышечных лимфатических узлов почти всегда выполнялась процедура, называемая подмышечной диссекцией.
Сейчас у большинства людей есть менее инвазивная процедура, называемая биопсией сторожевого узла. Эта процедура удаляет меньше лимфатических узлов, чем подмышечная диссекция, поэтому риск лимфедемы меньше [22,24-25,34,220,222,224-225].
У женщин, которым сделана биопсия сторожевого узла, вероятность развития лимфедемы примерно в 3-4 раза ниже, чем у женщин с расслоением подмышечных впадин [25,225].
Через год после операции на груди [27,30,34]:
- Менее 5 процентов женщин, которым была сделана биопсия сторожевого узла, заболевают лимфедемой.
- У 10-20 процентов женщин, перенесших подмышечную диссекцию, развивается лимфедема.
Узнайте больше о биопсии сторожевого узла и подмышечной диссекции.
Когда возникает лимфедема?
Лимфедема обычно развивается в течение 3 лет после операции на груди [220, 222, 224]. Однако это может произойти через годы после окончания лечения [220, 222, 224].
Если лимфедема возникает сразу после операции, она обычно длится недолго, а затем проходит.
Признаки и симптомы
Если вы заметили первые признаки или симптомы лимфедемы, поговорите со своим врачом.
В большинстве случаев лимфедема неизлечима.Однако при раннем выявлении лечение может уменьшить некоторые признаки и симптомы и предотвратить их ухудшение.
Признаки и симптомы лимфедемы включают [22,220]:
- Отек в руке или кисти (например, ваши кольца или часы кажутся более плотными)
- Ощущение стянутости, тяжести или наполненности в руке или руке
- Ощущение стянутости в коже или утолщения кожи
- Боль или покраснение руки
Чтобы получить изображение лимфедемы, посетите веб-сайт Общества сосудистой хирургии.
Скрининг и диагностика
Самый распространенный способ, которым медицинские работники проверяют наличие лимфедемы, — это измерение ширины руки в верхней и нижней части руки.
Измерения следует проводить перед операцией, чтобы сравнить результаты, принятые после операции [224].
Другие методы скрининга включают перометры, измерения биоимпеданса, вытеснение воды, фотографирование, расспросы пациента об их симптомах и специальную визуализацию лимфатических узлов, называемую лимфосцинтиграфией [22,220,222-223,226].
Некоторые исследования показывают, что мониторинг лимфедемы в течение первых 3 месяцев после операции может привести к более раннему диагнозу [214–215].
Лечение
В большинстве случаев лимфедема неизлечима. Однако лечение может улучшить подвижность и уменьшить боль и отек в пораженной руке.
Стандартное лечение лимфедемы включает комплексную противоотечную терапию. Этот подход направлен на уменьшение отека и инфекции за счет комбинации [22,220,222]:
- Уход за кожей и ногтями
- Компрессионные повязки или рукава (они оказывают давление вокруг руки и помогают вытеснять лимфатическую жидкость из руки)
- Упражнения (например, сжимание и разжимание кулака)
- Ручной лимфодренаж (специальный вид массажа)
- Лечебная физкультура
Комплексная противоотечная терапия обычно проводится за 15-30 сеансов в течение 4-6 недель [213].После этого вы продолжаете терапию самостоятельно [213].
Другие методы лечения могут включать [36,38-40,213,220,224]:
- Упражнение
- Компрессионное устройство (насос, подключенный к рукаву, который надувается и сдувается для оказания давления на руку)
- Хирургия
- Потеря веса
Перед тем, как начать любой из этих методов лечения, обсудите их со своим врачом.
Многие терапевты проводит физиотерапевт. Ваш врач может порекомендовать физиотерапевта, или вы можете найти его через Национальную сеть лимфедемы или Лимфологическую ассоциацию Северной Америки.
Другие методы лечения лимфедемы, такие как перенос лимфатических узлов и лимфовенозное шунтирование, находятся в стадии изучения [42-43,213,216].
Упражнение
Раньше высказывались опасения, что физические упражнения могут увеличить риск лимфедемы после операции по поводу рака груди и ухудшить симптомы у тех, у кого уже была лимфедема.
Однако после восстановления после операции на груди упражнения для рук (например, поднятие тяжестей), по-видимому, не увеличивают риск лимфедемы [39,44-46,217,222,227].(Однако сразу после операции на груди лучше избегать физических нагрузок.)
Исследования также показывают, что поднятие тяжестей (умеренное, под наблюдением) может уменьшить симптомы лимфедемы у выживших после рака груди, а также улучшить образ тела, сексуальность и физическую силу [39,46-49].
Поговорите со своим врачом, прежде чем начинать программу упражнений для лечения лимфедемы.
Узнайте больше о пользе физических упражнений для переживших рак груди и ознакомьтесь с рекомендациями по физической активности для переживших рак.
Снижение риска
Хотя не существует проверенного способа предотвратить лимфедему, вы можете:
- Поддерживайте здоровый вес
- Имейте в виду, что лимфедема — это возможный побочный эффект лечения рака груди
- Обратитесь за помощью, когда вы впервые заметите признаки или симптомы
- Примите меры для снижения риска травмы и инфекции
Травма или инфекция рука может вызвать лимфедему [220]. Поэтому лучше принять меры, чтобы снизить риск травмы или заражения.
Хотя приведенные ниже советы не прошли клинические испытания, они могут работать для некоторых людей (особенно для тех, у кого была диссекция подмышечных узлов).
Советы по снижению риска травмы или инфицирования руки |
Если у вас есть инфекция, травма или любой из перечисленных выше симптомов, обратитесь к своему врачу. |
На основе выбранных материалов [220,222]. |
Воздушные перевозки и продолжительность перелетов, по-видимому, не увеличивают риск лимфедемы [26,224]. Однако, если вам предстоит долгий полет, может быть полезно надеть компрессионный рукав и массировать руку во время полета [222].
Примечание, если вы путешествуете по воздуху |
Сьюзан Г. Комен ® хочет обеспечить уважительное и достойное отношение к людям, больным раком груди. Если вы путешествуете по воздуху, эти шаги могут быть полезны:
Узнайте о проверке TSA, если вы носите протез груди. Узнайте о проверке TSA, если вы носите парик, шарф или другой головной убор. Если вас беспокоит проверка безопасности авиакомпаний, посетите веб-сайт TSA. |
Привлечение внимания к лимфедеме
Многие люди не знают, что лимфедема — это возможный побочный эффект лечения рака груди, но после ее развития она может стать проблемой на всю жизнь.
Постарайтесь предпринять шаги для снижения риска и обратитесь за медицинской помощью, если он все же разовьется. Если у вас есть какие-либо признаки или симптомы лимфедемы, обратитесь к своему врачу.
Национальная сеть лимфедемы работает над повышением осведомленности о лимфедеме.
Комен Перспективы
Ознакомьтесь с нашим взглядом на лимфедему. *
Узнать больше
Ресурсы
Программа лечебной помощи Комен
Предоставляет финансовую помощь для ухода и расходных материалов при лимфедеме, а также другие расходы на лечение.
www.komen.org
Жизнь за пределами рака груди
Найдите информацию о лимфедеме.
www.lbbc.org/
Лимфатическая образовательная и исследовательская сеть
Найдите клинические испытания и другую информацию о лимфедеме.
www.lymphaticnetwork.org/
Лимфологическая ассоциация Северной Америки (LANA)
Найдите список сертифицированных LANA физиотерапевтов.
www.clt-lana.org
Национальный институт рака — лимфедема
Найдите информацию о лимфедеме.
www.cancer.gov
Национальная сеть лимфедемы
Найдите группу поддержки, физиотерапевта, финансовую помощь на приобретение компрессионного белья и информацию о лимфедеме.
www.lymphnet.org
* Обратите внимание, что информация, представленная в статьях Komen Perspectives, актуальна только на дату публикации. Поэтому некоторая информация может быть устаревшей.



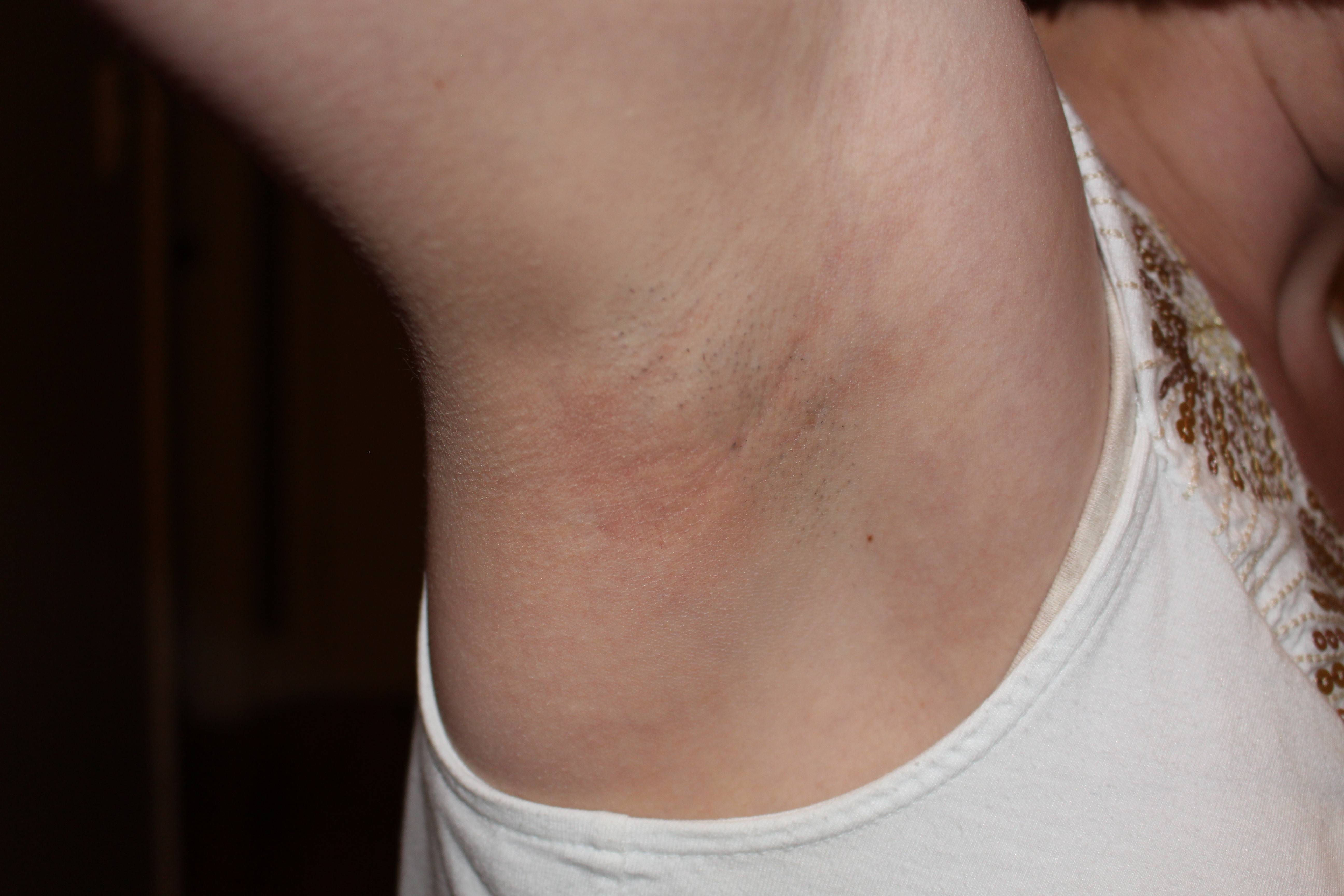 Частыми симптомами туберкулеза являются субфебрильная температура тела, постоянная усталость, астения, повышенное потоотделение и изменения в лимфатических узлах. Туберкулезной палочкой могут поражаться любые органы и системы, поэтому локализация воспаленных лимфоузлов будет зависеть от местонахождения инфекции. При подтверждении диагноза лечение направлено на устранение основного заболевания.Инфекционист. С проблемными лимфоузлами можно обратиться к этому специалисту, ведь нередко лимфаденопатия развивается в ответ на различные инфекции вроде кори, краснухи, туляремии, токсоплазмоза, СПИДа и других. Врач проводит осмотр, определяет локализацию, выполняет дифференциальную диагностику и при необходимости назначает лечение.
Частыми симптомами туберкулеза являются субфебрильная температура тела, постоянная усталость, астения, повышенное потоотделение и изменения в лимфатических узлах. Туберкулезной палочкой могут поражаться любые органы и системы, поэтому локализация воспаленных лимфоузлов будет зависеть от местонахождения инфекции. При подтверждении диагноза лечение направлено на устранение основного заболевания.Инфекционист. С проблемными лимфоузлами можно обратиться к этому специалисту, ведь нередко лимфаденопатия развивается в ответ на различные инфекции вроде кори, краснухи, туляремии, токсоплазмоза, СПИДа и других. Врач проводит осмотр, определяет локализацию, выполняет дифференциальную диагностику и при необходимости назначает лечение.