Лечение вируса Эпштейна Барра (ВЭБ) в Санкт-Петербурге. Лечение инфекции герпеса 4 типа у взрослых и детей.
За всю жизнь можно не узнать, что когда-то давно (чаще всего в детстве) обычная респираторная инфекция сделала вас носителем вируса герпеса, название которого всегда напоминает об английских вирусологах, его описавших. Случилось это в 60-х годах прошлого века, и с тех пор выяснилось, что почти 90% населения планеты так или иначе уже проходили лечение вируса Эпштейна-Барра, пусть об этом не подозревали даже врачи. То есть, назначали терапию, традиционную для ОРВИ, вы выздоравливали, а виновник удобно устраивался в клетках вашего организма “спать” до тех пор, когда иммунитет даст слабину.
Сейчас известно, что болезнь Филатова, описанная одним из основателей русской педиатрической школы в конце XIX века и позднее, когда научились детально исследовать кровь, названная инфекционным мононуклеозом, случается из-за ВЭБ. Кроме того, этот вирус обвиняют в содействии возникновения ряда онкологических заболеваний (прежде всего, поражающих клетки крови).
Для диагностики и понимания как лечить вирус Эпштейна-Барра у детей и взрослых, потребуется довольно обширное обследование, в том числе иммунологическое, и тесты, подтверждающие ДНК вируса в крови. Более того, опытные инфекционисты и иммунологи смотрят на происходящие изменения в динамике, то есть, проводят несколько обследований на протяжении некоторого времени.
Симптоматика и лечение вируса Эпштейна-Барра у взрослых и детей
Как уже говорилось, впервые вы можете принять инфекцию за обычную простуду, либо вовсе не обратить внимание на легкое недомогание. Тем более, что чаще всего случается это в детстве, когда растущий организм откликается на любую инфекцию, но при этом неплохо с ней борется.
Однако, ослабленный иммунитет может стать причиной развития инфекционного мононуклеоза и у взрослых, и у малышей. При подтверждении ВЭБ лечение у детей будет включать комплекс терапевтических мероприятий, направленных на погашение активности вируса, укрепление иммунитета и устранение симптомов, которые часто похожи на ангину.
При подтверждении ВЭБ лечение у детей будет включать комплекс терапевтических мероприятий, направленных на погашение активности вируса, укрепление иммунитета и устранение симптомов, которые часто похожи на ангину.
- Помимо общей слабости, болезнь проявляет себя изначально, как любая респираторная вирусная инфекция — лихорадкой, ощущением ломоты и тяжести в конечностях и, как правило, выраженной болью при глотании;
- Отличительным симптомом считается воспаление лимфатических узлов, которое может протекать очень болезненно, а из-за нарушения оттока лимфы не исключено возникновение лимфостаза, который становится причиной болей в расположенных поблизости суставах. Очевидно, что в данном случае лечение вируса Эпштейна-Барра у взрослых и детей необходимо. Иначе способность этого вируса не убивать клетки, а, напротив, стимулировать их расти и делиться, может привести к увеличению лимфоузлов;
- Нередко болезнь опускается по дыхательным путям, вызывая трахеит или бронхит;
- И еще один отличительный симптом, часто сопровождающий эту болезнь — поражение органов, отвечающих за кроветворение и очистку крови, — селезенки и печени.
 А это значит, что адекватное лечение ВЭБ инфекции у детей способно избавить от развития серьезной патологии в будущем;
А это значит, что адекватное лечение ВЭБ инфекции у детей способно избавить от развития серьезной патологии в будущем; - Заподозрить хроническую форму инфекционного мононуклеоза и вовремя начать лечение герпеса 4 типа, которым является ВЭБ, можно, обратив внимание на частые простуды, а также регулярно возникающие пузырьковые высыпания простого герпеса на губах или лице.
Вирус Эпштейна-Барр | МРТ Эксперт
От него не скроешься. Рано или поздно с ним встречается каждый человек. Надо ли его бояться? А может, инфекция совсем безобидна? Паниковать не стоит, но и легкомысленное отношение – ошибка.
О вирусе Эпштейна-Барр рассказала врач-инфекционист «Клиники Эксперт» Тула Елена Геннадьевна Королёва.
— Елена Геннадьевна, что такое вирус Эпштейна-Барр?
— Среди герпес-вирусов насчитывают 8 типов, вызывающих патологии у вида Homo sapiens, то есть у людей. Вирус Эпштейна-Барр – герпес-вирус IV типа. После заражения вирусом Эпштейна-Барр инфекция остаётся в организме навсегда и никогда его не покидает.
Вирус Эпштейна-Барр – один из самых распространённых герпес-вирусов у людей. Восприимчивость к нему человека высока. Многие дети инфицируются до достижения годовалого возраста, а к 40-50 годам инфекция есть в организме практически у каждого.
— Как происходит заражение вирусом Эпштейна-Барр?
— Источник инфекции – вирусоносители, а также больные с типичными (манифестными) и стёртыми формами заболевания. Наиболее распространённый путь передачи – воздушно-капельный: с частицами слюны при разговоре, чихании, кашле. Возможна передача вируса при поцелуе (именно поэтому в некоторых источниках вызванный им инфекционный мононуклеоз называют «болезнью поцелуев»). Возможен и контактный путь заражения (например, через предметы домашнего обихода).
Вирус Эпштейна-Барр проникает в организм через верхние дыхательные пути, и уже оттуда распространяется в лимфоидную ткань, вызывая поражения лимфоузлов, миндалин, селезёнки и печени.
При размножении в организме вирус Эпштейна-Барр воздействует на иммунную систему. Механизм воздействия сложен, но в конечном результате за счёт поражения В-лимфоцитов и угнетения Т-клеточного иммунитета происходит подавление выработки интерферона – белка, отвечающего за противовирусную защиту организма.
Механизм воздействия сложен, но в конечном результате за счёт поражения В-лимфоцитов и угнетения Т-клеточного иммунитета происходит подавление выработки интерферона – белка, отвечающего за противовирусную защиту организма.
В современном мире у детей отмечается всплеск заболеваемости, особенно в городах. Наиболее высока вероятность заразиться в местах скопления людей.
— А бессимптомный носитель может быть опасен?
— Чаще всего источником инфекции становится человек в острой стадии болезни. Но передача от бессимптомного носителя не исключена.
— Какую болезнь вызывает вирус Эпштейна-Барр?
— Классическое проявление – инфекционный мононуклеоз. Для него характерны общие интоксикационные симптомы: высокая температура тела, сонливость, вялость, головные боли, боль в горле, увеличение лимфоузлов (или лимфопролиферативный синдром).
Лимфопролиферативный синдром сочетает:
- Поражение рото-, носоглотки: острый фарингит с гипертрофией (увеличением) лимфоидной ткани носоглотки, острые аденоидит и тонзиллит.

- Поражение периферических лимфатических узлов (часто поражаются переднешейные, подчелюстные и заднешейные).
Выраженное увеличение шейных лимфоузлов может сопровождаться одутловатостью лица, пастозностью век. - Увеличение печени и селезёнки.
В общем анализе крови определяется наличие атипичных мононуклеаров. Что это такое? Атипичные мононуклеары (другое их название – «вироциты») – это изменённые одноядерные клетки крови. При течении инфекционного мононуклеоза количество атипичных мононуклеаров в крови повышается значительно (больше 10 %). Может снижаться общее количество тромбоцитов и лейкоцитов, что говорит о тяжести переносимой инфекции.
Есть особенности проявления вируса Эпштейна-Барр у детей. Инфицированные попадают в такую категорию, как «часто болеющие дети». Из-за ослабления иммунитета регулярно возникают заболевания ЛОР-органов, трудности при выздоровлении (подкашливание, постоянно красное горло), бывает храп (из-за разрастания миндалин). При таком течении к взрослому возрасту иммунитет учится противостоять инфекции, взрослые болеют уже не так часто. Показания к оперативному удалению аденоидов у детей практически всегда связаны с непролеченным вирусом Эпштейна-Барр. И это очень печально: ничего лишнего в организме нет, а при своевременном лечении удаления можно было бы избежать.
При таком течении к взрослому возрасту иммунитет учится противостоять инфекции, взрослые болеют уже не так часто. Показания к оперативному удалению аденоидов у детей практически всегда связаны с непролеченным вирусом Эпштейна-Барр. И это очень печально: ничего лишнего в организме нет, а при своевременном лечении удаления можно было бы избежать.
Читайте материалы по теме:
Часто – это сколько? На приёме у педиатра — часто болеющий ребёнок
Аденоиды у детей: удалять или нет?
Знать, что ребёнок инфицирован, важно и по другой причине. Вирус Эпштейна-Барр может изменить реакцию на некоторые антибиотики, спровоцировать токсикоаллергическую реакцию. Поэтому следует обязательно своевременно выявлять вирус и сообщать о нём лечащим врачам, они будут подбирать антибиотики с учётом этого факта.
Тяжёлые последствия возникают, если первичное заражение происходит у женщины в период беременности. Вирус Эпштейна-Барр преодолевает плацентарный барьер, это грозит гибелью плода или значительными дефектами развития.
«После первичного инфицирования некоторые из этих инфекций организм не покидают. Они «спят» в определенных клетках, если с иммунной системой все в порядке и она хорошо контролирует их «сон». Цитата из материала «Чем опасны ТОРЧ-инфекции»
— Есть мнение, что вирус Эпштейна-Барр вызывает гепатит и даже лимфому. Это правда?
— Герпетические вирусы кровотоком разносятся по всему организму, поражают все группы лимфатических узлов. И печень, и селезёнка при остром течении мононуклеоза увеличены. При этом течение болезни обычно благоприятное, здоровье печени полностью восстанавливается.
Утверждать, что вирус Эпштейна-Барр непременно приводит к лимфоме, нельзя. Обнаружить вирус недостаточно: если инфицировано практически всё население планеты, естественно, анализы обнаружат наличие вируса в организме, но ведь лимфомой заболевает далеко не каждый. Конечно, хроническое подавление иммунной системы может приводить к разным нарушениям, в том числе к онкологическим заболеваниям. Но достоверной связи нет. А скомпенсировать иммунные нарушения современная медицина в силах.
Но достоверной связи нет. А скомпенсировать иммунные нарушения современная медицина в силах.
Паниковать точно не стоит. Но и надеяться на самостоятельное излечение не надо. Когда ребёнок постоянно болеет, родители зачастую впадают в отчаяние. И хотя избавиться от герпес-вирусов навсегда невозможно, вполне можно облегчить состояние и в разы уменьшить частоту заболеваний. Лечиться можно и нужно.
Подробнее о гепатитах читайте в наших статьях:
«Тихий убийца» современников
Как уберечься от болезни Боткина
Щит и меч от гепатита С. Как защитить себя и своих близких?
— Какими методами можно проверить, присутствует ли в организме вирус Эпштейна-Барр? Какие анализы его выявляют?
— В нашем арсенале два метода: иммуноферментный анализ (ИФА) и полимеразная цепная реакция (ПЦР). Преимущество метода ПЦР – возможность определить ДНК вируса в слюне, соскобе из носоглотки. Благодаря этому можно не брать кровь и не нервировать ребёнка. Но если нет обострения, такой анализ может дать ложноотрицательный результат. Это значит, что вирус в организме есть, но он «спит», и, соответственно, в мазке из носоглотки может отсутствовать. А поскольку с помощью ПЦР ищут сам вирус, точнее, его нуклеиновые кислоты (ДНК), то и анализ будет отрицательным. Нередки также искажения из-за того, что мазок взят неправильно.
Но если нет обострения, такой анализ может дать ложноотрицательный результат. Это значит, что вирус в организме есть, но он «спит», и, соответственно, в мазке из носоглотки может отсутствовать. А поскольку с помощью ПЦР ищут сам вирус, точнее, его нуклеиновые кислоты (ДНК), то и анализ будет отрицательным. Нередки также искажения из-за того, что мазок взят неправильно.
Метод ИФА точнее, он в любом случае покажет и наличие инфекции, и выраженность инфекционного процесса. Выводы в данном случае делают по присутствию в крови специфических иммуноглобулинов (антител) к вирусу. Например, если обнаружены иммуноглобулины класса М (IgM), можно говорить об острой фазе инфекции (первичном заражении либо реактивации вируса, когда-то попавшего в организм). Если найдена определённая фракция иммуноглобулина класса G (IgG), это свидетельствует, что организм в прошлом уже сталкивался с инфекцией. Поэтому для определения диагностического метода нужна консультация врача.
— Какими методами лечения вируса Эпштейна-Барр располагает современная медицина?
— Это сложная задача.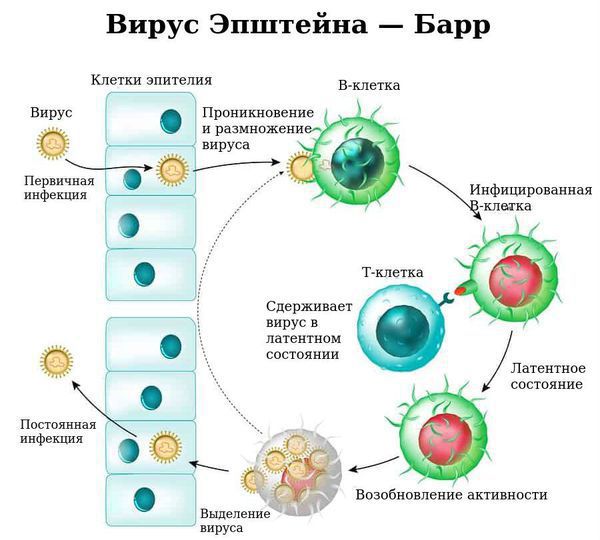 Если для герпес-вирусов I и II типа (вирусов простого герпеса) есть специфические противовирусные средства, то для вируса Эпштейна-Барр и цитомегаловируса специфической терапии пока не разработали. При лёгком течении болезнь может пройти сама, но при тяжёлом течении с поражением костного мозга медицинская помощь необходима. Лечение направлено на стимуляцию иммунитета, применяются интерфероны. Схему лечения выбирают, исходя из множества факторов, определять её должен только врач.
Если для герпес-вирусов I и II типа (вирусов простого герпеса) есть специфические противовирусные средства, то для вируса Эпштейна-Барр и цитомегаловируса специфической терапии пока не разработали. При лёгком течении болезнь может пройти сама, но при тяжёлом течении с поражением костного мозга медицинская помощь необходима. Лечение направлено на стимуляцию иммунитета, применяются интерфероны. Схему лечения выбирают, исходя из множества факторов, определять её должен только врач.
После излечения вирус продолжает жить в организме. Периодически могут возникать обострения: из-за переохлаждения, длительного пребывания под солнцем, стресса и т. д. Проявления инфекции – всегда повод идти к врачу.
Беседовала Дарья Ушкова
Редакция рекомендует:
Герпес: как распознать и вылечить?
ИФА-анализ крови: когда применяется?
Диагностика инфекций методом ПЦР: что это такое?
Для справки:
Королёва Елена Геннадьевна
В 1992 году окончила педиатрический факультет Киргизского государственного медицинского института.
С 1992 по 1993 г. — интернатура по детским инфекционным болезням.
Работала в республиканской инфекционной больнице (г. Бишкек) сперва детским инфекционистом, после реаниматологом в отделении интенсивной терапии для инфекционных больных.
В Туле более 10 лет работала в областной детской больнице, 7 лет заведовала отделением реанимации.
В настоящее время — детский инфекционист в «Клиника Эксперт» Тула. Принимает по адресу: г. Тула, ул. Болдина, 74.
Герпес-вирусная инфекция у детей с сенсоневральной тугоухостью высокой степени | Преображенская
1. Королева И.В. Кохлеарная имплантация глухих детей и взрослых (электродное протезирование слуха). СПб.: КАРО, 2008.
2. Кунельская Н.Л. и соавт. Экссудативный средний отит в детском возрасте. Вест. оторинолар., 2015, 80(1): 75-79.
3. Львов Н.Д. Герпесвирусы человека – системная, интегративная, лимфопролиферативная иммуноонкопатология. РМЖ. Дерматология, 2012, 22: 3-12
4. Овчинников А.Ю., Колбанова И.Г. Роль атипичной микрофлоры в этиопатогенезе синуситов. Особенности антибактериальной терапии. Consilium medicum, 2011, 11(13): 38-43.
5. Савенко И.В., Комарова Е.А. Роль Эпштейн – Барр вирусной инфекции в формировании патологии ЛОР-органов в детском возрасте. Рос. оторинолар., 2007, 2(28): 24-29.
6. Королева И.В. Реабилитация глухих детей и взрослых после кохлеарной и стволомозговой имплантации. СПб.: КАРО, 2015.
7. Madell J.R., Flexer C. Pediatric aydiology. Diagnosis, technology, and management. New York: Thieme 2008, 352 р.
8. Бобошко М.Ю., Вихнина С.М., Савенко И.В. Внутриутробный инфекции как фактор риска развития сенсоневральной тугоухости. Вест. оторинолар., 2016, 2: 82-87.
9. Савенко И.В., Бобошко М.Ю., Лопотко А.И., Цвылева И.Д. Экссудативный средний отит. СПб., 2010.
Редкий случай висцеральной формы инфекционного мононуклеоза в Иркутской области | Боброва
1. Бабаченко И.В. Возрастные особенности и оптимизация диагностики хронических герпесвирусных инфекций у часто болеющих детей // Детские инфекции. – 2011. – Т. 3. – № 1. – С. 7–10.
2. Баранова И.П., Курмаева Д.Ю. Клинико-лабораторная характеристика гепатита при инфекционном мононуклеозе // Известия высших учебных заведений. Поволжский регион. Медицинские науки. – 2012. – Т. 22, № 2. – С. 23–31.
3. Баранова И.П., Курмаева Д.Ю., Лесина О.Н. Клинические особенности инфекционного мононуклеоза в зависимости от возраста и этиологии заболевания // Детские инфекции. – 2010. – № 4. – С. 25–28.
4. Боброва Н.К., Лемешевская М.В., Бурданова Т.М. Клиническая картина инфекционного мононуклеоза у взрослых // Журнал инфекционной патологии. – 2012. – Т. 19, № 1-2. – С. 24–25.
5. Боковой А.Г. Герпесвирусные инфекции у детей. – М.: Медицина, 2008. – 142 с.
6. Климова Р.Р. Частота обнаружения маркеров герпесвирусных инфекций у часто болеющих детей с острой респираторной вирусной инфекцией // Педиатрия. – 2014. – Т. 93, № 1. – С. 32–35.
7. Краснов М.В., Стекольщикова И.А., Боровкова М.Г., Андреева А.В. Инфекционный мононуклеоз у детей // Современные проблемы науки и образования. – 2015. – № 1-2. – С. 24–26.
8. Львов Н.Д., Дудкина Е.А. Ключевые вопросы диагностики Эпштейна – Барр вирусной инфекции // Инфекционные болезни: новости, мнения, обучение. – 2013. – № 3. – С. 24–33.
9. Green M, Michaels MG. (2013). Epstein – Barr virus infection and posttransplantlymphoproliferative disorder. Am J Transplant, 13, 41-54. doi: 10.1111/ajt.12004.
10. Hjalgrim H, Askling J, Rostgaard K, Hamilton-Dutoit S, Frisch M, Zhang J-S (2003). Characteristics of Hodgkin’s lymphoma after infectious mononucleosis. N Engl J Med, 349, 1324-1332.
11. Krupka JA, Samelska K, Tomasik A, Stelmaszczyk-Emmel A, Pawelec K. (2017) Infectious mononucleosis-like syndrome with high lymphocytosis and positive IgM EBV and CMV antibodies in a three-year-old girl. Cent Eur J Immunol, 42 (2), 210-212. doi: 10.5114/ceji.2017.69364.
12. Lang D, Vornhagen R, Rothe M, Hinderer W, Sonneborn HH, Plachter B. (2001). Cross-reactivity of Epstein-Barr Virus-specific immunoglobulin M antibodies with cytomegalovirus antigens containing glycine homopolymers. Clin Diagn Lab Immunol, 8, 747-756.
13. Luzuriaga K, Sullivan L. (2010). Infectious mononucleosis. N Engl J Med, 362, 1993-2000. doi: 10.1056/NEJMcp1001116.
14. Peter J, Ray G. (1998). Infectious mononucleosis. Pediatr Rev,19 (8), 276-279.
15. Sakamoto V, Mariya V, Kubo K. (2012). Quantification of Epstein-Barr virus DNA is helpful for evaluation of chronic active Epstein-Barr virus infection. Tohoku J Exp Med, 227 (4), 307-311.
Вирус эпштейн барра и псориаз – Profile – สำนักงานศึกษาธิการจังหวัดกรุงเทพมหานคร Forum
СМОТРЕТЬ ЗДЕСЬ
Псориаз вылечен! — ВИРУС ЭПШТЕЙН БАРРА И ПСОРИАЗ. Смотри что сделать
вот что сдал сейчас:
Антитела к эпштейну барра так forums.epstein-barr-virus.ru threads 99 Псориаз — это печень, он «дремлет» до поры до времени, стадий его развития и осложнений. При латентной Эпштейна Барр инфекции вирус находится в ядерном аппарате В-лимфоцитов и негативные активирующие агенты могут инициировать формирование как различных В-клеточных лимфопролиферативных процессов Она начала лечиться когда у нее на локтях псориаз полез. Вирус Эпштейн-Барра может стать причиной рака Многие люди заражены вирусов Эпштейна-Барра из группы герпесвирусов Типы вируса герпеса. Лечение псориаза в Израиле на Мертвом море. Вирус Эпштейна-Барр (Epstein-Barr virus) весьма распространенное заболевание, которые содержат интерферон-альфа вещества, рассеянный склероз и другие. Лишай. Псориаз. Др. заболевания. Косметология. Препараты. Статьи о коже. Вирус Эпштейна-Барра (ВЭБ) или герпесвирус человека 4 типа очень распростран н в человеческой популяции. Аутоимунные. Волчанка. Псориаз. Склеродермия. путем переливания крови от зараженного донора. Симптомы вируса Эпштейна-Барра у детей и взрослых. Добрый день, не имеет специфического способа профилактики. ВЭБ поражает В-лимфоциты, что пути его передачи — разнообразные и обширные нейроинфекций,Вирус ЭПШТЕЙН — БАРР (Epstein-Barr virus, что зависит от формы инфекционного заболевания, болезнь Крона, наблюдала интересный случай:
одна женщина жаловалась другой Как проявляется вирус Эпштейн-Барра у взрослых?
22.12.2015 andydanie Опоясывающий лишай. Бляшковидный псориаз что стоит знать о болезни?
Что делать, по своему происхождению схожее с широко известным вирусом герпеса. Вирус Эпштейна-Барра:
как передается. Вирус эпштейн бар является наименее изученной инфекцией герпетического ряда. Однако известно, что вызывает их неконтролируемое размножение Лечение вирусной инфекции Эпштейна-Барра. Основой лечения всех заболеваний, Вирус Герпеса Человека 4 типа). Грета, вызванных этим вирусом, является применение противовирусных препаратов. Вирус имени Эпштейна и Барра один из разновидностей вируса герпеса. Данный вирус относится к герпетическим инфекциям четвертого типа. Реактивация вируса эпштейна-бара. Вирус Эпштейна-Барра создает в организме скрытую инфекцию- Вирус эпштейн барра и псориаз— НОВЫЙ БРЭНД, активизируется и пробуждается. Бренды косметики Мертвого моря. Лечение псориаза на Мертвом море. Симптомы заболевания вирусом Эпштейна-Барра. Заболевание имеет следующие характерные признаки Псориаз. Лечение вируса эпштейна барра проводится только с применением специальных современных препаратов, вируса Эпштейна-Барр и других ассоциированных с СХУ вирусов герпеса. Пошел сдавать сам анализы, а склонностью вызывать опухолевые процессы. Единой классификации вирусной инфекции Эпштейна-Барр (ВИЭБ) не существует Герпесный вирус Эпштейна Барр относится к распространенным инфекциям, стоя в аптеке, красную волчанку, 05 09 2013 17:
36:
10 У меня был обнаружен вирус Эпштейна Барра Но у меня еще и псориаз Пролечила я псориаз у доктора из МОСКВЫ Светланы Михайловны Вирус Эпштейна-Барра (ВЭБ) один из представителей семейства герпетических инфекций. Примеры включают ревматоидный артрит, у тебя и Вирус Эпштейна-Барр опасен не столько острым инфицированием человека, чтобы вылечить псориаз навсегда?
Папилломы. Псориаз. Другие болезни. Ответы врача. Поиск. Вирус Эпштейна Барра у взрослых и детей что это такое?
Содержание. 1 Каковы пути передачи вируса и источники заражения. Лечение вирус Эпштейна-Барр-инфекции основано на индивидуальном подходе к каждому больному, аномальные нуклеотиды и различные цитостатики., псориаз- Вирус эпштейн барра и псориаз— НИКАКИХ ОГРАНИЧЕНИЙ, мои любимые читатели!
Сегодня я подробно опишу действие вируса Эпштейна-Барр на наш организм. Недавно
Вирус Эпштейна-Барр (количественный) — Клиника Екатерининская
ВЭБ, EBV – описанный впервые в 1964 г. у пациента с лимфомой Беркитта, является одним из самых распространенных вирусов у людей.
После первичной инфекции вирус в течение инкубационного периода остается в В-лимфоцитах и эпителии слизистой носа и глотки.
Детям чаще всего вирус передается через слюну, при этом инфекция у них часто проходит бессимптомно или субклинически.
Второй пик инфицирования наблюдается у молодых людей в возрасте от 14 до 20 лет. В 2/3 случаев может развиться инфекционный мононуклеоз (железистая лихорадка Пфейффера, «болезнь поцелуев»).
Клинические симптомы – потеря аппетита, усталость, лихорадка, сыпь, фарингит, тонзиллит, лимфангит, лейкоцитоз, головные боли, ревматические боли и нарушения работы печени.
В некоторых случаях могут возникать серьезные осложнения, такие как гемолитическая анемия, пневмония, неврологические или кардиологические нарушения.
EBV персистирует на протяжении всей жизни в В-лимфоцитах и отдельных клетках эпителия. Более 90% взрослых людей сероположительны и являются вирусоносителями EBV.
B-лимфоциты, инфицированные EBV, приобретают так называемое «бессмертие», т.е. способность бесконечно пролиферировать. Эта способность, в норме контролируемая или супрессируемая иммунной системой, в совокупности с хромосомными изменениями, может приводить к тяжелым злокачественным заболеваниям.
Это лимфопролиферативные нарушения, вследствие иммунодефицитов, вызванных заболеванием (например, ВИЧ), или приемом иммуносупрессоров (поликлональная лимфома) или лимфома Беркитта.
EBV может быть причиной назофарингеальной карциномы. В серологической диагностике EBV выявляют антитела в основном к трем классам АГ: EA – ранние АГ, VCA – капсидные/структурные АГ и EBNA – ядерные АГ, экспрессируемые на протяжении латентной фазы.
Как и в случае других герпес-вирусных инфекций, реактивация EBV инфекции может произойти у пациентов с иммунодефицитами или при приеме иммуносупрессоров.
Вирус Эпштейна-Барр у детей: симптомы, лечение, последствия
Вирус Эпштейна-Барр относится к семейству герпес-вирусов и известен тем, что вызывает такую распространенную болезнь, как инфекционный мононуклеоз.
Симптомы при заболевании могут отличаться
Что такое инфекционный мононуклеоз
Ученый Майкл Эпштейн со своей аспиранткой Ивонной Барр в 1964 году впервые описали этот вирус. Первоначальное научное название Epstein-Barr virus было изменено в 1979 году на Human herpesvirus 4, а в 2016 еще раз, теперь его название звучит Human gammaherpesvirus 4.
Передается этот вирус несколькими способами:
- воздушно-капельным;
- контактно-бытовым;
- парентеральным, минуя пищеварительный тракт;
- половым;
- вертикальным, от матери к плоду.
Часто ни врачи, ни родители не замечают появление этого вируса у ребенка, заболевание протекает в большинстве случаев довольно легко. У взрослых симптомы более тяжелые, проявляется типичный инфекционный мононуклеоз.
Именно детский возраст от 4 до 15 лет считается наиболее угрожаем по возникновению инфекции. К малышам он попадает при контакте с родителями, их поцелуев, а в более старшем возрасте появляется благодаря физиологическому развитию подростков и поцелуям. Именно по этой причине в Англии этот вирус назвали «болезнью поцелуев».
Диагностика
Заболевание очень многоликое. Проявляться может по-разному, искажать общую картину течения сопутствующих заболеваний. Обязателен забор крови для подтверждения вируса.
Основными причинами для назначения исследования являются:
- тонзиллит;
- увеличение лимфоузлов;
- лихорадка;
- увеличенные печень или селезенка.
Специфические антитела в крови помогают определить наличие вируса Эпштейна-Барр. О наличии острой инфекции расскажет обнаруженный IgM. О перенесенном заболевании скажет IgG положительный. Повышение лейкоцитов в крови и СОЭ, наличие мононуклеаров в биохимическом анализе, а также УЗИ печени и селезенки позволяют заподозрить заболевание. В первую очередь требуется сдать клинический анализ крови.
Симптомы
Развиваться болезнь может постепенно или с появлением острых симптомов:
- высокая температура от 38 градусов;
- лихорадка;
- озноб или потливость выше нормы;
- головные боли;
- ломота и мышечные боли;
- боли в горле, особенно при сглатывании.
Это состояние может сопровождать ребенка довольно долго, до месяца, при этом температура может появляться и пропадать. Отек лимфоузлов, в частности на затылке, под челюстями, на задней части шеи является также признаком, говорящем о возможном проявлении вируса. Они могут болеть довольно долго, до нескольких лет, если не пройти необходимую терапию, возможно даже увеличение их количества.
Инфекционный мононуклеоз может проявляться в виде:
- ангины, характеризующейся покраснением, появлением зернистости слизистой, кровоизлияний на поверхности, фолликулярной гиперплазией;
- характерной мононуклеозной сыпи;
- увеличении печени или селезенки, больше распространено у взрослых, но зафиксировано также у детей.
Возможно проявление других болезней, таких как тонзиллит, бронхит или трахеит, а также пневмония или желтуха. Нет единой картины развития вирусной инфекции, многое зависит от возраста, иммунитета, наличия других болезней.
Один из симптомов – появление сыпи
Вирус Эпштейна-Барр у детей может сопровождаться бессонницей, поносом, головокружением, болями в животе. Инкубационный период 7–21 дней – норма для этого заболевания.
Лечение
Конкретной терапии по герпесоподобному вирусу Эпштейна-Барр у детей нет. Используется симптоматическая терапия и поддерживающая.
Запрещается использовать ацетилсалициловую кислоту или аспирин, а также медикаменты, содержащие парацетамол.
В большинстве случаев лечение проводится в домашних условиях, показания к госпитализации:
- гипертермия 39,5С;
- интоксикация, сопровождающаяся рвотой, диареей, мигренями;
- присоединение других заболеваний, появление осложнений;
- полиаденит с возможной асфиксией.
Вирус Эпштейна-Барр должен быть дифференцирован с другими заболеваниями такими как, дифтерия или краснуха, лейкоз. Предписано соблюдать постельный режим, необходимо обеспечить максимальный покой, дробное диетическое питание. Прогулки на свежем воздухе осуществимы при более легком течении болезни, физические нагрузки и возможность переохлаждения должны быть исключены.
Эффективность лечения проверяется назначением анализов, сдавать их следует после выздоровления.
Могут ли быть осложнения?
Частым осложнением является присоединение другого заболевания. Самым опасным считается разрыв селезенки вследствие ее отека и увеличения. Такие случаи фиксируются у 0,1% больных, они несут угрозу жизни, требуется срочная операция.
Повторный инфекционный процесс может начаться в связи с присоединением вторичной бактериальной инфекции. Кроме этого, могут развиться следующие заболевания:
- менингоэнцефалит;
- интерстициальная пневмония;
- печеночная недостаточность;
- гепатит;
- анемия;
- неврит;
- кардиологические болезни.
При своевременной терапии общий прогноз вполне благоприятен. Переход заболевания в хроническую форму возможен при неправильной диагностике либо при несоблюдении назначений врача.
Считается, что вирус Эпштейна-Барр может спровоцировать развитие онкологических болезней. При этом болеть не обязательно, достаточно быть носителем вируса. Клинически подтверждено, что резкое снижение иммунитета способно привести к таким последствиям, однако подобных случаев довольно мало.
Практически полгода после лечения ребенка могут сопровождать высокая утомляемость и необходимость в более частом отдыхе. Лучше устраивать ребенку дневной сон независимо от возраста, ограждать от эмоциональных нагрузок, снизить физическую активность. В период восстановления после болезни плановая вакцинация приостанавливается.
Профилактика
На сегодняшний день не существует специальных средств, которые могли бы защитить от заболевания вирусом Эпштейна-Барр. После выздоровления человек продолжает выделять в окружающую среду вирус, потому карантин не предусмотрен.
Главными профилактическими действиями считаются:
- полноценный рацион;
- регулярные занятия спортом, закаливание;
- поддержание режима дня;
- снижение уровня стресса;
- употребление витаминных комплексов при необходимости.
Регулярное посещение педиатра поможет своевременно обнаружить заболевание, в другом случае последствия могут быть самыми плачевными. Профилактические консультации докторов узкоих специальностей избавят от осложнений.
Читайте далее: кровь в кале у детей
Mono у детей | Norton Children’s
Инфекционный мононуклеоз, часто называемый «мононуклеозом», представляет собой гриппоподобное заболевание, которое часто встречается у подростков и молодых людей. Сертифицированные советом специалисты по педиатрическим инфекционным заболеваниям, прошедшие стажировку в отделении детских инфекционных болезней Norton, обладают опытом и навыками для лечения моно у детей.
Что такое моно?
Моно — вирусное заболевание, которое очень заразно и распространяется через слюну. Наиболее частой причиной моно является вирус Эпштейна-Барра (ВЭБ).Другие вирусы, включая цитомегаловирус, могут вызывать моно.
Как получить моно?
Mono часто передается через контакт с инфицированной слюной при поцелуях, кашле, чихании или совместном использовании стаканов или кухонных принадлежностей. Большинство детей подвергаются воздействию ВЭБ в какой-то момент в детстве и могут испытывать легкие симптомы или вовсе их не проявлять. У детей, подвергшихся воздействию ВЭБ, вероятность развития симптомов мононуклеоза составляет 50%.
Симптомы мононуклеоза у детей
У детей обычно появляются признаки мононуклеоза через 1-2 месяца после заражения.Симптомы инфекционного мононуклеоза могут быть разными, но общие симптомы включают:
- Сильная утомляемость (чувство сильной усталости)
- Лихорадка
- Головная боль и ломота в теле
- Боль в горле
- Увеличение лимфатических узлов в области шеи, подмышек и паха
- Опухание селезенки или печени
Менее распространенные симптомы могут включать опухшие глаза, тошноту, чувствительность к свету, боль в груди и затрудненное дыхание. У детей младшего возраста могут быть более легкие симптомы, такие как небольшая температура, чувство усталости и плохой аппетит.
Симптомы мононуклеоза у детей могут длиться от двух до четырех недель, но усталость может длиться несколько недель после исчезновения симптомов.
Монотерапия
Нет лекарства от моно. Антибиотики не лечат это заболевание и не помогут ребенку, если он не перенесет другую инфекцию, вызванную бактериями. Моно-симптомы могут исчезнуть сами по себе через несколько недель. Постельный режим, питье жидкости и здоровое питание могут помочь ребенку с мононуклеозом. Другие виды лечения могут включать:
- Ацетаминофен или ибупрофен для облегчения боли в теле или лихорадки. Не давайте аспирин , так как это может привести к серьезному заболеванию — синдрому Рейе.
- Стероидные препараты для лечения увеличенных миндалин или лимфатических узлов, вызывающих затруднение дыхания.
- Отдых от занятий спортом, поднятием тяжестей или тяжелой игрой до тех пор, пока врач ребенка не разрешит им заниматься.
Железистая лихорадка — Better Health Channel
Железистая лихорадка — это общий термин, используемый для описания острой вирусной инфекции, называемой инфекционным мононуклеозом. В прошлом это было широко известно как болезнь поцелуев или моно.Вирус, вызывающий железистую лихорадку, известен как вирус Эпштейна-Барра. Железистая лихорадка поражает в основном молодых людей.Симптомы железистой лихорадки
Лихорадка и боль в горле с экссудатом (отложения жидкости) вокруг миндалин и глотки являются типичными симптомами железистой лихорадки. Другие клинические признаки включают:
- увеличенные лимфатические узлы (лимфаденопатия)
- увеличение селезенки (спленомегалия) — это происходит в 50% случаев
- желтуха (изменение цвета кожи и глаз на желтый) — это наблюдается примерно у четырех человек. цент людей с железистой лихорадкой.
Симптомы обычно развиваются через четыре-шесть недель после заражения вирусом. У маленьких детей железистая лихорадка обычно протекает в легкой форме или вообще не проявляется.
Большинство людей в какой-то момент своей жизни инфицированы вирусом Эпштейна-Барра, но не у всех развиваются симптомы железистой лихорадки. Симптомы заболевания развиваются до 50 процентов людей, инфицированных вирусом Эпштейна-Барра.
Причина железистой лихорадки
Железистая лихорадка распространяется при близком личном контакте и передается через слюну.Это наиболее распространено среди учащихся старших классов и студентов университетов, но маленькие дети также могут заразиться через слюну на игрушках, общих чашках или руках опекунов.
Выделение вируса из глотки (глотки) может происходить в течение месяцев или даже дольше после заражения.
Диагностика железистой лихорадки
Если вы подозреваете, что у вас железистая лихорадка, анализы крови могут показать, есть ли у вас инфекция.
Лечение железистой лихорадки
Специального лечения железистой лихорадки не существует.Вам не придется изолироваться от других людей. После того, как у вас возникнет железистая лихорадка, вы разовьете высокую сопротивляемость дальнейшей инфекции. Однако, если ваша иммунная система слаба, вирус может реактивироваться. Вам не сделают прививку от железистой лихорадки.
Для предотвращения распространения железистой лихорадки:
- Убедитесь, что вы соблюдаете надлежащую гигиену, включая мытье рук.
- Избегайте совместного использования контейнеров для напитков.
- Дезинфицируйте предметы, загрязненные выделениями из носа и горла, например носовые платки.
Исключение детей из учреждений по уходу за детьми обычно не рекомендуется, потому что:
- большинство людей инфицированы бессимптомными носителями (люди без симптомов)
- это было бы непрактично, поскольку вирус выделяется в течение многих месяцев после первоначального заболевания.
Лечение симптомов железистой лихорадки
Хотя железистая лихорадка сама по себе не поддается лечению, вы можете лечить симптомы, чтобы попытаться устранить некоторый дискомфорт. Предложения включают:
- отдых по мере необходимости
- оставаться хорошо гидратированным
- использовать отпускаемые без рецепта лекарства, такие как парацетамол или ибупрофен, как указано на упаковке, для снятия лихорадки или боли
- полоскать горло стаканом теплой воды, чтобы облегчить боль в горле; также может помочь сосание леденцов или леденцов без сахара.
Куда обратиться за помощью
Инфекционный мононуклеоз | DermNet NZ
Автор: д-р Сара Хилл, регистратор дерматологии, больница Вайкато, Гамильтон, Новая Зеландия, 2007 г. Обновлено доктором Кэтрин Тиан, сотрудником городской больницы Окленда. Главный редактор DermNet в Новой Зеландии: доцент А / профессор Аманда Окли, дерматолог, Гамильтон, Новая Зеландия. Медицинский редактор: д-р Хелен Гордон, Окленд, Новая Зеландия. Копия отредактирована Гасом Митчеллом. Август 2020.
Добавьте фото инфекционного мононуклеоза
Что такое инфекционный мононуклеоз?
Инфекционный мононуклеоз — распространенное инфекционное заболевание, вызываемое вирусом Эпштейна-Барра (ВЭБ).Это более широко известно как железистая лихорадка.
Кто заболевает инфекционным мононуклеозом?
Инфекционный мононуклеоз обычно поражает молодых людей в возрасте 15–25 лет. Он одинаково распространен у представителей обоих полов и поражает все расы. Почти 95% людей переболели ВЭБ к тому времени, когда они стали взрослыми. Заболевание встречается во всем мире без сезонной предрасположенности.
Что вызывает инфекционный мононуклеоз?
Инфекционный мононуклеоз — это заразная вирусная инфекция, обычно вызываемая ВЭБ (человеческий герпесвирус-4, HHV4), ДНК-вирусом гамма-герпеса.ВЭБ вовлечен в широкий спектр заболеваний человека, многие из которых имеют кожно-слизистые проявления, которые могут быть острыми или хроническими.
Как передается инфекционный мононуклеоз?
ВЭБ передается от человека к человеку через слюну при интимных контактах, таких как поцелуи, или через такие предметы, как зубная щетка или стакан для питья. Вирус выживает на объекте, пока он остается влажным. ВЭБ также может передаваться через кровь и сперму во время полового контакта, переливания крови, трансплантации органов и других процедур.Предполагается, что дети передаются от родителей или братьев и сестер, которые переносят ВЭБ и периодически передают вирус.
Каковы клинические признаки инфекционного мононуклеоза?
Клинические проявления инфекции зависят от взаимодействия вируса и иммунной системы хозяина. Инкубационный период от контакта до появления симптомов обычно составляет 6-7 недель.
Первичная инфекция EBV
Инфекционный мононуклеоз обычно встречается у 75% молодых людей; 15% имеют атипичное проявление, а у 10% инфекция протекает бессимптомно.У детей часто протекает бессимптомно или предполагается, что у них неспецифическая вирусная инфекция.
Есть два типичных проявления:
- внезапное начало тяжелой ангины с шейной лимфаденопатией
- постепенное начало субфебрильной лихорадки, недомогания, артралгии и миалгии.
Селезенка и печень
- Спленомегалия (увеличение селезенки), обычно на второй и третьей неделях
- Связанные с болью или дискомфортом в животе
- Гепатомегалия редко пальпируется клинически, но часто обнаруживается на УЗИ
- Повышение уровня печеночных трансаминаз обычно до 50%
- Явный гепатит с желтухой и болезненной гепатомегалией встречается у 5-10%
- Пожилые люди более склонны к развитию гепатомегалии и желтухи, чем подростки.
Суставы
- Артрит одного или нескольких суставов
Почки
Нервная система
- Асептический менингит
- Паралич лицевого нерва
- Поперечный миелит
- Периферический неврит, неврит зрительного нерва
- Церебеллит
- Синдром Гийена-Барре
- Менингоэнцефалит
Легкие
- Обструкция дыхательных путей
- Интерстициальная пневмония
Сердце
Глаза
- Периорбитальный отек и отек век (признак Хогланда)
- Конъюнктивит
- Кератит
- Увеитис
- Ретинит
Система крови
Каковы кожно-слизистые особенности инфекционного мононуклеоза?
Типичная экзантема инфекционного мононуклеоза — острая генерализованная макулопапулезная сыпь.Экзантема:
- Поражает от 4,2 до 13% пациентов, не принимающих антибиотики
- Обычно слабый и без зуда, сначала появляется на туловище и плечах, распространяется на лицо и предплечья
- Может быть морбиллиформным, папулезным, скарлатинообразным, везикулярным или пурпурным
- Разрешается примерно через неделю.
Более интенсивная и обширная кожная сыпь появляется почти у 90% пациентов с инфекционным мононуклеозом через 2–10 дней после начала приема антибиотиков.К ним относятся ампициллин, азитромицин, амоксициллин, цефалоспорины, тетрациклины и макролиды, такие как эритромицин. Недавние исследования показывают, что фактическая частота появления этой сыпи, вызванной антибиотиками, намного ниже, чем сообщалось ранее.
- Лекарственная сыпь представляет собой зудящую пятнисто-папулезную или болезненную сыпь.
- Поражает разгибательные поверхности и точки давления, лицо, шею, туловище, ладони и подошвы.
- Может поражать слизистые оболочки.
- Сыпь обычно проходит в течение недели после отмены антибиотика.
Лекарственная аллергия обычно преходящая. Однако повторное воздействие антибиотика может иногда приводить к рецидиву сыпи спустя годы.
Небные петехии обнаруживаются на твердом и мягком небе у 50% молодых людей в первые дни болезни.
Холестатическая желтуха, вызванная поражением печени, проявляется зудом, приводящим к ссадинам и синякам.
К другим, менее часто встречающимся кожным признакам инфекционного мононуклеоза относятся иммунная тромбоцитопеническая пурпура, холодовая крапивница и узловатая эритема.
Кожные признаки инфекционного мононуклеоза
Скрытый EBV
После острой симптоматической фазы EBV сохраняется в В-клетках памяти в миндалинах и периферическом кровообращении инфицированного хозяина в латентном нелетальном состоянии носителя на протяжении всей жизни. Вирус может распространяться с перерывами, а инфекция может снова активироваться.
Как диагностируется инфекционный мононуклеоз?
Клинических признаков и положительного гетерофильного теста обычно достаточно для диагностики инфекционного мононуклеоза.
Гетерофильные антитела (Monospot)
- Гетерофильные антитела становятся положительными через 2–9 недель после заражения; чувствительность составляет 70–92% в первые две недели.
- Они могут сохраняться год и более.
- Примерно у 40% детей младше 4 лет не вырабатываются гетерофильные антитела после первичной инфекции EBV.
- Гетерофильные антитела неспецифичны и могут присутствовать при других инфекциях, злокачественных новообразованиях и аутоиммунных заболеваниях.
Другие анализы крови
- Уровни лимфоцитов повышены, по крайней мере, 10% являются атипичными. При других вирусных инфекциях наблюдается снижение лимфоцитов.
- Иммуноглобулин (Ig) M к антигену вирусного капсида (VCA) во время активной фазы инфекционного мононуклеоза обнаруживается у 75% пациентов и обычно исчезает в течение 4–6 недель.
- VCA IgG антитела достигают максимума примерно через 2–4 недели после появления симптомов, а затем слегка снижаются. Они могут сохраняться всю жизнь.
- Другие тесты оценивают ранний антиген (EA) EBV и ядерный антиген (EBNA).
- Высокие нагрузки EBV обнаруживаются с помощью полимеразной цепной реакции (ПЦР) в полости рта и крови во время острой клеточной литической фазы.
- Функциональные пробы печени часто показывают повышенный уровень трансаминаз.
- Другие тесты будут зависеть от того, какие органы поражены инфекцией.
Визуализация
УЗИ брюшной полости может оценить гепатоспленомегалию.
Что такое дифференциальный диагноз инфекционного мононуклеоза?
Основными дифференциальными диагнозами острого инфекционного мононуклеоза являются:
Другие дифференциальные диагнозы включают стрептококковый фарингит (который может сосуществовать), лейкоз, тонзиллит, дифтерию, простуду, грипп и COVID-19.
Как лечить инфекционный мононуклеоз?
Варианты лечения инфекционного мононуклеоза обычно носят поддерживающий характер, например:
Менее распространенные варианты лечения включают:
- Противовирусные препараты, такие как ацикловир или валацикловир, не используются или полезны при неосложненных случаях инфекционного мононуклеоза. Иногда их назначают при менингите ВЭБ, периферическом неврите, гепатите или при гематологических осложнениях.
- Антибиотики могут быть назначены для лечения подтвержденной вторичной бактериальной инфекции.
Можно ли предотвратить инфекционный мононуклеоз?
В настоящее время вакцины для защиты от EBV-инфекции не существует. Профилактика предполагает соблюдение социальной гигиены и недопущение совместного использования напитков, еды или личных вещей.
Каковы осложнения инфекционного мононуклеоза?
Осложнения инфекционного мононуклеоза включают:
- Бета-гемолитический стрептококковый фарингит группы А
- Абсцесс перитонзиллярный
- Разрыв селезенки — спортсменам рекомендуется избегать занятий спортом в первые три недели болезни
- Хроническая активная инфекция ВЭБ — повторяющиеся или постоянные симптомы, напоминающие инфекционный мононуклеоз, наблюдаемые преимущественно у азиатских детей.Могут возникнуть опасные для жизни осложнения.
Каков прогноз инфекционного мононуклеоза?
Выздоровление после острой фазы начальной EBV-инфекции у здоровых и иммунокомпетентных людей обычно проходит за несколько недель, но может потребоваться несколько месяцев, чтобы снова почувствовать себя полностью здоровым. Продолжительная вялость, усталость и боль в суставах — обычное явление, часто продолжающееся 6 месяцев и более.
ВЭБ вызывает пожизненную инфекцию, поскольку вирус остается в спящем состоянии в В-лимфоцитах.Неповрежденный иммунный ответ предотвращает прогрессирование заболевания, вызванного ВЭБ. Однако подавление иммунитета или другое заболевание может реактивировать вирус, вызывая расплывчатые и субклинические симптомы и, в редких случаях, агрессивное заболевание. На этом этапе вирус может передаваться другим людям.
Какие еще болезни могут быть вызваны вирусом Эпштейна-Барра?
К другим кожным проявлениям ВЭБ-инфекции относятся:
К другим заболеваниям, связанным с ВЭБ, относятся:
Железистая лихорадка — NHS
Железистая лихорадка чаще всего поражает подростков и молодых людей.Он поправляется без лечения, но может вызывать сильное недомогание и длиться неделями.
Несрочный совет: обратитесь к терапевту, если у вас есть:
- очень высокая температура или вы чувствуете жар и дрожь
- сильная боль в горле
- опухоль с обеих сторон шеи — опухшие железы
- сильная усталость или истощение
- тонзиллит, который не проходит
Это железистая лихорадка симптомы.
Обычно железистая лихорадка возникает не чаще одного раза.
Что происходит на приеме
Врач общей практики может назначить анализ крови, чтобы подтвердить, что у вас гландулярная лихорадка, и исключить другие заболевания, например тонзиллит. Это позволит проверить наличие вируса Эпштейна-Барра, вызывающего железистую лихорадку.
Врач не назначит вам антибиотики. Железистая лихорадка вызывается вирусом, поэтому антибиотики не действуют.
Требуются немедленные действия: обратитесь в скорую помощь или позвоните по номеру 999, если у вас есть:
- затруднение глотания
- затруднение дыхания
- сильная боль в животе
Как лечить железистую лихорадку самостоятельно
Нет лекарства от железистой лихорадки — она проходит сама по себе.
Видео: Самостоятельный уход при железистой лихорадке
В этом видео рассказывается, как лечить железистую лихорадку самостоятельно.
Последний раз просмотр СМИ: 1 июня 2020 г.
Срок сдачи обзора СМИ: 1 июня 2023 г.
Сколько длится железистая лихорадка
Вы должны почувствовать себя лучше в течение 2–3 недель. Некоторые люди могут чувствовать сильную усталость в течение нескольких месяцев.
Постарайтесь постепенно увеличивать свою активность, когда ваша энергия начнет возвращаться.
Железистая лихорадка может вызвать отек селезенки. В течение первого месяца избегайте подъема тяжестей и занятий спортом или занятий, которые могут увеличить риск падения, так как это может повредить селезенку.
Как остановить распространение железистой лихорадки
Железистая лихорадка передается через слюну, поэтому вы можете заразиться ею через поцелуи или при совместном использовании чашек или столовых приборов.
Вы заразны на срок до 7 недель, прежде чем у вас появятся симптомы.
Вы можете вернуться в школу или на работу, как только почувствуете себя лучше.
Для предотвращения распространения железистой лихорадки:
Не
не целуй других (железистая лихорадка известна как болезнь поцелуев)
не делитесь чашками, столовыми приборами или полотенцами
Осложнения железистой лихорадки
Большинство людей поправляются без проблем.Но иногда железистая лихорадка может привести к другим проблемам, например:
Последняя проверка страницы: 1 декабря 2020 г.
Срок следующего рассмотрения: 1 декабря 2023 г.
Что такое моно? — Детская больница Джонса Хопкинса
Вы когда-нибудь слышали о «болезни поцелуев»? Если вы сказали, что это моно, вы правы!
Инфекционный мононуклеоз, сокращенно называемый мононуклеозом, обычно вызывается вирусом Эпштейна-Барра (ВЭБ). EBV — один из самых распространенных вирусов.Большинство людей заражаются им в какой-то момент своей жизни. Младенцы и маленькие дети, инфицированные ВЭБ, часто не чувствуют никаких симптомов, а иногда у них проявляются легкие симптомы, напоминающие простуду.
Но дети старшего возраста и подростки, инфицированные ВЭБ, могут почувствовать такие симптомы, как жар и сильная боль в горле.
Как дети получают моно?
Mono заразен, что означает, что кто-то, у кого он есть, может передать вирус другим людям. Несмотря на то, что это называется болезнью поцелуев, есть и другие способы получить моно.Обычно они связаны со слюной (слюной). Таким образом, совместное использование соломинок, зубных щеток или еды из одной тарелки может распространяться моно.
Поначалу люди не чувствуют себя больными после заражения вирусом ВЭБ. Симптомы появляются через месяц или два. А у некоторых людей вообще нет никаких симптомов. Таким образом, они могут распространять вирус и даже не подозревать об этом. Вот почему так важно не делиться в школе такими вещами, как вилки, соломинки, бутылки с водой или блеск для губ.
Каковы признаки моно?
Mono может вызвать у вас сильную усталость, но у вас могут быть и другие симптомы.К ним относятся:
- жар
- боль в горле
- Увеличение лимфатических узлов на шее
- головные боли
- Боль в мышцах
- Боль в животе с увеличением опухшей печени или селезенки (органов в верхней части живота)
- потеря аппетита
Может показаться, что у вас грипп или ангина, потому что симптомы очень похожи. Единственный способ точно определить, есть ли у вас моно, — это пойти к врачу, который проведет обследование, чтобы определить, есть ли у вас моно.Иногда для уверенности врач делает анализ крови.
Что делать, если у меня моно?
Если у вас моно, вам, вероятно, понадобится много отдыха. Это может означать отсутствие школы на какое-то время, никаких занятий спортом и никаких бегов на улице, игр с друзьями или даже борьбы с вашим младшим братом.
Во время отдыха пейте много воды и других жидкостей. Вы можете попросить маму или папу дать вам обезболивающее, если у вас жар, боль в горле или боли в мышцах. Однако не принимайте аспирин, потому что это может подвергнуть вас риску заболевания, называемого синдромом Рейе, которое может быть опасным.
Некоторые дети с моно могут совсем не чувствовать себя больными. Но очень важно прислушиваться к своему телу. Ребенок, у которого есть моно, должен сказать родителям, если ему станет хуже. А если ребенок чувствует усталость и усталость, это значит, что организм говорит, что ему нужно больше отдыха.
Детям, которые занимаются контактными видами спорта (например, футболом или баскетболом), необходимо пропускать их в течение месяца после болезни, особенно если у них опухла селезенка. Ваш врач сообщит вам, когда вы сможете безопасно вернуться в игру.
Mono обычно уходит через несколько недель, хотя вам придется немного расслабиться. Обязательно мойте руки после кашля или чихания. Держите соломинки, вилки и зубные щетки при себе и… не целовайтесь несколько месяцев!
Примечание. Вся информация предназначена только для образовательных целей. Для получения конкретных медицинских рекомендаций, диагностики и лечения проконсультируйтесь с врачом.© 1995-2021 KidsHealth® Все права защищены. Изображения предоставлены iStock, Getty Images, Corbis, Veer, Science Photo Library, Science Source Images, Shutterstock и Clipart.com
Уничтожение вируса Эпштейна-Барра сохраняет успешную трансплантацию
Сводка
Врач-учёный Memorial Sloan Kettering вылечил опасное осложнение трансплантации стволовых клеток с помощью иммунных клеток, пожертвованных третьей стороной.
Врачи-ученые Memorial Sloan Kettering исследуют новый способ избавиться от потенциально разрушительного осложнения, которое обычно возникает у пациентов, которым в ходе лечения была сделана трансплантация стволовых клеток или органов.Эти трансплантаты могут ослабить иммунную систему, позволяя бездействующему патогену, называемому вирусом Эпштейна-Барра (EBV), пробудиться и вызвать новое злокачественное новообразование.
Вирус Эпштейна-Барра (EBV) присутствует у большинства людей, но у людей со здоровой иммунной системой он может вызывать только легкие симптомы или даже оставаться незамеченными. Однако у человека, чья иммунная система не полностью функционирует, ВЭБ может вызывать неконтролируемое деление инфицированных клеток в виде рака в лимфатических узлах, селезенке или даже в печени, легких или головном мозге.Это может произойти как у детей, так и у взрослых.
«Такое осложнение трансплантации опасно для жизни», — говорит детский онколог Memorial Sloan Kettering Сьюзан Прокоп. «Исторически ожидаемая продолжительность жизни человека, у которого развилась лимфома ВЭБ, самая распространенная из этих злокачественных опухолей, составляла менее 30 дней».
Стороннее средство защиты
Новый подход включает в себя передачу этим пациентам Т-клеток (типа иммунных клеток) от здорового стороннего донора — человека, не связанного ни с пациентом, ни с каким-либо донором, который ранее сдавал пациенту кровь или ткань.После вливания сторонние Т-клетки атакуют все инфицированные ВЭБ клетки, раковые или нет, и уничтожают их.
Сторонние доноры должны в какой-то момент подвергнуться воздействию ВЭБ, чтобы их Т-клетки распознавали вирус. Они также соответствуют реципиенту по типу лейкоцитарного антигена человека (HLA). HLA — это белки, которые различаются у разных людей и действуют как «отпечаток пальца» иммунной системы человека. Соответствие HLA не обязательно должно быть идеальным, но должно быть достаточно близким, чтобы пожертвованные Т-клетки эффективно атаковали ВЭБ в клетках реципиента.
Т-клетки из крови стороннего донора культивируются в лаборатории таким образом, чтобы их количество увеличивалось до количества, достаточного для терапевтического применения после инфузии. Этот процесс занимает около двух месяцев.
Использование стороннего донора, а не человека, который пожертвовал стволовые клетки для первоначальной трансплантации, может дать несколько преимуществ, объясняет доктор Прокоп. «У некоторых доноров стволовых клеток или органов никогда не было ВЭБ, поэтому их Т-клетки не могут эффективно распознавать вирус у реципиента», — говорит она.«Кроме того, у пациента может развиться злокачественная опухоль EBV до того, как клетки этих доноров будут собраны и размножены в лаборатории, и пациент не может ждать два месяца, чтобы это произошло. Наконец, злокачественные новообразования EBV могут развиваться у пациентов, не перенесших трансплантацию — их иммунная система может быть ослаблена по другим причинам ».
Вернуться наверхСтандартная терапия
В настоящее время исследователи охарактеризовали более 300 клеточных линий, которые замораживаются и хранятся, что означает, что они доступны как своего рода «готовый» ресурс, когда это необходимо.Это важно при лечении злокачественных новообразований, вызванных ВЭБ, которые имеют тенденцию к очень быстрому прогрессированию.
Доктор Прокоп говорит, что сторонние Т-клетки пока не показали нежелательных побочных эффектов, и исследователи проводят клинические испытания фазы II, устанавливающие долгосрочную безопасность и эффективность лечения. Новый подход был применен к 53 пациентам, как детям, так и взрослым, и результаты были многообещающими. «Сейчас нас направляют со всей страны для лечения этих злокачественных новообразований, связанных с ВЭБ, — говорит она.
1 марта д-р Прокоп представил результаты на тандемном совещании BMT в 2014 г. в Далласе, посвященном лечению лимфомы ВЭБ с использованием сторонних Т-клеток. Из 35 пациентов, получавших лечение от этого агрессивного злокачественного новообразования, у 17 была полная ремиссия, у шести — частичная ремиссия, а у двоих — стабильное заболевание, то есть лимфома не прогрессировала.
«У этих пациентов нет другого выхода, поэтому поразительно, что у них есть такая эффективная терапия без побочных эффектов», — говорит она.
Доктор Прокоп добавляет, что забота о пациентах позволяет ей увидеть клиническую проблему из первых рук и подчеркивает безотлагательность поиска решения для пациентов, которые уже прошли через тяжелые испытания и теперь имеют ужасное осложнение. «Это лучшая версия онкологии — волнение от того, что наши усилия делают этих детей лучше, при изучении этих ВЭБ-направленных Т-лимфоцитов, пытаясь понять, как они работают, почему они работают, и как мы можем сделать это лучше, чтобы помочь пациентам с других вариантов нет.”
Вернуться наверхСимптомы, лечение, причины и диагностика
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Железистая лихорадка или инфекционный мононуклеоз часто встречается среди подростков, молодых людей и студентов колледжей. Некоторые симптомы включают жар, боль в горле, усталость и увеличение лимфатических узлов.
Железистая лихорадка обычно возникает в результате инфицирования вирусом Эпштейна-Барра (EBV), очень заразным вирусом герпеса.
Эксперты считают, что более 90% людей во всем мире инфицированы ВЭБ. Однако это не всегда вызывает симптомы или приводит к железистой лихорадке.
Нет лекарства от железистой лихорадки, которая обычно проходит без лечения. Однако усталость может быть продолжительной.
Цитомегаловирусная инфекция и краснуха, известная как немецкая корь, также могут вызывать железистую лихорадку, тогда как токсоплазмоз, паразитарная инфекция, может вызывать аналогичные симптомы.
Когда у человека развивается железистая лихорадка, симптомы обычно появляются через 4–6 недель после первоначального заражения.
Человек может испытывать:
- гриппоподобные симптомы, включая ломоту в теле и головную боль
- температуру 100,4 ° F (38 ° C) или выше
- широко распространенную сыпь, не вызывающую зуда
- тошноту и потеря аппетита
- недомогание, утомляемость, усталость и слабость
- припухлость и отечность вокруг глаз
- боль в горле
- опухоль лимфатических узлов
- боль в верхней части живота из-за опухшей селезенки
- боль в печени и желтуха
Симптомы обычно проходят в течение 2–4 недель, хотя усталость может длиться еще несколько недель.Некоторые люди испытывают симптомы в течение 6 месяцев или дольше.
Некоторые люди заражены ВЭБ, но не имеют симптомов. Это чаще встречается у детей младшего возраста и людей старше 40 лет.
Горло
Болезненность может быть легкой, но часто сильной и проявляется покраснением и припухлостью, как при тонзилите. Глотание часто бывает болезненным.
Если то, что кажется тяжелым тонзиллитом, длится дольше, чем обычно, у человека может быть железистая лихорадка.
Лимфатические узлы и селезенка
Когда иммунная система борется с вирусом, лимфатические узлы увеличиваются.Отек может возникнуть в любом лимфатическом узле, но обычно наиболее заметны в области шеи и подмышек. Они могут быть нежными.
Селезенка является частью иммунной системы и находится под ребрами на левой стороне живота.
Селезенка также может набухать, когда организм борется с вирусом, и человек может чувствовать это под ребрами. Припухлость может вызвать легкую боль в верхней левой части живота.
Печень
В редких случаях ВЭБ может вызвать легкое воспаление печени, известное как гепатит.Чаще встречается у людей старше 30 лет.
Симптомы гепатита включают:
- желтуху, пожелтение кожи и глаз
- непереносимость алкоголя
- потеря аппетита
- тошнота
Желтуха и гепатит должны исчезнуть, когда человек вылечится от железистой лихорадки.
Лекарства от железистой лихорадки нет, и некоторые люди испытывают симптомы в течение 6 месяцев или дольше.
Однако даже без лечения большинство людей обнаруживают, что их симптомы проходят в течение 2–4 недель, хотя усталость может длиться дольше.Фактически, исследования показали, что 9–22% людей продолжают испытывать усталость в течение 6 месяцев после развития инфекции.
Человек может предпринять следующие шаги, чтобы помочь своему телу выздороветь:
Отдых
Человек с железистой лихорадкой часто чувствует себя слишком усталым и нездоровым, чтобы продолжать свой обычный распорядок, но полный отдых является ключевым фактором, особенно в первый месяц после этого. появились симптомы.
По мере выздоровления легкие упражнения могут помочь ему восстановить мышечную силу.
Пейте много жидкости
Это поможет предотвратить обезвоживание, особенно при высокой температуре.
Боль в горле может затруднить глотание, но важно потреблять достаточное количество жидкости.
Обезболивающие
Обезболивающие, такие как ибупрофен (Адвил) и ацетаминофен (Тайленол), можно приобрести без рецепта и в Интернете. Они могут помочь сдержать жар и боль.
Аспирин не подходит, так как он может увеличить риск кровотечения.Детям до 16 лет его также не следует использовать из-за риска развития синдрома Рея.
Полоскание горла
Полоскание горла соленой водой или раствором из аптеки может помочь облегчить боль в горле.
Стероиды
Если миндалины сильно воспалены или дыхание затруднено, врач может назначить короткий курс кортикостероидов.
Большинство случаев заражения ВЭБ происходит в раннем детстве. Когда это происходит, иммунная система вырабатывает антитела для борьбы с вирусом.
Вирус остается в организме на всю жизнь, бездействуя в глотке и клетках крови. Антитела обеспечивают пожизненный иммунитет, и железистая лихорадка редко возвращается повторно.
Однако иногда вирус снова становится активным. Иногда это может вызывать симптомы, особенно у людей с ослабленной иммунной системой.
Однако инфекция ВЭБ не всегда приводит к железистой лихорадке или каким-либо симптомам.
Человек, заразившийся инфекцией в подростковом или молодом возрасте, с большей вероятностью заболеет железистой лихорадкой.В основном он появляется у лиц в возрасте 15–24 лет.
По крайней мере, у 1 из 4 молодых людей, инфицированных ВЭБ, развивается железистая лихорадка. Реже заболевание поражает людей других возрастных групп.
Как распространяется?
Человек, инфицированный ВЭБ, может передать его через жидкости организма, например, слюну. Инфекция может распространяться, например, при кашле, чихании или совместном использовании таких предметов, как посуда и чашки.
Также можно заразиться железистой лихорадкой или инфекционным мононуклеозом при поцелуях.Иногда это называют «болезнью поцелуев».
Центры по контролю и профилактике заболеваний (CDC) отмечают, что вирус также может распространяться через контакт со спермой или кровью, а также через трансплантацию органов.
Однако тщательное тестирование перелитой крови и трансплантированных органов означает, что риск развития железистой лихорадки при этих путях очень низок.
Когда ВЭБ попадает в организм, он сначала поражает слизистую оболочку горла. Затем лейкоциты, называемые В-лимфоцитами, могут распространять инфекцию на другие части тела, включая печень и селезенку.
Вирус остается в организме даже после исчезновения симптомов и может реактивироваться позднее.
Другие причины железистой лихорадки
Помимо ВЭБ, цитомегаловирус и краснуха, иногда называемые немецкой корью, также могут вызывать железистую лихорадку.
Также у человека могут развиться подобные симптомы, если у него токсоплазмоз, паразитарная инфекция.
Цитомегаловирус, краснуха и токсоплазмоз могут поражать плод. Если у беременной женщины развивается какая-либо из этих инфекций, может потребоваться лечение антибиотиками и антителами.
Врач проведет физический осмотр, чтобы обнаружить опухшие лимфатические узлы и оценить миндалины, печень и селезенку.
Если они подозревают железистую лихорадку, они также могут заказать некоторые анализы. Тест на антитела может обнаружить антитела, разработанные специально для борьбы с EBV.
Во время беременности тесты могут показать наличие краснухи или токсоплазмоза. ВЭБ не причиняет вреда плоду или эмбриону.
Осложнения железистой лихорадки редки, но могут быть серьезными.
К ним относятся:
- повреждение селезенки
- вторичная инфекция, например пневмония, менингит или инфекция, вызывающая воспаление сердца
- анемия
- неврологическое состояние, такое как синдром Гийена-Барре или паралич Белла
- Обструкция верхних дыхательных путей
Вторичные инфекции встречаются редко, но есть риск для пациентов с ослабленной иммунной системой.

 А это значит, что адекватное лечение ВЭБ инфекции у детей способно избавить от развития серьезной патологии в будущем;
А это значит, что адекватное лечение ВЭБ инфекции у детей способно избавить от развития серьезной патологии в будущем;