Пациенты с синдромом Жильбера: новая тактика ведения
Авторы: М.Б. Щербинина
М.Б. Щербинина, д.м.н., профессор, Медицинский центр амбулаторного обслуживания детей и взрослых, г. Днепропетровск
В 1900 г. Николя Огюст Жильбер описал врожденную доброкачественную желтуху, названную впоследствии его именем – болезнь или синдром Жильбера (СЖ). Это один из наиболее часто встречающихся вариантов функциональных (негемолитических) гипербилирубинемий. СЖ сопровождает человека всю его жизнь, попадая в поле зрения врачей самых разных специальностей. Тактика ведения таких больных обычно вызывает много вопросов. Раньше предполагалось, что СЖ не имеет неблагоприятных последствий для здоровья и не нуждается в лечении. Однако за последние годы в представлениях о заболевании появилось много нового. Нам хотелось бы рассмотреть это на примерах клинического разбора пациентов.
Клинический случай № 1
Женщина, 23 лет, обратилась с жалобами на появление желтухи на фоне ОРВИ и приема в течение 2 дней комбинированного препарата, применяемого для лечения простуды. В препарат входит парацетамол, доза которого суммарно составила 4 г/сут.
До этого эпизоды желтухи пациентка не отмечала. Считала себя здоровой.
Алкоголем не злоупотребляет. Не курит. Из наследственного анамнеза удалось выяснить, что у деда по линии отца периодически возникала желтуха, о которой в семье говорили как о «незаразной желтухе».
Телосложение нормостеническое. Индекс массы тела (ИМТ) 22,4 кг/м
Живот мягкий, безболезненный при пальпации. Край печени – ниже реберной дуги на 1 см по срединно-ключичной линии, безболезненный, эластичный. Селезенка не пальпируется.
В результатах исследований повышение общего (78,2 мкмоль/л) и непрямого билирубина (61,6 мкмоль/л), АЛТ (54 МЕ). Другие показатели общего анализа крови и печеночного комплекса не изменены.
Другие показатели общего анализа крови и печеночного комплекса не изменены.
Клинический случай № 2
Мужчина, 27 лет, обратился с жалобами на появление тяжести, периодические боли в правом подреберье после приема алкоголя, жирной и/или жареной пищи, повышенную утомляемость.
Алкоголем не злоупотребляет. Не курит. Наследственный анамнез не отягощен.
Астенизирован. Телосложение гипостеническое. ИМТ 20,6 кг/м2. Кожные покровы, склеры и слизистая оболочка полости рта с легкой желтушностью.
При пальпации живота – болевые ощущения в правом подреберье. Границы печени в норме. Селезенка не пальпируется.
В результатах исследований отмечается повышение общего (52,4 мкмоль/л) и непрямого билирубина (41,3 мкмоль/л). Другие показатели общего анализа крови и печеночного комплекса не изменены.

Клинический случай № 3
Мужчина, 31 год, обратился по поводу тупой, практически постоянной боли в правом подреберье, усиливающейся после еды, ощущения горечи во рту, выраженной слабости.
Страдает гемолитической анемией. Диагноз установлен в возрасте 18 лет на основании результатов стернальной пункции, положительной реакции Кумбса, увеличения в периферической крови уровня ретикулоцитов. Периодически назначались курсы гормонотерапии. Ухудшение самочувствия отмечает после сильного стресса. Гипербилирубинемия за счет непрямого билирубина не поддалась достаточной коррекции кортикостероидами.
Телосложение нормостеническое, ИМТ 23,8 кг/м2. Кожные покровы – субиктеричны, склеры и слизистая оболочка полости рта – иктеричны. Живот мягкий, болезненный в правом подреберье, край печени ниже реберной дуги на 2 см по срединно-ключичной линии, болезненный, уплотненный. Пальпируется увеличенная селезенка.

Эзофагогастродуоденоскопия: признаки анемии слизистой оболочки желудка.
В результатах исследований отмечается снижение гемоглобина (89 г/л), повышение общего (104 мкмоль/л) и непрямого билирубина (87,7 мкмоль/л). После включения в терапию фенобарбитала в дозе 3 мг/кг/сут отмечена позитивная динамика уровня показателей билирубина. Через 5 дней терапии общий билирубин составил 40,9 мкмоль/л, непрямой билирубин – 30,6 мкмоль/л.
Клинический случай № 4
Мужчина, 24 лет, беспокоит периодически усиливающаяся желтушность кожи и склер, общая слабость, эмоциональная лабильность.
Страдает абдоминальной формой болезни Вильсона-Коновалова. Постоянно принимает пеницилламин в дозе 0,75 г/сут, витамин В6 100 мг/сут, метилпреднизол в дозе 8 мг/сут.
Алкоголем не злоупотребляет. Не курит. Отец пациента умер в возрасте 36 лет от цирроза печени неясной этиологии, вредных привычек не имел.
Астенизирован. Телосложение гипостеническое. ИМТ 19,6 кг/м
Живот мягкий, болезненный в правом подреберье, край печени ниже реберной дуги на 2 см по срединно-ключичной линии, болезненный, уплотненный. Пальпируется увеличенная селезенка.
В результатах исследований снижение гемоглобина (108 г/л), повышение общего (76,1 мкмоль/л) и непрямого билирубина (53,3 мкмоль/л), АЛТ (48 МЕ).
УЗИ. Размеры печени – правая доля 154 мм, левая доля 98 мм, структура неоднородная; портальная вена – 14 мм. Размеры селезенки 148×63 мм, селезеночная вена – 10 мм. Размеры желчного пузыря 110×41 мм, стенка утолщена до 3,5 мм, в просвете пузыря – густая желчь, пристеночная взвесь, конкрементов нет.
Итак, у всех пациентов имеются проявления желтухи за счет увеличения содержания в крови непрямой фракции билирубина. Каждому больному были проведены лабораторные исследования для исключения сифилиса, ВИЧ, вирусных, в том числе острого гепатита в 1-м случае, первично холестатических и наследственных (болезнь Вильсона-Коновалова, гемохроматоз) заболеваний печени. При этом были получены отрицательные результаты по всем маркерам в первых 3 случаях и характерные изменения для болезни Вильсона-Коновалова в 4-м – церулоплазмин крови 146 мг/л (норма 281-334 мг/л), суточная экскреция меди с мочой 382 мкг/сут (норма менее 50 мкг/сут). Исследования, касающиеся гемолитической анемии, подтвердили этот диагноз в 3-м случае.
Таким образом, в 1-м клиническом случае желтуха возникла впервые и требует уточнения. У остальных пациентов диагнозы установлены. Однако по пациенту с СЖ возникает вопрос о возможном присоединении сопутствующей гастроэнтерологической патологии. В двух последних клинических случаях следует проанализировать, почему лечение, назначенное по поводу основной патологии, не позволяет полностью купировать проявления желтухи. Возможно ли наличие СЖ у этих пациентов?
Однако по пациенту с СЖ возникает вопрос о возможном присоединении сопутствующей гастроэнтерологической патологии. В двух последних клинических случаях следует проанализировать, почему лечение, назначенное по поводу основной патологии, не позволяет полностью купировать проявления желтухи. Возможно ли наличие СЖ у этих пациентов?
СЖ имеет высокую распространенность
До появления генетического диагноза полагали, что СЖ является редким заболеванием. В настоящее время по оценкам эпидемиологических исследований СЖ встречается от 5 до 10% в мировой популяции. Это каждый десятый житель Земного шара. По некоторым данным, количество гетерозиготных носителей может достигать 40%. Установлена высокая частота обнаружения СЖ среди населения стран Африки (до 36%), Германии (11%), Шотландии (10-13%), Испании (9%), низкая – среди азиатов (около 3%).
Среди больных СЖ преобладают мужчины (10:1).
Типичные клинические проявления и изменения лабораторно-инструментальных показателей у пациентов с СЖ
В большинстве случаев СЖ выявляется у пациентов в возрасте 12-30 лет в виде постоянной или периодически появляющейся желтушности склер и кожных покровов. В этой связи при подозрении на СЖ рекомендуется проводить осмотр больного при дневном освещении. Желтушность кожного покрова и видимых слизистых оболочек становится хорошо заметной, когда уровень билирубина в сыворотке крови достигает 43-50 мкмоль/л и выше. Как правило, интенсивность желтухи при СЖ небольшая. Максимум – иктеричность склер, слизистой оболочки рта и субиктеричность кожи. Особое внимание следует уделить выявлению окрашивания стоп, ладоней, носогубного треугольника, подмышечных впадин.
В этой связи при подозрении на СЖ рекомендуется проводить осмотр больного при дневном освещении. Желтушность кожного покрова и видимых слизистых оболочек становится хорошо заметной, когда уровень билирубина в сыворотке крови достигает 43-50 мкмоль/л и выше. Как правило, интенсивность желтухи при СЖ небольшая. Максимум – иктеричность склер, слизистой оболочки рта и субиктеричность кожи. Особое внимание следует уделить выявлению окрашивания стоп, ладоней, носогубного треугольника, подмышечных впадин.

Размеры печени чаще всего остаются в пределах нормы либо увеличены незначительно. В лабораторных тестах повышение билирубина в 2-5 раз (редко более) со значительным преобладанием непрямой фракции, остальные биохимические показатели крови и печеночные пробы не изменены.
При СЖ в 30% случаев повышен гемоглобин более 160 г/л, у 15% пациентов выявляется легкий ретикулоцитоз, у 12% – снижение осмотической стойкости эритроцитов. Увеличение содержания гемоглобина в крови связывают с его избыточным синтезом при повышенном уровне билирубина в крови и тканях. Вопрос о наличии скрытого гемолиза при СЖ (ретикулоцитоз, снижение осмотической стойкости эритроцитов) является темой многолетнего обсуждения.
Для диагностики СЖ применяется большое количество функциональных тестов (гипокалорийный, рифампициновый, с никотиновой кислотой и фенобарбиталом). Как пример приведем гипокалорийный тест. Ограничение пищевого рациона до 400 ккал в течение 72 ч вызывает увеличение уровня билирубина у всех людей.
 В случае отсутствия дефекта гена уровень билирубина редко повышается более чем на 9,6 мкмоль/л у мужчин и 4,1 мкмоль/л у женщин. Данный эффект более выражен у лиц с СЖ, при этом тест обладает большей чувствительностью у мужчин, чем у женщин.
В случае отсутствия дефекта гена уровень билирубина редко повышается более чем на 9,6 мкмоль/л у мужчин и 4,1 мкмоль/л у женщин. Данный эффект более выражен у лиц с СЖ, при этом тест обладает большей чувствительностью у мужчин, чем у женщин.Современные представления о патогенезе СЖ
В течение суток в организме человека образуется от 200 до 450 мг билирубина. В крови билирубин присутствует в двух фракциях – непрямой билирубин (образуется при распаде гемоглобина и ферментных систем с участием гема, не растворим в воде, но хорошо растворим в жирах, токсичен) и прямой (растворим в воде, менее токсичен, выводится из организма с желчью). Прямой билирубин образуется в печени после связывания с глюкуроновой кислотой, поэтому его также называют связанным или конъюгированным. Ключевым в этом процессе является фермент уридиндифосфатглюкуронилтрансфераза (УДФГТ). В условиях недостатка УДФГТ непрямой билирубин не может быть связан в печени, что приводит к его повышению в крови и развитию желтухи..gif)
Недостаток УДФГТ является отличительным признаком СЖ и связан с мутациями находящегося на 2-й паре хромосом (2q37) гена UGT1A1, кодирующего фермент. У пациентов с СЖ последовательность тимидин-аденин (ТА) повторов, которая служит сайтом присоединения ДНК-зависимой РНК-полимеразы, содержит один лишний повтор ТА (7 вместо 6). В результате – экспрессия гена понижена. В гомозиготном состоянии это приводит к снижению функциональной активности фермента примерно на 30%, у гетерозиготных носителей – на 14%.
СЖ может развиваться при трансплантации печени реципиенту от донора с генетическим дефектом. У этих больных после операции выявляется изолированное повышение билирубина за счет непрямой фракции, что свидетельствует о доминирующей роли печеночной УДФГТ в метаболизме билирубина.
Генетический анализ при СЖ
В настоящее время ученые имеют возможность объективного генетического анализа, который подтверждает или не подтверждает диагноз СЖ. Материал для исследования – плазма крови.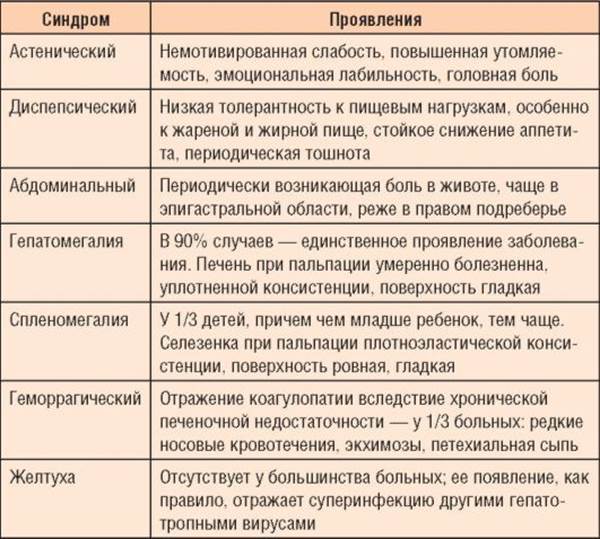 Обнаружение мутантного гена проводится путем прямой ДНК-диагностики посредством анализа промоторной области гена UGT1A1 на количество ТА-повторов. В норме (ТА)6/(ТА)6 – 6 ТА-повторов, соответствует нормальному генотипу; (ТА)6/(ТА)7 – динуклеотидная вставка (7 ТА-повторов) в гетерозиготной форме; (ТА)7/(ТА)7 – динуклеотидная вставка (7 ТА-повторов) в гомозиготной форме. 7 ТА-повторов в промоторной области гена UGT1A1 свидетельствует о снижении функциональной активности фермента УДФГТ и указывает на наличие СЖ.
Обнаружение мутантного гена проводится путем прямой ДНК-диагностики посредством анализа промоторной области гена UGT1A1 на количество ТА-повторов. В норме (ТА)6/(ТА)6 – 6 ТА-повторов, соответствует нормальному генотипу; (ТА)6/(ТА)7 – динуклеотидная вставка (7 ТА-повторов) в гетерозиготной форме; (ТА)7/(ТА)7 – динуклеотидная вставка (7 ТА-повторов) в гомозиготной форме. 7 ТА-повторов в промоторной области гена UGT1A1 свидетельствует о снижении функциональной активности фермента УДФГТ и указывает на наличие СЖ.
Данное заболевание наследуется по аутосомно-рецессивному типу. Ниже приведены некоторые варианты передачи СЖ потомству. Если оба родителя страдают СЖ, то все их дети будут больны. Если один из родителей является носителем аномального гена, а другой болен, то вероятность заболевания у ребенка будет равняться 50%. Если один из родителей – носитель, а другой здоров, то 50% детей будут являться носителями, а 50% будут здоровы. Если оба родителя являются носителями этого синдрома, то вероятность рождения больных детей будет составлять 25%, носителями будут 50%, а остальные 25% окажутся здоровыми.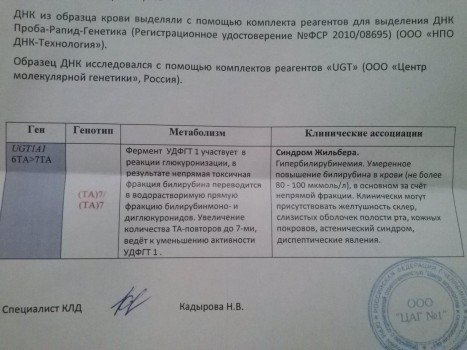
СЖ в аспекте фармакогенетики
В целом группа ферментов УДФГТ участвует в метаболизме большого количества веществ: гормонов (стероидные гормоны, гормоны щитовидной железы), катехоламинов, эндогенных метаболитов (желчные кислоты, билирубин), лекарств и их метаболитов, а также токсинов, включая канцерогены. В этой связи у лиц с наличием инсерции в промоторе гена UGT1A1 при приеме многих лекарственных препаратов, так называемых аглюконов, возможна манифестация СЖ. Для выведения из организма они должны, как и билирубин, соединиться с глюкуроновой кислотой, нагружая тот же самый фермент – УДФГТ, и, соответственно, вытесняя билирубин. В результате этого появляется желтуха. К слову, ингибированием процессов глюкуронизации собственными стероидными гормонами объясняют и высокую частоту распространенности СЖ среди мужчин с манифестацией заболевания в период полового созревания.
Что касается клинических исследований препаратов, для фармакологов важно различать истинную гепатотоксичность препарата и реакцию отдельных пациентов с СЖ. Так, при испытании тоцилизумаба, перспективного препарата для лечения ревматоидного артрита, у 2 из 1187 участников был высокий подъем уровня билирубина. Впоследствии оказалось, что оба пациента страдали СЖ (Lee J.S., Wang G., Martin N. et al., 2011). Это вывело препарат из под подозрения в истинной гепатотоксичности. Другой пример – противовирусная терапия хронического гепатита С интерферонами с рибавирином. В процессе лечения подъем уровня билирубина в 17 раз был отмечен у 2 пациентов с СЖ. Отмена рибавирина привела к нормализации показателей билирубина (Deterling K. et al., 2009).
Так, при испытании тоцилизумаба, перспективного препарата для лечения ревматоидного артрита, у 2 из 1187 участников был высокий подъем уровня билирубина. Впоследствии оказалось, что оба пациента страдали СЖ (Lee J.S., Wang G., Martin N. et al., 2011). Это вывело препарат из под подозрения в истинной гепатотоксичности. Другой пример – противовирусная терапия хронического гепатита С интерферонами с рибавирином. В процессе лечения подъем уровня билирубина в 17 раз был отмечен у 2 пациентов с СЖ. Отмена рибавирина привела к нормализации показателей билирубина (Deterling K. et al., 2009).
Сочетание СЖ с заболеваниями желудочно-кишечного тракта
Наиболее часто при СЖ выявляются заболевания пищевода, желудка, двенадцатиперстной кишки и желчевыводящих путей. Это обусловлено эмбриогенетическим сродством и функциональной связью между печенью, билиарным трактом и верхними отделами пищеварительного тракта, нарушением состава и реологических свойств желчи, характерных для СЖ, а также снижением детоксикационной функции печени.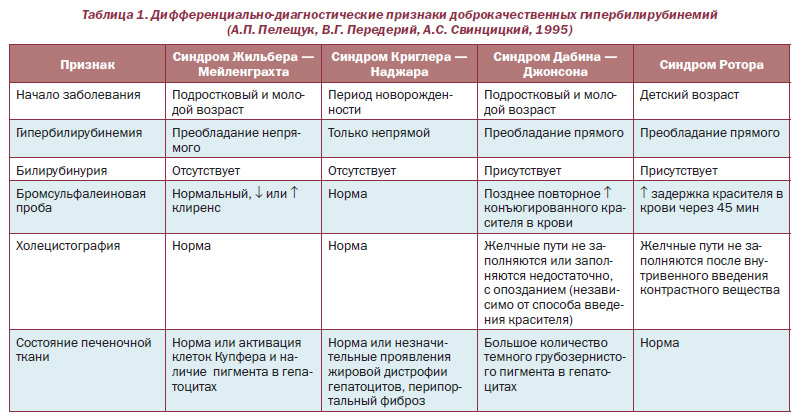 Установлено, что СЖ вносит существенный вклад в развитие желчнокаменной болезни (ЖКБ). В частности, исследование 2009 г., в ходе которого 198 пациентов с ЖКБ и 152 человека без таковой были обследованы генетически на СЖ с разделением (ТА)6/(ТА)6 – гомозиготы без патологии; (ТА)6/(ТА)7 – гетерозиготы по СЖ; (ТА)7/(ТА)7 – гомозиготы по СЖ. В первой группе оказалось (ТА)6/(ТА)6 – 30,0%, (ТА)6/(ТА)7 – 46,5%, (ТА)7/(ТА)7 – 23,3%, во второй (ТА)6/(ТА)6 – 48,5%, (ТА)6/(ТА)7 – 33,5%, (ТА)7/(ТА)7 – 17,8%. Таким образом, среди тех, кто имеет СЖ, с высокой достоверностью (р=0,01) чаще встречается ЖКБ (Tsezou A., Tzetis M., Giannatou E., 2009). В 2010 г. был опубликован метаанализ, в который были включены 2816 пациентов с ЖКБ и 1617 человек без нее (Buch S., Schafmayer C., Volzke H. et al., 2010). Выяснилось, что больные с СЖ имеют высокий риск ЖКБ (р=0,018). При этом риск ЖКБ у мужчин увеличивается на 21,2% (р=0,046).
Установлено, что СЖ вносит существенный вклад в развитие желчнокаменной болезни (ЖКБ). В частности, исследование 2009 г., в ходе которого 198 пациентов с ЖКБ и 152 человека без таковой были обследованы генетически на СЖ с разделением (ТА)6/(ТА)6 – гомозиготы без патологии; (ТА)6/(ТА)7 – гетерозиготы по СЖ; (ТА)7/(ТА)7 – гомозиготы по СЖ. В первой группе оказалось (ТА)6/(ТА)6 – 30,0%, (ТА)6/(ТА)7 – 46,5%, (ТА)7/(ТА)7 – 23,3%, во второй (ТА)6/(ТА)6 – 48,5%, (ТА)6/(ТА)7 – 33,5%, (ТА)7/(ТА)7 – 17,8%. Таким образом, среди тех, кто имеет СЖ, с высокой достоверностью (р=0,01) чаще встречается ЖКБ (Tsezou A., Tzetis M., Giannatou E., 2009). В 2010 г. был опубликован метаанализ, в который были включены 2816 пациентов с ЖКБ и 1617 человек без нее (Buch S., Schafmayer C., Volzke H. et al., 2010). Выяснилось, что больные с СЖ имеют высокий риск ЖКБ (р=0,018). При этом риск ЖКБ у мужчин увеличивается на 21,2% (р=0,046).
Нарушения со стороны нижних отделов пищеварительного тракта при СЖ чаще имеют функциональный характер. В литературе появились публикации о более редкой встречаемости среди пациентов с СЖ колоректального рака и болезни Крона.
Результаты диагностического поиска в приведенных клинических случаях
Наши пациенты относятся к представителям европейской популяции, следовательно, имеют высокий риск возникновения СЖ. Все участники – пациенты молодого возраста с невысокой интенсивностью желтухи за счет непрямой фракции билирубина. В каждом случае понятен фактор, провоцирующий появление или усиление желтухи с явлениями общей астенизации. В 1-м и 4-м случаях прослеживается наследственный анамнез.
Клинический случай № 1
После появления у женщины желтухи противопростудное средство, содержащее парацетамол, было отменено. Проводилась дезинтоксикационная терапия. При контрольном исследовании печеночного комплекса через 2 нед после выздоровления от ОРВИ показатели билирубина и АЛТ соответствовали норме. УЗИ органов брюшной полости отклонений не выявило.
Учитывая наследственный анамнез, женщина прошла генетическое обследование, которое подтвердило наличие СЖ – (ТА)7/(ТА)7.
Вывод: СЖ манифестировал на фоне ОРВИ и применения высокой дозы парацетамола, одним из основных путей метаболизма которого является конъюгация с глюкуронидами в печени.
Клинический случай № 2
Пациенту проведены дополнительные исследования. УЗИ органов брюшной полости. Размеры желчного пузыря 81×28 мм, стенка утолщена до 3 мм, содержимое – густая желчь, множественные камни, максимальный диаметр 6 мм. Заключение: ЖКБ, признаки хронического холецистита.
Вывод: у молодого мужчины с СЖ сформировалась ЖКБ, которая привела к усилению болевых и диспепсических проявлений.
Клинический случай № 3
Прием пациентом фенобарбитала в течение 5 дней позволил достичь снижения уровня непрямого билирубина в крови. Это может быть расценено как позитивный результат, подтверждающий наличие СЖ. Действие фенобарбитала основано на ферментативной индукции и активации фермента УДФГТ. К манифестации СЖ, вероятно, привел сильный стресс, который испытал больной.
Вывод: наличие у пациентов гемолитической анемии не исключает СЖ, а лишь утяжеляет его течение.
Клинический случай № 4
Учитывая сложность диагностического процесса и наследственный анамнез, мужчина прошел генетическое обследование, которое подтвердило наличие и болезни Вильсона-Коновалова, и СЖ – (ТА)7/(ТА)7. В данном случае имеет место постоянно повышенный уровень билирубина за счет непрямой фракции с повышением содержания их в крови и усилением желтухи в ответ на типичные провоцирующие факторы при СЖ.
Вывод: СЖ может сочетаться с другими наследственными заболеваниями. Так, описаны сочетания СЖ с синдромами Марфана, Элерса-Данло.
Особенности тактики ведения пациентов с СЖ
Таким образом, СЖ – это наследственное нарушение обмена билирубина, своевременное распознавание и коррекция которого имеет существенное значение для пациента. В случаях, представленных нами, для постановки диагноза были использованы известные клинические и лабораторные критерии. Современный этап развития медицины, сделавший возможным объективное подтверждение диагноза СЖ генетическими методами, ставит его диагностику на новую ступень. Из приведенных выше примеров видно, что даже у фенотипически (внешне) здоровых родителей может родиться ребенок с СЖ. Поэтому, если в родословной человека имеются случаи данного заболевания, рекомендуется пройти генетическое обследование на предмет мутации генов, отвечающих за развитие СЖ. По результатам анализов врач-генетик может определить, является ли человек носителем и как будет проходить наследование синдрома.
Учитывая высокую частоту СЖ в популяции, проведение генетического анализа рекомендуется также перед началом лечения с использованием лекарственных препаратов, обладающих гепатотоксическими эффектами. В частности, это позволяет прогнозировать риск осложнений при терапии иринотеканом у пациентов с онкологическими заболеваниями.
Немедикаментозное лечение и профилактика осложнений СЖ включают устранение факторов риска: ведение правильного образа жизни (отказ от вредных привычек, правильное питание и т.п.), борьбу со стрессами (аутогенные тренировки), повышение иммунитета. Очень важной для пациента является минимизация лекарственных воздействий. В первую очередь это касается приема анаболических стероидов, глюкокортикоидов, андрогенов, рифампицина, циметидина, левомицетина, стрептомицина, салицилата натрия, ампициллина, кофеина, этинилэстрадиола, парацетамола, диакарба, ментола, а также целого ряда других препаратов, в метаболизме которых участвует УДФГТ.
Эпизоды желтухи, как правило, разрешаются самостоятельно, без применения лекарственных средств. Однако, если уровень билирубина превышает 50 мкмоль/л и сопровождается плохим самочувствием, возможен прием фенобарбитала коротким курсом (1,5-2,0 мг/кг, или 30-200 мг/сут в 2 приема в течение 2-4 нед). Фенобарбитал входит в состав таких препаратов, как корвалол, барбовал, валокордин, поэтому часто применяют эти препараты (20-30-40 кап 3 р/сут в течение 1 нед), хотя эффект из-за низкой дозы фенобарбитала отмечается лишь у части пациентов. К индукторам ферментов монооксидазной системы гепатоцитов, кроме фенобарбитала, относят флумецинол, назначаемый в дозе 0,4-0,6 г (4-6 кап) 1 раз в неделю или по 0,1 г 3 раза в день в течение 2-4 нед (в Украине не зарегистрирован). Под влиянием этих препаратов снижается уровень билирубина в крови, исчезают диспепсические явления, но в процессе лечения возникают вялость, сонливость, атаксия. В таких случаях эти лекарственные средства назначают в минимальных дозах перед сном, что позволяет принимать их длительное время.
Выведение прямого билирубина возможно с помощью усиленного диуреза, применения активированного угля или других сорбентов, адсорбирующих билирубин в кишечнике. Посредством фототерапии достигается разрушение непрямого билирубина, фиксированного в тканях, тем самым высвобождаются периферические рецепторы, которые могут связать новые порции билирубина, предотвращая его проникновение через гематоэнцефалический барьер.
Доброкачественность СЖ, состоящая в отсутствии исхода в цирроз печени, не исключает усугубление явлений дисфункции желчевыделительной системы, развитие хронического холецистита и формирование ЖКБ. Это наглядно подтверждается тремя из приведенных клинических случаев. В этой связи пациентам с СЖ в индивидуальном порядке назначаются гепатопротекторы – препараты урсодезоксихолевой кислоты (УДХК), фосфолипиды, силибинин, экстракт плодов расторопши пятнистой, экстракт листьев артишока, а также витаминотерапия, особенно витамины группы В.
На наш взгляд, чтобы предотвратить или уменьшить поражение билиарного тракта на фоне СЖ, наиболее целесообразно применение УДХК. Кроме ее известных позитивных эффектов, в эксперименте на крысах было показано, что УДХК способна уменьшать чувствительность нервных клеток к поражающему действию непрямого билирубина. Так, в работе (Silva R.F., Rodrigues C.M., Brites D.Y., 2001) оценивали апоптоз в культуре нервных клеток (нейроны и астроциты) после инкубации с непрямым билирубином без и в присутствии УДХК. В первом варианте было отмечено повышение апоптоза клеток до 7 раз. Присутствие УДХК обеспечило защиту 60% нервных клеток в культуре, уровень апоптоза повысился чуть более 6%. Это актуальный момент, учитывая, что пациенты с СЖ имеют склонность к психосоматическим расстройствам.
УДХК используют в дозе 10-12 мг/кг в сутки. Возможно ее назначение в виде лечебного курса до разрешения процесса, например, устранения билиарного сладжа, профилактическими курсами по 3 мес 2 раза в год (весна-осень), либо в виде постоянного приема профилактической дозы 250 мг/сут однократно вечером.
В заключение необходимо отметить постепенное увеличение среди населения количества скрытых дефектов обмена, которые рано или поздно могут себя проявить. Перед учеными стоит задача создания условий для разумного и в то же время достаточно безопасного вмешательства в материальную основу наследственности с целью исправления таких дефектов. Это направление для будущих исследований.
СТАТТІ ЗА ТЕМОЮ Гастроентерологія
06.04.2021 Гастроентерологія Особливості ведення хворих із НПЗП-індукованою гастропатієюОбговорюються ризики розвитку несприятливих явищ в осіб похилого віку з коморбідною патологією, що виникають на тлі тривалого застосування нестероїдних протизапальних препаратів (НПЗП) з метою купірування больового і запального суглобового синдромів у поєднанні з прийомом препаратів інших лікарських груп (зокрема ацетилсаліцилової кислоти та антитромбоцитарних засобів), які використовуються для лікування супутніх захворювань серцево-судинної системи. …
28.03.2021 Гастроентерологія Какие этиологические, патогенетические механизмы и клинические проявления следует учитывать в диагностике хронического панкреатитаПервичный этап диагностического поиска весьма важен как для врача (поскольку свидетельствует о его квалификации), так и для больного (поскольку определяет время назначения верного оптимального лечения, дальнейшую тактику поведения пациента и, соответственно, качество его жизни). Диагностика всей группы гастроэнтерологических заболеваний представляет определенные трудности в связи с наличием у большинства пациентов диспепсического и болевого синдромов. Исходя из этого, знание особенностей этиологических и патогенетических моментов, клинической картины (особенностей симптоматики, вплоть до так называемых малых симптомов), а также объективных методов исследования является важным в диагностике. …
28.03.2021 Гастроентерологія Гепадоктор: на захисті печінкиЗа останні десятиліття значно збільшився тягар хронічних захворювань печінки, зокрема через поширеність метаболічно-асоційованої жирової хвороби печінки. В усьому світі внаслідок захворювань печінки помирають приблизно 2 млн людей на рік, із них 1,16 млн осіб – від ускладнень цирозу печінки, який посідає 11-е місце серед найбільш частих причин смерті. У західних індустріальних країнах головними причинами розвитку цирозу є надмірне вживання алкоголю та неалкогольна жирова хвороба печінки (НАЖХП), тоді як у багатьох азіатських країнах це гепатит В (S.K. Asrani et al., 2019)….
28.03.2021 Гастроентерологія Педіатрія Неінвазивні біомаркери у діагностиці запальних захворювань кишечнику у дітейЗапальні захворювання кишечнику (ЗЗК) – група хронічних рецидивуючих захворювань, які виникають унаслідок невідповідності імунної відповіді на кишкові коменсальні мікроорганізми у генетично схильних осіб, що призводить до запальної реакції з формуванням виразок у шлунково-кишковому тракті (ШКТ). В останні роки як патогенетичні механізми розглядають роль мікробіому, підвищеної проникності слизової оболонки кишечнику, оксидативного стресу й епігенетики [1]. До ЗЗК належать такі захворювання, як виразковий коліт (ВК) та хвороба Крона (ХК). …
Genetics-info — Жильбера синдром
Синдром Жильбера (простая семейная холемия, конституциональная гипербилирубинемия, идиопатическая неконъюгированная гипербилирубинемия, негемолитическая семейная желтуха) — состояние, вызванное передающимся по наследству врожденным дефицитом фермента UDP глюкоронил трансферазы в клетках печени.
8201 • • 19.02.2019Иллюстрация Георгия Сапего
В 1901-м году французский гастроэнтеролог Августин Жильбер впервые описал это заболевание.
К симптомам синдрома Жильбера относятся: умеренная желтуха с ухудшением на фоне физического напряжения, фебрильных заболеваний или погрешностей в диете, стрессов, голодания, медикаментозных нагрузок. Также могут наблюдаться раздражительность, повышенная утомляемость, потливость, психоэмоциональная лабильность, реже: снижение аппетита, тошнота, болевые ощущения в правом подреберье или эпигастральной области.
Как правило, заболевание манифестирует в юношеском возрасте (до 13 лет; по ряду источников – после 20 лет). Часто пациент не подозревает о том, что страдает желтухой, пока она не обнаружится при осмотре или при проведении лабораторных исследований. Диагностика заболевания проводится при помощи следующих методов: общего анализа мочи и крови, биохимического анализа крови, исследование уровня билирубина в крови и свертываемости крови. Также проводят УЗИ органов брюшной полости. Однако диагностика не ограничивается этим набором исследований и подбирается индивидуально.
Дифференциальную диагностику проводят с синдромом Криглера-Найяра, Дабина-Джонсона, Ротора, вирусным гепатитом, механической и гемолитичеcкой желтухой.
Специфического лечения синдрома Жильбера не существует. Период ремиссии может достигать нескольких месяцев и даже лет, поэтому главная задача – не допустить обострения. Рекомендуется пожизненное соблюдение диеты.
Прогноз благоприятный. Прогрессирующие изменения в печени, как правило, не развиваются. Пациенты должны проходить диспансерное наблюдение по месту жительства, осмотр не реже 4 раз в год с обязательным определением уровня билирубина. Профилактические методы включают предупреждение развития вирусного гепатита и рациональный прием медикаментов.
Синдром Жильбера встречается среди европейцев (по некоторым данным) с частотой 3-9%. Распространенность мутантного гена в Европе достигает 35-40%. В африканской популяции — до 36%. Заболевание чаще встречается у мужчин, чем у женщин (3-4:1). Кроме того, это заболевание составляет более трети желтушных заболеваний печени.
Относительно типа наследования синдрома Жильбера в научном сообществе нет единого мнения. Как правило, заболевание описывается как аутосомно-рецессивное, однако выявлены случаи, когда синдром наблюдается у гетерозигот как доминантное.
Сдать анализ на Синдром Жильбера
Метод определения Фрагментный анализВыдаётся описание результатов врачом-генетиком!
Исследуемый материал Цельная кровь (с ЭДТА)
Исследование промоторной области гена уридиндифосфатглюкуронидазы 1 (количество TA-повторов).Тип наследования.
Аутосомно-рецессивный.Гены, ответственные за развитие заболевания.
Ген расположен на хромосоме 2 в регионе 2q37.1.
Мутации в данном гене приводят также к развитию синдрома Криглера-Найяра, семейной транзиторной неонатальной гипербилирубинемии, повышенному уровню сывороточного билирубина.Определение заболевания.
Наследственная доброкачественная неконъюгированная гипербилирубинемия.Патогенез и клиническая картина.
Клиническая картина обусловлена мутациями в промоторной области гена UGTА1, которые приводят к снижению уровня функциональной активности фермента уридиндифосфатглюкуронидазы 1 в гепатоцитах. В результате данный фермент присутствует в гепатоцитах, но его активность снижена на 25%. Синдром Жильбера характеризуется повышением билирубина в крови, как правило, не более 80-100 мкмоль/л со значительным преобладанием непрямой фракции, остальные биохимические показатели крови и печеночные пробы остаются в пределах нормы. Основное клиническое проявление – желтушное окрашивание кожи, склер, слизистых. Эпизоды желтухи различной интенсивности у больных с синдромом Жильбера провоцируются инфекциями, приемом алкоголя, голоданием, психоэмоциональной и физической нагрузкой. Встречающийся астено-вегетативный синдром проявляется в виде: депрессии, неспособности концентрировать внимание, быстрой утомляемости, слабости, головокружения, потливости, плохом сне, неприятных ощущениях в области сердца. Диспепсия проявляется дискомфортом и незначительными болями в области правого подреберья, отсутствием аппетита, тошнотой, отрыжкой, запорами или поносами, метеоризмом. Часто больной не подозревает о том, что страдает желтухой, пока она не обнаружится при клиническом осмотре (иктеричность склер) или при проведении лабораторных исследований. У гетеро- и гомозиготных носителей мутации возможна манифестация с развитием токсических реакций при приеме некоторых лекарственных препаратов: анаболических стероидов, глюкокортикоидов, андрогенов, рифампицина, циметидина, хлорамфеникола, стрептомицина, салицилата натрия, ампициллина, кофеина, этинилэстрадиола, парацетамола, иринотекана (используется при лечении рака толстой кишки). В связи с этим рекомендуется проведение генетического анализа перед началом лечения с использованием лекарственных препаратов, обладающих гепатотоксическими эффектами.Частота встречаемости:
Заболевание частое. Встречается среди европейцев с частотой 2-5%, среди азиатов -3% и среди африканцев — 36%.Перечень исследуемых мутаций может быть предоставлен по запросу.
Литература
- Дрепа О.И., Карабанов А.В., Федин П.А., Иванова-Смоленская И.А., Маркова Е.Д., Шулятьев И.С., Тверская С.М., Ильченко Л.Ю. Изучение проводящей функции периферических нервов у больных с эссенциальным тремором, несущим изменения в промоторной области UGT1 в гомозиготном или гетерозиготном состоянии, с увеличением непрямого билирубина в сыворотке крови. // Материалы Национального конгресса «Человек и лекарство», Москва, 2005, с.613.
- Шулятьев И.С., Карабанов А.В., Ильченко Л.Ю., Дроздов В.Н., Петраков А.В., Иванова- Смоленская И.А., Маркова Е.Д., Тверская С.М., Куропаткина Ю.В. Сочетание экстрапирамидных расстройств с синдромом Жильбера./ /Материалы XXXII сессии ЦНИИГ. – Сб. – 2005 – с.320-321.
- Куропаткина Ю.В., Карабанов А.В., Шулятьев И.С., Тверская С.М., Поляков А.В. Инсерция в промоторной области гена UGT1 и непереносимость лекарственных препаратов.// Медицинская генетика, 2005, т.4, № 5, с.216.
- Polyakov A., Kuropatkina J., A. Karabanov, I. Shulyatiev, Tverskaya S. The correlation between insertion in the promoter region of the UGT1 gene and the tolerance of some xenobiotics. //Europ. J. Hum. Genet. 2005. — V.13, suppl. 1. — P. 273.
- Sugatani, J., Yamakawa, K., Yoshinari, K., Machida, T., Takagi, H., Mori, M., Kakizaki, S., Sueyoshi, T., Negishi, M., Miwa, M. Identification of a defect in the UGT1A1 gene promoter and its association with hyperbilirubinemia. Biochem. Biophys. Res. Commun. 292: 492-497, 2002
- OMIM
Сдать анализ 5-013 Билирубин комп A09.05.021×1#Синдром Жильбера (UGT1A1: *28 6TA>7TA)#75/08
Билирубин относят к так называемым гемоглобиногенным пигментам. Основное количество его (около 85%) образуется при физиологическом распаде старых, изношенных эритроцитов. Остальная, меньшая часть, появляется при разрушении других гемсодержащих веществ – цитохромов, миоглобина. Общий билирубин включает две фракции: прямой (конъюгированный) и непрямой (свободный). Непрямой билирубин, образующийся при распаде гемоглобина, в печени связывается с глюкуроновой кислотой и преобразуется в водорастворимый, гораздо менее токсичный, прямой билирубин. Определение фракций билирубина целесообразно при дифференциальной диагностике желтух разной этиологии.
Холестаз внутри- и внепеченочный Заболевания печени с повреждением гепатоцитов Доброкачественные врожденные гипербилирубинемии: синдром Жильбера, Криглера–Найяра, Дабина-Джонсона, Ротора Гемолиз (гемолитические анемии, обширные гематомы, желтуха новорожденных)
- Воздержаться от приема пищи за 6-12 часов до исследования.
- Можно пить воду. Исключить: кофе, чай, соки, газированную воду, сладкую воду, алкогольные напитки.
- Рекомендуется отказаться от приема лекарственных препаратов, согласовать данный вопрос с лечащим врачом.
- Повторное исследование желательно проводить в одной лаборатории.
- Перед исследованием (за 1 час) желательно исключить факторы, влияющие на результаты: физическое и эмоциональное напряжение, курение.
- Детей до 5 лет перед сдачей крови обязательно поить кипяченой водой (порциями, до 150-200 ml, на протяжении 30 минут)
Внимание!
В соответствии с Федеральным законом ФЗ № 323 «Об основах защиты здоровья граждан в Российской Федерации» интерпретация результатов исследований, установление диагноза, назначение лечения, должны производиться врачом соответствующей специализации.
Телефон отделения: +7 (495) 695-56-95
Лечение вирусного гепатита 🌟 Поликлиника №1 РАН
Острые вирусные гепатиты как самостоятельная группа включает такие заболевания, которые вызывают гепатотропные вирусы (с преимущественным поражением печени) – вирусы гепатита А, В, С ,D, E. Острые вирусные гепатиты могут осложняться развитием печеночно-клеточной недостаточности, энцефалопатии вплоть до коматозного состояния, а также хронизацией заболевания (при парентеральных гепатитах), развитием функциональных и воспалительных изменений в желче-выводящей системе.
В зависимости от смеханизма заражения вирусные гепатиты делят на энтеральные и парентеральные. К первой группе относится гепатит А и Е – ДНК-содержащие вирусы, заражение которыми возбожно как алиментарным (с водой или пищей), так и контактно-бытовым путем. Острые вирусные гепатиты с парентеральным механизмом передачи, а именно вирусы гепатита B, C и D передаются от больного или вирусоносителя при переливании крови, инъекциях, любых инвазивных процедурах (когда проискходит контакт с кровью), при половых контактах, во время родов. При попадании в организм вирус приводит к поражению печени как посредством своего цитопатического действия (повреждающего клетки), так и посредством аутоиммуного действия и иммуноопосредованных воздействий. В результате разрушения(цитолиза) зараженных клеток печени развивается мезенхимальное воспаление, проявлением которого служит повышение титра ферментов в крови (АЛТ, АСТ). В результате воспаления также нарушается пигментный обмен (образование и выделение желчи), что проявляется развитием желтухи, а также выраженного кожного зуда. Нарушение других функций печени, например дезинтоксикационной, может приводить к развитию печеночной энцефалопатии вплоть до коматозных состояний. При снижении синтеза белка развивается геморрагический синдром (печень является источником факторов свертывания крови), а также отечно-асцитический — снижается онкотическое давление крови и жидкость выходит из сосудистого русла в ткани.
В основе клинической картины острых вирусных гепатитов лежат различные варианты протекания интоксикационного синдрома. В дожелтушном периоде он неспецифичен и может протекать по гриппоподобному, диспептическом, астеновегетативному, а также артралгическому или экзематозному варианту. В первом случае заболевание начинается остро с подъема температуры, озноба, ломоты в теле, утомляемости, головной боли и катаральных проявлений со стороны верхних дыхательных путей (боль в горле, заложенность носа). При диспептическом варианте преобладают жалобы со стороны ЖКТ – потеря аппетита, боль или тяжесть в животе, тошнота, рвота и диарея. Астеновегетативный вариант сопровождается появлением неспецифических симптомов – слабости, утомляемости, сонливости, раздражительности, головных болей. Дебют болезни может сочетаться с суставным синдромом или различными высыпаниями (преимущественно для гепатита В и С), однако чаще всего симптомы перечисленных вариантов смешиваются. Если на данном этапе организм не смог справиться с инфекцией – развивается желтушный период. Для него характерно потемнение мочи, желтоватое окрашивание кожных покровов и слизистых, ахолия кала (потеря окраски), а также зуд различной выраженности. При нарастании тяжести заболевания могут развиться острая печеночно-клеточная недостаточность и печеночная энцефалопатия, которые характеризуются нарастанием желтухи, геморрагическим синдромом, инверсией ритма сон-бодрствование, психическими нарушениями, нарастающим угнетением сознания вплоть до развитии комы.
Диагностикой и лечением вирусных гепатитов занимаются врачи-инфекционисты, однако заподозрить данное заболевание должен уметь врач любой специальности.
Для постановки диагноза необходимо основываться на данных клинической картины и эпиданамнеза, а также лабораторных показателях. Важным обстоятельством является указание на фазность процесса (наличие дожелтушного и желтушного периода). В биохимическом анализе крови отражением цитолиза является повышение сывороточных трансаминаз – преимущественно АЛТ, а также АСТ; холестаза – повышение ЩФ, ГГТП, прямого, а в последствии и непрямого билирубина. В коагулограмме важно определять протромбиновый индекс, который отражает тяжесть течения заболевания. Подтверждением вирусной природы заболевания служит обнаружение маркеров гепатита при выполнении ИФА (определяют антитела) или ПЦР (определяют сам вирус).
Дифференциальную диагностику необходимо проводить с другими инфекционными заболеваниями, наследственной патологией (синдром Жильбера, Вильсона-Коновалова), аутоиммунным, лекарственным или алкогольным гепатитом и другими состояниями, сопровождающимися желтухой.
Лечение легких форм включает соблюдение режима физической активности, питания и баланса жидкости. Среднетяжелая форма обуславливает назначение инфузионной и дезинтоксикационной терапии. Тяжелое течение острого вирусного гепатита требует симптоматического и патогенетического лечения в условиях реанимационного отделения (особенно при развитии выраженной печеночно-клеточной недостаточности и энцефалопатии).
Колдакт флю плюс капс. пролонг. 10 шт
Симптомы передозировки обусловлены в основном парацетамолом и проявляются после приема свыше 10-15 г. Парацетамол : при острой передозировке парацетамол оказывает гепатотоксическое действие, в том числе может вызвать некроз печени. Передозировка может вызвать нефропатию с необратимой печеночной недостаточностью. Выраженность передозировки зависит от дозы, поэтому надо предупреждать пациентов о запрете одновременного приема препаратов, содержащих парацетамол. Выражен риск отравления особенно у пожилых пациентов, у детей, у пациентов с заболеваниями печени, в случаях хронического алкоголизма, у пациентов с хроническим недоеданием (дефицитом потребляемых калорий) и у пациентов, принимающих индукторы микросомального окисления в печени. Передозировка парацетамола может привести к нарушению метаболизма глюкозы, гипогликемии, кровотечению, панкреатиту, печеночной недостаточности, энцефалопатии, коме и смерти.Симптомы передозировки парацетамолом в первые 24 часа: бледность кожных покровов, тошнота, рвота, анорексия, судороги. Боль в животе может быть первым признаком поражения печени и обычно не проявляется в течение 24-48 часов и иногда может проявиться позже, через 4-6 дней, в среднем по истечении 72-96 часов после приема препарата. Также может появиться нарушение метаболизма глюкозы и метаболический ацидоз. Даже при отсутствии поражения печени может развиться острая почечная недостаточность и острый тубулярный некроз. Сообщалось о случаях сердечной аритмии и развития панкреатита. Лечение: введение ацетилцистеина внутривенно или перорально в качестве антидота, промывание желудка, прием внутрь метионина могут иметь положительный эффект по крайней мере в течение 48 часов после передозировки. Рекомендован прием активированного угля, мониторинг дыхания и кровообращения. В случае развития судорог возможно назначение диазепама. Фенилэфрин: симптомы передозировки включают: сонливость, к которой в дальнейшем присоединяется беспокойство (особенно у детей), нарушения зрения, сыпь, тошнота, рвота, головная боль, повышенная возбудимость, головокружение, бессонница, нарушения кровообращения (тромбоцитопения, агранулоцитоз, лейкопения, панцитопения), кома, судороги, повышение или снижение артериального давления, брадикардия.
Лечение включает оперативное промывание желудка, симптоматическую и поддерживающую терапию. Гипертензивный эффект можно купировать при помощи внутривенного введения блокатора альфа-рецепторов. В случае судорог возможно применение диазепама. Хлорфенамин: симптомы передозировки хлорфенамина малеата включают сонливость, остановку дыхания, судороги, антихолинергические эффекты, дистонические реакции и сердечно-сосудистый коллапс, включая аритмию. У детей симптомы передозировки могут включать нарушение координации, возбуждение, тремор, изменение поведения, галлюцинации, судороги и антихолинергические эффекты. Лечение включает промывание желудка в случае массивной передозировки, либо стимуляцию рвоты. После этого возможно назначение активированного угля и слабительного средства для замедления всасывания. В случае судорог следует провести седацию при помощи внутривенного диазепама или фенитоина. В тяжелых случаях может быть проведена гемоперфузия.
СтеатоСкрин (SteatoScreen) — цена анализа в Армавире в ИНВИТРО
Исследуемый материал Сыворотка крови
Метод определения
См. в описании.
До появления комплекса этих тестов гистологию печени можно было корректно оценить лишь при помощи биопсии, которая, как правило, выполнялась через межрёберный путь. Однако многочисленные ограничения существенно усложнили эту процедуру и не позволили применять её широко. Кроме того, высокая изменчивость выборки при хронических болезнях печени обуславливает лишь косвенное отражение реальной ситуации, поскольку самую полную картину состояния печени можно получить при исследовании всего органа целиком.
Независмая лаборатория ИНВИТРО в 2010 г. получила статус официальной лаборатории, которой в России предоставлено право проводить неинвазивную диагностику болезней печени по методикам, разработанным компанией BioPredictive (Франция) и защищенным международным патентом №1311857, выданным European Patent Office 01.03.2006 г.
Проблема диагностики фиброза и/или стеатоза у различных пациентов стоит очень остро. «Золотой» стандарт диагностики заболеваний печени: биопсия — не используется широко при таких заболеваниях и патологических состояниях как сахарный диабет, стеатоз, избыточный вес, гипертриглицеридемия, гиперхолестеринемия, артериальная гипертензия, инсулинорезистентность и метаболический синдром. Однако ранняя диагностика развития фиброза и стеатоза у этих групп пациентов может предотвратить осложнения и правильно подобрать соответствующую медикаментозную терапию. Кроме того, ранняя скрининговая диагностика фиброза и/или стеатоза особенно актуальна для обнаружения начальных стадий гистологической активности этих процессов у лиц регулярно потребляющих алкоголь (2-3 бутылки пива ежедневно или 1-2 банки энергетических алкогольных коктейлей), но не имеющих ещё стойкой алкогольной зависимости (доклинические стадии алкогольной болезни).
Тест СтеатоСкрин состоит из 1 расчётного алгоритма и выполняется по результатам математической обработки десяти биохимических показателей крови: альфа2 макроглобулин, гаптоглобин, аполипопротеин А1, ГГТ (гамма глютамилтрансфераза), общий билирубин, АЛТ (аланин аминотрансфераза), АСТ (аспарат аминотрансфераза), триглицериды, общий холестерин и глюкоза.
Алгоритм вычислений, который применяется в тесте СтеатоСкрин был определён и апробирован в ходе различных клинических исследований. Алгоритм защищён патентом. По результатам измерения указанных десяти компонентов (с учётом пола, возраста роста и массы тела) выполняются расчёты СтеатоСкрин. Результаты исследования доступны сразу после получения и обработки данных биохимических показателей крови.
В целом СтеатоСкрин направлен на диагностический скрининг для выявления фиброза и/или стеатоза в печени у самых разных групп пациентов и может рассматриваться как массовый тест для начальной диагностики гистологической активности патологических процессов в печени.
Определяя в тесте СтеатоСкрин уровень фиброза и/или стеатоза, провести дифференциации патогенетических причин их происхождения невозможно. Поэтому для проведения точной количественной и качественной оценки фиброза, некро-воспалительных изменений в печени и дифференцировки жировой дистрофии печени от алкогольного или неалкогольного стеатогепатита необходимо проводить исследования в тестах ФиброТест (FibroTest), № 3ФТ и № ФТ-Р или Фибромакс (FibroMax), № 2ФМ и № ФМ-Р.
Исследования в этих тестах могут носить как самостоятельный характер № 3ФТ и № 2ФМ, так и проводиться только в расчётном варианте без дополнительного взятия крови № ФТ-Р и № ФМ-Р с использованием значений биохимических показателей, полученных для проведения расчётов в тесте СтеатоСкрин.
Методы определения: аполипопротеин А1(иммунотурбидиметрия), АлАТ и АсАТ (кинетический UV-тест, оптимизированный по методу DGKC), билирубин общий (колориметрическое определение с диазореагентом – DPD), холестерол (энзиматический CHOD-PAP), Гамма-ГТ (кинетический колориметрический тест), глюкоза (гексокиназный), гаптоглобин и альфа2-макроглобулин (иммунотурбидиметрия), триглицериды (энзиматический колориметрический).
Действие при синдроме Гилберта | Genetic Alliance UK
Действия против синдрома Гилберта существует с 2003 года. С тех пор я собрал информацию с других веб-сайтов, опубликовал медицинские исследования и анекдотическую информацию от людей, которые вышли на связь, чтобы рассказать свою историю. Один из самых больших пробелов в знаниях, по-видимому, напрямую связан с отсутствием доказательств от самих людей с синдромом Гилберта. Я надеюсь, что в будущем будет проведено больше исследований групп людей с этим генетическим заболеванием.Я буду держать вас в курсе! Один из 20 человек может иметь синдром Гилберта (или, возможно, больше), но только каждый третий из них знает о нем, и менее чем у одного из трех вообще будут какие-либо симптомы. Большинство людей, у которых он есть, — мужчины. Иногда это называется болезнью Гилберта, но на самом деле это не болезнь. Большинство врачей используют стандартную справочную информацию, которая говорит им, что синдром Гилберта безвреден. Однако информация, полученная в результате научных исследований, показывает, что вы можете испытывать ряд симптомов, в том числе наиболее распространенный из них — желтуху, и что вам нужно знать о некоторых химических веществах, в том числе о лекарствах, отпускаемых по рецепту, с которыми вы менее способны справиться.Этот веб-сайт предлагает людям с синдромом Жильбера, их родственникам и друзьям, а также медицинским работникам дополнительную информацию из опубликованных научных исследований и обмен информацией от сотен и тысяч людей, страдающих синдромом Жильбера. GS назван в честь французского доктора (гастроэнтеролога) ), и это иногда называют « неконъюгированной гипербилирубинемией ». Некоторые ученые считают, что GS передается по наследству и вызывается мутировавшим геном *: уридин-дифосфат-глюкуронозилтрансферазой, которая оставляет пораженным меньшим количеством связанного фермента (так называемого UGT для короткая).Фермент — это химическое вещество в вашем теле, которое вызывает химическую реакцию. Недостаток этого конкретного фермента, UGT, является ключом к тому, что происходит в нашем организме, и приводит к симптомам, которые мы можем испытывать: желтуха — красные клетки крови выделяют в кровоток «билирубин», который печень должна улавливать и преобразовывать в желчь, а затем смыть с тела. В GS без фермента, необходимого для этого, билирубин накапливается, и вы можете выглядеть желтым. Это также ключ к диагностике GS с помощью анализов крови, которые определяют колебания уровня билирубина в крови.GS также известен под этим симптомом как неконъюгированная гипербилирубинемия. Токсические реакции — части печени, называемые путями «Фаза II», перерабатывают определенные токсины, например: загрязнение; химические пары; и химические вещества в некоторых лекарствах. Сообщается, что этот процесс, называемый глюкуронизацией, у типичного человека с ГС на 31% медленнее. Многочисленные исследования показали, что люди с GS хуже перерабатываются различными лекарствами. Многие из результирующих симптомов снижения способности нашей печени очищать, для которой она предназначена, — желтуха, тошнота, утомляемость, дрожь, жалобы со стороны кишечника, рвота, туман в мозгу. ‘или трудности с концентрацией внимания, в разной степени испытывают люди с GS.Похоже, что определенные действия могут усугубить эти симптомы, увеличивая нагрузку на печень. Отсутствие приема пищи, недостаток сна, энергичные упражнения, болезни и стресс — все это может вызвать симптомы. Наиболее важным для поддержания нормальной работы печени является поддержание стабильного уровня сахара в крови. Это потому, что фермент, который у нас не так много, использует сахар, чтобы помочь избавиться от токсинов, с которыми он должен иметь дело. Мы также можем заставить печень производить больше фермента, употребляя определенные продукты, и диета играет важную роль в управлении GS.В настоящее время нет четкой связи между всеми задействованными процессами, и даже нет того, что GS на самом деле является наследственным. AGS надеется, что, финансируя исследования и создавая более высокий профиль для GS, мы сможем лучше понять и лечить симптомы синдрома Гилберта. * GS — это «рецессивное» расстройство, что означает, что вам необходимо иметь две копии аномального гена (одну от каждого родителя), чтобы получить его. Людей, унаследовавших один и тот же мутировавший ген от обоих родителей, называют «гомозиготами». Даже в этом случае наличие двух аномальных генов не обязательно означает, что у вас разовьется GS.Хотя непонятно, почему, некоторые люди с одним аномальным геном (гетерозиготы) имеют более высокие, чем обычно, уровни неконъюгированного билирубина, но не имеют GS. В популяциях Африки и Индийского субконтинента частота составляет 10-25%. , а в Юго-Восточной Азии и на островах Тихого океана частота составляет 0-5%.
% PDF-1.7 % 637 0 объект > эндобдж xref 637 119 0000000016 00000 н. 0000005074 00000 н. 0000005281 00000 п. 0000005318 00000 н. 0000005354 00000 п. 0000005971 00000 п. 0000006206 00000 н. 0000006342 00000 п. 0000006478 00000 н. 0000006614 00000 н. 0000006749 00000 н. 0000006885 00000 н. 0000007021 00000 н. 0000007157 00000 н. 0000007292 00000 н. 0000007428 00000 н. 0000007562 00000 н. 0000007698 00000 п. 0000007834 00000 н. 0000007970 00000 п. 0000008106 00000 н. 0000008242 00000 н. 0000008378 00000 н. 0000008514 00000 н. 0000008649 00000 н. 0000008785 00000 н. 0000008921 00000 н. 0000009057 00000 н. 0000009193 00000 п. 0000009329 00000 н. 0000009465 00000 н. 0000009601 00000 п. 0000009737 00000 н. 0000009871 00000 п. 0000010181 00000 п. 0000010413 00000 п. 0000010587 00000 п. 0000010701 00000 п. 0000010738 00000 п. 0000010786 00000 п. 0000013742 00000 п. 0000014206 00000 п. 0000014677 00000 п. 0000015087 00000 п. 0000015613 00000 п. 0000016177 00000 п. 0000016584 00000 п. 0000017116 00000 п. 0000017460 00000 п. 0000017572 00000 п. 0000017657 00000 п. 0000018075 00000 п. 0000018552 00000 п. 0000019125 00000 п. 0000019564 00000 п. 0000020332 00000 п. 0000020850 00000 п. 0000021539 00000 п. 0000021634 00000 п. 0000022079 00000 п. 0000022640 00000 п. 0000022743 00000 п. 0000023402 00000 п. 0000023808 00000 п. 0000026458 00000 п. 0000036387 00000 п. 0000045438 00000 п. 0000048625 00000 п. 0000051877 00000 п. 0000056074 00000 п. 0000069993 00000 н. 0000070735 00000 п. 0000072068 00000 п. 0000072399 00000 п. 0000073416 00000 п. 0000073723 00000 п. 0000074288 00000 п. 0000074592 00000 п. 0000076421 00000 п. 0000076754 00000 п. 0000077166 00000 п. 0000083619 00000 п. 0000083658 00000 п. 0000087237 00000 п. 0000087276 00000 п. 0000087665 00000 п. 0000088055 00000 п. 0000088176 00000 п. 0000088366 00000 п. 0000089189 00000 п. 0000114886 00000 н. 0000430839 00000 н. 0000430897 00000 п. 0000430955 00000 н. 0000431013 00000 н. 0000431071 00000 н. 0000431129 00000 н. 0000431187 00000 н. 0000431245 00000 н. 0000431303 00000 н. 0000431361 00000 н. 0000431419 00000 н. 0000431477 00000 н. 0000431535 00000 н. 0000431593 00000 н. 0000431651 00000 н. 0000431709 00000 н. 0000431767 00000 н. 0000431825 00000 н. 0000431883 00000 н. 0000431941 00000 н. 0000431999 00000 н. 0000432057 00000 н. 0000432115 00000 н. 0000432173 00000 н. 0000432231 00000 п. 0000432289 00000 н. 0000432347 00000 н. 0000002676 00000 н. трейлер ] / Назад 1055054 >> startxref 0 %% EOF 755 0 объект > поток ч ޔ VkTSW7! y «o (B ^] ʊ1 * ΠLA» DA9QѢu [Ec% H; hd9Se.Z]?} S9
Какие лекарства используются при лечении синдрома Жильбера?
Автор
Хишам Назер, MBBCh, FRCP, DTM & H Профессор педиатрии, консультант по детской гастроэнтерологии, гепатологии и клиническому питанию, Медицинский факультет Университета Иордании, Иордания
Хишам Назер, MBBCh, FRCP, DTM & H является членом следующих медицинских общества: Американская ассоциация врачей-лидеров, Королевский колледж педиатрии и детского здоровья, Королевский колледж хирургов в Ирландии, Королевское общество тропической медицины и гигиены, Королевский колледж врачей и хирургов Соединенного Королевства
Раскрытие информации: не раскрывать.
Соавтор (ы)
Правин К. Рой, доктор медицины, AGAF Клинический доцент медицины, Медицинский факультет Университета Нью-Мексико
Правин К. Рой, доктор медицины, AGAF является членом следующих медицинских обществ: Американской гастроэнтерологической ассоциации, Американского общества гастроэнтерологической эндоскопии
Раскрытие информации: раскрывать нечего.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу.для: Medscape.
Главный редактор
BS Ананд, доктор медицины Профессор кафедры внутренней медицины, отделение гастроэнтерологии, Медицинский колледж Бейлора
BS Ананд, доктор медицинских наук, является членом следующих медицинских обществ: Американской ассоциации по изучению заболеваний печени, Американского колледжа гастроэнтерологии , Американская гастроэнтерологическая ассоциация, Американское общество эндоскопии желудочно-кишечного тракта
Раскрытие: Ничего не говорится.
Благодарности
BS Anand, MD Профессор кафедры внутренних болезней, отделение гастроэнтерологии, Медицинский колледж Бейлора
BS Ананд, доктор медицинских наук, является членом следующих медицинских обществ: Американской ассоциации по изучению заболеваний печени, Американского колледжа гастроэнтерологии, Американской гастроэнтерологической ассоциации и Американского общества гастроэнтерологической эндоскопии
.Раскрытие: Ничего не нужно раскрывать.
Шоукат Башир, доктор медицины Доцент, кафедра медицины, отделение гастроэнтерологии, Университет Джорджа Вашингтона, Вашингтон, округ Колумбия
Шоукат Башир, доктор медицины, является членом следующих медицинских обществ: Американского колледжа гастроэнтерологии, Американского колледжа врачей, Американской гастроэнтерологической ассоциации и Американской медицинской ассоциации
.Раскрытие: Ничего не нужно раскрывать.
Дэвид Эрик Бернштейн, доктор медицины Директор отделения гепатологии, Университетская больница Северного берега; Профессор клинической медицины, Медицинский колледж Альберта Эйнштейна
Дэвид Эрик Бернштейн, доктор медицины, является членом следующих медицинских обществ: Американской ассоциации по изучению заболеваний печени, Американского колледжа гастроэнтерологии, Американского колледжа врачей, Американской гастроэнтерологической ассоциации и Американского общества гастроэнтерологической эндоскопии
Раскрытие: Ничего не нужно раскрывать.
Мануп С. Бутани, доктор медицины Профессор, содиректор Центра эндоскопических исследований, обучения и инноваций (CERTAIN), директор Центра эндоскопического ультразвука, Департамент медицины, Отделение гастроэнтерологии, Медицинское отделение Техасского университета; Директор отдела эндоскопических исследований и разработок, Онкологический центр Андерсона Техасского университета
Мануп С. Бутани, доктор медицины, является членом следующих медицинских обществ: Американской ассоциации развития науки, Американского колледжа гастроэнтерологии, Американского колледжа врачей, Американской гастроэнтерологической ассоциации, Американского института ультразвука в медицине и Американского общества гастроэнтерологической эндоскопии.
Раскрытие: Ничего не нужно раскрывать.
Джек Брэгг, DO Доцент кафедры клинической медицины Медицинского факультета Университета Миссури
Джек Брэгг, DO, является членом следующих медицинских обществ: Американского колледжа остеопатических терапевтов и Американской остеопатической ассоциации
Раскрытие: Ничего не нужно раскрывать.
Энни Т. Чемманур, доктор медицины Лечащий врач, Медицинский центр Метровест и Мемориальная больница Массачусетского университета, кампус Мальборо
Энни Т. Чемманур, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей — Американского общества внутренней медицины, Американской гастроэнтерологической ассоциации, Американской медицинской ассоциации и Массачусетского медицинского общества
.Раскрытие: Ничего не нужно раскрывать.
Кармен Каффари, доктор медицины Доцент кафедры педиатрии, отделение гастроэнтерологии / питания, медицинский факультет Университета Джона Хопкинса
Кармен Каффари, доктор медицины, является членом следующих медицинских обществ: Американского колледжа гастроэнтерологии, Американской гастроэнтерологической ассоциации, Североамериканского общества детской гастроэнтерологии, гепатологии и питания и Королевского колледжа врачей и хирургов Канады
Раскрытие: Ничего не нужно раскрывать.
Гаутам Дехадрай, доктор медицины Заведующий отделением, заведующий отделением отделения интервенционной радиологии, Норманская региональная больница
Гаутам Дехадрай, доктор медицины, является членом следующих медицинских обществ: Американского колледжа радиологии, Медицинского совета Индии и Радиологического общества Северной Америки
Раскрытие: Ничего не нужно раскрывать.
Джаянт Деодхар, доктор медицины Доцент педиатрии, Медицинский колледж Би Джей, Индия; Почетный консультант отделения педиатрии и неонатологии, Мемориальный госпиталь короля Эдуарда, Индия
Раскрытие: Ничего не нужно раскрывать.
Ширли Донельсон, доктор медицины Директор программы, доцент кафедры внутренней медицины, отделение болезней органов пищеварения, Медицинская школа Университета Миссисипи
Ширли Донельсон, доктор медицины, является членом следующих медицинских обществ: Американского колледжа гастроэнтерологии, Американского колледжа врачей, Американской гастроэнтерологической ассоциации, Американской медицинской ассоциации и Медицинской ассоциации штата Миссисипи
Раскрытие: Ничего не нужно раскрывать.
Сандип Мукерджи, MB, BCh, MPH, FRCPC Доцент, Отделение внутренней медицины, Отделение гастроэнтерологии и гепатологии, Медицинский центр Университета Небраски; Консультанты отделения гастроэнтерологии и гепатологии Медицинского центра по делам ветеранов
Раскрытие информации: Merck Honoraria Выступление и обучение; Членство в Правлении гонорара Ikaria Pharmaceuticals
Дена Назер, доктор медицины Медицинский директор Центра защиты детей Детской больницы Мичигана; Доцент, Государственный университет Уэйна
Дена Назер, доктор медицинских наук, является членом следующих медицинских обществ: Амбулаторная педиатрическая ассоциация, Американская академия педиатрии, Американское профессиональное общество по борьбе с жестоким обращением с детьми и Helfer Society
.Раскрытие: Ничего не нужно раскрывать.
Mohamed Othman, MD Врач-резидент, Отделение внутренней медицины, Медицинский факультет Университета Нью-Мексико
Раскрытие: Ничего не нужно раскрывать.
Нури Озден, доктор медицины Доцент кафедры внутренней медицины Медицинского колледжа Мехарри
Нури Озден, доктор медицины, является членом следующих медицинских обществ: Американского колледжа гастроэнтерологии, Американского колледжа врачей, Американской гастроэнтерологической ассоциации и Американского общества гастроэнтерологической эндоскопии
Раскрытие: Ничего не нужно раскрывать.
Тушар Патель, MB, ChB Профессор медицины, Медицинский центр Университета штата Огайо
Tushar Patel, MB, ChB является членом следующих медицинских обществ: Американской ассоциации по изучению заболеваний печени и Американской гастроэнтерологической ассоциации
Раскрытие: Ничего не нужно раскрывать.
Дэвид А. Пикколи, доктор медицины Заведующий отделением детской гастроэнтерологии, гепатологии и питания Детской больницы Филадельфии; Профессор Медицинского факультета Пенсильванского университета
Дэвид А. Пикколи, доктор медицины, является членом следующих медицинских обществ: Американской ассоциации по изучению заболеваний печени, Американской гастроэнтерологической ассоциации и Североамериканского общества детской гастроэнтерологии и питания
Раскрытие: Ничего не нужно раскрывать.
Alessio Pigazzi, MD PhD, руководитель программы минимально инвазивной хирургии, отделение хирургии, отделение общей онкологической хирургии, Национальный медицинский центр City of Hope
Раскрытие: Ничего не нужно раскрывать.
Правин К. Рой, доктор медицины, AGAF Гастроэнтеролог, Фонд клиники Окснера; Младший научный сотрудник Института респираторных исследований Лавлейс; Главный редактор Интернет-журнала гастероэнтерологии; Редакционный совет, Signal Transduction Insights; Редакционная коллегия Интернет-журнала эпидемиологии; Редакционная коллегия, Письмо с обзором эндоскопии желудочно-кишечного тракта
Правин К. Рой, доктор медицины, AGAF является членом следующих медицинских обществ: Американского колледжа гастроэнтерологии, Американской гастроэнтерологической ассоциации и Американского общества гастроэнтерологической эндоскопии
Раскрытие: Ничего не нужно раскрывать.
Жанетт Дж. Смит, доктор медицинских наук , научный сотрудник отделения гастроэнтерологии-гепатологии, Медицинский факультет Университета Коннектикута
Джанетт Дж. Смит, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей, Американской гастроэнтерологической ассоциации и Американской ассоциации общественного здравоохранения
Раскрытие: Ничего не нужно раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
Мэри Л. Виндл, PharmD Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие: Ничего не нужно раскрывать.
Джордж И Ву, доктор медицины, доктор медицинских наук Профессор, кафедра медицины, директор секции гепатологии, кафедра исследований гепатита Германа Лопата, медицинский факультет Университета Коннектикута
Джордж И Ву, доктор медицинских наук, является членом следующих медицинских обществ: Американской ассоциации по изучению заболеваний печени, Американской гастроэнтерологической ассоциации, Американской медицинской ассоциации, Американского общества клинических исследований и Ассоциации американских врачей
Раскрытие информации: Гонорар Springer за консультационные услуги Консультации; Гонорар Gilead Consulting Членство в экспертной комиссии; Vertex Honoraria Выступление и обучение; Bristol-Myers Squibb Honoraria Выступление и преподавание; Членство в комиссии Springer Royalty Review; Merck Honoraria Выступление и обучение
Роль синдрома Гилберта и частых полиморфизмов медленного ацетилирования NAT2 в фармакокинетике ретигабина
Субъекты и дизайн исследования
Это исследование представляло собой одноцентровое, комбинированное, открытое, открытое, фармакогенетическое / фармакогенетическое исследование фармакогенетики / PK в комбинированном комбинированном однократном / многократном введении. здоровых молодых людей с разными генотипами и фенотипами для двух полиморфных ферментов метаболизма лекарств UGT1A1 и NAT2 .Субъекты были генотипированы и фенотипированы, как описано ниже. В случае стабильных генетических и функциональных результатов испытуемые были разделены на одну из следующих четырех групп:
- 1
Отсутствие GS / RA (non-GS / RA),
- 2
GS / RA,
- 3
Отсутствие GS / SA (non-GS / SA),
- 4
GS / SA.
Участники исследования были набраны из группы субъектов Южной Германии, в которой все субъекты были генотипированы по частым полиморфизмам NAT2 и UGT1A1 . 1
Фенотипический диагноз GS был получен с помощью 24-часового теста натощак (диета 400 ккал). 5 На протяжении всего периода голодания общий, неконъюгированный и конъюгированный билирубин определяли каждые 2 часа.Диагноз ГС ставили, если общий билирубин повышался до ≥25 мк моль / л хотя бы один раз в течение 24-часового периода голодания.
NAT2 фенотипирование выполняли путем введения 200 мг кофеина (таблетки Coffeinum N 0,2, Merck, Дармштадт, Германия) и последующего сбора мочи в течение 6 часов. Для количественного определения метаболитов кофеина был использован специальный метод ЖХ-МС / МС: 5-ацетиламино-6-формиламино-3-метилурацил (AFMU), 5-ацетиламино-6-амино-3-метилурацил (AAMU), 1-метилксантин. (1X) и 1-метилурат (1U).Подробные сведения о протоколе фенотипирования и биоаналитическом методе метаболитов кофеина, включая его фактические данные о производительности (точность и прецизионность) при измерении образцов, полученных в результате этого исследования, были недавно опубликованы Jetter et al. 41 Вкратце, активность NAT2 определяли путем расчета молярных метаболических соотношений в моче (AFMU + AAMU) / (AFMU + AAMU + 1X + 1U). 42 Коэффициенты метаболизма ниже 0,21 были определены как критерий приемлемости для заключения фенотипа SA, тогда как отношения ≥0.32 потребовались для заключения фенотипа RA. Субъекты с промежуточным соотношением между этими категориями не считались однозначно классифицируемыми и не подходили для включения в исследование.
Тридцать семь здоровых молодых людей (31 мужчина / 6 женщин) соответствовали требованиям генотипа и фенотипа, а также всем другим критериям включения, согласились участвовать в исследовании и были включены в исследование. Одна женщина из группы non-GS / SA отказалась от согласия после завершения части исследования с однократной дозой.Таким образом, данные о множественных дозах доступны для 36 субъектов. Исследование проводилось в отделении клинической фармакологии ASTA Medica AG (предшественник VIATRIS GmbH & Co. KG), Франкфурт, Германия. Перед участием в исследовании каждый субъект давал письменное информированное согласие, которое было одобрено институциональным наблюдательным советом Landesärztekammer Hessen. Исследование проводилось в соответствии с Хельсинкской декларацией (поправка Somerset West, 1996 г.) и Руководством ICH по надлежащей клинической практике (Примечание к руководству по надлежащей клинической практике (CPMP / ICH / 135/95), 17 января 1997 г.).Все субъекты были здоровы согласно истории болезни, физическому осмотру и клиническим лабораторным данным. Использование любых безрецептурных или рецептурных лекарств в течение 1 недели до введения исследуемого лекарства или сопутствующее лечение в ходе исследования не разрешалось. Алкогольные напитки и тяжелые физические упражнения были запрещены за 48 часов до первого введения и до взятия последнего образца крови PK. В дни определения профиля PK с однократной и многократной дозой субъекты находились в помещении в общей сложности на 36 часов, от 12 часов до и до 24 часов после утренней дозы.Во время содержания под стражей запрещалось курение, еда и напитки, содержащие кофеин, и подавались стандартные блюда. Во время амбулаторной части исследования с применением нескольких доз потребление кофеина было ограничено до 2 чашек / стаканов, а курение — до 10 сигарет в день. В 1 день исследования каждый субъект получил однократную пероральную дозу 200 мг RGB (2 капсулы по 100 мг каждая) после ночного голодания продолжительностью не менее 10 часов, и ему было предложено продолжать голодание до 4 часов после приема дозы. В дни исследования 3–7, 200 мг пероральных доз RGB вводили после ночного голодания утром (0700–0900 часов) и после 4-часового голодания вечером (1900–2100 часов).В 7 день исследования пациенты голодали по крайней мере за 10 ч до утренней дозы до 4 ч после утренней и вечерней доз.
Генотипирование субъектов
Выделение ДНК из образцов крови человека
ДНК выделяли из 5 мл образцов цельной крови этилендиаминтетрауксусной кислоты с использованием набора для экстракции ДНК NucleoSpin Blood (Macherey-Nagel, Германия) в соответствии с инструкциями производителя.
Генотипирование UGT1A1
вставок ТА в ТАТА-бокс промотора гена UGT1A1 были идентифицированы методом полимеразной цепной реакции (ПЦР) в сочетании с измерением резонансного переноса энергии флуоресценции (FRET), как недавно описано в другом месте. 1
Генотипирование NAT2
После амплификации с помощью ПЦР четыре однонуклеотидных полиморфизма, то есть nt 481 (C> T, Kpn I,], nt 590 (G
ФК отбор проб крови и аналитические методы
Образцы крови для определения концентраций плазмы RGB и ацетилированного метаболита собирали в пробирки EDTA K-Monovette ® (2 × 2.7 мл, Sarstedt, Германия), для профилирования однократной дозы (день 1) перед дозой, затем 0,33, 0,67, 1, 1,33, 1,67, 2, 2,5, 3, 4, 6, 8, 12, 16 20, 24 Через 30, 36 и 48 ч после дозирования; на 5 и 6 дни перед утренней дозой для минимальных уровней; для профилирования многократных доз (день 7) перед дозой (минимальная проба перед утренней дозой), 0,33, 0,67, 1, 1,33, 1,67, 2, 2,5, 3, 4, 6, 8, 12 (перед вечерней дозой) , 12,33, 12,67, 13, 13,33, 13,67, 14, 14,5, 15, 16, 18, 20, 24, 30, 36, 48, 60 после последней утренней дозы.Образцы центрифугировали (3600 об / мин в течение 10 минут, Labofuge GL ® , Heraeus) в течение 30 минут после сбора. Плазму собирали и хранили при -20 ° C до анализа.
Для определения концентраций RGB и его моноацетилированного метаболита AWD21-360 (Luna, Phenomenex ® Колонка , Phenomenex, Торранс, США, и система API 3000, PE Sciex, Торонто, Канада).Нижний предел количественного определения составлял 1,0 и 2,5 нг / мл для RGB и AWD21-360 соответственно. Контроль качества заключался в ежедневном построении новых калибровочных линий плазмы от 1 до 1000 нг / мл и в совместном анализе контрольных образцов плазмы с добавками 3, 15, 150 и 750 нг / мл. Аналитическая точность (процентное отклонение наблюдаемой концентрации от номинальной концентрации) и прецизионность (коэффициент вариации,%) анализа составляли 1–6% и 10–15%. Принимались только те аналитические партии, точность контрольных образцов которых не превышала 15% (20% при низкой концентрации).
Дополнительные подробности метода описаны в другом месте. 43 N -глюкурониды RGB не могли быть измерены в этом исследовании, потому что ранее было показано, что они нестабильны в ходе биоаналитических процедур, а внутренний стандарт недоступен.
Оценка и анализ общего билирубина в сыворотке
Образцы крови собирали в пробирки на 2,7 мл Serum Monovette ® (Sarstedt, Германия) утром после ночного голодания на скрининге и каждые 2 часа в течение 24 часов во время скрининга. разгрузочный день (диета 400 ккал), а также 24 часа в дни исследования 1 и 7 (обычная диета).От сбора крови до анализа образцы хранили в закрытом светонепроницаемом контейнере. Крови давали возможность свернуться в течение не менее 30 минут, а затем центрифугировали (3600 об / мин в течение 10 минут, Labofuge GL ® , Heraeus). Две аликвоты по 500 мкл мкл полученной сыворотки переносили в чистые полипропиленовые пробирки. Одну пробирку немедленно замораживали и хранили при -20 ° C (резервный образец). Сыворотка в другой пробирке была проанализирована на общий билирубин в течение 2 часов после взятия крови методом DPD (Vitros 250, Ortho-Clinical Diagnostics, Неккаргемюенд, Германия).Верхний предел нормы составил 19 мкм моль / л. Общая площадь билирубина под кривой (AUC 0–24 ) рассчитывалась для 24-часовых периодов с использованием правила трапеций.
Переносимость и безопасность
Оценки безопасности основывались на отчетах о побочных эффектах, обычных медицинских осмотрах, включая артериальное давление, частоту пульса и ЭКГ. Систолическое и диастолическое артериальное давление и частоту пульса регистрировали в положении лежа на спине с помощью осциллометрии (Dinamap ® , Criticon GmbH, Norderstedt, Германия) после того, как испытуемые отдыхали не менее 5 минут.Артериальное давление и частоту пульса регистрировали в дни 1 и 7 перед дозой и через 4 часа после введения дозы. Показания ЭКГ в двенадцати отведениях (Cardiosoft ® , Marquette Hellige GmbH, Фрайбург, Германия) регистрировали в дни 1 и 7 перед дозой и через 4 часа после введения дозы.
PK и статистический анализ
PK-анализ концентраций RGB и его ацетилированного метаболита (AWD21-360) в плазме крови выполняли с помощью методов, не зависящих от модели. 44 Значения максимальной концентрации ( C max ) и времени достижения C max ( t max ) были получены непосредственно из данных.Все расчеты PK были выполнены с помощью проверенного программного обеспечения на основе Excel (FUNCALC 2). 45 Для однократной дозы PK были определены следующие переменные: C max , t max , t 1/2 , AUC 0– ∞ , AUC 0– ∞ , норма (нормализованная к стандартной массе тела 70 кг) и CL / F (только исходное соединение). После изучения индивидуальных профилей концентрация-время, по крайней мере, три точки данных, которые были признаны находящимися в конечной фазе, были использованы для расчета константы конечной скорости ( λ z ) с помощью лог-линейной регрессии.Период полураспада ( t 1/2 ) оценивается как ln 2/ λ z . Площадь под кривой зависимости концентрации от времени от нуля до последней поддающейся количественной оценке концентрации ( C t последних ), наблюдаемых в момент времени t последних (AUC 0– t последних ), была определена линейная трапеция. Общая AUC была рассчитана как AUC 0– т последний + C T / λ z .Средние экстраполированные доли AUC исходного лекарственного средства и метаболита составили 4,5 и 6,8% соответственно. Очевидный пероральный клиренс (CL / F ) был получен как доза / AUC. Концентрации в плазме ниже предела количественного определения анализа устанавливали равным нулю, если они имели место до t max , и в противном случае считали пропущенными значениями для анализа PK. Для многократного дозирования PK были определены следующие переменные: C max, ss , t max, ss , t 1/2, ss , AUC τ , ss , AUC τ , ss, norm (нормализовано к стандартной массе тела 70 кг) и CLss / F (только исходное соединение).
Статистический анализ был выполнен с использованием процедуры общей линейной модели в SAS (версия 6.12, SAS Institute, Inc.; Кэри, Северная Каролина, США). Мультипликативная модель с факторами UGT1A1 и NAT2 генотипов, соответствующий член взаимодействия и член нормально распределенной ошибки были подобраны для AUC и C max . Точечные оценки и 95% ДИ скорректированной по массе тела AUC в установившемся состоянии и значения C max были получены из двухфакторного дисперсионного анализа.Все проверенные гипотезы были двусторонними, и уровень α был установлен на уровне 0,05. Поскольку не было взаимодействий UGT * NAT , данные факторов UGT и NAT можно интерпретировать независимо.
Что такое синдром Гилберта? — DrWeil.com
- Дом
- Здоровье и благополучие
- Тело, разум и дух
- Печень и почки
Что на самом деле означает диагноз синдрома Гилберта, и рекомендуете ли вы какие-либо добавки или травы для этого состояния?
Эндрю Вейл, М.Д. | 12 апреля 2007 г.
Синдром Жильбера (произносится как jeel-bears) был назван в честь одного из французских врачей, который первым описал его. Это доброкачественное заболевание печени, которое редко вызывает симптомы, не требует лечения и не вызывает беспокойства. У людей, страдающих этим заболеванием, печень неправильно обрабатывает билирубин, желчный пигмент, образующийся при расщеплении красных кровяных телец. Синдром (не считается заболеванием) обычно диагностируется, когда уровень билирубина повышается при обычных анализах крови.Пострадало от трех до 10 процентов населения США. Это чаще встречается у мужчин, чем у женщин.
Синдром Жильбера — это наследственное заболевание, которое присутствует с рождения. Иногда это приводит к тому, что уровень билирубина поднимается достаточно высоко, чтобы вызвать желтуху; Вы можете сначала заметить, что белки ваших глаз имеют желтый оттенок, а иногда ваша кожа может приобретать желтоватый оттенок. Но желтуха обычно легкая и проходит без лечения. Уровень билирубина может повышаться вследствие болезни (даже простуды или гриппа), менструации, голодания или пропуска приемов пищи, обезвоживания или перенапряжения, даже стресса.Симптомы, связанные с синдромом Гилберта, включают усталость, слабость и боль в животе, но они встречаются нечасто.
Суть в том, что синдром Гилберта не опасен. Это не повредит вашей печени, не вызовет болезней и не сократит вашу жизнь. Единственная предосторожность, которую вам нужно предпринять, — убедиться, что все ваши врачи знают, что у вас синдром Жильбера, поскольку фермент, отвечающий за переработку билирубина, также может влиять на то, как ваше тело обрабатывает некоторые лекарства. Кроме того, если врачи не знают вашего диагноза, они могут назначить другие тесты, в которых нет необходимости.
Никаких добавок или трав для лечения этого состояния не требуется. Тем не менее, вы можете попытаться предотвратить повышение уровня билирубина, сделав все возможное, чтобы избежать простуды и гриппа, оставаясь гидратированным, выпивая по крайней мере шесть-восемь стаканов очищенной воды в день, соблюдая питательную сбалансированную диету (не голодайте и не пропускайте приемы пищи) и научиться справляться с эмоциональным стрессом с помощью таких техник разума / тела, как работа с дыханием, медитация, йога и биологическая обратная связь.
Эндрю Вейл, доктор медицины
Жизнь с синдромом Гилберта.В октябре 2015 года я уехала из родного города… | Оана Константин
Изображение Бонни Хендерсон с сайта PixabayВ октябре 2015 года я покинул местную больницу своего родного города с кучей бумаг, которые должны были объяснить, что со мной произошло за неделю, когда я был госпитализирован. Одно я знал точно: у меня больше не было желчного пузыря. Но в диагностическом документе и медицинском письме, среди прочего, было написано: тревожное расстройство и синдром Гилберта. Я чувствовал себя Прошкой в онкологическом отделении «», полуавтобиографическом романе русского писателя Александра Солженицына, которого отправили домой с неизлечимой болезнью, полагая, что он вылечился после операции на сердце.
В то время я понятия не имел, что означает синдром Гилберта, и не обращал на него особого внимания, потому что мои врачи даже не подумали о том, чтобы объяснить его мне. Мой Гилберт был слишком мягким, чтобы они даже потрудились объяснить, как он повлияет на мою жизнь и как это уже повлияло на меня.
Синдром Жильбера — наследственное генетическое заболевание, характеризующееся высоким уровнем неконъюгированного билирубина в крови. Билирубин — желтый пигмент, конъюгированный в печени; неконъюгированный билирубин потенциально токсичен.Обычно высокий уровень билирубина, который можно определить с помощью анализа крови, является индикатором заболевания печени. Но иногда высокий уровень билирубина может быть вызван отсутствием заболевания печени — именно так обычно диагностируется синдром Жильбера. Синдром Гилберта чаще встречается у мужчин, чем у женщин [1].
Желтуха — наиболее частый и очевидный признак синдрома Гилберта. Белки в моих глазах были желтоватыми с тех пор, как я себя помню, но мне наконец поставили диагноз в восемнадцать лет.Все знают, что желтая склера обычно является признаком гепатита, но моя кровь каждый раз была хороша, просто немного повышенный неконъюгированный билирубин, который, казалось, никого не волновал. Так что я тоже долгое время не делал этого. Я просто знала, что у меня иногда почему-то глаза желтоватые. И что я устал, и у меня были проблемы с фокусировкой. И была необъяснимая боль в животе. Но это было нормально, правда?
Поскольку это наследственное заболевание, вероятно, оно передается в моей семье или по крайней мере у одного из моих родителей есть этот ген.На данный момент я единственный, кому поставили диагноз. Из моего личного исследования я пришел к выводу, что это было и у моей бабушки, потому что она всю жизнь жаловалась на боль в правой части живота, и ей также удалили желчный пузырь хирургическим путем после того, как ей поставили диагноз холецистит и желчные камни. Но диагноз Гилберта ей так и не поставили. Раньше глаза моего отца становились желтоватыми, но, опять же, никто не считает это важным, потому что в остальном он был в полном порядке и у него не было проблем с печенью.
Слово «доброкачественный» — первое слово, которое появляется при поиске этого состояния. Как-то утешительно читать, что, по крайней мере, ваш диагноз не угрожает вашей жизни. Но правда в том, что Гилберт все изменил для меня. Это заставило меня более внимательно относиться к своей внешности и своему здоровью. Это поднимало истории, это открывало разговоры и, возможно, даже дружеские отношения, поскольку я иногда использую Гилберта как ледокол в разговорах, особенно когда я переживаю эпизод высокого уровня билирубина, и белки моих глаз становятся заметно желтоватыми.Я часто использую это как шутку при знакомстве с новыми людьми, потому что термин «синдром» обычно заставляет их думать о каком-то редком заболевании, например о психическом заболевании, или даже о каком-то психическом заболевании. И они заинтригованы, и тогда я могу рассказать им о том, как эта штука буквально заставляет меня желтеть время от времени. Как ни странно, желтый — даже мой любимый цвет.
Гилберт в значительной степени изменил мою жизнь. Это заставило меня задуматься о том, что я ем и сколько сплю, что в конечном итоге изменило мой образ жизни. После того, как в таком молодом возрасте мне поставили диагноз «камни в желчном пузыре» (мне было четырнадцать, когда я узнал об этом, и восемнадцать, когда я перенес операцию), одной из вещей, которая занимала меня, была попытка найти объяснение диагнозу.В конце концов, после того, как был поставлен диагноз «синдром Жильбера», все стало более ясным — высокий уровень билирубина связан с повышенным риском холелитиаза или образования пигментных желчных камней [2]. Таким образом, у людей с GS более вероятно развитие желчных камней, которые могут потребовать хирургического удаления желчного пузыря.
Операция до сих пор остается одним из главных событий в моей жизни, поскольку я все еще борюсь с социальной тревогой, которая началась с панических атак во время моей госпитализации.Я могу сказать, что в некотором смысле Гилберт в конечном итоге изменил многие аспекты моей жизни, и это происходит до сих пор.
Когда я начал искать в Интернете в конце 2015 года, я наткнулся на несколько основных статей, в которых говорилось, что это просто безвредное и безвредное заболевание, с которым живут некоторые люди, без развития каких-либо неприятных симптомов. Некоторым из них даже не ставят диагноз до очень позднего возраста. По этой причине я считал, что в принципе беспокоиться не о чем, потому что во всех статьях говорилось, что болезнь Гилберта — это просто доброкачественное врожденное заболевание, не требующее никакого лечения.Меня успокаивало даже то, что мои врачи не обращали на это особого внимания. Долгое время казалось, что врачи и исследователи относятся к GS безразлично, так как есть много других вредных заболеваний, которые нужно изучать и лечить. Более того, ген Гилберта был отложен, потому что он генетический, поэтому нет никакого способа вылечить ваших ошибочных генов.
Для меня самый ужасный симптом GS — это усталость. Недавно мне удалось преодолеть это за счет того, что я стал более рефлексивно относиться к собственному телу и его потребностям.Тем не менее, бывают недели, когда я чувствую, что не могу прожить дни без дневного сна. Некоторыми триггерами повышения уровня билирубина являются периоды стресса, недостаточного потребления калорий или голодания, менструации, инфекции [3]. Таким образом, с GS вы, по сути, находитесь в бесконечной гонке по избеганию триггеров.
Я точно не знаю, в какой момент у меня возник интерес к синдрому Гилберта. У меня были преходящие эпизоды желтухи, и я мог видеть их особенно в глазах, поскольку изменение цвета склеры является одним из наиболее распространенных индикаторов повышения уровня билирубина.После того, как я стал вегетарианцем два года назад, я хотел узнать и узнать о питании, чтобы иметь полноценную и здоровую диету. Я хотел знать, как моя новая диета повлияла на моего Гилберта. Есть несколько противоречивых выводов. Интересно, что есть исследование, в котором утверждается, что синдром Гилберта можно контролировать с помощью палеолитической кетогенной диеты, состоящей в основном из продуктов животного происхождения, жиров и белков, с небольшим количеством продуктов растительного происхождения [4]. Исследование интригует, потому что, например, после холецистэктомии вам следует избегать жирной пищи, поскольку ваш пищеварительный тракт теперь пропускает этап.В противном случае вы должны жить нормальной жизнью, но я все равно обнаруживаю, что мое пищеварение затруднено, когда я ем жирную жареную пищу, например, картофель фри. Поэтому я думаю, что продвигать палеолитическую кетогенную диету для всех пациентов с диагнозом Гилберта — не лучшая идея, как утверждается в упомянутом выше исследовании. В исследовании даже не упоминается, удаляли ли желчный пузырь участникам также хирургическим путем из-за повышенного уровня билирубина, который приводил к образованию пигментных камней.
Другое более убедительное исследование утверждает, что для людей с ГС гораздо важнее не диета как таковая, а потребление калорий [5].Это означает, что эпизоды желтухи могут быть вызваны низкокалорийной диетой [5]. По этой причине голодание или прерывистое голодание не рекомендуется людям, страдающим болезнью Гилберта, поскольку оно имеет тот же эффект [6]. Эта практика подходит для некоторых людей, поскольку они утверждают, что она заставляет их чувствовать себя легче и бодрее. Но лишение калорий таким образом вызывает более высокие уровни билирубина у пациентов с ГС, чем у здоровых людей. Это одна из причин, по которой я всегда с собой перекусываю и стараюсь как можно больше не испытывать чувства голода.
Некоторые препараты могут вызывать неожиданно высокий уровень токсичности у пациентов с GS. Исследования показали, что очень распространенное и очевидно безопасное лекарство, такое как парацетамол, может вызывать неожиданно высокий уровень токсичности у пациентов с синдромом Жильбера [7]. Таким образом, парацетамол следует назначать этой конкретной группе людей в умеренных количествах. Это одна из причин, по которой вам следует знать о своем состоянии, а также сообщить об этом своему врачу, прежде чем он назначит какое-либо лечение. Я узнал, насколько важно рассказывать врачу о своей истории болезни и любых заболеваниях.Я даже сказал своему стоматологу, что у меня синдром Гилберта, на всякий случай.
Это показывает, насколько мало мы вообще знаем о том, как действуют наркотики. Подумайте о клинических испытаниях, которые должно пройти новое лекарство, прежде чем оно будет выпущено на рынок и прописано пациентам. Практически невозможно проверить каждую переменную. Таким образом, мы практически не знаем, было ли испытано лекарство, которое кажется совершенно безопасным, в отношении синдрома Гилберта. Например, лекарство, которое используется для лечения рака, связано с увеличением уровня смертности при назначении людям с синдромом Жильбера [8].
Но не волнуйтесь, есть и хорошие новости. Гилберта может положительно повлиять на ваш естественный процесс старения. Как показывают исследования, высокий уровень билирубина в кровотоке не только вызывает пожелтение, но и действует как антиоксидант, который может защитить вас от развития сердечно-сосудистых заболеваний [9]. Более того, согласно крупному популяционному исследованию, «у людей с диагнозом смертность, как правило, намного ниже, чем у пациентов без признаков заболевания» [10].Вот почему я иногда думаю о моем Гилберте как о своей скрытой сверхдержаве.
Я часто шучу, что на самом деле Гилберт — одна из моих личностей. Благодаря синдрому Гилберта вы можете буквально увидеть, не высыпался ли я в последние дни, испытываю ли я стресс и даже если у меня менструация, потому что все это влияет на уровень билирубина в моем кровотоке. Гилберта также по-разному влияет на мое общее настроение: если я пропускаю прием пищи, у меня легко кружится голова и я теряю всю энергию. Я буквально чувствую повышение уровня билирубина.
Сегодня меня это не сильно беспокоит, только эпизодическая желтуха, когда я чувствую стресс. В некотором роде это напоминает мне, что мне нужно отдохнуть от всего, что я переживаю. Это постоянное и видимое напоминание о том, что мне нужно лучше заботиться о себе. Меня уже не пугает, как раньше, когда каждый эпизод желтухи вызывал страх, что что-то не так с моей печенью, или что камни в желчном пузыре вернулись, или некоторые из них, возможно, остались позади. Пока мои ежегодные анализы крови в порядке, я больше не беспокоюсь, как раньше, когда наблюдаю такие симптомы, как желтуха, боль в животе или усталость.Я не считаю, что мы должны относиться к GS как к самому важному в мире, но необходимо некоторое внимание и осведомленность. Тем более, что так много людей не получают нужных советов от своего врача. В большинстве случаев даже врач не знает, что пациент должен делать, чтобы держать GS под контролем.
Мой Гилберт — это одновременно моя суперсила и моя слабость, и, в конечном счете, после всей документации и саморефлексии, я принимаю ее такой, какая она есть.Иногда от этого я становлюсь желтым и сварливым, я перенес операцию, которая в конечном итоге вызвала у меня беспокойство, с которым я все еще борюсь, но в конце концов заставила меня застенчиво и внимательнее относиться к своему телу и его потребностям. И самое главное, это дало мне повод бесконечно шутить.
Каталожный номер:
[1] NORD. Национальная организация редких заболеваний. [В Интернете] доступно по адресу: https://rarediseases.org/rare-diseases/gilbert-syndrome/ [по состоянию на 26 февраля 2020 г.].
[2] Буч, С., Schafmayer, C., Völzke, H., Seeger, M., Miquel, J.F., Sookoian, S.C., Egberts, J.H., Arlt, A., Pirola, C.J., Lerch, M.M. и Джон У. (2010). Локусы полногеномного анализа уровней билирубина связаны с риском и составом желчных камней. Гастроэнтерология , 139 (6), стр. 1942–1951.
[3] Клиника Мэйо. [В Интернете] доступно по адресу: https://www.mayoclinic.org/diseases-conditions/gilberts-syndrome/symptoms-causes/syc-20372811 [по состоянию на 26 февраля 2020 г.].
[4] Тот, К.и Клеменс, З. (2015). Синдром Гилберта успешно лечится с помощью палеолитической кетогенной диеты. Американский журнал медицинских историй болезни , 3 (4), стр.117–120.
[5] Felsher, B.F. (1976). Влияние изменений пищевых компонентов на билирубин сыворотки при синдроме Жильбера. Американский журнал клинического питания , 29 (7), стр 705–709.
[6] Фелшер Б.Ф., Рикард Д. и Редекер А.Г. (1970). Взаимосвязь между потреблением калорий и степенью гипербилирубинемии при синдроме Жильбера. Медицинский журнал Новой Англии , 283 (4), стр.170–172.
[7] Эстебан А. и Перес-Матео М. (1999). Неоднородность метаболизма парацетамола при синдроме Жильбера. Европейский журнал метаболизма и фармакокинетики лекарственных средств , 24 (1), стр.9–13.
[8] Макдональд, Дж. Б., Эванс, А. Т., МакКьюн, Дж. С., Шоч, Г., Оструу, Дж. Д. и Гули, Т. А. (2016). Исходы смертности после лечения кондиционирующим действием, содержащего бусульфан, и трансплантации гемопоэтических клеток у пациентов с синдромом Жильбера: ретроспективное когортное исследование. The Lancet Hematology , 3 (11), pp.e516-e525.
[9] Балмер А.К., Веркаде Х.Дж. и Вагнер К.Х. (2013). Билирубин и не только: обзор липидного статуса при синдроме Жильбера и его значение для защиты от сердечно-сосудистых заболеваний. Прогресс в исследованиях липидов , 52 (2), стр.193–205.
[10] Хорсфолл, Л.Дж., Назарет, И., Перейра, С.П., Петерсен, И. (2013). Синдром Гилберта и риск смерти: популяционное когортное исследование. Журнал гастроэнтерологии и гепатологии , 28 (10), стр.1643–1647.
% PDF-1.3 % 2 0 obj > эндобдж 1 0 obj > эндобдж 3 0 obj > поток UUID: ed23613d-ff95-4f79-9bab-b957ff94c565adobe: DocId: INDD: 45d731e1-5ff5-11db-a82b-e124b6969bbbxmp.id: 3BE09A1F7B9CE711A4BEC3F17CAD770Eproof: pdfxmp.iid: 407802B6799CE711A4BEC3F17CAD770Exmp.did: FBE0C10EEC5AE611815C87ACDB3BA7D0adobe: DocId: INDD: 45d731e1-5ff5-11db- a82b-e124b6969bbb по умолчанию
