Сахарный диабет: диагностика и лечение (Сергиев Посад)
Что такое сахарный диабет?
ВНИМАНИЕ: Доступны онлайн-консультации врачей (более 18 специальностей).
Сахарный диабет – это заболевание эндокринной системы, при котором определяется повышение уровня глюкозы в составе крови на фоне энергетического голодания тканей. Нарастает недостаточность гормона инсулина, и глюкоза как основной источник энергии организма при этом не попадает в клетки. Патология характеризуется возникновением гипергликемии, серьезных нарушений белкового, водно-солевого, минерального обмена.
Типы болезни и ее причины
Этиология сахарного диабета зависит от типа заболевания – механизмы патогенеза принципиально отличаются.
Развитие сахарного диабета связано с инсулином – этот гормон поджелудочной железы обеспечивает переход глюкозы в клетки тканей для их дальнейшего питания энергией. Основными «органами-мишенями», на которые воздействует инсулин, являются печень, мышцы, жировая ткань.
Известно два варианта болезни, которые принципиально отличаются по причинам заболевания сахарным диабетом и механизму развития.
Сахарный диабет 1 типаСвязан с недостаточным синтезом инсулина бета-клетками поджелудочной железы. Ее функционирование меняется, бета-клетки разрушаются, что приводит к полному дефициту инсулина в организме. Это препятствует переходу глюкозы в состав тканей и нарушает их питание.
Причины заболевания сахарным диабетом 1 типа достоверно не выявлены. Общепринятая теория свидетельствует в пользу аутоиммунного механизма развития, когда антитела атакуют собственные ткани и разрушают эндокринные клетки поджелудочной железы. Определенную роль могут играть воспалительные изменения, онкология поджелудочной железы, а также поражение вирусной инфекцией и наследственный фактор.
Диабет 1 типа обычно развивается в детском или подростковом возрасте, поскольку гибель панкреатических клеток происходит достаточно быстро, нарушение экзокринной функции поджелудочной железы появляется рано. Ранние классификации определяли этот тип как «инсулинозависимый», однако современные представления о патологии определяют возможность инсулинотерапии в любом случае болезни.
Ранние классификации определяли этот тип как «инсулинозависимый», однако современные представления о патологии определяют возможность инсулинотерапии в любом случае болезни.
Это приобретенное заболевание, которое проявляется в старшем возрасте и связано со снижением чувствительности жировой, мышечной и других тканей к инсулину. Часто такое состояние сопутствует повышению массы тела или ожирению, поэтому в механизмах развития болезни активную роль играет нарушение диеты с преобладанием сладкого и мучного.
Механизм развития СД 2 типа принципиально отличается – организм вырабатывает необходимое количество инсулина, однако чувствительность клеток к нему существенно снижается, возникает относительный дефицит гормона, что приводит к диабету. Патологические изменения через некоторое время провоцируют значительное снижение уровня инсулина, что в комплексе с нарушением ответа клеток на гормон приводит к патологическим последствиям.
Выделяют особое состояние – преддиабетическое, при котором уровень сахара крови превышает границы нормы, однако пока находится на пограничном состоянии. Такие пациенты составляют основную группу риска по развитию сахарного диабета 2 типа или серьезных сердечно-сосудистых осложнений.
Еще одна особая форма – гестационный диабет, связанный с изменениями гормональной регуляции во время беременности. Обычно такое состояние возникает на втором или третьем триместре, проходит после родов. Беременной женщине в этом случае важно также соблюдать все рекомендации эндокринолога, чтобы предупредить развитие осложнений в будущем для себя или ребенка.
Современные классификации предполагают развитие специфических видов патологии – моногенные варианты, изменение работы поджелудочной железы на фоне острого панкреатита или кистозного фиброза, медикаментозно-индуцированный вариант, диабетические осложнения лечения агрессивными препаратами при терапии ВИЧ/СПИД, системных болезней соединительной ткани, состояний после трансплантации.
Признаки
Симптомы диабета могут проявляться не сразу, а только при значительном повышении уровня глюкозы в крови. Тогда лабораторные анализы свидетельствуют о декомпенсированном течении. Также большинство признаков сахарного диабета похожи, может отличаться только степень их выраженности, интенсивность и скорость развития.
Сахарный диабет 1 типа обычно развивается стремительно и проявляется более яркими клиническими симптомами. Пациенты с таким заболеванием замечают повышение аппетита, постоянное чувство жажды, хроническую усталость, сонливость. Вес тела при этом может снижаться, несмотря на повышение количества употребляемой еды. Отмечается увеличение количества позывов к мочеиспусканию, и пациент может просыпаться даже ночью, при этом повышается объем выделяемой за сутки мочи.
СД 2 типа отличается постепенным началом развития симптомов, болезнь протекает медленно, и при этом признаки сахарного диабета выражаются относительно слабо. Сухость во рту и жажда, которые беспокоят человека с СД 2 типа, не проходят даже после большого количества выпиваемой жидкости – пациенты могут употреблять до 3-5 литров воды за сутки. Прогрессирование болезни сопровождается онемением конечностей и ощущением покалывания в пальцах, тошнотой до рвоты, пересыханием кожи, сильным зудом, долгим заживлением ран, инфекцией мочевыводящих путей, повышением артериального давления.
Прогрессирование болезни сопровождается онемением конечностей и ощущением покалывания в пальцах, тошнотой до рвоты, пересыханием кожи, сильным зудом, долгим заживлением ран, инфекцией мочевыводящих путей, повышением артериального давления.
Осложнения
Опасность заболевания заключается в том, что при недостаточном количестве инсулина глюкоза не поступает в клетки мышечной и жировой ткани, печени. Однако вместе с током крови она попадает в нервные структуры, крупные сосуды, артерии почек, органа зрения и других органов, вызывая диабетические осложнения, такие как:
- ретинопатия – изменение нормального состояния сосудов сетчатки, определяется на осмотре глазного дна у офтальмолога;
- нефропатия – поражение сосудов почек, которое может приводить к опасным нарушениям их функции;
- нейропатия – изменение состояние нервных волокон, определяющее нарушение трофики периферических тканей;
- ангиопатия – осложнения, связанные с сосудами микроциркуляторного русла верхних и нижних конечностей.

Пациенты попадают в группу риска по заболеваниям сердечно-сосудистой системы, инфекционным процессам кожи, некротическим заболеваниям стоп – развитию «диабетической стопы».
Осложнения вызывают ряд серьезных нарушений функций органов, жалоб, ухудшают качество и уменьшают продолжительность жизни пациентов с сахарным диабетом.
Также серьезными осложнениями для пациентов становятся комы, развитие которых возможно при недостатке или избытке инсулина. Кетоацидоз, гиперосмолярный и лактоцидотический варианты комы, а также значительная гипогликемия могут развиваться в течение нескольких часов или даже мгновенно. Особенно важно всегда контролировать количество съеденного и введенного инсулина пациентам с сахарным диабетом 1 типа.
Диагностика
Диагностикой и лечением патологии занимается врач-эндокринолог – к нему важно обратиться при первых признаках заболевания. Исследования, которые помогают подтвердить диабет, включают в себя:
- анализ крови на сахар – определение содержания глюкозы;
- тест на толерантность к глюкозе – измерение сахара в крови до и после нагрузки в виде 75 г глюкозы;
- определение глюкозы и кетоновых тел в моче;
- обнаружение гликозилированного гемоглобина;
- измерение инсулина и С-пептида в крови для дифференциальной диагностики между двумя видами диабета.

Пациентам с установленным диагнозом важно постоянно контролировать уровень сахара в крови – это помогает следить за течением заболевания, определять дозу препаратов, прогнозировать дальнейшее развитие событий.
Такие пациенты обычно приобретают домашний глюкометр, чтобы самостоятельно контролировать себе уровень сахара в крови. Эндокринологи рекомендуют измерять глюкозу каждый день натощак, перед обедом и ужином, при чрезмерной физической нагрузке, в каждой ситуации ухудшения самочувствия.
Также важно состоять на диспансерном учете у эндокринолога, посещать врача не менее 1 раза в 2 месяца, сдавать анализ на гликозилированный гемоглобин 1 раз в 3 месяца, общие анализы – 2 раза в год, а также ежегодно проходить осмотр офтальмолога, невролога, сосудистого хирурга. Инструментальные методы обследования включают в себя флюорографию, ЭКГ, УЗИ органов брюшной полости, УЗИ сосудов нижних конечностей. При внимательном отношении к собственному здоровью можно минимизировать негативные последствия, добиться улучшения состояния.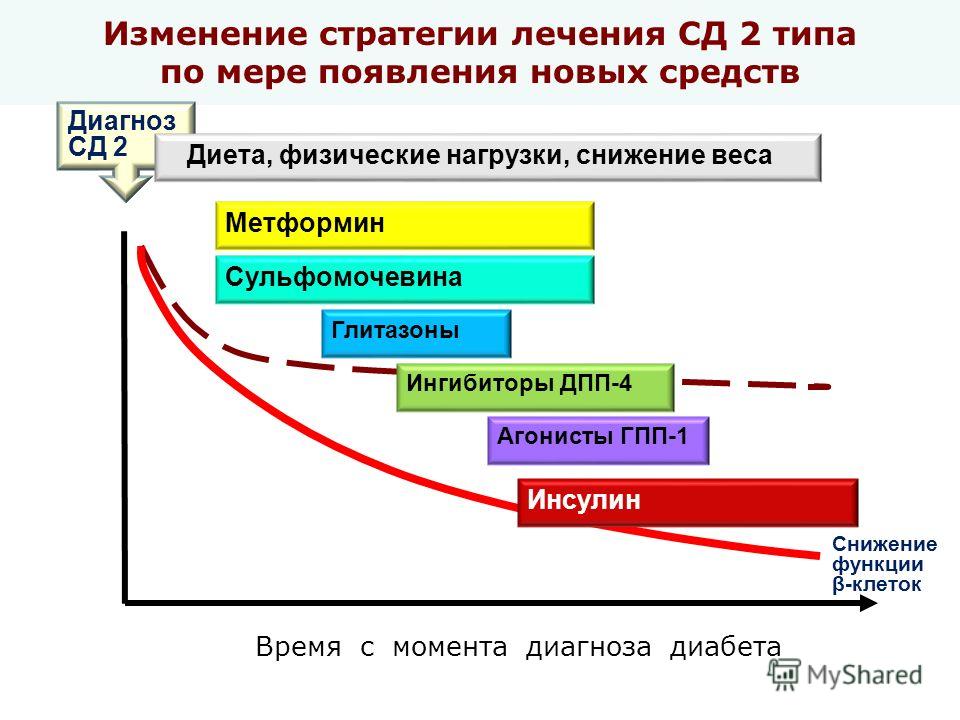
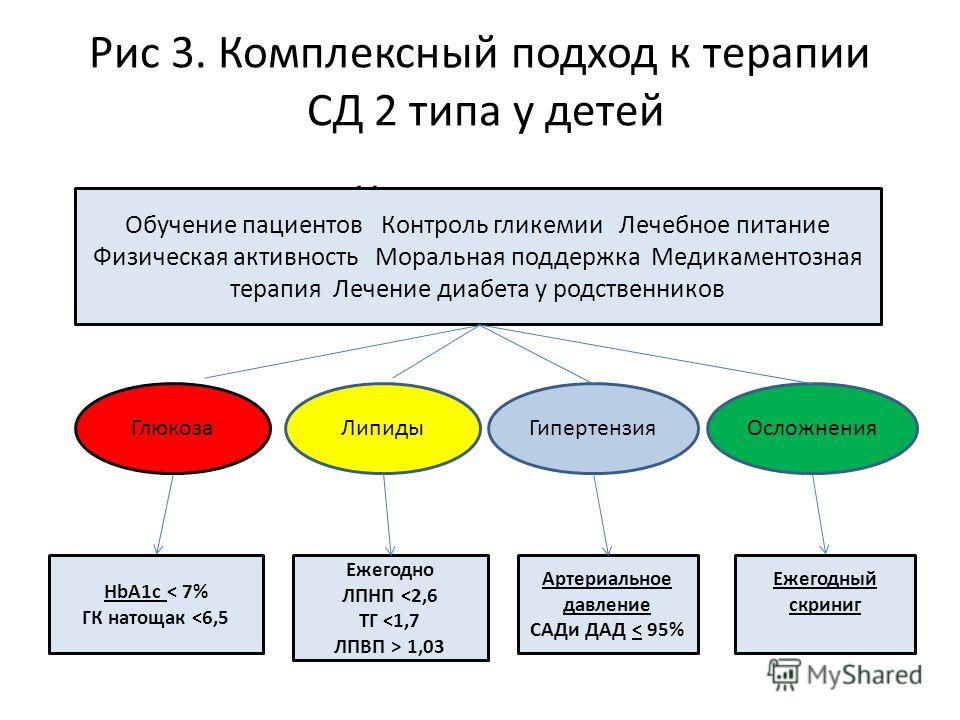
Лечение
Лечение сахарного диабета 2 типа начинается с подбора диеты – сочетание продуктов и режим определяют снижение массы тела и нормализацию обменных процессов. Диета – очень важный пункт коррекции патологии, поэтому необходимо исключить все продукты с содержанием глюкозы, спиртные напитки, различные добавки, сладкие фрукты. Рекомендуется принимать продукты с сахарозаменителями – в отделах супермаркетов представлены товары для диабетиков с ксилитом, сорбитом, фруктозой и другими видами заменителей глюкозы. Особенно важно контролировать количество съеденного пациентам во время приема инсулина – все продукты пересчитываются в хлебные единицы, составляется специальный график еды и приема препарата.
Также важно обеспечить здоровую физическую нагрузку – регулярные упражнения, прогулки на свежем воздухе и активный образ жизни снижают риски развития осложнений. Соблюдение общих рекомендаций по поводу образа жизни, сбалансированного режима физической активности и контроля массы тела помогает снизить уровень сахара крови и без приема препаратов.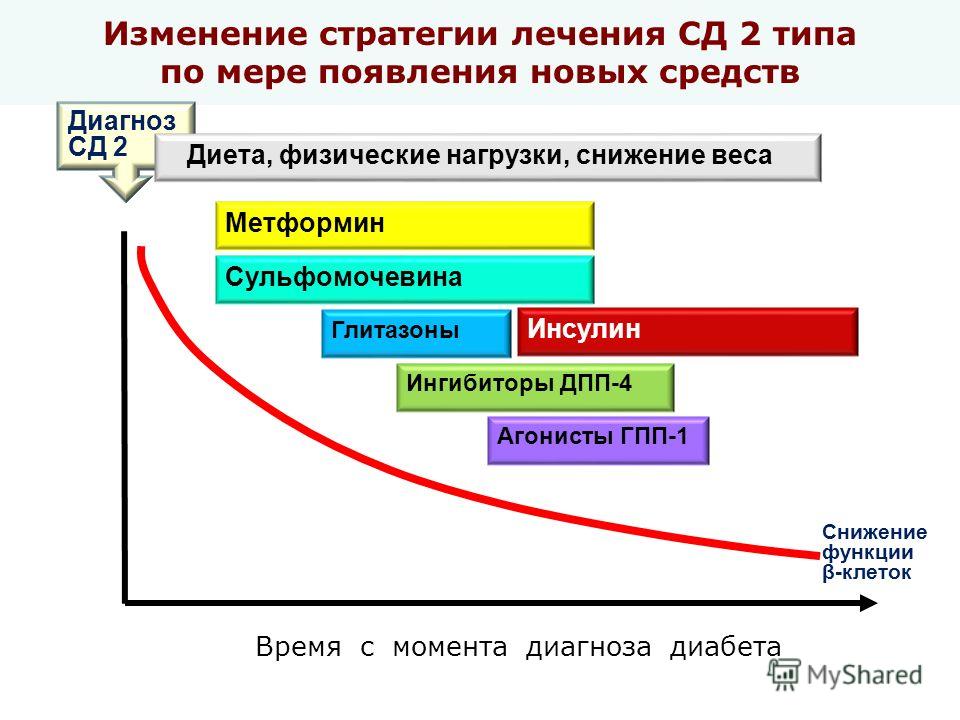 Важно часто бывать на улице, посоветоваться с врачом по поводу упражнений дома или в спортзале, стараться не нервничать и избегать чрезмерных стрессов.
Важно часто бывать на улице, посоветоваться с врачом по поводу упражнений дома или в спортзале, стараться не нервничать и избегать чрезмерных стрессов.
Некоторым пациентам показано употребление сахароснижающих препаратов – постоянный прием таблетированных форм по разработанной врачом схеме нормализует углеводные обменные процессы.
Диабет 1 типа требует постоянной заместительной терапии инсулином – новые устройства представляют собой удобные шприцы-ручки или инсулиновые помпы, которые позволяют самостоятельно вводить препарат.
Преддиабетическое состояние не требует назначения специального лечения – превентивные меры способны обеспечить профилактику и предотвратить развитие патологии. Однако, кроме изменения образа жизни и нормализации режима питания, такие пациенты должны проходить обязательные медицинские осмотры – определение уровня сахара, инсулина, тест на толерантность к глюкозе, содержание гликозилированного гемоглобина.
Преимущества лечения у нас
Сеть медицинских клиник «Парацельс» предлагает полноценное комплексное обследование пациентов и подбор необходимой терапии для коррекции любого вида заболевания. Клиника гордится многолетней историей – более 10 лет врачи нашего медицинского центра оказывают помощь пациентам с различными типами заболевания. Команда «Парацельс» состоит из врачей с большим опытом, а диагностическое отделение предлагает около 100 различных обследований с применением современной техники и методик.
Клиника гордится многолетней историей – более 10 лет врачи нашего медицинского центра оказывают помощь пациентам с различными типами заболевания. Команда «Парацельс» состоит из врачей с большим опытом, а диагностическое отделение предлагает около 100 различных обследований с применением современной техники и методик.
Пациентов с диабетом любого типа в нашем центре ждет тщательная диагностика у эндокринолога, профилактика различных осложнений на приеме у других специалистов, постоянный контроль, а также помощь в соблюдении диеты и коррекции образа жизни.
Современный уровень развития медицины позволяет таким пациентам жить полноценной жизнью и не испытывать неудобств, связанных с лечением метаболической патологии, а врачи медицинского центра «Парацельс» помогают забыть обо всех сложностях, связанных с сахарным диабетом.
Записаться на приём к врачу можно каждый день, без выходных, выбрав удобный для Вас способ:
Записаться к врачу по телефону:
г. Сергиев Посад 8 496 554 74 50
Сергиев Посад 8 496 554 74 50
г. Александров 8 492 446 97 87
Оставить заявку (мы перезвоним в ближайшее время)
Самостоятельно через Личный кабинет
Через директ в Instagram, VK, Facebook
Доступны онлайн-консультации специалистов
С заботой о Вашем здоровье, Медицинский центр “Парацельс”
Инсулинотерапия при сахарном диабете 2 типа
Четверг, 31 Марта 2016
Инсулин – гормон, который вырабатывают бета-клетки поджелудочной железы. При помощи инсулина глюкоза поступает в мышечную, печеночную и жировую ткань, где используется либо в виде источника энергии, либо запасается в виде гликогена.
При сахарном диабете 2 типа бета-клетки вырабатывают инсулин хуже и гормон плохо воспринимается собственными тканями организма. Со временем выработка инсулина уменьшается настолько, что доза назначенных пациенту сахароснижающих препаратов увеличивается, пока не достигает максимальной отметки переносимости. Когда побочное действие препаратов начинает превосходить их полезное действие и/или появляются осложнения сахарного диабета, начинается лечение инсулином.
Когда побочное действие препаратов начинает превосходить их полезное действие и/или появляются осложнения сахарного диабета, начинается лечение инсулином.
Как показывает медицинская практика, назначение инсулина становится необходимым через 5-10 лет после установления диагноза сахарного диабета. При этом уровень глюкозы у пациента натощак стабильно превышает
8 ммоль/л, а уровень глюкозы после приема пищи выше 10 ммоль/л, значение гликированного гемоглобина («трехмесячного сахара») более 8-9%.
Довольно часто потребность в инсулинотерапии возникает сразу после выявления сахарного диабета 2 типа. Несмотря на явные симптомы, человек с диабетом может до последнего оттягивать визит к врачу, что приводит к истощению запасов инсулина в организме и необходимости введения инсулина.
Даже сегодня, в век абсолютной доступности информации, нередко можно услышать мнение о вреде инсулина. Некоторые даже вешают на инсулин ярлык наркотика.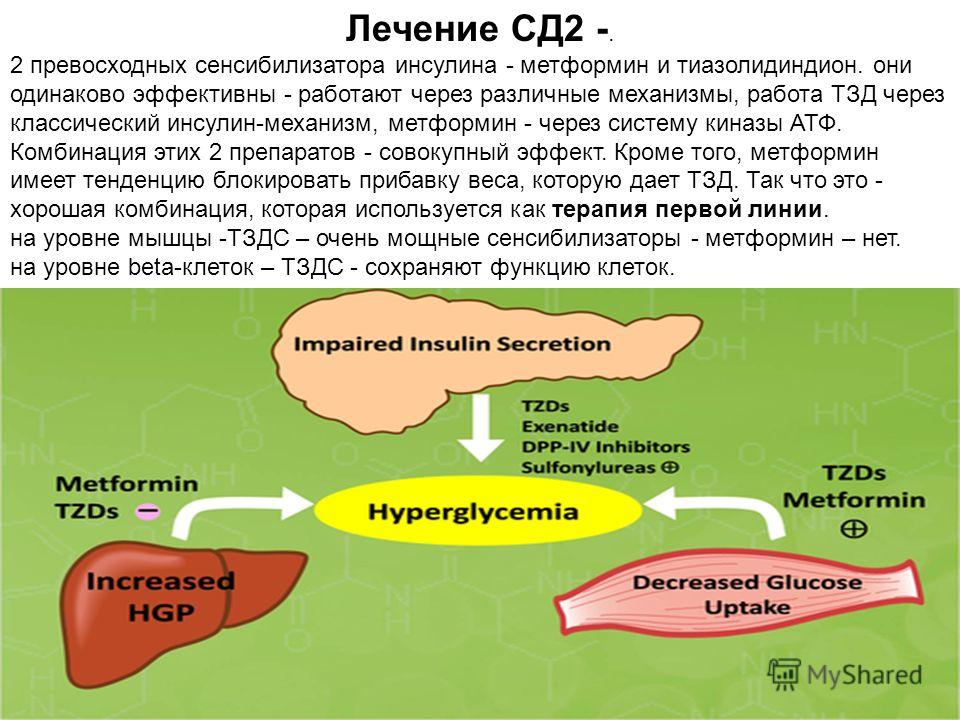 Это в корне неверно – инсулин не вызывает привыкания. А если в ходе инсулинотерапии не пренебрегать контролем сахара в крови, то можно дать небольшой «отдых» бета-клеткам поджелудочной железы, в результате чего, в некоторых случаях, можно вернуться к приему таблетированных сахароснижающих препаратов.
Это в корне неверно – инсулин не вызывает привыкания. А если в ходе инсулинотерапии не пренебрегать контролем сахара в крови, то можно дать небольшой «отдых» бета-клеткам поджелудочной железы, в результате чего, в некоторых случаях, можно вернуться к приему таблетированных сахароснижающих препаратов.
Инсулин при сахарном диабете 2 типа может быть назначен временно — при подготовке к хирургическим операциям или при возникновении тяжелых инфекционных заболеваний, инсульта, инфаркта, гангрены нижних конечностей. Постоянное назначение инсулина необходимо при неэффективности таблетированных сахароснижающих средств.
По происхождению препараты инсулина делят на 2 группы.
1. Генно-инженерные человеческие инсулины:
- молекула инсулина идентична той, что вырабатывается в организме человека;
- производятся при помощи генно-инженерных технологий;
- бывают короткого действия и средней продолжительности действия.

2. Аналоги инсулина:
- созданы путем изменения молекулы человеческого инсулина для улучшения профиля его действия;
- производятся при помощи генно-инженерных технологий;
- бывают ультракороткого действия и длительного действия.
По действию инсулины делят на:
- базальные — контролируют уровень глюкозы в промежутках между приемом пищи и в ночное время;
- прандиальные (болюсные) — контролируют уровень глюкозы после приема пищи;
- готовые смеси инсулинов — содержащие и базальный и болюсный инсулин.
Существует несколько режимов введения инсулина.
1. Сочетание базального инсулина (1-2 раза в сутки) и приема таблетированнных сахароснижающих препаратов. Обычно этот режим выбирают для начала инсулинотерапии.
2. Терапия готовыми смесями инсулинов 2-3 раза в сутки. Здесь необходимо учитывать количество потребляемых углеводов.
Здесь необходимо учитывать количество потребляемых углеводов.
3. Режим «Базал+». Предполагает введение базального инсулина и болюсного инсулина 1 раз в сутки перед наибольшим по объему приемом пищи.
4. Режим многократных иньекций (или: базис-болюсный режим, интенсифицированная схема инсулинотерапии). Введение базального инсулина сочетается с болюсным введением инсулина перед каждым основным приемом пищи и предполагает учет количества потребляемых углеводов.
Естественно, что сложностей в жизни с инсулином больше, чем в обычной. Это и постоянный контроль уровня глюкозы крови и более строгие ограничения в еде и значительные изменения в повседневном распорядке. Но более эффективного средства для борьбы с диабетом пока нет. Миллионы людей по всему миру обязаны этому препарату жизнью.
В Когалыме инсулинотерапию получают более 200 человек с сахарным диабетом 2 типа. Это более 14% от числа всех пациентов с данным заболеванием, состоящих на диспансерном учете. На интенсифицированной терапии находятся 130 пациентов, на сочетании базального инсулина и приема таблетированных сахароснижающих препаратов – более 70 человек.
На интенсифицированной терапии находятся 130 пациентов, на сочетании базального инсулина и приема таблетированных сахароснижающих препаратов – более 70 человек.
Главное – нужно запомнить, что обнаружив симптомы сахарного диабета, лечение не может быть выбрано самостоятельно без осмотра врача!
Е.Н. Чуракова, врач-эндокринолог
Сахарный диабет — лечение, диагностика и реабилитация последствий
Лечение сахарного диабета – это важнейшая задача, так как Россия находится на четвертом месте в мире по уровню заболеваемости. Это заболевание – системное, вызывается дефицитом гормона инсулина. Важно как можно раньше начать лечение, потому что в результате нехватки инсулина происходит нарушение углеводного обмена. Постепенно в организме развиваются различные изменения, которые приводят к поздним диабетическим осложнениям, среди которых инфаркт миокарда, поражение сетчатки, выход из строя почек, инсульт.
Причины сахарного диабета
Выделяют несколько причин возникновения диабета:
- наследственность – диабет 1 типа наследуется от матери и отца в 3-7 и 10 %, соответственно. Если же оба родителя имеют такой диагноз, вероятность развития заболевания составляет до 70 %. Диабет II типа наследуется в 80 % случаев, если болен один из родителей, и в 100 % случаев, если оба;
- ожирение – если ИМТ более 30 кг/кв. м, резко возрастает вероятность развития диабета;
- заболевания поджелудочной железы – дисфункция поджелудочной, в том числе вследствие перенесенной физической травмы, часто становится причиной возникновения заболевания;
- вирусные инфекции – они играют роль пускового механизма развития диабета. Грипп, краснуха и другие заболевания могут спровоцировать возникновение СД, но не самостоятельно, а в комплексе с другими причинами: ожирением, наследственностью.
Стресс, несбалансированность рациона, малоподвижный образ жизни – всё это факторы, повышающие риск развития СД.
Типы сахарного диабета
Выделяют несколько типов заболевания. Классификация зависит от причин возникновения, осложнений, сложности лечения.
Этиологическая классификация выделяет следующие типы диабета:
- СД 1 – первый тип, инсулинозависимый. Симптомы сахарного диабета данного типа: повышенная жажда, частое мочеиспускание, значительное снижение веса. Причина развития заболевания кроется в неспособности поджелудочной производить инсулин. К этому типу также относят аутоиммунный и LADA-диабет.
- СД 2 – второй тип, инсулинонезависимый. Он развивается у пожилых людей и тех, кто генетически предрасположен к заболеванию. Причина возникновения заключается в недостаточном уровне выработки инсулина. Если больной придерживается правильного образа жизни, реально удерживать сахар в норме.
- Гестационный диабет имеет непосредственную связь с беременностью и после родов исчезает. Опасность такого вида болезни в негативном влиянии на развитие плода и повышении риска возникновения СД у женщины спустя несколько лет после беременности.
Согласно классификации по разновидностям осложнений выделяют:
- поражение сосудов – за счет их ломкости возникают кровоизлияния, развиваются тромбозы;
- поражение зрения – появляются различные патологии, среди которых катаракта. Возможна полная потеря зрения;
- поражение нервов – проявляется в виде полинейропатии, у больных возникают ощущения жжения, покалывания в руках и ногах;
- синдром диабетической стопы – вследствие нарушения питания сосудов и тканей развиваются гнойные раны, возникают боли в костях, суставах. Обычно это наблюдается у больных СД 2 вида со стажем 15-20 лет.
В зависимости от тяжести течения различают:
- легкую форму. Лечение инсулином не проводится. Относится к СД 2 типа, когда у пациента еще сохраняется трудоспособность, а из симптомов наблюдается только сухость во рту, общая слабость;
- среднюю степень тяжести. Наблюдается серьезное нарушение обменных процессов, лечение может требовать введение инсулина, назначение препаратов, снижающих уровень сахара в крови для обеспечения пациенту возможности питаться;
- тяжелую форму. Требуется регулярное введение инсулина, если лечебные мероприятия подобраны правильно, можно перевести заболевание в среднюю степень тяжести.
Вследствие нарушений питания, нездорового образа жизни возможно приобретение инсулинорезистентного ¬ синдрома, при котором развивается нечувствительность к инсулину и, как следствие, повышается его содержание в крови. Люди с такой болезнью имеют склонность к СД 2 типа.
Современные методы и средства лечения диабета
У большинства больных в России диагностируется СД 2 типа. Официально в стране пациентов с таким диагнозом примерно 3 млн. При этом, по мнению врачей, в преддиабетическом состоянии находятся в два раза больше людей. Практически весь бюджет, выделяемый государством на лечение СД, идет на борьбу с осложнениями, вызванными заболеванием.
В зависимости от видов диабета лечение может подразумевать:
- диету;
- назначение средств, снижающих уровень сахара в крови;
- введение инсулина.
Диета как метод лечения
Самыми главным условием, которое подразумевает диета при диабете, является отказ от алкоголя и сахара, можно использовать сахарозаменители. Лечебное питание назначает врач, исходя из особенностей течения заболевания, сопутствующих недугов. Учитывается тип СД, масса тела пациента, возраст, пол, интенсивность физических нагрузок. На основании этого рассчитывается калорийность рациона.
Сахароснижающие средства
Для поддержания нормального уровня сахара в крови при лечении больным диабетом назначают различные препараты. Их применение имеет смысл при СД инсулинонезависимого типа, когда гормон продуцируется организмом, но в недостаточном объеме. Назначение лекарств, снижающих уровень сахара, проводится под наблюдением эндокринолога и диетолога.
Лечение инсулином
Инсулин назначается врачом вместе с сахароснижающими препаратами. Есть строгие показания для применения, среди них резкая потеря массы тела, кетоз, подготовка к операции, осложнения у пациентов с СД 2 типа. Беременным и больным в коме, прекоме и имеющим заболевания геморрагического характера инсулин не вводится.
Измерение сахара в крови
Важное значение в профилактике и лечении недуга имеет постоянное измерение уровня сахара. Отслеживание показателя у больных СД позволяет врачу делать правильные назначения. Точный диапазон уровня содержания глюкозы устанавливает специалист.
Учитывая особенности возникновения и течения заболевания, лечение СД различается в зависимости от вида недуга и имеет свои особенности.
Лечение диабета 1 типа
Данный тип заболевания является инсулинозависимым, больным необходимо постоянное введение инсулина, обязательно соблюдение правильного режима питания, диеты, крайне желателен активный образ жизни. Избавление от недуга возможно при пересадке поджелудочной и островковых клеток. Больные должны регулярно посещать эндокринолога и обследоваться. Желательно максимально сократить стрессовые ситуации.
Диета не подразумевает исключение всей вкусной и привычной еды. В первую очередь необходимо полностью исключить трудноперевариваемые жиры. Наибольшую часть рациона (50 %) должны составлять углеводы, 30 % – жиры, 20 % – белки. Больные ежедневно просчитывают и контролируют калорийность пищи.
Лечение диабета 2 типа
СД данного типа контролируется на нескольких уровнях и требует длительной и упорной терапии, которая направлена на борьбу с основным заболеванием и сопутствующими. Среди них ожирение, гипертония, ангиопатия, нейропатия, депрессии. Лечение предполагает выдерживание низкоуглеводной диеты, сокращение потребления соли, регулярное выполнение комплекса физических упражнений, и, конечно, прием лекарственных препаратов и гормональные инъекции при необходимости. Каждый из пунктов направлен на определенную проблему, поэтому назначаются они комплексно.
Благодаря диете можно держать в норме уровень сахара. Рекомендуется увеличить потребление жидкости, чтобы восполнить ее потерю при частом мочеиспускании. При этом нельзя употреблять сладкие напитки. Под запретом употребление алкоголя – он нарушает метаболизм глюкозы. Физкультура способствует выведению излишков углеводов. Серьезные физические нагрузки нежелательны, поэтому больным рекомендовано плавание, велоспорт, пешие прогулки. В зависимости от сложности течения заболевания назначаются таблетки и/или инсулин.
Когда заболевание переходит в стадию декомпенсации, как правило, уже нельзя добиться возвращения показателей глюкозы в норму – поджелудочная, как и весь организм, истощена. Поэтому СД 2 вида является неизлечимой болезнью. Вместе с тем, при правильном лечении можно продлить жизнь пациента на долгие годы.
Видеоролик c YouTubeОптимальная терапия второй и третьей линии при диабете 2 типа — Краткий отчет о CADTH
Ключевые сообщения
Для большинства взрослых пациентов с диабетом 2 типа, когда правильной диеты и физических упражнений недостаточно для контроля гипергликемии:
Начать пероральную терапию метформином.
Добавьте сульфонилмочевину к метформину, если одного метформина недостаточно для адекватного контроля гипергликемии.
- Добавьте нейтральный протамин-инсулин Хагедорна (НПХ), когда метформина и сульфонилмочевины недостаточно для адекватного контроля гипергликемии.*
OR
Добавьте к метформину ингибитор DPP-4 и сульфонилмочевину в тех редких случаях, когда инсулин не подходит.
Оптимизируйте дозу препарата на каждом этапе терапии перед переходом к следующему. Правильная диета и упражнения следует поощрять на каждом этапе.
* Пациентам, у которых наблюдается значительная гипогликемия во время попыток достичь целевого уровня гликозилированного гемоглобина (A1C) с помощью инсулина НПХ, может оказаться полезным переход на аналог инсулина длительного действия (т. Е., инсулин гларгин или инсулин детемир).
Состояние
Диабет 2 типа — хроническое заболевание, которое возникает, когда поджелудочная железа не вырабатывает достаточно инсулина или организм не использует должным образом вырабатываемый инсулин.
Лекарственные препараты
Лечение пациентов с диабетом 2 типа обычно начинается с изменения образа жизни с последующим лечением пероральными противодиабетическими препаратами. Метформин обычно используется в качестве перорального препарата первой линии у большинства пациентов. Другие классы лекарств, доступные в настоящее время для лечения диабета 2 типа, включают: сульфонилмочевины, меглитиниды, ингибиторы альфа-глюкозидазы, тиазолидиндионы (TZD), ингибиторы дипептидилпептидазы-4 (DPP-4), глюкагоноподобный пептид-1 (GLP-1). аналоги и инсулины.
Issues
Учитывая, что диабет 2 типа является прогрессирующим заболеванием, большинству пациентов в конечном итоге потребуются дополнительные противодиабетические препараты. Однако текущие рекомендации не содержат конкретных указаний по оптимальному алгоритму лечения, когда метформин больше не подходит для достижения гликемического контроля. Кроме того, существует значительный разброс в стоимости лечения диабета, и расходы в Канаде растут.
В 2010 году CADTH выпустил рекомендации по оптимальному выбору препаратов второго и третьего ряда после метформина для пациентов с диабетом 2 типа.С тех пор новые противодиабетические препараты были одобрены для использования в Канаде.
Методы
CADTH обновил свои предыдущие систематические обзоры клинических данных и выполнил обновленный анализ экономической эффективности. Основываясь на результатах, группа экспертов обновила рекомендации CADTH за 2010 год.
Результаты исследований
Результаты обновленных клинических и экономических оценок остались такими же, как и в исходных анализах: гликемический контроль был аналогичным для большинства классов препаратов, были некоторые различия в риске увеличения веса и гипогликемии, а также в отношении сульфонилмочевины и инсулина. НПХ были наиболее экономически эффективными вариантами терапии второй и третьей линии соответственно.
Для получения полных отчетов и инструментов посетите www.cadth.ca/t2dm.
ОТКАЗ ОТ ОТВЕТСТВЕННОСТИ : Информация в этом проекте вкратце предназначена для того, чтобы помочь лицам, принимающим решения в области здравоохранения, пациентам, специалистам здравоохранения, руководителям систем здравоохранения и лицам, определяющим политику, принимать хорошо информированные решения и тем самым улучшать качество медицинских услуг. Информация в этом Кратком проекте не должна использоваться в качестве замены применения клинического суждения в отношении ухода за конкретным пациентом или другого профессионального суждения в любом процессе принятия решений, а также не предназначена для замены профессиональных медицинских рекомендаций.Хотя CADTH позаботился о подготовке проекта вкратце, чтобы его содержание было точным, полным и актуальным, CADTH не дает никаких гарантий в этом отношении. CADTH не несет ответственности за какие-либо ошибки или упущения, травмы, убытки или ущерб, возникшие в результате или в результате использования (или неправильного использования) любой информации, содержащейся или подразумеваемой в информации в этом Кратком проекте.
CADTH берет на себя полную ответственность за окончательную форму и содержание этого проекта вкратце.Заявления, выводы и мнения, выраженные в данном документе, не обязательно отражают точку зрения Министерства здравоохранения Канады или правительства какой-либо провинции или территории. Краткое описание этого проекта стало возможным благодаря финансовому вкладу Министерства здравоохранения Канады.
Прецизионная медицина при диабете 2 типа: использование индивидуальных моделей прогнозирования для оптимизации выбора лечения
Введение
Сахарный диабет 2 типа — сложное заболевание, характеризующееся гипергликемией, связанной с различной степенью инсулинорезистентности и нарушением секреции инсулина, на которое влияют негенетические и генетические факторы.Несмотря на это, лечение для снижения уровня глюкозы для большинства людей похоже. Текущие рекомендации по диабету 2 типа рекомендуют выбирать между вариантами лечения, снижающими уровень глюкозы, исходя из клинических характеристик (1), и этот подход соответствует центральной цели точной медицины: индивидуальный подход к лечению. После начального приема метформина самые последние рекомендации рекомендуют агонисты рецепторов глюкагоноподобного пептида 1 (GLP-1RA) или ингибиторы натрий-глюкозного котранспортера 2 (SGLT2i) у людей с установленным атеросклеротическим сердечно-сосудистым заболеванием, сердечной недостаточностью или хроническим заболеванием почек, но эта стратификация применяется только к 15–20% людей с диабетом 2 типа (2,3).Для оставшегося большинства доказательств преимущества этих классов препаратов, помимо снижения уровня глюкозы, не было убедительно продемонстрировано, и оптимальный путь лечения не ясен (1). Доказательства по ключевым соображениям, в частности, по эффективности снижения глюкозы, переносимости и побочных эффектах, в основном получены из средних результатов клинических испытаний. Это означает, что имеется мало информации о том, будет ли конкретный человек в клинике с большей или меньшей вероятностью, чем средний участник испытания, хорошо отреагировать на конкретное лечение или у него появятся побочные эффекты.Учитывая этот пробел в знаниях, в настоящее время существует большой интерес к разработке подходов, которые могут охарактеризовать людей, выходящих за рамки стандартного фенотипа диабета 2 типа, и использовать эту гетерогенность для оптимизации выбора терапии, снижающей уровень глюкозы.
Любое успешное внедрение точной медицины при диабете 2 типа, вероятно, будет сильно отличаться от наиболее успешных на сегодняшний день примеров точной медицины. Они были при раке и моногенных заболеваниях, таких как моногенный диабет, где дорогостоящее генетическое тестирование определяет этиологию, а конкретная этиология помогает определить лечение (4,5).При диабете 2 типа, в отличие от рака, ткань недоступна, и, в отличие от редких форм диабета, текущее генетическое тестирование не позволяет четко определить лежащую в основе патофизиологию (6). Это значительно снижает вероятность выявления отдельных, неперекрывающихся подтипов диабета 2 типа (7).
В этой перспективе я сосредотачиваюсь на фундаментальной цели точной медицины — выборе оптимального лечения диабета 2 типа на основе вероятных различий в действии лекарств (далее — неоднородность лечебного эффекта [HTE]).Я представляю обзор доказательств недавних исследований HTE при диабете 2 типа и представляю схему использования существующих источников рутинных клинических и испытательных данных для разработки и тестирования основанных на точной медицине стратегий для оптимизации лечения. Основное внимание уделяется гликемическому ответу, так как почти все современные доказательства HTE для лекарств от диабета связаны с различиями в HbA 1c . Однако описанную схему можно легко расширить для оценки HTE для негликемических конечных точек, включая микрососудистые и макрососудистые осложнения.Диабет 2 типа является широко распространенным заболеванием и требует относительно недорогого лечения, а это означает, что подходы точной медицины, основанные на недорогих маркерах, имеют наибольший потенциал для внедрения в клиническую практику в ближайшем будущем. В результате в данной статье основное внимание уделяется использованию стандартных клинических признаков для выбора оптимального лечения, хотя обсуждаемые принципы в равной степени применимы к использованию геномных или нестандартных биомаркеров (6). Недавние обзоры фармакогеномики лекарственного ответа при диабете 2 типа доступны в других источниках (8,9).
Почему лечение сахарного диабета 2 типа является отличным кандидатом для метода точной медицины
Лечение диабета 2 типа является отличным кандидатом для метода точной медицины по следующим причинам. 1 ) После метформина существует множество различных классов препаратов с разными механизмами действия, но с одной и той же основной целью: снижение уровня глюкозы в крови. 2 ) На индивидуальном уровне глюкозоснижающая реакция на каждый препарат, по-видимому, сильно различается (рис.1). 3 ) Не существует однозначного «лучшего» общего лечения за исключением небольшой части людей с конкретными осложнениями. Что касается остальных, текущие рекомендации по лечению не содержат информации о том, какой класс препаратов лучше всего подходит для снижения уровня глюкозы в крови и для каких людей (1). 4 ) Существует большая неоднородность клинического фенотипа диабета 2 типа, что делает правдоподобным, что люди с различной основной патофизиологией будут иметь разную реакцию на разные классы лекарств в зависимости от механизма действия лекарства.
Рисунок 1Отмеченные индивидуальные вариации в изменении HbA 1c через 6 месяцев (6-месячный HbA 1c минус исходный HbA 1c ) в зависимости от препарата в исследовании ADOPT для 3707 участников с достоверным показателем HbA 1c на 6 мес. Отрицательное изменение представляет собой улучшение HbA 1c . Среднее (SD) улучшение HbA 1c было наибольшим через 6 месяцев для SU -9,4 (8,6) ммоль / моль [0,9%] по сравнению с метформином -7,5 (8,1) ммоль / моль [0.7%] и обработка TZD -6,4 (8,6) ммоль / моль [0,6%].
Определение подхода к выбору лечения при сахарном диабете 2 типа
Несмотря на большой биологический шум в HbA 1c , большинство людей реагируют на прием глюкозоснижающих препаратов (рис. 1), и маловероятно, что многие из тех, кто не отвечает, являются настоящими «неответчиками» (10). Следовательно, цель точной медицины при диабете 2 типа состоит не в том, чтобы выявить людей, которые будут или не будут реагировать (что может быть достигнуто только с помощью повторных перекрестных исследований [11,12]), а вместо этого выявить людей, которые могут иметь большее относительное преимущество одного класса наркотиков над другим.Это означает, что необходимый первый шаг — определить, существуют ли маркеры, надежно предсказывающие большую или меньшую реакцию на каждый класс лекарств в клинически значимой степени. Ввиду отсутствия отдельных маркеров с огромными размерами эффекта, которые не были обнаружены на сегодняшний день, второй шаг — оптимальное использование нескольких маркеров в комбинации для выбора лечения для отдельных лиц.
Определение надежных предикторов ответа на лечение диабета 2 типа с использованием стандартных данных и данных испытаний
Акцент на выявлении стандартных клинических маркеров означает, что HTE может быть оценен с использованием существующих наборов данных наблюдений и испытаний, которые собирают информацию о лекарственной реакции людей, инициирующих диабет 2 типа лечение.Традиционный подход заключается в изучении HTE в клинических испытаниях с использованием «индивидуального» анализа подгрупп, в котором участники разделяются на подкатегории на основе набора отдельных характеристик, в свою очередь, таких как пол и возраст (старые против молодых). Этот подход не обеспечивает достоверных доказательств различий в ответах из-за низкой статистической мощности, отсутствия многопараметрической корректировки и риска ложноотрицательных и ложноположительных результатов (13). Это означает, что впоследствии воспроизводятся очень немногие «обнаруженные» положительные подгруппы (14,15).
Хотя анализ исследований в подгруппах ограничен, комбинация больших наборов стандартных клинических данных наблюдений и данных испытаний (которые становятся все более доступными [16,17]) обеспечивает мощную отправную точку для надежной оценки HTE. Крупные анонимные рутинные базы данных электронных медицинских карт, такие как британская Clinical Practice Research Datalink (18), предоставляют богатый источник «реальной» информации о демографии, клинических характеристиках, диагнозах, лабораторных исследованиях и рецептах. Один из двухэтапных подходов к «триангуляции» рутинных и пробных источников данных показан на рис.2, исходя из того, что лучшим доказательством надежности HTE является репликация эффекта в нескольких независимых наборах данных с разными сильными и слабыми сторонами. На этапе 1, из-за большого размера выборки и наличия прямых данных для всех классов лекарств, стандартные клинические данные используются для анализа «открытия» с оценкой взаимодействия между лекарственными средствами и маркерами для выявления возможных признаков, связанных с дифференцированный ответ по классам наркотиков. Поскольку в этих данных наблюдений выбор лекарств не является случайным и, вероятно, будут большие различия в исходных клинических характеристиках между группами лечения, требуется тщательное выявление факторов, влияющих на лечение, и статистическая корректировка.Чтобы еще больше снизить систематическую ошибку, следует рассмотреть возможность использования причинно-следственных методов вывода, таких как оценка обратной вероятности лечения (19), или подходов к целевым испытаниям, при которых исследования проводятся таким образом, чтобы моделировать дизайн «идеального» рандомизированного исследования (20). Тем не менее, неизмеренное искажение результатов может по-прежнему искажать результаты, а это означает, что для подтверждения результатов требуется второй шаг внешней проверки. На этапе 2 конкретные маркеры, связанные с потенциально клинически значимыми различиями в ответе на лекарственные препараты, могут быть протестированы на воспроизводимость в качестве заранее определенных гипотез в наборах данных клинических испытаний, где распределение лечения является рандомизированным и слепым, а также при наличии систематической базовой оценки и последующего наблюдения, что означает риск смешения намного ниже (21).Этот двухэтапный подход использует преимущества более крупной и неоднородной популяции в наборах данных о повседневной медицинской помощи для обнаружения признаков, одновременно минимизируя риск интеллектуального анализа данных в более мелких и богатых наборах данных испытаний.
Рисунок 2«Триангуляционный» подход с использованием стандартных клинических и испытательных данных для оценки различий в реакции на лекарства, а также сильных и слабых сторон каждого источника данных.
Какие клинические особенности влияют на ответ на лечение диабета 2 типа?
Недавние исследования продемонстрировали клинически значимые различия в ответе по клиническим характеристикам для всех классов неинсулино-снижающих глюкозу препаратов, обычно используемых после метформина.Исследования, которые не учитывают исходный уровень HbA 1c , здесь не сообщаются, учитывая продемонстрированный риск ложных ассоциаций в таком анализе (22).
Лечение сульфонилмочевиной и тиазолидиндионом
В первой убедительной демонстрации HTE для лечения диабета 2 типа использовались стандартные и экспериментальные данные, описанные ранее, для оценки дифференциального ответа на лечение сульфонилмочевиной (SU) и тиазолидиндионом (TZD). Данные наблюдений из данных первичной медико-санитарной помощи Великобритании были использованы в качестве набора данных открытия, в котором было продемонстрировано, что мужчины без ожирения (ИМТ <30) в среднем имеют более выраженный глюкозоснижающий ответ на лечение SU по сравнению с лечением TZD, тогда как, наоборот, женщины с ожирением (ИМТ ≥30) имеют больший ответ на TZD, чем лечение SU (21).Различия в ответе в этих подгруппах были затем подтверждены и подтверждены для долгосрочного ответа в данных рандомизированного исследования, при этом различия в величине эффекта в этих подгруппах эквивалентны добавлению другого глюкозоснижающего лечения (рис. 3).
Рисунок 3Пятилетний гликемический ответ (изменение от исходного уровня HbA 1c ) при лечении TZD и SU у мужчин без ожирения (ИМТ <30) ( A ) и женщин с ожирением (ИМТ ≥30) ( B ) у 1232 участников клинического исследования ADOPT (21).Данные представлены в виде средних значений ± стандартное отклонение при каждом визите для исследования по моделям со смешанными эффектами. Снижение (улучшение) HbA 1c представлено как отрицательное значение. Для оценок разницы площади под кривой (AUC) положительные значения благоприятствуют SU, а отрицательные значения — TZD. По материалам Dennis et al. (21).
Ингибиторы дипептидилпептидазы 4 и GLP-1RA
С ингибиторами дипептидилпептидазы 4 (DPP-4i) проспективное исследование прогнозирования ответа на агенты на основе инкретина (PRIBA) продемонстрировало, что маркеры более высокой инсулинорезистентности постоянно связаны с меньшим снижением уровня глюкозы в крови. ответ у участников, не получавших инсулин (23).Различия были клинически значимыми; подгруппа, определяемая ожирением (ИМТ ≥30) и высоким уровнем триглицеридов (≥2,3 ммоль / л) (31% участников), имела ответ менее чем вдвое, чем ответ подгруппы без ожирения и низкого уровня триглицеридов (<2,3 ммоль / л) (22%). участников) (6-месячный ответ -5,3 ммоль / моль [-0,5%] и -11,3 ммоль / моль [-1,0%], соответственно). Напротив, не было доказательств связи между маркерами инсулинорезистентности и глюкозоснижающей реакцией у людей, не получавших инсулин, и начинающих GLP-1RA (рис.4). Результаты были воспроизведены в данных первичной медико-санитарной помощи Великобритании. Интересно, что у людей, получавших инсулин, но не у людей, не получавших инсулин, то же исследование показало, что с GLP-1RA клинические маркеры низкой функции β-клеток, такие как более низкий уровень C-пептида и более длительная продолжительность диабета, были связаны с уменьшением глюкозоснижающая эффективность (24). Несколько других исследований DPP-4i подтверждают связь между более низким ИМТ, более низкой инсулинорезистентностью и большей реакцией, а также предполагают пользу снижения уровня глюкозы у людей азиатской национальности (25, 26).
Рисунок 4Связь между маркерами инсулинорезистентности и ответом HbA 1c на лечение DPP-4i и GLP-1RA в исследовании PRIBA ( n = 593) у участников, не получавших одновременно инсулиновую терапию. Оценки обозначают среднее изменение HbA 1c (ммоль / моль) через 6 месяцев (исходный уровень HbA 1c минус 6-месячный HbA 1c ) на 1-SD более высокое исходное значение каждого маркера. Связи были протестированы в серии независимых моделей линейной регрессии, скорректированных на исходный уровень HbA 1c и изменение лечения.Планки погрешностей обозначают 95% доверительный интервал. По материалам Dennis et al. (23). HOMA2-IR, HOMA инсулинорезистентности; SHBG, глобулин, связывающий половые гормоны; UCPCR, отношение креатинина C-пептида мочи.
SGLT2i
Анализ данных испытаний сообщил о значительно большей относительной пользе SGLT2i при более высоких исходных уровнях HbA 1c по сравнению с лечением DPP-4i или SU (27,28). Различия в ответе на SGLT2i также наблюдались по исходной функции почек. В то время как сниженная эффективность SGLT2i при расчетных скоростях клубочковой фильтрации (СКФ) <60 мл / мин / 1.73 м 2 хорошо установлено (29), объединенный анализ испытаний продемонстрировал, что это, вероятно, выходит за пределы нормального диапазона, что означает, что люди с исходной рСКФ> 90 мл / мин / 1,73 м 2 имеют больший ответ по сравнению с с рСКФ 60–90 мл / мин / 1,73 м 2 (30). Напротив, с DPP-4i ответ, вероятно, сохраняется у людей с более низким рСКФ (31). Ранняя работа нашей группы предполагает, что эти эффекты дифференцированного лечения для SGLT2i и DPP-4i воспроизводятся в U.К. данные первичной медико-санитарной помощи (рис. 5).
Рисунок 5Связь между исходным уровнем HbA 1c и исходным eGFR (формула сотрудничества по эпидемиологии хронического заболевания почек) и ответом HbA 1c через 6 месяцев (исходный уровень HbA 1c минус 6-месячный HbA 1c ) с SGLT2i и DPP -4i по данным первичной медико-санитарной помощи Великобритании (Clinical Practice Research Datalink) ( n = 20 965). Результаты представляют собой прогнозируемые значения из модели линейной регрессии, включая исходные условия взаимодействия HbA 1c -по-лекарствам и рСКФ по-лекарствам (каждый из которых моделируется как ограниченный кубический сплайн с 3 узлами), с дополнительной корректировкой для количества когда-либо применявшихся лечений диабета. начаты, количество текущих курсов лечения диабета, возраст начала лечения, продолжительность диабета, пол и ИМТ.Затенение серым цветом соответствует 95% доверительному интервалу. A : базовый уровень HbA 1c . B : Исходная рСКФ.
Факторы, влияющие на реакцию на лечение, могут быть связаны с основным механизмом действия различных классов лекарств
Выявленные клинические особенности, связанные с HTE, во многих случаях связаны с известными механизмами действия различных классов лекарств. Такая «правдоподобность модификации эффекта» значительно укрепляет доверие к анализу HTE (13). Для TZD, в дополнение к повышенной инсулинорезистентности с более высоким ИМТ, вариации реакции в зависимости от пола и ожирения, вероятно, отражают связанные различия в распределении и функции адипоцитов, поскольку эти препараты в первую очередь действуют на жировую ткань (32,33).Для SU и DPP-4i, которые стимулируют секрецию инсулина β-клетками, связь между пониженной чувствительностью к инсулину и более высоким ИМТ, возможно, объясняет большую реакцию у людей, не страдающих ожирением. Однако это не объясняет отсутствие связи между инсулинорезистентностью и снижением уровня глюкозы для другого класса препаратов на основе инкретина, GLP1-RA; возможно, это различие может быть связано с дополнительным эффектом снижения веса от этого класса лекарств или с тем, что ответ на GLP-1RA изучался у почти полностью страдающих ожирением (и, следовательно, резистентных к инсулину) популяций (23).Отсутствие гликемического эффекта GLP-1RA у получавших инсулин участников с очень тяжелым эндогенным дефицитом инсулина также согласуется с известной ролью потенцирования секреции эндогенного инсулина в их действии. Влияние на экскрецию глюкозы с мочой является вероятным объяснением вариации глюкозоснижающей эффективности SGLT2i с исходным уровнем HbA 1c и рСКФ (30, 31).
Как различия в ответе на лечение могут повлиять на выбор оптимального лечения?
Несмотря на то, что количество доказательств достоверных различий в ответе на лечение диабета 2 типа растет, в настоящее время ведутся споры и значительная неопределенность в отношении того, как преобразовать это в основу принятия решений в клинической практике.Недавняя литература сосредоточена на следующих двух подходах (рис. 6).
Рисунок 6Индивидуальный прогноз по сравнению с классификацией на подтипы: преимущества и недостатки двух стратегий применения подхода точной медицины при диабете 2 типа. A ) Классификация на подтипы. B ) Индивидуальный прогноз.
Первый подход — это подход «подтипов», при котором люди с диабетом 2 типа делятся на подклассы на основе их патофизиологии (будь то клинические, генетические, фенотипические или биомаркерные черты) при предположении, что после определения подтипов они будут иметь полезность для стратификации терапевтических решений и других результатов, таких как прогрессирование до осложнений.Это было недавно и особенно предложено Ahlqvist et al. (34) в стратифицированном по полу, управляемом данными кластерном анализе людей, близких к диагнозу диабета, который сгруппировал людей со сходной основной патофизиологией с использованием пяти клинических признаков (возраст на момент постановки диагноза, ИМТ, HbA 1c и измеренная HOMA резистентность к инсулину и чувствительность к инсулину) в данных скандинавского реестра. Важно отметить, что похожие на вид подгруппы были выявлены, когда анализ был повторен в нескольких международных популяционных когортах (35,36).В подгруппах наблюдались различия в результатах наблюдения, хотя дифференциальный ответ на лечение не оценивался. Недавно было предложено несколько других основанных на данных классификаций со значительными вариациями в характеристиках, используемых для классификации, и количестве идентифицированных подгрупп (37–39), включая генетически определенные кластеры (40,41), но их полезность для стратификации ответа на лечение аналогичным образом не оценивался.
Второй подход заключается в использовании конкретной клинической информации о человеке в рамках вероятностного подхода «индивидуального прогнозирования».В этом подходе маркеры, отражающие лежащую в основе патофизиологию, используются в качестве непрерывных признаков для непосредственного прогнозирования индивидуальной реакции на лечение каждым лекарством. Затем конкретную информацию о человеке можно использовать для прогнозирования наиболее подходящего препарата с точки зрения снижения уровня глюкозы (или, в качестве альтернативы, для выявления отсутствия клинически значимых различий в ответе на разные виды лечения), и эти прогнозы могут направлять выбор оптимального лечения. Разработанная модель зависит от результата реакции на лечение и может быть развернута на основе текущей информации о человеке в момент принятия решения об эскалации лечения.Хотя теоретически подтипы можно было бы указать на основе прогноза дифференциального ответа или оптимальной терапии, это не имело бы большого смысла, поскольку подтипы будут основаны на клинических параметрах, которые меняются во времени и зависят от лечения, что означает, что для индивидуума присвоение подтипа вряд ли будет стабильным. Этот предлагаемый подход согласуется с идеями, лежащими в основе недавно предложенной «палитры модели» диабета (7), которая в определенный момент времени помещает человека с диабетом в спектр фенотипических вариаций и использует это положение для прогнозирования вероятного результата. .
В то время как преимущества и недостатки каждого подхода в контексте выбора оптимального лечения показаны на рис. 6, фундаментальное различие между двумя подходами состоит в том, что подход подтипов предполагает однородность дифференциальной реакции на лечение для всех лиц в пределах подтипа, тогда как Подход индивидуального прогнозирования позволяет оценивать эффекты дифференцированного лечения на индивидуальном уровне. Использование данных на индивидуальном уровне означает, что подход индивидуального прогнозирования почти наверняка обеспечит более точные оценки реакции на лечение и, таким образом, более точно будет определять оптимальный выбор лечения, чем подходы, которые теряют информацию путем классификации людей на подгруппы (42).Те же принципы применимы к предсказанию любого другого результата, например, к предсказанию прогрессирования заболевания или развития микрососудистых и макрососудистых осложнений.
Оценка эффективности стратегий выбора оптимального лечения
Наша группа недавно применила новую схему для оценки моделей выбора лечения при диабете 2 типа. В этом контексте требуются новые подходы; Обычные показатели эффективности модели прогнозирования имеют ограниченную полезность при оценке моделей выбора лечения (13), поскольку основное внимание уделяется не общей способности модели прогнозировать ответ, а скорее точной идентификации взаимодействий между лечением по ковариатам, которые прогнозируют различия в ответе между лечения.На индивидуальном уровне эти различия не наблюдаются (13), поскольку в определенный момент времени реакцию человека на несколько различных методов лечения невозможно оценить одновременно.
Наша структура была применена для непосредственного тестирования кластерной стратегии Алквиста с индивидуальной стратегией прогнозирования для выбора оптимального лечения в апостериорном анализе данных на индивидуальном уровне из двух крупных клинических испытаний (Исследование исходов диабета [ADOPT] и Росиглитазон, оцениваемый в отношении сердечных исходов и регуляции гликемии при диабете [РЕКОРД]; n = 8,798) (43–45).Это было важно, поскольку ключевой вопрос обсуждения был поднят в Ahlqvist et al. исследование заключалось в том, что выявленные кластеры могут использоваться для «руководства терапией» (34). В обоих исследованиях участники были рандомизированы для лечения либо SU, TZD, либо метформина. Те же пять подтипов, предложенных с использованием скандинавских данных, были воспроизведены в ADOPT с использованием того же подхода к кластерному анализу, основанному на данных (34,46). Затем в рамках каждого подтипа оценивали средний гликемический ответ для каждого из трех курсов лечения, и лечение, связанное с наибольшим средним гликемическим ответом, определяли как оптимальное лечение для всех людей, отнесенных к этому подтипу.Полезность подтипов сравнивалась с индивидуальной стратегией прогнозирования, которая назначала оптимальное лечение на индивидуальном уровне, а не на уровне подтипа, с использованием модели, которая оценивала ответ на каждое лекарство для каждого участника на основе их конкретных характеристик. Примечательно, что только простые стандартные клинические признаки (пол и ИМТ, HbA 1c и возраст на момент постановки диагноза в качестве непрерывных маркеров) использовались для модели индивидуального прогнозирования; две функции, используемые для информирования кластерного анализа, HOMA-IR и HOMA-B (соответственно, показатели инсулинорезистентности и секреции инсулина), не были включены, поскольку они обычно не доступны в клинической практике.
Несмотря на включение только простых маркеров, стратегия индивидуализированного прогнозирования заметно превзошла стратегию подтипов в наборе данных внешнего валидационного исследования (исследование RECORD; n = 4057) (рис. 7) (43). Для каждой стратегии использованный подход заключался в определении двух подгрупп участников: 1 ) согласованная подгруппа, рандомизированное лечение которой было таким же, как их прогнозируемое оптимальное лечение, и 2 ) несогласованная подгруппа, рандомизированное лечение которой отличалось от прогнозируемого оптимального лечения. (47).Затем разница между согласующимися и дискордантными подгруппами была сопоставлена для каждой стратегии, причем большее различие указывало на более полезную стратегию выбора лечения. В тех случаях, когда доступны наборы данных внешнего тестирования, эта оценочная структура представляет собой новое и экономичное средство оценки полезности моделей выбора лечения, как самостоятельно, так и при прямом сравнении, а также может применяться для других исходов. как ответ на лечение.
Рисунок 7Трехлетний гликемический ответ (изменение по сравнению с исходным уровнем HbA 1c ) с согласованными и несогласованными подгруппами с использованием стратегии подтипов и стратегии индивидуального прогнозирования в наборе независимой проверки исследования RECORD ( n = 4057).Каждая стратегия была разработана в исследовании ADOPT ( n = 3785). Данные представлены в виде средних значений (95% доверительный интервал) при каждом посещении исследования по моделям смешанных эффектов. Снижение (улучшение) HbA 1c представлено как отрицательное значение. Для оценок площади под кривой (AUC) более отрицательное значение представляет большую реакцию. По материалам Dennis et al. (43). A : Стратегия подтипов. B : Индивидуальная стратегия прогнозирования.
Направления будущего: «омикс» и не только HbA
1cХотя данное Перспективы сосредоточено только на гликемическом ответе на лечение диабета, изложенные подходы можно легко распространить на негликемические конечные точки, включая микрососудистые и макрососудистые осложнения.Идеальный подход точной медицины при диабете 2 типа будет максимизировать терапевтический эффект при ограничении рисков (48), что также потребует оценки HTE на предмет побочных эффектов, прогрессирования гликемии и риска микрососудистых или макрососудистых осложнений. Конкретные подгруппы с повышенным риском общих побочных эффектов, связанных с лечением, уже определены для нескольких классов препаратов; например, риск перелома при TZD ограничен в основном женщинами (49), а при SGLT2i женщины и те, у кого в анамнезе ранее была инфекция, подвергаются значительно повышенному риску половых инфекций (50).Методы преодоления неизмеримых искажающих факторов, таких как отношение частоты предшествующих событий, могут иметь особую полезность для оценки риска побочных эффектов в данных наблюдательного рутинного ухода, когда назначение на терапию не является рандомизированным (51,52). Связанный с этим, но упускаемый из виду вопрос точной медицины, имеющий большое клиническое значение, заключается в том, связаны ли преимущества и риски лечения положительно. Вероятно, это относится к TZD; риск отека и вероятность увеличения веса при более выраженном снижении уровня глюкозы в крови (21,53), и это должно быть важным фактором при выборе лечения.Дальнейшим расширением текущей работы будет оценка эффектов комбинаций лекарств более высокого порядка. Это будет возможно в больших наборах рутинных клинических данных, где значительное количество пациентов принимает специфические комбинированные методы лечения, хотя потребуются надежные подходы к валидации.
Ключевой вопрос — как генетика может помочь точной медицине при диабете 2 типа. Предлагаемые генетически определенные подтипы диабета 2 типа отражают и помогают понять лежащую в основе патофизиологию (40,41).Явным преимуществом использования генетики является стабильность, поскольку подтипы, определяемые исключительно генетикой, будут постоянными на протяжении всей жизни. На данный момент неизвестно, могут ли непрерывные полигенные оценки, лежащие в основе генетических подтипов, улучшить модели прогнозирования, основанные исключительно на стандартных клинических признаках и биомаркерах. Для ответа на лечение отдельные генетические маркеры показали различия для конкретных видов лечения и могут иметь клиническое значение, когда генетическая информация обычно доступна в медицинских записях (54,55).Если клинически значимое преимущество может быть продемонстрировано для полигенных оценок и внедрение является рентабельным, такие оценки можно аналогичным образом интегрировать в модели, основанные на рутинных клинических характеристиках.
Еще одна интересная возможность — это применение причинно-следственных связей, машинного обучения на основе данных и искусственного интеллекта для повышения точности прогнозов HTE и обобщения результатов из больших источников данных, таких как электронные медицинские карты. Подходы, основанные на данных, могут оказаться особенно полезными, когда базы данных начинают включать многомерную генетическую информацию (56).Одна из возможностей состоит в том, что индивидуализированные модели прогнозирования, разработанные с помощью стандартных статистических методов, основанных на классических факторах риска, могут быть дополнены подходами к классификации на основе данных, если подходы, основанные на данных, могут улучшить прогноз за счет выявления сложных характеристик более высокого порядка, упущенных стандартными методами.
Хотя существующие данные могут быть использованы для разработки и тестирования подходов к прецизионной медицине-кандидату диабета 2 типа, в конечном счете, для демонстрации клинической применимости, вероятно, потребуются проспективные испытания, такие как проведенные при раке и моногенном диабете (4,57,58).TriMaster, продолжающееся трехстороннее перекрестное рандомизированное исследование, результаты которого должны быть опубликованы в мае 2021 года, является одним из таких исследований при диабете 2 типа (NCT02653209). TriMaster будет напрямую проверять гипотезы о том, что простые подгруппы, определяемые исходным ИМТ и рСКФ, изменяют ответ на лечение DPP-4i, SGLT2i и TZD (59). Это не только обеспечит первую проспективную рандомизированную оценку подхода прецизионной медицины к гликемическому ответу, но и трехсторонний перекрестный дизайн позволит провести анализ предпочтений пациентов в отношении трех методов лечения «n из 1», когда они пробуются в рандомизированном порядке в слепой условия.Однако проведение проспективных испытаний для проверки потенциальных факторов-кандидатов по одному для персонализации не является осуществимой, рентабельной или действенной стратегией. Вместо этого в будущих испытаниях можно будет проверить конкретные алгоритмы точной медицины, основанные на множестве факторов (потенциально как клинических, так и генетических), чтобы проверить, приводит ли использование алгоритма к улучшению результатов для пациентов. Один простой дизайн исследования для этого мог бы заключаться в кластеризации рандомизированных медицинских центров (например, практики терапевтов в США).K.) получать или не получать алгоритм — сравнение центров с алгоритмом и без него позволит оценить его эффективность и действенность. Если необходимо протестировать два конкурирующих алгоритма или стратегии, это можно сделать с помощью трехсторонней кластерной рандомизации.
Последней ключевой задачей является реализация алгоритмов, которые для обеспечения пользы для пациента должны быть не только эффективными, но и прозрачными, воспроизводимыми и этически обоснованными (60) и которые должны быть в равной степени и свободно доступны для всех медицинских работников и пациентов.Модель выбора лечения диабета 2 типа, вероятно, будет наиболее подходящим местом для программных систем клинической практики, чтобы она могла автоматически заполняться релевантной клинической информацией из электронной истории болезни и функционировать как средство помощи при принятии решения при оказании медицинской помощи. Прежде чем точная медицина действительно станет реальностью для лечения распространенных заболеваний, таких как диабет 2 типа, потребуется разработка инфраструктуры программного обеспечения, которая может использовать регулярно собираемые медицинские записи для поддержки доставки таких вероятностных алгоритмов.
Должны ли ингибиторы натрий-глюкозного котранспортера-2 быть препаратами первой линии для лечения пациентов с диабетом 2 типа?
ОСНОВНЫЕ МОМЕНТЫХотя хороший контроль уровня глюкозы при диабете 2 типа значительно улучшает исходы пациентов, наличие множества вариантов пероральной терапии может затруднить принятие решения о лечении.
В этом контексте риск побочных эффектов препарата может сильно повлиять на выбор.
Министерство здравоохранения Канады предупредило в 2015 году, что ингибиторы натрий-глюкозного котранспортера-2 (SGLT2) связаны с острым повреждением почек (AKI), но новое высококачественное исследование обнаружило использование ингибиторов SGLT2 для снижения риска AKI.
Руководства по-прежнему справедливо рекомендуют метформин в качестве исходного фармакотерапевтического средства для пациентов с диабетом 2 типа из-за его эффективности, хорошего профиля безопасности и низкой стоимости с ингибиторами SGLT2 в качестве терапии второй линии.
За последние несколько десятилетий спектр лечения диабета 2 типа значительно расширился. Ранее единственное решение, которое требовалось от врачей, начавших пероральную фармакотерапию диабета 2 типа, заключалось в выборе между бигуанидами и сульфонилмочевиной.Теперь врачи могут рассмотреть препараты из 5 других классов препаратов: тиазолидиндионы, глиниды, антагонисты рецепторов глюкагоноподобного пептида (GLP) -1, ингибиторы дипептидилпептидазы-4 (DPP4) и ингибиторы натрий-глюкозного котранспортера-2 (SGLT2). Хотя наличие множества вариантов лекарств позволяет определить эффективные и переносимые методы лечения для каждого пациента, это также усложняет принятие решения о лечении, поскольку в немногих достаточно мощных и рандомизированных исследованиях напрямую сравнивались эти классы лекарств в исследованиях, которые измеряли микро- или макрососудистые исходы.В этой ситуации побочные эффекты лекарств могут стать важными факторами выбора лекарств.
Если результаты соответствующего популяционного исследования, проведенного Искандером и его коллегами1, которое показывает, что ингибиторы SGLT2 не вызывают острого повреждения почек (ОПП), как считалось ранее, побудят нас назначить ингибиторы SGLT2 в качестве терапии первой линии при диабете 2 типа, а не чем рекомендованный метформин? Поскольку распространенность диабета среди населения высока, такое решение может иметь большое влияние на исходы, и его следует тщательно продумать.
Проспективное исследование диабета в Соединенном Королевстве (UKPDS) показало, что достижение интенсивного контроля уровня глюкозы (т. Е. Целевого уровня глюкозы натощак на уровне 6 ммоль / л) у пациентов с впервые диагностированным диабетом 2 типа с помощью метформина, сульфонилмочевины или инсулина значительно снижает риски микрососудистых осложнений, несмотря на небольшая разница в уровне гликозилированного гемоглобина (HbA 1c ) всего 0,9% между группами лечения2. Кроме того, исследование показало, что метформин значительно снижает смертность от всех причин у лиц с ожирением.Послеродовой анализ UKPDS (со средним периодом наблюдения 18 лет после случайного распределения) показал, что интенсивный контроль с помощью любого лечения значительно снижает риски исходов, связанных с диабетом, инфаркта миокарда и смертности от всех причин.3 Эти результаты были достигнуты, несмотря на идентичный HbA 1c уровней между экспериментальными группами во время пост-испытательного мониторинга. Действие по контролю сердечно-сосудистого риска при диабете (ACCORD) 4 и действие при диабете и сосудистых заболеваниях: оценка контролируемого высвобождения модифицированного высвобождения Preterax Diamicron (ADVANCE) 5 рандомизированных контролируемых испытаний (РКИ) впоследствии показали, что интенсивный контроль глюкозы значительно снижает микрососудистые заболевания у пациентов с застарелый диабет 2 типа.Это исследование подчеркивает важность хорошего контроля уровня глюкозы в лечении диабета 2 типа.
Выбор лучшего из 7 классов гипогликемических препаратов для достижения этой цели можно упростить, исключив те из них, которые связаны с риском серьезных побочных эффектов. Это делает предупреждения о побочных эффектах лекарств от Министерства здравоохранения Канады и Управления по контролю за продуктами и лекарствами США важными и потенциально влиятельными. В октябре 2015 года Министерство здравоохранения Канады идентифицировало ингибиторы SGLT2 как способствующие риску ОПП на основании отчетов о 2 пациентах, получавших канаглифлозин с ОПП, с дополнительными случаями, упомянутыми производителями, и обзором литературы, в котором были получены «ограниченные доказательства по этой теме».6 Как это обычно бывает при обнаружении нежелательных явлений, Министерство здравоохранения Канады работало только с числителями и не могло рассчитать абсолютные или относительные риски событий. В своем обзоре безопасности он пришел к выводу, что «доказательства подтверждают наличие связи между использованием ингибиторов SGLT2 и риском острого повреждения почек». 6
Окончательное исследование этой предполагаемой связи Искандером и его коллегами охватило всех пожилых жителей Онтариан (т. Е. , Старше 66 лет), которым был недавно назначен ингибитор SGLT2, и у которого был зарегистрирован уровень креатинина в сыворотке не более чем за 1 год до начала приема лекарств.1 За пациентами наблюдали в течение 90 дней, чтобы определить, посещали ли они отделение неотложной помощи или были госпитализированы с ОПП, что определялось стандартными диагностическими критериями с использованием лабораторных данных, а не диагностических кодов. Риск ОПП у пациентов, которым назначены ингибиторы SGLT2, сравнивали с пациентами, которым назначен ингибитор DPP4. Авторы тщательно скорректировали ковариаты и выполнили несколько анализов чувствительности и окончательно показали, что риск ОПП у пациентов, получавших ингибиторы SGLT2, не превышает таковой для пациентов, получавших ингибиторы DPP4.
Окончательное прилагательное в начале предыдущего абзаца не используется легкомысленно для описания исследования Искандера и его коллег. У него есть многочисленные и значительные сильные стороны, включая большое количество невыбранных людей из населения Онтарио; отсутствие какой-либо предвзятости при выборе, потому что был включен каждый человек, соответствующий разумным критериям включения; тщательная корректировка для возможного смешения; и использование данных золотого стандарта для определения как рисков, так и результатов. При рассмотрении этих результатов вместе с данными систематического обзора 2019 года, в котором участвовал 58 181 пациент в 30 РКИ, в которых было обнаружено значительное снижение риска ОПП при использовании ингибиторов SGLT2 (отношение шансов [OR] 0.64, 95% доверительный интервал [ДИ] 0,48–0,80) 7, мы можем быть уверены, что начало приема ингибиторов SGLT2 не увеличивает риск ОПП.
Но следует ли из этого, что ингибиторы SGLT2 должны стать нашим первым выбором для лечения диабета 2 типа? Мета-анализ 2019 года с участием 34 322 пациентов из 3 плацебо-контролируемых РКИ выявил значительное снижение риска сердечной недостаточности и смерти от сердечно-сосудистых заболеваний (OR 0,77, 95% ДИ 0,71–0,84) и прогрессирования почечной недостаточности (OR 0,55, 95% ДИ 0,48. –0,64) у пациентов, принимающих ингибиторы SGLT2, а у пациентов с установленным атеросклерозом — серьезные неблагоприятные сердечно-сосудистые события (OR 0.89, 95% ДИ 0,83–0,96) .8 Однако, несмотря на эти обнадеживающие результаты, ингибиторы SGLT2 не должны использоваться в качестве фармакологического средства первой линии для лечения диабета 2 типа. Независимо от класса препарата сравнения, метформин достиг эквивалентных или лучших промежуточных результатов (включая контроль уровня глюкозы, вес пациента и гипогликемические явления) по сравнению с препаратами сульфонилмочевины, и существуют умеренные доказательства снижения сердечно-сосудистой смертности с метформином.9 Более того, ни в одном РКИ не проводилось прямое сравнение долгосрочных результатов исходы для метформина по сравнению с ингибиторами SGLT2.
Это объясняет, почему 2 недавних руководства10 , 11 рекомендовали метформин для начальной фармакотерапии диабета 2 типа из-за его эффективности, хорошего профиля безопасности, нашего многолетнего опыта и низкой стоимости. Когда требуется дополнительное лечение и расчетная скорость клубочковой фильтрации пациента превышает 45 (и, вероятно, 30) мл / мин / 1,73 м 2 , в этих рекомендациях ингибиторы SGLT2 рекомендуются в качестве следующего агента, который следует начинать почти всем пациентам с диабетом 2 типа. включая пациентов с сопутствующим атеросклеротическим сердечно-сосудистым заболеванием, сердечной недостаточностью или хроническим заболеванием почек; опасения по поводу набора веса; и ситуации, когда важно избегать гипогликемических событий.10 Единственная группа пациентов с диабетом, которым не рекомендуются ингибиторы SGLT2 после метформина, — это те, для которых стоимость лечения является проблемой. В таком контексте лечение диабета 2 типа сегодня не намного сложнее, чем раньше.
Использование лекарств, интенсификация лечения и медицинские расходы у пациентов с диабетом 2 типа: ретроспективное исследование базы данных
Введение
Сахарный диабет 2 типа (СД2) — распространенное, хроническое, прогрессирующее и дорогостоящее заболевание, лечение которого ежегодно проводится напрямую. стоимость 176 миллиардов долларов и косвенная стоимость 69 миллиардов долларов в США.1 Недавнее исследование показало, что человек, живущий с СД2 в США, несет около 85000 долларов в течение всей жизни на медицинские расходы на лечение болезни и ее осложнений, что позволяет предположить, что существуют возможности для экономии, связанные с более подходящим лечением. основная цель для пациентов с СД2, которая, как было показано, снижает долгосрочные осложнения, связанные с диабетом, тем самым снижая клиническое и экономическое бремя. 3, 4
Американская диабетическая ассоциация (ADA) / Европейская ассоциация по изучению диабета ( Рекомендации EASD) рекомендуют начинать прием метформина во время постановки диагноза.5 Дополнительные неинсулиновые противодиабетические препараты, агонист рецепторов глюкагоноподобного пептида-1 (GLP-1) или инсулин могут быть добавлены, если неинсулиновая монотерапия в максимальной переносимой дозе не обеспечивает или не поддерживает целевые уровни гликозилированного гемоглобина (HbA1c) в пределах 3 месяцев.5 Интенсификация терапии диабета также зависит от индивидуальных характеристик пациента, включая возраст, сопутствующие заболевания, риск гипогликемии, а также предпочтения врача и пациента.6 Несмотря на доказательства в литературе, подтверждающие преимущества хорошего гликемического контроля, особенно на ранней стадии траектории болезни, люди с СД2 часто не достигают рекомендуемых целевых показателей гликемии.3 Результаты предыдущих исследований показывают, что пациенты, ранее не получавшие инсулина, и пациенты, получавшие инсулин, могут иметь средние значения HbA1c выше рекомендуемых целевых уровней, что отражает наличие пациентов с плохим гликемическим контролем при повседневной клинической помощи.7–9 Кроме того, данные недавнего анализа предполагает, что зарегистрированное среднее время до интенсификации лечения инсулином составляет 7 лет после начала приема последнего неинсулинового противодиабетического препарата (НИАД). Сообщалось о средних значениях HbA1c> 9% (75 ммоль / моль) во время введения инсулина, что указывает на периоды длительной гипергликемии, которая может быть приравнена к долгосрочному повреждению микрососудов и макрососудов.10 Задержка в своевременной интенсификации лечения была названа «клинической инерцией» и приобретает все большее значение при лечении диабета.11 Неспособность достичь оптимального гликемического контроля часто связана с повышенным риском развития осложнений, а также с увеличением обращения за медицинской помощью и затрат на нее12
Поскольку неадекватный гликемический контроль может сигнализировать о необходимости модификации лечения, важно получить представление о прогрессе лечения и моделях его интенсификации у пациентов с СД2.Целью этого ретроспективного анализа базы данных было описание моделей интенсификации лечения у пациентов с СД2, начинающих терапию НИАД, базальным инсулином или прандиальным / смешанным инсулином с использованием реальных данных в США. В качестве второстепенной цели исследование оценило средние прямые медицинские расходы, связанные с лечением диабета в этой популяции пациентов.
Дизайн и методы исследования
Дизайн исследования и источник данных
Ретроспективный когортный анализ пациентов с СД2 был проведен с использованием базы данных Truven Health MarketScan Research, большой базы данных административных претензий, включающей коммерчески застрахованных пациентов в США.Базы данных Truven Health MarketScan о коммерческих претензиях и встречах и дополнительных медицинских услугах и координации льгот (COB) (Medicare) содержат медицинские данные и данные о рецептах примерно на 35 миллионов сотрудников и их иждивенцев, а база данных Medicare содержит данные о лицах с оплаченным дополнительным страхованием Medicare. работодателями. Подробные данные о стоимости, использовании и результатах доступны для обеих баз данных, охватывающих стационарные и амбулаторные услуги, а также заявки на лекарства, отпускаемые по рецепту. Поскольку в этом ретроспективном анализе базы данных использовались деидентифицированные данные, одобрение институционального наблюдательного совета (IRB) не запрашивалось.
Исследуемая популяция
Взрослые пациенты (≥18 лет), которым был поставлен диагноз СД2 (Международная классификация болезней, девятая редакция, клиническая модификация (МКБ-9-CM) с кодами диагноза 250.x0 или 250.x2) из В исследование были включены период с 1 января 2006 г. по 31 декабря 2011 г. (период исследования) с непрерывным набором не менее 12 месяцев в течение прединдексного и постиндексного периодов. Дата индекса определялась как дата первого назначения противодиабетических средств. Пациенты с медицинской претензией к диабету 1 типа (коды диагноза по МКБ-9-CM 250.x1 или 250.x3) и гестационный диабет (код диагноза по МКБ-9-CM 648.8x) были исключены из анализа.
На основании использования лекарств от СД2 в течение прединдексного и индексного периода пациенты были разделены на четыре когорты исследования для целей этого анализа (таблица 1). Когорта 1 состояла из пациентов с СД2, которые не получали никакого лечения в течение года до или после постановки диагноза. В когорте 1 индексная дата была определена как дата диагноза СД2. Когорта 2 состояла из пациентов с СД2, которые впервые начали получать НИАД и не получали никаких противодиабетических препаратов в течение периода доиндекса.В когорту 3 вошли пациенты с СД2, которые впервые начали получать базальный инсулин, но могли ранее использовать другие противодиабетические препараты в период доиндекса. Аналогичным образом, в когорту 4 вошли пациенты, которые недавно начали принимать прандиал или смешанный инсулин, но могли ранее использовать другие противодиабетические препараты в период доиндекса. Пациенты наблюдались в течение минимум 1 года после даты индекса до максимум 4 лет. Пациенты были исключены из когорты, как только они соответствовали критериям для следующей когорты.Пациенты могут входить в более чем одну когорту в зависимости от времени приема лекарств от диабета.
Таблица 1Исходные демографические и клинические характеристики исследуемых когорт
Демографические характеристики (возраст, пол, географический регион и тип плана медицинского обслуживания) были описаны для различных когорт на дату индексации. Клинические переменные, измеренные в период доиндекса, включали значения HbA1c, макрососудистые осложнения (например, инфаркт миокарда, ишемическая болезнь сердца, заболевание периферических сосудов, цереброваскулярное заболевание и застойная сердечная недостаточность) и микрососудистые осложнения (например, диабетическая нейропатия, диабетическая нефропатия, заболевание почек. , и диабетическая ретинопатия).Также оценивалось наличие других коморбидных состояний, обычно связанных с СД2, таких как ожирение, гипертония, гиперлипидемия и неалкогольная жировая болезнь печени. Индекс коморбидности Дейо-Чарлсона был рассчитан для измерения тяжести сопутствующих состояний с использованием всех диагнозов по медицинским заявлениям за 12-месячный период доиндекса.13
Прямые медицинские расходы
Общие годовые прямые медицинские расходы и ресурсы, связанные с неотложной помощью Посещения отделения, пребывания в стационаре, амбулаторного лечения и посещения эндокринолога оценивались для пациентов во всех когортах.Средние затраты, связанные с рецептами и расходными материалами, связанными с диабетом, также были рассчитаны для всех когорт исследования. Прямые медицинские расходы измерялись за последующий период как сумма, возмещаемая планом здравоохранения, и представляли общие затраты с точки зрения крупной организации управляемой медицинской помощи. Доплаты пациентов и франшизы не были включены в расчеты общих прямых медицинских затрат. Затраты были выражены в долларах США 2012 года.
Статистический анализ
Непрерывные переменные были представлены с использованием среднего и стандартного отклонения.Категориальные переменные суммировались в процентах. Данные, использованные для этого исследования, были получены из базы данных административных заявлений о страховании здоровья и не включали никаких индивидуально идентифицируемых данных. Все статистические анализы были выполнены с использованием программного обеспечения SAS V.9.2 (Институт SAS, Кэри, Северная Каролина, США).
Результаты
Демографические и клинические характеристики
Всего критериям включения и исключения в исследование соответствовали 597 664 пациента с СД2 в когорте 1, 342 511 в когорте 2, 99 578 в когорте 3 и 62 876 в когорте 4 (таблица 1).Пациенты в когорте 2 были моложе (56,2 года, SD ± 12,1), чем пациенты в когортах 1, 3 и 4 (в среднем 58 лет, SD ± 0,75). Более половины пациентов в когортах 2, 3 и 4 были мужчинами, в то время как 51% изначально нелеченных пациентов в когорте 1 составляли женщины (таблица 1). Гипертония, липидные нарушения, ишемическая болезнь сердца и почечная недостаточность были наиболее часто встречающимися сопутствующими заболеваниями в каждой когорте. Как показано в таблице 2, среднее значение HbA1c для когорты 1 оставалось неизменным на уровне 6,2% (44 ммоль / моль) в течение периода наблюдения.Для пациентов из когорты 2 средний уровень HbA1C был самым высоким в прединдексный период (8,0% (64 ммоль / моль)), но снизился к 1 году после начала инсулиновой терапии (7,1% (54 ммоль / моль)) и оставался неизменным в течение период наблюдения; аналогично доля пациентов с HbA1c> 7,0% (53 ммоль / моль) снизилась с 62,2% до постиндекса до 51,7%. Для пациентов в когортах 3 и 4 средние значения HbA1C были самыми высокими в период доиндекса (9,2% (77 ммоль / моль) и 8,9% (74 ммоль / моль), соответственно). Процент пациентов с HbA1c> 7.0% (53 ммоль / моль) снизился с 89,7% и 83,8% до постиндекса до 83,4% и 80,0% для когорт 3 и 4, соответственно. В целом, значения HbA1c снизились примерно на 1% в течение года после начала лечения и оставались стабильными в течение периода наблюдения за исследованием. Однако было замечено, что, несмотря на лечение противодиабетическими препаратами, средние значения HbA1c не снижались ниже 7,0% (53 ммоль / моль) в течение периода наблюдения в исследовании для пациентов в когортах 2–4.
Таблица 2 Значения HbA1cдля исследуемых когорт от преиндекса до 4-го года
Использование лекарств
Так как среднее значение HbA1c у пациентов с СД2 в когорте 1 составляло 6.2% (44 ммоль / моль), начало лечения в течение 4 лет после постановки диагноза было низким: примерно 9%, 15% и 19% получали лекарства к 2, 3 и 4 годам соответственно. Пациентам, начинающим лечение в этой когорте, в основном назначались пероральные противодиабетические препараты, которые включали бигуаниды (метформин), сульфонилмочевины, ингибиторы дипептидилпептидазы-4 (DPP-4) и агонисты GLP-1. Большинство (72%) пациентов когорты 2 начали лечение метформином. Однако с 1 по 4 год его использование снизилось с 77% до 54%.Другие часто назначаемые препараты для этой когорты включали сульфонилмочевину (15%), комбинированные продукты (8%), тиазолидиндионы (6%), ингибиторы DPP-4 (3%) и агонисты GLP-1 (1%) . В течение периода наблюдения наблюдалось постепенное увеличение использования инкретиновых агентов, таких как агонисты GLP-1 (3–4%) и ингибиторы DPP-4 (7–10%). Как и ожидалось, общий переход от неинсулиновых препаратов к инсулиновой терапии был низким (~ 1% / год) для пациентов в этой группе (таблица 3).
Таблица 3Сопутствующее использование лекарств среди инициаторов НИАД, инициаторов базального инсулина и инициаторов прандиального / смешанного инсулина
Пациенты когорты 3 в первую очередь начали лечение инсулином гларгином (69%), а затем инсулином детемир (21%) и изофаном человеческого инсулина НПХ суспензии (10%).Однако наблюдалось снижение использования базального инсулина. Например, использование инсулина гларгина снизилось с 71% в 1-й год до 47% в 4-й год. Лечение неинсулиновыми препаратами оставалось обычным явлением в период доиндекса и в период последующего наблюдения (таблица 3). От 33% до 38% пациентов переводили на прандиальный / смешанный инсулин каждый год после начала приема базального инсулина. Для пациентов в когорте 4 наблюдалось снижение использования приема пищи и смешанного инсулина с 1 года по 4 года. Например, использование инсулина как часть в год 1, 37.5%, снизился до 20,3% к 4-му году. Аналогичным образом, на 12% уменьшилось количество пациентов, которые использовали инсулин лиспро с 1-го по 4-й год. Кроме того, было отмечено, что 69% пациентов в когорте 4, которые были Использование базального инсулина в 1-й год снизилось в течение периода наблюдения до 54% в 4-й год. Снижение и спад в использовании лекарств, отмеченное выше, является важным выводом исследования. В целом, большинство пациентов в когортах 3 и 4 интенсивно лечились неинсулиновыми препаратами до начала базального или прандиального / смешанного инсулина, что указывает на то, что раннее принятие интенсификации лечения инсулином было ограничено, несмотря на повышенный HbA1c в обеих группах.
Прямые медицинские расходы
Использование ресурсов здравоохранения для всех четырех исследуемых когорт показано в таблице 4, тогда как средние прямые медицинские затраты «по всем причинам» и «связанные с диабетом» представлены в таблице 5. Пациенты в когортах 3 и 4 имели большее количество посещений эндокринолога и госпитализаций, чем пациенты в когорте 2. Это можно объяснить тем фактом, что пациенты в когортах 3 и 4 проводили длительные периоды времени в плохом гликемическом контроле до начала приема инсулина. Ранняя интенсификация лечения могла снизить количество госпитализаций и посещений эндокринолога в этих когортах.Расходы на лечение всех причин для пациентов в когорте 2 составили 8591 доллар в первый год по сравнению с 15 339 и 20 350 долларами для пациентов в когортах 3 и 4, соответственно. Средние медицинские расходы по всем причинам увеличились в когортах исследования, но оставались относительно стабильными в каждой когорте с течением времени. Аналогичным образом, средние общие затраты, связанные с диабетом, были ниже для когорты 2 (1333 доллара США) по сравнению с когортой 3 (2276 долларов США) и когорты 4 (2779 долларов США). Однако эти затраты оставались относительно стабильными с течением времени в каждой когорте после первоначального снижения в конце первого года.Как и ожидалось, средняя стоимость аптек, связанных с диабетом, увеличилась с когорты 2 до когорты 4, но оставалась относительно стабильной в пределах когорт. Для пациентов из когорты 2 средние расходы на аптеки, связанные с диабетом, оставались стабильными в течение периода наблюдения, начиная с 314 долларов в первый год и в среднем 272 долларов в годы 2–4. Средние общие затраты на аптеку для пациентов в когорте 3 незначительно увеличились с 2346 долларов в год 1 до 2710 долларов в год 4. Аналогичным образом, для пациентов в когорте 4 средние расходы на аптеку умеренно увеличились с 2484 долларов в год 1 до 2762 долларов в год 4.
Таблица 4Использование ресурсов для исследуемых когорт с 1 года по 4 год
Таблица 5Прямые медицинские расходы для исследуемых когорт с 1 по 4 год
Обсуждение
Невозможно определить важность раннего контроля уровня глюкозы и его влияние на прогноз пациентов. переоценены. Неспособность интенсифицировать лечение является обычным препятствием для оптимизации лечения диабета.14, 15 Результаты нашего исследования демонстрируют клиническую инерцию, наблюдаемую в реальных условиях. Например, пациенты в когортах 3 и 4 получали обширную терапию НИАД, несмотря на то, что у них средний уровень HbA1c в течение периода доиндекса составлял 9.2% (77 ммоль / моль) и 8,9% (74 ммоль / моль) соответственно, для которых было бы полезно интенсификация инсулиновой терапии. Вполне вероятно, что эти пациенты пережили длительные периоды плохого гликемического контроля, что в долгосрочной перспективе может негативно повлиять на результаты для здоровья и способствовать увеличению медицинских расходов. Более того, использование нескольких НИАД было обычным явлением и оставалось неизменным с течением времени среди большинства пациентов, получавших лечение базальным и прандиальным инсулином. Вместо интенсификации инсулина наблюдалось снижение использования базального и прандиального инсулина в течение периода наблюдения для пациентов в когортах 3 и 4.
Выбор препаратов второй линии, используемых для интенсификации лечения после монотерапии метформином, включал сульфонилмочевину, тиазолидиндионы, агонисты GLP-1 и ингибиторы DPP-4. Эти тенденции согласуются с недавно опубликованными данными об общем использовании противодиабетических препаратов.16,17 Хотя метформин считается препаратом первого ряда при лечении СД2, нет единого мнения в пользу использования одного препарата второго ряда по сравнению с другим. .18,19 В соответствии с предыдущими исследованиями мы обнаружили, что, хотя сульфонилмочевины по-прежнему являются наиболее распространенным выбором для терапии второй линии, их использование со временем снижается, в то время как использование других агентов, таких как агонисты GLP-1 и ингибиторы DPP-4 выросла.20–22 Мы также заметили снижение использования тиазолидиндионов, которые постепенно становились непопулярными после публикации противоречивых отчетов о розиглитазоне.23, 24
Приверженность лечению является важным фактором в лечении диабета, особенно если рассматривать реальную инсулиновую терапию. Несоблюдение режима инсулиновой терапии связано с ухудшением гликемического контроля25 и повышенным риском микрососудистых осложнений, связанных с диабетом.26 Было обнаружено, что несоблюдение режима инсулиновой терапии в значительной степени и независимо связано с двумя аспектами нагрузки на инъекции: с необходимостью планировать повседневную деятельность вокруг инъекции инсулина и инъекции, мешающие повседневной деятельности.27 Большинство пациентов и врачей откладывают начало инсулинотерапии по нескольким причинам, каждая из которых способствует клинической инерции: боязнь повышенного риска гипогликемии и увеличения веса, более высокие затраты, « плохая репутация » о том, что инсулинотерапия является признаком прогрессирования заболевания, страх зависимости от лекарств, беспокойства об игле и других убеждений.28 Страх гипогликемии вызывает беспокойство у пациентов с СД2, которым назначают инсулин. Неправильное или агрессивное титрование может привести к гипогликемии, и это одна из причин, по которой пациенты могут пропускать дозы, отказываться от инсулина или вообще прекращать терапию.29, 30 Терминальная стадия почечной недостаточности (ТПН) — относительное противоречие для пациентов, получающих инсулин, и часто диализным пациентам требуются базальные инъекции через день или каждые 2 дня из-за того, что белок не фильтруется через диализный аппарат.31 Один раз. Что касается инсулиновой терапии, то многие факторы могли потенциально повлиять на значительное снижение использования инсулина, наблюдаемое в нашем исследовании, в том числе финансовое бремя из-за высокой стоимости лекарств, полипрагмазии, проблем с переносимостью, неудобств и проблем с настойчивостью среди потребителей инсулина.Дальнейшие усилия по эффективному лечению СД2 должны быть сосредоточены на разработке и реализации стратегий по преодолению потенциальных препятствий на пути к инсулиновой терапии при поддержке со стороны поставщиков медицинских услуг, включая врачей, медсестер и фармацевтов. Это может включать в себя разработку образовательных инструментов для самостоятельного ведения пациентов, а также создание постоянных отношений сотрудничества между пациентами и родственными медицинскими специалистами, которые облегчают своевременный мониторинг клинических результатов. Эти стратегии должны быть направлены на снижение барьера для начала инсулиновой терапии и включать способы, позволяющие пациентам продолжать длительную инсулиновую терапию после того, как они совершили переход.Нельзя упускать из виду поддержку пациентов и последующее наблюдение, поскольку они имеют решающее значение для успешного лечения диабета.
Как сообщалось в предыдущих исследованиях, неадекватный гликемический контроль связан с долгосрочными неблагоприятными клиническими и экономическими последствиями.32 Немецкое исследование показало, что общая средняя стоимость лечения диабета в течение 6 месяцев после введения инсулина выросла с 579 евро до 961 евро. которые включали в себя расходы на мониторинг уровня глюкозы в крови и специализированную помощь в дополнение к самому инсулину.33 Эти затраты были выше у пациентов с более высокими значениями HbA1c и индексом массы тела, что подчеркивает важность хорошего гликемического контроля с использованием стратегий ранней интенсификации лечения и изменения образа жизни.Аналогичным образом, результаты нашего исследования показывают, что средние медицинские расходы по всем причинам и, связанные с диабетом, были выше для пациентов в когортах 3 и 4. Эти две когорты включали пациентов, получавших инсулин, у которых заболевание было более продолжительным. Некоторые факторы затрат в этих группах включают увеличение количества посещений эндокринологов из-за более сложной схемы приема инсулина, а также увеличение количества госпитализаций из-за прогрессирования заболевания или побочных эффектов инсулина, особенно тяжелой гипогликемии.Своевременное начало инсулиновой терапии в этой группе может быть полезным для поддержания оптимального гликемического контроля и, следовательно, способствовать снижению долгосрочных осложнений и затрат, связанных с неконтролируемым СД2. 34–36
Результаты нашего исследования следует интерпретировать с учетом потенциальных ограничений. которые присущи данным претензий. К ним относятся отсутствие в базах данных определенной информации, которая может иметь отношение к лечению и ведению СД2, такой как масса тела, индекс массы тела, приверженность изменениям образа жизни и информация о поведении в отношении здоровья.Определение T2DM ограничивается появлением конкретных диагностических кодов в базе данных, что делает его зависимым от точности кодирования пунктов формулы изобретения. Данные по административным претензиям включают только оплаченные претензии и не могут идентифицировать использование участником образцов лекарств или методов лечения, за которые участник оплатил исключительно из своего кармана. С другой стороны, заявление о лекарстве не обязательно означает, что участник действительно принимал лекарство. Кроме того, могут быть участники, которые решают не заполнять свои рецепты по разным причинам (например, из-за наличных расходов на лекарства, невозможности вернуться в аптеку).Однако в настоящем анализе не оценивалось поведение ни члена, ни врача. Необходимы дальнейшие исследования для дальнейшего выяснения этих факторов. Точно так же бесплатные непатентованные лекарства, в частности метформин, могли не быть включены в это исследование, что может привести к заниженной оценке. В исследовании не учитывалось влияние сопутствующих состояний и других факторов риска на схемы лечения. При оценке интенсификации лечения мы не смогли оценить, как соблюдение режима лечения, побочные эффекты, стоимость или противопоказания повлияли на результаты.Кроме того, в исследовании не рассматривались причины или предикторы различных наблюдаемых схем лечения. Наше исследование предоставило консервативную оценку прямых медицинских затрат, связанных с лечением пациентов с кодом диагноза СД2. Косвенные затраты, включая затраты, связанные с потерей производительности, не оценивались. Результаты этого исследования применимы к группе пациентов с коммерческой страховкой и их иждивенцам, что ограничивает возможность их обобщения на другие группы пациентов. И наконец, поскольку это было обсервационное исследование, из этих данных нельзя сделать никаких причинно-следственных выводов.
В заключение, наш анализ обеспечивает понимание моделей интенсификации лечения, наблюдаемых в реальных условиях, и поддерживает результаты других исследований, которые продемонстрировали задержки в повышении интенсивности лечения у пациентов с плохим гликемическим контролем, несмотря на рекомендации, изложенные в руководствах. Эти результаты могут быть особенно полезны для планов здравоохранения и поставщиков медицинских услуг, планирующих мероприятия, направленные на улучшение гликемического контроля и результатов для здоровья. Результаты других исследований показывают, что ранняя инсулизация может быть более рентабельной, чем назначение нескольких неинсулиновых терапий.Однако существует некоторая неуверенность в том, когда следует начинать введение инсулина пациентам с плохим гликемическим контролем в рутинной клинической практике, и как определить пациентов, которым с большей вероятностью будет полезна ранняя инсулизация. Было обнаружено, что различные факторы, связанные с пациентом, такие как приверженность к лечению, возникновение побочных эффектов, связанных с лекарствами, противопоказания к лечению (например, ухудшение функции почек) и стоимость лекарств, а также факторы, связанные с поставщиком, задерживают начало раннего интенсификация лечения, когда это необходимо, и, следовательно, отрицательно влияют на клинические результаты.11, 15, 37–39 Для преодоления клинической инерции были предложены различные подходы, такие как внедрение подхода, ориентированного на пациента, содействие самостоятельному ведению пациентов и обучение врачей и пациентов с диабетом39. Дальнейшие усилия должны быть направлены на то, чтобы разработка и оценка вмешательств, способствующих интенсификации лечения пациентов с неконтролируемым СД2.
Ресурсы Rapid City SD — определение диабета 2 типа, симптомы, причины, лечение, диета, лекарства
* Условия использования Справочника провайдеров:
Каталог поставщиков WebMD предоставляется WebMD для использования широкой публикой в качестве краткого справочника информации о поставщиках.Справочник поставщиков не предназначен для использования в качестве инструмента для проверки учетных данных, квалификации или способностей любого поставщика, содержащегося в нем. Включение в Справочник поставщиков не означает рекомендации или одобрения, а пропуск в Справочнике поставщиков не означает неодобрение со стороны WebMD.
Вам запрещено использовать, загружать, переиздавать, продавать, копировать или «извлекать» в коммерческих или любых других целях Справочник поставщиков или любые списки данных или другую информацию, содержащуюся в нем, полностью или частично, в любых средний вообще.
Справочник провайдера предоставляется на условиях «КАК ЕСТЬ». WebMD отказывается от всех гарантий, явных или подразумеваемых, включая, помимо прочего, подразумеваемые гарантии товарной пригодности и пригодности для определенной цели. Без ограничения вышеизложенного, WebMD не гарантирует и не заявляет, что Справочник поставщиков или любая его часть является точной или полной. Вы берете на себя полную ответственность за общение с любым поставщиком, с которым вы связываетесь через Справочник поставщиков.WebMD ни в коем случае не несет ответственности перед вами или кем-либо за любое принятое или предпринятое вами решение, основанное на информации, представленной в Справочнике поставщиков услуг.
2Использование Каталога поставщиков WebMD любым юридическим или физическим лицом для проверки учетных данных поставщиков запрещено. База данных информации о поставщиках, которая управляет каталогом поставщиков WebMD, не содержит достаточной информации для проверки учетных данных поставщика в соответствии со стандартами Объединенной комиссии по аккредитации организаций здравоохранения (JCAHO), Национального комитета по обеспечению качества (NCQA) аккредитации проверки использования. Комитет (URAC).
Используя каталог поставщиков WebMD, вы соглашаетесь с настоящими Положениями и условиями.
Ассоциация противодиабетических препаратов второго ряда с сердечно-сосудистыми событиями среди застрахованных взрослых с диабетом 2 типа | Острые коронарные синдромы | Открытие сети JAMA
Ключевые моменты español 中文 (китайский)Вопрос Связаны ли противодиабетические препараты второго ряда (ADM) с сердечно-сосудистыми событиями у застрахованных взрослых пациентов с диабетом 2 типа, которые начинают терапию второго ряда?
Выводы Это когортное исследование 132737 взрослых с диабетом 2 типа показало, что агонисты рецепторов глюкагоноподобного пептида 1, ингибиторы дипептидилпептидазы 4 и ингибиторы натрий-глюкозного котранспортера 2 связаны с аналогичными сердечно-сосудистыми исходами.Сульфонилмочевина и базальный инсулин были связаны со сравнительно более высоким риском сердечно-сосудистых заболеваний.
Значение Клиницисты могут рассмотреть возможность более регулярного назначения новых классов ADM после метформина, а не сульфонилмочевины или базального инсулина.
Важность Понимание сердечно-сосудистых исходов от начала приема противодиабетических препаратов второго ряда (ADM) может помочь в принятии решения о лечении после того, как одного метформина недостаточно или он не переносится.На сегодняшний день нет исследований, сравнивающих сердечно-сосудистые эффекты всех основных ADM второго ряда в этот ранний момент принятия решения о фармакологическом лечении диабета 2 типа.
Объектив Изучить связь классов ADM второй линии с серьезными сердечно-сосудистыми событиями.
Дизайн, обстановка и участники Ретроспективное когортное исследование среди 132 737 застрахованных взрослых с диабетом 2 типа, которые начали терапию ADM второй линии после приема одного метформина или без предшествующего ADM.В этом исследовании использовались общенациональные данные об административных исках США за 2011–2015 годы. Анализ данных проводился с января 2017 года по октябрь 2018 года.
Экспозиции Ингибиторы дипептидилпептидазы 4 (DPP-4), агонисты рецепторов глюкагоноподобного пептида-1 (GLP-1), ингибиторы натрия-глюкозного котранспортера 2 (SGLT-2), тиазолидиндионы (TZD), базальный инсулин и сульфонилмочевины или меглитиниды (оба называемые в дальнейшем сульфонилмочевины). Ингибиторы ДПП-4 служили группой сравнения во всех анализах.
Основные результаты и мероприятия Первичным результатом было время до первого сердечно-сосудистого события после начала ADM второй линии. Этот комбинированный исход был основан на госпитализации по поводу следующих сердечно-сосудистых состояний: застойная сердечная недостаточность, инсульт, ишемическая болезнь сердца или заболевание периферических артерий.
Результаты Среди 132737 застрахованных взрослых пациентов с сахарным диабетом 2 типа (мужчины, 55%; в возрасте 45-64 лет, 58%; белые, 63%), было 3480 случаев сердечно-сосудистых событий в течение 169384 человеко-лет наблюдения.Пациенты подвергались цензуре после первого сердечно-сосудистого события, прекращения страхового покрытия, перехода с Международной классификации болезней , девятая редакция ( МКБ-9 ) на конец кодирования МКБ-9 или 2 года наблюдения. После корректировки с учетом характеристик пациента, врача и плана медицинского страхования риск комбинированных сердечно-сосудистых событий после начала приема агонистов рецептора GLP-1 был ниже, чем у ингибиторов DPP-4 (отношение рисков [HR], 0,78; 95% ДИ, 0,63-0.96), но этот результат не был значимым во всех анализах чувствительности. Частота сердечно-сосудистых событий после начала лечения ингибиторами SGLT-2 (ОР 0,81; 95% ДИ 0,57–1,53) и TZD (ОР 0,92; 95% ДИ 0,76–1,11) статистически не отличалась от ингибиторов DPP-4. Сравнительный риск сердечно-сосудистых событий был выше после начала лечения сульфонилмочевиной (ОР 1,36; 95% ДИ 1,23–1,49) или базальным инсулином (ОР 2,03; 95% ДИ 1,81–2,27), чем ингибиторами DPP-4.
Выводы и значимость Среди застрахованных взрослых пациентов с диабетом 2 типа, начинающих терапию ADM второй линии, краткосрочные сердечно-сосудистые исходы агонистов рецептора GLP-1, ингибиторов SGLT-2 и ингибиторов DPP-4 были одинаковыми.Более высокий риск сердечно-сосудистых заболеваний был связан с использованием сульфонилмочевины или базального инсулина по сравнению с более новыми классами ADM. Клиницисты могут рассмотреть вопрос о назначении агонистов рецептора GLP-1, ингибиторов SGLT-2 или ингибиторов DPP-4 более регулярно после метформина, а не сульфонилмочевины или базального инсулина.
Сердечно-сосудистые заболевания являются ведущей причиной заболеваемости и смертности при диабете 2 типа, и снижение их бремени является важной целью противодиабетических препаратов (ADM). 1 , 2 Метформин, который может оказывать положительное влияние на сердечно-сосудистую систему, широко рекомендуется в качестве терапии первой линии. 2 , 3 Однако нет единого мнения о выборе последующих ADM среди пациентов, которые не достигают адекватного гликемического контроля с помощью метформина или не переносят его. 2 , 4 Сравнение сердечно-сосудистых исходов ADM второй линии во время этого раннего перехода к фармакотерапии диабета может помочь улучшить решения о лечении после метформина или вместо него.
Использование ADM увеличилось из-за растущей распространенности диабета и распространения новых терапевтических классов. Недавние плацебо-контролируемые испытания ингибиторов дипептидилпептидазы 4 (DPP-4) в целом не выявили положительного или отрицательного воздействия на сердечно-сосудистую систему. 5 -7 Однако в некоторых испытаниях агонистов рецептора глюкагоноподобного пептида 1 (GLP-1) и ингибиторов натрий-глюкозного котранспортера 2 (SGLT-2) сообщалось о снижении комбинированных сердечно-сосудистых исходов и некоторых отдельных сердечно-сосудистых событий. 8 -14 В этих испытаниях специально набирали участников с высоким бременем сердечно-сосудистых заболеваний, которые принимали несколько ADM. Поэтому неизвестно, применимы ли их результаты к более широким слоям населения с диабетом. Предыдущие исследования ADM второго ряда предполагали сердечно-сосудистый вред, связанный с сульфонилмочевиной, тиазолидиндионами (TZD) и инсулином. 15 На сегодняшний день нет исследований, напрямую сравнивающих сердечно-сосудистые эффекты всех современных вариантов ADM у пациентов, начинающих терапию второй линии.
В нашем исследовании изучалась сравнительная эффективность всех основных классов ADM второй линии в отношении основных неблагоприятных сердечно-сосудистых событий среди застрахованных взрослых пациентов с диабетом 2 типа. Изучая сердечно-сосудистые исходы у пациентов, начинающих ADM второго ряда в реальном мире, это исследование было направлено на то, чтобы дополнить результаты испытаний отдельных лекарств и дополнительно проинформировать о выборе ADM для широкой популяции пациентов, которые в настоящее время получают эти лекарства. 16 , 17
Мы провели ретроспективное когортное исследование с использованием национальных данных по административным искам, собранных с апреля 2011 года по сентябрь 2015 года. 18 Чтобы свести к минимуму возможность различий в продолжительности и тяжести диабета, которые могут быть связаны с выбором ADM, мы сосредоточили сравнения на пациентах с диабетом 2 типа, начинающих терапию ADM второй линии (т. Е. Первым ADM, отличным от метформина). В нашем анализе сравнивалась сердечно-сосудистая эффективность следующего класса ADM, начатого после введения одного метформина или без предшествующего ADM: ингибиторов DPP-4, агонистов рецепторов GLP-1, ингибиторов SGLT-2, TZD, базального инсулина или сульфонилмочевины или меглитинидов (оба называются сульфонилмочевины).В таблице 1 Приложения перечислены лекарства каждого класса ADM. Наблюдательный совет Института Северо-Западного университета посчитал, что это исследование не подлежит обзору, и отказался от необходимости информированного согласия пациента.
Источники данных включали файлы регистрации пациентов в плане медицинского страхования, заявления лабораторий, аптеки и медицинские заявления, предоставленные крупным плательщиком медицинских услуг. Медицинские диагнозы кодировались в соответствии с Международной классификацией болезней , 9-я редакция ( МКБ-9 ), 19 , от которой отказались в сентябре 2015 года.Анализ данных Международной статистической классификации болезней и проблем, связанных со здоровьем , 10-го пересмотра данных ( ICD-10 ) после этого времени потребовал бы дифференциального определения результатов и поэтому не проводился. Претензии аптек на отдельные ADM второго ряда были сгруппированы в 1 из 6 классов. Значения гемоглобина A 1c (HbA 1c ) были доступны для подгруппы пациентов на основании данных поставщика их лаборатории. Информация о расе / этническом происхождении пациентов была вменена поставщиком данных.Данные подробно описаны в другом месте. 20 Мы следовали Руководству по отчетности по усилению отчетности наблюдательных исследований в эпидемиологии (STROBE). 21
Исследуемая популяция была получена из общенациональной базы данных взрослых в США от 18 лет и старше, которые были зачислены в коммерческие планы или планы медицинского страхования Medicare Advantage. Критериями включения были (1) диабет 2 типа и первое событие выдачи лекарств в аптеке для ADM второго ряда, которое произошло в дату индексации; (2) по крайней мере за 12 месяцев до даты индексации; (3) никакие рецепты ADM не заполняются, кроме метформина, до даты индексации; и (4) по крайней мере 2 заполнения рецепта индекса ADM, который идентифицирует ранних постоянных пользователей. 22 Считалось, что люди страдают диабетом 2 типа, если у них было хотя бы одно медицинское заявление, связанное с соответствующим кодом диагноза, возникшим в дату индексации или до нее. Мы исключили пациентов с признаками диабета 1 типа или вторичного диабета до даты индексации, выписанных более 1 рецепта класса ADM в дату индексации или беременности в течение 180 дней до даты индексации или в любое время после нее. Определения критериев приемлемости и переменных исследования приведены в таблице 2 Приложения.
Экспозиция представляла собой категориальную переменную, определяющую, какой класс ADM второй линии был запущен в дату индекса, определяемую первым заполнением рецепта нового ADM. Первичным результатом было время до первого серьезного сердечно-сосудистого события после начала индекса ADM. Сердечно-сосудистые события были установлены с использованием диагностических кодов, связанных со стационарными медицинскими заявлениями, которые очень специфичны и имеют более высокую положительную прогностическую ценность для идентификации событий, чем амбулаторные заявления. 23 , 24
Составной первичный результат включал госпитализацию по поводу одного из следующих сердечно-сосудистых состояний: застойной сердечной недостаточности, инсульта, ишемической болезни сердца и болезни периферических артерий, которые были добавлены, поскольку недавнее исследование ADM показало повышенный риск ампутации. 8 Мы рассмотрели каждое из этих событий индивидуально как вторичные исходы. История сердечно-сосудистых событий до даты индексации была установлена таким же образом.Пациенты были подвергнуты цензуре после первого сердечно-сосудистого события (n = 3483), прекращения страхового покрытия (n = 86411), перехода на ICD-10 (n = 7697) или 2 лет наблюдения (n = 35116). ). Последний критерий был выбран, чтобы сбалансировать время наблюдения в группах ADM с учетом введения ингибиторов SGLT-2 в 2013 году.
Все ковариаты оценивались в течение 12 месяцев, предшествующих дате индексации. Демографические данные включали возраст, пол и расу / этническую принадлежность пациентов.Самый последний результат HbA 1c был разделен на категории: менее 8,0%, от 8,0% до 10,0%, более 10,0% и отдельная категория для тех, у кого нет доступных значений. Мы использовали диагностические коды из стационарных и амбулаторных медицинских заявлений для изучения распространенных микрососудистых осложнений. 25 Следующие факторы риска сердечно-сосудистых заболеваний также оценивались на исходном уровне и анализировались как ковариаты: хроническое заболевание почек, дислипидемия, гипертония, ожирение и употребление табака. Мы изучили использование пациентами следующих лекарств, которые, как известно, влияют на сердечно-сосудистый риск: ингибиторы ангиотензинпревращающего фермента, блокаторы рецепторов ангиотензина, антагонисты рецепторов альдостерона, антиагреганты, β-блокаторы, блокаторы кальциевых каналов, диуретики, статины и другие гиполипидемические препараты.Были построены изменяющиеся во времени ковариаты, чтобы фиксировать изменения в использовании этих препаратов во время последующего наблюдения, а также воздействие других ADM, начавшееся после даты индекса. Характеристики лиц, назначающих лекарства (т. Е. Область клинической подготовки) и страхового покрытия (т. Е. Плательщик, тип плана, год регистрации, переписное подразделение, где он был зачислен, и средние медицинские расходы для всех участников плана в предыдущем году) также были проанализированы как ковариаты.
Анализ данных проводился с января 2017 года по октябрь 2018 года.Сводная статистика характеризовала исследуемую популяцию по классу ADM второго ряда (таблица 1 и таблица 3 в Приложении), а для проверки связи между исходными ковариатами и индексным классом ADM использовались тесты χ 2 . Регрессия пропорциональных рисков Кокса использовалась для моделирования связи между индексом класса ADM и композитными сердечно-сосудистыми событиями (таблица 2). Чтобы проверить предположение о пропорциональных рисках, мы построили и сравнили логарифмические графики для 6 классов ADM и протестировали остатки Шенфельда. 26 Первичная модель включала индивидуальные переменные для всех исходных характеристик пациентов, перечисленных в таблице 1, в дополнение к областям клинической подготовки и характеристикам медицинского страхования, перечисленным в электронной таблице 3 Приложения. Были построены прямые скорректированные кумулятивные кривые заболеваемости из первичной модели (рисунок). 27 , 28 Прямая корректировка вычисляет среднее значение для расчетных кривых выживаемости для пациентов в каждой группе, а не вычисляет оценки на основе среднего значения ковариат.Используя тот же подход, отдельные сердечно-сосудистые события моделировались отдельно. Ингибиторы DPP-4 служили группой сравнения во всех моделях после доказательств их нейтральности в отношении сердечно-сосудистой системы. 5 -7 Первичный анализ проводился по принципу намерения лечить, чтобы отразить «реальную» клиническую практику.
Чтобы оценить надежность наших результатов, мы провели несколько анализов чувствительности. В полной когорте мы стратифицировали первичную модель по наличию предшествующих сердечно-сосудистых событий, предшествующему использованию метформина и доступным данным HbA 1c (таблица 3).Неполное соблюдение режима приема лекарств или прием дополнительных лекарств после даты индексации могли повлиять на сердечно-сосудистые исходы. Поэтому мы провели анализ чувствительности с учетом изменяющегося во времени воздействия всех ADM и сердечно-сосудистых препаратов, заполненных во время последующего наблюдения (Таблица 3). Кроме того, была исследована подгруппа пациентов, которые придерживались индекса ADM, определяемого владением лекарством в течение 80% или более дней, 29 и не принимавших никаких других ADM во время последующего наблюдения (таблица 4).Другие анализы чувствительности добавлены к значениям HbA 1c первичной модели в течение предшествующих 3 месяцев (eTable 4 в Приложении) и шкале коморбидности Чарлсона (eTable 5 в Приложении). Мы также определили дату индекса на основе второго заполнения индекса ADM (таблица 6 в Приложении). Мы исследовали связь класса ADM с шизофренией как результат отрицательного контроля. Поскольку нет правдоподобного механизма, с помощью которого ADM связаны с риском шизофрении, наблюдаемые ассоциации в этом тесте на фальсификацию должны быть связаны с предвзятостью (eTable 7 в Приложении).Двустороннее значение P менее 0,05 считалось значимым для всех статистических испытаний. Анализы проводились с использованием SAS, версия 9.4 (SAS Institute Inc.).
Общая когорта исследования включала 132737 застрахованных взрослых пациентов с диабетом 2 типа (мужчины, 55%; в возрасте от 45 до 64 лет, 58%; белые, 63%). В таблице 1 представлены статистически значимые ассоциации между индексом класса ADM и всеми перечисленными исходными характеристиками пациентов. Между группами ADM были клинически значимые различия в отношении некоторых социально-демографических факторов, распространенных клинических состояний и использования сердечно-сосудистых препаратов.В целом, 5,5% пациентов имели в анамнезе сердечно-сосудистые события до начала лечения индексом ADM. Сульфонилмочевины составляли 47,6% заполнения индекса ADM, за ними следуют ингибиторы DPP-4 (21,8%), базальный инсулин (12,2%), агонисты рецепторов GLP-1 (8,6%), TZD (5,6%) и ингибиторы SGLT-2 (4,3%). %). Почти три четверти индексных ADM были прописаны врачами, имеющими квалификацию терапевта или семейной медицины (eTable 3 в Приложении). За 169384 человеко-года наблюдения в стационаре было зарегистрировано 3480 сердечно-сосудистых событий (среднее значение [SD], 1.3 [0,6] года). Комплексный тест гипотезы продемонстрировал доказательства различий сердечно-сосудистых исходов в 6 группах противодиабетических препаратов (статистика Вальда: χ 2 5 , 486,85; оценка: χ 2 5 , 530,07; отношение правдоподобия: χ 2 5 , 551.10; все P <.001).
В таблице 2 и на рисунке представлены скорректированные отношения рисков (HR) сердечно-сосудистых событий для каждого класса ADM второй линии по сравнению с ингибиторами DPP-4.Начало лечения агонистами рецептора GLP-1 было связано с более низкой частотой сложных сердечно-сосудистых событий (ОР 0,78; 95% ДИ 0,63–0,96). Частота сердечно-сосудистых событий после начала лечения ингибиторами SGLT-2 (ОР 0,81; 95% ДИ 0,57–1,53) и TZD (ОР 0,92; 95% ДИ 0,76–1,11) статистически не отличалась от ингибиторов DPP-4. Риск сложных сердечно-сосудистых событий был на 36% выше в группе сульфонилмочевины (ОР 1,36; 95% ДИ 1,23-1,49) и более чем в 2 раза выше в группе базального инсулина (ОР 2.03; 95% ДИ, 1,81–2,27), чем в группе ингибитора ДПП-4. Это соответствует количеству, необходимому для нанесения вреда за 2 года лечения сульфонилмочевиной и базальным инсулином, равным 103 и 37 соответственно. Повышенный относительный сердечно-сосудистый риск, связанный с использованием сульфонилмочевины или базального инсулина, наблюдался при всех индивидуальных сердечно-сосудистых исходах. Лечение агонистами рецептора GLP-1 было связано со значительным снижением риска инсульта (ОР 0,65; 95% ДИ 0,44–0,97). Никаких других значительных преимуществ класса ADM для отдельных сердечно-сосудистых исходов не наблюдалось.
При анализе чувствительности (таблица 3) повышенные сердечно-сосудистые риски, связанные с началом лечения базальным инсулином или сульфонилмочевиной, по сравнению с ингибиторами DPP-4 были устойчивыми. Более низкий риск сложных сердечно-сосудистых событий, связанных с использованием агониста рецептора GLP-1, не был статистически значимым во всех анализах чувствительности. В целом, большие размеры эффекта наблюдались в подгруппе пациентов, которые были привержены 80% и начали лечение без других ADM в течение периода наблюдения (Таблица 4).Другие результаты анализа чувствительности были по существу аналогичны первичным результатам. При тестировании на фальсификацию не было выявлено значимых ассоциаций между классом ADM и шизофренией (таблица 7 в Приложении).
В этом большом наблюдательном анализе застрахованных пациентов с диабетом 2 типа, которые начали терапию второй линии, использование агониста рецептора GLP-1 было связано со значительным снижением комбинированного первичного результата по сравнению с использованием ингибитора DPP-4.Однако этот результат не был значимым в некоторых анализах чувствительности. Среди пациентов, начинающих лечение ингибиторами SGLT-2, наблюдалось улучшение сердечно-сосудистой системы по сравнению с ингибиторами DPP-4, которые не достигли статистической значимости. Это исследование обнаружило стойкий сердечно-сосудистый вред, связанный с использованием базального инсулина или сульфонилмочевины по сравнению с ингибиторами DPP-4. В совокупности эти результаты вызывают опасения относительно безопасности сульфонилмочевины и базального инсулина для сердечно-сосудистой системы по сравнению с более новыми ADM и предполагают, что краткосрочные сердечно-сосудистые исходы новых классов ADM могут быть одинаковыми у пациентов, начинающих лечение второй линии.
После метформина текущие руководящие принципы рекомендуют выбирать ADM на основе ожидаемого улучшения гликемии, потенциальных рисков и других факторов, таких как их влияние на массу тела. 2 , 4 Некоторые эксперты предполагают, что клиницисты также учитывают преимущества и вред сердечно-сосудистой системы при назначении терапии ADM второй линии. 15 Однако в настоящее время доступны ограниченные данные о сердечно-сосудистых заболеваниях для большой популяции пациентов, начинающих принимать ADM второго ряда после того, как одного метформина недостаточно или он не переносится.Наш анализ предоставляет предварительные доказательства, необходимые пациентам, клиницистам, страховым планам и руководителям льгот аптек, чтобы взвесить сравнительный вред сердечно-сосудистой системы и преимущества каждого класса ADM второго ряда в этой малоизученной популяции.
Результаты недавних рандомизированных клинических испытаний (таблица 8 в Приложении) предоставляют некоторый контекст для интерпретации наших результатов. Хотя в испытаниях использовался высочайший уровень методологической строгости, у них есть ограничения. Во-первых, в основных исследованиях сердечно-сосудистых исходов сравнивали одно лекарство с плацебо, что затрудняло сравнение между классами ADM.Во-вторых, у большинства участников были сердечно-сосудистые заболевания, от которых страдают только 18% всех взрослых в США, страдающих диабетом. 30 Таким образом, результаты исследования могут не применяться к пациентам с более низким краткосрочным риском сердечно-сосудистых событий. 31 Будущие исследования сердечно-сосудистых исходов в этой более широкой популяции маловероятны из-за требуемых ресурсов, ограниченного интереса со стороны спонсоров и отсутствия нормативных требований для проведения таких исследований для пожилых ADM. 32 Рандомизированные клинические испытания также могут переоценить эффекты лекарств, наблюдаемые в клинической практике, из-за выбора участников с высокой приверженностью и других процедур исследования, которые невозможно воспроизвести при обычном лечении. 33
Этот контекст подчеркивает важную роль наблюдательных исследований, сравнивающих сердечно-сосудистую эффективность ADM у более типичных пациентов, получающих лекарства в реальных условиях. 34 , 35 Наши результаты будут дополнены текущим рандомизированным клиническим исследованием, сравнивающим глюкозоснижающие эффекты всех изученных здесь ADM, за исключением TZD и ингибиторов SGLT-2, среди участников, которые начали лечение второй линии после монотерапии метформином. 36 Когда будут доступны результаты этого продолжающегося исследования, они предоставят доказательства гликемической эффективности этих препаратов среди приверженных добровольцев-исследователей и в идеальных условиях.
Наша первичная модель показала значительно более низкий риск сложных сердечно-сосудистых событий, связанных с использованием агониста рецептора GLP-1, по сравнению с использованием ингибитора DPP-4. Улучшение сердечно-сосудистых исходов у тех, кто начал лечение агонистами рецепторов GLP-1, которые ранее не принимали метформин, по сравнению с теми, кто принимал метформин, может отражать смещение во времени с большей продолжительностью диабета среди пользователей метформина.Недавние плацебо-контролируемые испытания терапии семаглутидом и лираглутидом также показали снижение комбинированных летальных и нефатальных сердечно-сосудистых событий. 12 , 13 Как и в исследовании семаглутида, 13 это исследование обнаружило значительное снижение частоты инсульта среди пациентов, начинающих лечение агонистами рецептора GLP-1. Снижение риска инсульта приблизилось к статистической значимости в других испытаниях агонистов рецепторов GLP-1, несмотря на то, что они не были разработаны для выявления этого исхода. 10 -12,37 Наш анализ, вероятно, имел большую статистическую мощность, потому что было проведено наблюдение за гораздо большим количеством пациентов, получавших лечение, чем в предыдущих исследованиях сердечно-сосудистых исходов. Интересно, что ни один из пациентов в нашей группе агонистов рецептора GLP-1 не выполнил рецепт семаглутида (данные не показаны). Хотя эти данные предварительные, эти данные предполагают потенциальный классовый эффект GLP-1 в снижении риска инсульта, который требует подтверждения.
По сравнению с ингибиторами ДПП-4, мы не обнаружили статистически значимого положительного воздействия на сердечно-сосудистую систему от терапии ингибитором SGLT-2.В наш анализ было включено относительно мало данных об ингибиторах SGLT-2 из-за их появления в 2013 году. Таким образом, более длительное наблюдение в этой группе могло повысить статистическую мощность для выявления значительных преимуществ этих препаратов для сердечно-сосудистой системы. Лечение ингибиторами SGLT-2 и агонистами рецепторов GLP-1 показало снижение смертности и некоторых индивидуальных сердечно-сосудистых событий среди участников испытаний с высоким бременем сердечно-сосудистых заболеваний. 14 Предыдущие обсервационные анализы, в которые входили пациенты, принимавшие сульфонилмочевину или инсулин, в их группы сравнения, как правило, давали аналогичные результаты. 38 -42 Если сульфонилмочевины и инсулин более вредны, чем другие ADM, это открытие может усилить оценки сравнительной пользы для сердечно-сосудистой системы, связанной с агонистами рецептора GLP-1 и ингибиторами SGLT-2. Кроме того, обсервационный анализ, изучающий подгруппу пациентов без предшествующих сердечно-сосудистых заболеваний, показал меньшую пользу или отсутствие положительных результатов в отношении комбинированных сердечно-сосудистых исходов при начале лечения этими двумя классами препаратов, что больше похоже на наши результаты. 38 , 39 Наконец, большинство предыдущих исследований включали европейцев, чьи сердечно-сосудистые исходы могут отличаться от этой когорты в США.
Сульфонилмочевины составили почти половину рецептов ADM второго ряда в нашей когорте, что сопоставимо с предыдущими отчетами. 43 Мы обнаружили повышенный риск сердечно-сосудистых заболеваний при применении сульфонилмочевины по сравнению с ингибиторами DPP-4, что было устойчивым во всех анализах. Этот риск согласуется с данными большого количества наблюдательных исследований, описывающих вред сульфонилмочевины сердечно-сосудистой системе, многие из которых были проведены до того, как статины стали широко использоваться в лечении диабета. 44 Наше сравнение сульфонилмочевины со всеми более новыми ADM в эпоху постстатина показывает, что их использование продолжает широко использоваться, несмотря на сравнительно больший вред сердечно-сосудистой системы.
Мы также обнаружили, что лечение базальным инсулином было связано с более высоким риском сердечно-сосудистых заболеваний, чем лечение ингибитором DPP-4. Недавние исследования, изучающие инсулин как часть интенсивного лечения диабета, сообщили о противоречивых результатах в отношении сердечно-сосудистых исходов. 45 Однако большое количество исследований показывает общие механизмы, связывающие базальный инсулин и сульфонилмочевину с повышенным риском сердечно-сосудистых заболеваний, а именно гиперинсулинемию, увеличение веса и гипогликемию. 45 -47 Гипогликемия может иметь самое важное значение для краткосрочных сердечно-сосудистых исходов. 48 Несмотря на наблюдаемый сердечно-сосудистый вред, связанный с началом приема сульфонилмочевины и базального инсулина, рецепты на эти 2 класса ADM выполнили 60% пациентов в нашем общенациональном анализе. Сердечно-сосудистые эффекты TZD обсуждались в течение многих лет, 49 -53 , и мы не обнаружили значительной связи в этой группе.
Сильные стороны и ограничения
Насколько нам известно, это первое исследование, в котором сравниваются сердечно-сосудистые исходы среди инициаторов всех основных ADM второй линии.Изучение большой популяционной общенациональной когорты позволило установить достаточное количество сердечно-сосудистых событий для проведения текущего анализа. Дизайн нашего исследования обеспечивал достаточную мощность для изучения инсульта как отдельного результата, что было невозможно в клинических испытаниях с меньшим числом участников, получавших лечение. Наши показатели нефатальных сердечно-сосудистых событий были сопоставимы с таковыми, наблюдавшимися в британском проспективном исследовании диабета и предыдущих анализах аналогичных групп населения. 54 -56 Согласованность результатов этого исследования по множественным сердечно-сосудистым исходам, подходам к моделированию и субпопуляциям подтверждает его внутреннюю валидность.Наш план наблюдения также отражает реальные условия, которых нет в рандомизированных клинических испытаниях, что способствует обобщению результатов в различных условиях практики в США. Этот анализ также своевременен, так как он предоставляет данные обо всех основных ADM в современном контексте, когда у назначающих лекарства мало доступных сердечно-сосудистых данных, чтобы информировать о начале терапии второй линии.
Наше исследование также имеет ограничения. Пациенты должны были заполнить индекс ADM по крайней мере дважды, который был выбран для представления уровня воздействия, связанного с сердечно-сосудистыми исходами. 8 , 9,12 , 13 Это требование могло вносить систематическую ошибку, если причины прекращения лечения после первого заполнения коррелировали с сердечно-сосудистыми исходами. 57 Хотя это, вероятно, не так для большинства изученных здесь ADM, 2 систематическое исключение некоторых пациентов с преждевременным прекращением приема сульфонилмочевины и базального инсулина из-за гипогликемии могло недооценивать сообщаемый вред сердечно-сосудистой системы. 58 , 59 Мы проанализировали данные по административным претензиям, которые могут быть ошибочно классифицированы и не включают детализированную информацию, используемую клиницистами при назначении ADM второго ряда.Данные медицинских карт, которые могут содержать некоторые из этих факторов, использовались в аналогичных исследованиях, но не были доступны в нашем источнике данных. 60 Нерандомизированные исследования, подобные нашему, также подвержены систематической ошибке отбора. Многопараметрическая корректировка наблюдаемых различий в риске сердечно-сосудистых заболеваний среди групп ADM, а также тестирование фальсификации для устранения потенциальных ненаблюдаемых факторов, влияющих на результат, были подходами, используемыми для уменьшения систематической ошибки отбора. 61 Сопоставление оценок склонности не использовалось, поскольку оно имело бы ограниченную статистическую мощность для сравнения 6 групп ADM, 62 , особенно с относительно меньшим количеством пациентов.Как и в аналогичных наблюдательных исследованиях, у нас не было данных о массе тела. Хотя мы использовали диагностические коды для идентичного определения ожирения для всех групп ADM, эта стратегия недооценивает его истинную распространенность и не содержит подробных сведений о степени ожирения. 63
Наши источники данных включали значения HbA 1c для одной трети исследуемой популяции, что представляет собой пропорцию, сопоставимую с аналогичными когортными исследованиями с использованием данных о заявках. 64 По сравнению с пациентами, у которых не было данных по HbA 1c , пациенты с доступными значениями были моложе с более высоким бременем других факторов риска сердечно-сосудистых заболеваний (таблица 9 в Приложении).Однако сердечно-сосудистая эффективность классов ADM была одинаковой в этих 2 субпопуляциях (Таблица 3). Кроме того, корректировка HbA 1c в первичной модели не изменила наших результатов, которые подтверждают растущий консенсус о том, что краткосрочные сердечно-сосудистые события в первую очередь не опосредуются гликемическим контролем и его ассоциацией с прогрессированием атеросклероза. 65 Большое количество исследований выявило другие механизмы, которые могут объяснить краткосрочную связь ADM с сердечно-сосудистыми исходами. 48 , 50 , 66 -70 Хотя средняя продолжительность наблюдения в нашем исследовании составила 1,3 года, это представляет собой сопоставимый или более длительный временной интервал, чем другие недавние наблюдательные анализы ADM второй линии. 38 , 39,41 , 71
У нас также не было информации о продолжительности диабета, который является важным фактором риска сердечно-сосудистых заболеваний. 72 Однако наша выборка пациентов, которые начали лечение диабета на ранней стадии, была предназначена для сравнения пациентов на аналогичной стадии заболевания.Кроме того, все анализы скорректированы с учетом индивидуальных факторов риска сердечно-сосудистых заболеваний и доказательств существующих микрососудистых и макрососудистых осложнений, которые являются показателем продолжительности диабета. Поскольку мы отбирали пациентов на относительно раннем этапе их фармакологического лечения диабета, наши результаты могут не применяться к пациентам, которые имеют более длительный период диабета, уже принимают несколько ADM или имеют более высокий риск сердечно-сосудистых событий. Такие популяции изучались в другом месте. 5 -14,38 -42,71 Наш источник данных не позволил нам изучить смертность, что затрудняло сравнение с исследованиями, в которых оценивались фатальные сердечно-сосудистые события.Мы не анализировали отдельные препараты в рамках классов ADM или общую стоимость лечения диабета. Это важные направления для будущих исследований.
Среди большой популяции застрахованных взрослых пациентов с диабетом 2 типа, которые начали терапию противодиабетическими препаратами второй линии, повышенный риск сердечно-сосудистых событий был связан с началом лечения сульфонилмочевиной или базальным инсулином по сравнению с более новыми альтернативами ADM. Следовательно, врачи могут рассмотреть возможность назначения агонистов рецептора GLP-1, ингибиторов DPP-4 или ингибиторов SGLT-2 чаще после метформина, а не сульфонилмочевины или базального инсулина.Кроме того, наши результаты могут указывать на роль этих новых ADM в управлении сердечно-сосудистым риском у пациентов с диабетом 2 типа, которые либо принимают только метформин, либо ранее не получали ADM. Хотя наши результаты следует интерпретировать с некоторой осторожностью из-за наблюдательного дизайна этого исследования, они были устойчивы к нескольким строгим анализам чувствительности и подтверждаются предшествующими механистическими и клиническими данными. В будущих исследованиях следует сравнить классы ADM по гликемической эффективности и дополнительным метаболическим конечным точкам.
Принято к публикации: 25 октября 2018 г.
Опубликовано: 21 декабря 2018 г. doi: 10.1001 / jamanetworkopen.2018.6125
Открытый доступ: Эта статья опубликована под лицензией JN-OA и является бесплатной читать в день публикации.
Автор для переписки: Мэтью Дж. О’Брайен, доктор медицинских наук, магистр, отделение общей внутренней медицины и гериатрии, медицинский факультет, Медицинская школа им. Файнберга Северо-Западного университета, 750 N Lake Shore Dr, Sixth Floor, Chicago, IL 60611 (Мэтью[email protected]).
Вклад авторов: Доктор Акерманн имел полный доступ ко всем данным в исследовании и берет на себя ответственность за целостность данных и точность анализа данных.
Концепция и дизайн: О’Брайен, Карам, Валлия, Аккерманн.
Сбор, анализ или интерпретация данных: Все авторы.
Составление рукописи: О’Брайен, Купер, Ланки, Моран, Лисс, проспект.
Критический пересмотр рукописи на предмет важного интеллектуального содержания: О’Брайен, Карам, Валлия, Канг, Купер, Ланки, Лисс, Аккерманн.
Статистический анализ: Канг, Купер, Ланки, Лисс.
Получено финансирование: Ackermann.
Административная, техническая или материальная поддержка: O’Brien, Moran, Prospect, Ackermann.
Надзор: О’Брайен, Акерманн.
Раскрытие информации о конфликте интересов: Д-р О’Брайен сообщил о получении личных гонораров от Ново Нордиск за пределами представленной работы.Д-р Валлиа сообщил, что получал гранты от Eli Lilly и Novo Nordisk, а также выполнял функции платного судебного эксперта в Lexicon Therapeutics и консультанта Glytec помимо представленных работ. О других раскрытиях информации не сообщалось.
Финансирование / поддержка: Эта работа и группа оценки были поддержаны грантом Северо-Западного университета от UnitedHealthcare Services.
Роль спонсора / спонсора: Финансирующая организация собирала данные и обеспечивала доступ к ним, но не играла никакой роли в разработке и проведении исследования; управление, анализ и интерпретация данных; подготовка, рецензирование или утверждение рукописи; и решение представить рукопись для публикации.
Дополнительные материалы: Мы благодарим Намрата Кандула, доктор медицины, магистр здравоохранения, Стивена Перселла, доктора медицины, магистра здравоохранения, и Дэвида Нили, доктора медицины (все из Медицинской школы им. Файнберга Северо-Западного университета) за их полезные комментарии. Компенсации за свои взносы они не получили.
1. Кэмпбелл PT, Ньютон CC, Патель А.В., Джейкобс EJ, Gapstur SM. Диабет и смертность от конкретных причин в предполагаемой когорте из одного миллиона взрослых в США. Уход за диабетом . 2012; 35 (9): 1835-1844. DOI: 10.2337 / dc12-0002PubMedGoogle ScholarCrossref 4.Garber AJ, Абрахамсон MJ, Барзилай JI, и другие. Заявление о консенсусе Американской ассоциации клинических эндокринологов и Американского колледжа эндокринологии по комплексному алгоритму лечения диабета 2 типа — резюме 2018 г. Эндокр Практик . 2018; 24 (1): 91-120. DOI: 10.4158 / CS-2017-0153PubMedGoogle ScholarCrossref 5.Scirica BM, Bhatt DL, Браунвальд E, и другие; SAVOR-TIMI 53 Руководящий комитет и следователи.Саксаглиптин и сердечно-сосудистые исходы у пациентов с сахарным диабетом 2 типа. N Engl J Med . 2013; 369 (14): 1317-1326. DOI: 10.1056 / NEJMoa1307684PubMedGoogle ScholarCrossref 7. Белый ВБ, Купфер S, Заннад F, и другие; ИССЛЕДУЙТЕ следователей. Смертность от сердечно-сосудистых заболеваний у пациентов с диабетом 2 типа и недавно перенесенными острыми коронарными синдромами из исследования EXAMINE. Уход за диабетом . 2016; 39 (7): 1267-1273. DOI: 10.2337 / dc16-0303PubMedGoogle ScholarCrossref 12.Марсо SP, Дэниэлс Г. Х., Браун-Франдсен K, и другие; ЛИДЕР Руководящий комитет; ЛИДЕР Следователи. Лираглутид и сердечно-сосудистые исходы при диабете 2 типа. N Engl J Med . 2016; 375 (4): 311-322. DOI: 10.1056 / NEJMoa1603827PubMedGoogle ScholarCrossref 14.Zheng SL, Роддик AJ, Агар-Джаффар Р, и другие. Связь между использованием ингибиторов натрий-глюкозного котранспортера 2, агонистов глюкагоноподобного пептида 1 и ингибиторов дипептидилпептидазы 4 со смертностью от всех причин у пациентов с диабетом 2 типа: систематический обзор и метаанализ. ЯМА . 2018; 319 (15): 1580-1591. DOI: 10.1001 / jama.2018.3024PubMedGoogle ScholarCrossref 15. Исмаил-Бейги F, Могисси Е, Косибород M, Inzucchi SE. Сдвиг парадигм в медицинском ведении диабета 2 типа: размышления о недавних исследованиях сердечно-сосудистых исходов. J Gen Intern Med . 2017; 32 (9): 1044-1051. DOI: 10.1007 / s11606-017-4061-7PubMedGoogle ScholarCrossref 16.Gartlehner G, Хансен РА, Ниссман Д, Лор KN, Кэри TS.Технические обзоры AHRQ. В: Критерии отличия эффективности от испытаний эффективности в систематических обзорах . Роквилл, Мэриленд: Агентство медицинских исследований и качества; 2006: 3.
17.Медицинский институт. Первоначальные национальные приоритеты исследований сравнительной эффективности . Вашингтон, округ Колумбия: Национальная академия прессы; 2009.
19.Центры по контролю и профилактике заболеваний. ICD-9-CM Официальное руководство по кодированию и отчетности .Атланта, Джорджия: Центры по контролю и профилактике заболеваний; 2011.
21. фон Эльм Э, Альтман Д.Г., Эггер М, Покок SJ, Gøtzsche ПК, Vandenbroucke JP; Инициатива STROBE. Заявление «Укрепление отчетности по наблюдательным исследованиям в эпидемиологии» (STROBE): руководство по составлению отчетов по наблюдательным исследованиям. ПЛоС Мед . 2007; 4 (10): e296. DOI: 10.1371 / journal.pmed.0040296PubMedGoogle ScholarCrossref 25.Korytkowski MT, Карслыоглу Французский E, Brooks М, и другие.Использование электронной истории болезни для выявления распространенных и случаев сердечно-сосудистых заболеваний при диабете 2 типа в соответствии со стратегией лечения. BMJ Open Diabetes Res Care . 2016; 4 (1): e000206. DOI: 10.1136 / bmjdrc-2016-000206PubMedGoogle ScholarCrossref 31.Regier EE, Венкат М.В., Закрыть KL. Более чем на 7 лет ретроспективного анализа: пересмотр руководства FDA 2008 г. по исследованиям сердечно-сосудистых исходов для лекарств от диабета 2 типа. Клинический диабет . 2016; 34 (4): 173-180.doi: 10.2337 / cd16-0005PubMedGoogle ScholarCrossref 32.Центр оценки и исследований лекарственных средств (CDER) Министерства здравоохранения и социальных служб США. Руководство для промышленных предприятий по сахарному диабету — оценка риска сердечно-сосудистых заболеваний в новых противодиабетических методах лечения диабета 2 типа . Сильвер-Спринг, доктор медицины: Управление коммуникаций, Информационный центр по лекарственным средствам, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов; 2008.
36. Натан DM, Buse JB, Кан SE, и другие; Исследовательская группа GRADE.Обоснование и дизайн подходов к снижению гликемии при диабете: исследование сравнительной эффективности (GRADE). Уход за диабетом . 2013; 36 (8): 2254-2261. DOI: 10.2337 / dc13-0356PubMedGoogle ScholarCrossref 37.Bethel Массачусетс, Патель РА, Merrill П, и другие; Исследовательская группа EXSCEL. Сердечно-сосудистые исходы с агонистами рецепторов глюкагоноподобного пептида-1 у пациентов с диабетом 2 типа: метаанализ. Ланцет Диабет Эндокринол . 2018; 6 (2): 105-113. DOI: 10.1016 / S2213-8587 (17) 30412-6PubMedGoogle ScholarCrossref 38.Zimmerman RS, Хоббс ТМ, Уэллс BJ, и другие. Связь использования агонистов рецепторов глюкагоноподобного пептида-1 и показателей острого инфаркта миокарда, инсульта и общей смертности у пациентов с сахарным диабетом 2 типа в большой интегрированной системе здравоохранения. Диабет, ожирение, метаболизм . 2017; 19 (11): 1555-1561. DOI: 10.1111 / dom.12969PubMedGoogle ScholarCrossref 39.Birkeland KI, Йоргенсен Я, Карстенсен B, и другие.Сердечно-сосудистая смертность и заболеваемость у пациентов с сахарным диабетом 2 типа после начала приема ингибиторов натрий-глюкозного ко-транспортера-2 по сравнению с другими сахароснижающими препаратами (CVD-REAL Nordic): многонациональный наблюдательный анализ. Ланцет Диабет Эндокринол . 2017; 5 (9): 709-717. DOI: 10.1016 / S2213-8587 (17) 30258-9PubMedGoogle ScholarCrossref 40.Nyström Т, Бодегард Джей, Натансон D, Thuresson M, Норхаммар А, Эрикссон JW. Новые пероральные сахароснижающие препараты связаны с более низким риском общей смертности, сердечно-сосудистых событий и тяжелой гипогликемии по сравнению с инсулином у пациентов с диабетом 2 типа. Диабет, ожирение, метаболизм . 2017; 19 (6): 831-841. DOI: 10.1111 / dom.12889PubMedGoogle ScholarCrossref 41.Косибород М, пещера MA, Fu Аризона, и другие; Исследователи и исследовательская группа CVD-REAL. Более низкий риск сердечной недостаточности и смерти у пациентов, начавших лечение ингибиторами натрий-глюкозного котранспортера-2 по сравнению с другими сахароснижающими препаратами: исследование CVD-REAL (сравнительная эффективность сердечно-сосудистых исходов у новых пользователей ингибиторов натрий-глюкозного котранспортера-2). Тираж .2017; 136 (3): 249-259. DOI: 10.1161 / CIRCULATIONAHA.117.029190PubMedGoogle ScholarCrossref 42.Patorno E, Goldfine AB, Schneeweiss S, и другие. Сердечно-сосудистые исходы, связанные с приемом канаглифлозина по сравнению с другими антидиабетическими препаратами, не относящимися к глифлозину: популяционное когортное исследование. BMJ . 2018; 360: к119. DOI: 10.1136 / bmj.k119PubMedGoogle ScholarCrossref 43.Montvida О, Шоу Джей, Атертон Джей Джей, Стрингер F, Пол SK. Долгосрочные тенденции в использовании противодиабетических препаратов в США: реальные данные у пациентов, впервые диагностированных с диабетом 2 типа. Уход за диабетом . 2018; 41 (1): 69-78. DOI: 10.2337 / dc17-1414PubMedGoogle ScholarCrossref 44.Azoulay L, Suissa S. Sulfonylureas и риски сердечно-сосудистых событий и смерти: методологический мета-регрессионный анализ обсервационных исследований. Уход за диабетом . 2017; 40 (5): 706-714. DOI: 10.2337 / dc16-1943PubMedGoogle ScholarCrossref 46.Srinivasan М, Камат П, Бхат N, и другие. Базальная гиперинсулинемия за пределами порогового значения предсказывает серьезные неблагоприятные сердечные события через 1 год после коронарной ангиограммы при сахарном диабете 2 типа: ретроспективное когортное исследование. Синдр Диабетола Метаб . 2017; 9: 38. DOI: 10.1186 / s13098-017-0237-xPubMedGoogle ScholarCrossref 48.Johnston СС, Коннер C, Агрен М., Смит DM, Бушар J, Бретт J. Доказательства, связывающие гипогликемические явления с повышенным риском острых сердечно-сосудистых событий у пациентов с диабетом 2 типа. Уход за диабетом . 2011; 34 (5): 1164-1170. DOI: 10.2337 / dc10-1915PubMedGoogle ScholarCrossref 49.Home PD, Покок SJ, Бек-Нильсен ЧАС, и другие; ЗАПИСЬ Исследовательская группа.Росиглитазон оценивается в отношении сердечно-сосудистых исходов при комбинированной пероральной терапии диабета 2 типа (РЕКОРД): многоцентровое рандомизированное открытое исследование. Ланцет . 2009; 373 (9681): 2125-2135. DOI: 10.1016 / S0140-6736 (09) 60953-3PubMedGoogle ScholarCrossref 50.Dormandy JA, Шарбоннель B, Экланд Диджей, и другие; Проактивные следователи. Вторичная профилактика макрососудистых событий у пациентов с диабетом 2 типа в исследовании PROactive (проспективное клиническое испытание пиоглитазона при макрососудистых событиях): рандомизированное контролируемое исследование. Ланцет . 2005; 366 (9493): 1279-1289. DOI: 10.1016 / S0140-6736 (05) 67528-9PubMedGoogle ScholarCrossref 55. Группа перспективного исследования диабета Великобритании (UKPDS). Интенсивный контроль уровня глюкозы в крови с помощью сульфонилмочевины или инсулина по сравнению с традиционным лечением и риск осложнений у пациентов с диабетом 2 типа (UKPDS 33). Ланцет . 1998; 352 (9131): 837-853. DOI: 10.1016 / S0140-6736 (98) 07019-6PubMedGoogle ScholarCrossref 56.Roumie CL, Гриви РА, Гриджалва CG, и другие.Связь между усилением терапии метформином инсулином по сравнению с сульфонилмочевиной и сердечно-сосудистыми событиями и общей смертностью среди пациентов с диабетом. ЯМА . 2014; 311 (22): 2288-2296. DOI: 10.1001 / jama.2014.4312PubMedGoogle ScholarCrossref 58.Moura CS, Розенберг З.Б., Абрахамович М, Бернацкий S, Бехлули H, пилот L. Прекращение лечения и клинические события у пациентов с диабетом 2 типа, получавших ингибиторы дипептидилпептидазы-4 или инсулин НПХ в качестве терапии третьей линии. J Диабет Res . 2018; 2018: 4817178. DOI: 10.1155 / 2018 / 4817178PubMedGoogle ScholarCrossref 60.Vashisht Р, Юнг К., Шулер А, и другие. Ассоциация уровней гемоглобина A 1c с использованием сульфонилмочевины, ингибиторов дипептидилпептидазы 4 и тиазолидиндионов у пациентов с диабетом 2 типа, получавших метформин: анализ, проведенный в рамках инициативы Observational Health Data Sciences and Informatics Открытие сети JAMA . 2018; 1 (4): e181755.DOI: 10.1001 / jamanetworkopen.2018.1755Google ScholarCrossref 65.Kaul S. Снижение сердечно-сосудистого риска при диабете 2 типа с помощью противодиабетических препаратов: обзор основных результатов исследований сердечно-сосудистых заболеваний EMPA-REG OUTCOME, LEADER и SUSTAIN-6. Уход за диабетом . 2017; 40 (7): 821-831. DOI: 10.2337 / dc17-0291PubMedGoogle ScholarCrossref 66. Абдул-Гани M, Дель Прато С, Чилтон Р., ДеФронцо РА. Ингибиторы SGLT2 и сердечно-сосудистый риск: уроки, извлеченные из исследования EMPA-REG OUTCOME. Уход за диабетом . 2016; 39 (5): 717-725. DOI: 10.2337 / dc16-0041PubMedGoogle ScholarCrossref 68.Kumarathurai П, Анхольм C, Ларсен BS, и другие. Влияние лираглутида на частоту сердечных сокращений и вариабельность сердечного ритма: рандомизированное двойное слепое плацебо-контролируемое перекрестное исследование. Уход за диабетом . 2017; 40 (1): 117-124. DOI: 10.2337 / dc16-1580PubMedGoogle ScholarCrossref 69.Phung О.Дж., Шварцман Э, Аллен RW, Энгель СС, Раджпатхак SN.Сульфонилмочевина и риск сердечно-сосудистых заболеваний: систематический обзор и метаанализ. Диабет Мед . 2013; 30 (10): 1160-1171. DOI: 10.1111 / dme.12232PubMedGoogle ScholarCrossref 70.Khunti К., Дэвис М, Маджид A, Торстед BL, Wolden ML, Пол SK. Гипогликемия и риск сердечно-сосудистых заболеваний и общей смертности у принимающих инсулин людей с диабетом 1 и 2 типа: когортное исследование. Уход за диабетом . 2015; 38 (2): 316-322.DOI: 10.2337 / dc14-0920PubMedGoogle ScholarCrossref 71.Косибород М, Лам CSP, Косака S, и другие; Исследователи и исследовательская группа CVD-REAL. Сердечно-сосудистые события, связанные с ингибиторами SGLT-2 по сравнению с другими сахароснижающими препаратами: исследование CVD-REAL 2. Джам Колл Кардиол . 2018; 71 (23): 2628-2639. DOI: 10.1016 / j.jacc.2018.03.009PubMedGoogle ScholarCrossref 72.Zoungas S, Вудворд М, Ли Q, и другие; ADVANCE Совместная группа. Влияние возраста, возраста на момент постановки диагноза и продолжительности диабета на риск макрососудистых и микрососудистых осложнений и смерти при диабете 2 типа. Диабетология . 2014; 57 (12): 2465-2474. DOI: 10.1007 / s00125-014-3369-7PubMedGoogle ScholarCrossrefВедение диабета 2 типа в развивающихся странах: баланс оптимального гликемического контроля и результатов с доступностью и доступностью лечения
Всемирная организация здравоохранения. Рекомендации по лекарствам второго и третьего ряда и типам инсулина для контроля уровня глюкозы в крови у небеременных взрослых с сахарным диабетом. https://apps.who.int/iris/bitstream/handle/10665/272433/9789241550284-eng.pdf? ua = 1. По состоянию на 14 мая 2019 г.
International Diabetes Federation. Атлас диабета IDF. Издание восьмое. https://www.idf.org/our-activities/advocacy-awareness/resources-and-tools/134:idf-diabetes-atlas-8th-edition.html. По состоянию на 13 мая 2019 г.
Wild S, Roglic G, Green A, Sicree R, King H. Глобальная распространенность диабета. Оценки на 2000 год и прогнозы на 2030 год. Уход за диабетом. 2004. 27: 1047–53.
Артикул PubMed PubMed Central Google Scholar
Wu Y, Ding Y, Tanaka Y, Zhang W. Факторы риска, способствующие развитию диабета 2 типа, и последние достижения в лечении и профилактике. Int J Med Sci. 2014; 11: 1185–200.
Артикул PubMed PubMed Central Google Scholar
Сотрудничество по факторам риска НИЗ (NCD-RisC). Мировые тенденции диабета с 1980 года: объединенный анализ 751 популяционного исследования с 4,4 миллионами участников. Ланцет. 2016; 387: 1513–30.
Артикул Google Scholar
Chambers JC, Zhang W., Zabaneh D, et al. Общие генетические вариации около рецептора мелатонина MTNR1B вносят вклад в повышение уровня глюкозы в плазме и повышенный риск диабета 2 типа среди индийских азиатов и европейцев. Сахарный диабет. 2009. 58: 2703–8.
Артикул CAS PubMed PubMed Central Google Scholar
Чаттерджи С., Кхунти К., Дэвис М.Дж. Сахарный диабет 2 типа. Ланцет. 2017; 389: 2239–51.
Артикул CAS PubMed PubMed Central Google Scholar
Барма П.Д., Ранабир С., Прасад Л., Сингх Т.П. Клинико-биохимический профиль постного сахарного диабета 2 типа. Индийский J Endocrinol Metab. 2011; 15 (приложение 1): S40–3.
PubMed PubMed Central Google Scholar
Шривастава У., Мисра А. Потребность в этнических руководствах по профилактике, диагностике и лечению диабета 2 типа у жителей Южной Азии. Диабет Technol Ther. 2015; 17: 435–9.
Артикул PubMed PubMed Central Google Scholar
Шривастава У., Мисра А., Гупта Р., Вишванатан В. Социально-экономические факторы, связанные с диабетом и его управлением в Индии. J Диабет. 2016; 8: 12–23.
Артикул PubMed PubMed Central Google Scholar
Унникришнан Р., Анджана Р.М., Мохан В. Диабет у жителей Южной Азии: отличается ли фенотип? Сахарный диабет. 2014; 63: 53–5.
Артикул CAS PubMed PubMed Central Google Scholar
Унникришнан Р., Гупта П.К., Мохан В. Диабет у жителей Южной Азии: фенотип, клинические проявления и естественное течение. Curr Diab Rep.2018; 18:30.
Артикул PubMed PubMed Central Google Scholar
Ланцетный диабет и эндокринология. Поиск путей улучшения лечения диабета в странах с низким доходом. Ланцет Диабет Эндокринол. 2017; 5: 565.
Артикул Google Scholar
Кхунти К., Чаттерджи С., Герштейн Х.С., Зунгас С., Дэвис М.Дж. Есть ли еще место сульфонилмочевины в клинической практике? Ланцет Диабет Эндокринол. 2018; 6: 821–32.
Артикул CAS PubMed PubMed Central Google Scholar
Чоу С.К., Рамасундарахеттидж С., Ху В. и др. Наличие и доступность основных лекарств от диабета в странах с высоким, средним и низким доходом: проспективное эпидемиологическое исследование. Ланцет Диабет Эндокринол. 2018; 6: 798–808.
Артикул PubMed PubMed Central Google Scholar
Международная федерация диабета. Доступ к лекарствам и расходным материалам для людей с диабетом. https: // www.idf.org/our-activities/advocacy-awareness/resources-and-tools/106:global-survey-on-access-to-medicines-and-supplies-for-people-with-diabetes.html. По состоянию на 13 мая 2019 г.
Американская диабетическая ассоциация. 1. Улучшение ухода и укрепление здоровья населения: стандарты медицинской помощи при диабете — 2019. Уход за диабетом. 2019; 42 (приложение 1): S7–12.
Артикул Google Scholar
Гопалан А., Мишра П., Алексеефф С.Е. и др.Распространенность и предикторы поздней клинической диагностики диабета 2 типа: продольное когортное исследование. Diabet Med. 2018; 35: 1655–62.
Артикул CAS PubMed PubMed Central Google Scholar
Owolabi MO, Yaria JO, Daivadanam M, et al. Пробелы в рекомендациях по ведению диабета в странах с низким и средним доходом по сравнению с высокими доходами — систематический обзор. Уход за диабетом. 2018; 41: 1097–105.
Артикул PubMed PubMed Central Google Scholar
Дэвис М.Дж., Д’Алессио Д.А., Фрадкин Дж. И др. Управление гипергликемией при диабете 2 типа, 2018 г. Консенсусный отчет Американской диабетической ассоциации (ADA) и Европейской ассоциации по изучению диабета (EASD). Уход за диабетом. 2018; 2018 (41): 2669–701.
Артикул Google Scholar
Американская диабетическая ассоциация. 9. Фармакологические подходы к лечению гликемии: Стандарты медицинской помощи при диабете — 2019.Уход за диабетом. 2019; 42 (приложение 1): S90–102.
Артикул Google Scholar
Libianto R, Ekinci EI. Новые средства для лечения сахарного диабета 2 типа. Crit Care Clin. 2019; 35: 315–28.
Артикул PubMed PubMed Central Google Scholar
Группа перспективного исследования диабета Великобритании (UKPDS). Интенсивный контроль уровня глюкозы в крови с помощью сульфонилмочевины или инсулина по сравнению с традиционным лечением и риск осложнений у пациентов с диабетом 2 типа (UKPDS 33).Ланцет. 1998. 352: 837–53.
Артикул Google Scholar
Равшани А., Равшани А., Франзен С. и др. Факторы риска, смертность и сердечно-сосудистые исходы у пациентов с диабетом 2 типа. N Engl J Med. 2018; 379: 633–44.
Артикул PubMed PubMed Central Google Scholar
Группа сотрудничества ADVANCE. Интенсивный контроль уровня глюкозы в крови и сосудистые исходы у пациентов с сахарным диабетом 2 типа.N Engl J Med. 2008; 358: 2560–72.
Артикул Google Scholar
Всемирная организация здравоохранения. Глобальный отчет о диабете. https://apps.who.int/iris/bitstream/handle/10665/204871/9789241565257_eng.pdf;jsessionid=3DBB3F288B27894B0D19866F4C10C8A2?sequence=1. По состоянию на 15 мая 2019 г.
Маккар Б.М., Гупта Д., Гаинда А. Глава 87. Клинические испытания в клинической практике: роль сульфонилмочевины в современной практике.В: Мунджа Ю.П., редактор. Учебник медицины API. Нью-Дели: Ассоциация врачей Индии; 2013. с. 393–398.
Desai U, Kirson NY, Kim J, et al. Время до интенсификации лечения после неэффективности монотерапии и его связь с последующим контролем гликемии среди 93 515 пациентов с сахарным диабетом 2 типа. Уход за диабетом. 2018; 41: 2096–104.
Артикул CAS PubMed PubMed Central Google Scholar
Национальный институт здравоохранения и передового опыта. Диабет 2 типа у взрослых: управление. Рекомендации NICE (NG28). https://www.nice.org.uk/guidance/ng28/resources/type-2-diabetes-in-adults-management-pdf-1837338615493. По состоянию на 14 мая 2019 г.
Группа разработки рекомендаций Международной федерации диабета. Глобальное руководство по диабету 2 типа. Диабет Res Clin Pract. 2014; 104: 1–52.
Артикул Google Scholar
Colagiuri S, Matthews D, Leiter LA, Chan SP, Sesti G, Marre M. Место гликлазида MR в эволюционирующем ландшафте диабета 2 типа: сравнение с другими препаратами сульфонилмочевины и новыми пероральными антигипергликемическими средствами. Диабет Res Clin Pract. 2018; 143: 1–14.
Артикул CAS PubMed PubMed Central Google Scholar
Калра С., Аамир А.Х., Раза А. и др. Место сульфонилмочевины в лечении сахарного диабета 2 типа в Южной Азии: согласованное заявление.Индийский J Endocrinol Metab. 2015; 19: 577–96.
Артикул CAS PubMed PubMed Central Google Scholar
Kahn SE, Haffner SM, Heise MA, et al. Гликемическая стойкость монотерапии розиглитазоном, метформином или глибуридом. N Engl J Med. 2006; 355: 2427–43.
Артикул CAS PubMed PubMed Central Google Scholar
Hayward RA, Reaven PD, Wiitala WL, et al.Последующее наблюдение за гликемическим контролем и сердечно-сосудистыми исходами при диабете 2 типа. N Engl J Med. 2015; 372: 2197–206.
Артикул CAS PubMed PubMed Central Google Scholar
Esposito K, Chiodini P, Bellastella G, Maiorino MI, Giugliano D. Доля пациентов с целевым уровнем HbA1c <7% с восемью классами противодиабетических препаратов при диабете 2 типа: систематический обзор 218 рандомизированных контролируемых испытаний с 78945 пациенты.Диабет ожирения Metab. 2012; 14: 228–33.
Артикул CAS Google Scholar
Херст Дж. А., Фермер А. Дж., Дьяр А., Lung TWC, Стивенс Р. Дж.. Оценка влияния сульфонилмочевины на HbA 1c при диабете: систематический обзор и метаанализ. Диабетология. 2013; 56: 973–84.
Артикул CAS PubMed PubMed Central Google Scholar
Мэлони А., Розенсток Дж., Фонсека В.Основанный на модели метаанализ 24 антигипергликемических препаратов для лечения диабета 2 типа: сравнение эффектов лечения в терапевтических дозах. Clin Pharmacol Ther. 2019; 105: 1213–23.
Артикул CAS PubMed PubMed Central Google Scholar
Симпсон С.Х., Ли Дж., Чой С., Вандермейер Б., Абдельмонейм А.С., Фезерстоун Т.Р. Риск смертности среди сульфонилмочевины: систематический обзор и сетевой метаанализ. Ланцет Диабет Эндокринол.2015; 3: 43–51.
Артикул CAS PubMed PubMed Central Google Scholar
Home PD, Pocock SJ, Beck-Nielsen H, et al. Розиглитазон оценивался на сердечно-сосудистые исходы при комбинированной пероральной терапии диабетом 2 типа (РЕКОРД): многоцентровое рандомизированное открытое исследование. Ланцет. 2009; 373: P2125–35.
Артикул CAS Google Scholar
Vaccaro O, Masulli M, Nicolucci A, et al. Влияние на частоту сердечно-сосудистых событий добавления пиоглитазона по сравнению с сульфонилмочевиной у пациентов с диабетом 2 типа, недостаточно контролируемым метформином (TOSCA.IT): рандомизированное многоцентровое исследование. Ланцет Диабет Эндокринол. 2017; 5: 887–97.
Артикул PubMed PubMed Central Google Scholar
Monami M, Liistro F, Scatena A, Nreu B, Mannucci E.Краткосрочная и среднесрочная эффективность ингибиторов ко-переносчика натрия глюкозы-2 (SGLT-2): метаанализ рандомизированных клинических исследований. Диабет ожирения Metab. 2018; 20: 1213–22.
Артикул CAS PubMed PubMed Central Google Scholar
Chen K, Kang D, Yu M, et al. Прямое прямое сравнение гликемической стойкости ингибиторов дипептидилпептидазы-4 и сульфонилмочевины у пациентов с сахарным диабетом 2 типа: метаанализ долгосрочных рандомизированных контролируемых исследований.Диабет ожирения Metab. 2018; 20: 1029–33.
Артикул CAS PubMed PubMed Central Google Scholar
Мамза Дж., Мехта Р., Доннелли Р., Идрис И. Важные различия в продолжительности гликемического ответа среди вариантов лечения второй линии при добавлении к метформину при диабете 2 типа: ретроспективное когортное исследование. Ann Med. 2016; 48: 224–34.
Артикул CAS PubMed PubMed Central Google Scholar
Esposito K, Chiodini P, Maiorino MI, Bellastella G, Capuano A, Giugliano D. Устойчивость гликемии с ингибиторами дипептидилпептидазы-4 при диабете 2 типа: систематический обзор и метаанализ долгосрочных рандомизированных контролируемых исследований. BMJ Open. 2014; 4: e005442.
Артикул PubMed PubMed Central Google Scholar
Мохан В., Анджана Р.М., Ранджит У. и др. Клинический профиль пожилых пациентов (старше 90 лет) с диабетом 2 типа, наблюдаемых в диабетическом центре в Южной Индии.Диабет Technol Ther. 2019. https://doi.org/10.1089/dia.2019.0219.
Мохан В., Шанти Рани С.С., Амута А. и др. Клинический профиль длительно выживших и не выживших с диабетом 2 типа. Уход за диабетом. 2013; 36: 2190–7.
Артикул CAS PubMed PubMed Central Google Scholar
Натан Д.М., Бузе Дж.Б., Кан С.Е. и др. Обоснование и дизайн подходов к снижению гликемии при диабете: исследование сравнительной эффективности (GRADE).Уход за диабетом. 2013; 36: 2254–61.
Артикул CAS PubMed PubMed Central Google Scholar
Палмер С.К., Мавридис Д., Николуччи А. и др. Сравнение клинических исходов и побочных эффектов, связанных с сахароснижающими препаратами, у пациентов с диабетом 2 типа: метаанализ. ДЖАМА. 2016; 316: 313–24.
Артикул CAS PubMed PubMed Central Google Scholar
Цянь Д., Чжан Т., Чжэн П. и др. Сравнение пероральных противодиабетических препаратов в качестве дополнительных методов лечения у пациентов с диабетом 2 типа, неконтролируемым метформином: сетевой метаанализ. Диабет Тер. 2018; 9: 1945–58.
Артикул CAS PubMed PubMed Central Google Scholar
Wiviott SD, Raz I, Bonaca MP, et al. Дапаглифлозин и сердечно-сосудистые исходы при диабете 2 типа. N Engl J Med. 2019; 380: 347–57.
Артикул CAS PubMed PubMed Central Google Scholar
Cavender MA, Norhammar A, Birkeland KI, et al. Ингибиторы SGLT-2 и сердечно-сосудистый риск. Анализ CVD-REAL. J Am Coll Cardiol. 2018; 71: 2497–506.
Артикул CAS PubMed PubMed Central Google Scholar
Зельникер Т.А., Вивиотт С.Д., Раз I и др. Ингибиторы SGLT2 для первичной и вторичной профилактики сердечно-сосудистых и почечных исходов при диабете 2 типа: систематический обзор и метаанализ исследований сердечно-сосудистых исходов.Ланцет. 2019; 393: 31–9.
Артикул CAS PubMed PubMed Central Google Scholar
Зинман Б., Ваннер С., Лачин Дж. М. и др. Эмпаглифлозин, сердечно-сосудистые исходы и смертность при диабете 2 типа. N Engl J Med. 2015; 373: 2117–28.
Артикул CAS PubMed PubMed Central Google Scholar
Эрнандес А.Ф., Грин Дж. Б., Джанмохамед С. и др.Альбиглутид и сердечно-сосудистые исходы у пациентов с диабетом 2 типа и сердечно-сосудистыми заболеваниями (Harmony Outcomes): двойное слепое рандомизированное плацебо-контролируемое исследование. Ланцет. 2018; 392: 1519–29.
Артикул CAS Google Scholar
Webb DR, Davies MJ, Jarvis J, Seidu S, Khunti K. Подходящее место для сульфонилмочевины сегодня. Часть обзора серии: Значение недавних CVOT при сахарном диабете 2 типа. Диабет Res Clin Pract.2019. https://doi.org/10.1016/j.diabres.2019.107836.
Американская диабетическая ассоциация. Линаглиптин и глимепирид обладают сопоставимыми эффектами сердечно-сосудистой безопасности при диабете 2 типа с высоким сердечно-сосудистым риском. http://www.diabetes.org/newsroom/press-releases/2019/linagliptin-and-glimepiride.html. По состоянию на 2 июля 2019 г.
Marso SP, Bain SC, Consoli A, et al. Семаглутид и сердечно-сосудистые исходы у пациентов с диабетом 2 типа. N Engl J Med.2016; 375: 1834–44.
Артикул CAS Google Scholar
Перкович В., Джардин М.Дж., Нил Б. и др. Канаглифлозин и почечные исходы при диабете 2 типа и нефропатии. N Engl J Med. 2019; 380: 2295–306.
Артикул CAS PubMed PubMed Central Google Scholar
Перлман А., Хейман С.Н., Стокар Дж., Дармон Д., Мушкат М., Салат А. Клинический спектр и механизм острого повреждения почек у пациентов с сахарным диабетом на ингибиторах SGLT-2.Isr Med Assoc J. 2018; 20: 513–6.
PubMed PubMed Central Google Scholar
Перкович В., Хеерспинк Х.Л., Чалмерс Дж. И др. Интенсивный контроль уровня глюкозы улучшает исходы почек у пациентов с диабетом 2 типа. Kidney Int. 2013; 83: 517–23.
Артикул CAS PubMed PubMed Central Google Scholar
Карагианнис Т., Пашос П., Палетас К., Мэтьюз Д.Р., Цапас А.Ингибиторы дипептидилпептидазы-4 для лечения сахарного диабета 2 типа в клинических условиях: систематический обзор и метаанализ. BMJ. 2012; 344: e1369.
Артикул CAS PubMed PubMed Central Google Scholar
Кларенбах С., Кэмерон С., Сингх С., Ур Э. Экономическая эффективность антигипергликемической терапии второй линии у пациентов с сахарным диабетом 2 типа, недостаточно контролируемых метформином. CMAJ. 2011; 183: E1213–20.
Артикул PubMed PubMed Central Google Scholar
Калра С., Ханделвал Д. Современные сульфонилмочевины наносят ответный удар — исследуя свободу гибкости. Eur Endocrinol. 2018; 14: 20–2.
Артикул PubMed PubMed Central Google Scholar
Schrijnders D, Kleefstra N, Landman GWD. Следует учитывать внутриклассовые различия сульфонилмочевины.Диабетология. 2015; 58: 1374–5.
Артикул PubMed PubMed Central Google Scholar
Данкли А.Дж., Фицпатрик С., Грей Л.Дж. и др. Частота и тяжесть гипогликемии при диабете 2 типа в зависимости от схемы лечения: многоцентровое 12-месячное проспективное обсервационное исследование в Великобритании. Диабет ожирения Metab. 2019; 21: 1585–95.
Артикул CAS PubMed PubMed Central Google Scholar
Раджу А., Шетти С., Кай Б., Д’Суза А.О. Уровень заболеваемости гипогликемией и связанные с этим расходы на здравоохранение у пациентов с сахарным диабетом 2 типа, получавших линаглиптин второй линии или сульфонилмочевину после монотерапии метформином. J Manag Care Spec Pharm. 2016; 22: 483–92.
PubMed PubMed Central Google Scholar
Гото А., Арах О.А., Гото М., Тераучи Ю., Нода М. Тяжелая гипогликемия и сердечно-сосудистые заболевания: систематический обзор и метаанализ с анализом систематической ошибки.BMJ. 2013; 347: f4533.
Артикул PubMed PubMed Central Google Scholar
Douros A, Yin H, Yu OHY, Filion KB, Azoulay L, Suissa S. Фармакологические различия сульфонилмочевины и риск неблагоприятных сердечно-сосудистых и гипогликемических событий. Уход за диабетом. 2017; 40: 1506–13.
Артикул CAS PubMed PubMed Central Google Scholar
Schopman JE, Simon AC, Hoefnagel SJ, Hoekstra JB, Scholten RJ, Holleman F. Частота легкой и тяжелой гипогликемии у пациентов с сахарным диабетом 2 типа, получавших препараты сульфонилмочевины: систематический обзор и метаанализ. Diabetes Metab Res Rev.2014; 30: 11–22.
Артикул CAS PubMed PubMed Central Google Scholar
Андерсен С.Е., Кристенсен М. Гипогликемия при добавлении сульфонилмочевины к метформину: систематический обзор и сетевой метаанализ.Br J Clin Pharmacol. 2016; 82: 1291–302.
Артикул CAS PubMed PubMed Central Google Scholar
Schernthaner G, Grimaldi A, Di Mario U, et al. Исследование GUIDE: двойное слепое сравнение приема гликлазида MR и глимепирида один раз в сутки у пациентов с диабетом 2 типа. Eur J Clin Invest. 2004; 34: 535–42.
Артикул CAS PubMed PubMed Central Google Scholar
Окума Т., Зунгас С., Джун М. и др. Интенсивное снижение уровня глюкозы и риск сосудистых событий и преждевременной смерти у пациентов со сниженной функцией почек: исследование ADVANCE. Диабет ожирения Metab. 2019. https://doi.org/10.1111/dom.13878.
Heald AH, Livingston M, Bien Z, Moreno GYC, Laing I, Stedman M. Схема назначения препаратов, регулирующих глюкозу, при диабете 2 типа в общей практике в Англии, 2016/17. Int J Clin Pract. 2018; 72: e13080.
Артикул PubMed PubMed Central Google Scholar
Hassanein M, Abdallah K, Schweizer A. Двойное слепое рандомизированное испытание, включающее частые контакты пациента с врачом и советы, ориентированные на Рамадан, оценка вилдаглиптина и гликлазида у пациентов с диабетом 2 типа натощак во время Рамадана: исследование STEADFAST. Vasc Health Risk Manag. 2014; 10: 319–26.
CAS PubMed PubMed Central Google Scholar
Национальный институт здравоохранения и передового опыта. Что мы делаем.https://www.nice.org.uk/about/what-we-do. По состоянию на 14 мая 2019 г.
Limaye D, Todi K, Shroff J, et al. Исследование экономической эффективности противодиабетических препаратов у пациентов с сахарным диабетом 2 типа из Мумбаи, Индия. Int J Community Med Public Health. 2017; 4: 3180–5.
Артикул Google Scholar
Permsuwan U, Dilokthornsakul P, Saokaew S, Thavorn K, Chaiyakunapruk N. Экономическая эффективность монотерапии ингибитором дипептидилпептидазы-4 у пожилых пациентов с диабетом 2 типа в Таиланде.Clinicoecon Outcomes Res. 2016; 8: 521–9.
Артикул PubMed PubMed Central Google Scholar
Кэмпбелл И.В. Сравнение воздействия старых и новых методов лечения на массу тела: в какой степени эти эффекты должны определять выбор противодиабетической терапии? Int J Clin Pract. 2010; 64: 791–801.
Артикул CAS PubMed PubMed Central Google Scholar
CADTH. Новые лекарства от диабета 2 типа: терапия второй линии — научный отчет. CADTH Терапевтический обзор Vol. 4, № 1б. https://www.cadth.ca/sites/default/files/pdf/TR0012_T2D_Science_Report.pdf. По состоянию на 15 мая 2019 г.
Genere N, Montori VM. Обзор: Новые препараты второго ряда от диабета не более рентабельны, чем препараты сульфонилмочевины. Ann Intern Med. 2018; 168: JC8.
Артикул PubMed PubMed Central Google Scholar
Roglic G, Norris SL. Лекарства для интенсификации лечения диабета 2 типа и типа инсулина при диабете 1 и 2 типа в условиях ограниченных ресурсов: синопсис руководящих принципов Всемирной организации здравоохранения по лекарственным средствам второго и третьего ряда и типу инсулина для контроля уровня глюкозы в крови уровни у небеременных взрослых с сахарным диабетом. Ann Intern Med. 2018; 169: 394–7.
Артикул PubMed PubMed Central Google Scholar
Erhardt W, Bergenheim K, Duprat-Lomon I, McEwan P. Экономическая эффективность саксаглиптина и метформина по сравнению с сульфонилмочевиной и метформином при лечении сахарного диабета 2 типа в Германии: анализ модели диабета Кардиффа. Clin Drug Investigation. 2012; 32: 189–202.
Артикул CAS PubMed PubMed Central Google Scholar
Гордон Дж., Макьюэн П., Херст М., Пуэллес Дж. Экономическая эффективность алоглиптина по сравнению с сульфонилмочевиной в качестве дополнительной терапии к метформину у пациентов с неконтролируемым сахарным диабетом 2 типа.Диабет Тер. 2016; 7: 825–45.
Артикул PubMed PubMed Central Google Scholar
Гранстрём О., Бергенхайм К., МакЭван П., Сеннфальт К., Хенрикссон М. Экономическая эффективность саксаглиптина (Onglyza ® ) при диабете 2 типа в Швеции. Первичный диабет. 2012; 6: 127–36.
Артикул PubMed PubMed Central Google Scholar
Sabale U, Ekman M, Granström O, Bergenheim K, McEwan P.Экономическая эффективность дапаглифлозина (Forxiga ® ), добавленного к метформину, по сравнению с сульфонилмочевиной, добавленной к метформину, при диабете 2 типа в северных странах. Первичный диабет. 2015; 9: 39–47.
Артикул PubMed PubMed Central Google Scholar
Charokopou M, McEwan P, Lister S, et al. Экономическая эффективность дапаглифлозина по сравнению с сульфонилмочевиной в качестве дополнения к метформину при лечении сахарного диабета 2 типа.Diabet Med. 2015; 32: 890–8.
Артикул CAS PubMed PubMed Central Google Scholar
Баптиста А., Тейшейра И., Романо С., Карнейро А.В., Перельман Дж. Место ингибиторов ДПП-4 в алгоритме лечения диабета 2 типа: систематический обзор исследований экономической эффективности. Eur J Health Econ. 2017; 18: 937–65.
Артикул PubMed PubMed Central Google Scholar
Permsuwan U, Dilokthornsakul P, Thavorn K, Saokaew S, Chaiyakunapruk N. Экономическая эффективность монотерапии ингибитором дипептидилпептидазы-4 по сравнению с монотерапией сульфонилмочевиной для людей с диабетом 2 типа и хроническим заболеванием почек в Таиланде. J Med Econ. 2017; 20: 171–81.
Артикул PubMed PubMed Central Google Scholar
Kalra S, Das AK. Эпидемиологический надзор за гликемическим ответом на комбинацию фиксированных доз гликлазида и метформина с разбивкой по шкале пролонгированного высвобождения у лиц с диабетом 2 типа.J Assoc Physitors Индия. 2017; 65: 38–41.
PubMed PubMed Central Google Scholar
Мохан В., Чопра В., Саньял Д., Джайн С., Джаяпракашсай Дж. Лечение диабета 2 типа ломким составом гликлазида с пролонгированным высвобождением в первичной помощи: исследование Xrise. J Assoc Physitors Индия. 2015; 63: 26–9.
CAS PubMed PubMed Central Google Scholar
Fadare J, Olamoyegun M, Gbadegesin BA. Приверженность к лечению и прямые затраты на лечение среди пациентов с диабетом, посещающих медицинское учреждение третичного уровня в Огбомошо, Нигерия. Malawi Med J. 2015; 27: 65–70.
Артикул CAS PubMed PubMed Central Google Scholar
Картер А.Дж., Паркер М.М., Соломон М.Д. и др. Влияние наличных расходов на начало приема, приверженность и настойчивость лечения среди пациентов с диабетом 2 типа: исследование диабета в Северной Калифорнии (DISTANCE).