Лечение сахарного диабета
Диабетология — раздел эндокринологии, изучающий сахарный диабет. Основной целью данного направления является изучение причин заболевания, профилактики, методов диагностики и лечения. Осложнения СД затрагивают множество органов и систем и могут необратимо нарушать их функции.
Сахарный диабет – это хроническое заболевание, при котором уровень глюкозы (сахара) в крови повышен из-за дефицита инсулина либо вследствие сниженной чувствительности к инсулину.
Сахарный диабет — глобальная проблема человечества и системы здравоохранения. По данным ВОЗ, каждый 11 человек в мире болен СД. В 2019 году Международная федерация диабета IDF предоставила данные по распространенности диабета в мире:
— Россия — ок. 8,3 млн.— США — 31 млн.
— Китай — 116 млн.
— Индия — 77 млн.
Диагностика сахарного диабета
Определение уровня глюкозы крови либо с помощью стандартного лабораторного теста, либо в ходе специального теста с нагрузкой глюкозы (глюкозотолерантного теста).
Мы не рекомендуем самостоятельно интерпретировать результаты лабораторных тестов. Для диагностики сахарного диабета нельзя использовать глюкометры, созданные для контроля сахара крови пациентами с уже установленным диагнозом СД.
Когда необходима консультация диабетолога?
Если вы заметили у себя слабость, повышенную утомляемость, жажду, сухость во рту, учащенное мочеиспускание, плохое заживление ран, снижение массы тела, зуд кожи, нечеткое зрение, запах ацетона от тела, повышенный аппетит, фурункулез, грибковые инфекции.
Консультация диабетолога необходима также родственникам людей с сахарным диабетом для выявления факторов риска и профилактики развития у них СД. Это особенно важно при самом частом диабете — 2 типа.
Почему сахарный диабет так опасен и почему его так боятся?
Основное, что знают окружающие – это то, что при диабете всегда нужно вводить инсулин. Сначала прокалывать пальцы, чтобы узнать уровень глюкозы, а потом делать укол и так много раз за день. Это сильно снижает качество жизни, к тому же со стороны кажется, что вычислить необходимую дозу инсулина – отдельная наука.
Второй общеизвестный факт – это высокий риск осложнений: потери зрения, формирования синдрома «диабетической стопы» и снижения функции почек.
Получается, что если не справиться на первом этапе с контролем над сахаром, то гарантированы осложнения. Именно такое представление и формирует страх перед диабетом.
Обе эти проблемы решаемы. Первый шаг – это поиск своего врача, с которым у пациента налажена обратная связь и есть доступные средства общения. Контроль глюкозы можно осуществлять бесконтактно, а введение инсулина после прохождения Школы диабета точно осилит любой человек, у которого есть желание с этим поладить.
Часто задаваемые вопросы
Качество жизни
Сегодня пациенты с диабетом живут полноценно и качественно. Продолжительность жизни у человека с компенсированным диабетом не отличается от общей популяции. Например, в эндокринологии дают награды пациентам-долгожителям. Если «сладкий пациент» прожил 50 лет с диабетом, он получает медаль Джослина. Еще совсем недавно 50-летний стаж считался рекордным. Теперь это явление обычное. И медаль присуждают за 75 и даже за 80 лет жизни с диабетом.
Регулярные медицинские осмотры и контроль лечащим врачом — эффективные способы свести к минимуму риск развития осложнений диабета. Многие осложнения, связанные с диабетом, можно остановить в процессе развития или в значительной степени уменьшить степень их выраженности в результате раннего выявления. Регулярно проводите оценку состояния здоровья со своим лечащим врачом.
Все люди разные и болеют по-разному. Генетические особенности каждого человека играют важную роль в развитии и прогрессировании диабета.
Разные типы — разные подходы к контролю и терапии СД.
Возможности современной медицины позволяют максимально облегчить и упростить жизнь с диабетом:
- Широкие возможности фармакотерапии сахарного диабета:
* инновационные сахароснижающие препараты и их комбинации;
* инъекционные препараты, которые можно вводить от одного раза в день до одного раза в неделю, которые назначаются до инсулина;
* новые инсулины, которые максимально гибко «подстраиваются» под образ жизни пациента за счет различий в длительности действия и модифицированном высвобождении из подкожно-жирового депо.
- Индивидуальный мониторинг глюкозы без проколов пальца Freestyle Libre.
- Guardian Connect.

- Помповая инсулинотерапия.
- Персонализированная Школа сахарного диабета
- Сопровождение пациентов с инсулиновой помпой.
- Индивидуальные программы по питанию при сахарном диабете.
Лечение сахарного диабета, запись на прием в Нижнем Новгороде
Классификация сахарного диабета: «повышенный сахар крови равно диабет?»
Сахарный диабет 1 типа развивается вследствие разрушения бета-клеток поджелудочной железы, что приводит к абсолютному дефициту инсулина и повышению сахара в крови. Симптомы сахарного диабета 1 типа появляются уже в молодом возрасте.
Сахарный диабет 2 типа связан со сниженной чувствительностью клеток к инсулину – при достаточной продукции инсулина поджелудочной железой уровень сахара крови повышается, так как глюкоза не может попасть в клетки. Сахарный диабет 2 типа имеет генетическую предрасположенность. Как правило, заболевание развивается у пациентов, страдающих ожирением.
Гипергликемия натощак
Нарушение толерантности к глюкозе – еще одна форма «предиабетного» состояния. О ней говорят при следующих результатах пероорального теста толерантности к глюкозе: через 2 часа после нагрузки уровень сахара в крови больше 7,8 ммоль/л и менее 11,1 ммоль/л. Диагноз нарушенной толерантности к глюкозе ставится только после проведения данного теста!
Гестационный сахарный диабет возникает во время беременности из-за изменений обмена веществ. После родов уровень глюкозы возвращается к нормальным значениям.
В чем состоит отличие между сахарным диабетом и «предиабетом»: как не переступить «грань» и сохранить здоровье
Предиабетные состояния (гипергликемия натощак и нарушение толерантности к глюкозе) – это естественное прогрессирование от нормального уровня глюкозы в крови к сахарному диабету 2 типа. При данных состояниях риск развития СД 2 типа значительно повышается. Регуляция уровня глюкозы нарушена, однако, не в той мере, как при самом заболевании. Своевременная диагностика предиабета позволяет вовремя начать профилактические и терапевтические мероприятия, направленные на предотвращение развития СД.
При данных состояниях риск развития СД 2 типа значительно повышается. Регуляция уровня глюкозы нарушена, однако, не в той мере, как при самом заболевании. Своевременная диагностика предиабета позволяет вовремя начать профилактические и терапевтические мероприятия, направленные на предотвращение развития СД.
Лечение сахарного диабета в Тюмени
Эндокринологическое отделениеСахарный диабет
Причины:
Основной причиной сахарного диабета 1 типа является аутоиммунный процесс, обусловленный сбоем иммунной системы, при котором в организме вырабатываются антитела против клеток поджелудочной железы, разрушающие их. Главным фактором, провоцирующим возникновение диабета 1 типа, является вирусная инфекция (краснуха, ветряная оспа, гепатит, эпидемический паротит (свинка) и т.д.) на фоне генетической предрасположенности к этому заболеванию.
Главным фактором, провоцирующим возникновение диабета 1 типа, является вирусная инфекция (краснуха, ветряная оспа, гепатит, эпидемический паротит (свинка) и т.д.) на фоне генетической предрасположенности к этому заболеванию.Диагностика:
Больные сахарным диабетом обязательно должны состоять на учете у врача-эндокринолога.Для диагностики сахарного диабета выполняют следующие исследования:
- Анализ крови на глюкозу: натощак определяют содержание глюкозы в капиллярной крови (кровь из пальца).
- Проба на толерантность к глюкозе: натощак принимают 75 г глюкозы, растворенной в 1-1,5 стаканах воды, затем определяют концентрацию глюкозы в крови через 2 часа.
-
Определение гликозилированного гемоглобина: его количество значительно повышается у больных сахарным диабетом.

Лечение:
Специализированное комплексное лечение больных сахарным диабетом с уточнением наличия всех осложнений сахарного диабета, с привлечением для консультации и лечения специалистов больницы-врачей смежных специальностей при наличии показаний, а также лечение с использованием заместительной инсулиновой терапии системами постоянной подкожной инфузии с мониторированием гликемии.- специальную диету: необходимо исключить сахар, спиртные напитки, сиропы, пирожные, печенья, сладкие фрукты. Пищу нужно принимать небольшими порциями, лучше 4-5 раз в день. Рекомендуются продукты, содержащие различные сахарозаменители (аспартам, сахарин, ксилит, сорбит, фруктоза и др.).
-
ежедневное применение инсулина (инсулинотерапия) — необходимо больным сахарным диабетом первого типа и при прогрессировании диабета второго типа. Препарат выпускается в специальных шприц-ручках, с помощью которых легко делать уколы. При лечении инсулином необходимо самостоятельно контролировать уровень глюкозы в крови и моче (с помощью специальных полосок).

- применение таблеток, способствующих снижению уровня сахара в крови. Как правило, с таких препаратов начинают лечение сахарного диабета второго типа. При прогрессировании заболевания необходимо назначение инсулина.
Людям, страдающим сахарным диабетом, полезны физические упражнения. Лечебную роль оказывает и снижение веса у пациентов с ожирением.
Лечение сахарного диабета проводится пожизненно. Самоконтроль и точное выполнение рекомендаций врача позволяют избежать или значительно замедлить развитие осложнений заболевания.
Что такое сахарный диабет?
Профилактика сахарного диабета
Памятка по уходу за ногами при диабете 1 и 2 типа
Эндокринологическая помощь Консультативная поликлиника №1 (ГБУЗ ТО ОКБ №1)
Услуги и цены отделения
Сахарный диабет
Внимание!
Информация в статье является справочной и не может использоваться для самодиагностики и самолечения. При обнаружении у себя симптомов заболевания обращайтесь к Вашему лечащему врачу.
При обнаружении у себя симптомов заболевания обращайтесь к Вашему лечащему врачу.
Содержание:
Сахарный диабет – это патология, относящаяся к группе эндокринных патологий. Она связана с расстройством процесса усвоения глюкозы. Нарушение развивается из-за абсолютной или относительной недостаточности инсулина – гормона, ответственного за ее переработку. У больного с сахарным диабетом обнаруживают гипергликемию.
Это состояние характеризуется стойким повышением глюкозы в плазме. У пациента происходит нарушение всех типов обмена: водно-солевого, углеводного, белкового, жирового, минерального. Заболевание имеет хроническое течение. Сахарный диабет принадлежит к распространенным недугам. Его выявляют практически у 6% населения Земли.
Причины сахарного диабета
Причины развития у пациентов разновидностей диабета первого и второго типа разные. Заболевание первого типа выявляют у молодых
пациентов до тридцати лет. Нарушение выработки инсулина возникает при поражении поджелудочной железы аутоиммунного генеза. При нем происходит разрушение
вырабатывающих инсулин ß-клеток.
Нарушение выработки инсулина возникает при поражении поджелудочной железы аутоиммунного генеза. При нем происходит разрушение
вырабатывающих инсулин ß-клеток.
У большинства больных эта патология возникает после перенесенной вирусной инфекции. Чаще всего эпидемический паротит, коревая краснуха, вирусный гепатит. Еще это патологическое состояние может развиться после токсического воздействия на организм следующими веществами: нитрозамин, пестициды, некоторые лекарственные средства.
Эти вещества способствуют нарушению иммунного ответа и возникновению аутоиммунных реакций. Воздействие измененных иммунных клеток на островки Лангерганса поджелудочной железы вызывает их гибель. В связи с этим снижается выработка инсулина. Это состояние развивается, когда поражено больше 80% этих клеток.
При втором типе заболевания возникает нечувствительность всех клеток к инсулину. Уровень инсулина в плазме нормальный или
повышенный, но клетки его не воспринимают. Таких пациентов с диабетом большинство.
Толерантность к глюкозе возникает по следующим причинам:
Таких пациентов с диабетом большинство.
Толерантность к глюкозе возникает по следующим причинам:
- Генетическая предрасположенность. У таких пациентов есть родственники с сахарным диабетом. Если им страдают оба родителя, вероятность наследования предрасположенности к нему возрастает до 70%.
- Ожирение. При большом количестве жировой ткани в организме снижается чувствительность их к инсулину.
- Нерациональное питание. При преобладании в пище простых углеводов и недостатке клетчатки повышен риск развития сахарного диабета.
- Сердечнососудистая патология. Тяжелые формы этих заболеваний – атеросклероза, ИБС, артериальной гипертонии приводят к повышению инсулинорезистентность тканей.
- Хронический стресс. В таком состоянии повышается уровень катехоламинов и глюкокортикоидов. Это способствует развитию диабета.
- Прием некоторых препаратов. В группу лекарств повышающих риск возникновения диабета входят: синтетические глюкокортикоиды,
диуретики, часть гипотензивных средств, цитостатики.

- Хроническая недостаточность коры надпочечников. Это заболевание повышает риск развития инсулинорезистентности тканей.
В результате снижается проникновение глюкозы в клетки и возрастает ее уровень в крови.
Симптомы сахарного диабета
- неутолимая жажда;
- учащенное мочеиспускание, приводящее к обезвоживанию;
- сухость во рту;
- повышенная утомляемость;
- общая слабость;
- медленно заживают мелкие повреждения кожи;
- рвота;
- постоянная тошнота;
- запах ацетона от больного;
- учащение дыхания;
- сердцебиение;
- зуд кожи;
- стремительная потеря веса;
- частое мочеиспускание;
- снижение остроты зрения.
При появлении этих признаков следует немедленно обратиться к врачу для проведения тестирования уровня сахара в крови.
Типы сахарного диабета
Патологию в зависимости от причин подразделяют на несколько типов. Выделяют следующие виды заболевания: диабет 1 типа, диабет 2
типа, специфические формы, гестационный диабет.
Выделяют следующие виды заболевания: диабет 1 типа, диабет 2
типа, специфические формы, гестационный диабет.
Сахарный диабет 1 типа
Вариант 1 типа возникает при недостатке выработки в организме инсулина. Это гормон, который регулирует обмен глюкозы в тканях. Нехватка его возникает из-за повреждений бетта-клеток поджелудочной железы вследствие развития аутоиммунных реакций.
Иммунная система повреждается и вырабатывает антитела против собственных тканей организма. Эта ситуация возникает после перенесенных вирусных инфекций, тяжелого стресса, воздействия других неблагоприятных факторов.
Болезнь часто возникает у лиц молодого возраста и детей. Заболевание имеет внезапное начало. Его симптомы ярко выражены, так как клетки быстро оказываются в состоянии голодания. Выявляют очень высокий уровень глюкозы, нередко он достигает до 30 ммоль/л в крови.
Разновидность 1 варианта болезни считают LADA-диабет. Это аутоиммунный диабет, возникающий у взрослых для него характерно латентное
течение. Для него типично снижение инсулина в крови и нормальный вес.
Для него типично снижение инсулина в крови и нормальный вес.
Сахарный диабет 2 типа
При диабете 2 типа секреция инсулина не страдает. В крови он присутствует избыточный уровень этого гормона. Клетки в организме потеряют чувствительность к действию вещества. У больных развивается инсулинорезистентность. Около 90% от всех выявленных лиц с диабетом составляют больные со вторым типом заболевания. Этот вариант диабета часто развивается у людей с ожирением после 40 лет.
Среди сопутствующих заболеваний выявляют: атеросклероз, артериальную гипертензию. Болезнь имеет постепенное начало. Симптоматика его скудная. Уровень глюкозы повышается умеренно. Антитела к клеткам поджелудочной не выявляют. Эта ситуация способствует поздним обращениям больного к врачу, когда появились осложнения.
Осложнения сахарного диабета
Разделяют острые и хронические осложнения болезни. Острые осложнения развиваются быстро, и требует неотложной госпитализации. К ним
относят следующие состояния:
К ним
относят следующие состояния:
- Гипогликемия. При этом состоянии резко снижен уровень глюкозы. Она возникает при передозировке инсулина, несвоевременном приеме пищи, физическом перенапряжении. У больного возникает голод, ощущение дрожи в руках, головокружение, потливость, агрессия. Затем нарушается сознание.
- Кетоацидоз. При нем растет уровень глюкозы. Она не попадает в клетки и накапливается в крови. Состояние проявляется снижением аппетита, сухостью кожи, жаждой. От больного исходит запах ацетона. Появляется спутанность сознания, сонливость.
- Гиперосмолярная кома. Для нее характерно повышение глюкозы крови с общим обезвоживанием организма.
- Лактат-ацидотическая кома. Состояние возникает у пожилых при наличии расстройств работы дыхательной и сердечно-сосудистой системы из-за кислородного голодания.
Больные с признаками этих патологических состояний нуждаются в немедленной медицинской помощи.
При поздних осложнениях наблюдаются поражения сосудистой и нервной системы. Диабетическая ангиопатия – массивное поражение сосудов. Оно распространяется на сосуды любого калибра. Микроангиопатии вызывают появление диабетической нефропатии и ретинопатии. Макроангиопатии поражают сосуды сердца, головного мозга и артерии нижних конечностей.
Диагностика сахарного диабета
При подозрении на это расстройство назначают следующие исследования:
- уровень глюкозы в крови;
- анализ мочи на глюкозу и кетоновых тел;
- тест на гликозилированный гемоглобин;
- С-пептид в крови;
- нагрузочный тест (определение толерантности к глюкозе).
Для выявления осложнений назначают: ультразвуковое сканирование почек, ЭЭГ мозга реоэнцефалографию, реовазографию сосудов ног.
Лечение сахарного диабета
Выполнение предписаний врача следует соблюдать неукоснительно. Контроль уровня сахара в крови и медикаментозное лечение при этом
заболевании проводят пожизненно. Эти мероприятия замедляют патологический процесс и позволяют избежать осложнений.
Эти мероприятия замедляют патологический процесс и позволяют избежать осложнений.
Лечение патологии подразумевает снижение глюкозы крови, а также нормализацию метоболизма и предупреждение развития осложнений.
Диета при сахарном диабете
Диетотерапия — это основа лечения. Диету назначают, учитывая массу тела, возраст, уровень физических нагрузок. Пациента обучают принципу расчета калорийности блюд, они должны содержать необходимое количество всех нутриентов.
| Что можно есть | Что нельзя есть |
|---|---|
| мясо | любые крупы |
| морепродукты | картофель |
| птица | сахар |
| рыба | кондитерские изделия |
| твердый сыр | конфеты |
| яйца | мучные изделия |
| сливочное масло | бананы |
| капуста | кукуруза |
| авокадо | овсяные хлопья |
| кабачки | рис |
| белый йогурт без сахара | майонез |
* В таблице представлен неполный список продуктов.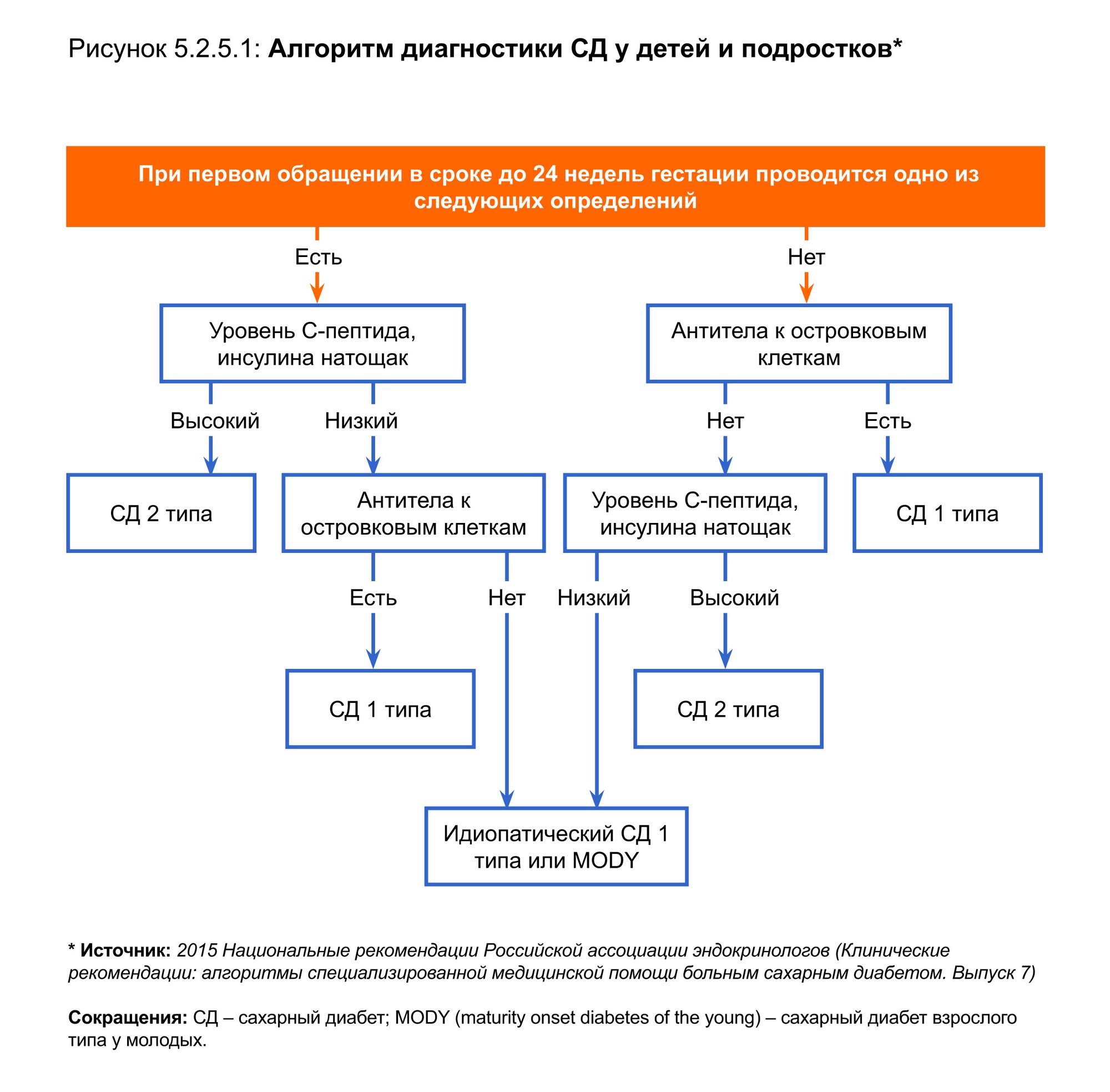 Для составления правильной и полноценной диеты проконсультируйтесь со
специалистом.
Для составления правильной и полноценной диеты проконсультируйтесь со
специалистом.
Принцип диеты при данном заболевании:
- Следует убрать продукты, которые быстро увеличивают концентрацию глюкозы крови. Это пища с высоким содержанием крахмала, сахара, фруктозы.
- Снижают суммарную калорийность. Энергетическая ценность блюд равняется числу потраченных калорий.
- Надо соблюдать шести разовый режим питания.
При сахарном диабете важно принимать пищу регулярно. Если пациент придерживается диеты, то только это позволяет добиться улучшения состояния больного. При легкой форме заболевания обходятся только коррекцией питания.
Предпочтительно употребление продуктов с низкой калорийностью. Они должны быть богаты белком, растительной клетчаткой и пищевыми волокнами.
Ограничивают продукты, содержащие большое количество жиров животного происхождения, быстрые углеводы, фруктозу. Убирают все продукты
с высоким гликемическим индексом. Алкоголь при сахарном диабете тоже запрещен.
Убирают все продукты
с высоким гликемическим индексом. Алкоголь при сахарном диабете тоже запрещен.
Инсулинотерапия
Введение инсулина проводят по схеме, рекомендованной врачом. При этом систематически контролируют уровень глюкозы. Инсулины производят в трех видах: короткого действия, пролонгированный, промежуточный.
Пролонгированный препарат вводят раз за сутки. Соблюдение индивидуально подобранной схемы применения промежуточного и короткого инсулина позволяет достичь компенсации заболевания.
Самоконтроль уровня гликемии
Самоконтроль содержания глюкозы в крови проводят ежедневно. Современные глюкометры позволяют это сделать в любом месте – дома и на работе в удобное время. Устройство помогает составить сбалансированную диету, разработать план физических нагрузок, определить время постановки инсулина и приема лекарств. Измерение выявляет гипогликемию и помогает удерживать концентрацию глюкозы в норме.
Сахароснижающие препараты
Сахаропонижающие средства в таблетках назначают при диабете второго типа как дополнение к диете. Выделяют такие группы
препаратов:
Выделяют такие группы
препаратов:
- производные сульфонилмочевины – стимулируют секрецию инсулина поджелудочной, облегчают проникновение глюкозы в клетки;
- бигуаниды – снижают всасывание глюкозы в стенке кишечника;
- меглитиниды – уменьшают уровень сахара, стимулируют секрецию инсулина;
- ингибиторы альфа-глюкозидаз – замедляют рост уровня сахара, инактивируя ферменты для усвоения крахмала;
- тиазолидиндионы – уменьшают количество сахара, высвобождающегося из печеночных клеток, улучшают восприимчивость клеток к инсулину.
При диабете важно контролировать самочувствие и состояние пациента, чтобы избежать резких изменений уровня глюкозы.
Профилактика сахарного диабета
Пациентам с сахарным диабетом нужно постоянно наблюдаться у врача-эндокринолога — он поможет организовать правильный образ жизни, рацион
питания и необходимое лечение. Важно не допускать развития острых и хронических осложнений. Пациентам с диабетом I типа рекомендовано повышать сопротивляемость организма инфекциям, а больным со II типом не допускать развитие
ожирения.
Пациентам с диабетом I типа рекомендовано повышать сопротивляемость организма инфекциям, а больным со II типом не допускать развитие
ожирения.
Вывод
Сахарный диабет относят к серьезным заболеваниям. При отсутствии лечения развиваются серьезные осложнения, угрожающие жизни. При появлении симптомов повышения сахара стоит обратиться к врачу и не заниматься самолечением.
Сахарный диабет 2 типа: выбор сахароснижающего препарата uMEDp
Стремительный рост распространенности сахарного диабета 2 типа − одна из глобальных проблем мирового здравоохранения. На успешное лечение заболевания можно рассчитывать, только четко понимая его патогенез. В связи с этим чрезвычайно важной задачей представляется достижение уровня гликемии, близкого к норме. Однако задача осложняется тем, что в силу патологии почек и печени у ряда больных сахарным диабетом 2 типа применение некоторых сахароснижающих препаратов ограниченно. Кроме того, эффективному лечению препятствует и то обстоятельство, что большинство пациентов с сахарным диабетом 2 типа имеют избыточную массу тела, которая с возрастом увеличивается. О наиболее эффективной терапии в подобных ситуациях рассказывается в статье.
О наиболее эффективной терапии в подобных ситуациях рассказывается в статье.Рис. 1. Пациенты с СД 2 типа, достигшие HbA1с < 7%, без гипогликемии и увеличения массы тела в течение двух лет терапии
Рис. 2. Достоверное снижение на 54% относительного риска по подтвержденным сердечно-сосудистым событиям на фоне приема линаглиптина
Рис. 3. Стойкое и значимое снижение уровня HbA1c в течение двухлетней терапии линаглиптином
В настоящее время около 200 млн жителей планеты страдают сахарным диабетом (СД). Согласно прогнозу экспертов Всемирной организации здравоохранения, число больных СД к 2015 г. превысит 300 млн человек. С учетом преждевременной инвалидизации пациентов и высокой смертности вследствие сосудистых осложнений эффективное лечение гипергликемии является чрезвычайно важной задачей. Частоту этих нежелательных явлений можно значительно снизить за счет достижения уровня гликемии, близкого к норме [1–3].
Частоту этих нежелательных явлений можно значительно снизить за счет достижения уровня гликемии, близкого к норме [1–3].
Медикаментозное снижение гипергликемии достигается на фоне приема препаратов, влияющих на основные патогенетические звенья этого нарушения. В развитии СД 2 типа особая роль принадлежит двум механизмам – прогрессирующему нарушению функции бета-клеток поджелудочной железы и выраженности инсулинорезистентности. При манифестации СД 2 типа секреция инсулина в среднем снижается на 50%, чувствительность тканей к нему – на 70% [4]. В целях предотвращения дальнейшей потери инсулиносекреторного потенциала бета-клеток поджелудочной железы именно этот период заболевания наиболее значим. Заболевание носит прогрессирующий характер, и вследствие снижения количества активно функционирующих бета-клеток достижение клинического эффекта со временем становится более затруднительным. К тому же традиционные пероральные сахароснижающие препараты не способны восстановить функцию бета-клеток [3, 5, 6].
Согласно существующей концепции сниженного эффекта инкретинов при СД 2 типа именно инкретины ответственны за 50–70% постпрандиальной секреции инсулина [6–8]. Речь идет о гормонах желудочно-кишечного тракта, стимулирующих секрецию инсулина и подавляющих секрецию глюкагона в ответ на прием пищи, таких как глюкагоноподобный пептид 1 (ГПП-1) и глюкозозависимый инсулинотропный полипептид (ГИП). Инсулинотропный эффект инкретинов проявляется только при повышенной концентрации глюкозы в крови. Считается, что пептиды активируют накопление запасов инсулина в бета-клетках, стимулируя биосинтез инсулина, что обусловлено активацией транскрипции гена проинсулина и инсулина с последующим повышением биосинтеза и стабильности матричной рибонуклеиновой кислоты (мРНК) [8, 9]. У больных СД 2 типа эффективность эндогенных инкретинов снижается, что может быть связано с нарушением процессов секреции ГПП-1, ускоренным метаболизмом ГПП-1 и ГИП или нечувствительностью клеточных рецепторов к инкретинам [5, 7].
С учетом последних данных о патофизиологии данного состояния, влиянии различных терапевтических стратегий на темпы прогрессирования заболевания, развитие осложнений и исходы у больных СД созданы принципиально новые сахароснижающие препараты [10, 11]. Кроме того, пересматриваются устоявшиеся взгляды на подходы к ведению пациентов с СД. Современные требования к сахароснижающей терапии предполагают не только эффективный и безопасный контроль гликемии, но также низкий риск развития гипогликемии и прибавки массы тела, отсутствие негативного влияния на сердечно-сосудистые исходы [1, 12–14]. Лечение должно быть направлено как на достижение контроля гликемии, так и на предупреждение прогрессирования СД 2 типа за счет снижения инсулинорезистентности и улучшения функции бета-клеток [5]. Клиническое значение имеют пути метаболизма и выведения сахароснижаюших средств. Дело в том, что вследствие патологии почек и печени у ряда больных СД 2 типа применение некоторых препаратов может быть ограничено [15–17].
Инкретин-направленная терапия
Сегодня особая роль в оказании помощи больным СД 2 типа принадлежит инкретин-направленной терапии. Ее создание и внедрение в клиническую практику стало поворотным моментом в лечении заболевания [10, 18, 19]. У врачей появилась возможность обеспечивать контроль уровня гликемии, близкого к физиологическому, без риска гипогликемии (выработка инсулина и подавление секреции глюкагона исключительно в ответ на гипергликемию) [3, 13, 20]. К лекарственным средствам, действие которых основано на эффектах инкретинов, относятся ингибиторы дипептидилпептидазы 4 (иДПП-4), без которых лечение СД 2 типа представить невозможно. Ингибирование фермента ДПП-4 позволяет решить ряд проблем, связанных с использованием аналогов ГПП-1. В частности, это касается режима введения (инъекции) и такого нежелательного явления, как тошнота [9–11].
Уникальный механизм действия позволяет применять препараты группы иДПП-4 как в виде монотерапии, так и в сочетании с традиционными средствами [18, 11, 21]. Они назначаются независимо от приема пищи, в целом отличаются хорошей переносимостью, в рамках монотерапии снижают HbA1с на 0,5–1,06%, характеризуются низким риском развития гипогликемических состояний и потенциально протективным эффектом в отношении бета-клеток [5, 10, 13]. Эти препараты оказывают нейтральный эффект в отношении массы тела, что немаловажно, поскольку ее контроль при СД 2 типа – второй после HbA1с по значимости параметр [6, 12, 22]. Ингибиторы ДПП-4 имеют преимущество перед другими сахароснижающими средствами [7] и рассматриваются в качестве препаратов второй линии при неэффективности терапии метформином. Однако их применение на ранних стадиях заболевания при наличии противопоказаний и/или непереносимости метформина приносит ощутимую пользу. Нельзя не отметить высокий сердечно-сосудистый потенциал иДПП-4. Препараты обеспечивают эффективный гликемический контроль и обладают благоприятным сердечно-сосудистым профилем [9, 10, 12, 13].
Клинические возможности линаглиптина
Одним из последних иДПП-4 в арсенале эндокринологов появился линаглиптин (Тражента). Его молекула имеет ксантиновую структуру, благодаря чему препарат активно связывается с ферментом ДПП-4 (связь обратимая), что вызывает устойчивое повышение концентрации инкретинов и длительное сохранение их активности [23, 24]. Особые фармакологические свойства молекулы линаглиптина отличают его от других представителей иДПП-4 и обусловливают хороший клинический эффект у пациентов с СД 2 типа, в том числе у особых (определенных) категорий пациентов, у которых использование других сахароснижающих препаратов может быть ограничено [7, 16, 17]. Линаглиптин можно применять у большинства больных СД 2 типа с осложнениями и сопутствующими заболеваниями. Линаглиптин характеризуется высоким профилем безопасности, минимальным выведением через почки – лишь 5% перорально принятого препарата экскретируется этим путем. Кроме того, данное лекарственное средство не подвергается метаболизму в печени, что обусловливает низкий риск лекарственных взаимодействий с препаратами, метаболизируемыми в печени [23, 24].
Благодаря однократному приему линаглиптина в дозе 5 мг независимо от приема пищи повышается приверженность пациентов терапии. Коррекции дозы препарата при наличии нарушений функции почек и печени не требуется [16, 17, 23].
За время, прошедшее с момента появления в клинической практике линаглиптина, накоплена мощная доказательная база, свидетельствующая о сахароснижающей эффективности и благоприятном профиле безопасности препарата при применении в разных режимах (монотерапии, двойной и тройной комбинированной терапии), в том числе в комбинации с базальным инсулином [19, 21, 22, 25]. Причем максимальный терапевтический эффект наблюдался у пациентов с высокими исходными значениями HbA1с [26].
В последних рекомендациях метформин рассматривается как средство первой линии в лечении СД 2 типа [12, 27]. В клинической практике на этапе инициации сахароснижающей терапии нередки ситуации, когда терапия метформином не показана вследствие непереносимости или наличия противопоказаний к применению. Рассмотрим варианты дальнейшего лечения в таких случаях.
Интересные данные были получены в двойном слепом плацебоконтролируемом клиническом исследовании, включавшем пациентов с СД 2 типа и непереносимостью метформина из-за побочных эффектов со стороны желудочно-кишечного тракта или противопоказаний к терапии метформином вследствие нарушения функции почек [18]. Больные СД 2 типа были рандомизированы на две группы. Первая группа (n = 151) получала линаглиптин 5 мг, вторая (n = 76) – в течение 18 недель плацебо с заменой на глимепирид до 4 мг и продолжением терапии еще 34 недели. Изменение уровня HbA1с с поправкой на плацебо составило -0,6% после 18 недель (95%-ный доверительный интервал (ДИ) -0,88… -0,32, p
Если терапия метформином неэффективна…
В связи с прогрессирующим характером СД 2 типа достигать необходимого терапевтического эффекта на монотерапии со временем становится сложнее. Поэтому многие пациенты нуждаются в комбинированной сахароснижающей терапии. В схему лечения может быть введен ПСМ, но его прием часто ассоциируется с увеличением массы тела и риска гипогликемии [3, 9, 12]. В данном случае альтернативой может стать комбинированная терапия метформином и иДПП-4, клиническая значимость которой подтверждена в ходе исследований [7, 22, 26].
Возрастающий интерес к комбинации метформина и иДПП-4 вполне понятен. При такой терапии происходит одновременное воздействие на различные патофизиологические звенья заболевания, что гарантирует высокий сахароснижающий потенциал – уменьшение НbА1с может достигать 1,7% [10, 11]. В этом случае механизм действия иДПП-4 дополняет основные фармакологические эффекты метформина – снижение эндогенной продукции глюкозы печенью и улучшение чувствительности тканей к инсулину. Такая комбинация характеризуется низким риском развития гипогликемий [20, 28]. Напомним, что применение метформина не способствует высвобождению инсулина. В свою очередь иДПП-4 обладают глюкозозависимым сахароснижающим эффектом, то есть оказывают влияние только при повышенном уровне гликемии.
При выборе сахароснижающей терапии у больных СД 2 типа предпочтение следует отдавать препаратам, на фоне приема которых масса тела не увеличивается (у большинства пациентов она повышена изначально). К сахароснижающим препаратам, потенциально увеличивающим массу тела, относятся производные ПСМ, тиазолидиндионы, инсулин. Метформин и иДПП-4 нейтральны в отношении влияния на массу тела. В этом преимущество данных препаратов и их комбинации [5, 12, 21].
Многие врачи рассматривают иДПП-4 в качестве альтернативы ПСМ в тех случаях, когда достичь компенсации заболевания метформином у больных не удается. Линаглиптин эффективен и хорошо переносится в составе комбинированной терапии [22, 26]. Одним из весомых аргументов в пользу такого выбора служат результаты клинического исследования (104 недели), посвященного оценке долгосрочной эффективности и безопасности линаглиптина по сравнению с глимепиридом в качестве второй линии терапии [25]. Больные СД 2 типа с недостаточным контролем гликемии, несмотря на терапию метформином, были рандомизированы на две группы. Первая группа (n = 777) получала линаглиптин 5 мг, вторая (n = 775) – глимепирид до 4 мг в течение двух лет. По выраженности сахароснижающего эффекта относительно исходного уровня HbA1с добавление линаглиптина к метформину не уступало комбинации метформина и глимепирида. При этом отмечалось значительно меньше случаев гипогликемии на фоне терапии линаглиптином по сравнению с глимепиридом, несмотря на одинаковую степень снижения значений HbA1с в обеих группах. По окончании исследования линаглиптин демонстрировал преимущество перед глимепиридом в ходе длительной терапии, о чем свидетельствовал процент пациентов, достигших HbA1с
Линаглиптин может эффективно использоваться в комбинированной терапии как с метформином, ПСМ, так и с инсулином [14, 21, 22]. Добавление линаглиптина к базальному инсулину позволяет значительно улучшить гликемический контроль независимо от вида базального инсулина, возраста пациентов, степени нарушения функции почек. При этом эффективный контроль гликемии на фоне терапии линаглиптином не сопровождается увеличением частоты развития гипогликемии [19].
Значительный интерес представляют результаты долгосрочных клинических исследований линаглиптина (n = 2121), в которых терапия препаратом и наблюдение за пациентами продолжались до двух лет [29] (рис. 3).
Было проанализировано четыре режима использования линаглиптина: монотерапия, терапия в комбинации с метформином, терапия в комбинации с метформином и ПСМ и терапия первой линии в комбинации с пиоглитазоном в течение 24 недель с последующим расширением исследования до 102 недель и теми же режимами терапии линаглиптином (n = 1532). Пациентам, ранее получавшим плацебо, был добавлен линаглиптин.
В когорте пациентов, продолжавших терапию линаглиптином в течение двух лет, отмечалось стойкое сохранение достигнутых на 24-й неделе уровней контроля гликемии со снижением уровня HbA1с на 0,8% (коэффициент устойчивости за 78 недель терапии – 0,14%, p
При выборе сахароснижающего средства не следует забывать о сердечно-сосудистой безопасности [1, 2, 13]. Результаты широкомасштабных исследований продемонстрировали, что гипогликемия является независимым фактором сердечно-сосудистого риска [20, 30]. Длительное время гипогликемия при СД 2 типа расценивалась как неизбежное состояние. В то же время линаглиптин, как и другие иДПП-4, характеризуется крайне низким риском развития гипогликемических состояний [7, 11, 18]. У врачей, наконец, появилась возможность достигать и поддерживать уровень HbA1с, близкий к норме, при низком риске развития гипогликемий. Повышение такого риска отмечалось только при комбинированной терапии линаглиптином и ПСМ. В связи с этим в инструкцию по применению препарата было внесено соответствующее предупреждение [14, 21, 23].
С позиций сердечно-сосудистой безопасности следует отметить, что применение линаглиптина не отражалось на параметрах интервала QT на электрокардиограмме, удлинение которого ассоциируется с сердечными аритмиями [31]. Причем даже двадцатикратно увеличенная доза линаглиптина не приводила к увеличению интервала QT.
Принимая во внимание высокий сердечно-сосудистый риск у больных СД 2 типа, уместно остановиться на данных объединенного анализа восьми проспективных клинических исследований III фазы c участием 5239 пациентов с СД 2 типа (линаглиптин принимали 3319 больных, препарат сравнения – 1920 пациентов) [32]. Первичной конечной точкой исследования были сердечно-сосудистая смерть или время до сердечно-сосудистой смерти, инсульта, инфаркта миокарда и госпитализации по поводу нестабильной стенокардии. Согласно результатам исследования применение линаглиптина не ассоциируется с повышением сердечно-сосудистого риска у пациентов с СД 2 типа. ОР для первичной конечной точки продемонстрировало более низкий риск развития сердечно-сосудистых событий на фоне приема линаглиптина по сравнению с другими препаратами (ОР 0,34 [95% ДИ 0,16–0,70]).
Полученные результаты очень важны для определения эффективной стратегии сахароснижающей терапии, направленной на улучшение отдаленного прогноза у больных СД 2 типа.
Особые требования предъявляются к долгосрочной сердечно-сосудистой безопасности сахароснижающих средств [1, 2, 13]. Наиболее широко сердечно-сосудистая безопасность линаглиптина будет изучена в исследованиях Саrmelina (плацебоконтролируемом исследовании, посвященном сердечно-сосудистой безопасности и почечным исходам на фоне терапии линаглиптином) и Carolina (прямом сравнении линаглиптина и глимепирида в отношении сердечно-сосудистых исходов). Окончательные результаты этих исследований ожидаются к 2017–2018 гг.
Применение линаглиптина в особых клинических случаях
СД 2 типа нередко сочетается с хронической болезнью почек (ХБП), патологией печени, что требует не только эффективной, но и безопасной сахароснижающей терапии [15, 17, 33].
Диабетическая нефропатия представляет собой одно из наиболее серьезных и инвалидизирующих последствий СД 2 типа. Со временем примерно у трети больных СД 2 типа может развиться ХБП [34]. Нарушение почечной функции накладывает серьезные ограничения на выбор сахароснижающего средства [3, 16, 35]. Кроме того, ХБП вносит лепту в повышение риска гипогликемий вследствие сниженного клиренса креатинина и приема некоторых сахароснижающих средств, а также нарушения ренального глюконеогенеза и требует от сахароснижающей терапии минимизации подобных рисков [35]. Напомним, что 95% перорально принятого линаглиптина экскретируется желчью через пищеварительный тракт, поэтому нарушение функции почек не оказывает существенного влияния на фармакокинетику такого иДПП-4 [16, 23].
Длительное использование линаглиптина безопасно при любом нарушении функции почек. Более того, в отличие от других иДПП-4 коррекции дозы линаглиптина не требуется [7, 16, 23].
В двойном слепом плацебоконтролируемом исследовании [35] изучали эффективность и безопасность линаглиптина у 133 пациентов с тяжелой почечной недостаточностью (скорость клубочковой фильтрации (СКФ) ≤ 30 мл/мин/1,73 м²). Линаглиптин добавляли к уже применявшейся сахароснижающей терапии (инсулин или любая комбинация с инсулином; ПСМ или глиниды в качестве монотерапии; пиоглитазон или любые другие препараты, за исключением иДПП-4) при неадекватно контролируемой гипергликемии (исходный уровень HbA1с – 7,0–10,0%).
Применение линаглиптина 5 мг привело к клинически значимому снижению уровня HbA1с на 0,8% после 12 недель терапии, которое сохранялось до 52-й недели (изменение -0,72% по сравнению с исходным значением). В группе плацебо к этому сроку снижение уровня HbA1с составило 0,01%. Терапия линаглиптином хорошо переносилась пациентами: частота любых и серьезных нежелательных явлений была сходной в группах линаглиптина и плацебо. Функция почек в целом оставалась стабильной на протяжении всего периода исследования. Кроме того, не отмечалось разницы в частоте тяжелой гипогликемии по сравнению с группой плацебо. Таким образом, линаглиптин продемонстрировал эффективность и высокий профиль безопасности у больных СД 2 типа с тяжелой почечной недостаточностью.
Среди сопутствующих нарушений у больных СД 2 типа нередко встречается патология печени, в структуре которой неалкогольная жировая болезнь печени занимает первое место (70%) [17]. Кроме того, СД 2 типа выявляется у 30% пациентов с циррозом печени [15]. Это объясняет высокие требования к безопасности сахароснижающей терапии у больных с нарушениями функции печени. Однако выбор препаратов в данной клинической ситуации не так широк.
В клиническом исследовании у пациентов с СД 2 типа и нарушениями функции печени разной степени тяжести, включая острый цирроз с портальной гипертензией, линаглиптин не вызывал дальнейшего ухудшения функции печени, частота побочных эффектов не возрастала, гипогликемические реакции не выявлялись [17]. Линаглиптин – практически единственный иДПП-4, который можно без ограничений применять у пациентов со сниженной функцией печени. Даже при тяжелом нарушении функции печени коррекции дозы линаглиптина не требуется [23].
Среди пациентов с СД 2 типа немало лиц старших возрастных групп. Приоритет в такой клинической ситуации следует отдавать сахароснижающим препаратам с минимальным риском гипогликемий [2, 20, 34]. Кроме того, необходим тщательный контроль функции почек, поскольку у больных СД 2 типа пожилого возраста может наблюдаться нормальная концентрация креатинина в крови на фоне низкой СКФ [30]. В этой связи при длительном применении более безопасны сахароснижающие средства с минимальным выведением через почки, метаболиты которых выводятся преимущественно с желчью и через кишечник.
Об эффективности и о хорошем профиле безопасности линаглиптина при лечении больных СД 2 типа пожилого возраста свидетельствуют результаты семи плацебоконтролируемых клинических исследований III фазы. В исследованиях принимали участие пациенты в возрасте ≥ 65 лет (n = 1331), длительность исследований составляла 24–52 недели [36]. Профиль безопасности препарата оценивали исходя из частоты и тяжести нежелательных явлений с акцентом на гипогликемии. Первичной конечной точкой эффективности было изменение значений HbA1с.
В общей сложности 841 пациент принимал линаглиптин 5 мг один раз в день, 490 пациентов – плацебо. Средний возраст участников исследований составил 71,0 ± 4,6 года, среднее исходное значение HbA1с – 8,0 ± 0,8%; 63,5% пациентов получали терапию двумя или более сахароснижающими препаратами.
Общее количество нежелательных явлений, связанных с приемом препарата, было сравнимо в группах линаглиптина и плацебо – 18,1 и 19,8% соответственно. Гипогликемия отмечалась у 21,4% пациентов из группы линаглиптина и у 25,7% – из группы плацебо. При этом эпизодов тяжелой гипогликемии в группе линаглиптина было меньше, чем в группе плацебо, – 1 и 1,8% соответственно. На 24-й неделе терапии плацебоскорректированное значение HbA1с на фоне терапии линаглиптином составило -0,62 ± 0,06% (95% ДИ -0,73… -0,51).
Результаты демонстрируют, что терапия линаглиптином в данной возрастной группе эффективна, хорошо переносится, способствует достижению индивидуальных гликемических целей и главное – позволяет контролировать гипогликемические риски у пожилых пациентов с СД 2 типа.
Заключение
Линаглиптин является иДПП-4 с доказанной эффективностью и высоким профилем безопасности. Препарат можно назначать широкому кругу пациентов с СД 2 типа. Сочетание хорошей переносимости, удобного режима приема и дозирования, низкого риска гипогликемий, нейтрального влияния на массу тела, отсутствие негативного воздействия на риск развития сердечно-сосудистых заболеваний и ограничений по применению при патологии печени и почек делают линаглиптин препаратом выбора.
Симптомы диабета 2 типа у детей
Диабет 2 типа — хроническое состояние, характеризующееся высоким уровнем содержания глюкозы (сахара) в крови. Контролировать уровень глюкозы в крови помогает поджелудочная железа, вырабатывающая гормон инсулин. Организм человека с диабетом 2 типа не производит достаточного количества инсулина, либо не реагирует на гормон соответствующим образом — такое состояние называется резистентностью к инсулину.
Раньше медицинское сообщество называло диабет 2 типа «взрослым» диабетом, либо инсулинонезависимым диабетом. Однако из-за роста показателей ожирения это состояние затрагивает все большее число детей и подростков.
Диабет 2 типа — это неизлечимое заболевание, которое может привести к серьезным осложнениям, если человек не получает лечения.
При 2 типе сахарного диабета симптомы усиливаются постепенно, поэтому долго остаются незамеченными. Для диагностики особое значение имеет внимательность не только родителей, но также коллектива учителей, в обществе которых ребенок проводит большое количество времени.
Общие признаки и симптомы обоих типов диабета сходны. Дети и взрослые могут испытывать:
- Учащенное и обильное мочеиспускание. Когда в крови накапливается избыток сахара, почкам приходится его усерднее усваивать и фильтровать. Это может привести к учащению мочеиспускания.
- Сильное чувство жажды. Может быть вызвано учащенным мочеиспусканием.
- Усталость, упадок сил. Является следствием того, что организм не способен правильно использовать глюкозу в крови.
- Помутнение в глазах, ослабление остроты зрения. Причиной может быть то, что из-за высокого уровня глюкозы в крови выводится водянистая влага из глаза.
- Потемневшая кожа. Резистентность к инсулину может привести к потемнению некоторых участков кожи. Для такого состояния имеется медицинский термин – черный акантоз. Чаще всего поражает подмышки и шею.
К симптомам сахарного диабета у детей также можно отнести: медленное заживление ран, чередующиеся со снижением аппетита приступы чувства голода, запоры и диарея, быстрый набор веса или резкое похудение, специфический запах изо рта.
Диабет 2 типа может развиться у любого человека, включая детей. Однако, чаще он развивается у взрослых и детей с избыточным весом или ожирением, что вызывает резистентность к инсулину. Такое состояние вызвано тем, что органы и ткани человека надлежащим образом не реагируют на инсулин и не поглощают достаточное количество глюкозы из крови.
Следствием резистентности к инсулину является высокий уровень сахара в крови, снижение толерантности к глюкозе, перепроизводству глюкозы в печени.
Согласно исследованиям, у детей и взрослых в возрасте до 25 лет с индексом массы тела (ИМТ) свойственным для ожирения, диабет 2 типа развивался в четыре раза чаще, чем у людей с нормальным ИМТ.
Фактором риска развития диабета 2 типа у детей также является наследственная предрасположенность.
При подозрении на наличие диабета 2 типа у ребенка, его должен осмотреть специалист. Врач проведет опрос родителей и ребенка на наличие диабета у родственников, узнает о длительности симптомов, питании и других составляющих образа жизни.
Может быть проведено ультразвуковое исследование брюшной полости, поджелудочной железы.
У потенциального больного также должны быть осмотрены, в частности, кожные покровы и слизистые оболочки. После окончания осмотра назначаются следующие анализы:
Для надежной диагностики анализы могут быть назначены повторно вместе с исследованием толерантности к глюкозе.
Лечение диабета типа 2 обычно одинаково у детей и взрослых. Важнейшими приемами лечения являются мероприятия по поддержанию здорового образа жизни, в том числе управление весом, диеты и физические упражнения. План лечения разрабатывается врачом в зависимости от потребностей ребенка, его возраста и тяжести состояния.
Сахаропонижающие препараты назначает врач, исходя из показателей глюкозы в крови. Чем больше объем глюкозы, тем сильнее медикаменты. Чаще всего назначаются гормональные препараты, которые понижают уровень сахара, а также средства, способствующие оптимальному усвоению глюкозы.
На тяжелых стадиях недуга назначаются инсулиновые инъекции. Необходимо знать, что инсулин подбирается на основе индивидуальных особенностей пациентов.
С планом лечения должны быть ознакомлены воспитатели, учителя, тренеры — все, кто контролирует ребенка вне дома.
Необходим постоянный контроль над течением сахарного диабета. Уровень сахара в крови замеряется ежедневно специальным прибором – глюкометром. 1 раз в месяц следует проходить осмотр у эндокринолога и сдавать необходимые анализы.
Исходя из актуального состояния ребенка, врач выносит решение по поводу корректировок имеющегося лечения. Могут быть заменены препараты или внесены изменения в рацион питания.
Необходима консультация невролога, терапевта, офтальмолога и нефролога, поскольку диабет негативно воздействует на многие органы. При правильном контроле над состоянием, диабет можно успешно компенсировать.
Профилактика диабета 2 типа в значительной степени состоит из привития привычек к здоровому образу жизни, в том числе:
- Поддержание здорового веса. Врач или диетолог могут порекомендовать для ребенка здоровый диапазон веса и, если необходимо, программы для снижения веса.
- Сбалансированная диета. Диета для ребенка должна содержать ограниченное количество сахара и простых углеводов. Не рекомендованы хлеб и выпечка, приготовленные из белой муки. Диета должна включать много фруктов, овощей, бедных белков и цельных зерен.
- Физические упражнения. Необходимы для поддержания здорового веса и общего состояния здоровья. Всемирная организация здравоохранения (ВОЗ) рекомендует, чтобы дети в возрасте от 5 до 17 лет ежедневно имели как минимум 60 минут умеренной или энергичной физической активности. Поощряйте детей к играм на улице и занятиям спортом. Ограничивайте время на компьютерные игры, телевидение и аналогичные устройства.
Детям с диабетом 2 типа постоянно находятся под угрозой потенциально серьезных осложнений, включая сердечные заболевания и инсульт.
Также осложнениями могут быть:
- повышенное артериальное давление;
- высокий уровень холестерина в крови;
- ухудшение зрения, вызванное диабетической ретинопатией;
- диабетическая невропатия;
- диабетическая нефропатия.
Во многих случаях у детей активно развиваются грибковые заболевания, рецидивирующие длительные инфекции, поликсистоз яичников, дислипедимия.
Неправильная терапия либо отказ от него может привести к переходу на первый тип диабета и необходимости получения постоянных инсулиновых инъекций. Одним из опасных осложнений выступает и гликемическая кома, в результате отказа от сахаропонижающих препаратов может пропасть аппетит, наступить сильная слабость и – кома.
Диабет типа 2 становится все более распространенным у детей и больше не является болезнью, которая затрагивает только взрослое население. За последние 20 лет диабет 2 типа у детей уже перестал быть редкостью, а количество детей с данным заболеванием растет каждый год. По прогнозам, к 2025 году около 5 миллионов человек будут страдать диабетом, из которых у 4,5 миллионов будет диабет 2 типа — многие из них будут детьми и молодыми взрослыми.
Напоминаем, что уточнить информацию, записаться на прием к детскому эндокринологу и другим специалистам можно по единому телефону в Перми — 206-07-67. Также вы можете заказать обратный звонок, воспользовавшись услугой «Запись на прием» на нашем сайте.
Сахарный диабет 2 типа (инсулиннезависимый) — симптомы, лечение, профилактика, причины, первые признаки
Общие сведения
Все формы сахарного диабета обусловлены неспособностью адекватно утилизировать глюкозу, главный источник энергии в организме. Это связано с нарушением продукции или использования в организме инсулина – гормона, который образуется в клетках поджелудочной железы и который необходим для превращения сахара, крахмалов и других пищевых компонентов в энергию.
Новости по теме
У людей, страдающих сахарным диабетом 2 типа, поджелудочная железа может продуцировать недостаточное количество инсулина или организм не способен адекватно использовать его. В результате повышается содержание глюкозы в крови, что приводит к повреждению кровеносных сосудов и других органов.
Данная форма диабета возникает у людей среднего возраста и старше. Диагноз сахарного диабета 2 типа ставят на основании высокого содержания глюкозы в крови, а также содержания глюкозы в моче.
Причины
Считается, что при возникновении сахарного диабета 2 типа играет роль генетическая предрасположенность к заболеванию; сочетание таких факторов риска как возраст и избыточная масса тела. С возрастом функции поджелудочной железы снижаются. Самым важным предрасполагающим фактором, однако, оказалось ожирение. Установлено, что более 80% с сахарным диабетом 2 типа имеют избыточный вес. Считается, что избыточное содержание жира нарушает способность организма утилизировать инсулин.
Симптомы сахарного диабета 2 типа
Сильная жажда, частое мочеиспускание, быстрая потеря массы тела, слабость и усталость, раздражительность, тошнота и рвота.
Осложнения
В случае недостаточного контроля сахарного диабета 2 типа повышается риск инфаркта миокарда, инсульта, заболевания почек, неврологических нарушений, импотенции, нарушений зрения (включая слепоту), гангрены. Сахарный диабет 2 типа опасное заболевание. При отсутствии эффективной терапии возможен летальный исход, что связано с осложнениями вследствие высокого содержания глюкозы в крови или патологическими изменениями со стороны органов и систем.
Что можете сделать вы
При любых симптомах сахарного диабета следует немедленно пройти медицинское обследование. Даже если симптомы сахарного диабета отсутствуют, следует проконтролировать содержание сахара крови и в моче, особенно это касается людей с указанием на сахарный диабет в семейном анамнезе, лицам старше 40 лет и/или имеющим избыточную массу тела.
После того, как поставлен диагноз сахарного диабета необходимо регулярное медицинское наблюдение и контроль содержания глюкозы в крови во избежание развития осложнений.
Для эффективного лечения сахарного диабета следует тщательно контролировать свое состояние.
Люди, страдающие сахарным диабетом 2 типа, должны:
- контролировать содержание глюкозы и холестерина, а также массу тела, включая в свой рацион низкокалорийную пищу с низким содержанием сахара, жира и с высоким содержанием сложных углеводов и растительных волокон;
- регулярно заниматься физическими упражнениями с целью уменьшения потребности в инсулине и повышения потери массы тела;
- определять содержание глюкозы в крови в домашних условиях с помощью простых приборов, что помогает человеку корректировать свой режим питания и физических упражнений и предотвращать развитие осложнений сахарного диабета. Самостоятельный контроль содержания глюкозы также позволяет наблюдать, как снижается уровень глюкозы в крови по мере уменьшения массы тела.
Люди, страдающие сахарным диабетом, должны принимать профилактические меры, чтобы избегать простудных заболеваний, рекомендуется соблюдать гигиену стоп.
Течение сахарного диабета 2 типа в огромной степени зависит от самоконтроля. В большинстве случаев сахарный диабет 2 типа поддается контролю путем диетотерапии и физических упражнений. Однако не у всех людей, страдающих сахарным диабетом 2 типа, имеется избыточная масса тела. Этой категории пациентов требуется назначение инсулина и гипогликемических препаратов для приема внутрь.
Что может сделать ваш врач
При подозрении на сахарный диабет врач должен назначить соответствующие анализы крови для диагностики заболевания. Если диагноз поставлен, то врач должен назначить специальную диету или направить пациента на консультацию к диетологу. Диета и физические упражнения являются основой лечения сахарного диабета 2 типа.
В ряде исследований обнаружено, что в 80% и более случаев сахарного диабета 2 типа можно контролировать путем уменьшения массы тела и физическими упражнениями. Если эти способы не эффективны и уровень глюкозы в крови не нормализуется, то врач должен назначить лекарственные препараты пероральные гипогликемические препараты. В зависимости от содержания сахара в крови и реакции на диетотерапию, врач может назначить лекарственные препараты, повышающие способность организма к эффективному использованию собственного инсулина или увеличивающих его продукцию.
Впоследствии частоту посещения врач определяет в зависимости от необходимости проведения различных анализов, общего состояния пациента и риска развития осложнений, требующих специального дополнительного лечения.
В некоторых случаях могут потребоваться инъекции инсулина.
Профилактические меры
Чтобы избежать сахарного диабета 2 типа следует применять сбалансированный рацион питания с высоким содержанием растительных волокон; регулярно заниматься физическими упражнениями; избегать избыточной массы тела и резкого ее снижения; регулярно контролировать содержание глюкозы в крови, особенно при наличии сахарного диабета в семейном анамнезе или при избыточной массе тела.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Лекарство от диабета 2 типа? Что узнали исследователи
ИсследованияНедавнее исследование показало, что может быть лучшее лечение от одного из самых распространенных заболеваний в мире — и (сюрприз!) Оно не в шприцах.
Читайте все о последних открытиях тренажерных залов, оздоровительных мероприятиях и тенденциях в фитнесе в нашем информационном бюллетене Wellness, который выходит дважды в неделю.
Фото через Getty Images / dolgachov
Ким Шеперд не сказала своему 34-летнему мужу, куда она идет, когда она запрыгнула в машину три года назад и ехала полтора часа от их дома в поисках решения проблемы. проблемы со здоровьем.Раньше она перепробовала столько методов лечения, что не могла снова вселять в кого-либо надежды.
Шепард весил 328 фунтов и был диабетиком 2 типа. Я говорю «была», потому что ее больше нет.
«Я использовал ручку Toujeo около месяца, может быть, шести недель», — сказал Шеперд. «Это было ужасно. Я имею в виду, у тебя живот сует, понимаешь? И я просто подумал, что не смогу этого сделать ».
Пастух — не единственный, кто перенес эти страдания. Более половины американцев страдают предиабетом или диабетом, и прогнозируется, что эти цифры будут только расти, равно как и расходы.В настоящее время болезнь обходится США в 350 миллиардов долларов в год, при этом, по оценкам, каждый третий доллар Medicare тратится на лечение. «Диабет — один из крупнейших мировых кризисов в области здравоохранения в 21 веке, — сказала Маргарет Чан, бывший генеральный директор Всемирной организации здравоохранения, в конце 2016 года. Это« медленная катастрофа ».
Болезнь, по определению, является непереносимостью углеводов: когда организм не может вырабатывать достаточно инсулина для стабилизации скачков сахара в крови, вызванных углеводами, особенно сахаром, ему нужен внешний источник.Для большинства диабетиков курс лечения сосредоточен на управлении: по мере того, как вы заболеете, медицинские работники прописывают больше лекарств.
Но это лечение вызывает вопрос: если у диабетиков в основном аллергия на углеводы, разве для них не имеет смысла вообще избегать их, так же как дети с аллергией на орехи держатся подальше от бутербродов PB&J? Это вопрос, на который я искал ответ на этой неделе в своем подкасте «Улучшение здоровья с Эмили Кумлер». За последний год более четырех рецензируемых медицинских журналов сообщили о результатах продолжающегося клинического испытания, в котором углеводы (например, зерно, картофель, обработанные пищевые продукты и фруктовые соки) были удалены из рациона диабетиков под строгим контролем.Результаты были поразительными: 60 процентов испытуемых вылечили болезнь, а 94 процента испытуемых смогли устранить или уменьшить свою потребность в инсулине. Другими словами: без углеводов, без сахара — без диабета.
Понадобился разрушитель, чтобы убедиться в простоте этого решения. Сами Инкинен — чемпион мира по триатлону и соучредитель Trulia, гиганта онлайн-недвижимости. Он также помешан на данных, отслеживает калории и одержимо тренируется. Итак, вы можете представить его удивление, когда он узнал, что его супер-спортивное тело было преддиабетическим.Как такое могло быть?
После того, как он погрузился в исследования по этому вопросу, он столкнулся с суровой реальностью: вся его углеводная загрузка привела его к диабету. Он понял, что ему нужно либо подготовиться к жизни с возрастающей зависимостью от инсулина, либо изменить свою диету — и вот, отказ от ежедневных порций хлеба и макарон помогло ему стать здоровее. После того, как Zillow купила Trulia за миллиарды несколько лет назад, Инкинен решил запустить Virta Health с целью финансирования клинического исследования, посвященного тому, как диабетики реагируют на низкоуглеводную диету, и, в конечном итоге, предлагая услугу тем, кто не участвует в программе, за определенную плату.
Проведенное медицинским директором Сарой Холлберг, которая также основала Программу снижения веса под медицинским наблюдением Арнетта при Университете Индианы, исследование было простым: набрать диабетиков, дать им постоянные мониторы глюкозы и объединить их с тренерами по здоровью, чтобы контролировать их уровень глюкозы в режиме реального времени. Вскоре медицинские бригады смогли дать рекомендации по снижению или отмене лекарств, зная, что пациенты больше не нуждаются в них, потому что они стабилизировали уровень сахара в крови, употребляя правильную пищу.
Халлберг возмутилась, когда она объяснила мне, что то, как мы исторически заботились о диабетиках — давая им все больше и больше лекарств, — только само по себе. «Стандарт лечения таков, что это хроническое и прогрессирующее заболевание», — сказала она. «И я вам скажу, что я на 100 процентов отвергаю эту идею. Это хроническое и прогрессирующее заболевание только в том случае, если вы лечите его стандартными методами лечения. Но когда вы ограничиваете причину — ограничиваете углеводы, — на самом деле физиология на стороне пациента.
Учитывая, что Американская диабетическая ассоциация по-прежнему рекомендует стандартную американскую диету с высоким содержанием углеводов, мне стало интересно, что медицинский истеблишмент подумает о выводах Холлберга. «Я думаю, что некоторые пациенты могут извлечь из этого пользу. Безусловно, — сказал Роберт Габбей, главный медицинский директор Центра диабета Джослина, который считается крупнейшим исследовательским центром, специализирующимся исключительно на этом заболевании. Однако, учитывая, что самым большим фактором риска диабета является избыточный вес, он считает, что, тем не менее, пациент может сбросить вес — будь то с помощью низкоуглеводной, низкокалорийной или обезжиренной диеты — улучшит свое здоровье.
Но разве рекомендации диеты с высоким содержанием углеводов не игнорируют основную проблему диабетиков: нарушение регуляции гормонов, вызванное скачками уровня глюкозы? Я отметил, что никто не испытывает скачков инсулина, когда ест жир. «Все дело в поддержании хорошего контроля уровня сахара в крови при диабете», — ответил Габбай. «И есть разные способы сделать это. Один из них — сократить потребление углеводов, и уровень сахара в крови может стать лучше только из-за этого, или вы можете есть углеводы, но поддерживать нормальный вес, или похудеть и, возможно, потребуются соответствующие лекарства.Когда я упомянул, что большинство пациентов, вероятно, хотели бы знать, что есть варианты — лекарства или исключение углеводов, — Габбей согласился.
Габбей больше всего критикует исследование, как и многие недоброжелатели Халлберга: «Требуется довольно значительная способность придерживаться того, что не все готовы делать». Халлберг, который много слышит об этом, любит напоминать скептикам, что, когда правительство сказало людям исключить жир из своего рациона, они это сделали — почему все по-другому? Она сказала, что диета, которую она рекомендует, — это та диета, которую люди ели на протяжении тысячелетий до недавнего времени.
Это определенно сработало для Ким Шеперд: всего через четыре месяца после того, как она села в машину, не сказав мужу участвовать в испытании Халлберга, она уже похудела на 50 фунтов и улучшила уровень холестерина, артериального давления, AIC и уровня глюкозы натощак. «Мне пришлось пойти к своему лечащему врачу и сказать:« Да, ммм, я больше не на Toujeo. Я больше не на Glipizide. Я не принимаю два лекарства от кровяного давления ». Он был полностью за. Но, честно говоря, мне просто очень хотелось сказать: «Так почему же вы не подумали об этом?» »
Ориентация в области женского здоровья может быть ошеломляющей — и немного пугающей.Дезинформация, дезинформация, плохо спланированные исследования и стремление к прибыли могут повлиять на решения, которые вы и ваш врач принимаете относительно вашего здоровья. Эта новая колонка и мой подкаст «Усиление здоровья с Эмили Кумлер» здесь, чтобы помочь. Я не врач; скорее, я разбираюсь в информации, оцениваю ее и решаю, чем стоит поделиться, а чем нет.
Подходы к лечению диабета 2 типа
Перспективы новостей Комментарии являются частью бесплатного ежемесячного мероприятия CME.Медицинская школа Mount Sinai, Нью-Йорк, штат Нью-Йорк, присвоила этому мероприятию зачетные баллы 2.0 AMA PRA категории 1. Если вы хотите принять участие, просмотрите эту статью и посетите www.diabetes.procampus.net, чтобы пройти посттест и получить сертификат. Медицинская школа Mount Sinai аккредитована Советом по аккредитации непрерывного медицинского образования (ACCME) для обеспечения непрерывного медицинского образования врачей.
Эта статья основана на презентациях в Столичном диабетическом обществе 11 декабря 2007 г. в Нью-Йорке, штат Нью-Йорк, и на 55-м ежегодном продвинутом курсе для аспирантов Американской диабетической ассоциации, состоявшемся 1–3 февраля 2008 г. в Сан-Франциско, Калифорния (эти лекции доступны в Интернете по адресу http: // professional.диабет.
Соображения по поводу лечения, основанного на механизме
На курсах последипломного образования Американской диабетической ассоциации (ADA) Ральф ДеФронцо (Сан-Антонио, Техас) рассмотрел механизмы действия и полезность различных противодиабетических препаратов, предположив, что сульфонилмочевины «очень маловероятны для стойкого снижения A1C», — понимание физиологии.Исследования с глимепиридом (1) и глипизидом (2) показывают снижение уровня глюкозы натощак на 40-50 мг / дл и A1C на 1,5% — при монотерапии, контролирующей 25-30% пациентов, — что он охарактеризовал как «очень хороший эффект, первоначально.» Однако ДеФронзо сказал, что «после первых 6–12 месяцев A1C начинает постепенно расти». Вызванная сульфонилмочевиной секреция инсулина увеличивает уровни портального инсулина, подавляя выработку глюкозы в печени и снижая уровень глюкозы натощак в большей степени, чем глюкоза после приема пищи.В британском проспективном исследовании диабета (UKPDS) сульфонилмочевины и инсулин снижали риск микрососудов на 37%, но инфаркт миокарда, инсульт и застойная недостаточность здоровья снизились на 14, 12 и 16% (ни одно из последних не снижается, достигая статистической значимости) ( 3), в результате чего ДеФронзо утверждал, что «нет доказательств того, что лечение с применением инсулиновой терапии» снижает риск макрососудистых заболеваний.
Инсулинорезистентность является основой диабета 2 типа, а недостаточность β-клеток начинается до фактического развития диабета с дисбалансом между инсулинорезистентностью и секрецией инсулина.ДеФронзо утверждал, что функция β-клеток снижается примерно на 20% к тому времени, когда появляется непереносимость глюкозы, поэтому соответствующие подходы к лечению должны как обратить вспять резистентность к инсулину, так и улучшить функцию β-клеток. Идеальное противодиабетическое средство могло бы исправить гипергликемию, предотвратить микрососудистые осложнения, улучшить известные факторы риска сердечно-сосудистых заболеваний, предотвратить макрососудистые осложнения и исправить патофизиологические нарушения, ответственные за диабет 2 типа.
На уровне печени метформин и тиазолидиндионы (TZD) одинаково эффективны в улучшении действия инсулина, хотя TZD значительно более сильны по своему периферическому действию.ДеФронзо заявил, что TZD «однозначно» являются защитными для β-клеток, ссылаясь на результаты исследований Программы профилактики диабета (4) и TRoglitazone In the Prevention Of Diabetes (TRIPOD) (5) с троглитазоном, оценки снижения диабета с помощью рамиприла и препаратов розиглитазона. (DREAM) результаты исследований розиглитазона (6) и пиоглитазона для профилактики диабета (PIPOD) (7), а также исследования Actos Now for Prevention of Diabetes (ACT NOW) (Clinicaltrials.gov, рег. Номер NCT00220961) с приоглитазон.В течение первых 6 месяцев исследования результатов исследования прогрессирования диабета (ADOPT) у лиц с впервые диагностированным диабетом, сравнивавшего глибурид, метформин и розиглитазон, глибурид привел к особому улучшению, но со временем «лучшим лекарством в этом исследовании был розиглитазон» (8 ). ДеФронцо прокомментировал, что, помимо печени, мышц и β-клеток, «четвертым плохим субъектом является жировая клетка», которая также является инсулинорезистентной, что приводит к перепроизводству жирных кислот, что еще больше ухудшает резистентность к инсулину в печени и мышцы и нарушают функцию β-клеток.
ДеФронзо охарактеризовал TZD как единственные агенты, эффективные в ингибировании липолиза и снижении уровней воспалительных цитокинов. Он отметил их потенциальную пользу при неалкогольном стеатогепатите (9). TZD снижают уровень глюкозы натощак на 40-50 мг / дл, снижают A1C на ~ 1,5% и контролируют диабет у 25-30% пациентов в клинических испытаниях. В исследованиях пациентов с сахарным диабетом, ранее не получавших лекарств, и получавших сульфонилмочевину, получавших плацебо или один из TZD, A1C снизился с 8,5 до 7%, уровень лептина снизился, а уровень адипонектина увеличился.Хотя TZD связаны с увеличением веса, учитывая улучшенный метаболический исход, ДеФронзо описал это как просто «косметическое» последствие. Отношение изменения инсулина к изменению глюкозы (показатель секреции инсулина) и показатели инсулинорезистентности улучшились при лечении TZD, которое ДеФронзо считал «окончательным» свидетельством улучшения функции β-клеток. И пиоглитазон (10), и розиглитазон (11) улучшают неокислительное удаление глюкозы, и эти препараты уменьшают количество компонентов субстрата рецептора инсулина.Хотя розиглитазон имеет тенденцию повышать уровни ЛПНП и аполипопротеина (апо) B, в то время как пиоглитазон является нейтральным ЛПНП и снижает уровень апоВ и триглицеридов, кроме гиполипидемического эффекта разница невелика. В PROspective клиническом исследовании пиоглитазона при макрососудистых событиях (PROactive) с участием 5 238 пациентов с диабетом 2 типа высокого риска пиоглитазон незначительно снизил общее количество событий на 10% (12). ДеФронзо высказал мнение, что реваскуляризация ног была нежелательным компонентом («серьезной ошибкой»), добавленным к составной первичной конечной точке, поскольку это чаще происходило с пиоглитазоном.«Основная вторичная конечная точка» — смерть, инфаркт миокарда или инсульт — действительно значительно снизилась. Затем он предположил, что TZD «имеют особую пользу» (13) и что «если жир остается в жировых клетках, он не может причинить вам вреда», в то время как повышенные уровни во внутримышечном, внутрипеченочном, висцеральном, артериальном и β-клеточном отложениях. жир все имеет неблагоприятные последствия. TZD усиливают окисление жиров, что, возможно, является основным объяснением этого терапевтического эффекта.
Метформин, по-видимому, действует, по крайней мере частично, путем активации киназы AMP аналогично ее активации при физической нагрузке.Агент снижает экспрессию ацетил-КоА-карбоксилазы и стерол-связывающего элемента 1c в печени, оба эффекта снижают глюконеогенез в печени. Метформин также проявляет слабый стимулирующий эффект на усвоение мышечной глюкозы, возможно, с участием АМФ-киназы и потенциально способствуя гликемическому эффекту метформина. В UKPDS отмечалось снижение микрососудистых заболеваний на 29%, а также снижение частоты инфаркта миокарда, инсульта и смерти на 39, 41 и 42% соответственно, что привело ДеФронцо к предположению, что метформин предпочтительнее сульфонилмочевины в качестве начальной терапии.Он не обсуждал вызывающее беспокойство увеличение смертности от диабета, наблюдаемое в UKPDS при комбинации препаратов сульфонилмочевины плюс метформин и только сульфонилмочевины (14). Постепенное повышение A1C в UKPDS также происходило с метформином, что привело ДеФронзо к выводу, что препарат не стабилизирует функцию β-клеток.
Эксенатид и лираглутид являются аналогами инкретина, отражающими использование «очень, очень старой концепции», описанной почти 80 лет назад Ла Барре (15), о том, что пероральная глюкоза вызывает больший инсулиновый ответ, чем внутривенная глюкоза в ответ на эквивалентную гипергликемию. стимул.Эффект опосредуется глюкагоноподобным пептидом (GLP) -1 и глюкозозависимым инсулинотропным полипептидом, продуцируемым L-клетками подвздошной кишки и K-клетками двенадцатиперстной кишки, соответственно, в ответ на нейронные сигналы на присутствие углеводы в желудочно-кишечном тракте, при этом GLP-1 также влияет на аппетит и опорожнение желудка. И GLP-1, и глюкозозависимый инсулинотропный полипептид быстро разлагаются дипептидилпептидазой (DPP) -4, поэтому терапия на основе GLP-1 может включать либо продление периода полужизни за счет ингибирования DPP-4, либо введение рецептора GLP-1. агонист.ДеФронзо предположил, что аналоги рецептора GLP-1 также могут сохранять функцию β-клеток, хотя он выразил сомнения относительно того, будут ли ингибиторы DPP-4 оказывать этот эффект. В первоначальных исследованиях эксенатид увеличивал секрецию инсулина у пациентов с диабетом 2 типа дозозависимым и глюкозочувствительным образом (16). Пациенты с диабетом 2 типа, лечившиеся метформином, получали 5 и 10 мкг экзенатида два раза в день, у которых наблюдалось снижение A1C на 1,0 и 1,2%, соответственно, по сравнению с исходными уровнями ~ 8.3%, с доказательствами стойкости эффекта в течение 3,5 лет в открытом расширенном исследовании (хотя нужно понимать, что это не достигает уровня доказательств рандомизированного контролируемого исследования, такого как ADOPT и UKPDS). Даже при отсутствии потери веса наблюдалось снижение A1C на 0,7–0,8%, в то время как у пациентов, также демонстрирующих потерю веса, в открытом исследовании наблюдалось снижение уровня A1C на 1,7% через 82 недели.
Лираглутид, по словам ДеФронзо, «работает по-другому», в первую очередь снижая уровень глюкозы натощак, с улучшением A1C, аналогичным тому, что наблюдается у экзенатида.Анализ ответа на ингибитор ДПП-4 ситаглиптин показал снижение A1C на 0,6, 0,7 и 0,9% при монотерапии и в комбинации с метформином и пиоглитазоном, соответственно, с лучшим эффектом у впервые диагностированных пациентов (17–20). Ситаглиптин не задерживает опорожнение желудка и не увеличивает всасывание глюкозы во внутренних органах и не влияет на вес. Метаанализ исследований агонистов рецептора GLP-1 и ингибиторов DPP-4 показал, что ответ A1C выше на 0,2% по сравнению с первым, что также было связано с потерей веса, что привело ДеФронзо к предположению, что эти преимущества перевешивают проблему предпочтений пациента. таблетки vs.инъекция; однако в большинстве исследований эксенатида в метаанализе исходный уровень A1C составлял 8,5%, в то время как в большинстве исследований ингибитора DPP-4 исходный уровень составлял 8%, что частично объясняет большее снижение A1C с первым агентом. В заключение ДеФронзо рекомендовал пациентам с диабетом 2 типа получать «тройную терапию с самого начала» с пиоглитазоном, метформином и экзенатидом, предполагая, что было бы даже разумно начинать фармакологическое лечение, когда у пациентов развивается нарушение толерантности к глюкозе или, возможно, даже в время развития инсулинорезистентности, чтобы предотвратить прогрессирующую потерю β-клеток, которая обычно происходит к моменту проявления диабета 2 типа.
Клинические соображения относительно лечения
Мэри Энн Банерджи (Нью-Йорк, Нью-Йорк) обсуждала клинические преимущества и побочные эффекты глюкозоснижающих препаратов на курсах последипломного образования ADA. Диабет является одним из наиболее распространенных неинфекционных заболеваний во всем мире, его распространенность, по прогнозам, вырастет до 370 миллионов к 2030 году, отчасти за счет увеличения распространенности ожирения. Эпидемиологические данные не предполагают порогового значения A1C для неблагоприятных макро- и микрососудистых исходов (21).Таким образом, рекомендации ADA направлены на «максимально низкий уровень A1C без неприемлемой гипогликемии, с действиями, рекомендованными для A1C 7%». Учитывая эти концепции, интенсивность фармакологического лечения диабета в США увеличилась, но неясно, улучшается ли гликемия. Скорее, при традиционных подходах A1C обычно остается повышенным (22). В настоящее время рекомендуется назначать метформин всем пациентам (23) и рассмотреть возможность добавления базального инсулина, сульфонилмочевины или TZD, хотя Банерджи рекомендовал: «Просто будьте осторожны с глитазонами».Агентство медицинских исследований и качества (www.ahrq.gov) поставило следующий вопрос: «Различаются ли пероральные препараты от диабета для лечения взрослых с диабетом 2 типа по их способности влиять на следующие ближайшие клинические исходы: A1C, кровяное давление, липиды, w [восемь] t, [и] глюкоза через 2 часа после еды? » Банерджи рассмотрел некоторую доступную информацию, которая может быть использована для решения этих основных вопросов.
UKPDS показал, что использование сульфонилмочевины, метформина или инсулина не поддерживало пациентов на должном уровне (24,25).В исследовании ADOPT через 2 года, как обсуждал ДеФронзо, розиглитазон лучше всего поддерживал гликемию. Метаанализ большого количества плацебо-контролируемых исследований показал среднее снижение A1C на 1% при приеме пиоглитазона, 1,2% — розиглитазона, 1,1% — метформина, 1,5% — сульфонилмочевины, 0,5% — натеглинида и 0,8% — акарбозы (26). , что приводит к предположению, что новые агенты не столь эффективны, хотя этот анализ не контролирует исходные уровни, при этом Банерджи отмечает, что исследования, начинающиеся с более высоких исходных уровней A1C, сообщают о более значительных падениях (27), что делает вероятным, что кажущиеся различия между агенты во многом объясняются исследованиями, проводимыми с разных отправных точек.«Комбинированная терапия действительно работает», — отметила она, в частности, сославшись на преимущества приема метформина с сульфонилмочевиной и TZD. Существуют доказательства того, что тройная терапия одинаково эффективна при добавлении розиглитазона или инсулина гларгина к комбинации метформин-сульфонилмочевина, хотя с большей пользой от инсулина, наблюдаемой при высоких базовых уровнях A1C (28). Прием TZD снижает артериальное давление на 2–3 мм рт. Ст., Что является еще одним потенциальным преимуществом этих препаратов. Однако метаанализ показал, что оба TZD повышали холестерин ЛПНП, хотя они также повышали холестерин ЛПВП; пиоглитазон снизился, а розиглитазон повысил уровни триглицеридов.По сравнению с метформином, вес увеличивался как при приеме сульфонилмочевины, так и при приеме TZD без существенной разницы между эффектом этих двух классов в метаанализе. Акарбоза была нейтральной по весу, и это также было клиническим опытом Банерджи с метформином. В исследовании ADOPT вес снизился при приеме метформина и через 5 лет был на 6,9 и 2,5 кг больше при приеме розиглитазона и глибурида соответственно. Меглитиниды также являются полезными агентами. Непрерывный мониторинг уровня глюкозы у пациентов с диабетом 2 типа показывает, что гликемические вариации приводят к усилению окислительного стресса (29), что может быть связано с большей регрессией толщины интима-медиа сонных артерий, о которой сообщалось в связи с репаглинидом, чем с глибуридом (30).Точно так же особое влияние натеглинида на постпрандиальную гликемию приводит к тому, что он вызывает меньше гипогликемии, чем глибурид (31).
Banerji охарактеризовал застойную сердечную недостаточность с TZD как «реальную проблему», поэтому пациенты с сильными факторами риска сердечной недостаточности, включая ранее имевшие сердечную недостаточность, не должны считаться хорошими кандидатами для этих агентов (32). Напротив, стабильная сердечная недостаточность больше не считается противопоказанием к применению метформина. Если пациент с отеком принимает лекарства, связанные с задержкой жидкости, такие как нестероидные противовоспалительные средства, или имеет местную причину, такую как венозная недостаточность, избыточная задержка жидкости, вызванная TZD, хотя и не представляет собой сердечную недостаточность, все же может быть проблемой.Переломы и отек желтого пятна являются дополнительными проблемами при приеме TZD. Лактоацидоз у пациентов, получавших метформин, и низкий сердечный выброс и желудочно-кишечные симптомы у пациентов, получавших метформин, а также акарбозу и эксенатид, являются дополнительными побочными эффектами, связанными с лекарственными средствами, которые могут иметь отношение к выбору лечения для данного человека. Другие специфические для пациента факторы для принятия решения о подходе к лечению включают индивидуальный риск гипогликемии и увеличения веса, степень гипергликемии и наличие признаков заболевания почек или печени.Учитывая эти соображения, Банерджи предположил, что все пероральные агенты могут подходить для разных пациентов для использования «первой линии».
Для человека, страдающего диабетом, лечение инсулином требует сложного поведения. Банерджи процитировал исследование, в котором сообщается, что пациенты считают потребность в инсулине столь же невыгодной, как и серьезное осложнение (33). Хотя это, вероятно, будет зависеть от навыков врача в поощрении использования инсулина, при рассмотрении вопроса о том, рекомендовать ли инсулин, безусловно, следует учитывать факторы качества жизни.Банерджи также указал, что принятие решений строго на основе A1C не учитывает вариабельность его отношения к гликемии, так что человек со средним уровнем глюкозы 150 мг / дл может иметь уровень A1C от 6,5 до 7,4%. — концепция, недавно рассмотренная более подробно в другом месте (34).
Второй вопрос, который задает Агентство по исследованиям и качеству здравоохранения, — снижает ли лечение диабета 2 типа микро- и макрососудистые осложнения. В исследовании «Контроль за диабетом и осложнениями» / «Эпидемиология вмешательств и осложнений диабета» было отмечено снижение риска сердечно-сосудистых заболеваний после многих лет наблюдения (35).Положительный эффект на макрососудистые исходы не был продемонстрирован при использовании инсулина и сульфонилмочевины в UKPDS, и, хотя смертность от диабета была ниже при монотерапии метформином, в этом исследовании она была значительно увеличена метформином в сочетании с сульфонилмочевиной. Банерджи расширил идеи ДеФронзо о PROactive, указав, что помимо отсутствия значительного преимущества пиоглитазона в первичном исходе, значительное снижение смертности, инфаркта миокарда (кроме немого) и инсульта, по-видимому, объясняется снижением A1C, триглицеридов , кровяное давление и повышенные уровни ЛПВП, и вполне можно сказать, что они были компенсированы увеличением сердечной недостаточности и событий периферических артерий.В целом, заключила она, доказательства различий в результатах между разными пероральными противодиабетическими средствами являются слабыми.
Соображения, касающиеся рекомендаций по лечению ADA
Роберт Ратнер (Вашингтон, округ Колумбия) выступил на встрече Столичного диабетического общества с рекомендациями ADA / Европейской ассоциации по изучению диабета, представив свой альтернативный подход к лечению диабета 2 типа. Он отметил, что в руководстве рекомендуется начинать лечение с изменения образа жизни плюс метформин при диагностике диабета, в то время как стратегия, принятая в UKPDS, включала 3-месячное вмешательство в образ жизни, в течение которого A1C снизилась с 9% до 7%.Тогда может ли вмешательство в образ жизни само по себе быть полезной стратегией для некоторых пациентов с диабетом? Последняя версия рекомендаций предполагает, что TZD могут быть не такими безопасными, как другие подходы к лечению второй линии, из-за проблем с сердечной недостаточностью и потерей костной массы; Ратнер спросил, составляет ли это соответствующий отказ от использования этих агентов. Кроме того, он поставил под сомнение использование 7% в качестве целевого показателя A1C для принятия терапевтических решений, рекомендованного руководящими принципами, указав, что только у меньшинства пациентов с диабетом уровень A1C <7%.При анализе около 300 000 тестов A1C, проведенных в клинической лаборатории, только 45% уровней были <7%, а многие из них были <6%, что позволяет предположить, что эти тесты могли быть выполнены для диагностики, а не как часть последующего лечения. Ратнер отметил, что в программе признания врачей ADA, описывающей «лучших пациентов» в «лучших центрах», только 25% пациентов имели A1C <7% в 1997 году, 37% в 2001 году и 46% в 2003 году. Протокол лечения, внедренный в Бостоне, привел к тому, что только половина пациентов достигла уровня A1C <7% (36).Ратнер заключил: «Должно быть что-то еще, чтобы вывести A1C из строя». Он указал, что проблема заключается в прогрессирующей потере гликемического контроля с течением времени, характерной для диабета 2 типа. В UKPDS, как обсуждал Banerji, через 3, 6 и 9 лет у ~ 45, 30 и 20% пролеченных пациентов соответственно сохраняется A1C <7%. В ADOPT одна треть людей, получавших глибурид, четверть тех, кто получал метформин, и одна пятая тех, кто получал розиглитазон, потерпели неудачу в течение 5 лет в отношении гораздо более легко достижимой цели по достижению уровня глюкозы в крови натощак ≤180 мг / дл. .«Проблема в наших пациентах и врачах, - спросил Ратнер, - или в наших вмешательствах?»
Ратнер предположил, что, хотя в принципе все люди с диабетом могут достичь A1C <7% с помощью инсулина, требуются большие дозы, а пациент и врач должны мириться с высоким уровнем гипогликемии и увеличением веса. В исследовании «Лечение до достижения цели при диабете 2 типа» с участием 708 человек с неэффективностью сульфонилмочевины и метформина, рандомизированных для приема аспарта 70/30 два раза в день, детемира в день или аспарта три раза в день и с использованием тщательно соблюдаемого алгоритма, 9, 18 и 4% , соответственно, потребовалось добавить еще одну дозу инсулина с конечной лечебной дозой 0.52, 0,49 и 0,61 единиц · кг −1 · день −1 и со снижением A1C до 7,3, 7,6 и 7,2% от исходного уровня 8,4% (37). Он спросил, почему не все пациенты достигли уровня A1C <7%? Фактически эта цель была достигнута в исследовании только у 42, 28 и 49% пациентов. Можно сделать вывод, что «у нас нет систем… для обеспечения оптимальной помощи при диабете массам» и что нам нужны новые и лучшие подходы к лечению. Далее Ратнер прокомментировал: «Мы наивны, если считаем, что… единственная цель» - достичь уровня A1C <7% или, согласно более агрессивным рекомендациям Американской ассоциации клинических эндокринологов, <6.5%. Для максимального соблюдения режима лечения пациентами, а также для снижения риска сердечно-сосудистых заболеваний и исходов сердечно-сосудистых заболеваний требуются подходы к лечению с нейтральным весом, или, лучше сказать, с уменьшением риска значительной гипогликемии. Новые лекарства должны быть безопасными и эффективными, а врачи должны понимать, что «диабет - серьезное заболевание» со сложным соотношением риска и пользы. Увеличение веса наблюдается при приеме TZD, сульфонилмочевины и инсулина, а гипогликемия наблюдается при приеме сульфонилмочевины и особенно инсулина, причем 20% пациентов с прандиальным инсулином в исследовании «Лечение до мишени при диабете 2 типа» испытывают это.Новые агенты, такие как ингибиторы ДПП-4 и миметики инкретина, удовлетворяют некоторые из этих потребностей, хотя ни один из них не позволяет большинству пациентов достичь цели, при этом Ратнер предполагает, что «эти препараты, похоже, работают лучше, чем раньше вы их вводите». Первоначальный прием ситаглиптина плюс метформин потенциально может быть очень эффективным подходом, в то время как только около 45% лиц, принимающих ситаглиптин в качестве дополнения к метформину или пиоглитазону, достигают A1C <7%. Крайне важно будет получить данные о долговечности, такие как 5-летние данные от ADOPT и 10-летние данные от UKPDS.«Нам нужны новые методы лечения, - сказал Ратнер, - потому что мы плохо справляемся с тем, что у нас есть…». Даже в наших клинических испытаниях, - продолжил он, - [только] 45-50% достигают цели ».
Неудовлетворенная потребность состоит в том, чтобы изменить естественную историю секреторной недостаточности инсулина, признавая, что в настоящее время у нас нет реального способа измерения сохранности β-клеток. Более того, нам необходимо разработать такие агенты, как блокаторы AGE и ингибиторы протеинкиназы C, которые уменьшают побочный эффект гипергликемии. Ратнер признал необходимость долгосрочных данных о безопасности и эффективности, но предположил, что существует «необходимость выходить за рамки стоимости лекарств», поскольку лекарственные препараты составляют лишь 11% затрат на здравоохранение.Он отметил, что стоимость гораздо сильнее связана с осложнениями, чем с лекарствами (38). Кроме того, хотя лечение артериального давления очень рентабельно, другие вмешательства, считающиеся разумными, такие как маммография у пожилых женщин и гиполипидемическая терапия, имеют затраты на год жизни с поправкой на качество, примерно сопоставимые с расходами на контроль гликемии (39).
Перспективы ТЗД и сердечно-сосудистых заболеваний
Ратнер также выступил на курсах последипломного образования ADA, обсуждая соотношение риска и пользы TZD, используя материал, представленный на слушании в Управлении по контролю за продуктами и лекарствами (FDA) в июле 2007 года, доступный на сайте www.FDA.gov/ohrms/dockets/ac/07/slides/2007–4308s1–00-index.htm. Он рассказал о своей исследовательской поддержке, консультативных советах и владении акциями, а также о своем «интеллектуальном раскрытии», что он изучает влияние розиглитазона на коронарный атеросклероз, измеренное с помощью внутрисосудистого ультразвукового исследования. По его словам, TZD воздействуют на резистентность к инсулину, улучшают гликемический контроль, не вызывают гипогликемию, улучшают липиды (по-разному с разными агентами) и, по-видимому, улучшают функцию β-клеток.Опыт применения троглитазона, с учетом идиосинкразического побочного эффекта повреждения печени наряду с множественными потенциальными преимуществами этого класса, важно отметить, «потому что мы прошли полный круг» для реализации эффекта класса TZD по уменьшению жира в печени, с предварительными доказательствами. улучшения при неалкогольном стеатогепатите. Ратнер предположил, что мы не должны торопиться с принятием решения о сердечной токсичности, связанной с любым используемым в настоящее время TZD. У TZD есть побочные эффекты. Увеличение веса является типичным, хотя и коррелирует со степенью улучшения A1C.Наибольшая прибавка в весе наблюдается у пациентов, получающих сульфонилмочевину и инсулиновую терапию, и ее можно уменьшить с помощью ограничения калорийности. TZD связаны с отеком, особенно при использовании в сочетании с инсулином, хотя без признаков снижения сердечной деятельности. Сократимость левого желудочка, ударный объем, сердечный индекс, системное сосудистое сопротивление и артериальное давление улучшаются, что было зарегистрировано первоначально при применении троглитазона (40). Таким образом, отек и сердечная недостаточность, связанные с использованием TZD, связаны с перегрузкой объемом и преднагрузкой, а не с внутренним неблагоприятным сердечным эффектом; это было рассмотрено в согласованном заявлении ADA / Американской кардиологической ассоциации относительно использования TZD и удержания жидкости (32).
Как обсуждал ДеФронзо, исследования Программы профилактики диабета и TRIPOD показали, что введение троглитазона приводит к покою β-клеток, уменьшая прогрессирование преддиабета в диабет на 75% в течение 1,5 лет и на 55% в течение 2,5 лет, соответственно. , с аналогичным снижением развития диабета примерно на 60% в исследованиях ACT NOW и DREAM. Исследование ADOPT показало, что у недавно диагностированных пациентов с диабетом 2 типа гликемический контроль был более устойчивым при применении розиглитазона, чем при применении метформина или глибурида.Ратнер указал, что TZD, таким образом, уменьшают развитие диабета и снижают уровень A1C, одновременно улучшая чувствительность к инсулину, снижая количество свободных жирных кислот, улучшая кровяное давление, уменьшая альбуминурию, снижая С-реактивный белок и увеличивая адипонектин. Уменьшение толщины интима-медиа сонной артерии было показано с помощью троглитазона (41), пиоглитазона (42–44) и розиглитазона (45). Также было показано, что TZD заметно снижают частоту рестеноза после коронарной ангиопластики и процедур стента (46), уменьшают стеатоз печени и улучшают стеатит (47), а также уменьшают соотношение талии и бедер.Липидные эффекты несколько различаются между розиглитазоном и пиоглитазоном: оба снижают количество свободных жирных кислот, но последние оказывают большее влияние на снижение триглицеридов и не изменяют ЛПНП, который увеличивается с розиглитазоном, тогда как холестерин ЛПВП увеличивается на 2,4 и 5,2 мг / дл, соответственно, с два агента (48). Хотя TZD увеличивают частоту сердечной недостаточности, после госпитализации пациенты, получавшие TZD, имеют лучший клинический результат (49), что также свидетельствует о преимуществах такого подхода.В исследовании PROactive было отмечено снижение первичного исхода на 10% (с 23,5 до 21%) среди лиц, получавших плацебо по сравнению с пиоглитазоном в течение 36 месяцев (12). По словам Ратнера, поскольку частота событий начала разделяться только примерно через 24 месяца, вполне возможно, что более длительное испытание дало бы более убедительные доказательства пользы.
Отчеты об исследованиях 2 «Исследование диабета при обходной ангиопластике и реваскуляризации» (BARI-2D), «Действия по контролю сердечно-сосудистых рисков при диабете» (ACCORD) и исследования розиглитазона для оценки сердечных исходов и регуляции гликемии при диабете (RECORD). хотя Ратнер предупредил, что расчеты мощности предполагают, что пациенты, уже получающие аспирин, ингибиторы превращающих ферментов и статины, имеют относительно низкую частоту событий, так что требуется большее количество, чем предполагалось, когда эти испытания начались.Исследование DREAM показало, что сердечно-сосудистые исходы улучшались при приеме розиглитазона, хотя только увеличение сердечной недостаточности было значительным. В спорной мете-анализ, подразумевающий показать неблагоприятный эффект сердечно-сосудистый росиглитазона (50), ишемия миокарда событие было постфактум, nonadjudicated конечных точек; не было доступа к актуальным данным; и из 42 использованных исследований только 11 были рецензированы, а 26 никогда не публиковались. Событий было небольшое количество, и испытания были непродолжительными.Ратнер прокомментировал, что «метаанализ относится к анализу, как метафизика — к физике» (51), при этом сообщаемое увеличение риска опровергается идентичной частотой событий ишемии миокарда в группе розиглитазона и контрольной группе: 0,6 и 0,62% соответственно. Таким образом, метаанализ должен придавать больший вес одним исследованиям, чем другим. Повторный анализ этих данных FDA с использованием данных на уровне пациентов не выявил увеличения так называемой «серьезной ишемии» и обнаружил незначительную разницу между 0.73 и 0,67% соответственно риск сочетания диагностированного инфаркта миокарда, сердечно-сосудистых заболеваний и инсульта, хотя сочетание серьезного и несерьезного риска ишемии составило 2 против 1,5%, что является значительным увеличением. Повышенный риск ишемии миокарда был особенно заметен при назначении розиглитазона лицам, принимающим инсулин или нитраты, результаты, которые были включены в пересмотренную маркировку продуктов. Дальнейшая критика исходного метаанализа включает его неспособность выполнить коррекцию непрерывности, при этом такие анализы не демонстрируют значительного побочного эффекта розиглитазона (52).Ратнер признал, что «тенденции [с розиглитазоном в сравнении с пиоглитазоном] носят противоположный характер», но поставил под сомнение предположение о том, что первый агент стал причиной более 100 000 смертей. Исследование связи между смертностью от всех причин и пероральными противодиабетическими препаратами, проведенное Управлением здравоохранения ветеранов, показало, что с поправкой на возраст, продолжительность диабета, уровень A1C, креатинин, сердечно-сосудистый анамнез, лечение липидов и артериального давления и посещения врача по поводу диабета не было значительная разница в смертности среди 39 721 пациента с диабетом, получавших сульфонилмочевину, метформин, TZD, комбинации или отсутствие лекарств (53).Анализ набора данных регулируемых лекарственных препаратов от WellPoint, Inc. в презентации FDA сравнил 22 050 человек, получавших розиглитазон, 23 768 человек, получавших пиоглитазон, и 120 771 человек, получавших другие препараты. Те, кто получал TZD, были старше и имели больше госпитализаций и более высокий уровень осложнений, чем люди, принимавшие другие пероральные гипогликемические средства, но сравнение не выявило различий между ними в отношении инфаркта миокарда или других осложнений. Комиссии по мониторингу безопасности данных исследований BARI 2D и ACCORD, в которых использовался розиглитазон, не продемонстрировали неблагоприятного сердечно-сосудистого эффекта препарата.
Таким образом, расчет риска и пользы для TZD должен учитывать их гликемический эффект при монотерапии и в качестве адъювантов. Они обладают дополнительным преимуществом в предотвращении развития диабета и в поддержании гликемического контроля; может оказывать благотворное влияние на β-клетки, уменьшать жир в печени и замедлять прогрессирование неалкогольного стеатогепатита; и имеют плейотропные вещества, которые могут снизить риск сердечно-сосудистых заболеваний. Они действительно увеличивают вес и вызывают задержку жидкости, а теперь было показано, что они увеличивают количество трещин.Кроме того, пиоглитазон и розиглитазон имеют разные характеристики. «Доступных данных, — заключил Ратнер, — недостаточно для окончательного определения того, увеличивают ли TZD, снижают или оказывают нейтральное влияние на ишемические сердечно-сосудистые заболевания или смерть».
Время от времени в этом разделе будут освещаться новые объявления FDA, касающиеся аспектов лечения диабета.
Ряд агентов, которые используются или могут быть использованы для лечения диабета, подверглись тщательной проверке FDA на предмет потенциальных побочных эффектов, связанных со злокачественными новообразованиями.Обеспокоенность по поводу геля Regranex (беккаплермина), используемого для лечения язв нижних конечностей, недавно была обновлена добавлением в рамку предупреждения к информации о назначении агента, основанной на исследовании, предполагающем повышенный риск смерти от рака у пациентов, получавших лечение с помощью три или более тюбиков Regranex по сравнению с теми, кто не использовал продукт. FDA особо рекомендует обсуждать потенциальные риски использования этого агента с пациентами и использовать его только тогда, когда можно ожидать, что польза от него перевешивает риски.Эта рекомендация в некотором смысле похожа на предупреждение в рамке, сделанное для агентов, стимулирующих эритропоэз, несколько месяцев назад, хотя предостережение заключалось в том, что у людей с существующим злокачественным новообразованием может быть повышенная смертность и более быстрое прогрессирование опухоли. Был интерес к роли фактора некроза опухоли (TNF) -α в опосредовании аспектов инсулинорезистентности, при этом животные модели пониженного TNF-α показали улучшение в аспектах преддиабета и диабета. Поэтому стоит отметить, что ряд блокаторов TNF-α (продаваемых как Remicade, Enbrel, Humira и Cimzia), используемых при таких состояниях, как ювенильный идиопатический артрит и болезнь Крона, в настоящее время являются предметом обзора безопасности FDA в отношении возможности того, что эти агенты могут быть причинно связаны с развитием лимфомы и других видов рака у детей и молодых людей.Возможные применения для лечения инсулинорезистентных состояний, несомненно, следует рассматривать как потенциально опасные.
Противоэпилептические препараты, которые широко используются при лечении болезненной диабетической невропатии, имеют примерно вдвое больший риск суицидного поведения или мыслей (0,43%), чем у пациентов, получающих плацебо (0,22%). Такие симптомы наблюдались через 1-24 недели после начала приема противоэпилептических препаратов, включая карбамазепин (продается как Carbatrol, Equetro, Tegretol и Tegretol XR), фелбамат (продается как Felbatol), габапентин (продается как Neurontin), ламотриджин (продается как Lamictal), леветирацетам (продается как Keppra), окскарбазепин (продается как Trileptal), прегабалин (продается как Lyrica), тиагабин (продается как Gabitril), топирамат (продается как Topamax), вальпроат (продается как Depakote, Depakote), Depakene и зонисамид (продается как Zonegran).
Ссылки
- ↵
Rosenstock J, Samols E, Muchmore DB, Schneider J, Исследовательская группа глимепирида: глимепирид, новый препарат сульфонилмочевины, принимаемый один раз в день: двойное слепое плацебо-контролируемое исследование пациентов с NIDDM. Уход за диабетом 19: 1194–1199, 1996
- ↵
Simonson DC, Kourides IA, Feinglos M, Shamoon H, Fischette CT, Группа по изучению гастроинтестинальной терапевтической системы глипизида: характеристики эффективности, безопасности и зависимости реакции от дозы желудочно-кишечной терапевтической системы глипизида на гликемический контроль и секрецию инсулина при NIDDM: результаты два многоцентровых рандомизированных плацебо-контролируемых клинических исследования.Уход за диабетом 20: 597–606, 1997
- ↵
Stratton IM, Adler AI, Neil HA, Matthews DR, Manley SE, Cull CA, Hadden D, Turner RC, Holman RR: Ассоциация гликемии с макрососудистыми и микрососудистыми осложнениями диабета 2 типа (UKPDS 35): проспективное обсервационное исследование. BMJ 12: 321: 405–412, 2000
- ↵
Ноулер В.С., Барретт-Коннор Е., Фаулер С.Е., Хамман Р.Ф., Лачин Дж.М., Уолкер Е.А., Натан Д.М.; Исследовательская группа Программы профилактики диабета: Снижение заболеваемости диабетом 2 типа с помощью изменения образа жизни или метформина.N Engl J Med 346: 393–403, 2002
- ↵
Buchanan TA, Xiang AH, Peters RK, Kjos SL, Marroquin A, Goico J, Ochoa C, Tan S, Berkowitz K, Hodis HN, Azen SP: сохранение функции β-клеток поджелудочной железы и профилактика диабета 2 типа фармакологическими методами. лечение инсулинорезистентности у испаноязычных женщин из группы высокого риска. Диабет 51: 2796–803, 2002
- ↵
DREAM (Оценка снижения диабета с помощью препаратов рамиприла и розиглитазона), Gerstein HC, Yusuf S, Bosch J, Pogue J, Sheridan P, Dinccag N, Hanefeld M, Hoogwerf B, Laakso M, Mohan V, Shaw J, Shaw J B, Holman RR: Влияние розиглитазона на частоту диабета у пациентов с нарушенной толерантностью к глюкозе или глюкозой натощак: рандомизированное контролируемое исследование.Ланцет 368: 1096–1105 2006
- ↵
Xiang AH, Peters RK, Kjos SL, Marroquin A, Goico J, Ochoa C, Kawakubo M, Buchanan TA: Влияние пиоглитазона на функцию β-клеток поджелудочной железы и риск диабета у испаноязычных женщин с предшествующим гестационным диабетом. Диабет 55: 517–522, 2006
- ↵
Kahn SE, Haffner SM, Heise MA, Herman WH, Holman RR, Jones NP, Krawitz BG, Lachin JM, O’Neill C, Zinman B, Viberti G, для исследовательской группы ADOPT: гликемическая стойкость розиглитазона, метформина, или монотерапия глибуридом.N Engl J Med 355: 2427–2443, 2006
- ↵
Белфорт Р., Харрисон С.А., Браун К., Дарланд С., Финч Дж., Харди Дж., Балас Б., Гасталделли А., Тио Ф, Пульчини Дж., Беррия Р., Ма Дж. З., Двиведи С., Хавранек Р., Финке С., ДеФронцо Р., Bannayan GA, Schenker S, Cusi K: плацебо-контролируемое испытание пиоглитазона у субъектов с неалкогольным стеатогепатитом. N Engl J Med 355: 2297–2307, 2006
- ↵
Miyazaki Y, Mahankali A, Matsuda M, Glass L, Mahankali S, Ferrannini E, Cusi K, Mandarino LJ, DeFronzo RA: Улучшенный гликемический контроль и повышенная чувствительность к инсулину у пациентов с диабетом 2 типа, получавших пиоглитазон.Уход за диабетом 24: 710–719, 2001
- ↵
Miyazaki Y, Glass L, Triplitt C, Matsuda M, Cusi K, Mahankali A, Mahankali S, Mandarino LJ, DeFronzo RA: Влияние розиглитазона на метаболизм глюкозы и неэтерифицированных жирных кислот у пациентов с диабетом II типа. Диабетология 44: 2210–2219, 2001
- ↵
Dormandy JA, Charbonnel B, Eckland DJ, Erdmann E, Massi-Benedetti M, Moules IK, Skene AM, Tan MH, Lefèbvre PJ, Murray GD, Standl E, Wilcox RG, Wilhelmsen L, Betteridge J, Birkeland K, Golay А, Хайне Р.Дж., Кораньи Л., Лааксо М., Мокан М., Норкус А., Пирагс В., Подар Т., Шин А., Шербаум В., Шернтанер Дж., Шмитц О, Скрха Дж., Смит Ю., Татон Дж; ПРОАКТИВНЫЕ исследователи: Вторичная профилактика макрососудистых событий у пациентов с диабетом 2 типа в ПРОактивном исследовании (ПРОспективное клиническое испытание пиоглитазона в макрососудистых событиях): рандомизированное контролируемое исследование.Ланцет 366: 1279–1289, 2005
- ↵
Bays H, Mandarino L, DeFronzo RA: Роль адипоцитов, свободных жирных кислот и эктопического жира в патогенезе сахарного диабета 2 типа: агонисты рецепторов, активируемых пероксисомальным пролифератором, обеспечивают рациональный терапевтический подход. J Clin Endocrinol Metab 89: 463–478, 2004
- ↵
Группа перспективного исследования диабета в Великобритании (UKPDS): влияние интенсивного контроля уровня глюкозы в крови с помощью метформина на осложнения у пациентов с избыточной массой тела и диабетом 2 типа (UKPDS 34).Ланцет 352: 854–865, 1998
- ↵
La Barre J, Still EU: Исследования физиологии секретина. III. Дальнейшие исследования эффектов секретина. Am J Physiol 91: 649–653, 1930
- ↵
Kolterman OG, Buse JB, Fineman MS, Gaines E, Heintz S, Bicsak TA, Taylor K, Kim D, Aisporna M, Wang Y, Baron AD: Синтетический эксендин-4 (эксенатид) значительно снижает уровень глюкозы в плазме крови после еды и натощак. субъекты с диабетом 2 типа. J Clin Endocrinol Metab 88: 3082–3089, 2003
- ↵
Charbonnel B, Karasik A, Liu J, Wu M, Meininger G, Sitagliptin Study 020 Группа: Эффективность и безопасность ингибитора дипептидилпептидазы-4 ситаглиптина, добавленного к продолжающейся терапии метформином у пациентов с диабетом 2 типа, недостаточно контролируемым одним метформином .Уход за диабетом 29: 2638–2643, 2006
Aschner P, Kipnes MS, Lunceford JK, Sanchez M, Mickel C, Williams-Herman DE, Sitagliptin Study 021 Group: Влияние ингибитора дипептидилпептидазы-4 ситаглиптина в качестве монотерапии на гликемический контроль у пациентов с диабетом 2 типа. Уход за диабетом 29: 2632–2637, 2006
Rosenstock J, Brazg R, Andryuk PJ, Lu K, Stein P; Sitagliptin Study 019 Group: Эффективность и безопасность ингибитора дипептидилпептидазы-4 ситаглиптина, добавленного к продолжающейся терапии пиоглитазоном у пациентов с диабетом 2 типа: 24-недельное многоцентровое рандомизированное двойное слепое плацебо-контролируемое исследование в параллельных группах.Clin Ther 28: 1556–68, 2006
- ↵
Raz I, Hanefeld M, Xu L, Caria C, Williams-Herman D, Khatami H; Sitagliptin Study 023 Group: Эффективность и безопасность ингибитора дипептидилпептидазы-4 ситаглиптина в качестве монотерапии у пациентов с сахарным диабетом 2 типа. Диабетология 49: 2564–2571, 2006
- ↵
Stratton IM, Adler AI, Neil HA, Matthews DR, Manley SE, Cull CA, Hadden D, Turner RC, Holman RR: Ассоциация гликемии с макрососудистыми и микрососудистыми осложнениями диабета 2 типа (UKPDS 35): проспективное обсервационное исследование.BMJ 321: 405–412, 2000
- ↵
Brown JB, Nichols GA, Perry A: Бремя неудачного лечения диабета 2 типа. Уход за диабетом 27: 1535–1540, 2004
- ↵
Натан Д.М., Бузе Дж. Б., Дэвидсон М. Б., Хайне Р. Дж., Холман Р. Р., Шервин Р., Зинман Б.: Управление гипергликемией при диабете 2 типа: согласованный алгоритм для начала и корректировки терапии: консенсусное заявление Американской диабетической ассоциации и Европейская ассоциация по изучению диабета.Уход за диабетом 29: 1963–1972, 2006
- ↵
Turner RC, Cull CA, Frighi V, Holman RR, Группа перспективного исследования диабета в Великобритании (UKPDS): Контроль гликемии с помощью диеты, сульфонилмочевины, метформина или инсулина у пациентов с сахарным диабетом 2 типа: прогрессирующая потребность в нескольких терапиях (UKPDS 49). JAMA 281: 2005–2012, 1999
- ↵
Группа перспективного исследования диабета в Великобритании (UKPDS): влияние интенсивного контроля уровня глюкозы в крови с помощью метформина на осложнения у пациентов с избыточной массой тела и диабетом 2 типа (UKPDS 34).Ланцет 352: 854–865, 1998
- ↵
Bolen S, Feldman L, Vassy J, Wilson L, Yeh HC, Marinopoulos S, Wiley C, Selvin E, Wilson R, Bass EB, Brancati FL: Систематический обзор: сравнительная эффективность и безопасность пероральных препаратов при сахарном диабете 2 типа . Ann Intern Med 147: 386–399, 2007
- ↵
Bloomgarden ZT, Dodis R, Viscoli CM, Holmboe ES, Inzucchi SE: более низкая базовая гликемия снижает очевидную эффективность снижения глюкозы при пероральном приеме: мета-регрессионный анализ.Уход за диабетом 29: 2137–2139, 2006
- ↵
Rosenstock J, Sugimoto D, Strange P, Stewart JA, Soltes-Rak E, Dailey G: Тройная терапия при диабете 2 типа: инсулин гларгин или розиглитазон добавлены к комбинированной терапии сульфонилмочевины и метформина у пациентов, не получавших инсулин. Уход за диабетом 29: 554–559, 2006
- ↵
Monnier L, Mas E, Ginet C, Michel F, Villon L, Cristol JP, Colette C: Активация окислительного стресса резкими колебаниями глюкозы по сравнению с устойчивой хронической гипергликемией у пациентов с диабетом 2 типа.JAMA 295: 1681–1687, 2006
- ↵
Эспозито К., Джульяно Д., Наппо Ф, Марфелла Р.; Кампанская группа изучения постпрандиальной гипергликемии: Регрессия атеросклероза сонных артерий путем контроля постпрандиальной гипергликемии при сахарном диабете 2 типа. Тираж 110: 214–219, 2004
- ↵
Tuomi T, Honkanen EH, Isomaa B, Sarelin L, Groop LC: Улучшенный контроль глюкозы во время еды с более низким риском гипогликемии с натеглинидом, чем с глибенкламидом, у пациентов с диабетом зрелого возраста у молодых людей 3 типа.Уход за диабетом 29: 189–194, 2006
- ↵
Несто Р.В., Белл Д., Боноу Р.О., Фонсека В., Гранди С.М., Хортон Э.С., Ле Винтер М., Порте Д., Семенкович К.Ф., Смит С., Янг Л.Х., Кан Р.; Американская Ассоциация Сердца; Американская диабетическая ассоциация: использование тиазолидиндиона, задержка жидкости и застойная сердечная недостаточность: согласованное заявление Американской кардиологической ассоциации и Американской диабетической ассоциации. Тираж 108: 2941–2948, 2003
- ↵
Хуанг Е.С., Шук М., Джин Л., Чин М.Х., Мельцер Д.О .: Влияние предпочтений пациентов на рентабельность интенсивного контроля глюкозы у пожилых пациентов с впервые возникшим диабетом.Уход за диабетом 29: 259–264, 2006
- ↵
Bloomgarden Z, Inzucchi S, Karnieli E, LeRoith D: Для обсуждения: предложенная терминология «средняя глюкоза, полученная из A1c» по своей сути неточна и не должна приниматься. Диабетология 51: 1111–1114, 2008
- ↵
Натан Д.М., Клири П.А., Баклунд Дж.Й., Генут С.М., Лачин Дж.М., Орчард Т.Дж., Раскин П., Зинман Б. Исследование контроля диабета и его осложнений / Эпидемиология вмешательств и осложнений диабета (DCCT / EDIC) Исследовательская группа: Интенсивное лечение диабета и сердечно-сосудистых заболеваний у пациентов с диабетом 1 типа.N Engl J Med 353: 2643–2653, 2005
- ↵
Grant RW, Cagliero E, Dubey AK, Gildesgame C, Chueh HC, Barry MJ, Singer DE, Nathan DM, Meigs JB: Клиническая инертность в управлении факторами метаболического риска диабета 2 типа. Diabet Med 21: 150–155, 2004
- ↵
Холман Р. Р., Торн К. И., Фермер А. Дж., Дэвис М. Дж., Кинан Дж. Ф., Пол С., Леви Дж. К.; Исследовательская группа 4-T: добавление двухфазного, прандиального или базального инсулина к пероральной терапии при диабете 2 типа. N Engl J Med 357: 1716–1730, 2007
- ↵
Гилмер Т.П., О’Коннор П.Дж., Мэннинг В.Г., Раш, Вашингтон. Стоимость планов медицинского страхования из-за плохого гликемического контроля.Уход за диабетом 20: 1847–1853, 1997
- ↵
CDC Группа по экономической эффективности диабета: экономическая эффективность интенсивного контроля гликемии, усиленного контроля гипертонии и снижения уровня холестерина в сыворотке при диабете 2 типа. JAMA 287: 2542–2551, 2002
- ↵
Ghazzi MN, Perez JE, Antonucci TK, Driscoll JH, Huang SM, Faja BW, Whitcomb RW, Исследовательская группа троглитазона: сердечные и гликемические преимущества лечения троглитазоном при NIDDM.Диабет 46: 433–439, 1997
- ↵
Минамикава Дж., Танака С., Ямаути М., Иноуэ Д., Кошияма Х .: Сильное ингибирующее действие троглитазона на толщину стенки сонной артерии при диабете 2 типа. J Clin Endocrinol Metab 83: 1818–1820, 1998
- ↵
Koshiyama H, Shimono D, Kuwamura N, Minamikawa J, Nakamura Y: Быстрое общение: ингибирующий эффект пиоглитазона на толщину стенки сонной артерии при диабете 2 типа. J Clin Endocrinol Metab 86: 3452–3456, 2001
Langenfeld MR, Forst T, Hohberg C, Kann P, Lübben G, Konrad T, Füllert SD, Sachara C, Pfützner A: Пиоглитазон уменьшает толщину интима-медиа сонной артерии независимо от гликемического контроля у пациентов с сахарным диабетом 2 типа: результаты контролируемое рандомизированное исследование.Тираж 111: 2525–2531, 2005
- ↵
Mazzone T, Meyer PM, Feinstein SB, Davidson MH, Kondos GT, D’Agostino RB Sr, Perez A, Provost JC, Haffner SM: Влияние пиоглитазона по сравнению с глимепиридом на толщину интима-медиа сонной артерии при диабете 2 типа: a рандомизированное исследование. JAMA 296: 2572–2581, 2006
- ↵
Sidhu JS, Kaposzta Z, Markus HS, Kaski JC: Влияние розиглитазона на увеличение толщины интима-медиа общей сонной артерии у пациентов с ишемической болезнью сердца без сахарного диабета.Артериосклер Thromb Vasc Biol 24: 930–934, 2004
- ↵
Riche DM, Valderrama R, Henyan NN: Тиазолидиндионы и риск повторной реваскуляризации целевого сосуда после чрескожного коронарного вмешательства: метаанализ. Уход за диабетом 30: 384–388, 2007
- ↵
Белфорт Р., Харрисон С.А., Браун К., Дарланд С., Финч Дж., Харди Дж., Балас Б., Гасталделли А., Тио Ф, Пульчини Дж., Беррия Р., Ма Дж. З., Двиведи С., Хавранек Р., Финке С., ДеФронцо Р., Bannayan GA, Schenker S, Cusi K: плацебо-контролируемое испытание пиоглитазона у субъектов с неалкогольным стеатогепатитом.N Engl J Med 355: 2297–2307, 2006
- ↵
Yki-Järvinen H: Thiazolidinediones. N Engl J Med 351: 1106–1118, 2004
- ↵
Masoudi FA, Inzucchi SE, Wang Y, Havranek EP, Foody JM, Krumholz HM: Тиазолидиндионы, метформин и исходы у пожилых пациентов с диабетом и сердечной недостаточностью: обсервационное исследование. Тираж 111: 583–590, 2005
- ↵
Nissen SE, Wolski K: Влияние розиглитазона на риск инфаркта миокарда и смерти от сердечно-сосудистых причин.N Engl J Med 356: 2457–2471, 2007
- ↵
Махтай М., Кайзер Л. Р., Глатштейн Э: Действительно ли метаанализ является метафизикой? Сундук 116: 539–542, 1999
- ↵
Diamond GA, Bax L, Kaul S: Неопределенные эффекты розиглитазона на риск инфаркта миокарда и смерти от сердечно-сосудистых заболеваний. Ann Intern Med 147: 578–581, 2007
- ↵
Kahler KH, Rajan M, Rhoads GG, Safford MM, Demissie K, Lu SE, Pogach LM: Влияние пероральной антигипергликемической терапии на общую смертность среди пациентов с диабетом в Управлении здравоохранения ветеранов.Уход за диабетом 30: 1689–1693, 2007
Диабет 2 типа (Тип 2)
Диабет 2 типа
Что такое диабет 2 типа?
Тип 2 диабет — это когда ваше тело не может вырабатывать достаточно инсулина или правильно его использовать. Инсулин помогает ваши клетки используют сахар (глюкозу) для получения энергии. Без инсулина в организме накапливается глюкоза. кровь. Это приводит к высокому уровню сахара в крови.
Тип 2 диабет — это продолжающееся (хроническое) заболевание.От него нет лекарства. Это самый распространенный тип диабета.
Что вызывает диабет 2 типа?
точная причина диабета 2 типа неизвестна. Кажется, что это семейный ход. Но часто требует других факторов, чтобы вызвать болезнь. Это включает:
- Избыточный вес
- Недостаточная физическая активность
- Прием некоторых лекарств
Кто подвержен риску 2 типа сахарный диабет?
Риск факторы включают:
- Возраст. Люди в возрасте 45 лет и старше подвергаются повышенному риску сахарный диабет.
- Семейный анамнез диабета. Состояние имеет тенденцию к выполнению семьи.
- Дополнительный вес. Избыточный вес подвергает вас повышенному риску.
- Недостаток упражнений. Недостаточная физическая нагрузка тоже ставит вы в опасности.
- Прием некоторых лекарств. Сюда входят стероиды, некоторые водные таблетки (диуретики) и лекарства для психического здоровья (нейролептики).
- Раса и этническая принадлежность. человек, у которых есть африканцы, латиноамериканцы, Наследие азиатских, тихоокеанских островов или американских индейцев с большей вероятностью разовьется 2 сахарный диабет.
- Гестационный диабет. Заболевание диабетом во время беременности позже вы подвергнетесь более высокому риску развития диабета 2 типа.
- Низкий уровень ЛПВП. Это означает низкий уровень «хорошего» холестерин.
- Высокий уровень триглицеридов. Это тип крови толстый.
- Курение. Курение подвергает вас повышенному риску.
- Другие проблемы со здоровьем. Немного здоровья проблемы связаны с диабетом 2 типа. К ним относятся синдром поликистозных яичников, пятна более темной кожи (черный акантоз) или рождение при низком уровне родов масса. Тип 2 диабету часто предшествует «преддиабетический» период, в течение которого потеря веса и определенные лекарства могут предотвратить развитие у человека 2 типа сахарный диабет.
Каковы симптомы диабета 2 типа?
Симптомы могут включать:
- Частые инфекции мочевого пузыря
- Кожные инфекции, которые не заживают легко
- Чувство очень хотелось пить
- Peeing довольно часто
- Вес потеря
- Размытые зрение
- тошнота и рвота
- Чувство очень слаб и устал
- Раздражительность и перепады настроения
- Сухой, зудящая кожа
- Покалывание или потеря чувствительности в руках или ногах
Некоторые у людей с диабетом 2 типа нет симптомов.Симптомы могут быть легкими, и вы май не замечаешь их. Половина всех американцев, страдающих диабетом, этого не знают.
Симптомы диабета 2 типа могут ощущаться как другие проблемы со здоровьем. Смотрите ваше здравоохранение провайдер для диагностики.
Как диагностируется диабет 2 типа?
Диабет можно диагностировать с помощью нескольких тестов. Лучше всего повторить тесты через секунду время подтвердить результаты.Тесты включают:
- Тест на гемоглобин A1C. Это Тест A1C. Он измеряет ваш средний уровень глюкозы в крови за последние 2–3 месяца. A1C 6,5% или выше означает, что у вас диабет. Некоторые условия могут повлиять на точность тест A1C есть. Эти состояния включают серповидно-клеточную анемию, беременность, дефицит глюкозо-6-фосфатдегидрогеназы, ВИЧ, гемодиализ, недавняя кровопотеря или же переливание крови и терапия эритропоэтином.
- Глюкоза плазмы натощак (ГПН). Это тест проверяет уровень глюкозы в крови после 8 часов голодания. Вы обычно получаете это Сделайте тест перед первым приемом пищи в день. Это называется уровнем глюкозы в крови натощак. уровень. Результат выше или равный 126 мг / дл означает, что у вас диабет.
- Пероральный тест на толерантность к глюкозе (OGTT). Для этого теста уровень глюкозы измеряется до, а затем через 2 часа после ты выпейте сладкий напиток. Это показывает, насколько хорошо ваш организм перерабатывает глюкозу. Результат 200 мг / дл или выше через 2 часа означает, что у вас диабет.
- Случайный тест на глюкозу. Этот анализ крови делается в любое время суток. Уровень глюкозы в крови 200 мг / дл или выше с симптомами из высокий уровень сахара в крови означает, что у вас диабет.
Если у вас нет симптомов гипергликемии, вам необходимо: иметь 2 отклоняющихся от нормы результата теста на одном и том же образце или на 2 отдельных тестовых образцах, чтобы быть поставлен диагноз. Например: уровень глюкозы в плазме натощак больше 126 и A1C больше. чем 6,5% от той же выборки.
Как лечится диабет 2 типа?
Лечение будет зависеть от ваших симптомов, возраста и общего состояния здоровья.Это также будет зависеть от степени тяжести состояния.
цель лечения — поддерживать уровень сахара в крови как можно ближе к норме, но нет слишком низко. Для этого вам нужно будет контролировать уровень сахара в крови. Вам нужно будет проверить это регулярно.
Вы может контролировать диабет 2 типа с помощью:
- Похудание
- Упражнение
- Привычки здорового питания
Лечение может включать некоторые или все из них:
- Быть более активным. Получите не менее 150 минут в неделю упражнений или физической активности. Не позволяйте, чтобы прошло больше двух дней. не будучи активным. Когда сидите долгое время, вставайте для света. активность каждые 30 минут.
- Планирование питания. Вам нужно будет съесть продукты, которые не вызывают слишком быстрого повышения уровня сахара в крови. Ваш поставщик медицинских услуг предоставит вам ресурсы о том, с какими продуктами следует планировать свое питание.
- Похудание. Потеря от 5% до 7% вес вашего тела может помочь. Поговорите со своим врачом о том, как вам помочь худеть.
- Принимая лекарство. Есть разные виды лекарств для лечения диабета 2 типа. Каждый тип работает по-своему снизить уровень сахара в крови. Вы можете принять одно или несколько лекарств, чтобы повысить уровень сахара в крови. контроль.
- Прием инсулина. Если пероральные препараты не работает для вас, возможно, вам потребуется ввести инсулин в ваше тело.
- Сдача анализов крови. Вам понадобится проверять свой уровень A1C несколько раз в год. Специалисты советуют тестировать хотя бы два раза в год, если ваш уровень сахара в крови находится в целевом диапазоне и стабилен. Ты сможешь нужно чаще проходить этот тест, если уровень сахара в крови нестабилен.
- Рутина здравоохранение. Приходите на все встречи. Это сделано для того, чтобы ваш лечащий врач отслеживать свой диабет.Вам также нужно будет ежедневно проверять свои ноги. Это смотреть для травмы, язвы, или инфекция. Это может привести к серьезным проблемам со стопами.
Какие возможные осложнения диабет 2 типа?
Диабет, который не лечится или плохо контролируется, может вызвать проблемы. К ним могут относиться проблемы с:
- Почки
- Ноги
- Ноги
- Глаза
- Сердце
- Нервы
- Кровь поток
Это может привести к:
- Сердце отказ
- Почки отказ
- Гангрена
- Ампутация стопы
- Слепота
- Ход
Для По этим причинам важно соблюдать строгий план лечения.
Ключевые моменты о типе 2 сахарный диабет
- Диабет 2 типа — это когда ваше тело не может вырабатывать достаточно инсулина или используйте это хорошо.
- Инсулин помогает клеткам вашего тела поглощать глюкозу для получения энергии. Без инсулина в крови остается слишком много глюкозы. Это вызывает повышенную кровь сахар.
- Диабет 2 типа — хроническое заболевание.От него нет лекарства. Это это самый распространенный тип диабета.
- Точная причина диабета 2 типа неизвестна. Он имеет тенденцию бежать в семьях.
- Диабет, который не лечится или не контролируется, может привести к серьезным заболеваниям. проблемы со здоровьем.
- Цель лечения — поддерживать уровень сахара в крови как как можно ближе к норме, но не слишком низко.Вам нужно будет контролировать свою кровь сахар. Вам нужно будет заниматься физическими упражнениями, планировать питание и регулярно здравоохранение.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что говорит ваш поставщик ты.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения, или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знать, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если у вас назначена повторная встреча, запишите дату, время и цель для этого посещение.
- Знайте, как вы можете связаться с вашим поставщиком медицинских услуг, если у вас возникнут вопросы.
Признаки, симптомы, причины, методы лечения и многое другое
У вас есть вопросы! У нас есть ответы! Мы пошли прямо к экспертам, чтобы получить самую свежую информацию об одном из самых распространенных заболеваний в США.С. Вот что вам следует знать.
Трудно сказать, что есть «хорошие новости» о каком-либо диагнозе болезни, но если есть надежда на диабет 2 типа, то это так: вы полностью контролируете свою судьбу. С диабетом 2 типа часто можно успешно справиться с помощью повседневных действий. Здоровая диета и регулярные упражнения, а также назначенные лекарства могут вернуть вам жизнь. Вот что нужно делать с диабетом 2 типа.
Другие популярные статьи о диабете 2 типаДиабет 2 типа
Часто задаваемые вопросы
Является ли диабет 2 типа генетическим?
Как и многие хронические заболевания, ваши гены могут сделать вас более восприимчивыми к развитию диабета 2 типа.Но то, что у вас есть сильная семейная история болезни, не означает автоматически, что вам суждено ее заболеть. Здоровая диета и много физических упражнений снижают риск заболевания.
Каковы симптомы диабета 2 типа?
Классические симптомы диабета 2 типа включают повышенную жажду и необходимость много писать. Вы также можете почувствовать усталость, даже если не делали ничего столь напряженного. Более поздние стадии заболевания также могут вызывать онемение и покалывание в конечностях, нечеткость зрения и язвы на ступнях.
Какая диета лучше всего подходит при диабете 2 типа?
Тело каждого человека по-разному реагирует на еду и диету, поэтому волшебной пули нет. Но вегетарианские и веганские диеты, традиционная средиземноморская диета, богатая овощами и морепродуктами, и диеты с низким содержанием углеводов, как было показано, снижают уровень сахара в крови и снижают риск развития диабета 2 типа.
Сколько упражнений мне нужно, чтобы уменьшить симптомы 2 типа?
Точного рецепта нет, но регулярные упражнения определенно полезны (независимо от того, есть ли у вас заболевание!).Текущие рекомендации для всех взрослых требуют 150 минут умеренных физических упражнений в неделю. Это примерно 30 минут в день пять дней в неделю.
Что такое диабет 2 типа?
Если вы знаете кого-то с диабетом, скорее всего, у него тип 2, на который приходится от 90% до 95% всех случаев диабета в Соединенных Штатах. Другие распространенные типы включают тип 1, аутоиммунное заболевание и гестационный диабет, который случается только во время беременности.
Людей со всеми типами диабета объединяет одно: большое количество сахара (или глюкозы) в крови.
Вот что происходит, если ваше тело работает нормально: после еды пища из вашей еды расщепляется на сахар, называемый глюкоза (среди прочего), который служит источником энергии для всего вашего тела — мозга, сердца и т. Д. мышечные клетки и все остальное полагаются на глюкозу в качестве топлива.
Глюкоза попадает в кровоток, и в ответ ваша поджелудочная железа вырабатывает инсулин — гормон, который помогает глюкозе поступать из крови в некоторые клетки, чтобы они могли использовать ее для получения энергии.
Но при диабете 2 типа ваше тело перестает эффективно вырабатывать инсулин, и ему требуется все больше и больше инсулина для преобразования глюкозы в энергию. В конце концов, ваша поджелудочная железа не может производить достаточно инсулина, чтобы удовлетворить потребность в инсулине, и уровень сахара в крови повышается. (Это отличается от типа 1, когда организм вообще не вырабатывает инсулин, вызывая накопление глюкозы в крови.)
Диабет 2 типа хорошо поддается лечению, но не излечим. Некоторые люди могут контролировать это с помощью здоровой диеты и регулярных упражнений, но многим также необходимо принимать лекарства.
Важно поставить диагноз на ранней стадии и правильно, потому что, если его не лечить, диабет 2 типа значительно увеличивает риск сердечных заболеваний и может привести к таким осложнениям, как потеря зрения, проблемы с почками, нервные боли, проблемы со стопами и даже ампутации.
Получите подробную информацию обо всех типах диабета
Кто заболевает диабетом 2 типа?
Любой человек любого возраста, веса и расы может заболеть диабетом 2 типа. Тем не менее, диабет 2 типа действительно передается в семье. Это также чаще встречается у взрослых, у людей с избыточным весом, а также у чернокожих, латиноамериканцев и азиатских сообществ.
По оценкам, от 27 до 28,5 миллионов человек в США страдают диабетом 2 типа. Кроме того, более 80 миллионов человек страдают преддиабетом, то есть уровень сахара в крови у них повышен, но недостаточно высок, чтобы быть диабетом. Предиабет значительно увеличивает шансы на развитие у человека 2 типа.
Что вызывает диабет 2 типа?
Врачи не знают, почему одни люди болеют диабетом 2 типа, а другие — нет. Но очевидно, что некоторые факторы повышают ваши шансы на получение этого сертификата:
Этническая принадлежность / раса. Некоторые этнические группы более склонны к развитию типа 2, чем другие, включая афроамериканцев, латиноамериканцев, жителей островов Тихого океана и гавайцев, коренных американцев и коренных жителей Аляски.
Семейный анамнез и генетика. Не существует единственного «гена» диабета 2 типа, на который можно было бы проверить, но если тип 2 встречается в вашей семье, это означает, что вы также подвержены более высокому риску его развития.
Высокий индекс массы тела (ИМТ). Более высокий уровень жировых отложений, особенно тех, которые скапливаются в животе, связаны с инсулинорезистентностью и риском диабета 2 типа.Инсулинорезистентность также может вызвать увеличение веса, создавая разочаровывающий цикл.
Инсулинорезистентность. Тип 2 часто начинается с инсулинорезистентности — это означает, что печень, мышцы, жировые (жировые) и другие клетки человека начинают медленнее или слабее реагировать на инсулин, чем раньше. Несколько факторов могут способствовать инсулинорезистентности, включая определенные лекарства, синдром поликистозных яичников, болезнь Кушинга и старение.
Сидячий образ жизни. Физическая активность повышает способность вашего организма эффективно использовать инсулин, снижая риск повышенного уровня сахара в крови. Сидячий образ жизни делает ваши клетки менее чувствительными к инсулину, что приводит к инсулинорезистентности и повышенному риску диабета 2 типа.
Симптомы диабета 2 типа
Наличие одного или нескольких из этих симптомов не означает автоматически, что вы или ваш любимый человек страдаете диабетом 2 типа, но это означает, что вам следует пройти обследование. Возможные признаки диабета 2 типа:
Сильная жажда: Когда в кровотоке слишком много сахара, ваше тело вытягивает воду из окружающих тканей, чтобы попытаться ее разбавить.Это вызывает обезвоживание и жажду. Некоторые люди с диабетом чувствуют, что независимо от того, сколько они пьют, они не могут утолить жажду.
Чрезмерная моча: В попытке отфильтровать высокое содержание сахара в крови ваши почки начинают работать. Они сбрасывают сахар из крови в мочу, вызывая больше мочи. На более поздних стадиях заболевания поврежденные нервы вокруг мочевого пузыря могут вызывать у некоторых людей частые позывы к мочеиспусканию, даже если выходит мало или ничего не выходит.У вас также повышен риск инфекций мочевыводящих путей (ИМП). С детьми могут внезапно случаться несчастные случаи ночью или днем, даже если они годами приучены к горшку.
Закуски: Если вы все время голодны, даже после хорошей еды, это может быть признаком того, что ваши мышцы и другие ткани в вашем теле не получают энергии, иначе говоря. глюкоза — им нужна из пищи, которую вы едите, потому что она задерживается в вашем кровотоке. Ваши мышцы сигнализируют вашему мозгу, что они голодают (даже если вы много ели), заставляя вас чувствовать голод и продолжать цикл.
Усталость: Диабет 2 типа может вызывать у вас усталость и слабость, потому что ваш мозг, мышцы и другие системы организма не получают энергии, необходимой для правильной работы. Обезвоживание из-за частого мочеиспускания тоже может утомлять. Вялость и мышечная слабость также могут быть признаком серьезного осложнения, называемого кетоацидозом.
Получите еще больше информации о симптомах диабета 2 типа
Тесты на диабет 2 типа
Первым шагом в диагностике диабета является анализ крови.Возможно, вы уже проходили один или несколько из этих тестов во время ежегодного медосмотра или когда-либо были беременны. (Целевая группа профилактических услуг США рекомендует обследовать всех лиц старше 40 лет с ИМТ 25 или выше, а затем проверять их каждые три года. Людей с дополнительными факторами риска следует обследовать раньше и чаще.)
Если Тест предполагает, что у вас диабет, ваш врач, скорее всего, проведет дополнительное тестирование, чтобы выяснить, является ли он типом 2.Правильный диагноз важен, поскольку лечение различается в зависимости от типа.
Анализы крови
Тест на А1С (или гликированный гемоглобин). Этот общий тест измеряет, какой процент ваших эритроцитов был покрыт глюкозой за последние два-три месяца. Чем выше уровень сахара в крови, тем выше ваш результат. Результат A1C ниже 5,7 считается нормальным; От 5,7 до 6,4 — преддиабетический; 6.5 или выше предполагает диабет.
Определение сахара в крови натощак. Кровь возьмут первым делом утром, прежде чем вы съедите или выпьете что-нибудь, кроме воды. Результат ниже 100 миллиграммов на децилитр — это нормально; От 100 до 125 мг / дл является преддиабетическим; 126 мг / дл указывает на диабет. Ваш врач, вероятно, захочет сделать тест дважды, прежде чем поставить вам диагноз.
Случайный анализ сахара в крови. Кровь берется в любое время дня, независимо от того, ели вы недавно или нет. Результат 200 мг / дл означает, что у вас может быть диабет.
Тест на антитела. Чтобы помочь отличить диабет типа 1 и типа 2, ваш врач может также взять кровь для теста на «аутоантитела», чтобы узнать, атакует ли ваша иммунная система вашу поджелудочную железу. Люди с типом 1 часто дают положительный результат на несколько специфических аутоантител, тогда как у людей с типом 2 (или редким моногенным диабетом) нет.
Анализ мочи
Ваш врач может захотеть проверить вашу мочу на кетоны, химические вещества, производимые вашим организмом при расщеплении жира для получения энергии. Тест можно провести дома, в лаборатории или в кабинете врача, помочившись в чашку для образцов.
Чрезвычайно высокий уровень кетонов является признаком кетоацидоза, потенциально смертельного осложнения диабета, требующего неотложной помощи. Заболевание чаще всего встречается при диабете 1 типа, но в редких случаях может возникать и при диабете 2 типа.
Лечение диабета 2 типа
То, как вы будете управлять своим заболеванием, будет зависеть от множества факторов, включая уровень сахара в крови, историю болезни, образ жизни, обязательства, финансы и личные предпочтения. Ваш врач расскажет вам о различных способах лечения болезни, в том числе:
Умное питание
Хотя официальной диеты при диабете не существует, само собой разумеется, что сладкая жирная пища — это не то, что нужно вашему организму, когда оно уже борется. с повышенным уровнем сахара в крови.
Исследования показывают, что растительные диеты, средиземноморские диеты (богатые овощами и морепродуктами) и низкоуглеводные диеты могут снизить уровень сахара в крови и снизить риск развития диабета 2 типа или улучшить симптомы, если он у вас уже есть.
Не знаете, как запустить одну из этих программ? Зарегистрированный диетолог или сертифицированный инструктор по диабету может помочь вам спланировать питание на основе этих принципов и выяснить, как включить здоровое питание в ваш бюджет и образ жизни.
Exercising
Никто не просит вас покорить Эверест здесь, но если вы хотите победить эту болезнь, вам нужно двигаться! Физические упражнения повышают уровень сахара в крови, делая ваши клетки более чувствительными к инсулину — даже ежедневная прогулка вокруг квартала может помочь.
Кроме того, национальные правила требуют как минимум 150 минут умеренной активности в неделю (это 30 минут в день, пять раз в неделю), поэтому даже если у вас не было типа 2, вам все равно нужно было вставать и двигаться.
Прием пероральных препаратов
Если у вас диабет 2 типа, есть шанс, что вы сможете контролировать уровень сахара в крови с помощью физических упражнений и того, что вы едите. Но вам могут понадобиться лекарства.
Существует множество различных лекарств, которые могут помочь снизить уровень сахара в крови — ваш врач может порекомендовать одно или комбинацию лекарств в зависимости от вашего конкретного случая.Некоторые распространенные препараты типа 2 включают:
Actos и Avandia (тиазолидиндионы) снижают концентрацию циркулирующего жира и улучшают чувствительность к инсулину.
Амарил , Глюкотрол и Микроназа (сульфонилмочевины), Прандин и Старликс (меглитинид) и Янувия- и Онглиза (ингибиторы панкреатита) больше инсулина.
Farxiga , Invokana и Jardiance (ингибиторы SGLT2) повышают количество сахара, которое почки могут удалить из вашей крови.
Glyset и Орекоза (ингибиторы альфа-глюкозидазы) замедляют переваривание и расщепление крахмала на глюкозу и регулируют, сколько глюкозы абсорбируется тонким кишечником.
Метформин (торговые марки Glucophage, Glumetza, Fortamet, Riomet) замедляет расщепление углеводов на сахар и снижает выработку глюкозы в печени.
Прием инсулина
Не каждому человеку с диабетом 2 типа нужен инсулин, но некоторым он нужен. Есть несколько различных способов его применения — наиболее распространенный способ — ввести инсулин с помощью шприца, обычно в живот, верхнюю часть руки, бедро или ягодицу. Некоторым людям легче пользоваться «ручкой» для инъекций.
Люди, которым требуется несколько инъекций в день, иногда предпочитают инсулиновую помпу, которую носят на теле и автоматически доставляют инсулин через крошечный катетер, который остается под кожей.
Проверка уровня глюкозы в крови
Некоторым людям с диабетом 2 типа может потребоваться время от времени проверять уровень глюкозы в крови, другим необходимо делать это несколько раз в день.
Большинство людей для этого используют домашний глюкометр. Чтобы использовать его, вы протыкаете кончик пальца специальной «ручкой» с ланцетом, а затем капаете кровь на тест-полоску в глюкометре. Для некоторых людей, которым приходится часто проверять уровни, имеет смысл использовать непрерывный монитор глюкозы (CGM). CGM — это крошечный датчик, который вставляется под кожу живота, рук или бедер, который регулярно проверяет уровень глюкозы в жидкостях организма и предупреждает вас, если уровень падает слишком низко.
Сдача анализов крови
Людям с диабетом 2 типа следует сдавать тест на A1C (или гликированный гемоглобин) два-четыре раза в год. Если уровень повышается, ваш врач может решить поменять прием лекарств или посоветовать вам уделять больше внимания диете и целям физических упражнений.
Жизнь с диабетом 2 типа
Из-за связи между диабетом 2 типа, ИМТ и физической активностью часто возникает ошибочное мнение, что люди, страдающие этим заболеванием, сами являются причиной своего заболевания.
Для ясности: переедание на вынос или отдых на диване не вызывают диабет 2 типа. Плохая диета и отсутствие физических упражнений увеличивают риск, но есть и другие факторы. Два человека могут иметь избыточный вес, иметь сильную семейную историю, сидячий образ жизни и есть фаст-фуд — у одного будет тип 2, у другого — нет. Диабет 2 типа — сложное заболевание, имеющее множество причин и (к счастью) решений.
Действительно хорошая новость заключается в том, что многие из этих решений можно использовать прямо сейчас.Наряду с лекарствами вы можете значительно улучшить свои шансы на уменьшение симптомов 2 типа и жить полноценной и счастливой жизнью, следуя средиземноморской или растительной диете, сокращая потребление продуктов с высоким содержанием сахара и выжимая за 30 минут умеренных физических упражнений. дни недели. Никто не говорит, что это легко, но никто из них не живет с диабетом 2 типа. Начните вносить изменения прямо сейчас. У тебя есть это.
Познакомьтесь с нашим писателем
Санни Си ГолдСанни — медицинский журналист с глубоким опытом в области здоровья женщин и детей, который написал статьи для некоторых из крупнейших и самых известных печатных и цифровых изданий в Соединенных Штатах.Она также является автором книги « Еда: лекарство для хорошей девочки » и пишет эссе и статьи о внешнем виде тела, расстройствах пищевого поведения, отцовстве и психическом здоровье. Она живет в Портленде, штат Орегон, со своим мужем и двумя дочерьми.
Сахарный диабет 2 типа
COVID-19 и диабет — Подробнее
Диабет 2 типа — самый распространенный тип диабета, на который приходится около 90% всех случаев диабета.
Обычно характеризуется инсулинорезистентностью , когда организм не полностью реагирует на инсулин.Поскольку инсулин не может работать должным образом, уровень глюкозы в крови продолжает расти, высвобождая больше инсулина. У некоторых людей с диабетом 2 типа это может в конечном итоге истощить поджелудочную железу, в результате чего организм вырабатывает все меньше и меньше инсулина, вызывая еще более высокий уровень сахара в крови ( гипергликемия ).
Диабет 2 типа чаще всего диагностируется у пожилых людей , но все чаще встречается у детей, подростков и молодых людей из-за растущего уровня ожирения, отсутствия физической активности и плохого питания.
Краеугольным камнем управления диабетом 2 типа является здоровая диета , повышенная физическая активность и поддержание здоровой массы тела . Также часто назначают пероральные препараты и инсулин, чтобы помочь контролировать уровень глюкозы в крови.
Факторы риска
Несколько факторов риска были связаны с диабетом 2 типа и включают:
- Семейный анамнез диабета
- Избыточный вес
- Нездоровое питание
- Отсутствие физической активности
- К возрасту
- Высокое кровяное давление
- Этническая принадлежность
- Нарушение толерантности к глюкозе (НТГ) *
- Гестационный диабет в анамнезе
- Плохое питание при беременности
* Нарушение толерантности к глюкозе (НТГ) — это категория, в которой уровень глюкозы в крови выше нормы, но ниже порога для диагностики диабета.
Изменения в питании и физической активности, связанные с быстрым развитием и урбанизацией, привели к резкому увеличению числа людей, живущих с диабетом 2 типа.
Симптомы диабета 2 типа
Симптомы диабета 2 типа аналогичны симптомам диабета 1 типа и включают:
- Сильная жажда и сухость во рту
- Частое мочеиспускание
- Недостаток энергии, усталость
- Медленно заживающие раны
- Рецидивирующие кожные инфекции
- Затуманенное зрение
- Покалывание или онемение в руках и ногах.
Эти симптомы могут быть легкими или отсутствовать , поэтому люди с диабетом 2 типа могут прожить несколько лет с этим заболеванием, прежде чем им будет поставлен диагноз.
Ведение диабета 2 типа
Краеугольным камнем управления диабетом 2 типа является здоровый образ жизни , который включает здоровое питание, регулярную физическую активность, отказ от курения и поддержание здоровой массы тела.
Со временем здорового образа жизни может оказаться недостаточно для поддержания контроля уровня глюкозы в крови, и людям с диабетом 2 типа может потребоваться пероральный прием лекарств.Если лечения одним лекарством недостаточно, могут быть назначены варианты комбинированной терапии.
Когда пероральных лекарств недостаточно для контроля уровня глюкозы в крови, людям с диабетом 2 типа могут потребоваться инъекции инсулина.
Лекарства от диабета 2 типа
К наиболее часто используемым пероральным препаратам при диабете 2 типа относятся:
- Метформин : снижает инсулинорезистентность и позволяет организму более эффективно использовать собственный инсулин.В большинстве руководств по всему миру он считается препаратом первой линии для лечения диабета 2 типа.
- Сульфонилмочевины : стимулируют поджелудочную железу для увеличения выработки инсулина. Сульфонилмочевины включают гликлазид, глипизид, глимепирид, толбутамид и глибенкламид.
Профилактика диабета 2 типа
Существует ряд факторов, влияющих на развитие диабета 2 типа. Наиболее влиятельными являются образ жизни, обычно связанный с урбанизацией.Исследования показывают, что в большинстве случаев случаев диабета 2 типа можно предотвратить с помощью здоровой диеты и регулярной физической активности . Здоровая диета включает уменьшение количества калорий, если у вас избыточный вес, замену насыщенных жиров (например, сливок, сыр, масло) ненасыщенными жирами (например, авокадо, орехи, оливковое и растительное масло), употребление пищевых волокон (например, фруктов, овощи, цельнозерновые), а также отказ от табака, чрезмерного употребления алкоголя и добавления сахара.
Регулярная физическая активность необходима для контроля уровня глюкозы в крови.Он наиболее эффективен, когда он включает в себя сочетание аэробных (например, бег трусцой, плавание, езда на велосипеде) упражнений и тренировок с отягощениями, а также сокращает время бездействия.
Знайте свой риск диабета 2 типа
Краткие анкеты — это простые, практичные и недорогие способы быстрого выявления людей, которые могут быть подвержены более высокому риску диабета 2 типа и которым необходимо дальнейшее изучение уровня риска.
Финская форма для оценки риска диабета 2 типа , разработанная в 2001 году, является примером эффективного вопросника, который может использоваться в качестве основы для разработки национальных вопросников, учитывающих местные факторы.В нем восемь вопросов с оценкой, при этом общий результат теста дает меру вероятности развития диабета 2 типа в течение следующих 10 лет. На обратной стороне формы содержится краткий совет о том, что респондент может сделать, чтобы снизить риск развития заболевания, и следует ли ему обратиться за советом или пройти клиническое обследование. Тест занимает всего пару минут и может быть проведен онлайн, в аптеке или на различных общественных мероприятиях.
IDF разработала онлайн-систему оценки риска диабета 2 типа , которая направлена на прогнозирование индивидуального риска развития диабета 2 типа в течение следующих десяти лет.Тест основан на Финской шкале риска диабета (FINDRISC), разработанной и разработанной Adj. Профессор Яана Линдстром и профессор Яакко Туомилехто из Национального института здравоохранения и социального обеспечения, Хельсинки, Финляндия.
Фармакологическое лечение диабета 2 типа у пожилых людей
Практические подходы к APRN.
На вынос:
- Передовая практика РН сталкивается с проблемами при лечении диабета 2 типа у пожилых людей, которые подвержены высокому риску острых и хронических осложнений диабета, а также побочных реакций на лечение.
- Рекомендации ADA по медикаментозному лечению диабета 2 типа от 2019 г. содержат конкретные пошаговые рекомендации.
- У некоторых пожилых людей есть сопутствующие заболевания, которые влияют на решение о лечении.
Достижения в области технологий и терапии привели к тому, что все больше людей с диабетом доживают до более старшего возраста, а другие развивают его в более позднем возрасте. По данным Центров по контролю и профилактике заболеваний, диабет был диагностирован у более 10,5% населения США, а 26.8% взрослых старше 65 лет страдают диабетом.
Передовые практики RN (APRN) сталкиваются с проблемами при лечении диабета 2 типа у пожилых людей, которые подвержены высокому риску острых и хронических осложнений диабета, а также побочных реакций на лечение. Кроме того, у пожилых людей часто возникают сопутствующие заболевания, которые влияют на то, как APRN назначают, контролируют и корректируют лекарства. Эта сложность усугубляется наличием гериатрических синдромов. (См. Гериатрические синдромы .)
В этой статье рассматриваются последние рекомендации Американской диабетической ассоциации (ADA) по фармакотерапевтическому лечению диабета 2 типа и рекомендации по применению этих рекомендаций у пожилых людей.
Гериатрические синдромы
Гериатрические синдромы включают несколько состояний, связанных со старением, таких как падения, делирий, головокружение, недержание мочи, слабость и обмороки, которые увеличивают заболеваемость и смертность. Пожилые люди с диабетом 2 типа чаще страдают некоторыми гериатрическими синдромами, включая когнитивные нарушения, депрессию, падения, слабость и недержание мочи.
Нормальные изменения старения вызывают снижение мышечной массы и плотности костей, которые ускоряются у людей с диабетом 2 типа.В сочетании с гериатрическими синдромами, связанными с диабетом (такими как слабость) или полипрагмазией (что характерно для диабета 2 типа), эти изменения повышают риск падений и переломов.
Обзор рекомендаций ADA
В руководстве ADA 2019 г. по медикаментозному лечению диабета 2 типа содержатся конкретные пошаговые рекомендации. Для большинства пациентов терапией первой линии по-прежнему является метформин. Если целевые показатели гликемии не достигнуты, терапия второй и третьей линии обычно зависит от наличия осложнений или сопутствующих заболеваний (атеросклеротическое сердечно-сосудистое заболевание [ASCVD], сердечная недостаточность или хроническое заболевание почек [CKD]), доступности лекарств или потенциальных возможностей. при гипогликемии.
Терапия второй линии включает агонисты рецепторов глюкагоноподобного пептида (GLP-1), ингибиторы натрий-глюкозного котранспортера-2 (SGLT-2), тиазолидиндионы, сульфонилмочевины и ингибиторы дипептидилпептидазы 4 (DPP-4). Терапия третьей линии включает добавление любых еще не назначенных препаратов второй линии или инсулиновую терапию.
Метформин
Метформин долгое время был основой фармакотерапии диабета 2 типа. Он работает за счет повышения чувствительности к инсулину и снижения выработки глюкозы в печени, не способствуя увеличению веса или гипогликемии при использовании в качестве монотерапии.Хотя конкретных рекомендаций по применению метформина у пожилых людей не существует, людям старше 80 лет рекомендуется соблюдать осторожность из-за более высокого риска лактоацидоза, который может возникать при почечной, печеночной или сердечной недостаточности.
сульфонилмочевины
Сульфонилмочевины, старейший класс пероральных гипогликемических препаратов, вызывают секрецию инсулина бета-клетками поджелудочной железы независимо от потребления углеводов или уровня глюкозы в крови. Компромисс для снижения уровня глюкозы — риск гипогликемии и увеличения веса.
Общий статус сульфонилмочевины означает, что они недорогие, что делает их привлекательными для пациентов с финансовыми ограничениями. В рекомендациях 2019 года ADA рекомендует сульфонилмочевину в качестве терапии второй линии для пациентов, испытывающих финансовые затруднения. Тем не менее, сульфонилмочевина старшего поколения и сульфонилмочевина длительного действия уже давно включены в критерии пива Американского гериатрического общества — каталог лекарств, потенциально вредных для пожилых людей. Применение сульфонилмочевины у пожилых людей связано с падениями, госпитализацией по поводу гипогликемии, более высокими показателями сердечно-сосудистых заболеваний и смертностью.
Несмотря на эти установленные риски, 70% рецептов на препараты сульфонилмочевины длительного действия выписаны для взрослых в возрасте 65 лет и старше. В 2015 году новейший препарат сульфонилмочевины — глимепирид — был добавлен к критериям Бирса из-за его непредсказуемости и склонности вызывать гипогликемию у пожилых людей. Глимепирид и другие препараты сульфонилмочевины длительного действия следует избегать у пожилых людей.
Агонисты рецептора GLP-1
Было показано, что агонисты рецептораGLP-1 улучшают сердечно-сосудистые исходы и являются предпочтительной терапией второй линии у взрослых с существующим ASCVD.Эти инъекционные агенты, которые требуют либо интактной нейромоторной способности пациента, либо поддержки со стороны лица, осуществляющего уход, способствуют насыщению, воздействуя на инкретиновый путь кишечника, повышая выработку глюкозо-зависимого инсулина поджелудочной железой, снижая выработку глюкагона в печени и задерживая опорожнение желудка. При использовании отдельно или в комбинации с метформином агонисты рецептора GLP-1 с меньшей вероятностью вызывают гипогликемию, чем инсулин или сульфонилмочевины.
Агонисты рецептораGLP-1 считаются безопасными для пожилых людей и могут быть особенно полезны для тех, кто хочет похудеть или страдает ASCVD.Несмотря на их безопасность и известную пользу для пожилых людей, агонисты рецепторов GLP-1 обычно назначаются более молодым пациентам, тогда как пожилые люди с большей вероятностью будут получать инсулин или сульфонилмочевину.
Поскольку агонисты рецепторов GLP-1 вызывают чувство сытости и снижают аппетит, они могут быть вредными для пожилых людей с ослабленным весом, недостаточным весом или плохим аппетитом.
Ингибиторы SGLT-2
Ингибиторы SGLT-2 действуют в почках, подавляя реабсорбцию глюкозы в проксимальных канальцах.У пациентов с диабетом 2 типа порог реабсорбции глюкозы повышен, что способствует развитию гипергликемии. Ингибиторы SGLT-2 снижают этот порог реабсорбции, что приводит к увеличению экскреции глюкозы с мочой.
Рекомендации ADA 2019 рекомендуют ингибиторы SGLT-2 в качестве терапии второй линии для пациентов с сердечной недостаточностью или ASCVD. Эти препараты действуют как мягкие мочегонные средства, поэтому они оказывают некоторое преимущество в снижении жидкости и артериального давления, и они связаны с общим снижением прогрессирования диабетической нефропатии.
Ингибиторы SGLT-2 можно безопасно назначать пожилым людям; однако они не были тщательно изучены в этой популяции, поэтому следует проявлять осторожность. Заслуживающие внимания побочные эффекты ингибитора SGLT-2 включают повышенный риск генитальных грибковых инфекций, связанных с глюкозурией, и временное снижение расчетной скорости клубочковой фильтрации (рСКФ).
Обезвоживание и ортостаз в результате уменьшения объема и инфекций половых органов являются обычным явлением. APRN должны информировать о симптомах ортостаза и способах их уменьшения, включая медленный подъем из положения лежа на спине, адекватное потребление жидкости, гигиену промежности и предотвращение падений.Ингибиторы SGLT-2 связаны с более высокой частотой переломов и ампутаций у пожилых людей с низкой исходной рСКФ или ASCVD в анамнезе, а также у тех, кто принимает высокие дозы диуретиков. Для пациентов с высоким риском перелома (например, с низкой плотностью костной массы или падениями в анамнезе) или ампутацией (например, с сосудистыми заболеваниями, диабетической язвой стопы или предыдущей ампутацией) ингибиторы SGLT-2 следует использовать с осторожностью. .
Ингибиторы SGLT-2 — новейшие пероральные препараты, поэтому универсальных вариантов нет; их стоимость может быть непомерно высокой для некоторых пациентов.
Ингибиторы ДПП-4
ИнгибиторыDPP-4 работают в инкретиновом пути, блокируя фермент, который ингибирует эффекты GLP-1, тем самым увеличивая секрецию инсулина. Эти лекарства хорошо переносятся, с низкими показателями гипогликемии и без увеличения веса, потому что они работают, когда GLP-1 обычно секретируется во время еды. Ингибиторы DPP-4 рекомендуются в качестве терапии второй линии для людей, у которых гипогликемия является проблемой. Они реже, чем сульфонилмочевины, способствуют ослаблению здоровья.
В ходе клинических испытаний некоторые препараты этого класса (саксаглиптин и алоглиптин) увеличивали частоту госпитализаций по поводу сердечной недостаточности. Несмотря на эти результаты, ингибиторы DPP-4 не несут каких-либо предупреждений, специфичных для пожилых людей; однако их следует использовать с осторожностью у пациентов с сердечной недостаточностью.
Тиазолидиндионы
Тиазолидиндионы продолжают играть роль в адъювантном лечении диабета 2 типа. Они улучшают чувствительность к инсулину и могут быть добавлены к метформину пациентам, у которых гипогликемия или их стоимость вызывает беспокойство.Однако тиазолидиндионы связаны с задержкой жидкости, сердечной недостаточностью и увеличением частоты переломов, не связанных с остеопорозом. Хотя препараты этого класса могут быть безопасными и эффективными, их следует избегать у пожилых людей с сердечной недостаточностью или людей с высоким риском падений.
Инсулин
Из-за новых лекарств от диабета, которые контролируют уровень сахара в крови, а также способствуют снижению веса и имеют более низкие показатели гипогликемии, для большинства пациентов с диабетом 2 типа инсулин упал до третьей или четвертой линии.
Инсулин заменяет или увеличивает выработку инсулина бета-клетками, и существует несколько типов, имитирующих физиологический ответ на гипергликемию. Несмотря на побочные эффекты низкого уровня сахара в крови и увеличения веса, инсулин рекомендуется для некоторых пациентов, например, для пациентов с тяжелым заболеванием почек или чрезвычайно повышенным уровнем глюкозы, или для пациентов, которые не могут достичь целевых показателей гликемии, несмотря на множественные методы лечения.
Инсулин быстрого и короткого действия может предотвратить гипергликемию после еды, а также лечить резко повышенный уровень глюкозы в крови.Инсулин промежуточного и длительного действия может поддерживать гликемические цели между приемами пищи и в течение ночи, а комбинации инсулина могут почти имитировать естественную реакцию организма на нагрузку глюкозой.
Прежде чем назначать инсулин пожилым людям, APRN должны оценить когнитивные, моторные и сенсорные способности пациентов. Кроме того, решающее значение имеет поддержка семьи или опекуна. Упрощенные схемы инсулина, такие как предварительно смешанные инсулины, могут безопасно использоваться пожилыми людьми, но могут увеличить риск гипогликемии.
Особые соображения
Для большинства людей старше 65 лет лечение диабета 2 типа должно соответствовать рекомендациям для населения в целом. Однако у некоторых пожилых людей могут быть сопутствующие заболевания — в том числе те, которые влияют на функцию почек, ограничивают продолжительность жизни или делают опасным жесткий гликемический контроль, — которые повлияют на решения о лечении. (См. Гликемический контроль у пожилых людей .)
Гликемический контроль у пожилых людей
Многие факторы влияют на гликемический контроль у пожилых людей, в том числе:
- долгосрочные vs.недавно развившийся диабет 2 типа
- предыдущий опыт контроля гликемии
- осложнений, связанных с диабетом.
Кроме того, возрастные изменения влияют на развитие и проявление гипогликемии. Например, изменения в регуляции гормонов, приема пищи и воды, а также изменения абсорбции могут увеличить риск гипогликемии и ухудшить ее последствия.
Некоторые пожилые люди испытывают неврологические симптомы гипогликемии, включая головокружение и изменение психического статуса, без симптомов симпатоадренергической активации, таких как потливость и сердцебиение.Эти связанные со старением изменения в сочетании с такими факторами пациента, как слабость, сопутствующие заболевания и ожидаемая продолжительность жизни, затрудняют разработку режима фармакотерапии.
Снижение функции почек
Почти у половины всех людей с диабетом разовьется ХБП, и заболеваемость увеличивается с возрастом. ХБП может вызывать физические изменения, в том числе снижение экскреции лекарств, что требует осторожности с любыми лекарствами. Другие связанные с ХБП изменения, которые могут повлиять на уровень глюкозы, включают депрессию, повышенный риск инфицирования и снижение аппетита.В Соединенных Штатах диабет и гипертония являются основными причинами ХБП и, как следствие, лечения диализом и трансплантацией почки. APRN должны оценивать функцию почек (включая расчетную рСКФ, креатинин сыворотки и соотношение альбумин / креатинин) у всех пациентов до начала терапии и периодически на протяжении всего лечения. Большинство лекарств, используемых для лечения диабета 2 типа, требуют корректировки дозы при заболевании почек, а другие имеют ограничения по рСКФ.
Метформин .Несмотря на то, что метформин позиционируется как фармакотерапия первой линии при диабете 2 типа, использование метформина ограничено людьми с рСКФ> 45 мл / мин у тех, кто ранее не принимал лекарство, и> 30 мл / мин у пациентов, которые уже принимают его. медикамент. Следует рассмотреть возможность прекращения приема метформина у взрослых старше 80 лет, у которых наблюдаются стойкие побочные эффекты со стороны желудочно-кишечного тракта или сниженная функция почек с рСКФ <60 мл / мин.
Агонисты рецептора GLP-1 . Большинство агонистов рецепторов GLP-1 не требуют корректировки дозы при умеренных нарушениях рСКФ.Однако пациентам с сильно сниженной рСКФ (<15 мл / мин) ликсисенатид и эксенатид не рекомендуются. Агонисты рецепторов GLP-1 как класс недостаточно изучены у пациентов с тяжелой формой ХБП, поэтому рекомендуется соблюдать осторожность. Пациенты с тяжелыми побочными эффектами со стороны желудочно-кишечного тракта имеют повышенный риск повреждения почек, поэтому следует контролировать их функцию почек.
Инсулин и сульфонилмочевина . Инсулин и сульфонилмочевина увеличивают количество циркулирующего инсулина независимо от приема пищи, увеличивая риск гипогликемии у пожилых людей с заболеванием почек.Поскольку почки выводят до 80% циркулирующего инсулина, нарушение функции почек может привести к длительному воздействию инсулина любой разовой дозой инсулина или сульфонилмочевины. Следует соблюдать осторожность при назначении инсулина или сульфонилмочевины пациентам с ХБП, которые могут подвергаться риску гипогликемии из-за длительного действия инсулина. Дозы инсулина следует часто оценивать и корректировать в зависимости от потребностей пациента.
Тиазолидиндионы . Пиоглитазон, единственный тиазолидиндион, доступный в США, полностью метаболизируется в печени; У пациентов с ХБП корректировка дозы не рекомендуется.Однако этот класс препаратов вызывает задержку жидкости, что также является признаком поздней стадии ХБП. У пациентов с ХБП, принимающих тиазолидиндион, необходимо наблюдение за отеком; отеки по любой причине должны быть рассмотрены для прекращения приема препарата.
Ингибиторы SGLT-2 . Хотя ингибиторы SGLT-2 могут замедлять прогрессирование диабетической нефропатии, использование этих препаратов у пациентов с ХБП ограничено, и большинство из них требует отмены при рСКФ <45 мл / мин. Основное обоснование этих рекомендаций - отсутствие клинических исследований по применению этих препаратов у людей с умеренной и тяжелой ХБП.Однако из-за мочегонного действия ингибиторов SGLT-2, которые могут снижать артериальное давление и вызывать временное повышение креатинина в сыворотке, их следует использовать с осторожностью, чтобы предотвратить дальнейшее повреждение почек.
Болезнь, ограничивающая жизнь
Основным обоснованием для лечения диабета 2 типа является профилактика осложнений. Однако люди с ограниченной продолжительностью жизни по какой-либо причине могут не получить преимущества от снижения риска нефропатии, ретинопатии и сердечно-сосудистых заболеваний. Фактически, они могут подвергаться повышенному риску побочных реакций на режимы интенсивного лечения.Несмотря на известные осложнения недостаточно контролируемого диабета 2 типа, лечение способствует полипрагмазии и может привести к гипогликемии у пожилых людей. Гипогликемия, в свою очередь, может привести к падению, травмам, госпитализации и психологическому стрессу, что может увеличить нагрузку на пациента и систему здравоохранения.
В систематических обзорах (проведенных Сейду и коллегами и Абелхафизом и коллегами) подходов к снижению интенсификации (уменьшение или прекращение приема лекарств без их замены) или отмене прописывания (выявление и прекращение приема лекарств, при которых существующий или потенциальный вред перевешивает пользу) терапии диабета среди пожилых людей, большинство участников не испытали ухудшения контроля над болезнями.Однако у них было меньше эпизодов гипогликемии. Кроме того, не было различий в смертности между группами сравнения. Несмотря на эти обнадеживающие результаты, проанализированные испытания были небольшими и не показали долгосрочных результатов, связанных с деинтенсификацией лечения у пожилых людей. Кроме того, было трудно сравнить долгосрочные преимущества и риски прекращения или продолжения приема конкретных препаратов.
Рекомендации
Рекомендации по ведению любого состояния у пожилых людей включают лечение самой низкой дозой, необходимой для достижения адекватного контроля.Хотя целевые показатели гликемии для диабета 2 типа хорошо известны, интенсивное лечение может привести к неблагоприятным исходам у пожилых людей. Для взрослых с ограниченной продолжительностью жизни или тяжелыми сопутствующими заболеваниями, такими как слабость или слабоумие, разумно стремиться к гликозилированному гемоглобину <8,5%. Для пожилых людей с высоким риском гипогликемии или для которых гипогликемия может быть опасной, выбор средств, вряд ли способствующих гипогликемии, является оправданным.
В некоторых ситуациях у пожилых людей необходимо снижать интенсивность терапии или отменять ее назначение.Помимо схем, снижающих интенсивность терапии, важен выбор тех, которые с меньшей вероятностью вызывают побочные реакции. Конкретных руководств по уменьшению или отмене терапии диабета 2 типа не существует, что подчеркивает пробелы в доказательствах по ведению больных у пожилых людей. (См. Стратегии деинтенсификации .)
Стратегии деинтенсификации
Деинтенсификация лечения диабета 2 типа может быть оправдана при следующих условиях:
- пожилой возраст
- когнитивные нарушения
- зависимость более чем от двух видов повседневной жизни
- слабость
- несоответствие в диетической практике
- Хроническая болезнь почек поздняя стадия
- ограниченная продолжительность жизни
- ординатор на длительный срок
- длительный диабет
- Наличие множественных коморбидных состояний
- Получение помощи в конце жизни
- тяжелая или рецидивирующая гипогликемия
- прием инсулина или сульфонилмочевины
- непреднамеренная потеря веса.
Первичные стратегии деинтенсификации включают:
- упрощение схем (например, переход с нескольких ежедневных инъекций инсулина на один раз в день базальный инсулин)
- отмена или сокращение приема лекарств, способствующих гипогликемии или вызывающих побочные реакции
- частый мониторинг побочных реакций для определения необходимости деинтенсификации
- отслеживает реакцию пациента на деинтенсификацию, включая гликемический контроль и качество жизни.
По материалам: Американская диабетическая ассоциация, 2019; Абдельхафиз, Синклер 2018; Seidu et al. 2019
Внимательный подход
Ведение диабета 2 типа у пожилых людей сложно и требует вдумчивого подхода. APRN имеют хорошие возможности для разработки безопасных и эффективных планов лечения и для оснащения пациентов и лиц, осуществляющих уход, инструментами, необходимыми им для безопасного управления процессом болезни. Необходимы дополнительные исследования по лечению диабета 2 типа в этой популяции, и в литературе по деинтенсификации лечения существует значительный пробел.Пока эти доказательства не существуют, APRN должны постоянно оценивать безопасность лечения.
Кэрри Палмер — адъюнкт-профессор и ведущий преподаватель DNP в Школе медсестер Чапел-Хилл Университета Северной Каролины.
Список литературы
Группа экспертов по обновлению критериев пива Американского гериатрического общества, 2019 г. Американское гериатрическое общество 2019 обновило критерии AGS Beers Criteria® для потенциально несоответствующего использования лекарств у пожилых людей. J Am Geriatr Soc. 2019; 67 (4): 674-94.
Абдельхафиз А.Х., Синклер А.Дж. Снижение интенсификации гипогликемических препаратов — использование подхода систематического обзора для выявления проблем безопасности у пожилых людей с диабетом 2 типа. J Осложнения диабета. 2018; 32 (4): 444-50.
Aldrich S, Ashjian E. Использование агонистов рецептора GLP-1 у пациентов с T2DM и хроническим заболеванием почек. Медсестра Практ. 2019; 44 (3): 20-8.
Американская диабетическая ассоциация. Пожилые люди: Стандарты медицинской помощи при диабете — 2019. Уход за диабетом. 2019; 42 (приложение 1): С139-47.
Американская диабетическая ассоциация. Фармакологические подходы к лечению гликемии: стандарты медицинской помощи при диабете — 2019. Уход за диабетом. 2019; 42 (приложение 1): S90-S102.
Aspinall SL, Hanlon JT, Niznik JD, Springer SP, Thorpe CT. Выписывание у пожилых пациентов домов престарелых: Сосредоточьтесь на инновационных комплексных мерах по снижению дозировки. Innov Aging. 2017; 1 (2): 1-8.
Центры по контролю и профилактике заболеваний. Национальный статистический отчет по диабету, 2020: оценки диабета и его бремени в Соединенных Штатах. cdc.gov/diabetes/pdfs/data/statistics/national-diabetes-statistics-report.pdf
Фриман Дж. Управление гипогликемией у пожилых людей с диабетом 2 типа. Постградская медицина . 2019; 131 (4): 241-50.
Hsia DS, Grove O, Cefalu WT. Обновленная информация об ингибиторах SGLT2 для лечения сахарного диабета. Curr Opin Endocrinol Diabetes Obes. 2017; 24 (1): 73-9.
Иноуе С.К., Студенски С., Тинетти М.Э., Кучель Г.А. Гериатрические синдромы: клинические, исследовательские и политические последствия основной гериатрической концепции. J Am Geriatr Soc. 2007; 55 (5): 780-91.
Gomez-Peralta F, Abreu C, Lecube A и др. Практический подход к применению ингибиторов SGLT2 при диабете 2 типа. Diabetes Ther. 2017; 8 (5): 953-62.
Койе Д.Н., Мальяно Д.Д., Нельсон Р.Г., Павков М.Е. Глобальная эпидемиология диабета и болезней почек. Adv Хроническая почечная недостаточность. 2018; 25 (2): 121-32.
Левандович А., Сковронек П., Максимюк-Клос А., Пяткевич П. Гигантские гериатрические синдромы усугубляются диабетическими осложнениями. Gerontol Geriatr Med. 2018; 11 (4): 2333721418817396.
Лонго М., Белластелла Г., Майорино М. И., Мейер Дж. Дж., Эспозито К., Джульяно Д. Диабет и старение: от целей лечения к фармакологической терапии. Фронт эндокринол. 2019; 10: 45 .
Munshi MN, Slyne C, Segal AR, Saul N, Lyons C, Weinger K.Упрощение режима инсулина у пожилых людей и риск гипогликемии. JAMA Intern Med. 2016; 176 (7): 1023-5.
Пилла С.Дж., Сигал, Дж.Б., Александр Г.К., Бойд С.М., Марутер Н.М. Различия в национальных схемах лечения диабета и тенденциях у пожилых и молодых людей. J Am Geriatr Soc. 2019; 67 (5): 1066-73.
Шлендер Л., Мартинес Ю.В., Адениджи С. и др. Эффективность и безопасность метформина при лечении сахарного диабета 2 типа у пожилых людей: систематический обзор для разработки рекомендаций по сокращению потенциально несоответствующих назначений. BMC Geriat. 2017; 17 (приложение 1): 99-117.
Scirica BM, Bhatt DL, Braunwald E, et al. Саксаглиптин и сердечно-сосудистые исходы у пациентов с сахарным диабетом 2 типа. N Engl J Med. 2013; 369 (14): 1317-26.
Scirica BM, Braunwald E, Raz I, et al. Сердечная недостаточность, саксаглиптин и сахарный диабет: наблюдения рандомизированного исследования SAVOR-TIMI 53. Тираж . 2014; 130 (18): 1579-88.
Сейду С, Кунуцор С.К., Топсевер П, Хэмблинг СЕ, Cos FX, Хунти К.Деинтенсификация у пожилых пациентов с диабетом 2 типа: систематический обзор подходов, показателей и результатов. Diabetes Obes Metab; 2019; 21 (7): 1668-79.
Ватт Н.Б., Билезикян Дж. П., Усискин К. и др. Влияние канаглифлозина на риск переломов у пациентов с сахарным диабетом 2 типа. J Clin Endocrinol Metab. 2016; 101 (1): 157-66.
Уиттакер К.Ф., Миклич М.А., Пател Р.С., Финк Дж. Принципы и практика лекарственной безопасности при ХБП. Clin J Am Soc Nephrol. 2018; 13 (11): 1738-46.
Wiviott SD, Raz I, Bonaca MP, et al. Дапаглифлозин и сердечно-сосудистые исходы при диабете 2 типа. N Engl J Med. 2019; 380 (4): 347-57.
Использование инсулина для лечения плохо контролируемого диабета 2 типа в 2020 году | Клиническая фармация и фармакология | JAMA
Распространенность диабета 2 типа в США продолжала расти и, по оценкам, в 2015 году затронула 9,4% взрослого населения США. 1 Недавние рекомендации Американской диабетической ассоциации (ADA) по лечению диабета рекомендуют выбирать терапию второй линии после метформина на основании наличия сопутствующих заболеваний сердечно-сосудистой системы и / или почек, риска увеличения веса и гипогликемии, а также стоимости (рисунок). 2 Существует мало доказательств или указаний относительно того, как лечение может отличаться в зависимости от того, насколько гемоглобин A 1c (HbA 1c ) пациента выше целевого значения после начала лечения метформином. В руководстве рекомендуется, чтобы пациенты с атеросклеротическим сердечно-сосудистым заболеванием (ASCVD), хроническим заболеванием почек (CKD) или сердечной недостаточностью получали лечение ингибитором натрия-глюкозного котранспортера 2 (SGLT2) или рецептором глюкагоноподобного пептида 1 (GLP-1R). ) агонист, независимо от HbA 1c . 2 Исключения включают явные признаки катаболизма, такие как непреднамеренная потеря веса, HbA 1c выше 10,0% или уровни глюкозы выше 300 мг / дл, в таких случаях можно рассмотреть инсулин. Пациентам, у которых нет ASCVD или CKD, рекомендуются другие антигипергликемические средства, такие как ингибиторы дипептидилпептидазы 4 или тиазолидиндионы, когда необходимо минимизировать риск гипогликемии. Когда снижение веса (или содействие похуданию) является основной целью, рекомендуется использование ингибиторов SGLT2 и агонистов GLP-1R.Когда стоимость является основной проблемой, особое внимание уделяется использованию сульфонилмочевины и тиазолидиндионов. Все эти рекомендации предшествуют рекомендациям по началу инсулиновой терапии, которая рекомендуется в конце или ближе к концу каждого алгоритма лечения. Когда стоимость является основным фактором, рекомендуется использовать базальный инсулин с наименьшими затратами на приобретение, и это обычно будет инсулин нейтрального протамина Хагедорна (НПХ).




