Информация для родителей детей с ретинопатией недоношенных
Дата публикации: . Категория: Советы врача.
Ретинопатия недоношенных (РН) — заболевание глаз недоношенного ребенка. Во всех развитых странах мира РН является одной из основных причин слепоты, слабовидения и нарушений зрения у детей с раннего возраста. Основная причина этого заболевания — преждевременное рождение ребенка: чем раньше срока и с меньшей массой тела родился ребенок, тем чаще у него развивается ретинопатия, и тем тяжелее она протекает. Кроме того, при наличии у ребенка сопутствующих заболеваний со стороны других органов (пневмония, пороки сердца, внутриутробная инфекция и др.) тяжесть ретинопатии усугубляется.
Первые признаки заболевания появляются на 4 — 9 неделе жизни недоношенного ребенка.
В течении РН, согласно международной классификации, выделяют 5 стадий.
На 1 и 2 стадиях заболевание может самостоятельно остановиться и не требует никакого лечения.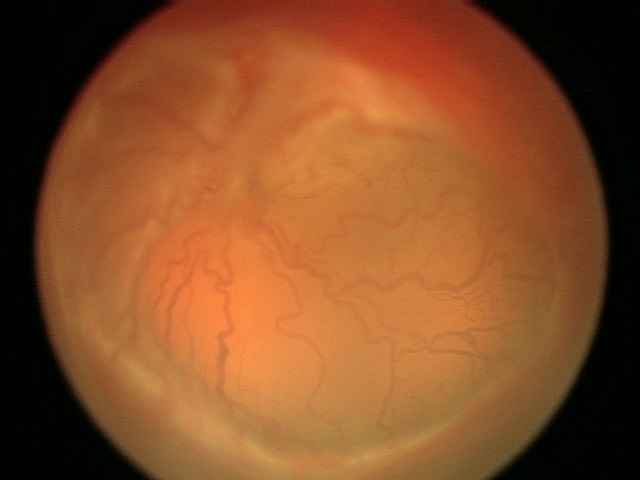
При прогрессировании РН до 3 стадии, «пороговой», в большинстве случаев болезнь самостоятельно не останавливается и требуется лечение (коагуляция сетчатки), момент проведения и сроки которого определяет офтальмолог. Правильно и своевременно проведенное лечение сохраняет зрение 75–99% пациентов в зависимости от формы заболевания.
Если лечение не проводилось, а иногда и после проведенного лечения, ретинопатия продолжает прогрессировать до 4 и 5 стадий, при которых развивается отслойка сетчатки, что приводит к резкому нарушению зрения, вплоть до слепоты. В этих случаях возможно проведение хирургического лечения (удаляются рубцы из стекловидного тела и с поверхности сетчатки, а при необходимости — удаляется хрусталик). Эти операции проводятся в специализированных клиниках, а сроки и методы операции определяются опытными хирургами-офтальмологами.
Следует знать, что даже при успешно проведенной операции при 4 и 5 стадии ретинопатии недоношенных значительного улучшения зрения, как правило, не происходит, возможно сохранение лишь светоощущения или остаточного предметного зрения. В большинстве случаев операции на глазах с 4 и 5 стадиями носят органосохранный характер.
В большинстве случаев операции на глазах с 4 и 5 стадиями носят органосохранный характер.
Наиболее тяжелой формой ретинопатии недоношенных является задняя агрессивная ретинопатия недоношенных, развивающаяся, как правило, у наиболее соматически отягощенных и глубоко недоношенных младенцев, с экстремально низкой массой тела при рождении (менее 1000 г.). При этой форме заболевание быстро прогрессирует, хуже поддается лечению, а прогноз по зрению весьма неблагоприятный. Этот диагноз требует более частых осмотров (2 -3 раз в неделю), более ранней и интенсивной коагуляции сетчатки.
Надо знать, что даже применение всего арсенала современных средств лазерного и хирургического лечения не всегда дает желаемый результат, снижение зрения различной степени наступает у 40–75% пролеченных детей.
Кроме того, у недоношенных детей нарушение зрения может быть связано не только с последствиями перенесенной ретинопатии, но и с частым развитием у них близорукости, косоглазия, наличием патологии зрительного нерва и коры головного мозга.
Таким образом, дети, перенесшие ретинопатию недоношенных, независимо от тяжести заболевания, нуждаются в длительном диспансерном наблюдении у офтальмолога.
Ретинопатия недоношенных
Ретинопатия недоношенных – тяжелое заболевание глаз, развивающееся преимущественно у недоношенных детей и сопровождающееся изменениями в сетчатке и стекловидном теле, и потенциально ведущее к слепоте, так как заболевание отличается тяжестью течения и быстротой прогрессирования.
ПОДРОБНЕЕ
Недоношенные дети страдают ретинопатией из-за общего недоразвития глазного яблока, сетчатки и особенно ее сосудистой системы. При развитии глазного яблока, сосуды начинают формироваться в центральной зоне сетчатки и к 35 неделе гестации достигают периферических отделов с внутренней стороны и к 40 неделе — с наружней. Таким образом, у преждевременно рожденных детей сетчатка васкуляризированна не полностью, и чем меньше срок гестации, тем больше площадь бессосудистых зон и тем выше риск ретинопатии.
Таким образом, у преждевременно рожденных детей сетчатка васкуляризированна не полностью, и чем меньше срок гестации, тем больше площадь бессосудистых зон и тем выше риск ретинопатии.
К наиболее значимым неонатальным факторам риска возникновения ретинопатии недоношенных относятся — низкая масса тела ребенка при рождении, синдром дыхательных расстройств, тяжелая асфиксия.
ДИАГНОСТИКА РЕТИНОПАТИИ НЕДОНОШЕННЫХ
ЛЕЧЕНИЕ
На первой и второй стадии ретинопатии недоношенных, при отсутствии плюс-болезни, в 70 % возможно самопроизвольный регрес заболевания, поэтому практикуется тактика регулярного наблюдения.
При развитии третьей стадии или агрессивном течении ретинопатии недоношенных (так называемой плюс-болезни) решающим может стать каждый день, в этом случае показана незамедлительная лазеркоагуляция. Лазеркоагуляция является наиболее эффетивным методом борьбы с ретинопатией. Оптимальные сроки проведения лазерной операции зависят от стадии и степени активности заболевания (чаще 5-8 неделя после орждения).
В Тамбовском филиале детям с ретинопатией недоношенных оказывается динамическое наблюдение с диагностикой, скрининг заболевания с проведением на современном оборудовании лазерного лечения с последующей наблюдением и реабилитацией.
При обращении на обследование необходимо иметь с собой общую выписку из роддома.
Новые возможности в ведении пациентов с ретинопатией недоношенных (обзор литературы и анализ собственных данных) | Катаргина
1. Solebo A.L., Teoh L., Rahi J. Epidemiology of blindness in children. Arch. Dis. Child. 2017; 102: 853–7. doi:10.1136/archdischild-2016-310532
2.
3. The early treatment for retinopathy of prematurity cooperative group. Final visual acuity results in the early treatment for retinopathy of prematurity study. Arch Ophthalmol. 2010 June; 128(6): 663–71. doi:10.1001/archophthalmol.2010.72
4. Yoon J.M., Shin D.H., Kim S.J., et al. Outcomes after laser versus combined laser and bevacizumab treatment for type 1 retinopathy of prematurity in zone 1. Retina. 2017; 37 (1): 88–96. doi:10.1097/IAE.0000000000001125
5. Sankar M.J., Sankar J., Chandra P. Anti-vascular endothelial growth factor (VEGF) drugs for treatment of retinopathy of prematurity. Cochrane Database Syst. Rev. 2018; 1: CD009734. doi:10.1002/14651858.CD009734.pub3
Sankar M.J., Sankar J., Chandra P. Anti-vascular endothelial growth factor (VEGF) drugs for treatment of retinopathy of prematurity. Cochrane Database Syst. Rev. 2018; 1: CD009734. doi:10.1002/14651858.CD009734.pub3
6. Kennedy K.A., Mintz-Hittner H.A. Medical and developmental outcomes of bevacizumab versus laser for retinopathy of prematurity. J. AAPOS. 2018; 22: 61–5. doi:10.1016/j.jaapos.2017.10.006
7. Lien R., Yu M.H., Hsu K.H., et al. Neurodevelopmental outcomes in infants with retinopathy of prematurity and bevacizumab treatment. PLoS One 2016; 11: e01480. doi:10.1371/journal.pone.0148019
8. Morin J., Luu T.M., Superstein R., et al. Neurodevelopmental outcomes following bevacizumab injections for retinopathy of prematurity. Pediatrics. 2016; 137: e20153218.
9. Storey P.P., Tauqeer Z., Yonekawa Y., et al. The impact of prefilled syringes on endophthalmitis following intravitreal injection of ranibizumab. Am. J. Ophthalmol. 2019; 199: 200–8. doi:10.1016/j.ajo.2018.11.023
10. Lyu J., Zhang Q., Chen C.L., et al. Recurrence of retinopathy of prematurity after intravitreal ranibizumab monotherapy: timing and risk factors. Invest. Ophthalmol. Vis. Sci. 2017; 58: 1719–25. doi:10.1167/iovs.16-20680
11. Lepore D., Quinn G.E., Molle F., et al. Follow-up to age 4 years of treatment of type 1 retinopathy of prematurity intravitreal bevacizumab injection versus laser: fluorescein angiographic findings. Ophthalmol. 2018; 125: 218–26. doi:10.1016/j.ophtha.2017.08.005
12. Mintz-Hittner H.A., Kennedy K.A., Chuang A.Z. Group B-RC. Efficacy of intravitreal bevacizumab for stage 3+ retinopathy of prematurity. N. Engl. J. Med. 2011 Feb 17; 364 (7): 603–15. doi: 10.1056/NEJMoa1007374
Mintz-Hittner H.A., Kennedy K.A., Chuang A.Z. Group B-RC. Efficacy of intravitreal bevacizumab for stage 3+ retinopathy of prematurity. N. Engl. J. Med. 2011 Feb 17; 364 (7): 603–15. doi: 10.1056/NEJMoa1007374
13. Early Treatment for Retinopathy of Prematurity Cooperative G. Revised indications for the treatment of retinopathy of prematurity: results of the early treatment for retinopathy of prematurity randomized trial. Arch. Ophthalmol. 2003 Dec; 121 (12): 1684–94. doi: 10.1001/archopht.121.12.1684
14. Autrata R., Krejcirova I., Senkova K., et al. Intravitreal pegaptanib combined with diode laser therapy for stage 3+ retinopathy of prematurity in zone I and posterior zone II. Eur. Jour. Ophthal. 2012; 22 (5): 687–94. doi:10.5301/ejo.5000166
15. Инструкция по медицинскому применению лекарственного препарата Луцентис ® ЛСР-004567/8 от 15. 06.2020. https://grls.rosminzdrav.ru/GRLS.aspx
06.2020. https://grls.rosminzdrav.ru/GRLS.aspx
16. Gonzales J.M.G., Snider L., Blair M., et al. Prophylactic peripheral laser and fluorescein angiography after bevacizumab for retinopathy of prematurity. Retina. 2018; 38 (4): 764–72. doi:10.1097/IAE.0000000000001581
17. Wallace D.K., Dean T.W., Hartnett M.E., et al. A dosing study of bevacizumab for retinopathy of prematurity. Ophthalmology. 2018 Dec; 125 (12): 1961–6. doi: 10.1016/j.ophtha.2018.05.001
18. Chan J.J., Lam C.P., Kwok M.K., et al. Risk of recurrence of retinopathy of prematurity after initial intravitreal ranibizumab therapy. Sci Rep. 2016; 6: 27082. doi: 10.1038/srep27082
19. Moshfeghi D.M. Systemic solutions in retinopathy of prematurity. Am. J. Ophthalmol. 2018 Sep; 193:xiv-xviii. doi: 10.1016/j.ajo.2018.05.013
Am. J. Ophthalmol. 2018 Sep; 193:xiv-xviii. doi: 10.1016/j.ajo.2018.05.013
20. Катаргина Л.А., Демченко Е.Н. Медикаментозное лечение активной РН (антиVEGF-терапия активной РН). В кн.: Нероев В.В., Катаргина Л.А. Ретинопатия недоношенных. Москва: Издательство ИКАР, 2020.
21. Stahl A., Krohne T.U., Eter N., et al. Comparing alternative Ranibizumab dosages for safety and efficacy in retinopathy of prematurity: A randomized clinical trial. JAMA Pediatrics. 2018; 172 (3): 278–86. http://dx.doi.org/10.1001/jamapediatrics.2017.4838
22. Zhang G., Yang M., Zeng J., et al. Comparison of intravitreal injection of ranibizumab versus laser therapy for zone ii treatment-requiring retinopathy of prematurity. Retina. 2017; 37 (4): 710–7. http://dx.doi.org/10.1097/iae. 0000000000001241
0000000000001241
23. Feng J., Qian J., Jiang Y., et al. Efficacy of primary intravitreal ranibizumab for retinopathy of prematurity in China. Ophthalmology. 2017 March; 124 (3): 408–9. doi:10.1016/j.ophtha.2016.10.032
24. US National Institutes of Health. ClinicalTrials.gov. NCT02640664. Rainbow Extension Study (Rainbow Ext). Available at: https://clinicaltrials.gov/ct2/show/NCT02640664
25. Yonekawa Y., Wu W.-C., Nitulescu C.E., et al. Progressive retinal detachment in infants with retinopathy of prematurity treated with intravitreal bevacizumab or ranibizumab. Retina. 2018; 38: 1079–83. doi:10.1097/IAE.0000000000001685
Три дня до слепоты. О ретинопатии
Можно сказать, перефразировав классика: все зрячие люди видят одинаково (хотя и с разными несовершенствами, но видят же), а незрячие — не видят в силу самых разных причин.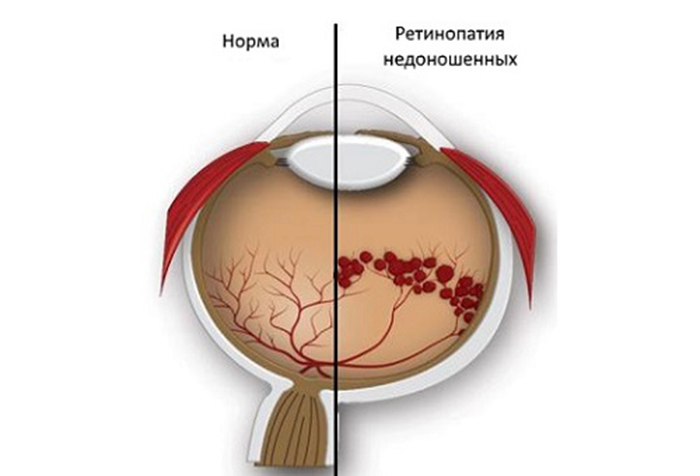 Кто-то теряет зрение в зрелом возрасте, кто-то не видит с рождения, но бывает, что у ребенка изначально есть шанс видеть практически как все, но он его теряет. Это нередко происходит с недоношенными детьми на втором-третьем месяце жизни, когда их настигает очень коварная и стремительная болезнь — ретинопатия. Именно из-за неё, не получив вовремя нужного лечения, в своё время стали слепыми или почти незрячими многие люди.
Кто-то теряет зрение в зрелом возрасте, кто-то не видит с рождения, но бывает, что у ребенка изначально есть шанс видеть практически как все, но он его теряет. Это нередко происходит с недоношенными детьми на втором-третьем месяце жизни, когда их настигает очень коварная и стремительная болезнь — ретинопатия. Именно из-за неё, не получив вовремя нужного лечения, в своё время стали слепыми или почти незрячими многие люди.
Так что же такое ретинопатия и почему она так опасна?
Ретинопатия — это невоспалительное поражение сетчатки, вызванное сосудистыми нарушениями. Основная причина этой болезни — нарушение кровообращения в сосудах глаза.
Сетчатка — внутренняя оболочка глаза — является периферическим отделом зрительного анализатора и содержит фоторецепторные клетки, обеспечивающие восприятие и преобразование электромагнитного излучения видимой части спектра в нервные импульсы, а также их первичную обработку.
Глаз доношенного ребенка имеет почти полностью сформированную сетчатку. Кровеносные сосуды, обеспечивающие питание сетчатки, начинают расти из заднего отдела (от диска зрительного нерва) к переднему с 16 недели внутриутробного развития. С носовой стороны сетчатки их развитие заканчивается приблизительно к 36 неделе, а с височной — к 39-40 неделе. Таким образом, к моменту рождения ребенка формирование кровеносных сосудов сетчатки должно быть завершено.
Когда ребенок рождается раньше срока, сетчатка сформирована не полностью. Она имеет кровеносные сосуды только в заднем отделе, в области зрительного нерва, а в переднем остается бессосудистая, так называемая аваскулярная зона. У ребенка со степенью недоношенности 33-34 недели в большинстве случаев сетчатка почти полностью развита. А вот у детей с меньшим сроком (меньше 31-32 недель), недоразвитие сетчатки выражено значительно больше и находится в обратной пропорциональности зависимости от времени их рождения. Вследствие ранних родов происходит обширный неправильный рост кровеносных сосудов — и, как следствие, развивается ретинопатия недоношенных. Если не принять меры и не остановить её стремительное течение — а порой счет идет даже не на дни, а буквально на часы — сетчатка начинает отслаиваться, и ребенок теряет зрение навсегда: без сетчатки глаз не может видеть…
Вследствие ранних родов происходит обширный неправильный рост кровеносных сосудов — и, как следствие, развивается ретинопатия недоношенных. Если не принять меры и не остановить её стремительное течение — а порой счет идет даже не на дни, а буквально на часы — сетчатка начинает отслаиваться, и ребенок теряет зрение навсегда: без сетчатки глаз не может видеть…
Стадии ретинопатии и их лечение
Ретинопатия недоношенных развивается по стадиям. Болезнь всегда начинается с первой и, в зависимости от различных факторов, достигает той или иной стадии. Различают всего 5 стадий: 1-3 (активные) и 4-5 (рубцовые).
1 стадия: происходит формирование разделительной (демаркационной) линии между нормально развитой сетчаткой, т.е. с кровеносными сосудами, и незрелой, т.е. без сосудов.
2 стадия: при этой стадии линия становится более заметной и превращается в гребень, который возвышается над поверхностью сетчатки. По последним данным именно при этой стадии очень эффективно лечение.
3 стадия: прогрессирование ретинопатии приводит к появлению большого количества хрупких новообразованных сосудов в ответ на длительную гипоксию (недостаток кислорода) сетчатки. Сосуды начинают расти от гребня к центру глаза, т.е. в стекловидное тело. При этом различают 3 степени выраженности этого процесса: А, В и С. Эта стадия считается отправным пунктом, когда глазное яблоко не может себя излечить (порог болезни).
«+»-болезнь: этим термином обозначается степень агрессивности болезни и скорость ее прогрессирования. Клинически это проявляется расширением и извитостью сосудов сетчатки в области зрительного нерва. Появление «+»-болезни может происходить на любой стадии, но чаще всего такие изменения сосудов выявляются еще до появления признаков 1 стадии. Это говорит о том, что заболевание носит весьма агрессивный характер и имеет молниеносное течение.
Лечение 1-3 (активных) стадий
Основные методы лечения в этой фазе
- введение (уколы) ингибитора СЭФР
- лазерная коагуляция сетчатки
- криопексия (замораживание) сетчатки
Особое значение имеют сроки выполнения этих процедур. Буквально несколько лет назад считалось, что операцию надо проводить только тогда, когда болезнь достигла своего «порога» — 3-й стадии. Но в настоящее время это мнение изменилось. Теперь считается, что операцию следует выполнять на более ранних сроках, т.е. при 2-й, и уже даже 1-й стадии заболевания. Особенно следует спешить, когда имеются признаки «+»-болезни (расширение сосудов сетчатки). При такой форме заболевания счет идет уже даже не на недели, а на дни. Обычно возраст ребенка в этот момент составляет 1,5 — 2 месяца. Вовремя выполненная операция в значительной мере способствует стиханию активности процесса, и болезнь переходит в стадию обратного развития. Это дает надежду, что ребенок останется зрячим. Несомненно, показания к операции и сроки ее проведения должен устанавливать врач-офтальмолог совместно с врачом-неонатологом.
Буквально несколько лет назад считалось, что операцию надо проводить только тогда, когда болезнь достигла своего «порога» — 3-й стадии. Но в настоящее время это мнение изменилось. Теперь считается, что операцию следует выполнять на более ранних сроках, т.е. при 2-й, и уже даже 1-й стадии заболевания. Особенно следует спешить, когда имеются признаки «+»-болезни (расширение сосудов сетчатки). При такой форме заболевания счет идет уже даже не на недели, а на дни. Обычно возраст ребенка в этот момент составляет 1,5 — 2 месяца. Вовремя выполненная операция в значительной мере способствует стиханию активности процесса, и болезнь переходит в стадию обратного развития. Это дает надежду, что ребенок останется зрячим. Несомненно, показания к операции и сроки ее проведения должен устанавливать врач-офтальмолог совместно с врачом-неонатологом.
4-5 (рубцовые) стадии
К сожалению, не всегда удается вовремя сделать лазерную коагуляцию и предотвратить прогрессирование болезни. К тому же часто процесс носит настолько агрессивный характер, что даже лазер не помогает. Ретинопатия продолжает прогрессировать, и развивается тракционная отслойка сетчатки. При этом происходит перерождение прозрачного гелеобразного стекловидного тела в рубец, который, прикрепляясь к сетчатке, деформирует и буквально «срывает» ее со своего места. Появлением частичной отслойки сетчатки и характеризуется 4 стадия. При этом различают 2 формы: 4а — когда отслойка не захватывает центральный отдел и 4б — когда в отслойку вовлекается центральная зона (в этой зоне самая высокая острота зрения).
К тому же часто процесс носит настолько агрессивный характер, что даже лазер не помогает. Ретинопатия продолжает прогрессировать, и развивается тракционная отслойка сетчатки. При этом происходит перерождение прозрачного гелеобразного стекловидного тела в рубец, который, прикрепляясь к сетчатке, деформирует и буквально «срывает» ее со своего места. Появлением частичной отслойки сетчатки и характеризуется 4 стадия. При этом различают 2 формы: 4а — когда отслойка не захватывает центральный отдел и 4б — когда в отслойку вовлекается центральная зона (в этой зоне самая высокая острота зрения).
При самом неблагоприятном течении болезни (в 5%), несмотря на проводимое лечение, отслойка сетчатки может перейти в тотальную, так называемую «воронкообразную» форму. Это 5 стадия болезни, при которой даже успешное хирургическое лечение приводит к малоудовлетворительному результату.
Большее значение имеет поддержание общего состояния ребенка в период его выхаживания (купирование дыхательной недостаточности, компенсация неврологических изменений, контроль за показателями уровня гемоглобина и концентрации кислорода в крови). Именно эти факторы во многом могут повлиять на течение ретинопатии недоношенных.
Именно эти факторы во многом могут повлиять на течение ретинопатии недоношенных.
Что делать?
Рекомендации фонда помощи недоношенным детям и их семьям «Провидение»
Уважаемые родители! Если случилось так, что Ваш ребенок родился недоношенным, не надо поддаваться панике.
1) первый осмотр ребенка офтальмологом должен состояться по достижении первого месяца жизни, но не позднее 1,5 месячного возраста!
2) осмотры офтальмологом должны проводится регулярно (каждую неделю) вплоть до 50-недельного возраста, даже если Ваш ребенок выписан из больницы и находится дома
3) при выявлении каких-либо признаков болезни, подумайте, какую Вы будете делать операцию и где. Благоприятный срок очень короткий, в этом мы убедились на собственном опыте
4) при развитии 4 и 5 стадии срочно (прямо сейчас) обратитесь к врачам, которые делают операции на таких стадиях — витреоретинальным хирургам.
На данный момент существуют два основных способа лечения ретинопатии недоношенных: коагуляция лазером и инъекция (укол) специального лекарства — ингибитора СЭФР — замедляющего патологический рост сосудов в сетчатку. Каждый метод имеет свои сильные и слабые стороны, что предполагает отдельный разговор. Выбор тактики лечения Вашего ребенка должен происходить в тесном контакте с врачом-офтальмологом, поскольку от его решений и действий будет зависеть зрение и вся дальнейшая судьба вашего ребенка. Поэтому всегда помните, что главные ответственные лица за своего ребенка — это его родители.
Будьте рассудительны и отнеситесь к ситуации максимально серьезно!
Ранняя витреальная хирургия в лечении задней агрессивной ретинопатии недоношенных | Терещенко
1. Neroev V.V, Kogoleva L.V., Katargina L.A. [Peculiarities of course and treatment results of retinopathy of prematurity in the first zone]. Osobennosti techenija i rezul’taty lechenija retinopatii nedonoshennyh pervoj zony [Annals of ophthalmology]. Vestnik oftal’mologii. 2013;3:24-27. (In Russ.).
Osobennosti techenija i rezul’taty lechenija retinopatii nedonoshennyh pervoj zony [Annals of ophthalmology]. Vestnik oftal’mologii. 2013;3:24-27. (In Russ.).
2. Tereshhenko A.V., Belyj Ju.A., Trifanenkova I.G., Tereshhenkova M.S. [Early diagnosis, monitoring and treatment of retinopathy of prematurity]. Rannjaja diagnostika, monitoring i lechenie retinopatii nedonoshennyh. Moscow, April, 2013. (In Russ.).
3. Sanghi G., Dogra M., Katoch D., Gupta A. Aggressive posterior retinopathy of prematurity: risk factors for retinal detachment despite confluent laser photocoagulation. Am J Ophthalmol. 2013;155(1):159-164. DOI: 10.1016/j.ajo.2012.07.012
4. Tereshhenko A.V., Belyj Ju.A., Volodin P.L. [Technology after pattern laser coagulation in aggressive posterior retinopathy of prematurity]. Tehnologija patternoj lazerkoaguljacija pri zadnej agressivnoj retinopatii nedonoshennyh [Kuban scientific medical Herald]. Kubanskij nauchnyj medicinskij vestnik. 2011;124(1):75-79. (In Russ.)
Tehnologija patternoj lazerkoaguljacija pri zadnej agressivnoj retinopatii nedonoshennyh [Kuban scientific medical Herald]. Kubanskij nauchnyj medicinskij vestnik. 2011;124(1):75-79. (In Russ.)
5. Tereshhenko A.V., Belyj Ju.A., Volodin P.L., Trifanenkova I.G., Sidorova Ju.A. [Treatment of active stages of retinopathy of prematurity tern using laser coagulation of the retina technology]. Lechenie aktivnyh stadij retinopatii nedonoshennyh s ispol’zovaniem patternovoj tehnologii lazerkoaguljacii setchatki [Siberian scientific medical journal]. Sibirskiy nauchnyy meditsinskiy zhurnal. 2014;34(3):98-103. (In Russ.)
6. Tereshhenko A.V., Belyj Ju.A., Panamareva S.V. [Tactics surgery of retinal detachment with the progression of retinopathy of prematurity after laser treatment]. Taktika hirurgii otslojki setchatki pri progressirovanii retinopatii nedonoshennyh posle lazernogo lechenija [[Siberian scientific medical journal]. ]. Sibirskiy nauchnyy meditsinskiy zhurnal. 2015;35(1):28-32. (In Russ.).
]. Sibirskiy nauchnyy meditsinskiy zhurnal. 2015;35(1):28-32. (In Russ.).
7. Trifanenkova I.G., Judina N.N., Judina Ju.A. [Features of surgical treatment of local tractional retinal detachment in retinopathy of prematu]. Osobennosti hirurgicheskogo lechenija lokal’noj trakcionnoj otslojki setchatki pri retinopatii nedonoshennyh. [Annals of Orenburg State University].
8. Vestnik Orenburgskogo gosudarstvennogo universiteta. 2014;173(12):313-317. (In Russ.).
9. Azuma N., Ishikawa K., Hama Y. Early vitreous surgery for aggressive posterior retinopathy of prematurity. Am J Ophthalmol. 2006;142(4):636-43. DOI: 10.1016/j.ajo.2006.05.048
10. Babu N., Shah P., Narendran V. An easy method to raise the 25-gauge trocar and cannula system for retinopathy of prematurity-related lens-sparing vitrectomy. Retina. 2014;34(5):1014-5. DOI: 10.1097/IAE.0000000000000128
Retina. 2014;34(5):1014-5. DOI: 10.1097/IAE.0000000000000128
11. Ecsedy M., Recsan Z. Posterior hyaloid peeling in advanced stages of aggressive posterior ROP. Eur J Ophthalmol. 2011;21(2):179-82.
12. Micelli Ferrari T., Furino C., Lorusso V. Three-port lens-sparing vitrectomy for aggressive posterior retinopathy of prematurity: early surgery before tractional retinal detachment appearance. Eur J Ophthalmol. 2007;17(5):785-9.
13. Ahmanickaja L.I., Sidorenko E.N., Nikolaeva G.V., Kuznecova Ju.D. [Assessment of the buffering capacity of the vitreous body in aggressive posterior retinopathy of prematurity]. Ocenka bufernoj jomkosti steklovidnogo tela pri zadnej agressivnoj retinopatii nedonoshennyh. [Annals of ophthalmology]. Vestnik oftal’mologii. 2014;3:32-34. (In Russ.).
14. Mititelu M., Chaudhary K., Lieberman R. An evidence-based meta-analysis of vascular endothelial growth factor inhibition in pediatric retinal diseases: part 1. Retinopathy of prematurity. J Pediatr Ophthalmol Strabismus. 2012;49(6):332-40.
15. Alba L., Zaldua R., Masini R. Off-label use of intravitreal bevacizumab for severe retinopathy of prematurity. Arch Soc Esp Oftalmol. 2015; 90(2): 81-6. DOI: 10.1016/j.oftal.2014.09.011
16. Erol M., Coban D., Sari E. Comparison of intravitreal ranibizumab and bevacizumab treatment for retinopathy of prematurity. Arq Bras Oftalmol. 2015;78(6):340-3. DOI: 10.5935/0004-2749.20150090
17. Hwang C., Hubbard G., Hutchinson A., Lambert S. Outcomes after Intravitreal Bevacizumab versus Laser Photocoagulation for Retinopathy of Prematurity: A 5-Year Retrospective Analysis. Ophthalmology. 2015;122(5):1008-15. DOI: 10.1016/j.ophtha.2014.12.017
18. Klufas M., Chan R. Intravitreal anti-VEGF therapy as a treatment for retinopathy of prematurity: what we know after 7 years. J Pediatr Ophthalmol Strabismus. 2015;52(2):77-84. DOI: 10.3928/01913913-20150216-01
Центр мікрохірургії ока — Ретинопатии недоношеных детей
Среди причин детской слепоты и слабовидения вот уже несколько десятилетий ретинопатия недоношенных находится в центре внимания офтальмологов всего мира.
Недоношенные новорожденные составляют группу высокого риска перинатальной смертности или развития тяжелых соматических, неврологических, интеллектуальных и сенсорных осложнений. При этом глазная патология, и в первую очередь ретинопатия недоношенных, может привести к стойкой потере зрения и тем самым еще больше ухудшить и без того тяжелую ситуацию.
В результате снижения зрительных функций человек теряет способность в полной мере воспринимать действительность, снижается качество жизни. Слепота и слабовидения, развивающиеся из детства, приводят к зависимости от окружения, потери возможности социальной активности и полноценной трудовой деятельности, снижается адаптация к изменениям окружающего мира, повышается риск возникновения различных осложнений и заболеваний.
Данное заболевание представляет собой вазопролиферативное поражения сетчатки недоношенных детей.
Актуальность проблемы крайне высока, так как ретинопатия недоношенных является ведущей причиной детской слепоты и слабовидения, занимая в ее структуре 10-15%.
Ретинопатия недоношенных возникает в среднем у 20% недоношенных детей, однако Частота встречаемости заболевания широко варьирует в зависимости от структуры недоношенности, соматического статуса, отличий в условиях выхаживания недоношенных младенцев. Однако при этом существует тесная корреляционная связь между степенью незрелости и частотой развития ретинопатии недоношенных — чем больше незрелым рождается ребенок, тем больше у нее вероятность возникновения ретинопатии недоношенных. Например, у детей с массой тела при рождении менее 800 г частота ретинопатии недоношенных достигает 90%.
Несмотря на многочисленные работы, посвященные проблеме ретинопатии недоношенных, причины и механизмы развития заболевания по-прежнему недостаточно ясны, однако не вызывает сомнения его мультифакториальности.
Среди всех теорий развития ретинопатии недоношенных узловым моментом является факт нарушения строгой последовательности васкулогенез сетчатки, и приводит в конечном итоге к развитию патологического процесса в сетчатке недоношенного ребенка.
Согласно общепризнанному мнению, единственным способом ранней диагностики ретинопатии недоношенных, несомненно, является активный скрининг.
Офтальмологический контроль за возникновением и течением заболевания организуется с учетом ряда моментов: понимание того, в каких недоношенных может развиться ретинопатия недоношенных, в какие сроки процесс начинается, как быстро он прогрессирует; выбора непосредственной методики обзора, позволяет выявить клинические признаки заболевания и не нанести вред здоровью ребенка.
В основе этих мероприятий лежит выделение так называемой группы риска по развитию ретинопатии недоношенных, в которую входят недоношенные младенцы, гестационный возраст которых составляет менее 32 недель и масса тела при рождении менее 1500 г, а также более зрелые дети, но с отягощенным анамнезом и сопутствующей патологией .
Такие дети должны целенаправленно подвергаться систематическим обзорам квалифицированных и имеющих специальные навыки офтальмологов. Как правило, активный скрининг проводится непосредственно в местах выхаживания недоношенных детей, в неонатальных отделениях и центрах.
К счастью, в большинстве случаев ретинопатия недоношенных подвергается самопроизвольному регрессу без каких либо специальных вмешательств, при этом частота самопроизвольного регресса составляет около 80%. В других случаях заболевание прогрессирует до тех пороговых изменений, при которых необходимо ургентное вмешательства. Таким вмешательством является лазерные методики — золотой стандарт лечения ретинопатии недоношенных, направлены прежде всего на профилактику развития отслойки сетчатки, которое и является непосредственной причиной потери зрения.
В настоящее время технологический уровень лазерного оборудования достаточно высокий, и при использовании специальных профессиональных навыков проведения данного вмешательство эффективность лечения составляет 90%.
В ряде случаев развивается отслойка сетчатки — трагический итог развития заболевания и непосредственная причина слепоты. В таких случаях показано хирургическое лечение. Однако результаты хирургического вмешательства в настоящее время во всем мире неутешительные в функциональном плане, и часто они проводятся с паллиативной и органосохраняющей целью.
Однако, несмотря на всю сложность ретинопатии недоношенных, во всем мире ведется настойчивый поиск путей решения проблемы. Основные усилия офтальмологов направленные на выяснение основных механизмов развития заболевания. Также очевидно, что для проведения успешного лечения ретинопатии недоношенных и профилактики ее тяжелых последствий необходимо современное лечебно-диагностическое оборудование для выявления заболевания его ранних стадиях и проведения своевременного лечения.
Found a typo? Please select it and press Ctrl + Enter.
Ретинопатия недоношенных — Офтальмика
Ретинопатия недоношенных – поражение сетчатки, которое связано с нарушением процесса формирования сосудов при рождении раньше срока. У недоношенных малышей весом меньше 1.500 г патология развивается в 50% случаев, при массе от 700 до 1000 г – в 70%. У глубоко недоношенных деток с весом меньше 700 г, частота встречаемости заболевания достигает 90%.
Причины
Рост сосудов сетчатки происходит с 16 по 40 неделю беременности, поэтому, чем раньше рожден ребенок, тем больше имеется зон, лишенных сосудов. Развитию болезни способствует изменение парциального давления углекислого газа, кислорода в крови, потому что метаболические процессы, которые происходят в сетчатке, протекают без участия кислорода. Дополнительные факторы риска:- Анемия новорожденного.
- Внутричерепные родовые травмы.
- Гипоксия плода.
- Сепсис.
- Внутриутробные инфекции.
- Искусственная вентиляция легких.
Диагностика
Всех детей, рожденных раньше срока, обязательно осматривает офтальмолог через месяц, так как раньше этого времени признаки заболевания могут еще не проявиться. Главный метод диагностики – это исследование с помощью ретинальной камеры, которая позволяет выявить ретинопатию, определить ее степень и оценить общее состояние сетчатки. Также во время исследования можно делать фотографии, по которым в будущем можно следить за развитием заболевания.Стадии
В зависимости от локализации и степени выраженности изменений в сосудах, болезнь имеет 4 стадии:- Формирование демаркационной линии, которая разграничивает сосудистую зону от бессосудистой.
- Образование на демаркационной линии вала, в который врастают сосуды.
- Развитие экстраретинальной фиброваскулярной пролиферации. Сосуды вместе с соединительной тканью разрастаются по сетчатке.
- Частичная отслойка сетчатки.
Лечение
В 1 и 2 стадию ретинопатии лечение не назначают, но дети должны постоянно проходить осмотры офтальмолога. При прогрессировании заболевания и выявлении экстраретинальной пролиферации проводят крио- или лазерокоагуляцию участка сетчатки, который лишен сосудов. При отсутствии эффекта применяют витреоретинальную хирургию. Она включает в себя витрэктомию (частичное либо полное удаление стекловидного тела) и экстрасклеральное пломбирование, цель которого сблизить пигментный эпителий с участком сетчатки, который отслоился.Аветисов Э.С. с соавт. Руководство по детской офтальмологии. – М.: Медицина, 1987.
Нероев В.В., Катаргина Л.А. Ретинопатия недоношенных. Офтальмология. Нац. рук-во. Под ред. С.Э. Аветисова, Е.А. Егорова, Л.К. Мошетовой и др. М.: ГЭОТАР-Медиа. 2008.
Screening examination of premature infants for retinopathy of prematurity. American Academy of pediatrics/ Pediatrics. 2013. – N 1, V. 131.
Ретинопатия недоношенных
Что такое ретинопатия недоношенных?
Глаз часто сравнивают с фотоаппаратом. Передняя часть глаза содержит линзу, которая фокусирует изображения на внутренней стороне задней части глаза. Эта область, называемая сетчаткой, покрыта специальными нервными клетками, которые реагируют на свет.
Под сетчаткой находится сеть кровеносных сосудов. Эти кровеносные сосуды обычно быстро растут в последние несколько недель перед рождением ребенка.Если ребенок родился преждевременно, может быть проблема с этим ростом.
У некоторых недоношенных детей кровеносные сосуды превращаются в части глаза, которым они не принадлежат. Это может вызвать образование рубцовой ткани внутри глаза. Рубцовая ткань может повредить сетчатку и вызвать значительную потерю зрения. Это состояние называется ретинопатией недоношенных.
Почему у детей возникает ретинопатия недоношенных?
Большинство младенцев, родившихся недоношенными на срок около 2 месяцев или более или имеющих низкий вес при рождении, будут иметь определенную степень ретинопатии недоношенных.К счастью, это состояние часто не является тяжелым, не наносит вреда зрению и проходит без необходимости лечения.
Однако у некоторых младенцев ретинопатия недоношенных развивается очень быстро и может вызвать потерю зрения или даже слепоту.
За прошедшие годы врачи выявили несколько факторов, которые, по-видимому, ухудшают ретинопатию недоношенных, например, слишком много кислорода для недоношенных детей. Избегание этих вещей уменьшило количество детей с тяжелой ретинопатией недоношенных, но не устранило это состояние.
Невозможно предсказать, у каких детей разовьются более тяжелые формы ретинопатии недоношенных. Вот почему это очень важно для всех младенцев, родившихся на сроке 28 недель или раньше, которые при рождении весят менее 1500 граммов (около 3 фунтов 5 унций) или чей неонатолог считает их подвергнутыми высокому риску обследования на глаз. доктор. Этот экзамен часто проводится через 4-6 недель после рождения.
Как врач узнает, есть ли у ребенка ретинопатия недоношенных?
Врач будет использовать специальный инструмент, чтобы заглянуть внутрь глаза на сетчатку.Важной частью этого обследования является определение того, какая часть сетчатки каждого глаза может быть поражена ретинопатией недоношенных.
Врач оценивает результаты обследования по стандартной пятиступенчатой шкале. Ретинопатия недоношенных 1 стадии — наименее тяжелая форма заболевания, а стадия 5 — наиболее тяжелая.
Как лечится ретинопатия недоношенных?
Только врач может порекомендовать правильное лечение ребенка с ретинопатией недоношенных.Рекомендуемое лечение будет зависеть от степени тяжести ретинопатии.
Ретинопатия 1 или 2 стадии обычно не требует лечения. Вместо этого врач, вероятно, назначит частые осмотры глаз, чтобы убедиться, что состояние ребенка не ухудшается. Очень важно соблюдать эти назначения, потому что аномальные кровеносные сосуды могут начать расти в любой момент.
Врач может порекомендовать лечение на более высоких стадиях ретинопатии недоношенных. Единственное доступное лечение — хирургическое, и оно проводится под общим наркозом, то есть когда младенец «спит».«
К процедурам лечения ретинопатии недоношенных относятся:
- Лазерная фотокоагуляция. Эта процедура используется для остановки ненормального роста кровеносных сосудов через сетчатку. Хирург фокусирует лазерный луч на небольшом участке сетчатки, где растут кровеносные сосуды. Луч лазера нагревает это место, создавая крошечный ожог в кровеносных сосудах и останавливая их рост. В большинстве случаев аномальные кровеносные сосуды затем уменьшаются и исчезают.
- Криоретинопексия.Эта процедура также используется для остановки роста кровеносных сосудов. Но в этом лечении инструмент, называемый криозондом, помещается снаружи глаза. Наконечник этого инструмента становится очень холодным — настолько холодным, что замораживает аномальные кровеносные сосуды, растущие внутри глаза. Это также остановит рост кровеносных сосудов и заставит их сузиться.
- Склеральное пломбирование. Аномальные кровеносные сосуды и рубцовая ткань повреждают сетчатку, отрывая ее от внутренней поверхности глазного яблока.Это называется отслойкой сетчатки и может вызвать значительную потерю зрения. Один из способов уменьшить напряжение сетчатки — толкнуть стенку глазного яблока внутрь. Это можно сделать с помощью чего-нибудь похожего на резинку. Эта резинка оборачивается вокруг глазного яблока и прижимает внутреннюю поверхность глаза к сетчатке. Это называется короблением склеры. Эластичная лента удаляется, когда глаз перерастает ее или когда сетчатка снова прикрепляется к внутренней поверхности глаза.
- Витрэктомия. В глазах с большим количеством рубцовой ткани и кровеносных сосудов хирургу, возможно, придется удалить часть гелеобразной жидкости, которая заполняет большую часть внутренней части глаза. Этот материал называется стекловидным телом, а процедура его удаления называется витрэктомией. Помимо удаления стекловидного тела, хирург также удаляет рубцовую ткань, которая тянет сетчатку. Это должно помочь снизить вероятность отслоения сетчатки и предотвратить потерю зрения.
Насколько успешно лечение ретинопатии недоношенных?
У небольшого числа младенцев, нуждающихся в лечении ретинопатии недоношенных, лечение обычно хорошо помогает предотвратить потерю зрения. Самое важное, что могут сделать родители, чтобы помочь своему ребенку добиться наилучших результатов, — это соблюдать все назначенные приемы и следовать советам врача после любого лечения.
Ретинопатия недоношенных может сильно беспокоить родителей. Есть несколько групп, которые предлагают советы и поддержку родителям, в том числе Ассоциация ретинопатии недоношенных и родственных заболеваний.С ним можно связаться по телефону 800.788.2020 или www.vrrf.org.
Дополнительная информация
- Назначить встречу
- Или позвоните по телефону 216.444.2020 или 800.223.2273 доб. 4-2020, чтобы записаться на прием к офтальмологу из института Коула.
Инъекции в глаза при ретинопатии недоношенных (РН)
О ретинопатии недоношенных (РН)
Ретинопатия недоношенных (РН) — это потенциально слепящее глазное заболевание, которое в первую очередь поражает недоношенных детей с массой тела 1500 граммов или меньше, родившихся до 32 недель гестации (срок беременности у доношенных беременностей составляет 38–42 недели).Чем меньше размер ребенка при рождении, тем выше вероятность того, что у него разовьется ROP. Это заболевание, которое обычно развивается в обоих глазах, является одной из наиболее частых причин потери зрения в детстве и может приводить к ухудшению зрения на всю жизнь и слепоте.
Ежегодно в США рождается около 3,9 миллиона младенцев. Около 14 000 человек страдают от РН, и 90% из них имеют лишь легкую форму заболевания. Около 1100-1500 человек заболевают достаточно серьезной болезнью, требующей лечения, и ежегодно в США у 400-600 младенцев.С. стал юридически слепым от РН.
Ретинопатия недоношенных (РН)
Что вызывает ROP?
Несколько сложных факторов могут быть ответственны за развитие ROP. Глаз начинает развиваться примерно на 16 неделе беременности, когда кровеносные сосуды сетчатки начинают формироваться у зрительного нерва в задней части глаза. Кровеносные сосуды постепенно растут к краям развивающейся сетчатки, снабжая кислородом и питательными веществами. В течение последних 12 недель беременности глаз быстро развивается.Когда ребенок рождается доношенным, рост кровеносных сосудов сетчатки в основном завершается (рост сетчатки обычно заканчивается через несколько недель или месяцев после рождения). Но если ребенок рождается раньше срока, прежде чем эти кровеносные сосуды достигают краев сетчатки, нормальный рост сосудов может прекратиться. Края сетчатки, периферия, могут не получать достаточно кислорода и питательных веществ.
Помимо массы тела при рождении и гестационного возраста, другие факторы, связанные с наличием ROP, включают анемию, недостаточную прибавку в весе, переливание крови, респираторный дистресс, затрудненное дыхание и общее состояние здоровья младенца.
Стадии РН
Стадия I
Незначительное отклонение от нормы роста кровеносных сосудов. Многие дети, у которых развивается стадия I, выздоравливают без лечения и в конечном итоге развивают нормальное зрение. Заболевание проходит само по себе, без дальнейшего прогрессирования.
Стадия II
Умеренно ненормальный рост кровеносных сосудов. Многие дети, у которых развивается стадия II, выздоравливают без лечения и в конечном итоге развивают нормальное зрение. Заболевание проходит само по себе, без дальнейшего прогрессирования.
Стадия III
Сильно аномальный рост кровеносных сосудов.Аномальные кровеносные сосуды растут к центру глаза вместо того, чтобы следовать своему нормальному образцу роста вдоль поверхности сетчатки. У некоторых младенцев, у которых развивается стадия III, улучшается без лечения, и в конечном итоге у них появляется нормальное зрение. Однако, когда у младенцев есть определенная стадия III и развивается «плюс-болезнь», рассматривается вопрос о лечении. «Плюс болезнь» означает, что кровеносные сосуды сетчатки стали увеличены и перекручены, что указывает на обострение болезни. Лечение на этом этапе может предотвратить отслоение сетчатки.
Стадия IV
Частично отслоение сетчатки. Тяга от рубца, вызванного кровотечением, патологическими сосудами отрывает сетчатку от стенки глаза.
V стадия
Полностью отслойка сетчатки и конечная стадия заболевания. Если на этом этапе оставить глаз в покое, у ребенка могут быть серьезные нарушения зрения и даже слепота.
У большинства детей, у которых развивается ROP, есть стадии I или II. Однако у небольшого числа младенцев ROP ухудшается, иногда очень быстро.Необработанная ROP угрожает разрушить зрение.
Как лечится ROP?
Наиболее эффективными проверенными методами лечения ROP являются инъекции лекарств или лазерная терапия. Инъекции выполняются в стерильных условиях, чтобы снизить риск заражения. Использование шприца небольшого объема обеспечивает хороший ручной контроль на протяжении всей процедуры, что является ключевым фактором при инъекции в маленькие глаза под местной анестезией с непредсказуемым взаимодействием. Лазерная терапия «сжигает» периферию сетчатки, замедляя или обращая вспять аномальный рост кровеносных сосудов.К сожалению, лазерное лечение также может нарушить некоторое боковое зрение. Это делается для того, чтобы сохранить самую важную часть нашего зрения — острое центральное зрение, необходимое для таких «прямых» действий, как чтение, шитье и вождение.
Склеральная пряжка
Это включает в себя наложение силиконовой ленты на глаз и ее затяжку. Это предотвращает натягивание геля стекловидного тела на рубцовую ткань и позволяет сетчатке снова прижаться к стенке глаза. Младенцы, перенесшие склеральную пряжку, нуждаются в удалении повязки спустя месяцы или годы, поскольку глаз продолжает расти; иначе они станут близорукими.Склерные пряжки обычно выполняются младенцам с IV или V стадией.
Витрэктомия
Витрэктомия включает удаление стекловидного тела и замену его физиологическим раствором.
После удаления стекловидного тела рубцовая ткань на сетчатке может быть отслоена или отрезана, позволяя сетчатке расслабиться и снова прижаться к стенке глаза. Витрэктомия выполняется только на V стадии.
Почему после выписки из больницы рекомендуется обследование зрения?
Крайне важно пройти обследование глаз после выписки из больницы, поскольку ROP может не исчезнуть до выписки.Кроме того, даже при успешном лечении ROP недоношенность может привести к другим нарушениям зрения, таким как развитие амблиопии (ленивый глаз), смещение глаз (косоглазие), необходимость в очках (даже в молодом возрасте) и корковое нарушение зрения. Поэтому каждому недоношенному ребенку необходимо постоянное внимание офтальмолога.
По вопросам лечения ретинопатии недоношенных в Остине, штат Техас, звоните 800-252-8259.
Лечение ретинопатии недоношенных детей с аденовирусным конъюнктивитом
Ретинопатия недоношенных (РН) была серьезным проблемным заболеванием в детстве.Лазерная фотокоагуляция (LPC) доказала свою эффективность в большинстве случаев ROP. Аденовирусный конъюнктивит (АВК) является причиной эпидемий среди взрослого и педиатрического населения. Также сообщалось, что он несколько раз становился причиной вспышек в отделениях интенсивной терапии новорожденных (NICU). Здесь мы демонстрируем случай с AVC, который подвергся LPC для ROP. И мы обсуждаем методику лечения в таких случаях.
1. Введение
Ретинопатия недоношенных (РН) является ведущей причиной детской слепоты в развитых и развивающихся странах мира [1].Для лечения заболевания применялись криотерапия, лазерная фотокоагуляция (LPC), а затем интравитреальная инъекция бевацизумаба (IVB). Хотя LPC был основным вариантом лечения для большинства случаев ROP, терапия IVB предоставила нам альтернативный метод лечения [2–4].
Аденовирусный конъюнктивит (АВК), острая глазная инфекция, включает такие симптомы, как светобоязнь, инъекция конъюнктивы и чрезмерное слезотечение [5]. Распространенной формой АВК является эпидемический кератоконъюнктивит, который является причиной нескольких вспышек среди взрослого и педиатрического населения [6–8].В различных исследованиях сообщалось о вспышках, вызванных аденовирусными инфекциями, в отделениях интенсивной терапии новорожденных (NICU). Также ранее была опубликована связь между исследованиями AVC и ROP [9–11].
Нашей целью в этом исследовании было представить наш клинический подход к LPC для ROP у недоношенных новорожденных, инфицированных AVC.
2. История болезни
Младенец с гестационным возрастом (GA) 32 недели и массой тела при рождении (BW) 1440 г был впервые обследован в послеродовой 36-недельный период для планового скрининга ROP в отделении интенсивной терапии в отделении интенсивной терапии беременных и детских болезней Zeynep Kamil. Исследовательская больница.При первом посещении при исследовании глазного дна в соответствии с Международной классификацией ретинопатии недоношенных (ICROP) была отмечена стадия 1 ROP зоны II без плюс-болезни [12]. Других аномалий в переднем и / или заднем сегменте у ребенка не выявлено. Через пять дней у ребенка появился периорбитальный отек, покраснение и слезотечение, по поводу чего была запрошена консультация офтальмолога. В том же отделении было еще 6 младенцев с такими же симптомами в одно и то же время. Был поставлен диагноз предполагаемой АВК, и всем пострадавшим новорожденным было назначено одно и то же лекарство, включая местные капли с антибиотиком, капли искусственной слезы и орошение конъюнктивы разбавленным повидон-йодом.Из-за того, что не проводились какие-либо лабораторные исследования для обнаружения антигена аденовируса, диагноз предполагаемой АВК был поставлен эмпирически у всех младенцев, у которых были одинаковые результаты. Все дети, пострадавшие от ОВК, были изолированы в другой комнате в отделении интенсивной терапии. Еженедельные осмотры на AVC проводились в течение периода последующего наблюдения. В нашем случае развилась двусторонняя ROP 3-й зоны II зоны с положительной болезнью через 39 недель после рождения. У ребенка все еще наблюдался хемоз конъюнктивы, легкий отек век, образование псевдомембран на конъюнктиве предплюсны и умеренный отек роговицы обоих глаз; см. рисунок 1.
Лазерное лечение было рассмотрено для предотвращения прогрессирования ROP. У родителей было получено подробное информированное согласие. Для лазерной абляции использовалось устройство с диодным лазером 810 нм (Iridex; Oculight SL, Mountainview, CA, USA). Лазер был доставлен в бессосудистую сетчатку кпереди от гребня и кзади от гребня, в котором участвовало большее количество фиброваскулярного компонента. Количество лазерных пятен, нанесенных на правый и левый глаз, составляло 620 и 605 на первом лазерном сеансе соответственно.Сеанс LPC завершился из-за усиления хемоза конъюнктивы, кровоизлияния в конъюнктиву и помутнения сред глаза. Актуальные капли были продолжены. А через пять дней после первого лазерного сеанса ребенку был проведен второй лазерный сеанс, чтобы завершить абляцию остальных бессосудистых зон сетчатки. Всего за второй сеанс лазера было нанесено 356 и 325 лазерных пятен соответственно.
Младенец полностью выздоровел от АВК через неделю после второго сеанса лазера (рис. 1). ROP начала разрешаться и регрессировала через 3 недели до благоприятного исхода.
3. Обсуждение
Существует несколько типов аденовирусной инфекции у новорожденных, включая наиболее частые: 4, 8, 11, 19 и 37. Вспышки, вызванные AVC в центрах интенсивной терапии интенсивной терапии, остаются важным сопутствующим фактором, особенно у младенцев, получающих лечение. требующие ROP [13]. Насколько нам известно, в предыдущей литературе не было информации о подходе к лечению в таких случаях. Поэтому нашей целью в этом отчете было представить случай ROP, инфицированного AVC, и обсудить наши методы лечения.
Ранее указывалось, что вспышки АВК в отделениях интенсивной терапии обычно проявляются после процедур офтальмологического обследования из-за загрязненных инструментов [9, 11]. Низкая масса тела и факторы ухода за пациентами также являются другими причинами конъюнктивита у недоношенных детей [14]. Всего за период исследования в отделении интенсивной терапии новорожденных было инфицировано ОВК у 7 новорожденных, и на текущий случай повлияло распространение этой инфекции. Одноразовые виды оборудования (зеркало для век и депрессор) обычно используются в нашей клинике для исследований ROP.Однако ряд других факторов, таких как неадекватная гигиена рук, не исключая инфицированных сотрудников в отделении интенсивной терапии и поздние процедуры изоляции инфицированных младенцев в том же отделении, также могут способствовать распространению AVC [10].
Лечение, требующее ROP, может привести к слепоте без своевременного вмешательства. Было показано, что лазерная фотокоагуляция полезна при лечении ROP. Это предотвращает прогрессирование заболевания и приводит к благоприятным исходам [15]. Исследование ETROP показало LPC для младенцев с высоким риском прогрессирования заболевания [3].У нашего новорожденного на момент вмешательства была допороговая ROP 3-й зоны зоны II высокого риска, а также наблюдались офтальмологические данные, связанные с AVC. Сообщалось, что лазерное воздействие на сосудистую сетчатку кзади от ткани пролиферативного гребня приводит к более легкому регрессу ROP с благоприятными исходами [15–17]. В нашем случае мы проделали похожую схему LPC. Однако мы не смогли приступить к лечению из-за повышенного хемоза конъюнктивы, кровотечения из конъюнктивальных мембран и помутнения роговицы обоих глаз.Мы остановили процедуру и перенесли второй лазерный сеанс, чтобы завершить лазерную абляцию оставшихся бессосудистых зон. Хотя разделенные лазерные сеансы в основном были зарегистрированы в случаях агрессивной задней ROP (APROP) из-за неадекватного регресса заболевания [18], постепенное ухудшение состояния глазной поверхности в данном случае вынудило нас выполнить LPC в двух сеансах лазера. Собственно, в нашем случае это показалось эффективным методом.
Несколько местных методов лечения были применены для AVC, большинство из которых являются профилактическими, включая антибиотики без консервантов и искусственные слезы.Также некоторые авторы обнаружили, что повидон йод 2,5% является эффективным средством лечения АВК [19]. Во время курса АВК мы использовали ту же методику лечения. И он проходит без каких-либо последствий на поверхности глаза.
В заключение, обнаружение вирусного конъюнктивита на поверхности глаза может предотвратить лазерную абляцию в классическом случае ROP. В таких случаях возможны разделенные сеансы лазерного лечения. Кроме того, более опытный хирург в лечении ROP также мог бы справиться с ситуацией намного легче.Кроме того, необходимо проводить немедленное и тщательное лечение конъюнктивита AVC у младенца, у которого есть возможность прогрессировать до лечения, необходимого для ROP. Новорожденные с ROP и те, кто инфицирован AVC в отделении интенсивной терапии, должны быть подвергнуты немедленному местному лечению, чтобы выполнить адекватную процедуру LPC.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в отношении публикации данной статьи.
Авторские права
Авторские права © 2015 Murat Gunay et al.Это статья в открытом доступе, распространяемая по лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Ретинопатия недоношенных
Что такое ретинопатия недоношенных?
Ретинопатия недоношенных (также называемая ROP) — это глазное заболевание, которым страдают многие недоношенные дети. Недоношенный ребенок — это ребенок, родившийся слишком рано, до 37 недель беременности. ROP возникает, когда сетчатка ребенка не развивается полностью.Сетчатка — это нервная ткань, выстилающая заднюю часть глаза. ROP обычно поражает оба глаза.
Около 14 000–16 000 младенцев, рожденных в Соединенных Штатах каждый год, страдают ROP. У большинства детей с РН заболевание протекает в легкой форме, и они не нуждаются в лечении. Но у младенцев с тяжелой формой ROP могут быть проблемы со зрением или слепота. Ежегодно от 400 до 600 детей становятся слепыми из-за РН.
Если у вашего ребенка ROP, ему немедленно требуется лечение. ROP может быстро развиваться. Если лечащий врач вашего ребенка не проверит его внимательно, ROP может лишить вашего ребенка зрения.Сводите своего ребенка на все его проверки и проверки зрения, чтобы его врач мог каждый раз проверять его на наличие ROP.
Если у вашего ребенка ROP или другие заболевания, посетите наше онлайн-сообщество на shareyourstory.org. Share — это наше онлайн-сообщество семей недоношенных детей и детей с другими заболеваниями. Вы можете связаться с ними для поддержки во время лечения вашего ребенка.
Что вызывает ROP?
Когда глаза вашего ребенка начинают развиваться во время беременности, в задней части глаза формируются кровеносные сосуды, которые снабжают сетчатку кислородом и питательными веществами, необходимыми для роста.В течение последних 12 недель беременности глаза вашего ребенка быстро развиваются. Когда ваш ребенок рождается, большинство кровеносных сосудов сетчатки почти разрастаются. Сетчатка обычно заканчивается в первые несколько недель после рождения.
Если ребенок рождается слишком рано, кровеносные сосуды в его сетчатке могут перестать расти или расти неправильно. Кровеносные сосуды могут ненормально разрастаться из сетчатки в заднюю часть глаза. Эти кровеносные сосуды хрупкие и могут протекать. Это может вызвать кровотечение в глазу и образование рубцовой ткани.Если рубцы уменьшатся, они могут оторвать сетчатку от задней части глаза. Это называется отслойкой сетчатки. Отслоение сетчатки — основная причина проблем со зрением и слепоты при ROP.
Некоторые факторы повышают вероятность развития ROP у ребенка, чем другие. Это так называемые факторы риска. Наличие фактора риска не означает, что у вашего ребенка будет РН. Но это может увеличить его шансы. Мы знаем, что самые маленькие и самые больные младенцы подвержены более высокому риску РН, чем более крупные и здоровые младенцы.Факторы риска ROP включают:
- Анемия. Это когда в организме не хватает здоровых красных кровяных телец, чтобы доставлять кислород к остальным частям тела.
- Вес при рождении. Младенцы, которые при рождении весят менее 3 фунтов, более подвержены РН, чем дети, которые при рождении весят больше.
- Проблемы с дыханием, включая апноэ и респираторный дистресс-синдром (также называемый RDS). Эти проблемы часто встречаются у недоношенных детей, потому что легкие и часть центральной нервной системы (головной и спинной мозг), контролирующая дыхание, могут быть не полностью развиты.Апноэ — это остановка дыхания ребенка на 15-20 секунд и более. Апноэ может привести к падению уровня кислорода у ребенка (также называемому десатурацией кислородом) и снижению частоты сердечных сокращений (также называемым брадикардией). RDS — это проблема с дыханием, которая часто встречается у недоношенных детей. Это вызвано нехваткой поверхностно-активного вещества, скользкого вещества, которое не дает маленьким воздушным мешочкам в легких ребенка разрушиться.
- Болезнь сердца или медленное сердцебиение. Болезнь сердца включает состояния, поражающие сердце и кровеносные сосуды.
- Инфекция и сепсис. Сепсис — это крайняя реакция организма на инфекцию.
- Преждевременные роды. Все недоношенные дети подвержены риску РН. Чаще всего он болеет у недоношенных детей, рожденных до 30 недель беременности.
- Проблемы с кровью, в том числе низкий уровень кислорода в крови, высокий уровень углекислого газа в крови, низкая кислотность крови или переливание крови. Поставщик вашего ребенка измеряет кислород в крови, углекислый газ и кислотность в крови вашего ребенка с помощью теста на уровень кислорода в крови.Если уровни в крови не сбалансированы (не в нужном количестве), это может означать, что легкие вашего ребенка плохо работают. Переливание крови — это когда в тело попадает новая кровь. Низкий уровень кислорода в крови, высокий уровень углекислого газа и низкая кислотность крови могут быть признаками RDS.
Как узнать, есть ли у вашего ребенка ROP?
Ваш ребенок проходит проверку зрения на ROP, если он:
- Родился до 30 недель
- Вес при рождении менее 3 фунтов
- Родился через 30 недель или весит от 3 до 4 лет.5 фунтов при рождении и имеет факторы риска ROP
Для осмотра зрения детский офтальмолог проверяет зрение вашего ребенка. Это врач, который выявляет и лечит проблемы со зрением у младенцев и детей. Ваш ребенок проходит первое обследование зрения через 4–9 недель после рождения. Она может находиться в отделении интенсивной терапии новорожденных (также называемом NICU) или к этому времени может быть дома. Младенцы, рожденные в возрасте 27 недель или позже, обычно проходят первый осмотр глаз в возрасте 4 недель. Младенцы, родившиеся до 27 недель, обычно сдают экзамен позже.Это связано с тем, что чем более недоношенный ребенок, тем больше времени требуется для развития серьезной ROP. Вот почему так важно проводить с малышом все проверки зрения, даже после того, как вы заберете его домой из отделения интенсивной терапии.
Если первое обследование глаз вашего ребенка показывает, что кровеносные сосуды в обеих сетчатках развились нормально, повторное обследование не требуется. Если глазной осмотр вашего ребенка показывает, что у него ROP, и ее врач считает, что ей нужно лечение, она начинает лечение в течение 72 часов. Раннее лечение дает вашему ребенку наилучшие шансы на здоровое зрение.
Как лечится ROP?
Лечение ROP зависит от того, насколько тяжелое состояние вашего ребенка. Провайдеры используют этапы, чтобы определить серьезность ROP. 1-я стадия — наименее тяжелая, а 5-я — самая тяжелая. Любая стадия может ухудшиться (иногда очень быстро) и потребовать лечения.
- Этап 1. Незначительное отклонение от нормы роста кровеносных сосудов. Многим младенцам на 1 стадии выздоравливает без лечения, и их зрение остается здоровым.
- 2 этап.Умеренно ненормальный рост кровеносных сосудов. Многие дети на 2 стадии не нуждаются в лечении и сохраняют здоровое зрение.
- Стадия 3. Сильно аномальный рост кровеносных сосудов. Некоторым младенцам на стадии 3 становится лучше без лечения. У других может развиться состояние, называемое плюсовой болезнью. Это когда кровеносные сосуды сетчатки становятся большими и перекрученными. Плюс болезнь — признак того, что ROP ухудшается, но лечение может помочь предотвратить отслоение сетчатки.
- Этап 4.Частично отслоение сетчатки. Младенцам с ROP 4 стадии требуется лечение, поскольку часть сетчатки отрывается от внутренней стенки глаза.
- Этап 5. Сетчатка полностью отслоилась. На стадии 5 сетчатка полностью отделяется от внутренней стенки глаза. Без лечения у ребенка могут быть серьезные проблемы со зрением или слепота.
У большинства детей с ROP есть стадия 1 или 2, и они выздоравливают самостоятельно без лечения. Сводите своего ребенка на все его проверки и проверки зрения, чтобы его врач мог убедиться, что он получает необходимое лечение от ROP.
Младенцам, которым требуется лечение от ROP, обычно делают операцию. Наиболее распространенные виды операций по поводу ROP:
- Лазерная хирургия (также называемая лазерной терапией или фотокоагуляцией). Лечащий врач вашего ребенка использует лазерные лучи света для ожогов и рубцов по сторонам сетчатки. Это самая распространенная операция.
- Криотерапия (также называемая замораживанием). Лечащий врач вашего ребенка использует металлический зонд, чтобы заморозить сетчатку и поцарапать ее.
Эти операции могут замедлить или остановить рост аномальных кровеносных сосудов и помочь предотвратить натяжение сетчатки.Они могут вызвать некоторую потерю бокового зрения (также называемого периферическим зрением), но они могут помочь сохранить центральное зрение ребенка. Центральное зрение — это когда вы можете видеть то, что находится прямо перед вами.
Если у вашего ребенка 4 или 5 стадия РН и его сетчатка частично или полностью отслоена, ему могут быть сделаны следующие операции:
- Склеральная пряжка. Воспитатель вашего ребенка надевает силиконовую повязку на белку глаза ребенка (называемую склерой). Эта полоса помогает прижать глаз так, чтобы сетчатка оставалась вдоль стенки глаза.Пряжка снимается позже, когда глаз вырастет. Если ее не удалить, ребенок может стать близоруким. Это означает, что ему трудно видеть то, что находится далеко.
- Витрэктомия. Лечащий врач удаляет прозрачный гель из центра глаза ребенка (называемого стекловидным телом) и помещает на его место физиологический (солевой) раствор. Затем врач может удалить рубцовую ткань, чтобы сетчатка могла расслабиться и не тянуть. Эту операцию делают только дети с РН 5 стадии.
Многие дети с ROP не нуждаются в лечении.Даже после лечения у некоторых детей с ROP может наблюдаться потеря зрения. И даже если лечение работает, у детей с РН чаще, чем у других детей, в дальнейшей жизни будут проблемы со зрением, в том числе:
- Близорукость (также называемая миопией)
- Скрещенные глаза (также называемое косоглазие)
- Ленивый глаз (также называется амблиопией)
- Глаукома. Это группа заболеваний, при которых поражается зрительный нерв. Зрительный нерв соединяет сетчатку с мозгом. Глаукома может привести к потере зрения и слепоте.
Вот почему так важно, чтобы ваш ребенок прошел все медицинские осмотры и проверки зрения. Спрашивайте у врача вашего ребенка о проверке зрения при каждом осмотре, чтобы убедиться, что ROP и другие проблемы со зрением, связанные с преждевременными родами, диагностируются и вылечиваются как можно раньше.
Дополнительная информация
Последнее обновление: сентябрь 2018 г.
См. Также: Недоношенные дети, Общие состояния, проходящие лечение в отделении интенсивной терапии
Ретинопатия недоношенных — Советник по терапии рака
ОБЗОР: Что необходимо знать каждому практикующему врачу
Вы уверены, что у вашего пациента ретинопатия недоношенных (РН)? Каковы типичные признаки этого заболевания?
Периферические области бессосудистой сетчатки
Образование гребня между бессосудистой и васкуляризованной сетчаткой, где может происходить фиброваскулярная пролиферация
Извитость и расширение сосудов сетчатки (плюс заболевание)
Неоваскуляризация радужки
Кровоизлияние в стекловидное тело
Отслоение сетчатки (может проявляться лейкокорией)
Как классифицируется ROP?
Степень тяжести заболевания описана на стадиях (1-5), а локализация заболевания описана в зонах (I-III).Глаза также классифицируются как имеющие или не имеющие болезнь Плюс.
Этапы
Этап 1: Демаркационная линия (Рисунок 1)
Характеризуется наличием демаркационной линии между васкуляризованной сетчаткой сзади и бессосудистой сетчаткой спереди. Демаркационная линия ровная и белая.
Этап 2: Хребет (Рисунок 2)
Демаркационная линия выросла и теперь имеет высоту и ширину. Он может стать розовым. На этой стадии нет фиброваскулярного роста с поверхности гребня.
Стадия 3: неоваскулярный гребень разрастается и может распространяться на стекловидное тело (рис. 3).
Стадия 4А: отслоение сетчатки без поражения ямки
Эти отслоения сетчатки имеют тракционный характер и вызваны сокращением фиброваскулярной ткани вдоль гребня, подтягивающей сетчатку вверх в стекловидное тело.
Стадия 4B: частичная отслойка сетчатки с вовлечением ямки
Развитие отслойки на стадии 4А может позволить отслойке распространиться кзади и затронуть ямку.По достижении этой стадии прогноз функционального восстановления зрения плохой.
Стадия 5: Полная отслойка сетчатки (Рисунок 4)
Если отслоение сетчатки продолжает прогрессировать, отслоение сетчатки может происходить целиком. Эти отрывы обычно всегда имеют воронкообразную форму. Визуальный прогноз на этом этапе крайне осторожен.
Зоны (Рисунок 5)
Зона I: описывает круглую область с центром на диске зрительного нерва, радиус которой в два раза больше расстояния от диска зрительного нерва до фовеолы.
Зона II: описывает область за пределами зоны I, но внутри круглой области с центром на диске зрительного нерва, радиус которого равен расстоянию от диска зрительного нерва до носовой или зубчатой оболочки (где сетчатка заканчивается спереди).
Зона III: Здесь описывается оставшийся височный серп перед Зоной II.
Сосуды сетчатки заднего полюса описаны как имеющие или не имеющие «положительное» заболевание. Плюс болезнь относится к расширению и извилистости сосудов сетчатки и указывает на более активную форму ROP.На рисунке 6 показана стандартная фотография, использованная в исследованиях ROP, проведенных Национальным институтом здравоохранения (NIH), на которой определяется минимальная степень расширения сосудов и извилистость, необходимая для того, чтобы глаз был классифицирован как имеющий положительную болезнь.
Какое другое заболевание / состояние имеет некоторые из этих симптомов?
Что послужило причиной развития этой болезни в это время?
Васкулогенез сетчатки обычно начинается на диске зрительного нерва через 16 недель после зачатия и завершается через 36 недель на носовой сетчатке и 40 недель на височной сетчатке.Недоношенные дети рождаются с не полностью васкуляризованной сетчаткой, и ROP возникает, если сосудистая сеть не развивается нормально. Сосудистая сеть сетчатки развивается от зрительного нерва к периферии центробежным образом. У недоношенных детей может произойти внезапная остановка развития сосудистой сети; когда это происходит, могут развиться описанные выше стадии ROP.
Недоношенные дети в группе повышенного риска — это те, кто родился раньше 30 недель беременности и весит менее 1500 граммов при рождении.Чем более преждевременные роды, чем меньше вес при рождении и чем хуже состояние ребенка (на что указывают недостаточная прибавка в весе, слабое развитие других систем органов, развитие инфекций и т. Д.), Тем выше риск развития ROP. Сывороточные уровни молекулярных маркеров, таких как инсулиноподобный фактор роста 1 (IGF-1), были изучены в качестве предикторов развития ROP. Многочисленные исследования показали некоторую корреляцию между низким постнатальным уровнем IGF-1 в сыворотке крови и более высоким риском развития ROP. Это поднимает вопрос о том, будет ли полезным послеродовое добавление IGF-1 или скрининг на ROP с использованием IGF-1.Никаких официальных или стандартных рекомендаций в отношении IGF-1 и ROP еще не разработано.
ROP — многофакторное заболевание, основными факторами риска которого являются недоношенность, низкая масса тела при рождении, сложное госпитальное течение (плохая прибавка в весе, развитие респираторного дистресс-синдрома, бронхолегочная дисплазия, сепсис и т. Д.) И длительное введение кислорода.
Когда-то считалось, что основным фактором риска РН является дополнительное кислородное облучение, и предполагалось, что с этим воздействием связана эпидемия РН в 1950-х годах.Некоторые исследования показали, что более низкая сатурация может ингибировать раннюю вазо-облитерирующую фазу ROP и, следовательно, предотвратить заболевание. Однако исследования BOOST II и SUPPORT показали, что более низкие целевые значения насыщения кислородом снижают развитие тяжелой ROP, но могут привести к увеличению смертности. Канадское испытание по оксигенации, завершение которого ожидается в декабре 2012 года, оценит, увеличивает ли вероятность снижение концентрации дополнительного кислорода для достижения насыщения артериальной крови кислородом с помощью пульсоксиметрии (SpO2) на 85-89% по сравнению с 91% -95%. выживаемости без тяжелой нейросенсорной инвалидности до исправленного возраста 18 месяцев.
Другие исследования показали, что поддержание более высокого уровня насыщения кислородом у младенцев с ранней ROP может препятствовать прогрессированию болезни до пролиферативных стадий. Дополнительное терапевтическое испытание кислородом для предпороговой ретинопатии недоношенных (STOP-ROP) было большим многоцентровым контролируемым проспективным исследованием, в котором рандомизировались дети с умеренной ROP на обычную сатурацию кислорода (89% -94%) и высокую сатурацию кислородом (95% — 99%). Это испытание не обнаружило никакой пользы или вреда от более высоких уровней добавления кислорода в предотвращении или ускорении прогрессирования заболевания.
Таким образом, несмотря на то, что текущие данные не позволяют устанавливать строгие правила в отношении сатурации кислорода, уместно обеспечивать этих младенцев кислородом только в том количестве, которое им требуется для стабилизации их клинического течения. Затем следует отлучать от груди по мере переносимости.
Точные причины, по которым у некоторых детей развивается ROP, а у других нет, неизвестны.
Какие лабораторные исследования следует запросить для подтверждения диагноза? Как следует интерпретировать результаты?
Нет лабораторных исследований или тестов, которые могли бы поставить этот диагноз.ROP диагностируется на основании анамнеза недоношенности и характерных результатов клинического осмотра офтальмолога.
Могут ли быть полезны визуализирующие исследования? Если да, то какие?
Нет визуальных исследований, которые могли бы подтвердить этот диагноз. Однако фотографии глазного дна могут быть полезны для документирования и наблюдения за болезнью, особенно до и после лечения, если это необходимо. Фотографии можно делать с помощью портативной системы Retcam.
Подтверждение диагноза
Каковы правила скрининга ROP?
В 2013 году Американские академии офтальмологии и педиатрии и Ассоциация детской офтальмологии и косоглазия опубликовали совместное заявление со следующими рекомендациями по скринингу на РН:
Младенцы с массой тела при рождении менее 1500 г или гестационным возрастом 30 недель или меньше (согласно определению лечащего неонатолога) и отобранным детям с массой тела при рождении от 1500 до 2000 г или гестационным возрастом более 30 недель с нестабильным клиническим течением , включая пациентов, которым требуется кардиореспираторная поддержка и которые, по мнению лечащего педиатра или неонатолога, относятся к группе высокого риска, следует провести скрининг сетчатки .
Первичное скрининговое обследование следует проводить через 4 недели после рождения или на 31 неделе гестации, в зависимости от того, что наступит позже.
Последующие обследования следует проводить в зависимости от результатов обследования сетчатки с интервалом в зависимости от тяжести заболевания. Обследование не должно прекращаться до тех пор, пока обе сетчатки не будут полностью васкуляризованы.
Если вы можете подтвердить, что у пациента есть ROP, какое лечение следует начать?
Каковы рекомендации по лечению ROP?
Абляционное лечение сетчатки с использованием криотерапии и / или лазерной фотокоагуляции для пролиферативных стадий ROP впервые было сообщено в конце 1960-х годов.Первое многоцентровое клиническое исследование было организовано в 1985 году по изучению криотерапии в лечении пролиферативной ROP (CRYO-ROP). Огромные положительные результаты этого исследования сделали криотерапию стандартом лечения этого заболевания. В 1990-х годах, когда непрямая лазерная фотокоагуляция стала более доступной, она получила признание в качестве альтернативы криотерапии, чтобы сократить время хирурга и снизить нагрузку на младенца (уменьшение послеоперационного воспаления и отеков).
Текущие рекомендации по лечению основаны на исследовании раннего лечения ретинопатии недоношенных (ET-ROP), опубликованном в 2003 году.Незамедлительное лечение (в течение 72 часов после обследования) показано для глаз со следующими результатами:
Зона I любая стадия с плюсовой болезнью
Зона I стадия 3 без плюсовой болезни
Зона II 2 или 3 стадии с плюсовой болезнью
Глаза с вышеуказанными результатами были определены исследованием ET-ROP как имеющие ROP 1 типа.
Текущий стандарт лечения — лечение ROP 1 типа с помощью непрямой диодной лазерной фотокоагуляции.Все области бессосудистой сетчатки обрабатываются лазером, чтобы вызвать регресс ROP и стабилизацию заболевания. (См. Рисунок 7.) После проведения лазерной терапии в течение 1 недели следует вводить местные стероиды и циклоплегические глазные капли. После лазерного лечения необходимо тщательное наблюдение с серийными исследованиями расширенного глазного дна, чтобы убедиться, что ROP регрессирует и дальнейшее лечение не требуется. Интервал между обследованиями увеличивается по мере того, как глаза реагируют на лечение и стабилизируются.
Нет установленных руководств по лечению, если ROP прогрессирует до стадии 4 или 5. Эти глаза требуют хирургического лечения с помощью витрэктомии и / или процедуры пломбирования склеры. Цель состоит в том, чтобы ослабить натяжение сетчатки, вызванное пролиферацией фиброваскулярных сосудов, потому что тракция — это то, что вызывает отслоение сетчатки. Это достигается путем витрэктомии для снятия тяговых сил путем удаления стекловидного тела (и тракционных элементов, тянущих к сетчатке) изнутри глаза или путем вдавливания склеры снаружи склеральной пряжкой, чтобы уменьшить тяговые силы и позволить сетчатке оставаться прикрепленной к ней. лежащие в основе конструкции.Это сложные случаи, поэтому их следует направлять в центры третичной медицинской помощи для оценки витреоретинальным хирургом, имеющим опыт хирургии отслойки сетчатки при ROP.
В последнее время проявился интерес к использованию анти-VEGF агентов (ранибизумаб и бевацизумаб) для лечения ROP не по назначению. Агенты против VEGF произвели революцию в лечении многих неоваскулярных заболеваний глаза, включая экссудативную возрастную дегенерацию желтого пятна и диабетическую ретинопатию. Недавнее проспективное контролируемое рандомизированное многоцентровое клиническое исследование (BEAT-ROP) поддерживает использование бевацизумаба в пролиферативной зоне I и задней зоне II.Однако существуют опасения по поводу потенциальных долгосрочных системных побочных эффектов при использовании средств против VEGF у младенцев. Следовательно, использование до сих пор было очень осторожным. Прежде чем эти агенты станут более рутинным методом лечения ROP, необходимы дополнительные долгосрочные данные о безопасности и эффективности.
Какие побочные эффекты связаны с каждым вариантом лечения?
Криотерапия
Риск развития остановки дыхания или сердечно-сосудистой системы во время лечения
Послеоперационное воспаление и отек глаза
Потеря периферического зрения
Катаракта
Кровоизлияние в стекловидное тело
Хориоидальный экссудат
Отслойка сетчатки
Периферийная лазерная фотокоагуляция
Анти-VEGF терапия
Каковы возможные результаты ROP?
ROP — очень серьезное заболевание, и родители должны знать и понимать это.Все дети, у которых развивается ROP, по мере взросления предрасположены ко многим другим офтальмологическим состояниям, независимо от того, развивается ли у них ROP 1 типа (см. Определение выше в Руководстве по лечению) и получают ли они лечение. К ним относятся миопия, макулярное волочение и эктопия, глаукома, косоглазие, разрывы сетчатки, отслоение сетчатки и амблиопия. Следовательно, они должны регулярно наблюдаться офтальмологом в течение всей жизни.
Как правило, чем ближе кзади заболевание, тем хуже будет визуальный результат и более осторожным будет прогноз.
У младенцев, у которых развивается ROP 1 типа, цель лечения, описанная выше, заключается в стабилизации заболевания, чтобы поддерживать наилучшее зрение у младенца. К сожалению, несмотря на лечение, у многих младенцев ухудшается зрение. Исследование ET-ROP сообщило о плохом зрении 20/200 или хуже у 14,5% пациентов.
Если у ребенка развивается ROP 1 типа и он не получает лечения, описанного выше, прогноз крайне осторожный. После достижения ROP 1-го типа вероятность спонтанной регрессии очень низка, а вероятность перехода к этапу 4 или 5 очень высока.Через 15 лет наблюдения данные CRYO-ROP показывают, что у 51,9% контрольных глаз (необработанных) развился неблагоприятный структурный исход (отслоение сетчатки, складка желтого пятна или ретролентальная ткань). У этих глаз было бы слабое зрение или его вообще не было бы.
Родители также должны знать, что если на глазу разовьется ROP 1 типа, ROP может перейти в стадию 4 или 5, несмотря на быстрое и соответствующее лечение. Эти глаза могут нуждаться в дополнительной непрямой фотокоагуляции диодным лазером, терапии против VEGF или процедуре пломбирования склеры и / или витрэктомии.
Что вызывает это заболевание и как часто оно встречается?
Что такое эпидемиология ROP?
ROP чаще встречается в развитых странах, где у недоношенных детей больше шансов выжить.
Ежегодно в Соединенных Штатах приблизительно у 1300 младенцев будет развиваться некоторая степень потери зрения из-за ROP, причем тяжелые нарушения возникают у 250-500 из этих младенцев.
ROP имеет общую частоту 68% среди младенцев, рожденных с массой тела при рождении менее 1251 грамма, и 98% среди детей, рожденных с массой тела при рождении менее 750 граммов.
Представители европеоидной расы и мужчины подвержены более высокому риску развития ROP.
ROP не является наследственным заболеванием и не наследуется по какой-либо известной схеме.
Был идентифицирован ряд генетических маркеров у некоторых младенцев с ROP, но не было идентифицировано ни одного генетического фактора, который составляет значительную часть популяции.
Исследования монозиготных и дизиготных близнецов предоставили некоторые доказательства генетической предрасположенности к развитию ROP.
Как можно предотвратить ROP?
Лучшая профилактика ROP — это оптимизация материнского здоровья для предотвращения самих преждевременных родов. После рождения недоношенного ребенка более стабильное клиническое течение, вероятно, снизит вероятность развития ROP у ребенка. Соответствующий скрининг и быстрое лечение, если необходимо, являются обязательными для достижения максимального визуального результата.
Какие доказательства?
Hellstrom, A, Perruzzi, C, Ju, M. «Низкий IGF-I подавляет передачу сигналов VEGF-выживания в эндотелиальных клетках сетчатки: прямая корреляция с клинической ретинопатией недоношенных». Proc Natl Acad Sci U S A. vol. 98. 2001. pp. 5804-8.
Chen, ML, Guo, L, Smith, LE. «Высокая или низкая сатурация кислорода и тяжелая ретинопатия недоношенных: метаанализ». Педиатрия. об. 125. 2010. С. e1483-92.
Карло, Вашингтон, Файнер, Нью-Йорк, Уолш, М. «Исследовательская группа ПОДДЕРЖКИ Сети неонатальных исследований Юнис Кеннеди Шрайвер NICHD». N Engl J Med. об. 362. 2010. С. 1959–69.
Stenson, B, Brocklehurst, P, Tarnow-Mordi, W.»СОЕДИНЕННОЕ КОРОЛЕВСТВО. BOOST II испытание; Австралийское испытание BOOST II; Новая Зеландия BOOST II испытание. Повышенная 36-недельная выживаемость с высоким целевым показателем насыщения кислородом у крайне недоношенных новорожденных ». N Engl J Med. об. 364. 2011. С. 1680-2.
Fierson, WM. «Секция офтальмологии Американской академии педиатрии; Американская академия офтальмологии; Американская ассоциация детской офтальмологии и косоглазия; Американская ассоциация сертифицированных ортоптиков. Скрининговое обследование недоношенных детей на ретинопатию недоношенных ». Педиатрия. об. 131. 2013. С. 189–95.
«Раннее лечение ретинопатии недоношенных» Кооперативная группа. Пересмотренные показания к лечению ретинопатии недоношенных: результаты рандомизированного исследования раннего лечения ретинопатии недоношенных ». Arch Ophthalmol. об. 121. 2003. С. 1684–94.
Mintz-Hittner, HA, Kennedy, KA, Chuang, AZ. «Кооперативная группа БИТ-РОП. Эффективность интравитреального бевацизумаба при ретинопатии недоношенных 3+ стадии ». N Engl J Med. об. 364. 2011. С. 603-15.
Moshfeghi, DM, Berrocal, AM. «Ретинопатия недоношенных при применении бевацизумаба: внедрение результатов BEAT-ROP в клиническую практику». Офтальмология. об. 118. 2011. С. 1227-8.
Эйвери, RL. «Бевацизумаб (Авастин) при ретинопатии недоношенных: неправильная доза, неправильный препарат или и то, и другое?». J AAPOS. об. 16. 2012. С. 2-4.
Гелонек, М.М., Чуанг, Аризона, Кларк, В.Л., Хант, М.Г., Норман, А.А., Паквуд, Е.А., Таванси, К.А., Минц-Хиттнер, штат Вашингтон.«Кооперативная группа БИТ-РОП. Рефракционные результаты после монотерапии бевацизумабом по сравнению с традиционным лазерным лечением: рандомизированное клиническое исследование ». JAMA Ophthalmol. об. 132. 2014. С. 1327-33.
Lepore, D, Quinn, GE, Molle, F, Baldascino, A, Orazi, L, Sammartino, M, Purcaro, V, Giannantonio, C, Papacci, P, Romagnoli, C. «Интравитреальное лечение бевацизумабом по сравнению с лазерным лечением при типе 1. Ретинопатия недоношенных: отчет о результатах флюоресцентной ангиографии ». Офтальмология. 2014.
1. Исследование криотерапии ретинопатии недоношенных (CRYO-ROP)
Продолжающиеся споры относительно этиологии, диагностики и лечения
Несмотря на то, что в литературе есть многочисленные серии случаев хирургического лечения отслойки ROP на стадиях 4 и 5, многоцентровых проспективных рандомизированных исследований для определения конкретной схемы лечения не проводилось.
Использование анти-VEGF терапии — самая большая продолжающаяся полемика в лечении ROP.Клиницисты в настоящее время не решаются использовать эти препараты из-за неизвестного влияния на ангиогенез в развивающихся системах органов. Самым первым детям вводили бевацизумаб в 2006 году, и до сих пор не было выявлено никаких проблем развития, которые можно было бы отнести к воздействию бевацизумаба. По мере того, как появляется больше данных о безопасности с более длительным периодом наблюдения, мы, вероятно, можем ожидать более широкого использования агентов против VEGF для ROP.
Помимо вопросов безопасности, роль анти-VEGF агентов в лечении ROP также не установлена.Многие врачи в настоящее время используют терапию против VEGF только тогда, когда традиционное лечение не помогает. В исследовании BEAT-ROP рассматривалось применение бевацизумаба в глазах со стадией 3+ и заболеванием зоны I или задней зоны II, и было обнаружено значительное преимущество по сравнению с традиционным лечением (непрямым лазером) с заболеванием зоны 1. Необходимы дальнейшие исследования, чтобы точно установить, когда показана терапия против VEGF и следует ли ее использовать вместе с традиционным лечением или вместо него.
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине».Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC. Лицензионный контент является собственностью DSM и защищен авторским правом.
Ретинопатия недоношенных — RNIB
Можете ли вы помочь улучшить нашу информацию о ROP?
Нам хотелось бы узнать ваше мнение о нашей информации о ROP. Ваше мнение поможет нам сделать нашу информацию максимально полезной для других людей, у которых диагностировано это заболевание.Мы ищем людей:
- , которые живут в Великобритании, и
- , у которых есть ROP, или являются родителями / опекунами ребенка с ROP.
Мы хотели бы услышать от вас, если вы готовы ответить на несколько вопросов (по телефону или по электронной почте) о том, какая информация была бы наиболее полезной для вас, когда вам впервые сказали, что у вашего ребенка был диагностирован этот диагноз. состояние глаз. Кроме того, мы хотели бы услышать ваши предложения о том, как можно улучшить нашу текущую информацию.
Чтобы узнать больше, свяжитесь с отделом информации о здоровье глаз RNIB по телефону 020 7391 3299 или по электронной почте [адрес электронной почты защищен] .
Быстрые ссылки
— Что такое ретинопатия недоношенных (РН)?
— Что вызывает ROP?
— Как ROP влияет на глаза?
— Насколько распространена ROP?
— Как диагностируется ROP?
— Как лечить ROP?
— Как ROP повлияет на зрение?
— Копинг
Что такое ретинопатия недоношенных (РН)?
Сетчатка — это тонкая ткань, состоящая из светочувствительных клеток, выстилающих внутреннюю часть задней части нашего глаза.Сетчатка преобразует свет, который мы видим, в электрические сигналы, которые проходят по зрительному нерву в мозг. Мозг интерпретирует эти сигналы, чтобы мы могли «видеть». Сетчатка снабжается кровью через тонкую сеть кровеносных сосудов на ее поверхности и слой кровеносных сосудов под сетчаткой.
Для правильной работы нашей сетчатки необходимо хорошее кровоснабжение. Когда ребенок развивается в утробе матери, кровоснабжение сетчатки начинает развиваться примерно на 16 неделе беременности и заканчивается только примерно на 40 неделе, когда рождается доношенный ребенок.В доношенный срок кровеносные сосуды ребенка полностью развиты и могут сохранить сетчатку ребенка здоровой.
Если ребенок рождается слишком рано, его кровеносные сосуды сетчатки не развиваются полностью, что может вызвать проблемы. Аномальные кровеносные сосуды могут вырастать из сетчатки и вызывать образование рубцовой ткани, что приводит к отслоению сетчатки, что может вызвать слепоту. Это повреждение известно как ретинопатия недоношенных, и если его не контролировать или не лечить в нужное время, оно может вызвать потерю зрения.
Что вызывает ROP?
Причины, по которым у детей развивается ROP, сложны, но ROP чаще встречается у детей, которые:
- родились очень преждевременно — особенно те, кто родился до 28-й недели беременности
- имеют низкий вес при рождении менее 1500 граммы
- потребовали кислородного лечения вскоре после рождения.
Недоношенным детям часто требуется дополнительный кислород, необходимый для их выживания, но это может увеличить риск развития ROP.
Не у всех недоношенных детей, нуждающихся в кислороде, развивается ROP. Педиатры (консультанты больниц, специализирующиеся на уходе за детьми) очень тщательно следят за уровнем кислорода, в котором нуждается ребенок, чтобы обеспечить его достаточное количество кислорода для его выживания, а также принимать во внимание возможные последствия для глаз ребенка. Проверки на ROP являются регулярной частью ухода за всеми недоношенными детьми, родившимися до 32 недель или младенцами, родившимися с массой тела менее 1500 г (3 фунта).
Вернуться к началу
Как ROP влияет на глаза?
ROP в основном поражает кровеносные сосуды сетчатки. Когда кровеносные сосуды сетчатки не полностью развиты, сетчатка не получает достаточно кислорода, поэтому пытается вырастить новые сосуды. Однако эти новые кровеносные сосуды ненормально разрастаются и являются хрупкими, могут вызвать рубцевание и повреждение сетчатки. Наиболее тяжелые формы ROP очень редки, но, если их не лечить, могут привести к отслоению сетчатки и слепоте.
Существует несколько способов описания количества ROP, присутствующего в глазах, включая его местоположение, степень и стадию.
Местоположение
Местоположение сетчатки разделено на три зоны, где зона 1 — самая внутренняя, а зона 3 — самая удаленная. Зоны сосредоточены вокруг зрительного нерва. Это связано с тем, что кровеносные сосуды имеют тенденцию расти из области, где зрительный нерв выходит из глаза, называемого диском зрительного нерва.
Экстент
Экстент ROP описывается с использованием часов. Это относится к тому, какая часть сетчатки поражена ROP. Если вы представите сетчатку, разделенную на части, как циферблат часов: если ROP присутствует снизу до левой стороны, это будет эквивалентно трем часам.
Этап
Вообще говоря, ROP можно разделить на пять этапов. Эти этапы описывают то, что видит офтальмолог (глазной врач больницы), когда смотрит в глаза ребенку.
Стадия 1: Здесь соединение центральной части сетчатки, которая уже имеет кровеносные сосуды, и периферической части сетчатки, где кровеносные сосуды еще не выросли, отмечено демаркационной линией или плоской белой линией. Младенцы с ROP 1 стадии обычно выздоравливают без какого-либо лечения.
Этап 2: На этапе 2 демаркационная линия приподнята и больше похожа на гребень. Младенцы со 2 стадией ROP могут выздороветь без какого-либо лечения. Этим младенцам могут потребоваться более регулярные осмотры для отслеживания прогресса.
Стадия 3: Стадия 3, когда новые кровеносные сосуды начинают расти из гребня. Эти кровеносные сосуды очень слабые и могут вызвать проблемы со зрением, если на них начнутся рубцы. Если также наблюдается увеличение и извилистость основных нормальных кровеносных сосудов сетчатки, это называется «болезнью плюс».3 стадия РН с положительной болезнью обычно требует лечения.
Стадия 4: На стадии 4 хрупкие новые кровеносные сосуды, которые растут на стадии 3, могут сокращаться (сжиматься), вызывая рубцевание, которое может отодвигать сетчатку от задней части глаза (частичная отслойка сетчатки).
Стадия 5: На пятой стадии сетчатка может полностью отслоиться от задней части глаза (полная отслойка сетчатки). Это привело бы к необратимой потере зрения.
У большинства детей с РН развиваются только стадии 1 и 2, и лишь у небольшого числа детей развивается стадия 3 и требуется лечение.
Вернуться к началу
Насколько распространена ROP?
В Великобритании около 65 процентов младенцев с массой тела при рождении менее 1251 грамма будут иметь ROP. Тем не менее, у большинства этих детей будет умеренная форма ROP, не требующая лечения. Лишь около шести процентов недоношенных детей будут иметь запущенную ROP, требующую лечения (стадии 3, 4 или 5).
Заболеваемость ROP растет, поскольку все больше и больше детей выживают, если рождаются преждевременно.Это означает, что детей с РН больше. В настоящее время лечение предлагается на более ранней стадии, чем в прошлом, поэтому опасные тяжелые формы ROP (стадии 4 и 5) встречаются редко.
Как диагностируется ROP?
Всем новорожденным с массой тела менее 3 фунтов или 1 501 г или младенцам, родившимся на сроке 32 недели беременности или ранее, необходимо пройти по крайней мере одно скрининговое обследование глаз. Офтальмолог проведет обследование и сможет диагностировать ретинопатию недоношенных. Первое обследование глаз проводится через несколько недель после рождения.Время для этого определяется с помощью таблицы на основе гестационного возраста ребенка при рождении.
Глазные капли будут закапаны в глаза ребенку, чтобы расширить зрачок, который необходим офтальмологу для четкого обзора сетчатки внутри глаза. Также используются обезболивающие капли, чтобы ребенок не чувствовал боли.
Офтальмолог будет использовать специальные линзы и свет для осмотра сетчатки, что часто занимает всего несколько минут. Часто врач использует расширитель или зажим, чтобы держать веки ребенка открытыми, глядя в глаза.Они также могут использовать индентор, который представляет собой крошечный стержень, чтобы осторожно надавить на глазное яблоко, чтобы врач мог тщательно осмотреть глаз. Ваш ребенок нередко плачет во время процедуры. Некоторые центры могут использовать специальную камеру для съемки сетчатки.
Этот скрининг будет проводиться еженедельно или раз в две недели до тех пор, пока не исчезнет риск развития ROP, требующего лечения. Если у ребенка есть признаки ROP, эти обследования будут продолжаться до срока родов.
Более подробную информацию о сроках и частоте скрининга ROP у младенцев можно найти в «Руководстве по скринингу и лечению ретинопатии недоношенных», выпущенном Королевским колледжем офтальмологов.
После осмотра глаз офтальмолог решит, требуется ли лечение.
Вернуться к началу
Как лечить ROP?
Многие дети с ROP не нуждаются в лечении, поскольку оно часто проходит само по себе.
Если новые кровеносные сосуды начинают расти, можно использовать лечение, чтобы остановить их нанесение большего ущерба. Некоторым младенцам потребуется более одного лечения. Обычно лечение проводится с помощью лазерного аппарата, но в некоторых случаях лечение проводится путем инъекции лекарства в глаз.Лечение ROP может быть тяжелым временем как для родителей, так и для ребенка.
Ребенку нужно будет подключить аппарат искусственной вентиляции легких, который представляет собой дыхательный аппарат, и провести интубацию через трубку, которая вставляется в рот ребенка для лечения; это означает, что ваш ребенок будет без сознания в течение всего лечения. Это необходимо для того, чтобы они были полностью неподвижны и не испытывали боли во время лечения. Во время лечения внимательно следят за сердцем и дыханием вашего ребенка. Процедура может занять от одного до двух часов.Большинство младенцев остаются на дыхательном аппарате в течение дня или двух, но иногда может потребоваться больше времени, чтобы прекратить поддержку дыхания.
При лечении используются лазеры для создания небольших ожогов на сетчатке внутри глаза. Это может остановить развитие новых кровеносных сосудов. Хотя лазер помогает защитить зрение, он может повлиять на периферическое или боковое зрение вашего ребенка.
По окончании лечения глаз вашего ребенка может выглядеть красным и опухшим. Глазные капли также могут потребоваться после лечения в течение недели или около того, но боль в глазу больше не будет.Глаз ребенка необходимо будет осмотреть примерно через неделю, чтобы проверить, подействовала ли лазерная терапия. Иногда требуется дальнейшее лечение.
Другой возможный вариант лечения, который иногда требуется при ROP, — это антиваскулярный фактор роста эндотелия (анти-VEGF). Термин «анти» означает «против», а «сосудистый» относится к кровеносным сосудам. Анти-VEGF — это препараты, которые останавливают образование или рост кровеносных сосудов и вводятся путем инъекции в глаз. В Великобритании это лечение предназначено для младенцев, которые не реагируют на лазерное лечение или которые слишком больны, чтобы снова использовать дыхательный аппарат.До сих пор неизвестно, какое влияние инъекции анти-VEGF в глаз могут оказать на развитие кровеносных сосудов в другом месте у ребенка, в частности, на развитие мозга.
У большинства детей раннее лечение обычно бывает успешным. Это означает, что аномальные кровеносные сосуды перестают развиваться и отслоения сетчатки не происходит. У некоторых младенцев лечение может остановить отслоение сетчатки, но их зрение все еще может быть нарушено; они могут не полностью восстановить свое зрение после лечения.
Ребенку с ROP 4 стадии может быть выполнено хирургическое лечение, например витрэктомия.Процедура витрэктомии включает удаление геля стекловидного тела из глаза и замену его прозрачным раствором. Затем раствор прижимает отслоившуюся сетчатку к задней части глаза. Некоторое полезное зрение может быть сохранено с помощью этого типа хирургического вмешательства, особенно если оно проводится очень скоро после развития стадии 4 ROP. К сожалению, хирургическое лечение 5-й стадии ROP редко приводит к полезному зрению.
Вернуться к началу
Как ROP повлияет на зрение?
Зрение у детей развивается с момента их рождения до примерно семи лет.Врачи не могут узнать, как выглядит зрение ребенка, по крайней мере, через шесть недель после первоначальной даты родов, когда зрение «включится». Даже тогда, когда зрение продолжает развиваться в детстве, может быть невозможно узнать, каково зрение ребенка, пока он не станет намного старше. Однако врачи смогут дать приблизительную оценку того, насколько хорошо каждый ребенок будет видеть, исходя из состояния здоровья глаз и мозга.
Развитие зрения зависит от здоровья зрительных нервных путей в головном мозге, а также глаз.У недоношенных детей могут быть травмы головного мозга, обычно вызванные кровотечением в мозг вскоре после рождения. К сожалению, у некоторых детей, родившихся недоношенными, плохое зрение из-за травмы головного мозга, даже если их глаза не были повреждены ретинопатией недоношенных.
Младенцы со стадией 1 и 2 ROP могут не иметь проблем со зрением и поэтому обычно не нуждаются в регулярных проверках зрения офтальмологом. Часто младенцам, находящимся на стадиях 1 и 2, требуется только общенациональный скрининг зрения, который начинается в школьном возрасте примерно в возрасте 4-5 лет.Это проверка зрения, чтобы убедиться, что зрение у детей развивается нормально. Если в будущем у вас возникнут какие-либо опасения по поводу глаз или зрения вашего ребенка, вам следует поговорить со своим терапевтом или оптометристом (окулистом), который сможет направить вашего ребенка к офтальмологу.
Младенцы со стадией 3 ROP могут наблюдаться в больничной клинике в соответствии с протоколом центра, поскольку у них может быть больше проблем со зрением. Младенцы, прошедшие лечение, будут регулярно проверяться на предмет близорукости или близорукости, а также на наличие каких-либо долгосрочных эффектов от лазерных рубцов, которые могут иногда влиять на зрение.
Вероятно, что у младенцев с 4-й и 5-й стадиями ROP будет значительная потеря зрения. Хотя операция витрэктомии у некоторых из этих детей оказывается успешной, у многих из них ухудшается зрение.
Хотя заболеваемость ROP растет из-за выживания большего числа недоношенных детей, наши знания и понимание этого состояния также увеличились. Число детей с РН, требующих лечения, по-прежнему очень невелико. Значительно улучшились скрининг, диагностика и лечение ROP, что привело к лучшим результатам для зрения у этих детей.
Дети, родившиеся рано, с возрастом подвергаются более высокому риску возникновения проблем со зрением, не вызванных ROP. Некоторые из этих проблем могут включать:
Близорукость или близорукость и косоглазие обычно можно исправить с помощью очков. Проблемы со зрением из-за травмы головного мозга могут быть серьезными и проявляться в раннем возрасте. Однако они могут быть мягкими и незаметными и распознаваться только в более старшем возрасте. Некоторые из этих более легких проблем состоят в неспособности справиться с переполненной визуальной средой («теснота») и снижении осведомленности о нижнем поле зрения, что может привести к неуклюжести при ходьбе.
Вернуться к началу
Как справиться
Совершенно естественно расстраиваться, когда у вашего ребенка диагностировали заболевание глаз, и это нормально — беспокоиться о будущем. Мы здесь, чтобы поддержать вас на каждом этапе пути и ответить на любые вопросы, которые могут у вас возникнуть — просто свяжитесь с нашей консультационной службой по потере зрения.
Ваш местный орган власти (LA) должен иметь по крайней мере одного квалифицированного учителя для детей с нарушениями зрения (QTVI), который будет работать с вами и вашим ребенком как дома, так и в школе.QTVI — это квалифицированные учителя, которые могут оказать поддержку в развитии, игре, обучении и образовании. На раннем этапе попросите местные органы власти связаться с QTVI. Они поддержат вас и вашего ребенка, как только возникнут подозрения или диагноз нарушения зрения. Если вам не удается получить помощь или вам нужна информация о преподавателе-специалисте в вашем районе, свяжитесь с нашей горячей линией.
Полезные контакты
- Bliss — ведущая благотворительная организация Великобритании для детей, рожденных недоношенными или больных.
- LOOK, национальная федерация семей с детьми с нарушениями зрения, объединяет семьи детей с нарушениями зрения.
- Собаки-поводыри предлагают широкий спектр услуг и мероприятий для детей и молодежи, а также дают советы родителям и учителям.
- VICTA поддерживает слепых или слабовидящих детей и молодых людей, а также их семьи по всей Великобритании.
- Королевский колледж офтальмологов имеет руководство по ROP.
Наверх
Возможно, вас заинтересует…
Ретинопатия недоношенных
Ретинопатия недоношенных (ретинопатия недоношенных), также известная как ROP, — это глазная проблема, которая поражает недоношенных детей.
Что такое ROP
Сетчатка — это внутренняя выстилка на внутренней стороне спины. часть глаза. Здоровая сетчатка необходима для хорошее зрение. (Если бы глаз был камерой, сетчатка будет пленка — часть, которая захватывает изображение.)
Кровеносные сосуды, снабжающие сетчатку кислородом и питательными веществами, не полностью развиты или созревают примерно до 40 недель беременности, возраста доношенного ребенка.Но когда ребенок рождается рано, кровеносные сосуды еще не созрели и должны продолжать расти. Примерно через 4-8 недель после рождения сосуды могут начать ненормально расти, потому что сетчатка вырабатывает ненормальное количество различных факторов, которые способствуют быстрому росту кровеносных сосудов. Когда это происходит, новообразование сосуда слишком хрупкое. Это может вызвать утечку жидкости, кровотечение и образование рубцов. Это называется ROP.
Чем меньше ребенок, тем выше вероятность развития ROP. Более 80 процентов младенцев с массой тела менее 2 фунтов 3 унции при рождении страдают ROP.Такие проблемы, как респираторные заболевания, инфекции, недостаточная прибавка в весе, многоплодные роды, многократные переливания крови и многие другие, могут усилить развитие ROP.
Вот почему все дети, родившиеся менее 3 фунтов 5 унций и / или рожденные до 31 недели, проходят обследование и наблюдение на предмет РН врачом, специализирующимся на уходе за глазами детей (детский офтальмолог).
Как ROP влияет на моего ребенка
Симптомы потери зрения отсутствуют, если у детей развивается только легкая ROP.Большинство детей с легкой или средней формой РН видят нормально для своего возраста. Это потому, что ROP уходит, когда нормальные кровеносные сосуды заканчивают расти. К счастью, у большинства младенцев ROP от легкой до умеренной проходит без рубцов или потери зрения.
Только тяжелая форма ROP угрожает потере зрения. Тяжелая форма ROP может вызвать отслоение сетчатки и полную слепоту. Никто не может предсказать, у кого из детей все будет хорошо, а у кого разовьются серьезные проблемы.
Поскольку недоношенных детей часто выписывают раньше срока, могут потребоваться постоянные обследования зрения для контроля ROP.
Экзамен ROP
- Вашему ребенку будут даны расширяющие капли. Это позволяет врачу видеть сквозь зрачок кровеносные сосуды во время обследования.
- Младенцы не могут держать глаза открытыми для проверки зрения, поэтому для открытия глаза необходимо зеркало. Зеркало — это инструмент округлой формы, который держит глаз открытым во время экзамена. Депрессор — это инструмент, используемый для направления глаза, чтобы врач мог лучше видеть в глазу. Оба этих инструмента работают только с внешней стороны глаза.Они не протыкают и не прокалывают глаз. Они удаляются сразу после окончания экзамена. Младенец чувствует давление, а не боль.
- Яркий свет, который необходим для того, чтобы видеть сквозь линзы, также раздражает младенца. Он или она будет плакать. Однако это будет быстрый экзамен, и вы сможете успокоиться сразу после него. Свет не повредит вашему младенцу, но вы можете прикрыть его после экзамена, если хотите.
- Глаза вашего ребенка будут оставаться расширенными от 3 до 8 часов после процедуры.Тогда ученики вернутся в норму. Вы можете заметить, что ребенок больше закрывает глаза, пока не закончится действие лекарств.
Лечение тяжелой формы РН
Если у вашего ребенка признаки тяжелой формы ROP, офтальмолог может порекомендовать лечение. Если не лечить тяжелую ROP, она может вызвать отслоение сетчатки, потерю зрения и даже слепоту. Из 14 000 детей, которым ежегодно ставится диагноз ROP, от 1 000 до 1 500 нуждаются в лечении, поскольку у них развивается тяжелая форма ROP.
В настоящее время существует два типа лечения ROP:
Laser: Лазерная хирургия останавливает рост аномальных кровеносных сосудов, помещая множество крошечных лазерных отметок на периферическую сетчатку внутри глаза, где кровеносные сосуды не развиваются. Это исключает натяжение сетчатки и риск отслоения. На завершение каждого глаза уходит от 30 до 45 минут. Надреза (разреза) нет.
Авастин: Авастин (бевацизумаб) — это лекарство, которое вводится в глаза.Он блокирует производство химического вещества, которое вызывает рост аномальных кровеносных сосудов в глазу. Кровеносные сосуды возобновляют нормальный рост, но после инъекции необходимо еще некоторое время наблюдать. Этот вид лечения чаще всего применяется у крайне недоношенных детей с агрессивной формой ROP.
Чего ожидать после операции: Вы можете заметить покраснение глаз и опухшие веки в течение 1-3 дней. Ваш младенец должен испытывать минимальную боль.
Вы должны НЕМЕДЛЕННО позвонить по номеру:
- лихорадка выше 101 градуса по Фаренгейту
- усиление болевых сигналов
- нарастание покраснения глаз
- дренаж из глаза.
Глазные капли, возможно, нужно будет давать дома в течение 1-2 недель. Эти глазные капли очень важны для заживления глаз.
Исследования по предотвращению ROP
Современная медицинская помощь в отделениях интенсивной терапии и детских садах помогла выживать маленьким младенцам. Поскольку недоношенных детей рождается больше, чем когда-либо прежде, врачи также наблюдают больше ROP.
Исследование ROP в настоящее время проводится здесь, в Nationwide Children’s. В этих исследовательских проектах изучается лечение тяжелой ROP и исходы у детей с легкой или средней степенью ROP.Дети, у которых РН не требует лечения, обычно имеют хорошее зрение. В редких случаях они могут быть поражены теми же рубцами и отслоениями сетчатки, которые поражают глаза с тяжелой формой ROP. Некоторым детям, у которых была ROP, нужны очки раньше, чем детям, которые не были недоношенными и не имели ROP. Мы надеемся когда-нибудь предотвратить потерю зрения из-за этого заболевания.
Контрольные встречи
Контрольные визиты ОЧЕНЬ важны для наблюдения за лечением и прогрессом глаз вашего ребенка.Когда вашего ребенка отправят домой, обязательно спросите своего врача или медсестру, когда будет следующий визит. Сначала эти встречи могут быть ежедневными или еженедельными, а затем будут реже, если ваш ребенок чувствует себя хорошо. Время сдачи экзаменов важно. Пропущенные посещения могут отсрочить необходимое лечение.
Очень важно, чтобы вы дали свой текущий номер телефона и адрес бригады по уходу за вашим ребенком, чтобы офтальмолог мог связаться с вами по поводу встреч и обновлений о вашем младенце.
