Пиелонефрит
Что такое пиелонефрит
Пиелонефрит — воспалительное заболевание почек, при котором основной областью поражения является канальцевая система органа. В патологический процесс вовлекается лоханка почки, чашечки и промежуточная ткань паренхимы. В большинстве случаев пиелонефрит имеет бактериальную природу возникновения. В урологии выделяют три основных формы заболевания:
- острую;
- хроническую;
- хроническую, течение которой характеризуется сменой ремиссий и обострений.
Кроме того, пиелонефрит может:
- характеризоваться поражением одной или обеих почек: односторонний, двусторонний;
- отличаться по степени проходимости мочевыводящих путей: обструктивный, необструктивный;
- разделяться по путям проникновения инфекционного агента: нисходящий, восходящий, гематогенным, лимфогенным.
Симптомы
Общая симптоматика при пиелонефрите характеризуется:
- повышением температуры тела до критических показателей;
- ознобом, лихорадкой;
- слабостью, недомоганием;
- снижением аппетита;
- головной болью;
- приступами тошноты, иногда с рвотой.
Местными проявлениями при остром пиелонефрите являются:
Боль в пояснице со стороны поражения. Для необструктивного пиелонефрита характерны тупые ноющие боли разной интенсивности. Иногда болевые ощущения принимают приступообразный характер, например, при обструкции мочевого канала конкрементом. Учащенное мочеиспускание, сопровождающееся болезненностью, является наиболее характерным при цистите или уретрите, на фоне которых нередко развивается восходящий пиелонефрит.
Важно! Хронический пиелонефрит проявляется частыми ноющими болями в спине, редким мочеиспусканием, которые свидетельствуют об развитии активного воспаления в почках, ослаблении мочевого пузыря и снижении функциональности мочевой системы.
Течение хронического пиелонефрита, характеризуется периодическим возникновением обострений, во время которых у пациентов наблюдаются все признаки острого процесса. У мужчин и женщин симптомы заболевания идентичны.
Пиелонефрит у детей также проявляется аналогичным образом. У них отмечается выраженность интоксикационного синдрома, возникновение боли в поясничной области и в животе.
Причины
В урологии выделяют два пути инфицирования почек: восходящий и нисходящий. В первом случае заболевание развивается на фоне недолеченного цистита, преимущественно острой формы, или воспаления органов половой системы.
Самые распространенные возбудители, вызывающие воспаление в почке, это: кишечная или синегнойная палочка, стафилококки, энтерококки и протеи.
Попадание возбудителя в почки часто происходит по мочевых путям. Болезнетворные микроорганизмы могут проникнуть в почку через кровоток из воспалительного очага в любом месте организма.
Важно! При возникновении первых проявлений пиелонефрита необходимо сразу обращаться к врачу.
Осложнения пиелонефрита
Если при пиелонефрите не прибегать к своевременному лечению, то существует вероятность развития осложнений болезни, среди которых выделяют:
- почечный абсцесс;
- папиллит, сопровождающийся некротическими проявлениями;
- острую или хроническую почечную недостаточность;
- паранефрит;
- уроселис.
Пиелонефрит при беременности
Риск развития пиелонефрита у беременных в несколько раз выше, чем у обычных пациентов. Данная патология является самой распространенной среди женщин в положении. Подверженность инфекционным заболеваниям в этот период обусловлена снижением иммунитета, которое является естественным процессом в организме матери, предотвращающим отторжение ребенка.
Вероятность воспаления почек у женщин при беременности возрастает из-за физиологических изменений в работе мочеполовой системы, приводящих к расширению мочеточников, лоханок и почечных чашек. Заболевание может стать причиной осложненного течения беременности и повлиять на развитие плода.
Заболевание может стать причиной осложненного течения беременности и повлиять на развитие плода.
Хронический пиелонефрит выявляется у 15% беременных женщин во время вынашивания ребенка. Послеродовые воспалительные осложнения почек диагностируют примерно у 22-24% молодых мам.
Лечение пиелонефрита при беременности проводится при помощи антибиотиков и дезитоксикационной терапии.
Диагностика
Диагностика острого и хронического пиелонефрита осуществляется на основании жалоб больного и детального анализа клинических проявлений болезни. При опросе пациента значение имеет наличие сопутствующих патологий, хронических заболеваний в анамнезе и провоцирующих факторов.
Обязательно проводится исследование пациента при помощи инструментальных и лабораторных методов:
- УЗИ мочевыделительной системы, с оценкой кровотока;
- анализов мочи (расширенного и общего) и крови (клинического, биохимического и общего).
- бак. посев мочи;
- обследование на ИППП;
Иногда пациентам назначают рентгенологическое исследование, КТ с контрастным веществом
Лечение
Лечение разных форм пиелонефрита зависит от тяжести проявлений и характера протекания болезни.
При остром обструктивном пиелонефрите больной подлежит госпитализации. Медикаментозное лечение проводится в стационарных условиях. Оно предполагает прием антибиотиков, мембраностабилизирующих препаратов и средств c противовоспалительным спектром действия.
Назначение антибактериальных препаратов и коррекция дозировок осуществляется по результатам анализов.
Бактериологический посев мочи, позволяющий установить вид микрофлоры, вызвавшей воспаление.
Лечение пиелонефрита, совмещенного с мочекаменной болезнью, может быть проведено консервативным или хирургическим путем. Практикуются малоинвазивные эндоскопические методы, дробление камней и выведение их посредством естественных мочевых путей.
Открытые хирургические операции применяются реже.
Профилактика пиелонефрита
Чтобы предупредить развитие пиелонефрита, рекомендуется придерживаться правильного образа жизни, в том числе и в питании, избегать переохлаждений организма и постараться исключить все провоцирующие факторы.
Важно регулярно посещать уролога и своевременно проходить обследование. Особое внимание своему здоровью необходимо уделять людям, страдающим хронической формой пиелонефрита. Им рекомендуется периодически сдавать анализы и получать консультации специалистов.
Стать на диспансерный учет можно в одной из наших клиник.
причины, диагностика, лечение в Иркутске в Клинике Эксперт
Боль в поясничной области – один из классических признаков пиелонефрита. Какие могут быть последствия, если вовремя не начать лечение? Что вызывает пиелонефрит и как его обнаружить? На эти и другие вопросы отвечает врач-уролог, андролог, хирург, врач УЗ-диагностики «Клиники Эксперт» Иркутск Степан Петрович Сидоров.
— Степан Петрович, расскажите, что это за болезнь – пиелонефрит?
— Это специфическое или неспецифическое воспаление почки, которое заключается в основном в поражении чашечно-лоханочной системы и паренхимы почек. Пиелонефрит бывает первичный (когда воспаление возникает непосредственно в самой почке), и вторичный (когда почки поражаются на фоне какого-то основного воспалительного заболевания).
— Каковы причины развития пиелонефрита?
— Это может быть гематогенный занос инфекции в почку (через кровь). На фоне общего воспалительного процесса микроэмболы попадают в паренхиму почки и вызывают там воспаление.
Также возможен восходящий путь инфицирования. Как это понять? Это когда имеется инфекция нижних отделов мочевыделительной системы (например, мочевого пузыря). Эти болезнетворные микроорганизмы поднимаются по мочеточникам и попадают в почку, в результате чего поражается чашечно-лоханочная система.
Кроме того, известен лимфогенный путь проникновения инфекции в почку, то есть с лимфой.
— Давайте поговорим о симптомах. Расскажите, как проявляется пиелонефрит?
— Классические симптомы – это боль в поясничной области, повышение температуры тела, общая слабость, озноб, помутнение мочи, нарушение мочеиспускания (т. е. мочеиспускание частое и болезненное). Иногда пиелонефрит может происходить без ярко выраженной симптоматики: без температуры, без помутнения мочи.
— Как проводится диагностика пиелонефрита? Какие анализы, иные исследования назначаются пациентам при подозрении на пиелонефрит?
— Во-первых, это сбор жалоб и анамнеза, осмотр пациента. Плюс назначают общий анализ крови и мочи, биохимическое исследование крови. Также проводится ультразвуковое сканирование почек, мочевого пузыря. Здесь необходимо сделать пометку, что по стандартам выполняется ещё и рентгенография грудной клетки. Это делается потому, что иногда проблемы с лёгкими (в частности, пневмонии) могут по своим симптомам, скажем так, имитировать пиелонефрит. Также проводится компьютерная томография мочевыделительной системы с внутривенным контрастированием по показаниям.
— А как лечат пиелонефрит?
— Лечение пиелонефрита заключается в комплексном подходе. Наряду с антибиотиками используются препараты, которые влияют на стадии воспаления, т. е. противовоспалительные средства. Также применяются лекарственные препараты, улучшающие кровообращение, помогающие в регенерации, и фитопрепараты.
— Фитопрепараты? То есть при пиелонефрите может помочь лечение народными средствами (травяные отвары, чаи)?
— Народные средства широко используются наряду со стандартной антибактериальной терапией. Никто, скажем так, не отменял из назначений урологические сборы трав, фитопрепараты. Они очень хорошо помогают, т. к. обладают и противовоспалительным эффектом, и мочегонным, что крайне важно при лечении пиелонефрита. Но, разумеется, назначать их должен только врач.
— Степан Петрович, какие осложнения могут возникнуть, если вовремя не начать лечение пиелонефрита?
— Самое грозное осложнение – это гнойный пиелонефрит. Вовремя непролеченный пиелонефрит приводит к тому, что гнойно-воспалительный процесс поражает саму паренхиму почки. В некоторых случаях это наносит непоправимый урон почке: необходимость оперативных вмешательств, декапсуляции почки, а иногда и её удаления.
Вовремя непролеченный пиелонефрит приводит к тому, что гнойно-воспалительный процесс поражает саму паренхиму почки. В некоторых случаях это наносит непоправимый урон почке: необходимость оперативных вмешательств, декапсуляции почки, а иногда и её удаления.
— О чём нужно знать, чтобы не допустить развития болезни?
— Трудно сказать, о чём нужно знать. Здесь ведь мы идём от противного. К пиелонефритам приводят хронические циститы, заболевания ротоглотки, хронический тонзиллит. Поэтому, призываю следить за своим здоровьем, потреблять достаточный объём жидкости. Важно частое мочеиспускание, по требованию, т. е. нельзя терпеть, когда хочется помочиться.
Беседовала Марина Воловик
Редакция рекомендует:
Деликатный вопрос. Как помочь человеку с недержанием мочи?
Разрушить, не прикасаясь. Как поможет дистанционная литотрипсия при мочекаменной болезни?
Для справки:
Сидоров Степан Петрович
В 2009 году окончил Иркутский государственный медицинский университет
2009 – 2010 гг. – интернатура по общей хирургии
2010 – 2012 гг. – ординатура по специальности «Урология»
В настоящее время – заведующий урологическим центром, врач-уролог, андролог, хирург, врач УЗ-диагностики в «Клинике Эксперт» Иркутск
Первая Помощь и Лечение при Пиелонефрите
Главная | Статьи | Первая Помощь и Лечение при ПиелонефритеПервая Помощь и Лечение при Пиелонефрите
Довольно часто острые нефриты и пиелонефриты могут развиваться на фоне других инфекционных заболеваний (при ангине, гриппе, ОРВИ, пневмонии и пр.).
Бывают случаи, когда приступы происходят в результате переохлаждения или чрезмерного злоупотребления алкоголем.
Пиелонефрит симптомы
Первыми признаками
нефрита и пиелонефрита являются:Боли в поясничной области,
Высокая температура,
Отёки.
Иногда моча больного приобретает красновато-коричневый оттенок.
Пиелонефрит лечение
При воспалении почек необходима незамедлительная профессиональная помощь.
Но домашние средства могут стать полезным дополнением к основному лечению, назначенному врачом.
При нефрите или пиелонефрите больному рекомендуется обильное питьё. Лучше всего, если это будут свежие соки, травяные отвары, клюквенный морс. Они оказывают противомикробное и мочегонное воздействие.
Первые 2-3 дня болезни желательно не принимать никакой пищи. Исключите из меню солёности, а также жирные и копчёные продукты. Ни в коем случае не ешьте острых блюд, консервов, мясных и рыбных бульонов, шоколада и икры. Также под запретом находятся чеснок, редис, редька, бобовые, курага и чернослив.
Отличный мочегонный эффект оказывает напиток из мякоти тыквы. Выпивая по 1/2 стакана тыквенного сока в день, вы сможете уберечься от такого неприятного заболевания, как воспаление почек.
Ещё одним интересным нетрадиционным методом лечения при пиелонефрите может стать точечный массаж. На подошве стопы, между пальцами и серединой, находится точка воздействия. Массируя эту точку, вы облегчите состояние пациента при обострении болезни.
При воспалении почек (нефриты и пиелонефриты) необходима незамедлительная профессиональная помощь.
Пиелонефрит и его профилактика. — Калининская ЦРБ
- Опубликовано: 29.
 03.2018 11:31
03.2018 11:31
Пиелонефрит – инфекционный воспалительный процесс, который распространяется одновременно или по очереди на паренхиму и лоханку почки. Различают: одно- и двухсторонний пиелонефрит – в зависимости от места локализации патологического процесса; первичный и вторичный; а также острый и хронический – в зависимости от течения заболевания.Основная причина возникновения пиелонефрита – эндогенная, либо экзогенная инфекция. Эндогенная или внутренняя инфекция представлена микроорганизмами, обитающими в организме человека постоянно. Экзогенная или внешняя инфекция – это микроорганизмы, попадающие в органы мочеполовой системы человека извне.
К ним можно отнести стрептококки, стафилококки, энтерококки, кишечную палочку, синегнойную палочку и др. Пиелонефрит является наиболее распространенным воспалительным заболеванием мочевыделительной системы. От всех воспалительных заболеваний мочеполовых органов пиелонефрит составляет около 65-70% случаев.В группу риска попадают: — дети до 7 лет, возникновение заболевания у которых связано с анатомическими особенностями развития; — женщины в возрасте 18-30 лет, у которых заболевание может быть связано с началом половой жизни, беременностью и родами; — пожилые мужчины с диагнозом «аденома предстательной железы»; — люди, страдающие от частых приступов почечной колики либо перенесшие мочекаменную болезнь.Для острого пиелонефрита характерны следующие симптомы: высокая температура (до 38-40 °С), боль в области поясницы, изменения в анализах мочи. Зачастую появляется озноб, жажда, повышается температура, появляется головная боль (преимущественно в лобных долях) и ломота в суставах. Параллельно с температурой усиливаются боли в области поясницы, как правило, односторонние. Нередко развитию пиелонефрита предшествуют некоторые клинические проявления, свидетельствующие о препятствиях в мочевых путях: моча становится мутной, приобретает красноватый оттенок, издает зловонный резкий запах, а само мочеиспускание становится болезненным. Эти симптомы сопровождаются острой или тупой болью в поясничной области, которая может отдавать в паховую область и нарастать при наклонах вперед. Кроме этого, наблюдаются: общая слабость, вялость, снижение аппетита, тошнота, иногда – рвота. Хронический пиелонефрит способен в течение долгого времени протекать без явно выраженных симптомов, лишь изредка сопровождаясь обострением с симптоматикой, характерной для острого пиелонефрита. При диагностике заболевания используются лабораторные анализы и инструментальные обследования (общий анализ мочи, посев мочи, общий анализ крови, ультразвуковое исследование, компьютерная томография и другие).Ни в коем случае лечение пиелонефрита нельзя проводить самостоятельно. При обнаружении любого из вышеописанных симптомов следует немедленно обратиться к врачу для диагностики и назначения необходимого лечения.Профилактика пиелонефритаЧтобы предупредить возникновение пиелонефрита, необходимо: — потреблять достаточное количество жидкости для обеспечения нормального оттока мочи; — не задерживать длительно мочеиспускание при наличии позывов; — своевременно и до конца лечить любые инфекционные заболевания; — избегать переохлаждения; — соблюдать правила личной гигиены; — вести здоровый образ жизни, регулярно проводить курсы общеукрепляющей терапии: умеренная физическая активность, закаливание, сбалансированное питание, причем в рационе обязательно должны присутствовать фрукты, овощи, зелень; периодически принимать поливитамины; — мужчинам, страдающим простатитом, необходимо регулярно контролировать состояние здоровья мочевыделительной системы; — беременным женщинам рекомендуется чаще сдавать мочу на анализ. Прогноз при пиелонефрите;По мере увеличения длительности заболевания прогноз ухудшается. Кроме этого, неблагоприятным прогноз делают наличие гнойных осложнений, иммунодефицитные состояния, закупорка мочевых каналов, устойчивость микроорганизмов к антибактериальным средствам и др. Полное выздоровление при острой форме пиелонефрита возможно при своевременной диагностике, рациональном лечении и отсутствии неблагоприятных факторов.
Эти симптомы сопровождаются острой или тупой болью в поясничной области, которая может отдавать в паховую область и нарастать при наклонах вперед. Кроме этого, наблюдаются: общая слабость, вялость, снижение аппетита, тошнота, иногда – рвота. Хронический пиелонефрит способен в течение долгого времени протекать без явно выраженных симптомов, лишь изредка сопровождаясь обострением с симптоматикой, характерной для острого пиелонефрита. При диагностике заболевания используются лабораторные анализы и инструментальные обследования (общий анализ мочи, посев мочи, общий анализ крови, ультразвуковое исследование, компьютерная томография и другие).Ни в коем случае лечение пиелонефрита нельзя проводить самостоятельно. При обнаружении любого из вышеописанных симптомов следует немедленно обратиться к врачу для диагностики и назначения необходимого лечения.Профилактика пиелонефритаЧтобы предупредить возникновение пиелонефрита, необходимо: — потреблять достаточное количество жидкости для обеспечения нормального оттока мочи; — не задерживать длительно мочеиспускание при наличии позывов; — своевременно и до конца лечить любые инфекционные заболевания; — избегать переохлаждения; — соблюдать правила личной гигиены; — вести здоровый образ жизни, регулярно проводить курсы общеукрепляющей терапии: умеренная физическая активность, закаливание, сбалансированное питание, причем в рационе обязательно должны присутствовать фрукты, овощи, зелень; периодически принимать поливитамины; — мужчинам, страдающим простатитом, необходимо регулярно контролировать состояние здоровья мочевыделительной системы; — беременным женщинам рекомендуется чаще сдавать мочу на анализ. Прогноз при пиелонефрите;По мере увеличения длительности заболевания прогноз ухудшается. Кроме этого, неблагоприятным прогноз делают наличие гнойных осложнений, иммунодефицитные состояния, закупорка мочевых каналов, устойчивость микроорганизмов к антибактериальным средствам и др. Полное выздоровление при острой форме пиелонефрита возможно при своевременной диагностике, рациональном лечении и отсутствии неблагоприятных факторов. У 10-20% пациентов с диагнозом «хронический пиелонефрит» впоследствии развивается хроническая почечная недостаточность.На начало 2018 года на диспансерном учете в нашем районе, с диагнозом «пиелонефрит», состоял 321 человек, а также 12 детей, от 0 до 17 лет. Стрига Т.
У 10-20% пациентов с диагнозом «хронический пиелонефрит» впоследствии развивается хроническая почечная недостаточность.На начало 2018 года на диспансерном учете в нашем районе, с диагнозом «пиелонефрит», состоял 321 человек, а также 12 детей, от 0 до 17 лет. Стрига Т.
Пиелонефрит | Справочник Кунцевского лечебно-реабилитационного центра
Что такое пиелонефрит
Пиелонефрит – это воспаление почек, при котором поражается чашечно-лоханочная система. Чаще всего оно развивается у женщин, нежели у мужчин.Виды и причины возникновения
Основной путь развития болезни – попадание кишечной палочки, стафилококка, энтерококков по кровеносной системе или по половой системе от мочевого пузыря к почкам. Данная причина относится к первичному типу пиелонефрита.Спровоцировать заражение может аденома простаты, простатит, мочекаменная и почечнокаменная болезнь, цистит, уретрит. В этом случае устанавливается вторичный тип заболевания.
Симптомы
Пиелонефриту характерна следующая клиническая картина:- сильнейшая боль в пояснице. Болевой синдром может локализоваться на стороне воспаленной почки, а может опоясывать нижнюю часть спины полностью. Дискомфорт усиливается при вдохе или надавливании на поясницу,
- повышенная температура со значениями от 37°С до 39,5°С с ознобом, на фоне которой больного тошнит,
- боль в мышцах, напряжение мышц брюшной полости,
- отечность всего организма,
- учащенное болезненное мочеиспускание.
Если вовремя не принять меры, то воспаление почек приобретает хронический статус. Больной жалуется на боль при опорожнении мочевого пузыря, рези, мутную мочу с примесью крови, сухость во рту, побледнение кожного покрова. В этом случае симптоматика менее выражена, но обострения возникают при малейшем переохлаждении.
Какой врач лечит пиелонефрит
Лечение заболевания находится в компетенции уролога.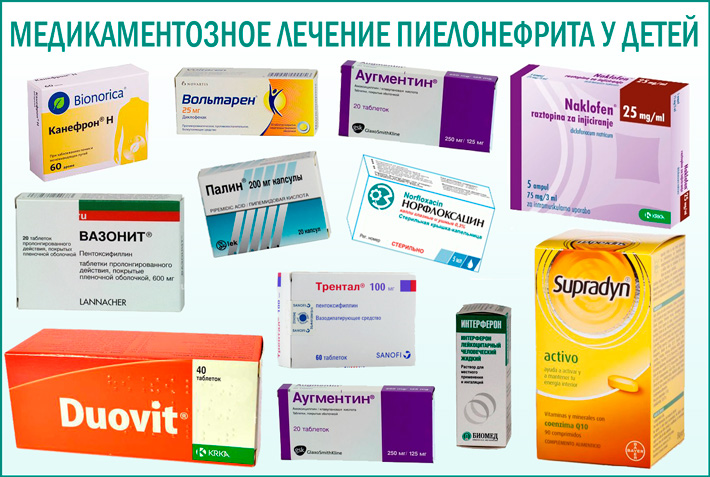 Специалист принимает с 8 утра до 10 вечера по предварительной записи. Забронировать время консультации можно по телефону или на сайте как за несколько дней, так и за пару часов.
Специалист принимает с 8 утра до 10 вечера по предварительной записи. Забронировать время консультации можно по телефону или на сайте как за несколько дней, так и за пару часов.Запись к врачу
Для того, чтобы записаться, выбирайте любой способ:
- звонок по телефону клиники +7 (495) 103-99-55,
- заказать обратный звонок,
- оставить заявку на запись на прием, через удобную форму на сайте:
ЗАПИСАТЬСЯ
Методы лечения
В Кунцевском лечебно-реабилитационном центре практикуется лечение пиелонефрита в условиях стационара и амбулаторно. Уролог выдает больничный лист, пациент должен соблюдать постельный режим и как можно реже вставать.Медикаментозное лечение пиелонефрита предполагает прием:
- антибиотиков или противогрибковых препаратов, исходя от типа возбудителя. Сначала назначаются антибиотики широкого спектра действия, а после анализа подбирается средство определенной группы,
- противовоспалительных средств при стабильном положении субфебрильной температуры,
- препаратов для нормализации микрофлоры;
- медикаментов для укрепления иммунитета.
Помимо этого, назначаются капельницы с целью уменьшения токсического влияния возбудителя. Кровь разбавляется лекарственными средствами, после чего возбудитель выводится из организма с мочой. Важно пить как можно больше чистой или минеральной воды.
После улучшения состояния и купирования острой стадии уролог назначает физиотерапию. Для устранения воспаления, уменьшения боли и нормализации мочеиспускания эффективны сеансы электрофореза, магнито- и лазеротерапии.
Результаты
Курс лечения составляет 3-4 недели, чуть больше требуется для излечения хронической формы пиелонефрита.Реабилитация и восстановление образа жизни
Во время лечения и после завершения терапии нужно соблюдать диету. Стоит питаться запеченными, вареными и пареными продуктами, пить не менее 2,5 литров чистой воды.
Важно держать организм в тепле, и избегать переохлаждения. Больным следует наблюдаться у уролога и посещать специалиста трижды в год.
Почему нужно лечить пиелонефрит у нас
Воспаление почек требует разработки индивидуальной тактики лечения. В лечебно-реабилитационном центре, расположенном в двух шагах от станции метро «Молодежная», опытные урологи тщательно осмотрят больного и назначат обследование. Диагностика проводится в клинике в течение часа, поэтому схема лечения подготавливается при первом посещении врача.Содержание данной статьи проверено и подтверждено на соответствие медицинским стандартам врачом-урологом Алексанян Львом Сейрановичем
Лечение пиелонефрита в Уфе • Клиника «ВироМед»
Пиелонефрит — неспецифическое инфекционное заболевание почек, вызываемое различными бактериями. Оно весьма распространено: около 60% урологических больных страдают пиелонефритом.
Протекание пиелонефрита происходит в острой или хронической форме, поражая одну либо две почки. Пиелонефрит — тяжелое заболевание, но многие пациенты по незнанию недооценивают его серьезность. Несвоевременное лечение приводит к осложнениям: как почечной недостаточности, абсцессу почки, сепсису, бактериальному шоку.
Причины пиелонефрита
Пиелонефритом чаще всего болеют женщины от 18-ти до 30-ти лет. Зачастую заболевание развивается после цистита. Мужчины в силу анатомических особенностей организма болеют воспалением почек реже. У них болезнь возникает как осложнение других урологических заболеваний (аденомы, простатита) или гнойных заболеваний различных органов. Происходит это чаще в пожилом возрасте.
Любые факторы, нарушающие нормальный отток мочи, увеличивают вероятность развития пиелонефрита. Часто его выявляют у больных мочекаменной болезнью, а также у тех, у больных другими заболеваниями почек и мочевого пузыря. Развитию заболеваний почек способствуют частые переохлаждения, хронические и острые воспалительные заболевания, иммунные нарушения, сахарный диабет.
Причиной развития пиелонефрита бывает и беременность. В это время понижается иммунитет. Кроме того, увеличенная матка давит на мочеточники и нарушает отток мочи из почек.
Симптомы пиелонефрита
У хронического и острого пиелонефрита различные симптомы.
Острый пиелонефрит начинается с повышения температуры до 39-40 градусов, причем происходит это внезапно. Высокая температура сопровождается выраженной слабостью, обильным потоотделением, потерей аппетита, головной болью, а иногда — тошнотой и рвотой. Одновременно с этим при пиелонефрите появляется тупая боль в области поясницы. При поколачивании пациент ощущает болезненность. Если острый пиелонефрит протекает без осложнений, то нарушений мочеиспускания неит. Но при этом моча становится мутной или приобретает красноватый оттенок. При ее лабораторном исследовании выявляется бактериурия, незначительная протеинурия и микрогематурия. Общий анализ крови при пиелонефрите покажет повышенное количество лейкоцитов и повышенную СОЭ. Биохимический анализ крови в ряде случаев выявит чрезмерное содержание азотистых шлаков.
Хронический пиелонефрит часто становится следствием неадекватного лечения острого процесса. Также у пациента возможно развитие первичного хронического пиелонефрита. Часто врач случайно обнаруживает хронический пиелонефрит при исследовании мочи. Как правило, такие больные жалуются на снижение аппетита, слабость, головную боль и частое мочеиспускание. Пациентов могут беспокоить ноющие боли в области поясницы, усиливающиеся в сырую и холодную погоду. Если хронический двусторонний пиелонефрит прогрессирует, то функция почек нарушается, а это влечет за собой снижение удельного веса мочи, артериальную гипертензию и развитие почечной недостаточности. Симптомы, сопровождающие обострение хронического пиелонефрита, совпадают с симптомами острого процесса.
Что будет, если не лечить пиелонефрит
Без лечения острый двусторонний пиелонефрит грозит к острой почечной недостаточностью. Самыми грозные осложнения — сепсис и бактериальный шок.
Самыми грозные осложнения — сепсис и бактериальный шок.
Возможное осложнение пиелонефрита — паранефрит. Иногда на поверхности почки, а также в ее корковом веществе появляются мелкие гнойнички. В случае, когда они сливаются между собой, возникает карбункул почки. Он характеризуется развитием гнойно-воспалительного, а также некротического и ишемического процессов. Острый пиелонефрит приводит к абсцессу почки или некрозу почечных сосочков.
Без лечения наступает стадия гнойно-деструктивного пиелонефрита. При этом фиксируется развитие пионефроза. Почка подвергается гнойному расплавлению, её функции полностью угнетаются.
Пациентам нужно помнить, своевременное лечение острого пиелонефрита ведет к выздоровлению, тогда как осложнения пиелонефрита порой фатальны.
Острый пиелонефрит — StatPearls — Книжная полка NCBI
Непрерывное обучение
Острый пиелонефрит — это бактериальная инфекция, вызывающая воспаление почек. Пиелонефрит возникает как осложнение восходящей инфекции мочевыводящих путей, которая распространяется из мочевого пузыря в почки. Симптомы обычно включают лихорадку, боль в боку, тошноту, рвоту, жжение при мочеиспускании, учащение позывов и позывы. В этом упражнении излагаются клинические проявления, диагностика и лечение острого пиелонефрита, а также подчеркивается роль межпрофессиональной группы в уходе за пациентом с этим заболеванием.
Цели:
Описать население, наиболее подверженное риску пиелонефрита.
Опишите ожидаемые признаки и симптомы у пациента с пиелонефритом.
Отличите пациентов, которым можно лечить амбулаторно, от пациентов, которым требуется стационарное лечение.
Объясните важность скоординированного межпрофессионального командного подхода к уходу за пациентами с острым пилонефритом.
Введение
Острый пиелонефрит — это бактериальная инфекция, вызывающая воспаление почек, и одно из наиболее распространенных заболеваний почек. Пиелонефрит возникает как осложнение восходящей инфекции мочевыводящих путей (ИМП), которая распространяется от мочевого пузыря к почкам и их собирательным системам. Симптомы обычно включают лихорадку, боль в боку, тошноту, рвоту, жжение при мочеиспускании, учащение мочеиспускания и позывы.Двумя наиболее частыми симптомами обычно являются лихорадка и боль в боку. Острый пиелонефрит можно разделить на неосложненный и осложненный. Осложненный пиелонефрит включает беременных пациентов, пациентов с неконтролируемым диабетом, трансплантатами почек, анатомическими аномалиями мочевыводящих путей, острой или хронической почечной недостаточностью, а также пациентов с ослабленным иммунитетом и пациентов с внутрибольничными бактериальными инфекциями. Важно различать осложненный и неосложненный пиелонефрит, поскольку от этого зависит ведение пациента и его расположение.
Пиелонефрит возникает как осложнение восходящей инфекции мочевыводящих путей (ИМП), которая распространяется от мочевого пузыря к почкам и их собирательным системам. Симптомы обычно включают лихорадку, боль в боку, тошноту, рвоту, жжение при мочеиспускании, учащение мочеиспускания и позывы.Двумя наиболее частыми симптомами обычно являются лихорадка и боль в боку. Острый пиелонефрит можно разделить на неосложненный и осложненный. Осложненный пиелонефрит включает беременных пациентов, пациентов с неконтролируемым диабетом, трансплантатами почек, анатомическими аномалиями мочевыводящих путей, острой или хронической почечной недостаточностью, а также пациентов с ослабленным иммунитетом и пациентов с внутрибольничными бактериальными инфекциями. Важно различать осложненный и неосложненный пиелонефрит, поскольку от этого зависит ведение пациента и его расположение.
Этиология
Основной причиной острого пиелонефрита являются грамотрицательные бактерии, наиболее распространенной из которых является Escherichia coli. Другие грамотрицательные бактерии, вызывающие острый пиелонефрит, включают Proteus, Klebsiella и Enterobacter. У большинства пациентов возбудителем инфекции является фекальная флора. Бактерии могут попасть в почки двумя путями: гематогенным путем и через восходящую инфекцию из нижних мочевыводящих путей. Гематогенное распространение встречается реже и обычно возникает у пациентов с обструкцией мочеточника или у пациентов с ослабленным иммунитетом.Большинство пациентов заболевают острым пиелонефритом в результате восходящей инфекции. Восходящее заражение происходит в несколько этапов. Бактерии сначала прикрепляются к эпителиальным клеткам слизистой оболочки уретры, а затем попадают в мочевой пузырь через уретру либо через инструменты, либо через инфекции мочевыводящих путей, которые чаще возникают у женщин. ИМП чаще встречаются у женщин, чем у мужчин, из-за более короткой уретры, гормональных изменений и близости к анальному отверстию. Обструкция мочевыводящих путей, вызванная чем-то вроде камня в почках, также может привести к острому пиелонефриту.Нарушение оттока мочи может привести к неполному опорожнению и застою мочи, в результате чего бактерии размножаются, не вымываясь. Менее распространенной причиной острого пиелонефрита является пузырно-мочеточниковый рефлюкс — врожденное заболевание, при котором моча течет из мочевого пузыря в почки.
Обструкция мочевыводящих путей, вызванная чем-то вроде камня в почках, также может привести к острому пиелонефриту.Нарушение оттока мочи может привести к неполному опорожнению и застою мочи, в результате чего бактерии размножаются, не вымываясь. Менее распространенной причиной острого пиелонефрита является пузырно-мочеточниковый рефлюкс — врожденное заболевание, при котором моча течет из мочевого пузыря в почки.
Эпидемиология
Острый пиелонефрит в США ежегодно выявляется от 15 до 17 случаев на 10 000 женщин и от 3 до 4 случаев на 10 000 мужчин. Наиболее часто острым пиелонефритом страдают молодые сексуально активные женщины.Группы крайнего возраста, такие как пожилые люди и младенцы, также подвержены риску из-за аномалий анатомии и изменений гормонов. Беременные женщины также могут быть подвержены риску, и у 20–30% разовьется острый пиелонефрит, обычно во втором и начале третьего триместра. Острый пиелонефрит не имеет расовой предрасположенности. [1]
Патофизиология
E. coli — наиболее распространенная бактерия, вызывающая острый пиелонефрит, благодаря своей уникальной способности прикрепляться к мочевыводящим путям и почкам и колонизировать их. E.coli имеет адгезивные молекулы, называемые P-фимбриями, которые взаимодействуют с рецепторами на поверхности уроэпителиальных клеток. Почки, инфицированные E. coli , могут вызвать острую воспалительную реакцию, которая может вызвать рубцевание почечной паренхимы. Хотя механизм образования почечных рубцов все еще плохо изучен, была выдвинута гипотеза, что адгезия бактерий к почечным клеткам разрушает защитные барьеры, что приводит к локализованной инфекции, гипоксии, ишемии и свертыванию крови в попытке сдержать инфекцию. .Воспалительные цитокины, бактериальные токсины и другие реактивные процессы далее приводят к полному пиелонефриту и во многих случаях системным симптомам сепсиса и шока.
Гистопатология
Гистопатология обычно выявляет некроз или гнилостное образование абсцесса в почечной паренхиме. Почечные ткани инфильтрированы нейтрофилами, макрофагами и плазматическими клетками. Однако архитектура не полностью дезорганизована.
Почечные ткани инфильтрированы нейтрофилами, макрофагами и плазматическими клетками. Однако архитектура не полностью дезорганизована.
История и физика
Острый пиелонефрит обычно представляет собой триаду, состоящую из лихорадки, боли в боку, тошноты или рвоты, но не все симптомы должны присутствовать.Симптомы обычно развиваются в течение нескольких часов или в течение дня. Симптомы цистита, такие как дизурия и гематурия, обычно проявляются у женщин. У детей общие симптомы острого пиелонефрита могут отсутствовать. Такие симптомы, как задержка развития, лихорадка и трудности с кормлением, наиболее часто встречаются у новорожденных и детей в возрасте до 2 лет. У пожилых пациентов может наблюдаться изменение психического статуса, лихорадка, ухудшение состояния и повреждение других систем органов. При физикальном обследовании общий вид пациента будет изменяться.Некоторые пациенты будут казаться больными и чувствовать себя неудобно, в то время как другие могут казаться здоровыми. Пациенты обычно не проявляют токсичности. Когда у пациента лихорадка, температура может быть высокой, часто более 103 F. Болезненность реберно-позвоночного угла обычно односторонняя по сравнению с пораженной почкой, но в некоторых случаях может присутствовать двусторонняя болезненность реберно-позвоночного угла. Надлобковая болезненность во время обследования брюшной полости будет варьироваться от легкой до умеренной, с болезненностью отскока или без нее.
Оценка
Хороший анамнез и физикальное обследование являются основой оценки острого пиелонефрита, но лабораторные исследования и визуализирующие исследования могут быть полезны.Для анализа мочи необходимо взять образец мочи. В анализе мочи следует искать пиурию, поскольку это наиболее частая находка у пациентов с острым пиелонефритом. Производство нитритов будет указывать на то, что бактерия-возбудитель — это E.coli . Также в анализе мочи могут присутствовать протеинурия и микроскопическая гематурия. Если присутствует гематурия, можно рассмотреть другие причины, например, камни в почках. Всем пациентам с подозрением на острый пиелонефрит также следует направить посев мочи для надлежащего лечения антибиотиками.Анализ крови, такой как общий анализ крови (CBC), направляется на поиск повышения уровня лейкоцитов. Полная метаболическая панель может использоваться для поиска аберраций креатинина и АМК для оценки функции почек. При остром пиелонефрите предпочтительным методом воображения является КТ брюшной полости / таза с контрастированием. Визуализирующие исследования обычно не требуются для диагностики острого пиелонефрита, но показаны пациентам с трансплантатом почки, пациентам с септическим шоком, пациентам с плохо контролируемым диабетом, осложненными ИМП, пациентам с ослабленным иммунитетом или пациентам с токсичностью, сохраняющейся более 72 часы.Ультрасонография может использоваться для выявления пиелонефрита, но отрицательное исследование не исключает острого пиелонефрита. Тем не менее, УЗИ может быть полезным исследованием при оценке острого пиелонефрита, потому что его можно проводить у постели больного, без радиационного облучения и может выявить почечные аномалии, которые могут потребовать дальнейшего тестирования или окончательного лечения.
Всем пациентам с подозрением на острый пиелонефрит также следует направить посев мочи для надлежащего лечения антибиотиками.Анализ крови, такой как общий анализ крови (CBC), направляется на поиск повышения уровня лейкоцитов. Полная метаболическая панель может использоваться для поиска аберраций креатинина и АМК для оценки функции почек. При остром пиелонефрите предпочтительным методом воображения является КТ брюшной полости / таза с контрастированием. Визуализирующие исследования обычно не требуются для диагностики острого пиелонефрита, но показаны пациентам с трансплантатом почки, пациентам с септическим шоком, пациентам с плохо контролируемым диабетом, осложненными ИМП, пациентам с ослабленным иммунитетом или пациентам с токсичностью, сохраняющейся более 72 часы.Ультрасонография может использоваться для выявления пиелонефрита, но отрицательное исследование не исключает острого пиелонефрита. Тем не менее, УЗИ может быть полезным исследованием при оценке острого пиелонефрита, потому что его можно проводить у постели больного, без радиационного облучения и может выявить почечные аномалии, которые могут потребовать дальнейшего тестирования или окончательного лечения.
Лечение / ведение
Острый пиелонефрит можно лечить как в амбулаторных, так и в стационарных условиях. Здоровые молодые небеременные женщины с неосложненным пиелонефритом могут лечиться амбулаторно.Стационарное лечение обычно требуется очень молодым, пожилым людям, с ослабленным иммунитетом, людям с плохо контролируемым диабетом, трансплантацией почек, пациентам, пациентам со структурными аномалиями мочевыводящих путей, беременным пациентам или тем, кто не переносит пероральный прием. Основа лечения острого пиелонефрита — антибиотики, анальгетики и жаропонижающие средства. Нестероидные противовоспалительные препараты (НПВП) хорошо помогают при лечении боли и лихорадки, связанных с острым пиелонефритом.Первоначальный выбор антибиотиков будет эмпирическим и должен основываться на местной устойчивости к антибиотикам. Затем следует скорректировать антибактериальную терапию на основании результатов посева мочи. Большинство неосложненных случаев острого пиелонефрита вызывается E. coli , от которой пациентов можно лечить пероральными цефалоспоринами или TMP-SMX в течение 14 дней. Осложненные случаи острого пиелонефрита требуют внутривенного (IV) лечения антибиотиками до тех пор, пока не появятся клинические улучшения. Примеры внутривенных антибиотиков включают пиперациллин-тазобактам, фторхинолоны, меропенем и цефепим.Пациентам, страдающим аллергией на пенициллин, можно применять ванкомицин. Наблюдение за не госпитализированными пациентами для разрешения симптомов должно быть через 1-2 дня. Последующие посевы мочи должны быть получены только у пациентов со сложным течением и обычно не нужны здоровым небеременным женщинам. Любого пациента, у которого была осложненная ИМП, следует отправить на последующее обследование для выявления любых отклонений, которые предрасполагают пациента к дальнейшим инфекциям.
Затем следует скорректировать антибактериальную терапию на основании результатов посева мочи. Большинство неосложненных случаев острого пиелонефрита вызывается E. coli , от которой пациентов можно лечить пероральными цефалоспоринами или TMP-SMX в течение 14 дней. Осложненные случаи острого пиелонефрита требуют внутривенного (IV) лечения антибиотиками до тех пор, пока не появятся клинические улучшения. Примеры внутривенных антибиотиков включают пиперациллин-тазобактам, фторхинолоны, меропенем и цефепим.Пациентам, страдающим аллергией на пенициллин, можно применять ванкомицин. Наблюдение за не госпитализированными пациентами для разрешения симптомов должно быть через 1-2 дня. Последующие посевы мочи должны быть получены только у пациентов со сложным течением и обычно не нужны здоровым небеременным женщинам. Любого пациента, у которого была осложненная ИМП, следует отправить на последующее обследование для выявления любых отклонений, которые предрасполагают пациента к дальнейшим инфекциям.
Дифференциальная диагностика
При диагностике острого пиелонефрита разумно сохранять широкий дифференциал.Врачи должны учитывать и другие заболевания, когда пациенты обращаются с лихорадкой, болью в боку и болезненностью реберно-позвоночного угла. Поскольку симптомы могут быть разными (односторонние, двусторонние, лучевые, резкие, тупые) и поскольку пиелонефрит может прогрессировать до сепсиса и шока, дифференциальные диагнозы, связанные с пиелонефритом, могут быть обширными. Общие имитации острого пиелонефрита могут включать, но не ограничиваются ими:
Аппендицит
Абсцесс брюшной полости
Нефролитиаз
Холецистит
- 45 914 Воспалительная непроходимость мочевых путей 914
Панкреатит
Прогноз
В целом, большинство случаев пиелонефрита лечат в амбулаторных условиях, при этом состояние большинства пациентов улучшается при приеме пероральных антибиотиков. Обычно молодые женщины относятся к числу тех, кого чаще всего лечат амбулаторно. [1] Несмотря на улучшение пиелонефрита в большинстве случаев, все еще существует значительная заболеваемость и смертность, которые могут быть связаны с тяжелыми случаями этого заболевания. В некоторых исследованиях сообщалось, что общая смертность составляет от 10% до 20%, а недавнее исследование из Гонконга показало, что уровень смертности приближается к 7,4%. Что еще более важно, это исследование показало, что пожилой возраст (старше 65 лет), мужской пол, нарушение функции почек или наличие диссеминированного внутрисосудистого свертывания крови были связаны с повышенной смертностью.При правильном распознавании основной этиологии и своевременном вмешательстве с адекватным лечением даже пациенты с тяжелым пиелонефритом обычно имеют хороший результат. [3]
Обычно молодые женщины относятся к числу тех, кого чаще всего лечат амбулаторно. [1] Несмотря на улучшение пиелонефрита в большинстве случаев, все еще существует значительная заболеваемость и смертность, которые могут быть связаны с тяжелыми случаями этого заболевания. В некоторых исследованиях сообщалось, что общая смертность составляет от 10% до 20%, а недавнее исследование из Гонконга показало, что уровень смертности приближается к 7,4%. Что еще более важно, это исследование показало, что пожилой возраст (старше 65 лет), мужской пол, нарушение функции почек или наличие диссеминированного внутрисосудистого свертывания крови были связаны с повышенной смертностью.При правильном распознавании основной этиологии и своевременном вмешательстве с адекватным лечением даже пациенты с тяжелым пиелонефритом обычно имеют хороший результат. [3]
Осложнения
Острый пиелонефрит может иметь несколько осложнений, таких как формирование почечного или околопочечного абсцесса, сепсис, тромбоз почечной вены, папиллярный некроз или острая почечная недостаточность, одним из наиболее серьезных осложнений является эмфизематозный пиелонефрит (ЭПН). [4] Эмфизематозный пиелонефрит — это некротическая инфекция почек, обычно вызываемая E.coli или Klebsiella pneumoniae и является тяжелым осложнением острого пиелонефрита. EPN обычно наблюдается при диабете и чаще встречается у женщин. Диагноз можно поставить с помощью УЗИ, но обычно требуется КТ. В целом уровень смертности оценивается примерно в 38% с лучшими результатами, связанными с пациентами, которые получают как медикаментозное, так и хирургическое лечение, по сравнению с одним только медицинским лечением. [5]
Консультации
В большинстве случаев острый пиелонефрит протекает без осложнений и не требует консультации.В более сложных случаях острого пиелонефрита могут потребоваться консультации уролога, акушера и гинеколога, а также инфекционистов. Уролога обычно консультируют с пациентами с обструкцией уретры, аномалиями мочеполовой системы или первым эпизодом пиелонефрита у младенца. Беременной с острым пиелонефритом следует проконсультироваться с акушерством и гинекологом. При инфекционном заболевании можно проконсультироваться с пациентами с ослабленным иммунитетом, с резистентными патогенами или с положительными культурами крови более 48 часов.
Беременной с острым пиелонефритом следует проконсультироваться с акушерством и гинекологом. При инфекционном заболевании можно проконсультироваться с пациентами с ослабленным иммунитетом, с резистентными патогенами или с положительными культурами крови более 48 часов.
Сдерживание и обучение пациентов
Для здоровых молодых женщин в предменструальный период одним из лучших способов избежать острого пиелонефрита является профилактика одной из наиболее распространенных предрасполагающих причин — инфекций мочевыводящих путей. Хотя многие факторы могут привести к инфекциям мочевыводящих путей, простой способ помочь в профилактике — это опорожнение до и сразу после полового акта, а также вытирание спереди назад после мочеиспускания и дефекации. Это поможет остановить попадание бактерий в уретру и последующие восходящие структуры.Помимо поведенческих вмешательств, были также проведены исследования, посвященные клюквенному соку, пробиотикам и низким дозам профилактических антибиотиков для предотвращения ИМП. [6] Чтобы избежать рецидива острого пиелонефрита, пациенты должны завершить весь курс антибиотиков и принимать их в соответствии с указаниями. Предотвращение обезвоживания также помогает предотвратить острый пиелонефрит и улучшает функцию почек.
Жемчуг и другие проблемы
Осложненный пиелонефрит включает беременных пациентов, пациентов с неконтролируемым диабетом, пациентов с трансплантатами, пациентов с анатомическими аномалиями мочевыводящих путей, острой или хронической почечной недостаточностью, а также пациентов с ослабленным иммунитетом. как триада из лихорадки, боли в боку и тошноты или рвоты, но не все симптомы должны присутствовать.
Ультразвуковое исследование может использоваться для выявления пиелонефрита, но отрицательный результат исследования не исключает острого пиелонефрита.
Большинство неосложненных случаев острого пиелонефрита вызывается E. coli , от которой пациентов можно лечить пероральными цефалоспоринами или TMP-SMX в течение 14 дней.

Пожилой возраст (старше 65 лет), мужской пол, нарушение функции почек или наличие диссеминированного внутрисосудистого свертывания крови связаны с повышенной смертностью.
Острый пиелонефрит может иметь несколько осложнений, таких как образование почечного или околопочечного абсцесса, сепсис, тромбоз почечной вены, папиллярный некроз или острая почечная недостаточность, причем одним из наиболее серьезных осложнений является эмфизематозный пиелонефрит.
Улучшение результатов команды здравоохранения
Лечение острого пиелонефрита обычно проводится группой медицинских работников, в которую входят нефролог, консультант по инфекционным заболеваниям, специалист по боли, терапевт, уролог и акушер, если пациентка беременна.И медсестра, и фармацевт играют решающую роль в наблюдении за пациентом, назначении антибиотиков и наблюдении за выздоровлением. Если пациент страдает диабетом, необходимо вызвать диетолога, но главное — это гидратация. Сегодня упор делается на профилактику состояния. Женщин следует информировать о безопасном сексе, использовании противозачаточных средств и раннем лечении цистита. Если повторное инфицирование происходит в течение 14 дней после выписки, следует проконсультироваться с урологом для исследования анатомической проблемы, предрасполагающей к заболеванию.Фармацевт должен следить за результатами посева и гарантировать, что пациент принимает правильные лекарства, чтобы покрыть микроорганизмы, вызывающие инфекцию. Кроме того, фармацевты должны убедиться, что пациент не принимает нефротоксическое средство, которое может усугубить поражение почек. (Уровень V)
Результаты
Ключом к результатам у пациентов с острым пиелонефритом является своевременная диагностика и лечение. Любая задержка в лечении часто может привести к очень высокой заболеваемости. Задержки с надлежащим лечением могут привести к более длительной госпитализации, сильной боли и инвалидности.Даже после выписки необходимо наблюдение, чтобы гарантировать полное выздоровление. Беременные женщины с острым пиелонефритом имеют очень высокий риск преждевременных родов.
Беременные женщины с острым пиелонефритом имеют очень высокий риск преждевременных родов.
Кроме того, у диабетиков инфекция протекает намного тяжелее, чем у населения в целом. Смертность выше у пожилых людей с другими сопутствующими заболеваниями. Известные осложнения острого пиелонефрита включают сепсис, острую почечную недостаточность, рубцевание почек и пиелонефрит после трансплантации почки.(Уровень V)
Дополнительное образование / Контрольные вопросы
Ссылки
- 1.
- Czaja CA, Scholes D, Hooton TM, Stamm WE. Популяционный эпидемиологический анализ острого пиелонефрита. Clin Infect Dis. 01 августа 2007 г .; 45 (3): 273-80. [PubMed: 17599303]
- 2.
- Bethel J. Острый пиелонефрит: факторы риска, диагностика и лечение. Стенд Нурс. 2012 3–9 октября; 27 (5): 51–6; викторина 58. [PubMed: 23256302]
- 3.
- Чунг В.Ю., Тай СК, Фан КВ, Тан Сиань.Тяжелый острый пиелонефрит: обзор клинических исходов и факторов риска смерти. Hong Kong Med J. 2014 августа; 20 (4): 285-9. [PubMed: 24625386]
- 4.
- Шилдс Дж., Максвелл А.П. Острый пиелонефрит может иметь серьезные осложнения. Практик. 2010 апр; 254 (1728): 19, 21, 23-4, 2. [PubMed: 20486480]
- 5.
- Stone SC, Мэллон В.К., Чайлдс Дж.М., Дочерти С.Д. Эмфизематозный пиелонефрит: ключи к быстрой диагностике в отделении неотложной помощи. J Emerg Med. 2005 Апрель; 28 (3): 315-319.[PubMed: 15769576]
- 6.
- Stamm WE, Norrby SR. Инфекции мочевыводящих путей: панорама болезней и проблемы. J Infect Dis. 01 марта 2001 г .; 183 Прил. 1: S1-4. [PubMed: 11171002]
Острый пиелонефрит — StatPearls — Книжная полка NCBI
Непрерывное обучение
Острый пиелонефрит — это бактериальная инфекция, вызывающая воспаление почек. Пиелонефрит возникает как осложнение восходящей инфекции мочевыводящих путей, которая распространяется из мочевого пузыря в почки.Симптомы обычно включают лихорадку, боль в боку, тошноту, рвоту, жжение при мочеиспускании, учащение позывов и позывы. В этом упражнении излагаются клинические проявления, диагностика и лечение острого пиелонефрита, а также подчеркивается роль межпрофессиональной группы в уходе за пациентом с этим заболеванием.
В этом упражнении излагаются клинические проявления, диагностика и лечение острого пиелонефрита, а также подчеркивается роль межпрофессиональной группы в уходе за пациентом с этим заболеванием.
Цели:
Описать население, наиболее подверженное риску пиелонефрита.
Опишите ожидаемые признаки и симптомы у пациента с пиелонефритом.
Отличите пациентов, которым можно лечить амбулаторно, от пациентов, которым требуется стационарное лечение.
Объясните важность скоординированного межпрофессионального командного подхода к уходу за пациентами с острым пилонефритом.
Введение
Острый пиелонефрит — это бактериальная инфекция, вызывающая воспаление почек, и одно из наиболее распространенных заболеваний почек.Пиелонефрит возникает как осложнение восходящей инфекции мочевыводящих путей (ИМП), которая распространяется от мочевого пузыря к почкам и их собирательным системам. Симптомы обычно включают лихорадку, боль в боку, тошноту, рвоту, жжение при мочеиспускании, учащение мочеиспускания и позывы. Двумя наиболее частыми симптомами обычно являются лихорадка и боль в боку. Острый пиелонефрит можно разделить на неосложненный и осложненный. Осложненный пиелонефрит включает беременных пациентов, пациентов с неконтролируемым диабетом, трансплантатами почек, анатомическими аномалиями мочевыводящих путей, острой или хронической почечной недостаточностью, а также пациентов с ослабленным иммунитетом и пациентов с внутрибольничными бактериальными инфекциями.Важно различать осложненный и неосложненный пиелонефрит, поскольку от этого зависит ведение пациента и его расположение.
Этиология
Основной причиной острого пиелонефрита являются грамотрицательные бактерии, наиболее распространенной из которых является Escherichia coli. Другие грамотрицательные бактерии, вызывающие острый пиелонефрит, включают Proteus, Klebsiella и Enterobacter. У большинства пациентов возбудителем инфекции является фекальная флора. Бактерии могут попасть в почки двумя путями: гематогенным путем и через восходящую инфекцию из нижних мочевыводящих путей.Гематогенное распространение встречается реже и обычно возникает у пациентов с обструкцией мочеточника или у пациентов с ослабленным иммунитетом. Большинство пациентов заболевают острым пиелонефритом в результате восходящей инфекции. Восходящее заражение происходит в несколько этапов. Бактерии сначала прикрепляются к эпителиальным клеткам слизистой оболочки уретры, а затем попадают в мочевой пузырь через уретру либо через инструменты, либо через инфекции мочевыводящих путей, которые чаще возникают у женщин. ИМП чаще встречаются у женщин, чем у мужчин, из-за более короткой уретры, гормональных изменений и близости к анальному отверстию.Обструкция мочевыводящих путей, вызванная чем-то вроде камня в почках, также может привести к острому пиелонефриту. Нарушение оттока мочи может привести к неполному опорожнению и застою мочи, в результате чего бактерии размножаются, не вымываясь. Менее распространенной причиной острого пиелонефрита является пузырно-мочеточниковый рефлюкс — врожденное заболевание, при котором моча течет из мочевого пузыря в почки.
У большинства пациентов возбудителем инфекции является фекальная флора. Бактерии могут попасть в почки двумя путями: гематогенным путем и через восходящую инфекцию из нижних мочевыводящих путей.Гематогенное распространение встречается реже и обычно возникает у пациентов с обструкцией мочеточника или у пациентов с ослабленным иммунитетом. Большинство пациентов заболевают острым пиелонефритом в результате восходящей инфекции. Восходящее заражение происходит в несколько этапов. Бактерии сначала прикрепляются к эпителиальным клеткам слизистой оболочки уретры, а затем попадают в мочевой пузырь через уретру либо через инструменты, либо через инфекции мочевыводящих путей, которые чаще возникают у женщин. ИМП чаще встречаются у женщин, чем у мужчин, из-за более короткой уретры, гормональных изменений и близости к анальному отверстию.Обструкция мочевыводящих путей, вызванная чем-то вроде камня в почках, также может привести к острому пиелонефриту. Нарушение оттока мочи может привести к неполному опорожнению и застою мочи, в результате чего бактерии размножаются, не вымываясь. Менее распространенной причиной острого пиелонефрита является пузырно-мочеточниковый рефлюкс — врожденное заболевание, при котором моча течет из мочевого пузыря в почки.
Эпидемиология
Острый пиелонефрит в США ежегодно выявляется от 15 до 17 случаев на 10 000 женщин и от 3 до 4 случаев на 10 000 мужчин.Наиболее часто острым пиелонефритом страдают молодые сексуально активные женщины. Группы крайнего возраста, такие как пожилые люди и младенцы, также подвержены риску из-за аномалий анатомии и изменений гормонов. Беременные женщины также могут быть подвержены риску, и у 20–30% разовьется острый пиелонефрит, обычно во втором и начале третьего триместра. Острый пиелонефрит не имеет расовой предрасположенности. [1]
Патофизиология
E. coli — наиболее распространенная бактерия, вызывающая острый пиелонефрит, благодаря своей уникальной способности прикрепляться к мочевыводящим путям и почкам и колонизировать их. E.coli имеет адгезивные молекулы, называемые P-фимбриями, которые взаимодействуют с рецепторами на поверхности уроэпителиальных клеток. Почки, инфицированные E. coli , могут вызвать острую воспалительную реакцию, которая может вызвать рубцевание почечной паренхимы. Хотя механизм образования почечных рубцов все еще плохо изучен, была выдвинута гипотеза, что адгезия бактерий к почечным клеткам разрушает защитные барьеры, что приводит к локализованной инфекции, гипоксии, ишемии и свертыванию крови в попытке сдержать инфекцию. .Воспалительные цитокины, бактериальные токсины и другие реактивные процессы далее приводят к полному пиелонефриту и во многих случаях системным симптомам сепсиса и шока.
E.coli имеет адгезивные молекулы, называемые P-фимбриями, которые взаимодействуют с рецепторами на поверхности уроэпителиальных клеток. Почки, инфицированные E. coli , могут вызвать острую воспалительную реакцию, которая может вызвать рубцевание почечной паренхимы. Хотя механизм образования почечных рубцов все еще плохо изучен, была выдвинута гипотеза, что адгезия бактерий к почечным клеткам разрушает защитные барьеры, что приводит к локализованной инфекции, гипоксии, ишемии и свертыванию крови в попытке сдержать инфекцию. .Воспалительные цитокины, бактериальные токсины и другие реактивные процессы далее приводят к полному пиелонефриту и во многих случаях системным симптомам сепсиса и шока.
Гистопатология
Гистопатология обычно выявляет некроз или гнилостное образование абсцесса в почечной паренхиме. Почечные ткани инфильтрированы нейтрофилами, макрофагами и плазматическими клетками. Однако архитектура не полностью дезорганизована.
История и физика
Острый пиелонефрит обычно представляет собой триаду, состоящую из лихорадки, боли в боку, тошноты или рвоты, но не все симптомы должны присутствовать.Симптомы обычно развиваются в течение нескольких часов или в течение дня. Симптомы цистита, такие как дизурия и гематурия, обычно проявляются у женщин. У детей общие симптомы острого пиелонефрита могут отсутствовать. Такие симптомы, как задержка развития, лихорадка и трудности с кормлением, наиболее часто встречаются у новорожденных и детей в возрасте до 2 лет. У пожилых пациентов может наблюдаться изменение психического статуса, лихорадка, ухудшение состояния и повреждение других систем органов. При физикальном обследовании общий вид пациента будет изменяться.Некоторые пациенты будут казаться больными и чувствовать себя неудобно, в то время как другие могут казаться здоровыми. Пациенты обычно не проявляют токсичности. Когда у пациента лихорадка, температура может быть высокой, часто более 103 F. Болезненность реберно-позвоночного угла обычно односторонняя по сравнению с пораженной почкой, но в некоторых случаях может присутствовать двусторонняя болезненность реберно-позвоночного угла. Надлобковая болезненность во время обследования брюшной полости будет варьироваться от легкой до умеренной, с болезненностью отскока или без нее.
Надлобковая болезненность во время обследования брюшной полости будет варьироваться от легкой до умеренной, с болезненностью отскока или без нее.
Оценка
Хороший анамнез и физикальное обследование являются основой оценки острого пиелонефрита, но лабораторные исследования и визуализирующие исследования могут быть полезны.Для анализа мочи необходимо взять образец мочи. В анализе мочи следует искать пиурию, поскольку это наиболее частая находка у пациентов с острым пиелонефритом. Производство нитритов будет указывать на то, что бактерия-возбудитель — это E.coli . Также в анализе мочи могут присутствовать протеинурия и микроскопическая гематурия. Если присутствует гематурия, можно рассмотреть другие причины, например, камни в почках. Всем пациентам с подозрением на острый пиелонефрит также следует направить посев мочи для надлежащего лечения антибиотиками.Анализ крови, такой как общий анализ крови (CBC), направляется на поиск повышения уровня лейкоцитов. Полная метаболическая панель может использоваться для поиска аберраций креатинина и АМК для оценки функции почек. При остром пиелонефрите предпочтительным методом воображения является КТ брюшной полости / таза с контрастированием. Визуализирующие исследования обычно не требуются для диагностики острого пиелонефрита, но показаны пациентам с трансплантатом почки, пациентам с септическим шоком, пациентам с плохо контролируемым диабетом, осложненными ИМП, пациентам с ослабленным иммунитетом или пациентам с токсичностью, сохраняющейся более 72 часы.Ультрасонография может использоваться для выявления пиелонефрита, но отрицательное исследование не исключает острого пиелонефрита. Тем не менее, УЗИ может быть полезным исследованием при оценке острого пиелонефрита, потому что его можно проводить у постели больного, без радиационного облучения и может выявить почечные аномалии, которые могут потребовать дальнейшего тестирования или окончательного лечения.
Лечение / ведение
Острый пиелонефрит можно лечить как в амбулаторных, так и в стационарных условиях. Здоровые молодые небеременные женщины с неосложненным пиелонефритом могут лечиться амбулаторно.Стационарное лечение обычно требуется очень молодым, пожилым людям, с ослабленным иммунитетом, людям с плохо контролируемым диабетом, трансплантацией почек, пациентам, пациентам со структурными аномалиями мочевыводящих путей, беременным пациентам или тем, кто не переносит пероральный прием. Основа лечения острого пиелонефрита — антибиотики, анальгетики и жаропонижающие средства. Нестероидные противовоспалительные препараты (НПВП) хорошо помогают при лечении боли и лихорадки, связанных с острым пиелонефритом.Первоначальный выбор антибиотиков будет эмпирическим и должен основываться на местной устойчивости к антибиотикам. Затем следует скорректировать антибактериальную терапию на основании результатов посева мочи. Большинство неосложненных случаев острого пиелонефрита вызывается E. coli , от которой пациентов можно лечить пероральными цефалоспоринами или TMP-SMX в течение 14 дней. Осложненные случаи острого пиелонефрита требуют внутривенного (IV) лечения антибиотиками до тех пор, пока не появятся клинические улучшения. Примеры внутривенных антибиотиков включают пиперациллин-тазобактам, фторхинолоны, меропенем и цефепим.Пациентам, страдающим аллергией на пенициллин, можно применять ванкомицин. Наблюдение за не госпитализированными пациентами для разрешения симптомов должно быть через 1-2 дня. Последующие посевы мочи должны быть получены только у пациентов со сложным течением и обычно не нужны здоровым небеременным женщинам. Любого пациента, у которого была осложненная ИМП, следует отправить на последующее обследование для выявления любых отклонений, которые предрасполагают пациента к дальнейшим инфекциям.
Дифференциальная диагностика
При диагностике острого пиелонефрита разумно сохранять широкий дифференциал.Врачи должны учитывать и другие заболевания, когда пациенты обращаются с лихорадкой, болью в боку и болезненностью реберно-позвоночного угла. Поскольку симптомы могут быть разными (односторонние, двусторонние, лучевые, резкие, тупые) и поскольку пиелонефрит может прогрессировать до сепсиса и шока, дифференциальные диагнозы, связанные с пиелонефритом, могут быть обширными. Общие имитации острого пиелонефрита могут включать, но не ограничиваются ими:
Аппендицит
Абсцесс брюшной полости
Нефролитиаз
Холецистит
- 45 914 Воспалительная непроходимость мочевых путей 914
Панкреатит
Прогноз
В целом, большинство случаев пиелонефрита лечат в амбулаторных условиях, при этом состояние большинства пациентов улучшается при приеме пероральных антибиотиков.Обычно молодые женщины относятся к числу тех, кого чаще всего лечат амбулаторно. [1] Несмотря на улучшение пиелонефрита в большинстве случаев, все еще существует значительная заболеваемость и смертность, которые могут быть связаны с тяжелыми случаями этого заболевания. В некоторых исследованиях сообщалось, что общая смертность составляет от 10% до 20%, а недавнее исследование из Гонконга показало, что уровень смертности приближается к 7,4%. Что еще более важно, это исследование показало, что пожилой возраст (старше 65 лет), мужской пол, нарушение функции почек или наличие диссеминированного внутрисосудистого свертывания крови были связаны с повышенной смертностью.При правильном распознавании основной этиологии и своевременном вмешательстве с адекватным лечением даже пациенты с тяжелым пиелонефритом обычно имеют хороший результат. [3]
Осложнения
Острый пиелонефрит может иметь несколько осложнений, таких как формирование почечного или околопочечного абсцесса, сепсис, тромбоз почечной вены, папиллярный некроз или острая почечная недостаточность, одним из наиболее серьезных осложнений является эмфизематозный пиелонефрит (ЭПН). [4] Эмфизематозный пиелонефрит — это некротическая инфекция почек, обычно вызываемая E.coli или Klebsiella pneumoniae и является тяжелым осложнением острого пиелонефрита. EPN обычно наблюдается при диабете и чаще встречается у женщин. Диагноз можно поставить с помощью УЗИ, но обычно требуется КТ. В целом уровень смертности оценивается примерно в 38% с лучшими результатами, связанными с пациентами, которые получают как медикаментозное, так и хирургическое лечение, по сравнению с одним только медицинским лечением. [5]
Консультации
В большинстве случаев острый пиелонефрит протекает без осложнений и не требует консультации.В более сложных случаях острого пиелонефрита могут потребоваться консультации уролога, акушера и гинеколога, а также инфекционистов. Уролога обычно консультируют с пациентами с обструкцией уретры, аномалиями мочеполовой системы или первым эпизодом пиелонефрита у младенца. Беременной с острым пиелонефритом следует проконсультироваться с акушерством и гинекологом. При инфекционном заболевании можно проконсультироваться с пациентами с ослабленным иммунитетом, с резистентными патогенами или с положительными культурами крови более 48 часов.
Сдерживание и обучение пациентов
Для здоровых молодых женщин в предменструальный период одним из лучших способов избежать острого пиелонефрита является профилактика одной из наиболее распространенных предрасполагающих причин — инфекций мочевыводящих путей. Хотя многие факторы могут привести к инфекциям мочевыводящих путей, простой способ помочь в профилактике — это опорожнение до и сразу после полового акта, а также вытирание спереди назад после мочеиспускания и дефекации. Это поможет остановить попадание бактерий в уретру и последующие восходящие структуры.Помимо поведенческих вмешательств, были также проведены исследования, посвященные клюквенному соку, пробиотикам и низким дозам профилактических антибиотиков для предотвращения ИМП. [6] Чтобы избежать рецидива острого пиелонефрита, пациенты должны завершить весь курс антибиотиков и принимать их в соответствии с указаниями. Предотвращение обезвоживания также помогает предотвратить острый пиелонефрит и улучшает функцию почек.
Жемчуг и другие проблемы
Осложненный пиелонефрит включает беременных пациентов, пациентов с неконтролируемым диабетом, пациентов с трансплантатами, пациентов с анатомическими аномалиями мочевыводящих путей, острой или хронической почечной недостаточностью, а также пациентов с ослабленным иммунитетом. как триада из лихорадки, боли в боку и тошноты или рвоты, но не все симптомы должны присутствовать.
Ультразвуковое исследование может использоваться для выявления пиелонефрита, но отрицательный результат исследования не исключает острого пиелонефрита.
Большинство неосложненных случаев острого пиелонефрита вызывается E. coli , от которой пациентов можно лечить пероральными цефалоспоринами или TMP-SMX в течение 14 дней.
Пожилой возраст (старше 65 лет), мужской пол, нарушение функции почек или наличие диссеминированного внутрисосудистого свертывания крови связаны с повышенной смертностью.
Острый пиелонефрит может иметь несколько осложнений, таких как образование почечного или околопочечного абсцесса, сепсис, тромбоз почечной вены, папиллярный некроз или острая почечная недостаточность, причем одним из наиболее серьезных осложнений является эмфизематозный пиелонефрит.
Улучшение результатов команды здравоохранения
Лечение острого пиелонефрита обычно проводится группой медицинских работников, в которую входят нефролог, консультант по инфекционным заболеваниям, специалист по боли, терапевт, уролог и акушер, если пациентка беременна.И медсестра, и фармацевт играют решающую роль в наблюдении за пациентом, назначении антибиотиков и наблюдении за выздоровлением. Если пациент страдает диабетом, необходимо вызвать диетолога, но главное — это гидратация. Сегодня упор делается на профилактику состояния. Женщин следует информировать о безопасном сексе, использовании противозачаточных средств и раннем лечении цистита. Если повторное инфицирование происходит в течение 14 дней после выписки, следует проконсультироваться с урологом для исследования анатомической проблемы, предрасполагающей к заболеванию.Фармацевт должен следить за результатами посева и гарантировать, что пациент принимает правильные лекарства, чтобы покрыть микроорганизмы, вызывающие инфекцию. Кроме того, фармацевты должны убедиться, что пациент не принимает нефротоксическое средство, которое может усугубить поражение почек. (Уровень V)
Результаты
Ключом к результатам у пациентов с острым пиелонефритом является своевременная диагностика и лечение. Любая задержка в лечении часто может привести к очень высокой заболеваемости. Задержки с надлежащим лечением могут привести к более длительной госпитализации, сильной боли и инвалидности.Даже после выписки необходимо наблюдение, чтобы гарантировать полное выздоровление. Беременные женщины с острым пиелонефритом имеют очень высокий риск преждевременных родов.
Кроме того, у диабетиков инфекция протекает намного тяжелее, чем у населения в целом. Смертность выше у пожилых людей с другими сопутствующими заболеваниями. Известные осложнения острого пиелонефрита включают сепсис, острую почечную недостаточность, рубцевание почек и пиелонефрит после трансплантации почки.(Уровень V)
Дополнительное образование / Контрольные вопросы
Ссылки
- 1.
- Czaja CA, Scholes D, Hooton TM, Stamm WE. Популяционный эпидемиологический анализ острого пиелонефрита. Clin Infect Dis. 01 августа 2007 г .; 45 (3): 273-80. [PubMed: 17599303]
- 2.
- Bethel J. Острый пиелонефрит: факторы риска, диагностика и лечение. Стенд Нурс. 2012 3–9 октября; 27 (5): 51–6; викторина 58. [PubMed: 23256302]
- 3.
- Чунг В.Ю., Тай СК, Фан КВ, Тан Сиань.Тяжелый острый пиелонефрит: обзор клинических исходов и факторов риска смерти. Hong Kong Med J. 2014 августа; 20 (4): 285-9. [PubMed: 24625386]
- 4.
- Шилдс Дж., Максвелл А.П. Острый пиелонефрит может иметь серьезные осложнения. Практик. 2010 апр; 254 (1728): 19, 21, 23-4, 2. [PubMed: 20486480]
- 5.
- Stone SC, Мэллон В.К., Чайлдс Дж.М., Дочерти С.Д. Эмфизематозный пиелонефрит: ключи к быстрой диагностике в отделении неотложной помощи. J Emerg Med. 2005 Апрель; 28 (3): 315-319.[PubMed: 15769576]
- 6.
- Stamm WE, Norrby SR. Инфекции мочевыводящих путей: панорама болезней и проблемы. J Infect Dis. 01 марта 2001 г .; 183 Прил. 1: S1-4. [PubMed: 11171002]
Лечение почечной инфекции (пиелонефрита)
Как медицинские работники лечат инфекции почек?
Если у вас инфекция почек, врач пропишет вам антибиотики. Еще до получения результатов вашего анализа медицинский работник может назначить антибиотик, который борется с наиболее распространенными типами бактерий.Хотя вы можете почувствовать облегчение своих симптомов, обязательно принимайте все лечение антибиотиками, которое прописывает ваш лечащий врач.
После получения результатов вашей лаборатории медицинский работник может переключить антибиотик на тот, который лучше лечит ваш тип инфекции. Вы можете принимать эти антибиотики внутрь, через вену на руке, вызываемую внутривенным введением, или и то, и другое.
Если вы серьезно заболели из-за инфекции почек, вы можете обратиться в больницу для постельного режима. Медицинский работник может дать вам жидкости через капельницу.
Если что-то вроде камня в почках или увеличенной простаты блокирует ваши мочевыводящие пути, врач иногда может решить эту проблему с помощью хирургического вмешательства или другой процедуры.
Если вы подозреваете, что у вас почечная инфекция, обратитесь к врачу. специалист по уходу прямо сейчас.Как я могу убедиться, что моя почечная инфекция полностью исчезла?
Если вы недавно перенесли инфекцию почек, врач часто повторяет посев мочи после окончания лечения, чтобы убедиться, что инфекция полностью исчезла и не вернулась.Если повторный тест показывает инфекцию, вы можете принять еще один курс антибиотиков. Если ваша инфекция вернется, он или она могут прописать антибиотики на более длительный период времени.
Если ваш лечащий врач прописывает антибиотики, принимайте все антибиотики в соответствии с предписаниями и следуйте советам врача. Даже если вы почувствуете себя лучше, вы должны закончить прием всех лекарств.
Как предотвратить инфекцию почек?
Многие инфекции почек начинаются с инфекции мочевого пузыря, поэтому профилактика инфекций мочевого пузыря может помочь предотвратить инфекции почек.Ученые все еще пытаются понять, как лучше предотвратить инфекции мочевого пузыря, но эти небольшие изменения в ваших повседневных привычках могут помочь:
Пейте много жидкости, особенно воды
Жидкости помогают вымывать бактерии из мочевыделительной системы. Лучше всего вода. Большинству здоровых людей следует пить от шести до восьми стаканов жидкости по 8 унций каждый день. Если вам нужно пить меньше воды из-за других заболеваний, таких как проблемы с контролем мочевого пузыря, почечная недостаточность или болезни сердца, спросите своего врача, сколько жидкости полезно для вас.
Вытирать спереди назад после туалета
Женщинам следует протирать спереди назад, чтобы бактерии не попали в уретру. Этот шаг наиболее важен после дефекации.
Мочитесь часто и при возникновении позывов
Старайтесь мочиться хотя бы каждые 3-4 часа. Бактерии с большей вероятностью разрастаются в мочевом пузыре, если моча остается в мочевом пузыре слишком долго.
Мочиться после секса
И женщинам, и мужчинам следует помочиться вскоре после секса, чтобы смыть бактерии, которые могли попасть в уретру во время секса.
Обзор | Пиелонефрит (острый): назначение противомикробных препаратов | Руководство
В этом руководстве изложена стратегия назначения противомикробных препаратов при остром пиелонефрите (инфекции верхних мочевыводящих путей) детям, молодым людям и взрослым, у которых нет катетера. Он направлен на оптимизацию использования антибиотиков и снижение устойчивости к антибиотикам.
Фторхинолоновые антибиотики: В сентябре 2019 года мы обновили это руководство, чтобы отразить ограничения MHRA и меры предосторожности при использовании фторхинолоновых антибиотиков после редких сообщений об инвалидности и потенциально долгосрочных или необратимых побочных эффектах (см. Обновление и обновление безопасности лекарств. информация для подробностей).
Ваша ответственность
Рекомендации в этом руководстве представляют точку зрения NICE, выработанную после тщательного изучения имеющихся доказательств. Ожидается, что при вынесении своего суждения профессионалы и практикующие врачи будут полностью учитывать это руководство, наряду с индивидуальными потребностями, предпочтениями и ценностями своих пациентов или людей, пользующихся их услугами. Применение рекомендаций не является обязательным, и руководство не отменяет ответственность за принятие решений, соответствующих обстоятельствам человека, в консультации с ним и их семьями, опекунами или опекунами.
Обо всех проблемах (побочных эффектах), связанных с лекарством или медицинским устройством, используемым для лечения или процедуры, следует сообщать в Агентство по регулированию лекарственных средств и товаров медицинского назначения с использованием схемы желтой карты.
Местные уполномоченные и поставщики медицинских услуг несут ответственность за то, чтобы руководство могло применяться, когда отдельные специалисты и люди, пользующиеся услугами, хотят его использовать. Они должны делать это в контексте местных и национальных приоритетов в отношении финансирования и развития услуг, а также в свете своих обязанностей должным образом учитывать необходимость ликвидации незаконной дискриминации, продвижения равенства возможностей и сокращения неравенства в отношении здоровья.Ничто в этом руководстве не должно толковаться как несовместимое с соблюдением этих обязанностей.
Уполномоченные и поставщики несут ответственность за продвижение экологически устойчивой системы здравоохранения и ухода, а также должны оценивать и сокращать воздействие на окружающую среду выполнения рекомендаций NICE везде, где это возможно.
Диагностика и медикаментозное лечение острого пиелонефрита
Ампель Н.М., Зиннер Ш. Бактериальная инфекция мочевыводящих путей при беременности.In François Perrin P (Eds) Мочевые инфекции, стр. 141–160, Butterworths, London, 1983
Google Scholar
Antibiothérapie des Infections Urinaires. (Вторая консенсусная конференция по антимикробной терапии, Париж, 16 ноября 1990 г.). Médecine et Maladies Infectieuses 21: 49–167, 1991
Статья Google Scholar
Bergeron MG, Marois Y. Получите пользу от высоких внутрипочечных уровней гентамицина при лечении E.Коли-пиелонефрит. Kidney International 30: 481–487, 1986
PubMed Статья CAS Google Scholar
Burns MW, Burns JL, Krieger JN. Инфекции мочевыводящих путей у детей: диагностика, классификация и значение. Педиатрические клиники Северной Америки 34: 1111–1120, 1987
PubMed CAS Google Scholar
Эдлер С.Дж., Бинт А.Дж. Лечение бактериурии при беременности.Наркотики 33: 413–421,1987
Статья Google Scholar
Глекман Р.А. Продолжительность лечения инфекций мочевыводящих путей у взрослых. Противомикробные препараты и химиотерапия 31: 1–5, 1987
PubMed Статья CAS Google Scholar
Guibert J. Профилактика мочеполовых инфекций. Médecine et Maladies Infectieuses 21 (N ° 2 бис): 160–167, 1991
Статья Google Scholar
Hanson LA.Прогностические показатели при инфекциях мочевыводящих путей у детей. Форум нефрологии. Kidney International 21: 659–667, 1982
CAS Google Scholar
Хиггинс РМ. Инфекции в почечном отделении. Ежеквартальный медицинский журнал 70: 41–51, 1989
PubMed CAS Google Scholar
Hodson CJ, Heptinstall RH, Winberg J. Обновление рефлюкс-нефропатии: 1983. Вклад в нефрологию, Vol.39, Каргер, Базель, 1984
Google Scholar
Jernelius H, Zbornik J, Bauer CA. Лечение острого пиелонефрита за одну-три недели ?. Acta Medica Scandinavica. 223: 469–477, 1988
PubMed Статья CAS Google Scholar
Johnson JR, Stamm WE. Инфекция мочевыводящих путей у женщин: диагностика и лечение. Анналы внутренней медицины 111: 906–917, 1989
PubMed CAS Google Scholar
Июнь CH, Browning MD, Smith LP, Wenzel DJ, Pyatt RS и др.Ультрасонография и компьютерная томография при тяжелой инфекции мочевыводящих путей. Архив внутренней медицины 145: 841–845, 1985
PubMed Статья CAS Google Scholar
Komaroff AL. Острая дизурия у женщин. Медицинский журнал Новой Англии 310: 369–375, 1984
Статья Google Scholar
Липский Б.А. Инфекции мочевыводящих путей у мужчин. Эпидемиология, патофизиология, диагностика и лечение.Annals of Internal Medicine 110: 138–150, 1989
PubMed CAS Google Scholar
Mackenzie R, Asscner AW. Прогрессирование хронического пиелонефрита у крысы. Нефрон 42: 171–176, 1986
PubMed Статья CAS Google Scholar
MacNeeley SG. Лечение инфекций мочевыводящих путей при беременности. Клиническая и акушерская гинекология 31: 480–487, 1988
Статья Google Scholar
Мейрье А.Долгосрочные риски острого пиелонефрита — редакционная статья. Нефрон 54: 197–201, 1990
PubMed Статья CAS Google Scholar
Meyrier A, Condamin MC, Fernet M, Labigne Roussel A, Simon P et al. Частота развития ранних корковых рубцов при остром первичном пиелонефрите. Kidney International 35: 696–703, 1989
PubMed Статья CAS Google Scholar
Norrby SR.Лечение инфекций мочевыводящих путей хинолоновыми противомикробными средствами. В Wolfson JS & Hooper DC (Eds) Хинолоновые противомикробные агенты, стр. 107–123, Американское общество микробиологии, Вашингтон, округ Колумбия, 1989
Google Scholar
Prat V, Horcickova M, Matousovic K, Hatala M, Liska M. Инфекция мочевыводящих путей при трансплантации почки. Инфекция 13: 207–210, 1985
PubMed Статья CAS Google Scholar
Рише Г.От болезни Брайта к современной нефрологии: инновационный метод клинического исследования Пьера Райера. Kidney International 39: 787–792, 1991
PubMed Статья CAS Google Scholar
Робертс Дж. А. Прилипание бактерий и инфекция мочевыводящих путей. Южный медицинский журнал 80: 347–351, 1987
PubMed Статья CAS Google Scholar
Робертс Дж. А.Этиология и патофизиология пиелонефрита. Американский журнал болезней почек. 17: 1–9, 1991
PubMed CAS Google Scholar
Рональд АР. Оптимальная продолжительность лечения почечной инфекции. Анналы внутренней медицины 106: 467–468, 1987
PubMed CAS Google Scholar
Сафрин С., Сигель Д., Блэк Д. Пиелонефрит у взрослых женщин: стационарное против амбулаторного лечения.Американский журнал медицины 85: 793–798, 1988
PubMed Статья CAS Google Scholar
Sheinfeld J, Schaeffer AJ, Cordon-Cardo C, Rogatko A, Fair WR. Связь фенотипа группы крови Льюиса с рецидивирующими инфекциями мочевыводящих путей у женщин. Медицинский журнал Новой Англии 320: 773–777, 1989
PubMed Статья CAS Google Scholar
Stray-Pedersen B, Blakstad M, Bergan T.Бактериурия в послеродовом периоде. Факторы риска, процедуры обследования и программы лечения. Американский журнал акушерской гинекологии 162: 792–797, 1990
Google Scholar
Толков-Рубин Н.Е., Рубин Р.Х. Новые подходы к лечению инфекции мочевыводящих путей. Американский журнал медицины 82: 270–277, 1987
PubMed CAS Google Scholar
Winberg J, Bollgren I, Kallenius G, Mollby R, Svensson SB.Клинический пиелонефрит и очаговое рубцевание почек. Избранный обзор возбудителей, профилактика и прогноз. Педиатрические клиники Северной Америки 29: 801–804, 1982
PubMed CAS Google Scholar
Жанель Дж.Дж., Хардинг Дж.К.М., Николь Л.Е. Симптоматическая бактериурия у больных сахарным диабетом. Обзоры инфекционных болезней 13: 150–154, 1991
PubMed Статья CAS Google Scholar
Предикторы неэффективности консервативного лечения больных эмфизематозным пиелонефритом | BMC Infectious Diseases
Пациентам с EPN требуется высокий уровень осведомленности из-за опасного для жизни характера связанных с этим септических осложнений.Лечение EPN первоначально включает в себя реанимацию жидкости и электролитов, терапию антибиотиками, контроль гликемии и снятие обструкции мочевыводящих путей, где это необходимо. Дальнейшее лечение включает консервативное лечение антибиотиками, экстренную нефрэктомию с медикаментозной терапией или PCD с медикаментозной терапией. Лечение EPN с годами эволюционировало от инвазивной хирургии к более консервативным подходам.
Некоторые исследования рекомендуют нефрэктомию у пациентов с EPN в сочетании с антибиотиками, жидкостями и оптимизацией уровня глюкозы и электролитов в крови [3, 8].Однако показатель смертности в серии Ahlering et al. сторонников экстренной нефрэктомии было 42% [3]. Некоторые специалисты предложили использовать консервативное лечение или PCD только в отдельных случаях, таких как локализованная EPN, двустороннее заболевание, EPN в единственной почке или если пациент не переносит общую анестезию [9]. Лечение только антибиотиками сопряжено с наивысшим риском смерти [1]. Однако в текущем исследовании 10 пациентов получали только антибиотики, а уровень смертности составил 20% (2 пациента умерли).Большинство пациентов в текущем исследовании имели ограниченный EPN (класс 1 и 2) и были относительно здоровыми. Шесть пациентов имели ВПН 1-го класса, 3 — 2-го класса и 1 — 3А класса с небольшим воздушным карманом. Это может объяснить лучшие результаты по сравнению с предыдущими исследованиями. Тридцать два пациента прошли курс лечения PCD плюс антибиотики, и 3 пациента (9,4%) в конечном итоге умерли. Согласно метаанализу стратегий ведения, уровень смертности при лечении только лечением составил 50%, а при лечении ПЦД в сочетании с лечением — 13 лет.5% [5]. Сообщаемый уровень смертности от PCD согласуется с нашими результатами. Однако в нашем исследовании 8 пациентов перенесли рецидив EPN, а 4 пациента имели стойкую лихорадку после PCD. Частота отказов PCD составила 37,5%.
Затем мы исследовали факторы, предсказывающие смертность и неэффективность консервативного лечения. Насколько нам известно, это первое исследование, в котором специально проанализированы предикторы, связанные с неудачным консервативным лечением EPN, и предложена рекомендация соответствующего эмпирического антибиотика.Это также одно из крупнейших исследований, изучающих прогностические факторы EPN.
Сахарный диабет оказался наиболее частым фактором риска развития EPN. Считается, что высокая концентрация глюкозы в тканях может обеспечить благоприятную среду для роста газообразующих бактерий и подавления функции лейкоцитов, что затем ухудшает реакцию на инфекцию [10]. Тем не менее, диабет не был связан с повышенной смертностью ( p = 0.65, отношение шансов [OR] = 0,67) или при неэффективности консервативного лечения ( p = 1,00, OR = 1,32) в настоящем исследовании, даже среди пациентов с плохо контролируемым диабетом (HbA1C> 8%). Точно так же не было значимой связи между более высоким уровнем смертности у пациентов с EPN и полом, возрастом или другими сопутствующими заболеваниями, такими как цирроз печени, гипертония и цереброваскулярные нарушения в анамнезе.
Сывороточный альбумин является наиболее распространенным белком в плазме крови человека и составляет примерно половину белков сыворотки крови.Альбумин переносит гормоны, жирные кислоты и другие соединения, буферизует pH крови и поддерживает осмотическое давление. Синтез альбумина подавляется в ответ на воспалительные состояния и недоедание [11]. При сепсисе, инфекции, травме или серьезном хирургическом вмешательстве уровень альбумина снижается на 1–1,5 г / дл в течение 3–7 дней. В исследовании с участием более 15 000 тяжелобольных пациентов уровень сывороточного альбумина <3,4 г / дл при поступлении коррелировал с увеличением смертности [12]. Было обнаружено, что гипоальбуминемия является сильным предиктором повышения смертности и заболеваемости у хирургических пациентов или пациентов в отделении интенсивной терапии [13].Сообщалось, что выживаемость после острого повреждения почек значительно изменяется в зависимости от уровня сывороточного альбумина [14]. Ускоренное расщепление белка является признаком метаболических изменений, наблюдаемых у пациентов с острым повреждением почек. В нашем предыдущем исследовании тяжелая гипоальбуминемия (<3,0 г / дл) в сочетании с острым повреждением почек была связана с повышенным уровнем смертности (42,9%, p = 0,03) у пациентов с EPN. В настоящем исследовании тяжелая гипоальбуминемия была независимо связана с увеличением неэффективности консервативного лечения.Даже у пациентов, получавших лечение ПЦД в сочетании с антибиотиками, частота неудач все еще была независимо связана с тяжелой гипоальбуминемией. Таким образом, пациенты с тяжелой гипоальбуминемией имели более высокий риск неэффективности консервативного лечения, и требовалось дополнительное лечение, включая спасительную нефрэктомию, открытый дренаж или повторную PCD. Гипоальбуминемия, вероятно, связана с инфекцией, однако она также может быть результатом перенесенного заболевания, например цирроза печени. Когда пациенты с циррозом печени были исключены, все еще существовала связь между недостаточностью PCD и тяжелой гипоальбуминемией (n = 30, p = 0.01). Неизвестно, важна ли сама концентрация альбумина или это просто показатель плохого общего состояния здоровья. Польза коррекции гипоальбуминемии в этой ситуации четко не установлена. Тем не менее, ПЦД с применением антибиотиков все же рекомендуется на начальной стадии для пациентов с тяжелой гипоальбуминемией, поскольку она сразу снижает давление в почечной ткани и снижает уровень смертности.
В обзоре литературы было выявлено множество прогностических факторов смертности, однако ни одно из испытаний не изучало большую популяцию.Khaira et al. [15] также сообщили, что шок был независимым плохим прогностическим фактором риска в серии случаев из 19 пациентов с EPN. Huang и Tseng [7] сообщили, что тромбоцитопения, изменение психического статуса, тяжелая протеинурия и острая почечная недостаточность при проявлении EPN были связаны с плохим исходом. Аналогичным образом, исследование, проведенное в Индии с участием 39 пациентов с EPN, показало, что изменение психического статуса, тромбоцитопения, почечная недостаточность и тяжелая гипонатриемия при поступлении также были связаны с более высокими показателями смертности [16].В метаанализе систолическое артериальное давление менее 90 мм рт. Ст., Креатинин сыворотки более 2,5 мг / дл и нарушение сознания также были связаны с повышенной смертностью [17]. В настоящем исследовании 44 пациентов с EPN потребность в экстренном гемодиализе, шок при первичном обращении, измененный психический статус, тяжелая гипоальбуминемия, несоответствующий эмпирический режим антибиотиков и полимикробные инфекции были в значительной степени связаны со смертностью. Что касается классификации EPN на основе степени газообразования, наблюдаемого на КТ, результаты пациентов с EPN классов 3 и 4 статистически не отличались от пациентов с заболеваниями классов 1 и 2, что согласуется с ранее опубликованными исследованиями [ 15].Несмотря на то, что Хуанг и Цзэн сообщили о тенденции к более высокой смертности и частоте неудач с ПЦД при обширном заболевании (класс 3 и 4) [7], мы не обнаружили этой связи. Альтернативный подход консервативного лечения также не имел связи с частотой неудач ( p = 0,23).
Микробные организмы, культивируемые из мочи, почек и крови пациентов с EPN, включают общие мочевые патогены, E. coli , K. pneumoniae и P. mirabilis .В настоящем исследовании другие культивируемые организмы состоят из видов P. aeruginosa и Enterococcus . Сообщалось также о заражении анаэробными организмами (например, Bacteroides fragilis и Clostridium septicum ) [18, 19]. Принято считать, что соответствующее эмпирическое лечение антибиотиками (т. Е. Сопоставление чувствительности in vitro выделенных патогенов) снижает смертность. У пациента EPN мы также обнаружили, что неадекватное эмпирическое использование антибиотиков в значительной степени связано со смертностью.Выбор эмпирической схемы приема антибиотиков должен подходить для борьбы с грамотрицательными бактериями. Цефалоспорины третьего поколения, например цефтазидим, рекомендуются в качестве начальной схемы лечения антибиотиками из-за их высокой чувствительности и антипсевдомонадной активности. Пациентам с тяжелым сепсисом и септическим шоком рекомендуется эмпирический выбор ванкомицин плюс имипенем или цефтазидим. Однако следует избегать приема фторхинолона из-за более низкой чувствительности обычных грамотрицательных бактерий на Тайване [20].Примерно 70% изолятов E. coli и 50% изолятов K. pneumoniae были чувствительны к фторхинолонам.
Это исследование имеет ограничения, присущие всем ретроспективным исследованиям, проводимым одним учреждением. Небольшое количество пациентов может объяснить отсутствие значимости некоторых анализируемых факторов. Во-вторых, мы в основном использовали данные, полученные при первоначальной презентации, для определения факторов риска смертности. Факторы, которые менялись во время лечения, также могли повлиять на результаты.Для подтверждения наших выводов требуется более крупное проспективное когортное исследование.
Рабочая группа по руководствам по противомикробным препаратам Международного общества по инфекционным болезням домашних животных
Заболевания мочевыводящих путей — частая причина использования (и вероятного неправильного использования, неправильного использования и чрезмерного использования) противомикробных препаратов у собак и кошек. Отсутствуют исчерпывающие руководящие принципы лечения, подобные тем, которые существуют в медицине. Соответственно, руководство по диагностике и лечению инфекций мочевыводящих путей было разработано Рабочей группой Международного общества по инфекционным болезням домашних животных.Хотя объективные данные в настоящее время ограничены, эти рекомендации предоставляют информацию, помогающую в диагностике и лечении инфекций верхних и нижних мочевых путей у собак и кошек.
1. Введение
Заболевания мочевыводящих путей обычно встречаются у собак и кошек и являются причиной значительного (а также, предположительно, чрезмерного и неправильного использования) противомикробных препаратов. Неправильная терапия может привести к разным заболеваниям пациента (например, неспособность вылечить инфекцию), экономическому (например, необходимость повторного или длительного лечения), общественному здоровью (например.g., устойчивость к противомикробным препаратам) и нормативные вопросы (например, использование противомикробных препаратов). В медицине человека широко соблюдаются рекомендации по применению противомикробных препаратов, например, разработанные Американским обществом инфекционных болезней (IDSA), и они служат отличным руководством для врачей по ведению различных инфекционных заболеваний, включая инфекции мочевыводящих путей (ИМП) [1, 2]. Такие руководящие принципы могут быть непосредственно использованы или составить основу руководств по применению противомикробных препаратов на уровне больниц. Влияние национальных или международных руководств трудно оценить, но было показано, что внедрение руководств по применению противомикробных препаратов на уровне больниц значительно улучшает практику назначения противомикробных препаратов, либо отдельно, либо в рамках более широкой программы управления антимикробными препаратами [3–5].
Этот документ содержит руководящие принципы, разработанные в 2010 году Рабочей группой по противомикробным рекомендациям Международного общества инфекционных болезней домашних животных. В ходе разработки рекомендаций стало совершенно очевидно, что объективная опубликованная информация имеет существенные ограничения. Соответственно, рекомендации основаны на имеющихся данных, если таковые имеются, наряду с мнением экспертов, с учетом принципов инфекционных заболеваний, противомикробной терапии, устойчивости к противомикробным препаратам, фармакологии и внутренней медицины.Соответствующие руководящие принципы медицины человека были оценены с тщательным учетом многочисленных различий между видами.
Как и все руководства, их следует интерпретировать как общие рекомендации, которые являются разумными и подходящими для большинства случаев. Рабочая группа признает различия между случаями, и эти рекомендации не следует рассматривать как стандарты лечения, которым необходимо следовать при любых обстоятельствах. Скорее, их следует рассматривать как основу для принятия решений, поскольку в некоторых случаях могут потребоваться другие или дополнительные подходы.Кроме того, хотя эти руководящие принципы разработаны как международные руководящие принципы, подходящие для всех юрисдикций, рабочая группа понимает, что существуют региональные различия (например, уровни устойчивости к противомикробным препаратам, наличие противомикробных препаратов, правила назначения лекарств).
2. Простая неосложненная инфекция мочевыводящих путей
Простая неосложненная инфекция мочевыводящих путей — это спорадическая бактериальная инфекция мочевого пузыря у здорового человека с нормальной анатомией и функцией мочевыводящих путей. Наличие сопутствующих заболеваний (например,g., сахарный диабет, конформационные аномалии мочевыводящих путей или половых путей) или 3 или более эпизода в год указывают на осложненную или рецидивирующую ИМП, соответственно, как обсуждается ниже.
Клинически значимая инфекция подразумевает наличие клинической аномалии и характеризуется дизурией, поллакиурией и / или повышенным позывами к мочеиспусканию наряду с наличием бактерий в моче [2]. Эти клинические признаки не являются патогномоничными для инфекции, а также могут быть вызваны неинфекционными состояниями.Кроме того, бактерии могут присутствовать в моче при отсутствии клинических признаков (скрытая бактериурия / субклиническая бактериурия). Следовательно, клиницист должен интерпретировать клиническую оценку, общий и цитологический вид мочи и результаты бактериального посева параллельно, чтобы определить вероятность клинически значимой ИМП.
2.1. Краткое изложение рекомендаций при неосложненных ИМП
2.1.1. Диагностика неосложненных ИМП
Правильная и своевременная диагностика имеет решающее значение для лечения ИМП.Правильная диагностика позволяет определить потребность в противомикробных и оптимальных препаратах.
Как обсуждалось выше, клинические признаки неспецифичны и не должны использоваться отдельно для диагностики ИМП. Скорее, наличие клинических отклонений должно указывать на необходимость дальнейшего тестирования.
Одного анализа осадка недостаточно для диагностики ИМП из-за проблем, связанных с различным качеством интерпретации, загрязнением пятен и ложноположительными результатами бактериурии при отсутствии клинической инфекции.Гематурия и протеинурия часто присутствуют при ИМП, но они неспецифичны и могут быть вызваны неинфекционными состояниями. Однако наличие пиурии и бактериурии является подтверждающим доказательством ИМП. Анализ осадка — полезная дополнительная мера, которую следует учитывать в сочетании с клиническими признаками и результатами посева. Все лица, выполняющие анализ, должны владеть этой техникой, в идеале посредством формального обучения, непрерывного обучения и контроля качества.
Полный анализ мочи, включая удельный вес мочи, определение уровня глюкозы в моче и исследование осадка на кристаллурию, считается минимальной базой данных для оценки подозрения на ИМП и может быть полезным для исследования основных причин инфекции, если таковая имеется.
Аэробный бактериальный посев и тестирование на чувствительность следует проводить во всех случаях, чтобы подтвердить наличие инфекции, выявить наличие устойчивых бактерий, которые могут не реагировать на начальную терапию, чтобы помочь дифференцировать реинфекцию от рецидива в случае возвращения ИМП и обеспечить клиницист с рекомендациями относительно наиболее распространенных бактерий, вызывающих ИМП, в их практике и местных моделей восприимчивости.
Цистоцентез следует использовать для сбора образцов. Катетеризованные образцы можно оценить на предмет посева, но образцы цистоцентеза предпочтительнее.Не следует использовать образцы свободного улова (опорожнение в середине или ручное сцеживание). Совершенно необходимо провести количественную культуру.
Образцы мочи для посева и тестирования на чувствительность должны быть охлаждены сразу после сбора и как можно скорее отправлены в лабораторию. Результаты анализа проб, доставка которых в лабораторию занимает не менее 24 часов, следует интерпретировать с осторожностью из-за возможности получения как ложноположительных, так и ложноотрицательных результатов, особенно если не использовался консервант мочи.Допускается анализ охлажденных образцов старше 24 часов, если образцы содержат консервант мочи; в противном случае рекомендуется повторное тестирование.
Рекомендуется использовать специальные трубки для транспортировки мочи при условии, что они соответствуют объему собираемой мочи. Использование новых или альтернативных методов или материалов, предназначенных для содействия успешному культивированию, таких как инокуляция «лопаток для мочи» в клиниках, является разумной альтернативой традиционному подходу к сбору образцов, чтобы попытаться оптимизировать восстановление бактерий.Предпочтительным подходом является прививка лопастей в клиниках и незамедлительная отправка их в диагностическую лабораторию для инкубации и последующего тестирования.
Использование традиционных методов культивирования в клиниках может быть разумной альтернативой отправке в сторонние лаборатории. Тестирование в клинике может минимизировать влияние ухудшения качества образца, которое происходит между сбором образца в клинике и его обработкой в лаборатории, и может быть экономически эффективным для целей скрининга. Тем не менее, бактериальную изоляцию следует предпринимать только в клиниках с надлежащим лабораторным оборудованием, надлежащим оборудованием, надлежащей изоляцией уровня биобезопасности 2 (BSL-2) и утилизацией отходов, а также с надлежащим образом обученными людьми.Следует провести количественный посев. Инкубация лопастей для мочи в клинике может быть выполнена, но этот подход имеет те же требования биобезопасности, что и инкубация чашек для культивирования.
Идентификация и тестирование на чувствительность должны проводиться только при наличии адекватной биологической защиты и должным образом обученного персонала. Следует соблюдать только протоколы, которые включают эталонные штаммы для тестирования контроля качества и были стандартизированы соответствующей организацией (например, Институтом клинических и лабораторных стандартов (CLSI), Комитетом Европейского Союза по тестированию на чувствительность к противомикробным препаратам (EUCAST) или аналогичным).
Если посев проводится для скрининга образцов и отправки изолятов (на планшетах, лопатках, тампонах или с помощью любого другого метода) в диагностическую лабораторию для последующего тестирования, клиницисты должны связаться со своей лабораторией, чтобы определить, будут ли эти образцы приняты. Во всех случаях перевозки изолятов необходимо соблюдать региональные правила перевозки бактерий. Если ветеринарная клиника не может удовлетворить требования BSL-2 и должным образом отправить изоляты, использование этих методов не рекомендуется.
Преимущество методов количественного культивирования заключается в возможности определения уровня роста бактерий (подсчета колоний), который можно использовать для интерпретации релевантности результатов. Для образцов, собранных с помощью цистоцентеза, любой уровень бактериального роста может быть значительным, хотя образцы из ИМП обычно содержат ≥10 3 колониеобразующих единиц (КОЕ) / мл [6]. Подсчет колоний и личность изолированного организма следует учитывать во всех ситуациях. Небольшое количество минимально патогенных кожных комменсалов (т.например, коагулазонегативные стафилококки), вероятно, представляют собой заражение.
Для образцов, собранных через катетер, обычно считается значимым количество бактерий ≥10 4 КОЕ / мл у мужчин и ≥10 5 у женщин. Образцы с более низким количеством должны интерпретироваться с осторожностью и в идеале повторять до лечения, чтобы подтвердить, что тот же самый организм может быть продемонстрирован. Образцы, полученные у кобелей с помощью катетеризации, обычно являются адекватными, если для получения образца была проведена надлежащая стерилизация.Положительные культуры, полученные от катетеризованных сук, должны быть подтверждены цистоцентезом, если нет медицинских противопоказаний.
Хотя было высказано предположение, что количество бактерий, превышающее или равное 10 5 КОЕ / мл у собак и 10 4 КОЕ / мл у кошек, является значимым для образцов, взятых в свободном вылове [6], вероятность высокого -уровневая контаминация присутствует, поэтому результаты свободного улова проб не считаются диагностическими. Цистоцентез следует выполнять для подтверждения положительных результатов посева из образцов свободного улова, если нет медицинских противопоказаний.
Тестирование на чувствительность должно проводиться в соответствии с принятыми стандартами, например, опубликованными CLSI или EUCAST, или другим международно признанным общедоступным стандартом. Критерии интерпретации для тестирования чувствительности и контрольных точек для системных инфекций также применимы к ИМП. Лекарства, для которых установлены контрольные точки, специфичные для мочевыводящих путей, включают только ампициллин или амоксициллин у собак (≤8 μ г / мл), амоксициллин-клавуланат у собак и кошек <8/4 μ г / мл), и нитрофурантоин.
2.1.2. Лечение неосложненных ИМП
Антимикробная терапия показана в большинстве случаев в ожидании результатов посева и определения чувствительности для облегчения дискомфорта пациента. В большинстве случаев начальная терапия должна состоять из амоксициллина (11–15 мг / кг перорально каждые 8 часов) или триметоприм-сульфонамида (15 мг / кг перорально каждые 12 часов) (таблицы 1 и 2). Амоксициллин / клавулановая кислота (12,5–25 мг / кг перорально каждые 8 часов) является приемлемым вариантом, но не рекомендуется изначально из-за отсутствия доказательств необходимости применения клавулановой кислоты и желания использовать самый узкий спектр, который возможен при сохранении оптимальной эффективности. .
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Ветеринары должны быть осведомлены о патогенах и тенденциях устойчивости к противомикробным препаратам среди патогенов мочевыводящих путей, выделенных от пациентов в их клинике.Отчеты об уровне резистентности из других учреждений или более широкие программы эпиднадзора могут предоставить некоторую информацию, но не заменяют информацию на уровне клиники.
Следует отслеживать изменения в местных моделях резистентности патогенов мочевыводящих путей. Поскольку исходные уровни устойчивости наиболее распространенных организмов к препаратам первого ряда повышаются, следует рассмотреть вопрос об изменении эмпирического выбора препарата. Объективные данные относительно распространенности резистентности, указывающей на необходимость изменения начальной терапии, отсутствуют; однако Рабочая группа считает 10% разумным стандартом.Соответственно, если исходные уровни резистентности к данному препарату из непредвзятого сбора образцов превышают 10%, препарат, выбранный для начальной терапии, следует изменить на другой из рекомендованных исходных вариантов. Следует соблюдать осторожность при определении ставок. Решения должны основываться на культурах из соответствующей популяции пациентов (т. Е. Животных, представленных по поводу простой неосложненной ИМП). Если данные культивирования смещены в сторону животных с рефрактерными или рецидивирующими инфекциями, то исходная распространенность резистентности в популяции неосложненных ИМП может быть завышена.Следовательно, определение этой распространенности должно включать сопоставимую популяцию первичных неосложненных ИМП и должно включать использование надлежащих контрольных точек.
Если анализ посева и чувствительности указывает на присутствие изолята, устойчивого к первоначальной терапии in vitro , но наблюдается очевидный клинический ответ, сохранение текущего лечения является приемлемым при условии, что после контрольного анализа мочи, включая посев, будет проведен контрольный анализ мочи, включая посев. лечение было завершено, чтобы гарантировать разрешение инфекции.
Если данные о культуре и чувствительности показывают, что изолят не чувствителен к выбранному противомикробному препарату и клинический ответ отсутствует, то терапию исходным препаратом следует прекратить и начать лечение альтернативным препаратом. Факторы, которые следует учитывать при выборе противомикробного средства, включают восприимчивость бактерии, потенциальные побочные эффекты и вопросы, касающиеся разумного использования определенных противомикробных препаратов и классов противомикробных препаратов. Более подробное обсуждение выбора препарата представлено ниже в разделе «Осложненные ИМП».
Достаточные доказательства относительно продолжительности лечения отсутствуют, что исключает возможность дать конкретные рекомендации относительно продолжительности лечения. Обычно неосложненные ИМП лечат в течение 7–14 дней. Однако рабочая группа признает вероятность того, что более короткое время лечения (≤7 дней) может быть эффективным. Соответственно, при отсутствии объективных данных целесообразно 7 дней соответствующего противомикробного лечения. Настоятельно приветствуются клинические испытания, поддерживающие более короткие сроки лечения ИМП у собак и кошек.
В настоящее время недостаточно доказательств, подтверждающих использование других дополнительных лечебных мероприятий (например, экстракта клюквы) при неосложненных ИМП у животных.
2.1.3. Мониторинг ответа на лечение неосложненных ИМП
Нет никаких указаний на меры, помимо мониторинга клинических признаков. При правильном проведении полного курса противомикробных препаратов нет доказательств того, что анализ мочи во время или после лечения или посев мочи показаны при отсутствии продолжающихся клинических признаков ИМП.
3. Осложненная инфекция мочевыводящих путей
Осложненная инфекция мочевыводящих путей — это инфекция, которая возникает при наличии анатомической или функциональной аномалии или сопутствующей патологии, которая предрасполагает пациента к хронической инфекции, рецидиву инфекции или неудаче лечения [7]. У людей одновременное присутствие простатита, мочевых камней, нейрогенного мочевого пузыря, беременности, сахарного диабета или иммунодефицитных расстройств также определяет осложненные ИМП [7], и это разумно применить к домашним животным.Идентифицируемое отклонение не всегда присутствует из-за сложности диагностики некоторых анатомических, функциональных, метаболических или других отклонений. Рецидивирующие ИМП, определяемые наличием 3 или более эпизодов ИМП в течение 12-месячного периода [8], также указывают на осложненную инфекцию.
Рецидивирующие ИМП можно более свободно определить как повторное инфицирование или рецидив. Хотя окончательное определение рецидива по сравнению с повторным заражением сложно (или часто невозможно), важно учитывать, является ли повторное заражение или рецидив наиболее вероятным.
Реинфекция — это рецидив ИМП в течение 6 месяцев после прекращения предыдущего, очевидно успешного лечения и изоляции другого микроорганизма. Если присутствует тот же самый вид бактерий, генотипирование идеально подходит для определения того, присутствует ли тот же штамм; однако это редко доступно. Оценка паттерна чувствительности к противомикробным препаратам может быть полезной, хотя неродственные организмы могут иметь такой же паттерн восприимчивости, и изменения в восприимчивости могут происходить в отдельных штаммах.Следовательно, оценка паттерна восприимчивости полезна, но не является окончательной.
Рецидив — это рецидив ИМП в течение 6 месяцев после прекращения предыдущего, очевидно успешного лечения и изоляции неотличимого организма от того, который присутствовал ранее, что предположительно связано с неспособностью полностью устранить патоген. Как правило, рецидивы возникают раньше, чем повторные инфекции (т.е. в течение недель, а не месяцев), и характеризуются периодом очевидного бесплодия мочевого пузыря во время лечения.Следует признать, что выделение одного и того же вида бактерий, даже если присутствует тот же образец чувствительности к противомикробным препаратам, не является окончательным свидетельством того, что организм не был успешно уничтожен, поскольку повторное заражение тем же штаммом или фенотипически (или даже генотипически) неразличимым штаммом. нельзя исключать.
Рефрактерная инфекция похожа на рецидив, за исключением того, что она характеризуется устойчиво положительными результатами при культивировании во время лечения (несмотря на in vitro чувствительность к антимикробному препарату), без периода устранения бактериурии во время или после лечения.
3.1. Краткое изложение рекомендаций при осложненных ИМП
3.1.1. Диагностика осложненных ИМП
Общие принципы диагностики, описанные для простых неосложненных ИМП, применимы к сложным ИМП. Диагноз рецидива ИМП никогда не должен основываться только на клинических признаках или исследовании осадка мочи. Бактериальный посев и тестирование на чувствительность следует проводить во всех случаях, чтобы подтвердить рецидив ИМП.
Необходимо приложить усилия для определения любых основных факторов, которые могут быть связаны с рецидивом или рецидивом.Следует провести полный подсчет клеток крови, биохимический профиль сыворотки, общий анализ мочи, визуализацию и, если это будет сочтено целесообразным, провести эндокринное тестирование. Требуется полное физикальное обследование, включая пальпацию прямой кишки и осмотр вульвы. Следует рассмотреть возможность направления к специалисту по внутренним болезням или хирургии (особенно у женщин) для дальнейшего исследования основных причин (например, цистоскопии). Если основная причина не может быть найдена и устранена, возможно, лечение в конечном итоге будет безуспешным.
Следует изучить соответствие клиента предыдущему лечению антимикробными препаратами. Это особенно важно в случаях подозрения на рецидив.
Если выполняется цистотомия, рекомендуется посев биопсии стенки мочевого пузыря, а также любых уролитов, которые могут присутствовать [9].
3.1.2. Лечение осложненных ИМП
Если клиническое состояние пациента позволяет, следует подумать о том, чтобы дождаться результатов посева перед началом терапии.Если лечение необходимо начать немедленно по причинам, связанным с уходом за пациентом, следует выбрать препарат из числа рекомендованных для начального лечения простых неосложненных ИМП. По возможности, применяемый класс препаратов должен отличаться от того, который использовался для лечения предшествующих ИМП (т. Е. Если изначально использовался амоксициллин, начните лечение с триметоприм-сульфадиазина).
После начала лечения продолжение лечения должно основываться на результатах культурального исследования и тестирования на чувствительность. Следует отдавать предпочтение препаратам, которые выводятся с мочой преимущественно в активной форме.Следует избегать классов препаратов, которые преимущественно не выводятся с мочой в активной форме (например, макролидов). Разумно направление или консультация специалиста для определения подходящего подхода.
Тест на восприимчивость обычно использует классификацию S / I / R (восприимчивый, средний и устойчивый). В случае резистентности лечение, скорее всего, будет безуспешным, и препарат не следует назначать. Если они восприимчивы, существует большая вероятность клинического успеха (разрешение клинических признаков ИМП) при использовании обычных схем лечения; однако такие факторы, как абсорбция лекарства, экскреция лекарства, инактивация лекарства, биопленка, некротические остатки, присутствие инородных материалов, развитие лекарственной устойчивости во время лечения, индуцируемая резистентность, лабораторная ошибка и различные сопутствующие заболевания могут влиять на успех индивидуального лечения.Использование лекарств, обозначенных как промежуточные, уместно в ситуациях, когда лекарство физиологически сконцентрировано в целевом участке или если дозировка может быть увеличена.
Если лечение было начато до посева, результаты по чувствительности были доступны, а изолированный организм устойчив к первоначально выбранному противомикробному препарату, следует перейти на более активный препарат на основе тестирования чувствительности.
Если в исходной культуре идентифицируется более одного вида бактерий, необходимо учитывать релевантность каждого микроорганизма на основании количества бактерий и патогенности микроорганизмов.Например, неофициальные данные свидетельствуют о том, что инфекция Enterococcus spp. часто проходит после успешного лечения другого организма. В идеале противомикробная терапия должна быть направлена против обоих организмов. В некоторых случаях антимикробный препарат, эффективный против обоих организмов, недоступен. Следует рассмотреть возможность комбинированной терапии, которая может быть потенциально эффективной против обоих организмов. В некоторых ситуациях приемлемый препарат или комбинация препаратов может быть недоступен.Нацеленная терапия на организм, который считается наиболее клинически значимым, является разумным подходом при условии, что нет доказательств пиелонефрита или основного заболевания, которое увеличивает риск системной или восходящей инфекции с организмом, который в противном случае имеет ограниченную первичную патогенность.
Нет подтверждающих данных о применении других препаратов (например, кларитромицина) с целью разрушения бактериальной биопленки.
Нет подтверждающих доказательств того, что прямая инстилляция противомикробных препаратов, антисептиков или ДМСО непосредственно в мочевой пузырь через мочевой катетер эффективна для лечения рецидивирующих ИМП.Эти соединения быстро выводятся из мочевого пузыря при мочеиспускании животного и могут вызывать местное раздражение.
Любые основные причины следует устранять соответствующим образом, когда это возможно.
Доказательств продолжительности терапии осложненных ИМП не существует. Обычно рекомендуется 4 недели лечения. Рабочая группа согласна с тем, что более короткие курсы соответствующего лечения могут оказаться эффективными в некоторых или во всех ситуациях. Ввиду недостаточности данных, подтверждающих более короткий курс терапии, разумной рекомендацией является 4 недели лечения.У животных с нерецидивирующими, но осложненными ИМП (например, животное с диабетом с первым случаем ИМП, чья инфекция была бы классифицирована как неосложненная, если бы сопутствующая патология не присутствовала), более целесообразной может быть краткосрочная терапия.
3.1.3. Мониторинг ответа на лечение
Посев мочи следует рассматривать через 5-7 дней после начала терапии, особенно у пациентов с историей рецидивирующей или рефрактерной инфекции или у пациентов с высоким риском восходящей или системной инфекции.
Любой рост бактерий во время лечения указывает на потенциальную неэффективность лечения и требует немедленной повторной оценки. Рекомендуется направление или консультация специалиста.
Во всех случаях рекомендуется посев мочи через 7 дней после прекращения терапии. (Если пациент лечился цефовецином, необходимо учитывать длительное выведение препарата. Оптимальные сроки взятия проб в таких случаях неясны, но тестирование через 3 недели после последней дозы может быть разумным.) Если положительный посев мочи получен после лечения, следует провести более глубокое исследование факторов, предрасполагающих к рецидиву или повторному инфицированию.Следует строго рассмотреть возможность направления. Если нет четких доказательств причины неудачи, повторное лечение без какого-либо другого исследования не рекомендуется. Если признаки заболевания отсутствуют, в этих случаях следует лечить, как описано для субклинической бактериурии.
При отсутствии клинического ответа на лечение или если клинические признаки ИМП повторяются после очевидно успешного лечения, с животным следует снова лечить, как описано выше, с особым акцентом на определение основных причин.Настоятельно рекомендуется направление.
3.1.4. Профилактические меры
Недостаточно доказательств, чтобы рекомендовать использование пульсовой (прерывистой) или хронической терапии низкими дозами для профилактики ИМП. Следует учитывать влияние этих практик на возникновение сопротивления. Имеются неофициальные данные о том, что небольшой процент животных с тяжелыми клиническими признаками может потребовать такого подхода, но только после тщательной оценки основных причин, в идеале — специалистом по внутренней медицине мелких животных.Хотя может быть теоретическая польза от применения мочевых антисептиков, таких как метенамин (гиппурат метенамина), в настоящее время нет достаточных данных для оценки эффективности этого лечения у животных.
В настоящее время недостаточно доказательств, подтверждающих назначение других дополнительных методов лечения для предотвращения рецидивирующих инфекций. Хотя есть некоторые доказательства пользы пищевых добавок (например, экстракта клюквенного сока) при этом показании у людей, доказательства неубедительны, и некоторые исследования не показали никакого эффекта [10–13].В настоящее время нет данных, подтверждающих пользу этих мер в ветеринарии. Когда они эффективны для людей, пищевые добавки могут помочь предотвратить , но не лечить ИМП. При выборе препаратов на основе клюквы следует помнить о различиях в качестве и эффективности безрецептурных продуктов и, основываясь на исследованиях на людях и исследованиях in vitro, следует выбирать экстракт с более высокой концентрацией проантоцианидинов, антиоксидантов. считается ответственным за антибактериальный эффект.
4. Субклиническая бактериурия
Субклиническая бактериурия — это присутствие бактерий в моче, определяемое положительным бактериальным посевом при отсутствии клинических и цитологических свидетельств ИМП.
4.1. Краткое изложение рекомендаций
Лечение может не потребоваться животным, у которых нет клинических признаков ИМП и признаков ИМП на основании исследования осадка мочи.
В некоторых случаях лечение может быть рассмотрено, если есть опасения, что существует особенно высокий риск восходящей или системной инфекции (например,g., пациенты с ослабленным иммунитетом, пациенты с основным заболеванием почек) или что мочевой пузырь может быть очагом внемочечной инфекции. Диагностика и лечение первопричины имеют решающее значение, и лечение не должно использоваться в качестве замены правильной диагностики и лечения.
Наличие бактерии с множественной лекарственной устойчивостью само по себе не является показанием для лечения. Неофициальная информация предполагает, что микроорганизмы с множественной лекарственной устойчивостью иногда будут заменяться чувствительными, если лечение будет приостановлено, и тогда лечение обычными противомикробными препаратами может быть более практичным, если желательна деколонизация или если развивается клиническое заболевание.
5. Мочевые катетеры
ИМП и субклиническая бактериальная колонизация мочевого пузыря обычно выявляются у собак с постоянными мочевыми катетерами [14, 15]. Различение этих двух факторов важно, потому что подходы к лечению инфекции и колонизации различаются.
5.1. Животные с мочевыми катетерами: отсутствие клинических признаков инфекции
Посев на культуру для диагностики присутствия бактерий в моче не рекомендуется из-за отсутствия клинических признаков, соответствующих активной инфекции.
Нет необходимости лечить катетеризованных животных с бактериурией при отсутствии клинических или цитологических данных, подтверждающих наличие инфекции.
Профилактическая антимикробная терапия для профилактики ИМП у катетеризованных животных никогда не показана.
5.2. Животные с мочевыми катетерами: при удалении мочевого катетера
Нет данных, подтверждающих необходимость культивирования кончика катетера во время удаления катетера, поскольку результаты посева на кончике катетера не позволяют прогнозировать развитие катетер-ассоциированных ИМП [16].Также нет доказательств, подтверждающих обычный посев мочи после удаления катетера. Тем не менее, посев мочи (в идеале собранный с помощью цистоцентеза после удаления катетера) может быть целесообразным у пациентов с высоким риском и последствиями ИМП (например, кот-самец с недавно возникшей обструкцией с высоким риском повторной непроходимости). Клинический мониторинг и цитологическое исследование для выявления потенциальной ИМП предпочтительнее посева мочи у пациента без признаков ИМП.
Нет показаний для рутинного (профилактического) противомикробного лечения после удаления мочевого катетера у животного без клинических или цитологических свидетельств активной ИМП.
6. Животные с мочевым катетером и признаками ИМП
ИМП следует подозревать у катетеризованных животных с клиническими признаками инфекции. Однако таких пациентов бывает нелегко идентифицировать. Таким образом, инфекцию следует подозревать во всех случаях лихорадки неизвестного происхождения или бактериемии с неизвестным очагом. Также следует подозревать инфекцию при наличии макроскопических или цитологических нарушений (например, гематурия, пиурия).
При подозрении на инфекцию всегда следует проводить посев мочи.Если катетер должен оставаться на месте и присутствуют признаки ИМП, катетер следует заменить и через новый катетер взять образец мочи для посева. Необходимо отобрать несколько миллилитров мочи, чтобы очистить катетер, и выбросить перед взятием образца для посева.
По возможности следует удалить катетеры и взять образец мочи с помощью цистоцентеза после того, как пройдет соответствующий период времени для заполнения мочевого пузыря мочой. Менее идеальным является образец, взятый из мочевого катетера перед его удалением, и в этом случае положительные культуры в идеале должны быть подтверждены последующим образцом цистоцентеза.Во всех случаях культуры должны быть количественными.
Ни в коем случае нельзя проводить посев мочи из мешка для сбора.
Посев на кончик катетера после удаления не рекомендуется.
Лечение будет более успешным, если катетер удастся удалить. Стоимость удаления или сохранения катетера следует рассматривать в контексте лечения ИМП и основного заболевания пациента. Лечение следует выбирать и назначать в соответствии с рекомендациями для первичных неосложненных ИМП или осложненных ИМП, в зависимости от обстоятельств, исходя из предшествующей истории ИМП и наличия текущих сопутствующих заболеваний или факторов риска.Если у пациента не было рецидивов инфекций, катетер был удален, и никаких сопутствующих заболеваний не выявлено, поскольку показана простая неосложненная ИМП. В противном случае пациенты должны лечиться как осложненные ИМП.
7. Инфекции верхних мочевых путей (пиелонефрит)
7.1. Диагноз
Необходимо всегда проводить посев и тест на чувствительность. По возможности для посева следует использовать образцы цистоцентеза. Если цистоцентез невозможен из-за наличия небольшого количества мочи в мочевом пузыре, образец, полученный с помощью мочевого катетера, является приемлемым, но не идеальным.Положительные культуры должны быть подтверждены последующим цистоцентезом, когда это возможно. Применяются и другие общие принципы диагностики, описанные в разделе «Простые неосложненные ИМП».
Интерпретация данных о чувствительности должна основываться на контрольных точках для антимикробных препаратов в сыворотке, а не концентрациях в моче. Если изолированы несколько организмов, следует учитывать их предполагаемую относительную значимость. Эта оценка будет включать в себя виды бактерий и подсчет колоний, как описано выше.
7.2. Лечение
Лечение следует начинать немедленно, ожидая результатов посева и определения чувствительности. Первоначальное лечение должно включать противомикробные препараты, которые, как известно, обладают местной или региональной эффективностью против грамотрицательных бактерий Enterobacteriaceae , в зависимости от преобладания этих микроорганизмов при пиелонефрите. Если региональные данные подтверждают это, лечение фторхинолоном, выделяемым с мочой в активной форме (например, не дифлоксацином), является разумным первым выбором.При подозрении на восходящую инфекцию результаты посева мочи, полученные для диагностики ИМП нижних отделов, могут быть основой начальной терапии. Если верхняя ИМП возникла в результате гематогенного распространения, начальная терапия должна основываться на посеве крови или инфицированного участка, если это возможно.
Хотя лечение будет начато до получения результатов посева, данные о культуре и восприимчивости должны быть пересмотрены после получения результатов. Если была начата комбинированная терапия и изолят чувствителен к обоим препаратам, прием одного из них может быть прекращен, если подтвержден клинический ответ.Если сообщается о резистентности к одному из препаратов, прием этого противомикробного препарата следует прекратить. Второе лекарство, к которому чувствителен изолят, следует заменить, если пациент не ответил должным образом; замена не требуется, если реакция пациента была достаточной. Если сообщается о резистентности как к противомикробным препаратам, а клинические признаки улучшения не очевидны, противомикробное лечение следует изменить на лекарство, к которому возбудитель болезни чувствителен in vitro .При микроорганизмах с множественной лекарственной устойчивостью показана консультация специалиста.
Часто рекомендуется лечение в течение 4–6 недель. Более короткая продолжительность терапии может быть эффективной; однако в настоящее время нет достаточных доказательств для предоставления объективных рекомендаций, и в настоящее время рекомендуется 4–6 недель лечения.
7.3. Мониторинг терапии
Общий анализ мочи и посев следует проводить через 1 неделю от начала лечения из-за потенциальной серьезности заболевания и большой продолжительности лечения.Если тот же самый организм изолирован, следует рассмотреть возможность добавления противомикробного препарата, к которому этот организм чувствителен in vitro , если это возможно. Рекомендуется консультация специалиста.
Если полимикробная инфекция присутствовала изначально и остался только 1 организм, рекомендуется проконсультироваться со специалистом для определения относительной клинической значимости изолятов и плана лечения. Лечение не обязательно должно быть изменено, потому что возможно, что первичный патоген был устранен, и изменение терапии может привести к повторному росту этого организма.
Посев рекомендуется через 1 неделю после прекращения терапии, чтобы гарантировать устранение инфекции.
8. Инфекции с множественной лекарственной устойчивостью
Патогены с множественной лекарственной устойчивостью, включая различные Enterobacteriaceae , стафилококки и энтерококки, становятся все более проблематичными. Патогены с множественной лекарственной устойчивостью может быть труднее лечить из-за ограниченного выбора лекарств. Общественное здравоохранение вызывает опасения по поводу возможности передачи зоонозных резистентных патогенов.Дополнительные опасения возникают из-за растущего давления на использование противомикробных препаратов у животных, которые имеют решающее значение в медицине человека.
Решение растущей во всем мире проблемы устойчивости к противомикробным препаратам является сложной и трудной задачей. Из-за высокой частоты использования противомикробных препаратов при ИМП у собак и кошек ветеринары должны осознавать роль ненадлежащего лечения в возникновении и распространении патогенов с множественной лекарственной устойчивостью. В то же время Рабочая группа считает, что разумное (и, следовательно, редкое) использование определенных лекарств для лечения ИМП у собак и кошек будет составлять ничтожную долю от общего использования этих важнейших лекарств.Таким образом, использование критически важных противомикробных препаратов у домашних животных может быть оправдано при условии, что их использование является разумным и правильным на основе данных о культуре и восприимчивости, а также соображений ухода и благополучия пациента. В частности, использование таких препаратов, как ванкомицин, карбапенемы. , и линезолид не оправдан, если не выполняются следующие критерии: (i) Инфекция должна быть задокументирована на основании клинических, посевных и цитологических отклонений. Использование этих препаратов для лечения субклинической инфекции не поддерживается.(ii) Устойчивость ко всем другим разумным вариантам и восприимчивость к выбранному противомикробному препарату должны быть задокументированы. (iii) Инфекция должна потенциально поддающейся лечению. Использование критических препаратов в ситуациях, когда реальная вероятность устранения инфекции мала (например, неспособность устранить основную причину) не поддерживается. (iv) Необходимо получить консультацию специалиста в области инфекционных заболеваний и противомикробной терапии, чтобы определить, есть ли какие-либо другие жизнеспособные варианты и разумно ли лечение.
9. Выводы
Заболевания мочевыводящих путей являются частой причиной антимикробной терапии собак и кошек. Правильная и своевременная диагностика ИМП необходима для принятия обоснованных решений о лечении, а для оптимального ведения случая требуется тщательное изучение истории болезни пациента, клинических признаков, результатов анализа мочи, а также данных о культуре и восприимчивости. Успешное лечение должно включать не только устранение клинически очевидной инфекции, но и сводить к минимуму риски таких осложнений, как струвитная мочекаменная болезнь, восходящая или системная инфекция, рецидивирующая инфекция или развитие устойчивости к противомикробным препаратам.Несмотря на то, что имеющиеся данные имеют серьезные ограничения, включая полное отсутствие опубликованных исследований эффективности для собак и кошек, эти подробные практические рекомендации помогут оптимальному лечению ИМП у собак и кошек.

 03.2018 11:31
03.2018 11:31