Диагностика и лечение наружного отита в Москве, цена
Наружный отит — это воспаление кожи наружного слухового прохода и ушной раковины. Различают ограниченный наружный отит (фурункул слухового прохода) и диффузный. Чаще всего наружный отит носит острый характер, иногда приобретает хроническое течение.
Причины и патогенез наружного отита
Основная причина возникновения отита — проникновение различных инфекционных агентов при неправильном туалете слухового прохода (самостоятельная попытка достать серную пробку), попадании инфицированной воды в слуховой проход (т.н. отит купальщика), гнойном воспалении среднего уха. Среди других причин — термические, химические повреждения, травмы уха.
Наружный отит может быть одним из симптомов системных кожных заболеваний (экзема, аллергический дерматит, псориаз). Также он может быть осложнением инфекционных заболеваний (например, рожистое воспаление уха, вызванное пиогенным стрептококком).
Симптомы наружного отита
Клиническая картина заболевания зависит от его формы. Основной симптом отита — сильная боль в ухе, которая может возрастать. В ряде случаев пациенты жалуются на зуд и шум в ухе, выделения из уха, иногда с неприятным запахом, повышение температуры тела. Также возможно покраснение ушной раковины (особенно при рожистом воспалении).
Диагностика наружного отита в Клиническом госпитале на Яузе
Специалисты Клинического госпиталя на Яузе проводят диагностику наружного отита, которая включает в себя:
- аудиометрию
- бактериологическое и микологическое исследование отделяемого
- общий анализ крови, анализ крови на сахар
- отоскопию (осмотр уха и наружного слухового прохода)
- сбор анамнеза
При необходимости может понадобиться консультация смежных специалистов — аллерголога, дерматолога, эндокринолога.
Лечение наружного отита в Клиническом госпитале на Яузе
Лечение наружного отита во многом зависит от причины заболевания. Чаще всего это промывание слухового прохода антисептическими препаратами, назначение антибактериальных и противогрибковых капель и мазей, в случае необходимости — системная антибактериальная терапия, физиолечение. Иногда приходиться прибегать к хирургическому лечению: вскрытие фурункула, абсцесса или гематомы ушной раковины при травме. Также не стоит забывать о лечении сопутствующих заболеваний: сахарный диабет, псориаз, экзема, аллергические дерматиты и пр.
Чаще всего это промывание слухового прохода антисептическими препаратами, назначение антибактериальных и противогрибковых капель и мазей, в случае необходимости — системная антибактериальная терапия, физиолечение. Иногда приходиться прибегать к хирургическому лечению: вскрытие фурункула, абсцесса или гематомы ушной раковины при травме. Также не стоит забывать о лечении сопутствующих заболеваний: сахарный диабет, псориаз, экзема, аллергические дерматиты и пр.
Цены на услуги
Отит
Симптомы отита
Существует ряд признаков отита, которые могут свидетельствовать о возникновении заболевания: ухудшение слуха, болевые ощущения и гнойные или гнилостные выделения из ушной раковины, повышение температуры тела, головная боль, тошнота, рвота.
Стоит рассматривать несколько симптомов в комплексе. Отдельно слабая боль может говорить не об отите, а, к примеру, о заболевании зубов.
Симптомы отита у грудничка распознать сложнее. Если голодный ребенок неожиданно прекращает сосать грудь или бутылочку, начинает вертеть головой и плакать, возможно, процесс доставляет ему болезненные ощущения. Кроме этого, у малыша поднимается температура, может возникнуть рвота, при нажатии на козелок ребенок начнет вырываться и плакать. Все это может говорить об отите.
Наружный ограниченный отит
Наружный отит характеризуют:
- Сильный зуд в ухе и слуховом канале.
- Болезненные ощущения, которые нарастают при жевании и могут отдавать в затылочную область, челюсти, а также захватывать ту половину головы, на стороне, где возник отит.
- Снижение слуха.
Наружный разлитой (диффузный) отит
Диффузный наружный отит, при котором воспалительный процесс, происходит в области наружного слухового прохода, имеет ряд характерных симптомов:
- Сильный зуд в области наружного слухового канала.

- Гнойные выделения.
- Болезненные ощущения при надавливании на козелок.
- Покраснение и припухлость в районе перепончато-хрящевой области слухового канала.
При осмотре, перепонка покрыта эпидермисом.
Средний катаральный отит
При среднем катаральном отите воспалительный процесс обычно распространяется со слизистой оболочки носоглотки на слуховую трубку, в результате чего ее просвет существенно уменьшается или полностью перекрывается. Это, в свою очередь, приводит к втяжению барабанной перепонки и образованию выпота.
Заболевание имеет следующие симптомы:
- Шум и заложенность в ушах.
- Ухудшение слуха.
- Тяжесть в голове.
- Незначительные болезненные ощущения, покалывания.
Может возникнуть ощущение, будто в ухе вода. Температура если и повышается, то незначительно.
Средний серозный (экссудативный) отит
Средний серозный экссудативный отит может проходить без признаков воспаления и характеризоваться только жидкостью, скапливающейся в полости среднего уха.
Симптомами заболевания являются:
- Снижение слуха.
- Ощущение пациентом заложенности в ушах.
- Затрудненное дыхание и заложенность носа.
- Боли незначительные и носят кратковременный характер.
Неправильное и несвоевременное лечение данного заболевания может в конечном итоге привести к адгезивному отиту, от которого избавиться гораздо сложнее.
Средний гнойный отит
Средний гнойный отит – это воспалительный процесс слизистой оболочки барабанной полости, который характеризуют следующие симптомы:
- Боль в ухе и при пальпации сосцевидного отростка.
- Снижение или полное исчезновение слуха.
- Шум и заложенность в ушах.
- Повышение у пациента температуры тела до 38-39 градусов.
- Возможны гноетечения, иногда с примесью кровяных выделений.

Внутренний отит (лабиринтит)
Внутренний отит – это достаточно серьезное, но при этом редкое заболевание. Воспалительный процесс в тканях имеет бактериальную природу и имеет следующие признаки:
- Ухудшение слуха, в редких случаях — полная его потеря.
- Шум.
- Тошнота, рвота.
- Потливость.
- Головокружение.
- Признаки частичного паралича нерва лица.
- Нарушение равновесия.
- Перебои в работе сердца.
- Бледность кожи.
Формы
Заболевание имеет несколько форм, чье течение и симптомы могут разниться. Существует наружный отит, средний и внутренний, который еще называют «лабиринтитом».
Наружный отит
При наружном отите происходит воспалительный процесс в области наружного слухового канала. Он может быть диффузным или ограниченным. Чаще всего встречается диффузный вид заболевания.
При таком заболевании чаще всего воспаляется не только слуховой проход, но и наружное ухо, барабанная перепонка, ушная раковина. Лечение отита наружного уха требует постоянного контроля грамотного специалиста, в противном случае оно может повлечь за собой более серьезные последствия для здоровья.
Средний отит
Наиболее распространенный средний отит имеет несколько вариантов течения и чаще всего сопровождается осложнениями. При таком заболевании воспаление происходит в полости барабанной перепонки.
Средний может быть:
- гнойным;
- катаральным;
- в острой фазе;
- хроническим;
- перфоративным;
- неперфоративным.
В запущенных стадиях хронический отит может привести к: менингиту, мастоидиту, абсцессу мозга.
Внутренний отит (лабиринтит)
Лабиринит может иметь ограниченный или диффузный характер. Заболевание протекает в острой форме и хронической, которая, в свою очередь, бывает латентной и явной.
В зависимости от того, каким образом инфекция попала в среднее ухо, заболевание бывает:
- гематогенным;
- тимпаногенным;
- травматическим;
- менингогенным.
Кроме этого, выделяют три формы заболевания:
- гнойную;
- сегозную;
- некротическую (одну из самых опасных).
Чаще всего медиками диагностируется тимпаногенный ограниченный серозный внутренний отит.
Диагностика
Самостоятельно диагностировать отит не представляется возможным. Точный диагноз может поставить только специалист после проведения необходимых исследований.
Ухо осматривается при помощи отоскопа. Данный прибор позволяет заметить любые сокращения барабанной перепонки.
Кроме этого, иногда для диагностики применяется тимпанометрия. Метод позволяет определить присутствует ли жидкость в среднем ухе, а также обнаружить наличие препятствия в евстахиевой трубе.
Иногда специалист прибегает к анализу жидкости среднего уха.
Также для диагностики используется рефлектометрия. Этот метод способен измерить отраженный звук.
У детей
Чаще всего отит у ребенка сопровождается другими заболеваниями, поэтому при первых симптомах, ребенка следует показать специалисту, который проведет полное отоларингологическое исследование.
Детей осматривают при помощи специального прибора – отоскопа. Нередко берется на анализ экссудат для проведения развернутого бактериологического исследования.
Иногда ребенка направляют на рентгенологическое исследование височной области.
В случае если заболевание рецидивирует или перешло в хроническую форму, требуется исследование слуха при помощи аудиометрии, а также проверяется слуховая труба на проходимость.
У взрослых
Диагностировать отит у взрослого гораздо проще, нежели у ребенка. Медиками собираются и анализируются жалобы пациента, производится осмотр ушной раковины при помощи отоскопа. В случае перехода заболевания в хроническую форму, назначается бактериологический посев слизи на флору и чувствительность ее к антибиотикам.
В случае перехода заболевания в хроническую форму, назначается бактериологический посев слизи на флору и чувствительность ее к антибиотикам.
Если заболевание не уходит, а симптомы отита у взрослых нарастают, назначается компьютерная томография.
У беременных
Отит при беременности диагностируют стандартными способами. Исключением может быть только томография. Дополнительно пациенту назначается проверка слуха, а также мазок из ушной раковины.
Лечение отита
Так как заболевание может иметь неприятные и даже опасные последствия, лечить его можно только под контролем специалистов, которые назначат все необходимые исследования, а также назначат адекватное лечение.
Медицинский центр «Клиника К+31» обладает всем необходимым для качественной диагностики оборудованием. Наши специалисты имеют многолетний опыт лечения подобных заболеваний, который позволяет свести риск осложнений до минимума. Это касается как одностороннего, так и двустороннего отита, в любых формах и видах.
Профилактика отита
Однако любое заболевание лучше предупредить, нежели потом лечить. В первую очередь, чтобы не допустить отит, необходима правильная гигиена ушной раковины.
Детям до года запрещено находиться на сквозняке без головного убора. Запрещено чистить уши ребенку при помощи глубоко проникающих в слуховой проход предметов.
ЛОР заболевания необходимо лечить своевременно и под контролем врача.
Лечение отита в Перми: доступные цены, отзывы
Почему опасность отита не стоит недооценивать? «Запустив» боль в ушах, человек рискует прожить с дремлющим отитом всю жизнь. При любой простуде данное заболевание вновь будет давать о себе знать.
Лечение отита в Перми эффективно проводят в клинике «Генезис».
Что такое отит
Отит – заболевание, при котором воспаляется ухо. Патология может возникать в среднем ухе (наиболее встречающийся вид), наружном и внутреннем.
Причины воспаления уха
Причин возникновения отита множество. Чаще всего эта патология бывает вызвана попаданием в ухо микроорганизмов, которые поражают слизистую оболочку и приводят к отеку. Провоцирует болезнь также особенное строение ушных раковин (не является напрямую причиной заболевания, но способствует его развитию в случае возникновения).
Что еще провоцирует отит:
- Простудные заболевания.
- Вирусные инфекции.
- Грипп (отит может проявиться в виде осложнения).
- Переохлаждение.
- Травмы уха.
Симптомы воспаления уха
Симптомы отита не спутаешь ни с чем. Ноющая, стреляющая боль в ухе, головная боль, повышение температуры – пациент не может пропустить эти признаки из-за ярких болевых ощущений.
К врачу нужно обратиться сразу, как только ухо начало «стрелять» и ныть. Если отит запустить, то, как мы уже сказали, он может перейти в хронический или, что тоже опасно, разовьется вторая стадия заболевания – с гнойными выделениями и необходимостью делать парацентаз (прокол барабанной перепонки). Быстрое обследование у врача ЛОРа можно пройти платно в клинике «Генезис».
Стоимость консультации уточняйте в клинике.
Лечение отита
Лечение отита может включать в себя физиотерапевтические процедуры, применение капель, назначение сосудосуживающих капель в нос, медикаментозная терапия (антибактериальные препараты).
Причины, симптомы и терапия отита у детей и взрослых одинаковы. С той лишь разницей, что риск развития заболевания у ребенка немного выше. И именно в раннем возрасте нужно очень ответственно подходить к лечению этого заболевания, чтобы предотвратить осложнения (которые могут быть вплоть до менингита). Вылечить воспаление уха самостоятельно нельзя!
Как записаться к ЛОРу
Уточняйте цену на лечение отита у администраторов клиники «Генезис».
Записаться на прием очень легко. Пять способов на выбор:
- звоните по телефонам: +7 (342) 200 95 31, +7 (342) 202 64 02;
- записывайтесь на сайте онлайн;
- напишите личное сообщение в группе ВКонтакте: vk.com/genesis_perm;
- пишите в директ в наш Instagram: @genesis_perm;
- приходите по адресу: ул. Чернышевского, 15Б.
Относитесь к своему здоровью серьезно и лечите у профессионалов даже те заболевания, которые находятся на слуху.
Лечение отита — Медицинский центр Елены Малышевой
Воспаление уха (отит) – одно из наиболее частых детских ЛОР-заболеваний. Чтобы понять, как избавиться от этого недуга, нужно иметь представление об анатомическом строении уха.
Ухо состоит трех отделов:
- наружного,
- среднего,
- внутреннего.
99 процентов всех воспалений локализуются в среднем отделе уха. Поэтому употребляя термин отит, мы будем подразумевать воспалительное поражение именно среднего уха.
Причины отита
В большинстве случаев отит имеет вторичную природу. Это значит, что ухо инфицируется патогенными бактериями, проникающими из соседних органов. Чаще всего инфекция попадает из носоглотки по соединяющей эти органы евстахиевой трубе. Отит может развиться после ОРВИ и инфекционных заболеваний, в частности, насморка, фарингита, ангины.
Симптомы отита
Острый отит имеет ярко выраженные проявления. У ребенка наблюдается:
- нестерпимая ушная боль;
- выделения из уха;
- ухудшение слуха;
- высокая температура.
Для диагностики отитов применяется осмотр ушной полости при помощи эндоскопа. Такое обследование особенно оправдано в детском возрасте, так как маленькие размеры слухового прохода у ребенка затрудняют визуальный обзор.
Как делается эндоскопия уха
Эндоскопия ЛОР-органов – это наиболее информативное обследование в отоларингологии.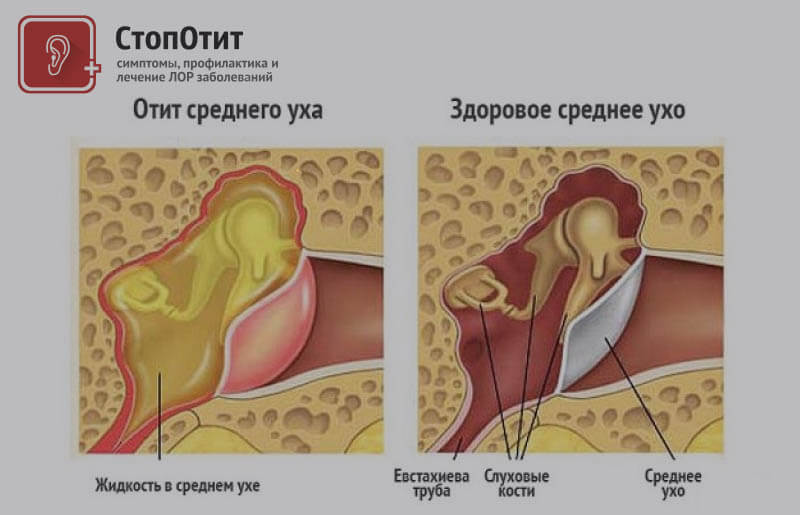 Она проводится с помощью трубчатого прибора, снабженного световолоконной оптикой – эндоскопа.
Она проводится с помощью трубчатого прибора, снабженного световолоконной оптикой – эндоскопа.
Предварительно слуховой проход очищается от частичек ушной серы. Затем врач вводит в него тонкую трубочку с мини-видеокамерой на конце и получает на мониторе детальное изображение. Цветная картинка позволяет в подробностях визуализировать структуру барабанной перепонки, а в случае ее перфорации и полости среднего уха. Для исключения хронического процесса обследованию подвергаются оба уха пациента, даже если он жалуется на боль только в одном из них.
Эндоскопия позволяет наблюдать при многократном увеличении очаг воспаления, структуру измененных тканей, количество отделяемого экссудата. Существенным плюсом является и то, что в процессе эндоскопии можно взять биологический материал для исследования.
Преимущества эндоскопии уха
Манипуляция практически безболезненна и нетравматична, что особенно важно для маленьких пациентов.
- Занимает короткий промежуток времени (несколько минут).
- Не имеет противопоказаний.
- Запись на электронный носитель позволяет передавать информацию лечащему врачу.
- Архивация данных исследования делает возможным оценивать динамику изменений после проведенного лечения.
Видеоизображение выводится на экран монитора и может быть продемонстрировано родителям ребенка. Таким образом, врач получает возможность не только рассказать, но и «показать» саму суть патологического процесса, что повышает ответственность и служит бесспорным фактором успешного лечения.
Лечение отита
Если ребенок подвержен частым простудам, инфекции могут вызывать хронические повреждения органов слуха. Опасность отита заключается в тяжелом осложнении: понижении слуха, которое может привести к глухоте. У маленьких детей важность полноценного восприятие звуков связано с правильным формированием речи.
По показаниям эндоскопии врач может выполнить прокол барабанной перепонки для удаления гнойного экссудата. После этого боль в ухе быстро стихает, уменьшается температура, и самочувствие больного заметно улучшается. Когда отток выделяемого из уха останавливается, края разреза заживают без каких-либо неблагоприятных изменений.
После этого боль в ухе быстро стихает, уменьшается температура, и самочувствие больного заметно улучшается. Когда отток выделяемого из уха останавливается, края разреза заживают без каких-либо неблагоприятных изменений.
Ликвидация гнойного очага позволяет быстро купировать болевой симптом и предотвратить опасные последствия: воспаления внутреннего уха, менингит и др.
Лечение отита в Омске — 6 врачей
Оплата приема происходит в клинике. Запись к врачу без комиссий и переплат.
Детский ЛОР, ЛОР
Стаж 19 лет
Высшая категория, к.м.н.
В клинике
от 2 100₽
Запись на приём:
(3812) 21-46-12
Центр цифровой стоматологии «Спартамед»
Запись на приёмКак клиника работает в условиях эпидемии COVID-19?
ЛОР
Стаж 41 год
Высшая категория,
к.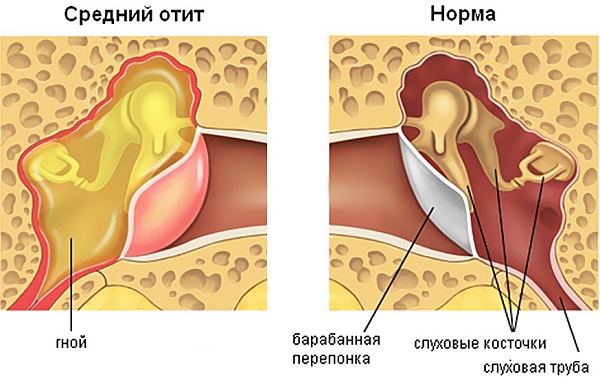 м.н.
м.н.
ЛОР-клиника «Семейная»
Запись к врачу недоступна
ЛОР
Стаж 23 года
1 категория
«Ультрамед» на Бударина
Запись к врачу недоступна
ЛОР, детский ЛОР
Городская больница №1 Кабанова Детская клиника «Практик» Медицинский центр «АртМед» на 10 лет Октября Медицинский центр «АртМед» на Заозерной
Запись к врачу недоступна
Запись к врачу недоступна
Запись к врачу недоступна
Запись к врачу недоступна
Запись к врачу недоступна
Железнодорожная больница
Запись к врачу недоступна
причины, симптомы, диагностика, лечение в НКЦ ОАО «РЖД», с филиалом ЦКБ № 1
Строение ЛОР-органов обеспечивает динамическое регулирование внутреннего давления в среднем ухе. Однако эта конфигурация при определённых условиях создаёт благоприятный фон для развития острой гнойной инфекции. При малейшем ослаблении иммунитета болезнетворная флора вызывает отёк в ухе, что в свою очередь ещё более усугубляет болезнь из-за нарушений вентиляции в слуховой трубе.
Однако эта конфигурация при определённых условиях создаёт благоприятный фон для развития острой гнойной инфекции. При малейшем ослаблении иммунитета болезнетворная флора вызывает отёк в ухе, что в свою очередь ещё более усугубляет болезнь из-за нарушений вентиляции в слуховой трубе.
Различают катаральный и гнойный отит.
Заболевание может протекать остро или хронически. Особенно предрасположены к отиту дети до трёхлетнего возраста. В структурах растущего уха условия благоприятны для инфицирования, и отёк возникает при малейшем снижении защитных механизмов.
Причины отита:
Чаще всего отит – это осложнение. Острый отит может развиться при ангине, гриппе, гайморите, рините. Хронический отит формируется при бессистемном лечении или на фоне хронических заболеваний уха и носоглотки.
Усиленное образование экссудата происходит в результате венозного застоя при нарушении вентиляции слуховой трубы и отёка среднего уха.
Отит у новорожденных чаще всего обусловлен попаданием в ухо околоплодных вод.
Широкое и укороченное строение слуховой трубы в детском возрасте обуславливает более высокую заболеваемость отитом.
Симптомы отита:
Симптомы зависят от стадии заболевания. В своём развитии отит проходит три этапа:
- I стадия: острое воспаление, сильная боль и чувство распирания в ухе, повышение температуры тела, снижение слуха, выпячивание барабанной перепонки под давлением выделяемого экссудата.
- II стадия: снижение температуры тела и болевого синдрома из-за перфорации барабанной перепонки, выделение гноя из уха.
- III стадия: прекращение гноетечения, восстановление барабанной перепонки, при этом снижение слуха может сохраняться.
Диагностика отита:
Диагностика взрослых больных не составляет труда. На основании жалоб и симптоматики, а также при помощи отоскопии ставится диагноз «отит».
На основании жалоб и симптоматики, а также при помощи отоскопии ставится диагноз «отит».
Более затруднено обследование новорожденных. По беспокойному поведению, ухудшению сна и питания можно предположить проблемы с ушами. Чаще всего малыш капризничает, тянет ручку к больному месту, отворачивается при попытке дотронуться до больного уха. При прободении барабанной перепонки наблюдается выделение гноя. Сначала он имеет жидкую консистенцию, а со временем густеет.
Лечение отитов:
Наиболее эффективно и прогностически благоприятно лечение отита в острой форме. Применяется антибиотическая терапия, сосудосуживающие капли в нос, симптоматическое лечение при высокой температуре, обезболивающие препараты при сильной боли в ухе или головных болях.
Показано применение методик местного воздействия: промывание уха антисептическими растворами, введение лечебных препаратов в полость уха через катетер.
После выхода из острой фазы можно переходить к физиолечению:
- УВЧ-терапия;
- электрофорез;
- ингаляции.
Если скапливающийся гной не может выйти естественным путём, приходится прибегать к хирургической перфорации барабанной перепонки. Длительное нагноение в среднем ухе опасно серьёзными осложнениями (полная потеря слуха из-за отмирания нейроннов уха, эпитимпанит, менингит).
Если после прекращения гнойных выделений из уха и рубцевания барабанной перепонки слух остается пониженным, показаны продувание, пневматический массаж и УВЧ-терапия на область уха.
Для получения подробной информации и записи на прием обращайтесь к нам по телефону контакт-центра: (495) 925-02-02 (круглосуточно)
Отит – основная причина боли в ухе. Симптомы, возможные осложнения и лечение отита.
Отит – это общее название любого воспаления, локализованного в ухе. Наше ухо – сложный орган, строение которого можно разделить на три части: наружное ухо, включающее ушную раковину и слуховой канал до барабанной перепонки, среднее ухо (полость за барабанной перепонкой) и внутреннее ухо. Соответственно различают три вида отита: наружный отит, средний отит (или воспаление среднего уха) и внутренний отит (лабиринтит) – заболевание тяжёлое, но редко встречающееся. Также врачи говорят о правостороннем или левостороннем отите – в зависимости от того, в каком ухе присутствует воспаление. Если воспалительный процесс затронул оба уха, ставится диагноз – двусторонний отит.
Соответственно различают три вида отита: наружный отит, средний отит (или воспаление среднего уха) и внутренний отит (лабиринтит) – заболевание тяжёлое, но редко встречающееся. Также врачи говорят о правостороннем или левостороннем отите – в зависимости от того, в каком ухе присутствует воспаление. Если воспалительный процесс затронул оба уха, ставится диагноз – двусторонний отит.
Наружный отит
Наружный отит – это воспаление, при котором могут поражаться ушная раковина и (или) слуховой проход. Путь инфекции может открыть, например, ранка, нанесённая при неосторожной чистке ушей. Может воспалиться волосяная луковица или устье сальной железы, – в этом отношении наружное ухо ничем не отличается от других участков кожи.
Если воспаление носит локальный характер (например, воспалилась волосяная луковица), такую форму заболевания называют ограниченным наружным отитом. В этом случае боль в ухе сначала нарастает, потом гнойник лопается, и острота боли снижается. Если воспаление захватывает весь слуховой проход, такую форму заболевания называют диффузным наружным отитом. Диффузный наружный отит может иметь бактериальную, грибковую и аллергическую природу.
Развитию инфекции способствует влажная среда. В слуховом проходе может задерживаться влага после купания; поэтому люди, активно занимающиеся плаванием, сталкиваются с наружным отитом достаточно часто, так что эта болезнь даже получила название «ухо пловца». В жаркую погоду в роли увлажнителя может выступить пот.
Спровоцировать наружный отит может и серная пробка. Под ней создаётся благоприятная среда для развития грибковой инфекции, а попытки пациента удалить пробку самостоятельно приводят к травмированию стенок слухового канала, что облегчает проникновение инфекции.
Более подробно о наружном отите
Отит среднего уха (средний отит)
Средний отит может развиться как осложнение наружного отита, но гораздо чаще инфекция в среднее ухо попадает из носоглотки через евстахиеву трубу. В этом случае отит среднего уха является осложнением простудных заболеваний. Достаточно неправильно сморкаться при насморке (не зажимая одной ноздри), – и выделения из носа могут попасть в слуховою трубу. Если это происходит на фоне ослабленного иммунитета, развитие отита весьма вероятно.
В этом случае отит среднего уха является осложнением простудных заболеваний. Достаточно неправильно сморкаться при насморке (не зажимая одной ноздри), – и выделения из носа могут попасть в слуховою трубу. Если это происходит на фоне ослабленного иммунитета, развитие отита весьма вероятно.
Развитию воспаления может способствовать скопление в среднем ухе жидкости (экссудата). Эта жидкость вырабатывается постоянно. В норме она должна покидать среднее ухо через слуховую (евстахиеву) трубу. Эта эвакуация может быть затруднена в силу заболеваний и патологий носа (ринит, аденоиды, искривление носовой перегородки), а также заболеваний самой слуховой трубы (евстахеит, тубоотит). В этом случае жидкость заполняет пространство среднего уха, становится вязкой, мешает работе слуховых косточек. Подобное состояние определяется как экссудативный отит. Инфицирование скопившей жидкости приводит к переходу экссудативного отита в хронический гнойный отит среднего уха.
Более подробно об отите среднего уха
Симптомы отита
Основным симптомом отита является боль в ухе.
Боль в ухе
Боль в ухе при отите может быть сильной, «стреляющей».
Методы лечения отита
Сильная, «стреляющая» боль в ухе, характерная для острого отита, обычно заставляет нас сразу же приступить к лечению заболевания. Однако крайне желательно, чтобы лечение отита происходило под руководством врача.
Если прошло два дня, а ухо по-прежнему Вас беспокоит, необходимо обязательно показаться ЛОРу. Есть вероятность, что заболевание может перейти в следующую стадию, при которой в среднем ухе начинают скапливаться гнойные выделения. Накопившийся гной может прорвать барабанную перепонку. Этого желательно избежать. Если всё же гной необходимо удалить из барабанной полости, то лучше, чтобы это осуществил врач, сделав аккуратный прокол барабанной перепонки, так называемый парацентез.
Оставленный без надлежащего лечения, отит может стать хроническим. В этом случае боль в ухе перестаёт быть мучительной. Долгое время больной вообще может не чувствовать боли. Это объясняется тем, что при хроническом отите барабанная перепонка остаётся перфорированной, и через это отверстие гной может вытекать в слуховой канал, не создавая избыточного давления в барабанной полости. Постоянный очаг воспаления и нарушенная целостность барабанной перепонки способствуют развитию тугоухости.
Ещё одна опасность: неправильное лечение может привести к образованию спаек и рубцов в барабанной полости, нарушающих работу слуховых косточек и перекрывающих слуховой канал. Это так называемый адгезивный отит, который приводит к стойкому снижению слуха и появлению шума в ушах.
Возможны и другие осложнения. Своевременное обращение к врачу позволит избежать осложнений и сохранить остроту слуха. Обычный курс лечения отита продолжается десять дней
Консультация специалиста
В поликлиниках «Семейного доктора» Вас встретят квалифицированные и опытные ЛОР-врачи, готовые помочь и взрослому, и ребёнку. Вам нужно лишь выбрать наиболее удобно расположенную для Вас поликлинику.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Похожие заболевания
Все заболеванияЛечение отита
Примерно половина всех случаев боли в ушах, о которых сообщают дети, проходит в течение трех дней без лечения и 90% в течение недели. В результате лечение не всегда необходимо, и его можно просто использовать для облегчения симптомов, пока организм сам исцеляется.
Обезболивающее
При остром среднем отите боль может быть довольно сильной; поэтому лечение для решения этой проблемы важно. Наиболее распространенные лекарства, используемые для лечения боли, вызванной острым средним отитом, включают пероральный парацетамол, ибупрофен или опиоиды, а также ушные капли с антипирином и бензокаином.
Парацетамол обычно предпочтительнее, так как он ассоциируется с меньшим количеством побочных эффектов; однако ибупрофен считается подходящей альтернативой.
Противоотечные средства и антигистаминные препараты не обладают большой пользой, и есть некоторые опасения относительно их возможных побочных эффектов. В результате эти препараты — как интраназальные, так и пероральные — не рекомендуются для лечения острого среднего отита.
Антибиотики
Антибиотики могут быть полезны для сокращения времени восстановления острого среднего отита, но они также связаны с побочными эффектами; поэтому преимущества следует рассматривать в сравнении с рисками.
Подавляющее большинство острых эпизодов проходят без лечения; поэтому регулярное лечение детей с симптомами среднего отита приведет к большому количеству ненужных процедур. Эти методы лечения также могут причинить вред, например, рвоту, диарею или сыпь в качестве побочных эффектов.
Как правило, антибиотики показаны пациентам с тяжелыми симптомами или пациентам младше двух лет. Кроме того, даже если симптомы от легкой до умеренной, если они не улучшатся в течение 2–3 дней, антибиотики могут принести пользу.
Антибиотик первой линии выбора обычно — амоксициллин. Однако в некоторых случаях могут быть указаны альтернативные варианты лечения. Например, если есть подозрение на резистентность к амоксициллину или если ребенок использовал его в течение предшествующих 30 дней, альтернативный выбор может оказаться полезным.
Вторая линия выбора — амоксициллин-клавуланат или другое производное пенициллина в сочетании с ингибитором бета-лактамазы.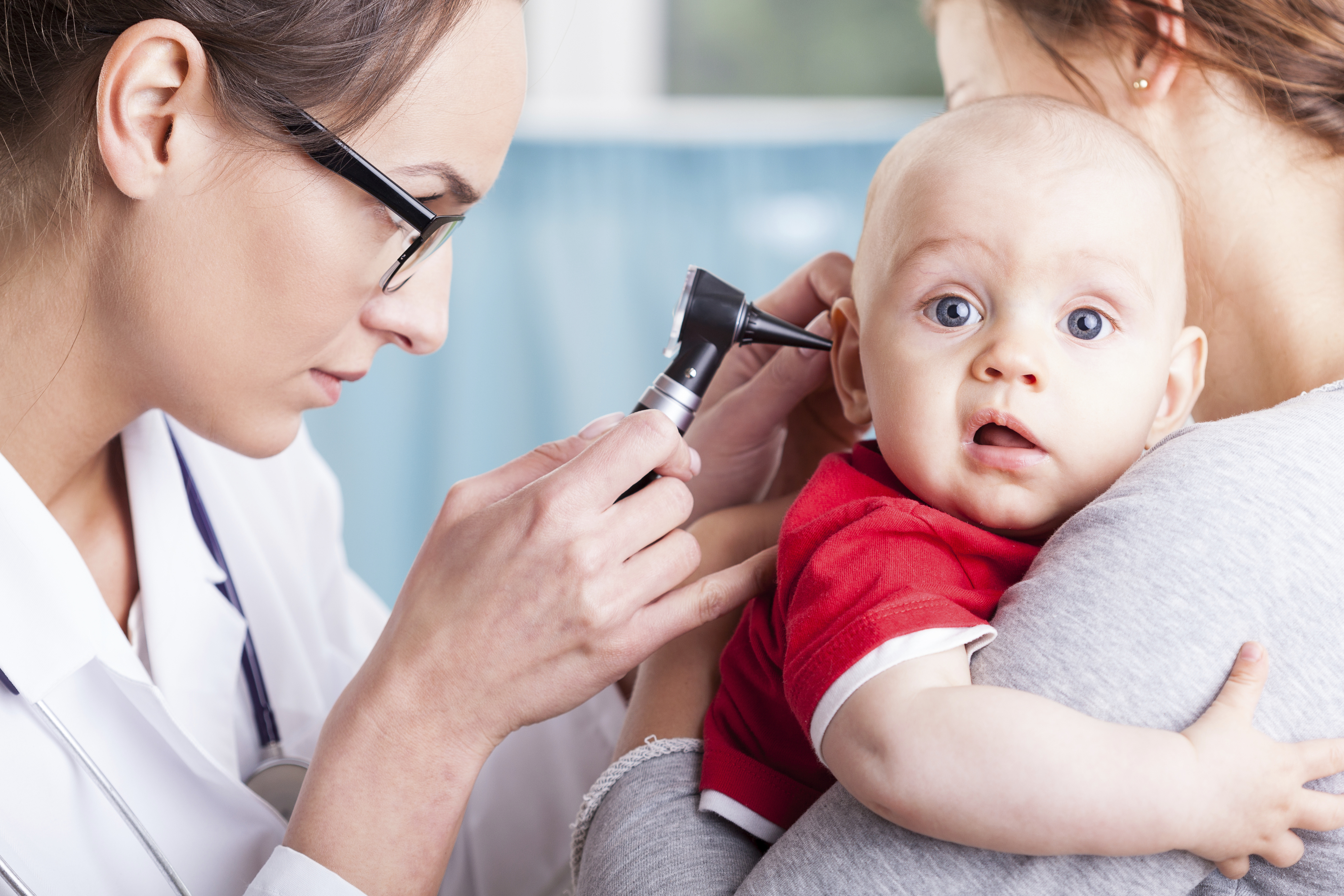 Если лечение проводится более 48 часов без заметного улучшения симптомов, рекомендуется изменить терапию антибиотиками.
Если лечение проводится более 48 часов без заметного улучшения симптомов, рекомендуется изменить терапию антибиотиками.
Типичная продолжительность лечения превышает 7 дней. Это несет немного больший риск побочных эффектов, но более эффективно, особенно в предотвращении рецидива инфекции.
Хинолоновые антибиотики местного применения являются еще одним вариантом, который, по-видимому, более эффективен при выделениях, связанных с хроническим гнойным средним отитом; однако профиль безопасности этого не был определен.
Средний отит: анатомия, патофизиология, факторы риска, типы ОМ, симптомы и лечение, анимация Воспроизвести
Тимпаностомические трубки
Некоторые люди склонны к рецидивирующим инфекциям, и им могут быть полезны методы, которые могут предотвратить возвращение инфекции в уши.
Тимпаностомические трубки, также известные как втулки, — это один из методов, который может помочь уменьшить рецидив инфекции. Людям, у которых было не менее 3 эпизодов острого среднего отита в течение 6 месяцев или более 4 случаев в год, могут быть полезны тимпаностомические трубки.
Тимпаностомическая трубка вводится в барабанную перепонку и помогает снизить частоту рецидивов среднего отита в течение следующих 6 месяцев. Профиль побочных эффектов хороший и мало влияет на длительный слух; однако у некоторых людей могут наблюдаться выделения из уха, известные как оторея.
В случае выделений из ушей из-за трубок для их устранения лучше использовать ушные капли с антибиотиками для местного применения, а не пероральные антибиотики. Это связано с тем, что пероральные антибиотики менее эффективны, а также повышают риск оппортунистических инфекций.
Альтернативные методы лечения
Альтернативные методы лечения среднего отита мало изучены, и, как следствие, существует ограниченное количество данных, которые можно рекомендовать или предостеречь от их использования.
Метод Гальбрета — это метод остеопатической манипуляции, который показал некоторую эффективность и может быть многообещающим лечением, хотя доказательства на сегодняшний день неубедительны.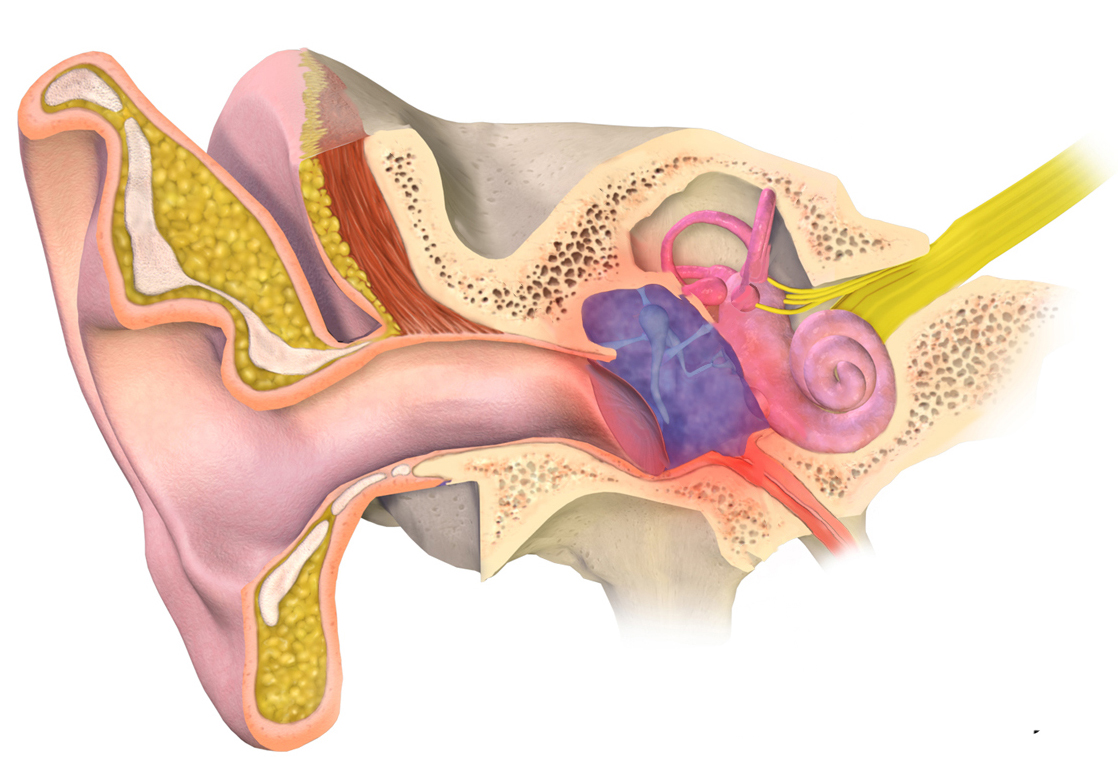
Список литературы
Дополнительная информация
Лечение антибиотиками среднего отита | Журнал этики
Средний отит или воспаление среднего уха — наиболее частая причина назначения детям антибиотиков. Тем не менее, многие случаи среднего отита вызываются вирусами, а не бактериями, что вызывает опасения по поводу того, может ли нынешняя практика назначения лекарств способствовать устойчивости к антибиотикам.
Тимпаноцентез больных острым средним отитом выявил, что он характеризуется наличием:
- Streptococcus pnnumoniae (от 20 до 35 процентов случаев),
- Haemophilus influenzae (от 20 до 30 процентов случаев),
- Moraxella catarrhalis (20% случаев),
- Без бактерий (от 20 до 30 процентов случаев),
- Вирус с бактериями или без них (от 17 до 44 процентов случаев).
Амоксициллин так же эффективен, как и любой другой антибиотик, и обычно рекомендуется в качестве первой линии лечения, даже если не менее 1/4 дозы S.штаммы pneumoniae обладают повышенной устойчивостью к амоксициллину; От 1/4 до 1/3 штаммов H. influenzae устойчивы к амоксициллину in vitro; и практически все штаммы M. catarrhalis устойчивы к амоксициллину [1,2].
Очевидное противоречие между рекомендациями по назначению и процентом случаев, когда это лечение будет эффективным, может частично отражать отсутствие убедительных научных данных об использовании и пользе антибактериальной терапии при среднем отите [3]. Это также может быть частично объяснено практической проблемой определения процента детей, которым будет полезно лечение антибиотиками.
Одна из стратегий минимизировать чрезмерное назначение антибиотиков при среднем отите — отложить лечение антибиотиками на 48-72 часа. Этот подход к лечению используется в Нидерландах и Скандинавских странах и привел к гораздо меньшему использованию антибиотиков, чем в США и Канаде [4,5]. Единственным препятствием для отсрочки лечения антибиотиками является то, что это увеличивает риск острого мастоидита с 2 случаев на 100 000 детей в год в США до 4 случаев мастоидита на 100 000 детей в Нидерландах [6]. Несмотря на этот немного повышенный риск мастоидита, Американская академия педиатрии и Центры США по контролю и профилактике заболеваний недавно опубликовали руководящие принципы, в которых рекомендуется отложить лечение антибиотиками среднего отита, чтобы помочь снизить устойчивость к антибиотикам.
Несмотря на этот немного повышенный риск мастоидита, Американская академия педиатрии и Центры США по контролю и профилактике заболеваний недавно опубликовали руководящие принципы, в которых рекомендуется отложить лечение антибиотиками среднего отита, чтобы помочь снизить устойчивость к антибиотикам.
Список литературы
- Розенфельд Р.М., Вертрис Дж. Э., Карр Дж. И др. Клиническая эффективность противомикробных препаратов при остром среднем отите: метаанализ 5400 детей из тридцати трех рандомизированных исследований. J Педиатр . 1994; 124 (3): 355-367.
- McCracken GH Jr. Назначение противомикробных средств для лечения острого среднего отита. Педиатр Инфекция Дис. J . 1999; 18 (12): 1141-1146.
- Чан Л.С., Таката Г.С., Шекель П., Мортон С.К., Мейсон В., Марси С.М. Оценка доказательств ведения острого среднего отита.II. Пробелы в исследованиях и приоритеты для будущих исследований. Педиатрия . 2001; 108 (2): 248-254.
- Литтл П., Гулд С., Уильямсон И., Мур М., Уорнер Дж., Данливи Дж. Прагматическое рандомизированное контролируемое исследование двух стратегий назначения лекарств при остром среднем отите у детей. BMJ . 2001; 322 (7282): 336-342.
- Фрум Дж., Калпеппер Л., Якобс М. и др.Противомикробные препараты при остром среднем отите? Обзор Международной сети первичной медико-санитарной помощи. BMJ . 1997; 317 (7100): 98-102.
Ван Зуйлен Д.А., Schilder AGM, Van Balen FAM, Hoes AW. Национальные различия в заболеваемости острым мастоидитом: связь с схемами назначения антибиотиков при остром среднем отите ? Pediatr Infect Dis J.
 2001; 20: 140-144.
2001; 20: 140-144.
Цитирование
Виртуальный наставник. 2003; 5 (8): 245-246.
DOI
10.1001 / virtualmentor.2003.5.8.cprl1-0308.Точки зрения, выраженные в этой статье, принадлежат авторам и не обязательно отражают взгляды и политику AMA.
Информация об авторе
Audiey Kao, MD, PhD — главный редактор журнала AMA Journal of Ethics .
Средний отит у детей: лечить или не лечить антибиотиками
Бактериальная или вирусная инфекция среднего уха, острый средний отит (ОСАО) — наиболее распространенная детская инфекция в Соединенных Штатах, для лечения которой назначают антибиотики. Это также основная причина посещений педиатрических медицинских учреждений, на которые приходится почти 30 миллионов амбулаторных посещений. Многие дети испытывают рецидивы АОМ.
Младенцы и дети склонны к АОМ, потому что их короткие, широкие и горизонтальные евстахиевы трубы позволяют патогенам легко распространяться от носоглотки к среднему уху.Это позволяет жидкости из верхних дыхательных путей перемещаться в среднее ухо, вызывая воспаление. В жидкости накапливаются микроорганизмы, которые вызывают инфекцию, вызывая распространение вируса или бактерий.
Заболеваемость АОМ начинается в возрасте от 0 до 12 месяцев и достигает пика в возрасте 2 лет. К 12 месяцам у 62% младенцев был хотя бы один эпизод; к 3 годам около 85% имели хотя бы один эпизод. К 8 годам заболеваемость снижается примерно до 2%.
Многие поставщики педиатрических услуг не уверены, назначать ли антибиотики детям с предполагаемой АОМ или вместо этого проводить наблюдение, ожидая, что инфекция исчезнет сама по себе.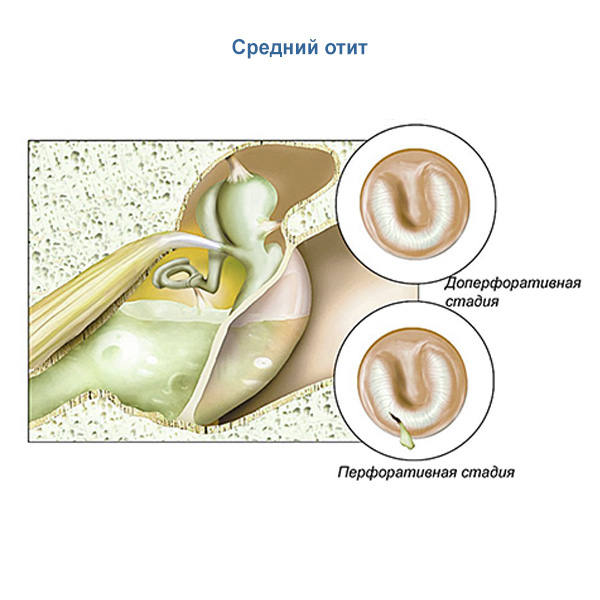 Антибиотики назначают при АОМ чаще, чем при любом другом детском заболевании, несмотря на то, что литература свидетельствует о положительной реакции на бдительное ожидание. Фактически, недавние исследования показывают, что более 80% случаев АОМ разрешаются спонтанно без лечения. ( См. Обзор доказательств. ) Более того, несоответствующая терапия антибиотиками способствует ненужному использованию антибиотиков, увеличивает устойчивость бактерий, снижает эффективность антибиотиков и, в конечном итоге, способствует нарастанию проблемы устойчивости бактерий.
Антибиотики назначают при АОМ чаще, чем при любом другом детском заболевании, несмотря на то, что литература свидетельствует о положительной реакции на бдительное ожидание. Фактически, недавние исследования показывают, что более 80% случаев АОМ разрешаются спонтанно без лечения. ( См. Обзор доказательств. ) Более того, несоответствующая терапия антибиотиками способствует ненужному использованию антибиотиков, увеличивает устойчивость бактерий, снижает эффективность антибиотиков и, в конечном итоге, способствует нарастанию проблемы устойчивости бактерий.
Диагностические критерии для АОМ включают:
• начало острого симптома
• признаки и симптомы воспаления среднего уха
• выпуклая барабанная перепонка (TM)
• снижение подвижности TM
• выпот в среднем ухе (MEE).
В некоторых случаях врачи ошибочно диагностируют АОМ, когда ребенок не соответствует критериям или когда у ребенка действительно средний отит с выпотом, а не АОМ. Некоторые сомневаются в соблюдении рекомендаций по диагностике и лечению АОМ. Они могут прописать антибиотики просто потому, что не хотят, чтобы родители думали, что они ушли из офиса с пустыми руками.
Диагностика
АОМ можно диагностировать несколькими способами. Самый быстрый, наиболее распространенный и наименее неудобный метод — это отоскопическое обследование TM, которое обеспечивает увеличенный и освещенный вид внешнего и среднего уха.
Рекомендации рекомендуют пневматическую отоскопию в качестве золотого стандарта для обеспечения большей точности диагностики. С помощью этого метода простой отоскоп адаптируется к лампе инсуффлятора; затем в ухо пациента подается струя воздуха, чтобы оценить подвижность ТМ.Обычно TM колеблется вместе с потоком воздуха, в то время как выпуклая TM с жидкостью позади него не движется. Этот инструмент чувствителен от 70% до 90% и специфичен при обнаружении доказательств MEE — важного фактора при принятии решения о том, лечить ли AOM или вместо этого наблюдать за пациентом.
Акустическая рефлектометрия измеряет давление в слуховом проходе. Процедура относительно недорогая и безопасная и не требует герметизации для герметизации. Доступный без рецепта, он обеспечивает полезный способ обнаружения жидкости за TM.Однако это не должен быть единственный инструмент, используемый для диагностики АОМ.
Во многих случаях клиницистам трудно отличить вирусный АОМ от бактериального АОМ без посева жидкости из среднего уха, что обычно не делается в учреждениях первичной медико-санитарной помощи. В результате клиницисты могут направить пациентов к специалисту по уху, носу и горлу (ЛОР) для проведения тимпаноцентеза, чтобы определить, является ли инфекция вирусной или бактериальной (особенно если у ребенка рецидивирующие инфекции уха). Для этого теста пациент должен оставаться неподвижным, пока врач удаляет жидкость из-за TM с помощью иглы и шприца; жидкость отправляют на культивирование.Для тимпаноцентеза требуется дорогостоящее специальное оборудование и дополнительный персонал или медперсонал. Более того, в этой инвазивной процедуре используется игла, которая может причинить ребенку боль и травму. Обычно это делает ЛОР только в устойчивых случаях АОМ.
Поскольку данные свидетельствуют о том, что AOM обычно проходит спонтанно, практикующие врачи должны сосредоточиться на обеспечении адекватной анальгезии и ограничении использования антибиотиков. Кроме того, перед назначением антибиотиков они должны серьезно подозревать, что в среднем ухе преобладают бактерии.
Руководство по клинической практике
Текущее клиническое руководство по лечению АОМ рекомендует наблюдение и тщательное наблюдение за детьми в возрасте от 6 до 23 месяцев с нетяжелой односторонней АОМ. (Нетяжелая АОМ определяется как легкая боль в ушах с симптомами менее 48 часов и температурой тела ниже 102,2 ° F [39 ° C]). В руководстве также рекомендуется наблюдать за детьми в возрасте 24 месяцев и старше с нетяжелой односторонней или двусторонней АОМ. ( См. Лечение и наблюдение за AOM ).
( См. Лечение и наблюдение за AOM ).
С другой стороны, клиницисты должны рассмотреть возможность немедленного назначения антибиотиков пациентам, которые:
• моложе 6 месяцев
• имеют факторы риска (такие как основное заболевание, черепно-лицевые аномалии, иммуносупрессия, синдром Дауна или кохлеарные имплантаты)
• стойкий гнойный отток из уха (оторея)
• страдаете оталгией (болью в ушах) от средней до тяжелой
• иметь температуру выше 102,2 ° F (39 ° C).
Антибиотики также рекомендуются, если невозможно гарантировать наблюдение за пациентом в течение первых 3 дней.Если симптомы не улучшаются или ухудшаются в течение 48–72 часов после начала приема антибиотиков или начала наблюдения, клиницистам следует рассмотреть другие варианты лечения после повторной оценки состояния пациента в клинических условиях и исключения других дифференциальных диагнозов. Они должны взвесить потенциальную пользу терапии и потенциальный вред. Исследования показывают, что 1 из 14 детей, получающих антибиотики, испытывает побочные эффекты, такие как диарея, рвота или сыпь. Наблюдение за ребенком вместо назначения антибиотиков поможет избежать этих побочных эффектов.
Антибактериальная терапия
Когда показаны антибиотики, амоксициллин в высоких дозах рекомендуется в качестве лечения первой линии, поскольку он эффективен против наиболее распространенных бактерий, обнаруживаемых при АОМ, в том числе Streptococcus pneumoniae (наиболее распространенная грамположительная бактерия) и грамотрицательных бактерий. Haemophilus influenzae и Moraxella catarrhalis . Амоксициллин в жидкой форме приятен на вкус, безопасен и дешев, с узким микробиологическим спектром.Рекомендуемая продолжительность терапии составляет 10 дней для детей в возрасте 2 лет и младше с умеренным и тяжелым АОМ; 7 дней для детей от 2 до 6 лет; и от 5 до 7 дней для лиц в возрасте от 7 лет и старше.
Амоксициллин-клавуланат показан детям, у которых:
• получали амоксициллин в течение последних 30 дней
• имеют АОМ с сопутствующим конъюнктивитом
• требуется покрытие бета-лактамазой.
Лечение рецидивов частично зависит от того, рецидивирует ли АОМ в течение 30 дней после последнего курса антибиотиков пациента или позже.
• Если AOM рецидивирует в течение 30 дней после последнего курса антибиотиков пациентом, наиболее вероятной причиной является либо патоген, который стал устойчивым, либо тот, который не был восприимчив к этому антибиотику. Другие варианты антибиотиков могут включать пероральные цефалоспорины. Например, цефтриаксон I.M. может использоваться в качестве терапии второй линии по усмотрению врача. Левофлоксацин используется не по назначению только специалистами-инфекционистами для лечения тяжелой резистентной АОМ после тимпаноцентеза у детей.Другие антибиотики второго ряда, которые могут быть использованы при неэффективности амоксициллина, включают амоксициллин-клавуланат и пероральные цефалоспорины (цефдинир, цефуроксим и цефподоксим). Если антибиотик второй линии не помогает, варианты могут включать клиндамицин плюс цефалоспорин третьего поколения, а также консультацию ЛОРа. Эритромицин и азитромицин можно использовать, если у ребенка аллергия как на пенициллин, так и на цефалоспорины; однако эти препараты не обеспечивают широкого спектра действия против бактерий, обычно обнаруживаемых при АОМ.( См. Лечение детей с аллергией на пенициллин .)
• Если AOM рецидивирует более чем через 30 дней после курса антибиотиков, наиболее вероятной причиной является другой бактериальный или вирусный патоген или тот, который не чувствителен к этому антибиотику. В последнем случае лечение должно включать амоксициллин-клавуланат в качестве начальной терапии, даже если пациент получал этот антибиотик во время предыдущего эпизода. Если клиническое улучшение не наступает в течение 48–72 часов после начала приема антибиотика, врач должен считать лечение антибиотиком неудачным.
Наблюдение
В большинстве исследований не было обнаружено увеличения числа осложнений, таких как мастоидит или холестеатома, при правильном отборе детей для наблюдательного лечения АОМ, при условии, что было обеспечено последующее наблюдение и были доступны антибиотики для лечения стойких или ухудшающихся симптомов. Однако решение о наблюдении за ребенком, а не о немедленном назначении антибактериальной терапии должно приниматься совместно врачами и родителями. Клиницисты, выбирающие наблюдение, должны обеспечить адекватное наблюдение за пациентом и проинструктировать родителей связаться с ними, если симптомы ухудшатся или не улучшатся в течение следующих 48-72 часов.
Однако решение о наблюдении за ребенком, а не о немедленном назначении антибактериальной терапии должно приниматься совместно врачами и родителями. Клиницисты, выбирающие наблюдение, должны обеспечить адекватное наблюдение за пациентом и проинструктировать родителей связаться с ними, если симптомы ухудшатся или не улучшатся в течение следующих 48-72 часов.
Некоторые врачи выдают родителям письменный рецепт на антибиотики с конкретными инструкциями не заполнять его, если симптомы у ребенка не ухудшатся в течение следующих 2 или 3 дней. Другие настаивают на том, чтобы родители звонили им и просили рецепт на антибиотики.
Очень важно обеспечить надлежащее образование родителей (или других опекунов на дому). Объясните родителям, что у ребенка должно наблюдаться клиническое улучшение через 48–72 часа после начала приема антибиотиков — например, снижение температуры, если у ребенка жар, снижение раздражительности и суетливости, а также восстановление нормального режима питания и питья.Если в течение этого времени улучшения не происходит, посоветуйте им позвонить лечащему врачу для оценки возможной устойчивости к антибиотикам или сопутствующей вирусной инфекции.
Обучение родителей антибиотикам
Требования родителей — основная причина, по которой некоторые врачи немедленно назначают антибиотики детям с АОМ. Многие родители (и даже некоторые медицинские работники) дезинформированы о текущих практических рекомендациях и должны быть осведомлены о том, почему не всегда следует назначать антибиотики на начальном этапе.Некоторые не могут согласиться с тем, что состояние, которое всегда лечилось антибиотиками, может исчезнуть само по себе.
Обязательно объясните природу АОМ, подчеркнув, что антибиотики не всегда являются лучшим решением и их не всегда следует назначать при появлении первых симптомов. Обсудите текущие рекомендации по лечению АОМ. Сообщите родителям, что заболевание обычно проходит самостоятельно и не требует приема антибиотиков. Подчеркните, что антибиотики небезопасны и часто вызывают побочные эффекты. Заверьте их, что, если симптомы у их ребенка не исчезнут, врач может назначить антибиотики при тщательном последующем наблюдении и повторной оценке.
Подчеркните, что антибиотики небезопасны и часто вызывают побочные эффекты. Заверьте их, что, если симптомы у их ребенка не исчезнут, врач может назначить антибиотики при тщательном последующем наблюдении и повторной оценке.
Помощь родителям в предотвращении АОМ
Чтобы помочь предотвратить рецидивы или новые инфекции AOM, расскажите родителям о факторах, которые могут увеличить риск AOM у их ребенка. ( См. Факторы риска для AOM .)
Обязательно охватите следующие моменты:
• Исключите воздействие вторичного табачного дыма.
• Избегайте кормления из бутылочки на спине.
• Не используйте пустышку после 6 месяцев, потому что она может вызвать обратный поток выделений из носа и глотки в среднее ухо, способствуя росту бактерий.
• По возможности кормите ребенка грудью в течение как минимум первых 6 месяцев. Младенцы, находящиеся на искусственном вскармливании, имеют обратный поток секрета в среднее ухо, что может способствовать развитию инфекции.
• По возможности ограничьте или избегайте дневного ухода за детьми вне дома, который подвергает детей воздействию многих заразных болезней.
• Если рекомендовано, используйте анальгетики для снятия боли.
• Обеспечьте ребенку достаточное количество жидкости.
• Если врач прописал антибиотики, изучите возможные побочные эффекты лекарств и сообщите родителям, когда следует сообщать о побочных эффектах основному поставщику.
Посещение здорового ребенка — это важная возможность обсудить с родителями, как предотвратить АОМ, и оценить график иммунизации ребенка. Настоятельно поощряйте ежегодную вакцинацию против гриппа для детей старше 6 месяцев, а также пневмококковую конъюгированную вакцину в соответствии с действующими рекомендациями по иммунизации. Обе вакцины резко снижают заболеваемость АОМ и, следовательно, возможную потребность в антибиотиках. Количество посещений офисов по поводу АОМ сократилось на 40% с момента введения пневмококковой конъюгированной вакцины.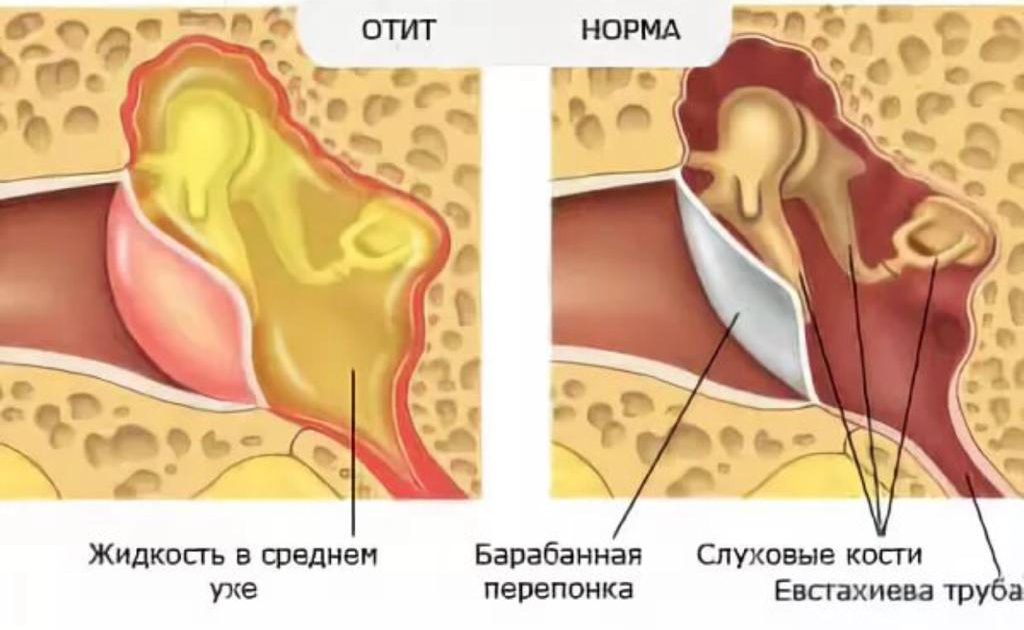 Вакцина против гриппа имеет эффективность от 30% до 55% у детей, у которых есть АОМ с сопутствующим заболеванием верхних дыхательных путей.
Вакцина против гриппа имеет эффективность от 30% до 55% у детей, у которых есть АОМ с сопутствующим заболеванием верхних дыхательных путей.
Обоснованные клинические навыки и суждения могут сыграть роль в правильном лечении педиатрических пациентов с АОМ. Кроме того, исследования показывают, что командный подход к лечению АОМ значительно сокращает ненужные назначения антибиотиков. Если вы работаете в группе поставщиков медицинских услуг, посоветуйте, чтобы группа приняла практические рекомендации и достигла консенсуса в отношении разработки политики в отношении антибиотиков.
Авторы работают в Колумбусе, штат Огайо. Кэтрин Янг — практикующая семейная медсестра в клинике профилактики инсульта методистской больницы Риверсайд. Джилл Ф. Килановски — заместитель декана по программе для выпускников медсестер Колледжа медсестер Маунт Кармель.
Избранные ссылки
Cheong KH, Hussain SM. Ведение рецидивирующего острого среднего отита у детей: систематический обзор влияния различных вмешательств на рецидивы среднего отита, частоту рецидивов и общее время рецидивов. J Laryngol Otol. 2012; 126 (9): 874-85.
Coker TR, Chan LS, Newberry SJ, et al. Диагностика, микробная эпидемиология и лечение антибиотиками острого среднего отита у детей: систематический обзор. JAMA. 2010; 304 (19): 2161-9.
Gisselsson-Solen M. Важность конкретики — метаанализ, оценивающий действие антибиотиков при остром среднем отите. Int J Pediatr Otorhinolaryngol. 2014; 78 (8): 1221-7.
Козырский А., Классен Т.П., Моффатт М. и др.Краткосрочные антибиотики при остром среднем отите. Кокрановская база данных Syst Rev . 2010; (9): CD001095.
Либерталь А.С., Кэрролл А.Е., Чонмайтри Т. и др. Диагностика и лечение острого среднего отита. Педиатрия . 2013; 131 (3): e964-99.
Розенфельд Р.М., Шин Дж.Дж., Шварц С.Р. и др. Руководство по клинической практике: средний отит с выпотом. Краткое изложение (обновление). Отоларингол Хирургия головы и шеи . 2016; 154 (2): 201-14.
Краткое изложение (обновление). Отоларингол Хирургия головы и шеи . 2016; 154 (2): 201-14.
Sanders S, Glasziou PP, Del Mar C, Rovers M.Антибиотики при остром среднем отите у детей (обзор). Кокрановская база данных Syst Rev . 2009; 2: 1-43.
Tähtinen PA, Laine MK, Huovinen P, et al. Плацебо-контролируемое исследование противомикробного лечения острого среднего отита. N Engl J Med. 2011; 364 (2): 116-26.
Венекамп Р.П., Сандерс С.Л., Гласзиу П.П. и др. Антибиотики при остром среднем отите у детей. Кокрановская база данных Syst Rev . 2015; 23 (6): CD000219.
Лечение хронического гнойного среднего отита местным тобрамицином и дексаметазоном | Отоларингология | JAMA Отоларингология — хирургия головы и шеи
Цели Изучить безопасность и эффективность местной комбинации тобрамицина и дексаметазона на модели хронического гнойного среднего отита (CSOM) приматов и изучить вклад добавленных местных стероидов в лечение CSOM.
Конструкция Слепое рандомизированное плацебо-контролируемое исследование.
Субъекты Шестьдесят молодых обезьян cynomolgus рандомизированы в следующие 6 групп по 10 обезьян в каждой: 0,3% тобрамицина (группа 1), 0,3% тобрамицина + 0,1% дексаметазона (группа 2), 1,0% тобрамицина + 0,33% дексаметазона (группа 3), 0,1% дексаметазон (группа 4), наполнитель (группа 5) и фосфатно-солевой буфер (группа 6).
Вмешательства Хронический гнойный средний отит был установлен путем инокуляции правого уха вирусом Pseudomonas aeruginosa .После 4 недель дренирования животных лечили в соответствии с групповым назначением по 3 капли дважды в день в течение 7 недель. Пороги слуха контролировались с помощью повторного тестирования слухового ствола мозга (ABR), а клинический ответ — с помощью повторных отоскопических исследований и посева на протяжении всего исследования. Цитокохлеограммы были оценены для количественной оценки потери наружных волосковых клеток.
Цитокохлеограммы были оценены для количественной оценки потери наружных волосковых клеток.
Результаты Быстрое разрешение отореи и искоренение P aeruginosa произошло во всех группах, получавших тобрамицин.Включение дексаметазона ускорило разрешение отореи и отрицательный урожай культур по сравнению с одним тобрамицином. Оторея и положительные результаты посева сохранялись в группах, не получавших местный антибиотик. На результаты ABR через 4 и 8 недель и цитокохлеограммы выпадения волос на внешних клетках не повлияло введение лекарственного средства. Образцы перилимфы, собранные в конце исследования, не показали обнаруживаемого тобрамицина.
Выводы Комбинированные ушные капли тобрамицин-дексаметазон были безопасными и эффективными в модели CSOM обезьяны.Дексаметазон усиливал эффективность тобрамицина.
ЛЕЧЕНИЕ отореи через перфорацию или вентиляционную трубку является сложной задачей для клиницистов. Часто выделяют общие респираторные патогены. 1 Однако, в отличие от среднего отита за интактной барабанной перепонкой (TM), обычно обнаруживаются такие патогены, как Pseudomonas aeruginosa , Staphyloccocus aureus и другие грамотрицательные микроорганизмы, которые, вероятно, получают доступ к среднему уху (ME). через наружный слуховой проход. 2 Многие обычно назначаемые пероральные антибиотики не эффективны против этих более опасных бактерий при оторее. 3 , 4
Ушные и глазные капли, содержащие противомикробный агент, с противовоспалительным компонентом или без него, обычно используются для лечения острой или хронической отореи. Опрос педиатров показал, что 79% респондентов назначают препараты местного действия для лечения хронического гнойного среднего отита (ХСОМ). 5 Другое исследование показало, что 84% отоларингологов используют ототопические препараты при отореи через перфорацию, 94% — при наличии вентиляционной трубки и 93% — при дренировании тимпанососцевидной полости. 6 Восемьдесят процентов отоларингологов полагали, что риск нейросенсорной тугоухости (СНСП) из-за инфекции был таким же или большим, чем риск, связанный с местными агентами. Несмотря на это мнение, 3,4% тех же респондентов заявили, что наблюдали ототоксические эффекты, связанные с ототопами. 6
6 Восемьдесят процентов отоларингологов полагали, что риск нейросенсорной тугоухости (СНСП) из-за инфекции был таким же или большим, чем риск, связанный с местными агентами. Несмотря на это мнение, 3,4% тех же респондентов заявили, что наблюдали ототоксические эффекты, связанные с ототопами. 6
Ототоксические эффекты различных системно применяемых препаратов хорошо описаны в литературе. 7 Вопрос о том, являются ли местные аминогликозиды, применяемые к воспаленному ME человека, ототоксичными, остается спорным. Большинство данных в поддержку ототоксических эффектов у людей представляют собой отдельные сообщения о случаях. 8 , 9 Лишь в нескольких исследованиях систематически изучались ототоксические эффекты у людей. 10 -12 Небольшое количество исследований, которые связывают местное лечение с потерей слуха у людей, вероятно, связано с трудностью дифференцировать эффекты сосуществующей хронической или рецидивирующей инфекции от воздействия местных аминогликозидов, поскольку оба потенциально влияют на слух. 9 , 10
До недавнего времени ни один ототопный противомикробный препарат не был одобрен Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) для лечения отореи на фоне неинтактной ТМ. Клиницисты, лечащие хроническую и рецидивирующую оторею, использовали такие препараты без одобренных FDA офтальмологических показаний после предупреждения пациентов или родителей о потенциальных ототоксических эффектах. Поскольку это предпочтение подтверждается этими противоречивыми сообщениями, сегодня существует большая необходимость избегать потенциально ототоксичных, непроверенных и неутвержденных ушных капель и предоставить врачам лучшие, нетоксичные и эффективные альтернативы для местного лечения CSOM.
Комбинация тобрамицина и дексаметазона в настоящее время продается как глазные капли; тем не менее, он был прописан отоларингологами без одобрения FDA для лечения отореи. Поэтому мы провели исследование для изучения эффективности и безопасности местного применения тобрамицин-дексаметазона на модели CSOM приматов из-за инфекции P aeruginosa . 12 Вторая цель заключалась в том, чтобы определить, дает ли добавление стероида для местного применения дополнительную пользу для окончательного результата лечения.
Поэтому мы провели исследование для изучения эффективности и безопасности местного применения тобрамицин-дексаметазона на модели CSOM приматов из-за инфекции P aeruginosa . 12 Вторая цель заключалась в том, чтобы определить, дает ли добавление стероида для местного применения дополнительную пользу для окончательного результата лечения.
В исследование были включены 60 молодых особей яванского макак обоего пола. Перед экспериментом животных поместили на карантин на 4 недели. Все животные были обследованы с использованием операционного микроскопа и тимпанометрии для подтверждения здоровья TM и ME. Животных случайным образом распределили (по 10 животных в группе) в 1 из следующих 6 групп обработки: группа 1, 0,3% тобрамицин; группа 2 — 0,3% тобрамицина – 0,1% дексаметазона; группа 3, высокая доза 1.0% тобрамицин – 0,33% дексаметазон; группа 4 — дексаметазон 0,1%; группа 5 — носитель, содержащий хлорид бензалкония; и группа 6, забуференный фосфатом физиологический раствор (PBS). Были собраны гистологические данные и данные слухового ответа ствола мозга (ABR) неинфицированных, необработанных левых ушей, которые представлены как отдельные контрольные данные для сравнения нормативных данных. Исследователи и исследовательский персонал не знали о назначении группы лечения. Процедуры для животных были одобрены Комитетом по исследованию и уходу за животными Детской больницы Питтсбурга, Питтсбург, Пенсильвания, и в соответствии с Политикой службы общественного здравоохранения США в отношении гуманного ухода и использования лабораторных животных, Руководством Национального института здравоохранения по вопросам здравоохранения. об уходе за лабораторными животными и их использовании, а также о Законе о защите животных.
Это исследование позволило изучить эффективность и безопасность тобрамицина и дексаметазона в 2 различных концентрациях, а также компонентов 0,3% тобрамицина, 0,1% дексаметазона и носителя в качестве отдельных методов лечения для оценки влияния каждого компонента на результат. Шестую группу, включенную в качестве отрицательного контроля, лечили каплями PBS. Неперфорированные, незараженные и необработанные левые уши 2 животных из каждой из 6 групп обработки были предварительно выбраны случайным образом для сравнения с обработанными ушами.ABR были выполнены только один раз на левом ухе в этой группе. Были получены образцы среднего уха и перилимфы, а улитки были обработаны для оценки ототоксических эффектов и сравнения нормативных данных для интактных ушей.
Шестую группу, включенную в качестве отрицательного контроля, лечили каплями PBS. Неперфорированные, незараженные и необработанные левые уши 2 животных из каждой из 6 групп обработки были предварительно выбраны случайным образом для сравнения с обработанными ушами.ABR были выполнены только один раз на левом ухе в этой группе. Были получены образцы среднего уха и перилимфы, а улитки были обработаны для оценки ототоксических эффектов и сравнения нормативных данных для интактных ушей.
Базовый ABR был выполнен для документирования порогов слышимости всех правых ушей, после чего была создана широкая перфорация TM (приблизительно 75%). За этим последовал второй ABR. Затем правые уши инокулировали 10 6 колониеобразующих единиц P aeruginosa (штамм Rochester).Эту инокуляцию повторили через неделю у всех животных, независимо от их отореи или статуса культивирования. За животными наблюдали без лечения в течение 4 недель. В течение этого периода уши исследовали дважды в неделю под операционным микроскопом, культуры получали без аспирации и фиксировали результаты. По истечении 4 недель дренажа была проведена третья ABR на всех правых ушах. Затем было начато местное лечение по групповому назначению. Лекарства доставлялись из форменных капельниц с цветовой кодировкой, ослепляющих исследовательский персонал и экзаменаторов для группового задания.PH ушных капель составлял 7,5, 5,5, 5,6, 6,6, 5,67 и 6,02 для групп 1, 2, 3, 4, 5 и 6 соответственно. Дважды в день в течение 7 недель закапывали по 3 капли в правое ухо. Животных обследовали отомикроскопически два раза в неделю, получали культуру и отсасывали наружные слуховые проходы. Четвертый ABR был проведен на всех правых ушах после четвертой недели лечения. Лечение было прекращено через 7 недель с продолжением отоскопической оценки и оценки культуры до тех пор, пока животные не были убиты.Пятый ABR был проведен через 1 неделю после прекращения лечения. Все животные были умерщвлены примерно через 1 неделю после последнего ABR.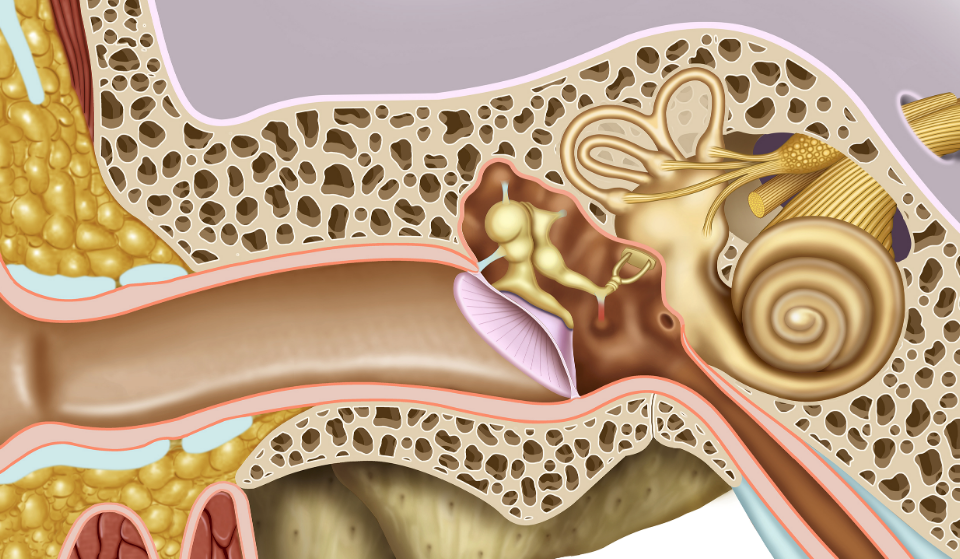 В день умерщвления животных на выбранных животных проводили исследование проникновения лекарственного средства для определения количества тобрамицина в перилимфе. Животных умерщвляли под сильной анестезией с использованием витальной перфузии с фиксатором. Были рассечены височные кости, были записаны макроскопические данные TM и ME и взяты образцы биопсии.Улитки перфузировали фиксатором in situ через круглые и овальные окна, а затем отделяли от остальной части височной кости и готовили для цитокохлеограммы.
В день умерщвления животных на выбранных животных проводили исследование проникновения лекарственного средства для определения количества тобрамицина в перилимфе. Животных умерщвляли под сильной анестезией с использованием витальной перфузии с фиксатором. Были рассечены височные кости, были записаны макроскопические данные TM и ME и взяты образцы биопсии.Улитки перфузировали фиксатором in situ через круглые и овальные окна, а затем отделяли от остальной части височной кости и готовили для цитокохлеограммы.
Кетамина гидрохлорид (10 мг / кг) использовали для анестезии животных при проведении кратких процедур, таких как отоскопические исследования с культивированием и нанесением ушных капель. Для ABR животных анестезировали смесью гидрохлорида кетамина (13,3 мг / кг), гидрохлорида ксилазина (2.7 мг / кг) и ацепромазина малеат (0,4 мг / кг). Добавка давалась по мере необходимости, используя половину начальной дозы.
Отоскопических исследований выполняли с помощью операционного микроскопа (M703F; Storz Instrument Co, Сент-Луис, Миссури) при 16-кратном увеличении. Во время отомикроскопии использовались стерильные неонатальные зеркала (Storz Instrument Co) и детские одноразовые зеркала (Kleenspec; Welch Allyn, Skaneateles Falls, Нью-Йорк). Результаты отоскопии регистрировались на наличие перфорации (перфорированная, неперфорированная или невозможно оценить), наличие дренажа (да или нет), количество дренажа (0 указывает на отсутствие дренажа; 1 — влажность; 2 — заполнение ME; 3 , заполнение наружного слухового прохода и 4, дренирование из наружного слухового прохода) и качество дренажа (серозный, слизистый, слизисто-гнойный или гнойный).
Культура была получена во время отоскопического исследования с использованием тампона-аппликатора с алюминиевым наконечником из альгината кальция с наконечником (Fisherbrand Sterile Swabs; Curtin Matheson Scientific, Houston, Tex). Мазок немедленно наносили штрихами на чашки с шоколадным агаром (для выделения любых присутствующих бактерий) и с чашками с изолированным агаром Pseudomonas (Difco Laboratories, Детройт, штат Мичиган) (для P aeruginosa ). Планшеты помещали в инкубатор при 37 ° C и считывали через 24, 48 и 72 часа.
Планшеты помещали в инкубатор при 37 ° C и считывали через 24, 48 и 72 часа.
После 4 недель без обработки уши отсасывали (стерильные канюли 5F или 3F; Storz Instrument Co) после получения образцов для культур. Проверялось наличие перфорации, и если ТМ зажила, ее перфорировали. Если размер перфорации был меньше 50% площади ТМ, он увеличивался. Задокументирована реперфорация ТМ.
ABR были выполнены в звукоизолированной кабине с использованием компактной слуховой электродиагностической системы (Nicolet Instrument Corp, Мэдисон, Висконсин) для генерации стимулов и регистрации потенциала.Было предъявлено два типа стимулов: щелчки и тональные посылки 2000, 4000 и 8000 Гц. Для каждого стимула было записано, проанализировано и сохранено 2000 разверток. Интенсивность стимула снижалась со 100 дБ, с шагом 20 дБ до 40 дБ, с шагом 10 дБ до 20 дБ и с шагом 5 дБ до уровня слышимости. Когда потенциалы ABR исчезли, ABR повторяли с шагом 5 дБ до исчезновения потенциала. Затем уровень слуха был подтвержден путем повторного получения потенциала на более низком пороге на 5 дБ.
После седации кетамина гидрохлоридом (10 мг / кг) животных умерщвляли внутрибрюшинной инъекцией пентобарбитала натрия (35 мг / кг) с последующей перфузией через час. Внутрисердечная перфузия PBS в течение 3 минут сопровождалась перфузией фиксирующим раствором Карновского в течение 10 минут. Височные кости иссекали в течение получаса. Костный наружный слуховой проход был удален, и толщина ТМ была оценена (шкала от 0 до 4+) с использованием операционного микроскопа.После удаления TM и молоточка оценивали толщину слизистой оболочки ME (шкала от 0 до 4+). Толщина была оценена одним и тем же исследователем (C.M.A.) для субъективной оценки различий между образцами. Образец пункционной биопсии, включая костную надкостницу и слизистую оболочку, был получен из гипотимпанума. Наковальня и стремени были удалены и сохранены для гистологического исследования. Отдельный образец пункционной биопсии кости и слизисто-надкостничной области был взят из сосцевидного отростка, расположенного по периферии антрального отдела. Ткани декальцинировали 5% муравьиной кислотой, заливали парафином, делали срезы и окрашивали гемотоксилином и эозином с использованием стандартных методик. Толщина TM и слизистой оболочки ME и сосцевидного отростка были измерены как индикатор степени воспаления с использованием пакета анализа изображений. Количественный гистологический анализ выполняли с использованием имеющегося в продаже программного обеспечения (Metamorph Imaging System, версия 2; Universal Imaging Corporation, West Chester, PA). Толщину слизистой оболочки измеряли на срезах, окрашенных гематоксилином и эозином.Для каждого местоположения случайным образом были получены 3 измерения, и их среднее значение использовалось в анализе.
Ткани декальцинировали 5% муравьиной кислотой, заливали парафином, делали срезы и окрашивали гемотоксилином и эозином с использованием стандартных методик. Толщина TM и слизистой оболочки ME и сосцевидного отростка были измерены как индикатор степени воспаления с использованием пакета анализа изображений. Количественный гистологический анализ выполняли с использованием имеющегося в продаже программного обеспечения (Metamorph Imaging System, версия 2; Universal Imaging Corporation, West Chester, PA). Толщину слизистой оболочки измеряли на срезах, окрашенных гематоксилином и эозином.Для каждого местоположения случайным образом были получены 3 измерения, и их среднее значение использовалось в анализе.
Сразу после вывиха стремени перилимфу аспирировали через овальное окно микролитровой пипеткой (Pipetman; Rainin Instrument Co, Woburn, Mass) и сохраняли. Круглое окно было пробито, лабиринт перфузирован фиксатором. После обрезки для удаления кости вокруг лабиринта улитки помещали в фиксатор в холодильник при 4 ° C на ночь.Улитки помещали в какодилатный буфер и реперфузировали через круглое окно два раза в неделю до отправки в Каролинский институт, Стокгольм, Швеция. Там образцы были обезвожены и помещены в агар. Они были обработаны обычным образом для световой микроскопии и препарированы для цитокохлеограммы.
В день умерщвления каждого животного код лечения был нарушен и было проведено исследование проникновения перилимфы. Для исследования использовали группы, получавшие капли с тобрамицином в период лечения.Левые уши нескольких животных были включены в качестве контроля. Согласно протоколу, лечение было прекращено по крайней мере за 1 неделю до умерщвления животных. Чтобы оценить проникновение тобрамицина через мембрану круглого окна, 3 капли 0,3% тобрамицина были нанесены in vivo на наружные слуховые проходы, аналогично методу, используемому на протяжении всего эксперимента. Чтобы обнаружить любую потенциальную зависимость от времени, животных разделили на 2 группы, и образцы перилимфы собирали примерно через 1 или 3 часа после введения дозы. После умерщвления животных и рассечения височной кости ME тщательно промывали для вымывания оставшегося тобрамицина. ME был высушен, и стремени вывихнуты. Для аспирации перилимфы использовали микропипетку с наконечником. Объем образца был измерен, и его хранили при 80 ° C до переноса и анализа для анализа. Чтобы контролировать эффект загрязнения перилимфы из ME во время отбора проб, группа левых ушей была вскрыта, как описано, и были применены 3 капли тобрамицина.МЭ орошали и сушили, как в опытной группе, непосредственно перед получением образца перилимфы.
После умерщвления животных и рассечения височной кости ME тщательно промывали для вымывания оставшегося тобрамицина. ME был высушен, и стремени вывихнуты. Для аспирации перилимфы использовали микропипетку с наконечником. Объем образца был измерен, и его хранили при 80 ° C до переноса и анализа для анализа. Чтобы контролировать эффект загрязнения перилимфы из ME во время отбора проб, группа левых ушей была вскрыта, как описано, и были применены 3 капли тобрамицина.МЭ орошали и сушили, как в опытной группе, непосредственно перед получением образца перилимфы.
Образцы перилимфы были переданы в TexMS Analytical Services, Хьюстон, Техас, для количественного анализа тобрамицина. Был приготовлен внутренний стандарт с беканамицином в перилимфической жидкости. Аликвоты анализировали с помощью жидкостной хроматографии высокого давления и масс-спектрометрии с ионизацией электрораспылением и мониторингом выбранных ионов. Протонированные молекулярные ионы тобрамицина (отношение массы к заряду, 490) и внутреннего стандарта беканамицина (отношение массы к заряду, 506) отслеживали, и полученное отношение интенсивностей использовали для количественного определения.Затем была построена 5-точечная калибровочная кривая с использованием контрольной матрицы перилимфы с добавлением тобрамицина в концентрации 40, 60, 80, 100 и 120 пг / мкл. Дубликаты калибровочных стандартов использовались на верхнем и нижнем концах кривой. Для трех промежуточных уровней использовались единые стандарты. Отдельно приготовленные образцы перилимфы с добавками 60 и 100 пг / мкл использовали в качестве образцов для контроля качества и проанализировали в двух экземплярах.
Метод блочной поверхности, описанный Spoendlin и Brun 13 , был использован для гистологической оценки ототоксических эффектов.Препараты поверхности исследовали под световой микроскопией для количественной оценки потери волосковых клеток. Общее количество наружных волосковых клеток (OHC) и поврежденных OHC подсчитывали по 4 частям (каждая спираль — по 2 части). Волосковые клетки подсчитывали отдельно для каждой позиции (первый, второй и третий ряды OHC) в каждой части каждой спирали. Результаты представлены в виде процента поврежденных волосковых клеток для каждой части улитки.
Волосковые клетки подсчитывали отдельно для каждой позиции (первый, второй и третий ряды OHC) в каждой части каждой спирали. Результаты представлены в виде процента поврежденных волосковых клеток для каждой части улитки.
Одно из животных было убито во время исследования из-за болезни, не связанной с протоколом исследования.Когда код был взломан в конце исследования, оказалось, что он принадлежит к группе 6.
У всех животных на входе были нормальные TM и ME. После инокуляции P aeruginosa было подтверждено дренирование правого уха во время отоскопических оценок каждые две недели. Различия между исследуемыми группами в степени дренирования на протяжении всего исследования, включая периоды до и после лечения, показаны на Рисунке 1.Перед началом лечения дренаж присутствовал более чем в 95% наблюдений во всех группах. Все исследуемые группы имели средний балл 3, соответствующий дренажу, по крайней мере, заполнению наружного слухового прохода. Количество дренажа оставалось постоянным для групп 4, 5 и 6 на протяжении всего периода лечения. Однако наблюдалось постепенное уменьшение дренажа в группах, получавших капли, которые включали тобрамицин (группы 1, 2 и 3). В группах 2 и 3 средний балл по дренажу снизился всего за 2 недели до 2, что соответствует заполнению только ME, а через 4 недели до 1, что соответствует влажности в ME.Скорость уменьшения количества дренажа была быстрее для групп 2 и 3 по сравнению с группой 1. Средний балл по отореи в группе 2 снизился до менее 1 к пятой неделе лечения и оставался стабильным на этом уровне до конца. исследования. С другой стороны, у группы 1 была более низкая скорость уменьшения количества дренажа. Кроме того, дренаж увеличился в группе 1, когда ушные капли были прекращены в конце исследования.
Pseudomonas aeruginosa был выделен из культур уха в 98% наблюдений до начала лечения.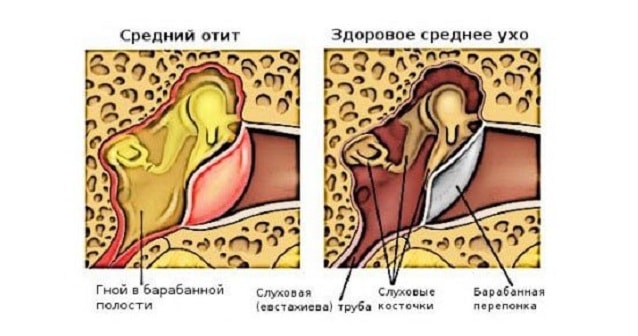 Не было различий в положительности культур для P aeruginosa между группами в течение периода до лечения. Культуры продолжали давать положительные результаты в течение всего периода обработки для P aeruginosa для групп 4, 5 и 6 (рис. 2). С другой стороны, группы, получавшие капли, содержащие тобрамицин, т.е. группы 1, 2 и 3, имели быстрое снижение процентного содержания ушей с культурами, дающими P aeruginosa . Все уши в группе 2 дали отрицательные результаты посева после 3 недель лечения, и они оставались отрицательными до конца периода исследования.В группе 3 количество ушей с положительным посевом быстро уменьшилось до 20% за 1,5 недели; однако полного излечения не произошло, пока не прошли еще 4 недели лечения. В группе 1 наблюдалось постепенное снижение в течение 6 недель до 0% P aeruginosa в культурах. Посевы продолжали давать отрицательные результаты в течение последней недели исследования, когда не вводили ушные капли. Однако рецидив для P aeruginosa в течение девятой недели наблюдался в 2 из 6 ушей в промежутке между окончанием лечения и умерщвлением.
Не было различий в положительности культур для P aeruginosa между группами в течение периода до лечения. Культуры продолжали давать положительные результаты в течение всего периода обработки для P aeruginosa для групп 4, 5 и 6 (рис. 2). С другой стороны, группы, получавшие капли, содержащие тобрамицин, т.е. группы 1, 2 и 3, имели быстрое снижение процентного содержания ушей с культурами, дающими P aeruginosa . Все уши в группе 2 дали отрицательные результаты посева после 3 недель лечения, и они оставались отрицательными до конца периода исследования.В группе 3 количество ушей с положительным посевом быстро уменьшилось до 20% за 1,5 недели; однако полного излечения не произошло, пока не прошли еще 4 недели лечения. В группе 1 наблюдалось постепенное снижение в течение 6 недель до 0% P aeruginosa в культурах. Посевы продолжали давать отрицательные результаты в течение последней недели исследования, когда не вводили ушные капли. Однако рецидив для P aeruginosa в течение девятой недели наблюдался в 2 из 6 ушей в промежутке между окончанием лечения и умерщвлением.
Пороги слышимости правого уха за время исследования подвергались ABR-тестированию 5 раз. При входе правые уши имели средние (± SD) пороги слышимости 21,4 ± 7,4, 27,6 ± 7,6, 30,8 ± 10,8 и 34,5 ± 12,5 дБ для щелчков и стимулов с частотой 2000, 4000 и 8000 Гц соответственно. Перфорация TM приводила к увеличению на 29,0, 31,8, 25,9 и 24,3 дБ пороговых значений для щелчка и стимулов с частотой 2000, 4000 и 8000 Гц, соответственно.
Средние пороги слышимости для каждой группы лечения на исходном уровне, после перфорации, до лечения, интервала лечения и после лечения показаны на рисунке 3.Достоверных различий в сдвиге порога при перфорации между группами не выявлено. Среднее изменение порога между ABR до и после лечения составило -9,25, 1,63, -6,38, 6,75, -1,38 и 9,00 дБ для групп 1, 2, 3, 4, 5 и 6, соответственно (Таблица 1). В целом, небольшое изменение стимула, небольшое улучшение низкочастотного стимула, наблюдалось при введении лечения. В группах, получавших капли, содержащие тобрамицин с дексаметазоном или без него (группы 1, 2 и 3), не было значительного ухудшения состояния при лечении.Количество ушей с разницей порогов слышимости между предварительной обработкой и последующей обработкой, равной или превышающей в среднем 10 дБ, составляло 5 в группе 4, 4 в группе 6, 2 в группах 3 и 5, 1 в группе 2 и 0 в группе 1. Только группы 4 (увеличение на 20,0 и 22,5 дБ в 2 ушах) и 6 (увеличение на 21,25, 30,0 и 50,0 дБ в 3 ушах) имели какие-либо уши с повышением порога по крайней мере на 20 дБ во время лечения. период.
В целом, небольшое изменение стимула, небольшое улучшение низкочастотного стимула, наблюдалось при введении лечения. В группах, получавших капли, содержащие тобрамицин с дексаметазоном или без него (группы 1, 2 и 3), не было значительного ухудшения состояния при лечении.Количество ушей с разницей порогов слышимости между предварительной обработкой и последующей обработкой, равной или превышающей в среднем 10 дБ, составляло 5 в группе 4, 4 в группе 6, 2 в группах 3 и 5, 1 в группе 2 и 0 в группе 1. Только группы 4 (увеличение на 20,0 и 22,5 дБ в 2 ушах) и 6 (увеличение на 21,25, 30,0 и 50,0 дБ в 3 ушах) имели какие-либо уши с повышением порога по крайней мере на 20 дБ во время лечения. период.
Левые уши 12 случайно выбранных животных прошли один тест ABR для определения порогов слышимости неинфицированных, необработанных ушей, из которых впоследствии были взяты образцы для цитокохлеограмм.Эти левые уши продемонстрировали пороги слышимости, аналогичные исходным порогам для правого уха.
Коэффициент корреляции для стандартной кривой составил 0,99. Точность для отдельных образцов контроля качества варьировалась от 81% до 105% с общей точностью 94%. Два образца были израсходованы во время разработки условий тестирования, которые обеспечили бы максимальную реакцию ионизации электрораспылением для тобрамицина. Четыре образца были случайно повреждены во время транспортировки.Одного аналитического прогона было достаточно для анализа всех оставшихся 33 проб перилимфатической жидкости. Все образцы перилимфы анализировали ниже предела количественного определения (оба нижних квадранта, <40 пг / мкл) на тобрамицин.
Средние баллы степени воспаления TM и ME, определенные с помощью отомикроскопии, представлены в таблице 2. Неинфицированные, необработанные левые уши служили контролем со средним баллом 0 для TM и ME. Группы 3, 4 и 6 имели более высокие баллы по воспалению.Группа 1 имела самый низкий балл среди инфицированных исследуемых групп.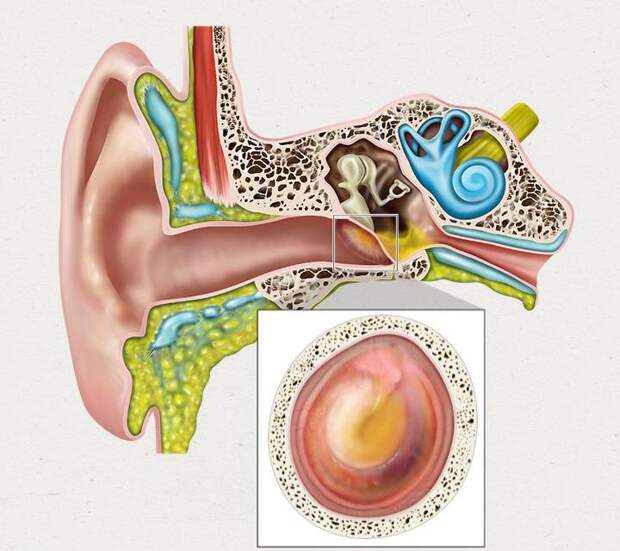
Гистологическая оценка толщины TM, ME и слизистой оболочки сосцевидного отростка представлена в таблице 2. Толщина TM не может быть оценена в 5 из 12 образцов контрольной группы из-за технических трудностей, связанных с очень тонкими TM. Среди инфицированных ушей толщина TM была самой высокой в группе 5 и самой низкой в группе 2. Толщина слизистой оболочки ME была самой высокой в группе 6, за которой следовали группы 4 и 5, и самой низкой в группе 2, за которой следовали группы 3. и 1.Толщина слизистой оболочки сосцевидного отростка в группе 2 была наименьшей, за ней следовала группа 3.
Результаты гистопатологического исследования улитки
Исследование под световым микроскопом показало гнойный материал в 2 улитках, по 1 в группах 5 и 6 в каждой. В этих экземплярах были грубо идентифицированы структуры внутреннего уха; однако повреждение кортиевого органа и значительная потеря волосковых клеток препятствовали выполнению любого подсчета.Данные по 2 улиткам с гноем не включаются в расчет средней потери OHC (OHCL) в этих группах лечения. Цитокохлеограмма выявила частичное повреждение, вероятно, в результате обработки, у 2 других улиток. OHC в первой спирали улитки в группе 6 и во всех OHC, кроме первой части первой спирали в другой улитке в группе 5, не могут быть прочитаны. Только данные о неповрежденных участках этих 2 улиток включаются в расчет средних значений групп лечения.
Результаты световой микроскопии продемонстрировали нормальные базилярные мембраны и мембраны Рейсснера, сосудистую полоску и кортиев орган (рис. 4, А). Не было повреждений внутренних волосковых клеток (рис. 4, B и C). OHCL не обнаружил значительных различий между различными частями улитки (Таблица 3). OHCL в первой катушке было немного выше, чем во второй катушке, и этот результат был одинаковым для всех групп, включая контрольную группу. Среднее значение OHCL составило 0,90%, 0,86%, 1.11%, 1,09%, 0,90%, 0,82% и 0,65% от общего количества волосковых клеток для групп 1, 2, 3, 4, 5 и 6 и контрольной группы соответственно.
Среднее значение OHCL составило 0,90%, 0,86%, 1.11%, 1,09%, 0,90%, 0,82% и 0,65% от общего количества волосковых клеток для групп 1, 2, 3, 4, 5 и 6 и контрольной группы соответственно.
Ни в одной из улиток в любой группе лечения, кроме 2 с гноем, не было более 3% OHCL. Хотя уровень OHCL ниже 5% считается незначительным, распределение количества ушей, у которых было не менее 1% и 2% OHCL в каждой группе лечения, представлено в таблице 3. Эти результаты предполагают отсутствие значительного OHCL во время местного лечения CSOM с тобрамицином или дексаметазоном.
Этические и методологические ограничения получения надежной информации об ототоксических эффектах у людей приводят к исследованиям на животных. Большинство исследований ототоксических эффектов проводилось на моделях шиншиллы или морских свинок. 14 -18 Несколько исследований на различных животных продемонстрировали потерю слуха или повреждение улитки из-за ушных капель. Различные антибиотики, противогрибковые препараты и растворители проникали через перилимфу и вызывали потерю волосковых клеток у животных.Когда те же ушные капли были помещены в ME высших видов, таких как павианы, наблюдалась более ограниченная потеря сенсорных клеток. 19 , 20 С другой стороны, местное введение ципрофлоксацина гидрохлорида шиншиллам не продемонстрировало значительного влияния на ABR или цитокохлеограмму. 21 Различия в результатах этих исследований могут быть связаны с активными ингредиентами в каплях, продолжительностью лечения, степенью воспаления, а также различиями в размере, толщине, расположении и проницаемости мембраны круглого окна между видами.Таким образом, возможность применения этих результатов по безопасности к людям была поставлена под сомнение.
Различия в архитектуре ME человека имеют значение не только для безопасности, но и для эффективности лечения. Исследования ототоксичности редко проводятся на инфекционной модели. Частично это связано с отсутствием хорошей модели заразной инфекции у грызунов. Значительные анатомические межвидовые различия в наружном слуховом проходе, евстахиевой трубе, пневматизации сосцевидного отростка и доступе к сосцевидному отростку из ME ограничивают использование животных для исследований эффективности.Вовлечение сосцевидного отростка в CSOM человека считается основным фактором хронического заболевания. Считалось, что ограниченный доступ между ME и воздушными ячейками сосцевидного отростка ограничивает эффективность ушных капель. Эти опасения, помимо опасений по поводу применимости результатов по безопасности на грызунах, подтверждают фундаментальные исследования на приматах. Поэтому модель обезьяны на животных была разработана Dohar et al. 22 для изучения эффективности и безопасности ушных капель при CSOM.
Частично это связано с отсутствием хорошей модели заразной инфекции у грызунов. Значительные анатомические межвидовые различия в наружном слуховом проходе, евстахиевой трубе, пневматизации сосцевидного отростка и доступе к сосцевидному отростку из ME ограничивают использование животных для исследований эффективности.Вовлечение сосцевидного отростка в CSOM человека считается основным фактором хронического заболевания. Считалось, что ограниченный доступ между ME и воздушными ячейками сосцевидного отростка ограничивает эффективность ушных капель. Эти опасения, помимо опасений по поводу применимости результатов по безопасности на грызунах, подтверждают фундаментальные исследования на приматах. Поэтому модель обезьяны на животных была разработана Dohar et al. 22 для изучения эффективности и безопасности ушных капель при CSOM.
Основной причиной предпочтения неинфекционной модели для оценки безопасности является проверка ототоксичности ушной капли, когда ухо находится в наиболее уязвимом состоянии.Хотя ушные капли обычно назначают для лечения дренажа, капли можно использовать после исчезновения дренажа. Сохранение воспаления в МЕ может и дальше ограничивать проникновение капель в перилимфу. Неопределяемые уровни тобрамицина в перилимфе в нашем исследовании могут отражать ограниченную проницаемость из-за остаточного воспаления ME, несмотря на предполагаемое излечение, наблюдаемое при отоскопии и результатах посева. В нашем исследовании степень воспаления, оцениваемая по толщине слизистой оболочки в группах с персистирующей инфекцией, была в 8 раз выше, чем у контрольной стороны для ТМ, в 5 раз выше, чем для слизистой оболочки ME, и в 3 раза.В 5 раз больше, чем на слизистой оболочке сосцевидного отростка. Степень воспаления ME в нашем исследовании, по-видимому, в основном связана с инфекцией. Однако, хотя оторея разрешилась к концу исследования в группах, получавших тобрамицин-содержащие капли, воспаление (толщина слизистой оболочки) сохранялось в образцах TM, ME и слизистой оболочки сосцевидного отростка. Даже в группе с наименьшей степенью воспаления, группе 2, толщина TM была в 4 раза, а толщина слизистой оболочки ME была в 1,5 раза больше, чем у контрольной стороны. Толщина слизистой оболочки сосцевидного отростка во 2-й группе была такой же, как и в контрольной группе.Группа 1, однако, имела относительно более высокую среднюю толщину на момент забоя животных. Единственная группа с рецидивирующей инфекцией P aeruginosa (группа 1) имела такое же воспаление сосцевидного отростка, как и группы с постоянным дренированием. Это отражается на более толстой слизистой оболочке сосцевидного отростка. С другой стороны, некоторые исследователи связывали состояние биопленки бактерий с сохранением или рецидивом CSOM и других хронических инфекционных заболеваний. 23 Эти бактерии отличаются от своих планктонных форм, очень устойчивы к антибиотикам и защитным механизмам хозяина, и их трудно изолировать с помощью обычных методов культивирования.Однако, учитывая это объяснение, неясно, почему только несколько ушей в группе 1 имели рецидив в нашем исследовании.
Даже в группе с наименьшей степенью воспаления, группе 2, толщина TM была в 4 раза, а толщина слизистой оболочки ME была в 1,5 раза больше, чем у контрольной стороны. Толщина слизистой оболочки сосцевидного отростка во 2-й группе была такой же, как и в контрольной группе.Группа 1, однако, имела относительно более высокую среднюю толщину на момент забоя животных. Единственная группа с рецидивирующей инфекцией P aeruginosa (группа 1) имела такое же воспаление сосцевидного отростка, как и группы с постоянным дренированием. Это отражается на более толстой слизистой оболочке сосцевидного отростка. С другой стороны, некоторые исследователи связывали состояние биопленки бактерий с сохранением или рецидивом CSOM и других хронических инфекционных заболеваний. 23 Эти бактерии отличаются от своих планктонных форм, очень устойчивы к антибиотикам и защитным механизмам хозяина, и их трудно изолировать с помощью обычных методов культивирования.Однако, учитывая это объяснение, неясно, почему только несколько ушей в группе 1 имели рецидив в нашем исследовании.
В исследовании паттернов чувствительности изолятов ушной Pseudomonas Dohar et al. 4 сообщили, что тобрамицин имел значительно лучшую активность in vitro (94%) по сравнению с гентамицином (79%). Пиперациллин натрия был единственным внутривенным препаратом с лучшей (96%) активностью in vitro. Наше исследование ясно демонстрирует эффективность тобрамицина в разрешении отореи и устранении P aeruginosa .Во всех 3 группах, получавших тобрамицин (группы 1, 2 и 3), наблюдалось постепенное уменьшение количества отореи в течение нескольких недель, тогда как не было различий в количестве отореи в других 3 группах (группы 4, 5 и 6). ). Обе группы, получавшие тобрамицин-дексаметазон (группы 2 и 3), испытали более быстрое разрешение отореи, чем группа, получавшая только тобрамицин (группа 1). Эти результаты могут частично совпадать с исследованием Fradis et al 24 , в котором сравнивалась эффективность местного тобрамицина и ципрофлоксацина для лечения CSOM у людей. В их исследовании было обнаружено, что тобрамицин (без дексаметазона) одинаково эффективен (66,7%) в отношении бактериологического ответа, но хуже в отношении клинического ответа (72,2% против 78,9%) по сравнению с ушными каплями с ципрофлоксацином. В другом исследовании было обнаружено, что ототопный ципрофлоксацин эффективен почти у 70% пациентов с отореей, связанной с P aeruginosa , ранее не реагировавшей на другие противомикробные препараты. 25 При исследовании детей с острой гнойной отореей офлоксацин для местного применения продемонстрировал 84 балла.4% излечение у субъектов, прошедших клиническую оценку, и 96,3% всех исходных патогенов у субъектов, оцененных микробиологически. 2
В их исследовании было обнаружено, что тобрамицин (без дексаметазона) одинаково эффективен (66,7%) в отношении бактериологического ответа, но хуже в отношении клинического ответа (72,2% против 78,9%) по сравнению с ушными каплями с ципрофлоксацином. В другом исследовании было обнаружено, что ототопный ципрофлоксацин эффективен почти у 70% пациентов с отореей, связанной с P aeruginosa , ранее не реагировавшей на другие противомикробные препараты. 25 При исследовании детей с острой гнойной отореей офлоксацин для местного применения продемонстрировал 84 балла.4% излечение у субъектов, прошедших клиническую оценку, и 96,3% всех исходных патогенов у субъектов, оцененных микробиологически. 2
Наше исследование ясно демонстрирует дополнительное преимущество дексаметазона в сочетании с тобрамицином для лечения отореи и искоренения P aeruginosa . Продолжительность лечения, необходимая для достижения полной эрадикации P aeruginosa из ушей, составляла 3, 5,5 и 6 недель для групп 2, 3 и 1, соответственно.Хотя это не сильно отличается от 66,7% бактериологического ответа, о котором сообщалось при 3-недельном местном лечении CSOM человека ципрофлоксацином или тобрамицином в исследовании Fradis et al., 24 , более длительная потребность в лечении на модели обезьяны может быть результатом менее частой (дважды в день) введение капель, ограниченный доступ сброшенных лекарств в ME из-за узких слуховых проходов и ожидаемые естественные негигиенические привычки обезьян, которые могут привести к постоянному или повторяющемуся загрязнению их перфорированных ушей.
Различия в ответах на культуральные и клинические результаты наблюдались в предыдущем исследовании с использованием этой модели. 22 В этом исследовании быстрая эрадикация P aeruginosa с помощью местного ципрофлоксацина, его носителя или кортиспорина (комбинированный продукт гидрокортизона, неомицина сульфата и полимиксина B сульфата) не сопровождалась клиническим ответом, оцениваемым с помощью отоскопии.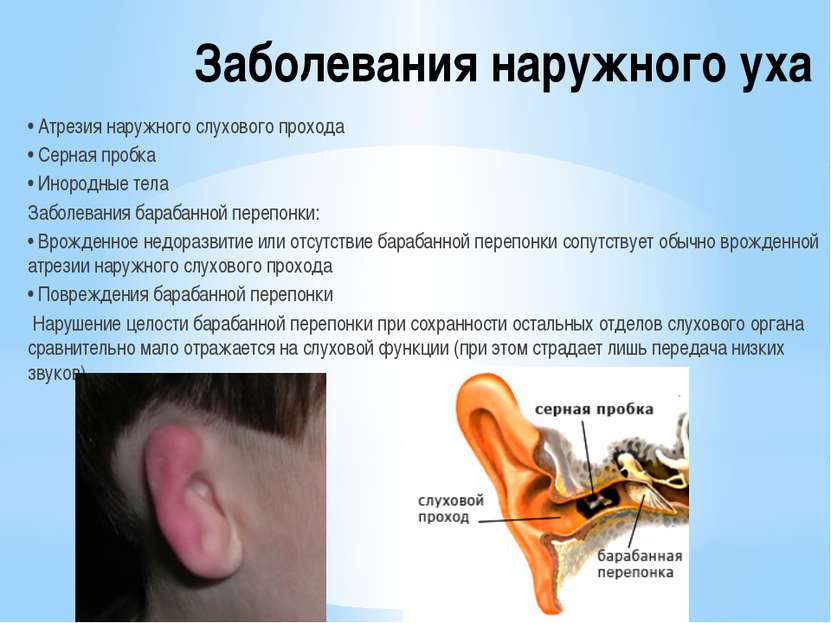 . Хотя период лечения в этом исследовании составлял всего 4 недели, уменьшения количества отореи не наблюдалось.Однако в нашем исследовании ответ был очевиден даже в первые 4 недели 7-недельного периода лечения. Фактически, для групп 2 и 3 оценка дренирования снизилась вдвое за первые 2 недели.
. Хотя период лечения в этом исследовании составлял всего 4 недели, уменьшения количества отореи не наблюдалось.Однако в нашем исследовании ответ был очевиден даже в первые 4 недели 7-недельного периода лечения. Фактически, для групп 2 и 3 оценка дренирования снизилась вдвое за первые 2 недели.
Мониторинг потери слуха проводится, когда лекарства с потенциальной ототоксичностью используются в клинической практике или в исследованиях на животных. Потеря слуха отслеживалась с помощью ABR на 5 различных этапах в течение всего нашего исследования, чтобы лучше идентифицировать, помимо гистологических особенностей, вклад каждого из потенциальных факторов, то есть перфорации ТМ, отореи, продолжительности отореи и ототоксичности.Однако дифференциация SNHL от проводящего компонента в результате перфорации TM и отореи у животных нетривиальна. Значительная разница пороговых значений между первым и вторым ABR в нашем исследовании согласуется с кондуктивной потерей слуха из-за широкой перфорации TM. Оторея, присутствующая у всех животных во время третьего ABR, была компонентом кондуктивной тугоухости. Повторное расширение перфораций TM для поддержания воздействия капель на ME и внутреннее ухо сохраняло кондуктивную тугоухость на протяжении всего исследования.Хотя кондуктивная потеря слуха проявляется на более низких частотах, на более высоких частотах в первую очередь воздействуют ототоксические вещества. 26
По сравнению с порогом слышимости после перфорации, все группы лечения, за исключением группы 6, имели немного лучший уровень слуха в конце исследования. В 6-й группе, однако, слух был несколько хуже постперфорационного. При сравнении среднего уровня слуха до и после лечения, следующие 3 группы показали ухудшение: группа 2 на 1.63 ± 4,30 дБ; группа 4 на 6,75 ± 11,29 дБ; и группа 6 на 9,00 ± 19,50 дБ. Когда мы смотрели на отдельные уши, в общей сложности 14 ушей продемонстрировали ухудшение слуха не менее 10 дБ, а 5 ушей имели ухудшение слуха не менее 20 дБ в течение периода лечения. Три из 5 ушей с потерей слуха на 20 дБ относились к группе 6, а 2 — к группе 4. Степень ухудшения слуха в этих двух ушах в группе 4 составляла 20 и 22,5 дБ, а в трех ушах — в группе 4. группа 6, 21,25, 30 и 50 дБ.
Три из 5 ушей с потерей слуха на 20 дБ относились к группе 6, а 2 — к группе 4. Степень ухудшения слуха в этих двух ушах в группе 4 составляла 20 и 22,5 дБ, а в трех ушах — в группе 4. группа 6, 21,25, 30 и 50 дБ.
Гистологическое исследование улиток показало гнойный лабринтит в 2 ушах.Ни один из этих ушей не входил в группы, которые лечились каплями, включая тобрамицин или дексаметазон. Эти данные предполагают, что потеря слуха или OHCL могут быть вызваны инфекцией. Было обнаружено, что степень SNHL у людей коррелирует с продолжительностью хронического среднего отита. 27 Было обнаружено, что наличие SNHL этиологически связано со средним отитом с выпотом. 28 При использовании эффективных лекарств это осложнение CSOM встречается редко. Это значительное осложнение в нашем исследовании напоминает нам обо всех потенциальных осложнениях CSOM, некоторые из которых опасны для жизни, а также о важности разработки безопасного и эффективного лечения этого состояния.
Данные OHCL не включали 2 уха с лабиринтитом. Если бы он был включен, 100% OHCL для этих 3 ушей увеличило бы среднее значение и SD OHCL для этих групп. Эти экстремальные значения, хотя и подходят для целей анализа исследования, скрывают гомогенно низкий уровень OHCL, который был сравним с таковым в других группах. Более того, OHCL в этих двух ушах возникло не из-за ототоксичности ушных капель, а, по иронии судьбы, потому, что в их каплях отсутствовали какие-либо антибиотики или противовоспалительные средства.
Результаты OHCL в нашем исследовании были значительно ниже принятых пределов ототоксических эффектов. Среднее значение OHCL до 5% считается нормальным. 22 Наше исследование показало, что средний показатель OHCL во всех группах лечения составляет менее 1,11%. Ни один из разделов ни в одной группе лечения не превышал в среднем 1,78% OHCL. Было проведено сравнение слуха и гистологических данных в ушах, которые превышали пороговые значения в тестах на слух или OHCL, чтобы оценить, существуют ли индивидуальные корреляции между этими факторами.В группе 4 ухо с ухудшением на 20 дБ имело 2,36% OHCL, тогда как ухо с ухудшением на 22,5 дБ содержало только 0,75% OHCL. Во всех остальных ушах в группе 4, у которых была потеря слуха не менее 10 дБ, OHCL составлял менее 2%. Было обнаружено, что одно из 2 ушей в группе 5 с потерей слуха на 15 дБ имеет 0,35% OHCL. Однако второе ухо с ухудшением на 12,5 дБ было ухом с повреждением определенных участков улитки. Однако ВНУ в консервированных секциях составляло всего 0,83%. Улитка с гноем в группе носителя имела значительную потерю слуха после инокуляции животного P aeruginosa , но до начала лечения.Анализ потери слуха и гистологические результаты для каждого отдельного животного с относительно далекими данными не продемонстрировали ототоксического действия тобрамицина или дексаметазона.
Корреляционный анализ Пирсона между OHCL и изменением слуха при лечении у всех животных не продемонстрировал статистически значимой связи ( r = -0,12; P = 0,39). Следует помнить, что данные для улиток с гноем или с поврежденными участками были исключены из первоначального анализа.Чтобы оценить влияние этого на корреляцию, 100% OHCL было введено в разделы с отсутствующими данными из-за гноя или повреждения. В результате коэффициент корреляции составил 0,33 при P = 0,01. Похоже, что постоянство отореи и хроническое течение гнойного среднего отита может увеличивать OHCL. SNHL у некоторых животных, по-видимому, вызван самой инфекцией. По крайней мере, в 2-х улитках с гноем эта взаимосвязь очевидна. Корреляция между слухом и гистологическими данными анализировалась отдельно только для 3 групп, получавших тобрамицин.Эта корреляция между слухом и OHCL для групп была значимой ( P, = 0,03) для групп 1, 2 и 3. Однако корреляция для этих групп была отрицательной ( r = -0,40), что позволяет предположить, что для групп у тех, кто получал тобрамицин, более выраженная потеря слуха была связана с меньшим количеством OHCL. Эта отрицательная корреляция также может означать, что с исчезновением отореи улучшился слух, но это может увеличить риск OHCL. Хотя степень OHCL в этом исследовании была значительно ниже пороговых значений для ототоксических эффектов, эта небольшая тенденция согласуется с другими исследованиями, которые продемонстрировали влияние воспаления на снижение риска ототоксических эффектов.
В нашем исследовании отслеживалась ототоксичность, как и в других исследованиях на животных, путем оценки потери слуха и OHCL. Этот подход игнорирует потенциальную вестибулотоксичность. Никаких явных признаков вестибулотоксических эффектов ни у одного из животных в течение периода исследования не наблюдалось; однако систематический и объективный метод оценки не входил в протокол исследования. Поскольку многие местные агенты, такие как аминогликозиды, могут оказывать заметное токсическое воздействие на преддверие, некоторые, щадя улитку, должны быть разработаны стандартные наборы тестов для мониторинга вестибулотоксичности и включены в модели на животных для определения ототоксических эффектов.
Наше исследование предполагает, что тобрамицин с дексаметазоном является очень эффективным средством лечения отореи и ликвидации P aeruginosa в модели CSOM обезьяны. При сравнении групп лечения изменений порога слуха и OHCL наше исследование показывает, что ни тобрамицин, ни дексаметазон не являются ототоксичными ни по отдельности, ни в комбинации. Дексаметазон явно способствует повышению эффективности комбинированных ушных капель, что приводит к более быстрому разрешению CSOM и устранению риска рецидива после прекращения приема капель.Ушные капли тобрамицин-дексаметазон представляют собой многообещающий выбор для лечения отореи, вызванной инфекцией P aeruginosa . В будущих исследованиях следует рассмотреть потенциальную вестибулотоксичность аминогликозидов, а также оценить безопасность и эффективность этих ушных капель у людей.
Принята к публикации 21 сентября 1999 г.
Это исследование было частично поддержано Alcon Laboratories Inc, Форт-Уэрт, Техас.
Представлено на встрече «Ототоксичность, фундаментальные науки и клинические последствия», Бари, Италия, 19 июня 1998 г.
Мы благодарим Мари-Луизу Спангберг, Джули Бэнкс и Джин Бетч за их техническую поддержку и выдающиеся усилия при завершении этого проекта.
Отпечатки: Кунейт М. Альпер, доктор медицины, отделение детской отоларингологии, Детская больница Питтсбурга, 3705 Пятая авеню на улице ДеСото, Питтсбург, Пенсильвания 15213 (электронная почта: [email protected]).
1. мандел EMCasselbrant М.Л.Курс-Ласки M Острая оторея: бактериология частого осложнения тимпаностомических трубок. Ann Otol Rhinol Laryngol. 1994; 103713-718Google Scholar2.Dohar JEGarner ETNielsen RWBiel М.А.Сейдлин M Местное лечение отореи у детей офлоксацином с помощью тимпаностомических трубок. Arch Otolaryngol Head Neck Surg. 1999; 125537-545Google ScholarCrossref 3.Kenna М.А. Микробиология хронического гнойного среднего отита у детей. Ann Otol Rhinol Laryngol. 1988; 97 ((доп. 131)) 9-10Google Scholar 4.Дохар JEKenna М.А.Вадовский RM Терапевтическое значение в лечении инфекций уха Pseudomonas на основе моделей восприимчивости in vitro. Arch Otolaryngol Head Neck Surg. 1995; 1211022-1025Google ScholarCrossref 5.Nelson JD Management of CSOM: опрос практикующих педиатров. Ann Otol Rhinol Laryngol Suppl. 1988; 97 ((доп. 131)) 26–28 Google Scholar6.Ланди LBGraham М.Д. Ототоксичность и ототопические препараты: опрос отоларингологов. Am J Otol. 1993; 14141-146Google Scholar7.Matz GJ Клинические перспективы ототоксических препаратов. Ann Otol Rhinol Laryngol. 1990; 9939-41Google Scholar8.Lind ОКристиансен B Глухота после лечения ушными каплями, содержащими неомицин, грамицидин и дексаметазон. ORL J Otorhinolaryngol Relat Spec. 1986; 4852-54Google ScholarCrossref 9. Линдер TEZwicky SBrandle P Отоксичность ушных капель: клиническая перспектива. Am J Otol. 1995; 16653-656. 10. Подошин. Л.Фрадис МБен-Давид J Ототоксичность ушных капель у пациентов, страдающих хроническим средним отитом. J Laryngol Otol. 1989; 10346-50Google ScholarCrossref 11. Гриффин WL Ретроспективное исследование травматических перфораций барабанной перепонки в клинической практике. Ларингоскоп. 1979; 89261–282Google Scholar12.Esposito SD’Errico GMontanaro C Местное и пероральное лечение хронического среднего отита ципрофлоксацином. Arch Otolaryngol Head Neck Surg. 1990; 116557-559Google ScholarCrossref 13.Spoendlin HBrun JP Методика блочной поверхности для оценки патологии улитки. Арка Оториноларингол. 1974; 208137-145Google ScholarCrossref 14.Parker FLJames GWL Влияние различных местных антибиотиков и антибактериальных средств на среднее и внутреннее ухо морской свинки. J Pharm Pharmacol. 1978; 30236-239Google ScholarCrossref 15.Morizono TPaparella MJuhn S Ототоксичность пропиленгликоля у экспериментальных животных. Am J Otolaryngol. 1980; 5393-399Google ScholarCrossref 16. Райт CGMeyerhoff WL Ототоксичность ушных капель, наносимых на среднее ухо у шиншиллы. Am J Otolaryngol. 1984; 5166-176Google ScholarCrossref 17. Барлоу DWDuckert LGKreig CSGates Г.А. Ототоксичность отомикробных средств местного действия. Acta Otolaryngol (Stockh). 1994; 115231-235Google ScholarCrossref 18. Джейкоб TWправо CGRobinson К.Мейерхофф WL Ототоксичность местного тикарциллина и клавулановой кислоты у шиншиллы. Arch Otolaryngol Head Neck Surg. 1995; 12139-43Google ScholarCrossref 19. Райт CGHalama АРМейерхофф WL Ототоксичность местного препарата у приматов. Am J Otol. 1987; 856-60Google Scholar20.Wright CGMeyerhoff WLHalama AR Ототоксичность неомицина и полимиксина B после нанесения на среднее ухо шиншиллам и павианам. Am J Otol. 1987; 8495-499Google Scholar21.Brownlee REHulka GFPrazma JPillsbury HC III Ципрофлоксацин: использовать в качестве местного отического препарата. Arch Otolaryngol Head Neck Surg. 1992; 118392-396Google ScholarCrossref 22.Dohar JEAlper CMRose EA и другие. Лечение хронического гнойного среднего отита (CSOM) местным ципрофлоксацином. Ann Otol Rhinol Laryngol. 1998; 107865-871Google Scholar23.Costerton JWLewandowski ZCaldwell ДЕКорбер Д.У.Лаппин-Скотт HM Микробные биопленки. Annu Rev Microbiol. 1995; 49711-745Google ScholarCrossref 24.Фрадис Мбродский ABen-David JSrungo ILarboni Яподошин L Хронический средний отит, местное лечение ципрофлоксацином или тобрамицином. Arch Otolaryngol Head Neck Surg. 1997; 1231057-1060Google ScholarCrossref 25.Wintermeyer SMHart MCNahata MC Эффективность ототопного ципрофлоксацина у детей с отореей. Otolaryngol Head Neck Surg. 1997; 116450-453Google ScholarCrossref 26.Smith DWMoody DBStebbins WCNorat MA Влияние потери волосковых клеток на частотную избирательность слуховой системы обезьян. Hear Res. 1987; 29125-138Google ScholarCrossref 27.English MGСеверный JLFria T Хронический средний отит как причина нейросенсорной тугоухости. Arch Otolaryngol Head Neck Surg. 1973; 9818-22Google ScholarCrossref 28.Harada Ямасоба Тяги M Нейросенсорная тугоухость, связанная со средним отитом с выпотом. ORL J Otorhinolaryngol Relat Spec. 1992; 5461-65Google ScholarCrossrefКлинические рекомендации по лечению острого среднего отита у детей: систематический обзор и оценка европейских национальных рекомендаций
Сильные и слабые стороны этого исследования
Методология включает использование комплексной трехсторонней стратегии поиска без языковых ограничений. определение руководств по всей Европе, использование стандартизированного и международно признанного инструмента оценки руководств (AGREE II), оценка уровней доказательности и силы рекомендаций, а также оценка того, является ли рациональное использование антибиотиков ключевой мерой для снижения устойчивости к противомикробным препаратам (УПП) , считалось.
Обзор сфокусирован только на АОМ без осложнений; Рекомендации по лечению сложного среднего отита, требующего участия специалиста-отоларинголога, не были включены. Еще одним ограничением является рассмотрение вопроса о том, использовали ли разработчики руководств специфические для страны образцы УПП, чтобы оценить, основаны ли рекомендации по антибиотикам на данных по УПП. Тем не менее, характерные особенности УПП в каждой стране часто весьма неоднородны.
Введение
Острый средний отит (ОСАО) — одна из наиболее распространенных инфекций в детском возрасте1 2; примерно у 60% детей к 4 годам был хотя бы один эпизод.3 Это также одна из наиболее часто упоминаемых причин назначения антибиотиков детям в возрасте до 3 лет, 4 5 на их долю приходится 14% всех назначений антибиотиков детям в Великобритании. 6 Хотя как бактериальные, так и вирусные патогены могут вызывать AOM, 7 8, это обычно считается бактериальным осложнением вирусной инфекции верхних дыхательных путей.9
Обоснование назначения антибиотиков включает контроль симптомов10 и предотвращение редких, но серьезных осложнений, включая мастоидит и менингит.11 Однако исследования показывают, что до 80% случаев разрешаются спонтанно без антибиотиков, 12, 13 и антибиотики связаны с риском побочных эффектов, включая рвоту, диарею и сыпь.13 14 Кроме того, неправильное использование антибиотиков было определено как один из ключевых факторов устойчивости к антибиотикам — глобальный приоритет здравоохранения15–17. Новые исследования также продемонстрировали, что более длительные курсы антибиотиков могут привести к более высокому риску развития устойчивости. Таким образом, предоставление четких рекомендаций по надлежащему применению антибиотиков с точки зрения показаний, выбора и продолжительности считается важным для снижения устойчивости к антибиотикам.18
В целях поощрения рационального использования антибиотиков ВОЗ рекомендует разработать руководящие принципы лечения и мониторинг местной устойчивости к антибиотикам для информирования при выборе антибиотиков.19 Национальные руководящие принципы для лечения АОМ первой линии могут играть жизненно важную роль в рациональном использовании антибиотиков. 20 Насколько нам известно, систематического обзора качества и содержания национальных руководств по лечению АОМ не проводилось. Целью этого систематического обзора было описание европейских руководств по АОМ у детей с целью оценки их методологического качества, описания их доказательной силы рекомендаций (SoR) и оценки того, включают ли они учет рационального использования антибиотиков.
Методология
Чтобы обеспечить всесторонний обзор одобренных на национальном уровне руководств, мы использовали трехсторонний подход, который включал (1) систематический поиск в базе данных; (2) поиск на веб-сайтах европейских национальных обществ и (3) консультации экспертов.
Сначала был проведен систематический поиск в базах данных с использованием Medline, Embase, Cochrane library, Guidelines International Network и Trip Medical Database с апреля 2017 года по февраль 2018 года. Условия поиска представляли собой комбинацию синонимов для (1) острого среднего отита и ( 2) рекомендации.Рекомендации включались, если они соответствовали следующим критериям приемлемости: (1) они относились к ведению простого АОМ, исключая ведение случаев хронического или сложного среднего отита, требующего участия специалиста отоларинголога; (2) они были национальными рекомендациями или одобрены национальным медицинским обществом из страны Европейского Союза (ЕС) или Европейской зоны свободной торговли (EFTA) и (3) опубликованы с 2000 года по настоящее время. Рекомендации Американской ассоциации педиатров (AAP) 21 и ВОЗ22 также были включены для сравнения, поскольку они широко признаны и используются во всем мире.В поиск были включены все европейские языки. Первоначальный обзор названий и аннотаций был выполнен одним рецензентом (HS). Кроме того, библиографии всех руководств были изучены для определения дополнительных релевантных ресурсов (HS). Во-вторых, был проведен ручной поиск на веб-сайтах национальных педиатрических ассоциаций, перечисленных Европейской педиатрической ассоциацией / Союзом национальных европейских педиатрических обществ и ассоциаций (HS). Наконец, мы связались с сетью педиатрических партнеров по всей Европе (RN, SY, JED и HS), чтобы проверить, являются ли указанные руководства самыми современными и широко используемыми, а в случаях, когда нам не удалось найти какие-либо рекомендации, мы могли бы помочь в их получении.Выбор условий поиска и окончательный отбор полнотекстовых руководств был выполнен двумя рецензентами (HS и JED) (см. Дополнительные файлы 1 и 2 в Интернете). Если было найдено несколько национальных руководств, они были включены после обсуждения между партнерами-педиатрами и рецензентами (HS и JED), которые считались наиболее актуальными, всеобъемлющими и более широко используемыми в клинической практике. Данные были извлечены с использованием таблиц, составленных исследовательской группой.
Участие пациентов и общественности
Этот систематический обзор был проведен без участия пациентов.
Оценка качества рекомендаций
Инструмент AGREE II использовался независимо двумя рецензентами (HS и JED) для определения качества каждого национального руководства.23 Это стандартизованный инструмент, который оценивает методологическую основу разработки рекомендаций. Оцениваются шесть областей: (1) сфера действия и цель, (2) участие заинтересованных сторон, (3) строгость разработки, включая доказательную базу, (4) ясность изложения, (5) применимость и (6) редакционная независимость.Домены оценивались по шкале от 1 до 7; любая оценка, которая варьировалась более чем на 3 из 7, обсуждалась и пересматривалась, если это было сочтено разумным.
Уровень доказательности и SoR
Национальные шкалы уровней доказательности (LoE) и SoR были преобразованы в LoE и SoR Оксфордского центра доказательной медицины (OCEBM) (см. Дополнительные онлайн-файлы 3 и 4). Однако неоднородность оценочных систем означала, что значимое сравнение было затруднено. Поэтому, чтобы сравнить LoE между руководствами, мы рассмотрели: (1) использовались ли в руководствах национальная / международная шкала доказательств, (2) оценивались ли принципы соотношения риска и вреда, (3) оценивались ли сильные и слабые стороны доказательств и ( 4) были ли доказательства связаны с SoR.Чтобы обеспечить более значимое сравнение между рекомендациями, мы использовали наши баллы по AGREE II пунктов 11, 9 и 12 для вышеприведенных (2), (3) и (4), соответственно. Мы преобразовали SoR в три категории: высшая, средняя и самая низкая оценка, показанные затенением результатов в таблицах (таблицы 1 и 2).
Таблица 1Сила рекомендаций, поддерживающих подход к немедленному или бдительному ожиданию введения антибиотиков в европейских руководствах, AAP и ВОЗ
Таблица 2Показания для рассмотрения немедленного лечения антибиотиками в европейских руководствах и AAP
Контроль над антибиотиками
Поскольку мы не смогли найти стандартную систему баллов для оценки того, включает ли клиническое руководство учет рационального использования антибиотиков, мы основали нашу методологию на исследовании Elias et al .24 Таким образом, мы предложили шесть принципов, которые демонстрируют рассмотрение рационального использования антибиотиков на основе единодушного мнения авторов. Принципы включают включение в рекомендации (1) диагностических критериев; (2) критерии для начала антибактериальной терапии; (3) дозировка; (4) способ введения; (5) какой процент рекомендаций по антибиотикам был основан на типах резистентности в конкретной стране (т. Е. Если два из трех рекомендованных антибиотиков подтверждались данными о резистентности к антибиотикам для конкретной страны, 67% были назначены) и (6) были ли рекомендации, рекомендующие амоксициллин или амоксициллин -клавулановая кислота, рекомендации по дозировке основаны на данных о резистентности в конкретной стране.Эти два антибиотика были выбраны потому, что в отличие от других антибиотиков, для преодоления резистентных штаммов рекомендуется более высокая дозировка.25
Результаты
Обзор существующих руководств
В результате поиска было найдено 7340 записей (рисунок 1). Из них было получено 19 рекомендаций. Национальные руководства были получены из 17 из 32 европейских стран26–42 (53%) (рис. 2) и 2 неевропейских стран / организаций (США и ВОЗ). Большинство из них были из Западной Европы и Скандинавии.Целевой аудиторией полученных руководств были в основном врачи общей практики и педиатры, хотя в некоторых из них входили медсестры и / или фельдшеры. Следует отметить, что в 4 из 17 европейских руководств четко указано, что они основаны на своих выводах на других национальных руководствах, в том числе на руководящих принципах Американской педиатрической академии, Французского агентства по обеспечению безопасности и гигиены труда (в настоящее время известное как Национальное агентство безопасности). des Produits de Santé) и Британской шотландской межвузовской сети рекомендаций (SIGN).
Рисунок 1 Блок-схема систематического обзораPRISMA
Рисунок 2Европейские рекомендации AOM (ведущая группа и год публикации).
Диагностические критерии
Следует отметить, что 15 из 17 (88%) европейских руководств описывают признаки и симптомы для диагностики АОМ (см. Дополнительный онлайн-файл 5), при этом они имеют значительное сходство. Двенадцать из 17 (71%) использовали строгую комбинацию трех диагностических критериев: (1) острое начало симптомов (например, оталгия, лихорадка), (2) признаки выпота в среднем ухе (например, выпуклость барабанной перепонки (TM). ТМ или отореи при осмотре) и (3) воспаление ТМ при осмотре.
Отоскопия
Инструменты для осмотра, включая стандартную отоскопию, рекомендованы 15 из 17 (88%) европейских руководств (см. Дополнительный онлайн-файл 6). Также были рекомендованы пневматическая отоскопия (9/15; 60%) и тимпанометрия (7/15; 50%).
Дополнительные исследования
Стандартные лабораторные или рентгенологические исследования не рекомендованы в руководствах (см. Дополнительный файл 7 в Интернете). Примечательно, что 9 из 17 (53%) руководств содержали конкретные указания для проведения исследований.Восемь из 9 (89%) посоветовали рассмотреть образец культуры ME посредством тимпаноцентеза, чаще всего при неудаче лечения (6/9; 67%) и таких осложнениях, как мастоидит (4/9; 44%). В трех рекомендациях (3/9; 33%) обсуждались методы визуализации, такие как КТ головного мозга при исследовании вторичного мастоидита.
Подход к введению антибиотиков
Существовало два подхода к введению антибиотиков: осторожное ожидание и немедленное назначение антибиотиков (таблица 1).Пятнадцать из 17 (88%) европейских руководств рекомендовали подход с осторожным ожиданием, при котором клиницистов поощряли назначать антибиотики, если симптомы сохраняются в течение 1-3 дней или в случае любого клинического ухудшения. Перфорация ТМ / оторея (14/15; 93%) и тяжесть симптомов (13/15; 87%) были наиболее частыми показаниями для немедленного назначения антибиотиков (таблица 2). Руководства ВОЗ рекомендовали всем детям с подтвержденным АОМ назначать антибиотики.
Антибиотикотерапия первой линии
Следует отметить, что 14 из 17 (82%) европейских руководств рекомендовали пероральный амоксициллин в качестве варианта лечения первой линии (рисунок 3), из которых 7/14 (50%) рекомендовали высокие дозы (75–90 мг / кг / день) и 5/14 (36%) в низкой дозе (30–60 мг / кг / день).Стратификация на высокие или низкие дозы амоксициллина для детей в британском руководстве SIGN зависит от веса; в ирландских руководствах не указывается доза. Все скандинавские страны (например, Дания, Швеция и Норвегия), за исключением Финляндии, включили пероральный пенициллин V 24–75 мг / кг / день в качестве препарата первой линии (см. Дополнительный файл 8 в Интернете).
Рисунок 3Обычные антибиотики первого ряда: начало, выбор, продолжительность и сила рекомендации.
Неудача лечения и аллергия на пенициллин: альтернативные методы лечения антибиотиками
В случае неудачи лечения перорально / внутривенно амоксициллин-клавулановая кислота (11/15; 73%) и внутривенно / внутримышечно цефтриаксон (8/15; 53%) были чаще всего рекомендуются антибиотики.В случае аллергии на пенициллин рекомендации рекомендовали пероральный кларитромицин (8/16; 50%) или пероральный триметоприм – сульфаметоксазол (6/16; 38%) (см. Дополнительный файл 8 в Интернете).
Оценка качества: баллы AGREE II
Все рекомендации были оценены с использованием критериев AGREE II (таблица 3). В четырех из семи областей (например, 2, 3, 5 и 6) европейские руководящие принципы получили средний балл ≤41%, в то время как только два домена (например, 1 и 4) набрали более 63% (см. Дополнительный онлайн-файл 9a, b. )
Таблица 3Показатели AGREE II (%) европейских руководств, рекомендаций AAP и ВОЗ
LoE и SoR
Следует отметить, что 10 из 17 европейских руководств (59%) основаны на достоверности доказательств (т.е. разнообразие методологий (таблица 4).Единственный перекрестный переход произошел между Польшей и Испанией, в которой использовалась методология Американского общества инфекционистов. Оценка качества теста по шкале AGREE II варьировалась, и примерно половина европейских рекомендаций (8/17; 47%) набрала ≤4 баллов по всем пунктам. SoR часто основывался на дизайне исследования (т. Е. Множественных рандомизированных контролируемых испытаниях), но для некоторых он был основан на более субъективных оценках (т. Е. «Хорошо проведенных исследованиях»).
Таблица 4Уровень доказательности в руководящих принципах AOM
Контроль над антибиотиками
В большинстве руководств представлены диагностические критерии для AOM, спецификации относительно того, когда начинать прием антибиотиков, путь введения и продолжительность лечения (таблица 5).Однако менее половины указали на характерные особенности УПП для конкретной страны, а четыре (24%) включили как данные по УПП для конкретной страны, так и указанные уровни устойчивости к амоксициллину / амоксициллин-клавулановой кислоте для определения местного выбора.
Таблица 5Рекомендации по использованию антибиотиков и AOM
Обсуждение
Примерно половина из 32 стран ЕС / EFTA имеют рекомендации AOM. Диагноз АОМ был основан на схожих признаках и симптомах. Тимпаноцентез обычно проводился в случае неэффективности лечения.Подавляющее большинство европейских руководств призывают к осторожному и выжидательному подходу к антибактериальной терапии, при этом наиболее частыми показаниями для лечения являются перфорация ТМ и тяжесть симптомов. Амоксициллин был наиболее часто рекомендованным антибиотиком первого ряда, но с различиями в рекомендуемой продолжительности и дозировке. Наша оценка качества показала низкий средний балл по AGREE II ≤41% в большинстве областей. Менее 60% руководств использовали национальную или международную систему оценки LoE для поддержки рекомендаций.Менее половины руководящих принципов касались специфических для страны моделей УПП.
Сильные стороны нашего исследования включают полноту нашей трехкомпонентной стратегии поиска, использование AGREE II, международно признанного инструмента оценки рекомендаций и оценку того, какие LoE и SoR использовались. Наш анализ также включал качественную оценку того, учитывалась ли необходимость рационального использования антибиотиков при разработке руководящих принципов на основе пяти критериев. Чтобы дать общее представление о том, учитывались ли данные об УПП, одним из критериев было то, ссылаются ли рекомендации по антибиотикам на данные об УПП на национальном уровне.Однако ограничением этого является то, что в каждой стране часто наблюдается значительная неоднородность паттернов УПП, поэтому в идеале руководства должны рекомендовать адаптировать выбор антибиотика к имеющимся местным данным по УПП. Еще одним ограничением является то, что мы делаем упор на простую АОМ и исключение рекомендаций по сложным случаям, требующим участия специалиста отоларингологии.
Ранее опубликованные работы продемонстрировали общий консенсус в критериях диагностики АОМ, и что период осторожного ожидания был стандартом лечения в Европе; Амоксициллин также оказался наиболее рекомендуемым антибиотиком.43–45 По сравнению с этими исследованиями, наша работа была направлена на сравнение дополнительных аспектов управления АОМ в Европе, включая оценку их качества, сравнение LoE и SoR и оценку включения в них данных по УПП по конкретной стране. Zeng и др. также использовали шкалу AGREE II для оценки качества рекомендаций по инфекциям верхних дыхательных путей, включая три руководства AOM из Японии, США и Великобритании.46 Мы отмечаем расхождение> 10 баллов в двух из шести областей между Zeng et al. al и себя для рекомендаций UK SIGN и US AAP AOM.Это может указывать на межпользовательскую изменчивость в оценке AGREE II.47 Элиас и др. провели оценку глобальных рекомендаций по инфекционным заболеваниям и обнаружили, что местные образцы УПП учитывались в 50–75% рекомендаций, что аналогично нашим результатам.
Разработка клинических руководств в соответствии с высокими стандартами критериев AGREE II требует значительных ресурсов, и это может быть одной из причин, по которой мы не определили никаких руководств из некоторых стран. Многие рекомендации в этом исследовании получили низкие баллы AGREE II.Многие из ресурсоемких начальных шагов в разработке руководств являются универсальными, например, определение целей, клинических вопросов, целевых групп пациентов и конечных пользователей и разработка всеобъемлющей стратегии поиска для выявления соответствующих доказательств из литературы, процесса оценки доказательства, способ однозначного представления рекомендаций и стратегии для успешного выполнения руководящих принципов. Воспроизведение этого процесса в каждой стране для достижения аналогичных выводов не кажется необходимым и эффективным, и может иметь смысл, чтобы эти или некоторые из этих процессов были предприняты основной группой экспертов со всей Европы.Это уже относится к другим медицинским специальностям, например, Европейская объединенная рабочая группа по профилактике сердечно-сосудистых заболеваний предоставляет руководящие принципы, которые можно использовать по всей Европе.48 Централизованно разработанные руководящие принципы затем могут быть адаптированы в каждой стране для рекомендаций, таких как выбор антибиотиков. , который зависит от местных паттернов УПП и охвата иммунизацией против основных патогенов, вызывающих АОМ. Это подразумевает внедрение надежных эпидемиологических и стандартизированных систем надзора за УПП в каждой стране, что в настоящее время осуществляется при поддержке международных инициатив, таких как Европейский центр по профилактике и контролю заболеваний, 49 и Глобальная система ВОЗ по надзору за устойчивостью к противомикробным препаратам.50 Другими аспектами, которые могут привести к адаптации к местным условиям, могут быть местные способы оказания помощи, а также предпочтения пользователей и пациентов. Такой подход позволит разработать руководства более высокого качества и лучше адаптирован к местным условиям, а также может способствовать сокращению распространения УПП.
Заключение
Обзор руководящих принципов показывает основные сходства в рекомендациях руководства AOM в Европе. Существующие европейские руководства получили низкую оценку в большинстве областей AGREE II, включая вопросы, связанные с тем, как собирались и оценивались доказательства.Рассмотрение специфических для страны моделей устойчивости к антибиотикам представляется ограниченным. Централизованно разработанные руководящие принципы, адаптированные к местным путям оказания помощи, предпочтениям пользователей и пациентов, а также к местным моделям устойчивости к противомикробным препаратам, могут предоставить более целенаправленные рекомендации, сократить ненужное введение антибиотиков и помочь уменьшить распространение устойчивости к антибиотикам.
Благодарности
Мы хотели бы поблагодарить профессора Майка Левина и наших коллег из консорциума PERFORM, Young ESPID и всех наших знакомых, которые помогли нам в получении национальных рекомендаций: Даниэлу Клобассу (Австрия), Яна Вербакеля (Бельгия), Джанету Елчич (Хорватия), Стефани Менику (Кипр), Линда Алдерсон (Чехия), Иван Пейчл (Чехия), Анна Туркова (Чехия), Рикке Йоргенсен (Дания), Юри Линди Педерсен (Дания), Инга Иваскевичене (Эстония), Пия Йоги (Эстония), Ирья Лутсар (Эстония), Эда Тамм (Эстония), Эса Корпи (Финляндия), Ниина Валтанен (Финляндия), Ромен Басмачи (Франция), Жан Кристоф Мерсье (Франция), Кристоф Бидлингмайер (Германия), Ульрих фон Бот (Германия), Флориан Готе (Германия), Йоханна Кроне (Германия), Константинос Каклеас (Греция), Валтир Тор (Исландия), Мейв Келлехер (Ирландия), Сильвия Брессан (Италия), Даце Завадска (Латвия), Симона Сабулите (Литва), Арман Бивер (Люксембург), Симон Аттард-Монтальто (Солод а), Дэвид Пейс (Мальта), Ингебьорг Фагерли (Норвегия), Арне Мартин Слоцве (Норвегия), Магдалена Марчиньска (Польша), Мария Покорска-Упевак (Польша), Кацпер Точиловски (Польша), Каролина Коста (Португалия), Ирина Бранеску (Румыния), Диана Молдован (Румыния), Ласло Ковач (Словакия), Кети Винчек (Словения), Пабло Обандо Пачеко (Испания), Ирина Риверо (Испания), Фредерико Маритинон Торрес (Испания), Джаннос Орфанос (Швеция), Филипп Агьеман (Швейцария), Гермиона Лайалл (Великобритания) и Элизабет Уиттакер (Великобритания).
Аудиологические рекомендации по диагностике и лечению среднего отита у детей
На основе тщательного анализа имеющихся обширных исследований мы убеждены, что существует причинно-следственная связь между коммуникативными расстройствами и ранними, рецидивирующими эпизодами среднего отита у младенцев и детей раннего возраста. Соответственно, мы считаем важным принять участие в этом открытом заседании, посвященном разработке клинических рекомендаций по диагностике и лечению этой патологии и нарушения слуха.Наша Академия считает, что, хотя сам процесс заболевания должен контролироваться врачами с медицинской и хирургической точек зрения, выявление, оценка и лечение любой сопутствующей потери слуха относятся к сфере аудиологической практики.
Американская академия аудиологии считает, что нарушения развития в общении и проблемы с поведением / вниманием, с которыми сталкиваются некоторые дети с рецидивирующим средним отитом, по большей части связаны со слухом. Появляется все больше свидетельств того, что возраст начала, а также природа, степень и конфигурация периферической кондуктивной тугоухости, которая возникает вторично по отношению к среднему отиту, являются критическими компонентами, которые подвергают детей риску развития коммуникативных и обучающих расстройств.Раннее выявление и лечение потери слуха, связанной со средним отитом, важно для оптимального результата развития. Таким образом, любое клиническое руководство, разработанное для диагностики и лечения среднего отита у детей, должно включать аудиологическую оценку и лечение в качестве неотъемлемых компонентов.
Проблема заключается не только в степени потери слуха, но и во внутренней природе кондуктивной тугоухости, связанной со средним отитом и излитом в среднем ухе, особенно когда это происходит в раннем возрасте.Снижение слуха характеризуется как неустойчивое; то есть существовать только во время эпизода среднего отита. При разрешении или между эпизодами среднего отита слух предположительно возвращается к «нормальному» диапазону. Следовательно, слуховая чувствительность может варьироваться в пределах одного и того же эпизода среднего отита, а также между эпизодами у одного и того же ребенка; фактическое количество эпизодов, которые переживает ребенок в течение определенного периода времени, является дополнительным соображением. Наконец, между двумя ушами ребенка может существовать асимметрия слуховой чувствительности, что потенциально нарушает критические бинауральные навыки обработки слуха.
Академия считает, что существует достаточно доказательств того, что слуховой дефицит, связанный со средним отитом, намного больше, чем то, что часто называют «простой проблемой ослабления».
В самом деле, именно эти колебания слуха во время чувствительных периодов развития некоторые считают корнем коварного процесса: отсутствие развития стабильной слуховой базы, которая обычно служит самой основой общения и поведения внимания.
Более того, мы полагаем, что некоторые дети с ранней задержкой речевого развития могут не «догнать» своих сверстников, не страдающих отитом, по мере взросления. Мы признаем разногласия по поводу исследований языковых последствий среднего отита у ребенка, чья потенциально лучшая языковая функция может быть не просто «нормальной», но на самом деле должна быть лучше. Возможно, что если мы проигнорируем потенциальные языковые последствия среднего отита в этой популяции, мы обрекаем на посредственность группу детей, которые должны быть наиболее многообещающими в плане достижений.
Только с помощью отоскопического осмотра или даже если отоскопия подтверждается тимпанометрией, невозможно установить степень нарушения слуха, связанную с каким-либо конкретным эпизодом среднего отита. Таким образом, аудиометрическая оценка — единственный способ определения чувствительности слуха. Поскольку слуховая чувствительность напрямую связана со способностью к общению, обычная аудиометрическая оценка необходима для выявления детей, которым требуется агрессивное лечение для поддержания слуха в пределах нормы.
Рекомендуемые аудиологические рекомендации
Таким образом, Американская академия аудиологии рекомендует включить следующие принципы в Руководство по клинической практике:
Процесс идентификации должен включать проверку слуха, функции среднего уха и развитие коммуникации, особенно в группах риска. В такие группы могут входить младенцы, у которых развивается средний отит в возрасте до шести месяцев, младенцы и маленькие дети, за которыми ухаживают в многодетных дневных учреждениях, а также младенцы и дети с известными факторами риска, например, с расщелиной губы или неба, местными жителями. Американцы или люди с синдромом Дауна.
Детям, у которых наблюдается выпот в среднем ухе, который сохраняется в течение трех месяцев, несмотря на лечение, следует проводить контрольные проверки слуха, рутинную тимпанометрию, а также языковые и речевые проверки. Детей, не прошедших ни одну из этих процедур скрининга, следует направлять для полного обследования с углубленным тестированием. Детям, у которых обнаруживается задержка или нарушение коммуникативных навыков, может потребоваться более настойчивое медицинское обслуживание и, возможно, соответствующая коммуникативная терапия у сертифицированного / имеющего лицензию речевого патолога.
Процесс оценки должен включать полную аудиологическую оценку для характеристики аудиометрического профиля, включая конфигурацию и степень потери слуха для каждого уха независимо с использованием тестирования воздушной и костной проводимости. Кроме того, было бы целесообразно включить речевые аудиометрические тесты речевых порогов и способностей к распознаванию слов (включая возможности обработки слуха более высокого порядка, если указано), оценку акустического иммитанса и формальный языковой скрининг восприимчивых и выразительных языковых способностей ребенка.Детей, не прошедших этот скрининг, следует направлять к сертифицированному / лицензированному логопеду для формального всестороннего обследования и определения необходимости терапевтического вмешательства.
Аудиометрический мониторинг чувствительности слуха должен быть рутинным компонентом процесса управления. Дети с задокументированным анамнезом среднего отита и сопутствующей потери слуха должны проходить периодические проверки слуха у сертифицированного / лицензированного аудиолога, даже если у них нет симптомов.В частности, оценку слуха следует проводить в начале учебного года у дошкольников и учащихся начальной школы и, по крайней мере, один раз в зимние месяцы.
Ведение младенцев и детей раннего возраста со средним отитом должно дополнительно включать осведомленность родителей / опекунов и учителей о последствиях потери слуха для процесса общения. Мы согласны с позицией Американской академии педиатрии 1984 г., согласно которой родители должны быть проинформированы о том, что ребенок со средним отитом может плохо слышать.Мы также согласны с заявлением Американской академии педиатрии о том, что любой ребенок, родители которого выражают обеспокоенность по поводу того, слышит ли ребенок, должен быть без промедления направлен на поведенческую аудиометрию.
Дополнительные управленческие соображения могут включать (а) предоставление информации об оптимизации стратегий слуховой коммуникации во время приступов среднего отита, когда может быть нарушена чувствительность слуха; (б) мониторинг слухового поведения, которое может сигнализировать о последующих эпизодах среднего отита; и (c) предложения по оптимизации среды в классе для всех детей, которые могут испытывать «минимальную флуктуирующую потерю слуха», за счет уменьшения шума в классе и / или обеспечения систем усиления звукового поля.
Сводка
Таким образом, Американская академия аудиологии признает, что есть дети, которые не могут полностью реализовать свой коммуникативный потенциал и потенциал развития из-за потери слуха, связанной с ранними, рецидивирующими эпизодами среднего отита с выпотом. Конечно, затронуты не все дети, но за счет разработки обоснованных клинических рекомендаций, которые включают предлагаемые нами процедуры аудиологического скрининга, оценки и лечения, мы можем существенно уменьшить количество детей, которые будут обременены постоянным общением и общением. дефицит обучения, связанный с невыявленным и / или нелеченным средним отитом.
Первоначально опубликовано в Audiology Today , том 4, № 4, июль – август 1992 г.
Средний и внутренний отит у собак — владельцы собак
Из-за возможности потери слуха и повреждения органа равновесия (вестибулярного аппарата) ваш ветеринар может назначить длительное пероральное или инъекционное лечение антибиотиками для лечения среднего или внутреннего отита. Лечение может длиться от 3 до 6 недель. Если барабанная перепонка разорвана, ваш ветеринар тщательно очистит среднее ухо.Небольшие перфорации барабанной перепонки обычно заживают через 2–3 недели. В то же время будет лечиться любое воспаление наружного слухового прохода. Кроме того, в течение первой недели лечения могут быть назначены противовоспалительные препараты для уменьшения боли и воспалительных изменений в близлежащих нервах.
Если внешнее ухо вашей собаки чистое и нормальное, но барабанная перепонка выпуклая или обесцвеченная, ваш ветеринар может перфорировать барабанную перепонку, чтобы уменьшить давление (и, следовательно, боль) в среднем ухе, чтобы удалить воспалительные выделения и разрешить посев жидкости для диагностики и лечения.Антибиотики, вводимые внутрь или в виде инъекций, могут быть назначены на срок от 3 до 6 недель, если существует воспаление внутреннего уха. При длительном среднем отите может потребоваться хирургическое вмешательство для дренирования и адекватного разрешения инфекции.
Средний отит с неповрежденной барабанной перепонкой обычно хорошо поддается лечению антибиотиками. Однако, если существует длительное воспаление внутреннего уха и разрыв барабанной перепонки, шансы на успешное лечение снижаются. Если развиваются местные нервные проблемы, они могут продолжаться даже после того, как инфекция исчезнет.Воспаление внутреннего уха обычно хорошо поддается длительной терапии антибиотиками, но некоторые неврологические проблемы (например, нарушение координации, наклон головы, глухота, опущенные губы или неспособность моргать) могут сохраняться на всю жизнь.


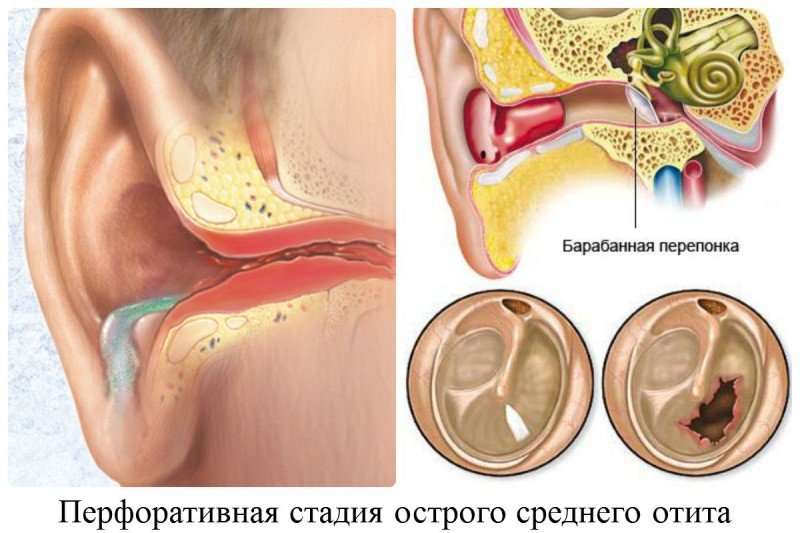 2001; 20: 140-144.
2001; 20: 140-144.