Все о краснухе: как распознать, лечить и предотвратить
Заболеть ею можно в любом возрасте.
Краснуха — это острое инфекционное заболевание вирусной природы. Чаще всего встречается у детей и молодых взрослых.
Причины краснухи
Возбудителем краснухи является РНК-содержащий вирус из семейства Togaviridae, рода Rubivirus. Человек является единственным носителем болезни. Заболеть краснухой можно в любом возрасте. У беременных женщин, особенно в первом триместре, краснуха может привести к выкидышу, гибели плода, мертворождению или врожденным порокам развития у младенца, известным как синдром врожденной краснухи (СВК).
Специального лечения краснухи нет, но ее можно предотвратить с помощью вакцинации.
Как передается краснуха
Это очень заразное заболевание, которое может передаваться воздушно-капельным путем. Например, во время разговора, при кашле или чихании. Кроме того, «подхватить» краснуху можно в быту: при использовании общей посуды или во время игры общими игрушками.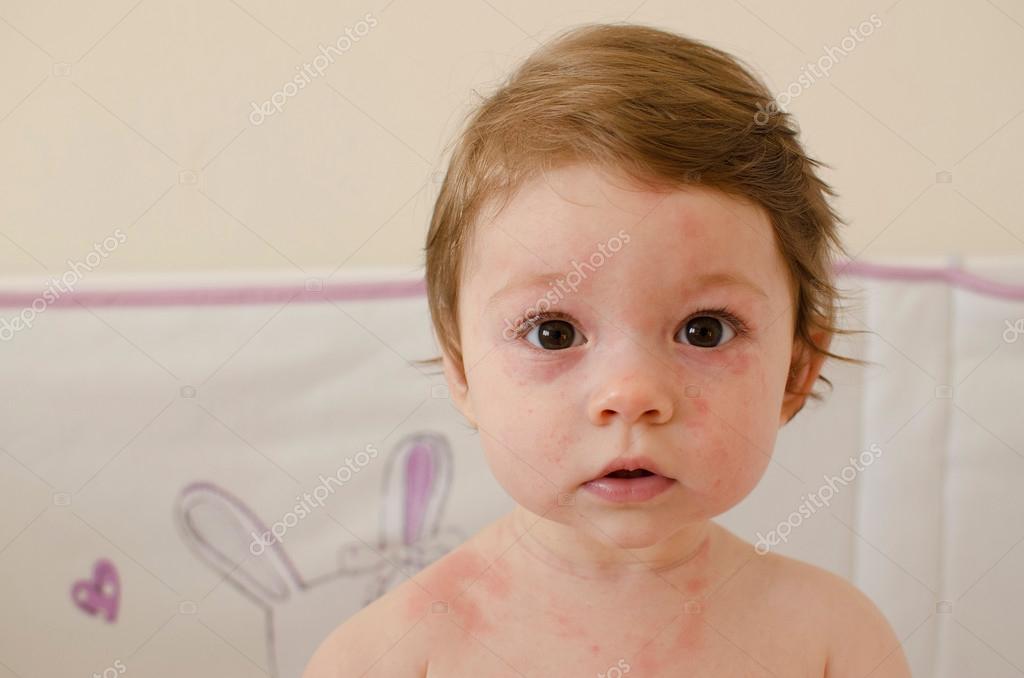
Симптомы краснухи
Заметить симптомы краснухи можно только через 2-3 недели после контакта с больным. Иногда за несколько дней до появления сыпи — главного симптома болезни — начинается легкое недомогание, головная боль, снижение аппетита, небольшой насморк, покраснение горла.
Сыпь появляется в 50-80% случаев и имеет характерные признаки: бледно-розовые пятнышки с округлой или овальной формой и диаметром 2-5 мм. Обычно отдельные пятна не сливаются друг с другом и не возвышаются над поверхностью кожи. Сначала они выступают на лице и шее. После опускаются ниже по телу. На ладонях и подошвах при краснухе сыпи не бывает. Пятнышки сохраняются на теле от 1 до 3 дней у детей и до 5 дней у взрослых, после чего бледнеют и исчезают.
Параллельно опухают лимфатические узлы за ушами и на шее. У инфицированных взрослых, чаще у женщин, может развиваться артрит с болями в суставах, который длится обычно 3-10 дней.
Дети до 10 лет переносят краснуху легко, с симптомами, включающими сыпь, повышенную температуру (до 39°C), рвоту и легкий конъюнктивит. У взрослых краснуха протекает тяжелее. К перечисленным симптомам добавляется общее сильное недомогание, головная боль, озноб, ломота в мышцах и суставах.
У взрослых краснуха протекает тяжелее. К перечисленным симптомам добавляется общее сильное недомогание, головная боль, озноб, ломота в мышцах и суставах.
Инкубационный период краснухи
Инкубационный период вируса составляет от 10 до 21 дня. Инфекционный период наступает обычно через 1-5 дней после появления сыпи.
Если краснухой заболевает беременная женщина в первом триместре, то вероятность того, что она передаст вирус плоду, составляет 90%. Грудные дети, рожденные с синдромом врожденной краснухи, могут выделять вирус в течение года или более после рождения.
Диагностика краснухи
Для диагностики краснухи врач назначает больному общий анализ крови, для которого характерно увеличение скорости оседания эритроцитов, снижение лейкоцитов, повышение числа лимфоцитов.
Также назначается лабораторное исследование крови больного на содержание антител к вирусу краснухи (анализ проводят дважды с интервалом в десять суток). Делается и иммуноферментный анализ, при помощи которого выявляются антитела к краснухе.
Делается и иммуноферментный анализ, при помощи которого выявляются антитела к краснухе.
Лечение краснухи
Краснуха лечится на дому под наблюдением врача-инфекциониста. Главное при этом соблюдать постельный режим и быть полностью изолированным от окружающих, так как вирус очень заразен.
Лекарств от краснухи не существует. В то же время врачи прописывают медикаменты для симптоматического лечения: насморка (сосудосуживающие капли в нос), головной боли (анальгетики), снижения температуры (жаропонижающие). Для того, чтобы вирус быстрее покинул организм, нужно пить много жидкости (около 2 л в день). Это могут быть соки (желательно свежевыжатые), морс, компот из сухофруктов, зеленый чай.
В случае появления осложнений больному необходима госпитализация.
Возможные последствия после краснухи
Большую опасность краснуха несет только для беременных женщин. При этом чем меньше срок беременности, тем выше риск развития патологий:
в первом триместре вероятность заражения — 90%,
третьем – до 50%.
В некоторых случаях краснуха приводит к выкидышу. Если ребенок останется жив, болезнь может привести к синдрому врожденной краснухи. Из-за этого беременным, заболевшим этой болезнью на сроке до 16 недель, рекомендуют прервать беременность.
Что такое синдром врожденной краснухи (СВК)
Дети с СВК могут страдать от нарушений слуха, дефектов глаз, пороков сердца и других пожизненных форм инвалидности, включая аутизм, сахарный диабет и дисфункцию щитовидной железы. В большинстве случаев такие нарушения требуют дорогостоящей терапии, хирургических операций и других дорогих видов медицинской помощи.
Самый высокий риск СВК существует в странах, где женщины детородного возраста не имеют иммунитета к этой болезни (который вырабатывается либо в результате вакцинации, либо после перенесенной ранее краснухи). До введения вакцины до 4 детей на 1000 случаев рождения живых детей появлялись на свет с СВК.
Профилактика краснухи
Для профилактики болезни разработаны и успешно применяются живые вакцины.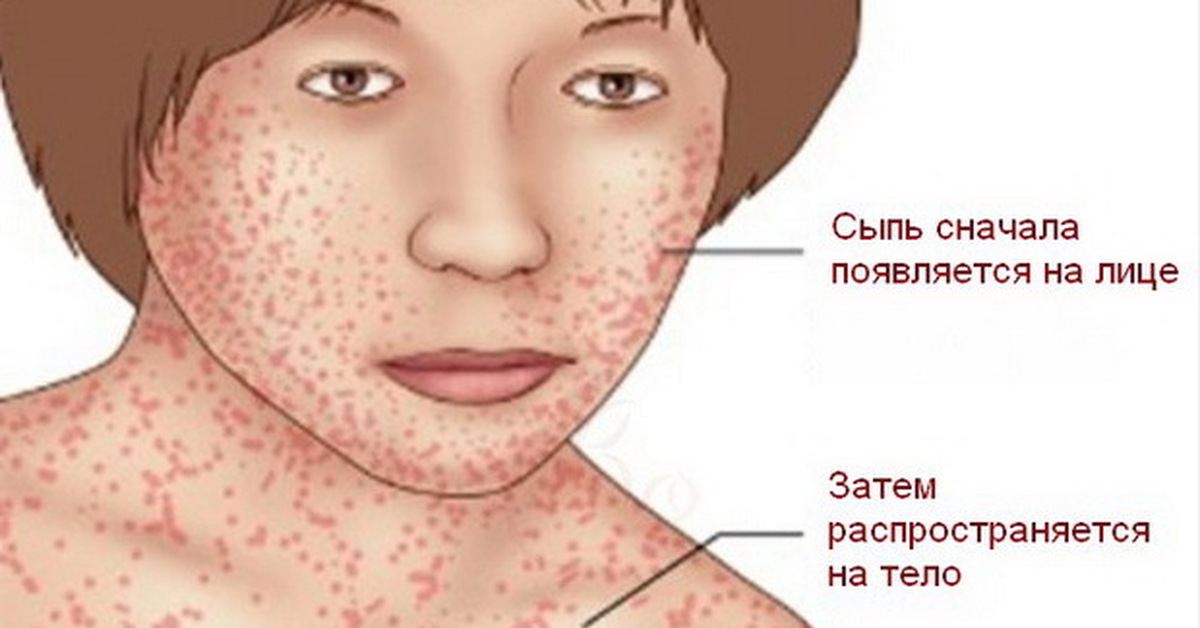 Обычно они включают в себя, помимо возбудителя краснухи, вирусы кори и паротита.
Обычно они включают в себя, помимо возбудителя краснухи, вирусы кори и паротита.
Вакцина вводится в соответствии с национальным календарем профилактических прививок бесплатно в поликлинике по месту медицинского обслуживания и в дошкольных и школьных учебных заведениях. Вакцину вводят в 12 месячном возрасте, а также в 6 лет, когда ребенок идет в школу.
При этом считается, что прививка защищает от инфекции примерно 15-16 лет. После этого нужна ревакцинация.
Неблагоприятные реакции на вакцинацию обычно бывают легкими. Они могут включать боль и покраснение в месте инъекции, небольшое повышение температуры, сыпь и мышечные боли. Во время проведения кампаний массовой иммунизации в Американском регионе, охвативших более 250 миллионов подростков и взрослых, не было выявлено каких-либо серьезных неблагоприятных реакций, связанных с этой вакциной.
ЧИТАЙТЕ ТАКЖЕ
Температура у ребенка: когда нужно вызывать доктора
По каким причинам у малыша поднимается температура и можно ли ее сбивать в домашних условиях
Вирусолог оценил испанское исследование о сыпи при COVID-19 :: Общество :: РБК
Сыпь нельзя отнести к основным симптомам коронавирусной инфекции COVID-19.
По его словам, таким образом могла проявиться сопутствующая патология.
«Я могу только предположить, естественно, потому что для того, чтобы знать точно, надо сделать анализ. Дело в том, что в оригинальной статье указано, что далеко не все больные имеют этот симптом, а всего лишь часть из них. Это означает, что этот симптом, возможно, не присущ самой коронавирусной болезни, а возможно, что это смешанная инфекция», — предположил Нетесов.
Врачи назвали основные симптомы коронавируса у детей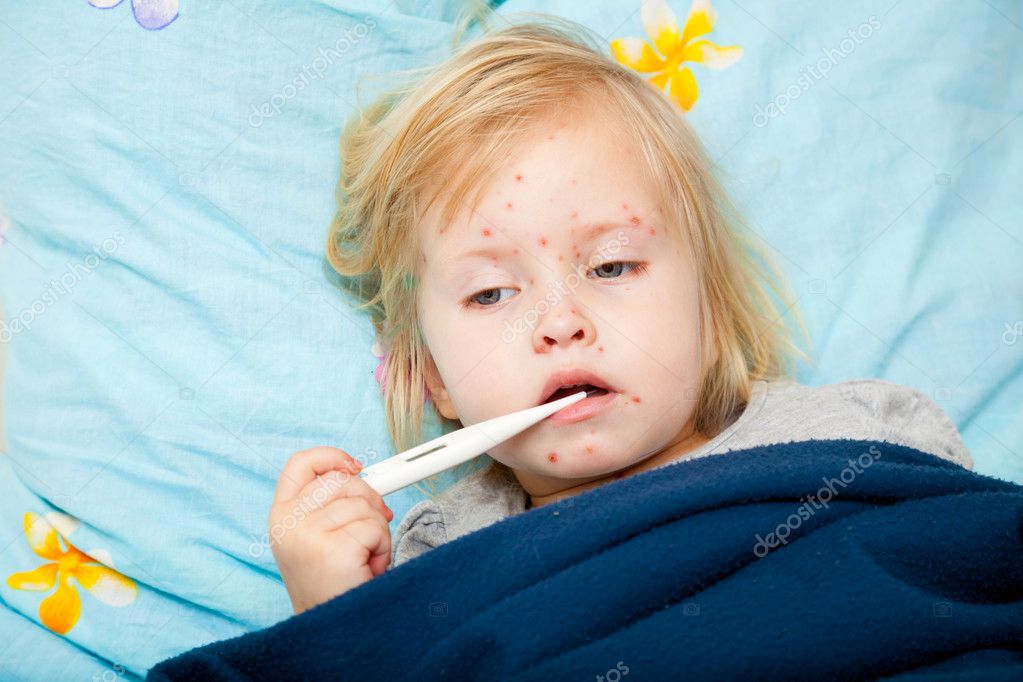 По его словам, сыпь может возникнуть и из-за других болезней, таких как, например, корь и краснуха.
По его словам, сыпь может возникнуть и из-за других болезней, таких как, например, корь и краснуха.«Есть еще инфекции парвовирус B19, герпесвирусы 6 и 7. Этими болезнями можно заразиться воздушно-капельным путем, поэтому, мое предположение, что это просто смешанная инфекция с какой-то другой, но с какой, надо, конечно, доказывать путем поиска их маркеров», — добавил Нетесов.
По его словам, высыпания на слизистых наблюдаются не у всех зараженных COVID-19.
«Я должен сказать, что на самом деле смешанных инфекций, особенно острых респираторных, их от 20 до 40%, поэтому это с большой степенью вероятности просто сопутствующая коронавирусной, дополнительная инфекция. Именно из-за этого далеко не у всех она (сыпь. — РБК) и наблюдается», — добавил эксперт.
Швейцарский иммунолог назвал мифом наличие бессимптомных больных COVIDНакануне журнал JAMA Dermatology опубликовал исследование испанских ученых, в котором утверждается, что одним из ранних симптомов коронавирусной инфекции может быть энантема в ротовой полости (сильная сыпь на слизистой оболочке).
В исследовании участвовал 21 пациент с COVID-19 в возрасте от 40 до 69 лет. У 29% из них (шесть человек) обнаружились высыпания в полости рта. При этом энантема появлялась за два дня до других симптомов коронавирусной инфекции, отмечают авторы исследования.
Однако медики не утверждают, что сыпь появилась именно из-за наличия коронавирусной инфекции, так как энантема хоть и предполагает вирусную этиологию, но может быть вызвана и другими возбудителями.
Коронавирус
Россия Москва Мир
0 (за сутки)
Выздоровели
0
0 (за сутки)
Заразились
0
0 (за сутки)
Умерли
0 (за сутки)
Выздоровели
0
0 (за сутки)
Заразились
0
0 (за сутки)
Умерли
0 (за сутки)
Выздоровели
0
0 (за сутки)
Заразились
0
0 (за сутки)
Умерли
Источник: JHU,
федеральный и региональные
оперштабы по борьбе с вирусом
Источник: JHU, федеральный и региональные оперштабы по борьбе с вирусом
Краснуха: как диагностировать и лечить опасную болезнь
С детства вы наверняка слышали о заболевании «краснуха». Однако многие так и не знают, какие симптомы сопутствуют этому недугу. Что такое краснуха, как ее лечить, а главное, как обезопасить себя от вируса – читайте в нашем материале.
Однако многие так и не знают, какие симптомы сопутствуют этому недугу. Что такое краснуха, как ее лечить, а главное, как обезопасить себя от вируса – читайте в нашем материале.
Подпишись на Знай в Google News! Только самые яркие новости!
ПодписатьсяЧто такое краснуха?
Краснуха – это острое вирусное заболевание, которое проявляется главным образом в виде красной сыпи по всей площади тела. Этим недугом страдают чаще всего дети до семи лет, однако у взрослых также существует высокий рис подхватить заболевание.
Интересно, что человек, который уже переболел краснухой, получает стойкий пожизненный иммунитет против вируса.
Популярные статьи сейчас Показать ещеВажные факты о краснухе:
- Специальных препаратов против краснухи не существует;
- Это самая распространенная из всех вирусов болезнь, которая может стать причиной появления патологий у человека.
Причины появления болезни
Врачи уверяют, что краснуха имеет определенный период максимальной активности в следующие времена года: осень и зима. Вирус передается воздушно-капельным путем.
Вирус передается воздушно-капельным путем.
Нужно знать, что инкубационный период составляет примерно до нескольких недель. Поэтому человек с краснухой заражен восемь суток до появления красных высыпаний и до десяти дней после их появления.
Краснуха в основном считается детской болезнью. Однако вирус подхватить может и взрослый человек. При это протекание болезни у взрослых и значительно сложнее, нежели у детей.
Симптомы краснухи
Очевидно, что главным симптомом краснухи является появление красных высыпаний по всему телу. Сначала сыпь появляется на лице, потом на руках, а после по всему телу. Поэтому если вы заметили хоть малейшие признаки недуга у себя или своего ребенка, стоит обратиться к врачу.
В начале заболевания очень трудно определить, что человек заболел именно краснухой. Начинается все нетипично – недуг выглядит, как обыкновенное респираторное заболевание.
Инкубационный период болезни длится от 10 до 21 дня. Помимо красной сыпи у больного появляются: заложенность носоглотки, насморк, сухой кашель, боль в горле. Также увеличиваются лимфаузлы.
Также увеличиваются лимфаузлы.
По статистике, осложнение у ребенка возникает значительно реже, нежели у взрослого. Самый серьезный вариант – краснушный (похож на корь) энцефалит (воспаление мозга). При этом у взрослых людей болезнь протекает значительно тяжелее.
У этой группы людей может возникнуть серьезная лихорадка, чувство разбитости, упадок сил, температура и даже конъюнктивит. Серьезным признаком является поражение мелких и крупных суставов. А у мальчиков и взрослых мужчин могут также возникать боли в яичках.
Краснуха представляет серьезную опасность для беременных. Вирус может перейти к плоду, а это в свою очередь приведет к возникновению у будущего ребенка хронической краснушной инфекции, а также поражению внутренних органов и появлению различных патологий. Самыми частыми последствиями краснухи у беременных являются такие проблемы: патология зрительных органов у младенца (например, катаракта), слуха, дефекты в формировании челюстно-лицевого отдела, серьезные проблемы с формированием мозгового отдела или других внутренних органов.
Краснуха несет самую большую опасность на ранних сроках протекания беременности – с первой по двенадцатую неделю. Именно в этот период риск появления у плода какой-либо патологии равен 50 процентам.
Однако заболеть краснухой может женщина, которая ранее не перенесла этот вирус или же не сделала прививку. Поэтому врачи настоятельно рекомендуют перед беременностью делать специальную прививку.
Как диагностируют краснуху
Чтобы определить наличие или отсутствие вируса в организме человека, ему назначают полный анализ крови. Его проводят два раза. Показатели анализов при болезни характеризуются увеличением СОЭ, низким уровнем лейкоцитов, повышеным количеством лимфоцитов. Также проводится иммуноферментный анализ, с помощью которого можно распознать антитела к краснухе.
Как лечить краснуху
Если болезнь протекает нормально, без осложнений, то лечение врачи назначают на дому. В период появления красных пятен важно придерживаться постельного режима. Особой методики лечения такой формы нет. Зачастую медицинские работники назначают антигистаминные препараты. Кроме того, также используют другие средства, которые устраняют симптомы болезни – кашель, насморк, температуру. Также больному должна быть назначена специальная диета.
Особой методики лечения такой формы нет. Зачастую медицинские работники назначают антигистаминные препараты. Кроме того, также используют другие средства, которые устраняют симптомы болезни – кашель, насморк, температуру. Также больному должна быть назначена специальная диета.
Однако при осложненном развитии краснухи потребуется немедленная госпитализация. Кроме того, больного следует ограничить в общении с другими людбми, что избежать эпидемического распространения болезни.
Очень важно привести в порядок свое питание. Следует употреблять больше белковой пищи (но не жирной), фруктов и овощей, чтобы организм получал достаточное количество витаминов. Не забывайте и о водном балансе организма – в день нужно выпивать не меньше 2,5 литров чистой воды.
Какие могут быть осложнения
Зачастую осложнением краснухи считается появление вторичной инфекции, например, скарлатина, ветрянка, паротит, коревая инфекция и другие. В детском возрасте могут возникнуть специфические последствия. Так, например, у младенцев, новорожденных и грудничков может начаться поражение суставов, так как эта часть тела у них еще не совсем сформирована. Отличить появление таких осложнений можно по припухлостям и покраснениям.
Так, например, у младенцев, новорожденных и грудничков может начаться поражение суставов, так как эта часть тела у них еще не совсем сформирована. Отличить появление таких осложнений можно по припухлостям и покраснениям.
Как следствие краснухи могут возникнуть такие болезни, как энцефалит, менингит, менингоэнцефалит и так далее. Также существует риск развития миелитических нарушений.
Как не заболеть краснухой
После появления симптомов, указывающих на краснуху, то есть кожных высыпаний, больного ограничивают в общении с другими людьми и помещают в изолированное пространство на шесть-семь дней.
Самый действенный метод профилактики краснухи – вакцинация в раннем возрасте. Вакцина вводится в соответствии с национальным календарем профилактических прививок бесплатно в поликлинике по месту медицинского обслуживания и в дошкольных и школьных учебных заведениях.
Вакцину вводят в 12 месячном возрасте, а также в 6 лет, когда ребенок идет в школу.
Сколько действует вакцина? Считается, что прививка защищает от инфекции примерно 15-16 лет. После этого нужна ревакцинация.
После этого нужна ревакцинация.
Какие существуют противопоказания?
1.Людям с аллергией на белок курицы;
2. Люди, имеющие ВИЧ-инфекцию;
3. Беременным;
4. Онкологические заболевания;
5. Если была аллергическая реакция на предыдущее введение препарата;
6. Врожденные иммунодефициты;
7. Если человек принимает препараты, которые подавляют иммунную систему.
Какие могут быть побочные эффекты после вакцинации? Зачастую дети легко переносят вакцинацию, если соблюдены все правила. А вот в более зрелом возрасте возможно появление нежелательной симптоматики – покраснения в месте укола, воспаление лимфатических узлов, слабость, повышение температуры тела, боли в суставах.
Фото, картинки и видео
Врач рассказал, что сыпь и сосудистый рисунок на коже могут быть симптомами коронавируса — Общество
МОСКВА, 18 апреля. /Корр. ТАСС Кристина Марченко/. Кожная сыпь, а также сетчатое ливедо — проявление сетчатого сосудистого рисунка на поверхности кожи — могут быть симптомами новой коронавирусной инфекции, сообщил ТАСС завкафедрой пульмонологии Сеченовского университета, профессор, врач-пульмонолог Сергей Авдеев.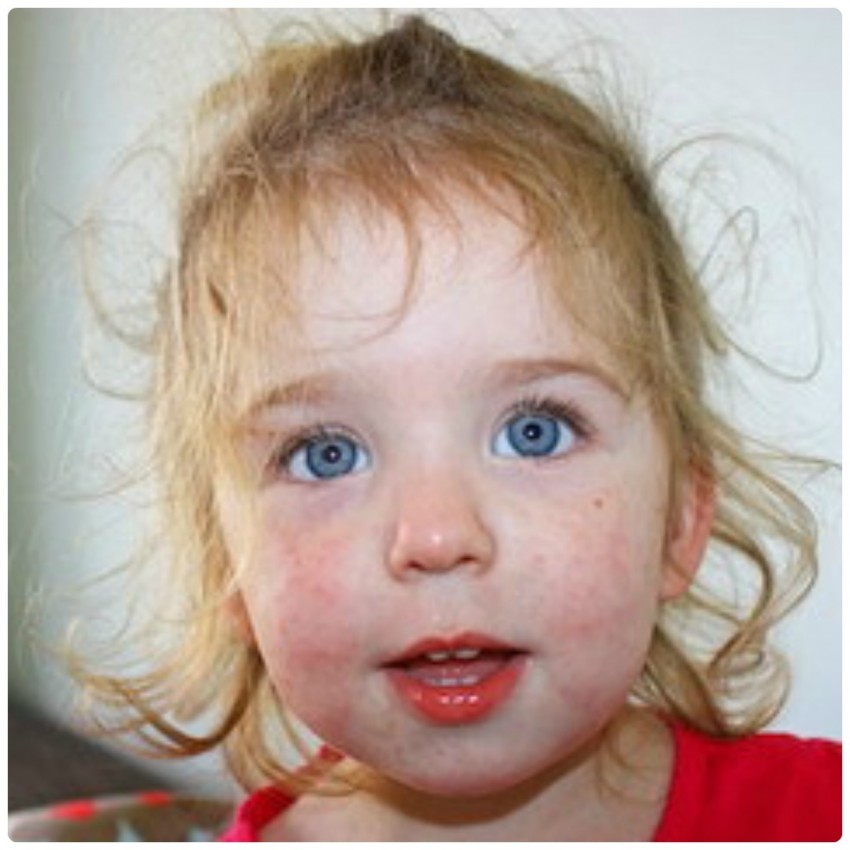
Клинический центр Первого Московского государственного медицинского университет им. И. М. Сеченова является одним из перепрофилированных учреждений, на базе которого был открыт стационар для приема людей с коронавирусной инфекцией. На сегодняшний день развернуто порядка 1 тыс. коек для пациентов, всего планируется перепрофилировать порядка 2 тыс.
«Уже известно про кожную сыпь. Она не так часто встречается у взрослых — около 3-5% всех пациентов с COVID-19, но тем не менее кожные изменения есть. Сыпь бывает по типу эритематозной (обширные красные участки — прим. ТАСС), у нас есть еще такой термин — экзантема. При некоторых вирусных инфекциях сыпь — достаточно характерный признак, например, при краснухе, при кори. При COVID-19 она чем-то похожа, хотя при краснухе и кори сыпь немножко разная», — рассказал он.
По словам Авдеева, также наблюдается закономерность: чем меньше возраст пациента, тем больше кожных проявлений от инфекции. «Еще с точки зрения кожных изменений обращает на себя внимание — Livedo reticularis (сетчатое ливедо). Это выглядит как сетка, чаще на ногах. Мы ожидаем увидеть такие изменения у тяжелых пациентов с сепсисом и септическим шоком, и как правило они сигнализируют о нарушении коагуляции, то есть свертываемости системы крови», — добавил он. При этом врач призвал не бежать сразу в больницу в случае обнаружения данных проявлений на коже, так как это не 100% гарантия наличия инфекции. Однако, если человек контактировал с инфицированным, то это может быть ранним признаком заболевания и следует обратиться к специалисту.
Это выглядит как сетка, чаще на ногах. Мы ожидаем увидеть такие изменения у тяжелых пациентов с сепсисом и септическим шоком, и как правило они сигнализируют о нарушении коагуляции, то есть свертываемости системы крови», — добавил он. При этом врач призвал не бежать сразу в больницу в случае обнаружения данных проявлений на коже, так как это не 100% гарантия наличия инфекции. Однако, если человек контактировал с инфицированным, то это может быть ранним признаком заболевания и следует обратиться к специалисту.
Пульмонолог также рассказал, что при COVID-19 больше всего страдают легкие и сердечно-сосудистая система. «Практически все госпитализированные пациенты имеют изменения легких — пневмонию. Более того, сегодня мы знаем, что и у бессимптомных пациентов тоже может быть пневмония. Дальше следует по своей значимости и по своему печальному прогнозу — повреждения миокарда, это 20-30%, то есть не только легкие, но и сердечно-сосудистая система. Почечные проблемы, почечная недостаточность — это примерно 15%. Плюс нарушения свертываемости крови — тоже достаточная частая проблема у пациентов с COVID-19», — заключил эксперт.
В России, по сведениям федерального оперативного штаба по борьбе с коронавирусом, зарегистрировано 32 008 случаев заражения, выздоровели 2 590 человек, умерли 273. Правительство РФ запустило ресурс стопкоронавирус.рф для информирования о ситуации в стране.
КОРЬ: памятка для населения
КОРЬ: памятка для населения- Корь – вирусная инфекция, для которой характерна очень высокая восприимчивость. Если человек не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев. Вирус кори отличается очень высокой летучестью.
- Период от контакта с больным корью и до проявления первых признаков болезни (инкубационный период) длится от 7 до 14 дней. В этот период больной становится источником заражения для окружающих!!!
- Заболевание начинается с выраженной головной боли, слабости, повышения температуры до 40 градусов С. Чуть позднее к этим симптомам присоединяются насморк, кашель и практически полное отсутствие аппетита. Очень характерно для кори появление конъюнктивита, которое проявляется светобоязнью, слезотечением, резким покраснением глаз, а в последующем – появлением гнойного отделяемого. Эти симптомы продолжаются от 2 до 4 дней
- На 4-й день заболевания появляется сыпь, которая выглядит как мелкие красные пятнышки различных размеров со склонностью к слиянию. Сыпь возникает на лице и голове (особенно характерно ее появление за ушами) и распространяется по всему телу на протяжении 3-4 дней. Для кори очень характерно то, что сыпь оставляет после себя пигментацию (темные пятнышки, сохраняющиеся несколько дней), которая исчезает в той же последовательности, как появлялась сыпь.
- При заболевании корью могут возникать довольно серьезные осложнения: воспаление легких (пневмония), воспаление среднего уха (отит), энцефалит (воспаление мозга).
- После кори развивается стойкий пожизненный иммунитет. Все переболевшие корью становятся невосприимчивы к этой инфекции.
- Единственной надежной защитой от этого заболевания является вакцинация против кори, которая включена в Национальный календарь профилактических прививок.
- Лица (дети и взрослые) не привитые от кори , не болевшие и не имеющие сведений о прививках , в случаи возникновения заболевания в коллективе, (ДДУ, школа, ВУЗ и т.д.) в него не допускаются!!!
Чем заболел ребёнок? Почему путают скарлатину с другими заболеваниями? | СОВЕТЫ | ЗДОРОВЬЕ
Насколько опасна скарлатина? Может ли ею заболеть взрослый? На эти и другие вопросы отвечает зам. главврача Пермской краевой клинической инфекционной больницы Галина Батракова.
Основные симптомы
Скарлатина – инфекционное заболевание, вызванное стрептококком группы А. Болезнь относится к экзантемной (когда на теле появляется сыпь) острой инфекции. По-другому её ещё называют пурпурная лихорадка. В самом названии уже раскрываются основные симптомы.
С первых дней у больного поднимается высокая температура (39-40 °С), на теле появляется сыпь на красном фоне кожи. Именно это отличает скарлатину от других инфекций, таких как корь, краснуха (сыпь при этих заболеваниях розовая, и возникает она на бледном фоне). Щеки и лоб у больного краснеют, а область носогубного треугольника остаётся бледной. Экзантему можно иногда не увидеть, а нащупать. По ощущениям кожа «гусиная» (или как наждачная бумага). Чаще всего скарлатина проявляется в зимний и осенний периоды.
Скарлатину по праву считают детской инфекцией, так как в основном ею болеют дети с раннего дошкольного возраста и до пятого класса. Среди подростков и взрослых болезнь почти не встречается, поскольку к 11-12 годам многие уже переболели стрептококковой ангиной или ринофарингитом (осложнение на фоне ОРВИ) и у них выработался иммунитет. Не исключается, что носителем стрептококка может быть любой человек, но он не будет источником инфекции.
В некоторых случаях медики не могут поставить точный диагноз, потому что обращают внимание на сторонние симптомы. А у детей очень много заболеваний с похожими проявлениями. Сухость и шершавость кожи может вызвать аллергия, но она протекает без температуры. Исключения – когда аллергия развивается на фоне простуды или гриппа. Бывает, что у ребёнка температура, но это симптом другой болезни, например синусита (воспаление пазух носа). Родители при этом дают больному сироп, на который у него аллергия. И в результате – на теле появляются высыпания. Получается, что температура и сыпь никак не связаны. Чтобы точно определить болезнь, нужна лабораторная диагностика.
Скарлатина, так же как корь и краснуха, передаётся воздушно-капельным путём. Но, в отличие от первых двух, нужен максимально близкий контакт. Например, в семье, где взрослый человек болеет ангиной либо назафарингитом, ребёнок может легко заболеть скарлатиной. Поэтому взрослого нужно изолировать на время лечения.
Осложнения болезни
Вакцины от скарлатины нет. Как и любая другая инфекция, она чревата осложнениями. Болезнь может негативно отразиться на работе дыхательных путей, не исключают гнойные отиты и синуситы, пневмонию, проблемы с мочевыводящими путями. Самое опасное – поражение сердца, развитие кардита (воспаление сердца) и кардиопатии (воспаление или нарушение работы сердца).
Чтобы избежать серьёзных последствий, при первых признаках болезни нужно незамедлительно обратиться к врачу. Для начала – вызвать скорую помощь. Медики диагностируют степень заболевания и определят, направлять ребёнка в инфекционное отделение или нет. Но лучше сразу поехать в больницу. Это позволит соблюдать режим сна и питания.
Краснуха. Информация для пациентов — Доказательная медицина для всех
Что такое краснуха Краснуха, также называемая коревой краснухой, трехдневной корью, немецкой корью — это заразная вирусная инфекция, отличительным симптомом которой является яркая красная сыпь.Краснуха во многом похожа на корь, однако это два совершенно разных заболевания с разными возбудителями, разным периодом заразности, и разными прогнозами. Обычно краснуха течет легче кори и реже приводит к осложнениям.
Для защиты от этой инфекции используется вакцина против кори, эпидемического паротита и краснухи (measles-mumps-rubella, MMR) которая вводится всем детям дважды до их поступления в школу. Вакцина является весьма эффективным способом профилактики краснухи. Благодаря массовой иммунизации против краснухи, во многих развитых странах мира объявлено о полной ликвидации краснухи на их территории. Однако, это не означает, что жители этих стран не могут заболеть краснухой, например, во время поездки за границу. Симптомы краснухи Симптомы краснухи часто настолько незначительны, что их трудно заметить, особенно у детей. С момента заражения до появления первых симптомов проходит обычно от двух до трех недель (инкубационный период)Симптомы болезни длятся обычно около двух — трех, дней и включают в себя:
- Умеренную лихорадку (до 38,9 С)
- Головную боль
- Насморк или заложенность носа
- Воспаленные, красные глаза
- Увеличенные, болезненные лимфатические узлы на затылке, в заушной области и задней части шеи.
- Яркую розовую сыпь, которая сначала появляется на лице, а затем быстро распространяется на туловище, руки и ноги; исчезает сыпь в той же последовательности
- Боли в суставах (особенно часто — у молодых женщин)
Обратитесь к врачу, если Вы думаете что Вы или Ваш ребенок были в контакте с больным краснухой или уже имеете симптомы краснухи.
Если Вы планируете беременность, убедитесь, что Вы получили все необходимые дозы вакцины MMR. Контакт беременной женщины с вирусом краснухи, особенно во время первого триместра беременности, может привести к смерти плода или серьезным врожденным дефектам. Краснуха во время беременности является наиболее распространенной причиной врожденной глухоты. При сомнениях в полноценности вакцинации до беременности желательно ввести еще одну дозу вакцины. Если Вы беременны, Ваш врач, вероятно, предложит Вам пройти рутинный скрининг на иммунитет к краснухе. Если Вы никогда не получали вакцину и думаете, что могли подвергнуться контакту с вирусом краснухи, немедленно обратитесь к врачу. Если анализ крови подтвердит наличие у Вас иммунитета к краснухе, то этот контакт ничем не повредит Вашему будущему ребенку, в противном случае врач предложит решить вопрос о прерывании беременности.Причины
Возбудителем краснухи является вирус, который передается от человека к человеку. Вирус краснухи распространяется при чихании и кашле от инфицированного человека, а также при непосредственном контакте с его слюной или мокротой. От беременной женщины к ее плоду — вирус передается через кровь. Больной краснухой заразен для окружающих за 10 дней до появления сыпи, и 1-2 недели после ее исчезновения. Таким образом, инфицированный человек может распространять болезнь задолго до того, как поймет, что болеет краснухой.В настоящее время в Российской Федерации краснуха встречается редко, поскольку подавляющее большинство детей вакцинированы против этой инфекции в раннем возрасте. Тем не менее, случаи краснухи иногда встречаются — особенно, среди невакцинированных взрослых людей, приехавших из неблагополучных стран.
Заболевание все еще широко распространено во многих регионах мира. Поэтому перед выездом за рубеж Вам следует навестить своего врача, особенно если в это время Вы беременны.
Осложнения краснухи Краснуха обычно протекает довольно легко и не дает осложнений. После перенесенной краснухи обычно формируется пожизненный иммунитет. Однако у некоторых женщин после перенесенной краснухи развиваются артриты в пальцах рук, запястьях и коленях, которые длятся около одного месяца. В редких случаях краснуха может вызвать инфекцию среднего уха (отит) или воспаление вещества мозга (энцефалит).Однако наиболее тяжелыми осложнения от краснухи бывают при беременности. При заболевании краснухой в первые 11 недель беременности у 90% плода развивается синдром врожденной краснухи. Это может проявляться одной или несколькими проблемами, в том числе:
- Замедление роста
- Катаракта
- Глухота
- Врожденные пороки сердца
- Дефекты в других органах
- Умственная отсталость
Наибольший риск для плода краснуха представляет в первом триместре беременности, однако воздействие вируса на более поздних сроках беременности тоже является опасным.
Подготовка к визиту врачаВ ожидании времени, на которое вы записаны к врачу, Вы можете записать ключевые моменты — это может помочь Вам структурировать свои мысли, и сэкономить время во время визита.
Например, запишите заранее ответы на типовые вопросы врача при подозрении на краснуху:- Вы (или Ваш ребенок) привиты против краснухи? Сколько раз, какие даты прививок?
- Когда Вы впервые почувствовали себя больным? Когда впервые появились сыпь или боли в суставах?
- Вы были в контакте с кем-либо, больным краснухой?
- Вы выезжали за рубеж недавно? В какие страны?
- Что, на Ваш взгляд, облегчает симптомы болезни?
- Что, на Ваш взгляд, ухудшает течение болезни?
- С кем Вы были в контакте в последние недели, есть ли среди них беременные женщины или непривитые люди?
Составьте заранее список вопросов, которые хотите задать врачу. Не стесняйтесь задавать вопросы, возникающие по ходу разговора с врачом.
Не забудьте сказать регистратору (и по телефону, и при входе в клинику), что Вы подозреваете у себя (своего ребенка) заразное заболевание. Вам постараются выделить бокс и проводят туда сразу, чтобы снизить риск заражения других посетителей клиники.
Диагностика краснухиСыпь при краснухе может быть похожей на сыпи при многих других вирусных заболеваниях.
Поэтому врачу может потребоваться проведение лабораторных анализов: вирусологического анализа крови на краснуху или иммуноферментного анализа (ИФА) на антитела к вирусу краснухи. Антитела могут быть в крови не только по причине болезни, но и по причине вакцинации; Ваш врач сможет определить происхождение антител по анамнезу, клинической картине и типу/динамике антител.
Лечение краснухи Лечение не сокращает длительность краснухи, а ее симптомы настолько легки, что даже симптоматическое лечение требуется довольно редко. Тем не менее, врач порекомендует полную изоляцию больного на срок до 2-4 недель, особенно от беременных женщин. Кроме того, больной нуждается в наблюдении врачом на предмет развития осложнений, которые, в случае возникновения, потребуют активного лечения.Если Вы беременны и заболели краснухой, Вам следует обсудить с Вашим врачом все риски этой непростой ситуации. Если Вы, все же, захотите сохранить эту беременность, врач может назначить Вам специальный иммуноглобулин, который поможет Вашему организму бороться с инфекцией и несколько снизит риски для плода. Однако следует понимать, что нет лекарственного препарата, введение которого полностью исключило бы развитие синдрома врожденной краснухи у плода в такой ситуации.
Лечение новорожденного с синдромом врожденной краснухи зависит от характера и тяжести проблем. Дети с несколькими осложнениями могут нуждаться к лечении в отделении интенсивной терапии многопрофильной командой специалистов.
Домашние способы лечения краснухиВ случае плохого самочувствия больному краснухой требуются:
- Постельный режим
- Парацетамол (Эффералган и др), чтобы облегчить дискомфорт от лихорадки и болей.
- Сообщите друзьям, семье и коллегам, особенно беременных женщинам, о Вашем диагнозе, если они, возможно, были с Вами в контакте накануне вашего заболевания.
- Оставайтесь дома, не посещайте работу, учебу и общественные заведения до истечения сроков заразности. Особенно оберегайте от контакта с Вами беременных женщин и лиц с дефицитом иммунитета (ВИЧ-инфекция и др)
- Сообщите врачу детского сада или школы о том, что Ваш ребенок болеет краснухой.
Вакцина против краснухи обычно вводится в составе комбинированного препарата против кори-паротита-краснухи (measles-mumps-rubella, MMR), это является безопасным и эффективным способом защититься от трех этих инфекций.
Обычно новорожденные младенцы защищены от краснухи в течение первых шести-восьми месяцев после рождения, благодаря иммунитету (антителам), передаваемому от матерей трансплацентарно. Поэтому введение вакцины в возрасте до 1 года не дает стойкого иммунитета — вирус подавляется циркулирующими материнскими антителами. В некоторых ситуациях (поездка за рубеж, риск контакта в семье и тд) вакцина может быть введена и до 1 года, однако по достижению возраста 1 год такие дети вакцинируются заново, как и все остальные. Нужно ли Вам сейчас вакцинироваться препаратом MMR (Приорикс)?Вам не нужно вводить вакцину, если Вы:
- Получили две дозы препарата в возрасте после 12 месяцев.
- По анализам крови имеете антитела против кори, эпидемического паротита (свинки) и краснухи
Вам необходимо ввести вакцину, если Вы не соответствуете указанным выше критериям, а также:
- Вы небеременная женщина детородного возраста
- Посещаете школу, училище или ВУЗ
- Работаете в больнице, медицинском учреждении, образовательном учреждении или ухаживаете за детьми
- Планируете поездку за границу.
Вакцина противопоказана:
- Беременным женщинам, или женщинам, которые планируют забеременеть в течение следующих четырех недель
- Людям, которые имели жизнеугрожающие аллергические реакции на желатин, неомицин или на предыдущую дозу вакцины MMR
В последние годы вокруг вакцинации вообще, и вакцинации против кори — эпидемического паротита — краснухи в частности, возникло множество мифов, отталкивающих родителей от вакцинации и рождающих у них опасения. Одним из самых известных — был миф о том, что MMR провоцирует аутизм у детей. В настоящее время все эти мифы аргументированно развенчаны современной наукой, и не должны беспокоить родителей при принятии решения о вакцинации этим препаратом.
Краснуха
Краснуха, также известная как немецкая корь, — это болезнь, вызываемая вирусом. Краснуха — обычно легкое заболевание, которое сейчас редко из-за прививок. У некоторых есть это, но они даже не подозревают об этом.
Маленькие жидкие капли передают краснуху от человека к человеку через нос и рот. После контакта с краснухой можно заразиться краснухой через 2–3 недели. Больной краснухой может заразиться за неделю до появления сыпи и через неделю после нее.
Взрослые, больные краснухой, обычно чувствуют себя хуже, чем дети, больные краснухой. Хуже всего для женщин в первые 20 недель беременности. Вирус может стать причиной потери ребенка или причинить ему серьезный вред.
Признаки и симптомы
- Низкая температура
- Головная боль
- Насморк
- Красные глаза
- Боль в мышцах или суставах
- Сыпь — розовые или светло-красные пятна, которые могут объединяться в пятна.Это может вызвать зуд и длиться до 3 дней. Иногда, когда сыпь проходит, кожа отслаивается мелкими хлопьями. У некоторых людей с краснухой мало или совсем нет признаков и симптомов.
Лечение краснухи
Не существует лечения краснухи. Сыпь держится всего около трех дней, и многие люди даже не обращаются за медицинской помощью. Осложнения чаще возникают у женщин, у которых артрит может развиться в течение месяца после появления сыпи.
Профилактика краснухи
Вакцина MMR (корь, эпидемический паротит, краснуха) — единственный способ предотвратить краснуху.Дети должны получить первую дозу сразу после их первого дня рождения (от 12 до 15 месяцев), а вторую дозу до поступления в детский сад (от 4 до 6 лет). Не всем детям следует делать прививку MMR, поэтому сначала обязательно проконсультируйтесь с врачом.
Когда держать ребенка дома от школы или детских садов
Дети, пережившие краснуху и не получившие вакцину, не должны ходить в школу или детские учреждения до тех пор, пока им не сделают прививки или не освободят от медицинского освобождения.
Детям, больным краснухой, не следует посещать школу или детские учреждения, поскольку болезнь легко передается от одного человека к другому.Они могут вернуться в школу или детский сад через 7 дней после появления сыпи.
Когда звонить врачу
Позвоните врачу, если:
- Вы беременны и заболели краснухой.
- Ваш ребенок, больной краснухой, старше 6 месяцев, у него температура выше 102 ° F или младше 6 месяцев с температурой выше 100,4 ° F.
- Симптомы не проходят через 3 дня, или кажется, что ваш ребенок болеет сильнее, чем легкие симптомы.
Краснуха (PDF)
HH-I-291 2/09 Copyright 2009, Национальная детская больница
Краснуха и стафилококковая ошпаренная кожная сыпь
В то время как сыпь является обычным явлением в педиатрии и может ограничиваться только кожей, некоторые высыпания вызваны инфекциями, распространенными по всему телу.Многие из этих вирусов и бактерий могут вызывать у детей характерные дерматологические симптомы, которые помогают в диагностике и лечении.
Лизалика / Getty ImagesЕще в 19 — годах врачи поняли эту связь, и в 1905 году доктор Шейнис во Франции классифицировал шесть болезней на основе их клинических проявлений и связал их с популяционными исследованиями болезней. Сегодня врачи все еще иногда используют его терминологию при классификации этих высыпаний и лечении пациентов.В этой статье обсуждаются «Третья болезнь» и «Четвертая болезнь».
Вирус краснухи: «третье заболевание» или немецкая корь
Как и корь, краснуха вызывается вирусом на основе РНК, который распространяется воздушно-капельным путем или при прямом контакте. В прошлом некоторые в медицинском сообществе называли краснуху «немецкой корью», но этот термин больше не используется широко в Соединенных Штатах.
Краснуха обычно протекает в легкой форме у взрослых и детей старшего возраста, при этом до половины всех инфицированных людей не проявляют никаких симптомов.Однако краснуха может быть особенно серьезной инфекцией для нерожденных детей: около 90% передается от матери к ребенку. Из-за неполной вакцинации матерей во всем мире ежегодно 110 000 младенцев рождаются с инфекцией краснухи. Многие дети страдают серьезными врожденными дефектами, в том числе глухотой, и рискуют родить мертвым.
Внешний вид
Сыпь при краснухе начинается на лице и быстро распространяется на грудь, спину и конечности. Он начинается через две-три недели после заражения и исчезает в течение нескольких дней.Сыпь, как и при кори, имеет пятна от розового до красного, почти всегда плоские, которые часто вместе образуют однородный красный пятнистый вид.
Диагностика
Врачи диагностируют краснуху у детей и взрослых пациентов с анамнезом и физическим осмотром. Краснуха, в отличие от кори, обычно вызывает опухание лимфатических узлов за шеей и ушами в дополнение к опуханию лимфатических узлов в передней части шеи. Сыпь при краснухе также имеет решающее значение для диагностики, а также для сбора анамнеза.У детей может быть невысокая температура, у некоторых может наблюдаться тошнота и покраснение глаз. Беременные женщины проходят простой анализ крови на иммунитет к краснухе, поскольку инфекция во время беременности может вызывать деформации и угрожать жизни будущего ребенка. Иногда пациенты проходят тестирование на последовательность генов самого вируса в неясных случаях.
Лечение
Лечение краснухи у взрослых, детей и младенцев — поддерживающая терапия, в первую очередь прием жидкости, и отдых. Для инфицированных, в том числе новорожденных, рекомендуется ограничить контакты с людьми, не имеющими иммунитета, в течение одной недели.Однако лучшее лечение — это профилактика. Иммунизация против краснухи проводится в сочетании с вакцинами против кори, эпидемического паротита и краснухи. Одна доза дает 95% пациентов пожизненный иммунитет к инфекции краснухи.
Прогноз
Взрослые и дети младенческого возраста, инфицированные краснухой, обычно имеют легкое заболевание и обычно выздоравливают менее чем через неделю после появления сыпи. Однако нерожденные дети в первом триместре роста подвергаются серьезному риску и могут страдать от синдрома врожденной краснухи, который включает нарушения слуха, во многих случаях глухоту, пороки сердца и заболевания щитовидной железы.До разработки вакцины в 1960-х годах около 0,5% новорожденных во всем мире имели ту или иную степень синдрома врожденной краснухи. Эти врожденные дефекты обычно необратимы.
Стафилококковое ожоговое заболевание кожи или «четвертое заболевание»
Большинство современных медицинских учебников не упоминают болезнь Дюка или другие упоминания о четвертой болезни. Это состояние упоминается в медицинских пустяках и в значительной степени было заменено, но оно включено здесь для справки. Он может представлять собой стафилококковый синдром ошпаренной кожи , который вызван инфекцией стафилококковыми бактериями и выбросом токсина в кровоток человека.
Внешний вид
Сыпь обычно наблюдается у младенцев и начинается с покраснения вокруг рта, которое затем покрывает большую часть тела в течение 2 дней и может быть болезненным. Легкое надавливание пальцем из стороны в сторону на очаги поражения приводит к смещению слоев кожи, эпидермиса из дермы, что врачи называют положительным признаком Никольского. Часто поражения становятся пузырями, заполненными жидкостью. Волдыри лопнут и начнут шелушиться.В течение 7-10 дней кожа улучшается и заживает без длительных рубцов. Вторичные бактериальные инфекции поражений могут привести к рубцеванию. На слизистых оболочках сыпи никогда не бывает.
Диагностика
Врачи клинически диагностируют стафилококковые инфекции кожи, как правило, на основании анамнеза и физического осмотра. При необходимости посев крови и биопсия кожи пораженных участков могут подтвердить диагноз.
Лечение
Пациентам детского возраста требуется поддерживающая терапия и искоренение первичной инфекции.Поддерживающие меры включают регидратацию и жаропонижающие препараты, включая ацетаминофен (тайленол). Внутривенное лечение антибиотиками включает нафциллин, оксациллин или ванкомицин. Клиндамицин также иногда используется из-за его ингибирования стафилококковых токсинов, основного фактора синдрома ожоговой кожи.
Прогноз
Дети хорошо выздоравливают при поддерживающей терапии и антибиотиках. Большинство детей полностью выздоравливают в течение 10 дней.
Сыпь в паху — симптомы, причины, лечение
Сыпь — это изменение кожи, которое может включать неровности, изменение цвета, зуд, дискомфорт и кожные язвы.Сыпь, поражающая пах, может ограничиваться паховой областью или другими частями тела. Так называемые детские болезни, такие как ветряная оспа, пятая болезнь, корь, розеола и краснуха, могут вызывать генерализованную сыпь, которая может распространяться на пах, а также менингококковый менингит (инфекция или воспаление мешка вокруг головного и спинного мозга). Аллергические реакции и контактный дерматит также являются причинами местных или генерализованных высыпаний, которые могут поражать пах.
Кожные заболевания, такие как экзема, псориаз и себорейный дерматит, могут вызывать красные или серебряные чешуйчатые высыпания в различных областях, включая пах.Область паха — теплая, затененная и влажная область — идеальная среда для роста микробов. Здесь могут процветать грибковые инфекции кожи.
Красные или коричневатые чешуйчатые высыпания в паху также могут возникать при таких инфекциях, как tinea cruris (зуд спортсмена) и эритразма (бактериальная инфекция, обнаруживаемая в складках кожи), или при воспалительных состояниях, таких как опрелости (воспаление кожи в складках кожи). Tinea cruris, грибковая инфекция, которую иногда называют «зудом» или «стригущим лишаем в паху», также может вызывать паховую сыпь.Люди, у которых есть tinea cruris, также могут иметь микоз стопы или стригущий лишай.
Другие воспалительные состояния, которые могут вызывать сыпь в паху, включают болезнь Кавасаки (состояние, вызывающее воспаление кровеносных сосудов у детей) и узловатую эритему (воспалительное заболевание, вызывающее красные узелки на коже).
Некоторые инфекции, которые могут передаваться половым путем, приводят к высыпаниям в паху, включая ВИЧ, сифилис, чесотку, Phthirus pubis (лобковые вши) и контагиозный моллюск (вирусная инфекция).Высыпания из-за ВИЧ-инфекции и сифилиса, как правило, представляют собой красноватые или коричневые бугорки и могут включать пустулы (пузыри, заполненные гноем). Высыпания, связанные с чесоткой и лобковыми вшами, как правило, образуют корки от царапин. Сыпь, связанная с контагиозным моллюском, состоит из небольших безболезненных бугорков телесного цвета, которые часто имеют центральную пробку из белого воскообразного материала. При выявлении этих причин сыпи в паху следует уведомить половых партнеров и провести соответствующее лечение. Опоясывающий лишай, который является реактивацией вируса, вызывающего ветряную оспу, представляет собой болезненную волдыри, которая обычно возникает на одной стороне тела на ограниченном участке.Это может произойти в паху.
Есть несколько веских причин, чтобы немедленно обратитесь за медицинской помощью. если у вас появится сыпь в паху, включая возможность распространения сыпи на других или серьезных осложнений. Также рекомендуется незамедлительная медицинская помощь, чтобы убедиться, что основное состояние можно оценить и вылечить. В некоторых случаях сыпь в паху может быть вызвана состояниями, которые могут иметь серьезные или даже опасные для жизни осложнения. Немедленно обратитесь за медицинской помощью (позвоните 911) , если у вас высокая температура (выше 101 градуса по Фаренгейту) или изменение уровня сознания или активности вместе с сыпью в паховой области.
Какая у меня сыпь? Изображения и описания 21 типа сыпи
Распространенные высыпания с изображениями и описаниями
Есть много разных видов высыпаний. Некоторые из них легкие, а некоторые потенциально опасны для жизни. Здесь мы рассмотрим различные высыпания и воспользуемся фотографиями, чтобы помочь вам определить разницу между ними.
Только врач может диагностировать вашу сыпь, поэтому, если она у вас есть, крайне важно обратиться за медицинской помощью, поскольку это может быть признаком основного заболевания.Вы можете обратиться к врачу по поводу сыпи, не выходя из дома, записавшись на прием через Интернет в PlushCare. Все наши врачи являются выпускниками 50 лучших медицинских школ США и хорошо обучены лечению высыпаний в Интернете.
Наши врачи первичного звена являются доступной альтернативой дерматологам и могут помочь вам получить необходимое лечение.
Запись на прием от 20 долларов.
Воспользуйтесь нашей программой проверки стоимости, чтобы узнать, сколько вы заплатите
Проверить мою стоимость97% заболеваний успешно излечиваются при первом посещении.
Чтобы получить наилучшее лечение, рекомендуется отправить врачу фотографии своей сыпи до приема на прием, чтобы он мог поставить диагноз и предоставить вам план лечения. Это легко сделать через приложение PlushCare или даже по электронной почте после записи на прием.
Вот изображения и описания 21 вида высыпаний.
[подпись: Авторство: Предоставлено Колмом Андерсоном через Wikimedia Commons, CC BY-SA 2.5]Целлюлит — это инфекция, вызываемая бактериями, обычно стрептококком или стафилококком, проникающими через трещину или разрыв на коже.Он также может проникать через участки сухой, шелушащейся или опухшей кожи.
Целлюлит вызывает красную, болезненную, нежную, горячую, опухшую кожу и может сопровождаться, а может и не сопровождаться выделением жидкости, волдырями, красными пятнами или ямочками на коже. Это может быстро распространяться. Обычно это сыпь на голенях, но также может проявляться сыпь на руках, лице и других местах.
Тяжелая инфекция может вызвать жар, озноб и красные полосы. Инфекция может распространяться на лимфатические узлы и кровоток, поэтому целлюлит требует немедленной медицинской помощи, поскольку он может стать опасным для жизни.
Если у вас есть симптомы целлюлита с повышенной температурой или быстро меняющейся сыпью, немедленно обратитесь за медицинской помощью.
Ветряная оспа — это вирус, вызывающий зудящие, красные, заполненные жидкостью волдыри по всему телу, сопровождающиеся лихорадкой, болями в теле, болью в горле и потерей аппетита через 10–21 день после контакта с вирусом. Это очень заразно, пока все волдыри не покроются коркой, и обычно длится от пяти до 10 дней.
Дети, заболевшие ветряной оспой, не должны посещать школу, чтобы не передать ее другим детям.
Обратитесь к врачу, если сыпь распространяется на один или оба глаза; сыпь становится очень красной, теплой или нежной; сыпь сопровождается головокружением, спутанностью сознания, учащенным сердцебиением, одышкой, тремором, потерей координации мышц, ухудшением кашля, рвотой, ригидностью шеи или лихорадкой выше 102 ° F; или если кто-либо в семье имеет иммунодефицит или моложе 6 месяцев.
Сегодня существует безопасная и эффективная вакцина, которая может предотвратить ветряную оспу.
Контактный дерматит — это сыпь, которая появляется в течение от нескольких часов до нескольких дней после контакта вашей кожи с аллергеном или раздражителем.Сыпь имеет видимую границу в том месте, где ваша кожа контактировала с причиняющим вред веществом. Ваша кожа будет зудящей, красной, сырой или чешуйчатой, а также на ней могут появиться волдыри, которые мокнут, сочатся или становятся твердыми. Хотя это не заразно и не опасно для жизни, оно может сделать вас довольно несчастным.
Вы должны попытаться определить причину вашей реакции и избегать ее в будущем, чтобы предотвратить появление контактного дерматита в будущем. После избавления от предмета, вызвавшего контактный дерматит, может пройти от двух до четырех недель, прежде чем сыпь исчезнет.Тем временем прохладные влажные компрессы и кремы от зуда могут помочь облегчить симптомы.
Сыпь от подгузников — это распространенная форма воспаления кожи, которая возникает на участках тела, контактирующих с подгузником. Кожа может выглядеть влажной, красной или раздраженной и может казаться теплой на ощупь. Больные младенцы часто суетятся во время смены подгузников.
Зудящая сыпь на ягодицах — обычная сыпь для младенцев и детей ясельного возраста, хотя она может поразить любого, кто носит подгузник, и обычно возникает из-за того, что они слишком много времени проводят в грязных подгузниках.хотя это также может быть вызвано натиранием и повышенной чувствительностью кожи.
Сыпь от опрелостей обычно можно лечить в домашних условиях сушкой на воздухе, более частой сменой подгузников и использованием мазей. Если появилась сыпь, обратитесь к врачу:
.- Серьезно или необычно
- Становится хуже
- Кровотечение, зуд или выделения
- Сопровождается лихорадкой
Лекарственная аллергия вызывает сыпь, которая может появиться через несколько дней или даже недель после приема лекарства. Это вызывает легкую зудящую красную сыпь и может сопровождаться лихорадкой, расстройством желудка и небольшими красными или пурпурными пятнами на коже.
Потенциально опасные для жизни симптомы могут включать крапивницу, учащенное сердцебиение, отек, зуд и затрудненное дыхание.
Если у вас есть симптомы лекарственной аллергической реакции, вам следует немедленно обратиться за медицинской помощью.
Экзема, также известная как атопический дерматит, выглядит как белые или желтые чешуйчатые участки кожи, которые могут отслаиваться. Внутри сыпи может произойти выпадение волос, а эта область может быть зудящей, красной, жирной или жирной. Экзема обычно поражает людей, страдающих астмой или аллергией.Хотя это чаще встречается у детей, это может случиться с людьми любого возраста.
Нет лекарства от экземы, однако меры по уходу за собой, такие как отказ от мыла, регулярное увлажнение и нанесение лечебных кремов или мазей, могут облегчить зуд и предотвратить новые вспышки.
Пятая болезнь, также известная как «болезнь пощечины», представляет собой вирусную инфекцию, вызывающую ярко-красную круглую сыпь на щеках, плечах и ногах, а также головную боль, усталость, низкую температуру, боль в горле, насморк и т. Д. понос или тошнота.
У детей чаще появляется эта сыпь с кружевным рисунком, которую легче увидеть после горячей ванны или душа. Пятое заболевание обычно протекает в легкой форме у детей, но у беременных женщин или людей с ослабленной иммунной системой может протекать более тяжелая форма. Пятое заболевание у беременных, например, может вызвать опасную для жизни анемию у будущего ребенка.
[Подпись: Авторство: Маслеша через Wikimedia Commons, CC BY-SA 4.0]
Симптомы укусов блох появляются сразу после укусов блох.Зудящая красная шишка обычно окружена ореолом и часто появляется скоплениями на голенях и ступнях.
Блохи быстро размножаются, особенно в домах с домашними животными, и от них бывает трудно избавиться, иногда требуя помощи профессионального истребителя. Укусы блох пройдут без лечения, но только устранение блох из дома может предотвратить укусы в будущем. Блохи не умеют летать, но если бы они были людьми, они могли бы одним прыжком перепрыгивать небоскребы
[Подпись: Атрибуция: KlatschmohnAcker через Wikimedia Commons, CC BY-SA 3.0]
Болезнь рук, ног и рта — это легкая заразная вирусная инфекция, которая обычно поражает детей в возрасте до пяти лет. Это может вызвать красные пятна, плоские или выступающие на ладонях рук, подошвах ног и, возможно, в области ягодиц или гениталий, а также болезненные красные волдыри во рту, на языке и деснах.
Лихорадка часто является первым признаком болезни рук, ног и рта, появляющимся через три-шесть дней после контакта с вирусом. Язвы во рту появляются через день или два, а через день или два после этого появляется сыпь на руках и ногах.
Заболевания рук, ног и рта обычно протекают в легкой форме. Вашему ребенку следует обратиться к врачу, если язвы во рту мешают питью или если симптомы ухудшатся через несколько дней.
[Подпись: Авторство: Джеймс Хейлман, доктор медицины, через Wikimedia Commons, CC BY-SA 3.0]
Импетиго — это заразная бактериальная инфекция, которая часто встречается у младенцев и детей. Раздражающая сыпь с пузырями, заполненными жидкостью, которые легко лопаются и образуют корку медового цвета, часто появляется вокруг носа, рта и подбородка.
Антибиотики обычно рекомендуются для предотвращения передачи импетиго другим людям. Детей следует не пускать в школу до тех пор, пока они не перестанут быть заразными, что обычно происходит примерно через 24 часа после начала приема антибиотика.
[Подпись: Атрибуция: Дон Су Ким, производная работа: Natr (обсуждение) через Wikimedia Commons, CC BY 2.0]Болезнь Кавасаки обычно поражает детей в возрасте до пяти лет. Это может вызвать красный опухший «клубничный» язык; высокая температура; опухшие, красные ладони и подошвы стоп; увеличение лимфатических узлов; и налитые кровью глаза.
Хотя обычно оно проходит само по себе, оно может привести к аневризме коронарной артерии как осложнению, которое может быть фатальным.
Если у вас или у вашего близкого проявляются симптомы болезни Кавасаки, немедленно обратитесь за медицинской помощью.
Симптомы кори, респираторной вирусной инфекции, включают жар, боль в горле, красные или слезящиеся глаза, потерю аппетита, кашель и насморк с красной сыпью, которая распространяется с лица вниз по телу через несколько дней после остальной части тела. симптомы начинаются.Маленькие красные пятна с сине-белыми центрами также могут появиться во рту.
Корь может быть очень серьезным заболеванием и все еще убивает около 100 000 человек в год, в основном детей в возрасте до пяти лет.
Хотя раньше корь была обычным явлением, ее почти всегда можно предотвратить, сделав прививку от кори. Согласно CDC, «Лучшая защита от кори — это вакцина против кори, паротита и краснухи (MMR). Вакцина MMR обеспечивает длительную защиту от всех штаммов кори. Для наилучшей защиты вашему ребенку необходимы две дозы вакцины MMR: первая доза в возрасте от 12 до 15 месяцев и вторая доза в возрасте от 4 до 6 лет.
[Подпись: Атрибуция: Пользователь: Остров Среды (английская Википедия) через Wikimedia Commons, CC BY-SA 3.0]Псориаз — это процесс, ускоряющий жизненный цикл клеток кожи, который вызывает появление чешуйчатых, серебристых, резко очерченных участков кожи, которые обычно расположены на коже черепа, локтях, коленях и пояснице. Пятна зудят и могут быть болезненными.
От псориаза нет лекарства, и это хроническая проблема, которая может приходить и уходить. Лечение направлено на замедление жизненного цикла клеток кожи.Могут помочь изменения в образе жизни, такие как увлажнение, отказ от курения и управление стрессом.
Стригущий лишай получил свое название от характерной формы сыпи и не имеет ничего общего с глистами. Это вызвано грибком и создает зудящие круглые чешуйчатые высыпания с приподнятым краем и здоровой кожей в середине кольца.
Тот же грибок, который вызывает стригущий лишай, также вызывает зуд у спортсменов и микоз. Для лечения стригущего лишая необходимы противогрибковые кремы или лекарства.
[Подпись: Авторство: tomasz przechlewski через Flickr, CC BY 2.0]Розацеа — хроническая кожная проблема без известной причины, которая приводит к повторяющимся циклам увядания и рецидивов, которые могут быть вызваны острой пищей, алкоголем, солнечным светом, стрессом и кишечными бактериями Helicobacter pylori. Существует четыре различных подтипа, каждый со своим набором симптомов.
Общие симптомы розацеа включают покраснение лица; приподнятые, красные шишки; сухая кожа; и чувствительность кожи.
[Подпись: Атрибуция: Steschke через Wikimedia Commons, CC BY-SA 3.0]Чесотка — это заразное кожное заболевание с кожным зудом, вызванное заражением микроскопическим клещом Sarcoptes scabiei, который живет в вашей коже и проникает в нее, где откладывает яйца. Появление симптомов может занять от четырех до шести недель.
Симптомы включают очень зудящую сыпь, которая может быть прыщавой, чешуйчатой или состоять из крошечных волдырей, а также выступающих белых или телесных линий.
Скарлатина — это инфекция, вызванная бактериями Streptococcus группы А, которая включает ярко-красную сыпь, покрывающую все тело (кроме рук и ног) и проявляющуюся во время или вскоре после приступа стрептококковой ангины.Красные неровности сыпи настолько грубые, что могут казаться наждачной бумагой. Скарлатина также вызывает ярко-красный цвет языка.
Скарлатина чаще всего встречается у детей от пяти до 15 лет. Обычно эффективны антибиотики, но при отсутствии лечения скарлатина может привести к более серьезным заболеваниям, поражающим сердце, почки и другие части тела.
[Подпись: Авторство: Кейн Тринквассер через Wikimedia Commons, CC BY-SA 3.0]Себорейная экзема или дерматит — это тип экземы, который обычно поражает кожу головы, хотя может поражать уши, нос или рот.Это выглядит как белые или желтые чешуйчатые участки кожи, которые отслаиваются или вызывают стойкую перхоть. Пораженные участки кожи могут быть красными, зудящими, жирными или жирными, а также может наблюдаться выпадение волос. Когда это случается с младенцами, его называют колпаком для детской кроватки.
Себорейный дерматит может пройти без лечения, но он также может не поддаваться лечению или возвращаться. Ежедневная очистка этой области мягким мылом или шампунем может уменьшить жирность и отмершие клетки кожи.
[Подпись: Авторство: melvil через Wikimedia Commons, CC BY-SA 4.0]Опоясывающий лишай вызывает сыпь, состоящую из скоплений наполненных жидкостью пузырей, которые легко лопаются и выделяют жидкость. Сыпь очень болезненна и может вызывать жжение, покалывание или зуд даже при отсутствии волдырей. Сыпь в виде полосок обычно появляется на туловище, но иногда и на других частях тела, включая лицо. Сыпь может сопровождаться низкой температурой, ознобом, головной болью или утомляемостью.
Вирус ветряной оспы вызывает ветряную оспу, затем находится в состоянии покоя. Спустя много лет он может снова активироваться в виде опоясывающего лишая.
[Подпись: Авторство: Medicalpal через Wikimedia Commons, CC BY-SA 4.0]СКВ — это аутоиммунное заболевание, проявляющееся различными симптомами и поражающее несколько систем и органов организма. СКВ часто сопровождается классической сыпью на лице в форме бабочки, переходящей от щеки к щеке над носом, которая может проявляться или усиливаться на солнце.
Другие симптомы могут включать широкий спектр симптомов со стороны кожи и слизистых оболочек, от сыпи до язв.
Укус клеща может вызвать боль или отек в пораженной области с сыпью, чувством жжения, волдырями или затрудненным дыханием.Клещи могут оставаться прикрепленными в течение длительного времени, а укусы обычно не появляются группами.
Укусы клещей вызывают большую озабоченность тем, что они могут вызывать широкий спектр заболеваний, включая болезнь Лайма и пятнистую лихорадку Скалистых гор.
Если вас укусил клещ, немедленно удалите его, стараясь вынуть всю голову, а не только тело, и обратитесь за помощью к своему врачу.
Не замечаете своей сыпи?
Если вы не видите своей сыпи на фотографиях выше и ищете диагноз, мы рекомендуем записаться на видео-прием к врачу PlushCare.Врач осмотрит вашу сыпь и предложит вам официальный диагноз и план лечения.
Сыпь может иметь множество различных причин. Общие причины высыпаний включают:
- Контакт с чем-то, что вызывает аллергическую или иную неблагоприятную реакцию, например, с мылом, стиральным порошком, косметическими продуктами, латексом, резиной, резинкой, краской на одежде или ядовитыми растениями
- Лекарства
- Укусы насекомых
- Аутоиммунные заболевания
- Грибковые инфекции
- Раздражение кожи
- Бактериальные инфекции
- Заражение клещами
- Вирусные инфекции
Многие легкие высыпания можно лечить в домашних условиях.Чтобы уменьшить дискомфорт и ускорить заживление, попробуйте следующее:
- Используйте мягкое мыло и очищающие средства без запаха.
- Вымойте кожу и волосы теплой водой вместо горячей.
- Вытрите высыпание насухо, а не втирайте его.
- По возможности старайтесь не покрывать высыпания. Они лучше заживают, когда могут дышать.
- Прекратите использовать новые продукты, которые могли вызвать сыпь
- Избегайте царапин — это может привести к потенциально серьезным инфекциям
- Зудящие высыпания можно успокоить кремом с гидрокортизоном или лосьоном с каламином
- Примите овсяную ванну
- Боли, отпускаемые без рецепта такие средства, как ацетаминофен (тайленол) или ибупрофен (мотрин), могут помочь облегчить незначительную боль, связанную с сыпью.
- Боль в суставах
- Боль в горле
- Небольшая температура выше 100,4 ° F
- Красные полосы или болезненность
- Недавний укус клеща или животного
- Усиливающаяся боль или изменение цвета сыпи
- Стеснение или зуд в горле
- Проблемы с дыханием
- Отек лица или конечностей
- Высокая температура
- Путаница
- Головокружение
- Сильная боль в голове или шее
- Рвота или диарея
Что можно ожидать во время приема, выясняя тип и причину сыпи
Ваш врач осмотрит сыпь и спросит вас о:
- Когда появилась сыпь и как она прогрессировала
- Ваша история болезни
- Ваша диета
- Какие продукты или лекарства вы недавно начали использовать
- Ваша гигиена
Хотя только медицинский работник может диагностировать причину вашей сыпи, Надеюсь, теперь у вас есть больше информации о том, что вызывает у вас зуд.
Помните, что лучшие онлайн-врачи PlushCare доступны для приема в тот же день и могут лечить вашу сыпь, не выходя из дома.
Подробнее о высыпаниях
Сыпь от вакцины против кори — Новости здоровья потребителей
Что такое сыпь от вакцины против кори?
Это сыпь, которая появляется примерно у 5 процентов людей, вакцинированных от кори (rubeola). Сыпь немного похожа на ту, что вызвана самой болезнью: красные точки на груди и шее.Иногда они могут превращаться в бугорки, а в редких случаях могут распространяться на остальную часть тела вашего ребенка. Сыпь обычно появляется примерно через 10 дней после вакцинации вашего ребенка, но иногда появляется уже на третий или уже на 28-й день. Это может сопровождаться умеренной лихорадкой. Поскольку вакцина обычно вводится в сочетании с вакцинами против паротита и краснухи (немецкая корь) в смеси, известной как MMR, она также может вызывать легкие симптомы паротита и краснухи: отек желез под ушами или лососевого цвета. сыпь.
Причина этого?
Сыпь — реакция на вакцину, содержащую живые, но ослабленные вирусы. Никто не знает, почему у одних детей появляется сыпь, а у других — нет.
Что я могу с этим поделать?
Нет лечения. Сыпь от прививок совершенно безвредна и не заразна. Он исчезнет в течение нескольких дней. Если у вашего ребенка жар, его может успокоить ацетаминофен.
Когда мне следует вызывать врача?
Если сыпь появляется сразу или в течение четырех-восьми часов после прививки от кори, немедленно обратитесь к врачу; у вашего ребенка может быть тяжелая аллергическая реакция.
Так как сочетание сыпи и лихорадки может возникать при различных заболеваниях или инфекциях, обратитесь к педиатру, если у вашего ребенка есть эта комбинация, если пятна сыпи крошечные или темно-красные, если пятна не бледнеют (становятся белыми) когда вы оказываете на них давление или если он выглядит необычно больным.
Если у вашего ребенка появляются другие симптомы аллергической реакции, включая затрудненное дыхание, отек губ и сильную слабость, позвоните в службу 911: это могут быть признаки анафилактического шока, опасного для жизни состояния.Эти типы реакций на вакцину чрезвычайно редки, но требуют немедленной медицинской помощи.
Дополнительные ресурсы
Роберт Х. Пантелл, доктор медицины, Джеймс Фрайс, доктор медицины, Дональд М. Викери, доктор медицины, Уход за ребенком: иллюстрированное руководство по полному медицинскому обслуживанию для родителей . Da Capo Press. 2005 г.
Список литературы
Министерство здравоохранения и социальных служб США, Центры по контролю и профилактике заболеваний, Национальная программа иммунизации.Возможные побочные эффекты вакцин. http://www.cdc.gov/vaccines/vac-gen/side-effects.htm#mmrv
Фонд Немур, KidsHealth.org. Корь. http://kidshealth.org/parent/infections/lung/measles.html
Сыпь, 11 лет и младше
Есть ли у вашего ребенка сыпь?
Сколько тебе лет?
Менее 3 месяцев
Менее 3 месяцев
От 3 до 5 месяцев
От 3 до 5 месяцев
От 6 месяцев до 3 лет
От 6 месяцев до 3 лет
От 3 до 11 лет
От 3 до 11 лет
12 лет и старше
12 лет и старше
Вы мужчина или женщина?
Почему мы задаем этот вопрос?
Медицинская оценка симптомов основана на имеющихся у вас частях тела.
- Если вы трансгендер или небинарный, выберите пол, который соответствует вашим частям тела (например, яичникам, семенникам, простате, груди, пенису или влагалищу), которые у вас сейчас в районе, где у вас наблюдаются симптомы .
- Если ваши симптомы не связаны с этими органами, вы можете выбрать свой пол.
- Если у вас есть органы обоих полов, вам, возможно, придется дважды пройти через этот инструмент сортировки (один раз как «мужские» и один раз как «женские»). Это гарантирует, что инструмент задает вам правильные вопросы.
Ваш ребенок укусил клеща?
Ваш ребенок был укушен или ужален насекомым или пауком?
Да
Укус или укус насекомого или паука
Нет
Укус или укус насекомого или паука
Ваш ребенок кажется больным?
Больной ребенок, вероятно, не будет вести себя нормально. Например, ребенок может быть намного суетливее, чем обычно, или не хотеть есть.
Как вы думаете, насколько болен ваш ребенок?Сильно болен
Ребенок очень болен (хромает и не реагирует)
Болен
Ребенок болен (сонливее, чем обычно, не ест и не пьет, как обычно)
Может ли ваш ребенок иметь тяжелую аллергическую реакцию?Это более вероятно, если ваш ребенок плохо реагировал на что-либо в прошлом.
Да
Возможна тяжелая аллергическая реакция (анафилаксия)
Нет
Возможна тяжелая аллергическая реакция (анафилаксия)
Появились ли крошечные красные или пурпурные пятна или синяки внезапно?Да
Внезапное появление красных или пурпурных пятен или синяков
Нет
Внезапное появление красных или пурпурных пятен или синяков
Чувствует ли ваш ребенок головокружение и головокружение, как будто он собирается упасть в обморок?
Для некоторых людей нормально чувствовать легкое головокружение, когда они впервые встают.Но все, что угодно, может быть серьезным.
Да
Чувствует слабость или головокружение
Нет
Ощущает слабость или головокружение
У вашего ребенка сейчас кровотечение?
Да
Ненормальное кровотечение в настоящее время присутствует
Нет
Ненормальное кровотечение в настоящее время присутствует
Есть ли красные полосы, отходящие от этой области, или вытекающий из нее гной?
У вашего ребенка диабет, ослабленная иммунная система или какие-либо хирургические инструменты в этом районе?«Оборудование» включает в себя такие вещи, как искусственные суставы, пластины или винты, катетеры и медицинские насосы.
Да
Диабет, проблемы с иммунитетом или хирургическое оборудование в зоне поражения
Нет
Диабет, проблемы с иммунитетом или хирургическое оборудование в зоне поражения
Считаете ли вы, что сыпь могла быть вызвана злоупотреблением или пренебрежением?
Да
Сыпь может быть вызвана жестоким обращением или небрежным обращением
Нет
Сыпь может быть вызвана жестоким обращением или небрежностью
Как вы думаете, у вашего ребенка жар?
Вы измеряли температуру вашего ребенка?
Это единственный способ убедиться, что у ребенка этого возраста нет температуры.Если вы не знаете температуру, безопаснее всего предположить, что у ребенка высокая температура, и его нужно осмотреть врачу. Любая проблема, вызывающая жар в этом возрасте, может быть серьезной. Ректальная температура является наиболее точной. Также можно измерить температуру в подмышечных впадинах.
Это 38 ° C (100,4 ° F) или выше при ректальном приеме?
Это подмышечная температура 37,5 ° C (99,5 ° F) или выше.
Да
Температура не менее 38 ° C (100,4 ° F) при ректальном измерении
Нет
Температура не менее 38 ° C (100.4 ° F) ректально
Как вы думаете, у вашего ребенка жар?
Вы измеряли температуру вашего ребенка?
Насколько высока температура? Ответ может зависеть от того, как вы измерили температуру.Высокая: 40 ° C (104 ° F) или выше, орально
Высокая температура: 40 ° C (104 ° F) или выше, орально
Умеренная: от 38 ° C (100,4 ° F) до 39,9 ° C (103,9 ° F), перорально
Умеренная лихорадка: от 38 ° C (100,4 ° F) до 39,9 ° C (103,9 ° F), перорально
Легкая: 37,9 ° C (100,3 ° F) или ниже, перорально
Легкая лихорадка: 37.9 ° C (100,3 ° F) или ниже, орально
Как вы думаете, насколько высока температура?Умеренная
По ощущениям лихорадка умеренная
Легкая или низкая
По ощущениям лихорадка легкая
Как долго у вашего ребенка была лихорадка?
Менее 2 дней (48 часов)
Лихорадка менее 2 дней
От 2 дней до менее 1 недели
Лихорадка более 2 дней и менее 1 недели
1 неделя или дольше
Лихорадка в течение 1 недели и более
Есть ли у вашего ребенка сыпь, похожая на солнечный ожог?
У вашего ребенка проблемы со здоровьем или он принимает лекарства, ослабляющие его или ее иммунную систему?Да
Заболевание или лекарство, вызывающее проблемы с иммунной системой
Нет
Заболевание или лекарство, вызывающее проблемы с иммунной системой
Есть ли волдыри при сыпи?
Покрывает ли сыпь:
Сыпь, покрывающая большую часть тела, присутствует на обеих сторонах тела и на большей части ног, рук, спины или живота.Сыпь на одном участке может быть всего лишь одним небольшим пятном. Или это могут быть два или три небольших пятна, покрывающих небольшую площадь.
Большая часть тела?
Сыпь по всему телу
Или в одном месте?
Сыпь в одной части тела
Является ли сыпь красной шелушащейся сыпью, оставляющей очень большие участки сыпью и сочащейся жидкостью?
Да
Красная шелушащаяся сыпь с большими участками, покрытыми кожными покровами и сочащейся жидкостью
Нет
Красная шелушащаяся сыпь на больших участках, сырых и сочащихся жидкостью
У вашего ребенка болит горло?
Некоторые заболевания могут вызывать сыпь и боль в горле.Возможно, вашему ребенку потребуется осмотр раньше, если у него есть и то, и другое.
Есть ли язвы или сыпь во рту, в носу или на глазах?
Да
Сыпь или язвы во рту, носу или глазах
Нет
Сыпь или язвы во рту, носу или глазах
Были ли у вашего ребенка язвы на коже более недели?
Да
Болезнь на коже более 1 недели
Нет
Болезнь на коже более 1 недели
Появилась ли у вашего ребенка новая сыпь в виде полосы или полоски только с одной стороны тела?
Да
Новая ленточная сыпь с одной стороны
Нет
Новая ленточная сыпь с одной стороны
Как вы думаете, может ли лекарство вызывать сыпь?Подумайте, появилась ли сыпь после того, как вы начали принимать новое лекарство или более высокую дозу лекарства.
Да
Лекарство может вызывать сыпь
Нет
Лекарство может вызывать сыпь
Сильный ли зуд?
«Тяжелая» означает, что вы царапаете так сильно, что порезаетесь или кровоточите.
Мешает ли зуд сну или нормальной деятельности более 2 дней?
Да
Зуд нарушает сон или нормальную деятельность более чем на 2 дня
Нет
Зуд нарушает сон или нормальную деятельность более чем на 2 дня
Выделяет ли сыпь выделения медового цвета, которые сохнут в корки и занимает площадь более 5.1 см (2 дюйма)?
Да
Дренаж медового цвета, высыхающий до корок и покрывающий более 5,1 см (2 дюйма)
Нет
Дренаж медового цвета, который при высыхании образует корки и покрывает более 5,1 см (2 дюйма)
У вашего ребенка сыпь была более 2 недель?
Да
Сыпь более 2 недель
Нет
Сыпь более 2 недель
Многие факторы могут повлиять на то, как ваше тело реагирует на симптом, и какой уход может вам понадобиться.К ним относятся:
- Ваш возраст . Младенцы и пожилые люди, как правило, быстрее заболевают.
- Общее состояние вашего здоровья . Если у вас есть такое заболевание, как диабет, ВИЧ, рак или болезнь сердца, вам, возможно, придется уделять больше внимания определенным симптомам и как можно скорее обратиться за помощью.
- Лекарства, которые вы принимаете . Некоторые лекарства и натуральные продукты для здоровья могут вызывать симптомы или усугублять их.
- Недавние события со здоровьем , такие как операция или травма.Подобные события могут впоследствии вызвать симптомы или сделать их более серьезными.
- Ваши привычки в отношении здоровья и образ жизни , такие как привычки в еде и физических упражнениях, курение, употребление алкоголя или наркотиков, половой анамнез и путешествия.
Попробуйте домашнее лечение
Вы ответили на все вопросы. Судя по вашим ответам, вы сможете решить эту проблему дома.
- Попробуйте домашнее лечение, чтобы облегчить симптомы.
- Позвоните своему врачу, если симптомы ухудшатся или у вас возникнут какие-либо проблемы (например, если симптомы не улучшаются, как вы ожидали).Вам может потребоваться помощь раньше.
Симптомы инфекции могут включать:
- Усиление боли, отека, тепла или покраснения в области или вокруг нее.
- Красные полосы, ведущие с территории.
- Гной вытекает из области.
- Лихорадка.
Если вы не уверены, высокая ли температура у ребенка, средняя или легкая, подумайте об этих проблемах:
С высокой температурой :
- Ребенку очень жарко.
- Это, вероятно, одна из самых высоких температур, которые когда-либо были у ребенка.
С средней лихорадкой :
- Ребенку тепло или жарко.
- Вы уверены, что у ребенка высокая температура.
При легкой температуре :
- Ребенку может стать немного тепло.
- Вы думаете, что у ребенка жар, но не уверены.
Определенные состояния здоровья и лекарства ослабляют способность иммунной системы бороться с инфекциями и болезнями.Вот некоторые примеры у детей:
- Заболевания, такие как диабет, муковисцидоз, серповидно-клеточная анемия и врожденные пороки сердца.
- Стероидные лекарства, которые используются для лечения различных заболеваний.
- Лекарства, принимаемые после трансплантации органов.
- Химиотерапия и лучевая терапия рака.
- Отсутствие селезенки.
Температура немного меняется в зависимости от того, как вы ее измеряете. Для детей до 11 лет здесь представлены диапазоны высокой, средней и легкой температуры в зависимости от того, как вы измерили температуру.
Перорально (внутрь) температура
- Высокая: 40 ° C (104 ° F) и выше
- Умеренная: от 38 ° C (100,4 ° F) до 39,9 ° C (103,9 ° F)
- Легкая: 37,9 ° C (100,3 ° F) и ниже
Температура сканера лба (височного) обычно на 0,3 ° C (0,5 ° F) — 0,6 ° C (1 ° F) ниже, чем температура полости рта.
Ухо или ректальная температура
- Высокая: 40,5 ° C (104,9 ° F) и выше
- Умеренная: от 38,5 ° C (101,3 ° F) до 40.4 ° C (104,7 ° F)
- Легкая: 38,4 ° C (101,1 ° F) и ниже
Подмышечная (подмышечная) температура
- Высокая: 39,8 ° C (103,6 ° F) и выше
- Умеренная : От 37,8 ° C (100 ° F) до 39,7 ° C (103,5 ° F)
- Легкая: 37,7 ° C (99,9 ° F) и ниже
Примечание: для детей младше 5 лет ректальная температура является наиболее точной. .
Внезапные крошечные красные или пурпурные пятна или внезапные синяки могут быть ранними симптомами серьезного заболевания или кровотечения.Есть два типа.
Петехии (скажем «пух-ти-ки-глаз»):
- Крошечные плоские красные или пурпурные пятна на коже или слизистой оболочке рта.
- Не белеют при нажатии на них.
- Диапазон от размера точечного наконечника до размера небольшой горошины, не вызывает зуда и боли.
- Может распространиться на большую часть тела в течение нескольких часов.
- Отличаются от крошечных плоских красных пятен или постоянно присутствующих родинок.
Purpura (скажите «PURR-pyuh-ruh» или «PURR-puh-ruh»):
- Внезапный сильный синяк, возникающий без ясной причины.
- Может быть в одном районе или повсюду.
- Отличается от синяков, которые появляются после того, как вы на что-то натолкнетесь.
Аномальное кровотечение означает любое сильное или частое кровотечение или любое кровотечение, которое не является нормальным для вас. Примеры аномального кровотечения включают:
- Носовые кровотечения.
- Вагинальное кровотечение, отличное от того, к которому вы привыкли (более сильное, частое, в другое время месяца).
- Ректальное кровотечение и кровавый стул.
- Кровянистая или розовая моча.
- Десны, которые легко кровоточат, когда вы едите или аккуратно чистите зубы.
Если у вас ненормальное кровотечение в одной части тела, важно подумать, не было ли кровотечение где-нибудь еще. Это может быть симптомом более серьезной проблемы со здоровьем.
Симптомы тяжелой аллергической реакции могут проявиться в течение нескольких минут после еды или контакта с аллергеном. Хотя симптомы обычно проявляются в течение 2 часов, в редких случаях временные рамки могут варьироваться до нескольких часов после воздействия. Не игнорируйте ранние симптомы. Когда начинается реакция, важно сразу же отреагировать.
Симптомы тяжелой аллергической реакции могут варьироваться от человека к человеку. У одного и того же человека могут быть разные симптомы каждый раз, когда у него возникает тяжелая аллергическая реакция.Симптомы могут включать любые из следующих:
- Кожа : крапивница, отек (лицо, губы, язык), зуд, тепло, покраснение
- Респираторные органы (дыхание) : кашель, хрипы, одышка, грудь боль или стеснение, стеснение в горле, хриплый голос, заложенность носа или симптомы сенной лихорадки (насморк, зуд в носу и слезотечение, чихание), проблемы с глотанием
- Желудочно-кишечный тракт (желудок) : тошнота, боль или судороги, рвота, диарея
- Сердечно-сосудистая система (сердце) : более бледный, чем обычно, цвет кожи / синий цвет, слабый пульс, обморок, головокружение или головокружение, шок
- Другое : тревога, чувство обреченности (ощущение, что что-то плохое вот-вот произойдет ), головная боль, спазмы матки, металлический привкус
Тяжелая реакция может иметь место и без крапивницы, поэтому обязательно обратите внимание на все признаки аллергической реакции.
Симптомы серьезного заболевания у ребенка могут включать следующее:
- Ребенок вялый и гибкий, как тряпичная кукла.
- Младенец вообще не реагирует на то, что его держат, трогают или разговаривают.
- Младенца трудно разбудить.
Симптомы серьезного заболевания могут включать:
- Сильная головная боль.
- Жесткая шея.
- Психические изменения, например чувство растерянности или снижение бдительности.
- Сильная усталость (до такой степени, что вам становится трудно функционировать).
- Трясущийся озноб.
Многие лекарства, отпускаемые по рецепту и без рецепта, могут вызвать сыпь. Вот несколько распространенных примеров:
- Антибиотики.
- АСК, ибупрофен (Адвил, Мотрин) и напроксен (Алив).
- Обезболивающие, например кодеин.
- Изъятие медикаментов.
Шок — это опасное для жизни состояние, которое может быстро возникнуть после внезапной болезни или травмы.
Младенцы и маленькие дети часто имеют несколько симптомов шока. К ним относятся:
- Обморок (потеря сознания).
- Сильная сонливость или трудности с пробуждением.
- Не отвечает, когда к нему прикасаются или говорят.
- Дыхание намного быстрее обычного.
- Действующий запутался. Ребенок может не знать, где он находится.
Ребенок, который сильно болен :
- Может быть вялым и гибким, как тряпичная кукла.
- Может вообще не реагировать на то, что вас обнимают, трогают или разговаривают.
- Может быть, трудно проснуться.
Ребенок, который болен (но не очень болен):
- Может быть более сонным, чем обычно.
- Запрещается есть и пить в обычном количестве.
Запишитесь на прием
Судя по вашим ответам, проблема не может быть улучшена без медицинской помощи.
- Запишитесь на прием к врачу в ближайшие 1-2 недели.
- Если возможно, попробуйте лечение в домашних условиях, пока вы ждете приема.
- Если симптомы ухудшатся или у вас возникнут какие-либо проблемы, позвоните своему врачу. Вам может потребоваться помощь раньше.
Обратитесь за помощью сегодня
Основываясь на ваших ответах, вам может скоро потребоваться медицинская помощь . Проблема, вероятно, не исчезнет без медицинской помощи.
- Позвоните своему врачу сегодня, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью сегодня.
- Если сейчас вечер, наблюдайте за симптомами и обращайтесь за помощью утром.
- Если симптомы ухудшаются, скорее обратитесь за помощью.
Обратитесь за помощью сейчас
На основании ваших ответов, вам может потребоваться немедленная помощь . Без медицинской помощи проблема может усугубиться.
- Позвоните своему врачу, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью в течение следующего часа.
- Вам не нужно вызывать скорую помощь, кроме случаев:
- Вы не можете безопасно передвигаться, ведя машину самостоятельно или попросив кого-нибудь отвезти вас.
- Вы находитесь в зоне с интенсивным движением транспорта или другими проблемами, которые могут замедлить работу.
Позвоните по телефону 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другую службу экстренной помощи сейчас .
Иногда люди не хотят звонить в службу 911.Они могут подумать, что их симптомы несерьезны или что они могут просто заставить кого-нибудь их водить. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь — это позвонить в службу 911, чтобы доставить вас в больницу.
Сыпь, возраст от 12 лет и старше
Укусы клещей
Укусы насекомых и укусы пауков
Обычная кожная сыпь | Everyday Health
Кожная сыпь — это опухшая, воспаленная или раздраженная область кожи.Кожная сыпь может включать неровности кожи, которые выглядят как прыщи или язвы; пятнистая, чешуйчатая или красная кожа; и зудящая или жгучая кожа. Аллергены, тепло и определенные заболевания (некоторые из них более серьезные, чем другие) могут вызывать подобные кожные реакции. Некоторые кожные высыпания возникают сразу же, в то время как другим требуется время, чтобы развиться. Некоторые, как правило, возникают на лице, а другие — на руках, ногах или торсе. Местоположение, внешний вид и цвет кожной сыпи — все это факторы, влияющие на правильный диагноз и правильное лечение.
Важно отметить, что слово « сыпь может означать множество вещей для множества разных людей», — говорит Уитни Хай, доктор медицины, директор дерматопатологии Медицинской школы Университета Колорадо в Денвере. и представитель Американской академии дерматологии. «Для дерматолога сыпь — чрезвычайно широкий термин, варьирующийся от заболевания соединительной ткани, такого как волчанка, до инфекций и чего-то очень очевидного» — например, после использования нового стирального порошка вы заметите покраснение и раздражение в подмышках; когда вы снова переключаетесь на старое моющее средство, оно исчезает.
Некоторые высыпания могут быть относительно безвредными, и с ними легко справиться дома, в то время как другие могут быть более проблематичными. Так как же узнать, когда обратиться к врачу за медицинской помощью? Изабела Джонс, доктор медицины, дерматолог из Центра дерматологии и ухода за кожей McLean в Маклине, Вирджиния, рекомендует обратиться за медицинской помощью, если также присутствуют какие-либо из следующих симптомов:
- Лихорадка, которая «может указывать на наличие инфекции, серьезную реакцию на нее. лекарство или ревматологическое заболевание », — говорит д-р.Джонс.
- Волдыри или открытые язвы на коже, рту или гениталиях. «Некоторые доброкачественные высыпания, такие как ядовитый плющ, могут вызвать появление небольших волдырей на коже. Однако во многих случаях волдыри и открытые язвы могут указывать на серьезное или опасное для жизни состояние, которое требует немедленного вмешательства », — отмечает она.
- Сыпь, болезненная, которая распространяется по всему телу или быстро распространяется.
- Сыпь, которая не исчезла при домашнем уходе.
Доктор Хай отмечает, что если вы чувствуете себя хорошо и это состояние не влияет на качество вашей жизни, можно попробовать разумные домашние средства, такие как крем с гидрокортизоном.Но если раздражение не проходит, каким бы безобидным оно ни казалось, рекомендуется проконсультироваться с врачом. «Обычно, если сыпь не исчезла в течение двух недель после начала домашнего ухода, рекомендуется обратиться за медицинской помощью», — говорит Джонс.
