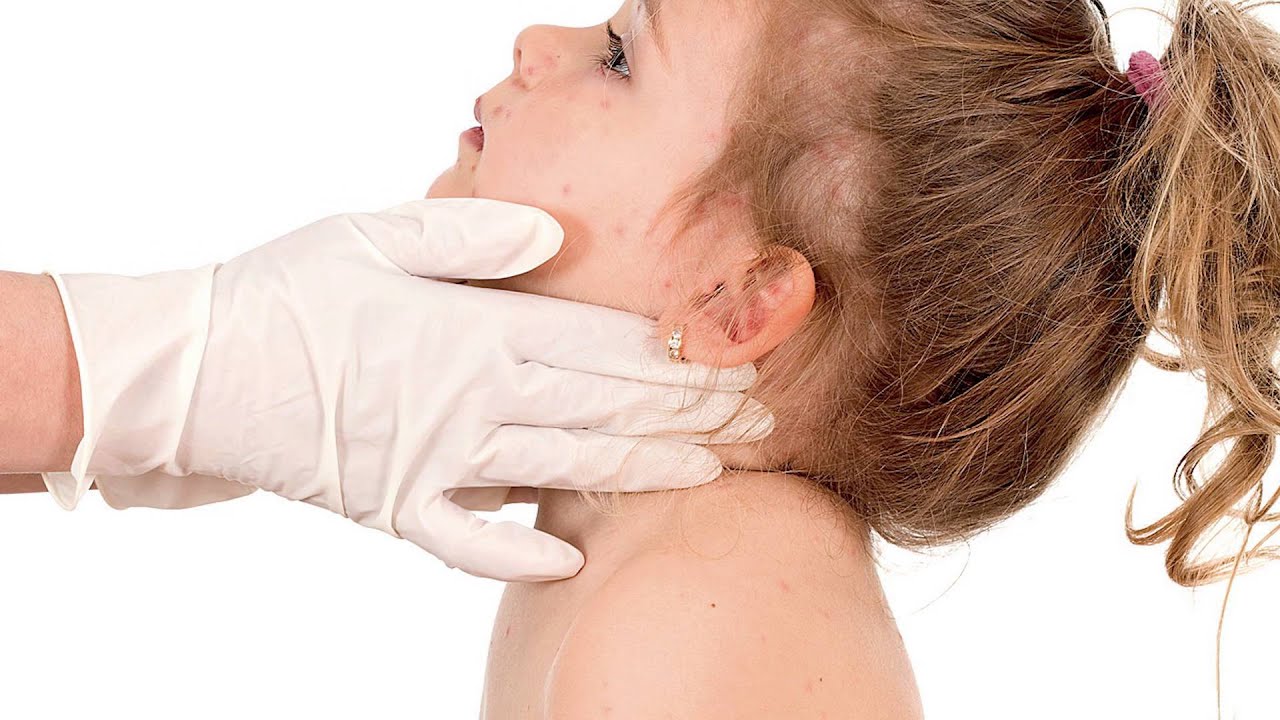
Краснуха — острое инфекционное заболевание
Возбудитель краснухи вирус, он малоустойчив во внешней среде: при температуре 37C в 90% вирус гибнет через 4 минуты, при 100C через 2 минуты, при ультрафиолетовом облучении вирус гибнет через 40 секунд.
Основными проявлениями краснухи является мелкопятнистая сыпь, кратковременный подъем температуры, множественное поражение лимфатических узлов. В большинстве случаев заболевание протекает легко.
Краснухой заболевают в основном дети и проявляется небольшим повышением температуры, легким недомоганием, катаральными явлениями в виде насморка, кашля, конъюнктивита (покраснение глаз). Симптомы развиваются одновременно или за 1-2 дня до появления сыпи розового цвета на разгибательных поверхностях рук и ног, вокруг суставов, на ягодицах и спине. Элементы сыпи представляют собой пятна бледно-розового или красного цвета диаметром 2-4 мм, круглые с ровными краями, не склонные к слиянию, без пигментации и шелушения. Через 2-3 суток сыпь бесследно исчезает.
У взрослых заболевание протекает тяжелее, симптомы интоксикации выражены ярче и более продолжительны. Чаще наблюдается воспаление суставов, могут возникнуть краснушные энцефалиты (воспаление мозга).
Источником заражения является больной человек, вирус
выделяется при чихании и кашле. Больной может быть источником заражения за несколько дней до первых признаков болезни, обычно за 5-7 дней до появления сыпи и в течение всего заболевания. Перенесенная краснуха сопровождается развитием пожизненной невосприимчивости к последующему заражению.
В чем же коварство этого заболевания?
Благодаря небольшим размерам вирус способен проникать через плаценту, что приводит к инфицированию плода и, в зависимости от срока.
беременности, может привести к прерыванию беременности, смерти плода или к рождению детей с внутриутробной краснушной инфекцией или синдромом врожденной краснухи. Известно, что риск развития врожденных дефектов составляет 80 — 90% при заболевании краснухой беременной женщины в первые 12 недель беременности. При тяжелом течении инфекции, не совместимой с жизнью плода, до 20% случаев краснухи в первые 8 недель беременности приводят к самопроизвольным абортам.
Заболевание беременных женщин краснухой после 36 недели беременности в 100% приводит к рождению детей с внутриутробной краснушной инфекцией или синдромом врожденной краснухи.
Сейчас имеется реальная возможность избежать всех страшных последствий, вызываемых краснухой. Это ВАКЦИНАЦИЯ.
Своевременно вакцинируя ваших дочерей в детстве, вы избегаете в дальнейшем этой коварной болезни, так как иммунизация дает стойкий иммунитет, обеспечивая защиту привитых на 95% и более. Но не стоит думать, что иммунизация рекомендована лишь девочкам! В Национальный календарь профилактических прививок внесена иммунизация против краснухи всех детей в возрасте 12 месяцев (первая прививка) и 6-ти лет (вторая прививка).
Во избежание нежелательных последствий во время беременности, в Национальный календарь проведения профилактических прививок также входит иммунизация против краснухи девушек 18-25 лет не болевших краснухой и не привитых ранее.
Если Вы заботитесь о своём здоровье и о своём будущем — примите правильное решение о проведении иммунизации Вашего ребёнка уже сейчас.
Краснуха: лекарства, используемые при лечении
Краснуха является вирусной инфекцией, при которой на теле появляется сыпь, сходная с сыпью при обычной кори.
Общие сведения
В отличие от кори, которая представляет собой серьёзное, зачастую угрожающее жизни заболевание, краснуха менее опасна.
Причины краснухи
Возбудителем заболевания является вирус краснухи, передающийся воздушно-капельным путём. Заразиться можно при контактах с больным человеком в течение определенного промежутка времени — неделя до и две недели после появления сыпи.
Симптомы
Лёгкая форма краснухи, как правило, не требует госпитализации. Ее проявление схожи с симптомами обычной простуды и включают головные боли, покраснение глаз. Характерным симптомом является сыпь в виде плоских розовых пятнышек, которая появляются прежде всего на лице, а потом переходит на тело и конечности. Обычно она исчезает в течение нескольких дней. В некоторых случаях, чаще у взрослых, возникает воспаление в суставах, сопровождающееся артралгиями.
В некоторых случаях увеличиваются лимфатические узлы за ушами и на шее.
Осложнения при краснухе
В случае заражения беременной женщины в первые месяцы беременности вероятность преждевременных родов (выкидышей) или рождения ребенка с пороками развития достигает 50%. К числу возможных пороков относятся:
- глухота;
- врождённые пороки сердца;
- задержки в умственном развитии;
- катаракта и другие пороки глаз;
- дефекты костной ткани;
- болезни крови;
- энцефалит.
Что можете сделать вы
Пейте как можно больше жидкости. Принимайте жаропонижающие препараты.
Чтобы предотвратить дальнейшее распространение вируса, оставайтесь дома, старайтесь не контактировать с беременными женщинами в течение недели до и двух недель после появления сыпи.
Если вы находитесь на ранних сроках беременности (первые три месяца) и не знаете, есть ли у вас иммунитет от краснухи или подозреваете, что заразились ею, срочно проконсультируйтесь с врачом.
Что может сделать врач при краснухе
Врач может госпитализировать вас или порекомендовать лечение на дому с максимальным ограничением контактов.
Если вы беременны, при подтверждении диагноза врач может предложить искусственный аборт.
Профилактические меры
Вакцинация проводится детям в возрасте 1 года, 6 и 12 лет, особенно девочкам. Как минимум за три месяца до беременности следует вакцинироваться взрослым женщинам, если они раньше не болели краснухой и не вакцинировались.
Внимание! Карта симптомов предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. Наш сайт не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Краснуха (немецкая корь) — Медицинский округ Южной Невады
Краснуха (немецкая корь) — относительно легкое трехдневное заболевание, которое редко приводит к осложнениям у детей. Однако, когда беременные женщины заболевают в течение первых нескольких месяцев беременности, они могут стать серьезными.
Однако, когда беременные женщины заболевают в течение первых нескольких месяцев беременности, они могут стать серьезными.
Вирус краснухи может стать причиной рождения детей с такими дефектами, как катаракта, глухота, пороки сердца и умственная отсталость, или же беременность может закончиться выкидышем.
Какие симптомы краснухи?
Краснуха обычно протекает в легкой форме с небольшим повышением температуры тела, отеком лимфатических узлов (особенно в области задней части шеи) и сыпью, которая сохраняется в течение трех дней.
У детей иногда могут отсутствовать симптомы, но у взрослых могут наблюдаться временные отеки и боли в суставах, субфебрильная температура, головная боль, слабость, насморк и красные глаза.
Как скоро появляются симптомы?
Симптомы обычно появляются через 14-17 дней после заражения, но могут появиться только через 21 день после заражения.
Как передается краснуха?
Вирус краснухи обнаруживается в носу и горле инфицированных людей. Прямой контакт с этими выделениями или воздействие кашля или чихания инфицированного человека может распространить болезнь.
Прямой контакт с этими выделениями или воздействие кашля или чихания инфицированного человека может распространить болезнь.
Как долго человек может передавать краснуху?
Люди, инфицированные краснухой, заразны примерно за неделю до высыпания и не менее четырех дней после высыпания.
Как диагностируется краснуха?
Врачи обычно назначают лабораторные анализы, чтобы определить, болен ли человек с симптомами краснухи, поскольку клинический диагноз краснухи часто бывает неточным.
Кто рискует заболеть краснухой?
Хотя краснуха чаще всего встречается у детей и молодых людей, заболевание может развиться у людей любого возраста. Было подсчитано, что каждый пятый молодой взрослый человек в США подвержен краснухе.
Краснуха особенно опасна для женщин, инфицированных в течение первых нескольких месяцев беременности, поскольку вирус может серьезно повредить плод.
Есть ли тест на иммунитет к краснухе?
Анализы крови используются для измерения количества антител к краснухе в крови человека. Если анализ показывает наличие антител к краснухе, человек невосприимчив. Если антитела к краснухе отсутствуют, человек не защищен от краснухи.
Если анализ показывает наличие антител к краснухе, человек невосприимчив. Если антитела к краснухе отсутствуют, человек не защищен от краснухи.
Безопасна ли вакцина против краснухи?
Вакцина против краснухи имеет отличные показатели безопасности. Отек лимфатических узлов в области шеи или сыпь могут возникнуть через одну-две недели после вакцинации против краснухи. Умеренная боль или скованность в суставах, продолжающаяся три дня, также может возникнуть через одну-три недели после укола.
Как можно предотвратить краснуху?
- Обеспечивая вакцинацию детей в соответствующем возрасте.
- Людей с краснухой следует отделять от людей без иммунитета. Это включает исключение из общественных мест, таких как детские сады, школы или работа.
- Контактные данные беременных женщин в первые месяцы беременности должны быть проверены на наличие инфекции или иммунитета, и их следует рекомендовать соответствующим образом.
- До замужества у всех женщин должны быть сданы анализы крови на иммунитет к краснухе, чтобы выявить предрасположенных женщин до беременности.
 Восприимчивым женщинам следует сделать иммунизацию и рекомендовать отложить беременность как минимум на три месяца после иммунизации.
Восприимчивым женщинам следует сделать иммунизацию и рекомендовать отложить беременность как минимум на три месяца после иммунизации. - Медицинские работники мужского и женского пола должны быть иммунизированы против краснухи, если они не могут предоставить доказательства иммунизации или заболевания.
В чем разница между краснухой (немецкой корью) и корью (rubeola)?
Краснуха (немецкая корь) — это легкая трехдневная инфекция, которая редко приводит к осложнениям у детей. Однако краснуха может вызывать врожденные деформации у детей, рожденных от матерей, инфицированных во время беременности.
Корь (rubeola) — серьезное заболевание, которое иногда называют «тяжелой», «красной» или «семидневной корью». Люди, инфицированные корью, часто страдают ушными инфекциями и / или пневмонией.
Где я могу получить больше информации?
Обратитесь к врачу или в отдел эпидемиологии Южного Невады по телефону (702) 759-1300.
Краснуха
Краснуха бывает двух видов:
- приобретенная — передается от больного человека к здоровому, переносится легко, редко бывают осложнения;
- врожденная — передается от инфицированной матери к плоду через плаценту, переносится трудно, дает множество осложнений, нередко может случаться выкидыш.

Раньше ее называли коревой краснухой, так как не могли отличить симптомы и ошибочно ставили диагноз. Краснуха встречается в детском и подростковом возрасте, редко у взрослых. У человека, переболевшего в детском возрасте, краснуха никогда не повторится, так как развивается стойкий иммунитет. Краснуха во время беременности может привести к гибели ребенка или к врожденным патологиям развития, среди которых выделяют синдром врожденной краснухи. Согласно статистике каждый год в мире рождается 110 тысяч детей с данным синдромом.
Заболевание имеет преимущественно острый характер. В детских и военных интернатах наблюдаются вспышки краснухи, которые могут длиться несколько месяцев. У детей, которые имели контакт с заболевшим, вирус находят в слизистой оболочке верхних дыхательных путей на 11-21 день со дня контакта с больным человеком.
Врожденная краснуха возникает у новорожденного, если его мать переболела этим заболеванием во время беременности. Плод заражается через плаценту. Врожденная краснуха характерна такими заболеваниями как: катаракта, потеря слуха и порок сердца. Нередко у детей наблюдается недоразвитость головного мозга, глазного яблока, помутнение роговицы, патология сетчатки глаза, расщепление неба, гепатит, пневмония, дерматит, миокардит, поражение органов мочеполовой системы, недостаточная масса тела при рождении.
Врожденная краснуха характерна такими заболеваниями как: катаракта, потеря слуха и порок сердца. Нередко у детей наблюдается недоразвитость головного мозга, глазного яблока, помутнение роговицы, патология сетчатки глаза, расщепление неба, гепатит, пневмония, дерматит, миокардит, поражение органов мочеполовой системы, недостаточная масса тела при рождении.
Краснуха хоть и редко, но может давать осложнения у детей с пониженным иммунитетом. К ним относятся такие заболевания как: пневмония, отит, артрит, ангина, антропоцентрическая пурпура. Крайне редко у взрослого человека осложнением может быть тяжелое поражение головного мозга: энцефалит и менингоэнцефалит.
Краснуха при беременности не так опасна для матери, как для развивающегося плода, увеличивая риск возникновения пороков. Чаще всего страдает слуховой аппарат и зрительные органы. Краснуха поражает костную и нервную систему плода, головной мозг и другие внутренние органы. В некоторых случаях возможна внутриутробная смерть плода.
Чаще всего при краснухе женщине рекомендуется прерывать беременность. Особенно в том случае, если заболевание у матери началось в первом триместре, когда происходит формирование всех органов ребенка. Чем больше срок беременности, тем меньше вероятность поражения ребенка вирусом. На 1 месяце беременности риск поражения составляет 60%, в начале третьего триместра он составляет 15%, а на 5 месяце — лишь 7%.
Причины краснухи
Причиной краснухи является вирус, относящийся к тога вирусам, который быстро разносится по всему организму. Источником инфекции является человек заболевший краснухой либо носитель вируса. Вирус может легко переноситься из комнаты в комнату по воздуху, погибает только при 55 градусах, поэтому заболевание чаще встречается в холодный период, зимой или весной.
Болезнь передается воздушно-капельным путем при общении или контакте, а так же от заболевшей матери к плоду. Краснухой можно заразиться через бытовые предметы, на которых есть молекулы вируса. Больной является заразным за 1 неделю до проявления высыпаний на коже и выделяет вирус в течение 5-7 дней после появления сыпи. Ребёнок с синдромом врожденной краснухи может быть заразным для окружающих в течение 2 лет.
Симптомы краснухи
Симптомы краснухи ярко выражены и проявляются в короткие сроки. Вирус краснухи попадает в организм через слизистые оболочки дыхательной системы и разносится по всему организму, провоцируя увеличение лимфатических узлов особенно в области затылка и на задней стороне шеи. Инкубационный период составляет 1-2 недели, то есть инфицированный человек опасен для окружающих в течение данного периода. У ребенка может наблюдаться слабый насморк и сухой кашель, першение в горле, слезотечение, может слегка подняться температура.
Как выглядит краснуха? На первый день заболевания практически у каждого пациента наблюдается высыпание на коже, более выраженная сыпь возникает у ребенка. Сыпь представляет собой мелкие пятнышки, круглой или овальной формы, розоватого или красного цвета. Сначала сыпь появляется на лице и в области шеи, за ушами и на волосистой части головы, через день она распространяется все тело, руки и ноги. Высыпания особенно выражены на спине, внешней поверхности рук, на ягодицах, на внешней поверхности ног. На ладонях и подошвах высыпания не проявляются. В редких случаях мелкая сыпь может появиться в слизистой оболочке ротовой полости. Высыпания у ребенка проходят через 2-3 дня, у взрослого человека они могут продержаться дольше.
Некоторые путают краснуху с ветряной оспой. Высыпания при ветряной оспе объемные и водянистые, которые вызывают сильный зуд. Краснуху можно определить, нажав пальцем на пятнышко сыпи: оно исчезает, а затем вновь появляется. Сыпь не беспокоит человека и не вызывает болезненных ощущений. Нередко краснуху принимают за обычное простудное заболевание, но это легко проверить, так как на вирус краснухи не влияют жаропонижающие препараты и признаки болезни остаются. При первых симптомах необходимо получить консультацию у терапевта.
У взрослых при краснухе наблюдаются более острые симптомы. Высыпания на коже остаются в течение пяти дней. Пятнышки на коже проявляются не отдельно, как у ребенка, а могут сливаться в большие пятна. При этом сильно повышается температура тела, иногда может доходить до 40 градусов. Возникает сильная головная боль и мигрень, усталость и разбитость в суставах, мышцах, снижается аппетит. Из-за сильного слезотечения у взрослого человека нередко наблюдается конъюнктивит, сопровождающийся светобоязнью и покраснением глаз. У мужчины кроме основных симптомов наблюдаются неприятные ощущения и боль в области яичек.
Лечение краснухи
Лечение краснухи у больных с легких течением приобретенного заболевания проводится в домашних условиях. Особых препаратов для лечения не существует, поэтому необходимо соблюдать следующие правила:
- Больному необходим строгий постельный режим, особенно в период температуры и взрослому человеку, так как у него заболевание протекает сложнее.
- Проветривать комнату дважды в день, чтобы вирус краснухи улетучивался.
- При высокой температуре принимать жаропонижающие препараты, парацетамол или ибупрофен. Ребенку можно давать лечебные отвары из противовоспалительных трав.
- Больному необходим покой и отдых, ребенку ограничить время на просмотр телевизора и пребывание за компьютером.
- Обязательно соблюдать карантин в течение недели. К больному нельзя допускать других детей, взрослых, которые не болели краснухой, особенно беременных женщин.
- Питание должно быть полноценным, но щадящим, легким, следует включать больше овощей, фруктов и витаминные комплексы. Употреблять много жидкости в виде горячего чая, отвара шиповника и других травяных сборов.
- У больного человека должна быть своя посуда, полотенце, предметы личной гигиены, которые необходимо обрабатывать кипятком. После выздоровления этими предметами лучше не пользоваться.
- Поддерживать личную гигиену: полоскать ротовую полость слабым раствором фурацилина, отваром ромашки, шалфея, ухаживать за кожей.
Больные с синдромом врожденной краснухи лечатся в специальном стационаре. Лечение проводится в зависимости от выраженных симптомов и осложнений.
Профилактика краснухи
В меры профилактики краснухи входит вакцинация детей против краснухи (входит в состав смешанной вакцины против кори, паротита и краснухи) в возрасте 12 месяцев, повторная прививка делается в 6 лет. Если девочка не была привита в 12 мес и 6 лет и не переболела краснухой, ей нужно сделать прививку в 15 лет.
Прививка против краснухи на основе живого штамма применяется на протяжении более 40 лет. Единоразовая доза обеспечивает длительный иммунитет до 95%, похожего на иммунитет, вырабатывающийся после перенесенного заболевания. Отрицательной реакции на прививку обычно нет, она может быть в легкой форме. Возникает незначительная боль и покраснение в месте укола, немного повышается температура, возникает боль в мышцах и небольшие высыпания на коже.
Для профилактики врожденной краснухи женщинам рекомендуется делать прививку, если они планируют беременность, не переболели данным заболеванием в детстве и у них нет выработанного иммунитета к краснухе. Вакцинацию следует проводить за год до планируемой беременности, чтобы не было осложнений.
Чтобы предотвратить распространение вируса краснухи, больного следует изолировать от семьи и общества на 10 дней с момента начала заболевания. Комнату, в которой находится пациент, следует проветривать два раза в день, проводить влажную уборку. Посуду и личные предметы, игрушки следует обрабатывать кипятком, а затем лучше не использовать. Карантин в детских учреждениях или интернатах может длиться до 21 дня с момента изолирования последнего заболевшего ребенка. Все люди, которые имели контакт с заболевшим краснухой, должны находиться под наблюдением, измерять каждый день температуру, прощупывать лимфатические узлы и осматривать кожу. Наблюдение нужно проводить на протяжении 23 дней с момента контактирования с больным.
КРАСНУХА.РИСК И ПРОФИЛАКТИКА
Краснуха – острое антропонозное контагиозное вирусное инфекционное заболевание. Характеризуется умеренной лихорадкой и интоксикацией, появлением мелкопятнистой сыпи, лимфаденопатией и высоким риском поражения плода при развитии болезни у беременных.
Чаще заболевание встречается в детском и молодом возрасте.
Патогенез краснухи обсуловлен тропностью вируса к эпителию кожных покровов и лимфатической ткани.
Протекает заболевание циклически (с последовательной сменой определенных периодов болезни). По тяжести течения преобладают легкие и среднетяжелые формы.
Клинически краснуха проявляется мелкопятнистой бледно-розовой сыпью на коже, быстро распространяющейся и быстро проходящей бесследно за 1-3 дня, увеличением периферических лимфатических узлов, особенно затылочных, околоушных, заднешейных. Катаральные явления, лихорадка, симптомы интоксикации выражены умеренно и кратковременны.
Опасна краснуха для беременных женщин, так как инфекция на ранних сроках беременности может быть причиной выкидышей, мертворождений, формирования врожденных пороков развития у плода.
Диагностируется заболевание клинически.
Лечение при неосложненных формах ограничивается назначением симптоматической терапии.
Для профилактики заболевания эффективна вакцинация.
Исход заболевания, как правило, благоприятный.
· Эпидемиология
Источником краснухи может быть больной человек с клинически выраженной или стертой формой болезни (вирус выделяется у больного за 2-8 дней до появления сыпи и в течение 5-7 дней после появления высыпаний), а также дети с врожденной краснухой, при которой вирус выявляется в слизи носоглотки и в моче в течение 12-18 мес.
Механизм передачи инфекции аэрозольный, основной путь передачи – воздушно-капельный. Возможен контактный путь передачи у детей (через игрушки), вертикальный путь от матери — плоду.
Для краснухи характерна зимне-весенняя сезонность.
Восприимчивость к заболеванию высокая
Иммунитет после краснухи стойкий, повторные заболевания редки.
· Классификация Приобретенная краснуха.
o Типичная форма. Протекает с типичными клиническими проявлениями болезни. По степени тяжести выделяют: легкой степени тяжести, средней степени тяжести и тяжелую краснуху.
o Атипичная форма (без сыпи). Протекает легко, без экзантемы. Характеризуется легким катаральным воспаление верхних дыхательных путей и умеренно выраженной лимфаеднопатией. Облегчает диагностику этой формы выявление в эпидеанамнезе контакта с больным краснухой.
o Иннапарантная (субклиническая).Протекает бессимптомно. Диагностируется только лабораторно путем обнаружения нарастания титра противокраснушных антител.
Врожденная краснуха. Развивается при внутриутробном заражении. Может развиться и после бессимптомной(иннапарантной) краснухи у матери.
o Поражение нервной системы.
o Врожденные пороки сердца.
o Форма с поражением слуха.
o Форма с поражением глаз.
o Смешанные формы
Этиология и патогенез
· Этиология
Возбудителем краснухи является РНК-геномный вирус рода Rubivirus семейства Togaviridae. Неустойчив к нагреванию, ультрафиолетовому излучению, дезинфектантам. Устойчив к замораживанию. Тератогенен.
· Патогенез
Патогненез краснухи изучен недостаточно. Вирус через слизистые оболочки верхних дыхательных путей попадает в регионарные лимфатические узлы, где репродуцируется и накапливается, вызывая лимфаденопатию. Последующая вирусемия с гематогенным диссеминированием по всему организму возникает еще в инкубационный период. Вирус обладает тропностью к эпителию кожных покровов и лимфатической ткани, оседает на эпителии кожи и в лимфатических узлах.
Вирусемия обычно завершается с появлением экзантемы. В крови больных в это время уже обнаруживают вируснейтрализующие антитела. В последующем их концентрация возрастает, формируется иммунный ответ организма, приводящий к элиминации возбудителя из организма и выздоровлению. После перенесенного заболевания антитела сохраняются пожизненно, что обеспечивает стойкость постинфекционного иммунтета.
o Патогенез врожденной краснухи У беременных в период вирусемии возбудитель преодолевает плацентарный барьер, поражает эндотелий кровеносных сосудов плаценты, вызывая нарушение питания плода.
Повреждая генетический аппарат клеток, вирус избирательно подавляет митотическую активность отдельных клеточных популяций эмбриона, и, возможно, оказывает на них прямое цитопатогенное действие. Это приводит к замедлению роста и нарушению нормального формирования органов плода с последующим развитием врожденных пороков.
Воздействие вируса на эмбриональные ткани в различные сроки беременности наиболее выражено по отношению к органам и системам, находящимся на этапе инфицирования в процессе активного формирования. Поэтому наиболее широкий диапазон пороков развития плода наблюдается в ранние сроки беременности.
Клиника и осложнения
В клинических проявлениях типичной краснухи выделяют 4 периода: инкубационный, катаральный, период экзантемы и период реконвалесценции.
· Инкубационный период. Инкубационный период одинаков у взрослых и детей, в среднем составляет 10-21 день.
· Катаральный период.
Проявляется ринитом, слезотечением, светобоязнью, першением в горле, иногда сухим кашлем. Температура тела повышена (в тяжелых случаях – до высоких цифр). Интоксикация проявляется недомоганием, головной болью, миалгиями, снижением аппетита. Возможны артралгии.
Увеличиваются и становятся болезненными при пальпации лимфатические узлы, как правило, затылочные, околоушные, заднешейные. Лимфаденопатия сохраняется до 2-3 недель, но возможно и ее отсутствие.
Продолжительность катарального периода – 1-3 дня.
· Период экзантемы.
Сыпь вначале появляется на лице, за ушами, на волосистой части головы и в течение 10-12 часов распространяется на все тело, причем к моменту появления на туловище, на лице сыпь уже угасает. Сыпь расположена на разгибательных поверхностях конечностей, ягодицах, спине. На других участках тела сыпь более скудная, на подошвах и ладонях сыпь отсутствует. Экзантема наблюдается не более 4 дней, исчезает бесследно.
На твердом небе и слизистой оболочке ротовой полости возможно появление энантемы в виде мелких единичных пятнышек (пятна Форхгеймера). Возможны гепатомегалия и спленомегалия.
Температура тела в периоде экзантемы, как правило, нормальная или субфебрильная.
Мелкопятнистая сыпь у больного краснухой.
· Период реконвалесценции.
Протекает гладко. Сыпь угасает бесследно. Нормализуется температура тела.
· Особенности течения краснухи в разных возрастных группах
o Особенности течения краснухи у детей.
Катаральный период, как правило, не выражен. Сыпь не склонна к слиянию. Часто инфекция протекает бессимптомно.
o Особенности течения краснухи у взрослых.
У взрослых заболевание протекает тяжелее, чем у детей. Выражен катаральный синдром, сыпь обильнее, склонна к слиянию с образованием эритематозных полей, возможны единичные геморрагии, в основном в подмышечной области.
У девушек и женщин возможны признаки полиартрита в виде припухания и уплотнения в области суставов. Течение полиартрита благоприятное, продолжительность около 2 недель.
· Краснуха у беременных. Врожденная краснуха.
Клинические проявления краснухи у беременной женщины отличия не имеют, но заболевание во время беременности приводит к инфицированию плода. В зависимости от срока беременности, на котором происходит заражение, у плода c различной вероятностью формируются множественные пороки развития. В I триместре вероятность этого достигает 90%, во втором — до 75%, в третьем — 50%.
Заражение в первые 2-3 месяца беременности часто приводит к нарушению эмбриогенеза, уродствам, смерти плода и выкидышу. Если ребенок рождается, у него определяется множество аномалий. В классический «малый краснушный синдром» включают триаду Грета: катаракту, пороки сердца и глухоту.
К типичным проявлениям краснухи в неонатальном периоде относятся тромбоцитопеническая пурпура, гепатоспленомегалия, гепатит с желтухой и высоким содержанием билирубина в крови, гемолитическая анемия с характерным ретикулоцитозом и деформированными эритроцитами, увеличение родничка, интерстициальная пневмония, поражение трубчатых костей с чередованием участков разрежения и уплотнения. Большая часть неонатальных проявлений исчезает в течение первых 6 месяцев жизни.
Пороки сердца встречаются в 98% случаев врожденной краснухи. Наиболее часто наблюдается незаращение артериального протока в сочетании со стенозом легочной артерии или без него. Встречаются поражения аортального клапана, стеноз аорты, дефект межжелудочковой и межпредсердной перегородок, транспозиция крупных сосудов. Большая часть пороков сердца выявляется уже после периода новорожденности.
В 84,5% случаев обнаруживается поражение органов зрения. Чаще всего это катаракта. Она может быть одно — или двусторонней, часто сопровождается микрофтальмией, может отсутствовать при рождении и развиваться позже. Глаукома встречается реже, она может прогрессировать в период новорожденности.
Глухота разной степени выраженности часто встречается в сочетании с вестибулярными расстройствами.
Практически 71,5% детей с врожденной краснухой имеют те или иные поражения нервной системы. Частыми аномалиями бывают микроцефалия и гидроцефалия. Хронические менингоэнцефалиты протекают с длительным сохранением вируса в ликворе. В первые месяцы жизни заметны нарушения мышечного тонуса, изменения поведения — сонливость, или, наоборот, повышенная возбудимость, двигательные нарушения различной степени, в том числе гиперкинезы, судороги, параличи. Позднее наблюдается снижение психического развития и интеллекта вплоть до идиотии.
Поражение нервной системы не всегда диагностируется при рождении, и может проявляться гораздо позже в виде судорог, умственного недоразвития.
Инфицированные краснухой дети, даже не имеющие пороков развития, часто рождаются с малой массой тела и малым ростом, и в дальнейшем отстают в физическом развитии.
В 15% случаев краснуха у беременных приводит к выкидышу, мертворождению.
· Осложнения
Осложнения наблюдаются редко. Возможны пневмонии, отиты, артриты, ангины. Особенность артритов: чаще возникают у девочек и женщин. Появляются обычно через неделю после периода высыпаний, клинически проявляются болями, покраснением в области суставов, нередко припуханием суставов. Чаще поражаются пястно-фаланговые и проксимальные межфаланговые суставы пальцев рук, затем коленные и локтевые. Все симптомы исчезают в течение недели. Реже встречается тромбоцитопеническая пурпура, характеризующаяся петехиальной или более крупной геморрагической сыпью на коже, кровотечением из десен, гематурией.
Очень редко, в основном у взрослых развиваются энцефалиты и менингоэнцефалиты, проявляющиеся головной болью, ухудшением общего самочувствия, развитием судорог, коматозным состоянием, гемипарезами, при менингоэнцефалите – появлением менингеальных симптомов.
Диагностика
· Когда можно заподозрить краснуху? Краснуху можно заподозрить при наличии следующих симптомов:
o Начало заболевания с увеличения околоушных, затылочных, заднешейных лимфатических узлов.
o Появление на коже мелкопятнистой бледно-розовой сыпи, сначала на лице и шее, за ушами. В течение суток экзантема распространяется по всему телу.
o Наличие энантемы.
o Умеренная лихорадка.
o Слабовыраженные симптомы интоксикации.
o Катаральные явления незначительны или отсутствуют.
o Возможны артралгии, артриты.
Подозрение на врожденную краснуху может возникнуть при:
o Наличии одного или нескольких признаков врожденной краснухи (поражение глаз, пороки сердца, органа слуха, поражение головного мозга, пороки развития скелета, пороки развития печени и селезенки, пороки развития мочеполовых органов) у новорожденного.
o Подтвержденном или подозреваемом заболевании краснухой матери во время беременности.
· Цели диагностики
o Диагностировать краснуху, что особенно важно при подозрении на краснуху у беременной.
o Определить степень тяжести заболевания.
· Тактика диагностики
Диагностика краснухи основана на клинических проявлениях болезни: умеренные симптомы интоксикации, лихорадка, умеренные катаральные явления, появление мономорфной розеолезной сыпи на 1-3-й день болезни с этапным распространением по всему телу в течение суток, преобладание сыпи на разгибательных поверхностях конечностей, ягодичной области, спине, увеличение преимущественно затылочных и заднешейных лимфоузлов, слегка болезненных при пальпации .Могут применяться и серологические методы диагностики.
· Дифференциальная диагностика
Краснуху дифференцируют от кори, скарлатины, экзантем аллергического генеза и энтеровирусных инфекций.
Лечение
· Лечение легких и неосложненных среднетяжелых форм краснухи проводится в амбулаторных условиях. Назначается симптоматическая терапия. В более тяжелых случаях наряду с симптоматическими средствами применяются патогенетические: при краснухе, осложненной артритом, применяются нестероидные противовоспалительные средства в течение 5-7 дней. При краснушных менингоэнцефалитах проводится немедленная госпитализация в отделение нейроинфекции.
· Показания к госпитализации
o Клинические показания для госпитализации.
§ Тяжелое течение.
§ Осложненные формы краснухи.
o Эпидемиологические показания к госпитализации.
§ Дети из закрытых коллективов..
Прогноз
Прогноз заболевания благоприятный, но в случаях развития энцефалита летальность может достигать 20-40 %.
При врожденной краснухе прогноз зависит от тяжести процесса и сроков беременности.
При инфицировании плода в первые 3 месяца беременности инфекция развивается в 90 % случаев, повышается риск развития врожденных пороков – 10 % от общего числа врожденных аномалий, спонтанных абортов – 10-40 %, мертворождение — 20 % и смерть в неонатальном периоде.
Профилактика
· Специфическая профилактика Заключается в проведении вакцинации. В настоящее время вакцинация от краснухи внесена в национальный календарь профилактических прививок.
Вакцинация проводится двукратно : в 1 год и в 6 лет.
· Неспецифическая профилактика Заключается в ранней изоляции больных, исключении контакта больных с беременными в течение не менее 3 недель..
Врач педиатр: Гусакова Н.А.
Корь, краснуха
Корь, краснуха… Кажется, мы уже и забыли про эти заболевания и они стали казаться нам чем-то несерьёзным, давно прошедшим. Может, именно по этой причине некоторые мамы начинают размышлять, а почему это медики так упорно настаивают на вакцинации? Заболевших-то давно не видели. Да и заболевания кажутся какими-то несерьезными. Так это или не так, нужно подробно разобраться.
Корь – это острое инфекционное заболевание, характеризующееся общей интоксикацией, воспалительными явлениями со стороны слизистых глаз, носоглотки, верхних дыхательных путей, характерной сыпью. Возбудитель кори – вирус. Во внешней среде неустойчив: погибает при комнатной температуре в течение 5-6 часов. Единственный источник заражения – больной человек. Распространение вируса происходит при чихании, кашле, разговоре с капельками слюны.
Кто чаще болеет корью. В последнее время в связи с массовой противокоревой иммунизацией детей все чаще стали болеть корью взрослые, отличительной чертой которой является выраженная интоксикация и преобладание симптомов поражения центральной нервной системы. Инкубационный период составляет в среднем 9 дней.
Клиническая картина. Заболевание начинается остро с симптомов общей интоксикации: температура повышается до 38°С и выше, нарушается аппетит, сон, появляется вялость, головная боль, раздражительность. В первые же часы заболевания присоединяются обильный насморк, чихание, сухой грубый лающий кашель. Голос становится осипшим, развивается конъюнктивит. Затем, обычно на 13-14день, за ушами, на спинке носа, на щеках появляется сыпь от нежно-розового до насыщенного красного цвета, которая быстро распространяется на все лицо и шею. На следующий день она появляется на теле, а далее – на руках и ногах. Одновременно резко усиливаются все симптомы общей интоксикации и катаральные явления.
Осложнения при кори. Самые частые осложнения – воспаление легких, носоглотки, конъюнктивы. У каждого десятого ребенка заболевание осложняется пневмонией или тяжелым отитом; у каждого тысячного ребенка развивается энцефалит (воспаление головного мозга).
Профилактика кори: наиболее мощным, доступным и эффективным методом борьбы, с инфекцией является вакцинация. По эпидемическим показаниям вакцинация необходима всем контактировавшим с больным корью, у которых нет достоверных сведений о сделанной коревой прививке, перенесенной в прошлом кори. Вакцины против кори создают надежный иммунитет, сохраняющийся более 20 лет. Вакцинация предупреждает развитие кори, даже если она проведена во время ухудшения эпидемической ситуации.
Краснуха – вирусная болезнь, характеризующаяся мелкопятнистой сыпью, увеличением лимфоузлов, умеренно выраженной лихорадкой и поражением плода у беременных. Возбудитель краснухи — вирус, во внешней среде нестоек, быстро погибает при высушивании, под влиянием ультрафиолетовых лучей, дезинфицирующих веществ. Единственный источник заражения – только человек. Заражение происходит воздушно-капельным путем (у беременных – трансплацентарно).
Кто чаще болеет краснухой. В связи с массовой иммунизацией детей распределение по возрасту не так очевидно, чаще взрослые, особенно опасно заболевание для беременных! Инкубационный период длится от 11 до 24 дней (чаще 16-20).
Клиническая картина. Начинается краснуха с увеличения затылочных лимфатических узлов и повышения температуры тела до 38 градусов С. Чуть позже присоединяется насморк, иногда и кашель. Через 2 – 3 дня после начала заболевания появляется сыпь. Для краснухи характерна сыпь мелкоточечная, розовая, которая начинается с высыпаний на лице и распространяется по всему телу. Сыпь при краснухе, в отличии от кори, никогда не сливается, может наблюдаться небольшой зуд. Период высыпаний может быть от нескольких часов, в течение которых от сыпи не остается и следа, до 2 дней.
Осложнения при краснухе. При приобретенной краснухе наиболее частым осложнением являются артриты. У взрослых больных они наблюдаются чаще, чем у детей (30 % у мужчин, 5 – 6 % у женщин). Припухлость и болезненность суставов появляются через 1-2 дня после исчезновения сыпи и держатся 5-10 дней. Очень высока опасность инфицирования беременной. Риск для зародыша тем более велик, чем раньше случается заражение во время беременности: в течение 1-го триместра риск повреждения зародыша равен примерно 25 %, после четвёртого месяца он сводится к нулю. Первичная материнская инфекция проходит незамеченной в 50 процентах случаев. Заражение матери краснухой может повлечь за собой синдром множественных пороков – синдром (триада) Грега, включающий в себя поражения сердечнососудистой системы, глаз и слухового аппарата.
Профилактика краснухи. Наиболее мощным, доступным и эффективным методом борьбы с инфекцией является вакцинация.
Как мы видим, заболевания серьёзные и относиться к нам с пренебрежением просто нельзя. Характер у них вполне «взрослый»! А вот предупредить заболевания очень просто. Вакцинируют детей от кори, краснухи и эпид.паротита в возрасте 1 год и 6 лет! Иммунитет стойкий, сама вакцина очень редко вызывает осложнения. Так что уважаемые мамы, подумайте, от каких угроз вы можете избавить своего малыша, соблюдая рекомендации своего педиатра!
Врач-эпидемиолог Бондарев Алексей Викторович
Краснуха › Болезни › ДокторПитер.ру
Краснуха (nibeola; синоним коревая краснуха) — острая инфекционная болезнь, характеризующаяся пятнистыми, реже папулезными высыпаниями на коже, незначительными катаральными явлениями со стороны верхних дыхательных путей и конъюнктив, увеличением периферических лимфатических узлов, особенно затылочных и латеральных шейных.
Признаки
Инкубационный период продолжается 15—24 дня. Чаще клинические проявления возникают через 16—18 дней после контакта с больным краснухой. Ведущий симптом болезни — розовая, пятнистая, иногда папулезная сыпь, более мелкая, чем при кори, она появляется практически одновременно на всей поверхности кожи, на неизмененном ее фоне. Иногда сыпь появляется вначале на лице и туловище и на следующий день распространяется на конечности. Локализуется сыпь преимущественно на разгибательных поверхностях рук и ног, вокруг суставов, на спине и ягодицах. Через 2—3 дня она исчезает, не оставляя пигментации и шелушения кожи. Общее состояние нарушается незначительно. Температура тела обычно субфебрильная, редко выше 38°.
Одновременно с высыпанием (иногда за 1—2 дня до него) возникают слабо выраженные катаральные явления со стороны верхних дыхательных путей и конъюнктив. На слизистой оболочке мягкого и твердого неба, щек может появиться энантема. Периферические лимфатические узлы, особенно затылочные и латеральные шейные, увеличиваются до появления сыпи и сохраняют свои размеры некоторое время после ее исчезновения. При исследовании крови наблюдаются лейкопения, относительный лимфоцитоз, иногда моноцитоз, выявляют плазматические клетки. Осложнений обычно не наблюдается. В редких случаях возможны энцефалиты и энцефаломиелиты.
У взрослых краснуха протекает более тяжело: с высокой температурой тела, сильными головными болями, болями в мышцах, более значительным увеличением лимфатических узлов.
Описание
Возбудитель — вирус, содержащий РНК, чувствителен к эфиру, инактивируется при t° 56° в течение 1 часа. В замороженном состоянии сохраняет инфекционную активность в течение нескольких лет. Источник возбудителя инфекции — больной краснухой человек, который считается заразным с момента появления клинических симптомов болезни и в течение 5 дней от начала высыпания. Имеются данные о возможности выделения возбудителя краснухи из слизи верхних дыхательных путей за 1—2 недели до появления сыпи и в течение 2—3 недели после начала высыпания.
Заражение происходит воздушно-капельным путем. Возможна трансплацентарная передача возбудителя от больной краснухой беременной плоду. У внутриутробно инфицированных детей вирус может выделяться в течение 11/2 лет после рождения.
Восприимчивость к краснухе высокая. Наиболее часто болеют дети 2—9 лет. Дети, рожденные женщинами, перенесшими краснуху, в течение первых 6 мес. жизни невосприимчивы к этой болезни.
Возбудитель краснухи проникает в организм через слизистую оболочку верхних дыхательных путей. Первично размножается в шейных лимфатических узлах. Через 1 неделю после заражения попадает в кровь. В ответ на циркуляцию вируса возникают поражения лимфатической ткани, в крови появляются вируснейтрализующие антитела. Иммунитет после перенесенного заболевания пожизненный.
Диагностика
Диагноз ставят на основании данных эпидемиологического анамнеза и характерной клинической картины. Для уточнения диагноза определяют титр вируснейтрализующих антител в сыворотке крови на 1—3-й день болезни и спустя 7—10 дней. Подтверждает диагноз нарастание титра антител в 4 раза и более.
Лечение
Лечение проводится обычно в домашних условиях. В периоде высыпания показан постельный режим. Питание обычное. Специальное лечение не проводится, иногда применяют симптоматические средства. При появлении признаков поражения центральной нервной системы необходима срочная госпитализация.
Прогноз благоприятный, исключение составляют случаи поражения вирусом краснухи плода при заболевании краснухой женщины во время беременности.
При заболевании женщины краснухой в первые 3 месяца беременности для предотвращения рождения ребенка с пороками развития необходимо прерывание беременности. При контакте беременной с больным краснухой проводится повторное серологическое исследование, в случае прироста антител в 4 раза и более решается вопрос о прерывании беременности.
Профилактика
Профилактика включает изоляцию заболевших в течение 5 дней с момента высыпания. Дезинфекция в очаге не производится. Дети, общавшиеся с больным краснухой, разобщению не подлежат.
© Медицинская энциклопедия РАМН
Краснуха — Диагностика и лечение
Диагноз
Сыпь при краснухе может выглядеть так же, как и многие другие вирусные высыпания. Поэтому врачи обычно подтверждают краснуху с помощью лабораторных исследований. У вас может быть посев на вирус или анализ крови, который может определить наличие в вашей крови различных типов антител к краснухе. Эти антитела показывают, была ли у вас недавняя или перенесенная инфекция или вакцина против краснухи.
Лечение
Никакое лечение не сократит течение инфекции краснухи, и симптомы обычно не нужно лечить, потому что они часто легкие.Однако врачи часто рекомендуют изоляцию от окружающих, особенно от беременных женщин, во время инфекционного периода.
Если вы заразились краснухой во время беременности, обсудите с врачом риски для вашего ребенка. Если вы хотите продолжить беременность, вам могут дать антитела, называемые гипериммунными глобулинами, которые могут бороться с инфекцией. Это может уменьшить ваши симптомы, но не исключает возможность развития у вашего ребенка синдрома врожденной краснухи.
Поддержка ребенка, рожденного с синдромом врожденной краснухи, варьируется в зависимости от тяжести проблем ребенка.Детям с множественными осложнениями может потребоваться раннее лечение командой специалистов.
Образ жизни и домашние средства
При заражении ребенка или взрослого вирусом, вызывающим краснуху, требуются простые меры самопомощи, например:
- Опора для кровати
- Ацетаминофен (тайленол и др.) Для снятия температуры и болей
Подготовка к встрече
По мере подготовки к встрече неплохо записать все вопросы, которые у вас есть.Ваш врач, вероятно, также задаст вам ряд вопросов. Если вы будете готовы ответить на них, у вас будет время, чтобы обсудить те моменты, на которые вы хотите потратить больше времени. Ваш врач может спросить:
- Делали ли вы прививку от краснухи?
- Как давно у вас есть признаки или симптомы, такие как сыпь или боли в суставах?
- Были ли вы контактированы с кем-нибудь с краснухой?
- Вы бывали в других странах в последние недели? Какие страны?
- Кажется, что-нибудь улучшает ваши симптомы?
- Кажется, что-нибудь ухудшает ваши симптомы?
При регистрации на прием не забудьте сообщить стойке регистрации, что у вас есть подозрение на инфекционное заболевание.Человек может дать вам маску для лица или сразу же провести вас в вашу комнату.
31 марта 2020 г.
Показать ссылки- Bennett JE, et al. Вирус краснухи (немецкая корь). В: Принципы и практика инфекционных заболеваний Манделла, Дугласа и Беннета. 9 изд. Эльзевир; 2020. https://www.clinicalkey.com. По состоянию на 10 февраля 2020 г.
- Cunningham FG, et al., Eds. Инфекционные заболевания. В: Акушерство Уильямса.25-е изд. McGraw-Hill Education; 2018. https://accessmedicine.mhmedical.com. По состоянию на 10 февраля 2020 г.
- Grant GB, et al. Прогресс в борьбе с краснухой и синдромом врожденной краснухи и элиминацией — во всем мире, 2000-2018 гг. Еженедельный отчет о заболеваемости и смертности MMWR. 2019; DOI: 10.15585 / mmwr.mm6839a5.
- AskMayoExpert. Вакцинация MMR. Клиника Майо; 2019.
- DeStefano F, et al. Вакцина MMR и аутизм. Ежегодный обзор вирусологии. 2019; DOI: 10.1146 / annurev-virology-092818-015515.
- Вакцина против кори, эпидемического паротита, краснухи, живая. IBM Micromedex. https://www.micromedexsoluitions.com. По состоянию на 10 февраля 2020 г.
- Исследования безопасности вакцин против кори, эпидемического паротита и краснухи (MMR). Центры по контролю и профилактике заболеваний. https://www.cdc.gov/vaccinesafety/vaccines/mmr/mmr-studies.html. По состоянию на 13 февраля 2020 г.
Связанные
Продукты и услуги
Показать больше продуктов и услуг Mayo ClinicКраснуха при беременности
Что такое краснуха?Краснуха, широко известная как немецкая корь, представляет собой инфекцию, поражающую кожу и лимфатические узлы.Это вызвано вирусом. Краснуха опасна для беременных женщин из-за воздействия, которое она может оказать на будущего ребенка.
Каковы симптомы краснухи?Дети заболевают краснухой, как правило, в легкой форме. Иногда у них вообще нет симптомов, но они все равно могут передавать инфекцию другим.
Симптомы включают:
- Небольшая лихорадка и легкие боли, иногда красные глаза.
- Сыпь из розовых или светло-красных пятен, которая начинается на лице и распространяется по всему телу.
- Шейные железы могут опухать и ощущаться болезненными, особенно за ушами.
Болезнь длится около 3 дней и обычно проходит самостоятельно, без каких-либо осложнений. У подростков и взрослых краснуха может быть более серьезным заболеванием. Боль в суставах — обычное явление.
Как передается краснуха?Вирус краснухи передается от человека к человеку воздушно-капельным путем из носа или горла больного краснухой. Эти капли могут попасть в нос или рот человека, находящегося поблизости, особенно когда инфицированный человек кашляет или чихает.
Краснуха наиболее заразна за несколько дней до и после появления сыпи.
А беременные женщины и краснуха?В настоящее время краснуха во время беременности очень редко встречается в Канаде, поскольку большинство женщин были вакцинированы против нее.
- Если беременная женщина заболевает краснухой в течение первых 20 недель беременности, она обычно передает заболевание своему будущему ребенку (плоду). У ребенка врожденная краснуха.
- Если плод заболел краснухой в течение первых 12 недель беременности, ребенок, скорее всего, родится с множеством проблем на всю жизнь.Наиболее распространены проблемы со зрением, слухом и поражение сердца.
- Если плод заболел краснухой на сроке от 12 до 20 недель беременности, проблемы обычно легче.
- Если плод заболел краснухой после 20 недель беременности, проблемы возникают редко.
- Дети с врожденной краснухой заразны более года.
Не существует лечения краснухи.
Что вы можете сделать для предотвращения краснухи во время беременности?Если вы переболели краснухой или получили антитела от вакцины, вы, вероятно, защищены.
Если вы не уверены, что вам была сделана прививка от краснухи, вам следует сделать анализ крови до того, как вы забеременеете.
- Тест покажет вам, защищены ли вы от краснухи.
- Если анализ крови показывает, что вы не защищены от краснухи, вам следует немедленно сделать вакцину MMR. Вакцину следует сделать как минимум за 4 недели до беременности. Вы не можете получить эту вакцину во время беременности.
Если вы уже беременны и не знаете, защищены ли вы от краснухи, попросите своего врача проверить вас.В противном случае избегайте тесного контакта с людьми, которые болеют краснухой, и теми, у кого сыпь была меньше недели, если только врач не сказал им, что сыпь — это не краснуха.
Если у вас нет иммунитета, вам следует сделать прививку как можно скорее после рождения ребенка, прежде чем выписаться из больницы.
Дополнительная информация в CPS
Проверено следующими комитетами CPS
- Комитет по инфекционным болезням и иммунизации
Краснуха (немецкая корь)
Краснуху можно предотвратить с помощью вакцинации.Хотя краснуха обычно протекает в легкой форме, вакцинация важна для предотвращения распространения вируса среди беременных женщин и их будущих детей.
Существует два типа вакцины против краснухи. В первом типе вакцина против краснухи сочетается с вакцинами против кори и эпидемического паротита и широко известна как вакцина против кори, паротита и краснухи (MMR). Во втором типе вакцина против краснухи сочетается с вакцинами против кори, эпидемического паротита и ветряной оспы и широко известна как MMRV.
Вакцина MMR рекомендуется для всех детей в возрасте 12 месяцев, а вакцина MMRV рекомендуется для всех детей в возрасте 18 месяцев.Вакцинация предлагается бесплатно в рамках Национальной программы иммунизации маленьким детям и взрослым, которые не защищены от краснухи вакцинацией или ранее подтвержденной инфекцией краснухи.
Хотя многие пожилые люди имеют защиту от краснухи в результате перенесенной инфекции, молодые люди могут не быть инфицированы или вакцинированы в прошлом и могут не иметь иммунитета. Вакцинация имеет решающее значение для женщин и мужчин детородного возраста, чтобы снизить риск контакта беременных женщин с вирусом.
Женщинам, планирующим беременность, следует сдать анализ крови для проверки иммунитета против краснухи, а затем, при необходимости, сделать вакцинацию. Вакцинированные женщины должны избегать беременности в течение 28 дней после вакцинации. Женщинам также следует сдать анализ крови через 2 месяца после вакцинации, чтобы убедиться, что они приобрели иммунитет. При необходимости и если женщина не беременна, может быть введена вторая доза вакцины.
Вакцинация также важна для следующих групп:
- человек, родившихся за границей, переехавших в Австралию после достижения возраста плановой вакцинации младенцев;
- мужчин, родившихся в течение или после 1966 г. и не сделавших двух прививок от краснухи с интервалом не менее 4 недель
- женщин, у которых не было выявлено иммунитета по результатам анализов крови во время беременности (эти женщины должны быть вакцинированы после родов)
- медицинских работников и лиц, работающих с детьми младшего возраста или ухаживающих за ними.
Краснуха (немецкая корь) | Университет здравоохранения Лома Линда
Краснуха (немецкая корь)
Что такое краснуха?
Краснуху иногда называют немецкой корь. Это вирусная инфекция. Обычно это вызывает легкое заболевание у детей. Взрослые у вас чуть более тяжелое заболевание. Болезнь передается от человека к человеку через капельки кашля или чихания зараженного человека в воздух. Это занимает от 2 до 3 недель после воздействия для развития симптомов.Болезнь в основном легкая. Но вирус может вызывают серьезные врожденные дефекты у беременных. Вакцина эффективна для предотвращения краснуха. Благодаря успешным программам вакцинации краснуха больше не встречается в НАС. Но это все еще распространено в других странах.
Что вызывает краснуху?
Краснуха вызывается вирусом. это передается от человека к человеку через кашель или чихание в воздух через капельки зараженный человек.Большинство вспышек краснухи случаются среди молодых людей и взрослых, которые имеют не были вакцинированы и ранее не болели.
Кто подвержен риску краснухи?
Если вы не получали вакцину или никогда не болели краснухой, вы находитесь в группе риска. за болезнь.
Каковы симптомы краснухи?
У каждого человека может быть свой симптомы.Но это самые частые симптомы краснухи:
- Сыпь, которая обычно начинается на лице и переходит к туловищу, рукам и ногам (длится около 3 дней)
- Легкая лихорадка
- Увеличенные лимфатические узлы
- Головная боль
Краснуха у беременных может вызывать серьезные осложнения у плода. Это включает ряд серьезных врожденных дефектов.
Симптомы краснухи могут выглядеть как и другие проблемы со здоровьем. Всегда говорите со своим врачом о диагноз.
Как диагностируется краснуха?
Вместе с полным здоровьем анамнез и медицинский осмотр, диагноз часто подтверждается анализами крови.
Как лечится краснуха?
Лечение будет зависеть от ваших симптомов, возраста и общего состояния здоровья.Это также будет зависеть от степени тяжести состояния.
Лечение краснухи обычно ограничивается парацетамолом от лихорадки. Нет лекарств от вирусной инфекции сам.
Какие возможные осложнения краснухи?
Для большинства людей краснуха протекает в легкой форме. заболевание и не вызывает осложнений. Если женщина заражена болезнью пока беременная, у ее будущего ребенка могут развиться дефекты.Возможные врожденные дефекты, вызванные краснухой включать:
- Глухота
- Врожденная катаракта
- Пороки сердца
- Умственная отсталость
- Повреждение печени и селезенки
Можно ли предотвратить краснуху?
Лучшая защита от краснухи вакцина против кори, эпидемического паротита и краснухи (MMR).Он защищает от этих 3 вирусов. MMR делает большинство людей невосприимчивыми к краснухе (наряду с корью и эпидемическим паротитом). Также люди кто переболели краснухой, имеют пожизненный иммунитет.
Обычно первая доза вакцины MMR Вакцинация делается в возрасте от 12 до 15 месяцев. Часто назначается вторая доза. в 4 до 6 лет. Женщинам, планирующим беременность, следует поговорить со своим врачом. о проверке на невосприимчивость к кори, эпидемическому паротиту и краснухе.Если не защищенным, лучше сделать прививку как минимум за 4 недели до попытки стать беременная. Подростки и взрослые, не прошедшие курс вакцины MMR, должны поговорить с участием их поставщик медицинских услуг. Невакцинированные люди могут заразиться краснухой во время поездки в страны, где болезнь распространена.
Когда мне следует позвонить своему врачу?
Краснуха обычно проходит собственный.Но сообщите своему врачу, если:
- Ваши симптомы ухудшаются или у вас новые симптомы.
- Вы беременны и не уверены, вам сделали прививку от краснухи.
- У вас сильная головная боль, ригидность шеи, боль в ухе или проблемы со зрением во время кори или после нее.
Основные сведения о краснухе
- Краснуха — вирусная инфекция.Это вызывает легкое заболевание у детей и несколько более тяжелое заболевание у взрослых.
- Если женщина инфицирована Заболевание во время беременности, ее будущий ребенок может родиться с серьезными врожденными дефектами.
- Краснуху можно предотвратить с помощью Комбинированная вакцина от кори, эпидемического паротита и краснухи.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения вашего врача провайдер:
- Знайте причину вашего визита и что вы хотите.
- Перед визитом запишите вопросы, на которые вы хотите получить ответы.
- Возьмите с собой кого-нибудь, чтобы помочь вам спросить вопросы и запомните, что вам говорит ваш провайдер.
- При посещении запишите имя новый диагноз и любые новые лекарства, методы лечения или тесты. Также запишите любые новые инструкции, которые дает вам ваш провайдер.
- Знайте, почему новое лекарство или лечение прописан, и как он вам поможет. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему тест или процедура рекомендуются и что могут означать результаты.
- Знайте, чего ожидать, если вы не возьмете лекарство или пройти тест или процедуру.
- Если вам назначен повторный прием, запишите дату, время и цель визита.
- Узнайте, как можно связаться с вашим провайдером Если у вас есть вопросы.
Краснуха (немецкая корь)
Что такое краснуха?
Краснуху иногда называют краснухой. Это вирусная инфекция. Обычно это вызывает легкое заболевание у детей.У взрослых заболевание протекает несколько тяжелее. Болезнь передается от человека к человеку через капли, которые зараженный человек кашляет или чихает в воздух. Симптомы проявляются через 2–3 недели после заражения. Болезнь в основном легкая. Но вирус может вызвать серьезные врожденные дефекты у беременных. Вакцина эффективна для предотвращения краснухи. Благодаря успешным программам вакцинации краснуха больше не встречается в США, но все еще распространена в других странах.
Что вызывает краснуху?
Краснуха вызывается вирусом.Он передается от человека к человеку через кашель или чихание в воздух инфицированным человеком. Большинство вспышек краснухи происходит среди молодых людей и взрослых, которые не были вакцинированы и ранее не болели этой болезнью.
Кто подвержен риску краснухи?
Если вы не получали вакцину или никогда не болели краснухой, вы подвержены риску заболевания.
Каковы симптомы краснухи?
У каждого человека могут быть разные симптомы.Но это самые частые симптомы краснухи:
Краснуха у беременных может вызвать серьезные осложнения у плода. Это включает ряд серьезных врожденных дефектов.
Симптомы краснухи могут быть похожи на другие проблемы со здоровьем. Всегда консультируйтесь со своим врачом для постановки диагноза.
Как диагностируется краснуха?
Наряду с полным анамнезом и медицинским осмотром диагноз часто подтверждается анализами крови.
Как лечится краснуха?
Лечение будет зависеть от ваших симптомов, возраста и общего состояния здоровья.Это также будет зависеть от степени тяжести состояния.
Лечение краснухи обычно ограничивается парацетамолом от лихорадки. Нет никаких лекарств для лечения самой вирусной инфекции.
Какие возможные осложнения краснухи?
Для большинства людей краснуха протекает в легкой форме и не вызывает осложнений. Если женщина заразилась этим заболеванием во время беременности, у ее будущего ребенка могут развиться дефекты. Возможные врожденные дефекты, вызванные краснухой, включают:
Глухота
Врожденная катаракта
Пороки сердца
Умственная отсталость
Повреждение печени и селезенки
Можно ли предотвратить краснуху?
Лучшая защита от краснухи — вакцина против кори, эпидемического паротита и краснухи (MMR).Он защищает от этих 3 вирусов. MMR делает большинство людей невосприимчивыми к краснухе (наряду с корью и эпидемическим паротитом). Кроме того, люди, переболевшие краснухой, имеют пожизненный иммунитет.
Обычно первая доза вакцины MMR вводится в возрасте от 12 до 15 месяцев. Вторую дозу часто вводят в возрасте от 4 до 6 лет. Женщины, планирующие беременность, должны поговорить со своим лечащим врачом о тестировании на иммунитет к кори, эпидемическому паротиту и краснухе. Если нет защиты, лучше сделать прививку как минимум за 4 недели до попытки забеременеть.Подростки и взрослые, у которых не установлена последняя информация о вакцинах MMR, должны поговорить со своим лечащим врачом. Невакцинированные люди могут заразиться краснухой, путешествуя в страны, где это заболевание распространено.
Когда мне следует позвонить своему врачу?
Краснуха обычно проходит сама по себе. Но сообщите своему врачу, если:
Ваши симптомы ухудшаются или появляются новые симптомы.
Вы беременны и не уверены, сделали ли вы прививку от краснухи.
У вас сильная головная боль, ригидность шеи, боль в ухе или проблемы со зрением либо во время кори, либо после нее.
Основные сведения о краснухе
Краснуха — вирусная инфекция. Он вызывает легкое заболевание у детей и несколько более тяжелое заболевание у взрослых.
Если женщина заразилась этим заболеванием во время беременности, ее будущий ребенок может родиться с серьезными врожденными дефектами.
Краснуху можно предотвратить с помощью комбинированной вакцины от кори, эпидемического паротита и краснухи.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
Знайте причину вашего визита и то, что вы хотите.
Перед визитом запишите вопросы, на которые хотите получить ответы.
Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
Узнайте, почему прописано новое лекарство или лечение и как они вам помогут.Также знайте, каковы побочные эффекты.
Спросите, можно ли вылечить ваше состояние другими способами.
Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
Узнайте, как вы можете связаться со своим поставщиком медицинских услуг, если у вас возникнут вопросы.
Тест на краснуху | Лечение | Причины | Симптомы
Что такое краснуха?
Краснуха — острая заразная вирусная инфекция. В то время как вирусная инфекция краснухи обычно вызывает легкую лихорадку и сыпь у детей и взрослых, инфицирование во время беременности, особенно в первом триместре, может привести к выкидышу, гибели плода, мертворождению или младенцам с врожденными пороками развития, известным как синдром врожденной краснухи (СВК). .
Вирус краснухи передается воздушно-капельным путем при чихании или кашле инфицированных людей. Люди — единственный известный хозяин.
Симптомы краснухи:- У детей краснуха обычно протекает в легкой форме с небольшими заметными симптомами. Для детей, у которых есть симптомы, красная сыпь обычно является первым признаком. Сыпь обычно сначала появляется на лице, а затем распространяется на остальные части тела и держится около трех дней. К другим симптомам, которые могут проявиться за 1–5 дней до появления сыпи, относятся: субфебрильная температура
- головная боль
- слабый розовый глаз (покраснение или отек белка глаза)
- общий дискомфорт
- Увеличение и увеличение лимфатических узлов
- кашель
- насморк
Большинство взрослых, заболевших краснухой, обычно имеют легкое заболевание с субфебрильной температурой, болью в горле и сыпью, которая начинается на лице и распространяется по всему телу.У некоторых взрослых до появления сыпи также может возникнуть головная боль, розовый глаз и общий дискомфорт. Примерно от 25 до 50% людей, инфицированных краснухой, не испытывают никаких симптомов.
До 70% женщин, заболевших краснухой, могут страдать артритом; это редко бывает у детей и мужчин. Если не вакцинированная беременная женщина заразится вирусом краснухи, у нее может быть выкидыш или ее ребенок может умереть сразу после рождения. Кроме того, она может передать вирус своему развивающемуся ребенку, у которого могут развиться серьезные врожденные дефекты, такие как —
- проблемы с сердцем,
- потеря слуха и зрения,
- умственная отсталость и
- Повреждение печени или селезенки.
Серьезные врожденные дефекты чаще встречаются, если женщина инфицирована на ранних сроках беременности, особенно в первом триместре. Эти тяжелые врожденные дефекты известны как синдром врожденной краснухи (СВК).
Диагноз краснухи:При подозрении на краснуху следует проводить лабораторные исследования. Антитела IgM могут не обнаруживаться раньше, чем через 4-5 дней после появления сыпи. Если в образцах, взятых до 4-5 дней, получены отрицательные результаты на IgM и IgG к краснухе, повторите серологическое исследование.
Лечение краснухи:Не существует специального лекарства для лечения краснухи или ускорения ее исчезновения. Во многих случаях симптомы легкие. Для других легкие симптомы можно контролировать с помощью постельного режима и лекарств от лихорадки. Если вас беспокоят ваши симптомы или симптомы вашего ребенка, обратитесь к врачу.
Профилактика краснухи:Для большинства людей вакцинация — это безопасный и эффективный способ предотвращения немецкой кори. Вакцина против краснухи обычно сочетается с вакцинами от кори и эпидемического паротита, а также от вируса ветряной оспы — вируса ветряной оспы.
Эти вакцины обычно вводят детям в возрасте от 12 до 15 месяцев. Повторная вакцинация потребуется снова, когда детям от 4 до 6 лет. Поскольку вакцины содержат небольшие дозы вируса, могут возникнуть легкие лихорадки и сыпь.
Патологические тесты.
Краснуха | ECD | Обнаружение краснухи | ОТ ПЦР | Качественный | Пример вт / пт до 11:00; Отчет Чт / Пн | мазки из горла, носоглотки |
| ECD | Антитела IgG к краснухе | CLIA | Качественный | Пример вт / пт до 11:00; Отчет Чт / Пн | 5 мл ЭДТА цельная кровь в холодильнике |
| ECD | Антитела IgM к краснухе | CLIA | Качественный | Пример вт / пт до 11:00; Отчет Чт / Пн | 5 мл ЭДТА цельная кровь в холодильнике |
УТП наших испытаний
Краснуха IgG
- Время тестирования: 18 минут
- Принцип теста: одностадийный двойной сэндвич-анализ антигенов (DAGS)
- Объем пробы: 10 мкл
- Относительная чувствительность: 9% -100%
- Относительная специфичность: 4% — 100%
Краснуха IgM
- Время тестирования: 18 минут
- Принцип теста: анализ μ-захвата
- Объем пробы: 10 мкл
- Чувствительность на ранней стадии острой инфекции (<30 дней): 80% - 96%
- Относительная специфичность: 98.7% — 99,0%
Диагностика, лечение и профилактика через DrGreene.com
Введение в краснуху:
Как трагично, когда легкая болезнь, едва ли хуже простуды, может вызвать такие разрушительные последствия для младенцев. Берегитесь, молодые родители!
Что это?
Краснуха — одна из классических сыпь детских болезней. В древние времена его относили к кори, скарлатине и оспе. Некоторое время считалось, что это что-то среднее между корью и скарлатиной.Она стала известна как scarlatina morbillosa (что означает скарлатина, похожая на корь), rubeola scarlatinosa (что означает скарлатина, похожая на корь) или гибридная корь.
Чуть более ста лет назад стало ясно, что, хотя краснуха похожа и на корь, и на скарлатину, она отличается. Это стало третьим сыпным заболеванием у детей, не связанным с оспой (третье заболевание). Немецкие ученые сделали большую часть работы (немецкая корь), хотя некоторые французские ученые внесли важный вклад (французская корь).Некоторое время ее также называли розеолой, но теперь мы знаем, что краснуха и розеола — совершенно разные инфекции.
Главное достоинство в выявлении этого недуга — расслабление родителей! Краснуха была гораздо менее серьезным заболеванием, чем корь или скарлатина. Если у вашего ребенка была сыпь и жар, это был тот диагноз, который вы хотели поставить от врача.
Затем, в 1940-х годах, все изменилось. Австралийский офтальмолог Норманн Грегг заметил, что большое количество катаракт и других врожденных дефектов произошло сразу после вспышек краснухи.Он предположил, что, если беременные женщины заразятся краснухой, нерожденный ребенок может пострадать. А доктора Грегга высмеяли.
В то время идея о том, что инфекция может повредить ребенку, считалась абсурдной! Плацента считалась непреодолимым барьером, который защищал ребенка от всех болезней, химикатов, токсинов, наркотиков, алкоголя, табака — любого оскорбления со стороны внешнего мира.
Доктор Грегг стал посмешищем. Но через несколько лет его наблюдения подтвердились. Это открыло новую эру в здоровье детей.
Сегодня краснуха известна как одна из TORCH-инфекций (токсоплазмоз, другие, краснуха, ЦМВ и герпес). Эти инфекции у матери вызывают множество выкидышей и затрагивают до 5 процентов всех младенцев, которые доживают до рождения. Они входят в число основных причин врожденных дефектов и смертности новорожденных. Считается, что ребенок, рожденный с врожденными дефектами, возникшими в результате заражения матери краснухой, страдает синдромом врожденной краснухи. К счастью, сейчас это очень редко.
Кто это получит?
Краснуха имеет тенденцию к возникновению эпидемий, причем крупные эпидемии случаются каждые шесть-девять лет.Вирус, вызывающий краснуху, был впервые обнаружен в 1962 году, что помогло ученым многое узнать, изучая эпидемию 1964 года.
Было известно, что 1,8 миллиона человек были больны краснухой во время этой эпидемии. Было известно 20 000 случаев внутриутробной смерти и около 30 000 младенцев, рожденных с тяжелыми врожденными дефектами.
Интенсивные всемирные усилия по разработке вакцины против краснухи начались в 1965 году.
Сразу после внедрения вакцины против краснухи в 1969 году эпидемии в США практически исчезли.S. С тех пор ежегодно в США регистрируется менее 120 случаев синдрома врожденной краснухи, что составляет более 99 процентов. В США большинство женщин, заболевших краснухой, — это непривитые женщины, которые заразились этим заболеванием во время вспышки в кампусе колледжа.
Эпидемии все еще происходят во многих странах мира, до них всего один рейс самолета. Краснуха чаще всего встречается в конце зимы и ранней весной (март, апрель и май в северном полушарии) как во время эпидемий, так и в межгодовые.Краснухой болеют только люди.
В 2004 г. в США считалось искорененным краснуха и синдром врожденной краснухи (СВК). К сожалению, спорадические случаи все еще встречаются, часто в результате международных поездок. Из шести случаев СВК у младенцев в Соединенных Штатах с 2004 года считалось, что пять матерей заразились во время пребывания в другой стране. ( http://www.cdc.gov/mmwr/preview/mmwrhtml/mm6212a3.htm )
Каковы симптомы?
У детей и взрослых, заболевших краснухой, это обычно легкое заболевание (часто очень похожее на аденовирусную или энтеровирусную инфекцию).Классическое заболевание включает сыпь, увеличение лимфатических узлов и субфебрильную температуру. Иногда болит горло. Взрослые обычно чувствуют себя плохо перед высыпанием; у детей сыпь часто бывает первым симптомом.
Сыпь обычно начинается на лице и распространяется вниз и на руки. Выражены опухшие железы, особенно за ушами и на затылке. Но многие люди болеют краснухой без опухших желез или без сыпи — часто без каких-либо симптомов, за исключением воздействия на будущего ребенка.
Иногда краснуха может вызвать кратковременный или постоянный артрит. Другие осложнения, например, энцефалит, встречаются реже.
Синдром врожденной краснухи (возможный результат заражения ребенка до рождения) обычно протекает гораздо тяжелее. Врожденные дефекты могут включать слепоту, глухоту, пороки сердца, расстройства поведения, умственную отсталость, болезни костей, заболевания печени и «кожицу черничного маффина» (темные участки скопившейся крови).
Ранний первый триместр — период наибольшего риска, когда у большинства детей инфицированных матерей будут врожденные дефекты, если они выживут.К четвертому месяцу риск синдрома врожденной краснухи у инфицированной матери снижается примерно до 5 процентов.
Это заразно?
Краснуха очень заразна. Люди могут быть заразными в течение двух недель, прежде чем у них появятся симптомы, и в течение шести или более дней после этого. Краснуха может передаваться при прямом контакте, воздушно-капельным путем или воздушно-капельным путем.
От 90 до 100 процентов людей, не обладающих иммунитетом, заболеют краснухой в случае контакта.
Как долго это длится?
Сыпь при неосложненной краснухе у ребенка или взрослого обычно сохраняется в течение трех дней.Если бы не сыпь, большинство из них чувствовали бы себя нормально, идя на работу или в школу, даже в разгар болезни.
Некоторые остаются неудобными от 7 до 10 дней.
Осложнения краснухи могут быть необратимыми.
Синдром врожденной краснухи — это пожизненное последствие кратковременной «простуды», которое беременная женщина могла даже не заметить.
Как диагностируется?
Инфекцию краснухи у детей или взрослых можно диагностировать с помощью анализов крови или мазков из носа.
Синдром врожденной краснухи можно диагностировать с помощью анализов крови, если обследование проводится в первый год жизни. После этого очень трудно определить, что вызвало дефекты, хотя определенные закономерности делают одни причины более вероятными, чем другие.
Как лечится?
Лечение детей и взрослых, больных краснухой, направлено на облегчение симптомов, если таковые имеются.
При синдроме врожденной краснухи может быть полезен ряд вспомогательных услуг, таких как физиотерапия и профессиональная терапия, кардиохирургия или глазная хирургия.
Как это можно предотвратить?
Вакцина против краснухи в течение трех дней после контакта может помочь предотвратить краснуху, но ее не следует вводить беременным женщинам.

 Восприимчивым женщинам следует сделать иммунизацию и рекомендовать отложить беременность как минимум на три месяца после иммунизации.
Восприимчивым женщинам следует сделать иммунизацию и рекомендовать отложить беременность как минимум на три месяца после иммунизации.