Все, что нужно знать про вирус Коксаки
Что такое вирус Коксаки?
Вирус Коксаки относится к энтеровирусам, которые размножаются в желудочно-кишечном тракте. Энтеровирусы хорошо переносят низкие температуры, сохраняются в воде. Источником инфекции является только человек — больной или здоровый носитель.
Кто находится в зоне риска заражения вирусом Коксаки
Эти вирусы считаются «детскими», поскольку заболевают преимущественно дети от 3 до 10 лет. У взрослых заболевание встречается редко. Считается, что дети до 3-месячного возраста защищены от этого энтеровируса, а после 10-12 лет практически все уже имеют за плечами опыт заражения, после которого вырабатывается устойчивый иммунитет. Таким образом, в группу риска заражения вирусом Коксаки попадают дети старше 3 месяцев и до 12 лет, однако пик заболевания выпадает на период от 3 до 10 лет.
Как происходит заражение вирусом Коксаки
 Заразиться вирусом Коксаки можно от человека-носителя, причем как заболевшего, так и при отсутствии признаков заболевания. Распространяется вирус орально-фекальным путем — то есть заносится в рот с грязными руками.
Заразиться вирусом Коксаки можно от человека-носителя, причем как заболевшего, так и при отсутствии признаков заболевания. Распространяется вирус орально-фекальным путем — то есть заносится в рот с грязными руками.Также возможно заражение воздушно-капельным путем, через зараженные продукты, которые не прошли термическую обработку, и даже воду.
Симптомы и признаки заражения вирусом Коксаки
Инкубационный период длится от 2 до 10 дней, чаще всего заболевание проявляется на 3-4-й день.
Первым симптомом вируса Коксаки может стать появление язвочек и водянистых прыщиков. Как правило, они становятся следствием развивающейся инфекции. Местом их локализации обычно выступают ноги и руки, однако врачи обнаруживают их и в ротовой полости. Со временем и развитием вируса язвы могут появиться по всему телу, но преимущественно они будут располагаться вокруг рта. Также часто наблюдается синдром рука-нога-рот — сыпь появляется одновременно на слизистой рта, ладонях и ступнях.
Вторым симптомом вируса Коксаки может стать плохое самочувствие. возможны сильная головная боль, рвота и диарея. Также поражается слизистая глотки, из-за чего больному трудно принимать пищу.
Третьим признаком вируса Коксаки может стать высокая температура. Она поднимается буквально за несколько часов и может не снижаться около трех дней. Так как этот вирус — инфекционное заболевание, которое не напрямую связано с данным показателем, жаропонижающие медикаментозные препараты окажутся бессильными в борьбе против высокой температуры.
Как правило, врачи рекомендуют уже при обнаружении первых язвочек обращаться в медицинское учреждение, чтобы появления дальнейших симптомов можно было избежать. Для того чтобы выявить вирус, нужно проводить лабораторное исследование.
Профилактика вируса Коксаки
На сегодняшний день вакцины от вируса Коксаки, впрочем, как и от других энтеровирусов, не получено. Единственная профилактика — соблюдение личной гигиены.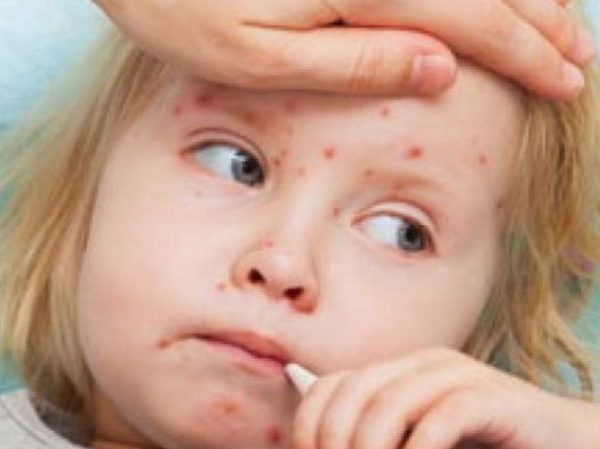 Но поскольку один из путей передачи вируса — воздушно-капельный, то и этот способ не панацея. Желательно, чтобы ребенок меньше бывал в людных местах, особенно в эпидемический период. Не стоит глотать воду из бассейна, рекомендуется пить только специальную питьевую воду из чистой посуды.
Но поскольку один из путей передачи вируса — воздушно-капельный, то и этот способ не панацея. Желательно, чтобы ребенок меньше бывал в людных местах, особенно в эпидемический период. Не стоит глотать воду из бассейна, рекомендуется пить только специальную питьевую воду из чистой посуды.
В большинстве случаев болезнь постепенно проходит в течение 7-10 дней при симптоматическом лечении. В редких случаях могут развиваться осложнения в виде обезвоживания, менингита или энцефалита (воспаление головного мозга).
В целях профилактики возникновения заболеваний вирусом Коксаки и другими энтеровирусными инфекциями необходимо придерживаться следующих правил:
- соблюдать правила личной гигиены, тщательно мыть руки с мылом перед едой, после посещения туалета, после возвращения с прогулок;
- использовать для питья только бутилированную или кипяченую воду;
- соблюдать температурные условия хранения пищи, употреблять в пищу продукты с известными сроками хранения;
- тщательно мыть фрукты, ягоды, овощи;
-
при ухудшении эпидемиологической ситуации ограничивать допуск детей в бассейны.

При первых признаках ухудшения самочувствия следует обращаться за медицинской помощью. При стандартном течении болезни симптомы исчезают за одну-две недели. В таких случаях помощь больному сводится к облегчению состояния: снижению температуры, предупреждению обезвоживания и созданию необходимых гигиенических условий.
Вирус Коксаки, малярия, брюшной тиф: какие болезни привозят воронежцы с отдыха за границей. Последние свежие новости Воронежа и области
Новость о случаях заражения опасным вирусом Коксаки среди российских путешественников в Турции получила широкий общественный резонанс. В Воронеже, по данным врачей, с начала августа выявили несколько таких заболевших. Какие инфекции можно подхватить в заграничном отпуске и как избежать заражения, рассказал главный врач Воронежской областной клинической инфекционной больницы Александр Монастырский.
По словам врачей, воронежские туристы нередко возвращаются после отпуска на популярных зарубежных курортах с распространенными и экзотическими инфекциями.
– В заграничном путешествии можно заразиться даже такими редкими на сегодняшний день заболеваниями, как чума и холера. К счастью, подобные случаи в Воронеже не зарегистрированы. А вот брюшной тиф, малярия, лихорадка Денге у наших туристов встречаются. Не говоря уже об энтеровирусных инфекциях, к которым относится и наделавший много шума вирус Коксаки, – рассказал Александр Монастырский.
Брюшной тиф – это кишечная инфекция, которой можно заразиться в Индии, Египте, Тунисе, Марокко, Турции и Иране.
Возбудитель болезни может содержаться в водопроводной воде. Пища и вода могут стать также причиной заболевания дизентерией и сальмонеллезом.
Малярия и лихорадка Денге относятся к трансмиссивным инфекциям – то есть их переносчиками являются кровососущие насекомые. Заразиться этими опасными инфекциями можно в Таиланде и на Кубе.
– В жарком климате тропических стран укус комара может оказаться совсем не безобидным. Малярия распространена во всех странах, близких к экватору.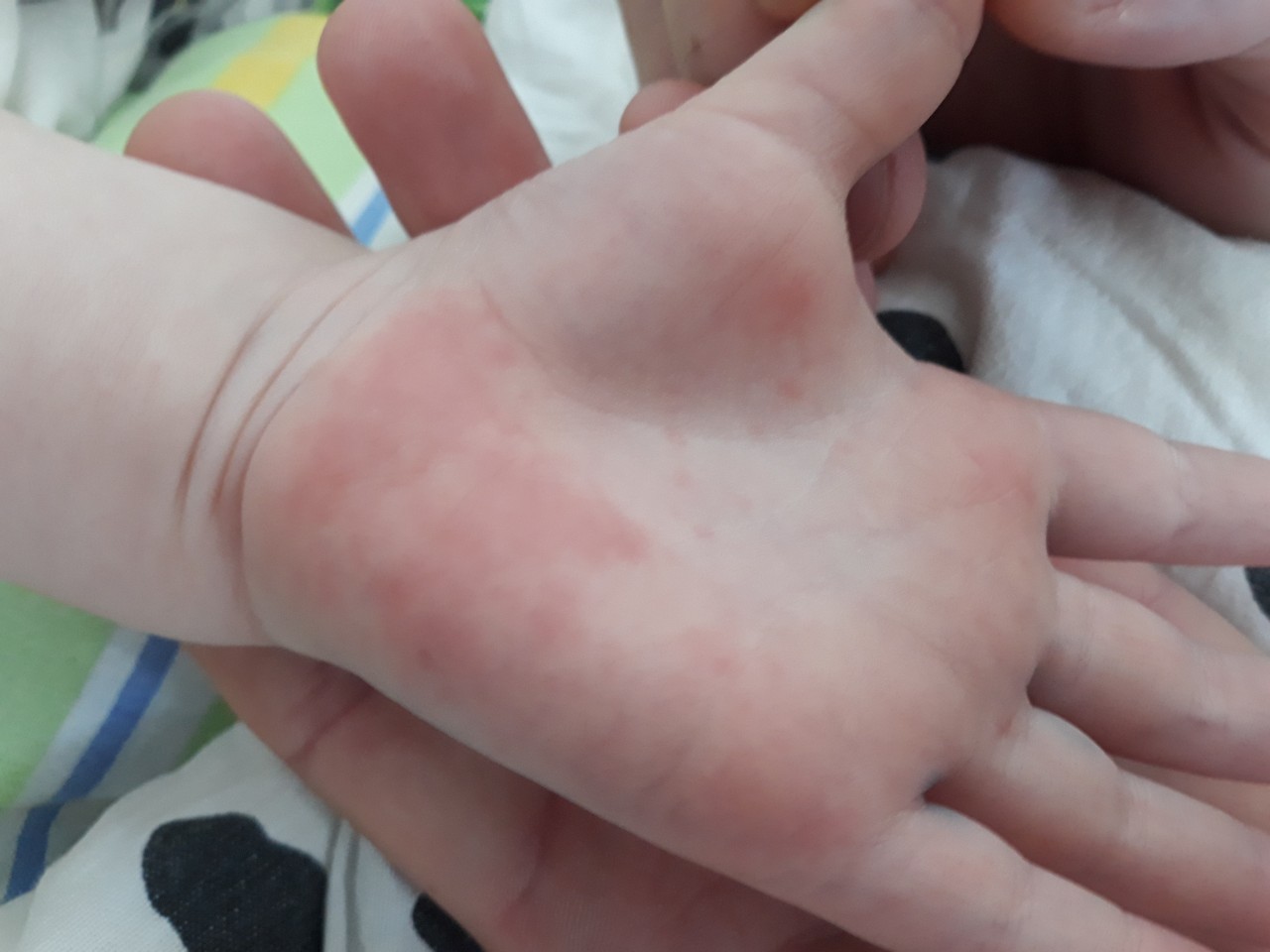
Еще одно экзотическое заболевание – вирус Зика – тоже переносят комары в странах с жарким климатом – в Мексике, Венесуэле, Бразилии, Таиланде, Индонезии.
Для него характерны высокая температура, боли в суставах, голове и спине, головокружение, сыпь на теле, повышенная чувствительность глаз к свету.
Различные паразиты, например, гельминты – тоже не редкость в экзотических странах. Встречаются случаи заражения ими воронежцев после отдыха за границей.
Самые распространенные инфекции, которые воронежцы подхватывают на отдыхе, – энтеровирусные. Их насчитывающие более 80 типов. К ним относятся вирусы Коксаки и ECHO. В частности, вирус Коксаки – это группа более чем из 30 энтеровирусов. Болезнь, вызванная вирусами Коксаки, у взрослых проходит за 3-5 дней. Специфического лечения энтеровирусной инфекции не существует, только симптоматическое, направленное на снижение высокой температуры и облегчение общего состояния.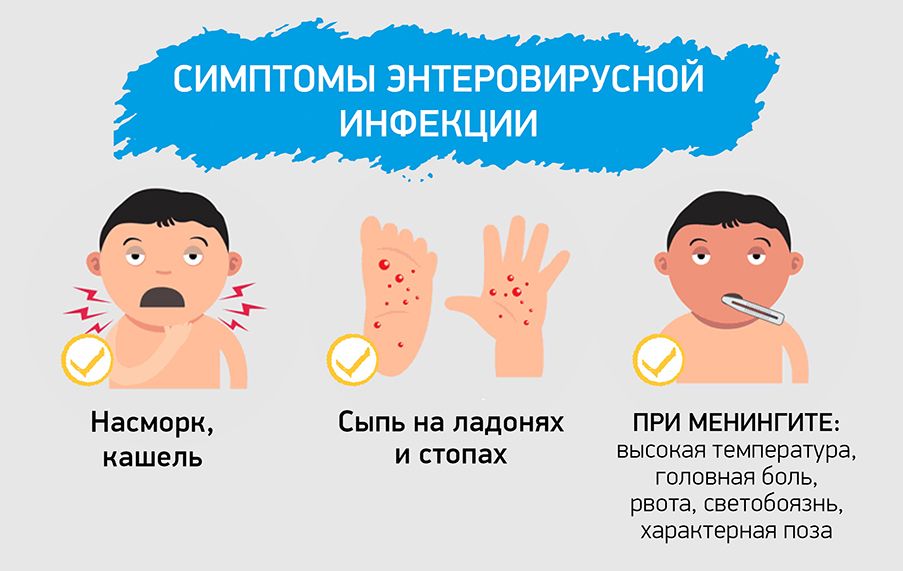 Кроме жаропонижающих лекарств, врачи рекомендуют индукторы интерферона для повышения иммунитета – грипферон, циклоферон, кагоцел. Обязательна консультация врача.
Кроме жаропонижающих лекарств, врачи рекомендуют индукторы интерферона для повышения иммунитета – грипферон, циклоферон, кагоцел. Обязательна консультация врача.
Как рассказала заместитель начальника отдела эпидемиологического надзора управления Роспотребнадзора по Воронежской области Татьяна Платунина, подхватить энтеровирус можно не только в путешествии, но и дома. Пик заболеваемости приходится на летние месяцы и раннюю осень.
– Энтеровирусы постоянно циркулируют не только в экзотических странах, но и на территории нашего региона, так что при несоблюдении правил гигиены можно заразиться, где угодно, – объяснила Татьяна Платунина. – Существуют годы подъема и спада заболеваемости энтеровирусами. В этом году в Воронежской области за семь месяцев заболеваемость в полтора раза выше, чем за тот же период прошлого года. Такие периодические подъемы характерны для всех видов неуправляемых инфекций.
Заражение происходит воздушно-капельным путем, через пищу и воду.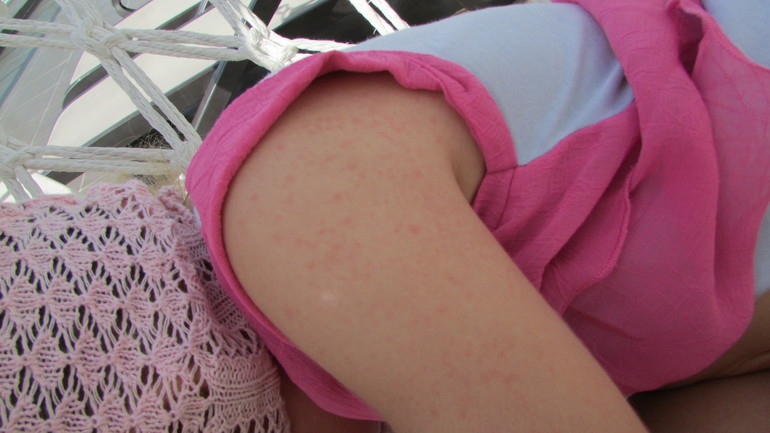 Дети болеют чаще, так как хуже соблюдают личную гигиену, могут съесть немытые фрукты, взять еду грязными руками, попить сырой воды. Болезнь у них протекает тяжелее, быстрее развивается интоксикация.
Дети болеют чаще, так как хуже соблюдают личную гигиену, могут съесть немытые фрукты, взять еду грязными руками, попить сырой воды. Болезнь у них протекает тяжелее, быстрее развивается интоксикация.
– Энтеровирусом вызывается такое грозное заболевание, как серозный менингит – воспаление мягкой мозговой оболочки. В областную инфекционную больницу поступает около 10-15 пациентов в год с серозным менингитом, – объяснил Александр Монастырский. – Другие типы энтеровирусов становятся причиной ОРЗ, эпидемической миалгии, герпетической ангины.
По словам Татяны Платуниной, санитарные врачи регулярно письменно извещают туроператоров о том, в каких зонах отдыха существуют опасности заражения для туристов. Они перед поездкой обязаны предупредить и проинструктировать туристов о правилах поведения, которые помогут избежать заболевания.
– Туристы, выезжающие в Африку или Южную Америку, должны сделать прививку от желтой лихорадки.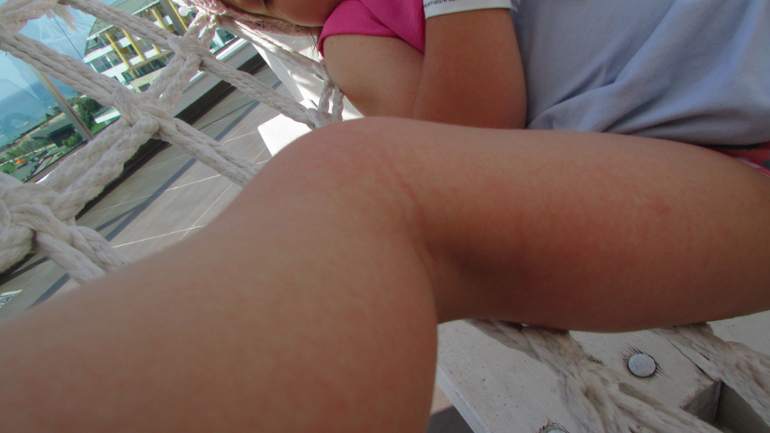 В некоторые страны без нее просто не пустят. Но от малярии и лихорадки Денге прививок не существует. Поэтому необходимо максимально обезопасить себя от комариных укусов: использовать репелленты, закрывать окна в помещениях москитной сеткой. Можно принимать профилактические препараты против малярии, – объяснил Александр Монастырский.
В некоторые страны без нее просто не пустят. Но от малярии и лихорадки Денге прививок не существует. Поэтому необходимо максимально обезопасить себя от комариных укусов: использовать репелленты, закрывать окна в помещениях москитной сеткой. Можно принимать профилактические препараты против малярии, – объяснил Александр Монастырский.
Чтобы во время путешествий обезопасить себя от кишечных инфекций – брюшного тифа и энтеровирусов, необходимо строго соблюдать правила гигиены, пить только бутилированную или кипяченую воду. Если воду вам подают в кафе или ресторане, она должна быть в запечатанной бутылке. Выбирайте термически обработанные продукты, употребляйте свежую пищу, желательно горячую – например, суп или кашу. Энтеровирусы погибают при температуре + 50 градусов.
– При первых признаках заболевания – ознобе, тошноте, сыпи, повышении температуры, поносе, рвоте – обратитесь за медицинской помощью, – напоминают врачи. – Если симптомы появились уже после возвращения домой, то на приеме у врача обязательно сообщите, в какой стране вы побывали на отдыхе, это поможет точнее поставить диагноз.
Заметили ошибку? Выделите ее мышью и нажмите Ctrl+Enter
диагностика, симтомы у детей и взрослых
Вирус Коксаки является энтеровирусной инфекцией и объединяет более 40 вирусов. Болеют все, но чаще дети до 10 лет со вспышками в летне-осенний период в местах скопления детей.
Передается контактным путем, симптомы появляются через 2-7 дней после заражения. Возможны повторные заболевания (другим вирусом этой группы). Рассмотрим самые распространенные виды этого вируса.
Читайте также: Синдром Рейно: причины, симптомы и лечение
Энтеровирусная ангина (герпангина) – похожа на стоматит, вызванный герпесом, но при герпесе пузырьки будут еще и на щеках, языке и деснах.
Симптомы: боль в горле, снижение аппетита, головная боль, слабость, отказ от еды, температура выше 38,5 1-3 дня. Сыпь: покраснения неба, небных дужек и миндалин, появление мелких «бугорков» 1-2 мм с красным венчиком, они превращаются в мелкие пузырьки.
После того, как пузырьки лопаются, образуются «язвы» с серо-белым налетом. Все проходит через 6-7 дней. Также может быть единичная сыпь на ногах, руках и попе (красные пятна с пузырьками в центре), увеличение шейных лимфоузлов.
Болезнь «рука-нога-рот»
Симптомы: температура до 38,5 (в первые 3 дня), сильная боль в горле и при глотании, отказ от еды. Сыпь: красные пятна с пузырьками в центре, 1-10 мм. Одновременно на кистях, стопах, языке и деснах (могут быть единичные элементы на любом участке тела, у малышей – на ягодицах). Сыпь держится 7-10 дней.
Общие симптомы вирусов Коксаки
Инкубационный период длится от 2 до 10 дней, чаще всего заболевание проявляется на 3-4-й день.
Первым симптомом вируса Коксаки – появление язв и жидких прыщиков. Как правило, они становятся следствием развития инфекции. Местом их локализации обычно выступают ноги и руки ребенка, однако врачи обнаруживают их и в ротовой полости. Впоследствии, с развитием вируса язвы могут появиться по всему телу, но преимущественно они будут располагаться вокруг рта.
Впоследствии, с развитием вируса язвы могут появиться по всему телу, но преимущественно они будут располагаться вокруг рта.
Вирусы Коксаки сопровождаются высокой температурой
Вторым симптомом вируса Коксаки может стать плохое самочувствие. Человек будет плохо спать и есть. Из-за нарывов в ротовой полости родителям будет крайне сложно покормить малыша, поскольку любое соприкосновение с пораженными участками может доставить болевые ощущения. Кроме этого, малыш будет малоподвижен и его интерес к играм и любой другой привычной для него активности резко упадет.
Третий признак вируса Коксаки – температура. Она поднимается буквально за несколько часов и может не снижаться около трех дней. Поскольку этот вирус – инфекционное заболевание, жаропонижающие медикаментозные препараты окажутся бессильными в борьбе против высокой температуры.
Читайте также: Нашли смертельную супербактерию, на которую не действуют антибиотики: чем это грозит человечеству
Лечение и профилактика вируса Коксаки
Сейчас вакцины от вируса Коксаки, впрочем как и от других энтеровирусов не существует.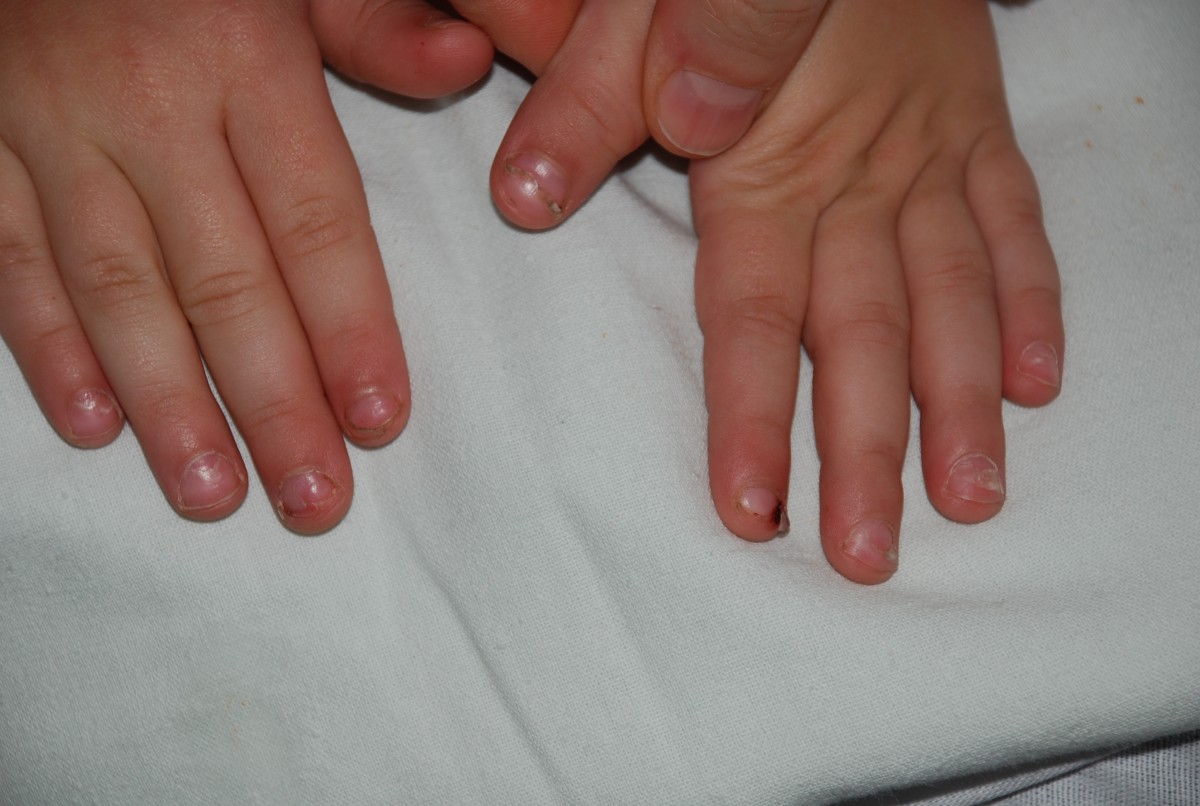 Единственная профилактика – соблюдение личной гигиены. Поскольку один из путей передачи вируса – воздушно-капельный, то и этот способ не панацея. Желательно, чтобы ребенок меньше бывал в людных местах, особенно в эпидемический период. Не стоит глотать воду из бассейна, рекомендуется пить только специальную питьевую воду из чистой посуды.
Единственная профилактика – соблюдение личной гигиены. Поскольку один из путей передачи вируса – воздушно-капельный, то и этот способ не панацея. Желательно, чтобы ребенок меньше бывал в людных местах, особенно в эпидемический период. Не стоит глотать воду из бассейна, рекомендуется пить только специальную питьевую воду из чистой посуды.
Во время вируса Коксаки уменьшается активность
Лечение:
- Постельный режим на весь период интоксикации,
- Диету с достаточным количеством жидкости и витаминов,
- Обильное питье,
- В случае выраженной диареи и рвоты – прием дегидратационных растворов.
Также используется ряд лекарственных средств – местные антисептики, антигистаминные препараты и противовоспалительные средства для снижения головной боли и температуры. Сыпь на коже обрабатывается местным антисептиком.
Течение заболевания зависит от вида энтеровируса: для одних типов характерны единичные высыпания, а для других – тяжелое течение с высокой температурой, множественными высыпаниями и продолжительностью до 12 дней с последующим шелушением подошв и ладоней и потерей ногтей через несколько недель после болезни. ⠀
⠀
Осложнения вируса Коксаки: нагноение сыпи, обезвоживание, очень редко – менингит, энцефалит, миокардит. ⠀
Диагноз ставится по результатам осмотра, редко требуется проведение мазка из зева, сыпи, кала. Анализ на антитела в острый период болезни малоинформативен.
Больше новостей, касающихся лечения, медицины, питания, здорового образа жизни и многое другое – читайте в разделе Здоровье.
симптомы, профилактика и терапия, фото
На сегодняшний день известна целая группа возбудителей инфекции, носящих общее название «вирус Коксаки». Вирус у взрослых способен вызвать самые разнообразные болезни, вплоть до смертельно опасных. Вакцины от него не существует, как и лекарственного препарата, призванного уничтожить именно этот патоген. Основные профилактические меры включают тщательное мытье рук и необходимость прикрывать рот платком или хотя бы ладонью при кашле и чихании.
Причины
Описываемая инфекция относится к роду энтеровирусов.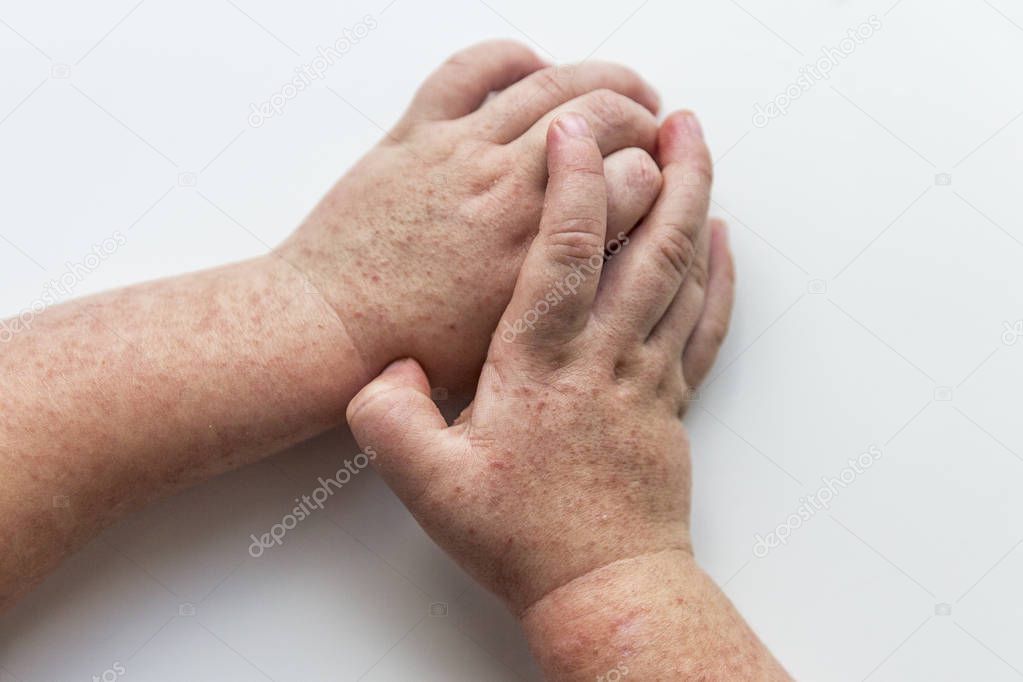 Известны две группы микроорганизмов (A и B), причем каждая делится на несколько серотипов. Желудочный сок не способен уничтожить патогенную флору под названием Коксаки. Вирус у взрослых вызывает характерную симптоматику уже через пару дней после проникновения в организм. Наибольшая опасность заражения сохраняется в течение первой недели болезни, однако риск заразиться существует и через неделю после исчезновения симптомов. Дольше всего вирус паразитирует в организмах детей и людей с ослабленным иммунитетом.
Известны две группы микроорганизмов (A и B), причем каждая делится на несколько серотипов. Желудочный сок не способен уничтожить патогенную флору под названием Коксаки. Вирус у взрослых вызывает характерную симптоматику уже через пару дней после проникновения в организм. Наибольшая опасность заражения сохраняется в течение первой недели болезни, однако риск заразиться существует и через неделю после исчезновения симптомов. Дольше всего вирус паразитирует в организмах детей и людей с ослабленным иммунитетом.
Распространение
Инфекция передается от человека к человеку. Вирус присутствует в секретах и телесных жидкостях больных и может распространяться путем контактирования с секрецией дыхательных путей. Если инфицированный человек потрет нос (а для заболевания характерен насморк) и прикоснется к какому-либо предмету, на поверхности этого предмета останется вирус, и она превратится в источник инфекции. Здоровому человеку достаточно прикоснуться к зараженной вещи, а затем ко рту или носу, чтобы поспособствовать распространению заболевания.
Люди с инфекцией глаз (конъюнктивитом) могут заражать других путем последовательного касания глаз и предметов. Конъюнктивит развивается очень быстро и может проявиться уже в первый день инфицирования. Патогенные микроорганизмы присутствуют в фекалиях, что является причиной распространения инфекции среди детей в яслях, где используются подгузники.
Симптомы
Чаще всего встречается бессимптомное протекание инфекции, вызванной возбудителем Коксаки. Вирус у взрослых может вызвать обычную простуду или кожную сыпь (особенно в летние месяцы). Среди относительно часто встречающихся симптомов следует указать также диарею и боль в горле, схожую с той, что наблюдается при остром фарингите.
Есть и более тяжелые проявления инфекции, однако они наблюдаются гораздо реже. Речь идет о таких признаках заражения вирусом, как менингит (воспаление оболочек спинного или головного мозга), энцефалит (воспаление головного мозга), плевралгию (боль в груди) и миоперикардит (воспаление сердца). Самые опасные симптомы инфекции отмечаются у новорожденных.
Самые опасные симптомы инфекции отмечаются у новорожденных.
Заболевания дыхательных путей
Вирус Коксаки чаще всего вызывает фебрильную инфекцию верхних дыхательных путей с воспалением горла и насморком. У некоторых людей возникает кашель, который обычно наблюдается при бронхите. Реже вирус становится причиной пневмонии.
Кожная сыпь
Кожные высыпания также могут говорить об инфицировании. Чаще всего это неспецифическая множественная красная сыпь (крапивница) или небольшие скопления ровных красных пятен. В большинстве случаев сыпь появляется в период выздоровления. Хотя своим внешним видом она нередко напоминает легкий солнечный ожог, ей не свойственно шелушение.
Небольшие мягкие волдыри, а также красные пятна на ладонях, подошвах ног и внутри ротовой полости могут также быть вызваны вирусом Коксаки. Вирус у взрослых, впрочем, редко принимает такую форму; перечисленные признаки чаще наблюдаются у детей до десяти лет. Это относительно легкое заболевание, не требующее лечения.
Конъюнктивит (воспаление конъюнктивы)
Острый геморрагический конъюнктивит вызывает опухание глаза и кровоизлияния в белок. Обычно инфекция поражает оба органа зрения. Больные конъюнктивитом жалуются на ощущение постороннего предмета в глазу или на жгучую боль. Симптомы проходят в течение недели.
Менингит
Вирусный менингит — воспаление оболочек спинного или головного мозга — может быть вызван некоторыми видами рассматриваемой инфекции. Вирус Коксаки у взрослых может спровоцировать развитие так называемого асептического менингита, так как культуры клеток спинномозговой жидкости свидетельствуют об отсутствии роста числа бактерий (это происходит лишь потому, что исследования культур способствуют выявлению бактерий, а не вирусов). Пациенты с данным заболеванием жалуются на головную боль и лихорадку, сопровождающуюся ригидностью затылка. Может появиться и кожная сыпь. Фебрильные судороги чаще наблюдаются у детей, чем у взрослых, однако последние зачастую страдают от чувства усталости, длящегося неделями после выздоровления.
В редких случаях вирус вызывает одновременно и воспаление головного мозга (менингоэнцефалит). Больные теряют чувство ориентации во времени и пространстве, могут впасть в летаргию. Характерным симптомом этого заболевания является повышение температуры тела.
Слабость и паралич
«Коксаки» — вирус у взрослых, симптомы которого включают и такие редкие нарушения, как слабость в верхней или нижней конечности и даже частичный паралич. Эти признаки сравнимы с симптомами полиомиелита, однако проявляются далеко не так интенсивно. Паралич или слабость могут последовать за приступом острого геморрагического конъюнктивита либо появиться как самостоятельные признаки инфекции. Важно! Рассматриваемый тип энтеровирусов не вызывает постоянного паралича и слабости.
Плевродиния
Плевродиния — это воспаление мышц в грудной клетке. Оно ассоциируется с плевралгией — неожиданными приступами острой боли в груди, усиливающейся при глубоком вдохе. Болевой синдром может также локализоваться в области брюшной полости. Ощущения принимают характер волн или спазмов. Плевродиния обычно проходит сама по себе приблизительно в течение пяти дней, однако приступы могут повториться через 7-14 дней.
Миоперикардит
Миоперикардит относится к наиболее опасным признакам заражения возбудителем Коксаки. Вирус у взрослых (симптомы, которые наблюдаются чаще всего, перечислены выше), к счастью, крайне редко вызывает подобные нарушения. Миоперикардит — это воспаление сердца и его оболочки, причем состояние пациента может быть как легким, так и тяжелым. В последнем случае заболевание может привести к сердечной недостаточности, инфаркту или смерти. Чаще всего миоперикардит наблюдается у молодых пациентов, ведущих активный образ жизни. Симптомы включают нехватку дыхания, боли в груди, усталость и опухание ног. Повреждение сердца может оказаться неизлечимым.
Диагностика
Если при диагностике другого заболевания врач обнаруживает инфекцию Коксаки (вирус), лечение у взрослых нередко даже не требуется, особенно если данное состояние протекает бессимптомно. Если же единственный его признак — простуда или кожная сыпь, специалисты, как правило, даже не назначают диагностических исследований. При обнаружении конъюнктивита врач, скорее всего, осмотрит глаза с помощью ручного офтальмоскопа в целях подтверждения предполагаемого диагноза. Если у пациента болит горло, потребуется взять мазок на анализ для дифференциации острого фарингита.
При асептическом менингите врач возьмет образец цереброспинальной жидкости (путем такой процедуры, как спинномозговая пункция.) У большинства пациентов с данным нарушением обнаруживается повышение количества белых клеток в биоматериале наряду с нормальным уровнем сахара и нормальным или слегка повышенным уровнем протеинов. Эти изменения в составе жидкости хоть и неприятны, но все же не так опасны, как признаки бактериального менингита. Образец ликвора исследуют на предмет присутствия в нем возбудителя инфекции Коксаки. Вирус (лечение у взрослых в данном случае обязательно назначается специалистом) можно также обнаружить быстрым методом полимеразной цепной реакции. Этим способом выявляются 66-90 процентов инфекций.
Миоперикардит является опасным состоянием и требует диагностики с помощью электрокардиограммы (ЭКГ) и ультразвукового исследования сердца (эхокардиограммы). Электрокардиограмма показывает нарушения ритма, вызванные увеличением сердца, а также способствует выявлению воспалительного процесса. Эхокардиограмма показывает конкретный размер органа и позволяет судить о качественных показателях его функционирования. Кроме того, по результатам данного исследования можно определить, есть ли жидкость вокруг сердца. Для оценки состояния других внутренних органов берутся анализы крови.
Лечение
Хотя инфекция чаще всего встречается у маленьких детей, врачи нередко диагностируют вирус Коксаки у взрослых. Симптомы и лечение заболевания в некоторых случаях сходны с признаками и терапией инфекции у детей. К сожалению, на данный момент не существует определенного лекарственного препарата, нацеленного на уничтожение именно этой патогенной микрофлоры. С другой стороны, иммунная система человека почти всегда способна самостоятельно разрушить вирус Коксаки. Профилактика и лечение у взрослых имеют значение только в тех случаях, когда речь идет о тяжелых поражениях организма. К сожалению, при серьезных осложнениях врачи могут предложить только устранение последствий инфекции — борьба непосредственно с вирусом пока находится в области экспериментальной медицины. Так, по результатам некоторых исследований, состояние пациентов улучшается после внутривенного введения иммуноглобулина, производимого из сыворотки человеческой крови, содержащей антитела.
Таким образом, симптомы и последствия инфекции лечатся в зависимости от конкретных признаков заболевания. Миоперикардит, к примеру, сопровождается ухудшением функционирования сердца, что способствует понижению кровяного давления, — именно поэтому при данном состоянии необходимо принимать соответствующие медикаменты для нормализации давления. В экстренных случаях показана трансплантация сердца.
Лечение в домашних условиях
При вялотекущей инфекции даже в домашних условиях вполне возможно вылечить вирус Коксаки у взрослых. Чем лечить это заболевание? Чтобы избавиться от болевого синдрома и лихорадки, принимают «Ацетаминофен», «Ибупрофен» и подобные им препараты. Можно использовать любые лекарства безрецептурного отпуска, если они облегчают симптомы простуды (противозастойные средства или сироп от кашля), однако они не приближают выздоровления и могут вызвать побочные эффекты, например, такие как сонливость или сухость во рту.
Профилактика
Что нужно предпринять, чтобы не подхватить вирус Коксаки? Профилактика у взрослых подразумевает частое мытье рук — это касается как больных, так и здоровых людей. Не обязательно использовать специальные гели, содержащие алкоголь, — достаточно обычной воды и мыла. При чихании или кашле следует закрывать рот ладонью, а лучше — платком. Подгузники вместе с их содержимым нужно аккуратно сворачивать и как можно скорее выбрасывать. Поверхности (например, мебель) должны содержаться в чистоте. Загрязненные предметы рекомендуется обрабатывать дезинфицирующими составами. Для этой цели подойдет обычный хозяйственный отбеливатель — одну столовую ложку вещества разводят в четырех стаканах воды. Вирус Коксаки у взрослых (фото, демонстрирующие признаки патологии, представлены на странице ) можно легко предотвратить, если соблюдать вышеперечисленные профилактические меры.
Вирус Коксаки: симптомы и лечение у детей (фото), вирус у взрослых | Мед.Консультант — Здоровье On-Line
Что это такое?
Вирус Коксаки – это группа из 30 активных энтеровирусов, которые размножаются в желудочно-кишечном тракте ребенка. Впервые заболевание было диагностировано в маленьком городке США Коксаки, и благодаря высокому уровню заразности быстро облетело весь земной шар.
Второе название заболевания – сидром «рука-нога-рот». Зачастую эта патология встречается у детей до 5 лет, и крайне редко у взрослых. После перенесения заболевания, вызванного вирусом Коксаки, у человека образуется стойкий иммунитет к инфекции и повторное заражение исключено.
Большая группа данных вирусных частиц разделяется на два класса: А-тип и В-тип, которые содержат в себе до 20 вирусов каждая. Различие состоит в том, какие осложнения появляются после перенесения инфекций, инициированных одним из двух типов вируса Коксаки.
- После А-типа может развиться миозит — воспаление поперечнополосатых мышц, вплоть до отмирания ткани,
- В-тип более опасен и грозит серьезными изменениями в головном мозге (психические и дегенеративные расстройства и параличи), сердечной и скелетных мышцах, а также воспалением в селезенке.
Причиной болезни Коксаки является пероральная (попадания инфекции в рот с пищей) и воздушно-капельная передача вируса при контакте с зараженным ребенком. Реже вирус проникает в организм человека через воду и трансплацентарным путем. Самым опасным возрастом для заболевания считается промежуток от рождения до 2 лет. В это время гигиена малыша особенно важна.
Следует исключить всякие контакты с больными детьми и не разрешать ребенку брать в рот грязные предметы, которые находились на улице. Если это произошло, умойте ребенка и продезинфицируйте ему руки – так шанс заражения понизиться.
Вирус Коксаки — инкубационный период и заразность
проявления вируса Коксаки, фото высыпаний у ребенка
Вирус Коксаки заразен на 98% — если речь идет о тесном контакте с больным или его вещами. Исключением может быть только перенесение такой инфекции несколько лет назад. После стихания клинических проявлений опасные частички еще некоторое время выделяются со слюной и калом, поэтому вести себя крайне осторожно необходимо последующие 2 месяца после выздоровления больного ребенка.
Заражение может произойти как на улице, так и в помещении. По статистике, чаще всего ребенок подхватывает инфекцию в детском саду. Однако паниковать зря не стоит, поскольку при первых диагностированных случаях в заведении объявляется карантин.
Инкубационный период вируса Коксаки составляет от 4 до 6 дней — опасен в осеннее и летнее время, когда воздух обогащен влагой. Повышенная влажность – это необходимое условие для жизнеспособности данного микроорганизма.
Необходимо знать несколько фактов о вирусе, чтобы лучше представлять его природу:
- При обычной температуре инфекционный агент на предметах не погибает в течение недели,
- Вирус выживает при обработке 70% спиртом,
- Коксаки не страшна кислая среда желудка и местный раствор хлоридной кислоты,
- Уничтожить инфекционный агент можно 0.3% формалиновой жидкостью, а также воздействием ультрафиолета, очень высоких температур и облучением,
- Вирус размножается в кишечнике человека, но проявления заражения в виде тошноты и рвоты практически не встречаются (могут наблюдаться у пациентов с исходно больным кишечником),
- Антитела материнского молока нейтрализуют вирус в организме ребенка, поэтому заражение детей, находящихся на естественном вскармливании, встречается редко, а если и наблюдается, то протекает в легкой форме,
- Первые признаки инфекции Коксаки можно спутать с ОРВИ, гриппом, ветряной оспой и аллергией, поэтому необходимо заранее знать симптомы Коксаки-заражения.
Симптомы вируса Коксаки у детей, фото
Зачастую сложно определить, что клинические проявления, наблюдающиеся у человека, вызывает именно вирус Коксаки. Симптомы у ребенка похожи на менее опасные острые инфекции. Все начинается со следующих проявлений:
- Зараженный ребенок выглядит равнодушным, отказывается от пищи, быстро устает. Может появиться урчание в животе и спазмы.
- Может появиться урчание в животе и спазмы,
- Сыпь на теле. Название «руки-ноги-рот» заболеванию было дано не напрасно, так как поражения этих областей являются первым тревожным звоночком. На кистях, ладонях, между пальцами, на самих фалангах, ступнях, на слизистой оболочке и вокруг рта появляются красноватые волдыри. Их размер не превышает 0.3 см. Появление подобных ярких точек возможно по всему телу: на животе, спине, ягодицах ребенка,
- Интенсивный зуд в области высыпаний настолько неприятен, что провоцирует у детей головокружение и отсутствие сна.
Без симптоматического препарата, купирующего зуд, обойтись ни в коем случае нельзя. В
- Увеличенное выделение слюны вследствие раздражения слизистых во рту. По этой причине нужно поворачивать голову ребенка на бок, чтобы предупредить аспирацию (заглатывание) слюны в дыхательные пути. Принимать пищу в состоянии поражения слизистой язвочками и волдырями практически невозможно. Но для скорейшего выздоровления в организм должна поступать вода, лучше если она будет прохладной. Чтобы накормить ребенка, необходимо предварительно смазать ротовую полость обезболивающим гелем: Холисал, Холицест, Камистад,
- Повышенная температура до высоких цифр,
- Покраснение глаз,
- Возможна тошнота, рвота, и постоянное урчание в области кишечника,
- Если ребенок на грудном вскармливании, предлагайте ему грудь постоянно – как было указано выше, в материнском молоке находятся иммуноглобулины, подавляющие развитие вируса Коксаки.
Как протекает инфекция?
Симптомы вируса Коксаки фото
Существует четыре типичные формы инфекции, в которых протекает вирус Коксаки у детей. Необходимо знать симптомы каждого из них, чтобы вовремя начать лечение.
- Герпангина.
Для этой формы болезни Коксаки характерна высокая температура тела в сочетании с покраснением слизистой глотки и мягкого неба. Спустя сутки на этом месте начинают появляться мелкие высыпания сероватого оттенка размером не больше 1-2 мм. Сыпь превращается в пузырьки, а затем в эрозии, которые без следа проходят через 5 дней. Эти явления в горле сопровождаются умеренной болью, - Менингит.
Сильная распирающая головная боль сопровождается повышенной температурой тела. Возникает рвота, которая не приносит облегчения. Ребенок становится чувствителен к свету, звукам и прикосновениям — это вызывает плачь, в ряде случаев встречаются судороги. Наблюдается урчание в животе, - Кореподобная или краснухоподобная форма.
Для этого типа болезни Коксаки характерна сыпь. Она очень напоминает краснуху – все тело малыша покрывается красными волдырями, вплоть до слизистой рта. Как правило, к заболеванию восприимчивы дети до 5 лет. Эта форма протекает за 3-5 дней и характеризуется высокой температурой до 40°, явлениями фарингита и конъюнктивита, увеличением лимфоузлов,
Осложнения после такой формы практически невозможны. - Миалгическая форма.Температура 39,5 – 40° держится в течение 3 суток. Наряду с лихорадкой у ребенка наблюдаются сильнейшие боли в мышцах. Особенно тяжелыми могут быть спазмы в грудной клетке, спине и вокруг пупка.
Приступ длится от 1 до 20 минут и повторяется в среднем раз в час, во время движений и даже при кашле усиливается.Он связан с поражением брюшины и плевры, которые при трении и провоцируют болевой синдром.
Боль сопровождается сильным потоотделением. Увеличиваются шейные лимфоузлы и горло приобретает красный оттенок.
Положительным моментом является то, что заразиться этой формой очень сложно, поскольку ее возбудитель не любит равнинные местности и умеренный климат.
Реже возникают атипичные формы, такие как:
- “Летний грипп” — самая легкая из всех возможных форм инфекции. По продолжительности заболевание не превышает 3 суток, в течение которых температура тела ребенка удерживается на уровне 38 – 39.5°. Среди симптомов можно выделить только общую слабость, боль в мышцах и ломоту в костях. На четвертый день признаки инфекции исчезают,
- Кишечная с жидким стулом и частой рвотой,
- Катаральная с насморком и сухим кашлем.
Общая симптоматика осложнений вируса Коксаки
Помимо типичной клинической картины, характерной для разного варианта течения Коксаки-инфекции, во время и после заболевания у маленьких пациентов могут наблюдаться следующие проблемы со здоровьем. Они связаны с поражением той или иной системы детского организма:
- Мышцы: миозит. Боль в мышцах усиливается прямо пропорционально увеличению температуры тела.
- Глаза: конъюнктивит, боязнь яркого света, слезотечение, кровоизлияние в глазном яблоке.
- Сердце: миокардит, эндокардит, перикардит. Все эти заболевания означают локализованное поражение мышечной ткани сердца.
- Кишечник: диарея, изменение цвета стула, слизистые и кровяные субстанции в кале.
- Нервная система: судороги, головная боль, параличи, потери сознания.
- Печень: увеличение органа, острый гепатит, боль и тяжесть в правом подреберье.
- Кожа: везикулярная сыпь на конечностях и экзантема (сплошное покраснение) на туловище и спине.
- Яички у мальчиков: орхит, если не купировать который у подростка может развиться аспермия (она является причиной мужского бесплодия).
При возникновении первых подозрений на вирусную инфекцию Коксаки немедленно вызовите педиатра, чтобы избежать вышеупомянутых осложнений.
Вирус Коксаки у взрослых — особенности
Вирус Коксаки у взрослых является редким медицинским случаем. Чем старше человек, тем меньше у него вероятность заразится такой инфекцией. Пути поступления вируса одинаковы для пациентов любого возраста.
Родители могут заболеть только при условии тесного контакта с зараженным или недавно переболевшим инфекцией ребенком при одновременно низком уровне иммунного ответа.
Даже если это произошло, выздоровление наступит не позже, чем через трое суток. Для взрослых эта инфекция не представляет опасности.
Если вирусом Коксаки заболела беременная женщина в третьем триместре вынашивания плода, то инфекция может быть передана ребенку.
Заражение также возможно во время родов или после них. Нелеченный вирус Коксаки может привести к врожденным порокам сердца, мочеполовой и пищеварительной системы, а также к инфицированию нервной системы. Но лечение даже у новорожденных успешно проводится. Если у беременной был контакт с ребенком, зараженным вирусом, необходима срочная дезинфекция рук и лица с профилактической целью.
Диагностика энтеровируса
Наличие инфекции подтверждают с помощью:
- Общего анализа крови и мочи, при которых выявляют признаки воспаления — повышенное количество лейкоцитов, увеличение СОЭ, протеинурию,
- Обнаружения антител при иммуноферментном анализе,
- Выявления вируса путем ПЦР,
- ЭКГ,
- КТ и МРТ,
- УЗИ брюшной полости.
Лечение вируса Коксаки у детей
Терапия направлена, прежде всего, на облегчение симптомов — лечение вируса Коксаки у детей требует выполнения следующих рекомендаций и приема препаратов:
- Средства для уменьшения зуда на коже: для детей – гель Финистил или Витаон бэйби, для взрослых – антигистаминный препарат Супрастин.
- Средства для уменьшения боли в ротовой полости – полоскание антисептическими растворами.
- НПВС для снятия мышечной боли,
- Иммуномодулирующие средства на основе интерферона – Роферон, Виферон, Неофир или Циклоферон.
- Для снижения температуры тела – Нурофен, Цефекон, Парацетамол. Анальгин принимать категорически не рекомендуется.
- Средства для нормализации обменных процессов: ноотропные препараты, витамины группы В1 и В2.
- Взрослым рекомендуется пить ромашковый чай, для устранения зуда в полости рта, детям до 3 лет можно давать только прохладную воду.
Педиатр сузит список предписаний для конкретного случая и определит допустимые сроки возвращения в коллектив. На время болезни одного из членов семьи, рекомендуется выделить ему персональные столовые приборы и дезинфицировать средства личной гигиены.
Если у кого-то из родственников ослаблен иммунитет, ему будут назначены витамины или иммуномодулирующие препараты.
Прогноз
Взрослые пациенты могут возвращаться к привычному ритму жизни уже через 3 дня, в тяжелых случаях – не позже, чем через 10 дней после появления первых симптомов. У ребенка через 3 суток проходит только температура, а остальные симптомы могут остаться на 1-2 недели.
Полное заживание красных волдырей наблюдается спустя 6-7 дней, а сыпь – через 10-12. Появление осложнений зависит от качества лечения и своевременности обращения к врачу.
Загрузка…При качественном лечении вируса Коксаки у ребенка риски проблем с сердцем, печенью и яичками у мальчиков минимальны.
фото, симптомы и лечение, препараты, прогноз
Рубрика: ИнфекционныеТемпература, кожная сыпь и воспалительные явления в горле у детей чаще всего причисляются к ветрянке, скарлатине или ОРВИ в сочетании с аллергией. Однако не стоит исключать инфекцию, вызванную вирусом коксаки.
Причем это перенесенное заболевание не формирует иммунитет, а потому вирусом коксаки могут многократно болеть и взрослые и дети.
Быстрый переход по странице
Вирус коксаки — что это такое?
Вирус коксаки — это энтеровирус, размножающийся в слизистой рта и кишечнике. Заболевание, вызванное данным вирусом, характеризуется поражением слизистой рта, кишечника и кожных покровов, в тяжелых случаях — внутренних органов (мозга, печени, мышц, сердца).
Инфекция протекает тяжело, однако не требует специфического лечения (за исключением тяжелых поражений внутренних органов) и редко вызывает осложнения.
Характерные симптомы вируса коксаки, фото у ребенка
Вирус коксаки у детей чаще проявляется в 4-6 лет. Младенцы до 3-4 месяцев невосприимчивы к вирусу коксаки, благодаря наличию в их крови материнских антител. Вирус обнаруживается у детей до 10-12 лет.
- Подростки и взрослые болеют инфекцией крайне редко и в стертой форме без кожных высыпаний, поэтому им часто ставится диагноз ОРЗ или ОРВИ.
Пути передачи вируса:
- воздушно-капельный при контакте с зараженным;
- контактным — через игрушки, посуду, грязные руки.
Патогенный микроорганизм устойчив в окружающей среде, особенно заразен, поэтому при контакте с больным или носителем заражение практически неизбежно. Инкубационный период при заражении вирусом коксаки составляет 2-10 дней.
Ребенок с вирусом коксаки заразен для окружающих с первых дней проявления болезненных симптомов и до самого выздоровления. Поэтому необходима изоляция малыша на весь период болезни.
Симптомы вируса коксаки у детей, фото
Вирус коксаки вызывает у ребенка самые разнообразные симптомы. В классическом варианте заболевание протекает следующим образом:
Начальный период
Заболевание начинается внезапно с подъема температуры до 39-40ºС. Увеличиваются подчелюстные лимфоузлы, горло краснеет, а на языке появляется желтоватый налет. На фоне высокой гипертермии у ребенка появляется сильная головная боль, слабость, сонливость, зачастую рвота.
Период характерных высыпаний
Симптомы вируса коксаки у детей — первые высыпания фото 2
Распространение по телу (фото 3)
Спустя 2 дня во рту (на щеках и нёбе) и вокруг губ появляются водянистые пузырьки диаметром до 2 мм, которые, лопаясь, образуют мелкие язвочки с красным дном. Сильная боль еще более ухудшает состояние ребенка. Малыш плаксив, отказывается от еды, заметно повышено слюноотделение.
Буквально сразу за высыпаниями на слизистой рта такие же везикулы появляются на ручках и ножках. Сыпь локализуется на ладонях и подошве, между пальчиками. Единичные везикулы можно обнаружить на нежной коже предплечий с внутренней стороны и ягодицах.
- Сильный зуд обычно не наблюдается. Однако следует ограждать ребенка от расчесывания сыпи во избежание бактериального инфицирования.
На протяжении всего периода высыпаний возможны диспептические явления — вздутие живота, сопровождающееся звучным урчанием, тошнота и рвота, жидкий стул. Иногда в выделяемом кале обнаруживаются кровянистые включения, слизь, реже — гной.
Период угасания
В среднем выраженные симптомы проявляются 5-10 дней, после чего заболевание постепенно регрессирует. Течение может осложняться нагноением язвочек, в этом случае выздоровление затягивается, а малышу требуется антибактериальное лечение.
Не исключено повторное заражение вирусом коксаки, однако последующее инфицирование протекает в более легкой форме.
Редкие формы болезни
Иногда вирус коксаки протекает с преобладанием симптомов поражения отдельных органов. Выделяют следующие нетипичные формы болезни:
- Серозный менингит — тяжелейшая патология, отличительным признаком которого является ригидность (выраженная напряженность) затылочных мышц. Уже с первых часов болезни попытка приподнять у лежащего ребенка голову достаточно затруднительна.
- Герпангина — множественные язвочки появляются на миндалинах, даже жидкая пища вызывает сильную боль.
- Энтеровирусная экзантема — на первый план выходит кожная сыпь.
- Энтеровирусный конъюнктивит — воспаление конъюнктивы сопровождается светобоязнью, слезотечением. На красных отечных веках формируются точечные кровоизлияния.
- Гепатит — поражение вирусом коксаки печени (увеличение органа, изжога, тошнота, ощущение тяжести в правом подреберье) протекает на фоне длительной гипертермии.
- Энтеровирусный гастроэнтерит — проявляется в основном признаками расстройства функции ЖКТ.
- Поражение сердца — возможно появление везикулоподобных элементов во всех оболочках сердца. Резко выраженная слабость сопровождается загрудинной болью, учащенным сердцебиением. Нередко снижается а/д, возникает аритмия. В таких случаях врач диагностирует энтеровирусный миокардит, перикардит или эндокардит.
- Энцефаломиокардит — часто развивается у недоношенных детей в первые месяцы после рождения. Сердечная недостаточность протекает на фоне судорог. Серьезные признаки сочетанного поражения мозга и сердца — выбухание родничка, цианоз, нарастающая одышка. Летальный исход случается в 60-80% случаев энтеровирусного энцефаломиокардита.
- Полиомиелитоподобный вариант — тяжелое повреждение мозговой деятельности проявляется парезом или параличом ног. Распространение вируса на дыхательный и сердечно-сосудистый мозговые центры чреваты смертельным исходом.
Вирус коксаки у взрослых — симптомы и течение
Хотя инфекция чаще встречается в детском возрасте, отсутствие специфического иммунитете не исключает заражение в зрелом возрасте. Вирус коксаки у взрослых чаще всего не дает выраженной симптоматики и протекает по следующим вариантам:
- Энтеровирусная лихорадка — при отсутствии сыпи на первый план выходит высокая температура и симптомы интоксикации организма (плохое самочувствие, слабость, головная боль).
- Миозит — вирусное поражение мышц характеризуется волнообразными подъемами температуры и миалгией в груди, области эпигастрия.
Болезненность в конечностях практически не встречается. Усиление боли происходит при движении, возникает одышка, больные отмечают обильный пот.
Нередко вирус коксаки вызывают симптоматику, очень схожую с ОРЗ. При этом лечебная тактика, применяемая при обычной вирусной инфекции верхних дыхательных путей, одинаково эффективна и при вирусе коксаки. Данный факт обуславливает редкое диагностирование болезни у взрослых.
Лечение вируса коксаки у детей, препараты
Лечение вируса коксаки у детей сводится к общим мероприятиям, направленным на смягчение болезненных симптомов и предупреждение осложнений.
Чаще всего инфекция лечится в домашних условиях. При этом ребенка следует изолировать из детского коллектива (детсад, школа, посещение бассейна и т. д.) на 14 дней.
Симптоматическое лечение:
- Обильное питье при высокой температуре и предупреждение обезвоживания при диарее/рвоте с помощью энтеросорбентов (Регидрон, Энтеросгель).
- Снижение температуры и снятие мышечной боли — Парацетамол (таблетки, свечи можно применять каждые 3-5 часа), Ибупрофен (осторожно маленьким детям).
- Местная терапия — обработка язвочек во рту раствором Фурацилина, леденцы и спреи с эфирными маслами, смягчающими боль в горле (Фарингосепт, Тантум-Верде и т. д.), обезболивающие гели (Калгель, Холисал).
- Кожная сыпь — точечное смазывание зеленкой, Фукарцином, отваром ромашки, иногда противозудные средства (Супрастин, Зиртек).
Одновременно рекомендуется скорректировать питание. Пища должна быть жидкой или протертой, не горячей (некоторое облегчение болей во рту наступает после поедания мороженого, употребления прохладных напитков).
Исключить из меню цитрусовые, ограничить соль. Малышей лучше кормить с ложечки, сосание соски лишь усиливает боль.
Госпитализация требуется в случаях:
- Высокой гипертермии на протяжении 3 дней;
- Явных признаках обезвоживания — отсутствие мочеиспускания, сонливость, сухость слизистых;
- Возможного развития сердечной недостаточности — цианоз, одышка, мелкоточечные кровоизлияния;
- Риска поражения мозга — ригидность затылочных мышц, бред, нарушение координации, нарушение чувствительности и двигательной активности в нижних конечностях.
Только в тяжелых случаях для предотвращения развития бактериальных осложнений целесообразно применение антибиотиков. Также врачи назначают курс индивидуально подобранного противовирусного препарата и иммуностимулятора (Полиоксидоний, Интерферон в каплях для носа).
При развитии менингита проводится дегидратация — в\в вливания 5% Глюкозы и Глюконата кальция с одновременным введением диуретиков (Фуросемид, Лазикс).
Прогноз лечения
Хотя высокая температура и вызывает серьезные опасения за здоровье ребенка, вирус коксаки крайне редко дает тяжелые осложнения. Для их исключения и скорейшего выздоровления малыша рекомендуется консультация педиатра и соблюдение всех его назначений.
Также внимательно стоит наблюдать за состоянием ребенка. При возникновении симптомов, указывающих на развитие менингита или серьезное поражение сердца, следует срочно обратиться к врачу.
что это, симптомы, диагностика, лечение у взрослых
Ангина — инфекционное заболевание, которому подвержены пациенты всех возрастных групп. Чаще всего ею болеют дети до подросткового возраста, а также взрослые до 40 лет. Случаи заболевания в раннем детском или пожилом возрасте редки.
Эффективное лечение ангины в домашних условиях может быть затруднено: у болезни есть множество нюансов, учесть которые способен только специалист. Клиника MedEx предлагает записаться к врачу-терапевту. В нашем медицинском центре работают врачи с многолетним опытом работы и высокой квалификацией.
Причины заболевания
По сути острый тонзиллит, или ангина – это воспаление небных миндалин. Они расположены сбоку у входа в глотку и хорошо просматриваются в зеркале. Миндалины отвечают за то, что улавливают бактерии и вирусы при вдыхании, а затем уничтожают. В них присутствуют антитела и иммунные клетки, способные справиться с многими инфекциями.
Возбудителем ангины выступают патогенные микроорганизмы:
- бета-гемолитический стрептококк;
- стафилококк;
- грибы рода Кандида;
- вирусы Коксаки А;
- аденовирусы и другие.
Путей заражения всего два — воздушно-капельным или алиментарным путем. Заболеть ангиной можно, если контактировать с зараженным человеком, выпить инфицированный напиток или принять пищу. При этом некоторое количество микроорганизмов может находиться в глотке и до того, но активизироваться при наличии неблагоприятных изменений температурного режима — переохлаждения человека или резкого изменения климата. Важно понимать, что причиной появления инфекционной ангины выступает все же возбудитель, а не изменение погодных условий.
Дети могут заболеть ангиной из-за кратковременного ослабления иммунной защиты. Холодное молоко, мороженое, промокшие ноги могут стать фактором, провоцирующим развитие заболевания.
У взрослых факторы риска другие:
- неправильное питание;
- авитаминоз;
- работа на вредном производстве;
- курение;
- злоупотребление алкоголем.
Ангина у взрослых также развивается как осложнение перенесенных или хронических гнойных воспалительных заболеваний в придаточных носовых пазухах. Она может быть связана с гайморитом или кариесом. Кроме того, ангина выступает в качестве осложнения некоторых системных заболеваний — туберкулеза, скарлатины, дифтерии, инфекционного мононуклеоза.
Симптомы
Симптомы при ангине делятся на местные и общие. К первой группе относятся:
- боль в горле;
- дискомфорт при глотании;
- увеличение лимфоузлов.
Общие симптомы также включают повышение температуры при ангине, сильную слабость, озноб, недомогание. Иногда пациент жалуется на сердечную боль, а также боль в мышцах и суставах. Температура при ангине у взрослого — 39-40 градусов.
Детская ангина, особенно в раннем возрасте, имеет дополнительную симптоматику. Ребенок отказывается от пищи, становится капризным и плаксивым. Помимо покраснения горла, у детей в случае заболевания часто бывает тошнота, боль в ушах и животе, расстройство пищеварения, судороги. Могут появиться проблемы со сном: бессонница, или наоборот – постоянная слабость. Нередко детской ангине сопутствует ринит и отит.
Формы заболевания
Симптомы острого тонзиллита отличаются в зависимости от формы болезни. В связи с этим диагностика каждой из них также имеет отличия. Ангину классифицируют с учетом того, насколько поражены небные миндалины, на такие формы:
- катаральную;
- фолликулярную;
- лакунарную;
- флегмонозную;
- фибринозную;
- язвенно-некротическую.
С учетом возбудителя различают виды ангины — стрептококковую, стафилококковую, вирусную, грибковую. Кроме того, существует условная классификация, учитывающая тяжесть течения заболевания. Она выделяет легкую ангину, протекающую без серьезных осложнений, и тяжелую.
Катаральная
Катаральная форма ангины — самая распространенная, как в летний, так и в зимний период. При этой форме заболевания наблюдается поверхностное поражение: воспаление ограничено слизистой оболочкой и краями небных дужек. Эта форма характеризуется легким течением, обычно возникает на фоне сопутствующего заболевания.
Симптомы катаральной ангины:
- вялость;
- повышенная утомляемость;
- температура — 37.0-37.5 у взрослых, до 38.0 — у детей;
- боль во время глотания;
- обложенный сухой язык;
- першение и ощущение сухости в горле.
При катаральной форме наблюдается небольшое увеличение близлежащих лимфоузлов. В редких случаях бывает ангина без температуры, но с покраснением и воспалением небных миндалин.
Продолжительность заболевания — 3-5 дней. После этого симптомы постепенно исчезают, или развивается более тяжелая форма — лакунарная либо фолликулярная ангина.
Лакунарная
Гнойная ангина с острым началом и выраженной симптоматикой. От больного поступают жалобы на высокую температуру (обычно не выше 39 градусов), сильную слабость, головную боль. К характерным клиническим симптомам лакунарной ангины также относят затрудненное глотание, увеличение регионарных лимфатических узлов, боли в суставах.
Лакунарная форма острого тонзиллита также может быть названа тяжелой ангиной. При ней воспалительный процесс локализован на поверхности, а в лакунах собирается гной. Также он поражает протоки небных миндалин.
Лакунарная форма ангины представляет высокую опасность для детей. Она часто вызывает сильное воспаление миндалин, которое может привести к нарушению в работе дыхательной системы. При тяжелой форме заболевания, а также специфическом строении верхних дыхательных путей возможно полное перекрытие дыхания.
Лакунарная ангина у детей может приводить к появлению судорог. Для нее характерны симптомы острой интоксикации в сочетании с высокой температурой, а также повышение СОЭ в анализе крови и рост уровня лейкоцитов.
Фолликулярная
Гнойная, или фолликулярная ангина, обычно начинается достаточно остро. У больного наблюдается рост температуры до 39 градусов. Лимфатические узлы увеличиваются: их можно легко прощупать под нижней челюстью и на затылке. Из-за сильной боли в горле становится трудно сглатывать слюну, поэтому наблюдается повышенное слюноотделение.
Другие типичные симптомы:
- лихорадка;
- озноб;
- ломота в пояснице и суставах.
При осмотре видны покрасневшие и разбухшие миндалины, покрытые фолликулами, или пробками. Они возвышаются над поверхностью в виде желтоватых или белесых точек, диаметром не более 3 мм. Фолликулы заполнены серо-желтым гноем и образуют рисунок, напоминающий карту звездного неба. По мере развития заболевания они вскрываются, затем температура снижается, и состояние пациента приходит в норму. Некоторое время после перенесенного заболевания на месте фолликулов остаются эрозии.
У ребенка фолликулярная ангина может сопровождаться обмороками, нарушением аппетита, тошнотой и рвотой. Часто встречается расстройство стула. У взрослых ангина приводит к тахикардии, боли в сердце и задержке стула. Симптомы заболевания держатся примерно неделю.
Грибковая
Грибковая форма ангины характерна для детей раннего возраста. Наиболее часто она встречается в осенне-зимний период. Температура при этой форме заболевания может держаться на уровне 37-38 градусов. Начало — острое.
Горло при ангине грибковой формы — красное, с белесым налетом на миндалинах. Творожистые выделения легко снимаются, и на 5-7 день заболевания исчезают. Грибковая форма ангины у детей диагностируется по результатам анализов: в них присутствует бактериальная флора, грибы молочницы, дрожжевые клетки.
Вирусная
Вирусная ангина развивается как осложнение гриппа, парагриппа, коронавируса, аденовируса. Она проявляется следующими симптомами:
- кашлем;
- насморком;
- покраснением горла и миндалин;
- появлением слизи на задней стенке горла.
Для этой формы заболевания также характерен конъюнктивит. На языке, небе и небных дужках и других участках появляются небольшие красноватые пузырьки. Они не заполняются гноем, как при других формах ангины, а быстро лопаются, превращаясь в эрозии. Инкубационный период типичен для острого тонзиллита — 5-7 дней.
При скарлатине
По данным медицинской статистики, есть связь между скарлатиной и ангиной: в периоды повышения заболеваемости одной болезнью увеличивается и прирост случаев другой. Скарлатина развивается в результате инфицирования гемолитическим стрептококком группы А и распространяется воздушно-капельным путем. Чаще всего ее фиксируют у детей возрастом 2-7 лет.
Симптомы скарлатины:
- высокая температура;
- головная боль;
- боль в горле, особенно во время глотания;
- вялость и слабость.
Если заболевание сопровождается выраженной интоксикацией, наблюдается тошнота и рвота. Ангина выступает сопутствующим заболеванием. Она проявляется сильным распуханием слизистой оболочки, отечностью небных миндалин, появлением серовато-грязного налета.
Диагностика
Для диагностики ангины врач изучает жалобы пациента и проводит осмотр. Наиболее характерный признак — воспаленное горло: он же позволяет определить вид тонзиллита и степень поражения тканей. Для уточнения диагноза могут быть назначены дополнительные исследования:
- клинический анализ урины;
- бактериологическое исследование мазка из зева;
- клинический анализ крови, в котором врач анализирует уровень СОЭ, наличие лейкоцитоза, умеренного палочкоядерного сдвига в левую сторону.
Бакпосев помогает определить возбудителя ангины. Проблема в том, что обычно результаты этого исследования нужно ждать не менее 3-5 дней. Поэтому врач может заранее назначить антибиотики при ангине — если есть признаки, характерные для стрептококковой инфекции: увеличенные и болезненные регионарные лимфоузлы, температура более 38 градусов, красные и отекшие миндалины, отсутствие насморка и кашля.
Лечение
Лечение ангины у взрослых обычно проводится амбулаторно: госпитализация необходима только при тяжелых формах заболевания. Выбор терапии зависит от формы и вида острого тонзиллита. Легкая катаральная ангина, к примеру, часто проходит сама.
Чтобы облегчить состояние пациента при легкой форме болезни, можно:
- пить много теплой жидкости — сока, морса, некрепкого чая;
- делать полоскания раствором соли или фурацилина.
Гнойную ангину лечат антибиотиками. Лекарства подбирает врач, учитывая состояние конкретного пациента и особенности его организма.
В первые дни заболевания пациенту рекомендован постельный режим. В дальнейшем ему необходимо ограничить физическую нагрузку, избегать перенапряжения, чтобы не допустить развития осложнений. Полезно проконсультироваться с нутрициологом — подобрать продукты питания, которые не будут раздражать воспаленное горло, но обеспечат организм нужным количеством полезных веществ.
Осложнения
Осложнения развиваются преимущественно после бактериальной (стрептококковой) ангины. Их признаки становятся заметными на 4-6 день заболевания. Осложнения делят на местные и общие.
К местным относят:
- отит;
- синусит;
- шейный лимфаденит.
К общим осложнениям относят геморрагический васкулит и острый гломерулонефрит — заболевание почек.
Степень течения ангины не определяет вероятность развития осложнений. Иногда они возникают даже при легкой форме катаральной ангины. Если после перенесенного заболевания появилась аритмия, боль в сердце, одышка, стоит посетить кардиолога: это может указывать на миокардит или ревматизм сердца.
Диагностика и лечение ангины у взрослых в Москве
Ангина — распространенное инфекционное заболевание, которое многие привыкли переносить на ногах. Между тем, соблюдение врачебных рекомендаций крайне важно: установлено, что нарушение постельного режима в первые дни болезни повышает риск развития осложнений. Не стоит и увлекаться самостоятельным лечением, если речь идет об антибиотиках.
Клиника персональной медицины MedEx приглашает записаться на прием. Мы работаем в комплексном подходе и тщательно подбираем лечение для каждого конкретного случая. Пациенты клиники могут рассчитывать на помощь компетентного специалиста, эффективное лечение и вежливое обслуживание.
Стоимость
| Терапевт (первичный прием, врач — кандидат медицинских наук) | 3500 ₽ |
| Терапевт (повторный прием, врач — кандидат медицинских наук) | 3000 ₽ |
| УЗИ селезенки | 1500 ₽ |
| УЗИ лимфатических узлов (одна анатомическая зона) | 1200 ₽ |
| УЗИ слюнных желез | 1200 ₽ |
| УЗИ плевральной полости | 1700 ₽ |
| УЗИ печени | 1500 ₽ |
| УЗИ гепатобиллиарной зоны | 2400 ₽ |
| УЗИ желчного пузыря с определением его сократимости | 2000 ₽ |
| УЗИ поджелудочной железы | 1500 ₽ |
| УЗИ органов брюшной полости (комплексное) | 2700 ₽ |
| УЗИ органов брюшной полости, почек и надпочечников | 3700 ₽ |
| УЗИ определение жидкости в брюшной полости | 1500 ₽ |
Все цены указаны с учетом налогового вычета.
Обратитесь к нашему доктору
Ляльченко Ирина Фёдоровна
Терапевт, УЗИ-специалист, Врач высшей категории, Кандидат медицинских наук
Стаж: 25 лет
ПодробнееДжгаркава Теа Гочаевна
Терапевт-кардиолог
Стаж: 5 лет
ПодробнееЯщура рук и полости рта у взрослых — Clinical Advisor
Каждый месяц Clinical Advisor делает одну новую клиническую функцию доступной перед печатью. Не забудьте принять участие в опросе. Результаты будут опубликованы в выпуске следующего месяца.
Клиницисты часто принимают пациентов с распространенными инфекционными заболеваниями. Взрослые пациенты, контактирующие с детьми, могут быть особенно уязвимы перед детскими недугами. Поэтому важно, чтобы медработники, ухаживающие за взрослыми, также были знакомы с распространенными детскими болезнями и понимали, как они проявляются у взрослых.Ящура рук и рта (HFMD) — одно из таких распространенных детских заболеваний. Хотя HFMD обычно протекает в легкой форме и самоограничивается как у детей, так и у взрослых, проявления могут быть более тяжелыми и в редких случаях приводить к менингиту. Как правило, HFMD проявляется гораздо более легкими симптомами, которые обсуждаются в этом обзоре, которые, тем не менее, могут вызывать беспокойство. В это исследование HFMD включен недавний случай, который был представлен для повышения способности врачей распознавать и лечить HFMD у взрослого населения.
Что такое HFMD?
Продолжить чтение
HFMD — это инфекционное заболевание, вызываемое энтеровирусами, чаще всего вирусом Коксаки (CV) A16 или энтеровирусом (EV) 71. 1 Впервые он был описан в 1958 году во время вспышки в Торонто, Онтарио, Канада, 23 и большинство часто встречается у детей. HMFD передается фекально-оральным, орально-оральным и респираторным путями. Вирус можно найти в слюне, мокроте, слизи из носа, волдырях и стуле инфицированного человека.Вирус быстро распространяется при тесном личном контакте, попадании капель в воздух, при контакте с фекалиями или при контакте с зараженными предметами, такими как дверные ручки и игрушки. Реже HFMD может передаваться, если кто-то проглотил плохо очищенную воду в бассейне, который был загрязнен стулом, содержащим вирус. 4
Эпидемиология
HFMD известен во всем мире, о вспышках которого сообщалось во многих странах. Например, Австралия сообщила о крупных вспышках EV 71 HFMD с 1986 года.Самая последняя вспышка, во время которой 119 детей потребовалось госпитализировать из-за лихорадки, летаргии, миоклонуса и кожной сыпи из-за EV 71, длилась с декабря 2012 г. по май 2013 г. 5
В США HFMD не подлежит регистрации. Таким образом, полная статистика распространенности и заболеваемости недоступна. Крупные вспышки болезни редки в Соединенных Штатах, но часто происходят в Азии. 5 Статистика ведется в Китае, и в 2015 году было зарегистрировано около 1 900 000 случаев заболевания и четыре смерти.Всемирная организация здравоохранения предоставляет отчеты, которые доступны ежемесячно. 6
Что из следующего лучше всего описывает ваш опыт с ящуром руки и рта?
Трансмиссия
Вирус имеет инкубационный период от 4 до 6 дней, после которого развиваются лихорадка, недомогание, ангина с пузырьками, а затем пузырьки на руках. Виремия возникает, когда вирус размножается на таких участках, как кожа, слизистые оболочки, центральная нервная система и другие органы. 6,7 Хотя пораженные люди наиболее заразны в течение первой недели, они могут оставаться заразными в течение примерно 4-8 недель после начала болезни из-за остаточного вирусного выделения со стулом. 8 Иногда люди (особенно взрослые) не имеют симптомов, но все еще могут передавать вирус. HFMD не передается домашним или другим животным или от них. 4 Передача обычно происходит между членами семьи. Вспышки, как правило, носят сезонный характер в умеренном климате и чаще происходят весной и летом. 3
Признаки и симптомы
В Соединенных Штатах типичный случай HFMD вызывается CV A16 и возникает в более теплые месяцы у детей младше 10 лет. 9 Средний возраст инфицированных детей составляет 19 месяцев, и только 24% детей имеют типичные признаки и симптомы HFMD. Вначале у детей наблюдается недомогание и, возможно, жар; за ними следуют характерные кожно-слизистые везикулярные поражения в ротоглотке, на руках и ногах.Разрешение симптомов и поражений занимает от 7 до 10 дней. Заболевания могут быть более тяжелыми и продолжительными у детей младше 2 лет, включая младенцев. В типичном случае буллы встречаются редко 10 ; однако у одной трети пациентов появляется сыпь на ступнях или ягодицах, 11 , которая проходит примерно через 1 неделю.
Осложнения
К счастью, осложнения случаются редко. Потеря ногтей на руках и ногах может произойти, но носит временный характер, и ногти отрастают без лечения. 12,13 Сообщалось о редких случаях вирусного менингита, которые требовали госпитализации. Еще более необычным является энцефалит или паралич, обычно связанный с инфекцией EV 71. 14
Инфекция, вызванная вирусом Коксаки A6
Недавно во всем мире произошли серьезные вспышки HFMD, вызванные штаммом вируса Коксаки, который менее распространен, чем EV 71 или CV A16. Этот недавно обнаруженный штамм CV A6 поражает как детей, так и взрослых. Штамм CV A6 был впервые обнаружен в Финляндии в 2008 году во время крупной вспышки HFMD.Позднее вспышки были обнаружены в Азии и Европе. 16 Одна вспышка CV A6 HFMD произошла в Израиле в зимние месяцы 16 ; CV A6 HFMD был диагностирован у пяти пациентов в период с декабря 2012 г. по февраль 2013 г. Возникновение этого кластера случаев зимой не типично для HFMD в регионах с умеренным климатом. 1 Зимой 2012 года в детской больнице Бостона у восьми детей в возрасте от 4 месяцев до 3 лет была HFMD, вызванная CV A6. Болезнь дополнительно характеризовалась периоральными поражениями и высыпаниями на тыльной поверхности кистей рук. 17
Из выпуска от 01 сентября 2017 г. Clinical Advisor
Вирус Коксаки В5, ассоциированный с болезнью рук и ног у здорового взрослого человека
JAAD Case Rep. 2017 Март; 3 (2): 165–168.
Энтони Р. Андреони
a Медицинский колледж Чарльза Э. Шмидта при Атлантическом университете Флориды, Бока-Ратон, Флорида
Андреа С. Колтон
a Атлантический университет Флориды Чарльз Э.Медицинский колледж Шмидта, Бока-Ратон, Флорида
b Центр дерматологии ClearlyDerm, Бока-Ратон, Флорида
a Медицинский колледж Чарльза Э. Шмидта Атлантического университета Флориды, Бока-Ратон, Флорида
b Центр ClearlyDerm для дерматологии, Бока-Ратон, Флорида
∗ Соответствует: Андреа С. Колтон, MD, Центр дерматологии ClearlyDerm, 7050 Вт Пальметто Парк Роуд, Ste 30, Бока Ратон, Флорида 33433. Центр дерматологии Клиарли Дерм 7050 Вт Пальметто Парк Роуд, Ste 30Boca RatonFL33433 moc.mredylraelc @ notlocAКлючевые слова: болезнь кисти и рта у взрослых, вирус Коксаки, вирус Коксаки В5, энтеровирус, болезнь ладони-ящура, вирусная экзантема
Используемые сокращения: HFMD, болезнь рук-ног-рта; CVA, вирус Коксаки А; CVB, вирус Коксаки B; HEV71, энтеровирус человека 71
Авторские права © 2017 Американской академии дерматологии, Inc. Опубликовано Elsevier, Inc.Это статья в открытом доступе под лицензией CC BY-NC-ND (http: // creativecommons.org / licenses / by-nc-nd / 4.0 /).
Эта статья цитируется в других статьях в PMC.Введение
Болезнь кисти и рта (HFMD) — это острая и очень заразная вирусная экзантема, которая обычно поражает детей младше 5 лет.1 Инфекция может быть симптоматической, а клинические проявления включают умеренную лихорадку с характерной везикулярной сыпью на коже. руки, ноги и полость рта2. Исторически HFMD известен как самоограничивающийся процесс болезни. Однако повторяющиеся за последние два десятилетия вспышки среди населения Азиатско-Тихоокеанского региона вызвали тяжелые заболевания и изнурительные осложнения, даже смерть.Кроме того, недавно были задокументированы вспышки в Северной Америке, которые затронули неожиданное количество здоровых взрослых и детей.1 Цель этого отчета — представить атипичный случай HFMD у здорового взрослого, вызванного вирусом Коксаки B5, и признать потенциальную опасность заражения. Эпидемии HFMD.
История болезни
34-летний белый мужчина был направлен в наш дерматологический центр с основной жалобой на болезненную сыпь. За шесть дней до прибытия в нашу клинику пациент заявил, что у него началась субфебрильная температура и болезненные язвы во рту.Впоследствии появились болезненные, жгучие волдыри на руках, ногах и лице вместе с коркой на коже черепа. Он отрицает какой-либо серьезный медицинский или хирургический анамнез, не принимает никаких лекарств и не имеет аллергии. Тем не менее, социальный анамнез показал, что у годовалого сына пациента недавно возникла HFMD в результате вспышки в его детском саду.
При физическом осмотре были обнаружены тёмные эритематозные пятна на кончиках, медиальных и боковых сторонах пальцев, а также на ладонных поверхностях с обеих сторон (). Подобные поражения были отмечены на медиальных подошвенных поверхностях обеих стоп, но в меньшем количестве.На коже черепа диффузно отмечались эритематозные покрытые коркой пятна (). В дополнение к нескольким пузырькам, которые были отмечены на верхних спиралях ушей, левой и правой боковых стенках носа и в носогубных складках, были также обнаружены пузырьки и эритематозные, эродированные и покрытые коркой папулы в периоральной области (). На слизистой оболочке рта обширные эритематозные пятна ().
Темные эритематозные пятна на ладонях.
Эритематозные покрытые коркой пятна на коже головы диффузно.
Напряженные буллы отмечены на верхних спиралях ушей, левой и правой боковых стенках носа и в носогубных складках.Небольшое количество пузырьков и эритематозных покрытых коркой пятен в периоральной области.
Эритематозные макулярные высыпания на задних и боковых структурах ротоглотки и с эрозиями на задней части и переднем кончике языка.
Общий анализ и биохимический анализ крови не выявили отклонений. Панель сыворотки с антителами к острому вирусу Коксаки выявила положительные титры вируса Коксаки B5 и вируса Коксаки В2 при 1:16 и 1: 8, соответственно, при этом оставшиеся титры вируса Коксаки A (CVA) и вируса Коксаки B (CVB) были отрицательными.Кроме того, панели на энтеровирусы были отрицательными. Титры 1: 8 или 1:16 могут указывать либо на прошлую, либо на настоящую инфекцию, поскольку эти связывающие комплемент антитела сохраняются только в течение нескольких месяцев. Биопсия после бритья правой верхней спирали показала интерфейсный вакуолярный дерматит с многочисленными надбазальными некротическими кератиноцитами, ранним образованием внутриэпидермальных пузырьков и небольшим количеством эозинофилов (, A-C ) .3
A , Акральная кожа с лимфоцитами, инфильтрирующими эпидермис. B , Инфильтрат связан с апоптозом кератиноцитов в ранних очагах поражения. C , Папиллярный кожный отек (нижняя половина поля), эпидермальный некроз, дискератоз и внутриэпидермальная везикуляция, обычно наблюдаемые при увеличении более крупных поражений. Изображения принадлежат DermNet New Zealand.3 Ссылка на лицензию: http://creativecommons.org/licenses/by-nc-nd/3.0/nz/.
Диагноз HFMD был поставлен на основании анамнеза и медицинского осмотра. Повышенный титр CVB5 и результаты патологии также убедительно свидетельствуют об этом диагнозе. Также следует учитывать следующие диагнозы: герпангина, афтозные язвы, ветряная оспа, гингивостоматит, многоформная эритема и лекарственная сыпь.1 Обсуждалось симптоматическое лечение, и пациенту были назначены вязкий и местный лидокаин для лечения болезненных поражений полости рта и кожи головы, соответственно. Кроме того, обсуждались анальгетики по мере необходимости, такие как тайленол и ибупрофен, и поддержание адекватного потребления пероральной жидкости. Через 1 неделю наблюдения пациент заявил, что его боль в горле немного уменьшилась, а поражения на коже черепа уже начали исчезать. Через 1 месяц пациент заявил, что его ногти начали выпадать от основания ногтя (онихомадезис).Кроме того, к этому моменту почти полностью исчезли поражения кожи и слизистых оболочек. Он достиг своего нормального состояния здоровья с отрастанием новых ногтей через 2 месяца после заражения.
Обсуждение
HFMD — очень заразная детская экзантема, вызываемая вирусами, принадлежащими к роду Enterovirus семейства Picornaviridae.1 Классически она характеризуется папуловезикулярной сыпью на руках, ногах и в полости рта.2 Энтеровирусы распространяются путем прямого везикулярного контакта, фекально-оральным и респираторным путями.Продромальные симптомы могут включать лихорадку, недомогание, боли в животе, плохой аппетит, боль в горле и миалгии.1, 4 После 3-7-дневного инкубационного периода болезненные язвы в полости рта обычно являются первыми клиническими признаками заболевания с кожными покровами. проявления, возникающие одновременно или вскоре после этого. 5 Полное исчезновение симптомов обычно происходит через 7–10 дней, и лечение в основном является поддерживающим.
После изучения литературы неясно, существуют ли существенные различия в течении заболевания и исходах HFMD в зависимости от возбудителя.6 Наиболее частыми причинами HFMD являются CVA16, за которыми следует Энтеровирус 71 (HEV71). Последние данные показывают, что CVA6, CVA10 и CVB5 также становятся распространенными.7, 8 В 2014 году Hubiche et al9 решили охарактеризовать дерматологический спектр HFMD у 82 пациентов с подтвержденным и серотипированным заболеванием и обнаружили, что большинство пациентов были инфицированы CVA6. (51,2%) и CVA16 (34,1%). У пациентов, инфицированных CVA6, наблюдалось большее количество периоральных поражений, но оба штамма вызывали сходную частоту общих кожных проявлений и приводили к доброкачественному течению заболевания.Эти данные могут означать, что различие между CVA6 и CVA16 не имеет большого клинического значения. Кроме того, все пациенты в выборке Hubiche et al действительно имели поражение по крайней мере 2 из 3 классических участков (рука, ступни и / или рот), что подчеркивает, что даже атипичное представление будет соответствовать классическому распределению. Онихомадез — незначительное осложнение ногтевого ложа, которое чаще всего наблюдается после инфицирования CVA6 и CVA10, хотя сообщалось о выпадении ногтей после инфицирования CVA5, CVA16, CVB1 и CVB3.10
Напротив, Китай и соседние страны все чаще сообщают о значительно большей частоте серьезных осложнений и летальных исходов в результате инфекции HEV71 по сравнению с CVA16 и CVA6.11 Xing et al12 опубликовали крупнейшее эпидемиологическое исследование на сегодняшний день и показали частоту тяжелых осложнений. болезнь и смерть пациентов, страдающих HFMD. Частота тяжелого заболевания составила 1,1% (82 486), а уровень смертности — 0,03% (2457), при этом HEV71 был идентифицирован в 93% лабораторно подтвержденных смертельных случаев.Как вкратце упоминалось, большинство этих осложнений и смертельных исходов происходит в педиатрической популяции Азии; однако взрослые в этих регионах также страдают8, 13
Что это означает для нас? В Соединенных Штатах и во всем мире наиболее частой причиной HFMD является CVA16. Как и другие серотипы, этот штамм в первую очередь поражает детей, но также может поражать взрослых аналогичными путями передачи. Сообщалось о недавних вспышках HFMD во многих штатах7 и описывалось увеличение процента пораженных взрослых.Считается, что CVA6 ответственен за увеличение частоты инфицирования взрослых, потому что он способен влиять на более широкую демографию.2 Хотя известно, что он вызывает атипичные клинические проявления и онихомадез, большинство зарегистрированных случаев CVA6 все еще являются следствием доброкачественного заболевания курс и разрешился без серьезных или опасных для жизни осложнений. Таким образом, частота тяжелых осложнений и летальных исходов от HFMD в Соединенных Штатах намного меньше по сравнению с таковыми в Азиатско-Тихоокеанском регионе.
Клиническая картина и выпадение ногтей у нашего пациента предполагали атипичное проявление HFMD. Первоначально мы подозревали, что наш пациент инфицирован CVA6, из-за его атипичности и постинфекционного осложнения в виде онихомадеза. Другой рассмотренной возможностью был атипичный случай герпангины из-за обширного поражения задней слизистой оболочки. Однако серологические тесты нашего пациента оказались положительными с титром CVB5 1:16. Из 6 серотипов CVB, CVB5 является одним из наиболее распространенных серотипов у людей, при этом инфекция встречается часто, но обычно бессимптомна.Он широко известен как вызывающий вирусный миокардит и спорадические случаи кардиомиопатии. Однако в Китае появляется все больше сообщений об инфекции CVB5, вызывающей тяжелые формы HFMD, спорадических случаях заболевания центральной нервной системы и эпидемиях асептического менингита.14, 15 В 2009 году Ху и др. 14 взяли мазки из горла и образцы сыворотки у 110 китайских детей, которые подтвердили HFMD и выявили инфекцию CVB5 у 14 пациентов (12,7%), из которых 11 пациентов имели признаки неврологического заболевания. Другое исследование, проведенное Янгом и соавторами [16], обнаружило серологические различия в инфекции HFMD в зависимости от географического распределения и обнаружило, что 14.4% детей в провинции Шаньдун были инфицированы CVB5. Хотя многочисленные исследования показывают, что большие группы людей, инфицированных CVB5, проявляют признаки тяжелого заболевания в Китае, в Соединенных Штатах это не так. Кроме того, в литературе нет сообщений, описывающих онихомадез, вторичный по отношению к инфекции CVB5, что делает течение болезни у нашего пациента уникальным для любого географического местоположения.
Поскольку лечение в основном является поддерживающим, распознавание и профилактика играют жизненно важную роль в ограничении распространения HFMD и уменьшении вспышек.Один из способов, которым могут помочь врачи, — это выявить пораженных пациентов и обучить их профилактическим мерам. Энтеровирусы выделяются со стулом в течение многих недель после первоначального заражения, поэтому хорошая гигиена рук должна стать обязательной практикой, особенно в медицинских учреждениях, детских садах и других местах, где распространены вспышки заболеваний.1 Центры по контролю и профилактике заболеваний17 рекомендуют всем пострадавшим пациентам и их близким людям следует практиковать следующее: частое мытье рук, особенно после смены подгузников и посещения туалета; частая дезинфекция часто используемых поверхностей и предметов; избегать тесного контакта с инфицированными людьми.Эти рекомендации представляют собой простые задачи, которые играют важную роль в предотвращении дальнейшего распространения инфекции.
Множественные вирусы семейства Picornaviridae вызывают HFMD у людей любого возраста. Хотя инфекция и болезнь чаще всего наблюдаются у детей младшего возраста и взрослых с ослабленным иммунитетом, число заболевших здоровых взрослых увеличилось неожиданно. Это могло произойти из-за повторного заражения необычным или более вирулентным штаммом, а также из-за неправильного использования профилактических мер больными пациентами и близкими людьми.Поскольку HFMD может достичь уровня эпидемии в Соединенных Штатах, дерматологи и врачи первичного звена должны знать о возможных осложнениях, которые могут возникнуть. Кроме того, выявление признаков и симптомов HFMD в более широкой демографической группе должно быть целью, поставленной всеми врачами, чтобы предотвратить дальнейшее распространение болезни и, таким образом, снизить риск будущих эпидемий.
Сноски
Источники финансирования: отсутствуют.
Конфликт интересов: не заявлен.
Ссылки
1. Репасс Г.Л., Палмер В.С., Станкампиано Ф.Ф. Заболевания рук, ног и рта: выявление и лечение острого вирусного синдрома. Cleve Clin J Med. 2014; 81: 537–543. [PubMed] [Google Scholar] 2. Рамирес-Форт М.К., Даунинг К., Доан ХК. Болезнь рук, ящура и рта, ассоциированная с вирусом Коксаки А6, у взрослых: клиническая картина и обзор литературы. J Clin Virol. 2014; 60: 381–386. [PubMed] [Google Scholar] 4. Nassef C., Ziemer C., Morrell D.S. Болезнь кисти и рта: новый взгляд на классическую вирусную сыпь.Curr Opin Pediatr. 2015; 27: 486–491. [PubMed] [Google Scholar] 5. Парк С.К., Парк Б., Ки М. Передача сезонной вспышки детского энтеровирусного асептического менингита и болезни рук и ног. J Korean Med Sci. 2010; 25: 677–683. [Бесплатная статья PMC] [PubMed] [Google Scholar] 6. Kaminska K., Martinetti G., Lucchini R. Coxsackievirus A6 и болезнь рук, ног и рта: три сообщения о случаях передачи от ребенка к иммунокомпетентному взрослому и обзор литературы. Case Rep Dermatol. 2013; 5: 203–209.[Бесплатная статья PMC] [PubMed] [Google Scholar] 7. Центры по контролю и профилактике заболеваний (CDC) Заметки с мест: тяжелая болезнь рук, ног и рта, связанная с вирусом Коксаки A6 — Алабама, Коннектикут, Калифорния и Невада, ноябрь 2011– февраль 2012. MMWR Morb Mortal Wkly Rep. 2012; 61: 213–214. [PubMed] [Google Scholar] 8. Бломквист С., Клемола П., Кайялайнен С. Совместная циркуляция вирусов Коксаки A6 и A10 при вспышке болезни рук, ящура в Финляндии. J Clin Virol. 2010. 48: 49–54.[PubMed] [Google Scholar] 9. Хубиче Т., Шуффенекер И., Боралеви Ф. Дерматологический спектр заболеваний кисти, стопы и рта от классической до генерализованной экзантемы. Pediatr Infect Dis J. 2014; 33: e92 – e98. [PubMed] [Google Scholar] 10. Давиа Дж. Л., Бел П. Х., Нинет В. З. Вспышка онихомадеза в Валенсии, Испания, связана с заболеванием рук, ног и рта, вызванным энтеровирусами. Pediatr Dermatol. 2011; 28: 1–5. [PubMed] [Google Scholar] 11. Александр Дж. П., младший, Баден Л., Палланш М. А., Андерсон Л. Дж.Инфекции, вызванные энтеровирусом 71, и неврологические заболевания — США, 1977–1991 гг. J Infect Dis. 1994; 169: 905–908. [PubMed] [Google Scholar] 12. Xing W., Liao Q., Viboud C. Болезни рук, ног и рта в Китае, 2008–2012 гг.: Эпидемиологическое исследование. Lancet Infect Dis. 2014; 14: 308–318. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Цзян М., Вэй Д., Оу В.Л. Результаты вскрытия у детей с заболеваниями рук, ног и рта. N Engl J Med. 2012; 367: 91–92. [PubMed] [Google Scholar] 14. Ху Ю.Ф., Ян Ф., Ду Дж., Чжан Т., Xue Y., Jin Q. Вирус Коксаки B5, связанный с неврологической болезнью рук, ящура, Китай. J Infect. 2012; 65: 189–191. [PubMed] [Google Scholar] 15. Chen P., Tao Z., Song Y. Вспышка асептического менингита, связанного с вирусом Коксаки B5, в провинции Шаньдун, Китай, в 2009 г. J Med Virol. 2013. 85 (3): 483–489. [PubMed] [Google Scholar] 16. Ян Ф., Чжан Т., Ху Ю. Исследование энтеровирусных инфекций в результате вспышки болезней рук, ящура в Китае, 2009 г. Журнал вирусологии. 2011; 8: 508. [Бесплатная статья PMC] [PubMed] [Google Scholar]Болезни рук, стопы и рта: причины, симптомы и лечение
В период с конца июля по начало сентября 2018 года три бейсбольных питчера высшей лиги — все в разных командах — заболели болезнью рук, ящура (HFMD), очень заразной болезнью, передаваемой вирусом.(Питчерами были Ноа Синдергаард из Нью-Йорк Метс, Дж. А. Хапп из Нью-Йорк Янкиз и Брэд Пикок из Хьюстон Астрос.) По данным клиники Майо, инфекция чаще поражает маленьких детей, чем взрослых.
HFMD может быстро распространяться в детских садах, дошкольных учреждениях и начальных школах, но о вспышках вируса также сообщалось в кампусах колледжей, где близкое расположение общежитий и раздевалок означает, что большее количество людей может заразиться.
Болезнь обычно поражает детей младше 5 лет, но дети старшего возраста и взрослые также иногда могут заболеть HFMD, сказал доктор Луис Манрике, специалист по инфекционным заболеваниям в центральной больнице DuPage Northwestern Medicine в Уинфилде, штат Иллинойс. «Обычно у подростков и взрослых выработался иммунитет к болезни, потому что у них накапливались антитела после контакта с вирусом в ранние годы», — сказал он.
Симптомы
Как следует из названия, болезнь рук, ягодиц и рта может поражать эти три участка тела и вызывать следующие симптомы:
- Легкая лихорадка;
- Боль в горле;
- Болезненные язвы во рту, которые обычно начинаются с плоских красных пятен, затем могут образовываться волдыри; и
- Сыпь из плоских красных пятен, которая может образовывать волдыри на ладонях рук и подошвах ног.Сыпь также может появиться на тыльной стороне кистей рук, а также на руках и ногах.
По данным Центров по контролю и профилактике заболеваний (CDC), симптомы HFMD обычно проявляются поэтапно и обычно не проявляются все сразу.
У детей болезнь обычно начинается с легкой температуры, а через день или два первые признаки болезни могут появиться во рту. Манрике рассказал Live Science, что у ребенка могут возникнуть боли в горле и болезненные язвы, или могут появиться волдыри в задней части рта, на языке, внутренней поверхности щек и десен.Через день или два красные пятна могут распространиться на руки, ноги и ягодицы.
Ранние симптомы у очень маленьких детей с ограниченными словесными навыками могут включать больше плач, меньше еды и температуру до 101 градуса по Фаренгейту (38 градусов по Цельсию), сказал Манрике.
Болезненные язвы во рту могут привести к обезвоживанию маленьких детей, если они не могут пить достаточно жидкости, сказал Манрике. Еще одна подсказка, которая помогает врачам диагностировать HFMD, заключается в том, что сыпь имеет тенденцию быть симметричной, сказал он, что означает, что она появляется на обеих руках и на обеих ногах.
Сыпь может быть болезненной, но она не зудит, как ветряная оспа, сказал Манрике. Это может выглядеть как шишка с красным ободком, а на некоторых могут появиться волдыри и жидкость внутри них.
Причины и факторы риска
Основными причинами HFMD являются два разных типа энтеровирусов или вирусов с одноцепочечной РНК:
Вирус Коксаки A16 является наиболее частой причиной HFMD в США, но другие штаммы вируса Коксаки могут также нести ответственность, согласно CDC.
Энтеровирус 71 — еще один патоген, который может вызывать инфекцию.
Нет четкого объяснения того, почему болезнь поражает руки, ступни и рот человека, а не другие части тела; «Это просто поведение вируса», — сказал Манрике. [7 распространенных летних проблем со здоровьем]
Согласно CDC, люди могут заразиться вирусом, вызывающим HFMD, и распространить его следующими способами: совместное использование чашек и столовых приборов;
HFMD иногда путают с ящуром (также называемым болезнью копыт и ротовой полости), который представляет собой вирусную инфекцию, поражающую исключительно сельскохозяйственных животных, таких как коровы, овцы и свиньи. Эти две болезни не одно и то же; люди не заражаются и не передают болезнь животных, а животные не передают и не передают HFMD.
Профилактика
По данным Американской академии педиатрии, человек с HFMD наиболее заразен в течение первой недели болезни, передавая его через респираторный секрет.Однако вирус может оставаться в организме, особенно в стуле, в течение нескольких недель после исчезновения симптомов.
По данным Mayo Clinic, некоторые люди, особенно взрослые, могут распространять вирус, не проявляя никаких признаков или симптомов болезни.
Чтобы предотвратить распространение этого очень заразного вируса, эксперты в области здравоохранения рекомендуют предпринять следующие шаги:
- Часто мойте руки теплой водой с мылом, особенно после смены подгузника и посещения туалета.Не прикасайтесь к глазам, носу и рту немытыми руками.
- Очистите и продезинфицируйте поверхности, к которым часто прикасаетесь.
- Избегайте тесного контакта с инфицированными людьми.
Диагноз
Медицинский осмотр, включая внимательное изучение сыпи и язв во рту, может помочь врачам диагностировать HFMD. По словам Манрике, особенности сыпи уникальны для данного заболевания, что делает ее узнаваемой педиатрами, докторами, которые видят ее чаще всего. В редких случаях может быть взят посев из горла или образец стула и отправлен в лабораторию для анализа.
Лечение
HFMD — обычно легкое заболевание, от которого, по данным CDC, люди обычно выздоравливают за 7-10 дней. По словам Манрике, детям может понадобиться ацетаминофен, чтобы облегчить жар или боль. Также рекомендуется пить много холодных жидкостей, но пациенты должны воздерживаться от цитрусовых соков или газированных напитков, поскольку содержащиеся в них кислоты могут вызвать раздражение и ожог язв во рту.
Чтобы уменьшить язвы во рту, не давайте ребенку регулярный полоскание рта, так как это может вызвать жжение. Вместо этого педиатр может порекомендовать полоскание или спрей для уменьшения боли.
В редких случаях у инфицированного человека может развиться вирусный менингит, воспаление тканей головного и спинного мозга, и он должен быть госпитализирован.
По данным CDC, после тяжелого случая заболевания у некоторых детей отваливаются ногти на руках и ногах, но ногти отрастают без какого-либо лечения. Пациенты также могут испытывать шелушение кожи на руках и ногах после того, как болезнь прошла.
Если у ребенка была HFMD, возможно, он снова заразится.Повторные инфекции могут происходить из-за того, что у ребенка может быть иммунитет только к одному типу вируса, вызывающего HFMD, но не к другому типу, что делает ребенка уязвимым для второго приступа болезни, сказал Манрике.
Дополнительные ресурсы :
Эта статья предназначена только для информационных целей и не предназначена для предоставления медицинских консультаций.
Болезнь кисти, стопы и рта, вызванная вирусом Коксаки А6 | Дерматология | JAMA дерматология
Важность Болезнь «рука-ступня» (HFMD) — это острое, самоизлечивающееся, очень заразное вирусное заболевание, которое обычно поражает детей младше 5 лет.Чаще всего он вызывается энтеровирусом 71 или вирусом Коксаки А16 и приводит к бессимптомной инфекции или легкой форме заболевания. Иммунокомпетентные взрослые страдают редко. В последнее время появляется все больше сообщений о более тяжелой форме HFMD, связанной с лихорадкой, болями в суставах и широко распространенными болезненными высыпаниями. Некоторым из этих пациентов потребовалась госпитализация для поддерживающей терапии. Эти тяжелые случаи чаще всего были вызваны вирусом Коксаки А6.
Наблюдения Мы описываем 37-летнего белого человека с широко распространенными покрытыми коркой зудящими папулами на коже черепа, ушах и лице, а также болезненными везикулярными высыпаниями пурпурного и таргетоидного типа на руках и ногах с сопутствующими лихорадками, неврологическими симптомами и артритом. потребовалась госпитализация для поддерживающей терапии.Его инфицирование вирусом Коксаки А6 было подтверждено на основании полимеразной цепной реакции слизистой оболочки полости рта и жидкости кожных пузырьков.
Выводы и значимость Дерматологи должны быть знакомы с тяжелым вариантом HFMD, вызываемым вирусом Коксаки А6, включать его в свой дифференциальный диагноз острых фебрильных пузырей и знать, что некоторым пациентам может потребоваться госпитализация.
Болезнь рук и ног (HFMD) — это острое, самоизлечивающееся, очень заразное вирусное заболевание, которое обычно поражает детей младше 5 лет.Чаще всего он вызывается энтеровирусом 71 или вирусом Коксаки А16 и приводит к бессимптомной инфекции или легкой форме заболевания. Иммунокомпетентные взрослые страдают редко. В последнее время появляется все больше сообщений о более тяжелой форме HFMD, связанной с лихорадкой, болями в суставах и широко распространенными болезненными высыпаниями. Некоторым из этих пациентов потребовалась госпитализация для поддерживающей терапии. Эти тяжелые случаи чаще всего были вызваны вирусом Коксаки A6 (CVA6).
У 37-летнего мужчины появилось зудящее папулезное высыпание с коркой на задней части черепа.Через три дня после появления сыпи у него поднялась температура; усталость; поты; головные боли с светобоязнью; боли в суставах рук, шеи и спины; тошнота; понос; и жгучая боль в ладонях и подошвах, ограничивающая передвижение и повседневную активность. Его сыпь на ладонях и подошвах переросла в таргетоидные пурпурные пятна и несколько таргетоидных папуловезикул с прозрачной жидкостью. На черепе, ушах и щеках, вокруг рта и кожной губы, были многочисленные красно-розовые папулы с покрывающей их желто-коричневой коркой.Его мошонка была темно-красной с мелкими белыми трещинами (рис. 1). Его семейный анамнез имел большое значение для 10-месячного младенца, находившегося дома, с клинически диагностированной HFMD за 1 неделю до появления симптомов у пациента.
Рис. 1. Тяжелое заболевание кисти, стопы и рта у взрослых, вызванное вирусом Коксаки A6
У 37-летнего мужчины развились сгруппированные папулы с желтой коркой, расположенные на периорифиальной поверхности лица (A), затылочной части черепа (B) и наружном ухе. (С).У пациента также были пурпурные мишеневидные пятна и пузырьки на ладонях (D) и трещинная мошонка с мелкой белой чешуей (E).
Пациент был госпитализирован по системным симптомам. Он был эмпирически покрыт пероральным доксициклином при возможном риккетсиозе и внутривенным ацикловиром при возможной герпесвирусной инфекции, пока результаты лабораторных исследований еще не получены.
Биоптаты, взятые с его правой щеки и левой ладони, выявили воспалительную чешуйчатую корку, паракератоз, поверхностный дерматит, папиллярное кожное кровоизлияние и смешанный периваскулярный инфильтрат.При биопсии пузырька правого тыльного запястья обнаружен внутриэпидермальный булл с очаговой ретикулярной дегенерацией и сливным некрозом крыши волдыря (рис. 2). Тельца включения вируса или многоядерные кератиноциты не наблюдались. Результат окрашивания периодической кислотой-Шиффом был отрицательным на грибковые элементы. Результаты анализов крови, включая полный подсчет клеток крови с дифференциалом, полную метаболическую панель, быстрый плазменный реагин, антитела к риккетсиозу и антитела к вирусу Коксаки от B1 до B6, не были примечательными.Жидкость везикул была отрицательной на вирус простого герпеса и вирус ветряной оспы с помощью полимеразной цепной реакции (ПЦР) и прямого флуоресцентного тестирования антител, соответственно. Обычный бактериальный посев везикулярной жидкости был отрицательным. Результат ПЦР был положительным для энтеровируса из полости рта и везикулы правого тыльного запястья, а вирусный штамм был идентифицирован как CVA6, что подтвердило диагноз HFMD.
Рисунок 2. Образец биопсии запястья пациента
Образец биопсии везикулы правого тыльного запястья пациента показал внутриэпидермальный булл с очаговой ретикулярной дегенерацией и сливным некрозом крыши волдыря (A, гематоксилин-эозин, исходное увеличение × 4; B, гематоксилин-эозин, исходное увеличение × 20).
Системные симптомы у пациента исчезли в течение 2 дней, и он был выписан из больницы. В течение 7 дней его кожные поражения в основном зажили с минимальной поствоспалительной эритемой.
Рук-ящура — острое, очень заразное вирусное заболевание, которое обычно поражает детей младше 5 лет, обычно летом и осенью. Обычно он мягкий и купируется самостоятельно; однако некоторые необычные штаммы вирусов вызывают тяжелые заболевания у детей и взрослых.Инфекция часто протекает бессимптомно, но клинические проявления включают умеренную лихорадку с характерными везикулярными высыпаниями на руках, ногах и в полости рта. 1 Эти симптомы проходят через 7-10 дней; однако онихомадез может произойти через 1-2 месяца после заражения. 2 , 3 Чаще всего HFMD вызывается вирусом Коксаки A16 и энтеровирусом 71, но может быть вызван вирусом Коксаки A5, A6, A7, A9, A10, B2 и B5. 4
В период с 2004 по 2011 год произошло несколько вспышек более тяжелого варианта HFMD, связанного с CVA6, в Сингапуре, Тайване, Финляндии, Испании и Японии. 1 , 5 Совсем недавно, с ноября 2011 года по февраль 2012 года, в Центры по контролю и профилактике заболеваний Алабамы, Коннектикута, Калифорнии и Невады поступили сообщения о 63 случаях тяжелой тяжелой формы HFMD. Семьдесят четыре процента протестированных случаев дали положительный результат ПЦР на CVA6. Примерно 25% этих зарегистрированных случаев были у взрослых, большинство из которых контактировали с детьми. Эти случаи, как правило, были более тяжелыми, чем типичные HFMD, с более высокими температурами и обширными кожными высыпаниями, и многие пациенты были госпитализированы из-за обезвоживания и сильной боли. 1 Со времени первого отчета Центров по контролю и профилактике заболеваний было зарегистрировано несколько случаев тяжелой атипичной HFMD у детей, вызванных CVA6. 6
В этом отчете мы демонстрируем клинические и гистопатологические особенности этого тяжелого варианта HFMD у взрослого с подтвержденной ПЦР инфекцией CVA6. Патологические данные соответствовали HFMD с областями ретикулярной баллонной дегенерации эпидермиса, периваскулярного воспаления и интерфейсного дерматита. 4 , 7 Наш случай иллюстрирует необычные аспекты этого варианта HFMD: взрослый с тяжелым заболеванием и системными симптомами, который появился весной. Как правило, HFMD редко встречается у иммунокомпетентных взрослых. 7 Пациент имел изнурительные системные и неврологические симптомы, артрит и боль в руках и ногах, которые требовали госпитализации, тогда как в большинстве случаев классического HFMD лечили дома. 5 -7 Его сыпь отличалась от классической HFMD, потому что его кожа головы, ушей и мошонки была серьезно поражена.
Учитывая, что большая часть населения США еще не подвергалась воздействию CVA6, вполне вероятно, что в ближайшие годы в клиниках и больницах появится больше таких случаев. Для дерматологов важно распознать это атипичное проявление HFMD, включить его в свой дифференциал для острых фебрильных пузырей как у детей, так и у взрослых и обеспечить госпитализацию пациентов для соответствующей поддерживающей терапии, когда это необходимо. 6
Принята к публикации: 12 июля 2013 г.
Автор для переписки: Уильям Д. Джеймс, доктор медицины, Департамент дерматологии, Пенсильванский университет, 3600 Spruce St, 2 Maloney, Philadelphia, PA 19104 ([email protected]).
Опубликовано в Интернете: 30 октября 2013 г. doi: 10.1001 / jamadermatol.2013.6777.
Вклад авторов: Доктора Стюарт и Джеймс имели полный доступ ко всем данным в исследовании и несли ответственность за целостность данных и точность анализа данных.
Концепция и дизайн исследования: Все авторы.
Сбор данных: Стюарт, Чу, Шаффер, Джеймс.
Анализ и интерпретация данных: Все авторы.
Составление рукописи: Стюарт, Шаффер.
Критический пересмотр рукописи на предмет важного интеллектуального содержания: Все авторы.
Административная, техническая и материальная поддержка: Стюарт, Introcaso, Джеймс.
Руководитель исследования: Шаффер, Джеймс.
Раскрытие информации о конфликте интересов: Не сообщалось.
1. Центры по контролю и профилактике заболеваний (CDC). Примечания с мест: тяжелая болезнь рук, ног и рта, связанная с вирусом Коксаки A6 — Алабама, Коннектикут, Калифорния и Невада, ноябрь 2011 г. — февраль 2012 г. MMWR Morb Mortal Wkly Rep . 2012; 61 (12): 213-214.PubMedGoogle Scholar2.Osterback Р., Вуоринен Т, Линна M, Susi P, Hyypiä Т, Варис М.Вирус Коксаки А6 и болезнь рук, ягодиц и рта, Финляндия. Emerg Infect Dis . 2009; 15 (9): 1485-1488. PubMedGoogle ScholarCrossref 3.Wei SH, Хуанг Ю.П., Лю MC, и другие. Вспышка болезни рук, ног и рта, вызванной вирусом Коксаки A6, связанной с онихомадезом, на Тайване, 2010 г. BMC Infect Dis . 2011; 11: 346.PubMedGoogle ScholarCrossref 4.Shin Ю, о SH, Ли JH. Случай заболевания ладонью-ногой у взрослого с иммунодефицитом. Энн Дерматол . 2010; 22 (2): 216-218.PubMedGoogle ScholarCrossref 5. Фуджимото Т, Иидзука S, Эномото М, и другие. Заболевания рук, ног и рта, вызываемые вирусом Коксаки A6, Япония, 2011 г. Emerg Infect Dis . 2012; 18 (2): 337-339.PubMedGoogle ScholarCrossref 6.Flett K, Юноша Я, Хуанг J, и другие. Заболевания рук, ног и рта, вызываемые вирусом Коксаки А6. Emerg Infect Dis . 2012; 18 (10): 1702-1704. PubMedGoogle ScholarCrossref 7.Тойя М, Эндо Y, Танизаки H, Фудзисава А, Таниока М, Миячи Y. Взрослый случай тяжелого заболевания ладонно-ягодичной области, сопровождающегося стойкой лихорадкой и системным артритом. Dermatol Online J . 2012; 18 (8): 14. PubMedGoogle ScholarЯщура руки и рта — Диагностика и лечение
Диагноз
Ваш врач, вероятно, сможет отличить болезнь рук, ног и рта от других типов вирусных инфекций, оценив:
- Возраст пострадавшего
- Структура признаков и симптомов
- Появление сыпи или язв
Ваш врач может взять мазок из горла или стула и отправить его в лабораторию, чтобы определить, какой вирус вызвал заболевание.
Лечение
Специального лечения ящура и рта не существует. Признаки и симптомы ящура обычно проходят через 7-10 дней.
Местный пероральный анестетик может помочь облегчить боль при язвах во рту. Обезболивающие, отпускаемые без рецепта, кроме аспирина, такие как ацетаминофен (Тайленол и др.) Или ибупрофен (Адвил, Мотрин и др.), Могут помочь облегчить общий дискомфорт.
Образ жизни и домашние средства
Определенные продукты и напитки могут вызывать раздражение волдырей на языке, во рту или горле.Вот несколько советов, которые помогут уменьшить болезненность волдырей, а прием пищи и питье — более терпимым:
- Пососите ледяные шарики или кусочки льда.
- Ешьте мороженое или шербет.
- Пейте холодные напитки, например молоко или ледяную воду.
- Избегайте кислых продуктов и напитков, таких как цитрусовые, морсы и газированные напитки.
- Избегайте соленой или острой пищи.
- Ешьте мягкую пищу, не требующую длительного пережевывания.
- Прополоскать рот теплой водой после еды.
Если ваш ребенок может ополаскивать, не глотая, полоскание теплой соленой водой может успокоить его. Попросите ребенка делать это несколько раз в день или по мере необходимости, чтобы уменьшить боль и воспаление во рту и язвы в горле, вызванные язвой рук и ног.
Подготовка к приему
Если вы ведете ребенка к врачу, максимально используйте свое время, записывая информацию, которая понадобится врачу перед вашим посещением, в том числе:
- Любые признаки и симптомы, которые испытывает ваш ребенок
- Как долго у вашего ребенка были признаки и симптомы
- Был ли ваш ребенок в детских учреждениях или других местах, где может распространяться болезнь
- Есть вопросы, которые у вас есть
Некоторые вопросы, которые вы можете задать своему врачу, включают:
- Какова вероятная причина симптомов?
- Есть другие возможные причины?
- Нужно ли моему ребенку проходить какие-либо анализы?
- Каков наилучший подход к лечению?
- Есть ли необходимость принимать лекарства?
- Что я могу сделать дома, чтобы моему ребенку было удобнее?
Чего ожидать от врача
Некоторые вопросы, которые может задать врач, включают:
- Когда впервые появились симптомы?
- Насколько серьезны симптомы?
- Был ли ваш ребенок в последнее время контактом с кем-либо, кто был болен?
- Слышали ли вы о каких-либо заболеваниях в школе или учреждении детского сада?
- Кажется, что-нибудь улучшает симптомы?
- Есть ли что-нибудь, что ухудшает симптомы?
Что вы можете сделать за это время
Чтобы уменьшить дискомфорт, врачи часто рекомендуют:
- Отдыхаем.
- Питьевые жидкости — жидкости на основе молока могут переноситься легче, чем кислые жидкости, такие как сок или газировка.
- При необходимости прием безрецептурных болеутоляющих средств, отличных от аспирина, таких как ацетаминофен (Тайленол и др.) Или ибупрофен (Адвил, Мотрин и др.) В форме и дозировке, соответствующих возрасту и весу. Но они не нужны при субфебрильной температуре и не помогут ускорить выздоровление вашего ребенка.
- Использование жидкости для полоскания рта или спрея для полости рта, чтобы заглушить боль.
25 сентября 2020 г.
Показать ссылки- Modlin JF. Клинические проявления и диагностика энтеровирусных и пареховирусных инфекций. https://www.uptodate.com/home. По состоянию на 28 марта 2017 г.
- Longo DL, et al. Энтеровирусные, пареховирусные и реовирусные инфекции. В: Принципы внутренней медицины Харрисона. 19 изд. Нью-Йорк, штат Нью-Йорк: компании McGraw-Hill; 2015. http://www.accessmedicine.com. По состоянию на 28 марта 2017 г.
- Болезни рук, ног и рта. Центры по контролю и профилактике заболеваний. https://www.cdc.gov/hand-foot-mouth/about/index.html. По состоянию на 28 марта 2017 г.
- Информационный листок о болезнях рук, ног и рта. Всемирная организация здоровья. http://www.wpro.who.int/emerging_diseases/hfmd.information.sheet/en/#. По состоянию на 28 марта 2017 г.
- Modlin JF. Эпидемиология, патогенез, лечение и профилактика энтеровирусных и пареховирусных инфекций. https: // www.uptodate.com/home. По состоянию на 28 марта 2017 г.
- Romero JR. Заболевания рук, ног и рта и герпангина. https://www.uptodate.com/home. По состоянию на 5 мая 2017 г.
- Drutz JE. Острый фарингит у детей и подростков: симптоматическое лечение. https://www.uptodate.com/contents/search. По состоянию на 1 сентября 2020 г., .
Связанные
Продукты и услуги
Показать больше продуктов и услуг Mayo ClinicЯщура рук
Синдром Джанотти Крости — NORD (Национальная организация по редким заболеваниям)
УЧЕБНИКИ
Учебник по педиатрии Нельсона, 15-е изд.: Ричард Э. Берман, редактор; W.B. Saunders Company, 1996. P. 1868.
СТАТЬИ В ЖУРНАЛЕ
Синдром Джанотти-Крости. D. Rubenstein et al .; Педиатрия (март 1978 г .; 61 (3)). Стр. 433-37.
Синдром Джанотти-Крости. Обзор десяти случаев, не связанных с гепатитом B. К.Л. Spear et al .; Arch Dermatol (июль 1984; 120 (7)). Стр. 891-96.
Синдром Джанотти-Крости: исследование 26 случаев. A. Taieb et al .; Br J Dermatol (июль 1986; 115, (1)). Стр. 49-59.
Эпидемия детского папулезного акродерматита (синдром Джанотти-Крости), вызванная вирусом Эпштейна-Барра.У. Балдари и др .; Дерматология (1994; 188 (3)). Стр. 203-04.
Синдром Джанотти-Крости при вирусной инфекции Эпштейна-Барра. R.E. Шопф; Hautarzt (октябрь 1995 г .; 46 (10)). Стр. 714-16.
Отчет о клиническом случае: синдром Джанотти-Крости, связанный с инфекцией вируса герпеса-6 человека. С. Ясумото и др .; J. Dermatol (июль 1996 г .; 23 (7)). Стр. 499-501.
Синдром Джанотти-Крости, вызванный смешанной инфекцией, продуцируемой вирусом эпидемического паротита и вирусом парагриппа типа 2. R. Hergueta Lendinez et al.; An Esp Pediatr (январь 1996; 44 (1)). Стр. 65-66.
Синдром Джанотти-Крости, связанный с инфекцией вируса Эпштейна-Барра. B. Hofmann et al .; Pediatr Dermatol (июль-август 1997 г .; 14 (4)). Стр. 273-77.
Папулезный акродерматит детского возраста, связанный с инфекцией поксвируса и парвовируса B19. J.M. Carrascosa et al .; Кутис (май 1998 г .; 61 (5)). Стр. 265-67.
Синдром Джанотти-Крости: клинические, серологические и терапевтические данные от девяти детей. K. Boeck et al .; Кутис (декабрь 1998 г .; 62 (6)).Стр. 271-74. Викторина: стр. 286.
Синдром Джанотти-Крости, связанный с ротавирусной инфекцией (письмо). В. Ди Лерния; Pediatr Dermatol (ноябрь-декабрь 1998 г .; 15 (6)). Стр. 485-86.
ИЗ ИНТЕРНЕТА
Синдром eMedicine-Gianotti-Crosti: статья Кара Н Шах, MD, Ph.D.
hhtp: //www.emedicine.com/derm/topic165.htm
Нетипичная презентация кисти, стопы , и заболевание полости рта у взрослых
| Автор | Принадлежность |
|---|---|
| Демис Н.Липе, MD | Общественная больница армии Мартина, отделение неотложной медицины, Форт Беннинг, Джорджия |
| Сьюзан Аффлек, FNP | Общественная больница армии Мартина, Отделение неотложной медицины, Форт Беннинг, Джорджия |
Случай из практики
Диагностика
ПРЕЗЕНТАЦИЯ КОРПУСА
21-летний военнослужащий, находящийся на действительной военной службе, поступил в отделение неотложной помощи с трехдневной лихорадкой 103 o F, усталостью, сыпью и болью в горле.Сыпь была особенно болезненной на руках и ногах. История пациента была значимой, так как он провел неделю в полевых учениях в лесной местности. Показатели жизнедеятельности в норме. Обследование выявило пурпурные, макулопапулезные поражения и эрозии стоп (изображения 1A и 2A) и кистей, простирающихся на предплечья (изображение 1B). У него также были покрытые коркой эрозии периоральной области и петехии мягкого неба (Изображение 1C). Кроме того, на голове были покрытые коркой поражения, распространяющиеся на шею и туловище (изображения 2B и 2C).
Изображение 1
Дерматологическое проявление атипичной болезни кисти, стопы и рта, иллюстрирующее: А) нечеткие, эритематозные или фиолетовые поражения на подошвенной поверхности стоп; Б) дискретные фиолетовые поражения, распространяющиеся с ладонной поверхности рук на сгибатели верхних конечностей; и C) периоральные, покрытые коркой поражения.
Изображение 2
Атипичное проявление болезни рук, ног и рта, демонстрирующее А) дискретные, пурпурные и геморрагические поражения нижних конечностей; Б) сгруппированные папуло-везикулярные поражения с наложенной бактериальной колонизацией; и C) обширное поражение туловища.
Первоначальное обследование включало экспресс-тест на стрептококк, экспресс-анализ плазмы, пятнистую лихорадку Скалистых гор (RMSF), серологические исследования на вирус Коксаки, общий анализ крови и исследования свертывания крови. Лабораторные исследования, полученные во время пребывания в отделении неотложной помощи, были нормальными. Результаты серологического анализа на RMSF и вирус Коксаки вернулись в течение недели. Пациент был выписан из отделения неотложной помощи с предположительным диагнозом RMSF на схеме лечения доксициклином.
ДИАГНОСТИКА
Пациенту позже был поставлен диагноз: болезнь рук, ног и рта (HFMD) после того, как серологический анализ был положительным на вирус Коксаки А6 (CVA6), а остальная часть обследования была нормальной.HFMD обычно возникает у детей, и исторически у взрослых не было симптомов. 1, 2 В связи с недавним увеличением числа случаев CVA6 во всем мире было зарегистрировано несколько вспышек. 1- 4
Атипичная HFMD проявляется более разнообразными и тяжелыми проявлениями, такими как диффузная сыпь, пурпурные поражения и склонность к взрослому возрасту. 1, 4 Передача может происходить через респираторные выделения, орально-орально, фекально-орально или при контакте с фомитами. 1, 2, 4 Совместное использование жилых помещений в непосредственной близости делает военнослужащих-стажеров более восприимчивыми к заражению вирусом. 1 Осложнения, хотя и редкие, могут включать онихомадез, бактериальную суперинфекцию кожи, энцефалит и асептический менингит. 2 Пациент продолжил прием доксициклина из-за бактериальной суперинфекции и выздоровел без осложнений.
Капсула CPC-EM
Что мы уже знаем об этой клинической сущности?
Болезнь рук, ног и рта (HFMD) — распространенное вирусное заболевание, обычно поражающее младенцев и детей.Общие проявления — лихорадка и везикулярная сыпь на руках, ногах и ягодицах, а также язвы во рту. Распространенными причинами типичного HFMD являются вирус Коксаки A16 и энтеровирус 71.
Какое наибольшее влияние оказывают изображения?
Эти изображения показывают атипичное дерматологическое проявление HFMD у взрослого, которое включает пурпурные поражения и более диффузное поражение.
Как это может улучшить практику экстренной медицины?
Врачам скорой помощи необходимо распознать атипичные проявления у взрослых и включить их в дифференциальный диагноз пурпурной сыпи на конечностях.Лечение HFMD консервативно, в отличие от сифилиса, пятнистой лихорадки Скалистых гор и даже пурпуры Шенлейна-Геноха.
Документированное информированное согласие пациента и / или одобрение Институционального наблюдательного совета было получено и подано для публикации этого отчета.
Сноски
Редактор раздела: Рик А. Макфитерс, DO
Полный текст доступен в открытом доступе по адресу http://escholarship.org/uc/uciem_cpcem
Адрес для переписки: Демис Н.Липе, доктор медицины, Общинный госпиталь Мартина, бульвар Ван Алст, 6600, Форт Беннинг, Джорджия, 31905. Электронная почта: [email protected]. 2: 179–180
История поступления: доработка получена 20 января 2018 г .; Поступила 28 февраля 2018 г .; Принят в печать 7 марта 2018 г.
Конфликты интересов : Согласно соглашению о представлении статей CPC-EM , все авторы обязаны раскрывать всю аффилированность, источники финансирования и финансовые или управленческие отношения, которые могут быть восприняты как потенциальные источники предвзятости.Авторы не разглашают. Мнения, выраженные в этой статье, принадлежат авторам и не отражают официальную политику Министерства армии, Министерства обороны или правительства США.
ССЫЛКИ
1. Банта Дж., Ленц Б., Павлак М. и др. Заметки с мест: вспышка болезни рук, ягодиц и рта, вызванная вирусом Коксаки A6 среди военных стажеров — Техас, 2015. MMWR Morb Mortal Wkly Rep . 2016; 65 (26): 678-80.
2. Болезни рук, ног и рта (HFMD) .2017. Доступно по адресу: https://www.cdc.gov/hand-foot-mouth/about/signs-symptoms.html. Доступ 28 февраля 2018 г.
3. Бянь Л., Ван И, Яо Х и др. Coxsackievierus A6: новый развивающийся патоген, вызывающий вспышки болезней рук, ящура и рта во всем мире. Expert Rev Anti Infect Ther . 2015; 13 (9): 1061-71.
4. Рамирес-Форт М.К., Даунинг К., Доан Штаб и др. Болезнь рук, ящура и рта, ассоциированная с вирусом Коксаки А6, у взрослых: клиническая картина и обзор литературы. Дж. Клин Вирол . 2014; 60 (4): 381-6.

