Коклюш › Болезни › ДокторПитер.ру
Коклюш – очень заразное респираторное заболевание, вызывающее приступы неудержимого удушающего кашля. До появления вакцины коклюш был главной и часто смертельной болезнью детей. Впрочем, вспышки коклюша возникают и сейчас, в основном среди маленьких детей или среди подростков с ослабленной иммунной системой. Несмотря на то, что эта болезнь считается исключительно детской, ей подвержены и взрослые люди.
Признаки
Коклюш начинается с общего недомогания, повышения температуры, ухудшения аппетита, насморка, спазмообразного кашля, достаточно слабого, частота и интенсивность которого усиливаются в течение 1-2 недель. Приступы кашля заканчиваются, особенно у детей раннего возраста, затяжным, порой мучительным затруднением вдоха, выделяется вязкая стекловидная мокрота, случается рвота. Первоначально кашель напоминает петушиный крик (coqueluch – с фр. «петушок»)
Во время приступа кашля больной возбужден, у него синюшное лицо, вены шеи расширены, язык высунут, возможны кровохарканье и носовое кровотечение, даже остановка дыхания.
Описание
Коклюш — острое инфекционные заболевание, возбудителем которого является бактерия бордетелла (Bordetella pertussis), передающаяся воздушно-капельным путем. Это одно из самых заразных заболеваний. При инфицировании бактерии внедряются в слизистую оболочку верхних дыхательных путей, где возникает воспаление с увеличением образования слизи. Просвет мелких бронхов закупоривают слизисто-гнойные пробочки, нарушая функцию дыхательных путей.
Коклюш распространяется воздушно-капельным путем от больных и бактерионосителей. Инкубационный период (период с момента проникновения инфекции в организм до проявления первых признаков заболевания) составляет 3 — 15 дней. Страдающий коклюшем заразен с 1-го по 25-й день заболевания. Распространение происходит только капельным путем во время кашля (через инфицированную мокроту). Поэтому изоляция больного даже за ширму, препятствующую прямому попаданию капель мокроты на слизистые оболочки восприимчивых к инфекции детей, — простой и надежный метод предупреждения распространения коклюша.
Поэтому изоляция больного даже за ширму, препятствующую прямому попаданию капель мокроты на слизистые оболочки восприимчивых к инфекции детей, — простой и надежный метод предупреждения распространения коклюша.
Диагностика
Особенности развития инфекционного процесса при коклюше (постепенное, медленное нарастание основных признаков болезни, существование ее атипичных и стертых форм) затрудняют диагностику. Легко ставится диагноз коклюша только в спазматической стадии болезни при типичной форме — частый, навязчивый, стойкий, удушливый кашель и отсутствие эффекта от применяющихся в таких случаях лекарств. В катаральном периоде коклюша, а также при стертых формах, когда кашель не носит типичного судорожного характера и почти ничем не отличается от кашля при различных других заболеваниях, без специальных исследований диагноз поставить нелегко.
Среди современных методов лабораторной диагностики коклюша для привитых пациентов эффективны методы ПЦР-диагностики или серологические методы. Бактериологический метод диагностики более эффективен у непривитых. Применяется также технология иммуноферментного анализа. Правда, сегодня из-за значительного уменьшения доли тяжелых форм заболевания и роста числа больных коклюшной микст-инфекцией существуют определенные трудности в клинико-лабораторной диагностике заболевания.
Бактериологический метод диагностики более эффективен у непривитых. Применяется также технология иммуноферментного анализа. Правда, сегодня из-за значительного уменьшения доли тяжелых форм заболевания и роста числа больных коклюшной микст-инфекцией существуют определенные трудности в клинико-лабораторной диагностике заболевания.
Проводится также рентгенологическое исследование.
Лечение
Самый уязвимый для коклюша контингент — дети первого года жизни. К 4-5 годам у подавляющего большинства детей уже есть иммунитет после перенесенной болезни или после вакцинации. Незначительная частота заболеваемости в старшей возрастной группе объясняется естественной иммунизацией распространенными в бытовых условиях возбудителями. Коклюш у детей старшего возраста и взрослых протекает менее тяжело с признаками выраженного бронхита.
При подозрении на коклюш заболевшего нужно оставить дома и вызвать врача, который решит, где и чем лечить. Обычно лечение проводится антибиотиками, противокашлевыми и мягкими успокаивающими, а также физиотерапией. При выявлении болезни на ранней стадии показан коклюшный иммуноглобулин. Больному необходимы свежий воздух и витамины. При высокой температуре он должен соблюдать постельный режим.
Обычно лечение проводится антибиотиками, противокашлевыми и мягкими успокаивающими, а также физиотерапией. При выявлении болезни на ранней стадии показан коклюшный иммуноглобулин. Больному необходимы свежий воздух и витамины. При высокой температуре он должен соблюдать постельный режим.
Особое внимание уделяется питанию, которое является частью лечения. Оно должно быть разнообразным, полноценным и дробным. Для ребенка пищу лучше протирать.
Особенностью современного течения коклюша является рост микст-инфекции. Если в 90-е годы у госпитализированных больных в основном обнаруживались сочетания коклюша с ОРВИ (в 47,6 % случаев), то в последние годы микст-инфекции регистрируются у 70 %, из них около 48,6 % — с ОРВИ, 13,6 % — с респираторным хламидиозом, и 7,3 % -с респираторным микоплазмозом. У страдающих коклюшной микст-инфекцией с ОРВИ тяжелые формы болезни встречаются намного чаще, чем у больных коклюшной моно-инфекцией.
Поэтому лечение коклюша тесно связано с лечением присоединившейся инфекции — в комплексную терапию больных коклюшем включают иммуномодулирующие препараты с противовирусной активностью.
Профилактика
Единственный способ профилактики коклюша — это вакцинация. Отечественная вакцина АКДС – это комбинированная вакцина против дифтерии, столбняка и коклюша, а французская Тетракок помимо перечисленных инфекций, защищает и от полиомиелита. Эту прививку делают еще на первом году жизни ребенка и отказываться от нее не стоит. Хотя вакцинация не обеспечивают пожизненной невосприимчивости к коклюшу, прививка защищает от этой болезни в раннем возрасте, когда она наиболее опасна. Благодаря вакцине АКДС в последние годы заболеваемость коклюшем установилась на достаточно низком уровне — от 15 до 30 случаев на 100 тыс. населения.
© Доктор Питер
Коклюш:Причины,Симптомы,Причины | doc.ua
Причины
Основным источником заражения коклюшем в естественной среде является человек. Риск заражения при контакте с носителем палочки коклюша составляет 90 % за неделю до появления коклюшного кашля и 3 недели после коклюша.
В случае первого воздействия инфекции на организм, на коклюш не возникает естественная иммунная защита, вследствие чего возможно повторное инфицирование, протекающее в легкой форме заболевания. Люди, которые перенесли коклюш либо прошли вакцинацию от коклюша, могут переносить паракоклюш.
Возбудитель проникает в слизистую оболочку бронх и бронхиол, в меньшем количестве случаев попадают в трахею, носоглотку и гортань. В месте проникновения бактерий происходит развитие воспалительных процессов, вследствие которого может наблюдаться процесс изъязвления эпителиального слоя дыхательных путей.
При развитии коклюша наблюдается угнетённая деятельность эпителиальных клеток, увеличенное выделение слизи, отек места поражения и процесс закупоривания просветов мелких бронх.
Токсин, который выделяет возбудитель заболевания, прямо влияет на центральную нервную систему, раздражая нервные рецепторы, находящиеся на слизистой оболочке дыхательных путей, что является причиной кашля. Постоянный процесс раздражения провоцирует процесс формирования очага возбуждения инфекции в дыхательных центрах.
Постоянный процесс раздражения провоцирует процесс формирования очага возбуждения инфекции в дыхательных центрах.
Распространение коклюша достаточно широко по всему миру. Каждый год количество перенесших коклюш составляет около 60 миллионов человек. Чаще всего наблюдается коклюш у детей, примерно половина пациентов – дети возрастом до двух лет.
Страны, в которых проведена процедура прививания против коклюша, также подвержены влиянию заболевания. Обследование людей, жалующихся на продолжительный кашель, показывают коклюшную инфекцию в 20–26 % случаев.
Профилактика специфического характера проводится у детей возрастом от 3 месяцев до 3 лет, если они не болели коклюшем. Прививка от коклюша позволяет полностью предупредить развитие заболевания либо же способствовать протеканию болезни в легкой форме.
Симптомы
Продолжительность периода, за который инкубируется коклюш у взрослых и детей, составляет 3–15 дней, средняя продолжительность периода инкубации – 5–8 дней.
3-14 дней, в случае коклюша грудничков – 3–7 дней. Впервые возникает сухой кашель, который с течением времени усиливается, представляя собой основной симптом коклюша. Ближе к завершению данного периода развития болезни кашель становится более приступообразным, возникающим ночью.
У детей в некоторых случаях приступы кашля могут заканчиваться рвотой. В некоторых случаях может наблюдаться резкое возрастание температуры до уровня 39°С и выше. В большинстве случаев температура тела больного коклюшем человека остается нормальной либо же носит субфебрильный характер. В частых случаях наблюдается насморк.
Признаки коклюша у детей первого полугодия жизни – короткий период инкубации болезни, непродолжительный катаральный период, длительное волнообразное развитие болезни, провоцирующее осложнения, воспаление легких и энцефальные расстройства.
Спазматический периодСтадия коклюша продолжительностью максимум 3–4 недели. Характеризуется проявлением типичных приступов кашля спазматического либо конвульсивного характера, имеющих вид ряда выдыхательных толчков быстрого следования друг за другом, после которых следует реприза – судорожный вдох, сопровождающийся характерным свистом.
Характеризуется проявлением типичных приступов кашля спазматического либо конвульсивного характера, имеющих вид ряда выдыхательных толчков быстрого следования друг за другом, после которых следует реприза – судорожный вдох, сопровождающийся характерным свистом.
Внешний вид пациента с коклюшем во время приступа кашля имеет характерный вид: краснеющее либо синеющее лицо, набухшие шейные вены, налитые кровью глаза, выдвижение языка наружу с загибанием кончика вверх, слезотечение. Конец приступа кашля сопровождается выделением мокроты высокой вязкости, в тяжелых формах протекания болезни – рвотой.
Частота приступов бывает не больше 10–15 раз в сутки, однако в случае тяжелой формы коклюша количество приступов может составить до 30 и более. У детей тяжелые приступы кашля могут сопровождаться остановкой дыхательного процесса, кровотечениями вследствие перенапряжения.
Реконвалесценционный периодСтадия длительностью 1–2 недели. В течение данного периода облегчается кашель, количество приступов постепенно уменьшается. У взрослых протекание заболевания отличается отсутствием судорожных приступов, основное проявление – длительный бронхит с упорным кашлем.
У взрослых протекание заболевания отличается отсутствием судорожных приступов, основное проявление – длительный бронхит с упорным кашлем.
Основной причиной, по которой возникают осложнения при протекании болезни, считаются сопутствующие заболевания инфекционного характера.
Лечение
На ранних сроках эффективным лечением является антибиотикотерапия – цефалоспорины III поколения, полусинтетические пенициллины, макролиды и другие. Антибиотики широкого спектра действия назначаются только больным с осложнениями в спазматический период.
Основные воздействия направлены на ликвидацию дыхательной недостаточности, состояния кислородного голодания, за счет аэрокислородотерапии, массажа, физиотерапии восстановления проходимости дыхательных путей, использования средств, повышающих устойчивость центральной нервной системы к гипоксии, дыхательной гимнастики.
Глюкокортикоиды применяются в случае наличия приступов кашля и очень затрудненном дыхании. При проявлениях энцефалопатии проводят противосудорожную и дегидратационную терапию.
Во время лечения стоит употреблять продукты, которые содержат в себе большое количество витаминов. Пищу желательно принимать между приступами кашля и небольшими дозами. В случае возникновения рвоты после еды, следует через 10-15 минут снова осуществлять прием пищи.
В периоде реконвалесценции курсом от 1 до 8 недель назначают препараты эхинацеи, настойку элеутерококка, а также витаминно-минеральные комплексы; показаны физиотерапия, массаж, дыхательная гимнастика.
Коклюш. Симптомы, диагностика, лечение — Доказательная медицина для всех
Что такое коклюш Коклюш — очень заразное инфекционное заболевание дыхательных путей. У большинства пациентов он проявляется чрезвычайно сильным кашлем, после которого следует резкий спазматический вдох, сопровождающийся так называемой «репризой» (высоким звуком, похожим на крик петуха). Кашель не только имеет большую интенсивность, но и необычайную продолжительность, его иногда называют «стодневным кашлем». До того, как была разработана вакцина, коклюш считался детским заболеванием, и поражал детей любого возраста. В настоящее время коклюш встречается в основном у детей первых месяцев жизни (которые, в силу юного возраста, еще не получили курс прививок против коклюша), а также у школьников и молодых взрослых, у которых уже утрачен поствакцинальный иммунитет.
Случаи смерти, вызванные коклюшем, довольно редки, и встречаются в основном у младенцев до 4х месяцев жизни. Учитывая этот факт, во многих развитых странах мира, таких как США, всем беременным женщинам вводится вакцина против коклюша. Это позволяет не только развить иммунитет у самой матери, но и передать защитные антитела против коклюша младенцу, которые будут защищать его в первое полугодие жизни. Вакцинацию против коклюша нередко предлагают и людям из ближайшего окружения новорожденного ребенка.
До того, как была разработана вакцина, коклюш считался детским заболеванием, и поражал детей любого возраста. В настоящее время коклюш встречается в основном у детей первых месяцев жизни (которые, в силу юного возраста, еще не получили курс прививок против коклюша), а также у школьников и молодых взрослых, у которых уже утрачен поствакцинальный иммунитет.
Случаи смерти, вызванные коклюшем, довольно редки, и встречаются в основном у младенцев до 4х месяцев жизни. Учитывая этот факт, во многих развитых странах мира, таких как США, всем беременным женщинам вводится вакцина против коклюша. Это позволяет не только развить иммунитет у самой матери, но и передать защитные антитела против коклюша младенцу, которые будут защищать его в первое полугодие жизни. Вакцинацию против коклюша нередко предлагают и людям из ближайшего окружения новорожденного ребенка. Следует отметить, что в Российской Федерации не зарегистрировано вакцин против коклюша, которые могут быть введены беременным женщинам или лицам, старше семи лет. Имеющиеся в наличии вакцины делятся на цельноклеточные и бесклеточные, но все они предназначены лишь для детей дошкольного возраста.
Имеющиеся в наличии вакцины делятся на цельноклеточные и бесклеточные, но все они предназначены лишь для детей дошкольного возраста.
С момента заражения коклюшем, до возникновения первых симптомов болезни, проходит обычно от семи до десяти суток. Первые проявления довольно легкие, и чаще всего их невозможно отличить от легкой простуды (ОРВИ):
- Насморк
- Заложенность носа
- Покраснение глаз и слезотечение
- Невысокая лихорадка
- Кашель
Однако, в отличие от ОРВИ, эти симптомы длятся неделю или две, не имея тенденции к уменьшению. Напротив, спустя две недели, кашель резко усиливается, приобретая типичный спазматический характер.
Кашель становится приступообразным, вне приступов ребенок выглядит практически здоровым, но когда начинается приступ – ребенок заходится в кашле, не может остановить кашель, резко громко вдыхает между откашливанием и снова кашляет.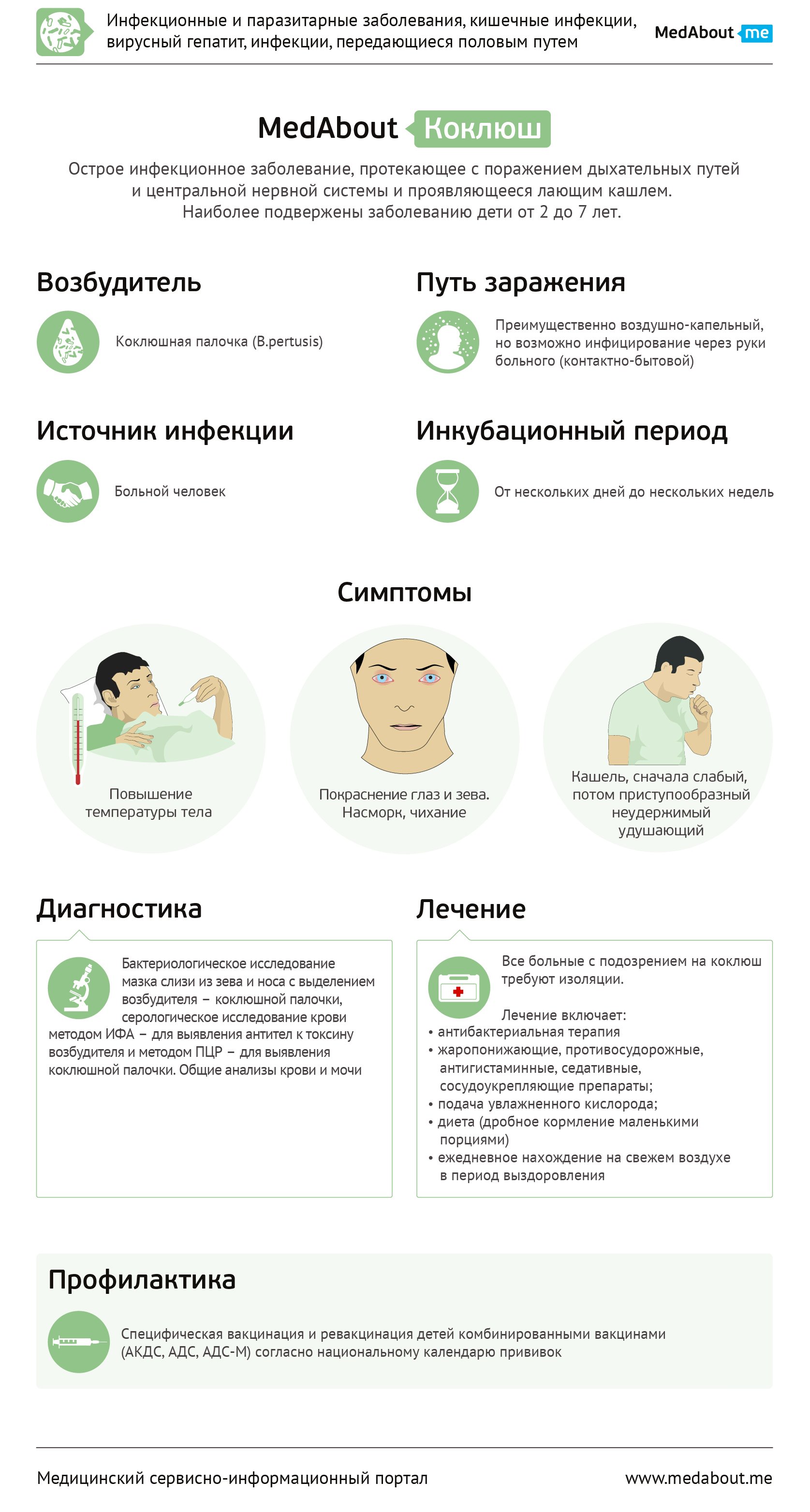 Приступ длится 1-5 минут, нередко сопровождается высовыванием языка, покраснением или посинением кожи лица, и нередко заканчивается рвотой. Кашель при коклюше настолько интенсивный, что у детей нередко болят мышцы брюшного пресса (крепатура), происходят кровоизлияния в склеру глаз, надрывается и кровоточит уздечка языка, а после приступа больной чувствует изнеможение и крайнюю усталость.
Приступ длится 1-5 минут, нередко сопровождается высовыванием языка, покраснением или посинением кожи лица, и нередко заканчивается рвотой. Кашель при коклюше настолько интенсивный, что у детей нередко болят мышцы брюшного пресса (крепатура), происходят кровоизлияния в склеру глаз, надрывается и кровоточит уздечка языка, а после приступа больной чувствует изнеможение и крайнюю усталость.
Провоцируют приступ негативные эмоции, громкие звуки, яркий свет, испуг и др. При исключении провоцирующих факторов приступы становятся несколько реже, но возникают и в отсутствие всяких видимых причин. В конце кашля нередко отходит небольшое количество вязкой стекловидной мокроты в виде цилиндров (слепки с бронхов). Иногда, особенно у маленьких детей (чем меньше возраст, тем чаще) после приступа кашля наступает период апноэ, то есть остановки дыхания. Оно длится обычно 5-20 секунд, после чего ребенок делает глубокий вдох и начинает нормально дышать.
Далеко не всегда приступы кашля при коклюше бывают такими типичными. Нередко, особенно у взрослых людей, коклюш проявляется лишь навязчивым сухим кашлем, от которого никак невозможно избавиться в течение нескольких месяцев.
Младенцы, болеющие коклюшем, могут не кашлять вовсе. Вместо этого они могут испытывать затруднения дыхания или временные остановки дыхания (апноэ).
Период спазматического кашля длится до 3 недель, а затем кашель начинает медленно утихать. До полного выздоровления может пройти 2-6 месяцев, причем каждая простуда, случившаяся в этот период с выздоравливающим человеком, может сопровождаться не обычным кашлем, а типичными коклюшными приступами.
Когда обращаться к врачуПозвоните своему врачу, если длительные приступы кашля у вас, или вашего ребенка, сопровождаются:
- Рвотой
- Покраснением или посинением лица
- Затруднением дыхания, или заметными паузами в дыхании
- Спазматическим вдохом
У подростков и взрослых коклюш обычно не вызывает серьезных проблем. В худшем случае у них могут развиваться такие осложнения, как:
У грудных детей, особенно у детей в возрасте до 6-ти месяцев, осложнения гораздо более вероятны, и могут включать в себя:
- Пневмонию
- Апноэ (длительные остановки дыхания)
- Обезвоживание или потеря веса из-за затруднений кормления
- Судороги
- Повреждение мозга (от гипоксии и/или чрезмерного давления)
Если Вы подозреваете у себя или своего ребенка коклюш, вам следует записаться на прием к своему семейному врачу или педиатру.
В случае тяжелых симптомов – вызовите бригаду скорой помощи, она поможет вам и отвезет в стационар.
В ожидании приема врача Вы можете составить список, который включает в себя:
- Подробные описания симптомов и их динамики
- Информацию о последних медицинских заболеваниях
- Даты всех прививок
- Сведения о заболеваниях родителей, братьев и сестер
- Вопросы, которые Вы бы хотели задать врачу.
Врач наверняка спросит Вас:
- Когда начался этот кашель?
- Как долго обычно длятся приступы кашля? Как часто они повторяются?
- Что провоцирует приступы кашля?
- Часто ли приступ кашля заканчивается рвотными позывами или непосредственно рвотой?
- Во время кашля лицо приобретает красный или синий цвет?
- Были ли накануне контакты с больным коклюшем, или любым человеком с длительным кашлем?
Диагностика коклюша в его ранних стадиях крайне сложна потому, что его симптомы схожи с другими частыми респираторными заболеваниями, такими как простуда, грипп или бронхит.
Иногда врач может диагностировать коклюш на основании одного лишь анамнеза (расспроса) и увидев один типичный приступ кашля.В остальных случаях, врачу могут понадобиться специальные анализы:
- Посев из носоглотки на бордетеллу. Врач возьмет мазок из носоглотки (места, где нос, переходит в горло – позади и выше нёбного язычка). Он отправит этот мазок в бактериологическую лабораторию, где его проверят на наличие бордетеллы. Это самый надежный и достоверный способ подтвердить коклюш, однако эффективен он далеко не всегда. Взятие мазка можно проводить только до начала антибиотикотерапии и не позднее третьей недели от начала болезни. Но даже если соблюдать все правила забора анализа – он часто бывает отрицательным даже при настоящем коклюше. Поэтому положительный мазок на коклюш – достоверно подтвердит коклюш, но отрицательный – не обязательно исключит это заболевание.
- Общий анализ крови. Образец крови отправляется в клиническую лабораторию, где проверят ее состав и количество каждого вида клеток крови. Это общий тест, он дает врачу много полезной информации, но не способен сам по себе подтвердить или исключить коклюш.
- Рентгенограмма грудной клетки. Врач может назначить рентгенограмму, чтобы исключить пневмонию и плеврит, которые могут осложнять как сам коклюш, так и похожие на коклюш ОРВИ.
- Иммуноферментный анализ крови (ИФА на антитела к коклюшу). Это довольно неточный анализ, поскольку антитела могут появляться как на острую фазу коклюша, так и на вакцинацию, давно перенесенную болезнь, носительство бордетеллы или не появляться вовсе. Однако в некоторых ситуациях врачу все же может пригодиться этот анализ, как вспомогательный инструмент.
Обычно, дети первого года жизни, заболевшие коклюшем, требуют госпитализации потому, что коклюш особенно опасен для этой возрастной группы. Если Ваш ребенок не может принимать жидкости или пищу, ему будут вводиться внутривенные растворы. Ваш ребенок будет также изолирован от других, чтобы предотвратить распространение инфекции. Возможно, ему понадобятся ингаляции кислорода и датчики жизненных показателей, которые немедленно сообщат медперсоналу, если ребенок перестанет дышать.
Лечение детей старшего возраста и взрослых людей, как правило, можно проводить в домашних условиях.
Лекарственные препараты для лечения коклюша Антибиотики убивают бактерии, вызывающие коклюш, и в некоторых случаях ускоряют выздоровление. Членам семьи заболевшего могут быть назначены профилактические антибиотики. Больной коклюшем перестает выделять бордетеллу с кашлем сразу после окончания курса антибиотиков, или через 21 день от начала болезни (даже без всякого лечения). Поэтому нет никакой необходимости начинать антибиотики после этого срока, если у больного нет бактериальных осложнений (пневмонии и тд). Наибольшую эффективность антибиотики оказывают в инкубационном периоде, и до начала спазматического (самого тяжелого) периода – при этом они значительно облегчают или даже предотвращают развитие спазматического кашля. Но хитрость в том, что до спазматического периода почти невозможно догадаться, что пациент болен именно коклюшем. Поэтому антибиотики нужны не столько самому больному, сколько ближайшим членам его семьи.Вторым большим плюсом антибиотикотерапии является то, что после ее проведения больной перестает выделять бордетеллу вокруг себя и заражать других людей, несмотря на то, что выраженный кашель будет беспокоить его еще много месяцев.
К сожалению, кашель при коклюше почти невозможно облегчить. Противокашлевые препараты на основе бутамирата, кодеина, декстраметорфана и тд часто применяются, но не доказали своей эффективности в строгих исследованиях.
Обычно больному назначаются длительные прогулки на свежем воздухе (не контактируя при этом с другими людьми!), положительные эмоции (особенно детям) и спокойный режим дня. Строго говоря, до сих пор у медицины нет других мер воздействия на естественное течение коклюша. Организм сам борется с этой инфекцией и выздоравливает, задача врачей – прервать распространение инфекции и своевременно выявлять и лечить осложнения коклюша.
Изменения образа жизни и домашние средстваВам будут полезны следующие простые советы:
- Побольше отдыхайте. Прохладная, темная и тихая спальня делает ночные приступы легче и реже, а сон больного человека – спокойнее.
- Пейте много жидкости. Вода, сок и супы являются оптимальным выбором. Особенно важно следить за признаками обезвоживания у детей, такими как сухие губы, плач без слез и редкие мочеиспускания.
- Ешьте небольшими порциями. Чтобы избежать рвоты после кашля, принимайте пищу почаще, но малыми объемами. Избегайте переедания.
- Очищайте воздух в доме. Почаще проветривайте, полностью исключите табачный дым, дым от камина, резкие химические запахи и тд.
- Предотвращайте распространение инфекции. Прикрывайте рот при кашле, постоянно и часто мойте руки; если вы должны быть в кругу незащищенных лиц — носите маску.
Вакцина против коклюша не всегда гладко переносится: на нее бывает повышение температуры; боль, покраснение и отек в месте введения инъекции, а также общее недомогание. Все эти симптомы возникают далеко не у всех людей, а если и возникают, проходят за 2-3 дня после введения вакцины.
ВакцинацияНа российском рынке представлен ряд импортных комбинированных препаратов, которые содержат 4-5-6 вакцин в одном шприце (Инфанрикс гекса, Пентаксим, Тетраксим и тд), все они содержат бесклеточный коклюшный компонент. Это облегчает переносимость вакцины, но увеличивает ее стоимость. В российском нацкалендаре предполагается вакцинация цельноклеточной вакциной АКДС. Такая вакцина тяжелее переносится детьми, однако дает более надежный иммунитет против коклюша, и потому до сих пор является «золотым стандартом» вакцинации против коклюша, по мнению Всемирной Организации Здравоохранения (ВОЗ).
Какую бы вакцину против коклюша Вы ни выбрали для своего ребенка, убедительно просим Вас не отказываться от нее совсем, и не затягивать вакцинацию своего ребенка. Коклюш – длительное, тяжелое, изнуряющее и иногда – смертельное заболевание. В нашей стране сохраняется неблагоприятная эпидемическая обстановка, и у каждого педиатра ежегодно бывает не один случай ребенка с коклюшем. Пожалуй, это самая частовстречающаяся инфекция, из тех, от которых защищает национальный календарь прививок, после гриппа. Не поддавайтесь панике, нагнетаемой антипрививочниками – она не имеет под собой рационального обоснования.
симптомы, профилактика, лечение в Москве (Алтуфьево, Отрадное)
Коклюш — острая инфекция дыхательных путей, вызванная бактериями Борде-Жангу, или Bordetella pertussis. Наиболее опасна для детей до года. Основным признаком является спазматический кашель. При подозрении на заболевание, необходимо срочно обратиться к врачу.
Коклюшная палочка не приспособлена к выживанию в окружающей среде и гибнет от солнечного света, бытовой химии, высокой температуры. По этой причине заразиться можно только от другого человека напрямую, а не через предметы. При контакте с заболевшим бактерия коклюша передаётся по воздуху на расстоянии до 3 метров. Вероятность передачи заболевания окружающим людям очень велика в первые 30 дней после заражения. В период выздоровления коклюш почти не заразен.
Виды коклюша
Врачи выделяют 3 типа коклюша. Первый — типичный тип, когда симптомы проявляются ярко. Второй — атипичный тип, когда симптомы стёрты. Третий — заболевание коклюшем привитых пациентов.
По тяжести течения заболевания, по количеству и длительности приступов кашля выделяют лёгкую, среднюю и тяжёлую форму коклюша. Средняя и тяжёлая форма инфекции обычно диагностируется у детей до 5 лет и требует госпитализации. В лёгкой форме коклюш обычно протекает у взрослых и лечится дома за 5-6 недель.
Эпидемиологи выделяют несколько особенностей коклюша. Это заболевание усиливается волнами каждые 3-4 года. Эпидемии начинаются обычно в детских образовательных учреждениях — детских садах, образовательных центрах, реже — в школах. В начале зимы на фоне временного снижения иммунитета у детей заболевание поражает максимальное количество людей, но тяжелее всего симптомы инфекции проявляются летом при жаркой погоде.
Симптомы
Жертвами возбудителя коклюша обычно становятся маленькие дети. Иммунитет к заболеванию не передаётся с молоком матери, поэтому вероятность болезни в детском возрасте велика. Чаще заболевают дети, посещающие детсад или развивающие центры, но заразиться можно и на детской площадке во время прогулки или при общении с гостями дома.
Чаще всего коклюшем болеют один раз в жизни. Антитела, выработавшиеся во время болезни, сохраняются на всю жизнь и предотвращают повторные заражения. При иммунодефиците иногда человек может заболеть и повторно, но такие случаи редки.
Взрослые люди болеют коклюшем в лёгкой форме, заболевание проявляется в виде кашля средней тяжести и лёгкого насморка.
Основным симптомом коклюша считается приступообразный кашель.
Инкубационный период — от 3 до 14 дней. Затем начинается лёгкий, постепенно усиливающийся сухой кашель. У детей обычно начинается и насморк. Выделения из носа густые, вязкие. Возможно повышение температуры до 38°, но не обязательно. Температура выше 38° означает, что ослабленный коклюшем организм атаковали другие бактерии или вирусы,Катаральный период обычно длится до 15 дней.
Далее кашель усиливается, приобретает спазматический характер. Особенно сильно приступы кашля проявляются ночью. Кашель во время спазматического периода плохо поддаётся лечению, так как вызывается сразу несколькими причинами. Во-первых, в бронхах и лёгких скапливается густая мокрота, которая тяжело выводится. Во-вторых, палочка бордетелла выделяет токсин, действующий на блуждающий нерв. Нерв отвечает за работу гортани, глотки, мышц скелета, пищеварительных и дыхательных органов. Раздражение нерва вызывает спазмы, вызывающие приступы кашля.
От сухого спазматического кашля со временем начинает болеть брюшной пресс, межрёберные мышцы. Отмечаются боли в груди, особенно во время резких выдохов и долгих приступов кашля. Дыхание становится сипящим, хриплым. Горло саднит не только во время приступа, а постоянно. Во время приступов кашля возможна рвота. Часто отмечаются отёки лица и шеи, вызванные сужением сосудов лица, возможны кровоизлияния на коже и слизистых, в глазах. Вены становятся более заметными. Лицо отекает, глаза слезятся. При заболеваниях сердечно-сосудистой системы от сильного приступа кашля возможно усиление симптомов, нарушение сердечного ритма и повышение давления. Отмечается и повышенная нервная возбудимость. Могут проявляться неврозы, головокружения. Иногда дети падают в обморок после затяжного сильного кашля. Этот период длится до 30 дней.
Затем наступает период выздоровления. Кашель приобретает влажный характер, отделяется мокрота. Возможно возобновление насморка, так как организм пытается всеми возможными способами вывести слизь наружу. Слабость может сохраняться ещё долго время даже после исчезновения других симптомов коклюша.
После вакцинации иммунитет не сохраняется в течение всей жизни, но симптомы болезни проявляются не так ярко. У привитых ранее людей возможно бессимптомное течение заболевания или лёгкий кашель. Отмечаются и случаи носительства инфекции, когда носитель не болеет сам, но является угрозой для окружающих. Чаще всего носителями становятся привитые люди, работающие с маленькими детьми.
Диагностика
должна проводиться врачом. Самолечение может привести к осложнениям, особенно в детском возрасте. Приступы кашля у маленьких детей должны насторожить родителей, побудить их обратиться к врачу для обследования малыша.
Поначалу коклюш часто путают с обычной простудой или ОРВИ, так как симптомы зарождения заболевания сходны. Кашель, насморк и небольшая температура при коклюше часто не привлекают внимание. Коклюшный кашель долгое время не поддаётся лечению, затяжной характер кашля часто и становится причиной обращения к врачу.
Точно установить возбудителя коклюша помогает анализ мокроты. Если мокрота не отделяется даже во время приступа, берут мазок из зева. Анализ крови показывает количество лейкоцитов и помогает определить степень заболевания. Также лабораторная диагностика показывает и наличие антител. По ним можно определить, болел ли пациент раньше, проводилась ли вакцинация в детстве.
Диагностикой коклюша у детей занимается педиатр, у взрослых — терапевт. Дополнительно может потребоваться консультация инфекциониста, невролога, иммунолога.
Паракоклюш
После диагностики врач может сообщить, что человек страдает не коклюшем, а паракоклюшем. Паракоклюш можно сравнить с лёгкой формой коклюша без тяжёлого спазматического периода. Он тоже вызывается бактериями и имеет сходные симптомы, но не такие тяжкие. Приступы происходят реже и длятся меньше. Осложнений паракоклюш обычно не даёт, кашель лечится в течение месяца в домашних условиях, отделение мокроты идёт быстрее. Лечение назначают такое же, как от коклюша.
Лечение
В зависимости от тяжести симптомов возможно как лечение на дому, так и госпитализация. Последний вариант рекомендуют маленьким детям и взрослым с иммунодефицитом.
Основное лечение — медикаментозное. Пациенту назначают антибиотики, активные против бактерий Bordetella pertussis. Обычно их принимают 7 дней. На начальном этапе болезни, когда возбудитель ещё точно не определён, могут назначить антибиотики широкого действия с более длительным курсом.
В зависимости от симптомов назначают и другие лекарственные препараты. Нейролептики уменьшают воздействие на нервную систему, убирают неврозы и судороги. При сильной рвоте во время приступов назначают противорвотные препараты. При ослабленном иммунитете назначают иммуномодуляторы. При кровоизлияниях назначают препараты, улучшающие состояние сосудов. Если мокрота никак не отделяется, назначают отхаркивающие препараты.
Важно соблюдение щадящего режима. Показан покой, дневной сон, при отсутствии высокой температуры — лёгкие прогулки без контактов с окружающими людьми. Питание должно быть лёгким, богатым витаминами.
Важно создать для больного оптимальные условия. Комнату необходимо проветривать, но не допускать сквозняков. Важно поддерживать оптимальный температурный режим. Жара в помещении усиливает отёчность, повышает температуру тела, мокрота и слизь в носу становится более густой и хуже отделяется. Холод же усиливает озноб и судороги и провоцирует приступы кашля.
Нервная система больного очень расшатана, поэтому необходимо убрать все возможные раздражители. Свет нужен мягкий, рассеянный. Громкие звуки музыки, разговоров или телевизора следует приглушить. Больного ребёнка следует оградить от общения с другими детьми, ему необходим покой.
Больного коклюшем малыша нельзя отлучать от груди в период заболевания и выздоровления. Молоко матери повышает иммунитет ребёнка. Отказ от грудного вскармливания в этот период усилит имеющиеся симптомы и негативно скажется на состоянии нервной системы. Во время заболевания малыша следует кормить грудью по его желанию, а не по графику. Из-за затруднённого дыхания и кашля младенец не может долго сосать молоко, поэтому кормить его следует чаще небольшими порциями. Если ребёнок ослаблен, мать должна сцеживать молоко в бутылочку. Так ребёнку проще получить необходимую порцию пищи.
Залогом успешного лечения станет ограждение больного от всевозможных бактерий и вирусов. Ослабленный организм не может противостоять инфекции и страдает даже от тех возбудителей, которые раньше были ему не страшны. Следует избегать царапин, ссадин. Игрушки и особенно соски нужно дезинфицировать. В детской важно ежедневно проводить уборку с бактерицидными, но не токсичными средствами. Сильный запах средств для уборки может усилить кашель и насморк. Контакты с другими больными следует пресечь. Взрослые, ухаживающие за больным ребёнком, должны тщательно мыть руки, носить только чистую и проглаженную одежду и внимательно следить за своим здоровьем.
Осложнения коклюша
При адекватном лечении коклюша и нормальном иммунитете болезнь протекает без осложнений.
В сложных формах болезнь может вызвать:
- заболевания лёгких, в том числе пневмонию;
- плеврит;
- отит;
- глухоту;
- разрыв перепонки в ухе;
- кровоизлияния в мозг и сетчатку;
- кровотечения из носа;
- паховую или пупочную грыжу;
- судороги;
- эпилептические припадки;
- неврозы.
Консультация других специалистов
В случае осложнений показана консультация узких специалистов. При поражениях мозга, неврозах и длительных судорогах необходима консультация невролога. При отите, ухудшении слуха и разрыве барабанной перепонки — отоларинголога. При заболеваниях лёгких поможет пневмолог. При формировании паховой или пупочной грыжи необходим хирург.
Профилактика
Коклюш — серьёзное заболевание, поэтому требуется профилактика. Самым надёжным видом профилактики считается вакцинация. Вакцина не формирует пожизненный иммунитет к коклюшной палочке, но значительно снижает тяжесть протекания болезни. Смертельные исходы среди ранее вакцинированных детей случаются очень редко.
Коклюш в России является контролируемой инфекцией. Контроль за ней осуществляет Роспотребнадзор, но несмотря на это коклюш остается актуальной проблемой. В связи с эти разработан проект клинических рекомендаций «Коклюш у детей», который содержит информацию о специфической профилактике коклюша зарегистрированными в Российской Федерации вакцинами, позволяющими проводить вакцинацию и ревакцинацию детей в любом возрасте. Согласно данному проекту для профилактики коклюша в нашей стране могут использоваться следующие препараты и схемы их введения:
- АКДС –у детей с 3- месяцев до 3 лет 11 месяцев 29 дней
- Инфанрикс Гекса-у детей с 3 до 36 месяцев
- Инфанрикс и Пентаксим –у детей с 3-х месяцев и далее согласно календарю прививок. Но при нарушении сроков иммунизации использование этих вакцин возможно до 6 лет.
- Адасель –применяется от 4-х лет и до 64 лет для ревакцинации против коклюша, дифтерии и столбняка.
В первую очередь ревакцинации подлежат :
- Пациенты с хроническими заболеваниями
- Дети ,ранее первично привитые бесклеточными вакцинами(инфанрикс, инфанрикс гекса и пентаксим)
- Дети из многодетных семей
- Дети, проживающие в закрытых учреждениях
- Взрослые –сотрудники медицинских ,образовательных, интернатных учреждений, учреждений соц обеспечения
- Взрослые в семьях, где есть новорожденные дети и не привитые младенцы до 1 года
- Женщины, планирующие беременность
Коклюш: профилактика и лечение
По данным ВОЗ, в мире ежегодно от коклюша умирает 500-600 тысяч детей
Коклюш – заболевание бактериальное, оно передается от человека к человеку, но во внешней среде микробы коклюша, бактерии Борде-Жонгу, не стойки, поэтому передается заболевание только при тесном контакте воздушно-капельным путем: чтобы заразиться, с больным надо поиграть или пообщаться. Нельзя «подхватить» коклюш, просто проходя по улице мимо источника инфекции. Источником заражения служит только больной. При кашле, чиханье, крике, разговоре брызги слюны, содержащие заразное начало, попадают на слизистую оболочку здоровых людей и заражают их. Самое опасное то, что бактерии выделяются примерно за неделю до начала клинических проявлений. Человек остается заразным около двух – трех недель во время заболевания. Коклюш особенно опасен для детей до двух лет.
Вывод 1: надо внимательно следить за тем, с кем играет маленький ребенок или находится в одной комнате, и не позволять общаться с кашляющими детьми.
Как развивается болезнь
Бактерии Борде-Жонгу проникают в организм через верхние дыхательные пути. Там они селятся в стенках бронхов. Сильнее поражены мелкие бронхи и бронхиолы: там возникают очаги некроза (отмирание). Раздражение с рецепторов в дыхательных путях передается на центр кашля в мозг. Токсины, выделяемые в кровь микробами коклюша, тоже раздражают кашлевой центр в продолговатом мозгу. Постепенно формируется очаг доминантного возбуждения (как при эпилепсии). Иммунная система борется с бактериями и через короткое время их в организме уже не остается, но кашлевой центр (очаг) остается с возбуждением и клиника коклюша продолжается.
Вывод 2: антибиотиками коклюш лечить можно, но только на ранней стадии. К моменту, когда обычно ставится диагноз, то есть на второй неделе судорожного периода, он уже не является средством выбора.
Клинические проявления коклюша
Как говорят люди в Азии, коклюш — это 100-дневный кашель, так как коклюш имеет длительное течение, то есть это очень длительный кашель.
Заболевание делят на несколько периодов:
- инкубация;
- катаральный период;
- спазматический период;
- разрешение.
Длительность каждого периода различная, зависит от возраста больного и тяжести коклюша.
Инкубационный период коклюша: может продолжаться от 4 дней до двух недель, чаще – около недели. Это время, когда еще нет никаких клинических проявлений, но ребенок уже болен и даже заразен.
Катаральный период: заболевание начинаетсяс легких катаральных явлений, это как раз момент, когда бактерии размножаются в стенке дыхательных путей. Но проявления незначительны: легкий насморк, незначительный кашель без мокроты, и родители обычно не волнуются: лечат насморк и дают отхаркивающие. Но кашель, который с самого начала сухой, не смягчается, мокрота не появляется.
Вывод 3: если есть основания подозревать заражение коклюшем ребенка (близкий контакт с больным, эпидемия в группе детского сада), можно сдать посев во время инкубационного периода, диагностировать коклюш и принимать антибиотики, когда бактерии Борде-Жонгу еще в организме. Это будет эффективно, тяжесть заболевания значительно снизится.
Спазматический период коклюша: кашлевых толчков за один приступ становится все больше, ребенок уже и вдохнуть не успевает. Больше всего картина каждого приступа напоминает кашель, когда человек чем-то подавился. Каждый кашлевой толчок – это короткий выдох. Кажется, что воздуха в легких больше не остается, а голосовые связки сомкнуты, кашель продолжается. Наконец удается вдохнуть, но со свистом или хрипом, это называется репризой. Сухой продолжительный кашель в сочетании с репризами – классическая клиническая картина судорожного периода коклюша. После вдоха кашель продолжается, иногда за один приступ бывает до 3–4 реприз. В тяжелых случаях заболевания приступ может длиться до 4 минут. Давление в венах головы и на лице повышается, лицо больного ребенка краснеет, иногда даже происходят точечные кровоизлияния в капилляры кожи и глаз. При кашле больной ребенок может сильно высовывать язык, из глаз текут слезы. Приступ или прекращается постепенно или разрешается рвотой. Во время кашля иногда травмируется уздечка языка. Таких приступов может быть всего несколько в день при легком течении, а может быть до нескольких десятков при тяжелом заболевании коклюшем. При легком и среднетяжелом течении коклюша общее состояние детей между приступами не меняется: они хорошо себя чувствуют, играют. При тяжелом течении больные подавлены, они очень устают во время кашля, плохо спят ночью, проявляют тревожность и боятся приступов. Так как кашель при коклюше возникает из-за активации кашлевого центра, раздражение других центров головного мозга может спровоцировать приступ, а увлечение чем-то снимает доминантное раздражение и уменьшает вероятность приступа кашля.
Вывод 4: займите ребенка чем-нибудь. Любые сильные и положительные эмоциональные нагрузки могут способствовать быстрому выздоровлению
Период разрешения. Постепенно частота приступов снижается, сами приступы укорачиваются. «Коклюшный» кашель постепенно сменяется обыкновенным, который продолжается еще около двух недель. Так как кашлевой центр раздражен, возобновление характерного кашля возможно при любой простуде. Это не возвращение коклюша, а реакция выздоровевшего, но не восстановившегося организма на новый раздражитель.
Коклюш у грудных детей
Коклюш у детей до года представляет собой серьезную угрозу для жизни малыша. Отмечается молниеносная форма инфекции, при которой инкубационный период может отсутствовать, а катаральный период сводится к нескольким часам. Быстро возникают нарастающие спазмы дыхательных путей. Присоединяется сердечнососудистая патология. На фоне судорожного синдрома может наступить клиническая смерть. Требуется экстренное помещение малыша в специализированный стационар. Очень часто коклюш у грудных детей протекает в так называемой маскированной форме. Отсутствуют выраженные репризы при приступах кашля. Вместо них наблюдается внезапная остановка дыхания после длительного приступа крика и истерики после нескольких кашлевых толчков. Наблюдается нарушение кровоснабжения мозговых структур и сердечной мышцы. Возникает судорожный синдром, лицо младенца синеет.
Вывод 5: Для детей до года коклюш особенно опасен. У грудных детей часто не развивается полноценной клинической картины. Приступы кашля у малышей короче, реприз нет, но во время приступа может наступить остановка дыхания.
Что делать: если произошла остановка дыхания у грудного ребенка на фоне коклюша, необходимо срочно вызвать ему рвоту. Для этого надо надавить на корень языка. Активация рвотного центра может восстановить дыхание. Стоит распахнуть окно, вынести ребенка на улицу. При отсутствии эффекта от этих мер, надо сделать искусственное дыхание. Необходима срочная госпитализация. Последствия и осложнения: У детей первого года жизни коклюш опасен остановками дыхания во время приступов, длительность которых варьируется от нескольких секунд до нескольких минут. Из-за недостатка кислорода у них могут развиваться судороги скелетных мышц, энцефалопатия. Другие осложнения коклюша — это бронхит, плеврит, гнойный отит, ложный круп. Изредка возникают тяжелые осложнения, возникающие вследствие сильных кашлевых толчков (кровоизлияние в мозг, разрыв барабанных перепонок, пневмоторакс). На фоне ослабленного иммунитета и сокращения интенсивности движения лимфы в легочной ткани начинаются застойные явления. Самое частое осложнение коклюша — это пневмония при присоединении стафилококковой, стрептококковой, пневмококковой, гемофильной и синегнойной патогенной микрофлоры. Заболевание при тяжелой форме может приводить к длительной гипоксии, которая проявляется в нарушении кровоснабжения головного мозга и миокарда. Это может спровоцировать тяжелые последствия коклюша в виде структурных изменений, в том числе и расширении желудочков и предсердий сердца, нарушении мозговой активности.
Вывод 6: после перенесенного коклюша, поинтересуйтесь у врача от каких инфекций нужно привить ребенка, чтобы избежать дальнейших осложнений (против гемофильной инфекции, пневмококковой и гриппа)
Диагностика: Первичный диагноз устанавливается исходя из клинической картины, общего анализа крови. Затем для уточнения диагноза проводится бактериологический посев мокроты или мазок из зева. Для более быстрого установления окончательного диагноза может быть проведен серологический анализ крови на предмет наличия специфических антител.
Лечение коклюша у детей: что же надо делать и что необходимо знать?
- Помнить о других людях – о тех, кто был в контакте с Вашим ребенком, и о тех, кто в этом контакте может оказаться – дитя изолировать, сообщить друзьям, что визиты нежелательны.
- Убить микроб – выбор антибиотика (возможных вариантов десятки), а также доза лекарства – это дело врача. Задача родителей добиться попадания препарата внутрь больного, соблюдать назначенные дозы, кратность и сроки приема. (Убить коклюшную палочку несложно, хотя и не все антибиотики на нее действуют. Но в периоде спазматического кашля никакого эффекта – в виде уменьшения частоты и длительности приступов – заметить не удается. И мы уже понимаем почему – ведь кашель не из за микроба, а из за поражения клеток кашлевого центра. Главная цель приема антибиотиков в этом периоде – сделать больного не заразным)
- Относится к болезни философски и отдавать себе отчет в том, что коклюш управляем лишь на этапе профилактики. Но, ежели заболели, – время оказывается одним из главных факторов на пути к выздоровлению. Короче говоря, пока свое не откашляет – ни на какие таблетки особо надеяться не стоит. (Так как кашель имеет центральный генез, то есть возникает не из-за воспаления в дыхательных путях, а из-за раздражения центра кашля в мозгу, отхаркивающие препараты не показаны. Противопоказаны средства стимулирующие кашель: горчичники и банки)
- Следует знать, что приступы кашля могут провоцировать: физическая нагрузка, чихание, жевание, глотание, отрицательные эмоции. Выводы из этих знаний вполне логичны: не устраивать активных игр с беганьем, прыганьем и с катанием; всячески избегать пыли, удалять ребенка из комнаты на время уборки; стараться, чтобы предлагаемая ребенку пища не требовала особого жевания и уж, по крайней мере, на время болезни, забыть о жевательных резинках.(С учетом предыдущего пункта, кормление ребенка с коклюшем составляет особую проблему. Для некоторых детей сам процесс поглощения пищи становится настолько страшным, что даже упоминание о еде (например, произнесенная мамой фраза: «пойдем кушать») вызывает приступ кашля. К счастью это бывает редко, но вот кашель после еды и рвота всем, что съел – явление довольно распространенное. Не следует давать сразу много еды – даже если хочет есть много. Чем дольше будет жевать и чем больше съест – тем больше вероятность и приступа и рвоты. Поэтому, лучше кормить чаще, но понемногу. В принципе, кашель с рвотой после него редко бывает 2 раза подряд – т.е. если после приступа рвота была, то следующие 2 3 приступа будут легче)
- Один из наиглавнейших факторов в лечении коклюша – правильный ответ на вопрос «чем дышать?» Чем суше воздух и чем теплее в комнате, где находится ребенок – тем гуще мокрота, тем больше вероятность и увеличения частоты приступов, и развития осложнений. Но ведь традиционные действия при появлении кашля у ребенка заключаются в том, чтобы подержать его дома. И неудивительно, что после месяца кашляния взаперти, без прогулок и свежего воздуха, якобы «бронхит» который, на, самом деле, был легким коклюшом, заканчивается воспалением легких. Поэтому необходимо помнить и понимать, что свежий воздух является обязательным условием правильной помощи ребенку не только при коклюше, но и при других болезнях, сопровождающихся кашлем и при бронхите, и при трахеите, и при аллергических поражениях дыхательных путей, и при воспалении легких. Но, поскольку упомянутые нами «другие болезни» проходят несравнимо быстрее, чем коклюш, то и отрицательные последствия домашнего режима проявляются не так часто. Таким образом, если уж диагностирован коклюш, то все родственники больного должны быть мобилизованы для того, чтобы по очереди с ребенком гулять. В летнее время, конечно же, не целесообразно быть там, где сухо и тепло, необходимо вставать пораньше, пока влажно и прохладно и в обязательном порядке подольше гулять перед сном. Важно только не забывать о том, что во время гуляний следует избегать общения с другими детьми. Очень хорошо прогуливаться возле водоемов, если таковые имеются поблизости. А если не имеются, то вообще не плохо бы было уехать туда, где они есть – в деревню к бабушке, на дачу и т.п.
- Любая простуда, любое ОРЗ у ребенка с коклюшем многократно усиливает проявления самого коклюша и многократно увеличивает риск осложнений – все той же пневмонии. Меры профилактики достаточно стандартны – максимально сократить общение с другими людьми, даже если ребенок уже не заразен, не допускать переохлаждений, простудившихся взрослых изолировать.
- В принципе, никогда нельзя забывать о возможности развития воспаления легких, а мысль о том, что оно началось, должна появиться при: – повышении температуры тела на второй-третьей неделе болезни, особенно когда температура повысилась, а насморк при этом не появился; – внезапном учащении кашля и увеличении длительности приступов после того, как в течение нескольких дней становилось лучше или, по крайней мере, не становилось хуже; – изменении общего самочувствия – слабости, учащенном дыхании – в промежутках между приступами. Само собой разумеется, что диагноз воспаления легких поставит врач, если его вызвать, но коклюш ведь длится несколько месяцев, и лечится, чаще всего, в домашних условиях. Нередко бывает так, что родителям не очень то и удобно часто беспокоить врача, особенно когда диагноз вполне ясен, и не менее ясно, что для выздоровления нужно время и не малое. Перечисленные выше помогут родителям своевременно обратиться за помощью.
- В подавляющем большинстве случаев коклюш вполне благополучно лечится (или проходит сам по себе) в домашних условиях. Но, иногда, без больницы не обойтись. Так когда же? а) – коклюш у детей первого года жизни и особенно (!) первого полугодия – очень высок риск осложнений, да и заболевание в этом возрасте почти всегда протекает весьма тяжело; б) – вне зависимости от возраста, когда имеет место развитие осложнений или когда на фоне кашля появляются остановки дыхания. Вполне логично заметить следующее: никто и никогда не будет держать малыша в больнице до полного выздоровления. Но и врач больницы, и родители ребенка, прежде чем попрощаться друг с другом, должны быть в уверенности относительно того, что болезнь свой пик миновала (нет остановок дыхания, прошли осложнения, в течение нескольких дней количество приступов кашля стало уменьшаться). Антибиотиками и свежим воздухом лечение коклюша, разумеется, не ограничивается. Хотя из огромного арсенала лекарственных препаратов, помогающих при кашле, нет ни одного, способного существенно облегчить течение болезни. Выбор конкретного лекарства – дело врача, но родители должны знать следующее: даже если, с Вашей точки зрения, назначенное лекарство, например, бромгексин, не помогает вообще, это вовсе не говорит о нецелесообразности его приема. Дело в том, что механизм действия большинства отхаркивающих средств (и упомянутого нами бромгексина в том числе) основан на разжижении мокроты. Кашлять ребенок реже не станет, но вероятность осложнений уменьшится в несколько раз, поскольку именно густая слизь, нарушая проходимость бронхов, и является главной причиной развития воспаления легких
Профилактика коклюша
Коклюш у детей в последнее время приобретает все большую распространенность в виду большого количества отказов от вакцинации от этой инфекции. Данная прививка предусмотрена в национальном календаре вакцинации детей. Однако многие родители считают данное мероприятие нецелесообразным и опасным. Правды ради, следует отметить, что, из трех компонентов этой вакцины, коклюшный переносится наиболее тяжело – т.е. именно с ним чаще всего бывают связаны все те неприятные ощущения, которые испытывает ребенок после вакцинации (недомогание, повышение температуры, снижение аппетита). В виду этих измышлений происходит сознательный отказ от вакцинации АКДС…. Согласно национальному календарю прививок вакцинация против коклюша проводится трехкратно в 3; 4,5 и 6 месяцев, с однократной ревакцинацией в возрасте 18 месяцев. Прививка защищает от этой болезни в раннем возрасте, когда она наиболее опасна. В России, наряду с отечественной вакциной АКДС (ассоциированный коклюшно-дифтерийно-столбнячный анатоксин), зарегистрированы зарубежные аналоги – ацеллюлярные вакцины «Пентаксим» «Тетракок», «Инфанрикс» и «Инфанрикс гекса». Определиться какой именно вакциной нужно прививать Вашего ребенка поможет участковый врач.
Вывод 7: Не отказывайтесь от вакцинации свих детей. Именно вакцинация является единственным надежным средством профилактики коклюша! Конечно, привитые дети, в старшем возрасте могут заболеть коклюшем, но заболевание протекает несравнимо легче. Настолько, что диагноз «коклюш» устанавливается в десятки раз реже, чем это заболевание встречается на самом деле и протекает как банальное легкое ОРЗ без развития осложнений.
Пленкина Л.Л
Карась Н.А.
Пожелал остаться неизвестным. Коклюш грозит не только детям, но и взрослым | Здоровая жизнь | Здоровье
«Детской» болезнью могут страдать не только малыши, но и их мамы и папы, бабушки и дедушки. Особенно если в детстве они не были привиты. Недаром при обследовании людей с упорным продолжительным кашлем у каждого четвертого выявляется коклюшная инфекция.
А был ли бронхит?
Начальная стадия заболевания (так называемая катаральная форма) длится 1–2 недели и по симптомам практически ничем не отличается от обычной простуды. Поэтому на первом этапе диагностировать коклюш практически нереально. Насторожить может только то, что кашель не уменьшается, несмотря на все принимаемые лекарства.
Лишь к началу третьей недели, когда под влиянием выделяемых коклюшной палочкой токсинов кашель приобретает форму мучительных приступов, возникают первые подозрения. И тогда внимательный врач направляет больного на специальный анализ крови. Но так бывает, если болеет ребенок. Если же на кашель жалуется взрослый, то доктора, как правило, ставят диагноз «трахеит» или «бронхит».
К тому же у взрослых нередко наблюдаются атипичные формы коклюша, когда слишком сильного кашля не бывает. Человек просто упорно кашляет, как при бронхите, но при этом никакие лекарства ему не помогают. Длиться коклюш может довольно долго – до двух и более месяцев. И все это время вирусоноситель является источником заразы для окружающих.
Чтобы выявить коклюш, необходимо сдать иммунофлюоресцентный анализ крови – для определения иммуноглобулинов G и М к антигенам коклюшного токсина. Эти антитела появляются со 2–3‑й недели болезни и сохраняются в течение трех месяцев.
Сердечники, берегитесь!
Коклюш – смертельно опасное заболевание для детишек до двух лет. И чаще всего просто очень неприятная болячка для всех остальных. Тем не менее при тяжелом течении болезни у взрослых тоже могут быть осложнения. Наиболее частое – пневмония. Ее могут вызвать как коклюшная палочка, так и присоединившаяся вторичная бактериальная инфекция.
Помимо воспаления легких коклюш может вызвать острый ларингит и бронхиолит. Токсины, выделяемые коклюшной палочкой, способны действовать и на центральную нервную систему, вызывая различные нарушения. Иногда болезнь может спровоцировать нарушение дыхательной функции и сердечной деятельности.
Что поможет?
Коклюш лечат антибиотиками из группы макролидов. Но они эффективны лишь на катаральной стадии, а когда возник сильный спастический кашель, они бесполезны и назначаются лишь при развитии осложнений. Противокашлевые микстуры, препараты, подавляющие кашель, и успокоительные средства тоже не приносят большого облегчения. Чаще всего для лечения назначают противококлюшный гаммаглобулин и препараты для отхождения мокроты, ингаляции.
Поскольку кашель при коклюше длится долго, имеет смысл по максимуму использовать народные средства. Эффективны сок репчатого лука или редьки с медом в пропорции 1:1, настой лекарственного алтея (1 ч. ложка на стакан кипятка), настой из плодов аниса и укропа. Чай с чабрецом или солодкой, которые оказывают бактерицидное, антисептическое и отхаркивающее действие, тоже будут очень кстати.
Также необходимы ежедневные прогулки на свежем воздухе и прием витаминов А, С, Р. Оградиться от угрозы коклюша взрослым поможет вакцинация, которую нужно повторять каждые 10 лет. Ну и необходимо укреплять иммунитет, потому что сам факт заболевания – признак того, что иммунная система находится не в лучшей форме.
Смотрите также:
симптомы и лечение у детей и взрослых
За последние пару лет в России заметно выросло число зараженных коклюшем, несмотря на существование вакцины. Минздрав связывает тревожную тенденцию с отказом родителей делать прививки своим детям. Объясняем, почему так происходит и стоит ли ждать эпидемии в стране.
Что такое коклюш?
Коклюш (по латыни – Pertussis) – это острая бактериальная инфекция дыхательных путей. Сопровождается характерными приступами спазматического кашля.
Сам термин появился от французского слова coqueluche, что означает «петушок». Это связано с тем, что больной коклюшем при кашле издает звук, сравнимый с кукареканьем петуха.
Возбудители болезни – бактерии Борде-Жангу (Bordetella pertussis), названные по именам впервые описавших их в начале XX века ученых. Во внешней среде они неустойчивы, зато способны паразитировать в дыхательных путях человека. Потому основным источником коклюша является человеческий организм, то есть данная инфекция относится к антропонозным.
Как передается коклюш?
Инфекция передается воздушно-капельным путем от больного коклюшем или же просто носителя (зараженного человека, у которого нет клинических проявлений болезни). Вероятность заразиться при контакте очень высока – контактный человек при отсутствии иммунитета к бордетеллам заболевает в 100% случаев.
Эти бактерии попадают в окружающую среду во время кашля с мельчайшими капельками мокроты. До нескольких часов они могут находиться в воздухе во взвешенном состоянии. При его вдыхании бордетеллы попадают в дыхательные пути здорового человека и приводят к заражению.
Симптомы коклюша
Больной опасен для окружающих на протяжении месяца с момента первых проявлений коклюша. Инкубационный период длится от 3 до 14 дней (в среднем – неделю). В это время почти никаких симптомов нет.
Затем появляется и постепенно нарастает сухой кашель. При этом нет других типичных признаков простуды вроде повышения температуры, насморка, першения в горле. Это может продолжаться до двух недель.
После начинаются приступы мучительного кашля, которые могут продолжаться по 2-4 минуты и приводить к рвоте. Лицо человека на этом фоне становится одутловатым и бледным с синюшностью вокруг рта. Этот период может длиться от двух до восьми недель.
Затем идет процесс обратного развития болезни – частота и длительность приступов кашля снижается. На полное выздоровление может уйти еще от двух месяцев до полугода.
Также бывает, что коклюш проходит атипично. При этом характерные приступы кашля могут не проявляться вообще. Такое течение болезни характерно для взрослых, а также детей, которые были привиты.
Коклюш у детей и взрослых. Как работает прививка
Чаще всего коклюшем заболевают дошкольники. Около половины случаев приходится на детей до двух лет. И для них же инфекция наиболее опасна – вместо кашля у младенцев может произойти остановка дыхания. Острое течение болезни и летальный исход регистрируются главным образом среди непривитых детей.
Однократная вакцинация от коклюша дает лишь краткосрочный эффект. Поэтому требуется ревакцинация в определенные календарем прививок сроки.
В России прививки от коклюша предусмотрены только для дошкольников. Их делают на первом году жизни трехкратно и на втором году жизни однократно. Для этого применяется цельноклеточная АКДС-вакцина.
Ревакцинацию в шесть лет проводят уже вакциной АДС-м (без коклюшного компонента). Потому у российских школьников регулярно встречается коклюш, хотя и в легкой форме.
Но даже после вакцинации иммунитет не гарантирует полной защиты. Зато у таких детей заболевание отличается более легким и быстрым течением, не провоцируя многочисленные осложнения.
У детей постарше, подростков и взрослых коклюш часто протекает в атипичной форме и потому не диагностируется. Но они все равно являются носителями и представляют особую опасность для грудничков. Особенно это касается работников детских садов.
Даже если человек переболел коклюшем, это не обеспечивает ему стойкого пожизненного иммунитета. Можно заразиться повторно.
Лечение коклюша
При коклюше в больницу кладут пациентов со среднетяжелыми и тяжелыми формами заболевания. Также госпитализируют детей раннего возраста и тех, у кого возникли угрожающие жизни осложнения.
Лечение включает назначение антибиотиков (если кашель сохраняется, их дальнейшее применение нецелесообрзано), противосудорожных и успокаивающих препаратов, отсасывание слизи из верхних дыхательных путей, аэрозольтерапию, физиотерапию, массаж, дыхательную гимнастику и прием витаминных комплексов.
Число заболевших в России растет. Что происходит?
Число заболевших коклюшем в России за год выросло на 40%. По сравнению с 2017-м заболеваемость возросла в 2,7 раза, сообщает РБК со ссылкой на данные Роспотребнадзора об инфекционных и паразитарных заболеваниях.
В 2019 году заболевание диагностировали у 14 406 человек. В 2018-м было зафиксировано 10 421 заболевших.
В январе 2020 года в России заболели коклюшем 1758 человек. Из них 89% – дети до 14 лет. Причем почти половина заболевших не прививались.
Кадр сюжета телеканала «360» https://img.anews.com/media/gallery/125696730/957379155.jpg
Всплеск заболевания произошел из-за того, что родители отказываются прививать своих детей или несвоевременно проводят вакцинацию, сказал РБК главный эпидемиолог Минздрава, академик РАН Николай Брико. «При анализе статистических форм выявлено, что на первом году жизни своевременно вакцинированы в 2014-2016 годах менее 50% детей, необходимый уровень – более 95% – в некоторых регионах не достигается даже к двум годам», – сообщил академик.
Также выяснилось, что уже через четыре-пять лет после вакцинации иммунитет ослабевает, и человек вновь становится уязвимым по отношению к коклюшу. Поэтому более половины всех случаев коклюша в России регистрируется у детей в возрасте от трех до 14 лет, отметил Брико.
Кадр сюжета телеканала «360» https://img.anews.com/media/gallery/125696730/423555468.jpg
«Это потому, что очень свободно у нас с выбором вакцин, вакцинации. Мы пожинаем плоды этой свободы. Свобода хороша там, где она уместна. А там где нужно что-то делать обязательно, нужно делать обязательно и не мудрствовать лукаво», – сказал в разговоре с телеканалом «360» вирусолог Виктор Зуев.
«Жаль до слез больных», – отметил доктор медицинских наук. В то же время, по его оценке, ни о какой эпидемии речь пока точно не идет: «Бояться не стоит».
Коклюш — Здоровье легких A-Z
Лечение коклюша
Большинство людей с инфекцией лечатся антибиотиками. Антибиотики необходимо начинать рано, чтобы болезнь прошла быстрее и уменьшилась ее тяжесть. Начало приема антибиотиков пациенту, который болеет в течение 3 недель, не поможет, потому что к этому времени бактерии обычно исчезают, даже если человек все еще ощущает симптомы. Симптомы длятся, потому что бактерии уже повредили организм.
Антибиотики, которые чаще всего используются при коклюше, — это азитромицин, кларитромицин и эритромицин.Лекарства от кашля обычно не помогают при коклюше.
Коклюш иногда может быть серьезным заболеванием и требует госпитализации. Младенцы подвергаются наибольшему риску серьезных осложнений, включая пневмонию, сердечную недостаточность, коллапс легкого, кровотечение в мозг и смерть.
Жизнь с коклюшем
Хотя коклюш со временем проходит, он может быть изнурительным, то есть серьезно ослабить вас, и длиться до 6 месяцев.
У младенцев болезнь может быть тяжелой или смертельной.Младенцы с коклюшем часто на короткое время перестают дышать (так называемое апноэ ), задыхаются или рвутся во время кашля.
У детей школьного возраста часто бывают классические симптомы, о которых говорилось ранее. Дети старшего возраста и взрослые часто кашляют в течение многих дней. Некоторые также могут чувствовать головокружение, плохо спать и даже ломать ребра во время кашля.
Лечение коклюша
Если коклюш обнаружен до тяжелой приступообразной фазы, раннее лечение может сделать болезнь короче и мягче.Если это обнаружится позже, вам дадут лекарство, чтобы почувствовать себя лучше, пока болезнь пройдет сама по себе. Лекарства от кашля не рекомендуются и, скорее всего, не помогут.
Следующие советы помогут справиться с коклюшем и снизить риск его распространения:
- Принимайте антибиотики в соответствии с предписаниями врача.
- Следите за тем, чтобы в доме не было раздражителей, вызывающих кашель, таких как дым, пыль и пары химических веществ.
- Используйте чистый испаритель с прохладным туманом, чтобы помочь разжижить слизь и успокоить кашель.
- Хорошо вымойте руки.
- Пейте много жидкости, включая воду, соки и супы, и ешьте фрукты, чтобы предотвратить обезвоживание.
- Если у вас рвота после кашля, ешьте часто небольшими порциями, чтобы предотвратить ее.
Профилактика коклюша
Проведя вакцинацию всех младенцев и детей, вы можете снизить их риск заражения коклюшем и его передачи другим членам общества. Поскольку коклюш очень легко заразиться от кого-то еще в доме, ваш лечащий врач пропишет антибиотики, чтобы ограничить распространение.
Вакцина Tdap может помочь защитить подростков и взрослых от 3 болезней: столбняка, дифтерии и коклюша. Поскольку детская вакцина со временем становится слабее, «бустерная» вакцина рекомендуется для всех взрослых в возрасте от 19 до 65 лет и для пожилых людей, которые будут контактировать с детьми младше 12 месяцев.
Коклюш | Воробей
После того, как вы заразились коклюшем, признаки и симптомы проявятся примерно через 7-10 дней, хотя иногда это может занять больше времени.Сначала они обычно легкие и напоминают простуду:
- Насморк
- Заложенность носа
- Красные, слезящиеся глаза
- Лихорадка
- Кашель
Через неделю или две признаки и симптомы ухудшатся. Густая слизь скапливается в дыхательных путях, вызывая неконтролируемый кашель. Приступы сильного и продолжительного кашля могут:
- Вызвать рвоту
- Результат красного или синего лица
- Причина сильной усталости
- Окончание с пронзительным криком во время следующего глотка воздуха
Однако у многих людей не развивается характерный крик.Иногда стойкий отхаркивающий кашель является единственным признаком того, что у подростка или взрослого коклюш.
Младенцы могут вообще не кашлять. Вместо этого им может быть трудно дышать или они могут даже временно перестать дышать.
Когда обращаться к врачу
Позвоните своему врачу, если длительные приступы кашля вызывают у вас или вашего ребенка:
- Рвота
- Красный или синий
- Кажется, что дыхание затруднено или есть заметные паузы в дыхании
- Вдох с криком
Причины
Коклюш вызывается бактериями Bordetella pertussis.Когда инфицированный человек кашляет или чихает, в воздух разбрызгиваются крошечные микробные капельки, которые попадают в легкие любого, кто находится поблизости.
Факторы риска
Вакцина от коклюша, которую вы получали в детстве, со временем проходит. Это делает большинство подростков и взрослых восприимчивыми к инфекции во время вспышки, и вспышки продолжают происходить регулярно.
Младенцы младше 12 месяцев, которые не вакцинированы или не получили полный набор рекомендованных вакцин, имеют самый высокий риск серьезных осложнений и смерти.
Осложнения
Подростки и взрослые часто без проблем выздоравливают от коклюша. Когда возникают осложнения, они, как правило, являются побочными эффектами сильного кашля, например:
- Ушибы или трещины на ребрах
- Грыжи живота
- Разрыв кровеносных сосудов на коже или в белках глаз
Младенцы
У младенцев, особенно в возрасте до 6 месяцев, осложнения коклюша более тяжелые и могут включать:
- Пневмония
- Замедленное или остановленное дыхание
- Обезвоживание или потеря веса из-за трудностей с кормлением
- Изъятия
- Повреждение мозга
Поскольку младенцы и дети дошкольного возраста подвергаются наибольшему риску осложнений от коклюша, они с большей вероятностью нуждаются в лечении в больнице.Осложнения могут быть опасными для жизни младенцев младше 6 месяцев.
Профилактика
Лучший способ предотвратить коклюш — это вакцина против коклюша, которую врачи часто вводят в сочетании с вакцинами от двух других серьезных заболеваний — дифтерии и столбняка. Врачи рекомендуют начинать вакцинацию в младенчестве.
Вакцина состоит из пяти инъекций, которые обычно вводят детям этого возраста:
- 2 месяца
- 4 месяца
- 6 месяцев
- от 15 до 18 месяцев
- от 4 до 6 лет
Осложнения
Побочные эффекты вакцины
Побочные эффекты вакцины обычно незначительны и могут включать жар, раздражительность, головную боль, утомляемость или болезненность в месте инъекции.
Профилактика
Бустерные выстрелы
- Подростки. Поскольку иммунитет к вакцине против коклюша имеет тенденцию к снижению к 11 годам, врачи рекомендуют в этом возрасте сделать повторную прививку для защиты от коклюша, дифтерии и столбняка.
- Взрослые. Некоторые разновидности вакцины против столбняка и дифтерии каждые 10 лет также включают защиту от коклюша. Эта вакцина также снизит риск передачи коклюша младенцам.
- Беременные. Эксперты в области здравоохранения теперь рекомендуют беременным женщинам вакцинироваться от коклюша на сроке от 27 до 36 недель беременности. Это также может обеспечить некоторую защиту младенца в течение первых нескольких месяцев жизни.
Профилактические препараты
Если вы контактировали с больным коклюшем, ваш врач может порекомендовать антибиотики для защиты от инфекции, если вы:
- Медицинский работник
- Беременны
- Моложе 12 месяцев
- Имеете заболевание, которое может привести к серьезному заболеванию или осложнениям, например, ослабленная иммунная система или астма
- Живите с больным коклюшем
- Живите с кем-то, кто подвержен высокому риску развития тяжелого заболевания или осложнений от коклюша
Диагностика
Диагностика коклюша на ранних стадиях может быть сложной задачей, поскольку признаки и симптомы напоминают симптомы других распространенных респираторных заболеваний, таких как простуда, грипп или бронхит.
Иногда врачи могут диагностировать коклюш, просто спросив о симптомах и послушав кашель. Для подтверждения диагноза могут потребоваться медицинские тесты. Такие тесты могут включать:
- Посев из носа или горла и тест. Ваш врач берет мазок или аспирацию из области соприкосновения носа и горла (носоглотки). Затем образец проверяется на наличие бактерий коклюша.
- Анализы крови. Образец крови может быть взят и отправлен в лабораторию для проверки количества лейкоцитов, потому что лейкоциты помогают организму бороться с инфекциями, такими как коклюш.Высокое количество лейкоцитов обычно указывает на наличие инфекции или воспаления. Это общий тест, а не специфический для коклюша.
- Рентген грудной клетки. Ваш врач может назначить рентген, чтобы проверить наличие воспаления или жидкости в легких, которые могут возникнуть, когда пневмония осложняет коклюш и другие респираторные инфекции.
Лечение
Младенцы обычно госпитализируются для лечения, потому что коклюш более опасен для этой возрастной группы.Если ваш ребенок не может пить или есть пищу, может потребоваться внутривенное введение жидкости. Ваш ребенок также будет изолирован от других, чтобы предотвратить распространение инфекции.
Лечение детей старшего возраста и взрослых обычно проводится дома.
Лекарства
Антибиотики убивают бактерии, вызывающие коклюш, и помогают ускорить выздоровление. Члены семьи, подвергшиеся воздействию, могут получать профилактические антибиотики.
К сожалению, для облегчения кашля мало что доступно.Например, отпускаемые без рецепта лекарства от кашля мало влияют на коклюш и не рекомендуются.
Образ жизни и домашние средства
Следующие советы по борьбе с приступами кашля применимы к любому, кто лечится от коклюша в домашних условиях:
- Больше отдыхайте. Прохладная, тихая и темная спальня поможет вам лучше расслабиться и отдохнуть.
- Пейте много жидкости. Вода, сок и супы — хороший выбор. У детей особенно следите за признаками обезвоживания, такими как сухость губ, плач без слез и нечастое мочеиспускание.
- Ешьте небольшими порциями. Чтобы избежать рвоты после кашля, ешьте меньше и чаще, чем обильно.
- Очистите воздух. Следите за тем, чтобы в вашем доме не было раздражителей, которые могут вызвать приступы кашля, таких как табачный дым и пары каминов.
- Предотвратить передачу. Прикрывайте кашель и часто мойте руки; если вам необходимо быть рядом с другими, наденьте маску.
Подготовка к приему
Если вы считаете, что у вас или вашего ребенка коклюш, запишитесь на прием к семейному врачу или педиатру.Тяжелые симптомы могут потребовать посещения центра неотложной помощи или отделения неотложной помощи больницы.
Что вы можете сделать
Вы можете составить список, который включает:
- Подробное описание признаков и симптомов
- Информация о прошлых проблемах со здоровьем
- Сроки прививок
- Информация о медицинских проблемах родителей, братьев и сестер
- Вопросы, которые вы хотите задать врачу
Чего ожидать от врача
Ваш врач проведет медицинский осмотр и с помощью стетоскопа внимательно прислушается к вашим легким.Ваш врач может задать следующие вопросы:
- Когда начался кашель?
- Как долго обычно длится приступ кашля?
- Что-нибудь вызывает кашель?
- Вызывает ли кашель рвоту или рвоту?
- Приводил ли когда-нибудь кашель к покраснению или посинению лица?
- Были ли у вас случаи коклюша?
Контент Mayo Clinic Обновлено:
© 1998-2020 Фонд медицинского образования и исследований Мэйо (MFMER).Все права защищены. Условия эксплуатации
Браузер не поддерживается! Этот веб-сайт будет предлагать ограниченные функции в этом браузере. Мы поддерживаем только последние версии основных браузеров, таких как Chrome, Firefox, Safari и Edge.
×Коклюш (коклюш) | Michigan Medicine
Обзор темы
Что такое коклюш?
Коклюш (коклюш) — это заболевание, вызывающее очень сильный кашель, который может длиться месяцами.Во время приступов сильного кашля вы можете издавать звук, похожий на крик, когда пытаетесь сделать вдох. Вы можете так сильно кашлять, что повредите ребро.
Коклюш легко передается от одного человека к другому. Вакцинация от коклюша может помочь вам избежать заболевания, сделать его менее серьезным и предотвратить его распространение среди тех, кто подвержен риску более серьезных проблем.
При хорошем уходе большинство людей без проблем выздоравливают от коклюша. Но сильные приступы кашля могут снизить снабжение крови кислородом и привести к другим проблемам, таким как пневмония.Заболевание может быть опасным для пожилых людей и детей младшего возраста, особенно для младенцев, которые еще не получили вакцину от коклюша.
Что вызывает коклюш?
Коклюш вызывается бактериями, поражающими верхнюю часть глотки (глотку). Бактерии беспокоят горло, вызывая кашель.
Когда больной коклюшем кашляет, чихает или смеется, в воздух выбрасываются крошечные капли жидкости, удерживающие бактерии. Бактерии могут заразить других, когда люди вдыхают капли или наносят их на руки и касаются рта или носа.После того, как бактерии заразят кого-то, симптомы появляются через 7–14 дней.
Каковы симптомы?
Симптомы коклюша могут проявляться в три стадии, особенно у маленьких детей. Взрослые и дети старшего возраста могут не следовать этой схеме симптомов.
На стадии 1 симптомы похожи на симптомы простуды:
- Вы чихаете и у вас появляется насморк, легкий кашель, слезотечение, а иногда и умеренная температура.
- Симптомы длятся от нескольких дней до 2 недель.
- Это время, когда вы наиболее вероятно распространите болезнь.
На стадии 2 симптомы простуды улучшаются, но кашель усиливается.
- Кашель переходит от мягкого, сухого, отрывистого кашля к сильному, который вы не можете контролировать.
- Вы можете кашлять так долго и сильно, что не можете дышать. Когда вы можете вдохнуть воздух, он может издать кричащий звук.
- После приступа кашля у вас может возникнуть рвота и вы почувствуете сильную усталость.
- Между приступами кашля вы чувствуете себя нормально.
- Симптомы наиболее серьезны на этой стадии. Обычно они длятся от 2 до 4 недель или дольше.
На стадии 3 у вас все еще есть симптомы, но вы чувствуете себя лучше и становитесь сильнее.
- Кашель может усилиться.
- Приступы кашля могут повторяться в течение нескольких недель.
- Приступы кашля могут вспыхнуть, если вы простудитесь или заболели подобным заболеванием.
- Эта стадия может длиться дольше, если вы никогда не получали вакцину.
Взрослые и дети старшего возраста обычно имеют более легкие симптомы, чем дети младшего возраста.Насколько серьезны ваши симптомы, также зависит от того, были ли вы привиты и как давно это было.
Симптомы коклюша обычно длятся от 6 до 10 недель, но могут длиться дольше.
Как диагностируется коклюш?
Ваш врач спросит вас о ваших симптомах и проведет медицинский осмотр. Чтобы исключить другие проблемы со здоровьем, он или она может заказать такие анализы, как рентген грудной клетки или анализы крови.
Иногда бывает трудно диагностировать коклюш, потому что между приступами кашля вы можете казаться здоровым.Ваш врач может взять образец слизи из носа и проверить его на наличие бактерий, вызывающих коклюш.
Как лечится?
Коклюш обычно лечат антибиотиками. Эти лекарства снижают вероятность распространения болезни. Кроме того, если вы начнете принимать антибиотики, когда впервые заболели коклюшем, болезнь может продлиться не так долго. Членам семьи и другим близким людям могут быть прописаны антибиотики до того, как у них появятся какие-либо симптомы.
Младенцы, особенно младше 4 месяцев, обычно лечатся в больнице.Это позволяет врачу увидеть, насколько хорошо ребенок справляется с приступами кашля и восстанавливается после них. Это также помогает ребенку получать дополнительный кислород и другие виды ухода, если это необходимо.
Во избежание распространения болезни: сноска 1
- Детям с коклюшем необходимо принимать антибиотики не менее 5 дней перед возвращением в детский сад или школу. Если ваш ребенок не принимал антибиотики, подождите 21 день после появления симптомов, прежде чем отправлять ребенка в школу или детский сад.
- Взрослые или подростки, страдающие коклюшем, должны принимать антибиотики не менее 5 дней, прежде чем находиться рядом с маленькими детьми или ходить на работу в школу, детский сад или медицинское учреждение.
Если у вашего ребенка коклюш:
- Создайте тихую, спокойную, спокойную обстановку.
- Контролируйте возможные причины кашля, такие как дым, пыль, внезапный шум или свет, а также изменения температуры.
- Давайте ребенку часто небольшими глотками жидкости и питательной пищи.
- Используйте увлажнитель воздуха в комнате вашего ребенка. Но посмотрите внимательно, чтобы увидеть его эффект. Иногда влажность усугубляет приступы кашля, и в этом случае этого следует избегать.
- Пусть ваш ребенок в возрасте от 1 года лежит на боку или животе, а не на спине. Если вашему ребенку меньше 1 года, поговорите с врачом о том, как лучше всего расположить ребенка.
Многие из этих советов помогут взрослому человеку с коклюшем. Убедитесь, что вы получаете достаточно жидкости, избегайте таких факторов, как дым и пыль, и подумайте об использовании увлажнителя воздуха.
Лекарства, отпускаемые без рецепта, такие как сиропы от кашля и антигистаминные препараты, не помогают при коклюше.
Как предотвратить коклюш?
Обеспечение вакцинации вас и ваших детей от коклюша — лучший способ его предотвратить. Начиная с 2-месячного возраста, детям требуется серия прививок (так называемая АКДС) для защиты от коклюша. Бустерная прививка (называемая Tdap) рекомендуется в возрасте 11 или 12 лет, а также всем подросткам и взрослым, которые никогда не получали прививку Tdap.
Поскольку симптомы коклюша могут быть легкими у взрослых, вы можете не знать, что у вас есть болезнь. Без прививки Tdap, если у вас коклюш, вы можете передать коклюш маленькому младенцу или другому человеку, который не имеет защиты и для которого болезнь намного опаснее.
Вы можете заболеть коклюшем более одного раза, причем с разницей в несколько лет. Но у вас будет меньше шансов получить его снова, если вы сделаете уколы в соответствии с рекомендациями.
Часто мытье рук и держаться подальше от людей, у которых сильный кашель, также может помочь вам избежать заражения.
% PDF-1.4 % 243 0 объект > эндобдж xref 243 123 0000000016 00000 н. 0000003440 00000 п. 0000003599 00000 н. 0000006601 00000 п. 0000006628 00000 н. 0000006781 00000 н. 0000007224 00000 н. 0000007485 00000 н. 0000007991 00000 н. 0000008244 00000 н. 0000008358 00000 п. 0000008863 00000 н. 0000009288 00000 п. 0000009338 00000 п. 0000009388 00000 п. 0000009438 00000 н. 0000024947 00000 п. 0000025562 00000 п. 0000026076 00000 п. 0000026207 00000 п. 0000026319 00000 п. 0000026864 00000 н. 0000027111 00000 п. 0000027251 00000 п. 0000027564 00000 п. 0000027591 00000 п. 0000027618 00000 п. 0000042989 00000 п. 0000043378 00000 п. 0000043765 00000 п. 0000044153 00000 п. 0000044409 00000 п. 0000044545 00000 п. 0000059884 00000 п. 0000077284 00000 п. 0000093805 00000 п. 0000109248 00000 н. 0000109832 00000 н. 0000110272 00000 н. 0000126696 00000 н. 0000143022 00000 н. 0000143283 00000 н. 0000154985 00000 н. 0000155515 00000 н. 0000155698 00000 п. 0000165343 00000 п. 0000165590 00000 н. 0000177231 00000 н. 0000188996 00000 н. 0000189109 00000 н. 0000189179 00000 н. 0000197790 00000 н. 0000200601 00000 п. 0000200687 00000 н. 0000200757 00000 н. 0000200826 00000 н. 0000201021 00000 н. 0000201195 00000 н. 0000201379 00000 н. 0000201449 00000 н. 0000201542 00000 н. 0000208925 00000 н. 0000209192 00000 н. 0000209474 00000 н. 0000209501 00000 н. 0000209897 00000 н. 0000211739 00000 н. 0000212076 00000 н. 0000212470 00000 н. 0000215888 00000 н. 0000216204 00000 н. 0000216475 00000 н. 0000222681 00000 н. 0000223085 00000 н. 0000232209 00000 н. 0000232248 00000 н. 0000269718 00000 н. 0000269757 00000 н. 0000308379 00000 п. 0000308418 00000 н. 0000308748 00000 н. 0000308994 00000 н. 0000309115 00000 п. 0000309272 00000 н. 0000309573 00000 н. 0000309670 00000 н. 0000309819 00000 н. 0000310170 00000 н. 0000310267 00000 н. 0000310424 00000 н. 0000310717 00000 н. 0000310814 00000 н. 0000310971 00000 п. 0000311264 00000 н. 0000311361 00000 н. 0000311518 00000 н. 0000311848 00000 н. 0000311945 00000 н. 0000312094 00000 н. 0000312429 00000 н. 0000312767 00000 н. 0000312888 00000 н. 0000313037 00000 н. 0000313410 00000 н. 0000313507 00000 н. 0000313664 00000 н. 0000313984 00000 п. 0000314081 00000 н. 0000314238 00000 п. 0000314564 00000 н. 0000314661 00000 н. 0000314818 00000 н. 0000315143 00000 н. 0000315240 00000 н. 0000315397 00000 н. 0000320051 00000 н. 0000324571 00000 н. 0000325655 00000 н. 0000326602 00000 н. 0000327565 00000 н. 0000327924 00000 н. 0000003260 00000 н. 0000002756 00000 н. трейлер ] / Назад 407786 / XRefStm 3260 >> startxref 0 %% EOF 365 0 объект > поток h ތ Q;, Q = _ ߪ% IW {Id 1t # HSCU [5DHDX $ `0 {dΗsνM.
Вакцина, симптомы, лечение, диагностика, причины и побочные эффекты
The Sanford Guide to Antimicrobial Therapy 2005 Switzerland. Всемирная организация здоровья. «Коклюш». 26 марта 2010 г.
Швейцария. Всемирная организация здоровья. «Еженедельная эпидемиологическая сводка». 4 ноября 2005 г.
США.Департамент общественного здравоохранения Калифорнии. «Отчет о коклюше». 10 июня 2014 г.
США. Департамент общественного здравоохранения Калифорнии. «Эпидемия коклюша может быть наихудшей за 50 лет». 23 июня 2010 г.
США. Центры по контролю и профилактике заболеваний. «О вспышках коклюша». 28 августа 2013 г.
США. Центры по контролю и профилактике заболеваний. «Вакцинация от дифтерии, столбняка и коклюша: что должен знать каждый». 22 ноября 2016 г.
США. Центры по контролю и профилактике заболеваний. «Данные NCHS о госпитализации детей раннего возраста по поводу коклюша». 7 января 2010 г.
США. Центры по контролю и профилактике заболеваний.«Коклюш».
США. Центры по контролю и профилактике заболеваний. «Тенденции вспышек коклюша». 2 августа 2013 г.
США. Центры по контролю и профилактике заболеваний. «Коклюш (коклюш)». 26 августа 2010 г.
США. Центры по контролю и профилактике заболеваний.«Вспышка коклюша (коклюша) — вопросы и ответы». 26 августа 2010 г.
США. Центры по контролю и профилактике заболеваний. «Вакцинация от коклюша». 26 августа 2010 г.
США. Центры по контролю и профилактике заболеваний. «Коклюш (коклюш) — что вам нужно знать».
12 мая 2012 г.
США. Центры по контролю и профилактике заболеваний. «Предварительный отчет по эпиднадзору за коклюшем, 2013 г. 3 января 2014 г.
США. Департамент здравоохранения штата Вашингтон. «Число случаев коклюша превысило 1000 случаев в штате Вашингтон — эпидемия продолжается». 24 апреля 2012 г.
Коклюш — симптомы, лечение, вакцинация
Коклюш — очень инфекционное заболевание дыхательных путей, которое чаще всего встречается у детей.Это бактериальная инфекция, также известная как коклюш, обычно передается при кашле и чихании.
Симптомы обычно легкие у подростков и взрослых, но у детей младше одного года могут быть особенно серьезными, требующими стационарного лечения. В редких случаях коклюш может быть смертельным. Вспышки, как правило, происходят в Новой Зеландии каждые три-пять лет. Во время последней национальной вспышки, с августа 2011 года по декабрь 2013 года, было зарегистрировано 11 000 случаев коклюша.Трое маленьких детей умерли от болезни, сотни были госпитализированы для лечения.
Самый высокий уровень заболеваемости наблюдается у младенцев в возрасте до одного года. Вакцинация против коклюша является частью национального календаря иммунизации Новой Зеландии и играет важную роль в сокращении распространения болезни.
Признаки и симптомы
Коклюш обычно характеризуется сильными спазмами кашля, за которыми следует затрудненное дыхание, которое звучит как «крик».Однако в некоторых случаях этот характерный шум не очевиден, и симптомы могут быть похожи на другие виды кашля и простуды.
Коклюш вызывает воспаление и повреждение слизистой оболочки дыхательных путей. Это приводит к избыточному выделению слизи, которая, в свою очередь, еще больше раздражает дыхательные пути и вызывает характерный для этого заболевания пронзительный кашель. Круп — еще одна инфекция дыхательных путей с характерным лающим кашлем, поражающая детей раннего возраста.Симптомы коклюша обычно следуют циклу, который длится несколько недель.Есть три отдельных этапа:
Первая стадия (катаральная стадия) : длительностью 1-2 недели:
- Потеря аппетита
- Легкая лихорадка
- Слезотечение, насморк и глаза
- Усталость
- Чихание
- Раздражающий кашель (особенно ночью).
Вторая стадия (пароксизмальная стадия) : обычно длится 1–6 недель, но может продолжаться до 10 недель:
- Сильные спазмы кашля
- Высокий «кричащий» звук при вдохе после спазма кашля («кричащий» звук может не возникать у маленьких детей)
- Рвота или посинение из-за сильного кашля или удушья слизью.
Третья стадия (стадия выздоровления) : может длиться месяцами:
- На этой стадии симптомы стихают, хотя последующие респираторные инфекции, даже через несколько месяцев после первоначального заражения коклюшем, могут вызвать повторение спазмов кашля.
Распространение болезни
Бактерии коклюша передаются от человека к человеку воздушно-капельным путем, при прямом контакте с инфицированным горлом или выделениями из носа. Кашель и чихание — наиболее распространенные пути передачи инфекции. После заражения бактериями коклюша время до появления симптомов обычно составляет от пяти до 10 дней, но может достигать 21 дня.
Период заразности составляет от семи дней после заражения бактериями коклюша до одного месяца после появления спазмов кашля.
В случае вспышки коклюша рекомендуется держать неинфицированных детей (особенно не привитых) вдали от возможных источников инфекции. Точно так же дети с коклюшем не должны ходить в школу или детский сад, пока они не перестанут быть заразными.
Диагностика
Заболевание бывает трудно диагностировать на ранних стадиях из-за его сходства с простудой или бронхитом. Поскольку бактерии коклюша могут быть обнаружены в респираторных секретах, для подтверждения диагноза могут быть взяты мазки из носа и горла.Также могут быть выполнены рентген грудной клетки и анализы крови.
Поскольку коклюш является заболеванием, подлежащим регистрации, врач, который его диагностирует, должен уведомить медицинского работника службы здравоохранения.
Лечение
Поскольку это бактериальная инфекция, при лечении коклюша используются антибиотики. Они наиболее эффективны для уменьшения тяжести коклюша, когда их назначают на самых ранних стадиях заболевания.Лечение антибиотиками, начатое после того, как заболевание окончательно установлено, может быть рекомендовано для снижения вероятности распространения бактерий, но оно не может уменьшить тяжесть симптомов.Также могут быть назначены антибиотики для лечения других бактериальных инфекций, которые могут развиться в результате коклюша.
Может быть рекомендовано, чтобы члены семьи человека, больного коклюшем, также принимали лечение антибиотиками, чтобы предотвратить заражение этой болезнью и ее распространение в обществе.
Дальнейшее лечение коклюша носит поддерживающий характер и включает в себя обеспечение комфорта ребенка. Это должно включать:
- Подкостник
- Небольшие частые приемы пищи
- Солевые капли в нос для удаления густой слизи.
- Поддерживайте потребление жидкости, чтобы избежать обезвоживания (лучше всего прозрачные жидкости).
Лекарства от кашля неэффективны при лечении коклюша.
В особо тяжелых случаях коклюша может потребоваться лечение в больнице. Чаще всего это требуется у младенцев в возрасте до шести месяцев, примерно 75% детей этой возрастной группы нуждаются в госпитализации.
Лечение в стационаре может включать:
- Подача кислорода
- Отсасывание секрета и слизи
- Капельное введение жидкости в руку или руку для предотвращения обезвоживания
- Мониторинг признаков осложнений
- Изоляция от других детей для предотвращения распространения болезни.
Осложнения
Осложнения коклюша могут включать:
Важно следить за появлением любых признаков осложнений.При подозрении на осложнения следует немедленно обратиться к врачу.
Профилактика, вакцинация
Чтобы предотвратить распространение болезни, необходима иммунизация. Иммунизация против коклюша предоставляется детям бесплатно в рамках национального календаря иммунизации Новой Зеландии. Вакцина от коклюша вводится (в сочетании с вакцинами против других болезней) через шесть недель, три месяца и пять месяцев.Дети не имеют полной защиты от коклюша до тех пор, пока они не получат все три дозы.Поскольку защита от вакцины со временем снижается, детям в возрасте от четырех до 11 лет назначают бустерные дозы.
Беременным женщинам рекомендуется получать бустерную дозу вакцины против коклюша (которая предоставляется бесплатно) начиная с 16 недель беременности. Это связано с тем, что мать может передать свой иммунитет ребенку в утробе матери, что поможет защитить его от рождения, пока он не станет достаточно взрослым, чтобы пройти вакцинацию.
Дополнительная информация и поддержка
Для получения дополнительной информации об иммунизации проконсультируйтесь с вашим терапевтом или практикующей медсестрой, либо свяжитесь с:
Консультативный центр иммунизации
Бесплатный телефон: 0800 IMMUNE (0800 46 68 63)
Веб-сайт: www.Immun.org.nz
Для получения дополнительной информации и поддержки по поводу коклюша проконсультируйтесь с вашим терапевтом или медсестрой, либо позвоните по телефону:
Plunketline
Бесплатный телефон: 0800 933 922 (работает 24 часа в сутки, 7 дней в неделю)
Healthline
Бесплатный телефон: 0800 611 116 (работает круглосуточно, 7 дней в неделю)
Список литературы
Оклендская региональная служба общественного здравоохранения (2018 г.). Коклюш (коклюш) [Веб-страница]. Окленд: Оклендская региональная служба общественного здравоохранения.http://www.arphs.health.nz/public-health-topics/disease-and-illness/whooping-cough-pertussis/ [дата обращения: 18.02.20]
Оклендская региональная служба общественного здравоохранения (2018). Информация для людей с коклюшем. Информационный бюллетень (PDF). Окленд: Оклендская региональная служба общественного здравоохранения. http://www.arphs.health.nz/our-resources/fact-sheet-information-for-people-with-whooping-cough-pertussis/
Консультативный центр по иммунизации (2019) коклюш (веб-страница). Окленд: Консультативный центр иммунизации (IMAC) Оклендского университета.www.immune.org.nz/diseases/pertussis [Дата обращения: 18.02.20]
Министерство здравоохранения (2019 г.) Коклюш (веб-страница). http://www.health.govt.nz/your-health/conditions-and-treatments/diseases-and-illness/whooping-cough [дата обращения: 18.02.20]
Коклюш (коклюш)
Обзор
Что такое коклюш?
Коклюш, широко известный как коклюш, — респираторная инфекция, которая очень заразна.Обычно это приводит к продолжительным и повторяющимся приступам (пароксизмам) кашля у детей и взрослых. Эти приступы кашля могут продолжаться в течение недель или даже месяцев после начала болезни. При продолжительном кашле воздух выходит из легких. Когда человек задыхается после приступа кашля, вдыхание воздуха может сопровождать громкий пронзительный «кричащий» звук. Вот почему коклюш называют коклюшем. Тем не менее, у кого-то может быть коклюш, но он не издает крика.
Вместо приступов кашля дети, инфицированные коклюшем, могут испытывать затруднения с дыханием, например, паузу в дыхании (апноэ). Около 50 процентов детей младше одного года, заболевших коклюшем, должны быть госпитализированы. В редких случаях может наступить смерть.
Насколько распространен коклюш?
Коклюш — распространенное заболевание. Ежегодно во всем мире регистрируется около 16 миллионов случаев коклюша, в результате которых умирает около 195 000 человек. В США в 2012 году было зарегистрировано более 48000 случаев коклюша.Однако произошло еще много случаев, о которых не сообщалось. Число зарегистрированных случаев коклюша увеличивается с 1980-х годов.
Коклюшем могут заболеть люди любого возраста, но чаще всего он встречается у детей и подростков. Даже взрослые и дети, которые были вакцинированы против него, могут заразиться, хотя их симптомы обычно более легкие.
Младенцы особенно восприимчивы к инфекции, поскольку их нельзя вакцинировать от коклюша до достижения ими возраста 2 месяцев.Они могут заразиться коклюшем от родителей, взрослых, ухаживающих за ними, или других детей.
Симптомы и причины
Что вызывает коклюш?
Коклюш вызывается бактериями Bordetella pertussis , которые могут проникать в дыхательную систему. Если человек, инфицированный этой болезнью, кашляет или чихает, находящийся поблизости человек может вдохнуть крошечные капельки жидкости, содержащей бактерии.Бактерии растут на слизистой оболочке дыхательных путей и увеличивают секрецию слизи.
Человек, больной коклюшем, может быть заразным еще до появления симптомов и оставаться заразным в течение 2 недель после начала кашля.
Каковы симптомы коклюша?
Ранние симптомы коклюша могут напоминать симптомы простуды. Эти симптомы могут сохраняться в течение 1-2 недель.
Они могут включать:
- Легкая лихорадка
- Легкий или периодический кашель
- Насморк
- Пауза в дыхании у младенцев
Симптомы коклюша по прошествии первой или второй недели обычно включают:
- Продолжительные, повторяющиеся или сильные приступы кашля (пароксизмы), периодически повторяющиеся на срок до 10 недель и более
- Коклюш при вдохе после прекращения кашля
- Рвота
- Истощение от продолжительного кашля
Симптомы начинают уменьшаться через 4 недели, хотя приступы кашля могут повторяться в течение нескольких месяцев после начала.
Диагностика и тесты
Как диагностируется коклюш?
Врач проведет медицинский осмотр и задаст вопросы о вас или симптомах вашего ребенка. Образец выделений из носа можно взять ватным тампоном для сбора жидкости из носа.Образец также можно собрать, наполнив шприц физиологическим раствором и пропустив его через нос и заднюю стенку глотки. Образцы будут проанализированы на наличие бактерий Bordetella . Также могут быть выполнены анализы крови.
Ведение и лечение
Как лечится коклюш?
Лекарства, используемые для лечения инфекции, включают антибиотики, которые помогают предотвратить распространение болезни инфицированными людьми, а также могут уменьшить более поздние симптомы коклюша, если их вводить на ранней стадии болезни.Лечение следует начинать как можно скорее после постановки диагноза. Людей, которые были в тесном контакте с кем-то, кто инфицирован коклюшем, также следует лечить антибиотиками в течение 3 недель после заражения.
Младенцам и младенцам, у которых развивается коклюш, может потребоваться госпитализация, поскольку они могут испытывать опасные для жизни осложнения, такие как пневмония или проблемы с дыханием.
Профилактика
Как предотвратить коклюш?
Прививка от коклюша — лучший способ его предотвратить.Всем детям следует делать прививку от дифтерии, столбняка и коклюша (АКДС). Это комбинированная вакцина, которая также защищает их от дифтерии и столбняка. Это безопасно и эффективно.
Дети должны получить пять инъекций вакцины DTaP в соответствии со следующим графиком вакцинации.
- Первая доза — 2 месяца
- Вторая доза –4 месяца
- Третья доза — 6 месяцев
- Четвертая доза — от 15 до 18 месяцев
- Пятая доза — от 4 до 6 лет
Бустерная вакцина рекомендуется взрослым, поскольку они являются наиболее вероятным источником коклюшной инфекции у младенцев.Взрослые в возрасте от 19 до 64 лет должны получить одноразовую бустерную вакцину против коклюша, называемую Tdap.
Взрослые старше 64 лет также должны получить ревакцинацию, если они будут находиться в тесном контакте с младенцами младше 12 месяцев. Беременным женщинам следует делать инъекцию Tdap в третьем триместре (между 27-й и 36-й неделями) беременности. Им необходимо делать инъекцию Tdap во время каждой беременности.
Вакцина помогает обеспечить младенцам краткосрочную защиту от коклюша, а также может защитить их от серьезных осложнений, связанных с инфекцией.Если вы беременны, вам также следует убедиться, что члены семьи и лица, осуществляющие уход, были вакцинированы от коклюша.
