Геморрагический васкулит | Блог Medical Note о здоровье и цифровой медицине
Раньше заболевание было известно под названием пурпура Шенлейна-Геноха. Впервые в 1837 году немецкий доктор по фамилии Шенлейн дал описание анафилактической пурпуре, а еще через 40 с лишним лет его соотечественник Генох опубликовал свои научные исследования касательно этой болезни.
Что представляет собой геморрагический васкулит?
Геморрагический васкулит — это системный воспалительный процесс, который характеризуется поражением сосудов микроциркулярного русла. Преимущественно страдают кожа, суставы, желудочно-кишечный тракт и почки.
Известно, что чаще всего болезнь возникает у детей в возрасте от 7 до 14 лет. У молодых и взрослых пациентов геморрагический васкулит встречается довольно редко, что обусловлено зрелостью иммунологических механизмов.
Геморрагический васкулит является заболеванием инфекционно-аллергической природы. Исследования и многочисленные наблюдения доказывают, что есть четкая взаимосвязь между подъемом заболеваемости и изменением климата (холодный и сырой воздух усугубляют течение патологического процесса).
Также принято рассматривать триггерные факторы, которые способствуют манифестации геморрагического васкулита у детей. К примеру, у многих малышей перед появлением первых симптомом регистрировалась острая инфекция дыхательных путей (фарингит, тонзиллит, синусит, ринит).
Известны случаи, когда геморрагический васкулит у детей возникал на фоне применения некоторых антибиотиков, нестероидных противовоспалительных средств, а также антиаритмиков. В качестве других провоцирующих факторов принято рассматривать отягощенный аллергологический анамнез (крапивница, бронхиальная астма, атопический дерматит).
Также к триггерам можно отнести хронический стресс, длительное переохлаждение, укусы насекомых и змей, травмы.
У некоторых пациентов геморрагический васкулит, диагностика которого сильно затруднена, может возникнуть на фоне других болезней (сахарного диабета, цирроза печени, злокачественных новообразований).
Геморрагический васкулит у детей и взрослых: симптомы
Для геморрагического васкулита характерно острое начало.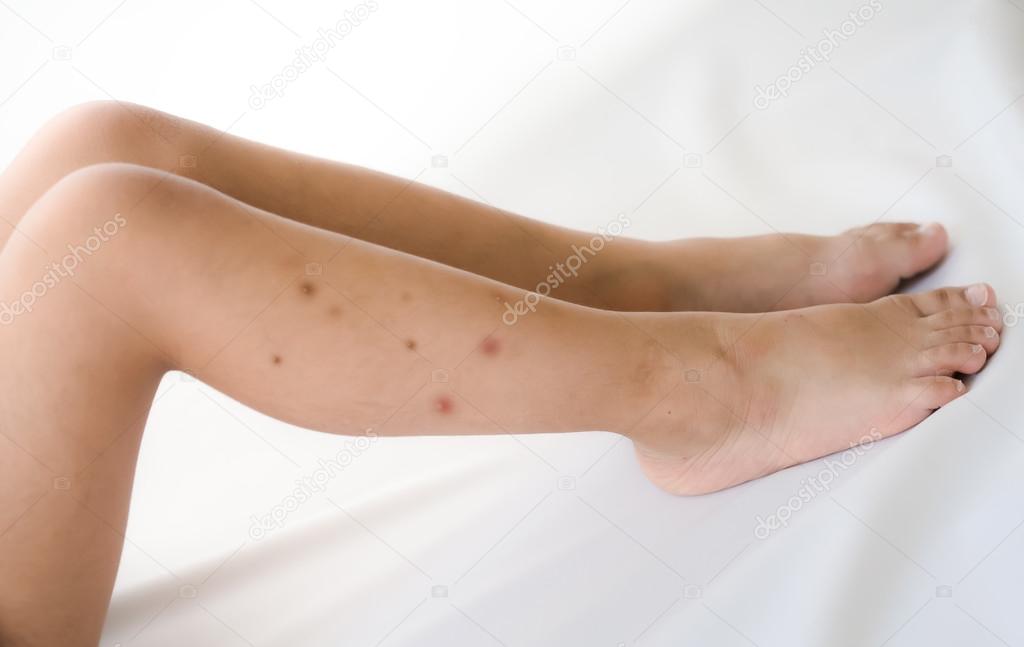 Повышается температура тела до фебрильных значений, появляется общая слабость и разбитость. Кожные проявления обнаруживаются у всех больных.
Повышается температура тела до фебрильных значений, появляется общая слабость и разбитость. Кожные проявления обнаруживаются у всех больных.
Высыпания локализованы на коже ягодиц, бедер и голеней, на крупных суставах. Руки и туловище поражаются сравнительно редко. Сыпь имеет вид мелких геморрагий, которые не исчезают при надавливании. Высыпания разрешаются с образованием темных гиперпигментированных пятен.
Второе типичное проявление геморрагического васкулита — это суставной синдром. Страдают преимущественно крупные суставы. Они отекают, становятся болезненными и красными, нарушается функция конечностей. Особенностью суставного синдрома при геморрагическом васкулите является то, что он довольно быстро проходит и не приводит к стойкой деформации конечностей.
У ряда пациентов возникает абдоминальный синдром, сопровождающийся приступообразными болями в эпигастрии, расстройствами стула и снижением аппетита. В 25% случаев наблюдается поражение почек, характеризующееся появлением крови в моче.
Чем опасно заболевание?
Стоит отметить, что геморрагический васкулит, диагностика и лечение которого не проведены вовремя, может привести к крайне печальным последствиям.
У пациентов с ослабленным иммунитетом развивается почечная недостаточность, могут возникать желудочно-кишечные кровотечения, кровоизлияния в вещество головного мозга, легочные и маточные кровотечения.
Геморрагический васкулит: диагностика
Для диагностики заболевания пациенту необходимо сдать несколько анализов. Большую часть изменений можно увидеть именно в биохимическом анализе крови: будет повышен уровень иммуноглобулин А и С-реактивного белка, что свидетельствует о воспалительном процессе.
Также крайне важна коагулограмма: если в ней отсутствуют изменения показателей, а геморрагический синдром у пациента остается неизменным, диагноз очевиден.
Дополнительно могут быть проведены инструментальные исследования, позволяющие оценить характер поражения органов-мишеней. К ним относят УЗИ почек, ФГДС и бронхоскопию.
К ним относят УЗИ почек, ФГДС и бронхоскопию.
В тяжелых диагностических ситуациях может быть показано проведение биопсии кожи, позволяющее подтвердить диагноз.
Дифференциальная диагностика геморрагического васкулита проводится с аппендицитом, ревматоидным артритом, системными васкулитами, язвенным колитом и многими другими заболеваниями.
Геморрагический васкулит: лечение
Пурпура Шенлейна-Геноха — довольно опасное заболевание, которое требует немедленного начала терапии. Всем пациентам показан прием дезагрегантов, активаторов фибринолиза и антикоагулянтов.
Также при кожном синдроме используются кортикостероиды и цитостатики. При поражении почек может потребоваться гемодиализ.
Вылечить геморрагический васкулит в домашних условиях невозможно. Все препараты имеют серьезные противопоказания и множество побочных эффектов. Именно поэтому специалисты настоятельно не рекомендуют лечиться самостоятельно. Подбор дозировок осуществляется на основании веса, возраста пациента и наличия у него других патологий.
Прогнозы и меры профилактики
Прогноз относительно выздоровления во многом зависит от состояния здоровья больного, тяжести геморрагического васкулита и адекватности терапии.
При легкой форме болезнь протекает без выраженных осложнений, в то время как молниеносный васкулит может унести жизнь ребенка или взрослого всего за несколько суток.
В целях профилактики заболевания необходимо проводить санацию очагов хронической инфекции, исключить бесконтрольный прием медикаментов.
Также полезно будет вести здоровый образ жизни, отказаться от вредных привычек и минимизировать количество стресса.
Опыт применения препарата сульфасалазин у пациентов с геморрагическим васкулитом
Геморрагический васкулит, описанный Шенлейном (в 1837 году) и Генохом (в 1868 году), относится к наиболее распространенным и благоприятно протекающим заболеваниям из группы системных васкулитов.
Основой данной болезни, названной по именам первооткрывателей пурпурой Шенлейна-Геноха, является иммуннокомплексное воспаление с участием IgA и комплемента, возникающее преимущественно в стенках мелких сосудов кожи и внутренних органов [4,7] По современным данным, заболеваемость геморрагическим васкулитом составляет 140 случаев на 1 млн.
У 60-80% детей и 40-60% взрослых пациентов геморрагический васкулит имеет выраженный дебют с поражением желудочно-кишечного тракта в виде интенсивной схваткообразной боли в мезогастрии, подвздошной области и диспепсии, что требует дифференциальной диагностики с острым аппендицитом [5,7].
В 35% случаев абдоминальный синдром проявляется желудочно-кишечным кровотечением (гематемезис, мелена, гематохезия), приводящим к развитию геморрагического шока [5,7].
К относительно редким и тяжелым осложнениям в начале заболевания можно отнести перфорацию кишечника, а также кишечную непроходимость, связанную в 70% случаев с инвагинацией тонкой кишки [6].
В отдаленной перспективе прогноз для пациента зависит от вовлечения в процесс почек, которое отмечается почти у 2/3 больных [6] и коррелирует с тяжестью абдоминального синдрома [1,5,7]. Клиническим проявлением геморрагического васкулита считается гломерулонефрит с незначительным нефротическим и мочевым синдромами, имеющий благоприятное течение у детей и тенденцию к хронизации у взрослых [5,6].
У 1/3 больных в дебюте нефрита отмечается макрогематурия [5]. В единичных случаях наблюдается нефротический синдром с массивной протеинурией, склонный к прогрессированию с развитием хронической почечной недостаточности [5].
Характер морфологических изменений в клубочках коррелирует со степенью тяжести клинических проявлений и варьирует от минимальной мезангиальной пролиферации до тяжелого нефрита с полулуниями, требующего проведения активной иммуносупрессивной терапии [1,5,6,7]. Неблагоприятным прогностическим фактором считают долю почечных клубочков с полулуниями более 50% от общего числа клубочков [5].
Изредка в разгар васкулита могут развиваться легочное кровотечение, перикардит, а также коронариит, приводящий к появлению сердечной недостаточности и инфаркта миокарда. В рамках пурпуры Шенлейна-Геноха описаны случаи цереброваскулита, проявляющиеся субарахноидальными и внутримозговыми кровоизлияниями, упорной головной болью, судорогами и расстройством поведения [2,4,5].
Лабораторные признаки геморрагического васкулита неспецифичны [5,6]. Увеличение СОЭ и количества белков острой фазы в сыворотке крови коррелирует с клинической активностью заболевания. Характерны умеренный гипертромбоцитоз и повышение спонтанной агрегации тромбоцитов [6]. Часто возрастают концентрации α2 и γ-глобулинов крови, более чем в половине случаев обнаруживается циркулирующие иммунные комплексы. [7]. У некоторых больных может выявляться поли- и моноклональная криоглобулинемия [7]. Однако, нормальные лабораторные данные не исключают диагноза «геморрагический васкулит» при наличии клинических симптомов.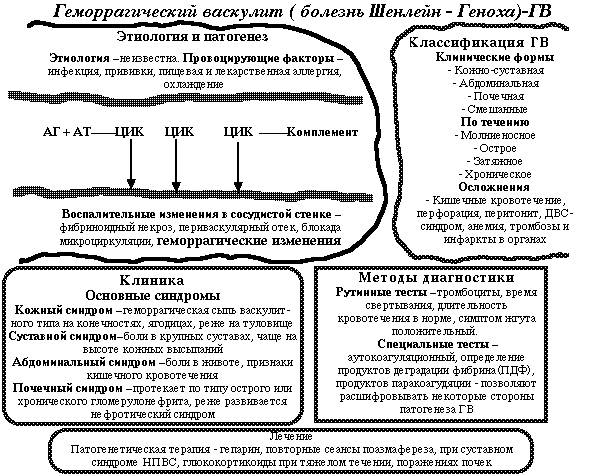 Типичной находкой в биоптате кожи при геморрагическом васкулите является гранулоцитарная инфильтрация стенок артериол и венул, а также фиксация в сосудистой стенке IgA-содержащих иммунных комплексов [5,7].
Типичной находкой в биоптате кожи при геморрагическом васкулите является гранулоцитарная инфильтрация стенок артериол и венул, а также фиксация в сосудистой стенке IgA-содержащих иммунных комплексов [5,7].
Как отмечалось выше, пурпура Шенлейна-Геноха имеет благоприятный прогноз и хорошо поддается лечению даже в продвинутой стадии заболевания. Однако, известны случаи тяжелого течения геморрагического васкулита с рефрактерностью к терапии и угрозой развития хронической почечной недостаточности.
В подтверждение сказанного приводим собственное клиническое наблюдение.
Больной К.С.А. поступил в ревматологическое отделение Областной клинической больницы г.Саратова в январе 2015 года с жалобами на единичные мелкоточечные кровоизлияния на коже нижних конечностей, по наружной поверхности локтевых суставов, увеличивающиеся после физической нагрузки и в вертикальном положении.
Из анамнеза заболевания известно, что в детские годы у пациента отмечался ускоренный рост. С 15-16 лет – боли в области коленных и голеностопных суставах механического характера. Лечения не получал. В мае 2013 года на медиальной поверхности голеностопных суставов впервые появились мелкоточечные геморрагические высыпания, не пальпируемые, не зудящие, которые купировались самостоятельно через два дня. Подобная сыпь периодически возникала и купировалась в течение последующих шести месяцев, однако с каждым новым обострением больной отмечал постепенный подъем сыпи до уровня бедер. В октябре 2013 года впервые был поставлен диагноз геморрагический васкулит. В связи с неэффективностью преднизолона (доза 60-120мг в/в) в стационаре проводилась терапия дексаметазоном 8мг в/в, на фоне которой отмечен регресс кожных высыпаний с сохранением единичных элементов в области голеностопных суставов.
С 15-16 лет – боли в области коленных и голеностопных суставах механического характера. Лечения не получал. В мае 2013 года на медиальной поверхности голеностопных суставов впервые появились мелкоточечные геморрагические высыпания, не пальпируемые, не зудящие, которые купировались самостоятельно через два дня. Подобная сыпь периодически возникала и купировалась в течение последующих шести месяцев, однако с каждым новым обострением больной отмечал постепенный подъем сыпи до уровня бедер. В октябре 2013 года впервые был поставлен диагноз геморрагический васкулит. В связи с неэффективностью преднизолона (доза 60-120мг в/в) в стационаре проводилась терапия дексаметазоном 8мг в/в, на фоне которой отмечен регресс кожных высыпаний с сохранением единичных элементов в области голеностопных суставов.
В ноябре 2013 года появилась интенсивная схваткообразная боль в эпигастрии, рецидивирующая геморрагическая сыпь на ногах. В клиническом анализе крови отмечено повышение уровня острофазных показателей, при ФЭГДС выявлен эрозивный гастродуоденит. На фоне терапии преднизолоном (8табл/сут), плаквенилом (200мг/сут), абдоминальные проявления купировались, однако сохранились кожные высыпания в области стоп, появилась геморрагическая сыпь над локтевыми суставами.
На фоне терапии преднизолоном (8табл/сут), плаквенилом (200мг/сут), абдоминальные проявления купировались, однако сохранились кожные высыпания в области стоп, появилась геморрагическая сыпь над локтевыми суставами.
В декабре 2013 года появилась тошнота, рвота «кофейной гущей», многократный жидкий стул с примесью кровяных сгустков алого цвета. В стационаре данных за хирургическую патологию получено не было. Суточная протеинурия составила 0,5 г/сут., в пробе Нечипоренко были обнаружены эритроциты 40500. В связи с развившимся нефритом был назначен преднизолон в дозе 10 табл/сут в течение месяца (с последующим постепенным снижением дозы) и сульфасалазин 2г/сут. На фоне терапии абдоминальный синдром не рецидивировал, однако высыпания на коже и признаки нефрита сохранялись.
В феврале, апреле, июне, августе, сентябре 2014 года проводилась пульс-терапия преднизолоном по 1000мг, что привело к уменьшению признаков нефрита (суточная протеинурия в августе 0,1г) и неполному регрессу кожных проявлений в виде мелкоточечных высыпаний на голенях.
В сентябре 2014 года пациент перенес ангину, в связи с чем принимал амоксиклав. На этом фоне появились множественные геморрагические высыпания на коже нижних конечностей, суточная протеинурия составила 0,34г, в пробе Нечипоренко – эритроцитурия (9500),.
Был возобновлен прием преднизолона в дозе 10мг/сут. в сочетании с азатиоприном 150мг/сут. Однако, несмотря на лечение, отмечал появление абдоминального синдрома (диарея с примесью крови, рвота, повышение to до 38oC), сохранение кожных высыпаний и признаков нефрита.
В ноябре 2014 года у пациента наросла эритроцитурия (40,5 – 37,5тыс. в пробе Нечипоренко) при компьютерной томографии органов брюшной полости и забрюшинного пространства был выявлен микролит левой почки; при ФЭГДС – геморрагический гастрит.
Азатиоприн был заменен на сульфасалазин в дозе 2 г/сут., доза преднизолона осталась прежней (10мг/сут). На фоне терапии отмечена положительная динамика: регресс кожных высыпаний с сохранением единичных мелкоточечных элементов по наружной поверхности локтевых суставов и в области голеней с явлениями ортостатизма. Ремиссии нефрита достичь не удалось.
Ремиссии нефрита достичь не удалось.
При плановой госпитализации в Областную клиническую больницу г.Саратова в декабре 2014 года состояние пациента удовлетворительное, телосложение астеническое. На коже голеней и разгибательной поверхности локтевых суставов – мелкоточечные, не пальпируемые геморрагические высыпания без слияния. На стопах – остаточная пигментация темно-коричневого цвета. Лимфатические узлы не пальпируются. ЧДД 16/мин, дыхание жесткое, хрипов нет. Границы легких не изменены. При аускультации деятельность сердца ритмична, АД – 110/70мм.рт.ст. одинаковое на правой и левой руках. Живот мягкий, безболезненный при пальпации. Физиологические отправления не нарушены. В общем анализе крови СОЭ – 5мм/ч, СРБ – отрицательный, суточная протеинурия – 0,5г/сут.
В общем анализе мочи: эритроциты 10-12 в п/зр., белок 0,11г. В пробе Нечипоренко эритроцитов 40,5тыс при ФЭГДС – очаговый атрофический гастродуоденит.
В связи с резистентностью нефрита к традиционной терапии решено было увеличить дозу сульфасалазина до 6г/сут. На фоне лечения сыпь полностью купировалась, на коже голеней и над локтевыми суставами отмечена остаточная пигментация, абдоминальный синдром не рецидивировал. При выписке в общем анализе мочи выявлялись единичные эритроциты в п/зр. Суточная протеинурия – 0,1г/л. При динамическом наблюдении в феврале 2015г. белка в общем анализе мочи обнаружено не было, суточная протеинурия – отрицательна.
На фоне лечения сыпь полностью купировалась, на коже голеней и над локтевыми суставами отмечена остаточная пигментация, абдоминальный синдром не рецидивировал. При выписке в общем анализе мочи выявлялись единичные эритроциты в п/зр. Суточная протеинурия – 0,1г/л. При динамическом наблюдении в феврале 2015г. белка в общем анализе мочи обнаружено не было, суточная протеинурия – отрицательна.
Особенностью описанного случая геморрагического васкулита является стойкий мочевой синдром, рефрактерный к традиционным методам лечения
Предикторами тяжелого течения и хронизации нефрита у нашего пациента явилось: мужской пол, возраст больного старше 5 лет, абдоминальный синдром в анамнезе. Назначение высоких доз сульфасалазина, не входящего в стандартную схему лечения пурпуры Шенлейна-Геноха, позволило добиться в течение короткого времени полной ремиссии заболевания.
Геморрагический васкулит кожная форма: причины появления и рецидива
Геморрагический васкулит известен под названием аллергическая пурпура, а также ревматическая пурпура. Это заболевание относится к системным васкулитам, которые могут поражать кожу, кишечник, суставы и почки. Геморрагический васкулит (кожная форма) приводит к возникновению сыпи и покраснению кожи.
Это заболевание относится к системным васкулитам, которые могут поражать кожу, кишечник, суставы и почки. Геморрагический васкулит (кожная форма) приводит к возникновению сыпи и покраснению кожи.
📌 Содержание статьи
Причины развития геморрагического васкулита
Геморрагический васкулит является иммунообусловленным заболеваниям. Говоря иначе, он развивается по причине аномальной реакции иммунной системы в ответ на раздражитель. Данный отклик не является непосредственным фактором развития болезни, но он запускает воспалительный процесс.
Реакция организма на антиген приводит к созданию иммунных комплексов и отложению их в подкожных капиллярах. Это вызывает воспаление в сосудах. В итоге это приводит к образованию петехий и пурпур. Отложение иммунных комплексов может происходить и в других тканях тела, например, в почках. В таком случае наблюдается почечная форма геморрагического васкулита.
К заболеванию могут приводить и различные бактериальные и вирусные инфекции. Некоторые группы стрептококков, связанные с респираторными инфекциями верхних дыхательных путей, провоцируют данное заболевание. Зачастую у детей до развития геморрагического васкулита наблюдается респираторная инфекция. Триггером данной болезни могут быть аденовирусы и другие виды вирусов.
Некоторые группы стрептококков, связанные с респираторными инфекциями верхних дыхательных путей, провоцируют данное заболевание. Зачастую у детей до развития геморрагического васкулита наблюдается респираторная инфекция. Триггером данной болезни могут быть аденовирусы и другие виды вирусов.
Формы заболевания
Выделяют различные формы геморрагического васкулита, характеризующиеся разнообразной симптоматикой. Аллергическая пурпура может сопровождаться воспалением и болевыми ощущениями в животе и суставах. Также возможно повреждающее воздействие этого заболевания на почки и другие части тела. В зависимости от локализации заболевания, выделяют абдоминальную и почечную форму, а также кожную. Различают и смешанные формы:
- кожно-почечную,
- кожно-абдоминальную,
- кожно-суставную.

Для классификации разновидностей этой болезни используют разделение не только по формам заболевания, но и по его течению и степени выраженности.
Симптомы поражения
Васкулит, ограниченный кожей, характеризуется развитием небольших округлых красных пятен (петехий) и появлением красновато-пурпурных участков (пурпур). Образование петехий наиболее характерно для ног. Участки с пурпурами представляет собой небольшие кровоизлияния под кожей. Другие поражения кожи при ревматоидной пурпуре включают уртикарные волдыри и некротические язвы, которые обычно локализуются на ногах и ягодицах. Может наблюдаться опухание на лице и шее, вызванное ангионевротическим отеком. Иногда это может приводить к сложностям с дыханием и создавать угрозу для жизни.
Симптомы обычно тянутся несколько дней или недель. Обширные высыпания наиболее часто встречаются на задней поверхности ног, ягодиц, корпуса и спины. К другим характерным признакам относятся болезненные ощущения в суставах, боли в животе, порой отмечаются кишечные кровотечения. При поражении почек в моче отмечается присутствие белка. Если потери белка, вызванные воспалением в почках, велики, то может присутствовать отек ступней и ног. Возможны разные комбинации симптомов, но чаще всего встречаются высыпания на коже, которые сопровождают суставную, почечную и кишечную формы заболевания.
При поражении почек в моче отмечается присутствие белка. Если потери белка, вызванные воспалением в почках, велики, то может присутствовать отек ступней и ног. Возможны разные комбинации симптомов, но чаще всего встречаются высыпания на коже, которые сопровождают суставную, почечную и кишечную формы заболевания.
Диагностика проблемы
Геморрагический васкулит, как и другие формы заболевания, невозможно диагностировать при помощи одного теста. Диагноз ставится на основании комплексного обследования и анализа лечащим врачом совокупности внешних и внутренних признаков. Анализ крови зачастую информативен при выявлении признаков воспаления. Примерно у трети пациентов регистрируется повышенный уровень иммуноглобулина A в крови. Если поражены кожа, кишечник или почки, то биопсия может выявить этот вид антител в тканях. Это высоконадежный анализ, помогающий подтвердить диагноз при данном заболевании. Однако отрицательные результаты биопсии не являются основанием для исключения этой болезни.
Биопсия кожи зачастую выявляет повышенное содержание лейкоцитов в кожных тканях, окружающих поврежденные капилляры. При абдоминальной форме заболевания может потребоваться проведение компьютерной томограммы с целью выявления признаков воспаления кишечника.
Лечение васкулита
Лечение геморрагического васкулита обычно не требует применения каких-либо специальных лекарств, а его симптомы проходят самостоятельно по прошествии небольшого времени. Противовоспалительные препараты, например, ибупрофен, зачастую назначаются при болезненных ощущениях в суставах при условии, что нет воспалительного процесса в почках. Результаты некоторых исследований говорят об обоснованности применения стероидных препаратов для ускорения лечение абдоминальной формы у детей, а также ликвидации у них кожных симптомов.
Для устранения кожной формы этого заболевания может применяться ряд лекарств, например, дапсон. В случае вовлечения почек или кишечника в воспалительный процесс может потребоваться лечение стероидами или другими иммунодепрессантами для снижения воспаления. При почечной форме заболевания иногда развивается повышенное кровяное давление. Для его устранения гипертонии может потребоваться корректировка потребления соли и применение гипотензивных препаратов.
Почему может возникнуть рецидив
Для рассматриваемого заболевания характерно наличие эпизодического возобновления. Однако рецидив геморрагического васкулита обычно протекает в легкой форме и не приводит к дальнейшим осложнениям. В некоторых случаях возвращение заболевания можно предотвратить при помощи комбинированного лечения стероидами и иммуносупрессивными препаратами, например, азатиоприном или микофенолата мофетилом. Обычно геморрагический васкулит перестает рецидивировать по мере взросления организма. Но это заболевание может возникать и у взрослых индивидуумов, не болевших им в детстве.
У детей с геморрагическим васкулитом риск поражения почек может достигать 15%, однако риск почечной недостаточности составляет лишь 1%. Редким осложнением при геморрагическом васкулите является кожаная инвагинация. Для женщин, столкнувшихся ранее с геморрагическим васкулитом, при беременности отмечается повышенный риск увеличенного кровяного давления и протеинурии.
Читайте также
Геморрагический васкулит
Геморрагический васкулит (или иначе — болезнь Шенлейна-Геноха) – это аутоиммунное поражение мелких артерий, проявляющееся повышенной проницаемостью и ломкостью сосудов, ведущими к многочисленным кровоизлияниям в ткани.Геморрагический васкулит встречается в 140 случаях на 1 миллион населения. Начинается болезнь Шенлейна-Геноха чаще в детском возрасте (4-17 лет).
Причины возникновения геморрагического васкулита
Начало геморрагического васкулита чаще всего связано со стрессовой нагрузкой на иммунную систему, запускающей своего рода иммунный сбой – выработку патологических иммунных комплексов, поражающих сосуды.
Инициировать развитие васкулита могут:
- инфекции
- переохлаждение
- лекарственные и пищевые аллергены
- травмы
Поражение сосудов при геморрагическом васкулите обусловлено образованием и отложением в их стенках иммунных комплексов, образованных IgА и видоизмененными белками на внутренней стенке сосудов, которые приобретают свойства антигенов.
Это приводит к воспалительным изменениям, повышению проницаемости и уязвимости сосудов, что и обусловливает появление геморрагического синдрома.
Симптомы геморрагического васкулита
Для болезни Шенлейна-Геноха характерно поражение кожи, суставов, почек и желудочно-кишечного тракта.
Кожные проявления геморрагического васкулита встречаются у всех пациентов на той или иной стадии заболевания. К ним относят слегка выступающую над поверхностью кожи (ощущаемую пальцами) точечную геморрагическую сыпь или небольшие внутрикожные кровоизлияния, иногда в сочетании с воспалением, припухлостью кожи, образованием пузырьков и зудом. Поражение кожи при геморрагическом васкулите носит симметричный характер, вначале затрагивает нижние конечности (стопы), постепенно распространяясь на бедра и ягодицы. Обычно изначально красная сыпь через несколько дней бледнеет, приобретает бурую окраску, затем исчезает. При хроническом течении заболевания сохраняются очаги гиперпигментации.
Поражение суставов при геморрагическом васкулите у детей может отсутствовать, но часто развивается у взрослых. Частота артритов колеблется от 60 до 100% случаев. Наиболее часто поражаются суставы нижних конечностей.
Поражение почек встречается у 60% больных геморрагическим васкулитом и может быть первым симптомом заболевания. Однако чаще поражение почек развивается после кожных проявлений заболевания. В моче появляются эритроциты или визуально определяемая кровь (гематурия), белок (протеинурия). При устойчивой гематурии и протеинурии может развиваться почечная недостаточность.
Поражение желудочно-кишечного тракта наблюдается у двух третей больных и проявляется коликообразными болями в животе, тошнотой, рвотой, иногда — желудочно-кишечными кровотечениями. При геморрагическом васкулите следует помнить о возможности развития гангрены кишечника. В таких случаях необходима экстренная госпитализация в хирургическое отделение!
Лабораторные признаки геморрагического васкулита
Лабораторные нарушения при геморрагическом васкулите неспецифичны. У детей в 30% случаев регистрируется повышение антистрептолизина. Важный диагностический признак болезни Шенлейна-Геноха увеличение концентрации сывороточного IgА, определяемое у 50% больных.
Лечение геморрагического васкулита
Лечение геморрагического васкулита начинается с прекращения действия фактора, вызвавшего заболевание, когда это возможно (например, устранения аллергена). Медикаментозная терапия направлена на подавление аутоиммунной активности, укрепление сосудистой стенки, нормализацию свертываемости крови, предотвращение склеивания эритроцитов. В тяжелых случаях геморрагического васкулита приходится прибегать к глюкокортикоидной и цитостатической терапии, которая далеко не всегда хорошо переносится пациентами из-за своих побочных эффектов.
Использование методов экстракорпоральной гемокоррекции (криоафереза, каскадной фильтрации плазмы, экстракорпоральной иммунофармакотерапии) принципиально меняет (повышает) эффективность лечения геморрагического васкулита, действуя быстро, ощутимо улучшая состояние пациента, предотвращая тяжелые осложнения, позволяя избавиться от побочных эффектов агрессивной медикаментозной терапии и продлевая ремиссию.
Геморрагический васкулит — 110 фото и видео лечения медицинскими и народными методами
Геморрагический васкулит – это самое известное заболевание из васкулитов, которое также называют аллергической пурпурой, проявляющееся высыпаниями на коже из-за плохой свертываемости и циркуляции крови в сосудах. Обратите внимание на фото геморрагического васкулита ниже.
Сильнее всего подвержены данному недугу дети до 14 лет, но и взрослые в большей степени пожилые люди, так как их иммунитет уже достаточно слаб. Существует большое количество причин возникновения геморрагического васкулита.
Основными являются: генетическая предрасположенность, перенесенные заболевания верхних дыхательных путей, аллергия на лекарства, повреждение кожных покровов, пищевая аллергия, нарушение метаболизма, реакция на укусы насекомых, отравления различного характера, непереносимость на плановую прививку и т.д.
Краткое содержимое статьи:
Классификация васкулита
Существует 3 степени квалификации: в зависимости от клинической картины, от течения и степени заболевания.
Васкулит подразделяется на основании клинического течения на кожный, почечный, суставной, абдоминальный или смешанные типы:
- Самый распространенный вариант, это кожный тип.
- Суставной тип охватывает как кожу человека, так и его суставы, они становятся припухлыми и очень болезненными.
- Почечный тип проявляется воспалительным процессом почек, переходящих в нефротический синдром.
- Абдоминальный тип включает в себя поражение кишечника.
Течение заболевание бывает: быстрое (в течение 2-3 дней), острое (до месяца), затяжное (до 3 месяцев), хроническое (протекающим на постоянной основе).
Степень заболевания геморрагического васкулита наблюдается малая, средняя и высокая.
Признаки заболевания
Рассмотрим стадии и первые симптомы геморрагического васкулита. При кожном типе, в первую очередь, начиная от голени до ступни ноги, появляются высыпания красноватого оттенка, далее они могут активизироваться до ягодичной области, при надавливании пятна не пропадают, в отличие от обычной аллергической реакции.
При легком течении заболевания температура не поднимается, высыпания покрывают маленькие участки кожи. Болезнь может заявить о себе и более агрессивно, сначала появится недомогание, заболит голова, произойдет расстройство желудка и повысится температура до 38С, также сыпью покроется большая площадь тела.
Тяжелое протекание васкулита выражается признаки, описанными выше, к которым может добавляться расстройство сердечной мышцы, поражение почек, сильные боли в суставах и даже возможно появление рвотных масс с кровью.
Отличие симптомов у взрослых и детей
Геморрагический васкулит у взрослых и детей существенно отличается. У взрослых начало болезни очень сложно определить, потому что симптомы незначительны, проблемы с кишечником наблюдаются менее чем у 50 % заболевших, возможны проявления ухудшения в работе почек, высыпания на небольшой площади.
С началом болезни у детей появляется высокая температура, становится жидкий стул с каплями крови и также почечная недостаточность, сыпь охватывает значительную часть на коже.
Лечение васкулита
Если у Вас наблюдаются даже небольшие проявления геморрагического васкулита, нужно обратиться к специалисту для дальнейшей помощи. Вам будет назначена диета и необходимые лекарства.
При наблюдении более острых признаков, как проблемы с кишечником и почками нужно обязательно находиться в медицинском учреждении под контролем врачей. Чаще всего все препараты вводят внутривенно, также определенная диета присутствует.
Лечат противовоспалительными препаратами с добавлением антигистаминных средств, если Вы своевременно обратились за помощью, не дожидаясь осложнений.
При тяжелой форме протекания болезни используют два метода лечения геморрагического васкулита: гормонотерапия и интенсивный плазмаферез.
Плазмаферез назначается при очень быстром протекании болезни, с помощью него производят забор крови и удалят из нее ненужные вирусы, антитела, токсины, а потом возвращают ее в кровоток. Таким образом, нормализуется кровь, увеличивается способность клеток противостоять бактериям, приобретается чувствительность больных к назначенным лекарственным средствам.
После выписки больных, их ждет продолжительная реабилитация в домашних условиях, периодическое наблюдение у специалистов, и также назначены профилактические меры для повторного рецидива заболевания.
Фото геморрагического васкулита
Также рекомендуем:
Болезнь Шёнлейна-Геноха у взрослых: симптомы и диагностика заболевания
Геморрагический васкулит у пожилых: причины и лечение опасного заболевания
Геморрагическим васкулитом или болезнью Шёнлейна-Геноха называют заболевание, которое характеризуется иммунопатологическим воспалением сосудов.
Данный недуг сопровождается образованием микротромбов сосудов кожного покрова и других органов.
Данное заболевание было названо так в честь своего «открывателя» немецкого терапевта и педиатра. Впервые врач описал данный недуг в 1837 году.
У этой болезни много названий, но кроме вышеуказанных, заболевание в медицинской сфере называется ревматической пурпурой.
Механизмы развития геморрагического васкулита
Геморрагический васкулит у взрослых появляется по причине нарушения работы иммунной системы человека.
В здоровом организме за процесс выведения компонентов лекарственных средств из организма отвечают специальные клетки.
Когда данный процесс нарушается, то в человеческом организме начинает накапливаться циркулирующие иммунные отложения, которые вызывают и провоцируют появление воспалительного процесса сосудистой стенки органа или кожного покрова.
Затем происходит вторичная активизация белковой системы, после чего изменяется строение стенок кровеносных сосудов.
Механизмы развития геморрагического васкулита
Данному заболеванию подвергаются больше всего именно взрослые люди, а не старики. Доля пожилых, больных данным заболеванием, составляет примерно 15 – 20%.
Научные работники и ученые уверяют, что основная причина геморрагического васкулита заключается в генетической предрасположенности.
Согласно статистическим данным, возникновение васкулита у пожилых людей является осложнением или следствием болезней верхних дыхательных путей:
- Назофарингит.
- Бактериальный фарингит.
- Риносинусит.
- Ларинготрахеит.
- Ангина.
Также васкулит у пожилых больных может возникнуть на фоне таких перенесенных недугов, как:
- Тиф.
- Желтуха.
- Корь.
- Микоплазма.
- Стрептококк.
- Туберкулез.
- Стафилококк.
- Трихомониаз.
Развитие данного недуга может также спровоцировать:
- Аллергическая реакция.
- Медикаменты, в частности антибиотики.
- Укусы насекомых.
- Вакцинация.
- Переохлаждение.
Симптомы заболевания
Классификация и симптоматика
Наиболее распространённой формой заболевания является простая (кожная). Она характеризуется высыпаниями на кожном покрове человека.
Сыпь при геморрагическом васкулите не редкая, зачастую она плотная и покрывает целые участки тела человека.
На первой стадии развития болезни на теле у человека появляются красноватые пятна, которые затем темнеют и по виду больше напоминают кровоизлияния.
Чаще всего сыпь поражает нижние конечности человека, затем постепенно переходит на бёдра и ягодицы. Основной признак кожной формы – это симметричность сыпи в области суставов.
Покраснение по коже — один из симптомов болезни Шенлейна-Геноха
Суставная форма характеризуется поражением именно суставов. Основные симптомы — гиперемия кожи (покраснение) и отёчность над поражённым суставом.
При данной форме заболевания сначала появляется боль в мышцах и суставах, а затем только сыпь.
Абдоминальная форма ревматической пурпуры одна из самых тяжелых и опасных для человеческого здоровья. Основной признак – болевой синдром в брюшной полости. Боль, как правило, вызывается из-за кровоизлияния в кишечную стенку.
Симптоматика абдоминальной формы:
Если стадия заболевания тяжелая, то у человека может наблюдаться желудочно-кишечное кровотечение, которое характеризуется наличием крови в кале.
Почечная форма также характеризуется высыпаниями. Особенность ее в том, что она может провоцировать появление такой болезни, как гломерулонефрит (воспаление клубочков почек).
Молниеносная форма характеризуется поражением сразу нескольких мест локализации. Высыпания могут одновременно появиться на разных участках тела.
Таблица: классификация по степени тяжести ревматической пурпуры
| Степень тяжести | Симптоматика |
| Легкая | · Высыпания необильные. · Наличие суставных болей. |
| Среднетяжёлая | · Болевые ощущения в животе. · Наличие в моче эритроцитов. · Суставные боли. |
| Тяжёлая | · Сыпь на больших участках тела. · Отёк Квинке.
|
Диагностика и лечение болезни Шенлейна-Геноха
Если человек заподозрил у себя ревматическую пурпуру кожной формы, то проверить это можно и самостоятельно в домашних условиях.
Для этого необходимо сильно прижать место с сыпью пальцем.
Диагностика болезни Шенлейна-Геноха
Если она не меняет цвет или не проходит во время вдавливания, то стоит незамедлительно обращаться к гематологу или ревматологу.
Для диагностики геморрагического васкулита применяются такие методы, как:
- Ультразвуковое исследование почек.
- Электрокардиограмма.
- Коагулограмма.
Кроме этого, больному потребуется сдать:
- Общий анализ крови и мочи.
- Биохимический анализ крови.
Если врач подозревает о наличии почечной формы у больного, то ему стоит пройти консультацию у нефролога и сдать пробу Зимницкого.
Данная проба делается очень легко и помогает определить способность почек к концентрации мочи.
Постановка диагноза абдоминальной формы ревматической пурпуры осуществляется только после исключения таких заболеваний у человека, как:
- Аппендицит.
- Холецистит.
- Панкреатит.
- Язвенный колит.
Если больной обратился за помощью к медикам лишь на тяжелой стадии течения недуга, то врачи обязательно потребуют слать биопсию кожи для отслеживания изменений отложений иммуноглобулинов на эндотелии.
Диета
Основные принципы диеты:
- Прием пищи осуществляется 5 – 7 раз в день.
- Порция не должна быть больше 200 – 250 г.
- Вся еда готовится посредством варки (или на пару).
- Количество разрешаемой соли – не больше 8 г в день.
Диетическое питание при геморрагическом васкулите
Разрешенные продукты и блюда:
- Молочные продукты: молоко, кефир, нежирный творог.
- Белый хлеб.
- Нежирные бульоны и супы с крупами.
- Компот.
- Кисель.
- Яйца, всмятку.
- Фрукты: бананы, зеленые яблоки, груши.
- Мясо и рыба нежирных сортов.
- Растительное масло.
Под запретом находятся:
- Консервированные продукты.
- Какао.
- Цитрусовые.
- Шоколад.
- Ягода: смородина, клубника.
Медикаменты
Лечение геморрагического васкулита предполагает прием медикаментов разных групп.
Стоит помнить, что не существует универсальной схемы лечения. Врач подбирает препараты исходя из формы и степени тяжести недуга.
Таблица: препараты, применяемые для лечения ревматической пурпуры
| Группа препаратов | Назначение |
| Цитостатики | Препараты, предназначенные для нарушения роста и деления клеток организма. |
| Иммуносупрессивные препараты | Иммунодепрессанты, препараты для подавления и угнетения функции клеток иммунокомпетентной системы. |
| Глюкокортикостероиды | Предназначаются для стимуляции выработки кровяных телец в костном мозге. |
| Антиагреганты | Назначаются для уменьшения тромбообразования. |
| Прямые антикоагулянты | Предназначены для угнетения активности свертывания крови. |
Кроме медикаментозной терапии больным часто назначается плазмаферез или переливание плазмы.
Заключение
В большинстве случаев ревматическая пурпура не опасна для жизни.
Данное заболевание требует медицинской помощи, но даже если она не будет оказана, то симптомы могут пройти сами по себе.
Но это касается не всех форм болезни. Например, абдоминальная форма при несвоевременном лечении приводит даже к летальному исходу.
Осложнения геморрагического васкулита абдоминальной формы:
- Перфорация кишечника (сквозное нарушение стенки).
- Перитонит (воспаление париетального листка брюшины).
- Некроз (местная гибель ткани или органа).
Видео: Геморрагический васкулит
Лечение геморрагического васкулита в Израиле: стоимость, отзывы, клиники. Геморрагический васкулит у детей Израиль: цены, больницы, диагностика
Внешнее проявление геморрагического васкулита у детей и взрослых – это обильные высыпания на коже. Появляются они вследствие иммунного сбоя как результат хрупкости капилляров и множественных микрокровоизлияний. Помимо кожной формы, которую можно увидеть на фото, геморрагический васкулит имеет почечную, кожно-суставную и абдоминальную разновидности. Поражение сосудов внутренних органов может привести к тяжелым осложнениям. Их предупреждение – главная цель лечения геморрагического васкулита в Израиле. Оптимальное планирование терапевтических программ обеспечивает своим клиентам компания NewMed Center.
Инновационные методы обследования геморрагического васкулита в ИзраилеПрограмму диагностики геморрагического васкулита в клиниках составляет ревматолог. Компания NewMed Center привлекает для помощи иностранным пациентам квалифицированных специалистов, которые имеют успешный опыт решения подобных задач. Перечень проверок и общая стоимость лечения геморрагического васкулита в Израиле включает следующие пункты:
- Развернутое исследование крови для выявления признаков воспаления, а также определенных антител, иммунных комплексов
- Коагулограмма для разграничения заболевания с некоторыми другими гематологическими расстройствами
- Биопсия и гистопатологическое исследование образца кожи для подтверждения наличия специфических отложений иммуноглобулинов на стенках сосудов
- УЗИ почки либо органов брюшной полости при наличии почечной или абдоминальной формы заболевания
- Эндоскопические обследования (гастроскопия, колоноскопия) при подозрении на скрытые кровотечения системы пищеварения
Дополнительно пациенту иногда назначают доплерографию сосудов почки для оценки кровоснабжения этого органа, а также МРТ, КТ для уточнения состояния внутренних органов.
Новейшие методы лечения геморрагического васкулита в ИзраилеПо отзывам о лечении геморрагического васкулита в Израиле, при своевременном обращении пациентов за помощью специалистам удается не допустить тяжелых последствий патогенеза заболевания: внутренних кровотечений, некроза кожи, дисфункции центральной нервной системы, почечной недостаточности.
В комплексе мероприятий по лечению геморрагического васкулита в больницах можно выделить следующие направления:
- Применение медикаментозных препаратов
Первый шаг в лечении – купирование симптомов заболевания, достижение ремиссии. В индивидуальном порядке планируется дозировка и продолжительность приема глюкокортикоидов. Иногда в качестве вспомогательного средства назначаются антигистаминные препараты. В исключительных случаях при неэффективности подобных мероприятий применяются цитостатики (химиотерапевтические препараты). С недавнего времени используются также инновационные биологические препараты на основе моноклональных антител.
- Трансфузионная терапия
В комплексе с приемом медикаментов пациенту назначаются процедуры по экстракорпоральной очистке крови для уменьшения иммуноглобулинов, вызывающих патологическую реакцию. В цену лечения геморрагического васкулита в Израиле входит применение современных техник гемокоррекции: дискретный плазмаферез и иммуносорбция.
Ответы докторов на вопросы пациентов- Может ли понадобиться хирургическое лечение при наличии данного заболевания?
Вопрос об инвазивных видах лечения рассматривается в случае осложнений в виде перфорации или инвагинации кишки. Также при термальной почечной недостаточности пациенту может быть рекомендована пересадка почки.
- Какие факторы могут вызвать начало заболевания и как их исключить?
Поскольку геморрагический васкулит является аутоиммунным процессом, как таковой профилактики не существует. Начало заболевания зачастую провоцируется инфекционными заболеваниями, переохлаждениями, травмами, аллергией, приемом определенных лекарственных препаратов. В отличие от первого острого периода заболевания обострения в дальнейшем вполне можно предотвратить, соблюдая рекомендации специалистов по образу жизни и диете.
Экспертные медицинские знания израильских врачей и поддержка сотрудников компании NewMed Center обеспечат быстрое выздоровление!
Пурпура Геноха-Шенлейна — NORD (Национальная организация по редким заболеваниям)
Обычная пурпура — наиболее распространенный тип пурпуры, чаще всего встречающийся у женщин старше 50 лет. При отсутствии травмы поражения пурпурой возникают чаще, чем подкожное кровотечение . Однако после операции или даже незначительных травм хрупкость кровеносных сосудов приводит к чрезмерному кровотечению. Кровотечение можно уменьшить кратковременной терапией кортикостероидами и / или, у женщин в постменопаузе, введением эстрогена.
Цинга, разновидность пурпуры, возникает в результате дефицита витамина С в рационе. Симптомы могут включать общую слабость, анемию, губчатые десны и склонность к кровотечению (кровоизлиянию) под кожей (подкожно) и из нежных слизистых оболочек, выстилающих рот и желудочно-кишечный тракт. В современных цивилизациях цинга встречается редко из-за улучшения диеты и доступности продуктов, содержащих витамин С.
Синдром Гарденера-Даймонда (сенсибилизация аутоэритроцитов) — редкое заболевание, которое иногда называют синдромом болезненных синяков.Для него характерны пятна пурпуры, в основном у молодых женщин. Синдром Гарденера-Даймонда считается аутоиммунным заболеванием.
Васкулит (ангиит) — это воспалительное заболевание сосудов, которое может возникать само по себе или в сочетании с другими аллергическими или ревматическими заболеваниями. Воспаление стенок сосудов сужает кровеносные сосуды и может вызвать недостаток кровоснабжения определенных участков тела (ишемию), потерю тканей (некроз) и / или образование тромбов (тромбоз). Может быть поражен сосуд любого размера или любая часть сосудистой системы, и симптомы зависят от пораженной системы.Симптомы могут включать жар, головную боль, глубокую потерю аппетита, потерю веса, слабость, боль в животе, диарею и / или боль в мышцах и суставах. Поскольку существует множество форм васкулита, существует множество причин. Некоторые типы могут быть вызваны аллергическими реакциями или гиперчувствительностью к определенным лекарствам, таким как препараты серы, пенициллин, пропилтиоурацил, другие лекарства, токсины и другие вдыхаемые раздражители окружающей среды. Другие формы могут возникать из-за грибковой инфекции, паразитов или вирусных инфекций, в то время как в некоторых случаях очевидная причина может отсутствовать.(Для получения дополнительной информации об этом заболевании выберите «Васкулит» в качестве поискового запроса в базе данных редких заболеваний.)
Кожный некротический васкулит — относительно частое воспалительное заболевание кровеносных сосудов, включая вены, артерии и более мелкие кровеносные сосуды ( капилляры). Это заболевание обычно поражает кожу и может возникать само по себе или в сочетании с аллергическими, инфекционными или ревматическими заболеваниями. Симптомы могут включать узелки на коже, небольшие кровоизлияния под кожей и / или поражения кожи, которые могут быть красными и плоскими (пятна).Они могут развиваться на многих частях тела, особенно на спине, руках, ягодицах и / или ногах. В некоторых случаях также могут присутствовать ульи с сильным зудом (крапивница) или кольцевидные язвы. Также могут возникать жар, общий дискомфорт (недомогание) и / или боль в мышцах или суставах. Точная причина кожно-некротического васкулита неизвестна. Некоторые поражения могут быть вызваны аллергической реакцией или гиперчувствительностью к определенным лекарствам, таким как сульфамид или пенициллин, другим лекарствам, токсинам и вдыхаемым раздражителям окружающей среды.
Болезнь Кавасаки — воспалительное заболевание детского возраста, характеризующееся лихорадкой, кожной сыпью, увеличением лимфатических узлов (лимфаденопатия), воспалением артерий (полиартериит) и воспалением кровеносных сосудов (васкулит). Воспалительные изменения вызывают деструктивные поражения кровеносных сосудов, что может привести к осложнениям, затрагивающим печень, желчный пузырь и сердце. Симптомы могут включать аномально высокую температуру, которая начинается внезапно и длится примерно две недели. Другие симптомы могут включать покраснение слизистой оболочки век обоих глаз (двусторонний конъюнктивит), раздражительность, усталость, покраснение (воспаление) рта и языка (стоматит), растрескивание губ, отек лимфатических узлов на шее ( шейная лимфаденопатия) и / или кожные высыпания.Точная причина болезни Кавасаки до конца не выяснена. Это может быть связано с двумя ранее неизвестными штаммами бактерий стафилококка и стрептококка и / или с возможной иммунологической аномалией. (Для получения дополнительной информации об этом заболевании выберите «Kawasaki» в качестве поискового запроса в базе данных редких заболеваний.)
Иммунная тромбоцитопения — редкое заболевание тромбоцитов, характеризующееся необъяснимым низким уровнем тромбоцитов в циркулирующей крови. Симптомы могут включать носовое кровотечение (носовое кровотечение), маленькие красные или пурпурные пятна на коже, которые представляют небольшие кровоизлияния под кожей (петехии), и / или кровотечение из прямой кишки и / или мочевыводящих путей.Может последовать анемия и вызвать слабость и утомляемость. У других людей с этим заболеванием могут наблюдаться эпизоды повышенной температуры и аномального увеличения селезенки. Специфической причины иммунной тромбоциопении не выявлено. Текущие данные подтверждают иммунологическую основу, поскольку у большинства пациентов обнаруживаются идентифицируемые антитромбоцитарные антитела. (Для получения дополнительной информации об этом заболевании выберите «Иммунная тромбоцитопения» в качестве поискового запроса в базе данных редких заболеваний.)
Тромботическая тромбоцитопеническая пурпура (ТТП) — редкое заболевание крови, характеризующееся аномально низким уровнем циркулирующих тромбоцитов в крови, аномальным разрушение эритроцитов, нарушение функции почек и нарушения нервной системы.Симптомы этого заболевания, которые начинаются внезапно, могут включать лихорадку, головную боль, пятна пурпуры на коже и слизистых оболочках, боль в суставах (артралгии), частичную потерю чувствительности в руках или ногах (парез), изменения психического статуса и / или или судороги. Точная причина ТТП неизвестна. Это может быть связано с инфекционным агентом или аутоиммунной реакцией. (Для получения дополнительной информации об этом заболевании выберите «Тромботическая тромбоцитопения пурпура» в качестве поискового запроса в базе данных редких заболеваний.)
Пурпура Геноха-Шенлейна — американский семейный врач
1.Гарднер-Медвин Дж. М., Долезалова П, Cummins C, Южно-лесной TR. Заболеваемость пурпурой Геноха-Шенлейна, болезнью Кавасаки и редкими васкулитами у детей разного этнического происхождения. Ланцет . 2002; 360 (9341): 1197-1202 ….
2. Calviño MC, Льорка Дж. Гарсия-Порруа C, Фернандес-Иглесиас JL, Родригес-Ледо П., Гонсалес-Гей MA. Пурпура Геноха-Шенлейна у детей из северо-западной Испании: 20-летнее эпидемиологическое и клиническое исследование. Медицина . 2001; 80 (5): 279-290.
3. Трапани С, Микели А, Грисолия Ф, и другие. Пурпура Геноха-Шенлейна в детстве: эпидемиологический и клинический анализ 150 случаев за 5-летний период и обзор литературы. Сывороточный артрит . 2005; 35 (3): 143-153.
4. Saulsbury FT. Эпидемиология пурпуры Шенлейн Геноха. Клив Клин Дж. Мед . 2002; 69 (приложение 2): СИИ87-90.
5. Гедалия А. Пурпура Геноха-Шенлейна. Curr Rheumatol Rep . 2004; 6 (3): 195-202.
6. Амитаи Ю., Гиллис Д, Вассерман Д., Kochman RH. Пурпура Геноха-Шенлейна у младенцев. Педиатрия . 1993; 92 (6): 865-867.
7. Пиллебу Э, Тервет E, Холм G, Альберти С, Ванхилле П., Ночи Д. Пурпура Геноха-Шенлейна у взрослых: исходы и факторы прогноза. Дж. Ам Соц Нефрол . 2002; 13 (5): 1271-1278.
8. Келлерман П.С. Пурпура Геноха-Шенлейна у взрослых. Ам Дж. Почки Дис . 2006; 48 (6): 1009-1016.
9. Мир С, Яваскан О, Мутлубас Ф, Еняй Б, Сонмез Ф. Клинические результаты у детей с нефритом Геноха-Шенлейна. Педиатр Нефрол . 2007; 22 (1): 64-70.
10. Saulsbury FT. Пурпура Геноха-Шенлейна. Curr Opin Rheumatol .2001; 13 (1): 35-40.
11. Масуда М, Наканиши К, Ёсизава Н, Иидзима К, Йошикава Н. Стрептококковый антиген группы А в клубочках у детей с нефритом Геноха-Шенлейна. Ам Дж. Почки Дис . 2003; 41 (2): 366-370.
12. Финкеля ТД, Торок Т.Дж., Фергюсон П.Дж., и другие. Хроническая инфекция парвовирусом B19 и системный некротический васкулит: условно-патогенная инфекция или этиологический агент? Ланцет .1994; 343 (8908): 1255-1258.
13. Дженнетт Дж. К., Falk RJ. Васкулит мелких сосудов. N Engl J Med . 1997; 337 (21): 1512-1523.
14. Ефтичиу Ц, Самаркос М, Гольфинопулу S, Скоутелис А, Псарра А. Пурпура Геноха-Шенлейна, связанная с метициллин-устойчивой инфекцией Staphylococcus aureus. Ам Дж. Мед. . 2006; 119 (1): 85-86.
15. Ян Й., Чуанг YH, Ван LC, Хуанг ХЙ, Гершвин М.Э., Chiang BL.Иммунобиология пурпуры Геноха-Шенлейна. Аутоиммунная Ред. . 2008; 7 (3): 179-184.
16. Saulsbury FT. Клинические данные: пурпура Геноха-Шенлейна. Ланцет . 2007; 369 (9566): 976-978.
17. Бейли М., Чапин W, Licht H, Reynolds JC. Последствия васкулита на желудочно-кишечный тракт и печень. Гастроэнтерол Clin North Am . 1998; 27 (4): 747-782.
18. Фервенца.Пурпурный нефрит Геноха-Шенлейна. Инт Дж Дерматол . 2003; 42 (3): 170-177.
19. Шин Джи, Парк JM, Шин YH, Хван DH, Ким Дж. Х., Lee JS. Факторы прогнозирования нефрита, рецидива и значительной протеинурии в детском возрасте пурпура Геноха-Шенлейна. Сканд Дж. Ревматол . 2006; 35 (1): 56-60.
20. Миллс JA, Мишель Б.А., Блох Д.А., и другие. Критерии классификации пурпуры Геноха-Шенлейна, принятые в 1990 г. Американским колледжем ревматологии. Революционный артрит . 1990; 33 (8): 1114-1121.
21. Робертс П.Ф., Уоллер Т.А., Бринкер TM, Рифф ИЗ, г. Sayre JW, Bratton RL. Пурпура Геноха-Шенлейна: обзорная статья. Южный Мед. J . 2007; 100 (8): 821-824.
22. Blanco R, Мартинес-Табоада В.М., Родригес-Вальверде V, Гарсия-Фуэнтес М, Гонсалес-Гей MA. Пурпура Геноха-Шенлейна в зрелом и детском возрасте: два разных проявления одного и того же синдрома. Революционный артрит . 1997; 40 (5): 859-864.
23. Диллон М.Дж., Озен С. Новая международная классификация детских васкулитов. Педиатр Нефрол . 2006; 21 (9): 1219-1222.
24. Диллон MJ. Пурпура Геноха-Шенлейна: последние достижения. Clin Exp Rheumatol . 2007; 25 (1 доп. 44): S66-S68.
25. Шваб Дж., Беня Э, Лин Р, Майд К. Контрастная клизма у детей с пурпурой Шенлейна-Геноха. J Педиатр Хирургия . 2005; 40 (8): 1221-1223.
26. Голман Л., Аузиелло Д. Сесил Учебник медицины. 23-е изд. Филадельфия, Пенсильвания: Сондерс; 2008.
27. Клейгман Р.М., Берман Р.Э., Дженсон Х.Б., Стэнтон Б.Ф. Учебник педиатрии Нельсона. 18 изд. Филадельфия, Пенсильвания: Сондерс; 2007.
28. Гершони-Барух Р., Броза Ы, Брик Р. Распространенность и значение мутаций в гене семейной средиземноморской лихорадки при пурпуре Геноха-Шенлейна. J Педиатр .2003; 143 (5): 658-661.
29. Coppo R, Андрулли С, Аморе А, и другие. Предикторы исхода нефрита Геноха-Шенлейна у детей и взрослых. Ам Дж. Почки Дис . 2006; 47 (6): 993-1003.
30. Ронкайнен Я., Коскимиес О, Ала-Хоухала М, и другие. Ранняя терапия преднизоном при пурпуре Геноха-Шенлейна: рандомизированное двойное слепое плацебо-контролируемое исследование. J Педиатр .2006; 149 (2): 241-247.
31. Вайс П.Ф., Файнштейн Я., Луан Х, Бернем Дж. М., Фейдтнер К. Влияние кортикостероидов на пурпуру Шенлейна-Геноха: систематический обзор. Педиатрия . 2007; 120 (5): 1079-1087.
32. Заффанелло М, Бругнара М, Франкини М. Терапия для детей с пурпурным нефритом Геноха-Шенлейна: систематический обзор. Научный журнал мира . 2007; 7: 20-30.
33.Нарчи Х. Риск долгосрочной почечной недостаточности и продолжительность наблюдения, рекомендованная для пурпуры Геноха-Шенлейна с нормальными или минимальными результатами мочеиспускания: систематический обзор. Арка Дис Детский . 2005; 90 (9): 916-920.
Пурпура Геноха-Шенлейна (васкулит IgA): основы практики, предпосылки, патофизиология
Леунг AKC, Баранкин Б., Леонг К.Ф. Пурпура Геноха-Шенлейна у детей: обновленный обзор. Curr Pediatr Ред. . 2020 7 мая. [Medline].
Peeters V, De Raeve L. Волдыри при синдроме Геноха-Шенлейна: чаще, чем предполагалось. Eur J Педиатр . 2018 Апрель 177 (4): 475-476. [Медлайн].
Trapani S, Micheli A, Grisolia F, Resti M, Chiappini E, Falcini F и др. Геноховая пурпура Шонлейна в детстве: эпидемиологический и клинический анализ 150 случаев за 5-летний период и обзор литературы. Семин Артрит Rheum . 2005 Декабрь 35 (3): 143-53.[Медлайн].
Cheung KM, Mok F, Lam P, Chan KH. Панкреатит, связанный с пурпурой Шенлейна-Геноха. J Детский педиатр . 2001 июн. 37 (3): 311-3. [Медлайн].
Озен С., Писторио А., Юсан С.М. и др. Критерии EULAR / PRINTO / PRES для пурпуры Геноха-Шенлейна, узелкового полиартериита у детей, гранулематоза Вегенера у детей и артериита Такаясу в детстве: Анкара, 2008. Часть II: Критерии окончательной классификации. Энн Рум Дис .2010 май. 69 (5): 798-806. [Медлайн].
Риганте Д., Кастеллацци Л., Боско А., Эспозито С. Есть ли перекресток между инфекциями, генетикой и пурпурой Геноха-Шенлейна ?. Аутоиммунная Ред. . 2013 12 августа (10): 1016-21. [Медлайн].
Hočevar A, Rotar Z, Jurčić V, Pižem J, Čučnik S, Vizjak A, et al. IgA-васкулит у взрослых: выполнение критериев классификации EULAR / PRINTO / PRES у взрослых. Лечение артрита .2016 г. 2. 18:58. [Медлайн]. [Полный текст].
Chen JY, Mao JH. Пурпурный нефрит Геноха-Шенлейна у детей: заболеваемость, патогенез и лечение. Мир J Педиатр . 2015 Февраль 11 (1): 29-34. [Медлайн].
Schönlein JL. Allgemeine und Specielle Pathologie und Therapie . 3-е изд. Херизау: 1837. Том 2: 48.
Генох EH. Uber eine eigentumliche Form von Purpura. Berl Klin Wochenschr .1874. 11: 641-3.
Бланко Р., Мартинес-Табоада В.М., Родригес-Вальверде В., Гарсия-Фуэнтес М., Гонсалес-Гай Массачусетс. Пурпура Геноха-Шенлейна в зрелом и детском возрасте: два разных проявления одного и того же синдрома. Rheum артрита . 1997 Май. 40 (5): 859-64. [Медлайн].
Trapani S, Micheli A, Grisolia F, Resti M, Chiappini E, Falcini F и др. Геноховая пурпура Шонлейна в детстве: эпидемиологический и клинический анализ 150 случаев за 5-летний период и обзор литературы. Семин Артрит Rheum . 2005 Декабрь 35 (3): 143-53. [Медлайн].
Gardner-Medwin JM, Dolezalova P, Cummins C, Southwood TR. Заболеваемость пурпурой Шенлейна-Геноха, болезнью Кавасаки и редкими васкулитами у детей разного этнического происхождения. Ланцет . 2002 Октябрь 19, 360 (9341): 1197-202. [Медлайн].
González LM, Janniger CK, Schwartz RA. Детская пурпура Геноха-Шенлейна. Инт Дж Дерматол . 2009 ноя.48 (11): 1157-65. [Медлайн].
Lei WT, Tsai PL, Chu SH, Kao YH, Lin CY, Fang LC и др. Заболеваемость и факторы риска рецидива пурпуры Геноха-Шенлейна у детей из 16-летней общенациональной базы данных. Pediatr Rheumatol Online J . 2018 16 апреля. 16 (1): 25. [Медлайн]. [Полный текст].
Nielsen HE. Эпидемиология пурпуры Шенлейн-Геноха. Acta Paediatr Scand . 1998. 77: 125-131.
Стюарт М., Сэвидж Дж. М., Белл Б., МакКорд Б.Долгосрочный почечный прогноз пурпуры Геноха-Шенлейна в не выбранной популяции детского возраста. Eur J Педиатр . 1988. 147: 113-115.
Йошикава Н., Ито Х, Йошия К., Накахара С., Йошиара С., Хасегава О. и др. Нефрит Геноха-Шенлейна и нефропатия IgA у детей: сравнение клинического течения. Клин Нефрол . 1987. 27: 233-237.
Коунахан Р., Винтерборн М.Х., Уайт Р.Х., Хитон Дж. М., Мидоу С.Р., Блюетт Н.Х. и др.Прогноз нефрита Геноха-Шенлейна у детей. Br Med J . 1977. 2: 11-14.
Банчман Т.Е., Мауэр С.М., Сибли РК, Вернье Р.Л. Анафилактоидная пурпура: характеристика 16 пациентов с прогрессированием почечной недостаточности. Педиатр Нефрол . 1988. 2: 393-397.
Saulsbury FT. Эпидемиология пурпуры Геноха-Шенлейна. Клив Клин Дж. Мед. . 2002. 69: 87-89.
Kerr MA. Структура и функция человеческого IgA. Biochem J . 1990 Октябрь 15. 271 (2): 285-96. [Медлайн]. [Полный текст].
Кирилюк К., Молдовяну З., Сандерс Дж. Т., Эйсон ТМ, Сузуки Х., Джулиан Б.А. и др. Аберрантное гликозилирование IgA1 наследуется как при детской IgA-нефропатии, так и при пурпурном нефрите Геноха-Шенлейна. Почки Инт . 2011 Июль 80 (1): 79-87. [Медлайн]. [Полный текст].
Davin JC, Coppo R. Пурпурный нефрит Геноха-Шенлейна у детей. Нат Рев Нефрол .2014 10 октября (10): 563-73. [Медлайн].
Hitoshi S, Run F, Zhixin Z, Rhubell B, Stacy H, Bruce AJ и др. Аберрантно гликозилированный IgA1 у пациентов с IgA-нефропатией распознается антителами IgG с ограниченной гетерогенностью. Дж. Клин Инвест . 2009. 119: 1668–1677.
Smith, A.C., Molyneux, K., Feehally, J. & Barratt, et al. О-гликозилирование сывороточных антител IgA1 против слизистых и системных антигенов при нефропатии IgA. J. Am. Soc. Нефрол . 2006. 17: 3520–3528.
Аллен А.С., Уиллис Ф.Р., Битти Т.Дж. и Фихалли и др. Аномальное гликозилирование IgA при пурпуре Геноха – Шенлейна ограничено пациентами с клиническим нефритом. Нефрол. Набирать номер. Пересадка . 1998. 13: 930-934.
Gershoni-Baruch R, Broza Y, Brik R. Распространенность и значение мутаций в гене семейной средиземноморской лихорадки в пурпуре Геноха-Шенлейна. Дж. Педиатр . 2003 ноябрь 143 (5): 658-61. [Медлайн].
Peru H, Soylemezoglu O, Gonen S, Cetinyurek A, Bakkalolu SA, Buyan N, et al. Ассоциации HLA класса 1 при пурпуре Шонлейн Геноха: повышенная и пониженная частота. Clin Rheumatol . 2008 27 января (1): 5-10. [Медлайн].
Aliyazicioglu Y, Ozkaya O, Yakut H, et al. Уровни лептина при пурпуре Шенлейна-Геноха. Clin Rheumatol . 2007 марта, 26 (3): 371-5.[Медлайн].
Йилмаз Д., Каваклы К., Озкаин Н. Повышенные маркеры гиперкоагуляции у детей с Генох-Шонлейнпурпурой. Педиатр Hematol Oncol . 2005 янв-фев. 22 (1): 41-8. [Медлайн].
Gedalia A. Henoch-Schönlein purpura. Curr Rheumatol Rep . 2004 июн. 6 (3): 195-202. [Медлайн].
Pillebout E, Thervet E, Hill G, Alberti C, Vanhille P, Nochy D. Пурпура Геноха-Шенляйна у взрослых: исход и прогностические факторы. Дж. Ам Соц Нефрол . 2002 май. 13 (5): 1271-8. [Медлайн].
Koskimies, O., Mir, S., Rapola, J. & Vilska, et al. Нефрит Геноха – Шенлейна: долгосрочный прогноз для невыбранных пациентов. Arch. Междунар. Мед . 1981. 56: 482-484.
Богданович Р. Пурпурный нефрит Геноха-Шенлейна у детей: факторы риска, профилактика и лечение. Acta Paediatr . 2009 декабрь 98 (12): 1882-9. [Медлайн].
Дэвин, Дж.C., Ten Berge, I. J. и Weening, J. J. В чем разница между нефропатией IgA и пурпурным нефритом Геноха – Шенлейна ?. Почки Инт . 2001. 59: 823-834.
Леви М. Семейные случаи болезни Бергера и анафилактоидной пурпуры. Почки Инт . 2001 Октябрь 60 (4): 1611-2. [Медлайн].
Coppo R, Basolo B, Piccoli G и др. Иммунные комплексы IgA1 и IgA2 при первичной нефропатии IgA и нефрите Геноха-Шонлейна. Клин Экспер Иммунол . 1984 Сентябрь 57 (3): 583-90. [Медлайн].
Davin JC, Malaise M, Foidart J, Mahieu P. Анти-альфа-галактозильные антитела и иммунные комплексы у детей с пурпурой Геноха-Шонлейна или нефропатией IgA. Почки Инт . 1987 май. 31 (5): 1132-9. [Медлайн].
Jennette JC, Wieslander J, Tuttle R, Falk RJ. Агрегаты сывороточного IgA-фибронектина у пациентов с IgA-нефропатией и пурпурой Геноха-Шонлейна: диагностическая ценность и патогенные последствия.Совместная сеть по гломерулярным заболеваниям. Am J Kidney Dis . 1991, 18 октября (4): 466-71. [Медлайн].
Надер Н.С., Мацумото Дж. М., Лтеиф А. Кистозные изменения яичников у девочки препубертатного возраста с пурпурой Шенлейна-Геноха. Дж. Педиатр Метаб эндокринола . 2010 май. 23 (5): 517-9. [Медлайн].
Кальво-Рио V, Лорисера Дж., Мартин Л., Ортис-Санхуан Ф., Альварес Л., Гонсалес-Вела М.С. и др. Пурпурный нефрит Геноха-Шенлейна и IgA-нефропатия: сравнительное клиническое исследование. Clin Exp Rheumatol . 2013 янв-фев. 31 (1 приложение 75): S45-51. [Медлайн].
Чжоу JH, Хуан AX, Лю TL. [Клинико-патологическое исследование, сравнивающее нефрит пурпуры Геноха-Шонлейна с нефропатией IgA у детей]. Чжунхуа Эр Кэ За Чжи . 2003 ноябрь 41 (11): 808-12. [Медлайн].
Риганте Д., Кастеллацци Л., Боско А., Эспозито С. Есть ли перекресток между инфекциями, генетикой и пурпурой Геноха-Шенлейна ?. Аутоиммунная Ред. .2013 12 августа (10): 1016-21. [Медлайн].
Hernando-Harder AC, Booken N, Goerdt S, Singer MV, Harder H. Инфекция Helicobacter pylori и дерматологические заболевания. Eur J Dermatol . 2009 Июнь [Medline].
Hoshino C. Пурпура Шенлейна-Геноха у взрослых, связанная с инфекцией Helicobacter pylori. Медицинский работник . 2009 Май. 10: 847-51. [Медлайн].
Mytinger JR, Patterson JW, Thibault ES, Webb J, Saulsbury FT.Пурпура Геноха-Шенлейна, связанная с инфекцией Helicobacter pylori у ребенка. Педиатр дерматол . 2008 ноябрь-декабрь. 6: 630-2. [Медлайн].
Xiong LJ, Tong Y, Wang ZL, Mao M. Связана ли инфекция Helicobacter pylori с пурпурой Геноха-Шонлейна у китайских детей? метаанализ. Мир J Педиатр . 2012 Ноябрь 8: 301-8. [Медлайн].
Актас Б., Топчуоглу П., Курт О.К., Энсари А., Демирер Т. Тяжелая пурпура генох-шонлеин, вызванная цитарабином. Энн Фармакотер . 2009 апр. 4: 792-3. [Медлайн].
Uppal SS, Hussain MA, Al-Raqum HA, Nampoory MR, Al-Saeid K, Al-Assousi A, et al. Пурпура Геноха-Шенлейна у взрослых по сравнению с детьми / подростками: сравнительное исследование. Clin Exp Rheumatol . 2006 март-апрель. 24 (2 Дополнение 41): S26-30. [Медлайн].
Чанг В.Л., Ян Ю.Х., Ван ЛК, Линь Ю.Т., Чианг Б.Л. Почечные проявления при пурпуре Шенлейна-Геноха: 10-летнее клиническое исследование. Педиатр Нефрол . 2005 20 сентября (9): 1269-72. [Медлайн].
Almeida JLJ, Campos LMA, Paim LB. Поражение почек при пурпуре Шенлейна-Геноха: многофакторный анализ исходных прогностических факторов. Педиатр . 2007. 83: 259-266.
Mohey H, Laurent B, Mariat C, Berthoux F. Подтверждение абсолютного почечного риска диализа / смерти у взрослых с нефропатией IgA, вторичной по отношению к пурпуре Геноха-Шонлейна: моноцентрическое когортное исследование. BMC Нефрология . 2013. 14: 169.
Haugeberg G, Bie R, Bendvold A, et al. Первичный васкулит в норвежской общественной больнице: ретроспективное исследование. Clin Rheumatol . 1998. 17 (5): 364-8. [Медлайн].
Базина М, Глава-Дурдов М, Скуканец-Споляр М и др. Эпидемиология почечной болезни у детей в регионе Южной Хорватии: 10-летний обзор региональных баз данных по биопсии почек. Медицинский Научный Монит .2007 27 марта, 13 (4): CR172-176. [Медлайн].
Нонг Б.Р., Хуанг Ю.Ф., Чуанг С.М., Лю С.К., Се К.С. Пятнадцатилетний опыт лечения детей с пурпурой Шенлейна-Геноха на юге Тайваня, 1991-2005 гг. J Microbiol Immunol Infect . 2007 августа 40 (4): 371-6. [Медлайн].
Suehiro RM, Soares BS, Eisencraft AP, Campos LM, Silva CA. Острый геморрагический отек детского возраста. Тюрк Дж. Педиатр . 2007 апрель-июнь. 49 (2): 189-92. [Медлайн].
Chen O, Zhu XB, Ren P, Wang YB, Sun RP, Wei DE.Генох Schonlein Purpura у детей: клинический анализ 120 случаев. Afr Health Sci . 2013 марта 13 (1): 94-9. [Медлайн]. [Полный текст].
Al Sufyani MA. Острый геморрагический отек младенчества: необычное рубцевание и обзор литературы на английском языке. Инт Дж Дерматол . 2009 июн. 6: 617-22. [Медлайн].
Ghrahani R, Ledika MA, Sapartini G, Setiabudiawan B. Возраст начала как фактор риска поражения почек при пурпуре Геноха-Шенлейна. Asia Pac Allergy . 2014 января, 4 (1): 42-7. [Медлайн]. [Полный текст].
Hennies I, Gimpel C, Gellermann J, et al. Представление педиатрического нефрита пурпуры Геноха-Шенлейна изменяется с возрастом, а гистология почек зависит от времени проведения биопсии. Педиатр Нефрол . 2017 Октябрь 5. [Medline].
Pabunruang W., Treepongkaruna S, Tangnararatchakit K, et al. Пурпура Геноха-Шонлейна: клинические проявления и отдаленные результаты у тайских детей. J Med Assoc Thai . 2002 ноябрь 85 Приложение 4: S1213-8. [Медлайн].
Lin SJ, Huang JL. Пурпура Геноха-Шенлейна у детей и взрослых в Китае. Asian Pac J Allergy Immunol . 1998 16 марта (1): 21-5. [Медлайн].
Анил М., Аксу Н., Кара О.Д. и др. Пурпура Геноха-Шонлейна у детей из Западной Турции: ретроспективный анализ 430 случаев. Тюрк Дж Педиат . 51. 2009: 429-36. [Медлайн].
Chen YH, Lin TY, Chen CJ, Chen LK, Jan RH.Семейные случаи пурпуры Геноха-Шенлейна у тайваньских аборигенов. Педиатр Неонатол . 2012 Октябрь 53: 320-4. [Медлайн].
Calvo-Rio V, Hernandez JL, Ortiz-Sanjuan F, et al. Рецидивы у пациентов с пурпурой Шенлейна-Геноха: анализ 417 пациентов из одного центра. Медицина (Балтимор) . 2016 июл.95 (28): e4217. [Медлайн]. [Полный текст].
Нарчи Х. Риск долгосрочной почечной недостаточности и продолжительность наблюдения, рекомендованная для лечения пурпуры Геноха-Шонлейна с нормальными или минимальными результатами мочеиспускания: систематический обзор. Арка Дис Детский . 2005 сентябрь 90 (9): 916-20. [Медлайн]. [Полный текст].
Маккарти HJ, Тизард EJ. Клиническая практика: Диагностика и лечение пурпуры Геноха-Шенлейна. Eur J Педиатр . 2010 июн. 169 (6): 643-50. [Медлайн].
Thrash B, Patel M, Shah KR, Boland CR, Menter A. Кожные проявления желудочно-кишечных заболеваний: часть II. J Am Acad Dermatol . 2013 февраль 68 (2): 211.e1-33; викторина 244-6. [Медлайн].
Чан К. Х., Тан Вайоминг, Ло К. Буллезные поражения при пурпуре Шенлейна-Геноха. Педиатр дерматол . 2007 май-июнь. 24 (3): 325-6. [Медлайн].
Prathiba Rajalakshmi P, Srinivasan K. Желудочно-кишечные проявления пурпуры Геноха-Шонлейна: отчет о двух случаях. Мир J Радиол . 2015 28 марта. 7 (3): 66-9. [Медлайн]. [Полный текст].
Kim CJ, Chung HY, Kim SY, et al. Острый аппендицит при пурпуре Шенлейна-Геноха: клинический случай. J Корейская медицина . 2005 20 октября (5): 899-900. [Медлайн].
Биличи С., Акгун С., Мелек М. и др. Острый аппендицит у двоих детей с пурпурой Шенлейна-Геноха. Paediatr Int Child Health . 2012. 32 (4): 244-5. [Медлайн].
Ha TS, Lee JS. Поражение мошонки при пурпуре Шенлейна-Геноха в детстве. Acta Paediatr . 2007 Апрель 96 (4): 552-5. [Медлайн].
Озкая О., Бек К., Алаца Н. и др.Церебральный васкулит у ребенка с пурпурой Шенлейна-Геноха и семейной средиземноморской лихорадкой. Clin Rheumatol . 2007 26 октября (10): 1729-32. [Медлайн].
Helbling R, Lava SA, Simonetti GD, Camozzi P, Bianchetti MG, Milani GP. Желчный пузырь и поджелудочная железа в пурпуре Шенлейна-Геноха: обзор литературы. J Педиатр Гастроэнтерол Нутр . 2016 Март 62 (3): 457-61. [Медлайн]. [Полный текст].
Takeuchi S, Soma Y, Kawakami T.IgM в пораженной коже взрослых с пурпурой Шенлейна-Геноха является признаком поражения почек. J Am Acad Dermatol . 2010 декабрь 63 (6): 1026-9. [Медлайн].
Dhanjal S, Saso A, Eleftheriou D, Laurent S. Некротические кожные васкулитные поражения кожи: случай атипичной пурпуры Геноха-Шенлейна у ребенка с гетерозиготностью по фактору V Лейден. BMJ Case Rep . 2017 22 мая 2017: [Medline]. [Полный текст].
ALLEN DM, DIAMOND LK, HOWELL DA.Анафилактоидная пурпура у детей (синдром Шенлейна-Геноха): обзор с последующим наблюдением за почечными осложнениями. AMA J Dis Детский . 1960 июнь 99: 833-54. [Медлайн].
Прайс Д., Амир Дж., Нусинович М. Рецидивирующая пурпура Геноха-Шенлейна у детей. Дж. Клин Ревматол . 2007 13 февраля (1): 25-8. [Медлайн].
Szeto CC, Choi PC, To KF, et al. Степень острого и хронического поражения почек при пурпуре Шенлейна-Геноха. Мод Патол . 2001 июл.14 (7): 635-40. [Медлайн].
Jauhola O, Ronkainen J, Koskimies O, Ala-Houhala M, Arikoski P, Holtta T, et al. Почечные проявления пурпуры Шенлейна-Геноха в 6-месячном проспективном исследовании с участием 223 детей. Арка Дис Детский . 2010 ноябрь 95 (11): 877-82. [Медлайн].
Макай Б., Туркилмаз З., Думан М., Унсал Э. Средний объем тромбоцитов при пурпуре Шенлейна-Геноха: связь с желудочно-кишечным кровотечением. Clin Rheumatol . 2009 28 октября (10): 1225-8. [Медлайн].
Soyer T, Egritas O, Atmaca E, Akman H, Ozturk H, Tezic T. Острый панкреатит: редкий характерный признак пурпуры Шонлейн Геноха. J Детский педиатр . 2008 Март 3: 152-3. [Медлайн].
Zhang Q, Guo Q, Gui M, Ren Z, Hu B, Lu L, et al. Пурпура Геноха-Шенлейна при остром панкреатите: анализ 13 случаев. BMC Педиатр . 2018 11 мая.18 (1): 159. [Медлайн]. [Полный текст].
Cho CS, Min JK, Park SH, Yang HI, Lee SH, Choi YJ, et al. Энтеропатия с потерей белка, связанная с пурпурой Шенлейна-Геноха у пациента с ревматоидным артритом. Scand J Rheumatol . 1996. 25 (5): 334-6. [Медлайн].
Tudorache E, Azema C, Hogan J, Wannous H, Aoun B, Decramer S и др. Даже в легких случаях педиатрического нефрита пурпуры Геноха-Шенлейна наблюдается значительная долговременная протеинурия. Acta Paediatr . 2015 Август 104 (8): 843-8. [Медлайн].
Ли Й.Х., Ким И.Б., Ку Дж.В., Чанг Дж.Й. Пурпура Геноха-Шонлейна у детей, госпитализированных в третичную больницу в 2004-2015 гг. В Корее: эпидемиология и клиническое ведение. Гастроэнтерол Педиатр Hepatol Nutr . 2016 Сентябрь 19 (3): 175-185. [Медлайн]. [Полный текст].
Чанг В.Л., Ян Ю.Х., Лин Ю.Т., Чанг Б.Л. Желудочно-кишечные проявления при пурпуре Шенлейна-Геноха: обзор 261 пациента. Acta Paediatr . 2004 ноябрь 93 (11): 1427-31. [Медлайн].
Allen AC, Willis FR, Beattie TJ, Feehally J. Аномальное гликозилирование IgA при пурпуре Геноха-Шенлейна, ограниченное пациентами с клиническим нефритом. Циферблатный трансплантат Нефрола . 1998 г., 13 (4): 930-4. [Медлайн].
Лау К.К., Вятт Р.Дж., Молдовяну З., Томана М., Джулиан Б.А., Хогг Р.Дж. и др. Сывороточные уровни галактозодефицитного IgA у детей с IgA-нефропатией и пурпурой Геноха-Шенлейна. Педиатр Нефрол . 2007 декабря 22 (12): 2067-72. [Медлайн].
Коппо Р., Андрулли С., Аморе А. и др. Предикторы исхода нефрита Геноха-Шонлейна у детей и взрослых. Am J Kidney Dis . 2006 июн. 47 (6): 993-1003. [Медлайн].
Матайоши Т., Оми Т., Сакаи Н., Кавана С. Клиническое значение активности фактора свертывания крови XIII при пурпуре Геноха-Шенлейна у взрослых. J Nippon Med Sch . 2013. 80 (4): 268-78.[Медлайн].
Prenzel F, Pfaffle R, Thiele F, Schuster V. Снижение активности фактора XIII во время тяжелой пурпуры Геноха-Шенлейна — играет ли это роль ?. Клин Падиатр . 2006 май-июнь. 218 (3): 174-6. [Медлайн].
Шин Джи, Ли Дж. Может ли измерение уровня фактора XIII выявить васкулитный процесс пурпуры Геноха-Шонлейна без кожной сыпи. Acta Paediatr . 2008 Апрель 4: 395. [Медлайн].
Nchimi A, Khamis J, Paquot I, Bury F, Magotteaux P.Значимость аномалий стенки кишечника при УЗИ при пурпуре Шенлейна-Геноха. J Педиатр Гастроэнтерол Нутр . 2008 Январь 46 (1): 48-53. [Медлайн].
Fidan K, Kandur Y, Ucar M, Gucuyener K, Soylemezoglu O. Синдром задней обратимой энцефалопатии при пурпуре Геноха-Шонлейна и гемолитико-уремический синдром. J Clin Med Res . 2016 июл.8 (7): 544-7. [Медлайн]. [Полный текст].
О’Брайен В.М., О’Коннор К.П., Хоран Дж.Дж., Эггли Д.Ф., Гиббонс М.Д.Острый отек мошонки при синдроме Геноха-Шонлейна: оценка с помощью сканирования яичек. Урология . 1993, апрель, 41 (4): 366-8. [Медлайн].
Chartapisak W, Opastiraku S, Willis NS, Craig JC, Hodson EM. Профилактика и лечение почечной недостаточности при пурпуре Шенлейна-Геноха: систематический обзор. Арка Дис Детский . 2009 Февраль 94 (2): 132-7. [Медлайн].
Saulsbury FT. Клинические данные: пурпура Геноха-Шенлейна. Ланцет .2007 24 марта. 369 (9566): 976-8. [Медлайн].
Huber AM, King J, McLaine P, Klassen T., Pothos M. Рандомизированное плацебо-контролируемое исследование преднизона при ранней пурпуре Шенлейн Геноха [ISRCTN85109383]. BMC Med . 2004 г. 2. 2: 7. [Медлайн]. [Полный текст].
Chartapisak W, Opastirakul S, Hodson EM, Willis NS, Craig JC. Вмешательства для профилактики и лечения заболеваний почек при пурпуре Шенлейна-Геноха (HSP). Кокрановская база данных Syst Rev .2009. Чартаписак В., Опастиракул С., Ходсон Э.М., Уиллис Н.С., Крейг Дж. С.: CD005128. [Медлайн].
Ronkainen J, Koskimies O, Ala-Houhala M, Antikainen M, Merenmies J, Rajantie J, et al. Ранняя терапия преднизоном при пурпуре Геноха-Шенлейна: рандомизированное двойное слепое плацебо-контролируемое исследование. Дж. Педиатр . 2006 Август 149 (2): 241-7. [Медлайн].
Bowman P, Quinn M. Вопрос 1: Следует ли использовать стероиды для лечения боли в животе, вызванной пурпурой Шенлейна-Геноха ?. Арка Дис Детский . 2012 ноябрь 97 (11): 999-1000. [Медлайн].
Faedda R, Pirisi M, Satta A и др. Регресс болезни Геноха-Шенлейна при интенсивном иммуносупрессивном лечении. Clin Pharmacol Ther . 1996 Ноябрь 60 (5): 576-81. [Медлайн].
Оцука Т. Успешная пероральная терапия циклоспорином при нефропатии пурпуры Геноха-Шонлейна. Дж Дерматол . 2009 Май. 36 (5): 314-6. [Медлайн].
[Рекомендации] Ансти А.В., Вакелин С., Рейнольдс, штат Нью-Джерси.Рекомендации по назначению азатиоприна в дерматологии. Br J Дерматол . 2004 Декабрь 151 (6): 1123-32. [Медлайн]. [Полный текст].
Заффанелло М., Бругнара М., Франчини М. Терапия для детей с нефритом хенох-шонлейновой пурпуры: систематический обзор. Научный журнал мира . 2007. 7: 20-30. [Медлайн].
Jauhola O, Ronkainen J, Autio-Harmainen H, Koskimies O, Ala-Houhala M, Arikoski P, et al. Циклоспорин A vs.метилпреднизолон при нефрите Геноха-Шенлейна: рандомизированное исследование. Педиатр Нефрол . Декабрь 2011. 26: 2159-66. Ошибка в: Pediatr Nephrol. 2011 декабрь; 26 (12): 2263-4. [Медлайн].
Флинн Д.Т., Смойер В.Е., Банчман Т.Е., Кершоу Д.Б., Седман А.Б. Лечение гломерулонефрита Геноха-Шенлейн-пурпуры у детей высокими дозами кортикостероидов в сочетании с пероральным циклофосфамидом. Ам Дж. Нефрол . 2001 март-апрель. 21 (2): 128-33. [Медлайн].
Fagbemi AA, Torrente F, Hilson AJ, Thomson MA, Heuschkel RB, Murch SH.Массивное желудочно-кишечное кровотечение при изолированной кишечной пурпуре Шенлейна-Геноха с ответом на внутривенное вливание иммуноглобулина. Eur J Педиатр . 2007 сентябрь 166 (9): 915-9. [Медлайн].
De Maddi F, Dinardo R, Buonocore MC, Dinardo M, Bartolomei B, Rigante D. Внутривенный иммуноглобулин при пурпуре Геноха-Шенлейна, осложненной кровоизлиянием в мозг. Ревматол Инт . 2012 25 июля. [Medline].
Икбал Х., Эванс А.Дапсоновая терапия пурпуры Шенлейна-Геноха: серия клинических случаев. Арка Дис Детский . 2005 сентябрь 90 (9): 985-6. [Медлайн].
Donnithorne KJ, Atkinson TP, Hinze CH, et al. Терапия ритуксимабом при тяжелой рефрактерной хронической пурпуре Шенлейна-Геноха. Дж. Педиатр . 155.2009: 136-9. [Медлайн].
Никибахш А.А., Махмудзаде Х., Карамияр М. и др. Лечение осложненной хенох-шонлейновой пурпуры микофенолятмофетилом: ретроспективный отчет о серии случаев. Инт Дж. Ревматол . Июнь 2010 г. [Medline].
Hackl A, Becker JU, Körner LM, Ehren R, Habbig S, Nüsken E, et al. Микофенолят мофетил после лечения глюкокортикоидами при нефрите пурпуры Геноха-Шенлейна: роль раннего начала и терапевтического мониторинга лекарственных средств. Педиатр Нефрол . 2017 25 ноября. [Medline].
Заболевание почек: улучшение глобальных результатов (KDIGO) Рабочая группа по гломерулонефриту. KDIGO Руководство по клинической практике гломерулонефрита. Почки интер., Дополн. . 2012. 2: 139–274.
Ниауде П., Хабиб Р. Пульс-терапия метилпреднизолоном в лечении тяжелых форм пурпурного нефрита Шенлейна – Геноха. Pediatr. Нефрол . 1998. 12: 238–243.
Кавасаки Ю., Суяма К., Хашимото К. и др. Метилпреднизолон пульс плюс мизорибин у детей с пурпурным нефритом Геноха – Шенлейна. Clin. Ревматол . 2011. 30: 529–535.
Kawasaki Y, Suzuki J, Suzuki H.Эффективность пульс-терапии метилпреднизолоном и урокиназой в сочетании с циклофосфамидом или без него при тяжелом нефрите Геноха – Шенлейна: клиническое и гистопатологическое исследование. Нефрол. Набирать номер. Пересадка . 2004. 19: 858–864.
Кавасаки Ю., Сузуки Дж., Нозава Р., Сузуки С., Сузуки Х. Эффективность пульс-терапии метилпреднизолоном и урокиназой при тяжелом нефрите Геноха-Шенлейна. Педиатрия . 2003 апр. 111 (4, часть 1): 785-9. [Медлайн].
Дэвин Дж. К., Коппо Р.Пурпурный нефрит Геноха-Шенлейна у детей. Нат Рев Нефрол . 2014 10 октября (10): 563-73. [Медлайн].
Аугусто Дж. Ф., Сайег Дж., Делапьер Л., Кроу А., Толлис Ф., Кузен М. и др. Добавление плазмафереза к глюкокортикостероидам для лечения тяжелой пурпуры Геноха-Шенлейна у взрослых: серия случаев. Am J Kidney Dis . 2012 май. 59 (5): 663-9. [Медлайн].
Шеной М., Огнянович М.В., Култхард М.Г. Лечение тяжелого нефрита Геноха-Шенлейна и IgA только с помощью плазмафереза. Педиатр Нефрол . 2007 22 августа (8): 1167-71. [Медлайн].
Donghi D, Schanz U, Sahrbacher U, et al. Опасная для жизни или поражающая органы пурпура Геноха-Шонлейна: плазмаферез может спасти жизни и ограничить повреждение органов. Дерматология . 2009. 219 (2): 167-70. [Медлайн].
Murgu A, Mihaila D, Cozma L, Chiforeanu AM. Показания и ограничения гистопатологического исследования кожи пурпуры Геноха-Шенлейна у детей. Rom J Morphol Embryol . 2012. 53 (3 Suppl): 769-73. [Медлайн].
Канаан Н., Мурад Г., Тервет Э., Петерс П., Хурмант М., Ванрентергхем Ю. и др. Рецидив и потеря трансплантата после трансплантации почки по поводу нефрита хенох-шонлейновой пурпуры: многоцентровый анализ. Clin J Am Soc Nephrol . 2011 июл.6 (7): 1768-72. [Медлайн].
Рассмотрение подхода, поддерживающее лечение, фармакологическая терапия
Леунг АКС, Баранкин Б., Леонг К.Ф.Пурпура Геноха-Шенлейна у детей: обновленный обзор. Curr Pediatr Ред. . 2020 7 мая. [Medline].
Peeters V, De Raeve L. Волдыри при синдроме Геноха-Шенлейна: чаще, чем предполагалось. Eur J Педиатр . 2018 Апрель 177 (4): 475-476. [Медлайн].
Trapani S, Micheli A, Grisolia F, Resti M, Chiappini E, Falcini F и др. Геноховая пурпура Шонлейна в детстве: эпидемиологический и клинический анализ 150 случаев за 5-летний период и обзор литературы. Семин Артрит Rheum . 2005 Декабрь 35 (3): 143-53. [Медлайн].
Cheung KM, Mok F, Lam P, Chan KH. Панкреатит, связанный с пурпурой Шенлейна-Геноха. J Детский педиатр . 2001 июн. 37 (3): 311-3. [Медлайн].
Озен С., Писторио А., Юсан С.М. и др. Критерии EULAR / PRINTO / PRES для пурпуры Геноха-Шенлейна, узелкового полиартериита у детей, гранулематоза Вегенера в детстве и артериита Такаясу в детстве: Анкара, 2008 г.Часть II: Окончательные критерии классификации. Энн Рум Дис . 2010 май. 69 (5): 798-806. [Медлайн].
Риганте Д., Кастеллацци Л., Боско А., Эспозито С. Есть ли перекресток между инфекциями, генетикой и пурпурой Геноха-Шенлейна ?. Аутоиммунная Ред. . 2013 12 августа (10): 1016-21. [Медлайн].
Hočevar A, Rotar Z, Jurčić V, Pižem J, Čučnik S, Vizjak A, et al. IgA-васкулит у взрослых: выполнение критериев классификации EULAR / PRINTO / PRES у взрослых. Лечение артрита . 2016 г. 2. 18:58. [Медлайн]. [Полный текст].
Chen JY, Mao JH. Пурпурный нефрит Геноха-Шенлейна у детей: заболеваемость, патогенез и лечение. Мир J Педиатр . 2015 Февраль 11 (1): 29-34. [Медлайн].
Schönlein JL. Allgemeine und Specielle Pathologie und Therapie . 3-е изд. Херизау: 1837. Том 2: 48.
Генох EH. Uber eine eigentumliche Form von Purpura. Berl Klin Wochenschr . 1874. 11: 641-3.
Бланко Р., Мартинес-Табоада В.М., Родригес-Вальверде В., Гарсия-Фуэнтес М., Гонсалес-Гай Массачусетс. Пурпура Геноха-Шенлейна в зрелом и детском возрасте: два разных проявления одного и того же синдрома. Rheum артрита . 1997 Май. 40 (5): 859-64. [Медлайн].
Trapani S, Micheli A, Grisolia F, Resti M, Chiappini E, Falcini F и др. Геноховая пурпура Шонлейна в детстве: эпидемиологический и клинический анализ 150 случаев за 5-летний период и обзор литературы. Семин Артрит Rheum . 2005 Декабрь 35 (3): 143-53. [Медлайн].
Gardner-Medwin JM, Dolezalova P, Cummins C, Southwood TR. Заболеваемость пурпурой Шенлейна-Геноха, болезнью Кавасаки и редкими васкулитами у детей разного этнического происхождения. Ланцет . 2002 Октябрь 19, 360 (9341): 1197-202. [Медлайн].
González LM, Janniger CK, Schwartz RA. Детская пурпура Геноха-Шенлейна. Инт Дж Дерматол . 2009 ноя.48 (11): 1157-65. [Медлайн].
Lei WT, Tsai PL, Chu SH, Kao YH, Lin CY, Fang LC и др. Заболеваемость и факторы риска рецидива пурпуры Геноха-Шенлейна у детей из 16-летней общенациональной базы данных. Pediatr Rheumatol Online J . 2018 16 апреля. 16 (1): 25. [Медлайн]. [Полный текст].
Nielsen HE. Эпидемиология пурпуры Шенлейн-Геноха. Acta Paediatr Scand . 1998. 77: 125-131.
Стюарт М., Сэвидж Дж. М., Белл Б., МакКорд Б.Долгосрочный почечный прогноз пурпуры Геноха-Шенлейна в не выбранной популяции детского возраста. Eur J Педиатр . 1988. 147: 113-115.
Йошикава Н., Ито Х, Йошия К., Накахара С., Йошиара С., Хасегава О. и др. Нефрит Геноха-Шенлейна и нефропатия IgA у детей: сравнение клинического течения. Клин Нефрол . 1987. 27: 233-237.
Коунахан Р., Винтерборн М.Х., Уайт Р.Х., Хитон Дж. М., Мидоу С.Р., Блюетт Н.Х. и др.Прогноз нефрита Геноха-Шенлейна у детей. Br Med J . 1977. 2: 11-14.
Банчман Т.Е., Мауэр С.М., Сибли РК, Вернье Р.Л. Анафилактоидная пурпура: характеристика 16 пациентов с прогрессированием почечной недостаточности. Педиатр Нефрол . 1988. 2: 393-397.
Saulsbury FT. Эпидемиология пурпуры Геноха-Шенлейна. Клив Клин Дж. Мед. . 2002. 69: 87-89.
Kerr MA. Структура и функция человеческого IgA. Biochem J . 1990 Октябрь 15. 271 (2): 285-96. [Медлайн]. [Полный текст].
Кирилюк К., Молдовяну З., Сандерс Дж. Т., Эйсон ТМ, Сузуки Х., Джулиан Б.А. и др. Аберрантное гликозилирование IgA1 наследуется как при детской IgA-нефропатии, так и при пурпурном нефрите Геноха-Шенлейна. Почки Инт . 2011 Июль 80 (1): 79-87. [Медлайн]. [Полный текст].
Davin JC, Coppo R. Пурпурный нефрит Геноха-Шенлейна у детей. Нат Рев Нефрол .2014 10 октября (10): 563-73. [Медлайн].
Hitoshi S, Run F, Zhixin Z, Rhubell B, Stacy H, Bruce AJ и др. Аберрантно гликозилированный IgA1 у пациентов с IgA-нефропатией распознается антителами IgG с ограниченной гетерогенностью. Дж. Клин Инвест . 2009. 119: 1668–1677.
Smith, A.C., Molyneux, K., Feehally, J. & Barratt, et al. О-гликозилирование сывороточных антител IgA1 против слизистых и системных антигенов при нефропатии IgA. J. Am. Soc. Нефрол . 2006. 17: 3520–3528.
Аллен А.С., Уиллис Ф.Р., Битти Т.Дж. и Фихалли и др. Аномальное гликозилирование IgA при пурпуре Геноха – Шенлейна ограничено пациентами с клиническим нефритом. Нефрол. Набирать номер. Пересадка . 1998. 13: 930-934.
Gershoni-Baruch R, Broza Y, Brik R. Распространенность и значение мутаций в гене семейной средиземноморской лихорадки в пурпуре Геноха-Шенлейна. Дж. Педиатр . 2003 ноябрь 143 (5): 658-61. [Медлайн].
Peru H, Soylemezoglu O, Gonen S, Cetinyurek A, Bakkalolu SA, Buyan N, et al. Ассоциации HLA класса 1 при пурпуре Шонлейн Геноха: повышенная и пониженная частота. Clin Rheumatol . 2008 27 января (1): 5-10. [Медлайн].
Aliyazicioglu Y, Ozkaya O, Yakut H, et al. Уровни лептина при пурпуре Шенлейна-Геноха. Clin Rheumatol . 2007 марта, 26 (3): 371-5.[Медлайн].
Йилмаз Д., Каваклы К., Озкаин Н. Повышенные маркеры гиперкоагуляции у детей с Генох-Шонлейнпурпурой. Педиатр Hematol Oncol . 2005 янв-фев. 22 (1): 41-8. [Медлайн].
Gedalia A. Henoch-Schönlein purpura. Curr Rheumatol Rep . 2004 июн. 6 (3): 195-202. [Медлайн].
Pillebout E, Thervet E, Hill G, Alberti C, Vanhille P, Nochy D. Пурпура Геноха-Шенляйна у взрослых: исход и прогностические факторы. Дж. Ам Соц Нефрол . 2002 май. 13 (5): 1271-8. [Медлайн].
Koskimies, O., Mir, S., Rapola, J. & Vilska, et al. Нефрит Геноха – Шенлейна: долгосрочный прогноз для невыбранных пациентов. Arch. Междунар. Мед . 1981. 56: 482-484.
Богданович Р. Пурпурный нефрит Геноха-Шенлейна у детей: факторы риска, профилактика и лечение. Acta Paediatr . 2009 декабрь 98 (12): 1882-9. [Медлайн].
Дэвин, Дж.C., Ten Berge, I. J. и Weening, J. J. В чем разница между нефропатией IgA и пурпурным нефритом Геноха – Шенлейна ?. Почки Инт . 2001. 59: 823-834.
Леви М. Семейные случаи болезни Бергера и анафилактоидной пурпуры. Почки Инт . 2001 Октябрь 60 (4): 1611-2. [Медлайн].
Coppo R, Basolo B, Piccoli G и др. Иммунные комплексы IgA1 и IgA2 при первичной нефропатии IgA и нефрите Геноха-Шонлейна. Клин Экспер Иммунол . 1984 Сентябрь 57 (3): 583-90. [Медлайн].
Davin JC, Malaise M, Foidart J, Mahieu P. Анти-альфа-галактозильные антитела и иммунные комплексы у детей с пурпурой Геноха-Шонлейна или нефропатией IgA. Почки Инт . 1987 май. 31 (5): 1132-9. [Медлайн].
Jennette JC, Wieslander J, Tuttle R, Falk RJ. Агрегаты сывороточного IgA-фибронектина у пациентов с IgA-нефропатией и пурпурой Геноха-Шонлейна: диагностическая ценность и патогенные последствия.Совместная сеть по гломерулярным заболеваниям. Am J Kidney Dis . 1991, 18 октября (4): 466-71. [Медлайн].
Надер Н.С., Мацумото Дж. М., Лтеиф А. Кистозные изменения яичников у девочки препубертатного возраста с пурпурой Шенлейна-Геноха. Дж. Педиатр Метаб эндокринола . 2010 май. 23 (5): 517-9. [Медлайн].
Кальво-Рио V, Лорисера Дж., Мартин Л., Ортис-Санхуан Ф., Альварес Л., Гонсалес-Вела М.С. и др. Пурпурный нефрит Геноха-Шенлейна и IgA-нефропатия: сравнительное клиническое исследование. Clin Exp Rheumatol . 2013 янв-фев. 31 (1 приложение 75): S45-51. [Медлайн].
Чжоу JH, Хуан AX, Лю TL. [Клинико-патологическое исследование, сравнивающее нефрит пурпуры Геноха-Шонлейна с нефропатией IgA у детей]. Чжунхуа Эр Кэ За Чжи . 2003 ноябрь 41 (11): 808-12. [Медлайн].
Риганте Д., Кастеллацци Л., Боско А., Эспозито С. Есть ли перекресток между инфекциями, генетикой и пурпурой Геноха-Шенлейна ?. Аутоиммунная Ред. .2013 12 августа (10): 1016-21. [Медлайн].
Hernando-Harder AC, Booken N, Goerdt S, Singer MV, Harder H. Инфекция Helicobacter pylori и дерматологические заболевания. Eur J Dermatol . 2009 Июнь [Medline].
Hoshino C. Пурпура Шенлейна-Геноха у взрослых, связанная с инфекцией Helicobacter pylori. Медицинский работник . 2009 Май. 10: 847-51. [Медлайн].
Mytinger JR, Patterson JW, Thibault ES, Webb J, Saulsbury FT.Пурпура Геноха-Шенлейна, связанная с инфекцией Helicobacter pylori у ребенка. Педиатр дерматол . 2008 ноябрь-декабрь. 6: 630-2. [Медлайн].
Xiong LJ, Tong Y, Wang ZL, Mao M. Связана ли инфекция Helicobacter pylori с пурпурой Геноха-Шонлейна у китайских детей? метаанализ. Мир J Педиатр . 2012 Ноябрь 8: 301-8. [Медлайн].
Актас Б., Топчуоглу П., Курт О.К., Энсари А., Демирер Т. Тяжелая пурпура генох-шонлеин, вызванная цитарабином. Энн Фармакотер . 2009 апр. 4: 792-3. [Медлайн].
Uppal SS, Hussain MA, Al-Raqum HA, Nampoory MR, Al-Saeid K, Al-Assousi A, et al. Пурпура Геноха-Шенлейна у взрослых по сравнению с детьми / подростками: сравнительное исследование. Clin Exp Rheumatol . 2006 март-апрель. 24 (2 Дополнение 41): S26-30. [Медлайн].
Чанг В.Л., Ян Ю.Х., Ван ЛК, Линь Ю.Т., Чианг Б.Л. Почечные проявления при пурпуре Шенлейна-Геноха: 10-летнее клиническое исследование. Педиатр Нефрол . 2005 20 сентября (9): 1269-72. [Медлайн].
Almeida JLJ, Campos LMA, Paim LB. Поражение почек при пурпуре Шенлейна-Геноха: многофакторный анализ исходных прогностических факторов. Педиатр . 2007. 83: 259-266.
Mohey H, Laurent B, Mariat C, Berthoux F. Подтверждение абсолютного почечного риска диализа / смерти у взрослых с нефропатией IgA, вторичной по отношению к пурпуре Геноха-Шонлейна: моноцентрическое когортное исследование. BMC Нефрология . 2013. 14: 169.
Haugeberg G, Bie R, Bendvold A, et al. Первичный васкулит в норвежской общественной больнице: ретроспективное исследование. Clin Rheumatol . 1998. 17 (5): 364-8. [Медлайн].
Базина М, Глава-Дурдов М, Скуканец-Споляр М и др. Эпидемиология почечной болезни у детей в регионе Южной Хорватии: 10-летний обзор региональных баз данных по биопсии почек. Медицинский Научный Монит .2007 27 марта, 13 (4): CR172-176. [Медлайн].
Нонг Б.Р., Хуанг Ю.Ф., Чуанг С.М., Лю С.К., Се К.С. Пятнадцатилетний опыт лечения детей с пурпурой Шенлейна-Геноха на юге Тайваня, 1991-2005 гг. J Microbiol Immunol Infect . 2007 августа 40 (4): 371-6. [Медлайн].
Suehiro RM, Soares BS, Eisencraft AP, Campos LM, Silva CA. Острый геморрагический отек детского возраста. Тюрк Дж. Педиатр . 2007 апрель-июнь. 49 (2): 189-92. [Медлайн].
Chen O, Zhu XB, Ren P, Wang YB, Sun RP, Wei DE.Генох Schonlein Purpura у детей: клинический анализ 120 случаев. Afr Health Sci . 2013 марта 13 (1): 94-9. [Медлайн]. [Полный текст].
Al Sufyani MA. Острый геморрагический отек младенчества: необычное рубцевание и обзор литературы на английском языке. Инт Дж Дерматол . 2009 июн. 6: 617-22. [Медлайн].
Ghrahani R, Ledika MA, Sapartini G, Setiabudiawan B. Возраст начала как фактор риска поражения почек при пурпуре Геноха-Шенлейна. Asia Pac Allergy . 2014 января, 4 (1): 42-7. [Медлайн]. [Полный текст].
Hennies I, Gimpel C, Gellermann J, et al. Представление педиатрического нефрита пурпуры Геноха-Шенлейна изменяется с возрастом, а гистология почек зависит от времени проведения биопсии. Педиатр Нефрол . 2017 Октябрь 5. [Medline].
Pabunruang W., Treepongkaruna S, Tangnararatchakit K, et al. Пурпура Геноха-Шонлейна: клинические проявления и отдаленные результаты у тайских детей. J Med Assoc Thai . 2002 ноябрь 85 Приложение 4: S1213-8. [Медлайн].
Lin SJ, Huang JL. Пурпура Геноха-Шенлейна у детей и взрослых в Китае. Asian Pac J Allergy Immunol . 1998 16 марта (1): 21-5. [Медлайн].
Анил М., Аксу Н., Кара О.Д. и др. Пурпура Геноха-Шонлейна у детей из Западной Турции: ретроспективный анализ 430 случаев. Тюрк Дж Педиат . 51. 2009: 429-36. [Медлайн].
Chen YH, Lin TY, Chen CJ, Chen LK, Jan RH.Семейные случаи пурпуры Геноха-Шенлейна у тайваньских аборигенов. Педиатр Неонатол . 2012 Октябрь 53: 320-4. [Медлайн].
Calvo-Rio V, Hernandez JL, Ortiz-Sanjuan F, et al. Рецидивы у пациентов с пурпурой Шенлейна-Геноха: анализ 417 пациентов из одного центра. Медицина (Балтимор) . 2016 июл.95 (28): e4217. [Медлайн]. [Полный текст].
Нарчи Х. Риск долгосрочной почечной недостаточности и продолжительность наблюдения, рекомендованная для лечения пурпуры Геноха-Шонлейна с нормальными или минимальными результатами мочеиспускания: систематический обзор. Арка Дис Детский . 2005 сентябрь 90 (9): 916-20. [Медлайн]. [Полный текст].
Маккарти HJ, Тизард EJ. Клиническая практика: Диагностика и лечение пурпуры Геноха-Шенлейна. Eur J Педиатр . 2010 июн. 169 (6): 643-50. [Медлайн].
Thrash B, Patel M, Shah KR, Boland CR, Menter A. Кожные проявления желудочно-кишечных заболеваний: часть II. J Am Acad Dermatol . 2013 февраль 68 (2): 211.e1-33; викторина 244-6. [Медлайн].
Чан К. Х., Тан Вайоминг, Ло К. Буллезные поражения при пурпуре Шенлейна-Геноха. Педиатр дерматол . 2007 май-июнь. 24 (3): 325-6. [Медлайн].
Prathiba Rajalakshmi P, Srinivasan K. Желудочно-кишечные проявления пурпуры Геноха-Шонлейна: отчет о двух случаях. Мир J Радиол . 2015 28 марта. 7 (3): 66-9. [Медлайн]. [Полный текст].
Kim CJ, Chung HY, Kim SY, et al. Острый аппендицит при пурпуре Шенлейна-Геноха: клинический случай. J Корейская медицина . 2005 20 октября (5): 899-900. [Медлайн].
Биличи С., Акгун С., Мелек М. и др. Острый аппендицит у двоих детей с пурпурой Шенлейна-Геноха. Paediatr Int Child Health . 2012. 32 (4): 244-5. [Медлайн].
Ha TS, Lee JS. Поражение мошонки при пурпуре Шенлейна-Геноха в детстве. Acta Paediatr . 2007 Апрель 96 (4): 552-5. [Медлайн].
Озкая О., Бек К., Алаца Н. и др.Церебральный васкулит у ребенка с пурпурой Шенлейна-Геноха и семейной средиземноморской лихорадкой. Clin Rheumatol . 2007 26 октября (10): 1729-32. [Медлайн].
Helbling R, Lava SA, Simonetti GD, Camozzi P, Bianchetti MG, Milani GP. Желчный пузырь и поджелудочная железа в пурпуре Шенлейна-Геноха: обзор литературы. J Педиатр Гастроэнтерол Нутр . 2016 Март 62 (3): 457-61. [Медлайн]. [Полный текст].
Takeuchi S, Soma Y, Kawakami T.IgM в пораженной коже взрослых с пурпурой Шенлейна-Геноха является признаком поражения почек. J Am Acad Dermatol . 2010 декабрь 63 (6): 1026-9. [Медлайн].
Dhanjal S, Saso A, Eleftheriou D, Laurent S. Некротические кожные васкулитные поражения кожи: случай атипичной пурпуры Геноха-Шенлейна у ребенка с гетерозиготностью по фактору V Лейден. BMJ Case Rep . 2017 22 мая 2017: [Medline]. [Полный текст].
ALLEN DM, DIAMOND LK, HOWELL DA.Анафилактоидная пурпура у детей (синдром Шенлейна-Геноха): обзор с последующим наблюдением за почечными осложнениями. AMA J Dis Детский . 1960 июнь 99: 833-54. [Медлайн].
Прайс Д., Амир Дж., Нусинович М. Рецидивирующая пурпура Геноха-Шенлейна у детей. Дж. Клин Ревматол . 2007 13 февраля (1): 25-8. [Медлайн].
Szeto CC, Choi PC, To KF, et al. Степень острого и хронического поражения почек при пурпуре Шенлейна-Геноха. Мод Патол . 2001 июл.14 (7): 635-40. [Медлайн].
Jauhola O, Ronkainen J, Koskimies O, Ala-Houhala M, Arikoski P, Holtta T, et al. Почечные проявления пурпуры Шенлейна-Геноха в 6-месячном проспективном исследовании с участием 223 детей. Арка Дис Детский . 2010 ноябрь 95 (11): 877-82. [Медлайн].
Макай Б., Туркилмаз З., Думан М., Унсал Э. Средний объем тромбоцитов при пурпуре Шенлейна-Геноха: связь с желудочно-кишечным кровотечением. Clin Rheumatol . 2009 28 октября (10): 1225-8. [Медлайн].
Soyer T, Egritas O, Atmaca E, Akman H, Ozturk H, Tezic T. Острый панкреатит: редкий характерный признак пурпуры Шонлейн Геноха. J Детский педиатр . 2008 Март 3: 152-3. [Медлайн].
Zhang Q, Guo Q, Gui M, Ren Z, Hu B, Lu L, et al. Пурпура Геноха-Шенлейна при остром панкреатите: анализ 13 случаев. BMC Педиатр . 2018 11 мая.18 (1): 159. [Медлайн]. [Полный текст].
Cho CS, Min JK, Park SH, Yang HI, Lee SH, Choi YJ, et al. Энтеропатия с потерей белка, связанная с пурпурой Шенлейна-Геноха у пациента с ревматоидным артритом. Scand J Rheumatol . 1996. 25 (5): 334-6. [Медлайн].
Tudorache E, Azema C, Hogan J, Wannous H, Aoun B, Decramer S и др. Даже в легких случаях педиатрического нефрита пурпуры Геноха-Шенлейна наблюдается значительная долговременная протеинурия. Acta Paediatr . 2015 Август 104 (8): 843-8. [Медлайн].
Ли Й.Х., Ким И.Б., Ку Дж.В., Чанг Дж.Й. Пурпура Геноха-Шонлейна у детей, госпитализированных в третичную больницу в 2004-2015 гг. В Корее: эпидемиология и клиническое ведение. Гастроэнтерол Педиатр Hepatol Nutr . 2016 Сентябрь 19 (3): 175-185. [Медлайн]. [Полный текст].
Чанг В.Л., Ян Ю.Х., Лин Ю.Т., Чанг Б.Л. Желудочно-кишечные проявления при пурпуре Шенлейна-Геноха: обзор 261 пациента. Acta Paediatr . 2004 ноябрь 93 (11): 1427-31. [Медлайн].
Allen AC, Willis FR, Beattie TJ, Feehally J. Аномальное гликозилирование IgA при пурпуре Геноха-Шенлейна, ограниченное пациентами с клиническим нефритом. Циферблатный трансплантат Нефрола . 1998 г., 13 (4): 930-4. [Медлайн].
Лау К.К., Вятт Р.Дж., Молдовяну З., Томана М., Джулиан Б.А., Хогг Р.Дж. и др. Сывороточные уровни галактозодефицитного IgA у детей с IgA-нефропатией и пурпурой Геноха-Шенлейна. Педиатр Нефрол . 2007 декабря 22 (12): 2067-72. [Медлайн].
Коппо Р., Андрулли С., Аморе А. и др. Предикторы исхода нефрита Геноха-Шонлейна у детей и взрослых. Am J Kidney Dis . 2006 июн. 47 (6): 993-1003. [Медлайн].
Матайоши Т., Оми Т., Сакаи Н., Кавана С. Клиническое значение активности фактора свертывания крови XIII при пурпуре Геноха-Шенлейна у взрослых. J Nippon Med Sch . 2013. 80 (4): 268-78.[Медлайн].
Prenzel F, Pfaffle R, Thiele F, Schuster V. Снижение активности фактора XIII во время тяжелой пурпуры Геноха-Шенлейна — играет ли это роль ?. Клин Падиатр . 2006 май-июнь. 218 (3): 174-6. [Медлайн].
Шин Джи, Ли Дж. Может ли измерение уровня фактора XIII выявить васкулитный процесс пурпуры Геноха-Шонлейна без кожной сыпи. Acta Paediatr . 2008 Апрель 4: 395. [Медлайн].
Nchimi A, Khamis J, Paquot I, Bury F, Magotteaux P.Значимость аномалий стенки кишечника при УЗИ при пурпуре Шенлейна-Геноха. J Педиатр Гастроэнтерол Нутр . 2008 Январь 46 (1): 48-53. [Медлайн].
Fidan K, Kandur Y, Ucar M, Gucuyener K, Soylemezoglu O. Синдром задней обратимой энцефалопатии при пурпуре Геноха-Шонлейна и гемолитико-уремический синдром. J Clin Med Res . 2016 июл.8 (7): 544-7. [Медлайн]. [Полный текст].
О’Брайен В.М., О’Коннор К.П., Хоран Дж.Дж., Эггли Д.Ф., Гиббонс М.Д.Острый отек мошонки при синдроме Геноха-Шонлейна: оценка с помощью сканирования яичек. Урология . 1993, апрель, 41 (4): 366-8. [Медлайн].
Chartapisak W, Opastiraku S, Willis NS, Craig JC, Hodson EM. Профилактика и лечение почечной недостаточности при пурпуре Шенлейна-Геноха: систематический обзор. Арка Дис Детский . 2009 Февраль 94 (2): 132-7. [Медлайн].
Saulsbury FT. Клинические данные: пурпура Геноха-Шенлейна. Ланцет .2007 24 марта. 369 (9566): 976-8. [Медлайн].
Huber AM, King J, McLaine P, Klassen T., Pothos M. Рандомизированное плацебо-контролируемое исследование преднизона при ранней пурпуре Шенлейн Геноха [ISRCTN85109383]. BMC Med . 2004 г. 2. 2: 7. [Медлайн]. [Полный текст].
Chartapisak W, Opastirakul S, Hodson EM, Willis NS, Craig JC. Вмешательства для профилактики и лечения заболеваний почек при пурпуре Шенлейна-Геноха (HSP). Кокрановская база данных Syst Rev .2009. Чартаписак В., Опастиракул С., Ходсон Э.М., Уиллис Н.С., Крейг Дж. С.: CD005128. [Медлайн].
Ronkainen J, Koskimies O, Ala-Houhala M, Antikainen M, Merenmies J, Rajantie J, et al. Ранняя терапия преднизоном при пурпуре Геноха-Шенлейна: рандомизированное двойное слепое плацебо-контролируемое исследование. Дж. Педиатр . 2006 Август 149 (2): 241-7. [Медлайн].
Bowman P, Quinn M. Вопрос 1: Следует ли использовать стероиды для лечения боли в животе, вызванной пурпурой Шенлейна-Геноха ?. Арка Дис Детский . 2012 ноябрь 97 (11): 999-1000. [Медлайн].
Faedda R, Pirisi M, Satta A и др. Регресс болезни Геноха-Шенлейна при интенсивном иммуносупрессивном лечении. Clin Pharmacol Ther . 1996 Ноябрь 60 (5): 576-81. [Медлайн].
Оцука Т. Успешная пероральная терапия циклоспорином при нефропатии пурпуры Геноха-Шонлейна. Дж Дерматол . 2009 Май. 36 (5): 314-6. [Медлайн].
[Рекомендации] Ансти А.В., Вакелин С., Рейнольдс, штат Нью-Джерси.Рекомендации по назначению азатиоприна в дерматологии. Br J Дерматол . 2004 Декабрь 151 (6): 1123-32. [Медлайн]. [Полный текст].
Заффанелло М., Бругнара М., Франчини М. Терапия для детей с нефритом хенох-шонлейновой пурпуры: систематический обзор. Научный журнал мира . 2007. 7: 20-30. [Медлайн].
Jauhola O, Ronkainen J, Autio-Harmainen H, Koskimies O, Ala-Houhala M, Arikoski P, et al. Циклоспорин A vs.метилпреднизолон при нефрите Геноха-Шенлейна: рандомизированное исследование. Педиатр Нефрол . Декабрь 2011. 26: 2159-66. Ошибка в: Pediatr Nephrol. 2011 декабрь; 26 (12): 2263-4. [Медлайн].
Флинн Д.Т., Смойер В.Е., Банчман Т.Е., Кершоу Д.Б., Седман А.Б. Лечение гломерулонефрита Геноха-Шенлейн-пурпуры у детей высокими дозами кортикостероидов в сочетании с пероральным циклофосфамидом. Ам Дж. Нефрол . 2001 март-апрель. 21 (2): 128-33. [Медлайн].
Fagbemi AA, Torrente F, Hilson AJ, Thomson MA, Heuschkel RB, Murch SH.Массивное желудочно-кишечное кровотечение при изолированной кишечной пурпуре Шенлейна-Геноха с ответом на внутривенное вливание иммуноглобулина. Eur J Педиатр . 2007 сентябрь 166 (9): 915-9. [Медлайн].
De Maddi F, Dinardo R, Buonocore MC, Dinardo M, Bartolomei B, Rigante D. Внутривенный иммуноглобулин при пурпуре Геноха-Шенлейна, осложненной кровоизлиянием в мозг. Ревматол Инт . 2012 25 июля. [Medline].
Икбал Х., Эванс А.Дапсоновая терапия пурпуры Шенлейна-Геноха: серия клинических случаев. Арка Дис Детский . 2005 сентябрь 90 (9): 985-6. [Медлайн].
Donnithorne KJ, Atkinson TP, Hinze CH, et al. Терапия ритуксимабом при тяжелой рефрактерной хронической пурпуре Шенлейна-Геноха. Дж. Педиатр . 155.2009: 136-9. [Медлайн].
Никибахш А.А., Махмудзаде Х., Карамияр М. и др. Лечение осложненной хенох-шонлейновой пурпуры микофенолятмофетилом: ретроспективный отчет о серии случаев. Инт Дж. Ревматол . Июнь 2010 г. [Medline].
Hackl A, Becker JU, Körner LM, Ehren R, Habbig S, Nüsken E, et al. Микофенолят мофетил после лечения глюкокортикоидами при нефрите пурпуры Геноха-Шенлейна: роль раннего начала и терапевтического мониторинга лекарственных средств. Педиатр Нефрол . 2017 25 ноября. [Medline].
Заболевание почек: улучшение глобальных результатов (KDIGO) Рабочая группа по гломерулонефриту. KDIGO Руководство по клинической практике гломерулонефрита. Почки интер., Дополн. . 2012. 2: 139–274.
Ниауде П., Хабиб Р. Пульс-терапия метилпреднизолоном в лечении тяжелых форм пурпурного нефрита Шенлейна – Геноха. Pediatr. Нефрол . 1998. 12: 238–243.
Кавасаки Ю., Суяма К., Хашимото К. и др. Метилпреднизолон пульс плюс мизорибин у детей с пурпурным нефритом Геноха – Шенлейна. Clin. Ревматол . 2011. 30: 529–535.
Kawasaki Y, Suzuki J, Suzuki H.Эффективность пульс-терапии метилпреднизолоном и урокиназой в сочетании с циклофосфамидом или без него при тяжелом нефрите Геноха – Шенлейна: клиническое и гистопатологическое исследование. Нефрол. Набирать номер. Пересадка . 2004. 19: 858–864.
Кавасаки Ю., Сузуки Дж., Нозава Р., Сузуки С., Сузуки Х. Эффективность пульс-терапии метилпреднизолоном и урокиназой при тяжелом нефрите Геноха-Шенлейна. Педиатрия . 2003 апр. 111 (4, часть 1): 785-9. [Медлайн].
Дэвин Дж. К., Коппо Р.Пурпурный нефрит Геноха-Шенлейна у детей. Нат Рев Нефрол . 2014 10 октября (10): 563-73. [Медлайн].
Аугусто Дж. Ф., Сайег Дж., Делапьер Л., Кроу А., Толлис Ф., Кузен М. и др. Добавление плазмафереза к глюкокортикостероидам для лечения тяжелой пурпуры Геноха-Шенлейна у взрослых: серия случаев. Am J Kidney Dis . 2012 май. 59 (5): 663-9. [Медлайн].
Шеной М., Огнянович М.В., Култхард М.Г. Лечение тяжелого нефрита Геноха-Шенлейна и IgA только с помощью плазмафереза. Педиатр Нефрол . 2007 22 августа (8): 1167-71. [Медлайн].
Donghi D, Schanz U, Sahrbacher U, et al. Опасная для жизни или поражающая органы пурпура Геноха-Шонлейна: плазмаферез может спасти жизни и ограничить повреждение органов. Дерматология . 2009. 219 (2): 167-70. [Медлайн].
Murgu A, Mihaila D, Cozma L, Chiforeanu AM. Показания и ограничения гистопатологического исследования кожи пурпуры Геноха-Шенлейна у детей. Rom J Morphol Embryol . 2012. 53 (3 Suppl): 769-73. [Медлайн].
Канаан Н., Мурад Г., Тервет Э., Петерс П., Хурмант М., Ванрентергхем Ю. и др. Рецидив и потеря трансплантата после трансплантации почки по поводу нефрита хенох-шонлейновой пурпуры: многоцентровый анализ. Clin J Am Soc Nephrol . 2011 июл.6 (7): 1768-72. [Медлайн].
Генох-Шенляйн Пурпура: Обзор литературы | HTML
Henoch-Schönlein Purpura: A Literature Review
Лив Элин Хетланд 1 , Кьёрсти Соренсен Сусруд 1 , Ким Хейн Линдаль 2 и Анетт Бигум 3
1 Факультет медицинских наук, Университет Южной Дании, 2 Отделение патологии, Университетская больница Оденсе и 3 Центр дерматологии и аллергии, Университетская больница Оденсе, Оденсе, Дания
Хенох- Пурпура Шенлейна является наиболее распространенным васкулитом у детей, но также может поражать и взрослых.В данной статье представлен обзор литературы, опубликованной с 2011 г., по достижениям в диагностике, клинических проявлениях, патофизиологии и лечении пурпуры Геноха-Шенлейна. Считается, что клинические проявления возникают из-за отложений IgA в стенках кровеносных сосудов пораженных органов, в основном кожи, желудочно-кишечного тракта, суставов и почек. Кортикостероиды могут быть эффективными для быстрого разрешения почечных проявлений и лечения боли в суставах и животе, но они не доказали свою эффективность при лечении органных проявлений и осложнений, таких как гломерулонефрит, инфаркт кишечника или инвагинация.Микофенолятмофетил или циклоспорин А могут быть лучшими вариантами лечения в случае поражения почек. Другие иммуносупрессивные и иммуномодулирующие препараты, такие как ритуксимаб и дапсон, являются многообещающими, но для подтверждения этих результатов необходимы более масштабные исследования. У мужчин старшего возраста с диагнозом пурпура Шенлейна-Геноха следует рассмотреть возможность проведения скрининга на рак.
Ключевые слова: пурпура Геноха-Шенлейна; васкулит; иммуноглобулин А; кортикостероиды.
Принята к печати 22 июня 2017 г .; Epub перед печатью 27 июня 2017 г.
Acta Derm Venereol 2017; 97: хх – хх.
Corr: Liv Eline Hetland, факультет медицинских наук, Университет Южной Дании, Henriettevej 36, DK-5000 Odense, Дания. E-mail: [email protected]
Пурпура Геноха-Шенлейна (HSP) — наиболее распространенный детский васкулит, поражающий 10–20 детей на 100 000 в год. Более 90% пациентов моложе 10 лет, средний возраст — 6 лет (1, 2). HSP — лейкоцитокластический васкулит с поражением мелких сосудов (3). Его клинические проявления включают кожную пальпируемую пурпуру, боль в суставах, поражение почек, колики в животе и желудочно-кишечное кровотечение.Большинство случаев HSP происходит осенью и зимой. Предлагаемые триггеры включают инфекции верхних дыхательных путей, лекарства, вакцинацию и злокачественные новообразования (4, 5). Патофизиология HSP еще полностью не изучена. HSP, как правило, самоограничивается и безвреден, но сопутствующий нефрит может вызвать серьезные осложнения. Доля пациентов с поражением почек в литературе колеблется от 20% до 80% (6). Предполагаемая частота нефротического или нефритического синдрома составляет ~ 7% от всех случаев HSP, и у 1% пациентов развивается терминальная стадия почечной недостаточности (7, 8).HSP нефрит (HSPN) обычно возникает в течение 1-2 месяцев после начала HSP.
Диагноз HSP ставится на основе критериев. Европейская лига против ревматизма (EULAR), Международная организация исследований детской ревматологии (PRINTO) и Европейское общество детской ревматологии (PRES) опубликовали в 2010 году пересмотренный набор критериев с высокой чувствительностью и специфичностью (9).
Тяжесть и поражение органов требуют лечения. В целом лечение HSP без поражения почек симптоматическое.HSPN обычно лечат кортикостероидами или другими иммунодепрессивными и модулирующими препаратами. Существующие исследования не позволяют сделать вывод о предпочтительном препарате.
Был проведен систематический поиск литературы в базах данных PubMed и Embase. Термин MeSH в базе данных PubMed был «Henoch Schönlein purpura», ограниченный заголовком, для статей, опубликованных в период с 2011 по 2016 годы. Этот поиск дал 508 статей. В базе данных Embase ключевыми словами были «henoch», «henoch schönlein purpura», «purpura» и «schönlein».Применяются те же ограничения. В результате поиска было найдено 1503 статьи. Для дальнейшего чтения было выбрано 300 статей. Ссылки в статьях, отобранных для этого обзора, были исследованы дополнительно.
Диагноз HSP основывается на клинических критериях. Пересмотренные критерии, разработанные EULAR / PRINTO / PRES, были опубликованы в 2010 году и являются золотым стандартом диагностики HSP (, таблица I, ). Чувствительность 100% и специфичность 87% при применении у детей (9). Одно исследование рассмотрело эти критерии для оценки применимости к взрослым и обнаружило диагностическую чувствительность 99.2% и специфичность 86%, что подтверждает его использование для всех пациентов с HSP (10). В настоящее время нет конкретных биомаркеров, полезных для диагностики HSP. Некоторые биомаркеры могут указывать на активность и прогноз заболевания, но ни один из них не оказался клинически полезным (11–13).
Таблица I. Диагностические критерии пурпуры Геноха-Шенлейна (HSP), разработанные EULAR / PRINTO / PRES
Биопсия кожи является золотым стандартом для диагностики любого кожного васкулита. Сосудистые отложения с преобладанием IgA характерны для HSP, но недостаточны для диагностики HSP, поскольку эти отложения могут быть обнаружены при других васкулитных синдромах, узловатой эритеме и состояниях, связанных с венозным застоем (14).
Гистологические особенности HSP, поражающего кожу, аналогичны лейкоцитокластическому васкулиту, поражающему преимущественно мелкие поверхностные сосуды. Стенки сосудов инфильтрированы нейтрофильными гранулоцитами, которые частично дегенерируют и образуют ядерную пыль (лейкоцитоклазия), расположенную среди экстравазированных эритроцитов (пурпура) в окружающей дерме. Стенки сосудов утолщены и могут некротизироваться из-за экссудации нейтрофилов и различного количества фибрина. При прямой иммунофлуоресценции IgA и, в конечном итоге, комплемент C3 можно увидеть отложенными в стенках сосудов ( рис.1 ). Процесс динамический, и не все эти особенности можно увидеть на одной биопсии. Положительная гистология является одним из необязательных критериев диагностических критериев, разработанных EULAR / PRINTO / PRES (9). Некоторые авторы утверждают, что биопсия кожи не показана, если не соблюдаются диагностические критерии, основанные на клинической картине, или если она атипична или неполна (15-17). Резюме, включенное в ежегодное собрание Американского колледжа ревматологов / Ассоциации специалистов в области здравоохранения (ACR / ARHP) в 2016 году, описывает лейкоцитокластический васкулит у 205 из 216 (92%) взрослых пациентов с HSP (18).Прямая иммунофлуоресценция выявила отложение IgA в кожных кровеносных сосудах у 174/216 (81%) пациентов. В одном исследовании анализировались пациенты с диагнозом HSP и сопутствующим гистологическим диагнозом кожного лейкоцитокластического васкулита. Они обнаружили положительный IgA, связанный с HSP, с чувствительностью 81% и специфичностью 83% (19).
Рис. 1. (A) Пункционная биопсия кожи показывает нейтрофилы, сосредоточенные вокруг и в поверхностных стенках сосудов. Имеются экстравагированные эритроциты, лейкоцитоклаз и очаговая экссудация фибрина (окраска гематоксилин-эозином x 150).(B) Положительная иммунофлуоресценция IgA (x 200) у пациента с васкулитом Геноха-Шенлейна.
Классическая тетрада HSP включает пальпируемую пурпуру, боль в суставах, желудочно-кишечные заболевания и поражение почек ( рис. 2 ). Эти клинические проявления могут развиваться в течение нескольких дней или недель. Порядок изложения может отличаться. Первоначальное проявление обычно проявляется пурпурой и болью в суставах (20). При обследовании 150 детей с HSP у всех пациентов была пальпируемая пурпура (21).У 74% пациентов было поражение суставов. Поражение почек и желудочно-кишечного тракта наблюдалось у 54% и 51% пациентов соответственно. В опросе 2016 года были проанализированы клинические симптомы у 260 взрослых с HSP (18). На момент постановки диагноза у 100% пациентов была пурпура. Поражение суставов, гломерулонефрит и поражение желудочно-кишечного тракта были обнаружены у 62%, 70% и 53% пациентов соответственно. В одном исследовании сравнивали симптомы у 75 взрослых и 208 детей с HSP (22). У детей поражение суставов и боли в животе возникали чаще, чем у взрослых.Было больше случаев у взрослых с отеком нижних конечностей и гипертонией. Менее распространенные клинические проявления HSP включают церебральный васкулит, кровотечение из яичек и интерстициальное легочное кровотечение (23).
Рис. 2. (A и B) Классические поражения кожи — пурпура Геноха-Шенлейна с пальпируемой пурпурой на конечностях. (C) Артрит и пурпура на нижней конечности. (D) Буллезные и некротические поражения нижних конечностей у пациента с осложненной пурпурой Геноха-Шенлейна.
Сыпь часто начинается с петехий и пальпируемой пурпуры. Иногда также могут появиться эритематозные макулярные или крапивницы. Поражения могут сливаться и превращаться в экхимозы, петехии и пальпируемую пурпуру, а также могут превращаться в буллезные или некротические поражения (8, 20). Зависимые от силы тяжести участки и точки давления могут способствовать локализации высыпаний. Сыпь особенно часто встречается на нижних конечностях и ягодицах. Причина этого явления неясна, но некоторые исследователи предположили, что гравитация заставляет иммунные комплексы откладываться и провоцировать воспаление в зависимых областях (24).До трети пациентов страдают поражением туловища и верхних конечностей (25). Когда геморрагические поражения кожи исчезают, отложения гемосидерина обесцвечивают кожу на несколько недель (26).
У пятнадцати процентов пациентов с HSP артрит является начальным симптомом (21). Обычно наблюдаются временные неразрушающие полиартралгии, затрагивающие колени и лодыжки. Также могут быть затронуты руки и ноги. Пораженные суставы болезненны, опухают и имеют пониженную функцию (27). Артралгия или артрит с поражением только нескольких суставов встречается примерно у 75% детей с HSP (23).
У 10–40% пациентов желудочно-кишечные проявления могут предшествовать появлению кожной пурпуры (11). Основное объяснение этих симптомов — отложение иммунных комплексов в стенках сосудов кишечника. Проспективное исследование, проведенное Jauhola et al. (27) включили 221 пациента с HSP в возрасте до 16 лет. Боль в животе была обнаружена у 57% этих пациентов. Мелена и гематемезис наблюдались у 18 и 2 из этих пациентов соответственно. В статье подчеркивается важность измерения уровня сывороточного альбумина у всех пациентов с HSP, поскольку гипоальбуминемия при отсутствии протеинурии может указывать на поражение кишечника и потерю белка, в том числе у пациентов без абдоминальных симптомов.Недавнее исследование детей показало, что калпротектин в фекалиях также может быть надежным маркером вовлечения желудочно-кишечного тракта в HSP (28). В тяжелых случаях желудочно-кишечные симптомы могут имитировать острый хирургический живот. Осложнения брюшной полости включают перфорацию, инвагинацию и инфаркты кишечника. Это может привести к смерти, если вовремя не начать хирургическое вмешательство (29).
У 20–55% детей с HSP симптомы со стороны почек обычно следуют за появлением сыпи в течение 1–3 месяцев (23).HSPN развивается при поражении почечной паренхимы, и HSPN является ведущей причиной заболеваемости этим заболеванием (30). Проявления варьируются от микроскопической гематурии и легкой протеинурии до нефротического и нефритического синдрома и почечной недостаточности. Гипертония может развиться в начале или во время восстановления HSP. Наиболее частой находкой является изолированная микроскопическая гематурия, которая обычно развивается в течение 4 недель после начала заболевания. Большинство случаев HSPN протекают в легкой форме, и шансы на выздоровление хорошие (8).У детей без почечных симптомов в течение первых 6 месяцев после начала HSP вряд ли разовьется долговременное повреждение почек (31).
Хотя и редко, HSP может иметь неврологические проявления. Клинические проявления появляются через 2–4 недели после начала курса HSP (32). Наиболее частыми симптомами являются головные боли, судороги и более неспецифические изменения центральной нервной системы (ЦНС), которые влекут за собой эмоциональную нестабильность, раздражительность, головокружение и изменения в поведении. Другие редкие осложнения включают атаксию, внутричерепное кровоизлияние, мононевропатию и острую моторную сенсорную аксональную нейропатию.
Инфекции верхних дыхательных путей предшествуют большинству случаев HSP, и многочисленные тематические исследования предполагают корреляцию между практически всеми респираторными патогенами и HSP. Штаммы Streptococcus и вирус парагриппа являются наиболее часто ассоциированными патогенами, а у детей парвовирус человека B19 является частым вирусным триггером (23, 33, 34). Взаимодействие между лейкоцитами и эндотелиальными клетками сосудов способствует патогенезу HSP. Повреждение эндотелия, периваскулярные лейкоцитарные инфильтраты, хемокины и цитокины являются важными факторами в этом процессе (35, 36).Отложение в сосудах иммунных комплексов, содержащих IgA1, играет патогенную роль (37). Активация комплемента, клеточное повреждение и отложение IgA предполагают, что HSP представляет собой IgA-опосредованный дисрегулируемый иммунный ответ на антиген (4). За счет связывания и активации факторов комплемента IgA перекрестно реагирует с эндотелиальными клетками и повреждает клетки. Достижения в области технологий позволили обновить данные о функциях иммунной системы человека и о том, что происходит, когда она дает сбой. При HSP нарушение регуляции иммунного ответа может привести к воспалению и васкулиту без гранулематозной реакции (26).Было обнаружено, что в этом участвуют несколько антител, цитокинов, хемокинов, рецепторов и трансмембранных белков. Среди них — цитокины, такие как фактор некроза опухоли альфа (TNF-альфа), интерлейкин (IL) -6 и IL-8 (38). Исследования показали, что Toll-подобные рецепторы TLR-2 и TLR-4 активируются у детей с HSP. Эти белки в основном экспрессируются, регулируются и продуцируются клетками иммунной системы, включая макрофаги и лимфоциты. Они также могут возникать из неиммунных клеток, таких как эпидермальные клетки, фибробласты, подоциты почек и мезангиальные клетки (39, 40).Одно исследование показало, что уровни антител IgA к бета2-гликопротеину I в плазме крови повышаются у детей HSP (41). Считается, что они имеют сильную связь с тяжелой протеинурией и суставными проявлениями.
Генетическая предрасположенность может способствовать развитию HSP. Израильское исследование показало, что 10% пациентов с HSP были гомозиготными по мутациям гена, кодирующего MEFV (ген, дефектный при семейной средиземноморской лихорадке), и, кроме того, 17% имели гетерозиготные дефекты (42).Для сравнения, в случайно выбранной когорте израильского населения в целом только 1-2% несли 2 мутантных аллеля. MEFV кодирует белок пирин / маренострин, который регулирует активацию каспазы-1 и продукцию IL-1B. Гаплотипы лейкоцитарного антигена человека также могут играть роль в восприимчивости к HSP. Исследование детей с HSP показало повышенный риск развития HSP у детей, несущих человеческие лейкоцитарные антигены A2, A11 и B35, и снижение риска у носителей антигенов HLA A1, B49 и B50 (43).
Стратегии лечения HSP остаются противоречивыми. По общему мнению, лечение должно основываться на наличии или отсутствии поражения почек. Без поражения почек лечение чисто симптоматическое. Примерами этого являются обезболивающие, регидратационная терапия и хирургическое вмешательство по поводу инвагинации. В случае некроза кожи с изъязвлением также может потребоваться терапия раны. Компрессионная терапия может применяться при появлении отеков голеней. До сих пор нет единого мнения о лечении нефрита HSP и других тяжелых осложнений.
Между исследователями и клиницистами существуют разногласия по поводу использования кортикостероидов. За последние 6 лет было проведено несколько исследований, которые могут помочь уточнить применимость кортикостероидов. В 2013 году Дадли и др. (44) провели двойное слепое рандомизированное плацебо-контролируемое исследование кортикостероидов у 352 детей с недавно начавшимся HSP и отсутствием или незначительным поражением почек. Преднизолон вводили в течение 2 недель, и был сделан вывод, что лечение кортикостероидами не продемонстрировало преимущества по сравнению с плацебо в снижении риска протеинурии через 12 месяцев после начала HSP.Кроме того, в исследовании не определялось, как следует лечить пациентов с более тяжелым поражением почек в ходе заболевания. Более ранние исследования, проведенные в 2004 и 2006 годах, включая 8-летнее наблюдение, показали те же результаты, но без долгосрочной пользы (45, 46). Почечные проявления, такие как гематурия и протеинурия, не удалось предотвратить после 28 дней лечения кортикостероидами, но разрешились быстрее по сравнению с пациентами, получавшими плацебо. При 6-месячном наблюдении у 61% пациентов исчезли почечные проявления по сравнению с 34% пациентов, получавших плацебо.Это исследование показало наибольшую эффективность у пациентов старше 6 лет с легкими почечными проявлениями на момент включения в исследование и предполагает возможное использование кортикостероидов в легких случаях для изменения течения почечного поражения. Исследования также показали статистически значимые результаты в отношении лечения внепочечных симптомов. О боли в животе и суставах сообщалось реже у пациентов, получавших кортикостероиды, по сравнению с плацебо. По кожным проявлениям различий между группами не было.
Обновленный Кокрановский обзор 2015 г. был направлен на разъяснение различных вариантов лечения поражения почек у пациентов с HSP по сравнению с плацебо или другими видами лечения (47). Пять рандомизированных контролируемых испытаний легли в основу этого обзора, и ни одно из исследований не представило доказательств пользы лечения кортикостероидами при поражении почек.
В рандомизированном контролируемом исследовании сравнивали метилпреднизолон и циклоспорин А в качестве лечения HSPN (45). Были включены 24 ребенка с протеинурией нефротического диапазона или серповидным HSPN в биопсии почек.Одиннадцать пациентов получали циклоспорин А, и все достигли разрешения протеинурии в течение 3 месяцев. Из 13 пациентов, получавших метилпреднизолон, у 6 не удалось добиться разрешения протеинурии, и они лечились циклоспорином А в качестве альтернативы. Пять из этих пациентов ответили на циклоспорин A. Результаты биопсии через 2 года были одинаковыми в двух группах лечения, но циклоспорин A показал более быстрое регрессирование протеинурии и более высокую частоту ответа.
В одном исследовании 12 детей с устойчивой к стероидам протеинурией нефротического диапазона получали микофенолят мофетил, и все они ответили на лечение без рецидивов (48).Один систематический обзор 10 РКИ с участием 426 пациентов был направлен на оценку безопасности и эффективности микофенолятмофетила для лечения HSPN по сравнению с другими иммуносупрессивными методами лечения (49). Был сделан вывод о том, что микофенолятмофетил по эффективности был лучше, чем циклофосфамид, через 12 месяцев. Циклофосфамид и преднизон вызывали больше побочных эффектов, чем микофенолят мофетил.
Дапсон — препарат, известный своими противовоспалительными и иммуномодулирующими свойствами. Его назначают в нескольких индивидуальных случаях.У одного пациента были хронические поражения кожи ног, которые исчезли в течение 24 часов после начала приема дапсона, и пациент оставался бессимптомным при более низкой дозе в качестве поддерживающей терапии (50). В 3 других случаях дапсон был назначен для лечения хронических, рецидивирующих, стойких пурпурных поражений кожи. Результатом было полное выздоровление во всех случаях (51).
Ритуксимаб — это антитело к CD20, действующее как ингибитор В-клеток. Эффективность этого препарата в отношении HSP наблюдалась в нескольких тематических исследованиях за последние годы.В одном клиническом случае описан пациент с тяжелым поражением кожи и умеренным поражением почек, у которого после 2 доз ритуксимаба была достигнута полная ремиссия (52). В другом тематическом исследовании был представлен пациент с рецидивирующим HSP, который не реагировал на лечение кортикостероидами и слабо реагировал на циклофосфамид, который после 5 курсов ритуксимаба испытал полную ремиссию HSP (53). Пациент с терминальной стадией почечной недостаточности и кортикостероид-зависимым HSP также имел полную ремиссию после 2 инфузий ритуксимаба (54).
В Кокрановском обзоре, посвященном лечению болезни почек при HSP, оценивались 2 исследования, в которых оценивалась эффективность циклофосфамида (47). Одно из исследований включало 56 детей со значительным HSP-ассоциированным заболеванием почек, которые получали циклофосфамид или поддерживающую терапию (55). Не было существенной разницы в риске стойкого заболевания почек любой степени тяжести во время наблюдения между двумя группами лечения. В другом исследовании сравнивали циклофосфамид плюс кортикостероиды иМонотерапия кортикостероидами у 54 взрослых с тяжелым HSP. Добавление циклофосфамида не дало никаких преимуществ по сравнению с одними кортикостероидами.
Антикоагулянты, такие как варфарин, дипиридамол и ацетилсалициловая кислота (ASA), использовались вместе с иммунодепрессантами, что подтверждается возможной ролью отложения фибрина в формировании серповидных клубочков (40). В одном исследовании предлагалось использовать гепарин для профилактики заболеваний почек, связанных с HSP (47). Использование антикоагулянтов, как правило, недостаточно документировано и может вызывать серьезные побочные эффекты.Таким образом, их использование не оправдано. Плазмаферез был предложен для удаления циркулирующих комплексов IgA1 и IgA1, которые ответственны за проявления органов. В нескольких сообщениях о случаях отмечается резкое улучшение внепочечных симптомов после плазмафереза (40). Тем не менее, общее мнение относительно плазмафереза заключается в том, что он кажется эффективным в качестве адъювантной терапии в многосторонней схеме лечения, но для этого необходимы более крупные рандомизированные контролируемые исследования (56). Тонзиллэктомия была предложена в качестве лечения и профилактики на основании нескольких сообщений о случаях, поскольку HSP часто вызывается инфекцией верхних дыхательных путей (57).Однако предполагаемая связь между хроническим тонзиллитом и HSP еще не доказана.
Васкулит связан с раком с частотой ~ 2–5%, и большинство случаев связано со злокачественными гематологическими заболеваниями. Начало васкулита может появиться до, во время или после постановки диагноза рака (5, 58). HSP чаще ассоциируется с солидными опухолями, чем с гематологическими злокачественными новообразованиями. Чаще всего поражаются желудочно-кишечный тракт, органы дыхания и мочевыводящие пути (29, 58–60).В основном это мужчины в возрасте примерно 60 лет, и скрининг на рак в этой подгруппе может быть показан в случае необъяснимого развития HSP, особенно если сыпь распространяется на туловище и верхние конечности (58, 60).
Критерии проявления и диагностики HSP хорошо описаны в литературе. В последние годы были достигнуты большие успехи в исследованиях, которые привели к лучшему, но все еще не полному пониманию патогенеза. Большинству случаев предшествует инфекция верхних дыхательных путей, и у пациентов обнаруживаются отложения иммунных комплексов IgA в сосудах нескольких систем органов, что приводит к проявлениям заболевания.Скрининг на рак следует рассматривать у взрослых пациентов, особенно у мужчин приблизительно 60 лет, у которых есть HSP без предшествующей инфекции. Лечение включает симптоматические и, в конечном итоге, иммунодепрессанты и иммуномодуляторы, например микофенолят мофетил или циклоспорин А в случае поражения почек. Мы рекомендуем ограничивать применение иммунодепрессантов и иммуномодуляторов в хронических, устойчивых, рецидивирующих или сложных случаях. В будущих многоцентровых исследованиях у детей и взрослых следует определить, показаны ли кортикостероиды, и оценить другие возможные стероидсберегающие препараты, такие как ритуксимаб или дапсон, при проявлениях отдельных органов.С клинической точки зрения необходим научно обоснованный алгоритм лечения HSP, основанный на проявлениях заболевания.
Авторы заявляют об отсутствии конфликта интересов.
- Chen O, Zhu XB, Ren P, Wang YB, Sun RP, Wei DE. Геноховая пурпура Шонлейна у детей: клинический анализ 120 случаев. Afr Health Sci 2013; 13: 94–99.
Просмотреть статью Google Scholar - He X, Yu C, Zhao P, Ding Y, Liang X, Zhao Y, et al. Генетика пурпуры Геноха-Шонлейна: систематический обзор и метаанализ.Rheumatol Int 2013; 33: 1387–1395.
Просмотреть статью Google Scholar - Ян YH, Цай IJ, Chang CJ, Chuang YH, Hsu HY, Chiang BL. Взаимодействие между циркулирующими белками комплемента и кожными эндотелиальными клетками микрососудов в развитии детской пурпуры Геноха-Шонлейна. PLoS One 2015; 10: e0120411
См. Статью Google Scholar - Sohagia AB, Gunturu SG, Tong TR, Hertan HI. Генох-шонлейн пурпура — описание случая и обзор литературы.Гастроэнтерол Рес Практ 2010; 2010: 597648.
См. Статью Google Scholar - Грир JMJ. Васкулит, связанный со злокачественными новообразованиями. Опыт работы с 13 пациентами и обзор литературы. Медицина 1988; 67: 220–230.
Просмотреть статью Google Scholar - Кавасаки Ю., Суяма К., Хашимото К., Хосоя М. Пульс метилпреднизолона плюс мизорибин у детей с пурпурным нефритом Геноха-Шенлейна. Clin Rheumatol 2011; 30: 529–535.
Просмотреть статью Google Scholar - Bluman J, Goldman RD.Пурпура Геноха-Шонлейна у детей: ограниченная польза кортикостероидов. Can Fam Physician 2014; 60: 1007–1010.
Просмотреть статью Google Scholar - Чен Дж-Й, Мао Дж-Х. Пурпурный нефрит Геноха-Шенлейна у детей: заболеваемость, патогенез и лечение. World J Pediatr 2015; 11: 29–34.
Просмотреть статью Google Scholar - Озен С., Писторио А., Юсан С.М., Баккалоглу А., Херлин Т., Брик Р. и др. Критерии EULAR / PRINTO / PRES для пурпуры Геноха-Шонлейна, узелкового полиартериита у детей, гранулематоза Вегенера в детстве и артериита Такаясу в детстве: Анкара, 2008 г.Часть II: Окончательные критерии классификации. Ann Rheum Dis 2010; 69: 798–806.
Просмотреть статью Google Scholar - Ho? Evar A, Rotar Z, Jur? I? V, Pižem J,? U? Nik S, Vizjak A, et al. IgA-васкулит у взрослых: выполнение критериев классификации EULAR / PRINTO / PRES у взрослых. Arthritis Res Ther 2016; 18: 58.
Просмотреть статью Google Scholar - Хун Дж, Ян Х.Р. Лабораторные маркеры, указывающие на поражение желудочно-кишечного тракта пурпурой Шенлейна-Геноха у детей.Педиатр Гастроэнтерол Гепатол Нутр 2015; 18: 39–47.
См. Статью Google Scholar - Hoeger PH. Прогностические параметры при пурпуре Шенлейна-Геноха. Br J Dermatol 2015; 172: 1191–1192.
Просмотреть статью Google Scholar - Ян И-Х, Ю Х-Х, Чан Б. Л.. Диагностика и классификация пурпуры Геноха – Шенлейна: обновленный обзор. Обзоры аутоиммунитета 2014; 13: 355–358.
Просмотреть статью Google Scholar - Карлсон Дж. Обновление кожного васкулита: синдром нейтрофильного васкулита мелких сосудов.Am J Dermatopathol 2006; 28: 486.
Просмотреть статью Google Scholar - Раймонд М.С., Спинкс Дж. Буллез Генох Шонляйн пурпура. Arch Dis Child 2012; 97: 617.
Просмотреть статью Google Scholar - Murgu A, Mihaila D, Cozma L, Chiforeanu AM. Показания и ограничения гистопатологического исследования кожи пурпуры Шенлейна-Геноха у детей. Rom J Morphol Embryol 2012; 53: 769–773.
Просмотреть статью Google Scholar - Ghrahani R, Ledika MA, Sapartini G, Setiabudiawan B.Возраст начала как фактор риска поражения почек при пурпуре Шенлейна-Геноха. Asia Pac Allergy 2014; 4: 42–47.
Просмотреть статью Google Scholar - Одемард В. Характеристики и лечение IgA-васкулита (пурпура Шенлейна-Геноха) у взрослых: данные 260 пациентов, включенных в исследование Igavas. Arthritis Rheumatol, 2016 г. [цитировано 14 февраля 2017 г.]. Доступно по адресу: http://acrabstracts.org/abstract/characteristics-and-management-of-iga-vasculitis-henoch-schonlein-purpura-in-adults-data-from-the-260-patients-included-in-the -igavas-survey /.
Просмотреть статью Google Scholar - Лински К.Р., Крошинский Д., Михм М.С., младший, Хоанг М.П. Васкулит мелких сосудов, связанный с иммуноглобулином-А: 10-летний опыт работы в Массачусетской больнице общего профиля. J Am Acad Dermatol 2012; 66: 813–822.
Просмотреть статью Google Scholar - Landecho MF, Ros NF, Alegre F, Idoate MA, Lucena JF. Пурпура Геноха-Шонлейна, связанная с глютеновой болезнью. J Am Acad Dermatol 2011; 64: e120–121.
Просмотреть статью Google Scholar - Трапани С., Мичели А., Гризолия Ф, Рести М., Чиаппини Э, Фальчини Ф и др.Геноховая пурпура Шонлейна в детстве: эпидемиологический и клинический анализ 150 случаев за 5-летний период и обзор литературы. Semin Arthritis Rheum 2005; 35: 143–153.
Просмотреть статью Google Scholar - Лу С., Лю Д., Сяо Дж., Юань В., Ван Х, Чжан Х и др. Сравнение взрослых и детей с пурпурным нефритом Геноха-Шенлейна. Педиатр Нефрол 2015; 30: 791–796.
Просмотреть статью Google Scholar - Trnka P. Пурпура Геноха-Шонлейна у детей.J Paediatr Child Health 2013; 49: 995–1003.
Просмотреть статью Google Scholar - Камат Н., Рао С. Пурпура Геноха-Шонляйн: обновление. Indian J Rheumatol 2012; 7: 92–98.
См. Статью Google Scholar - Einhorn J, Levis JT. Дерматологический диагноз: лейкоцитокластический васкулит. Пермь J 2015; 19: 77–78.
См. Статью Google Scholar - Palit A, Inamadar AC. Кожный васкулит в детском возрасте: комплексная оценка. Индийский J Dermatol 2009; 54: 110–117.
Просмотреть статью Google Scholar - Джаухола О., Ронкайнен Дж., Коскимиес О., Ала-Хоухала М., Арикоски П., Холтта Т. и др. Клиническое течение внепочечных симптомов при пурпуре Шенлейна-Геноха: проспективное исследование в течение 6 месяцев. Arch Dis Child 2010; 95: 871–876.
Просмотреть статью Google Scholar - Kanik A, Baran M, Ince FD, Cebeci O, Bozkurt M, Cavusoglu D, et al. Уровни фекального кальпротектина у детей с пурпурой Шенлейна-Геноха: является ли это новым маркером поражения желудочно-кишечного тракта? Eur J Gastroenterol Hepatol 2015; 27: 254–258.
См. Статью Google Scholar - Менон П., Сингх С., Ахуджа Н., Винтер Т.А. Желудочно-кишечные проявления пурпуры Геноха-Шенлейна. Dig Dis Sci 2013; 58: 42–45.
Просмотреть статью Google Scholar - Тиан М., Лю С. Гепарин-кальций лечил нефрит генох-шонлейновой пурпуры у детей путем ингибирования гиперфибринолиза. Ren Fail 2015; 37: 1100–1104.
Просмотреть статью Google Scholar - Нарчи Х. Риск долгосрочной почечной недостаточности и продолжительность наблюдения рекомендуется для лечения пурпуры Геноха-Шонлейна с нормальными или минимальными результатами мочеиспускания: систематический обзор.Arch Dis Child 2005; 90: 916–920.
Просмотреть статью Google Scholar - Лю А., Чжан Х. Обнаружение антифосфолипидных антител у детей с пурпурой Шенлейна-Геноха и поражением центральной нервной системы. Pediatr Neurol 2012; 47: 167–170.
Просмотреть статью Google Scholar - Weiss PF, Klink AJ, Luan X, Feudtner C. Временная ассоциация стрептококков, стафилококков и госпитализаций детей, страдающих парагриппом, и госпитализированные случаи пурпуры Шенлейна-Геноха.J Rheumatol 2010; 37: 2587–2594.
Просмотреть статью Google Scholar - Риганте Д., Кастеллацци Л., Боско А., Эспозито С. Есть ли перекресток между инфекциями, генетикой и пурпурой Шенлейна-Геноха? Autoimmun Rev 2013; 12: 1016–1021.
Просмотреть статью Google Scholar - Дурсун И., Дусунсел Р., Пойразоглу Х.М., Гундуз З., Патироглу Т., Ульгер Х. и др. Циркулирующие эндотелиальные микрочастицы у детей с пурпурой Шенлейна-Геноха; предварительные результаты. Rheumatol Int 2011; 31: 1595–1600.
Просмотреть статью Google Scholar - Chen T, Guo ZP, Li MM, Li JY, Jiao XY, Zhang YH, et al. Подобный фактору некроза опухоли слабый индуктор апоптоза (TWEAK), важный медиатор эндотелиального воспаления, связан с патогенезом пурпуры Геноха-Шонлейна. Clin Exp Immunol 2011; 166: 64–71.
Посмотреть статью Google Scholar - Inoue CN, Matsutani S, Ishidoya M, Homma R, Chiba Y, Nagasaka T. Пародонтальная и ЛОР-терапия в лечении детской пурпуры Геноха-Шонлейна и нефропатии IgA.Адв Оториноларингол 2011; 72: 53–56.
Просмотреть статью Google Scholar - Jen HY, Chuang YH, Lin SC, Chiang BL, Yang YH. Увеличение сывороточного интерлейкина-17 и периферических клеток Th27 у детей с острой пурпурой Геноха-Шонлейна. Pediatr Allergy Immunol 2011; 22: 862–868.
Просмотреть статью Google Scholar - Chang H, Zhang QY, Lin Y, Cheng N, Zhang SQ. Корреляция экспрессии TLR2 и TLR4 в мононуклеарных клетках периферической крови с иммунными ответами Th2- и Th3-типа у детей с пурпурой Геноха-Шонлейна.Int J Clin Exp Med 2015; 8: 13532–13539.
См. Статью Google Scholar - Davin JC. Пурпурный нефрит Геноха-Шонлейна: патофизиология, лечение и стратегия на будущее. Clin J Am Soc Nephrol 2011; 6: 679–689.
Просмотреть статью Google Scholar - Ян YH, Chang CJ, Chuang YH, Hsu HY, Yu HH, Lee JH, et al. Идентификация и характеристика антител IgA против бета2-гликопротеина I в детской пурпуре Геноха-Шонлейна. Br J Dermatol 2012; 167: 874–881.
Просмотреть статью Google Scholar - Gershoni-Baruch R, Broza Y, Brik R. Распространенность и значение мутаций в гене семейной средиземноморской лихорадки в пурпуре Геноха-Шонлейна. J Pediatr 2003; 143: 658–661.
Просмотреть статью Google Scholar - Peru H, Soylemezoglu O, Gonen S, Cetinyurek A, Bakkaloglu SA, Buyan N, et al. Ассоциации HLA класса 1 при пурпуре Шонлейн Геноха: повышенная и пониженная частота. Clin Rheumatol 2008; 27: 5–10.
Просмотреть статью Google Scholar - Дадли Дж., Смит Дж., Ллевелин-Эдвардс А., Бейлисс К., Пайк К., Тизард Дж.Рандомизированное двойное слепое плацебо-контролируемое исследование для определения того, снижают ли стероиды частоту и тяжесть нефропатии при пурпуре Геноха-Шонлейна (HSP). Arch Dis Child 2013; 98: 756–763.
Просмотреть статью Google Scholar - Джаухола О., Ронкайнен Дж., Аутио-Хармайнен Х., Коскимиес О., Ала-Хоухала М., Арикоски П. и др. Циклоспорин А против метилпреднизолона при нефрите Геноха-Шонлейна: рандомизированное исследование. Педиатр Нефрол 2011; 26: 2159–2166.
См. Статью Google Scholar - Ronkainen JJ.Ранняя терапия преднизоном при пурпуре Геноха-Шенлейна: рандомизированное двойное слепое плацебо-контролируемое исследование. J Pediatr 2006; 149: 241–247.
См. Статью Google Scholar - Хан Д., Ходсон Э.М., Уиллис Н.С., Крейг Дж. С.. Вмешательства для профилактики и лечения заболеваний почек при пурпуре Шенлейна-Геноха (HSP). Кокрановская база данных Syst Rev 2015; Cd005128.
Просмотреть статью Google Scholar - Du Y, Hou L, Zhao C, Han M, Wu Y. Лечение детей с пурпурным нефритом Геноха-Шонлейна с помощью микофенолятмофетила.Педиатр Нефрол 2012; 27: 765–771.
Просмотреть статью Google Scholar - Xiong J-C, Тиан М. Эффективность и безопасность микофенолятмофетила при нефрите пурпуры Геноха-Шонлейна: систематический обзор. Чин Дж. Доказательная медицина, 2014 г .; 14: 184–190
См. Статью Google Scholar - Bech AP, Reichert LJ, Cohen Tervaert JW. Дапсон для лечения хронического васкулита IgA (Henoch-Schonlein). Neth J Med 2013; 71: 220–221.
Просмотреть статью Google Scholar - Mazille N, Lipsker D, Fischbach M.Traitement par la dapsone des formes cutanées chroniques du purpura rhumatoide: à Propos de 3 cas. Arch Pediatr 2011; 18: 1201–1204.
Посмотреть статью Google Scholar - Pillebout E, Rocha F, Fardet L, Rybojad M, Verine J, Glotz D. Успешный результат с использованием ритуксимаба в качестве единственной иммуномодуляции при пурпуре Геноха-Шонлейна: клинический случай. Пересадка нефрола Dial 2011; 26: 2044–2046.
Просмотреть статью Google Scholar - Bellan M, Pirisi M, Sainaghi PP. Длительная ремиссия резистентной к кортикостероидам и циклофосфамиду пурпуры Шенлейна-Геноха с применением ритуксимаба.Scand J Rheumatol 2015 27 августа. [Epub перед печатью].
Просмотреть статью Google Scholar - Пинди Сала Т., Мишот Дж. М., Снанудж Р., Доллат М., Эстев Е., Мари Б. и др. Успешный исход лечения кортикозависимой пурпуры Геноха-Шонлейна у взрослых с помощью ритуксимаба. Case Rep Med 2014; 2014: 619218.
Просмотреть статью Google Scholar - Пиллебу Э, Альберти С., Гильевин Л., Ослимани А., Тервет Э; Исследовательская группа CESAR. Добавление циклофосфамида к стероидам не дает преимуществ по сравнению с одними только стероидами при лечении взрослых пациентов с тяжелой пурпурой Шенлейна Геноха.Kidney Int 2010; 78: 495–502.
Просмотреть статью Google Scholar - Kawasaki Y, Ono A, Ohara S, Suzuki Y, Suyama K, Suzuki J, et al. Пурпурный нефрит Геноха-Шонлейна в детском возрасте: патогенез, факторы прогноза и лечение. Фукусима, журнал медицинских наук, 2013; 59: 15–26.
Просмотреть статью Google Scholar - Ян М., Ван З., Ню Н, Чжао Дж., Пэн Дж. Связь между хроническим тонзиллитом и пурпурой Шенлейна-Геноха. Int J Clin Exp Med 2015; 8: 14060–14064.
См. Статью Google Scholar - Zurada JMJM.Пурпура Геноха-Шенлейна, связанная со злокачественными новообразованиями у взрослых. J Am Acad Dermatol 2006; 55: S65 – S70.
Просмотреть статью Google Scholar - Далпиаз А., Швамб Р., Мяо И., Гонка Дж., Вальцтер В., Хан С.А. Урологические проявления пурпуры Шенлейна-Геноха: обзор. Curr Urol 2015; 8: 66–73.
Просмотреть статью Google Scholar - Podjasek JO, Wetter DA, Pittelkow MR, Wada DA. Пурпура Геноха-Шенлейна, связанная со злокачественными новообразованиями солидных органов: три клинических случая и обзор литературы.Acta Derm Venereol 2012; 92: 388–392.
Просмотреть статью Google Scholar
Клинические последствия хенох-шонелиновой пурпуры у взрослых | Клиническая и молекулярная аллергия
Пурпура Геноха-Шонлейна (HSP) — это васкулит мелких сосудов, опосредованный отложением иммунного комплекса IgA. Для него характерна клиническая тетрада нетромбоцитопенической пальпируемой пурпуры, боли в животе, артрита и поражения почек [1]. Патологически это можно рассматривать как форму лейкоцитокластического васкулита, который может поражать не только кожу, но и другие ткани.Хотя это в первую очередь поражает детей (более 90% случаев), о возникновении у взрослых сообщается редко (от 3,4 до 14,3 случая на миллион). Такая низкая заболеваемость может быть связана либо с неполным диагнозом, либо с неправильным диагнозом.
Обычно заболевание чаще встречается у мужчин и может следовать за инфекционным заболеванием [2]. В случаях, описанных у детей, в большинстве (более 75%) случаев наблюдалась сыпь, до 66% — боль в животе и около 50% случаев — поражение почек [2].У детей заболевание часто проходит самостоятельно, тогда как у взрослых описано более сложное течение, в том числе высокая частота почечной недостаточности, развивающейся почти у 50% пациентов с поражением почек. Похоже, что пациенты старше 20 лет с кровавым стулом, рецидивом заболевания и стойкими высыпаниями более склонны к развитию осложнений [3]. Помимо почечной недостаточности, при этом заболевании были описаны сердечные, легочные, глазные, желудочно-кишечные и неврологические осложнения.В этом смысле это действительно мультисистемное заболевание, которое может привести к значительной заболеваемости и смертности у некоторых пациентов. С HSP связаны различные заболевания, включая инфекцию Helicobacter pylori, гепатит B и некоторые злокачественные новообразования. В следующем обзоре описывается течение, осложнения и лечение HSP у взрослых.
Типичные примеры из практики
Случай 1
56-летний мужчина с анамнезом гипертонии и сахарным диабетом у взрослого обратился с кожной сыпью на нижних конечностях продолжительностью в несколько недель (внешний вид высыпаний показан на рисунках 1A и 1Б).Это сопровождалось периодической спастической болью в нижней части живота и гематурией. Пациент отрицал жар, потерю веса, потоотделение или артралгию. Он отрицал наличие в анамнезе предшествующей инфекции верхних дыхательных путей. Обследование пациента показало пальпируемую пурпурную сыпь на нижних конечностях (рис. 1А и 1В). В анализе мочи выявлена протеинурия, а также микроскопическая гематурия. Его сывороточные уровни IgA были повышены (787 мг / дл с нормальным диапазоном 70-400 мг / дл), тогда как тесты на волчанку, васкулит и гепатит были отрицательными (Таблица 1).Биопсия кожи показала воспалительный инфильтрат вокруг поверхностных кровеносных сосудов с ассоциированной ядерной пылью и очаговый фибриноидный некроз, соответствующий лейкоцитокластическому васкулиту. Это сопровождалось отложением IgA на стенках сосудов, наблюдаемым при прямом иммунофлуоресцентном окрашивании, что является патогномоничным признаком HSP.
Таблица 1 Сводные клинические и лабораторные обзоры Рисунок 156-летний мужчина с артериальной гипертензией в анамнезе и сахарным диабетом в течение 4 недель проявил кожную сыпь на нижних конечностях (Рисунок 1A и 1B) .Это сопровождалось спастическими болями внизу живота и гематурией. Пункционная биопсия пораженной кожи показала лейкоцитокластический васкулит, сопровождающийся отложением IgA на стенках сосудов при прямом иммунофлуоресцентном окрашивании.
Случай 2
У 57-летнего афроамериканца, в анамнезе курения сигарет и злоупотребления алкоголем, гипертонии, ишемической болезни сердца и гиперлипидемии, появились волдыри в течение недели на обеих лодыжках, восходящих к паховой области, с вовлечением его руки.Это было связано с отеком рук и ног без боли в животе. Он отрицал наличие в анамнезе предшествующей инфекции верхних дыхательных путей. Обследование выявило отек и пузырно-пузырчатую сыпь на руках и ногах, которые показали разную степень заживления (рис. 2A и 2B). Рост кожной культуры Stenotrophomonas maltophilia. В анализе мочи выявлены микроскопическая гематурия и протеинурия. Соотношение белок-креатинин в моче составило 3,7, что подтвердило диагноз нефротического синдрома.Другие лабораторные результаты были ничем не примечательными, включая тесты на гепатит и серологические исследования, за исключением повышенного уровня CRP 220 мг / дл (нормальный: 0-9,9 мг / дл: таблица 1). Биопсия кожи выявила наличие периваскулярного воспалительного инфильтрата в поверхностных дермальных кровеносных сосудах с ядерной пылью и очаговым фибриноидным некрозом, что соответствует лейкоцитокластическому васкулиту (рис. 2C), сопровождающееся отложением IgA на стенках сосудов, обнаруженным прямым иммунофлуоресцентным методом. окрашивание, патогномоничный признак HSP.Биопсия почек выявила очаговую сегментарную эндокапиллярную пролиферацию (рисунок 2D) с положительным иммунофлуоресцентным окрашиванием на мезангиальный IgA (рисунок 2E).
Рисунок 2Обследование выявило отек и пузырно-пузырчатую сыпь на обеих руках и ногах, которые показали разную степень заживления (Рисунок 2A и B) . Биопсия кожи показала наличие периваскулярного воспалительного инфильтрата в поверхностных дермальных кровеносных сосудах, с ядерной пылью и очаговым фибриноидным некрозом, что соответствует лейкоцитокластическому васкулиту (Рисунок 2C; цель окрашивания гематоксилином и эозином-40x), сопровождаемым отложением IgA в сосудах. стены выявляются прямым иммунофлуоресцентным окрашиванием.Биопсия почек выявила очаговую сегментарную эндокапиллярную пролиферацию (рисунок 2D; периодическая кислота — окрашивание по Шиффу-40x) с положительным иммунофлюоресцентным тестом на мезангиальный IgA (рисунок 2E; иммунофлюоресценция, объектив-40x)
Патогенез
Генох-Шонлейн Пурпура (HSP) васкулит мелких сосудов, связанный с отложением комплекса иммуноглобулина А (IgA) [2, 4]. Иммунные комплексы состоят из IgA1 и IgA2, но только IgA1 обнаруживается в воспалительном инфильтрате болезни [5].Полиморфноядерные лейкоциты рекрутируются хемотаксическими факторами и вызывают воспаление и некроз стенок сосудов (очаговый фибриноидный некроз) со случайным тромбозом и ассоциированную экстравазацию эритроцитов, что соответствует одной из форм лейкоцитокластического васкулита [6]. Биопсия кожи выявляет полиморфноядерные клетки или фрагменты клеток вокруг мелких кровеносных сосудов дермы. Иммунные комплексы, содержащие IgA и C3, были обнаружены в коже, слизистой оболочке кишечника, суставах и почках, которые являются основными участками органов, участвующих в HSP [6].В некоторых случаях, описанных в литературе, сообщалось о частичном совпадении с полиангиитом или узловатым полиартериитом, что приводило к множеству тяжелых почечных и легочных проявлений (рис. 3). Хотя эти случаи анекдотичны, их совпадение у данного пациента предполагает общие пути развития васкулита, опосредованного иммунными комплексами, и, как следствие, повреждения тканей.
Рисунок 3В некоторых случаях HSP, описанных в литературе, сообщалось о наложении на микроскопический полиангиит (MPA) или заболевание, подобное узелковому полиартерииту (PAN), что привело к множеству тяжелых почечных и легочных проявлений .
Этиология
Этиология HSP остается неизвестной. Были предложены различные антигенные стимулы, вызывающие эту патологию, включая широкий спектр инфекционных агентов, таких как инфекции, вызванные стрептококком группы А, метициллин-резистентным золотистым стафилококком, Helicobactor pylori, парвовирусом B19, гепатитом B, вирусом иммунодефицита человека, Stenotrophomonas maltophilia (as наблюдалось у второго пациента, о котором сообщалось в этом исследовании). Предложены другие этиологии, включая аллергены, такие как лекарства, опухолевые антигены, связанные со злокачественными новообразованиями и некоторыми аутоиммунными заболеваниями [2, 7–11].Девяносто процентов случаев возникают у детей с благоприятным исходом, как указывалось ранее, что позволяет предположить либо уникальные инфекционные патогены, распространенные в детстве, либо другие неизвестные генетические / молекулярные факторы.
Клинические особенности
Описано начало HSP у взрослых [4, 8, 12–20] (хотя 90% случаев по-прежнему встречаются у детей), и только от 3,4 до 14,3 случая на миллион зарегистрировано среди взрослого населения [4] . Диагностические критерии HSP показаны в таблице 2. Мы использовали PubMed для обзора английской литературы по случаям HSP с началом у взрослых, а основные аспекты отдельных случаев вместе с нашими пациентами показаны в таблице 3.Клиническая тетрада проявлений может иметь любую последовательность, с инфекцией верхних дыхательных путей до появления симптомов примерно у 36,4% [3]. Ретроспективный обзор 250 взрослых пациентов с этим заболеванием сообщил о следующих клинических данных [19]: пурпурная сыпь возникла в 96%, артрит — в 61%, заболевание желудочно-кишечного тракта — в 48% и заболевание почек — в 32% случаев (99% из них). случаи, демонстрирующие протеинурию и 93% гематурию).
Таблица 2 Диагностические критерии пурпуры Геноха-Шонляйна Таблица 3 Избранные сообщения о HSP у взрослых пациентовКожа является наиболее часто пораженным участком, часто начинающимся с эритематозной, макулярной или крапивницы.Затем поражения сливаются и превращаются в типичные экхимозы и / или пальпируемую пурпуру. Поражения, как правило, появляются на посевах с симметричным распределением по зависимым от силы тяжести / давлению участкам, таким как нижние конечности, туловище и верхние конечности, и часто сопровождаются отеком на обеих конечностях. Волдыри и геморрагические некротические поражения кожи встречаются у 35% [4, 19].
Артрит / артралгия, второе по частоте проявление, встречается в 61% случаев. Обычно оно преходящее или мигрирующее, олигоартикулярное и недеформирующее, но часто связано с околосуставным припухлостью и болезненностью без излияний [4, 19]
Поражение желудочно-кишечного тракта является типичным признаком HSP [19, 21–23] и встречается примерно в 48% случаев. случаев.Это вызвано подслизистым кровоизлиянием и отеком или васкулитом. Наиболее частыми проявлениями являются колики или кровотечение из язвы, обычно во второй части двенадцатиперстной кишки или подвздошной кишки и / или прямой кишки. Симптомы со стороны желудочно-кишечного тракта обычно развиваются примерно через неделю после появления сыпи. Примерно в 8% случаев это может быть первая клиническая картина. В этой ситуации эндоскопия и / или колоноскопия могут помочь установить диагноз [4, 19]. Инвагинация может возникать у пожилых людей, часто проявляясь как острая абдоминальная ситуация, и может потребовать срочного радиологического обследования для постановки диагноза [22].HSP также был связан с первичным билиарным циррозом и преходящими нарушениями функциональных тестов печени. Как и у наших пациентов, повышенный уровень IgA встречается примерно в 60% и может указывать на диагноз, когда врач сталкивается с необычной высыпанием на нижних конечностях на фоне боли в животе.
Почечная недостаточность, наиболее серьезное осложнение, варьируется от микроскопической гематурии до полномасштабного нефротического синдрома [19]. Он выявляется в 45-85%, с риском прогрессирования почечной недостаточности у 30% взрослых HSP.Обычно это обнаруживается в течение двух месяцев после высыпания, но иногда может проявляться и через шесть месяцев после начала заболевания [3]. Наиболее частой патологией является мезангиальный или эндокапиллярный пролиферативный гломерулонефрит [19]. Некоторые исследования предполагают, что определенные генетические полиморфизмы, такие как полиморфизмы, связанные с генами цитокинов (антагонист рецептора IL1, IL8 или IL1 бета), были связаны с повышенным риском поражения почек [24–26]. Возраст начала, наличие почечной недостаточности и гематурии в начале, боль в животе как начальная картина, стойкая сыпь, почечная патология с фибриноидным некрозом и количество склеротических клубочков являются важными предикторами заболевания почек [3, 19, 27].
Другие осложнения
Необычные проявления включают поражение легких [28–30], боль в мошонке [31], поражение центральной и периферической нервной системы и судороги [32–34], а также поражение сердца [35–37]. Поражение легких может проявляться диффузным альвеолярным кровотечением, а иногда и обычной интерстициальной пневмонией или интерстициальным фиброзом. Существует связь между HSP и злокачественными новообразованиями [7, 9, 38], чаще всего связанная с солидными опухолями. Следовательно, оценка скрытой злокачественности может быть разумной у взрослых (особенно старше 40 лет) с диагнозом HSP.
Диагноз
Есть два критерия, предложенные Американским колледжем ревматологии [39], и новые критерии Европейской лиги борьбы с ревматизмом (EuLAR) и Обществом детской ревматологии (PReS) [40], как указано в таблице 2. Диагноз обычно ставится. на основании клинической картины с биопсией ткани, демонстрирующей лейкоцитокластический васкулит, связанный с отложением IgA (методом иммунофлуоресценции). Биопсия кожи должна быть получена из очага возрастом менее 24 часов и обычно выявляет классический лейкоцитокластический васкулит в посткапиллярной венуле с отложением IgA.Биопсия почек должна выполняться в случае неясного диагноза или тяжелого почечного нарушения, такого как нефротический синдром. Эндоскопия и / или колоноскопия играют важную роль в диагностике пациентов с поражением желудочно-кишечного тракта в качестве первоначального диагноза.
Никаких специальных тестов для диагностики HSP не существует. Повышенные уровни IgA в сыворотке были связаны с HSP примерно в 60% случаев [19]. Анализ мочи может варьироваться от микроскопической гематурии до протеинурии нефритического синдрома.Исследования коагуляции и количество тромбоцитов обычно в норме. Воспалительные маркеры, такие как скорость оседания (СОЭ) и уровни С-реактивного белка (СРБ), часто повышены. Сывороточный уровень инсулиноподобного фактора роста (IGF) и IGF-связывающего белка 3 был предложен в качестве маркера для определения поражения почек, а также уровень терминального комплекса комплемента (SC5b-9) в качестве суррогата активности заболевания в HSP [41] . Это требует независимого подтверждения.
Лечение
Большинство случаев LCV купируются самостоятельно и могут потребовать незначительного вмешательства или вообще его не требовать.В легких случаях может быть достаточно нестероидного противовоспалительного средства. Колхицин является препаратом выбора при тяжелых поражениях кожи [42]. Колхицин подавляет хемотаксис полиморфноядерных лейкоцитов, подавляя образование веретена, блокируя образование лизосом и стабилизируя мембраны лизосом. Подавляющее действие колхицина на воспалительный путь может объяснить его эффективность при поражениях кожи. Сульфон, дапсон, также использовался для лечения васкулитного компонента HSP; он обладает антиоксидантным эффектом поглотителя и может подавлять образование токсичных свободных радикалов в нейтрофилах.Он также подавляет синтез антител IgG и IgA и простагландина D 2 [43]. Глюкокортикоиды (такие как преднизон в дозировке 1-2 мг / кг в день) успешно используются для лечения желудочно-кишечных симптомов [44].
Не было доказано, что агрессивная терапия кортикостероидами или циклофосфамидом дает положительный эффект в обращении почечной недостаточности, за исключением пациентов с серповидной формой нефрита. Плазмаферез и иммуноглобулин использовались в резистентной комбинированной терапии.Эти варианты лечения представлены в таблице 4 [43, 45–49].
Таблица 4 Сводка вариантов лечения пурпуры Геноха-ШонляйнаПедиатрия на основе случая Глава
Это пятилетний мальчик, поступивший в отделение неотложной помощи с острым артритом правой лодыжки. Его лодыжка красная, горячая, болезненная и явно опухшая. Его мать заявляет, что он отказывается нести вес на этой ноге. Она также отмечает, что накануне он жаловался на боль в левом колене и что неделей ранее он не был самим собой после перенесенной инфекции верхних дыхательных путей.Он страдает анорексией и похудел на 2–3 фунта за последнюю неделю, что, как полагают, произошло из-за периодических спастических болей в животе.
Прошлый медицинский и семейный анамнез не имеет значения.
Экзамен: VS T 39, HR 160, RR 24, BP 130/90. Он плохо выглядит, раздражителен и лихорадит. Обследование HEENT положительно при фарингите легкой степени. Его шея гибкая. На его груди виден предгрудинный отек с чистыми легкими и ритмом галопа. Живот: Печень болезненна при сильном сердцебиении и перкуссии.Выслушивается бормошь. Гениталии: Обрезанный мужчина с двусторонне опущенными семенниками. На его мошонке обширные экхимозы с опухшими, мокнущими красными участками коронки головки полового члена. У него может быть пограничный выпот в левом колене и отек 2+, эритема, болезненность, боль при движении и ограничение движения правой лодыжки. При осмотре кожи он обнаружил слегка приподнятую петехиальную сыпь на ногах, наиболее заметную на лодыжках, задней поверхности бедер и ягодицах. Некоторые поражения превратились в экхимотическую пурпуру.
Лаборатория: общий анализ крови, лейкоциты 36 600, Hgb 8,2, Hct 26, количество тромбоцитов 750 000. UA: мутный, янтарный; sp gr 1.029, кровь 3+, белок 2+, rbc-цилиндры 2-3 на hpf и гранулированные 1-2 на hpf. Скорость оседания эритроцитов 90 мм / час. ANA, отрицательный, RF, отрицательный, ASO 250 единиц Тодда, IgG 1280, IgM 280, IgA 600 мг / дл. Посевы крови и мочи были отрицательными. Табурет гваяковый 2+. Мочевая кислота 6,5 мг / дл, BUN 30 мг / дл, Cr 1,3 мг / дл, SGOT 90, SGPT 110. Биопсия кожи демонстрирует лейкоцитокластический васкулит при световой микроскопии и окрашивание эндотелия сосудов на IgA при флуоресцентной микроскопии.
У этого пациента, пожалуй, самый распространенный васкулит детского возраста, а именно пурпура Геноха-Шонлейна (HSP, также называемая анафилактоидной пурпурой или ревматоидной пурпурой).
Васкулиты детского возраста представляют собой сложную и малоизученную группу воспалительных состояний, этиология которых, по-видимому, связана с иммунной базой. Было предложено несколько схем классификации, основанных на: 1) размере сосуда, 2) предполагаемой иммунопатофизиологии или 3) поражении органов. Наиболее распространенные васкулиты перечислены ниже:
И.Васкулит малых и средних сосудов
. . . . A. Иммунный комплекс, опосредованный
. . . . . . . . 1. Пурпура Геноха-Шенлейна
. . . . . . . . 2. Гиперчувствительный васкулит.
. . . . . . . . 3. Узелковый полиартериит (ПАН).
. . . . . . . . 4. Крапивный васкулит.
. . . . . . . . 5. Криоглобулинемия
. . . . . . . . 6. Заболевания соединительной ткани (СКВ, ЮРА, дерматомиозит, склеродермия, болезнь Бехчета).
. . . .B. Заболевания, связанные с антинейтрофильными цитоплазматическими антителами (ANCA):
. . . . . . . . 1. Гранулематоз Вегенера *
. . . . . . . . 2. Микроскопический полиартериит.
. . . . . . . . 3. Синдром Черджа-Стросса *
. . . . . . . . 4. Лекарственный васкулит.
. . . . С. Разное
. . . . . . . . 1. Подъемная эритема диутинум
. . . . . . . . 2. Паранеопластический *
. . . . . . . . 3. Инфекция
. . .. . . . . 4. Воспалительное заболевание кишечника.
II. Васкулит крупных сосудов
. . . . А. Височный артериит *
. . . . Б. Артериит Такаясу
* редко в детстве
Пурпура Геноха-Шенлейна (HSP) характеризуется тетрадой, включающей пальпируемую пурпуру, артрит, боль в животе и гломерулонефрит. Сыпь, вызванная HSP, описана как пальпируемая пурпура. Конечно, петехии очень распространены рано и часто имеют тенденцию сливаться.Иногда наблюдаются целевые поражения, экхимозы, лимфангиитные полосы и пурпурные или кровянистые наложения. Обычно сыпь распространяется от талии вниз. Иногда сыпь поражает верхние конечности, и я видел редкого ребенка с генерализованной сыпью по всему телу, включая поражение ладоней, подошв и даже кожи головы. Гистопатологически наблюдается лейкоцитокластический васкулит, а иммунопатологически IgA откладывается в пораженных стенках сосудов и почечных клубочках.Несмотря на то, что существует два подтипа IgA (т.е. IgA1, IgA2), только IgA1 участвует в HSP. Артрит часто протекает очень остро и может иметь довольно воспалительный характер. Чаще всего поражаются крупные суставы нижних конечностей, особенно голеностопных и коленных суставов. Артрит очень похож на острую ревматическую лихорадку, часто очень острый, иногда мигрирующий и часто очень чувствительный к нестероидным противовоспалительным препаратам (НПВП). Гипертония обычно поддается лечению диуретиками и разумным приемом жидкости.Поражение почек бывает относительно легким или умеренным и относится к нефритическому типу. Иногда вместо этого может развиться нефротический синдром. Обычно поражается желудочно-кишечный тракт, и чаще всего основным проявлением является спастическая боль в животе. Диффузное кровотечение из желудочно-кишечного тракта лечится медикаментозно. В редких случаях инвагинация осложняет картину, и обструкция или перфорация могут потребовать неотложной хирургической помощи. Васкулит яичек можно спутать с перекрутом яичек. Кортикостероиды следует применять при серьезных осложнениях заболевания, и их не следует назначать для лечения сыпи или артрита.Слабые периодические боли в животе лучше всего лечить консервативными методами.
Узелковый полиартериит (PAN) был первым описанным васкулитом и ярким примером васкулита средних сосудов. Хотя изредка наблюдается у детей, гораздо чаще встречается у взрослых. Инфантильный узелковый полиартериит (ИПАН) — редкое и часто летальное воспалительное заболевание мелких и средних артерий. Клинически IPAN часто считается частью спектра болезни Кавасаки (KD), несмотря на то, что IPAN был описан почти 130 лет назад.В частности, IPAN с поражением аневризмы крупных коронарных артерий и фатальной КД клинически и патологически неотличимы. Действительно, основное различие между KD и IPAN заключается в том, что диагноз KD полностью основан на клинических критериях, в то время как диагноз IPAN основан на гистологических данных. Кроме того, основное различие между полиартериитом и KD — это глубокая разница в прогнозе; намного хуже для IPAN.
Микроскопический полиартериит — это некротический васкулит, поражающий мелкие сосуды (капилляры, венулы и артериолы) в почках и легких.Обычно это связано с наличием циркулирующих антинейтрофильных цитоплазматических антител (ANCA). Клинически некротический гломерулонефрит встречается у большинства пациентов. Могут развиться кровохарканье и опасное для жизни легочное кровотечение. Этот васкулит отличается от гранулематоза Вегенера тем, что симптомы респираторного тракта менее выражены, а гранулематозное воспаление отсутствует при микроскопическом полиартериите.
Гиперчувствительный васкулит: поражение кожи включает пальпируемую пурпуру, папулы, крапивницу, везикулы многоформной эритемы, пустулы, язвы и некроз.Обычно сыпь поражает зависимые области и встречается у сельскохозяйственных культур. Пациент обычно протекает бессимптомно, но иногда жалуется на жжение / покалывание. Что касается лечения, необходимо: 1) исключить системное поражение и 2) выявить и удалить вызывающие раздражение аллергены / агенты, чаще всего лекарства.
Крапивный васкулит — это заболевание с тремя описанными подтипами: нормокомплементемический; гипокомплементемический и синдром гипокомплементемического уртикарного васкулита (HUVS).Последнее заболевание напоминает системную красную волчанку (СКВ). Поражение кожи по определению является крапивницей. Пациентам с волчаночноподобным синдромом может потребоваться лечение кортикостероидами, а пациенты с нормальным уровнем комплемента обычно проходят лечение самостоятельно.
Криоглобулины — это антитела, которые выпадают в осадок на холоде и повторно растворяются при нагревании. Криоглобулинемический васкулит связан с аутоиммунными заболеваниями в детстве. Криоглобулины могут содержать IgA, IgG или IgM, некоторые обладают активностью ревматоидного фактора, и их классифицируют на типы I, II и III.Типы II и III могут быть связаны с васкулитными синдромами. Иммунные комплексы смешанных криоглобулинов откладываются на стенках сосудов, активируют комплемент и вызывают рецидивирующую пальпируемую пурпуру с кожными изъязвлениями. Инфекции, вызванные вирусом гепатита С, составляют большинство случаев.
Васкулит осложняет некоторые детские болезни соединительной ткани. К ним относятся ювенильный ревматоидный артрит, системная красная волчанка, дерматомиозит, склеродермия и болезнь Бехчета.Клинически васкулитные проявления могут быть минимальными, от пурпурной кожной сыпи при СКВ до телеангиэктазии ногтевого ложа при дерматомиозите до некроза и гангрены одного или нескольких пальцев до опасного для жизни васкулита центральной нервной системы.
Гранулематоз Вегенера или летальная гранулема средней линии — это редкий васкулит, характеризующийся триадой некротического васкулита верхних дыхательных путей, нижних дыхательных путей и очагового сегментарного гломерулонефрита. Пациенты жалуются на лихорадку, недомогание, потерю веса, артралгии, миалгии, ринит, синусит, язвы в носу и полости рта.Легочные симптомы включают одышку, боль в груди, кровянистую мокроту и кровохарканье. У большинства пациентов вырабатываются антинейтрофильные цитоплазматические антитела (ANCA), которые распознаются с 1985 года и классифицируются как цитоплазматические (c) или перинуклеарные (p) в зависимости от локализации флуоресценции. ANCA могут иметь диагностическое и прогностическое значение. Чтобы отличить это состояние от другого редкого васкулита, лимфоматоидного гранулематоза, который, возможно, более распространен у детей, чем у Вегенера, требуется тканевый диагноз.
Синдром Черга-Стросса первоначально описывался под описательным названием аллергический гранулематоз и ангиит. Синдром Черджа-Стросса у детей практически не встречается.
Артериит Такаясу — прототип васкулита с поражением крупных сосудов. Артериит Такаясу (также известный как болезнь отсутствия пульса в Японии) поражает аорту и ее ветви. Это очень редко встречается у детей; однако он наблюдается у подростков из Микронезии и всегда должен рассматриваться у девочек-подростков с тяжелой гипертензией и периферическим или брюшным шумом.Неспецифические симптомы, такие как недомогание и артералгия (боль над кровеносными сосудами), проявляются на ранней стадии по мере прогрессирования заболевания. Пораженные сосуды постепенно сужаются, вызывая неравномерность пульса, хромоту и ишемию. Диагноз следует подозревать у молодых женщин с системным воспалительным заболеванием, измененным артериальным пульсом или ушибами. Диагноз подтверждается ангиографией, и, по нашему недавнему опыту, лечение часто осуществляется с помощью интервенционных радиологических / ангиографических процедур, таких как ангиопластика.
Термины «пурпура», «петехии» и «экхимоз» часто используются в клинических описаниях васкулитов и других состояний. Обратите внимание, что в HSP термин «пурпура» предпочтительнее, чем экхимоз, хотя словарные определения этих терминов такие же или почти такие же. Подразумеваемое различие заключается в том, что пурпура имеет резко очерченную границу и подразумевает, что этиологией является васкулит, в то время как экхимоз имеет диффузную границу, что подразумевает, что этиологией является травма или геморрагический диатез.При HSP очаги поражения резко разграничены (т. Е. Васкулит), что клинически проявляется как петехии (более мелкие поражения) и пурпура (более крупные поражения). Сравните это с идиопатической тромбоцитопенической пурпурой (ИТП), при которой эти поражения могут быть резко разграничены, напоминая петехии и пурпуру, но в конечном итоге у них развиваются явные синяки (т. Е. Экхимоз). HSP — это васкулит, а ИТП — нет.
Вопросы
1. Какой иммуноглобулин играет важную роль в поражении пурпуры Геноха-Шонлейна?
2.Что такое тетрада пурпуры Геноха-Шенлейна?
3. Какой гистопатологический термин используется для описания результатов световой микроскопии при биопсии кожи HSP?
4. Некоторые считают, что детский узелковый полиартериит (IPAN) является тяжелым концом спектра какого еще детского васкулита?
5. Назовите три детских заболевания соединительной ткани, которые иногда осложняются васкулитом.
Ссылки
1.

