Фурункулы
Фурункулы — это болезненные, воспаленные, заполненные гноем полости в коже. Размер фурункула может быть от горошинки до грецкого ореха. Хотя фурункулы могут возникать на любом участке тела, чаще всего они возникают в тех областях, где есть волосяной покров и где происходит трение, например: шея, подмышки, пах, лицо, грудь, ягодицы и т.д. Карбункулы это особенно крупные фурункулы или несколько рядом расположенных фурункулов, которые обычно более глубокие и болезненные. При подозрении на карбункул обязательно проконсультируйтесь с врачом, т.к. воспаление может проникнуть в кровоток, и тогда вам могут понадобиться антибиотики.
Причины возникновения фурункула
Фурункулы возникают, когда бактерии проникают в волосяной фолликул. Кожная ткань вздувается и появляется красная, наполненная гноем, болезненная припухлость. Пока фурункул не вскроется и не опорожнится (содержащийся в нем гной не выйдет), фурункул будет болеть, и к нему будет неприятно прикасаться.
Симптомы фурункула
При впервые появившемся фурункуле небольшого размера, сопровождающимся болезненностью, краснотой, припухлостью и зудом можно попробовать справиться с проблемой самостоятельно.
Если у фурункула не формируется головка или не наблюдается улучшения в течение трех дней, или если фурункул очень болезненный, с большим количеством гноя, если возникающая боль мешает движению, или если фурункул возник в области лица, позвоночника или в ректальной зоне, если при этом повышается температура или видны красные полоски, расходящиеся от фурункула (лимфангит), а также при частом появлении (фурункулез) даже небольших фурункулов следует обязательно обратиться к врачу.
Лечение фурункула
Фурункул — довольно серьезное заболевание, относиться к которому следует с большой осторожностью и ни в коем случае не заниматься самолечением. Не следует делать компрессы, использовать ихтиол и мазь Вишневского – в большинстве случаев это приводит к распространению воспалительного процесса.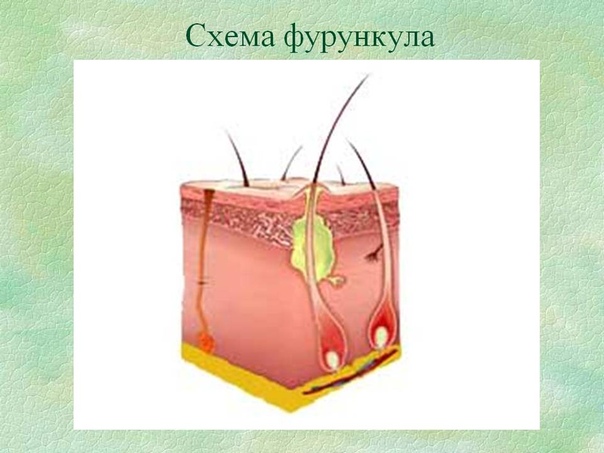
Лечение фурункула только хирургическое, ибо никакая другая терапия не приведет к успеху, если не будет своевременно удален или вскрыт и дренирован очаг гнойного воспаления. Основной принцип гнойной хирургии «Ubi pus, ibi evacua» (где гной, там иссеки и вскрой), известный со времен Гиппократа, не утратил своей значимости до сегодняшнего времени, несмотря на применение антибактериальных высокоэффективных препаратов, мощной дезинтоксикационной, иммунной терапии и т. д.
Вскрытие фурункула как правило производится под местной анестезией и для пациента проходит безболезненно. Смысл лечения фурункула, как и любого гнойного очага — дать отток гнойному отделяемому, и затем обеспечить постоянный дренаж из раны.
Простые (не осложненные) фурункулы могут лечиться амбулаторно и не требуют госпитализации.
Но в случае тяжелого течения, если у пациента появляется отек мягких тканей щеки, губы или глаза — необходима неотложная госпитализация в хирургическое отделение для постоянного контроля за развитием процесса и предупреждения осложнений.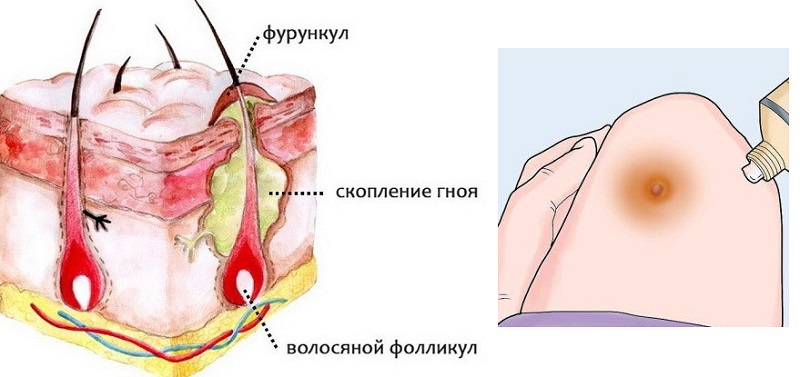
При высокой температуре назначают строгий постельный режим, жидкую пищу, больному запрещают разговаривать, жевать.
Фурункулез (фурункул) | Симптомы | Диагностика | Лечение
Фурункулез (фурункул) — появление на теле множественных фурункулов или, как их в просторечии называют, чирьев. Фурункул представляет собой острое гнойно-некротическое воспаление волосяного фолликула, сальной железы, а также окружающей соединительной ткани. Оно вызывается гноеродными бактериями, в первую очередь, золотистым стафилококком. Для лечения фурункулеза необходимо обратиться к дерматологу.
Причины фурункулеза
Основная причина этого заболевания — активизация стафилококковой микрофлоры, которая может быть вызвана различными обстоятельствами. Она провоцирует гнойно-воспалительный процесс.
Развитие фурункулеза обычно связано с наличием иммунодефицита. Чаще всего он провоцируется:
- сахарным диабетом;
- очагами хронической инфекции;
- хроническими интоксикациями;
- гиповитаминозом;
- нарушением режима питания;
- нарушением обмена веществ.

Причиной внедрения стафилококка в волосяной фолликул может быть травматизация кожи, ее переохлаждение или загрязнение. Нередко на развитие заболевания влияет сразу несколько факторов. Микротравмы кожи у мужчин, вызванные неосторожным бритьем, особенно часто становятся причиной появления фурункулов.
Фурункулез можно разделить на острый и хронический. При остром фурункулезе высыпания на теле возникают практически одновременно или в течение короткого времени, сопровождаются недомоганием, головной болью, повышением температуры. При хронической разновидности заболевания такие вспышки возникают с некоторой периодичностью на протяжении многих месяцев и даже лет.
Симптомы и проявления фурункулеза
Заболевание начинается с того, что вокруг волосяного мешочка формируется гнойно-воспалительный инфильтрат. Через несколько дней воспалительный процесс охватывает весь волосяной фолликул, после чего воспаление поражает прилежащую сальную железу и соединительную ткань.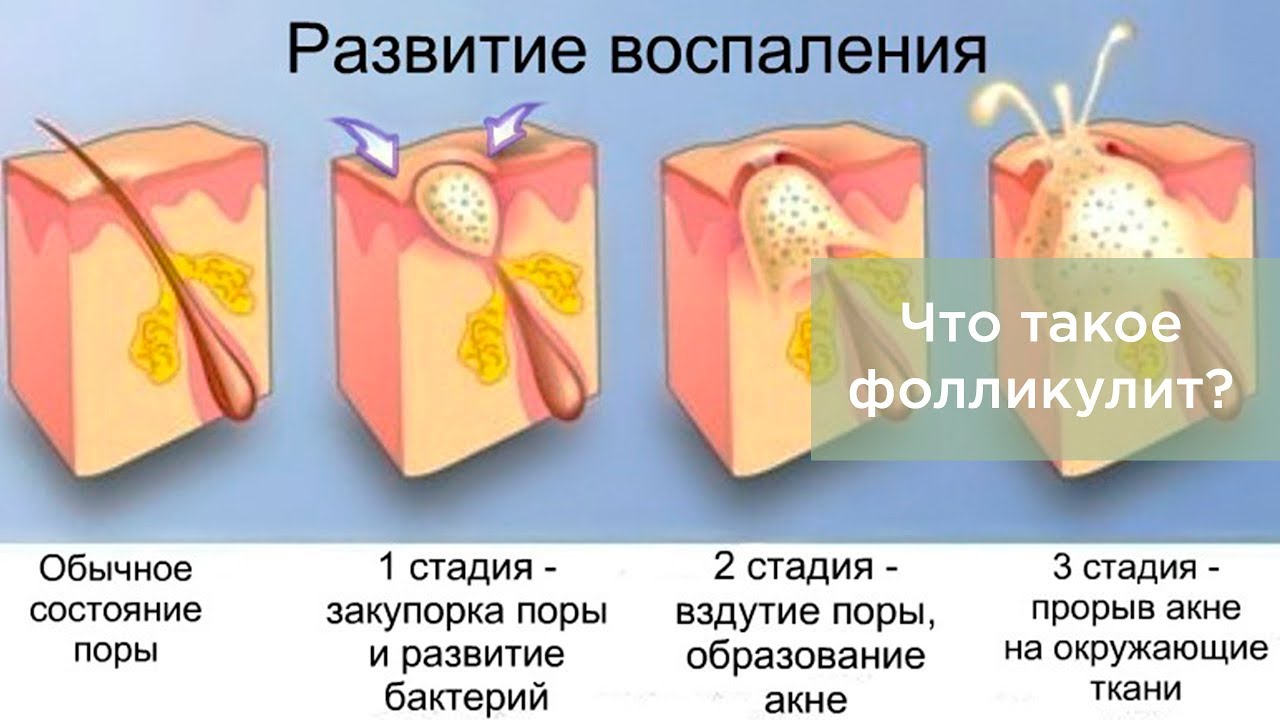 Нередко перед появлением фурункулов человек испытывает зуд в том месте, где впоследствии будет развиваться воспаление.
Нередко перед появлением фурункулов человек испытывает зуд в том месте, где впоследствии будет развиваться воспаление.
Внешне фурункул представляет собой конусообразный узел, возвышающийся над поверхностью кожи. Первое время он может никак не ощущаться и не вызывать какого-либо дискомфорта, но по мере того как формируется очаг воспаления, нарастает болезненность: человек может ощущать как отечность, так и боли пульсирующего или дергающего характера. При фурункулезе лица и шеи вокруг инфильтрата, как правило, возникает обширный отек.
На третьи или четвертые сутки в центре инфильтрата формируется зона флюктуации. Если нажать на нее, можно почувствовать движение гнойных масс в полости фолликула. При этом вокруг волоса возникает небольшой очаг гнойного расплавления тканей, начинает формироваться свищ.
Это заболевание не имеет четкой локализации на определенном участке тела, но поражает оно обычно участки проблемной кожи, склонной к жирности. Поэтому чаще всего люди сталкиваются с фурункулезом под мышкой, на лице, предплечьях, задней поверхности шеи, ягодицах и бедрах.
Одиночный фурункул в подавляющем большинстве случаев не вызывает у пациента каких-либо серьезных ухудшений здоровья. Температура тела остается в норме, ничто не мешает вести прежний образ жизни.
Если фурункул вскрыть, выделяется вязкий гной, скопившийся на поверхности воспалительного элемента, после чего формируется язвочка небольших размеров, на ее дне можно рассмотреть стержень зеленого цвета — он считается одним из наиболее характерных симптомов фурункулеза. В большинстве случаев он отторгается примерно через 5 дней с незначительной примесью крови и гноя.
После отторжения стержня процесс воспаления останавливается, болевые ощущения уменьшаются, отек тканей спадает, а пораженная область становится менее чувствительной к пальпации. Образовавшаяся язвочка заполняется грануляционной тканью, на ее месте появляется рубец втянутой формы, размер и глубина которого зависят от размера области некроза в центральной части фурункула.
Возможно и другое развитие событий: гной и некротические массы, оставшиеся после вскрытия фурункула, приводят к развитию хронического фурункулеза.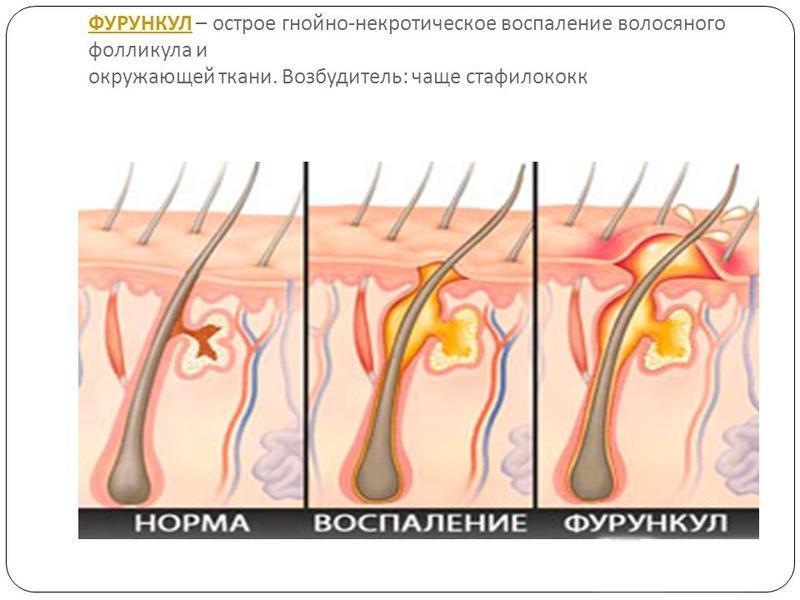
Фурункулез лица может привести к повышению температуры тела, головной боли, различным проявлениям интоксикации. Вероятность такого развития событий особенно велика, если фурункулы возникают в области носогубного треугольника или наружного слухового прохода. Кожа лица при этом приобретает багровый цвет, развивается отечность, при нажатии на кожу человек будет испытывать болезненные ощущения.
Повреждение фурункулов на лице во время умывания или бритья, а также попытки самостоятельного выдавливания чирьев могут стать причиной возникновения тромбофлебита вен.
Особенно опасен фурункулез у детей. Помимо уже упомянутого выше тромбофлебита (который способен стать причиной проникновения воспалительного процесса в полость черепа, что способствует развитию менингита, который может закончиться летальным исходом), он может привести к развитию других опасных заболеваний, среди которых:
- лимфангит — воспаление регионарных лимфатических сосудов;
- лимфаденит — воспаление регионарных лимфатических узлов;
- флегмона — острое воспаление окружающей жировой ткани;
- абсцесс — процесс, при котором происходит воспаление прилегающих тканей, расплавляющихся с образованием полостей, содержащих гной.

Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика
Проводится дифференциальная диагностика с грибковыми поражениями кожи, гидраденитом, системными васкулитами.
Нежелательность самолечения
Как вылечить фурункулез? Для того чтобы избавиться от фурункулов, необходимо обратиться к дерматологу. Нередко люди прибегают к самолечению, используют мазь от фурункулов — например, мазь Вишневского — но это может привести к неприятным последствиям: как к дальнейшему развитию процесса, так и к возникновению флегмоны. Дело в том, что мазь Вишневского применяется только на этапе грануляции, после разрешения гнойной капсулы.
Самостоятельное выдавливание стержней фурункулов тоже нежелательно, вне зависимости от того, производится ли оно руками или при помощи вакуумных банок. Выдавливание может привести к преждевременному вскрытию фурункула, в результате чего близлежащие участки кожи подвергнутся воздействию патогенной микрофлоры. Часто при этом часть стержня остается внутри, что приводит к хронизации процесса.
Часто при этом часть стержня остается внутри, что приводит к хронизации процесса.
Лечение фурункулеза
Для того чтобы справиться с заболеванием, обязательно обращайтесь к специалисту и следуйте всем его указаниям.
Во время лечения фурункулеза больному придется ограничить водные процедуры или даже полностью отказаться от них. Исключение составляет обширный фурункулез: в этом случае рекомендуются теплые ванны с перманганатом калия, дезинфицирующие кожу. Вместо умывания и приема ванны, посещения бани, мытья в душе нужно будет протирать здоровую кожу неагрессивными антисептическими растворами, например, салициловым спиртом или раствором фурацилина.
Личная гигиена во время лечения фурункулеза чрезвычайно важна — выше не раз уже говорилось о том, что микротравмы кожи способны привести к дальнейшему развитию этого заболевания. Поэтому необходимо часто менять нательное и постельное белье, обрабатывать раствором бриллиантовой зелени любые, даже самые мелкие порезы и царапины.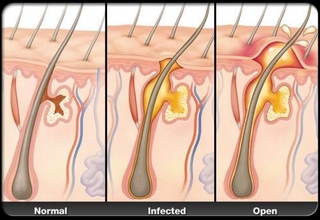
На этапе созревания фурункулов кожу вокруг них необходимо обрабатывать антисептиками. Также применяется обкалывание зоны поражения раствором новокаина с антибиотиками: антибиотики при фурункулезе помогают снять болевой синдром и не допускают распространения гнойного процесса на здоровые ткани. Обычно используются такие вещества, как пенициллин, экмоновициллин, бициллин — прочие антибиотики гораздо менее эффективны.
Для предотвращения таких осложнений, как флегмона или абсцесс, специалисты рекомендуют электрофорез в сочетании с антимикробными препаратами.
Если зона флюктуации уже намечена, для лечения может использоваться аппликация: в центр элементов фурункулеза накладывается кристаллический салициловый натрий, который затем фиксируется сухой повязкой. Это способствует ускоренному отторжению стержня.
Если же в результате заболевания развивается абсцесс, фурункул необходимо вскрыть под местной анестезией, гнойно-некротические массы при этом удаляются.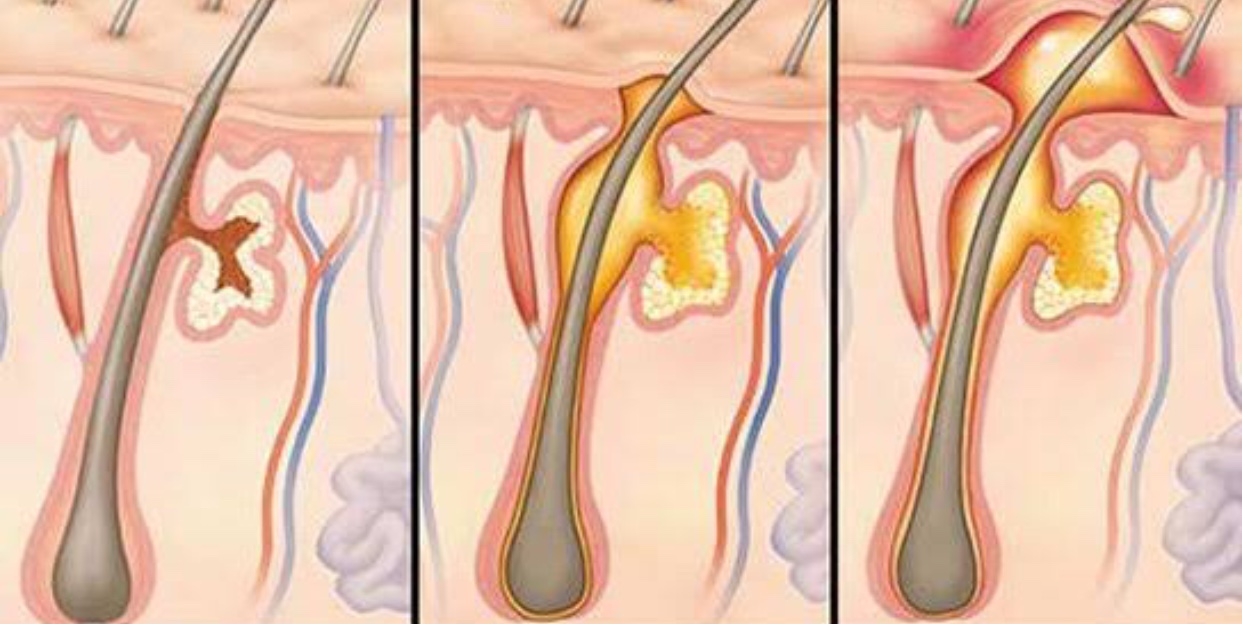 Рана после вскрытия промывается 3-процентной перекисью водорода, ее необходимо будет перевязать повязкой с одним из протеолитических препаратов: это могут быть как «Левомиколь», так и синтомициновая либо эритромициновая мази. Повязки необходимо менять через день. После того как процесс перейдет в стадию грануляции, применяется линимент Вишневского или мази на основе ихтиола — это обеспечивает лучшее заживление.
Рана после вскрытия промывается 3-процентной перекисью водорода, ее необходимо будет перевязать повязкой с одним из протеолитических препаратов: это могут быть как «Левомиколь», так и синтомициновая либо эритромициновая мази. Повязки необходимо менять через день. После того как процесс перейдет в стадию грануляции, применяется линимент Вишневского или мази на основе ихтиола — это обеспечивает лучшее заживление.
На всех этапах фурункулеза применяются ультрафиолетовое облучение и УВЧ-терапия.
Антибиотики при фурункулезе тоже применяются — в случаях возникновения абсцессов и при хроническом течении заболевания. Если диагностированы общие заболевания, отмечается истощенность больного, пониженный иммунный статус, специалист может назначить антибиотики в виде внутримышечных инъекций.
Сопротивляемость организма при фурункулезе можно повысить при помощи гамма-глобулина и озонотерапии, витаминотерапии, аутогемотрансфузии, также назначаются общеукрепляющие препараты.
Вне зависимости от того, на какой стадии находится фурункулез, необходимо корректировать сопутствующую патологию: производить санацию хронических инфекционных очагов, лечить заболевания желудочно-кишечного тракта, эндокринные расстройства и так далее.
Диета
Во время лечения необходимо исключить из рациона острую и жирную пищу, больше есть пищи, богатой витаминами и белком, способствующей регенерации тканей. Продукты с повышенным содержанием клетчатки способствуют хорошему опорожнению желудка, что позволяет избежать дисбактериоза, а это при фурункулезе очень важно. Вместо чая и кофе лучше пить отвар шиповник, компот или морс.
Опасность
Если удаление фурункула проводится в домашних условиях, бактерии из очага поражения могут попасть в кровь, вызвав лимфаденит, флегмону, сепсис, стафилококковый менингит. Особенно опасно домашнее вскрытие гнойников на лице выше верхней губы.
Группа риска
В группу риска входят люди:
- с низким иммунитетом;
- носители патогенного стафилококка;
- пренебрегающие правилами личной гигиены.

Профилактика фурункулеза
Чтобы избежать возникновения заболевания, необходимо соблюдать личную гигиену, своевременно лечить системные заболевания, гнойничковые высыпания, не допускать появления хронических очагов инфекции. Также чрезвычайно важно вести здоровый образ жизни, следить за питанием.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Лечение фурункулов и карбункулов
Содержание:
Фурункулы и карбункулы
Симптомы заболевания
Причины возникновения фурункулов и карбункулов
Почему опасно лечить фурункулы самостоятельно?
Лечение фурункулов и карбункулов
Фурункул – это гнойное воспаление волосяного мешочка (фолликула). Оно может протекать мягко, при этом фурункул созревает и вскрывается самопроизвольно, иногда оставляя рубцы на коже. А может затрагивать соседние ткани и перейти в большой нарыв, который требует хирургического лечения.
Если несколько фурункулов расположены очень близко друг к другу, они сливаются в один большой гнойник. Такое воспаление называется карбункулом. Фурункулы чаще всего бывают на голове, шее, лице, спине и груди – везде, где есть волосяной покров. Когда инфекция переходит на близлежащие ткани,фурункулы становятся множественными и возникает фурункулез.
Симптомы заболевания
- болезненная припухлость на коже розового, а затем красного цвета
- появление белой «головки» (на 2-4 день) и размягчения верхней части гнойного бугорка
- быстрое развитие воспаления с ростом припухлости, которая приобретает красно-багровый цвет и очень болезненна
- отек близлежащих тканей
- возможен подъем температуры тела, общее недомогание, озноб
Причины возникновения фурункулов и карбункулов
- попадание инфекции в волосяной мешочек (фолликул)
- общее снижение иммунитета
- нарушение обмена веществ, сахарный диабет
- дефицит витамина В1
Почему опасно лечить фурункулы самостоятельно?
Неправильное лечение (применение усиливающих воспаление мазей и компрессов) способствует проникновению инфекции вглубь под кожу, может привести к развитию флегмоны и распространению гноя на другие участки тела.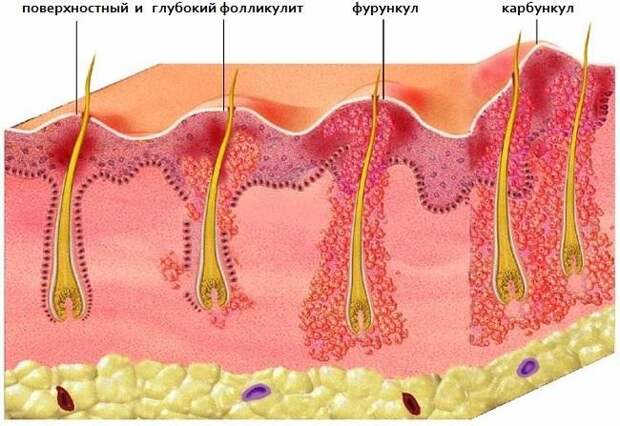 Особую опасность представляют собой фурункулы на лице и рядом с близко расположенными к поверхности кожи венами. Гной может проникнуть в сосудистое русло и вызвать сепсис или местный тромбофлебит, который, в свою очередь, опасен инфицированием синусов головного мозга и менингоэнцефалитами.
Особую опасность представляют собой фурункулы на лице и рядом с близко расположенными к поверхности кожи венами. Гной может проникнуть в сосудистое русло и вызвать сепсис или местный тромбофлебит, который, в свою очередь, опасен инфицированием синусов головного мозга и менингоэнцефалитами.
Лечение фурункулов и карбункулов
В зависимости от стадии заболевания фурункулы лечат консервативным или хирургическим путем. Консервативное лечение применяется в случае, если воспалительный процесс охватывает только воспаленный фолликул. Если инфекция перекинулась на соседние ткани, требуется операция. Карбункулы размером до 7 см хирурги лечат амбулаторно. Фурункулез говорит о серьезном сбое иммунитета, который надо лечить комплексно, поэтому к лечению подключается иммунолог и дерматолог.
При удалении фурункулов и карбункулов хирурги используют анестетики и антибиотики последнего поколения. Это делает операцию безболезненной и высокоэффективной. Она занимает всего несколько минут. Хирург вскрывает гнойник, очищает его полость и ставит дренаж для дальнейшего удаления гноя. В назначенное время пациент приходит на перевязки. Если требуется наложение швов, используются косметические нити, не оставляющие следов на коже.
Хирург вскрывает гнойник, очищает его полость и ставит дренаж для дальнейшего удаления гноя. В назначенное время пациент приходит на перевязки. Если требуется наложение швов, используются косметические нити, не оставляющие следов на коже.
Если вы хотите записаться на приём или у вас возникли вопросы по услугам, звоните нам по телефону: +7(812)30-888-03
причины, симптомы, диагностика, лечение, профилактика
Кожное заболевание, характеризующееся развитием гнойно-некротического процесса, поражающего волосяной фолликул и околофолликулярную соединительную ткань. Причиной болезни чаще всего становятся стафилококковые инфекции.
Причины фурункулёзаОсновной причиной развития фурункулёза является стафилококковая инфекция, которая провоцирует развитие гнойно-воспалительного процесса. Провоцирующим факторами являются: травмы кожи, хронические инфекции в организме, сахарный диабет, снижение иммунитета.
Симптомы фурункулёзаОсновные симптомы болезни: образование характерного узла в области волосяного фолликула ярко-красного цвета, покраснение пораженного места, болевые ощущения при нажатии на фурункул, отечность вокруг пораженной зоны, повышение температуры тела до 37-38° С.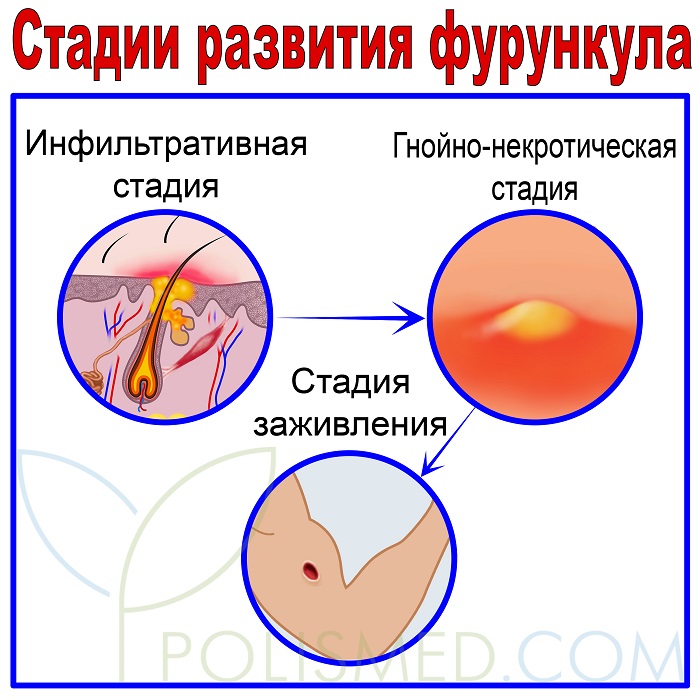 Характерно появление симптомов общей интоксикации организма, локализация высыпаний может быть разнообразной. Через некоторое время происходит самопроизвольное вскрытие фурункула и заживление язвочки.
Характерно появление симптомов общей интоксикации организма, локализация высыпаний может быть разнообразной. Через некоторое время происходит самопроизвольное вскрытие фурункула и заживление язвочки.
Диагноз ставится, как правило, после внешнего осмотра больного, на основании характерной клинической картины болезни. Из лабораторных методов используют: клинический анализ крови, биохимия крови, культуральная диагностика с целью выявления природы инфекции, а также определение чувствительности микроорганизма к антибактериальным средствам. Фурункулёз может протекать в двух формах — острой или хронической.
Лечение фурункулёзаСамолечение может представлять опасность и сопровождаться нежелательными осложнениями, выдавливать или скрывать фурункулы самостоятельно не рекомендуется категорически. В ходе терапии, при небольших зонах поражения, следует ограничить водные процедуры, соблюдать все правила личной гигиены, рекомендуется часто менять постельное и нижнее белье.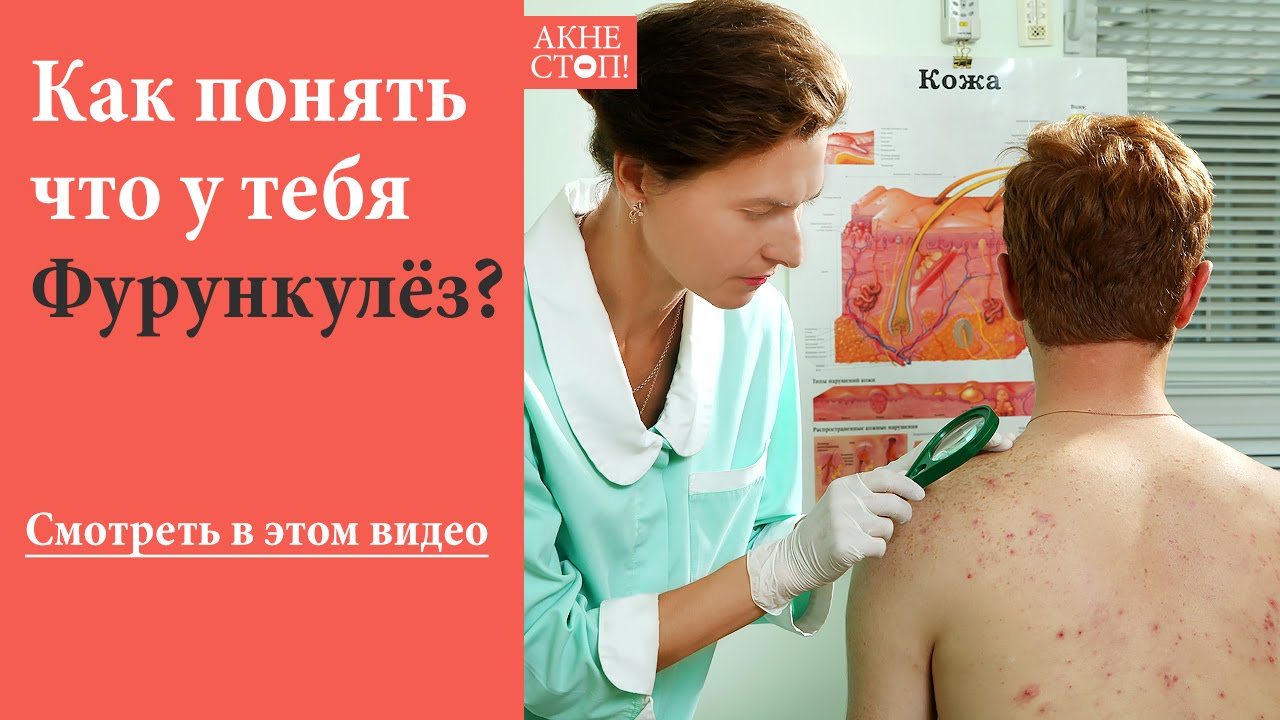 Медикаментозная терапия включает в себя использование антисептиков, противовоспалительных средств, обезболивающих препаратов, антибиотиков широкого спектра действия. При абсцедирующем характере течения фурункулёза, рекомендуется выполнить хирургическое вскрытие фурункула. Широко используется УВЧ-терапия, её применение возможно на всех этапах лечения фурункулёза.
Медикаментозная терапия включает в себя использование антисептиков, противовоспалительных средств, обезболивающих препаратов, антибиотиков широкого спектра действия. При абсцедирующем характере течения фурункулёза, рекомендуется выполнить хирургическое вскрытие фурункула. Широко используется УВЧ-терапия, её применение возможно на всех этапах лечения фурункулёза.
В целях предупреждения развития фурункулёза, следует четко соблюдать правила личной гигиены, в случае мелких порезов и травм кожных покровов, необходимо своевременно обработать антисептическими средствами травмированные участки. К общим рекомендациям принадлежит — ведение здорового образа жизни, регулярные занятия физкультурой.
Лечение фурункулеза в Самаре, вскрытие фурункула платно у хорошего хирурга
Фурункулез является достаточно частым заболеванием как у взрослых, так и у детей. Заболевание характеризуется в поочередном появлении воспалений друг за другом на определенном участке тела. Лечение фурункулеза заключается в использовании различных антивоспалительных мазей (на первой стадии), а также в иссечении, если гной не может выйти самостоятельно при терапевтическом лечении.
Лечение фурункулеза заключается в использовании различных антивоспалительных мазей (на первой стадии), а также в иссечении, если гной не может выйти самостоятельно при терапевтическом лечении.
Фурункул — это острое гнойное воспаление волосяного фолликула сальной железы и окружающих тканей. Фурункулез характеризуется в поочередном появлении воспалений друг за другом на определенном участке тела.
Часто встречающиеся виды фурункулеза:
- фурункулез на лице
- фурункулез носа
- хронический фурункулез
- фурункулез половых губ
Существует несколько стадий фурункулеза:
- Стадия инфильтрации
- Гнойная стадия

- Стадия некроза.
- Стадия заживления
Причины развития фурункулеза:
1) Внешние причины (эндогенные)
Самой частой причиной развития фурункулеза являются ссадины, регулярные нарушение целостности кожи на фоне выдавливания акне,провоцирующие появление мелких гнойных очагов воспаления. Образованный гной “спускается”вглубь дермы к волосяному мешочку и, скапливаясь, образует воспаление и способствует развитию фурункула.
2) Внутренние причины (экзогенные)
К фурункулезу склонные в первую очередь люди страдающие иммунодефицитом или диабетом, пожилого возраста, принимающие наркотики или алкоголь.
Лечение фурункулеза в Самаре
Прием, осмотр и вскрытие ведут одни из лучших хирургов Самары: Мышенцев Павел Николаевич, а также доктор медицинских наук, хирург Яровенко Галина Викторовна.
Ждем Вас в клинике «Призвание»!
Записаться на лечение можно по телефону 8 (846) 300-40-72Фурункул (чирей) — лечение в санаториях Пятигорска, цены на 2021 год
Фурункул (чирей) — остро протекающее нагноение, образующееся вокруг волосяного фолликула, сальной железы и прилегающей соединительной ткани.
Причины возникновения заболевания
Заболевание возникает из-за травмирования кожи и попадания в рану бактерий, в основном — золотистого стафилококка. Также повышенное потоотделение, нездоровое питание, нарушения обмена веществ, переохлаждение организма, трение определенного участка кожи о ткань, снижение иммунитета выступают факторами способствующими развитию фурункула.
Симптомы заболевания
Фурункул начинает проявляться как покраснение, после чего следует появление под кожей гноя.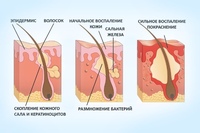 Появление фурункула сопровождается сильной болью, повышение температуры, легким недомоганием. В основном фурункулы появляются на лице, задней поверхности шеи, в области ушей, предплечьях, бедрах и ягодицах.
Появление фурункула сопровождается сильной болью, повышение температуры, легким недомоганием. В основном фурункулы появляются на лице, задней поверхности шеи, в области ушей, предплечьях, бедрах и ягодицах.
Виды/формы заболевания
- Фурункул – кожный нарыв в одном месте.
- Карбункул – обширный кожный нарыв, объединяющий несколько фолликулов сразу. Гнойники образуются в нескольких местах.
- Кистозная угревая форма, характеризующаяся развитием воспаления в глубоких слоях тканей.
- Пилонидальный синус – фурункул, формирующийся в складке между ягодиц.
- Гнойный гидраденит – кожные нарывы, появляющиеся из-за воспаления потовых желез и формирующиеся в паховой или подмышечной области, народное название данного вида фурункула — «сучье вымя», характеризуется данное заболевание тем, что при нем нет гнойного стрежня.
Стадии заболевания
В развитии фурункула выделяют 3 стадии:
- Инфильтративная стадия — вокруг волосяной фолликулы образуется отек, его начинает покалывать, он увеличивается до 3 сантиметров, становится плотным и красным.

- Гнойно-некротическая стадия начинается на 3 день после образования отека, в центре волосяной фолликулы образуется стержень, состоящий из гноя и некротических тканей. Когда гнойный стержень отторгается, симптомы нагноения начинают сглаживаться.
- Стадия заживления представляет собой процесс срастания тканей на месте образовавшегося отверстия после выхождения гноя. В случае большого отверстия после заживления останется небольшой рубец.
Методы лечения заболевания
Лечение чирея связано со стадией и видом гнойника. При начальной — инфильтративной стадии, отек рекомендуется смазывать спиртом или 5% раствором йода. Также хорошее лечебное действие оказывает антибактериальная мазь. Также рекомендуется делать на фурункул ихтиоловые компрессы, облучать УФ лампами. При обширной воспаленной площади больному показано обкалывание фурункула антибиотиками и обезболивающими препаратами.
В случае развития гнойного гидраденита необходимо хирургическое вмешательство для удаления гнойных образований, также и в случае тяжелого течения болезни хирург может сделать надрез для быстрого отхождения гноя. После вскрытия фурункула, образовавшуюся полость обрабатывают раствором марганца и накладывают заживляющие антибактерицидные повязки.
После вскрытия фурункула, образовавшуюся полость обрабатывают раствором марганца и накладывают заживляющие антибактерицидные повязки.
Профилактика лечения в санаториях
Профилактика возникновения чирея включает в себя озонотерапию, иммунотерапию, принятие курса витаминов. Пациенту для профилактики данной болезни необходимо сбалансированное питание, закаливание, предохранение от переохлаждения и поддержание личной гигиены.
🩺 Вскрытие фурункула
Почему нужна операция
Фурункул – гнойное воспаление волосяного фолликула, вызванное бактериальной инфекцией. Любая микротравма кожного покрова дает возможность патогенному микроорганизму проникнуть в сальную железу фолликула и вызвать воспаление тканей. Если гнойно-воспалительный процесс не лечить, инфекция может распространиться глубже в ткани. Такое несерьезное, на первый взгляд, заболевание, как фурункул, чревато тяжелыми осложнениями, вплоть до развития флегмоны и сепсиса.
Вскрытие фурункула в клинике GMS
Миниоперации по вскрытию фурункула в GMS Hospital проводят врачи с большим практическим опытом. Обратившись в отделение амбулаторной хирургии нашей клиники, вы получаете:
Обратившись в отделение амбулаторной хирургии нашей клиники, вы получаете:
- вскрытие инфильтрата в день обращения с использование современных безопасных лекарственных средств;
- безболезненное проведение процедуры;
- 100% стерильность и безопасность;
- быстрое заживление.
Применение новейших разработок хирургии, современных антисептиков и расходных материалов, обуславливает максимальный клинический и косметический результат. Записаться на консультацию хирурга можно по телефону или онлайн, в любое время.
Советуем ознакомиться
В каких случаях необходимо обратиться к хирургу
Фурункулы могут образоваться на любых участках, где присутствует волосяной покров. Основной причиной его появления, является бактерия золотистого стафилококка или стрептококка, проникающие в фолликул на фоне микротравмы кожи, повышенного потоотделения, недостаточной гигиены, гормонального сбоя и других проблем с организмом, способствующих снижению его защитных функций.
Запишитесь на консультацию к хирургу, если вы обнаружили:
- на коже появился один или несколько плотных инфильтратов красного цвета, которые болят и чешутся;
- в центре образования сформировалась бело-желтая головка, наполненная гноем;
- воспалительный процесс нарастает, боль становиться резкой, ярко выраженной, общее самочувствие ухудшается – повышается температура, возникает разбитость, слабость, головная боль;
- появление воспалительного инфильтрата на лице.
При образовании инфильтрата в ушной раковине, к симптомам добавляется сильная боль в ухе, отдающая в челюсть и висок, снижение слуха. В некоторых случаях, фурункулез имеет стертую клиническую картину и не сопровождается формированием некротического стержня. Но менее опасным от этого он не становится. Поэтому, при появлении любого, вызывающего подозрение, образования, особенно на лице, запишитесь на консультацию к хирургу. Врач быстро поставит правильный диагноз и назначит адекватное лечение.
Врач быстро поставит правильный диагноз и назначит адекватное лечение.
Как проводится операция
Вскрытие фурункула выполняется под местной анестезией, поэтому единственное болевое ощущение, которое чувствует пациент, это укол анестетика. Хирург аккуратно вскрывает гнойник, удаляет его содержимое вместе с некротическим стержнем. После чистки раны, устанавливается дренаж и накладывается стерильная повязка. Операция занимает всего несколько минут.
Особенности реабилитационного периода
После изъятия дренажа, на рану накладывают повязку с лекарственным препаратом, которую необходимо регулярно менять до полного заживления. Воспалительный отек уменьшается через 1-3 дня после процедуры. При абсцедирующих фурункулах и множественном фурункулезе, дополнительно назначается курс иммуномодулирующей и антибиотикотерапии.
Рецидивирующий фурункулез — проблемы и лечение: обзор
Clin Cosmet Investig Dermatol. 2014; 7: 59–64.
2014; 7: 59–64.
Кристина Софи Иблер
Отделение дерматологии, Больница Роскилле, Копенгагенский университет, Дания
Чарльз Б. Кроманн
Отделение дерматологии, Больница Роскилле, Копенгагенский университет, Дания
Отделение дерматологии, Университетская больница Роскилле, Дания
, Копенгаген Для переписки: Кристина Софи Иблер, отделение дерматологии, больница Роскилле, Копенгагенский университет, Køgevej 7–13, 4000 Роскилле, Дания, тел. +45 4732 2600, электронная почта kd.dnalleajsnoiger @ isk Авторские права © 2014 Ibler and Kromann. Эта работа опубликована Dove Medical Press Limited и находится под лицензией Creative Commons Attribution — Non Commercial (unported, v3.0) License. Полные условия лицензии доступны по адресу http://creativecommons.org/licenses/by-nc/3.0 /. Некоммерческое использование работы разрешено без какого-либо дополнительного разрешения Dove Medical Press Limited при условии надлежащей атрибуции работы. Эта статья цитируется в других статьях PMC.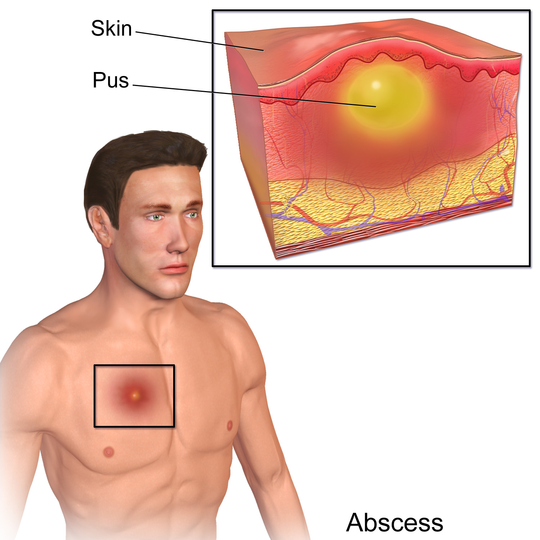
Abstract
Фурункулез — глубокая инфекция волосяного фолликула, приводящая к образованию абсцесса с скоплением гноя и некротической ткани.Фурункулы выглядят как красные, опухшие и болезненные узелки на волосяных частях тела, и наиболее распространенным возбудителем инфекции является золотистый стафилококк , но также могут быть вызваны и другие бактерии. В некоторых странах устойчивый к метициллину S. aureus является наиболее распространенным патогеном инфекций кожи и мягких тканей, что является проблематичным, поскольку трудно лечить. Фурункулез часто бывает рецидивирующим и может распространяться среди членов семьи. Некоторые пациенты являются носителями S.aureus и эрадикацию следует рассматривать в повторяющихся случаях. Одиночные поражения следует разрезать, если они колеблются, тогда как пациентов с множественными поражениями или признаками системного заболевания или иммуносупрессии следует лечить соответствующими антибиотиками. Диагностический и терапевтический подход к пациенту с подозрением на стафилококкоз должен включать тщательный сбор анамнеза, клиническое обследование и специальные микробиологические и биохимические исследования. Это особенно важно в повторяющихся случаях, когда мазки посевов у пациента, членов семьи и близких людей являются обязательными для выявления и, в конечном итоге, контроля цепочки инфекции.Сосредоточение внимания на личных, межличностных вопросах и вопросах гигиены окружающей среды имеет решающее значение для снижения риска заражения и рецидивов.
Это особенно важно в повторяющихся случаях, когда мазки посевов у пациента, членов семьи и близких людей являются обязательными для выявления и, в конечном итоге, контроля цепочки инфекции.Сосредоточение внимания на личных, межличностных вопросах и вопросах гигиены окружающей среды имеет решающее значение для снижения риска заражения и рецидивов.
Ключевые слова: фурункулез, MRSA, SSTI, фурункулы, абсцесс, стафилококкоз
Введение
Фурункулез — глубокая инфекция волосяного фолликула, приводящая к образованию абсцесса с скоплением гноя и некротической ткани. На волосяных частях кожи появляются фурункулы, и возбудителем инфекции является золотистый стафилококк , .Однако причиной могут быть и другие бактерии.1 Фурункулез возникает независимо от метициллин-резистентной инфекции S. aureus (MRSA) (MRSA), которая стала эндемической в некоторых странах. MRSA сложнее лечить стандартными антибиотиками и, следовательно, представляет собой конкретную клиническую и микробиологическую проблему, которая подробно рассматривается в других источниках и поэтому не будет подробно описываться здесь.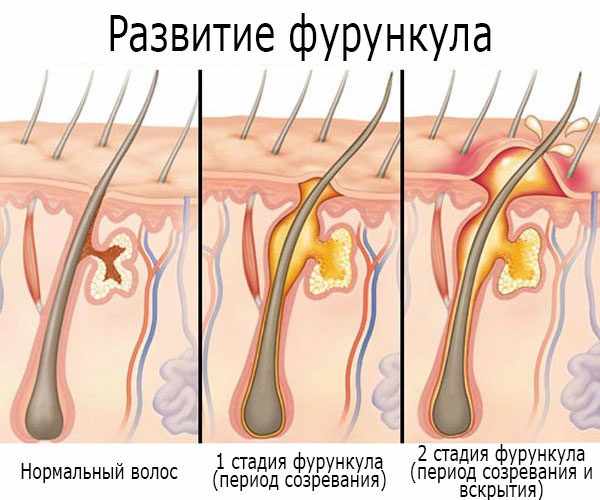 2
2
Признаки и симптомы
Клинически фурункулы представлены как красные, опухшие и болезненные узелки разного размера, иногда с расположенной над ними пустулой.Лихорадка и увеличение лимфатических узлов возникают редко. Если инфицировано несколько соседних фолликулов, они могут срастаться и образовывать более крупный узел, известный как карбункул. Чаще всего фурункулы появляются на конечностях, и после заживления они могут привести к образованию рубцов.3 Большинство пациентов обращаются с одним или двумя фурункулами, и после очищения рецидивов не наблюдается. Однако фурункулез имеет тенденцию повторяться, и в таких случаях они часто распространяются среди членов семьи.
Рецидивирующий фурункулез
Рецидивирующий фурункулез обычно определяется как три или более приступов в течение 12 месяцев.4 Колонизация S. aureus в передних носовых ходах играет определенную роль в этиологии хронического или рецидивирующего фурункулеза. Помимо ноздрей, колонизация также происходит в теплых влажных кожных складках, таких как за ушами, под отвисшей грудью и в паху. Бактерии, отличные от S. aureus , также могут быть патогенными, особенно в отношении фурункулов в вульвовагинальной и периректальной области, а также на ягодицах.1 В частности, на этих участках часто присутствуют кишечные виды, такие как Enterobacteriaceae и Enterococci . Corynebacterium , S. epidermidis и S. pyogenes также могут присутствовать при фурункулезе. Иммунодефицит редко является основной причиной.
Бактерии, отличные от S. aureus , также могут быть патогенными, особенно в отношении фурункулов в вульвовагинальной и периректальной области, а также на ягодицах.1 В частности, на этих участках часто присутствуют кишечные виды, такие как Enterobacteriaceae и Enterococci . Corynebacterium , S. epidermidis и S. pyogenes также могут присутствовать при фурункулезе. Иммунодефицит редко является основной причиной.
Качество жизни пациентов с рецидивирующим фурункулезом, насколько нам известно, не исследовалось. Однако снижение качества жизни было обнаружено у пациентов с положительным результатом MRSA, которые были изолированы в паллиативных учреждениях5, и у пациентов с другими рецидивирующими заболеваниями фурункула, такими как гнойный гидраденит. 6,7
Факторы риска
Прямой физический контакт с инфицированными людьми, в первую очередь членами семьи или медицинский персонал, является основным фактором риска развития фурункулеза. Факторы риска, связанные с рецидивирующим фурункулезом, были изучены в исследовании случай-контроль с участием 74 пациентов с рецидивирующим фурункулезом и такое же количество пациентов с нерецидивирующим фурункулезом.4 Носовые мазки выявили S. aureus в 89% и 100% рецидивирующих и нерецидивирующих фурункулезов. соответственно, и не было обнаружено значительных различий в устойчивости к обычно используемым антибиотикам. Наиболее важным независимым предиктором рецидива был положительный семейный анамнез.Другими независимыми прогностическими факторами были анемия, предшествующая антибактериальная терапия, сахарный диабет, предыдущая госпитализация, множественные поражения, плохая личная гигиена и сопутствующие заболевания.4 Установленные кожные заболевания, такие как атопический дерматит, хронические раны или язвы на ногах, повышают восприимчивость к бактериальной колонизации и более склонны к развитию фурункулеза.8 Дефицит маннозо-связывающего лектина, а также нарушение функции нейтрофилов у умственно отсталых взрослых также связаны с фурункулезом.
Факторы риска, связанные с рецидивирующим фурункулезом, были изучены в исследовании случай-контроль с участием 74 пациентов с рецидивирующим фурункулезом и такое же количество пациентов с нерецидивирующим фурункулезом.4 Носовые мазки выявили S. aureus в 89% и 100% рецидивирующих и нерецидивирующих фурункулезов. соответственно, и не было обнаружено значительных различий в устойчивости к обычно используемым антибиотикам. Наиболее важным независимым предиктором рецидива был положительный семейный анамнез.Другими независимыми прогностическими факторами были анемия, предшествующая антибактериальная терапия, сахарный диабет, предыдущая госпитализация, множественные поражения, плохая личная гигиена и сопутствующие заболевания.4 Установленные кожные заболевания, такие как атопический дерматит, хронические раны или язвы на ногах, повышают восприимчивость к бактериальной колонизации и более склонны к развитию фурункулеза.8 Дефицит маннозо-связывающего лектина, а также нарушение функции нейтрофилов у умственно отсталых взрослых также связаны с фурункулезом. 9–11 Ожирение и гематологические нарушения также являются предрасполагающими факторами. Тем не менее, в большинстве случаев убедительные предрасполагающие факторы не могут быть инкриминированы.
9–11 Ожирение и гематологические нарушения также являются предрасполагающими факторами. Тем не менее, в большинстве случаев убедительные предрасполагающие факторы не могут быть инкриминированы.
MRSA
Рецидивирующий фурункулез чаще всего вызывается чувствительными к метициллину S. aureus . Однако внебольничный MRSA (CA-MRSA) стал эндемическим в США и в настоящее время является наиболее частой причиной инфекции мягких тканей в отделениях неотложной помощи во многих странах.12–15 Распространенность CA-MRSA выше в США, когда по сравнению с Европой, но распространенность в Европе растет.16–21
Некоторые штаммы MRSA, в частности CA-MRSA, продуцируют токсин, называемый лейкоцидином Пантона-Валентайна (PVL), и связаны с тяжелыми инфекциями. 22 PVL является лейкоцидным и вызывает тяжелые, но редкие осложнения, такие как некротический фасциит и некротизирование. пневмонии описаны после инфицирования мягких тканей MRSA. PVL является фактором вирулентности S. aureus , который коррелирует с хроническим рецидивирующим фурункулезом.23–26
aureus , который коррелирует с хроническим рецидивирующим фурункулезом.23–26
Диагноз
Диагностика фурункулеза относительно проста.Микробный агент может быть идентифицирован с помощью простых культуральных мазков. Необходимо провести общее клиническое обследование, и исследования включают в себя мазки посевов не только с поражений (предпочтительно из гноя или жидкостей из флюидных фурункулов, в конечном итоге полученных путем разреза), но также и из участков носителя, таких как ноздри и промежность. В зависимости от анамнеза могут быть полезны мазки посевов членов семьи. Предлагается исследовать мочу и уровень глюкозы в крови или гликированный гемоглобин (HbA 1c ) для выявления любого основного диабета, а также провести полный анализ крови для исключения системной инфекции или других внутренних заболеваний.Иммунологическая оценка может быть рассмотрена при рецидиве заболевания или признаках внутреннего заболевания.
Дифференциальный диагноз
Если узелки расположены исключительно в подмышечных впадинах, паху и / или в инфрамаммарных областях, гнойный гидраденит (HS) следует рассматривать как дифференциальный диагноз.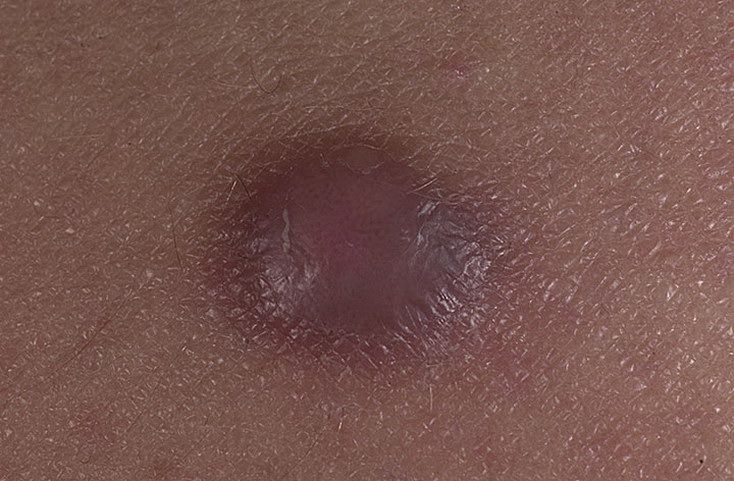 Важен сбор анамнеза как личных, так и семейных эпизодов фурункулов. У женщин усиление симптомов, связанных с месячными менструациями, является верным признаком HS, и HS может со временем привести к синусовым ходам и свищам с зловонными гнилостными выделениями.Другие дифференциальные диагнозы включают реакции на инородное тело, пилонидальные кисты, абсцессы бартолиновых желез и другие виды абсцессов.
Важен сбор анамнеза как личных, так и семейных эпизодов фурункулов. У женщин усиление симптомов, связанных с месячными менструациями, является верным признаком HS, и HS может со временем привести к синусовым ходам и свищам с зловонными гнилостными выделениями.Другие дифференциальные диагнозы включают реакции на инородное тело, пилонидальные кисты, абсцессы бартолиновых желез и другие виды абсцессов.
Осложнения
Наиболее частыми осложнениями фурункулеза являются рубцевание и рецидивы. Редко фурункулез приводит к системной инфекции с лихорадкой и симптомами, связанными с органами. Описаны положительный посев крови и эндокардит после фурункулеза27. Было показано, что кожная инфекция, вызванная MRSA, осложняется системной инфекцией, включая респираторный дистресс и пневмонию, 23 также сообщается о некротическом фасциите и миозите.26 Также сообщается об остеомиелите, септическом артрите и инфекциях центральной нервной системы с менингитом и абсцессом головного мозга после инфицирования S. aureus 28–33
aureus 28–33
Лечение
Лечение рецидивирующего фурункулеза проблематично и может быть разочаровывающим. Схема ведения фурункулеза представлена на рис. При одиночных поражениях может быть достаточно простого разреза и дренажа, но может потребоваться системная антибактериальная терапия. S. aureus обладает способностью развивать устойчивость к различным антибиотикам, и это важно учитывать при выборе противомикробных препаратов.34
Схема диагностики и лечения фурункулеза.
Сокращения: Ddx, дифференциальный диагноз; Dx, диагностика; Hx, история; Mx, менеджмент.
Согласно клиническим рекомендациям по инфекциям MRSA, одних только разрезов и дренажа, вероятно, будет достаточно для простых абсцессов или фурункулов, но необходимы дополнительные исследования для дальнейшего определения роли антибиотиков, если таковые имеются, в этих условиях35,36
Антибиотики рекомендуются, если кожная инфекция связана с тяжелым заболеванием (множественные очаги инфекции или быстрое прогрессирование), системным заболеванием или сопутствующими сопутствующими заболеваниями или подавлением иммунитета, крайним возрастом, абсцессом в области, трудно дренируемой (например, лицо, рука , и гениталии), ассоциированный септический флебит и отсутствие реакции только на разрез и дренирование.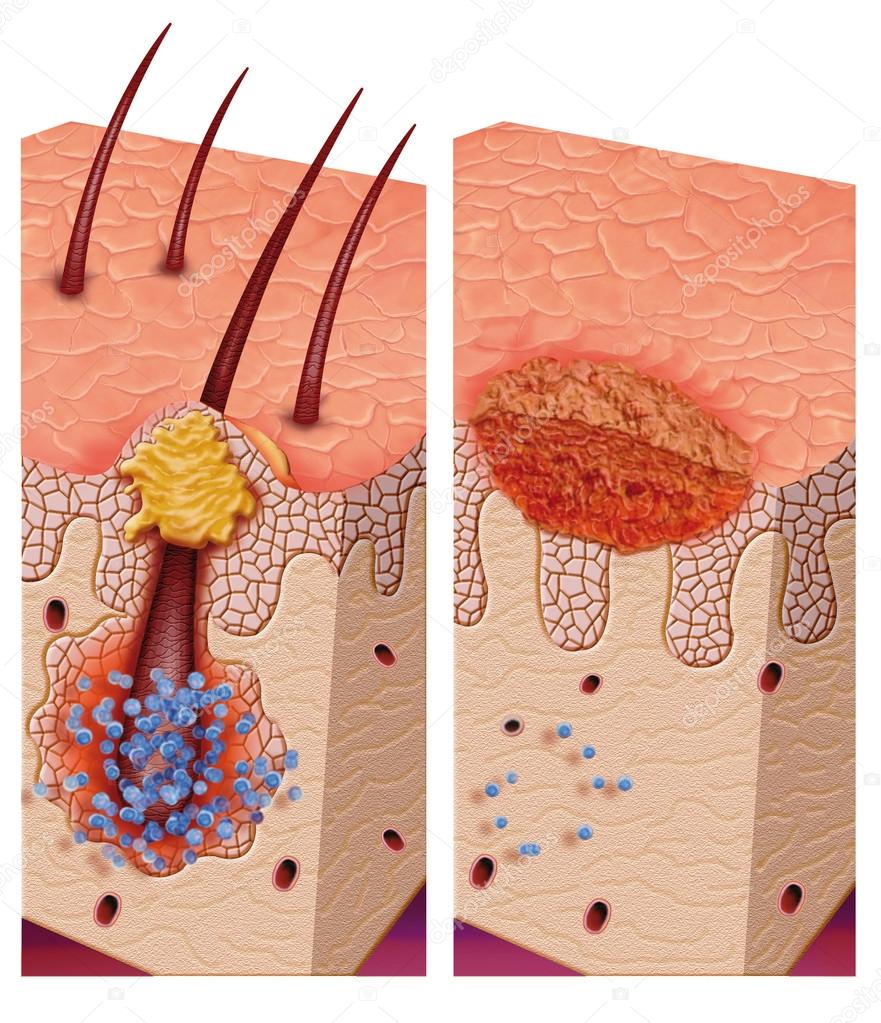
Руководства Американского общества инфекционистов предлагают следующие пероральные антибиотики для эмпирического охвата CA-MRSA у амбулаторных пациентов: клиндамицин, триметоприм-сульфаметоксазол, тетрациклин (доксициклин или миноциклин) и линезолид.35 Если охват обоих β-гемолитиков стрептококки и CA-MRSA желательны, варианты включают только клиндамицин или триметоприм-сульфаметоксазол, или тетрациклин в комбинации с β-лактамом (например, амоксициллином), или только линезолид.35
Дополнительно для госпитализированных пациентов с осложненной инфекцией Для хирургической обработки раны и антибиотиков широкого спектра действия следует рассмотреть возможность эмпирической терапии MRSA до получения данных о культуре.Варианты включают внутривенный (IV) ванкомицин 1 г два раза в день, перорально или внутривенно линезолид 600 мг два раза в день, даптомицин 4 мг / кг / доза внутривенно один раз в день, телаванцин 10 мг / кг / доза внутривенно один раз в день и клиндамицин 600 мг внутривенно или перорально. трижды в день. Бета-лактамный антибиотик (например, цефазолин) можно рассмотреть у госпитализированных пациентов с негнойным целлюлитом. При недостаточном клиническом ответе необходимо начать адаптацию к MRSA-активной терапии. Рекомендуется лечение от семи до 14 дней, но его следует подбирать индивидуально в зависимости от клинического ответа пациента.Госпитализированные пациенты с MRSA должны быть изолированы от других пациентов.
трижды в день. Бета-лактамный антибиотик (например, цефазолин) можно рассмотреть у госпитализированных пациентов с негнойным целлюлитом. При недостаточном клиническом ответе необходимо начать адаптацию к MRSA-активной терапии. Рекомендуется лечение от семи до 14 дней, но его следует подбирать индивидуально в зависимости от клинического ответа пациента.Госпитализированные пациенты с MRSA должны быть изолированы от других пациентов.
Профилактика
Профилактическая образовательная информация о личной гигиене и соответствующем уходе за ранами рекомендуется пациентам с инфекциями кожи или мягких тканей (SSTI), такими как рецидивирующий фурункулез. Рекомендуется регулярное купание и мытье рук водой с мылом или очищение гелем для рук на спиртовой основе, особенно после прикосновения к инфицированной коже или предмету, непосредственно контактировавшему с дренирующейся раной.Следует избегать переработки или совместного использования личных вещей, таких как одноразовые или электрические бритвы и эпиляторы, постельное белье и полотенца, которые использовались на инфицированной коже. У пациентов с рецидивирующими ИМТП следует рассмотреть меры гигиены окружающей среды в домашних условиях или в общине. Усилия по очистке должны быть сосредоточены на поверхностях, к которым часто прикасаются (например, счетчики, дверные ручки, ванны и сиденья унитаза), которые могут контактировать с обнаженной кожей или открытыми инфекциями. Имеющиеся в продаже чистящие или моющие средства, подходящие для очищаемой поверхности, следует использовать в соответствии с инструкциями по продукту для регулярной очистки поверхностей.35
У пациентов с рецидивирующими ИМТП следует рассмотреть меры гигиены окружающей среды в домашних условиях или в общине. Усилия по очистке должны быть сосредоточены на поверхностях, к которым часто прикасаются (например, счетчики, дверные ручки, ванны и сиденья унитаза), которые могут контактировать с обнаженной кожей или открытыми инфекциями. Имеющиеся в продаже чистящие или моющие средства, подходящие для очищаемой поверхности, следует использовать в соответствии с инструкциями по продукту для регулярной очистки поверхностей.35
Колонизация
Попытки местного применения деколонизации с помощью мупироцина и хлоргексидина могут снизить частоту последующих инфекций S. aureus , хотя и с разной эффективностью. 39–42 Деколонизация может быть рассмотрена в случаях рецидива ИМТН, несмотря на оптимизацию ухода за раной и гигиенических мер , а также в случаях продолжающейся передачи инфекции среди членов семьи или других близких людей, несмотря на меры гигиены. Деколонизация обычно состоит из 5-10-дневного нанесения мази мупироцина два раза в день на ноздри и ежедневного мытья тела 4% -ным мылом с хлоргексидином в течение 5-14 дней. Разбавляйте ванны с отбеливателем по 15 минут два раза в день в течение 3 месяцев. Полоскание полости рта 0,2% раствором хлоргексидина три раза в день снижает флору глотки.41 Также рекомендуется местное введение 0,3% раствора генцианвиолета в ноздри два раза в день в течение 2-3 недель.40
Разбавляйте ванны с отбеливателем по 15 минут два раза в день в течение 3 месяцев. Полоскание полости рта 0,2% раствором хлоргексидина три раза в день снижает флору глотки.41 Также рекомендуется местное введение 0,3% раствора генцианвиолета в ноздри два раза в день в течение 2-3 недель.40
Для лечения активной инфекции рекомендуется пероральная антимикробная терапия только и обычно не рекомендуется для деколонизации. Пероральный препарат в сочетании с рифампицином, если штамм чувствителен, может быть рассмотрен для деколонизации, если инфекции рецидивируют, несмотря на вышеупомянутые местные меры.35 Монотерапия рифампицином связана с риском выбора устойчивых вариантов и не рекомендуется. Комбинация местных и системных противомикробных препаратов очень эффективна с уровнем выведения 87% у леченных пациентов.43 Посев из ректального мазка может быть рассмотрен в рефрактерных случаях, поскольку желудочно-кишечный тракт может быть резервуаром чувствительных к метициллину S. aureus и MRSA. В этих случаях пероральный ванкомицин (1 г два раза в день в течение 5 дней) может уничтожить 80–100% колонизации кишечника MRSA.43 Также может появиться мочеполовая и вагинальная колонизация.
В этих случаях пероральный ванкомицин (1 г два раза в день в течение 5 дней) может уничтожить 80–100% колонизации кишечника MRSA.43 Также может появиться мочеполовая и вагинальная колонизация.
Если члены семьи являются носителями, к ним следует относиться как к пациенту. Помимо деколонизации, любое ухудшение состояния питания пациентов должно быть улучшено, если это вообще возможно.
Обсуждение и заключение
У здоровых людей микробиом человека заметно отличается в коже и других средах обитания. Это разнообразие до конца не изучено, но подразумевается генетика хозяина, окружающая среда и раннее воздействие микробов.Таким образом, у многих носителей стафилококков из носа не появляются фурункулы или фурункулы, в отличие от других. Фурункулез — это кожное заболевание, которое имеет тенденцию повторяться и часто распространяется на членов семьи либо напрямую, либо косвенно, либо через контакт с кожей. Инфекция чаще всего вызывается S. aureus , и устойчивость к противомикробным препаратам становится все более серьезной проблемой. MRSA в настоящее время является эндемическим заболеванием во многих странах и представляет собой новую проблему во всем мире.
MRSA в настоящее время является эндемическим заболеванием во многих странах и представляет собой новую проблему во всем мире.
Заболеваемость фурункулезом может быть значительной.Поэтому лечение очень важно. Клинически серьезные осложнения SSTIs S. aureus включают бактериемию, инфекционный эндокардит и некротическую пневмонию. Кожные осложнения включают гнойные изъязвления и боль от поражений, что традиционно воспринимается как стигматизация со времен описаний в Книге Иова (Еврейская Библия). Насколько известно авторам, исследований качества жизни пациентов с рецидивирующим фурункулезом не проводилось. В недавнем немецком опросе пациентов в отделениях паллиативной помощи, изолированных из-за MRSA, было обнаружено негативное влияние на качество жизни, и необходимая изоляция считалась значительным бременем в конце жизни для этих неизлечимых пациентов.5 Однако большинство пациентов не изолированы из-за кожных инфекций, и поэтому другие аспекты могут иметь значение. Можно предположить, что клиническое сходство между фурункулезом, HS и вульгарными угрями может отрицательно повлиять на качество жизни. Несколько исследований определили как акне, так и HS как основные источники снижения качества жизни пациентов, предполагая, что аналогичная взаимосвязь может существовать для фурункулеза. Следовательно, предполагается, что необходимы специальные исследования качества жизни и при фурункулезе.
Несколько исследований определили как акне, так и HS как основные источники снижения качества жизни пациентов, предполагая, что аналогичная взаимосвязь может существовать для фурункулеза. Следовательно, предполагается, что необходимы специальные исследования качества жизни и при фурункулезе.
Диагностический и терапевтический подход к пациенту с подозрением на стафилококкоз должен включать тщательный сбор анамнеза, клиническое обследование и специальные микробиологические и биохимические исследования. Это особенно важно, если проблема связана с рецидивирующими поражениями. В таких случаях обязательно собирать мазки посевов у пациента, членов семьи и близких людей, чтобы выявить и, в конечном итоге, контролировать цепь инфекции. Сосредоточение внимания на личных, межличностных вопросах и вопросах гигиены окружающей среды имеет решающее значение для снижения риска заражения и рецидивов.Особое внимание следует уделять улучшению и поддержанию кожного барьера. Неповрежденная функция кожного барьера снижает риск заражения, и поэтому полезно регулярное использование смягчающих средств, чтобы кожа оставалась влажной.
Для лечения стафилококкоза имеют значение несколько терапевтических методов. Традиционно широко использовались разрез и дренирование. Однако эту процедуру следует ограничить колебаниями кипения. При фурункулах при фурункулах разрезы и дренирование обычно не проходят.После разреза полость абсцесса может потребовать тампонирования для поддержания дренажа. Незначительные элементы, которые не колеблются, не нуждаются в разрезе, и с ними можно справиться, поддерживая чистоту и защиту участка кожи.
Если присутствует лихорадка или у пациента развиваются системные признаки инфекции, необходимы системные противомикробные препараты. Регулярные и частые мазки посевов из поражений помогают решить, какой противомикробный препарат выбрать, поскольку картина микробной устойчивости может варьироваться в зависимости от времени, места и географии.
В конечном итоге лечение стафилококкоза зависит от искоренения патогенных штаммов у пациентов и носителей. Однако ликвидация должна быть ограничена пациентами или семьями с рецидивирующими ИМТП. В большинстве случаев колонизация S. aureus безвредна, а большое количество бессимптомных носителей противоречит искоренению в этой популяции. Необходимы дальнейшие исследования для выяснения сложности микробиома у носителей S. aureus , а также для выяснения эффекта и механизмов использования, например, пробиотиков, а не антибиотиков для контроля бактериальной популяции.
В большинстве случаев колонизация S. aureus безвредна, а большое количество бессимптомных носителей противоречит искоренению в этой популяции. Необходимы дальнейшие исследования для выяснения сложности микробиома у носителей S. aureus , а также для выяснения эффекта и механизмов использования, например, пробиотиков, а не антибиотиков для контроля бактериальной популяции.
Сноски
Раскрытие информации
Авторы сообщают об отсутствии конфликта интересов в этой работе.
Список литературы
1. Даль М.В. Стратегии лечения рецидивирующего фурункулеза. Саут Мед Дж. 1987; 80: 352–356. [PubMed] [Google Scholar] 2. Pottinger PS. Метициллин-резистентные инфекции Staphylococcus aureus. Med Clin North Am. 2013; 97: 601–619. [PubMed] [Google Scholar] 3. Тайра Б.Р., певица А.Дж., Тод ХК, младший, Ли С.К. Национальная эпидемиология кожных абсцессов: 1996-2005.Am J Emerg Med. 2009. 27: 289–292. [PubMed] [Google Scholar] 4. Эль-Гилани А. Х., Фати Х. Факторы риска повторного фурункулеза. Dermatol Online J. 2009; 15:16. [PubMed] [Google Scholar] 5. Букки Дж., Кляйн Дж., Но Л. и др. Метициллин-резистентный золотистый стафилококк (MRSA) в отделениях паллиативной помощи и хосписах в Германии: общенациональное исследование политики изоляции пациентов и качества жизни. Palliat Med. 2013; 27: 84–90. [PubMed] [Google Scholar] 6. Wolkenstein P, Loundou A, Barrau K, Auquier P, Revuz, Группа качества жизни Французского общества дерматологов Нарушение качества жизни при гнойном гидрадените: исследование 61 случая.J Am Acad Dermatol. 2007. 56: 621–623. [PubMed] [Google Scholar] 7. Ондердейк А.Дж., ван дер Зи Х.Х., Эсманн С. и др. Депрессия у больных гнойным гидраденитом. J Eur Acad Dermatol Venereol. 2013; 27: 473–478. [PubMed] [Google Scholar] 8. Hoeger PH. Чувствительность к противомикробным препаратам штаммов S. aureus, колонизирующих кожу, у детей с атопическим дерматитом. Pediatr Allergy Immunol. 2004. 15: 474–477. [PubMed] [Google Scholar] 9. Демирчай З., Эксиоглу-Демиральп Э., Эргун Т., Акоглу Т. Фагоцитоз и окислительный взрыв нейтрофилов у пациентов с рецидивирующим фурункулезом.Br J Dermatol. 1998. 138: 1036–1038. [PubMed] [Google Scholar] 10. Гилад Дж., Борер А., Смоляков Р., Райзенберг К., Шлеффер Ф., Леви Р. Нарушение функций нейтрофилов в патогенезе вспышки рецидивирующего фурункулеза, вызванного метициллин-резистентным золотистым стафилококком среди умственно отсталых взрослых. Микробы заражают. 2006; 8: 1801–1805. [PubMed] [Google Scholar] 11. Карс М., ван Д.Х., Салиманс М.М., Бартелинк А.К., ван де Виль А. Ассоциация фурункулеза и семейной недостаточности связывающего маннозу лектина.Eur J Clin Invest. 2005; 35: 531–534. [PubMed] [Google Scholar] 12. Моран Г.Дж., Кришнадасан А., Горвиц Р.Дж. и др. EMERGEncy ID Net Study Group Метициллин-резистентные инфекции S. aureus среди пациентов в отделении неотложной помощи. N Engl J Med. 2006; 355: 666–674. [PubMed] [Google Scholar] 13. Moellering RC., Jr. Растущая угроза внебольничного метициллин-устойчивого Staphylococcus aureus. Ann Intern Med. 2006. 144: 368–370. [PubMed] [Google Scholar] 14. Moellering RC., Jr. Текущие варианты лечения внебольничной инфекции, вызванной устойчивостью к метициллину Staphylococcus aureus.Clin Infect Dis. 2008; 46: 1032–1037. [PubMed] [Google Scholar] 15. Зетола Н., Фрэнсис Дж. С., Нюрмбергер Е. Л., Бишай В. Р.. Внебольничный метициллин-устойчивый золотистый стафилококк: новая угроза. Lancet Infect Dis. 2005. 5: 275–286. [PubMed] [Google Scholar] 16. Moxnes JF, de Blasio BF, Leegaard TM, Moen AE. Метициллин-устойчивый золотистый стафилококк (MRSA) растет в Норвегии: анализ временных рядов зарегистрированных случаев MRSA и метициллин-чувствительных случаев S. aureus, 1997–2010 гг. PLoS One. 2013; 8: e70499.[Бесплатная статья PMC] [PubMed] [Google Scholar] 17. Фариа Н.А., Оливейра Д.К., Вест Х. и др. Эпидемиология появляющегося метициллин-устойчивого золотистого стафилококка (MRSA) в Дании: общенациональное исследование в стране с низкой распространенностью инфекции MRSA. J Clin Microbiol. 2005; 43: 1836–1842. [Бесплатная статья PMC] [PubMed] [Google Scholar] 18. Fossum AE, Bukholm G. Повышение заболеваемости устойчивым к метициллину Staphylococcus aureus ST80, новым ST125 и SCCmecIV в юго-восточной части Норвегии в течение 12-летнего периода.Clin Microbiol Infect. 2006; 12: 627–633. [PubMed] [Google Scholar] 19. Ларсен А.Р., Стеггер М., Бохер С., Сорум М., Монне Д.Л., Сков Р.Л. Возникновение и характеристика ассоциированных с сообществом метициллин-резистентных инфекций Staphyloccocus aureus в Дании, 1999–2006 гг. J Clin Microbiol. 2009; 47: 73–78. [Бесплатная статья PMC] [PubMed] [Google Scholar] 20. Робинсон Д.А., Кернс А.М., Холмс А. и др. Повторное появление раннего пандемического Staphylococcus aureus в виде внебольничного клона, устойчивого к метициллину. Ланцет.2005; 365: 1256–1258. [PubMed] [Google Scholar] 21. Ваннет В.Дж., Спалбург Э., Хек М.Э. и др. Появление вирулентных метициллин-устойчивых штаммов Staphylococcus aureus, несущих гены лейкоцидина Пантона-Валентайна, в Нидерландах. J Clin Microbiol. 2005; 43: 3341–3345. [Бесплатная статья PMC] [PubMed] [Google Scholar] 22. Frazee BW, Lynn J, Charlebois ED, Lambert L, Lowy D, Perdreau-Remington F. Высокая распространенность метициллин-резистентного золотистого стафилококка в отделениях неотложной помощи при инфекциях кожи и мягких тканей.Ann Emerg Med. 2005; 45: 311–320. [PubMed] [Google Scholar] 23. Аль-Тауфик Дж.А., Алдаабиль РА. Внебольничная бактериемическая некротическая пневмония MRSA у пациента с язвой мошонки. J Infect. 2005; 51: e241 – e243. [PubMed] [Google Scholar] 24. Gillet Y, Etienne J, Lina G, Vandenesch F. Ассоциация некротической пневмонии с продуцирующим лейкоцидин Staphylococcus aureus Panton-Valentine, независимо от устойчивости к метициллину. Clin Infect Dis. 2008; 47: 985–986. [PubMed] [Google Scholar] 25. Lina G, Piemont Y, Godail-Gamot F, et al.Участие Panton-Valentine, продуцирующего лейкоцидин Staphylococcus aureus, в первичных кожных инфекциях и пневмонии. Clin Infect Dis. 1999; 29: 1128–1132. [PubMed] [Google Scholar] 26. Миллер Л.Г., Пердро-Ремингтон Ф., Риг Г. и др. Некротический фасциит, вызванный устойчивым к метициллину стафилококком в Лос-Анджелесе. N Engl J Med. 2005; 352: 1445–1453. [PubMed] [Google Scholar] 27. Бахрейн М., Василиадес М., Вольф М., Юнус Ф. Пять случаев бактериального эндокардита после фурункулеза и продолжающаяся сага о внебольничных инфекциях, вызванных устойчивостью к метициллину Staphylococcus aureus.Scand J Infect Dis. 2006; 38: 702–707. [PubMed] [Google Scholar] 28. Чанг В. Н., Лу Ч., Ву Дж. Дж. И др. Менингит, вызванный Staphylococcus aureus, у взрослых: клиническое сравнение инфекций, вызванных метициллин-резистентными и метициллин-чувствительными штаммами. Инфекционное заболевание. 2001; 29: 245–250. [PubMed] [Google Scholar] 29. Корра Т.В., Енох Д.А., Алию С.Х., Левер А.М. Бактериемия и последующий остеомиелит позвоночника: ретроспективный обзор 125 пациентов. QJM. 2011; 104: 201–207. [PubMed] [Google Scholar] 30. Косгроув С.Е., Сакулас Г., Перенцевич Э.Н., Швабер М.Дж., Карчмер А.В., Кармели Ю.Сравнение смертности, связанной с метициллин-устойчивой и метициллин-чувствительной бактериемией Staphylococcus aureus: метаанализ. Clin Infect Dis. 2003. 36: 53–59. [PubMed] [Google Scholar] 31. Феррейра Дж. П., Абреу М. А., Родригес П., Карвелью Л., Коррейя Дж. А. Метицилин-резистентный золотистый стафилококк и абсцесс печени: ретроспективный анализ 117 пациентов. Порт Акта Мед. 2011; 24 (Приложение 2): 399–406. Португальский. [PubMed] [Google Scholar] 32. Гельфанд М.С., Кливленд КО. Терапия ванкомицином и прогрессирование метициллин-резистентного позвоночного остеомиелита Staphylococcus aureus.Саут Мед Дж. 2004; 97: 593–597. [PubMed] [Google Scholar] 33. Хуанг П.Я., Чен С.Ф., Чанг В.Н. и др. Спинальный эпидуральный абсцесс у взрослых, вызванный Staphylococcus aureus: клиническая характеристика и прогностические факторы. Clin Neurol Neurosurg. 2012. 114: 572–576. [PubMed] [Google Scholar] 34. Нагараджу У, Бхат Дж., Курувила М., Пай Г.С., Джаялакшми, Бабу Р.П. Метициллин-резистентный золотистый стафилококк при внебольничной пиодермии. Int J Dermatol. 2004. 43: 412–414. [PubMed] [Google Scholar] 35. Лю С., Байер А., Косгроув С. Е. и др.Общество инфекционных болезней Америки Руководство по клинической практике Общества инфекционистов Америки по лечению метициллин-резистентных инфекций Staphylococcus aureus у взрослых и детей. Clin Infect Dis. 2011; 52: e18 – e55. [PubMed] [Google Scholar] 36. Натвани Д., Морган М., Мастертон Р. Г. и др. Британское общество антимикробной химиотерапии Рабочая группа по инфекциям MRSA в сообществе Руководящие принципы для практики Великобритании по диагностике и лечению метициллин-резистентных инфекций Staphylococcus aureus (MRSA), присутствующих в сообществе.J Antimicrob Chemother. 2008; 61: 976–994. [PubMed] [Google Scholar] 37. Лаубе С, Фаррелл AM. Бактериальные инфекции кожи у пожилых людей: диагностика и лечение. Наркотики старения. 2002; 19: 331–342. [PubMed] [Google Scholar] 38. Турабелидзе Г., Линь М., Волкофф Б., Додсон Д., Гладбах С., Жу Б.П. Личная гигиена и метициллин-резистентная инфекция Staphylococcus aureus. Emerg Infect Dis. 2006; 12: 422–427. [Бесплатная статья PMC] [PubMed] [Google Scholar] 39. Харбарт С., Дхаран С., Лиассин Н., Херро П., Окенталер Р., Питтет Д.Рандомизированное плацебо-контролируемое двойное слепое исследование для оценки эффективности мупироцина для искоренения носительства метициллин-резистентного золотистого стафилококка. Противомикробные агенты Chemother. 1999; 43: 1412–1416. [Бесплатная статья PMC] [PubMed] [Google Scholar] 40. Окано М., Ногучи С., Табата К., Мацумото Ю. Актуальный генцианвиолет для кожной инфекции и носительства с MRSA. Int J Dermatol. 2000; 39: 942–944. [PubMed] [Google Scholar] 41. Рингберг Х., Катрин П.А., Уолдер М., Хьюго Йоханссон П.Дж.. Горло: важное место для колонизации MRSA.Scand J Infect Dis. 2006; 38: 888–893. [PubMed] [Google Scholar] 42. Simor AE, Phillips E, McGeer A, et al. Рандомизированное контролируемое испытание хлоргексидина глюконата для промывания, интраназального мупироцина, рифампицина и доксициклина в сравнении с отсутствием лечения для ликвидации колонизации метициллин-резистентного Staphylococcus aureus. Clin Infect Dis. 2007. 44: 178–185. [PubMed] [Google Scholar] 43. Атанаскова Н, Томецки К.Я. Инновационное лечение рецидивирующего фурункулеза. Dermatol Clin. 2010. 28: 479–487. [PubMed] [Google Scholar]
Х., Фати Х. Факторы риска повторного фурункулеза. Dermatol Online J. 2009; 15:16. [PubMed] [Google Scholar] 5. Букки Дж., Кляйн Дж., Но Л. и др. Метициллин-резистентный золотистый стафилококк (MRSA) в отделениях паллиативной помощи и хосписах в Германии: общенациональное исследование политики изоляции пациентов и качества жизни. Palliat Med. 2013; 27: 84–90. [PubMed] [Google Scholar] 6. Wolkenstein P, Loundou A, Barrau K, Auquier P, Revuz, Группа качества жизни Французского общества дерматологов Нарушение качества жизни при гнойном гидрадените: исследование 61 случая.J Am Acad Dermatol. 2007. 56: 621–623. [PubMed] [Google Scholar] 7. Ондердейк А.Дж., ван дер Зи Х.Х., Эсманн С. и др. Депрессия у больных гнойным гидраденитом. J Eur Acad Dermatol Venereol. 2013; 27: 473–478. [PubMed] [Google Scholar] 8. Hoeger PH. Чувствительность к противомикробным препаратам штаммов S. aureus, колонизирующих кожу, у детей с атопическим дерматитом. Pediatr Allergy Immunol. 2004. 15: 474–477. [PubMed] [Google Scholar] 9. Демирчай З., Эксиоглу-Демиральп Э., Эргун Т., Акоглу Т. Фагоцитоз и окислительный взрыв нейтрофилов у пациентов с рецидивирующим фурункулезом.Br J Dermatol. 1998. 138: 1036–1038. [PubMed] [Google Scholar] 10. Гилад Дж., Борер А., Смоляков Р., Райзенберг К., Шлеффер Ф., Леви Р. Нарушение функций нейтрофилов в патогенезе вспышки рецидивирующего фурункулеза, вызванного метициллин-резистентным золотистым стафилококком среди умственно отсталых взрослых. Микробы заражают. 2006; 8: 1801–1805. [PubMed] [Google Scholar] 11. Карс М., ван Д.Х., Салиманс М.М., Бартелинк А.К., ван де Виль А. Ассоциация фурункулеза и семейной недостаточности связывающего маннозу лектина.Eur J Clin Invest. 2005; 35: 531–534. [PubMed] [Google Scholar] 12. Моран Г.Дж., Кришнадасан А., Горвиц Р.Дж. и др. EMERGEncy ID Net Study Group Метициллин-резистентные инфекции S. aureus среди пациентов в отделении неотложной помощи. N Engl J Med. 2006; 355: 666–674. [PubMed] [Google Scholar] 13. Moellering RC., Jr. Растущая угроза внебольничного метициллин-устойчивого Staphylococcus aureus. Ann Intern Med. 2006. 144: 368–370. [PubMed] [Google Scholar] 14. Moellering RC., Jr. Текущие варианты лечения внебольничной инфекции, вызванной устойчивостью к метициллину Staphylococcus aureus.Clin Infect Dis. 2008; 46: 1032–1037. [PubMed] [Google Scholar] 15. Зетола Н., Фрэнсис Дж. С., Нюрмбергер Е. Л., Бишай В. Р.. Внебольничный метициллин-устойчивый золотистый стафилококк: новая угроза. Lancet Infect Dis. 2005. 5: 275–286. [PubMed] [Google Scholar] 16. Moxnes JF, de Blasio BF, Leegaard TM, Moen AE. Метициллин-устойчивый золотистый стафилококк (MRSA) растет в Норвегии: анализ временных рядов зарегистрированных случаев MRSA и метициллин-чувствительных случаев S. aureus, 1997–2010 гг. PLoS One. 2013; 8: e70499.[Бесплатная статья PMC] [PubMed] [Google Scholar] 17. Фариа Н.А., Оливейра Д.К., Вест Х. и др. Эпидемиология появляющегося метициллин-устойчивого золотистого стафилококка (MRSA) в Дании: общенациональное исследование в стране с низкой распространенностью инфекции MRSA. J Clin Microbiol. 2005; 43: 1836–1842. [Бесплатная статья PMC] [PubMed] [Google Scholar] 18. Fossum AE, Bukholm G. Повышение заболеваемости устойчивым к метициллину Staphylococcus aureus ST80, новым ST125 и SCCmecIV в юго-восточной части Норвегии в течение 12-летнего периода.Clin Microbiol Infect. 2006; 12: 627–633. [PubMed] [Google Scholar] 19. Ларсен А.Р., Стеггер М., Бохер С., Сорум М., Монне Д.Л., Сков Р.Л. Возникновение и характеристика ассоциированных с сообществом метициллин-резистентных инфекций Staphyloccocus aureus в Дании, 1999–2006 гг. J Clin Microbiol. 2009; 47: 73–78. [Бесплатная статья PMC] [PubMed] [Google Scholar] 20. Робинсон Д.А., Кернс А.М., Холмс А. и др. Повторное появление раннего пандемического Staphylococcus aureus в виде внебольничного клона, устойчивого к метициллину. Ланцет.2005; 365: 1256–1258. [PubMed] [Google Scholar] 21. Ваннет В.Дж., Спалбург Э., Хек М.Э. и др. Появление вирулентных метициллин-устойчивых штаммов Staphylococcus aureus, несущих гены лейкоцидина Пантона-Валентайна, в Нидерландах. J Clin Microbiol. 2005; 43: 3341–3345. [Бесплатная статья PMC] [PubMed] [Google Scholar] 22. Frazee BW, Lynn J, Charlebois ED, Lambert L, Lowy D, Perdreau-Remington F. Высокая распространенность метициллин-резистентного золотистого стафилококка в отделениях неотложной помощи при инфекциях кожи и мягких тканей.Ann Emerg Med. 2005; 45: 311–320. [PubMed] [Google Scholar] 23. Аль-Тауфик Дж.А., Алдаабиль РА. Внебольничная бактериемическая некротическая пневмония MRSA у пациента с язвой мошонки. J Infect. 2005; 51: e241 – e243. [PubMed] [Google Scholar] 24. Gillet Y, Etienne J, Lina G, Vandenesch F. Ассоциация некротической пневмонии с продуцирующим лейкоцидин Staphylococcus aureus Panton-Valentine, независимо от устойчивости к метициллину. Clin Infect Dis. 2008; 47: 985–986. [PubMed] [Google Scholar] 25. Lina G, Piemont Y, Godail-Gamot F, et al.Участие Panton-Valentine, продуцирующего лейкоцидин Staphylococcus aureus, в первичных кожных инфекциях и пневмонии. Clin Infect Dis. 1999; 29: 1128–1132. [PubMed] [Google Scholar] 26. Миллер Л.Г., Пердро-Ремингтон Ф., Риг Г. и др. Некротический фасциит, вызванный устойчивым к метициллину стафилококком в Лос-Анджелесе. N Engl J Med. 2005; 352: 1445–1453. [PubMed] [Google Scholar] 27. Бахрейн М., Василиадес М., Вольф М., Юнус Ф. Пять случаев бактериального эндокардита после фурункулеза и продолжающаяся сага о внебольничных инфекциях, вызванных устойчивостью к метициллину Staphylococcus aureus.Scand J Infect Dis. 2006; 38: 702–707. [PubMed] [Google Scholar] 28. Чанг В. Н., Лу Ч., Ву Дж. Дж. И др. Менингит, вызванный Staphylococcus aureus, у взрослых: клиническое сравнение инфекций, вызванных метициллин-резистентными и метициллин-чувствительными штаммами. Инфекционное заболевание. 2001; 29: 245–250. [PubMed] [Google Scholar] 29. Корра Т.В., Енох Д.А., Алию С.Х., Левер А.М. Бактериемия и последующий остеомиелит позвоночника: ретроспективный обзор 125 пациентов. QJM. 2011; 104: 201–207. [PubMed] [Google Scholar] 30. Косгроув С.Е., Сакулас Г., Перенцевич Э.Н., Швабер М.Дж., Карчмер А.В., Кармели Ю.Сравнение смертности, связанной с метициллин-устойчивой и метициллин-чувствительной бактериемией Staphylococcus aureus: метаанализ. Clin Infect Dis. 2003. 36: 53–59. [PubMed] [Google Scholar] 31. Феррейра Дж. П., Абреу М. А., Родригес П., Карвелью Л., Коррейя Дж. А. Метицилин-резистентный золотистый стафилококк и абсцесс печени: ретроспективный анализ 117 пациентов. Порт Акта Мед. 2011; 24 (Приложение 2): 399–406. Португальский. [PubMed] [Google Scholar] 32. Гельфанд М.С., Кливленд КО. Терапия ванкомицином и прогрессирование метициллин-резистентного позвоночного остеомиелита Staphylococcus aureus.Саут Мед Дж. 2004; 97: 593–597. [PubMed] [Google Scholar] 33. Хуанг П.Я., Чен С.Ф., Чанг В.Н. и др. Спинальный эпидуральный абсцесс у взрослых, вызванный Staphylococcus aureus: клиническая характеристика и прогностические факторы. Clin Neurol Neurosurg. 2012. 114: 572–576. [PubMed] [Google Scholar] 34. Нагараджу У, Бхат Дж., Курувила М., Пай Г.С., Джаялакшми, Бабу Р.П. Метициллин-резистентный золотистый стафилококк при внебольничной пиодермии. Int J Dermatol. 2004. 43: 412–414. [PubMed] [Google Scholar] 35. Лю С., Байер А., Косгроув С. Е. и др.Общество инфекционных болезней Америки Руководство по клинической практике Общества инфекционистов Америки по лечению метициллин-резистентных инфекций Staphylococcus aureus у взрослых и детей. Clin Infect Dis. 2011; 52: e18 – e55. [PubMed] [Google Scholar] 36. Натвани Д., Морган М., Мастертон Р. Г. и др. Британское общество антимикробной химиотерапии Рабочая группа по инфекциям MRSA в сообществе Руководящие принципы для практики Великобритании по диагностике и лечению метициллин-резистентных инфекций Staphylococcus aureus (MRSA), присутствующих в сообществе.J Antimicrob Chemother. 2008; 61: 976–994. [PubMed] [Google Scholar] 37. Лаубе С, Фаррелл AM. Бактериальные инфекции кожи у пожилых людей: диагностика и лечение. Наркотики старения. 2002; 19: 331–342. [PubMed] [Google Scholar] 38. Турабелидзе Г., Линь М., Волкофф Б., Додсон Д., Гладбах С., Жу Б.П. Личная гигиена и метициллин-резистентная инфекция Staphylococcus aureus. Emerg Infect Dis. 2006; 12: 422–427. [Бесплатная статья PMC] [PubMed] [Google Scholar] 39. Харбарт С., Дхаран С., Лиассин Н., Херро П., Окенталер Р., Питтет Д.Рандомизированное плацебо-контролируемое двойное слепое исследование для оценки эффективности мупироцина для искоренения носительства метициллин-резистентного золотистого стафилококка. Противомикробные агенты Chemother. 1999; 43: 1412–1416. [Бесплатная статья PMC] [PubMed] [Google Scholar] 40. Окано М., Ногучи С., Табата К., Мацумото Ю. Актуальный генцианвиолет для кожной инфекции и носительства с MRSA. Int J Dermatol. 2000; 39: 942–944. [PubMed] [Google Scholar] 41. Рингберг Х., Катрин П.А., Уолдер М., Хьюго Йоханссон П.Дж.. Горло: важное место для колонизации MRSA.Scand J Infect Dis. 2006; 38: 888–893. [PubMed] [Google Scholar] 42. Simor AE, Phillips E, McGeer A, et al. Рандомизированное контролируемое испытание хлоргексидина глюконата для промывания, интраназального мупироцина, рифампицина и доксициклина в сравнении с отсутствием лечения для ликвидации колонизации метициллин-резистентного Staphylococcus aureus. Clin Infect Dis. 2007. 44: 178–185. [PubMed] [Google Scholar] 43. Атанаскова Н, Томецки К.Я. Инновационное лечение рецидивирующего фурункулеза. Dermatol Clin. 2010. 28: 479–487. [PubMed] [Google Scholar]Рецидивирующий фурункулез — проблемы и лечение: обзор
Clin Cosmet Investig Dermatol.2014; 7: 59–64.
Кристина Софи Иблер
Отделение дерматологии, Больница Роскилле, Копенгагенский университет, Дания
Чарльз Б. Кроманн
Отделение дерматологии, Больница Роскилле, Копенгагенский университет, Дания
Отделение дерматологии, Университетская больница Роскилле, Дания
, Копенгаген Для переписки: Кристина Софи Иблер, отделение дерматологии, больница Роскилле, Копенгагенский университет, Køgevej 7–13, 4000 Роскилле, Дания, тел. +45 4732 2600, электронная почта kd.dnalleajsnoiger @ isk Авторские права © 2014 Ibler and Kromann. Эта работа опубликована Dove Medical Press Limited и находится под лицензией Creative Commons Attribution — Non Commercial (unported, v3.0) License. Полные условия лицензии доступны по адресу http://creativecommons.org/licenses/by-nc/3.0 /. Некоммерческое использование работы разрешено без какого-либо дополнительного разрешения Dove Medical Press Limited при условии надлежащей атрибуции работы. Эта статья цитируется в других статьях PMC.Abstract
Фурункулез — глубокая инфекция волосяного фолликула, приводящая к образованию абсцесса с скоплением гноя и некротической ткани.Фурункулы выглядят как красные, опухшие и болезненные узелки на волосяных частях тела, и наиболее распространенным возбудителем инфекции является золотистый стафилококк , но также могут быть вызваны и другие бактерии. В некоторых странах устойчивый к метициллину S. aureus является наиболее распространенным патогеном инфекций кожи и мягких тканей, что является проблематичным, поскольку трудно лечить. Фурункулез часто бывает рецидивирующим и может распространяться среди членов семьи. Некоторые пациенты являются носителями S.aureus и эрадикацию следует рассматривать в повторяющихся случаях. Одиночные поражения следует разрезать, если они колеблются, тогда как пациентов с множественными поражениями или признаками системного заболевания или иммуносупрессии следует лечить соответствующими антибиотиками. Диагностический и терапевтический подход к пациенту с подозрением на стафилококкоз должен включать тщательный сбор анамнеза, клиническое обследование и специальные микробиологические и биохимические исследования. Это особенно важно в повторяющихся случаях, когда мазки посевов у пациента, членов семьи и близких людей являются обязательными для выявления и, в конечном итоге, контроля цепочки инфекции.Сосредоточение внимания на личных, межличностных вопросах и вопросах гигиены окружающей среды имеет решающее значение для снижения риска заражения и рецидивов.
Ключевые слова: фурункулез, MRSA, SSTI, фурункулы, абсцесс, стафилококкоз
Введение
Фурункулез — глубокая инфекция волосяного фолликула, приводящая к образованию абсцесса с скоплением гноя и некротической ткани. На волосяных частях кожи появляются фурункулы, и возбудителем инфекции является золотистый стафилококк , .Однако причиной могут быть и другие бактерии.1 Фурункулез возникает независимо от метициллин-резистентной инфекции S. aureus (MRSA) (MRSA), которая стала эндемической в некоторых странах. MRSA сложнее лечить стандартными антибиотиками и, следовательно, представляет собой конкретную клиническую и микробиологическую проблему, которая подробно рассматривается в других источниках и поэтому не будет подробно описываться здесь.2
Признаки и симптомы
Клинически фурункулы представлены как красные, опухшие и болезненные узелки разного размера, иногда с расположенной над ними пустулой.Лихорадка и увеличение лимфатических узлов возникают редко. Если инфицировано несколько соседних фолликулов, они могут срастаться и образовывать более крупный узел, известный как карбункул. Чаще всего фурункулы появляются на конечностях, и после заживления они могут привести к образованию рубцов.3 Большинство пациентов обращаются с одним или двумя фурункулами, и после очищения рецидивов не наблюдается. Однако фурункулез имеет тенденцию повторяться, и в таких случаях они часто распространяются среди членов семьи.
Рецидивирующий фурункулез
Рецидивирующий фурункулез обычно определяется как три или более приступов в течение 12 месяцев.4 Колонизация S. aureus в передних носовых ходах играет определенную роль в этиологии хронического или рецидивирующего фурункулеза. Помимо ноздрей, колонизация также происходит в теплых влажных кожных складках, таких как за ушами, под отвисшей грудью и в паху. Бактерии, отличные от S. aureus , также могут быть патогенными, особенно в отношении фурункулов в вульвовагинальной и периректальной области, а также на ягодицах.1 В частности, на этих участках часто присутствуют кишечные виды, такие как Enterobacteriaceae и Enterococci . Corynebacterium , S. epidermidis и S. pyogenes также могут присутствовать при фурункулезе. Иммунодефицит редко является основной причиной.
Качество жизни пациентов с рецидивирующим фурункулезом, насколько нам известно, не исследовалось. Однако снижение качества жизни было обнаружено у пациентов с положительным результатом MRSA, которые были изолированы в паллиативных учреждениях5, и у пациентов с другими рецидивирующими заболеваниями фурункула, такими как гнойный гидраденит. 6,7
Факторы риска
Прямой физический контакт с инфицированными людьми, в первую очередь членами семьи или медицинский персонал, является основным фактором риска развития фурункулеза.Факторы риска, связанные с рецидивирующим фурункулезом, были изучены в исследовании случай-контроль с участием 74 пациентов с рецидивирующим фурункулезом и такое же количество пациентов с нерецидивирующим фурункулезом.4 Носовые мазки выявили S. aureus в 89% и 100% рецидивирующих и нерецидивирующих фурункулезов. соответственно, и не было обнаружено значительных различий в устойчивости к обычно используемым антибиотикам. Наиболее важным независимым предиктором рецидива был положительный семейный анамнез.Другими независимыми прогностическими факторами были анемия, предшествующая антибактериальная терапия, сахарный диабет, предыдущая госпитализация, множественные поражения, плохая личная гигиена и сопутствующие заболевания.4 Установленные кожные заболевания, такие как атопический дерматит, хронические раны или язвы на ногах, повышают восприимчивость к бактериальной колонизации и более склонны к развитию фурункулеза.8 Дефицит маннозо-связывающего лектина, а также нарушение функции нейтрофилов у умственно отсталых взрослых также связаны с фурункулезом.9–11 Ожирение и гематологические нарушения также являются предрасполагающими факторами. Тем не менее, в большинстве случаев убедительные предрасполагающие факторы не могут быть инкриминированы.
MRSA
Рецидивирующий фурункулез чаще всего вызывается чувствительными к метициллину S. aureus . Однако внебольничный MRSA (CA-MRSA) стал эндемическим в США и в настоящее время является наиболее частой причиной инфекции мягких тканей в отделениях неотложной помощи во многих странах.12–15 Распространенность CA-MRSA выше в США, когда по сравнению с Европой, но распространенность в Европе растет.16–21
Некоторые штаммы MRSA, в частности CA-MRSA, продуцируют токсин, называемый лейкоцидином Пантона-Валентайна (PVL), и связаны с тяжелыми инфекциями. 22 PVL является лейкоцидным и вызывает тяжелые, но редкие осложнения, такие как некротический фасциит и некротизирование. пневмонии описаны после инфицирования мягких тканей MRSA. PVL является фактором вирулентности S. aureus , который коррелирует с хроническим рецидивирующим фурункулезом.23–26
Диагноз
Диагностика фурункулеза относительно проста.Микробный агент может быть идентифицирован с помощью простых культуральных мазков. Необходимо провести общее клиническое обследование, и исследования включают в себя мазки посевов не только с поражений (предпочтительно из гноя или жидкостей из флюидных фурункулов, в конечном итоге полученных путем разреза), но также и из участков носителя, таких как ноздри и промежность. В зависимости от анамнеза могут быть полезны мазки посевов членов семьи. Предлагается исследовать мочу и уровень глюкозы в крови или гликированный гемоглобин (HbA 1c ) для выявления любого основного диабета, а также провести полный анализ крови для исключения системной инфекции или других внутренних заболеваний.Иммунологическая оценка может быть рассмотрена при рецидиве заболевания или признаках внутреннего заболевания.
Дифференциальный диагноз
Если узелки расположены исключительно в подмышечных впадинах, паху и / или в инфрамаммарных областях, гнойный гидраденит (HS) следует рассматривать как дифференциальный диагноз. Важен сбор анамнеза как личных, так и семейных эпизодов фурункулов. У женщин усиление симптомов, связанных с месячными менструациями, является верным признаком HS, и HS может со временем привести к синусовым ходам и свищам с зловонными гнилостными выделениями.Другие дифференциальные диагнозы включают реакции на инородное тело, пилонидальные кисты, абсцессы бартолиновых желез и другие виды абсцессов.
Осложнения
Наиболее частыми осложнениями фурункулеза являются рубцевание и рецидивы. Редко фурункулез приводит к системной инфекции с лихорадкой и симптомами, связанными с органами. Описаны положительный посев крови и эндокардит после фурункулеза27. Было показано, что кожная инфекция, вызванная MRSA, осложняется системной инфекцией, включая респираторный дистресс и пневмонию, 23 также сообщается о некротическом фасциите и миозите.26 Также сообщается об остеомиелите, септическом артрите и инфекциях центральной нервной системы с менингитом и абсцессом головного мозга после инфицирования S. aureus 28–33
Лечение
Лечение рецидивирующего фурункулеза проблематично и может быть разочаровывающим. Схема ведения фурункулеза представлена на рис. При одиночных поражениях может быть достаточно простого разреза и дренажа, но может потребоваться системная антибактериальная терапия. S. aureus обладает способностью развивать устойчивость к различным антибиотикам, и это важно учитывать при выборе противомикробных препаратов.34
Схема диагностики и лечения фурункулеза.
Сокращения: Ddx, дифференциальный диагноз; Dx, диагностика; Hx, история; Mx, менеджмент.
Согласно клиническим рекомендациям по инфекциям MRSA, одних только разрезов и дренажа, вероятно, будет достаточно для простых абсцессов или фурункулов, но необходимы дополнительные исследования для дальнейшего определения роли антибиотиков, если таковые имеются, в этих условиях35,36
Антибиотики рекомендуются, если кожная инфекция связана с тяжелым заболеванием (множественные очаги инфекции или быстрое прогрессирование), системным заболеванием или сопутствующими сопутствующими заболеваниями или подавлением иммунитета, крайним возрастом, абсцессом в области, трудно дренируемой (например, лицо, рука , и гениталии), ассоциированный септический флебит и отсутствие реакции только на разрез и дренирование.
Руководства Американского общества инфекционистов предлагают следующие пероральные антибиотики для эмпирического охвата CA-MRSA у амбулаторных пациентов: клиндамицин, триметоприм-сульфаметоксазол, тетрациклин (доксициклин или миноциклин) и линезолид.35 Если охват обоих β-гемолитиков стрептококки и CA-MRSA желательны, варианты включают только клиндамицин или триметоприм-сульфаметоксазол, или тетрациклин в комбинации с β-лактамом (например, амоксициллином), или только линезолид.35
Дополнительно для госпитализированных пациентов с осложненной инфекцией Для хирургической обработки раны и антибиотиков широкого спектра действия следует рассмотреть возможность эмпирической терапии MRSA до получения данных о культуре.Варианты включают внутривенный (IV) ванкомицин 1 г два раза в день, перорально или внутривенно линезолид 600 мг два раза в день, даптомицин 4 мг / кг / доза внутривенно один раз в день, телаванцин 10 мг / кг / доза внутривенно один раз в день и клиндамицин 600 мг внутривенно или перорально. трижды в день. Бета-лактамный антибиотик (например, цефазолин) можно рассмотреть у госпитализированных пациентов с негнойным целлюлитом. При недостаточном клиническом ответе необходимо начать адаптацию к MRSA-активной терапии. Рекомендуется лечение от семи до 14 дней, но его следует подбирать индивидуально в зависимости от клинического ответа пациента.Госпитализированные пациенты с MRSA должны быть изолированы от других пациентов.
Профилактика
Профилактическая образовательная информация о личной гигиене и соответствующем уходе за ранами рекомендуется пациентам с инфекциями кожи или мягких тканей (SSTI), такими как рецидивирующий фурункулез. Рекомендуется регулярное купание и мытье рук водой с мылом или очищение гелем для рук на спиртовой основе, особенно после прикосновения к инфицированной коже или предмету, непосредственно контактировавшему с дренирующейся раной.Следует избегать переработки или совместного использования личных вещей, таких как одноразовые или электрические бритвы и эпиляторы, постельное белье и полотенца, которые использовались на инфицированной коже. У пациентов с рецидивирующими ИМТП следует рассмотреть меры гигиены окружающей среды в домашних условиях или в общине. Усилия по очистке должны быть сосредоточены на поверхностях, к которым часто прикасаются (например, счетчики, дверные ручки, ванны и сиденья унитаза), которые могут контактировать с обнаженной кожей или открытыми инфекциями. Имеющиеся в продаже чистящие или моющие средства, подходящие для очищаемой поверхности, следует использовать в соответствии с инструкциями по продукту для регулярной очистки поверхностей.35
Колонизация
Попытки местного применения деколонизации с помощью мупироцина и хлоргексидина могут снизить частоту последующих инфекций S. aureus , хотя и с разной эффективностью. 39–42 Деколонизация может быть рассмотрена в случаях рецидива ИМТН, несмотря на оптимизацию ухода за раной и гигиенических мер , а также в случаях продолжающейся передачи инфекции среди членов семьи или других близких людей, несмотря на меры гигиены. Деколонизация обычно состоит из 5-10-дневного нанесения мази мупироцина два раза в день на ноздри и ежедневного мытья тела 4% -ным мылом с хлоргексидином в течение 5-14 дней.Разбавляйте ванны с отбеливателем по 15 минут два раза в день в течение 3 месяцев. Полоскание полости рта 0,2% раствором хлоргексидина три раза в день снижает флору глотки.41 Также рекомендуется местное введение 0,3% раствора генцианвиолета в ноздри два раза в день в течение 2-3 недель.40
Для лечения активной инфекции рекомендуется пероральная антимикробная терапия только и обычно не рекомендуется для деколонизации. Пероральный препарат в сочетании с рифампицином, если штамм чувствителен, может быть рассмотрен для деколонизации, если инфекции рецидивируют, несмотря на вышеупомянутые местные меры.35 Монотерапия рифампицином связана с риском выбора устойчивых вариантов и не рекомендуется. Комбинация местных и системных противомикробных препаратов очень эффективна с уровнем выведения 87% у леченных пациентов.43 Посев из ректального мазка может быть рассмотрен в рефрактерных случаях, поскольку желудочно-кишечный тракт может быть резервуаром чувствительных к метициллину S. aureus и MRSA. В этих случаях пероральный ванкомицин (1 г два раза в день в течение 5 дней) может уничтожить 80–100% колонизации кишечника MRSA.43 Также может появиться мочеполовая и вагинальная колонизация.
Если члены семьи являются носителями, к ним следует относиться как к пациенту. Помимо деколонизации, любое ухудшение состояния питания пациентов должно быть улучшено, если это вообще возможно.
Обсуждение и заключение
У здоровых людей микробиом человека заметно отличается в коже и других средах обитания. Это разнообразие до конца не изучено, но подразумевается генетика хозяина, окружающая среда и раннее воздействие микробов.Таким образом, у многих носителей стафилококков из носа не появляются фурункулы или фурункулы, в отличие от других. Фурункулез — это кожное заболевание, которое имеет тенденцию повторяться и часто распространяется на членов семьи либо напрямую, либо косвенно, либо через контакт с кожей. Инфекция чаще всего вызывается S. aureus , и устойчивость к противомикробным препаратам становится все более серьезной проблемой. MRSA в настоящее время является эндемическим заболеванием во многих странах и представляет собой новую проблему во всем мире.
Заболеваемость фурункулезом может быть значительной.Поэтому лечение очень важно. Клинически серьезные осложнения SSTIs S. aureus включают бактериемию, инфекционный эндокардит и некротическую пневмонию. Кожные осложнения включают гнойные изъязвления и боль от поражений, что традиционно воспринимается как стигматизация со времен описаний в Книге Иова (Еврейская Библия). Насколько известно авторам, исследований качества жизни пациентов с рецидивирующим фурункулезом не проводилось. В недавнем немецком опросе пациентов в отделениях паллиативной помощи, изолированных из-за MRSA, было обнаружено негативное влияние на качество жизни, и необходимая изоляция считалась значительным бременем в конце жизни для этих неизлечимых пациентов.5 Однако большинство пациентов не изолированы из-за кожных инфекций, и поэтому другие аспекты могут иметь значение. Можно предположить, что клиническое сходство между фурункулезом, HS и вульгарными угрями может отрицательно повлиять на качество жизни. Несколько исследований определили как акне, так и HS как основные источники снижения качества жизни пациентов, предполагая, что аналогичная взаимосвязь может существовать для фурункулеза. Следовательно, предполагается, что необходимы специальные исследования качества жизни и при фурункулезе.
Диагностический и терапевтический подход к пациенту с подозрением на стафилококкоз должен включать тщательный сбор анамнеза, клиническое обследование и специальные микробиологические и биохимические исследования. Это особенно важно, если проблема связана с рецидивирующими поражениями. В таких случаях обязательно собирать мазки посевов у пациента, членов семьи и близких людей, чтобы выявить и, в конечном итоге, контролировать цепь инфекции. Сосредоточение внимания на личных, межличностных вопросах и вопросах гигиены окружающей среды имеет решающее значение для снижения риска заражения и рецидивов.Особое внимание следует уделять улучшению и поддержанию кожного барьера. Неповрежденная функция кожного барьера снижает риск заражения, и поэтому полезно регулярное использование смягчающих средств, чтобы кожа оставалась влажной.
Для лечения стафилококкоза имеют значение несколько терапевтических методов. Традиционно широко использовались разрез и дренирование. Однако эту процедуру следует ограничить колебаниями кипения. При фурункулах при фурункулах разрезы и дренирование обычно не проходят.После разреза полость абсцесса может потребовать тампонирования для поддержания дренажа. Незначительные элементы, которые не колеблются, не нуждаются в разрезе, и с ними можно справиться, поддерживая чистоту и защиту участка кожи.
Если присутствует лихорадка или у пациента развиваются системные признаки инфекции, необходимы системные противомикробные препараты. Регулярные и частые мазки посевов из поражений помогают решить, какой противомикробный препарат выбрать, поскольку картина микробной устойчивости может варьироваться в зависимости от времени, места и географии.
В конечном итоге лечение стафилококкоза зависит от искоренения патогенных штаммов у пациентов и носителей. Однако ликвидация должна быть ограничена пациентами или семьями с рецидивирующими ИМТП. В большинстве случаев колонизация S. aureus безвредна, а большое количество бессимптомных носителей противоречит искоренению в этой популяции. Необходимы дальнейшие исследования для выяснения сложности микробиома у носителей S. aureus , а также для выяснения эффекта и механизмов использования, например, пробиотиков, а не антибиотиков для контроля бактериальной популяции.
Сноски
Раскрытие информации
Авторы сообщают об отсутствии конфликта интересов в этой работе.
Список литературы
1. Даль М.В. Стратегии лечения рецидивирующего фурункулеза. Саут Мед Дж. 1987; 80: 352–356. [PubMed] [Google Scholar] 2. Pottinger PS. Метициллин-резистентные инфекции Staphylococcus aureus. Med Clin North Am. 2013; 97: 601–619. [PubMed] [Google Scholar] 3. Тайра Б.Р., певица А.Дж., Тод ХК, младший, Ли С.К. Национальная эпидемиология кожных абсцессов: 1996-2005.Am J Emerg Med. 2009. 27: 289–292. [PubMed] [Google Scholar] 4. Эль-Гилани А.Х., Фати Х. Факторы риска повторного фурункулеза. Dermatol Online J. 2009; 15:16. [PubMed] [Google Scholar] 5. Букки Дж., Кляйн Дж., Но Л. и др. Метициллин-резистентный золотистый стафилококк (MRSA) в отделениях паллиативной помощи и хосписах в Германии: общенациональное исследование политики изоляции пациентов и качества жизни. Palliat Med. 2013; 27: 84–90. [PubMed] [Google Scholar] 6. Wolkenstein P, Loundou A, Barrau K, Auquier P, Revuz, Группа качества жизни Французского общества дерматологов Нарушение качества жизни при гнойном гидрадените: исследование 61 случая.J Am Acad Dermatol. 2007. 56: 621–623. [PubMed] [Google Scholar] 7. Ондердейк А.Дж., ван дер Зи Х.Х., Эсманн С. и др. Депрессия у больных гнойным гидраденитом. J Eur Acad Dermatol Venereol. 2013; 27: 473–478. [PubMed] [Google Scholar] 8. Hoeger PH. Чувствительность к противомикробным препаратам штаммов S. aureus, колонизирующих кожу, у детей с атопическим дерматитом. Pediatr Allergy Immunol. 2004. 15: 474–477. [PubMed] [Google Scholar] 9. Демирчай З., Эксиоглу-Демиральп Э., Эргун Т., Акоглу Т. Фагоцитоз и окислительный взрыв нейтрофилов у пациентов с рецидивирующим фурункулезом.Br J Dermatol. 1998. 138: 1036–1038. [PubMed] [Google Scholar] 10. Гилад Дж., Борер А., Смоляков Р., Райзенберг К., Шлеффер Ф., Леви Р. Нарушение функций нейтрофилов в патогенезе вспышки рецидивирующего фурункулеза, вызванного метициллин-резистентным золотистым стафилококком среди умственно отсталых взрослых. Микробы заражают. 2006; 8: 1801–1805. [PubMed] [Google Scholar] 11. Карс М., ван Д.Х., Салиманс М.М., Бартелинк А.К., ван де Виль А. Ассоциация фурункулеза и семейной недостаточности связывающего маннозу лектина.Eur J Clin Invest. 2005; 35: 531–534. [PubMed] [Google Scholar] 12. Моран Г.Дж., Кришнадасан А., Горвиц Р.Дж. и др. EMERGEncy ID Net Study Group Метициллин-резистентные инфекции S. aureus среди пациентов в отделении неотложной помощи. N Engl J Med. 2006; 355: 666–674. [PubMed] [Google Scholar] 13. Moellering RC., Jr. Растущая угроза внебольничного метициллин-устойчивого Staphylococcus aureus. Ann Intern Med. 2006. 144: 368–370. [PubMed] [Google Scholar] 14. Moellering RC., Jr. Текущие варианты лечения внебольничной инфекции, вызванной устойчивостью к метициллину Staphylococcus aureus.Clin Infect Dis. 2008; 46: 1032–1037. [PubMed] [Google Scholar] 15. Зетола Н., Фрэнсис Дж. С., Нюрмбергер Е. Л., Бишай В. Р.. Внебольничный метициллин-устойчивый золотистый стафилококк: новая угроза. Lancet Infect Dis. 2005. 5: 275–286. [PubMed] [Google Scholar] 16. Moxnes JF, de Blasio BF, Leegaard TM, Moen AE. Метициллин-устойчивый золотистый стафилококк (MRSA) растет в Норвегии: анализ временных рядов зарегистрированных случаев MRSA и метициллин-чувствительных случаев S. aureus, 1997–2010 гг. PLoS One. 2013; 8: e70499.[Бесплатная статья PMC] [PubMed] [Google Scholar] 17. Фариа Н.А., Оливейра Д.К., Вест Х. и др. Эпидемиология появляющегося метициллин-устойчивого золотистого стафилококка (MRSA) в Дании: общенациональное исследование в стране с низкой распространенностью инфекции MRSA. J Clin Microbiol. 2005; 43: 1836–1842. [Бесплатная статья PMC] [PubMed] [Google Scholar] 18. Fossum AE, Bukholm G. Повышение заболеваемости устойчивым к метициллину Staphylococcus aureus ST80, новым ST125 и SCCmecIV в юго-восточной части Норвегии в течение 12-летнего периода.Clin Microbiol Infect. 2006; 12: 627–633. [PubMed] [Google Scholar] 19. Ларсен А.Р., Стеггер М., Бохер С., Сорум М., Монне Д.Л., Сков Р.Л. Возникновение и характеристика ассоциированных с сообществом метициллин-резистентных инфекций Staphyloccocus aureus в Дании, 1999–2006 гг. J Clin Microbiol. 2009; 47: 73–78. [Бесплатная статья PMC] [PubMed] [Google Scholar] 20. Робинсон Д.А., Кернс А.М., Холмс А. и др. Повторное появление раннего пандемического Staphylococcus aureus в виде внебольничного клона, устойчивого к метициллину. Ланцет.2005; 365: 1256–1258. [PubMed] [Google Scholar] 21. Ваннет В.Дж., Спалбург Э., Хек М.Э. и др. Появление вирулентных метициллин-устойчивых штаммов Staphylococcus aureus, несущих гены лейкоцидина Пантона-Валентайна, в Нидерландах. J Clin Microbiol. 2005; 43: 3341–3345. [Бесплатная статья PMC] [PubMed] [Google Scholar] 22. Frazee BW, Lynn J, Charlebois ED, Lambert L, Lowy D, Perdreau-Remington F. Высокая распространенность метициллин-резистентного золотистого стафилококка в отделениях неотложной помощи при инфекциях кожи и мягких тканей.Ann Emerg Med. 2005; 45: 311–320. [PubMed] [Google Scholar] 23. Аль-Тауфик Дж.А., Алдаабиль РА. Внебольничная бактериемическая некротическая пневмония MRSA у пациента с язвой мошонки. J Infect. 2005; 51: e241 – e243. [PubMed] [Google Scholar] 24. Gillet Y, Etienne J, Lina G, Vandenesch F. Ассоциация некротической пневмонии с продуцирующим лейкоцидин Staphylococcus aureus Panton-Valentine, независимо от устойчивости к метициллину. Clin Infect Dis. 2008; 47: 985–986. [PubMed] [Google Scholar] 25. Lina G, Piemont Y, Godail-Gamot F, et al.Участие Panton-Valentine, продуцирующего лейкоцидин Staphylococcus aureus, в первичных кожных инфекциях и пневмонии. Clin Infect Dis. 1999; 29: 1128–1132. [PubMed] [Google Scholar] 26. Миллер Л.Г., Пердро-Ремингтон Ф., Риг Г. и др. Некротический фасциит, вызванный устойчивым к метициллину стафилококком в Лос-Анджелесе. N Engl J Med. 2005; 352: 1445–1453. [PubMed] [Google Scholar] 27. Бахрейн М., Василиадес М., Вольф М., Юнус Ф. Пять случаев бактериального эндокардита после фурункулеза и продолжающаяся сага о внебольничных инфекциях, вызванных устойчивостью к метициллину Staphylococcus aureus.Scand J Infect Dis. 2006; 38: 702–707. [PubMed] [Google Scholar] 28. Чанг В. Н., Лу Ч., Ву Дж. Дж. И др. Менингит, вызванный Staphylococcus aureus, у взрослых: клиническое сравнение инфекций, вызванных метициллин-резистентными и метициллин-чувствительными штаммами. Инфекционное заболевание. 2001; 29: 245–250. [PubMed] [Google Scholar] 29. Корра Т.В., Енох Д.А., Алию С.Х., Левер А.М. Бактериемия и последующий остеомиелит позвоночника: ретроспективный обзор 125 пациентов. QJM. 2011; 104: 201–207. [PubMed] [Google Scholar] 30. Косгроув С.Е., Сакулас Г., Перенцевич Э.Н., Швабер М.Дж., Карчмер А.В., Кармели Ю.Сравнение смертности, связанной с метициллин-устойчивой и метициллин-чувствительной бактериемией Staphylococcus aureus: метаанализ. Clin Infect Dis. 2003. 36: 53–59. [PubMed] [Google Scholar] 31. Феррейра Дж. П., Абреу М. А., Родригес П., Карвелью Л., Коррейя Дж. А. Метицилин-резистентный золотистый стафилококк и абсцесс печени: ретроспективный анализ 117 пациентов. Порт Акта Мед. 2011; 24 (Приложение 2): 399–406. Португальский. [PubMed] [Google Scholar] 32. Гельфанд М.С., Кливленд КО. Терапия ванкомицином и прогрессирование метициллин-резистентного позвоночного остеомиелита Staphylococcus aureus.Саут Мед Дж. 2004; 97: 593–597. [PubMed] [Google Scholar] 33. Хуанг П.Я., Чен С.Ф., Чанг В.Н. и др. Спинальный эпидуральный абсцесс у взрослых, вызванный Staphylococcus aureus: клиническая характеристика и прогностические факторы. Clin Neurol Neurosurg. 2012. 114: 572–576. [PubMed] [Google Scholar] 34. Нагараджу У, Бхат Дж., Курувила М., Пай Г.С., Джаялакшми, Бабу Р.П. Метициллин-резистентный золотистый стафилококк при внебольничной пиодермии. Int J Dermatol. 2004. 43: 412–414. [PubMed] [Google Scholar] 35. Лю С., Байер А., Косгроув С. Е. и др.Общество инфекционных болезней Америки Руководство по клинической практике Общества инфекционистов Америки по лечению метициллин-резистентных инфекций Staphylococcus aureus у взрослых и детей. Clin Infect Dis. 2011; 52: e18 – e55. [PubMed] [Google Scholar] 36. Натвани Д., Морган М., Мастертон Р. Г. и др. Британское общество антимикробной химиотерапии Рабочая группа по инфекциям MRSA в сообществе Руководящие принципы для практики Великобритании по диагностике и лечению метициллин-резистентных инфекций Staphylococcus aureus (MRSA), присутствующих в сообществе.J Antimicrob Chemother. 2008; 61: 976–994. [PubMed] [Google Scholar] 37. Лаубе С, Фаррелл AM. Бактериальные инфекции кожи у пожилых людей: диагностика и лечение. Наркотики старения. 2002; 19: 331–342. [PubMed] [Google Scholar] 38. Турабелидзе Г., Линь М., Волкофф Б., Додсон Д., Гладбах С., Жу Б.П. Личная гигиена и метициллин-резистентная инфекция Staphylococcus aureus. Emerg Infect Dis. 2006; 12: 422–427. [Бесплатная статья PMC] [PubMed] [Google Scholar] 39. Харбарт С., Дхаран С., Лиассин Н., Херро П., Окенталер Р., Питтет Д.Рандомизированное плацебо-контролируемое двойное слепое исследование для оценки эффективности мупироцина для искоренения носительства метициллин-резистентного золотистого стафилококка. Противомикробные агенты Chemother. 1999; 43: 1412–1416. [Бесплатная статья PMC] [PubMed] [Google Scholar] 40. Окано М., Ногучи С., Табата К., Мацумото Ю. Актуальный генцианвиолет для кожной инфекции и носительства с MRSA. Int J Dermatol. 2000; 39: 942–944. [PubMed] [Google Scholar] 41. Рингберг Х., Катрин П.А., Уолдер М., Хьюго Йоханссон П.Дж.. Горло: важное место для колонизации MRSA.Scand J Infect Dis. 2006; 38: 888–893. [PubMed] [Google Scholar] 42. Simor AE, Phillips E, McGeer A, et al. Рандомизированное контролируемое испытание хлоргексидина глюконата для промывания, интраназального мупироцина, рифампицина и доксициклина в сравнении с отсутствием лечения для ликвидации колонизации метициллин-резистентного Staphylococcus aureus. Clin Infect Dis. 2007. 44: 178–185. [PubMed] [Google Scholar] 43. Атанаскова Н, Томецки К.Я. Инновационное лечение рецидивирующего фурункулеза. Dermatol Clin. 2010. 28: 479–487. [PubMed] [Google Scholar]Фурункулы и карбункулы: симптомы, причины и лечение
Абсцесс кожи возникает, когда гной собирается в волосяных фолликулах, тканях кожи или под кожей.Фурункул, также известный как фурункул, представляет собой болезненную инфекцию, которая образуется вокруг волосяного фолликула и содержит гной.
Карбункул — это совокупность фурункулов, которые развиваются под кожей. Когда бактерии заражают волосяные фолликулы, они могут набухать и превращаться в фурункулы и карбункулы.
Фурункул начинается с красной шишки. Может быть нежным. Шишка быстро наполняется гноем и по мере роста может лопнуть.
Фурункулы, фурункулы и карбункулы обычно поражают бедра, подмышки, ягодицы, лицо и шею.
Лица с ослабленной иммунной системой, подростки и молодые люди более восприимчивы к фурункулам, чем дети младшего возраста или пожилые люди.
Фурункулы и карбункулы похожи, но с некоторыми отличиями.
Фурункулы или фурункулы — это кожные абсцессы, возникающие в результате стафилококковой инфекции. Они влияют на волосяной фолликул и окружающую ткань.
Карбункулы — это группы фурункулов, которые соединяются под кожей. Они влияют на более глубокие слои и могут привести к образованию рубцов.
Фурункулы и карбункулы вызывают припухлость под кожей, а также могут быть другие симптомы.
Фурункулы
Фурункулы быстро развиваются в виде розовых или красных шишек. Часто они болезненны. Окружающая кожа обычно красная, воспаленная и нежная.
Поражения часто появляются на шее, груди, лице, ягодицах или бедрах. Они возникают в местах, подверженных образованию волос, поту и трению, и, как правило, начинаются в волосяном фолликуле.
Шишка наполняется гноем в течение нескольких дней и растет.Чем больше он становится, тем болезненнее становится.
Фурункулы могут исчезнуть без какого-либо вмешательства. Иногда они лопаются и заживают без рубца в течение от 2 дней до 3 недель.
Они распространены среди подростков и молодых людей и поражают мужчин больше, чем женщин. Риск повышается в переполненных и антисанитарных условиях жизни.
Карбункулы
Карбункул встречается реже, чем фурункул или фурункул. Это совокупность фурункулов на одном участке. Это больше, чем одиночный нарыв, размером до 4 дюймов в поперечнике.Карбункул обычно имеет одно или несколько отверстий, через которые гной стекает на кожу.
Наиболее частой причиной карбункула является бактерия, известная как Staphylococcus aureus (S. aureus) . Инфекция может вызвать общие симптомы на теле, включая повышение температуры тела до 100,4 градусов по Фаренгейту или выше, а также общее недомогание, слабость и истощение.
Инфекция может распространяться на другие части тела, а также на других людей, так что она может развиться у других членов семьи одновременно.
Карбункулы чаще всего встречаются на спине, бедрах или задней части шеи.
Они чаще поражают мужчин, чем женщин, и особенно пожилых мужчин с плохим здоровьем или ослабленной иммунной системой.
Инфекции, вызываемые карбункулами, обычно более глубокие и тяжелые, чем инфекции, вызванные фурункулом. Риск образования рубцов выше, и они развиваются и рассасываются дольше, чем фурункулы.
S. aureus , также известные как бактерии стафилококка, обитают на коже и внутри носа и горла.
Обычно иммунная система организма держит их под контролем, но иногда они попадают в кожу через волосяной фолликул или через порез или царапину на коже.
Когда кожа заражается, иммунная система реагирует, посылая лейкоциты в пораженный участок, чтобы уничтожить бактерии. Гной — это скопление мертвых бактерий, мертвых лейкоцитов и мертвой кожи.
Следующие условия повышают риск развития фурункулов:
- Диабет: Высокий уровень сахара в крови или глюкозы может снизить способность иммунной системы реагировать на инфекцию.
- Лекарства: Некоторые лекарства ослабляют иммунную систему.
- ВИЧ и некоторые другие заболевания: определенные состояния ослабляют иммунную систему
- Кожные заболевания: псориаз, экзема и угри повышают восприимчивость.
Ожирение также увеличивает риск.
Часто нормальные бактерии в носу или на коже человека могут вызвать абсцесс. Однако иногда инфекция может распространяться, когда люди используют одно пространство, материалы или устройства, такие как одежда и гидромассажные ванны для ног.
Ряд растворов может помочь облегчить симптомы кожных абсцессов.
Применение теплой ткани для лица на 10 минут несколько раз в день может помочь ускорить процесс заживления. Тепло притягивает больше крови и, следовательно, больше белых клеток к пораженному участку и способствует расширению пор и выделению гноя.
Важно тщательно мыть руки после прикосновения к участку и избегать сдавливания фурункула или карбункула, так как это увеличивает риск распространения инфекции.
Эксперты говорят, что пациенты не должны пытаться лопнуть или сдавить фурункулы или карбункулы.Если поражение очень болезненное, длится более 2 недель или есть жар, вам следует обратиться к врачу.
Врач может использовать стерилизованную иглу, чтобы проколоть абсцесс, то есть проколоть его и удалить гной.
Это должно выполняться не дома, а только профессионалом здравоохранения, имеющим соответствующую подготовку и оборудование.
Антибиотики следует использовать только по рекомендации медицинского работника.
Горячих компрессов и прокалывания может быть достаточно для их устранения, но если инфекция распространяется на более глубокий слой под кожей, медицинский работник может порекомендовать антибиотики.
Существует риск вторичного заражения, когда инфекция распространяется на другие части тела. Целлюлит — это один из видов потенциально серьезной вторичной инфекции, которая может возникнуть.
Когда обращаться к врачу
Фурункул обычно проходит примерно через 2 недели без лечения, но если лихорадка сопровождает абсцесс, человеку следует обратиться за медицинской помощью.
Пациентам с хроническим заболеванием, таким как диабет или рак, или тем, кто принимает иммунодепрессанты, следует проконсультироваться со своим врачом, если у них есть карбункул.
Способы предотвращения фурункулов и карбункулов включают:
- поддержание чистоты кожи путем ее регулярного мытья
- немедленное очищение всех кожных ран, порезов и ссадин, даже небольших
- , наложение стерильной повязки на любые порезы, чтобы предотвратить инфекцию
Соблюдение здоровой, сбалансированной диеты и регулярные физические упражнения улучшат ваше общее состояние здоровья и вашу иммунную систему, снизив риск развития фурункулов и карбункулов.
Фурункулы и карбункулы: симптомы, причины и лечение
Кожный абсцесс возникает, когда гной скапливается в волосяных фолликулах, тканях кожи или под кожей. Фурункул, также известный как фурункул, представляет собой болезненную инфекцию, которая образуется вокруг волосяного фолликула и содержит гной.
Карбункул — это совокупность фурункулов, которые развиваются под кожей. Когда бактерии заражают волосяные фолликулы, они могут набухать и превращаться в фурункулы и карбункулы.
Фурункул начинается с красной шишки.Может быть нежным. Шишка быстро наполняется гноем и по мере роста может лопнуть.
Фурункулы, фурункулы и карбункулы обычно поражают бедра, подмышки, ягодицы, лицо и шею.
Лица с ослабленной иммунной системой, подростки и молодые люди более восприимчивы к фурункулам, чем дети младшего возраста или пожилые люди.
Фурункулы и карбункулы похожи, но с некоторыми отличиями.
Фурункулы или фурункулы — это кожные абсцессы, возникающие в результате стафилококковой инфекции.Они влияют на волосяной фолликул и окружающую ткань.
Карбункулы — это группы фурункулов, которые соединяются под кожей. Они влияют на более глубокие слои и могут привести к образованию рубцов.
Фурункулы и карбункулы вызывают припухлость под кожей, а также могут быть другие симптомы.
Фурункулы
Фурункулы быстро развиваются в виде розовых или красных шишек. Часто они болезненны. Окружающая кожа обычно красная, воспаленная и нежная.
Поражения часто появляются на шее, груди, лице, ягодицах или бедрах.Они возникают в местах, подверженных образованию волос, поту и трению, и, как правило, начинаются в волосяном фолликуле.
Шишка наполняется гноем в течение нескольких дней и растет. Чем больше он становится, тем болезненнее становится.
Фурункулы могут исчезнуть без какого-либо вмешательства. Иногда они лопаются и заживают без рубца в течение от 2 дней до 3 недель.
Они распространены среди подростков и молодых людей и поражают мужчин больше, чем женщин. Риск повышается в переполненных и антисанитарных условиях жизни.
Карбункулы
Карбункул встречается реже, чем фурункул или фурункул. Это совокупность фурункулов на одном участке. Это больше, чем одиночный нарыв, размером до 4 дюймов в поперечнике. Карбункул обычно имеет одно или несколько отверстий, через которые гной стекает на кожу.
Наиболее частой причиной карбункула является бактерия, известная как Staphylococcus aureus (S. aureus) . Инфекция может вызвать общие симптомы на теле, включая повышение температуры тела до 100,4 градусов по Фаренгейту или выше, а также общее недомогание, слабость и истощение.
Инфекция может распространяться на другие части тела, а также на других людей, так что она может развиться у других членов семьи одновременно.
Карбункулы чаще всего встречаются на спине, бедрах или задней части шеи.
Они чаще поражают мужчин, чем женщин, и особенно пожилых мужчин с плохим здоровьем или ослабленной иммунной системой.
Инфекции, вызываемые карбункулами, обычно более глубокие и тяжелые, чем инфекции, вызванные фурункулом. Риск образования рубцов выше, и они развиваются и рассасываются дольше, чем фурункулы.
S. aureus , также известные как бактерии стафилококка, обитают на коже и внутри носа и горла.
Обычно иммунная система организма держит их под контролем, но иногда они попадают в кожу через волосяной фолликул или через порез или царапину на коже.
Когда кожа заражается, иммунная система реагирует, посылая лейкоциты в пораженный участок, чтобы уничтожить бактерии. Гной — это скопление мертвых бактерий, мертвых лейкоцитов и мертвой кожи.
Следующие условия повышают риск развития фурункулов:
- Диабет: Высокий уровень сахара в крови или глюкозы может снизить способность иммунной системы реагировать на инфекцию.
- Лекарства: Некоторые лекарства ослабляют иммунную систему.
- ВИЧ и некоторые другие заболевания: определенные состояния ослабляют иммунную систему
- Кожные заболевания: псориаз, экзема и угри повышают восприимчивость.
Ожирение также увеличивает риск.
Часто нормальные бактерии в носу или на коже человека могут вызвать абсцесс. Однако иногда инфекция может распространяться, когда люди используют одно пространство, материалы или устройства, такие как одежда и гидромассажные ванны для ног.
Ряд растворов может помочь облегчить симптомы кожных абсцессов.
Применение теплой ткани для лица на 10 минут несколько раз в день может помочь ускорить процесс заживления. Тепло притягивает больше крови и, следовательно, больше белых клеток к пораженному участку и способствует расширению пор и выделению гноя.
Важно тщательно мыть руки после прикосновения к участку и избегать сдавливания фурункула или карбункула, так как это увеличивает риск распространения инфекции.
Эксперты говорят, что пациенты не должны пытаться лопнуть или сдавить фурункулы или карбункулы. Если поражение очень болезненное, длится более 2 недель или есть жар, вам следует обратиться к врачу.
Врач может использовать стерилизованную иглу, чтобы проколоть абсцесс, то есть проколоть его и удалить гной.
Это должно выполняться не дома, а только профессионалом здравоохранения, имеющим соответствующую подготовку и оборудование.
Антибиотики следует использовать только по рекомендации медицинского работника.
Горячих компрессов и прокалывания может быть достаточно для их устранения, но если инфекция распространяется на более глубокий слой под кожей, медицинский работник может порекомендовать антибиотики.
Существует риск вторичного заражения, когда инфекция распространяется на другие части тела.Целлюлит — это один из видов потенциально серьезной вторичной инфекции, которая может возникнуть.
Когда обращаться к врачу
Фурункул обычно проходит примерно через 2 недели без лечения, но если лихорадка сопровождает абсцесс, человеку следует обратиться за медицинской помощью.
Пациентам с хроническим заболеванием, таким как диабет или рак, или тем, кто принимает иммунодепрессанты, следует проконсультироваться со своим врачом, если у них есть карбункул.
Способы предотвращения фурункулов и карбункулов включают:
- поддержание чистоты кожи путем ее регулярного мытья
- немедленное очищение всех кожных ран, порезов и ссадин, даже небольших
- , наложение стерильной повязки на любые порезы, чтобы предотвратить инфекцию
Соблюдение здоровой, сбалансированной диеты и регулярные физические упражнения улучшат ваше общее состояние здоровья и вашу иммунную систему, снизив риск развития фурункулов и карбункулов.
Фурункулы и карбункулы: симптомы, причины и лечение
Кожный абсцесс возникает, когда гной скапливается в волосяных фолликулах, тканях кожи или под кожей. Фурункул, также известный как фурункул, представляет собой болезненную инфекцию, которая образуется вокруг волосяного фолликула и содержит гной.
Карбункул — это совокупность фурункулов, которые развиваются под кожей. Когда бактерии заражают волосяные фолликулы, они могут набухать и превращаться в фурункулы и карбункулы.
Фурункул начинается с красной шишки.Может быть нежным. Шишка быстро наполняется гноем и по мере роста может лопнуть.
Фурункулы, фурункулы и карбункулы обычно поражают бедра, подмышки, ягодицы, лицо и шею.
Лица с ослабленной иммунной системой, подростки и молодые люди более восприимчивы к фурункулам, чем дети младшего возраста или пожилые люди.
Фурункулы и карбункулы похожи, но с некоторыми отличиями.
Фурункулы или фурункулы — это кожные абсцессы, возникающие в результате стафилококковой инфекции.Они влияют на волосяной фолликул и окружающую ткань.
Карбункулы — это группы фурункулов, которые соединяются под кожей. Они влияют на более глубокие слои и могут привести к образованию рубцов.
Фурункулы и карбункулы вызывают припухлость под кожей, а также могут быть другие симптомы.
Фурункулы
Фурункулы быстро развиваются в виде розовых или красных шишек. Часто они болезненны. Окружающая кожа обычно красная, воспаленная и нежная.
Поражения часто появляются на шее, груди, лице, ягодицах или бедрах.Они возникают в местах, подверженных образованию волос, поту и трению, и, как правило, начинаются в волосяном фолликуле.
Шишка наполняется гноем в течение нескольких дней и растет. Чем больше он становится, тем болезненнее становится.
Фурункулы могут исчезнуть без какого-либо вмешательства. Иногда они лопаются и заживают без рубца в течение от 2 дней до 3 недель.
Они распространены среди подростков и молодых людей и поражают мужчин больше, чем женщин. Риск повышается в переполненных и антисанитарных условиях жизни.
Карбункулы
Карбункул встречается реже, чем фурункул или фурункул. Это совокупность фурункулов на одном участке. Это больше, чем одиночный нарыв, размером до 4 дюймов в поперечнике. Карбункул обычно имеет одно или несколько отверстий, через которые гной стекает на кожу.
Наиболее частой причиной карбункула является бактерия, известная как Staphylococcus aureus (S. aureus) . Инфекция может вызвать общие симптомы на теле, включая повышение температуры тела до 100,4 градусов по Фаренгейту или выше, а также общее недомогание, слабость и истощение.
Инфекция может распространяться на другие части тела, а также на других людей, так что она может развиться у других членов семьи одновременно.
Карбункулы чаще всего встречаются на спине, бедрах или задней части шеи.
Они чаще поражают мужчин, чем женщин, и особенно пожилых мужчин с плохим здоровьем или ослабленной иммунной системой.
Инфекции, вызываемые карбункулами, обычно более глубокие и тяжелые, чем инфекции, вызванные фурункулом. Риск образования рубцов выше, и они развиваются и рассасываются дольше, чем фурункулы.
S. aureus , также известные как бактерии стафилококка, обитают на коже и внутри носа и горла.
Обычно иммунная система организма держит их под контролем, но иногда они попадают в кожу через волосяной фолликул или через порез или царапину на коже.
Когда кожа заражается, иммунная система реагирует, посылая лейкоциты в пораженный участок, чтобы уничтожить бактерии. Гной — это скопление мертвых бактерий, мертвых лейкоцитов и мертвой кожи.
Следующие условия повышают риск развития фурункулов:
- Диабет: Высокий уровень сахара в крови или глюкозы может снизить способность иммунной системы реагировать на инфекцию.
- Лекарства: Некоторые лекарства ослабляют иммунную систему.
- ВИЧ и некоторые другие заболевания: определенные состояния ослабляют иммунную систему
- Кожные заболевания: псориаз, экзема и угри повышают восприимчивость.
Ожирение также увеличивает риск.
Часто нормальные бактерии в носу или на коже человека могут вызвать абсцесс. Однако иногда инфекция может распространяться, когда люди используют одно пространство, материалы или устройства, такие как одежда и гидромассажные ванны для ног.
Ряд растворов может помочь облегчить симптомы кожных абсцессов.
Применение теплой ткани для лица на 10 минут несколько раз в день может помочь ускорить процесс заживления. Тепло притягивает больше крови и, следовательно, больше белых клеток к пораженному участку и способствует расширению пор и выделению гноя.
Важно тщательно мыть руки после прикосновения к участку и избегать сдавливания фурункула или карбункула, так как это увеличивает риск распространения инфекции.
Эксперты говорят, что пациенты не должны пытаться лопнуть или сдавить фурункулы или карбункулы. Если поражение очень болезненное, длится более 2 недель или есть жар, вам следует обратиться к врачу.
Врач может использовать стерилизованную иглу, чтобы проколоть абсцесс, то есть проколоть его и удалить гной.
Это должно выполняться не дома, а только профессионалом здравоохранения, имеющим соответствующую подготовку и оборудование.
Антибиотики следует использовать только по рекомендации медицинского работника.
Горячих компрессов и прокалывания может быть достаточно для их устранения, но если инфекция распространяется на более глубокий слой под кожей, медицинский работник может порекомендовать антибиотики.
Существует риск вторичного заражения, когда инфекция распространяется на другие части тела.Целлюлит — это один из видов потенциально серьезной вторичной инфекции, которая может возникнуть.
Когда обращаться к врачу
Фурункул обычно проходит примерно через 2 недели без лечения, но если лихорадка сопровождает абсцесс, человеку следует обратиться за медицинской помощью.
Пациентам с хроническим заболеванием, таким как диабет или рак, или тем, кто принимает иммунодепрессанты, следует проконсультироваться со своим врачом, если у них есть карбункул.
Способы предотвращения фурункулов и карбункулов включают:
- поддержание чистоты кожи путем ее регулярного мытья
- немедленное очищение всех кожных ран, порезов и ссадин, даже небольших
- , наложение стерильной повязки на любые порезы, чтобы предотвратить инфекцию
Соблюдение здоровой, сбалансированной диеты и регулярные физические упражнения улучшат ваше общее состояние здоровья и вашу иммунную систему, снизив риск развития фурункулов и карбункулов.
Фурункулы и карбункулы: симптомы, причины и лечение
Кожный абсцесс возникает, когда гной скапливается в волосяных фолликулах, тканях кожи или под кожей. Фурункул, также известный как фурункул, представляет собой болезненную инфекцию, которая образуется вокруг волосяного фолликула и содержит гной.
Карбункул — это совокупность фурункулов, которые развиваются под кожей. Когда бактерии заражают волосяные фолликулы, они могут набухать и превращаться в фурункулы и карбункулы.
Фурункул начинается с красной шишки.Может быть нежным. Шишка быстро наполняется гноем и по мере роста может лопнуть.
Фурункулы, фурункулы и карбункулы обычно поражают бедра, подмышки, ягодицы, лицо и шею.
Лица с ослабленной иммунной системой, подростки и молодые люди более восприимчивы к фурункулам, чем дети младшего возраста или пожилые люди.
Фурункулы и карбункулы похожи, но с некоторыми отличиями.
Фурункулы или фурункулы — это кожные абсцессы, возникающие в результате стафилококковой инфекции.Они влияют на волосяной фолликул и окружающую ткань.
Карбункулы — это группы фурункулов, которые соединяются под кожей. Они влияют на более глубокие слои и могут привести к образованию рубцов.
Фурункулы и карбункулы вызывают припухлость под кожей, а также могут быть другие симптомы.
Фурункулы
Фурункулы быстро развиваются в виде розовых или красных шишек. Часто они болезненны. Окружающая кожа обычно красная, воспаленная и нежная.
Поражения часто появляются на шее, груди, лице, ягодицах или бедрах.Они возникают в местах, подверженных образованию волос, поту и трению, и, как правило, начинаются в волосяном фолликуле.
Шишка наполняется гноем в течение нескольких дней и растет. Чем больше он становится, тем болезненнее становится.
Фурункулы могут исчезнуть без какого-либо вмешательства. Иногда они лопаются и заживают без рубца в течение от 2 дней до 3 недель.
Они распространены среди подростков и молодых людей и поражают мужчин больше, чем женщин. Риск повышается в переполненных и антисанитарных условиях жизни.
Карбункулы
Карбункул встречается реже, чем фурункул или фурункул. Это совокупность фурункулов на одном участке. Это больше, чем одиночный нарыв, размером до 4 дюймов в поперечнике. Карбункул обычно имеет одно или несколько отверстий, через которые гной стекает на кожу.
Наиболее частой причиной карбункула является бактерия, известная как Staphylococcus aureus (S. aureus) . Инфекция может вызвать общие симптомы на теле, включая повышение температуры тела до 100,4 градусов по Фаренгейту или выше, а также общее недомогание, слабость и истощение.
Инфекция может распространяться на другие части тела, а также на других людей, так что она может развиться у других членов семьи одновременно.
Карбункулы чаще всего встречаются на спине, бедрах или задней части шеи.
Они чаще поражают мужчин, чем женщин, и особенно пожилых мужчин с плохим здоровьем или ослабленной иммунной системой.
Инфекции, вызываемые карбункулами, обычно более глубокие и тяжелые, чем инфекции, вызванные фурункулом. Риск образования рубцов выше, и они развиваются и рассасываются дольше, чем фурункулы.
S. aureus , также известные как бактерии стафилококка, обитают на коже и внутри носа и горла.
Обычно иммунная система организма держит их под контролем, но иногда они попадают в кожу через волосяной фолликул или через порез или царапину на коже.
Когда кожа заражается, иммунная система реагирует, посылая лейкоциты в пораженный участок, чтобы уничтожить бактерии. Гной — это скопление мертвых бактерий, мертвых лейкоцитов и мертвой кожи.
Следующие условия повышают риск развития фурункулов:
- Диабет: Высокий уровень сахара в крови или глюкозы может снизить способность иммунной системы реагировать на инфекцию.
- Лекарства: Некоторые лекарства ослабляют иммунную систему.
- ВИЧ и некоторые другие заболевания: определенные состояния ослабляют иммунную систему
- Кожные заболевания: псориаз, экзема и угри повышают восприимчивость.
Ожирение также увеличивает риск.
Часто нормальные бактерии в носу или на коже человека могут вызвать абсцесс. Однако иногда инфекция может распространяться, когда люди используют одно пространство, материалы или устройства, такие как одежда и гидромассажные ванны для ног.
Ряд растворов может помочь облегчить симптомы кожных абсцессов.
Применение теплой ткани для лица на 10 минут несколько раз в день может помочь ускорить процесс заживления. Тепло притягивает больше крови и, следовательно, больше белых клеток к пораженному участку и способствует расширению пор и выделению гноя.
Важно тщательно мыть руки после прикосновения к участку и избегать сдавливания фурункула или карбункула, так как это увеличивает риск распространения инфекции.
Эксперты говорят, что пациенты не должны пытаться лопнуть или сдавить фурункулы или карбункулы. Если поражение очень болезненное, длится более 2 недель или есть жар, вам следует обратиться к врачу.
Врач может использовать стерилизованную иглу, чтобы проколоть абсцесс, то есть проколоть его и удалить гной.
Это должно выполняться не дома, а только профессионалом здравоохранения, имеющим соответствующую подготовку и оборудование.
Антибиотики следует использовать только по рекомендации медицинского работника.
Горячих компрессов и прокалывания может быть достаточно для их устранения, но если инфекция распространяется на более глубокий слой под кожей, медицинский работник может порекомендовать антибиотики.
Существует риск вторичного заражения, когда инфекция распространяется на другие части тела.Целлюлит — это один из видов потенциально серьезной вторичной инфекции, которая может возникнуть.
Когда обращаться к врачу
Фурункул обычно проходит примерно через 2 недели без лечения, но если лихорадка сопровождает абсцесс, человеку следует обратиться за медицинской помощью.
Пациентам с хроническим заболеванием, таким как диабет или рак, или тем, кто принимает иммунодепрессанты, следует проконсультироваться со своим врачом, если у них есть карбункул.
Способы предотвращения фурункулов и карбункулов включают:
- поддержание чистоты кожи путем ее регулярного мытья
- немедленное очищение всех кожных ран, порезов и ссадин, даже небольших
- , наложение стерильной повязки на любые порезы, чтобы предотвратить инфекцию
Соблюдение здоровой, сбалансированной диеты и регулярные физические упражнения улучшат ваше общее состояние здоровья и вашу иммунную систему, снизив риск развития фурункулов и карбункулов.
Фурункулез (фурункул) — Консультант по дерматологии
Вы уверены в диагнозе?
На что следует обратить внимание в истории
Фурункулы чаще всего являются проявлением инфекции золотистого стафилококка. Большинство людей с фурункулезом являются носителями S. aureus через нос. По этой причине у многих людей рецидивы заболевания.
Характерные результаты медицинского осмотра
Фурункул — это локализованная инфекция, поражающая кожу и подкожную клетчатку в областях с волосяными фолликулами.Фурункулы — это небольшие абсцессы, характеризующиеся гнойным материалом, которые включают единственный волосяной фолликул. Однако поражения могут быть множественными (фурункулез), как показано на Рисунке 1.
При физикальном осмотре фурункулы характеризуются как колеблющиеся подкожные скопления с вышележащей эритемой и отеком.
Ожидаемые результаты диагностических исследований
Во время дренирования абсцесса можно получить бактериальный посев для определения возбудителя. Диагноз обычно ставится на основании клинического наблюдения.
Подтверждение диагноза
Дифференциальный диагноз включает воспаленные кисты, гнойный гидраденит и кожные абсцессы. Фурункул следует дифференцировать от карбункула, который представляет собой совокупность связанных фурункулов и включает более одного волосяного фолликула. Эти поражения болезненны и могут иметь несколько участков дренажа.
Кто подвержен риску развития этого заболевания?
Фурункулы могут развиваться у любого человека; однако иммуносупрессия увеличивает риск абсцессов.Лица со следующими состояниями или принимающие следующие лекарства подвергаются большему риску: хроническая стероидная терапия, химиотерапия, злокачественные новообразования, диализ при почечной недостаточности, синдром приобретенного иммунодефицита (СПИД), серповидноклеточная анемия, заболевание периферических сосудов, воспалительное заболевание кишечника и тяжелые ожоги. .
В чем причина болезни?
Этиология
Патофизиология
Наиболее распространенным бактериальным организмом, ответственным за развитие фурункулов, является золотистый стафилококк.С появлением метициллин-резистентного золотистого стафилококка (MRSA) медицинские работники теперь должны рассматривать этот организм как возможную причину возникновения фурункулеза.
Системные последствия и осложнения
Большинство фурункулов локализованы и не вызывают системных осложнений. В редких случаях системные инфекции могут возникать в результате сложных и нелеченных поражений. Некоторые сообщенные осложнения включают эндокардит и легочные инфекции.
Варианты лечения
Варианты лечения приведены в таблице I.
Таблица I.
| Актуальные | Системный | Хирургический | Добавочный |
| мазь с мупироцином | антистафилококковые антибиотики | ,00разрез и дренаж | деколонизация мазью мупироцина | ,00
| клиндамицин | Очищающее средство Hibiclens | ||
| тетрациклины | отбеливающие ванны | ||
| триметоприм-сульфаметоксазол | |||
| внутривенные антибиотики (клиндамицин, оксациллин, ванкомицин | ,00
Оптимальный терапевтический подход к этому заболеванию
Доказано, что разрез и дренаж являются основой лечения абсцессов и фурункулов.Первоначальный разрез и дренирование (лечение фурункулов кожи без лечения антибиотиками) существенно не связаны с увеличением числа последующих посещений врача, последующим разрезом и дренированием или изменением режима лечения антибиотиками.
Эмпирическую антибактериальную терапию следует начинать в качестве дополнения к разрезу и дренированию, особенно в случаях быстрого прогрессирования, поражений более 5 см и системных проявлений, а также у пациентов с ослабленным иммунитетом.
β-лактамных антибиотиков с антистафилококковой и стрептококковой активностью являются разумным начальным лечением с тщательным последующим наблюдением в случаях легких инфекций кожи и мягких тканей (SSTI) среди здоровых пациентов, проживающих в регионах с низкой распространенностью MRSA.Пероральные не-β-лактамные антибиотики следует назначать пациентам с SSTI, не реагирующими на первоначальный разрез и дренаж и β-лактамные антибиотики, или в случаях с высоким клиническим подозрением на внебольничный MRSA.
Эти не-β-лактамные антибиотики включают клиндамицин, линезолид, тетрациклин и триметоприм-сульфаметоксазол. В сложных случаях может потребоваться внутривенное введение антибиотиков, таких как клиндамицин, оксациллин и ванкомицин.
Отдельным лицам или группам при подозрении на стафилококковое носительство может быть показана деколонизация.Нанесение мази мупироцина на ноздри, пупок, подмышечные впадины, пах и промежность можно использовать для искоренения колонизации. Кроме того, можно использовать антисептические средства и отбеливающие ванны. Для ванн с отбеливателем в полную ванну можно добавить от 1/4 до 1/2 стакана обычного жидкого отбеливателя.
Управление пациентами
Пациентов следует наблюдать по поводу рецидивирующего фурункулеза, поскольку это признак того, что они могут быть постоянно колонизированы стафилококками. Следует рассмотреть возможность повторной деколонизации или направления к специалисту по инфекционным заболеваниям.Может потребоваться деколонизация членов семьи.
Необычные клинические сценарии, которые следует учитывать при ведении пациентов
Следует внимательно наблюдать за пациентами с ослабленным иммунитетом или другими сопутствующими заболеваниями. Если у пациента наблюдается обострение инфекции, лихорадка и озноб, следует организовать немедленное наблюдение, чтобы исключить развитие целлюлита или системного распространения.
Какие есть доказательства?
Атанаскова, Н., Томецки, К.Дж. «Инновационное лечение рецидивирующего фурункулеза». Dermatol Clin. т. 28. 2010. С. 479–87. (Обзор комплексного лечения рецидивирующего фурункулеза.)
Лю, К., Байер, А, Косгроув, С.Е., Даум, Р.С., Фридкин, С.К., Горвиц, Р.Дж., Каплан, С.Л. «Руководство по клинической практике Американского общества инфекционистов по лечению метициллин-резистентных инфекций Staphylococcus aureus у взрослых и детей». (Это текущие научно обоснованные рекомендации по ведению пациентов с метициллин-резистентными инфекциями Staphylococcus aureus [MRSA].




