Заболевания щитовидной железы у мужчин и женщин: симптомы, признаки, профилактика
Нарушения в работе щитовидной железы могут быть причиной колебания веса, потливости, раздражительности, слабости и ряда других патологий.
Узнать больше…
Ультразвуковое исследование щитовидной железы и паращитовидных желез часто назначается для оценки состояния тканей органа.
Куда можно обратиться?
Нарушение выработки гормонов щитовидной железы может привести к серьезным патологиям.
Подробнее…
Для оценки работы щитовидной железы может рекомендоваться исследование уровня тиреотропного гормона (ТТГ) в крови.
Показания и стоимость…
Для того чтобы результаты анализов были максимально достоверными, рекомендуется правильно подготовиться к их сдаче.
Как правильно подготовиться?
Спецпредложения, скидки и акции помогут существенно сэкономить на медицинских услугах.
Узнать больше…
Даже самый целеустремленный и организованный человек находится во власти гормонов. Как бы не пытались психологи убедить нас, что в основе нашей жизненной активности и настроения лежит умение управлять своими желаниями и эмоциями, нельзя недооценивать роль физического здоровья в ощущении общего благополучия. Наглядный пример — нарушения в работе щитовидной железы, которые способны выбить из колеи привычной жизни и мужчину, и женщину — вне зависимости от профессии, образа жизни и возраста.
Поэтому так важно знать о том, как устроен этот орган и каковы первые признаки наиболее известных заболеваний щитовидки.
Распространенность заболеваний щитовидной железы среди мужчин и женщин
Среди всех заболеваний желез внутренней секреции патологии щитовидной железы занимают второе место по распространенности (после проблем с поджелудочной железой). Неполадки в работе этого органа диагностируют, по статистике Всемирной организации здравоохранения, примерно у каждого десятого жителя нашей планеты. При этом эксперты отмечают, что с каждым годом эндемический зоб, гипотиреоз и другие болезни щитовидки обнаруживаются все чаще. Виной тому — несбалансированное питание, удручающая экологическая обстановка, влияние наследственных факторов и — если говорить о России — отсутствие организованной системы профилактики йододефицитных состояний.
При этом эксперты отмечают, что с каждым годом эндемический зоб, гипотиреоз и другие болезни щитовидки обнаруживаются все чаще. Виной тому — несбалансированное питание, удручающая экологическая обстановка, влияние наследственных факторов и — если говорить о России — отсутствие организованной системы профилактики йододефицитных состояний.
Существует несколько обстоятельств, предрасполагающих к развитию заболеваний щитовидной железы:
- нарушения в работе этого органа чаще наблюдаются у женщин;
- вероятность развития патологий увеличивается во второй половине жизни;
- если в вашей семье у старших родственников уже был гипер- или гипотиреоз — то вы в группе риска;
- щитовидка чаще выходит из строя у людей, которые подвергались ионизирующему облучению — в связи с работой или при лечении другого заболевания;
- врачи с особым вниманием относятся к состоянию щитовидной железы у женщин, которые готовятся стать мамами, — из-за гормональных перестроек у беременных нередко случаются сбои в работе эндокринной системы;
- во многих регионах нашей страны — в Сибири, на Дальнем Востоке, на Урале, на Алтае и т.д. — наблюдается дефицит природного йода, отчего местные жители чаще страдают эндемическим зобом.
Строение и функции щитовидной железы
Щитовидная железа — орган размером с детский кулачок, состоит из двух долей и перемычки между ними. Находится железа на передней поверхности шеи, метафорически по расположению и форме ее можно сравнить с галстуком-бабочкой.
На заметку
Свое название щитовидная железа получила «в честь» щитовидного хряща, поверх которого она лежит. Хрящ этот внешне действительно напоминает германский щит, да и функцию выполняет соответствующую — предохраняет уязвимую часть шеи — гортань — от любых травм.
Функция щитовидки — производство гормонов внутренней секреции, тироксина (Т4), трийодтиронина (Т3) и кальцитонина.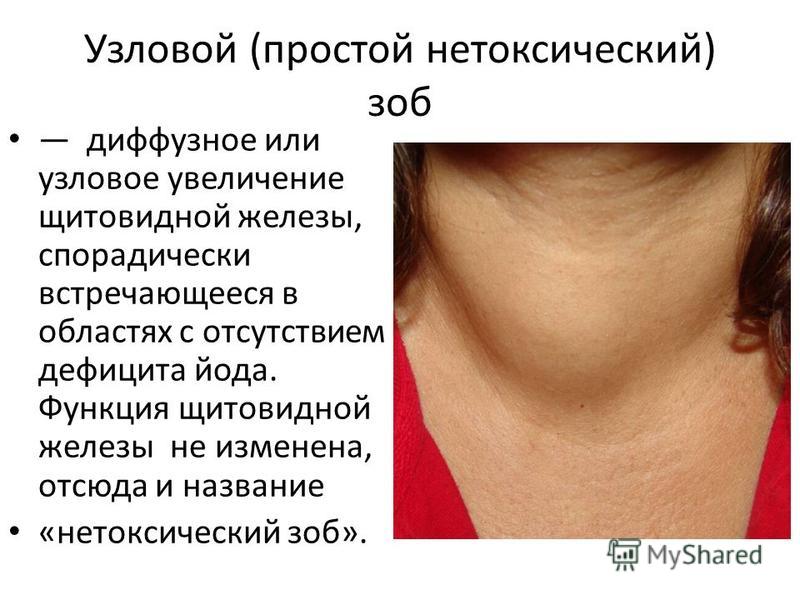 Поскольку для выработки первых двух требуется йод, железа выступает также в качестве «депо», где это вещество накапливается.
Поскольку для выработки первых двух требуется йод, железа выступает также в качестве «депо», где это вещество накапливается.
Йодсодержащие гормоны выполняют важную работу: они регулируют метаболизм, рост и развитие органов, выработку и накопление энергии. А кальцитонин в свою очередь контролирует обмен кальция в теле человека, способствуя укреплению скелета.
Щитовидная железа не сама по себе «решает», сколько и каких гормонов необходимо произвести. Ведущую роль в ее работе играет еще один гормон — тиреотропный (ТТГ) — который синтезируется в гипофизе (центре эндокринной системы, расположенном в головном мозге) и регулирует активность щитовидки.
Если человек здоров, то уровни гормонов щитовидной железы в его крови подвергаются лишь небольшим колебаниям. Чтобы составить первичное представление о работе этого органа, медики измеряют концентрацию общей и свободной фракции Т3 и Т4, а заодно — концентрацию ТТГ. В случае сомнений врач может назначать дополнительные анализы, которые позволят подтвердить или опровергнуть догадки о происходящих в организме изменениях.
Таблица. Содержание гормонов щитовидной железы в крови у взрослого человека.
Название гормона | Концентрация |
Трийодтиронин (Т3) общий | 1,08–3,14 нмоль/л |
Трийодтиронин (Т3) свободный | 2,6–5,7 пмоль/л |
Тироксин (Т4) общий | 55–137 нмоль/л |
Тироксин (Т4) свободный | 9–22 пмоль/л |
Тиреотропный гормон (ТТГ) | 0,4– 4,0 мЕд/л |
Причины заболеваний
Почему щитовидная железа однажды перестает работать как надо? Ответить на такой вопрос совсем не просто, ведь к каждой болезни всегда ведет комплекс факторов. В тех ситуациях, когда патология не связана с нехваткой йода, получаемого из окружающей среды, или травмой шеи, однозначно назвать причину недуга невозможно. Врачи не отрицают роль психологического аспекта: часто проблемы с щитовидкой дают о себе знать на фоне сильных стрессов личного или профессионального характера (поэтому типичные пациентки эндокринологов — учителя и недавно разведенные люди). В любом случае, самое важное — не упустить первые признаки патологии, ведь это убережет вас от серьезных последствий гормонального дисбаланса.
В тех ситуациях, когда патология не связана с нехваткой йода, получаемого из окружающей среды, или травмой шеи, однозначно назвать причину недуга невозможно. Врачи не отрицают роль психологического аспекта: часто проблемы с щитовидкой дают о себе знать на фоне сильных стрессов личного или профессионального характера (поэтому типичные пациентки эндокринологов — учителя и недавно разведенные люди). В любом случае, самое важное — не упустить первые признаки патологии, ведь это убережет вас от серьезных последствий гормонального дисбаланса.
Симптомы и признаки заболеваний щитовидной железы
Нередко нарушения в работе щитовидной железы окружающие могут приметить раньше, чем сам заболевший человек. Это объясняется тем, что ему трудно оценивать изменения в своей внешности и поведении, особенно если симптомы нарастают медленно.
О неполадках в работе щитовидки могут говорить следующие признаки:
- значительные колебания веса тела без видимых причин;
- учащенный пульс и сердцебиение;
- дрожь в руках, потливость;
- изменения темперамента — появление плаксивости и раздражительности или, напротив, нетипичная флегматичность и равнодушие к ранее значимым событиям;
- частые головокружения и приступы слабости;
- чувство жара или, напротив, зябкости — при ранее комфортной температуре;
- у женщин — нерегулярность месячных;
- кишечные расстройства: хронические поносы или запоры.
Разумеется, причиной каждого из этих явлений могут быть и другие болезни, однако если вы отметили, что у вас или у кого-то из вашего окружения недавно проявились сразу несколько из перечисленных выше симптомов, то стоит записаться на консультацию к врачу-эндокринологу.
Важно знать
Не менее уважительным поводом для обращения к врачу должны стать и внешние изменения шеи, которые характерны для некоторых заболеваний щитовидной железы. Так, при узловом зобе асимметрия шеи будет заметна невооруженным глазом, при недостатке йода в организме железа может увеличиться, отчего шея округлиться или в области кадыка появится заметное мешкообразное выпячивание. При воспалительных заболеваниях, таких как аутоиммунный тиреоидит, кожа над патологическим очагом может покраснеть, а больной будет жаловаться на боль, жжение или зуд в этой области тела.
При воспалительных заболеваниях, таких как аутоиммунный тиреоидит, кожа над патологическим очагом может покраснеть, а больной будет жаловаться на боль, жжение или зуд в этой области тела.
Какие заболевания возникают при нарушении работы щитовидной железы
Щитовидная железа — сложный механизм, поэтому малейшие нарушения в его работе могут проявляться разнообразными симптомами, которые маскируются под другие известные болезни — кардиологические, неврологические, гастроэнтерологические. Однако можно обозначить самые распространенные нарушения работы щитовидки, с которыми часто сталкиваются в работе врачи-эндокринологи.
ТиреотоксикозЕсли по определенным причинам щитовидная железа слишком активно начинает синтезировать Т3 и Т4, у человека возникает тиреотоксикоз (переизбыток гормонов). Он проявляется ускоренным обменом веществ — пациент теряет сон, худеет, потеет, волнуется, жалуется на резкие перепады настроения, головокружение и слабость. Со временем, если тиреотоксикоз не лечить, он приводит к весьма характерному для заболеваний щитовидной железы симптому: экзофтальму (пучеглазию). Чаще всего в основе этого состояния лежит диффузный токсический зоб (Базедова болезнь) — аутоиммунное заболевание, при котором ткани щитовидной железы начинают бесконтрольно синтезировать гормоны. У женщин эта патология наблюдается гораздо чаще, чем у мужчин.
ГипотиреозОбратная ситуация происходит, когда гормонов щитовидки синтезируется очень мало. В результате обмен веществ у человека замедляется, он становится вялым, сонливым, заторможенным. Окружающие отмечают, что пациент полнеет, а лицо его становится одутловатым — лунообразным. Заметным признаком недуга является выпадение волос с наружных уголков бровей. Причиной гипотиреоза может стать как отдельное заболевание — например, эндемический зоб или хроническое воспаление железы, — так и неправильное лечение тиреотоксикоза.
ЭутиреозНо и нормальное содержание гормонов щитовидной железы в анализе — еще не повод расслабляться. В некоторых случаях такое «благополучие» может быть всего лишь краткосрочным состоянием между гипертиреозом и гипотиреозом или — наоборот. К тому же, некоторые смертельно опасные новообразования щитовидной железы могут возникать на фоне сохранения ее функции. Поэтому даже в случаях, когда внешние и внутренние симптомы не получают обоснования по результатам лабораторной диагностики, важно пройти полное обследование и исключить серьезную патологию до того, когда болезнь перейдет в запущенную стадию.
В некоторых случаях такое «благополучие» может быть всего лишь краткосрочным состоянием между гипертиреозом и гипотиреозом или — наоборот. К тому же, некоторые смертельно опасные новообразования щитовидной железы могут возникать на фоне сохранения ее функции. Поэтому даже в случаях, когда внешние и внутренние симптомы не получают обоснования по результатам лабораторной диагностики, важно пройти полное обследование и исключить серьезную патологию до того, когда болезнь перейдет в запущенную стадию.
Профилактика заболеваний щитовидной железы
Управлять работой щитовидной железы мы, конечно, не в силах. Но — стоит предпринять все необходимые действия, чтобы свести к минимуму нарушения ее функций. Отказ от курения, регулярные профилактические осмотры у эндокринолога, употребление богатых йодом продуктов (морская капуста, морепродукты, йодированная соль) и соблюдение режима дня снизят вероятность того, что вам когда-либо придется наблюдаться у врача с проблемами щитовидки.
Изменение органа зрения при заболеваниях щитовидной железы — Офтальмология — Отделения
Эндокриная офтальмопатия (ЭОП)
Первое описание клинической картины страдания мягких тканей орбиты у больной диффузно -токсическим зобом в 1853г. описал и опубликовал J.R. Greves (Лондон) , им же предложен термин заболевания- эндокринная офтальмопатия ( болезнь Грэвса). В 1840г., не зависимо от Грэвса, Базедов описал и опубликовал главные симптомы тиреотоксикоза.
Частота возникновения. Ежегодно патологию щитовидной железы с ее первичной гиперфункцией диагностируют у 2% населения
Частота ЭОП женщины-16:100 000, мужчины- 2.9:100 000
Эндокринная офтальмопатия (ЭОП) — аутоиммунное заболевание, обусловленное образованием специфических иммуноглобулинов и характеризующееся отеком периорбитальных тканей.
Состояние функции щитовидной железы при ЭОП:
1. Эутиреоз -18.5 %
2. Дисфункция -81.5%
-Гиперфункция 73.
-Гипофункция 26.6%
3.Аутоиммунный тироидит(Хашимото)
4.Гипофункция после
-удаления щитовидной железы
-облучения щитовидной железы
Чаще всего данное заболевание встречается в возрасте 35-59 лет. Выявлен аутоиммунный тиреоз с 3 лет. Причины возникновения данного заболевания многофакторны. Развитие эндокринной офтальмопатии происходит вследствие нарушения баланса сложных иммунологических механизмов, возникающих на фоне явной или скрытой дисфункции щитовидной железы. Заболевание носит билатеральный характер (развивается в обеих орбитах).
Происходят изменения со стороны:
- Экстраокулярных мышц ( при этом страдают только прямые глазодвигательные мышцы)
- Периорбитальной клетчатки.
В результате сложного патологического аутоиммунного процесса происходит избыточное накопление воды в вышеуказанных структурах орбиты, что ведет к избыточному отеку мягких тканей орбиты.
Клиническая картина
- Тиреотоксический экзофтальм
- Отечный экзофтальм
- Эндокриная миопатия
Тиреотоксический экзофтальм — характерные клинические признаки: ложная широкая глазная щель, редкое мигание, нарушение функции верхнего века и глазодвигательных мышц, необычный блеск глаз, отставание века века при движении глаза вниз, тремор век при закрытии глаз, неровные подергивания век при взгляде глаз книзу. Все вышеперечисленные симптомы на данной стадии заболевания являются обратимыми при своевременном и адекватном лечении.
Если наблюдается асимметрия в положении верхнего века к вечеру — это является признаком перехода в отечную форму экзофтальма. При этом нарастает экзофтальм, отек периорбитальных тканей, появляются тяжелые изменения со стороны слизистой оболочки и роговицы глаз, несмыкание глазной щели. В результате отека мягких тканей орбиты происходит механическое сдавление зрительного нерва и сосудов орбиты, в результате чего развиваются их функциональные и структурные изменения (так называемая, оптическая нейропатия).
При дальнейшем развитии патологического процесса в орбите происходит появление и прогрессирование явлений фиброза орбиты (разрастание соединительной ткани), что приводит к необратимым структурным и функциональным изменения мягких тканей орбиты.
При эндокринной миопатии происходит преимущественное поражение глазодвигательных мышц, в результате чего развивается косоглазие, диплопия (двоение), нарушается бинокулярное зрение. Если во время офтальмологического осмотра выявляется нарушения положения глаз в орбите, нарушения совместной работы глаз или движение глаз не в полном обьеме, то совместно с эндокринологом и неврологом выясняется причина этих изменений.
При заболевания щитовидной железы проводится полное офтальмологическое обследование (как базовое — включающее определение остроты зрения, измерение внутриглазного давления, осмотр внутриглазных структур и глазного дна, так и дополнительное – определение положения глаз в орбите с помощью экзофтальмометрии, определение подвижности глазных яблок, содружественной работы глаз, исследование функций и структуры зрительного нерва с помощью компьютерной периметрии и ОСТ диска зрительного нерва соответственно, ультразвуковое сканирование глаз и структур орбит).
По показания проводится компьютерная томография орбит, при данном исследовании детально просматриваются стенки орбит, изменения со стороны глазодвигательных мышц, ретробульбарной части зрительного нерва и орбитальных сосудов.
Пациенты, в зависимости от результатов обследования, в плановом порядке или экстренно в нашей Поликлинике осматриваются проф. Бровкиной А.Ф. После чего совместно с кафедрой офтальмоонкологии МГБ проводится комплекс лечебных мероприятий.
Лечение ЭОП
1. Нормализация функции Щитовидной Железы.
2. Медикаментозное лечение (определяется совместно эндокринологом, офтальмологом и неврологом в зависимости от стадии заболевания)
3.
4. Хирургическое (ургентное (срочное) — снятие внутриорбитального давления, восстановительное)
Амиодарон-индуцированный тиреотоксикоз. Современный взгляд на проблему | Лебедева
Актуальность
Поражение щитовидной железы, связанное с применением амиодарона (Ам), описано и широко обсуждалось с девяностых годов прошлого столетия [1–3]. В настоящее время проблема не потеряла актуальности. Это связано с широким применением Ам для купирования пароксизмов фибрилляции и трепетания предсердий, суправентрикулярных и желудочковых аритмий. Зачастую используются большие дозы препарата как в виде внутривенных инфузий, так и для пролонгированного перорального приема. В результате пациент получает большие дозы Ам, который оказывает влияние на синтез и метаболизм тиреоидных гормонов. Принято выделять амиодарон-индуцированный гипотиреоз (АИГ) и амиодарон-индуцированный тиреотоксикоз (АИТ), который разделяют на 1 и 2 типы, а также смешанную форму.
АИГ не представляет большой клинической проблемы, так как он легко диагностируется по повышению тиреотропного гормона (ТТГ) и компенсируется назначением препаратов левотироксина натрия. Его развитие существенно не изменяет прогноз и антиаритмическую терапию у данной категории пациентов и не требует отмены Ам.
Другая ситуация складывается при развитии АИТ [4]. Тиреоидные гормоны, концентрация которых в плазме резко повышается, оказывают токсическое и аритмогенное воздействие на миокард, приводя к нарушению ритма [5]. Ситуация усугубляется необходимостью отмены Ам, длительного назначения тиреостатиков или глюкокортикостероидов, эффект которых развивается постепенно. Все это приводит к возобновлению пароксизмов аритмии и усугублению недостаточности кровообращения, зачастую сводя на нет усилия аритмологов, кардиологов и кардиохирургов.
Поэтому оптимизация диагностики и лечения АИТ, а также поиск новых возможностей терапии представляют актуальную задачу.
Влияние амиодарона на синтез и метаболизм тиреоидных гормонов
Амиодарон – антиаритмический препарат III класса, применяется для купирования жизненно угрожающих суправентрикулярных и желудочковых аритмий.
Нормально функционирующая щитовидная железа отвечает на поступление в организм большого количества йода развитием феномена Wolf–Chaikoff. Суть процесса заключается в том, что при этом блокируется органификация йодидов и образование тироксина и трийодтиронина на молекуле тиреоглобулина. Механизм торможения органификации йодидов может включать подавление активности ТРО и DOUX2, которые непосредственно вовлечены в превращение йодидов в тирозины. Это приводит к снижению гормонпродуцирующей функции щитовидной железы. При этом несколько снижается уровень Т4 и св.Т3 и повышается ТТГ до 2,7 раза выше нормы.
При длительном приеме Ам на первый план выступают специфические эффекты, которые описаны ниже [9, 10]. Ам блокирует дейодиназу 1 типа в печени и других периферических тканях, что приводит к уменьшению образования активного гормона Т3. Превращение Т4 в Т3 блокируется на 50%. При этом концентрация Т4 и реверсивного (обратного, неактивного) Т3 возрастает. Ам ингибирует дейодиназу 2 типа в ткани гипофиза, что также препятствует превращению Т4 в Т3 и приводит к повышению ТТГ. Это создает трудности в оценки функции щитовидной железы. Были предложены [11] критерии эутиреоза для пациентов, принимающих Ам: св.Т4 1,0–2,4 нг/дл, ТТГ 1,0–20,0 мЕ/л. Такие изменения в функции щитовидной железы наблюдаются у 80% пациентов, принимающих препарат, то есть пациенты остаются в эутиреоидном состоянии.
Второй механизм действия заключается в том, что Ам и его метаболит ингибируют связывание Т3 с его рецептором [12]. Третий механизм – Ам снижает экспрессию генов, чувствительных к тиреоидным гормонам. Снижается синтез тяжелых цепей миозина, что характерно для гипотиреоза [13]. Также под его влиянием снижается активность генов рецепторов липопротеидов высокой плотности, что приводит к повышению концентрации липопротеинов низкой плотности. Ам индуцирует апоптоз и оказывает цитотоксический эффект на клетки щитовидной железы.
При длительном назначении Ам дисфункция щитовидной железы развивается у 15–20% пациентов. Это могут быть АИГ и АИТ. При этом могут быть выявлены только изменения в лабораторных тестах или развитие полной клинической картины заболевания. Развитие дисфункции может наступить во время лечения и после его окончания, через 6–12 мес после отмены терапии Ам. Поэтому мониторинг функции щитовидной железы необходимо проводить до лечения, каждые 6 мес во время лечения и через 6–12 мес после отмены препарата. АИТ 1 типа развивался в среднем через 2–6 мес назначения Ам [14], АИТ 2 типа – через 27–32 мес, что требует более длительного наблюдения после отмены препарата. T. Shinohara, N. Takahashi [15] считают, что АИТ развивается после приема длительных курсов и больших доз Ам. Чем раньше развился АИТ, тем тяжелее он протекает и тем более длительного лечения требует. Контроль функции щитовидной железы, по мнению авторов, должен осуществляться в течение 24 мес после отмены препарата. Само собой разумеется, что у пациентов, продолжающих прием Ам, контроль симптомов и гормонов щитовидой железы должен продолжаться постоянно. Было показано, что у половины пациентов, у которых развивались АИТ или АИГ, изначально отмечались субклинические тиреотоксикоз или гипотиреоз [16], которые являются предиктором грядущих нарушений. Если до назначения Ам у пациента выявлялся субклинический тиреотоксикоз в результате диффузного токсического зоба или токсической аденомы щитовидной железы, то рекомендовано провести радиойодтерапию (РЙТ) или оперативное лечение перед началом антиаритмической терапии Ам.
Поэтому мониторинг функции щитовидной железы необходимо проводить до лечения, каждые 6 мес во время лечения и через 6–12 мес после отмены препарата. АИТ 1 типа развивался в среднем через 2–6 мес назначения Ам [14], АИТ 2 типа – через 27–32 мес, что требует более длительного наблюдения после отмены препарата. T. Shinohara, N. Takahashi [15] считают, что АИТ развивается после приема длительных курсов и больших доз Ам. Чем раньше развился АИТ, тем тяжелее он протекает и тем более длительного лечения требует. Контроль функции щитовидной железы, по мнению авторов, должен осуществляться в течение 24 мес после отмены препарата. Само собой разумеется, что у пациентов, продолжающих прием Ам, контроль симптомов и гормонов щитовидой железы должен продолжаться постоянно. Было показано, что у половины пациентов, у которых развивались АИТ или АИГ, изначально отмечались субклинические тиреотоксикоз или гипотиреоз [16], которые являются предиктором грядущих нарушений. Если до назначения Ам у пациента выявлялся субклинический тиреотоксикоз в результате диффузного токсического зоба или токсической аденомы щитовидной железы, то рекомендовано провести радиойодтерапию (РЙТ) или оперативное лечение перед началом антиаритмической терапии Ам.
Патогенез и диагностические критерии АИТ
Патогенез АИТ до сих пор до конца не выяснен. Выделяют АИТ 1 и 2 типа [17], а также смешанную форму, сочетающую два различных процесса в клетках щитовидной железы.
АИТ 1 типа связан с эффектом iod-Basedow [18], когда на фоне поступления фармакологических доз йодида в щитовидную железу происходит усиление синтеза тиреоидных гормонов, запуск аутоиммунного процесса, образование антител к рецептору ТТГ и формирование йод-индуцированной болезни Грейвса. АИТ 1 типа характерен для районов йодного дефицита, у лиц с предшествующим субклиническим течением болезни Грейвса, автономно функционирующими узлами в щитовидной железе.
АИТ 2 типа связан с цитотоксическим действием Ам на клетки щитовидной железы, что приводит к их деструкции и развитию тиреотоксикоза “утечки”. Этот вариант наиболее характерен для районов с достаточным йодным обеспечением. Нередко встречаются также сочетанные формы АИТ, наиболее трудные для диагностики.
Этот вариант наиболее характерен для районов с достаточным йодным обеспечением. Нередко встречаются также сочетанные формы АИТ, наиболее трудные для диагностики.
Развитие АИТ [19], как правило, внезапное, проявляется утяжелением аритмии или развитием нового приступа. Появляются симптомы тиреотоксикоза – тахикардия, дрожь, потливость, снижение веса, нарушение сна, одышка, утяжеление симптомов недостаточности кровообращения. По клинической картине невозможно провести дифференциальную диагностику между типами АИТ.
Лабораторные исследования включают определение ТТГ, антител к рецептору ТТГ, св.Т4 и св.Т3, антител к тиреопероксидазе (ТПО). Для тиреотоксикоза характерна супрессия ТТГ, повышение уровня св.Т4 и св.Т3.
Для клинициста очень важно правильно определить тип АИТ, так как это определяет лечение, которое принципиально различно для 1 и 2 типа. Особенности клинической картины представлены в таблице. Жирным шрифтом выделены позиции, имеющие, на наш взгляд, наибольшее клиническое значение.
Важное диагностическое значение имеет сонография щитовидной железы с допплеровским исследованием кровотока. При АИТ 1 типа обычно определяется увеличение размеров щитовидной железы и усиление кровотока. Для АИТ 2 типа характерны нормальные размеры железы и нормальный или обедненный кровоток [17].
Следующим диагностическим тестом является сканирование щитовидной железы с радиоактивным йодом. Для АИТ 1 типа характерно нормальное или несколько увеличенное (до 10%) поглощение йода щитовидной железой. Для АИТ 2 типа характерно сниженное поглощение йода (менее 1%).
В РФ наиболее часто используется пертехнетат 99mTcO4, который конкурирует с йодом при прохождении через натрий-йод-симпортер на поверхности тиреоцита. При АИТ 1 типа имеют место два конкурирующих процесса – 1) блокада симпортера огромными дозами йода и 2) большая скорость синтеза и метаболизма тиреоидных гормонов под влиянием стимуляции антителами к рецептору ТТГ. Поэтому сканограмма будет отличаться от таковой при диффузном токсическом зобе. При АИТ 1 типа будет определяться нормальное или повышенное накопление радиофармпрепарата в щитовидной железе.
При АИТ 1 типа будет определяться нормальное или повышенное накопление радиофармпрепарата в щитовидной железе.
Отличительные особенности АИТ 1 и 2 типа
Для дифференциальной диагностики между 1 и 2 типом АИТ рекомендуется использовать сканирование с МИБИ [20], которое широко применяется в эндокринологии для визуализации аденом паращитовидных желез. 99mTc-sestaMIBI – опухолетропный препарат, который накапливается в активно функционирующих клетках, поэтому при АИТ 1 типа отмечается усиленное его накопление, а при АИТ 2 типа – снижение накопления. При смешанном типе АИТ имеет место промежуточный захват и накопление радиоактивной метки. По мнению N. Patel и соавт. [21], по диагностической ценности метод превосходит цветное допплеровское картирование и сканирование с 99mTcO4. Аналогичного мнения придерживаются J. Wang, R. Zhang [22], которые указали на неоспоримое преимущество метода для дифференциальной диагностики АИТ 1 и 2 типа, а также смешанных форм, которые всегда представляют трудности для диагностики и лечения.
В ранних работах L. Вartalena и соавт. [23] высказана гипотеза, что при деструктивных процессах в щитовидной железе имеет место повышение концентрации в плазме провоспалительного цитокина IL-6, что может быть использовано для дифференциальной диагностики АИТ 1 и 2 типа. Эта гипотеза была поддержана в исследовании K. Nakajima и соавт. [24], когда добавление Ам в высоких концентрациях к культуре тиреоцитов приводило к цитотоксическому эффекту и гиперпродукции IL-6. При АИТ 1 типа концентрация IL-6 была в норме или незначительно повышена. Однако в последующих исследованиях получены противоречивые данные [25, 26], что не позволяет использовать этот биомаркер для дифференциальной диагностики АИТ 1 и 2 типа.
Лечение АИТ
Лечение определяется типом АИТ [19]. В большинстве случаев требуется отмена Ам.
При АИТ 1 типа показано применение тиреостатиков (тиамазол в дозе 30–40 мг в сутки). Щитовидная железа содержит огромное количество йодидов и резистентна к терапии тиреостатиками, поэтому зачастую требуются большие дозы – до 60 мг в сутки. Пропилтиоурацил не используется для лечения АИТ 1 типа, так как в больших дозах обладает гепатотоксическим действием и подавляет кроветворение в костном мозге. Ингибирующий эффект тиреостатиков на синтез тиреоидных гормонов развивается не сразу, однако состояние пациента часто требует немедленной коррекции тиреотоксикоза.
Пропилтиоурацил не используется для лечения АИТ 1 типа, так как в больших дозах обладает гепатотоксическим действием и подавляет кроветворение в костном мозге. Ингибирующий эффект тиреостатиков на синтез тиреоидных гормонов развивается не сразу, однако состояние пациента часто требует немедленной коррекции тиреотоксикоза.
В этих целях применяется йопаноевая кислота (Iopanoic acid), которая известна как средство для холецистографии [27]. Йопаноевая кислота конкурентно ингибирует все три дейодиназы (Д1, Д2 и Д3), за счет чего блокируется превращение Т4 в активный гормон Т3 в периферических тканях. При этом концентрация Т4 практически не изменяется, а Т3 снижается на 70% через 48 ч после назначения. Йопаноевую кислоту принимают перорально в дозе 500 мг 2 раза в день. Препарат особенно эффективен при АИТ 1 типа. При АИТ 2 типа его эффективность ниже, требуется длительное назначение. К сожалению, препарат недоступен в РФ.
Следующим эффективным препаратом для быстрого купирования АИТ 1 типа является перхлорат калия, который блокирует поступление йодидов в тиреоцит [17]. Препарат назначается перорально в дозе 500 мг дважды в день в течение 1–2 нед, однако при его длительном применении зарегистрированы частые побочные эффекты – нефротоксичность и супрессия кроветворения. Препарат также недоступен в РФ.
АИТ 2 типа является самолимитирующимся заболеванием, то есть через несколько месяцев после отмены Ам функция железы восстанавливается. У 17% пациентов развивается гипотиреоз, в том числе транзиторный, что требует динамического наблюдения.
Для лечения АИТ 2 типа, вызванного деструкцией щитовидной железы, назначаются глюкокортикоиды. Преднизолон в дозе 0,5–0,7 мг на 1 кг веса назначается в течение 3 мес с последующей отменой. F. Вogazzi и соавт. [28] показали, что тиреотоксикоз был ликвидирован у 76% пациентов с АИТ 2 типа, леченных преднизолоном, достаточно быстро, в течение 6 нед. Более длительное и упорное течение тиреотоксикоза, по мнению авторов, свидетельствует о смешанном характере процесса. Согласно нашим наблюдениям, достижение эутиреозапри АИТ 2 типа требует большего времени, иногда 5–6 мес. Коррекцию терапии глюкокортикоидами следует проводить под контролем гормонов щитовидной железы.
Согласно нашим наблюдениям, достижение эутиреозапри АИТ 2 типа требует большего времени, иногда 5–6 мес. Коррекцию терапии глюкокортикоидами следует проводить под контролем гормонов щитовидной железы.
В сложных случаях при сочетанных формах АИТ требуется назначение и тиреостатиков, и глюкокортикоидов [17]. Обычно лечение начинают с тиреостатиков, добавляя к ним глюкокортикоиды при отсутствии эффекта. Длительность назначения препаратов также дискутируется, рекомендуется отмена лечения через 3 мес при нормализации функции щитовидной железы. При сохранении тиреотоксикоза – продолжение лечения.
Другие авторы рекомендуют сразу же комбинированную терапию тиамазолом 40–60 мг в сутки и преднизолоном 40–50 мг в сутки [28]. Если отмечается быстрый эффект терапии, то, по-видимому, преобладает деструктивный процесс и в дальнейшем можно отменить тиамазол. Если же эффект развивается медленно, значит, преобладает АИТ 1 типа, что требует продолжения лечения тиамазолом и постепенного снижения дозы преднизолона до полной отмены.
Если АИТ имеет торпидное течение, трудно поддается терапии, а состояние пациента на этом фоне резко ухудшается, рекомендуется радикальное лечение тиреотоксикоза – тотальная тиреоидэктомия, которая должна проводиться после достижения эутиреоза. Однако R.M. Кaderly и соавт. [29] считают, что тиреоидэктомия возможна и безопасна у пациентов с тиреотоксикозом, когда применяется общее обезболивание и современное анестезиологическое пособие. В исследование включены 11 пациентов с АИТ, которые получали терапию тиреостатиками, стероидами, бета-блокаторами, перхлоратом калия и плазмаферезом. Эутиреоз достигнут не был, все пациенты были прооперированы в состоянии тиреотоксикоза. После операции быстро восстанавливался эутиреоидный статус, предотвращалось прогрессирование недостаточности кровообращения. Авторы считают, что такой подход безопасен для пациентов с тяжелыми аритмиями, которым невозможна отмена Ам, а быстрое восстановление эутиреоза недостижимо.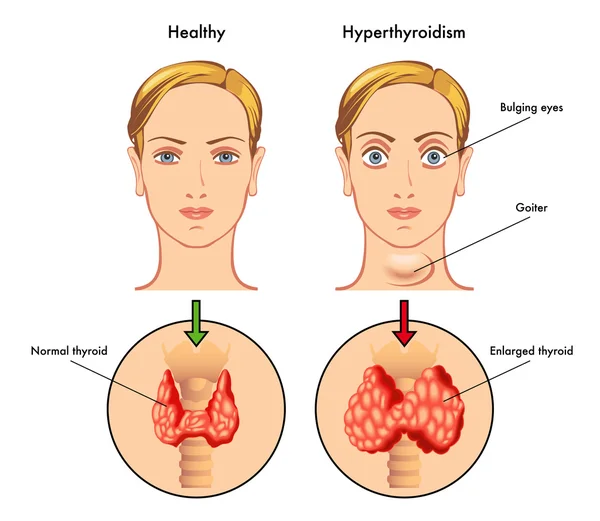
Радиойодтерапия при АИТ
Лечение радиоактивным йодом (РЙТ) ранее считалось малоэффективным из-за низкого захвата радиофармпрепарата при АИТ. Обычно РЙТ назначается при АИТ 1 типа, доза радиойода составляет 29–80 mCi. Однако показаны хорошие результаты РЙТ при АИТ 2 типа [30]. Поглощение радиойода может быть усилено применением рекомбинантного ТТГ, однако препарат в РФ не зарегистрирован. Также следует помнить об усилении тиреотоксикоза, что может быть опасно для жизни пациента.
В работе А. Czarnywojtek и соавт. [31] обобщены результаты собственных наблюдений за 297 пациентами с АИТ, которым требовалось возобновление терапии Ам. Лечение АИТ проводилось тиреостатиками и/или глюкокортикоидами. Затем все пациенты получали фиксированную дозу радиойода перорально 740 MBq (20mCi) вне зависимости от типа АИТ, размера щитовидной железы и захвата йода. Через 3–6 нед после РЙТ назначался Ам перорально в дозе 200 мг в сутки или в виде внутривенного болюса 150 мг, так как пациенты нуждались в возобновлении антиаритмической терапии. Эффективность лечения оценивалась через год наблюдения.
Все пациенты были разделены на три группы.
- Группа А – эутиреоидные пациенты с АИТ в анамнезе, которым требовалось продолжение терапии Ам вследствие аритмии. Превентивная РЙТ с последующим назначением Ам привела к гипотиреозу у 53,8% пациентов. Рецидив тиреотоксикоза после возобновления приема Ам наблюдался у 7,7% больных, которые затем прошли повторный курс РЙТ.
- Группа В – пациенты с АИТ, которым Ам был отменен перед РЙТ, а затем возобновлен через 3–6 нед после РЙТ. Все пациенты этой группы были в состоянии тиреотоксикоза. Через год после РЙТ гипотиреоз достигнут у 12,5%, тиреотоксикоз сохранялся у 33,9% пациентов. Проведение РЙТ позволило вернуться к антиаритмической терапии у 56,8% пациентов.
- Группа С – пациенты с АИТ в состоянии тиреотоксикоза, у которых захват йода был очень низкий. Пациенты продолжали прием Ам без перерыва. У них можно было бы ожидать наихудший эффект РЙТ.
 Через год гипотиреоз зафиксирован у 11,4%, а тиреотоксикоз – у 34,1% пациентов, они прошли повторный курс РЙТ.
Через год гипотиреоз зафиксирован у 11,4%, а тиреотоксикоз – у 34,1% пациентов, они прошли повторный курс РЙТ.
Таким образом, наилучший эффект достигнут у первой группы, куда были включены эутиреоидные пациенты. Превентивная РЙТ позволила продолжить лечение Ам, риск рецидива тиреотоксикоза оказался низким.
Наиболее интересные результаты получены в третьей группе с АИТ и очень низким захватом йода. Эти пациенты хорошо ответили на лечение. Частота достижения гипотиреоза и частота повторных курсов РЙТ практически не отличались от второй группы. Авторы отмечают безопасность проведения РЙТ, отсутствие побочных эффектов и хорошую переносимость. Они рекомендуют РЙТ в качестве радикального лечения тиреотоксикоза у пациентов с тяжелой кардиологической патологией и АИТ, которым необходимо продолжение приема Ам по жизненным показаниям. Однако следует отметить ограниченность данных литературы о применении РЙТ при АИТ, что требует накопления клинического опыта и более широкого обсуждения проблемы.
Необходима ли отмена амиодарона при развитии АИТ?
В литературе дискутируется вопрос о возможности продолжать лечение Ам при развитии АИТ 1 и 2 типа [17, 19, 32]. В настоящее время большинство авторов считают, что развитие АИТ 1 типа или смешанной формы АИТ однозначно требует отмены препарата, хотя эффект от отмены может отсутствовать в течение длительного времени из-за его накопления в тканях. Если состояние пациента тяжелое и продолжение антиаритмической терапии жизненно необходимо, следует решить вопрос о тиреоидэктомии или РЙТ в ближайшее время.
При развитии АИТ 2 типа также отмена Ам весьма желательна. Однако, учитывая самолимитирующийся процесс при АИТ 2 типа, ряд авторов не отменяли Ам. Эутиреоз был достигнут на фоне лечения преднизолоном, однако на это потребовалось больше времени.
Таким образом, можно сделать вывод, что, если состояние стабильное и можно отменить Ам, это нужно сделать. Если состояние кровообращения нестабильно и требуется продолжение антиаритмической терапии, Ам отменять не надо.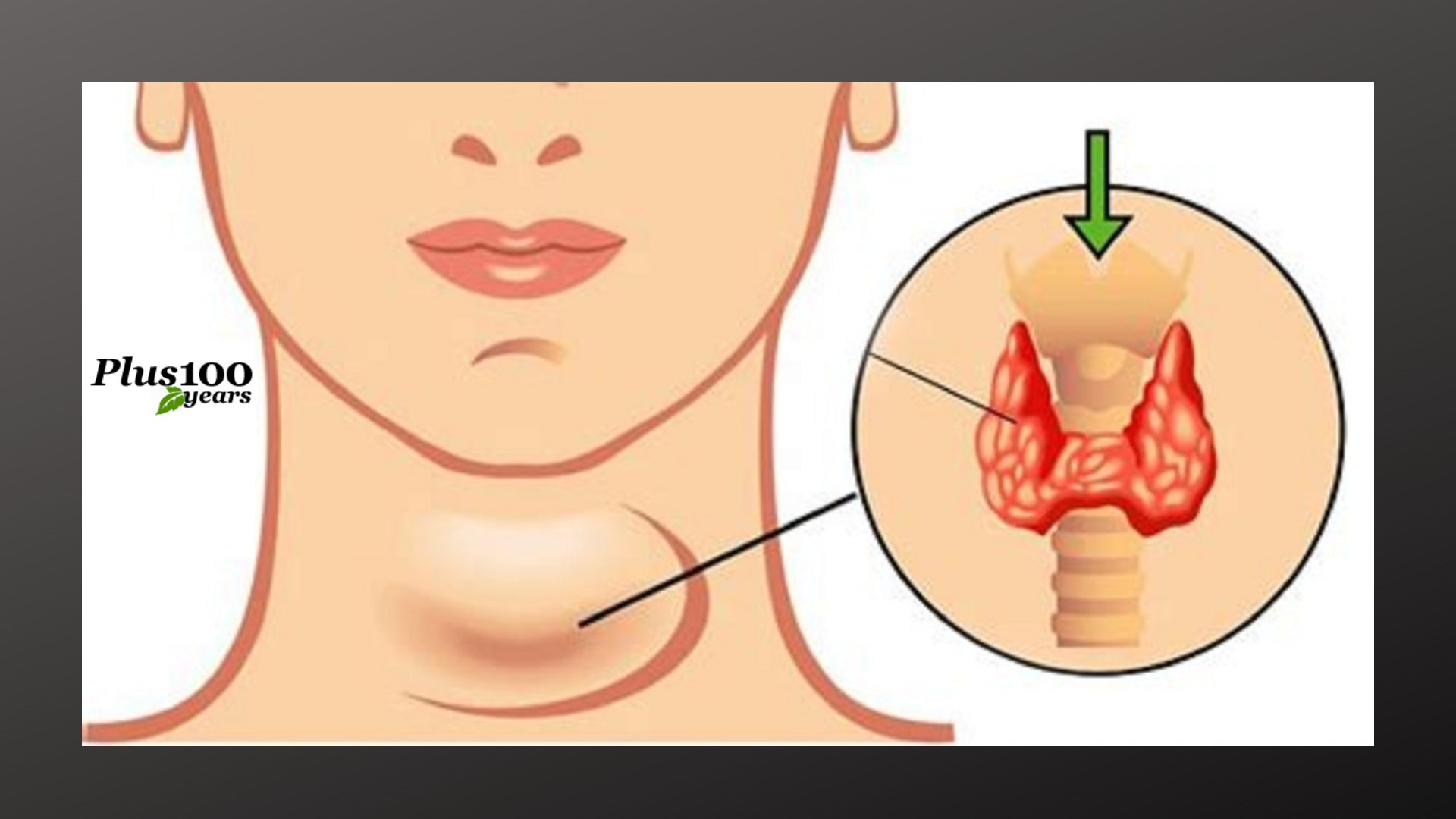 При тяжелом состоянии пациента в ближайшее время должен быть решен вопрос о тиреоидэктомии.
При тяжелом состоянии пациента в ближайшее время должен быть решен вопрос о тиреоидэктомии.
Дискутируется вопрос о возможности возобновления терапии Ам после купирования АИТ 1 и 2 типа. Большинство авторов придерживаются мнения, что после ликвидации АИТ 2 типа прием Ам может быть возобновлен. Однако перенесенный АИТ 1 типа требует радикального лечения (операция или РЙТ) перед возобновлением приема Ам. Установлено [32], что рецидив АИТ 1 типа возникает в 70% случаев, если не проводилась превентивная терапия тиреостатиками или РЙТ. Предикторами возможного рецидива являются короткий период приема Ам перед развитием АИТ впервые и длительное лечение тиреостатиками до достижения эутиреоза.
Так как АИТ зачастую приводит к возникновению угрожающих жизни аритмий, очень важно быстро ликвидировать тиреотоксикоз. Это возможно после проведения струмэктомии. Быстро блокировать гиперпродукцию тиреоидных гормонов может введение пероральныхйодсодержащих препаратов для холецистографии или перхлората калия, которые, однако, не зарегистрированы в РФ. Проявления тиреотоксикоза можно купировать с помощью сеансов плазмафереза [33]. J. Yamamoto и соавт. [34] проводили 10 сеансов плазмафереза у пациента с АИТ, который был рефрактерен к проводимой терапии, после чего достигнут эутиреоз и выполнена струмэктомия. В редких случаях невозможно стабилизировать состояние пациента и достичь эутиреоза. Операция может быть проведена в состоянии тиреотоксикоза при использовании современного анестезиологического пособия и общего обезболивания.
Заключение
Исследования последних лет позволяют оптимизировать ведение пациентов с АИТ. Прежде всего принципиально важно определить тип АИТ, так как от этого зависит тактика лечения. Всем пациентам перед назначением Ам следует исследовать функцию щитовидной железы. Субклинический или манифестный тиреотоксикоз вследствие автономно функционирующих аденом щитовидой железы или диффузного токсического зоба требуют превентивной РЙТ или струмэктомии перед началом лечения Ам. Функция щитовидной железы должна контролироваться до назначения Ам, во время приема препарата и после отмены Ам каждые 6 мес в течение 24 мес. Наиболее информативными исследованиями для определения типа АИТ являются сонография щитовидой железы с допплеровским определением кровотока и сканирование с 99mTc-sestaMIBI.
Функция щитовидной железы должна контролироваться до назначения Ам, во время приема препарата и после отмены Ам каждые 6 мес в течение 24 мес. Наиболее информативными исследованиями для определения типа АИТ являются сонография щитовидой железы с допплеровским определением кровотока и сканирование с 99mTc-sestaMIBI.
При АИТ 1 типа эффективны тиреостатики, при АИТ 2 типа – глюкокортикоиды. Смешанные формы требуют комбинированного лечения тиреостатиками и глюкокортикоидами. Показан хороший эффект РЙТ для ликвидации тиреотоксикоза при АИТ 1 и 2 типа, несмотря на низкий захват радиойода. Однако данные литературы весьма ограничены, этот вопрос требует дальнейшего изучения и обсуждения.
При развитии АИТ 1 типа отмена Ам обязательна. Если возникает необходимость продолжить лечение Ам из-за тяжелых аритмий, необходима превентивная терапия тиреостатиками с последующей струмэктомией или РЙТ. При АИТ 2 типа отмена Ам желательна. Учитывая самолимитирующийся характер процесса, Ам может не отменяться, однако выздоровление наступает позже.
При жизненно угрожающих аритмиях при АИТ быстрое восстановление эутиреоза может быть достигнуто сеансами плазмафереза с последующей тиреоидэктомией.
Дополнительная информация
Конфликт интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов (двойственности) интересов, связанных с публикацией данной статьи.
1. Мельниченко Г.А., Свириденко Н.Ю., Молашенко Н.В., и др. Индуцированная амиодароном дисфункция щитовидной железы (патогенез, диагностика, лечение). // Терапевтический архив. – 2003. – Т. 75. – №8. – С. 92–96. [Mel’nichenko GA, Sviridenko NY, MolashenkoNV, et al. Amiodarone-induced thyroid dysfunction: pathogenesis, diagnosis, treatment. Ter. arkh. 2003;75(8):92-96. (In Russ.)]
2. Сердюк С.Е., Бакалов С.А., Соболева В.А., и др. Амиодарон-ассоциированная дисфункция щитовидной железы: частота развития, возможности коррекции. // Кардиология. – 2004. – Т. 44. – №10. – С. 32–37. [Serdyuk SE, Bakalov SA, SobolevaVA, et al. Amiodaronе-associated thyroid dysfunction: prevalence and possibilities of correction. Cardiology. 2004;44(10):32-37. (In Russ.)]
Сердюк С.Е., Бакалов С.А., Соболева В.А., и др. Амиодарон-ассоциированная дисфункция щитовидной железы: частота развития, возможности коррекции. // Кардиология. – 2004. – Т. 44. – №10. – С. 32–37. [Serdyuk SE, Bakalov SA, SobolevaVA, et al. Amiodaronе-associated thyroid dysfunction: prevalence and possibilities of correction. Cardiology. 2004;44(10):32-37. (In Russ.)]
3. Wiersinga WM, Trip MD. Amiodarone and thyroid hormone metabolism. Postgrad Med J. 1986;62(732):909-914. doi: 10.1136/pgmj.62.732.909.
4. Jukic T, Punda M, Franceschi M, et al. Amiodarone and the thyroid function. Lijec Vjesn. 2015;137(5-6):181-188.
5. Петунина Н.А., Мартиросян Н.С., Трухина Л.В. Синдром тиреотоксикоза: подходы к диагностике и лечению. // Трудный пациент. – 2012. – Т. 10. – №5. – С. 30–38. [Petunina NA, Martirosyan NS, Truhina LV. Syndrome of thyrotoxicosis: approaches to diagnosis and treatment. Trudnyy patsient. 2012;10(5):30-38. (In Russ.)].
6. Salvatore D, Davies TF, Schlumberger M, et al. Thyroid physiology and diagnostic evolution of patients with thyroid disorders. In: Melmed S, Polonsky KS, Larsen PR, Kronenberg HM, editors. Williams textbook of endocrinology. 11th edition. Elsevier sounders; 2011: 327-336.
7. Yamato M, Wada K, Fujimoto M, et al. Association between N-desethylamiodarone/amiodarone ratio and amiodarone-induced thyroid dysfunction. Eur J Clin Pharmacol. 2017;73(3):289-296. doi: 10.1007/s00228-017-2195-5.
8. Hen K, Czarnywojtek A, Stangierski A, et al. Effect of amiodarone on the thyroid function and safety of the therapy – what’s new. Przegl Lek. 2012;69(10):1135-1139.
Effect of amiodarone on the thyroid function and safety of the therapy – what’s new. Przegl Lek. 2012;69(10):1135-1139.
9. Rozycka-Kosmalska M, Michalak R, Kosmalski M, et al. Clinical procedure in amiodarone-induced thyroid dysfunction. Pol Merkur Lekarski. 2016;40(235):46-52.
10. Diederichsen SZ, Darkner S, Chen X, et al. Short-term amiodarone treatment for atrial fibrillation after catheter ablation induces a transient thyroid dysfunction: Results from the placebo-controlled, randomized AMIO-CAT trial. Eur J Intern Med. 2016;33:36-41. doi: 10.1016/j.ejim.2016.04.012.
11. Takeuchi D, Honda K, Shinohara T, et al. Incidence, clinical course, and risk factors of amiodarone-induced thyroid dysfunction in japanese adults with congenital heart disease. Circ J. 2015;79(8):1828-1834. doi: 10.1253/circj.CJ-15-0042.
12. Kahaly GJ, Dillmann WH. Thyroid hormone action in the heart. Endocr Rev. 2005;26(5):704-728. doi: 10.1210/er.2003-0033.
13. Stoykov I, van Beeren HC, Moorman AF, et al. Effect of amiodarone and dronedarone administration in rats on thyroid hormone-dependent gene expression in different cardiac components. Eur J Endocrinol. 2007;156(6):695-702. doi: 10.1530/EJE-07-0017.
14. Tomisti L, Rossi G, Bartalena L, et al. The onset time of amiodarone-induced thyrotoxicosis (AIT) depends on AIT type. Eur J Endocrinol. 2014;171(3):363-368. doi: 10.1530/EJE-14-0267.
15. Shinohara T, Takahashi N. How long should we check thyroid function after amiodarone withdrawal? Circulation J. 2013; 77(12):2875-2876. doi: 10.1253/circj.CJ-13-1242.
Shinohara T, Takahashi N. How long should we check thyroid function after amiodarone withdrawal? Circulation J. 2013; 77(12):2875-2876. doi: 10.1253/circj.CJ-13-1242.
16. Benjamens S, Dullaart RPF, Sluiter WJ, et al. The clinical value of regular thyroid function tests during amiodarone treatment. Eur J Endocrinol. 2017;177(1):9-14. doi: 10.1530/eje-17-0018.
17. Jabrocka-Hybel A, Bednarczuk T, Bartalena L, et al. Amiodaron i tarczyca. Endokrynologia Polska. 2015;66(2):176-196. doi: 10.5603/ep.2015.0025.
18. Egloff M, Philippe J. Iodine excess induced thyroid dysfunction. Rev Med Suisse. 2016;12(515):804-809.
19. Barvalia U, Amlani B, Pathak R. Amiodarone-induced thyrotoxic thyroiditis: a diagnostic and therapeutic challenge. Case Rep Med. 2014;2014:231651. doi: 10.1155/2014/231651.
20. Pattison DA, Westcott J, Lichtenstein M, et al. Quantitative assessment of thyroid-to-background ratio improves the interobserver reliability of technetium-99m sestamibi thyroid scintigraphy for investigation of amiodarone-induced thyrotoxicosis. Nucl Med Commun. 2015;36(4):356-362. doi: 10.1097/MNM.0000000000000260.
21. Patel NR, Tamara LA, Lee H. 99mTc sestamibi thyroid scan in amiodarone-induced thyrotoxicosis type I. Clin Nucl Med. 2016;41(7):566-567. doi: 10.1097/RLU.0000000000001243.
22. Wang J, Zhang R. Evaluation of 99mTc-MIBI in thyroid gland imaging for the diagnosis of amiodarone-induced thyrotoxicosis. Br J Radiol. 2017;90(1071):20160836. doi: 10.1259/bjr.20160836.
Br J Radiol. 2017;90(1071):20160836. doi: 10.1259/bjr.20160836.
23. Bartalena L, Brogioni S, Grasso L, et al. Treatment of amiodarone-induced thyrotoxicosis, a difficult challenge: results of a prospective study. J Clin Endocrinol Metab. 1996;81(8):2930-2933. doi: 10.1210/jcem.81.8.8768854.
24. Nakajima K, Yamazaki K, Yamada E, et al. Amiodarone stimulates interleukin-6 production in cultured human thyrocytes, exerting cytotoxic effects on thyroid follicles in suspension culture. Thyroid. 2001;11(2):101-109. doi: 10.1089/105072501300042703.
25. Молашенко Н.В., Свириденко Н.Ю., Платонова Н.М., и др. Особенности тиреотоксикоза и тиреоидной гипертироксинемии при применении кордарона. // Клиническая медицина. – 2004. – Т. 82. – №12. – С. 35–39. [Molashenko NV, Sviridenko NIu, Platonova NM et al. The specific features of thyrotoxicosis and euthyroid hyperthyroxinemia developed due to the use of cordarone. Klin Med (Mosk). 2004;82(12):35-39. (In Russ.)].
26. Lacka K, Fraczek MM. Amiodarone treatment and thyroid disorders. Pol Merkur Lekarski. 2013;35(205):5-9.
27. Tyer NM, Kim TY, Martinez DS. Review of oral cholecystographic agents for the management of hyperthyroidism. Endocr Pract. 2014;20(10):1084-1092. doi: 10.4158/EP14024.RA.
28. Bogazzi F, Tomisti L, Di Bello V, Martino E. Amiodarone-induced thyrotoxicosis. G Ital Cardiol (Rome). 2017;18(3):219-229. doi: 10.1714/2674.27399.
29. Kaderli RM, Fahrner R, Christ ER, et al. Total thyroidectomy for amiodarone-induced thyrotoxicosis in the hyperthyroid state. Exp Clin Endocrinol Diabetes. 2016;124(1):45-48. doi: 10.1055/s-0035-1565094.
Kaderli RM, Fahrner R, Christ ER, et al. Total thyroidectomy for amiodarone-induced thyrotoxicosis in the hyperthyroid state. Exp Clin Endocrinol Diabetes. 2016;124(1):45-48. doi: 10.1055/s-0035-1565094.
30. Alptekin G, Tutuncu NB, Anil C, et al. Radioactive iodine in the treatment of type-2 amiodarone-induced thyrotoxicosis. J Nat Med Assoc. 2008;100(6):716-720. doi: 10.1016/s0027-9684(15)31348-1.
31. 31. Czarnywojtek A, Plazinska MT, Zgorzalewicz-Stachowiak M, et al. Dysfunction of the thyroid gland during amiodarone therapy: a study of 297 cases. Ther Clin Risk Manag. 2016;12:505-513. doi: 10.2147/TCRM.S96606.
32. Maqdasy S, Batisse-Lignier M, Auclair C, et al. Amiodarone-induced thyrotoxicosis recurrence after amiodarone reintroduction. Am J Cardiol. 2016;117(7):1112-1116. doi: 10.1016/j.amjcard.2016.01.003.
33. Zhu L, Zainudin SB, Kaushik M, et al. Plasma exchange in the treatment of thyroid storm secondary to type II amiodarone-induced thyrotoxicosis. Endocrinol Diabetes Metab Case Rep. 2016;2016:160039. doi: 10.1530/EDM-16-0039.
34. Yamamoto J, Dostmohamed H, Schacter I, et al. Preoperative therapeutic apheresis for severe medically refractory amiodarone-induced thyrotoxicosis: a case report. J Clin Apher. 2014;29(3): 168-170. doi: 10.1002/jca.21309.
Эутиреоз щитовидной железы: симптомы, причины, лечение
Щитовидная железа играет большую роль во множестве происходящих в организме действий. Она отвечает за обменные процессы, за деятельность не только эндокринной, но и репродуктивной, нервной, сердечно-сосудистой систем. Ее гормоны принимают участие в потреблении кислорода, метаболизме белков, жиров и углеводов.
Ее гормоны принимают участие в потреблении кислорода, метаболизме белков, жиров и углеводов.
Весит железа не более 40 граммов. Ее строение напоминает бабочку, но этот, на первый взгляд, безобидный орган может стать причиной различных серьезных заболеваний. К тому же коварство заключается в том, выявить их сложно либо практически невозможно.
Щитовидка маскируется под заболевания сердечно-сосудистой системы, нервной системы. Больной может и не заподозрить проблем с «бабочкой» до тех пор, пока болезнь не принимает хронической или неизлечимой формы.
Эутиреоз щитовидки — описание заболеванияЧаще всего отклонения в работе щитовидной железы связывают с дефицитом йода. Бывает, что одно заболевание лишь фон для другого. Таким является эутиреоз щитовидной железы, который невозможно обнаружить без помощи эндокринолога.
При этом виде заболевания щитовидной железы количество гормонов находится в пределах нормы. Однако выявляются патологические изменения в самой железе – диффузные и узловые. Кроме того, эутиреоз может спровоцировать появление других заболеваний.
Из-за нестабильности эндокринной системы даже при нормальном уровне гормонов следует посещать специалиста хотя бы 1 раз в полгода, чтобы не пропустить эутиреоз, поскольку изменения в сторону уменьшения или увеличения возможны в любой момент и могут привести к печальным последствиям.
Симптомы эутиреоза щитовидной железыПоскольку гормональный фон не изменяется даже при увеличении щитовидки, это не является поводом к тому, чтобы не проводить обследование на наличие гормонов.
Под эутиреоз может маскироваться опасное заболевание — аутоиммунный тиреоидит, вызывающий онкологические опухоли. Протекает он без особых симптомов, только со временем может появиться ощущение комка в горле, который не доставляет неудобств.
Пока гормоны в норме, щитовидка никак себя не проявит. Но при малейшем изменении эндокринная система начнет вести себя по-другому и железа отреагирует: может образоваться зоб, который без колебания уровня гормонов не развивается.
Но такая клиническая картина не будет постоянной, рано или поздно гормональный фон изменится, и железа перестанет нормально функционировать. В этот период возможно появление абсолютно любого заболевания, связанного со щитовидкой.
Когда уровень гормонов растет, врачи чаще всего обнаруживают гипертиреоз, при котором отмечаются снижение массы тела, апатичное состояние, реакция на жаркую погоду и доходящая до психоза раздражительность.
Если же количество гормонов уменьшается, то тогда говорят о гипотиреозе, который проявляется расстройствами сна, нарушениями частоты сердечных сокращений, боязнью холода, увеличением веса и сниженным потоотделением.
Впрочем, ни то ни другое состояние не бывают стабильными на протяжении долгого времени. Лекарства часто вызывают либо рост, либо уменьшение гормонов. И гипертиреоз может превратиться в тиреоидит. После лечения возможно установление правильного баланса гормонов и вновь возникнет эутиреоз щитовидной железы.
Причины возникновения эутиреоза щитовидной железыСегодня врачи-эндокринологи называют несколько факторов, неблагоприятно сказывающихся на работе щитовидной железы:
- Недостаток или избыток йода. Этот элемент важен для успешного функционирования щитовидки. Он участвует в синтезе тиреоидных гормонов, которые, в свою очередь, обеспечивают организму физическую силу, бодрость и ясность ума. В день человеку нужно не менее 0,3 мг йода. Дефицита его железа не выносит, поэтому, только «заподозрив» недостаток, сразу начинает увеличивать количество своих клеток, чтобы «захватить» йода как можно больше, тем самым восполняя нехватку. Бывает, что недостаточное количество йода в организме является генетической патологией, в таких случаях возможно слабоумие у детей. В йоддефицитных районах нужно самостоятельно обогащать им пищу, употребляя морепродукты, овощи, йодированную соль. Все это, конечно, нужно делать с разрешения врача, поскольку есть заболевания, которым избыточное количество йода вредит еще больше;
- Избыток естественного или искусственного солнца.
 Не все заболевания щитовидной железы сопровождаются проявлениями каких-либо симптомов, чаще всего, их нет. Поэтому, собираясь на юг или в солярий, стоит показаться эндокринологу, чтобы исключить возможные проблемы со щитовидкой. Иначе избыточный ультрафиолет усугубит ситуацию;
Не все заболевания щитовидной железы сопровождаются проявлениями каких-либо симптомов, чаще всего, их нет. Поэтому, собираясь на юг или в солярий, стоит показаться эндокринологу, чтобы исключить возможные проблемы со щитовидкой. Иначе избыточный ультрафиолет усугубит ситуацию; - Вредные условия труда. На щитовидную крайне негативно влияют кобальт, марганец, кальций и стронций в любых количествах. Если же организм получает избыток ртути, мышьяка и сурьмы, то нарушения работы щитовидной железы обеспечены;
- Экология. В неблагополучных в этом плане районах щитовидка не может нормально выполнять свои функции, особенно если человек подвергался или подвергается облучению;
- Стрессы. Этот бич современного общества приводит к различным нарушениям в работе железы;
- Инфекции. Они могут вызвать подострый и хронический тиреоидит, которые нужно выявить как можно раньше, чтобы не допустить серьезных заболеваний щитовидки. Особенно опасны инфекционные заболевания с очагом в полости рта и носоглотке;
- Лекарства. Антибиотики, некоторые препараты, применяемые для лечения гинекологических, сердечно-сосудистых заболеваний и других нарушают стабильную работу щитовидной железы.
Эутиреоз щитовидной железы не всегда требует лечения, чаще всего достаточно регулярного наблюдения. При стабильном состоянии обычно врачи рекомендуют вести здоровый образ жизни и правильно питаться. Ответить на вопрос о необходимости применения лекарственных средств можно после обследования, в которое входят анализ крови и УЗИ железы.
Если же требуется лечение эутиреоза щитовидной железы, то обычно прибегают к консервативному методу с целью нормализации размеров щитовидной железы и узлов при их наличии. Обычно применяют препарат левотироксин либо препараты йода, иногда комбинируют два этих средства.
Оперативное вмешательство показано только при слишком увеличенных размерах железы, когда она меняет внешний облик человека или затрудняет прием пищи и дыхание. Также хирургический метод лечения необходим при большом количестве узлов или их размерах больше одного сантиметра.
Также хирургический метод лечения необходим при большом количестве узлов или их размерах больше одного сантиметра.
Предшествует операции биопсическое исследование на наличие раковых клеток. В некоторых случаях возможно удаление щитовидной железы.
Уважаемые читатели блога Pererojdenie.info, что вы думаете о эутиреозе щитовидной железы, оставляйте комментарии или отзывы. Кому то это очень пригодиться!
Эутиреоз щитовидной железы – что это такое, и стоит ли лечиться?
Эутиреоз щитовидной железы – что это такое, важно разобраться основательно, поскольку подобное физиологическое состояние служит тревожным сигналом. Оно указывает на сбои в работе данного органа. К тому же на его фоне могут интенсивно развиваться серьезные заболевания.
Эутиреоз – что это?
Разобраться в этом поможет используемый для характеристики данного состояния термин. С древнегреческого слово “εὐ” дословно переводится «хороший», а с латинского “thyreoidea” – «щитовидная железа». Так и становится понятно, что такое эутиреоз. Буквально это означает «хорошо работающая щитовидная железа». Гормональная функция действительно в норме. Чего не сказать о структуре железы. Она начинает сильно разрастаться в объеме.
Чем опасен эутиреоз?
Это патологическое состояние считается пограничным: в любой момент уровень гормонов может либо увеличиться, либо уменьшиться. В результате начнет развиваться серьезное заболевание, например, аутоиммунный тиреоидит или эндемический зоб. Особенно опасен эутиреоз при беременности, ведь это патологическое состояние может обернуться серьезными последствиями как для женщины, так и для ее крохи.
Поскольку в человеческом организме все органы взаимосвязаны, осложнения могут затронуть такие системы:
- нервную – появятся панические атаки, подавленность, затяжная депрессия, забывчивость;
- сердечно-сосудистую – повысится давление, ускорится сердцебиение, увеличится риск возникновения инсульта или инфаркта;
- гинекологическую – может вызвать сбои в менструальном цикле, бесплодие.

Эутиреоз – причины
Существует множество факторов, способствующих развитию данного физиологического состояния. Узловой эутиреоз вызывается такими причинами:
- неблагоприятная экологическая обстановка;
- наследственная предрасположенность;
- прием определенных лекарственных препаратов;
- чрезмерный стресс;
- воспалительный процесс, протекающий в тканях щитовидной железы;
- недостаточное получение организмом йода;
- гормональная перестройка;
- сильные психоэмоциональные нагрузки;
- острые инфекционные заболевания;
- отравление организма кобальтом, ртутью, мышьяком или свинцом.
Аутоиммунный эутиреоз
Эта разновидность патологического состояния – не редкость. Аутоиммунный эутиреоз щитовидной железы провоцируется следующими факторами:
- запущенный кариес;
- недавно перенесенный грипп;
- повышенный уровень радиации;
- чрезмерные стрессы;
- длительное нахождение под палящим солнцем.
Медикаментозный эутиреоз
Данная разновидность патологического состояния является побочным эффектом, развивающимся на фоне приема определенных медикаментозных препаратов. Такой эутиреоз – это обратимый процесс. После отмены медикаментов-провокаторов щитовидная железа приходит в норму. По этой причине при таком патологическом состоянии не требуется какого-то лечения.
Эутиреоз щитовидной железы – симптомы
Большинство пациентов, у которых диагностируется это патологическое состояние, и не подозревают о нем. Это логично, ведь на начальном этапе проблема протекает бессимптомно. Лишь только после значительного увеличения щитовидной железы в размерах пациенты понимают, что в организме что-то происходит не так, как нужно, и обращаются за медицинской помощью.
Эутиреоз симптомы может иметь еще и такие:
- потеря веса без видимых на то причин;
- повышенная потливость;
- проблемы со сном;
- хриплый голос;
- затрудненное дыхание;
- эмоциональное истощение;
- расширение вен в области шеи;
- повышенная утомляемость.

Эутиреоз 1 степени
Патология на данном этапе протекает бессимптомно. Диагноз эутиреоз может поставить доктор после тщательного обследования пациента. На этой стадии визуально определить увеличение щитовидной железы невозможно. Да и пальпаторно она тоже не выявляется. На ощупь определяется только перешеек. Убедиться в том, что действительно существует проблема, помогает УЗИ.
Эутиреоз 2 степени
На этом этапе проблема усугубляется. Щитовидная железа заметно разрастается. Определить это при визуальном осмотре не получится, зато пальпация даст более объективную информацию. В таком случае доктор может предположить эутиреоз и гипотиреоз. Точный и достоверный диагноз поставлен будет только после тщательного и всестороннего обследования пациента.
Эутиреоз 3 степени
При этом патологическом состоянии увеличение щитовидной железы отчетливо проявляется. Эутиреоз щитовидной железы – что это такое доктор знает. По этой причине он проведет пальпацию проблемного участка. После диффузный зоб эутиреоз обследуется при помощи УЗИ. Сопоставив все полученные результаты, доктор прописывает эффективную терапию.
Эутиреоз – узловой зоб
Он представляет собой разрастание тканей щитовидной железы. При этом патологическом процессе происходит образование единичных или многочисленных узлов. В медицине его нередко называют «нетоксический зоб эутиреоз». В щитовидной железе могут протекать такие патологические изменения:
- Образуется эндемический зоб. Причина его появления – нехватка в организме йода.
- Щитовидная железа увеличивается в размере, но в ней отсутствуют образования.
- Узловой зоб 1 степени – эутиреоз. На этой стадии в разросшейся щитовидной железе появляется одно образование.
- Узловой зоб 2 степени с несколькими узелками.
- Патология, при которой многочисленные образования в щитовидной железе соединяются между собой.
Эутиреоз – диагностика
Чтобы точно поставить диагноз и назначить эффективное лечение, доктор направит пациента на обследование. Эутиреоз щитовидной железы – что это такое, врач точно знает, поэтому предпочтет получить полную информацию о состоянии обратившегося человека. Диагностика включает в себя такие процедуры:
Эутиреоз щитовидной железы – что это такое, врач точно знает, поэтому предпочтет получить полную информацию о состоянии обратившегося человека. Диагностика включает в себя такие процедуры:
- проводится визуальный осмотр и пальпация;
- сдаются анализы при эутиреозе на тиреотропин и йодтиронины;
- выполняется УЗИ;
- проводится тонкоигольная биопсия и сцинтиграфия.
Если многоузловой зоб 1 степени эутиреоз проявляется лишь разрастанием тканей, но при этом гормональный фон сохраняется в норме, доктор не назначает пациенту медикаментозное лечение. Он берет ситуацию под личный контроль. Это значит, что пациенту придется чаще появляться на приеме, чтобы врач мог активно наблюдать за его состоянием и при необходимости своевременно отреагировать на изменившуюся ситуацию.
Эутиреоз – лечение
Терапия такого патологического состояния направлена на то, чтобы восстановить работу щитовидной железы. Для этого используется комплексный подход. Эутиреоз щитовидной железы – что это такое, доктор подробно разъяснит пациенту. К тому же, он даст свои рекомендации по поводу питания и пропишет лекарственные препараты. Однако врач знает, как лечить эутиреоз не только медикаментозно, но и при помощи народных методов. Эффективные альтернативные средства он пропишет в качестве вспомогательной терапии.
Чтобы обнаруженная на начальной стадии проблема не усугубилось, пациенту важно соблюдать профилактические меры. Благодаря этому уменьшатся признаки такого патологического состояния, как эутиреоз щитовидной железы, симптомы и лечение в последующем не понадобится. Для этого пациенту нужно:
- Свести к минимуму возникновение стрессовых ситуаций.
- Дважды в год сдавать кровь на определение количества тиреотропина.
- Каждые 4-5 месяцев делать УЗИ.
- Избегать длительного пребывания на солнце, а также воздержаться от посещения солярия.
- Отказаться от вредных привычек – курения, злоупотребления спиртными напитками.

Если же медикаментозная терапия малоэффективна и состояние щитовидной железы только ухудшается, врач может порекомендовать хирургическое вмешательство. Во время операции доктор сделает несколько надрезов. Через них он удалит разросшиеся части щитовидки. Чаще после такого хирургического вмешательства надрезы заживают быстро и шрамы почти незаметны. Сложность такой процедуры состоит в том, что доктору нужно правильно определить размер удаляемого участка. Если в ходе операции хирург вырежет больший по объему фрагмент, чем нужно было, это приведет к развитию гипотиреоза.
Эутиреоз – лечение препараты
При борьбе с данным патологическим состоянием использоваться могут такие терапевтические схемы:
- Лечение йодсодержащими препаратами – данный метод эффективен на ранних этапах развития патологического состояния. Чаще назначаться могут такие препараты: Антиструмин, Камфйод, Микройод. Суточная дозировка составляет 200 мг. Этого количества хватит для того, чтобы остановить пролиферацию тиреоцитов. Такое лечение дает положительный эффект, поскольку оно направлено на борьбу с самой причиной.
- Монотерапия (с использованием препарата Левотироксин натрия) – воздействует на гормон гипофиза. Такое лечение предусматривает постоянный контроль. При отмене этого медикамента многоузловой зоб эутиреоз может рецидивировать.
- Одновременный прием йода и Левотироксина натрия. Такая схема хороша тем, что щитовидная железа быстрее восстанавливается. К тому же вероятность возникновения рецидива очень мала.
Эутиреоз щитовидной железы – лечение народными средствами
На помощь придут самодельные «препараты», в основе которых находятся целебные растения. Одно из таких – зюзник. Сушенное лекарственное растение нужно измельчить в кофемолке в порошок. Затем его смешивают с таким же количеством меда. Принимать эту целебную смесь следует трижды в день перед едой по 1 ч. ложке в течение месяца. Положительный результат уже наблюдается спустя 2-3 недели после начала приема «препарата».
Эутиреоз – лечение народными средствами при помощи байкальского шлемника
Ингредиенты:
- сухая трава – 5 ст. ложек;
- красное сухое вино – 700 мл.
Приготовление, применение
- Вино заливают в кастрюлю, ставят на плиту и доводят до кипения.
- Добавляют сюда байкальский шлемник.
- Накрывают кастрюлю крышкой, сбавляют огонь до малого и «томят» 10 минут.
- Снимают посуду с огня и оставляют отвар настаиваться в течение 3 суток.
- Процеживают снадобье и принимают по 1 ст. ложке 4-5 раз в день.
- Хранить оставшееся лекарственное средство нужно в плотно закупоренной стеклянной емкости в холодильнике.
Целебный травяной сбор
Ингредиенты:
- пустырник – 50 г
- льняные семена – 25 г;
- трава медуница – 25 г;
- листья черного ореха – 50 г;
- вишневые почки – 50 г;
- исландская цетрария – 100 г;
- вода – примерно 1 л.
Приготовление, применение
- Все лекарственные растения, почки и семена измельчают на кофемолке в порошок.
- Засыпают в кастрюлю и заливают сбор кипятком. Рекомендуемое соотношение 1:10.
- Ставят кастрюлю на огонь и варят содержимое в течение 10 минут.
- Снимают с плиты.
- Остужают отвар и процеживают его.
- Принимать следует по 2 ст. ложки трижды в день. Лечебный курс – 2 месяца.
Эутиреоз – питание
При таком патологическом состоянии особое внимание пациент должен уделить своему рациону. Меню нужно обогатить продуктами, богатыми йодом:
- фейхоа;
- морской капустой;
- черноплодной рябиной;
- морепродуктами;
- шпинатом;
- хурмой.
К тому же важно обогатить рацион едой с высоким содержанием клетчатки. В этом помогут такие продукты:
- орехи;
- отруби;
- овсянка и гречка;
- свежие овощи.
Сочетание эутиреоз и лишний вес встречается очень редко. Чаще при этом патологическом состоянии отмечается сильная худощавость. Рекомендуемая частота приема пищи – 4-5 раз в день. Пациенту важно основательно разобраться в том, эутиреоз щитовидной железы – что же это такое и от каких продуктов следует отказаться. Список запрещенной пищи немал:
Чаще при этом патологическом состоянии отмечается сильная худощавость. Рекомендуемая частота приема пищи – 4-5 раз в день. Пациенту важно основательно разобраться в том, эутиреоз щитовидной железы – что же это такое и от каких продуктов следует отказаться. Список запрещенной пищи немал:
- жирное мясо и рыба;
- копчености;
- полуфабрикаты;
- мучные изделия;
- фастфуд;
- спиртные напитки;
- крепкий чай и кофе;
- капуста, репа;
- острые блюда;
- пряности.
Зоб (струма), Многоузловой, узловой или диффузный зоб
Зоб (струма), Многоузловой, узловой или диффузный зоб
Зоб – стойкое увеличение щитовидной железы, за счет роста доброкачественных опухолей, которое не связано со злокачественным ростом, воспалением.
Щитовидная железа может увеличиваться равномерно (диффузный зоб) или в ней могут образовываться ограниченные уплотнения – узловой зоб. Если функция железы снижена, развивается гипотиреоидный зоб, если повышена – токсический зоб.
Зоб обычно располагается на передней поверхности шеи, реже – за грудиной, у корня языка. Развитие зоба в нетипичных местах может сдавливать близлежащие ткани и сосуды (аорту, сонную артерию, яремную вену), мешать проглатыванию пищи, изменять тембр голоса, у больных бронхиальной астмой может провоцировать приступы удушья.
Причины возникновения
В мире наиболее распространен эндемический зоб, который возникает при недостатке йода в пище. Другими причинами может быть гипотиреоз, употребление струмогенных продуктов, врожденные нарушения синтеза гормонов щитовидной железы, побочные эффекты лекарственных препаратов, диффузный токсический зоб, тиреоидит, гипертиреоз, рак щитовидной железы.
Симптомы
Зоб, не связанный с эндокринной дисфункцией, как правило, проявляется только увеличением и деформацией передней поверхности шеи. Зоб больших размеров может сдавливать окружающие анатомические структуры, затрудняя глотание и дыхание.
Зоб больших размеров может сдавливать окружающие анатомические структуры, затрудняя глотание и дыхание.
Зоб, сочетающийся нарушениями функции щитовидной железы, сопровождается характерной симптомокомплексом гипотиреоза или тиреотоксикоза.
Симптомы гипотиреоза (недостаточной выработки тиреоидных гормонов): сухая и бледная кожа, выпадение волос, ломкие ногти, снижение аппетита, редеющие брови, увеличение веса. При выраженном патологическом процессе замедляется речь, появляется постоянная сонливость, ухудшается память, нарушается менструальный цикл.
Тиреотоксикоз (повышенная выработка тиреоидных гормонов) проявляется бессонницей, раздражительностью, общей слабостью, учащенным сердцебиением, потерей веса на фоне повышения аппетита, повышенным артериальным давлением, чрезмерной потливостью, дрожью в руках (тремор).
Диагностика
Первичная диагностика заболевания заключается в пальпации щитовидной железы.
Стандартное обследование – ультразвуковое исследование щитовидной железы для определения точных размеров щитовидной железы, наличия в ней образований. При обнаружении образования диаметром 1 см и больше, назначают тонкоигольную аспирационную биопсию (ТАПБ). При меньших размерах узла эта процедура проводится при подозрении на злокачественный процесс.
При больших размерах зоба и расположении загрудинно существует риск компрессии дыхательных путей. В таких ситуациях необходим рентген грудной клетки, пищевода.
Для более подробного исследования загрудинного зоба прибегают к СКТ или МРТ (магнитно-резонансной томографии).
Виды заболевания
В зависимости от причины и механизма развития различают:
Эндемический зоб – в эндемичных по зобу географических районах;
Спорадический зоб – в неэндемичных по зобу районах.
По строению:
Узловой зоб;
Диффузный зоб;
Смешанный зоб (диффузно-узловой).
По расположению:
Обычно расположенный;
Кольцевой;
Частично загрудинный;
Дистопированный зоб из эмбриональных закладок (добавочной доли щитовидной железы, корня языка).
По функциональным признакам различают:
Гипотиреоз – сниженная выработка тиреоидных гормонов.
Эутиреоз – выработка гормонов железы не нарушена.
Тиреотоксикоз или гипертиреоз– продукция повышенного количества тиреоидных гормонов.
По степени увеличения щитовидной железы (классификация ВОЗ):
Степень 0 – зоба нет.
Степень I – зоб пальпируется, но не визуализируется при нормальном положении шеи.
Степень II – зоб пальпируется и виден на глаз.
Действия пациента
При первых признаках заболевания необходимо обратиться к эндокринологу.
Лечение
В большинстве случаев заболевание требует специального лечения. Пациентам необходимо периодически посещать эндокринолога для контроля течения заболевания.
При больших размерах зоба, наличии компрессионного синдрома, быстрого роста узлов, визуализации опухоли на шее необходимо проведение хирургических методов лечения, заключающихся в тотальном удалении щитовидной железы – тиреоидэктомия, или удаления доли щитовидной железы – гемитиреоидэктомия.
При небольших узлах щитовидной железы возможно проведение малоинвазивных методов лечения: ЛИТ (лазерная интерстициальная термоабляция), склерозирующая терапия или комбинация этих методов, что позволит избежать инвалидизирующего хирургического лечения.
В отделении проводятся также органосохраняющие операции на щитовидной железе, комбинации гемитиреоидэктомии и ЛИТ, резекции щитовидной железы по показаниям.
Осложнения
К осложнениям зоба можно отнести механическое сдавление увеличенной щитовидной железой соседних органов, злокачественное перерождение зоба, кровоизлияния в зоб, воспалительные процессы (струмиты).
Профилактика
Профилактика зоба сводится к повышению употребления йодированных продуктов в рационе.
Щитовидная железа — симптомы, причины появления, диагностика, лечение
Щитовидная железа в человеческом организме отвечает за хранение йода и выработку соответствующих гормонов, которые принимают участие в урегулировании различных процессов обмена. Эти процессы проходят как в определенных клетках, так и во всем организме.
Эти процессы проходят как в определенных клетках, так и во всем организме.
Щитовидная железа состоит из двух частей, которые расположены около трахеи. Это две части соединяются между собой тонким перешейком, который расположен под гортанью. Расположение щитовидной железы не зависит от пола, то есть она расположена в одном месте как у мужчин, так и у женщин.
Размер и вес щитовидки у всех разный, но в среднем, у взрослого человека щитовидка весит от 12 до 25 грамм, размер ее составляет 2,5-3 см
Гормоны, которые выделяются щитовидной железой, контролируют процесс правильного становления разных органов и тканей. Поэтому щитовидная железа отвечает за полноценное половое созревание.
Признаки болезни щитовидной железы
Сбить работу щитовидной железы могут различные вирусные и инфекционные заболевания. Также сбой может случиться из-за нарушения работы иммунной системы.
Из-за неправильного развития детского организма в утробе матери может привести к патологиям, связанным с щитовидной железой. Самую большую опасность несет за собой онкология, щитовидка также подвержена этому заболеванию.
Каждая болезнь, которая вызывается сбоем в работе щитовидной железы имеет свои симптомы. Но есть и общие признаки, показывающие, что с этим органом не все в порядке:
- Уменьшение или увеличение веса, при чем очень резкое;
- Увеличенный холестерин;
- Повышение потоотделения;
- Ощущение холода при нормальной температуре;
- Учащенное сердцебиение;
- Плохое самочувствие в жаркую погоду;
- Ощущение слабости в организме, постоянная сонливость;
- Отеки частей тела;
- Начинают ломаться волосы и ногти;
- Невнимательность и рассеянность, иногда раздражительность.
- Причины болезней
- Чаще всего нарушается работа щитовидки у женщин;
- Вероятность болезни увеличивается вместе с возрастом;
- Генетическая предрасположенность;
- Во время беременности у женщин очень сильно меняется гормональный фон, поэтому щитовидной железе стоит уделять особой внимание;
- В некоторых регионах из-за специфических условий жителям не хватает природного йода.

Если человек находит у себя некоторые из этих признаков, то нужно обращаться в больницу. Потому что есть рис заболевания щитовидной железы. Каждый симптом по отдельности может свидетельствовать о других заболеваниях.
Но, чтобы точно установить диагноз, нужно знать симптомы отдельных заболеваний щитовидки. Потому что общие признаки не могут дать полного представления.
Тиреотоксикоз
Это заболевание щитовидной железы представляет собой переизбыток гормонов. Симптомами этого заболевания являются: потеря сна, ускорение обмена веществ, резкое похудение, потоотделение, также наблюдаются головокружение и ощущение слабости.
Если вовремя не обратиться к врачу и запустить болезнь, то это может спровоцировать экзофтальму, то есть пучеглазие. Чаще всего этот признак наблюдается у женщин, чем у мужчин.
Гипотиреоз
В этом случае все происходит наоборот, щитовидная железа выделяет меньшее количество гормонов, чем обычно. У пациента наблюдаются: замедление процесса обмена веществ, вялость или сонливость. Некоторые замечают, что лицо больного становится лунообразным, а само тело человека полнеет. Характерным симптомом данной болезни является выпадение волос бровей с наружных углов. К такому заболеванию может привести неправильное лечение тиреотоксикоза.
Эутиреоз
Даже если уровень гормонов находится в норме, то это не повод думать, что с щитовидной железой все в порядке. Бывает, что такое затишье символизирует начало болезни. Потому что некоторые очень опасные болезни могут благополучно развиваться при нормальной работе щитовидной железы.
Поэтому нужно регулярно посещать врача, чтобы вовремя выявить болезнь. Иначе можно запустить здоровье щитовидки, а это иногда кончается летальным исходом.
Профилактика болезней щитовидки
Конечно, никто не может постоянно держать под контролем работу всех органов. Однако можно предпринять некоторые меры, которые помогут уменьшить шанс развития болезней щитовидной железы. Следует отказаться от курения, потому что смолы, никотин и другие химические соединения оседают в гортани. Необходимо регулярно посещать эндокринолога, а также принимать продукты с богатым содержанием йода, например, морскую капусту или другие морепродукты. Особое внимание следует уделять здоровью щитовидной железы у беременных женщин, потому что у них изменяется гормональный фон. Лучше всего придерживаться здорового образа жизни и соблюдать нормированный режим дня.
Следует отказаться от курения, потому что смолы, никотин и другие химические соединения оседают в гортани. Необходимо регулярно посещать эндокринолога, а также принимать продукты с богатым содержанием йода, например, морскую капусту или другие морепродукты. Особое внимание следует уделять здоровью щитовидной железы у беременных женщин, потому что у них изменяется гормональный фон. Лучше всего придерживаться здорового образа жизни и соблюдать нормированный режим дня.
Получить консультацию
врача-эндокринолога
Что такое тиреоидит?
Что такое тиреоидит?
Тиреоидит — это опухоль щитовидной железы. В основном он поражает женщин в возрасте от раннего до среднего возраста, но заразиться может любой человек.
Щитовидная железа — это железа в форме бабочки в передней части горла, прямо под адамовым яблоком. Он контролирует ваш метаболизм, вырабатывая гормоны, влияющие на скорость или замедление работы сердца, мозга и других частей тела.
Существуют разные типы тиреоидита, но все они вызывают воспаление и отек щитовидной железы.Они могут заставить его производить слишком много или недостаточно гормонов. Слишком много может заставить вас нервничать и, возможно, заставить ваше сердце биться чаще. Если их слишком мало, вы можете почувствовать усталость и депрессию.
Около 20 миллионов американцев страдают заболеванием щитовидной железы. Как и другие, тиреоидит может быть серьезным заболеванием. Лечение будет зависеть от вашего типа и симптомов, которые оно вызывает.
Фазы тиреоидита
Тиреоидит имеет три фазы:
- Тиреотоксическая фаза. Щитовидная железа опухла и выделяет слишком много гормонов.
- Гипотироидная фаза. Через несколько недель или месяцев вырабатывается слишком много гормона щитовидной железы, что приводит к гипотиреозу, когда у вас его не хватает.
- Эутироидная фаза.
 В этой фазе уровни щитовидной железы в норме. Это может произойти между первыми двумя фазами или в конце, когда опухоль спала.
В этой фазе уровни щитовидной железы в норме. Это может произойти между первыми двумя фазами или в конце, когда опухоль спала.
Симптомы тиреоидита
Общие симптомы включают усталость, отек у основания шеи, а иногда и небольшую боль в передней части горла
Однако другие симптомы могут различаться в зависимости от того, является ли ваша щитовидная железа малоактивной (гипотиреоз) или сверхактивный (гипертиреоз).
Симптомы гипотиреоза могут включать:
Симптомы гипертиреоза могут включать:
Причины и типы тиреоидита
Набухание щитовидной железы может вызвать множество факторов. Возможно, вы заразились вирусом или бактериями. Возможно, вы принимаете такие препараты, как литий или интерферон. Или у вас могут быть проблемы с иммунной системой.
Одна из форм тиреоидита обнаруживается после родов. Беременность сильно влияет на работу щитовидной железы в целом.
Это наиболее частые причины:
- Болезнь Хашимото. Это наиболее распространенный тип тиреоидита. Ваша иммунная система атакует вашу щитовидную железу и медленно ослабляет ее до тех пор, пока она не перестанет вырабатывать достаточное количество гормонов щитовидной железы.
- Подострый тиреоидит. Этот тип часто вызывается инфекцией. Обычно существует закономерность функционирования щитовидной железы. Во-первых, болезненна область щитовидной железы и шеи. Затем щитовидная железа вырабатывает слишком много гормона, что называется гипертиреозом. Затем ваша щитовидная железа работает нормально, а затем наступает период, когда щитовидная железа производит слишком мало гормона щитовидной железы.Это называется гипотиреоз. Примерно через 12-18 месяцев функция щитовидной железы возвращается в норму.
- Послеродовой тиреоидит. Этот тип начинается в течение года после родов, особенно у женщин с проблемами щитовидной железы в анамнезе. При лечении щитовидная железа обычно восстанавливается в течение 18 месяцев.
- Тихий тиреоидит. Как следует из названия, у этого типа нет никаких симптомов. Это похоже на послеродовой тиреоидит, и выздоровление обычно занимает до 18 месяцев.Он начинается с фазы слишком большого производства гормонов, за которым следует более длительный период, когда щитовидная железа вырабатывает слишком мало.
Диагностика тиреоидита
Ваш врач может назначить вам один или несколько из этих тестов.
- Кровь проба. Гормоны щитовидной железы циркулируют в вашей крови, и их уровни могут помочь вашему врачу определить конкретный тип тиреоидита, который у вас есть.
- Тест на поглощение радиоактивного йода (RAIU). Поскольку йод накапливается в вашей щитовидной железе, врач или медсестра дают вам радиоактивный йод в виде таблеток или жидкости.В течение следующих 24 часов ваш врач проверит в нескольких точках, сколько йода усвоила ваша щитовидная железа.
- Сканирование щитовидной железы . Вы получаете дозу радиоактивного йода. Вы лежите лицом вверх на столе, откинув голову назад, обнажая шею. Ваш врач использует устройство для получения изображений вашей щитовидной железы.
- Скорость оседания эритроцитов (СОЭ или скорость седиментации). Этот тест измеряет отек по скорости падения красных кровяных телец. Высокое СОЭ может означать, что у вас подострый тиреоидит.
- УЗИ. Сонограмма вашей щитовидной железы может показать узелок или рост, изменение кровотока, а также текстуру или плотность железы.
Лечение тиреоидита
Лечение зависит от типа вашего тиреоидита.
Врачи обычно лечат гипотиреоз с помощью синтетических версий гормона щитовидной железы. Они выпускаются в виде таблеток, которые вы проглатываете. Когда ваш метаболизм вернется в норму, ваш врач может скорректировать дозировку.
Лечение гипертиреоза зависит от типа воспаления и имеющихся у вас симптомов.
Бета-адреноблокаторы часто лечат такие симптомы, как учащенное сердцебиение и учащенное сердцебиение. Антитиреоидные препараты могут снизить количество гормонов, вырабатываемых щитовидной железой. Иногда ваш врач может прописать форму радиоактивного йода, чтобы уменьшить щитовидную железу и уменьшить любые симптомы.
Если у вас болит щитовидная железа, врач может порекомендовать только аспирин или ибупрофен. Сильную боль можно лечить другими способами.
Это редко, но вам может потребоваться операция, если другие методы лечения не работают.
Гипотиреоз — Физиопедия
Определение / Описание
Гипотиреоз вызывается недостаточным количеством гормона щитовидной железы в организме, что приводит к общему замедлению метаболизма. Есть две категории для классификации гипотиреоза: первичный и вторичный. [1] [2]
Ниже приведено изображение щитовидной железы, ответственной за выработку гормонов щитовидной железы T 4 и T 3 :
Распространенность
Гипотиреоз чаще встречается у женщин, вероятность развития которых в четыре-десять раз выше, чем у мужчин.Гипотиреоз может присутствовать при рождении, но чаще встречается в возрасте от 30 до 60 лет. Он встречается примерно у 10% женщин и 6% мужчин старше 65 лет. Первичный гипотиреоз встречается чаще, чем вторичный, с приблизительно 95% всех людей, которым поставлен диагноз, относятся к первичному типу. [1] [2] [3]
[4]
Характеристики / Клиническая картина
Клинические признаки широко распространены и влияют на многие системы организма.При раннем начале заболевания симптомы могут быть нечеткими и оставаться незамеченными, например, общая усталость, небольшое увеличение веса из-за задержки жидкости и снижения метаболизма, сухость кожи или чувствительность к холоду.
У пожилых пациентов значительно меньше симптомов, чем у более молодых людей, и жалобы часто незначительны. У многих пожилых пациентов с гипотиреозом наблюдаются неспецифические гериатрические симптомы, такие как спутанность сознания, падение, недержание мочи и снижение подвижности.
По мере прогрессирования клинические признаки становятся более очевидными и серьезными.Микседема обычно появляется на более поздних стадиях, если ее не лечить, что приводит к появлению отека без ямок вокруг глаз, рук и ног. Микседема также может вызывать утолщение языка и тканей гортани и глотки, невнятную речь и охриплость голоса.
В редких случаях зоб может присутствовать без медицинского лечения и проявляется в виде большого отека на передней части шеи в результате заметного роста щитовидной железы. Хотя зоб не часто встречается в Соединенных Штатах, потому что его основная причина связана с низким потреблением йода, его также можно увидеть в повышенных уровнях ТТГ, часто присутствующих при прогрессирующем гипотиреозе.Это чаще встречается в других частях мира, где коммерческие продукты, содержащие йод, не так распространены. Другие частые клинические проявления перечислены в разделе «Системное вовлечение» на этой странице. [5] [2] [3] [6]
Ниже представлена фотография микседемы рук и ног и мужчины до и после лечения микседемы [7] :
Сопутствующие заболевания
Лекарства
Заместительная терапия синтетическими гормонами — наиболее распространенный метод лечения гипотиреоза.Искусственный гормон L4, также известный как L-тироксин, используется отдельно или в сочетании с гормоном L3, называемым лиотиронином, для восполнения дефицита гормона щитовидной железы, который щитовидная железа распределяет по всему телу. Кроме того, обезвоженный гормон щитовидной железы животных L-тироксин может быть использован в качестве другого предпочтительного метода замещения гормона.
Замещение гормона начинается с низкой дозы, а затем постепенно увеличивается до достижения и поддержания надлежащего уровня. Это особенно верно для пожилых людей, у которых могут быть сопутствующие сердечные заболевания, поскольку эта лекарственная терапия может вызвать временный уровень гипертиреоза на несколько часов и увеличить риск сердечных приступов.
Доза должна быть минимально возможной, чтобы вернуть уровни ТТГ в крови, близкие к нормальному диапазону, хотя это не относится к вторичному гипотиреозу. L-тироксин не следует назначать пациентам с вторичным гипотиреозом, пока они не начнут сначала гормональную терапию кортизолом для лечения основной причины, не связанной с самой щитовидной железой, потому что это лекарство может ускорить неотложную помощь надпочечникам. [5] [2] [3] [8]
Ниже показано лекарство L-тироксин, которое обычно используется для лечения гипотиреоза [9] :
Диагностические тесты / лабораторные тесты / лабораторные значения
Когда организм чувствует, что вырабатывается пониженное количество гормона щитовидной железы, передняя доля гипофиза увеличивает количество выделяемого тиреотропного гормона (ТТГ), чтобы способствовать выработке гормонов щитовидной железы.При гипотиреозе щитовидная железа не реагирует должным образом на ТТГ, поэтому гипофиз продолжает увеличивать свою секрецию, вызывая повышенный уровень ТТГ в крови.
Повышенные уровни ТТГ в крови чаще всего используются для диагностики гипотиреоза, поскольку это наиболее чувствительный признак заболевания. При первичном гипотиреозе уровень ТТГ всегда повышен. В тяжелых случаях может снизиться уровень гормона Т4 в крови. В большинстве случаев уровень Т3 обычно близок к норме.Также может быть повышен уровень холестерина и триглицеридов. [5] [2] [3] [6]
Причины
Первичный гипотиреоз
Первичный гипотиреоз вызывается гормональной недостаточностью, связанной с потерей продуктивной ткани щитовидной железы или нарушением выработки гормонов.
- Наиболее частой причиной развития первичного гипотиреоза в США являются аутоиммунные заболевания, в частности тиреоидит Хашимото.При этом заболевании иммунная система организма атакует клетки и ферменты щитовидной железы, пытаясь избавить организм от инвазии. Это разрушает клетки щитовидной железы и оставляет железу мало способной вырабатывать гормон щитовидной железы.
- Первичный гипотиреоз также может быть вызван лучевой терапией или хирургическим удалением щитовидной железы. Это может наблюдаться у людей, леченных от зоба, гипертиреоза, болезни Ходжкина, лимфомы, болезни Грейвса или рака головы, шеи или щитовидной железы.
- Некоторые лекарства, такие как амиодарон, литий, интерферон-альфа и интерлейкин-2, могут мешать щитовидной железе нормально вырабатывать гормон щитовидной железы и могут быть еще одной причиной первичного гипотиреоза. Эти препараты обычно вызывают гипотиреоз только у людей с более высокой генетической предрасположенностью к аутоиммунным заболеваниям.
- В редких случаях первичный гипотиреоз является врожденным, присутствует при рождении или вызван недостаточным поступлением йода в рацион.
Вторичный гипотиреоз
Вторичный гипотиреоз вызывается патологией гипофиза или гипоталамическим заболеванием, которое вызывает недостаточную стимуляцию щитовидной железы, вторичную по отношению к неадекватному количеству выделяемого ТТГ для его использования для выработки гормона щитовидной железы. [10] [11] [12][13]
Общие системные клинические проявления гипотиреоза
Центральная нервная система:
- Хриплый голос
- Невнятная речь
- Замедление психической функции *
- Усталость
- Головная боль
- Атаксия
- Депрессия
* Замедление психической функции может включать такие признаки, как потеря интереса или снижение краткосрочной памяти.
Костно-мышечная система:
- Слабость проксимальных мышц
- Точки срабатывания
- Миалгии
- Жесткость
- Карпальный туннель
- Синдром
- Замедление глубоких сухожильных рефлексов
- Парастезии
- Отек мышц или суставов
- Боль в спине
- Увеличение плотности костей
Сердечно-сосудистая система:
- Брадикардия
- швейцарских франков
- Плохое периферическое кровообращение **
- Атеросклероз
- Гиперлипидемия
- Ангина
- Выпот в перикард
- Расширение сердца
** Плохое периферическое кровообращение может проявляться в виде бледности кожи, непереносимости холода, прохладной кожи или гипертонии.
Гематологическая система:
Покровная система:
- Микседема
- Кожица утолщенная
- Сухая кожа
- Пожелтение кожи
- Грубые и редеющие волосы
- Отек без ямки
- Плохое заживление ран
- Тонкие / ломкие ногти
Дыхательная система:
- Одышка
- Слабость дыхательных мышц
- Плевральный выпот
Желудочно-кишечный тракт:
- Анорексия
- Запор
- Прибавка в весе
- Отсроченное поглощение глюкозы
- Снижение всасывания глюкозы
Мочеполовая система:
- Бесплодие
- Нарушение менструального цикла
Медицинское обслуживание
До сих пор ведутся споры о том, как лечить людей с субклиническим гипотиреозом.Субклинический гипотиреоз — это когда у человека высокий уровень ТТГ и нормальный уровень Т4, и обычно симптомы заболевания практически отсутствуют. Некоторые считают, что этот тип гипотиреоза следует лечить с медицинской точки зрения так же, как и первичный гипотиреоз, в то время как другие считают, что он имеет небольшую пользу. Одно исследование включало 350 женщин с субклиническим гипотиреозом, которые лечились плацебо или заместительной гормональной терапией L-тироксином. Результаты показали, что у этих пациентов симптомы гипотиреоза, качество жизни, концентрация липидов в крови и сердечная функция не изменились больше в ответ на терапию Т4 по сравнению с плацебо.Это подтверждает аргумент о том, что у этих пациентов следует наблюдать за прогрессированием, но не лечить их гормональной терапией. [14]
Пациентам с гипотиреозом, принимающим L-тироксин, обычно рекомендуется принимать суточную дозу перед едой утром. Одно исследование было проведено, чтобы определить, может ли прием L-тироксина в разное время в течение дня привести к разным концентрациям гормонов в крови. Результаты показали, что концентрации Т4 и Т3 в сыворотке крови выше, а концентрации ТТГ в сыворотке крови ниже, когда L-тироксин принимается перед сном, а не рано утром.Это говорит о том, что L-тироксин может лучше всасываться, если принимать его на ночь. [15]
Тип гормональной терапии, которую лечат пациент, выбирает врач. Некоторые врачи считают, что одного L-тироксина достаточно для лечения симптомов гипотиреоза, в то время как другие используют L-тироксин, Т4, в сочетании с трийодтиронином или Т3. Некоторые врачи начинают только с Т4, и если симптомы все еще вызывают беспокойство, они добавляют Т3 к терапии пациента.В одном исследовании было решено сравнить результаты пациента при лечении только Т4 с комбинацией гормональной терапии L4 и L3. Приблизительно 1216 пациентов наблюдались в течение 9 месяцев, и их симптомы были зарегистрированы. Результаты показали, что комбинированная терапия Т4 и Т3 не более эффективна для уменьшения болевых симптомов во всем теле, усталости, депрессии или улучшения качества жизни, чем пациенты, получающие только Т4. [16]
Несмотря на то, что Американская тироидная ассоциация рекомендует начинать лечение с низкой дозы и наращивать ее до надлежащей поддерживающей, чтобы избежать побочных эффектов, ведутся споры о том, должна ли начальная доза быть выше или, другими словами, ближе дозе, которая может понадобиться пациенту в долгосрочной перспективе.В одном исследовании было решено сравнить эффекты начала приема Т4 с высокой дозы по сравнению с низкой дозой. Результаты показали, что начало гормональной терапии с полной дозы Т4, близкой к необходимой в долгосрочной перспективе, было безопасным для пациента и не вызывало побочных эффектов, но не было более эффективным в облегчении симптомов, чем начало с низкой дозы. [17]
Поскольку пожилые люди подвержены большему риску развития гипотиреоза и часто имеют более серьезные сопутствующие заболевания и симптомы, связанные с этим заболеванием, важно, чтобы дозировка получаемого ими гормонального лечения была достаточной для надлежащего лечения. .Как упоминалось ранее, чрезмерное лечение симптомов гипотиреоза у пожилых людей может привести к появлению гипертиреоидных симптомов в течение нескольких часов, что может увеличить вероятность возникновения сердечного приступа. Однако также важно не лечить этих пожилых пациентов недостаточно, опасаясь побочных эффектов, поскольку они более восприимчивы к спутанности сознания, потере памяти, мышечной слабости и падению, если их дозировка недостаточна. Одно исследование было проведено, чтобы выяснить, насколько часто наблюдается избыточное и недостаточное лечение у пожилых пациентов и какие факторы могут вызывать эту проблему.В это исследование вошли 339 пациентов старше 65 лет, принимающих гормоны щитовидной железы, которые были разделены на три группы: низкий уровень ТТГ в крови, нормальный уровень ТТГ и высокий уровень ТТГ. Только у 43% пациентов уровень ТТГ в сыворотке крови был нормальным, у 41% — низкий уровень ТТГ в сыворотке, а у 16% — высокий ТТГ. Это исследование пришло к выводу, что всем пожилым пациентам с гипотиреозом необходимо более тщательно контролировать уровень ТТГ в сыворотке и корректировать дозы гормонов, чтобы в результате ТТГ находился в нормальном диапазоне, чтобы избежать потенциальных вредных побочных эффектов. [18]
Менеджмент физиотерапии
предпочтительных моделей практики для физиотерапии:
- Нарушение работоспособности мышц
- Нарушение подвижности суставов, двигательной функции, работоспособности мышц и диапазона движений, связанные с дисфункцией соединительной ткани.
- Нарушение подвижности суставов, двигательной функции, работоспособности мышц и диапазона движений, связанные с локализованным воспалением.
- Нарушение подвижности суставов, двигательной функции, работоспособности мышц, диапазона движений и целостности рефлексов, связанные с заболеваниями позвоночника
- Нарушение аэробной способности / выносливости, связанное с нарушением физической формы.
- Первичная профилактика / снижение риска кожных заболеваний.
При лечении миедематозного гипотиреоза у пациента может развиться псевдоподагра в суставах, а также может возникнуть поражение позвоночника. Псевдоподагра может вызвать отложение кристаллов в желтой связке и связке ОА, вызывая стеноз позвоночного канала и другие неврологические проблемы. Такая же роль физиотерапевта при лечении ревматоидного артрита. Пациент может жаловаться на мышечные боли, боль или скованность и может вызывать развитие триггерных точек.Для устранения симптомов потребуется гормональная терапия, и простое миофасциальное высвобождение не поможет.
Терапевт, работающий с пациентом с гипотиреозом в отделении неотложной помощи, должен знать, что сухая, отечная кожа склонна к разрушению или разрывам. Профилактика может быть ключевой целью, о которой должен помнить терапевт, и должен работать, чтобы контролировать и снимать давление в точках на крестце, копчике, локтях и пятках, когда это необходимо.
терапевт работает в амбулаторных условиях, должен быть в курсе, что у пациентов с гипотиреозом настоящего времени с множеством различных симптомов, которые имитируют опорно-двигательный аппарат или нервные расстройства.При лечении пациента с широко распространенной мышечной слабостью, общей утомляемостью, распространенными триггерными точками или общим снижением глубоких сухожильных рефлексов важно тщательно изучить анамнез, чтобы можно было сообщить обо всех симптомах, потому что пациент может быть не в состоянии связать симптомы для другого. Кроме того, в случаях, когда пациент сообщил о запястном туннеле, важно получить подробный анамнез, чтобы понять, действительно ли механизм травмы связан с причинами, поддающимися лечению терапевтом, например, с эргономикой, или необходимо обратиться к пациенту, чтобы устранить основную проблему. может быть решена.
Разработка программы упражнений для пациента с гипотиреозом может быть полезной во многих отношениях. Во-первых, это помогает восстановить толерантность к физической активности, увеличить мышечную силу и уменьшить апатию, вторичную по отношению к снижению метаболизма, вызванному расстройством. Упражнения, которые помогут исправить такие проблемы, следует выполнять только после того, как пациент начал заместительную гормональную терапию, иначе проблемы не могут быть решены. Повышение толерантности пациента к физической нагрузке также может быть чрезвычайно полезным для пациентов, страдающих тяжелым запором из-за этого расстройства.Это помогает увеличить перистальтическую активность и общий обмен веществ. Кроме того, поскольку многие пациенты с гипотиреозом имеют сопутствующие заболевания сердца, повышение аэробной активности может иметь положительное влияние на сердечно-сосудистую систему пациента и снижать факторы риска сердечных приступов. [5] [8] [6]
Дифференциальная диагностика
[5] [2] [3] [6]
Отчеты о случаях
- Пример из практики 15-летней девочки, у которой была диагностирована редкая триада первичной аменореи, гипотиреоза и болезни Аддисона: Необычная причина первичной аменореи
- Гипотиреоз может быть связан с апноэ во сне.Было проведено тематическое исследование на 84-летней женщине с гипотиреозом в анамнезе: Пример: обструктивное апноэ во сне [20]
- Тематическое исследование женщины, у которой был диагностирован гипотиреоз в возрасте около двадцати пяти лет, а теперь десять лет спустя она беременна своим первым ребенком: Практический пример : Лечение гипотиреоза во время беременности [21]
- Тематическое исследование, показывающее, как поступать с вновь диагностированным гипотиреозом: Недавно диагностированный гипотиреоз [22]
- В тематическом исследовании рассказывалось о 78-летнем человеке, который лечился от 6 хронических состояний, включая гипотиреоз: Реабилитация хронически больного пожилого человека с ограниченными функциональными возможностями: тематическое исследование [23]
- Отчет о болезни 74-летней женщины, у которой в течение четырех месяцев наблюдалось увеличение вздутия живота: Гипотиреоз, имитирующий внутрибрюшную злокачественную опухоль [24]
- Отчет о случае, описывающий приобретенную атаксию при гипотиреозе и обычно обратимую заместительной терапией тироидными гормонами: Атаксия, связанная с болезнью Хашимото: прогрессирующая несемейная дегенерация мозжечка у взрослых с аутоиммунным тиреоидитом [25]
Ресурсы
Американская тироидная ассоциация: http: // thyroid.org
Клиническая тиреоидология для пациентов: http://thyroid.org/patients/ct/index.html
Thyroid Foundation of Canada: www.thyroid.ca
Американская ассоциация клинических эндокринологов: www.aace.com
Clinical Center, National Институты здоровья: www.cc.nih.gov
Hormone Foundation: www.hormone.org
Список литературы
- ↑ 1,0 1,1 Гудман К., Снайдер Т. Дифференциальный диагноз для физиотерапевтов: скрининг для направления. Сент-Луис, Миссури: Saunders Elsevier, 2007.
- ↑ 2,0 2,1 2,2 2,3 2,4 2,5 2,6 2,7 Гудман К., Фуллер К. Патология: значение для физиотерапевта. Сент-Луис, Миссури: Сондерс Эльзевьер; 2009 г.
- ↑ 3,0 3,1 3,2 3,3 3,4 3,5 Портер Р., Гипотиреоз. Медицинская онлайн-библиотека руководства Merck. 2008 г. Доступно по адресу: http://www.merck.com/mmpe/index.html. Доступ 17 февраля 2010 г.
- ↑ Гипотиреоз: что это такое, причины, симптомы и методы лечения. Доступно по адресу: https://www.youtube.com/watch?v=h9WIzDa9big [последний доступ 29.12.19]
- ↑ 5,0 5,1 5,2 5,3 5,4 5,5 5,6 Гудман К., Снайдер Т. Дифференциальная диагностика для физиотерапевтов: поиск направления. Сент-Луис, Миссури: Saunders Elsevier, 2007.
- ↑ 6,0 6.1 6,2 6,3 Аллахабадиа А., Разви С., Абрахам П., Франклин. Диагностика и лечение первичного гипотиреоза. Британский медицинский журнал (международное издание) [онлайн-сериал]. 2009; 338: 1090. Доступно по ссылке: Health Module. По состоянию на 19 февраля 2010 г., идентификатор документа: 1731734701.
- ↑ Типы гипотиреоза. Доступно по адресу: http://www.type2hypothyroidism.com/Type1VsType2.html. Доступ 17 февраля 2010 г.
- ↑ 8,0 8,1 8.2 Вайдья Б., Пирс С. Лечение гипотиреоза у взрослых. Британский медицинский журнал (международное издание) [онлайн-сериал]. 2008; 337: 284. Доступно по ссылке: Health Module. По состоянию на 19 февраля 2010 г., идентификатор документа: 1542959701.
- ↑ Sell.com Доска объявлений. L-тироксин. Доступно на: http://www.sell.com/23C4FX. Доступ: 17 февраля 2010 г.
- ↑ Гудман С., Снайдер Т. Дифференциальный диагноз для физиотерапевтов: поиск направления. Сент-Луис, Миссури: Saunders Elsevier, 2007.
- ↑ Гудман К., Фуллер К. Патология: значение для физиотерапевта. Сент-Луис, Миссури: Сондерс Эльзевьер; 2009 г.
- ↑ 12,0 12,1 Американская тироидная ассоциация. Ресурсы для пациентов в Интернете, 2009. Доступно по адресу: http://thyroid.org/patients/patients.html. По состоянию на 17 февраля 2010 г.
- ↑ Вторичный гипотиреоз. Доступно по адресу: https://www.youtube.com/watch?v=zj1UZKtWgFM [последний доступ 29.12.19]
- ↑ Villar HC, Saconato H, Valente O, Atallah AN.Замещение тироидных гормонов при субклиническом гипотиреозе. Кокрановская база данных Syst Rev 2007; (3): CD003419.
- ↑ Bolk N, Visser TJ, Kalsbeek A, van Domburg RT, Berghout A. Влияние вечернего и утреннего приема тироксина на профили гормонов щитовидной железы в сыворотке у пациентов с гипотиреозом. Clin Endocrinol (Oxf) 2007; 66: 43-8.
- ↑ Grozinsky-Glasberg S, Fraser A, Nahshoni E, Weizman A, Leibovici L. Комбинированная терапия тироксином-трийодтиронином по сравнению с монотерапией тироксином при клиническом гипотиреозе: метаанализ рандомизированных контролируемых исследований.J. Clin Endocrinol Metab 2006; 91: 2592-9.
- ↑ Roos A, Linn-Rasker SP, van Domburg RT, Tijssen JP, Berghout A. Начальная доза левотироксина при лечении первичного гипотиреоза: проспективное рандомизированное двойное слепое исследование. Arch Intern Med 2005; 165: 1714-20. (Исправление, Arch Intern Med 2005; 165: 2227.)
- ↑ Сомвару Л.Л., Арнольд А.М., Джоши Н., Фрид Л.П., Каппола АР. Высокая частота и факторы, связанные с избыточной и недостаточной заменой гормонов щитовидной железы у мужчин и женщин в возрасте 65 лет и старше.J Clin Endocrinol Metab 2009; 94: 1342-5.
- ↑ Берри Д. Пример из практики: обструктивное апноэ во сне. Медсург Сестринское дело [сериал онлайн]. 2008; 17: 11-6; викторина 17. Доступно в: Медицинская библиотека ProQuest. По состоянию на 19 февраля 2010 г., идентификатор документа: 1474547051.
- ↑ Тэмми Дж. Бунгард, Мэри Херлберт. Лечение гипотиреоза во время беременности. Канадская медицинская ассоциация. Журнал [сериал онлайн]. 2007; 176: 1077-8. Доступно в: Медицинская библиотека ProQuest. По состоянию на 19 февраля 2010 г., идентификатор документа: 1260001101.
- ↑ H U Rehman, T. A. Bajwa. Недавно диагностированный гипотиреоз. Британский медицинский журнал (международное издание) [онлайн-сериал]. 2004; 329: 1271. Доступно по ссылке: Health Module. По состоянию на 19 февраля 2010 г., идентификатор документа: 758626471.
- ↑ Роберт Топп, Джессика Соболевски, Дебра Бордли, Эми Л. Морган и др. Реабилитация хронически больного пожилого человека с ограниченными возможностями: тематическое исследование. Реабилитационный уход [сериал онлайн]. 2003; 28: 154-8. Доступно в: Медицинская библиотека ProQuest.По состоянию на 19 февраля 2010 г., идентификатор документа: 417139371.
- ↑ С. Т. М. Кришнан, З. Филипос, Г. Рэйман. Гипотиреоз, имитирующий внутрибрюшную злокачественную опухоль. Британский медицинский журнал (международное издание) [онлайн-сериал]. 2002; 325: 946-7. Доступно по ссылке: Health Module. По состоянию на 19 февраля 2010 г., идентификатор документа: 234072331.
- ↑ М. Селим, Д. А. Драхман. Атаксия, связанная с болезнью Хашимото: прогрессирующая несемейная дегенерация мозжечка у взрослых с аутоиммунным тиреоидитом. Журнал неврологии, нейрохирургии и психиатрии [сериал онлайн].2001; 71: 81-7. Доступно в: Медицинская библиотека ProQuest. По состоянию на 19 февраля 2010 г., идентификатор документа: 75203187.
Распространенность гипертиреоза, гипотиреоза и эутиреоза при заболеваниях щитовидной железы глаз: систематический обзор литературы | Систематические обзоры
Контекст
TD — широко распространенная эндокринная патология. По данным Американской ассоциации щитовидной железы, почти у 12% населения США в течение жизни возникает какое-либо заболевание щитовидной железы, и около 20 миллионов американцев имеют ту или иную форму TD.Дисбаланс щитовидной железы может вызвать определенные серьезные последствия, такие как сердечно-сосудистые заболевания, остеопороз, осложнения во время беременности и бесплодие [1]. Одним из важных проявлений TD является TED. Это состояние может значительно снизить качество жизни тех, кто страдает им из-за его признаков и симптомов [34].
Важность этого исследования заключается в предоставлении информации об уровне гормонов щитовидной железы у пациентов с TED, чтобы правильно дифференцировать офтальмопатию Грейвса (GO) и TED.Эта путаница возникает из-за того, что у большинства пациентов с TED есть биохимические доказательства гипертиреоза, наиболее частой причиной которого является GD; однако ТЭД может возникать у пациентов с гипотиреозом (в основном тиреоидитом Хашимото) или эутиреозом [35].
Оценка методологии
По TED было проведено много исследований. В ходе поиска в литературе мы нашли много информации по этой теме, включая этиологию, патофизиологию, диагностику и оценку, а также лечение. Общая предпосылка, обнаруженная в большинстве исследований, заключалась в важности ранней диагностики для своевременного терапевтического подхода и, таким образом, минимизации негативных последствий для пациента.Кроме того, это заболевание, по-видимому, поражает больше женщин репродуктивного возраста [8], а также детей и подростков в той же пропорции или даже немного выше, чем у взрослых [36].
Несмотря на то, что мы нашли много информации, чтобы ответить на наш вопрос, нам пришлось исключить большинство найденных нами документов и исследований из-за их недостаточного методологического качества. Как объясняется в разделе о методологии, мы использовали рекомендации Джоанны Бриггс для оценки методологического качества каждой прочитанной статьи. Всего 63.33% исследований были включены после оценки качества. Помимо предоставления информации о состояниях щитовидной железы в TED, мы обращаемся к научному сообществу с особым призывом принять во внимание адекватную научную методологию с использованием стандартизованных инструментов для каждого дизайна исследования.
В ходе поиска в литературе мы выявили различные исследования, которые позволили измерить распространенность заболеваний щитовидной железы в TED. Мы предположили, что возможными причинами были диапазон размера выборки в каждом исследовании, их географическое положение или их эпигенетические факторы, влияющие на результаты.Точно так же мы обнаружили, что 16 исследований включали пациентов с TED, ассоциированных только с GD, недооценивая распространенность гипотиреоза и эутиреоза.
Клинические аспекты
Гипертиреоз — это заболевание щитовидной железы, которое известно как наиболее распространенное, связанное с TED. В нашем исследовании предполагаемая распространенность составила 86,2%. Самая частая причина гипертиреоза — БГ. Пациенты имеют непереносимость тепла, потливость, потерю веса, зоб, эмоциональную лабильность, бессонницу, гиперкинетическое поведение, утомляемость, слабость, тахикардию и тремор [37].
Несмотря на то, что TED и GD имеют много общего, это два разных условия. Хотя оба задействованы в иммунной системе, особенно TRAbs, орган-мишень отличается, в TED — это глаз и орбита, а в GD — это щитовидная железа.
В GD аутореактивные Т-клетки против TSHr избегают как центрального, так и периферического отбора [38]. В-клетки развиваются в продуцирующие антитела плазматические клетки в процессе, требующем вторичных сигналов, взаимодействующих с Т-клетками, что приводит к выработке цитокинов, таких как интерлейкины 1β, 6 и 12; интерферон-γ; фактор некроза опухоли α; Лиганд CD40; и другие.Он способствует секреции антител и поддерживает переключение классов Т-клетками [39]. После того, как Т-клетки проникли в щитовидную железу, эпителиальные клетки щитовидной железы экспрессируют молекулы MHC класса II из-за действия интерферона-γ. Таким образом, они обладают потенциалом представлять тироидные антигены Т-клеткам, поддерживая воспалительный процесс [10]. Активированные аутоантитела подкласса IgG1, в основном вырабатываемые интратироидными В-клетками, направлены против рецептора тиреотропина. Эти антитела стимулируют выработку гормонов щитовидной железы, которая не контролируется гипоталамо-гипофизарной системой [40].
Генетические детерминанты, определяющие предрасположенность к GD, были идентифицированы. К ним относятся гены, кодирующие тиреоглобулин, рецептор тиреотропина, HLA-DRβ-Arg74, нерецепторный белок тирозинфосфатазы типа 22 (PTPN22) и белки, участвующие в передаче сигналов Т-клетками [41, 42, 43]. Эпигенетические факторы, такие как диетический йод, воздействие табачного дыма, инфекции, эмоциональный стресс и терапия алемтузумабом, также связаны с БГ [44].
В исследовании, проведенном Yin et al., Исследования генетической ассоциации были выполнены в высоко охарактеризованной популяции ГО и сравнивались с пациентами с ГО, но без клинически очевидной ГО.Они обнаружили, что частоты аллелей и генотипов статистически не различались между ГО и пациентами без ГО, сделав вывод, что ГО не имеет отчетливой генетической предрасположенности к их глазным заболеваниям [45]. Дальнейшие исследования должны оценить влияние иммунологических, генетических и эпигенетических факторов на ГО и ТЭД у пациентов с гипотиреозом и эутиреоидом.
Тиреоидит Хашимото (HT) является частью спектра аутоиммунных заболеваний щитовидной железы, варьирующихся от обычно самоограничивающихся очаговых форм [46] до нескольких других клинико-патологических состояний, таких как хашитоксикоз.Большинство форм ГТ в конечном итоге перерастают в гипотиреоз (с системными клиническими проявлениями медленного метаболизма), хотя на начальном этапе пациенты могут быть гипертиреоидными или даже эутиреоидными [47]. Более того, ГТ связана с нарушениями таких генов, как TSHr и полиморфизм IL1RNVNTR, и они также помогают в качестве прогностического индикатора [48].
Все формы ГТ патологически характеризуются инфильтрацией лимфоцитов В и Т-лимфоцитами щитовидной железы, а также фолликулярными вспомогательными Т-клетками, увеличенными в периферической крови щитовидной железы.Кроме того, существует четкая корреляция с недостаточностью антиген-специфического Т-супрессора, например, снижение чувствительности CD4 + Т-клеток к ингибирующему эффекту TGFβ [46]. Антитела, обнаруженные при ГТ, не только участвуют в патогенезе заболевания, но также помогают установить диагноз и предсказать развитие гипотиреоза [46, 47].
В то время как тиреотропные антитела (TSAb) играют четкую функциональную роль, активируя TSHr при GD, также известно существование блокирующей активности со стороны тироид-блокирующих антител (TBAb).Баланс между TSAb / TBAb определяет картину заболевания и колебания уровней тиреоидных гормонов между гипер- или гипотиреозом у пациентов с аутоиммунными заболеваниями щитовидной железы [46].
Кроме того, несколько исследований продемонстрировали сильную связь между функциональным TSAb и TED у пациентов с аутоиммунной ГТ. TSAb был широко распространен у пациентов с клинически явным и ассоциированным TED по сравнению с пациентами HT без патологий глаз. Кроме того, TSAb может иметь отношение к патофизиологии поражения орбиты при HT [49].
Начало проявления TED может быть разным у пациентов с гипертиреозом, гипотиреозом и эутиреоидом. Исследования показали меньшее поражение мягких тканей глазницы у пациентов с гипотиреозом и эутиреоидным состоянием [15]. Более того, Jang et al. пришли к выводу, что у эутиреоидных пациентов асимметричное поражение выше (79,2%), чем у пациентов с гипертиреозом (27,3%) [26].
Ограничения
Метод диагностики TED был различным в разных исследованиях, и предоставленная ими информация о критериях отбора была основана на оценке, проведенной офтальмологом или специализированным центром по заболеваниям, как показано в таблице 1.Следовательно, мы признаем, что ограничением нашего исследования является отсутствие стандартизации диагностики TED среди включенных исследований.
Небольшое количество включенных работ, географически разбросанных и сильно изменчивых « n », может быть ограничением нашей работы. Тем не менее, это был результат оценки качества и данных всех найденных статей.
Заболевание щитовидной железы: причины и диагностика
T Гироидная болезнь глаз может быть чрезвычайно тяжелым состоянием, которое поражает как мужчин, так и женщин, в основном в годы их формирования.К счастью, наше понимание процесса болезни в последнее время резко возросло, что позволяет применять целевые методы лечения, которые могут изменить течение болезни. Здесь я расскажу об эпидемиологии TED, его анатомии, о том, как он влияет на глаза и как лучше всего его диагностировать.
Патофизиология
Щитовидная железа, расположенная в области шеи, в основном отвечает за выработку гормонов щитовидной железы. Эти гормоны неотъемлемо участвуют почти во всех процессах организма, включая регуляцию работы сердца, легких, мозга и обмена веществ.
| Рис. 1. Превосходная лимбическая кератопатия при раннем воспалительном заболевании щитовидной железы, выделенная розовым бенгальским пятном. |
Если щитовидная железа вырабатывает слишком много гормона тироксина, возникает гипертиреоз. Гипертиреоз приводит к росту клеток как за счет действия гормона, так и через путь IGF-1 (инсулиноподобный фактор роста), который связан с рецептором гормона щитовидной железы. Активация этих двух путей приводит к росту жировых, мышечных и фиброзных клеток, вызывая характерные клинические проявления заболевания щитовидной железы глаз.Есть много очевидных эффектов гипертиреоза, таких как учащенное сердцебиение с учащенным сердцебиением, учащенное дыхание, диарея и повышенный метаболизм, приводящий к резорбции костей и жира. Также может возникнуть гипотиреоз, приводящий к усталости, увеличению веса или нарушению функции желудка. Кроме того, не менее важные, но более тонкие симптомы могут возникать при обоих типах заболеваний щитовидной железы, таких как когнитивная дисфункция, депрессия, плохая память, онемение и покалывание.
Заболевания щитовидной железы обычно диагностируются путем выявления отклонений в анализе крови пациента.Тиреотропный гормон (ТТГ) и гормоны щитовидной железы (Т3, Т4) можно изменять таким образом, чтобы врач мог определить, выделяет ли организм больше или меньше гормонов, чем обычно. Во время лечения эти уровни гормонов также можно отслеживать, чтобы определить, контролирует ли терапия уровни гормонов.
В целом, от 25 до 50 процентов пациентов с проблемами щитовидной железы (гипер или гипотиреоз) будут продолжать развиваться в той или иной форме ТЭД, 1 примерно у 5 процентов пациентов с умеренной или тяжелой формой заболевания, которая может влияют на зрение.Интересно, что после запуска TED это отдельный процесс от первоначальной патологии щитовидной железы, с очень незначительным взаимодействием между ними. В частности, если у пациентов развивается ТЭД, наличие хорошо контролируемых уровней гормонов щитовидной железы не улучшит состояние глаз, хотя плохо контролируемые уровни гормонов щитовидной железы могут ухудшить их. Несмотря на постоянные успехи, до сих пор неясно, почему именно у пациентов с нарушением гормона щитовидной железы развивается глазное заболевание.
Эпидемиология
Различные факторы влияют на развитие TED у пациента:
• Тип заболевания щитовидной железы. В то время как большинство пациентов, у которых развивается ТЭД, имеют гипертиреоз (~ 80 процентов), небольшой процент — гипотиреоз (~ 10 процентов), и еще меньший процент (от 5 до 10 процентов) может быть эутиреоидным без каких-либо ранее диагностированных аномалий щитовидной железы. . Болезнь — это в первую очередь болезнь молодых людей, поражающая пациентов в возрасте от 30 лет, хотя есть еще один пик в конце 60-х годов. 2 Болезнь непропорционально поражает молодых женщин, у которых болезнь может протекать в легкой форме, хотя, если заболевание развивается у молодых мужчин или пожилых мужчин и женщин, у них, как правило, протекает более тяжелое течение. 2,3
| Рис. 2. Экспозиционная кератопатия в результате ретракции нижнего века в стабильной фазе TED. |
TED приводит к изменениям внешнего вида глаз, а поскольку глаза и лицо являются наиболее уникальной и тщательно изучаемой частью тела, любые изменения в них, особенно в молодом возрасте, когда пациенты продвигаются по карьерной лестнице и создание семьи — может быть особенно неприятно. К счастью, у подавляющего большинства пациентов болезнь спонтанно улучшается или стабилизируется, и лишь у очень небольшого процента (~ 15 процентов) наблюдается прогрессирующее ухудшение. 4
Доктор Фрэнсис Рандл впервые описал клиническое течение TED в начале 20 века с помощью знаменитого графика, изображающего две фазы болезни: активную и стабильную. Доктор Рандл заметил, что TED сначала имеет тенденцию быть «активным», с воспалением и ухудшением в течение первых 18–36 месяцев болезни, за которым следует постепенное улучшение до «стабильной» фазы. 1,5 Примерно у 10 процентов пациентов в какой-то момент жизни может произойти реактивация болезни, и это может быть спровоцировано хирургическим вмешательством.У пожилых пациентов может не быть выраженной активной фазы с тяжелым воспалением, но может быть медленное, незаметное и фиброзное течение, которое очень трудно лечить.
В целом, лечение сосредоточено на устранении воспалительных симптомов и улучшении качества жизни в активной фазе, а также хирургическом вмешательстве для восстановления косметических и функциональных результатов в стабильной фазе.
• Генетика. Генетические факторы явно играют роль в развитии TED.Известно, что сама болезнь Грейвса имеет наследственный компонент; Исследования близнецов показали, что у монозиготных (однояйцевых) близнецов гораздо более высокая частота встречаемости Грейвса (~ 30 процентов) по сравнению с дизиготными (разнояйцевыми) близнецами — 3 процента. 6 Кроме того, когда были обследованы бессимптомные члены семей пациентов с TED, у многих были ранние признаки TED без каких-либо системных аномалий щитовидной железы. 7 Ученые тратят много времени на определение того, какие гены, в частности, могут вызвать у человека предрасположенность к развитию TED, в надежде, что это может помочь с прогнозом и ранним лечением.Однако специфическая генетика TED все еще плохо изучена.
| Рис. 3. Втягивание верхнего века, вызывающее ненормальное открытие глаз. |
• Факторы окружающей среды. Курение, возможно, является самым большим экологическим фактором риска, который может вызвать TED. TED — это воспаление орбиты, и было доказано, что дополнительные воспалительные молекулы в табачном дыме значительно усугубляют болезнь8 до 700 процентов, возможно, из-за образования свободных радикалов и активных форм кислорода.Этот риск напрямую связан с количеством выкуриваемых сигарет и является обратимым: отказ от курения может привести к более легкому заболеванию и улучшению зрения, поэтому никогда не поздно бросить курить.
Микробиом кишечника также вовлечен в патогенез TED. Некоторые бактерии, которые колонизируют кишечник, такие как Yersinia enterocolitica , создают белки, которые очень похожи на белки, связанные с щитовидной железой. Когда иммунная система атакует такие бактерии, антитела могут перекрестно реагировать с щитовидной железой и связанными с ней тканями, что приводит к обострению болезни. 9
• Факторы питания. Наконец, у пациентов с ТЭД может быть дефицит различных витаминов и минералов. Было обнаружено, что селена, микроэлемента, важного для функции противовоспалительных белков, не хватает у пациентов с болезнью Грейвса, гипотиреозом и TED, 10 , и было показано, что добавки селена уменьшают симптомы легкого TED. 11
Витамин D также снижается при многих аутоиммунных состояниях, включая болезнь Грейвса, и также может быть связан с противовоспалительным эффектом, который до сих пор не ясен. 12 Либо уже существующий дефицит витаминов вызвал развитие TED, либо при разработке TED эти витамины и минералы потреблялись таким образом, что низкие уровни снижали выработку противовоспалительных белков. В любом случае добавление этих факторов может улучшить курс TED.
Другие факторы
Циркулирующие антитела к различным белкам, связанным с щитовидной железой, ответственны за проявления болезни Грейвса, которая приводит к гипертиреозу.Существует несколько хорошо описанных антител, которые имеют отношение как к системным антителам Грейвса, так и к TED, включая антитела против TSHR (рецептор тиреотропного гормона), антитела против TPO (пероксидаза тиреоида) и антитела против Tg (тиреоглобулин). Эти антитела нацелены на белки, связанные с щитовидной железой, которые присутствуют как в щитовидной железе, так и в орбите, а также в других соединительных тканях организма, таких как голени (что приводит к отеку или претибиальной микседеме).
Антитела против TSHR особенно важны и могут быть дополнительно разделены на TSHR-связывающие (TBII), TSHR-стимулирующие (TSI) или TSHR-блокирующие. 13 TSI кажутся особенно важными, поскольку уровни TSI напрямую коррелируют с клинической тяжестью TED, причем уровень выше 400 указывает на умеренное или тяжелое заболевание. 14,15 TSI также может помочь предсказать развитие и тяжесть TED как у взрослых, так и у детей. 16,17
Лечение гипертиреоза
У врачей есть несколько инструментов для лечения гипертиреоза, включая пероральные антитиреоидные препараты (метимазол, пропилтиоурацил), радиоактивный йод и хирургическую тиреоидэктомию.Пероральные препараты блокируют образование гормонов в щитовидной железе, но не изменяют уровень антител. Учитывая важность TSI в развитии TED, само собой разумеется, что пероральные антитиреоидные препараты не препятствуют развитию TED. Лечение радиоактивным йодом заключается во введении молекулы йода, которая абсорбируется любой клеткой, которая импортирует йод изнутри, то есть клетками щитовидной железы и орбиты. Это приводит к мощному воспалительному ответу, который может как ухудшить существующий TED, так и увеличить вероятность развития TED у пациентов, у которых нет каких-либо глазных проявлений.18 Предварительное лечение стероидами может снизить риск ухудшения TED. 19
Хирургическая тиреоидэктомия — это удаление всей щитовидной железы квалифицированным хирургом головы и шеи. Такие риски, как дисфункция голосовых связок, стойкие нарушения кальция, интраоперационное кровотечение или тиреоидный шторм, низкие, и тиреоидэктомия может обеспечить самый быстрый путь к контролю над гормонами щитовидной железы. Хотя превосходный контроль гормонов щитовидной железы не улучшает течение TED, плохой контроль гормонов щитовидной железы может ухудшить TED (возможно, за счет повышения уровня TSI), поэтому важно быстро и последовательно достичь контроля уровней гормонов щитовидной железы.
Клинические проявления TED
Заболевание щитовидной железы имеет несколько характерных проявлений, хотя болезнь, как известно, асимметрична и вариабельна по форме. Безусловно, заболевания глазной поверхности и изменения век являются наиболее распространенными и присутствуют более чем у 90 процентов пациентов с TED. Проптоз присутствует у 70-80 процентов пациентов, а косоглазие (изменения экстраокулярных мышц с двоением в глазах) встречается примерно у 50 процентов пациентов.Истинно опасное для зрения заболевание встречается редко, порядка 2–5 процентов. Ниже приводится подробное обсуждение этих проявлений.
• Заболевания глазной поверхности. Заболевание глазной поверхности включает все симптомы, которые связаны с плохой функцией границы раздела веко-слезы-роговица. Эти симптомы могут включать светочувствительность, песчаные или болезненные глаза, слезотечение и нечеткое зрение при чтении, вождении, работе на компьютере или просмотре телевизора. Эти симптомы могут усиливаться в ветреную, сухую или низкую влажность.
Заболевание глазной поверхности в TED имеет две основные причины: воспаление глаз и воздействие на глаза. В первые 12-18 месяцев TED, когда заболевание находится в активной фазе, воспалительные молекулы могут атаковать слизистые клетки, слезную железу и поверхность роговицы и вызвать разрушение слезной пленки (Рисунок 1) . В стабильной фазе неспособность полностью закрыть глаз из-за изменений века может привести к хроническому обнажению нижней части роговицы, что приводит к сухости (Рисунок 2) .Важно различать эти две причины, поскольку методы лечения различаются. Воспалительный синдром сухого глаза требует контроля воспаления либо путем контроля самого заболевания щитовидной железы, либо с помощью местных стероидных капель. Сухой глаз от хронического воздействия можно лечить с помощью искусственных слез и других форм глазной смазки, а также орбитальной декомпрессии или операций на веках. Два типа сухого глаза часто сосуществуют, и важно провести тщательную оценку, чтобы учесть уникальное состояние каждого пациента.
• Век. Заболевание щитовидной железы глаза в первую очередь вызывает втягивание верхнего и / или нижнего века
(Рисунок 3) . Это нарушает нормальный рефлекс моргания и может привести к неспособности закрыть глаз или лагофтальму (Рисунок 4) . Это вызвано фиброзом или рубцами в мышцах, которые поддерживают положение век. Некоторая форма ретракции век присутствует более чем у 90 процентов пациентов с TED, и она может быть очень асимметричной. Пластика век часто может улучшить косметические и функциональные аспекты этих изменений век.
• Экстраокулярные мышцы. Косоглазие, или смещение глаз, часто встречается в TED и присутствует примерно у половины пациентов (рис. 5) . Увеличение экстраокулярных мышц, которые двигают глазное яблоко, приводит к неспособности этих мышц расслабиться, отводя глаз от нейтрального взгляда. Двоение в глазах, вызванное косоглазием, может быть одним из самых изнурительных последствий TED, нарушая способность водить машину, читать или работать.Давление на глазные яблоки со стороны этих увеличенных мышц также может привести к повышению внутриглазного давления и глаукоме. Хирургия косоглазия или призмы в очках могут помочь улучшить двоение в глазах, хотя небольшая диплопия в крайних положениях взгляда часто сохраняется.
| Рис. 4. Возможный симптом заболевания щитовидной железы — неспособность закрывать глаза даже при сильном моргании, известная как лагофтальм. |
| Рисунок 5.Попадание внутрь левого глаза (эзотропия) в результате заболевания щитовидной железы. |
• Орбита. Рост жировой, мышечной и фиброзной ткани приводит к увеличению объема мягких тканей орбиты, в то время как костные границы орбиты не меняются. Подобно шарику мороженого на слишком маленьком конусе, глазное яблоко может вытолкнуться вперед, это называется проптозом (рис. 6) . Это выпучивание глаз косметически обезображивает и вызывает сухость глаз, боль в глазах и другие нарушения зрительной функции.Общая плотность тканей глазницы также вызывает застой и плохой кровоток, что приводит к отеку, покраснению и тупой боли за глазом (Рисунок 7) . Если стеснение достаточно велико, пациенты могут даже испытывать потерю зрения из-за изъязвления роговицы или отсутствия кровотока к зрительному нерву. Пациенты нуждаются в сочетании медикаментозного и хирургического лечения для реабилитации после развития этих состояний.
| Рисунок 6.Проптоз или выпуклость правого глаза из-за разрастания ткани за глазным яблоком при заболевании щитовидной железы. |
| Рис. 7. Заложенность глазницы с покраснением, отеком и ретробульбарной болью при заболеваниях щитовидной железы. |
В настоящее время глубокое понимание молекулярных основ заболеваний щитовидной железы позволяет поставить более ранний диагноз с более точным прогнозом. Однако предстоит еще много исследований, поскольку неясно, какие именно факторы вызывают начало TED у пациента с гипертиреозом Грейвса.Выявление этих факторов может позволить точный прогноз и позволить более раннее лечение. Во второй части этой серии статей о заболеваниях щитовидной железы, которая появится в следующем выпуске «Пластиковых указателей», мы рассмотрим способы управления TED. ОБЗОР
Доктор Рамеш — клинический доцент офтальмологии Медицинского колледжа Сидни Киммела при Университете Томаса Джефферсона и член службы орбитальной и окулопластической хирургии офтальмологической больницы Уиллса. Он практикует в компании «Консультанты по глазной и лицевой пластической хирургии» в Лангхорне, штат Пенсильвания.Сфера его интересов: TED, травмы лица и косметические процедуры для лица и век.
1. Wang Y, Smith TJ. Современные представления о молекулярном патогенезе тироид-ассоциированной офтальмопатии. Инвестируйте офтальмол Vis Sci 2014; 55: 3: 1735-48.
2. Bartley GB. Эпидемиологические характеристики и клиническое течение офтальмопатии, связанной с аутоиммунным заболеванием щитовидной железы, в округе Олмстед, штат Миннесота. Trans Am Ophthalmol Soc 1994; 92: 477-588.
3. Бартли Г.Б., Фатуречи В., Кадрмас Э.Ф. и др.Хронология офтальмопатии Грейвса в когорте заболеваемости. Am J Ophthalmol 1996; 121: 4: 426-34.
4. Шан С.Дж., Дуглас Р.С. Патофизиология заболеваний щитовидной железы глаз. Журнал Neuroophthalmol 2014; 34: 2: 177-85.
5. Рандл Ф.Ф., Уилсон CW. Развитие и течение экзофтальма и офтальмоплегии при болезни Грейвса с особым акцентом на эффекте тиреоидэктомии. Clin Sci 1945; 5: 3-4: 177-94.
6. Brix TH, Kyvik KO, Christensen K, Hegedus L. Доказательства важной роли наследственности в болезни Грейвса: популяционное исследование двух датских когорт близнецов.J Clin Endocrinol Metab 2001; 86: 2: 930-4.
7. Ардли М. М., Лахути Н., Чемпион Б, Уолл-младший. Результаты исследования глаз и иммунологические маркеры у пробандов и их эутиреоидных родственников из одной семьи с множественными случаями аутоиммунитета щитовидной железы. Thyroid Res 2012; 5: 4.
8. Bahn RS, Heufelder AE. Патогенез офтальмопатии Грейвса. N Engl J Med 1993; 329: 20: 1468-75.
9. Luo G SG, Niesel DW. Очистка и характеристика белков оболочки Yersinia enterocolitica, которые индуцируют антитела, реагирующие с рецептором тиреотропина человека.J Immunol 1994; 152: 2555-61.
10. Лю Й., Лю С., Мао Дж. И др. Профиль микроэлементов в сыворотке крови у пациентов с болезнью Грейвса с орбитопатией или без нее на северо-востоке Китая. Биомед Рес Инт 2018; 2018: 3029379.
11. Marcocci C, Kahaly GJ, Krassas GE et al. Селен и течение легкой формы орбитопатии Грейвса. N Engl J Med 2011; 364: 20: 1920-31.
12. Планк Т., Шахида Б., Мальм Дж., Манджер Дж. Витамин D при болезни Грейвса: уровни, корреляция с лабораторными и клиническими параметрами и генетика. Eur Thyroid J 2018; 7: 1: 27-33.
13. Diana T, Kahaly GJ. Антитела к рецепторам тиреотропного гормона при заболеваниях щитовидной железы — методология и клиническое применение. Ophthalmic Plast Reconstr Surg 2018; 34: 4S (Приложение 1): S13-S9.
14. Lytton SD PK, Kanitz M, et al. Новый биоанализ иммуноглобулинов, стимулирующий щитовидную железу, является функциональным индикатором активности и тяжести орбитопатии Грейвса. J. Clin Endocrinol Metab 2010; 95: 2123-31.
15. Понто К.А., Каниц М., Оливо П.Д. и др. Клиническая значимость тиреотропных иммуноглобулинов при офтальмопатии Грейвса.Офтальмология 2011; 118: 11: 2279-85.
16. Кампманн Э. Д. Т., Каниц М. и др. Стимулирующие щитовидную железу, но не блокирующие аутоантитела, широко распространены при тяжелой и активной орбитопатии, связанной с щитовидной железой: проспективное исследование. Int J Endocrinol 2015; 2015: 678194.
17. Diana T. BR, Bossowski A, et al. Клиническая значимость тиреотропных аутоантител при болезни Грейвса у детей — многоцентровое исследование. J Clin Endocrinol Metab 2014; 99: 1648-55.
18. Bartalena L, Marcocci C, Bogazzi F, et al.Связь между терапией гипертиреоза и течением офтальмопатии Грейвса. N Engl J Med 1998; 338: 2: 73-8.
19. Tallstedt L, Lundell G, Torring O, et al. Возникновение офтальмопатии после лечения гипертиреоза Грейвса. Группа исследования щитовидной железы. N Engl J Med 1992; 326: 26: 1733-8.
нормальных уровней гормонов щитовидной железы: каковы нормальные уровни гормонов щитовидной железы? Нормальный уровень гормона щитовидной железы Симптомы, лечение, диагноз
Место работы: TSH Test | T4 Test | Т3-тест
Что такое гормон щитовидной железы?
Гормон щитовидной железы вырабатывается щитовидной железой, эндокринной железой в форме бабочки, обычно расположенной в нижней части шеи.Гормон щитовидной железы попадает в кровь и разносится по всем тканям организма. Он помогает телу использовать энергию, сохранять тепло и поддерживает работу мозга, сердца, мышц и других органов должным образом.
Гормон щитовидной железы существует в двух основных формах: тироксин (Т4) и трийодтиронин (Т3). Т4 — основная форма гормона щитовидной железы, циркулирующего в крови (около 95%). Для достижения своего эффекта Т4 превращается в Т3 за счет удаления атома йода; это происходит главным образом в печени и в определенных тканях, где действует Т3, например, в головном мозге.Т3 обычно составляет около 5% гормонов щитовидной железы, циркулирующих в крови.
Большая часть гормонов щитовидной железы в крови связывается с белками, в то время как лишь небольшая их часть «свободна» для проникновения в ткани и оказывает биологический эффект. Тесты щитовидной железы могут измерять общий (связанный и свободный белок) или уровни свободных гормонов.
Производство тироидных гормонов щитовидной железой контролируется гипофизом, другой эндокринной железой в головном мозге. Гипофиз выделяет в кровь гормон, стимулирующий щитовидную железу (сокращенно ТТГ), чтобы стимулировать выработку гормона щитовидной железы.Количество ТТГ, которое гипофиз отправляет в кровоток, зависит от количества гормона щитовидной железы в организме. Подобно термостату, если гипофиз ощущает низкий уровень гормона щитовидной железы, он производит больше ТТГ, чтобы заставить щитовидную железу производить больше. Как только уровень Т4 в кровотоке превышает определенный уровень, производство ТТГ гипофизом прекращается. Таким образом, гипофиз ощущает и контролирует выработку гормона щитовидной железы щитовидной железой. Эндокринологи используют комбинацию тестов на гормоны щитовидной железы и ТТГ, чтобы понять уровни гормонов щитовидной железы в организме.
Что такое тест на ТТГ?
Тесты щитовидной железы
Анализы крови для определения гормонов щитовидной железы легко доступны и широко используются. Не все тесты щитовидной железы полезны во всех ситуациях.
Тест ТТГ
Лучшим способом первоначального тестирования функции щитовидной железы является измерение уровня ТТГ (тиреостимулирующего гормона) в образце крови. Изменения ТТГ могут служить «системой раннего предупреждения» — часто происходящие до того, как фактический уровень гормонов щитовидной железы в организме станет слишком высоким или слишком низким.
Высокий уровень ТТГ указывает на то, что щитовидная железа не производит достаточного количества гормона щитовидной железы (первичный гипотиреоз). С другой стороны, низкий уровень ТТГ обычно указывает на то, что щитовидная железа вырабатывает слишком много гормона щитовидной железы (гипертиреоз). Иногда низкий уровень ТТГ может быть результатом аномалии гипофиза, которая не позволяет ему вырабатывать достаточно ТТГ для стимуляции щитовидной железы (центральный гипотиреоз). У большинства здоровых людей нормальное значение ТТГ означает, что щитовидная железа функционирует нормально.
Что такое тест Т4?
T4 Tests
A Total T4 test измеряет связанный и свободный гормон тироксин (T4) в крови. Free T4 измеряет то, что не связано и может свободно проникать в ткани тела и воздействовать на них.
Что означает отклонение уровня Т4 от нормы?
Важно отметить, что на уровень общего Т4 влияют лекарства и медицинские условия, которые изменяют белки, связывающие гормоны щитовидной железы. Эстроген, пероральные противозачаточные таблетки, беременность, заболевания печени и вирусная инфекция гепатита С являются частыми причинами увеличения на белков, связывающих гормоны щитовидной железы, что приводит к высокому общему T4.Тестостерон или андрогены и анаболические стероиды являются частыми причинами снижения на белков, связывающих гормоны щитовидной железы, что приводит к снижению общего T4.
При некоторых обстоятельствах, например при беременности, у человека может быть нормальная функция щитовидной железы, но уровень общего Т4 выходит за пределы нормального диапазона. Тесты, измеряющие свободный Т4 — либо свободный Т4 (FT4), либо индекс свободного Т4 (FTI) — могут более точно отразить, как щитовидная железа функционирует в этих обстоятельствах. Эндокринолог может определить наличие заболевания щитовидной железы в контексте аномальных белков, связывающих щитовидную железу.
Что такое тест Т3?
Тесты Т3
Тесты Т3 измеряют уровни трийодтиронина (Т3) в крови. Тест на общий Т3 измеряет связанную и свободную фракции трийодтиронина. У пациентов с гипертиреозом обычно повышен уровень общего Т3. Тесты Т3 могут использоваться для подтверждения диагноза гипертиреоза и определения степени гипертиреоза.
При некоторых заболеваниях щитовидной железы пропорции Т3 и Т4 в крови меняются, что может дать диагностическую информацию.Паттерн увеличения Т3 по сравнению с Т4 характерен для болезни Грейвса. С другой стороны, такие лекарства, как стероиды и амиодарон, и тяжелые заболевания могут уменьшить количество гормона щитовидной железы, которое организм превращает из Т4 в Т3 (активная форма), что приводит к снижению доли Т3.
Уровни Т3 снижаются поздно в ходе гипотиреоза и поэтому обычно не используются для оценки пациентов с недостаточной активностью или хирургическим отсутствием щитовидной железы.
Измерение свободного T3 возможно, но часто ненадежно и поэтому может быть бесполезным.
Каков нормальный уровень гормонов щитовидной железы?
Тесты, часто используемые для оценки гормонального статуса щитовидной железы, включают тесты на ТТГ и FT4. Нормальное значение для лабораторного теста определяется путем измерения гормона в большой популяции здоровых людей и нахождения нормального контрольного диапазона. Нормальные диапазоны для тестов щитовидной железы могут незначительно отличаться в разных лабораториях, и типичные диапазоны для общих тестов приведены ниже.
Нормальные значения ТТГ составляют от 0,5 до 5,0 мМЕ / л. Беременность, рак щитовидной железы в анамнезе, заболевание гипофиза и пожилой возраст — вот некоторые ситуации, когда ТТГ оптимально поддерживается в различных диапазонах согласно рекомендациям эндокринолога.
Нормальные значения FT4 составляют от 0,7 до 1,9 нг / дл. Лица, принимающие лекарства, изменяющие метаболизм гормонов щитовидной железы, а также пациенты с раком щитовидной железы или заболеванием гипофиза в анамнезе могут получать оптимальное лечение с другим нормальным диапазоном FT4.
Уровни общего Т4 и общего Т3 служат для измерения связанных и свободных гормонов щитовидной железы в крови. На эти уровни влияют многие факторы, влияющие на уровень белка в организме, включая лекарства, половые гормоны и заболевания печени.
Нормальный уровень общего Т4 у взрослых колеблется от 5.От 0 до 12,0 мкг / дл.
Нормальный уровень общего Т3 у взрослых колеблется в пределах 80–220 нг / дл.
Анализы свободного Т3 часто ненадежны и обычно не используются для оценки функции щитовидной железы.
Что это значит, если у меня ненормальный уровень щитовидной железы?
| Результаты лабораторных исследований | Примите во внимание … |
|---|---|
| Высокий ТТГ, низкий уровень гормонов щитовидной железы | Первичный гипотиреоз |
| Высокий ТТГ, нормальный уровень тироидных гормонов0 Субклинический уровень | |
| Низкий ТТГ, высокий уровень гормонов щитовидной железы | Первичный гипертиреоз |
| Низкий ТТГ, нормальный уровень гормонов щитовидной железы | Ранний или умеренный гипертиреоз |
| Низкий уровень ТТГ, высокий уровень гормонов щитовидной железы… Высокий ТТГ, низкий уровень гормонов щитовидной железы | Тиреоидит (воспаление щитовидной железы) |
| Низкий ТТГ, низкий уровень гормонов щитовидной железы | Заболевание гипофиза |
Паттерны тестов на щитовидную железу
217 9 Первичная гипотеза roidismВысокий уровень ТТГ и низкий уровень гормона щитовидной железы ( e.грамм. low FT4) может указывать на первичный гипотиреоз. Первичный гипотиреоз возникает, когда щитовидная железа вырабатывает слишком мало гормона щитовидной железы. Симптомы гипотиреоза могут включать чувство холода, запор, увеличение веса, замедленное мышление и снижение энергии.
Причины первичного тиреоидизма hypo включают:
- Аутоиммунное заболевание щитовидной железы, в том числе тиреоидит Хашимото
- Дисфункция щитовидной железы, вызванная лекарством (например, амиодароном, ингибиторами тирозинкиназы или иммунотерапией рака)
- Удаление всего или части щитовидная железа
- Лучевое поражение щитовидной железы (например,грамм. внешнее лучевое облучение, лечение радиоактивным йодом)
- Избыточное лечение антитероидными препаратами (например, метимазолом, пропилтиоурацилом)
Ранний или умеренный гипотиреоз может проявляться в виде постоянно повышенного ТТГ и нормального уровня гормона FT4. Этот паттерн называется субклиническим гипотиреозом, и ваш врач может порекомендовать лечение. Со временем нелеченый субклинический гипотиреоз может способствовать развитию сердечных заболеваний.
Важно помнить, что нормальные уровни ТТГ у пожилых людей (в возрасте 70 лет и старше) выше, чем нормальные уровни для молодых людей.
Первичный гипертиреоз
Низкий уровень ТТГ и высокий уровень гормонов щитовидной железы (например, высокий FT4) могут указывать на первичный гипертиреоз. Первичный тиреоидизм гипер возникает, когда щитовидная железа вырабатывает или выделяет слишком много гормона щитовидной железы. Симптомы гипертиреоза могут включать тремор, сердцебиение, беспокойство, ощущение тепла, частые испражнения, нарушение сна и непреднамеренную потерю веса.
Причины первичного гипер тиреоидизма включают:
- Болезнь Грейвса
- Токсичный или автономно функционирующий узел щитовидной железы
- Многоузловой зоб
- Воспаление щитовидной железы (называемое тиреоидитом) на ранней стадии заболевания
- Дисфункция щитовидной железы из-за лекарства (например,грамм. амиодарон или иммунотерапия рака)
- Избыточная терапия гормонами щитовидной железы
Ранний или легкий гипертиреоз может проявляться в виде постоянно низкого уровня ТТГ и нормального уровня гормона FT4. Эта картина называется субклиническим гипертиреозом , и ваш врач может порекомендовать лечение. Со временем нелеченый субклинический гипертиреоз может усугубить остеопороз и способствовать нарушению сердечного ритма.
Тиреоидит
Воспаление щитовидной железы, также называемое тиреоидитом, вызывает повреждение щитовидной железы и выброс гормона щитовидной железы.У людей с тиреоидитом обычно бывает короткий период гипертиреоза (низкий ТТГ и высокий FT4 или общий T4), за которым следует развитие гипотиреоза (высокий TSH и низкий FT4 или общий T4) или разрешение.
Некоторые формы тиреоидита являются преходящими, например послеродовой тиреоидит или тиреоидит, возникший в результате инфекции, и часто проходят сами по себе без лекарств.
Другие формы тиреоидита, такие как тиреоидит, возникшие в результате иммунотерапии рака, интерферона альфа или ингибиторов тирозинкиназы, обычно приводят к стойкому гипотиреозу и требуют длительного лечения заместительной гормональной терапией.
Ваш эндокринолог будет контролировать ваши тесты щитовидной железы во время тиреоидита и может помочь определить, нужны ли вам краткосрочные и долгосрочные лекарства, чтобы сбалансировать функцию щитовидной железы и контролировать любые симптомы.
Центральный гипотиреоз
Низкий уровень ТТГ и низкий уровень FT4 могут указывать на заболевание гипофиза. Обнаружение центрального гипотиреоза должно побудить вашего врача проверить наличие проблем с другими гормонами гипофиза, являющимися первопричиной, и вам могут потребоваться визуализирующие тесты, чтобы посмотреть на гипофиз.
Центральный гипотиреоз лечится заместительной гормональной терапией. Важно отметить, что адекватность замены щитовидной железы при центральном гипертиреозе оценивается с помощью тестов на FT4 и общий T4, а не на ТТГ, как при первичном гипертиреозе, а дефицит гормона стресса кортизола следует оценивать до начала лечения щитовидной железы, чтобы предотвратить криз надпочечников.
Причины центрального гипотиреоза включают заболевание гипофиза, такое как образование или опухоль гипофиза, хирургическое вмешательство или облучение гипофиза в анамнезе, воспаление гипофиза (называемое гипофизитом) в результате аутоиммунного заболевания или иммунотерапии рака, а также инфильтративные заболевания.
Редкие причины нарушения функции щитовидной железы
Устойчивость к тиреоидным гормонам
Йод-индуцированный гипертиреоз
Опухоль, секретирующая ТТГ (TSH-oma)
Опухоли зародышевых клеток
Трофобластическая болезнь
Инфильтративные заболевания, такие как системный склеродерматоз, гемодерматоз
Когда аномальные тесты функции щитовидной железы не связаны с заболеванием щитовидной железы
Хотя анализы крови для измерения гормонов щитовидной железы и тиреотропного гормона (ТТГ) широко доступны, важно помнить, что не все тесты могут быть полезны во всех обстоятельства и многие факторы, включая лекарства, добавки и другие заболевания, не связанные с щитовидной железой, могут повлиять на результаты тестов щитовидной железы.Эндокринолог может помочь вам разобраться в результатах анализа щитовидной железы, если между вашими результатами и вашим самочувствием нет никаких противоречий. Хорошим первым шагом является повторение теста и проверка отсутствия лекарств, которые могут повлиять на результаты теста. Ниже приведены некоторые распространенные причины несоответствия между тестами щитовидной железы и заболеванием щитовидной железы.
Заболевание, не связанное с щитовидной железой
Серьезное заболевание, такое как инфекция, рак, сердечная недостаточность или заболевание почек, или недавнее выздоровление от болезни, может вызвать временные изменения ТТГ.Пост или голодание также могут вызвать низкий уровень ТТГ. Эндокринолог может помочь интерпретировать изменения в тестах функции щитовидной железы в этих обстоятельствах, чтобы отличить заболевание, не связанное с щитовидной железой, от истинной дисфункции щитовидной железы.
Помехи при тестировании
Биотин, обычная добавка для роста волос и ногтей, мешает многим тестам функции щитовидной железы и может привести к неточным результатам. Эндокринологи рекомендуют прекратить прием биотина за 3 дня до сдачи анализа крови на функцию щитовидной железы.
У людей, контактировавших с мышами, например у лабораторных исследователей и ветеринаров, в крови могут вырабатываться антитела против белков мыши. Эти антитела перекрестно реагируют с реагентами в нескольких тестах функции щитовидной железы и приводят к непредсказуемым результатам. В этом случае специализированный анализ может точно измерить уровни гормонов щитовидной железы и ТТГ.
Я плохо себя чувствую, но мои анализы щитовидной железы в норме
Анализы крови на щитовидную железу в целом точны и надежны.Если ваши тесты щитовидной железы в норме, ваши симптомы могут не быть связаны с заболеванием щитовидной железы, и вам может потребоваться дополнительное обследование у лечащего врача.
Как лечится гипотиреоз?
Что такое лекарства для щитовидной железы?
Лечение гормонами щитовидной железы
Левотироксин — это стандарт при заместительной гормональной терапии щитовидной железы и лечении гипотиреоза. Левотироксин (также называемый LT4) эквивалентен форме Т4 природного гормона щитовидной железы и доступен в виде дженериков и фирменных наименований.
Как мне взять левотироксин?
Чтобы оптимизировать всасывание лекарств для щитовидной железы, их следует принимать ежедневно, регулярно запивая водой. Множественные лекарства и добавки снижают абсорбцию гормона щитовидной железы, и их следует принимать с интервалом 3-4 часа, включая добавки кальция и железа, ингибиторы протонной помпы, сою и поливитамины с минералами. Поскольку левотироксин метаболизируется организмом, врач может попросить вас принять дополнительную таблетку или пропустить прием таблетки в некоторые дни недели.Это помогает нам точно подобрать дозу лекарств для вашего организма и под наблюдением эндокринолога.
Для пациентов с глютеновой болезнью (аутоиммунное заболевание против глютена) или чувствительностью к глютену доступен состав левотироксина без глютена.
У некоторых людей может быть генетический вариант, который влияет на то, как организм превращает Т4 в Т3, и этим людям может быть полезно добавление небольшой дозы трийодтиронина.
Лиотиронин является заместителем тиреоидного гормона Т3 (трийодтиронин).Это лекарство имеет короткий период полувыведения и его принимают два раза в день или в комбинации с левотироксином. Сам по себе лиотиронин не используется для длительного лечения гипотиреоза.
Другие составы заместителей гормонов щитовидной железы включают натуральных или высушенных экстрактов гормонов щитовидной железы из животных источников. Препараты натурального или высушенного экстракта щитовидной железы имеют большую вариабельность доз гормона щитовидной железы между партиями и несбалансированные соотношения, если T4 против T3.Природные или животные источники гормона щитовидной железы обычно содержат 75% Т4 и 25% Т3, по сравнению с нормальным человеческим балансом 95% Т4 и 5% Т3. Лечение с правильным балансом Т4 и Т3 важно для воспроизведения нормальной функции щитовидной железы и предотвращения побочных эффектов избытка Т3, включая остеопороз, проблемы с сердцем, а также нарушения настроения и сна. Эндокринолог может оценить симптомы и тесты щитовидной железы, чтобы сбалансировать прием гормонов щитовидной железы.
Как узнать, правильна ли доза для щитовидной железы?
Мониторинг уровней щитовидной железы при приеме лекарств
Правильное дозирование гормона щитовидной железы обычно оценивается с помощью тех же тестов для диагностики заболеваний щитовидной железы, включая ТТГ и FT4.Как правило, тесты на щитовидную железу сначала проверяются каждые 4-6 недель, а затем каждые 6-12 месяцев после стабилизации. В особых обстоятельствах, таких как беременность, рак щитовидной железы в анамнезе, центральный гипотиреоз, терапия амиодароном или использование комбинации гормонов щитовидной железы Т4 и Т3, ваш эндокринолог может проверить различные тесты щитовидной железы. Кроме того, ваш эндокринолог оценит симптомы гипертиреоза и гипотиреоза и проведет медицинский осмотр.
Женщины, которые беременны и женщины, которые могут забеременеть , должны получать только левотироксин (T4).Только Т4 эффективно проникает через плаценту, чтобы обеспечить развивающийся плод гормоном щитовидной железы. Гормон щитовидной железы имеет решающее значение для развития мозга на ранних сроках беременности. Нормальные диапазоны тестов щитовидной железы во время беременности различаются и меняются в зависимости от триместра. Женщины с заболеванием щитовидной железы во время беременности или планирующие беременность должны находиться под наблюдением эндокринолога для проведения терапии.
Лица с историей рака щитовидной железы, , даже если была удалена только часть щитовидной железы, также имеют разные целевые диапазоны для тестов ТТГ и FT4.Замена гормона щитовидной железы у этих людей тесно связана с постоянным наблюдением за раком щитовидной железы, мониторингом онкомаркеров рака щитовидной железы и динамической оценкой риска рецидива. Эти пациенты находятся под оптимальным контролем мультидисциплинарной команды, включающей эндокринолога и эндокринного хирурга.
Есть вопросы о нормальном уровне гормонов щитовидной железы?
Свяжитесь с нами>
Лечение дисфункции щитовидной железы у взрослых
Наиболее частой причиной гипотиреоза является аутоиммунное заболевание щитовидной железы (тиреоидит Хашимото и атрофический тиреоидит), 9,10 хотя во многих частях мира дефицит йода остается основной причиной гипотиреоза.Другие причины включают тиреоидэктомию, абляция радиоактивным йодом, лекарственный гипотиреоз и врожденный гипотиреоз. 5
В большинстве случаев врачи общей практики диагностируют и лечат гипотиреоз. Заместительное лечение левотироксином подходит для симптоматических пациенты с ТТГ выше 10 млЕд / л. Однако решение о лечении может зависеть от клинической ситуации, например: нижний порог лечить у молодой женщины, особенно если она может забеременеть, чем у очень пожилой пациентки.Это хорошая практика запросить второй ТТГ для подтверждения диагноза, поскольку лечение обычно длится всю жизнь. 5
Левотироксин используется для лечения гипотиреоза
Лиотиронин и экстракт цельной щитовидной железы
Лиотиронин — синтетический гормон щитовидной железы, заменяющий Т3. Он не финансируется из Фармацевтического списка в Новой Зеландии. Однако Зеландию можно получить через раздел 29. * Комбинированное использование лиотиронина и левотироксина поощряется веб-сайтов, однако, нет убедительных доказательств того, что такая схема лучше, чем один левотироксин, и она может даже быть вредным. 12
Экстракт цельной щитовидной железы получают из высушенной щитовидной железы домашних животных (обычно свиней). Он содержит как Т3 и Т4. Не было опубликовано клинических испытаний для определения его эффективности или безопасности. 5
* Раздел 29 Закона о лекарственных средствах 1981 года разрешает продажу или поставку практикующим врачам лекарств. которые не были утверждены, и требует, чтобы «лицо», которое продает или поставляет лекарство, уведомило Генерального директора о здоровье этой продажи или поставки в письменной форме, с указанием практикующего врача и пациента, с описанием лекарства дата и место продажи или поставки.
Левотироксин представляет собой синтетическую форму природного гормона тироксина (Т4) и является препаратом выбора при гипотиреозе. потому что он надежно снимает симптомы, стабилизирует тесты функции щитовидной железы и безопасен. 6 Тело превращает левотироксин на лиотиронин (T3) по мере необходимости. Доза левотироксина зависит от массы тела и возраста. Большинство взрослых достигают эутиреоз в дозе примерно 1,6 мкг / кг / день. 5,10 Например, для взрослого с массой тела 60 кг доза требуется примерно 100 мкг / день, а для взрослого с массой тела 80 кг примерно 125 мкг / день.
Молодые, в остальном здоровые пациенты обычно могут начать с ожидаемой полной дозы. 5,6,11 Длительная брадикардия из-за гипотиреоза может маскировать существенное бессимптомное заболевание коронарной артерии. 5 Лечение левотироксином также несет небольшой риск вызвать сердечную аритмию, стенокардию или инфаркт миокарда. 11 Следовательно, для людям старше 60 лет и лицам с ишемической болезнью сердца рекомендуется использовать низкие начальные дозы, я.е. начинайте с 12,5–25 мкг в день с увеличением дозы на 25 мкг, примерно каждые шесть недель, в соответствии с ТТГ результаты, пока не будет достигнут эутиреоз. 5,11
Симптомы гипотиреоза обычно улучшаются в течение двух-трех недель, однако может пройти несколько месяцев, прежде чем пациент чувствует себя нормальным после биохимической коррекции гипотиреоза. 5 После достижения целевого уровня ТТГ, Дополнительный тест на ТТГ через три-четыре месяца часто помогает убедиться в стабильности ТТГ.Пациенты на длительном, стабильном Заместительное лечение обычно требует только ежегодного уровня ТТГ, если не беременна (см. ниже). Если для по любой причине, по которой происходит корректировка дозы, примерно через шесть-восемь недель потребуется тестирование на ТТГ.
В настоящее время в Новой Зеландии финансируется несколько различных марок левотироксина. Активный ингредиент, левотироксин, одинаков для всех марок, но некоторые другие компоненты таблеток различаются и могут влиять на абсорбцию левотироксина.Если пациент меняет марку, ТТГ следует повторить через шесть недель.
Побочные эффекты и взаимодействия левотироксина
Побочные эффекты при соответствующем применении левотироксина возникают редко, однако они могут возникать при чрезмерных дозах.
принимаются. 6 Чрезмерные дозы могут вызвать симптомы гипертиреоза, такие как усталость, аритмия, потливость,
тремор, непереносимость тепла, диарея, мышечные спазмы и мышечная слабость. Эти эффекты обычно проходят при снижении дозы.
или прекращение. 4
Кальций, железо, гидроксид алюминия (антациды) и холестирамин снижают абсорбцию левотироксина, поэтому эти лучше всего принимать не менее чем через четыре часа после приема левотироксина. 13 Для максимального всасывания лучше всего подходит левотироксин. принимать натощак перед завтраком, 13 , хотя, если пациент забудет, таблетку все равно следует принять для поощрения соблюдения. Левотироксин имеет длительный период полувыведения, составляющий примерно семь дней, 13 , поэтому на практике, если пропущена таблетка, пациент вряд ли заметит какие-либо заметные изменения. 5
Некоторые противосудорожные препараты, например фенитоин и карбамазепин, а также терапия эстрогенами, например заместительная гормональная терапия, может повысить потребность в левотироксине, поэтому следует повторно проверить ТТГ через шесть недель после начала лечения. 13 Есть — это ряд других лекарств, которые также могут влиять на абсорбцию левотироксина. Для получения дополнительной информации см. к паспорту лекарственного средства.
Вкратце: использование тестов функции щитовидной железы для наблюдения за пациентами, принимающими левотироксин
Мужчины и небеременные женщины:- Подождите не менее шести недель, чтобы проверить ТТГ после любой корректировки дозы левотироксина
- Ежегодное наблюдение за стабильными пациентами только с ТТГ
Женщины, планирующие беременность:
- Проверить ТТГ у женщин с повышенным уровнем ТТГ или положительными антителами к щитовидной железе (независимо от того, находятся ли они на лечении)
Беременные женщины:
- Проверяйте ТТГ и FT4 на ранних сроках беременности, через четыре недели, через четыре-шесть недель после любого изменения дозы левотироксина, и не реже одного раза в триместр
Послеродовой:
- Доза левотироксина может быть уменьшена до обычной (до беременности) поддерживающей дозы в послеродовом периоде с проверкой ТТГ шесть раз. недели спустя
Использовать ТТГ для мониторинга с помощью левотироксина
ТТГ является наиболее подходящим тестом при наблюдении за пациентами, получающими левотироксин для лечения гипотиреоза. 6 Это
следует измерять не раньше, чем через шесть-восемь недель после начала лечения. Если необходимо оценить функцию щитовидной железы
до этого времени следует использовать FT4, поскольку на этом этапе уровень ТТГ не стабилизируется. FT3 не имеет большого значения в мониторинге
пациенты с первичным гипотиреозом, получающие заместительное лечение, поскольку на него могут влиять другие факторы, например болезнь.
Обычно цель лечения — поддержание ТТГ в пределах нормы и улучшение симптомов.Возраст и присутствие сопутствующих заболеваний может определять целевой уровень ТТГ и скорость, с которой он достигается, например более медленное достижение цели ТТГ у пожилых людей и, наоборот, быстрее у молодых людей.
Некоторым пациентам с гипотиреозом может потребоваться направление к специалисту
Может быть целесообразно направить пациентов к специалисту в следующих случаях: 4,5
- Пациенты, у которых уровень ТТГ постоянно превышает нормальный референсный диапазон, несмотря на то, что полные дозы левотироксина взятый.Однако сначала проверьте соблюдение режима лечения и взаимодействие с ними, а также подумайте об исключении целиакии (которая может вызвать мальабсорбция), поскольку есть некоторые свидетельства того, что эти два аутоиммунных состояния могут сосуществовать. 5
- Пациенты, у которых симптомы не исчезают или ухудшаются после лечения левотироксином
- Беременные или послеродовые пациентки
- Дети до 16 лет
- Пациенты с сопутствующими заболеваниями, e.грамм. нестабильная ишемическая болезнь сердца
При подозрении на вторичный гипотиреоз (вызванный заболеванием гипофиза или гипоталамуса) всегда показано направление. 4
Лечение субклинического гипотиреоза
Для пациентов с ТТГ менее 10 млU / л лечение левотироксином может быть рассмотрено при появлении симптомов гипотиреоза.
развивать. Лечение также может быть рассмотрено у пациентов с повышенным уровнем ТТГ или у пациентов с зобом.Если лечение
инициирован, тогда он должен быть в течение достаточного периода времени, например три месяца, чтобы оценить, есть ли симптоматические
выгода. 4,11 Пациенты, не получающие левотироксин, должны контролироваться с использованием ТТГ каждые 6-12 месяцев или если
симптомы развиваются. 4,11
Распространенной причиной субклинического гипотиреоза является аутоиммунный тиреоидит Хашимото, и многие из этих пациентов впоследствии развивается явный гипотиреоз (примерно 5% в год), особенно если антитела к щитовидной железе сильно положительны.Для пациентов с сильно положительными антителами к щитовидной железе и уровнем ТТГ выше 7 мМЕ / л иногда назначают терапию левотироксином. началось.
Для пациентов с ТТГ, постоянно превышающим 10 мМЕ / л (т. Е. ТТГ ≥ 10 млЕ / л при повторном тестировании в с интервалом не менее трех месяцев) следует рассмотреть возможность лечения левотироксином в зависимости от клинической ситуации.
Амиодарон и литий могут вызывать дисфункцию щитовидной железы
Амиодарон
Амиодарон может вызывать дисфункцию щитовидной железы (гипер- или гипотиреоз) у 14-18% пациентов из-за своего
высокое содержание йода (75 мг органического йода на таблетку 200 мг) 14 и его прямое токсическое действие на щитовидную железу. 15 Хотя
лечение амиодароном вызывает первоначальное повышение ТТГ из-за эффекта избытка йода, уровни возвращаются к
в пределах нормы через три месяца. Амиодарон подавляет периферическое превращение Т4 в Т3 и, следовательно,
во время лечения FT4 обычно увеличивается, а FT3 — в норме или снижается. 15,16
Рекомендации по мониторингу функции щитовидной железы у пациентов, принимающих амиодарон, различаются, но это лучший маркер амиодарон-индуцированного Дисфункция щитовидной железы — это ТТГ.В большинстве лабораторий результаты ТТГ выходят за рамки нормального стандарта. Диапазон запускает рефлекторное тестирование FT4 и, если TSH низкий, FT3. Поэтому рекомендуется тестирование на ТТГ на исходном уровне и затем шесть месяцев для пациентов, принимающих амиодарон. Амиодарон имеет длительный период полувыведения, поэтому требуется мониторинг до 12 месяцев. после прекращения лечения. 15
Также требуется клинический мониторинг симптомов и признаков дисфункции щитовидной железы, так как часто гипертиреоз, вызванный амиодароном может быстро развиваться. 16 Если появляются новые признаки аритмии, потенциальной причиной считается гипертиреоз. 17 Пациенты с многоузловым зобом имеют повышенный риск развития гипертиреоза, вызванного амиодароном.
Существовавший ранее тиреодит Хашимото и / или наличие антител к ТПО увеличивают риск развития гипотиреоза. Поэтому во время лечения амиодароном некоторые эксперты рекомендуют тестировать на антитела к ТПО до начала приема амиодарона. 16
Предыдущее руководство по мониторингу амиодарона рекомендовало тестировать как ТТГ, так и FT4. Сейчас это стандартная практика контролировать только ТТГ, так как отклонение от нормы приведет к рефлекторному тестированию.
Литий
Литий-ассоциированный гипотиреоз является обычным явлением и может внезапно проявиться даже после длительного лечения. Самки
и люди с положительными антителами к ТПО подвергаются повышенному риску этого заболевания. 18
Связанный с литием гипертиреоз встречается редко и возникает в основном после длительного приема. 18
Рекомендуется, чтобы для мониторинга пациентов, принимающих литий, ТТГ и FT4 тестировались на исходном уровне, а затем на ТТГ только через три месяцев, а в дальнейшем — ежегодно. Пациенты также должны находиться под наблюдением на предмет признаков дисфункции щитовидной железы и должны иметь щитовидную железу. функциональные тесты раньше, если симптомы развиваются.
Почему у меня симптомы щитовидной железы, если мой ТТГ в норме?
Некоторые люди, получающие лечение от гипотиреоза, могут по-прежнему испытывать симптомы, даже если анализы крови показывают, что их уровни тиреотропного гормона (ТТГ) находятся в пределах нормы.Причины этого сложны, но суть в том, что наличие нормального значения ТТГ не обязательно означает, что все ваши симптомы исчезнут.
5 распространенных заблуждений о заболеваниях щитовидной железы
Фактически, ваши анализы крови на ТТГ могут сказать, что вы клинически эутиреоид (нормальный), но вы все равно можете испытывать многие из тех же проблем, что и до лечения, в том числе:
- Хроническая усталость
- Увеличение веса, несмотря на отсутствие изменений в диете
- Постоянно холодно
- Боли в мышцах и суставах
- Зудящая и сухая кожа
- Выпадение волос
- Депрессия
- Проблемы с концентрацией внимания
- Хронический запор
- Обильные или нерегулярные месячные
Причины
Факты говорят о том, что подобные ситуации не так уж редки, как можно подумать.Даже при назначении левотироксина — препарата, считающегося золотым стандартом лечения гипотиреоза — многие люди не могут воспользоваться физическими преимуществами лечения.
Исследование, проведенное в 2016 году Университетом Раша, показало, что люди, принимавшие только левотироксин, были в среднем на 10 фунтов тяжелее, чем люди без заболеваний щитовидной железы, несмотря на то, что меньше ели, и с большей вероятностью принимали антидепрессанты, бета-блокаторы и статины.
Это говорит нам о том, что наличие «здоровых» результатов крови не обязательно означает, что вы будете чувствовать себя здоровым.Это потому, что нормализация уровня ТТГ только рисует часть картины того, что такое «нормальная» функция щитовидной железы.
Механизмы функции щитовидной железы
Многие люди предполагают, что ТТГ — это гормон щитовидной железы, но на самом деле это не так. Это гормон, вырабатываемый гипофизом, органом, который определяет, высокий или низкий уровень гормонов щитовидной железы в крови. В последнем случае гипофиз будет секретировать ТТГ, чтобы стимулировать работу щитовидной железы.
Щитовидная железа вырабатывает несколько разных гормонов.Роль этих гормонов — регулировать обмен веществ в организме (преобразование кислорода и калорий в энергию). Основным гормоном является тироксин (Т4), который лишь умеренно влияет на обмен веществ.
Однако, когда тироксин теряет молекулу йода в процессе, называемом монодейодированием, он превращается в трийодтиронин (Т3), «активный» гормон щитовидной железы, способный проявлять в четыре раза больше гормонов, чем Т4.
Возможные объяснения
Хотя механизмы функции щитовидной железы могут показаться ясными и простыми, они могут варьироваться от одного человека к другому.И часто тесты, используемые для мониторинга функции щитовидной железы, дают только представление об истинной клинической картине человека.
Терапия левотироксином обычно контролируется анализами крови на ТТГ и Т4. Предполагается, что если уровень Т4 восстановится до нормального диапазона, Т4 естественным образом преобразуется в Т3 и доставляет больше активного гормона, в котором нуждается организм. Эксперты считают, что это не всегда так.
Исследование Университета Раша показало, что люди, принимающие только левотироксин, как правило, имеют более низкое соотношение гормонов Т3 и Т4 по сравнению с населением в целом, а это означает, что Т3 может быть недостаточным, несмотря на достижение диагностических целей по гипотиреозу.
Хотя причин для этого может быть множество, включая генетическую устойчивость к левотироксину или хромосомные дефекты, такие как полиморфизм дейодиназы (которые препятствуют превращению Т3), суть в том, что «успех» левотироксина часто можно измерить в лабораториях, но не ощутить в реальной жизни. .
Что делать, если симптомы не исчезают
В прошлом люди, которые плохо себя чувствовали, несмотря на нормальный уровень ТТГ и Т4, сталкивались с определенным скептицизмом со стороны врачей и других лиц. В некоторых случаях их направляли на психологическую консультацию или считали нарушением диеты, если их вес продолжал увеличиваться.
Хотя сегодня врачи лучше понимают вариативность заместительной гормональной терапии щитовидной железы, вам все равно придется защищать себя, если есть какие-либо предположения о том, что ваши симптомы находятся «в вашей голове».
Спросите своего врача, подходит ли новое целевое значение ТТГ
Оценивая вашу реакцию на лечение, многие врачи стремятся снизить уровень ТТГ примерно до 1-2 мЕд / л — нижний предел нормального диапазона.
Хотя вам могут сказать, что уровни ТТГ от 1 до 2 мЕд / л — это нормально, если у вас умеренный гипотиреоз, симптомы все же могут сохраняться, особенно если ваши уровни имеют тенденцию к колебаниям.
С этой целью некоторые эндокринологи снизили порог ТТГ со стандартного нормального диапазона от 0,5 до 5 мЕд / л до пересмотренного нормального диапазона от 0,3 до 3,0 мЕд / л. Усилив свой гормональный контроль до нижнего предела пересмотренного диапазона , вы можете быть менее подвержены симптомам.
Рассмотрите другие бренды левотироксина
Левотироксин — это генерическое название препарата, продаваемого под разными торговыми марками. Большинству людей, впервые начавших лечение, будет назначена марка Synthroid.Другие доступные бренды включают Levoxyl, Levothroid и Unithroid.
Хотя Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) строго регулирует тип, чистоту и количество ключевых активных и неактивных ингредиентов в лекарстве, разные производители (особенно производители дженериков) могут использовать разные наполнители и связывающие ингредиенты, некоторые из которых могут повлиять на лекарство. абсорбция или вызвать неблагоприятные симптомы. Смена бренда может уменьшить нежелательные побочные эффекты. Поговорите со своим врачом о том, подходит ли это вам.
Избегайте генериков или получайте стабильную партию на несколько месяцев
Некоторые больничные кассы и страховые компании автоматически отменяют запрошенную вашим врачом марку и поставляют вам генерический левотироксин, произведенный одним из множества различных производителей.
В дженериках нет ничего плохого. Однако проблема с этой практикой заключается в том, что вы можете переключаться с одного бренда-дженерика на следующий каждый месяц, даже не подозревая об этом. И каждый раз вы можете получить продукт, который имеет немного другую эффективность или ближе к дате истечения срока, которую вы могли бы в противном случае предпочесть.
Чтобы гарантировать постоянство приема лекарств, попросите своего врача написать в рецепте «нет замены дженериком» или «DAW» (отпускать, как написано). Если ваш страховщик угрожает более высокой доплатой за лекарства, попросите своего врача написать мотивацию, в которой объясняется, почему необходим конкретный бренд.
Если ваша страховая компания отклонит ваш запрос, попробуйте попросить врача выписать рецепт на шестимесячный запас лекарств. После получения убедитесь, что все лекарства от одного производителя и их срок годности истекает как минимум в течение следующих шести месяцев.
Узнать о препарате T3
Многие врачи считают добавление гормона Т3 в форме цитомела (лиотиронина) совершенно ненужным и проблематичным. Они укажут на тот факт, что он склонен к быстрому всасыванию в кишечнике и может быстро превратить проблему с гипотиреозом в проблему с гипертиреозом. Гормоны Т3 также могут влиять на результаты анализа крови на Т4 и затруднять наблюдение за вашим заболеванием. Все это правда, но до некоторой степени.
То же исследование предполагает, что комбинация цитомела и левотироксина может улучшить симптомы без каких-либо дополнительных побочных эффектов по сравнению с одним левотироксином.
Спросите своего врача о естественной сушеной щитовидной железе (NDT)
В последние годы все больше людей используют вековой метод лечения, называемый естественной сушкой щитовидной железы (NDT), который получают из высушенной щитовидной железы свиней или коров. NDT доставляет Т4, Т3 и другие гормоны щитовидной железы в форме таблеток и сегодня используется такими людьми, как Хиллари Родхэм Клинтон и другими, для лечения симптомов гипотиреоза.
Хотя неразрушающий контроль официально не одобрен для лечения гипотиреоза, он регулируется FDA и разрешен к продаже по рецепту, поскольку с 1950-х годов он считается стандартом лечения.
НК продается под разными торговыми марками, включая Armor Thyroid, Nature-Throid, WP Thyroid и другие.
Слово Verywell
Руководства по лечению, выпущенные Американской ассоциацией клинических эндокринологов (AACE) и Американской тироидной ассоциацией (ATA), предоставляют врачам ценную дорожную карту для лечения гипотиреоза.Несмотря на это, среди клиницистов по-прежнему существуют значительные разногласия по поводу аспектов рекомендаций, в том числе о том, как лечить субклинический (несимптоматический) гипотиреоз и надлежащее использование Цитомеля.
Для этого вам необходимо предпринять шаги, чтобы найти опытного эндокринолога, который сможет работать с вами в качестве партнера в вашем лечении. Вы должны иметь возможность свободно обсуждать дополнительные и альтернативные варианты без каких-либо ограничений и работать вместе, чтобы взвесить все за и против лечения, чтобы вы могли сделать полностью осознанный выбор.
Если вы не уверены в том, какое лечение вы получаете, не стесняйтесь обратиться за помощью к другому специалисту или попросите передать свои медицинские записи другому врачу.
Руководство по обсуждению для врача, занимающегося заболеваниями щитовидной железы,
Получите наше руководство для печати к следующему визиту к врачу, которое поможет вам задать правильные вопросы.

 Через год гипотиреоз зафиксирован у 11,4%, а тиреотоксикоз – у 34,1% пациентов, они прошли повторный курс РЙТ.
Через год гипотиреоз зафиксирован у 11,4%, а тиреотоксикоз – у 34,1% пациентов, они прошли повторный курс РЙТ. Не все заболевания щитовидной железы сопровождаются проявлениями каких-либо симптомов, чаще всего, их нет. Поэтому, собираясь на юг или в солярий, стоит показаться эндокринологу, чтобы исключить возможные проблемы со щитовидкой. Иначе избыточный ультрафиолет усугубит ситуацию;
Не все заболевания щитовидной железы сопровождаются проявлениями каких-либо симптомов, чаще всего, их нет. Поэтому, собираясь на юг или в солярий, стоит показаться эндокринологу, чтобы исключить возможные проблемы со щитовидкой. Иначе избыточный ультрафиолет усугубит ситуацию;
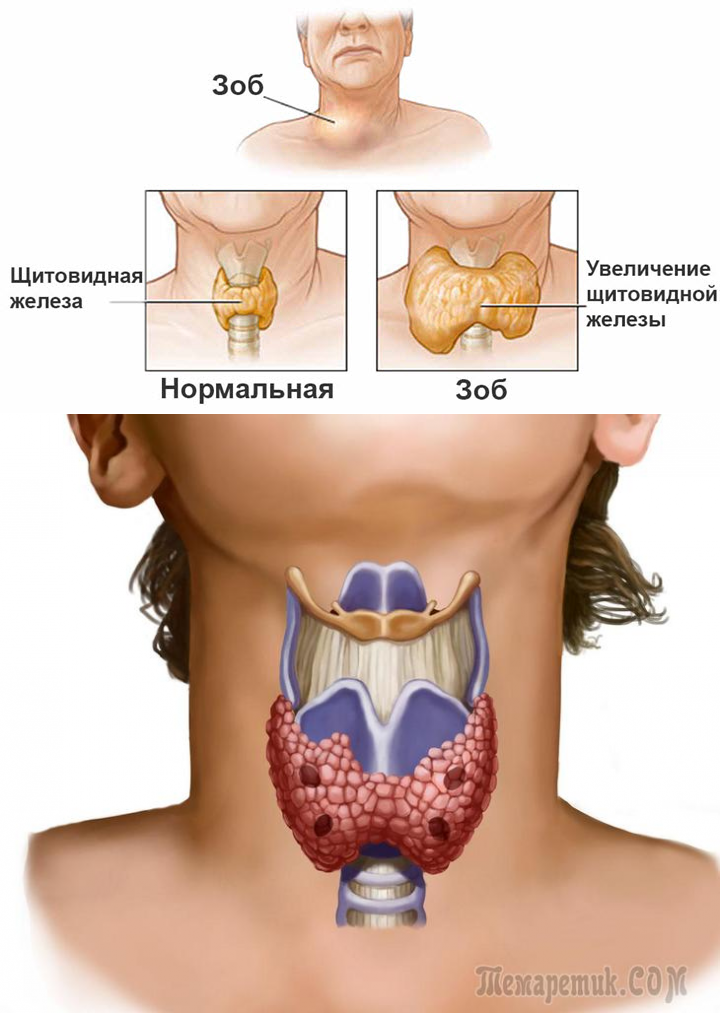
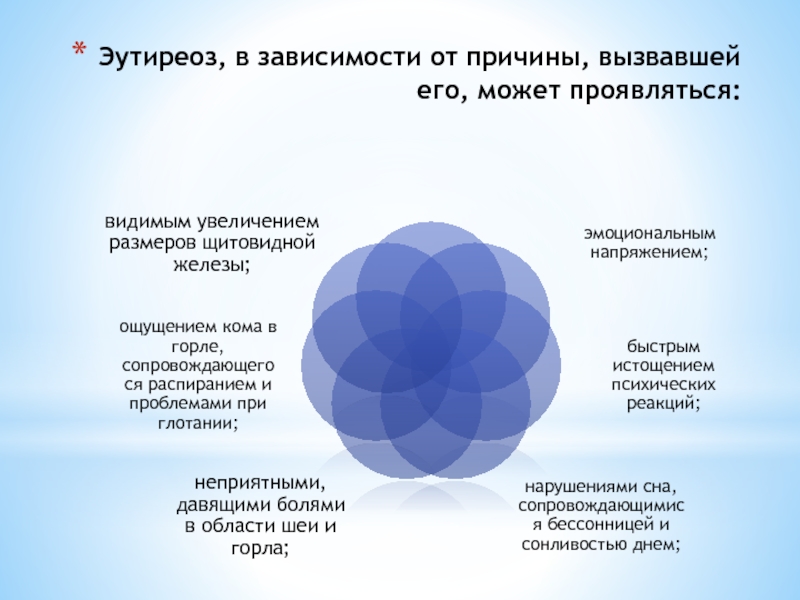

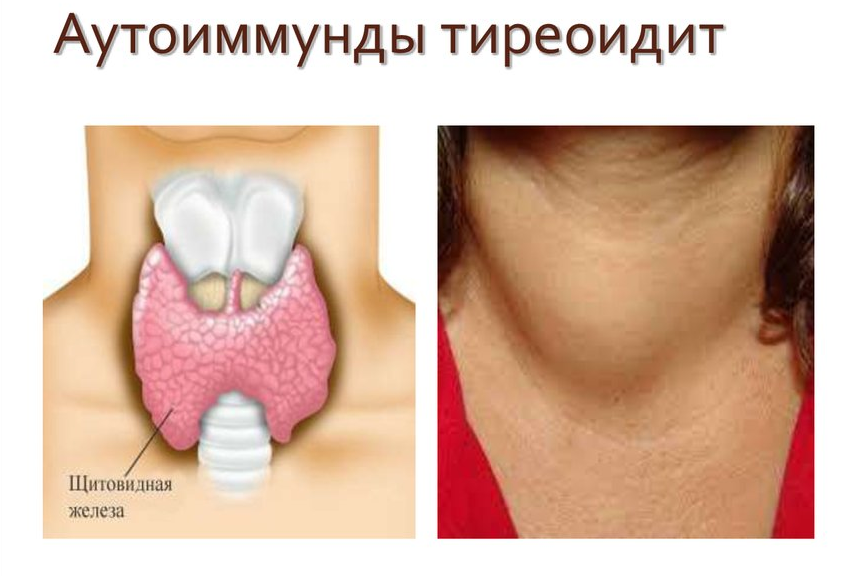 В этой фазе уровни щитовидной железы в норме. Это может произойти между первыми двумя фазами или в конце, когда опухоль спала.
В этой фазе уровни щитовидной железы в норме. Это может произойти между первыми двумя фазами или в конце, когда опухоль спала.