как сделать стул регулярным и прожить дольше / Клиника ЭКСПЕРТ
Зиновьева Евгения Николаевна
Главный врач, терапевт, гастроэнтеролог, гепатолог высшей категории, к.м.н., доцент
397,4 тыс. просмотра
Хотя бы раз в жизни запор был у каждого, а от 30 до 50% населения страдает от постоянных запоров. Мы поговорим о регулярности стула, какой он в норме, как улучшить ситуацию, к кому обращаться и какие обследования пройти, если запор не проходит.
Как это работает и какой он — нормальный стул?
Если вкратце, то в толстом кишечнике остатки пищи перемешиваются, всасывается вода, образуются каловые массы и продвигаются к «выходу» — прямой кишке, где стенка растягивается, появляется позыв на дефекацию и каловые массы выводятся наружу.
Зачем это знать? Чтобы отличить норму от не-нормы. Регулярный стул — признак хорошего пищеварения и способствует здоровью и долголетию.
Чтобы кал полностью прошел по кишечнику, надо минимум 20 часов и максимум 3 суток.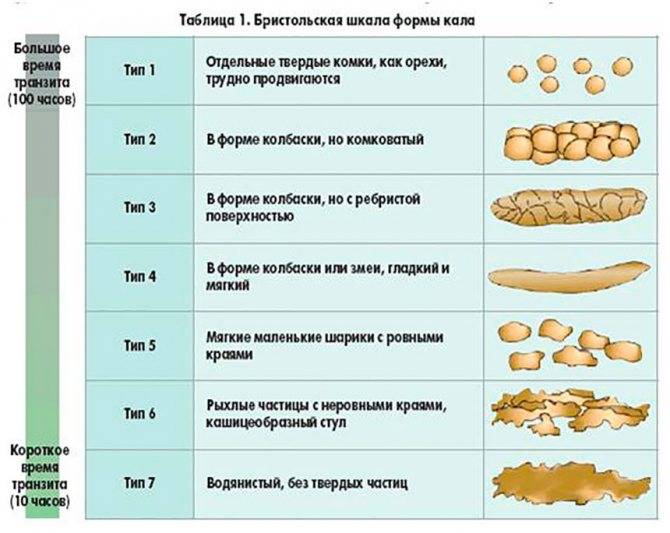 Когда кал находится в толстой кишке дольше — он становится твердым, похожим на «овечий». Поэтому если вы посещаете туалет реже, чем раз в 3 дня, и кал похож на первые 2 картинки— это запор. Посмотрите, какой кал считать нормальным (тип 3 и 4):
Когда кал находится в толстой кишке дольше — он становится твердым, похожим на «овечий». Поэтому если вы посещаете туалет реже, чем раз в 3 дня, и кал похож на первые 2 картинки— это запор. Посмотрите, какой кал считать нормальным (тип 3 и 4):
Если вы хотите в туалет ночью — это признаки болезни. Потому что сокращения толстой кишки — перистальтика, появляются утром, ночью кишечник «отдыхает». Обращайтесь к врачу, не лечитесь сами, если у вас во время дефекации появляется чувство, что:
- у вас в кишечнике «еще что-то осталось», нет чувства облегчения
- вам надо потужиться
- вы хотите, но не можете сходить в туалет
- в животе все «заблокировано»
- вас пучит
- надо помочь освободить кишечник
- это состояние длится более полугода и ситуация ухудшается.
Чем опасен «обычный» запор?
Задержка стула не так безобидна. Запор – причина многих неприятностей со здоровьем:
- Обостряется геморрой, появляются анальные трещины, повышен риск выпадения прямой кишки — у 7 из каждых 10 пациентов.

- Появляется расстройство функции — синдром раздраженного кишечника.
- Есть предрасполагающие факторы к развитию колита, аллергии.
- В организм не поступают нужные витамины и минералы.
- Пациент становится раздражительным, страдает от депрессии и невроза.
- Часто беспокоит синдром хронической усталости.
У тех, кто страдает от запоров, повышен риск:
- дивертикулеза толстой кишки (выпячивания и истончения стенки кишки) и его осложнений, вплоть до прободения кишечника и перитонита – у каждого пятого
- полипы кишечника обнаруживают у каждого десятого
- рак толстой и прямой кишки — у каждого двадцатого.
Не доводите до крайности — лечите запор вовремя.
5 советов от гастроэнтеролога тем, кто хочет избавиться от запора
Совет №1 – меняйте образ жизни
Если вы хотите избавиться от запора, не стоит переедать, употреблять фастфуд и запивать его газировкой, просиживать сутками в офисе, нервничать и не спать ночами напролет. Кишечник «любит» правильную пищу, регулярность в ее приеме — 3-4 раза в сутки, и спокойную обстановку, без экстрима.
Кишечник «любит» правильную пищу, регулярность в ее приеме — 3-4 раза в сутки, и спокойную обстановку, без экстрима.
Совет №2 – подберите диету
На «выходе» вы получаете последствия того, что получили «на входе». Есть продукты, которые делают стул мягче, а кишечник заставляют работать активнее. Включите в рацион: растительные масла, свежевыжатые овощные соки, кисломолочные продукты — свежий кефир, рассыпчатые каши с сухофруктами, супы, фрукты, овощи в сыром и обработанном виде, полезную клетчатку. Жареное, жирное, копчености, консерванты и прочая «химия» в продуктах — под запретом.
Совет №3 – выпивайте достаточно жидкости
Вы, конечно, слышали, что «надо много пить». Но сколько достаточно? Ученые установили норму — 30 мл на 1 кг идеальной массы тела (в сети можно найти калькулятор массы тела, и, подставив свои данные, рассчитать ее). Жидкость должна быть теплой, чтобы побыстрее попасть в кишечник, а в воду можно добавить мед.
Совет №4 – не лежите на диване
Если вы проводите дни в офисе, а вечера — за просмотром телевизора или «зависаете» в интернете – кишечник вполне может устроить «забастовку». Чтобы стул был регулярным, физическая активность не менее чем по часу 3 раза в неделю — оптимальный выход. Не можете уделять столько времени, нет возможности посещать зал? Ходите пешком, поднимайтесь по лестнице, используйте каждую минуту, чтобы поддерживать себя в форме.
Чтобы стул был регулярным, физическая активность не менее чем по часу 3 раза в неделю — оптимальный выход. Не можете уделять столько времени, нет возможности посещать зал? Ходите пешком, поднимайтесь по лестнице, используйте каждую минуту, чтобы поддерживать себя в форме.
Совет №5 – не лечитесь сами, обратитесь к врачу
Когда кефир, чернослив натощак и теплая вода с медом не поможет, а пора к врачу:
- в кале вы заметили кровь
- изменился внешний вид кала — тонкий или как лента
- сбой в работе кишечника появился внезапно, особенно после 50 лет
- вы страдаете от запора, сильно похудели, а режим питания остался тем же
- у вас есть боли в животе или дискомфорт перед или после дефекации
- запор сменяет понос
- появились боли в прямой кишке
- ухудшился аппетит, появилось отвращение к определенным продуктам
- вы стали быстрее уставать
- у вас непонятно от чего повышается температура
- вы страдаете от запора, а в семье были случаи рака толстой и прямой кишки, язвенного колита, болезни Крона.

В завершение — несколько интересных клинических случаев из нашей практики:
Запор и… щитовидка: где связь?
К нам обратилась молодая девушка 23 лет. Оказалось, что ее беспокоят запоры уже 1,5 года! Наш врач тщательно опросил пациентку и выяснил, что во время беременности, 3 года назад, у нее обнаружили нарушение функции щитовидной железы, но ничего не беспокоило и лечение не проводилось.
Мы обследовали ее более тщательно и выяснили, что причиной запора послужил аутоиммунный тиреоидит — частая ситуация у женщин, когда организм «атакует» свою же щитовидную железу, она постепенно разрушается и падает уровень гормонов. Один из симптомов аутоиммунного тиреоидита — запор. Наш эндокринолог назначил лечение, функция щитовидной железы нормализовалась, а совместная работа с гастроэнтерологом дала результат — запоры прошли.
Запор и кое-что еще
К нам обратился пациент, 67 лет с жалобами на запор. Слабительные не помогали.
Врач осмотрел его, но существенных отклонений не нашел. Тем не менее, возраст и характер жалоб насторожили, и пациента отправили на детальное обследование.
В анализе крови обнаружили снижение гемоглобина, повышение СОЭ, скрытую кровь в кале с помощью сверхчувствительного теста на скрытую кровь в кале «Колон вью». Мы провели колоноскопию — осмотр кишечника с помощью гибкого эндоскопа и выявили опухоль кишечника. К счастью, мы успели вовремя.
Пациента успешно прооперировали, и он находится под наблюдением гастроэнтеролога и онколога.
Чем и как мы можем помочь вам?
- Проконсультировать у грамотного специалиста — наш гастроэнтеролог вас детально обследует, при необходимости назначит дополнительные консультации смежных специалистов и проконтролирует процесс лечения, от первого посещения до результата.
- Выявить причину запора — у нас есть все необходимое оборудование экспертного класса и специалисты диагносты высшей квалификации, чтобы провести детальное обследование — анализы, УЗИ, эндоскопические исследования.

- Сэкономить ваше время и средства — чтобы выяснить, почему ваш кишечник отказывается работать регулярно, мы создали бесплатную беседу с врачом-гастроэнтерологом для назначения обследования. Если вас беспокоят симптомы, но вы не знаете, с чего начать — на беседе вам назначат нужный спектр исследований.
Запор — причина и следствие многих заболеваний. Разобраться в них поможет грамотный врач. Не стоит самому себе назначать слабительные, увлекаться клизмами и «тянуть» с визитом к гастроэнтерологу. Можно упустить что-то важное и потерять драгоценное время. Не рискуйте — обратитесь к специалисту.
Кровь в стуле — Колопроктология — Дневной (хирургический) стационар — Отделения
Кровь в стуле
Появление в стуле крови – один из самых серьезных и тревожных признаков заболеваний кишечника. Кровь в кале – сигнал нарушения целостности слизистой и сосудов кишечника. Ориентировочно при расспросе больного и по характеру жалоб можно предположить то или иное заболевание.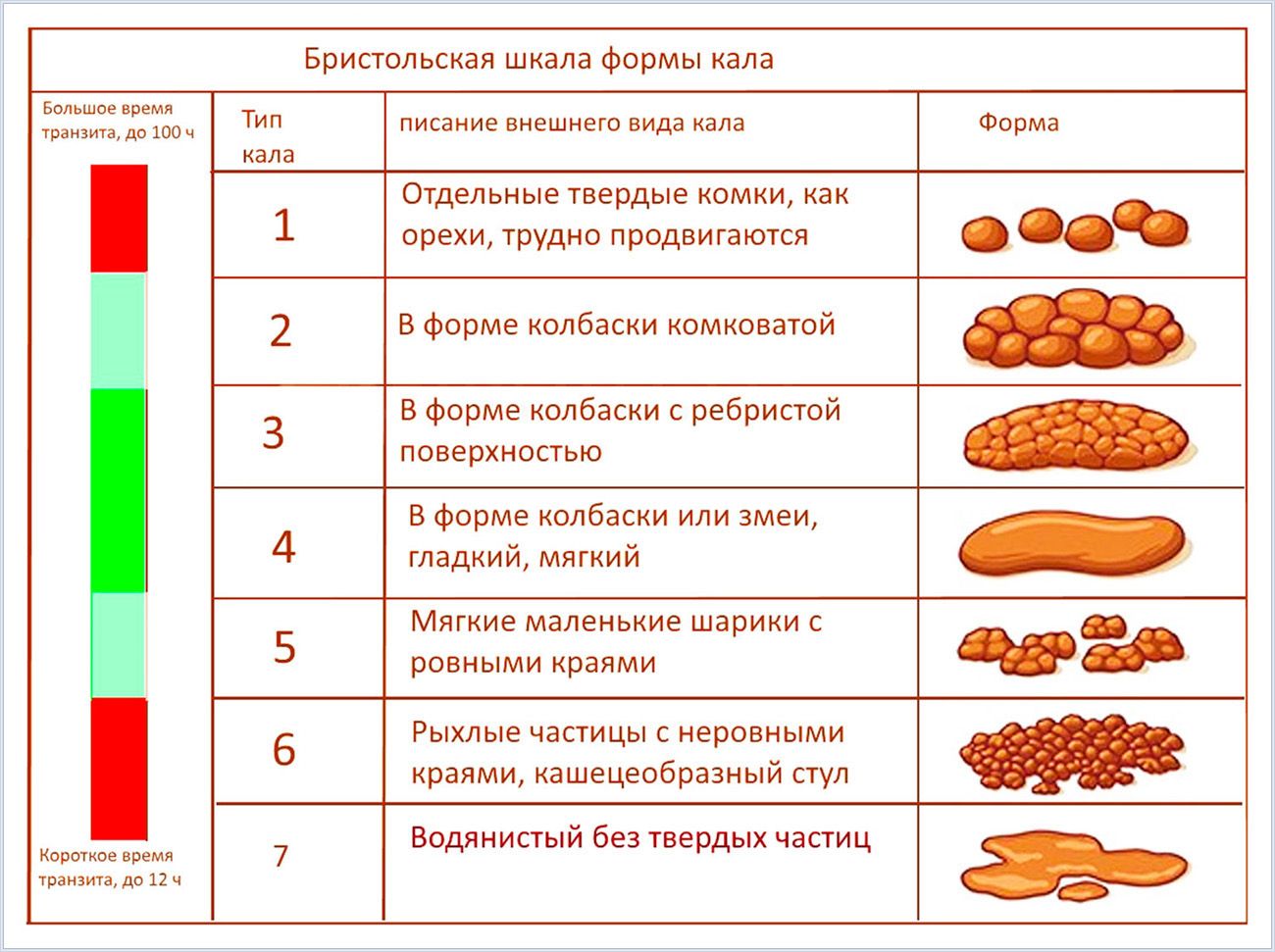
Алая кровь, не смешанная с калом.
Характерна для внутреннего геморроя, трещины заднего прохода.
Алая кровь на туалетной бумаге.
Характерна для внутреннего геморроя, трещины заднего прохода, рака прямой кишки.
Кровь и слизь на белье.
Характерны для поздних стадий геморроя, выпадения прямой кишки.
Кровь на белье без слизи.
Характерна для рака прямой кишки.
Кровь и слизь, смешанные с калом.
Характерна для язвенного колита, проктита, полипов и опухолей прямой кишки.
Массивное кровотечение.
Может быть при дивертикулезе толстой кишки, ишемическом колите.
Кал черного цвета (мелена).
Характерна для кровотечений из расширенных вен пищевода при циррозе печени, язве и раке желудка.
В большинстве случаев причины крови в стуле относительно доброкачественные – при геморрое, трещинах заднего прохода.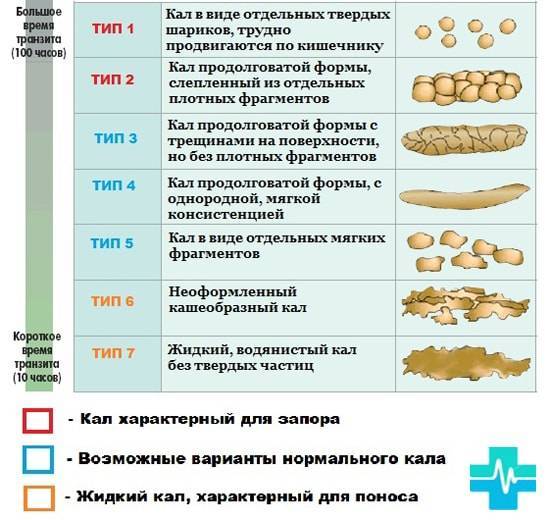 Но это может быть проявлением и весьма серьезных болезней – полипов, опухолей кишечника. В этой связи совершенно обязательно уже при первом появлении крови в стуле обратится к врачу, лучше к специалисту-проктологу
Но это может быть проявлением и весьма серьезных болезней – полипов, опухолей кишечника. В этой связи совершенно обязательно уже при первом появлении крови в стуле обратится к врачу, лучше к специалисту-проктологу
В Поликлинике имеется возможность выполнения гастро- и колоноскопии в условиях медикаментозного сна (под наркозом). Исследование без боли и дискомфорта позволяет врачу с большей точностью и эффективностью выполнить диагностику.
Возможности ранней диагностики колоректального рака » Медвестник
Раком ободочной кишки мужчины заболевают в 1,5—2 раза реже, чем женщины, зато раком прямой кишки, наоборот, в 1,5 раза чаще. Заболеваемость раком прямой кишки городского населения выше, чем у сельского. Считается, что большему риску заболевания раком прямой кишки подвержено население старше 40 лет.
Прослеживается взаимосвязь между заболеваемостью КРР и особенностями питания в экономически развитых странах. Обнаружено, что избыточное введение животного жира влияет на уровень желчных кислот в организме, которые являются потенциальными канцерогенами и коканцерогенами, т.е. изменяют активность определенной микрофлоры кишечника, которая начинает продуцировать канцерогенные вещества. Питание, содержащее грубоволокнистую клетчатку, антиоксидантные комплексы витаминов, по мнению некоторых авторов, выполняет защитную функцию по отношению к возникновению КРР и может быть использовано для его профилактики.
Несмотря на совершенствование методов обследования больных с применением рентгенодиагностической и эндоскопической техники, расширение сети хорошо оснащенных диагностических центров, до настоящего времени не удалось существенно улучшить положение с ранним выявлением КРР: больные поступают на лечение в стационары в основном с III—IV стадиями заболевания.
Анализируя материалы московского канцеррегистра, мы убедились, что свыше 50% больных раком ободочной кишки в Москве попадают в общехирургические стационары в связи с возникновением грозных осложнений основного заболевания: острой толстокишечной непроходимости, перфорации опухоли и перитонита, где они получают экстренную хирургическую помощь по жизненным показаниям и не всегда в необходимом объеме, а также остаются без специфического противоопухолевого лечения.
Аналогичная картина наблюдается при КРР. В большинстве случаев его поздняя диагностика связана с тем, что длительное время КРР ничем не проявляется, к тому же после 50 лет, как правило, имеется букет хронических заболеваний, на этом фоне многие не замечают болезнь. К сожалению, симптомов, специфичных только для КРР, нет.
В настоящее время известны следующие основные факторы риска и симптомы, которые могут явиться ориентиром для своевременного установления диагноза:
1) возраст после 50—55 лет,
2) семейный онкологический анамнез,
3) метеоризм, неустойчивый стул (запоры, чередующиеся с поносами), характер стула (“овечий”, “ленточный”),
4) примесь крови и слизи в кале,
5) боли неопределенного характера и локализации в животе,
6) слабость, повышенная утомляемость,
7) чувство неполного опорожнения кишечника при дефекации и т.
Много лет назад Дюкен предложил схему симптомокомплекса рака толстой кишки в виде “синдрома правой” и “синдрома левой” половины.
При расположении опухоли в правом восходящем отделе ободочной кишки, помимо общего дискомфорта, ведущим симптомом является снижение уровня гемоглобина в крови из-за постоянного подкравливания из опухоли (тогда же больные отмечают малиновую окраску каловых масс). Сами больные часто не придают значения таким симптомам, как быстрая утомляемость, слабость, частые головокружения, снижение аппетита, объясняя их общим утомлением, нервными и физическими перегрузками и т.п., и только когда близкие обращают внимание на сероватый оттенок кожи больного, он впервые приходит к врачу.
Формальное обследование в поликлинике зачастую не выявляет истинной причины заболевания. У больного, как правило, обнаруживают хронический гастрит, и врачи списывают снижение уровня гемоглобина на железодефицитную анемию. Начинают соответствующее лечение, которое на какое-то время приносит облегчение, но болезнь продолжает развиваться и прогрессировать.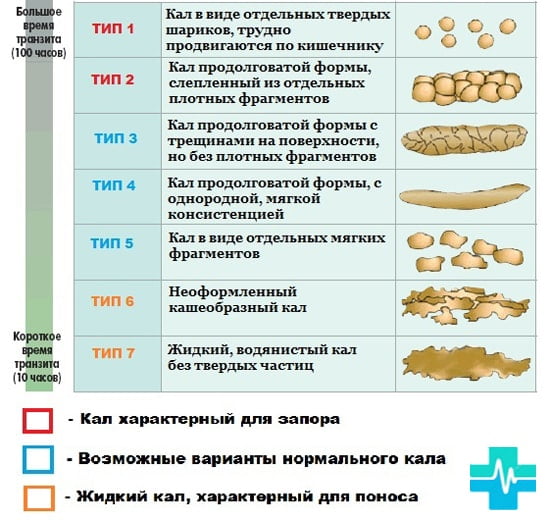
При расположении опухоли в ободочной кишке справа, под печенью, больные часто отмечают тупую ноющую боль и тяжесть в правом подреберье, что весьма характерно для хронического калькулезного или некалькулезного холецистита. Обследовать толстую кишку не приходит в голову ни больному, ни врачам.
Когда опухоль располагается в поперечной части ободочной кишки и левом подреберье (т.е. в проекции желудка, поджелудочной железы, селезенки), болевые ощущения часто принимают за проявления гастрита, панкреатита. И опять толстая кишка остается в тени.
Для опухолей левой половины толстой кишки (нисходящий отдел ободочной кишки и сигмовидная кишка) характерны запоры. Многие люди страдают запорами долгие годы и привыкают к этому недугу, поэтому далеко не сразу обращают внимание на увеличение их продолжительности (свыше 3 дней). Зная, что у них хронический колит, больные прибегают к самолечению, различным диетам и т.д., к врачу же обращаются со значительным опозданием, зачастую попадают уже в хирургическое отделение какой-либо больницы с симптомами острой кишечной непроходимости, вызванной опухолью.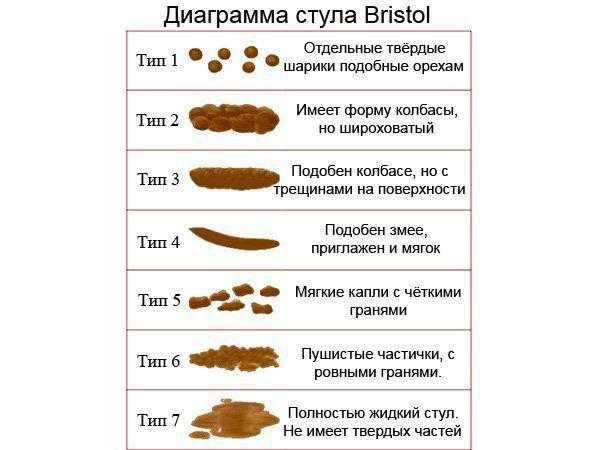
Клинические симптомы КРР
У опухоли прямой кишки своя симптоматика, и степень ее проявления определяется размерами, степенью инвазии, формой роста и локализацией опухоли, а также сопутствующими осложнениями и характером метастазирования. По мере роста и метастазирования опухоли симптомы заболевания становятся все более разнообразными, а степень их выраженности возрастает. Несмотря на большое разнообразие, патогномоничных и специфичных только для КРР симптомов нет.
Первичные симптомы
Кровь в кале первоначально появляется в виде прожилок. По мере роста и травматизации опухоли количество выделяемой крови может увеличиться. Кровь при этом темная или черная (измененная), почти всегда перемешана с каловыми массами либо предшествует калу. На поздних стадиях болезни может приобретать зловонный запах или выделяться в виде кровяных сгустков.
Слизь при раке прямой кишки в чистом виде выделяется очень редко. Более характерно выделение слизи с прожилками крови, чаще с сукровичными выделениями либо (на более поздних стадиях) с примесью гнойно-кровянистой жидкости или гноя со зловонным запахом.
С ростом опухоли локальная симптоматика становится более выраженной: выделение крови из прямой кишки усиливается, часто появляются сгустки, однако, как правило, профузных кровотечений не бывает. Может измениться форма испражнений — лентовидный кал, появляется чувство инородного тела в прямой кишке.
Вторичные симптомы проявляются, когда опухоль достигает значительных размеров, патогенетически обусловлены сужением просвета прямой кишки и ригидностью стенок, в редких случаях бывают первыми и единственными симптомами заболевания. При раке, локализующемся в интраперитонеальной (ректосигмоидный отдел) части прямой кишки, преобладают симптомы обтурационной кишечной непроходимости разной степени выраженности, вплоть до завершенной. Прежде всего, это нарушение пассажа каловых масс по кишечнику: запоры, вздутие живота, урчание, усиленная перистальтика, в запущенных случаях сопровождающаяся спастическими болями в животе. Часто стойкие запоры сменяются периодическими поносами. Механизм этого явления связан с тем, что плотные каловые массы не проходят через суженный просвет прямой кишки, что в свою очередь приводит к уменьшению всасывания воды, повышению секреторной деятельности и усилению перистальтики толстой кишки.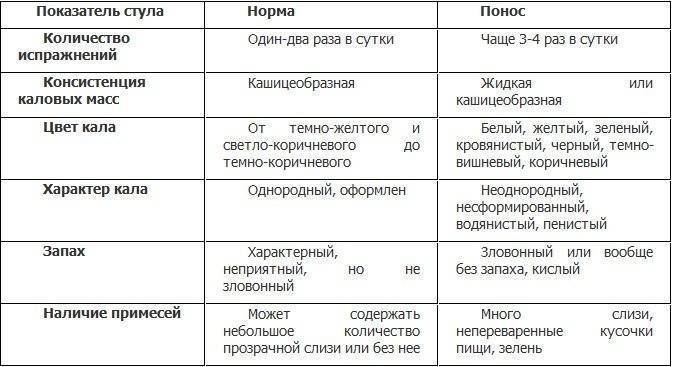
При раке ампулярного отдела прямой кишки завершенная кишечная непроходимость встречается крайне редко из-за ширины просвета. Для этой локализации наряду с симптомами частичной толстокишечной непроходимости характерно ощущение неполного опорожнения прямой кишки после дефекации, обусловленное наличием большой опухоли в кишке.
При значительном сужении нижнеампулярного отдела прямой кишки опухолью у ряда больных возникают частые (до 15—20 раз в день) мучительные позывы на дефекацию — тенезмы, при этом из прямой кишки или не выделяется ничего, или лишь жидкий кал с патологическими примесями, и то в небольшом количестве. Это опухоль как инородное тело стимулирует кал в прямой кишке, и запускается рефлекс дефекации, однако твердые каловые массы не проходят через суженный участок кишки и, несмотря на стул до 20 раз в день, у больного имеются симптомы незавершенной непроходимости.
При прорастании опухолью кишечной стенки и врастании в соседние структуры и органы наряду с вышеуказанными симптомами появляются и другие. Опухоль, расположенная в нижних отделах прямой кишки, может распространяться на заднепроходной канал, в ретроректальное пространство, на предстательную железу у мужчин и на влагалище у женщин. В этих случаях больные могут испытывать боли в области анального прохода, копчика, крестца и даже в поясничной области. У мужчин возможны затруднения при мочеиспускании.
При раке верхнеампулярного и ректосигмоидного отдела прямой кишки у мужчин опухоль может прорастать в стенку мочевого пузыря. Клинические проявления в этом случае возникают лишь при образовании ректовезикального свища. У таких больных отмечается лихорадка в связи с развитием восходящей инфекции мочевых путей. При мочеиспускании через уретру выделяются газы, иногда кал. Может отмечаться обратная картина: выделение мочи через прямую кишку, иногда присутствует и то и другое. У женщин при прорастании в матку клинических проявлений не возникает. При прорастании задней стенки влагалища может образоваться ректовагинальный свищ, при этом из влагалища выделяются кал и газы.
При прорастании задней стенки влагалища может образоваться ректовагинальный свищ, при этом из влагалища выделяются кал и газы.
Общие симптомы — нарушение общего состояния больных: похудание, слабость, снижение трудоспособности, утомляемость, анемия, землистый цвет лица, снижение тургора и сухость кожи — возникают лишь при распространенном опухолевом процессе, на начальных же стадиях состояние практически не изменяется.
Методы диагностики
К сожалению, в ряде случаев и врачи, к которым обращается больной по поводу выделения крови при дефекации, ограничиваются констатацией этого факта, ставят диагноз “кровоточащий геморрой” и назначают соответствующее лечение.
Пальцевое исследование позволяет своевременно диагностировать большую часть опухолей прямой кишки. По нашим данным, ошибочный диагноз “геморрой” при КРР хирурги поликлиники ставили больным в 90% случаев.
И все-таки следует отметить, что онкологическая настороженность врачей поликлиник, диагностических центров за последние 30 лет существенно выросла. Раньше, в 70-е гг., доля врачебных ошибок составляла 10,8% (сейчас — 1,7%), длительность обследования с момента первичного обращения к врачу сократилась в 8 раз.
Раньше, в 70-е гг., доля врачебных ошибок составляла 10,8% (сейчас — 1,7%), длительность обследования с момента первичного обращения к врачу сократилась в 8 раз.
По сравнению с 2001 г. прирост абсолютного числа вновь выявленных больных составил у мужчин и женщин 1,9 и 8,6% соответственно.
В структуре заболеваемости мужского населения России первые места занимают:
- рак легкого (21,9%)
- рак желудка (10,8%)
- немеланомные новообразования кожи (9,7%)
- рак предстательной железы (8,2%).
- рак молочной железы (19,8%)
- немеланомные новообразования
- кожи (13,3%)
- рак желудка (7,5%)
- ободочной кишки (7%).
М.И. Давыдов, Е.М. Аксель “Заболеваемость злокачественными новообразованиями населения России и стран СНГ в 2006 г.”
Вестник РОНЦ им. Н.Н. Блохина РАМН, т.19, № 2 (прил.1), 2008
Наиболее информативное исследование для диагностики КРР — тотальная колоноскопия. Однако далеко не каждый согласен пройти эту процедуру. Существуют определенные показания для проведения колоноскопии: анемия неясного генеза, повышенная температура тела, необъяснимая потеря веса, локальные симптомы поражения кишечника: выделение крови или слизи во время дефекации, боли в проекции толстой кишки, в промежности, возникновение запоров или поносов.
Однако далеко не каждый согласен пройти эту процедуру. Существуют определенные показания для проведения колоноскопии: анемия неясного генеза, повышенная температура тела, необъяснимая потеря веса, локальные симптомы поражения кишечника: выделение крови или слизи во время дефекации, боли в проекции толстой кишки, в промежности, возникновение запоров или поносов.
Показаний может быть очень много, но существует группа больных, которые участвуют в скрининге предраковых состояний и КРР. Под этим подразумевают: наследственные факторы риска по нескольким параметрам — наличие в семейном анамнезе у родственников первой линии рака толстой кишки, наличие наследственных синдромов, проявляющихся неполипозным КРР, семейный аденоматозный полипоз. Эти пациенты подлежат скрининговой колоноскопии гораздо раньше, чем люди в общей популяции. По данным статистики, при семейном аденоматозном полипозе у большинства пациентов уже к 30 годам развивается КРР. Естественно, в этом случае наблюдения начинаются с детства, а уже к 20 годам, по западным стандартам, пациентам показана колэктомия. По результатам многочисленных клинических исследований доказано, что в общей популяции, которая не имеет наследственных факторов риска, у пациентов в возрасте 50 лет уже надо проводить колоноскопию.
По результатам многочисленных клинических исследований доказано, что в общей популяции, которая не имеет наследственных факторов риска, у пациентов в возрасте 50 лет уже надо проводить колоноскопию.
Развитие КРР — это многошаговый и многостадийный процесс, который, по подсчетам ведущих специалистов мира, изучающих генетику, биологию, факторы риска этого процесса, составляет в среднем 10 лет. От этой цифры и отталкиваются специалисты, рекомендуя интервал между скрининговыми колоноскопиями.
Ю.А. БАРСУКОВ, заведующий отделением онкопроктологии, доктор медицинских наук, профессор, З.З. МАМЕДЛИ, В.М. КУЛУШЕВ, сотрудники отделения онкопроктологии
Российский онкологический научный центр им. Н.Н. Блохина, отделение онкопроктологии
7 сигналов опасности (Признаки рака. Какие они?)
Какие симптомы при раке должны насторожить?
Нарушение стула или функции мочевого пузыря: хронические запоры, поносы или изменение количества кала может указывать на наличие рака толстой кишки. Боль при мочеиспускании, наличие крови в моче или изменение функции мочевого пузыря (более частое или более редкое мочеиспускание) могут быть связаны с раком мочевого пузыря или предстательной железы. Об этих изменениях необходимо срочно сообщить врачу.
Боль при мочеиспускании, наличие крови в моче или изменение функции мочевого пузыря (более частое или более редкое мочеиспускание) могут быть связаны с раком мочевого пузыря или предстательной железы. Об этих изменениях необходимо срочно сообщить врачу.
Незаживающие рана или язва:
злокачественные опухоли кожи могут кровоточить и напоминать рану или язву. Длительно существующая язва во рту может оказаться раком полости рта, особенно у тех, кто курит, жует табак или часто употребляет алкоголь. Язвы на половом члене или во влагалище могут быть как признаками инфекции, так и раннего рака и поэтому должны быть обследованы.
Необычные кровотечения или выделения:
необычные кровотечения могут появиться на фоне раннего или запущенного рака. Кровь в мокроте может быть признаком рака легкого. Кровь в кале (или наличие темного или черного кала) может быть признаком рака толстой или прямой кишок. Рак шейки матки или самой матки может привести к кровотечению из влагалища. Кровь в моче — признак возможного рака мочевого пузыря или почки. Выделение крови из соска может быть признаком рака молочной железы.
Кровь в моче — признак возможного рака мочевого пузыря или почки. Выделение крови из соска может быть признаком рака молочной железы.
Уплотнение или опухолевое образование в молочной железе или других частях тела:
Многие опухоли можно прощупать через кожу, особенно в молочной железе, яичках, лимфатических узлах и мягких тканях тела. Уплотнение или опухолевое образование могут быть первыми признаками раннего или запущенного рака. О любой такой находке необходимо сообщить врачу, особенно если Вы это обнаружили только что или опухоль (уплотнение) стала увеличиваться в размерах.
Нарушение пищеварения или затрудненное глотание:
Хотя эти симптомы могут встречаться при различных состояниях, они в то же самое время могут указывать на наличие рака пищевода, желудка или глотки.
Изменение бородавки или родинки:
о любых изменениях относительно цвета, формы, границ или размеров этих образований нужно немедленно сообщить врачу. Кожный очаг может оказаться меланомой, которая при ранней диагностике хорошо поддается лечению.
Кожный очаг может оказаться меланомой, которая при ранней диагностике хорошо поддается лечению.
Раздражающий кашель или охриплость голоса:
длительный непрекращающийся кашель может быть признаком рака легкого. Охриплость голоса — возможный признак рака гортани или щитовидной железы.
Запор у детей. Профилактика. Диетотерапия
21.06.2019
Запоры широко распространены как среди взрослых, так и детей (5-30% в зависимости от критериев диагностики). Симптомы становятся хроническими более чем у 30% пациентов, доставляют не только дискомфорт и болевые ощущения самому ребенку, но и нарушают качество жизни его семьи.
ЗАПОР – состояние, проявляющееся увеличением интервалов между дефекациями (по сравнению с индивидуальной нормой) или систематически замедленным, затрудненным и/или недостаточным опорожнением кишечника. К запорам относят и стул “кашицей”, но после того, как дефекация отсутствовала до 3 сут.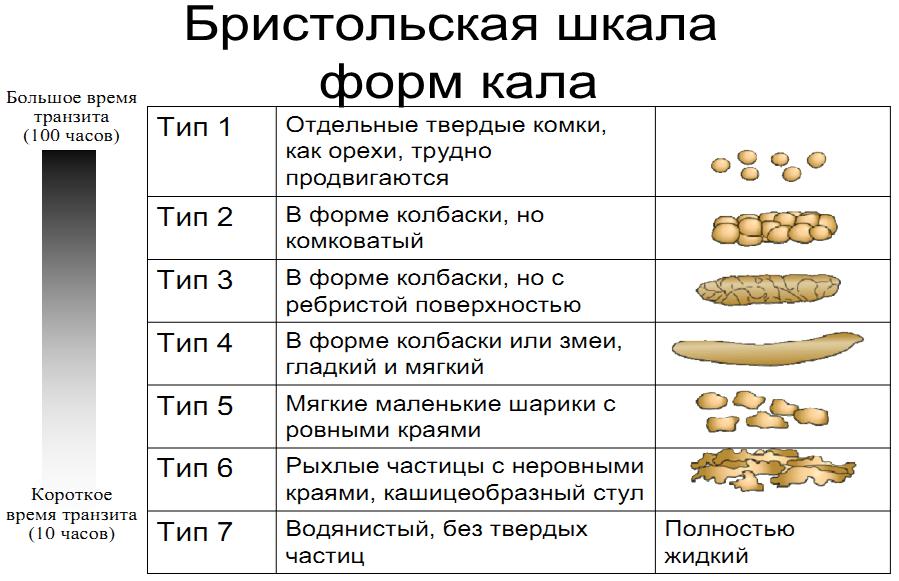
Запоры могут быть связаны с функциональными или органическими причинами (аномалии, воспаление). У детей в 90-95% запор — функциональный. Пик заболеваемости функциональными запорами приходится на 2-4года, когда начинают приучать ребенка к горшку/туалету.
Основные причины функциональных запоров
- Боль
- Лихорадка
- Обезвоживание
- Неправильный режим питания кормящей матери
- Недостаточный питьевой режим ребенка при искусственном вскармливании
- Недостаточный питьевой режим ребенка на естественном вскармливании при введении прикорма
- Ранний перевод ребенка на искусственное вскармливание
- Быстрый перевод малыша с одной смеси на другую (менее, чем за 7дней)
- Нерациональное питание ребенка (длительное время ребенок получает питание с большим количеством белков, жиров и недостаточным содержанием пищевых волокон, злоупортебление напитками, содержащими большое количество вяжущих веществ – чай, кофе, какао)
- Чрезмерное использование средств детской гигиены или развитие аллергической реакции кожи перианальной области
- Последствия перинатальных повреждений нервной системы
- Рахит, дефицит витамина Д
- Анемия
- Нарушение функции щитовидной железы (недостаточность – гипотиреоз)
- Пищевая аллергия, прежде всего аллергия к белку коровьего молока
- Принудительное приучение к горшку, период адаптации к новым условиям (ясли, детский сад)
- Гиподинамия – малоподвижный образ жизни
- Психическая травма или стресс
-
Систематическое подавление позывов на опорожнение кишечника, связанное, например, с началом посещения детского сада, школы и т.
 п.
п. - Прием некоторых препаратов
- Запоры у членов семьи
Частота дефекций у детей разного возраста
| Возраст | Число дефекаций в неделю | Число дефекаций в сутки |
|
0 – 3мес грудное вскармливание искусственное вскармливание |
5 — 40 5 — 20 |
2,9 2,0 |
| 6 — 12мес | 5 — 28 | 1,8 |
| 1 — 3года | 4 — 21 | 1,4 |
| 4года и старше | 3 — 14 | 1,0 |
Помимо частоты стула следует обращать внимание на его характер. Для более объективной оценки удобна “Бристольская шкала форм кала”, так как именно форма кала, а не частота стула, в большей мере соответствует времени кишечного транзита.
Для более объективной оценки удобна “Бристольская шкала форм кала”, так как именно форма кала, а не частота стула, в большей мере соответствует времени кишечного транзита.
Бристольская шкала форм кала
В соответствии с этой шкалой 3 и 4 форма кала расценивается как норма, а 1 и 2 свидетельствуют о замедленном транзите (запор). Довольно часто на практике бывают ситуации, когда у ребенка частота дефекации укладывается в пределы нормальных значений, но стул плотный, фрагментированный, в скудном количестве. Эти признаки указывают на неполное опорожнение кишечника и рассматриваются как проявления запоров.
По консистенции у новорожденных и младенцев стул должен быть кашицеобразным. С 6 месяцев до 1,5 – 2 лет кал может быть как оформленным, так и кашицеобразным. С двух лет стул должен быть оформленным.
Признаки и симптомы запора
- боли в животе, часто распирающие, ноющие, иногда коликообразные
- вздутие живота
- изменение формы и консистенции стула
- чрезмерный метеоризм
- неприятный запах газов и стула
- могут быть боли при дефекации
- натуживание при дефекации
- может быть кровь в стуле – на поверхности каловых масс или в виде следов на салфетке (свидетельствует об анальной трещине)
Если не устранить запор и не наладить опорожнение кишечника, то имеется риск копростаза (образование каловых камней) и каловой интоксикации:
- потеря аппетита
- недостаток энергии
- общее недомогание
- депрессия, раздражительность
- тошнота, рвота
- кожные симптомы – сухость, сыпь, шелушение
- недержание кала, мажущий стул
- задержка и недержание мочи вследствие давления переполненным отделом кишечника на мочевой пузырь
- кровотечения из трещин, геморроидальных узлов
Лечение запора предусматривает достижение следующих целей:
1. Нормализация консистенции стула (мягкий безболезненный стул)
Нормализация консистенции стула (мягкий безболезненный стул)
2. Регулярность опорожнения кишечника (профилактика повторного скопления каловых масс)
Лечение запоров – процесс последовательный, комплексный, индивидуальный и состоит из нескольких этапов:
- обучение ребенка и родителей
- проведение коррекции питания и питьевого режима
- устранение с помощью медикаментозных средств имеющегося копростаза
- поддерживающая терапия
Необходимо исключить факторы, провоцирующие и способствующие запорам (нормализация двигательного и пищевого режима, прекращение приема лекарственных препаратов, которые могут вызывать запор, выявление пищевого аллергена, исключение или подтверждение нервно-мышечного заболевания, целиакии и т. п.).
Нормализация стиля жизни включает в себя:
- выработку условного рефлекса
- подвижный образ жизни
- гимнастика
- обучение навыкам легкого массажа живота
-
для маленьких детей – выкладывание на живот, подгибание ног к животу.

Обучение является первым этапом лечения функциональных запоров. Необходимо помнить, что эпизоды каломазания и энкопреза (недержание кала) не являются произвольными и не следует в этом винить ребенка, который и так может быть напуган и дезориентирован. В некоторых случаях, когда внутрисемейная обстановка сложная, может понадобиться помощь семейного психолога.
Важно понимать, что лечение функциональных запоров может быть длительным, основано на доверии врачу, партнерстве и требует терпения. Современные слабительные, разрешенные у детей, не сделают кишечник “ленивым”, не вызовут “привыкания”, они попадают в кровоток в минимальных количествах или вообще не всасываются и безопасны при длительном приеме.
Коррекция поведения ребенка с запором основывается на выработке режима посещения туалета, с целью добиться регулярной дефекации. Дефекация должна быть каждый раз в одно и то же время. В основе позыва к дефекации лежит гастроцекальный рефлекс, который проявляется утром через 1час после еды. Ребенку с запором необходимо проводить в туалете 3-10 минут (в зависимости от возраста). Высаживать ребенка на горшок или предлагать посетить туалет надо после каждого приема пищи.
Ребенку с запором необходимо проводить в туалете 3-10 минут (в зависимости от возраста). Высаживать ребенка на горшок или предлагать посетить туалет надо после каждого приема пищи.
Обязательное условие эффективной дефекации – обеспечить хороший упор для ног (низкая скамейка, на которую ребенок может поставить ноги), что способствует повышению внутрибрюшного давления.
Если дефекация не удалась, ребенка ни в коем случае нельзя наказывать и наоборот. Ежедневную частоту дефекаций можно отмечать в дневнике, который может быть проанализирован при плановом посещении врача.
Лечение запора необходимо начинать с изменения образа жизни, что включает в себя коррекцию питания, питьевого режима и физической активности.
Расчет объема жидкости для здоровых детей
Дети в возрасте до 1 года должны выпивать не менее 100 мл воды в сутки.
Для здоровых детей с весом от 10 до 20 кг потребность в воде рассчитывается по формуле:
100 мл (объем воды для детей до 1 года) + 50 мл на каждый кг при массе тела свыше 10 кг.
Например, при массе 12 кг: 100 мл + 2 х 50 мл = 200 мл.
Ребенок с массой 20 кг должен выпивать воды: 100 мл + 50 х 10 = 600 мл
Для детей массой выше 20 кг предлагается следующая формула для расчета:
600 мл (объем воды для ребенка массой 20 кг) + 20 мл на каждый кг при массе свыше 20 кг.
Для детей старше 3-5 лет можно воспользоваться расчетом количества воды: 30мл / кг массы
Принципы диетотерапии запоров:
- удовлетворение физических потребностей в пищевых веществах и энергии
- исключение избыточного потребления белков и жиров, которое может тормозить моторику кишечника
- обогащение рациона пищевыми волокнами
- нормализация кишечной микрофлоры с помощью про- и пребиотиков
Если ребенок на грудном вскармливании, то проводится коррекция питания мамы (ограничение продуктов, способствующих газообразованию). При искусственном вскармливании показаны специальные смеси. При запорах, связанных с аллергией к белку коровьего молока, назначаются лечебные смеси если ребенок находится на искусственном вскармливании. Если же ребенок на грудном вскармливании, из рациона матери полностью исключается коровье молоко и продукты на его основе.
При искусственном вскармливании показаны специальные смеси. При запорах, связанных с аллергией к белку коровьего молока, назначаются лечебные смеси если ребенок находится на искусственном вскармливании. Если же ребенок на грудном вскармливании, из рациона матери полностью исключается коровье молоко и продукты на его основе.
После введения “густого” прикорма – кипяченая вода необходима всем детям, независимо от вида вскармливания.
Для детей более старшего возраста рекомендуется употреблять пищу, богатую растительными волокнами. Не рекомендуется “пища-размазня”, пюреобразная, “перекусы”, “еда на ходу”. Пища должна быть рассыпчатая, мясо/птица/рыба – “куском”. Обязателен “объемный” завтрак для стимуляции “гастроцекального рефлекса”.
Основным источником грубоволокнистой растительной клетчатки, содержащей в большом количестве пищевые волокна, являются отруби злаковых, ржаной хлеб, а также ряд овощей и фруктов. Согласно принципам доказательной медицины, продемонстрировано статистически достоверное учащение стула и улучшение его консистенции при использовании клетчатки по сравнению с плацебо.
Отруби, как основной источник растительной клетчатки, рекомендуется добавлять во вторые и третьи блюда, предварительно заливая крутым кипятком и отстаивая в течение 20 мин. Отруби можно применять и в промежутках между едой, запивая большим количеством жидкости. Для детей школьного возраста общее количество жидкости при приеме отрубей должно быть не менее 1,5-2х литров в сутки, иначе они выполняют, преимущественно, роль сорбентов, поглощая жидкость из кишечника, тем самым усиливая запор. Доза подбирается индивидуально, рекомендуется начинать с 1 чайной ложки 2-3 раза в день, с постепенным увеличением до 40 г в сутки. При достижении эффекта – доза снижается и ограничивается до одного приема.
Американская академия педиатрии (2009) рекомендует потребление клетчатки 0,5 г/кг/день (максимум 35 г/день) для всех детей. Потребление клетчатки ниже минимального рекомендуемого значения доказало, что является фактором риска развития хронического запора у детей.
Однако длительный прием большого количества растительных волокон вследствии ферментации кишечной микрофлорой закономерно сопровождается вздутием и метеоризмом.
Детям с запорами показан прием прохладной жидкости натощак (питьевой и минеральной воды, сока, компотов, кваса), для усиления послабляющего эффекта возможно добавление меда, ксилита или сорбита. Очень полезно для работы кишечника увеличение потребления соков, содержащих сорбит/сорбитол, таких как сок из сливы, груши, абрикоса, персика и яблок,
При “вялой” работе кишечника (гипомоторный запор) применяется прохладная минеральная вода средней и высокой минерализации, такие как, Ессентуки 17, Баталинская, Арзни, Донат Магния и др; при спастическом запоре (гипермоторный запор, форма стула чаще тип 1) – теплая и малой минерализации (Ессентуки 4). Расчет минеральной воды – 3-5мл/кг в сутки.
Следует ограничить молоко в чистом виде и в блюдах, так как может возникнуть метеоризм с появлением или усилением болей в животе. Лучше цельное молоко заменить кисло-молочным продуктами – кефир, ацидофилин, простокваша, йогурты и др.
Лучше цельное молоко заменить кисло-молочным продуктами – кефир, ацидофилин, простокваша, йогурты и др.
В диету детей с запорами включают блюда, богатые растительной клетчаткой — салаты из свежих овощей, зелени 2-3р в сутки, печеные яблоки, овощи в тушенном виде, разбавленные овощные и фруктовые соки с мякотью. Пища готовится преимущественно в неизмельченном виде, на пару или отваривают в воде.
Предпочтителен прием овощей и фруктов в сыром виде (при отсутствии противопоказаний). Особенно рекомендуются томаты, кабачки, тыква, морковь, свекла, лиственный салат, цветная капуста, яблоки. Сухофрукты (чернослив, курага, инжир) дают в размоченном виде и в составе приготовленных блюд. Капуста белокочанная, молодая стручковая фасоль, зеленый горошек разрешаются при хорошей переносимости. Зелень петрушки, укропа, сельдерея хорошо добавлять к различным блюдам и салатам.
Если после прочтения статьи у Вас остались вопросы или Вы не понимаете как применить рекомендации в Вашем конкретном случае, приглашаем Вас с ребенком на осмотр детского гастроэнтеролога в ДДЦ. Для удобства родителей записаться на приём детского гастроэнтеролога в Детском диагностическом центре можно и в будний день и по субботам.
Для удобства родителей записаться на приём детского гастроэнтеролога в Детском диагностическом центре можно и в будний день и по субботам.
Будем рады помочь!
Возврат к списку
Кровь в кале: причины появления
На такую проблему, как кровь в кале, многие просто закрывают глаза, стесняются обсуждать её даже с докторами и пытаются лечиться самостоятельно. Каковы причины появления таких выделений? Стоит ли паниковать, если видишь кровь в кале или на туалетной бумаге? Эти и другие вопросы мы задали врачу-гастроэнтерологу «Клиники Эксперт» Тула Юлии Анатольевне Салтымаковой.
— Юлия Анатольевна, кровь в кале – это всегда повод для беспокойства? Может ли такой симптом быть нормой?
— Кровь в кале – это всегда очень тревожный симптом. Он не может быть нормой ни при каких условиях. Если вдруг появилась кровь в кале, нужно обязательно обратиться к врачу.
— Почему появляется кровь в кале? Симптомом каких заболеваний может являться этот признак?
— Кал с кровью, жидкий кал со слизью и кровью может обнаружиться при раке кишечника, быть проявлением геморроя. Если мы видим кровь в кале (в любом количестве), необходимо обратиться к врачу. Кровь обычно появляется при заболеваниях нижних отделов пищеварительного тракта, т. е. при болезнях толстой (в том числе прямой) кишки, при анальных трещинах. Если кровь из верхних отделов пищеварительного тракта, то она, как правило, не визуализируется в стуле или окрашивает стул в чёрный цвет.
Если мы видим кровь в кале (в любом количестве), необходимо обратиться к врачу. Кровь обычно появляется при заболеваниях нижних отделов пищеварительного тракта, т. е. при болезнях толстой (в том числе прямой) кишки, при анальных трещинах. Если кровь из верхних отделов пищеварительного тракта, то она, как правило, не визуализируется в стуле или окрашивает стул в чёрный цвет.
— Что делать при обнаружении крови в кале? К какому врачу обращаться?
— К гастроэнтерологу или проктологу. Если по каким-то причинам эти специалисты недоступны, тогда к терапевту, чтобы он назначил обследования, которые положены в таком случае, или направил на приём к узкому специалисту.
— Кровь в кале не всегда можно увидеть невооружённым глазом. В каких случаях рекомендуется исследование кала на скрытую кровь?
— Во-первых, показанием является возраст. После 45–50 лет любому человеку нужно обязательно раз в год сдавать анализ кала на скрытую кровь. Потому что риск возникновения полипов, воспалительных заболеваний и т. д. с возрастом увеличивается. Во-вторых, длительный болевой синдром. Например, когда больше месяца беспокоят постоянные боли в животе, не поддающиеся стандартному лечению, назначенному терапевтом, выраженное вздутие живота. В-третьих, при установленном диагнозе. Например, при обострении язвенной болезни или при впервые выявленной язве желудка и двенадцатиперстной кишки. В этом случае также обязательно назначается анализ кала на скрытую кровь.
Потому что риск возникновения полипов, воспалительных заболеваний и т. д. с возрастом увеличивается. Во-вторых, длительный болевой синдром. Например, когда больше месяца беспокоят постоянные боли в животе, не поддающиеся стандартному лечению, назначенному терапевтом, выраженное вздутие живота. В-третьих, при установленном диагнозе. Например, при обострении язвенной болезни или при впервые выявленной язве желудка и двенадцатиперстной кишки. В этом случае также обязательно назначается анализ кала на скрытую кровь.
Читайте материалы по теме:
Как не стать воздушным шариком? Избавляемся от газообразования в кишечнике
Как защитить желудок от язвы?
— Кроме лабораторного анализа, какая ещё диагностика может назначаться?
— Есть определённые алгоритмы. Если, например, выявлена скрытая кровь в ходе профилактического осмотра, т. е. анализ положительный при отсутствии каких-либо гастроэнтерологических симптомов (болей в животе и т. д.), то назначаются другие скрининговые обследования: общий и биохимический анализы крови, УЗИ органов брюшной полости. Если кровь обнаружена при наличии, к примеру, длительного абдоминального синдрома (выраженные боли в животе), или отмечалась рвота с кровью, то здесь, конечно, уже назначаются эндоскопические обследования. Непременно гастроскопия, а при изменениях в анализах крови, выраженном болевом синдроме – колоноскопия.
Если кровь обнаружена при наличии, к примеру, длительного абдоминального синдрома (выраженные боли в животе), или отмечалась рвота с кровью, то здесь, конечно, уже назначаются эндоскопические обследования. Непременно гастроскопия, а при изменениях в анализах крови, выраженном болевом синдроме – колоноскопия.
Читайте материалы по теме:
Общий и клинический анализ крови: часто задаваемые вопросы
Что показывает биохимический анализ крови?
Где раздобыть смелость, чтобы решиться? Гастроскопия – БЕЗ страха!
Колоноскопия кишечника – страшно ли это?
— Какая подготовка нужна перед исследованиями?
— Перед колоноскопией обязательно нужно провести очищение кишечника. Чтобы его полностью очистить и улучшить визуализацию при исследовании, пациент в течение нескольких дней соблюдает особую диету, а накануне исследования принимает специальные препараты. Гастроскопия делается натощак.
Анализы кала на скрытую кровь бывают разные.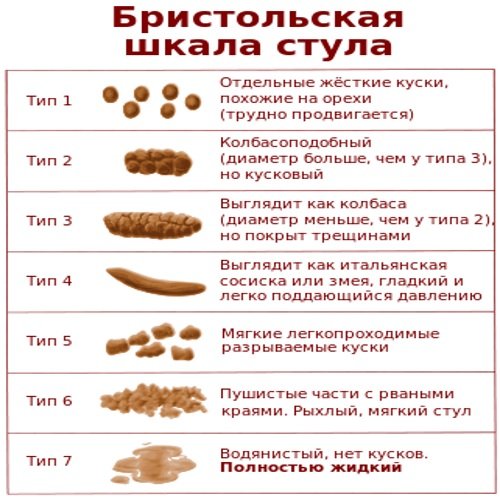 Если это обычный анализ, который назначают при профосмотрах и в муниципальных поликлиниках, то он менее информативный. Перед исследованием нужно также соблюдать определённую диету в течение трёх дней. Не есть мясо, рыбу, зелёные овощи, томаты и т. д. Нельзя сдавать кал на этот анализ на фоне приёма препаратов железа. Т. е. нужно обязательно придерживаться многих правил, чтобы анализ не оказался ложноотрицательным или, наоборот, ложноположительным. А есть анализ кала на скрытую кровь специальный, так называемый иммуноферментный анализ. Исследование проводится с применением специфических химических реакций. Они направлены именно на выявление заболеваний кишечника. И соблюдение диеты в этом случае не требуется.
Если это обычный анализ, который назначают при профосмотрах и в муниципальных поликлиниках, то он менее информативный. Перед исследованием нужно также соблюдать определённую диету в течение трёх дней. Не есть мясо, рыбу, зелёные овощи, томаты и т. д. Нельзя сдавать кал на этот анализ на фоне приёма препаратов железа. Т. е. нужно обязательно придерживаться многих правил, чтобы анализ не оказался ложноотрицательным или, наоборот, ложноположительным. А есть анализ кала на скрытую кровь специальный, так называемый иммуноферментный анализ. Исследование проводится с применением специфических химических реакций. Они направлены именно на выявление заболеваний кишечника. И соблюдение диеты в этом случае не требуется.
ЕСЛИ ДАЖЕ НИЧЕГО НЕ БЕСПОКОИТ, НО ЧЕЛОВЕК УВИДЕЛ КРОВЬ В КАЛЕ ВИЗУАЛЬНО, ИЛИ ОНА ОБНАРУЖИЛАСЬ ПРИ ОБСЛЕДОВАНИИ, Т. Е. АНАЛИЗ НА СКРЫТУЮ КРОВЬ ПОЛОЖИТЕЛЬНЫЙ, НЕЛЬЗЯ ЗАКРЫВАТЬ НА ЭТО ГЛАЗА, НУЖНО ОБЯЗАТЕЛЬНО ОБРАЩАТЬСЯ К ВРАЧАМ
— Какие могут быть последствия, если игнорировать появление крови в кале?
— Это зависит, в частности, от причины появления этого симптома. К сожалению, последствия могут быть и неблагоприятными. Например, если кровь в кале появилась из-за анальных трещин (самые безобидные в списке заболеваний, при которых бывает кровь в стуле), они сопровождаются болью, но лечатся достаточно эффективно.
К сожалению, последствия могут быть и неблагоприятными. Например, если кровь в кале появилась из-за анальных трещин (самые безобидные в списке заболеваний, при которых бывает кровь в стуле), они сопровождаются болью, но лечатся достаточно эффективно.
А вот отсутствие боли и вообще каких-то иных жалоб, признаков, но наличие скрытой крови в кале, может быть симптомом серьёзного заболевания. К примеру, аденоматозные полипы, которые зачастую с возрастом появляются в кишечнике, совершенно не болят, но начинается всё со скрытой крови в кале. Через 8 – 10 лет аденоматозные разрастания часто перерождаются в злокачественные новообразования. И мы, к сожалению, не так уж и редко видим такие случаи. Поэтому, если даже ничего не беспокоит, но человек увидел кровь в кале визуально, или она обнаружилась при обследовании, т. е. анализ на скрытую кровь положительный, нельзя закрывать на это глаза, нужно обязательно обращаться к врачам.
Записаться на приём к специалистам можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Беседовала Марина Воловик
Редакция рекомендует:
МРТ кишечника и колоноскопия: взаимодополнение или альтернатива?
Виртуальная колоноскопия: альтернатива или сама по себе диагностика?
МРТ желудка – альтернатива гастроскопии?
Не всегда гастроскопия. Обследование при болях в животе
Обследование при болях в животе
Не только колоноскопия: о чём расскажет анализ кала?
Для справки
Салтымакова Юлия Анатольевна
В 2003 году окончила Тверскую государственную медицинскую академию.
2004 год – интернатура по педиатрии.
2006 год – первичная специализация по гастроэнтерологии в НИИ детской гастроэнтерологии, Нижний Новгород.
В настоящее время – врач-гастроэнтеролог в «Клинике Эксперт» Тула. Принимает по адресу: ул. Болдина, 74.
Норма билирубина у женщин
Норма билирубина в крови у женщин: референсные значени
Клиническое значение имеет оценка обеих фракций билирубина. Чтобы определить уровень билирубина, проводят биохимический анализ крови, и оценивают содержание как прямого, так и общего билирубина. Последний включает в себя количество билирубина в целом: и прямого, и непрямого. Уровень непрямого билирубина у женщин (впрочем, как и у мужчин) рассчитывается исходя из содержания общей и прямой фракции . Диапазон нормальных значений билирубина зависит от наборов, используемых в конкретной лаборатории, соответственно, диапазон референсных значений разнится от лаборатории к лаборатории.
Диапазон нормальных значений билирубина зависит от наборов, используемых в конкретной лаборатории, соответственно, диапазон референсных значений разнится от лаборатории к лаборатории.
По данным литературы нормальные показатели общего билирубина сыворотки крови составляют 3,4–20,4 мкмоль/л, непрямой билирубин в норме представлен значениями до 16,5 мкмоль/л, прямой билирубин — от 0 до 5,1 мкмоль/л.9
Как может проявляться повышенный уровень билирубина?
При увеличении концентрации пигмента в крови могут возникать различные симптомы в зависимости от причины. При незначительном отклонении от нормы признаков, которые позволили бы подозревать какие-то проблемы со здоровьем, может не быть. При умеренном повышении уровня пигмента может появляться желтуха — кожа и склеры приобретают желтый оттенок.
Механизм развития желтухи прост: из-за повышения в крови уровня билирубина, имеющего желтоватый оттенок, изменяется цвет кожных покровов и слизистых оболочек. Кроме того, при повышении уровня билирубина в крови может наблюдаться окрашивание мочи в темный цвет, а в кал, наоборот, билирубин в таком случае почти не поступает, поэтому он обесцвечивается1.
Кроме того, при повышении уровня билирубина в крови может наблюдаться окрашивание мочи в темный цвет, а в кал, наоборот, билирубин в таком случае почти не поступает, поэтому он обесцвечивается1.
Желтуха — основной симптом гипербилирубинемии (повышения уровня билирубина в крови). Ей может сопутствовать ряд других симптомов, таких как, например, увеличение печени и/или увеличение селезенки1,2.
Желтуха кожных покровов, связанная с повышением уровня билирубина у женщин, может быть симптомом нескольких десятков заболеваний и состояний. Рассмотрим самые распространенные.
Желчнокаменная болезнь (холелитиаз) — хроническое заболевание, при котором в желчных путях образуются камни. Его выявляют у 10-15% населения, причем у женщин в 2-3 раза чаще, чем у мужчин, что связывают с влиянием женских половых гормонов. Повышается риск развития холелитиаза и при беременности, особенно при повторной, а также на фоне заместительной гормональной терапии во время климакса2.
Желчнокаменная болезнь может длительное время протекать бессимптомно, однако при обструкции желчных путей камнем или развитии воспаления заболевание дает о себе знать. Классические симптомы обострения (желчные/печеночные колики)– боль, вздутие живота, рвота. К ним может присоединяться желтуха, причем показатель билирубина увеличен умеренно (общий обычно менее 85,5 мкмоль/л, прямой менее 5 мг/дл)2.
Синдром Жильбера — врожденное генетическое заболевание, при котором нарушается обмен билирубина. Встречается у 5-7% молодых людей во всем мире. Примерно 30% всех желтух вызваны синдромом Жильбера. Обычно болезнь протекает бессимптомно и выявляется случайно при проведении биохимического анализа крови, когда обнаруживают повышение уровня билирубина3.
Нарушение функции печени — одна из распространенных причин повышения уровня билирубина в крови у женщин и мужчин. Поражение печени может быть вызвано рядом заболеваний, в том числе:
- цирроз печени4;
- аутоиммунные заболевания, например, аутоиммунный гепатит5;
- вирусные гепатиты66,7,8.

Гемолитическая анемия — заболевание, вызванное повышенным разрушением эритроцитов. Может быть наследственным и приобретенным. При обострении заболевания (так называемом гемолитическом призе) могут наблюдаться общая слабость, повышение температуры тела, головную боль, снижение аппетита, тошнота, иногда рвота, боль в животе или чувство тяжести в левом подреберье. Моча темнеет иногда до темно-бурого или даже черного цвета, кал обесцвечивается, слизистые и кожные покровы желтеют. При проведении биохимического анализа крови выявляется повышение непрямой фракции билирубина7.
Повышение уровня билирубина при беременности
Желтуха и повышение уровня билирубина у женщин во время беременности могут быть вызваны рядом заболеваний.
Внутрипеченочный холестаз — вторая по распространенности причина высокого уровня билирубина у женщинво время беременности, однако о ней стоит поговорить в первую очередь. Причиной желтухи при беременности становится внутрипеченочный холестаз в ¼ случаев. Это заболевание также называют холестатическим гепатозом беременных, доброкачественным рецидивирующим холестазом беременных, зудом беременных. До сих пор точно неизвестно, почему возникает заболевание. Считается, что заболевание развивается у женщин, имеющих генетическую предрасположенность к необычной холестатической реакции на вырабатываемые во время беременности гормоны8.
Причиной желтухи при беременности становится внутрипеченочный холестаз в ¼ случаев. Это заболевание также называют холестатическим гепатозом беременных, доброкачественным рецидивирующим холестазом беременных, зудом беременных. До сих пор точно неизвестно, почему возникает заболевание. Считается, что заболевание развивается у женщин, имеющих генетическую предрасположенность к необычной холестатической реакции на вырабатываемые во время беременности гормоны8.
Заболевание проявляется обычно в III триместре беременности и купируется самостоятельно после родов. Симптомы холестаза беременных8:
- кожный зуд, один из первых и основных признаков;
- желтуха, обычно умеренная, сопровождающаяся потемнением мочи и осветлением кала. однако в некоторых случаях желтухи может не наблюдаться.
При биохимическом анализе крови у женщин с холестазом беременных выявляют повышение уровня билирубина в крови, как правило, не более чем в 5 раз по сравнению с нормой8. 8.
8.
Желтуха у беременных при некоторых заболеваниях может сопровождаться длительной многократной рвотой.
Острая жировая дистрофия печени беременных.
Ранее применялось название «острый жировой гепатоз беременных» – редкое, встречающееся с частотой 1 случай на 13 000 родов, осложнение беременности. Причина не установлена; обычно наблюдается у молодых первородящих в III триместре беременности8.
Острые вирусные гепатиты — основная причина желтухи у будущих мам: на них приходится до половины случаев повышения билирубина у женщин, ожидающих ребенка. Заболевание может развиваться на любыхсроках беременности, а его симптомы очень разнообразны 8.
5 причин, по которым ваш стул черный
Черный липкий стул может означать, что в вашем рационе слишком много железа. Это также может быть признаком внутреннего кровотечения.
Значок Facebook. Значок со ссылкой на значок. Значок «Интерес». Значок в виде кармана.
Значок в виде кармана.Последнее обновление: 9 марта, 2021 г.
Значок Facebook. Ссылка на значок. Значок «Интерес». Значок в виде кармана.Что такое черный стул?
Табурет может быть разных оттенков коричневого. Но когда он становится черным, это может быть признаком проблемы.
Черный стул может быть вызван кровью в желудочно-кишечном (пищеварительном) тракте.Но это также может означать, что вы съели что-то красное, бордовое или темное, например свеклу, чернику или черную лакрицу. Темное пиво и лагер также могут сделать стул черным.
Некоторые добавки и лекарства, такие как железо и пепто-бисмол, являются еще одной причиной черного стула.
Когда вы замечаете черную кровь в стуле, это обычно происходит из верхних отделов кишечника (желудка или тонкой кишки). Сначала он красный, но по мере прохождения через кишечник гемоглобин в крови становится черным.Черная кровь в стуле обычно также имеет неприятный запах.
В первый день жизни у новорожденных черный стул, состоящий из околоплодных вод, клеток кожи и других веществ, проглоченных в утробе матери. Это нормально и через несколько дней меняется на коричневый.
Это нормально и через несколько дней меняется на коричневый.
1. Язвенная болезнь
Люди думают: «Кровь всегда красная!» — это не так! Наш кишечник очень длинный. Когда кровь движется по кишечнику от верхних к нижним частям, на нее действуют пищеварительные ферменты и кишечные бактерии.Это делает его черным и смолистым. — Д-р. Шрайа Кумар
Симптомы
- Боль в животе (обычно в центре живота, обычно не переходит на спину или плечо и усиливается во время еды)
- Черный дегтеобразный стул
- Изжога
- Потеря веса
- Тошнота или рвота (иногда с кровью)
- Избегание еды
- Вздутие живота и чувство сытости
- Затруднение или боль при глотании
Язвенная болезнь, воспаление слизистой оболочки желудка или первой части тонкой кишки ( двенадцатиперстная кишка), которые могут кровоточить и вызывать боль после еды или натощак.Воспаление может быть вызвано инфекцией, вызванной бактериями H pylori . Или это может быть вызвано лекарствами, такими как нестероидные противовоспалительные препараты (НПВП).
Или это может быть вызвано лекарствами, такими как нестероидные противовоспалительные препараты (НПВП).
Если это вызвано H pylori , вам будут прописаны антибиотики для лечения инфекции. Если причиной являются НПВП, ваш врач рассмотрит возможность снижения или изменения того, что вы принимаете. Снижение кислотности желудочного сока с помощью ингибитора протонной помпы (например, Nexium и Prilosec) может помочь в заживлении.
2. Гастрит
Симптомы
Гастрит — это воспаление слизистой оболочки желудка.В желудке есть слой слизи, который защищает его от сильных кислот, расщепляющих пищу. Если слизистая оболочка разорвана или нездорова, желудок может воспалиться.
Повреждение слизистой оболочки желудка может произойти по разным причинам, включая стресс, аутоиммунный ответ или инфекцию. Другие причины включают НПВП, курение, употребление алкоголя или употребление в пищу продуктов, которые раздражают слизистую оболочку желудка. Воспаление может вызвать небольшое кровотечение, из-за которого стул может стать черным.
Лечение зависит от причины. Если гастрит вызван курением, бросьте курить. Если это вызвано употреблением алкоголя, сократите употребление алкоголя.
Если это связано с приемом НПВП, ваш врач, вероятно, порекомендует снизить дозировку или изменить то, что вы принимаете. Если причиной является аутоиммунный ответ, вам могут потребоваться другие лекарства и дополнительное наблюдение.
3. Полипы толстой кишки
Симптомы
Полипы толстой кишки — это небольшие образования в толстой кишке. Полипы начинаются с доброкачественных (не злокачественных) новообразований, но со временем могут перерасти в рак.Обычно у них нет никаких симптомов, но иногда может выделяться небольшое количество крови.
Колоноскопия позволяет обнаружить полипы до того, как они станут злокачественными. Когда они будут обнаружены во время процедуры, гастроэнтеролог их удалит. Это предотвращает их превращение в рак.
У некоторых людей более вероятно образование полипов толстой кишки из-за своей генетики. Другими факторами, связанными с полипами (и будущим раком толстой кишки), являются избыточный вес, курение и употребление большого количества красного мяса и полуфабрикатов.
Другими факторами, связанными с полипами (и будущим раком толстой кишки), являются избыточный вес, курение и употребление большого количества красного мяса и полуфабрикатов.
4. Колоректальный рак
Симптомы
- Изменения в привычках кишечника
- Отсутствие чувства голода
- Потеря веса
- Черный или кровавый стул
- Боль в животе
- Усталость
Иногда встречаются рак толстой кишки и рак прямой кишки описывается под общим термином «колоректальный рак». Доброкачественные полипы прямой кишки со временем могут стать злокачественными, поэтому рекомендуется регулярное обследование толстой кишки с помощью колоноскопии.По данным Центров по контролю и профилактике заболеваний (CDC), колоректальный рак является третьим по распространенности раком у мужчин и женщин.
Колоректальный рак можно диагностировать в любом возрасте, но обычно он поражает людей старше 50. Ожирение, малоподвижный образ жизни, курение и употребление алкоголя могут увеличить риск колоректального рака.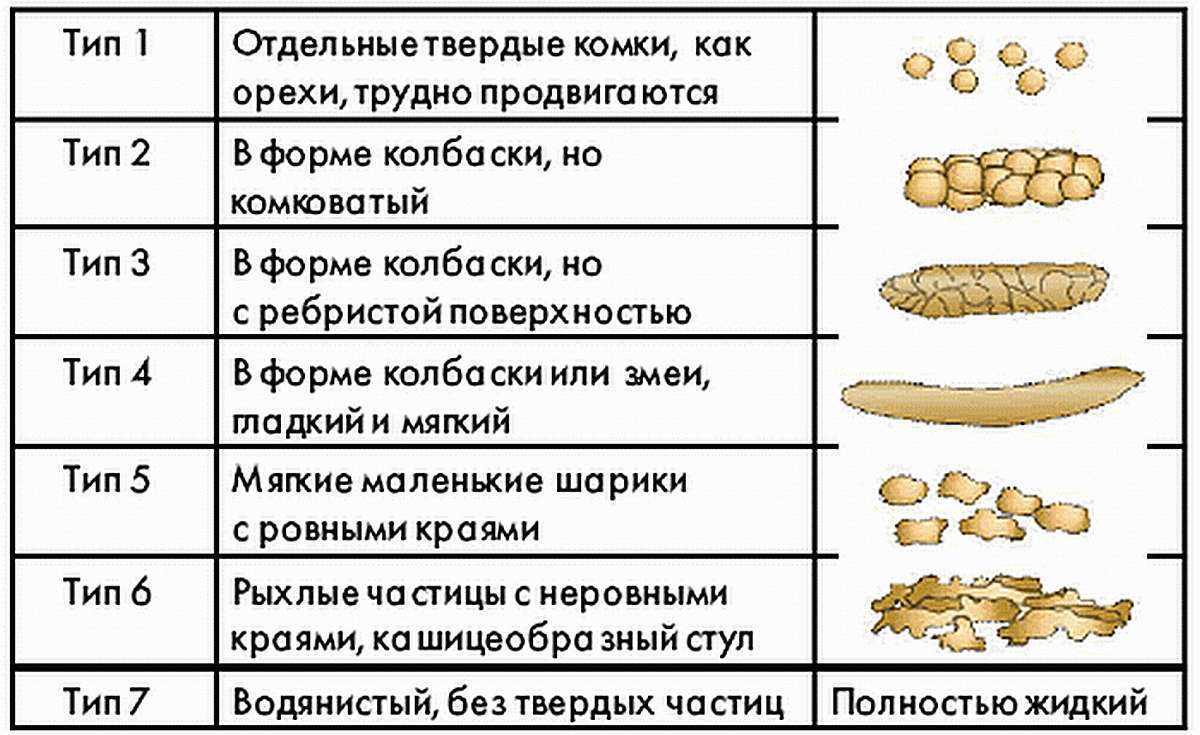
Рак толстой кишки обычно лечится с помощью комбинации хирургического вмешательства и химиотерапии.
5. Запор
«Черный дегтеобразный стул, похожий на масло, с неприятным запахом» — это кровь! «Маленький, гранулированный, как стул, но очень темный» — это больше наводит на мысль о запоре и добавках железа.- Д-р. Кумар
Симптомы
Запор — это нечастое испражнение и очень твердый и сухой стул. Стул может казаться темноватым или черным. Когда вы пытаетесь опорожнить кишечник, вы можете напрячься или ваш стул может выглядеть как твердые шарики. Вы можете почувствовать боль в животе, спазмы или вздутие живота.
Слабительные, правильное питание и питье большого количества жидкости — все это может помочь при запоре. Обратитесь к врачу, если запор не проходит, если он сопровождается сильной болью в животе или вы видите полосы красной крови или других необычных цветов в стуле.
Другие возможные причины
Черный стул может быть вызван рядом условий, хотя они встречаются реже. К ним относятся:
- Варикозное кровотечение, кровотечение из вен пищевода, которое может быть следствием запущенного заболевания печени (цирроза).
- Слеза Мэллори-Вейсса, разрыв слизистой оболочки пищевода, особенно после приступов сильного кашля или повторяющейся рвоты.
Когда обращаться к врачу
Черный стул может иметь множество причин.Они могут быть неинтересными (добавки железа, различные продукты, даже алкоголь) или более опасными (кровотечение). Самым важным фактором является состояние вашего здоровья и основные заболевания. Если у вас черный стул, важно проконсультироваться с врачом. — Д-р. Кумар
- Вы беременны.
- Вы недавно начали принимать новое лекарство.
- Вы испытываете боль в животе.
- Вы принимаете антикоагулянты, например варфарин (кумадин).
Стоит ли мне идти в скорую за черным стулом?
Вам следует обратиться в скорую помощь, если у вас есть какие-либо из следующих симптомов:
- У вас рвота кровью
- У вас сильная боль
- Кровотечение неконтролируемое
- Вы испытываете замешательство или затруднения мышление
- Вы чувствуете головокружение, слабость или головокружение
- У вас боль в груди или одышка
- Вы чувствуете головокружение и головокружение
Лечение
Не думайте, что ваш темный стул вызван диетой или запором пока вы не подтвердите это своим врачом.В некоторых случаях вашему врачу может потребоваться эндоскопия или колоноскопия (осмотр пищевода, желудка или толстой кишки с помощью зонда) или другую процедуру для проверки наличия разрывов, полипов или кровотечений в толстой или кишечной кишке.
Поделитесь своей историей
Отправить историю
Запрос успешно отправлен
Произошла ошибка, попробуйте еще раз
Была ли эта статья полезной?Прочтите следующий
Слайд 1 из 4
Если у вас стул любого цвета, кроме коричневого, это может вызывать тревогу.Иногда причина столь же невинна, как употребление новой пищи. Но цвет стула также может быть признаком серьезных заболеваний, таких как желудочно-кишечное кровотечение, поэтому важно выяснить, что происходит.
Диарея — жидкий или водянистый стул или стул не реже 3 раз в 24 часа. Общие причины включают вирусный гастроэнтерит, бактериальную инфекцию, колит C. Diff, прием лекарств, синдром раздраженного кишечника и целиакию.
Боль в животе обычно является признаком общего заболевания или инфекции.Другие причины включают несварение желудка, язву желудка, СРК или пищевое отравление.
Тошнота — это чувство тошноты в животе, из-за которого вы чувствуете, что вас тошнит. Обычно тошнота возникает из-за инфекции, беременности, приема определенных лекарств или кислотного рефлюкса.
Цвета табуретов | Что означают цвета какашек и когда беспокоиться
Стул странного цвета не может ничего значить или быть признаком чего-то серьезного.
Значок Facebook.Связанный значок.Значок интереса.Карманный значок.Последнее обновление: 2 марта 2021 г.
Значок Facebook. Ссылка на значок. Значок «Интерес». Значок в виде кармана.Что означают разные цвета стула?
Проверка цвета стула — очень хороший способ следить за своим общим здоровьем. В большинстве случаев стул бывает светло-коричневого или темно-коричневого цвета. Но стул другого цвета, текстуры или консистенции — все это признаки того, что с вашим телом что-то происходит по-другому.
Во многих случаях причиной может быть еда, которую вы едите, или лекарства, которые вы принимаете.Но если ваш стул обесцветился в течение нескольких дней или у вас есть другие симптомы, это может быть признаком чего-то более серьезного.
Черный дегтеобразный стул или ярко-красный стул может быть признаком крови в стуле. Бледный стул глиняного цвета может быть признаком закупорки желчных протоков. Обратитесь к врачу, если вас беспокоит цвет стула.
Черный стул
Наш стул — это показатель здоровья нашего кишечника, но он также является отражением того, что мы ели, как мы ели и какие лекарства мы принимали, среди прочего! — Д-р.Шрайа Кумар
Стул темнее обычного коричневого — обычное дело. Черный стул может быть поводом для беспокойства. Черный или дегтеобразный стул может быть признаком крови в желудочно-кишечном тракте.
Основными причинами темного стула являются:
- Кровотечение из верхних отделов желудочно-кишечного тракта, которое может быть вызвано инфекцией, приемом лекарств, травмой (например, автомобильной аварией) или поражением кровеносных сосудов
- Язвы желудка / язвы желудка, вызывающие кровотечение в пищеводе
- Кислотный рефлюкс, вызывающий кровотечение и раздражение в пищеводе
- Рак толстой кишки
- Проглатывание крови из-за травмы рта или кровотечения из носа
- Большое количество продуктов, таких как черная солодка
- Железные добавки
- Противодиарейные препараты, такие как Пепто-Бисмол
Зеленый стул
Желчь — это зеленоватая жидкость, которая помогает вашему организму переваривать жир.Желчь проходит через желудочно-кишечный тракт и становится коричневой при взаимодействии с определенными ферментами. Если у вас стул зеленого цвета, это обычно означает, что вы немного изменили свой рацион или пища проходит по толстому кишечнику быстрее, чем обычно, поэтому у нее не хватает времени, чтобы расщепиться и изменить цвет.
Зеленый стул может быть вызван:
- Диареей, поскольку пища движется по кишечнику быстрее
- Зеленые продукты, такие как листовые зеленые овощи
- Продукты, окрашенные зеленым пищевым красителем
- Железные добавки
Легкие- цветной стул
Если ваш стул бледный или белый, это обычно означает, что желчь не проходит через ваш желудочно-кишечный тракт.Это может означать, что имеется непроходимость желчного протока, не позволяющая желчи попасть в кишечник. Иногда цвет может быть от больших доз лекарств.
Основные причины светлого стула:
- Желчные камни или твердые отложения желчи, которые образуются в желчном пузыре и блокируют общий желчный проток
- Рак поджелудочной железы
- Заболевание печени
Ярко-красный стул
Там же Есть немало причин, по которым ваш стул может иметь ярко-красный цвет.Это может быть кровотечение из прямой кишки или толстого кишечника или просто употребление определенных продуктов.
Красный стул может быть признаком:
- Геморроя или трещин заднего прохода, вызывающих кровотечение из нижних отделов кишечника.
- Дивертикулез, небольшие кровоточащие выпячивания стенки толстой кишки.
- Опухоли толстой или прямой кишки.
- Язвенный колит, тип воспалительного заболевания кишечника (ВЗК), вызывающий язвы и воспаление в желудочно-кишечном тракте. Это может вызвать кровотечение и жидкий стул.
- Болезнь Крона, другой тип ВЗК, вызывает воспаление, которое может быть в любом месте желудочно-кишечного тракта (во рту, тонком кишечнике, толстом кишечнике, даже за пределами желудочно-кишечного тракта). Это также может вызвать кровотечение и жидкий стул.
- Такие продукты, как свекла, томатный сок, вишня или клюква, хотя обычно это не сопровождается другими симптомами.
Желтый стул
Если ваш стул желтый или, что более вероятно, содержит желтые капли (которые видны плавающими на унитазе), это признак жира в стуле.Он также может иметь неприятный запах и жирную текстуру. Вы можете увидеть заметное количество жира в стуле, когда он не усваивается организмом должным образом. Желтый стул может быть признаком того, что у вас проблемы с всасыванием, наряду с другими признаками, такими как трудности с поддержанием или набором веса.
Желтый стул может быть вызван:
- Бактериальными, вирусными или паразитарными инфекциями, которые могут вызывать мальабсорбцию. Одним из наиболее распространенных является лямблиоз (также называемый лямблиозом), вызываемый микроскопическим паразитом, передающимся через воду.
- Хирургия, в том числе удаление желчного пузыря, бариатрическая операция или по поводу другой проблемы с желудочно-кишечным трактом (например, структурной закупорки или опухоли), когда удаляется часть толстой кишки. Все это может изменить всасывание жира.
- Напряжение. Мозг может сигнализировать кишечнику о стрессе, влияя на его работу. Стресс может вызвать разрушительные изменения в том, как питательные вещества проходят через пищеварительную систему.
- Целиакия, непереносимость глютена, при которой употребление пшеницы, ячменя или ржи повреждает тонкий кишечник и вызывает выработку определенных антител.Эти антитела сглаживают ворсинки тонкого кишечника — структуры, имеющие решающее значение для правильного усвоения питательных веществ.
- Хронический панкреатит или воспаление поджелудочной железы. Поджелудочная железа отвечает за производство ферментов, которые помогают пищеварению. Хронический панкреатит препятствует этому.
- Муковисцидоз (МВ) — это наследственное заболевание, при котором слизь, пот и пищеварительный сок становятся густыми и липкими, а не жидкими и скользкими. Затем они блокируют протоки, трубки и проходы в поджелудочной железе, кишечнике, печени и желчном пузыре.Это вызывает плохое усвоение жира.
Когда обращаться к врачу
Стул важно смотреть. Да это мерзко! Но ваш врач захочет узнать, есть ли у вас какие-либо изменения цвета или текстуры стула. — Д-р. Kumar
Вы должны позвонить своему врачу, если у вас есть какие-либо из следующих симптомов, которые не проходят.
- Потеря веса
- Высокая температура
- Сильная боль
- Диарея
- Дремота или головокружение
Следует ли мне обратиться в отделение неотложной помощи при аномальном цвете стула?
Вам следует обратиться в отделение неотложной помощи, если у вас есть какие-либо из этих признаков более серьезной проблемы:
- Черный, дегтеобразный стул или кровь в стуле
- Очень бледный стул
- Потеря веса
- Высокая температура
- Сильная боль
- Тошнота
- Головокружение
- Рвота
Лечебные процедуры
Одноразовые изменения цвета стула сами по себе не являются проблемой.Именно тогда, когда это означает нечто большее, чем изменение диеты (будучи настойчивым или сопровождаемым новыми проблемами), оно становится предметом исследования. — Д-р. Kumar
Аномальный цвет стула сам по себе не является проблемой. Возможно, это основная причина, которую нужно лечить. Вот почему важно обращать внимание на цвет своего стула, отмечать любые другие симптомы (диарею, лихорадку) или продукты, которые вы недавно ели, и поговорить со своим врачом.
- Если цвет вашего стула изменился из-за изменения диеты и нет других симптомов, лечение не требуется.
- Если у вас кровотечение, вам может потребоваться обратиться в больницу, пройти лабораторные анализы и визуализирующие обследования и, возможно, даже сделать такую процедуру, как эндоскопия или колоноскопия.
- Если у вас инфекция, вам потребуются лабораторные анализы и, возможно, лекарства от инфекции.
Поделитесь своей историей
Отправить историю
Запрос успешно отправлен
Произошла ошибка, попробуйте еще раз
Была ли эта статья полезной?Прочтите следующий
Слайд 1 из 6
Синдром раздраженного кишечника (СРК) — распространенное хроническое заболевание кишечника (в первую очередь кишечника), которое вызывает боль в животе и запор, диарею или и то, и другое.Лекарства от СРК нет, но есть много способов уменьшить симптомы.
Язвенный колит — это хроническое длительное воспалительное заболевание желудочно-кишечного тракта, сопровождающееся язвами и язвами толстой и прямой кишки.
Зеленые фекалии обычно могут быть вызваны употреблением определенных зеленых продуктов, инфекцией, вызывающей диарею, желчью или побочным действием лекарств. Кроме того, синдром раздраженного кишечника может вызывать зеленую какашку и боль в животе.
В то время как красный стул может быть вызван приемом определенных продуктов или лекарств, красный стул может указывать на внутреннюю проблему. Важно обращать внимание на другие симптомы, такие как боль или дискомфорт в животе, и своевременно обсуждать свои проблемы с врачом.
Черноватый или красноватый стул может быть из-за слишком большого количества железа в вашем рационе или из-за определенных продуктов. Черный стул также может быть вызван запором, который может сделать стул более твердым и сухим, чем обычно.Но иногда это признак внутреннего кровотечения и требует немедленного внимания.
Темно-коричневый стул может быть нормальным. Но это может означать, что у вас обезвоживание или запор. Если это продолжается, это может быть признаком более серьезной проблемы, которую необходимо проконсультироваться с врачом.
Черный стул: что вызывает темный или черный стул?
Черный стул может быть признаком кровотечения или других повреждений желудочно-кишечного тракта. Не всегда черный стул вызывает беспокойство.Продукты темного цвета или определенные пищевые добавки также могут привести к потемнению или обесцвечиванию испражнений.
Если вы подозреваете, что у вас кровь в стуле, вам всегда следует обращаться к врачу, чтобы исключить какие-либо серьезные заболевания.
Что вызывает черный стул?
Кровь в стуле
Кровотечение в верхних отделах пищеварительного тракта может вызвать черный или дегтеобразный стул. Кровотечение может возникнуть в пищеводе, желудке или двенадцатиперстной кишке . Когда кровь вступает в контакт с желудочной кислотой или пищеварительными жидкостями, красные кровяные тельца разрушаются, что приводит к появлению темного смолистого цвета.Этот черный стул известен как melena и часто имеет очень неприятный запах.
У тех, кто переваривает пищу очень медленно из-за неправильного питания или нарушения обмена веществ, кровь также может поступать из толстой кишки.
В зависимости от первопричины обесцвечивания стула вы также можете испытывать боль в животе, диарею, тошноту или рвоту с кровью. Стул также может иметь консистенцию, похожую на кофейную гущу. В таких ситуациях очень важно как можно скорее связаться с врачом.
Причины появления крови в стуле
Различные желудочно-кишечные расстройства могут вызывать кровотечение в верхних отделах пищеварительного тракта, ведущее к дегтеобразному стулу. Некоторые из наиболее распространенных включают:
| Причина темного стула | Частота | Описание |
| Язва желудка (Язва желудка) | 45% | Язвы желудка — одна из наиболее частых причин дегтеобразного стула.Обычно они возникают из-за воспаления слизистой оболочки желудка. Обычно они возникают в результате заражения бактериями, известными как Helicobacter pylori . Еще одной причиной язвы желудка является длительный прием обезболивающих, также известных как нестероидные противовоспалительные препараты (НПВП). |
| Разрыв варикозного расширения вен пищевода (аномально большие вены) | 25% | Разрыв варикозного расширения вен пищевода или желудка может привести к дегтеобразному стулу и кровавой рвоте.Чаще всего они возникают в результате высокого кровяного давления, вызванного циррозом печени. Возникающая в результате тяжелая кровопотеря может быть опасной для жизни. Если есть подозрение на разрыв варикозного расширения вен, обратитесь к врачу неотложной помощи. |
| Синдром Мэллори-Вейсса (разрыв пищевода) | 15% | Разрыв слизистой оболочки, соединяющий пищевод и желудок. Обычно вызывается сильной рвотой у больных алкоголизмом или булимией. |
| Повреждение слизистой оболочки (Эрозии) | 5% | Повреждение слизистой оболочки пищевода, желудка или двенадцатиперстной кишки может вызвать кровотечение с дегтеобразным стулом. |
| Рак желудка | 5% | Рак желудка развивается из слизистой оболочки желудка. На более поздних стадиях может возникнуть черный стул. |
| Гемолитическая анемия | ? | Тип анемии, при которой эритроциты разрушаются ( гемолиз ), в результате чего стул становится черным.Это может быть вызвано основными заболеваниями, такими как серповидноклеточная анемия, инфекциями или побочным действием лекарств. |
| Эзофагит | ? | Воспаление пищевода, которое может проявляться такими симптомами, как изжога и затрудненное глотание, а также рвота, диарея и черный стул. |
| Носовые кровотечения | ? | Проглоченная кровь при обильном носовом кровотечении может сделать стул темным или черным. |
Менее распространенные причины черного стула включают рак двенадцатиперстной кишки, сосудистые аномалии и язвы желчных путей.
Красный кровянистый стул обычно является результатом кровотечения в нижних отделах пищеварительной системы, например, из прямой или толстой кишки. Кровь из нижних отделов желудочно-кишечного тракта будет меньше подвергаться воздействию пищеварительного процесса, поэтому она, как правило, сохраняет свой красный цвет.
Продукты питания, лекарства и добавки
Некоторые продукты черного или красного цвета могут вызывать кровянистый или темный стул без крови.Некоторые из этих продуктов включают:
- лакричник
- свекла
- красное вино
- черника
- кровяная колбаса
Некоторые лекарства также могут привести к черному цвету стула. Примеры:
- добавки к железу
- Лекарства на основе висмута
- уголь в таблетках
Если вы не можете отследить свой темный стул до еды или пищевых добавок, которые вы недавно ели, вам следует проконсультироваться с врачом.
Как диагностируется причина черного стула?
В большинстве случаев для постановки диагноза нельзя использовать только цвет стула. Ваш врач также соберет информацию о вашей истории болезни и проведет медицинский осмотр. Образец стула можно использовать для подтверждения наличия крови в стуле.
Если обнаруживается кровь в стуле, могут быть выполнены дополнительные процедуры, такие как гастроскопия или колоноскопия, чтобы определить точное место кровотечения.
CARA CARE помогает решить проблемы с пищеварениемСкачать приложение
Как лечится черный стул?
Варианты лечения черного стула зависят от основной причины.
В случае язвы желудка ваш врач может назначить кислотоснижающие препараты или антибиотики, если диагностирована инфекция Helicobacter pylori .
Патология вен может потребовать хирургического вмешательства, если кровотечение не останавливается само по себе.
Почему у моего новорожденного черный стул?
Черный стул — совершенно нормальное явление для новорожденных.Он называется меконием , и содержит слизь, клетки кожи и околоплодные воды. Черный стул не должен длиться более пары дней.
Нормален ли черный стул во время беременности?
Черный стул во время беременности обычно не вызывает беспокойства. Во время беременности врач часто прописывает вам добавки железа. Железо окисляется в пищеварительном тракте, в результате чего стул становится от темно-зеленого до черного. Если вы не принимаете добавки железа или не уверены, лучше всего проконсультироваться с врачом.
Источники \Koelz, H.R. и Arn, M., 2006. Neue Epidemiologie der akuten gastrointestinalen Blutung. Der Chirurg, 77 (2), стр.103-110. Онлайн: https://link.springer.com/article/10.1007/s00104-005-1142-7
Адлер Г., Беглингер К., Маннс М.П., Мюллер-Лисснер С. и Шмигель В. ред., 2013. Klinische Gastroenterologie und Stoffwechsel . Springer-Verlag. Онлайн: https://www.springer.com/de/book/9783642629778
Горальник, Э., Мегердичян, Д.А., 2014.Желудочно-кишечное кровотечение. Концепции неотложной медицины и клиническая практика Розена, изд. , 8 , стр. 248-253. Интернет: https://pdfs.semanticscholar.org/25a1/11b152d05ecd5594990c5104499aedebcd43.pdf
Цвет стула: когда волноваться
Табурет бывает разных цветов. Нормальными считаются все оттенки коричневого и даже зеленого. Лишь изредка цвет стула указывает на потенциально серьезное заболевание кишечника.
На цвет стула обычно влияет то, что вы едите, а также количество желчи — желто-зеленой жидкости, которая переваривает жиры — в стуле.Когда желчные пигменты проходят через ваш желудочно-кишечный тракт, они химически изменяются ферментами, меняя пигменты с зеленого на коричневый.
Если вас беспокоит цвет стула, обратитесь к врачу. Если ваш стул ярко-красный или черный, что может указывать на присутствие крови, немедленно обратитесь за медицинской помощью.
| Качество стула | Что это может означать | Возможные диетические причины |
|---|---|---|
| Зеленый | Пища может слишком быстро перемещаться по толстому кишечнику, например, из-за диареи.В результате желчь не успевает полностью расщепиться. | Зеленые листовые овощи, зеленый пищевой краситель, например, в ароматизированных смесях для напитков или ледяных леденцах, добавки с железом. |
| Светлый, белый или глиняный | Недостаток желчи в стуле. Это может указывать на непроходимость желчных протоков. | Некоторые лекарства, такие как большие дозы субсалицилата висмута (Kaopectate, Pepto-Bismol) и другие противодиарейные препараты. |
| Желтый, жирный, с неприятным запахом | Избыточный жир в стуле, например, из-за нарушения всасывания, например, целиакии. | Иногда белок глютен, например, в хлебе и крупах. Обратитесь к врачу для оценки. |
| Черный | Кровотечение в верхних отделах желудочно-кишечного тракта, например в желудке. | Добавки железа, субсалицилат висмута (Kaopectate, Pepto-Bismol), черная солодка. |
| Ярко-красный | Кровотечение из нижних отделов кишечника, например из толстой или прямой кишки, часто из-за геморроя. | Красный пищевой краситель, свекла, клюква, томатный сок или суп, красный желатин или смеси для напитков. |
- Suneja M, et al., Eds. Живот, промежность, задний проход и ректосигмоид. В: Диагностическое обследование ДеГоуина. 11-е изд.Макгроу Хилл; 2020. https://accessmedicine.mhmedical.com. По состоянию на 28 сентября 2020 г.
- Feldman M, et al., Eds. Желудочно-кишечное кровотечение. В: Заболевания желудочно-кишечного тракта и печени Слейзенгера и Фордтрана: патофизиология, диагностика, лечение. 11-е изд. Эльзевир; 2021 г. https://www.clinicalkey.com. По состоянию на 28 сентября 2020 г.
- Что такое глютеновая болезнь? Фонд целиакии. https://celiac.org/about-celiac-disease/what-is-celiac-disease/. По состоянию на 28 сентября 2020 г.
Продукция и услуги
- Книга: Клиника Мэйо по здоровью пищеварительной системы
.
Желудочно-кишечное кровотечение: тревожный знак
Фарм США . 2009; 34 (12): HS12-HS16.
Желудочно-кишечное кровотечение (ЖКТ) может возникать в любом месте от глотки до прямой кишки и может быть скрытым или явным. Оно отличается от внутреннего кровотечения, когда кровь вытекает из кровеносных сосудов таким образом, что кровотечение невозможно увидеть за пределами тела. Желудочно-кишечное кровотечение имеет множество причин, и анализ истории болезни пациента и физикальное обследование могут помочь различить макроскопические и микроскопические формы.Проявления зависят от места и скорости кровотечения, от почти неопределяемого до острого и опасного для жизни. Верхняя эндоскопия или колоноскопия обычно считаются лучшими методами определения источника кровотечения. 1
Необходимо изучить анамнез настоящего заболевания, чтобы определить количество и частоту прохождения крови. Однако количество может быть трудно оценить, потому что даже небольшое количество (5-10 мл) ректального кровотечения или небольшое количество рвотной крови вызывают тревогу у пациента.Было ли выделение крови при начальной рвоте или только после нескольких эпизодов некровавой рвоты, может указывать на разные причины. 1
Чтобы оценить состояние пациента, необходимо рассмотреть ряд симптомов после желудочно-кишечного кровотечения. К ним относятся наличие дискомфорта в животе, потеря веса, легкое кровотечение или синяк, предыдущие результаты колоноскопии и симптомы анемии (слабость, утомляемость, головокружение). В анамнезе также необходимо узнать о ранее диагностированных или недиагностированных желудочно-кишечных кровотечениях, воспалительных заболеваниях кишечника (ВЗК), кровоточащих диатезах и заболеваниях печени.
Некоторые препараты увеличивают вероятность кровотечения, в том числе нестероидные противовоспалительные препараты (НПВП), варфарин и гепарин. Хроническое заболевание печени из-за чрезмерного употребления алкоголя также может вызвать кровотечение. Желудочно-кишечное кровотечение также может спровоцировать печеночную энцефалопатию (поражение мозга и нервной системы, вызванное печеночной недостаточностью) или гепаторенальный синдром (почечная недостаточность, вторичная по отношению к заболеванию печени). 2
Типы желудочно-кишечных кровотечений
Кровотечение из верхних отделов ЖКТ: Гематемезис — это рвота красной кровью и указывает на кровотечение из верхних отделов желудочно-кишечного тракта, обычно из артериального источника или варикозного расширения вен.Это считается неотложной медицинской помощью, и самое важное различие заключается в том, есть ли потеря крови, достаточная для того, чтобы вызвать шок. Кровотечение похоже на темно-коричневую рвоту с зернистым материалом, напоминающим кофейную гущу. Это происходит в результате замедленного или остановленного кровотечения из верхних отделов ЖКТ с преобразованием красного гемоглобина в коричневый гематин под действием желудочной кислоты. 3
Кровавая рвота может быть вызвана множеством причин, включая раздражение или эрозию слизистой оболочки пищевода или желудка; кровоточащая язва желудка, двенадцатиперстной кишки или пищевода; рвота проглоченной кровью после кровотечения в ротовой полости, носу или горле; сосудистые нарушения ЖКТ; и опухоли желудка или пищевода.
Минимальная кровопотеря: В этом случае пациенту вводят ингибитор протонной помпы, такой как омепразол, делают переливание крови и оставляют nil per os (латинское «ничего перорально») до тех пор, пока не будет проведена эндоскопия. дальнейшее расследование.
Значительная потеря крови: В гемодинамически значимом случае гематемезиса (например, гиповолемического шока) реанимация является немедленным приоритетом для предотвращения остановки сердца. Жидкости и / или кровь вводят предпочтительно через центральный венозный катетер, и пациента готовят к экстренной эндоскопии.Если источник кровотечения не может быть идентифицирован эндоскопически, обычно выбирают хирургический вариант лапаротомии. 3
Кровотечение из нижних отделов желудочно-кишечного тракта: Гематохезия — это отток крови из прямой кишки, обычно указывающий на кровотечение из нижних отделов желудочно-кишечного тракта. Он отличается от melena , который представляет собой стул с кровью, измененной кишечной флорой и представляющий собой дегтеобразный черный цвет. Оно также отличается от ярко-красной крови из прямой кишки, которая возникает из-за геморроидальных узлов или трещин и является местным ректальным кровотечением.Гематохезия также может быть результатом сильного кровотечения из верхних отделов ЖКТ с быстрым прохождением крови по кишечнику. Наиболее частыми причинами у взрослых являются дивертикулез и геморрой, оба относительно доброкачественные, хотя это кровотечение может быть предупреждающим признаком колоректального рака.
Гематохезия у новорожденных может быть вызвана проглатыванием материнской крови во время родов. В наиболее серьезных случаях это также может быть начальным симптомом некротического энтероколита — серьезного заболевания, поражающего недоношенных детей.У молодых людей ВЗК, особенно язвенный колит, является серьезной причиной гематохезии, которая требует дальнейшего исследования для быстрого лечения. 1-3
Мелена: Мелена — черный дегтеобразный стул, вызванный желудочно-кишечным кровотечением. Черный цвет возникает из-за окисления гемоглобина крови во время кровотечения в подвздошной и толстой кишке. Мелена также относится к стулу или рвоте, окрашенным в черный цвет пигментом крови или темными продуктами крови, и может указывать на кровотечение из верхних отделов ЖКТ.Кровотечение из более низкого источника, которое происходит достаточно медленно, чтобы допустить окисление, также связано с меленой. Для возникновения мелены требуется от 100 до 200 мл крови в верхних отделах желудочно-кишечного тракта, которая может оставаться в течение нескольких дней после остановки кровотечения. 4
Черный стул, не содержащий скрытой крови, может быть результатом приема железа, висмута или различных продуктов, и его не следует принимать за мелену. Язвенная болезнь — основная причина мелены, но вторичные причины включают кровотечение из верхних отделов желудочно-кишечного тракта, как при гастрите или варикозном расширении вен пищевода, или даже из восходящей толстой кишки.Причиной также может быть передозировка некоторых лекарств (например, варфарина, клопидогреля или длительный прием НПВП). Мелена не считается неотложной медицинской помощью, но пациенты должны находиться под тщательным наблюдением, чтобы найти причину и пройти обследование для дальнейшего лечения. 3
Этиология
GI кровотечение любой причины более вероятно и тяжело у пациентов с хроническим заболеванием печени, вызванным злоупотреблением алкоголем или гепатитом. Это также чаще встречается у пациентов с наследственными нарушениями свертывания крови или у лиц, принимающих определенные лекарства.Лекарства, связанные с желудочно-кишечным кровотечением, включают гепарин, варфарин, аспирин, некоторые НПВП, клопидогрель и селективные ингибиторы обратного захвата серотонина, которые вызывают истощение тромбоцитов и снижают способность образовывать сгустки. Около 20–30% желудочно-кишечных кровотечений возникает из-за язвы двенадцатиперстной кишки и эрозий желудка или двенадцатиперстной кишки. 4
Варикозное расширение вен и эрозивный эзофагит вызывают от 10% до 20% кровотечений из верхних отделов ЖКТ. Кровотечение из нижнего отдела желудочно-кишечного тракта зависит от возрастной группы, но в основном оно происходит из-за трещин заднего прохода, дивертикулита, синдрома раздраженного кишечника, колита, болезни Крона и полипов или карциномы толстой кишки. 5
Оценка и диагностика
Первым шагом в диагностике желудочно-кишечного кровотечения является стабилизация дыхательных путей пациента и внутривенное введение жидкости или переливание крови. Кровянистый назогастральный аспират указывает на активное кровотечение из верхних отделов ЖКТ, но около 10% пациентов не имеют крови в назогастральном аспирате. 4 Затем следует сосредоточить внимание на жизненно важных функциях и любых показаниях к гиповолемии (например, тахикардии, тахипноэ, олигурии, спутанности сознания) или анемии (например,g., утомляемость, бледность кожи, головная боль, похолодание в руках и ногах, потоотделение). В случаях меньшего кровотечения тахикардия и ортостатические изменения (например, пульс, артериальное давление) более мягкие, но требуют немедленного внимания, особенно у пожилых людей. 6
Когда состояние пациента стабильно, ищутся признаки и симптомы нарушений внешнего кровотечения, такие как черные и синие пятна на коже (петехии, экхимозы). Другими признаками, на которые следует обратить внимание, являются асцит и эритема (хроническое заболевание печени), а также спленомегалия и расширенные вены брюшной стенки (портальная гипертензия).
Всем пациентам с желудочно-кишечным кровотечением необходимо пальцевое ректальное исследование для выявления цвета стула, образований и трещин. Аноскопия проводится для диагностики геморроя. Химический анализ образца кала на скрытую кровь завершает исследование, если макроскопическая кровь отсутствует. Примерно у 50% пациентов язвенная болезнь может быть причиной желудочно-кишечного кровотечения. 4 Дискомфорт в эпигастральной области живота, который облегчается приемом пищи или антацидами, свидетельствует о язвенной болезни. У этих пациентов может быть боль, а может и не быть. 6
Кровавый понос, лихорадка и боль в животе предполагают ишемический колит, язвенный колит, болезнь Крона или инфекционный колит. Свежая кровь только в стуле предполагает ректальный геморрой или трещины, тогда как кровь, смешанная со стулом, указывает на кровотечение из дистального или самого дальнего участка толстой кишки. Скрытая кровь в стуле может быть первым признаком полипа, особенно у пациентов среднего возраста. Общий анализ крови следует проводить у пациентов со скрытой кровопотерей. 6
При более значительном кровотечении, мониторинг коагуляции, такой как количество тромбоцитов, протромбиновое время (PT) и частичное тромбопластиновое время (PTT), а также тесты функции печени, такие как аспартатаминотрансфераза (AST), аланинаминотрансфераза (ALT), билирубин, щелочная фосфатаза ( ALP) и альбумин назначаются некоторым пациентам.В большинстве случаев требуется одна или несколько диагностических процедур.
Хотя эндоскопия является не только диагностической, но и терапевтической, при значительном кровотечении из верхних отделов ЖКТ ее следует проводить быстро. Ангиография полезна при диагностике кровотечения из верхних отделов ЖКТ и позволяет использовать определенные терапевтические приемы (например, эмболизацию, инфузию сосудосуживающих средств).
Гибкая ректороманоскопия и аноскопия могут быть всем, что срочно требуется пациентам с симптомами, типичными для геморроидального кровотечения. Всем остальным пациентам с гематохезией следует пройти колоноскопию, которую можно сделать выборочно после стандартной подготовки, если нет значительного продолжающегося кровотечения.Если колоноскопия не может визуализировать источник и продолжающееся кровотечение достаточно быстрое (> 0,5–1 мл / мин), ангиография может локализовать источник. 5,6
Эндоскопия является предпочтительным выбором при скрытом кровотечении, потому что диагностика этого типа кровотечения может быть затруднена из-за гемоположительного стула, вызванного кровотечением в любом месте желудочно-кишечного тракта. Бариевую клизму с двойным контрастом и ректороманоскопию также можно использовать для нижних отделов тракта, когда колоноскопия недоступна или пациент отказывается от процедуры. 4
Гематемезис и гематохезию следует рассматривать как неотложные. Всем пациентам с тяжелым желудочно-кишечным кровотечением рекомендуется госпитализация в отделение интенсивной терапии после консультации гастроэнтеролога и хирурга. Общее лечение направлено на поддержание проходимости дыхательных путей и восстановление циркулирующего объема. Гемостаз и другие методы лечения зависят от причины кровотечения. 7,8
Дыхательные пути: Основной причиной заболеваемости и смертности пациентов с активным кровотечением из верхних отделов ЖКТ является аспирация крови с последующими респираторными проблемами.Чтобы предотвратить эти проблемы, следует рассмотреть возможность эндотрахеальной интубации у пациентов с неадекватными рвотными рефлексами, заторможенными или без сознания, особенно если они будут проходить эндоскопию верхних отделов желудка. 4
Замена жидкости: Внутривенное введение жидкостей назначается любому пациенту с гиповолемией или геморрагическим шоком. Пациенты, нуждающиеся в дальнейшей реанимации, должны получить переливание эритроцитов (эритроцитов). Переливания продолжаются до восстановления внутрисосудистого объема, а затем проводятся по мере необходимости для восполнения продолжающейся кровопотери.Следует внимательно следить за количеством тромбоцитов, поскольку при сильном кровотечении может потребоваться переливание тромбоцитов. У пациентов, принимающих антиагрегантные препараты (например, клопид-огрель) и аспирин, может наблюдаться дисфункция тромбоцитов, часто приводящая к усилению кровотечения. Следует рассмотреть вопрос о переливании тромбоцитов, когда у пациентов, принимающих эти препараты, наблюдается тяжелое продолжающееся кровотечение. Свежезамороженную плазму следует переливать через каждые 4 единицы упакованных эритроцитов. 4
Гемостаз: Раннее вмешательство для остановки кровотечения важно для минимизации смертности, особенно у пожилых пациентов.Конкретная терапия зависит от места кровотечения. При язвенной болезни продолжающееся кровотечение или повторное кровотечение лечат эндоскопической коагуляцией. Также лечат некровоточащие сосуды, которые видны в кратере язвы. Если эндоскопия не останавливает кровотечение, а медикаментозное лечение не контролирует секрецию желудочного сока, проводится хирургическое вмешательство. 4
Тяжелую продолжающуюся гематохезию из дивертикулов или ангиом иногда можно контролировать колоноскопически с помощью электрокоагуляции, коагуляции с помощью нагревательного зонда или инъекции разбавленного адреналина.Полипы можно удалить петлей или прижиганием. Если эти методы неэффективны или невозможны, может быть успешной ангиография с эмболизацией или инфузией вазопрессина. 4 Ангиография также может использоваться для более точной локализации источника кровотечения. У пациентов с продолжающимся кровотечением может быть применено хирургическое вмешательство, но очень важна локализация места кровотечения. Острое или хроническое кровотечение внутреннего геморроя в большинстве случаев прекращается самопроизвольно. Пациентов с рефрактерным кровотечением лечат с помощью аноскопии с перевязкой резинкой, инъекцией, коагуляцией или хирургическим вмешательством. 8
Обычно здоровый человек может перенести потерю от 10% до 15% общего объема крови без серьезных медицинских проблем, а на сдачу крови обычно требуется от 8% до 10% объема крови донора. 4
GI Кровотечение у пожилых людей
У пожилых людей (возраст ≥65 лет) геморрой и колоректальный рак являются наиболее частыми причинами незначительных кровотечений. Язвенная болезнь, дивертикулярная болезнь и ангиодисплазия — наиболее частые причины серьезных кровотечений.Примерно от 35% до 45% всех случаев острого кровотечения из верхних отделов ЖКТ приходится на пожилых людей. На этих пациентов ежегодно приходится 10% смертей в результате кровотечений. 4
Пациенты пожилого возраста плохо переносят массивное желудочно-кишечное кровотечение. Диагноз необходимо ставить быстро, и начинать лечение раньше, чем у более молодых пациентов, которые лучше переносят повторяющиеся эпизоды кровотечения. 9
Эндоскопическая безопасность
Хотя верхняя эндоскопия и колоноскопия обычно считаются безопасными для пожилых людей, риск осложнений (включая кровотечение, аспирационную пневмонию, инфаркт миокарда и перфорацию) выше, чем у более молодых пациентов.Приблизительно от 30% до 40% пациентов, которым проводится эндоскопия желудочно-кишечного тракта, старше 70 лет. 4
В экстренных случаях терапевтическая эндоскопия обычно более рискованна, чем диагностическая. Следовательно, пожилые пациенты, особенно с такими сопутствующими заболеваниями, как ожирение и сердечно-сосудистые, легочные, почечные, печеночные, метаболические или неврологические нарушения, требуют тщательного обследования перед процедурой и интенсивного наблюдения во время процедуры. Эндоскопию можно проводить пациентам, принимающим аспирин или НПВП, у которых нет ранее существовавшего нарушения свертываемости крови.
ССЫЛКИ
1. Гош С., Уоттс Д., Киннер М. Управление желудочно-кишечным кровотечением. Postgrad Med J.
2. Роки, округ Колумбия, Ауслендер А., Гринберг, полиция. Обнаружение верхних отделов желудочно-кишечного тракта с помощью анализов кала на скрытую кровь. Am J Gastroenterol. 1999; 94: 344-350.
3. Мариньяни М., Анджелетти С., Филиппи Л. и др. Скрытое и неясное кровотечение, железодефицитная анемия и другие желудочно-кишечные истории. Int J Mol Med. 2005; 15: 129-135.
4. Желудочно-кишечное кровотечение. MedlinePlus. www.nlm.nih.gov/medlineplus/ 2002; 78: 4-14.
5. Раджу Г.С., Натх СК. Капсульная эндоскопия. Curr Gastroenterol Rep. 2005; 7: 358-364.
6. Triester SL, Leighton JA, Leontiadis GI, et al. Метаанализ эффективности капсульной эндоскопии по сравнению с другими методами диагностики у пациентов с неясным желудочно-кишечным кровотечением. Am J Gastroenterol. 2005; 100: 2407-2418.
7. Кэри EJ, Fleischer DE. Исследование тонкой кишки при желудочно-кишечном кровотечении — энтероскопия и капсульная эндоскопия. Gastroenterol Clin North Am. 2005; 34: 719-734.
8. Желудочно-кишечное кровотечение. Клиника Майо. www.mayoclinic.org/
9. Эллисон Дж. Э., Текава И. С., Рэнсом Л. Дж., Адрейн А. Л.. Сравнение анализов кала на скрытую кровь для скрининга колоректального рака. N Engl J Med. 1996; 334: 155-159.
Чтобы прокомментировать эту статью, свяжитесь с [email protected].
Движение кишечника — лучший канал здоровья
Тонкий кишечник поглощает питательные вещества из пищи. Отходы попадают в толстую кишку, откуда удаляется вода. Образующиеся фекалии (фекалии или испражнения) временно хранятся в прямой кишке, а затем выводятся из организма через задний проход. Медицинские названия для изгнания фекалий включают дефекацию и опорожнение кишечника.Вода составляет около трех четвертей фекалий, а остальная часть состоит из твердых веществ, включая непереваренную клетчатку, кишечные бактерии и пищевые жиры.Многие болезни и события могут повлиять на цвет и текстуру фекалий.
Всегда обращайтесь к врачу, если перистальтика кишечника изменилась и не исчезла в течение дня или двух. Если вы заметили в них кровь, обратитесь за неотложной медицинской помощью.
Описанные нормальные движения кишечника у взрослых
Характеристики нормальных, здоровых движений кишечника включают:- Движения кишечника должны быть твердыми, влажными и легко проходить.
- Регулярность варьируется от одного человека к другому — диапазон «нормальных» включает от одного раза в неделю до нескольких раз в день, в зависимости от человека.
- Средний взрослый человек производит от 100 до 180 г фекалий каждый день.
- Движения кишечника коричневые, потому что содержат желчные пигменты (стеркобилин).
- Бактерии используют химические реакции для разложения фекалий. Эти химические реакции приводят к образованию соединений с неприятным запахом, таких как сероводород, которые и являются причиной характерного запаха.
Изменение цвета
Здоровый стул коричневого цвета. Если они меняют цвет, немедленно обратитесь за медицинской помощью, так как некоторые из причин могут включать серьезные заболевания.Общие изменения цвета и диапазон возможных причин включают:- Красный — пятна крови на туалетной бумаге обычно возникают из-за геморроя или трещин заднего прохода. Ярко-красная кровь в фекалиях (гемотохезия) обычно означает внутреннее кровотечение и может включать рак кишечника.
- Черный — одна из наиболее частых причин появления черных фекалий — прием препаратов железа. Однако кровотечение выше в пищеварительном тракте, например, из пищевода или желудка, может привести к тому, что фекалии станут черными (мелена).Причиной может быть кровотечение из язвы.
- Бордовый — кровь является обычной причиной темно-бордового цвета фекалий. Некоторые из причин могут включать кровотечение из кишечника, часто из-за дивертикулеза, ангиодисплазии (аномальные и протекающие кровеносные сосуды в слизистой оболочке кишечника) или рак кишечника.
- Кремовый или светлый цвет — светлый фекалий обычно означает отсутствие солей желчных кислот. Это может быть вызвано рядом заболеваний пищеварительной системы, поражающих поджелудочную железу, желчный пузырь или печень.Например, при гепатите фекалии могут выглядеть серебристыми, белыми, серыми или желтыми.
Изменения текстуры
Здоровый стул плотный и влажный. Общие изменения текстуры и диапазон их возможных причин включают:- Водянистость — короткие приступы диареи могут быть вызваны рядом факторов, включая пищевое отравление, гастроэнтерит и беспокойство. Хроническая диарея может быть симптомом более серьезных заболеваний, таких как целиакия, воспалительное заболевание кишечника, дивертикулез или рак кишечника.Это также может быть вызвано лекарствами, диетой (диета с высоким содержанием клетчатки, кофе и диетические безалкогольные напитки могут вызвать диарею) и, часто, синдромом раздраженного кишечника. Непереносимость лактозы также может вызвать диарею, часто сопровождающуюся спазмами и ветром.
- Твердый и сухой — когда у вас запор, дефекация бывает твердой, сухой и неудобной для прохождения. Распространенные причины запора — это диета с низким содержанием клетчатки и прием некоторых лекарств. Запор может вызвать появление симптомов геморроя из-за напряжения, необходимого для прохождения жесткого сухого движения.
- Тягучий — паразитарные инфекции кишечника могут вызвать истончение и вязкость кишечника. Например, таким образом на фекалии могут воздействовать черви.
- Жирный — еда с высоким содержанием жира может приводить к образованию жирных, пахнущих фекалий, которые имеют тенденцию плавать в унитазе. Однако постоянное прохождение жирного стула может указывать на проблемы с перевариванием жиров.
Опорожнение кишечника у новорожденных и младенцев
Характеристики нормального, здорового испражнения кишечника у новорожденных и младенцев включают:- Первое испражнение новорожденного представляет собой зеленовато-черное, липкое и похожее на смолу вещество, называемое меконием.Когда начинается кормление, фекалии становятся светлее.
- Движение кишечника у ребенка, находящегося на грудном вскармливании, может иметь цвет от желтого до светло-зеленого.
- Цвет кишечника ребенка, вскармливаемого смесью, может варьироваться от кремово-желтого до темно-зеленого.
- Регулярность может варьироваться от нескольких раз в день до одного раза в неделю, в зависимости от ребенка.
Изменения цвета при дефекации у младенцев
Опорожнения кишечника у младенца или маленького ребенка могут приобретать цвет недавно съеденной пищи, особенно если у них легкая диарея.Однако проконсультируйтесь с врачом, чтобы исключить возможность более серьезных причин. Общие диетические причины изменения цвета при дефекации у младенцев включают:- красный — томатный суп, свеклу, красные напитки, такие как клюквенный сок.
- черный — лакрица, виноградный сок.
- зеленый — шпинат, грудное молоко, молочные смеси.
Обратитесь за медицинской помощью, если у вашего ребенка диарея
Младенцы могут очень быстро обезвоживаться. Если у вашего ребенка частые водянистые движения кишечника, давайте ему много жидкости, включая прохладную воду.Обратитесь к врачу, если диарея не проходит, ребенок кажется вялым или плохо себя чувствует.Диагностика проблем с кишечником
Необычные изменения цвета или текстуры фекалий можно исследовать с помощью ряда тестов, включая:- история болезни
- физический осмотр
- посев кала
- биопсия при целиакии или непереносимости лактозы
- колоноскопия или сигмоидоскопия
- Анализы крови.
Куда обратиться за помощью
- Ваш врач
- Гастроэнтеролог
Что следует помнить
- Вода составляет около трех четвертей фекалий, а остальная часть состоит из твердых веществ, таких как непереваренная клетчатка.
- Движения кишечника должны быть твердыми, влажными, легко проходить и иметь коричневый цвет.
- Красный, бордовый или черный фекалии могут указывать на внутреннее кровотечение, поэтому немедленно обратитесь к врачу.
5 фактов, которые ваша корма может рассказать вам о вашем здоровье
Камни и камни
Твердая корма, имеющая форму крошечных камней или гальки, скорее всего, просто знак запор .Вы все еще можете считаться страдающим запором, даже если вы можете пройти небольшое количество стула.
Толстый кишечник помогает концентрировать отходы, поглощая воду. Если мышечные сокращения в толстой кишке не работают должным образом, отходы остается в толстой кишке, становится еще более концентрированным, что затрудняет стул.
Изменения цвета
«Одна из наиболее частых проблем, которые я слышу от пациентов, — это беспокойство по поводу изменение цвета фекалий », — говорит ДокторЛинда Ли . На цвет стула влияют продукты, которые вы едите, и вид стула. бактерии, живущие в толстой кишке.
«В то, что мы едим и пьем, добавлено много пищевых красителей, поэтому Конечно, цвет вашего стула тогда изменится », — говорит Ли. «Когда я выполнить колоноскопию, я действительно могу сказать, какого цвета был напиток раньше брал подготовку. »
Изменение цвета стула обычно не вызывает беспокойства, если только оно не выглядит черным или окровавленным, что может указывать на другие проблемы с пищеварительная система.
Черный и Тарри
Чаще всего причиной появления черных и дегтеобразных фекалий является прием железа. добавки или лекарства, содержащие висмут, такие как пепто-бисмол. Однако это может означать, что вы теряете кровь где-то в своем желудочно-кишечный тракт, например, в желудке или тонком кишечнике.
Жирный или жирный стул
Если у вас какашки жирные, жирной консистенции и трудно смыть, это может быть сигналом о том, что ваше тело не может правильно переваривать жир.Изменения согласованности могут быть вызваны инфекции, питательные вещества, которые не усваиваются из-за целиакии или проблемы с поджелудочной железой, например, рака поджелудочной железы или панкреатита.



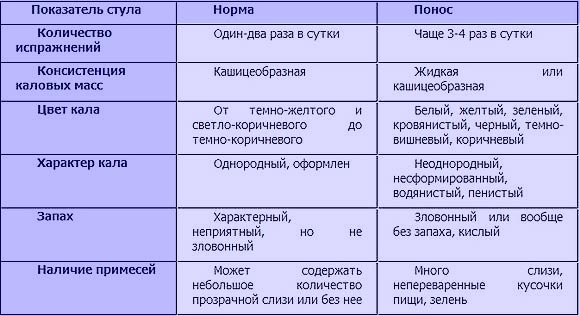 Врач осмотрел его, но существенных отклонений не нашел. Тем не менее, возраст и характер жалоб насторожили, и пациента отправили на детальное обследование.
Врач осмотрел его, но существенных отклонений не нашел. Тем не менее, возраст и характер жалоб насторожили, и пациента отправили на детальное обследование.
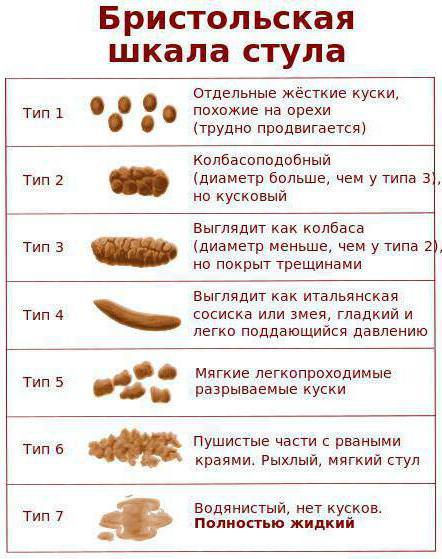 п.
п.
