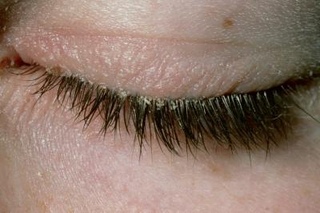
Блефарит: описание болезни, причины, симптомы, стоимость лечения в Москве
Офтальмологической патологией, которая связана с рецидивирующим воспалительным процессом в области ресничной кромки век, является блефарит. В большинстве случаев, заболевание присутствует на обоих глазах. Инфекция, находящаяся в одном глазу, быстро переносится на другой глаз во время трения. Болезнь, в основном, поражает тех людей, возраст которых превышает сорок лет, но можно встретить блефарит и у ребенка. В детском возрасте заболевание развивается из-за эпидермального стафилококка.
Почему появляется блефарит
Выделяют ряд причин, в результате которых происходит развитие блефарита:
1. Ослабленная иммунная система.
2. Инфекционная патология.
3. Глисты.
4. Аллергическая реакция.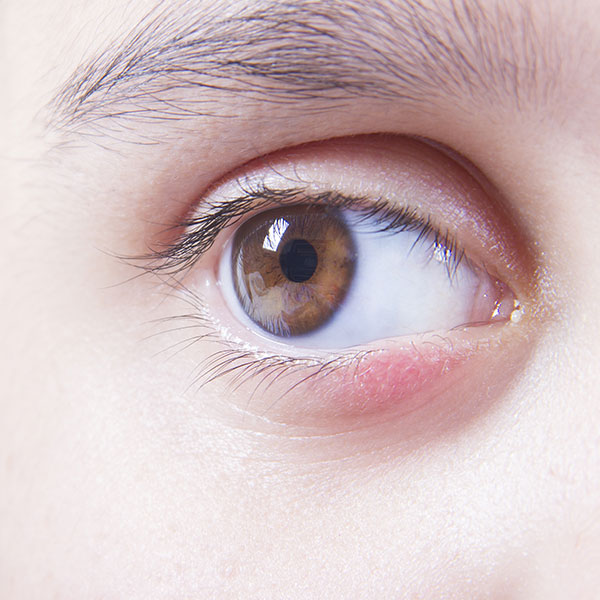
5. Неправильное питание.
6. Врожденное заболевание зрительных органов. Сюда относят наличие астигматизма, миопии, гиперметропии.
7. Органы зрения регулярно подвергаются воздействию раздражающего фактора (пыли, загрязненного воздуха).
8. Частое переохлаждение.
9. Неправильная гигиена органов зрения.
10. Нарушенный метаболизм.
11. Хронический воспалительный очаг (воспаление миндалин, кариес).
12. В глаз попало инородное тело.
Разновидности и признаки болезни
Если говорить о признаках блефарита у взрослого или у ребенка, то они ничем не отличаются друг от друга. От разновидности заболевания зависят особенности проявления. Кроме этого, есть и общая симптоматика.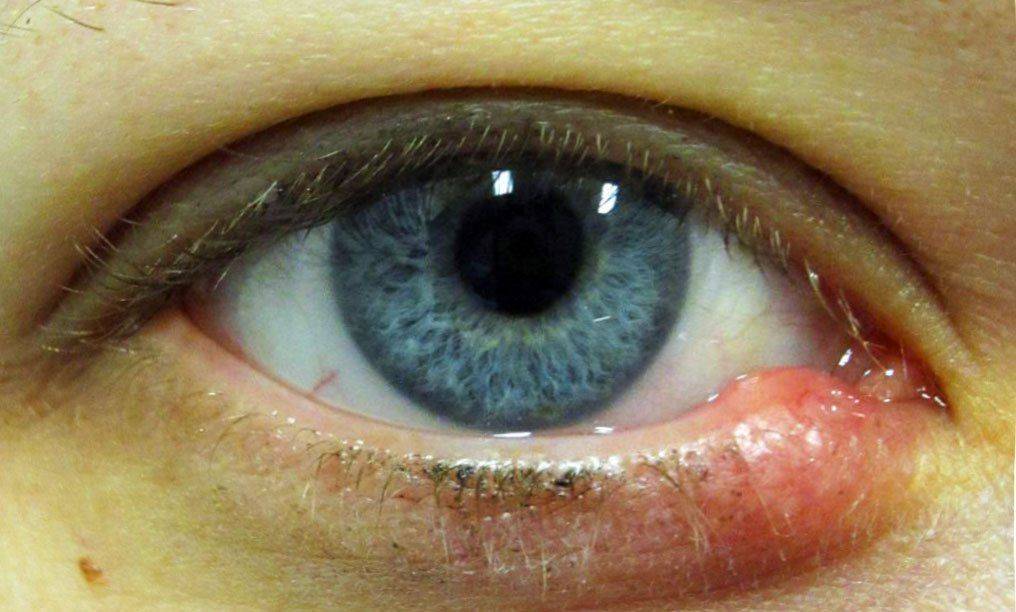 А именно:
А именно:
-
Человек начинает бояться света.
-
Краснеют краешки век.
-
Отекают глаза.
-
Начинает выделяться гной из угла века.
-
Затруднительно разлипание век после пробуждения. Причиной является гной.
У блефарита может быть инфекционная и неинфекционная природа. В первом случае заболевание является вирусным, герпесным, бактериальным, паразитарным. Во втором – аллергическим, токсическим. Учитывая его природу, блефарит может быть заразным.
Существуют некоторые разновидности заболевания, которые отличаются между собой симптоматикой. Так, блефарит бывает:
1. Язвенным. Утолщаются веки из-за воспалительного процесса.
2. Чешуйчатым (себорейным). Среди признаков можно выделить появление красноты и отечности век, вследствие этого сужается глазная щель. Наблюдается образование чешуек, которые отличаются бело-желтоватым цветом. Они похожи на перхоть. Человек жалуется на болезненные ощущения в глазах, если посмотреть на свет. Также, присутствует постоянное желание почесать глаза.
3. Розацеа. При такой форме блефарита появляются узелки, у которых розово-серый цвет и мутное водянистое содержимое. Розацеа-блефарит определяется по угрям, локализацией которых является лицо и спина.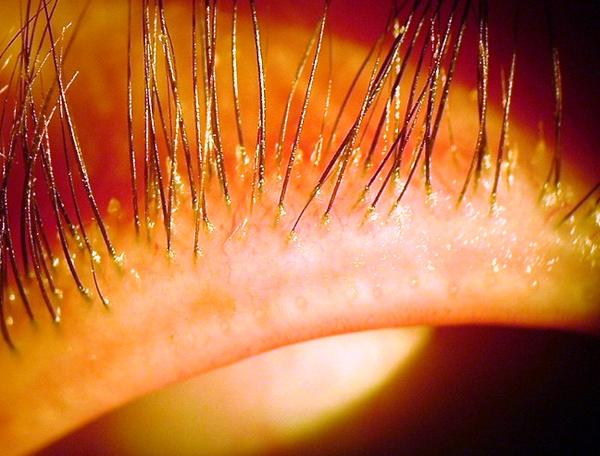
4. Простым. Краснеют и отекают края век, расширяются сосуды конъюнктивы. Такая форма протекает более легко, пациента ждет благоприятный прогноз.
5. Угловым (ангулярным). Локализация воспалительного процесса – уголки глаз. Происходит скапливание гнойных выделений, в результате чего, увеличивается плотность век месте поражения. Кроме этого, веки покрываются трещинками. Такая трещина в дальнейшем становится открытой раной. В них скапливается гной, они могут кровоточить, что является причиной сильного дискомфорта.
6. Передним краевым. Воспалительный процесс затрагивает ту область, где располагаются фолликулы ресниц.
7. Задним краевым (мейбомиевым). При этой форме заболевания инфекция расположена в мейбомиевых железах. В большинстве случаев, происходит сочетание конъюнктивита с блефаритом. Также, веки становятся толще. При надавливании наблюдается выделение гнойной массы.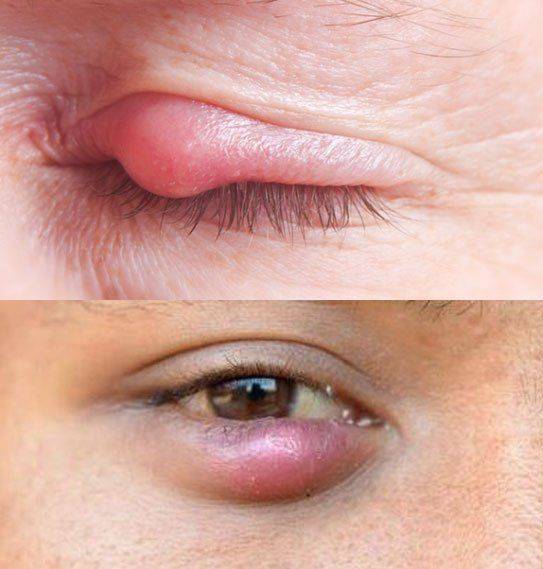
8. Демодекозным. Причиной развития нижнего или верхнего блефарита является демодекозный клещ. Он обитает в тех местах, где содержится пыль (подушка, диван, одежда и т.д.). Первоначально инфекция присутствует на корнях ресниц. После этого, под поражение попадает вся глазная структура.
Диагностические мероприятия
Чтобы поставить точный диагноз, необходимо проконсультироваться с офтальмологом. Иногда, для определения блефарита, врачу достаточно провести визуальный осмотр, опросить пациента, собрать анамнез.
Чтобы уточнить диагноз, может понадобиться проведение следующих диагностических мероприятий:
-
Визометрии. Проверяется острота зрения, как с коррекцией, так и без нее. При блефарите визометрия помогает определить наличие дальнозоркости или астигматизма.
-
Биомикроскопии.
 Для осмотра пациента используется щелевая лампа. Выявляется отек, краснота краешков века, гной, кожные чешуйки.
Для осмотра пациента используется щелевая лампа. Выявляется отек, краснота краешков века, гной, кожные чешуйки.
-
Микроскопического исследования корней ресниц. Пару ресниц пациента рассматриваются врачом под микроскопом. Эта процедура помогает выявить клещевое поражение.
-
Бак посева. Проводится забор мазка с век и конъюнктивы, чтобы выявить инфекционный агент, который стал причиной развития блефарита. Такая процедура необходима, чтобы подобрать антибактериальный препарат.
При отсутствии инфекции, пациенту назначается проведение аллергопроб, чтобы выявить аллерген. Такая форма заболевание требует консультации у другого специалиста. Им является аллерголог-иммунолог. Если заболевание протекает на протяжении длительного времени, следует обследоваться на наличие онкомаркеры. Такой анализ способен выявить рак сальной железы.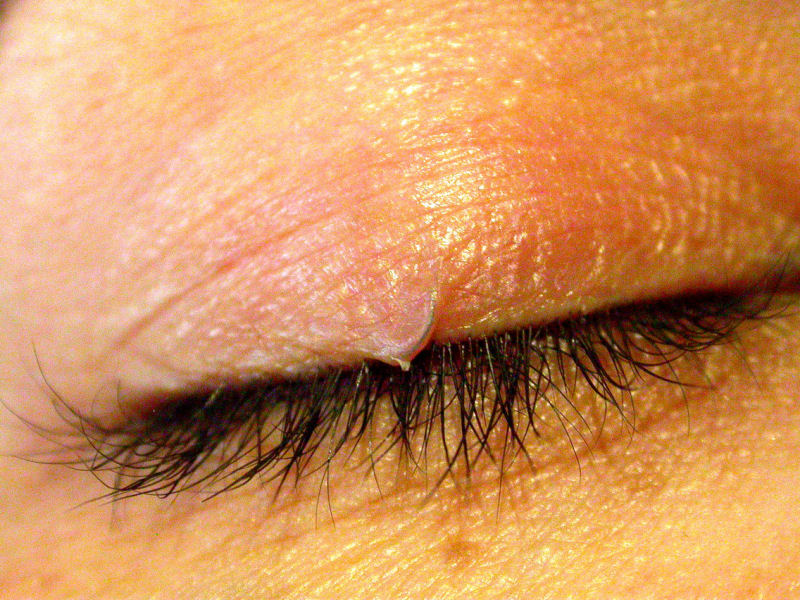
Появление блефарита у ребенка
У детей это является распространенным заболеванием. Симптоматика блефарита у ребенка ничем не отличается от симптомов у взрослого. Узнать схему и длительность лечения можно у детского офтальмолога. В большинстве случаев, применяется гомеопатия, народные методы, физиотерапия. Если заболевание имеет инфекционную природу, ребенку назначают использование мазей и капель с антибиотиком. Это может быть тетрациклиновая, бацитроциновая мазь.
Блефарит является заболеванием, которое способно ухудшить качество жизни человека. Соблюдая правила гигиены зрительных органов, и своевременно обращаясь к специалисту при возникновении первых симптомов, можно остановить прогрессирование болезни. Блефарит не перерастет в хроническую форму, и сохранится здоровье глаз.
Особенности терапии
В некоторых случаях, чтобы полностью вылечить блефарит, необходимо проконсультироваться с аллергологом, иммунологом, лором, стоматологом, дерматологом, гастроэнтерологом.
При диагностировании себорейного чешуйчатого блефарита пациенту назначается местное и общее лечение. Местная терапия состоит из растворов и медикаментозных мазей, гелей, которые накладывают на очаг воспаления. Для обработки краешков век используется десятипроцентная эмульсия синтомицина. Благодаря эмульсии, происходит размягчение чешуек. Затем обрабатывают антисептическим средством. По окончанию всех действий, накладывается лечебная мазь. Ее выбирает только лечащий врач.
В основном, поверхностное средство, которое выписывается специалистом для лечения блефарита, состоит из сульфаниламидов и антибактериальных компонентов. Могут назначить использование тетрациклиновой мази, фуцидина, хлорамфеникола, дибиомициновой мази. При запущенной стадии заболевания пациенту необходимо пользоваться пимафукортом или гидрокортизоном. Такие мази состоят из глюкокортикостероидов. Положительно себя зарекомендовал гентамицин и дексаметазон (мазь). Комплексная терапия может дополниться сульфатом цинка, десонидом, ципромедом, преднизолоном. Такими препаратами обрабатывают область конъюнктивы.
При запущенной стадии заболевания пациенту необходимо пользоваться пимафукортом или гидрокортизоном. Такие мази состоят из глюкокортикостероидов. Положительно себя зарекомендовал гентамицин и дексаметазон (мазь). Комплексная терапия может дополниться сульфатом цинка, десонидом, ципромедом, преднизолоном. Такими препаратами обрабатывают область конъюнктивы.
При выявлении язвенного блефарита пациенту назначается однопроцентная эмульсия синтомицина. Она способствует размягчению чешуек. Спонжик обрабатывается антисептическим средством. Далее проводится удаление размягченных корочек и гноя. На края век накладывается мазь, в состав которой входит антибиотик. Такая обработка необходима не менее трех раз в день.
При демодекозном блефарите необходимо сначала снизить активность демодекозного клеща, затем его полностью устранить. Помещение должно быть тщательно убрано, подушки выбиты, постель постирана. Эти действия способствуют прерыванию жизненного цикла клеща. Наряду с этим начинается лечение. Три раза в сутки веки обрабатываются тампоном. Для его смачивания используется детский шампунь и физраствор (пропорция 1:1). Затем пораженную область обрабатывают мазью (гидрокортизон). Она чередуется с дексагентамицином. Перед сном край века намазать мазью. Это необходимо для устранения активности клещей.
Наряду с этим начинается лечение. Три раза в сутки веки обрабатываются тампоном. Для его смачивания используется детский шампунь и физраствор (пропорция 1:1). Затем пораженную область обрабатывают мазью (гидрокортизон). Она чередуется с дексагентамицином. Перед сном край века намазать мазью. Это необходимо для устранения активности клещей.
При угловом блефарите в первую очередь убирается гнойная масса, которая накопилась в углах глаз. Для этого используется ватный диск, который смочен детским шампунем и физраствором. Далее, воспаленный край века обрабатывается мазью. Может использоваться однопроцентная серно-цинковая мазь. Чтобы усилить работу иммунной системы, пациенту назначается прием поливитаминного комплекса.
При мейбомиевом блефарите воспаляются мейбомиевые железы. Чтобы снять воспалительный процесс, необходимо избавиться от гнойного отделяемого, которое накапливается в углах глаз. Затем поводится обработка с помощью противовоспалительной мази. Могут назначить использование флоксала, данцила, офлоксацина. Обрабатывать не менее трех раз в сутки. Когда состояние пациента улучшается, а воспалительный процесс уменьшается, необходимо уменьшить и количество обработок. Кроме мази, пациенту могут назначить капли с эффектом искусственной слезы. Благодаря таким каплям, происходит увлажнение роговицы и снижение жжения век.
Могут назначить использование флоксала, данцила, офлоксацина. Обрабатывать не менее трех раз в сутки. Когда состояние пациента улучшается, а воспалительный процесс уменьшается, необходимо уменьшить и количество обработок. Кроме мази, пациенту могут назначить капли с эффектом искусственной слезы. Благодаря таким каплям, происходит увлажнение роговицы и снижение жжения век.
При аллергическом блефарите необходимо ограничить действие аллергического фактора на человека. В первую очередь, пациент сдает аллергические пробы. После этого назначается лечение с помощью антигистаминных препаратов. Пациенту могут назначить использование лекролина, аломида. Чтобы устранить воспалительный процесс, края век следует смазывать гидрокортизоном.
Лечение блефарохалазиса в Москве по доступным ценам
Блефарохалазис – одна из офтальмологических патологий, сопровождающаяся атрофией кожного покрова верхних век, что становится причиной образования над пальпебральным краем избыточной складчатости. Главным клиническим проявлением патологии становятся: «мешкообразные» нависания верхних век, слезотечение, ухудшение качества зрения, гиперемия конъюнктивы. Диагностика патологии происходит с осуществлением физикального обследования, проведения визометрии, тонометрии и биомикроскопии, также выполняются компьютерная рефрактометрия и периметрия. В качестве тактики лечения, показана операция на верхних веках для резекции жировых грыж, в сочетании с хирургической коррекцией слезной точки.
Главным клиническим проявлением патологии становятся: «мешкообразные» нависания верхних век, слезотечение, ухудшение качества зрения, гиперемия конъюнктивы. Диагностика патологии происходит с осуществлением физикального обследования, проведения визометрии, тонометрии и биомикроскопии, также выполняются компьютерная рефрактометрия и периметрия. В качестве тактики лечения, показана операция на верхних веках для резекции жировых грыж, в сочетании с хирургической коррекцией слезной точки.
Патология представляет собой аномальное нависание складок кожи верхних век. Впервые описание блефарохалазиса было получено в 1937 году, когда его изучением занималась австралийский офтальмолог Ида Манн. Данные статистики о распространенности данной аномалии отсутствуют. Существует описание болезни, имевшей место у трех поколения некой семьи, что дает возможность говорить о ней, как о генетически обусловленной. Особенно часто блефарохалазис выявляется у женщин пожилого возраста европеоидной расы, из-за особенностей гистоархитектоники их кожи.
Причины возникновения
Природа заболевания не изучена до конца. Как правило, случаи заболевания носят спорадический характер. Иногда опущение века является ярким симптомом половинной атрофии лица. Возможна связь патологии с сосудистыми и эндокринными заболеваниями, что только предстоит изучить. Достаточно часто патология развивается в связи с ангионевротическим отеком лица у пациентов, имеющих предрасположенность к аллергическим реакциям. Основными факторами возникновения блефарохалазиса, специалисты называют:
- Особенности строения кожи. Патология особенно часто возникает у лиц, имеющих низкую эластичность кожного покрова. Определение гидрофильных свойств кожи связано с составом волокон соединительной ткани и межклеточного матрикса.
- Длительный отек. Аллергические реакции и патологии почек могут вызывать частые отеки век (гломерулонефрит, ХПН). Кроме того, отеки возникают при неких особенностях рациона (чрезмерное потребление жидкости или соли, дефицит протеинов).

- Инволюционные изменения век. Пожилые пациенты сталкиваются с проблемой прогрессирования старческого эластоза, что сопровождается изменением тонуса круговой мышцы глаза, снижением тургора кожных покровов и их атрофическими изменениями.
- Синдром Лаффера-Ашера. Люди с таким генетическим синдромом помимо нависания верхних век имеют увеличение щитовидной железы, а также дубликатуру слизистой оболочки верхней губы. Выявление начальных симптомов заболевания происходит в переходном возрасте.
- Аксессуары и украшения. Применение тяжелых элементов декора век (тени с блестками, стразы, накладные ресницы), а также пирсинг верхнего века, значительно повышают риск возникновения патологии, особенно у лиц зрелого возраста. Некий риск возникновения блефарохалазиса присущ и перманентному макияжу, при возникновении аллергического отека на него.
- Ятрогенное воздействие. Патология может возникать при нарушениях выполнения косметологических процедур в области глаз. Лазерное омоложение кожи нередко становится причиной быстрого прогрессирования блефарохалазиса.

Патогенез
Инволюционные изменения играют главную роль в механизме развития патологии. Уже в возрасте 20 лет кожа человека имеет первые признаки старения, которые видны и на веках. Результаты морфогистологических исследований указывают на то, что в основе патогенеза блефарохалазиса лежит изменение структуры коллагеновых волокон, что усугубляется некоторым увеличением объема соединительной ткани круговой мышцы. При этом, хаотически расположенные коллагеновые волокна перемежаются одиночными волокнами эластина, которые иногда и вовсе отсутствуют. Изменения атрофического характера затрагивают все кожные слои. Причем, следует иметь ввиду, что несимметричное использование аксессуаров способно привести к растяжению кожи только с одной стороны с возникновением односторонней патологии.
Блефарохалазис обусловлен нарушением процесса нейромышечной регуляции сосудистого тонуса, приводящего к вазодилатации. Снижение микроциркуляторного давления с увеличением притока крови, дает толчок прогрессированию застойных явлений хронического характера. Патологический процесс, как правило, затрагивает лишь верхние веки, правда специфические методы диагностики способны выявлять вторичные нарушения и кожи нижних век, в том числе. Жировые грыжи при блефарохалазисе появляются из-за истончения тарзоорбитальной фасции. Течение заболевания нередко усугубляет хронический блефарит, который зачастую сопровождает атрофические изменения верхних век.
Патологический процесс, как правило, затрагивает лишь верхние веки, правда специфические методы диагностики способны выявлять вторичные нарушения и кожи нижних век, в том числе. Жировые грыжи при блефарохалазисе появляются из-за истончения тарзоорбитальной фасции. Течение заболевания нередко усугубляет хронический блефарит, который зачастую сопровождает атрофические изменения верхних век.
Симптомы и признаки
Начало заболевания и появление первых симптомов приходится на возраст 20-40 лет. В старческом возрасте клинические признаки становятся выраженными в полной мере. Пациенты отмечают, что до появления явной симптоматики, они часто отмечали отеки век, либо имели хронический блефарит. Один из наиболее ранних симптомов заболевания — возникновения выраженной складки кожи в области верхнего века, которая отчетливо видна при напряжении мимических мышц (например, при улыбке). Особенно она заметна, когда видишь человека в профиль. Жалобы пациентов сводятся к недовольству прикрывающими верхние ресницы (частично или полностью) «мешкоподобными» нависаниям кожных складок на верхнем веке, которые и на ранних этапах представляют собой серьезный косметический дефект.
Дальнейшее развитие заболевания приводит к тому, что патологические изменения кожи становятся заметны даже в покое. Кожный покров истончается и растягивается, с отчетливо проступающими сосудами. Легко видны жировые грыжи – специфические выпячивания. При нависании складок кожи, качество зрения ухудшается, хотя вначале они закрывают лишь латеральный угол. Течение болезни осложняется, когда складка кожи опускается до средины зрачка. Нарастает отек из-за раздражение кожи ресницами, она приобретают красноватый оттенок. Затрагивающие вспомогательный аппарат глаза возрастные изменения становятся причиной чрезмерного слезотечения, возникает светобоязнь. Блефарохолазис, как правило, развивается симметрично на обоих глазах.
Осложнения
Самым известным осложнением заболевания является вторичный блефарит. Чрезмерное нависание кожи верхних век, у многих пациентов ведет к возникновению эктропиона. Люди с этим заболеванием особенно подвержены риску присоединения инфекции, которая поражает передний отрезок глаз (конъюнктивиты, блефароконъюнктивиты, блефариты, кератиты).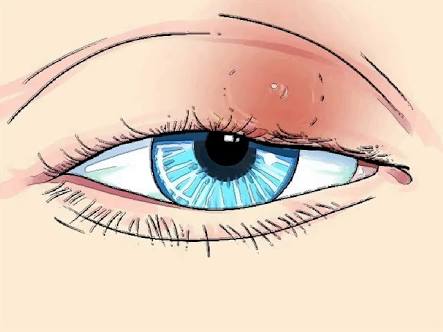 Нередко у пациентов выявляется ксерофтальмия. Слезотечение может провоцировать раздражение кожи прилегающих областей. В случае заболевания особой тяжести, не исключено возникновение амблиопии. В анамнезе пациентов с блефарохолазисом всегда есть отметка о наличии «синдрома хронической усталости глаз».
Нередко у пациентов выявляется ксерофтальмия. Слезотечение может провоцировать раздражение кожи прилегающих областей. В случае заболевания особой тяжести, не исключено возникновение амблиопии. В анамнезе пациентов с блефарохолазисом всегда есть отметка о наличии «синдрома хронической усталости глаз».
Диагностика
Как правило, для диагностики бывает достаточно физикального осмотра, но детализация патологического состояния требует проведения инструментальных исследований.
Визуальный осмотр выявляет чрезмерное нависание века. Складки имеют косое направление от медиального к латеральному краю. Выявляются нависания кожных покровов над наружным краем глазной щели. Тургор кожи значительно снижен, определяются сосуды сквозь истонченную кожу.
Среди специфических методов, применяемых для диагностики заболевания, стоит отметить:
Визометрию. При выраженном нависании век, она может выявить снижение остроты зрения. При выполнении исследования, пациент обычно старается мимически приподнять складку и прищуривается.
Компьютерную рефрактометрию. С ее помощью можно определить вторичную амблиопию, возникающую у больных. Выполнение ее у лиц пожилого возраста, позволяет обнаружить пресбиопию. У пациентов не достигших 40 лет, в этом случае, особенно часто обнаруживается миопия.
Биомикроскопию глаза. Детальный осмотр переднего отрезка глаз, позволяет выявить конъюнктивальную инъекцию, а в некоторых случаях и единичные очаги изъязвлений роговицы, что объясняется раздражением оболочек ресничным краем.
Периметрию. Исследование обнаруживает неравномерное сужение зрительных полей. Верхние его участки, как правило, выпадают, иногда, то же происходит и верхнелатеральными. Возможно и выявление фотопсий.
Бесконтактную тонометрию. Повышение внутриглазного давления может наблюдаться из-за нарушение оттока внутриглазной жидкости. Назначение электронной тонографии может выявлять изменения внутриглазной гидродинамики, обычно незначительные.
Необходимо проведение дифференциальной диагностики блефарохолазиса с блефароптозом и блефарофимозом.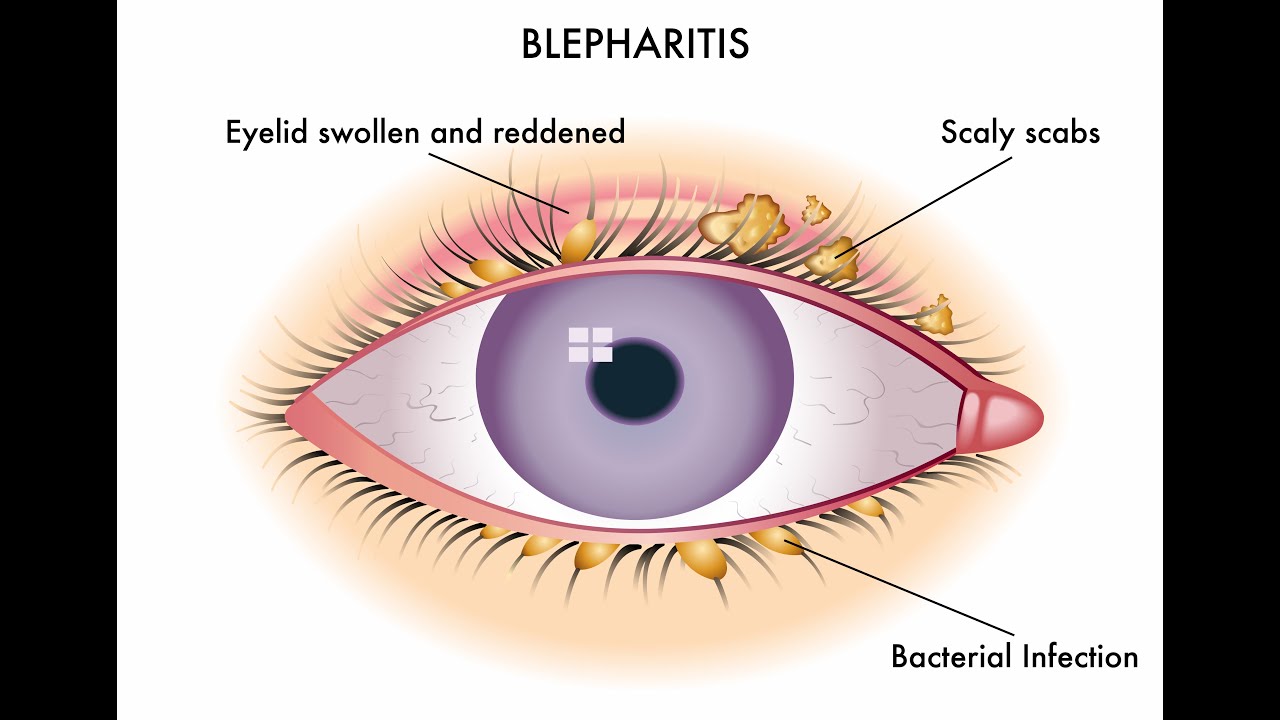 Изолированный блефароптоз возникает по причине миогенных или нейрогенных патологий и пациент не может открывать глаз усилием мышц. Блефарофимоз же отличается сочетанием птоза и сужения, а также укорочения глазной щели. Если на веке образовалась нависающая складка кожно-мышечной структуры — это псевдоблефарохалазис.
Изолированный блефароптоз возникает по причине миогенных или нейрогенных патологий и пациент не может открывать глаз усилием мышц. Блефарофимоз же отличается сочетанием птоза и сужения, а также укорочения глазной щели. Если на веке образовалась нависающая складка кожно-мышечной структуры — это псевдоблефарохалазис.
Лечение
Данная проблема решается исключительно хирургическим методом, т. е. для косметической коррекции дефекта показано выполнение оперативного вмешательства. Его выполняют амбулаторно, с применением региональной анестезии.
На первом этапе операции, хирург удаляет избытки кожи верхнего века и слегка его подтягивает. Пациентам со слезотечением проводится дополнительная хирургическая коррекция слезной точки. Чтобы в послеоперационном периоде не возникло опущение века, пожилым пациентам выполняют кантопексию. Если существует необходимость, хирургической коррекции подвергаются сухожилия, поднимающей верхнее веко мышцы. Резекции подвергаются и орбитальные жировые грыжи. В окончании операции накладываются швы, которые снимают на 5-7 сутки послеоперационного периода.
В окончании операции накладываются швы, которые снимают на 5-7 сутки послеоперационного периода.
Сегодня на стадии разработки находится новый метод устранения блефарохалазиса, предполагающий воздействие микроволнового и лазерного излучения.
Прогноз и профилактика
При своевременной хирургической коррекции нависающего века, прогноз для зрения благоприятный. Превентивные специфические меры разработаны быть не могут, так как в большинстве случаев блефарохолазис является возрастным изменением организма. Однако приверженность правилам гигиены глаз может существенно отодвинуть его возникновение.
Среди профилактических мероприятий можно отметить: отказ от тяжелого декора век и пирсинга, сокращение времени ношения макияжа. Для предотвращения раннего появления признаков заболевания, стоит придерживаться сбалансированного здорового питания, следить за состоянием кожи лица.
Лечение блефарита
Блефарит – воспаление век. Как правило, блефарит поражает верхние и нижние веки в области роста ресниц. Частой причиной блефарита является закупорка мелких мейбомиевых желез, расположенных у корней ресниц. Блефарит вызывает зуд и покраснение глаз. Ряд заболеваний и патологических состояний могут привести к блефариту.
Блефарит часто переходит в хроническую форму и является трудноизлечимым заболеванием. Блефарит вызывает дискомфорт и неприятен с эстетической точки зрения. Тем не менее, он не вызывает необратимых последствий для зрения и не является заразным.
Симптомы блефарита:
- Слезотечение
- Покраснение глаз
- Ощущение жжения, рези или «песка» в глазах
- Лоснящиеся веки
- Зуд век
- Покраснение и отек век
- Шелушение кожи вокруг глаз
- Склеенные (покрытые секретом) ресницы после сна
- Склеивание век
- Частое моргание
- Светочувствительность
- Неправильный рост ресниц
- Выпадение ресниц
Диагностика блефарита:
Осмотр век. Врач тщательно осматривает веки и глаза, в том числе с помощью специальных увеличительных приборов.
Забор материала для исследования. В некоторых случаях врач берет образец секрета или корочки с поверхности века. Собранный материал исследуют на бактерии, грибки и аллергены.
Лечение блефарита:
В большинстве случаев блефарит можно вылечить в домашних условиях, регулярно промывая глаза и накладывая теплые компрессы. При сохранении симптомов врач может назначить:
- лекарственные препараты для профилактики и лечения инфекций. Местные антибиотики снимают симптомы и убивают инфекцию на веках. Антибиотики могут быть в форме глазных капель, кремов и мазей. При отсутствии терапевтического эффекта от применения местных антибиотиков, врач назначает пероральные антибиотики;
- противовоспалительные лекарственные препараты. Стероидные глазные капли и мази снимают воспаление. Врач может назначить комбинированную терапию: антибиотики и противовоспалительные лекарственные препараты;
- иммуномодулирующие лекарственные препараты.
Лечение заболеваний, вызвавших блефарит.
Если причиной блефарита является себорейный дерматит, розацеа или иное заболевание, лечение данных заболеваний поможет справиться с блефаритом.
Блефарит редко удается излечить полностью. Даже при положительном результате лечения, блефарит часто перетекает в хроническую форму и требует ежедневного ухода за веками. Если же лечение не дает результатов, если блефарит сопровождается выпадением ресниц или если поражен только один глаз, можно заключить, что причиной блефарита является рак века.
Доверьте свое зрение профессионалам!
Занятие N° 2 — Республиканский центр общественного здоровья и медицинской профилактики
Занятие N° 2
А. Воспалительные заболевания мягких тканей глаз: блефарит, конъюнктивит, весенний катар, трахома, халазион, ячмень
Блефарит
«Блефарит» в переводе с латыни – «воспаление век». На самом деле, в медицине этот термин употребляют в том случае, когда воспаление затрагивает именно этот край века (ту область, где растут ресницы).
Причин этого заболевания достаточно много. В большинстве случаев главные виновники – микробы и аллергические реакции. Именно они «разжигают» воспаление. Но воздействию микробов, да и приступам аллергии подвержены очень многие, однако блефарит развивается лишь у небольшой части людей. В чем же причина? Дело в том, что предрасполагающими факторами являются другие заболевания глаз. Например, хронические конъюнктивиты, сильные и некорригированные нарушения рефракции (другими словами, сильная близорукость или дальнозоркость, если пациент не носит очки). Кроме того, существенно повышает риск развития заболевания регулярное воздействие дыма, пыли и т.д. Очень часто блефарит преследует плохо и нерегулярно питающихся людей – дефицит витаминов в сочетании с анемией или расстройствами желудочно-кишечного тракта создает уникальные условия дл развития болезни. Как ни странно, такие факторы, как наличие глистов, кариеса, существенно повышают риск развития блефарита.
Проявления недуга весьма разнообразны. Выделяют три формы заболевания: простой блефарит, язвенный блефарит и мейбомиевый.
Простой блефарит – наиболее легкая форма болезни. Симптомы ограничены признаками «классического воспаления». Картина заболевания примерно такая: воспаленные края век красные, слегка опухшие. Болевых ощущений, как правило, нет, но нередко бывает зуд. Край века хочется потереть, почесать. Иногда вдоль края века можно заметить мелкие светло-серые чешуйки – это наслоения слущивающейся из-за воспаления кожи.
Язвенный блефарит – более тяжелая форма болезни. Инфекция гнездится более глубоко. В результате к уже описанным «простым» симптомам добавляется возникновения язв. Мелкие язвочки располагаются по самому краю века, между ресницами. Они неглубокие и поначалу прикрыты корочками. Корочки со временем отваливаются и обнажают дно язвы. На этом месте впоследствии сформируется рубец.
Самая большая неприятность язвенного блефарита заключается в том, что формирующиеся язвы и рубцы серьезно нарушают рост ресниц. Ресницы могут изменять направления роста, т.е. расти не наружу, а к глазному яблоку (при этом нередко травмируется роговица). Кроме того, ресницы могут выпадать, образуя «проплешины», что создает ряд косметических проблем.
Мейбомиевый блефарит характеризуется вовлечением в воспаление мейбомиевых желез. Они располагаются с обратной стороны века. При развитии болезни отток секрета из этих желез прекращается, сами железы набухают, переполняются содержимым, которое понемногу сочится в глазную щель.
Для этой формы заболевания, как и при простом блефарите, характерно покраснение, опухание и жжение в области края века, однако добавляется еще один характерный симптом – маслянистое отделяемое. Это секрет воспаленных желез. Маслянистыми кажутся края век. Если на них надавить пальцем, глазничная щель быстро заполняется маслянистым секретом. Мейбомиевый блефарит не является особо грозным недугом, однако неприятности, связанные с ним, заключаются в том, болезнь нередко принимает затяжное, хроническое течение, с чередованием периодов выздоровления и новых приступов заболевания.
При простом блефарите край века обрабатывают бриллиантовым зеленым, в просторечии – зеленкой. Для этого необходимо смочить в зеленке ватную палочку и обработать край века (используется 1%-ный раствор). Иногда вместо зеленки используют спиртовой раствор календулы (5-10%-ный) или другие дезинфицирующие растворы и мази (можно втирать желтую ртутную мазь или мазь сульфацилнатрия). Если имеются чешуйки по краю века, то их предварительно удаляют.
Язвенный блефарит, как более тяжелая форма болезни, требует дополнительных лечебных мероприятий. Помимо уже описанных процедур, необходимы определенные манипуляции по уходу за поверхностью язв. Ввиду серьезности язвенного процесса лечение этой формы блефарита рекомендуется дополнять мощными иммуностимулирующими и общеукрепляющими процедурами. Хорошо помогает организму аутогемотерапия (это методика, заключающаяся в заборе крови из вены и немедленном введении ее инъекционно в мягкие ткани ягодицы). Подобная процедура обеспечивает выраженную активизацию иммунитета. Помимо аутогемотерапии рекомендуется ряд физиотерапевтических методик (подбираются врачом-физиотерапевтом).
При мейбомиевом блефарите воспаление поддерживается тем, что отток из мейбомиевых желез затруднен. Пока железы не начнут нормально опорожняться, болезнь не пройдет. Поэтому ключевой момент в лечении – массаж век. Проводить его нужно регулярно (каждый день или через день). Для массажа используется стеклянная палочка, которую прижимают к веку с внутренней стороны, а пальцем снаружи проводят надавливание. Процедура весьма болезненна, поэтому массажу предшествует местная анестезия. В ходе массажа содержимое желез выдавливается наружу, железы опустевают, что постепенно способствует стихания воспаления.
Тем не менее нужно отметить, что мейбомит – очень «упорное», часто рецидивирующее заболевание. Для достижения терапевтического эффекта обычно требуется около 20 сеансов массажа. После каждой процедуры обязательно проводят гигиену век и смазывание их антисептиком. Однако даже тщательное и вовремя проведенное лечение мейбомиевого блефарита не гарантирует полного выздоровления. К сожалению, в 90 % случаев болезнь рецидивирует спустя несколько месяцев (или даже лет).
Конъюнктивит
Конъюнктивит – это воспаление слизистой оболочки века. Главный симптом конъюнктивита – боль в глазах, резь, жжение, повышенная слезоточивость. Наиболее точно картину конъюнктивита можно представить, вспомнив ощущения, когда в глаз попадает инородный предмет.
Причин конъюнктивита достаточно много. Соответственно им выделяют несколько основных форм болезни.
1. Вирусный конъюнктивит (когда причина воспаления – вирус).
2. Бактериальный (соответственно «виновник» недуга – бактерия).
3. Химический (причина болезни – воздействие агрессивный веществ).
4. Затяжные формы (причина – недостаток витаминов или нарушение обмена веществ).
Для лечения вирусного конъюнктивита применяют гамма-глобулин (его раствор лучше всего закапывать непосредственно под конъюнктиву, предварительно оттянув веко). Еще одно средство – интерферон.
Немаловажное значение для победы над конъюнктивитом имеет скорейшее выздоровление от ОРВИ. Помочь справиться с недугом могут все стандартные методики – жаропонижающие, покой, постельный режим, обильное питье, прием витаминов, обезболивающих. Как правил, вирусный конъюнктивит проходит без особых проблем.
Лечение бактериальных конъюнктивитов – занятие куда более трудоемкое и кропотливое. В ход идут, как правило, этазоловая и сульфацил-натриевая мази, несколько видов растворов. Растворами регулярно промывают глаза, а мази после этого закладывают за веки. Мазь способствует уничтожению микробов и стиханию воспаления, а растворы также оказывают обеззараживающее действие и удаляют из-под век «трупы» микробов и продукты их жизнедеятельности. Среди закапываемых растворов обязательно должны быть один-два антибиотика. При тяжелых формах бактериального конъюнктивита антибиотики или сульфаниламиды (а то и все вместе) назначаются внутрь (то есть в виде таблеток).
В борьбе с химическими конъюнктивитами решающее значение имеет устранение вредоносных факторов – дыма, пыли и т.д. Иногда в их лечении, как и в терапии затяжных конъюнктивитов, может применяться целый ряд противовоспалительных и вяжущих растворов. Они помогают уменьшить воспаление слизистой оболочки, но залог успеха в лечении данных форм – победа над основным заболеванием (будь то недостаток витаминов, нарушение обмена веществ или воздействие агрессивных химических соединений).
Весенний катар.
За этим грозным названием кроется, в общем-то, обычный конъюнктивит. До конца истоки весеннего катара не известны. Главная загадка в том, почему болезнь возникает исключительно в весенний период (как следует из ее названия). Действительно, ни в одни из других сезонов заболеть весенним катаром невозможно, зато, однажды возникнув, воспалительный процесс затягивается на многие годы. В дальнейшем в его течении внешние факторы играют существенно меньшее значение. Обострения случаются практически каждую весну, и избежать их очень непросто.
Предположительно к возникновению болезни приводит совокупность «весенних» факторов. Главный из них – аллергия. По окончании холодов наступает период цветения множества растений. В воздухе носится пыльца – миллиарды незаметных глазу частиц от самых разных цветов. Вероятно, именно аллергия на пыльцу весенних трав и является основной причиной весеннего катара. Основной, но не единственной.
Важный «вклад» в развитие болезни вносят и другие факторы. Например, солнце. Солнечная активность в весенние месяцы необычайно, можно сказать, беспрецедентно высока. В середине сезона излучение жесткое, самое агрессивное за год. Кроме того, в большинстве регионов нашей страны весной ощутимо возрастает инсоляция (продолжительность светового дня), что также служит для организма дополнительной нагрузкой.
Наконец, свою лепту в развитие заболевания вносят и расстройства желез внутренней секреции (эндокринных желез). Сезонные нарушения секреции гормонов и слаженной работы внутренних органов – типичное явление для каждого из нас. В сочетании с предыдущими двумя факторами оно может реально подтолкнуть организм к болезни.
Основные симптомы болезни – «стандартные» признаки конъюнктивита. Это зуд и жжение, ощущение «песка в глазах». Веки отечны, нередко – красного цвета. Иногда глаза плохо открываются. Может наблюдаться слезотечение. Очень характерна светобоязнь (непереносимость яркого света, связанная с неприятными ощущениями).
Истечение из глаза воспалительной жидкости (не слез), характерное для других форм конъюнктивита, наблюдается редко и в небольшом количестве. Причем содержимое никогда не бывает гнойным, только прозрачным.
У данного заболевания есть и свои специфические симптомы.
Если верхнее веко оттянуть и изучить его обратную сторону, то легко заметить, что слизистая оболочка (конъюнктива) стала белой, кроме того, она покрыта небольшими возвышениями (на медицинском языке они называются «сосочковыми разрастаниями»). Вид пораженной конъюнктивы настолько характерен, что для него даже придумали специальное название – картина «булыжной мостовой». И в самом деле, утолщенная воспаленная конъюнктива с множеством некрупных возвышений напоминает мощеную дорогу (правда, исключительно молочного цвета).
Лечение весеннего катара должно быть комплексным. Поскольку болезнь чрезвычайно плохо поддается воздействию медикаментозной терапии, «прогнать» ее одними лишь лекарственными средствами порой оказывается невозможно. Впрочем, медикаментозное лечение играет очень важную роль.
Так, при обострении существенно улучшить самочувствие помогают препараты уксусной кислоты или цинка (их растворы в определенных пропорциях разводят и закапывают в глаза). Мощное противовоспалительное действие оказывают и препараты гормонов (растворы гидрокортизона или преднизолона).
Поскольку важная движущая сила болезни – аллергия (именно она поддерживает воспаление), то для погашения приступа хорошо использовать обширный арсенал противоаллергических средств. В эту группу входят супрастин, димедрол, клоратадин, зиртек и многие другие. Чрезвычайно мощным противоаллергическим действием обладает раствор хлорида кальция (его пьют, в редких случаях – вводят инъекционно). Наряду с вышеперечисленным активно используются и разнообразные физиотерапевтические методики.
Окончательно победить болезнь и приблизить наступление полного выздоровления достаточно сложно. Многие врача рекомендуют своим пациентам и довольно радикальные меры. Так, доказано, что шансы на выздоровление повышаются у пациентов, сменивших место проживания. Возможно, это связано с переездом в регион, где не цветут отдельные виды растений. Или, например, там другой инсоляционный режим (т.е. иная протяженность дня и более слабая солнечная активность). Однако, прежде чем принимать столь решительные шаги, следует попробовать и менее серьезные перемены в образе жизни. Скажем, значительный эффект может дать и просто регулярное ношение темных очков.
Трахома
Трахома – это инфекционное заболевание глаза. Обусловлено оно тем, что в глаза попадает и начинает размножаться очень специфический микроб – хламидия трахоматис. Микроб поселяется на слизистой оболочке века (конъюнктиве), а потому трахому вполне можно назвать хламидийным конъюнктивитом.
Как и в случае вирусного поражения, на первом месте стоит симптом «песка в глазах», нередко сопровождающийся слезотечением.
Покраснение, как самой конъюнктивы, так и кожи век, как правило, не бывает ярким и едва заметно. Отечность век тоже обычно невелика. Воспалительное содержимое, которое иногда сочится из глаза, прозрачное.
Наиболее велик риск заразиться трахомой у жителей южных регионов, хотя шанс «подцепить» болезнь есть у любого жителя нашей страны. Путь передачи микроба – контактно-бытовой. Это означает, что если в семье ли другом коллективе появляется больной, который регулярно трет глаза и пользуется общим полотенцем, то окружающие люди оказываются в опасности. На самом деле, больному достаточно прикоснуться к глазам и затем поработать на клавиатуре компьютера, чтобы здоровый человек, сев затем за этот компьютер, заразился. Он просто поработает и потрет уставшие глаза. И все, через пару дней можно ожидать первых симптомов.
Тяжелое течение хламидийного процесса отмечается появлением язв на конъюнктиве. Их возникновению предшествует небольшое набухание слизистой оболочки, затем появление надрыва и уже затем – формирование глубокой впадины с приподнятыми краями (язвы), напоминающей кратер вулкана. Размеры язв могут быть очень небольшими (несколько миллиметров), однако их хорошо видно, если оттянуть веко. Язвы могут быть умеренно болезненными при ощупывании. Как правило, заживление их длится около недели и заканчивается формированием рубца.
Существенное отличие хламидийного конъюнктивита от вирусного состоит в длительности первого. Если во втором случае болезнь прекращается через 3-4 дня, то для победы над хламидиями нередко требуется недели. Метод ПЦР позволяет обнаружить хламидию по частичкам ее генетического кода (по фрагментам ДНК). Если возбудитель выявлен – можно приступать к лечению.
Основу лечения трахомы составляет антибиотикотерапия. Против хламидии хорошо действуют препараты макролидов. Напомню, что хламидии трудно достигаемы для лекарств, поскольку прячутся внутри клеток. Поэтому нередко приходится использовать сильные препараты в больших дозах, а порой и их комбинации. Осложнения лечатся хирургически.
В заключение хочу отметить, что хоть трахома – заболевание относительно не тяжелое, но таковым оно является лишь в случае своевременной диагностики и тщательного лечения. Только такой взвешенный серьезный подход поможет раз и навсегда одолеть недуг и предотвратить осложнения, которые «нетяжелыми» же никак не назовешь.
Халазион
Халазион – весьма распространенная болезнь. Это воспаление мейбомиевой железы и хряща век. Халазион порой возникает буквально в считанные часы. Вот утром его еще не было, а уже днем окружающие обращают внимание на небольшой нарост на вашем веке. В подавляющем большинстве случаев никаких болезненных симптомов!
На ощупь халазион плотный, упругий. Иногда напоминает камешек под кожей. Кожа над его поверхностью может и не менять окраски, однако чаще становится красной (оттенок от слабо-розового до насыщенно-бордового). При попытке сместить кожу пальцами это легко удается (кожа двигается, а плотный комочек остается на месте).
Халазион обычно не доставляет неудобств хозяину (кроме косметических проблем). Поэтому многие люди предпочитают откладывать «до лучших времен» свое обращение к врачу. Стоит отметить, что иногда недуг отступает и без всякого лечения, однако спустя довольно длительный срок.
Самым простым (и рекомендованным врачами) выходом из ситуации служит хирургическое лечение. Несложные манипуляции, длительность которых не превышает двух-трех минут, позволят избавиться от некрасивого шарика легко и надолго.
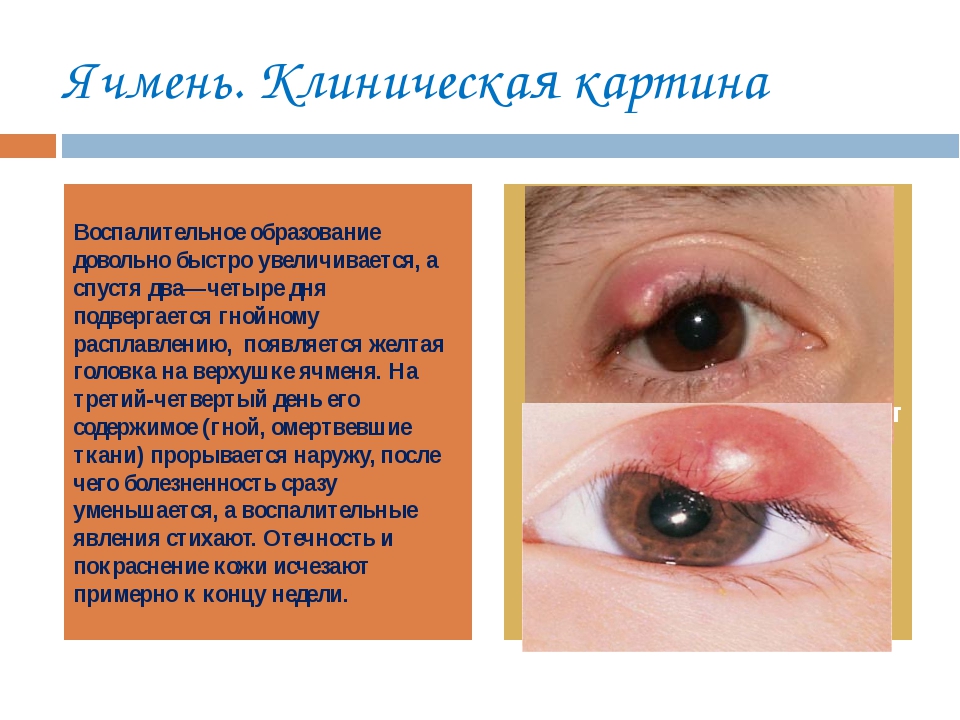
Ячмень
Ячмень – один из представителей гнойных поражений глаз. В отличие от других более грозных своих гнойных «собратьев» ячмень очень широко распространен. В определенные периоды жизни им заболевает практически каждый третий человек!
Внешний вид ячменя знаком многим – небольшая красная припухлость в углу глаза. В основе ячменя – воспаление. Вызывают его бактерии. Начало болезни связано с тем, что патогенные микроорганизмы начинают бурно размножаться в волосяном фолликуле или сальной железе.
Заболевание вызывается самыми разнообразными микроорганизмами. Чаще всего это «классические» гнойные бактерии – стафилококки, стрептококки, пневмококки. Все эти микробы сопровождают нас большую часть жизни. Однако в какой-то определенный момент им вдруг удается «забиться в железу» и организовать там локальную «революцию». Не всегда можно установить, отчего это произошло. Немаловажную роль играют факторы, ослабляющие местный иммунитет, — охлаждение, стресс, недосыпание, а также период выздоровления после6 тяжелой болезни, после операции и т.д.
Способствует возникновению ячменя и несоблюдение правил личной гигиены (в первую очередь нерегулярное мытье), а также длительное пребывание в загрязненной атмосфере (пыльная комната, цех с плохой вентиляцией и т.д.).
Лечение ячменя коренным образом отличается от терапии других гнойных процессов. В первую очередь тем, что любой гнойник греть строго запрещено. А вот ячмень можно и, более того, нужно!
Обычно рекомендуют так называемое «сухое тепло» — прогревание, разнообразные физиотерапевтические процедуры (УФО, УВЧ). Такое воздействие помогает ячменю быстрее созреть (т.е. сформировать головк3у) и вскрыться (а значит, и закончиться). В домашних условиях можно использовать тепловые приборы (типа отечественного «Уголек») для достижения аналогичного результата.
В старину, чтобы избавиться от ячменя, рекомендовали приложить к больному глазу нагретое неочищенное от скорлупы яйцо. Этот метод и сейчас широко практикуется многими пациентами, и порой результаты ничуть не уступают по эффективности вышеназванным современным методикам. Обратить внимание, что прикладываемое яйцо не должно быть очень горячим, иначе вы рискуете получить ожог века. Лучше всего отварить яйцо, вытереть насухо и дать ему немного охладиться. Приложить и держать нужно как можно дольше (пока яйцо не остынет), лучше всего многократно повторить процедуру (вновь нагревая яйцо). Иногда таким способом удается добиться вскрытия ячменя в самые кратчайшие сроки (в течение первых — начала вторых суток). Но будьте терпеливы: нередко приходится большую часть дня провести, грея гной. Прикладывая куриное яйцо, не надавливайте им на веко слишком сильно, достаточно, чтобы область, где находится очаг воспаления, получала нужный прогрев.
Помимо прогревания, в лечении ячменя прибегают и к использованию медикаментов. Так, в большинстве случаев рекомендуют закладывание антибактериальных мазей. Как правило, используются мази, содержащие антибиотики и сульфаниламиды.
Следует помнить, что никогда и ни при каких обстоятельствах нельзя выдавливать ячмень. Выход гноя должен осуществляться естественным путем, после назревания головки, и только так. В противном случае возникает большой риск, что под давлением гной и микробы, содержащиеся в нем, прорвутся не только наружу, но и в ближайшие ткани века, что вызовет более обширное, и потому и куда более серьезное воспаление. Например, абсцесс века.
В. Первая помощь при попадании в глаз инородного тела.
Народные методы лечения воспалений глаза.
Если попала соринка.
Нужно нагреть чистой воды, налить ее в блюдечко, наклониться над ним так, чтобы глаз соприкасался с водой, и быстро поморгать. Если соринка – под верхним веком, оттяните его двумя пальцами, слегка подергайте вперед-назад, смотря при этом вниз. Если этот метод не поможет, вытяните вперед верхнее веко, а затем оттяните книзу, чтобы его внутренняя сторона слегка коснулась ресниц нижнего века. Повторите действия 3-4 раза, затем удалите инородное тело ватным тампоном и промойте глаз слабым раствором чая.
Можно попробовать удалить инородное тело лежа на боку, разводя веки с помощью большого и указательного пальцев и наливая в глаз чистую воду из чашки, кружки или толстостенного стакана (сосуд из тонкого стекла можно нечаянно раздавить). Вода должна стекать сбоку глаза, пока соринка не смоется.
Если этот метод не помогает, нужно обратиться к помощи находящихся вблизи людей. Пострадавший открывает глаз и смотрит вниз, а оказывающий помощь поднимает кверху веко и осматривает верхнюю часть глаза. Таким же образом осматривается и нижняя часть, при этом пострадавший смотрит вверх.
Нельзя тереть глаз, иначе можно повредить роговицу. Лучше поплачьте, часто это помогает удалить попавший предмет. Если слез нет, потрите здоровый глаз, тогда слезы польются из обоих, и, возможно, соринка или ресничка выйдет сама.
После удаления соринки в глаз закапывают по 1-2 капли раствора альбуцида (сульфацил-натрия) или раствор левомицетина 3-4 раза в день. Процедуру проводите лежа, оттянув пальцами нижнее веко. Если инородное тело извлечь не удалось, наложите на глаз стерильную повязку и идите в поликлинику. Ни в коем случае не делайте повязку давящей.
Иногда, когда инородного тела в глазу уже нет, остается ощущение его присутствия. Это говорить о том, что повреждена поверхность роговицы, которая обычно довольно быстро заживает (в пределах 24 часов), после чего функция глаза восстанавливается полностью. Если вы ощущаете очень сильный дискомфорт, возможно, у вас достаточно глубокое повреждение или начинается воспалительный процесс. Запомните признаки инфицирования глаза, которые могут привести к серьезным последствиям, вплоть до образования бельма:
— опухшие или покрасневшие века, глаза с трудом открываются и закрываются;
— слезотечение, светобоязнь;
— кровоизлияние в глаз;
— покраснение глаза;
— ощущение песка за веками или образование гноя на их краях;
— глазное яблоко выглядит больше обычного;
— повышенная температура тела;
— ухудшение зрения.
Отметим, что в каждом отдельном случае проявляется разный набор этих признаков.
Если попало химическое вещество.
Если вы, делая уборку, очищали емкости, в которых находились какие-то химические вещества (особенно опасна негашеная известь), вы могли получить тяжелое поражение глаза, даже если туда попала мельчайшая частичка. В этом случае промывайте глаз под струей воды комнатной температуры в течение длительного времени, как минимум – получаса. Для этого можно использовать резиновую грушу, пипетку, небольшой графин или бутылку. Главное условие – чистота воды, рук, посуды. Промывание нужно проводить долго и терпеливо, поскольку важно удалить все попавшее в глаз химическое вещество. Тем не менее, оно может нанести непоправимый вред вашему зрению, поэтому, несмотря на принятые меры, нужно быстро обратиться к врачу.
Химические ожоги особенно опасны тем, что глубина повреждения глаза проявляется не сразу. Иногда пятно на роговице может образоваться через сутки после попадания извести (щелочи), которая нередко проникает в глубь и вызывает расплавление тканей глаза.
Химические ожоги также бывают у женщин от лака для волос, от жидкости для снятия лака с ногтей и даже от косметических средств по уходу за кожей. Кислоты и щелочи в рискованных количествах нередко содержатся в скрабах для очистки лица (особенно импортных), косметических масках, пилингах. Тяжелые повреждения, бывает, вызывают и спиртовые лосьон, которыми женщины протирают лицо.
Если попал кусочек стекла или металла.
Как быть, если в глаз попал осколок стекла или частица металла? Ни в коем случае не пытайтесь извлечь их сами! В таких случаях обращение к врачу неизбежно.
Если произошел ожог роговицы.
Особая форма травм – ожоги роговицы глаза, вызываемые солнечным ультрафиолетовым излучением или лампой для загара. Они могут быть весьма коварными, поскольку в течение 8-10 часов после этого пострадавшего не беспокоят никакие неприятные ощущения. Однако затем возможно появление рекой боли. Если боль продолжительна и беспокоит сильно, нужно обратиться к специалисту. Перед этим закапайте те же капли, что и при попадании в глаз инородного тела.
Повреждение роговицы ультрафиолетовыми лучами заживает через 2-3 дня, но все же стоит помнить, что, загорая под лампой, нужно обязательно надевать специальные очки. А загорая у воды, следует остерегаться не только прямого солнца, но и отражения его лучей от волн, песка и даже от книги с глянцевыми страницами, которую вы может читать без очков.
Следует отметить, что сильные термические ожоги, вызванные пламенем, горячим воздухом и жидкостями, расплавным металлом, нагретыми и горящими частицами, сопровождаются резкой болью в глазу, слезотечением, отеком век и конъюнктивы, снижением зрения. Конечно, необходима консультация офтальмолога, однако некоторые действия вы можете предпринять самостоятельно.
Нужно промыть глаза водой, закапать 20%-й раствор сульфацил-натрия; 20%-й сульфапиридазин натрия; 0,25%-й раствор левомицетина; 0,02%-й фурациллина, заложить за веко 1-5%-ую эмульсию синтомицина; 1%-ю мазь тетрациклина; 1%-ю мазь эритромицина. На глаз накладывается асептическая повязка, после чего желательно вызвать врача.
Народные методы лечения воспаления глаз
Современная медицина обладает внушительным арсеналом медикаментозных средств, способных быстро и эффективно снять воспаление. Следует признать, что в подавляющем большинстве случаев именно они оказываются наиболее эффективными, а их применение – оптимальным и безопасным.
Однако небезынтересно было бы узнать, как с воспалением справлялись наши пра- пра- бабушки, когда еще не существовало ни гормональных мазей, ни высокоэффективных антибиотиков. Возможно, в определенных жизненных ситуациях эти знания окажутся для вас весьма полезными.
Промывание глаз спитым чаем
Спитой чай – это жидкий, без настоя чай, который, скажем, не допили вечером и он простоял до утра. Именно такой чай (а не свежий) обладает легким противовоспалительным действием. В старину этим напитком промывали глаза или делали с ним примочки.
Надо признать, что действие спитого чая достаточно слабое, зато довольно универсальное. Его можно использовать при самых разнообразных недугах, вот только далеко не всегда можно рассчитывать на ощутимый эффект. Впрочем, примочи спитого чая можно применять как временную меру, пока по каким-либо причинам вы не добрались до врача или не приступил к предписанному лечению.
Еще одно предостережение: не дожидайтесь «застаивания» чая – если напиток простоит более двух суток, то в нем почти наверняка начнут активно размножаться бактерии, а это не самое подходящее лекарство для воспаленного глаза.
И раз уж речь пошла о предостережениях, то нельзя не сказать об одном из способов якобы «народной» медицины, активно внедряемом всевозможными целителями в наши дни, – уринотерапии. По поводу ее эффективности давно ведутся споры между врачами, однако смело можно утверждать одно: урина может быть опасна при лечении глазных недугов. В моче нередко размножаются бактерии, которые, кстати, имеют достаточно агрессивный характер. Закапывание такой мочи (даже выпаренной) в глаз может привести к неблагоприятным последствиям. Во-первых, содержащиеся в моче токсины бактерий могут вызвать сильное раздражение, а во-вторых, сами бактерии могут запросто «поселиться» на ослабленном страданиями глазу и серьезно утяжелить течение практически любой болезни, привести к развитию тяжелых осложнений. Особенно велик риск подобного исхода у людей, страдающих воспалительными заболеваниями почек и мочевого пузыря (пиелонефрит, хронический цистит и другие), диабетом, нарушением обмена веществ, а также у пожилых людей.
Несколько общих противовоспалительных «отечественных» рецептов
На Руси этими методами лечили не конкретную болезнь (в диагнозах тогда не разбирались), а «глаза вообще». Для борьбы с ячменем применялось такое средство. На глаз накладывали платочек, смоченный в простокваше. Затем, сорвав 5 листиков подорожника, промывали их холодной водой и накладывали на больное место. Затем варили яйцо вкрутую, освобождали от скорлупы и прикладывали горячим на листья подорожника и, соответственно, на глаз, пока оно не остынет. Через два часа и еще через два процедуру повторяли. Это способствовало очень быстрому созреванию ячменя(он вскрывался и вытекал).
Прочие рецепты:
1. Примочки из дурмана. Дурман-траву залить стаканом кипятка (в соотношении соответственно 1:10) и дать настояться 20 минут. Пропитав составом бинт, можно делать примочки на глаза (2-3 раза в день). Держать до тех пор, пока бинт на высохнет.
2. Смесь трав: льнянки, цветков василька и цветков бузины в равном соотношении залить кипятком (трава: кипяток = 3:2). Настаивать в течение 8 часов. Применять в виде примочек и капель, аналогично предыдущему рецепту, предварительно процедив.
3. Примочки из меда: в стакане воды развести чайную ложку меда, тщательно перемешав. Затем прямо в ложке держать над огнем (кипятить) в течение трех минут, после чего, дав смеси остыть, делать из нее примочки.
4. Глазные капли из семян сельдерея: семена измельчить, залить холодной водой и дать настояться. По прошествии четырех часов глазные капли готовы.
5. Примочки из цветков малины: четыре столовые ложки цветков малины залить стаканом кипятка. Дать составу настояться в течение трех часов и делать из него примочки
6. Одну столовую ложку высушенной черники залить с вечера холодной водой (вода должна полностью скрыть ягоды). Утром съесть натощак перед завтраком. (Как мы знаем, чернику используют до сих пор в чистом виде и в составе лечебных средств для улучшения зрения).
болезнь века и заболевания век
«Блефариты и дисфункция мейбомиевых желез часто бывают связаны с Demodex. Выявить клещей Demodex вы можете при обычной биомикроскопии с помощью щелевой лампы».
Хронические блефариты, дисфункция мейбомиевых желез, демодекозные заболевания век – эти названия всё чаще мелькают на страницах научных журналов. И совершенно неудивительно, поскольку признаки этих заболеваний можно выявить у большой доли пациентов на амбулаторном приеме.
Веки играют непосредственную роль в формировании полноценной слезной пленки. Они распределяют слезу по глазной поверхности при моргании, способствуют оттоку слезы, направляя ее в область слезных точек, а также продуцируют компоненты слезной пленки. Мейбомиевы железы, расположенные в толще верхнего и нижнего века, обеспечивают секрецию компонентов липидного слоя слезы.
Липидный слой имеет очень интересную структуру: основная наружная его часть состоит из неполярных липидов – жирных кислот, холестерола, восков и сложных эфиров. Внутренняя часть состоит из полярных липидов – фосфолипидов, сфингомиелина, церамидов. Благодаря полярным липидам липидный слой способен формировать тонкую эластичную пленку на поверхности водной фазы1.
Нарушение секреции липидов – частое следствие заболеваний век. Один из самых распространенных примеров – дисфункция мейбомиевых желез (ДМЖ).
Дисфунция мейбомиевых желез – это хроническое нарушение их секреторной функции, которое характеризуется обструкцией их выводных протоков и/или изменением секреции и сопровождается нарушением стабильности слезной пленки, поражением глазной поверхности и синдромом сухого глаза (60% его причин1).
Нормальный секрет мейбомиевых желез образуется из ненасыщенных жиров, свойства каждого из компонентов определяют температуру его плавления. Исследования показывают, что при снижении количества олеиновой кислоты происходит увеличение температуры секрета, и содержимое желез становится более густым3. Эвакуация секрета затрудняется, возникает вторичная обструкция выводных протоков и развитие воспаления – заднего краевого блефарита.
Блефариты
Блефариты – это большая группа разнообразных заболеваний глаз, сопровождающихся хроническим воспалением краев век. Различают передние и задние краевые блефариты – они могут протекать одновременно, а также инициировать или усугублять течение друг друга. Задний блефарит вызывает симптомы ССГ из-за нарушения секреции мейбомиевых желез, что приводит к изменению липидного слоя слезной пленки4.
Симптомами «сухого глаза» сопровождаются задние блефариты, для которых характерны
- жжение
- чувство инородного тела
- непереносимость контактных линз
- затуманивание зрения
- мейбомиевых желез с закупоркой материалом, сходным по консистенции с зубной пастой
- утолщение краев век
Эпидермальный, или золотистый стафилококк, присутствующий в этом случае на веках, секретирует липазу, которая приводит к распаду липидов на мыла и жирные кислоты, поэтому у этих пациентов на ребре век часто имеется пенистое отделяемое.
Передние блефариты протекают с формированием налета на краях век, воспалением и покраснением наружной части края век, конъюнктивальной гиперемией.
Демодекозный блефарит является одним из самых распространенных заболеваний век. По данным ряда авторов, среди всех воспалительных заболеваний век блефариты демодекозной этиологии занимают от 39 до 88 %5. Актуальность этой патологии объясняется высокой частотой встречаемости и сложностью в лечении. Выявление демодекозного блефарита затруднено из-за отсутствия специфической симптоматики и вялой клинической картины, что часто является причиной неэффективного симптоматического лечения.
Диагностика демодекозного блефарита – лабораторное исследование эпилированных ресниц под микроскопом. Это метод не очень приятен пациенту, а также требует наличия микроскопа, что не всегда доступно практикующему специалисту.
Однако в недавней публикации Man Peles и соавт. предложили новый способ диагностики, не требующий эпиляции ресниц, который возможен с использованием обычной щелевой лампы с увеличением 25х и более.
При осмотре ресничного края верхнего века специалист выбирает несколько ресниц, окруженных муфтой. После удаления муфты с помощью пинцета ресница тянется поочередно в носовом и височном направлении в течение 30 секунд. При этом из фолликула ресницы становятся видимы хвосты демодекса, которые необходимо подсчитать6.
На что обратить внимание при осмотре
пациентов с ССГ на фоне заболеваний век?
Голубев Сергей Юрьевич
К.м.н., врач-офтальмолог, филиал Военно-медицинской академии им С.М. Кирова, представитель TFOS* в России.
Бржеский Владимир Всеволодович
Д. м. н., заведующий кафедрой офтальмологии ФГБОУ ВО СПбГПМУ Минздрава России
*TFOS: Tear Film & Ocular Surface Society — Международное общество исследователей слезной пленки
Клинические признаки дефицита липидного слоя: снижение времени разрыва слезной пленки, признаки дисфункции мейбомиевых желез.
Симптомы, часто сопровождающие данную форму ССГ: симптомы более выражены утром, характерно слезотечение на солнце, мороз, ветер.
Лечение ДМЖ заключается в комплексе мер, направленных на нормализацию секреции, – прогревание, очистка ресничного края век специальными средствами, массаж век.
А для восполнения недостатка липидов в слезе предназначены слезозаменители, содержащие липиды и фосфолипиды. Это поможет восполнить дефицит всех компонентов липидного слоя слезной пленки.
К таким средствам относится Систейн® Баланс: система Липитек (Lipitech®) – микрокапсулы липидов, содержащие минеральное масло, окруженное слоем фосфолипидов.
Систейн® Баланс имеет консистенцию эмульсии. Как и все препараты Систейн®, Систейн® Баланс содержит полимерную систему на основе гидроксипропилгуара, которая формирует вязкий защитный слой на поверхности глаза. Микрокапсулы липидов постепенно выделяются из этого вязкого «матрикса» в слезную пленку, восстанавливая липидный слой.
Исследования показывают, что Систейн® Баланс способен увеличивать толщину липидного слоя на 40% от исходного уровня7, а также улучшает экспрессию мейбомиевых желез через 1 месяц использования8 .
Показания к назначению Систейн® Баланс:
- ССГ с повышенным испарением слезы (по классификации TFOS)
- ССГ, сочетающийся с дисфункцией мейбомиевых желез
- ССГ с дефицитом липидного слоя слезной пленки
Напоминаем, что возникающие вопросы вы можете адресовать напрямую экспертам проекта!
Задать вопрос1181377RU062019
Особенности блефарита. Общие принципы лечения блефарита. Лечение.
Симптомы блефарита, прежде всего, визуальные признаки воспаления ресничного края века с распространением отека на мягкие ткани глазницы и даже структуры глаза. Воспалительный инфильтрат не имеет четкой границы из-за формирования иммунными клетками воспалительного вала между инфекционным очагом и здоровыми тканями.
Типичные симптомы заболевания
При всех формах блефарита, а по превалирующим внешним признакам со стороны глаза выделено шесть вариантов заболевания, отмечаются практически одинаковые симптомы разной степени выраженности.
Болезнь начинается с локальной отечности и покраснения свободного краешка век, которые постепенно распространяются дальше. Больной ощущает сильный зуд, вовлечение слизистой оболочки глаза — роговицы приводит к светобоязни — повышенная и болезненная чувствительность к яркому свету. Глаза быстро утомляются от обычной нагрузки.
Воспаленная кожа и слизистая внутреннего века вырабатывают значительное количество секрета, вследствие изменения микроэлементного состава и наличия продуктов жизнедеятельности микрофлоры, густеет слеза. Густая жидкость вязкой пленкой стелется по роговице, ухудшая остроту зрения.
На зоркость влияет и воспалительный отек прилежащих тканей глаза, роговица тоже становится плотнее и толще, снижается её прозрачность, развивается конъюнктивит. Возможно формирование воспалительной язвы роговицы и синдрома «сухого глаза».
В уголках глаз скапливаются сероватого цвета плотные и липкие выделения, намечается тенденция к склеиванию век и ресниц.
Мейбомиевые железы изменяют сальную секрецию, больше или меньше, но не в нормальном количестве. Любая форма заболевания может сопровождаться развитием халязиона — гнойной полости в сальной железе.
Характерные для частых вариантов блефарита симптомы
Лекарственное лечение разных форм заболевания имеет некоторые особенности, потому отмечают и отличительные — дифференциально диагностические визуальные признаки, позволяющие быстро поставить правильный диагноз уже при первичном офтальмологическом осмотре.
При простом блефарите края век утолщаются и краснеют, чуть позже, но тоже краснеет и конъюнктивальная оболочка глаза.
Начало аллергической формы вызывается контактом с аллергеном, характерен постоянный зуд, светобоязнь, слезотечение, жжение в глазах. Кожа века становится темнее, этот симптом именуют «аллергическим синяком».
При язвенной форме блефарита на веках образуются корочки, под которыми формируются мелкие болезненные язвочки. В дальнейшем язвочки заживают рубцами звездчатой формы, которые деформируют веки и изменяют направление нормального роста ресниц. В ряде случаев наступает выпадение ресничек — мадароз или обесцвечивание — полиоз и почти всегда склеивание. У перенесших язвенный блефарит края век становятся морщинистыми и утолщенными.
Симптомы редких форм заболевания
При чешуйчатом или себорейном блефарите на ресничных краях век скапливаются мелкие чешуйки, такие же чешуйки могут быть на бровях и волосистой части головы, как будто обсыпано перхотью. В некоторых случаях при этом варианте заболевания отмечают поседевшие ресницы и массовое их выпадение. «Седина в глазу» обусловлена нарушением синтеза пигмента, что не удивительно, ведь воспаление нарушает все биохимические процессы в глазу. У каждого третьего больного формируется сухой глаз из-за нарушения выработки слезы.
Симптом демодекозного клещевого блефарита — зуд, особенно нестерпимый после пробуждения и в тепле. Глаза наполняются липким пенистым секретом, формирующим на реснице белесую муфточку, что придает глазу крайне неопрятный вид.
При розацеа-блефарите на коже век выступают мелкие серо-красные узелки, дальше на их базе формируются мелкие гнойнички. У каждого шестого на веках отмечается сочетание симптомов розацеа с демодекозом.
Диагностика блефарита
Диагностика инфекционного воспаления века не сложна — довольно яркая клиническая симптоматика, в отличие от аллергического варианта, имеющего сглаженные симптомы, особенно при приеме лекарств от аллергии. Необходима консультация аллерголога-иммунолога и специальное тестирование.
Бактериальный процесс верифицируют, высевая на питательную среду собранный из глаза и с века секрет. Демодекозного клеща ищут под микроскопом на удаленных ресницах.
В обязательном порядке проводится обследование остроты зрения и биомикроскопия глаза, а дальше — всё, что нужно для конкретного пациента, имеющего не только глазки, а какое-то неблагополучие в организме, послужившее поводом для легкого присоединения инфекционного агента. Вот так это делают в Клинике Медицина 24/7 — ищут первопричину и находят, что исключает вероятность рецидива и длительное вялое течение процесса. Запишитесь на консультацию: +7 (495) 230-00-01
Причины блефарита — вызвать воспаление века способно множество микроорганизмов, но причиной возникновения может стать и совершенно безвредный для глаза здорового человека агент, который из-за сниженного иммунитета превращается во врага.
Мы вам перезвоним
оставьте свой номер телефона
Самые частые причины возникновения блефарита
Рассмотрим разнообразные причины возникновения воспаления верхних и нижних век, локальная инфекция только одного века не считается блефаритом, это ячмень.
Основной причиной бактериального блефарита считаются золотистый и эпидермальный стафилококк, которые проникают в волосяные луковицы ресниц и вызывают их воспаление. Факторами такого этиологического риска служат сопутствующие хронические воспалительные заболевания миндалин и околоносовых пазух, преимущественно, составляющей нижнюю костную стенку глазницы гайморовой пазухи.
Кариес и инфекции полости рта поддерживают неблагоприятный фон, что способствует активизации бактериальной и грибковой флоры, случайно попавшей на веки и нашедшей там отличное место для проживания и размножения: тепло и сыро. Отмечено, что восемь из десятка страдающих стафилококковым процессом — женщины «около сорока лет», видимо, что-то не так у них с гормональной защитой.
Среди частых инфекционных агентов, вызывающих инфекцию замечены герпетические вирусы, инициирующие простой и опоясывающий герпес.
Причины неинфекционного воспаления век глаз
Блефариты могут возникать и без инфекции, так бывает при не леченных заболеваниях глаза, например, сухости глаза, или не корректируемой близорукости и дальнозоркости. Быстро утомляющиеся плохо видящие глаза привычно трут руками, как бы стимулируя их, по факту же просто втирая в веки инфекцию.
Аллергические реакции, затрагивающие оболочки глаза, тоже становятся благоприятным фоном для воспаления век. Частой причиной развития блефарита становится пыльца растений, косметические средства и бытовая химия.
Воспаление края века — краевой блефарит — вызывается патологией кожи и сальных мейбомиевых желез, выводные протоки которых открываются между ресничек. Сальный секрет смазывает веко, чтобы слеза не вызывала его мацерацию. Заболеваемость этим вариантом с возрастом увеличивается вследствие старения кожи и дисфункцией придатков кожи — желез.
При розовых угрях, которые становятся маркерами неблагополучия кожи, тоже развивается воспаление неинфекционной этиологии, оно поражает женщин с 30 до 50 лет.
Редкие причины заболевания
Клещи демодекс — сапрофиты людей и животных, то есть они всегда имеются на коже и никакой опасности для здорового человека не представляют. Но при снижении кожного иммунитета мирное сосуществование человека и демодекса прекращается, и они способны стать причиной блефарита, одновременно поражая края верхнего и нижнего века, хотя логичнее было бы предположить только локальное инфицирование, типа ячменя. Но получается полноформатный блефарит.
Причиной развития болезни может стать контактный дерматит, когда инфекция переносится на веки с другого участка больной кожи. Возможен вариант заноса инфекционного агента с кровью из болезнетворного гнойного очага, так бывает при распространенном туберкулезе и декомпенсированном сахарном диабете, когда «слетает» иммунитет.
Запыленность воздуха, частое пребывание на ветру, задымление тоже создают благоприятный фон для развития блефарита.
Как классифицируется заболевание
- В зависимости от причины и для более результативного лечения подразделяют на инфекционную и неинфекционную формы блефарита.
- По степени распространения различают краевой передний и задний, задний обусловлен патологией железок, передний — кожные болезни реснитчатой кромки.
- При преобладании воспалительных проявлений в уголках глаза говорят об ангулярном или угловом блефарите.
- По превалирующим симптомам подразделяют на себорейный или чешуйчатый, язвенный, угревой и смешанный.
- Аллергический и демодекозный блефарит.
Блефариты склонны к частым рецидивам и затяжному лечению, в Клинике Медицина 24/7 есть все необходимое для быстрой диагностики, а терапевтический потенциал ничем не ограничен, надо только использовать то, что нужно именно в этом случае, а что нужно, нашим специалистам хорошо известно. Запишитесь на консультацию: +7 (495) 230-00-01
Блефарит — воспалительное заболевание верхнего и нижнего век глаза в зоне роста ресниц, при неблагоприятном течении воспаление может распространиться и дальше по веку и на другие структуры глаза, существенно испортив жизнь и зрение.
Особенности блефарита
Поражение век бывает, как односторонним, так и двусторонним, нельзя сказать, что воспаление век одного глаза переносится легче, чем двух, здоровый глаз острой болью реагирует на попадание ресницы, а тут постоянно воспалены веки.
Вызвать патологию могут очень многие бактериальные, вирусные и грибковые агенты, клещи. Но может развиться и неинфекционный блефарит, вызываемый аллергическими факторами, сопутствующими заболеванию глаз.
Болезнь носит длительный, часто рецидивирующий характер. Плохо поддается лечению, может привести к тяжелым последствиям, вплоть до потери зрения.
Общие принципы лечения блефарита
Процесс лечения блефарита долгий, консервативный, то есть без хирургического компонента, но с местной и общей составляющей.
Кроме лечения непосредственно век глаза проводится санация полости рта, что подразумевает избавление от кариеса, лечение очагов хронического воспаления, к примеру, носовой полости и ротоглотки — тонзиллита и фарингита.
Обязательна частая санация краев век, очищение их от корочек и пленок. Назначаются по необходимости противопаразитарные препараты.
Внутрь тоже назначаются антибактериальные препараты, но не с целью убийства бактерий, а для уменьшения продукции стафилококком фермента липазы при блефарите на фоне нарушения функции желез и кожного заболевания розацеа. Оба процесса поддерживаются избыточным образованием жира, а тетрациклин и доксициклин изменяют производство жирных кислот, что способствует ликвидации воспаления века.
При аллергической форме используются антигистаминные и гормональные лекарства.
Одновременно проводится витаминотерапия, общеукрепляющее лечение.
Местное лечение без применения лекарств
Обязательная ежедневные гигиеническое процедуры, но это не обычное утреннее и вечернее умывание, а отпаривание гнойных корочек влажными компрессами.
При избыточной сальной продукции мейбомиевыми железами, расположенными по свободному краю у ресниц, причём в верхнем веке их вдвое больше, чем в нижнем, рекомендуется массаж. Эти железы смазывают века, чтобы кожа не раздражалась слезной жидкостью, дисфункция возникает при избыточной продукции сального секрета с трудностями его выделения.
Для лечения воспаления верхнего и нижнего века разработаны физиотерапевтические методики, с использованием высокочастотного ультразвука, электрофореза антибиотиков, облучения ультрафиолетом.
Лекарственная терапия
Прежде всего, это обработка и очищение антисептическими и щелочными растворами и каплями с антибиотиками. Можно смазывать края, но очень осторожно, зелёнкой 1% концентрации, наносить на очищенные глазки мази с гормонами и антибиотиками, помеченные как «глазная мазь».
Рекомендуется закапывание глаз специальными каплями с антибиотиками, кортикостероидами, но при клещевом демодекозном блефарите гормональные средства способствуют увеличению популяции клещей из-за снижения местного иммунитета, поэтому их применять нельзя.
Обязательно закапывают в глаза заменители слезы, так как воспаление век нарушает её образование и может высушивать поверхность глаза, способствуя распространению инфекции.
Прогноз заболевания
Если упорно и своевременно лечить блефарит, то прогноз в целом благоприятный, удается избежать нарушений зрения.
Иногда болезнь принимает рецидивирующее, затяжное течение, развиваются ячмени, халязионы, деформация век, трихиаз. Возможно снижение остроты зрения.
Заболевания глаз, даже невыраженные и малозаметные, способны нарушать жизнь, как не может сделать серьёзная хроническая болезнь всего организма. Глаза — это наше всё, и отношение специалистов Клиники Медицина 14/7 к офтальмологическим проблемам пациентов также ответственно, как к своим. Мы применяем только проверенные мировой наукой методики. Запишитесь на обследование: +7 (495) 230-00-01
Страница не найдена — Саянский медицинский колледж
Я, субъект персональных данных, в соответствии с Федеральным законом от 27 июля 2006 года № 152 «О персональных данных» предоставляю ОГБПОУ «Саянский медицинский колледж» (далее — Оператор), расположенному по адресу Иркутская обл., г.Саянск, м/он Южный, 120, согласие на обработку персональных данных, указанных мной в форме веб-чата, обратной связи на сайте в сети «Интернет», владельцем которого является Оператор.
- Состав предоставляемых мной персональных данных является следующим: Имя, адрес электронной почты.
- Целями обработки моих персональных данных являются: обеспечение обмена короткими текстовыми сообщениями в режиме онлайн-диалога или обмена текстовыми сообщениями через электронную почту.
- Согласие предоставляется на совершение следующих действий (операций) с указанными в настоящем согласии персональными данными: сбор, систематизацию, накопление, хранение, уточнение (обновление, изменение), использование, передачу (предоставление, доступ), блокирование, удаление, уничтожение, осуществляемых как с использованием средств автоматизации (автоматизированная обработка), так и без использования таких средств (неавтоматизированная обработка).
- Я понимаю и соглашаюсь с тем, что предоставление Оператору какой-либо информации о себе, не являющейся контактной и не относящейся к целям настоящего согласия, а равно предоставление информации, относящейся к государственной, банковской и/или коммерческой тайне, информации о расовой и/или национальной принадлежности, политических взглядах, религиозных или философских убеждениях, состоянии здоровья, интимной жизни запрещено.
- В случае принятия мной решения о предоставлении Оператору какой-либо информации (каких-либо данных), я обязуюсь предоставлять исключительно достоверную и актуальную информацию и не вправе вводить Оператора в заблуждение в отношении своей личности, сообщать ложную или недостоверную информацию о себе.
- Я понимаю и соглашаюсь с тем, что Оператор не проверяет достоверность персональных данных, предоставляемых мной, и не имеет возможности оценивать мою дееспособность и исходит из того, что я предоставляю достоверные персональные данные и поддерживаю такие данные в актуальном состоянии.
- Согласие действует по достижении целей обработки или в случае утраты необходимости в достижении этих целей, если иное не предусмотрено федеральным законом.
- Согласие может быть отозвано мною в любое время на основании моего письменного заявления.
Как сделать скраб для век от блефарита своими руками
Если вы когда-либо просыпались с сухими, зудящими, шелушащимися веками, вероятно, у вас был блефарит, воспаление век. Блефарит может вызывать такие симптомы, как:
- Горение
- Усталые глаза
- Затуманенное зрение
К счастью, простые скрабы для век (наряду с некоторыми другими методами) могут помочь быстро облегчить симптомы.
Каван Изображений / Getty ImagesВиды блефарита
По данным Фонда исследования доброкачественного эссенциального блефароспазма, существует два основных типа блефарита:
- Заболевание переднего края века (ALMD) : Образование корок на ресницах из-за поверхностной инфекции, вызванной любым из ряда микроорганизмов.
- Заболевание заднего края века (PLMD) : железы внутри век образуют нерегулярную толстую, маслянистую и нестабильную слезную пленку, покрывающую переднюю часть глаза.
Процедуры
Горячие компрессы и массаж век могут быть полезны при лечении симптомов блефарита. Кроме того, иногда для облегчения симптомов могут применяться дополнительные льняное семя и / или рыбий жир.
Скрабы для век могут быть эффективными для снятия сухих, зудящих, шелушащихся век из-за ALMD или PLMD, хотя PLMD с большей вероятностью вернется со временем.
Скрабы для век — это именно то, на что они похожи: процесс удаления материала с век для лечения блефарита. Поскольку они недороги и их легко выполнять дома, скрабы для век — отличный способ сохранить ресницы чистыми и облегчить симптомы.
В аптеках легко найти безрецептурные скрабы для век, и они могут быть очень кстати в офисе или в дороге. Однако нет причин покупать скрабы для век для домашнего использования: их легко сделать своими руками за небольшую часть стоимости.
Создание скраба для век
Большинство врачей в настоящее время рекомендуют имеющиеся в продаже пакеты со скрабом для век. Они, как правило, содержат антибактериальное мыло или химические вещества, которые действуют лучше, чем детский шампунь. Однако, если у вас нет под рукой пакета, попробуйте следующий подход.
Что вам нужно
- Чистая мочалка или ватная палочка
- Горячая вода
- Детский шампунь
Что делать
- Тщательно вымойте руки водой с мылом.
- Смочите чистую тряпку теплой водой.
- Нанесите небольшое количество детского шампуня на мочалку.
- Закройте один глаз и аккуратно протрите основание ресниц теплой мочалкой. Потрите всю область в течение одной минуты. (Ватная палочка может быть более щадящим вариантом и предпочтительнее, если у вас заметное воспаление.)
- Тщательно промойте веко чистой прохладной водой.
- Повторите то же самое с другим глазом, используя чистую мочалку / ватную палочку.
Полезные советы
- Ваш глазной врач может порекомендовать проводить скраб для век два или три раза в день, чтобы облегчить симптомы.
- Некоторые глазные врачи могут посоветовать очищающее средство, отпускаемое без рецепта, для использования вместо детского шампуня.
- Всегда используйте чистую тряпку для мытья посуды для каждого глаза, чтобы избежать распространения микробов или бактерий с одного глаза на другой.
- Если вы страдаете блефаритом, скрабы для век могут стать частью вашей повседневной гигиены век.
Типы блефарита — веки и ресницы
Блефарит — это воспаление век. Блефарит, поражающий людей всех возрастов, чаще встречается у людей с жирной кожей.Он подразделяется на два типа: передний и задний.
Andrei310 / iStock / Getty Images
Передний блефарит
Передний блефарит поражает внешнюю сторону века, где прикрепляются ресницы. Передний блефарит может протекать как себорейный или язвенный.
- Себорейный блефарит связан с перхотью. Этот тип обычно вызывает покраснение век и образование восковых чешуек на ресницах, вызывающих зуд в глазах.Первоначально чешуйки развиваются из-за ненормального количества и типа слезной пленки, производимой железами век.
- Язвенный блефарит встречается реже, чем себорейный блефарит, и обычно начинается в детстве. Это вызвано бактериями. Язвенный блефарит — более тяжелая форма, при которой вокруг ресниц образуются твердые корки. Эти корки часто слипаются во время сна, что затрудняет открытие глаз по утрам.
Задний блефарит
Задний блефарит развивается, когда сальные железы внутреннего века позволяют бактериям расти.Это может произойти в результате кожных заболеваний, таких как розовые угри и перхоть кожи головы.
Задний блефарит также называют дисфункцией мейбомиевых желез. Дисфункция мейбомиевых желез, также называемая MGD, является гораздо более распространенным типом блефарита. Функции мейбомиевых желез вырабатывают определенный тип масла. С силой моргания масло выделяется в слезы. Это масло предназначено для предотвращения испарения слезной пленки.
Когда эти железы воспалены, выделяется слишком много или слишком мало масла.Пациенты с MGD часто жалуются на покраснение, жжение в глазах или сухость глаз. Зрение имеет тенденцию колебаться, потому что слезная пленка нестабильна.
Варианты самостоятельного лечения блефарита
Блефарит обычно является хроническим заболеванием, поэтому то, что люди могут делать дома, помогает избавиться от симптомов.
Теплые компрессы и скрабы для век
Блефарит часто лечится путем наложения теплых компрессов очень теплой мочалкой с последующим нанесением скраба для век.Раньше врачи рекомендовали использовать детский шампунь с теплой мочалкой.
Глаз закрывают и протирают мочалкой легкими движениями вперед-назад. Рекомендуется детский шампунь, потому что он не режет глаза.
Жирные кислоты
Показано, что жирные кислоты омега-3 стабилизируют мейбомиевые железы и оказывают противовоспалительное действие на глаза. Прежде чем станет очевидным положительный эффект, может пройти 3 месяца или больше.
Проконсультируйтесь с врачом, прежде чем принимать какие-либо дополнительные добавки, особенно если у вас есть другие проблемы со здоровьем.
Усиленное мигание
Это может показаться глупым, но именно моргание вызывает выделение масла в мейбомиевых железах. Однако, когда мы концентрируемся во время чтения, использования компьютера или любого другого цифрового устройства, мы не так часто моргаем.
Наша частота моргания также уменьшается с возрастом. Так что подумай об этом. Четыре раза в день усиленно моргайте от 20 до 30 раз.
Лечение блефарита
Домашнего ухода может быть недостаточно.Возможно, потребуется прописать лекарство.
Антибиотики местного применения
Азитромицин доступен в форме для местного применения под названием азасит. Врачи часто советуют пациентам наносить небольшое количество азасита на край века пальцем перед сном. Азасит обладает противовоспалительным и противоинфекционным действием.
Также назначаются мази с антибиотиками, такие как эритромицин и бацитрацин, хотя они немного гуще.
Антибиотики для перорального применения
В тяжелых случаях также могут быть назначены пероральные антибиотики.Пероральный прием тетрациклина, миноциклина или доксициклина на срок от 30 дней до более длительного периода может быть весьма эффективным. Это особенно полезно для пациентов с более тяжелой формой блефарита, называемой глазной розацеа.
Кортикостероиды
Хотя стероиды могут вызывать нежелательные побочные эффекты и риски, они очень эффективны при подавлении воспаления, когда более традиционные методы не работают.
Врачи пропишут их при блефарите для краткосрочного контроля воспаления, чтобы минимизировать возможные осложнения.
клещей для ресниц: обзор и многое другое
Ресничные клещи — это микроскопические членистоногие, которые живут на волосяных фолликулах или рядом с ними. У людей два типа клещей — Demodex folliculorum и Demodex brevis — обычно встречаются на лице и, в частности, на ресницах.
В большинстве случаев люди и клещей Demodex сосуществуют без проблем. Но иногда клещи могут размножаться в геометрической прогрессии, что приводит к заражению, которое может проявляться красными раздраженными глазами и зудящими, покрытыми коркой веками, известными как демодекоз.
Когда диагностировано заражение клещом, его можно лечить безрецептурными или отпускаемыми по рецепту лекарствами в сочетании с хорошей гигиеной.
Демодекоз
Заражение ресничными клещами называется демодекоз .
Симптомы ресничных клещей
Когда возникает демодекоз, это может привести к блефариту (воспалению век), который, в свою очередь, приводит к кератиту (воспалению роговицы). Общие симптомы демодекоза включают:
- Зуд, образование корок, покраснение и припухлость века
- Жжение в глазах
- Ощущение, что в глаз попал посторонний предмет
- Покраснение глаз
- Слезотечение
- Размытое зрение
- Чрезвычайная светочувствительность
Демодекоз чаще всего бывает двусторонним (поражает оба глаза), хотя примерно треть всех случаев поражает только один глаз.
DermNet / CC BY-NC-ND
Осложнения
Демодекоз часто протекает без осложнений, но иногда может вызывать дополнительные симптомы, особенно если заражение тяжелое и не лечится. Это включает:
- Конъюнктивит : воспаление конъюнктивы (прозрачная оболочка, покрывающая белок глаза). Это немного отличается от розового глаза, который является распространенным названием вирусной формы инфекционного конъюнктивита.
- Chalazia : Шишка на веке, вызванная закупоркой сальной железы, называемой мейбомиевой железой
- Трихиаз : Состояние, при котором ресницы растут внутрь, вызывая раздражение и боль
- Madarosis : Состояние, при котором ресницы становятся ломкими и выпадают
Причины
Клещи Demodex наиболее распространены на лице и легко передаются от человека к человеку при тесном физическом контакте.Клещи обычно доброкачественные и продолжают свой обычный жизненный цикл, откладывая яйца возле протоков сальных желез без какого-либо уведомления.
Хотя популяция клещей обычно хорошо контролируется иммунной системой, иногда они могут чрезмерно размножаться, если микробиом века изменяется. Когда это происходит, увеличенное количество клещей (и повышенное скопление яиц и личинок) может вызвать воспалительную реакцию, приводящую к блокированию сальных желез.
Клещи Demodex часто сначала передаются от матери новорожденному, особенно тем, кто находится на грудном вскармливании.Но, поскольку клещи питаются клетками кожи и кожным салом (кожным жиром) — как младенцы, так и маленькие дети вырабатывают в небольших количествах — инвазии встречаются редко, пока ребенок не станет старше.
Клещи Demodex становятся более распространенными в период полового созревания, поскольку количество сальных желез увеличивается. Риск еще больше увеличивается, если веки не являются частью повседневной гигиены.
Факторов риска демодекоза несколько:
- Возраст : Демодекоз чаще всего встречается у взрослых в возрасте от 20 до 30 лет, у которых выработка кожного сала наиболее высока, и у взрослых старше 60 лет, чья иммунная система все менее способна контролировать чрезмерный рост клещей.
- Пол : Мужчины почти в два раза чаще страдают демодекозом, чем женщины. Частично это может быть связано с использованием макияжа глаз у женщин и регулярным очищением век жидкостью для снятия макияжа.
- Ослабленная иммунная система : Люди с ослабленным иммунитетом (включая реципиентов трансплантатов, людей с продвинутой стадией ВИЧ и тех, кто проходит химиотерапию), более склонны к заражению.
- Розацеа : заболевание, вызывающее покраснение кожи и часто небольшие гнойные бугорки на лице.Люди с розацеа могут иметь более высокий риск развития повышенной нагрузки демодекоза.
Клещи Demodex не передаются от домашних животных владельцам или при проживании с пожилыми людьми. Использование общих предметов, по-видимому, не увеличивает риск демодекоза, хотя совместное использование макияжа глаз, безусловно, может передавать клещей от одного человека к другому.
Диагностика
Офтальмолог или оптометрист может диагностировать демодекоз, используя щелевую лампу для освещения и увеличения структур внутри и вокруг глаза и века.Цилиндрическая перхоть на ресницах — классический признак заражения Demodex .
Врач также может получить ресницу для исследования под микроскопом. Флуоресцентный краситель, называемый флуоресцеином, может обеспечить больший контраст и помочь идентифицировать яйца, личинки и взрослых клещей Demodex .
Демодекоз часто упускают из виду при первоначальном диагнозе, поскольку он имитирует другие распространенные заболевания глаз, такие как конъюнктивит, инфекционный кератит и синдром сухого глаза.В некоторых случаях диагноз не может быть диагностирован до тех пор, пока симптомы не исчезнут после назначенного лечения.
Лечение
Цель лечения демодекоза — уменьшить количество клещей Demodex и предотвратить рецидив заражения. Лечение может включать местные или пероральные препараты, используемые отдельно или в комбинации.
Безрецептурные препараты
Существует несколько безрецептурных препаратов местного действия, которые обычно используются для лечения легкого демодекоза:
- Cliradex : Cliradex — это натуральное лекарство, изготовленное из компонента масла чайного дерева, называемого терпинен-4-ол (T40).Доступный в виде очищающей пены или одноразовых влажных салфеток, Clindarex наносится на веко два раза в день в течение шести-восьми недель (примерно два жизненных цикла клеща Demodex ).
- Масло чайного дерева: Масло чайного дерева, обычное домашнее средство, следует наносить только на веко или около глаз в разбавленном виде, так как оно может вызвать раздражение, покраснение и отек в чистом виде. Однако масло чайного дерева оказалось эффективным средством лечения демодекоза.
Поговорите со своим врачом, прежде чем пробовать какое-либо домашнее или безрецептурное средство, чтобы убедиться, что оно безопасно для ваших глаз.
Исследование 2020 года, опубликованное в Европейском журнале офтальмологии , показало, что местный T40 был безопасен и эффективен при лечении инвазии Demodex , хотя рецидивы в течение 12 месяцев были обычным явлением.
Рецепты
Поскольку рецидив часто встречается у людей с умеренным и тяжелым демодекозом, могут потребоваться рецептурные препараты. Это включает:
- Евракс (кротамитон) : Евракс, доступный в виде 10% крема, наносится на кожу на срок от семи до 10 дней.Если инвазия не исчезнет, может быть назначен второй курс. Общие побочные эффекты включают зуд и сыпь.
- Флагил (метронидазол) : Этот антибиотик можно назначать местно или перорально в течение 14 дней. При приеме внутрь Flagyl может вызвать головную боль, расстройство желудка, тошноту, диарею, запор или металлический привкус. Метронидазол местного применения может вызвать покалывание или жжение.
- Ивермектин : Этот противопаразитарный препарат используется в тяжелых случаях, особенно у людей с ослабленным иммунитетом.Для перорального препарата, известного под торговой маркой Stromectol и др., Может потребоваться всего одна-две дозы. Головокружение, тошнота, расстройство желудка, диарея и запор — частые побочные эффекты.
Копинг
Помимо лекарств, есть и другие способы облегчения симптомов демодекоза и повышения эффективности лечения. Среди них:
- Избегайте тереть и царапать глаза.
- Положите на веко теплую тряпку для мытья посуды, чтобы удалить корочки.Промокните, а не протрите.
- Очищайте кожу вокруг глаз два раза в день мягким очищающим средством, не содержащим мыла, таким как Cetaphil.
- Не используйте макияж для глаз до полного исчезновения симптомов.
- Смените контактные линзы на очки до завершения лечения.
Чтобы избежать рецидива после лечения, избегайте жирной косметики для глаз и очищающих средств на масляной основе, которые могут способствовать чрезмерному росту Demodex . Никогда не используйте чужую косметику для глаз.
Слово Verywell
Как бы неприятно это ни звучало, заражение ресничными клещами является обычным явлением и относительно легко поддается лечению.
Один из лучших способов предотвратить демодекоз — регулярно мыть веки (то, что мужчины часто пропускают, умывая лицо). Потратив дополнительную секунду или две, чтобы осторожно протереть глаза влажной салфеткой для лица, вы можете избежать накопления кожного сала или клеток кожи, которыми питаются клещи Demodex .
Лечение, симптомы, изображения и причины
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию.Вот наш процесс.
Блефарит — это заболевание глаз, поражающее веки. Он может вызвать комкование и липкость вокруг ресниц.
Возникает из-за воспаления у основания ресниц. Существует ряд методов лечения, которые могут уменьшить симптомы, в том числе домашние средства.
В этой статье мы объясним, что вызывает блефарит, как его лечить и как его предотвратить.
Блефарит может поражать любого человека в любом возрасте и классифицируется как острый или хронический; хронический блефарит у взрослых — наиболее частая форма.В большинстве случаев блефарит означает хроническую форму воспаления век.
Краткие сведения о блефарите
Вот некоторые ключевые моменты о блефарите. Более подробная и вспомогательная информация находится в теле этой статьи.
- Блефарит — это воспалительное заболевание, поражающее область вокруг основания ресниц.
- Основные причины хронического блефарита до конца не изучены.
- Блефарит не вызван плохой гигиеной.
- Наиболее очевидными признаками блефарита являются покраснение и липкость век с скоплением чешуйчатой кожи вокруг основания ресниц.
- Лечение направлено на облегчение симптомов, но не может вылечить состояние.
Лечение блефарита обычно включает медикаментозное лечение и лечение в домашних условиях.
Врач порекомендует лечение в домашних условиях, как описано ниже, но он также может провести следующие процедуры:
Электрохимическая обработка края века (BlephEx): Это удаляет клещей, бактерии и биопленку, которую они создают из веки.Он также открывает любые забитые мейбомиевые железы.
Обработка термической пульсацией (Lipiflow): Расплавляет любой материал, блокирующий мейбомиевые железы.
Интенсивная импульсная световая терапия (IPL): Открывает закупоренные железы век.
Иногда в тяжелых случаях блефарита могут потребоваться антибиотики местного или перорального применения.
Блефарит бывает передним или задним.
Передняя часть : затрагивает передний край века, где ресницы соединяются с ним.
Задний : затрагивает внутренний край века, где он встречается с глазным яблоком.
Основные симптомы:
- зуд век.
- красные глаза.
- раздраженные и слезящиеся глаза.
- шелушение и корки у основания ресниц, похожие на перхоть.
- горящие или жалящие глаза.
- сверхчувствительность к свету (светобоязнь).
- ощущение песка в глазах и ощущение чего-то в глазу.
Симптомы чаще всего проявляются по утрам.
Блефарит не угрожает зрению, но может привести к ухудшению зрения, которое может приходить и уходить.
Симптомы хронического блефарита, как правило, приходят и уходят, с периодами ремиссии (пауза в симптомах), за которыми следуют обострения (обострение). Обычно поражаются оба глаза одинаково.
При блефарите часто возникают и другие состояния, такие как глазная розацеа, псориаз и себорейный дерматит.
Вот несколько фотографий с симптомами блефарита.
Существует ряд возможных причин блефарита.
К ним относятся:
- воспалительная реакция на бактерии, которые обычно живут на веках
- себорейный дерматит или розацеа
- паразиты: клещи реснички Demodex
- инфицирование вирусом простого герпеса (HSV)
Другая возможная причина — нарушение функции мейбомиевых желез по краю век. Эти железы вырабатывают маслянистое вещество, которое предотвращает испарение слезной пленки из глаза.
Некоторые врачи считают, что блефарит является предвестником дисфункции мейбомиевых желез, а не дисфункцией железы, вызывающей блефарит.
Гигиена век важна для лечения обоих типов блефарита. Его следует продолжать, даже если симптомы улучшились.
Уход за собой — самый важный элемент лечения. Симптомы блефарита могут вернуться, если не продолжать уход за собой.
Блефарит нельзя вылечить, но с помощью лечения можно успешно справиться с симптомами.
В дополнение к домашнему лечению людям с воспалением век следует избегать использования таких косметических средств, как подводка для глаз, тушь для ресниц и другой макияж вокруг глаз.
Лечение блефарита включает:
- теплые компрессы для разрыхления корок
- очищение век, удаление корок
- массаж, для выдавливания малых сальных желез век
Как использовать теплый компресс
Использование Теплый компресс просто означает наложение теплой ткани на закрытые веки, повторное нагревание компресса теплой водой, когда он остынет, и повторное нанесение на срок до 10 минут.
Советы включают:
- Погружение ткани в теплую воду: Некоторые пациенты получили ожоги лица из-за того, что влажную ткань нагревали в микроволновой печи.
- Использование только мягкой ткани: слишком энергичная очистка или использование грубой ткани может повредить кожу и глаза.
После наложения теплого компресса на 10 минут промойте веки.
Согревающие маски для глаз : Они могут давать те же эффекты, что и компрессы теплой тканью, и они могут быть более удобными.Их можно приобрести в Интернете. Также доступны очищающие средства для век (Ocusoft, Thera Tears Sterilid), которые предлагают альтернативу использованию разбавленного детского шампуня.
Как очистить векиДля этого осторожно потрите край века — у основания ресниц и там, где расположены железы — ватным тампоном, смоченным в разбавленном растворе детского шампуня. Добавьте 2–3 капли примерно на полстакана теплой воды.
Эту гигиену крышки необходимо поддерживать в режиме самообслуживания два раза в день каждый день.Это серьезное обязательство на всю жизнь, но симптомы вернутся и без него.
Как массировать глаза
После использования теплого компресса для разжижения кожного сала массаж помогает выдавить жирное содержимое желез.
Пальцем, аппликатором с ватной палочкой или тампоном массируйте край века, где находятся ресницы и железы, небольшими круговыми движениями.
Искусственные слезыОни доступны без рецепта, помогут противодействовать сухости глаз, вызванной блефаритом в течение дня.Лучше всего использовать искусственные слезы без консервантов.
Искусственные слезы можно приобрести в Интернете, но сначала посоветуйтесь с врачом, подходят ли они.
Врачи спросят о симптомах, составят историю болезни и осмотрят веки и глаза пациента.
Обследование с помощью щелевой лампы
Врач будет искать признаки, которые помогут определить конкретный тип блефарита. Они могут использовать щелевую лампу.
Это специально разработанный маломощный микроскоп с источником интенсивного тонкого луча.
Лампа позволяет врачу смотреть на внешнюю сторону глаз и век, удерживая голову пациента, опираясь подбородком и лбом на опоры.
После этого врач порекомендует лечение. Это может зависеть от причины. Если блефарит вызван заболеванием кожи, например розацеа, или клещами, будет выбран подходящий вариант.
Лечение поможет предотвратить развитие таких осложнений, как мейбомиевые кисты, конъюнктивит или повреждение роговицы.
Лечение, симптомы, изображения и причины
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Блефарит — это заболевание глаз, поражающее веки. Он может вызвать комкование и липкость вокруг ресниц.
Возникает из-за воспаления у основания ресниц. Существует ряд методов лечения, которые могут уменьшить симптомы, в том числе домашние средства.
В этой статье мы объясним, что вызывает блефарит, как его лечить и как его предотвратить.
Блефарит может поражать любого человека в любом возрасте и классифицируется как острый или хронический; хронический блефарит у взрослых — наиболее частая форма. В большинстве случаев блефарит означает хроническую форму воспаления век.
Краткие сведения о блефарите
Вот некоторые ключевые моменты о блефарите. Более подробная и вспомогательная информация находится в теле этой статьи.
- Блефарит — это воспалительное заболевание, поражающее область вокруг основания ресниц.
- Основные причины хронического блефарита до конца не изучены.
- Блефарит не вызван плохой гигиеной.
- Наиболее очевидными признаками блефарита являются покраснение и липкость век с скоплением чешуйчатой кожи вокруг основания ресниц.
- Лечение направлено на облегчение симптомов, но не может вылечить состояние.
Лечение блефарита обычно включает медикаментозное лечение и лечение в домашних условиях.
Врач порекомендует лечение в домашних условиях, как описано ниже, но он также может провести следующие процедуры:
Электрохимическая обработка края века (BlephEx): Это удаляет клещей, бактерии и биопленку, которую они создают из веки. Он также открывает любые забитые мейбомиевые железы.
Обработка термической пульсацией (Lipiflow): Расплавляет любой материал, блокирующий мейбомиевые железы.
Интенсивная импульсная световая терапия (IPL): Открывает закупоренные железы век.
Иногда в тяжелых случаях блефарита могут потребоваться антибиотики местного или перорального применения.
Блефарит бывает передним или задним.
Передняя часть : затрагивает передний край века, где ресницы соединяются с ним.
Задний : затрагивает внутренний край века, где он встречается с глазным яблоком.
Основные симптомы:
- зуд век.
- красные глаза.
- раздраженные и слезящиеся глаза.
- шелушение и корки у основания ресниц, похожие на перхоть.
- горящие или жалящие глаза.
- сверхчувствительность к свету (светобоязнь).
- ощущение песка в глазах и ощущение чего-то в глазу.
Симптомы чаще всего проявляются по утрам.
Блефарит не угрожает зрению, но может привести к ухудшению зрения, которое может приходить и уходить.
Симптомы хронического блефарита, как правило, приходят и уходят, с периодами ремиссии (пауза в симптомах), за которыми следуют обострения (обострение).Обычно поражаются оба глаза одинаково.
При блефарите часто возникают и другие состояния, такие как глазная розацеа, псориаз и себорейный дерматит.
Вот несколько фотографий с симптомами блефарита.
Существует ряд возможных причин блефарита.
К ним относятся:
- воспалительная реакция на бактерии, которые обычно живут на веках
- себорейный дерматит или розацеа
- паразиты: клещи реснички Demodex
- инфицирование вирусом простого герпеса (HSV)
Другая возможная причина — нарушение функции мейбомиевых желез по краю век. Эти железы вырабатывают маслянистое вещество, которое предотвращает испарение слезной пленки из глаза.
Некоторые врачи считают, что блефарит является предвестником дисфункции мейбомиевых желез, а не дисфункцией железы, вызывающей блефарит.
Гигиена век важна для лечения обоих типов блефарита. Его следует продолжать, даже если симптомы улучшились.
Уход за собой — самый важный элемент лечения. Симптомы блефарита могут вернуться, если не продолжать уход за собой.
Блефарит нельзя вылечить, но с помощью лечения можно успешно справиться с симптомами.
В дополнение к домашнему лечению людям с воспалением век следует избегать использования таких косметических средств, как подводка для глаз, тушь для ресниц и другой макияж вокруг глаз.
Лечение блефарита включает:
- теплые компрессы для разрыхления корок
- очищение век, удаление корок
- массаж, для выдавливания малых сальных желез век
Как использовать теплый компресс
Использование Теплый компресс просто означает наложение теплой ткани на закрытые веки, повторное нагревание компресса теплой водой, когда он остынет, и повторное нанесение на срок до 10 минут.
Советы включают:
- Погружение ткани в теплую воду: Некоторые пациенты получили ожоги лица из-за того, что влажную ткань нагревали в микроволновой печи.
- Использование только мягкой ткани: слишком энергичная очистка или использование грубой ткани может повредить кожу и глаза.
После наложения теплого компресса на 10 минут промойте веки.
Согревающие маски для глаз : Они могут давать те же эффекты, что и компрессы теплой тканью, и они могут быть более удобными.Их можно приобрести в Интернете. Также доступны очищающие средства для век (Ocusoft, Thera Tears Sterilid), которые предлагают альтернативу использованию разбавленного детского шампуня.
Как очистить векиДля этого осторожно потрите край века — у основания ресниц и там, где расположены железы — ватным тампоном, смоченным в разбавленном растворе детского шампуня. Добавьте 2–3 капли примерно на полстакана теплой воды.
Эту гигиену крышки необходимо поддерживать в режиме самообслуживания два раза в день каждый день.Это серьезное обязательство на всю жизнь, но симптомы вернутся и без него.
Как массировать глаза
После использования теплого компресса для разжижения кожного сала массаж помогает выдавить жирное содержимое желез.
Пальцем, аппликатором с ватной палочкой или тампоном массируйте край века, где находятся ресницы и железы, небольшими круговыми движениями.
Искусственные слезыОни доступны без рецепта, помогут противодействовать сухости глаз, вызванной блефаритом в течение дня.Лучше всего использовать искусственные слезы без консервантов.
Искусственные слезы можно приобрести в Интернете, но сначала посоветуйтесь с врачом, подходят ли они.
Врачи спросят о симптомах, составят историю болезни и осмотрят веки и глаза пациента.
Обследование с помощью щелевой лампы
Врач будет искать признаки, которые помогут определить конкретный тип блефарита. Они могут использовать щелевую лампу.
Это специально разработанный маломощный микроскоп с источником интенсивного тонкого луча.
Лампа позволяет врачу смотреть на внешнюю сторону глаз и век, удерживая голову пациента, опираясь подбородком и лбом на опоры.
После этого врач порекомендует лечение. Это может зависеть от причины. Если блефарит вызван заболеванием кожи, например розацеа, или клещами, будет выбран подходящий вариант.
Лечение поможет предотвратить развитие таких осложнений, как мейбомиевые кисты, конъюнктивит или повреждение роговицы.
Лечение, симптомы, изображения и причины
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Блефарит — это заболевание глаз, поражающее веки. Он может вызвать комкование и липкость вокруг ресниц.
Возникает из-за воспаления у основания ресниц. Существует ряд методов лечения, которые могут уменьшить симптомы, в том числе домашние средства.
В этой статье мы объясним, что вызывает блефарит, как его лечить и как его предотвратить.
Блефарит может поражать любого человека в любом возрасте и классифицируется как острый или хронический; хронический блефарит у взрослых — наиболее частая форма. В большинстве случаев блефарит означает хроническую форму воспаления век.
Краткие сведения о блефарите
Вот некоторые ключевые моменты о блефарите. Более подробная и вспомогательная информация находится в теле этой статьи.
- Блефарит — это воспалительное заболевание, поражающее область вокруг основания ресниц.
- Основные причины хронического блефарита до конца не изучены.
- Блефарит не вызван плохой гигиеной.
- Наиболее очевидными признаками блефарита являются покраснение и липкость век с скоплением чешуйчатой кожи вокруг основания ресниц.
- Лечение направлено на облегчение симптомов, но не может вылечить состояние.
Лечение блефарита обычно включает медикаментозное лечение и лечение в домашних условиях.
Врач порекомендует лечение в домашних условиях, как описано ниже, но он также может провести следующие процедуры:
Электрохимическая обработка края века (BlephEx): Это удаляет клещей, бактерии и биопленку, которую они создают из веки. Он также открывает любые забитые мейбомиевые железы.
Обработка термической пульсацией (Lipiflow): Расплавляет любой материал, блокирующий мейбомиевые железы.
Интенсивная импульсная световая терапия (IPL): Открывает закупоренные железы век.
Иногда в тяжелых случаях блефарита могут потребоваться антибиотики местного или перорального применения.
Блефарит бывает передним или задним.
Передняя часть : затрагивает передний край века, где ресницы соединяются с ним.
Задний : затрагивает внутренний край века, где он встречается с глазным яблоком.
Основные симптомы:
- зуд век.
- красные глаза.
- раздраженные и слезящиеся глаза.
- шелушение и корки у основания ресниц, похожие на перхоть.
- горящие или жалящие глаза.
- сверхчувствительность к свету (светобоязнь).
- ощущение песка в глазах и ощущение чего-то в глазу.
Симптомы чаще всего проявляются по утрам.
Блефарит не угрожает зрению, но может привести к ухудшению зрения, которое может приходить и уходить.
Симптомы хронического блефарита, как правило, приходят и уходят, с периодами ремиссии (пауза в симптомах), за которыми следуют обострения (обострение).Обычно поражаются оба глаза одинаково.
При блефарите часто возникают и другие состояния, такие как глазная розацеа, псориаз и себорейный дерматит.
Вот несколько фотографий с симптомами блефарита.
Существует ряд возможных причин блефарита.
К ним относятся:
- воспалительная реакция на бактерии, которые обычно живут на веках
- себорейный дерматит или розацеа
- паразиты: клещи реснички Demodex
- инфицирование вирусом простого герпеса (HSV)
Другая возможная причина — нарушение функции мейбомиевых желез по краю век. Эти железы вырабатывают маслянистое вещество, которое предотвращает испарение слезной пленки из глаза.
Некоторые врачи считают, что блефарит является предвестником дисфункции мейбомиевых желез, а не дисфункцией железы, вызывающей блефарит.
Гигиена век важна для лечения обоих типов блефарита. Его следует продолжать, даже если симптомы улучшились.
Уход за собой — самый важный элемент лечения. Симптомы блефарита могут вернуться, если не продолжать уход за собой.
Блефарит нельзя вылечить, но с помощью лечения можно успешно справиться с симптомами.
В дополнение к домашнему лечению людям с воспалением век следует избегать использования таких косметических средств, как подводка для глаз, тушь для ресниц и другой макияж вокруг глаз.
Лечение блефарита включает:
- теплые компрессы для разрыхления корок
- очищение век, удаление корок
- массаж, для выдавливания малых сальных желез век
Как использовать теплый компресс
Использование Теплый компресс просто означает наложение теплой ткани на закрытые веки, повторное нагревание компресса теплой водой, когда он остынет, и повторное нанесение на срок до 10 минут.
Советы включают:
- Погружение ткани в теплую воду: Некоторые пациенты получили ожоги лица из-за того, что влажную ткань нагревали в микроволновой печи.
- Использование только мягкой ткани: слишком энергичная очистка или использование грубой ткани может повредить кожу и глаза.
После наложения теплого компресса на 10 минут промойте веки.
Согревающие маски для глаз : Они могут давать те же эффекты, что и компрессы теплой тканью, и они могут быть более удобными.Их можно приобрести в Интернете. Также доступны очищающие средства для век (Ocusoft, Thera Tears Sterilid), которые предлагают альтернативу использованию разбавленного детского шампуня.
Как очистить векиДля этого осторожно потрите край века — у основания ресниц и там, где расположены железы — ватным тампоном, смоченным в разбавленном растворе детского шампуня. Добавьте 2–3 капли примерно на полстакана теплой воды.
Эту гигиену крышки необходимо поддерживать в режиме самообслуживания два раза в день каждый день.Это серьезное обязательство на всю жизнь, но симптомы вернутся и без него.
Как массировать глаза
После использования теплого компресса для разжижения кожного сала массаж помогает выдавить жирное содержимое желез.
Пальцем, аппликатором с ватной палочкой или тампоном массируйте край века, где находятся ресницы и железы, небольшими круговыми движениями.
Искусственные слезыОни доступны без рецепта, помогут противодействовать сухости глаз, вызванной блефаритом в течение дня.Лучше всего использовать искусственные слезы без консервантов.
Искусственные слезы можно приобрести в Интернете, но сначала посоветуйтесь с врачом, подходят ли они.
Врачи спросят о симптомах, составят историю болезни и осмотрят веки и глаза пациента.
Обследование с помощью щелевой лампы
Врач будет искать признаки, которые помогут определить конкретный тип блефарита. Они могут использовать щелевую лампу.
Это специально разработанный маломощный микроскоп с источником интенсивного тонкого луча.
Лампа позволяет врачу смотреть на внешнюю сторону глаз и век, удерживая голову пациента, опираясь подбородком и лбом на опоры.
После этого врач порекомендует лечение. Это может зависеть от причины. Если блефарит вызван заболеванием кожи, например розацеа, или клещами, будет выбран подходящий вариант.
Лечение поможет предотвратить развитие таких осложнений, как мейбомиевые кисты, конъюнктивит или повреждение роговицы.
Лечение зуда век (блефарита) · Лучшие глазные врачи, специалисты в Нью-Йорке
ОТКАЗ ОТ ОТВЕТСТВЕННОСТИ: ВНИМАТЕЛЬНО ПРОЧИТАЙТЕ ВНИЗУ СТРАНИЦЫ
Если у вас диагностирована инфекция, вызванная заболеванием глаз, например блефаритом, вам необходимо принять курс антибиотиков, чтобы избавиться от зуда и связанных с ним симптомов. Редко когда какое-либо из основных состояний, связанных с зудом в глазах, приводит к более серьезным осложнениям.Но может. Запишитесь сегодня на прием к офтальмологам в Нью-Йорке: оптометристу доктору Сабе Ходададиан и офтальмологу доктору Ричарду Л. Делуке. Получите необходимую офтальмологическую помощь в надежных и надежных руках лучших офтальмологов Нью-Йорка.
Зуд век (блефарит)Протирать глаза после того, как вы приготовили еду с пряными травами или поработали в саду, — распространенное средство от зуда век. Кожа, покрывающая глазные яблоки, чешется по множеству причин, что трудно определить причину.Некоторые из наиболее распространенных причин зуда век включают
- Блефарит , который может возникнуть в результате какой-либо глазной инфекции с рядом различных переменных
- Аллергия
- Усталость от недосыпания
- A Ячмень , другое состояние, связанное с инфекцией
- Халазион, связанный с воспалением или закупоркой сальных желез в глазу
- Сухой глаз
- Простой вирус простуды или гриппа
- Конъюнктивит
Если у вас периодически появляется зуд в глазах, который длится не дольше, чем нужно, чтобы немного поспать или нанести глазные капли, чтобы очистить их, тогда вам действительно не о чем беспокоиться.Лучшее лечение — это принять меры предосторожности и мыть руки, прежде чем прикасаться к лицу, а также избегать использования тех материалов, которые вызывают зуд в глазах.
Уменьшите немедленный дискомфорт с помощью прохладных компрессов, прижимаемых к векам, и антигистаминных препаратов, отпускаемых без рецепта, для уменьшения легких аллергических реакций. Прекратите тереть глаза, когда они чешутся, потому что это может привести к поцарапанной роговице.
Если у вас есть какие-либо ненормальные симптомы, вы всегда должны пройти тщательную консультацию и осмотр у специалиста по оптометрии или офтальмолога для точного диагноза и плана лечения, поскольку это может быть симптомом или признаком серьезного заболевания или состояния.
Когда симптомы не исчезают
Если симптомы не исчезают с помощью простых мер, вам следует как можно скорее обратиться за медицинской помощью к офтальмологу. Помимо зуда, который, кажется, не проходит, есть и другие симптомы, которые могут свидетельствовать о более серьезном заболевании:
- Зернистость
- Налитые кровью глаза
- Выделения из глаз
- Повышенный разрыв
- Вздутие
- Образование шишки или шишки под веками или на них
- Жжение в глазах
- Заложенность носовых пазух
- Чихание
Сезонная аллергия также может привести к появлению темных кругов под глазами, которые иногда называют «аллергическими блеском».«Зуд как при сезонной, так и при постоянной аллергии может быть настолько сильным, что вы слишком сильно натираете глаза, что может поцарапать глаза или распространить инфекцию в глаза.
Когда вы обратитесь к окулисту, объясните, как долго длился зуд, когда он начался и что вы делали, когда он впервые появился. Постоянный, стойкий или повторяющийся зуд век может указывать на более серьезные осложнения. Немедленно обратитесь за помощью по телефону 911, если зуд в глазах сопровождается:
- Свистящее дыхание
- Удушье
- Затрудненное дыхание
- Опухание лица, языка и губ
- Внезапные изменения в вашем видении
- Боль в глазах
Если у вас есть какие-либо нарушения зрения, вы всегда должны пройти тщательную консультацию и осмотр у специалиста по оптометрии для точного диагноза и плана лечения, поскольку это может быть симптомом или признаком серьезного заболевания или состояния.
Как сделать диагностику
В дополнение к офтальмологическому осмотру и времени появления симптомов вашему офтальмологу также необходимо знать:
- Какие еще симптомы вы испытываете
- Если у вас диагностирована аллергия
- На что у вас аллергия
- Что вы принимаете при аллергии
- Какие еще лекарства вы принимаете
- Произошло ли это когда-нибудь до
- Если у вас когда-либо диагностировалась другая проблема со зрением, например блефарит
Аллергия очень часто играет главную роль в развитии зуда век.По данным Американского колледжа аллергии, астмы и иммунологии, около 50 миллионов американцев страдают сезонной аллергией, которая приводит к зуду в глазах из-за аллергической реакции на пыльцу. И заболеваемость сезонной аллергией, похоже, растет, поражая до 40 процентов американских детей и 30 процентов взрослых в стране.
Аллергия на укусы пчел и других насекомых не влияет на ваши глаза так сильно, как аллергены, переносимые по воздуху. Помимо пыльцы, к другим распространенным аллергенам, переносимым по воздуху, вызывающим зуд в глазах, относятся перхоть домашних животных, пыль и плесень.Другие распространенные раздражители, которые могут вызывать ваши симптомы, могут включать:
- Сильные духи
- Выхлопные газы
- Загрязнение воздуха
- Сигаретный дым
Глазная аллергия возникает при нарушении иммунной системы организма. Ваши глаза могут отрицательно отреагировать на контакт с материалами, которые никак не влияют на других людей. Когда эти аллергены контактируют с тучными клетками ваших глаз, они выделяют вещество, называемое гистамином.Затем гистамин вызывает зуд, покраснение и слезотечение.
Если ваш офтальмолог подозревает, что зуд в глазах вызван аллергией, вас могут направить к специалисту по аллергии. Поскольку симптомы аллергии очень похожи на симптомы других заболеваний глаз, для постановки точного диагноза крайне важно обратиться за помощью извне. Аллерголог может провести определенные тесты, которые могут включать соскоб с вашего глаза для образцов ткани, которые будут исследованы под микроскопом.
Средство от зуда в глазах
Если у вас диагностирована инфекция, вызванная заболеванием глаз, например блефаритом, вам необходимо принять курс антибиотиков, чтобы избавиться от зуда и связанных с ним симптомов.Даже когда вы принимаете лекарства для лечения своего состояния глаз, вы все равно должны соблюдать эффективную гигиену, чтобы остановить зуд. К ним относятся:
- Мытье рук перед тем, как дотронуться до глаз
- Использование искусственных слез и стерильных глазных капель
- Полное удаление макияжа с глаз на ночь
- Переход на гипоаллергенный макияж для чувствительной кожи
- Аккуратно промойте ресницы детским шампунем и ополосните чистой тканью
Ваш глазной врач может порекомендовать дополнительные процедуры для глаз, если у вас есть аллергия, в том числе:
- Максимальное избегание аллергенов
- Пребывание в помещении с закрытыми окнами
- В солнцезащитных очках с запахом
- Удаление контактных лиц в сезон аллергии
- Переход на повседневные контакты, которые вы выбрасываете каждый день
- Использование безрецептурных глазных капель для снятия аллергии
- Используя рецептурные глазные капли, которые можно получить у офтальмолога
- Прием антигистаминных препаратов, возможно, в сочетании с противоотечным средством
- Прием противовоспалительных препаратов, таких как ибупрофен или аспирин
- Проходит иммунотерапию, также называемую прививками от аллергии
- Опираясь на стабилизаторы тучных клеток
Последствия зуда в глазах
В большинстве случаев зуд век хорошо поддается лечению простыми домашними средствами, если вы замечаете его достаточно рано и внимательно следите за инструкциями своего глазного врача.Редко когда какое-либо из основных состояний, связанных с зудом в глазах, приводит к более серьезным осложнениям. Но может.
Продолжительное сильное трение глаз может вызвать царапины на глазном яблоке, которые затем могут вызвать шрамы или наросты кожи, которые становятся очень неудобными без легкого хирургического вмешательства. Зуд век также может сигнализировать об опасной инфекции, которая, если ее не лечить, может привести к потере зрения и даже к постоянной слепоте. Инфекция также может распространиться и вызвать другие осложнения, связанные с оптометрией, по всему телу.
Если у вас есть какие-либо аномальные симптомы, вы всегда должны пройти тщательную консультацию и осмотр у специалиста по оптометрии для точного диагноза и плана лечения, поскольку это может быть симптомом или признаком серьезного заболевания или состояния.
Важное напоминание: Эта информация предназначена только для ознакомления, а не для окончательного медицинского совета. Проконсультируйтесь с глазным врачом по поводу вашего конкретного состояния. Только обученный, опытный глазной врач, сертифицированный советом директоров, может установить точный диагноз и назначить лечение.
Есть ли у вас какие-либо вопросы о лечении зуда век (блефарита) в Нью-Йорке? Хотите записаться на прием к офтальмологу на Манхэттене доктору Ричарду Л. Делуке, оптометристу и ведущему специалисту по оптометрии доктору Сабе Ходададиан из Manhattan Eye Doctors & Specialists? Пожалуйста, свяжитесь с нашим офисом для консультации с глазным врачом из Нью-Йорка.
Manhattan Eye SpecialistsДоктор Саба Ходададиан, оптометрист (глазной врач Нью-Йорка)
983 Park Avenue, Ste 1D19
New York, NY 10028
(между Мэдисон авеню и Парк авеню)
☎ (212) 533-4821
ОТКАЗ ОТ ОТВЕТСТВЕННОСТИ: ВНИМАТЕЛЬНО ПРОЧИТАЙТЕ
Информация на этом веб-сайте предназначена для общего руководства.Предоставленная информация никоим образом не отражает окончательных медицинских рекомендаций, и самодиагностики не должны выполняться на основе информации, полученной в Интернете.
 Для осмотра пациента используется щелевая лампа. Выявляется отек, краснота краешков века, гной, кожные чешуйки.
Для осмотра пациента используется щелевая лампа. Выявляется отек, краснота краешков века, гной, кожные чешуйки.