Вульвит (вульвовагинит) — «Медлайф» Санкт-Петербург
Вульвит — это раздражение или воспаление вульвы, кожи прямо за пределами влагалища. Это может быть вызвано сухостью, раздражением кожи, аллергией, инфекцией или травмой. Обычно вульвит протекает несерьезно, хотя может вызывать стойкий дискомфорт или боль.Иногда вульвит является симптомом основного заболевания, требующего лечения, такого как инфекция, передающаяся половым путем, или грибковая инфекция. Если у вас есть постоянное раздражение в течение нескольких дней, вам следует обратиться к врачу. Лечение зависит от причины вашего вульвита.
Симптомы
Симптомы вульвита варьируются в зависимости от причины и того, как долго он влияет на вас.
Общие симптомы включают в себя:
1. Зуд
2. Краснота
3. Припухлость
4. Болезненность
5. Боль во время секса
6. Повышенная чувствительность при протирании туалетной бумагой
Некоторые инфекции или аллергии, вызывающие вульвит, вызывают и другие симптомы, в том числе:
1. Утолщенные или беловатые пятна
Утолщенные или беловатые пятна
2. Заполненные жидкостью, прозрачные пузыри, которые вскрываются и образуют корку
3. Чешуйчатый внешний вид
4. Шишки или бородавки
5. Влагалищные выделения
Причины и факторы риска
Вульвит может быть вызван чем угодно, что раздражает вульву.
К наиболее распространенным причинам вульвита относятся:
- Инфекции: вагинальные инфекции, такие как вагинит, генитальный герпес и дрожжевые инфекции, часто вызывают вульвит.
- Раздражители: продукты, изготовленные из раздражающих материалов или содержащие добавленные красители или духи, могут вызвать вульвит без инфекции. Например, мыло, порошки, гигиенические салфетки, нижнее белье, колготки и массажные масла могут раздражать кожу или вызывать аллергическую реакцию.
- Лекарства: Некоторые лекарства, такие как гормональные добавки и успокаивающие лекарства, могут вызвать сухость влагалища, повышая восприимчивость к вульвиту. Пероральные или внутривенные антибиотики повышают риск вагинальной или вульварной грибковой инфекции, которая может вызвать вульвит.

- Вагинальные спринцевания: спринцевания изменяют жидкость внутри и вокруг вульвы и могут вызвать сухость и раздражение. Они также изменяют нормальные бактерии влагалищной области, потенциально вызывая инфекцию вульвы.
- Гигиенические привычки: длительное ношение прокладки или нижнего белье и длительное увлажнение вокруг вульвы могут привести к вульвиту.
- У любого человека с вульвой может развиться вульвит, но те, кто подвержен аллергии или имеет чувствительную кожу, могут быть особенно подвержены риску. Люди, страдающие диабетом, также имеют повышенный риск развития вульвита, потому что высокое содержание сахара в крови повышает восприимчивость к инфекциям.
- Если вы находитесь в перименопаузе или менопаузе, вы восприимчивы, потому что уменьшенное количество эстрогена, связанное с этими переходами, делает вульву тоньше, менее смазанной и более ранимой.
- Точно так же девочки, которые еще не достигли половой зрелости, также подвергаются риску, потому что они еще не вырабатывают взрослый уровень эстрогена.

Диагностика
Возможно, вы уже подозреваете причину своего вульвита; возможно, симптомы начались после того, как вы сменили стиральный порошок, например. Но иногда причина может быть неочевидной. В любом случае, посетить гинеколога — хорошая идея.
Ваш врач обычно может диагностировать вульвит с помощью осмотра на кресле. Несколько диагностических инструментов, таких как анализ мочи, тестирование на венерические заболевания (ЗППП) и мазки по Папаниколау, могут помочь вашему врачу диагностировать причину вульвита, если вы не использовали продукт, который непосредственно раздражал вашу кожу.
Лечение
Основная причина вашего вульвита будет диктовать лечение.
Рекомендации вашего врача могут включать следующие стратегии самопомощи для уменьшения раздражения и воспаления:
1. Прекратите использование мыла, лосьонов, пенной ванны и других продуктов, которые вызывают или усугубляют ваш вульвит.
2. Старайтесь не царапаться, потому что это может привести к дальнейшему раздражению, а также вызвать кровотечение или инфекцию.
3. Мойте участок только один раз в день теплой водой. Чрезмерное мытье может привести к дальнейшему раздражению.
Они могут использоваться отдельно или в сочетании с лекарственными препаратами:
1. При аллергической реакции могут быть назначены низкодозированные гидрокортизоновые кремы.
2. Противогрибковые кремы или антибактериальные кремы могут потребоваться для лечения инфекции.
3. Местный эстроген может облегчить воспаление и симптомы у людей, находящихся в постменопаузе.
Хотя они не устранят это состояние, другие стратегии могут быть использованы для облегчения дискомфорта, который вы испытываете при лечении вашего вульвита:
1. Принимать теплые ванны или использовать сидячую ванну
2. Применение горячих компрессов из борной кислоты
3. Нанесение каламинового лосьона (только для наружных областей)
4. Использование гипоаллергенной смазки, особенно перед сексом
Профилактика
Как правило, держите область влагалища и вульвы чистой, сухой и прохладной, особенно во время менструации и после дефекации.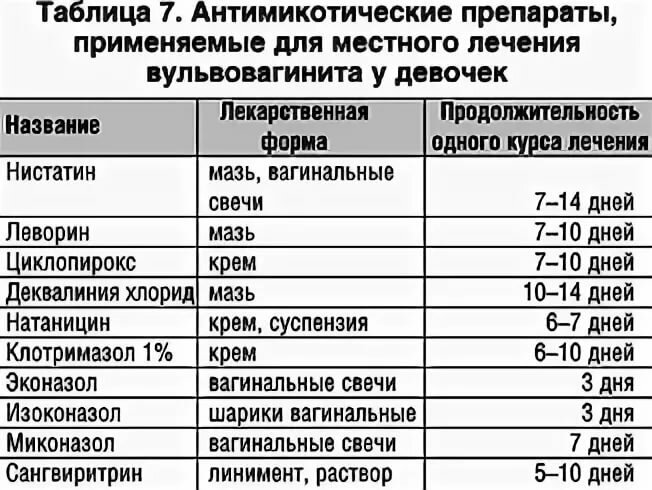 Обязательно аккуратно очистите вагинальную и перианальную области и избегайте трения мочалками или полотенцами.
Обязательно аккуратно очистите вагинальную и перианальную области и избегайте трения мочалками или полотенцами.
Другие способы профилактики вульвита включают в себя:
1. Использование хлопчатобумажного белья
2. Избегайте чрезмерно тесных брюк, колготок или любой одежды, которая является абразивной для области вульвы или которая не обеспечивает адекватной циркуляции воздуха
3. Выбор в пользу белой туалетной бумаги без запаха и женских продуктов без отдушек
4. Использование стирального порошка без отдушек и красителей; переход на использование смягчителя ткани при стирке нижнего белья
5. Избегайте вагинальных спреев и порошков
6. Быстрое переодевание из мокрой одежды, например, после купания или энергичной тренировки
7. Всегда используйте презервативы во время сексуальной активности, чтобы снизить риск вульвита, венерических заболеваний и других вагинальных инфекций (если вы не находитесь в длительных моногамных отношениях)
Вульвит встречается довольно часто и обычно проходит без осложнений.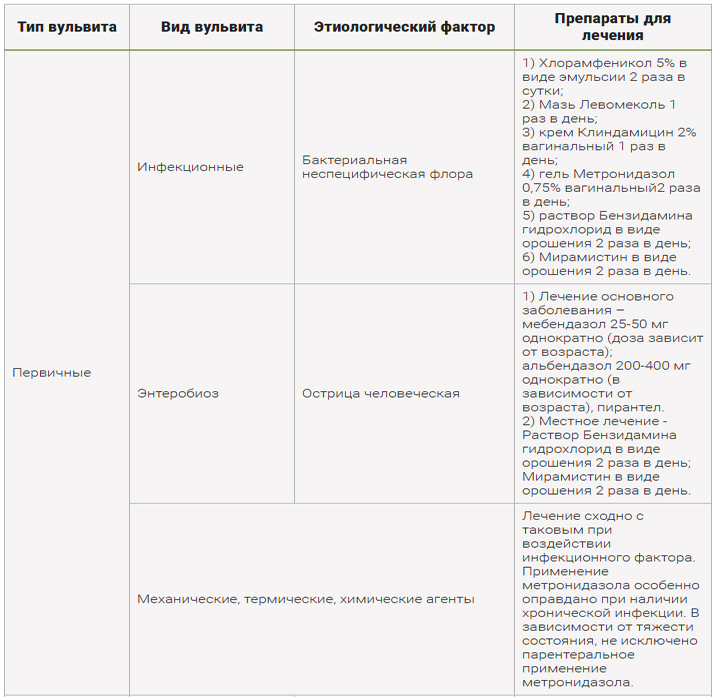 Коррекция образа жизни обычно эффективна, если только она не вызвана инфекцией, заболеванием или лекарством. Обязательно прислушивайтесь к своему телу и не игнорируйте зуд, болезненность или дискомфорт в области вульвы. Вульвит обычно не проходит сам по себе.
Коррекция образа жизни обычно эффективна, если только она не вызвана инфекцией, заболеванием или лекарством. Обязательно прислушивайтесь к своему телу и не игнорируйте зуд, болезненность или дискомфорт в области вульвы. Вульвит обычно не проходит сам по себе.
Вульвит: причины, симптомы, диагностика, лечение и профилактика, МедОбоз, последние новости здоровья
Заболевание женской половой сферы, воспалительного характера, характеризуется поражением наружных женских половых органов.
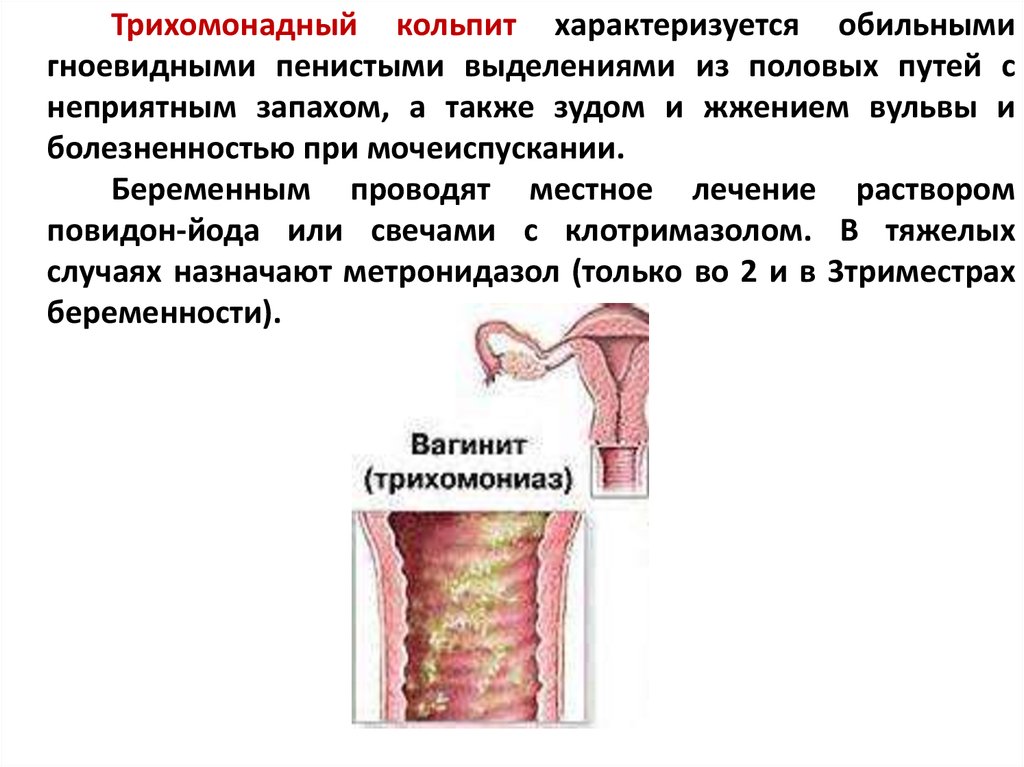
Причины вульвитаЧаще всего причиной появления вульвита становится изменение микрофлоры влагалища женщины. Стать причиной воспалительного процесса могут: заболевания передающиеся половым путем (ЗППП), например, гонорея, трихомониаз. Снижение защитных функций организма может привести к появлению неспецифической флоры во влагалище и развитию бактериального вагиноза. Вирусные и грибковые инфекции также являются причиной развития данной болезни. К провоцирующим факторам относятся: несоблюдение правил интимной гигиены, беспорядочные половые связи, воспалительные процессы в мочевом пузыре, ожирение, сахарная диабет, гельминтозы, механические или химические повреждения половых органов, аллергии.
В зависимости от природы возбудителя, инкубационный период может составлять от 2 до 10 суток. У больной возникают дискомфортные ощущение жжение и зуда в области гениталий, чувство боли в области наружных половых органов, появляются необычные выделения из половых органов, например, белые, творожистые, прозрачного вида, желтоватые, они могут быть достаточно обильными и иметь неприятный запах. Характерно появление болей и дискомфорта при половом акте — диспареуния. В некоторых случаях может наблюдаться повышение температуры тела, появление общей слабости, также возможно усиление симптоматических проявлений при повышении давления на половые органы, например в положении сидя, при половом акте, катании на велосипеде.
Диагностика вульвитаПроводится анализ анамнеза болезни и анамнеза жизни пациентки, анализ акушерско-гинекологического анамнеза, сбор жалоб, гинекологический осмотр с бимануальным влагалищным исследованием. Выполняется микроскопическое исследование гинекологического мазка, бактериологическое исследование мазка выделений взятых из половых путей женщины, с выявлением чувствительности к антибиотикам, полимеразная цепная реакция и общий анализ мочи.
Во время лечения женщине следует воздержаться от половой жизни. В ходе медикаментозной терапии назначают прием антибиотиков, например, Цефтриаксон, Метронидазол. Применяются также методы физиотерапии (ультрафиолетовое облучение, электрофорез), местное лечение, витаминотерапия, иммуностимуляторы.
Профилактика вульвитаСоблюдение правил интимной гигиены, исключение случайных половых контактов, применение барьерных методов контрацепции, отказ от вредных привычек, исключение переохлаждений, своевременное лечение инфекционно—воспалительных процессов в малом тазу. Профилактические осмотры у гинеколога раз в полгода.
Вульвит — признаки, причины, симптомы, лечение и профилактика
Причины
Основными факторами, вызывающими появление вульвита считаются: заболевания нервно-эндокринного характера, прежде всего дисфункции яичников, а также нарушение нормального процесса обмена веществ и баланса витаминов в организме. Вульвит может быть, как первичного, так и вторичного характера.
Вульвит может быть, как первичного, так и вторичного характера.
Выделяют следующие причины, способствующие развитию вульвита:
- занятие оральным сексом;
- бытовое применение ароматизированных и цветных типов туалетной бумаги;
- инфекционные заболевания бактериального или грибкового характера;
- посещение бань, бассейнов и принятие горячих ванн;
- занятие верховой ездой;
- длительное пребывание во влажном гидрокостюме;
- продолжительные велосипедные прогулки.
Очень важно обратить внимание, нет ли аллергических реакций на следующие средства:
- мыло;
- шампунь;
- пена для ванн;
- тальк для тела;
- дезодоранты;
- гигиенические салфетки;
- не-хлопчатобумажное белье;
- колготки;
- вагинальные спринцевания;
- топические лекарственные средства.
Вторичный вульвит у женщин возникает вследствие раздражения наружных половых органов выделениями из влагалища. Причины – усиленное размножение условно-патогенной микрофлоры и грибков молочницы. Вторичный процесс часто бывает симптомом венерических заболеваний. Вторичный детский вульвит может вызываться попаданием мелких предметов во влагалище.
Вторичный процесс часто бывает симптомом венерических заболеваний. Вторичный детский вульвит может вызываться попаданием мелких предметов во влагалище.
Симптомы
Липкие разъедающие бели, постоянно увлажняющие наружные половые органы и вызывающие чувство жжения, особенно во время мочеиспускания или подмывания, зуд, боль при дотрагивании, отек, жжение в области наружных половых органов;
боль.
Болевые ощущения усиливаются при ходьбе и мочеиспускании – так проявляется острый вульвит. При визуальном осмотре видны следующие симптомы: гиперемия половых губ, отек и повреждение слизистой оболочки.
Диагностика
Для диагностики вульвита выполняют анализ крови, анализ мочи, анализ на заболевания, передающиеся половым путем (ЗППП). К дополнительным методам диагностики вульвита относится бактериоскопическое и бактериологическое исследование отделяемого наружных половых органов для выявления возбудителя заболевания.
Лечение
Лечение вульвита зависит от его причины и заключается в устранении вызвавшей его патологии. При подборе лечения врач учитывает несколько факторов, в том числе:
При подборе лечения врач учитывает несколько факторов, в том числе:
- возраст, общее состояние здоровья и анамнез пациента;
- патологию, вызвавшую симптомы;
- специфические симптомы;
- тяжесть симптомов;
- переносимость пациентом определенных лекарств, процедур или методов лечения.
Для лечения вульвита применяются как домашние средства, так и лекарственные препараты. На короткий период назначают гидрокортизоновый крем с низким содержанием активного вещества, а также используют комплексные антибактериальные препараты, эффективные в отношении многих патогенных бактерий, грибков, трихомонад. Женщинам постклимактерического возраста для снятия симптомов рекомендуют местное применение эстрогена.
С особой аккуратностью нужно устранять вульвит у девочек. Лечение начинается сразу после осмотра, так как ребенок очень страдает от симптомов заболевания. Лечение у детей должно быть комплексным (общим и местным). Рекомендуются специальные присыпки и сидячие ванны с бледно-розовым раствором марганцовки, назначение антибиотиков, противогельминтных средств и витаминов.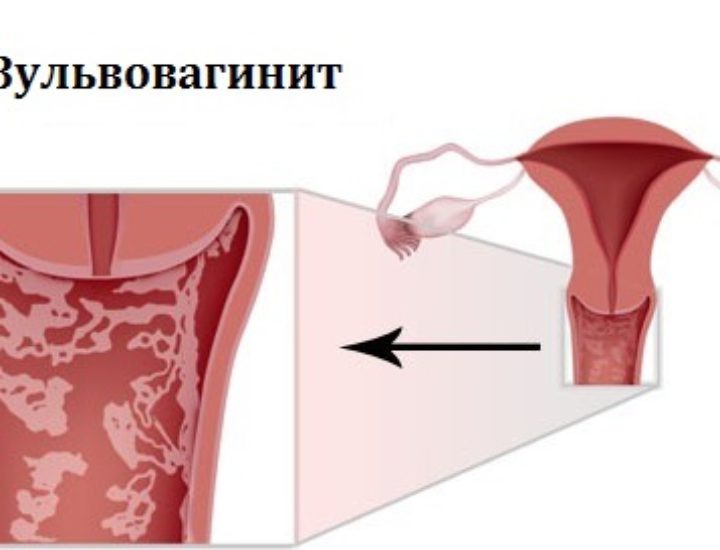
Неадекватное лечение самолечение могут приводить к переходу заболевания в хроническую форму с периодическими обострениями, переходу инфекции на влагалище, прямую кишку, матку, яичники, возникновению спаек, свищей, а в тяжелых случаях – к сепсису. Невылеченый вульвит у ребенка приводит к возникновению деформаций наружных половых органов.
Женщины, больные диабетом, подвержены повышенному риску развития вульвита, поскольку высокое содержание сахара в клетках повышает их восприимчивость к инфекциям. В период менопаузы уровень эстрогенов резко понижается, как следствие, ткани вульвы истончаются, теряют эластичность и становятся сухими, что повышает риск развития вульвита или других инфекций, таких как вагинит. Девушки, не достигшие половой зрелости, также относятся к группе риска в связи с тем, что у них еще не установились нормальные уровни гормонов. Вульвит может развиться у любой женщины, имеющей склонность к аллергии и чувствительную кожу, а также на фоне других инфекций или заболеваний.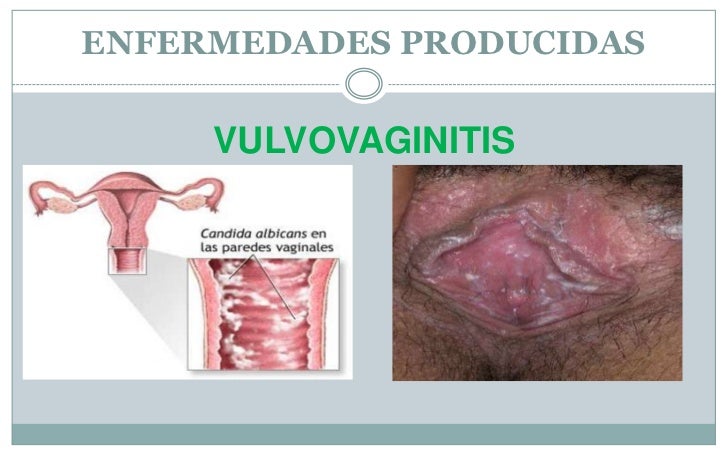 У женщин репродуктивного периода вульвит чаще развивается вторично при кольпите, эндоцервиците, эндометрите, аднексите.
У женщин репродуктивного периода вульвит чаще развивается вторично при кольпите, эндоцервиците, эндометрите, аднексите.
Список литературы и источников
Видео по теме
Вульвит и его признаки
Довольно часто вульвит встречается как у взрослых женщин, так и у детей. Это заболевание связано с воспалением половых органов снаружи.
При нем происходит поражение больших и малых половых губ. Часто страдает область клитора и всего влагалища. Во многих случаях поражается девственная плева у девушек, которые еще не живут половой жизнью.
Возбудителем вульвита являются микроорганизмы (условно-патогенные). Они в здоровых организмах не представляют серьезной опасности. Пагубное действие на организм возбудителей начинается в том случае, когда повреждена слизистая оболочка половых органов снаружи или снижена защитная сила организма. А лечение такого заболевания лучше проводить в нашей специализированной клинике. У нас есть сертификаты, опытные специалисты, оборудование hi-end класса (экспертный класс) ведущих фирм мира: Medison, Epson, Dell.
А лечение такого заболевания лучше проводить в нашей специализированной клинике. У нас есть сертификаты, опытные специалисты, оборудование hi-end класса (экспертный класс) ведущих фирм мира: Medison, Epson, Dell.
Причины возникновения этой болезни могут быть разные: чрезмерное употребление антибиотиков, влияние лучевой терапии, плохой обмен веществ женского организма, аллергия. Также причиной недуга могут стать: неправильная работа системы мочевыделения и кишечника, наличие свищей, наличие гельминтов в организме, частые нервные стрессы.
Местные факторы, которые влияют на развитие болезни: невыполнения правил норм гигиены (особенно в дни менструации), неправильно подобран размер белья (особенно тогда, когда используется меньший размер), прокладки и их длительное использование, инфекции в генитальной области, половые контакты с источниками инфекции.
Первичный вульвит может возникнуть при несоблюдении гигиены или при повреждении механическим путем. Вторичный вид – это следствие других заболеваний, которые не связаны с женскими органами (болезнь эндокринной системы).
Как происходит лечение вульвита?
Чтобы вылечить такое заболевание, следует сочетать методы комплексной терапии. Устранять нужно не только признаки, но и причины, которые привели к болезни.
Для лечения острого вульвита необходимо соблюдать постельный режим. Также нужно избегать любых механических повреждений вульвы и ее слизистой оболочки.
Неплохо помогает антибиотикотерапия, но следует точно определить возбудитель. Например, грибковые и кандидозные микрофлоры лечатся средствами против грибка. При лечении может быть назначен прием таблеток и использование мазей или кремов для снятия зуда и отека. Часто применяются фурацилин и разные отвары трав, чтобы в домашних условиях провести лечение болезни.
Для профилактики недуга необходимо следить за личной гигиеной, вовремя обращаться к врачу, вести нормальный способ питания, не курить и не пить, избегать контактов со случайными партнерами.
ООО «Гинеколог плюс УЗИ 4Д» Пятигорск, Ессентукская д.28Д 8-928-36-46-111
РЕКЛАМА
Лечение воспалительных процессов наружных половых органов
Что это такое
В понятие наружных половых органов входит мошонка и пенис у мужчин, у женщин малые и большие половые губы, лобок, промежность, уретра, преддверие влагалища, клитор.
Виды и причины появления
Наиболее часто диагностируется вульвит, бартолинит, вагинит, кольпит. В основном провоцирующим фактором становится переохлаждение, попадание на слизистую оболочку микробов, бактерий и иных патогенов (стрептококков, гонококков, стафилококков, кишечной палочки и т.д.). Кроме того, воспаление развивается при ослабленном иммунитете, беспорядочной половой жизни без средств защиты, несоблюдении правил гигиены.Осложнения
Важно сразу же обратиться к гинекологу или урологу, чтобы быстро начать терапию и купировать воспаление, в противном случае воспалительный процесс проникнет глубже и охватит внутренние половые органы. Это грозит развитием заболеваний репродуктивной системы.Симптомы
Независимо от пола, симптоматика воспалительных процессов наружных половых органов совпадает:- сначала появляется покраснение, которое усиливается со временем,
-
затем больной жалуется на зуд и жжение.
 Эти признаки усиливаются во время мочеиспускания, дефекации, полового акта,
Эти признаки усиливаются во время мочеиспускания, дефекации, полового акта, - из влагалища или пениса выделяется содержимое. Выделения могут быть мутные, гнойные, прозрачные, с примесью крови,
- даже при поражении одного органа гениталии полностью отекают и опухают,
- у мужчин возникает резкая боль при эякуляции.
На фоне общего воспаления возникает слабость, недомогание, усталость, вялость. К вечеру может подняться температура.
Диагностика
На приеме врач осмотрит половые органыи и назначит обследование. Прежде всего, нужно сдать общий анализ крови, гинекологический мазок.Лечение
Воспалительный процесс наружных половых органов лечится комплексно. Уролог основывается на следующую схему терапии и корректирует ее в соответствии с каждым клиническим случаем:- пероральный прием медикаментов. В зависимости от возбудителя и причины появления воспаления назначаются антибиотики или противовоспалительные препараты,
- наружная обработка половых органов антисептиками,
-
прием иммуностимуляторов, витаминных комплексов.

- После купирования острой симптоматики вводятся сеансы физиотерапии. Обычно назначаются процедуры лазерной терапии, электромагнитной или ультразвуковой терапии.
Эффективность лечения
В нашей клинике урологи назначают современные препараты последнего поколения, которые дают результат в течение 2-5 дней после начала терапии. Сначала снимается зуд и жжение, затем спадает отек, а покраснение и боль купируются последними.Запись к врачу
Для того, чтобы записаться к врачу, выбирайте любой способ:- звонок по телефону клиники +7 (495) 103-99-55,
- заказать обратный звонок,
- оставить заявку на запись на прием, через удобную форму на сайте:
ЗАПИСЬ НА ПРИЕМ
К какому врачу обратиться
Мужчины обращаются за помощью к урологу, женщины записываются на прием к урологу или гинекологу. По мере необходимости специалисты направляют к смежным врачам.Где лечить
В Кунцевском лечебно-реабилитационном центре, расположенном на западе Москвы, есть все необходимое для успешного лечения любых воспалительных процессов половых органов – опытные специалисты, современное оборудование, новейшие препараты.
Стоимость
Цены на прием приятно удивят. Кунцевский лечебно-реабилитационный центр тщательно следит за ценовой политикой и поддерживает ее на среднем уровне по Москве.Вам может быть полезным:
причины, симптомы, лечение. Все, что нужно знать о вульвите.
Воспаление вульвы (женских наружных половых органов) называется вульвит. Заболевание может развиться в любом возрасте: как у зрелых женщин, так и у новорожденных девочек. Почему же появляется эта болезнь, как часто она встречается, каковы симптомы и лечение вульвита у женщин?
Причины вульвита у женщин
Начало воспалительного процесса при вульвите у женщин может быть обусловлено как внешними, так и внутренними факторами. В первом случае воспаление возникает по следующим причинам:
- Несоблюдение правил интимной гигиены.
 Отказ от ежедневного подмывания, недостаточно частая замена прокладок и тампонов во время месячных (реже 1 раза в 4 часа), ношение ежедневных прокладок каждый день – все это способно привести к развитию воспаления вульвы.
Отказ от ежедневного подмывания, недостаточно частая замена прокладок и тампонов во время месячных (реже 1 раза в 4 часа), ношение ежедневных прокладок каждый день – все это способно привести к развитию воспаления вульвы. - Расчесывание наружных половых органов тесным бельем, выполненным из грубых материалов.
- Травмирование больших и малых половых губ, клитора и входа во влагалище во время интимной близости.
- Аллергический вульвит развивается как реакция на неподходящие средства интимной гигиены.
Что касается внутренних факторов, провоцирующих развитие вульвита у женщин, то среди них выделяют следующее:
- Заболевания, передающиеся половым путем.
- Нарушения баланса микрофлоры влагалища. Например, кандидозный вульвит развивается при преобладании в вагинальной микрофлоре дрожжевых грибков.
- Болезни эндокринной системы.
- Периоды гормональной перестройки организма.

- Чрезмерно обильные вагинальные выделения.
- Гельминтозы.
- Проблемы с удержанием мочи.
- Антибиотикотерапия.
- Общее снижение защитных сил организма.
Симптомы вульвита у женщин
Выделяют две разновидности данного заболевания, каждая из которых имеет свои признаки:
- Острый вульвит характеризуется резким началом воспалительного процесса. Слизистая оболочка вульвы краснеет и отекает, становится горячей на ощупь, на ней могут появиться небольшие ранки, трещинки и язвочки. При отсутствии лечения из них начинает сочиться сукровичная или гнойная жидкость. Во время деуринации женщина ощущает жжение и зуд. В некоторых случаях возможно повышение общей температуры тела и увеличение паховых лимфоузлов.
Не игнорируйте признаки острой формы заболевания, так как при отсутствии лечения болезнь переходит в вялотекущий, рецидивирующий вульвит.
- По сравнению с острой формой, хронический вульвит представлен менее заметными симптомами. Это может быть незначительное покраснение вульвы, неприятные ощущения во время деуринации, скудные сукровичные выделения. Дискомфорт может обостряться после интимной близости. Несмотря на то, что женщина может почти не обращать внимания на эти симптомы, хроническая форма заболевания весьма опасна: воспалительный процесс при рецидивирующему вульвите способен распространяться и затрагивать другие области (например, влагалище).
Особенно нежелателен переход болезни в хроническую форму у маленьких девочек. При отсутствии компетентного лечения вульвита в детском возрасте возникает опасность развития синехий – спаек, соединяющих между собой малые половые губы.
Вульвит: лечение у женщин
Лечения вульвита начинается с консультации гинеколога и проведения диагностики. При сборе анамнеза для постановки диагноза должно учитываться наличие/отсутствие сопутствующих патологий (сахарного диабета, псориаза и пр. ) Во время проведения осмотра врач забирает образцы выделений для лабораторных исследований (бактериологического и бактериоскопического посева).
) Во время проведения осмотра врач забирает образцы выделений для лабораторных исследований (бактериологического и бактериоскопического посева).
Задачами лечения вульвита являются:
- Снятие воспаления. Используются противовоспалительные мази, кремы, гели, примочки, сидячие ванночки. Может потребоваться прием антибиотиков, противогрибковых, антипаразитарных препаратов.
- Устранение первопричины воспалительного процесса. Если предпосылкой к развитию воспаления является внутренний фактор (например, сахарный диабет), лечение должно быть направлено именно на него.
Медцентры «ЭкспрессМедСервис» предлагают услугу проведения в СПб консультации гинеколога при вульвите. Наши специалисты подберут наиболее эффективную схему лечения и помогут вам избавиться от этого заболевания.
Заболевания вульвы и влагалища
Причины
- ВПЧ. Главной причиной опасности возникновения дисплазии вульвы определяют вирус папилломы человека.
 ВПЧ является одним из наиболее широко распространенных вирусов, а угрозу женскому здоровью несут более 30 его типов. Медицинскими исследованиями установлено, что наибольшую опасность представляют собой аногенитальные канцерогенные ВПЧ-16 и ВПЧ-18, ответственные за рост и появление остроконечных кондилом – одного из отличительных симптомов дисплазии (атипической гиперплазии) вульвы.
ВПЧ является одним из наиболее широко распространенных вирусов, а угрозу женскому здоровью несут более 30 его типов. Медицинскими исследованиями установлено, что наибольшую опасность представляют собой аногенитальные канцерогенные ВПЧ-16 и ВПЧ-18, ответственные за рост и появление остроконечных кондилом – одного из отличительных симптомов дисплазии (атипической гиперплазии) вульвы. - Воспалительные процессы. Запущенные воспаления половых органов и влагалища, характеризующие кольпит, вульвит или бартолинит – возможные предвестники дисплазии вульвы.
- Возрастные показатели и сопутствующие факторы. Наличие патологии эпителия вульвы также может быть спровоцировано нейроэндокринными сдвигами и дисбалансом метаболических процессов в силу возрастных изменений. Наряду с климактерическими гормональными нарушениями, возникновению дисплазии способствуют некоторые сопутствующие факторы. К ним относят ослабленный иммунитет, табакокурение, преждевременное вступление в сексуальные отношения, хаотичные половые связи и передающиеся половым путем инфекции.

Наличие указанных пунктов в истории болезни пациентки означает потенциальное нахождение в зоне риска по возникновению дисплазии вульвы и является основанием срочного обращения к специалистам с целью проведения исчерпывающей диагностики.
Диагностика
- Осмотр. Обследование пациентки начинается с визита в гинекологический кабинет для осмотра, который может быть дополнен расширенной кольпоскопией и применением Шиллер-теста. Благодаря различной реакции здорового и пораженного эпителия на йод, Шиллер-тест позволяет выявить патологические изменения эпителия. Йоднегативные ткани требуют обязательного цитологического исследовании и проведения биопсии, по результатам которых ставится окончательный диагноз.
- Анализ на ВПЧ. Папилломавирус находится в ряде основных индуцирующих атипическую гиперплазию факторов, что обуславливает необходимость ВПЧ анализа, если имеет место подозрение на указанную патологию. Обследование на ВПЧ проводится методом ПЦР скрининга, позволяющим не только установить факт наличия в биоматериале пациентки вируса папилломы человека, но и точно определить его тип благодаря уникальности ДНК каждого инфекционного агента.
 ПЦР скрининг является эффективным методом исследования даже при вялотекущих инфекциях.
ПЦР скрининг является эффективным методом исследования даже при вялотекущих инфекциях. - Цитологическое исследование, биопсия, гистология. При подозрении на атипическую гиперплазию вульвы назначается цитологическое исследование эпителиальных клеток, результаты которого дают возможность судить о специфике и степени выраженности клеточной атипии, а также о признаках злокачественных новообразований. В случае подтверждения диагноза с целью исключения онкоугрозы требуется проведение биопсии с гистологией отобранного материала, результаты которой позволяют дифференцировать атипическую гиперплазию вульвы от доброкачественных поражений вульвы и онкологических заболеваний.
Комплексное обследование с привлечением специалистов из разных областей медицины (помимо гинеколога и онколога к обследованию желательно подключить венеролога и дерматолога) дает возможность провести максимально развернутое диагностирование и подобрать ориентированные на нужды пациента эффективные методы борьбы с недугом.
Записаться
Лечение дисплазии вульвы
Бороться с дисплазией вульвы следует в стенах соответствующего учреждения с привлечением специалистов необходимого профиля. Профессиональное вмешательство поможет избежать онкологических осложнений и сохранить жизнь. Благодаря наличию новейшего оборудования и сложившейся команде профессионалов, в медицинском центре «Клиника К+31» доступен целый спектр услуг по диагностированию и эффективному избавлению от дисплазии вульвы. Наличие операционной и дневного стационара обеспечивают доступ к различным методам лечения, включая оперативное вмешательство.
Залогом излечения от дисплазии вульвы будет индивидуально ориентированный курс. Получите исчерпывающую консультацию ведущих специалистов медицинского центра «Клиника К+31» по вопросам женского здоровья. Своевременная консультация, комплексное диагностирование и эффективное лечение – залог вашего излечения и хорошего самочувствия в будущем.
Принимая во внимание возрастную категорию, тяжесть атипии, противопоказания и сопутствующие инфекции, существуют различные варианты борьбы с недугом:
- Консервативное лечение.
 Предполагает применение седативных средств, гормональной терапии, десенсибилизирующих препаратов, общеукрепляющих средств, а также соблюдение определенного режима питания. Ориентировано на контроль психологического состояния, нивелирование местных проявлений и достижение возможной ремиссии. Позитивный анализ на ВПЧ требует дополнительных противовирусных и иммунокорригирующих назначений.
Предполагает применение седативных средств, гормональной терапии, десенсибилизирующих препаратов, общеукрепляющих средств, а также соблюдение определенного режима питания. Ориентировано на контроль психологического состояния, нивелирование местных проявлений и достижение возможной ремиссии. Позитивный анализ на ВПЧ требует дополнительных противовирусных и иммунокорригирующих назначений. - Хирургическое вмешательство. Тяжелая патология предопределяет оперативное вмешательство. Альтернативой может служить применение жидкого азота, радиоволн, лазерное удаление мелких очагов, но эти варианты возможны только на начальных этапах заболевания и ориентированы на пациенток, не вошедших в климактерический возраст. При тяжелой атипии, рецидиве или масштабных очагах поражения и явственной онкоугрозе рекомендовано проведение поверхностной вульвэктомии – хирургической операции по иссечению верхнего слоя кожи с последующей пластикой.
- Органощадящие методы. В лечении отягощенной ВПЧ инфицированием дисплазии вульвы может применяться фотодинамическая терапия.
 Метод ФДТ заключается в применении светочувствительных веществ, накапливающихся в клетках пораженной патологическим процессом ткани. Воздействие света с определенными характеристиками вызывает химическую реакцию, вследствие которой наступает гибель атипичных клеток.
Метод ФДТ заключается в применении светочувствительных веществ, накапливающихся в клетках пораженной патологическим процессом ткани. Воздействие света с определенными характеристиками вызывает химическую реакцию, вследствие которой наступает гибель атипичных клеток.
После проведения оперативного лечения пациентки подлежат наблюдению в диспансере. Цитологический контроль обязателен. Рекомендовано воздержание от сексуальной жизни, отказ от использования гигиенических тампонов и спринцеваний, ограничение нагрузок.
Профилактика и прогнозы дисплазии вульвы
Прогнозы дисплазии вульвы связаны с тяжестью недуга и периодом развития заболевания, наличием сопутствующих факторов, возрастных показателей и индивидуальных особенностей пациентки. При отсутствии должного лечения атипическая гиперплазия может спрогрессировать до онкологической патологии. А легкая степень дисплазии при обнаружении на ранних стадиях и следовании рекомендациям по соответствующе назначенному лечению успешно регрессирует.
Чем раньше последует визит к гинекологу и чем более комплексной будет диагностика, тем вероятнее успешное выздоровление. В связи с возможностью рецидива пациенткам с подобным диагнозом рекомендован обязательный контроль лечащего врача, а в особо тяжелых случаях – дополнительный контроль онколога.
Возможно снижение риска заболевания и рецидива за счет здорового образа жизни, подразумевающего полноценное питание и отказ от вредных привычек. Отдельное внимание стоит уделить барьерным контрацептивам и активности половой жизни. Обязательным условием выздоровления и контроля состояния здоровья женщины является дальнейшее регулярное посещение гинеколога.
Типы, симптомы, причины и лечение
Вагинит — это воспаление влагалища. Обычно это происходит в результате инфекции. У пациента обычно появляются выделения, зуд, жжение и, возможно, боль.
Это обычное заболевание, и у большинства женщин оно бывает хотя бы раз в жизни.
Влагалище — это мышечный канал, который проходит от шейки матки к внешней стороне тела и выстлан слизистой оболочкой. Его средняя длина составляет от 6 до 7 дюймов.
Его средняя длина составляет от 6 до 7 дюймов.
Единственная часть влагалища, которая обычно видна снаружи, — это отверстие влагалища.
Наиболее частые симптомы вагинита включают:
- раздражение области половых органов
- выделения белого, серого, водянистого или пенистого цвета
- воспаление, приводящее к покраснению и отеку больших половых губ, малых половых губ и область промежности, в основном из-за избытка иммунных клеток
- дизурия, то есть боль или дискомфорт при мочеиспускании
- болезненный половой акт, известный как диспареуния
- неприятный или рыбный запах из влагалища
Инфекция является наиболее частой причиной вагинита, включая кандидоз, бактериальный вагиноз и трихомониаз.После полового созревания инфекционный вагинит составляет 90 процентов случаев.
Реже вагинит может быть вызван гонореей, хламидиозом, микоплазмой, герпесом, кампилобактерами, некоторыми паразитами и плохой гигиеной.
Вагинит может развиться до полового созревания, но могут быть задействованы разные типы бактерий. До полового созревания более вероятной причиной является Streptococcus spp , иногда из-за того, что неправильная гигиена распространяет бактерии из анальной области в гениталии.
Близость влагалища к анальному отверстию, недостаток эстрогена, отсутствие волос на лобке и отсутствие жировых подушечек на губах могут увеличить риск вульвовагинита в период до полового созревания.Вульвовагинит — это воспаление влагалища и вульвы. Это может повлиять на женщин любого возраста.
После полового созревания инфекция чаще всего вызывается Gardnerella .
Иногда вагинит может быть вызван аллергической реакцией, например, на презервативы, спермициды, некоторые виды мыла и парфюмерии, спринцевания, лекарства местного действия, лубриканты и даже сперму.
Раздражение от тампона также может вызывать вагинит у некоторых женщин.
Факторы, повышающие риск вагинита, включают:
- беременность
- спринцевание и использование вагинальных средств, таких как спреи, спермициды и противозачаточные средства
- использование антибиотиков
- ношение узких брюк или влажного нижнего белья
- низкий уровень эстрогенов во время менопаузы
Женщины с диабетом особенно склонны к вагиниту.
Половой акт — наиболее распространенный способ передачи вагинита, но не единственный.
Некоторые эксперты считают, что наличие нескольких половых партнеров может увеличить риск бактериального вагиноза, который является особым типом вагинита. Наличие полового партнера женского пола также может увеличить риск развития бактериального вагиноза на 60 процентов.
Медицинские работники иногда называют дрожжевые и бактериальные инфекции инфекциями, связанными с половым путем.
Люди, ведущие половую жизнь, чаще заражаются ими. Однако инфекции не обязательно передаются от одного партнера к другому во время полового акта.
Существует несколько типов вагинита в зависимости от причины.
Наиболее распространенными являются:
- Атрофический вагинит : эндотелий или слизистая оболочка влагалища истончается, когда уровень эстрогена снижается во время менопаузы, что делает его более склонным к раздражению и воспалениям.

- Бактериальный вагиноз : Это результат чрезмерного роста нормальных бактерий во влагалище. Пациенты обычно имеют низкий уровень нормальных вагинальных бактерий, называемых лактобациллами .
- Trichomonas vaginalis : Иногда называют трихомонадой, она вызывается одноклеточным простейшим паразитом, передающимся половым путем, Trichomonas vaginalis . Он может инфицировать другие части мочеполовых путей, включая уретру, где моча покидает тело.
- Candida albicans : дрожжевой грибок, вызывающий грибковую инфекцию, известную как вагинальный молочница. Кандида существует в небольшом количестве в кишечнике и обычно контролируется нормальными кишечными бактериями.
Врач проведет медицинский осмотр и спросит об истории болезни, особенно о любых ранее перенесенных инфекциях, передающихся половым путем.
Врач может провести осмотр органов малого таза, чтобы проверить влагалище на предмет воспаления и избыточных выделений. Иногда берут образец выделений, чтобы определить причину воспаления.
Иногда берут образец выделений, чтобы определить причину воспаления.
Причина вагинита может быть диагностирована путем проверки внешнего вида вагинальной жидкости, уровня pH во влагалище, наличия летучих аминов (газа, вызывающего неприятный запах) и обнаружения конкретных клеток под микроскопом.
Лечение зависит от причины. Он может включать местные стероиды низкой активности, наносимые на кожу, местные или пероральные антибиотики, противогрибковые или антибактериальные кремы.
Бактериальный вагинит (БВ) обычно лечат антибиотиками, такими как метронидазол (флагил) или клиндамицин.
Лекарства, используемые для лечения грибковой инфекции, включают бутоконазол и клотримазол.
Другие варианты:
- Крем с кортизоном для лечения сильного раздражения.
- Антигистаминные препараты , если воспаление вызвано аллергической реакцией.
- Крем с эстрогеном для местного применения , если вагинит вызван низким уровнем эстрогена.

Если женщина беременна, она должна убедиться, что ее врач знает, потому что вагинит может повлиять на плод, и потому что некоторые варианты лечения могут не подходить.
Следующие передовые методы могут помочь предотвратить вагинит:
- соблюдение общей гигиены
- использование мягкого мыла без раздражителей и запахов
- ношение нижнего белья из хлопка
- избегание спринцеваний и раздражающих агентов, таких как те, которые присутствуют в гигиенических спреях, мыле и т. Д. и другие женские товары
- протирание спереди назад во избежание распространения бактерий из ануса во влагалище
- ношение свободной одежды
- занятия сексом с презервативом
- использование антибиотиков только при необходимости
инфекции здесь.
Большинство женщин часто болеют вагинитом хотя бы раз в жизни, и это редко бывает опасным.
Завершение курса назначенных врачом антибиотиков обычно устраняет любые инфекции и облегчает связанное с ними воспаление.
Отказ от секса и отказ от вагинальных продуктов, содержащих потенциальные раздражители, в течение нескольких дней после постановки диагноза также может ускорить выздоровление.
Типы, симптомы, причины и лечение
Вагинит — это воспаление влагалища.Обычно это происходит в результате инфекции. У пациента обычно появляются выделения, зуд, жжение и, возможно, боль.
Это обычное заболевание, и у большинства женщин оно бывает хотя бы раз в жизни.
Влагалище — это мышечный канал, который проходит от шейки матки к внешней стороне тела и выстлан слизистой оболочкой. Его средняя длина составляет от 6 до 7 дюймов.
Единственная часть влагалища, которая обычно видна снаружи, — это отверстие влагалища.
Наиболее частые симптомы вагинита включают:
- раздражение области половых органов
- выделения белого, серого, водянистого или пенистого цвета
- воспаление, приводящее к покраснению и отеку больших половых губ, малых половых губ и область промежности, в основном из-за избытка иммунных клеток
- дизурия, то есть боль или дискомфорт при мочеиспускании
- болезненный половой акт, известный как диспареуния
- неприятный или рыбный запах из влагалища
Инфекция является наиболее частой причиной вагинита, включая кандидоз, бактериальный вагиноз и трихомониаз. После полового созревания инфекционный вагинит составляет 90 процентов случаев.
После полового созревания инфекционный вагинит составляет 90 процентов случаев.
Реже вагинит может быть вызван гонореей, хламидиозом, микоплазмой, герпесом, кампилобактерами, некоторыми паразитами и плохой гигиеной.
Вагинит может развиться до полового созревания, но могут быть задействованы разные типы бактерий. До полового созревания более вероятной причиной является Streptococcus spp , иногда из-за того, что неправильная гигиена распространяет бактерии из анальной области в гениталии.
Близость влагалища к анальному отверстию, недостаток эстрогена, отсутствие волос на лобке и отсутствие жировых подушечек на губах могут увеличить риск вульвовагинита в период до полового созревания.Вульвовагинит — это воспаление влагалища и вульвы. Это может повлиять на женщин любого возраста.
После полового созревания инфекция чаще всего вызывается Gardnerella .
Иногда вагинит может быть вызван аллергической реакцией, например, на презервативы, спермициды, некоторые виды мыла и парфюмерии, спринцевания, лекарства местного действия, лубриканты и даже сперму.
Раздражение от тампона также может вызывать вагинит у некоторых женщин.
Факторы, повышающие риск вагинита, включают:
- беременность
- спринцевание и использование вагинальных средств, таких как спреи, спермициды и противозачаточные средства
- использование антибиотиков
- ношение узких брюк или влажного нижнего белья
- низкий уровень эстрогенов во время менопаузы
Женщины с диабетом особенно склонны к вагиниту.
Поделиться на Pinterest Наличие нескольких сексуальных партнеров может увеличить риск бактериального вагиноза.Половой акт — наиболее распространенный способ передачи вагинита, но не единственный.
Некоторые эксперты считают, что наличие нескольких половых партнеров может увеличить риск бактериального вагиноза, который является особым типом вагинита. Наличие полового партнера женского пола также может увеличить риск развития бактериального вагиноза на 60 процентов.
Медицинские работники иногда называют дрожжевые и бактериальные инфекции инфекциями, связанными с половым путем.
Люди, ведущие половую жизнь, чаще заражаются ими. Однако инфекции не обязательно передаются от одного партнера к другому во время полового акта.
Существует несколько типов вагинита в зависимости от причины.
Наиболее распространенными являются:
- Атрофический вагинит : эндотелий или слизистая оболочка влагалища истончается, когда уровень эстрогена снижается во время менопаузы, что делает его более склонным к раздражению и воспалениям.
- Бактериальный вагиноз : Это результат чрезмерного роста нормальных бактерий во влагалище. Пациенты обычно имеют низкий уровень нормальных вагинальных бактерий, называемых лактобациллами .
- Trichomonas vaginalis : Иногда называют трихомонадой, она вызывается одноклеточным простейшим паразитом, передающимся половым путем, Trichomonas vaginalis . Он может инфицировать другие части мочеполовых путей, включая уретру, где моча покидает тело.

- Candida albicans : дрожжевой грибок, вызывающий грибковую инфекцию, известную как вагинальный молочница. Кандида существует в небольшом количестве в кишечнике и обычно контролируется нормальными кишечными бактериями.
Врач проведет медицинский осмотр и спросит об истории болезни, особенно о любых ранее перенесенных инфекциях, передающихся половым путем.
Врач может провести осмотр органов малого таза, чтобы проверить влагалище на предмет воспаления и избыточных выделений. Иногда берут образец выделений, чтобы определить причину воспаления.
Причина вагинита может быть диагностирована путем проверки внешнего вида вагинальной жидкости, уровня pH во влагалище, наличия летучих аминов (газа, вызывающего неприятный запах) и обнаружения конкретных клеток под микроскопом.
Лечение зависит от причины. Он может включать местные стероиды низкой активности, наносимые на кожу, местные или пероральные антибиотики, противогрибковые или антибактериальные кремы.
Бактериальный вагинит (БВ) обычно лечат антибиотиками, такими как метронидазол (флагил) или клиндамицин.
Лекарства, используемые для лечения грибковой инфекции, включают бутоконазол и клотримазол.
Другие варианты:
- Крем с кортизоном для лечения сильного раздражения.
- Антигистаминные препараты , если воспаление вызвано аллергической реакцией.
- Крем с эстрогеном для местного применения , если вагинит вызван низким уровнем эстрогена.
Если женщина беременна, она должна убедиться, что ее врач знает, потому что вагинит может повлиять на плод, и потому что некоторые варианты лечения могут не подходить.
Следующие передовые методы могут помочь предотвратить вагинит:
- соблюдение общей гигиены
- использование мягкого мыла без раздражителей и запахов
- ношение нижнего белья из хлопка
- избегание спринцеваний и раздражающих агентов, таких как те, которые присутствуют в гигиенических спреях, мыле и т.
 Д. и другие женские товары
Д. и другие женские товары - протирание спереди назад во избежание распространения бактерий из ануса во влагалище
- ношение свободной одежды
- занятия сексом с презервативом
- использование антибиотиков только при необходимости
инфекции здесь.
Большинство женщин часто болеют вагинитом хотя бы раз в жизни, и это редко бывает опасным.
Завершение курса назначенных врачом антибиотиков обычно устраняет любые инфекции и облегчает связанное с ними воспаление.
Отказ от секса и отказ от вагинальных продуктов, содержащих потенциальные раздражители, в течение нескольких дней после постановки диагноза также может ускорить выздоровление.
Медицинский центр Тафтс по месту жительства
Что такое вульвит? Вульвит — это отек и раздражение (воспаление) вульвы.Вульва — это внешняя часть ваших гениталий. Он включает кожу вокруг входа во влагалище (родовые пути) и уретры (где моча покидает ваше тело).
Вульвит может возникнуть у женщины в любом возрасте. Возможные причины:
- Кожные проблемы, такие как экзема, себорея, псориаз или хронический дерматит
- Аллергия или раздражение от химических веществ, таких как спермициды, мыло, пена для ванн или другие парфюмированные продукты
- Заражение чесоткой, клещами, вшами, дрожжами, бактериями или вирусом, например герпесом
- Дистрофия вульвы, которая представляет собой изменение кожи вульвы
Симптомы могут включать:
- Покраснение, жжение, зуд и покалывание
- Болезненность
- Утолщение или небольшие трещины на коже вокруг влагалища
- Изменения выделений из влагалища
Ваш лечащий врач спросит о ваших симптомах и истории болезни и осмотрит вас.Тесты могут включать:
- Тазовый осмотр
- Биопсия, то есть забор небольшого образца ткани для исследования
Лечение вульвита зависит от причины. Если причиной является инфекция, ее можно лечить лекарством, которое вводят в вульву или во влагалище. Или это можно лечить с помощью уколов или таблеток. Чтобы предотвратить повторное заражение или распространение инфекции, вашему партнеру также может потребоваться лечение.
Если причиной является инфекция, ее можно лечить лекарством, которое вводят в вульву или во влагалище. Или это можно лечить с помощью уколов или таблеток. Чтобы предотвратить повторное заражение или распространение инфекции, вашему партнеру также может потребоваться лечение.
Если вульвит вызван продуктом, который раздражает вульву, он обычно проходит после прекращения использования продукта.Некоторые раздражения лечат стероидными или гормональными кремами.
Ваш лечащий врач может посоветовать вам прекратить заниматься сексом до тех пор, пока вульвит не пройдет.
В зависимости от причины вульвита, он может зажить за несколько дней после лечения или через несколько недель. В некоторых случаях вульвит может быть хроническим заболеванием и не исчезнуть даже после лечения.
Как я могу о себе позаботиться? Выполните полный курс лечения, назначенный вашим лечащим врачом.Продолжайте использовать лекарство до тех пор, пока ваш поставщик услуг не говорит вам об этом.
Чтобы облегчить симптомы, вы можете также сделать следующее:
- Избегайте раздражения вульвы. Например, не используйте сильнодействующее или ароматизированное мыло, лосьоны или дезодоранты в области половых органов. Примите ванну с мягким мылом без запаха. Тщательно, но осторожно промойте область гениталий. Промокните насухо, не втирая.
- Если у вас есть язвы в области гениталий, симптомы можно облегчить, приняв ванну с раствором ацетата алюминия (раствор Берроу).Или смочите ткань в растворе Берроу и приложите влажную ткань к больному месту.
- Носите свободное нижнее белье из хлопка или хлопка с ластовицей.
- Следите, чтобы область гениталий была сухой.
- Не используйте средства женской гигиены, такие как спреи или порошки. Избегайте пенных ванн и масел. Не принимайте спринцевание, если это не рекомендовано вашим лечащим врачом.
- Не используйте ароматизированный стиральный порошок или кондиционер для белья.
- Не используйте тампоны.

- Используйте белую туалетную бумагу без запаха.
Спросите своего врача:
- Как и когда вы услышите результаты своих тестов
- Сколько времени потребуется на восстановление
- Каких занятий вам следует избегать и когда вы можете вернуться к своим обычным занятиям
- Как позаботиться о себе дома
- На какие симптомы или проблемы следует обращать внимание и что делать, если они у вас есть
Убедитесь, что вы знаете, когда вам следует вернуться на обследование.
Как я могу предотвратить вульвит?- Если у вас есть склонность к дрожжевой инфекции при приеме антибиотиков, спросите своего врача об использовании противогрибкового крема, когда вы принимаете антибиотики.
- Имейте только 1 сексуального партнера, который не ведет половую жизнь ни с кем. Используйте презерватив во время полового акта, чтобы снизить риск заражения. Избегайте спермицидных пен, гелей и кремов, если у вас раньше были проблемы с ними.

Разработано RelayHealth.
Это содержимое периодически проверяется и может изменяться по мере появления новой информации о здоровье. Информация предназначена для информирования и просвещения и не заменяет медицинское обследование, совет, диагностику или лечение со стороны медицинского работника.
Авторские права © 1986-2015 McKesson Corporation и / или одна из ее дочерних компаний. Все права защищены.
Вульвит у подростков
Что такое вульвит у подростков?
Вульвит — это воспаление вульвы. Вульва — это внешняя часть женской репродуктивной системы. Их еще называют наружными гениталиями. Большие и малые половые губы — это 2 складки кожи, которые являются частью вульвы. Наружные складки называются большими половыми губами. Внутренние складки называются малыми половыми губами.
Вульвит вызывает такие симптомы, как покраснение, отек, зуд и боль. Это может быть вызвано болезнями, инфекциями, травмами, аллергией и другими раздражителями. Часто бывает трудно найти конкретную причину вульвита.
Часто бывает трудно найти конкретную причину вульвита.
Что вызывает вульвит у подростка?
Вульвит может быть вызван реакцией кожи на раздражитель. Некоторые из них включают:
Туалетная бумага ароматизированная или цветная
Парфюмированное мыло или пена для ванн
Моющие средства для стирки, особенно формулы холодной воды с активированным ферментом
Вагинальные спреи, дезодоранты и порошки
Спермициды
Презервативы
Противозачаточные кремы, желе, пены, ноноксинол-9, лубриканты
Тампоны и прокладки
Антибактериальный или противогрибковый крем или мазь
Крем или мазь для лечения кондилом
Спринцевание
Гидромассажная ванна и вода в бассейне
Верховая езда
Это также может быть вызвано:
Инфекции от лобковых вшей или клещей (чесотка)
Инфекции, такие как трихомониаз, герпес, сифилис, ВПЧ, контагиозный многоцветник и грибковая инфекция
Кожные заболевания, например псориаз
Болезнь Крона
Какие подростки подвержены риску вульвита?
Подросток более подвержен риску вульвита, если у нее есть определенные аллергии, чувствительность, инфекции или заболевания, которые могут привести к вульвиту. Девочки, которые еще не достигли половой зрелости, и женщины после менопаузы более подвержены риску вульвита. Это может быть из-за более низкого уровня эстрогена.
Девочки, которые еще не достигли половой зрелости, и женщины после менопаузы более подвержены риску вульвита. Это может быть из-за более низкого уровня эстрогена.
Каковы симптомы вульвита у подростка?
Симптомы могут проявляться у каждой девочки по-разному. Симптомы на вульве могут включать:
Покраснение и припухлость
Сильный зуд
Прозрачные блистеры, наполненные жидкостью
Болезненные, чешуйчатые, толстые или беловатые пятна
Симптомы вульвита могут быть такими же, как и при других состояниях здоровья.Убедитесь, что ваш ребенок видит своего лечащего врача для постановки диагноза.
Как диагностируют вульвит у подростка?
Медицинский работник спросит о симптомах и истории здоровья вашего подростка. Он или она проведет физическое обследование вашего подростка. Медицинский осмотр может включать осмотр органов малого таза. Вы, подросток, также можете пройти тесты, например:
Медицинский осмотр может включать осмотр органов малого таза. Вы, подросток, также можете пройти тесты, например:
Как лечат вульвит у подростка?
Лечение будет зависеть от симптомов, возраста и общего состояния вашего ребенка.Это также будет зависеть от того, насколько серьезным является состояние и чем оно вызвано. Лечение может включать:
Сидячие ванны для снятия зуда
Крем успокаивающий для раздраженной кожи
Стероидный или противогрибковый крем или мазь для лечения инфекции
Лекарство, принимаемое внутрь (перорально) для лечения инфекции или другой причины
Вашему подростку также не нужно будет контактировать с какими-либо раздражителями, которые могли вызвать проблему.
Обсудите с лечащим врачом вашего ребенка риски, преимущества и возможные побочные эффекты всех лекарств.
Как я могу предотвратить вульвит у моего подростка?
Вульвит, вызванный раздражителями, можно предотвратить, не контактируя с ними.
Когда мне следует позвонить врачу-подростку?
Позвоните поставщику медицинских услуг, если у вас есть:
Основные сведения о вульвите у подростков
Вульвит — это воспаление вульвы.
Вульвит вызывает такие симптомы, как покраснение, отек, зуд и боль.
Это может быть вызвано болезнями, инфекциями, травмами, аллергией и другими раздражителями.
Лечение может включать сидячие ванны и крем или мазь.
Вы не должны контактировать с какими-либо раздражителями, которые могли вызвать проблему.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
Знайте причину визита и то, что вы хотите.

Перед визитом запишите вопросы, на которые хотите получить ответы.
Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты.Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
Узнайте, почему прописано новое лекарство или лечение и как они помогут вашему ребенку. Также знайте, какие бывают побочные эффекты.
Спросите, можно ли вылечить состояние вашего ребенка другими способами.
Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
Знайте, чего ожидать, если ваш ребенок не принимает лекарство, не проходит обследование или процедуру.
Если вашему ребенку назначен повторный прием, запишите дату, время и цель этого визита.

Узнайте, как можно связаться с лечащим врачом вашего ребенка в нерабочее время. Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Медицинский руководитель: Хизер М. Тревино BSN RNC
Медицинский руководитель: Ирина Бурд, доктор медицинских наук
Последняя версия: 01.04.2021
© 2000-2021 Компания StayWell, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи.Всегда следуйте инструкциям лечащего врача.
Вульвит — обзор | ScienceDirect Topics
Воспаление и / или инфекция репродуктивных и мочевыводящих путей являются частыми компонентами многих ЗППП. В следующих разделах обсуждаются эти инфекции.
Вагинит
Вагинальный канал анатомически не изолирован от внешней среды. Связь с внешним миром позволяет менструальной крови вытекать, рождаться младенцам и приспосабливать половой член во время коита.Однако это также позволяет потенциально патогенным микроорганизмам проникать в эпителий влагалища и заселять его. Однако инвазивные микроорганизмы сталкиваются с химическим барьером во влагалище. Сложная бактериальная флора, включающая виды бактерий Lactobacillus , секретирующих молочную кислоту, поддерживает кислую среду, неблагоприятную для патогенных бактерий, и, таким образом, представляет собой важный защитный механизм. Lactobacillus бактерии метаболизируют гликоген (длинноцепочечный сахар) в молочную кислоту и, таким образом, способствуют возникновению кислого состояния влагалища.Нормальная здоровая микрофлора влагалища каждой женщины состоит из уникальных микроорганизмов (см. Главу 2). Некоторые из них потенциально патогены, но их количество сдерживается кислой средой и конкуренцией со стороны более полезных видов. Состав вагинальной флоры может колебаться в ответ на гормональные изменения в течение менструального цикла; во время беременности, кормления грудью или менопаузы; или с применением гормональных контрацептивов.
Связь с внешним миром позволяет менструальной крови вытекать, рождаться младенцам и приспосабливать половой член во время коита.Однако это также позволяет потенциально патогенным микроорганизмам проникать в эпителий влагалища и заселять его. Однако инвазивные микроорганизмы сталкиваются с химическим барьером во влагалище. Сложная бактериальная флора, включающая виды бактерий Lactobacillus , секретирующих молочную кислоту, поддерживает кислую среду, неблагоприятную для патогенных бактерий, и, таким образом, представляет собой важный защитный механизм. Lactobacillus бактерии метаболизируют гликоген (длинноцепочечный сахар) в молочную кислоту и, таким образом, способствуют возникновению кислого состояния влагалища.Нормальная здоровая микрофлора влагалища каждой женщины состоит из уникальных микроорганизмов (см. Главу 2). Некоторые из них потенциально патогены, но их количество сдерживается кислой средой и конкуренцией со стороны более полезных видов. Состав вагинальной флоры может колебаться в ответ на гормональные изменения в течение менструального цикла; во время беременности, кормления грудью или менопаузы; или с применением гормональных контрацептивов. Это также может быть изменено наличием менструальной крови, частотой половой жизни, применением антибиотиков и другими факторами.Нарушения нормальной полезной вагинальной экосистемы могут способствовать размножению патогенных микроорганизмов. Вагинит или воспаление влагалища является симптомом многих ЗППП, но чаще всего вызвано чрезмерным ростом микроорганизмов, которые обычно встречаются во влагалище. Когда вагинальные эпителиальные клетки распознают патогены, иммунная система инициирует воспалительную реакцию, которая вызывает симптомы вагинита. Общие физические симптомы вагинита включают вагинальный зуд, жжение, болезненность и болезненный или затрудненный половой акт.Выделения из влагалища обычно сопровождают вагинит. Однако вы должны понимать, что выделения из влагалища возникают нормально. Нормальная цервикальная слизь смешивается с вагинальными клетками и бактериями, образуя беловатые выделения, которые становятся бледно-желтыми при контакте с воздухом. Выделения, связанные с вагинитом, имеют цвет и запах, отличный от этих нормальных выделений.
Это также может быть изменено наличием менструальной крови, частотой половой жизни, применением антибиотиков и другими факторами.Нарушения нормальной полезной вагинальной экосистемы могут способствовать размножению патогенных микроорганизмов. Вагинит или воспаление влагалища является симптомом многих ЗППП, но чаще всего вызвано чрезмерным ростом микроорганизмов, которые обычно встречаются во влагалище. Когда вагинальные эпителиальные клетки распознают патогены, иммунная система инициирует воспалительную реакцию, которая вызывает симптомы вагинита. Общие физические симптомы вагинита включают вагинальный зуд, жжение, болезненность и болезненный или затрудненный половой акт.Выделения из влагалища обычно сопровождают вагинит. Однако вы должны понимать, что выделения из влагалища возникают нормально. Нормальная цервикальная слизь смешивается с вагинальными клетками и бактериями, образуя беловатые выделения, которые становятся бледно-желтыми при контакте с воздухом. Выделения, связанные с вагинитом, имеют цвет и запах, отличный от этих нормальных выделений.
Тремя наиболее частыми причинами вагинита являются бактериальный вагиноз, кандидозный вульвовагинит (грибковая инфекция) и трихомониаз (описанный выше).Симптомы этих расстройств очень похожи, но методы лечения различаются, поэтому женщина, страдающая вагинитом, должна обратиться за медицинской помощью, прежде чем пытаться лечить. Хотя бактериальный вагиноз и дрожжевые инфекции не считаются ЗППП, иногда они могут передаваться половым путем и возникать после смены половых партнеров или повышения сексуальной активности. Эти бактериальные и грибковые причины вагинита описаны ниже.
Дрожжевая инфекция
Вульвовагинальный кандидоз — грибковая инфекция влагалища, обычно известная как дрожжевая инфекция.На его долю приходится около половины всех случаев вагинитов. Около 75% женщин в США когда-нибудь заразятся дрожжевой инфекцией. Это вызвано одним из видов Candida (дрожжи), чаще всего C. albicans. Этот гриб обычно присутствует во влагалище у 40% женщин (см. Главу 3). Когда C. albicans быстро размножается, появляются признаки кандидоза. C. albicans также может присутствовать у мужчин и передаваться во время полового акта.
Главу 3). Когда C. albicans быстро размножается, появляются признаки кандидоза. C. albicans также может присутствовать у мужчин и передаваться во время полового акта.
Поскольку этот гриб (дрожжи) процветает во влажной среде с высоким pH, все, что делает влагалище более жестким, может привести к спонтанному появлению кандидоза.Если женщине назначить антибиотики, полезные бактерии Lactobacillus могут погибнуть, рН влагалища повысится, и может возникнуть спонтанная дрожжевая инфекция. Такие инфекции также могут возникать в предменструальный период, во время беременности и у диабетиков. Около трети женщин с ЗППП другого типа также страдают кандидозом. Стресс может сделать женщину более восприимчивой к дрожжевой инфекции, а частый половой акт может усугубить симптомы. По-видимому, не наблюдается увеличения заболеваемости дрожжевой инфекцией при использовании низких доз комбинированных противозачаточных таблеток.
У женщин с кандидозом влагалище зуд и раздражение, а влагалище, вульва и анальные области могут покраснеть и опухнуть. Белые пятна («молочница») появляются на вульве, стенке влагалища и шейке матки, а также могут возникать густые белые творожистые выделения из влагалища с дрожжевым запахом. В этих обстоятельствах коитус может быть болезненным. Дрожжевые инфекции могут передаваться при орально-генитальном контакте и иногда могут возникать во рту, сопровождаясь белыми пятнами, отеком и болью.Плод может заразиться Candida , когда он проходит через родовые пути. Это приводит к присутствию микроорганизмов в пищеварительном тракте новорожденного, вызывая молочницу и расстройства пищеварения. Мужчины, зараженные C. albicans , обычно протекают бессимптомно, но у них могут быть симптомы, которые включают в себя красные пятна на половом члене и зуд или жжение на конце полового члена.
Белые пятна («молочница») появляются на вульве, стенке влагалища и шейке матки, а также могут возникать густые белые творожистые выделения из влагалища с дрожжевым запахом. В этих обстоятельствах коитус может быть болезненным. Дрожжевые инфекции могут передаваться при орально-генитальном контакте и иногда могут возникать во рту, сопровождаясь белыми пятнами, отеком и болью.Плод может заразиться Candida , когда он проходит через родовые пути. Это приводит к присутствию микроорганизмов в пищеварительном тракте новорожденного, вызывая молочницу и расстройства пищеварения. Мужчины, зараженные C. albicans , обычно протекают бессимптомно, но у них могут быть симптомы, которые включают в себя красные пятна на половом члене и зуд или жжение на конце полового члена.
Присутствие C. albicans можно определить, взяв мазок из выделений из влагалища и изучив его под микроскопом.Также эти дрожжи можно выращивать на культуральной среде и исследовать колонии. Это заболевание можно лечить с помощью вагинальных кремов, суппозиториев или таблеток, содержащих фунгициды, которые доступны без рецепта или по рецепту, или с помощью однократной противогрибковой таблетки, отпускаемой по рецепту, принимаемой внутрь (флуконазол).
Бактериальный вагиноз
Нарушение во влагалищной среде, особенно уменьшение количества полезных бактерий, секретирующих молочную кислоту, может привести к размножению патогенных бактерий, вызывающих воспаление.Это состояние — бактериальный вагиноз (БВ) — обычно вызывается не одним видом бактерий, а скорее полимикробным заболеванием, при котором снижается численность видов Lactobacillus и других видов, таких как Mycoplasma hominis , Gardnerella vaginalis , и вид Mobiluncus , численность увеличивается. Реже виновником является Escherichia coli , бактерия, обычно присутствующая в пищеварительном тракте.
Gardnerella vaginalis — анаэробная бактерия, которая может спонтанно появляться во влагалище (см. Главу 2) или передаваться половым путем; это также может произойти у мужчин.Эта бактерия, часто вместе с другими анаэробными бактериями, может вызывать BV. У женщин присутствие большого количества Gardnerella вызывает скудные выделения из влагалища, сопровождающиеся легким жжением и зудом. Затем появляются обильные выделения грязно-белого или серого цвета с неприятным запахом. На этом этапе мочеиспускание и половой акт болезненны. Около 80% мужчин протекают бессимптомно. Бактериальный вагиноз можно лечить антибиотиками, такими как метронидазол или клиндамицин . Отсутствие лечения БВ у беременной женщины может увеличить риск выкидыша, преждевременных родов и послеродовой инфекции матки.Бактерии могут быть занесены в матку во время гистерэктомии, хирургического аборта или во время введения внутриматочной спирали (ВМС). Попадание бактерий в матку и маточные трубы может привести к воспалительным заболеваниям органов малого таза. Наконец, активная вагинальная бактериальная инфекция может сделать женщин более восприимчивыми к ЗППП, таким как хламидиоз, гонорея, герпес и ВИЧ. Хотя лечение антибиотиками эффективно в краткосрочной перспективе для 85–95% женщин, БВ может сохраняться или рецидивировать у 50% пострадавших женщин в течение 1 года после начала лечения.
Затем появляются обильные выделения грязно-белого или серого цвета с неприятным запахом. На этом этапе мочеиспускание и половой акт болезненны. Около 80% мужчин протекают бессимптомно. Бактериальный вагиноз можно лечить антибиотиками, такими как метронидазол или клиндамицин . Отсутствие лечения БВ у беременной женщины может увеличить риск выкидыша, преждевременных родов и послеродовой инфекции матки.Бактерии могут быть занесены в матку во время гистерэктомии, хирургического аборта или во время введения внутриматочной спирали (ВМС). Попадание бактерий в матку и маточные трубы может привести к воспалительным заболеваниям органов малого таза. Наконец, активная вагинальная бактериальная инфекция может сделать женщин более восприимчивыми к ЗППП, таким как хламидиоз, гонорея, герпес и ВИЧ. Хотя лечение антибиотиками эффективно в краткосрочной перспективе для 85–95% женщин, БВ может сохраняться или рецидивировать у 50% пострадавших женщин в течение 1 года после начала лечения.
Хотя неясно, какие условия приводят к чрезмерному разрастанию вагинальных бактерий, вызывающих БВ, женщина может принять несколько мер предосторожности против вагинита. Факторы риска включают появление нового сексуального партнера, наличие нескольких половых партнеров и спринцевание. Женщина может предотвратить дрожжевую инфекцию, надев хлопковое нижнее белье и переодевшись в мокрый купальник. Следует избегать использования спреев-дезодорантов для женской гигиены, поскольку они могут раздражать влагалище. Ношение обтягивающих брюк или нейлонового шланга может ухудшить циркуляцию воздуха и способствовать развитию вагинита.После дефекации женщине ни в коем случае нельзя протирать задний проход спереди назад, так как это может облегчить проникновение Escherichia coli, бактерии, обычно присутствующей в пищеварительном тракте, к вульве. Кроме того, парам никогда не следует переходить от анального коитуса к вагинальному без предварительного промывания гениталий, а при анальном коитусе следует использовать презерватив. Уменьшение количества сладких продуктов в рационе может снизить вероятность вагинита.
Факторы риска включают появление нового сексуального партнера, наличие нескольких половых партнеров и спринцевание. Женщина может предотвратить дрожжевую инфекцию, надев хлопковое нижнее белье и переодевшись в мокрый купальник. Следует избегать использования спреев-дезодорантов для женской гигиены, поскольку они могут раздражать влагалище. Ношение обтягивающих брюк или нейлонового шланга может ухудшить циркуляцию воздуха и способствовать развитию вагинита.После дефекации женщине ни в коем случае нельзя протирать задний проход спереди назад, так как это может облегчить проникновение Escherichia coli, бактерии, обычно присутствующей в пищеварительном тракте, к вульве. Кроме того, парам никогда не следует переходить от анального коитуса к вагинальному без предварительного промывания гениталий, а при анальном коитусе следует использовать презерватив. Уменьшение количества сладких продуктов в рационе может снизить вероятность вагинита.
Уретрит и цистит
Уретрит, частый компонент ЗППП, представляет собой воспаление уретры. Это может быть вызвано бактериями или вирусами, особенно вызывающими гонорею ( Neisseria gonococcus ) и хламидиозом ( Chlamydia trachomatis ), а также вирусом простого герпеса. Уретрит, не связанный с гонококковой инфекцией, часто называют неспецифическим уретритом . Это нарушение может возникать у мужчин и женщин; однако симптомы чаще всего встречаются у мужчин и включают болезненное, частое и затрудненное мочеиспускание; кровь или выделения в моче; болезненность и припухлость полового члена; и боль при половом акте.Симптомы у женщин включают частое и болезненное мочеиспускание. Заболевшие организмы могут переходить по уретре в мочевой пузырь, вызывая его инфекцию или воспаление (цистит) с лихорадкой и болями в животе. Инфекции мочевого пузыря также могут быть вызваны E. coli или другими бактериями, обычно находящимися в кале. Это может быть результатом плохой гигиены. Частая половая жизнь может способствовать прохождению E. coli в уретру и, в конечном итоге, в мочевой пузырь.
Это может быть вызвано бактериями или вирусами, особенно вызывающими гонорею ( Neisseria gonococcus ) и хламидиозом ( Chlamydia trachomatis ), а также вирусом простого герпеса. Уретрит, не связанный с гонококковой инфекцией, часто называют неспецифическим уретритом . Это нарушение может возникать у мужчин и женщин; однако симптомы чаще всего встречаются у мужчин и включают болезненное, частое и затрудненное мочеиспускание; кровь или выделения в моче; болезненность и припухлость полового члена; и боль при половом акте.Симптомы у женщин включают частое и болезненное мочеиспускание. Заболевшие организмы могут переходить по уретре в мочевой пузырь, вызывая его инфекцию или воспаление (цистит) с лихорадкой и болями в животе. Инфекции мочевого пузыря также могут быть вызваны E. coli или другими бактериями, обычно находящимися в кале. Это может быть результатом плохой гигиены. Частая половая жизнь может способствовать прохождению E. coli в уретру и, в конечном итоге, в мочевой пузырь. Химическое воздействие, например, от мыла, лосьонов или спермицидов, а также механический стресс или травма также могут раздражать уретру и увеличивать риск уретрита и цистита.
Химическое воздействие, например, от мыла, лосьонов или спермицидов, а также механический стресс или травма также могут раздражать уретру и увеличивать риск уретрита и цистита.
Симптомы цистита включают частые позывы к мочеиспусканию, жгучую боль при мочеиспускании, мутную мочу, часто с оттенком крови, и боль в спине. Цистит можно лечить антибиотиками. С антибиотиком часто назначают обезболивающее. Людям, страдающим уретритом, следует воздерживаться от коитуса.
Цервицит
Многие ЗППП могут инфицировать или воспалить шейку матки. Это состояние называется цервицитом . Инфекции, вызывающие хламидиоз, гонорею, трихомониаз, генитальный герпес и бактериальный вагиноз, также могут вызывать инфекцию шейки матки.Часто женщины не испытывают симптомов, но могут быть выделения из влагалища, боль при мочеиспускании и половом акте, а также вагинальное кровотечение. Хронический цервицит низкой степени часто встречается у женщин после родов, он сопровождается легкими гнойными выделениями из шейки матки, болями в спине и тазовой боли.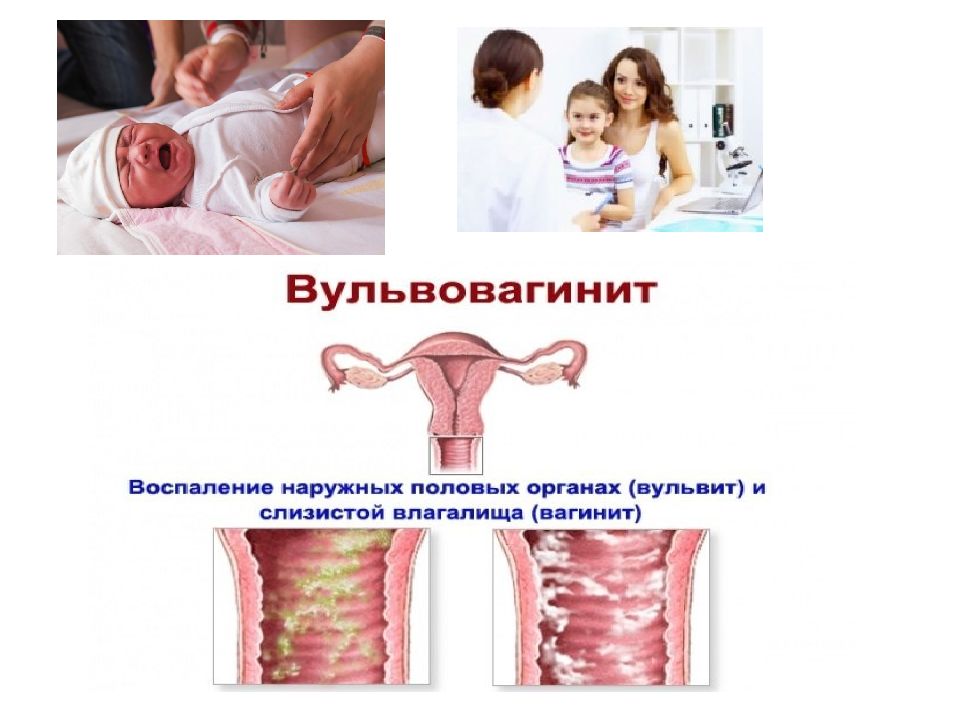 Цервицит обычно лечится антибиотиками, но часто он исчезает самопроизвольно. При отсутствии лечения инфекция шейки матки может распространиться на верхние половые пути, вызывая воспалительные заболевания органов малого таза. Меры предосторожности, предотвращающие заражение ЗППП, включая воздержание, использование презервативов и моногамные половые отношения между собой, могут защитить от цервицита.
Цервицит обычно лечится антибиотиками, но часто он исчезает самопроизвольно. При отсутствии лечения инфекция шейки матки может распространиться на верхние половые пути, вызывая воспалительные заболевания органов малого таза. Меры предосторожности, предотвращающие заражение ЗППП, включая воздержание, использование презервативов и моногамные половые отношения между собой, могут защитить от цервицита.
Воспалительное заболевание органов малого таза
Некоторые организмы, передающиеся половым путем, могут проникать в матку и, в конечном итоге, в яйцеводы. Инфекция, получившая название воспалительное заболевание тазовых органов (ВЗОМТ), может затем распространиться на многие органы таза . Это очень серьезное заболевание, которое может привести к бесплодию или даже смерти. Воспалительные заболевания органов малого таза могут быть вызваны возбудителями заболеваний, передающихся половым путем, такими как N. gonorrhoeae, C. trachomatis и M. genitalium , но также могут быть вызваны невенерическими инфекциями, вызванными бактериями, такими как Streptococcus, Staphylococcus, Escherichia и Mycobacterium. Однако хламидиоз и гонорея являются причиной большинства случаев воспалительных заболеваний органов малого таза. Ежегодно в США регистрируется около 750 000 случаев воспалительных заболеваний органов малого таза. Заболеваемость воспалительными заболеваниями органов малого таза увеличивается у женщин, имеющих нескольких половых партнеров. Если у женщины есть бактериальная вагинальная инфекция во время введения ВМС, введение может переносить бактерии в матку и приводить к воспалительному заболеванию органов малого таза; поэтому перед установкой ВМС женщины должны быть проверены на наличие инфекции и пролечены.Тот же эффект может иметь нестерильный аборт.
Однако хламидиоз и гонорея являются причиной большинства случаев воспалительных заболеваний органов малого таза. Ежегодно в США регистрируется около 750 000 случаев воспалительных заболеваний органов малого таза. Заболеваемость воспалительными заболеваниями органов малого таза увеличивается у женщин, имеющих нескольких половых партнеров. Если у женщины есть бактериальная вагинальная инфекция во время введения ВМС, введение может переносить бактерии в матку и приводить к воспалительному заболеванию органов малого таза; поэтому перед установкой ВМС женщины должны быть проверены на наличие инфекции и пролечены.Тот же эффект может иметь нестерильный аборт.
Воспаление и инфекция яйцеводов (сальпингит) часто протекает бессимптомно или сопровождается легкими или неопределенными симптомами. Поэтому многие женщины не подозревают об инфекции, и ее трудно диагностировать даже при наличии симптомов. К сожалению, сальпингит может привести к образованию рубцовой ткани, которая может заблокировать трубы и привести к внематочной беременности и бесплодию (см. Главы 10 и 15). Молодые женщины в возрасте до 25 лет подвергаются наибольшему риску воспалительного заболевания органов малого таза, возможно, потому, что их шейка матки еще не созрела.Эти женщины могут с большей вероятностью игнорировать незначительные симптомы, и они могут осознавать ущерб, нанесенный их репродуктивным путям, только позже, когда они будут готовы создать семью. Таким образом, сексуально активные женщины до 25 лет должны проходить ежегодный тест на хламидиоз, как и пожилые женщины с факторами риска хламидийной инфекции. Некоторые женщины испытывают боль в нижней части живота, рвоту, лихорадку и нарушение менструального цикла с воспалительными заболеваниями органов малого таза, а в некоторых случаях хроническая боль в области таза может длиться месяцами или годами.Воспалительные заболевания органов малого таза можно лечить антибиотиками, которые убивают бактерии-возбудители, но не устраняют уже образовавшуюся рубцовую ткань.
Главы 10 и 15). Молодые женщины в возрасте до 25 лет подвергаются наибольшему риску воспалительного заболевания органов малого таза, возможно, потому, что их шейка матки еще не созрела.Эти женщины могут с большей вероятностью игнорировать незначительные симптомы, и они могут осознавать ущерб, нанесенный их репродуктивным путям, только позже, когда они будут готовы создать семью. Таким образом, сексуально активные женщины до 25 лет должны проходить ежегодный тест на хламидиоз, как и пожилые женщины с факторами риска хламидийной инфекции. Некоторые женщины испытывают боль в нижней части живота, рвоту, лихорадку и нарушение менструального цикла с воспалительными заболеваниями органов малого таза, а в некоторых случаях хроническая боль в области таза может длиться месяцами или годами.Воспалительные заболевания органов малого таза можно лечить антибиотиками, которые убивают бактерии-возбудители, но не устраняют уже образовавшуюся рубцовую ткань.
Вагинит — причины, симптомы, лечение, диагностика
Факты
Влагалище имеет собственный химический баланс, который легко нарушить. Если слизистая оболочка влагалища воспаляется, может развиться состояние, известное как вагинит . Это может происходить у девочек и женщин любого возраста.
Причины
Есть много разных причин вагинита.
Неинфекционный вагинит относится к воспалению влагалища, вызванному химическими раздражителями или аллергией. Спермициды, спринцевания, моющие средства, смягчители ткани и латексные презервативы могут раздражать слизистую оболочку влагалища. Также некоторые гигиенические салфетки могут вызывать раздражение у входа во влагалище.
Атрофический вагинит может развиться после наступления менопаузы.Это происходит из-за снижения уровня гормонов (эстрогена) и вызванного ими истончения слизистой оболочки влагалища. Это делает влагалище более подверженным раздражению.
Инфекционный вагинит вызывается бактериальной или дрожжевой инфекцией. Трихомониаз вызывается паразитом под названием Trichomonas vaginalis и распространяется через незащищенный половой контакт с инфицированным партнером. Другие типы вагинальных инфекций могут возникать, когда у женщины имеется свищ , аномальный проход, соединяющий кишечник с влагалищем.Это позволяет стулу попадать во влагалище, что значительно увеличивает риск инфекций.
Бактериальный вагиноз может быть результатом дисбаланса между обычно встречающимися бактериями, защищающими влагалище, и потенциально инфекционными. Было доказано, что курение сигарет, использование внутриматочных спиралей, спринцевание и наличие нескольких сексуальных партнеров увеличивают риск заражения. Однако бактериальный вагиноз не считается инфекцией, передающейся половым путем, поскольку он может возникать у женщин, никогда не имевших вагинального полового акта.
Дрожжевая инфекция, , также известная как вагинальный кандидоз , возникает при чрезмерном разрастании дрожжевых грибов, называемых Candida , которые обычно обитают во влагалище. Дрожжевые инфекции могут возникнуть, если вы принимаете антибиотики, если у вас высокий уровень эстрогена (например, во время беременности или если вы принимаете оральные противозачаточные таблетки), если у вас неконтролируемый диабет или ваша иммунная система подавлена. Все, что изменяет тип и количество бактерий, обычно присутствующих во влагалище, например спринцевание или раздражение из-за неадекватной вагинальной смазки, может повысить риск.Грибковая инфекция может передаваться половым путем, особенно при орально-генитальном половом контакте. Однако дрожжевая инфекция не считается инфекцией, передающейся половым путем, потому что она возникает у женщин, которые не ведут половую жизнь, а грибок кандида естественным образом присутствует во влагалище.
У новорожденных также может быть воспаление влагалища и выделения в течение первых двух недель жизни, вызванные воздействием эстрогена матери непосредственно перед родами. Частая причина вагинита у девочек от 2 до 6 лет — плохая гигиена.
Симптомы и осложнения
Общие симптомы вагинита могут включать выделения, запах, раздражение и зуд. В некоторых случаях у женщин нет симптомов даже при бактериальной инфекции. Обычно бактериальный вагинит вызывает зуд и жжение во время мочеиспускания или после полового акта. Также могут быть беловатые выделения с неприятным («рыбным») запахом. Выделения могут быть более заметными после секса.
Симптомы трихомониаза могут быть довольно серьезными для некоторых женщин, тогда как у других симптомы могут отсутствовать вовсе. Трихомониаз вызывает болезненность влагалища, а иногда и дискомфорт в животе. Это может привести к обильным выделениям желто-зеленого или серого цвета с неприятным запахом. Мочеиспускание и половой акт могут быть болезненными. Если не лечить во время беременности, трихомониаз может привести к преждевременным родам. Это также может увеличить риск заражения и заражения ВИЧ.
Симптомы дрожжевой инфекции включают вагинальный зуд и болезненное мочеиспускание. Половые губы (влагалищные губы) часто опухают и могут сильно болеть.Могут появиться густые белесые выделения, похожие на творог. Дрожжевые инфекции также могут вызывать боль или дискомфорт во время секса.
Раздражающий или аллергический вагинит может вызывать легкий или сильный зуд или жжение во влагалище, которое часто становится опухшим и красным. Этот тип вагинита не вызывает выделений из влагалища.
Атрофический вагинит часто протекает бессимптомно. Однако у некоторых женщин сухие, болезненные влагалища могут быть красными и раздраженными.Половой акт болезненен и часто сопровождается чувством жжения. Редкие кровянистые выделения (легкие кровотечения) и водянистые выделения являются обычным явлением для этого типа вагинита.
Как сделать диагноз
Ваш врач сначала рассмотрит вашу историю вагинальных инфекций или инфекций, передаваемых половым путем, и проведет физическое обследование или обследование органов малого таза. Если у вас есть выделения из влагалища, образец будет отправлен в лабораторию для анализа, чтобы определить, есть ли инфекция или нет.Врач проверит pH вашего влагалища, так как это может помочь понять причину вагинита.
Если инфекция исключена, ваш врач задаст вопросы о том, каким химическим веществам или раздражителям (например, спринцеванию или латексным презервативам) подвергалось ваше влагалище.
В некоторых случаях вагинит можно диагностировать, просто учитывая возраст женщины, поскольку женщины в постменопаузе склонны к раздражению слизистой оболочки влагалища.
Лечение и профилактика
Лечение вагинита зависит от причины:
Таблетки, гели или кремы используются для лечения бактериального вагинита. Некоторые методы лечения могут быть небезопасными для употребления с алкоголем или во время беременности, а некоторые вагинальные кремы могут ослабить латексные презервативы. Поговорите со своим врачом или фармацевтом о том, как безопасно использовать прописанные лекарства. Обратитесь к врачу, если симптомы вернутся после лечения.
Для трихомониаза требуется однократная доза или 7-дневный курс антибиотиков, отпускаемых по рецепту, и сексуальные партнеры должны лечиться одновременно, чтобы предотвратить повторное заражение друг друга. Беременным женщинам следует проконсультироваться со своими врачами относительно безопасности лечения.Вы можете помочь предотвратить инфекцию Trichomonas vaginalis , ограничив количество половых партнеров и убедившись, что партнер-мужчина всегда использует латексный презерватив во время полового акта.
Противогрибковые таблетки или крем доступны для вагинальных дрожжевых инфекций. Перед покупкой безрецептурных продуктов рекомендуется узнать мнение врача. Особенно важно обратиться к врачу, если:
- это ваша первая дрожжевая инфекция
- вы беременны или кормите грудью
- методы лечения, которые вы пробовали, не помогли
- инфекция возвращается
- Вы не уверены, что это грибковая инфекция
- у вас есть какие-либо заболевания, ослабляющие вашу иммунную систему (например, ВИЧ)
- у вас также есть боль в области таза, лихорадка или цветные или неприятно пахнущие выделения из влагалища
Некоторые женщины часто болеют дрожжевыми инфекциями.Если за последний год у вас было четыре или более инфекций, обратитесь к врачу. Также доступны рецептурные продукты.
Ваш врач также может порекомендовать стероидную мазь или крем для уменьшения покраснения, отека и зуда, которые могут быть вызваны раздражающим или аллергическим вагинитом. От 4 до 5 столовых ложек пищевой соды в теплой ванне может принести некоторое облегчение. Важно определить причину вагинита, чтобы избежать появления раздражителей в будущем.
Атрофический вагинит можно свести к минимуму с помощью терапии эстрогенами или лубрикантов (например, K-Y Jelly ® или личной смазки).Эстрогеновая терапия подходит не всем — поговорите со своим врачом о том, подходит ли она для вас.
Если у вас диабет, контроль уровня сахара в крови помогает снизить вероятность заболевания вагинитом.
Использование презервативов может предотвратить инфекционный вагинит. Хорошие туалетные привычки тоже полезны; протирание спереди назад снижает вероятность распространения бактерий из заднего прохода во влагалище.
Советы по сохранению здоровья кожи влагалища и профилактике неинфекционного вагинита включают следующее:
- Избегайте длительного воздействия влаги и трения, например, энергичного трения полотенцем.
- Не надевайте мокрые или влажные купальные костюмы или одежду для упражнений в течение длительного времени.
- Носите нижнее белье из хлопка, обеспечивающее приток воздуха.
- Носить свободные брюки.
- Избегайте колготок.
- Найдите альтернативные противозачаточные средства, если ваша кожа раздражена презервативами со смазкой, желе, кремами или губками.
- Следите, чтобы область вокруг гениталий была чистой и сухой.
- Избегайте раздражителей, таких как спринцевание, спреи для женской гигиены, дезодорированные гигиенические прокладки или тампоны, а также цветная или ароматизированная туалетная бумага.
Авторские права на все материалы принадлежат MediResource Inc. 1996–2021 гг. Условия использования. Содержимое данного документа предназначено только для информационных целей. Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно состояния здоровья. Источник: www.medbroadcast.com/condition/getcondition/Vaginitis
Состояние
Что такое вульвит?
Вульвит — это воспаление вульвы, мягких складок кожи вне влагалища.Это симптом, который может быть результатом целого ряда заболеваний. Это могут быть инфекции, травмы, аллергия или раздражители. Поскольку найти точную причину может быть сложно, диагностика и лечение этого состояния могут быть трудными.
Что вызывает вульвит?
Вульвит может быть вызван одной или несколькими из следующих причин:
Туалетная бумага с духами или красителем
Мыло или пена для ванн с духами
Шампуни и кондиционеры для волос
Моющие средства для стирки
Вагинальные спреи, дезодоранты и пудры
Спермициды
Спринцевание
Гидромассажная ванна и вода бассейна
Нижнее белье из синтетического материала без хлопчатобумажной промежности
Протирание о велосипед сиденье
Длительное ношение мокрого купального костюма
Езда на лошади
Инфекции, такие как лобковые вши или клещи (чесотка)
Кто подвержен риску вульвита?
Любая женщина с определенными аллергиями, чувствительностью, инфекциями или заболеваниями может заболеть вульвитом.Женщины могут заболеть до полового созревания и после менопаузы. Это может быть связано с падением уровня эстрогена.
Каковы симптомы вульвита?
Каждый человек может испытывать симптомы по-разному. Симптомы могут включать:
Покраснение и припухлость на половых губах и других частях вульвы
Сильный зуд
Прозрачные волдыри, заполненные жидкостью
Болезни, чешуйчатые, толстые или белые пятна на вульва
Симптомы вульвита могут быть похожи на другие заболевания или проблемы со здоровьем.Всегда консультируйтесь со своим врачом для постановки диагноза.
Как диагностируется вульвит?
Наряду с полным анамнезом, физическим и тазовым осмотром, другие анализы могут включать:
Анализы крови
Анализы мочи
Анализы на инфекции, передающиеся половым путем (ИППП)
Пап-тест. Этот тест включает микроскопическое исследование клеток, собранных из шейки матки. Он используется для поиска изменений, которые могут быть раком или могут привести к раку.Он также показывает другие состояния, такие как инфекция или воспаление.
Как лечится вульвит?
Лечение будет зависеть от ваших симптомов, возраста и общего состояния здоровья. Это также будет зависеть от степени тяжести состояния.
Лечение может включать:
Меры самопомощи (например, воздержание от раздражителей)
Сидячие ванны с успокаивающими составами (для уменьшения зуда)
Кремы с кортизоном
Эстроген крем
Основные сведения о вульвите
Вульвит — это воспаление вульвы.Это не состояние, а симптом с множеством возможных причин.
Заболевание может развиться у любой женщины с определенной аллергией, чувствительностью, инфекциями или заболеваниями.
Симптомы могут включать покраснение и отек половых губ и других частей вульвы, а также сильный зуд.
Лечение может включать меры самопомощи, сидячие ванны и кремы с кортизоном.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
Знайте причину вашего визита и то, что вы хотите.
Перед визитом запишите вопросы, на которые хотите получить ответы.
Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, какие бывают побочные эффекты.
Спросите, можно ли вылечить ваше состояние другими способами.
Знайте, почему рекомендуется тест или процедура и что могут означать результаты.

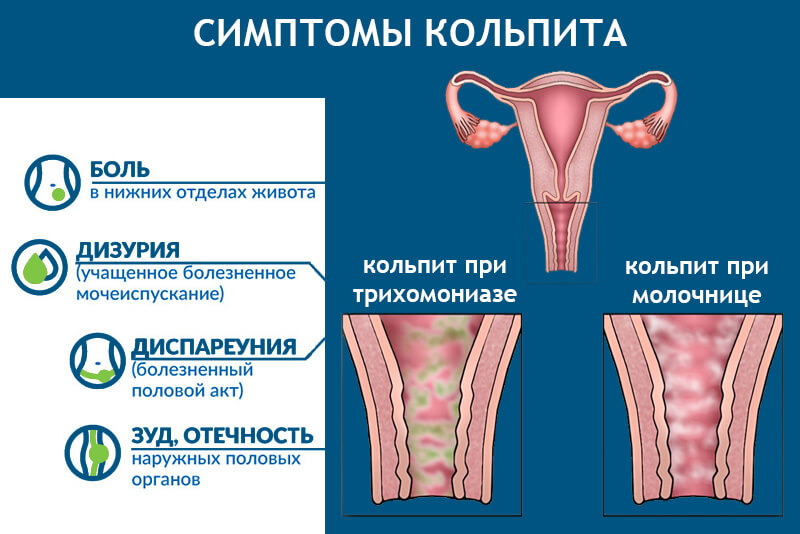

 Эти признаки усиливаются во время мочеиспускания, дефекации, полового акта,
Эти признаки усиливаются во время мочеиспускания, дефекации, полового акта,
 Отказ от ежедневного подмывания, недостаточно частая замена прокладок и тампонов во время месячных (реже 1 раза в 4 часа), ношение ежедневных прокладок каждый день – все это способно привести к развитию воспаления вульвы.
Отказ от ежедневного подмывания, недостаточно частая замена прокладок и тампонов во время месячных (реже 1 раза в 4 часа), ношение ежедневных прокладок каждый день – все это способно привести к развитию воспаления вульвы.
 ВПЧ является одним из наиболее широко распространенных вирусов, а угрозу женскому здоровью несут более 30 его типов. Медицинскими исследованиями установлено, что наибольшую опасность представляют собой аногенитальные канцерогенные ВПЧ-16 и ВПЧ-18, ответственные за рост и появление остроконечных кондилом – одного из отличительных симптомов дисплазии (атипической гиперплазии) вульвы.
ВПЧ является одним из наиболее широко распространенных вирусов, а угрозу женскому здоровью несут более 30 его типов. Медицинскими исследованиями установлено, что наибольшую опасность представляют собой аногенитальные канцерогенные ВПЧ-16 и ВПЧ-18, ответственные за рост и появление остроконечных кондилом – одного из отличительных симптомов дисплазии (атипической гиперплазии) вульвы.
 ПЦР скрининг является эффективным методом исследования даже при вялотекущих инфекциях.
ПЦР скрининг является эффективным методом исследования даже при вялотекущих инфекциях. Предполагает применение седативных средств, гормональной терапии, десенсибилизирующих препаратов, общеукрепляющих средств, а также соблюдение определенного режима питания. Ориентировано на контроль психологического состояния, нивелирование местных проявлений и достижение возможной ремиссии. Позитивный анализ на ВПЧ требует дополнительных противовирусных и иммунокорригирующих назначений.
Предполагает применение седативных средств, гормональной терапии, десенсибилизирующих препаратов, общеукрепляющих средств, а также соблюдение определенного режима питания. Ориентировано на контроль психологического состояния, нивелирование местных проявлений и достижение возможной ремиссии. Позитивный анализ на ВПЧ требует дополнительных противовирусных и иммунокорригирующих назначений. Метод ФДТ заключается в применении светочувствительных веществ, накапливающихся в клетках пораженной патологическим процессом ткани. Воздействие света с определенными характеристиками вызывает химическую реакцию, вследствие которой наступает гибель атипичных клеток.
Метод ФДТ заключается в применении светочувствительных веществ, накапливающихся в клетках пораженной патологическим процессом ткани. Воздействие света с определенными характеристиками вызывает химическую реакцию, вследствие которой наступает гибель атипичных клеток.


 Д. и другие женские товары
Д. и другие женские товары