Лечение болезней печени и желчного пузыря
Заболевания печени, желчного пузыря и желчных протоков бывают острыми и хроническими, острые состояния, такие как острый холецистит, острый гепатит, желчная колика, требуют немедленного обращения за медицинской помощью в стационар. Лечение хронических заболеваний печени и желчного пузыря в нашем центре начинается с консультации гастроэнтеролога.
Часто многие заболевания желчного пузыря и особенно печени протекают без ярко выраженных симптомов и обнаруживаются, когда гепатобилиарной системе нанесен уже достаточно серьезный урон и течение заболевания становится тяжелым и труднообратимым. Поэтому мы всем рекомендуем хотя бы раз в год делать УЗИ печени и желчного пузыря и посещать гастроэнтеролога или гепатолога. Это не потребует много времени и средств, зато позволит обнаружить заболевания печени и желчного пузыря на ранней стадии, когда их можно проще и быстрее вылечить или добиться стойкой ремиссии.
Самые распространенные заболевания желчного пузыря – это хронический холецистит (воспаление желчного пузыря) и желчнокаменная болезнь. Часто эти заболевания взаимосвязаны, образование камней в желчном пузыре может вызвать его воспаление, и наоборот длительный воспалительный процесс в желчном пузыре приводит к образованию камней. В нашем центре мы проводим комплексное обследование и лечение пациентов с желчнокаменной болезнью без операции, если есть возможность проведения такой терапии. При неоходимости возможна консультация гастроэнтеролога совместно с хирургом для решения вопроса о наличии показаний для оперативного лечения. Деформация желчного пузыря – это распространенная патология, которая бывает врожденной или приобретается на протяжении жизни человека и требует лечения при наличии неприятных симптомов.
Заболевания печени подразделяются на группы, согласно, вызвавшей их причины и стадии поражения печени.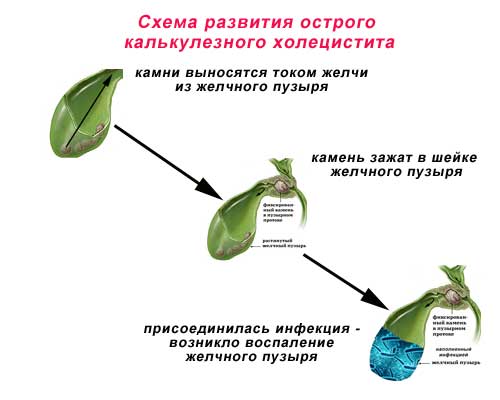 Самым распространенным заболеванием среди хронических болезней печени является неалкогольный жировой гепатоз. Основным признаком этого заболевания является накопление жира в клетках печени. Заболевание часто протекает без выраженных симптомов, поэтому пациенты с жировым гепатозом за помощью обращаются редко, да и многие врачи плохо знакомы с этим заболеванием. Опасность жирового гепатоза в том, что при почти бессимптомном течении у части пациентов к жировому гепатозу присоединяется воспаление клеток печени –
Самым распространенным заболеванием среди хронических болезней печени является неалкогольный жировой гепатоз. Основным признаком этого заболевания является накопление жира в клетках печени. Заболевание часто протекает без выраженных симптомов, поэтому пациенты с жировым гепатозом за помощью обращаются редко, да и многие врачи плохо знакомы с этим заболеванием. Опасность жирового гепатоза в том, что при почти бессимптомном течении у части пациентов к жировому гепатозу присоединяется воспаление клеток печени –
Алкогольная болезнь печени
Поражение печени могут вызывать не только отложение жира и алкоголь, но и накопление высоких уровней меди или железа, вызванных генетическими заболеваниями. Наши гепатологи и неврологи имеют опыт лечения генетических заболеваний, связанных с нарушением транспорта меди и железа в организме человека. Наследственный гемохроматоз выражается в постепенном накоплении железа в органах, эндокринных железах и коже. И в том, и в другом случае поражается печень. Своевременная установка диагноза и лечение этих заболеваний устраняют или предотвращают их симптомы, без лечения такие заболевания заканчиваются смертью.
Наследственный гемохроматоз выражается в постепенном накоплении железа в органах, эндокринных железах и коже. И в том, и в другом случае поражается печень. Своевременная установка диагноза и лечение этих заболеваний устраняют или предотвращают их симптомы, без лечения такие заболевания заканчиваются смертью.
Самые распространенные заболевания желчного пузыря – это хронический холецистит
В 40% случаев после удаления желчного пузыря у пациентов появляются боли в животе и нарушения в работе желудочно-кишечного тракта получившиеся название Постхолецистэктомический синдром (ПХЭС). Причиной этих явлений являются с одной стороны влияние выпадения функций желчного пузыря и наличие органических и функциональных причин нарушения транспорта желчи. Правильно подобранные лечебная терапия и диета помогут избавиться от неприятных симптомов ПХЭС.
Холецистит | Министерство здравоохранения Астраханской области
Холецистит – это воспаление желчного пузыря. Этот небольшой грушевидный орган находится на нижней поверхности печени с правой стороны живота. Желчный пузырь собирает и выделяет желчь, участвующую в переваривании жиров, через специальный проток в двенадцатиперстную кишку.
Если холецистит возникает внезапно, он называется острым. Если развивается в течение длительного времени – хроническим.
Что вызывает холецистит?
1. Примерно 95 процентов случаев холецистита вызываются желчными камнями, образованными холестерином, сгустившейся слизью и соединениями кальция и билирубина.
2. Травмы желчного пузыря. Воспаление может вызвать удар в живот – в область печени. Холецистит также может стать последствием и хирургического вмешательства.
3. Инфекция. Если в желчь попадает инфекция, она может вызвать воспаление желчного пузыря.
4. Опухоль. Рост злокачественной или доброкачественной опухоли может перекрыть проток желчного пузыря. В результате накопления желчи развивается воспаление.
Факторы риска развития холецистита:
- Развитие желчнокаменной болезни у близких родственников
- Диабет первого и второго типа
- Повышенный уровень липидов в крови
- Слишком быстрая потеря веса в результате несбалансированной диеты
- Ожирение
- Старший возраст
- Беременность
Основные признаки холецистита
- Боль в правой верхней части живота
- Вздутие живота
- Небольшое повышение температуры
- Озноб
- Потливость
- Снижение или отсутствие аппетита
- Тошнота
- Рвота
Эти симптомы, как правило, ухудшаются после еды, особенно жирной.
В случае острого холецистита боль в правой верхней части живота возникает внезапно, очень интенсивна и самостоятельно не проходит. Также она может усиливаться при глубоком дыхании и отдавать в правое плечо и спину.
Внимание! Появление одного или нескольких из перечисленных выше симптомов требуют срочного обращения к врачу.
Как правило, при образовании камней в желчном пузыре требуется хирургическое лечение. Без него могут развиться серьезные осложнения – вплоть до разрыва желчного пузыря и перитонита.
Как снизить риск холецистита?
Профилактика холецистита обычно заключается в снижении риска развития камней в желчном пузыре:
1. Соблюдайте режим питания, стараясь придерживаться обычного времени завтрака, обеда и ужина. Не пропускайте приемы пищи и перейдите на дробное питание. Оно позволит избежать нарушения работы желчного пузыря.
Соблюдайте режим питания, стараясь придерживаться обычного времени завтрака, обеда и ужина. Не пропускайте приемы пищи и перейдите на дробное питание. Оно позволит избежать нарушения работы желчного пузыря.
2. Откажитесь от жирной пищи. Частое потребление насыщенных жиров приводит к нарушению работы желчного пузыря и развитию в нем камней.
3. Будьте физически активны – это позволяет снизить риск развития камней в желчном пузыре. Занимайтесь как минимум пять раз в неделю, не менее 30 минут каждый день.
4. Поддерживайте здоровый вес тела. Чем ближе ваш вес к идеальному индексу массы тела, тем ниже риск развития холецистита.
5. Если у вас есть лишние килограммы, и вы хотите похудеть – снижайте вес в разумном темпе. Быстрая потеря веса повышает риск развития камней в желчном пузыре. Запомните, что здоровая потеря веса не превышает 0,5–1 кг в неделю.
Нездоровый образ жизни приводит не только к появлению камней в желчных протоках, но и нарушению функций самой печени. Запомните, алкоголь, курение и печень не дружат!
Голодание и резкое похудение приводят к застою желчи в протоках и могут спровоцировать образование нерастворимых желчных камней.
Самое важное
Чаще всего холецистит вызывается образованием камней в желчном пузыре. Чтобы снизить риск воспаления желчного пузыря, правильно питайтесь, оставайтесь физически активными и не пытайтесь похудеть слишком быстро.
Источник: takzdorovo.ru
Каменные проблемы желчного пузыря / Здоровье / Независимая газета
Холецистит сегодня регистрируется у 10% всего взрослого населения планеты
Один из признаков недуга – умеренная боль в правом подреберье. Фото Depositphotos/PhotoXPress.ru
Холецистит (воспаление желчного пузыря) известен медицине с давних времен. Впервые его описал в 1760 году итальянский врач и один из основоположников патологической анатомии Джованни Морганьи. Поводом для его статьи стало изменение желчного пузыря, обнаруженное им при вскрытии умершего человека, страдавшего желчнокаменной болезнью.
Поводом для его статьи стало изменение желчного пузыря, обнаруженное им при вскрытии умершего человека, страдавшего желчнокаменной болезнью.
Впоследствии многие ученые пришли к выводу, что причина воспаления желчного пузыря – наличие в нем конкрементов (камней). Однако в 1903 году немецкий врач Б. Ридель в ходе исследования обнаружил, что холецистит бывает и без образования камней в желчном пузыре. Важный вклад в изучение заболевания и разработку методов его лечения в конце XIX и начале XX века внесли также русские хирурги С.П. Фёдоров, А.В. Мартынов, И.Г. Руфанов, А.Д. Очкин.
Сегодня холецистит по распространенности занимает одно из ведущих мест среди заболеваний органов пищеварения. Он регистрируется у 10% всего взрослого населения и в большинстве случаев является калькулезным, то есть обусловлен наличием камней в желчном пузыре. Данный недуг чаще всего встречается у женщин старше 40 лет, преимущественно имеющих избыточный вес. У мужчин и у детей преобладает другая форма заболевания – некалькулезный (бескаменный) холецистит.
К способствующим факторам относятся наследственность, ослабление иммунитета, врожденные аномалии желчного пузыря, изменения гормонального фона, малоподвижный образ жизни, злоупотребление алкоголем.
В клинической практике различают острый и хронический холецистит. Основные причины первого – бактериальная инфекция и застой желчи. Среди инфекционных возбудителей недуга – кишечная палочка, стафилококки, стрептококки и другие микроорганизмы. Они проникают в желчный пузырь из двенадцатиперстной кишки, а также с током крови и лимфы из очагов острой и хронической инфекции, например, при кариесе зубов, хроническом тонзиллите, отите, гайморите.
Развитию холецистита способствует застой желчи в пузыре, обусловленный нарушением ее оттока в двенадцатиперстную кишку. Причиной этого могут быть врожденная деформация выходной части желчного пузыря, дискинезия (нарушение двигательной активности) желчных путей, закупорка общего желчного протока камнем. При воспалении желчного пузыря ухудшаются физико-химические свойства желчи и создаются условия для образования желчных камней. Кроме того, при холецистите желчь становится менее бактерицидной (способной уничтожать бактерии).
При воспалении желчного пузыря ухудшаются физико-химические свойства желчи и создаются условия для образования желчных камней. Кроме того, при холецистите желчь становится менее бактерицидной (способной уничтожать бактерии).
Главный признак острого холецистита, как калькулезного, так и некалькулезного, – боль, носящая зачастую характер колики (приступа резких схваткообразных болей). Она возникает внезапно, нередко ночью и связана с судорожными сокращениями пузыря, вызванного закупоркой общего протока камнем и воспалительным процессом. Приступу предшествуют погрешности в диете, физические и эмоциональные перегрузки, чувство тяжести в верхней части живота, тошнота.
Больные острым холециститом подлежат госпитализации в хирургическое отделение. В начале болезни обычно проводят консервативное лечение (антибиотики, спазмолитические, седативные средства плюс щадящая диета) до исчезновения признаков острого воспалительного процесса. Если терапевтическое лечение не приводит к улучшению состояния больного, встает вопрос об операции. Показания к хирургическому лечению – наличие перфорации (сквозного дефекта в стенке пузыря) или гангрены (омертвения тканей) желчного пузыря.
Хронический холецистит может быть как самостоятельным заболеванием, так и осложнением острого процесса. Ведущую роль в его возникновении играет бактериальная инфекция. Кроме того, болезнь может быть вызвана наличием в желчевыводящих путях паразитов (лямблий, глистов), а также травмой желчного пузыря. Признаки недуга – умеренная боль в правом подреберье, горечь во рту, отрыжка, тошнота. Хронический холецистит протекает с периодическими обострениями и ремиссиями (стиханием симптомов болезни).
В случае некалькулезного хронического холецистита терапия направлена на ликвидацию воспалительного процесса, борьбу с застоем желчи и с дискинезией желчных путей. С этой целью применяются антибиотики, спазмолитики, ферментные препараты, слабительные средства, минеральные воды, настои и отвары лекарственных растений. В стадии ремиссии показано санаторно-курортное лечение. Если у больного калькулезный хронический холецистит, то не обойтись без операции.
В стадии ремиссии показано санаторно-курортное лечение. Если у больного калькулезный хронический холецистит, то не обойтись без операции.
Профилактика хронического холецистита направлена на лечение имеющихся заболеваний органов брюшной полости и своевременное лечение острого процесса. Она включает в себя лечебное питание, отказ от малоподвижного образа жизни и борьбу с ожирением.
Холецистит или воспаление желчного пузыря
Холецистит или воспаление желчного пузыря, которое характеризуется поражением стенки самого желчного пузыря и изменением свойств желчи
Причины появления Холецистита
Основными причинами холецистита являются следующие факторы:
- Формирование камней в желчном пузыре;
- Неправильное питание: употребление горячей, холодной пищи, острого, жареного, жирного, высококалорийного в пищу, регулярные переедания;
- Стрессовые ситуации;
- Наследственная предрасположенность;
- Врожденные аномалии желчного пузыря;
- Гормональные нарушения, в том числе из-за приема гормональных препаратов;
- Наличие аллергической реакции и иммунных расстройств;
- Наличие заболеваний органов пищеварения;
- Паразитарные и бактериальные инфекции.
Основные симптомы Холецистита
В некоторых случаях холецистит может протекать бессимптомно, либо симптомы воспаления желчного пузыря могут быть размыты. В других случаях холецистит имеет следующие клинические проявления:
- Болевые ощущения в правом подреберье;
- Вздутие живота;
- Ощущение тяжести в правом боку;
- Ощущение горечи во рту или металлического привкуса;
- Чувство тяжести в верхней части живота;
- Расстройство стула: запор или диарея;
- Тошнота, рвота, отрыжка;
- Слабость, быстрая утомляемость, ломота в теле;
- Отсутствие аппетита;
- Повышение температуры;
- Потливость, повышение метеоризма;
- Головные боли.

Диагностика и лечение Холецистита
Для диагностики Холецистита применяется ультразвуковое исследование, компьютерная томография, так же применяется дуоденальное зондирование, холецистография и бактериологическое исследование желчи, помогающее выявить возбудитель. Кроме того, проводится исследование крови, анализ мочи.
Лечение холецистита полностью зависит от тяжести заболевания и общего состояния здоровья пациента. При легких формах холецистита, врачом может быть назначена диета, а так же курс антибиотиков, противопаразитарных , желчегонных и болеутоляющих средств, при тяжелых формах может быть рекомендовано хирургическое вмешательство.
К какому специалисту следует обратиться, если у вас обнаружились симптомы Холецистита?
В нашей клинике прием ведут доктора высшей квалификационной категории с помощью самого современного оборудования. Наши специалисты обязательно учитывают все возможные факторы развития заболевания, включая наследственность, образ жизни и питания, наличие вредных привычек, что позволит выполнить точную диагностику и подобрать наиболее план лечения. Это гарантирует высокий уровень оказания медицинской помощи.
Профилактика Холецистита
Проводить профилактику холецистита рекомендуется не дожидаясь появления ярко выраженных симптомов заболевания. Лучшим профилактическим мероприятием является соблюдение диеты, отказ от алкоголя, регулярные физические нагрузки и ежегодное обследование у гастроэнтеролога.
Лечение гастроэнтерологических заболеваний – одно из приоритетных направлений работы клиники «Семейная».
Запись на прием к врачу гастроэнтерологу
Обязательно пройдите консультацию квалифицированного специалиста в области гастроэнтеролога в клинике «Семейная».
Чтобы уточнить цены на прием врача гастроэнтеролога или другие вопросы пройдите по ссылке ниже
Научитесь распознавать симптомы приступа желчного пузыря
Симптомы приступа желчного пузыря
Обычно приступ желчного пузыря выглядит как острая боль в верхнем правом или верхнем среднем отделе живота. Обычно это происходит после употребления в пищу продуктов с высоким содержанием жира или холестерина, поэтому организм пытается вывести желчь из желчного пузыря, но не может из-за закупорки желчными камнями.
Обычно это происходит после употребления в пищу продуктов с высоким содержанием жира или холестерина, поэтому организм пытается вывести желчь из желчного пузыря, но не может из-за закупорки желчными камнями.
На самом деле существует два подтипа заболевания желчного пузыря, которые приводят к симптомам, напоминающим приступы.Первый тип — холецистит, второй — холедохолитиаз.
Воспаление желчного пузыря (холецистит)
Этот тип заболевания желчного пузыря возникает, когда желчный пузырь воспаляется из-за закупорки желчного протока. Однако это также может быть признаком инфекции, опухоли или проблем с кровеносными сосудами.
Залежи желчнокаменной болезни (холедохолитиаз)
В отличие от предыдущего состояния, этот тип заболевания вен возникает, когда желчный камень застревает в желчном протоке.В большинстве случаев люди с камнями в желчном пузыре не замечают их прохождения. Однако, когда желчный камень застревает, он вызывает боль в животе, обычно связанную с заболеванием желчного пузыря.
Другие признаки приступов желчного пузыря
Поскольку все в вашем теле взаимосвязано, когда один орган не работает должным образом, это вызывает другие проблемы. Если вы заметили какой-либо из следующих симптомов, немедленно обратитесь к врачу.
Лихорадка
Если вы заметили внезапную лихорадку после приступа желчного пузыря, вам следует немедленно обратиться за помощью.Лихорадка может быть признаком воспаления желчного пузыря или инфекции. Если не лечить, инфекция желчного пузыря может распространиться на другие части тела и нанести серьезный вред вашему телу.
Желтуха
Если желчный пузырь защищен, избыток желчи может попасть в кровоток. В результате участки вашей кожи пожелтеют, и даже белки глаз начнут желтеть.
Потеря аппетита
Желчь, вырабатываемая желчным пузырем, расщепляет жиры во время пищеварения.Однако, когда желчный пузырь блокируется, организм не может расщеплять жиры. В результате вы можете почувствовать сытость или просто потерять аппетит.
В результате вы можете почувствовать сытость или просто потерять аппетит.
Тошнота и рвота
Кроме того, поскольку ваше тело не может расщеплять жиры при закупорке желчного пузыря, вы можете почувствовать тошноту или рвоту. Боль от приступа желчного пузыря также может усугубить эти симптомы.
Диарея, обесцвеченный стул и моча
Частые испражнения, светлый стул и темная моча могут быть признаками проблем с желчным пузырем.Стул светлого цвета является признаком того, что желчные камни блокируют желчные протоки.
Болезнь желчного пузыря: камни в желчном пузыре, воспаление желчного пузыря
Желчный пузырь — это орган грушевидной формы под печенью. Он накапливает желчь — жидкость, вырабатываемую печенью для переваривания жира. Когда ваш желудок и кишечник переваривают пищу, ваш желчный пузырь выделяет желчь через трубку, называемую общим желчным протоком. Проток соединяет желчный пузырь и печень с тонкой кишкой.
Ваш желчный пузырь, скорее всего, доставит вам неприятности, если что-то блокирует поток желчи через желчные протоки.Обычно это желчный камень. Приступы желчнокаменной болезни обычно случаются после еды. Признаки приступа желчнокаменной болезни могут включать тошноту, рвоту или боль в животе, спине или под правой рукой. Многие проблемы с желчным пузырем проходят после удаления желчного пузыря. К счастью, желчный пузырь — это орган, без которого можно жить. Желчь попадает в тонкий кишечник и другими способами.
Симптомы
Около 90% желчных камней не вызывают никаких симптомов. Вероятность развития боли в течение первых 10 лет после образования камней в желчном пузыре очень мала (2%).Через 10 лет вероятность развития симптомов снижается. В среднем симптомы развиваются примерно через 8 лет. Причина уменьшения симптомов через 10 лет неизвестна, хотя некоторые врачи предполагают, что «более молодые», более мелкие камни могут с большей вероятностью вызывать симптомы, чем более крупные и старые. Бескаменная болезнь желчного пузыря часто вызывает симптомы, похожие на симптомы камней в желчном пузыре.
Бескаменная болезнь желчного пузыря часто вызывает симптомы, похожие на симптомы камней в желчном пузыре.
Боли или колики
Самым легким и наиболее частым симптомом заболевания желчного пузыря является перемежающаяся боль, называемая желчной коликой, которая возникает либо в средней, либо в правой части верхней части живота.Симптомы могут быть довольно неспецифическими. Типичная атака имеет несколько особенностей:
- Первичным симптомом обычно является постоянная хватающая или грызущая боль в правом верхнем углу живота возле грудной клетки, которая может быть сильной и распространяться в верхнюю часть спины. Некоторые пациенты с желчной коликой испытывают боль за грудиной.
- Может возникнуть тошнота или рвота.
- Смена позы, прием безрецептурных болеутоляющих и попутный газ не снимают симптомов.
- Желчная колика обычно проходит через 1-2 часа. Если он сохраняется после этой точки, может присутствовать острый холецистит или более серьезные заболевания.
- Приступы обычно происходят в одно и то же время дня, но реже, чем один раз в неделю. Обильная или жирная пища может вызвать боль, но обычно она возникает через несколько часов после еды и часто пробуждает пациента ночью.
- Состояние обычно возвращается, но приступы могут длиться годами.
Жалобы на пищеварение, такие как отрыжка, ощущение необычайного сытости после еды, вздутие живота, изжога (чувство жжения за грудиной) или срыгивание (накопление кислоты в пищеварительном тракте), скорее всего, не вызваны заболеванием желчного пузыря.Состояния, которые могут вызывать эти симптомы, включают язвенную болезнь, гастроэзофагеальную рефлюксную болезнь или несварение желудка по неизвестной причине.
Симптомы воспаления желчного пузыря (острый калькулезный и некалькулезный холецистит)
У 1–3% людей с симптомами желчных камней развивается воспаление желчного пузыря (острый холецистит), которое возникает, когда камни или ил блокируют проток. Симптомы похожи на симптомы желчной колики, но являются более стойкими и тяжелыми.К ним относятся следующие:
Симптомы похожи на симптомы желчной колики, но являются более стойкими и тяжелыми.К ним относятся следующие:
- Сильная и постоянная боль в правом верхнем углу живота, которая может длиться несколько дней. Боль часто усиливается при вдохе.
- Боль может также распространяться в спину или возникать под лопатками, за грудиной или с левой стороны.
- Около трети пациентов страдают лихорадкой и ознобом.
- Возможны тошнота и рвота.
Любому, кто испытывает такие симптомы, следует обратиться за медицинской помощью.При отсутствии лечения острый холецистит может прогрессировать до гангрены или перфорации желчного пузыря. Инфекция развивается примерно у 20% пациентов с острым холециститом и увеличивает опасность этого состояния. Особому риску серьезных осложнений подвержены люди с диабетом.
Симптомы хронического холецистита или дисфункционального желчного пузыря
Хроническая болезнь желчного пузыря (хронический холецистит) включает камни в желчном пузыре и легкое воспаление. В таких случаях желчный пузырь может покрыться рубцами и стать жестким.Симптомы хронической болезни желчного пузыря включают следующее:
- Жалобы на газы, тошноту и дискомфорт в животе после еды; это наиболее распространенные симптомы, но они могут быть расплывчатыми и их трудно отличить от аналогичных жалоб у людей, не страдающих заболеванием желчного пузыря.
- Хроническая диарея (4-10 испражнений каждый день в течение не менее 3 месяцев).
Симптомы камней в общем желчном протоке (холедохолитиаз)
Камни, застрявшие в общем желчном протоке, могут вызывать симптомы, похожие на те, которые вырабатываются камнями, которые оседают в желчном пузыре, но они также могут вызывать следующие симптомы:
- Желтуха (желтоватая кожа)
- Темная моча, более светлый стул или и то, и другое
- Учащенное сердцебиение и резкое падение артериального давления
- Лихорадка, озноб, тошнота и рвота и сильная боль в правом верхнем углу живота.
 Эти симптомы указывают на инфекцию желчного протока (так называемый холангит).
Эти симптомы указывают на инфекцию желчного протока (так называемый холангит).
Как и при остром холецистите, пациенты с этими симптомами должны немедленно обращаться за медицинской помощью. Им может потребоваться неотложная помощь.
Ресурсы
• — Национальный информационный центр по заболеваниям пищеварительной системы
• — Американская гастроэнтерологическая ассоциация
• — Американский колледж гастроэнтерологии
• — Американский фонд печени
Проблемы с желчным пузырем | Симптомы, диагностика и лечение желчнокаменной болезни
Желчный пузырь, орган грушевидной формы длиной около четырех дюймов, расположен под печенью.Он отвечает за хранение желчи — жидкости, которая помогает расщеплять жиры из пищи. Когда люди едят, желчный пузырь сокращается, выделяя желчь в тонкий кишечник.
Американцы и проблемы с желчным пузырем
У миллионов американцев есть проблемы с желчным пузырем, и эти состояния чаще встречаются у женщин.
Проблемы с желчным пузырем — распространенное явление, являющееся разновидностью расстройства пищеварения.
По данным Cleveland Clinic, более 20 миллионов американцев страдают заболеваниями желчного пузыря, и чуть более 14 миллионов из них — женщины. Каждый год хирурги удаляют более 600 000 больных желчных пузырей в ходе операции, называемой холецистэктомией.
В зависимости от конкретной проблемы, медицинские работники могут порекомендовать безрецептурные болеутоляющие, рецептурные обезболивающие или удаление желчного пузыря.
РАСШИРЯТЬ
Желчный пузырь расположен под печенью и выделяет желчь в тонкий кишечник, помогая переваривать жир.
Желчные камни (холелитиаз)
Желчные камни, также называемые холелитиазом, являются наиболее частой проблемой желчного пузыря. По данным Национального института диабета, болезней органов пищеварения и почек, эти «камни» могут иметь размер от песчинок до мячей для гольфа. Они состоят из затвердевшего холестерина или билирубина, желтоватого вещества в крови, которое образуется после разрушения эритроцитов.
В какой-то момент жизни у 10-15 процентов взрослых американцев разовьются камни в желчном пузыре — примерно у 20-25 миллионов человек.
Знаете ли вы?
До 80 процентов людей не имеют симптомов желчных камней.
До 80 процентов людей с камнями в желчном пузыре никогда не испытывают симптомов.Эти камни называются «тихими» желчными камнями и обычно не нуждаются в лечении.
Если камни в желчном пузыре растут или увеличиваются в количестве, они могут вызывать давление при сокращении желчного пузыря. Боль в правом верхнем углу живота, называемая желчной коликой, является наиболее частым симптомом. Также могут возникнуть тошнота и рвота.
Симптоматические камни в желчном пузыре могут вызвать серьезные проблемы, если их не лечить. К ним относятся панкреатит, инфекции желчных протоков или воспаление печени и желчного пузыря. Темная моча, желтуха или светлый стул цвета глины являются признаком того, что камень блокирует общий желчный проток.
Самым распространенным методом лечения камней в желчном пузыре является холецистэктомия или операция по удалению желчного пузыря.
Холецистит
Холецистит — это воспаление желчного пузыря, которое может быть хроническим или острым. Это наиболее частое осложнение желчных камней, которое возникает, когда желчный камень блокирует желчный проток.
Это наиболее частое осложнение желчных камней, которое возникает, когда желчный камень блокирует желчный проток.
Эти нарушения серьезны и чаще всего требуют госпитализации.
Острый и хронический холецистит
Согласно Руководству Merck, около 95 процентов людей с острым холециститом имеют камни в желчном пузыре. Первый признак острого холецистита — боль в правом верхнем углу живота.
Боль внезапная, сильная и постоянная. Часто иррадиирует в заднюю или правую лопатку. Приступ может длиться от 2 до 3 дней. Около трети людей с острым холециститом может иметь лихорадку выше 100,4 градусов, сопровождающуюся ознобом.
Если боль усиливается и повышается температура, возможно, в стенке желчного пузыря образовались гнойные карманы или трещина. Если камень выйдет из желчного пузыря, он может заблокировать тонкий кишечник.
У людей с хроническим холециститом повторяющиеся приступы боли в правом верхнем углу живота. У них редко бывает лихорадка, а приступы боли короче и менее тяжелы, чем при остром холецистите.
Эмпиема желчного пузыря
Самая серьезная форма острого холецистита называется эмпиемой желчного пузыря.Это происходит, когда желчные протоки закупорены и желчь застаивается. Микроорганизмы в желчи вызывают серьезную инфекцию, которая наполняет желчный пузырь гноем.
Это состояние встречается в 5–15% случаев острого холецистита. Риск выше у людей, страдающих диабетом или принимающих иммунодепрессанты.
Это серьезное заболевание требует неотложной помощи с антибиотиками и удалением желчного пузыря.
Бекалькулезный холецистит
Бескаменный холецистит возникает у людей без признаков заболевания желчного пузыря.Он начинается с внезапной мучительной боли в верхней части живота, вызванной воспалением желчного пузыря. Это может привести к разрыву или гангрене желчного пузыря.
Единственными симптомами могут быть жар и вздутие живота. Это состояние обычно возникает у очень больных людей, которые уже могут быть госпитализированы по другим причинам. Без лечения это может привести к летальному исходу примерно у 65 процентов людей.
Без лечения это может привести к летальному исходу примерно у 65 процентов людей.
Другие проблемы
Желчные камни и холецистит являются наиболее распространенными проблемами, но несколько других более редких проблем также могут влиять на желчный пузырь.
Желчный камень Ileus
Желчная кишечная непроходимость возникает, когда желчный камень блокирует тонкий кишечник. Это одна из самых редких форм непроходимости кишечника и редкое осложнение, связанное с камнями в желчном пузыре. Только от 0,3 до 0,5 процента людей с камнями в желчном пузыре страдают от этого осложнения.
По данным Национальной медицинской библиотеки США, хотя это редкое заболевание, оно может привести к летальному исходу у 15-30 процентов людей, если его не диагностировать и не лечить.
Фарфоровый желчный пузырь
Фарфоровый желчный пузырь образуется, когда стенка желчного пузыря кальцинируется и становится хрупкой и синеватой.Около 95 процентов людей с этим заболеванием имеют камни в желчном пузыре. Чаще встречается у женщин и обычно диагностируется у людей 60 лет и старше.
Рак и полипы
Рак желчного пузыря в США встречается редко. Фактически, ежегодно регистрируется менее 5000 случаев. Но это агрессивный рак, и многие люди выживают только через несколько месяцев после постановки диагноза. Только 5 процентов людей живут 5 лет.
Люди, у которых в анамнезе были камни и воспаление желчного пузыря, имеют самый высокий риск развития этого рака.Камни большего размера или большее количество желчных камней также увеличивают риск.
Примерно у 5 процентов людей развиваются полипы желчного пузыря. В основном это бессимптомные, незлокачественные образования. Но большие полипы размером более 10 мм могут быть признаком рака и должны быть удалены.
Знаете ли вы?
Рак желчного пузыря встречается редко, и ежегодно в Соединенных Штатах регистрируется менее 5000 случаев.
Симптомы желчного пузыря
Самый частый симптом заболевания желчного пузыря — боль. Он может распространяться на плечо и спину и ухудшаться при дыхании. Он становится резким при надавливании на правый верхний живот.
Приступы желчного пузыря могут длиться от нескольких минут до нескольких дней. Обычно они возникают после жирной еды и чаще возникают ночью.
Нет никакой связи между проблемами желчного пузыря и кислотным рефлюксом или ГЭРБ, но некоторые симптомы могут перекрываться. Пациентам следует посоветоваться со своим лечащим врачом в качестве меры предосторожности.
Симптомы включают:- Боль в правом верхнем углу живота
- Тошнота
- Рвота
- Несварение
- Лихорадка
- Озноб
- Желтуха или пожелтение кожи
- Вздутие живота
- Потеря аппетита
- Глиняные или светлые табуреты
- Темная моча чайного цвета
Каковы риски и причины?
Исследователи не знают точно, что вызывает проблемы с желчным пузырем.Но теория состоит в том, что слишком много холестерина, билирубина или недостаточное количество солей желчных кислот могут вызвать камни в желчном пузыре. Камни также могут образовываться, если желчный пузырь недостаточно опорожняется.
У некоторых людей могут быть повышенные факторы риска проблем с желчным пузырем. Некоторые факторы, такие как образ жизни и вес, можно предотвратить, а другие, такие как этническая принадлежность и семейный анамнез, — нет.
Факторы риска включают:- Женский пол и половые гормоны
- Ожирение
- Семейная история
- Этническое происхождение — коренные американцы подвергаются наибольшему риску
- Возраст — риск увеличивается после 40 лет
- Быстрое похудание
- Сидячий образ жизни
- Серповидно-клеточная анемия
Некоторые исследования показывают, что некоторые заболевания могут повышать риск образования желчных камней.Например, одно исследование, проведенное доктором Йо Хан Чжон и его коллегами в 2017 году, опубликованное в журнале Medicine, показало, что пациенты с язвенным колитом имеют значительно более высокий риск развития камней в желчном пузыре.
Некоторые лекарства, отпускаемые по рецепту, могут повысить риск заболевания желчного пузыря. Например, исследование 2011 года, опубликованное в журнале Canadian Medical Association Journal, показало, что у женщин, которые принимали противозачаточные таблетки Яз, риск заболевания желчного пузыря повышался на 20 процентов.
Авторы заявили, что это было «небольшое, статистически значимое увеличение риска заболевания желчного пузыря.”
Другие препараты, которые могут усилить проблемы с желчным пузырем, включают синтетический гормон октреотид, антибиотик под названием цефтриаксон и тиазидные диуретики.
Диагностика
Медицинские работники могут назначить несколько различных анализов для выявления проблем с желчным пузырем.
Лабораторные испытания
Образцы крови могут показать признаки воспаления или инфекции.Высокий уровень ферментов печени или поджелудочной железы также может сигнализировать о проблеме с желчным пузырем.
УЗИ
УЗИ обычно является первым видом визуализационного теста, который заказывает врач. Он работает, отражая звуковые волны от органов для создания изображения. Это безопасно, безболезненно и неинвазивно. Он хорошо помогает находить камни в желчном пузыре и даже может обнаруживать камни без каких-либо симптомов.
Компьютерная томография (КТ)
КТне так точна при обнаружении камней в желчном пузыре, как УЗИ.В этих сканированиях используются компьютерные технологии и рентгеновские лучи для создания изображений желчных протоков, желчного пузыря и поджелудочной железы. Это полезно для поиска засоров и инфекций.
Магнитно-резонансная томография (МРТ)
МРТ работают без рентгена. Вместо этого они используют магниты и радиоволны для получения изображений мягких тканей и органов. Они хороши для обнаружения камней в желчных протоках.
Сканирование гидроксиимодиуксусной кислоты (сканирование HIDA, сканирование гепатобилиарной системы)
Во время сканирования HIDA врач вводит пациенту радиоактивный материал через руку.Этот материал поможет визуализировать желчные протоки и желчный пузырь. Иногда врач также вводит вещество, вызывающее сокращение желчного пузыря, чтобы он мог увидеть, насколько хорошо он работает.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ)
ERCP — это инвазивная процедура, при которой медицинские работники вводят в тело специальный эндоскоп в виде змеи. На конце прицела есть камера и инструменты. Он может обнаружить любые закупорки желчных протоков и удалить их.
Лечение
Большинство проблем с желчным пузырем, таких как камни в желчном пузыре, хорошо поддаются лечению. Первым выбором часто является хирургическое вмешательство, но есть и нехирургические методы лечения, которые может порекомендовать врач.
Лекарства
Если боль в желчном пузыре легкая и нет закупорки, врач может порекомендовать безрецептурные обезболивающие или болеутоляющие средства, отпускаемые по рецепту.
Актигалл (урсодиол) и Шеникс (хенодиал) — два препарата желчных кислот, которые могут разрушать камни в желчном пузыре. Но часто для того, чтобы разбить камни, требуются месяцы или годы. Камни также могут появиться повторно.
Иногда врачи могут использовать ударно-волновую терапию, называемую литотрипсией, для разрушения камней в желчном пузыре вместе с одним из препаратов. Однако эта процедура выполняется редко из-за высокой частоты рецидивов желчных камней.
Холецистэктомия (удаление желчного пузыря)
Холецистэктомия — это операция по удалению желчного пузыря.Самый распространенный вид операции — лапароскопическая холецистэктомия. Пациенты получают общий наркоз, процедура занимает от одного до двух часов.
Хирург сделает несколько небольших отверстий в брюшной полости и вставит хирургические инструменты и камеру с подсветкой. Врачи также надувают брюшную полость безвредным газом, чтобы лучше видеть органы. После удаления желчного пузыря хирург закрывает небольшие отверстия.
Некоторые хирурги могут использовать механический морцеллятор, чтобы разрезать желчный пузырь и удалить его через небольшой разрез в брюшной полости.Обычно пациент может пойти домой в тот же день, и время выздоровления быстрее.
При открытой холецистэктомии хирург делает больший разрез и разрезает жир и мышцы, чтобы удалить желчный пузырь. Восстановление длится дольше, и есть больше рисков осложнений.
Осложнения холецистэктомии- Проблемы с сердцем
- Инфекция раны
- Сгустки крови
- Почечная недостаточность
- Смерть
- Повреждение или утечка желчного протока
- Камень в общем желчном протоке
- Инфекция мочевыводящих путей
Диета для здорового желчного пузыря
Здоровье желчного пузыря важно для правильного функционирования пищеварительной системы.Диета, образ жизни и вес играют важную роль в предотвращении образования камней в желчном пузыре.
Рекомендуемая диета- Ешьте меньше сахара
- Ешьте меньше рафинированных углеводов
- Избегайте жареной пищи и других нездоровых жиров
- Ешьте цельнозерновые продукты, например коричневый рис, цельнозерновой хлеб и овес
- Ешьте больше клетчатки
- Ешьте больше фруктов и овощей
- Используйте полезные жиры, такие как оливковое масло и рыбий жир
Что есть после удаления желчного пузыря
Людям, у которых удалили желчный пузырь, возможно, придется следить за тем, что они едят.Употребление в пищу продуктов с высоким содержанием жиров или клетчатки может привести к диарее, спазмам и вздутию живота. Избегайте продуктов с высоким содержанием жиров и постепенно возвращайте к употреблению волокнистые продукты, такие как овощи.
Cleveland Clinic рекомендует ограничивать потребление жировых калорий на уровне менее 30 процентов от потребляемой калорийности. Обычно это означает проверку этикеток продуктов, содержащих более 3 граммов жира на порцию.
Пациенты также должны проконсультироваться с врачом по поводу приема всех лекарств. Некоторые лекарства могут вызывать проблемы у людей без желчного пузыря.Например, люди без желчного пузыря, принимающие препарат Виберзи для лечения синдрома раздраженного кишечника, могут иметь повышенный риск панкреатита.
Желчный пузырь — камни в желчном пузыре и хирургическое вмешательство
Желчный пузырь — это небольшой мешок, содержащий желчь, пищеварительный сок, вырабатываемый печенью, который используется для расщепления пищевых жиров. Желчный пузырь извлекает воду из своего запаса желчи до тех пор, пока жидкость не станет высококонцентрированной. Присутствие жирной пищи заставляет желчный пузырь выдавливать концентрат желчи в тонкий кишечник.Желчные камни (желчные камни) — это небольшие камни, состоящие из холестерина, желчного пигмента и солей кальция, обычно в смеси, которая образуется в желчном пузыре. Это распространенное заболевание пищеварительной системы, которым страдают около 15 процентов людей в возрасте 50 лет и старше.
Некоторые факторы, которые могут вызвать образование камней в желчном пузыре, включают кристаллизацию избыточного холестерина в желчи и неспособность желчного пузыря полностью опорожняться.
В большинстве случаев камни в желчном пузыре не вызывают никаких проблем.Однако вам может потребоваться немедленное лечение, если камни блокируют протоки и вызывают такие осложнения, как инфекции или воспаление поджелудочной железы (панкреатит).
Хирурги могут удалить ваш желчный пузырь (так называемая холецистэктомия), если желчные камни (или другие типы заболеваний желчного пузыря) вызывают проблемы. Методы включают лапароскопическую («замочную скважину») холецистэктомию или открытую операцию. Желчный пузырь не является жизненно важным органом, поэтому ваше тело вполне может справиться без него.
Симптомы камней в желчном пузыре
Примерно в 70% случаев камни в желчном пузыре не вызывают никаких симптомов.Симптомы камней в желчном пузыре могут включать:
- боль в животе и спине. Боль обычно бывает нечастой, но сильной.
- усиление боли в животе после жирной пищи.
- желтуха.
- . Лихорадка и боль при инфицировании желчного пузыря или желчных протоков.
Типы желчных камней
Существуют три основных типа желчных камней:
- смешанные камни — наиболее распространенный тип. Они состоят из холестерина и солей. Смешанные камни имеют тенденцию образовываться партиями.
- холестериновые камни, состоящие в основном из холестерина, жироподобного вещества, которое имеет решающее значение для многих метаболических процессов.Камни холестерина могут вырасти достаточно большими, чтобы заблокировать желчные протоки.
- Пигментные камни — желчь зеленовато-коричневого цвета из-за определенных пигментов. Желчные камни, состоящие из желчного пигмента, обычно небольшие, но многочисленные.
Причины и факторы риска желчных камней
Желчные камни чаще встречаются у женщин, чем у мужчин. Они также чаще встречаются у людей с избыточным весом и людей с семейным анамнезом камней в желчном пузыре.
Не существует единственной причины образования камней в желчном пузыре. У некоторых людей печень производит слишком много холестерина.Это может привести к образованию кристаллов холестерина в желчи, которые превращаются в камни. У других людей желчные камни образуются из-за изменений в других компонентах желчи или из-за того, что желчный пузырь не опорожняется нормально.
Диагностика камней в желчном пузыре
Врачи диагностируют камни в желчном пузыре с помощью ряда тестов, в том числе:
- общие тесты, такие как физикальное обследование и рентген
- ультразвук — звуковые волны формируют изображение, которое показывает наличие камней в желчном пузыре
- эндоскопический тест — эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ).Тонкая трубка проходит через пищевод и вводит краситель в кишечник для улучшения качества рентгеновских снимков.
- Сканирование гепатобилиарной иминодиуксусной кислоты (HIDA) — специальный тип ядерного сканирования, который позволяет оценить, насколько хорошо функционирует желчный пузырь
- Магнитный резонанс холангиопанкреатография (MRCP) — одна из разновидностей метода визуализации тела с помощью магнитно-резонансной томографии (МРТ). Печень, желчевыводящие пути и поджелудочную систему человека визуализируются с помощью аппарата МРТ. Изображение похоже на тест ERCP.
Осложнения камней в желчном пузыре
Если камни в желчном пузыре не вызывают никаких симптомов, вам редко требуется какое-либо лечение.
Осложнения, при которых может потребоваться немедленное лечение, включают:
- желчная колика — желчный камень может переместиться из тела желчного пузыря в его шейку (пузырный проток), что приведет к обструкции. Симптомы включают сильную боль и жар.
- Воспаление желчного пузыря (холецистит) — желчный камень блокирует проток желчного пузыря, что приводит к инфекции и воспалению желчного пузыря.Симптомы включают сильную боль в животе, тошноту и рвоту.
- желтуха — если желчный камень блокирует желчный проток, ведущий к кишечнику, захваченная желчь попадает в кровоток человека, а не в пищеварительную систему. Желчные пигменты вызывают пожелтение кожи и глаз человека. Их моча также может стать оранжевой или коричневой.
- Панкреатит — воспаление поджелудочной железы, вызванное закупоркой желчного протока в нижней части поджелудочной железы. Ферменты поджелудочной железы раздражают и сжигают поджелудочную железу и просачиваются в брюшную полость.
- холангит — воспаление желчных протоков, которое возникает, когда желчный проток блокируется желчными камнями и желчь заражается.Это вызывает боль, жар, желтуху и озноб (дрожь).
- Инфекция печени
- Рак желчного пузыря (встречается редко).
Лечение камней в желчном пузыре
Камни в желчном пузыре, которые не вызывают симптомов, обычно не требуют лечения. В определенных случаях (например, при абдоминальной хирургии при других заболеваниях) врачи могут удалить желчный пузырь, если вы подвержены высокому риску осложнений, связанных с камнями в желчном пузыре.
Лечение зависит от размера и расположения камней в желчном пузыре, но может включать:
- диетические модификации, такие как ограничение или исключение жирной пищи и молочных продуктов
- литотрипсия — специальный аппарат генерирует звуковые волны, чтобы разрушить желчные камни.Это лечение используется только в определенных центрах, для меньшинства людей с небольшими и мягкими камнями.
- лекарства — некоторые лекарства могут растворять камни в желчном пузыре, но это лечение применяется редко из-за побочных эффектов и переменной степени успешности операции.
Хирургическое удаление желчного пузыря или желчных камней
Около 80% людей с симптомами желчнокаменной болезни потребуется операция. Хирурги могут удалить весь желчный пузырь (холецистэктомия) или только камни из желчных протоков.
Методы удаления желчного пузыря включают:
- лапароскопическую холецистэктомию — операцию «замочная скважина». Хирург делает несколько небольших разрезов (разрезов) на коже, обеспечивая доступ для ряда инструментов. Хирург удаляет желчный пузырь через один из разрезов.
- Открытая операция (лапаротомия) — хирург достигает желчного пузыря через более широкий разрез брюшной полости. Вам может потребоваться открытая операция, если у вас есть рубцы от предыдущих операций или нарушение свертываемости крови.
Медицинские факторы, которые следует учитывать перед холецистэктомией
Перед операцией вам необходимо обсудить некоторые вещи со своим врачом или хирургом, в том числе:
- вашу историю болезни, поскольку некоторые ранее существовавшие состояния могут повлиять на решения об операции и анестезии
- любые лекарства, которые вы принимаете на регулярной основе, включая препараты, отпускаемые без рецепта
- , любые побочные эффекты или побочные эффекты от любых лекарств.
Лапароскопическая холецистэктомия
Общая процедура включает:
- Хирург делает несколько небольших разрезов в брюшной полости, чтобы тонкие инструменты могли попасть в брюшную полость.
- Вставлена трубка, продувающая легкую струю углекислого газа. Это отделяет брюшную стенку от нижележащих органов.
- Хирург просматривает желчный пузырь на телевизионном мониторе с помощью крошечной камеры, прикрепленной к лапароскопу.
- Специальные рентгеновские снимки (холангиограммы) во время операции позволяют проверить наличие желчных камней в желчных протоках.
- Протоки и артерии, обслуживающие желчный пузырь, закрыты клипсой. Эти клипы постоянны.
- Желчный пузырь отсекают с помощью лазера или электрокоагулятора.
- Желчный пузырь вместе с массой желчных камней выводится из тела через один из разрезов брюшной полости.
- Инструменты и углекислый газ удаляются из брюшной полости. Разрезы зашивают (зашивают) и накладывают повязки.
Операция на открытом желчном пузыре
Общая процедура такая же, как и при лапароскопической операции, за исключением того, что хирург достигает желчного пузыря через большой одиночный разрез в брюшной стенке. Иногда операция, которая начинается с лапароскопической холецистэктомии, превращается в открытую операцию, если хирург сталкивается с неожиданными трудностями, например, с невозможностью должным образом увидеть желчный пузырь.
Сразу после операции на желчном пузыре
После операции на желчном пузыре вы можете ожидать:
- почувствовать легкую боль в плече от углекислого газа
- принимать обезболивающие
- рекомендуется регулярно кашлять, чтобы очистить легкие от углекислого газа. общая анестезия
- рекомендуется ходить, как только почувствуете, что сможете.
- остаться на ночь в больнице, если у вас была лапароскопическая холецистэктомия.
- , оставайтесь в больнице до восьми дней, если вам сделали открытую операцию.
Осложнения после операции на желчном пузыре
Любая операция связана с определенной степенью риска. Возможные осложнения холецистэктомии включают:
- внутреннее кровотечение
- инфекцию
- повреждение близлежащих органов пищеварения
- повреждение желчного протока
- утечку желчи в брюшную полость
- повреждение кровеносных сосудов.
Самопомощь после операции на желчном пузыре
Руководствуйтесь вашим доктором, но общие рекомендации по самопомощи включают:
- Отдыхайте как можно больше в течение трех-пяти дней.
- Избегайте подъема тяжестей и физических нагрузок.
- Ожидайте, что вашей пищеварительной системе потребуется несколько дней, чтобы успокоиться. Общие краткосрочные проблемы включают вздутие живота, боли в животе и изменение привычек к туалету.
Долгосрочная перспектива после операции на желчном пузыре
Вам нужно будет обратиться к врачу через семь-десять дней после операции, чтобы убедиться, что все в порядке. Некоторые редкие осложнения могут потребовать повторной операции.
Где получить помощь
- Ваш врач
- Гастроэнтеролог
- МЕДСЕСТРА ПО ВЫЗОВУ Тел. 1300 60 60 24 — для получения экспертной информации и рекомендаций по вопросам здоровья (24 часа, 7 дней)
Что следует помнить
- Желчные камни — это небольшие камни, состоящие из холестерина, желчного пигмента и солей кальция, которые образуются в желчном пузыре человека.
- Лечение не требуется, если камни в желчном пузыре не вызывают симптомов.
- Варианты лечения включают хирургическое вмешательство и дробление камней звуковыми волнами.
Заболевания желчного пузыря и желчевыводящих путей
Болезни желчного пузыря
Здесь рассматриваются болезни желчного пузыря, включая камни в желчном пузыре, опухоли и острый бескаменный холецистит.
Желчные камни и холецистит
Определение и этиология
Камни желчного пузыря — чрезвычайно распространенное заболевание, которое обычно протекает бессимптомно.Некоторые пациенты испытывают желчную колику, периодическую и часто сильную боль в эпигастрии или правом подреберье, а иногда и между лопатками из-за временной обструкции пузырного протока желчными камнями. Если непроходимость пузырного протока сохраняется, желчный пузырь воспаляется, и у пациента развивается холецистит, острое воспаление и инфекция желчного пузыря.
Распространенность и факторы риска
Предполагается, что их 20.5 миллионов случаев заболевания желчного пузыря в США, 14,2 миллиона из которых — у женщин. 1 В США ежегодно выполняется более 600 000 холецистэктомий, большинство из которых проводится по поводу симптоматической желчнокаменной болезни. Эпидемиологические исследования показали различия в распространенности камней в желчном пузыре у разных этнических групп населения, особенно у коренных американцев. Помимо этнического происхождения, к другим факторам риска развития камней в желчном пузыре относятся диабет, быстрая потеря веса, патологическое ожирение, цирроз и состояния, связанные с нечастым опорожнением желчного пузыря, такие как полное парентеральное питание.
Патофизиология и естествознание
Большинство желчных камней состоят в основном из холестерина с меньшим количеством слизи, билирубината кальция и белка. Пигментные камни, возникающие в результате гемолиза, встречаются реже и состоят в основном из билирубината кальция. Симптомы возникают при желчном пузыре, когда желчный пузырь сокращается, часто после еды, что приводит к закупорке пузырного протока камнем, который вызывает симптомы, обычно боль.
Признаки и симптомы
У подавляющего большинства пациентов с камнями в желчном пузыре симптомы отсутствуют. Симптоматические камни в желчном пузыре обычно проявляются болью в правом верхнем квадранте живота, часто сопровождающейся тошнотой и рвотой. Боль часто бывает сильной, может стихать в течение нескольких часов (желчная колика) или может прогрессировать до холецистита с постоянной болью и лихорадкой. При осмотре при пальпации болезненность в правом подреберье (признак Мерфи).
Диагностика
Выборным методом визуализации является ультразвуковое исследование правого верхнего квадранта, которое при холецистите обычно показывает наличие камней в желчном пузыре, утолщенной стенки желчного пузыря и перихолекистозной жидкости. У пациентов с симптоматическими камнями в желчном пузыре и отрицательными результатами ультразвукового исследования может оказаться полезным эндоскопическое ультразвуковое исследование. 2 Чтобы подтвердить подозрение на холецистит, может быть полезно сканирование с использованием гидроксиминодиуксусной кислоты (HIDA).Радионуклидный материал концентрируется в печени и выводится с желчью, но не заполняет желчный пузырь из-за непроходимости пузырного протока.
Вернуться к началу
Резюме: Острый холецистит
- Боль в правом верхнем квадранте живота, тошнота и рвота
- УЗИ обнаруживает
- Утолщенная стенка желчного пузыря
- Перихолекистоз
- HIDA-сканирование выявляет невизуальный желчный пузырь
Лечение
Основным методом лечения симптоматической желчнокаменной болезни является холецистэктомия.Профилактическая холецистэктомия при тихих камнях в желчном пузыре не требуется. 3 Большинство холецистэктомий в США выполняется лапароскопически. Пациенту с разрешенным острым эпизодом следует обратиться к хирургу в течение нескольких недель, и следует рассмотреть возможность плановой холецистэктомии. Пациентам, у которых наблюдается постоянная болезненность в правом подреберье и у которых развивается лихорадка или повышенное количество лейкоцитов, следует срочно обследовать.
Камни общего желчного протока могут сопровождать острый холецистит до 10% случаев.Эти камни можно удалить эндоскопически до или после холецистэктомии или хирургическим путем во время лапароскопической или открытой холецистэктомии.
Большинство пациентов из группы высокого риска, перенесших плановую лапароскопическую холецистэктомию, отправляются домой в течение 24 часов. Пациентам, перенесшим открытую холецистэктомию, может потребоваться госпитализация на несколько дней. Подсчитано, что 95% пациентов испытывают облегчение боли после холецистэктомии. У остальных пациентов, вероятно, до операции были симптомы, не связанные с заболеванием желчного пузыря.
Практические рекомендации по лечению камней в желчном пузыре и заболеваниях желчного пузыря доступны в Обществе хирургии пищеварительного тракта (SSAT). В этом руководстве (доступно на http://www.ssat.com/cgi-bin/guidelines.cgi) рассматриваются симптомы и диагноз желчнокаменной болезни, а также даются рекомендации по лечению, касающиеся консультации с хирургом и показаний к операции. Они рассматривают риски холецистэктомии, как лапароскопической, так и открытой, и ожидаемые результаты.Существуют также рекомендации по лечению камней общего протока.
Опухоли желчного пузыря
Доброкачественные и злокачественные опухоли могут возникать в желчном пузыре. Доброкачественные опухоли состоят из папиллом, аденомиом или холестериновых полипов. Злокачественные опухоли желчного пузыря встречаются редко. Наиболее распространенной злокачественной опухолью желчного пузыря является аденокарцинома, хотя сообщалось о плоскоклеточном раке, цистаденокарциноме и аденоакантоме.Аденокарцинома желчного пузыря связана с хроническим холециститом; Воздействие резины или нефтепродуктов также было предложено в качестве причины. Чаще встречается у женщин и лиц старше 50 лет.
Пациенты с небольшими опухолями желчного пузыря могут иметь симптомы, указывающие на холецистит (например, боль в животе, лихорадка), тогда как более крупные опухоли могут проявляться поздно с желтухой и новообразованием в брюшной полости. Компьютерная томография (КТ) или ультразвуковое сканирование выявят образование желчного пузыря и, в случае больших опухолей, образование в печени и признаки обструкции желчных путей.Пациенты с случайным обнаружением рака желчного пузыря во время холецистэктомии имеют хороший прогноз. В противном случае 5-летняя выживаемость пациентов с раком желчного пузыря составляет всего около 5%.
Особо следует отметить обнаружение на УЗИ полиповидных поражений желчного пузыря, полипов желчного пузыря. Гистологически существует четыре типа полиповидных поражений, включая полипы холестерина, аденомы, аденомиоматозную гиперплазию и злокачественные полипы.Хотя размер полипа (более 10 мм) и возраст пациента (старше 60 лет) больше указывают на злокачественность, ни один радиологический тест не может отличить доброкачественные полипы от злокачественных при отсутствии метастатического или инвазивного рака. 4 Хотя нет четких рекомендаций, холецистэктомия для пациентов с полипами более 10 мм кажется оправданной. 4,5 Было предложено регулярное последующее ультразвуковое обследование пациентов с полипами размером менее 10 мм, но проспективных исследований, подтверждающих пользу такой программы наблюдения, не проводилось. 4
Острый бескаменный холецистит
Острый бескаменный холецистит — это острое воспалительное заболевание желчного пузыря, не связанное с желчными камнями. Около 10% из 500 000 холецистэктомий, выполняемых ежегодно в Соединенных Штатах, приходится на бескаменный холецистит. Считается, что патогенез представляет собой ишемическое повреждение стенки желчного пузыря, усугубленное химическим повреждением, вызванным желчными кислотами. Это часто наблюдается у пациентов, госпитализированных с травмами или ожогами с наложенным сепсисом и находящихся на ИВЛ.Это также связано с пациентами с сосудистыми заболеваниями и иммунодефицитом.
Клинические проявления могут быть похожи на те, что наблюдаются при калькулезном холецистите (боль в правом верхнем квадранте, лихорадка и положительный симптом Мерфи [боль при вдохе, связанная с пальпацией правого верхнего квадранта]), но обычно менее выражены у пациента, находящегося на ИВЛ в интенсивной терапии. отделение, в котором отсутствуют обычные клинические подсказки. Когда рассматривается бескаменный холецистит, УЗИ является предпочтительным диагностическим тестом и показывает утолщенную стенку желчного пузыря, перихолецистическую жидкость и сонографический признак Мерфи.Холецистэктомия, открытая или лапароскопическая, является окончательной терапией. У пациентов с чрезмерно высоким хирургическим риском использование чрескожной холецистостомии под контролем УЗИ обеспечивает дренирование желчного пузыря без хирургического вмешательства. Другой нехирургический подход — транспапиллярный эндоскопический дренаж желчного пузыря. 6 Исход пациентов с бескаменным холециститом в значительной степени зависит от основного заболевания, но смертность может достигать 30%, если перфорация желчного пузыря возникает как осложнение. 7
В начало
Болезни желчевыводящих путей
Холедохолитиаз
Определение и причины
Одной из наиболее частых причин обструкции внепеченочных желчевыводящих путей является холедохолитиаз, при котором один или несколько камней в общем желчном протоке или общем печеночном протоке вызывают непроходимость желчевыводящих путей.
Распространенность и факторы риска
До 10% пациентов с камнями в желчном пузыре имеют камни в общих желчных протоках.Камни в общих желчных протоках были обнаружены от нескольких дней до нескольких лет после операции у 5% пациентов, перенесших холецистэктомию. 8 Считается, что камни представляют собой оставшиеся камни или камни, которые образовались de novo после операции.
Патофизиология и естествознание
Камни в желчном протоке могут вызвать обструкцию желчевыводящих путей и холестаз. Это может привести к инфицированию желчных протоков (бактериальный холангит), что требует неотложной медицинской помощи.Длительное присутствие камней в желчном протоке может привести к вторичному билиарному циррозу. Холедохолитиаз также может привести к желчнокаменному панкреатиту.
Признаки и симптомы
Большинство пациентов с холедохолитиазом сообщают о боли в верхней части живота, хотя у некоторых пациентов симптомы могут оставаться бессимптомными. Поскольку полная закупорка желчного протока камнем может быть периодической, пациенты могут сообщать об эпизодической желтухе.
Начальное проявление холедохолитиаза также может быть связано с эпизодом холангита.Желчнокаменный панкреатит проявляется типичными признаками панкреатита, включая боль в эпигастрии, тошноту и рвоту.
Диагностика
При обследовании пациентов с подозрением на холедохолитиаз можно использовать несколько диагностических инструментов. Ультразвук является предпочтительным начальным скрининговым тестом, поскольку он обычно дешевле, чем КТ или магнитно-резонансная томография (МРТ), не использует ионизирующее излучение и очень точно определяет камни желчного пузыря и расширение желчных протоков. 9 МР-холангиография получила признание в качестве инструмента диагностики холедохолитиаза. Его точность в обнаружении камней желчных протоков приближается к точности эндоскопической ретроградной холангиографии. 10 КТ брюшной полости также может быть полезным при обследовании пациентов с механической желтухой. Он так же точен, как ультразвук в обнаружении камней в общем протоке, и может помочь локализовать уровень обструкции желчных протоков.
После того, как при визуализирующем исследовании обнаруживается расширение желчных протоков или наличие камня в общем протоке, или если клинически имеется серьезное подозрение на обструкцию желчных протоков, несмотря на отрицательные результаты визуализации, рекомендуется эндоскопическая ретроградная холангиопанкреатография (ERCP).ERCP предоставляет средства визуализации желчного дерева и возможность лечения. Чрескожная чреспеченочная холангиография может быть полезной альтернативой, когда ЭРХПГ не приносит успеха, хотя иногда она не приносит успеха при отсутствии расширенных желчных протоков. Практические рекомендации Общества хирургии пищеварительного тракта по лечению желчных камней и заболеваний желчного пузыря можно найти в Интернете (www.ssat.com/cgi-bin/chole7.cgi).
Лечение
Целью лечения холедохолитиаза является удаление камней из желчного дерева и экстренная декомпрессия желчного дерева при бактериальном холангите.Удаление камня может быть выполнено с помощью ERCP, часто предшествующей эндоскопической сфинктеротомии. При бактериальном холангите, когда камень не может быть удален по техническим причинам, например из-за его большого размера, эндоскопически установленный билиарный стент может быть полезен для декомпрессии билиарного дерева. Альтернативой ERCP для лечения холедохолитиаза является чрескожная чреспеченочная холангиография (PTHC). ПТГК можно использовать для экстренного дренирования желчного дерева при холангите.Проведение проволоки в двенадцатиперстную кишку через чрескожный доступ также может помочь эндоскописту при выполнении ERCP с извлечением камня, если ERCP ранее не удалось из-за технических факторов.
Холангиокарцинома
Определение
Холангиокарцинома — аденокарцинома внутрипеченочного или внепеченочного желчного протока.
Распространенность и факторы риска
В США ежегодно регистрируется от 2000 до 3000 новых случаев холангиокарциномы, что составляет от 10% до 15% всех первичных злокачественных новообразований печени и желчевыводящих путей. 11 Чаще всего встречается у мужчин среднего возраста. Первичный склерозирующий холангит (ПСХ) является основным фактором риска развития холангиокарциномы. В крупном шведском исследовании у 8% пациентов с ПСХ развилась холангиокарцинома в течение среднего периода наблюдения 5 лет. 12 Однако это исследование могло недооценить фактическую заболеваемость холангиокарциномой, ассоциированной с ПСХ. К другим заболеваниям, связанным с развитием холангиокарциномы, относятся кисты холедоха и инфицирование печеночными двуустками, в том числе Opisthorchis (ранее Clonorchis ) sinensis , O.felineus и O. viverrini .
Патофизиология и естествознание
Холангиокарцинома — злокачественная трансформация желчных протоков, включая протоки внутрипеченочного, перихилярного или внепеченочного билиарного дерева. Обычно используемая система классификации холангиокарциномы основана на анатомическом расположении опухоли. 13 Естественное течение — это прогрессирование с плохой 5-летней выживаемостью, ниже 5%.Тканевый диагноз часто бывает трудно получить, и при отсутствии явно метастатического заболевания или обширного местного распространения хирургическое обследование является единственным способом определения резектабельности.
Признаки и симптомы
Пациенты обычно обращаются с желтухой и зудом, а также с более общими симптомами, такими как потеря веса, анорексия и утомляемость. Холангиокарциному всегда следует заподозрить у ранее стабильного пациента с ПСХ, у которого наблюдается быстрое клиническое снижение.
Диагностика
Первоначальное диагностическое тестирование холангиокарциномы аналогично тестированию, используемому для других причин холестаза. Лабораторные исследования обычно показывают повышенный уровень щелочной фосфатазы печеночного происхождения с повышением уровня билирубина или без него. Ультразвуковое исследование, МРТ или компьютерная томография могут выявить области локального расширения желчных протоков. МРТ является оптимальным методом визуализации при подозрении на холангиокарциному. 14 Прямая холангиография с ERCP или PTHC холангиография с кистевой цитологией желчного дерева может быть полезной для диагностики, хотя чувствительность для обнаружения злокачественных новообразований с помощью щеточной цитологии составляет менее 75%. 15
Было показано, что анализ крови на раковые антигены, особенно CA19-9, полезен для выявления холангиокарциномы, так как имеет индекс с использованием CA19-9 и карциноэмбрионального антигена (CEA). 16-18 Ни один из методов не является высокочувствительным или специфичным, но может помочь подтвердить подозрение на холангиокарциному.
Лечение
Хирургическая резекция холангиокарциномы обеспечила 5-летнюю выживаемость от 16% до 44%. 19,20 Трансплантация печени при холангиокарциноме не предлагается в большинстве центров трансплантации из-за высокой частоты рецидивов после трансплантации. В некоторых центрах был достигнут более благоприятный исход при лучевой и химиотерапии с последующей трансплантацией печени пациентам с ранней стадией заболевания. 21,22 Паллиативная терапия включает чрескожное или эндоскопическое стентирование желчных протоков. Фотодинамическая терапия также использовалась с некоторым успехом. 23
Прочие состояния, вызывающие обструкцию желчных путей
Доброкачественные опухоли
Хотя большинство опухолей желчных протоков являются злокачественными, некоторые доброкачественные поражения желчных путей приводят к обструкции желчных протоков и холестазу.К ним относятся папилломы, аденомы и цистаденомы. 24
Ампулярные опухоли
Опухоли ампулы Фатера могут быть доброкачественными (аденомы) или злокачественными (ампулярная карцинома). Любой из них может привести к обструкции желчных путей и может быть перепутан с холангиокарциномой и аденокарциномой поджелудочной железы. На момент обращения пациенты часто страдают желтухой и могут иметь пальпируемый желчный пузырь из-за обструкции желчных протоков дистальнее пузырного протока.Лабораторные исследования обычно показывают повышение уровня щелочной фосфатазы и билирубина.
Визуализирующие исследования желчевыводящих путей часто выявляют дилатацию, предполагающую обструкцию дистальных отделов желчных протоков. Дальнейшее обследование с помощью дуоденоскопа с боковым обзором покажет наличие ампулярной опухоли. Ампулярные аденомы, часто наблюдаемые при семейном аденоматозном полипозе, можно лечить хирургическим иссечением ампулы. 25,26 Процедура Whipple — это метод выбора для пациентов с резектабельной ампулярной карциномой.
Пятилетняя выживаемость достигает 60% у пациентов с хирургическими краями без опухолей. 27 Для пациентов, которые не являются кандидатами на хирургическое вмешательство, ЭРХПГ со сфинктеротомией может обеспечить паллиативное облегчение при том, что часто является медленнорастущей опухолью.
Заболевания поджелудочной железы
Карцинома головки поджелудочной железы может проявляться безболезненной желтухой, вызванной закупоркой желчного протока, проходящего через головку поджелудочной железы.Потеря веса, усталость и другие конституциональные симптомы часто сопровождают холестаз. КТ или УЗИ обычно выявляют расширение желчных протоков до уровня головки поджелудочной железы и образования поджелудочной железы.
Холестаз также может быть результатом доброкачественных заболеваний поджелудочной железы, таких как хронический панкреатит, приводящий к фиброзу поджелудочной железы, ведущему к сужению общего протока и холестазу, или псевдокисте поджелудочной железы, вызывающей сжатие билиарного дерева.
Синдром Мириззи
Синдром Мириззи вызывается поражением камня пузырного протока, что приводит к вздутию желчного пузыря и последующему сжатию внепеченочного желчного дерева.Иногда желчный камень разрушается в общий печеночный проток, образуя холецистохоледохальный свищ. Первоначальная классификация синдрома Мириззи была расширена и теперь включает стеноз печеночного протока, вызванный камнем на стыке кистозного и печеночного протоков или в результате холецистита, даже при отсутствии закупоривающего камня пузырного протока. 28
Пациенты с желтухой, правом подреберье, болью и лихорадкой. Ультразвук или компьютерная томография выявляют расширение желчных протоков над пузырным протоком.ЭРХПГ может выявить закупоривающий камень, который иногда можно удалить, но окончательное лечение обычно хирургическое, состоящее из холецистэктомии с хирургическим лечением желчного протока, если это необходимо.
СПИД-холангиопатия
Холестаз можно увидеть при СПИДе в результате изменений желчевыводящих путей на холангиограмме, которые напоминают первичный склерозирующий холангит. Считается, что стриктуры протоков вызваны инфекциями, включая Cryptosporidium spp, цитомегаловирус, микроспоридиан и Cyclospora spp. 29
Пациенты обращаются с болью в правом подреберье и лабораторными исследованиями, предполагающими холестаз. У людей с ВИЧ-инфекцией также может наблюдаться широкий спектр других гепатобилиарных патологий, включая гранулематозное заболевание печени, вызванное микобактериями, грибами или лекарствами, бактериальные абсцессы, новообразования, такие как саркома Капоши или лимфома, и токсичность лекарств. Первоначальная оценка должна включать УЗИ и ЭРХПГ, если результаты УЗИ отклоняются от нормы. 30 ERCP также следует проводить, несмотря на нормальное ультразвуковое исследование, если есть признаки сильной боли в животе.Эндоскопическая терапия полезна при определенных обстоятельствах. Эндоскопическая сфинктеротомия полезна пациентам с симптомами папиллярного стеноза (например, болью в животе, желтухой, холангитом). Также может помочь эндоскопическое стентирование доминирующей структуры желчевыводящих путей.
Паразиты
Внепеченочная обструкция желчных путей наблюдалась при различных паразитарных инфекциях, таких как Strongyloides и Ascaris spp, и печеночных сосальщиках, таких как Opisthorchis sinensis и Fasciola hepatica .
В начало
Список литературы
- Everhart JE, Khare M, Hill M, Maurer KR. Распространенность и этнические различия в заболеваниях желчного пузыря в США. Гастроэнтерология. 1999, 117: 632-639.
- Dahan P, Andant C, Levy P, et al: Проспективная оценка эндоскопической ультрасонографии и микроскопического исследования двенадцатиперстной желчи в диагностике холецистолитиаза у 45 пациентов с нормальным обычным ультразвуковым исследованием.Кишечник. 1996, 38: 277-281.
- Ransohoff DF, Грейси WA. Профилактическая холецистэктомия или выжидательная тактика при тихих камнях в желчном пузыре. Ann Intern Med. 1983, 99: 199-204.
- Terzi C, Sokmen S, Seckin S, et al: Полиповидные поражения желчного пузыря: отчет о 100 случаях с особым упором на оперативные показания. Операция. 2000, 127: 622-627.
- Kubota K, Bandai Y, Noie T, et al: Как следует лечить полиповидные поражения желчного пузыря в эпоху лапароскопической холецистэктомии ?.Операция. 1995, 117: 481-487.
- Huibregtse K, van Amerongen R, van Deventer SJ. Дренирование желчного пузыря у больных острым бескаменным холециститом методом транспапиллярного эндоскопического холецистоксераза. Gastrointest Endosc. 1994, 40: 523.
- Бари П.С., Фишер Э. Острый бескаменный холецистит. J Am Coll Surg. 1995, 180: 232-244.
- Hermann RE. Спектр желчно-каменной болезни.Am J Surg. 1989, 158: 171-173.
- Balfe DM, Ralls PW, Bree RL, et al: Стратегии визуализации при первоначальной оценке пациента с желтухой. Американский колледж радиологии. Критерии соответствия ACR. Радиология. 2000, 215: (Прил.): 125-133.
- Varghese JC, Liddell RP, Farrell MD, et al: Диагностическая точность магнитно-резонансной холангиопанкреатографии и УЗИ по сравнению с прямой холангиографией при обнаружении холедохолитиаза.Clin Radiol. 2000, 55: 25-35.
- Torok N, Gores GJ. Холангиокарцинома. Семин Гастроинтест Дис. 2001, 12: 125-132.
- Broome U, Olsson R, Loof L. Естественное течение и прогностические факторы у 305 шведских пациентов с первичным склерозирующим холангитом. Кишечник. 1996, 38: 610-615.
- de Groen PC, Gores GJ, LaRusso NF и др.: Рак желчных путей. N Engl J Med. 1999, 341: 1368-1378.
- Хан С.А., Дэвидсон Б.Р., Голдин Р. и др.: Руководство по диагностике и лечению холангиокарциномы: согласованный документ.Кишечник. 2002, 51: 7-9.
- Райан М.Э., Балдауф М.С. Сравнение проточной цитометрии для определения содержания ДНК и щеточной цитологии для выявления злокачественных новообразований при панкреатобилиарных стриктурах. Gastrointest Endosc. 1994, 40: 133-139.
- Ramage JK, Donaghy A, Farrant JM, et al: Сывороточные опухолевые маркеры для диагностики холангиокарциномы при первичном склерозирующем холангите. Гастроэнтерология. 1995, 108: 865-869.
- Chalasani N, Baluyut A, Ismail A, et al: Холангиокарцинома у пациентов с первичным склерозирующим холангитом: многоцентровое исследование случай-контроль.Гепатология. 2000, 31: 7-11.
- Levy C, Lymp J, Angulo P, et al: Значение сывороточного CA 19-9 в прогнозировании холангиокарцином у пациентов с первичным склерозирующим холангитом. Dig Dis Sci. 2005, 50: 1734-1740.
- Nagorney DM, Donohue JH, Farnell MB, et al: Результаты после лечебных резекций холангиокарциномы. Arch Surg. 1993, 128: 871-879.
- Уошберн В.К., Льюис В.Д., Дженкинс Р.Л.Агрессивная хирургическая резекция холангиокарциномы. Arch Surg. 1995, 130: 270-276.
- De Vreede I, Steers JL, Burch PA, et al: Продленное выживание без болезни после ортотопической трансплантации печени плюс адъювантное химиооблучение холангиокарциномы. Liver Transpl. 2000, 6: 309-316.
- Heimbach JK, Gores GJ, Haddock MG, et al: Трансплантация печени при неоперабельной перихилярной холангиокарциноме. Semin Liver Dis. 2004, 24: 201-207.
- Ортнер М.А., Либетрут Дж., Шрайбер С. и др.: Фотодинамическая терапия неоперабельной холангиокарциномы. Гастроэнтерология. 1998, 114: 536-542.
- Энтони П.П. Опухоли гепатобилиарной системы. Флетчер CDM (ред. :). Диагностическая гистопатология опухолей. Лондон: Черчилль Ливингстон, 2000, стр. 411-460.
- Ивама Т., Томита Х, Кавачи Ю. и др.: Показания для местного удаления ампульных поражений, связанных с семейным аденоматозным полипозом.J. Am Coll Surg. 1994, 179: 462-464.
- Chung RS, Church JM, Van Stolk R. Дуоденэктомия с сохранением поджелудочной железы: показания, хирургическая техника и результаты. Операция. 1995, 117: 254-259.
- Allema JH, Reinders ME, van Gulik TM и др.: Результаты панкреатодуоденэктомии по поводу ампулярной карциномы и анализ прогностических факторов выживаемости. Операция. 1995, 117: 247-253.
- Нагакава Т., Охта Т., Кайахара М. и др.: Новая классификация синдрома Мириззи с диагностической и терапевтической точек зрения.Гепатогастроэнтерология. 1997, 44: 63-67.
- Lefkowitch JH. Печень при СПИДе. Semin Liver Dis. 1997, 17: 335-344.
- Дэйли, Калифорния, Пэдли СПГ. Сонографическое прогнозирование нормальной или патологической ЭРХПГ при подозрении на склерозирующий холангит, связанный со СПИДом. Clin Radiol. 1996, 51: 618-621.
В начало
Хронический холецистит Артикул
.[1]
Стинтон Л.М., Шаффер Е.А., Эпидемиология заболевания желчного пузыря: холелитиаз и рак.Кишечник и печень. 2012 апр. [PubMed PMID: 22570746]
[2]
Андерку О., Олтяну Г., Михайляну Ф., Станку Б., Дорин М. Факторы риска острого холецистита и интраоперационных осложнений. Annali italiani di chirurgia. 2017; [PubMed PMID: 2
24][3]
Ван Л., Сунь В., Чанг Й, Йи З., Дифференциальный протеомный анализ желчи между гангренозным холециститом и хроническим холециститом.Медицинские гипотезы. 2018 Dec; [PubMed PMID: 30396466]
[4]
Guarino MP, Cong P, Cicala M, Alloni R, Carotti S, Behar J, урсодезоксихолевая кислота улучшает сократимость мышц и воспаление желчных пузырей с симптомами холестериновых желчных камней. Кишечник. Июнь 2007 г. [PubMed PMID: 17185355]
[5]
Бенхадура М., Эльшайхи А., Эльдруки С., Эльфаеди О., Плановое гистопатологическое исследование образцов желчного пузыря после холецистэктомии: пора ли изменить существующую практику? Турецкий журнал хирургии.2018 сен 11; [PubMed PMID: 30248293]
[6]
Smith EA, Dillman JR, Elsayes KM, Menias CO, Bude RO, Изображение поперечного сечения острого и хронического воспалительного заболевания желчного пузыря. AJR. Американский журнал рентгенологии. 2009, янв [PubMed PMID: 100]
[7]
Йео Д.М., Юнг С.Е., Дифференциация острого холецистита от хронического холецистита: Определение полезных результатов мультидетекторной компьютерной томографии.Медицина. 2018 авг [PubMed PMID: 30113479]
[8]
Каура С.Х., Хагхиги М., Маца Б.В., Хайду С.Х., Розенкранц А.Б., Сравнение результатов КТ и МРТ в дифференциации острого холецистита от хронического. Клиническая визуализация. Июль-август 2013 г. [PubMed PMID: 23541278]
[9]
Чамарти М., Фриман Л.М., Результаты сканирования гепатобилиарной системы при хроническом холецистите.Клиническая ядерная медицина. 2010 апр. [PubMed PMID: 20305411]
[10]
Guarino MP, Cocca S, Altomare A, Emerenziani S, Cicala M, Терапия урсодезоксихолевой кислотой при заболевании желчного пузыря, история еще не завершена. Всемирный гастроэнтерологический журнал. 2013, 21 августа [PubMed PMID: 23964136]
[11]
Хаффман Дж. Л., Шенкер С. Острый бескаменный холецистит: обзор.Клиническая гастроэнтерология и гепатология: официальный журнал клинической практики Американской гастроэнтерологической ассоциации. 2010, янв [PubMed PMID: 19747982]
[13]
Аджани Дж. А., Ли Дж., Сано Т., Джанджигиан Ю. Ю., Фан Д., Сон С. Аденокарцинома желудка. Обзоры природы. Праймеры болезней. 1 июня 2017 г. [PubMed PMID: 28569272]
[14]
Альбулуши А., Яннопулос А., Кафкас Н., Драгасис С., Павлидес Г., Хатзизисис Ю.С., Острый инфаркт миокарда правого желудочка.Экспертный обзор сердечно-сосудистой терапии. Июль 2018 г. [PubMed PMID: 29
8][15]
Gnanapandithan K, Feuerstadt P, Обзорная статья: Брыжеечная ишемия. Текущие отчеты гастроэнтерологии. 2020 мар. 17 [PubMed PMID: 32185509]
[17]
Goetze TO, Карцинома желчного пузыря: факторы прогноза и варианты лечения.Всемирный гастроэнтерологический журнал. 2015, 21 ноября [PubMed PMID: 26604631]
[18]
Patel S, Roa JC, Tapia O, Dursun N, Bagci P, Basturk O, Cakir A, Losada H, Sarmiento J, Adsay V, Гиалинизирующий холецистит и связанные с ним карциномы: клинико-патологический анализ отличительного варианта холецистита с фарфороподобными признаками и сопутствующие диагностически сложные карциномы. Американский журнал хирургической патологии.2011 август [PubMed PMID: 21716080]
Желчная колика и осложнения, связанные с камнями в желчном пузыре
Желчные камни и связанные с ними осложнения
Холелитиаз, наличие камней в желчном пузыре, по оценкам, встречается у 10-15% взрослого населения. В Соединенных Штатах. 1 В Новой Зеландии небольшое исследование показало, что 20% населения Новой Зеландии в возрасте От 30 до 75 лет болела желчнокаменной болезнью. 2 У большинства людей холелитиаз протекает бессимптомно, но в течение десяти лет примерно у одной трети разовьются симптомы. 3 Симптомы обычно вызваны закупоркой пузырного протока. желчным камнем или миграцией желчного камня в общий желчный проток. Закупорка пузырного протока вызывает давление в желчном пузыре подниматься, что приводит к симптоматической желчнокаменной болезни, которая обычно сопровождается характерным картина боли в животе, называемая желчной коликой.Закупорка общего желчного протока вызывает аналогичную боль, но может сопровождаться желтухой, панкреатитом или холангитом.
Примерно 70% желчных камней составляют холестериновые камни, т.е. более половины камней образовано из холестерина. 4 Эти камни образуются, когда желчь становится перенасыщенной холестерином в результате повышенной секреции холестерина из печень или когда снижается выработка желчной соли или лецитина (эмульгирующего жирного вещества). 4 Холестерин Затем микрокристаллы осаждаются из желчного ила в желчном пузыре. 1 Черные пигментные камни — это другой значительный тип желчного камня, обнаруженный среди людей в западных странах. 4 Они состоят из кальция билирубината и связаны с гемолитическими расстройствами с повышенной нагрузкой билирубина, а иногда и с циррозом печени.
Холелитиаз формально диагностируется с помощью УЗИ брюшной полости, а у пациентов с симптомами заболевания лечат хирургическим путем. холецистэктомия. 4 Пациентов с неосложненными эпизодами желчной колики обычно можно лечить в сообщество с анальгетиками и советами по образу жизни, пока они ждут операции.
Факторы риска образования камней в желчном пузыре
Факторы, связанные с повышенным риском холелитиаза, включают: 4
- Повышение возраста
- Увеличение массы тела
- Женский пол
- Беременность (см .: «Желчекаменная болезнь у беременных»)
- Лекарства, эл.грамм. оральные контрацептивы, фибраты
- Семейная история
- Быстрая потеря веса, например после бариатрической операции
- Гемолитические расстройства, например гемолитическая анемия
Желчные камни чаще встречаются у людей, страдающих ожирением, поскольку увеличение массы тела связано с увеличением производство холестерина печенью. 4 Периоды быстрой потери веса также связаны с желчнокаменной болезнью образование, и люди с большей вероятностью проявят симптомы в это время.Возможно, это связано с увеличением относительное количество холестерина в желчном пузыре и снижение сократимости желчного пузыря. 4 Напротив, Люди, длительно принимающие статины, с меньшей вероятностью перенесут операцию по поводу желчной колики. Одно исследование показало, что статины использование в течение пяти лет и более было связано со снижением риска холецистэктомии. 5 Упражнение может также снизить вероятность развития желчных камней у пациента, а умеренная физическая активность, как сообщается, предотвращает образование желчных камней независимо от массы тела. 6
Более высокая распространенность холелитиаза среди женщин, скорее всего, связана с повышением секреции желчных путей эстрогеном. холестерина и прогестерона снижают секрецию желчных кислот за счет увеличения застоя желчного пузыря. 7 Риск образования желчных камней у женщин увеличивается при приеме оральных контрацептивов. 8
У людей, у которых есть родственники первой степени родства с желчнокаменной болезнью, почти в 4,5 раза выше вероятность образования камней в желчном пузыре. 9 Диабет, гипертриглицеридемия, болезнь Крона, цирроз и состояния, вызывающие закупорку желчных протоков, или процедуры которые вызывают потерю желчной соли, например Резекция подвздошной кишки также связана с холелитиазом. 4
Диагностика желчной колики
Желчная колика обычно относится к постоянной боли, а не к серии «коликовых» волн, которых можно ожидать от термин. 4 Боль возникает в правом подреберье или в эпигастральной области и может распространяться в подлопаточная область. 8 Боль обычно длится более 30 минут с верхним пределом в шесть часов, и на него не влияют движения, положение тела или дефекация. 4 Пациента часто тошнит и может рвать. 8 Эпизоды желчной колики часто возникают после еды или ночью, а также после первого эпизод, повторение является обычным явлением и может произойти в течение нескольких часов. 4 Однако у некоторых пациентов может произойти рецидив лет спустя. 4
Атипичные симптомы желчной колики не являются необычными и включают: боль в груди, отрыжку (отрыжку), быстрое насыщение, диспепсия и неспецифическая боль в животе. 4
Холедохолитиаз (см. Глоссарий) может вызывать боль, неотличимую от желчной колики. но может сопровождаться механической желтухой, холангитом или острым панкреатитом. 11 Риск бактериемии также повышается у пациентов с холедохолитиазом, поскольку повышенное давление желчных путей может вытеснить бактерии из желчи. проток в кровоток печени. 10
Считать дифференциальные диагнозы
Поскольку камни в желчном пузыре широко распространены и у большинства людей они протекают бессимптомно, их наличие не обязательно означает что боль в животе у пациента вызвана желчнокаменной болезнью.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ), язвенная болезнь, неязвенная диспепсия, гепатит, правосторонний пиелонефрит, нефролитиаз, аппендицит, панкреатит, непроходимость кишечника, ишемия кишечника, правосторонняя пневмония, патология аорты расслоение и атипичное проявление ишемической болезни сердца являются одними из многих состояний, которые могут вызвать верхнюю боль в животе.Следует также учитывать синдром раздраженного кишечника, особенно у пациентов с более длительным анамнезом симптомы, которые сообщают о боли, которая уменьшается от дефекации, и боли, которая более постоянна в течение 24 часов. 8 Колоректальный рак следует рассматривать у пациентов, особенно в возрасте старше 50 лет и лиц с семейным анамнезом этого заболевания. злокачественность.
Для получения дополнительной информации см .: «Наблюдение. людей с повышенным риском колоректального рака », BPJ 44 (май 2012 г.).
Осмотр пациента
Пациенты с неосложненной желчной коликой обычно проявляют боль в правом подреберье и эпигастрии. и при осмотре может проявлять добровольную охрану. 4 Сильная и продолжающаяся боль и болезненность при отскоке при осмотре предполагают, что у пациента развился острый холецистит, подозрение на который следует усилить, если пациент показывает положительный знак Мерфи.
Чтобы определить положительный симптом Мерфи, попросите пациента глубоко вдохнуть, пальпируя правый подреберье.Повышенный дискомфорт у пациентов с положительным признаком возникает из-за воспаления брюшины над желчным пузырем. и поэтому при пальпации пациент «переводит» дыхание. Однако отрицательный знак не обязательно исключает холецистит, и его следует интерпретировать с осторожностью, особенно у пожилых пациентов. 12
Восходящий холангит — опасное состояние, клинически определяемое триадой Шарко, состоящей из желтухи, лихорадки и правого боль в верхней части живота. 10 Синдром Мириззи обычно диагностируется после визуализации пациента с долгосрочным желчным камнем болезнь. Симптомы синдрома Мириззи могут сильно различаться, но обычно включают желтуху или нарушение функции печени. тесты (LFT), связанные с расширением внутрипеченочных протоков на УЗИ с большим камнем в сумке Хартмана.
Исследование желчной колики
Плановое обследование пациентов с подозрением на желчную колику должно включать:
- Общий анализ крови
- Функциональные пробы печени (LFT)
- Креатинин сыворотки
- CRP
- Сывороточная амилаза
- Щуп для измерения мочи
У пациентов с неосложненной желчной коликой, FBC, LFT и маркерами повреждения поджелудочной железы, i.е. сывороточная амилаза, следует быть в пределах нормы. 4 Лейкоцитоз и повышенный уровень СРБ типичны для пациентов с острым холециститом, но ферменты печени либо нормальны, либо повышены лишь незначительно. Заметно повышенные ферменты печени указывают на холедохолитиаз, который может осложняться острым панкреатитом (повышенный уровень амилазы в сыворотке) или холангитом, на что указывает триада Шарко. Уровни гамма-глутамилтранспептидазы (GGT) и щелочной фосфатазы (ALP) будут повышены на 94% и 91% соответственно. больных холедохолитиазом. 10 Уровень амилазы в сыворотке временно повышен у большинства пациентов при остром панкреатите. Преходящее повышение уровня аспартатаминотрансферазы (АСТ) и АЛТ в сочетании с острым желчным протоком. боль и повышенный уровень амилазы указывают на отхождение камня желчного протока. Если у пациента нетипичная грудная клетка боль, затем следует сделать ЭКГ и запросить тест на тропонин, чтобы помочь исключить сердечную причину боли.
Ультразвук — золотой стандарт диагностики желчной колики
УЗИ брюшной полости используется для подтверждения диагноза желчной колики у всех пациентов перед лапароскопической холецистэктомией. выполняется.Местные правила могут отличаться, но обычно рекомендуют быстрое УЗИ брюшной полости (в течение пяти дней) для пациентов с:
- Желтуха и аномальные LFT
- Существенная, постоянная или повторяющаяся боль в верхнем квадранте
Пациентам с характерной болью в животе следует назначить плановое ультразвуковое исследование (в течение четырех недель) и лабораторное обследование. результаты нормальные или слегка ненормальные, но без желтухи.
Предупреждения об остром обращении в больницу для хирургического обследования включают:
- Желчная колика, которую невозможно эффективно контролировать с помощью обезболивания
- Механическая желтуха
- Подозрение на острый холецистит
- Холангит
- Острый панкреатит
УЗИ брюшной полости может обнаружить примерно 95% желчных камней , а также выявить осложнения камней в желчном пузыре, e.грамм. воспаление стенки желчного пузыря или непроходимость общего желчного протока. 4 УЗИ может также идентифицировать желчный ил у некоторых пациентов, который рассматривается как наслоение в желчном пузыре.
Чувствительность ультразвука для обнаружения камней в желчном пузыре снижается по мере увеличения массы тела пациента, а также может быть затронутым повышенным газообразованием в кишечнике, которое может возникнуть у пациентов с острыми осложнениями, такими как панкреатит. В чувствительность ультразвука к камням желчных протоков составляет около 60%, а пациенты с расширенными желчными протоками или другими подозрительными особенности на УЗИ обычно требуют дальнейшего исследования.
Магнитно-резонансная томография (МРТ) выявляет камни желчных протоков примерно у 90% пациентов с холедохолитиазом. 10
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) может использоваться для диагностики и лечения камней в общих желчных протоках и для очистки общего желчного протока до или после лапроскопической холецистэктомии у пациентов с осложненным холелитиазом холедохолитиазом. 14 ERCP требует, чтобы пациент был седативен, включает рентгеноскопию и может включать билиарная сфинктеротомия.
Холелитиаз у беременных
Во время беременности физиологические изменения увеличивают вероятность образования камней в желчном пузыре. К ним относятся: увеличенный желчный пузырь. застой, увеличение выработки желчи примерно на 50%, повышенный уровень холестерина и пониженный уровень желчи кислота хенодексихолевая кислота. 1 Риск образования камней в желчном пузыре также увеличивается с увеличением количества беременностей женщина имела. 1 По оценкам, желчная колика возникает у трех-пяти женщин на 1000 беременностей. 1 The Наиболее важными предикторами желчной колики при беременности являются наличие в личном анамнезе желчной колики, увеличение тела индекс массы (ИМТ) и снижение физических нагрузок. 1
Симптомы желчной колики у беременных женщин такие же, как и у других пациенток, хотя и связаны с беременностью. необходимо учитывать причины боли в животе, особенно на поздних сроках беременности, например преждевременные роды, отслойка плаценты, острая жировая дистрофия печени при беременности, тяжелая преэклампсия и HELLP (гемолиз, повышенные ферменты печени, низкое количество тромбоцитов) синдром.Острый панкреатит во время беременности — редкое, но потенциально тяжелое осложнение холедохолитиаза, которое ассоциируется с высоким уровнем материнской смертности. 1 Беременные с подозрением на желчную колику или острую колику панкреатит лучше всего лечить путем немедленного обращения в отделение неотложной помощи.
Первоначальное лечение желчной колики у беременных обычно включает временное голодание и внутривенное введение. жидкости, анальгезия и антибиотики, если присутствуют признаки инфекции.Цель лечения — отсрочить инвазивные процедуры, если возможно. 1
Хотя в большинстве случаев НПВП являются рекомендуемым препаратом для снятия боли при желчной колике, они должны обычно следует избегать во время беременности, если польза не превышает риск. 15 НПВП связаны с неблагоприятное воздействие на развитие плода на ранних сроках беременности и повышенный риск выкидыша или преждевременного закрытия артериальный проток на более поздних сроках беременности. 15, 16 Пероральный морфин можно применять кратковременно, если требуется, при умеренных к сильным болям при беременности. 15
Иногда требуется хирургическое вмешательство, когда консервативный подход неэффективен. По возможности, это выполняется во втором триместре. 1 В течение первого триместра существует повышенный риск плод из-за хирургической общей анестезии, и в течение третьего триместра существует повышенный риск повреждения матки а увеличенная матка может затруднить доступ к желчному пузырю. 1 В послеродовой период желчь быстро возвращается к тому составу, который был до беременности, и у некоторых женщин холелитиаз проходит спонтанно. 1
Лечение желчной колики в первичной медико-санитарной помощи
Пациенты, у которых был эпизод неосложненной желчной колики, могут лечиться по месту жительства, пока они ждут окончательный диагноз и хирургическая оценка. В это время могут возникать периодические приступы желчной колики. 17
Управление стилем жизни
В диетическом анамнезе пациента могут быть указаны продукты, вызывающие желчные колики, которых в этом случае можно избежать, например жирная пища и жирные молочные продукты. Диета с высоким содержанием клетчатки, орехов и низким содержанием насыщенных жиров связана с с уменьшенным риском образования камней в желчном пузыре, и возможно, что внесение изменений в диету улучшит состояние пациента симптомы. 6 Как это ни парадоксально, для пациентов на низкокалорийной диете потребление 10 г жира в день было показано, что он предотвращает образование камней в желчном пузыре, скорее всего, за счет опорожнения желчного пузыря. 6 Кофейный и умеренный Некоторые исследователи также предположили, что алкоголь имеет защитный эффект от желчных колик. 6 Кофе известно, что влияет на ряд процессов, участвующих в образовании камней в желчном пузыре, включая усиление сократимости желчного пузыря и уменьшение кристаллизации холестерина в желчи. 18
НПВП — анальгетики первого ряда
НПВП обычно являются предпочтительным классом анальгезии при желчных коликах у пациентов с сильной болью и пациентов, проходящих лечение. в отделении неотложной помощи.Однако существует ограниченное количество исследований, оценивающих сравнительную эффективность анальгетиков при лечении желчной колики. В частности, нет исследований, оценивающих эффективность комбинаций. анальгетиков, например НПВП с опиоидами или НПВП с спазмолитиками. На практике может потребоваться несколько анальгетики пациентам, испытывающим сильную боль. 3
Перед тем, как назначать НПВП при боли в верхней части живота, подумайте, может ли боль у пациента иметь другую причину, например.грамм. пептический язвенная болезнь, при которой НПВП противопоказаны.
Препарат для инъекций диклофенака показан для быстрого снятия боли у пациентов с желчнокаменной болезнью. колики: 15
- Его можно вводить в виде инъекции диклофенака 75 мг (3 мл) глубоко в верхний наружный квадрант ягодичной мышцы, повторяется один раз (при необходимости может быть введен через 30 минут в контралатеральную мышцу)
- Его также можно комбинировать с диклофенаком для перорального применения, 75 мг, до максимальной общей дозы 150 мг, ежедневно, в течение максимум два дня
- Суппозитории с диклофенаком можно рассматривать как альтернативный путь введения пациентам, которые не переносят пероральный или внутримышечный путь
Диклофенак часто является НПВП первой линии для пациентов с желчной коликой, потому что скорости его начала при внутримышечном введении и его доступности.Десять суппозиториев диклофенака по 50 мг и пять суппозиториев. Инъекции 75 мг доступны, полностью субсидируемые PSO, для общей практики, чтобы иметь возможность для неотложного применения.
Ибупрофен для перорального применения, 200-400 мг, три-четыре раза в день, или напроксен 250-500 мг, два раза в день , май может рассматриваться как альтернатива последующим приступам желчной колики у некоторых пациентов, поскольку эти НПВП связаны с с более низким риском сердечно-сосудистых заболеваний, чем диклофенак. 15, 19 Например, диклофенак пациентам противопоказан. которые перенесли инфаркт миокарда в течение последних 12 месяцев. 19
Обзор одиннадцати исследований с участием более 1000 пациентов показал, что НПВП (в основном диклофенак 50–75 мг) были более эффективными. эффективны при контроле боли при желчной колике, чем спазмолитические препараты, например гиосцина бутилбромид и были не менее эффективен, чем опиоиды (в основном петидин). 3 НПВП также могут останавливать прогрессирование желчной колики к холециститу и другим осложнениям за счет ограничения выработки простагландинов. 6 НПВП для снижения общего риска краткосрочных осложнений, таких как желтуха, острый холангит, острый холецистит и острый панкреатит примерно вдвое по сравнению с плацебо. 3 Пациенты, потенциально относящиеся к группе повышенного риска побочных эффектов НПВП были исключены из этого исследования, например пациенты старше 65 лет, больные сахарным диабетом или другие системные сопутствующие заболевания. 3
НПВП могут быть не самым подходящим анальгетиком для некоторых пациентов с желчной коликой, например.грамм. пациенты с историей язвенной болезни. Для этих пациентов могут потребоваться другие анальгетики, такие как кодеин и парацетамол или морфин.
Для получения дополнительной информации см .: «Нестероидные противовоспалительные препараты (НПВП): выбор более безопасного лечения », BPJ 55 (октябрь 2013 г.).
Кодеин и парацетамол могут превосходить НПВП при умеренной боли
Кодеин и парацетамол могут быть эффективной альтернативой НПВП у пациентов с умеренной желчной коликой.Комбинация было обнаружено, что продукт парацетамола 500 мг с кодеином 30 мг обеспечивает лучшее обезболивание, чем трамадол, пероральный или внутримышечный диклофенак, ибупрофен и гиосцин при обследовании больных желчной коликой. 17 Однако для 79% У пациентов с сильной болью было обнаружено, что анальгезия НПВП была наиболее эффективной. 17
Кодеинполностью субсидируется в Новой Зеландии в виде таблеток по 15, 30 и 60 мг, которые можно назначать в Новой Зеландии. дополнение к парацетамолу.Доступны комбинированные лекарства, содержащие парацетамол 500 мг и кодеин 8-15 мг. в Новой Зеландии, но полностью субсидируется только рецептура 8 мг.
Опиоиды — альтернатива НПВП при сильной боли
Морфин 5-10 мг, внутримышечно, является альтернативой НПВП для лечения острой боли у пациентов с сильной болью. из-за желчной колики и для пациентов, когда НПВП небезопасны или не обеспечивают эффективного обезболивания. 15 Противорвотные средства могут быть назначены «по мере необходимости», если при употреблении морфина возникает тошнота.
Морфин обычно предпочтительнее петидина в Новой Зеландии. Исторически сложилось так, что при лечении избегали морфина. острой желчной колики и боли поджелудочной железы, потому что считалось, что они вызывают спазм в сфинктере Одди в большей степени. степени, чем другие опиоиды. Поэтому традиционно предпочтение отдается петидину. Однако систематический обзор обнаружили, что все наркотики повышали билиарное давление в одинаковой степени и что не было доказательств, основанных на результатах в поддержку использования петидина вместо морфина. 20 Кроме того, был сделан вывод, что морфин может иметь больше приносит пользу пациентам с острым панкреатитом, чем петидин, поскольку обеспечивает более длительное обезболивание и снижает риск судорог. 20 Петидин все еще предлагается некоторыми международными рекомендациями по обезболиванию у пациентов с острым холециститом в ожидании для госпитализации, например петидин внутримышечно по 25 — 100 мг, которые можно повторить через четыре часа. 15, 19
Спазмолитики можно комбинировать с НПВП или опиоидами
Спазмолитические средства, e.грамм. гиосцина бутилбромид, как сообщается, оказывает эффективное обезболивающее у некоторых пациентов однако при желчной колике другие пациенты могут не получить никакой пользы. 8 Если назначен гиосцина бутилбромид Пациентам с желчной коликой рекомендуется применять его в комбинации с НПВП или опиоидами.
Гиосцин бутилбромид выпускается в таблетках по 10 мг в рекомендуемой дозе 20 мг четыре раза в день. 15 Гиосцин бутилбромид также доступен в форме для инъекций 20 мг / мл, которую можно вводить внутримышечно или подкожно. инъекция, 20 мг, при необходимости повторить через 30 минут, максимально до 100 мг, ежедневно. 15
Некоторым пациентам могут потребоваться противорвотные средства
Тошнота — частый симптом у пациентов с желчной коликой, а также у пациентов, принимающих опиоиды. У некоторых пациентов с желчной коликой тошнота проходит после приема анальгетика. Пациентам которые испытывают постоянную тошноту после того, как их боль купирована, противорвотные средства, такие как метоклопрамид, циклизин и Ондансетрон (подробности дозирования см. в NZF).Некоторые пациенты возможно, потребуется испытать более одного противорвотного средства, прежде чем они добьются эффективного контроля симптомов.
Хирургическое лечение желчной колики
Пациентов с желчной коликой следует направлять для рассмотрения возможности лапароскопической холецистэктомии для предотвращения в будущем. эпизоды. Эта хирургическая процедура занимает примерно 60-90 минут и требует среднего пребывания в больнице от одного до одного человека. три дня. 11 Лапароскопическая холецистэктомия связана с таким же уровнем риска, что и открытая холецистэктомия но с меньшей послеоперационной болью и более быстрым выздоровлением.Доказательства подтверждают раннее хирургическое вмешательство у пациентов с острый холецистит, и у большинства этих пациентов можно лечить лапароскопически. 21 Пациенты с тяжелый острый холецистит, здоровье которого слишком хрупкое, чтобы подвергаться хирургическому вмешательству, можно вылечить во время острого эпизода с чрескожным дренированием желчного пузыря плюс антибиотики. У всех пациентов индивидуальные риски и преимущества выбор процедуры необходимо будет сбалансировать.Пациенты с тяжелыми сопутствующими заболеваниями могут быть непригодными для прохождения планового холецистэктомия.
Пациентов попросят дать согласие на лапароскопические и открытые процедуры перед проведением операции. Преобразование к открытой операции обычно происходит менее чем у 5% пациентов, но выше у пациентов, пролеченных остро, или у тех, кто с предыдущей абдоминальной операцией. Раневые осложнения, например кровотечение, инфекция и послеоперационная грыжа, подтекание желчи, диарея и редкое, но важное осложнение поражения желчных протоков могут возникнуть после лапароскопической или открытой холецистэктомии. 11 Незавершенное хирургическое удаление камней, травм или рубцов может привести к тому, что пациенты будут испытывать долгосрочные послеоперационные симптомы.
Исследование желчного протока для удаления камней из общего желчного протока может быть выполнено во время лапароскопической или открытой холецистэктомии. и необходим, если ERCP недоступен или дал сбой. Кокрановский обзор выявил как хирургический, так и эндоскопический доступы. чтобы удаление камней из желчных протоков было одинаково безопасным и эффективным. 22 На выбор подходов будет влиять доступностью на местах и опытом.
Отдаленные последствия камней в желчном пузыре и холецистэктомии
Желчные камни являются фактором риска рака желчного пузыря. Хотя у 85% людей с раком желчного пузыря есть желчные камни, только 3% людей с камнями в желчном пузыре страдают раком желчного пузыря. 23 Скорректированные по возрасту показатели заболеваемости желчным пузырем Сообщается, что рак в Новой Зеландии составляет 1 случай на 245 000 человек у мужчин и 1 случай на 135 000 человек у женщин, что сопоставимо с приблизительным уровнем заболеваемости колоректальным раком: 1 случай на 2 500 человек. 24, 25
После холецистэктомии у пациентов, которые вносят положительные изменения в рацион, улучшается общее состояние здоровья, но нет конкретных диетических рекомендаций для пациентов, которые проходят эту процедуру.
Желчные камни и последующая холецистэктомия связаны с небольшим повышенным риском рака пищеварительной системы.

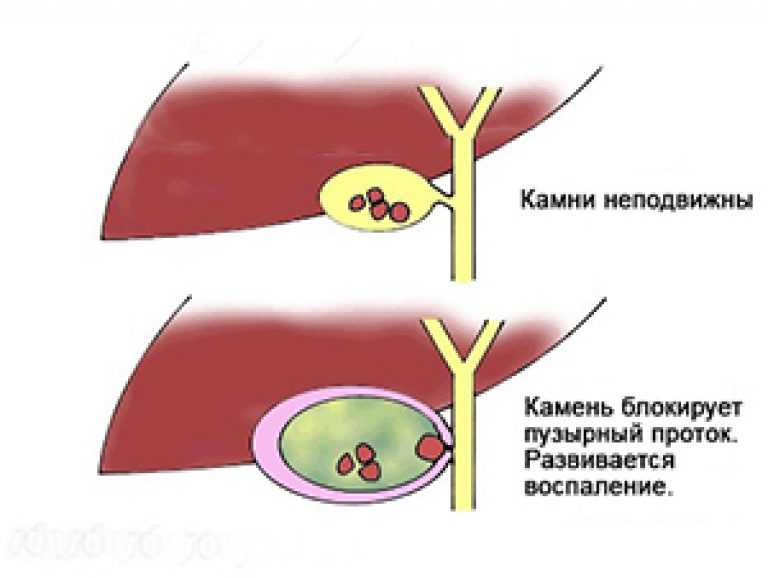
 Эти симптомы указывают на инфекцию желчного протока (так называемый холангит).
Эти симптомы указывают на инфекцию желчного протока (так называемый холангит).