Правильное питание и диета при воспалении желчного пузыря
16 сентября 2019
Холецистит — это воспалительное заболевание желчного пузыря, которое сопровождается нарушением моторной функции и тонуса билиарной системы.
Согласно статистическим данным, воспаление желчного пузыря (холецистит) регистрируется примерно в 10-20% людей, старше 45 лет. За последние годы существенно возрос также процент заболеваемости холециститом среди молодых людей, чему способствует неправильное питание, малоподвижный образ жизни, вредные привычки, стрессы.
Холецистит сопровождается такими неприятными симптомами, как:
- приступообразная боль и дискомфорт в правом подреберье,
- тошнота,
- горечь во рту,
- отрыжка, нарушения стула,
- а в некоторых случаях — и пожелтением кожи и склер, кожным зудом.

Таким образом, холецистит существенно ухудшает качество жизни человека и, кроме этого, грозит серьезными осложнениями. Поэтому, очень важно своевременно начать лечение холецистита.
В лечении основную роль, пожалуй, играет диета при воспалении желчного пузыря! Она снижает нагрузку на билиарную систему, нормализует продукцию и отек желчи, регулирует моторику и тонус желчного пузыря и желчевыводящих путей.
Далее в статье расскажем более детально, в чем заключается диета при воспалении желчного пузыря, каким должно быть питание, что можно есть при воспалении желчного пузыря, а также предоставим примерное меню.
Каким должно быть питание при воспалении желчного пузыря
Питание при воспалении желчного пузыря играет очень важную роль. Оно имеет не только профилактическую, но и лечебную цель, разгружая гепатобилиарную систему и нормализуя ее функции. Итак, питание при воспалении желчного пузыря должно быть частым и дробным, то есть рекомендуется питаться небольшими порциями.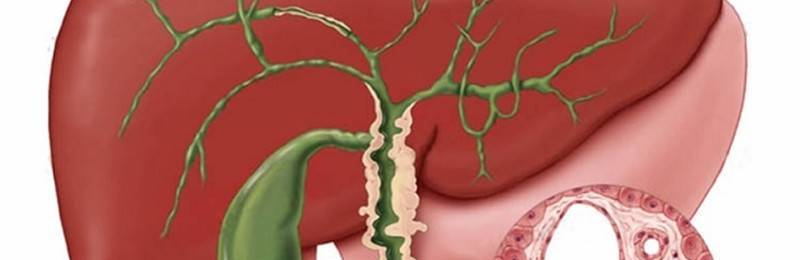 При воспалении желчного пузыря прием пищи должен осуществляться 5-6 раз в день. Это помогает стимулировать производство и выведение желчи.
При воспалении желчного пузыря прием пищи должен осуществляться 5-6 раз в день. Это помогает стимулировать производство и выведение желчи.
Также при воспалении желчного пузыря принимать пищу рекомендуется в одно и то же время, следует соблюдать питьевой режим. Пища должна быть вареной, либо готовиться «на пару», разрешены также запеченные блюда.
Что можно кушать при воспалении желчного пузыря
При холецистите (воспаление желчного пузыря) диета соответствует столу №5 по Певзнеру. В нем детально расписано при воспалении желчного пузыря что можно кушать, а от чего следует категорически отказаться.
Итак, при холецистите (воспаление желчного пузыря) диета накладывает ограничения на такие продукты, как:
- жиры и рафинированные углеводы,
- жирные сорта мяса, рыбы,
- копчености,
- маринады,
- острое,
- бобовые,
- грибы, шпинат, лук, чеснок, редис,
- кондитерские изделия,
- полуфабрикаты и фастфуд.

Газированные напитки, кофе, алкоголь также должны быть исключены при воспалении желчного пузыря.
Что можно кушать и какие фрукты можно есть при воспалении желчного пузыря? При холецистите рекомендованы следующие продукты:
- Хлебобулочные, макаронные изделия из цельнозерновой, или ржаной муки.
- Гречка, овсянка, рис и другие цельнозерновые крупы.
- Нежирные сорта мяса, рыбы, птицы. Предпочтение следует отдавать говядине, кролику, курице, индейке.
- Молочные продукты с низким процентом жирности.
- Яйца, но в день разрешается не больше 1 желтка.
- Овощи в любом виде кроме тех, которые запрещены.
Какие фрукты можно есть при воспалении желчного пузыря? При холецистите рацион должен быть как можно больше витаминизирован и обязательно должен включать фрукты! Но, разрешаются только некислые сорта фруктов и ягод. Например, бананы, сладкие яблока, виноград, арбуз, дыня, клубника, груша. Рекомендованы также сухофрукты.
Рекомендованы также сухофрукты.
Примерное меню при воспалении желчного пузыря
Большинство пациентов с холециститом по поводу диеты чаще всего обращаются к диетологу. Но, изучив список разрешенных и запрещенных продуктов, можно самостоятельно составить примерное меню при воспалении желчного пузыря.
Следует только учитывать, что за один прием следует принимать не больше 700 г пищи, а суточный рацион не должен превышать 3500 г.
В суточном меню 80-95 г должны составлять протеины, 70-80 г — жиры, и 300-350 г —углеводы. Также внимание следует обращать на калории.
Примерное меню при воспалении желчного пузыря может быть следующим:
- На первый завтрак можно приготовить овсяную кашу с сухофруктами, зеленый чай.
- На второй завтрак можно скушать галетное печенье с фруктово-ягодным фрешем.
- Обед может включать овощной суп-пюре, паровые куриные котлеты, отварной рис и компот.

- На полдник можно выпить стакан отвара из шиповника и съесть запеченное яблоко.
- Для ужина хорошо подойдет отварная рыба, картофельное пюре, стакан киселя.
- За 2-3 часа до сна можно выпить стакан кефира, или нежирного йогурта.
врач-гастроэнтеролог, доктор медицинских наук, профессор Мухутдинова Фарида Ибрагимовна.
19 ноября 2019
Вам удалили желчный пузырь. Как Вы должны себя вести? Должны ли продолжать соблюдать диету? А если – да, то – какую? Прошло много или мало времени после операции удаления желчного пузыря, и вновь Вам пришлось посетить поликлинику или лечь в больницу по поводу возобновления болевых приступов, какого-то дискомфорта в животе или других расстройств. Ваше заболевание теперь называется постхолецистэктомический синдром (ПХЭС) – синдром отсутствия желчного пузыря.
Ваше заболевание теперь называется постхолецистэктомический синдром (ПХЭС) – синдром отсутствия желчного пузыря.
Холецистэктомия (удаление желчного пузыря) – самая частая из всех операций, которые проводятся на органах брюшной полости. Большая часть пациентов после оперативного лечения отмечают хорошие результаты, но у 2-5 процентов больных после операции развивается ПХЭС. Замечено, что чем длительнее было заболевание до операции и чем больше было до нее приступов, тем чаще после оперативного вмешательства возобновляются боли и другие неприятные ощущения. Ближайшие и отдаленные исходы операции оказываются более благоприятными, если холецистэктомия проводится в раннем неосложненном периоде болезни, в состоянии ремиссии воспалительного процесса и в плановом порядке. Именно экстренная операция по поводу холецистита у людей с запущенными формами этого заболевания и дает наибольшее количество ПХЭС.
Итак, постхолецистэктомический синдром – это синдром функциональной перестройки работы желчевыделительной системы после оперативного вмешательства. Это – состояние, при котором рецидивирующая боль, беспокоившая больного до холецистэктомии и диспепсические нарушения (непереносимость жирной пищи, диарея, вздутие живота и др.) остаются и после операции. Причин возникновения этой патологии много. Прежде всего, следует помнить, что удаление желчного пузыря по поводу калькулезного холецистита не избавляет больных от обменных нарушений, в том числе от печеночно-клеточной дисхолии. Определяется литогенная желчь с низким холатохолестериновым коэффициентом. Нарушается пассаж желчи, что сопровождается расстройством пищеварения, всасывания жира и других веществ липидной природы. Изменение химического состава желчи приводит к микробному обсеменению двенадцатиперстной кишки, ослаблению роста и функционирования нормальной кишечной микрофлоры, расстройству печеночно-кишечной регуляции желчных кислот и других компонентов желчи. Под влиянием патологической микрофлоры желчные кислоты подвергаются деконъюгации, что сопровождается повреждением слизистой оболочки двенадцатиперстной, тонкой и толстой кишки, обусловливая, наряду с бактериальным обсеменением, развитие дуоденита, рефлюкс-гастрита, энтерита, колита.
Это – состояние, при котором рецидивирующая боль, беспокоившая больного до холецистэктомии и диспепсические нарушения (непереносимость жирной пищи, диарея, вздутие живота и др.) остаются и после операции. Причин возникновения этой патологии много. Прежде всего, следует помнить, что удаление желчного пузыря по поводу калькулезного холецистита не избавляет больных от обменных нарушений, в том числе от печеночно-клеточной дисхолии. Определяется литогенная желчь с низким холатохолестериновым коэффициентом. Нарушается пассаж желчи, что сопровождается расстройством пищеварения, всасывания жира и других веществ липидной природы. Изменение химического состава желчи приводит к микробному обсеменению двенадцатиперстной кишки, ослаблению роста и функционирования нормальной кишечной микрофлоры, расстройству печеночно-кишечной регуляции желчных кислот и других компонентов желчи. Под влиянием патологической микрофлоры желчные кислоты подвергаются деконъюгации, что сопровождается повреждением слизистой оболочки двенадцатиперстной, тонкой и толстой кишки, обусловливая, наряду с бактериальным обсеменением, развитие дуоденита, рефлюкс-гастрита, энтерита, колита.
Прежде всего, пациентам рекомендуется диета – ограничение животных жиров, продуктов с высоким содержанием холестерина, легкоусвояемых углеводов, острых, кислых, жареных блюд. Диетические ограничения начинаются сразу же после операции. Употребляются протертые супы, кисели, нежирные бульоны. Затем к меню присоединяют овощные пюре, каши на воде, паровые котлеты, мясо нежирной рыбы. В дальнейшем, в питании пациента должно содержаться нормальное количество белка, сниженное количество жиров и углеводов.
Главное при ПХЭС – обеспечить дробное питание. Частые приемы пищи (4-5 раз в день) в небольшом количестве в одни и те же часы способствуют лучшему оттоку желчи, тем самым препятствуя ее задержке. Прием большого количества пищи, особенно при нерегулярном питании, может привести к появлению боли и других расстройств.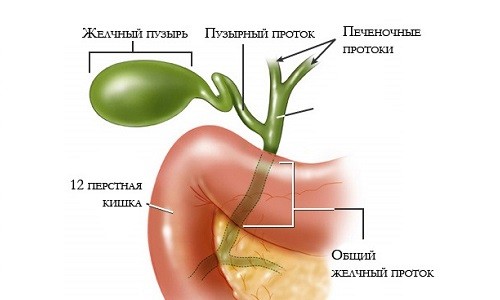 В период резкого ухудшения состояния следует обеспечить максимальное щадение пищеварительной системы: в первые 2 дня болезни можно принимать только жидкость в теплом виде. Это могут быть сладкий чай, соки из фруктов и ягод, разведенные пополам водой, отвар шиповника. В течение целого дня можно выпить всего 2 стакана, пить надо небольшими глотками. Через 2 дня разрешается принимать протертую пищу в небольшом количестве. Это слизистые и протертые крупяные супы – овсяный, рисовый, манный, протертая каша из этих же круп, желе, муссы, кисели. Затем можно включить в диету нежирный некислый творог, нежирное мясо, нежирную рыбу.
В период резкого ухудшения состояния следует обеспечить максимальное щадение пищеварительной системы: в первые 2 дня болезни можно принимать только жидкость в теплом виде. Это могут быть сладкий чай, соки из фруктов и ягод, разведенные пополам водой, отвар шиповника. В течение целого дня можно выпить всего 2 стакана, пить надо небольшими глотками. Через 2 дня разрешается принимать протертую пищу в небольшом количестве. Это слизистые и протертые крупяные супы – овсяный, рисовый, манный, протертая каша из этих же круп, желе, муссы, кисели. Затем можно включить в диету нежирный некислый творог, нежирное мясо, нежирную рыбу.
Блюда готовят в протертом виде на пару или отваривая в воде. Принимайте пищу 5-6 раз в день небольшими порциями. Через 5-6 дней Вы можете перейти на диету № 5 а, придерживаться которой необходимо в течение 3-4 недель. Диета содержит белков 100 г., жиров 80 г., углеводов 350 г., поваренной соли 4-6 г. Свободной жидкости 1,5-2 л. Масса суточного рациона 3 кг. Суточная калорийность около 2800 ккал. Ограничиваются в диете механические и химические раздражители. Исключаются продукты, усиливающие процессы брожения и гниения в кишечнике, резко стимулирующие секреторную функцию желудка, поджелудочной железы, усиливающие желчеотделение и раздражающие печень. Пищу готовят в воде или на пару, протирают. Температура холодных блюд не ниже 15 градусов, горячих – не выше 62 градусов С.
Ограничиваются в диете механические и химические раздражители. Исключаются продукты, усиливающие процессы брожения и гниения в кишечнике, резко стимулирующие секреторную функцию желудка, поджелудочной железы, усиливающие желчеотделение и раздражающие печень. Пищу готовят в воде или на пару, протирают. Температура холодных блюд не ниже 15 градусов, горячих – не выше 62 градусов С.
- РЕКОМЕНДУЕТСЯ: хлеб пшеничный вчерашний, супы готовят на слизистом отваре с протертыми крупами, овощами или на овощных отварах с мелко шинкованными овощами – картофелем, морковью, кабачками, тыквой, разваренными крупами – рисом, манной, овсяной крупами, вермишелью (в супы можно добавлять яично-молочную смесь, которая готовится соединением сырого яйца с равным объемом молока, и заправляется сливочным маслом, сметаной), нежирные сорта мяса в виде паровых котлет, суфле или пюре, нежирные сорта рыбы и птицы, в основном в рубленом виде, но мягкие сорта и части разрешают периодически куском, варят в воде или готовят на пару.
 Вареные и протертые овощи: картофель, кабачки, тыква, морковь, свекла, цветная капуста в виде пюре, суфле, запеканок, каши готовят на воде с добавлением молока в протертом виде, разрешают пудинги, яйца добавляют в блюда и дают в виде паровых белковых омлетов, молоко в натуральном виде или в блюдах по индивидуальной переносимости, свежий некислый творог в натуральном виде или в блюдах – запеканки, суфле, пудинги, сыр неострый: российский, ярославский, сметана в небольшом количестве в блюдо, кисель, протертый компот, желе, печеные яблоки, груши, варенье и джемы из сладких ягод и фруктов, сахар, мед, фруктовая карамель, мармелад, при хорошей переносимости разрешается в день около 100 г. спелой клубники, земляники, малины, соки яблочный, вишневый, клубничный пополам с горячей водой, небольшое количество зелени петрушки и укропа, соус бешамель с небольшим количеством сметаны (муку не жарить), фруктовые и ягодные подливы, чай, суррогаты кофе с молоком, отвары шиповника. Масло сливочное добавляют в готовое блюдо не более 30 г.
Вареные и протертые овощи: картофель, кабачки, тыква, морковь, свекла, цветная капуста в виде пюре, суфле, запеканок, каши готовят на воде с добавлением молока в протертом виде, разрешают пудинги, яйца добавляют в блюда и дают в виде паровых белковых омлетов, молоко в натуральном виде или в блюдах по индивидуальной переносимости, свежий некислый творог в натуральном виде или в блюдах – запеканки, суфле, пудинги, сыр неострый: российский, ярославский, сметана в небольшом количестве в блюдо, кисель, протертый компот, желе, печеные яблоки, груши, варенье и джемы из сладких ягод и фруктов, сахар, мед, фруктовая карамель, мармелад, при хорошей переносимости разрешается в день около 100 г. спелой клубники, земляники, малины, соки яблочный, вишневый, клубничный пополам с горячей водой, небольшое количество зелени петрушки и укропа, соус бешамель с небольшим количеством сметаны (муку не жарить), фруктовые и ягодные подливы, чай, суррогаты кофе с молоком, отвары шиповника. Масло сливочное добавляют в готовое блюдо не более 30 г. в день, растительное при хорошей переносимости.
в день, растительное при хорошей переносимости. - ИСКЛЮЧАЕТСЯ: свежий белый и ржаной хлеб, сдобное слоеное тесто, жирные сорта мяса (баранина, свинина), птицы (утка, гусь) и рыбы, жареное, тушеное мясо, колбасы, копчености, консервы, печень, почки, мозги, жареная и соленая рыба, рыбные консервы, жирный творог с повышенной кислотностью, острый сыр, тугоплавкие жиры – бараний, говяжий, свиной, бобовые, макароны, пшено, перловая крупа, рассыпчатые каши, грибы, квашеная капуста, редька, редис, лук, чеснок, щавель, мясные и рыбные бульоны, холодные закуски, кислые фрукты, богатые клетчаткой, шоколад, мороженое, халва, кремы, пряности, какао, крепкий кофе, холодные газированные напитки, алкоголь.
ПРИМЕРНОЕ МЕНЮ ДИЕТЫ № 5 А.
- Завтрак: белковый паровой омлет из двух яиц, каша манная молочная, чай с молоком.
- 2-й завтрак: яблочное пюре.
- Обед: суп слизистый овсяный, котлета мясная паровая, гречневая каша, компот процеженный. Полдник: творог домашний протертый.

- Ужин: котлеты рыбные паровые, картофельное пюре, чай.
- На ночь: кефир, хлеб белый 200 г., сахар 30 г., масло сливочное 20 г.
При непереносимости растительного масла Вам следует отказаться от него. При выраженном ожирении ограничивайте калорийность продуктов. Делайте поправки на те блюда и продукты, которых Вы не переносите. Их надо исключать из питания. Это могут быть молоко, жиры, яйца. Ваше самочувствие и состояние после операции на желчных путях во многом будут зависеть от того, насколько настойчиво Вы будете выполнять диетологические рекомендации.
Для профилактики ПХЭС через 1,5-2 месяца после операции рекомендуется диета, обогащенная клетчаткой (пшеничные отруби, морковь, капуста, кукуруза, овсянка и т.д.). Такая диета нормализует химический состав желчи и, в первую очередь, содержание холестерина.
Медикаментозное лечение ПХЭС зависит от жалоб и клинических проявлений заболевания и назначается только врачом. Применяются спазмолитические препараты, средства, нормализующие моторику желудочно-кишечного тракта и функцию сфинктеров желчных протоков и двенадцатиперстной кишки, адсорбирующие деконъюгированные желчные кислоты, уменьшающие воспаление слизистой оболочки 12-перстной кишки, подавляющие активность патологической микробной флоры, гепатозащитные средства, ферментные препараты. Повышенную возбудимость сфинктеров желчных путей можно снизить психотерапией, приемом седативных и спазмолитических препаратов, физиотерапевтическими процедурами — тепловыми аппликациями, электрофорезом с новокаином и сульфатом магния, диатермией, индуктотермией и УВЧ-терапией на область печени. Курортное лечение с курсами приема минеральных вод улучшает самочувствие больных.
Повышенную возбудимость сфинктеров желчных путей можно снизить психотерапией, приемом седативных и спазмолитических препаратов, физиотерапевтическими процедурами — тепловыми аппликациями, электрофорезом с новокаином и сульфатом магния, диатермией, индуктотермией и УВЧ-терапией на область печени. Курортное лечение с курсами приема минеральных вод улучшает самочувствие больных.
Поделиться в соц.сетях
Осложнения после удаления желчного пузыря
Оптимальный метод лечения желчекаменной болезни
На сегодня золотой стандарт — это лапароскопическая холецистэктомия. Выполняется через три или четыре небольших разреза (прокола) с помощью специальной видеокамеры и инструментов. Есть вариант выполнения через один несколько больший разрез в области пупка, вовсе без разреза (через желудок), и даже с помощью робота, но широкого распространения они не получили (преимущества не очевидны, а стоимость выше).
В подавляющем большинстве случаев срок пребывания в клинике — два дня: госпитализация в день операции, выписка на следующий день после контроля анализов, УЗИ. Безусловно, решение о выписке всегда совместно, если пациенту спокойнее подольше побыть под наблюдением, всегда поддержим.
Безусловно, решение о выписке всегда совместно, если пациенту спокойнее подольше побыть под наблюдением, всегда поддержим.
В течение недели после операции обычно рекомендуем щадящий режим, несмотря на вполне хорошее самочувствие. Первые два–три дня могут беспокоить ноющие боли в плече, связано этой с остаточным газом в брюшной полости и бывает после любой лапароскопической операции.
Диета после холецистэктомии
Вопрос очень дискутабельный, на самом деле. На мой взгляд, слухи о необходимости строгой диеты сильно преувеличены.
Отсутствует резервуарная функция желчного пузыря, желчь в ее изначальном виде постоянно поступает в 12-перстную кишку. В связи с этим есть надо почаще (поступает постоянно), малыми порциями и ограничить жиры (желчи, находящейся в ДПК каждый момент времени, должно «хватить» на эмульгацию жиров). Если нарушить диету, ничего особенно страшного не случится, но пациент это поймет (будет больно, и диарея).
Про осложнения холецистэктомии
Все осложнения можно разделить на два вида: возникающие непосредственно во время или в ближайшее время после операции; и отдаленные (пресловутый постхолецистэктомический синдром).
Большинство возникающих во время или сразу после операции осложнений, к счастью, «малые», не угрожающие жизни и здоровью. Это гематомы, серомы, воспаление — суммарно в районе 5 %, чаще всего не требуют никакого особого лечения, не говоря уже о повторных операциях.
Серьезных осложнений во время операции, по большому счету, четыре – это кровотечение, травма желчных протоков, тромбоэмболия легочной артерии и резидуальный холедохолитиаз.
Несмотря на отработанную методику лапароскопической холецистэктомии, исключить их полностью пока не удается даже в клиниках, где накоплен большой опыт выполнения этих операций.
Кровотечение
С кровотечением понятно — оно может возникнуть во время любой операции. При плановой холецистэктомии риск минимальный.
Повреждение желчных протоков
Страшный сон для любого хирурга. По литературным данным частота 0,15–0,36 % и зависит от многих факторов: плановая или экстренная операция (понятно, что плановой риски значительно ниже), выраженности воспалительных и рубцовых изменений в зоне желчного пузыря, конституциональных и анатомических особенностей… Встречается целый ряд аномалий (взаимоотношений анатомических структур в зоне желчного пузыря), которые иногда ставят в тупик даже очень искушенного хирурга. Основное правило здесь — «не уверен — не обгоняй», в том смысле, что мы должны быть абсолютно уверены в понимании анатомии у конкретного пациента. Всегда. Каждый раз. Даже в самых «банальных» случаях.
Безусловно, большое значение имеет опыт хирурга и качество оборудования. Есть целый ряд приемов, которые позволяют минимизировать риск осложнений — техника critical view of safety(для меня и уже многих коллег — обязательна во время каждой операции), интраоперационная холангиография, и даже использование флюоресцентной лапароскопии (ICG). Думаю, технические особенности не очень интересны для «нехирургов», но тем не менее)
Следующее осложнение — это тромбоэмболия легочной артерии
К счастью, довольно редко при лапароскопической холецистэктомии и правильной профилактике, хотя на 100 % предотвратить его до сих пор невозможно. Очень много факторов влияют, в том числе время операции, объем кровопотери, состояние свертывающей системы, наличие варикозной болезни, возраст… Все это учитывается, определяются риски и подбор оптимального варианта профилактики.
«Забытые» камни в желчном протоке или резидуальный холедохолитиаз
Отдельная большая тема для разговоров типа «Если удалить желчный пузырь, камни продолжат образовываться в протоках». Много раз уже писали — это очень редкая история, разве что в ситуации типа персистирующего холангита или муковисцидоза. Подавляющее большинство камней в протоках после удаления желчного пузыря были там на момент удаления, но никак себя не проявляли. До недавнего времени у нас не было безопасного способа диагностики бессимптомного холедохолитиаза. Последние годы активно пользуемся МРТ (это безопасно и информативно). Думаю, это здорово уменьшит количество «забытых камней».
Отдаленные последствия удаления желчного пузыря или постхолецистэктомический синдром (ПХЭС)
Надо сказать, что мифов и страшилок по этому поводу довольно много. Попробую выразить свою точку зрения, основанную на собственном опыте и анализе мировой литературы.
Как следует из названия, под постхолецистэктомическим синдромом подразумевают любые проблемы со стороны желудочно-кишечного тракта после удаления желчного пузыря.
Напомню, что «после» не всегда означает «вследствие». В большинстве случаев к самой операции эти проблемы не имеют никакого отношения, зачастую при внимательном анализе оказывается, что они были у пациента и до операции. Это еще раз подчеркивает необходимость тщательной оценки клинической картины и индивидуального подхода при принятии решения о необходимости удаления желчного пузыря. На мой взгляд, именно недостаточно внимательная оценка симптомов и желание во что бы то ни стало удалить желчный пузырь приводит к появлению большинства комментариев типа «Удалили — только хуже стало» и пр.
Чаще всего за т.н. «ПХЭС» принимают синдром раздраженного кишечника, гастроэзофагеальную рефлюксную, язвенную болезнь и хронический панкреатит. Мышечные или неврогенные боли тоже нельзя списывать со счетов. Почему же ставят диагноз «ПХЭС»? Доктора тоже люди, а людям свойственно идти по пути наименьшего сопротивления.. «Болит? Желчный убрали? Конечно же это ПХЭС!». Выявить истинную причину не так просто, на самом деле.
Если не принимать во внимание ранее описанные осложнения в ходе операции, к реальным отдаленным последствиям холецистэктомии можно отнести две проблемы: послеоперационную диарею и дисфункцию сфинктера Одди.
Послеоперационная диарея
Мнения по поводу причин ее появления разные, большинство экспертов отводит ведущую роль отсутствии резервуарной функции желчного пузыря. При недостаточном обратном всасывании постоянно поступающей желчи, она в большем, чем обычно количестве поступает в толстую кишку, что и провоцирует диарею. Надо сказать, что при желчекаменной болезни функция пузыря уже нарушена, и часть пациентов жалуются на диарею и до операции.
Очень разные данные о частоте этого симптома, от 1 до 35 %. Большинство исследований говорит о 10–15 %. В моей практике намного ниже, но достоверность личных наблюдений, как известно, невелика. Кроме соблюдения диеты (очень важно есть понемногу несколько раз в день), с диареей помогут справиться секвестранты желчных кислот (колестирамин), иногда приходится назначать лоперамид. В подавляющем большинстве случаев диарея проходит довольно быстро.
Есть мнение, подтвержденное экспериментальными исследованиями, что при сохраненном сфинктерном аппарате, общий желчный проток в течение нескольких месяцев частично компенсирует резервуарную функцию желчного пузыря.
Дисфункция сфинктера Одди или ДСО
Проявляется эпизодами довольно интенсивных болей в правом подреберье, напоминающие боли при желчной колике. Причина — в спазме сфинктера Одди (он регулирует поступление желчи из общего желчного протока в 12-перстную кишку).
ДСО бывает двух типов:
- Тип 1 — боли в правом подреберье с расширенными жёлчными протоками и повышенными трансаминазами (АЛТ и АСТ).
- Тип 2 — боли сопровождаются чем-то одним: или расширенные протоки или повышенные трансаминазы.
Тип 1 очень эффективно лечится папиллотомией (рассечением большого дуоденального соска)
Эффективность папиллотомии при 2-м типе ДСО намного меньше (около 40 %), но все таки достаточно, чтобы возможность проведения этой процедуры была очень тщательно рассмотрена.
Резюмируя, хочу еще раз подчеркнуть важность взвешенного, индивидуального подхода к такой «банальной» операции, как холецистэктомия. Были желчные колики или острый холецистит? Безусловно надо оперировать, вероятность дальнейших серьезных проблем намного выше, чем осложнений.
«Случайно» нашли камни в желчном пузыре и нет никаких симптомов? Живите спокойно, соблюдая диету. Появятся симптомы — приходите, не дожидаясь осложнений, поможем!
Холецистит…
Холецистит — воспаление желчного пузыря. Это состояние имеет разные причины и, как правило, прогрессирует медленно и постепенно. Наиболее часто Холецистит возникает у женщин старше 40 лет.
Причины заболевания Холециститом
В большинстве случаев Холецистит развивается на фоне Желчнокаменной болезни. Именно камни в желчном пузыре или его протоках приводят к повреждению стенки желчного пузыря и к возможному затруднению оттока желчи.
Провокаторами заболевания могут быть воспалительные процессы в желудочно-кишечном тракте, дыхательных путях, в мочеполовой системе.
Причиной Холецистита могут стать инфекции, например, кишечная палочка, стрептококк, сальмонелла, вирусные заболевания печени. Эти и другие инфекции находят у 60ти и более процентов таких больных. Болезнетворные организмы могут попадать в желчный пузырь с током крови или лимфы, возможно из 12-перстной кишки.
Холецистит могут спровоцировать паразиты, такие как глисты (острицы, аскариды) или дизентерийная амеба.
Воспаление желчного пузыря может давать и затекание ферментов поджелудочной железы в полость желчного пузыря. Часто такая ситуация связана с воспалением поджелудочной железы, т.е. с диагнозом Панкреатит.
Факторы развития Холецистита
Развитию Холецистита способствуют множество факторов:
- Врожденная деформация желчного пузыря.
- Травмы печени или желчного пузыря.
- Опухоли в брюшной полости.
- Нарушение обмена веществ (Сахарный диабет, атеросклероз).
- Неправильное питание и как следствие гастрит.
- Голодание
- Малоподвижный образ жизни и как следствие запоры.
- Беременность и как следствие механическое давление на пищеварительный тракт.
- Аллергические реакции.
- Возрастные нарушения кровообращения желчного пузыря.
- Наличие паразитов и бактериальных инфекций.
- Дискенезия желчных путей, т.е. проблема с выведением желчи.
Кстати, именно застой желчи часто является провокатором воспаления желчного пузыря и дальнейшего развития Холецистита, а возможно и желчнокаменной болезни. Если говорить о природе этого явления максимально просто и коротко, картина выглядит таким образом.
Застой желчи — одна из причин развития и обострения Холецистита.
Желчь, как особая жидкость нашего организма, выполняет свою жизненно важную функцию. Основное ее предназначение — это улучшение усвоения жиров и активизация перемещения пищи по кишечнику.
Для выполнения своей миссии, желчь и сама должна преодолеть свой непростой путь. Начало этого пути — печень. Здесь вырабатывается желчь. Затем — печеночные протоки, далее — общий желчный проток и 12ти перстная кишка. Место, где желчь из общего протока попадает в 12ти перстную кишку, называется «Фатеров сосочек». Он имеет свою собственную мышцу, которая и регулирует поступление желчи в кишечник. Движение желчи от печени к кишечнику обеспечивается сокращениями желчного пузыря, его протоков и этой мышцы. Если сокращения дают сбой, возникают проблемы с выведением желчи. Такая ситуация может иметь две причины.
Причина первая — слишком быстрые и сильные сокращения желчного пузыря. Этот сбой может вызывать резкие и недолгие болевые ощущения в правом подреберье. Такие симптомы чаще встречаются в молодом возрасте. Как правило, их провоцируют волнение, отрицательные эмоции, нервные перегрузки. У женщин такие обострения могут быть связаны с менструальным циклом.
Причина вторая — недостаточно интенсивные сокращения желчного пузыря. Такой сбой может спровоцировать боль в правом подреберье не сильную, тупую, возможно распирающую. В этом случае она достаточно длительная и больше знакома людям старшего возраста.
Сигналом для визита к гастроэнтерологу могут стать не только болевые ощущения в правом подреберье различного характера, но и ощущение горечи во рту по утрам, постоянно плохое настроение и упадок сил. Семьдесят процентов из ста такие симптомы дает застой желчи, а это в свою очередь провоцирует воспаление желчного пузыря, т.е. Холецистит.
Острая и Хроническая формы Холецистита:
Холецистит считается весьма распространенным заболеванием органов пищеварительной системы. Это заболевание имеет две формы проявления — острую и хроническую. Как правило, форма Холецистита зависит от того, с чего начинается это заболевание. При Остром Холецистите начало заболевание острое, часто внезапное. При Хроническом Холецистите начало заболевания постепенное, когда временное воспаление желчного пузыря постепенно становится постоянным. Этот процесс преобразования может длиться несколько лет.
Острый Холецистит могут иметь люди разного возраста, но наибольшая предрасположенность к его развитию наблюдается у женщин, тучной комплекции, в возрасте 50+. Острый Холецистит занимает второе место — сразу после острого аппендицита среди больных, доставляемых в хирургическое отделение. При этом наблюдается рост числа больных с этим диагнозом во всем мире. Острый Холецистит, как и любое другое заболевание острой формы развития, требует специальной медицинской помощи. Интересно, что в отличие от других заболеваний Острой формы, Острый Холецистит далеко не всегда переходит в хроническое состояние.
Хронический Холецистит, как форма постепенного начала развития заболевания, помимо медицинской помощи, требует к себе повышенного внимания и элементарных знаний от самого больного. Строгое соблюдение врачебных назначений — это не единственное условие для успешного лечения.
Здоровый образ жизни, четкое соблюдение специальной диеты, дозированные физические нагрузки и схема принятия необходимых мер в моменты обострения заболевания — все это территория ответственности самого больного. Как утверждают статисты, наше здоровье на 50% зависит от нашего образа жизни.
Симптомы Острой формы Холецистита
Признаками Острой формы Холецистита могут стать:
- Колика в правом подреберье. Внезапный приступ болей, имеющий схваткообразный характер, может возникнуть спустя некоторое время после еды. Обычно это случается через несколько часов после обильного приема пищи. Приступ может длиться от нескольких минут до нескольких часов. Боль может пройти и без вмешательства доктора, иногда после приема спазмолитических средств.
- Механическая желтуха также является проявлением Острой формы Холецистита. Она имеет место в случае закупорки общего желчного протока. В такой ситуации кожа приобретает желтый оттенок, а живот становится напряженным и трудно прощупывается.
Больной с такими симптомами должен быть немедленно доставлен в хирургическое отделение и только там он сможет получить необходимую помощь. Это не обязательно хирургическое вмешательство. Это может быть постельный режим и диета, медикаментозное лечение спазмолитическими и обезболивающими препаратами. При более глубоком обследовании иногда назначаются антибиотики.
Симптомы Хронического Холецистита
Хронический Холецистит может быть следствием нескольких эпизодов острого воспалительного процесса в желчном пузыре. В результате стенка желчного пузыря утолщается и ее внутренний слой деформируется. Орган теряет способность накапливать желчь и при необходимости выделять ее в 12ти перстную кишку. В результате падает способность усвояемости питательных веществ и страдает весь пищеварительный тракт. Развитие Хронического Холецистита имеет свои признаки. Они могут проявляться ярко, комплексно, а могут тревожить избирательно и походить на вялотекущий процесс.
Классические симптомы хронического холецистита:
- Горечь во рту
- Тупые боли или тяжесть в правом подреберье
- Вздутие живота
- Тошнота, рвота и отрыжка
- Затруднения в переваривании жирной пищи, как следствие поносы после еды.
Такие проявления чаще возникают через 2-4 часа после употребления жирной, копченой или жареной пищи. Также приступ может спровоцировать механическая тряска организма в транспорте, переохлаждение, стресс. Для Хронического Холецистита характерны периодические обострения, которые могут сопровождаться и повышением температуры. В этот период симптомы этих двух форм Холецистита весьма схожи, но переход Хронической формы в Острую форму не является правилом. Обострение Хронического Холецистита часто провоцируют нарушения в соблюдении диеты, заболевания других органов и чрезмерные физические нагрузки.
Что помогает снять обострение?
Пастельный режим, строгое соблюдение диеты и дробное питание помогают больным Хроническим Холециститом снять обострение и восстановиться. Но… иногда и при Хронической форме Холецистита требуется оперативное лечение. Как вариант, Калькулезный Холецистит, который иногда лечится хирургическим путем. Такой вид Холецистита развивается на фоне желчнокаменной болезни. По статистике в этой форме протекает около 90% заболеваний. Конкременты, так называемые камни, в 75% случаев могут располагаться в желчном пузыре, а в 25% случаев в желчном протоке. Камни, расположенные в протоках, затрудняют или полностью перекрывают отток желчи, что проявляется приступами желчной колики. В гастроэнтерологии Калькулезный Холецистит диагностируется у 10% взрослого населения, при этом у женщин в 3-5 раз чаще, чем у мужчин.
Диагностика Холецистита
Существует несколько методов диагностики Холецистита. Выбор наиболее подходящего варианта в каждом конкретном случае определяет врач-гастроэнтеролог на основе жалоб пациента.
Список диагностических методов не велик. Чаще это:
- Биохимический анализ крови
- УЗИ органов брюшной полости
- Рентгенологическое обследование желчных путей и желчного пузыря с введением контрастного вещества через рот или внутривенно
- Эндоскопическое обследование с введением контрастного вещества непосредственно в желчные протоки с помощью эндоскопа.
Лечение Холецистита
В лечении Холецистита, как правило, применяются не сложные средства и методы. В первую очередь это: .
- Препараты обезболивающего и спазмолитического действия (при обострении заболевания).
- Препараты желчегонного действия (строго по назначению врача!)
- Антибиотики и противовоспалительные средства (строго по назначению врача).
- Беззондовый дюбаж, т.е. слепой дюбаж наиболее распространенный метод лечения Хронического Холецистита. Эта процедура проводится натощак. Больной выпивает 1-2 стакана подогретой минеральной воды или отвара желчегонных трав и ложится отдыхать полтора часа с грелкой на области правого подреберья. Показание этой процедуры, ее кратность и продолжительность курса определяется только врачом.
- Зондовый дюбаж, проводится с помощью зонда, который вводится через ноздрю или через рот пациента Он предназначен для промывания желчных путей и опорожнения желчного пузыря. Такой метод называется Дуоденальное зондирование и в отличие от Слепого дюбажа, который может проводиться самостоятельно дома, Зондовый Дюбаж применяется только в условиях медицинского учреждения.
- Хирургическая помощь иногда требуется тем пациентам, у которых Холецистит вызван или осложнен желчнокаменной болезнью. Все зависит от степени сложности ситуации, от состояния конкретного больного. Необходимость операционного вмешательства может определить только хирург-гастроэнтеролог.
- Диета является совершенно полноценным методом лечения Холецистита и назначается индивидуально. Она может быть строгой или демократичной.
- Физиотерапевтическое лечение больных Холециститом проводится в стационарах, поликлиниках, в условиях клинических курортов.
- Лечение на курортах рекомендуется пациентам с Хронической формой Холецистита средней и легкой тяжести, вне обострения заболевания, т.е. в состоянии ремиссии.
- Питьевое лечение минеральными щелочными водами очень эффективно, но может проводиться только по рекомендации врача и желательно в курортных условиях
Выбор курорта для лечения Холецистита необходимо согласовывать с лечащим врачом. Не стоит забывать о том, что вода минеральных источников различных курортов имеют особенный состав, свойства и разную мягкость воздействия. У каждого курорта есть свои основные направления в работе, свои традиционные программы и свои показатели. Также необходимо понимать какие процедуры предлагает тот или иной курорт, какие специалисты проводят лечебно-оздоровительный курс, какое оборудование помогает достичь максимального эффекта в лечении.
Почему пациентам с диагнозом «Хронический Холецистит» стоит ехать в клинический санаторий-курорт «Березовские минеральные воды»?
- Березовская минеральная вода уникальна для лечения Холецистита. Она имеет мягкое лечебное действие, не вызывает обострения заболевания. Ее состав позволяет эффективно лечить практически все виды Холецистита.
- Санаторий «Берминводы» в первую очередь специализируется на лечении заболеваний органов пищеварения, обмена веществ, почек и мочевыводящих путей. Имеет 155летний опыт в этом направлении.
- В санатории действует ряд профильных программ, которые помогают больным с различными диагнозами получать более конкретную и целенаправленную профессиональную помощь. Одна из основных программ посвящена проблемам Холецистита. Она включает в себя специальные лечебно-профилактические процедуры, дозированные физические нагрузки, диетическое питание, лекции специалистов в области заболеваний желудочно-кишечного тракта, консультации лучших специалистов в области гастроэнтерологии.
- Также программа «Холецистит» имеет и образовательную нагрузку. В рамках программы ее участники получают все необходимые знания и практические навыки. Больные Холециститом учатся контролировать свою болезнь в домашних условиях.
- В программе «Холецистит» задействованы высокопрофессиональные специалисты: терапевты, гастроэнтерологи, эндокринологи, невропатологи, диетологи…
- Санаторий «Берминводы» располагает всем необходимым оборудованием для диагностики и эффективного лечения Холецистита.
- В программе принимают участие пациенты с хронической формой заболевания. Также сюда приезжают больные на реабилитацию в послеоперационный или в подготовительный к операции периоды.
- Санаторий «Берминводы» принимает не только взрослых пациентов, но и детей, нуждающихся в лечении или профилактике заболеваний органов пищеварения. Здесь созданы все условия для детского лечения, проживания, диетического питания, активного отдыха, занятий спортом и плаваньем.
Лечение Хронического Холецистита в курортных условиях проходит эффективно и приятно. Сочетание множества полезных процедур и постоянного внимания персонала санатория, спокойной обстановки и свежего воздуха, развлекательных мероприятий и интересных экскурсий придает лечебному процессу ощущение легкости и позитива!
Профилактика Хронического Холецистита
Полностью избавиться от Хронического Холецистита, к сожалению, невозможно. Можно добиться лишь длительной ремиссии, когда жизнь пациента становиться совершенно полноценной во всех смыслах.
Основными направлениями в профилактике Холецистита являются:
- Специальная диета и дробный режим питания (желательно 5-6 раз в день).
- Активный образ жизни с дозированными физическими нагрузками.
- Занятия спортом (плавание, бег трусцой, легкая аэробика).
- Снижение лишнего веса.
- Своевременное лечение заболеваний желудочно-кишечного тракта.
- Лечение инфекционных процессов в организме.
- Своевременная диагностика и нормализация работы печени, желчного пузыря, желчевыводящих протоков.
Диета при Холецистите
Правильное питание для человека, страдающего Холециститом — это не просто мера предосторожности, это лечение и профилактика, это серьезный заслон дальнейшему развитию заболевания. Соблюдение диеты в разы улучшает самочувствие больного и в целом качество его жизни.
Принципы составления диеты для больных Холециститом очень просты:
- Готовить лучше на пару, тушить или варить, реже запекать, избегать жарки.
- Предпочтение стоит отдавать продуктам с небольшим содержанием животных жиров и минимальным содержанием холестерина.
Задача диетического питания при Холецистите: максимально снизить нагрузку на пищеварительную систему, при этом дать организму достаточно энергии; сделать желчь более жидкой и уберечь больного от воспалительного процесса. Больной всегда должен знать, какие продукты можно и нужно употреблять в пищу, а какие нельзя.
Что можно кушать при Холецистите?
Перечень основных продуктов при Холецистите:
- Фрукты (не кислые). Груши сладких сортов особенно рекомендуются тем, кому необходимо разжижать желчь.
- Овощи и разнообразная зелень
- Хлеб в подсушенном виде (предпочтительно с отрубями), несдобное печенье.
- Отвар из шиповника, некрепкий чай, кофе с молоком, фруктовые компоты (не кислые). Напиток из цикория.
- Мясо нежирных сортов, тощая рыба, сало без острых приправ, колбасные изделия исключительно высшего сорта.
- Куринные и перепелиные яйца в виде омлета (желательно на пару, из белка), иногда варенные.
- Творог, сметана и йогурты (нежирные) без ароматизаторов и фруктово-ягодных добавок.
- Зефир, мармелад, пастила, варенье и мед.
Шоколад и какао лучше исключить из рациона или очень ограничить.
С таким набором полезных продуктов вполне возможно составить интересное и разнообразное меню. Помощь диетолога в этом процессе трудно переоценить. В списке полезных продуктов могут быть индивидуальные поправки. Некоторые продукты при систематическом употреблении здорово разжижают желчь, а это полезно не всегда и не всем больным.
Что противопоказано кушать при Холецистите?
Список запретных продуктов при Холецистите:
- Любые бобовые культуры
- Лук, чеснок, редис и шпинат (в сыром виде)
- Консервы мясные, рыбные, домашние заготовки, соленья, маринады.
- Хрен и горчица.
- Жирные сорта мяса и рыбы, печень и почки.
- Кислые фрукты и ягоды
- Грибы в любом виде.
- Жаренные и копченые продукты.
- Мясные и рыбные бульоны.
- Острые соусы, уксус и пряности.
- Сдобная выпечка мороженое, шоколад и какао
- Алкоголь, крепкий кофе.
Если кого-то смущает этот список запретов, не спешите расстраиваться. Человек имеет склонность к привыканию, тем более, что наши вкусы могут меняться в течении жизни. Если диета помогает нам избавиться от боли, страхов и страданий, помогает сделать нашу жизнь более спокойной, полноценной, активной и позитивной, уже за это ее стоит полюбить!
Наше здоровье в наших руках бывает гораздо чаще, чем нам иногда кажется.
Именно мы и только мы несем полную меру ответственности за свое здоровье, за качество своей жизни!
Комментарии специалистов курорта «Берминводы» на тему: Курортное лечение Холецистита в Видео фильме Холецистит …
Холецистит: лечение, симптомы, диета, что это
Статті12/08/2019
Что представляют собой желчный пузырь и желчь?
Желчный пузырь – вспомогательный орган пищеварения – представляет собой грушевидный мешочек объемом 40-70 мл,который расположен в углублении на нижней поверхности правой печеночной доли и служит резервуаром для секретируемой печенью желчи. Узкая часть желчного пузыря (шейка) открывается в короткий пузырный желчный проток, соединяющийся в воротах печени с печеночным протоком. Так образуется общий желчный проток, который, в свою очередь, объединяется с главным протоком поджелудочной железы и через сфинктер Одди открывается в двенадцатиперстную кишку. Поступающая в двенадцатиперстную кишку пищевая масса стимулирует выделение содержимого желчного пузыря в тонкий кишечник.Желчеотделение обеспечивается активным сокращением стенок желчного пузыря и одновременным расслаблением сфинктера Одди с последующим его закрытием и прекращением желчевыделения.
Основной компонент желчи – желчные кислоты, которые играют важную роль в процессе пищеварения: эмульгируют жиры и
участвуют в мицеллообразовании, активизируют моторику тонкой кишки, стимулируют продукцию слизи и гастроинтестинальных гормонов, предупреждают прилипание к стенкам кишечника бактерий и белковых агрегатов. Наряду с желчными кислотами в состав желчи входят фосфолипиды и белки, преимущественно иммуноглобулины. С желчью из печени попадают в кишечник, а затем выводятся с каловыми массами вещества, которые не выводятся почками: холестерин, билирубин, глутатион, некоторые лекарственные средства, металлы (медь, цинк, свинец, индий, магний, ртуть) и др.
Воспаление желчного пузыря, или холецистит – одно из наиболее распространенных заболеваний пищеварительной системы человека. Холециститу подвержены от 10 до 20% населения. Чаще холецистит бывает у женщин в возрасте старше 40 лет.
Почему развивается холецистит?
Развитие холецистита чаще происходит на фоне застойных явлений в желчном пузыре, чему способствуют малоподвижный образ жизни, избыточная масса тела, наличие камней в желчном пузыре, эндокринные расстройства, возрастное нарушение кровоснабжения органа и его врожденные деформации, а также чрезмерное употребление мучного и жирного (особенно жиров животного происхождения),переедание, нерегулярное питание, злоупотребление алкоголем. Холецистит часто сочетается с другими воспалительными заболеваниями пищеварительной системы – дуоденитом, панкреатитом, гепатитом, холангитом.
Острый холецистит и периодические обострения хронического холецистита в большинстве случаев вызваны наличием камней (конкрементов) в желчном пузыре. Камни травмируют стенки пузыря, нарушают отток желчи, способствуют легкому проникновению микробов в стенку пузыря и длительно поддерживают воспалительный процесс. Образование камней в желчном пузыре может быть как причиной, так и следствием хронического воспалительного процесса в органе.
Воспалительные изменения в желчном пузыре нередко обусловлены бактериальной инфекцияей. Путем проникновения патогенных микроорганизмов (кишечной палочки, стрептококков, энтерококков, стафилококков) в стенку и полость желчного пузыря из очагов хронической инфекции в организме (кариес, тонзиллит, отит, аднексит и др.)несколько: с током крови (гематогенный путь) или лимфы (лимфогенный путь), из двенадцатиперстной кишки вверх (восходящий путь), из печени вниз (нисходящий путь). Чаще всего бактерии проникают в желчный пузырь по желчевыводящим протокам восходящим путем. Этому способствует недостаточность сфинктера Одди, наблюдаемая при нарушениях двигательной активности желчного пузыря и желчевыводящих путей, повышенном давлении в полости двенадцатиперстной кишки, сниженной секреторной активности желудка.
Кроме того, холецистит может быть обусловлен паразитарными заболеваниями: лямблиозом, аскаридозом, описторхозом и др. Установление истинной причины развития холецистита – основа успешного лечения заболевания и профилактики его осложнений.
Различают острый и хронический холецистит. В ряде случаев острая форма со временем переходит в хроническую. Если воспаление желчного пузыря сочетается с наличием в нем камней, то устанавливают диагноз калькулезного холецистита (от лат.calculus – камень), при отсутствии камней – некалькулезного холецистита.
Как распознать острый холецистит?
Острый холецистит, как правило, связан с острым нарушением циркуляции желчи, вызванного вклиниванием камня в шейку желчного пузыря или пузырный проток. При остром холецистите у больного возникает желчная колика – схваткообразная внезапная боль в правом подреберье, отдающая в правое плечо и лопатку, усиливающаяся при глубоком вдохе. Легкое прижатие ладонью правого подреберья во время глубокого вздоха вызывает резкую боль. Наблюдаются тошнота и рвота с примесью желчи в рвотных массах. В первые часы заболевания температура тела чаще нормальная, спустя 3-12 часов нередко повышается до субфебрильных значений, а позднее – до 38 °С и выше; больной ощущает слабость.При закупорке камнем,слизью или гноем общего желчного протока желчные пигменты могут поступать в кровь, что ведет к развитию в течение суток после возникновения боли так называемой подпеченочной (механической) желтухи.Происходит пожелтение склер и кожи, моча становится темной, а кал светлеет. В половине случаев желтуха сопровождается кожным зудом.
Если вовремя не оказать медицинскую помощь, то через 3-4 суток от начала заболевания может развиться такое опасное для жизни осложнение, как перитонит (воспаление брюшины). Наличие камней в желчном пузыре может в любой момент привести к острому холециститу и некрозу органа с развитием соответствующих осложнений.
Как проявляется хронический холецистит?
Хронический холецестит– длительное, неспецифическое воспаление стенки желчного пузыря – протекает с периодическими обострениями и ремиссиями. Поврежденный и воспаленный желчный пузырь уменьшен в размерах, его стенки утолщены, слизистая оболочка отечна и изъязвлена.
Обострения хронического холецистита обычно провоцируют жареная и/или богатой жирами пища (жирное мясо, сало, масляный кондитерский крем и т.п.), а также тряска, например, во время езды по ухабистой дороге, переохлаждение, стрессы и повышенные физические нагрузки. Клиническая картина сходна с таковой при остром холецистите. Больных беспокоит тупая боль в правом подреберье, которая усиливается при глубоком дыхании и резких движениях. Боль может сопровождаться тошнотой, отрыжкой горечью, иногда – рвотой с примесью желчи, вздутием живота, субфебрилитетом. При хроническом холецистите, как правило, отмечается склонность к запорам.
Различают три степени тяжести течения хронического холецистита:
– легкая – заболевание обостряется не более одного раза в год; аппетит не нарушен; симптомы выражены слабо; боль в правом боку появляется только при нарушении диеты или после больших физических нагрузок;
– средняя – заболевание обостряется три раза и более в течение года; болевой синдром носит стойкий характер, возникает без видимых причин и самостоятельно (без приема медикаментов) не проходит; нередко наблюдаются рвота желчью, повышение температуры тела;
– тяжелая – заболевание обостряется 1-2 раза в месяц; боль в правом подреберье обычно сильная, носит приступообразный характер; часто отмечается нарушение функций поджелудочной железы.
Чем опасен холецистит?Как острый, так и хронический холецистит опасен осложнениями, которые тяжело поддаются лечению и, как правило, требуют экстренного оперативного вмешательства. Воспалительные изменения в желчном пузыре могут стать причиной очагового, а затем и тотального некроза стенки желчного пузыря, в результате чего развивается гангрена желчного пузыря, как правило, заканчивающаяся перфорацией органа с излитием желчи в брюшную полость и перитонитом.
При остром холецистите, когда имеет местостойкая обструкция пузырного протока, может произойти инфицирование застойной желчи гноеродными бактериями. Скопление гноя в полости (эмпиема) желчного пузыря сопряжено с высоким риском перфорации стенки органа и сепсиса.
При закупорке пузырного протока крупным одиночным камнем может развиться водянка желчного пузыря (мукоцеле). Желчный пузырь при этом растягивается слизью или прозрачным транссудатом, продуцируемым эпителиальными клетками. У многих пациентов с водянкой желчного пузыря жалобыотсутствуют, однако ввиду высокого риска развития эмпиемы, гангрены и перфорации желчного пузыря им показана неотложная медицинская помощь.
При холецистите часто возникает вторичное воспаление поджелудочной железы. Развитие панкреатита, в том числе острого, часто связано с закупоркой желчным камнем общего протока желчного пузыря и поджелудочной железы при калькулезном холецистите.
Когда нужно срочно обратиться к врачу?
Умеренная боль в правом подреберье с иррадиацией под лопатку – тревожный симптом, требующий скорейшего визита к гастроэнтерологу. При острой же боли, когда есть подозрение на острый холецистит, требуется экстренная госпитализация в хирургическое отделение.
Диагностические мероприятия при подозрении на воспаление желчного пузыря обычно включают общий и биохимический анализ крови, УЗИ органов брюшной полости, в первую очередь желчного пузыря и желчевыводящих путей. При хроническом холецистите в стадии ремиссиипрводят рентгенологическое исследование желчных путей (холангиография) и желчного пузыря (холецистография).
При остром холецистите показана холецистэктомия – удаление желчного пузыря. В последние годы широкое распространение получила лапароскопическая холецистэктомия, при которой значительно уменьшается объем хирургической травмы и сокращается период послеоперационного пребывания пациента в стационаре. Если указанные операции невозможныв связи с имеющимися сопутствующими заболеваниями или преклонным возрастом пациента, то назначают транс-гепатическую пункцию желчного пузыря для выведения желчи, снижения внутрипузырного давления и, как следствие, облегчения боли.
При хроническом холецистите оперативное вмешательство проводят в случае угрозы развития серьезных осложнений. Лечение хронического панкреатита направлено главным образом на подавление инфекции (антибиотикотерапия) и усиление оттока желчи (специальная диета, медикаментозное лечение, зондирование и др.).
Как питаться при холецистите?
Диета. При хроническом холецистите питание должно быть частым и дробным. Из рациона следует исключить алкоголь, жирную, жареную, острую пищу, копчености, консервы, колбасные изделия, шоколад,газированные напитки, орехи, сдобу, некоторые сырые овощи и фрукты. Полезны молочные, вегетарианские и фруктовые супы, отварные овощи, каши, пудинги, отварные рыба и мясо. Из напитков предпочтительны чай, компот, кисель, соки, молоко и кисломолочные продукты, минеральные воды (Боржоми, Лужанская-7, Збручанская и др.). По мере улучшения состояния больного рацион расширяют: включают сырую морковь, бахчевые и сухофрукты.
Какие лекарственные средства может назначить врач при холецистите?
Медикаментозное лечение. Антибиотикотерапию обычно назначают в период обострений при неблагоприятных показателях общего анализа крови или угрозе развития осложнений.
Для купирования боли назначают спазмолитические препараты (дротаверин, папаверин, мебеверин).
В целях восстановления эвакуаторной функции желчного пузыря применяют холеретические и холекинетические средства.Истинные холеретики, стимулирующие синтез основных компонентов желчи, представлены в основном многокомпонентными препаратами, содержащими экстракт желчи и желчные кислоты. Желчегонным эффектом обладают и некоторые растительные препараты на основе артишока, барбариса обыкновенного, травы бессмертника песчаного, дымянки, куркумы, кукурузных рылец, полыни горькой, плодов шиповника и др. Холекинетики понижают тонус желчевыводящих путей и повышают сократительную способность желчного пузыря, влияя таким образом на процесс отхождения желчи. Такими же свойствами обладаютсернокислая магнезия, многоатомные спирты (сорбит, ксилит, маннит), домперидон, барбарис, куркума, фумария, артишок, свекольный сок, растительные масла и др. Улучшают отток желчи также некоторые спазмолитики, регулирующие тонус желчевыводящих путейи устраняющие спазм сфинктера Одди: атропин, мебеверин, дротаверин, папаверин, экстракт белладонны, анис, зверобой, лапчатка гусиная, мята перечная, барбарис, фенхель, чистотел и др.
Для опорожнения желчного пузыря проводят дуоденальное зондирование или беззондовый («слепой») тюбаж. Процедуру можно выполнять в домашних условиях. Для этого утром натощак выпивают 1-2 стакана подогретой минеральной воды (или отвара желчегонных трав, или порошок сернокислой магнезии), на правый бок кладут грелку и лежат 1,5 ч. В результатеу каловых масс должен появиться зеленоватый оттенок, что свидетельствует о примеси отошедшей желчи.
В период ремиссии пациентам с хроническим холециститом рекомендуется санаторно-курортное лечение. Если хронический холецистит протекает без осложнений, пациент находится под наблюдением квалифицированного гастроэнтеролога и выполняет назначения врача, заболевание не влияет на качество и продолжительность жизни.
На фото рядом с заголовком: фрагмент стенки желчного пузыря; виден однослойный цилиндрический эпителий; сканирующая электронная микроскопия.
“Фармацевт Практик”
Поділіться цим з друзями!
Холецистит: как «поймать» и лечить воспаление желчного пузыря | Здоровая жизнь | Здоровье
Наш эксперт – доктор медицинских наук, профессор МГМСУ Татьяна Полунина.
Поворотный момент
Воспаление стенки желчного пузыря – хронический холецистит – обычно развивается постепенно. Часто оно протекает на фоне других хронических заболеваний желудочно-кишечного тракта: гастрита, панкреатита, гепатита.
Причина возникновения холецистита – застой желчи в желчном пузыре, к которому добавляется инфекция. Почему желчный пузырь перестает опорожняться так, как ему положено? Причин много. В здоровом организме движение желчи обеспечивается хорошим тонусом желчевыводящих протоков, их правильной нервной и эндокринной регуляцией. Это движение затрудняется, если протоки каким-то образом сдавлены или перегнулись, если нарушилась их способность продвигать желчь в нужном направлении. Такое может случиться под влиянием стресса, расстройства эндокринной и вегетативной регуляции. Нередко толчком к застою желчи становятся опущение внутренностей, беременность, малоподвижный образ жизни, редкие приемы пищи.
Застой способствует развитию инфекции в желчном пузыре. Это могут быть бактерии – кишечная палочка, стрептококки, стафилококки, а также лямблии и грибки, вирусы гепатита. В некоторых случаях воспаление стимулируется токсическим отравлением (например, передозировкой лекарств) или аллергическим процессом. Способствуют ему и воспалительные процессы в других органах, такие как ангина.
То запор, то отрыжка
Непосредственным толчком к вспышке воспалительного процесса в желчном пузыре часто является переедание. Обильный обед или ужин с жирной и острой пищей, дополненный пивом или вином, может закончиться тупой, ноющей болью справа, под ребрами. Она возникает через 1–3 часа после пиршества. Боль обычно отдает вверх, в область правого плеча и шеи, правой лопатки. Может возникать и резкая боль, напоминающая желчную колику. Во рту не проходит ощущение горечи, металлический вкус, может быть отрыжка, тошнота, бурление в животе. Нередко чередование запора и поноса, раздражительность, бессонница. Надавливание на живот в области желчного пузыря весьма чувствительно, иногда болезненно. Можно ощутить мышечное сопротивление брюшной стенки.
Все это – признаки острого холецистита, который, если не принять меры, может перейти в хронический. Диагноз может поставить только врач – после того, как будет проведено исследование крови, дуоденальное зондирование, микроскопическое исследование желчи.
В некоторых случаях требуется холецистография – рентгеновское исследование. Это необходимо, чтобы оценить форму и структуру стенок желчного пузыря, его сокращение, наличие или отсутствие в нем камней. Полезную информацию дает и ультразвуковое исследование. Если холецистит перешел в хроническую форму, на УЗИ видно утолщение или деформация стенок желчного пузыря.
Не допустить рецидива
Холецистит в большинстве случаев имеет длительное течение. Периоды ремиссии, когда больной практически не замечает своей болезни, сменяются обострениями, обычно при нарушении питания и после приема алкогольных напитков. Толчком к новому обострению может стать и тяжелая физическая работа, острая кишечная инфекция, переохлаждение. Однако, если соблюдать рекомендации врача, прогноз в большинстве случаев благоприятный.
К сожалению, нередко больные приходят к врачу слишком поздно – на первый приступ они просто не обращают внимания, справляются с ним с помощью домашних средств по советам знакомых и соседей, а потом, когда боли прошли, ничего не изменяют в своем образе жизни. При частых рецидивах может развиться воспаление крупных внутрипеченочных протоков. При этом к болям добавляется повышение температуры тела, иногда озноб, лихорадка, кожный зуд. Могут пожелтеть кожа и слизистая оболочка глаз, что связано с ухудшением оттока желчи из-за закупорки желчных протоков слизью.
В остром состоянии больных обычно госпитализируют в хирургические или терапевтические стационары. В легких случаях возможно амбулаторное лечение. В первые дни необходимо строго соблюдать постельный режим и диету №5а. Очень важен дробный прием пищи – 4–6 раз в день. Больному прописывают селективные спазмолитики, при обострении – антибактериальные препараты. После того как наступит ремиссия, рекомендуют желчегонные средства.
Диета
Чтобы остановить развитие острого холецистита в хронический, а хронического – в желчнокаменную болезнь, необходимо кардинально поменять свой образ жизни и прежде всего – стиль питания. Врачи рекомендуют диетический стол №5 или диету №5 по Певзнеру.
Нельзя
- Жирное мясо
- Животные жиры
- Острые закуски
- Маринады
- Алкоголь
- Мороженое
- Охлажденные напитки
- Соленое
- Жареное
- Торты, крем,
- Рыбные и грибные бульоны
- Копчености
Можно
- Овощи в протертом виде
- Мясо в рубленом виде, приготовленное на пару или при варке
- Творог, кефир
- Чай некрепкий, с молоком
- Молочнокислые продукты
- Масло сливочное в ограниченном количестве
- Растительное масло – 20–30 г в день
- Омлет белковый, яйца всмятку – 1–2 раза в неделю
- Борщи, щи вегетарианские
- Супы крупяные, фруктовые, молочные
- Овощи отварные, печеные
- Каши любые
- Макароны, вермишель
- Сырники запеченные
- Соки овощные, фруктовые
- Мясо нежирное (говядина, курица, индейка, кролик) в вареном виде, запеченное
- Компоты, кисели, отвар шиповника
- Сухое печенье
- Фрукты и ягоды (кроме кислых) в сыром и вареном виде, виноград
- Черствый хлеб: белый, серый
- Арбуз
- Рыба нежирная отварная
- Сыр неострый
► Питаться при такой диете необходимо 5 раз в сутки, небольшими порциями. Эта диета назначается для обеспечения щадящего режима работы печени, нормализации желчевыделения и деятельности кишечника, разгрузки жирового, холестеринового обмена.
► Следует совершенно исключить говяжий, бараний и свиной жир, сало, печень, мозги, колбасу, рыбные и мясные консервы, соленья, мясные, рыбные бульоны, а также сдобное тесто. По возможности следует ограничить употребление сливочного масла, яиц, чеснока, лука, укропа и петрушки. Рекомендуется употреблять в пищу также творог, овощи и фрукты. Следует обильно потреблять жидкости, но при этом необходимо учитывать состояние сердечно-сосудистой системы и почек. Потребление поваренной соли следует умеренно уменьшать.
Химический состав диеты:
- Белок приблизительно 100–110 г
- Жиры 80–100 г
- Углеводы приблизительно 400–450 г
- Количество калорий – 2800–3200.
► Для улучшения состояния желчных протоков нужно вести более активный образ жизни, регулярно устраивать себе разминку в течение рабочего дня, больше ходить пешком, посещать спортклуб или бассейн.
► Будьте настороже и с очагами хронической инфекции, если они есть в организме: не запускайте больные зубы, ангину, воспалительные процессы в органах малого таза. Если их своевременно вылечить, можно избежать очередных неприятностей с желчным пузырем.
Смотрите также:
Диета для желчного пузыря: продукты для лечения проблем с желчным пузырем
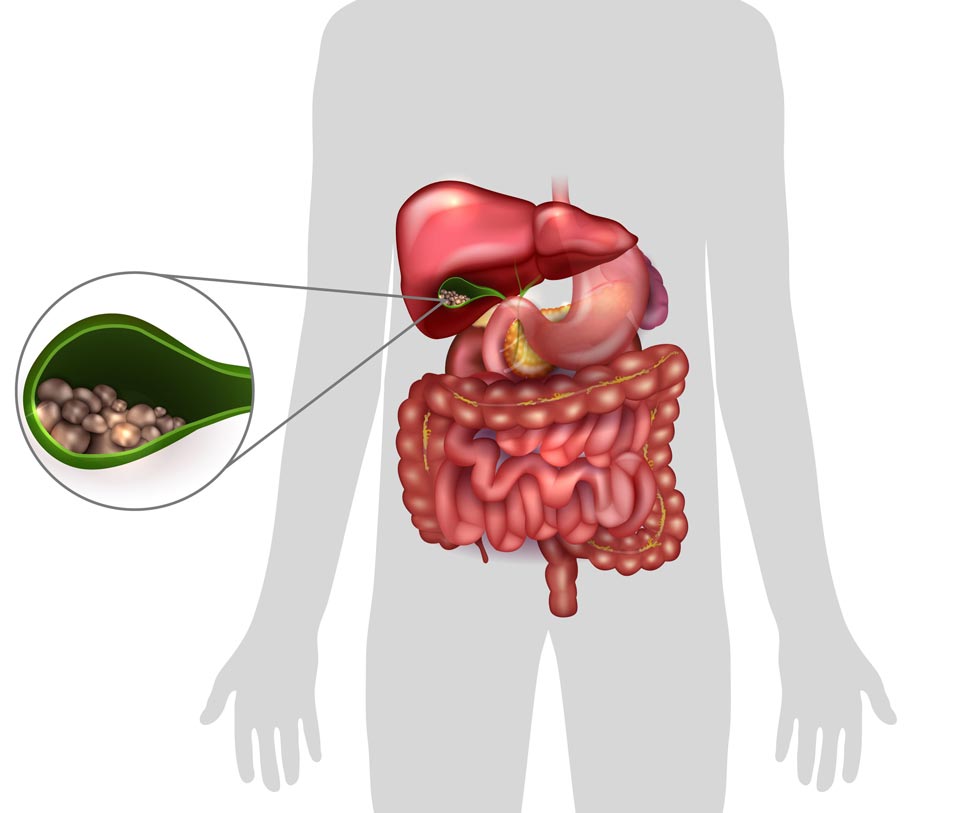
Большинство людей никогда не задумываются о здоровье своего желчного пузыря. Грушевидный орган действительно выполняет важную работу, собирая и храня желчь — жидкость, которая помогает организму переваривать жиры. Но в отличие от сердца, печени и почек, желчный пузырь не нужен для поддержания здоровья и функционирования организма. Даже когда он не работает должным образом и развиваются камни в желчном пузыре, большинство людей не осознают, что существует проблема.
Тем не менее, у небольшого процента людей камни в желчном пузыре могут вызывать различные симптомы, такие как боль в животе, вздутие живота, тошнота и рвота.Когда симптомы желчнокаменной болезни являются частыми, повторяющимися и особенно неприятными, типичным лечением является операция по удалению желчного пузыря.
«У большинства людей с камнями в желчном пузыре симптомы никогда не появляются на протяжении всей жизни», — говорит Джон Мартин, доктор медицины, доцент медицины и хирургии и директор отделения эндоскопии в Медицинской школе Файнберга Северо-Западного университета. «Как только у вас начнутся симптомы, вам нужно будет удалить желчный пузырь».
Хотя диета напрямую не вызывает проблем с желчным пузырем и не излечивает их, наблюдение за тем, что вы едите, и поддержание здорового веса может помочь вам предотвратить образование камней в желчном пузыре и избежать некоторого дискомфорта, если у вас все же появятся желчные камни.
Диета и риск образования желчных камней
Ряд факторов риска способствует образованию камней в желчном пузыре, в том числе наличие камней в желчном пузыре в семейном анамнезе и пол. У женщин вероятность их развития в два раза выше, чем у мужчин. Вес тела также является фактором; риск образования камней в желчном пузыре выше у людей с избыточным весом и ожирением.
Диеты с высоким содержанием жира и холестерина и низким содержанием клетчатки, по-видимому, играют определенную роль. «В этом списке есть много вещей, которые нельзя изменить, но вы определенно можете повлиять на свой рацион», — говорит Ф.Тейлор Вуттон III, доктор медицины, клинический консультант, доцент кафедры внутренних болезней Медицинской школы Восточной Вирджинии и член правления Американской гастроэнтерологической ассоциации.
Если у вас избыточный вес, постарайтесь сбросить лишний вес; но делайте это постепенно. Существует связь между быстрой потерей веса и образованием камней в желчном пузыре. Экстремальные диеты или диеты «йо-йо» могут заставить печень выделять больше холестерина в желчь, нарушая нормальный баланс холестерина и желчных солей. По словам Вуттона, этот дополнительный холестерин может превращаться в кристаллы, что приводит к образованию камней в желчном пузыре.
Здоровая пища для желчного пузыря
Независимо от того, подвержены ли вы желчнокаменной болезни, всегда полезно поддерживать здоровый вес тела и придерживаться диеты с низким содержанием жира и холестерина, умеренным содержанием калорий и высоким содержанием калорий. в волокне.
Все перечисленное ниже является здоровой пищей для желчного пузыря и всего организма:
- Свежие фрукты и овощи
- Цельнозерновые (цельнозерновой хлеб, коричневый рис, овес, хлопья с отрубями)
- Постное мясо, птица и рыба
- Нежирные молочные продукты
Определенные продукты были изучены на предмет их способности предотвращать проблемы с желчным пузырем или уменьшать симптомы.Например, некоторые исследования показали, что употребление кофе с кофеином снижает риск образования желчных камней как у мужчин, так и у женщин. Употребление алкоголя в умеренных количествах также снижает риск образования камней в желчном пузыре. В одном исследовании у женщин, которые ели хотя бы одну порцию арахиса в день, вероятность удаления желчного пузыря была на 20% ниже, чем у женщин, которые редко ели арахис или арахисовое масло.
Однако имейте в виду, что данные пока слишком предварительные, чтобы рекомендовать какой-либо из этих продуктов исключительно с целью предотвращения проблем с желчным пузырем.
Продукты, которых следует избегать при проблемах с желчным пузырем
Исследователи говорят, что многие симптомы со стороны желчного пузыря возникают из-за современной западной диеты с высоким содержанием рафинированных углеводов и насыщенных жиров. «Если у вас есть симптомы, связанные с камнями в желчном пузыре, это потому, что, когда ваш желчный пузырь пытается сжаться, часть желчных камней блокирует отток желчи, которая хранится в вашем желчном пузыре», — говорит Мартин. «Вы прижимаетесь к закрытой двери, и поэтому вам больно. Если вы едите жирную пищу, это заставляет вас сжиматься сильнее.»
Изменение диеты не избавит от уже имеющихся камней в желчном пузыре, но употребление здоровых, сбалансированных питательных веществ и ограничение количества потребляемых насыщенных жиров и продуктов с высоким содержанием холестерина могут помочь облегчить симптомы.
Попробуйте Чтобы избежать или ограничить употребление этих продуктов с высоким содержанием жира в своем рационе:
- Жареные продукты
- Продукты высокой степени переработки (пончики, пироги, печенье)
- Цельномолочные молочные продукты (сыр, мороженое, масло)
- Жирное красное мясо
Также избегайте очень низкокалорийных диет.Если у вас избыточный вес, стремитесь к постепенному снижению веса на 1–2 фунта в неделю, придерживаясь здоровой, хорошо сбалансированной диеты и регулярно занимаясь физическими упражнениями. Всегда соблюдайте диету под наблюдением врача.
Если симптомы не исчезнут, обратитесь к врачу. Вам может потребоваться операция по удалению желчного пузыря.
Диетический лист по желчным камням | Пациент
Иногда желчные пигменты или отложения кальция образуют желчные камни. Иногда образуется всего несколько маленьких камней; иногда очень много.Иногда образуется всего один большой камень.
Примерно каждая третья женщина и каждый шестой мужчина на каком-то этапе своей жизни образуют желчные камни. С возрастом желчные камни становятся более распространенными. Риск образования камней в желчном пузыре увеличивается с:
- Беременностью.
- Ожирение.
- Диабет.
- Курение.
- Быстрое похудание.
- Имею близкого родственника с камнями в желчном пузыре.
- Прием некоторых лекарств, например, противозачаточных таблеток.
- Соблюдение нездоровой диеты, особенно диеты с высоким содержанием жиров.
Вы можете снизить риск образования камней в желчном пузыре:
- Употребляя в пищу растительный белок — например, фасоль и бобовые.
- Увеличение потребления клетчатки.
- Еда орехов.
- Повышение содержания кальция в рационе.
- Увеличение потребления витамина С.
- Пить кофе.
- Употребление алкоголя в умеренных количествах.
Роль желчного пузыря в пищеварении
Желчный пузырь играет роль в переваривании пищи.Он собирает и накапливает желчь, а затем выделяет желчь в тонкий кишечник, когда пища попадает в тонкий кишечник из желудка. Это помогает переваривать пищу, поскольку желчный пузырь содержит соли желчных кислот (и другие вещества), которые расщепляют жир.
Желчный проток, соединяющий желчный пузырь с тонкой кишкой, может быть заблокирован желчными камнями. Это может вызвать такие симптомы, как боль, вздутие живота, тошнота (тошнота) и тошнота (рвота). Камень может вызвать закупорку и затруднить выход желчи из желчного протока.
Изменения диеты для облегчения симптомов камней в желчном пузыре
Не существует специальной диеты для лечения симптомов или профилактики камней в желчном пузыре. Большинству людей с камнями в желчном пузыре предстоит операция по удалению желчного пузыря в ходе операции, называемой холецистэктомией. Однако диета с низким содержанием жиров, вероятно, уменьшит симптомы, пока вы ждете операции, так как желчный пузырь не будет стимулироваться для выделения желчи в тонкий кишечник. Если вы обнаружите, что какие-то определенные продукты вызывают появление боли, постарайтесь не есть эти продукты до тех пор, пока вам не удалили желчный пузырь.
После операции нет необходимости соблюдать какую-либо диету, хотя, конечно, всегда полезно есть как можно более здоровую пищу.
Если у вас избыточный вес, достижение здорового веса будет полезным. Однако важно делать это постепенно, так как быстрая потеря веса связана с образованием камней в желчном пузыре. Рекомендуется безопасная потеря веса на 1-2 фунта (от 0,5 до 1 кг) в неделю.
Летний хрустящий салат
Хрустящий летний салат из зеленой фасоли, сочных помидоров, нарезанных грибов, свежей зелени и пармезана…
Здоровое сбалансированное питание состоит из:
- Много фруктов и овощей. Старайтесь есть не менее пяти порций каждый день.
- Много крахмалистых углеводов. Примеры включают хлеб, рис, крупы, макаронные изделия, картофель, чапати и подорожник. По возможности выбирайте цельнозерновые сорта.
- Немного молока и молочных продуктов (2-3 порции в день). Выбирайте нежирные молочные продукты.
- Немного мяса, рыбы, яиц и альтернатив, таких как бобы и бобовые.
- Ограниченное количество продуктов с высоким содержанием жиров и сахаров.Ограничьте количество насыщенных жиров, содержащихся в продуктах животного происхождения, таких как масло, топленое масло, сыр, мясо, торты, печенье и выпечка. Замените их ненасыщенными жирами, содержащимися в продуктах неживотного происхождения, таких как подсолнечное, рапсовое и оливковое масло, авокадо, орехи и семена. Но помните, что ненасыщенные жиры также могут вызвать боль при желчнокаменной болезни.
- Убедитесь, что в вашем рационе много клетчатки. Его можно найти в бобовых, бобовых, фруктах и овощах, овсе и цельнозерновых продуктах, таких как хлеб, макаронные изделия и рис.
- Пейте много жидкости — не менее двух литров в день, например воды или травяных чаев.
Старайтесь не есть слишком много жира за один прием пищи. Было бы полезно есть меньше и чаще. Некоторые люди считают, что определенные продукты вызывают симптомы. Ведите дневник питания и симптомов, чтобы определять продукты, вызывающие раздражение. Избегайте этих продуктов в течение двухнедельного испытательного периода и отметьте любое улучшение симптомов.
Примечание редактора
июль 2017 г. — Д-р Хейли Уилласи прочитала исследование, проведенное исследователями Департамента здравоохранения Наффилда Оксфордского университета по вегетарианству и желчнокаменной болезни — см. Ниже.Британские вегетарианцы, как правило, потребляют больше клетчатки, меньше жира и имеют более низкий ИМТ — все это факторы, которые связаны с более низкими показателями желчнокаменной болезни. Следовательно, можно было ожидать, что вегетарианские диеты будут иметь защитный эффект от желчнокаменной болезни. Однако это исследование показало, что существует небольшая, но статистически значимая положительная связь между вегетарианской диетой и симптоматической желчнокаменной болезнью.
Снижение жировой массы
Диета с высоким содержанием жиров и жирная пища иногда могут вызывать дискомфорт и болезненные симптомы.Они также могут вызывать жирный стул (стеаторею), жирный, бледный и зловонный. Стеаторея — признак того, что жир не переваривается должным образом.
Вот несколько способов сократить количество жиров в рационе.
| Продукты с высоким содержанием жира | Альтернативы с низким содержанием жира |
| Масло, сало, топленое масло, масла, спреды. | Нежирные / легкие пасты, масляные спреи для кулинарии, джем, мед. |
Цельное молоко, сливки, жирные йогурты. | Обезжиренное или полуобезжиренное молоко, полужирный крем-фреш, обезжиренное сгущенное молоко, обезжиренный или обезжиренный йогурт. |
Полножирный сыр, такой как Чеддер, Бри и Стилтон. | Творог, легкие мягкие сыры, такие как Philadelphia® или Dairylea Light®, творог, сыр Чеддер с пониженным содержанием жира или сыры с пониженным содержанием жира, такие как моцарелла и рикотта (порция размером со спичечный коробок). |
| Закуски, такие как торты, печенье, выпечка, чипсы и орехи. | Поджаренные чайные лепешки, нежирный попкорн, фрукты и овощи, сухофрукты, безе, рисовые лепешки, печенье Rich Tea®, нежирные чипсы, такие как Quavers® или Skips®. |
| Пудинги, такие как пироги, мороженое и заварной крем. | Желе, желе без сахара, нежирный заварной крем, рисовый пудинг из полужирного молока, сорбет, консервированные или компоты, нежирные йогурты. |
| Соусы и заправки, например майонез, сливочные соусы. | Легкий майонез, винегреты, горчица, лимонный сок, обезжиренные заправки для салатов, соусы на томатной основе (некоторые могут содержать масло), сальса, бальзамическая заправка. |
| Мясо и мясные полуфабрикаты, такие как колбасы, салями, солонина, бекон, окорок, свинина, баранина, говяжий фарш, бифбургеры, мясные пироги, рыба, консервированная в масле. | Цыпленок, индейка, нежирная ветчина, нежирный или особо нежирный говяжий фарш, фарш из индейки, красное мясо с видимым обрезком жира и белая рыба, такая как треска, пикша, минтай, и рыба, консервированная в рассоле или воде. |
Примечание : многие обработанные пищевые продукты с низким содержанием жира могут содержать большое количество сахара.Проверьте этикетки на продукты с высоким содержанием сахара и постарайтесь свести их к минимуму. Продукт с высоким содержанием сахара содержит более 10 г сахара на 100 г.
Обезжиренное, легкое и обезжиренное — это не одно и то же. Если продукт с низким содержанием жира, это означает, что продукт содержит 3 г или меньше жира на 100 г и фактически с низким содержанием жира. Продукт с низким содержанием жира не означает, что продукт обязательно с низким содержанием жира. Это означает, что продукт содержит на 25% меньше жира, чем исходный продукт, который обычно представляет собой продукт с очень высоким содержанием жира, такой как майонез или сыр Чеддер.То же самое и с «легкими» продуктами, которые содержат примерно на треть меньше калорий, чем исходный продукт, или на 50% меньше жира. Поэтому сведите их к минимуму, выбирая обезжиренные или более легкие продукты.
Практические советы по сокращению жира
Принятие некоторых здоровых привычек действительно может повлиять на количество потребляемого жира. Вот несколько советов, которые вы можете использовать во время готовки и приготовления пищи.
- Старайтесь избегать обработанных пищевых продуктов и по возможности готовьте с нуля.Это поможет вам контролировать, сколько жира попадает в вашу пищу.
- Проверяйте этикетки на наличие жирных продуктов. Продукт с высоким содержанием жира содержит 17,5 г или более жира на 100 г. Старайтесь избегать продуктов с красной маркировкой жира на этикетке. Выбирайте продукты, содержащие 3 г жира или меньше.
- Блюда из овощей и бобовых. Например, соус Болоньезе можно приготовить из половины мяса, добавив фасоль и грибы.
- Используйте масляный спрей при готовке или сотрите излишки масла бумажным полотенцем.
- Измеряйте масло во время готовки, а не наливайте его. Хорошая мера — одна чайная ложка на человека.
- Старайтесь употреблять жир / масло в пищу только тогда, когда это абсолютно необходимо.
- Если вы готовите мясо, которое прилипает к сковороде, может помочь небольшая капля воды, а не добавление масла.
- Приготовьте собственные заправки из нежирного йогурта, сока лимона / лайма и зелени.
- Удалите с мяса весь видимый жир и кожу и выбирайте более постные куски мяса.
- Снимите жир с запеканок и тушеных блюд.
- Постарайтесь не жарить пищу. Выпекать, готовить на пару, варить, готовить на гриле или жарить на противне.
Симптомы воспаления желчного пузыря: признаки, осложнения и причины
Желчный пузырь — это пищеварительный орган грушевидной формы, расположенный с правой стороны живота. Его роль заключается в хранении и выделении желчи для переваривания жиров.
При воспалении может вызвать боль в животе, рвоту и жар.
Соединяется с печенью протоком. Если камень блокирует этот проток, желчь возвращается, вызывая воспаление желчного пузыря.Это называется острым холециститом.
Желчный пузырь набухает и становится красным во время приступа воспаления, а скопление жидкости в органе может привести к вторичной инфекции.
В этой статье описаны симптомы инфекции желчного пузыря и описаны способы лечения этого состояния.
Наиболее частыми симптомами воспаления желчного пузыря являются:
- Боль в верхнем правом квадранте: Эта боль часто возникает внезапно, вскоре после приема жирной пищи.Он может начаться чуть выше пупка, но в конечном итоге осядет под краем грудной клетки на правой стороне живота вокруг желчного пузыря.
- Тошнота и рвота: Жиры не могут быть расщеплены для пищеварения из-за закупорки желчных протоков, что приводит к отсутствию аппетита, ощущению тошноты и рвоты.
- Лихорадка: Лихорадка выше 100 ° по Фаренгейту (37,8 ° Цельсия) встречается примерно у половины людей с холециститом.
- Недомогание: Человек с воспаленным желчным пузырем может испытывать общее чувство дискомфорта, болезни и беспокойства.Недомогание является распространенной жалобой при многих заболеваниях и часто является первым признаком воспаления или инфекции.
Дополнительные симптомы воспаления желчного пузыря могут различаться в зависимости от возраста и общего состояния здоровья.
Боль в желчном пузыре сначала проявляется в виде спазматических болей в животе, но со временем переходит в устойчивую сильную боль, которую невозможно устранить в состоянии покоя, изменении положения или других мер. Боль также может возникать в правом плече или правом верхнем углу спины.
Боль со временем усиливается, особенно при глубоком вдохе или любом движении. Большинство людей звонят своему врачу в течение 4 или 6 часов после того, как почувствовали боль такого типа.
У детей и пожилых людей симптомы со стороны желчного пузыря могут быть нечеткими. Они могут не испытывать боли или лихорадки и жаловаться только на недомогание, отсутствие аппетита и слабость. Некоторые люди с воспалением желчного пузыря сталкиваются с желтым оттенком кожи, известным как желтуха. Однако такое бывает редко.
В отделении неотложной помощи человек с острым воспалением желчного пузыря обычно лежит совершенно неподвижно на столе для осмотра, потому что малейшее движение может усилить его боль.
Человек может также напрячь мышцы живота, что будет похоже на спазм. Напряжение этих мышц или защита помогает защитить воспаленный орган от потенциальной боли при обследовании.
В некоторых случаях воспаленный желчный пузырь может разорваться и перейти в опасную для жизни инфекцию, называемую сепсисом.
Любой человек, у которого наблюдаются симптомы воспаления желчного пузыря, должен немедленно обратиться за медицинской помощью, чтобы избежать любых потенциально серьезных или опасных для жизни осложнений.
Хирург часто удаляет желчный пузырь, чтобы предотвратить прогрессирование холецистита в более тяжелые состояния.
Многие случаи воспаления желчного пузыря возникают из-за камней в желчном пузыре. Это небольшие кристаллические образования, состоящие из желчных пигментов, холестерина и солей кальция.
Примерно от 10 до 15 процентов американцев имеют камни в желчном пузыре, и у одной трети этих людей разовьется воспаление. Камни в желчном пузыре обычно сами по себе не вызывают симптомов.
Риск воспаления желчного пузыря увеличивается с возрастом.К другим факторам риска относятся:
- женщина
- беременность
- ожирение
- диабет
- наличие камней в желчном пузыре
- быстрая потеря веса
Борьба с воспалением желчного пузыря жизненно важна для предотвращения развития любых потенциально смертельных осложнений.
Желчный пузырь: функции, проблемы и здоровое питание
Желчный пузырь — это орган, который является частью желчевыводящей системы человека, который участвует в производстве, хранении и транспортировке желчи.Желчь — это желтовато-коричневая жидкость, вырабатываемая печенью и используемая для расщепления и переваривания жирной пищи в тонком кишечнике.
По данным Национальной службы здравоохранения Великобритании, желчный пузырь не является абсолютно необходимым для выживания человека, поскольку желчь может попасть в тонкий кишечник другими путями. Некоторые проблемы, связанные с желчным пузырем, включают камни в желчном пузыре, атаку желчного пузыря и заболевание желчного пузыря. По данным MedicineNet, боль в желчном пузыре обычно вызывается желчной коликой, камнями в желчном пузыре, холециститом, панкреатитом и холангитом.
Желчные камни
Желчные камни встречаются довольно часто. На самом деле, по данным Национального института диабета, болезней органов пищеварения и почек (NIDDKD), до 20 миллионов американцев имеют камни в желчном пузыре. Однако, по данным Всемирной гастроэнтерологической организации, только около 20 процентов этих камней вызывают проблемы.
Камни в желчном пузыре — это отвердевшие частицы веществ, содержащихся в желчи. Они состоят из «комбинации солей желчных кислот, холестерина и билирубина», — сказала Джордан Ноултон, опытная практикующая медсестра в больнице здоровья Шэндс Университета Флориды.По данным клиники Орегона, камни в желчном пузыре могут быть размером с песчинку или мячом для гольфа.
«Камни в желчном пузыре могут быть болезненными и вызывать непроходимость», — сказал Ноултон. «В зависимости от того, где находится обструкция, [она] вызывает множество проблем: обструкцию желчного пузыря (холецистит), обструкцию желчных путей (желтуху) и обструкцию протока поджелудочной железы (панкреатит)». Камни в желчном пузыре могут блокировать протоки желчного пузыря, так что желчь не может достигать тонкой кишки так же эффективно, что может помешать желчному пузырю выполнять свою работу и может привести к другим заболеваниям желчного пузыря.
Ноултон объяснил, что, хотя большинство камней в желчном пузыре проходят сами по себе, некоторые требуют незначительной процедуры или даже хирургического вмешательства. «Диагноз можно поставить с помощью лабораторных исследований, ультразвукового исследования или сканирования Хида», — сказала она.
По данным Mayo Clinic, факторы, которые способствуют риску образования камней в желчном пузыре, включают ожирение, диету с высоким или высоким содержанием жира или холестерина, диабет и прием лекарств с эстрогеном. Женщины, люди старше 60 лет, коренные американцы и американцы мексиканского происхождения также находятся в группе повышенного риска.
Камни в желчном пузыре могут иметь размер от песчинки до мяча для гольфа.(Изображение предоставлено Робланом Shutterstock)Приступ желчного пузыря
Камни в желчном пузыре могут вызвать внезапную боль, которая называется приступом желчного пузыря, согласно Национальным институтам здравоохранения (NIH). Приступы желчного пузыря обычно возникают в результате того, что желчный камень блокирует желчные протоки, что увеличивает давление в желчном пузыре. Обычно они возникают вскоре после еды, особенно тяжелой пищи. По данным NIH, они могут длиться от одного до нескольких часов или, по данным Mayo Clinic, всего несколько минут.Медицинский центр Университета Мэриленда перечисляет следующие симптомы приступа желчного пузыря: тошноту, рвоту, потерю аппетита и боль, главным образом, в верхней правой части живота. Боль может быть острой или тупой и может сопровождаться желтухой. Эти симптомы могут длиться от 15 минут до нескольких часов.
Отделение хирургии Калифорнийского университета в Сан-Франциско отметило, что симптомы приступа желчного пузыря могут быть похожи на симптомы сердечного приступа и других состояний, поэтому важно проконсультироваться с врачом для постановки правильного диагноза.
Заболевание желчного пузыря
Существует несколько типов заболеваний желчного пузыря:
Холецистит — наиболее распространенный тип заболевания желчного пузыря, часто ассоциируемый с этим термином у медицинских работников. Ноултон описал это как «воспаление желчного пузыря». Это вызвано желчными камнями, блокирующими протоки, ведущие к тонкой кишке. По словам Ноултона, помимо боли в правом верхнем углу живота, холецистит сопровождается множеством симптомов, «включая лихорадку, положительный симптом Мерфи [боль при осмотре брюшной полости], тошноту и рвоту.Она сказала: «Лечение зависит от тяжести симптомов … часто с этим можно справиться с помощью покоя и антибиотиков, но в тяжелых случаях окончательное лечение — хирургическое вмешательство».
Калькулезный холецистит является наиболее распространенным типом холецистита и составляет около 95 процентов всех случаев. Это происходит, когда пузырный проток блокируется желчными камнями или желчью, называемой желчным илом.
По данным Национального института здоровья, после нескольких приступов боли может развиться хронический холецистит.При этом желчный пузырь сжимается и теряет свою функцию.
«Люди, предрасположенные к заболеваниям желчного пузыря, обычно попадают в 5 категорий: нормальный, толстый, 40, женский и газообразный!» — сказал Ноултон.
Холедохолитиаз — это «наличие по крайней мере одного желчного камня в общем желчном протоке», согласно Penn Medicine. Он может блокировать отток желчи и вызывать воспаление или вздутие желчного пузыря.
По данным Медицинского центра Университета Мэриленда, некалькулезная болезнь желчного пузыря протекает без наличия камней в желчном пузыре.Это происходит, когда мышцы желчного пузыря или клапана работают неправильно, и часто встречается у пациентов, страдающих другими серьезными заболеваниями.
Холангит — воспаление общего желчного протока. По данным Центра заболеваний пищеварительной системы Медицинского университета Южной Каролины, наиболее распространенной причиной является застревание камней в желчном протоке, хотя это состояние также может быть вызвано бактериальными инфекциями, закупорками, вызванными медицинскими процедурами, и опухолями.
По данным клиники Майо, рак желчного пузыря встречается относительно редко. Это может быть трудно диагностировать, потому что его симптомы аналогичны другим заболеваниям желчного пузыря (тошнота, рвота, желтуха, лихорадка).
Полипы желчного пузыря — это поражения или новообразования в желчном пузыре, которые, по данным Healthline, обычно безвредны и не имеют симптомов. Однако Центр заболеваний поджелудочной железы и желчных путей Университета Южной Калифорнии предупреждает, что они иногда могут быть фактором риска рака желчного пузыря.
Гангрена возникает в результате недостаточного кровотока и может развиться в желчном пузыре, если не лечить острый холецистит. NIH перечисляет следующие симптомы: спутанность сознания, лихорадка, газ в тканях под кожей, плохое самочувствие, низкое кровяное давление и постоянная боль.
Абсцессы возникают, когда желчный пузырь воспаляется гноем. По данным The New York Times, это заболевание, как и гангрена, может возникать как осложнение острого холецистита.
Операция по удалению и удалению желчного пузыря
По данным клиники Майо, при работе с камнями в желчном пузыре врачи часто рекомендуют удалить желчный пузырь хирургическим путем.Если проблема не связана с камнями в желчном пузыре, антибиотики часто являются первым лечением. Но если проблема не исчезнет, желчный пузырь часто удаляют хирургическим путем. По данным Brattleboro Memorial Hospital, около полумиллиона человек ежегодно удаляют желчный пузырь.
Самым распространенным и наименее инвазивным методом удаления желчного пузыря является лапароскопическая операция. В NIH пояснили, что во время этой процедуры хирург делает три или четыре небольших отверстия в животе, вставляет лапароскоп — длинную трубку с камерой — а затем удаляет желчный пузырь с помощью крошечных хирургических инструментов.
Если лапароскопическая операция невозможна, врач может удалить желчный пузырь с помощью открытой абдоминальной хирургии, согласно NIH.
Обе формы операции проводятся под общим наркозом.
Диета для здорового желчного пузыря
Поддержание здорового питания и веса имеют большое значение для поддержания здоровья желчного пузыря. «Вам следует придерживаться хорошо сбалансированной диеты с фруктами, овощами, нежирным мясом и клетчаткой», — посоветовал Ноултон. Согласно New Health Guide, продукты, которые особенно полезны для желчного пузыря, это:
Свежие, богатые клетчаткой фрукты и овощи: Отличными из них являются авокадо, клюква, ягоды, виноград, огурцы и свекла.Брокколи, сладкий перец и апельсины богаты клетчаткой и витамином С, который, если его не хватает, может способствовать образованию камней в желчном пузыре. Согласно RawPeople.com, фрукты, богатые пектином, такие как яблоки, клубника и цитрусовые, также могут помочь. Редис — отличный вариант, потому что он увеличивает отток желчи, но тем, кто уже страдает от проблем с желчным пузырем, не следует есть его слишком много.
Нежирное мясо, рыба и птица: Согласно New Health Guide, наименее жирные куски — это филейная часть или «раунды».Также можно выбрать любую рыбу, свинину, баранину и курицу без кожи.
Цельнозерновые: К ним относятся овес, хлопья с отрубями и коричневый рис. Попробуйте хлеб и крупы, содержащие цельнозерновые продукты и различные злаки с высоким содержанием клетчатки.
Нежирные молочные продукты: Обратите внимание на содержание жира в молочных продуктах любого типа.
Кофе с кофеином и алкоголь: Исследования фактически показали, что умеренное количество (обычно два напитка в день) алкоголя или кофеина из кофе может снизить риск образования камней в желчном пузыре.Не было доказано, что кофеин из источников, отличных от кофе, таких как чай и газированные напитки, оказывает положительное влияние.
Много воды: RawPeople.com советует это, указывая на то, что гидратация необходима для поддержания необходимого количества воды в желчи.
Гайки: Жюри пока еще не решено. Согласно Everyday Health, некоторые исследования показали, что употребление в пищу арахиса или древесных орехов, таких как миндаль и грецкие орехи, может помочь предотвратить образование камней в желчном пузыре, но важно не есть слишком много, потому что орехи богаты жирами.
Также может помочь отказ от определенных продуктов. «Избегайте жирной, жареной пищи и ограничьте употребление алкоголя!» предупредил Ноултон. Согласно New Health Guide, некоторые другие продукты, от которых следует избегать:
Подсластители, сахар и рафинированные углеводы: Это включает кукурузный сироп с высоким содержанием фруктозы и рафинированный сахар, который содержится в печенье, газированных напитках и закусках.
Замороженные или консервированные фрукты и овощи: Они могут содержать добавки, затрудняющие работу желчного пузыря.
Продукты из белой муки: Сюда входят белый хлеб, макаронные изделия и многие десерты.
Готовые закуски: Картофельные чипсы, печенье, пироги — почти любые упакованные закуски вредны для вашего организма.
Продукты с высоким содержанием жира : Следует избегать жареной пищи, жирных кусков мяса, цельномолочных молочных продуктов и продуктов с высокой степенью обработки.
Очень низкокалорийные диеты: Обычно это означает потребление менее 1000 калорий в день. Эти диеты могут увеличить образование камней в желчном пузыре.
Дополнительный отчет Алины Брэдфорд, автора Live Science.
Примечание редактора: Если вам нужна дополнительная информация по этой теме, мы рекомендуем следующую книгу:
Связанные страницы о человеческом теле
Части человеческого тела
- Мочевой пузырь: Факты , Функции и заболевания
- Мозг человека: факты, анатомия и картирование
- Толстая кишка: факты, функции и заболевания
- Уши: факты, функции и заболевания
- Пищевод: факты, функции и заболевания
- Каким образом Человеческий глаз работает
- Сердце человека: анатомия, функции и факты
- Почки: факты, функции и заболевания
- Печень: функции, отказы и заболевания
- Легкие: факты, функции и заболевания
- Нос: факты, функции и заболевания
- Поджелудочная железа: функция, расположение и заболевания
- Тонкий кишечник: функция, длина и проблемы
- Селезенка: функция, расположение и проблемы
- Желудок: факты, функции и проблемы облегчает
- Язык: факты, функции и заболевания
Системы человеческого тела
- Система кровообращения: факты, функции и заболевания
- Пищеварительная система: факты, функции и заболевания
- Эндокринная система: факты, функции и болезни
- Иммунная система: заболевания, нарушения и функции
- Лимфатическая система: факты, функции и заболевания
- Мышечная система: факты, функции и заболевания
- Нервная система: факты, функции и заболевания
- Репродуктивная система: факты, функции и болезни
- Дыхательная система: факты, функции и заболевания
- Скелетная система: факты, функции и заболевания
- Кожа: факты, заболевания и состояния
- Мочевыделительная система: факты, функции и заболевания
Дополнительные ресурсы
Холецистит (воспаление желчного пузыря), диагностика и лечение
Холецистит (ко-лух-сис-TIE-тис) — воспаление желчного пузыря.Обычно это происходит, когда отток из желчного пузыря блокируется (часто из желчного камня). Он может быть острым (возникать внезапно) и вызывать сильную боль в верхней части живота. Или он может быть хроническим (многократные повторяющиеся эпизоды) с отеком и раздражением, которые возникают с течением времени.
Ваш врач может использовать УЗИ брюшной полости, КТ брюшной полости, магнитно-резонансную холангиопанкреатографию (MRCP) или ядерную томографию, чтобы помочь диагностировать ваше состояние. Лечение может включать голодание, прием антибиотиков и установку дренажной трубки в желчный пузырь.Однако, поскольку это может повторяться, наиболее распространенным методом лечения является операция по удалению желчного пузыря.
Что такое холецистит?
Холецистит означает воспаление желчного пузыря. Желчный пузырь — это орган грушевидной формы, расположенный под печенью и хранящий желчь. Если у вас воспален желчный пузырь, у вас может появиться боль в правом верхнем углу или в средней части живота, и там вы можете почувствовать болезненность на ощупь.
Желчь вырабатывается в печени. Желчный пузырь накапливает желчь и выталкивает ее в тонкий кишечник, где она используется для переваривания пищи.Когда путь отвода желчи, хранящейся в желчном пузыре (называемый пузырным протоком), блокируется, обычно желчными камнями, желчный пузырь набухает и может инфицироваться. Это приводит к холециститу. Пузырный проток впадает в общий желчный проток, по которому желчь попадает в тонкий кишечник. Камень в желчном пузыре также может застрять в общем желчном протоке. Это состояние (холедохолитиаз) требует процедуры по удалению или обходу закупорки.
Холецистит может быть:
- Острое (возникает внезапно) — это воспаление часто вызывает сильную боль в средней или правой верхней части живота.Боль также может распространяться между лопатками. В тяжелых случаях желчный пузырь может разорваться или разорваться, и желчь попадет в брюшную полость, что вызовет сильную боль. Это может быть опасная для жизни ситуация, требующая немедленного внимания.
- Хронический (множественные эпизоды воспаления) — повторяющиеся приступы легкого отека и раздражения / воспаления часто приводят к повреждению стенки желчного пузыря, вызывая его утолщение, усыхание и утрату надлежащего функционирования
Другие симптомы включают:
- тошнота
- рвота
- лихорадка
- Боль в животе, усиливающаяся при глубоком вдохе
- Боль в животе и спазмы после еды (особенно жирной пищи)
начало страницы
Как диагностируется и оценивается холецистит?
Ваш врач может назначить анализы крови, чтобы определить, есть ли у вас инфекция желчного пузыря.Часто количество лейкоцитов в нашей крови может повышаться как признак инфекции. Также могут быть выполнены один или несколько из следующих радиологических тестов:
- УЗИ брюшной полости : Часто это первый тест, проводимый для выявления холецистита. Ультразвук использует звуковые волны для получения изображений желчного пузыря и желчных протоков. Он используется для выявления признаков воспаления желчного пузыря и очень хорошо показывает желчные камни.
- КТ брюшной полости: компьютерная томография (КТ) использует рентгеновские лучи для получения подробных изображений брюшной полости, печени, желчного пузыря, желчных протоков и кишечника, чтобы помочь выявить воспаление желчного пузыря или заблокированный отток желчи.Иногда (но не всегда) он также может показать камни в желчном пузыре. См. Страницу «Доза излучения» для получения дополнительной информации о КТ.
- Магнитно-резонансная холангиопанкреатография (MRCP) : MRCP — это тип МРТ-исследования, позволяющий получать подробные изображения печени, желчного пузыря, желчных протоков, поджелудочной железы и протока поджелудочной железы. Он очень хорошо показывает желчные камни, воспаление желчного пузыря или желчных протоков и блокировку оттока желчи. Дополнительную информацию см. На странице «Безопасность МРТ».
- Ядерная визуализация гепатобилиарной системы : В этом тесте ядерной медицины используется введенный радиоактивный индикатор для оценки заболеваний печени, желчного пузыря и желчных протоков (билиарной системы). При остром холецистите можно обнаружить закупорку пузырного протока (протока, который всегда заблокирован при остром холецистите).
начало страницы
Как лечится холецистит?
Ваш врач может посоветовать:
- голодание для отдыха желчного пузыря
- специальная диета с низким содержанием жиров
- обезболивающее
- Антибиотики для лечения инфекции
Однако, поскольку состояние может часто возвращаться, ваш врач может порекомендовать вам удалить желчный пузырь, используя:
- лапароскопическая хирургия.Хирург использует пупок и несколько небольших разрезов, чтобы вставить лапароскоп, чтобы заглянуть внутрь живота и удалить желчный пузырь. Вы будете спать перед операцией.
- открытая хирургия. Хирург делает разрез в брюшной полости и удаляет желчный пузырь. Вы будете спать перед операцией. См. Страницу «Безопасность анестезии» для получения дополнительной информации.
Если вы не можете перенести операцию, ваш врач может удалить желчь из желчного пузыря. Это можно сделать по:
- Чрескожная холецистостомия: эту процедуру проводит радиолог.Он вводит трубку через кожу непосредственно в желчный пузырь, используя УЗИ или КТ. Заблокированная или инфицированная желчь удаляется, чтобы уменьшить воспаление. Эта процедура обычно проводится у пациентов, которые слишком больны, чтобы удалить желчный пузырь. Для этой процедуры вам будет введено успокоительное. Трубка обычно должна оставаться внутри не менее нескольких недель.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ): эту процедуру обычно выполняет врач, специализирующийся на заболеваниях брюшной полости (гастроэнтеролог).Камера на гибкой трубке вводится изо рта через желудок в начало тонкой кишки. Здесь общий желчный проток встречается с тонкой кишкой. Клапанный механизм (называемый сфинктером) на конце желчного протока можно осмотреть и открыть, чтобы при необходимости очистить заблокированную желчь и камни. Врачи также могут вставить небольшую трубку в главный желчный проток и ввести контрастное вещество, чтобы лучше видеть проток. Они также могут использовать лазерное волокно для разрушения небольших камней в желчном пузыре или использовать корзину или воздушный шар для извлечения камней или фрагментов камней.Все это можно делать без разрезов живота. Эта процедура представляет собой небольшой, но реальный риск воспаления или травмы поджелудочной железы. Для этой процедуры вам будет введено успокоительное.
- Чрескожная чреспеченочная холангиография (ЧТХ): эту процедуру проводит радиолог. Иглу вводят в желчные протоки в печени под контролем визуализации. Вводится контрастный материал, чтобы помочь найти камни в желчном пузыре, которые могут блокировать отток желчи. Некоторые камни можно удалить во время PTC.Другие можно обойти, оставив небольшой стент на месте, чтобы желчь могла обойти область закупорки. Это помогает уменьшить воспаление. Для этой процедуры вам будет введено успокоительное. См. Страницу «Вмешательства в желчных путях» для получения дополнительной информации.
начало страницы
Какой тест, процедура или лечение лучше всего мне подходят?
начало страницы
Эта страница была просмотрена 15 января 2019 г.
Болезнь желчного пузыря и диета | Premier Surgical Associates
Болезнь желчного пузыря и диета
Четверг, 5 сентября 2019 г. | Автор Premier Surgical Staff
Желчный пузырь — небольшой, но жизненно важный орган, расположенный чуть ниже печени.Он накапливает и концентрирует желчь — коричневато-желтоватый фермент, вырабатываемый печенью. Он также выделяет желчь в тонкий кишечник, чтобы помочь пищеварению.
Ваша диета влияет на здоровье желчного пузыря
Диета играет важную роль в поддержании здоровья желчного пузыря. Если вы хотите предотвратить воспаление желчного пузыря или образование желчных камней, вам следует следить за тем, что вы едите.
Многие случаи заболевания желчного пузыря являются результатом неправильного питания.Обычно это означает диету с высоким содержанием обработанной пищи, рафинированной белой пищи и нездоровой жирной пищи.
Какая связь между диетой и заболеванием желчного пузыря?
Камни в желчном пузыре часто образуются в результате поступления в желчь с высоким содержанием холестерина или билирубина. Они могут блокировать соединение между желчным пузырем и тонкой кишкой, что может привести к воспалению желчного пузыря.
Какая диета рекомендуется после операции на желчном пузыре?
Вы можете жить без желчного пузыря, так как печень может производить достаточно желчи для поддержания нормального пищеварения.Однако при этом вам следует придерживаться диеты с низким содержанием жиров (около 3 г жира на порцию). Следовательно, важно заботиться о своем желчном пузыре даже до этих осложнений.
Какая диета рекомендуется для здорового желчного пузыря?
Врачи Premier Surgical Associates из Ноксвилла и Кливленда, Теннесси, настоятельно рекомендуют хорошо сбалансированную диету для здоровья желчного пузыря.
Мы рекомендуем полноценную диету, состоящую в основном из растительной пищи. Постные источники белка, такие как белое мясо и бобы, также помогают, а также полезные источники жира, такие как жирная рыба, орехи и семена.
Если вы испытываете боль в верхней правой части живота после жирной пищи, желтуху, тошноту, рвоту и субфебрильную температуру, важно немедленно обратиться к специалисту. Эти симптомы могут указывать на заболевание желчного пузыря.
Premier Surgical Associates из Ноксвилла и Кливленда, штат Теннесси, имеют отличную хирургическую команду, имеющую большой опыт лечения заболеваний желчного пузыря. Чтобы записаться на прием к одному из наших хирургов в Ноксвилле или Кливленде, штат Теннесси, посетите сайт https: // www.premiersurgical.com/request-appointment/
Артикул:
https://www.healthline.com/human-body-maps/gallbladder#2
https://www.medicalnewstoday.com/articles/317196.php
https://www.healthline.com/health/gallbladder-diet#causes-of-gallbladder-problems
СвязанныеТеги: заболевание желчного пузыря, заболевание желчного пузыря и диета, Premier Knoxville, Центр хирургии Premier, Premier Surgical Associates, Premier Surgical Cleveland, Теннесси
Что нужно знать о камнях в желчном пузыре
Вы знали? У вас может быть повышенный риск образования камней в желчном пузыре в зависимости от вашего возраста, пола и других факторов.Читайте дальше, чтобы узнать больше о камнях в желчном пузыре, что нужно есть, чтобы их предотвратить, и что есть, если вам нужно удалить желчный пузырь.
Что такое желчный пузырь и камни в желчном пузыре?
Желчный пузырь — это орган, хранящий желчь. Желчь помогает переваривать жир. Камни в желчном пузыре — это твердые камешки, которые могут образовываться в желчном пузыре при затвердевании желчи.
Могу ли я получить камни в желчном пузыре?
У вас может быть повышенный риск образования камней в желчном пузыре, если вы:
- Женщина
- Возраст старше 60 лет
- Принять лекарства от холестерина
- Беременны
- Воспользуйтесь заместительной гормональной терапией
- Используйте противозачаточные таблетки
- Имеете избыточный вес, особенно если вы женщина
- Диабет
- Очень быстро похудела
- Пост (не принимать пищу в течение длительного времени)
- Аборигены
Каковы симптомы желчных камней?
У многих людей с камнями в желчном пузыре симптомы отсутствуют.Эти «тихие» камни в желчном пузыре не влияют на работу желчного пузыря. Однако, если желчные камни блокируют прохождение желчи через желчный пузырь, повышенное давление вызовет боль и дискомфорт в области живота.
Как лечат камни в желчном пузыре?
Если у вас есть камни в желчном пузыре и вы не испытываете боли, камни в желчном пузыре обычно не лечат. Однако если у вас возникнет боль, вам потребуется лечение. Наиболее распространенным методом лечения камней в желчном пузыре является операция по удалению желчного пузыря.Поскольку желчный пузырь не является важным органом, люди могут нормально жить без него.
Как я могу предотвратить образование камней в желчном пузыре?
- Выбирайте продукты с высоким содержанием клетчатки, такие как цельнозерновые, овощи, фрукты и бобовые (фасоль, горох и чечевица).
- Ешьте 2–3 порции нежирных молочных продуктов каждый день. Хороший выбор — обезжиренное или 1% молоко, йогурт (2% M.F. или меньше) и сыр (20% M.F. или меньше). Узнайте о размерах порций здесь.
- Включите 2-3 порции мяса и альтернативы каждый день.Выбирайте более постное мясо. Снимите кожу с птицы. Попробуйте альтернативные продукты на растительной основе, такие как фасоль, тофу и чечевица. Узнайте о размерах порций здесь.
- Ежедневно употребляйте 30-45 мл (2-3 столовые ложки) здорового жира. Полезные жиры включают негидрогенизированный маргарин и рапсовое, оливковое и соевое масла. Избегание жиров не снижает риск образования камней в желчном пузыре.
- Ешьте меньше сахара. Ограничьте потребление продуктов с высоким содержанием сахара, таких как сладкие напитки, десерты, шоколад и конфеты.
- Ешьте несоленые орехи несколько раз в неделю.
- Поддерживайте здоровый вес.
- Употребляйте кофеин в умеренных количествах. Это примерно 3 чашки заваренного кофе в день.
- Если вы пьете, употребляйте алкоголь в умеренных количествах, не более 1 напитка в день.
Что мне есть, если мне нужно удалить желчный пузырь?
Перед операцией придерживайтесь здоровой диеты, следуя Канадскому руководству по питанию, если только ваш врач не даст вам другой совет.
- Выбирайте продукты с высоким содержанием клетчатки, такие как цельнозерновые, овощи, фрукты и бобовые (фасоль, горох и чечевица).
- Ешьте 2–3 порции обезжиренного молока или альтернативы каждый день. Хороший выбор — обезжиренное или 1% молоко, йогурт (2% M.F. или меньше) и сыр (20% M.F. или меньше). Узнайте о размерах порций здесь.
- Включите 2-3 порции мяса и альтернативы каждый день. Выбирайте более постное мясо. Снимите кожу с птицы. Попробуйте альтернативные продукты на растительной основе, такие как фасоль, тофу и чечевица. Узнайте о размерах порций здесь.
- Не исключайте из своего рациона все жиры.Ограничьте употребление жира на столе и при приготовлении пищи. Принимайте только 30-45 мл (2-3 столовые ложки) каждый день. Полезные жиры включают негидрогенизированные маргарины и масла канолы, оливковое и соевое масло.
- Ограничьте употребление жирных десертов и закусок, таких как печенье, выпечку в магазине и шоколад.
После операции вернитесь к своей обычной диете, если только врач не посоветует вам иное. Ешьте умеренное количество жиров.
Когда мне следует обратиться к врачу по поводу камней в желчном пузыре?
Если у вас есть камни в желчном пузыре, важно поговорить со своим врачом, если у вас есть:
- Боль в животе продолжительностью более 5 часов
- Тошнота и рвота
- Лихорадка или озноб
- Желтоватый цвет кожи или белков глаз (желтуха)
- Темная моча или светлый стул
Вас также может заинтересовать
Что нужно знать о камнях в почках
Что нужно знать о язвах
Последнее обновление — 26 февраля 2019 г.
.



 Вареные и протертые овощи: картофель, кабачки, тыква, морковь, свекла, цветная капуста в виде пюре, суфле, запеканок, каши готовят на воде с добавлением молока в протертом виде, разрешают пудинги, яйца добавляют в блюда и дают в виде паровых белковых омлетов, молоко в натуральном виде или в блюдах по индивидуальной переносимости, свежий некислый творог в натуральном виде или в блюдах – запеканки, суфле, пудинги, сыр неострый: российский, ярославский, сметана в небольшом количестве в блюдо, кисель, протертый компот, желе, печеные яблоки, груши, варенье и джемы из сладких ягод и фруктов, сахар, мед, фруктовая карамель, мармелад, при хорошей переносимости разрешается в день около 100 г. спелой клубники, земляники, малины, соки яблочный, вишневый, клубничный пополам с горячей водой, небольшое количество зелени петрушки и укропа, соус бешамель с небольшим количеством сметаны (муку не жарить), фруктовые и ягодные подливы, чай, суррогаты кофе с молоком, отвары шиповника. Масло сливочное добавляют в готовое блюдо не более 30 г.
Вареные и протертые овощи: картофель, кабачки, тыква, морковь, свекла, цветная капуста в виде пюре, суфле, запеканок, каши готовят на воде с добавлением молока в протертом виде, разрешают пудинги, яйца добавляют в блюда и дают в виде паровых белковых омлетов, молоко в натуральном виде или в блюдах по индивидуальной переносимости, свежий некислый творог в натуральном виде или в блюдах – запеканки, суфле, пудинги, сыр неострый: российский, ярославский, сметана в небольшом количестве в блюдо, кисель, протертый компот, желе, печеные яблоки, груши, варенье и джемы из сладких ягод и фруктов, сахар, мед, фруктовая карамель, мармелад, при хорошей переносимости разрешается в день около 100 г. спелой клубники, земляники, малины, соки яблочный, вишневый, клубничный пополам с горячей водой, небольшое количество зелени петрушки и укропа, соус бешамель с небольшим количеством сметаны (муку не жарить), фруктовые и ягодные подливы, чай, суррогаты кофе с молоком, отвары шиповника. Масло сливочное добавляют в готовое блюдо не более 30 г.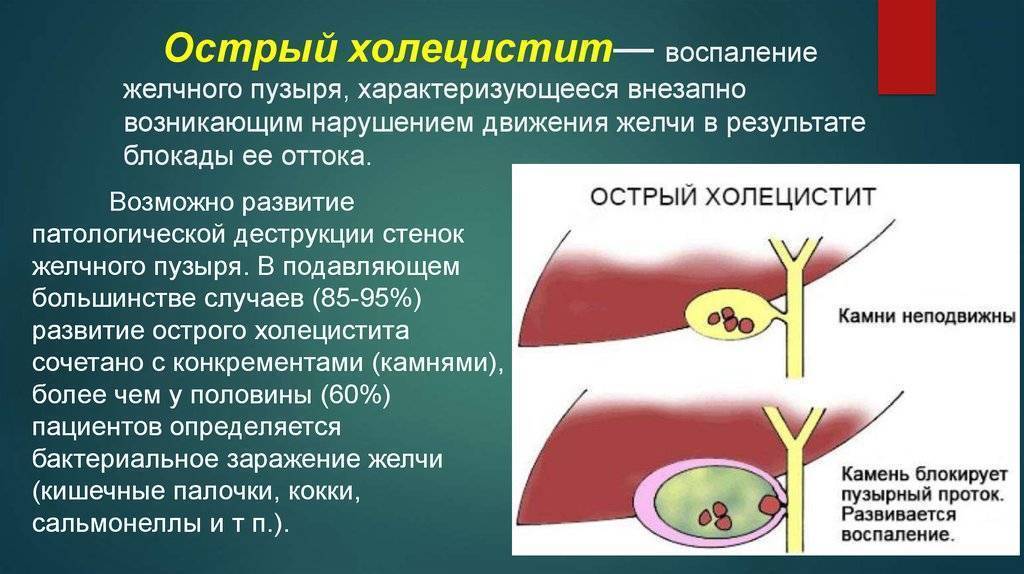 в день, растительное при хорошей переносимости.
в день, растительное при хорошей переносимости.