Панкреатит новости
Причины и лечение
Панкреатит — острое или хроническое воспаление поджелудочной железы. При панкреатите происходят воспалительные изменения и распад ткани поджелудочной железы
Каждый год растет число людей, страдающих панкреатитом. Симптомы и лечение этой болезни напрямую зависят от остроты воспалительного процесса, степени выраженности поражения поджелудочной железы.
Основными жертвами панкреатита чаще всего становятся люди, склонные к перееданию, употреблению жирной пищи и алкоголя. Под действием провоцирующих факторов в поджелудочной железе активизируется выработка протеолитических ферментов, что и вызывает воспалительный процесс.
Причины панкреатита.
Причинами заболевания могут быть поражения сосудов поджелудочной железы, инфекционные заболевания, травма, воспалительные процессы в брюшной полости. Основные причины возникновения заболевания: образование камней или «песка» в протоке железы, острый холецистит, воздействие алкоголя, заболевания желчного пузыря, воспаление сосочка через который проток поджелудочной железы выходит в просвет двенадцатиперстной кишки, значительные пищевые нагрузки (жирные и острые блюда), лекарственная аллергия. Чаще болеют женщины, а также люди пожилые и склонные к полноте.
Чаще болеют женщины, а также люди пожилые и склонные к полноте.
Воспаление поджелудочной железы возникает, если проток железы перекрывается камнями из желчного пузыря, опухолью или кистой. В таком случае нарушается нормальный отток пищеварительных соков с ферментами в двенадцатиперстную кишку.
Скопившиеся панкреатические ферменты воздействуют на ткани самой железы, и таким образом поджелудочная железа включается в процесс самопереваривания. Ферменты могут привести к полному разрушению ткани железы, а также расположенных поблизости кровеносных сосудов и других органов брюшной полости. В результате этого процесса возникают сильные кровотечения, шок, перитонит (воспаление брюшины) и наступает смерть.
Острый панкреатит может переходить в хроническое состояние.
Симптомы панкреатита. Больные отмечают боли в животе, чаще всего постоянные, тупые или режущие, по мере развития заболевания нарастающие до сильных, приводя иногда к болевому шоку. Эти боли локализуются высоко под ложечкой, в правом или левом подреберье, при поражении всей железы носят опоясывающий характер. Возможна частая рвота, не приносящая облегчения. В рвотных массах может быть примесь желчи. Для панкреатита характерны сухость во рту, тошнота, икота, отрыжка. Общее состояние больного быстро ухудшается: повышается температура тела, учащается пульс, появляется одышка, артериальное давление понижается, выступает липкий пот, язык становится сухим с обильным налетом, кожные покровы бледнеют.
Возможна частая рвота, не приносящая облегчения. В рвотных массах может быть примесь желчи. Для панкреатита характерны сухость во рту, тошнота, икота, отрыжка. Общее состояние больного быстро ухудшается: повышается температура тела, учащается пульс, появляется одышка, артериальное давление понижается, выступает липкий пот, язык становится сухим с обильным налетом, кожные покровы бледнеют.
Острый панкреатит характеризуется внезапным появлением симптомов и повторяющимися острыми приступами. Болезнь не приводит к необратимым повреждениям железы, если только не имеет места продолжительное злоупотребление алкоголем, когда происходит постоянное разрушение ее ткани.
При хроническом панкреатите больные жалуются на скудный стул маслянистого вида со зловонным запахом. Отмечаются также потеря в весе и признаки витаминной недостаточности. Хроническое течение панкреатита нередко является причиной диабета, поскольку происходит разрушение клеток, производящих инсулин.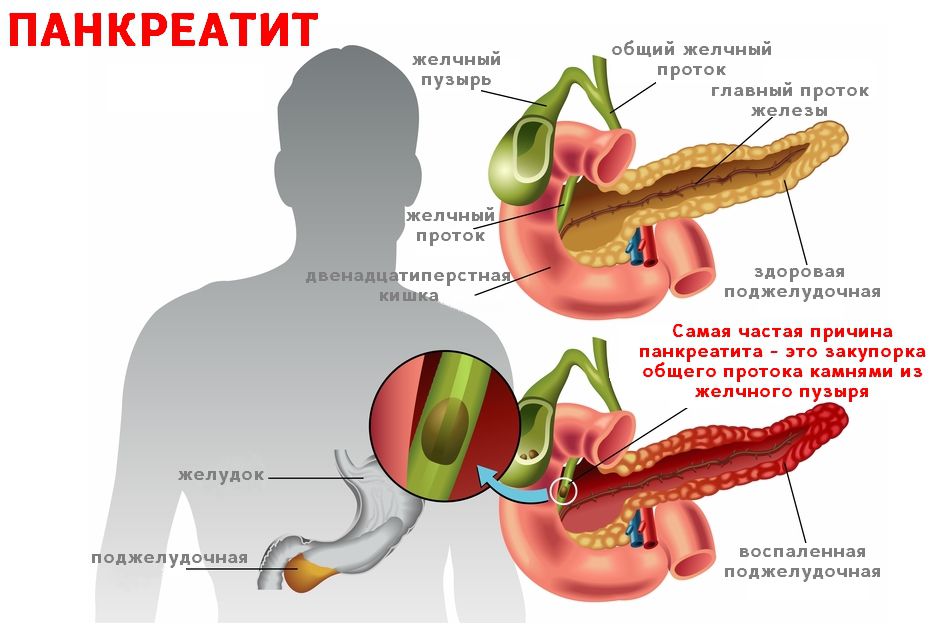 Часто симптомы других заболеваний желудочно – кишечного схожи с симптомами острого панкреатита.
Часто симптомы других заболеваний желудочно – кишечного схожи с симптомами острого панкреатита.
При подозрении на хронический панкреатит следует срочно обратиться за комплексной диагностикой к гастроэнтерологу!
Таблица исследований и диагностики панкреатита в клинике “Здоровая семья”.
Лечение острого панкреатита
При остром панкреатите лечение возможно только в условиях стационара, под наблюдением квалифицированных специалистов, это считается очень опасным состоянием. При подозрении на острый панкреатит следует срочно вызвать Скорую помощь и немедленно госпитализировать больного.
Иногда несвоевременное оказание медицинской помощи может стоить человеку жизни.
Лечение хронического панкреатита
Симптомы хронического панкреатита могут быть слабо- и ярко выраженными. Как правило, при обострении хронического панкреатита также показана госпитализация и аналогичная терапия, как при остром процессе.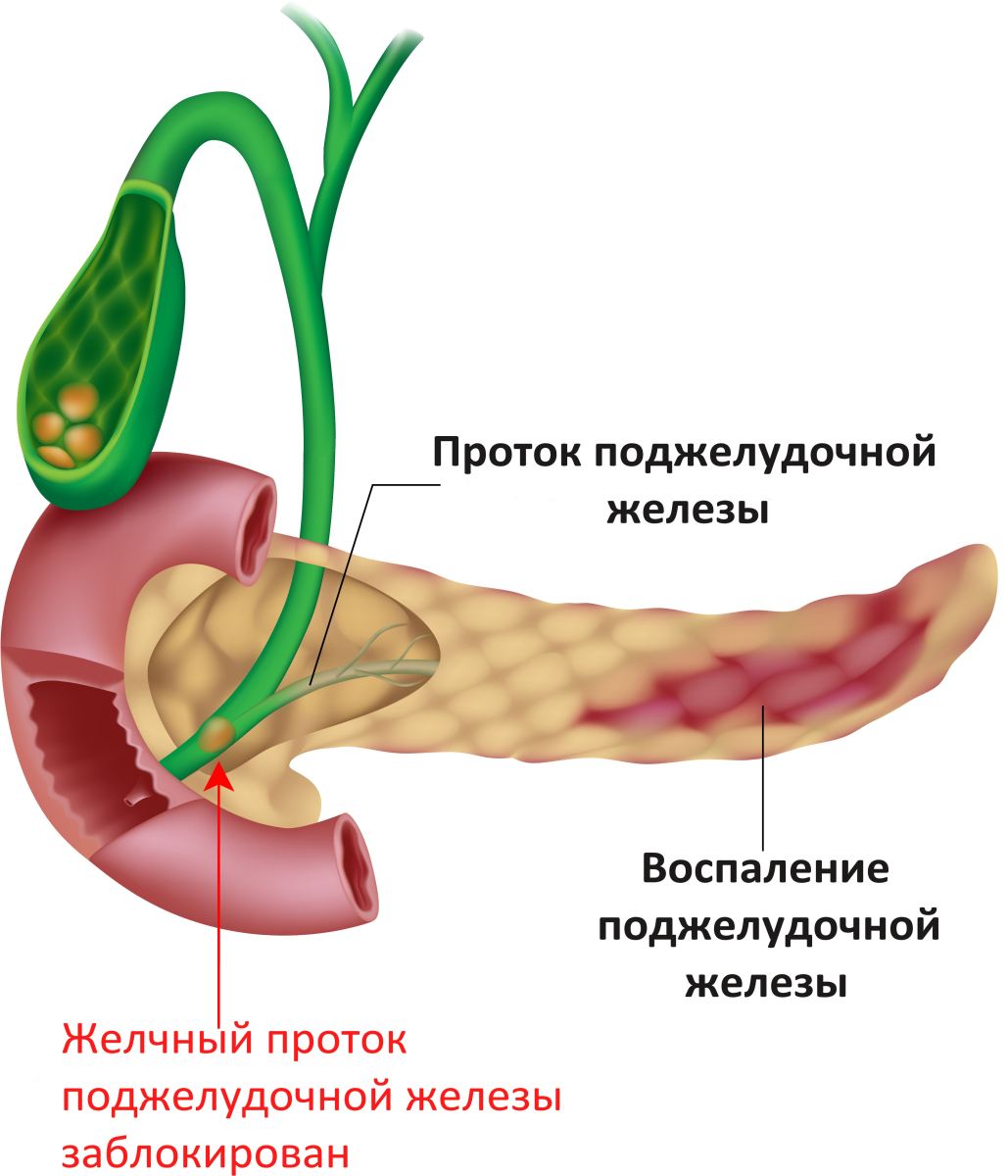
Больной должен пожизненно соблюдать диету, принимать препараты при секреторной недостаточности поджелудочной железы, спазмолитики. Полезно употребление минеральной лечебной воды из источников.
Основные принципы питания при панкреатите:
Диета при хроническом панкреатите
Диета при панкреатите исключает все вкусные продукты, которые любят все — шашлыки, шоколад, сладости, грибы, острые, жареные блюда, фаст-фуд. Все продукты вплоть до фруктов и овощей следует измельчать, только варить, запекать.
Питание должно быть частым и небольшими порциями, то есть кушать следует каждые 3 часа, при этом желательно не смешивать за один прием пищи различные виды белка, жиров или углеводов.
При длительном протекании хронического панкреатита происходит замещение нормальных тканей этого органа, утрата нормальной ее функции, поэтому появляется сахарный диабет и нарушается пищеварение. Чтобы дать отдых для поджелудочной железы и снизить болевые ощущения у больных, необходим прием дополнительных панкреатических ферментов.
Для уточнения схемы терапии и назначения индивидуальной диеты при хроническом панкреатите, а также для исследований и назначения медикаментозного лечения обращайтесь в медицинский центр “Здоровая семья” .
симптомы заболеваний, на что необходимо обратить внимание
Поджелудочная железа выполняет важные функции в организме человека, нормализуя работу пищеварительной системы и всего организма в целом. Симптомы болезней во многом схожи с признаками заболеваний других органов пищеварения, поэтому только диагностические методы позволяют выявить воспалительные процессы данного органа.
Причины болезней поджелудочной железы
Наиболее частым заболеванием поджелудочной железы является панкреатит – асептическое воспаление органа, при котором наблюдается его аутолиз, то есть распад тканей, возникающий вследствие скопления вырабатываемых ферментов в железе и негативное воздействие их непосредственно на сам орган.
Основными причинами болезней поджелудочной железы являются:
- нерациональное питание,
- чрезмерное употребление алкоголя, жирных, острых и жареных блюд.

- Нередко развитию панкреатита способствуют стрессовые ситуации и нервные перегрузки.
Успешное лечение возможно лишь при правильной и своевременной диагностике заболевания.
Основные симптомы болезней поджелудочной железы
Существует ряд симптомов болезней поджелудочной железы, при чем они могут значительно различаться в зависимости от формы течения заболевания. Но также существуют основные клинические проявления, четко указывающие на развитие болезней именно этого органа.
- Первым признаком является острая нестерпимая боль в левом подреберье, переходящая под лопатку, в область грудины и спины, продолжительность которой может варьироваться от пары часов до нескольких суток. При вовлечении в воспалительный процесс желчного пузыря, боли распространяются и в эпигастральную область. Болевые ощущения усиливаются при пальпации, а также при воздействии на пораженную область теплом (грелкой).
- Развитие воспалительного процесса сопровождается тошнотой, нередко – рвотой, острой диареей.
 В большинстве ситуаций у больного наблюдается вздутие живота, частая отрыжка, появляется метеоризм. У больного наблюдается стойкое повышение температуры.
В большинстве ситуаций у больного наблюдается вздутие живота, частая отрыжка, появляется метеоризм. У больного наблюдается стойкое повышение температуры. - Учитывая тот факт, что боли усиливаются после принятия пищи, больные стараются ограничить свое питание, что приводит к потере массы тела и снижению защитных функций организма. На этом фоне может развиться тяжелая форма авитаминоза, которая может привести к ухудшению состояния волос, ногтей и кожных покровов.
- Одним из симптомов болезней поджелудочной железы является нарушение обмена веществ, которое развивается на фоне отмирания здоровых клеток и, следовательно, снижения выработки пищеварительных ферментов. Как следствие, у больного может развиться сахарный диабет и другие гормональные заболевания.
- Достаточно часто в период воспаления поджелудочной железы возможны высыпания в области груди, живота, спины в виде небольших красных пятнышек, которые возникают вследствие разрыва капилляров.
- Своевременное распознавание болезни и эффективно подобранное лечение, а также сбалансированная диета способны устранить воспалительный процесс в поджелудочной железе, нормализовать ее функционирование, а также предотвратить оперативное вмешательство – один из радикальных методов хирургического лечения.

Будьте здоровы!
Поджелудочная железа или опасность за углом
На поджелудочной железе лежит ответственность за выполнение ряда важных для жизни организма функций. Она отвечает за внешнюю и внутреннюю секрецию, выполняя работу большой химической лаборатории, при этом имеет вид маленького головастика. Эта малышка отвечает за выработку ферментов (содержатся в панкреатическом соке), принимающих непосредственное участие в пищеварительном процессе.Этот маленький головастик требует уважительного к себе отношения, в противном случае может проявить и характер. Это может выразиться в виде приступа внезапной острой боли в области живота и частой рвоте (острый панкреатит), нарушением обменных процессов и, как следствие, образование камней — довольно редкое заболевание. И наконец, таким грозным заболеванием, как диабет.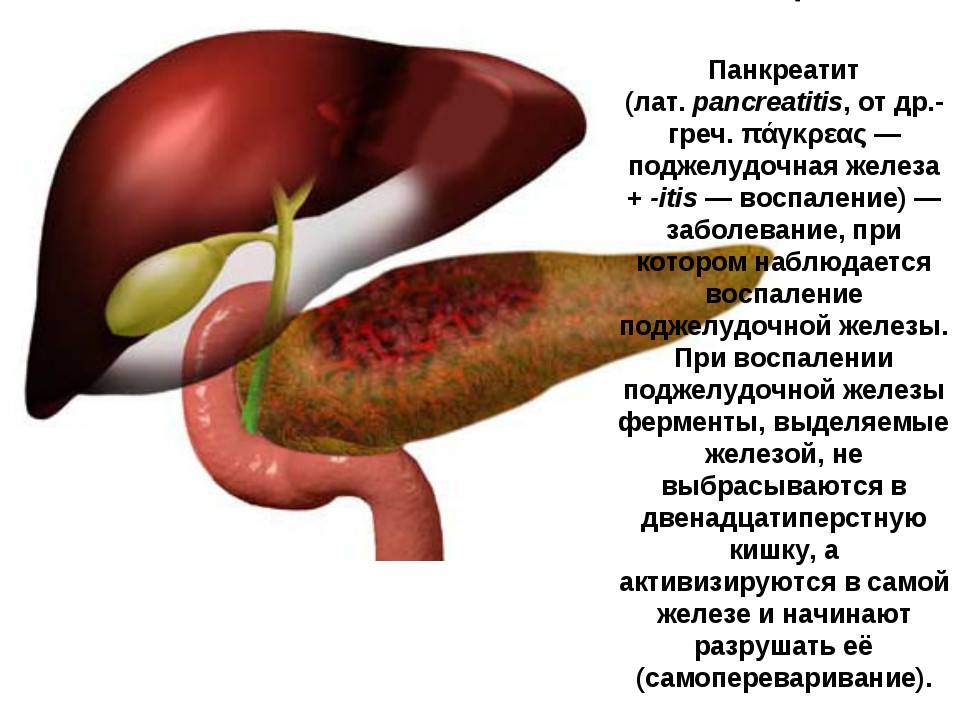
Чтобы сохранить поджелудочную железу и жить с ней в любви и согласии, необходимо соблюдать некоторые правила повседневной жизни:
- — исключите из своей жизни прием пищи на «бегу»;
- — избегайте излишнего употребления жирной и острой пищей;
- — не злоупотребляйте крепкими и слабоалкогольными напитками;
- — занимайтесь физической культурой, плавайте, ходите в пешеходные туристические походы!
А если все же не удалось избежать болезни, то необходима вторичная профилактика, то есть предупреждение хронических заболеваний, запишитесь на консультацию к эндокринологу. Как это ни печально, но полностью избавиться от хронического заболевания нелегко. Поэтому надо быть готовым к тому, чтобы жить с ним долгое время и сделать эту совместную жизнь как можно более мирной. Для этого подойдут медикаментозные и фитотерапевтические методы лечения и дополнительно диетическое питание — все, что посоветует специалист — гастроэнтеролог или эндокринолог, чтобы успокоить поджелудочную железу.

Панкреатит у собак: методы лечения и наблюдения панкреатита у собак
Точная этиология панкреатита собак до сих пор остается неизвестной. Несмотря на это, установлено, что воспаление появляется из-за сбоя в защитном механизме поджелудочной железы, высвобождая и/или активизируя ферменты железы в ее тканях с последующим самоперевариванием. Эти ферменты сразу же повреждают клетки ацинуса, промежуточную ткань поджелудочной, а также васкулярный эндотелий. Данный протеолитический каскад нарушений вызывает некрозы в парапанкреатической жировой ткани, а благодаря системе кровообращения – острые реперкуссии далеко за пределами поджелудочной железы. Данные системные осложнения могут привести к синдрому системной воспалительной реакции (ССВР), ДВС-синдрому и/или множественным повреждениям организма (к примеру, синдрому острой дыхательной недостаточности).
У особей с наследственным панкреатитом выявлены несколько мутаций. Согласно предварительным результатам, эти мутации воздействуют на ген ингибитор трипсина, который является важным компонентом защиты от панкреатического самопереваривания, проявляющегося у цвергшнауцеров из-за острого течения заболевания.
Цели:
— представить метод диагностирования собак с подозрением на панкреатит;
— рассмотреть возможные осложнения панкреатита у собак;
— представить текущую концепцию лечения панкреатита собак.
У собак панкреатит может принимать различные формы. Острая форма панкреатита является самой опасной их всех. Она представляет собой заболевание, связанное с высоким риском смертности и многочисленными сопутствующими патологиями. Хронический панкреатит раннее считался редким заболеванием среди собак, но последние патологические и клинические исследования подтвердили, что данное заболевание широко распространено и занимает далеко не последнее место по значимости с медицинской точки зрения.
Распространение
Подтверждений широкой распространенности острой формы панкреатита среди собак нет на текущий момент. Несмотря на это панкреатит считается общим заболеванием, которое всегда следует включать в дифференциальный диагноз при острой рвоте и при отсутствии болей в животе.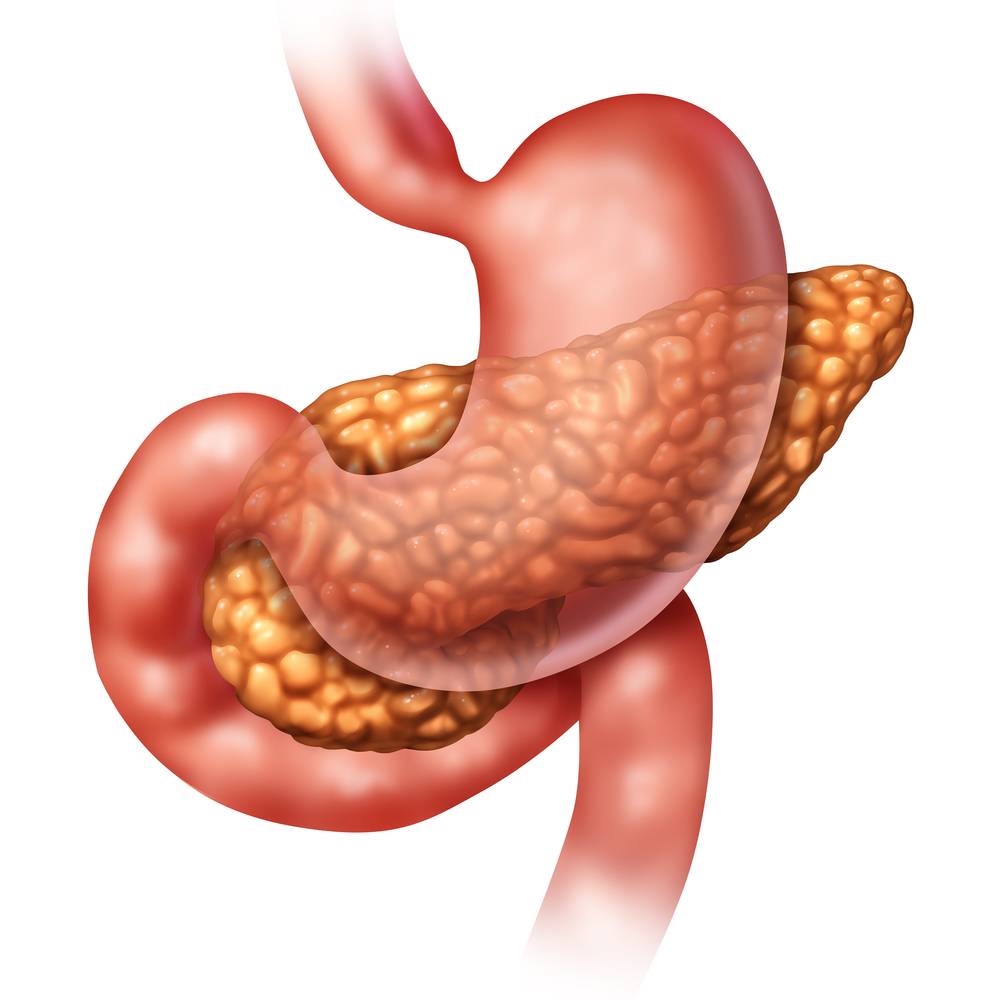
Американские эпидемиологические исследования, фиксирующие случаи заболевания собак острым панкреатитом, обнаружили увеличившийся риск проявления болезни среди малых пород, таких как терьеры (к примеру, йоркширский терьер), пудели и цвергшнауцеры. Вдобавок ко всему, среди всех собак у йоркширских терьеров существенно преобладают случаи панкреатита с летальным исходом. С другой стороны, исследование, проведенное при вскрытии 200 собак в Великобритании, показало, что у таких пород, как колли, кавалер кинг-чарльз-спаниель и боксер, имеется высокий риск проявления хронической формы панкреатита. Вдобавок, у собак породы кокер-спаниель наблюдается высокий риск развития как острого, так и хронического панкреатита.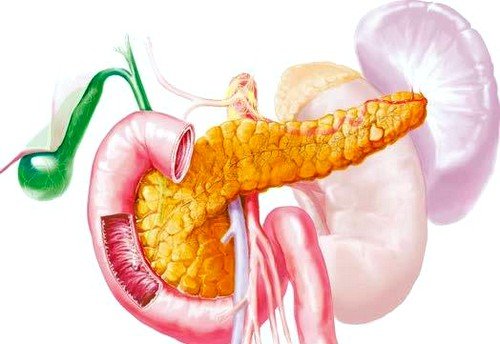
Этиология
Точная этиология панкреатита собак остается неизвестной на сегодняшний момент. Некоторые исследования попытались установить факторы риска, которые могут способствовать запуску заболевания. Традиционно внимание фокусируется на режиме питания собаки, особенно на высокожировой диете. Взаимосвязь между рационом питания и панкреатитом в последнее время исследовалась различными учеными. Потребление непривычной пищи в течение недели до появления острой формы панкреатита является существенным риском заболевания. Вдобавок, предварительные результаты показали, что гипертриглицеридемия является распространенным заболеванием у собак породы цвергшнауцер, которые ранее имели панкреатит, предполагая возможную взаимосвязь между увеличившимися липидами крови и панкреатитом. Что касается острых болевых форм панкреатита, избыточный вес, вероятней всего, является довольно значительным фактором риска развития заболевания, однако косвенным, так как отражает пищевые предпочтения собаки.
Многие препараты могут способствовать запуску острого панкреатита (azathioprine, asparaginase, potassium bromide, antimony derivatives и clomipramine). Их следуют применять с особой осторожностью у собак с предрасположенностью к панкреатиту. В то же время назначение кортикостероидов не причисляется к факторам риска развития данного заболевания.
Активизация фермента панкреатина в поджелудочной железе вызывает серию совокупных проявлений, приводящих к началу и развитию воспаления с образованием хемокина и воспалительного цитокина. Перфузия железы может быть подвержена риску, который приводит к образованию активных кислородсодержащих радикалов и тем самым существенно усиливает воспалительный процесс.
Медицинские симптомы
Снижение острого воспаления поджелудочной железы обычно связано с характерными медицинскими симптомами: анорексией, рвотой (иногда с присутствием крови), сильным обезвоживанием, болями в животе и слабостью. Диарея, кровавый или дегтеобразный стул иногда указывают на распространение воспалительного процесса в соседних с поджелудочной железой органах, таких как толстый кишечник. Другие симптомы, такие как жар, менее распространены.
Диарея, кровавый или дегтеобразный стул иногда указывают на распространение воспалительного процесса в соседних с поджелудочной железой органах, таких как толстый кишечник. Другие симптомы, такие как жар, менее распространены.
Диагностический подход
Наиболее эффективными методами диагностики являются анализ крови и рентгенография. Широкий спектр патологий можно обнаружить у собак с острым панкреатитом, в зависимости от степени развития вторичного системного воспалительного процесса. Общий анализ крови может показать лейкоцитоз, нейтрофилию, а иногда и тромбоцитопению. Биохимический состав может показать гипокалиемию, гипохлоремию, проявляющиеся вследствие рвоты. Азотемия (увеличенный креатинин в крови и/или концентрация азота мочевины в образцах крови) на начальной стадии связанны с обезвоживанием. Гипоальбуминемия может указывать на застой желчи из-за распространения воспаления на желчные протоки и печень, или же на констрикцию желчных путей. Она может сопровождаться увеличенной активностью ферментов печени (аланинаминотрансферазы, гамма-глютамилтранспептидазы, щелочной фосфотазы).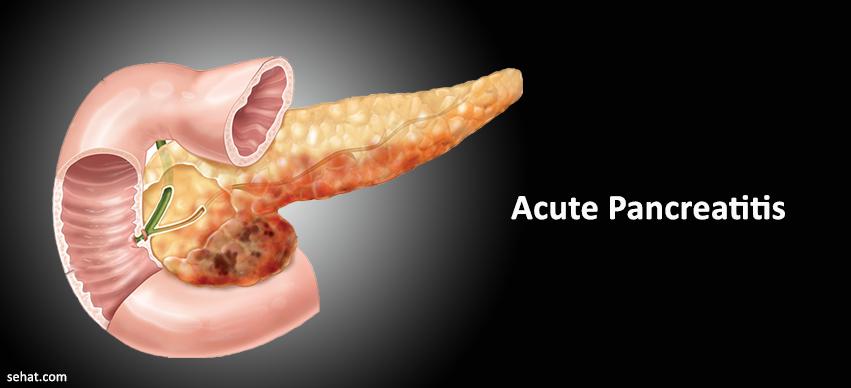 Изредка гиперглицеринемия может быть выявлена благодаря сахарному диабету. В острых случаях она может отражать степень тяжести разрушений в тканях поджелудочной железы. Панкреатит – это относительно распространенное осложнение сахарного диабета, которое зачастую запускает кетоацидоз, особенно у собак мелких пород.
Изредка гиперглицеринемия может быть выявлена благодаря сахарному диабету. В острых случаях она может отражать степень тяжести разрушений в тканях поджелудочной железы. Панкреатит – это относительно распространенное осложнение сахарного диабета, которое зачастую запускает кетоацидоз, особенно у собак мелких пород.
Подтверждение диагноза «панкреатит» долгое время зависело от выявления увеличенной амилазы и активности липазы. К сожалению, данный анализ имеет скудную диагностическую точность. То же самое касается измерения в сыворотке иммунореактивности трипсина. В отличие от него иммунореактивность липазы поджелудочной железы имеет большие перспективы, даже несмотря на то, что медицинские данные все еще нуждаются в полном понимании пользы анализа и его ограничений. Иммунореактивность липазы поджелудочной железы может оказаться увеличенной у собак с особенным экстра-панкреатическим заболеванием, таким как воспалительное заболевание кишечника (ВЗК) и т. д.
Диагностическая рентгенография является ключевым элементом в постановке диагноза «панкреатит».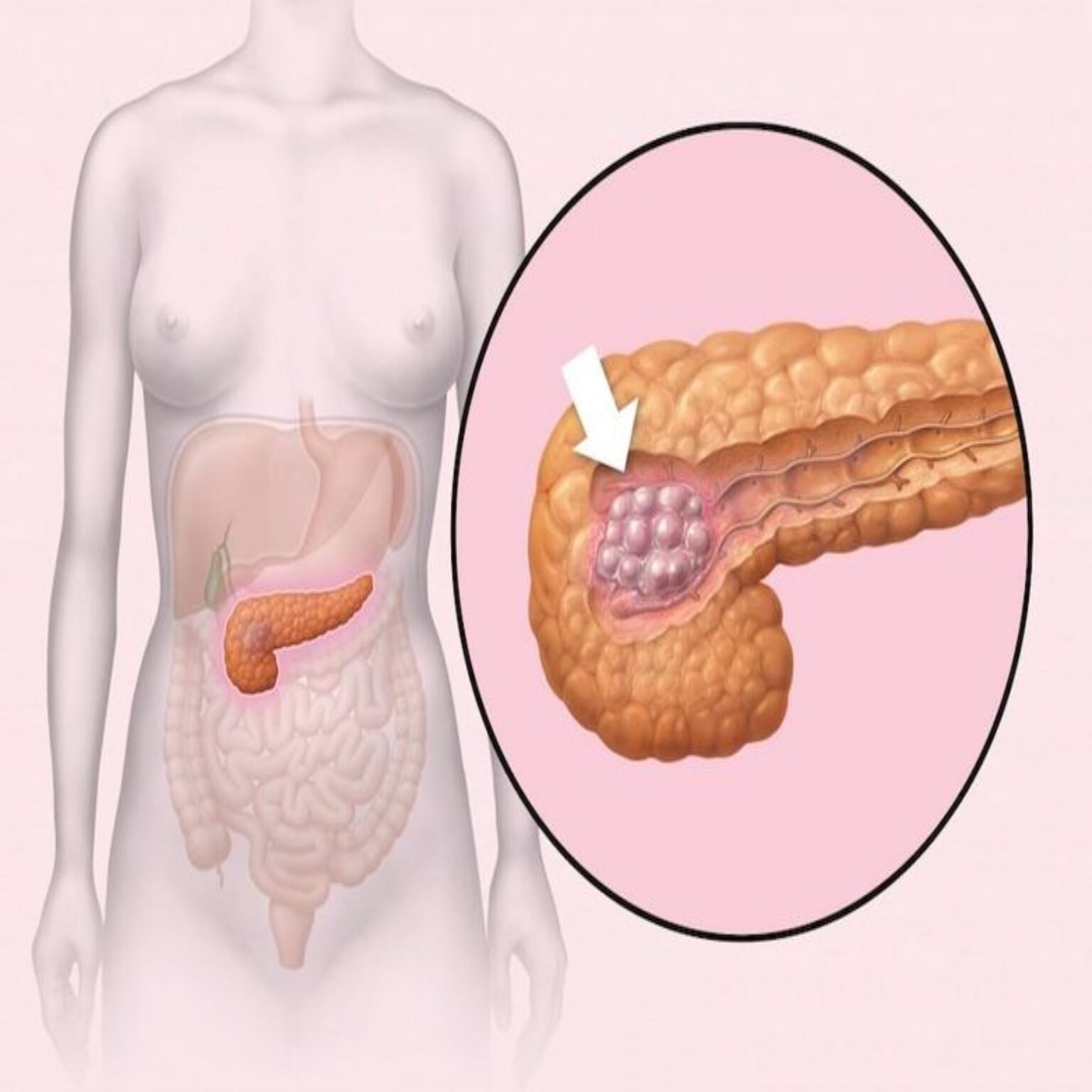 Рентгенограмма брюшной полости считается менее результативным тестом. Изменения могут включать: снижение брюшного контраста, массовое повреждение в проксимальном правом квадрате с отклонением опустившейся 12-перстной кишки, которое может выглядеть как окаменение и содержать газы (или функциональную кишечную непроходимость). Методом осмотра поджелудочной железы является ультразвук брюшной полости. Он может распознать многие повреждения: увеличенный размер железы, присутствие узелков, кист или абсцессов в поджелудочной железе, гипо- или гиперэхогенное повреждение, наличие парапанкреатического асцита и др. Диагностическая точность ультразвука брюшной полости достаточно высока. Хотя детальное ультразвуковое обследование поджелудочной железы (особенно ее левой доли) может быть затруднено у собак, страдающих ожирением, или же из-за болей в брюшной области, а также воздуха в желудке и кишечнике.
Рентгенограмма брюшной полости считается менее результативным тестом. Изменения могут включать: снижение брюшного контраста, массовое повреждение в проксимальном правом квадрате с отклонением опустившейся 12-перстной кишки, которое может выглядеть как окаменение и содержать газы (или функциональную кишечную непроходимость). Методом осмотра поджелудочной железы является ультразвук брюшной полости. Он может распознать многие повреждения: увеличенный размер железы, присутствие узелков, кист или абсцессов в поджелудочной железе, гипо- или гиперэхогенное повреждение, наличие парапанкреатического асцита и др. Диагностическая точность ультразвука брюшной полости достаточно высока. Хотя детальное ультразвуковое обследование поджелудочной железы (особенно ее левой доли) может быть затруднено у собак, страдающих ожирением, или же из-за болей в брюшной области, а также воздуха в желудке и кишечнике.
На данный момент медицинский диагноз «острый панкреатит» у собак основывается на сочетании 4 факторов: наличие типичных медицинских симптомов, исключение других возможных дифференциальных диагнозов, повышенная иммунореактивность липазы поджелудочной железы и установление с помощью УЗИ типичных повреждений поджелудочной железы и окружающих ее тканей.
Проявления хронического панкреатита обычно менее заметны. Фактически чаще всего не проявляется каких-либо симптомов, хотя в некоторых случаях рецидив хронического панкреатита может вызывать симптомы, схожие с симптомами острого панкреатита.
Терапевтический подход
Лечение острого панкреатита собак основывается на 4 основных принципах:
1) быстрое восстановление водного и электролитического баланса;
2) противорвотная терапия;
3) контроль болевых ощущений;
4) назначение энтерального питания как можно раньше после отказа от корма.
Быстрое восстановление достаточной поджелудочной перфузии является очень важным моментом. Инфузионная терапия должна быть достаточно агрессивной, поэтому для достижения этой цели обычно требуется большой объем внутривенного раствора, так как потеря жидкости в результате рвоты и диареи весьма существенна. Нарушение уровня электролитов (особенно при гипокалиемии) должно быть устранено максимально тщательно. При этом кислотно-щелочной дисбаланс (особенно при метаболическом ацидозе) обычно проявляется при инфузионной терапии. Использование синтетических коллоидов (таких как гидроксиэтиловый крахмал) в сочетание с солевым раствором является полезным для собак при гиповолемическом шоке или для тех, у кого нарушено коллоидное осмотическое давление (к примеру, гипоальбуминемией). Переливание плазмы крови рекомендовано для способствования активации естественного ингибитора протеазы, но, согласно последним данным, эффект от данного метода ничтожно мал. Хотя переливание остается эффективным способом лечения ДВС-синдрома, который может усугубить острый случай панкреатита.
При этом кислотно-щелочной дисбаланс (особенно при метаболическом ацидозе) обычно проявляется при инфузионной терапии. Использование синтетических коллоидов (таких как гидроксиэтиловый крахмал) в сочетание с солевым раствором является полезным для собак при гиповолемическом шоке или для тех, у кого нарушено коллоидное осмотическое давление (к примеру, гипоальбуминемией). Переливание плазмы крови рекомендовано для способствования активации естественного ингибитора протеазы, но, согласно последним данным, эффект от данного метода ничтожно мал. Хотя переливание остается эффективным способом лечения ДВС-синдрома, который может усугубить острый случай панкреатита.
Использование противорвотных средств очень важно, особенно в случае ее частого проявления. Препараты назначать лучше внутривенно для обезвоженных собак (к примеру, maropitant 1мг/кг подкожно, внутривенно раз в день, dolasetron 1 мг/кг подкожно, внутривенно раз в день, metoclopramide 0,3–0,5 мг/кг подкожно каждые 8 часов). Эффективность metoclopramide довольно высока, когда препарат назначается для постоянного внутривенного введения (CRI) по 1–2 мг/кг/в день вдобавок к ингибиторам протонного насоса или n2-блокаторов гистаминового типа, он предотвращает повреждение слизистой желудка и может быть очень полезным для организма. Противорвотная терапия должна приостановить рвоту, поскольку данные препараты снижают тошноту, что может быть преимуществом для дальнейшего лечения.
Уровень боли может контролироваться опиатными анальгетиками. Препараты, которые использовали авторы: buprenorphine (0,01–0,05 мг/кг внутривенно, внутримышечно или подкожно каждые 6–8 часов) или постоянное введение фентанила (2–10 микрограмм/кг/ч, дозировка для лучшего эффекта после начального внутривенного болюсного введения – от 2 до 4 микрограмм/кг). Однако в случае назначения фентанила обычно требуется от 12 до 24 часов до достижения терапевтического уровня в плазме крови. Дозировка фентанила может быть снижена добавочным введением и поддержанием уровня лидокаина 0,02–0,04 мг/кг/мин. и кетамина 2–7 микрограмм/кг/мин.
Зачастую рекомендуется, чтобы собаки с острым панкреатитом находились как можно дальше от пищи и воды. Данный подход полезен в течение первых часов госпитализации, когда у собаки проявляется тошнота и постоянная рвота. При этом не рекомендуется подвергать животное голоданию более, чем на 48–72 часа с момента, когда она последний раз принимала пищу. Длительное пищевое голодание может привести к подавлению иммунной системы, отсрочить заживление и увеличить риск распространения бактерий в слизистой оболочке кишечника (риск возникновения сепсиса). Поэтому длительное голодание обычно приводит к снижению вероятности выживания животного. Другим методом является энтеральное питание, которое наиболее предпочтительно, если животное способно его переносить, поскольку данный тип питания улучшает функционирование слизистой оболочки кишечника. Мы рекомендуем легкоперевариваемую низкожировую диету, назначаемую животному в небольшом количестве несколько раз в день. Цель – избежать полного насыщения собаки. Теоретически предпочтительно было бы обойти желудок и 12-перстную кишку, чтобы избежать стимулирования секреции поджелудочной железы, хотя безоперационная процедура установки кишечной трубки является трудной задачей. По мнению автора, если у собаки есть все признаки анорексии, в таком случае установка пищеводной трубки является более предпочтительной для осуществления кормления животного. Трубка легко устанавливается и сохраняется во время всего периода госпитализации животного.
В случае постоянной рвоты рекомендуется применять парентеральное питание (частично или полностью). Внутривенный катетер для введения питания должен быть установлен строго асептически, чтобы снизить риск возникновения инфекции. Собаки, получающие данный тип питания, должны находиться под тщательным наблюдением.
Спорным вопросом остается применение антибиотиков. Панкреатит и панкреатитный абсцесс обычно протекает стерильно у собак, хотя распространение бактерий по слизистой оболочке кишечника представляет серьезный риск, особенно у животных в критическом состоянии. В таких случаях назначение внутривенно широкого спектра антибиотиков может быть полезным для предотвращения сепсиса.
Осложнения местного масштаба
Поджелудочная железа может иметь различные повреждения, появляющиеся в результате возникновения воспаления. В железе могут образоваться омертвевшие или флегмонозные ткани и псевдокисты. Довольно трудно отличить данные повреждения от панкреатической неоплазии. Омертвевшие ткани обычно образуются из-за парапанкреатических жировых некрозов. У собак большинство панкреатических абсцессов стерильны, хотя в последнем исследовании говорится о положительной бактериальной культуре перитонеального экссудата в трети случаев. Абсцессы наблюдаются в менее чем 6,5% случаев острого панкреатита. Медицинские симптомы данного осложнения существенно не отличаются от симптомов острого панкреатита. Констрикция желчного протока или уменьшение его сократительной способности является возможным осложнением, приводящим к разлитию желчи и вынужденному хирургическому вмешательству. Диагноз обычно основан на показаниях ультразвука. Цитологическое обследование аспирационной диагностической пункцией (АДП) полезно для отличия абсцесса от других повреждений железы. Осушение псевдокист может быть произведено уколом, управляемым ультразвуком или во время лапаротомии. Терапевтический метод действия на очаги некроза и абсцессов более щадящий. Так как большинство клиник считают хирургическую обработку раны необходимостью, то в постоперационный период хирургическое вмешательство обычно сопровождается высоким уровнем смертности. В последних ретроспективных исследованиях 71% собак, подвергавшихся хирургическому вмешательству из-за панкреатического абсцесса, не удалось спасти.
Прогнозирование
Большинство случаев умеренной и слабой формы панкреатита благоприятно реагирует на рекомендуемое лечение, описанное выше. На ранних стадиях заболевания зачастую необходимо назначить наиболее агрессивное лечение, чтобы избежать системных нарушений в организме. Хотя не существует исследований, доказывающих значение изменения концентрации лактата, которые могут быть полезны для оценки степени системного поражения и прогнозирования хода заболевания. Конечно, острая форма гиперлактатемии обычно указывает на наличие серьезных ишемических процессов.
В некоторых случаях панкреатит может запустить комплекс бесконтрольных осложнений, приводящих к синдрому системного воспаления и поражению множества органов. Инфицированные собаки должны подвергаться лечению в больнице с тщательным уходом и круглосуточным наблюдением. Прогнозировать панкреатический абсцесс или некрозы у собак очень сложно.
Статья на нашем канале Яндекс Дзен.
Кальцифицирующий (калькулезный) панкреатит Текст научной статьи по специальности «Клиническая медицина»
lectures
КАЛЬЦИФИЦИРУЮЩИЙ (КАЛЬКУЛЕЗНЫЙ) ПАНКРЕАТИТ
Васильев Ю.В.
ГУ Центральный научно-исследовательский институт гастроэнтерологии ДЗ г. Москвы
Васильев Юрий Васильевич E-mail:gastro [email protected]
РЕЗЮМЕ
Представлены современные сведения по диагностике камней поджелудочной железы, об их роли в развитии кальцифицирующего (калькулезного) панкреатита, а также сведения по лечению больных. Ключевые слова: камни; панкреатит; лечение больных.
SUMMARY
Was shown current information on the diagnosis of pancreatic stones, their role in the development of calcificated (calculous) pancreatitis, as well as information on treatment of patients. Keywords: stones; pancreatitis; treatment of patients.
Предполагается, что камни поджелудочной железы (ПЖ) впервые выявил Graaf (1667). С тех пор периодически в литературе появляются сообщения о камнях и кальцификатах ПЖ, чаще основанные на данных секционных исследований, операционных данных, результатах проведения ультразвуковых (УЗИ) и компьютерных исследований по оценке состояния ПЖ. Частота наличия камней в ПЖ у больных хроническим панкреатитом (ХП) довольно вариабельна — от 0,03 до 7% случаев
ЭТИОПАТОГЕНЕЗ
Процесс образования камней и кальцификатов в ПЖ, увеличение их в размерах обычно происходит постепенно. Развитию этого процесса способствует злоупотребление населения алкоголем, образование хронического панкреатита (ХП) алкогольной или наследственной этиологии, ХП, ассоциируемого с гиперпаратиреозом, а также вследствие различных препятствий, затрудняющих отток секрета из общего желчного и панкреатического протоков, нередко образующихся при стенозирующем папил-лите. Возможно сочетание нескольких факторов, способствующих появлению и прогрессированию кальцифицирующего (калькулезного) ХП. В частности, наследственный ХП с кальцификацией того или иного отдела ПЖ (преимущественно главного панкреатического протока ПЖ) возможен в 19,8 -42% случаев.
При калькулезном (кальцифицирующем) ХП чаще всего камни выявляются в протоках ПЖ, у части больных возможно преимущественное отложение солей кальция [1] лишь в тех или иных участках паренхимы ПЖ. Камни ПЖ состоят в основном из фосфата или карбоната кальция с наличием холестерина, белка, лейкоцитов, эпителия протоков (основных органических составных частей), а также с примесями, состоящими из солей алюминия, магния или кремния, или без них. Очевидно, образование камней, основной частью которых является отложение кальция в ПЖ, послужило основанием для выделения термина «кальцифицирующий» панкреатит. Размеры одиночных и множественных камней, как и форма камней ПЖ, довольно вариабельны — от незначительных по величине до камней, превышающих 1 см в размерах; от круглых по форме до камней неправильной формы. Увеличение камней в размерах — один из основных факторов, способствующих возникновению закупорки протоков ПЖ, прежде всего главного панкреатического протока, приводящей к развитию острого панкреатита с соответствующей клинической симптоматикой.
Увеличение камней в размерах — одна из главных причин затруднения (прекращения) прохода для выделяемого ПЖ секрета, что приводит к появлению острого или к обострению уже имевшегося ранее кальцифицирующего ХП (наряду с воспалительными изменениями возникает и усиливается атрофия, появляется или прогрессирует склероз
CD СО
паренхимы ПЖ вокруг камня). Появление и увеличение камней в размерах — один из факторов, способствующих образованию кист ПЖ, а наличие собственно увеличивающихся в размерах камней и кист ПЖ способствует появлению атрофии и склероза паренхимы ПЖ, что, в свою очередь, может привести к нарушению экзокринной и эндокринной функций этого органа.
КЛИНИЧЕСКИЕ СИМПТОМЫ
Наличие камней ПЖ, образовавшихся, по-видимому, вследствие предшествующего панкреатита, в одних случаях может в последующем не давать какой-либо симптоматики и камни окажутся случайной находкой при последующем обследовании больных. В других случаях, при обострении кальцифицирую-щего ХП, наличие камней в протоках поджелудочной железы, особенно в главном панкреатическом протоке, усугубляет течение ХП. У больных появляются более или менее выраженные боли, нередко в виде приступов болей, с иррадиацией в спину, часто опоясывающего характера. Основные причины появления приступов боли — погрешности в питании, приводящие к появлению острого панкреатита или к обострению ХП. Собственно сам приступ болей чаще всего у этих больных связан с закупоркой камнем в основном главного панкреатического протока, что приводит к временному затруднению прохождения сока ПЖ в двенадцатиперстную кишку.
Наряду с болями в верхней половине живота больные отмечают и диспепсические симптомы, считающиеся характерными для кальцифицирую-щего (калькулезного) ХП. За наличие хронического кальцифицирующего панкреатита может дополнительно свидетельствовать и появление выраженного метеоризма, рецидивирующего жидкого стула (поносов), в начальном периоде без значительных нарушений всасывания. Лишь позднее или после пищевой нагрузки жиром (сливочным маслом) возникает стеаторея, выявляемая визуально при осмотре каловых масс и под микроскопическим исследованием (мазеподобный кал). Наличие постоянных или часто рецидивирующих поносов может привести к значительной потере массы (веса) тела больными. В подобных случаях двойная нагрузка сахаром по Штауб-Трауготту во многих случаях дает возможность выявить нарушение углеводного обмена в виде латентно текущего или более выраженного диабета.
ДИАГНОСТИКА
Клинико-лабораторное обследование больных хроническим панкреатитом необходимо для оценки общего состояния больных, в том числе и для выявления или исключения экзокринной и эндокринной недостаточности ПЖ. Инструментальное обследование больных имеет существенное значение
в своевременном распознавании кальцифи-цирующего (калькулезного) панкреатита. Наряду с традиционным инструментальным обследованием больных (обзорная рентгенография, в /в холангиография и чрескожная, чреспеченочная холангиография, сцинтигра-фия и позитронно-эмиссионная томография, ангиография и эзофагогастродуоденоскопия, трансабдоминальное УЗИ) в обследовании больных все чаще применяются эндоскопическая панкреатохолангиография (ЭПХГ), эндоскопическое УЗИ, компьютерная томография, магнитно-резонансные томография и панкреатохолангиография, с помощью которых удается выявлять камни ПЖ.12 — L2, если рентгенографический снимок сделан таким образом, что получается изображение также и паравертебральных отделов слева. Камни можно выявить и с помощью проведения рентгеноманометрии во время операции. Однако часто и при проведении операции никаких нарушений оттока секрета не определяется [8].
Образование рентгенонегативных камней в ПЖ нередко идентифицируется как самостоятельный процесс в отличие от образо- И—Л вания кальцифицированных камней ПЖ. Изучение частоты, характеристики и эволюции рентгенонегативных камней ПЖ показало следующее: у 44 из 278 больных (15,6%) выявлены камни в ПЖ, среди которых у 27 больных обнаружены «чистые» рентгенонегативные камни, у 5 больных были «чистые» рентгенонегативные камни и незначительно кальцифицированные камни, у 2 больных были «камни-мишени», то есть камни, имевшие рентге-нонегативное ядро камня с кальцифицированной оболочкой, у 10 больных были «камни-мишени», комбинированные с незначительно кальцифициро-ванными камнями. Среди 27 больных с «чистыми» рентгенонегативными камнями было 19 мужчин (средний возраст 44 года). Чистые рентгенонегативные камни преимущественно локализовались в головке ПЖ (размеры камней — от 3 до 26 мм, средний размер камней — 5 мм). У 7 из 27 больных (28%) «чистые» рентгенонегативные камни возникли менее чем 20 лет назад (ювенильная) или более чем в возрасте 60 лет (сенильная форма). По данным анамнеза, эти больные в незначительных количествах принимали или не принимали алкогольные напитки, однако у них часто возникали приступы «острого» панкреатита.
и
к
ш
<
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
сс
При проведении дифференциальной диагностики ^ камни ПЖ необходимо дифференцировать от кам-
1 ней, локализующихся в терминальной части обще-
=■= го желчного протока (наиболее интенсивная боль
¡! локализуется не в правой, а в левой части эпига-
^ стральной области), а также от брыжеечных лим-
^ ^ фатических узлов, камней почек и надпочечников. В ния камней в поджелудочной железе. Эволюция ™ к более кальцифицированным стадиям (чистые
ш
° рентгенонегативные камни к «камням-мишеням»
и незначительно кальцифицированные камни) происходит в 37-50%) случаях и может быть связана с генетическими факторами или с употреблением алкоголя.
При проведении ЭПХГ поступление воздуха в вирсунгов проток ПЖ, как показали наши собственные многолетние наблюдения, в виде очаговых округлых теней на рентгенограммах необходимо дифференцировать от камней ПЖ, что нередко представляет значительные трудности.
ЛЕЧЕНИЕ БОЛЬНЫХ
Прежде всего необходим индивидуальный подбор медикаментозных препаратов. В частности, для устранения приступов боли и предотвращения появления их в последующем целесообразно использовать ненаркотические анальгетики (парацетамол и другие НПВП), провести новокаиновую блокаду, в /в новокаин, миотропные спазмолитические препараты (дюспаталин, спазмол, но-шпа), психотропные препараты (антидепрессанты, нейролептики, транквилизаторы), соматостатин или октреотид, ферментные препараты, не содержащие желчных кислот (креон, мезим форте). В зависимости от состояния больным дополнительно проводится лечение, аналогичное лечению больных, страдающих хроническим или острым панкреатитом, у которых отсутствуют камни и кальцификаиты ПЖ [1-4; 6], и лечение, направленное на растворение камней ПЖ [10] или их извлечение с использованием эндоскопических методов [11; 13].
Применение цитрата может способствовать растворению камней (конкрементов) и белковых преципитатов в панкреатических протоках у больных хроническим идиопатическим и алкогольным панкреатитом. Растворение камней введением цитрата I в протоки ПЖ позволяет получить удовлетворись тельный эффект «средней продолжительности действия» в прекращении боли и исчезновении «теней»,
обычно выявляемых у таких больных при рентгенологическом исследовании. В частности, известны сведения [10] на двух больных (женщинах в возрасте 27 и 40 лет), которых длительно (по данным анамнеза) беспокоили боли в животе и у которых, по данным традиционного рентгенологического исследования органов брюшной полости и эндоскопической панкреатохолангиографии, обнаружены множественные кальцификаты в главном протоке ПЖ и впадающих в него более мелких протоках этого органа. Проведение эндоскопической сфин-ктеротомии обеим больным желчного и панкреатического сегментов сфинктера Одди с последующим введением в главный панкреатический проток на-зопанкреатического катетера и через него внутрь цитрата позволило, по данным контрольного рентгенологического исследования, установить наличие фрагментации и исчезновение кальцинатов в ПЖ. Отмечено также полное исчезновение боли в животе в первую неделю после проведения указанной выше лечебной эндоскопии.
ЭНДОСКОПИЯ С ЛЕЧЕБНЫМИ ЦЕЛЯМИ ПРИ КАЛЬЦИФИЦИРУЮЩИХ ПАНКРЕАТИТАХ
Только 3 из 39 больных (7,7%) ХП с кальцификацией головки ПЖ при эндоскопическом исследовании удалось установить пластический стент на один год, в то время как удалось поставить стент 13 из 22 больных (59,1%) без кальцификации ПЖ, что свидетельствует об определенных трудностях стентирования вирсунгова протока у больных с кальцификацией ПЖ; отмечено 17-кратное повышение [12] риска неудач годичного курса стентирования вирсунгова протока, в то время как дренирование билиарной обструкции оказалось полезным для лечения больных ХП с кальцификацией ПЖ.
В другом ретроспективном исследовании проведена оценка отдаленных результатов эндоскопического удаления камней у 53 больных с кальцифи-цирующим (калькулезным) ХП. Большую часть (30) больных этой группы беспокоила боль в верхних отделах живота, при этом у 23 больных выявлено обострение ХП. Сфинктеротомия выполнена 41 больному. Назальнопанкреатический зонд после введения физиологического раствора был установлен 6 больным. Панкреатический стент введен за локализацию камней 28 больным. Фрагментация камней с помощью проведения механической лито-трипсии выполнена 4 больным, ЭПБД — 8 больным. У всех больных камни выявлены в проксимальной части ПЖ (множественные камни — у 33 больных, одиночные — у 20 больных), по поводу которых проведена проксимальная дилатация вирсунгова протока. Средняя длительность наблюдения — 33 месяца (от 4 до 131 месяца). Полностью удалены камни из протоков у 39 больных; часть камней удалена у 3 больных. Таким образом, положительный результат лечения был отмечен в 42 случаях
(79%). Остальным 4 больным была проведена операция на ПЖ. Попытки удаления камней оказалась неудачными у 11 больных, хотя у 3 из этих больных отмечено «симптоматическое» улучшение. Остальные 8 больных нуждались в операции на ПЖ (4 больных) или в продолжении консервативного лечения (4 больных). У 13 из 53 больных (25%) отмечено повторное образование камней, которые удалось удалить 10 из 13 больных. В результате проведения эндоскопических процедур, проводимых с лечебными целями, осложнения возникли у 5 из 53 больных (9,9%): смертность — в 0,96% случаев. У 7 из 28 больных (25%) с установленным стентом возникли осложнения, связанные с техническими ошибками проведения лечебных процедур. И все же, по мнению исполнителей этого исследования [13], эндоскопические процедуры, проводимые с лечебными целями при лечении больных с кальцифици-рующим ХП, являются ценным методом лечения с благоприятным исходом
Цель лечебной эндоскопии при тяжелом кальци-фицирующем ХП с наличием камней внутри протоков — снижение повышенного давления в протоках посредством проведения сфинктеротомии или других методов и удаление камней. В частности, у 7 больных проведена эндоскопическая
сфинктеротомия, после которой предприняты попытки удаления камней. Сравнение технических результатов, частоты уменьшения боли и частоты возникновения рецидивов показало, что полное освобождение протоков от камней было достигнуто у 50% больных, немедленное клиническое улучшение отмечено у 95% больных с болевыми приступами; не было случаев летальности больных или тяжелых осложнений. У 54% всех больных с болевой формой ХП после проведения лечебной эндоскопии отсутствовали рецидивы боли в течение 2 лет. Статистическая достоверность выявленных взаимосвязей подтверждена мультивариант-ным анализом, с помощью которого оценивались различные параметры. Боль при ХП обусловлена [1] главным образом повышением внутрипротокового давления. Очевидно, что эндоскопическое лечение следует рассматривать в качестве альтернативного метода обычному оперативному лечению больных, наилучшие результаты которого получаются в тех случаях, когда эндоскопическое лечение выполняется на ранних стадиях кальцифи-цирующего (калькулезного) ХП.
к
ш
<
ЛИТЕРАТУРА
1. Васильев Ю. В. Хронический панкреатит: диагностика и лечение // Леч. врач. — 2005. — № 2. — С. 10-13.
2. Васильев Ю. В. Дисфункция сфинктера Одди как один из факторов развития хронического панкреатита: лечение больных // Трудный пациент. — 2007. — Т 5, № 5. — С. 28-31.
3. ВасильевЮ. В. Ферментные препараты в терапии хронического панкреатита // Эксперим. и клин. гастроэнтерол. — 2008. — № 3. — С. 102 — 107.
4. Васильев Ю. В. Острый панкреатит // Клинико-
эпидемиологические и этноэкологические проблемы заболеваний органов пищеварения. — Красноярск, 2008. — С. 178-195.
5. Васильев Ю. В., Живаева Н. С. Желчнокаменная болезнь и би-лиарный панкреатит: патогенетические и клинические аспекты // Эксперим. и клин. гастроэнтерол. — 2008. — № 7. — С. 9-17.
6. Лазебник Л. Б., Васильев Ю. В. Стандарты «Диагностка и лекарственная терапия хронического панкреатита» // Эксперим. и клин. гастроэнтерол. — 2009. — № 3. — С. 137-149.
7. Камни и кальцификаты поджелудочной железы: Руководство по гастроэнтерологии. Болезни поджелудочной железы, кишечника, системные заболевания с нарушением функций пищеварительного тракта/Под ред. Комарова Ф. И., Гребенева А. Л. — М.: Медицина, 1996. — Т. 3. — С. 126-129.
8. ХегглинР. Дифференциальная диагностика внутренних болезней. — М.: Медицина, 1965. — 794 с.
9. Barthet М., Daniel R., Bernard J.-P. et al. Образование рентгенонегативных камней в поджелудочной железе: стадия, предшествующая кальцификации камней в поджелудочной железе или новый самостоятельный процесс? // Eur. J. Gastroenterol. Hepatol. — 1997. — Vol. 9. — P. 697-701.
10. Gultron A., Gonzales-Loya H., Barinagarrementeria R. et
al. Растворение камней панкреатических протоков у двух больных с хроническим идиопатическим панкреатитом с помощью непосредственного введения цитрата в панкреатический проток // Dig. Dis. — 1997. — Vol. 15. — Р. 120-123.
11. Dumonce J.-M., Deviere J. D., Moine О. Le. et al. Эндоскопическое панкреатическое дренирование при хроническом панкреатите с наличием конкрементов протоков, отдаленные результаты //
Gastrointest. Endosc. — 1996. — Vol. 43. — Р. 547-555.
12. Kahl S., Zimmtrmann S., GenzI. et al. Risk factors for failure of tndo-scopic stentag of biliary structures in chronic pancreatitis: prospective follow-up study // Am. J. Gastroenterol. — 2004. — Vol. 99. — P. 2448-2453.
13. SmitsM. E., RauwsE. A., Tytgat G. N. J. Эндоскопическое удаление камней у больных хроническим панкреатитом // Gastrointest. En-docsc. — 1996. — Vol. 43. — P. 547-555.
m
со
Удаление желчного пузыря — Евромед клиника
Эндоскопическая холецистэктомияОдна из самых частых операций в области общей хирургии — эндоскопическая холецистэктомия (удаление желчного пузыря). Хирург, руководитель хирургического отделения «ЕвроМед клиники» Андрей Владимирович Пиньчук рассказывает нам про опасность желчнокаменной болезни и объясняет, почему практически единственный путь лечения – хирургический.
Диагноз «желчнокаменная болезнь (ЖКБ)» ставят обычно, когда на УЗИ обнаружили наличие камней (конкрементов) в желчном пузыре и/или желчных протоках. Нередко ЖКБ осложняется острым калькулезным холециститом – острым воспалением желчного пузыря. При наличии конкрементов малых размеров возможно появление механической желтухи, вследствие закупорки желчевыводящих путей.
Желчный пузырь – это резервуар, в котором накапливается желчь, вырабатываемая печенью, там она становится более вязкой и концентрированной, что способствует более эффективному пищеварению. Когда пища попадает из желудка в двенадцатиперстную кишку, выделяются особые гормоны, которые являются сигналом поджелудочной железе, что пришло время выделения пищеварительного сока, а желчному пузырю – что пора сокращаться. И при этом сокращении накопленная желчь (выделяющаяся круглосуточно), достигшая нужной консистенции, через открывшийся из-за вышеупомянутых гормонов сфинктер Одди выделяется в двенадцатиперстную кишку. Туда же попадает сок, выделенный поджелудочной железой, после чего сфинктер Одди вновь закрывается, и начинается пищеварительный процесс. Желчь нужна для того, чтобы эмульгировать жиры, то есть разбивать большие капли на мелкие, которые могут быть обработаны ферментами поджелудочной железы.
Симптомы
При ЖКБ симптоматика зависит от формы заболевания и может протекать как бессимптомно, так и давать острую желчную колику.
При наличии камней в желчном пузыре последний неэффективно сокращается и, соответственно, перестает справляться со своей функцией накопления и выброса желчи. Кроме того, если камни небольшого размера, очередное сокращение желчного пузыря (при пищеварении, во время стресса, даже просто из-за резкого движения) может вызвать сдвиг камня в желчный проток, что вызывает желчную колику. Опасность желчной колики заключается не только во внезапно появляющейся резкой боли, но и в том, что из-за нее перестает выделяться желчь, что приводит к острому холециститу, с последующим развитием осложнений (желчный перитонит, механическая желтуха), а это может спровоцировать даже летальный исход.
Существует распространенное заблуждение, что если не беспокоят боли при ЖКБ, то можно ничего не делать. Это в корне неверно! Если в желчном пузыре обнаружены камни, значит, он уже не выполняет свою функцию, то есть оставлять его с этой точки зрения бессмысленно. Зато он является практически миной замедленного действия – приступ может случиться в любой момент и привести к угрожающему жизни состоянию.
В спокойном же состоянии, пока не начались боли, операция пройдет намного проще, быстрее, риск послеоперационных осложнений сводится к минимуму. Если же болезнь запущена, то риск осложнений как во время операции, так и после нее увеличивается в разы. Страдают поджелудочная железа, функция желчеотделения, высок риск развития механической желтухи, нарушается работа естественных сфинктеров, повышается риск формирования камней в желчевыводящих путях и пр.
В «Национальном руководстве по абдоминальной хирургии» говорится следующее: «ЖКБ и острый холецистит – потенциально угрожающие жизни больного заболевания. Поскольку врачи пока не могут точно спрогнозировать характер течения заболевания и вероятность развития жизнеопасных осложнений, удаление желчного пузыря в настоящее время является предпочтительным способом лечения ЖКБ и острого холецистита. Своевременное оперативное вмешательство приводит к выздоровлению, позволяет полностью восстановить работоспособность пациента и существенным образом улучшает качество жизни».
Операция
Перед операцией врач назначает стандартный список обследований: анализ крови и мочи, ЭКГ, фиброгастроскопию, флюорографию. Пациентам старше 40 лет еще необходимо получить заключение терапевта.
Вмешательство выполняется под наркозом под контролем видеокамеры. На животе делается 4 небольших разреза (0,5-1 см), через которые в брюшную полость вводится лапароскоп. Длительность операции зависит от состояния желчного пузыря – при неосложненном течении болезни составляет 20-30 минут.
После вмешательства пациент остается на двое суток в стационаре под наблюдением врача; на 10-12 дней выписывается больничный лист.
В первый месяц после операции рекомендуется ограничить физические нагрузки и соблюдать диету с пониженным содержанием жиров, продуктов, богатых холестерином, пряности. Следует поддерживать дробный режим питания.
В дальнейшем, если пациент себя хорошо чувствует, он спокойно возвращается к привычному образу жизни.
В заключении еще раз хотелось бы подчеркнуть: если у вас обнаружены камни в желчном пузыре, не затягивайте с обращением к врачу! Чем раньше вы начнете решать эту проблему, тем более благоприятный прогноз лечения.
Обновленная информация по эндоскопическому лечению камней главного протока поджелудочной железы при хроническом кальцифицирующем панкреатите
Abstract
Камни протока поджелудочной железы являются частым осложнением естественного течения хронического панкреатита и часто вызывают дополнительную боль и панкреатит. Считается, что боль в животе, один из основных симптомов хронического панкреатита, частично вызвана закупоркой протоков поджелудочной железы (камнями или стриктурами), что приводит к увеличению внутрипротокового давления и ишемии паренхимы.Камни поджелудочной железы можно лечить хирургическим путем, эндоскопией или экстракорпоральной ударно-волновой литотрипсией. В этом обзоре обсуждается обновленное лечение камней в протоке поджелудочной железы.
Ключевые слова: Панкреатит, хронический; Камни; Эндоскопия; Литотрипсия; Хирургия
ВВЕДЕНИЕ
Хронический панкреатит — прогрессирующее воспалительное заболевание различной этиологии, характеризующееся разрушением паренхимы поджелудочной железы и последующим фиброзом [1]. Алкоголь является основным этиологическим фактором в большинстве промышленно развитых стран [2].Кальцификации протоков поджелудочной железы часто встречаются у пациентов с хроническим панкреатитом, и до 90% пациентов с хроническим алкогольным панкреатитом имеют такие камни во время длительного наблюдения [3]. Камни протока поджелудочной железы могут привести к обструкции протока поджелудочной железы, что приводит к гипертензии, повышенному паренхиматозному давлению и ишемии. Боль является преобладающим симптомом у большинства пациентов с хроническим панкреатитом [4]. Этиология боли многофакторна, хотя протоковая гипертензия, вызванная камнями или стриктурами, считается основной причиной боли у пациентов с хроническим панкреатитом [4-9].Камни поджелудочной железы можно удалить, чтобы уменьшить боль. Кроме того, восстановление протока протока поджелудочной железы улучшает физиологическую функцию поджелудочной железы [10–12].
Обструкцию протока поджелудочной железы из-за камней основного протока поджелудочной железы часто можно устранить хирургическими или эндоскопическими методами или экстракорпоральной ударно-волновой литотрипсией (ЭУВЛ). Эндоскопическое удаление камней поджелудочной железы менее инвазивно по сравнению с хирургическим вмешательством, но с большей вероятностью будет успешным, если количество камней невелико и расположено только в главном протоке [13,14].В серии с долгосрочным наблюдением хороший клинический результат был зарегистрирован у двух третей пациентов, особенно у тех, у кого до лечения возникла кратковременная боль [15]. Из-за сложности лечения камней поджелудочной железы таких пациентов лучше всего лечить в крупных специализированных центрах.
ПАТОФИЗИОЛОГИЯ
Панкреатический сок перенасыщен кальцием. Кальций удерживается в растворе за счет HCO 3 , цитрата и протеина панкреатических камней (PSP), и эти факторы ниже у пациентов с хроническим панкреатитом [16].Алкоголь и хронический панкреатит снижают секрецию PSP, что вызывает кристаллизацию и отложение карбоната кальция и образование камней [17]. Стриктуры протоков поджелудочной железы вызывают застой панкреатического сока и усиливают образование камней поджелудочной железы. Гиперкальциемия может вызвать повышение уровня кальция в соке поджелудочной железы, что ускоряет образование камней поджелудочной железы у пациентов с гиперпаратиреозом. Кальций осаждается в виде CaCO 3 . Внутрипротоковые преципитаты белка образуют мягкие камни, которые относительно легко удалить эндоскопически.Небольшая часть камней имеет белковое ядро и кальциевый ободок.
ДИАГНОСТИКА
Обнаружение диффузных кальцификатов поджелудочной железы на плоских абдоминальных пленках весьма специфично для хронического панкреатита. Очаговые кальцификации могут наблюдаться при кистозных и островковых опухолях поджелудочной железы, а также при кальцификациях перипанкреатических сосудов. Обычные рентгенограммы брюшной полости или исследования с барием могут выявить кальцификацию поджелудочной железы с признаками образования или без них. Кальциноз поджелудочной железы можно увидеть у 30% пациентов с хроническим панкреатитом на простом рентгеновском снимке брюшной полости [18].Ультрасонография показывает расширенные протоки поджелудочной железы и камни, но оно ограничено, потому что поджелудочная железа (особенно головка поджелудочной железы) не может быть адекватно визуализирована у некоторых пациентов из-за наличия газов в кишечнике или габитуса тела [2]. Появление новых методов визуализации, таких как компьютерная томография (КТ), улучшило способность обнаруживать кальцификацию поджелудочной железы [19]. Специфическая визуализация протоковой системы с помощью эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) или магнитно-резонансной холангиопанкреатографии имеет то преимущество, что дает подробные изображения протоковой системы и камней поджелудочной железы.Расширение системы протоков перед камнем указывает на гидростатический обструктивный эффект. Камни главного протока вызывают больший гидростатический эффект выше по течению, чем камни боковых ответвлений, которые часто имеют небольшую паренхиму выше по течению.
УПРАВЛЕНИЕ
В прошлом лечением болезненной закупорки камнями главного протока поджелудочной железы была хирургическая латеральная панкреатикоеюностомия и удаление камня из открытого протока. За последние 25 лет были разработаны эндоскопические методы удаления камней главного протока поджелудочной железы с использованием методов, аналогичных удалению камней из желчных протоков.Простые камни можно извлечь с помощью различных эндоскопических методов, таких как подметание с помощью воздушного шара или корзины. Большие и ретинированные камни обычно требуют литотрипсии или хирургического вмешательства [20].
Множественные исследования показали, что удаление закупоривающих камней из главного протока поджелудочной железы улучшает симптомы у большинства пациентов с хроническим панкреатитом [13,21]. В рандомизированных исследованиях эндоскопической и хирургической терапии хирургическое вмешательство является лучшим средством длительного уменьшения боли у пациентов с болезненным обструктивным хроническим панкреатитом [22,23].Тем не менее, эндоскопическая терапия может быть предпочтительнее из-за ее более низкой степени инвазивности, что позволяет использовать хирургическое вмешательство как терапию второй линии для пациентов, у которых эндоскопическая терапия неэффективна. Эндоскопическая терапия может уменьшить, отсрочить или исключить необходимость хирургических вмешательств и может предсказать ответ на хирургическое лечение [24,25]. Могут потребоваться адъювантные эндоскопические подходы, такие как сфинктеротомия поджелудочной железы, внутрипротоковая литотрипсия и расширение стриктуры протока поджелудочной железы. При продолжении употребления алкоголя у пациентов с алкогольным панкреатитом облегчение боли от всех видов лечения оказывается слабым.
Медицинское лечение
Пероральные добавки с ферментами поджелудочной железы, диета с низким содержанием жиров и анальгетики являются стандартным лечением пациентов с хроническим панкреатитом с камнями протоков или без них. Эти методы лечения не влияют на размер или камнеобразование. Такие методы лечения направлены на снижение выработки сока поджелудочной железы и гидростатического давления путем ингибирования высвобождения холецистокинина и, таким образом, подавления стимуляции экзокринной паренхимы [26]. Нет доступных лекарств для растворения камней.Триметадион, старый противосудорожный препарат, в некоторых случаях растворяет кальциевые камни поджелудочной железы [27,28]. Однако из-за токсичности этого лекарства для печени он не получил широкого распространения. Таким образом, необходимы дальнейшие исследования.
Хирургия
Хирургическое удаление камней протока поджелудочной железы является вариантом лечения. Целями более простой операции являются удаление закупоривающих камней, декомпрессия закупоренных протоков и сохранение ткани поджелудочной железы, а также прилегающих органов. Решение о хирургическом вмешательстве у пациентов с камнями поджелудочной железы зависит от многих факторов, в том числе диаметра главного протока, наличия стриктуры (ов) главного протока, связанной (ых) псевдокисты (а), одновременных проблем рака, сопутствующей дуоденальной или желчной непроходимости, степени главного воздуховода vs.камни боковых ветвей протока, тяжесть симптомов и операционная переносимость. Операции подразделяются на следующие категории: резективные, декомпрессивные (дренажные), денервативные и комбинированные. В этом кратком хирургическом обзоре основное внимание будет уделено декомпрессивным или дренажным процедурам, наиболее распространенной из которых является латеральная панкреатикоеюностомия (процедура Пуэстоу). Эта операция лучше всего подходит для пациентов с камнями в расширенном главном протоке поджелудочной железы (предпочтительно ≥ 8 мм), что позволяет анастомозировать слизистую оболочку. Одновременно можно лечить стриктуры главного протока поджелудочной железы.
Недавний отчет показал, что модифицированная процедура Пуэстоу эффективна для облегчения боли (-90%) и безопасна (5,7% осложнений) в течение 37 месяцев наблюдения [29]. В двух проспективных исследованиях хирургическое вмешательство было более эффективным по сравнению с эндоскопией для лечения болезненного хронического панкреатита (у многих также были камни) [22,23]. Это последнее исследование имело несколько ограничений. Очень высокая частота стриктур (84%) была отмечена в группе эндоскопии, и эти пациенты, вероятно, получали неадекватное краткосрочное стентирование (в среднем 27 недель).Недавно тот же автор сообщил о результатах 79-месячного наблюдения за той же группой пациентов [30]. В этом отчете 68% пациентов, получавших эндоскопическое лечение, требовали дополнительного дренирования по сравнению с 5% в хирургической группе ( p = 0,001). Более того, 47% пациентов в группе эндоскопии в конечном итоге перенесли операцию. Кроме того, хирургическое вмешательство было лучше по обезболиванию (80% против 38%; p = 0,042), а качество жизни и функция поджелудочной железы были сопоставимы. В целом эти выводы можно применить к пациентам с камнями, расположенными за стриктурами.Пациенты с камнями в главном протоке поджелудочной железы без стриктур обычно успешно лечатся с помощью эндоскопии и / или ДУВЛ. Хирургическое вмешательство часто считается терапией второй линии для пациентов, у которых эндоскопическая терапия неэффективна. Хирургический дренаж связан с уровнем смертности до 5%, а долгосрочный прогноз не столь хорош, поскольку боль может повторяться у 50% пациентов в течение 5 лет после операции [31–33]. Даже если будет подтверждено превосходство хирургического вмешательства с точки зрения обезболивания для невыбранных пациентов, промежуточный этап между анальгетиками и операцией желателен из-за недостатков хирургии, таких как инвазивность, стоимость и возможность рецидива боли даже после серьезных хирургических процедур.
Эндоскопическое лечение
Привлекательная особенность эндоскопических процедур состоит в том, что они предлагают альтернативу хирургическому вмешательству. Целью эндоскопического лечения хронического болезненного панкреатита с камнями протока поджелудочной железы является удаление камней из протока, облегчение закупорки и облегчение боли [13,14,21,34]. Нехирургическое удаление закупоривающих камней поджелудочной железы является сложной задачей. Эндоскопическое удаление камней из протока поджелудочной железы обычно сложнее, чем удаление камней из желчного протока, потому что камни поджелудочной железы, как правило, предполагаются, твердые и во многих случаях поражаются за стриктурами [13,35].Лучшими кандидатами для эндоскопического удаления являются камни главного протока головы или тела с расширением главного протока поджелудочной железы выше по течению. Примерно 50% камней поджелудочной железы можно эффективно удалить стандартными методами, включая эндоскопическую сфинктеротомию или извлечение камней только с помощью баллона, корзины и / или щипцов [13,35,36]. Добавление ESWL увеличивает скорость очистки до 60-90%. Пациенты с обширными камнями всей железы или с камнями протока боковых ветвей без дилатации основного протока поджелудочной железы — плохие кандидаты для эндоскопического удаления камней протока поджелудочной железы [37,38].
Сообщалось об обнадеживающих результатах краткосрочного и долгосрочного наблюдения (-5 лет), показывающих уменьшение боли (77–100% и 54–86%, соответственно) [15,37]. В большой серии из 1000 пациентов с хроническим панкреатитом, которые лечились эндоскопически с долгосрочным наблюдением, у 65% пациентов со стриктурами и / или камнями наблюдалось уменьшение боли после эндотерапии [39]. Другие сообщили о подобных результатах с показателем клинического улучшения примерно 70% [40]. Хотя большинство исследований предполагают, что эндотерапия не улучшает функцию поджелудочной железы, одно исследование магнитно-резонансной холангиопанкреатографии с усилением секретина показало, что внешнесекреторная функция поджелудочной железы улучшается после эндоскопической терапии [41].
Эндоскопические методы включают сфинктеротомию поджелудочной железы, извлечение камней (с использованием баллонов, корзин или зубных щипцов крыс), установку стента и механическую литотрипсию [13,34,35,42]. Отчет о серии случаев (четыре случая) показал, что эндоскопическая баллонная дилатация (12-15 мм) устья поджелудочной железы после сфинктеротомии является безопасной техникой, которая облегчает удаление крупных рентгенопрозрачных камней из главного протока поджелудочной железы [43]. Прежде чем можно будет рекомендовать рутинное использование таких больших воздушных шаров, необходимы дальнейшие исследования.Альтернативный метод — разбить большие камни на мелкие кусочки, чтобы их было легче извлечь через сосочек. Это можно сделать с помощью механической литотрипсии, внутрипротоковой электрогидравлической литотрипсии (EHL) и ESWL.
В нескольких исследованиях сообщалось, что рецидив боли чаще возникает при неполном удалении камня [44 46]. Напротив, в других исследованиях не сообщалось о различиях в частоте рецидивов боли между группами полного и неполного удаления [14,47]. В одном исследовании у всех пациентов, у которых возник рецидив боли, были внутрипротоковые камни поджелудочной железы, что позволяет предположить, что основной причиной рецидива боли являются рецидивирующие (или остаточные) камни поджелудочной железы [44].Неспособность достичь обезболивания, несмотря на адекватное удаление камней из протока поджелудочной железы, указывает на другие механизмы боли у пациентов с хроническим панкреатитом.
Сфинктеротомия поджелудочной железы
У большинства пациентов выполняется сфинктеротомия поджелудочной железы (с билиарной сфинктеротомией или без нее) через большой или малый сосочек для облегчения удаления камней поджелудочной железы. Это необходимо, поскольку большинство симптоматических камней уже не смогли спонтанно пройти через неповрежденный сосочек.Сфинктеротомия поджелудочной железы может выполняться с помощью разреза иглой-ножом над направляющим панкреатическим стентом или с помощью сфинктеротома натяжного типа, проводимого по проволочному проводнику. Риски сфинктеротомии поджелудочной железы эквивалентны билиарной сфинктеротомии и включают ранние осложнения острого панкреатита (2-7%), кровотечения (0-2%), перфорации (<1%) и поздние осложнения стеноза сфинктера (до 10%). ) [48-50].
Баллончики для экстракции, корзины и щипцы
Эти устройства используются для удаления или захвата камней протока поджелудочной железы, чтобы доставить камни, ил и мусор из системы протоков в просвет тонкой кишки.Баллоны для экстракции очень безопасны для использования во время ERCP [51]. В отличие от корзин для удаления камней, у экстракционных баллончиков нет шансов застрять в протоке поджелудочной железы, потому что баллон можно просто спустить [51]. Частота осложнений от такого использования баллона очень низкая. Самым большим ограничивающим фактором для воздушных шаров является их хрупкость (они ломаются при натяжении о камень с острыми краями) и невозможность удалить более крупные камни.
Камни, захваченные открытой корзиной, можно удалить, вынув корзину из канала и вытащив камень в просвет тонкой кишки.Стандартные желчные корзины частично эффективны. Меньшие корзины для камней поджелудочной железы более эффективны, если просвет протока <5 мм. Некоторые корзины можно использовать для насильственного дробления камней - этот процесс известен как механическая литотрипсия [52]. Самым большим ограничением использования корзины является невозможность улавливать камень в канале диаметром менее 6 мм. Корзины для извлечения камней связаны с большим риском осложнений, чем баллоны для извлечения камней. В редких случаях корзины для извлечения камней могут попасть в протоки поджелудочной железы при захвате камня, размер которого превышает размер протока, расположенного ниже по потоку.Для исправления этой ситуации использовались различные эндоскопические методы, ДУВЛ, интервенционные радиологические и хирургические методы [53–56].
Зубные щипцы для крыс также можно использовать для захвата камней в дистальных 1-2 см магистрального протока. Использование щипцов относительно безопасно по сравнению с корзинами; однако введение щипцов в проток поджелудочной железы может быть затруднительным, что может привести к травме протока поджелудочной железы.
Расширение и стентирование стриктуры протока поджелудочной железы
Расширение стриктуры может потребоваться для облегчения удаления камня или установки стента ().Доброкачественные стриктуры главного протока поджелудочной железы обычно возникают из-за воспаления и фиброза вокруг главного протока поджелудочной железы. Стриктуры высокой степени требуют дилатации перед установкой эндопротеза. Перед стентированием или расширением стриктуры с помощью баллона или дилатирующего катетера необходимо провести проволочный направитель вверх по потоку через сужение. Стриктуры протоков поджелудочной железы из-за хронического панкреатита часто бывают плотно фиброзными; таким образом, простая баллонная дилатация сама по себе обычно не приводит к удовлетворительному долгосрочному ответу.Поэтому доброкачественную стриктуру главного протока поджелудочной железы обычно лечат путем установки одного или нескольких пластиковых стентов. Были проведены ограниченные испытания металлических стентов при доброкачественных стриктурах протока поджелудочной железы [57,58]. Целью стентирования является постепенное расширение стриктуры в течение 6-12 месяцев с помощью стентов большего размера, пока не исчезнет сужение стриктуры, что требует от трех до пяти сеансов ERCP. Оптимальная продолжительность установки стента, количество и диаметр стента, а также степень расширения баллона неизвестны.Панкреатит легкой степени после стентирования встречается у 5-10% пациентов. Поздние осложнения в основном связаны с миграцией и окклюзией стента, которые проявляются болью, панкреатитом или инфекцией [12]. Кроме того, стенты протока поджелудочной железы могут вызывать изменения протока, прилегающего к стриктуре; однако со временем эти изменения могут улучшиться [59,60]. Необходимы дальнейшие исследования с закрытыми и открытыми металлическими стентами.
Эндоскопическое удаление камней главного протока поджелудочной железы через малый сосочек. (A) Панкреатограмма через большой сосочек показывает закупорку основного протока поджелудочной железы, что наводит на мысль о делении поджелудочной железы.(B) Стриктура протока поджелудочной железы (острие стрелки) и множественные дефекты наполнения (стрелки) наблюдались в основном протоке поджелудочной железы. (C) Эта стриктура была расширена с использованием контролируемого радиального расширительного баллона после панкреатической сфинктеротомии. Талия (стрелка) расширяющегося воздушного шара. (D) После полного удаления камня не наблюдалось дефекта наполнения главного протока поджелудочной железы. По-прежнему существовала стриктура протока поджелудочной железы, которую лечили стентированием поджелудочной железы.
Внутрипротоковая механическая литотрипсия
Механическая литотрипсия с использованием сквозного механического литотриптера технически сложна и имеет ограниченный успех при больших камнях поджелудочной железы, особенно когда трудно захватить камни [61].Данные о механической литотрипсии при камнях протока поджелудочной железы ограничены, но предполагают, что эта процедура выполняется редко и сопряжена с повышенным риском осложнений по сравнению с литотрипсией при камнях желчных путей [61]. Частота осложнений при механической литотрипсии поджелудочной железы в три раза выше, чем при механической литотрипсии желчевыводящих путей [52]. Наиболее частое осложнение — это застрявшая / сломанная корзина (87%) из-за твердых камней [52]. Также возникает острый панкреатит и нарушение протока поджелудочной железы.Мы используем эту технику только для захваченной корзины во время стандартной экстракции.
EHL
Имеется немного данных относительно внутрипротоковой ЭГЛ при фрагментации камня в протоке поджелудочной железы [62], которая должна выполняться под прямым зрением с помощью панкреатоскопа через специализированную систему осмотра матери и дочери. Преимущество EHL заключается в том, что он передает высокую энергию в плотно сфокусированную область камня. Доставляемая высокая энергия несет в себе риск повреждения протока, включая перфорацию, если направить его на стенку протока [63].Мы использовали панкреатоскоп SpyGlass для лечения двух пациентов (неопубликованные данные). Необходимы дальнейшие исследования.
ESWL
Значительный прогресс в удалении камней из протока поджелудочной железы был достигнут с применением ESWL для фрагментации. После фрагментации кусочки камня могут выйти самопроизвольно или с помощью методов ERCP. ДУВЛ используется для облегчения удаления камней протока поджелудочной железы во время ЭРХПГ (). В одних исследованиях сообщалось о высоких показателях успешного выведения камней с помощью ДУВЛ, тогда как в других были получены менее впечатляющие результаты [14,32].ESWL решает проблему размера камня за счет фрагментации камней и уменьшения количества камней, тем самым облегчая эндоскопическое очищение протока [24, 64, 65]. ESWL, который работает путем концентрации сфокусированных ударных волн на камнях, был впервые использован в области гастроэнтерологии Sauerbruch et al. [66,67] для фрагментации камней желчного пузыря и позже использовался для лечения камней в протоке поджелудочной железы. Рентгеноконтрастные камни можно легко обнаружить с помощью ДУВЛ при рентгеноскопии; рентгенопрозрачные камни могут быть поражены с помощью ударно-волновой литотрипсии под ультразвуковым контролем или путем введения контраста через назопанкреатический катетер.ДУВЛ камней главного протока поджелудочной железы в значительной степени считается дополнением к эндоскопическим методам удаления камней, но даже была предложена в качестве возможного лечения первой линии [6,15,68,69].
Экстракорпоральная ударно-волновая литотрипсия (ЭУВЛ) для облегчения удаления камней протока поджелудочной железы. (A) Два кальцификации поджелудочной железы (стрелки) видны на простой пленке. (B) Два дефекта наполнения (стрелки) наблюдались в главном протоке поджелудочной железы, которые было трудно удалить из-за их большого размера.(C) Рентгеноконтрастные камни, видимые рядом со стентом поджелудочной железы, были успешно фрагментированы после ДУВЛ. (D) Фрагментированные камни поджелудочной железы удаляются с помощью баллона для извлечения.
Ранние сообщения о ДУВЛ при закупорке камнями протока поджелудочной железы описывают высокую степень технической и клинической эффективности [42,46,47]. В недавнем большом обзоре литературы по ESWL сделан вывод, что ESWL приводит к полному очищению протоков у 50% пациентов [65]. Скорость полного удаления различается в зависимости от учреждения.Эти различия могут быть связаны с типом используемого литотриптора, настройками мощности, количеством нанесенных разрядов, количеством сеансов лечения и различиями в определении полного удаления камней поджелудочной железы в разных учреждениях. Наша группа предварительно сообщила о фрагментации камней главного протока поджелудочной железы, вызванной внутривенным введением секрета, путем создания заполненного жидкостью пространства по окружности камней и вымывания фрагментов камней во время ДУВЛ [70]. В этом отчете секретин показал значительно более высокую скорость полного выведения камней из основного протока поджелудочной железы.Долгосрочные исследования показали, что ДУВЛ в сочетании с эндоскопическим дренированием протока поджелудочной железы снимает боль и может избежать хирургического вмешательства примерно у двух третей пациентов [15,68]. В рандомизированном исследовании, сравнивающем ответ только на ESWL (n = 26) и после ESWL в сочетании с эндоскопией (n = 29), исследователи пришли к выводу, что только ESWL является безопасным, эффективным и предпочтительным методом лечения для отдельных пациентов [69]. Предлагаемый нами общий подход к ведению пациентов с камнями протоков поджелудочной железы резюмируется в.
Предлагаемый нами алгоритм для пациентов с камнями протоков поджелудочной железы. ЭРХПГ, эндоскопическая ретроградная холангиопанкреатография; ЭУВЛ, экстракорпоральная ударно-волновая литотрипсия; КТ, компьютерная томография.
ESWL — относительно безопасный метод [69]. Незначительные осложнения ДУВЛ включают ушибы кожи или двенадцатиперстной кишки, обострение панкреатита, легкий дискомфорт в животе и бессимптомную гиперамилаземию. Об остром панкреатите, связанном с ДУВЛ, сообщалось у 6,3–12,5% пациентов после «одной» ДУВЛ для лечения кальцифицированного хронического панкреатита [6,71].О серьезных осложнениях после ДУВЛ сообщалось менее чем у 1% пациентов [72]. Мы наблюдали одного пациента с субкапсулярной гематомой правой почки. Это лечение часто бывает болезненным и требует общей анестезии или больших доз анальгетиков. В одном исследовании сообщается, что эпидуральная анестезия обеспечивает эффективное обезболивание для этих процедур [73].
ЭУВЛ при камнях протока поджелудочной железы выполняется в Южной Корее, хотя публикации ограничены. При общем управлении следует учитывать рентабельность.
Желчно-каменный панкреатит: причины, симптомы и лечение
Желчнокаменный панкреатит — это воспаление поджелудочной железы, которое возникает, когда желчный пузырь блокирует проток поджелудочной железы. (1) Это состояние может быть довольно болезненным, а его серьезность может варьироваться от легкой до потенциально опасной.
Рекомендуется раннее лечение при первых признаках проблемы, чтобы свести к минимуму повреждение и боль, а также предотвратить нежелательные осложнения в дальнейшем.
Вот все, что вам нужно знать о развитии, проявлении и лечении желчнокаменного панкреатита.
Функция поджелудочной железы
Поджелудочная железа помогает пищеварению. Поджелудочная железа вырабатывает ферменты, расщепляющие белки, жиры и углеводы.
Поджелудочная железа также вырабатывает гормоны, называемые инсулином и глюкагоном, которые отвечают за поддержание баланса сахара в крови. Таким образом, поджелудочная железа играет важную роль в развитии диабета.
Когда поджелудочная железа не может вырабатывать инсулин, у больного диагностируется сахарный диабет 1 типа.
Образование камней в желчном пузыре и их причина панкреатит
Если рассматривать желудочно-кишечный тракт с точки зрения водопровода, то желчный пузырь, печень и поджелудочная железа имеют свои собственные дренажи, также известные как «протоки». Все три канала сливаются в одну трубку, прежде чем их содержимое попадает в тонкий кишечник.
Иногда возникает осложнение желчного пузыря, когда он образует твердые гранулы, состоящие из солей желчных кислот, обычно известные как «камни в желчном пузыре».
Если желчный пузырь выбрасывает один из этих камней, камень пойдет вниз по своему протоку и осядет вниз по течению, где отводится проток поджелудочной железы.
Это может вызвать засорение системы, подобное смыву несоответствующего предмета в унитаз, что приведет к засорению, в котором сходятся все другие водопроводные трубы.
Закупорка в области отвода содержимого поджелудочной железы вызывает воспалительную реакцию, называемую «панкреатитом».
Признаки и симптомы желчнокаменного панкреатита
Желчно-каменный панкреатит, безусловно, вызывает беспокойство. Как и в большинстве случаев, желчно-каменный панкреатит может варьироваться от очень легкой до очень тяжелой.
Большинство камней в желчном пузыре попадает в тонкий кишечник, и симптомы исчезают или вообще никогда не появляются. Самый частый симптом этого состояния — боль в животе.
Если кто-то уже знает, что у него камни в желчном пузыре, боль может быть похожей на их обычные обострения. Однако, когда поражена и поджелудочная железа, боль может распространяться от живота к спине. Боль может также сопровождаться тошнотой, рвотой, потоотделением, лихорадкой и ознобом.
Однако в более серьезных случаях, когда камни продолжают блокировать проток, пораженный человек может серьезно заболеть и потребовать интенсивной терапии.
Методы лечения желчнокаменного панкреатита
Хорошая новость в том, что желчный панкреатит поддается лечению. Операция — единственное решение желчнокаменного панкреатита.
Если ваш врач обнаружит, что желчный камень действительно блокирует дренаж поджелудочной железы, будет выполнена эндоскопическая ретроградная холангиопанкреатография (ERCP). (2)
Эта процедура звучит очень модно. Однако для этого нужно просто вставить через рот в кишечник зрительную трубу, чтобы извлечь камень.
ERCP — это временное лекарство. Пока у вас есть больной желчный пузырь, который образует желчные камни, вы будете подвергаться риску закупорки в будущем и последующего панкреатита.
Окончательное лечение, в конце концов, заключается в удалении желчного пузыря с помощью процедуры, называемой «холецистэктомия». (3) С развитием хирургических процедур эту операцию теперь можно проводить в амбулаторных условиях.
Диагностика желчнокаменного панкреатита
В большинстве случаев ваш врач сможет диагностировать это состояние с помощью УЗИ брюшной полости.Иногда, чтобы найти камень, вызывающий нарушение, может потребоваться компьютерная томография или МРТ.
Анализ крови также покажет, насколько воспалена поджелудочная железа и есть ли какие-либо нарушения в работе органов.
Меры профилактики
К сожалению, мало что можно сделать для предотвращения желчнокаменного панкреатита. Лучшее, что вы можете сделать, — это поддерживать здоровый вес, поскольку у людей с избыточным весом больше шансов получить камни в желчном пузыре.
Факторы риска и осложнения желчнокаменного панкреатита
Риски развития этого состояния — это точные риски получения камней в желчном пузыре:
- Женский пол
- Возраст старше 40 лет
- Семейный анамнез желчных камней
- Беременность
- Быстрое похудание
- Диабет
- Некоторые лекарства
Если не лечить желчно-каменный панкреатит, он может вызвать тяжелую инфекцию (сепсис), органную недостаточность и даже смерть.
Когда обращаться к врачу
Поговорите со своим врачом, если у вас продолжаются какие-либо боли в животе. Боль в животе, которая распространяется на правое плечо или спину, вероятно, является признаком воспаления желчного пузыря и / или поджелудочной железы, и с ней следует немедленно обращаться.
Если у вас есть эти симптомы наряду с лихорадкой, ознобом, рвотой или потоотделением, немедленно обратитесь в отделение неотложной помощи.
Ответы экспертов (вопросы и ответы)
Ответил доктор Гаутами Читики Дхадхам, MBBS (гастроэнтеролог)
Лечит ли желчный панкреатит удаление желчного пузыря?Удаление желчного пузыря после острого желчнокаменного панкреатита предотвращает будущие приступы панкреатита, но не лечит панкреатит.
Лечение панкреатита включает в себя внутривенное введение жидкости, обезболивающие и голодание в течение 24 часов с последующим медленным введением прозрачных жидкостей и переходом к «диете по переносимости».
Можно ли болеть панкреатитом без желчного пузыря?Да, у панкреатита много причин, таких как злоупотребление алкоголем, высокий уровень триглицеридов в крови, аутоиммунные препараты и вирусы.
Какие диетические изменения вы бы порекомендовали людям, страдающим желчнокаменным панкреатитом?Удаление желчного пузыря рекомендуется всем пациентам с острым желчнокаменным панкреатитом после исключения другой этиологии; обычно рекомендуется диета с низким содержанием жиров.
Может ли желчнокаменный панкреатит вызвать желтуху?Да, желтуха возникает, если камень находится в общем желчном протоке и препятствует оттоку желчи. В этих случаях пациенту сначала потребуется эндоскопическая процедура, называемая эндоскопической ретроградной холангиопанкреатографией (ЭРХПГ), чтобы снять обструкцию общего желчного протока перед удалением желчного пузыря.
Как желчный панкреатит влияет на уровень сахара в крови?В некоторых случаях может наблюдаться умеренное повышение уровня сахара в крови.
О докторе Гаутами Читики Дхадхам, MBBS: Доктор Дхадхам в настоящее время работает продвинутым гастроэнтерологом в Bayhealth, выполняя терапевтические эндоскопические процедуры, включая эндоскопическое ультразвуковое исследование (EUS), эндоскопическую ретроградную холангиопанкреатографию (ERCP), эндоскопическую резекцию слизистой оболочки (EMR) и внутрипросветная установка стента.
Как гастроэнтеролог, доктор Дхадхам лечит и диагностирует заболевания пищевода, желудка, тонкой кишки, толстой кишки, поджелудочной железы, желчного пузыря и печени.Она также прошла обучение по комплексному лечению рака, а также по диагностике и определению стадии рака желудочно-кишечного тракта.
Последнее слово
Желчно-каменный панкреатит на самом деле является проблемой желчного пузыря. Это может быть временное доброкачественное заболевание или прогрессировать до серьезного заболевания.
Знать симптомы и факторы риска желчных камней очень важно, потому что ваш врач может поставить диагноз и порекомендовать раннее удаление желчного пузыря, прежде чем это приведет к таким осложнениям, как панкреатит.
- Была ли эта статья полезной?
- Да Нет
Долгосрочное наблюдение при хроническом панкреатите
На хронический панкреатит приходится более 122000 амбулаторных посещений и более 56000 госпитализаций ежегодно в США.С., согласно руководству, опубликованному Клиника Кливленда. Но в отличие от острого панкреатита, с хроническим панкреатитом все не так. легко диагностируется.
Принимая во внимание, что диагностика острого панкреатита в значительной степени зависит от анализа сывороточной амилазы. и липаза, эти ферменты поджелудочной железы могут не повышаться у пациентов с хроническим панкреатит. Точно так же профиль боли при хроническом панкреатите может сильно варьироваться.
Во многих случаях изменение образа жизни, замедляющее прогрессирование хронического панкреатита. также облегчит боль. Иллюстрация Альфреда Пасиеки / Science SourceОстрый панкреатит вызывает сильную, неумолимую боль, которая часто отправляет пациентов в отделение неотложной помощи. При хроническом панкреатите боль может быть тупой, постоянной или эпизодической. в отношении еды, и со временем он может измениться или даже исчезнуть.Может возникнуть боль на ранней стадии заболевания, до структурных аномалий поджелудочной железы становятся очевидными с помощью изображений.
«Часто на изображениях нет никаких признаков кальцификации, а поджелудочная железа воздуховоды не должны быть повреждены », — сказал Скотт М. Теннер, MD, MPH, FACP, директор медицинское образование и исследования в отделении гастроэнтерологии в Maimonides Medical Центр в Бруклине и доцент Государственного университета Нью-Йорка.«Интернисты часто чешут в затылке и задаются вопросом, есть ли какие-нибудь более точные ключи к диагнозу ».
Потому что другие симптомы хронического панкреатита, такие как боль, раннее насыщение, тошнота, диарея, жирный стул, потеря веса, желтуха и нарушение всасывания питательных веществ, витаминов и жиры, совпадают с несколькими желудочно-кишечными заболеваниями, лучше направлять пациентов к гастроэнтерологу в начале процесса, сказал Майкл Л.Кохман, доктор медицины, FACP, Wilmott Семейный профессор медицины и заместитель заведующего кафедрой медицины клинических служб Пенсильванский университет в Филадельфии.
«Роль гастроэнтеролога — обеспечить правильный диагноз и убедитесь, что нет другой причины симптомов, и помогите определить этиологию панкреатита », — сказал д-р.Кочман сказал. Он отметил, что гастроэнтерологи часто те, кто выполняет или консультирует по тестам и процедурам, связанным с диагностикой, такие как магнитно-резонансная томография, магнитно-резонансная холангиопанкреатография, эндоскопическая УЗИ и эндоскопическая ретроградная холангиопанкреатография.
«Как только диагноз будет установлен, большинство терапевтов смогут справиться со многими пациенты с этим заболеванием », -Кочман сказал.
Причины
Клиника Кливленда через Центр непрерывного образования по лечению заболеваний Проект опубликовал руководство по хроническому панкреатиту для практикующих врачей, которое утверждает, что хроническое злоупотребление алкоголем является главной причиной хронического панкреатита. Это вызывает более сильную боль, большее повреждение поджелудочной железы и протоков и более быстрое прогрессирование. к потере эндокринной и экзокринной функции.Обзор литературы по менеджменту хронического панкреатита, опубликованное в мае 2013 г. в журнале Gastroenterology, определяет очень тяжелые пить как длительный прием 5 и более порций в день.
Однако предрасположенность к хроническому панкреатиту от злоупотребления алкоголем частично генетически обусловлена. — решительно настроен, — сказал Джонатан С. Аппельбаум, доктор медицины, FACP, директор по обучению внутренней медицине. в Медицинском колледже государственного университета Флориды в Таллахасси.
«Я видел пациентов, которые употребляли значительное количество алкоголя и никогда не забывали проблемы, в то время как другие пили менее развитый хронический или острый панкреатит », — сказал доктор Аппельбаум. «Это похоже на курение сигарет, от которого у некоторых рак, а другие нет. Основной риск возникает из-за повторных приступов поражения поджелудочной железы. со временем.»
Пример этого был недавно продемонстрирован в опубликованном исследовании ассоциации на уровне всего генома. в декабре 2012 года в Nature Genetics, где пациенты с хроническим алкогольным панкреатитом с большей вероятностью имели мутацию в гене Claudin-2.
Классификация TIGAR-O, впервые опубликованная в феврале 2001 г. в журнале Gastroenterology, разделяет панкреатит на 6 категорий: токсико-метаболический (включая алкоголь), идиопатический, генетические, аутоиммунные, рецидивирующие и тяжелые острые и обструктивные. Интернисты в основном занимается лечением боли при хронических формах панкреатита, контролирует питание и медикаментозная терапия, наблюдение за пациентами на предмет изменений симптомов и недостаточности поджелудочной железы, и заказывать обычные анализы для определения прогрессирования болезни.
Хронический панкреатит может возникнуть в результате приема лекарств, но доктор Теннер указал панкреатит, вызванный лекарственными препаратами, — сложная тема. «Буквально сотни наркотиков упоминались в литературе, но на самом деле, вероятно, очень мало на самом деле вызвать хронический панкреатит. Учеба очень плохая », — сказал он.
Несколько исследований показывают, что примерно одна треть случаев является идиопатической.В прошлом За 15 лет были обнаружены мутации в нескольких генах, повышающие риск панкреатита. идентифицированы, такие как PRSS1, SPINK1 и CFTR.
«Идиопатические случаи могут быть на одном уровне с дивертикулитом и аппендицитом, где вы спрашиваете врача, чем это вызвано, и он отвечает, что не знает. Это может быть просто ситуация, когда поджелудочная железа воспаляется », — сказал д-р.Теннер.
Пациенты, у которых ранее был рецидивирующий острый панкреатит, имеют повышенный риск хронический панкреатит.
«В зависимости от тяжести приступов острого панкреатита могут быть быть повреждением малых или основных протоков поджелудочной железы, что приводит к рубцеванию и другим изменения [которые приводят к хроническому панкреатиту] », — сказал д-р.Кочман.
Доктор Теннер отметил, что пациенты с установленным диабетом 2 типа имеют повышенный риск. при хроническом панкреатите. «У этих пациентов, как правило, желчных камней больше, чем население в целом. Они также, как правило, имеют высокий уровень триглицеридов как часть метаболизма. синдром, который может повысить риск развития хронического или острого панкреатита », он сказал.
Обезболивание
Во многих случаях изменения образа жизни, замедляющие прогрессирование хронического панкреатита также облегчит боль, — сказал Фрэнк Г. Гресс, доктор медицины, FACP, клинический руководитель отделения. заболеваний пищеварительной системы в Нью-Йоркской пресвитерианской больнице / Медицинском университете Колумбийского университета. Центр в Нью-Йорке.
«Хотя хронический панкреатит необратим, пациенты могут помочь предотвратить прогрессирования, избегая поведения, которое может ухудшить его, особенно употребления алкоголя и курение », — сказал доктор.Гресс сказал, отметив, что курение является независимым фактором риска. при хроническом панкреатите.
Дхирадж Ядав, доктор медицинских наук, доцент отделения гастроэнтерологии, гепатологии и питания в Медицинской школе Университета Питтсбурга, согласились.
«Консультирование пациентов по поводу употребления алкоголя является обязательным. Есть общий, и ложное, предположение, что пациенты не перестанут пить, но есть эмпирические данные о том, что консультирование этих пациентов относительно воздержания может быть эффективным », Доктор- сказал Ядав. Исследование, опубликованное 11 апреля 2009 г., Gastroenterology показало, что что простые вмешательства, такие как 30-минутное обсуждение, могут помочь пациентам воздержаться от алкоголя при многократном и систематическом введении.
Доктор Ядав также подчеркнул важность обсуждения курения. «Даже когда врачи советуют воздерживаться от алкоголя, они могут советовать или не советовать по поводу курения.Отказ от курения также следует поощрять », — сказал он.
Корректировка диеты может помочь облегчить боль, — сказал доктор Гресс. «Пациенты должны придерживаться обезжиренной или обезжиренной диеты. Диеты с высоким содержанием жиров больше всего стимулируют поджелудочную железу. Когда поджелудочная железа выходит из строя, она не может выделять ферменты, и увеличивается отек и многое другое. фиброз и рубцы, что приводит к усилению боли », — сказал он.
Следующий шаг — лекарства. Клиника Кливленда отмечает, что ненаркотические анальгетики такие как НПВП, ацетаминофен и трамадол могут быть эффективными, но если боль не проходит, Могут быть добавлены низкие дозы легких наркотиков, таких как кодеин или пропоксифен.
Несколько исследований показывают, что примерно половина всех пациентов с хроническим панкреатитом будет лечиться опиоидами, но в обзоре, опубликованном в журнале Gastroenterology за май 2013 г., что пациенты с предыдущим аддиктивным поведением, включая алкоголизм и курение, имеют повышенный риск зависимости от этих наркотиков.
«К сожалению, с наркотиками могут быть проблемы с зависимостью», — сказал доктор Теннер. «Помните, что хотя наркотики отлично справляются с острой болью, они действительно следует использовать только в течение непродолжительного времени ».
Добавки с ферментами поджелудочной железы также могут помочь при боли, сказал доктор Гресс. «Они позволяют поджелудочной железе отдохнуть, но они также улучшают качество жизни для пациенты с мальабсорбцией [и сопутствующей диареей] », — отметил он.
Доктор Ядав указал, что у пациента с хроническим панкреатитом и болью поперечное сечение визуализирующие исследования, такие как КТ с контрастным усилением, очень полезны для определения может ли пациент быть кандидатом на эндоскопическую терапию или хирургическое лечение. Эндоскопическое лечение с литотрипсией или без нее может быть полезным для удаления камней из протока поджелудочной железы, установить стенты и лечить такие осложнения, как стриктуры желчных протоков или псевдокисты.Некоторым пациентам может помочь хирургическое вмешательство. Тотальная панкреатэктомия с аутотрансплантацией островков (TPIAT) может быть вариантом для пациентов с сильной болью не отвечает на обычное лечение.
Питание
Меры по предотвращению дефицита витаминов и минералов являются неотъемлемой частью лечения пациенты с хроническим панкреатитом, сказал докторКочман. «Основа лечения это заболевание необходимо для того, чтобы пациенты не усваивали жирорастворимые витамины и чтобы восполнить эти витамины, если они есть », — отметил он.
Пациенты с хроническим панкреатитом имеют повышенный риск состояний, связанных с дефицит витаминов A, D и E, особенно потеря костной массы из-за мальабсорбции витамина D. В монографии, опубликованной в феврале 2010 г. в журнале Gastroenterology & Hepatology, рекомендуется: регулярное тестирование уровня 25-гидроксивитамина D, а также сканирование костей для предотвращения развитие метаболического заболевания костей.
Доктор Аппельбаум отметил, что добавление ферментов поджелудочной железы может помочь при мальабсорбции, и его эффективность легко оценить.
«Регулярное обследование может сказать вам, как дела у ваших пациентов. В целом стабильный пациенты могут приходить каждые 3 месяца », — сказал д-р Аппельбаум. «Но это тоже по симптомам. Вы дозируете ферменты, чтобы диарея прекратилась.Как только это прекратится, вы знаете, что ферменты работают. Пациенты действительно не могут принимать слишком много ».
Клиника Кливленда предлагает минимум 30 000 ЕД липазы на прием пищи, чтобы обеспечить адекватное усвоение жиров и белков, хотя может потребоваться увеличение дозы от 60 000 до 80 000 ЕД за один прием пищи, потому что не все из них дойдет до маленьких кишечник в активной форме.Кроме того, в руководстве указано, что ферменты без покрытия Таблетки чувствительны к кислоте желудочного сока, и один из способов решить эту проблему — добавить ингибитор протонной помпы или антагонист гистаминовых рецепторов. Таблетки с энтеросолюбильным покрытием другой вариант.
Осложнения и рак
Хотя осложнения хронического панкреатита, такие как псевдокисты, желчные и желудочные обструкции выходного отверстия и разрыв протока поджелудочной железы обычно лечат хирургическим путем, эксперты сходятся во мнении, что терапевты должны следить за ухудшением симптомов. хронического панкреатита, который может указывать на эти осложнения, такие как усиление или безреагирующая боль или изменение типа испытываемой боли.
Терапевты также должны знать о повышенном риске рака поджелудочной железы у пациентов. с хроническим панкреатитом, — сказал доктор Гресс.
«Риск рака поджелудочной железы у этих пациентов обычно примерно в 5-10 раз. у людей без хронического панкреатита, особенно у пациентов с хроническим панкреатитом. панкреатит более 10 лет », — сказал д-р.- сказал Гресс. «На что посмотреть поскольку усиливаются боль, значительная потеря веса и симптомы механической желтухи ».
Пациенты с хроническим панкреатитом также подвержены повышенному риску диабета из-за разрушение островковых клеток в поджелудочной железе, — сказал д-р Ядав. «Диабет — одна из основных симптомов хронического панкреатита. Диабет наблюдается у 20-60% пациентов. при хроническом панкреатите.”
Доктор Ядав добавил, что диабет независимо связан с острым панкреатитом. риск увеличивается в 1,5–3 раза после учета других факторов риска », — так терапевты должны помнить об этом, когда пациенты обращаются за медицинской помощью после острый приступ.
Диабет также может быть признаком рака поджелудочной железы.Ядав. «Если это впервые возникший диабет, есть абдоминальные симптомы, и у пациента нет история болезни поджелудочной железы, есть высокая степень подозрения, особенно если симптомы включают боль, потерю веса и диарею », — сказал он. «Это когда вы обращаетесь за визуализацией ».
Пациентам с муковисцидозом и пациентам с семейным хроническим панкреатитом требуется особое внимание, сказал д-р.Гресс, отмечая, что в этих популяциях хронический панкреатит во многом является проявлением генетической мутации. Хронический панкреатит имеет свойство поражать эти пациенты в более раннем возрасте и в более тяжелом состоянии.
«Когда у пациентов с муковисцидозом развивается хронический панкреатит, это работает. так же, как кистозный фиброз действует в легких, с избыточным выделением слизи », Доктор- сказал Гресс. «Производство слизи вызывает образование камней в протоке поджелудочной железы. это вызывает обструкцию, которая затем повреждает поджелудочную железу ». Муковисцидоз лечение также может помочь при хроническом панкреатите, добавил доктор Гресс.
Пациенты с семейным хроническим панкреатитом плохо поддаются лечению. «Они обычно требует хирургического вмешательства, обычно применяемого в крайнем случае, когда поджелудочная железа филе посередине и часть его пришивается к стенке тонкой кишки, чтобы обеспечить адекватный дренаж », — сказал доктор.- сказал Гресс.
Независимо от причины, сложности или популяции пациентов терапевты, лечащие хронические панкреатит должен работать в тандеме со специалистами на протяжении всего течения болезни, — сказал доктор Теннер.
«Обеспечение наилучшего лечения требует хорошего общения между терапевтами. и гастроэнтеролог », — сказал он.«Это прогрессивный и необратимый болезнь, и многим пациентам в конечном итоге требуется операция ».
Дополнительное чтение
Банки П.А. Длительное ведение больных хроническим панкреатитом. Гастроэнтерол Гепатол (N Y). 2010 февраль; 6 (2 приложение 5): 1-16. [PMCID: PMC2886461]
Cui Y, Andersen DK. Лечение диабета и рака поджелудочной железы у пациентов с хроническим панкреатитом. Гастроэнтерол Гепатол (N Y). 2010 февраль; 6 (2 приложение 5): 1-16. [PMCID: PMC2886461]
Cui Y, Andersen DK. Диабет и рак поджелудочной железы. Endocr Relat Cancer. 2012; 19: F9-F26. [PMID: 22843556]
Cui Y, Andersen DK. Панкреатогенный диабет: особенности ведения.Панкреатология. 2011; 11: 279-94. [PMID: 21757968]
Etemad B, Уиткомб, округ Колумбия. Хронический панкреатит: диагностика, классификация и новые генетические разработки. Гастроэнтерология. 2001; 120: 682-707. [PMID: 11179244]
Forsmark CE. Ведение хронического панкреатита. Гастроэнтерология. 2013; 144: 1282-91.e3. [PMID: 23622138]
Forsmark CE, Liddle RA. Актуальная задача лечения болезненного хронического панкреатита [От редакции]. Гастроэнтерология. 2012; 143: 533-5. [PMID: 22841737]
Lowenfels AB, Maisonneuve P. Определение роли курения при хроническом панкреатите [От редакции]. Клин гастроэнтерол Гепатол. 2011; 9: 196-7. [PMID: 21145423]
Nordback I, Pelli H, Lappalainen-Lehto R, Järvinen S, Räty S, Sand J. Число рецидивов острого алкогольного панкреатита можно уменьшить: рандомизированный контролируемое испытание. Гастроэнтерология. 2009; 136: 848-55. [PMID: 19162029]
Ребурс В., Вуллиерм М.П., Хентик О, Майре Ф., Хаммель П., Рушневски П. и др. Курение и течение рецидивирующего острого и хронического алкогольного панкреатита: в зависимости от дозы отношение. Поджелудочная железа. 2012; 41: 1219-24.[PMID: 23086245]
Sand J, Lankisch PG, Nordback I. Употребление алкоголя у пациентов с острым или хроническим панкреатитом. Панкреатология. 2007; 7: 147-56. [PMID: 17592227]
Стивенс Т., Конвелл DL. Хронический панкреатит. Кливлендский клинический центр непрерывного образования. Имеется в наличии онлайн.
Whitcomb DC, LaRusch J, Krasinskas AM, Klei L, Smith JP, Brand RE и др .; Болезнь Альцгеймера Консорциум по генетике болезней. Общие генетические варианты в локусах CLDN2 и PRSS1-PRSS2 изменяют риск алкоголизма и спорадический панкреатит. Нат Жене. 2012; 44: 1349-54. [PMID: 23143602]
Yadav D, Hawes RH, Brand RE, Anderson MA, Money ME, Banks PA, et al. ; Североамериканская группа по изучению поджелудочной железы. Употребление алкоголя, курение сигарет и риск рецидива острого и хронического панкреатита.Arch Intern Med. 2009; 169: 1035-45. [PMID: 19506173]
Экстракорпоральная ударно-волновая литотрипсия для лечения камней поджелудочной железы, осложненных аутоиммунным панкреатитом на поздней стадии | BMC Gastroenterology
Окадзаки К., Учида К., Коябу М., Миёси Х., Такаока М. Последние достижения в концепции и диагностике аутоиммунного панкреатита и заболеваний, связанных с IgG4. J Gastroenterol. 2011. 46 (3): 277–88.
CAS PubMed Статья Google Scholar
Дзен Y, Богданос Д.П., Кава С. Аутоиммунный панкреатит 1 типа. Orphanet J Rare Dis. 2011; 6 (1): 82.
PubMed PubMed Central Статья Google Scholar
Ватанабэ Т., Ямасита К., Фудзикава С., Сакураи Т., Кудо М., Шиокава М. и др. Участие активации толл-подобных рецепторов и нуклеотид-связывающих олигомеризационных доменов в усиленных ответах IgG4 при аутоиммунном панкреатите.Ревматоидный артрит. 2012; 64 (3): 914–24.
CAS PubMed Статья Google Scholar
Йошида К., Токи Ф., Такеучи Т., Ватанабэ С., Ширатори К., Хаяси Н. Хронический панкреатит, вызванный аутоиммунной аномалией. Предложение концепции аутоиммунного панкреатита. Dig Dis Sci. 1995. 40 (7): 1561–8.
CAS PubMed Статья Google Scholar
Кава С., Хамано Х, Киёсава К.Панкреатит. В: Роза Н., Маккей И., редакторы. Аутоиммунные заболевания. 4-е изд. Сент-Луис: Academic Press; 2006.
Google Scholar
Chari ST, Takahashi N, Levy MJ, Smyrk TC, Clain JE, Pearson RK, et al. Диагностическая стратегия, позволяющая отличить аутоиммунный панкреатит от рака поджелудочной железы. Клин Гастроэнтерол Гепатол. 2009. 7 (10): 1097–103.
CAS PubMed Статья Google Scholar
Kawa S, Fujinaga Y, Ota M, Hamano H, Bahram S. Аутоиммунный панкреатит и диагностические критерии. Curr Immunol Rev.2011; 2011 (7): 144–61.
Артикул Google Scholar
Кава С., Хамано Х. Клинические особенности аутоиммунного панкреатита. J Gastroenterol. 2007; 42 Дополнение 18: 9–14.
PubMed Статья Google Scholar
Хамано Х, Кава С., Хориучи А., Унно Х, Фуруя Н., Акамацу Т. и др.Высокие сывороточные концентрации IgG4 у пациентов со склерозирующим панкреатитом. New Engl J Med. 2001. 344 (10): 732–8.
CAS PubMed Статья Google Scholar
Hamano H, Kawa S, Ochi Y, Unno H, Shiba N, Wajiki M и др. Гидронефроз, связанный с забрюшинным фиброзом и склерозирующим панкреатитом. Ланцет. 2002. 359 (9315): 1403–4.
PubMed Статья Google Scholar
Sugumar A, Kloppel G, Chari ST. Аутоиммунный панкреатит: патологические подтипы и их значение для диагностики. Am J Gastroenterol. 2009. 104 (9): 2308–10.
PubMed Статья Google Scholar
Камисава Т., Симосегава Т., Окадзаки К., Нишино Т., Ватанабе Х., Канно А. и др. Стандартное стероидное лечение аутоиммунного панкреатита. Кишечник. 2009. 58 (11): 1504–7.
CAS PubMed Статья Google Scholar
Камисава Т., Окадзаки К., Кава С., Симосегава Т., Танака М. Японские согласованные рекомендации по лечению аутоиммунного панкреатита: III. Лечение и прогноз AIP. J Gastroenterol. 2010. 45 (5): 471–7.
CAS PubMed Статья Google Scholar
Hart PA, Kamisawa T., Brugge WR, Chung JB, Culver EL, Czako L, et al. Отдаленные исходы аутоиммунного панкреатита: многоцентровый международный анализ. Кишечник. 2013. 62 (12): 1771–6.
PubMed Статья Google Scholar
Song MH, Kim MH, Lee SK, Seo DW, Lee SS, Han J, et al. Регресс фиброза поджелудочной железы после стероидной терапии у пациентов с аутоиммунным хроническим панкреатитом. Поджелудочная железа. 2005. 30 (1): 83–6.
PubMed Google Scholar
Ко С.Б., Мидзуно Н., Ятабэ И, Йошикава Т., Исигуро Х., Ямамото А. и др. Кортикостероиды корректируют аберрантную локализацию CFTR в протоке и регенерируют ацинарные клетки при аутоиммунном панкреатите.Гастроэнтерология. 2010. 138 (5): 1988–96.
CAS PubMed PubMed Central Статья Google Scholar
Такаяма М., Хамано Х., Очи Ю., Саегуса Х., Комацу К., Мураки Т. и др. Рецидивирующие приступы аутоиммунного панкреатита приводят к образованию камней поджелудочной железы. Am J Gastroenterol. 2004. 99 (5): 932–7.
PubMed Статья Google Scholar
Нишино Т., Токи Ф., Ояма Х., Симидзу К., Сиратори К.Отдаленный исход аутоиммунного панкреатита после пероральной терапии преднизолоном. Intern Med. 2006. 45 (8): 497–501.
PubMed Статья Google Scholar
Накадзава Т., Охара Х., Сано Х., Андо Т., Имаи Х., Такада Х. и др. Сложность диагностики аутоиммунного панкреатита по результатам визуализации. Gastrointest Endosc. 2007. 65 (1): 99–108.
PubMed Статья Google Scholar
Kawa S, Hamano H, Ozaki Y, Ito T, Kodama R, Chou Y и др. Долгосрочное наблюдение аутоиммунного панкреатита: характеристики хронического заболевания и рецидива. Клин Гастроэнтерол Гепатол. 2009; 7 (11 доп.): S18–22.
CAS PubMed Статья Google Scholar
Такада Х., Накадзава Т., Охара Х., Андо Т., Хаяси К., Наито И. и др. Роль остеопонтина в кальцификации при аутоиммунном панкреатите. Dig Dis Sci. 2009. 54 (4): 793–801.
CAS PubMed Статья Google Scholar
Сузуки К., Ито С., Нагасака Т., Огава Х., Ота Т., Наганава С. Результаты компьютерной томографии при аутоиммунном панкреатите: оценка с использованием многофазной многосекционной КТ с контрастированием. Clin Radiol. 2010. 65 (9): 735–43.
CAS PubMed Статья Google Scholar
Сах Р.П., Паннала Р., Чари С.Т., Сугумар А., Клейн Дж.Э., Леви М.Дж. и др.Распространенность, диагностика и профиль аутоиммунного панкреатита с признаками острого или хронического панкреатита. Клин Гастроэнтерол Гепатол. 2010. 8 (1): 91–6.
PubMed Статья Google Scholar
Такума К., Камисава Т., Табата Т., Инаба Ю., Эгава Н., Игараси Ю. Краткосрочные и отдаленные исходы аутоиммунного панкреатита. Eur J Gastroenterol Hepatol. 2011; 23 (2): 146–52.
CAS PubMed Статья Google Scholar
Maire F, Le Baleur Y, Rebours V, Vullierme MP, Couvelard A, Voitot H, et al. Исход пациентов с аутоиммунным панкреатитом 1 или 2 типа. Am J Gastroenterol. 2011; 106 (1): 151–6.
CAS PubMed Статья Google Scholar
Zhang X, Li W, Jiang L, Guo Y, Wang X. Клинический анализ 36 случаев аутоиммунного панкреатита в Китае. PLoS One. 2012; 7 (9): e44808.
CAS PubMed PubMed Central Статья Google Scholar
Маруяма М., Аракура Н., Одзаки Ю., Ватанабе Т., Ито Т., Йонеда С. и др. Факторы риска образования камней поджелудочной железы при длительном аутоиммунном панкреатите. J Gastroenterol. 2012. 47 (5): 553–60.
CAS PubMed Статья Google Scholar
Симосегава Т., Катаока К., Камисава Т., Миякава Н., Охара Н., Ито Т. и др. Пересмотренные японские клинические диагностические критерии хронического панкреатита. J Gastroenterol.2010. 45 (6): 584–91.
PubMed Статья Google Scholar
Маруяма М., Аракура Н., Одзаки И., Ватанабе Т., Ито Т., Йонеда С. и др. Аутоиммунный панкреатит 1 типа может трансформироваться в хронический панкреатит: долгосрочное наблюдение с участием 73 японских пациентов. Int J Rheumatol. 2013; 8: 272595.
Google Scholar
Маруяма М., Ватанабэ Т., Канаи К., Огучи Т., Асано Дж., Ито Т. и др.Аутоиммунный панкреатит может перерасти в хронический панкреатит. Orphanet J Rare Dis. 2014; 9: 77.
PubMed PubMed Central Статья Google Scholar
Таденума Х., Исихара Т., Ямагути Т., Цучия С., Кобаяси А., Накамура К. и др. Отдаленные результаты экстракорпоральной ударно-волновой литотрипсии и эндоскопической терапии камней поджелудочной железы. Клин Гастроэнтерол Гепатол. 2005. 3 (11): 1128–35.
PubMed Статья Google Scholar
Инуи К., Тадзума С., Ямагути Т., Охара Х., Цудзи Т., Миягава Х. и др. Лечение камней поджелудочной железы экстракорпоральной ударно-волновой литотрипсией: результаты многоцентрового обследования. Поджелудочная железа. 2005. 30 (1): 26–30.
PubMed Google Scholar
Охара Х., Хосино М., Хаякава Т., Камия Ю., Мияджи М., Такеучи Т. и др. Однократная экстракорпоральная ударно-волновая литотрипсия — лучший выбор для пациентов с камнями протока поджелудочной железы.Am J Gastroenterol. 1996. 91 (7): 1388–94.
CAS PubMed Google Scholar
Brand B, Kahl M, Sidhu S, Nam VC, Sriram PV, Jaeckle S, et al. Проспективная оценка морфологии, функции и качества жизни после экстракорпоральной ударно-волновой литотрипсии и эндоскопического лечения хронического кальцифицирующего панкреатита. Am J Gastroenterol. 2000. 95 (12): 3428–38.
CAS PubMed Статья Google Scholar
Тандан М., Редди Д. Н., Талукдар Р., Винод К., Сантош Д., Лахтакия С. и др. Отдаленные клинические результаты экстракорпоральной ударно-волновой литотрипсии при болезненном хроническом кальцифицирующем панкреатите. Gastrointest Endosc. 2013. 78 (5): 726–33.
PubMed Статья Google Scholar
Seven G, Schreiner MA, Ross AS, Lin OS, Gluck M, Gan SI, et al. Отдаленные результаты, связанные с экстракорпоральной ударно-волновой литотрипсией поджелудочной железы при хроническом кальцифицирующем панкреатите.Gastrointest Endosc. 2012; 75 (5): 997–1004. e1001.
PubMed Статья Google Scholar
Симосегава Т., Чари С.Т., Фруллони Л., Камисава Т., Кава С., Мино-Кенудсон М. и др. Международный консенсус диагностических критериев аутоиммунного панкреатита: рекомендации Международной ассоциации панкреатологов. Поджелудочная железа. 2011. 40 (3): 352–8.
PubMed Статья Google Scholar
Сакорафас Г. Х., Циоту А. Г., Перос Г. Механизмы и естественное течение боли при хроническом панкреатите: хирургическая перспектива. J Clin Gastroenterol. 2007. 41 (7): 689–99.
PubMed Статья Google Scholar
Karasawa Y, Kawa S, Aoki Y, Ochi Y, Unno H, Kiyosawa K, et al. Экстракорпоральная ударно-волновая литотрипсия камней протока поджелудочной железы и факторы пациента, связанные с распадом камней. J Gastroenterol. 2002. 37 (5): 369–75.
PubMed Статья Google Scholar
Хирано К., Тада М., Исаяма Х., Ватанабе Т., Сайто Т., Учино Р. и др. Высокое потребление алкоголя увеличивает риск образования камней поджелудочной железы и атрофии поджелудочной железы при аутоиммунном панкреатите. Поджелудочная железа. 2013; 42: 502–5.
PubMed Статья Google Scholar
Dumonceau JM, Deviere J, Le Moine O, Delhaye M, Vandermeeren A., Baize M, et al.Эндоскопический дренаж поджелудочной железы при хроническом панкреатите, связанном с протоковыми камнями: отдаленные результаты. Gastrointest Endosc. 1996. 43 (6): 547–55.
CAS PubMed Статья Google Scholar
Delhaye M, Arvanitakis M, Verset G, Cremer M, Deviere J. Отдаленный клинический результат после эндоскопического дренирования протока поджелудочной железы у пациентов с болезненным хроническим панкреатитом. Клин Гастроэнтерол Гепатол. 2004. 2 (12): 1096–106.
PubMed Статья Google Scholar
Fukui Y, Uchida K, Sumimoto K, Kusuda T., Miyoshi H, Koyabu M, et al. Сходство аутоиммунного панкреатита 1 типа с протоковой аденокарциномой поджелудочной железы со значительной инфильтрацией IgG4-положительных плазматических клеток. J Gastroenterol. 2013. 48 (6): 751–61.
CAS PubMed Статья Google Scholar
Введение в заболевания поджелудочной железы: хронический панкреатит
1.Что такое хронический панкреатит?
Хронический панкреатит — это давнее воспалительное заболевание, которое приводит к рубцеванию поджелудочной железы и необратимым изменениям. Хронический панкреатит вызывает боль в животе, а в некоторых случаях приводит к диабету и жирному стулу, который становится большим и объемным. Кальцификация, которая является еще одним признаком хронического воспаления, может развиваться по всей поджелудочной железе. Эти кальцификаты похожи на камни, которые находятся внутри самой ткани или в протоке поджелудочной железы (Рисунок 1) .
В нормальной поджелудочной железе есть три типа клеток поджелудочной железы: 1) ацинарные клетки, вырабатывающие пищеварительные ферменты поджелудочной железы; 2) протоковые клетки, выстилающие протоки поджелудочной железы, которые выделяют водянистую жидкость для переноса пищеварительных ферментов в кишечник; и 3) эндокринные клетки, присутствующие в островках Лангерганса, которые секретируют инсулин и другие гормоны (рис. 2) . Поскольку поджелудочная железа начинает рубцевать и более 90% ткани разрушается с течением времени (часто в течение многих лет), у пациентов развивается жирный стул и мальабсорбция жира, потому что они не вырабатывают достаточного количества пищеварительных ферментов; и диабет из-за потери клеток, продуцирующих инсулин.
Рисунок 1. Особенности хронического панкреатита. Хронический панкреатит — это прогрессирующий воспалительный процесс в поджелудочной железе, вызывающий фиброз (рубцевание ткани), кальцификаты или камни и расширение протока поджелудочной железы. По материалам Gorelick F, Pandol, SJ, Topazian M. Физиология поджелудочной железы, патофизиология, острый и хронический панкреатит. Проект обучения желудочно-кишечному тракту, Американская гастроэнтерологическая ассоциация. 2003.
Рисунок 2. Клетки поджелудочной железы. Поджелудочная железа состоит из экзокринных клеток двух типов, включая ацинарные и протоковые клетки; и эндокринные клетки, присутствующие на островках Лангерганса. Внешнесекреторная часть поджелудочной железы составляет 85% поджелудочной железы. По материалам Gorelick F, Pandol SJ, Topazian M. Физиология поджелудочной железы, патофизиология, острый и хронический панкреатит. Проект обучения желудочно-кишечному тракту, Американская гастроэнтерологическая ассоциация. 2003.
Заболеваемость хроническим панкреатитом колеблется от 4,4 до 11,9 на 100 000 в год, при этом заболеваемость в Японии выше, чем в США.(6, 22, 23). У мужчин вероятность развития хронического панкреатита в 1,5 раза выше, чем у женщин в США (22). Заболеваемость может быть выше в других странах. В 2009 г. в США было 19 724 госпитализации по поводу хронического панкреатита, а ежегодные расходы на госпитализацию составили 172 млн долларов (16). Заболеваемость растет, что может быть связано с улучшенными диагностическими методами или увеличением употребления алкоголя во всем мире, но в большей степени в развивающихся странах, таких как Индия и Китай (7).Заболеваемость хроническим панкреатитом у детей меньше. Возраст обращения зависит от этиологии. Наследственный панкреатит достигает пика в возрасте от 10 до 14 лет (11), ювенильный идиопатический хронический панкреатит — от 19 до 23 лет, алкогольный хронический панкреатит — от 36 до 44 лет и старческий идиопатический хронический панкреатит — от 56 до 62 лет (9, 13).
2. Что вызывает хронический панкреатит?
На рисунке 3 показаны причины хронического панкреатита. Злоупотребление алкоголем и курение — самые частые причины хронического панкреатита.Употребление алкоголя в больших количествах, что означает 4-5 порций алкоголя в день в течение многих лет, увеличивает риск развития хронического панкреатита (8, 21). Однако даже меньшее количество алкоголя может изменить структуру поджелудочной железы. Вместе алкоголь и курение повышают риск хронического панкреатита, поскольку они часто сосуществуют. Однако недавно было обнаружено, что курение является независимым фактором риска хронического панкреатита. У тех, кто выкуривает менее одной пачки в день, риск хронического панкреатита в 2 раза выше, у тех, кто выкуривает больше одной пачки в день, риск в 3 раза (2), а у тех, кто курит более 35 лет пачки паковок в день (что равно к количеству упаковок в день, раз в годы) имеют 13-кратный риск развития хронического панкреатита (21).Продолжение курения после развития хронического панкреатита ускоряет прогрессирование заболевания (19). Это также увеличивает риск рака поджелудочной железы.
Хронический панкреатит обычно возникает в результате повторяющихся приступов острого панкреатита. Помимо злоупотребления алкоголем, другие причины острого рецидивирующего панкреатита включают высокий уровень кальция или триглицеридов в крови, генетические мутации и врожденные аномалии поджелудочной железы. Генетические мутации и муковисцидоз могут вызывать острый рецидивирующий панкреатит или могут вызывать хронический панкреатит без предшествующего острого панкреатита.Вероятно, они также являются причинами хронического панкреатита у детей. Наследственный панкреатит из-за генетических мутаций — редкая причина хронического панкреатита.
Рисунок 3: Причины хронического панкреатита. Самыми частыми причинами хронического панкреатита в США являются алкоголь и курение. Другие причины включают генетические мутации, муковисцидоз, гиперкальциемию (или повышенный уровень кальция в крови), гипертриглицеридемию (или повышенный уровень триглицеридов в крови), аутоиммунные или идиопатические, что означает, что причина до сих пор неизвестна.Фиброкальцифицирующий панкреатит, также известный как тропический панкреатит, чаще встречается в Индии.
Рисунок 4: Механизм генных мутаций, вызывающих панкреатит. Трипсиноген является предшественником, что означает, что это неактивная форма фермента, называемого трипсином. Он становится активированным. Усиление мутации функции в PRSS1 связано с преждевременной и продолжающейся активацией трипсиногена в трипсин. Трипсин попадает в двенадцатиперстную кишку, чтобы обеспечить переваривание пищи жидкостью, богатой бикарбонатом.Потеря функции CFTR препятствует адекватному образованию бикарбонатной жидкости, что увеличивает количество трипсина вокруг поджелудочной железы. Трипсин также может вызвать повреждение или воспаление поджелудочной железы. Обычно этому препятствует нормальное функционирование SPINK1, ингибитора секреторного трипсина поджелудочной железы. Однако при потере функции SPINK1 трипсин может вызывать воспаление. Трипсин расщепляется одной формой фермента, называемым химотрипсином. Ген, ответственный за этот фермент, — CTRC.Потеря функции CTRC предотвращает распад трипсина, что позволяет большему количеству трипсина вызывать повреждение тканей.
В последние годы было больше исследований, в которых были обнаружены новые гены, которые могут быть связаны с развитием хронического панкреатита. Эти гены включают PRSS1, CFTR, SPINK1 и CTRC. Усиление функции (которое происходит в PRSS1) или потеря функции (что происходит в SPINK1, CTRC и CFTR) приводит либо к преждевременной активации ферментов, переваривающих поджелудочную железу (трипсин), либо предотвращает ее распад (20).( Рисунок 4).
Муковисцидоз поражает 1 из 3000 новорожденных у лиц североевропейского происхождения (15). У некоторых людей с муковисцидозом может быть внешнесекреторная недостаточность поджелудочной железы, в то время как у других будет работающая поджелудочная железа, также известная как достаточная поджелудочная железа. У тех, у кого достаточно поджелудочной железы, может развиться хронический панкреатит с отдельными приступами панкреатита или без них
Врожденные аномалии поджелудочной железы могут проявиться как в детстве, так и во взрослом возрасте.Эти аномалии включают кольцевидную поджелудочную железу, которая является аномальным развитием поджелудочной железы во время развития в утробе матери. Деление поджелудочной железы — еще одна аномалия. Эта аномалия присутствует у 10% населения. Значение деления поджелудочной железы неизвестно, поскольку у большинства пациентов с этим заболеванием нет симптомов или у них развивается хронический панкреатит. Одно исследование показало, что пациенты с делением поджелудочной железы и хроническим панкреатитом имели генетическую мутацию, чаще мутацию гена CFTR, предполагая, что поджелудочная железа сама по себе не вызывает панкреатит (3).
Другие причины хронического панкреатита у взрослых и детей включают аутоиммунный панкреатит и фиброкальцифицирующий панкреатит, также известный как тропический панкреатит, который чаще встречается в Индии.
3. Каковы симптомы хронического панкреатита?
Симптомы хронического панкреатита включают боль в животе, тошноту, рвоту, потерю веса, диарею и диабет. Боль в животе — самый распространенный симптом. Боль в животе обычно бывает эпигастральной и распространяется в спину.Боль может приходить и уходить постоянно, но усиливается после еды. На рисунке 5 показаны различные возможные причины боли в животе при хроническом панкреатите. Однако есть и другие возможные причины боли в животе, помимо хронического панкреатита. Они показаны в (Рисунок 6) . У детей с хроническим панкреатитом боли в животе могут появляться и исчезать. У них также будет рвота. Из-за недостатка ферментов поджелудочной железы, которые выделяются поджелудочной железой, у пациентов может быть жирный стул с маслянистым видом и неприятным запахом.Это называется внешнесекреторной недостаточностью поджелудочной железы и в основном происходит из-за нехватки липазы поджелудочной железы, необходимой для переваривания жиров. У пациентов также может развиться диабет из-за потери ткани поджелудочной железы и клеток, вырабатывающих инсулин, также известных как островки Лангерганса. Это называется эндокринной недостаточностью. У пациентов с хроническим панкреатитом, вызванным алкоголем, внешнесекреторная недостаточность развивается примерно через 4,8-5,5 лет после начала хронического панкреатита (1). У пациентов с наследственным хроническим панкреатитом в более молодом возрасте разовьется внешнесекреторная недостаточность (18).У пациентов с хроническим панкреатитом риск развития рака поджелудочной железы в течение 20 лет составляет 4% (10). Однако риск рака поджелудочной железы также зависит от причины хронического панкреатита. Например, у курильщиков с хроническим панкреатитом рак поджелудочной железы разовьется раньше, чем у некурящих (12, 17).
4. Как диагностируется хронический панкреатит?
Хронический панкреатит диагностируется с помощью комбинации симптомов и визуализирующих тестов, включая компьютерную томографию или компьютерную томографию и МРТ.КТ может показать кальцификаты и расширенные протоки, которые возникают при хроническом панкреатите. Однако компьютерная томография — плохой тест для диагностики хронического панкреатита легкой степени. МРТ может показать аномалии в протоке, но не является хорошим тестом для обнаружения кальцификатов. Еще один тест, который можно сделать, — это эндоскопическое ультразвуковое исследование (EUS). Это эндоскопическая процедура, при которой используется ультразвук для исследования поджелудочной железы с близкого расстояния. Эндоскоп — это тонкая гибкая трубка, которую вводят в рот и пищевод, вниз к желудку и тонкому кишечнику.Поджелудочная железа находится рядом с желудком и тонкой кишкой, поэтому обследование может быть более точным. EUS исследует поджелудочную железу, проток поджелудочной железы и общий желчный проток. Он может обнаружить незначительные изменения в поджелудочной железе.
Рисунок 5. Причины боли при хроническом панкреатите. На этом рисунке показаны различные факторы, которые могут способствовать возникновению боли при хроническом панкреатите. Закупорка протока поджелудочной железы стриктурами или камнями может вызвать повышение давления внутри протока.Ишемия поджелудочной железы возникает в результате хронического воспаления, которое может вызывать боль. Обструкция двенадцатиперстной кишки или общего желчного протока может усугубить острые приступы. Воспаление нервов также вызывает боль. Различные методы лечения ориентированы на эти разные факторы. По материалам Gorelick F, Pandol SJ, Topazian M. Физиология поджелудочной железы, патофизиология, острый и хронический панкреатит. Проект обучения желудочно-кишечному тракту, Американская гастроэнтерологическая ассоциация. 2003.
Рисунок 6.Другие причины болей в животе, которые можно принять за хронический панкреатит. Наиболее распространенные заболевания, которые могут вызывать такую же боль, как и при хроническом панкреатите, включают хронический холецистит, стриктуры желчных путей, рак поджелудочной железы, синдром раздраженного кишечника, язвенную болезнь, рак желудка и запоры, которые усугубляются при приеме некоторых обезболивающих. По материалам Gorelick F, Pandol SJ, Topazian M. Физиология поджелудочной железы, патофизиология, острый и хронический панкреатит. Проект обучения желудочно-кишечному тракту, Американская гастроэнтерологическая ассоциация.2003.
Однако некоторые особенности или незначительные изменения могут возникать в результате нормального старения, а не хронического панкреатита. Следовательно, для диагностики хронического панкреатита более полезна система баллов, оценивающая ряд аномалий, чтобы отделить людей со стареющей поджелудочной железой от пациентов с хроническим панкреатитом. Еще одна процедура, которая может помочь в визуализации протока поджелудочной железы, — это эндоскопическая ретроградная холангиография или ЭРХПГ. Это также включает в себя эндоскоп, который вводят в рот и в тонкий кишечник.Это боковой обзор, который обеспечивает доступ в желчный и панкреатический проток. ERCP также может использоваться для удаления камней в протоке поджелудочной железы и лечения стриктур протока. ERCP обычно используется в терапевтических целях. И EUS, и ERCP отлично подходят для диагностики тяжелого заболевания; однако эти тесты являются инвазивными процедурами и могут привести к осложнениям. Риск только EUS такой же, как и при стандартной эндоскопии верхних отделов, тогда как риск ERCP имеет более высокий риск пост-ERCP панкреатита.
Еще один способ помочь в диагностике хронического панкреатита — проверить функцию поджелудочной железы. Как было указано ранее, прогрессирование заболевания сопровождается потерей функции поджелудочной железы. Для этого есть два типа методов; 1) непрямые методы, включающие сбор крови или кала, и 2) прямые методы, которые более инвазивны. Эти тесты часто используются для определения внешнесекреторной недостаточности поджелудочной железы. Прямой тест на функцию поджелудочной железы состоит из внутривенного введения дозы гормонов, которые, как известно, стимулируют секрецию пищеварительных ферментов и жидкости из поджелудочной железы.При введении гормонов секреты поджелудочной железы собираются в тонкой кишке с помощью эндоскопа. Собранная жидкость анализируется для определения пищеварительных ферментов поджелудочной железы и бикарбоната, который секретируется клетками протоков. Этот тест обычно занимает 60 минут и проводится не во всех больницах. Косвенные тесты проще, но менее точны. Наиболее распространенным является определение эластазы в кале, фермента, устойчивого к перевариванию и обычно обнаруживаемого в стуле.
5.Как лечить хронический панкреатит?
Хронический панкреатит трудно поддается лечению. Лечение обычно направлено на устранение симптомов и их причину. Первый шаг — это избавление от боли. Отказ от алкоголя и курения поможет предотвратить дальнейшее повреждение поджелудочной железы. Для снятия боли также часто используются обезболивающие. Ненаркотические лекарства лучше в долгосрочной перспективе, поскольку они не имеют осложнений, связанных с наркотическими средствами. Однако при более сильной боли используются наркотические препараты.Побочные эффекты наркотических средств со временем усугубят боль при хроническом панкреатите. Эти побочные эффекты включают запор, зависимость и депрессию. Прегабалин — это один из видов лекарств, который, как было доказано, дает хороший эффект у пациентов с хроническим панкреатитом. Ферменты поджелудочной железы также эффективны при лечении хронического панкреатита. Они также используются у пациентов с экзокринной недостаточностью поджелудочной железы, но также оказались успешными у некоторых пациентов без экзокринной недостаточности для уменьшения боли, связанной с хроническим панкреатитом.Ферменты поджелудочной железы помогают переваривать белки, жиры и углеводы, на что в противном случае влияет хронический панкреатит. Неспособность переваривать белки, жиры и углеводы приводит к так называемому нарушению пищеварения и потере веса. Ферменты поджелудочной железы следует принимать во время еды, а не до или после. Успех ферментов измеряется улучшением симптомов и увеличением веса. Побочные эффекты ферментов поджелудочной железы редки, но могут включать вздутие живота, газы, гипергликемию (14) и фиброзирующую колонопатию, которая в основном наблюдалась у детей с муковисцидозом, получавших высокие дозы ферментов поджелудочной железы (4).
Рисунок 7: Хирургическое лечение хронического панкреатита. A. Пестоу или боковая панкреатикоеюностомия. Проток поджелудочной железы фильтруется, и к нему прикрепляется петля кишечника, обеспечивающая дренаж поджелудочной железы. Б. Уиппла или панкреатикоеюностомия. Головка поджелудочной железы и часть тонкой кишки удаляются. Его можно использовать для лечения опухолей поджелудочной железы и хронического панкреатита, который локализуется только в головке поджелудочной железы. Процедура C. Frey сочетает в себе Puestow с удалением части головки поджелудочной железы.Это показано в сравнении с Puestow. D. При тотальной панкреатэктомии удаляется вся поджелудочная железа вместе с частью тонкой кишки и селезенки. По материалам Gorelick F, Pandol SJ, Topazian M. Физиология поджелудочной железы, патофизиология, острый и хронический панкреатит. Проект обучения желудочно-кишечному тракту, Американская гастроэнтерологическая ассоциация. 2003.
Эндоскопическая терапия — еще одно лечение. Это предназначено для лечения стриктур или непроходимости протоков, которые могут вызвать боль. Эта терапия включает расширение и / или стентирование стриктуры поджелудочной железы или желчных протоков.Эндоскопическая терапия также может удалить камни, которые могут вызывать непроходимость. Однако большинству пациентов часто требуется повторная эндоскопическая терапия. Блокады нервов также выполняются для снятия боли, связанной с хроническим панкреатитом. Это делается либо эндоскопически (через желудок), либо чрескожно (через кожу). Однако только 55% пациентов получат облегчение боли после процедуры (5), а обезболивание будет кратковременным и может потребовать повторных процедур.
Хирургическое лечение включает хирургическое устранение непроходимости протоков или удаление частей пораженной поджелудочной железы.Хирургическое лечение обычно рассматривается после того, как медикаментозное и эндоскопическое лечение не дали результатов. Одна процедура, известная как модифицированная Puestow или латеральная панкреатикоеюностомия, открывает поджелудочную железу в протоке поджелудочной железы и прикрепляет петлю кишечника к открытому протоку поджелудочной железы (Рисунок 7a) . Другая процедура известна как панкреатодуоденостомия или процедура Уиппла, при которой полностью удаляется головка поджелудочной железы вместе с частью тонкой кишки (рис. 7b) . Процедура Фрея представляет собой комбинацию Puestow с частичным удалением головки поджелудочной железы (рис. 7c) .Другим вариантом может быть дистальная резекция поджелудочной железы, которая также включает удаление селезенки. Это может быть подходящим для пациентов с заболеванием хвостовой части поджелудочной железы. Последний вариант хирургического вмешательства — тотальная панкреатэктомия. Часто проводится тотальная панкреатэктомия с сохранением островков Лангерганса. Это называется тотальной панкреатэктомией с трансплантацией аутоостровок (рис. 7d) . Это включает удаление поджелудочной железы в дополнение к селезенке и части тонкой кишки и соединение желудка непосредственно с тонкой кишкой.Островки удаляются из поджелудочной железы и возвращаются пациенту, помещая их в печень, где они живут и функционируют нормально. Цель трансплантации аутоостровок — предотвратить диабет, который может возникнуть при удалении всей поджелудочной железы. Комбинация тотальной панкреатэктомии и трансплантации аутоостровок выполняется только в специализированных центрах и, как правило, при трудноизлечимой боли.
6. Список литературы
- Ammann RW. Естественное течение алкогольного хронического панкреатита. Intern Med 40 (5): 368-375, 2001. PMID: 11393404
- Andruilli A, Botteri E, Almasio PL, Vantini I, Uomo G, Maisonneuve P, специальный комитет Итальянской ассоциации по изучению поджелудочной железы. Курение как кофактор хронического панкреатита: метаанализ. Поджелудочная железа 39: 1205-1210, 2010. PMID: 20622705
- Bertin C, Pelletier AL, Vullierme MP, Bienvenu T, Rebours V, Hentic P, Maire F, Hammel P, Vilgrain V, Ruszneiwski P, Levy P. Pancreas divisum не является причиной панкреатита сама по себе, но действует как партнер генетических мутаций. Am J Gastroenterol 107: 311-317, 2012. PMID: 22158025
- Fitzsimons SC, Burkhart GA, Borowitz D, et al. Высокие дозы ферментов поджелудочной железы и фиброзирующая колонопатия у детей с муковисцидозом. N Engl J Med 336: 1283-89, 1997. PMID:31
- Gress F, Schmitt C, Sherman S, Ciaccia D, Ikenberry S, Lehman G. Эндоскопическое ультразвуковое исследование чревного сплетения для лечения боли в животе, связанной с хроническим панкреатитом: перспективный опыт единственного центра. Am J Gastroenterol 96: 409-16, 2001. PMID: 11232683
- Хирота М., Симосегава Т., Масамунэ А., Кикута К., Хамада С., Кихара Ю., Сато А., Кимура К., Цудзи И., Курияма С., Исследовательский комитет трудноизлечимых заболеваний поджелудочной железы. Шестое общенациональное эпидемиологическое исследование хронического панкреатита в Японии. Панкреатология 12: 79–84, 2012.PMID: 22487515
- Global Status Report on Alcohol and Health 2011. Доступно по адресу: http://www.who.int/substance_abuse/publications/global_alcohol_report/en/. Доступ 17 декабря 2014 г.
- Кристиансен Л., Гронбек М., Беккер Ю., Толструп Дж. С.. Риск панкреатита в зависимости от привычек употребления алкоголя: популяционное когортное исследование. Am J Epidemiol 168: 932–937, 2008. PMID: 18779386
- Layer P, Yamamoto H, Kalthoff L, Clain JE, Bakken LJ, DiMagno EP. Различные течения идиопатического и алкогольного хронического панкреатита с ранним и поздним началом. Гастроэнтерология 107: 1481-7, 1994. PMID: 7926511
- Lowenfels AB, Maisonneuve P, Cavallini G, Ammann RW, Lankisch PG, Andersen JR, Dimagno EP, Andren-Sandberg A, Domellof L. Панкреатит и риск рака поджелудочной железы. Международная группа по изучению панкреатита. N Eng J Med 328: 1433-1437, 1993, PMID: 8479461
- Lowenfels AB, Maisonneuve P, DiMagno EP, Elitsur Y, Gates LK Jr, Perrault J, Whitcomb DC. Наследственный панкреатит и риск рака поджелудочной железы. Международная группа по изучению наследственного панкреатита. J Natl Cancer Inst 89: 442-6, 1997. PMID:
46
- Lowenfels AB, Maisonneuve P, Whitcomb DC, Lerch MM, DiMagno EP. Курение сигарет как фактор риска рака поджелудочной железы у пациентов с наследственным панкреатитом. JAMA 286: 169-170, 2001 PMID: 11448279
- Mullhaupt B, Truninger K, Ammann R. Влияние этиологии на болезненную раннюю стадию хронического панкреатита: долгосрочное проспективное исследование. Z Гастроэнтерол 43: 1293-301, 2005. PMID: 16315124
- О’Киф SJ, Карием А.К., Леви М. Обострение эндокринной дисфункции поджелудочной железы сильнодействующими внешнесекреторными добавками поджелудочной железы у пациентов с хроническим панкреатитом. J Clin Gastroenterol 32: 319-23, 2001. PMID: 11276275
- О’Салливан Б.П., Фридман С.Д. Муковисцидоз. Ланцет 373: 1891–1904, 2009. PMID: 19403164
- Пири А.Ф., Деллон Э.С., Лунд Дж., Крокетт С.D, McGowan CE, Bulsiewicz WJ, Gangarosa LM, Thiny MT, Stizenberg K, Morgan DR, Ringel Y, Kim HP, Dibonaventura MD, Carroll CF, Allen JK, Cook SF, Sandler RS, Kappelman MD, Shaheen NJ Бремя желудочно-кишечного тракта болезнь в Соединенных Штатах: обновление 2012 г. Гастроэнтерология 143: 1179-878, 2012. PMID: 22885331
- Raimondi S, Lowenfels AB, Morselli-Labate AM, Maisonneuve P, Pezilli R. Рак поджелудочной железы при хроническом панкреатите: этиология, заболеваемость и раннее выявление. Best Pract Res Clin Gastroenterol 24: 349-358, 2010. PMID: 20510834
- Rebours V, Boutron-Ruault MC, Schnee M, Ferec C, Le Marechal C, Hentic O, Maire F, Hammel P, Ruszneiwski P. Levy P . Естествознание наследственного панкреатита: национальная серия. Кишечник 58 (1): 97-103, 2009. PMID: 18755888
- Talamini G, Bassi C, Falconi M, Sartori N, Vaona B, Bovo P, Benini L, Cavallini G, Pederzoli P, Vantini I. Отказ от курения при клиническом начале хронического панкреатита и риске кальцификации поджелудочной железы. Поджелудочная железа 35: 320-326, 2007. PMID: 180
- Уиткомб округ Колумбия. Генетические аспекты панкреатита. Ann Rev Med 61: 413-424, 2010. PMID: 20059346
- Yadav D, Hawes RH, Brand RE, Anderson MA, Money ME, Banks PA, Bishop MD, Baillie J, Sherman S, DiSario J, Burton FR, Gardnr TB, Amann ST, Gelrud A, Lawrence C, Elinoff B, Грир Дж. Б., О’Коннелл М., Бармада М. М., Сливка А., Уиткомб, округ Колумбия, Североамериканская группа по изучению поджелудочной железы. Употребление алкоголя, курение сигарет и риск рецидивирующего острого и хронического панкреатита. Arch Intern Med 169: 1035–1045, 2009. PMID: 19506173
- Yadav D, Timmons L, Benson JT, Dierkhising RA, Chari ST. Заболеваемость, распространенность и выживаемость хронического панкреатита: популяционное исследование. Am J Gastroenterol 106: 2192–2199, 2011. PMID: 21946280
- Ян А.Л., Вадхавкар С., Сингх Г., Омари МБ. Эпидемиология связанных с алкоголем заболеваний печени и поджелудочной железы в США. Arch Intern Med 168: 649–656, 2008. PMID: 18362258
Панкреатит | PeaceHealth
Обзор темы
Что такое панкреатит?
Панкреатит — это воспаление поджелудочной железы, органа в животе, вырабатывающего гормоны инсулин и глюкагон. Эти два гормона контролируют то, как ваше тело использует сахар, содержащийся в еде, которую вы едите. Поджелудочная железа также вырабатывает другие гормоны и ферменты, которые помогают расщеплять пищу.
Пищеварительные ферменты вырабатываются в одной части поджелудочной железы и попадают в кишечник по протоку.Если проток заблокирован или поврежден, эти ферменты могут вытечь наружу и вызвать боль и отек. Это может произойти внезапно или через много лет. Со временем это может повредить поджелудочную железу и вызвать ее рубцевание.
Что вызывает панкреатит?
Большинство случаев вызвано желчными камнями или чрезмерным употреблением алкоголя. Заболевание также может быть вызвано травмой, инфекцией или некоторыми лекарствами.
Длительный или хронический панкреатит может развиться после одного приступа. Но это также может происходить в течение многих лет.В западных странах чрезмерное употребление алкоголя является наиболее частой причиной хронических заболеваний.
В некоторых случаях врачи не знают, что вызвало болезнь.
Какие симптомы?
Основной симптом панкреатита — боль в верхней части живота от средней до сильной. Боль также может распространяться на середину спины.
У некоторых людей есть и другие симптомы, такие как тошнота, рвота, жар и потливость.
Как диагностируется панкреатит?
Ваш врач проведет медицинский осмотр и задаст вам вопросы о ваших симптомах и прошлом состоянии здоровья.Вы также можете сдать анализ крови, чтобы узнать, не превышает ли ваш уровень определенных ферментов нормальный уровень. Это может означать, что у вас панкреатит.
Ваш врач может также попросить вас сделать общий анализ крови (CBC), анализ печени или анализ стула.
Другие тесты включают компьютерную томографию или УЗИ живота (УЗИ брюшной полости) для поиска камней в желчном пузыре. Иногда используется специальный тест МРТ (магнитно-резонансная холангиопанкреатография (MRCP)) для выявления признаков закупорки протоков как причины панкреатита.
Тест, называемый эндоскопической ретроградной холангиопанкреатограммой, или ЭРХПГ, может помочь вашему врачу определить, есть ли у вас хронический панкреатит. Во время этого обследования врач также может удалить камни в желчном пузыре, застрявшие в желчном протоке.
Как лечится?
Большинство приступов панкреатита требуют лечения в больнице. Ваш врач будет вводить вам обезболивающее и жидкости через вену (IV) до тех пор, пока боль и отек не исчезнут.
При проблемах с поджелудочной железой в желудке могут скапливаться жидкости и воздух.Это скопление может вызвать сильную рвоту. Если происходит скопление, ваш врач может ввести зонд через нос в желудок, чтобы удалить лишнюю жидкость и воздух. Это поможет сделать поджелудочную железу менее активной и опухшей.
Хотя большинство людей выздоравливают после приступа панкреатита, проблемы могут возникнуть. Проблемы могут включать кисты, инфекцию или отмирание тканей поджелудочной железы.
Вам может потребоваться операция по удалению желчного пузыря или части поджелудочной железы, которая была повреждена.
Если ваша поджелудочная железа серьезно повреждена, вам может потребоваться прием инсулина, чтобы помочь вашему организму контролировать уровень сахара в крови. Вам также может потребоваться принимать таблетки ферментов поджелудочной железы, чтобы помочь вашему организму переваривать жир и белок.
Если у вас хронический панкреатит, вам необходимо соблюдать диету с низким содержанием жиров и отказаться от употребления алкоголя. Вы также можете принимать лекарства от боли. Внесение подобных изменений может показаться сложным. Но при планировании, разговоре с врачом и поддержке семьи и друзей эти изменения возможны.
Причина
Обычно структура поджелудочной железы и протока поджелудочной железы предотвращает повреждение поджелудочной железы пищеварительными ферментами. Но могут развиться определенные состояния, вызывающие повреждение и панкреатит.
Острый панкреатит
Большинство приступов панкреатита вызываются желчными камнями, которые блокируют ток ферментов поджелудочной железы, или чрезмерным количеством алкоголя. Внезапный (острый) панкреатит может возникнуть после запоя или после многих эпизодов пьянства.
Другие причины острого панкреатита:
Иногда причина неизвестна.
Хронический панкреатит
Чрезмерное употребление алкоголя является наиболее частой причиной продолжающегося панкреатита (хронического панкреатита). сноска 1
Другие причины хронического панкреатита включают муковисцидоз или закупорку поджелудочной железы. Хронический панкреатит может передаваться по наследству. А курение сигарет, похоже, увеличивает риск этого заболевания.Примерно в 1 из 4 случаев врачи не уверены, чем это вызвано. сноска 2
Специалисты не знают, как алкоголь раздражает поджелудочную железу. Большинство считает, что алкоголь либо заставляет ферменты возвращаться в поджелудочную железу, либо изменяет химический состав ферментов, вызывая их воспаление.
Симптомы
Основным симптомом внезапного (острого) панкреатита является внезапная умеренная или сильная боль в верхней части живота (живота).Иногда боль бывает легкой. Но может казаться, что боль проникает через живот в спину. Иногда боль уменьшается, если вы сидите или наклоняетесь вперед. Другие симптомы приступа панкреатита:
- Тошнота и рвота.
- Лихорадка.
- Ускоренный пульс.
- Потоотделение.
- Пожелтение кожи или белков глаз (желтуха).
- Шок.
Длительный (хронический) панкреатит также вызывает боль в верхней части живота.
Другие состояния с похожими симптомами включают непроходимость кишечника, аппендицит, холецистит, язвенную болезнь и дивертикулит.
What Happens
Панкреатит обычно проявляется как внезапный (острый) приступ боли в верхней части живота (живота). Заболевание может быть легким или тяжелым.
Острый панкреатит
У большинства людей с панкреатитом острый панкреатит легкой степени. Болезнь не затрагивает другие их органы, и эти люди выздоравливают без проблем.В большинстве случаев болезнь проходит в течение недели после начала лечения. Лечение проходит в больнице с применением обезболивающих и внутривенных (в / в) жидкостей. После исчезновения воспаления поджелудочная железа обычно приходит в норму.
В некоторых случаях ткань поджелудочной железы необратимо повреждена или даже умирает (некроз). Эти осложнения повышают риск инфекции и органной недостаточности.
В тяжелых случаях панкреатит может быть смертельным.
Хронический панкреатит
Длительный панкреатит (хронический панкреатит) может развиться после одного или нескольких эпизодов острого панкреатита.Наиболее частой причиной хронического панкреатита является длительное употребление алкоголя.
То, что происходит при хроническом панкреатите, бывает разным. Часто возникают постоянные боли и осложнения. Осложнения могут включать обострение симптомов, скопление жидкости и закупорку кровеносных сосудов, желчных протоков или тонкой кишки.
Если большая часть ткани поджелудочной железы отмерла, вы можете недоедать. Это происходит потому, что поджелудочная железа больше не производит ферменты, необходимые для переваривания жиров и белков.Так жир выделяется в стул. Это состояние, называемое стеатореей, вызывает жидкий, бледный стул с необычно неприятным запахом, который может плавать в унитазе.
Если поврежденная поджелудочная железа перестает вырабатывать достаточно инсулина, у вас также может развиться диабет.
Хронический панкреатит увеличивает риск рака поджелудочной железы. Около 4 из 100 человек с хроническим панкреатитом заболевают этим раком. сноска 3
Что увеличивает ваш риск
Несколько вещей могут повысить риск панкреатита, в том числе:
- Злоупотребление алкоголем.Количество, необходимое для возникновения панкреатита, неизвестно. Толерантность к алкоголю варьируется от человека к человеку. Умеренным считается употребление не более 2-х алкогольных напитков в день для мужчин и 1 в день для женщин и пожилых людей.
- Семейный анамнез панкреатита.
- Высокий уровень жира (триглицеридов) в крови.
- Камни в желчном пузыре. Небольшой желчный камень может продвинуться в желчный проток достаточно далеко, чтобы заблокировать поступление ферментов поджелудочной железы в тонкий кишечник.
- Муковисцидоз.
- Курение сигарет.
- Структурные проблемы поджелудочной железы или желчных протоков и протоков поджелудочной железы, особенно состояние, при котором поджелудочная железа разделена и имеет два основных протока (pancreas divisum).
- Прием некоторых лекарств, включая терапию эстрогенами и некоторыми антибиотиками.
Когда вам следует позвонить своему врачу?
Позвоните своему врачу , если у вас есть:
- Сильная боль в животе с рвотой, которая не проходит через несколько часов.
Позвоните своему врачу, если у вас есть:
- Боль от слабой до умеренной, которая не проходит после лечения в домашних условиях через пару дней.
Экзамены
Если ваш врач считает, что у вас панкреатит, он или она задаст вопросы о вашей истории болезни и проведет физический осмотр, а также лабораторные тесты и визуализацию.
Два анализа крови, измеряющих уровень ферментов, используются для диагностики приступа панкреатита.Эти тесты:
- Сывороточная амилаза. Повышение уровня амилазы в крови обычно указывает на панкреатит.
- Липаза сыворотки. Внезапный (острый) панкреатит почти всегда повышает уровень липазы в крови.
Могут быть сделаны другие анализы крови, например:
Визуализирующие тесты, которые могут быть выполнены, включают:
- КТ с контрастным красителем. КТ может помочь исключить другие причины боли в животе, определить, отмирает ли ткань (некроз поджелудочной железы), и найти такие осложнения, как жидкость вокруг поджелудочной железы, закупорка вен и непроходимость кишечника.
- УЗИ брюшной полости. Этот тест может обнаружить камни в желчном пузыре. Он также может показать увеличенный общий желчный проток.
- Эндоскопическая ретроградная холангиопанкреатограмма (ЭРХПГ). Эта процедура позволяет врачу увидеть структуру общего желчного протока, других желчных протоков и протока поджелудочной железы. ERCP — единственный диагностический тест, который также может использоваться для лечения узких участков (стриктур) желчных протоков и удаления камней из общего желчного протока.
- Магнитно-резонансная холангиопанкреатограмма (MRCP). Эта форма МРТ позволяет обнаружить камни в желчном протоке. Этот тест доступен не везде.
- Эндоскопическое УЗИ. В этой форме ультразвука зонд, прикрепленный к освещенной области, помещается в горло и в желудок. Звуковые волны показывают изображения органов в брюшной полости. Эндоскопическое ультразвуковое исследование может выявить камни в желчном протоке.
- МРТ. Иногда МРТ используется для поиска признаков панкреатита.Он предоставляет информацию, аналогичную информации компьютерной томографии.
Если ваш врач не уверен, инфицирована ли ваша ткань поджелудочной железы, он или она может использовать иглу, чтобы взять немного жидкости из воспаленной области. Затем жидкость проверяется на наличие организмов, которые могут вызвать инфекцию.
При тяжелом хроническом панкреатите может быть проведен анализ стула для поиска жира в стуле, что является признаком того, что вы, возможно, не получаете достаточного питания. Это происходит, когда поджелудочная железа больше не вырабатывает ферменты, необходимые для переваривания жира.
Обзор лечения
Лечение панкреатита зависит от того, есть ли у вас внезапный (острый) приступ панкреатита или у вас это состояние длительное время (хроническое).
Первичное лечение
Для острого панкреатита. Вы будете проходить лечение в больнице, чтобы поджелудочная железа зажила. Вам будут вводить жидкости внутривенно, чтобы восполнить потерю жидкости и поддержать кровяное давление.И вы получите лекарства от боли, пока не пройдет воспаление.
Чтобы поджелудочная железа успокоилась, вам, скорее всего, не будут давать ничего есть в течение нескольких дней.
Если камни в желчном пузыре вызывают панкреатит, вам может быть назначена процедура, называемая эндоскопической ретроградной холангиопанкреатограммой (ЭРХПГ), для удаления камней из общего желчного протока. После выздоровления от панкреатита вам может быть сделана операция по удалению желчного пузыря. Эта операция часто предотвращает будущие приступы панкреатита.Дополнительные сведения см. В разделе «Хирургия» в этом разделе.
Для хронического панкреатита. У людей с хроническим панкреатитом также могут быть эпизоды острого панкреатита, которые лечатся так же, как начальный эпизод острого панкреатита.
Текущее лечение
Чрезмерное употребление алкоголя — наиболее частая причина хронического панкреатита. Чрезвычайно важно не употреблять алкоголь. Даже небольшое количество алкоголя может вызвать сильную боль и осложнения.Употребление большого количества алкоголя при хроническом панкреатите может сократить вашу жизнь. Дополнительную информацию о том, как бросить алкоголь, см. В разделе Расстройство, вызванное употреблением алкоголя.
Если у вас хронический панкреатит, вы можете бороться с постоянной болью. Лечение боли включает отказ от алкоголя, диету с низким содержанием жиров, использование обезболивающих и, в некоторых случаях, прием ферментных таблеток, чтобы успокоить поджелудочную железу.
Вам может потребоваться операция или другая процедура для расширения узкого протока поджелудочной железы или удаления ткани или камней, блокирующих проток поджелудочной железы.Хирургия также может дренировать псевдокисту или закупорку протока.
Ваш врач захочет регулярно посещать вас, чтобы убедиться, что обезболивающее помогает вам и что у вас нет осложнений хронического панкреатита. Осложнения хронического панкреатита могут включать повторяющиеся обострения симптомов, накопление жидкости и закупорку кровеносных сосудов, желчных протоков или тонкой кишки. Хронический панкреатит также увеличивает риск рака поджелудочной железы.
Лечение при ухудшении состояния
При запущенном хроническом панкреатите ваш организм может не усваивать жир.Это вызывает жидкий, маслянистый стул с особенно неприятным запахом (так называемый стеаторея). В результате вы можете похудеть, потому что ваша поджелудочная железа больше не вырабатывает ферменты, необходимые для переваривания жиров и белков. Таблетки с ферментами поджелудочной железы могут заменить потерянные ферменты.
Вам может потребоваться инсулин, если ваша поджелудочная железа перестала его вырабатывать.
Если инфекция разовьется, вам могут потребоваться антибиотики или операция по удалению инфицированной и мертвой ткани. Но по возможности следует избегать хирургического вмешательства, поскольку поджелудочная железа легко повреждается.
Вам может потребоваться операция, если у вас развиваются осложнения от острого или хронического панкреатита. Операция также может быть сделана, если нет инфекции и ваше состояние не улучшилось.
Профилактика
Вы не можете полностью предотвратить панкреатит, вызванный желчными камнями. Но вы можете снизить риск образования камней в желчном пузыре, сохранив здоровый вес, соблюдая сбалансированную диету и регулярно занимаясь физическими упражнениями. Дополнительную информацию см. В разделе «Камни в желчном пузыре».
Вы можете снизить вероятность заболевания панкреатитом, если не будете злоупотреблять алкоголем. Количество алкоголя, необходимое для возникновения панкреатита, варьируется от человека к человеку. Как правило, умеренным считается употребление не более 2 алкогольных напитков в день для мужчин и 1 для женщин и пожилых людей.
Курение может увеличить вероятность заболевания панкреатитом. Если вы курите, бросить курить — хорошая идея.
Домашнее лечение
Если у вас продолжающийся (хронический) панкреатит, вызванный чрезмерным употреблением алкоголя, вам нужно будет бросить пить, чтобы уменьшить сильную боль и осложнения.Употребление большого количества алкоголя при хроническом панкреатите может сократить вашу жизнь. Дополнительную информацию о том, как бросить алкоголь, см. В разделе Расстройство, вызванное употреблением алкоголя.
Хотя роль диеты при панкреатите не ясна, врачи рекомендуют придерживаться диеты с низким содержанием жиров и сохранять здоровую массу тела.
Лекарства
Хронический панкреатит
Помимо обезболивающих, люди с хроническими заболеваниями могут принимать ферменты поджелудочной железы и инсулин, потому что их поврежденная поджелудочная железа больше не производит их в достаточном количестве.
Выбор лекарств
Для лечения хронического панкреатита вам может потребоваться одно или несколько лекарств. Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
- Лекарство от боли. Легкую боль сначала лечат такими лекарствами, как парацетамол или ибупрофен. Если боль сильнее, вам могут дать опиоидное обезболивающее.
- Добавки ферментов поджелудочной железы. При запущенном хроническом панкреатите поджелудочная железа может перестать вырабатывать ферменты, необходимые для переваривания жиров, белков и углеводов.Добавки с ферментами во время еды могут помочь организму переваривать жиры, позволяя сохранять питательные вещества и набирать вес.
- Инсулин. Продвинутый хронический панкреатит может привести к диабету, если повреждена часть поджелудочной железы, вырабатывающая инсулин.
Что думать о
Побочные эффекты ферментов поджелудочной железы, которые назначают для лечения хронического панкреатита, включают дискомфорт в животе и болезненность рта и ануса.Людям, страдающим аллергией на свинину или не употребляющим свинину по другим причинам, не следует принимать эти ферменты, потому что они сделаны из свиного белка. У маленьких детей высокие дозы ферментов поджелудочной железы могут вызвать непроходимость кишечника.
Хирургия
Хирургическое вмешательство на поджелудочной железе по возможности следует избегать, так как железа легко повреждается. Но может потребоваться операция для удаления инфицированной или поврежденной ткани (некроз поджелудочной железы). Желчный пузырь может быть удален, чтобы предотвратить будущие приступы желчных камней.
Выбор хирургии
Можно выполнить одну из двух операций по удалению желчного пузыря, если желчные камни вызывают панкреатит:
Хирурги могут выбрать один из нескольких методов удаления поврежденной ткани поджелудочной железы.
Другое лечение
Эндоскопическая ретроградная холангиопанкреатограмма (ERCP) — это процедура, используемая для удаления одного или нескольких желчных камней из общего желчного протока. ERCP также может использоваться для расширения или дренажа закупоренных протоков и установки стентов.
Список литературы
Цитаты
- Форсмарк CE (2010). Хронический панкреатит. В M Feldman et al., Eds., Sleisenger and Fordtran’s Gastrointestinal and Liver Disease , 9th ed., Vol. 1. С. 985–1015. Филадельфия: Сондерс.
- Cote G, et al. (2011). Алкоголь и курение как факторы риска в эпидемиологическом исследовании пациентов с хроническим панкреатитом. Клиническая гастроэнтерология и гепатология , 9 (3): 266–273.
- Форсмарк CE (2010). Хронический панкреатит. В M Feldman et al., Eds., Sleisenger and Fordtran’s Gastrointestinal and Liver Disease , 9th ed., Vol. 1. С. 985–1015. Филадельфия: Сондерс.
Консультации по другим работам
- Институт Американской гастроэнтерологической ассоциации (2007). Изложение врачебной позиции по поводу острого панкреатита.Гастроэнтерология, 132 (5): 2019–2021.
- Институт Американской Гастроэнтерологической Ассоциации (2007). Технический обзор острого панкреатита. Гастроэнтерология, 132 (5): 2022–2044.
- Banks PA, et al. (2006). Практическое руководство при остром панкреатите. Американский журнал гастроэнтерологии, 101 (10): 2379–2400.
- Conwell DL, et al. (2015). Острый и хронический панкреатит. В DL Kasper et al., Eds., Harrison’s Principles of Internal Medicine, 19 ed., т. 2. С. 2090–2102. Нью-Йорк: McGraw-Hill Education.
- Кочер HM, Кадаба Р. (2015). Хронический панкреатит: биологически активные добавки. Клинические данные BMJ. http://clinicalevidence.bmj.com/x/systematic-review/0417/overview.html. По состоянию на 14 апреля 2016 г.
- Steer ML (2006 г.). Острый панкреатит. В М. М. Вулфе и др., Под ред., «Терапия расстройств пищеварения», 2-е изд., Стр. 417–426. Филадельфия: Сондерс Эльзевьер.
- Tolstrup JS, et al. (2009).Курение и риск острого и хронического панкреатита среди женщин и мужчин: популяционное когортное исследование. Архивы внутренней медицины, 169 (6): 603–609.
Кредиты
Текущий по состоянию на: 10 февраля 2021 г.
Автор: Healthwise Staff
Медицинский обзор:
Э. Грегори Томпсон, врач внутренних болезней
Адам Хусни, доктор медицины, семейная медицина
Кэтлин Ромито, доктор медицины, семейная медицина
Питер Дж.Кахрилас MD — Гастроэнтерология
Панкреатит: симптомы, осложнения и лечение
СодержаниеВ этой статье мы рассмотрим:
Вы можете щелкнуть любую из приведенных выше ссылок, чтобы перейти к интересующему вас разделу.
Что такое панкреатит?Панкреатит поджелудочной железы возникает из-за патологического воспаления поджелудочной железы. Поджелудочная железа помогает переваривать пищу, выделяя пищеварительные ферменты.Панкреатит может возникать эпизодически или сохраняться в течение более длительного периода.
- Может вызвать повреждение почек, печени, пищеварительной системы и поджелудочной железы.
- Панкреатит бывает двух форм — острый панкреатит и хронический панкреатит.
- Острый панкреатит
- Острый панкреатит протекает с легкими приступами сразу после повреждения поджелудочной железы.
- Хронический панкреатит
- Хронический панкреатит — это воспаление поджелудочной железы, которое возникает регулярно в течение длительного периода.
Панкреатит чаще всего возникает из-за чрезмерного употребления алкоголя и наличия камней в желчном пузыре. Однако генетические заболевания, такие как муковисцидоз, также могут быть одной из причин этой проблемы. Травмы и наследственные заболевания также могут быть причинами панкреатита. Определенный тип лекарств, определенные хирургические процедуры и генетические аномалии также могут вызвать панкреатит. Недостаток питательных веществ также может привести к проблеме.
Кто предрасположен к панкреатиту?Вы можете подвергнуться риску заболевания панкреатитом, если:
- У вас есть семейный анамнез панкреатита.
- Вы подвергаетесь воздействию химических веществ.
- У вас высокий уровень жира в крови.
- Вы употребляете алкоголь.
- У вас камни в желчном пузыре.
- Вы испытали травму или травму.
- У вас наследственное заболевание.
- У вас инфекция, например свинка.
- У вас есть аномалии поджелудочной железы или кишечника.
- Вы курите.
Симптомы панкреатита включают:
- Несварение желудка.
- Рвота или тошнота.
- Боль или нежность в животе.
- Похудание.
- Икота.
- Лихорадка.
- Стеаторея.
- Вздутие живота с вздутием живота.
- Проблемы с печенью.
- Недостаточное питание.
- Неспособность переваривать пищу.
- Неспособность производить инсулин.
- Диабет.
- Анемия или низкий анализ крови.
Если врач подозревает панкреатит, он может выполнить несколько анализов крови, чтобы проверить уровень ферментов поджелудочной железы. Врач может предложить несколько лабораторных тестов, чтобы проверить всю систему организма. Он может попросить диагностические методы визуализации, такие как рентген, компьютерная томография, МРТ или ультразвук, чтобы проверить наличие желчных камней в поджелудочной железе и фактические повреждения, вызванные этим.Врач может использовать эндоскоп, чтобы получить четкое изображение поджелудочной железы и близлежащих структур.
Каковы осложнения панкреатита?Если симптомы диагностируются вовремя, панкреатит можно вылечить без особых проблем и повреждений. Воспаление может уменьшиться, а другие симптомы могут быть уменьшены. Некоторые из других осложнений, которые могут возникнуть из-за панкреатита, включают:
- Диабет.
- Рак поджелудочной железы.
- Поражение почек.
- Проблемы с дыханием.
- Недоедание.
- Инфекция поджелудочной железы.
Лечение панкреатита полностью зависит от признаков и симптомов, проявляемых пациентом. Обычно это связано с госпитализацией. Лекарства и изменения в диете являются основным методом лечения, направленным на уменьшение симптомов и подавление воспаления. В некоторых случаях врач может назначить пероральные ферменты поджелудочной железы в виде таблеток, чтобы помочь в переваривании пищи.В случае образования камней в желчном пузыре или любой другой закупорки врач может предложить операцию по их удалению.
Хотите проконсультироваться с врачом по поводу панкреатита?
Задавайте вопросы о здоровье и получайте бесплатные ответы от врачей в течение 24 часов.

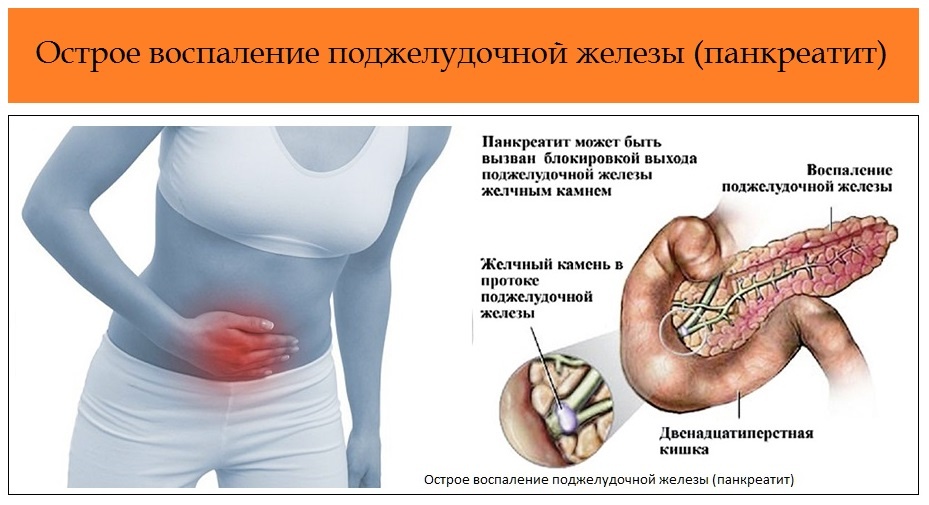
 В большинстве ситуаций у больного наблюдается вздутие живота, частая отрыжка, появляется метеоризм. У больного наблюдается стойкое повышение температуры.
В большинстве ситуаций у больного наблюдается вздутие живота, частая отрыжка, появляется метеоризм. У больного наблюдается стойкое повышение температуры.