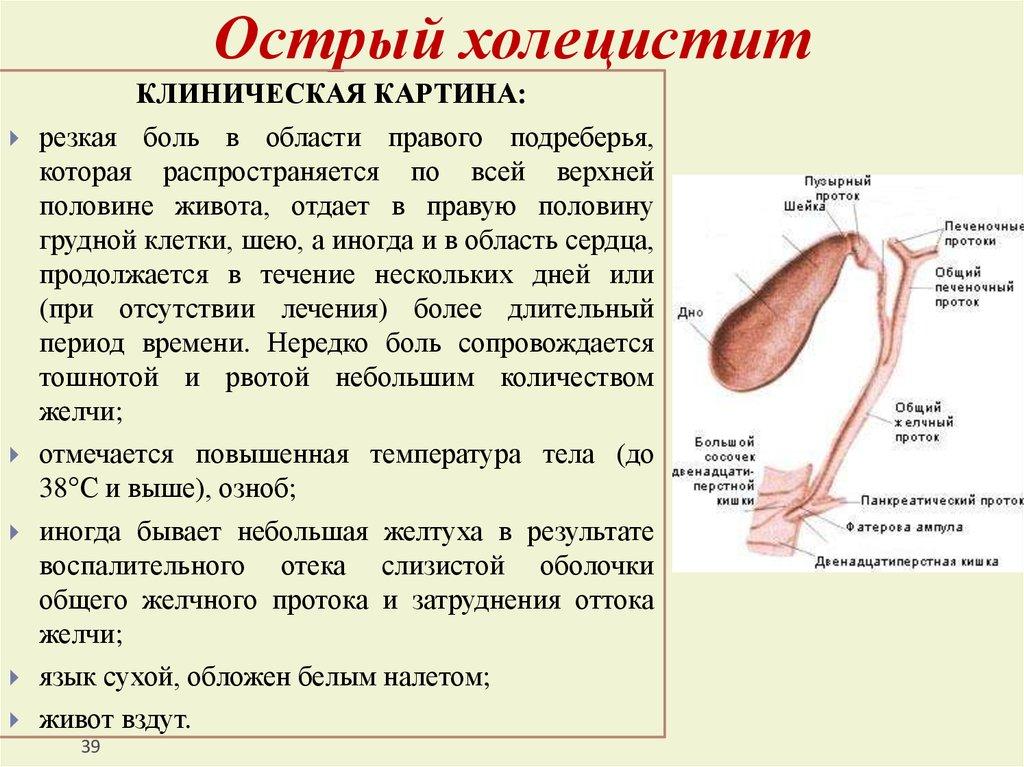
Заболевания желчных и печеночных протоков
Желчь, которая выработалась в печени, по печеночному протоку поступает в желчный пузырь и желчные протоки. Часть желчи по общему каналу сразу отправляется в 12-перстную кишку. Иногда в этой системе случаются сбои, что сразу можно определить по характерной боли в правом подреберье. Характер этой боли связан с типом заболевания. Например, при наличии крупных камней в выводных протоках человек испытывает колюще-режущие боли.
Заболевания желчных и печеночных протоков и их проявления
Причины болезней желчевыводящих протоков:
- паразиты;
- опухоли слизистой оболочки и подслизистого слоя;
- неоднородная консистенция желчи;
- повреждение протока кальцинатами.
Основная группа риска – женщины, потому что они чаще, чем мужчины, испытывают гормональные проблемы и страдают от лишнего веса.
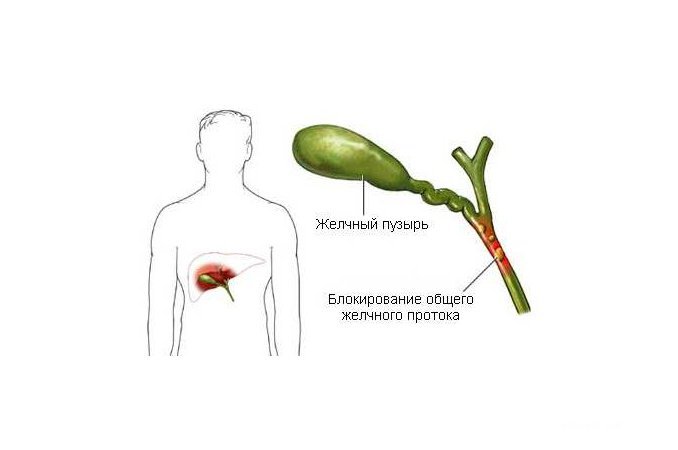
Закупорка протоков
Чаще всего протоки закупориваются из-за желчнокаменной болезни.
Сужение протоков (стриктуры)
Главная причина такой патологии – перенесенная операция по удалению желчного пузыря или опухоли, кисты в протоке. Долгое время после операции сохраняется воспаление, что и приводит к сужению. Пациент теряет аппетита, испытывает боль в правом боку, у него повышается температура тела.
Стяжки и рубцы
Стенки протока замещаются рубцовой тканью вследствие воспаления, вызванного склерозирующим холангитом. В результате нарушается отток желчи, она всасывается в кровь и застаивается в желчном пузыре. Симптомов никаких нет, но при этом по мере развития заболевания происходит гибель печеночных клеток.
Отечность
Стенки желчных протоков уплотняются вследствие катарального воспаления. При этом возникает переполненность кровеносных сосудов, отекает слизистая оболочка протока, на стенках скапливаются лейкоциты, эпителий отслаивается.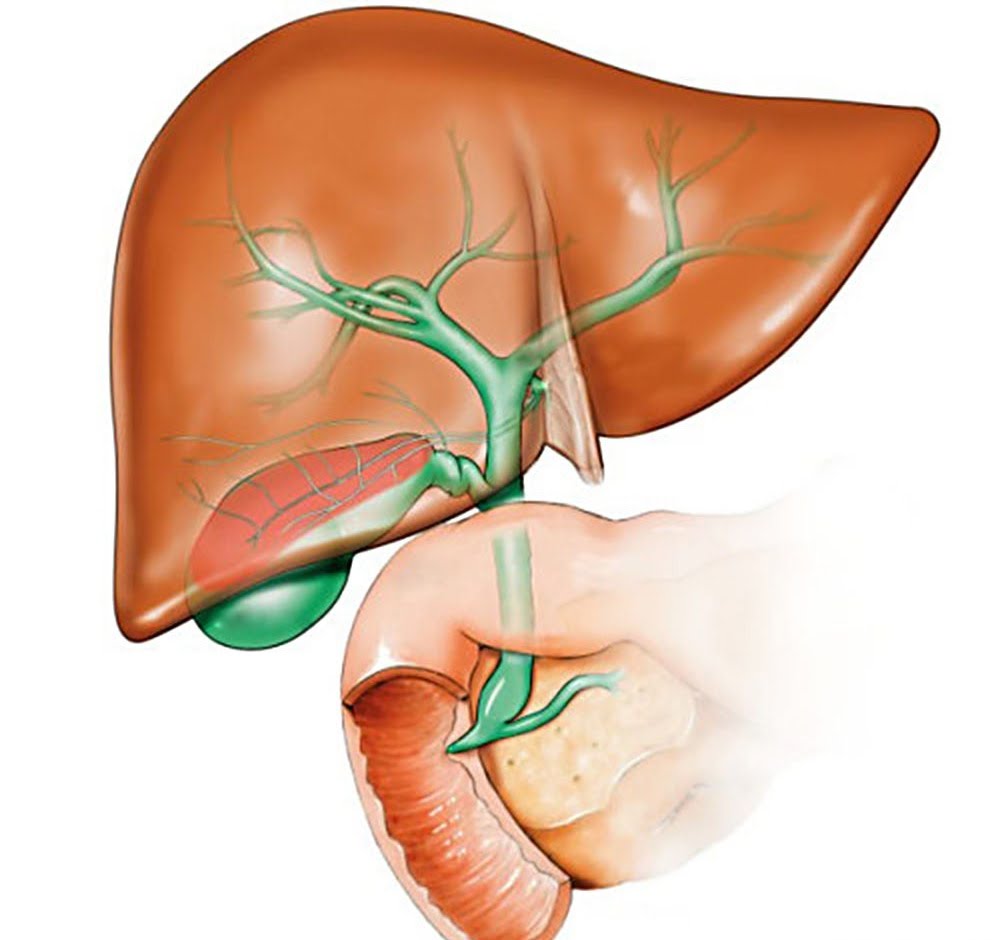 Часто такое заболевание переходит в хроническую форму. При этом больно постоянно испытывает дискомфорт в правом боку, его мучает тошнота, случается рвота.
Часто такое заболевание переходит в хроническую форму. При этом больно постоянно испытывает дискомфорт в правом боку, его мучает тошнота, случается рвота.
Желчнокаменная болезнь
Камни в билиарной системе образуются вследствие застоя желчи в желчном пузыре и нарушения холестеринового обмена. Для лечения назначаются лекарства, под действием которых камни выходят из желчного пузыря через протоки. Больной при этом чувствует колющую, режущую боль в правом боку. Большой камень может частично или полностью перекрыть проток. Это называется «спазм желчного пузыря». Его симптомы – боль, тошнота, рвота.
Опухоли и метастазы при раке
Опухоль Клацкина часто обнаруживают у пожилых пациентов с проблемами билиарной системы. В 50 % случаев злокачественная опухоль образуется в общем желчном протоке. Если ее не лечить, то появляются метастазы, поражающие регионарные лимфоузлы, поджелудочную железу, печень. Болезнь можно обнаружить на ранней стадии, если не игнорировать симптомы: боль в правом подреберье, которая отдает в шею и лопатку.
Паразиты
В желчном пузыре и протоках могут появиться трематоды, лямблии, сосальщики. Они вызывают хроническое воспаление стенок желчного пузыря, нарушают сокращательную функцию протоков.
Дискинезия
При этом заболевании нарушается согласованность сокращения стенок желчного пузыря и его протоков. В результате желчь поступает в 12-перстную кишку в дефиците или избытке, что нарушает процесс пищеварения и усвоения питательных веществ.
Холангит
Воспаление желчных протоков возникает, когда они закупориваются либо инфицируется бактериями печеночный секрет. Воспаление бывает трех видов:
- острое, возникающее неожиданно, – у человека болит голова, желтеет кожа, появляется колющая боль в правом подреберье, которая отдает в плечо и шею;
- хроническое – слабый болевой синдром справа, повышение температуры тела, вздутие верхней части живота;
- склерозирующее – симптомов нет, а при отсутствии лечения развивается печеночная недостаточность, вылечить которую нельзя.

Расширение
Чаще всего возникает из-за усиленной сократимости стенок желчного пузыря. Есть и другие причины – закупорка общего протока опухолью или камнем, неправильная работа сфинктеров. В результате в желчевыводящей системе повышается давление, протоки расширяются.
Билиарная атрезия
Это закупорка или отсутствие желчевыводящих путей. Болезнь обнаруживают у новорожденных. У ребенка кожа становится желто-зеленой, темнеет моча, а кал приобретает бело-серый цвет. Если патологию не лечить, ребенок не проживет больше полутора лет.
Методы диагностики заболеваний желчевыводящих путей
- Биохимический, клинический, иммунологический анализы крови. Они показывают воспаление и характер работы поджелудочной железы и печени.
- Копрограмма – показывает, как в кишечнике перевариваются жиры, белки и углеводы.
- Исследование ректальной слизи на паразитов либо зондирование с забором материала для лабораторного исследования.

- УЗИ печени, поджелудочной железы (эндоскопическое) для выявления опухолей, кисты, оценки размеров и расположения органов.
Методики лечения
Терапия предполагается комплексная – диета и прием лекарств, а в сложных случаях показана операция.
Консервативная терапия
Пациентам назначают стол №5 по Певзнеру. Из рациона исключают жареное, жирное, алкоголь, газированные напитки и продукты, вызывающие газообразование. Главная цель этой диеты – снизить нагрузку на билиарную систему и предотвратить резкий отток желчи. Если выраженной боли нет, можно питаться как обычно, но без вредных продуктов. Питание должно быть разнообразным и полноценным. Есть надо 4-6 раз в день маленькими порциями. Диету нужно совмещать с приемом витаминов группы В, а также Е, К, А, С.
- Желчегонные препараты.
- Антибиотики широкого спектра.
- Спазмолитики.
- Отказ от курения и активный образ жизни.
Хирургическое лечение
Операция проводится тогда, когда есть какая-то преграда, которую нужно удалить.
- Дренаж по Прадери – проводится при формировании искусственного соединения между тонким кишечником и желчным протоком, чтобы не было сужения прооперированной области. Также проводится после удаления желчного пузыря, чтобы поддерживать нормальное давление в общем желчном протоке.
- Стентирование – при сужении протока в него устанавливается расширяющий стент – тонкая трубка из металла или пластика. Стент восстанавливает проходимость.
- Эндоскопическая папиллосфинктеротомия – щадящая операция по удалению камней из протоков при помощи специального зонда.
Уточните дополнительную информацию по телефону +7 (812) 435 55 55 или заполните форму online — администратор свяжется с Вами для подтверждения записи.
«СМ-Клиника» гарантирует полную конфиденциальность Вашего обращения.
Ведущие врачи
Сенько Владимир Владимирович
Руководитель Центра хирургии и Онкологии
Дунайский пр.
 , 47
, 47 Хирург, онколог, маммолог, эндокринный хирург
пр. Ударников, 19, ул. Маршала Захарова, 20
Масленников Дмитрий Юрьевич
Хирург, проктолог, маммолог
ул. Маршала Захарова, 20
Хохлов Сергей Викторович
Хирург, онколог, колопроктолог
пр. Ударников, 19, Выборгское шоссе, 17-1
Карапетян Завен Суренович
Колопроктолог, хирург
Крикунов Дмитрий Юрьевич
Хирург
Дунайский пр.
 , 47
, 47 Осокин Антон Владимирович
Врач-хирург/онколог (маммолог), врач-колопроктолог
Дунайский пр., 47
Хангиреев Александр Бахытович
Хирург, онколог, колопроктолог
пр. Ударников, 19
Шишкин Андрей Андреевич
Хирург, флеболог, проктолог. Кандидат медицинских наук
Дунайский пр., 47
Колосовский Ярослав Викторович
Хирург, маммолог, онколог
пр. Ударников, 19
Посмотреть всех
Винцковский Станислав Геннадьевич
Дунайский пр.
 , 47
, 47 Огородников Виталий Викторович
Выборгское шоссе, 17-1
Горбачев Виктор Николаевич
Дунайский пр., 47
Петрушина Марина Борисовна
пр. Ударников, 19
Арамян Давид Суренович
Дунайский пр., 47
Устинов Павел Николаевич
Дунайский пр., 47
Ардашов Павел Сергеевич
пр.
 Ударников, 19
Ударников, 19 Волков Антон Максимович
пр. Ударников, 19
Гриневич Владимир Станиславович
Выборгское шоссе, 17-1
Измайлов Руслан Расимович
ул. Маршала Захарова, 20
Петрова Виталина Васильевна
Выборгское шоссе, 17-1
Салимов Вахоб Валиевич
Дунайский пр., 47
Синягина (Назарова) Мария Андреевна
ул.
 Маршала Захарова, 20
Маршала Захарова, 20 Слабкова Елена Николаевна
Выборгское шоссе, 17-1
Скрыть
Адреса
Лечение заболеваний желчного пузыря — лечение в Медлайн в Кемерово
Несмотря на небольшие размеры, желчный пузырь — важный орган пищеварительной системы. Он выполняет функцию сбора желчи из печени и регуляции ее выделения в двенадцатиперстную кишку, в зависимости от приема пищи.
Функции желчи заключаются в активации пищеварительных ферментов в кишечнике и эмульгировании жиров (процесс измельчения крупных капель жира до более мелких) для облегчения процесса переваривания. Кроме того, в этом органе происходит резорбция (обратное всасывание) в кровь белка, важных солей, аминокислот, а также выделение слизь и особого гормона — холецистокинина.
Холецистокинин (СКК) — это нейропептидный гормон, вырабатываемый слизистой оболочкой кишечника. Он отвечает за: уменьшение выделения соляной кислоты; стимуляцию поджелудочной железы, пищеварительных ферментов, выделения желчи, сокращения желчного пузыря, напрямую связан с расслаблением сфинктеров желчных протоков и стимуляцией блуждающего нерва. Нехватка данного вещества в организме чревата:
- нарушениями в работе желчного пузыря
- нарушением потока желчи в двенадцатиперстную кишку
- нарушением работы ЖКТ в целом
Помимо этого, данный гормон участвует в поддержании спокойствия, регуляции сна, подавлении страха и боли, а также психического напряжения.
Желчный пузырь: интересные факты
- Желчный пузырь вмещает около 50 мл желчи, образующейся в клетках печени, затем по специальным желчным протокам, которые образуют сложную сеть, поступает в желчный пузырь, где храниться вплоть до приема пищи человеком
- Как только пища попадает в 12-перстную кишку, происходит сокращение желчного пузыря, и желчь вместе с поджелудочным соком движется в кишечник
- В сутки у здорового человека может образовываться от 500 до 1000 мл желчи
- В ее составе — вода, желчные кислоты, неорганические вещества, витамины А, В, С, Д, аминокислоты, фосфолипиды, холестерин, билирубин, протеины, слизь и остатки лекарственных препаратов
- Функции желчи: нейтрализация желудочного сока; активизация кишечных и поджелудочных ферментов; препятствование росту вредных бактерий в кишечнике; улучшение перистальтики кишечника; выведение токсических веществ и лекарственных препаратов
Основные патологии желчного пузыря
Желчекаменная (желчнокаменная) болезнь — заболевание желчевыводящей системы, связанное с нарушением билирубинового обмена и холестерина, характеризующееся образованием камней внутри печени, в общем желчном протоке и в желчном пузыре.
По механизму образования выделяют 3 типа камней:
- холестериновые
- пигментные билирубиновые коричневые
- черные
Желчекаменная болезнь может протекать бессимптомно длительное время, иногда проявляясь в виде приступов печеночной колики.
Хронический безкаменный холецистит — это длительный воспалительный процесс, поражающий внутреннюю оболочку пузыря и не сопровождающийся образованием камней.
Основные причины заболевания:
- бактериальная инфекция — кишечная микрофлора (кишечная палочка, энтерококк), стафилококки и стрептококки, протей, палочки брюшного тифа и паратифа, анаэробная микрофлора
- паразитарная инвазия — кошачий сосальщик, лямблии, аскариды
- обратный заброс желчи из кишечника — опасен находящимися в нем поджелудочными ферментами, которые при поступлении в пузырь, начинают переваривать его стенку (данную патологию еще называют химический холецистит)
- аллергии — пищевые и аэрогенные аллергены
- воспалительные заболевания органов пищеварения — особенно отрицательно влияют гепатиты и панкреатиты
- застой желчи
Дискинезия желчевыводящих путей — функциональное заболевание желчевыводящих путей, связанное с изменением тонуса желчного пузыря или протоков. Как правило, сопровождается периодической болью в правом подреберье и диспепсическими расстройствами. Дискинезия возникает обычно при постоянных стрессах, психоэмоциональных нагрузках, неврозах. В зависимости от изменения тонуса пузыря различают болевой (гиперкинетический) и диспепсический (гипокинетический) типы заболевания.
Как правило, сопровождается периодической болью в правом подреберье и диспепсическими расстройствами. Дискинезия возникает обычно при постоянных стрессах, психоэмоциональных нагрузках, неврозах. В зависимости от изменения тонуса пузыря различают болевой (гиперкинетический) и диспепсический (гипокинетический) типы заболевания.
Острый холангит — воспалительный процесс в стадии острого обострения, который поражает желчевыводящие протоки. Возникает обычно как осложнение хронического холецистита, ЖКБ или после удаления желчного пузыря. Развитию инфекции способствует застой желчи, сдавливание протоков опухолями, камнями. Выделяют обструктивный, рецидивирующий, бактериальный, вторичный склерозирующий холангиты.
Холецистит — воспаление желчного пузыря. Признаки болезни — боли в правом подреберье тянущего характера, могут усиливаться после еды. Лечение медикаментозное — антибиотики, желчегонные и противовоспалительные препараты.
Холестероз — процесс откладывания в стенках желчного пузыря холестерина, длительное время ничем себя не проявляет. Лечение — диета и режим питания.
Лечение — диета и режим питания.
Полипы — доброкачественная опухоль, протекает бессимптомно, кроме случаев перекрытия выхода из желчного пузыря. Лечение — хирургическое удаление полипов.
Рак желчного пузыря — достаточно редкая патология, в большинстве случаев является исходом хронического воспалительного процесса в органе. Лечение — удаление желчного пузыря и химиотерапия. Выделяют аденокарциному, слизистый, солидный и плоскоклеточный рак. Для рака желчного пузыря характерна высокая злокачественность, раннее метастазирование и прорастание в соседние органы.
Обратите внимание
- Болезни желчного пузыря по частоте занимают 2-е место среди заболеваний печени и желчевыводящих путей и 3-е место всех болезней желудочно-кишечного тракта.
- Что касается возраста, то ими чаще страдают люди старше 50-ти лет, причем женщины подвержены больше мужчин.
Симптомы болезней желчного пузыря
- Боль — локализуется в области подреберья, различной интенсивности (меньше при перегибе желчного пузыря, более выражена при холецистите и камнях, может отсутствовать при полипах).
 Боль усиливается в течение суток после приема пищи, в особенности жирной, жареной или копченой. В случае выхода камня из желчного пузыря и закупорки им общего желчного протока возникает резкая приступообразная боль — печеночная колика
Боль усиливается в течение суток после приема пищи, в особенности жирной, жареной или копченой. В случае выхода камня из желчного пузыря и закупорки им общего желчного протока возникает резкая приступообразная боль — печеночная колика - Тошнота, периодическая рвота, метеоризм (вздутие) и расстройства стула (послабление или склонность к запорам) — эти симптомы нарушения пищеварения связаны с поступлением желчи в кишечник в неполном объеме или изменением ее состава процесс переваривания пищи нарушается
- Горький привкус во рту — сопровождает практически все заболевания печени и желчного пузыря
- Малиновый язык — покраснение языка, специфический симптом различных проблем с печенью или желчевыводящими путями
- Интенсивный цвет мочи — моча становится насыщенно желтой, вплоть до коричневого цвета. Это связано с тем, что при заболеваниях желчного пузыря желчные кислоты частично всасываются в кровь и выводятся с мочой, что придает ей характерное окрашивание
- Светлый кал — в норме коричневый цвет стула обеспечивается наличием в нем желчных кислот, соответственно при уменьшении поступления желчи в кишечник кал становится светлым
- Желтушность кожи и склер (от еле различимой до выраженного желтого окрашивания кожи и склер) — возникает при попадании желчных кислот в кровь из желчного пузыря и оседания их в тканях организма (желтуха)
Диагностика проблем
При появлении вышеперечисленных симптомов кроме осмотра врача необходима лабораторная и инструментальная диагностика.
В медицинском центре «Медлайн» к услугам пациентов:
- Клинический анализ крови — для выявления воспалительного процесса в организме, при котором происходит повышение СОЭ (скорость оседания эритроцитов) и количества лейкоцитов
- Дуоденальное зондирование — это информативный диагностический тест, при котором в двенадцатиперстную кишку вводится тонкая трубка (зонд) и через нее собирается желчь для исследования в лаборатории. Так определяется химический состав желчи, воспалительные элементы (появляются лейкоциты и слизь), атипические клетки при опухолевых процессах. Также проводится бактериальный посев желчи на питательные среды с целью выявления возбудителя инфекции
- Ультразвуковое исследование (УЗИ) органов брюшной полости — этот метод обследования визуализирует желчный пузырь, его перегиб, толщину стенок желчного пузыря, расширение общего желчного протока, наличие камней, полипов и т.д.
- Тонкоигольная биопсия — под ультразвуковым контролем в желчный пузырь вводят тонкую иглу, которой берется кусочек ткани для анализа.
 Исследование под микроскопом позволяет выявить атипические (опухолевые) клетки
Исследование под микроскопом позволяет выявить атипические (опухолевые) клетки - Рентгенологическое исследование с контрастным веществом — внутривенно вводится контрастное вещество. Далее оно вместе с клетками печени выводится и скапливается в желчном пузыре. Это позволяет оценить размер пузыря и изменение формы (деформацию)
- Компьютерная и магнитно-резонансная томография (КТ и МРТ) — лучевое послойное исследование тканей и органов, показывает даже мелкие небольшие опухоли, полипы и камни (включения) и изменения в них
Лечение заболеваний желчного пузыря
Лекарственная терапия, назначаемая в отделении гастроэнтерологии клиники «Медлайн» является комплексной — с учетом причины заболевания и патологических изменений. Существуют основополагающие принципы, которых здесь придерживаются в лечении всех заболеваний желчного пузыря.
Этиотропная терапия — направлена на полное устранение причины заболевания. Для этого используются антибиотики при холецистите, хирургическое лечение при желчнокаменной болезни, полипах и опухолях желчного пузыря.
Патогенетическая терапия — используется для восстановления функции желчного пузыря (спазмолитики при гиперкинетическом типе дискинезии), снижение интоксикации организма при холецистите и опухолях. Для улучшения пищеварения используются ферментативные препараты с желчными кислотами (мезим).
Симптоматическая терапия — лечение, направленное на уменьшение неприятных ощущений и дискомфорта, обезболивающие (кетанов, анальгин) и противовоспалительные (парацетамол) препараты, спазмолитики (но-шпа, дротаверин) или их комбинации (ношпалгин, спазмалгон).
Диета. Диета при заболевании желчного пузыря заключается в минимизации вредного влияния пищи на работу желчного пузыря. Для этого используется стол №5 по Певзнеру, при котором исключаются жирные сорта мяса и птицы (свинина, утка), наваристые бульоны (усиливают сокращение стенок желчного пузыря).
Желательно употреблять в пищу нежирные сорта мяса (говядина, кролик), птицы (курица), рыбу (предпочтительно речную рыбу), кисломолочные продукты, овощи и фрукты. Важным также является процесс приготовления пищи, нельзя ее жарить, коптить. Все блюда готовятся на пару или тушением.
Важным также является процесс приготовления пищи, нельзя ее жарить, коптить. Все блюда готовятся на пару или тушением.
Питание. Очень важным фактором при проблемах с желчным пузырем является не только то, какую пищу можно есть, а какую нельзя, но и то, как и когда принимать пищу. Наиболее оптимальным является 5-тиразовое питание небольшими порциями, последний ужин не менее, чем через 2 часа до сна. Перекусы на ходу и питание всухомятку недопустимы.
Поражения желчного пузыря, желчевыводящих путей и поджелудочной железы
Анатомическая близость нахождения желчного пузыря, желчевыводящих путей и поджелудочной железы обуславливают, как правило, одновременное вовлечение этих органов в патологический процесс. Возрастание частоты встречаемости заболеваний этих органов связано с погрешностями в питании, особенно в увлечении людей фаст-фудом. Самыми распространенными патологическими процессами являются:
- Холецистит
- Дискинезия желчевыводящих путей
- Панкреатит.

Холециститом называется воспалительное поражение стенки желчного пузыря, которое может быть вызвано различными микроорганизмами или быть безмикробным.
Дискинезией желчевыводящих путей называется такое состояние, при котором нарушается нормальная моторика желчных путей, а также нормальная сократительная активность их сфинктеров. Важным условием в этом случае является отсутствие органической патологии.
Панкреатит – это воспалительное поражение поджелудочной железы, которое в случае отсутствия своевременного лечения способно привести к развитию серьезных осложнений.
Симптомы болезни
Симптомы поражения желчного пузыря, желчевыводящих путей, а также поджелудочной железы практически одинаковы. Они связаны с тем, что страдает пищеварительная функция. Поэтому основными клиническими проявлениями будут следующие:
- Боли в животе, которые при поражении желчного пузыря и желчных путей будут локализоваться в правом подреберье, а при поражении поджелудочной железы они локализуются в области эпигастрия, принимая опоясывающий характер
- Тошнота и рвота, которые связаны с нарушением процесса переваривания пищи
- Изжога
- Урчание в животе
- Вздутие живота (метеоризм)
- Нарушение стула – может быть как понос, так и запор.

Поражение поджелудочной железы и желчного пузыря может протекать как в острой, так и в хронической форме. В последнем случае периоды обострения сменяются периодами ремиссии, когда отсутствуют какие-либо клинические проявления.
Причины болезни
Основной причинный фактор развития вышеуказанных заболеваний заключается в несоблюдении диеты и различных погрешностях в пище. Это могут быть:
- Переедание
- Употребление продуктов, содержащих большое количество консервантов
- Частое употребление жирного и жареного, а также копченого
- Питание в сети фаст-фуд
- Голодание и т.д.
Диагностика
Большое значение в диагностике поражения желчного пузыря, желчевыводящих путей, а также поджелудочной железы отводится дополнительным методам исследования. Они позволяют установить диагноз, который был предварительно выставлен при оценке жалоб и данных объективного обследования.
Основными диагностическими методами в этом случае являются следующие:
- Ультразвуковое исследование органов брюшной полости
- Рентгенологическое исследование, которое позволяет выявить камни в желчном пузыре, образующиеся на фоне его хронического воспаления
- Биохимические анализы крови
- Исследование кала (копрограмма), что позволяет обнаружить различные непереваренные остатки пищи.

Биохимическое исследование крови занимает одно из центральных мест в диагностике вышеуказанных патологических процессов. Оно подразумевает проведение следующих тестов:
- Определение уровня билирубина
- Определение уровня АЛТ, АСТ
- Определение уровня трипсина, химотрипсина, липазы и амилазы
- Определение уровня сахара в крови и т.д.
Осложнения
Отсутствие своевременного лечения патологии желчного пузыря, желчевыводящих путей и поджелудочной железы способно привести к следующим осложнениям:
- Желчекаменной болезни и обструктивной желтухе
- Панкреонекрозу
- Сахарному диабету
- Кишечной колике и т.д.
Лечение болезни
Лечение вышеуказанных заболеваний может быть консервативным и оперативным. Операция показана в следующих случаях:
- Наличие больших камней в желчном пузыре
- Закупорками камнями желчевыводящих протоков
- Панкреонекроз.
Большое значение в стадии нестойкой ремиссии отводится физиотерапетивческому лечению, которое позволяет предупредить обострение заболевания. Хорошо себя зарекомендовали щелочные минеральные воды, санаторно-курортное лечение и некоторые другие разновидности.
Хорошо себя зарекомендовали щелочные минеральные воды, санаторно-курортное лечение и некоторые другие разновидности.
Рак желчного пузыря и желчевыводящих путей
Факторы риска рака желчного пузыря
Наличие желчекаменной болезни повышает риск рака желчного пузыря, поэтому его удаление, таким образом, является превентивной мерой. В большинстве случаев рак желчного пузыря обнаруживается в ходе операции по удалению желчных камней. К факторам риска заболевания относят избыточный вес и женский пол. Риск холангиокарциномы значительно возрастает при хроническом воспалении желчевыводящих путей, вызванном либо аутоиммунным заболеванием, либо инфекцией (последняя встречается в Финляндии крайне редко).
Симптомы рака желчного пузыря
Желтизна кожи, боль, повышение температуры тела, тошнота и рвота могут являться симптомами рака. Чаще всего они указывают на то, что болезнь находится на поздней стадии. Некоторые симптомы могут быть вызваны непроходимостью желчных протоков из-за опухоли (желтизна кожи, зуд) или являться общими симптомами (потеря веса, аппетита, усталость). Аутоиммунное заболевание желчных протоков может быть выявлено в ходе общего медицинского осмотра (в частности, по анализам крови) на основании повышенных показателей состояния печени или при обследовании на другое аутоиммунное заболевание (например, язвенный колит).
Аутоиммунное заболевание желчных протоков может быть выявлено в ходе общего медицинского осмотра (в частности, по анализам крови) на основании повышенных показателей состояния печени или при обследовании на другое аутоиммунное заболевание (например, язвенный колит).
Диагностика рака желчного пузыря
Диагноз «Рак желчного пузыря» не может быть поставлен только на основании лабораторных анализов. Обычные рентгенологические исследования также не помогают в диагностировании рака желчного пузыря. Частые и плохо поддающиеся лечению воспаления желчного пузыря могут быть признаком наличия в нем опухоли. УЗИ или компьютерная томография (КТ) может показать утолщение стенки желчного пузыря и/или увеличенные лимфатические узлы. Различить изменения, вызванные воспалением, может быть весьма сложно.
При обследовании на предмет распространенности рака УЗИ и КТ используют в качестве дополняющих друг друга процедур. Для диагностики рака зачастую прибегают к осмотру желчных протоков с помощью контрастного вещества. На сегодняшний день эту манипуляцию чаще всего проводят с помощью эндоскопии (внутреннего исследования) двенадцатиперстной кишки (ERC-исследование). Такое исследование, как магнитно-резонансная холангиография (МР-холангиография) на аппарате МРТ хорошо определяет непроходимость желчных протоков и показывает её локализацию.
На сегодняшний день эту манипуляцию чаще всего проводят с помощью эндоскопии (внутреннего исследования) двенадцатиперстной кишки (ERC-исследование). Такое исследование, как магнитно-резонансная холангиография (МР-холангиография) на аппарате МРТ хорошо определяет непроходимость желчных протоков и показывает её локализацию.
Лечение рака желчного пузыря
Рак желчного пузыря лечится хирургическим путем. Во время операции удаляется сам желчный пузырь и зачастую также соседние лимфатические узлы и окружающая печеночная ткань. По возможности при раке желчных протоков, которые находятся внутри печени, всегда проводится операция. Однако очень часто на момент диагностирования рака опухоль уже успевает распространиться в такие места, откуда хирургическим путем её удалить невозможно. Операция по удалению опухоли внешних желчевыводящих путей напоминает операцию по удалению опухоли поджелудочной железы, при которой приходится удалять желчные протоки, желчный пузырь, часть поджелудочной железы, двенадцатиперстную кишку и соседние лимфатические узлы. Операция дает шанс на выздоровление только в том случае, если удается удалить раковую опухоль вместе с окружающей ее здоровой тканью, что является весьма сложной задачей, особенно когда речь идет о печени.
Операция дает шанс на выздоровление только в том случае, если удается удалить раковую опухоль вместе с окружающей ее здоровой тканью, что является весьма сложной задачей, особенно когда речь идет о печени.
Рак желчного пузыря и желчевыводящих протоков по-разному реагирует на химиотерапию. То же самое можно сказать и о скорости роста таких опухолей – он сильно варьируется. В определенных случаях химиотерапия дает хорошие результаты на долгое время, что значительно продлевает жизнь пациента.
Рак желчных путей — Professor Werner Scheithauer
Эти злокачественные опухоли, возникающие в системе желчных
путей, относительно редки в Европе и США. Пациенты чаще всего
страдают в их шестом десятилетии, и заболевание чаще
встречается у мужчин, чем у женщин.
Причины и факторы риска рака желчных путей
Точная причина возникновения этих опухолей остается
неопределенной, однако существует ряд явно предрасполагающих
других расстройств: первичный склерозирующий холангит
(хроническое воспаление системы желчевыводящих путей), цирроз
печени, гепатит С, желчные камни, сахарный диабет, курение и
паразитарные расстройства желчевыводящих путей.
В зависимости от анатомического расположения опухоли различают
внутрипеченочную (холангиоцеллюлярная карцинома в печени),
внутригрудную (так называемая опухоль Клацкина) и карциномы
дистальных отделов желчных путей.
Каковы симптомы рака желчных путей?
Рак желчных путей обычно протекает без симптомов на ранних
стадиях, диагностика обычно проводится у пациентов с более
поздними опухолями. Возможные симптомы включают желтуху,
обесцвечивание стула, темную мочу, зуд, потерю веса, боль в
верхней части живота, тошноту и рвоту.
Чем Я могу Вам помочь ?
Свяжитесь со мной по мобильному телефону 0664 206 74 80 и
назначьте встречу в приватной клинике. Во время нашей первой
встречи мы поговорим о ваших симптомах и о том, какие
диагностические шаги потребуются. Я осмотрю вас физически. В
случае наличия жалоб я назначу вам эффективные
симптоматические препараты. Что касается дальнейших
диагностических этапов, я направлю вас на ряд обследований,
чтобы подтвердить диагноз и оценить стадию заболевания: (1)
Лабораторное обследование (патологические значения функции
печени, повышенные опухолевые маркеры, такие как CEA и CA-
19/9), (3) КТ брюшной полости и (40) эндосонография (= эндоскопия
с ультразвуковым датчиком). Иногда требуются дополнительные
Иногда требуются дополнительные
обследования, такие как МРТ-сканирование или эндоскопическая
ретроградная холангиопанкреатография (ERCP) в случае
обструкции системы желчных путей.
В зависимости от результатов этих обследований будет определена
лучшая стратегия лечения индивидуально для вас.
Следующие шаги после диагностики рака тонкой кишки
Стратегия лечения зависит от местоположения и стадии опухоли во
время первоначального диагноза.
Если опухоль локализована, она должна быть оперирована
радикально в первую очередь. Иногда необходимо удалить не
только пораженный сегмент желчных путей, но и желчный пузырь и
части печени. Я отошлю вас к опытному хирургу.
Обычно послеоперационную химиотерапию рекомендуют с
достаточно хорошо переносимым препаратом (Capecitabine),
который я пропишу для вас.
Если радикальная хирургическая резекция невозможна, существует
ряд индивидуальных вариантов паллиативного лечения: (1)
имплантация стента в желчные протоки для повторного включения
оттока желчи, (2) радиочастотная или лазерная терапия, и ( 3)
Химиотерапия гемцитабином и цисплатином. В настоящее время в
В настоящее время в
клинических исследованиях исследуются альтернативные
перспективные схемы химиотерапии. Также в этой ситуации я
обещаю, что постараюсь найти и организовать лучшую стратегию
лечения для вас.
Стоимость?
Расходы на диагностику и лечение в Медицинском университете в
AKH, в другой государственной больнице или в частной клинике
будут оплачены вашей государственной или частной медицинской
страховкой. Мой гонорар будет согласован индивидуально, моя
первая консультацию будет стоить180 евро. Государственное
медицинское страхование обычно возмещает до 80% гонорара,
который врач с договором медицинского страхования запросил бы
на такое же лечение. Частные страховки обычно возмещают весь
гонорар доктора по вашему выбору.
Трематодозы пищевого происхождения
Передача паразитов и бремя инвазий
Трематодозы пищевого происхождения являются зоонозами, и их возбудители могут передаваться человеку только после завершения сложного жизненного цикла, некоторые стадии которого протекают в организме промежуточного животного хозяина.
Первыми промежуточными хозяевами всех видов трематод являются пресноводные улитки. Второй хозяин бывает разным в зависимости от вида: в случае клонорхоза и описторхоза это пресноводные рыбы, а в случае парагонимоза — ракообразные. Заражение возбудителем парагонимоза может также происходить в результате употребления в пищу животных, питающихся ракообразными, например сырого мяса дикого кабана. В случае фасциолеза второй промежуточный хозяин не требуется, и заражение человека может происходить при употреблении содержащих личинки пресноводных растений. Окончательными хозяевами паразита всегда являются млекопитающие (см. таблицу 1).
Заражение человека происходит при употреблении в пищу инвазированного паразитом второго промежуточного хозяина или, в случае фасциолеза, – водной растительности, к которой прикрепляется личинка паразита.
Клонорхоз и описторхоз в основном распространены в Азии, где многие страны являются эндемичными по данным заболеваниям. В ряде гиперэндемичных сельских населенных пунктов Лаосской Народно-Демократической Республики зарегистрирован уровень пораженности населения O. viverrini на уровне свыше 80%. Парагонимоз встречается в Африке, Азии и Латинской Америке, иногда в районах, одновременно эндемичных по туберкулезу и трематодозам, что часто приводит к неправильной диагностике и лечению болезни и способствует неполной регистрации случаев. Фасциолез распространен повсеместно и является проблемой для значительного числа стран мира, из которых наиболее высокое бремя заболевания регистрируется в Латинской Америке и на Ближнем Востоке. Хотя случаи заболевания трематодозами пищевого происхождения отмечаются в более чем 70 странах мира, данные о их фактической распространенности весьма ограничены; особенно острый дефицит эпидемиологических данных существует в странах Африки.
viverrini на уровне свыше 80%. Парагонимоз встречается в Африке, Азии и Латинской Америке, иногда в районах, одновременно эндемичных по туберкулезу и трематодозам, что часто приводит к неправильной диагностике и лечению болезни и способствует неполной регистрации случаев. Фасциолез распространен повсеместно и является проблемой для значительного числа стран мира, из которых наиболее высокое бремя заболевания регистрируется в Латинской Америке и на Ближнем Востоке. Хотя случаи заболевания трематодозами пищевого происхождения отмечаются в более чем 70 странах мира, данные о их фактической распространенности весьма ограничены; особенно острый дефицит эпидемиологических данных существует в странах Африки.
Внутри стран передача инвазий часто происходит в границах определенных очагов и связана с привычками населения и особенностями местных экосистем. Риск заражения может повышаться при неудовлетворительном состоянии санитарных систем и несоблюдении гигиены питания, ограниченной доступности безопасной питьевой воды и определенных культурно обусловленных пищевых предпочтениях населения.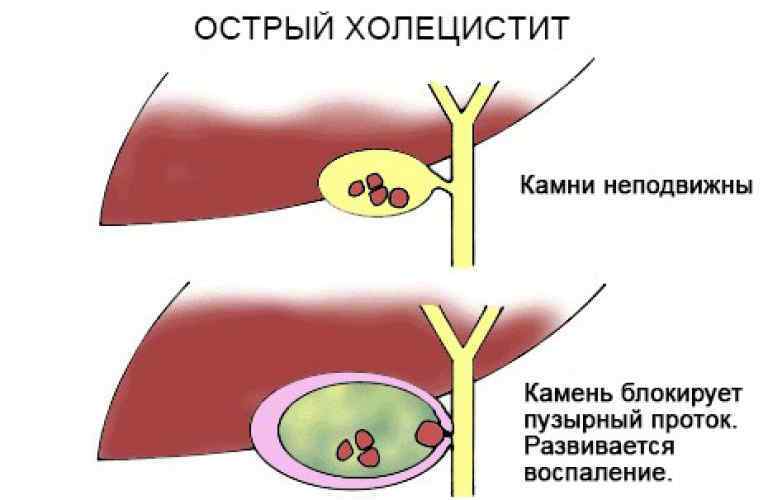 Традиции совместного принятия пищи могут способствовать возникновению кластеров заражения в семьях или среди знакомых.
Традиции совместного принятия пищи могут способствовать возникновению кластеров заражения в семьях или среди знакомых.
Истинные показатели бремени таких инвазий неясны, поскольку поражаемые ими группы населения зачастую мало о них знают и не всегда могут обращаться за медицинской помощью. В ходе расчетов, выполненных Справочной группой ВОЗ по эпидемиологии бремени болезней пищевого происхождения (2015 г.), было определено четыре вида передаваемых с пищей трематод, которые являются значимыми причинами инвалидности и, согласно оценкам, ежегодно вызывают в общей сложности 200 000 случаев болезни и более 7 000 случаев смерти, приводя к утрате более 2 миллионов лет жизни, скорректированных по инвалидности, во всем мире.
Трематодозы пищевого происхождения также наносят значительный экономический ущерб животноводству и рыбоводству в результате снижения продуктивности животных, а также введения ограничений на экспорт продукции и сокращения потребительского спроса.
Таблица 1. Эпидемиологические характеристики трематодозов пищевого происхождения
Эпидемиологические характеристики трематодозов пищевого происхождения
| Болезнь | Возбудитель | Приобретается при потреблении | Естественные окончательные хозяева | ||
| Клонорхоз | Clonorchis sinensis | рыбы | Собаки и другие питающиеся рыбой хищники | ||
| Описторхоз | Opisthorchis viverrini, O. felineus | рыбы | Кошки и другие питающиеся рыбой хищники | ||
| Фасциолез | Fasciola hepatica, F. gigantica | водных растений | Овцы, крупный рогатый скот и другие травоядные | ||
| Парагонимоз | Paragonimus spp. | ракообразных (крабов и раков) | Кошки, собаки и другие хищники, потребляющие в пищу ракообразных |
Симптомы
Бремя трематодозов пищевого происхождения для общественного здравоохранения выражается скорее в заболеваемости, нежели в смертности, при этом инвазии на ранних стадиях и в легкой форме часто остаются незамеченными.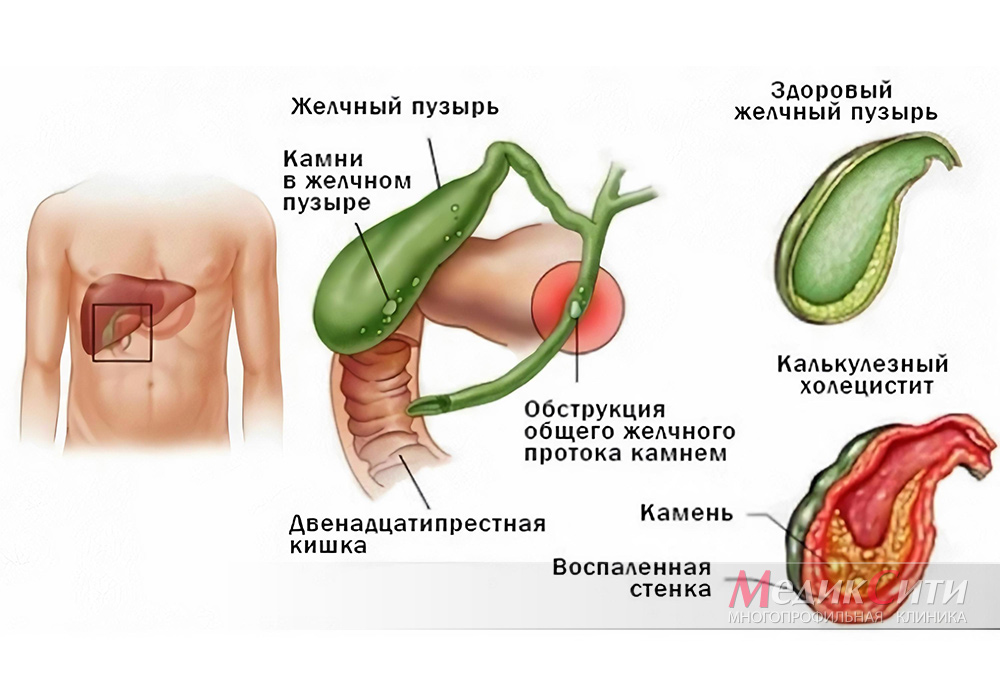 Хронические инвазии, как правило, сопровождаются тяжелой симптоматикой, затрагивающей конкретный орган, в котором локализуются взрослые особи гельминтов.
Хронические инвазии, как правило, сопровождаются тяжелой симптоматикой, затрагивающей конкретный орган, в котором локализуются взрослые особи гельминтов.
Легкая инвазия Opisthorchis spp и Clonorchis sinensis может протекать бессимптомно в острой фазе, однако при высокой паразитарной нагрузке вследствие обструкции желчных протоков гельминтами могут наблюдаться такие клинические проявления, как лихорадка и боль в верхнем правом отделе живота. Наиболее тяжелой может быть хроническая инвазия O. viverrini и C. sinensis, вызванная растянутыми во времени эпизодами повторного заражения, когда хроническое воспаление приводит к фиброзу желчных протоков и повреждению сопредельной печеночной паренхимы. Эти патологические изменения могут привести к развитию холангиокарциномы – тяжелой и нередко смертельной форме рака желчных протоков. По этой причине как O. viverrini, так и C. sinensis признаны канцерогенами. Имеющихся данных о хронических инвазиях O. felineus недостаточно для того, чтобы данный паразит был отнесен к канцерогенам.
Имеющихся данных о хронических инвазиях O. felineus недостаточно для того, чтобы данный паразит был отнесен к канцерогенам.
Фасциолез протекает в виде бессимптомного острого периода после попадания паразита в организм, за которым следуют острый период и хроническая фаза заболевания. Острый период заражения фасциолами начинается при разрушении молодыми сосальщиками ткани стенок кишечника и брюшины и их внедрении через оболочку печени в желчные протоки. Этот процесс сопровождается разрушением клеток печени и приводит к внутреннему кровотечению. Симптомы могут включать в себя лихорадку, тошноту, увеличение печени, крапивницу и острую боль в животе. Хроническая фаза заболевания начинается, когда гельминты проникают в желчные протоки, достигают половозрелости и начинают откладывать яйца. Яйца попадают сначала в желчь, затем в кишечник и с калом выделяются во внешнюю среду. Это может выражаться в виде таких симптомов, как периодическая боль, желтуха, анемия, панкреатит и желчекаменная болезнь. Вследствие хронического воспалительного поражения тканей хронические инвазии приводят к циррозу печени.
Вследствие хронического воспалительного поражения тканей хронические инвазии приводят к циррозу печени.
Парагонимоз на ранних стадиях может протекать бессимптомно. После проникновения паразита в легкие заболевание может сопровождаться выраженными клиническими проявлениями, в частности постоянным кашлем с выделением окрашенной кровью мокроты, болью в грудной клетке, одышкой и лихорадкой, которые могут приводить к таким осложнениям, как плевральный выпот и пневмоторакс. Симптомы и проявления заболевания можно спутать с туберкулезом, и это необходимо учитывать при отсутствии улучшений в процессе лечения больных с подозрением на туберкулез. Также довольно часто встречается эктопический парагонимоз, наиболее распространенной формой которого является церебральный парагонимоз. Его клиническими проявлениями могут быть головная боль, ухудшение зрения, эпилептические судороги и кровоизлияние в мозг.
Диагностика
Случаи с подозрением на трематодоз пищевого происхождения выявляются на основании анализа клинической картины, оценки пищевого анамнеза на предмет факторов риска (употребление в пищу сырой рыбы, ракообразных, не прошедших термическую обработку водных растений), наличия эозионофилии и характерных изменений, видимых при выполнении ультразвукового исследования, компьютерной томографии (КТ) или магниторезонансной томографии (МРТ). Для подтверждения диагноза применяются различные диагностические методы.
Для подтверждения диагноза применяются различные диагностические методы.
- Паразитологические методы обнаружения яиц в образцах кала при подозрении на клонорхоз, описторхоз и фасциолез и прямое микроскопическое исследование мазков мокроты при подозрении на парагонимоз. Эти методы применяются чаще всего и характеризуются низкой чувствительностью при легкой паразитарной нагрузке, но при соответствующей квалификации лаборанта позволяют получить точный результат, хотя дифференциация морфологических особенностей яиц паразита при этом может быть затруднена. Исследование методом мазка по Като-Кац рекомендуется проводить дважды.
- Иммунологические методы для выявления паразит-специфических антител в образцах сыворотки или паразит-специфических антигенов с образцах сыворотки или кала. Данные методы нередко оказываются более чувствительными, однако выявление антител не позволяет различать текущие, недавно перенесенные или прошлые инвазии. Также возможны перекрестные реакции с антигенами других трематод.

- Такие молекулярные методы, как метод полимеразной цепной реакции, могут оказаться полезными и в настоящее время находятся на этапе экспериментальной разработки.
Лечение, профилактика и борьба
Борьба с трематодозами пищевого происхождения направлена на снижение риска заражения и уменьшение связанной с этим заболеваемости. При этом следует применять всеобъемлющий подход к вопросам здоровья, позволяющий учитывать взаимосвязи между здоровьем животных и человека и состоянием окружающей среды. Для сокращения интенсивности передачи и риска инвазий следует осуществлять комплекс мер, включающий информационно-разъяснительную и просветительскую работу среди населения по вопросам обеспечения безопасности пищевых продуктов, совершенствование санитарных систем и ведение санитарного и ветеринарного надзора.
В целях уменьшения заболеваемости ВОЗ рекомендует повышать доступность лечения с применением безопасных и эффективных противогельминтных средств.
- Лечение клонорхоза и описторхоза проводят празиквантелом дозами по 25 мг/кг три раза в день на протяжении двух – трех дней подряд либо однократной дозой 40 мг/кг.

- Лечение фасциолеза проводят однократной дозой триклабендазола 10 мг/кг. При отсутствии лечебного эффекта дозировку можно увеличить до 20 мг/кг в виде двух раздельных доз с интервалом 12–24 часа.
- Лечение парагонимоза может осуществляться триклабендазолом 20 мг/кг в виде двух раздельных доз по 10 мг/кг, назначаемых в один день, либо празиквантелом 25 мг/кг три раза в день на протяжении трех дней. Лечение триклабендазолом является предпочтительным в силу простоты данной схемы и, соответственно, более четкого соблюдения режима лечения.
В целях контроля за состоянием здоровья населения ВОЗ рекомендует проводить обследования населения на районном уровне и обеспечивать массовой химиопрофилактикой соответствующие группы населения в районах с большим количеством пораженных инвазиями лиц. Оказание индивидуальной помощи путем лечения пациентов с подтвержденной или подозреваемой инвазией является целесообразным в условиях меньшей концентрации случаев заболевания и доступности медицинских учреждений.
Добиться снижения распространенности инвазий можно исключительно методами профилактической химиотерапии. Такие факторы, как антисанитария и несоблюдение гигиены питания, наличие животных резервуаров паразитов и традиционные пищевые привычки населения, могут повышать показатели повторного заражения среди населения после лечения. При этом программы массовой химиопрофилактики должны осуществляться в рамках более широкого подхода к охране здоровья, предполагающего санитарное просвещение населения, ветеринарный и фитосанитарный надзор, обеспечение безопасности пищевых продуктов и совершенствования систем водоснабжения, санитарии и гигиены.
Рекомендуемые схемы лечения и стратегии обобщенно представлены в таблице 2.
Таблица 2. Рекомендуемые схемы лечения и стратегии
| Болезнь | Рекомендуемый препарат и дозировка | Рекомендуемая стратегия | |
| Клонорхоз и описторхоз | Ведение отдельных случаев | ||
| Празиквантел: 25 мг/кг три раза в день в течение 2-3 дней подряд | — Лечение всех подтвержденных случаев — В эндемичных районах: лечение всех подозрительных случаев | ||
| Превентивная химиотерапия | |||
| Празиквантел: 40 мг/кг однократно | В районах, сельских населенных пунктах или общинах, где имеются признаки возникновения кластеров случаев, – лечение всех жителей каждые 12 месяцев | ||
| Фасциолез | Ведение отдельных случаев | ||
| Триклабендазол: 10 мг/кг однократно (в случае отсутствия лечебного эффекта возможна двойная доза 20 мл/кг в два раздельных приема с интервалом 12–24 часа) | — Лечение всех подтвержденных случаев — В эндемичных районах: лечение всех подозрительных случаев | ||
| Превентивная химиотерапия | |||
| Триклабендазол: 10 мг/кг однократно | В районах, сельских населенных пунктах или общинах, где имеются признаки возникновения кластеров случаев, – лечение всех детей школьного возраста (5-14 лет) или всех жителей каждые 12 месяцев | ||
| Парагонимоз | Ведение отдельных случаев | ||
| Триклабендазол: — 2 х 10 мг/кг в течение одного дня или Празиквантел: — 25 мг/кг три раза в день в течение трех дней | — Лечение всех подтвержденных случаев — В эндемичных районах: лечение всех подозрительных случаев | ||
| Превентивная химиотерапия | |||
| Триклабендазол: 20 мг/кг однократно | В районах, сельских населенных пунктах или общинах, где имеются признаки возникновения кластеров случаев, – лечение всех жителей каждые 12 месяцев | ||
лечение, симптомы, диагностика – клиника ЛИСОД в Киеве, Украине
Молекулярные механизмы, играющие важную роль в развитии опухоли желчного пузыря, сегодня находятся в процессе изучения.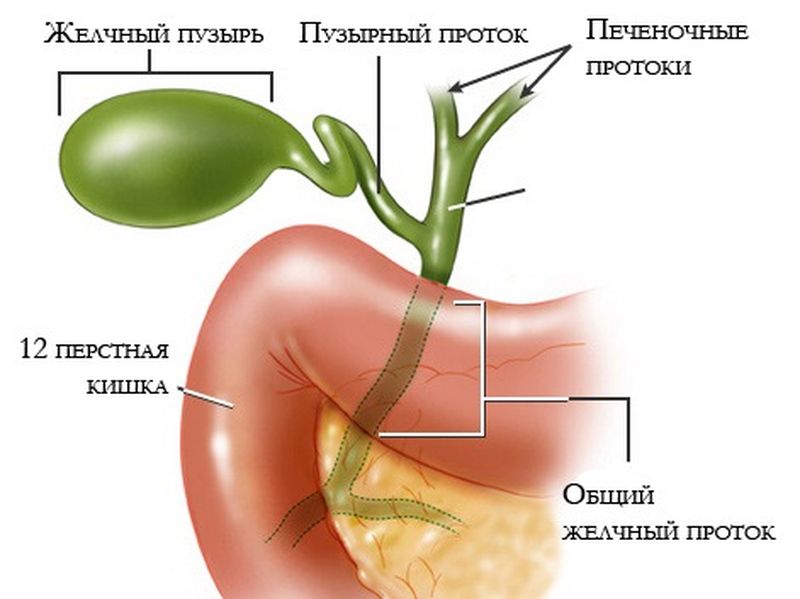 Как показали последние исследования, фактор роста соединительной ткани играет определенную роль в патологических процессах и является более активным в клетках опухоли желчного пузыря. Фактор роста соединительной ткани постепенно и прогрессивно активируется от хронического холецистита до дисплазии, а затем – до ранней и поздней стадии рака желчного пузыря.
Как показали последние исследования, фактор роста соединительной ткани играет определенную роль в патологических процессах и является более активным в клетках опухоли желчного пузыря. Фактор роста соединительной ткани постепенно и прогрессивно активируется от хронического холецистита до дисплазии, а затем – до ранней и поздней стадии рака желчного пузыря.
Читать полностью
Ученые считают, что дальнейшее изучение и понимание столь тонких механизмов послужит толчком для развития новых методов лечения рака желчного пузыря.
Скрыть
Рак желчного пузыря (РЖП) – редкое заболевание, которое развивается при желчнокаменной болезни, хроническом холецистите. Среди злокачественных опухолей органов желудочно-кишечного тракта рак желчного пузыря находится на пятом месте. Выявляют опухолевый процесс в большинстве случаев у женщин после 50 лет. В 70% случаев рак желчного пузыря представлен аденокарциномой, в остальных случаях – папиллярным или плоскоклеточным раком.
В 70% случаев рак желчного пузыря представлен аденокарциномой, в остальных случаях – папиллярным или плоскоклеточным раком.
Опухоль располагается на шейке и дне пузыря. Болезнь необходимо диагностировать и начать лечить как можно раньше, т. к. опухоль может быстро прогрессировать и поражать другие органы. Особенность РЖП именно в его выраженной злокачественности и местном распространении в печень. По путям лимфооттока происходит метастазирование в ближайшие ткани, париетальную брюшину, поджелудочную железу, парааортальную клетчатку. Прогноз в таких случаях, как правило, неблагоприятный. Чтобы не запускать болезнь, необходимо обратиться к онкологу при первых тревожных признаках. Специалисты ЛIСОД владеют современными методами лечения рака желчного пузыря.
Диагностика
В ЛICОД для диагностики рака желчного пузыря применяют методы, соответствующие мировым медицинским стандартам.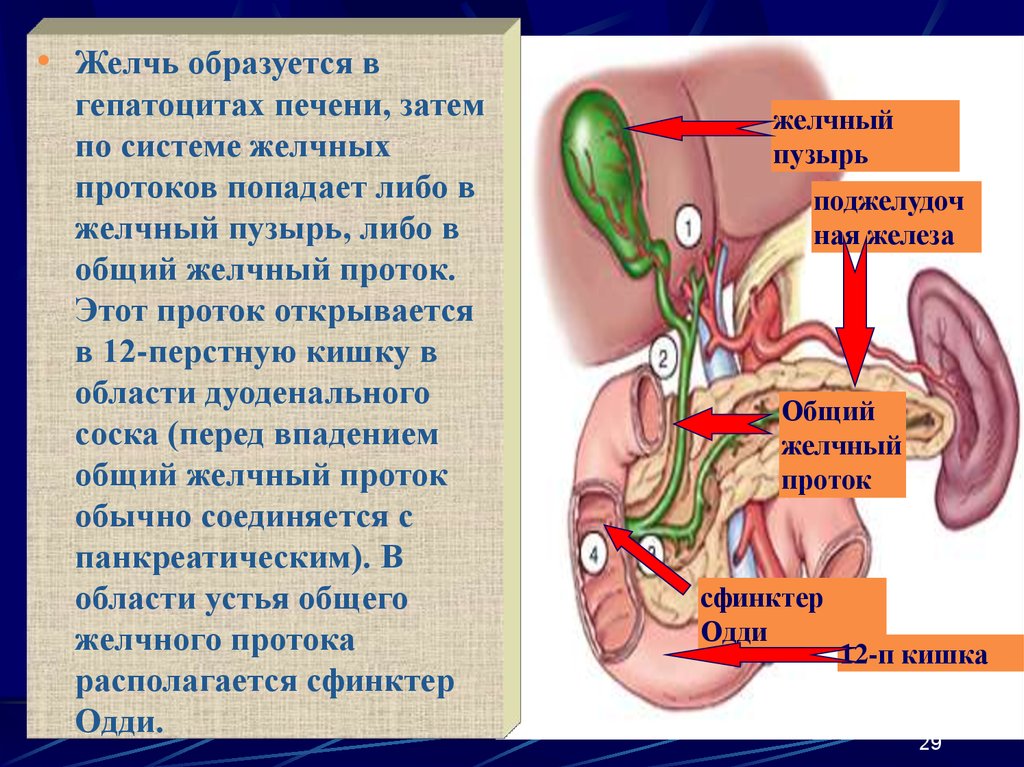
- Лабораторные исследования проводят в клинической лаборатории, оснащенной современным оборудованием. Для диагностики используется специальная спектральная система, позволяющая получать результаты с высокой точностью. На наличие заболевания печени или желчного пузыря, в том числе и рака желчного пузыря, указывает повышение уровня билирубина. Также исследование уровней щелочной фосфатазы и аспартат аминотрансферазы помогает выявить заболевание желчного пузыря.
- УЗИ позволяет не только обнаружить опухоль, но и ее распространение на стенки желчного пузыря и печень. Этот метод особенно эффективен, если применяется во время эндоскопии или лапароскопии. Такая методика дает возможность исследовать желчный пузырь с близкого расстояния.
- Компьютерная томография (КТ) используется как при первичной диагностике, так и при определении стадии опухоли. Кроме того, уточняется состояние поджелудочной железы и печени.
 Это позволяет специалистам ЛIСОД правильно планировать оперативное лечение.
Это позволяет специалистам ЛIСОД правильно планировать оперативное лечение. - Холангиография (контрастное исследование желчных ходов) также помогает в диагностике опухолей желчного пузыря.
- Лапароскопия. Через небольшой разрез в передней брюшной стенке вводится лапароскоп в брюшную полость для осмотра внутренних органов, включая желчный пузырь. Во время этого исследования делают биопсию (взятие подозрительного участка ткани для микроскопического исследования) и уточняют стадию (распространенность) опухоли.
В ЛІСОД при проведении подобных операций используется современное эндоскопическое и лапароскопическое оборудование, на котором работают ведущие специалисты – эндоскопические хирурги, владеющие данными методиками (как диагностики, так и выполнения оперативных вмешательств в полном объеме). Лапароскопический метод позволяет поставить точный и правильный диагноз, определиться с объемом и стадией процесса, а также выбрать тактику лечения.
Проведение всестороннего обследования дает возможность специалистам ЛIСОД подтвердить или опровергнуть диагноз рака желчного пузыря.
Лечение
Полную информацию о диагностике и лечении этого вида рака Вам предоставят консультанты Информационной службы LISOD:
- 0-800-500-110 (бесплатно для звонков
со стационарных телефонов по Украине) - или +38 044 520 94 00 – ежедневно
с 08:00 до 20:00.
Хирургический метод является основным в лечении рака желчного пузыря.
При раке желчного пузыря проводят холецистэктомию – хирургическое удаление желчного пузыря и окружающих его тканей. Возможно также удаление регионарных (соседних) лимфатических узлов.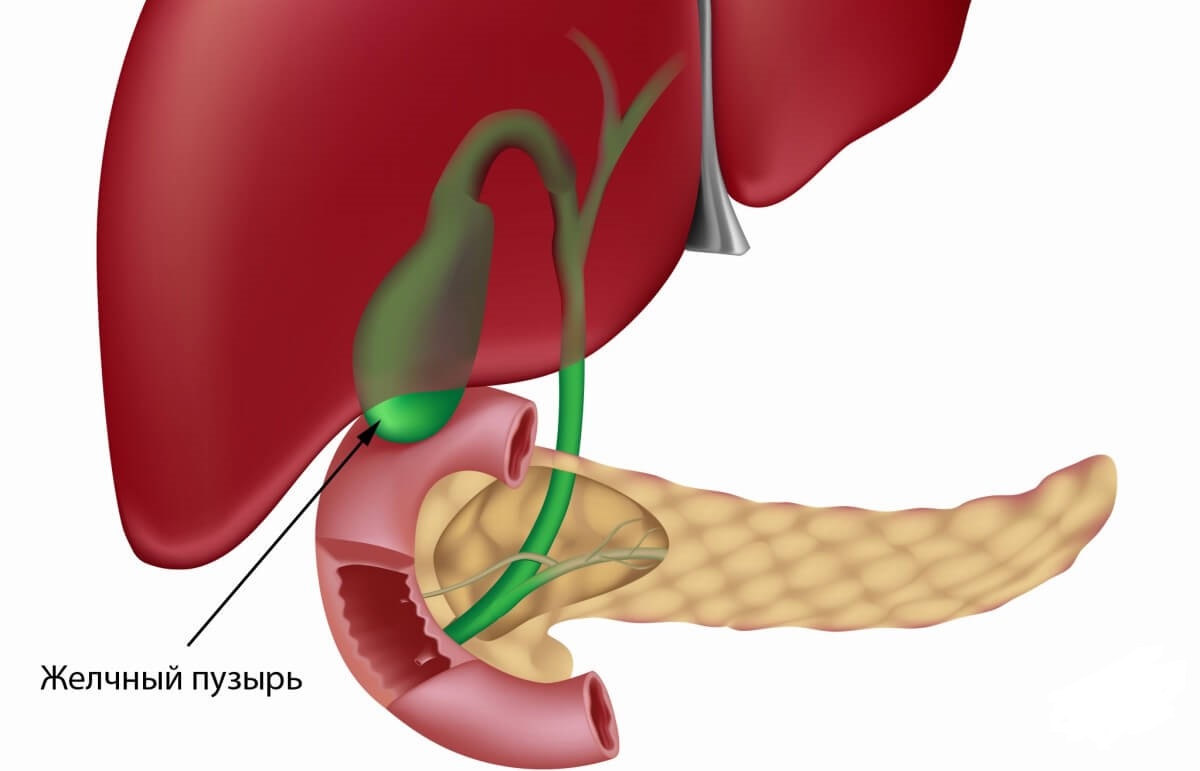 При оперативных вмешательствах на желчном пузыре в ЛIСОД применяют лапароскопический метод. Лапароскопия желчного пузыря заключается в том, что через небольшие разрезы (0.5 – 1.5 см) специальным оптическим прибором лапароскопом (телескопическая трубка, содержащая систему линз и присоединенная к видеокамере) проникают в брюшную полость. Таким образом, на экране монитора хирург видит операционное поле и имеет возможность очень тонкими специальными инструментами новообразования иссечь. Затем иссеченные ткани помещаются в специальные мешочки-контейнеры и удаляются. Лапароскопия желчного пузыря – метод малотравматичный, легче переносится пациентами, меньше возникает побочных реакций.
При оперативных вмешательствах на желчном пузыре в ЛIСОД применяют лапароскопический метод. Лапароскопия желчного пузыря заключается в том, что через небольшие разрезы (0.5 – 1.5 см) специальным оптическим прибором лапароскопом (телескопическая трубка, содержащая систему линз и присоединенная к видеокамере) проникают в брюшную полость. Таким образом, на экране монитора хирург видит операционное поле и имеет возможность очень тонкими специальными инструментами новообразования иссечь. Затем иссеченные ткани помещаются в специальные мешочки-контейнеры и удаляются. Лапароскопия желчного пузыря – метод малотравматичный, легче переносится пациентами, меньше возникает побочных реакций.
При неоперабельных случаях проводят химиотерапевтическое лечение, а иногда, по показаниям, назначают радиотерапию.
Симптомы
Частыми признаками рака желчного пузыря являются боль, увеличение печени, пальпируемое опухолевидное образование в животе. Иногда наблюдается желудочная диспепсия, болезненность в области желчного пузыря. Боль локализуется в правом подреберье и подложечной области, отдает в правое плечо. Аналогичные боли встречаются при каменном и бескамерном холецистите. В большинстве случаев рак желчного пузыря сочетается с желчнокаменной болезнью и холециститом.
Иногда наблюдается желудочная диспепсия, болезненность в области желчного пузыря. Боль локализуется в правом подреберье и подложечной области, отдает в правое плечо. Аналогичные боли встречаются при каменном и бескамерном холецистите. В большинстве случаев рак желчного пузыря сочетается с желчнокаменной болезнью и холециститом.
Вследствие закупорки общего желчного протока появляется желтуха, которая, в отличие от закупорки протока камнем, развивается без предшествующей печеночной колики и повышения температуры. Анемия наблюдается редко, не бывает заметного похудания.
Факторы риска
В настоящее время известны некоторые факторы риска, которые повышают вероятность возникновения рака желчного пузыря. Однако наличие одного или даже нескольких таких факторов еще не означает обязательное развитие рака.
- Камни желчного пузыря и его воспаление.
 У 75-90% больных опухолями желчного пузыря имелись камни или признаки хронического воспаления данного органа. У людей с крупными камнями желчного пузыря вероятность развития опухоли была выше по сравнению с больными, имевшими несколько мелких камней. Однако нужно иметь в виду, что у большинства людей с камнями желчного пузыря рак никогда не возникнет.
У 75-90% больных опухолями желчного пузыря имелись камни или признаки хронического воспаления данного органа. У людей с крупными камнями желчного пузыря вероятность развития опухоли была выше по сравнению с больными, имевшими несколько мелких камней. Однако нужно иметь в виду, что у большинства людей с камнями желчного пузыря рак никогда не возникнет. - «Фарфоровый» желчный пузырь. У больных с тяжелым воспалением желчного пузыря его стенки могут быть покрыты кальциевыми наложениями, что значительно повышает риск развития рака. Поэтому мы рекомендуем удаление такого желчного пузыря.
- Брюшной тиф. У людей, инфицированных бактерией сальмонеллой, вызывающей брюшной тиф, риск развития рака желчного пузыря повышен в 6 раз. Однако брюшной тиф является редким заболеванием.
- Кисты общего желчного протока содержат желчь, могут увеличиваться в размерах и содержать участки предопухолевых изменений, что повышает риск развития рака желчного пузыря.
- Курение сигарет также повышает риск возникновения рака желчного пузыря.

- Профессиональные вредности. У работников резиновой и металлургической промышленности имеется повышенный риск развития рака желчного пузыря в результате воздействия ряда химических веществ, например нитрозаминов.
- Пороки развития панкреатобилиарной зоны в области слияния протоков печени, желчного пузыря и поджелудочной железы повышают риск развития рака желчного пузыря.
- Возраст. Большинство больных раком желчного пузыря старше 70 лет.
- Полипы желчного пузыря в размере 1 см и более нередко превращаются в злокачественную опухоль. Поэтому мы рекомендуем удаление желчного пузыря у этой категории людей.
- Ожирение также является фактором риска возникновения рака желчного пузыря.
- Диета. Высокое содержание углеводов и низкое клетчатки повышает вероятность возникновения опухолей желчного пузыря.
- Helicobacter pylori. Наличие такой инфекции увеличивает риск развития как язв желудка и 12-перстной кишки, так и возникновения камней и рака желчного пузыря.

Профилактика
В большинстве случаев предотвратить развитие рака желчного пузыря невозможно. Однако некоторых факторов риска можно избежать.
- Сохранение нормального веса – одна из возможностей снижения риска возникновения как рака данной локализации, так и других опухолей (толстой кишки, предстательной железы, матки, почек, молочной железы).
- Достаточное потребление овощей и фруктов и ограничение потребления животных жиров могут снизить риск развития рака желчного пузыря.
- Ежедневная физическая активность – еще один путь снижения риска возникновения рака желчного пузыря.
- Отказ от курения также снижает риск развития рака желчного пузыря.
- Лечение камней желчного пузыря уменьшает вероятность хронического воспаления и риск развития рака.

Вопросы и ответы
В разделе публикуются вопросы пациентов и ответы наших специалистов. Вопрос каждого человека касается конкретной проблемы, связанной с его заболеванием. Пациентам отвечают израильские клинические онкологи и главный врач ЛIСОД, д.м. н., профессор Алла Винницкая.
Ответы специалистов основаны на знаниях принципов доказательной медицины и профессиональном опыте. Ответы соответствуют исключительно предоставленным сведениям, имеют ознакомительный характер и не являются врачебной рекомендацией.
Основная цель раздела – дать информацию пациенту и его семье, чтобы вместе с лечащим врачом принять решение о виде лечения. Предложенная Вам тактика лечения может отличаться от принципов, изложенных в ответах наших специалистов. Не стесняйтесь задать лечащему врачу вопрос о причинах отличий. Вы должны быть уверены, что получаете правильное лечение.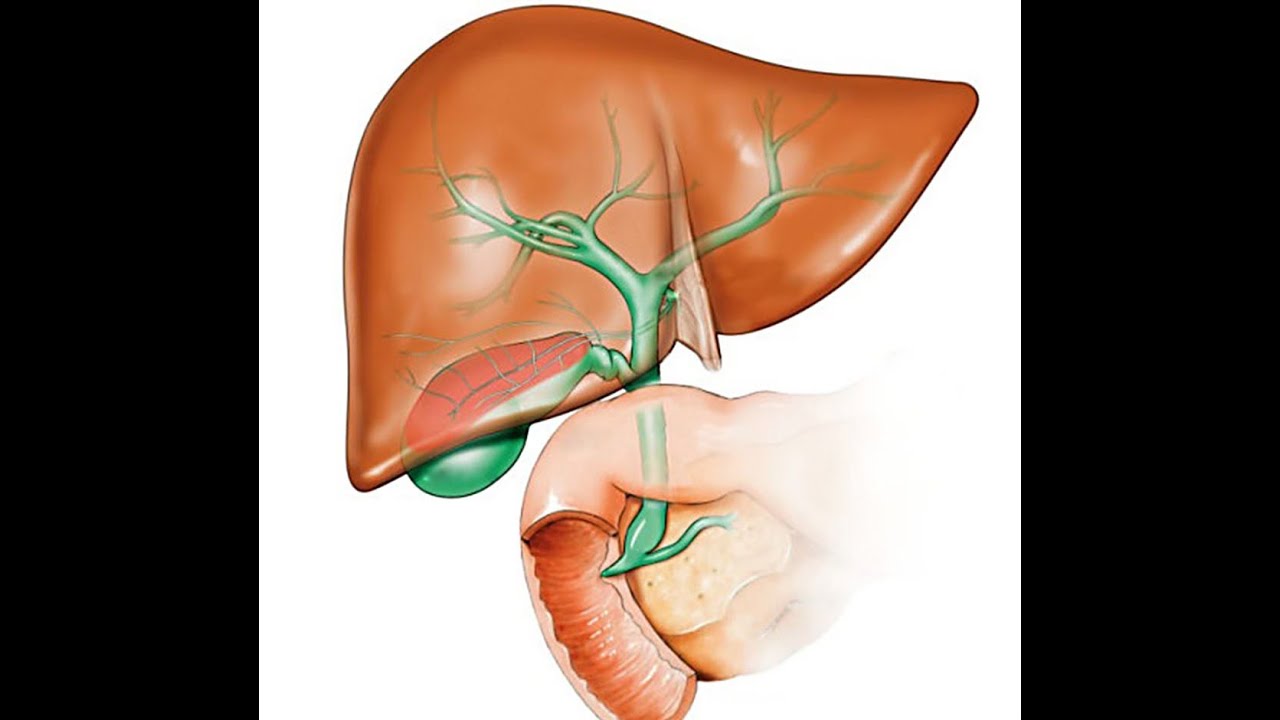
Здравствуйте. Моей матери 50 лет. В 2004 был подтвержден диагноз «Саркоидоз легких» и «сахарный диабет». В последнее время ее состояние сильно ухудшилось. На протяжении одного месяца врачи не могли поставить диагноз, кроме «сахарного диабета» ( провели пять УЗИ, три томографии, много других анализов). На основе последней томографии с контрастом поставили диагноз — рак желчного пузыря четвертой стадии с метастазами в печень и забрюшинные лимфоузлы. Альфа-фетопротеин — 0,5 ед/мл; СА-19-9 — 4 ед/мл. Подскажите, пожалуйста, подтверждает ли анализ крови диагноз «Рак желчного пузыря четвертой стадии»? Есть ли надежда что диагноз поставлен неверно?
Подскажите, пожалуйста, подтверждает ли анализ крови диагноз «Рак желчного пузыря четвертой стадии»? Есть ли надежда что диагноз поставлен неверно?
Данный анализ крови не подтверждает и не исключает онкологическое заболевание. Необходима биопсия для постановки окончательного диагноза.
Здравствуйте! Моему мужу (37 лет) поставили диагноз: умеренно-дифференцированная аденокарцинома гепатикохоледоха (опухоль Клацкина IV степень). Заключение последнего КТ (30.03.2012): . Вторичная инфильтрация сегментов печени. Признаки биллиарной гипертензии. Портальная гипертензия. Гепатоспленомегалия. Явления тазового асцита. Вторичная брюшная лимфоаденопатия. Послеоперационные изменения. Назначена химиотерапия препаратами «Кселода» и «Гемзар». Врачи не дают ни единой надежды на выздоровление. Подскажите, пожалуйста, может есть какой — нибудь шанс на выздоровление?
Заключение последнего КТ (30.03.2012): . Вторичная инфильтрация сегментов печени. Признаки биллиарной гипертензии. Портальная гипертензия. Гепатоспленомегалия. Явления тазового асцита. Вторичная брюшная лимфоаденопатия. Послеоперационные изменения. Назначена химиотерапия препаратами «Кселода» и «Гемзар». Врачи не дают ни единой надежды на выздоровление. Подскажите, пожалуйста, может есть какой — нибудь шанс на выздоровление?
К сожалению, в подобной стадии болезнь неизлечима. Химиотерапия назначена правильно.
Химиотерапия назначена правильно.
Добрый день. Моему отцу 72 года. 14.09.10 г. его прооперировали (ничего не сделали). Диагноз — рак холедоха 4 степень (опухоль перекрыла желчный проток). Метастазы в малом тазу. Сопутствующая болезнь — язва желудка. Болей нет. При выписке билирубин — 290. Чем можна помочь отцу, возможно есть продукты, травы, лекарства которые уменьшат опухоль. Больно понимать,что теряеш очень дорого человека. Заранее благодарю за внимание и помощь. Светлана
К сожалению, если диагнозз установлен правильно, то эта опухоль плохо реагирует на лечение.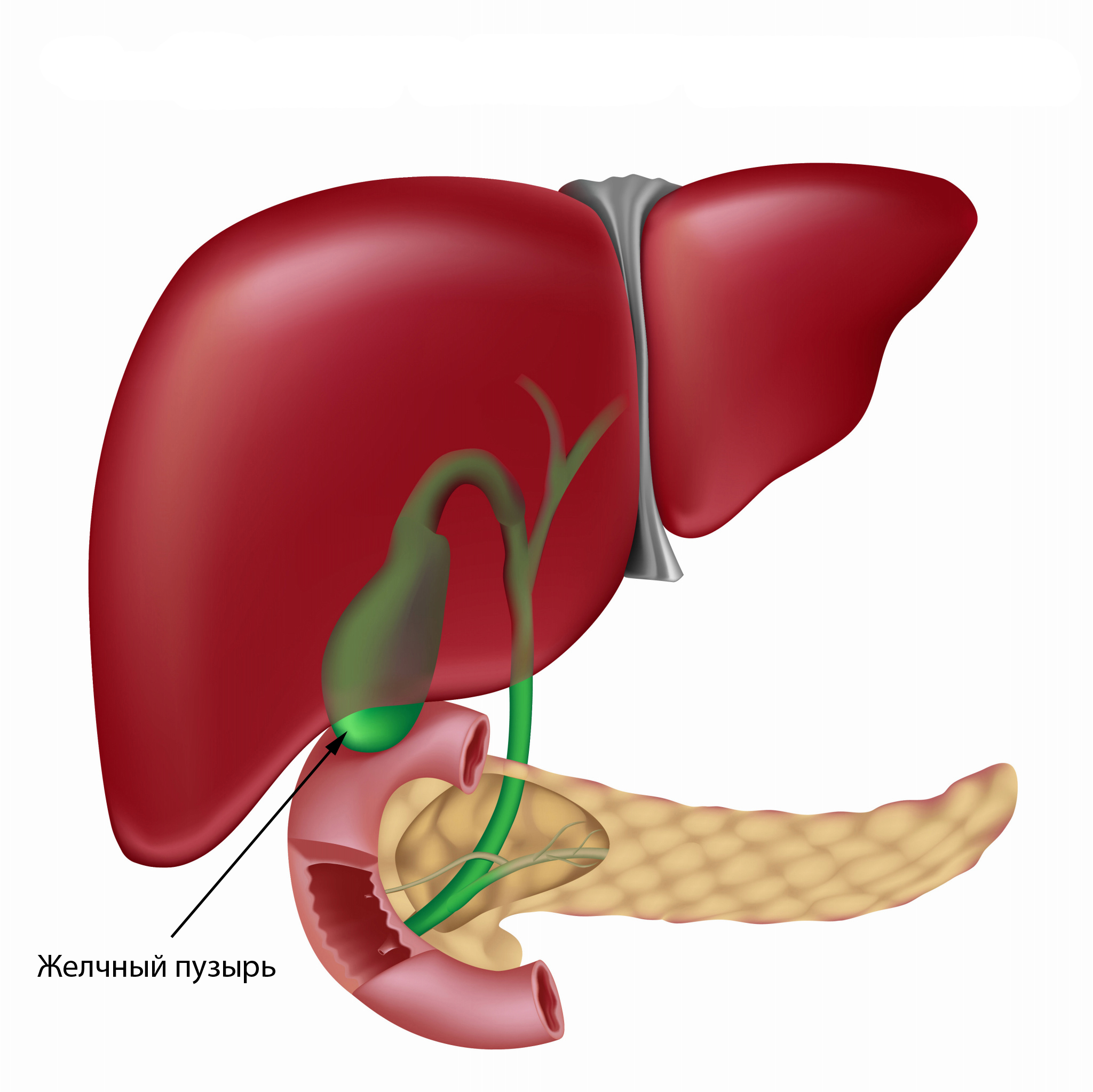 Если состояние пациента позволяет, то можно попробовать химиотерапию Кселодой или Гемцитабином. На первом месте надо обеспечить отток желчи; это можно сделать или хирургическим путем, или эндоскопическим, или чрезкожным дренированием желчевыовдящих путей (если это возможно).
Если состояние пациента позволяет, то можно попробовать химиотерапию Кселодой или Гемцитабином. На первом месте надо обеспечить отток желчи; это можно сделать или хирургическим путем, или эндоскопическим, или чрезкожным дренированием желчевыовдящих путей (если это возможно).
Обструкция желчного протока: причины, симптомы и лечение
Обструкция желчного протока, также известная как непроходимость желчных протоков, возникает при закупорке одного из протоков, по которым желчь из печени в кишечник через желчный пузырь блокируется.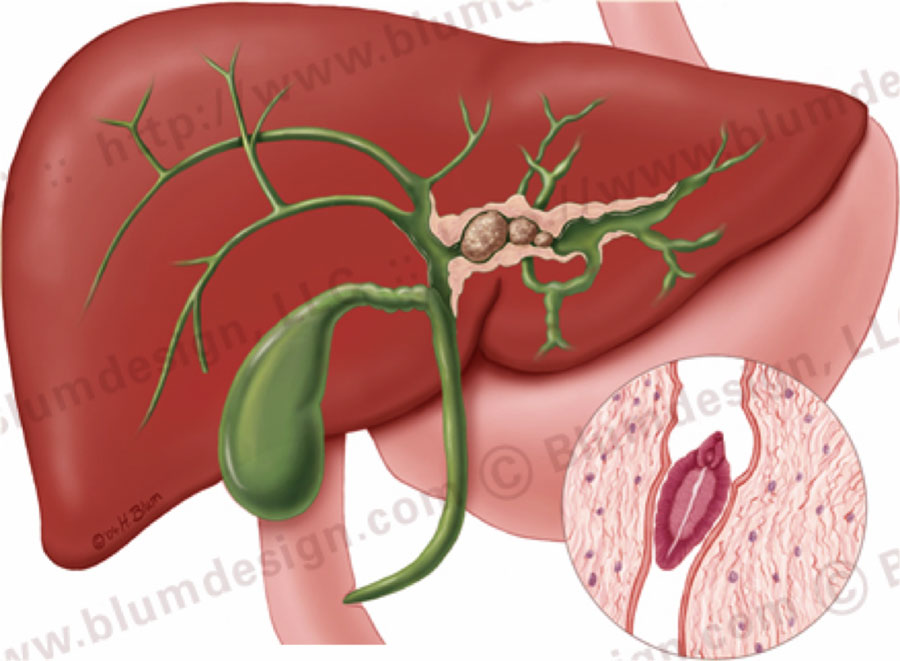 Если не лечить, эта закупорка может привести к серьезным осложнениям, включая тяжелую инфекцию.
Если не лечить, эта закупорка может привести к серьезным осложнениям, включая тяжелую инфекцию.
В этой статье исследуются некоторые из основных причин обструкции желчных протоков, ее симптомы, диагностика и лечение.
Печень производит жидкость, называемую желчью.Желчь содержит холестерин и соли желчных кислот, которые помогают кишечнику переваривать жиры. Он также содержит побочный продукт, называемый билирубином.
Желчь проходит по желчным протокам от печени к желчному пузырю, в котором она хранится. Он попадает в тонкий кишечник, когда необходим для переваривания пищи. Эта сеть протоков является частью билиарной системы.
Когда один или несколько протоков, по которым транспортируется желчь, закупориваются, это называется закупоркой желчных протоков. Это также часто называют обструкцией желчевыводящих путей.
Обструкция желчного протока может привести к накоплению желчи в печени и накоплению билирубина в крови.
Некоторые из наиболее частых причин обструкции желчных протоков включают:
Желчные камни
Желчные камни являются частой причиной непроходимости желчных протоков. Они могут образовываться при химическом дисбалансе желчного пузыря. Если они достаточно большие, они могут заблокировать желчный проток при прохождении через желчную систему.
Они могут образовываться при химическом дисбалансе желчного пузыря. Если они достаточно большие, они могут заблокировать желчный проток при прохождении через желчную систему.
Рак желчного протока или поджелудочной железы
Рак желчного протока относится ко всем видам рака, которые развиваются в желчевыводящей системе.Возникающие в результате опухоли могут блокировать желчный проток.
Рак поджелудочной железы может вызвать обструкцию желчных протоков, если опухоль попадает в кишечник.
Рак, который возник в других частях тела, может также распространиться на желчевыводящие пути, где они могут вызвать непроходимость.
Травма
Закупорка может иногда возникать в результате травмы, полученной во время медицинской процедуры, такой как операция на желчном пузыре или эндоскопия.
Кисты холедоха
Кисты холедоха иногда могут вызывать непроходимость желчных протоков.Эти кисты, представляющие собой участки увеличенного желчного протока, являются врожденными, то есть некоторые люди рождаются с ними. Они тоже редки.
Они тоже редки.
Любой из следующих случаев в анамнезе может увеличить риск обструкции желчных протоков:
- камни в желчном пузыре
- рак поджелудочной железы
- хронический панкреатит
- недавняя операция на желчных путях
- недавний рак желчных путей
- травма или травма живота
- прием иммунодепрессантов лекарства, так как некоторые из них могут привести к инфекциям, которые блокируют желчный проток.
Симптомы закупорки желчного протока могут проявиться внезапно, или человек может начать замечать их медленно в течение многих лет.
Некоторые из симптомов связаны с обструкцией, из-за которой продукты печени возвращаются и попадают в кровоток. Другие вызваны тем, что желчный проток не может доставлять пищеварительные соки, необходимые кишечнику. Это может помешать организму правильно усвоить некоторые жиры и витамины.
Когда билирубин не может попасть с желчью, он накапливается в организме и может вызвать желтуху. Это когда у человека желтеют кожа и белки глаз. Недостаток билирубина в желчи также может вызвать темную мочу и бледный стул
Это когда у человека желтеют кожа и белки глаз. Недостаток билирубина в желчи также может вызвать темную мочу и бледный стул
Люди с непроходимостью желчных протоков также часто испытывают:
- зуд
- боль в животе, обычно в правом верхнем углу
- лихорадка или ночная потливость
- тошнота и рвота
- усталость или недостаток энергии
- непреднамеренная потеря веса
- потеря аппетита
Первым шагом в диагностике является физикальное обследование, во время которого врач пытается прощупать желчный пузырь человека.Повреждение печени может вызывать симптомы, похожие на обструкцию желчевыводящих путей, поэтому врач может также спросить об употреблении алкоголя или наркотиков, а также о сексуальных практиках.
Врач также может проводить анализы крови. Следующие результаты позволяют предположить обструкцию желчевыводящих путей:
- выше обычного уровня билирубина
- выше обычного уровня щелочной фосфатазы
- выше обычного уровня ферментов печени
Если анализы крови указывают на обструкцию желчевыводящих путей, врач может рекомендуют один из следующих методов визуализации для подтверждения диагноза:
- УЗИ брюшной полости
- Компьютерная томография (КТ) брюшной полости
- Магнитно-резонансная холангиопанкреатография (MRCP)
- чрескожная чреспеченочная холангиограмма (PTCA)
- EROSPOK (эндоскопическая ретроградная холангиография)
Лечение направлено на снятие закупорки и зависит от первопричины.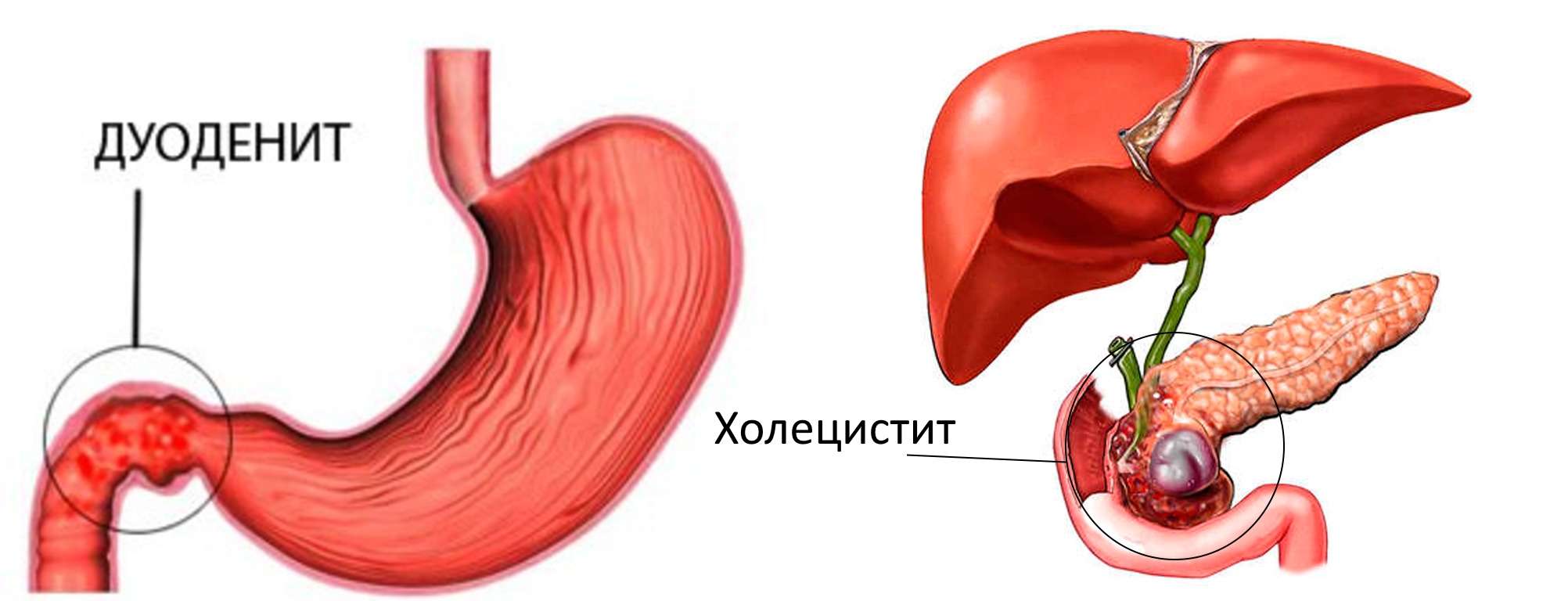
Врачи обычно могут удалить камни в желчном пузыре с помощью эндоскопа во время ERCP. Однако некоторым людям все же может потребоваться операция.
Людям с тяжелыми или частыми симптомами может потребоваться удаление желчного пузыря. Это предотвратит повторное появление желчных камней. Люди могут вести здоровый образ жизни без желчного пузыря.
Если установлено, что причиной является рак, возможно, протоки необходимо растянуть и дренировать. Врачи сделают это либо с помощью эндоскопа, либо путем введения иглы под кожу.Затем они будут лечить рак с помощью химиотерапии и лучевой терапии, в зависимости от его типа, размера и местоположения.
Если у кого-то есть кисты холедоха, врач обычно порекомендует хирургическое вмешательство для коррекции увеличенных участков желчных протоков.
При отсутствии лечения закупорка желчных протоков может привести к опасным для жизни инфекциям. В долгосрочной перспективе они также могут привести к хроническим заболеваниям печени, таким как билиарный цирроз.
Если «водосточная труба» в нижней части печени или общий желчный проток остается заблокированным, накопление билирубина в кровотоке может привести к желтухе.
Эта закупорка также может привести к скоплению бактерий в печени, что может вызвать серьезную инфекцию, известную как восходящий холангит.
Если закупорка происходит между желчным пузырем и общим желчным протоком, человек подвергается риску холецистита. Это воспаление желчного пузыря, которое может привести к серьезной инфекции или разрыву желчного пузыря. Оба эти осложнения холецистита требуют экстренной операции по удалению желчного пузыря.
Исследователи обнаружили связь между желчными камнями и ожирением.Некоторые эксперты считают, что потребление меньшего количества холестерина, насыщенных жиров, трансжиров и рафинированного сахара снижает риск развития желчных камней.
Хотя другие причины непроходимости желчных протоков обычно невозможно предотвратить, осведомленность о факторах риска и симптомах означает, что люди могут обратиться за медицинской помощью, как только осознают, что существует проблема.
Лицам, у которых есть один или несколько факторов риска обструкции желчных протоков, следует обратиться к врачу, если они испытывают:
- светлый стул
- более темный цвет мочи
- пожелтение кожи
Обструкция желчного протока: симптомы , Причины и лечение
Обструкция желчного протока — это закупорка одной из трубок, по которой проходит желчь.Желчь — это продукт печени. Он содержит холестерин, соли желчных кислот, которые помогают переваривать жиры, и продукты жизнедеятельности, такие как билирубин.
После того, как печень вырабатывает желчь, она проходит через сеть микроскопических трубок, называемых печеночными протоками. Эти маленькие протоки встречаются, образуя один большой проток, называемый общим печеночным протоком. По этому протоку из печени выходит желчь. Около половины желчи попадает в тонкий кишечник (начиная с двенадцатиперстной кишки), а остальная часть поступает в желчный пузырь для хранения. Желчный пузырь высвобождает накопленную желчь в тонкий кишечник, когда ее запускает еда. Желчь из желчного пузыря проходит по другому пути, называемому пузырным протоком. Пузырный проток соединяется с общим печеночным протоком от печени, образуя последний желчный проток, называемый общим желчным протоком. Закупорка любой из этих трубок — это непроходимость желчных протоков.
Желчь из желчного пузыря проходит по другому пути, называемому пузырным протоком. Пузырный проток соединяется с общим печеночным протоком от печени, образуя последний желчный проток, называемый общим желчным протоком. Закупорка любой из этих трубок — это непроходимость желчных протоков.
Самая частая причина непроходимости желчных протоков — желчный камень. Камни в желчном пузыре образуются внутри желчного пузыря и могут переходить в общий желчный проток, блокируя его. Кисты, опухоли, воспаления и рубцы — другие причины обструкции желчных протоков.
Обструкция желчных протоков чаще встречается у людей с анамнезом или с высоким риском образования желчных камней. Хирургическое вмешательство или повреждение печени, желчного пузыря или желчевыводящих путей также могут увеличить риск.
Когда происходит закупорка любого из желчных протоков, желчь накапливается в близлежащих структурах. Накопление желчи в печени вызывает желтуху и другие симптомы, такие как тошнота, рвота и боль в верхней части живота. В зависимости от причины эти симптомы могут со временем развиваться внезапно или медленно.Например, камни в желчном пузыре могут вызывать тяжелые острые симптомы. Опухоли могут вызывать более постепенное появление симптомов.
В зависимости от причины эти симптомы могут со временем развиваться внезапно или медленно.Например, камни в желчном пузыре могут вызывать тяжелые острые симптомы. Опухоли могут вызывать более постепенное появление симптомов.
Лечение непроходимости желчных протоков обычно включает хирургическое вмешательство или эндоскопическую процедуру. Причина обструкции будет определять, какая операция или процедура необходима.
При отсутствии лечения непроходимость желчного протока может вызвать опасные для жизни осложнения. Это включает инфекцию, сепсис и повреждение печени. Немедленно позвоните своему врачу, если вы заметили симптомы желтухи, такие как пожелтение кожи или глаз, темная моча или бледный стул.Немедленно обратитесь за медицинской помощью в случае сильной боли в животе, высокой температуры и озноба или постоянной тошноты и рвоты.
Обструкция желчных протоков: причины, симптомы и лечение
Также известная как обструкция желчных протоков, обструкция желчных протоков — это закупорка одного из протоков, по которым желчь транспортируется из печени в тонкий кишечник через желчный пузырь. Желчь — это жидкость, вырабатываемая печенью, которая содержит соли желчных кислот, холестерин и продукты жизнедеятельности, такие как билирубин, которые помогают переваривать жиры.Из печени желчь проходит через сеть желчных протоков (также называемых желчным деревом) и накапливается в желчном пузыре. После того, как вы поели, желчь выделяется из желчного пузыря в тонкий кишечник, чтобы помочь переваривать пищу и расщеплять жир.
Желчь — это жидкость, вырабатываемая печенью, которая содержит соли желчных кислот, холестерин и продукты жизнедеятельности, такие как билирубин, которые помогают переваривать жиры.Из печени желчь проходит через сеть желчных протоков (также называемых желчным деревом) и накапливается в желчном пузыре. После того, как вы поели, желчь выделяется из желчного пузыря в тонкий кишечник, чтобы помочь переваривать пищу и расщеплять жир.
Каковы причины обструкции желчных путей?
Обструкция желчных путей возникает, когда один из желчных протоков блокируется, что приводит к накоплению желчи в печени и выбросу билирубина в кровоток.Ниже приведены несколько возможных причин, приводящих к обструкции желчных путей:
- Воспаленные лимфатические узлы
- Камни в желчном пузыре
- Кисты
- Травма в результате операции на желчном пузыре
- Опухоли, распространившиеся на желчный пузырь, печень, поджелудочную железу или желчные протоки
- Воспаление желчных протоков
- Повреждение печени
Каковы факторы риска?
Факторы риска обструкции желчных протоков включают:
- Рак поджелудочной железы
- Камни в желчном пузыре
- Недавние операции на желчных путях
- Недавний рак желчных путей
- Травма живота
- Хронический панкреатит в анамнезе
Каковы симптомы обструкции желчных путей?
Симптомы непроходимости желчных протоков могут быть разными — они могут быть серьезными и резкими или могут проявляться медленно с годами. Общие симптомы, которые испытывают пациенты, включают:
Общие симптомы, которые испытывают пациенты, включают:
Желтуха (пожелтение кожи или глаз) из-за накопления билирубина в кровотоке
- Зуд
- Похудание
- Усталость или вялость
- Лихорадка
- Боль в животе
- Рвота и тошнота
- Потеря аппетита
- Табуреты бледные
Какие методы лечения доступны при обструкции желчных путей?
Основная цель лечения — снять закупорку желчных протоков.В зависимости от основной причины закупорки врач может предложить несколько вариантов лечения.
Камни в желчном пузыре можно удалить из желчного протока с помощью эндоскопической ретроградной холангиопанкреатографии (ERCP). Врач может даже порекомендовать холецистэктомию для удаления желчного пузыря, чтобы предотвратить повторные закупорки в будущем.
Если непроходимость образовалась из-за рака, могут быть предложены хирургические процедуры для растяжения и дренирования протоков. Это будет сделано с помощью эндоскопа или путем расширения протока.
Какие осложнения связаны с обструкцией желчных протоков?
При отсутствии лечения непроходимость желчных протоков может привести к возможным осложнениям, таким как заболевание печени, такое как билиарный цирроз, инфекции, сепсис, накопление билирубина в кровотоке и воспаление желчного пузыря.
Можно ли предотвратить обструкцию желчевыводящих путей?
Хотя большинство причин обструкции желчных путей обычно невозможно предотвратить, эксперты считают, что внесение некоторых изменений в свой рацион и вес может снизить предрасположенность к развитию этого состояния.Добавьте больше клетчатки в свой рацион и снизьте потребление насыщенных жиров, холестерина и сахара, чтобы предотвратить образование камней в желчном пузыре. С помощью упражнений и питательной диеты постарайтесь достичь здорового веса.
Чтобы узнать больше о непроходимости желчных путей и мерах профилактики, свяжитесь с нами.
Д-р Мадху Прасад, доктор медицины, FACS
Доктор Мадху Прасад имеет более чем 30-летний опыт работы в качестве общего хирурга и хирургического онколога и обеспечивает высочайший уровень обслуживания в Анкоридже, Аляска.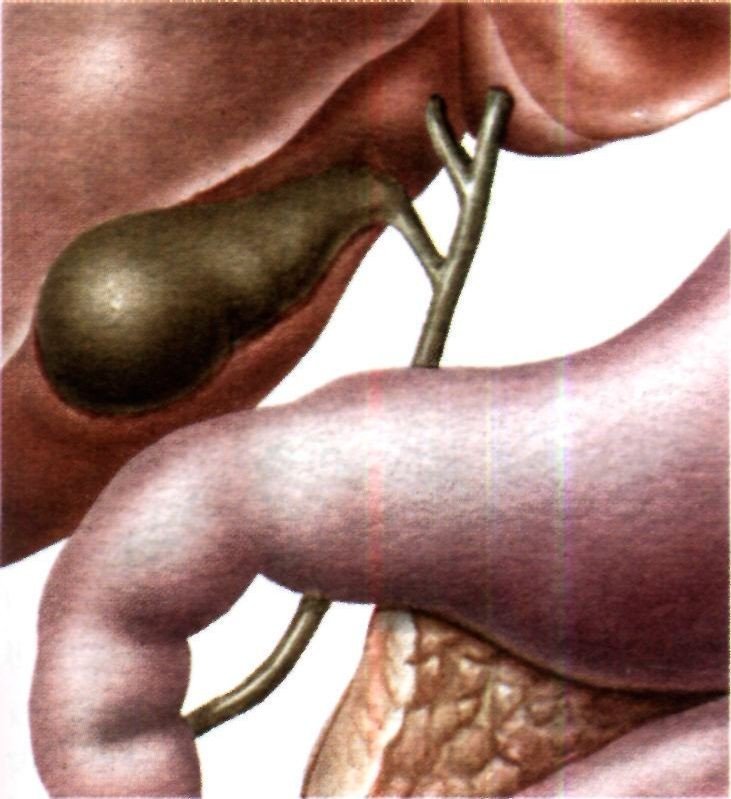 Он верит в предоставление качественной помощи пациентам и их семьям. Вдохновленные состраданием и гуманизмом, доктор Прасад и его команда работают на благо своих пациентов.
Он верит в предоставление качественной помощи пациентам и их семьям. Вдохновленные состраданием и гуманизмом, доктор Прасад и его команда работают на благо своих пациентов.
Острый холангит: симптомы и лечение
Холангит — это инфекция желчных протоков. Острый холангит может вызывать симптомы лихорадки, желтухи и боли в животе. Это состояние иногда называют восходящим холангитом.
Острый холангит — серьезное заболевание, требующее лечения.Жизненно важно, чтобы люди с этим типом инфекции получали своевременную диагностику и лечение, чтобы избежать более серьезных осложнений. Прогноз холангита улучшился в последние годы, и большинство людей выздоравливают после лечения.
Закупорка желчных протоков
Желчь — это вещество, которое помогает расщеплять жиры, содержащиеся в пище, и их переваривать. Желчь создается в печени и проходит через каналы, называемые желчными протоками, в желчный пузырь, где она хранится до тех пор, пока она не понадобится. После еды, особенно содержащей жиры, желчь выделяется через общий желчный проток в первую часть тонкой кишки (двенадцатиперстную кишку).
После еды, особенно содержащей жиры, желчь выделяется через общий желчный проток в первую часть тонкой кишки (двенадцатиперстную кишку).
Иногда желчные протоки могут блокироваться или, в редких случаях, становиться слишком узкими. Это может произойти, когда образуются камни в желчном пузыре или когда есть другая причина сужения протоков, например рост опухоли возле протока или стриктура желчного протока. Камни в желчном пузыре чаще встречаются у женщин, людей с воспалительным заболеванием кишечника (ВЗК). , особенно болезнь Крона), склерозирующий холангит и ВИЧ / СПИД.Опухоли или стриктуры как причина сужения желчных протоков встречаются реже.
Когда желчный проток заблокирован из-за камня в желчном пузыре или по другой причине, есть вероятность его заражения бактериями. Инфекция также может возникнуть после операции по установке стента в желчный проток. Этот вид бактериальной инфекции называется холангитом.
Факторы риска
Риск развития холангита будет зависеть от ряда факторов, но есть несколько условий, которые могут сделать эту инфекцию более вероятной. Люди с повышенным риском развития инфекции желчных протоков включают всех, у кого есть:
Люди с повышенным риском развития инфекции желчных протоков включают всех, у кого есть:
- Камни в желчном пузыре в анамнезе
- Диагноз склерозирующего холангита
- Недавно посещал районы, где могут возникать паразитарные или бактериальные инфекции
- Недавняя эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) с установкой стента (в одном исследовании риск составлял 13,2) процентов)
Признаки и симптомы
Признаки и симптомы острого холангита часто похожи на симптомы желчных камней и могут включать:
- Боль в спине
- Озноб
- Глиняный стул
- Потемневшая моча
- Лихорадка
- Желтуха (пожелтение кожи и глаз)
- Тошнота
- Боль под лопаткой
- Правый подреберь или боль в средней части живота, острая, спастическая или тупая
- Рвота
Диагностика
Чтобы начать лечение, важно как можно быстрее диагностировать холангит. Можно использовать один или несколько из нескольких различных тестов, которые исследуют желчный пузырь и желчные протоки.
Можно использовать один или несколько из нескольких различных тестов, которые исследуют желчный пузырь и желчные протоки.
Анализы крови
Хотя анализы крови не используются сами по себе для диагностики инфекции желчных протоков, они используются, чтобы помочь получить общую картину того, что может вызывать симптомы. Анализы крови, которые могут быть сделаны, включают:
УЗИ брюшной полости
Ультразвук — это тест, в котором используются звуковые волны, чтобы увидеть структуры внутри тела.Это может быть сделано на животе при подозрении на наличие камней в желчном пузыре или обструкции желчных протоков.
ERCP
Во время этого теста через рот пропускают трубку вниз по пищеварительному тракту, чтобы достичь желчных протоков. В некоторых случаях это также может использоваться для удаления камней в желчном пузыре или лечения другой формы закупорки или непроходимости желчных протоков. Во время этого теста может быть удалено немного желчи, чтобы проверить ее на наличие бактерий. Желчь будет культивирована в лаборатории, чтобы выяснить, какие бактерии вызывают инфекцию.
Во время этого теста может быть удалено немного желчи, чтобы проверить ее на наличие бактерий. Желчь будет культивирована в лаборатории, чтобы выяснить, какие бактерии вызывают инфекцию.
Магнитно-резонансная холангиопанкреатография (MRCP)
Этот тест представляет собой неинвазивный визуализирующий тест, который используется для визуализации поджелудочной железы, желчного пузыря и желчных протоков. На сделанных снимках можно увидеть любые закупорки желчных протоков.
Чрескожная чреспеченочная холангиограмма (ЧТКА)
PTCA — это разновидность рентгеновского снимка, который используется для исследования желчных протоков. Пока пациент находится в седативном состоянии, через брюшную полость и в печень вводится игла для введения контрастного вещества в эту область.Затем проводится серия рентгеновских снимков, чтобы визуализировать протоки с протекающим через них контрастным веществом.
Лечение
После постановки диагноза лечение следует начинать незамедлительно. Поскольку холангит вызван инфекцией, лечение будет включать антибиотики для уничтожения бактерий. Во-вторых, необходимо устранить первопричину. В случае камней в желчном пузыре камни можно лечить, удаляя их с помощью ERCP, растворяя или разрушая их ударными волнами.Во многих случаях может потребоваться операция по удалению желчного пузыря.
Поскольку холангит вызван инфекцией, лечение будет включать антибиотики для уничтожения бактерий. Во-вторых, необходимо устранить первопричину. В случае камней в желчном пузыре камни можно лечить, удаляя их с помощью ERCP, растворяя или разрушая их ударными волнами.Во многих случаях может потребоваться операция по удалению желчного пузыря.
При стриктурах желчного протока может быть проведена процедура по установке стента и сохранению протока открытым. В случае сужения желчных протоков из-за опухоли (что нечасто) может потребоваться хирургическое вмешательство или другие формы лечения.
Осложнения
Сепсис — одно из возможных осложнений холангита и опасное для жизни состояние. Сепсис возникает, когда инфекция не лечится, и вызывает органную недостаточность, повреждение тканей и, возможно, смерть.Сепсис лечится антибиотиками, а иногда необходимы другие меры для удаления инфицированной ткани. Сепсис может быть коварным и опасным для жизни, поэтому важно сразу же предупредить медицинских работников, если есть подозрение, что инфекция перешла в это состояние.
Профилактика
В некоторых случаях предотвратить холангит невозможно. Однако, поскольку большинство случаев вызвано желчными камнями, блокирующими желчные протоки, предотвращение образования желчных камней может помочь.Предотвращение образования камней в желчном пузыре может включать в себя здоровую диету с необходимым количеством растворимой и нерастворимой клетчатки и регулярные физические упражнения. Отказ от курения также может помочь предотвратить развитие более серьезных форм холангита. При холангите, связанном с ERCP и установкой стента, антибиотики могут быть назначены во время процедуры или после нее, чтобы предотвратить инфекцию.
Слово от Verywell
Острый холангит — серьезное заболевание, потому что это инфекция, которая может серьезно заболеть и привести к осложнениям.Своевременная диагностика и лечение важны, поэтому симптомы боли в животе, желтухи и лихорадки являются поводом для немедленного обращения к врачу. Когда диагноз ставится быстро и начинается лечение антибиотиками, хорошая новость состоит в том, что большинство людей выздоравливают от холангита.
| Острый сальпингит | ||||||||||
| Дозировка | 400 | мг | в / в, б.в / д в течение 3 дней с последующей пероральной терапией (400 мг два раза в день), завершение 10-14 дней терапии | Soper et al (1992) | ||||||
| Инфекция желчных путей | ||||||||||
| Дозировка | 400 | мг | iv один раз в день в течение 6,5 дней с последующей пероральной терапией (400 мг один раз в день) в течение 4,5 дней | Bassaris et al (1995) | ||||||
| Хронический бронхит | ||||||||||
| Дозировка | 400 | мг | мг .v. каждые 12 часов, всего 10 дней. При необходимости можно перейти на пероральный прием по 400 мг каждые 12 часов. в течение 10 дней | Информация о продукте Floxin (2000) | ||||||
| Пневмония, приобретенная в сообществе | ||||||||||
| Дозировка | 400 | мг | i. v. или п.о. каждые 12 часов в течение 10 дней v. или п.о. каждые 12 часов в течение 10 дней | Информация о продукте Floxin (2000) | Для инфекций нижних дыхательных путей. | |||||
| Воспалительное заболевание тазовых органов (ВЗОМТ) | ||||||||||
| Дозировка | 400 | мг | i.v. или p.o. каждые 12 часов в течение 10-14 дней | Информация о продукте Floxin (2000) | ||||||
| Простатит | ||||||||||
| Дозировка | 300 | мг | i.v. или п.о. каждые 12 часов. в течение 6 недель, если инфекция вызвана E. coli .; Если пациенты начали внутривенно, их можно перевести на пероральный препарат через 10 дней. | Информация о продукте Floxin (2000) | ||||||
| Кожа и инфекции структуры кожи | ||||||||||
| Дозировка | 400 | мг | p.о. или i.v. каждые 12 часов. на 10 дней. | Информация о продукте Floxin (2000) | Инфекции легкой и средней степени тяжести следует лечить пероральными препаратами. | |||||
| Сепсис | ||||||||||
| Дозировка | 400 | мг | в / в. один раз в день в течение 5 дней с последующими 6 днями пероральной терапии в течение 4,5 дней (400 мг один раз в день) | Bassaris et al (1995) | ||||||
| Заболевания, передающиеся половым путем | ||||||||||
| Дозировка | 400 | мг | и.v. в виде однократной дозы | Информация о продукте Floxin (2000) | 300 мг каждые 12 часов в течение 7 дней рекомендуется при цервиците и уретрите, вызванном Chlamydia trachomatis и / или Neisseria gonrrhoeae. | |||||
| Инфекции мочевыводящих путей (цистит) | ||||||||||
| Дозировка | 200 | мг | в / в. или устно каждые 12 часов. в течение 3 дней для инфекций, вызванных E.coli или Klebsiella pneumonia и 7 дней для других патогенов. | Информация о продукте Floxin (2000) | При осложненных ИМП рекомендуется 10 дней пероральной терапии | |||||
| Chlamydia trachomatis Инфекции | ||||||||||
| Дозировка | 300 | час для перорального введения 7 дней.Информация о продукте Floxin (2000) | ||||||||
| Гонорея | ||||||||||
| Дозировка | 400 | мг | p.o., в виде однократной дозы | Информация о продукте Floxin (2000) | Для острой неосложненной гонореи. | |||||
| Профилактика инфекционной диареи | ||||||||||
| Дозировка | 300 | мг | перорально, один раз в день в течение максимум 3 недель | Drugdex (2002) | ||||||
| Дозировка | 400 | мг | пероральнов виде однократной дозы | Drugdex (2002) | При диарее путешественников также используется лоперамид, а при тяжелой диарее офлоксацин является одним из нескольких антибиотиков, которые можно использовать. | |||||
| Инфекции, вызванные сальмонеллой (брюшной тиф) | ||||||||||
| Дозировка | 400-800 | мг | перорально, ежедневно, разделенными дозами | Asperilla et al (1990) | 903urgyl||||||
| Дозировка | 200 | мг | p.о., один раз в день в течение 5 дней (альтернативно 600 мг, разделенные на 3 приема каждый день в течение 5 дней) | Моримото и Киношита (1998) | ||||||
| Туберкулез | ||||||||||
| Дозировка | 300-800 | мг | перорально, ежедневно | Alangaden and Lerner (1997) | В комбинации с другими противотуберкулезными препаратами. | |||||
| Инфекции верхних дыхательных путей | ||||||||||
| Дозировка | 300-800 | мг | p.о., ежедневно, разделенные на 3 или 4 дневные дозы | Zikk et al (1991) | Для лечения среднего отита, наружного отита, околоносовых синуситов, тонзиллита и фаринголарингита. | |||||
| Наружный отит | ||||||||||
| Дозировка | 10 | капли ушного раствора (0,5 мл, 1,5 мг) | Закапывать в инфицированное ухо 2 раза в день в течение 10 дней | Simpson and Markham (1999) | Для пациентов от 12 лет и старше. | |||||
| Хронический гнойный отит | ||||||||||
| Дозировка | 10 | капли ушного раствора (0.5 мл, 1,5 мг) | Закапывать в инфицированное ухо в течение 14 дней | Simpson and Markham (1999) | Для пациентов от 12 лет и старше с перфорированными барабанными перепонками. | |||||
| Конъюнктивит | ||||||||||
| Дозировка | 1-2 | капли 0,3% офтальмологического раствора | каждые 2-4 часа. в течение 2 дней, затем раз в сутки. в общей сложности 7-10 дней | Gwon (1992) | ||||||
| Язвы роговицы (бактериальный кератит) | ||||||||||
| Дозировка | 1-2 | капли 0.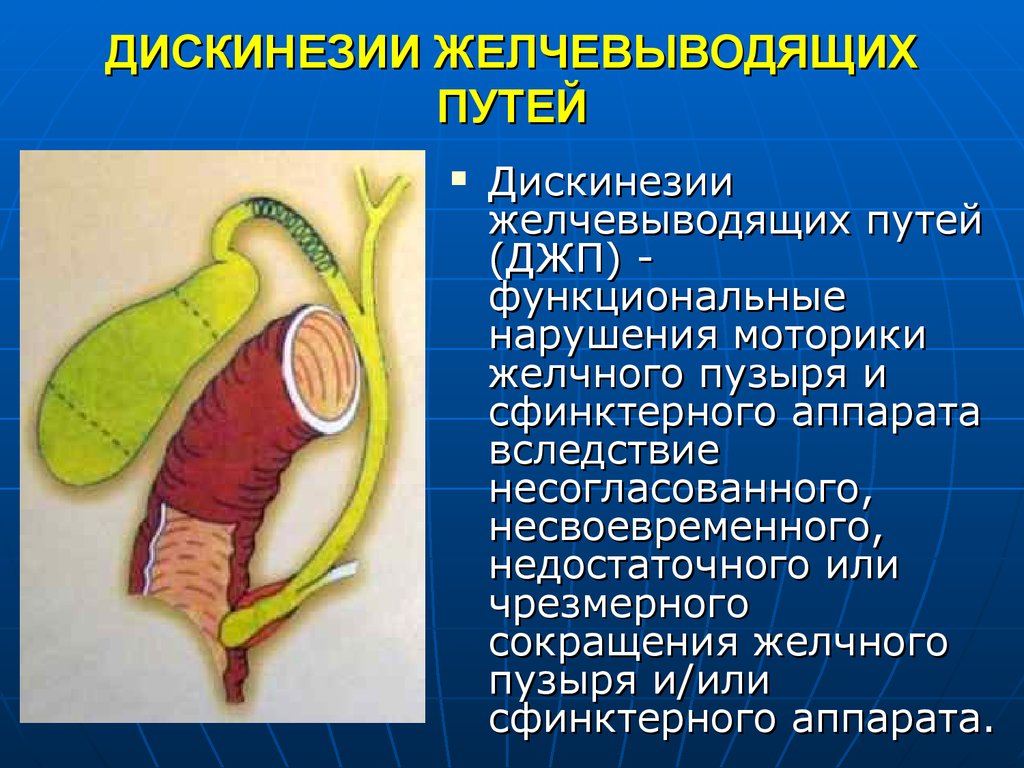 3% офтальмологический раствор 3% офтальмологический раствор | каждые 30 мин. во время бодрствования в течение 1 и 2 дней, затем ежечасно в течение 3-9 дней в состоянии бодрствования, затем раз в сутки. до завершения лечения. | O’Brien et al (1995) | ||||||
Воспаление желчных протоков у кошек
Если у вашей кошки проявляются симптомы воспаления желчных протоков, окончательный диагноз начинается с того, что вы предоставите подробную историю текущих симптомов вашей кошки. с любыми прошлыми симптомами или проблемами со здоровьем. Предыдущие эпизоды камней в мочевом пузыре могут указывать на рецидив и потенциальную закупорку.Предыдущие операции на брюшной полости, особенно любые процедуры на мочевом пузыре, печени или тонком кишечнике, могут указывать на фиброз или спайки. Следует раскрывать контакт с другими кошками, особенно с теми, кто потенциально не вакцинирован против FeLV или FIP.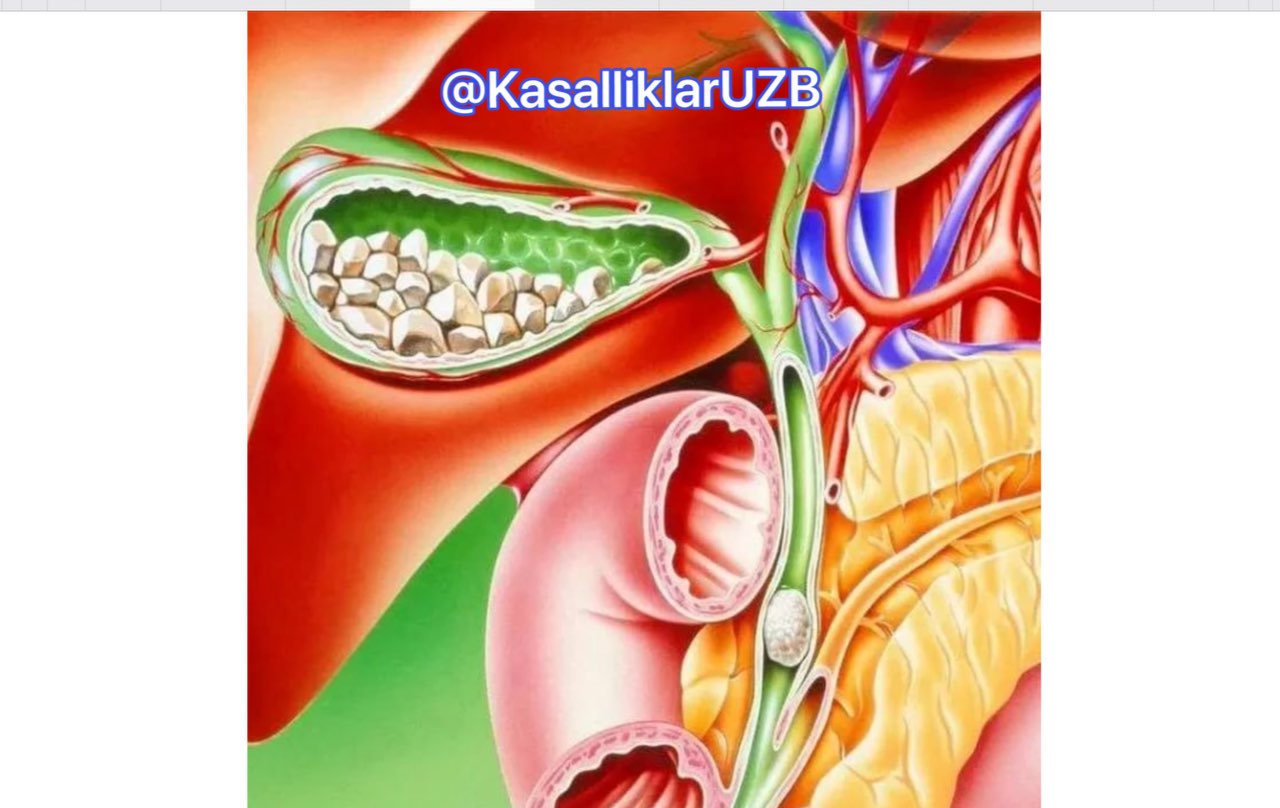
Принимая во внимание историю болезни и список симптомов, ваш ветеринар проведет тщательный медицинский осмотр, который будет включать измерение температуры вашей кошки, осмотр слизистых оболочек, пальпацию живота для проверки наличия отека или шишек и прощупывание лимфатических узлов.Основываясь на результатах первичного осмотра, ваш ветеринар, вероятно, проведет другие диагностические тесты, включая следующие:
- Анализы крови
- Анализ мочи
- Образец кала
- Рентген брюшной полости
- Ультразвук
Кровь, моча, образцы стула будут исследованы на наличие билирубина. Билирубин — один из компонентов желчи, который обычно выводится с мочой и калом, но он концентрируется в крови, если желчные протоки не функционируют должным образом. Высокий уровень желчи в крови в сочетании с низким уровнем в стуле и моче указывает на плохую функцию желчных протоков. Избыток билирубина в крови вызывает желтуху, поэтому следует осмотреть слизистые оболочки на предмет явного изменения цвета на желтый.
Высокий уровень желчи в крови в сочетании с низким уровнем в стуле и моче указывает на плохую функцию желчных протоков. Избыток билирубина в крови вызывает желтуху, поэтому следует осмотреть слизистые оболочки на предмет явного изменения цвета на желтый.
Рентген брюшной полости иногда помогает точно определить наличие и расположение камней в мочевом пузыре, но если на рентгенограммах ничего не обнаруживается, ветеринар может провести ультразвуковое исследование. Ультразвук позволит оценить органы вашей кошки, в частности опухоль или утолщение печени, поджелудочной железы или желчного пузыря.
Если диагноз остается неустановленным, ваш ветеринар может провести следующие дополнительные тесты:
- Тонкоигольная аспирация под ультразвуковым контролем
- Биопсия под ультразвуковым контролем
Эти тесты позволяют вашему ветеринару взять образцы из желчных протоков и пораженных органов искать инфекцию или рак.
Еще одна процедура, которая не является необычной при подозрении на закупорку, — это исследовательская хирургия. Поскольку закупорки и опухоли в любом случае необходимо удалять хирургическим путем, эта процедура позволяет ветеринару одновременно диагностировать и лечить проблему.
Холангит: причины, факторы риска, симптомы и диагностика
Острый холангит — это клинический синдром, характеризующийся лихорадкой, желтухой и болью в животе, который развивается в результате застоя и инфекции желчных путей. Национальный институт рака определяет желчные пути как «органы и протоки, которые производят и хранят желчь (жидкость, вырабатываемую печенью, которая помогает переваривать жир), и выделяют ее в тонкий кишечник. Желчевыводящие пути включают желчный пузырь и желчные протоки внутри и снаружи печени.”
Холангит — это бактериальная инфекция, вызывающая обструкцию общего желчного протока (CBD), и включает любое состояние, которое приводит к застою или закупорке желчи в CBD, в том числе:
- доброкачественная или злокачественная стриктура
- Паразитарная инфекция
- Внешняя компрессия поджелудочной железой
Частичная обструкция связана с более высоким уровнем инфицирования, чем полная обструкция.
У пациентов без билиарного стента три основных причины холангита связаны с обструкцией желчных путей.В их число входят:
1. Камни общего желчного протока (CBD)
В западных странах холедохолитиаз является наиболее частой причиной острого холангита. Иногда камни на CBD могут возникать даже после удаления желчного пузыря. Приблизительно у 1% пациентов после холецистэктомии остаются камни CBD. Большинство камней CBD проявляются сразу же, а некоторые остаются бессимптомными в течение многих лет.
2. Обструктивные опухоли
Обструктивные опухоли вызывают холангит.Частичная непроходимость связана с повышенным уровнем инфицирования по сравнению с полной неопластической обструкцией.
К обструктивным опухолям относятся:
- Рак поджелудочной железы
- Холангиокарцинома
- Рак ампулы
- Опухоли или метастазы Porta hepatis
3. Доброкачественные стриктуры желчных путей
К другим менее частым причинам холангита относятся следующие:
- Дивертикул периампулярной кишки двенадцатиперстной кишки (синдром Леммеля)
- Воспаление, вторичное по отношению к острому панкреатиту
- Рваный камень в пузырном протоке или шейке желчного пузыря (синдром Мириззи)
- Эндоскопическая манипуляция CBD (ERCP)
- Холедохоцеле
- Склерозирующий холангит (от билиарного склероза)
- СПИД-холангиопатия
- Инфекции, вызванные Ascaris lumbricoides
- Кисты холедоха / желчных путей
- Синдром отстойника
- Гепатолитиаз также является возможной причиной холангита и чаще встречается в Восточной Азии.

Холангит часто возникает вторично из-за желчного камня, препятствующего КБД.Следовательно, он несет те же факторы риска, что и холелитиаз или желчные камни.
Существуют три основных фактора риска холангита.
1. История болезни
Если вы страдаете одним из следующих симптомов, риск холангита выше:
- Камни в желчном пузыре, камни в общем желчном протоке (CBD)
- Недавняя холецистэктомия (операция по удалению желчного пузыря)
- Эндоскопическая манипуляция или ЭРХПГ, холангиограмма
- История холангита
- ВИЧ или СПИД в анамнезе: холангит, связанный со СПИДом, характеризуется отеком внепеченочных желчных путей, изъязвлением и непроходимостью неясной причины
2.Этническая принадлежность
Распространенность камней в желчном пузыре наиболее высока у светлокожих людей североевропейского происхождения, а также у латиноамериканцев, коренных американцев и индейцев пима.
Определенные группы населения Азии и жители стран, где широко распространены кишечные паразиты, также подвержены повышенному риску. Азиаты чаще имеют первичные камни из-за хронических инфекций желчных путей, паразитов, застоя желчи и стриктур желчных путей. Рецидивирующий пиогенный холангит (восточный холангиогепатит) редко наблюдается в США.
Кроме того, повышенному риску подвержены чернокожие люди с серповидно-клеточной анемией.
3. Пол и возраст
Хотя камни в желчном пузыре чаще встречаются у женщин, чем у мужчин, соотношение мужчин и женщин при холангите одинаковое.
У пожилых пациентов вероятность прогрессирования бессимптомных камней в желчном пузыре выше до серьезных осложнений в виде камней в желчном пузыре и холангита. Пожилые пациенты более склонны к образованию камней в желчном пузыре и КБД и, следовательно, к холангиту.
Средний возраст заболевания холангитом составляет от 50 до 60 лет.
Классическими проявлениями острого холангита являются лихорадка, боль в животе и желтуха (триада Шарко), хотя только от 50 до 75 процентов пациентов с острым холангитом имеют все три.
Наиболее частые симптомы острого холангита включают:
- лихорадка и боли в животе
- озноб и / или дрожь
- Желтуха
Симптомы более серьезных случаев холангита могут включать:
- В тяжелых случаях могут наблюдаться гипотония или низкое кровяное давление, а также изменения психического статуса
- гипотония может быть единственным симптомом у пожилых пациентов или пациентов, принимающих глюкокортикоиды.
- абсцесс печени
- сепсис
- Дисфункция полиорганной системы
- амортизатор
Для диагностики острого холангита необходимо и из следующих:
- свидетельство холестаза, состояния, при котором отток желчи из печени останавливается или замедляется
- Визуализация с расширением желчных протоков или признаками основной этиологии (например, стриктура, камень или стент)
Кроме того, должно быть доказательство системного воспаления с одним или несколькими из следующих симптомов:
- лихорадка и / или озноб
- лабораторных свидетельств воспалительной реакции, например:
- аномальное количество лейкоцитов
- Повышенный уровень С-реактивного белка в сыворотке
- Другие изменения, указывающие на воспаление
***
Если у вас есть дополнительные вопросы о холангите, мы будем рады помочь.



 , 47
, 47 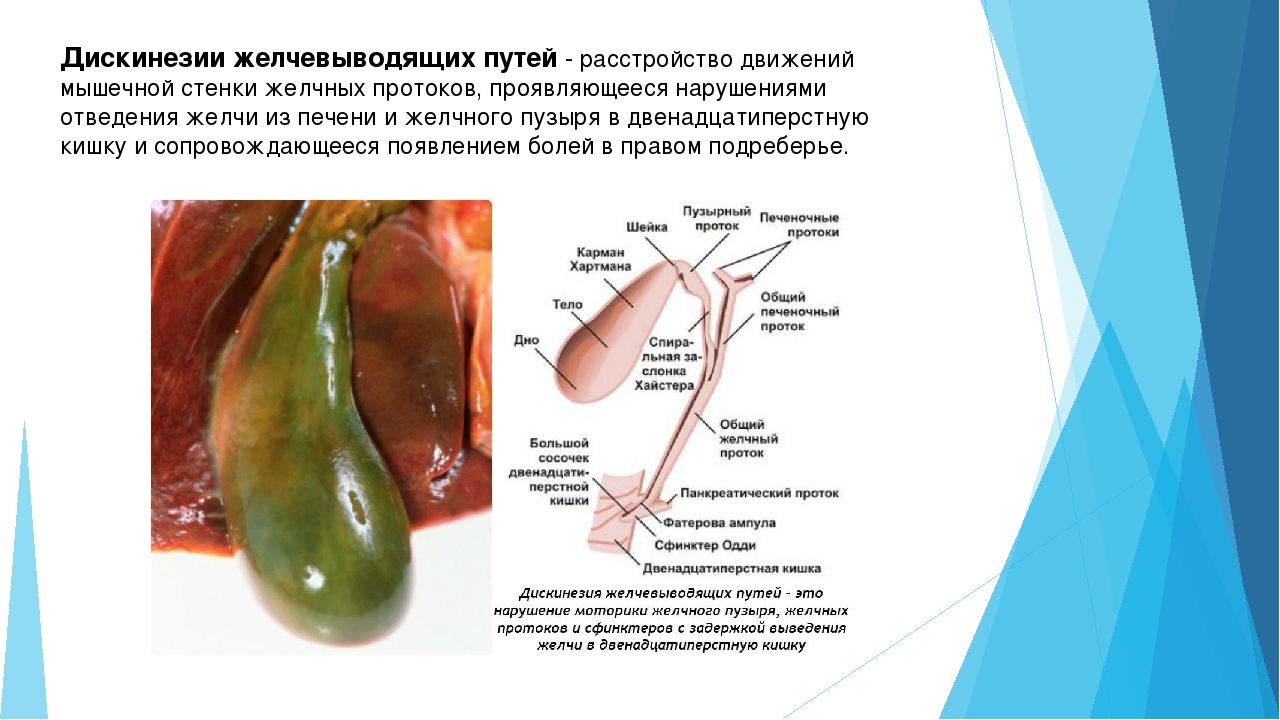 , 47
, 47  , 47
, 47  Ударников, 19
Ударников, 19  Маршала Захарова, 20
Маршала Захарова, 20  Боль усиливается в течение суток после приема пищи, в особенности жирной, жареной или копченой. В случае выхода камня из желчного пузыря и закупорки им общего желчного протока возникает резкая приступообразная боль — печеночная колика
Боль усиливается в течение суток после приема пищи, в особенности жирной, жареной или копченой. В случае выхода камня из желчного пузыря и закупорки им общего желчного протока возникает резкая приступообразная боль — печеночная колика Исследование под микроскопом позволяет выявить атипические (опухолевые) клетки
Исследование под микроскопом позволяет выявить атипические (опухолевые) клетки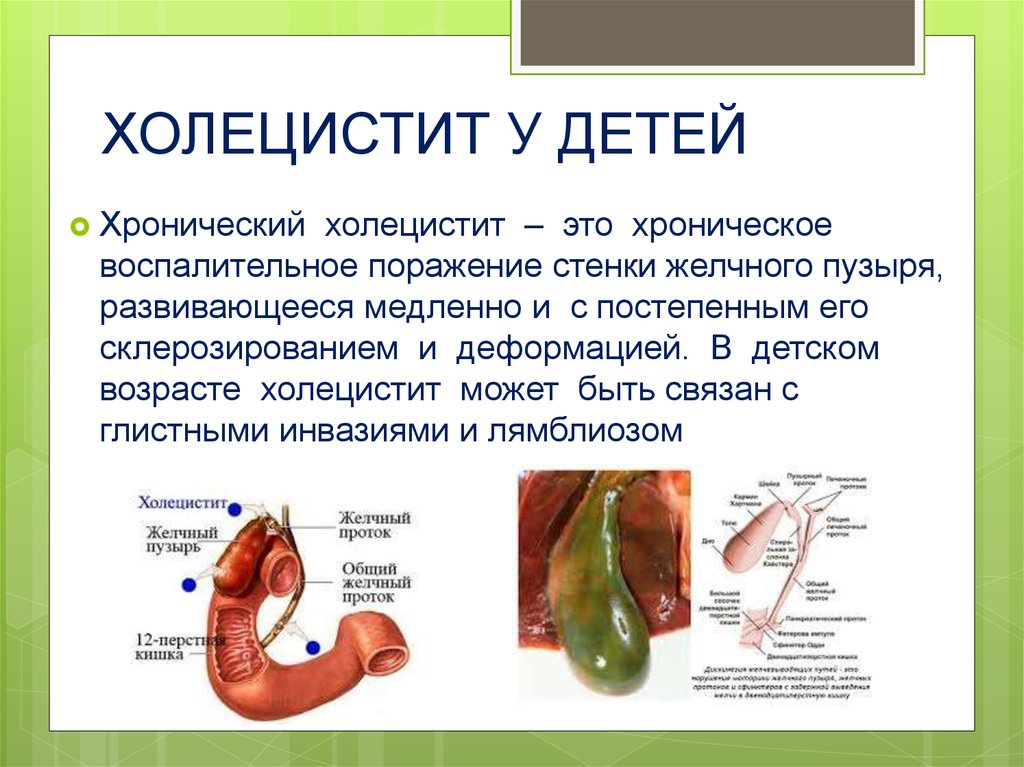

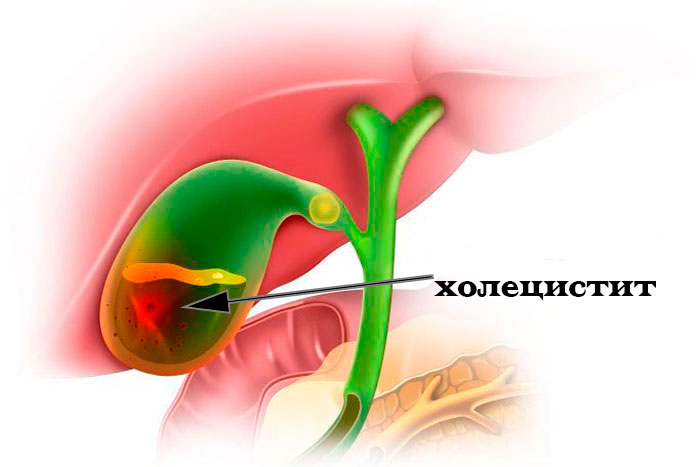

 Это позволяет специалистам ЛIСОД правильно планировать оперативное лечение.
Это позволяет специалистам ЛIСОД правильно планировать оперативное лечение.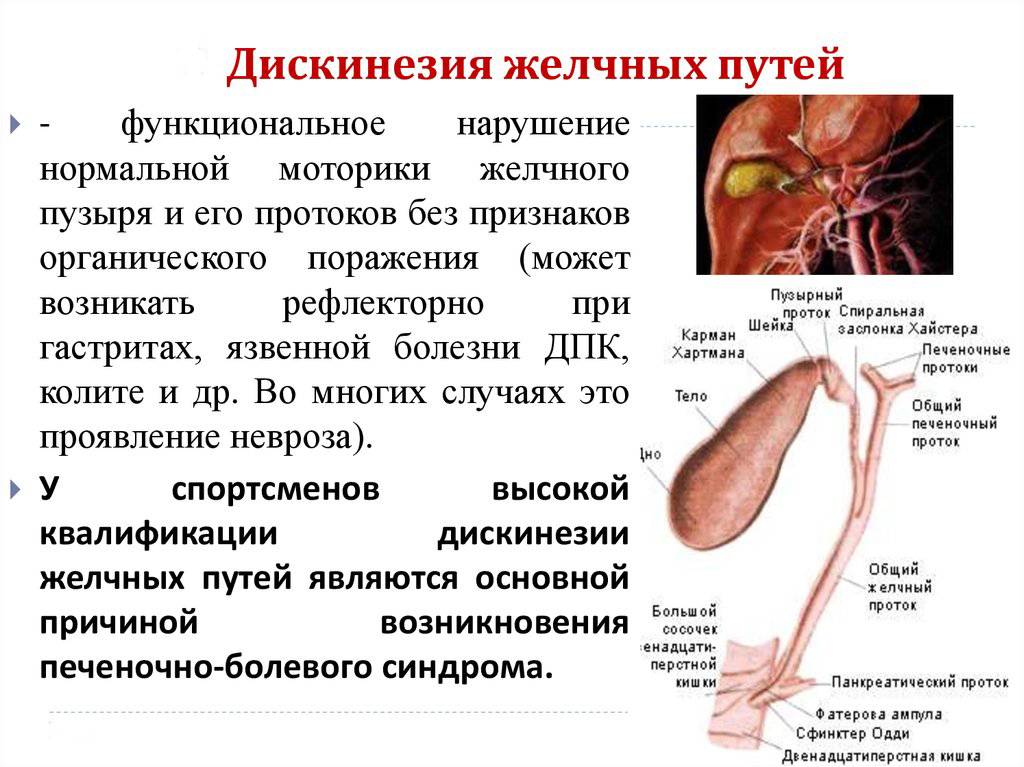
 У 75-90% больных опухолями желчного пузыря имелись камни или признаки хронического воспаления данного органа. У людей с крупными камнями желчного пузыря вероятность развития опухоли была выше по сравнению с больными, имевшими несколько мелких камней. Однако нужно иметь в виду, что у большинства людей с камнями желчного пузыря рак никогда не возникнет.
У 75-90% больных опухолями желчного пузыря имелись камни или признаки хронического воспаления данного органа. У людей с крупными камнями желчного пузыря вероятность развития опухоли была выше по сравнению с больными, имевшими несколько мелких камней. Однако нужно иметь в виду, что у большинства людей с камнями желчного пузыря рак никогда не возникнет.