Узловая мастопатия — ПроМедицина Уфа
Узловая мастопатия
– доброкачественные дисгормональные изменения молочных желез, характеризующиеся образованием узлов и кист в тканях. Узловая мастопатия проявляется наличием уплотнений в груди, масталгией, набуханием и чувствительностью груди перед менструацией, выделениями из сосков. Диагностировать узловую мастопатию позволяет проведение УЗИ, маммографии, исследования протоков железы, биопсии.Заболевание характерно в основном для женщин 30-50 лет, что объясняется особенностями женского организма в этот период.
Причины
Среди причин возникновения узловой мастопатии часто выделяют следующие:
— патологии репродуктивной системы и неполноценная сексуальная жизнь;
— постоянные стрессовые состояния;
— гормональные сбои в организме;
— расстройства обмена веществ;
— патологии половой и эндокринной системы;
— врожденная и наследственная предрасположенность;
— экологические проблемы;
— бесконтрольный прием гормонов и контрацептивных препаратов;
— негативные привычки, неправильное пищевое поведение и образ жизни.
Любая из перечисленных причин напрямую или косвенно влияет на нормальный гормональный баланс женщины. Узловая мастопатия – заболевание, спровоцированное повышенным количеством эстрогенов, усиленным синтезом пролактина, недостатком гормонов щитовидной железы.
Большую роль в развитии мастопатии играет искусственное прерывание беременности: в таком состоянии происходит резкий всплеск и такой же внезапный спад гормональной активности, что не может не отразится на состоянии женского организма.
Симптомы
Проявления узловой мастопатии характеризуются опухолевидными уплотнениями в тканях груди, имеющими четкие границы, не спаянными с соском и кожей. Такие уплотнения могут обнаруживаться самой женщиной во время самообследования желез.
В предменструальный период уплотнения и вся молочная железа становятся болезненными, напряженными, увеличиваются в размерах из-за отека. Боль может иррадиировать в плечо или лопатку. После спадания предменструального отека узлы становятся безболезненными. Иногда при узловой мастопатии не возникает никаких болезненных ощущений, и тогда узел железе становится случайной находкой.
Боль может иррадиировать в плечо или лопатку. После спадания предменструального отека узлы становятся безболезненными. Иногда при узловой мастопатии не возникает никаких болезненных ощущений, и тогда узел железе становится случайной находкой.
Для узловой мастопатии характерен отрицательный симптом Кенига – невозможность пропальпировать узлы молочной железы в положении лежа. Регионарные лимфатические узлы при узловой мастопатии не увеличены.
При узловой форме мастопатии может наблюдаться выделение из сосков отдельных капель при надавливании либо достаточно обильного прозрачного, желтовато-коричневого или кровянистого содержимого.
Диагностика
Чтобы диагностировать узловую мастопатию, врач обычно проводит пальпацию молочной железы, а также ультразвуковое исследование или маммографию. Лишь в редких случаях, если врач не уверен в диагнозе, может потребоваться биопсия. Эта диагностическая процедура позволяет определить, является новообразование к груди доброкачественным, или нет.
Лечение
Базовый метод терапии узловой мастопатии сводится к хирургическому вмешательству. Его вид и объемы определяются лечащим доктором.
Если у женщины диагностирована киста, то выполняют удаление ее содержимого, а затем проводится процедура склерозирования. Это малоинвазивная методика, которая выполняется под контролем ультразвукового исследования. Врач во время проведения процедуры осуществляет пункцию кисты с введением склерозанта. В том случае если киста появляется вновь, выполняется ее энуклеация.
Если у женщины диагностируется фиброаденома, то женщине показана секторальная резекция железы. Во время этой процедуры удаляется опухоль и окружающие ее ткани – части груди.
Если после выполненной диагностики результаты оказываются спорными, то есть данные биопсии не дают однозначного ответа на вопрос о доброкачественности образования, то оперативное вмешательство осуществляется в обязательном порядке. Срочное хирургическое вмешательство показано при быстром росте узлового образования, а также при его рецидивах.
Когда у женщины диагностируются множественные кистозные или узловые образования, пациентку направляют на радикальную резекцию груди. Либо выполняется подкожная мастэктомия и последующее выполнение маммопластики. Подкожная мастэктомия подразумевает полное удаление тканей железы, в том числе и лимфатических узлов – подмышечных и подключичных. Однако, кожа груди сохраняется, также, как и сосково-ареолярный аппарат. Это даёт возможность в последующем восстановить грудь, наполнив ее либо собственными тканями, либо установив имплант. Подкожная мастэктомия, как правило, завершается лучевой или химиотерапией.
Что касается консервативного лечения, то оно сводится лишь к тому, чтобы устранить имеющийся гормональный дисбаланс и не допустить рецидива заболевания.
Формы мастопатии: диффузная и узловая.. Мастопатия и ее лечение
К характерным проявлениям при различных вариантах мастопатии следует отнести масталгию
Диффузная мастопатия
Считается, что  После окончания месячных обычно боли проходят или уменьшаются. Постепенно боль становится более интенсивной и продолжительной. В ряде случаев боли становятся очень интенсивными, распространяются на плечо, подмышечную область, лопатку, болезненно даже легкое прикосновение к молочным железам. Больные теряют сон, появляется чувство страха, мысли о возможности рака молочной железы. Это типичное проявление начальной стадии диффузной мастопатии, которое выделяется в особую группу, именуемую масталгия (синонимы: мастодиния, мазоплазия, болезненная грудь и т.д.). Эта форма мастопатии встречается у женщин чаще в возрасте до 35 лет. При пальпации желез отмечается резкая болезненность и незначительное диффузное уплотнение. После начала менструаций все эти явления исчезают.
После окончания месячных обычно боли проходят или уменьшаются. Постепенно боль становится более интенсивной и продолжительной. В ряде случаев боли становятся очень интенсивными, распространяются на плечо, подмышечную область, лопатку, болезненно даже легкое прикосновение к молочным железам. Больные теряют сон, появляется чувство страха, мысли о возможности рака молочной железы. Это типичное проявление начальной стадии диффузной мастопатии, которое выделяется в особую группу, именуемую масталгия (синонимы: мастодиния, мазоплазия, болезненная грудь и т.д.). Эта форма мастопатии встречается у женщин чаще в возрасте до 35 лет. При пальпации желез отмечается резкая болезненность и незначительное диффузное уплотнение. После начала менструаций все эти явления исчезают.
На последующих этапах развития заболевания боли ослабевают. Пальпаторно определяются участки уплотнений без четких границ, в виде тяжей, мелкой зернистости, огрубения железистых долек. Эти уплотнения определяются в различных отделах желез, чаще в верхне–наружных квадрантах. При надавливании на соски из них появляются выделения различного характера (типа молозива, прозрачные, зеленоватые и др.). Болезненные уплотнения в молочных железах и выделения из сосков усиливаются в предменструальном периоде и уменьшаются с началом менструаций. Полного размягчения желез после начала менструаций не наступает.
Узловая мастопатия
Эта форма мастопатии чаще встречается у пациенток от 30 до 50 лет. Узловые новообразования в молочных железах более четкие, чем при диффузной мастопатии Узловые уплотнения более четко определяются при клиническом обследовании больных в положении стоя. В положении больной лежа уплотнения теряют свои границы, как бы исчезают в окружающих диффузно уплотненных тканях молочной железы. При прижатии уплотнения ладонью к грудной стенке оно перестает определяться (отрицательный симптом Кенига). Кожные симптомы отрицательные.
Узловые новообразования в молочных железах могут быть одиночными или множественными, выявляться в одной или в обеих железах. Узловые уплотнения определяются на фоне диффузной мастопатии (грубая дольчатость, зернистость, тяжистость, болезненность вне узла и выделения из сосков).
Узловые уплотнения определяются на фоне диффузной мастопатии (грубая дольчатость, зернистость, тяжистость, болезненность вне узла и выделения из сосков).
Гистологическое исследование молочных желез при узловой форме заболевания определяет те же изменения, что и при диффузной форме, но в участках уплотнений, пальпируемых как опухоль, изменения выражены более резко. Здесь имеются более крупные кисты, видимые невооруженным глазом, достигающие от нескольких миллиметров до нескольких сантиметров в диаметре. Степень пролиферации эпителия в мастопатических узлах различна. В ряде случаев пролиферация эпителия выражена более резко, появляется некоторая полиморфность, укрупнение ядер, увеличение числа митозов, может наблюдаться прорыв мембраны и внедрение эпителия в окружающую строму. Такие изменения классифицируются как облигатный предрак.
Лечение
Факторы защитного характера: физиологический менструальный цикл, первая выношенная беременность, полноценное грудное вскармливание, грамотная контрацепция, отсутствие заболеваний щитовидной железы, органов малого таза, печени и пищеварительного тракта, устойчивость нервной системы к психогенному и другим видам стресса, полноценное питание.
Своевременная диагностика и качественное лечение заболеваний молочной железы в большинстве случаев позволяют успешно справиться с заболеванием. Фибро кистозная форма мастопатии, диффузная фиброзно кистозная мастопатия, кистозная мастопатия лечение, в каждом конкретном случаен, должен назначать квалифицированный специалист. Для получения хорошего результата и его закрепления необходимо как можно раньше обратиться к специалисту.
Лечение больных мастопатией должно быть комплексным, длительным, с учетом гормональных, метаболических особенностей больной, сопутствующих заболеваний и должно быть направлено на причины, приведшие к развитию мастопатии.
Узловая мастопатия: виды, диагностика и лечение
Фиброаденома
Фиброаденома – доброкачественная дисгормональная опухоль молочной железы, которая проявляется наличием узлового образования и, как правило, наблюдается у молодых женщин 20-35 лет.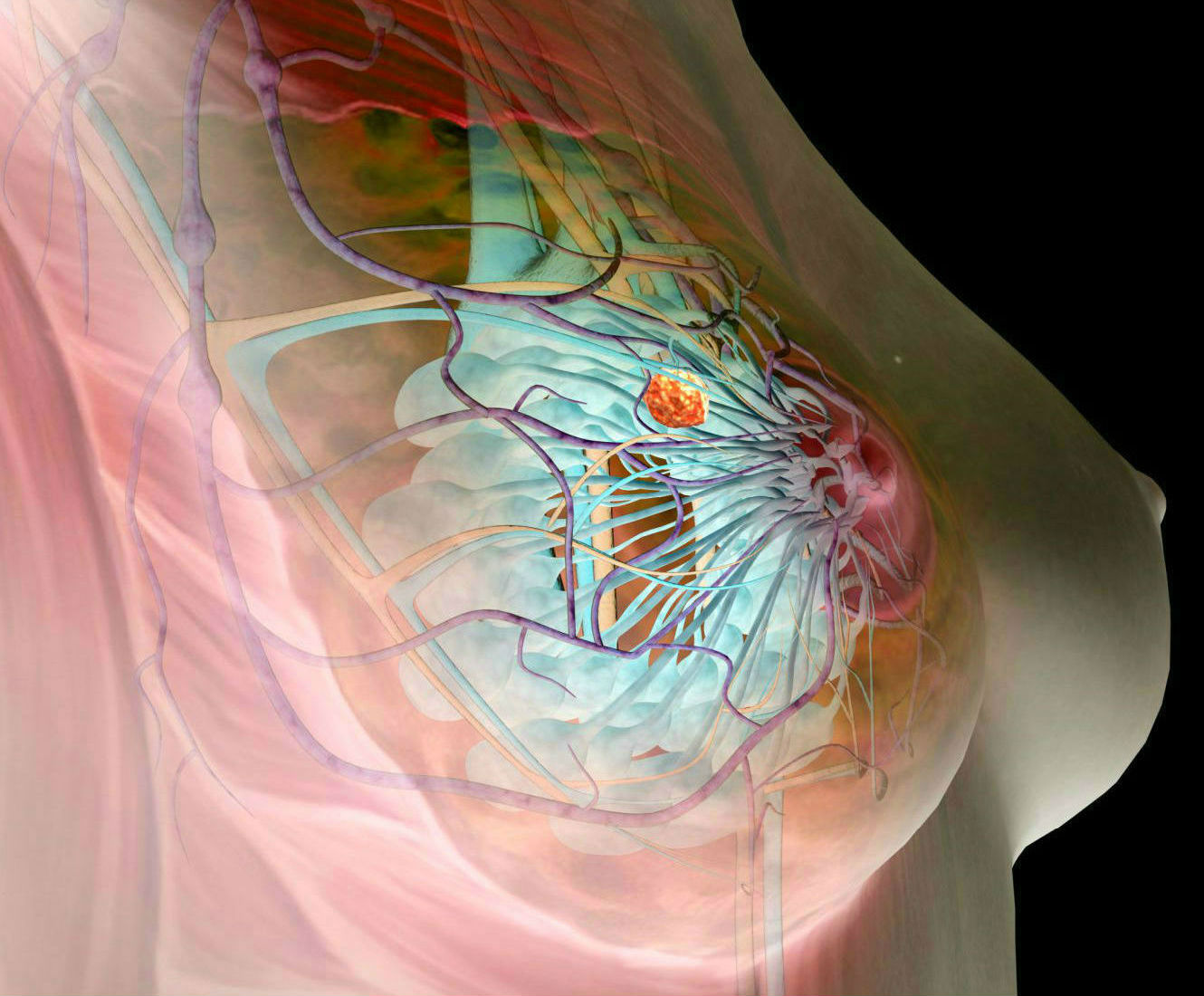
Фиброаденома представляет собой опухоль с чёткими контурами шаровидной формы размером от нескольких миллиметров до нескольких сантиметров, консистенция варьирует от плотной до эластичной, безболезненна при прощупывании, поверхность гладкая или крупнобугристая, подвижна при смещении. У 10% пациенток опухоли множественные.
Фиброаденома, как правило, не озлокачествляется но листовидная (филлоидная) фиброаденома склонна к озлокачествлению (в 10% случаев). Листовидная фиброаденома характеризуется быстрым ростом и может достигать больших размеров, по форме напоминает лист.
Диагностика фиброаденомы включает пальпацию (прощупывание), маммографию, УЗИ молочных желез.
Фиброаденома на маммограмме и УЗИ молочных желез выглядит как округлое, овальное образование с чётким контуром, может содержать кальцинаты.
Лечение обычно хирургическое.
В зависимости от размера опухоли выполняется энуклеация опухоли, либо секторальная резекция молочной железы, когда вместе с опухолью иссекается и часть молочной железы.
Возможно динамическое наблюдение у пациенток молодого возраста с регулярным ультразвуковым контролем размера опухоли.
Внутрипротоковая папиллома
Внутрипротоковая папиллома – доброкачественная опухоль, характеризующаяся разрастанием эпителия внутри расширенного выводного протока молочной железы. Локализуется в крупном протоке под соском или под ареолой. Наблюдается у женщин разных возрастных групп от начала полового созревания до менопаузы, наиболее часто после 40 лет. Проявляется прозрачными, коричнево-зелёными или кровянистыми выделениями из соска. Размеры опухоли составляют от нескольких миллиметров до нескольких сантиметров.
Как правило, развивается на фоне фиброзно-кистозной мастопатии: при мастопатии протоки расширены – там и образуются папилломы.
Диагностика внутрипротоковой папилломы проводится с помощью пальпации (прощупывания) молочной железы, маммографии, УЗИ молочных желез, цитологического исследования выделений из соска, дуктографии.
При пальпации (прощупывании) определяется округлое болезненное уплотнение за ареолой. При надавливании на соске могут быть прозрачные и/или кровянистые выделения.
Важный этап в диагностике — цитологический анализ выделений из соска
Маммография и УЗИ часто не позволяют установить диагноз, поскольку визуализация протоков затруднена. Их диагностическая ценность заключается в исключении других заболеваний и опухолей молочной железы.
Дуктография – наиболее информативный метод диагностики. Это рентгенологическое исследование молочной железы с введением контрастного вещества в молочные протоки, позволяет обнаружить протоковые образования любого размера. Дуктографию выполняют независимо от возраста всем пациенткам при наличии выделений из сосков.
Лечение внутрипротокой папилломы только оперативное: как правило, секторальная резекция молочной железы.
Киста молочной железы
Киста молочной железы — доброкачественное заболевание, представляет собой расширенный выводной проток, наполненный жидкостью, размерами от нескольких миллиметров до сантиметров. Киста молочной железы имеет округлую или овальную форму с гладкой поверхностью.
Клинически протекает бессимптомно, может проявляться болью накануне менструации. Крайне редко наблюдается озлокачествление кист молочных желез.
Для диагностики кист молочных желез применяется пальпация (прощупывание), маммография, УЗИ молочных желез.
Лечение зависит от размера кисты: консервативное лечение проводится при небольших размерах или при множественных кистах – гормональная терапия. При больших размерах кисты выполняется пункция и эвакуация содержимого кисты.
Мастопатия, пройти диагностику и лечение в Москве, цена
Мастопатия — доброкачественное заболевание молочной железы, которое характеризуется дисбалансом между эпителиальной и соединительной тканью железы.
Мастопатия считается самым распространенным заболеванием молочной железы.
Виды мастопатии
Различают два основных вида мастопатии — диффузная и узловая.
При диффузной мастопатии патологический процесс распространяется на всю молочную железу.
В свою очередь выделяют следующие подвиды диффузной мастопатии:
- аденоз — диффузное поражение с преобладанием железистого компонента
- фиброаденоматоз — диффузное поражение с преобладанием фиброзного компонента (соединительной ткани)
- кистозная мастопатия — диффузное поражение с преобладанием кистозного компонента
- фиброзно-кистозная мастопатия
Узловая мастопатия характеризуется образованием в молочной железе кист и узлов, которые имеют определенные четко выраженные границы.
Кроме того, встречается смешанная диффузно-узловая мастопатия.
Причины и патогенез мастопатии
Основные причины возникновения мастопатии — нарушения функций центральной нервной системы, гиперактивность гипоталамо-гипофизарной системы, патологии щитовидной железы, яичников, печени, надпочечников и др.
Предполагается, что большое значение в возникновении мастопатии играет дисбаланс между эстрогенами, прогестероном и пролактином — как следствие ряда заболеваний.
Мастопатию могут спровоцировать интоксикации, инфекции.
К факторам развития мастопатии относятся отсутствие беременности и родов до 30 лет, аборты, травмы молочной железы, нерегулярная половая жизнь, стрессовые ситуации, усталость, диеты, наследственная предрасположенность и др.
Симптомы мастопатии
Общими симптомами при диффузной и узловой мастопатии являются болевые ощущения в молочных железах и уплотнения. Боли могут проявляться как произвольно, так и при пальпации или даже легком касании, отдавать в шею, плечо и носить ноющий, колющий, характер; женщина может ощущать жжение, тяжесть в молочной железе.
Размер, локализация уплотнений может варьироваться в зависимости от вида мастопатии.
Возможно появление молозивных, серозных, кровянистых выделений из сосков.
На ранней стадии развития диффузной мастопатии клинические проявления заболевания связаны с менструальным циклом. Симптоматика при узловой форме мастопатии не зависит от цикла.
Диагностика мастопатии в Клиническом госпитале на Яузе
Женщинам необходимо регулярно проводить самообследование молочных желез. При обнаружении уплотнений, следует обратиться к специалисту.
Врачи Клинического госпиталя на Яузе осматривают пациентку, проводят пальпацию молочных желез и выполняют диагностику состояния молочный железы при помощи информативных и безопасных методов:
- маммография
- цитологическое исследование
Лечение мастопатии в Клиническом госпитале на Яузе
После проведения диагностических процедур специалист нашего медицинского центра назначит индивидуальное лечение в зависимости от формы, стадии развития мастопатии, наличия гинекологических заболеваний. При диффузной мастопатии проводится консервативная терапия, направленная на нормализацию деятельности желез внутренней секреции, уменьшение фиброзной ткани и кист, лечение сопутствующих заболеваний. В ряде случаев назначается прием гормональных препаратов.
При узловой форме мастопатии может потребоваться оперативное вмешательство.
Стоимость услуг
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Мастопатия
Одним из самых распространенных заболеваний у женщин является мастопатия груди, пик которой приходится на период деторождения. Она может проявляться как обособленное заболевание, так и в совокупности с другой патологией. На фоне гормонального дисбаланса происходят качественные изменения в клеточном составе тканей с последующей патологией.
Виды мастопатии
При диагностировании клиника мастопатии характеризуется двумя формами: диффузной и узловой.
Диффузная подразделяется на такие подвиды, как:
- аденоз – преобладает железистый компонент;
- фиброзная мастопатия – преобладает фиброзный компонент;
- кистозная мастопатия – превалирует кистозный компонент;
- смешанная форма (фиброзно-кистозная).
Узловая мастопатия бывает в виде:
- липомы,
- фиброаденомы,
- кисты,
- липогранулемы,
- папилломы внутрипротоковой,
- гематромы,
- ангиомы.
О том, как лечить фиброзно-кистозную мастопатию молочной железы и другие формы, расскажет только специалист. Актуальность проблемы в том, что доброкачественные новообразования могут перерасти в злокачественную опухоль, остановить развитие которой намного сложнее. Поэтому не стоит пренебрегать собственным здоровьем и при малейшем подозрении и обнаружении болевого синдрома следует без промедления обратиться к профильному специалисту.
Причины, провоцирующие возникновение заболевания
Основная причина появления мастопатии молочной железы – гормональное нарушение, при котором у женщины наблюдается недостаточное количество прогестерона, дисфункция яичников или гиперэстрогения. Гормональный дисбаланс может возникнуть по причине:
- раннего полового созревания или позднего начала менопаузы;
- отсутствия наступления беременности и родов, прерывания беременности, нерегулярной половой жизни;
- малого периода лактации;
- стрессов и патологий в работе эндокринной системы;
- патологий в работе щитовидной железы, новообразований головного мозга и других нарушений функционирования половой системы;
- ожирения;
- йодной недостаточности;
- возрастных изменений;
- вредных привычек, травм груди, сдавливания тесной одеждой;
- воспалительных процессов.
Симптомы протекания болезни
Симптомы мастопатии проявляются следующим образом:
- болезненностью молочных желез различной интенсивности и мастодинией,
- нарушением сна и психоэмоционального состояния женщины,
- появлением уплотнений в груди,
- наличием выделений из молочных желез.

При пальпации можно ощутить тяжесть в груди и увеличение объема. При узловой мастопатии хорошо прощупываются четкие узловые конгломераты.
Диагностика и лечение мастопатии
К современным методам точной диагностики относятся следующие обследования:
- маммографию,
- УЗИ груди,
- биопсию с гистологическим исследованием,
- изучение гормонального фона на определение прогестерона и эстрогенов,
- УЗИ малого таза,
- биохимию крови.
При лабораторном подтверждении лечение фиброзно-кистозной мастопатии может быть проведено медикаментозным или оперативным путем. Решение принимается лечащим врачом. Иногда назначаются гормональные препараты и витаминные комплексы. Подбор препаратов зависит от возраста больного и степени прогрессирования болезни.
Лечение мастопатии в наших медицинских центрах
Сеть многопрофильных центров «Медлайн-Сервис» предлагает пройти лечение мастопатии в клинике с опытными специалистами, приятными условиями и доступными ценами.
При необходимости проведения операции по поводу мастопатии цена на лечение будет зависеть от объема вмешательства и других факторов. Чтобы записаться на прием или задать вопросы, позвоните нам по контактному номеру.
Узелковая мастопатия молочной железы: возможна ли онкология
У многих современных женщин в детородном возрасте можно диагностировать мастопатию. Формы ее и проявления различны. И у многих возникает вопрос, узловая мастопатия относится к онкологии или нет? Как правило, это доброкачественное уплотнение, от которого можно избавиться.
В узком понимании дисгормональная мастопатия это сбой гормонального фона в организме женщины. Основной причиной называют неправильная работа яичников. Такому заболеванию подвержены девушки в детородный период. Говорят, что заболеваний молочной железы не может возникнуть при климаксе, но в жизни и такое случается.
Начало заболевания
Ранняя форма такого заболевания должна протекать под наблюдением врача — маммолога. И, как правило, для жизни не опасна. Однако, если не проходить лечение, то это может привести к появлению узлов в железе, а дальше и к злокачественной опухоли.
И, как правило, для жизни не опасна. Однако, если не проходить лечение, то это может привести к появлению узлов в железе, а дальше и к злокачественной опухоли.
На озлокачествление влияют многие факторы. И уже имеющиеся патологии, и окружающая среда, особенности самого организма девушки. Однако это не все. К сожалению, и медицинские сотрудники зачастую игнорируют развитие мастопатии, и упускают момент малигнизации уплотнений.
Риск получения злокачественной опухоли при узловой мастопатии высок, не исключено перерождение тканей при кистозных уплотнениях. Имеет место развитие рака в кисте. Чтоб этого избежать нужно, воспользоваться способом определения выстилки капсулы кисты.
Фиброаденома
При доброкачественном уплотнении – фиброаденоме, достигающей размера до 1 сантиметра, возникновение онкологии сводиться к нулю. А имея внутрипротоковую папиллому (развивается в протоке молочных желез) такой риск возрастает. Такие образования достаточно мелки и безболезненны, поэтому прощупыванию они не поддаются. Выражаются лишь белыми или кровавыми выделениями из соска. Для выявления нужно пройти маммографию.
Не все стадии мастопатии могут перерасти в раковое заболевание. Но какие бы изменения не произошли в груди нужно пройти маммолога, а так же гинеколога. Необходимо самостоятельно осматривать грудь, чтоб не произошли такие изменения как: асимметрия груди, изменение форм сосков, появление выделений, изменение окраса кожных покровов. В большинстве случаев ранняя стадия рака груди излечивается.
Узловая мастопатия никак не влияет на онкологию груди, но при наличии этой патологии достаточно проблематично ее выявить, если она появиться.
Чтоб избавиться от сомнений раковые ли это опухоли или нет, необходимо прибегнуть биопсии. Это процесс забора части ткани этого уплотнения для последующего исследования в лабораторных условиях.
Узловая форма
Так как узловая мастопатия похожа на онкологические уплотнения, то требуется тщательная диагностика. Можно провести следующие исследования:
Можно провести следующие исследования:
- Осмотр у маммолога;
- Исследование маммографе;
- Ультразвуковая диагностика. Таким методом можно тщательно рассмотреть структуру и размер уплотнения;
- Пункция. Проводится при помощи иглы, вводимой в саму опухоль, под контролем УЗИ;
- Биопсия.
Но в большинстве случаев все эти анализы и исследования не подтверждают раковые заболевания.
Диагноз
Но если диагноз онкологии подтвердился, не нужно отчаиваться. Необходимо найти верный способ лечения. Это может быть хирургический способ или лучевая терапия. Это зависит от степени заболевания. Но самый последний способ. Можно прибегнуть к гормонотерапии. Стоит помнить, что не виды заболевания чувствительны к такому методу. Самым распространенным способом является химиотерапия. Она меньше всего оказывает воздействие на клетки организма.
Вывод
Однако доказано, мастопатия – заболевание с доброкачественными уплотнениями, которые можно вылечить, если правильно выбрать лечение.
Источник: https://ogrudy.ru/
MEDISON.RU — Ультразвуковая диагностика узловой мастопатии
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Введение
Одним из наиболее распространённых проявлений дисгормональных расстройств у женщин является развитие фиброзно-кистозной мастопатии [10]. Как известно, фиброзно-кистозной мастопатия может выражаться в виде диффузной, диффузно-узловой и узловой (локализованной) форм. Узловая мастопатия — сложное и малоизученное заболевание молочной железы [11]. Следует разделить диагностику этой формы мастопатии на клиническую и инструментальную части. Выявленная клинически узловая мастопатия при проведении инструментальных исследований может оказаться локальным фиброзом, кистой, фиброаденомой, интрамаммарным лимфоузлом, липомой [14]. В то же время описаны признаки локализованной формы фиброзно-кистозной мастопатии в рентгенологическом и ультразвуковом изображении [2, 6].
Как известно, фиброзно-кистозной мастопатия может выражаться в виде диффузной, диффузно-узловой и узловой (локализованной) форм. Узловая мастопатия — сложное и малоизученное заболевание молочной железы [11]. Следует разделить диагностику этой формы мастопатии на клиническую и инструментальную части. Выявленная клинически узловая мастопатия при проведении инструментальных исследований может оказаться локальным фиброзом, кистой, фиброаденомой, интрамаммарным лимфоузлом, липомой [14]. В то же время описаны признаки локализованной формы фиброзно-кистозной мастопатии в рентгенологическом и ультразвуковом изображении [2, 6].
Имеющиеся в литературе данные о малигнизации локализованной мастопатии и тактике её лечения противоречивы. Так, В. П. Харченко и соавт. [13] указывают на ошибочность трактовки узловой мастопатии как предракового состояния с обязательным хирургическим лечением. Однако ряд авторов придерживаются противоположного мнения [4, 5, 18]. Все авторы, между тем, сходятся во мнении о необходимости комплексного обследования пациенток с целью установления наличия истинной локализованной фиброзно-кистозной мастопатии.
В настоящее время для инструментального исследования молочных желёз чаще применяют следующие методы диагностики: рентгеновскую маммографию и ультразвуковое исследование.
Рентгеновская маммография длительное время считалась «золотым стандартом» в диагностике различных заболеваний молочных желёз [8]. Большинство маммологов используют метод на первом этапе диагностики [1]. Истинную природу образования рентгеновская маммография выявляет в 75-91 % случаев [11]. Следует отметить, что некоторые авторы отмечают невысокую специфичность и точность этого метода (46-56 %) при проведении дифференциального диагноза между доброкачественным и злокачественным процессом [12].
Роль и место ультразвукового исследования в маммологии на протяжении последних лет является предметом дискуссий. Отношение к методу меняется соответственно уровню используемой техники. В 80-е гг. ультрасонография рассматривалась лишь как дополнение к клиническому осмотру и рентгеновской маммографии [17,19]. Однако совершенствование диагностических аппаратов с применением сложных ультразвуковых датчиков и сосудистой эхографии позволили повысить информативность УЗИ молочных желёз [2, 16]. С.А. Берзин и С.Д. Лисьева (1997) полагают, что этот факт в сочетании с приемлемой стоимостью ультрасонографии позволяют рекомендовать метод на первом этапе инструментального исследования молочной железы, а во многих случаях — и вместо маммографии [1]. Эхография предшествует другим инструментальным диагностическим процедурам у молодых, при отчётливо пальпируемом образовании и при расположении опухоли в недоступных для рентгеновской маммографии участках молочной железы [3].
Отношение к методу меняется соответственно уровню используемой техники. В 80-е гг. ультрасонография рассматривалась лишь как дополнение к клиническому осмотру и рентгеновской маммографии [17,19]. Однако совершенствование диагностических аппаратов с применением сложных ультразвуковых датчиков и сосудистой эхографии позволили повысить информативность УЗИ молочных желёз [2, 16]. С.А. Берзин и С.Д. Лисьева (1997) полагают, что этот факт в сочетании с приемлемой стоимостью ультрасонографии позволяют рекомендовать метод на первом этапе инструментального исследования молочной железы, а во многих случаях — и вместо маммографии [1]. Эхография предшествует другим инструментальным диагностическим процедурам у молодых, при отчётливо пальпируемом образовании и при расположении опухоли в недоступных для рентгеновской маммографии участках молочной железы [3].
Мнения о возможностях УЗИ в диагностике очаговой формы мастопатии различны [2, 7, 11]. Чувствительность эхографии при узловых формах мастопатии равна, по данным различных авторов, 74-89 % [9, 15].
Приводим описание интересного случая узловой мастопатии, расцененной рентгенологически как злокачественное новообразование молочной железы.
Описание случая
Пациентка, 42 г., обратилась к маммологу по направлению гинеколога, обнаружившего уплотнение в левой молочной железе. Состоит на учёте по поводу аденомиоза. В семье имеется онконастороженность по раку молочной железы.
Женщине были проведены: осмотр маммолога, рентгеновская маммография, ультрасонография мультичастотным линейным датчиком с частотой сканирования от 6 до 12 МГц.
При осмотре изменений молочных желез не выявлено. При пальпации в верхненаружном квадранте левой молочной железы обнаружено уплотнение без чётких границ, не спаянное с кожей и с подлежащими тканями. Регионарные лимфатические узлы не изменены. Высказано предположение о наличии узловой формы мастопатии.
Высказано предположение о наличии узловой формы мастопатии.
На рентгеновской маммограмме в верхненаружном квадранте левой железы на фоне инволютивных изменений выявлена тень узла с нечёткими бугристыми контурами размером ~ 3,0 + 2,5 см (рис. 1). Структурный рисунок железы изменен. Рентгенологическое заключение: подозрение на злокачественное поражение левой молочной железы.
Рис. 1. Маммограмма левой молочной железы.
При проведении ультразвукового исследования получены следующие данные: в обеих железах выражена преимущественно жировая ткань. Млечные протоки не расширены. В верхненаружном квадранте левой молочной железы визуализируется участок сниженной эхогенности, причудливой формы, напоминающий соты, с достаточно чёткими контурами, без дистальных акустических эффектов. Размеры образования: 1,1 х 3,0 см (рис. 2). При исследовании в режиме цветного допплеровского картирования образование аваскулярно. При применении энергетического допплера выявлен единичный интранодулярный сосуд. Использование импульсноволнового допплеровского режима позволило произвести количественную оценку показателей кровотока: максимальная систолическая скорость (PSV) = 0,08 м/с, конечная диастолическая скорость (EDV) = 0,02 м/с, индекс резистентности (RI) = 0,74. При исследовании регионарных зон лимфооттока патологии не выявлено. Ультразвуковое заключение: узловая мастопатия левой молочной железы.
Рис. 2. Эхограмма очагового образования левой молочной железы.
Пункционная аспирационная биопсия под ультразвуковым контролем осуществлена по стандартной методике с использованием иглы 0,8 х 40 мм без мандрена. При цитологическом исследовании обнаружилось малое количество клеточного субстрата во взятом материале.
При цитологическом исследовании обнаружилось малое количество клеточного субстрата во взятом материале.
Пациентка госпитализирована. Произведена секторальная резекция левой молочной железы. Гистологическое заключение: непролиферативная мастопатия.
Обсуждение
Узловая мастопатия нередко в клиническом, рентгенологическом и ультрасонографическом отношении имеет сходное проявление с опухолевыми узлами злокачественной природы [2,11]. Поэтому в приведённом наблюдении ультразвуковое заключение не повлияло на тактику ведения пациентки — образование обязательно должно иметь морфологическую верификацию. Однако случай демонстрирует широкие возможности ультрасонографии при использовании аппаратуры высокого класса. Ультразвуковая картина выявленного образования молочной железы не была типичной ни для одного варианта эхографического изображения злокачественной опухоли. Исследуемый участок был расценён как комплекс расположенных рядом и расширенных млечных протоков. Ультрасонографическое заключение базировалось в основном на данных В-режима. И хотя показатели васкуляризации указывали скорее на доброкачественный процесс, литературные данные о значимости отдельных исследуемых параметров кровотока при патологии молочных желез крайне разноречивы [12].
Постоянное совершенствование ультразвуковой диагностической техники позволит максимально приблизить эхографию к «золотому стандарту» в маммологии.
Литература
- Берзин С.А., Аисъеба С.Д. Место ультразвукового исследования в комплексном инструментальном обследовании молочных желёз // Современная лучевая диагностика и лучевая терапия.Материалы научно-практической конференции, посвящённой памяти проф. Б.К. Шарова, 31 октября 1997 г. Челябинск, 1997. С. 13-15.
- Заболотская Н.В., Заболотский B.C. Ультразвуковая маммография.
 М., 1997.104 с.
М., 1997.104 с. - Зайцев А.Н. Эхография и маммография в диагностике рака молочной железы // Дис. …канд. мед. наук. СПб., 1995.
- Кириллов B.C., Даниленко Э.Н., Литвинов В.В. Клинико-морфологическая характеристика узловой формы мастопатии // Маммология. 1995. N 2. С. 20-25.
- Кукин Н.Н. Диагностика и лечение заболеваний молочной железы // М., 1972. 239 с.
- Аинденбратен А.Д., Бурдина A.M., Пинхосевич Е.Г. Маммография. М.: Видар, 1997. 123 с.
- Аисъеба С.Д. Место УЗИ в комплексной диагностике опухолевых и предопухолевых заболеваний молочных желёз // Дис. …канд. мед. наук. Екатеринбург, 1998.
- Михайлова С.А., Скрынник Е.Б. Влияние возраста и диффузных дисгормональных гиперплазии на эффективность рентгеновской диагностики узловых новообразований молочной железы // Современная лучевая диагностика и лучевая терапия. Материалы науч.-практ. конф., посвящённой памяти проф. Б.К. Шарова, 31 октября 1997 г. Челябинск, 1997. С. 128-131.
- Озерова О.Е., Торлина В.Е. // Клин. мед. 1987. N 3. С. 105-109.
- Ошмянская А.И. Дифференциальная диагностика и лечебная тактика при дисгормональных дисплазиях молочных желёз // Маммология. 1993. N 2. С. 22-28.
- Рожкова Н.И., Харченко В.П., Якобе А.В. Современный взгляд на диагностику узловой мастопатии // Вестник рентгенологии и радиологии. 1995. N 6. С. 15-18.
- Трофимова Е.Ю. Ультразвуковая диагностика заболеваний молочной железы // Визуализация в клинике. 2002. N 6. С. 44-50.
- Харченко В.П., Рожкова Н.И., Якобе А.В. Комплексный подход к диагностике узловой мастопатии. Обзор // Маммология. 1995. N 1. С. 22-28.
- Якобе А.В. Комплексная лучевая диагностика узловой мастопатии// Дис. …канд. мед. наук. М., 1996.

- GuyerP.B., Dewbury K.C., Rubin CM. et al. // Clin. Radiol. 1992. Vol. 45. N 3. P. 175-178.
- Jamamoto Т., IrijamaK., Araki T. Male inflammatory breast cancer// Surg. Today. 1997. Vol. 27 (7). P. 669-671.
- Mushlin Alvin]. Diagnostic tests in breast cancer // Ann. Intern. Med. 1985.103. N 1. P. 79-85.
- Sciarra]. Грудное кормление и негенетические факторы риска рака молочной железы // Проблемы гинекологии. Материалы международного семинара по гинекологическим проблемам заболеваний молочной железы. 1998. С. 243-244.
- Sickles E.A., Filly R.A., Callen P.W. Breast cancer detection with sonography and mammography: comparison usung state of the art equipment // Amer. J. Radiol. 1983. Vol. 140. P. 843-845.
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Фиброз и простые кисты молочной железы
Оказывается, что многие уплотнения в груди вызваны фиброзом и / или кистами, которые представляют собой доброкачественные (доброкачественные) изменения в ткани груди, которые у многих женщин случаются в какой-то момент своей жизни. Эти изменения иногда называют фиброзно-кистозными изменениями , а раньше — фиброзно-кистозной болезнью .
Фиброз и кисты чаще всего встречаются у женщин детородного возраста, но они могут поражать женщин любого возраста. Они могут быть обнаружены в разных частях груди и в обеих грудях одновременно.
Фиброз
Фиброзом называется большое количество фиброзной ткани, той же ткани, из которой состоят связки и рубцовая ткань. Области фиброза кажутся эластичными, твердыми или твердыми на ощупь.
Кисты
Кисты представляют собой заполненные жидкостью мешочки круглой или овальной формы в груди. Они часто ощущаются как круглая подвижная шишка, которая также может быть нежной на ощупь. Чаще всего они встречаются у женщин от 40, но они могут возникать у женщин любого возраста. Ежемесячные гормональные изменения часто вызывают увеличение размеров кисты и болезненность, а иногда и более заметную непосредственно перед менструацией.
Кисты возникают, когда жидкость начинает накапливаться внутри грудных желез. Микроцисты (крошечные микроскопические кисты) слишком малы, чтобы их можно было почувствовать, и их можно обнаружить только при рассмотрении ткани под микроскопом. Если жидкость продолжает накапливаться, могут образоваться макроцисты , (большие кисты). Их можно легко нащупать, и они могут быть размером от 1 до 2 дюймов в поперечнике.
Диагностика
Чаще всего фиброзно-кистозные изменения диагностируются на основании таких симптомов, как уплотнение в груди, припухлость и / или болезненность или боль.Эти симптомы, как правило, усиливаются непосредственно перед менструальным циклом и могут меняться на разных этапах менструального цикла. Ваша грудь может казаться бугристой, а иногда вы можете заметить прозрачные или слегка мутные выделения из сосков.
Иногда одна из шишек может казаться более твердой или иметь другие особенности, которые вызывают опасения по поводу рака. Когда это происходит, можно провести ультразвуковое исследование, чтобы увидеть, является ли уплотнение твердым или просто заполненным жидкостью (это называется простой кистой ). Простые кисты обычно не вызывают беспокойства.Но если УЗИ показывает, что опухоль твердая или киста имеет как жидкие, так и твердые компоненты (сложная киста ), может потребоваться биопсия, чтобы убедиться, что это не рак.
Как фиброз и простые кисты влияют на риск рака груди?
Ни фиброз, ни простые кисты не увеличивают риск дальнейшего развития рака груди. Сложные кисты вызывают большее беспокойство, так как есть небольшая вероятность, что они могут содержать рак или подвергнуть вас риску рака позже, в зависимости от того, что обнаружено во время биопсии.
Лечение
Жидкость кисты удалять не нужно, если она не вызывает дискомфорта. Но его можно удалить, вставив в кисту тонкую полую иглу, что может быть сделано для подтверждения диагноза. Удаление жидкости может на некоторое время снизить давление и уменьшить боль. Если удалить, жидкость может вернуться позже, но кисты также могут со временем исчезнуть. Для кист, которые продолжают возвращаться и вызывать симптомы, возможно хирургическое вмешательство по их удалению.
Большинство женщин с фиброзно-кистозными изменениями и без неприятных симптомов не нуждаются в лечении, но за ними можно внимательно наблюдать.Если вы испытываете легкий дискомфорт из-за фиброза, вы можете облегчить это с помощью хорошо подогнанных поддерживающих бюстгальтеров, нагревания или использования безрецептурных обезболивающих.
Некоторые женщины сообщают, что их симптомы со стороны груди улучшаются, если они избегают кофеина и других стимуляторов, содержащихся в кофе, чае, шоколаде и многих безалкогольных напитках. Исследования не обнаружили четкой связи между этими стимуляторами и симптомами со стороны груди, но многие женщины считают, что стоит попробовать отказаться от этих продуктов и напитков в течение нескольких месяцев.
Поскольку набухание груди в конце менструального цикла вызывает у некоторых женщин болезненные ощущения, некоторые врачи рекомендуют безрецептурные обезболивающие, такие как парацетамол или ибупрофен, или другие лекарства. Было высказано предположение, что некоторые типы витаминов или травяных добавок могут облегчить симптомы, но до сих пор не было доказано, что они полезны, а некоторые могут иметь побочные эффекты при приеме в больших дозах. Некоторые врачи назначают гормоны, такие как оральные контрацептивы (противозачаточные таблетки), тамоксифен или андрогены.Но их обычно назначают только женщинам с тяжелыми симптомами, потому что они также могут иметь серьезные побочные эффекты.
Некоторые врачи назначают гормоны, такие как оральные контрацептивы (противозачаточные таблетки), тамоксифен или андрогены.Но их обычно назначают только женщинам с тяжелыми симптомами, потому что они также могут иметь серьезные побочные эффекты.
Хирургия груди Гранулематозный мастит | Лечение расстройства
Хирургическое заболевание груди : гранулематозный мастит
Заболевание с симптомом, подобным воспалительному раку груди.
Заболевание представляет собой доброкачественные образования, образующие гранулемы, которые возникают в области, отличной от ареолы (немного дальше от сосков), и развиваются с опухолью или обострением.Маловероятно, что это поражено с обеих сторон и проявляется схожими симптомами, такими как воспалительный рак молочной железы, который набухает, как отек или абсцесс молочной железы. Говорят, что это заболевание распространено среди людей детородного возраста, которые не кормят грудью, особенно среди женщин в течение 5 лет после родов.
Может случиться изменение эндокринной среды или заражение вирусом?
Причина заболевания до сих пор неизвестна.Предполагается, что эндокринные изменения окружающей среды, такие как аутоиммунное заболевание, беременность / роды / кормление грудью, противозачаточные таблетки, курение, гиперпролактинемия или мастит, вызванный застоем молока, заражение неизвестным вирусом / бактериальной инфекцией, и считается, что гранулема образована отклонением к интерстициальному качеству секрета из-за нарушений эпителия молочной железы и воспалительной реакции против них, что приводит к дальнейшим нарушениям эпителия молочных желез. Есть случай, когда узловая эритема (заболевание, при котором узловые клетки красного цвета возникают с болью в колене) является осложненным.
Необходима дифференциация с другими заболеваниями, вызывающими гранулемы.
При диагностике изображений при эхографии наблюдается менее заметное наблюдение, поэтому трудно дифференцировать рак груди только по изображению. Гистологическое исследование (биопсия иглой) полезно. Есть отчет о том, что подтвержденный диагноз можно поставить с помощью нескольких обследований. Гистологически характерным для этого заболевания является то, что инфильтрация эпителиоидной клетки с первичными долями молочной железы, воспалительной клеткой, такой как нейтрофил, и отсутствие казеозного некроза в центре ткани гранулемы, состоит из многоядерных гигантских клеток, так что воспаление кровеносного сосуда или молочной железы протоковой эктазии не видно.Также необходимо отрицать существование кислотоустойчивой палочки / грибка.
Кроме того, становится необходимым дифференцировать заболевание груди, образующее гранулему, туберкулез, нетуберкулезную микобактериальную инфекцию, грибковую болезнь, панникулит, саркоидоз, болезнь Беше, синдром Чурга-Штрауса, гранулему Вегнера, мастит плазматических клеток, болезнь Вебера-Кристиана, внешнее повреждение, экзогенный материал, эктазия протока молочной железы или разрыв кисты.Выявление грибка при бактериологическом исследовании маловероятно. И при проколе создается впечатление, что выделения гноя меньше, чем на изображении.
Подход к терапии еще не установлен, хотя есть много случаев, которые излечиваются или становятся менее тяжелыми.
Дозировка антибиотика практически бесполезна. Сообщается о случае, когда последующее наблюдение или повторное иглоукалывание стали менее серьезными, но его трудно исправить при неполном дренировании, и есть отчет, в котором говорится, что болезнь излечивается методом Сетона, используемым при анальной фистуле.Хотя считается, что доза кортикального стероида надпочечников является основным вариантом в качестве лекарственного средства, типичная доза или период дозирования не установлены. Есть отчет, в котором говорится, что комбинация с иммуноингибиторным эффектом полезна.
Абсцессы и новообразования молочной железы: история вопроса, патофизиология, эпидемиология
Диксон Дж. Азбука болезней груди. Инфекция груди. BMJ . 1994 8 октября. 309 (6959): 946-9.[Медлайн].
Диксон Дж. М.. Амбулаторное лечение нелактационных абсцессов груди. Br J Surg . 1992, январь 79 (1): 56-7. [Медлайн].
Диксон Дж. М.. Инфекция груди. BMJ . 2013 16 декабря. 347: f3291. [Медлайн].
Лам Э, Чан Т, Уайзман С.М. Абсцесс груди: рекомендации по ведению, основанные на фактах. Expert Rev Anti Infect Ther . 2014 июл.12 (7): 753-62. [Медлайн].
Канеда Х.Дж., Мак Дж., Касалес С.Дж., Шеттер С.Образования груди у детей и подростков: обзор патофизиологии, визуализации, диагностики и лечения. AJR Am J Roentgenol . 2013 февраля 200 (2): W204-12. [Медлайн].
Whitaker-Worth DL, Carlone V, Susser WS и др. Дерматологические заболевания груди и сосков. J Am Acad Dermatol . 2000, ноябрь 43 (5, часть 1): 733–51; викторина 752-4. [Медлайн].
Bland, Copeland, ред. Грудь: комплексное лечение доброкачественных и злокачественных заболеваний .3-е изд. Сондерс; 2004.
Kasales CJ, Han B, Smith JS Jr, Chetlen AL, Kaneda HJ, Shereef S. Непопухолевый мастит и субареолярный абсцесс груди. AJR Am J Roentgenol . 2014 Февраль 202 (2): W133-9. [Медлайн].
Jahanfar S, Ng CJ, Teng CL. Антибиотики при мастите у кормящих женщин. Кокрановская база данных Syst Rev . 2013 28 февраля. 2: CD005458. [Медлайн].
Huizhen F, Qixia Y, Yuying D, Yun Z.Анализ факторов риска прогрессирования лактирующего мастита до абсцесса груди. Чжэцзян Мед . 2016. 24: 1986-1988. [Полный текст].
Диксон Дж. М., Хан ЛР. Лечение инфекции груди. BMJ . 2011 11 февраля. 342: d396. [Медлайн].
Шейбани Ф., Сарвгад М., Надери Х.Р., Гариб М. Лечение и клинические характеристики гранулематозного мастита. Акушерский гинекол . 2015 Апрель 125 (4): 801-7. [Медлайн].
Ooi PS, Draman N, Yusoff SSM, Zain WZW, Ganasagaran D, Chua HH.Болезнь молочных сосков Педжета: относительно часто, но все еще неизвестна многим. Корейский журнал семейной медицины . 2018 29 ноя. Kjfm.17.0143. [Полный текст].
Wu Q, Ding X, Li J, Sun S, Zhu S, Wu J и др. Хирургическое лечение болезни Педжета с инвазивной карциномой протоков: обсервационное исследование, основанное на SEER. Научные отчеты . 2017 Апрель 19, 7: 45 5 10. [Полный текст].
Американское онкологическое общество. Факты и цифры о раке молочной железы, 2009-2010 гг.Американское онкологическое общество. Доступно на http://www.cancer.org/Research/CancerFactsFigures/BreastCancerFactsFigures/breast-cancer-facts—figures-2009-2010. Доступ: 1 февраля 2010 г.
Гивенс М.Л., Лущак М. Заболевания груди: обзор для врачей скорой помощи. J Emerg Med . 2002, 22 января (1): 59-65. [Медлайн].
Jahanfar S, Ng CJ, Teng CL. Антибиотики при мастите у кормящих женщин. Кокрановская база данных Syst Rev .2013 28 февраля. 2: CD005458. [Медлайн].
Масса S. Боль в груди: нагрубание, боль в сосках и мастит. Clin Obstet Gynecol . 2004 Сентябрь 47 (3): 676-82. [Медлайн].
Bender PF, de Oliveira LL, Costa CR, de Aguiar SS, Bergmann A, Thuler LC. У мужчин и женщин одинаковые показатели выживаемости после рака груди. J Cancer Res Clin Oncol . 2017 Апрель 143 (4): 563-571. [Медлайн]. [Полный текст].
Choi MY, Lee SK, Lee JE, Park HS, Lim ST, Jung Y и др.Характеристика рака молочной железы у мужчин в Корее с использованием общенациональной онлайн-базы данных рака молочной железы: анализ сопоставленных пар пациентов с раком молочной железы у женщин. Медицина (Балтимор) . 2016 апр.95 (16): e3299. [Медлайн].
Efrat M, Mogilner JG, Iujtman M, et al. Неонатальный мастит — диагностика и лечение. ISR J Med Sci . 1995 31 сентября (9): 558-60. [Медлайн].
Де Силва Н.К., Брандт М.Л. Заболевания груди у детей и подростков, Часть 1: Нарушения роста и инфекции груди. Дж. Педиатр-Адолеск-Гинеколь . 2006 октября 19 (5): 345-9. [Медлайн].
Андерсон В.Ф., Розенберг П.С., Менаше I, Митани А., Пфайффер Р.М. Связанный с возрастом кроссовер заболеваемости раком груди между черными и белыми этническими группами. J Национальный онкологический институт . Декабрь 2007. 100 (24): 1804-14. [Медлайн].
Филиал-Эллиман W, Голен TH, Голд HS, Ясса Д.С., Балдини Л.М., Райт С.Б. Факторы риска послеродового абсцесса молочной железы золотистого стафилококка. Clin Infect Dis . 2012 г. 1. 54 (1): 71-7. [Медлайн].
Bharat A, Gao F, Aft RL, Gillanders WE, Eberlein TJ, Margenthaler JA. Предикторы первичных абсцессов молочной железы и рецидивов. Мир J Surg . 2009 декабрь 33 (12): 2582-6. [Медлайн].
Özkurt E, Tükenmez M, Yılmaz R, Cabiolu N, Müslümanolu M, Dinça AS, et al. Благоприятный долгосрочный исход при раке молочной железы у мужчин. Eur J Здоровье груди . 2018 июл.14 (3): 180-185. [Медлайн].
Nguyen C, Kettler MD, Swirsky ME, Miller VI, Scott C, Krause R, et al. Заболевания груди у мужчин: фотообзор с лучевой и патологической корреляцией. Радиография . 2013 май. 33 (3): 763-79. [Медлайн].
Günhan-Bilgen I, Bozkaya H, Ustün E, Memis A. Болезнь мужской груди: клинические, маммографические и ультразвуковые особенности. евро J Радиол . 2002 Сентябрь 43 (3): 246-55. [Медлайн].
Nguyen-Pham S, Leung J, McLaughlin D.Различия в стадиях рака груди при диагностике у городских и сельских взрослых женщин: систематический обзор и метаанализ. Энн Эпидемиол . 2014 марта 24 (3): 228-35. [Медлайн].
Miller AB, Wall C, Baines CJ, Sun P, To T, Narod SA. Двадцать пять лет наблюдения за заболеваемостью и смертностью от рака груди в рамках Канадского национального скринингового исследования груди: рандомизированное скрининговое испытание. BMJ . 2014 11 февраля. 348: g366. [Медлайн].
Мозли Т.В., Стэнли А, Вэй В, Парих-младший.Влияние на клиническое ведение экстренного или неотложного ультразвукового исследования молочной железы в нерабочее время у пациентов с клинически подозреваемыми абсцессами молочной железы. Диагностика . 2018 23 февраля. 8 (1): 17. [Полный текст].
Yu X, Zhou S, Wang J, Zhang Q, Hou J, Zhu L, et al. Заместительная гормональная терапия и выживаемость при раке груди: систематический обзор и метаанализ наблюдательных исследований. Рак молочной железы . 2017. 24 (5): 643-657. [Медлайн]. [Полный текст].
Land SR, Liu Q, Wickerham DL, Costantino JP, Ganz PA.Курение сигарет, физическая активность и потребление алкоголя как предикторы заболеваемости раком среди женщин с высоким риском рака груди в испытании NSABP P-1. Биомаркеры эпидемиологии рака Предыдущая . 2014 май. 23 (5): 823-32. [Медлайн].
Армстронг К., Эйзен А., Вебер Б. Оценка риска рака груди. N Engl J Med . 2000 24 февраля. 342 (8): 564-71. [Медлайн].
Zhou H, Lu K, Zheng L, Guo L, Gao Y, Miao X и др.Прогностическое значение болезни Педжета у китаянок: 10-летнее популяционное когортное исследование. Онко Таргетирует . 2018. 11: 8319-8326. [Медлайн]. [Полный текст].
Ferzoco RM, Рудди КДж. Эпидемиология рака груди у мужчин. Curr Oncol Rep . 2016 18 января (1): 1. [Медлайн].
Kaneda HJ, Mack J, Kasales CJ, Schetter S. Детские и подростковые образования груди: обзор патофизиологии, визуализации, диагностики и лечения. AJR Am J Roentgenol . 2013 февраля 200 (2): W204-12. [Медлайн].
Бранч-Эллиман В., Ли Г.М., Голен Т.Х., Голд HS, Балдини Л.М., Райт С.Б. Здоровье и экономическое бремя послеродового абсцесса молочной железы Staphylococcus aureus. PLoS ONE . 2013. 8 (9): e73155. [Полный текст].
Rizzo M, Peng L, Frisch A, Jurado M, Umpierrez G. Абсцессы груди у нелактирующих женщин с диабетом: клинические особенности и исход. Am J Med Sci .2009 Август 338 (2): 123-6. [Медлайн].
Schafer P, Fürrer C, Mermillod B. Связь курения сигарет с рецидивирующим субареолярным абсцессом груди. Int J Epidemiol . 1988 декабря 17 (4): 810-3. [Медлайн].
Голлапалли В., Ляо Дж., Дудакович А., Сугг С.Л., Скотт-Коннер К.Э., Вайгель Р.Дж. Факторы риска развития и рецидива первичных абсцессов молочной железы. J Am Coll Surg . 2010 Июль 211 (1): 41-8. [Медлайн].
Brennan M, Houssami N, French J.Управление доброкачественными заболеваниями груди. Часть 3 — Другие проблемы с грудью. Врач Aust Fam . 2005 г., май. 34 (5): 353-5. [Медлайн].
Беренс П.Д. Пренатальная, родовая и послеродовая поддержка кормящей матери. Педиатрическая клиника North Am . 2001 апр. 48 (2): 365-75. [Медлайн].
Muttarak M, Chaiwun B. Визуализация гигантских образований груди с патологической корреляцией. Сингапур Мед. J . 2004 г., 45 (3): 132-9.[Медлайн].
Gao Y, Slanetz PJ, Eisenberg RL. Эхогенные образования груди при УЗИ: делать биопсию или нет ?. Радиография . 2013 март-апрель. 33 (2): 419-34. [Медлайн].
Ли С.Х., Чанг Дж., Чой Х.Й., Чой С.Х., Рю Е.Б., Ко К.Х. и др. Оценка скрининга опухолей молочной железы, обнаруженных при УЗИ, с помощью комбинированного использования эластографии и цветного допплеровского УЗИ с УЗИ в B-режиме у женщин с плотной грудью: многоцентровое проспективное исследование. Радиология .2017 Ноябрь 285 (2): 660-669. [Медлайн]. [Полный текст].
Arslan S, Öncü F, Eryılmaz MA, Durmaz MS, Altunkeser A, Ünlü Y. Преимущества ультразвука в b-режиме в сочетании с деформационной эластографией в дифференциации идиопатического гранулематозного мастита от злокачественных поражений груди. Turk J Med Sci . 2018 23 февраля. 48 (1): 16-23. [Медлайн].
Айдын О.У., Эрджан А. Фирсатчи Тарама Япылан, 40 лет, популярный Меме Кансери Теспити [Выявление рака груди у населения в возрасте до 40 лет с помощью оппортунистического скрининга]. Acta Oncologica Turcica . 2018. 51 (1): 1-5.
Nianqiao C, Lin D, Jinlei H.. Диагностическая ценность биопсии под ультразвуковым контролем новообразований груди. Исследования в области визуализации и медицинские приложения . 2020. 4 (10): 152-153.
Ху Q, Ван XY, Zhu SY, Kang LK, Xiao YJ, Zheng HY. Мета-анализ ультразвука с контрастным усилением для дифференциации доброкачественных и злокачественных новообразований молочной железы. Acta Radiol .2015 Январь 56 (1): 25-33. [Медлайн].
Керликовске К., Смит-Биндман Р., Люнг Б.М. и др. Оценка аномальных результатов маммографии и пальпируемых аномалий груди. Энн Интерн Мед. . 19 августа 2003 г. 139 (4): 274-84. [Медлайн].
Kerlikowske K, Creasman J, Leung JW и др. Различия в результатах маммографии среди белых, китайских и филиппинских женщин. Arch Intern Med . 2005, 12 сентября. 165 (16): 1862-8. [Медлайн].
Chen Z, Wang L, Lingbin D, Jing L, Juan Z, Min D и др. [Мета-анализ маммографии применительно к точности массового скрининга]. Китайский J Epi . 2016. 37 (9): 1296-1305. Китайский язык. [Полный текст].
Niell BL, Freer PE, Weinfurtner RJ, Arleo EK, Drukteinis JS. Скрининг рака груди. Rad Clin North Am . 2017 г. 1. 55 (6): 1145-1162. [Полный текст].
Molinié F, Delacour-Billon S, Tretarre B, Delafosse P, Seradour B, Colonna M.Заболеваемость раком молочной железы: тенденция к снижению больших опухолей у женщин в возрасте 50-74 лет. J Med Screen . 2017. 24 (4): 189-194. [Медлайн]. [Полный текст].
Бейнс С.Дж., То Т, Миллер А.Б. Пересмотренные оценки гипердиагностики Канадского национального скринингового исследования груди. Предыдущая Med . 2016. 90: 66-71. [Медлайн]. [Полный текст].
van den Ende C, Oordt-Speets AM, Vroling H, van Agt HME. Польза и вред скрининга рака груди с маммографией у женщин в возрасте 40-49 лет: систематический обзор. Инт Дж. Рак . 2017 г., 1. 141 (7): 1295-1306. [Медлайн]. [Полный текст].
Buchberger W, Geiger-Gritsch S, Knapp R, Gautsch K, Oberaigner W. Комбинированный скрининг с маммографией и ультразвуком в программе скрининга населения. евро J Rad . 2018. 101: 24-29. [Медлайн]. [Полный текст].
Ахмед А.Т., Велч Б.Т., Бринджикджи В., Фарах WH, Хенрихсен Т.Л., Мурад М.Х. и др. Расовые различия в скрининговой маммографии в США: систематический обзор и метаанализ. Дж. Ам Колл Радиол . 2017. 14 (2): 157-165.e9. [Медлайн]. [Полный текст].
Morra L, Sacchetto D, Durando M, Agliozzo S, Carbonaro LA, Delsanto S и др. Рак молочной железы: компьютерное обнаружение с помощью цифрового томосинтеза молочной железы. Радиология . 2015 Октябрь 277 (1): 56-63. [Медлайн].
Ван Ц, Эгтедари М, Ян В. Т., Доган BE. Диффузионно-взвешенная визуализация полезна для точной неинвазивной диагностики абсцесса груди: корреляция с некротическим раком груди. BMJ Case Rep . 2018 22 марта 2018: E17. [Медлайн]. [Полный текст].
Эриилмаз Р., Сахин М., Хакан Текелиоглу М., Далдал Э. Лечение лактационных абсцессов груди. Грудь . Октябрь 2005. 14 (5): 375-9. [Медлайн].
Ozseker B, Ozcan UA, Rasa K, Cizmeli OM. Лечение абсцессов груди с помощью аспирации и орошения под ультразвуковым контролем в условиях неотложной помощи. Emerg Radiol . 2008 15 марта (2): 105-8. [Медлайн].
Thirumalaikumar S, Kommu S. Лучшие доказательства в тематических отчетах. Аспирация абсцессов груди. Emerg Med J . 21 (3). Май 2004: 333-4. [Медлайн].
Крючок GW, Икеда DM. Лечение абсцессов молочной железы чрескожным дренированием с помощью иглы под контролем УЗИ без установки постоянного катетера. Радиология . 1999. 213: 579-82. [Медлайн].
Ozseker B, Ozcan UA, Rasa K, Cizmeli OM. Лечение абсцессов груди с помощью аспирации и орошения под ультразвуковым контролем в условиях неотложной помощи. Emerg Radiol . Март 2008. 15 (2): 105-8. [Медлайн].
Элагили Ф., Абдулла Н. Аспирация абсцесса молочной железы под контролем УЗИ: достигнутые результаты и факторы, влияющие на успех. Азиатская J Surg . 2007. 30 (1): 40-44. [Полный текст].
Сархан Х. Х., Ибрахим ОМ. Чрескожная игла — минимально инвазивный метод лечения абсцесса груди. Arch Clin Exp Surg . 2012. 1 (2): 105-109. [Полный текст].
Кан Ю.Д., Ким Ю.М.Сравнение пункционной аспирации и вакуумной биопсии при дренировании лактационных абсцессов молочной железы под контролем УЗИ. Ультрасонография . 2016 Апрель 35 (2): 148-52. [Медлайн].
Falco G, Foroni M, Castagnetti F, Marano L, Bordoni D, Rocco N и др. Чрескожный катетерный дренаж больших абсцессов груди у кормящих женщин под контролем УЗИ: как сохранить грудное вскармливание безопасно. Мед. Грудного вскармливания . 2016 Декабрь 11: 555-556. [Медлайн].
Fengjing F, Guangying Z, Shujuan C, Hongyu D, Dequan L.Значение технологии количественной оценки тканей акустической пальпации в качественной диагностике новообразований молочной железы. Журнал медицинских наук Шаньдунского университета . 2016 25 сентября. 54 (9): 48-52.
Рамья Деви Р., Анандхамала Г.С. Последние тенденции в методах медицинской визуализации и проблемы диагностики рака молочной железы. Биомед Фармакол J . 2018. 11 (3):
Барбоза-Чесник С., Шварц К., Фоксман Б. Лактационный мастит. JAMA .2003 апр. 2. 289 (13): 1609-12. [Медлайн].
Сингх Г., Сингх Г., Сингх Л. Р., Сингх Р., Сингх С., Шарма К. Л.. Лечение абсцесса груди путем повторной аспирации и приема антибиотиков. Журнал медицинского общества . 2012. 26: 189-91. [Полный текст].
Сунь Х, Тэн С, Хуан Б, Сяо С, Йен М, Ван ПП. Комбинация дренажа под ультразвуковым контролем и антибиотикотерапии дает косметическое преимущество женщинам с метициллин-устойчивым абсцессом молочной железы Staphylococcus aureus. Тайвань J Obstet Gyn . 2014. 53 (1): 115-117. [Полный текст].
Chen C, Luo LB, Gao D, Qu R, Guo YM, Huo JL, et al. Хирургическое дренирование лактационного абсцесса молочной железы с помощью системы вакуумной биопсии молочной железы Encor под ультразвуковым контролем. Грудь J . 2019 Сентябрь 25 (5): 889-897. [Медлайн].
Мосс С.М., Уэйл С., Смит Р., Эванс А., Кукл Н., Даффи С. Влияние маммографического скрининга в возрасте от 40 лет на смертность от рака груди в исследовании UK Age при периоде наблюдения 17 лет: рандомизированное контролируемое исследование. Ланцет Онкол . 2015 Сентябрь 16 (9): 1123-32. [Медлайн].
Johnson JM, Johnson AK, O’Meara ES, Miglioretti DL, Geller BM, Hotaling EN, et al. Обнаружение рака груди с краткосрочным периодом наблюдения по сравнению с возвращением к ежегодному скринингу у пациентов с доброкачественными результатами стереотаксической биопсии или биопсии груди под контролем УЗИ. Радиология . 2015 Апрель 275 (1): 54-60. [Медлайн].
Сальковски Л. Р., Фаулер А. М., Бернсайд Е. С., Сисней, штат Джорджия. Полезность контрольных изображений через 6 месяцев после согласованного результата доброкачественной биопсии молочной железы. Радиология . 2011 Февраль 258 (2): 380-7. [Медлайн].
Арройо Р., Мартин В., Мальдонадо А., Хименес Е., Фернандес Л., Родригес Дж. М.. Лечение инфекционного мастита в период лактации: антибиотики по сравнению с пероральным приемом лактобацилл, выделенных из грудного молока. Clin Infect Dis . Июнь 2010. 50 (12): 1551-8. [Медлайн]. [Полный текст].
Таффурелли М., Пеллегрини А., Сантини Д., Занотти С., Ди Симоне Д., Серра М. Рецидивирующий перидуктальный мастит: хирургическое лечение. Хирургия . 2016 Декабрь 160 (6): 1689-1692. [Медлайн].
Irusen H, Rohwer AC, Steyn DW, Young T. Лечение абсцессов груди у кормящих женщин. Кокрановская база данных Syst Rev . 2015 17 августа 8: CD010490. [Медлайн].
[Рекомендации] Уилт Т.Дж., Харрис Р.П., Касим А., Целевая группа по высокому уходу Американского колледжа врачей. Скрининг на рак: рекомендации Американского колледжа врачей по оказанию высококачественной помощи. Энн Интерн Мед. . 2015 19 мая. 162 (10): 718-25. [Медлайн].
[Рекомендации] Смит Р.А., Эндрюс К., Брукс Д., ДеСантис С.Е., Федева С.А., Лорте-Тьелент Дж. И др. Скрининг рака в Соединенных Штатах, 2016 г .: Обзор текущих руководств Американского онкологического общества и текущих вопросов скрининга рака. CA Cancer J Clin . 2016 Март 66 (2): 95-114. [Медлайн].
[Рекомендации] Сиу А.Л., Целевая группа превентивных служб США.Скрининг рака молочной железы: Рекомендация рабочей группы США по профилактическим услугам. Энн Интерн Мед. . 2016 16 февраля. 164 (4): 279-96. [Медлайн].
[Рекомендации] Lavoué V, Fritel X, Antoine M, Beltjens F, et al .: Французский колледж гинекологов и акушеров (CNGOF). Руководство по клинической практике Французской коллегии гинекологов и акушеров (CNGOF): доброкачественные опухоли молочной железы — краткий текст. евро J Obstet Gynecol Reprod Biol . 2016 май.200: 16-23. [Медлайн].
Shehab N, Patel PR, Srinivasan A, Budnitz DS. Посещение отделения неотложной помощи при нежелательных явлениях, связанных с антибиотиками. Clin Infect Dis . 2008. 47: 735-743. [Медлайн]. [Полный текст].
Shehab N, Lovegrove MC, Geller AI, Rose KO, Weidle NJ, Budnitz DS. Посещения Департамента неотложной помощи США для амбулаторных побочных эффектов, связанных с наркотиками, 2013-2014 гг. JAMA . 2016 22 ноября. 316 (20): 2115-2125. [Медлайн]. [Полный текст].
[Рекомендации] Целевая группа превентивных служб США. Скрининг на рак груди: рекомендация Целевой группы по профилактическим услугам США. Энн Интерн Мед. . 2009 17 ноября. 151 (10): 716-26, W-236. [Медлайн]. [Полный текст].
Zylstra S, D’Orsi CJ, Ricci BA и др. Защита заявлений о злоупотреблении служебным положением при раке груди. Грудь J . 2001 март-апрель. 7 (2): 76-90. [Медлайн].
Американское онкологическое общество.Факты и цифры о раке молочной железы, 2007–2008 гг. Доступно по адресу http://www.cancer.org/Research/CancerFactsFigures/BreastCancerFactsFigures/index. Дата обращения: 01.04.2009.
Август Д.А., Сондак ВК. Грудь. Гринфилд Л.Дж. и др., Ред. Научные принципы и практика хирургии . 2-е изд. Издательство Липпинкотт-Рэйвен; 1997. 1357-1415.
Бекман К. Линг Ф., Барзански Б., Герберт В., Лаубе Д., Смит Р., ред. Акушерство и гинекология .6-е изд. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2009.
Берг В.А., Сечтин А.Г., Маркес Х., Чжан З. Кистозные образования груди и опыт ACRIN 6666. Радиол Клин Норт Ам . 2010 Сентябрь 48 (5): 931-87. [Медлайн]. [Полный текст].
Dener C, Inan A. Абсцессы груди у кормящих женщин. Мир J Surg . 2003 27 февраля (2): 130-3. [Медлайн].
Диксон Дж. М.. Повторная аспирация абсцессов груди у кормящих женщин. BMJ . 1988, 10 декабря. 297 (6662): 1517-8. [Медлайн].
Eley JW, Hill HA, Chen VW и др. Расовые различия в выживаемости от рака груди. Результаты исследования выживаемости чернокожих / белых рака, проведенного Национальным институтом рака. JAMA . 1994, 28 сентября. 272 (12): 947-54. [Медлайн].
Эриилмаз Р., Сахин М., Хакан Текелиоглу М., Далдал Э. Лечение лактационных абсцессов груди. Грудь . Октябрь 2005. 14 (5): 375-9. [Медлайн].
Гарсия С.Дж., Эспиноза А, Динамарка V и др. УЗИ груди у детей и подростков. Радиография . 2000 ноябрь-декабрь. 20 (6): 1605-12. [Медлайн].
Харрис JR, Lippman ME, Veronesi U, et al. Рак груди (1). N Engl J Med . 1992 30 июля. 327 (5): 319-28. [Медлайн].
Houssami N, Ciatto S, Ambrogetti D, Catarzi S, Risso G, Bonardi R и др. Исследование биопсии молочной железы во Флоренции-Сиднее: чувствительность биопсии пальпируемого рака молочной железы под контролем УЗИ и тонкоигольной биопсии, выполненной вручную. Лечение рака молочной железы . Январь 2005 г. 89 (1): 55-9. [Медлайн]. [Полный текст].
Karstrup S, Solvig J, Nolsoe CP и др. Острые послеродовые абсцессы груди: дренирование под УЗИ. Радиология . 1993. 188: 807-9. [Медлайн].
Хода Дж., Ланцберг Л., Егев Ю. и др. Лечение периареолярного абсцесса и мамиллярной фистулы. Акушерский гинекологический хирург . 1992 Октябрь 175 (4): 306-8. [Медлайн].
Кухня пр.Лечение субареолярного абсцесса и свища молочной железы. Aust N Z J Surg . 1991 апр. 61 (4): 313-5. [Медлайн].
Лау СК, МакКи ГТ, Вейр ММ, Тамбуре RH, Эйххорн Дж. Х., Питман МБ. Отрицательная прогностическая ценность тонкоигольной аспирационной биопсии груди: опыт Массачусетской больницы общего профиля. Грудь J . Ноябрь-декабрь 2004 г. 10 (6): 487-91. [Медлайн].
Лю Х., Пэн У. Морфологические проявления непурперального мастита на магнитно-резонансной томографии. Дж. Магнитно-резонансная томография . 2011 июн. 33 (6): 1369-74. [Медлайн].
Майер WP, Au FC, Tang CK. Нелактационная инфекция груди. Am Surg . 1994, апр. 60 (4): 247-50. [Медлайн].
Meguid MM, Oler A, Numann PJ, et al. Лечение рецидивирующих субареолярных абсцессов молочной железы на основе патогенеза. Хирургия . 1995 Октябрь 118 (4): 775-82. [Медлайн].
Миллер Б.А., Фойер Э.Дж., Хэнки Б.Ф. Значение роста заболеваемости раком груди в Соединенных Штатах. Важные дополнительные сведения . 1994. 193-207. [Медлайн].
О’Хара Р.Дж., Декстер С.П., Фокс Дж. Консервативное лечение инфекционного мастита и абсцессов груди после ультразвукового исследования. Br J Surg . 1996 Октябрь 83 (10): 1413-4. [Медлайн].
Программа эпиднадзора, эпидемиологии и конечных результатов (SEER), SEER 17 регистров, 2000-2004 гг. 2007;
Walker AP, Edmiston CE, Krepel CJ, et al.Проспективное исследование микрофлоры непарперального абсцесса молочной железы. Arch Surg . 1988. 123: 908-11. [Медлайн].
Watt-Boolsen S, Rasmussen NR, Blichert-Toft M. Первичный периареолярный абсцесс в нелактирующей груди: риск рецидива. Am J Surg . 1987 июн. 153 (6): 571-3. [Медлайн].
Wiesenfeld HC, Sweet RL. Перинатальные инфекции. Скотт Дж. Р. и др., Ред. Акушерство и гинекология Данфорта . 7-е изд.Издательство Липпинкотт-Рэйвен; 1994. 469.
Friedman AM, Ananth CV, Prendergast E, D’Alton ME, Wright JD. Оценка частоты разрывов третьей и четвертой степени как показателей качества. Акушерский гинекол . 2015 Апрель 125 (4): 927-37. [Медлайн].
Jahanfar S, Ng CJ, Teng CL. Антибиотики при мастите у кормящих женщин. Сан-Паулу Мед. J . 2016 май-июнь. 134 (3): 273. [Медлайн]. [Полный текст].
Кан Ю., Ким Ю. М..Сравнение пункционной аспирации и вакуумной биопсии при дренировании лактационных абсцессов молочной железы под контролем УЗИ. Ультрасонография . 2016. 35 (2): 148-152. [Полный текст].
Buchberger W, Geiger-Gritsch S, Knapp R, Gautsch K, Oberaigner W. Комбинированный скрининг с маммографией и ультразвуком в программе скрининга населения. евро J Радиол . 2018. 101: 24-29. [Медлайн]. [Полный текст].
Bharat A, Gao F, Aft RL, Gillanders WE, Eberlein TJ, Margenthaler JA.Предикторы первичных абсцессов молочной железы и рецидивов. Мир J Surg . 2009 декабрь 33 (12): 2582-6. [Медлайн].
Park HL, Kim LS. Текущая роль системы вакуумной биопсии груди при заболеваниях груди. J Рак молочной железы . 2011 14 марта (1): 1-7. [Медлайн].
Джонсон Х.М., Митчелл КБ. Лактационная флегмона: отдельная клиническая форма, поражающая кормящих женщин в спектре мастита-абсцесса. Грудь J .2020 26 февраля (2): 149-154. [Медлайн].
Симптомы, причины, диагностика и лечение
Аденоз — это доброкачественное заболевание груди, которое возникает в дольках (молочных железах), вызывая их увеличение. Желез также больше, чем обычно. Аденоз может вызвать появление шишки или нескольких шишек, которые можно почувствовать. Если увеличенные дольки также искажаются или теряют форму рубцовидной фиброзной тканью, это состояние более конкретно называется склерозирующим аденозом.
Аденоз может проявляться на маммограмме в виде образования или кальцификации (небольшие белые отложения кальция), которые обычно являются признаком рака груди. Но хотя некоторые исследования показывают, что аденоз (в частности, склерозирующий тип) может иметь повышенный риск рака груди, само по себе заболевание не является злокачественным.
Шишки аденоза чаще всего поражают женщин в пременопаузе и не обязательно требуют лечения.
Также известен как
Аденоз молочной железы также называют аденозом молочной железы, совокупным аденозом, опухолевым аденозом или опухолью аденоза.
Симптомы
Аденоз может быть не обнаружен во время самообследования груди или клинического обследования груди, потому что он может быть небольшим и находиться не на поверхности кожи. Аденоз с большей вероятностью будет обнаружен этими способами, когда он дает несколько долек в группе. На ощупь эта бугристая область может ощущаться как киста, фиброаденома или даже опухоль.
Наиболее общие характеристики аденоза:
- Периодическая боль и припухлость в груди (ах) : боль либо распирающая, либо тянущая.Уровень и частота могут увеличиваться с менструальным циклом.
- Набухание груди: Этот симптом также усиливается во время менструального цикла женщины.
- Доброкачественная припухлость в единственной груди : Уплотнение обычно безболезненно и, хотя оно обычно невелико, может ощущаться. Он может иметь узловатый (массоподобный) вид. Иногда уплотнения могут возникать на обеих грудях.
Аденоз не меняет кожу или форму груди. Он также не влияет на лимфатические узлы, которые обычно не увеличены и функционируют нормально.
Терри Вайн / Смешанные изображения / Getty ImagesПричины
Исследователи не знают, что именно вызывает аденоз. Однако в 2009 году исследователи предположили, что опухоли аденоза могут быть вызваны нормальными гормональными воздействиями и колебаниями, а также некоторыми мутациями генов. Требуются дополнительные исследования.
Не изучены и факторы риска аденоза. Факторы риска доброкачественных заболеваний груди в целом включают:
- Женщина
- Избыточный вес
- Употребление алкоголя
- Начало менструального цикла в возрасте до 12 лет
- Использование гормональной терапии в постменопаузе
- Использование противозачаточных таблеток
- Родить первого ребенка после 35 лет или никогда не иметь ребенка
- Не кормите грудью, если у вас есть ребенок
- Отсутствие физической активности
Хотя они увеличивают ваши шансы на развитие аденоза или другого доброкачественного состояния груди, они не гарантируют, что вы это сделаете.Точно так же вам может быть поставлен диагноз, даже если у вас нет (или многих) из этих факторов риска.
Диагностика
Учитывая, что аденоз может казаться похожим на другие опухоли, обнаружения состояния с помощью физического осмотра обычно недостаточно для подтверждения диагноза, даже если опухоль большая.
Если ваш врач обеспокоен возможностью рака груди или другой проблемы с грудью, он попросит сделать визуализационные тесты, включая маммографию и УЗИ. Аденоз груди может быть обнаружен на маммограмме, но, поскольку он может быть связан с кальцификациями, его нельзя отличить от рака только с помощью этого теста.
Биопсия — лучший способ подтвердить диагноз аденоза. Для проведения биопсии вам дадут местный анестетик, чтобы врач мог удалить образец опухоли и отправить его в лабораторию для анализа.
Лечение
Поскольку аденоз — доброкачественное заболевание, лечение не требуется. Если это станет болезненным, вы можете попробовать носить бюстгальтер с хорошей поддержкой или принять ибупрофен. Для некоторых женщин отказ от кофеина в напитках и шоколаде уменьшает отек и боль.
Если ни одна из этих стратегий не облегчит дискомфорт в груди, поговорите со своим врачом о дополнительных способах справиться с болью.
Просеивание
Если вам поставили диагноз склерозирующий аденоз, ваш врач, вероятно, порекомендует график регулярного скрининга на рак груди, учитывая ваш повышенный риск из-за вашего состояния.
Одно крупное когортное исследование 2014 года отметило, что склерозирующий аденоз удваивает риск рака груди у женщин, у которых также были определенные факторы риска, такие как пожилой возраст и семейный анамнез.Более того, аденоз может быть связан с более поздним развитием рака груди.
Исследователи также сообщили, что аденоз был обнаружен в 28% доброкачественных биопсий как единичный признак — без рака груди.
Слово от Verywell
Обнаружив уплотнение (или любое изменение) в груди, вы сразу же можете подумать о раке груди. Узнав больше об аденозе и других состояниях, которые могут имитировать рак груди, вы сможете лучше понять возможности и смягчить неконтролируемые опасения, пока вы ждете встречи с врачом.
Аденокарцинома молочной железы — обзор
Аденокарцинома молочной железы
Аденокарцинома молочной железы (MAC) с некоторой частотой сообщалась у лабораторных кроликов (см. Таблицу 16.3). Опухоль, по-видимому, чаще всего возникает у повторнородящих женщин на третьем и четвертом годах жизни, но часто встречается и у первородящих. Клиническое проявление опухших, бугристых, узловатых молочных желез, возможно, с пальпируемыми структурами графита, часто с изменением цвета желез и / или сосков и с выделениями, которые могут быть очевидными или выраженными, требует дифференциальной диагностики из-за ряда состояний с аналогичными проявлениями (Blevins и другие., 2009; Харкорт-Браун, 1998). Эти состояния включают псевдобеременность, кистозную гиперплазию, вызванную пролактином, бактериальный мастит, гиперплазию, вызванную циклоспорином А (Petraitiene et al., 2001), гинекомастию, вызванную интерстициальными клетками яичек (Maratea et al., 2007) и, конечно же, MAC. Грин (1939b, 1939c, 1939d, 1940) описал 23 случая MAC, которые произошли исключительно в двух семьях бельгийской и английской пород из его колонии. Из них 19 были связаны с предшествующими аномалиями ткани молочной железы, включая кистозную гиперплазию, а четыре, по-видимому, возникли de novo, без предшествующих повреждений.Грин дополнительно изучил прогрессирующие изменения, ведущие к инвазивному МАК на протяжении жизни отдельных кроликов (Greene, 1939c, 1939d, 1940). В одной семье бельгийской породы у 19 кроликов наблюдались ткани молочной железы, которые в последующем прогрессировали от кистозной гиперплазии, доброкачественной неоплазии (аденоза) до инвазивной МАК. Значительные индивидуальные различия наблюдались во времени, необходимом для прохождения последовательных этапов, от 10 до 29 месяцев. Кистозный мастит встречается только у повторнородящих самок и чаще всего встречается у женщин в возрасте 2–3 лет.Многочисленные животные неродственных линий были выращены кроликами с опухолями и наблюдались в течение длительных периодов времени без последующего развития опухолей молочной железы. Это наблюдение, вместе с низкой частотой опухолей у дочерей маток, несущих опухоль, было интерпретировано Грин как доказательство того, что пассация в молоке вируса (аналогичного вирусу Биттнера мышей) влияет на развитие MAC.
Кистозной болезни в серии исследований Грина предшествовал переменный период интенсивной гиперемии молочных желез, которая увеличивалась и уменьшалась, по-видимому, в соответствии с событиями в эстральном цикле.Было замечено, что кисты возникали одновременно из расширенных ацинусов и протоков во многих областях (которые пальпировались на месте в виде дробовидных структур). Микроскопически эпителий кисты был уплощен, и по мере прогрессирования болезни происходило кистозное увеличение за счет слияния ацинусов. Позже вокруг расширенных ацинусов и увеличенных кист образовалась фиброзная соединительная ткань. После изменчивого периода кистозной болезни ранние предопухолевые изменения в кистах включали в себя сидячие разрастания кистозного эпителия или однорадикулярных папиллом.Чисто эпителиальные разрастания не наблюдались на более поздних стадиях, однако папилломы были обнаружены во всех молочных железах, и все стадии развития были обнаружены в разных частях одной и той же молочной железы. Папилломатозные структуры быстро стали множественными и образовали выстланные эпителием пространства, напоминающие ацинусы. Стенки структур дали начало папиллярным формам, сравнимым с таковыми у людей и называемым внутрикистозными аденомами (Greene, 1939c). В конце концов, злокачественные изменения, включая нарушение папиллярного эпителия, неправильность формы и размера неопластических клеток, ядерную гиперхроматичность и более общие митотические фигуры, произошли в широко разделенных областях ткани молочной железы.Эти характеристики папиллом в некоторых случаях сохранялись более 6 месяцев до начала инвазивных стадий. По крайней мере, у четырех кроликов, в отличие от картины прогрессирования, начинающейся с кистозной гиперплазии, аденомы молочной железы, по-видимому, начинались как атипичные пролиферации ранее нормальных ацинусов.
Инвазивный МАК был неумолимым исходом папилломатозной стадии. Метастатические очаги образуют неопластические структуры, изначально идентичные таковым первичной опухоли. В некоторых случаях происходила дальнейшая дедифференцировка, и клетки пролиферировали в твердые мозговые листы.Характерно, что в разных регионах наблюдаются все стадии от кистозной болезни до метастатической карциномы. Это было последовательным наблюдением других, описывающих MAC (Blevins et al., 2009; Burrows, 1940; Heiman, 1937; Pearce and Greene, 1938; Polson, 1927; Sikoski et al., 2008). Поражение мышечной и соединительной ткани, окружающей молочную железу, происходило обычно и не сопровождалось воспалительной реакцией. В некоторых случаях метастазы происходили в легкие и регионарные лимфатические узлы, а также в другие органы у разных животных.
Хотя преобладающим поражением у пораженных кроликов был МАК, патологические изменения в других органах отражали глубокие физиологические нарушения, которые также наблюдались клинически. Надпочечники, гипофиз и матка, по-видимому, постоянно поражались у кроликов с MAC, которому предшествовала кистозная гиперплазия. Надпочечники имели многочисленные очаги крупных бледно-окрашенных вакуолизированных клеток с пикнотическими ядрами. Аденогипофиз увеличился в 3–5 раз за счет гиперплазии хромофобных клеток, эпителий матки был гиперпластическим и кистозным.Грин считал, что эти изменения соответствуют синдрому гиперэстринизма (Greene, 1939d, 1965). Он указал на частое поражение тканей молочной железы (50%) в случае ACU и необычную частоту сопутствующих опухолей этих двух органов у кролика. Из 23 случаев MAC у шести также была ACU. Кроме того, утверждал он, подобные изменения эндокринных желез (особенно в надпочечниках и гипофизе) подтверждают общую этиологическую основу.
Эти данные, а также выводы были разделены Берроузом (1940), который наблюдал за 25 кроликами-самками в течение примерно трехлетнего возраста.Из них 15 разработали ACU, а три также разработали MAC. Часто наблюдалась псевдобеременность самок из-за постоянного присутствия самцов в комнате. МАК относились к тому типу, который описал Грин (и другие цитированные выше) как предшествующий кистозной мастопатии. В разных областях одной и той же груди наблюдались все стадии, описанные Грином, включая внутрикистозные папилломы и аденокарциному. Однако, что более важно, Грин наблюдал (а) кистозную мастопатию, (б) кистозную гиперплазию эндометрия, (в) изменения яичников, при которых большая часть органа была заменена на лютеиновую ткань, (г) липоидную дегенерацию надпочечников. (аналогично тому, что наблюдается у мышей при лечении эстрогеном), и (e) необычно частая ассоциация опухолей матки и молочных желез как множественная первичная неоплазия были подтверждены Берроузом (1940).Факт остается фактом, однако, что ни матки, ни молочных желез аденокарциномы типа, которые происходят спонтанно экспериментально индуцированной hyperestrinism, и роль эстрогенов, если таковые имеются, в ACU и MAC у кролика остается спорным. Более вероятная эндокринная основа была продемонстрирована для роли пролактина. Совсем недавно стало ясно, что кистозная гиперплазия (мастопатия) молочной железы и матки у кроликов вызвана пролактинемией и может быть вызвана прогестероном, полученным из задержанного желтого тела (псевдобеременность), или гиперплазией передней доли гипофиза или аденом гипофиза. с активными, секретирующими пролактин клетками, продемонстрированными специальными красителями (Blevins et al., 2009; Lipman et al., 1994; Sikoski et al., 2008) и повышенным уровнем пролактина в сыворотке крови. Кроме того, Sikoski et al. (2008) смогли диагностировать увеличение гипофиза с помощью томографии у кролика с MAC. Гиперпролактинемия, наблюдаемая Petraiteine et al. (2001), вызванное лечением циклоспорином А (и метилпреднизолоном), особенно подчеркивает роль пролактина из-за химической индукции кистозной мастопатии во время лечения и ее регресса после отмены лекарств (Petraitiene et al., 2001). Аналогичным образом, пролиферирующие клетки гинекомастии (гиперплазии молочной железы), сопровождающие опухоль интерстициальных клеток (яичка) у кролика-самца, о которых сообщили Maratea et al. (2007) показали интенсивное окрашивание рецептора прогестерона (PR).
Результаты визуализации и классификация распространенных и необычных заболеваний груди у мужчин | Взгляд на визуализацию
Доброкачественные новообразования груди
Липома
Липома — второе по распространенности доброкачественное новообразование груди у мужчин, которое состоит из зрелых жировых клеток и при физикальном обследовании выявляется как бессимптомное или мягкое, не болезненное пальпируемое образование.Радиологически липома рассматривается как четко очерченное, тонко инкапсулированное, рентгенопрозрачное поражение при маммографии и бессосудистое, овальное, параллельно ориентированное, умеренное гиперэхогенное или изогипоэхогенное образование с тонкой эхогенной капсулой в США [3, 6, 15, 16].
Ангиолипома
Ангиолипома, которая представляет собой доброкачественную опухоль, образованную зрелыми адипоцитами, тонкостенными сосудами и фибриновыми тромбами, обычно располагается кпереди от фасции грудной мышцы в жировой ткани. При обычном физикальном осмотре масса безболезненна, пальпируется, обычно плотная, подвижная и не чувствительная.Типичными радиологическими находками являются масса, состоящая из смешанной плотности жира и мягких тканей при маммографии и однородная эхогенная масса в США. Более того, при маммографии ангиолипома может не иметь каких-либо явных отклонений. Дифференциальный диагноз включает острую гематому, очаговый фиброз, гемангиому и злокачественные новообразования [6, 19].
Гибернома
Это медленнорастущее доброкачественное новообразование, возникающее из коричневой жировой ткани. Результаты физикального обследования часто бывают подвижными, безболезненными, пальпируемыми, медленно растущими массами.Гибернома является аналогом липомы с учетом результатов визуализации. Иногда гибернома может имитировать злокачественные образования в различных формах. Например, в позитронно-эмиссионной томографии-компьютерной томографии (ПЭТ-КТ) с фтордезоксиглюкозной (ФДГ) -авидностью может быть невозможно надежно отличить ее от хорошо дифференцированных липосарком [20, 21].
Псевдоангиоматозная гиперплазия стромы (PASH)
PASH представляет собой необычное новообразование стромы, состоящее из миофибробластов с железистой гиперплазией в плотной коллагеновой строме.Это одно из доброкачественных заболеваний, связанных с гинекомастией, как внутрипротоковая папиллома. PASH имеет две известные формы: узловатую массоподобную и диффузную. Кроме того, его можно было случайно увидеть внутри другого поражения. Клинически это доброкачественное новообразование может протекать бессимптомно или проявляться очаговой пальпируемой массой, особенно в узелковой форме. Маммографические результаты: «полностью или частично ограниченная некальцинированная масса груди» или «линейная плотность, исходящая от соска, аналогичная дендритной гинекомастии.Результаты сонографической визуализации представляют собой «твердую ограниченную, параллельно ориентированную, гипоэхогенную массу с / без неоднородности» или «ретроареолярную гипоэхогенную область с выступающими трубчатыми структурами, такими как гинекомастия» [7, 15, 16, 22].
Внутрипротоковая папиллома
Это доброкачественное новообразование внутрипротокового эпителия с фиброваскулярной сердцевиной. При физикальном осмотре он может проявляться выделениями из сосков или пальпируемыми безболезненными, подвижными субареолярными образованиями. Внутрипротоковая папиллома также является одним из доброкачественных заболеваний, связанных с гинекомастией.Результаты визуализации представляют собой дискретную плотную массу в субареолярной области с гинекомастией или без нее при маммографии и субареолярную, эксцентрическую, удлиненную, четко выраженную гипоэхогенную массу внутри расширенных пузырных протоков в США. «Стебель» внутренней васкуляризации можно увидеть на ультразвуковом допплеровском изображении. Дифференцировать внутрипротоковую папиллому от папиллярной карциномы невозможно с помощью только визуализации; поэтому необходима патологическая корреляция [6, 15, 16] (рис. 9а, б).
Рис. 9Доброкачественные новообразования груди. a , b Внутрипротоковая папиллома. Четко очерченный ретроареолярный твердый узел (красные стрелки) в расширенном протоке показан у 40-летнего пациента с выделениями из сосков ( a ). Ультразвуковая допплерография показывает внутреннюю васкуляризацию внутри твердого узелка ( b ). c , d Миофибробластома. Неконтрастная компьютерная томография показывает четко выраженную круглую случайную массу (синие стрелки) в правой груди ( c ). На снимке, сделанном в США, показана ограниченная масса со смешанной эхогенностью и задней акустической затенением из-за внутреннего содержания жира ( d ). e , f Pilomatricoma. Четко выраженная дольчатая сложная масса с твердыми и кистозными участками, гиперэхогенными пятнами, задней акустической затенением (желтые стрелки) и внутренней васкуляризацией
Миофибробластома
Миофибробластома — это необычное доброкачественное мезенхимальное новообразование груди. Это чаще встречается у мужчин, чем у женщин, и поражает в основном взрослое мужское население. При физикальном обследовании миофибробластома определяется как подвижная, четко очерченная, твердая опухоль.Результаты визуализации, выявленные при маммографии, представляют собой четко очерченную, инкапсулированную, гетерогенную опухоль без микрокальцификаций. Сонографические данные — хорошо разграниченная опухоль, смешанная эхо-картина и акустическое затухание, вероятно, из-за жирового компонента [7, 23] (рис. 9c, d).
Pilomatricoma
Это редкая доброкачественная неопластическая опухоль кожи, происходящая из волосистых фолликулов, которая также известна как «кальцифицирующая эпителиома Мальхербе». Наиболее обвиняемым этиологическим фактором является повторная травма кожи.При физикальном осмотре новообразование груди не болезненное, твердое и пальпируется. Также могут наблюдаться воспалительные явления с изъязвлением кожи или без нее. Рентгенологически пиломатриксома рассматривается как узловая непрозрачность с точечными или неоднородными кальцификациями, в маммографии и в основном четко очерченная, ограниченная, параллельно ориентированная, гетерогенная масса, состоящая из солидно-кистозных областей и гиперэхогенных кальцификатов с акустическим затемнением в США. Внутренняя васкуляризация также может быть видна на допплеровском изображении [24, 25] (рис.9д, е).
Гемангиома
Это редкое сосудистое поражение мужской груди, образованное пролиферацией сосудистых каналов, выстланных эндотелиальными клетками. Он расположен либо в дермальном, либо в подкожном слоях. Гемангиома может протекать бессимптомно или при физикальном осмотре может проявляться в виде пальпируемого поверхностного образования груди. Результаты визуализации, наблюдаемые при маммографии, представляют собой четко очерченные, яйцевидные или дольчатые, поверхностные образования с высокой плотностью и внутренние грубые кальцификаты, представляющие флеболиты. Сонографические данные представляют собой четко очерченные, яйцевидные или дольчатые, поверхностные, негиперэхогенные поражения с резким переходом, с внутренней сложной структурой или без нее.Редко эти сосудистые поражения можно увидеть как гиперэхогенное образование с нечеткими краями [7, 26].
Шваннома
Это редкое новообразование, возникающее из шванновских клеток, при физикальном осмотре выглядит как гладкое, безболезненное, мягкое образование. Типы, связанные с NF-2, имеют более высокий потенциал злокачественности, чем спорадические типы. Маммографические находки — четко очерченные, круглые или овальные образования. Хорошо выраженная, гипоэхогенная, плотная масса с усилением акустики — типичные результаты сонографии. Другими сонографическими находками являются сложные гетерогенные образования с центральным кистозным компонентом и внутренней васкуляризацией [6].
Гранулярно-клеточная опухоль
Гранулярно-клеточная опухоль — редкая доброкачественная опухоль, возникающая из периневральных шванновских клеток периферических нервов. Результаты физикального обследования: безболезненный, твердый, безболезненный узел в верхнем внутреннем квадранте груди. Эти узелки могут быть мультифокальными. Результаты визуализации неспецифичны и варьируются в широком диапазоне от «ограниченного образования с задним акустическим усилением» до «плохо определенного образования с задним акустическим затемнением».«Они могут имитировать первичный рак груди [27].
Доброкачественные неопухолевые поражения груди
Киста эпидермального включения
Это третье по частоте доброкачественное поражение мужской груди, которое возникает из-за закупорки волосяных фолликулов или участков предыдущей травмы кожи. Результаты физикального осмотра обычно пальпируются, гладкие, поверхностные поражения и отверстие железы, которые можно увидеть как черные точки над массой. Кроме того, болезненность может присутствовать в случаях разрыва и окружающего воспаления.Кисты эпидермальных включений при маммографии видны как ограниченные, круглые или овальные, поверхностные массы, прилегающие к коже с высокой плотностью. Тангенциальные снимки могут подтвердить поверхностное расположение поражения. Сонографические находки бывают поверхностными (в дерме или подкожно-жировой клетчатке), ограниченными, овальными, гипоэхогенными массами, иногда с появлением «луковой кожи», которые представляют собой чередующиеся концентрические гипо- и гиперэхогенные кольца из-за накопления пластинчатого кератина. Редко в США можно увидеть свищ между поражением и кожей [3, 15].
Киста сальной железы
Киста сальной железы — доброкачественное внутрикожное поражение, образованное обструкцией сальной железы. Обычно она меньше, чем киста эпидермального включения. Киста сальной железы — одно из поражений, которые нельзя трогать при подозрении, поскольку биопсия может вызвать воспалительный процесс в окружающих тканях груди. Клинически киста сальной железы представляет собой пальпируемое поверхностное уплотнение в груди. Воспалительные изменения могут присутствовать в случае разрыва или окружающего воспаления. Результаты визуализации похожи на эпидермальную кисту включения и в основном неотличимы от одной только визуализации.«Признак когтя», который относится к обертыванию кожной ткани вокруг поражения, как коготь, может быть замечен в США и может быть полезен для дифференциации от поверхностных паренхиматозных поражений молочной железы. При ультразвуковой допплеровской визуализации у них нет внутренней васкуляризации, за исключением периферической гиперваскуляризации, которая наблюдается в случаях воспаления или разрыва [6, 7, 28].
Посттравматическая гематома и некроз жира
Некроз жира образуется некротизированными адипоцитами, окруженными липидными макрофагами.Гематома — это локализованное скопление крови и продуктов крови за пределами кровеносных сосудов. Это доброкачественные процессы, обычно связанные с травмой или операцией на груди. Клиническая картина — это обычно новое пальпируемое поражение груди, которое может быть болезненным. В анамнезе обычно присутствует травма, хирургическое вмешательство или антикоагулянтная терапия. Результаты маммографической визуализации связаны с фазой поражения. Острые формы могут имитировать злокачественные новообразования или абсцесс из-за нечетко выраженной массы с утолщением кожи и выпуклостью трабекул.Хронические формы превращаются в более дискретные поражения, которые могут содержать уровни жирной жидкости. Искажения, дистрофические кальцификаты и стойкие четко очерченные образования являются обычными маммографическими находками на этой стадии. Сонографические данные: бессосудистая, ограниченная, сложная, неоднородная масса с возможными уровнями жидкость-жидкость и внутренняя перегородка [3, 6] (рис. 10a – c).
Рис. 10Доброкачественные неопухолевые поражения груди. a — c Некроз жировой ткани и перидуктальный мастит.Маммография 44-летнего мужчины с жалобой на ретроареолярную боль слева показывает ограниченное ретроареолярное поражение с высокой плотностью (красная стрелка, a ). Четко выраженное круглое гипоэхогенное поражение с внутренней и периферической васкуляризацией наблюдается в США ( b , c ). Биопсия показывает диагноз. d , e Субареолярный абсцесс, вторичный по отношению к разрыву фолликулита. Маммография 64-летнего мужчины с ретроареолярной массой и эритемой кожи показывает субареолярное поражение со спикулярными краями и высокой плотностью (синяя стрелка, d ).УЗИ для исключения злокачественности выявляет гетерогенное гипоэхогенное образование с кистозным компонентом с внутренней эхогенностью и неровными стенками (синяя стрелка, и ). Также присутствует повышенная васкуляризация в окружающих тканях (не показано). Патологическое исследование материала мастэктомии позволяет установить диагноз. f , g болезнь Мондора. УЗИ и допплеровское УЗИ у 32-летней пациентки с локализованной болью в правой груди выявили «бусинчатую трубчатую сосудистую структуру с неровными стенками и минимально повышенной периферической эхогенностью, без видимого кровотока» в области симптомов (желтые стрелки, f ). ч Гиперплазия протока. Четко выраженное ретроареолярное гипоэхогенное поражение показано у мужчины 41 года с выделениями из сосков (зеленые стрелки). i Показаны два небольших интрамаммарных лимфатических узла с ограниченным краем и круглой формой (оранжевые стрелки). j При томосинтезе груди у другого пациента выявляется гинекомастия, сопровождающаяся внутригрудным лимфатическим узлом округлой формы и рентгенопрозрачными жировыми воротами (оранжевая стрелка)
Серома
Это поражение обычно развивается после операции или травмы груди, и его можно рассматривать как болезненное образование на теле. физический осмотр.Сбор безэховой жидкости с внутренней перегородкой или без нее — это первоначальный результат визуализации. Во время созревания можно увидеть скопление с толстым узловатым краем [29].
Узловой фасциит
Это одна из доброкачественных мезенхимальных опухолей, характеризующихся псевдопухолевым реактивным разрастанием миофибробластов. Поражение груди встречается редко. Этиология неясна, хотя большинство авторов обвиняют локальную травму в запуске реактивного разрастания. При физикальном осмотре обнаруживается твердое, четко очерченное, подвижное, безболезненное, пальпируемое образование, которое, как правило, быстро растет с внезапным началом и может имитировать злокачественное новообразование.Рентгенологически узловой фасциит определяется как нечеткая плотность с неровными краями, без кальцификатов при маммографии и гипоэхогенная, неоднородная плотная масса с неровными краями, без заметной васкуляризации в США [6, 30, 31].
Диабетическая мастопатия
Это редкое заболевание груди, характеризующееся склерозом стромы и плотной лимфоцитарной инфильтрацией, содержащей фибровоспалительный процесс. Обычно это наблюдается у пациентов с хроническим сахарным диабетом 1 типа.Диабетическая мастопатия может имитировать злокачественное новообразование как радиологически, так и клинически. Вот почему история давнего сахарного диабета имеет решающее значение для диагностики. Как правило, системные осложнения диабета сосуществуют с диабетической мастопатией из-за длительного заболевания. При физикальном осмотре обычно наблюдается большое, безболезненное, твердое, пальпируемое образование в груди с многоцентровым или двусторонним поражением. Рентгенологически нечеткая масса или асимметричная плотность являются обычными маммографическими находками. Сонографические находки — это гипоэхогенная масса или образования с неровными краями и заднее акустическое затенение [6].
Перидуктальное хроническое воспаление и эктазия протоков
Это редкое заболевание мужской груди, характеризующееся хроническим воспалением и фиброзом вокруг расширенных протоков, которые могут содержать мусор. Он может имитировать злокачественные новообразования из-за своих клинико-патологических свойств. При физикальном обследовании можно увидеть выделения из сосков, субареолярную болезненную массу груди и втяжение сосков. Кроме того, это может быть осложнено образованием субареолярного абсцесса или свища. Распространенными маммографическими находками являются субареолярная дилатация протоков с внутрипротоковыми кальцифицированными выделениями и сосуществование массоподобных помутнений в субареолярной области.Расширенные ретроареолярные протоки, содержащие внутренний мусор, в США считаются трубчатыми структурами. Таким образом, может потребоваться дифференциация от папилломы или папиллярной карциномы. Субареолярная масса — еще одна сонографическая находка, которая может присутствовать [32, 33] (Рис. 10a – c).
Субареолярный абсцесс
Его также называют «болезнью Зуски», и он характеризуется подкожным абсцессом в субареолярной области из-за асептического воспаления, вызванного плоскоклеточной метаплазией, которое является вторичным по отношению к закупорке млечных протоков.Результаты физикального обследования: масталгия, выделения из сосков, признаки воспаления, болезненная субареолярная опухоль в груди. Свищи можно увидеть в хронических случаях. Диагностика обычно требует знания истории болезни и физического осмотра. Потому что результаты визуализации могут имитировать злокачественность или гинекомастию. Маммографию трудно получить из-за боли при сдавливании груди. Когда это будет сделано, можно будет увидеть такие визуальные данные, как утолщение кожи, деформация и нечеткое субареолярное образование, сопровождающееся утолщением трабекул.Результаты ультразвуковой визуализации представляют собой «неоднородную, нерегулярную, гипоэхогенную массу» или «скопление жидкости с внутренними эхосигналами и неровными стенками». Также может присутствовать повышенная васкуляризация в окружающих тканях, утолщение кожи из-за воспаления и образование свищей [6, 34, 35] (рис. 10d, e).
Идиопатический и специфический гранулематозный мастит
Это очень редкие хронические воспалительные заболевания груди у мужчин, характеризующиеся неказеозным гранулематозным лобулитом.Они могут имитировать рак груди как клинически, так и радиологически. Этиология идиопатического гранулематозного мастита точно не известна. В то время как специфический гранулематозный мастит обычно имеет определенную этиологию, такую как туберкулез, гранулематоз Вегенера, васкулит, саркоидоз, реакция на инородное тело, сифилис, коринебактериальная инфекция, а также грибковые и паразитарные инфекции. Выявление этиологии важно как для прогноза, так и для лечения. Клинико-рентгенологические данные этих заболеваний похожи друг на друга.Результаты физикального обследования: субареолярные, твердые, безболезненные или болезненные образования груди. Могут присутствовать воспалительные симптомы, которые обычно не поддаются эмпирической антибактериальной терапии без облегчения. Результаты маммографической визуализации — нечеткие помутнения, искажение паренхимы и образования с нечеткими краями. Нечеткие гипоэхогенные гетерогенные очаги, которые могут показывать удлинение канальцев, и повышенная васкуляризация, сопровождающаяся периферическим искажением, являются известными сонографическими находками [36,37,38].
Болезнь Мондора
Это редкое самоограничивающееся поражение груди, характеризующееся поверхностным тромбофлебитом передней грудной стенки, включая верхние надчревные, латеральные грудные и торакоэпигастральные вены. Точная этиология или патогенез неизвестны. Наиболее обвиняемыми факторами являются прямая травма вен, инвазивные процедуры, такие как хирургическое вмешательство и биопсия, воспалительный процесс и рак груди. Ожидаемый результат физического осмотра — сначала мягкая и красная шнуровидная структура, которая позже превращается в болезненную и жесткую массу груди.Радиологически болезнь Мондора рассматривается как плотность расширенных канальцев под кожей при маммографии и трубчатая, гипоэхогенная или безэхогенная структура с толстой гиперэхогенной стенкой в США. Обычно при ультразвуковом доплеровском сканировании поток в этой трубчатой структуре отсутствует [8, 39] (рис. 10f, g).
Опухоль Массона
Это редкое поражение груди вызвано организацией и реканализацией ранее существовавшего тромба с доброкачественной пролиферацией сосудов. Это также известно как папиллярная эндотелиальная гиперплазия (ПЭГ).Во время организации тромба развиваются анастомозирующие сосудистые каналы, и поражение становится заметно сосудистым. По этой причине ангиосаркома, которая является наиболее частой злокачественной сосудистой опухолью груди, является важным дифференциальным диагнозом и должна быть исключена. Однако дифференцировать опухоль Массона от ангиосаркомы возможно не всегда, даже патологически. Результаты визуализации неспецифичны [40].
Гиперплазия протоков
Гиперплазия протоков определяется как внутрипротоковая пролиферация эпителиальных клеток с атипией или без нее.Это можно было увидеть попутно при гинекомастии. Хотя результаты физикального осмотра неспецифичны, могут быть замечены выделения из сосков или пальпируемые образования. Результаты визуализации гиперплазии протоков описывались редко. Кластер аморфного микрокальцификации можно увидеть при маммографии, особенно в случае атипичной гиперплазии протоков. Четко выраженное узловое поражение или область искажения могут присутствовать при УЗИ [41,42,43] (рис. 10h).
Венозная мальформация
Это наиболее распространенный тип сосудистой мальформации мужской груди, состоящий из множества эктатических тонкостенных сосудов, выстланных эндотелиальными клетками.Характерной особенностью является медленный внутренний поток без шунтирования. Общие результаты физикального обследования — одностороннее, безболезненное, хроническое увеличение груди. Венозная мальформация рассматривается как множественные трубчатые образования с флеболитами или без них в маммографии, в то время как множественные трубчатые безэховые пространства с внутренней васкуляризацией. Медленный венозный кровоток при допплеровском УЗИ является очень важным признаком для дифференциальной диагностики, поскольку отсутствие кровотока свидетельствует о лимфатической мальформации. Флеболиты и тромбоз — это другие находки, которые можно обнаружить сонографически [6].
Интрамаммарные лимфатические узлы (IMLN)
IMLN могут располагаться где угодно, но обычно не в верхне-внешнем квадранте, и наиболее частыми результатами физикального обследования являются пальпируемые подвижные образования груди. Результаты визуализации IMLN: «овальное или почковидное поражение с рентгенопрозрачными жировыми воротами и более плотной периферической корой» в маммографии и «эхогенные ворота с тонкой (<2–3 мм), гомогенной, гипоэхогенной корой» в США. Сонографически, размер короткой оси> 10 мм, круглая или неправильная форма и утолщение кортикального слоя (> 2–3 мм) считаются аномальными [6] (рис.10и, к).
Увеличение груди
Увеличенная грудь имеет диффузную гинекомастию и женскую грудь из-за гормональной терапии. Другими альтернативами для транссексуальных пациентов являются «хирургически установленные грудные имплантаты» и «прямая инъекция вязких жидкостей: минеральные масла, такие как промышленный силикон или парафин». Инъекция минерального масла может вызвать воспаление и некроз груди. Долгосрочное осложнение инъекции минерального масла известно как «склерозирующий липогранулематоз». При физикальном осмотре обнаружено воспаление, фиброз и пальпируемые новообразования (склерозирующие липогранулемы).Маммографические находки разнообразны, такие как внешний вид «женской груди» с обширными микрокальцификациями и / или грубыми кальцификациями, помутнения и деформации паренхимы. На УЗИ можно увидеть диффузную гинекомастию, имплантаты груди, кальцификаты с акустическим затемнением, искажения из-за фиброза или воспалительные образования груди [6, 44].
Злокачественные новообразования молочной железы
Инвазивная протоковая карцинома (IDC)
Это наиболее частое первичное злокачественное новообразование груди у мужчин, и почти 80% всех случаев относятся к IDC, если не указано иное.«При физикальном обследовании эти поражения выглядят как твердые, безболезненные, пальпируемые образования со вторичными признаками, такими как втягивание сосков, утолщение кожи, пальпируемая подмышечная LAP. Последний сопровождает IDC в 50% случаев. Дискретная масса и второстепенные признаки являются важными признаками злокачественности. Двусторонняя маммография рекомендуется при подозрении на злокачественное новообразование, поскольку основные факторы риска могут вызвать развитие злокачественного новообразования контралатеральной груди. В маммографии IDC рассматривается как рентгеноконтрастные, неправильные, ретроареолярные образования со спикулированными, дольчатыми или микролобулированными краями.Заболеваемость микрокальцификациями ниже, чем у женщин с раком груди. Ретроареолярные непараллельные гипоэхогенные образования с неровными границами и вариабельной васкуляризацией — хорошо известные результаты УЗИ. Сопутствующие вторичные находки также можно увидеть в США [3, 4, 7, 9, 15] (рис. 11).
Рис. 11Маммография и УЗИ показывают первичный рак груди у мужчин. a , b Медиолатеральная косая маммограмма показывает инвазивную протоковую карциному груди. Видны дольчатые субареолярные образования с высокой плотностью, без микрокальцификации (красные и синие стрелки). a Инвазивная протоковая карцинома 2 степени. b Инвазивная протоковая карцинома 3 степени с метастазами в подмышечные лимфатические узлы (желтая стрелка) и утолщением кожи (зеленая стрелка). На американских изображениях инвазивной карциномы протоков 2 ( c ) и 3 степени ( d ) показаны неправильная форма и нечеткие границы образований
Протоковая карцинома in situ (DCIS)
Это второй по распространенности подтип у мужчин. рак груди и отвечает за 5% всех случаев. Чистая форма DCIS встречается редко из-за очень высокой частоты сосуществования с инвазивной карциномой.При физикальном осмотре часто обнаруживаются пальпируемые образования и / или кровянистые выделения из сосков. В маммографии DCIS рассматривается как плеоморфные микрокальцификации, которые представляют собой компонент опухолевых клеток in situ. Однако помутнение или деформация паренхимы также может наблюдаться при сопутствующей инвазивной карциноме. Результаты УЗИ неспецифичны, но сосуществующие очаги IDC можно рассматривать как массу или искажение [6, 7, 9].
Папиллярная карцинома
Папиллярная карцинома чаще встречается у мужчин, чем у женщин (2: 1), что составляет 2.5–5% случаев рака молочной железы у мужчин с пальпируемыми субареолярными массами. Маммографические находки: ограниченные, овальные, дольчатые или неправильной формы, субареолярные образования. Нечеткие границы указывают на инфильтративную составляющую. Типичный сонографический вид представляет собой сложную гетерогенную массу, образованную твердыми и кистозными компонентами. Другой возможный результат — «твердый узелок в сложной массе» или «чистая твердая масса» [3, 7].
Инвазивная муцинозная карцинома
IMC — это гистологический вариант карциномы молочной железы, характеризующийся наличием внеклеточного муцинового компонента, окружающего неопластические клетки.На его долю приходится 1% случаев рака груди у мужчин. Присутствуют чистые и смешанные формы. Результаты физикального обследования в основном неспецифичны. Можно увидеть пальпируемое твердое субареолярное образование. Результаты визуализации также неспецифичны. Чистую форму можно спутать с доброкачественными поражениями молочной железы, потому что характерными маммографическими находками чистой формы являются округлые формы и четко выраженная непрозрачность, а ожидаемым сонографическим признаком является четко определяемое субареолярное изогипоэхогенное поражение [7].
Дерматофибросаркома protuberans
Это необычное поражение, которое представляет собой локально агрессивную медленнорастущую фиброзную опухоль, поражающую кожный слой со средней или низкой степенью злокачественности, чаще встречается у мужчин, чем у женщин.Из-за местных агрессивных характеристик частота местных рецидивов после операции очень высока. При физикальном осмотре он представляет собой твердое, безболезненное, медленно растущее, обычно подвижное, пальпируемое уплотнение в груди. Маммографические результаты — нечеткая рентгеноконтрастная масса молочной железы без жира и кальцификации. Яйцевидное поражение с дольчатыми или микролобулированными краями, расположенное в дерме или подкожной клетчатке, является сонографическим. Смешанная внутренняя эхогенность и гиперваскуляризация также наблюдаются в УЗИ [15, 45, 46].
Болезнь Педжета
Это заболевание характеризуется кожными изменениями соска и ареолы, такими как экзематозное шелушение, эрозии кожи и изъязвления, связанные с возможным протоковым распространением рака груди. В основном это клинический диагноз, и результаты визуализации не являются диагностическими. Однако может присутствовать сопутствующая DCIS и / или инвазивная карцинома, и результаты их визуализации могут быть видны. После подозрения, «основанного на истории болезни и физикальном обследовании», биопсия подтверждает диагноз [7].
Лимфома
Лимфома мужской груди может быть первичной или вторичной. Вторичные случаи в основном связаны с поражением неходжкинской В-клеточной лимфомы. При физикальном осмотре увеличены подмышечные лимфатические узлы, пальпируются единичные или множественные образования груди. История лимфомы — важный ключ для постановки диагноза. Результаты маммографической визуализации включают «единичные или множественные, ограниченные или нечетко очерченные поражения» и «множественные, увеличенные, ограниченные, овальные или дольчатые, рентгеноконтрастные подмышечные лимфатические узлы без видимых рентгенопрозрачных жировых ворот».Результаты ультразвукового исследования: «ограниченные или нерегулярные, гипоэхогенные, твердые образования» или «образования, сопровождаемые увеличенными подмышечными лимфатическими узлами с нерегулярно утолщенной корой и без нормальной эхогенной структуры жировых ворот» [1, 3, 7, 15] (рис. 12f, грамм).
Рис. 12Вторичные злокачественные новообразования груди у мужчин. a — e Радиологические изображения 58-летнего мужчины с аденокарциномой легкого. a , b Двусторонняя медио-латеральная косая маммограмма показывает двустороннюю гинекомастию и три округлые образования в левой груди (красные стрелки). c , d Изображения в США демонстрируют макролобулированные круглые гипоэхогенные метастатические образования. e Осевое КТ-изображение с контрастным усилением показывает аденокарциному легкого в левом легком (синяя стрелка). f , g Поражение молочной железы диффузной В-клеточной лимфомой у 63-летнего пациента. Осевое КТ-изображение с контрастным усилением показывает ограниченное образование в левой груди ( f ). На ПЭТ-КТ-сканировании выявляются массы, которые связаны с лимфатической инфильтрацией, которые соответствуют лимфатической инфильтрации, расположенной не только в правой молочной железе, но и в правой внутренней части молочной железы и подмышечных лимфатических узлах ( г ) и они указывают на позднюю стадию диссеминированного заболевания.Наличие множественных двусторонних поражений и расположение подкожной жировой ткани являются признаками метастазов, в то время как «одностороннее поражение» и «поражение железистой ткани груди» поддерживают первичный рак груди. Что касается метастазов в груди, в отличие от первичного рака груди втягивания кожи или сосков не ожидается. Множественные двусторонние пальпируемые твердые образования с известным первичным злокачественным новообразованием (например, рак простаты, рак легких, рак желудка, колоректальный рак, меланома или саркома) предполагают возможность метастазов в груди.Рак простаты считается наиболее частым первичным очагом метастазов в груди. Результаты маммографической визуализации представляют собой единичные или множественные (в большинстве случаев) круглые или дольчатые образования с ограниченными или плохо очерченными (менее ожидаемыми) границами. Также может наблюдаться диффузное утолщение кожи. Кальцификации и спикулированные границы не являются ожидаемыми результатами, противоположными первичному раку груди. Основные результаты визуализации при УЗИ — гипоэхогенные, ограниченные образования. Повышенная внутренняя васкуляризация и усиление заднего слуха — другие признаки, которые могут присутствовать [1, 4, 18] (рис.12а – д).
Репродуктивная система | Ключ ветеринара
Опухоли молочной железы собак
Новообразования молочной железы после опухолей кожи являются второй по распространенности опухолью у собак и наиболее часто встречающейся опухолью у сук (Misdorp, 2002). Опухоли молочной железы (MGT) редко возникают у кобелей, сообщается о ежегодной заболеваемости 4 на 100 000, в то время как ежегодная заболеваемость составляет 207 на 100 000 у сук (Saba et al., 2007; Lana et al., 2007). Многие из MGT, о которых сообщалось у кобелей, были связаны с небольшими размерами опухолей, доброкачественными или хорошо дифференцированными злокачественными эпителиальными опухолями, неопределенными признаками метастатического заболевания при постановке диагноза и сильной положительной реакцией на эстрогеновые рецепторы.Средний возраст развития опухолей молочной железы собак составляет от 10 до 11 лет, что редко встречается у сук моложе 4 лет. Породные тенденции к MGT были зарегистрированы с предрасположенностью у нескольких пород спаниелей, пуделей, такс и других пород (Sorenmo, 2003) и с большей распространенностью злокачественных опухолей у крупных пород, чем у мелких (Itoh et al., 2005). ). Было высказано предположение о наследственной семейной тенденции развития новообразований молочной железы у гончих (Benjamin et al., 1999). Развитие MGT, по-видимому, имеет гормональный компонент, что подтверждается щадящим эффектом овариогистерэктомии в первых циклах течки и увеличением продолжительности жизни у собак, стерилизованных менее чем за 2 года до операции по поводу рака молочной железы, по сравнению с собаками, стерилизованными более чем за 2 года до операции. хирургия опухолей или интактных собак (Sorenmo et al., 2000). Рецепторы эстрогена и прогестерона были идентифицированы в нормальной, гиперпластической / диспластической ткани молочной железы и в большинстве новообразований молочной железы (Lana et al., 2007; Милланта и др., 2005; де лас Мулас и др., 2005). Интересно, что экспрессия рецепторов гормонов, которая является характерной чертой зрелых эпителиальных клеток молочных желез, имеет тенденцию снижаться или отсутствует в низкодифференцированных опухолях и метастатических поражениях. Хорошо известно, что введение прогестерона или синтетических прогестинов увеличивает частоту MGT у собак (Misdorp, 1991). Механизмы, участвующие в индуцированных прогестероном опухолях молочной железы, включают повышенную регуляцию продукции гормона роста эпителиальными клетками молочных желез (van Garderen and Schalken, 2002) и повышение уровней в крови инсулиноподобного фактора роста I (IGF-I) и IGF- II (Lana et al., 2007). Гормон роста и IGF могут увеличивать пролиферацию чувствительных или трансформированных эпителиальных клеток молочной железы, что приводит к неоплазии. Другими факторами риска развития MGT являются ожирение в возрасте 1 года и диета с низким содержанием жиров и белков (Sorenmo, 2003). Другие молекулы-мишени были исследованы для выяснения прогноза или путей туморогенеза, таких как циклооксигеназа-2 (Millanta et al., 2006a), белки теплового шока (Romanucci et al., 2006), VEGF (Millanta et al., 2006b) , p53, BRCA1, c-erbB-2, антиапоптотические и проапоптотические белки (Lana et al., 2007), бета-катенин, E-кадгерин и Аденоматозный полипоз Coli (APC) (Restucci et al., 2007) и коннексин (Torres et al., 2005), а также несколько маркеров пролиферации, таких как ядерные пролиферирующие клетки. антиген (PCNA) и Ki-67 (Lana et al., 2007). Иммуноцитохимический маркер Ki-67, по-видимому, полезен для выявления злокачественных опухолей у собак и плохого исхода у пациентов (Zuccari et al., 2004).
Опухоли молочной железы могут представлять собой единичные твердые, хорошо очерченные образования с множественными инфильтративными узелками, затрагивающими одну или несколько желез.У животных с доброкачественными опухолями молочной железы опухоль небольшая, хорошо очерченная и плотная при пальпации. Клинические данные, связанные со злокачественными новообразованиями, включают диаметр опухоли более 5 см, недавний быстрый рост, нечеткие границы, инфильтрацию окружающей ткани, эритему, изъязвление, воспаление и отек. Однако большинство доброкачественных и злокачественных опухолей молочной железы у собак не проявляют ни одного из этих признаков, за исключением собак с прогрессирующим метастатическим заболеванием или воспалительной карциномой молочной железы, у которых на момент постановки диагноза обычно наблюдаются системные признаки заболевания (Lana et al., 2007).
Большинство новообразований молочной железы возникает в основном в каудальных железах, предположительно из-за наличия большего количества железистой ткани (Sorenmo, 2003). Множественные новообразования молочной железы являются обычным явлением, от 50% до 60% собак имеют более одной опухоли молочной железы. Множественные MGT у собаки часто не относятся к одному и тому же гистологическому типу и могут проявлять различное биологическое поведение (Benjamin et al., 1999). Таким образом, при обнаружении образования молочной железы следует провести тщательный поиск дополнительных опухолей и провести отдельные цитологические и / или гистологические анализы для каждой опухоли молочной железы.
Конечная цель клинической, цитологической и гистологической оценки новообразований молочной железы — точно предсказать биологическое поведение опухоли. Международная гистологическая классификация опухолей молочных желез собак и кошек Всемирной организации здравоохранения сочетает в себе гистиогенную и описательную морфологическую классификацию, включая гистологические прогностические признаки, которые были связаны с увеличением злокачественности (Misdorp et al., 1999). Большинство опухолей молочных желез имеют эпителиальное происхождение.Некоторые опухоли состоят как из эпителиальной, так и из миоэпителиальной ткани с участками хряща и кости, а некоторые опухоли имеют чисто мезенхимальное происхождение. Около 50% MGT собак были классифицированы как злокачественные на основании гистологического исследования (Brodey et al, 1983). Хотя некоторые классификации опухолей молочных желез, такие как карциносаркомы или саркомы, имеют неизменно плохой прогноз, гистологические доказательства злокачественности не всегда указывают на злокачественное течение (Lana et al., 2007). Фактически, только 50% гистологически диагностированных карцином молочной железы приводят к смерти, связанной с опухолью (Brodey et al., 1983). Морфологические критерии злокачественности, такие как клеточный плеоморфизм, митотическая активность и индивидуальная степень анаплазии, не являются достаточными критериями для диагностики карцином. Напротив, инфильтрация в кожу и мягкие ткани и инвазия опухолевых клеток в кровеносные или лимфатические сосуды были идентифицированы как лучшее гистологическое свидетельство злокачественности опухолей молочной железы (Misdorp, 2002). При наличии инвазии в строму 80% пораженных собак погибнут в течение 2 лет, в то время как при отсутствии инвазии в строму 80% пораженных собак будут живы через 2 года (Yager et al., 1993). Используя стромальную инвазию в качестве основного критерия злокачественности, сообщалось об исследовании продолжительности жизни более тысячи гончих, которое коррелировало различные гистологические классификации эпителиальных опухолей молочной железы с биологическим поведением (Benjamin et al., 1999). В частности, исследование показало, что на протоковые карциномы приходилось 65,8% всех смертельных случаев из-за новообразований молочной железы, хотя эти опухоли составляли только 18,7% всех карцином молочных желез. Среди злокачественных опухолей плоскоклеточный рак показал самый низкий уровень метастазирования (20%), а карциносаркомы — самый высокий уровень метастазирования (100%).Протоковые карциномы метастазировали чаще, чем аденокарциномы, 45% против 35%, соответственно.
Точная и диагностическая эксфолиативная цитология опухолей молочной железы сопряжена с трудностями. Мезенхимальные опухоли или опухоли с фиброзным или скиррозным компонентом могут плохо расслаиваться, что приводит к неадекватному анализу клеток для диагностики. Отпечатки тканей или мазки соскобов тканей, взятых из образцов биопсии, могут улучшить цитологический диагноз в этих случаях; однако отпечатки обычно не дают такого хорошего образца для оценки, как аспираты (Baker and Lumsden, 1999).Кроме того, гиперплазия молочной железы, дисплазия, доброкачественные опухоли и хорошо дифференцированные карциномы имеют тенденцию формировать континуум морфологического вида, что затрудняет цитологическую дифференциацию этих поражений (Benjamin et al., 1999). Наконец, цитолог не может оценить наличие инвазии в строму, одного из наиболее важных критериев для определения злокачественного потенциала новообразования молочной железы. Все эти факторы могут привести к ложноположительному или ложноотрицательному диагнозу злокачественных опухолей молочной железы с использованием аспирационной цитологии.Несколько исследований изучали точность цитологии для выявления злокачественных новообразований молочной железы по сравнению с гистологическими данными. Аллен и др. (1986) сообщили о цитологической чувствительности для выявления злокачественных новообразований 25% и 17% и специфичности 62% и 49% для двух цитопатологов, участвовавших в исследовании. Положительные (PPV) и отрицательные (NPV) прогностические значения в целом были схожими между двумя патологами, с PPV 90% и 100% и NPV 75% и 59% (Allen et al., 1986). Сообщается, что диагностическая точность составляет 79% и 66%.В другом исследовании чувствительность цитологического выявления злокачественных новообразований молочной железы составила 65% при специфичности 94% (Hellman and Lindgren, 1989). PPV составлял 93% с NPV 67% и диагностической точностью 79%. В недавнем исследовании цитологическое и гистологическое диагностическое согласие составило 67,5%. Однако, когда были исключены подозрительные и недостаточные / неадекватные образцы, уровень согласия составил 92,9% (Cassali et al., 2007). Те же авторы сообщили о 88 чувствительности и специфичности диагностики злокачественных опухолей.6% и 100% соответственно, а чувствительность 100% и специфичность 88,6% для диагностики доброкачественных образований. Эти исследования не коррелировали цитологический диагноз с интервалами без болезни или временем выживания, поэтому использование цитологических критериев для точного прогнозирования биологического поведения MGT является неопределенным. Недавние исследования показали, что клетки злокачественных эпителиальных опухолей молочной железы имеют значительно более неправильную форму ядер, что действительно контролирует эпителиальные клетки или клетки в доброкачественных опухолях, основываясь на различиях во фрактальной размерности, диаметре и округлости ядра.Эти морфометрические параметры могут помочь в предоперационной цитологической оценке опухолей молочной железы собак (Симеонов, 2006a, Симеонов, 2006b).
Цитологическое исследование большинства опухолей молочной железы выявляет фон, содержащий различные количества крови, базофильного белкового материала, липидов и пенистых клеток. Аспираты доброкачественных эпителиальных опухолей (аденомы и папилломы) обычно выявляют от умеренного до большого количества эпителиальных клеток, расположенных в виде листов и кластеров (рис. 12-7). Эти клетки однородны по внешнему виду с гладким ядерным хроматином и иногда выступающими одиночными, маленькими круглыми ядрышками (Allison and Maddux, 2008).Ацинарные структуры можно увидеть в образцах из аденом и палисадов; расположение папиллярных и трабекулярных клеток можно наблюдать в других доброкачественных эпителиальных опухолях (Masserdotti, 2006). Доброкачественные сложные аденомы или папилломы, фиброаденомы и доброкачественные смешанные опухоли могут давать листы и кластеры однородно выглядящих эпителиальных клеток и отдельных или скопившихся веретенообразных клеток миоэпителиального (сложные опухоли) или мезенхимального (смешанные опухоли) происхождения. Миоэпителиальные клетки могут также иметь форму свободных ядер овальной формы (Allison and Maddux, 2008).Исследование смешанных опухолей молочной железы может выявить наличие хрящевых или костных элементов, таких как остеобласты, остеокласты, кроветворные клетки и / или ярко-розовый внеклеточный материал, представляющий остеоид (Fernandes et al., 1998) (рис. 12-8 и 12). -9). Смешанные опухоли молочной железы сложно диагностировать с помощью эксфолиативной цитологии. Например, наличие веретеновидных клеток может быть недостаточным для диагностики смешанных или сложных опухолей. Аллен и др. (1986) отметили, что веретеновидные клетки были идентифицированы в опухолях молочной железы, оцененных в их исследовании, однако наличие этих клеток не коррелировало в значительной степени с гистологической классификацией сложных или смешанных опухолей.Аспираты смешанных опухолей также могут не выявить все клетки, составляющие опухоль. В описании случая аспирация опухоли молочной железы у собаки выявила присутствие остеобластов с умеренным анизокариозом и анизоцитозом, остеокластов, кроветворных клеток и розового внеклеточного материала (Fernandes et al., 1998). В образце не было обнаружено эпителиальных клеток. Таким образом, множественные различия включали доброкачественную или злокачественную смешанную опухоль молочной железы, костную метаплазию и остеосаркому. Гистопатология подтвердила, что новообразование было доброкачественной смешанной опухолью молочной железы.
Злокачественные опухоли молочной железы могут быть диагностированы на основании цитологического исследования представленных типов клеток и наблюдения более чем трех критериев злокачественности. Аденокарциномы характеризуются эпителиальными клетками, расположенными в виде листов (рис. 12-10) и скоплений, а иногда и индивидуализированных. Могут наблюдаться ацинарные структуры (Fig. 12-11) (Masserdotti, 2006). Эпителиальные клетки обычно круглые, с круглыми или овальными, эксцентрично расположенными ядрами и умеренным количеством базофильной цитоплазмы, которая может содержать аморфный базофильный секреторный продукт и / или прозрачные вакуоли (Allison and Maddux, 2008) (рис.12-12). Некоторые из этих вакуолей могут проявляться в виде точечных вакуолей переменного числа или в виде диффузного просвета цитоплазмы, который раздвигает клетку и смещает ядро по периферии. Критерии злокачественности, которые можно увидеть в этих клетках, включают повышенное ядерно-цитоплазматическое соотношение; от умеренных до заметных вариаций в размере ядер и клеток; ядерное формование; крупные, выступающие, множественные ядрышки и / или ядрышки неправильной формы; и бинуклеация и многоядерность. Может присутствовать повышенная митотическая активность и аномальные митотические числа (рис.12-13 и 12-14). Протоковые карциномы обычно представлены слоями и скоплениями плеоморфных эпителиальных клеток с высоким соотношением ядер к цитоплазме и круглыми базальными ядрами. Эти клетки обычно имеют более трех злокачественных признаков. Ацинарные структуры, секреторный продукт и цитоплазматические вакуоли не являются характерными чертами протоковой карциномы. Расположение папиллярных и трабекулярных клеток можно наблюдать в злокачественных эпителиальных опухолях (Masserdotti, 2006).
Анапластические карциномы могут проявляться очень большими, чрезвычайно плеоморфными эпителиальными клетками, встречающимися поодиночке и небольшими кластерами (Allison and Maddux, 2008).Эти клетки, как правило, имеют причудливые ядерные и ядрышковые формы. Часто наблюдается многоядерность и аномальные митотические фигуры. Воспалительные карциномы, которые являются местно агрессивной формой карциномы молочной железы, также представлены большими плеоморфными эпителиальными клетками, демонстрирующими различные критерии злокачественности, а также большим количеством невырожденных нейтрофилов и макрофагов (Lana et al., 2007). Цитологический вид воспалительной карциномы может напоминать мастит. Тем не менее, анамнез, сигналы и наличие очень анапластических эпителиальных клеток должны быть полезны для дифференциации этих двух состояний.
Плоскоклеточные карциномы молочной железы кажутся цитологически подобными карциномам других участков тела. Плоскоклеточные злокачественные клетки, как правило, возникают индивидуально или небольшими слоями. Ядра могут варьироваться от маленьких пикнотических до больших, круглых и незрелых с выступающими ядрышками. Отношение ядер к цитоплазматическим реакциям варьирует, и можно отметить бинуклеацию. Цитоплазма опухолевых клеток умеренно или глубоко базофильная (не ороговевшая) или может иметь сине-зеленый цвет, характерный для ороговения.Плоскоклеточный рак молочной железы может изъязвляться, что приводит к присутствию воспалительных клеток и фагоцитированных бактерий в цитологическом образце (Allison and Maddux, 2008).
Аспираты злокачественных смешанных опухолей молочной железы могут обнаруживать эпителиальные клетки и веретенообразные индивидуализированные клетки мезенхимального происхождения, причем одна из этих популяций демонстрирует ядерные и клеточные критерии злокачественности.


 М., 1997.104 с.
М., 1997.104 с.