симптомы, причины, лечение тромбоза вен нижних конечностей, артерий (глубокий / поверхностный) – Отделение флебологии – ЦКБ РАН в Москве
Что это такое?
Тромбозы – это патологическое состояние, при котором в сосудах образуются плотные кровяные сгустки (тромбы), замедляющие или вовсе останавливающие нормальное течение крови. В результате чего может возникнуть недостаток питания органов (ишемия), что в свою очередь может привести к отмиранию тканей (некрозу, инфаркту) и летальному исходу. Выделяют два вида тромбозов: венозный и артериальный. Из названий видно, где происходит образование тромбов. В первом случае – в венах, во втором – в артериях. Болезнь может протекать в острой и хронической форме. Артериальный тромбоз наиболее опасен.
Основные причины возникновения
Существует три основных фактора тромбообразования.
- Повреждение стенки сосуда (в результате травмы, при хирургическом вмешательстве и неправильном питании (образуются холестериновые бляшки), инфекции, подъеме тяжестей, при родах и т.д.).
- Нарушение свертываемости крови
- Застой крови. Возникает при длительном неподвижном нахождении человека в одной позе (например, перед компьютером, в самолетном кресле или прикованным к кровати).
К группе риска также можно отнести людей с варикозной болезнью вен, имеющих избыточный вес, вредные привычки, ведущих пассивный образ жизни, а также людей старше 60 лет.
Симптомы тромбоза
Для артериального тромбоза характерны следующие признаки:
- Резкая боль, которая возникает в одной месте и распространяется на прилежащие области в виде пульсирующего потока
- Чувство онемения конечностей в зависимости от расположения тромба, в результате чего они теряют чувствительность и холодеют
- Одышка, нарушение сердечного ритма, сдавленность в груди (при закупорке легочной артерии)
- Головокружение, расстройство речи (при перекрытии мозговых артерий)
При венозном тромбозе наблюдается:
- Боль усиливающего характера в поражённой области
- Отечность и уплотнение вен в месте нахождения тромба
- Цвет кожи в данном месте приобретает синий оттенок
- Набухание и выпирание поверхностных вен.

Диагностика заболевания
При обращении в медицинское учреждение врач проводит диагностику и назначает лечение. Основные диагностические методы:
Специалисты, к которым следует обращаться:
Лечение
В зависимости от степени тяжести протекающего заболевания возможно консервативное и хирургическое лечение. При оперативном вмешательстве осуществляется: удаление тромбов, прошивание сосуда, перевязывание вен, артериовенозное шунтирование или другая необходимая операция.
Консервативное лечение включает:
- Медикаментозную терапию (антикоагулянты, введение средств, растворяющих тромб и т.д.)
- Диетотерапию
- УВЧ-терапию.
Профилактика
Профилактические мероприятия:
- Использование эластичных бинтов и компрессионного белья
- Отказ от курения
- Рациональное и правильное питание
- Витаминотерапия
- Двигательная активность
- Своевременное лечение сопутствующих заболеваний
- Следить за уровнем холестерина и глюкозы в крови
- Уменьшение массы тела.
В случае появления симптомов заболевания Вы можете обратиться за консультацией и обследованием в Москве к специалистам ЦКБ РАН. Запись производится по телефонам…
Тромбоз глубоких вен
Срочно обратиться к врачу
В случае подозрения на тромбоз глубоких вен необходимо срочно проконсультироваться с врачом.
Чаще всего тромбы образуются в венах таза и ног. Эти кровеносные сосуды собирают кровь от нижней части тела и транспортируют ее обратно к сердцу. Тромбоз глубоких вен требует незамедлительной врачебной помощи.
При тромбозе глубоких вен очень высок риск развития эмболии легочной артерии.
Формирование тромба
Симптомы тромбоза глубоких вен
Наиболее распространенные симптомы
- Ноющая, тянущая боль
- Покраснение или цианоз кожи
- Чувство давления и отек
Тромбоз может возникать в сосудах паховой области, бедра, подколенной ямки, голени или стопы. Стоять и ходить в таких случаях особенно больно.
Как развивается тромбоз глубоких вен
Тромб может образоваться, если
- скорость кровотока замедляется, например, во время длительного постельного режима или при перелетах на дальние расстояния
- изменена стенка кровеносного сосуда
- повышена свертываемость крови.
Скорость тока крови в венах меньше, чем в артериях, поэтому тромбоз гораздо чаще развивается в венах. Тромбоз глубоких вен чаще всего развивается в глубоких венах голени и бедра.
Диагностика тромбоза глубоких вен
Быстрая диагностика и лечение тромбоза глубоких вен необходимы для профилактики развития тромбоэмболии легочной артерии. Обследование области с болезненностью и лабораторные анализы крови могут подтвердить диагноз тромбоза. Перед началом лечения врач может также использовать допплерографию и дуплексное УЗИ, чтобы точно локализовать тромб.
У кого высок риск развития тромбоза глубоких вен?
У пожилых мужчин и женщин примерно одинаковый риск развития тромбоза глубоких вен.
- имеющиеся заболевания вен
- нарушение системы свертывания крови
- прием лекарств
- беременность
- курение и избыточный вес
- хирургические вмешательства
- длительный постельный режим
- высокая физическая нагрузка
Как можно предотвратить развитие тромбоза глубоких вен (профилактика тромбозов)
Комбинация медикаментозного и физического воздействия является стандартом профилактики тромбозов в Германии. Врач выбирает препарат, дозировку и длительность лечения.
- Целью физического воздействия является улучшение венозного оттока. Существуют различные способы и средства достижения этой цели:
- Медицинский компрессионный трикотаж для профилактики развития тромбозов (стандартизированная компрессия)
- Бандажирование эластичными бинтами (нестандартизированная компрессия)
- Регулируемые нерастяжимые компрессионные бандажи
Также в качестве лечебно-профилактических мероприятий используются ранняя мобилизация и приподнятое положение ног
К кому следует обращаться в случае тромбоза глубоких вен
- Врач общей практики
- Флеболог
- При стационармом лечении — лечащий врач и медицинский персонал
Как лечится тромбоз глубоких вен?
Многие пациенты могут не заметить даже серьезные тромбозы. Это очень опасно, поскольку тромб, вызвавший тромбоз глубоких вен, может сместиться. Если он достигнет легкого, он может вызвать угрожающую жизни легочную эмболию.
Приоритетные цели в лечении тромбозов:
- остановка роста тромба
- удаление тромба
- профилактика легочной эмболии
- профилактика посттромботического синдрома (необратимое повреждение венозных клапанов).

Стратегия лечения включает:
- Основные меры, такие как мобилизация и компрессионная терапия
- Антикоагулянтные препараты для разжижения крови, например, гепарин
- Тромболизис для разрушения кровяного сгустка (тромба)
- Возможно проведение операции для удаления тромба
Компрессионная терапия
Пациенту с диагностированным тромбозом глубоких вен вместе с медикаментозным лечением назначается и компрессионный трикотаж. Он оказывают механическое давление на вены, за счет чего их диаметр уменьшается и скорость возврата крови к сердцу увеличивается. Компрессия должна иметь физиологический градиент: она должна быть максимальной на уровне лодыжек и уменьшается по направлению к колену. Впоследствии врач проверит степень нарушения кровотока и порекомендует, следует ли продолжать компрессионное лечение или можно его прекратить.
Путешествия
Желаем вам здоровой поездки и вернуться отдохнувшими
Путешествия
Тромбоз конечностей | Симптомы, Лечение
Тромбоз глубоких вен, наряду с тромбофлебитом подкожных вен и тромбоэмболией легочных артерий объединяют в единое понятие – венозные тромбоэмболические осложнения (ВТЭО).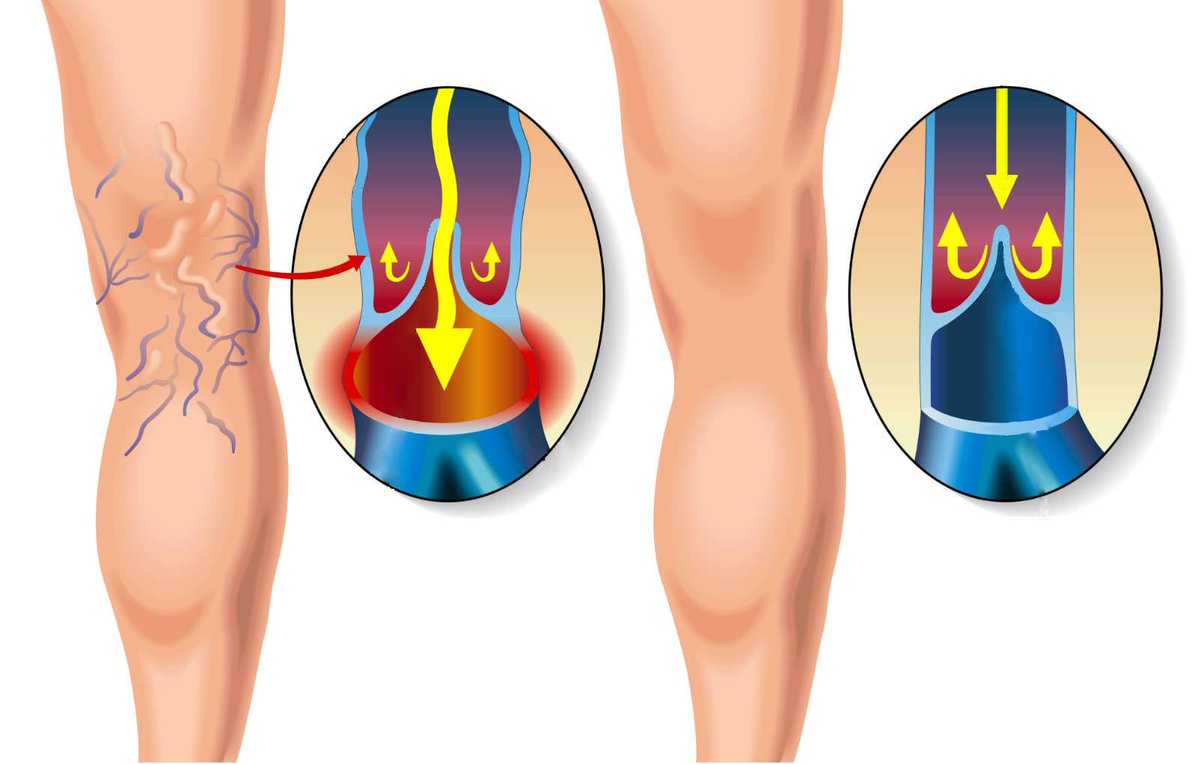
Венозный тромбоз – острое заболевание, характеризующееся образованием тромба в просвете вены с более или менее выраженным воспалительным процессом и нарушением тока крови. Наличие воспалительного компонента в зоне тромбоза определяет другое название этой болезни – тромбофлебит.
Большинство флебологов, понимая условность подобного деления венозного тромбоза, пользуется термином «тромбофлебит» для обозначения поражения подкожных вен (при котором ярко выражены симптомы воспаления), а термином «тромбоз», «тромбоз глубоких вен», «флеботромбоз» — для обозначения поражения глубоких вен.
Тромбоз глубоких вен (ТГВ) – заболевание, негативно отражающееся не только на системе венозного и лимфатического возврата, но и ухудшающее функцию сердечно-сосудистой системы в целом.
Если не предпринимать активных действий к устранению данной патологии, дальнейшее течение патологического процесса принимает стойкий, склонный к саморазвитию и необратимый характер.
Заболевание не имеет строго характерной симптоматики и имеет множество факторов риска и пусковых факторов, что требует дополнительного привлечения к уточнению его наличия и типа течения дополнительных высокоточных современных средств инструментальной диагностики, основным из которых в современных клинических условиях является метод ультразвукового ангиосканирования с цветным картированием.
- По данным International Consensus Statement частота тромбоза глубоких вен в общей популяции составляет около 160 случаев на 100 000 населения с частотой фатальной тромбоэмболии легочной артерии 60 на 100 000 населения.
- В России венозным тромбозом ежегодно заболевают 240 000 человек, а эмболия легочных артерий, в том числе фатальная, развивается у 100 000 из них, что значительно превышает показатели заболеваемости туберкулезом, вирусным гепатитом, а также ВИЧ-инфекцией.
- В США по поводу тромбоза глубоких вен ежегодно госпитализируется примерно 200 000 человек.
 При этом 1/3 приходится на повторные тромбозы. Среди жителей Италии, находящихся в наиболее активно трудоспособном возрасте (от 20 до 55 лет) тромбоз глубоких вен диагностируется в пределах 1%.
При этом 1/3 приходится на повторные тромбозы. Среди жителей Италии, находящихся в наиболее активно трудоспособном возрасте (от 20 до 55 лет) тромбоз глубоких вен диагностируется в пределах 1%. - Венозные тромбозы возникают в самых разнообразных клинических ситуациях и осложняют течение многих заболеваний. Частота развития послеоперационных тромбозов, по данным разных авторов, составляет 20-59%.
История изучения флеботромбоза
Изучение флеботромбоза глубоких вен насчитывает более 400 лет.
Окклюзия магистральных вен как причина гангрены впервые была описана F.Hildanus в 1593 г. Первое упоминание об илеофеморальном флеботромбозе появилось в медицинской литературе 300 лет назад, оно было сделано Mauriceau.
Понятие «тромбофлебита» впервые ввел в медицину английский хирург Джон Хантер (1728-1793), который много оперировал огнестрельные и иные ранения и отмечал частоту воспалительных процессов, сочетающихся с образованием тромбов в венах.
Интерес к флеботромбозу глубоких вен значительно возрос после создания теории венозного тромбоэмболизма выдающимся немецким патологоанатомом Р.Вирховым. Вскрывая в 1844 г. труп молодого человека, внезапно погибшего после того, как у него появились боли в бедре, Вирхов обнаружил тромб в правой бедренной вене и скрученный тромб в легочной артерии. После этого он ввел в медицинскую терминологию понятия «тромб» и «эмбол». В 1845 году, обнаружив в 18 случаях венозных тромбов из 76 аутопсий, в 11 случаях выявив наличие тромбоэмболии в легочную артерию, он пришел к заключению, что тромбы образуются в венах и переносятся с током крови в легочную артерию. Им же была сформулирована классическая триада, по-прежнему являющаяся наиболее полным отражением звеньев патогенеза локального сосудистого тромбообразования.
Первой русскоязычной монографией, посвященной этой проблеме, был труд И.Ф. Клейна «О тромбозе, эмболии и ихорремии», опубликованный в 1863 году.
Несмотря на то, что острые глубокие флеботромбозы в различных вариантах локализации и клинического течения существенно между собой различаются, объединяет их общность основных этиопатогенетических процессов. В основе представлений о флеботромбозах как нозологической группе лежит классическая триада Вирхова.
В основе представлений о флеботромбозах как нозологической группе лежит классическая триада Вирхова.
Более 150 лет назад Рудольф Вирхов описал основные механизмы внутрисосудистого тромбообразования. Его классическая триада включает в себя гиперкоагуляцию, повреждение стенки сосуда и замедление тока крови. Иногда для возникновения данной патологии достаточно патологического изменения только одного из указанных факторов.
Несмотря на то, что тромботический процесс может развиться на любом уровне магистральных вен, более чем в половине случаев исходной точкой его развития в центростремительном направлении являются вены голени.
В подавляющем большинстве случаев тромбоз первично локализуется в венах голени, а в дальнейшем нарастает в проксимальном направлении в подколенную, бедренную и подвздошные вены.
Именно такой тип развития очень часто является эмбологенным, поскольку рост тромба происходит в направлении вен с увеличивающимся внутренним диаметром, где далеко не всегда происходит фиксация тромбомасс по всему периметру вены. Такие тромбы называются флотирующими.
Одной из главных причин замедления тока крови является иммобилизация. В нормальных условиях отток крови из нижних конечностей осуществляется за счет сокращения икроножных мышц, которые действуют как периферическая помпа, проталкивая кровь в проксимальном направлении, чему способствует функция клапанов. Ограничение физической активности существенно нарушает этот механизм. При этом кровь задерживается в венозных синусах голени.
Достаточно подробно исследован вопрос о значении факторов риска и пусковых факторах тромбозов:
- Врожденные тромбофилии (дефициты различных факторов системы гемостаза или патологические их изменения)
- Активация факторов коагуляции и нарушения фибринолиза (травма, операция, новообразования, беременность, роды и др.).
- Патология тромбоцитов.
- Замедление и/или нарушение тока крови (возраст старше 40 – 45 лет, иммобилизация, патология центральных механизмов кровообращения, ожирение и т.
 д.).
д.). - Изменения реологических свойств крови.
- Повреждения эндотелия и сосудистой стенки (контрастные вещества, внутрисосудистые устройства, венозные катетеры, дилатация вен и др.).
- Лекарственная терапия (анестетики, миорелаксанты, химиотерапия, контрацептивы, контрастные вещества). Так, например, частота развития послеоперационных тромбозов после различных оперативных вмешательств может достигать 20-59%.
Симптомы тромбоза
К симптомам острого флеботромбоза глубоких вен относятся:
- отек,
- распирающие боли,
- цианоз конечности,
- расширение подкожных вен,
- локальное повышение кожной температуры,
- боли по ходу сосудистого пучка.
Впрочем, местная гипертермия и боли походу более характерны для поверхностных тромбофлебитов. Последние же следует относить скорее к факторам риска по развитию тромбозов глубоких вен.
Классические симтомы ТГВ:
- боль,
- болезненность,
- отечность,
- гиперемия,
- симптом Хоманcа.
Oбщая чувствительность/специфичность этих симптомов от 3 до 91%.
Наличие симптомов не подтверждает ТГВ. Отсутствие симптомов не исключает ТГВ (до 50% пациентов не имеют ни одного клинического симптома).
Расчет вероятности тромбоза
В 1997 году Wells и соавторы разработали и протестировали клиническую модель вероятности ТГВ
Наличие каждого признака оценивается в 1 балл:
Первичное развитие тромбоза в глубоких венах голени встречается наиболее часто. Этому способствуют условия, при которых выключается такой важный гемодинамический фактор, как сокращение мышц голени. Подобная локализация встречается более чем в половине наблюдений.
При физикальном исследовании обнаруживаются положительные симптомы:
- Мозеса – болезненность при сдавливании голени в переднезаднем направлении,
- Хоманса – боли в икроножных мышцах при тыльной флексии стопы,
- Ловенберга – боли в икроножных мышцах при давлении до 150 мм рт.
 ст., создаваемом манжеткой сфигмоманометра.
ст., создаваемом манжеткой сфигмоманометра.
Однако, те же симптомы будут положительными и при любом другом воспалительном процессе в исследуемой конечности.
При вовлечении в процесс бедренной вены больные отмечают ноющие боли по медиальной поверхности конечности соответственно проекции Гюнтерова канала.
Тромбоз общей бедренной вены проявляется более выраженным увеличением объема голени и даже бедра, цианозом кожных покровов, интенсивность которого возрастает по направлению к периферии. Отмечается расширение подкожных вен в дистальной части бедра и на голени. Если тромбоз распространяется на устье большой подкожной вены бедра, то развивающаяся в поверхностной венозной системе гипертензия приводит к выключению перекрестных с контралатеральной конечностью анастомозов. При этом наблюдается усиление рисунка подкожных вен в области лобка и паха. При пальпации сосудистый пучок болезненен на всем протяжении бедра. Период выраженного венозного стаза длится 3-4 дня, после чего наступает медленное уменьшение отека. Этот феномен обусловлен включением в кровообращение коллатеральных систем. Таким образом, снижение болевого синдрома и невыраженность отека могут создавать мнимое благополучие и часто влекут за собой позднее обращение к специалисту. Кроме того, флеботромбоз может протекать вообще без каких-либо жалоб со стороны пациента (бессимптомно), особенно у послеоперационных больных.
Из более или менее характерных симптомов:
- распирающие боли,
- отек (увеличение окружности голени),
- цианоз кожи.
Наибольшее значение в плане постановки предварительного диагноза имеет отек. Однако, ни один из перечисленных клинических симптомов не может считаться абсолютно достоверным в диагностике данной нозологии. Любые, даже самые минимальные жалобы пациента (например: на простой дискомфорт в дистальных сегментах нижней конечности), особенно в сочетании с наличием факторов риска, требуют дополнительного обследования пациента на наличие флеботромбоза.
Таким образом, можно заключить, что наличие флеботромбоза на основании анамнеза, жалоб пациента и клинических симптомов можно лишь заподозрить с тем, чтобы в ходе дальнейшего обследования подтвердить или исключить его существование, определить локализацию и эмбологенную опасность. Отсутствие патогномоничной симптоматики и наличие периода мнимого улучшения являются причиной поздней госпитализации больных, что во многих случаях ограничивает возможность эффективного хирургического лечения.
Диагностические тесты у пациентов с подозрением на ТГВ
- Оценка клинической вероятности наличия ТГВ,
- Д-Димер,
- Ультразвуковое исследование вен,
- МРТ- флебография,
- МСКТ.
Лечение тромбоза
Задачи или цели проводимого лечения предельно конкретно сформулированы на сегодня:
1. Остановить распространение тромбоза.
2. Предотвратить тромбоэмболию легочных артерий.
3. Не допустить прогрессирования отека и предотвратить венозную гангрену.
4. Восстановить проходимость вен и функции клапанного аппарата с тем, чтобы в дальнейшем избежать развития посттромбофлебитической болезни.
5. Предупредить рецидив тромбоза.
Условно современные подходы к лечению пациентов с острыми флеботромбозами в бассейне нижней полой вены можно разделить на три основных:
1. Консервативный.
2. Малоинвазивный.
3. Хирургическая агрессия.
Консервативная терапия
В комплекс мероприятий данного подхода входят:
- ранняя активизация с применением эластической компрессии,
- антикоагулянтная,
- неспецифическая противовоспалительная терапия,
- гемореологическая терапия,
- интермиттирующая пневмокомпрессия.
При своевременном применении вышеуказанных методов удается восстановить проходимость вен и минимизировать проявления посттромботической болезни.
Малоинвазивные методы
На сегодняшний день это самая распространенная в клиническом применении группа методов, призванная решать все из перечисленных выше задач или целей лечения больных с глубокими флеботромбозами.
Здесь необходимо выделить три подгруппы методов:
1. Установка кава-фильтров и парциальная кавапликация.
2. Регионарный и системный тромболизис.
3. Катетерная тромбэкстракция и фармакомеханическая тромбэктомия.
Установка кава-фильтров и парциальная кавапликация
В начале становления флебологии как отдельной научной специальности одним из главных вопросов, требующих незамедлительного решения, был вопрос профилактики ТЭЛА при флеботромбозах. После разработки в 1959 году метода внешней пликации полой вены матрацными швами и внешней пликации клеммами удалось определить дальнейшее направление решения проблемы острых глубоких флеботромбозов и их осложнения – ТЭЛА. До 1967 года метод в сочетании с консервативной терапией оставался единственным клиническим подходом в данной проблеме. Несмотря на то, что выполнение технологии внешнего парциального клипирования клеммами сопряжено с необходимостью травматичного хирургического доступа и практически невыполнимо у тяжелобольных пациентов, данный подход в ограниченных ситуациях применяется и совершенствуется до настоящего времени (например, с использованием эндовидеоскопической техники, пликация из минидоступа).
Созданный и примененный клинически внутрипросветный зонтичный кава-фильтр Мобина-Аддина, потребовавший изучения способов доставки устройства к объекту, явился первым опытом интралюминального катетерного вмешательства и, по сути, послужил началом развития нового раздела ангиологии – интервенционной радиологии. Дальнейшее развитие данного направления велось преимущественно по пути совершенствования конструкции кава-фильтров и изучения влияния их на гемодинамику и клиническое течение основного процесса.
В настоящее время предпочтительно применять временные кава-фильтры. Извлекается временный кава-фильтр не позднее третьей недели.
В подавляющем большинстве случаев установка кава-фильтра вообще не требуется.
Почему не желательно устанавливать постоянный кава-фильтр?
Всегда нужно помнить, что постоянный кава-фильтр – это пожизненный прием антикоагулянтных препаратов и пожизненный риск тромбоза фильтра (инородное тело в просвете вены часто осложняется тромбозом).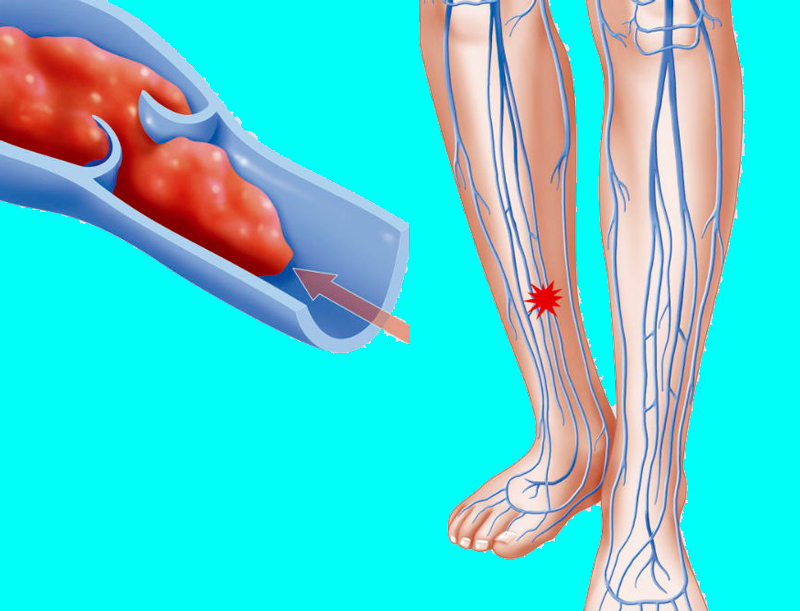
Уже неоднократно отмечено, что в результате установки кава-фильтров в ближайшем периоде с частотой 1,5-8% могут возникать ТЭЛА, а в сроки до 3 лет с частотой 12-25% возникает тромбоз нижней полой вены.
При тромбозах ниже паховой связки установка кава-фильтра нецелесообразна, поскольку существуют другие методы профилактики ТЭЛА.
Регионарный и системный тромболизис, катетерная тромбэкстракция, реолитическая тромбэктомия
Тромболитическая терапия. Метод основан на введении препаратов, активирующих эндогенный фибринолиз (стрептокиназа, урокиназа, ТАП и др.).
Видимо потому, что используемые в данном методе средства воздействия на тромб могут быть эффективными только в относительно свежих участках тромба (до 3-5 суток), так низка его эффективность. Между тем, применение регионарного катетерного тромболизиса в 44% случаев позволило некоторым авторам сохранить клапанную функцию и тем самым предотвратить развитие посттромботической болезни.
Катетерная тромбэкстракция. Сразу следует уточнить, что данный метод применяется только к высоким сегментам бассейна нижней полой вены, так как сама технология не позволяет применить его в инфраингвинальной позиции за счет препятствий, образованных клапанным аппаратом вен на этом и ниже лежащих уровнях. Метод основан на захвате в специальный мешок-контейнер тромбомасс из доступных сегментов нижней полой и подвздошных вен и удалении их путем выведения через флеботомическое отверстие.
Фармакомеханическая тромбэктомия. Самая новая из всех интервенционных и хирургических технологий. Пока в литературе имеются описания отдельных случаев. Метод основан на эффекте Бернулли, где скорость гидродинамической струи создает области отрицательного давления в окружающих средах. Метод имеет ту же область применения, что и катетерная тромбэктомия.
Хирургические вмешательства при бедренно-подколенных флеботромбозах
Известно, что наиболее эффективная тромбэктомия возможна только при тромбах давностью не более 3-7 суток.
В настоящее время большинство авторов все же придерживается осторожной тактики при хирургическом удалении тромбомасс из бедренно-подколенного сегмента, завершая операцию перевязкой или резекцией приустьевого сегмента собственно-бедренной вены, оценивая ближайшие результаты как хорошие по невыраженности симптомов хронической венозной недостаточности. Расчет при таком подходе ведется на переключение основного венозного потока, на глубокую вену бедра, которая и должна обеспечить устойчивый магистральный отток. В ряде случаев, в качестве профилактики ретромбоза применяются артериовенозные фистулы.
Рядом исследователей применяется тактика хирургической антеградной тромбэктомии и без последующей перевязки или лигирования собственно бедренной вены, в некоторых случаях дополняемая пликацией собственно бедренной вены или без таковой.
Тромбоз: симптомы, диагностика и лечение
Тромбозом называют образование в просвете сосудов сгустков крови (тромбов), которые препятствуют нормальному кровотоку. В 80 % случаев болезнь протекает без симптомов и может вызвать смертельно опасное осложнение — тромбоэмболию легочной артерии.
Заболевание может поражать венозные и артериальные сосуды. Венозный тромбоз способен развиваться в глубоких венах, почечных, воротной, яремной венах, сосудах венозного синуса головного мозга. К этой группе заболеваний также относят синдром Бадда – Киари, синдром Педжета – Шреттера. Тромботические поражения артерий включают в себя артериальный тромбоз, инсульт, инфаркт миокарда, поражение печеночной артерии.
Этиология заболевания
Причинами тромбоза считаются:
- нарушение целостности сосудистой стенки;
- застой крови вследствие гиподинамии;
- нарушения свертываемости крови.
Тромбоз глубоких вен может развиваться при врожденных аномалиях сосудов, гормональных нарушениях, ожирении, инфекциях. Нарушение может оказаться последствием переломов или перенесенных операций.
Нарушение может оказаться последствием переломов или перенесенных операций.
Среди факторов риска выделяют:
- курение;
- возраст старше 40 лет;
- стоячую или сидячую работу;
- тяжелые физические нагрузки, занятия спортом;
- частые перелеты или поездки (более 4 ч.).
Тромбоз поверхностных вен обусловлен наличием варикоза, заболеваний крови, травмами, инфекциями, системными аутоиммунными патологиями, аллергией. Он может возникать при сердечно-сосудистых патологиях и болезнях легких, нарушениях обмена веществ, раке.
Генетическими предпосылками тромбоза считаются мутантный аллель фактора свертываемости крови (F5), мутация в гене протромбина (F2), а также мутации гена FGB, который кодирует бета-субъединицу фибриногена. Повышают риск развития заболевания мутации в генах ITGA2 807 C>T и ITGB3 1565T>C, SERPINE1. Вероятность тромбоза возрастает при повышенном уровне гомоцистеина. Одной из причин этого состояния являются мутации в гене MTHFR.
Симптомы тромбоза
Тромботическое поражение вен нижних конечностей сопровождается:
- тяжестью в ногах, усиливающейся в конце дня;
- распирающими болями в голенях;
- чувством покалывания, мурашек в ногах;
- отеком нижних конечностей;
- болью по внутренней стороне стопы, голени, бедра;
- бледностью, синюшностью кожи пораженной ноги;
- повышением температуры.
Диагностика тромбоза
Для обнаружения тромботических нарушений используют следующие диагностические методы:
- УЗИ и доплерография;
- функциональные пробы;
- исследование свертывающей системы крови;
- ангиография;
- флебография;
- тромбоэластография;
- радионуклидное сканирование;
- клинические анализы крови.
Лечение тромбоза вен
При обнаружении тромба в венозном сосуде нижних конечностей пациенту рекомендован постельный режим.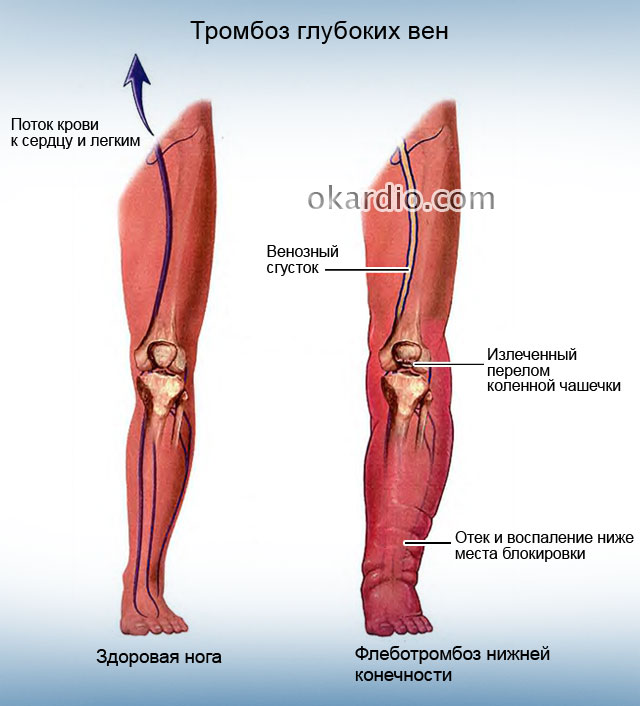 Медикаментозное лечение включает в себя прием антикоагулянтов, гемореологически активных препаратов, тромболитиков, НПВ, статинов, никотиновой кислоты. Немедикаментозная терапия основана на применении эластичного бинта или компрессионного трикотажа. Также больному рекомендована низкохолестериновая диета и препараты для снижения ЛПНП.
Медикаментозное лечение включает в себя прием антикоагулянтов, гемореологически активных препаратов, тромболитиков, НПВ, статинов, никотиновой кислоты. Немедикаментозная терапия основана на применении эластичного бинта или компрессионного трикотажа. Также больному рекомендована низкохолестериновая диета и препараты для снижения ЛПНП.
Хирургическое лечение проводится в случае развития осложнений: тромбофлебита, высокого риска отрыва тромба и тромбоэмболии легочной артерии, распространения кровяного сгустка вверх по глубоким венам, флотирующего тромба (не прикрепленного к стенке сосуда). Варианты вмешательства:
- операция Троянова – Тренделенбурга;
- установка кава-фильтра;
- тромбэктомия.
Профилактика тромбоза
Наиболее эффективными профилактическими мерами считаются медикаментозные. Подходящий препарат и его дозировку назначает врач. Также используется компрессионный трикотаж. Рекомендован массаж ног и ежедневные 30-минутные пешие прогулки. Курильщикам необходимо отказаться от вредной привычки. Диета служит средством профилактики запоров и набора избыточного веса.
Определить генетические предпосылки и риски развития тромбоза можно с помощью исследований в медико-генетическом центре «Геномед». Например, панель «Нарушения системы гемостаза», анализ генетических полиморфизмов, ассоциированных с риском тромбообразования.
Тромбоз: симптомы, причины, лечение
Тромбоз — это тромбоэмболия или воспаление вен. Чаще всего он атакует людей старше 60 лет.
Заболевание долго не проявляет себя и чаще всего развивается на венах голени. Иногда сгусток крови отрывается от стенки вены и может вызвать эмболию. Если тромбоз не лечить, он может быть очень опасен для здоровья и жизни. Каковы первые симптомы тромбоза? Каковы наиболее частые причины тромбоза? Как лечить тромбоз?
Причины тромбоза
Наиболее частые причины тромбоза — дефекты кровеносной системы. При ее правильной работе, кровь выталкивается от ног в направлении, противоположном силе тяжести. Этой работе способствуют мышцы. Клапаны препятствуют стеканию крови обратно. Повреждение любого элемента кровеносной системы, вызывает застаивание крови в венах. Это приводит к воспалению, повреждению эпителиального слоя, прилипанию тромбоцитов и, как следствие, вызывает эмболию — образование тромба. Диаметр кровеносного сосуда становится меньше, что затрудняет обратный ток крови к сердцу.
Этой работе способствуют мышцы. Клапаны препятствуют стеканию крови обратно. Повреждение любого элемента кровеносной системы, вызывает застаивание крови в венах. Это приводит к воспалению, повреждению эпителиального слоя, прилипанию тромбоцитов и, как следствие, вызывает эмболию — образование тромба. Диаметр кровеносного сосуда становится меньше, что затрудняет обратный ток крови к сердцу.
В организме есть свои пути избавления от тромбоза. Он может «поглотить» тромбоз, но тогда повреждаются стенки вены и клапаны. И в таком случае, образование новых сгустков — это вопрос времени. Если организм вовремя не справится с тромбозом, вена может полностью закупориться. Сгусток может оторваться от стенки вены и потечь с кровью по направлению к сердцу, в легочную артерию. Если сгусток небольшой, он частично заблокирует сосуд. Более крупный сгусток может вызвать тромбоэмболию легочной артерии, которая может быть фатальной. Симптомами обструкции легочной артерии, являются боль в груди, повышение температуры тела, кашель и одышка, а также нарушение равновесия и потеря сознания.
Тромбоз также может быть вызван травмой, операцией, перегревом ноги, беременностью, а также постоянным или малоподвижным образом жизни. Неправильное кровообращение, также может быть результатом скрещивания ног, тесной одежды, шишек в области таза и паха. Факторами, повышающими риск тромбоза, являются ожирение и неправильное питание.
Как образуются тромбы
В здоровом организме кровь течет по венам к сердцу, ничто не вызывает ее застоя, хотя она течет в противоположном направлении от силы тяжести. Это возможно благодаря правильной работе мышц и клапанов внутри вен.
Иногда клапаны выходят из строя, и в венах остается кровь. Это может привести к воспалению и повреждению слоя эпителия, выстилающего сосуд, так называемого, эндотелия. Это очень опасно для здоровья, потому что в местах повреждения, тромбоциты прилипают к обнаженному эндотелию и друг к другу.
Это создает сгусток, который уменьшает диаметр кровеносных сосудов и затрудняет кровоток обратно к сердцу. Можно по-разному реагировать на тромб. Организмы некоторых людей впитывают его, повреждая клапаны, при этом вызывая образование новых сгустков. Иногда сгусток разрастается и закупоривает вену полностью. Кровь блокируется, и образуются новые сгустки, угрожающие клапанам.
Можно по-разному реагировать на тромб. Организмы некоторых людей впитывают его, повреждая клапаны, при этом вызывая образование новых сгустков. Иногда сгусток разрастается и закупоривает вену полностью. Кровь блокируется, и образуются новые сгустки, угрожающие клапанам.
Сгусток течет с кровью к сердцу, а оттуда в легочную артерию, которую он, обычно, закупоривает. Затем появляются колющие боли в груди, одышка, жар, кашель, нарушение равновесия и потеря сознания. Венозной эмболии не предшествуют никакие симптомы, поэтому смерть часто наступает внезапно, в течение нескольких минут.
В здоровом организме должны соблюдаться три условия, чтобы кровь текла ровно:
- Адекватное артериальное давление и ритмичность его движения по кровеносным сосудам.
- Хорошая работа мышц, подталкивающих кровь к сердцу.
- Правильно функционирующие клапаны.
Кто подвержен риску тромбоза
Риску подвержены люди старше 40 лет, ведущие менее активный образ жизни. Стенки их вен теряют эластичность, становятся толще, а это приводит к повреждению клапанов. Следствием этого является истощение крови.
На тромбоз влияют неопластические заболевания и сердечно-сосудистые заболевания:
- Варикозное расширение вен, воспаление поверхностных вен, чрезмерная свертываемость крови.
- Тромбофлебит может быть результатом приема гормональных препаратов или облегчения симптомов менопаузы, недавних сердечных приступов, инсультов, а иногда и хронического лейкоза.
- Иногда причиной тромбоза является хирургическая травма (особенно ортопедическая и гинекологическая).
- Беременность.
Плохое кровообращение может быть результатом ношения слишком тесной одежды, особенно брюк. Тромбозу способствуют ожирение и неправильное питание, чрезмерное потребление животных жиров и сахара. Заменить их можно большим количеством фруктов и овощей. Также необходимо избегать курения, большого количества кофе и алкоголя.
Симптомы тромбоза
Один из симптомов тромбоза — резкая боль в икре. Боль при тромбозе похожа на болезненный мышечный спазм, но это не так. При спазме достаточно потереть больное место. Тромботическая боль в икре не проходит и усиливается при сгибании стопы. Сильная боль при тромбозе может сопровождаться припухлостью в области щиколотки. Кожа в таком месте горячая и красная.
Боль при тромбозе похожа на болезненный мышечный спазм, но это не так. При спазме достаточно потереть больное место. Тромботическая боль в икре не проходит и усиливается при сгибании стопы. Сильная боль при тромбозе может сопровождаться припухлостью в области щиколотки. Кожа в таком месте горячая и красная.
Этот признак приводит к воспалению сосуда и усилению кровотока. Также тромбоз может проявляться повышением температуры, даже до 40 градусов. Нельзя недооценивать симптомы сильной боли и отеков в ногах.
Иногда тромбоз может протекать бессимптомно. Это может быть случай тромбоза малого таза. Одно из осложнений тромбоза — посттромботический синдром. Его признаком может быть тонкость и подтянутость кожи или изменение цвета кожи на голени. Иногда при тромбозе, на коже могут появиться трудно заживающие язвы.
Лечение тромбоза
При подозрении на тромбоз, следует провести специальные тесты, чтобы подтвердить или исключить эту болезнь. Для этого следует оценить вероятность тромбоза по шкале Уэллса. Пациент должен ответить на 12 вопросов о своем здоровье.
Если результат высокий, пациента направляют на УЗИ вен с допплеровской насадкой. При обследовании точно диагностируются вены. Благодаря ультразвуку можно увидеть утолщения на стенах и любые нарушения кровотока. Самая большая проблема заключается в том, что люди с симптомами тромбоза, обращаются к таким специалистам, как: дерматолог, хирург, ортопед, кардиолог или семейный врач.
Между тем врач, который может направить пациента на УЗИ вен — это сосудистый хирург.
Лечение тромбоза зависит от стадии заболевания и локализации самого сгустка. Чаще всего сгусток появляется вокруг голени. Обычно применяется консервативная терапия — прием антикоагулянтов.
Если сгусток обнаружен в области таза, требуется лечение в стационаре. Для лечения тромбоза, врач может попросить пациента лежать с приподнятой ногой. Это, предотвратит отрыв сгустка от стенки вены. Также важно надевать гольфы или компрессионные чулки после завершения лечения тромбоза.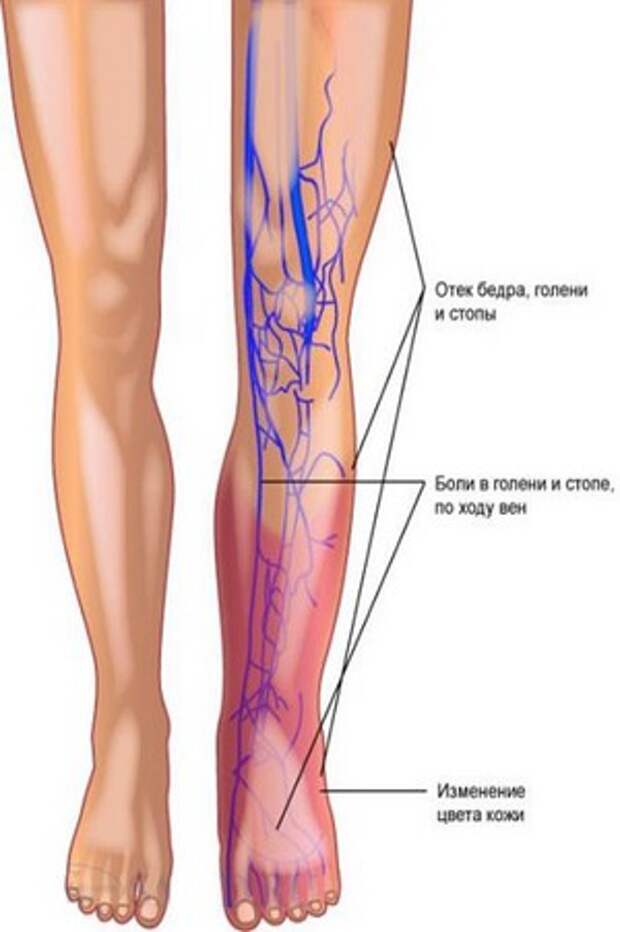 Это предотвратит повторное появление тромбоза.
Это предотвратит повторное появление тромбоза.
Тромбоз глубоких вен: симптомы и лечение
Современные люди часто сталкиваются с заболеваниями поверхностных вен ног, в частности — с варикозом и его осложнениями. Но глубокие вены нередко также оказываются под угрозой. К сожалению, и об особенностях заболевания глубоких вен, и об их лечении, мы знаем куда меньше, чем о том же варикозе. На что обратить внимание, чем тромбоз отличается от тромбофлебита и что делать при появлении симптомов заболеваний— постараемся разобраться.
Как устроена венозная система ног
Условно говоря, вены на ногах образуют два уровня — поверхностный и глубокий. Поверхностные вены обеспечивают всего около 10% венозного кровотока, однако выполняют при этом очень важную функцию. Помимо сбора крови и продвижения ее к сердцу, эти вены могут играть роль своеобразного резервуара, который в случае необходимости может принять кровь из глубоких вен. Таким образом, нагрузка на вены регулируется за счет внутренних механизмов.
Вены из глубокого и поверхностного слоев соединены между собой так называемыми перфорантными венами. За счет этого в венозной системе поддерживается равновесие.
Поверхностные вены подвержены риску излишнего растяжения: если человек мало двигается, неправильно питается, страдает от лишнего веса и просто имеет наследственную предрасположенность, то ток крови замедляется, и стенка вены растягивается. Специальные клапаны, которые перекрывают обратный ток крови, смыкаются неплотно, и мы говорим о варикозном расширении вен. Глубокие вены находятся в толще тканей и обеспечивают продвижение к сердцу основного объема крови. Окружающие мышцы поддерживают тонус этих сосудов и облегчают ток крови, поэтому глубокие вены не подвержены варикозу.
Тромбофлебит — опасное осложнение варикоза
Медленное движение крови по поверхностным венам, а также повреждения сосудистых стенок (а растяжения нередко к ним приводят) — вот два фактора, которые играют большую роль при формировании тромбофлебита нижних конечностей.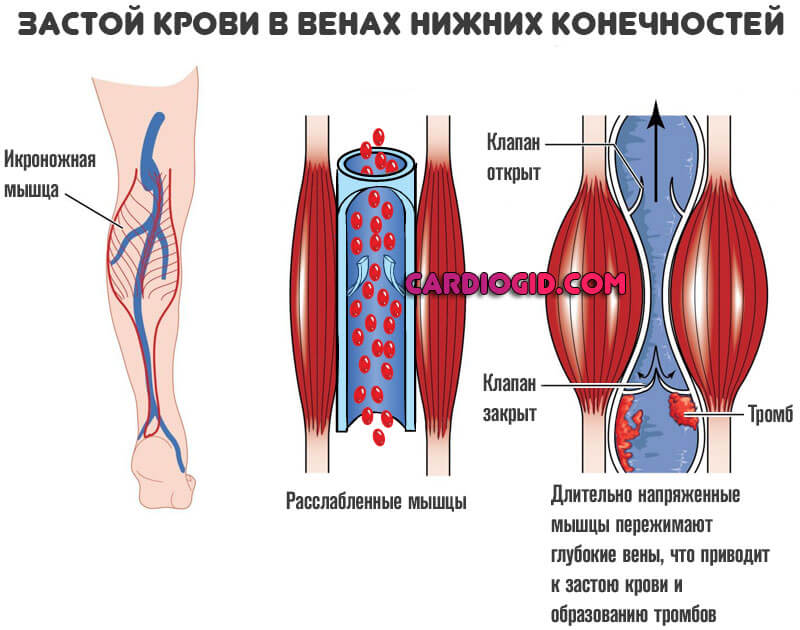 Симптомы этого заболевания — это боли в ноге, покраснение, уплотнение по ходу вены. Все это — следствие формирования тромба, кровяного сгустка в просвете сосуда. Нередко тромб может полностью закрывать вену. Опасен и отрыв тромба, так как в этом случае он может закупорить другой сосуд, например, легочную артерию.
Симптомы этого заболевания — это боли в ноге, покраснение, уплотнение по ходу вены. Все это — следствие формирования тромба, кровяного сгустка в просвете сосуда. Нередко тромб может полностью закрывать вену. Опасен и отрыв тромба, так как в этом случае он может закупорить другой сосуд, например, легочную артерию.
Тромбофлебит — это заболевание поверхностных вен, которое чаще всего является осложнением варикоза. Если заболевание возникает само по себе, без предшествующего расширения вен, причиной этого обычно являются нарушения в работе свертывающей системы крови. Симптомы тромбофлебита без варикоза всегда обращают на себя внимание врачей, и эта ситуация требует дополнительных обследований.
Еще раз подчеркнем — все описанное относится к поверхностным венам. Если же мы говорим о тромбофлебите глубоких вен нижних конечностей, симптомах и лечении… А можем ли мы говорить об этом заболевании?
Тромбофлебит или тромбоз?
Если тромбы образуются в глубоких венах нижних конечностей, то мы говорим не о тромбофлебите, а о тромбозе. В чем же различие этих двух заболеваний?
Тромбофлебит — заболевание, возникающее в основном в результате травмирования стенки вены. Оно сопровождается воспалением, которое вместе с замедлением тока крови и вызывает формирование кровяных сгустков. Тромбоз вен нижних конечностей — заболевание, вызванное нарушением работы свертывающей системы крови. Оно не связано с варикозом, а также ему не предшествуют повреждения вен, хотя наличие травм повышает риск тромбоза. А опасность для организма оно представляет не меньшую, чем тромбофлебит, так как существует возможность перекрытия кровотока или отрыва тромба.
В числе факторов, способствующих развитию тромбоза, можно выделить:
- пожилой возраст
- повышение массы тела, снижение двигательной активности
- прием оральных контрацептивов
- беременность (в этот период у женщины могут меняться свертывающие свойства крови)
- курение
- хирургические операции
Тромбоз нижних конечностей — симптомы
Дополнительная опасность тромбоза состоит в том, что достаточно долго заболевание может не проявлять себя. Симптомы появляются тогда, когда тромб достигает больших размеров и распространяется вверх по сосуду. Тогда у пациента появляются жалобы на боли, которые уменьшаются в состоянии покоя и увеличиваются при физической нагрузке. Затем, в связи с ухудшением оттока крови, к болям присоединяется отек. Кожа на ноге бледнеет (до синюшности) и «натягивается», приобретая глянцевый блеск.
Симптомы появляются тогда, когда тромб достигает больших размеров и распространяется вверх по сосуду. Тогда у пациента появляются жалобы на боли, которые уменьшаются в состоянии покоя и увеличиваются при физической нагрузке. Затем, в связи с ухудшением оттока крови, к болям присоединяется отек. Кожа на ноге бледнеет (до синюшности) и «натягивается», приобретая глянцевый блеск.
Для диагностики локализации тромба проводится УЗИ вен, а в особо сложных случаях —ангиография, рентгенологическое исследование с введением в сосуды контрастного вещества.
Что делать?
Появление симптомов тромбоза глубоких вен нижних конечностей говорит о том, что пациенту следует незамедлительно обратиться к врачу и начать лечение. Специалист оценит расположение и характер тромба и поможет предотвратить его отрыв или полную закупорку сосуда.
Обычно для лечения применяются препараты, разжижающие кровь (гепарин), а также компрессионный трикотаж, который помогает правильному венозному кровотоку. В течение нескольких дней пациенту может быть рекомендован постельный режим, положение ног при этом должно быть немного приподнятым.
Возможно и хирургическое лечение, в ходе которого тромбы удаляются, а в полой вене устанавливается специальный фильтр, улавливающий все движущиеся кровяные сгустки.
Заболевания вен, связанные с образованием тромбов, не просто ухудшают самочувствие и доставляют дискомфорт. Они представляют реальную угрозу для жизни, поэтому при появлении первых симптомов тромбофлебита или тромбоза необходимо обратиться к врачу. Только он проведет точную диагностику и назначит лечение, которое поможет избежать негативных последствий. Самостоятельный прием препаратов может не улучшить ситуацию, а усугубить ее. Единственное, что рекомендуется сделать пациенту самостоятельно до визита к врачу, — это забинтовать ногу эластичным бинтом или надеть компрессионный трикотаж.
Тромбоза глубоких вен — симптомы и лечение. Областной флебологический центр, Орехово-Зуево, МО
Тромбоз глубоких вен — острое заболевание, опасное своими осложнениями.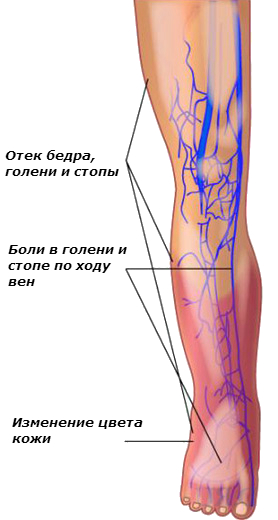 Неправильное лечение или его отсутствие может привести к отрыву тромба с развитием тромбоэмболии легочной артерии, угрожающей жизни человека, или постфлебитическому синдрому, который в 40% случаев приводит к инвалидности.
Неправильное лечение или его отсутствие может привести к отрыву тромба с развитием тромбоэмболии легочной артерии, угрожающей жизни человека, или постфлебитическому синдрому, который в 40% случаев приводит к инвалидности.
Обратившись в Областной флебологический центр, вы сможете вернуть здоровую походку, избавиться от болей и отеков, а главное — избежать крайне опасных осложнений тромбоза ног.
Диагностика и лечение тромбоза глубоких вен нижних конечностей
Тромбоз глубоких вен относится к экстренным состояниям. В 90% случаев заболевание поражает сосуды ног. При образовании тромбов, закупоривающих сосуды, пациент чувствует боль, возникают покраснения, ноги отекают и резко увеличиваются в размерах.
Для диагностики тромбоза сегодня применяется ультразвуковое исследование с допплерографией. В Областном флебологическом центре используются аппараты УЗИ экспертного класса. Исследование сосудов проводят врачи на базе центра — тратить время и финансы на дополнительные исследования нет необходимости.
Своевременное и правильно проведенное лечение тромбоза ног позволяет в большинстве случаев полностью устранить патологию и восстановить здоровое кровообращение. Для лечения заболевания чаще всего применяют консервативные методы: на основе диагностического обследования врач формирует индивидуальный курс, который включает прием противовоспалительных препаратов и лекарств, препятствующих образованию тромбов, а также ношение специальных компрессионных изделий, сдерживающих отек. В сложных случаях проводятся операции по удалению тромба (обычно, когда есть риск отрыва тромба), перевязки и прошивания вены и т. д.
Чтобы избежать опасных осложнений тромбоза глубоких вен, при обнаружении первых признаков заболевания следует немедленно обратиться к врачу.
Узнать стоимость услуг центра по ссылке.
Записаться на прием к специалистам Областного флебологического центра можно по телефонам:
Тромбоз глубоких вен: определение, симптомы и лечение
Тромбоз глубоких вен возникает, когда сгустки крови образуются, как правило, в глубокой вене на ноге. Помимо вен ног, заболевание может поражать вены таза.
Помимо вен ног, заболевание может поражать вены таза.
Тромбоз глубоких вен (ТГВ) и тромбоэмболия легочной артерии (ТЭЛА) — две части заболевания, известного как венозная тромбоэмболия.
ТГВ — неотложная медицинская помощь. Центры по контролю и профилактике заболеваний (CDC) говорят, что 10–30% людей, у которых развивается ТГВ в ноге, испытывают фатальные осложнения в течение месяца после постановки диагноза.
В этой статье мы даем определение ТГВ, объясняем, как его распознать и как лечить.
ТГВ — это свертывание крови, которое развивается по глубоким венам, часто в ногах или тазу.
Если тромб, или сгусток, отрывается, врачи называют это эмболом. Эмболы могут попасть в легкие, вызывая ТЭЛА.
Сгустки также могут образовываться в венах руки, например, у людей с болезнью Педжета-Шеттера.
Согласно обзору 2017 года, DVT является наиболее частой причиной материнской смертности в развитом мире.
ТГВ у детей встречается крайне редко. Согласно статье 2016 года, самые последние данные показывают, что у 0,30 на каждые 100000 детей в возрасте до 9 лет и у 0,64 на каждые 100000 детей в возрасте от 10 до 19 лет развивается ТГВ.
У некоторых людей может развиться ТГВ, не замечая симптомов. Однако если симптомы развиваются, они могут напоминать следующее:
- боль в пораженной конечности, которая начинается в икре
- припухлость в пораженной конечности
- ощущение тепла в опухшей, болезненной области ноги
- красный или обесцвеченная кожа
У большинства людей ТГВ развивается только в одной ноге.Однако в редких случаях ТГВ может наблюдаться на обеих ногах.
Если сгусток смещается и перемещается в легкое, следующие симптомы могут указывать на ТЭЛА:
- медленное дыхание или внезапная одышка
- боль в груди, обычно более сильная при глубоком дыхании
- учащенное дыхание
- учащенное сердцебиение
Есть два возможных осложнения:
Тромбоэмболия легочной артерии
ТЭЛА является наиболее частым осложнением ТГВ и может представлять опасность для жизни. Это происходит, когда кусок тромба отрывается и попадает через кровоток в легкие.
Это происходит, когда кусок тромба отрывается и попадает через кровоток в легкие.
Сгусток застревает и нарушает кровоток в одном из кровеносных сосудов легкого. При легкой ПЭ человек может не осознавать.
Сгусток среднего размера может вызвать проблемы с дыханием и боль в груди. В более тяжелых случаях может произойти коллапс легкого. ПЭ может привести к сердечной недостаточности и смертельному исходу.
Посттромботический синдром
Это чаще встречается у людей с рецидивирующим ТГВ.Согласно обзору 2016 года, человек с посттромботическим синдромом может испытывать следующие симптомы, хотя они различаются у разных людей:
- стойкая опухоль в голени
- ощущение тяжести в ноге
- тянущее ощущение в нога
- чрезмерно утомленная нога
- скопление жидкости в пораженной ноге
- покраснение кожи
- новое варикозное расширение вен
- утолщение кожи вокруг области ТГВ
- язвы на ногах у людей с тяжелым посттромботическим синдромом
Некоторые врачи называют это состояние постфлебитическим синдромом.
У человека может развиться ТГВ, если нет ясной причины. Однако, по данным Национального института сердца, легких и крови (NHLBI), у большинства людей с ТГВ это заболевание развивается из-за одного или нескольких факторов риска и основных состояний.
Отсутствие активности
Если человеческое тело находится в бездействии в течение длительного времени, кровь может скапливаться в нижних конечностях и области таза.
Эта ситуация не является проблемой для большинства людей. Как только уровень физической активности возвращается к норме, кровоток ускоряется.Вены и артерии перераспределяют кровь по телу.
Однако длительное бездействие означает, что кровь в ногах может замедлить кровоток человека, увеличивая риск образования сгустков.
Человек может быть неактивным в течение длительного времени по целому ряду причин, в том числе:
- длительное пребывание в больнице
- неподвижность дома
- пребывание в сидячем положении во время длительного путешествия, например, рейс
- инвалидность, которая ограничивает движение
Травма или операция
Травма или операция, повреждающая вены, могут замедлить кровоток. Это увеличивает риск образования тромбов. Общие анестетики также могут расширять вены, повышая вероятность образования луж и сгустков крови.
Это увеличивает риск образования тромбов. Общие анестетики также могут расширять вены, повышая вероятность образования луж и сгустков крови.
Хотя этот риск может повлиять на любого, кто перенес серьезную операцию, NHLBI предполагает, что люди, перенесшие операцию на колене и бедре, особенно подвержены высокому риску развития ТГВ.
Генетика
Человек может иметь наследственное заболевание, повышающее вероятность образования тромбов, например лейденскую тромбофилию фактора V.
Однако, несмотря на то, что наличие этого состояния увеличивает риск, только около 10% людей с ним развивают необычные тромбы, согласно данным Genetics Home Reference.
Беременность
По мере развития плода внутри матки давление на женские вены в ногах и тазу возрастает. У женщины повышенный риск ТГВ во время беременности до шести недель после родов.
Женщины с некоторыми наследственными заболеваниями крови, такими как наследственное антитромбиновое нарушение, имеют более высокий риск ТГВ во время беременности по сравнению с другими женщинами.
Рак
Некоторые виды рака связаны с повышенным риском ТГВ, включая поздние стадии рака толстой кишки, поджелудочной железы и груди.
Лечение рака и процедуры могут также увеличить риск ТГВ, включая химиотерапию, центральный венозный катетер и некоторые операции по лечению рака.
Узнайте больше о раке и его лечении здесь.
Раздраженное заболевание кишечника
Люди с заболеванием раздраженного кишечника (ВЗК) имеют более высокий риск ТГВ. Исследование 2018 года показало, что риск может быть в три-четыре раза выше, чем у человека без ВЗК.
Узнайте все о IBD здесь.
Проблемы с сердцем
Любое состояние, которое влияет на то, насколько хорошо сердце перемещает кровь по телу, может вызвать проблемы со сгустками и кровотечениями.
Такие состояния, как сердечные приступы или застойная сердечная недостаточность, могут повышать риск развития тромба.
Узнайте больше о сердечных заболеваниях здесь.
Гормональные препараты
Женщины, принимающие гормональные противозачаточные средства или проходящие курс заместительной гормональной терапии (ЗГТ) в период менопаузы, имеют более высокий риск ТГВ, чем те, кто не принимает эти препараты.
Здесь вы найдете все, что вам нужно знать о HRT.
Ожирение
Люди с ожирением испытывают большее давление на кровеносные сосуды, особенно в тазу и ногах.
По этой причине у них может быть повышенный риск ТГВ.
Курение
У людей, которые регулярно курят табак, вероятность развития ТГВ выше, чем у людей, которые никогда не курили или бросили.
Люди, которым трудно бросить курить, могут найти здесь полезные советы.
Варикозное расширение вен
Варикозное расширение вен увеличены, а вены деформированы. Хотя они часто не вызывают проблем со здоровьем, особенно разросшиеся варикозные вены могут привести к ТГВ, если человек не получит от них лечения.
Узнайте больше о варикозном расширении вен здесь.
Возраст
Несмотря на то, что ТГВ может развиться в любом возрасте, риск увеличивается с возрастом человека.
Согласно NHLBI, риск ТГВ удваивается каждые 10 лет после того, как люди достигают 40-летнего возраста.
Пол
Пол человека может влиять на риск ТГВ.
Женщины чаще, чем мужчины, испытывают ТГВ в детородном возрасте. Однако у женщин риск наступления менопаузы ниже, чем у мужчин того же возраста.
Если человек подозревает, что у него может быть ТГВ, ему следует немедленно обратиться за медицинской помощью. Перед физическим осмотром врач задаст вопросы о симптомах и истории болезни.
Врач обычно не может диагностировать ТГВ только по симптомам и может порекомендовать тесты, в том числе:
- Тест на D-димер : D-димер — это фрагмент белка, который присутствует в крови после разложения фибринолиза сгустка крови.
 сгусток крови. Результат теста, обнаруживающий более чем определенное количество D-димера, указывает на возможный тромб.Однако этот тест может быть ненадежным у людей с определенными воспалительными состояниями и после операции.
сгусток крови. Результат теста, обнаруживающий более чем определенное количество D-димера, указывает на возможный тромб.Однако этот тест может быть ненадежным у людей с определенными воспалительными состояниями и после операции. - Ультразвук : Этот тип сканирования может обнаружить сгустки в венах, изменения кровотока, а также определить, является ли сгусток острым или хроническим.
- Венограмма : Врач может запросить это сканирование, если ультразвуковые тесты и тесты на D-димер не дают достаточной информации. Врач вводит краситель в вену на стопе, колене или паху. Рентгеновские изображения могут отслеживать движение красителя, чтобы выявить местоположение сгустка крови.
- Другое сканирование изображений : МРТ и КТ могут выявить наличие сгустка. Это сканирование может выявить сгустки крови при тестировании на другие состояния здоровья.
Лечение DVT направлено на:
- остановить рост сгустка
- предотвратить превращение сгустка в эмболию и его перемещение в легкое
- снизить риск того, что DVT может вернуться после лечения
- минимизировать риск других осложнения
Врач может порекомендовать несколько методов лечения ТГВ, а именно:
Антикоагулянтные препараты
Это препараты, предотвращающие рост сгустка, а также снижающие риск эмболии.Два типа антикоагулянтов поддерживают лечение ТГВ: гепарин и варфарин.
Гепарин оказывает немедленное действие. По этой причине врачи обычно вводят его сначала с помощью короткого курса инъекций, продолжительностью менее недели.
В случае варфарина врач, вероятно, порекомендует 3–6-месячный курс пероральных таблеток для предотвращения рецидива ТГВ.
Людям с рецидивирующим ТГВ может потребоваться прием антикоагулянтов до конца жизни.
Тромболизис
Людям с более тяжелым ТГВ или ТЭЛА требуется немедленная медицинская помощь.Врач или бригада неотложной помощи вводит препараты, называемые тромболитиками или разрушителями тромбов, которые разрушают тромбы.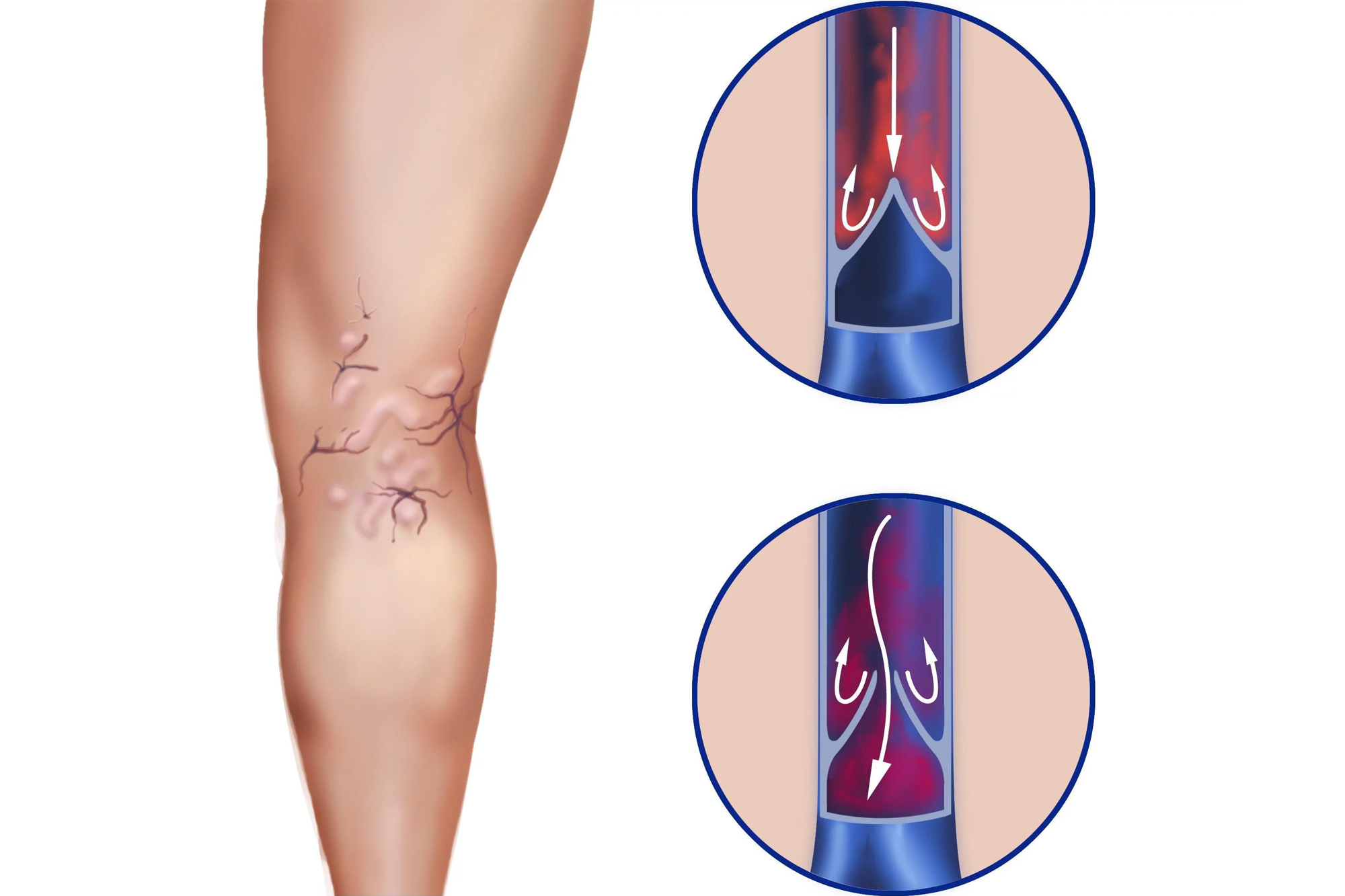
Тканевый активатор плазминогена (ТРА) является примером тромболитического препарата.
Чрезмерное кровотечение является побочным эффектом этих препаратов. В результате медицинские бригады проводят TPA или аналогичные вмешательства только в экстренных ситуациях.
Медицинские работники вводят TPA через небольшой катетер или трубку непосредственно в место образования сгустка. Пациенты, перенесшие катетерный тромболизис, будут находиться в больнице в течение нескольких дней и проходить периодические «проверки лизиса», чтобы убедиться, что сгусток разрушается должным образом.
Фильтр нижней полой вены
Хирург вводит очень маленькое устройство, напоминающее зонтик, в полую вену, которая представляет собой большую вену. Устройство улавливает сгустки крови и останавливает их движение в легкие, позволяя кровотоку продолжаться.
Компрессионные чулки
Люди носят их, чтобы уменьшить боль, уменьшить отек и предотвратить развитие язв. Чулки также могут защитить человека от посттромботического синдрома.
Человек с ТГВ должен будет постоянно носить чулки в течение как минимум 24 месяцев.
Это относительно новый метод, который хирурги могут использовать для лечения тромба, возникающего при ТГВ или ТЭЛА.
Процедура включает использование катетера и устройства для удаления сгустка, которым может быть аспирационный катетер, стент для извлечения или помпа.
Используя методы визуализации для руководства, хирург:
- вводит катетер в область, где находится сгусток
- направляет устройство для удаления сгустка через катетер
- удаляет сгусток с помощью аспирации или стента и восстанавливает кровь flow
Авторы обзора 2019 года пришли к выводу, что механическая тромбэктомия безопасна и эффективна при лечении ТГВ и снижении риска рецидива.
Нет доступного метода обследования людей на ТГВ. Тем не менее, врачи рекомендуют людям с одним или несколькими факторами риска, такими как недавняя операция, три способа предотвращения первого возникновения ТГВ.
Это:
- Регулярное движение: Врач может порекомендовать сохранять высокую подвижность после операции, чтобы стимулировать кровоток и снизить риск образования тромба.
- Поддержание давления в зоне риска: Это может предотвратить скопление крови и свертывание.Медицинские работники могут порекомендовать носить компрессионные чулки или ботинки, которые заполняются воздухом для повышения давления.
- Антикоагулянтные препараты: Врач может назначить разжижающие кровь препараты для снижения риска свертывания крови до или после операции.
Поскольку курение и ожирение также являются ключевыми факторами риска, рекомендуется бросить курить и заняться регулярной физической активностью.
По данным Американской кардиологической ассоциации (AHA), 150 минут упражнений средней или высокой интенсивности каждую неделю — это то количество, которое они рекомендуют.
ТГВ (тромбоз глубоких вен) — NHS
ТГВ (тромбоз глубоких вен) — сгусток крови в вене, обычно на ноге. ТГВ может быть опасным. Если вы подозреваете, что у вас ТГВ, как можно скорее обратитесь за медицинской помощью.
Срочный совет: попросите срочную встречу с терапевтом или позвоните по телефону 111, если
Вы думаете, что у вас ТГВ.
Симптомы ТГВ в ноге:
- пульсирующая или схваткообразная боль в одной ноге (редко в обеих ногах), обычно в икре или бедре
- опухоль в одной ноге (редко в обеих ногах)
- теплая кожа вокруг болезненной область
- красная или потемневшая кожа вокруг болезненной области
- опухшие вены, твердые или болезненные при прикосновении к ним
Эти симптомы также возникают на руке или животе, если там находится тромб.
Как может выглядеть ТГВ в ноге
Красная и опухшая правая нога, вызванная ТГВКредит:
У кого больше шансов получить ТГВ
ТГВ более вероятно, если вы:
- старше 60 лет
- имеете избыточный вес
- курите
- болеют ТГВ до
- принимают противозачаточные таблетки или ЗГТ
- имеют рак или сердечная недостаточность
- есть варикозное расширение вен
Есть также некоторые временные ситуации, когда вы подвергаетесь большему риску ТГВ. К ним относятся, если вы:
К ним относятся, если вы:
- пребываете в больнице или недавно выписались — особенно если вы не можете много передвигаться (например, после операции)
- прикованы к постели
- отправляетесь в долгое путешествие (более 3 часов) на самолете , автомобиль или поезд
- беременны или если у вас был ребенок в предыдущие 6 недель
- обезвожены
Иногда ТГВ может произойти без очевидной причины.
Как диагностируется ТГВ
Если врач считает, что у вас есть ТГВ, вас следует направить в больницу в течение 24 часов для проведения ультразвукового исследования.Сканирование показывает, нормально ли течет кровь по вене.
Вам также могут сделать рентген вен (венограмма). Для этого вам введут краситель, чтобы показать, где находится тромб.
Лечение ТГВ
Вам могут сделать инъекцию антикоагулянта (разжижающего кровь) лекарства, называемого гепарином, пока вы ждете ультразвукового сканирования, чтобы определить, есть ли у вас ТГВ.
После постановки диагноза ТГВ основным лечением являются таблетки антикоагулянта, например варфарина и ривароксабана.Вы, вероятно, будете принимать таблетки не менее 3 месяцев.
Если антикоагулянты не подходят, вам может быть вставлен фильтр в большую вену — полую вену — в животе. Фильтр задерживает и останавливает сгусток крови, попадающий в ваше сердце и легкие.
Новое лечение включает в себя разрушение и отсасывание сгустка через небольшую трубку в вене. Обычно после этого лечения вам необходимо принимать антикоагулянтные препараты в течение нескольких месяцев.
ТГВ при беременности лечится по-разному.Лечится инъекциями антикоагулянтов до конца беременности и до достижения ребенком 6-недельного возраста. Подробнее о ТГВ при беременности.
Восстановление после ТГВ
Некоторые меры, связанные с образом жизни, помогут вам избавиться от ТГВ.
После выписки из больницы вам будет предложено:
- Регулярно ходить
- Держать пораженную ногу в приподнятом положении, когда вы сидите
- Отложите любые полеты или длительные поездки как минимум на 2 недели после начала приема антикоагулянтов
Советы по предотвращению ТГВ
Не
не сидите на месте в течение длительного времени — вставайте и двигайтесь каждый час или около того
не скрещивайте ноги в сидячем положении, это может ограничить кровоток
не курите — получите помощь, чтобы бросить курить
не употреблять много алкоголя
Отправляясь в долгое путешествие
Если вы путешествуете на самолет, поезд или автомобиль более 3 часов, во время путешествия вы можете кое-что сделать, чтобы снизить риск ТГВ.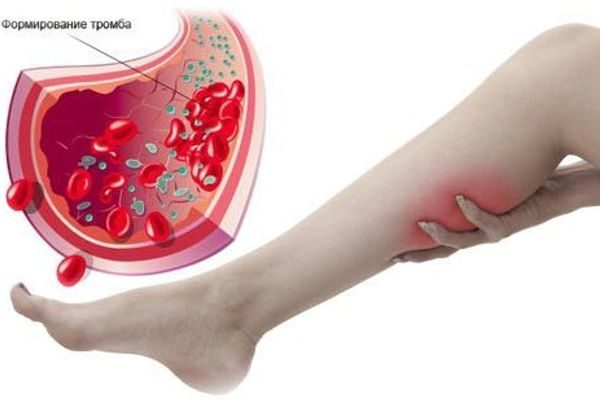 К ним относятся обильное питье и отказ от алкоголя.
К ним относятся обильное питье и отказ от алкоголя.
Узнайте больше советов по снижению риска ТГВ, связанного с поездками
Поход в больницу
Если вы попадете в больницу, ваша медицинская бригада должна проверить ваши риски ТГВ.
Если они думают, что у вас больше шансов получить ТГВ, вам могут назначить лечение для предотвращения этого, например лекарства или компрессионные чулки (эластичные носки до колен, которые улучшают кровообращение), пока вы находитесь в больнице.
Вы можете продолжить лечение после выписки из больницы, поскольку тромб может образоваться через несколько недель.
Вы также можете защитить себя от ТГВ, пока находитесь в больнице:
- оставайтесь активными и ходите, если можете
- двигайте пальцами ног (вверх и вниз) и лодыжками (круговыми движениями), если вам нужно оставаться в постели — ваш лечащий врач может дать вам упражнения, которые нужно выполнить
Последняя проверка страницы: 23 октября 2019 г.
Срок следующего рассмотрения: 23 октября 2022 г.
Тромбоз | Симптомы и причины
Какие симптомы тромбоза?
Симптомы тромбоза у детей могут значительно различаться в зависимости от размера и местоположения сгустка крови, и каждый ребенок может испытывать симптомы по-разному.Тромбоз может возникнуть в любом месте тела ребенка, но чаще всего в ногах или руках (тромбоз глубоких вен или ТГВ) или легких (тромбоэмболия легочной артерии). Другие типы тромбоза включают тромбоз вен синуса и тромбоз артерий.
У детей с тромбозом ног или рук могут быть следующие симптомы:
- набухание
- боль
- покраснение и тепло
- субфебрильная температура
- в некоторых случаях вы можете даже почувствовать сгусток, как узел или веревку под кожей.
Если у ребенка тромбоэмболия легочной артерии, он может испытать:
- боль в груди
- Одышка, часто начинающаяся внезапно
Легочная эмболия представляет собой неотложную медицинскую опасность, угрожающую жизни, и вам следует немедленно обратиться за помощью, если вы подозреваете это состояние у вашего ребенка.
Важно понимать, что некоторые симптомы тромбоза могут напоминать симптомы других, более распространенных заболеваний. Поскольку некоторые из этих симптомов могут указывать на другие состояния, важно, чтобы ваш ребенок осмотрел квалифицированного медицинского работника для постановки точного диагноза и своевременного лечения.Если у вас есть семейная история тромбоза, важно упомянуть об этом во время обследования на предмет этих симптомов.
Что вызывает тромбоз?
Существует три категории причин тромбоза: повреждение кровеносного сосуда (катетер или хирургическое вмешательство), замедление кровотока (неподвижность) и / или тромбофилия (если сама кровь более склонна к свертыванию).
Причины тромбоза зависят от того, наследственный или приобретенный у вашего ребенка тромбоз. Унаследованная тромбофилия вызвана определенными генетическими условиями, в то время как приобретенная тромбофилия вызвана факторами образа жизни или заболеваниями.
Возможные факторы приобретенной тромбофилии:
- неподвижность
- ожирение
- малоподвижный образ жизни
- травма
У подростков и взрослых факторы риска также могут включать курение или использование оральных контрацептивов. У некоторых пациентов с хроническим воспалением или ревматологическими расстройствами может развиться синдром антифосфолипидных антител, заболевание, при котором антитела, вырабатываемые пациентом, вызывают тромбоз.
тромбоз глубоких вен (ТГВ); Симптомы, причины, лечение и профилактика
Обзор
Что такое тромбоз глубоких вен?
Тромбоз глубоких вен (ТГВ, также называемый венозным тромбозом) — это сгусток крови, который образуется в вене глубоко в теле.Сгусток может частично или полностью блокировать кровоток по вене. Большинство ТГВ возникают в голени, бедре или тазу, хотя они также могут возникать в других частях тела, включая руку, мозг, кишечник, печень или почки.
Большинство ТГВ возникают в голени, бедре или тазу, хотя они также могут возникать в других частях тела, включая руку, мозг, кишечник, печень или почки.
Чем опасен ТГВ?
Несмотря на то, что ТГВ сам по себе не опасен для жизни, сгусток крови может вырваться наружу и пройти через кровоток, где он может застрять в кровеносных сосудах легкого (известная как тромбоэмболия легочной артерии ).Это может быть опасным для жизни состоянием. Поэтому необходимы своевременная диагностика и лечение.
ТГВ также может приводить к осложнениям в ногах, называемым хронической венозной недостаточностью или посттромботическим синдромом . Это состояние характеризуется скоплением крови, хроническим отеком ног, повышенным давлением, повышенной пигментацией или изменением цвета кожи и язвами на ногах, известными как язвы венозного застоя .
В чем разница между ТГВ и тромбозом поверхностных вен?
A тромбоз поверхностных вен (также называемый флебитом или поверхностным тромбофлебитом ) представляет собой сгусток крови, который развивается в вене у поверхности кожи.Эти типы сгустков крови обычно не попадают в легкие, если они сначала не перемещаются из поверхностной системы в глубокую венозную систему.
Симптомы и причины
Каковы симптомы ТГВ?
ТГВ обычно формируется в одной ноге или одной руке. Не у всех с ТГВ будут симптомы, но симптомы могут включать:
- Отек ноги или руки (иногда случается внезапно)
- Боль или болезненность в ноге (может возникать только при стоянии или ходьбе)
- Опухшая или болящая область ноги или руки может быть теплее, чем обычно
- Кожа красная или обесцвеченная
- Вены у поверхности кожи могут быть больше обычных
Симптомы тромбоэмболии легочной артерии включают:
- Внезапная одышка или учащенное дыхание
- Острая боль в груди, часто сопровождающаяся кашлем или движением
- Боль в спине
- Кашель (иногда с кровянистой мокротой / мокротой)
- Повышенное потоотделение
- Быстрое сердцебиение
- Чувство головокружения или обморока
Некоторые люди не знают, что у них есть ТГВ, пока сгусток не переместится из ноги или руки в легкое.
Важно немедленно позвонить своему врачу или обратиться в отделение неотложной помощи, если у вас есть симптомы тромбоэмболии легочной артерии или ТГВ. Не ждите, пока симптомы «исчезнут». Немедленно обратитесь за лечением, чтобы предотвратить серьезные осложнения.
Что вызывает ТГВ?
Следующие условия могут увеличить ваш риск ТГВ:
- Унаследованное (генетическое) заболевание, повышающее риск образования тромбов
- Рак и некоторые виды его лечения (химиотерапия)
- Ограничение кровотока в глубокой вене из-за травмы, хирургического вмешательства или иммобилизации
- Длительные периоды бездействия, снижающие кровоток, например:
- Длительное сидение в поездках в автомобиле, грузовике, автобусе, поезде или самолете
- Обездвиженность после операции или тяжелой травмы
- Беременность и первые 6 недель после родов
- Возраст старше 40 лет (хотя ТГВ может возникнуть у людей любого возраста)
- Избыточный вес
- Прием противозачаточных таблеток или гормональной терапии
- Наличие центрального венозного катетера или кардиостимулятора
Диагностика и тесты
Как диагностируется ТГВ?
Прием, чтобы узнать, есть ли у вас ТГВ, включает осмотр и изучение вашей истории болезни.Вам также понадобится тестирование. Общие тесты для диагностики ТГВ:
A Дуплексное ультразвуковое исследование вен . Это наиболее распространенный тест, используемый для диагностики ТГВ. Он показывает кровоток в венах и любые имеющиеся тромбы. Специалист по УЗИ будет оказывать давление при сканировании вашей руки или ноги. Если давление не вызывает сжатия вены, это может означать наличие тромба.
Венография . В этом тесте используются рентгеновские лучи, чтобы показать ваши глубокие вены. В вены вводится специальный краситель (контрастное вещество), поэтому рентген показывает вены и любые сгустки крови.Также можно увидеть любую блокировку кровотока. Если результаты дуплексного УЗИ не ясны, можно использовать венографию.
В этом тесте используются рентгеновские лучи, чтобы показать ваши глубокие вены. В вены вводится специальный краситель (контрастное вещество), поэтому рентген показывает вены и любые сгустки крови.Также можно увидеть любую блокировку кровотока. Если результаты дуплексного УЗИ не ясны, можно использовать венографию.
Другие тесты, которые вы можете пройти, включают:
- Магнитно-резонансная томография (МРТ) или магнитно-резонансная венография (MRV): MRI показывает изображения органов и структур внутри тела, а MRV показывает изображения кровеносных сосудов в теле. Во многих случаях МРТ и MRV могут предложить больше информации, чем рентген.
- Компьютерная томография (КТ) — это вид рентгеновского снимка, который показывает структуры внутри тела.Компьютерная томография может использоваться для обнаружения ТГВ в брюшной полости или тазу, а также сгустков крови в легких (тромбоэмболия легочной артерии).
Если ваш врач считает, что у вас может быть генетическое заболевание, вызывающее образование тромбов, вам могут потребоваться анализы крови. Это может быть важно, если:
- У вас есть тромбы, которые не могут быть связаны ни с какой другой причиной.
- У вас есть тромб в необычном месте, например, в вене кишечника, печени, почки или мозга
- У вас сильная семейная история тромбов
Ведение и лечение
Руководство по деятельности
DVT может затруднить вам передвижение.Вы должны постепенно вернуться к своей обычной деятельности. Если ваши ноги опухшие или тяжелые, лягте в кровать, подперев пятки примерно на 5–6 дюймов. Это помогает улучшить кровообращение и уменьшить отек.
Дополнительно:
- Тренируйте мышцы голени, если вы длительное время сидите неподвижно.

- Встаньте и ходите несколько минут каждый час в бодрствующем состоянии.
- Не носите тесную одежду, которая может ухудшить кровообращение в ногах.
- Носите компрессионные чулки в соответствии с рекомендациями врача.
- Избегайте действий, которые могут привести к серьезным травмам.
Какие методы лечения доступны для пациентов с ТГВ?
Пациентам с ТГВ может потребоваться лечение в больнице. Другие могут пройти лечение амбулаторно.
Лечение включает лекарства, компрессионные чулки и подъем пораженной ноги. Если сгусток крови обширный, вам может потребоваться более инвазивное обследование и лечение.Основными целями лечения являются:
- Не дать сгустку увеличиваться
- Предотвратить отрыв сгустка в вене и его перемещение в легкие
- Снизить риск повторного образования тромба
- Предотвратить длительные осложнения со стороны тромба (хроническая венозная недостаточность).
Лекарства
Важная информация о лекарствах
- Принимайте лекарства в точном соответствии с предписаниями врача.
- Сдайте анализы крови в соответствии с указаниями врача и соблюдайте все запланированные приемы в лабораторию.
- Не прекращайте и не начинайте принимать какие-либо лекарства (включая лекарства и добавки, отпускаемые без рецепта / без рецепта), не посоветовавшись с врачом.
- Поговорите со своим врачом о своей диете. В зависимости от лекарства, которое вы принимаете, вам может потребоваться внести изменения.
Лечение ТГВ может включать:
Антикоагулянты («разжижители крови»).Этот тип лекарств затрудняет свертывание крови. Антикоагулянты также не дают сгусткам увеличиваться в размерах и препятствуют их перемещению. Антикоагулянты не разрушают тромбы. Ваше тело может растворить сгусток естественным образом, но иногда сгустки полностью не исчезают.
Существуют разные виды антикоагулянтов. Ваш врач подскажет, какие лекарства лучше всего подходят для вас.
Если вам нужно принять антикоагулянт, возможно, вам потребуется принимать его только в течение 3–6 месяцев.Но ваше время лечения может быть другим, если:
- У вас уже были сгустки, время лечения может быть больше.
- Вы лечитесь от другого заболевания (например, рака), вам может потребоваться прием антикоагулянта, если у вас выше риск образования тромба.
Самый частый побочный эффект антикоагулянтов — кровотечение. Вам следует немедленно позвонить своему врачу, если вы заметили, что при приеме этого лекарства у вас легко появляется синяк или кровотечение.
Компрессионные чулки
Чтобы избавиться от отеков ног, скорее всего, потребуется надеть компрессионные чулки с градуированной шкалой.Отек часто возникает из-за того, что клапаны в венах ног повреждены или вена заблокирована ТГВ. Большинство компрессионных чулок носят чуть ниже колена. Эти чулки плотно прилегают к щиколотке и становятся более свободными по мере того, как поднимаются по ноге. Это вызывает легкое давление (сжатие) на ногу.
Процедуры лечения ТГВ
Фильтрыполой вены используются, когда вы не можете принимать лекарства для разжижения крови или если у вас есть сгустки крови во время приема этого типа лекарств. Фильтр предотвращает перемещение сгустков крови из вены ног в легкое (тромбоэмболия легочной артерии).Фильтр устанавливается во время небольшой операции. Он вводится через катетер в большую вену в паху или на шее, а затем в полую вену (самую большую вену в организме). Оказавшись на месте, фильтр улавливает сгустки по мере их движения по телу. Это лечение помогает предотвратить тромбоэмболию легочной артерии, но не предотвращает образование большего количества тромбов.
Профилактика
Можно ли предотвратить ТГВ?
После того, как у вас возникнет ТГВ, вам необходимо снизить риск образования тромбов в будущем:
- Принимайте лекарства точно так, как вам велит врач.

- Запись на прием к врачу и в лабораторию. Они необходимы, чтобы увидеть, насколько эффективно ваше лечение.
Если у вас никогда не было ТГВ, но есть повышенный риск его развития, обязательно:
- Тренируйте мышцы голени, если вам нужно долго сидеть неподвижно. Встаньте и гуляйте хотя бы каждые полчаса, если вы летите в дальний полет. Или выходите из машины каждый час, если вам предстоит долгая поездка.
- Встаньте с постели и передвигайтесь как можно скорее после того, как вы заболели или перенесли операцию.Чем раньше вы начнете двигаться, тем меньше у вас шансов заболеть сгустком.
- Принимайте лекарства или используйте компрессионные чулки после операции (если это предписано врачом), чтобы снизить риск образования тромба.
- Проконсультируйтесь с врачом в соответствии с указаниями и следуйте его рекомендациям, чтобы снизить риск образования тромба.
Ресурсы
Доктора различаются по качеству из-за разной подготовки и опыта; больницы различаются по количеству доступных услуг.Чем сложнее ваша медицинская проблема, тем значительнее становятся эти различия в качестве и тем большее значение они имеют.
Очевидно, что врач и больница, которые вы выберете для получения комплексной специализированной медицинской помощи, будут иметь прямое влияние на вашу эффективность. Чтобы помочь вам сделать этот выбор, ознакомьтесь с результатами нашего Института сердца, сосудов и торакальной системы семьи Миллер.
Cleveland Clinic Heart, Vascular & Thoracic Institute Специалисты и хирурги сосудистой медицины
Выбор врача для лечения сосудистого заболевания зависит от того, на каком этапе диагностики и лечения вы находитесь.Следующие секции и отделения Института сердца, сосудов и торакальной хирургии лечат пациентов со всеми типами сосудистых заболеваний, включая нарушения свертывания крови:
Секция сосудистой медицины: для оценки, лечения или интервенционных процедур для лечения сосудистых заболеваний. Кроме того, неинвазивная лаборатория включает современное компьютеризированное оборудование для визуализации, которое помогает диагностировать сосудистые заболевания без дополнительного дискомфорта для пациента. Позвоните на прием в сосудистую медицину, бесплатный номер 800-223-2273, добавочный номер 44420 или запишитесь на прием через Интернет.
Кроме того, неинвазивная лаборатория включает современное компьютеризированное оборудование для визуализации, которое помогает диагностировать сосудистые заболевания без дополнительного дискомфорта для пациента. Позвоните на прием в сосудистую медицину, бесплатный номер 800-223-2273, добавочный номер 44420 или запишитесь на прием через Интернет.
Отделение сосудистой хирургии: хирургическая оценка хирургического лечения сосудистых заболеваний, в том числе заболеваний аорты, периферических артерий и вен. Позвоните на прием в сосудистую хирургию по бесплатному телефону 800-223-2273, добавочный 44508 или запишитесь на прием через Интернет.
Вы также можете воспользоваться нашей консультацией MyConsult о втором мнении через Интернет.
Институт сердца, сосудов и грудной клетки также имеет специализированные центры и клиники для лечения определенных групп пациентов:
Узнайте больше об экспертах, специализирующихся на диагностике и лечении сосудистых и артериальных заболеваний.
Контакты
Если вам нужна дополнительная информация, нажмите здесь, чтобы связаться с нами, поговорите в чате с медсестрой или позвоните в Ресурсную и информационную медсестру Института сердечно-сосудистых заболеваний и торакальной хирургии семьи Миллер по телефону 216.445.9288 или по бесплатному телефону 866.289.6911. Мы будем рады вам помочь.
Стать пациентом
Варианты лечения
Дополнительную информацию о вариантах лечения сосудов можно найти по телефону:
Руководства по лечению
Диагностические тесты
Диагностические тесты используются для диагностики ишемической болезни сердца и наиболее эффективного метода лечения.
Веб-чаты
Наши веб-чаты и видеочаты дают пациентам и посетителям еще одну возможность задать вопросы и пообщаться с нашими врачами.
Видео
Интерактивные инструменты
Дополнительная информация и ресурсы
* Откроется новое окно браузера с этой ссылкой. Включение ссылок на другие веб-сайты не означает одобрения материалов на этих веб-сайтах или какой-либо связи с их операторами.
Включение ссылок на другие веб-сайты не означает одобрения материалов на этих веб-сайтах или какой-либо связи с их операторами.
Почему стоит выбрать клинику Кливленда для лечения?
Наши результаты говорят сами за себя.Пожалуйста, ознакомьтесь с нашими фактами и цифрами, и если у вас есть вопросы, не стесняйтесь их задавать.
Тромбоз | Johns Hopkins Medicine
Что такое тромбоз?
Тромбоз возникает, когда сгустки крови блокируют кровеносные сосуды. Выделяют 2 основных типа тромбоза:
- Венозный тромбоз — это когда сгусток крови блокирует вену. Вены переносят кровь из тела обратно в сердце.
- Артериальный тромбоз — это когда сгусток крови блокирует артерию.Артерии несут богатую кислородом кровь от сердца к телу.
Что вызывает тромбоз?
Венозный тромбоз может быть вызван:
- Заболевание или повреждение вен ног
- Невозможность передвигаться (неподвижность) по любой причине
- Сломанная кость (перелом)
- Некоторые лекарства
- Ожирение
- Наследственные расстройства или большая вероятность наличия определенного расстройства на основе ваших генов
- Аутоиммунные заболевания, повышающие вероятность свертывания крови
- Лекарства, повышающие риск свертывания крови (например, некоторые противозачаточные препараты)
Артериальный тромбоз может быть вызван уплотнением артерий, которое называется артериосклерозом.Это происходит, когда жировые отложения или отложения кальция вызывают утолщение стенок артерий. Это может привести к накоплению жирового материала (так называемого налета) на стенках артерии. Этот налет может внезапно лопнуть (разрыв) с образованием тромба.
Артериальный тромбоз может возникать в артериях, кровоснабжающих сердечную мышцу (коронарные артерии). Это может привести к сердечному приступу. Когда в кровеносном сосуде головного мозга возникает артериальный тромбоз, это может привести к инсульту.
Это может привести к сердечному приступу. Когда в кровеносном сосуде головного мозга возникает артериальный тромбоз, это может привести к инсульту.
Каковы факторы риска тромбоза?
Многие факторы риска венозного и артериального тромбоза совпадают.
Факторы риска венозного тромбоза могут включать:
- В семейном анамнезе тромб в вене глубоко в теле, называемый тромбозом глубоких вен (ТГВ)
- История ДВТ
- Гормональная терапия или противозачаточные таблетки
- Беременность
- Травма вены, например, в результате хирургического вмешательства, перелома кости или другой травмы
- Отсутствие движения, например, после операции или в длительной поездке
- Наследственные нарушения свертывания крови
- Центральный венозный катетер
- Пожилой возраст
- Курение
- Избыточный вес или ожирение
- Некоторые состояния здоровья, такие как рак, болезни сердца, болезни легких или болезнь Крона
Факторы риска артериального тромбоза могут включать:
- Курение
- Диабет
- Высокое кровяное давление
- Высокий холестерин
- Отсутствие активности и ожирение
- Плохое питание
- Семейный анамнез артериального тромбоза
- Отсутствие движения, например, после операции или в длительной поездке
- Пожилой возраст
Каковы симптомы тромбоза?
Симптомы у каждого человека могут отличаться.Симптомы могут включать:
- Боль в одной ноге (обычно в икре или внутренней поверхности бедра)
- Отек ноги или руки
- Боль в груди
- Онемение или слабость с одной стороны тела
- Внезапное изменение вашего психического состояния
Симптомы тромбоза могут быть похожи на другие заболевания крови или проблемы со здоровьем. Всегда обращайтесь к своему врачу за диагнозом.
Всегда обращайтесь к своему врачу за диагнозом.
Как диагностируется тромбоз?
Ваш лечащий врач изучит вашу историю болезни и проведет медицинский осмотр.Другие тесты могут включать:
- УЗИ. В этом тесте используются звуковые волны для проверки кровотока в артериях и венах.
- Анализы крови. Сюда могут входить тесты, чтобы узнать, насколько хорошо ваша кровь свертывается.
- Венография. Для этого теста вам в вены вводят краситель. Затем делают рентген, чтобы показать кровоток и найти сгустки. Краситель делает ваши вены более заметными на рентгеновских снимках.
- МРТ, МРА или КТ. Используемая процедура визуализации будет зависеть от типа имеющегося у вас сгустка крови и его местоположения.
Как лечится тромбоз?
Ваш лечащий врач составит для вас план лечения на основе:
- Ваш возраст, общее состояние здоровья и история болезни
- Как вы больны
- Насколько хорошо вы справляетесь с определенными лекарствами, методами лечения или терапии
- Если ожидается ухудшение вашего состояния
- Что вы хотите сделать
Лечение может включать:
- Разжижающие кровь препараты (антикоагулянты)
- Тонкие трубки (катетеры) для расширения пораженных сосудов
- Трубка (стент) из проволочной сетки, которая удерживает кровеносный сосуд в открытом состоянии и не дает ему закрываться
- Лекарства, препятствующие образованию тромбов или растворяющие их
Ваш лечащий врач может посоветовать другие методы лечения.
Каковы осложнения тромбоза?
Тромбоз может блокировать кровоток как в венах, так и в артериях. Осложнения зависят от того, где находится тромбоз. К наиболее серьезным проблемам относятся инсульт, сердечный приступ и серьезные проблемы с дыханием.
Можно ли предотвратить тромбоз?
Вы можете снизить риск тромбоза:
- Действует
- Как можно скорее вернуться к физической активности после операции
- Тренировка ног во время длительных поездок
- Бросить курить
- Похудение
- Решение других проблем со здоровьем, таких как диабет, высокое кровяное давление и высокий уровень холестерина
Ключевые моменты
- Тромбоз возникает, когда сгустки крови блокируют вены или артерии.

- Симптомы включают боль и отек в одной ноге, боль в груди или онемение одной стороны тела.
- Осложнения тромбоза могут быть опасными для жизни, например, инсульт или сердечный приступ.
- Лечение включает лекарства, разжижающие кровь или предотвращающие образование тромбов, а также использование стентов или катетеров для открытия закупоренных сосудов.
- Профилактика включает в себя активный образ жизни, отказ от курения, снижение веса и лечение других заболеваний.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Знайте, как вы можете связаться со своим провайдером, если у вас есть вопросы.
Тромбоз глубоких вен (ТГВ) | Симптомы и лечение
Что такое тромбоз глубоких вен?
Что такое тромбоз глубоких вен?
Dr Sarah Jarvis MBE
Тромбоз глубоких вен (ТГВ) — это сгусток крови, который образуется в одной из ваших глубоких вен.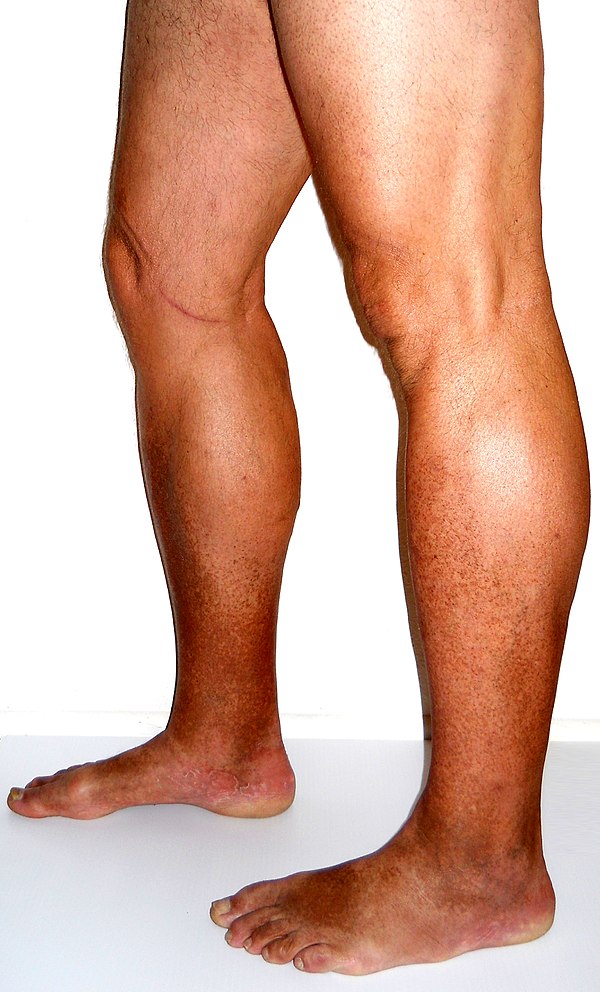 Обычно это происходит в вашей ноге, из-за чего она становится очень болезненной и опухшей. Сгусток может попасть в легкие и вызвать тромбоэмболию легочной артерии.
Обычно это происходит в вашей ноге, из-за чего она становится очень болезненной и опухшей. Сгусток может попасть в легкие и вызвать тромбоэмболию легочной артерии.
Глубокие вены ног — это более крупные вены, которые проходят через мышцы голени и бедер. Это не вены, которые можно увидеть чуть ниже кожи; и они не такие же, как варикозное расширение вен. Когда у вас ТГВ, кровоток в вене частично или полностью блокируется сгустком крови.
Вена голени — частое место для ТГВ.Реже поражается бедренная вена. В редких случаях сгустки крови могут заблокировать другие глубокие вены тела.
ТГВ является частью группы проблем, вместе известных как венозная тромбоэмболия.
Что такое венозная тромбоэмболия?
Венозный означает связанный с венами. Тромбоз — это закупорка кровеносного сосуда сгустком крови (тромб ). Эмболия возникает, когда тромб выходит из того места, где он образовался, и перемещается по крови.Затем он застревает в более узком кровеносном сосуде в другом месте тела. Тогда тромб называется эмболом .
Легочная эмбол возникает, когда тромб оторвался от ТГВ и застрял в одном из кровеносных сосудов легкого. Легочная эмболия (множественное число от «эмбол») также является частью венозной тромбоэмболии. См. Дополнительную информацию в отдельной брошюре «Тромбоэмболия легочной артерии».
Почему в венах ног образуются тромбы?
Кровь обычно быстро течет по венам и обычно не становится твердой (сгусток).Кровотоку в венах ног помогают движения ног, потому что действие мышц сжимает вены. Иногда ТГВ возникает без видимой причины. Однако следующие факторы повышают риск возникновения ТГВ:
- Неподвижность , которая вызывает замедление кровотока в венах. Медленно текущая кровь с большей вероятностью свернется, чем нормальная кровь:
- Хирургическая операция во время сна (под общим наркозом) является наиболее частой причиной ТГВ.
 Ваши ноги все еще находятся под наркозом, потому что мышцы вашего тела временно парализованы. Кровоток в венах ног может стать очень медленным, что повысит вероятность образования тромба. Некоторые виды хирургических вмешательств (особенно операции на тазу или ногах) еще больше увеличивают риск ТГВ.
Ваши ноги все еще находятся под наркозом, потому что мышцы вашего тела временно парализованы. Кровоток в венах ног может стать очень медленным, что повысит вероятность образования тромба. Некоторые виды хирургических вмешательств (особенно операции на тазу или ногах) еще больше увеличивают риск ТГВ. - Любая болезнь или травма, вызывающая неподвижность , увеличивает риск. Это включает в себя наложение твердой гипсовой повязки на ногу после перелома. Люди, поступающие в отделения интенсивной терапии, подвергаются повышенному риску ТГВ.Это связано с рядом причин, но отчасти потому, что они очень больны, а также потому, что они неподвижны (они даже могут спать с помощью обезболивающих).
- Длительные поездки на самолете, поезде или автобусе / автомобиле могут вызвать несколько повышенный риск. Это потому, что вы в основном сидите на месте и мало двигаетесь.
- Хирургическая операция во время сна (под общим наркозом) является наиболее частой причиной ТГВ.
- Повреждение внутренней оболочки вены увеличивает риск образования тромба. Например, ТГВ может повредить выстилку вены.Итак, если у вас есть ТГВ, у вас повышенный риск иметь еще один в будущем. Некоторые состояния, такие как воспаление стенки вены (васкулит) и некоторые лекарства (например, некоторые химиотерапевтические препараты), могут повредить вену и увеличить риск ТГВ. Повреждение вены также может произойти при повреждении вены иглой. Это может произойти после лечения капельницей в больнице (когда в вену вводят трубку, чтобы в вас попадала жидкость). Потребители инъекционных наркотиков, таких как героин, также могут повредить свои вены, что делает ТГВ более распространенным явлением.Это особенно актуально, если они вводят запрещенные наркотики себе в ногу или пах.
- Состояния, при которых кровь сгущается быстрее, чем обычно (тромбофилия) может повысить риск. Некоторые условия могут вызвать более легкое свертывание крови, чем обычно. Примеры включают нефротический синдром и антифосфолипидный синдром.
 См. Отдельные брошюры «Нефротический синдром, Антифосфолипидный синдром и Тромбофилия» для получения более подробной информации. Некоторые редкие наследственные состояния также могут вызывать более быстрое свертывание крови, чем обычно.Примером наследственного заболевания крови, которое может вызвать ТГВ, является лейденская мутация фактора V. Вы более подвержены риску ТГВ, если у вас есть семейный анамнез ТГВ, то есть у близкого родственника, у которого он был.
См. Отдельные брошюры «Нефротический синдром, Антифосфолипидный синдром и Тромбофилия» для получения более подробной информации. Некоторые редкие наследственные состояния также могут вызывать более быстрое свертывание крови, чем обычно.Примером наследственного заболевания крови, которое может вызвать ТГВ, является лейденская мутация фактора V. Вы более подвержены риску ТГВ, если у вас есть семейный анамнез ТГВ, то есть у близкого родственника, у которого он был. - Противозачаточные таблетки, пластыри и кольца, а также заместительная гормональная терапия (ЗГТ) , которые содержат эстроген, могут вызвать более легкое свертывание крови. Женщины, принимающие комбинированные оральные контрацептивы (КОК) или ЗГТ, имеют небольшой повышенный риск ТГВ.
- Люди с раком или сердечной недостаточностью имеют повышенный риск.Иногда ТГВ случается у человека, у которого еще не был диагностирован рак. Исследования, направленные на поиск причины ТГВ, могут показать, что основной причиной является рак.
- Пожилые люди (старше 60 лет) более подвержены ТГВ, особенно если они плохо передвигаются или страдают серьезными заболеваниями, такими как рак.
- Беременность увеличивает риск. Примерно у 1 из 1000 беременных женщин наблюдается ТГВ во время беременности или в течение примерно шести месяцев после родов.
- Ожирение также увеличивает риск. Если ваш индекс массы тела (ИМТ) превышает 30 кг / м 2 , вы больше подвержены риску ТГВ.
- Недостаток жидкости в организме (обезвоживание) может повысить вероятность возникновения ТГВ. Фактически кровь становится более липкой и склонной к свертыванию.
Насколько распространен тромбоз глубоких вен?
По оценкам, примерно 1 из 1000 человек ежегодно страдает ТГВ в Великобритании.
Каковы симптомы тромбоза глубоких вен?
ТГВ чаще всего развивается в глубокой вене ниже колена на икре.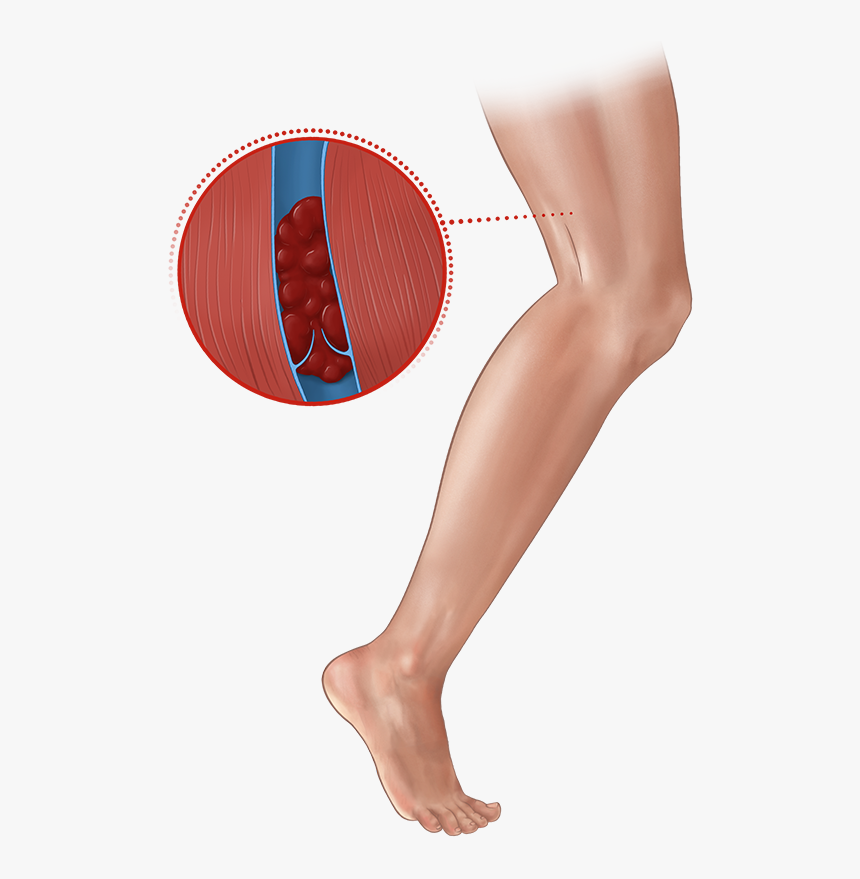 Типичные симптомы ТГВ включают:
Типичные симптомы ТГВ включают:
- Боль и болезненность голени.
- Опухание голени.
- Изменение цвета и температуры теленка. Кровь, которая обычно проходит через заблокированную вену, отводится к внешним венам. Тогда теленок может стать теплым и красным.
Иногда симптомы отсутствуют, и ТГВ диагностируется только при возникновении осложнения, такого как тромбоэмболия легочной артерии (ТЭЛА) — см. Ниже.
Нужны ли мне тесты?
Иногда врачу сложно определить диагноз только по вашим симптомам, поскольку есть и другие причины болезненности и опухания икр.Примерами состояний, которые могут вызывать похожих симптомов, являются растяжения мышц или кожные инфекции (целлюлит). Ваш врач может рассчитать так называемый балл Уэллса, чтобы определить вероятность наличия у вас ТГВ. Это включает в себя изучение ваших симптомов и факторов риска ТГВ.
Если у вас есть подозрение на ТГВ, вам обычно рекомендуется срочно сдать анализы, чтобы подтвердить или исключить диагноз. Два обычно используемых теста:
- Анализ крови на D-димер .Это обнаруживает фрагменты продуктов распада сгустка крови. Чем выше уровень, тем выше вероятность образования тромба в вене. К сожалению, тест может быть положительным в ряде других ситуаций, например, если вы недавно перенесли операцию или беременны. Таким образом, положительный тест не диагностирует ТГВ. Однако тест может указать, насколько вероятно, что у вас есть сгусток крови (сгусток может быть либо ТГВ, либо ТЭЛА), и может помочь решить, нужны ли дальнейшие тесты.
- Специальный тип ультразвука, называемый дуплексным допплером , используется для выявления кровотока в венах ног и любых препятствий кровотоку.Ультразвук полезен, потому что это простой неинвазивный тест.
Иногда эти тесты не являются окончательными и необходимы более подробные тесты. Контрастная венография — еще один тест, который можно сделать. В этом тесте краситель вводится в вены ног. Затем рентгеновские исследования могут обнаружить краситель, который не течет, если вена заблокирована сгустком. Иногда также необходимы компьютерная томография (КТ) и магнитно-резонансная томография (МРТ).
В этом тесте краситель вводится в вены ног. Затем рентгеновские исследования могут обнаружить краситель, который не течет, если вена заблокирована сгустком. Иногда также необходимы компьютерная томография (КТ) и магнитно-резонансная томография (МРТ).
Иногда, особенно если сканирование проводится с опозданием, вам могут делать ежедневные инъекции для разжижения крови.По сути, это относится к вам так, как если бы у вас действительно был ТГВ, хотя это не было доказано. Это безопаснее, чем ничего не делать в ожидании сканирования.
Примечание редактора
Доктор Сара Джарвис, 3 февраля 2021 г.
Новое руководство по возможным осложнениям ТГВ
Когда вы обратитесь к врачу с симптомами возможного ТГВ, он проверит, есть ли какие-либо доказательства того, что вы есть сгусток в легком (тромбоэмболия легочной артерии, или ТЭЛА). Национальный институт здравоохранения и передового опыта (NICE) обновил свое руководство по лечению людей с подозрением на ТГВ или ТЭЛА.
Теперь он рекомендует, чтобы, если ваш врач подозревает, что у вас может быть ПЭ, и, вероятно, потребуется не менее четырех часов для проверки, вам следует дать дозу антикоагулянта (см. Ниже), пока вы ждете сдачи анализов. .
Серьезен ли тромбоз глубоких вен?
Может быть. Когда сгусток крови образуется в вене ноги, он обычно остается прилипшим к стенке вены. Симптомы проходят постепенно. Однако есть два основных возможных осложнения:
- Сгусток крови, который перемещается в легкие (тромбоэмболия легочной артерии).
- Стойкие симптомы у теленка (посттромботический синдром).
Тромбоэмболия легочной артерии (ТЭЛА)
У небольшого числа людей с ТГВ отрывается часть тромба. Он попадает в кровоток и называется эмболом. Эмбол будет перемещаться по кровотоку, пока не застрянет. Эмбол, образовавшийся из сгустка в вене ноги, будет перенесен по более крупным венам ноги и тела к сердцу через большие камеры сердца, но застрянет в кровеносном сосуде, идущем к легкому. Это называется легочной эмболой .
Это называется легочной эмболой .
ТГВ и ТЭЛА вместе известны как венозная тромбоэмболия
Легкая ТЭЛА может не вызывать никаких симптомов. ПЭ среднего размера может вызвать проблемы с дыханием и боль в груди. Большая ПЭ может вызвать коллапс и внезапную смерть. По оценкам, если людей с ТГВ не лечить, примерно у половины из них разовьется ПЭ, достаточно сильная, чтобы вызвать симптомы или смерть.
Посттромботический синдром
Без лечения до 4 из 10 человек, страдающих ТГВ, развивают долгосрочные симптомы у теленка.Это называется посттромботическим синдромом . Симптомы возникают из-за того, что усиленный поток и давление крови, отводимой в другие вены, могут повлиять на ткани теленка. Симптомы могут варьироваться от легких до тяжелых и включают боль в икроножных мышцах, дискомфорт, отек и сыпь. В тяжелых случаях может развиться язва на коже теленка.
Посттромботический синдром более вероятен, если ТГВ возникает в бедренной вене или распространяется вверх в бедренную вену из вены голени. Это также чаще встречается у людей с избыточным весом и у тех, у кого было более одного ТГВ в одной ноге.
Каковы цели лечения тромбоза глубоких вен?
Цели лечения:
- Предотвратить распространение сгустка по вене и его увеличение. Это может предотвратить отрыв большого эмбола и его перемещение в легкие (ПЭ).
- Для снижения риска развития посттромботического синдрома.
- Для снижения риска возникновения венозных язв на ногах в будущем. Это может случиться с людьми, у которых развился посттромботический синдром.
- Чтобы снизить риск дальнейшего развития ТГВ в будущем.
Как лечить тромбоз глубоких вен?
Антикоагулянтная терапия — предотвращение увеличения сгустка
Антикоагулянтная терапия часто называется разжижением крови. Лекарства, которые действуют таким образом, называются антикоагулянтами. Однако на самом деле они не разжижают кровь. Они изменяют определенные химические вещества в крови, чтобы предотвратить легкое образование сгустков. Антикоагулянты не растворяют сгусток. Антикоагуляция предотвращает увеличение ТГВ и образование новых сгустков.Затем собственные механизмы исцеления организма могут начать работать, чтобы разрушить сгусток.
Они изменяют определенные химические вещества в крови, чтобы предотвратить легкое образование сгустков. Антикоагулянты не растворяют сгусток. Антикоагуляция предотвращает увеличение ТГВ и образование новых сгустков.Затем собственные механизмы исцеления организма могут начать работать, чтобы разрушить сгусток.
Если у вас ТГВ, вам обычно понадобится антикоагулянт на срок не менее трех месяцев. Есть несколько вариантов:
- Варфарин уже много лет является обычным антикоагулянтом. Цель состоит в том, чтобы получить правильную дозу варфарина, чтобы кровь не свертывалась легко, но не слишком много, что может вызвать проблемы с кровотечением. Пока вы принимаете варфарин, вам потребуются регулярные анализы крови (так называемые МНО).МНО (что означает международное нормализованное соотношение) — это анализ крови, который измеряет вашу способность к свертыванию крови. Сначала вам нужны анализы довольно часто, но затем, когда будет подобрана правильная доза, они будут реже. Если вы принимаете варфарин от ТГВ, целью является МНО 2,5, хотя допустимы любые значения в диапазоне 2-3. Если у вас были рецидивирующие ТГВ или ТЭЛА во время приема варфарина, вам может потребоваться более высокое МНО (даже более «жидкая» кровь). В последнее время стали доступны некоторые альтернативы варфарину, которые не требуют регулярных анализов крови.
- Ривароксабан, апиксабан, эдоксабан и дабигатран — новейшие антикоагулянты. Вам не нужно регулярно сдавать анализы крови, чтобы контролировать свертываемость крови. Это преимущество перед варфарином. Однако не существует противоядия (как у варфарина), которое могло бы слишком легко остановить кровотечение. Эти новые планшеты подходят не всем.
NICE рекомендует:
- Апиксабан или ривароксабан при подтвержденном ТГВ или ПЭ.
- Если ни апиксабан, ни ривароксабан не подходят, то либо:
- Инъекции низкомолекулярного гепарина (НМГ) в течение не менее 5 дней с последующими дабигатраном или эдоксабаном, либо
- инъекции НМГ с варфарином в течение не менее 5 дней с последующими Варфарин сам по себе.

Серьезный эмбол редко возникает, если вы начинаете антикоагулянтную терапию раньше после ТГВ.
Если вы беременны, можно использовать обычные инъекции гепарина, а не таблетки антикоагулянта. Это связано с тем, что антикоагулянтные препараты могут потенциально причинить вред (врожденные дефекты) будущему ребенку.
Продолжительность приема антикоагулянтов зависит от различных факторов. Если у вас есть ТГВ во время беременности или после операции, а затем после родов или когда вы снова в хорошей форме, повышенный риск значительно снижается.Итак, антикоагулянт может быть всего на несколько месяцев. С другой стороны, у некоторых людей по-прежнему повышен риск ТГВ. В этом случае антикоагулянтная терапия может быть длительной.
Ориентировочно при ТГВ ниже колена вам потребуется не менее трех месяцев лечения антикоагулянтами. Некоторым людям с повышенным риском другого ТГВ может потребоваться больше времени. Продолжительность антикоагуляции варьируется от человека к человеку. Ваш врач или антикоагулянтная клиника сообщат вам, как долго будет продолжаться ваше лечение.
Компрессионные чулки
Большинству людей, у которых развивается ТГВ, рекомендуется носить компрессионные чулки. Компрессионные чулки также известны как компрессионные чулки или чулки для защиты от тромбоэмболии (TED). Было показано, что это лечение снижает риск развития другого ТГВ, а также может снизить риск развития посттромботического синдрома. Вы должны носить чулки каждый день в течение как минимум двух лет. Если у вас действительно развивается посттромботический синдром, вам могут посоветовать носить чулки более двух лет.
Чулки работают за счет давления извне вен. Это помогает выдавливать кровь из вен вверх по ногам. Это снижает давление внутри вен. В свою очередь, это предотвращает попадание крови в окружающие ткани.
Перед тем, как рекомендовать компрессионные чулки, вам необходимо пройти тест, чтобы убедиться, что кровообращение в артериях ваших ног в норме.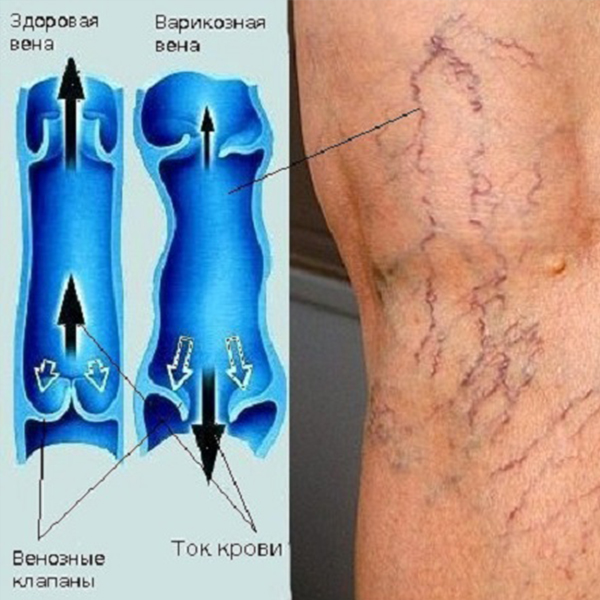 Обычно это делает медсестра с помощью портативного аппарата, называемого допплером. Это измеряет давление в ваших артериях.
Обычно это делает медсестра с помощью портативного аппарата, называемого допплером. Это измеряет давление в ваших артериях.
Компрессионные чулки из легкого, среднего или прочного материала (класс 1, 2 или 3) носятся ниже колена. Большинство людей переносят 2-й класс. Если 2-й класс слишком неудобен или труден, назначают 1-й класс. Если чулки класса 2 не работают, возможно, придется попробовать чулки класса 3, хотя многим людям трудно носить их в течение длительного времени. Их может прописать врач и получить в аптеке. Людям часто не нравится носить эти чулки, потому что они неудобны, их трудно надевать или они не очень красиво выглядят.Но они действительно улучшают кровообращение и могут предотвратить серьезные проблемы, такие как язвы.
Дополнительные советы по поводу поддерживающих чулок
- Они доступны в разных цветах, поэтому просите выбрать тот, который вам больше всего подходит. Таким образом, вы с большей вероятностью будете их использовать.
- Их следует снимать перед сном и надевать с утра. Важно надевать их до того, как ноги начнут опухать по утрам.
- Есть варианты с открытым или закрытым носком. Чулки с открытыми пальцами могут быть полезны, если:
- У вас болят пальцы ног из-за артрита или инфекции.
- У вас большие ступни.
- Вы хотите носить носки поверх поддерживающих чулок.
- Вы их предпочитаете.
- Чулки следует менять каждые 3-6 месяцев. Каждый раз вам придется измерять заново, на всякий случай, если нужно изменить размер.
- У вас всегда должно быть как минимум две пары, чтобы одну можно было стирать и сушить, а другую носить.
- Не сушите в барабане поддерживающие чулки, так как это может повредить резинку.
- Их можно изготовить на заказ, если вам не подходит ни один из стандартных размеров.Это все еще можно сделать по рецепту.
- Вспомогательные приспособления для аппликатора чулок доступны, если вы не можете их надеть.
 Вы можете обсудить это со своим фармацевтом или медсестрой.
Вы можете обсудить это со своим фармацевтом или медсестрой.
Регулярно ходить, но поднимать ногу во время отдыха.
- Если ваш врач не рекомендует этого делать, вам следует регулярно ходить после выписки из больницы. Считается, что ходьба улучшает кровообращение в пораженной ноге и может помочь снизить риск дальнейшего развития ТГВ.
- Когда отдыхаете, по возможности поднимайте ногу. Это снижает давление в венах теленка и помогает предотвратить скопление крови и жидкости в икрах. Поднятый означает, что ваша ступня выше бедра, поэтому сила тяжести помогает кровотоку, возвращающемуся от икры. Самый простой способ поднять ногу — это откинуться на диване, положив ногу на подушку. Сидя на диване или в кресле, поставив ступни на подставку для ног или пуф, не удерживает ноги вверх — в этом положении ступни находятся значительно ниже бедер.
- Поднимите изножье кровати на несколько дюймов, если так удобно спать. Таким образом, когда вы спите, ваша ступня и икра будут немного выше бедра.
Другие методы лечения
Иногда могут быть рассмотрены другие методы лечения, например:
- Тромболитическая (тромболитическая) терапия такими лекарствами, как стрептокиназа или урокиназа. Они могут помочь растворить сгусток крови. Лекарство вводится непосредственно в вену, а иногда и непосредственно в сгусток через трубку (катетер).Исследования сообщают, что это лечение приводит к тому, что у меньшего количества людей развивается посттромботический синдром. Пока неизвестно, снижает ли это вероятность развития ПЭ или другого ТГВ.
- Иногда проводится операция (называемая эмболэктомией) по удалению тромба из вены ноги или легочной артерии. Эти операции не являются рутинными, и неясно, являются ли они в большинстве случаев эффективным лечением.
- Иногда проводят операцию по установке фильтра в крупную вену над заблокированной веной на ноге.Цель состоит в том, чтобы предотвратить попадание сгустков крови в легкие.
 Это может быть рассмотрено, если антикоагулянтная терапия не может быть назначена (по разным причинам) или если антикоагулянтная терапия не предотвращает отрыв сгустков и их перемещение в более крупные вены и в легкие.
Это может быть рассмотрено, если антикоагулянтная терапия не может быть назначена (по разным причинам) или если антикоагулянтная терапия не предотвращает отрыв сгустков и их перемещение в более крупные вены и в легкие.
Предотвращение первого или повторного тромбоза глубоких вен
ТГВ часто бывает разовым явлением после серьезной операции.
Тем не менее, у некоторых людей, у которых развивается ТГВ, существует постоянный риск дальнейшего развития ТГВ — например, если у вас проблемы со свертываемостью крови или постоянная неподвижность.Как упоминалось выше, вам могут посоветовать длительный прием антикоагулянтов. Ваш врач посоветует вам об этом.
Другие меры, которые могут помочь предотвратить первый или рецидив DVT, включают следующее:
- По возможности избегайте длительных периодов неподвижности, например, многочасового сидения на стуле. Если вы можете, вставайте и ходите время от времени. Ежедневная быстрая прогулка в течение 30-60 минут будет даже лучше, если вы сможете это сделать. Цель состоит в том, чтобы остановить скопление крови и привести в движение кровообращение в ногах.Также помогает регулярная тренировка икроножных мышц. Вы можете делать упражнения для икр даже сидя.
- Серьезные операции представляют опасность для ТГВ, особенно операции на бедре, нижней части живота (брюшной полости) и ноге. Существует ряд методов, которые помогут снизить этот риск:
- Чтобы предотвратить ТГВ, вам могут назначить антикоагулянт, например, инъекцию гепарина непосредственно перед операцией. Это называется профилактикой. Эноксапарин и далтепарин являются наиболее распространенными типами гепарина, которые назначают для профилактики образования тромбов.Новое лекарство, фондапаринукс натрия, также можно вводить в виде инъекций в некоторых случаях для предотвращения ТГВ у хирургических пациентов или неподвижных пациентов в больнице.
- Новые антикоагулянты, рассмотренные выше, могут использоваться для предотвращения ТГВ или ТЭЛА после операции по замене тазобедренного или коленного сустава.
 В этих ситуациях используются ривароксабан, апиксабан и дабигатран, и их можно вводить перорально в виде таблеток, а не инъекций.
В этих ситуациях используются ривароксабан, апиксабан и дабигатран, и их можно вводить перорально в виде таблеток, а не инъекций. - Можно также использовать надувную гильзу, соединенную с насосом для сжатия ног во время длительной работы.
- Вам также могут дать компрессионные чулки для ношения в больнице.
- В настоящее время стало обычной практикой сразу же после операции вставать и ходить.
- Когда вы путешествуете на самолете, поезде, машине или автобусе, вам следует время от времени совершать небольшие прогулки по проходу. Попытайтесь тренировать икроножные мышцы, сидя на сиденье. (Вы можете сделать это, обогнув лодыжки, приняв позу «на цыпочках» и оторвав пальцы ног от пола, при этом удерживая пятки на земле.) Вы должны стремиться к тому, чтобы оставаться гидратированным и избегать употребления алкоголя и снотворных. См. Дополнительную информацию в отдельной брошюре «Предотвращение ТГВ во время путешествий». Если у вас ранее был ТГВ, вам следует проконсультироваться с врачом перед тем, как отправиться в длительное путешествие или полететь.
- Люди с избыточным весом имеют повышенный риск ТГВ. Поэтому, чтобы снизить риск, вам следует попытаться похудеть.
Снижение риска развития ТГВ в больнице
В больницах повысилась осведомленность о пациентах, подверженных риску ТГВ.Это привело к рекомендациям Национального института здравоохранения и качества обслуживания (NICE) по снижению риска развития ТГВ в больнице — см. Дополнительную литературу ниже. Цель руководства — защитить людей в больнице от образования тромбов, убедившись, что:
- У каждого человека проверяется риск образования тромбов при поступлении в больницу (включая психиатрические отделения), независимо от типа лечения. .
- Проверка риска каждого человека используется, чтобы решить, нужно ли ему лечение для предотвращения образования тромбов — например, лекарства для разжижения крови, компрессионные чулки или ножные насосы.

- Если людям нужны разжижающие кровь лекарства, чтобы остановить образование тромбов, сначала проверяют риск кровотечения.
- Персонал объясняет, как важно, чтобы люди продолжали лечение после выписки из больницы, поскольку тромб может образоваться через несколько недель.
Резюме
- Основной причиной ТГВ является неподвижность, особенно во время или после операции.
- Если вам предстоит серьезная операция, вам обычно будут давать лекарства в виде инъекций и / или таблеток, чтобы предотвратить образование тромбов.Это называется тромбопрофилактикой.
- Наиболее серьезным осложнением ТГВ является ТЭЛА, при которой часть сгустка крови отрывается и попадает в легкие. ПЭ могут вызвать смерть.
- Устойчивые симптомы у теленка могут возникнуть после ТГВ.
- При лечении риск двух вышеуказанных осложнений значительно снижается.
- Лечение включает антикоагулянтные препараты, компрессионные чулки, подъем ног в сидячем положении и поддержание активности.
- Профилактика важна, если у вас повышенный риск ТГВ — например, во время длительных операций или когда вы путешествуете в длительных поездках.
Симптомы и лечение тромбоза глубоких вен
Что такое тромбоз глубоких вен?
Тромбоз глубоких вен (ТГВ) возникает, когда сгусток крови образуется в глубокой вене, обычно в одной из ног. Это состояние может развиться в результате определенных заболеваний, влияющих на свертываемость крови, или если человек длительное время неподвижен из-за операции, несчастного случая или болезни.
Тромбоз глубоких вен может привести к состоянию, называемому тромбоэмболией легочной артерии, если тромб отрывается и перемещается по кровотоку в легкие.Тромбоэмболия легочной артерии — одно из самых тяжелых осложнений ТГВ. Он может вызвать необратимое повреждение пораженного легкого, низкий уровень кислорода в крови, повреждение органов из-за недостатка кислорода и даже смерть — особенно если сгустки большие или многочисленные — без быстрого лечения.
Baptist Health известен передовыми, превосходными услугами по уходу за пациентами с сердечными заболеваниями, а также диагностикой, лечением и лечением тромбоза глубоких вен. Вы по достоинству оцените своевременные встречи и профессиональную дружелюбную атмосферу, в которой мы найдем время, чтобы выслушать ваши опасения.
В Baptist Health у вас есть доступ к самой обширной, многопрофильной команде специалистов в регионе и к инновационным методам лечения, в том числе к многим, доступным только в рамках специализированных клинических испытаний. Мы делаем все возможное, чтобы продемонстрировать максимальную заботу о тех, кто доверяет нам свое здоровье.
Где возникает тромбоз глубоких вен?
Тромбоз глубоких вен обычно возникает на одной из ног.
Признаки и симптомы
Тромбоз глубоких вен (ТГВ) может протекать бессимптомно.Когда появляются симптомы, они включают:
- Боль (обычно в икре; может ощущаться судорога или болезненность)
- Покраснение кожи голени
- Набухание
- Нежность на ощупь
- Тепло на ощупь
Диагностика
Чтобы диагностировать тромбоз глубоких вен, мы задаем вопросы о вашей истории болезни и проводим медицинский осмотр. Затем мы используем передовые диагностические процедуры и технологии для эффективной диагностики, информирования о лечении и тщательного мониторинга состояния.Общие диагностические процедуры могут включать:
Для диагностики тромбоэмболии легочной артерии обычно требуется один или несколько из следующих тестов:
Анализ крови: В анализах крови можно проверить наличие димера растворяющего сгустки вещества D. Высокий уровень может указывать на повышенную вероятность образования тромбов. Анализы крови также могут измерить количество кислорода и углекислого газа в крови и помочь выявить нарушения свертывания крови.
Компьютерная томография (КТ) или магнитно-резонансная томография (МРТ): Эти сканирования используют серию рентгеновских лучей (КТ) или радиоволн и мощное магнитное поле (МРТ) для получения подробных изображений внутренних структур, включая вены .
УЗИ: Дуплексное ультразвуковое исследование использует звуковые волны для проверки наличия тромбов в венах бедра. Врач использует устройство в форме палочки, называемое преобразователем, для направления звуковых волн в вены, которые отражаются на преобразователь и преобразуются компьютером в движущееся изображение.
Venography : краситель вводится в крупную вену на стопе или лодыжке, и рентгеновские лучи создают изображения вен на ногах и ступнях для поиска сгустков.
Причины
Определенные факторы поведения и образа жизни могут увеличить вероятность образования тромба в ноге, в том числе:
- Избыточный вес, особенно если вы курите и / или имеете высокое кровяное давление
- Курение, особенно в сочетании с другими факторами риска
Дополнительный прием эстрогена (противозачаточные таблетки, заместительная гормональная терапия), особенно если вы курите или имеете избыточный вес
Факторы риска
Факторы риска, которые могут способствовать развитию ТГВ, включают:
Рак : Некоторые виды рака, например рак поджелудочной железы, яичников и легких, могут повышать уровень веществ, которые способствуют образованию тромбов.Химиотерапия может усугубить этот риск. Женщины, принимающие тамоксифен или ралоксифен от рака груди, также подвержены более высокому риску образования тромбов.
Болезни сердца: Сердечно-сосудистые заболевания, особенно сердечная недостаточность, повышают вероятность образования тромбов.
Беременность: Ребенок, давящий на вены в тазу, может замедлить отток крови от ног, увеличивая риск образования тромбов у женщины.
Длительная неподвижность: Сгустки чаще образуются во время длительных периодов бездействия, например, прикования к постели после травмы или операции и / или длительных поездок на самолете или автомобиле.
Хирургия тромбоза глубоких вен: Это основная причина образования тромбов, поэтому лекарства для предотвращения образования тромбов могут быть назначены до и после операции по глубокому тромбозу вен.
Профилактика
Хотя все случаи ТГВ предотвратить невозможно, есть способы снизить риск, в том числе:
Вставайте с постели и тренируйте ноги и ступни во время постельного режима или в путешествии: Очень важно начать движение как можно скорее после операции, травмы или болезни.Если вы не можете встать с постели — или если вы прикованы к машине, самолету, поезду или автобусу во время путешествия — обязательно тренируйте ноги и ступни. Поднимите пальцы ног, чтобы растянуть икры, затем расслабьтесь. Повторить несколько раз.
Соблюдайте здоровье сердца : Следите за тем, что вы едите, занимайтесь спортом (согласно советам врача) и избегайте курения. Курение и избыточный вес — две основные предотвратимые причины ТГВ.
Принимайте антикоагулянты до / после операции. : До и после некоторых типов серьезных операций ваш врач может прописать препараты для разжижения крови.Принимайте их, как указано.
Используйте компрессионные чулки : Если у вас есть известный риск образования тромба, ношение этих специально подогнанных чулок может помочь крови эффективно циркулировать в ваших ногах.
Прогноз
DVT часто проходит сам по себе, но может вернуться. У некоторых людей может наблюдаться длительная боль и отек в ноге. Если возникает тромбоэмболия легочной артерии, прогноз тромбоза глубоких вен намного серьезнее.
Лечение
Лечение тромбоза глубоких вен может включать:
Лекарство для разжижения крови
Эти препараты предотвращают образование новых тромбов.Их можно прописать до или после операции или при диагностированном нарушении свертываемости крови.
Лекарство, растворяющее сгустки
Эти препараты, также называемые препаратами, разрушающими тромбы, вводятся через вену и могут быстро растворять сгустки. Поскольку они могут вызвать внезапное и сильное кровотечение, они используются только в опасных для жизни ситуациях, например, во время массивной тромбоэмболии легочной артерии или инсульта.
Удаление сгустка
Хирург может удалить большой или опасный для жизни сгусток с помощью тонкого гибкого катетера, продетого через кровеносные сосуды.
Компрессионные чулки
Эти чулки, которые оказывают давление на ступни и голени, снижают вероятность скопления крови и образования сгустков.
Венский фильтр
Хирург может использовать катетер для установки фильтра в нижней полой вене, которая ведет от ног к правой стороне сердца. Фильтр помогает предотвратить перенос сгустков с ног в легкие.
Осложнения ТГВ
Некоторые осложнения тромбоза глубоких вен могут включать:
Тромбоэмболия легочной артерии: Это потенциально опасное для жизни состояние возникает, когда сгусток отрывается и перемещается через кровоток в легкие.Требуется немедленное лечение. Симптомы включают внезапную и необъяснимую одышку; боль или дискомфорт в груди, которые усиливаются, когда вы делаете глубокий вдох или кашляете; дурноту, головокружение или обмороки; кашель с кровью и / или учащенное сердцебиение.
- Постфлебитический синдром: Это распространенное осложнение ТГВ описывает набор признаков и симптомов, включая отек ноги (ног), боль в ноге, изменение цвета кожи и / или язвы. Это вызвано повреждением вен тромбом, что снижает кровоток в пораженных участках.Симптомы могут появиться только через несколько лет после ТГВ.
Может ли ТГВ вызвать высокое кровяное давление?
Конкретная корреляция между ТГВ и высоким кровяным давлением связана с тромбоэмболией легочной артерии. Люди с ТГВ подвергаются большему риску развития тромбоэмболии легочной артерии (ТЭЛА), когда тромб отрывается и попадает в легкие, создавая закупорку артерий. Серьезным заболеванием, которое может возникнуть в результате тромбоэмболии легочной артерии, является высокое кровяное давление в легких, известное как легочная гипертензия.



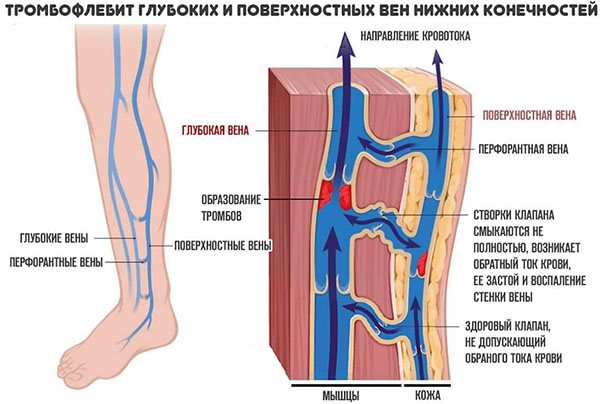 При этом 1/3 приходится на повторные тромбозы. Среди жителей Италии, находящихся в наиболее активно трудоспособном возрасте (от 20 до 55 лет) тромбоз глубоких вен диагностируется в пределах 1%.
При этом 1/3 приходится на повторные тромбозы. Среди жителей Италии, находящихся в наиболее активно трудоспособном возрасте (от 20 до 55 лет) тромбоз глубоких вен диагностируется в пределах 1%. д.).
д.). ст., создаваемом манжеткой сфигмоманометра.
ст., создаваемом манжеткой сфигмоманометра. сгусток крови. Результат теста, обнаруживающий более чем определенное количество D-димера, указывает на возможный тромб.Однако этот тест может быть ненадежным у людей с определенными воспалительными состояниями и после операции.
сгусток крови. Результат теста, обнаруживающий более чем определенное количество D-димера, указывает на возможный тромб.Однако этот тест может быть ненадежным у людей с определенными воспалительными состояниями и после операции.
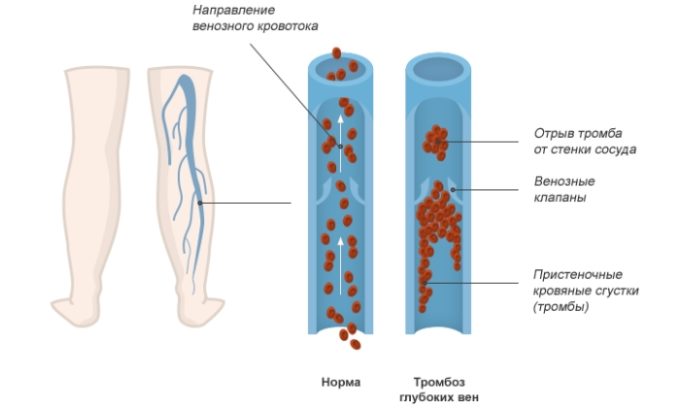

 Ваши ноги все еще находятся под наркозом, потому что мышцы вашего тела временно парализованы. Кровоток в венах ног может стать очень медленным, что повысит вероятность образования тромба. Некоторые виды хирургических вмешательств (особенно операции на тазу или ногах) еще больше увеличивают риск ТГВ.
Ваши ноги все еще находятся под наркозом, потому что мышцы вашего тела временно парализованы. Кровоток в венах ног может стать очень медленным, что повысит вероятность образования тромба. Некоторые виды хирургических вмешательств (особенно операции на тазу или ногах) еще больше увеличивают риск ТГВ. См. Отдельные брошюры «Нефротический синдром, Антифосфолипидный синдром и Тромбофилия» для получения более подробной информации. Некоторые редкие наследственные состояния также могут вызывать более быстрое свертывание крови, чем обычно.Примером наследственного заболевания крови, которое может вызвать ТГВ, является лейденская мутация фактора V. Вы более подвержены риску ТГВ, если у вас есть семейный анамнез ТГВ, то есть у близкого родственника, у которого он был.
См. Отдельные брошюры «Нефротический синдром, Антифосфолипидный синдром и Тромбофилия» для получения более подробной информации. Некоторые редкие наследственные состояния также могут вызывать более быстрое свертывание крови, чем обычно.Примером наследственного заболевания крови, которое может вызвать ТГВ, является лейденская мутация фактора V. Вы более подвержены риску ТГВ, если у вас есть семейный анамнез ТГВ, то есть у близкого родственника, у которого он был.
 Вы можете обсудить это со своим фармацевтом или медсестрой.
Вы можете обсудить это со своим фармацевтом или медсестрой.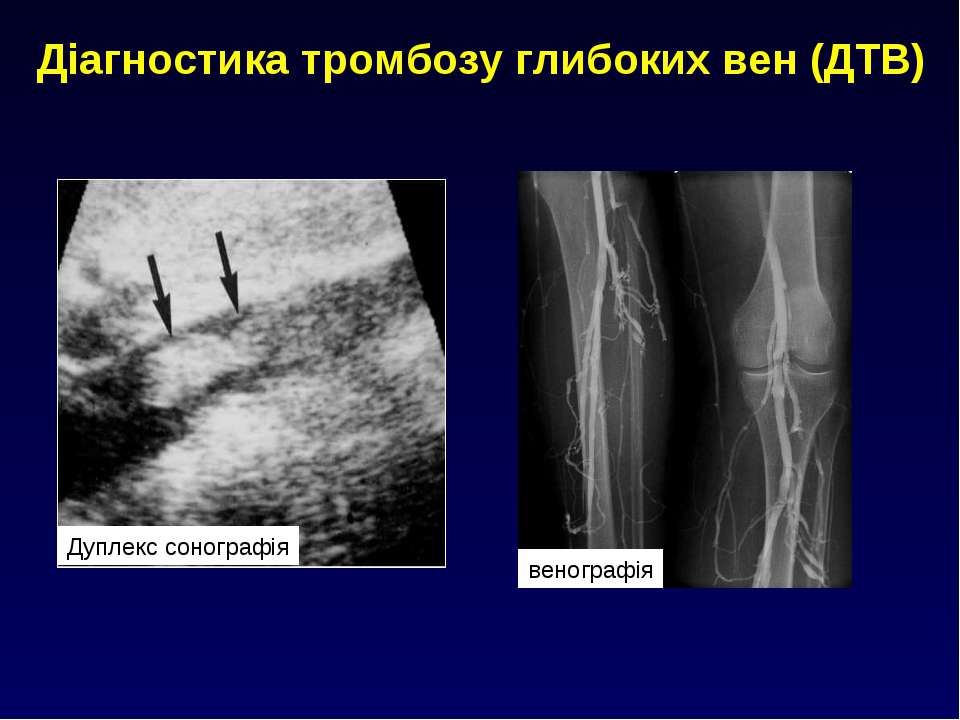 Это может быть рассмотрено, если антикоагулянтная терапия не может быть назначена (по разным причинам) или если антикоагулянтная терапия не предотвращает отрыв сгустков и их перемещение в более крупные вены и в легкие.
Это может быть рассмотрено, если антикоагулянтная терапия не может быть назначена (по разным причинам) или если антикоагулянтная терапия не предотвращает отрыв сгустков и их перемещение в более крупные вены и в легкие. В этих ситуациях используются ривароксабан, апиксабан и дабигатран, и их можно вводить перорально в виде таблеток, а не инъекций.
В этих ситуациях используются ривароксабан, апиксабан и дабигатран, и их можно вводить перорально в виде таблеток, а не инъекций.