Стрептококк у детей
Стрептококки – это микроорганизмы в виде бактерий, имеющих форму шара, объединенных общими свойствами и существующих в окружающей нас среде — на растениях, животных, в земле и организме человека. Многие стрептококки совершенно безопасны для людей и являются естественным атрибутом микрофлоры вполне здорового человека. Но среди семейства стрептококковых есть некоторые виды, вызывающие заболевания у детей и взрослых различной степени тяжести.
Стрептококковая инфекция проявляется совершенно по-разному у каждого ребенка. Более того, если малыш является носителем этой инфекции, то, не болея сам и не проявляя симптомов болезни, он может заразить другого человека. В зоне риска находятся дети с нарушениями в работе иммунной системы, когда организм плохо защищен и не способен дать отпор инфекции, передаваемой воздушно-капельным путем. Стрептококк легко передается и через поврежденные кожные покровы (трещинки, порезы, пупочные ранки у новорожденных, различные травмы), а также половым путем и вследствие нарушения правил личной гигиены.
Располагаясь в полости носоглотки, в дыхательных и пищеварительных путях, в мочевыводящей системе стрептококки вызывают у детей такие заболевания как скарлатина, ангина, тонзиллиты, пневмония, бронхиты. Попадая на пораженную кожу, бактерии стрептококка могут вызвать рожистое воспаление, стрептодермию, сепсис. Коварная стрептококковая инфекция не обходит вниманием и нервную и аутоиммунную системы, провоцируя развитие у детей стрептококкового менингита, ревматизма, остеомиелита и других опасных для жизни и здоровья заболеваний.
Виды стрептококков:
- Бета-гемолитические стрептококки группы А. Чаще всего располагаются в глотке и вызывают различные болезни в виде ангины, фарингита, менингита, сепсиса, скарлатины;
- Пневмококк. Находится в дыхательных путях, вызывая острые пневмонии, бронхит, менингит у детей и т.д.;
- Стрептококки группы B. Обитают в ЖКТ, а также часто встречаются у беременных, и при прохождении ребенка по родовым путям зараженной матери могут вызвать менингит и бактериемию у новорожденного.
 У взрослых такой стрептококк часто становится причиной пневмонии;
У взрослых такой стрептококк часто становится причиной пневмонии; - Негемолитические (зеленящие) стрептококки обитают в ротовой полости и кишечнике, легко попадая в кровоток и разносясь по организму. Могут спровоцировать развитие кариеса, сепсиса, инфекционного эндокардита.
Диагностика
Самым простым способом выявления стрептококков является специальный бактериологический посев с очагов инфекции: мазок из зева, с кожного покрова, мокроты из легких и т.д. Взятый биоматериал проверяют на чувствительность к антибиотикам для назначения эффективного лечения. Также для уточнения диагноза ребенку проводят анализы мочи, крови, электрокардиографию. Возможно назначение УЗИ органов, предположительно зараженных стрептококком.
По результатам анализов лечением юного пациента занимаются в зависимости от местонахождения стрептококковой инфекции соответствующие детские специалисты — отоларинголог, детский уролог, нефролог, дерматолог, пульмонолог, педиатр.
Лечение
Для лечения стрептококковой инфекции чаще всего используют антибиотики, иммуностимулирующие средства, симптоматическую терапию.
Наши клиники в Санкт-Петербурге
Медицентр Юго-ЗападКировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Стрептодермия у взрослых.
 Течение и терапия стрептодермии у взрослых
Течение и терапия стрептодермии у взрослыхСтрептодермия у взрослых возникает обычно на фоне сниженного иммунитета, эндокринных нарушений (сахарного диабета), гормонального сбоя, после длительной депрессии или стресса. Причиной заболевания является стрептококковая инфекция, которой чаще всего человек заражается от больного ребенка. Для него свойственен инкубационный период длительностью 7-10 дней, в течение которого симптомы не проявляются.
Течение заболевания
 Пустулы могут увеличиваться в размерах, воспаляться. После вскрытия на поверхности остаются эрозии,
глубокие поражения нередко оставляют шрамы после заживления. Постепенно очаги покрываются тонкой светло-коричневой или желтой корочкой.
Пустулы могут увеличиваться в размерах, воспаляться. После вскрытия на поверхности остаются эрозии,
глубокие поражения нередко оставляют шрамы после заживления. Постепенно очаги покрываются тонкой светло-коричневой или желтой корочкой.Стрептодермия у взрослых обычно не вызывает сильных болезненных ощущений, на острой стадии возможен небольшой зуд и жжение в зоне поражения. В редких случаях, когда на открытые язвы попадает инфекция, возникает серьезная воспалительная реакция с повышением температуры и увеличением регионарных лимфоузлов. При сахарном диабете, особенно если поражены конечности, заживление длится продолжительное время (до нескольких месяцев).
Лечение
Самолечение чаще всего не дает желаемого терапевтического эффекта, использование антибактериальных препаратов может смазать
клиническую картину, что в дальнейшем затруднит диагностику дерматологического заболевания.
Врач при определении болезни руководствуется результатами физического осмотра, лабораторных исследований.
Лечение стрептодермии у взрослых носит комплексный характер. Пузырьки с помощью стерильных инструментов вскрываются, обрабатываются антисептическими растворами. Местно применяют раствор фурацилина, перманганата калия, эритромициновую, тетрациклиновую, левомицетиновую мази, при затянувшейся патологии — серно-дегтярные мази, лоринден С. Некоторым пациентам назначают антибиотики в сочетании с иммуномодуляторами, витаминными комплексами, усилителями обменных процессов, кровообращения.
Во время лечения необходимо точно следовать рекомендациям врача, уделять повышенное внимание гигиеническим процедурам, избегать контактов с водой, химическими веществами. В ряде случаев назначают физиотерапевтические процедуры: ультрафиолетовое воздействие и УВЧ, кислородную терапию, инфракрасный лазер.
Стрептодермия у детей: лечение, симптомы, фото, причины, мази, антибиотики
Стрептодермиями называют любые формы кожных гнойно-воспалительных заболеваний, вызванные стрептококками.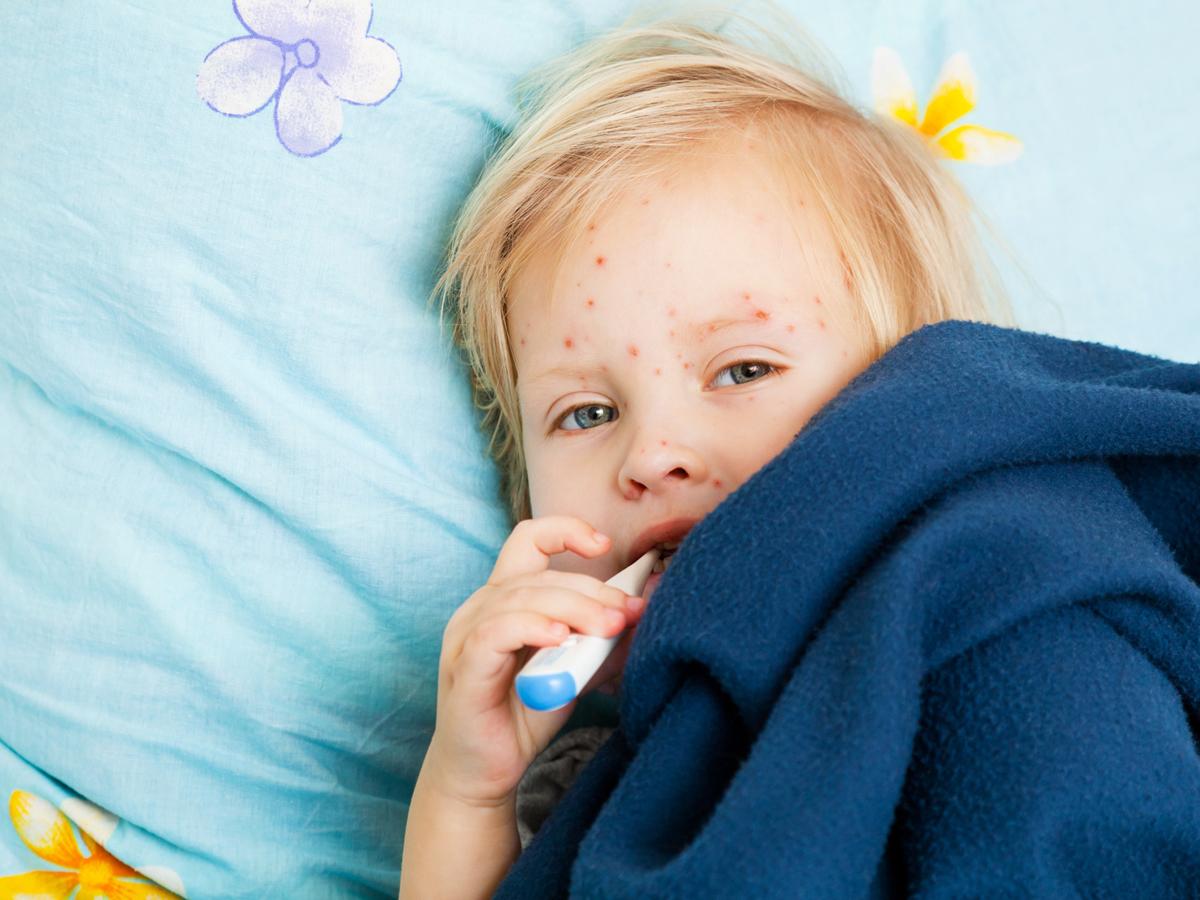 Для развития болезни необходимо два фактора: наличие стрептококка и поврежденная кожа со сниженными защитными свойствами. Наиболее часто возникает стрептодермия у детей. Причины этого в несовершенстве защитной функции кожи и невозможности полностью контролировать соблюдение гигиены маленьким ребенком.
Для развития болезни необходимо два фактора: наличие стрептококка и поврежденная кожа со сниженными защитными свойствами. Наиболее часто возникает стрептодермия у детей. Причины этого в несовершенстве защитной функции кожи и невозможности полностью контролировать соблюдение гигиены маленьким ребенком.
Первый фактор: стрептококк
Стрептококки – это условно патогенные микроорганизмы, которые практически всегда находятся в контакте с человеком. Они живут на коже, любых слизистых, в дыхательных путях, желудочно-кишечном тракте человека. Практически каждый человек несколько раз в течение жизни временно становится носителем стрептококков, есть и постоянные носители. Причем к гемолитическому стрептококку, являющегося возбудителем стрептодермии, часто присоединяется и стафилококк.
Стрептококки достаточно устойчивы в окружающей среде: хорошо переносят высушивание и сохраняются в пыли и на предметах обихода месяцами. При воздействии дезинфицирующих химических средств погибают за 15 минут, при кипячении – сразу, при температуре +60 °С – через 30 минут.
Стрептококк может вызвать у человека множество заболеваний: ангину, скарлатину, тонзиллиты, фарингиты, рожистое воспаление, стрептодермию, абсцессы, пневмонию, бронхит, лимфаденит, менингит, миокардит, гломерулонефрит и другие.
Второй фактор: повреждение кожи
Пока кожа и слизистые оболочки выполняют свои барьерные функции, стрептококки не доставляют человеку никаких проблем, однако, при любом повреждении кожа может утратить свои защитные свойства, и пораженный участок станет входными воротами инфекции. В этом случае и развивается стрептодермия.
- Это происходит обычно при ранках, порезах, ссадинах, укусах насекомых, расчесах при аллергических и воспалительных заболеваниях (атопическом дерматите у детей, аллергическом дерматит), при появлении сыпи (например, при крапивнице или ветрянке).
- Иногда поражается кожа, внешне казавшаяся неповрежденной, однако в этом случае имеют место микротравмы, не заметные глазу, либо небольшое местное воспаление, на которое можно было не обратить внимания.

Попадая на поврежденный участок кожи стрептококки, до этого чаще всего мирно существовавшие на коже или в носоглотке и не вызывавшие заболеваний, активизируются, начинают быстро размножаться и вызывают воспаление, склонное к упорному длительному течению.
Источники инфекции
Стрептококк может попасть на поврежденные кожные покровы из различных источников:
- Обитая на коже самого ребенка
- С предметов обихода (игрушки, посуда, полотенца)
- От здорового носителя, не имеющего никаких заболеваний
- От больного стрептодермией, стрептококковым фарингитом, ангиной, скарлатиной или бронхитом, реже – другими заболеваниями, которые вызывает стрептококк
В последнем случае возбудители заболевания более агрессивны, так как уже размножились в благоприятных условиях и стали сильнее и выносливее.
Достаточно часто стрептодермия у детей протекает как эпидемическая вспышка в детском саду, детских спортивных секциях, школе..jpg) Больной ребенок в этом случае является источником инфекции. Инкубационный период при стрептодермии составляет 2-10 дней.
Больной ребенок в этом случае является источником инфекции. Инкубационный период при стрептодермии составляет 2-10 дней.
Пути заражения
Пути заражения – это способы передачи инфекции от источника заболевшему.
- Контактный путь – при непосредственном контакте кожи носителя с поврежденной кожей ребенка (при совместных играх, объятиях, поцелуях).
- Контактно-бытовой – через общие игрушки, бытовые предметы, полотенца, посуду.
- Воздушно-капельный (реже) – при попадании возбудителя на поврежденную кожу непосредственно при чихании и кашле носителя или больного.
Почему возникают рецидивы и упорное течение стрептодермии у детей?
Если местный иммунитет у ребенка развитый, кожные покровы не нарушены, иммунная система нормально функционирует, размножение стрептококка подавляется организмом. Более тяжелое и упорное течение стрептодермии, рецидивы заболевания происходит у детей при следующих предрасполагающих факторах:
- Когда у ребенка нарушена иммунологическая реактивность: недоношенные дети, при гипотрифии у детей, анемии, при гельминтозе (см.
 глисты у детей, глисты у человека), при общих инфекциях.
глисты у детей, глисты у человека), при общих инфекциях. - У детей с хроническими кожными заболеваниями: чесотка (симптомы), педикулез (вши у детей), аллергическими проявлениями, атопическим дерматитом
- А также при отитах, ринитах, когда выделения из ушных раковин и носа раздражают кожу
- При воздействии внешних факторов — высокие и низкие температуры — ожоги и обморожение
- Несоблюдение личной гигиены, плохой уход за ребенком
- Длительный или постоянный контакт поврежденных участков кожи с водой, отсутствие лечения.
Симптомы и формы заболевания
Общие симптомы могут появляться при любой распространенной форме заболевания и включать в себя:
- повышение температуры тела до 38 °С и выше
- нарушение самочувствия
- интоксикацию
- головную боль
- боль в мышцах и суставах
- тошноту, рвоту
- воспаление лимфоузлов в области очагов инфекции
- изменения в анализах крови
Длительность заболевания зависит от формы и тяжести поражения и составляет от 3 до 14 дней. В зависимости от локализации и глубины поражения у детей выделяют несколько наиболее часто встречающихся форм стрептодермий.
В зависимости от локализации и глубины поражения у детей выделяют несколько наиболее часто встречающихся форм стрептодермий.
Стрептококковое импетиго
Классическая, наиболее распространенная и часто встречающаяся форма. В этом случае у ребенка появляются единичные небольшие высыпания характерного вида на коже лица, кистей, стоп и других открытых участков тела. Стрептодермия в носу обычно также протекает в виде классического импетиго.
Наиболее часто эта форма заболевания возникает потому, что является самой ограниченной, возбудитель не проникает дальше поверхностного слоя, так как в большинстве случаев всё же кожа выполняет свои защитные функции, а местные механизмы ограничения воспаления работают хорошо и включаются достаточно быстро.
- На не измененной внешне коже либо на фоне покраснения возникает элемент, который носит название фликтена – это пузырёк, заполненный прозрачной или мутноватой жидкостью, окруженный ободком воспаленной кожи, размерном 1-3 мм, вначале напряженный.

- Вскоре жидкость, заполняющая фликтену, мутнеет, пузырёк становится дряблым и самопроизвольно вскрывается, быстро подсыхая и покрываясь коркой светло-желтого цвета.
- После отделения корки на коже остаются тёмно-розовые или розовато-синюшные пятна, которые проходят со временем.
- Процесс развития каждого отдельного пузырька составляет примерно 5-7 дней.
Если заболевание заметить на стадии первого элемента, начать лечение и профилактику распространения, стрептодермия на лице у ребенка может на этом закончиться. Но чаще всего на такую болячку не обращают особого внимания, ждут, пока «пройдёт само», либо боятся трогать.
Ребенок расчесывает зудящий элемент, умывается, растирает лицо, оставляет содержимое пузырька на подушке, игрушках и полотенце, и начинается распространение возбудителя по коже с появлением новых элементов, которые могут располагаться по отдельности либо сливаться друг с другом.
При не очень тщательном лечении и соблюдении гигиены заболевание длится 3-4 недели, иногда дольше, могут развиваться осложнения.
Буллезное импетиго
Это более тяжелая форма заболевания, и требует более интенсивного лечения.
- Эта разновидность стрептодермии чаще всего возникает на коже кистей, стоп и голеней, иногда — на других участках тела.
- Пузыри (буллы) при этом больших размеров, чем фликтены, менее напряженные, воспалительный процесс более выражен.
- Может присоединяться нарушение самочувствия, повышение температуры тела, воспаление окружающих лимфоузлов, изменения в анализах.
- Пузыри заполнены серозно-гнойной жидкостью, увеличиваются достаточно медленно, после того как буллы лопаются, на их месте сохраняется открытая эрозия.
Щелевидное импетиго
- Стрептодермия, возникающая в углах рта — то, что называется «заеда»
- Реже – в углах глаз или в складках у крыльев носа
- Начинается с появления единичной фликтены, которая обычно не имеет склонности к распространению и проходит при минимальном лечении довольно быстро, доставляя лишь временный небольшой дискомфорт.

- В редких случаях течение может становиться хроническим и вялотекущим, обычно при выраженной нехватке витаминов, плохом питании ребенка, кариесе и несоблюдении правил личной гигиены.
Эритемато-сквамозная стрептодермия
- Сухая стрептодермия, чаще всего развивается на лице, реже – на туловище.
- При ней не образуется мокнущих элементов, только розовые или красноватые пятна, покрытые отслаивающимися беловатыми чешуйками.
- Несмотря на то, что заболевание не имеет тенденции к быстрому распространению и доставляет меньше дискомфорта по сравнению с другими формами, оно является заразным, поэтому требует не менее интенсивного лечения и изоляции ребенка из коллектива.
Турниоль (поверхностный панариций)
- Чаще всего развивается на фоне типичного стрептококкового импетиго при попадании возбудителя на поврежденную кожу вокруг ногтевых валиков.
- Это происходит из-за интенсивного расчесывания ребенком обычных элементов на лице и руках.

- Вокруг ногтевого ложа кожа становится воспаленной, отечной, очень болезненной, появляются фликтены и эрозии.
- Иногда это может привести к полному отторжению ногтевой пластинки. Требует интенсивного лечения.
Стрептококковая опрелость
- Возникает в складках и в заушных областях.
- Особенностью этой формы является вторичное поражение стрептококком на фоне банальных опрелостей, атопического или аллергического дерматита и упорное течение.
- Фликтены имеют тенденцию к слиянию и образованию после их вскрытия болезненных трещин. Сложно поддаются лечению, особенно в случае присоединения стрептококковой инфекции в период обострения дерматита.
- Лечится параллельно основному заболеванию.
Стрептококковая (вульгарная) эктима
Тяжелая форма, характеризующаяся поражением глубоких слоёв кожи с распадом и образованием язв.
- Располагается чаще всего на ягодицах, коже нижних конечностей, чуть реже – на туловище и руках.

- Может возникать после перенесенных инфекционных заболеваний, снижающих общую сопротивляемость организма (ветрянка, корь, кишечные инфекции, тяжелые ОРВИ).
- Может быть осложнением таких общих заболеваний как сахарный диабет, болезни крови, нарушения обмена веществ, гиповитаминозы.
- Имеет склонность к затяжному тяжелому течению с нарушением общего состояния, повышением температуры тела, изменениями в анализах. Обычно требует интенсивного системного лечения.
Диагностика стрептодермии
Диагноз ставится опытным детским дерматологом или педиатром по характерному виду элементов обычно сразу. В сомнительных и тяжелых случаях делают посевы отделяемого из элементов на микрофлору, обычно сразу с определением чувствительности к антибиотикам, чтобы начать эффективную терапию как можно раньше.
В тяжелых случаях обязательно берут общий анализ крови, в котором можно обнаружить повышение СОЭ, количества лейкоцитов и изменение их формулы в сторону нейтрофилеза. Иногда врач может назначить дополнительные исследования для выявления или исключения сопутствующих заболеваний:
Иногда врач может назначить дополнительные исследования для выявления или исключения сопутствующих заболеваний:
Лечение стрептодермии у детей
Любая форма стрептодермии, даже местная, требует обязательного лечения, так как имеет тенденцию к распространению, является заразной и, кроме того, стрептококк может спровоцировать такие серьезные аутоиммунные заболевания как ревматизм, гломерулонефрит или эндокардит.
Гигиенические правила
Иногда родители пренебрегают рекомендациями врача по поводу соблюдения гигиены и обработки предметов обихода, считая, что главное — помазать три раза в день, остальное — неважно. В некоторых случаях этого оказывается достаточно, в некоторых — они очень удивляются, когда получается, что ребенок несколько недель не может вылечиться от казалось бы какой-то небольшой болячки, у него появляются новые высыпания, да еще и заражаются другие члены семьи. Соблюдение гигиенических рекомендаций — не менее важная часть лечения, чем мазь от стрептодермии или антибиотик.
Обязательные гигиенические моменты при лечении стрептодермии у детей:
- не мыться, хотя бы 3-4 дня, не смачивать пораженные места водой, так как она является отличным разносчиком инфекции в данном случае;
- аккуратно протирать не пораженные участки кожи влажным полотенцем или смоченным в воде или отваре череды/ромашки ватным тампоном;
- следить за тем, чтобы ребенок не расчесывал пораженные места; кроме чисто механических ограничений помогают еще и антигистаминные препараты, которые назначает врач, чтобы уменьшить зуд кожи;
- у ребенка должно быть индивидуальное полотенце, висящее отдельно от полотенец других членов семьи;
- индивидуальная посуда и столовые приборы, которые должны тщательно обрабатываться после того, как заболевший ребенок ими пользовался;
- мягкие игрушки на период заболевания лучше убрать, а пластмассовые — регулярно мыть;
- постоянно менять либо проглаживать горячим утюгом постельное бельё ребенка, особенно наволочки;
- при наличии мелких повреждений кожи — регулярно обрабатывать их антисептиком.

Местное лечение
В некоторых источниках в Интернете рекомендации по лечению стрептодермии у детей до сих пор переписываются из старых источников, и там встречаются советы смазывать азотнокислым серебром или ртутной мазью. Первый препарат снят с производства, точнее, выпускается только для животных либо как химический реагент, второй — давно запрещен как высокотоксичный. Перманганат калия (марганцовка) отпускается по рецепту.
Современные антисептики и мази с антибиотиками намного эффективнее, удобнее в применении и безопаснее. Местное лечение включает в себя вскрытие фликтен с соблюдением правил асептики и последующую обработку пораженных участков кожи жидким антисептиком и мазью.
Антисептики
- перекись водорода 1%
- бриллиантовый зеленый, 2%-ный водный раствор (зеленка)
- фукорцин или борная кислота
- салициловый спирт 2%
Они наносятся на пораженные участки кожи с захватом некоторой области вокруг ватной палочкой или тампоном 2-4 раза в день, в начале обработки непродолжительное время ребенок будет чувствовать жжение и боль. После высыхания жидкого антисептика на кожу можно наносить мазь.
После высыхания жидкого антисептика на кожу можно наносить мазь.
Из народных средств, давно взятых на вооружение официальной медициной врач может порекомендовать вам отвары ромашки, череды или коры дуба, которые являются общеизвестными антисептиками. Использовать их как примочки, для ополаскивания здоровой кожи, компрессов и повязок на пораженные участки, но не в качестве основного лечения, т.к. при данной патологии без антибиотиков не обойтись.
Антибиотики в лечении стрептодермии
Антибиотики при стрептодермии у детей используются в виде местных форм и внутрь (системно) по строгим показаниям. Никто не будет начинать системное лечение антибиотиками при единичных высыпаниях на лице или руках, которые хорошо реагируют на местную терапию. В то же время отказываться от этого метода при распространенных формах, особенно с присоединением общих симптомов, и тем более в тяжелых случаях — как минимум неразумно.
Особую группу препаратов составляют мази с гормонами, которые назначаются в определенных случаях на короткий срок. При длительном применении они вызывают снижение защитных свойств кожи и повышают ее уязвимость для любой инфекции, поэтому при стрептодермии они назначаются только коротким курсом, по строгим показаниям и при определенных симптомах.
При длительном применении они вызывают снижение защитных свойств кожи и повышают ее уязвимость для любой инфекции, поэтому при стрептодермии они назначаются только коротким курсом, по строгим показаниям и при определенных симптомах.
| Мази с антибиотиками (местное лечение) | Мази с антибиотиком и гормоном (только в крайних случаях по назначению врача) |
|
|
Можно осуществлять такое не дорогое местное лечение при легких формах стерптодермии.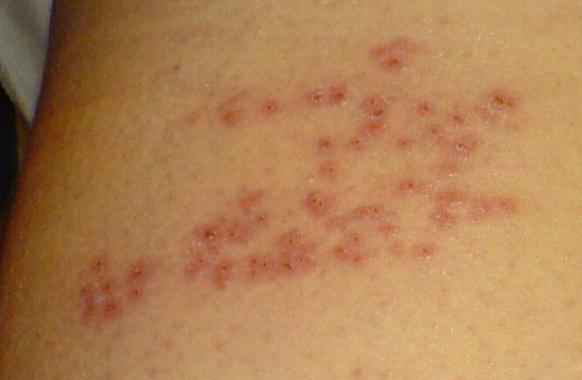 Потребуется: цинковая мазь (30 руб), левомицетин в таблетках (20 руб), левомицетиновый спирт (20 руб). Сначала производится обработка пораженного участка и окружающей ткани левомицетиновым спиртом, ранку обработать фукорцином или зеленкой, затем дать подсохнуть. Далее сделать смесь цинковой пасты/мази с растолченными в порошок таблетками левомицетина, тщательно перемешать. И смазывать таким составом ранку утром и вечером.
Потребуется: цинковая мазь (30 руб), левомицетин в таблетках (20 руб), левомицетиновый спирт (20 руб). Сначала производится обработка пораженного участка и окружающей ткани левомицетиновым спиртом, ранку обработать фукорцином или зеленкой, затем дать подсохнуть. Далее сделать смесь цинковой пасты/мази с растолченными в порошок таблетками левомицетина, тщательно перемешать. И смазывать таким составом ранку утром и вечером.
Системное лечение стрептодермии антибиотиками
Чаще всего для этих целей используются антибиотики пенициллинового ряда. Другие группы антибиотиков, макролиды или цефалоспорины, задействуют, если недавно по какому-то другому поводу ребенок получал пенициллины, при аллергических реакциях на них либо при отсутствии чувствительности к этим препаратам, выявляемой при микробиологическом исследовании.
Антибиотики пенициллинового ряда
| Цефалоспорины
| Макролиды
|
Сходства и отличия стрептодермии от других заболеваний
Существует множество кожных заболеваний, которые в той или иной стадии могут быть похожи на стрептодермию (герпетиформный дерматоз, который не имеет ничего общего с герпесом, ювенильный пемфигоид, туберкулёз кожи, многоформная экссудативная эритема и др. ), и диагноз может вызвать затруднения даже у опытного дерматолога, поэтому лучше оставить этот вопрос, как и назначение дополнительных анализов, врачу.
), и диагноз может вызвать затруднения даже у опытного дерматолога, поэтому лучше оставить этот вопрос, как и назначение дополнительных анализов, врачу.
Пиодермия
Строго говоря, стрептодермия является всего лишь одной из разновидностей пиодермий. Любое кожное гнойно-воспалительное заболевание называется пиодермией. Но, поскольку стрептококк из-за своих специфических свойств образует прозрачный, а не мутный гной, и особого вида пузырьки (больше похожие на вирусные, чем на бактериальные), стрептодермия стоит несколько особняком от остальных видов пиодермий, которые обычно схожи между собой независимо от возбудителя.
Смешанное стрептококково-стафилококковое (вульгарное) импетиго. Начало заболевания абсолютно идентично, при присоединении стафилококковой инфекции содержимое пузырей становится мутным, приобретает желтоватый цвет. Лечение практически одинаково. В обоих случаях точный подбор эффективного антибиотика возможен только после микробиологического исследования, а до его результатов назначается мазь с антибиотиком широкого спектра действия, включающим обычно и стрептококков, и стафилококков.
Герпес
Стрептококковая заеда отличается от герпеса быстрым вскрытием фликтен с формированием трещин в углах рта, тогда как при герпесе пузырьки с прозрачным содержимым остаются гораздо дольше, и после их вскрытия трещин, как правило, не бывает (см. как лечить герпес на губах).
Кожная форма стрептодермии обычно развивается вокруг изначально существующего повреждения кожного покрова, герпес — на неизмененной коже. Дети старшего возраста и взрослые могут заметить, что характерный зуд в месте будущих высыпаний появляется задолго до их появления, тогда как при стрептодермии зудеть будут только уже сформировавшиеся элементы сыпи.
Кандидоз углов рта
Трещины при этом более глубокие, а на слизистой имеются изменения, характерные для молочницы (белые точечные высыпания, похожие на манную крупу).
Ветряная оспа
Так как сыпь при ветряной оспе начинается на лице и голове, поначалу её можно принять за дебют стрептодермии, но с быстрым распространением элементов по всему телу и после подъема температуры сомнений в диагнозе ветрянки как правило уже не остается (см. признаки ветрянки у детей).
признаки ветрянки у детей).
Аллергическая сыпь
Встречается нетипичная аллергическая сыпь в виде прозрачных пузырьков, которую сложно отличить от элементов стрептодермии в начале, пока еще не образовались пузырьки. Аллергическая сыпь при надавливании бледнеет, в отличие от высыпаний при стрептодермии (см. симптомы крапивницы).
Сифилитическая сыпь
Кроме классической сыпи при сифилисе встречается множество атипичных ее видов. Например, эрозивные сифилитические папулы углов рта. В отличие от элементов стрептодермии они окружены более выраженным ореолом воспаления, который распространяется далеко на слизистые оболочки. Поэтому не удивляйтесь, если ваш врач назначит такой серологический анализ как реакция Вассермана. Откуда у ребенка может быть сифилис? При близком контакте с больным, сифилис передается бытовым путем через общие предметы быта — посуда, полотенца, предметы личной гигиены, белье — если у больного есть открытые сифилитичекие язвы (см. как передается сифилис).
Профилактика
Поскольку стрептодермия заразна, она требует изоляции больного ребенка из коллектива, а на контактировавших с ним сверстников накладывается карантин на 10 дней. В течение этого времени могут появиться симптомы стрептодермии у других детей. Чаще всего вспышки случаются в детских садах, так как маленькие дети не соблюдают правила гигиены, любят мягкие игрушки и очень тесно контактируют между собой во время игр.
При лечении стрептодермии в домашних условиях требуется тщательная профилактика распространения инфекции. Соблюдение гигиены важно как для самого заболевшего, чтобы избежать занесения возбудителя на здоровые участки кожи и повторного самозаражения, так и для членов его семьи, чтобы исключить их заболевание. Это не менее важно, чем лекарственная терапия и местное лечение.
Профилактика заболевания в целом, вне контакта с заболевшим, сводится к тщательному соблюдению правил личной гигиены, закаливанию (воздушные, солнечные ванны) и полноценному сбалансированному питанию, богатому витаминами.
распространенные симптомы болезней и возможное лечение
Детские кожные заболевания весьма разнообразны, однако многие из них имеют схожие симптомы, и иногда постановка правильного диагноза является сложной задачей даже для опытных специалистов. Именно поэтому нельзя полагаться на собственную интуицию и заниматься самолечением. Причины кожных заболеваний разнообразны — проявления острых и хронических инфекционных болезней, аутоиммунные состояния, наследственность, изменения нервной системы, гипо- и гипервитаминозы, паразитарные поражения кожи и другие. Как лечить кожные заболевания? Это зависит от диагноза, точно определяющего вид кожной болезни, а иногда и совокупность нескольких дерматозов.
При попытке описать все многообразие и структуру заболеваний такого сложного и самого большого человеческого органа, как кожа, становится очевидным, что единой принятой классификации в современной дерматологии до сих пор не существует. Поэтому мы постараемся систематизировать все детские дерматозы, разделив их на две большие группы: кожные поражения и высыпания инфекционного и неинфекционного характера. В каждой группе выделим ряд разделов в соответствии с доминирующей причиной того или иного кожного заболевания. Нижеприведенная классификация не претендует на полноту и построена в интересах данной статьи, при этом она призвана дать обзор ключевых детских дерматологических заболеваний.
В каждой группе выделим ряд разделов в соответствии с доминирующей причиной того или иного кожного заболевания. Нижеприведенная классификация не претендует на полноту и построена в интересах данной статьи, при этом она призвана дать обзор ключевых детских дерматологических заболеваний.
Кожные высыпания и поражения инфекционного происхождения у детей
Выделим в этой группе несколько разделов:
- сыпь при острых вирусных и бактериальных инфекционных заболеваниях;
- пиодермии, или гнойничковые заболевания кожи при инфицировании стрептококками, стафилококками и другими;
- микозы, или поражения участков кожного покрова патогенными грибами;
- хронические инфекционные заболевания кожи, вызываемые микобактериями и боррелиями — туберкулез, клещевой бруцеллез (болезнь Лайма) и лепра.
На некоторых из них остановимся подробнее, другие рассматривать не будем по причине их редкости и специфичности.
Экзантемы острого инфекционного происхождения
Кожные высыпания, или сыпи, врачи именуют экзантемами (древнегр. exanthema). Итак, в дерматологии различают шесть инфекционных болезней детской кожи. Они классифицированы в медицине в соответствии с установленной нумерацией:
exanthema). Итак, в дерматологии различают шесть инфекционных болезней детской кожи. Они классифицированы в медицине в соответствии с установленной нумерацией:
- Корь (РНК-вирус рода морбилливирусов).
- Скарлатина (бета-гемолитический стрептококк группы А).
- Краснуха (тогавирус).
- Ветряная оспа, инфекционный мононуклеоз (вирусы герпеса 3, 4-го типов), энтеровирусы Коксаки и ECHO.
- Инфекционная эритема (парвовирус В19).
- Детская розеола — внезапная экзантема, или трехдневная лихорадка (вирусы герпеса 6, 7-го типов).
Дифференциация указанных так называемых первичных экзантем — тех, которые появились не в результате предыдущих высыпаний на коже или ее повреждений, — представлена ниже в двух таблицах — по картине сыпи можно предварительно постановить тот или иной диагноз (см. табл. 1 и 2)
Таблица 1. Клиническая картина инфекционных болезней с сыпью.
1 Продром — период заболевания между инкубацией инфекции и непосредственно самой болезнью.
Таблица 2. Картина экзантемы и ее локализация.
Хотя вышеперечисленные острые инфекционные заболевания сопровождаются экзантемами — сыпью, все же они могут проявляться и при хронических инфекциях, и при неинфекционных заболеваниях кожи. При этом в случаях с различными инфекциями экзантемы проявляются по-разному: при одних (корь, ветрянка, скарлатина и так далее) они обязательно присутствуют и выражены, при других (краснуха, мононуклеоз и другие) — проявляются не всегда.
Гнойничковые заболевания кожи у детей
Гнойничковые поражения кожного покрова у детей, или пиодермии, являются очень частым явлением в детской дерматологии. Почти все они вызываются стафилококками и стрептококками, сопутствующими жизнедеятельности детей практически повсюду — в воздухе, домашней пыли, речной воде, песочнице, на одежде и коже. Достаточно небольшого повреждения кожи — ссадины, царапины, микротравмы, трещины, — и бактерии без труда проникают внутрь эпидермиса. Если у ребенка сильный иммунитет, то, вероятно, ничего не произойдет, но при гиповитаминозе, переохлаждении, переутомлении, нарушениях функционирования сальных и потовых желез, эндокринной системы следует ожидать тех или иных проявлений пиодермии, а именно:
- Фолликулита, гнойничкового воспаления волосяной воронки или всего фолликула.
- Фурункулеза, локального гнойно-некротического воспаления волосяного фолликула и окружающей ткани, которое может приобрести хронический характер.
- Карбункула, багрово-красного, горячего при прикосновении, гнойно-некротического воспаления целой группы волосяных фолликулов с расположением в коже и подкожной клетчатке, имеющего несколько гнойно-некротических стержней.
- Гидраденита, гнойного воспаления потовых желез, часто в подмышечных впадинах.
- Импетиго, поверхностных, легко вскрывающихся пузырьково-гнойничковых высыпаний с воспалительным венчиком, локализованных преимущественно на лице и открытых участках конечностей.
- Сухой стрептодермии, поверхностных розоватых шелушащихся округлых пятен, покрывающихся мелкопластинчатыми чешуйками, проявляющихся чаще всего на лице, но также на коже спины, ягодиц, рук и ног и оставляющих после себя временную депигментацию кожи.
- Эктимы, глубокого язвенного воспаления кожи размером до нескольких сантиметров с возвышающимися краями и гнойным мягким дном, покрытым сухой коркой.
При лечении вышеизложенных кожных заболеваний у детей, помимо специфической антибактериальной терапии, почти всегда показаны процедуры УВЧ и УФО, а также лазеротерапия. Гнойничковые заболевания кожи делят на три основные группы в зависимости от возбудителя: стафилодермии, стрептодермии и стрептостафилодермии, — которые, в свою очередь, подразделяются на поверхностные и глубокие формы.
Наиболее частые микозы у детей
Поражения участков кожного покрова патогенными грибами классифицируются на основе рода и вида грибов, а также по локализации — например, принадлежности к таким придаткам кожи, как ногти и волосы, и по глубине и широте поражения кожных тканей и их ответной реакции на патогенные грибки. Таким образом, в детской дерматологии различают:
- Кератомикозы, где центральное место занимает отрубевидный, или разноцветный, лишай, который вызывается грибом Malassezia furfur (Pityrosporum ovale)[1]. Изначально он локализуется в сально-волосяных фолликулах в форме желтовато-бурых точек, которые вначале сливаются и образуют сантиметровые четко очерченные пятна, а затем пятна повторяют этап роста точек и превращаются в крупные очаги поражения кожи — размером с ладонь.
- Дерматофитии в виде микозов стоп (Trichophyton mentagrophytes, Trichophyton rubrum), эпидермофитии (Epidermophyton floccosum), микроспории (Microsporum canis, Microsporum ferrugineum), трихофитии (Trichophyton violaceum, Trichophyton tonsurans, Trichophyton mentagrophytes, Trichophyton verrucosum), фавусов (Trichophyton schoenleinii).
- Кандидоз, который вызывается дрожжеподобными грибами Саndida albicans, чем и обусловлено данное название заболевания кожи и слизистых оболочек, часто проявляется в виде стоматита, воспалений углов рта, отечности губ. При слабой иммунной системе у детей может развиться в хроническую генерализованную форму с проявлением в виде гранулем в разных частях тела.
- Глубокие микозы в виде бластомикозов (Blastomyces dermatitidis, Clenosporella loboi), споротрихозов (Sporotrichum schenckii) и хромомикозов (Hormodendron) — в России встречаются достаточно редко, но имеют тенденцию к учащению.
- Псевдомикозы в виде эритразмы (Corynebacterium minutissimum) или актиномикоза (Actinomyces israelii), возбудителями которых являются и не грибы, и не бактерии, а микроорганизмы, занимающие промежуточное положение между ними, детская кожа поражается ими крайне редко.
Лечение каждого вида микоза основывается на тщательной диагностике и сугубо индивидуально, но, само собой, требует применения специфических противогрибковых препаратов.
Вирусные дерматозы у детей
Хотя некоторые острые вирусные заболевания, вызывающие кожные высыпания у детей, были рассмотрены выше, здесь кратко остановимся на некоторых наиболее частых проявлениях вирусов семейства Herpesviridae, то есть герпеса, разумеется, за исключением тех из них, которые не приводят к поражению центральной нервной системы.
- Простой герпес, вызывающий пузырьковые образования на слизистой и коже в области рта и носа, относится к первому из восьми типов герпеса (Herpes simplex virus 1, или HSV-1), хотя иногда поражения могут вызываться вирусом второго типа (HSV-2). Его рецидивирующая форма, называемая герпетиформной экземой Капоши, встречается у детей, больных атопическим дерматитом или экземой, и проявляется повышением температуры до 39–40°С и высыпанием пузырьков в пораженных местах кожи.
- Бородавки, которые подразделяются на обычные, или вульгарные, подошвенные, плоские и остроконечные. Они вызываются вирусом папилломы человека (Human Papillomavirus, или HPV), у детей встречаются плоские (HPV-3), обычные (HPV-2,3) и реже — подошвенные бородавки (HPV-1,2,4). Заболевание передается прямым кожным контактом при наличии микротравм кожи, но только при сниженном клеточном иммунитете.
Иногда иммунитет справляется с этим вирусом самостоятельно и бородавки проходят, как и появились, иногда требуется соответствующее квалифицированное лечение у дерматолога. В любом случае заговорами у бабок и колдунов, прикладыванием жаб и лягушек этот вирус не вылечить. В ряде случаев может потребоваться комплексное длительное лечение или даже хирургическое вмешательство.
Поражения кожи неинфекционного происхождения у детей
В группе детских кожных заболеваний неинфекционного происхождения мы также выделим несколько разделов.
- Поражения кожи паразитарного характера, вызываемые насекомыми и другими паразитами.
- Аллергодерматозы у детей на фоне пищевой, медикаментозной и другой непереносимости, сывороточной болезни, интоксикации, а также аллергия неустановленного происхождения.
- Кожные высыпания у детей на фоне изменений нервной системы.
- Болезни сальных и потовых желез у детей.
- Гипо- и гипервитаминозы.
- Поражения соединительной ткани у детей в результате системных заболеваний (дерматомиозита ювенального, красной волчанки, склеродермии линейной и других).
- Наследственные заболевания кожи у детей (ихтиоз, кератодермия, буллезный эпидермолиз, болезнь Реклингхаузена).
Итак, рассмотрим заболевания избирательно и иллюстративно.
Паразитарные поражения кожи у детей
Наиболее распространенные детские паразитарные заболевания кожного покрова вызываются вшами и клещами. Риск заболеваемости ими значительно повышается после поступления детей в детские дошкольные заведения, школы, спортивные секции, детские лагеря и другие регулярно действующие крупные социальные группы. Приведем некоторые заболевания.
- Педикулез. Вызывается головной (Pediculus Humanus Capitis), платяной (Pediculus Humanus Corporis) или лобковой (Phthirus Pubis) вошью и проявляется в виде зуда различной интенсивности от укусов насекомых (в зависимости от разновидности паразита), которые питаются кровью своего хозяина, откладывая и приклеивая яйца к волосам или складкам одежды. Распространено заблуждение, что вшами можно заразиться от животных, — это не так, поскольку эти паразиты могут жить исключительно на теле человека.
- Чесотка. Вызывается внутрикожным паразитирующим чесоточным клещом Sarcoptes scabiei hominis черепахообразной формы и проявляется за счет проделывания самками этого паразита в эпидермисе ходов и вентиляционных отверстий для доступа кислорода к отложенным в коже личинкам, которые затем выбираются на ее поверхность.
- Демодикоз. Обусловлен наличием в устьях волосяных фолликул клещей угревой железницы Demodex folliculorum. Вероятно, что само заболевание вызывают не данные паразиты, а микроорганизмы, которые они заносят в более глубокие отделы фолликулов и сальных желез, что сопровождается появлением розовых угрей и гранулем. Это предположение основано на том, что клещи Demodex folliculorum нередко обнаруживаются на абсолютно здоровой или излишне жирной коже[2].
- Лейшманиоз кожный. Вызывается простейшими одноклеточными жгутиковыми микроорганизмами лейшманиями (Leishmania tropica). Это редкое для России, «импортное» заболевание, которое привозится отдыхающими в странах Средиземноморья, Ближнего и Среднего Востока, Средней Азии и Закавказье, им можно заразиться от больного человека, мелких грызунов и москитов. Единственным «утешением» при этом заболевании является тот факт, что после излечения у детей, как правило, остается стойкий иммунитет на всю жизнь[3].
Лечение указанных видов поражений кожи специфично и значительно разнится как по срокам, так и по характеру применения тех или иных лекарственных средств.
Аллергическая сыпь у детей
Аллергодерматозы различной природы встречаются в нашем обществе все чаще и чаще, этому способствует множество причин, среди которых:
- наследственность;
- инфекционные заболевания;
- патологически стерильные условия быта или разведение грязи и сырости в квартире;
- неправильное питание с множеством искусственных добавок;
- регулярный контакт с различными химическими соединениями: бытовой химией, косметикой, парфюмерией, выхлопными газами и прочим;
- заболевания желудочно-кишечного тракта, печени, эндокринной, иммунной и нервной систем.
Приведем несколько наиболее распространенных причин возникновения аллергической сыпи у детей.
- Контактный дерматит бывает химической (например, соприкосновение с бытовой химией), физической (перепады температур, механическое и лучевое воздействие и прочее) и биологической природы (фотодерматит — когда аллергены активируются под воздействием солнечного света). Если контакт с раздражителями не повторяется регулярно, то такие дерматиты либо проходят самостоятельно, либо после применения местных лекарственных средств.
- Атопический дерматит (АтД). Сегодня проявление симптомов этого заболевания в возрастной период до семи лет может достигать 80%[4], конечно, это не означает, что четверо из пяти детей больны им в хронической форме. Наследственность имеет решающую роль в развитии этого заболевания: при обоюдном здоровье родителей риск болезни ребенка составляет 10–20%, если этим заболеванием страдает один из родителей — вероятность заболевания ребенка доходит до 45–55%, если и мать, и отец столкнулись с АтД, риск появления болезни у детей увеличивается до 60–80%[5]. В дерматологии выделяется три фазы развития заболевания: младенческая — до двух лет, детская — от двух до 13 лет, подростковая и взрослая — старше 13 лет[6]. Клиническая картина в этих возрастных категориях несколько отличается, однако постоянным симптомом является приступообразный зуд. Лечение АтД обычно очень длительное.
- Токсидермия. Ее отличие от контактного дерматита заключается в получении раздражителя не через кожу, а посредством вдоха, через желудочно-кишечный тракт или путем введения лекарственных средств. Лечение основано на удалении раздражителя из организма.
- Крапивница характеризуется высыпанием зудящих и жгущих волдырей на поверхности кожи или слизистой оболочке. Причинами болезни могут выступать природные раздражители (растения, насекомые), а также холод или солнечный свет, пищевые продукты или лекарства. Лечение направлено в первую очередь на устранение антигена.
- Синдром Лайелла — это тяжелое токсическое заболевание с кожной аллергической реакцией на лекарственные препараты: на сульфаниламиды и антибиотики (преимущественно), противосудорожные, противовоспалительные и противотуберкулезные средства. Выражается образованием обширных пузырей, эрозий на коже и слизистых оболочках, в отслойке и некрозе эпидермиса. Лечится исключительно стационарно.
- Экзема — хроническое рецидивирующее заболевание, сопровождающееся зудом, жжением, сыпью, причинами которого могут быть как разнообразные внешние, так и внутренние факторы. В развитии экземы ключевую роль играет генетическая расположенность к аллергии.
Сильное кожное воспаление и зуд приводят к расчесам, нарушающим защитные свойства кожи и открывающим «входные ворота» для бактериальной или грибковой инфекции. После ее присоединения течение заболевания ухудшается, лечение затрудняется. Поскольку до визита к врачу бывает сложно разобраться, появилась ли вторичная инфекция, в аптечке хорошо иметь комбинированный препарат, способный воздействовать и на воспаление и зуд, и на инфекцию. Такое средство обычно содержит антибиотик и противогрибковый агент местного действия, а также какой-либо глюкокортикостероид (например, естественный человеческий гидрокортизон), который может быстро купировать воспаление и зуд.
Кожные высыпания у детей на фоне изменений нервной системы
Неинфекционным заболеваниям кожи, как правило, свойственно несколько причин возникновения, но в данной группе превалирует нейрогенная природа болезней.
- Кожный зуд, или ощущение потребности в расчесывании кожи, — предположительно, видоизмененное чувство боли, сопровождающееся слабым раздражением нервных рецепторов на коже, или результат биологических ядов при укусах насекомых, при подъеме на большую высоту и раздражении барорецепторов. Механизм зуда не изучен до конца, но он может быть и навязчивой идеей, и объективной потребностью успокоить рецепторы.
- Нейродермит и Лишай Видаля — хроническое воспалительное заболевание кожи с выраженными покраснениями и утолщениями кожного покрова и склонностью к образованию папул (узелков) на его поверхности. Диффузный (нелокализованный) нейродермит почти невозможно отличить от атопического дерматита, особенно на заключительной стадии последнего.
- Детская почесуха, или пруриго, или строфулюс, обычно развивается у детей в возрасте от полугода до пяти лет и является следствием аллергического статуса родителей. Проявляется в форме ярко-розовых отечных элементов в виде уртикария (как при крапивнице), трансформирующихся в зудящие «узелки» (папулы) с «сумочками» (везикулами) на вершине. Толчком к ее появлению часто становится введение прикорма или перевод ребенка на искусственное вскармливание, также причиной могут стать появление глистов, развитие заболеваний желудочно-кишечного тракта, прием лекарственных средств.
- Псориаз — хроническое кожное заболевание нейрогенного и аутоиммунного характера, проявляющееся в форме равномерной папулообразной сыпи, которая постепенно сливается в плоские крупные красно-розовые бляшки, покрывающиеся рыхлыми серебристо-белыми чешуйками. Отдельные виды псориаза, хотя и редко, но все же встречаются у детей.
Болезни сальных и потовых желез у детей
Среди заболеваний придатков кожи, к которым относятся сальные железы, волосы и ногти, особо следует выделить четыре.
- Себорея, или расстройство салообразования, которое заключается в изменении химического состава кожного сала и сопровождается усиленной или пониженной функцией сальных желез, обычно проявляется в период полового созревания, а также при неправильных питании и гигиене, различных заболеваниях. При сухой себорее ее возбудителем может являться Pityrosporum ovale.
- Угри обыкновенные, или акне, чаще всего являются логическим развитием себореи и имеют хронический гнойно-воспалительный характер воспаления сальных желез. Механизм их возникновения заключается в закупорке протоков сальных желез, в результате чего застоявшееся сало начинает разлагаться и питать различные, преимущественно кокковые бактерии, образуя багрово-синюшные узлы с черными точками. Несвоевременное лечение приводит после самопроизвольного вскрытия угрей к образованию рубцов.
- Потница возникает при гиперфункции потовых желез, перегревании или при неправильной гигиене и проявляется в высыпании розово-красных миллиметровых узелков и пятен на шее, вверху грудной клетки, внизу живота и в естественных кожных складках. В целом это безобидное заболевание, вылечиваемое устранением дефектов гигиены, при помощи различных средств, например настоев лечебных трав, но при затяжном характере может служить благоприятной основой для стафилококковых и стрептококковых инфекций.
- Гипергидроз, в отличие от потницы, не выражается высыпаниями и возникает на фоне эмоциональных нагрузок, системных заболеваний (таких как туберкулез, ревматизм), плоскостопии и прочих, обычно проявляется в виде ладонно-подошвенного и гипергидроза крупных складок. Один из методов лечения состоит в поочередном принятии горячих и холодных ванночек с отварами из буквицы лекарственной, листьев грецкого ореха, шалфея, череды, ромашки и дубовой коры, а также в присыпании пудрой с оксидом цинка, уротропином, тальком, жжеными квасцами и лимонной эссенцией.
Итак, дерматологические болезни бывают инфекционного и неинфекционного характера. Но и во втором случае возможно присоединение инфекции. Иными словами, любой дерматит может быть осложнен вторичной инфекцией через попадание вредоносных агентов на поврежденную расчесами кожу.
*** Материал не является публичной офертой. Информация о стоимости приведена для ознакомления и актуальна на декабрь 2020 года.
Вся информация, касающаяся здоровья и медицины, представлена исключительно в ознакомительных целях и не является поводом для самодиагностики или самолечения.
Пиодермия:Причины ,Симптомы,Лечение | doc.ua
ПричиныВыделяют следующие причины пиодермии:
- сахарный диабет;
- стресс и нервное перенапряжение;
- несоблюдение элементарных правил гигиены;
- снижение местного и общего иммунитета;
- наличие микротравм кожи;
- ожирение;
- перегревание или переохлаждение;
- нарушение гормонального фона;
- заболевания пищеварительной системы;
- проблемы функции кроветворения.
Ученые различают два вида пиодермии в зависимости от возбудителя: стрептодермия и стафилодермия. При стрептодермии возбудителями становятся стрептококки. Чаще от стрептодермии страдают дети и женщины. В свою очередь стрептодермия делится на подвиды:
- сухая стрептодермия – это одно или несколько пятен красно-розового цвета, покрытых чешуйками, которые локализуются на локтях или под коленями (на сгибах). Такая форма характерна для подростков и детей;
- простой лишай – это атипичная форма пиодермии, может развиваться в детских коллективах;
- рожа – характеризуется яркой демаркацией краевой зоны, основным симптомом которой является поверхностный процесс протекания заболевания;
- эктима вульгарная – пиодермия с глубоким язвенным процессом, который лечится достаточно долгий период;
- стрептококковое импетиго – это нефолликулярное поверхностное пузырное образование с гнойно-серозным содержанием. Чаще всего это пиодермия лица.
Возбудителем стафилодермии выступает стафилоккоковая палочка. Преимущественное расположение высыпаний при этом виде пиодермии – сальные, потовые железы и волосяные фолликулы. Этому заболеванию присущи гнойные прыщи с толстыми стенками, волосом посередине и желто-зеленым гноем внутри. Также выделяют несколько подвидов стафилодермии:
- фолликулит – воспаление волосяного фолликула на предплечьях, тыльной поверхности рук и бедрах. Через неделю гной засыхает и образуется желтая корка вокруг волоса;
- поверхностный фолликулит – характеризуется гнойниками желто-зеленого цвета. Пациент испытывает небольшую боль в области высыпании, но при вскрытии гнойника она проходит. Общее состояние организма без серьезных изменений.
- глубокий фолликулит – основным симптомом пиодермии этого подвида является боль в области высыпания. Если гнойников очень много, то ухудшается и общее состояние пациента;
- остиофолликулит – гнойные мелкие высыпания на лице, теле, руках и ногах. Проходят через 4–5 дней, высыхая, пустулы превращаются в корочки и отпадают от кожи, не оставляя рубцов;
- эпидемическая пузырчатка – высыпания у новорожденных первой недели жизни, когда на теле ребенка появляется множество пузырьков, разных по размеру. Со временем они лопаются, тогда кожа ребенка покрывается коркой. Известны случаи очень тяжелого протекания болезни вплоть до смертельного исхода;
- сикоз вульгарный – заболевание преимущественно мужчин, когда высыпания появляются на бороде, усах, реже на лобке;
- фурункул – подвид глубокой пиодермии, когда появляется некротическое гнойное воспаление тканей и волосяного фолликула;
- гидраденит – тяжелое гнойное воспаление потовых желез в паху или подмышках. Заболевание может сопровождаться болевыми ощущениями, лихорадкой и общим недомоганием;
- карбункул – характеризуется сильной интоксикацией организма из-за образующихся гнойных некротических воспалений одновременно на нескольких волосяных фолликулах. При этом могут скапливаться клеточные элементы в тканях, с примесями крови и лимфы;
Диагностика пиодермии включает в себя:
- сбор анамнеза;
- общий анализ крови;
- общий анализ мочи;
- серологические реакции на сифилис.
Для выбора курса лечения дерматологу необходимо определить вид пиодермии, которая появилась у пациента. Также на методы лечения влияют степень тяжести и распространение недуга. В период лечения, особенно при острых симптомах, врачи не рекомендуют мочить водой пораженный участок кожи. Как правило, кожа вокруг воспаления обрабатывается спиртовыми растворами и дезинфектантами. Хроническая пиодермия может лечиться с помощью антибактериальных средств, в зависимости от тяжести интоксикации организма. Для определения курса антибиотиков, необходимо провести анализ соскоба или выделений для определения вида микроорганизма, поразившего кожный покров.
Для эффективного лечения пиодермии назначают иммуностимулирующие препараты, чтобы повысить сопротивляемость организма условно-патогенной флоре. Также применяют местное воздействие на пораженный участок кожи. Это могут быть мази, крема и асептические растворы (борная кислота и фурацилин).
Цены на лекарства Вы можете узнать в разделе Аптека на нашем сайте.
Пиодермия у детей может распространяться по телу очень быстрыми темпами, поэтому для ребенка важно соблюдать все правила личной гигиены и при явных признаках заболевания срочно вести к доктору. Основной причиной появления пиодермии у новорожденных является несоблюдение правил гигиены взрослыми: они не моют руки перед тем как взять ребенка, плохо стирают и не гладят одежду, не придают значения собственным проблемам с кожей и вовремя не лечат их.
Пиодермия у взрослых может быть исключена при соблюдении правил личной гигиены и поддержания здорового образа жизни, что ведет к нормальной работе иммунитета и сопротивляемости организма в целом и кожи в частности условно-патогенным микроорганизмам.
Что такое стрептодермия и как от неё избавиться
Что такое стрептодермия
Стрептодермия — это кожная инфекция, вызванная патогенными бактериями, стрептококками группы А. Однако определённости в толковании этого понятия нет.
Некоторые называют стрептодермией любые поражения кожи стрептококками, включая рожистое воспаление и медицинский целлюлит (воспаление подкожной клетчатки). Но чаще под этим понятием подразумевается импетиго — бактериальная инфекция верхних слоёв кожного покрова. Выглядит это примерно так: округлые воспалённые пятнышки, покрытые грубой медово‑жёлтой коркой.
Фото: Dermatology11/Shutterstock
Посмотреть, как выглядит стрептодермия
Закрыть
Откуда берётся стрептодермия
Стрептококковой кожной инфекцией можно заразиться двумя путями:
- Контактным. То есть при прямом контакте (поцелуях, объятиях, прикосновениях) с заражённым человеком.
- Контактно‑бытовым. В этом случае инфицирование происходит примерно так: вы дотрагиваетесь до поверхности (полотенца, наволочки, мобильного телефона, дверной ручки), на которой носитель стрептококков оставил бактериальные следы, а затем теми же пальцами лезете в лицо или, например, чешете руку.
Впрочем, стрептококки могут проникнуть в кожу не всегда. Риск увеличивается, если на эпидермисе есть царапины, ранки или другие повреждения.
Импетиго — наиболее распространённая бактериальная инфекция кожи у детей в возрасте от 2 до 5 лет.
Спустя несколько дней после заражения кожа на поражённом участке краснеет , на ней появляются небольшие зудящие пузырьки с мутной жидкостью. Ещё через день‑два они лопаются, а их содержимое ссыхается в воспалённые корочки.
Чем опасна стрептодермия
Осложнения редки, но возможны, если не начать лечение вовремя. Вот некоторые из них.
- Инфекция может распространиться по поверхности кожи или уйти вглубь. Глубокие язвы называют стрептококковой эктимой . После излечения эктима оставляет рубцы и шрамы.
- Постстрептококковый нефрит (воспаление почек). Некоторые штаммы стрептококков поражают не только кожу, но и внутренние органы — в частности, почки.
- Стрептококковая скарлатина или ангина. Эти заболевания могут возникать, если стрептококки попадают в горло.
Как лечить стрептодермию
Поскольку это бактериальное поражение кожи — только антибиотиками . Подобрать наиболее эффективные препараты может лишь квалифицированный врач. Поэтому, заподозрив стрептодермию, как можно быстрее обратитесь к педиатру, терапевту или дерматологу.
Если ранки небольшие и их меньше 3–5, вам, скорее всего, назначат антибиотик местного действия — в виде крема или мази.
В том случае, если импетиго захватило большую площадь, понадобится принимать препараты внутрь — в виде сиропа, таблеток или инъекций.
Чётко выполняйте все инструкции и назначения, которые даст вам врач. В этом случае через 2–3 недели стрептодермия исчезнет полностью, не оставив после себя ни малейшего следа.
Как предотвратить стрептодермию
Чаще всего достаточно следить за гигиеной.
- Регулярно мойте руки. Лучше всего это делать тёплой водой с мылом или антибактериальными средствами.
- Отучите себя от привычки лезть руками в лицо. Нередко от стрептодермии страдает область вокруг рта — именно её мы неосознанно трогаем чаще всего.
- Не делитесь средствами индивидуальной гигиены (носовыми платками, полотенцами, постельным бельём) с другими людьми.
Читайте также 💉💊🩺
Стрептодермия у детей симптомы и лечение трихомониаза
Похожие заболевания:Пиодермия, Поверхностная пиодермия, Стафилодермия, Стрептодермия, Стафилодермия новорожденных, Шанкриформная пиодермия, Хроническая диффузная стрептодермия, Глубокая пиодермия, Остиофолликулит, Гангренозная пиодермия, Хроническая язвенно-вегетирующая пиодермия, Пиодермия у ребенка,
Описание
Стрептодермия у детей. Группа стрептококковых инфекций кожи, характеризующихся высокой контагиозностью и наличием первичных элементов — фликтен. Стрептодермия у детей начинается с появления на коже пузырьков, заполненных секретом, которые затем превращаются в гнойнички и подсыхают в корочки. Элементы склонны к периферическому росту; на месте отделившейся корочки остается пятно. Стрептодермия у детей диагностируется детским Дерматологом на основании клинической картины и бактериологического посева. В лечении стрептодермии у детей используются местная обработка кожи противомикробными мазями и анилиновыми красителями; системная антибактериальная и иммуномодулирующая терапия; УФО, вскрытие фликтен.
Дополнительные факты
Стрептодермия у детей – общее понятие, объединяющее различные формы стрептококковых пиодермитов с преимущественным поражением гладкой кожи. К группе стрептодермий относятся стрептококковое Импетиго, буллезное импетиго, щелевидное импетиго (заеда, ангулярный стоматит), простой Лишай (сухая стрептодермия у детей), турниоль (импетиго ногтевых валиков), стрептококковая опрелость (интертригинозная стрептодермия у детей), эктима обыкновенная, поверхностная Паронихия, сифилоподобное папулезное импетиго, хроническая диффузная стрептодермия. В детском возрасте встречаются не все из перечисленных форм стрептококковой инфекции, однако распространенность стрептодермии достигает 50-60% от всех пиодермий. Высокая степень заразности и нередко рецидивирующий характер течения делают проблему профилактики и лечения стрептодермий у детей актуальной для педиатрии и детской дерматологии.
Причины
Возбудителем стрептодермии у детей является гемолитический стрептококк, который часто выступает в содружестве со Стафилококком. В целом эти возбудители представляют собой типичных представителей условно-патогенной микробной флоры кожного покрова. Хорошо развитый местный иммунитет, ненарушенные кожные покровы, нормальное функционирование иммунной системы сдерживает распространение и размножение стрептококка.
Развитию стрептодермии у детей всегда предшествует нарушение целостности кожного покрова (ранки, ссадины, Царапины, расчесы, укусы насекомых, потертости и пр. ), изменение местного и общего иммунитета. Более упорное течение стрептодермии наблюдается у детей, страдающих хроническими кожными заболеваниями (дерматитами, дерматомикозами, Экземой, Чесоткой, Педикулезом, почесухой), Аллергией, сахарным Диабетом, ринитами и отитами с выделениями из носовых ходов и ушных раковин, раздражающими кожу. Нарушение иммунологической реактивности наблюдается у недоношенных и часто болеющих детей, при общих инфекциях, диспепсии, Гипотрофии, Анемии, авитаминозе, гельминтозах и пр. Возникновению и распространению стрептодермии у детей может способствовать плохой уход, несоблюдение правил личной гигиены, локальное воздействие низких или высоких температур (обморожения или Ожоги), отсутствие лечения, постоянные контакты пораженных участков кожи с водой.
Стрептодермия у детей нередко протекает в виде эпидемической вспышки в детском коллективе (детском саду, школе, лагере, детских секциях). Источником инфекции выступает больной стрептодермией ребенок; заражение окружающих происходит при тесном контакте – совместном использовании игрушек, посуды, полотенец, постельного белья, поцелуях Инкубационный период при стрептодермии у детей может составлять от 2-х до 10 дней.
Диагностика
Диагностика стрептодермии у детей относится к компетенции детского Дерматолога. Опытный специалист может определить клинический вариант стрептодермии у ребенка, основываясь на клинических проявлениях инфекции кожи (наличии типичных морфологических элементов — фликтен, корок, трещин, эрозий, язв).
Для подтверждения диагноза стрептодермии у детей и исключения заболеваний со сходными кожными проявлениями выполняется микроскопическое исследование соскобов с кожи на грибы, бактериологический посев отделяемого, производится осмотр кожи под лампой Вуда.
Дифференциальная диагностика
Дифференциальная диагностика стрептодермии у детей проводится с простым Герпесом, Ветрянкой, стафилококковой Пиодермией, Пузырчаткой новорожденных, Кандидозом кожи, экземой. Вульгарную эктиму следует отличать от сифилитических язв, колликвативного туберкулеза кожи, для чего проводится RPR-тест и туберкулиновые пробы.
При рецидивирующем течении стрептодермии у детей необходимо обследование ЖКТ (консультация детского Гастроэнтеролога, копрограмма, ФГДС, УЗИ органов брюшной полости, анализ кала на яйца гельминтов ).
Лечение
В зависимости от тяжести течения стрептодермии у детей лечение может включать системную терапию или ограничиваться только местными процедурами. При назначении системной терапии используются антибиотики пенициллинового ряда (Амоксиклав, флемоксин-солютаб) и макролиды (Сумамед), пробиотики, поливитамины, иммуномодулирующая терапия, УФОК.
Местное наружное лечение стрептодермии у детей предполагает вскрытие фликтен, обработку пораженных участков кожи спиртовыми растворами анилиновых красителей и антисептиками, наложение мазевых повязок (с Левомеколем, эритромициновой, линкомициновой мазью).
При вульгарной эктиме местно на язвенные элементы проводятся аппликации ферментов до полного очищения от гноя; затем накладываются повязки с противомикробными мазями. Окружающий инфильтрат смазывают ихтиоловой или ихтиоло-камфорной мазью, винилином и тд В стадии эпителизации Язвы проводится физиолечение — УФО, УВЧ, лазеротерапия.
Дети, больные стрептодермией, должны быть изолированы от коллектива; на контактных лиц накладывается 10-дневный карантин. В течение всего времени заболевания исключаются контакты пораженных участков кожи с водой.
Описание
Стрептодермия у детей. Группа стрептококковых инфекций кожи, характеризующихся высокой контагиозностью и наличием первичных элементов — фликтен. Стрептодермия у детей начинается с появления на коже пузырьков, заполненных секретом, которые затем превращаются в гнойнички и подсыхают в корочки. Элементы склонны к периферическому росту; на месте отделившейся корочки остается пятно. Стрептодермия у детей диагностируется детским дерматологом на основании клинической картины и бактериологического посева. В лечении стрептодермии у детей используются местная обработка кожи противомикробными мазями и анилиновыми красителями; системная антибактериальная и иммуномодулирующая терапия; УФО, вскрытие фликтен.
Дополнительные факты
Стрептодермия у детей – общее понятие, объединяющее различные формы стрептококковых пиодермитов с преимущественным поражением гладкой кожи. К группе стрептодермий относятся стрептококковое импетиго, буллезное импетиго, щелевидное импетиго (заеда, ангулярный стоматит), простой лишай (сухая стрептодермия у детей), турниоль (импетиго ногтевых валиков), стрептококковая опрелость (интертригинозная стрептодермия у детей), эктима обыкновенная, поверхностная паронихия, сифилоподобное папулезное импетиго, хроническая диффузная стрептодермия. В детском возрасте встречаются не все из перечисленных форм стрептококковой инфекции, однако распространенность стрептодермии достигает 50-60% от всех пиодермий. Высокая степень заразности и нередко рецидивирующий характер течения делают проблему профилактики и лечения стрептодермий у детей актуальной для педиатрии и детской дерматологии.
Причины
Возбудителем стрептодермии у детей является гемолитический стрептококк, который часто выступает в содружестве со стафилококком. В целом эти возбудители представляют собой типичных представителей условно-патогенной микробной флоры кожного покрова. Хорошо развитый местный иммунитет, ненарушенные кожные покровы, нормальное функционирование иммунной системы сдерживает распространение и размножение стрептококка.
Развитию стрептодермии у детей всегда предшествует нарушение целостности кожного покрова (ранки, ссадины, царапины, расчесы, укусы насекомых, потертости и пр. ), изменение местного и общего иммунитета. Более упорное течение стрептодермии наблюдается у детей, страдающих хроническими кожными заболеваниями (дерматитами, дерматомикозами, экземой, чесоткой, педикулезом, почесухой), аллергией, сахарным диабетом, ринитами и отитами с выделениями из носовых ходов и ушных раковин, раздражающими кожу. Нарушение иммунологической реактивности наблюдается у недоношенных и часто болеющих детей, при общих инфекциях, диспепсии, гипотрофии, анемии, авитаминозе, гельминтозах и пр. Возникновению и распространению стрептодермии у детей может способствовать плохой уход, несоблюдение правил личной гигиены, локальное воздействие низких или высоких температур (обморожения или ожоги), отсутствие лечения, постоянные контакты пораженных участков кожи с водой.
Стрептодермия у детей нередко протекает в виде эпидемической вспышки в детском коллективе (детском саду, школе, лагере, детских секциях). Источником инфекции выступает больной стрептодермией ребенок; заражение окружающих происходит при тесном контакте – совместном использовании игрушек, посуды, полотенец, постельного белья, поцелуях Инкубационный период при стрептодермии у детей может составлять от 2-х до 10 дней.
Диагностика
Диагностика стрептодермии у детей относится к компетенции детского дерматолога. Опытный специалист может определить клинический вариант стрептодермии у ребенка, основываясь на клинических проявлениях инфекции кожи (наличии типичных морфологических элементов — фликтен, корок, трещин, эрозий, язв).
Для подтверждения диагноза стрептодермии у детей и исключения заболеваний со сходными кожными проявлениями выполняется микроскопическое исследование соскобов с кожи на грибы, бактериологический посев отделяемого, производится осмотр кожи под лампой Вуда.
Дифференциальная диагностика
Дифференциальная диагностика стрептодермии у детей проводится с простым герпесом, ветрянкой, стафилококковой пиодермией, пузырчаткой новорожденных, кандидозом кожи, экземой. Вульгарную эктиму следует отличать от сифилитических язв, колликвативного туберкулеза кожи, для чего проводится RPR-тест и туберкулиновые пробы.
При рецидивирующем течении стрептодермии у детей необходимо обследование ЖКТ (консультация детского гастроэнтеролога, копрограмма, ФГДС, УЗИ органов брюшной полости, анализ кала на яйца гельминтов ).
Лечение
В зависимости от тяжести течения стрептодермии у детей лечение может включать системную терапию или ограничиваться только местными процедурами. При назначении системной терапии используются антибиотики пенициллинового ряда (амоксиклав, флемоксин-солютаб) и макролиды (сумамед), пробиотики, поливитамины, иммуномодулирующая терапия, УФОК.
Местное наружное лечение стрептодермии у детей предполагает вскрытие фликтен, обработку пораженных участков кожи спиртовыми растворами анилиновых красителей и антисептиками, наложение мазевых повязок (с левомеколем, эритромициновой, линкомициновой мазью).
При вульгарной эктиме местно на язвенные элементы проводятся аппликации ферментов до полного очищения от гноя; затем накладываются повязки с противомикробными мазями. Окружающий инфильтрат смазывают ихтиоловой или ихтиоло-камфорной мазью, винилином и тд В стадии эпителизации язвы проводится физиолечение — УФО, УВЧ, лазеротерапия.
Дети, больные стрептодермией, должны быть изолированы от коллектива; на контактных лиц накладывается 10-дневный карантин. В течение всего времени заболевания исключаются контакты пораженных участков кожи с водой.
Прогноз
В большинстве случаев стрептодермия у детей поддается полному излечению. Рецидивирующее, хроническое или тяжелое течение стрептодермии наблюдается у ослабленных и социально неблагополучных детей.
Профилактика
Профилактические меры предполагают содержание кожных покровов ребенка в чистоте, исключение микротравм кожи, лечение дерматозов и сопутствующих соматических заболеваний. Ввиду высокой контагиозности стрептодермии необходимо своевременное выявление и изоляция заболевших детей Педиатром, работающим в детском учреждении.
👨⚕Рекомендации врачей: у нас на сайте есть огромный раздел консультаций, где 621 раз пациентами и врачами обсуждается Стрептодермия у детей — посмотреть советы врачей
Стрептодермия у детей, взрослых — лечение, симптомы, фото
Стрептодермия кожи, являясь инфекционным заболеванием, вызывается стрептококковой микрофлорой. Вся жизнедеятельность микроорганизмов протекает с образованием на кожных покровах шелушащихся, гнойных элементов округлой формы. Размер очагов стрептодермии может варьироваться в диаметре от одного миллиметра до десяти и более сантиметров.
Стрептодермия кожи может развиться после внедрения патогенных возбудителей.В данном случае речь идет о бета-гемолитическом стрептококке группы А. Установлено, что этот микроорганизм действует патогенно для сердца и почек, в связи с чем развиваются аутоиммунные заболевания, а также аллергический дерматит.
Причины стрептодермии
Причинами, поражающими болезнь стрептодермией, являются хронические заболевания, снижение иммунитета, интоксикации, стрессы, гиповитаминозы, переутомление, голодание.
Стрептодермия от чего появляется?
Кожные покровы здорового человека отвечают за барьерную функцию, защищая от проникновения в организм различных болезнетворных микробов.После воздействия на организм человека различных факторов внутренней и внешней среды защитные функции снижаются. К ним относятся загрязнение кожи, нарушения кровообращения (варикозное расширение вен), последствия высоких и низких перепадов температуры.
Следующей причиной стрептодермии являются микротравмы кожи, которые также влияют на проникновение патогенных микроорганизмов в кожу. К ним относятся укусы, ссадины, царапины, а также ссадины.
Стрептодермия заразна или нет? Да, потому что заражение происходит контактно-бытовым путем или непосредственно при контакте с пациентом, а также при использовании общих предметов.
Признаки стрептодермии
Субъективные ощущения при течении болезни всегда отсутствуют. В некоторых случаях пациенты жалуются на зуд, а также на сухость кожи.
Как выглядит стрептодермия?
По окончании инкубационного периода (7-10 дней) на коже появляются розовые округлые пятна неправильной формы. Через несколько дней пятна превращаются в гнойно-пузырьковые элементы.
Есть две формы стрептодермии.Различают их в зависимости от степени поражения кожи.
Если стрептодермия развивается на фоне стрептококкового импетиго, то появляются гнойные пузырьки, которые можно быстро вскрыть. При заживлении не остаются косметические дефекты и рубцы. При такой форме чаще поражается светлая и тонкая кожа лица (носа, рта), а также других открытых участков тела (ступни, кисти, голени). Заболевание характеризуется острым началом. Вначале на покрасневшем фоне кожи появляется волдырь, не больше горошины с желтоватым содержимым.Пузырек способен быстро разрастаться, достигая 1-2 см. Затем его вскрывают, обнажая эрозионную поверхность. В дальнейшем он моментально высыхает, образуя медово-желтые корочки. Форменные элементы сопровождаются невыносимым зудом, который приводит к расчесыванию и дальнейшему инфицированию здоровой кожи. Таким образом, центры поражения расширяются.
Если стрептодермия развивается на фоне обычной эктимы, считающейся глубокой формой, поражается первый слой эпидермального слоя кожи, что впоследствии приводит к появлению рубцов.В этом случае стрептококк поражает глубокие слои кожи, очень быстро увеличиваясь и распространяясь по коже. Часто эктима располагается на нижних конечностях.
В первую очередь стрептодермия носит локальный характер, затем несоблюдение правил гигиены, а также отсутствие адекватного лечения приводит к распространению инфекции. Контакт пораженных участков с водой также способствует распространению болезни. Особенно это заметно у инфицированных стрептодермией детей после мытья, когда через некоторое время пораженная кожа увеличивается в размерах, а на лице появляется припухлость.Любые изменения местного кровообращения, а также нарушение обмена веществ в коже могут повысить восприимчивость кожи к патогенным агентам, а также спровоцировать стрептодермию. Осложнения стрептодермии могут привести к новому заболеванию — микробной экземе. Острая поверхностная стрептодермия оставляет после себя временную гипопигментацию кожи.
стрептодермия на шее фото
Симптомы стрептодермии
Заболевание начинается с образования покрасневших мелких пузырьков — гнойничков, которые заполняются мутной жидкостью.
Симптомы стрептодермии наблюдаются на открытой коже (область носа, подбородок, уголки рта, кисти, голень, ступни). Заполненные жидкостью пузырьки, увеличиваясь до одного сантиметра, лопаются, образуя желтовато-коричневую корку. Затем, после высыхания, красные пятна со временем исчезают. Главный симптом стрептодермии — непреодолимый зуд.
Другие симптомы стрептодермии встречаются редко: лихорадка и воспаление лимфатических узлов.
Глубокая форма стрептодермии характеризуется язвенной сыпью с плотной коркой.После заживления остались заметные шрамы. Часто поражаются нижние конечности и постепенно процесс может распространяться на все кожные покровы.
При диффузном характере инфекционного процесса очаги стрептодермии быстро распространяются по организму, сливаясь между собой. Интертригинозная форма стрептодермии отмечается поражением складок кожи, при этом процесс не оставляет складок. Хронические формы стрептодермии часто возникают на фоне таких заболеваний, как диабет, почечная недостаточность и другие хронические патологии.Клинически хроническая стрептодермия имеет проявления крупных образований диаметром до 10 см, края зубчатые, неровные, с роговым отслаивающимся слоем эпидермиса по периферии. Раскрывшиеся гнойные пузырьки переходят в гнойно-серозные корочки с налетом желтизны.
При удалении корочек открывается розовая эрозионная поверхность. Продолжительное, как и продолжительное течение стрептодермии приводит к перерождению в новое заболевание микробной экземы.
Стрептодермия у взрослых
Заболевание у взрослых чаще возникает, как вторичная инфекция на фоне развившегося заболевания.Например, на фоне обычной экземы. Редко болезнь может быть спровоцирована травмами кожи: порезами, укусами насекомых.
Стрептодермия у взрослых возникает при контакте с больными детьми, взрослыми или через субъектов (общий).
стрептодермия на фото взрослых
Стрептодермия у взрослых обычно протекает легче, чем у детей. Чтобы справиться с болезнью без лекарств, может потребоваться до трех недель. Однако запускать болезнь нельзя, так как болезнь быстро распространяется по всем кожным покровам.
Стрептодермия у взрослых часто проходит без болезненных ощущений и при острой стадии подозревается легкий зуд, а также легкое жжение. В редких случаях при воздействии инфекции на открытую рану возникает воспалительная реакция, сопровождающаяся повышением температуры, а также увеличением регионарных лимфатических узлов. Если стрептодермия образовалась на фоне сахарного диабета, при поражении конечностей, заживление продолжается месяцами.
Самолечение — главная ошибка взрослых.Применение антибактериальных препаратов может изменить клиническую картину, что значительно усложняет диагностику. Врач после визуального осмотра может ошибиться, поэтому диагноз подтвердят только лабораторные исследования.
Лечение стрептодермии у взрослых только комплексное. В период лечения важно четко соблюдать все указания лечащего врача, избегать контакта с водой, химическими веществами. По показаниям и состоянию пациента назначают физиотерапевтические процедуры.
Сухая стрептодермия
У этого инфекционного заболевания есть такая разновидность, как сухая стрептодермия. Как инфекционное заболевание кожи, оно легко распространяется среди людей.
Сухая стрептодермия в простонародье называлась лишайником. Своевременное выявление сухой стрептодермии — возможность не запустить болезнь. В лечении эффективны как медикаментозные препараты, так и народные средства. Вылеченная сухая стрептодермия после себя не оставляет следов.
Причины заболевания — контакты с больными, тонкость эпидермиса, укусы насекомых, зараженная вода бассейна.Источником заражения являются: нижнее белье, руки, одежда, предметы домашнего обихода, игрушки.
Сухая стрептодермия — это прежде всего слабый иммунитет, а также недостаток витаминов. Вспышка инфекции происходит весной, при снижении иммунитета.
Течение сухой стрептодермии часто бывает острым. Очаги воспаления представляют собой пятна овальной формы, достигающие в диаметре пяти сантиметров. Они имеют цвет от белого до розового, сверху покрыты корками. Любимое место локализации — лицо, нос, рот, уши, нижняя челюсть, щеки.Иногда пятна распространяются на ягодицы, спину, нижнюю, а также верхние конечности. Редко сопровождается осложнениями в виде судорог, ангулярного стоматита, заушной стрептодермии. Зуд умеренный, температура в норме.
Диагностируйте болезнь посевом биологического материала. Это отличает болезнь от других грибковых поражений. В лечении используются: мази с антибиотиками, дезинфицирующие средства, витаминно-минеральные комплексы, антигистаминные препараты.
Вначале поражение обрабатывают йодом, зеленкой, фукорцином.Затем в лечении используют мази с антибиотиками, препараты, содержащие витамины А и Е. Для исключения аллергических реакций рекомендуются антигистаминные препараты.
Народная медицина в лечении использует спиртовые настойки (из лещины, листьев грецкого ореха, коры бузины). Иногда после лечения появляются пигментные пятна, которые исчезают самостоятельно.
Стрептодермия у детей
Кожные заболевания доставляют массу хлопот детям и родителям. И стрептодермия у детей входит в это число довольно распространенных заболеваний.Многим мамам приходится сталкиваться с этой проблемой. Стрептодермия у детей вызывается стрептококковыми бактериями. Групповая стрептодермия включает импетиго, вульгарный эктим, простое удушение лица, стрептококковый галоп, лицо, хроническую диффузную стрептодермию. Вспышки стрептодермии наблюдаются с некоторой периодичностью в закрытых дошкольных группах, а также в детских садах. Причиной заражения являются инфицированные дети, а также обычные игрушки. Нарушение санитарно-гигиенических норм может спровоцировать заражение всех детей.
стрептодермия у ребенка фото
Стрептодермия у детей симптомы
Обширные поражения у детей характеризуются повышением температуры до субфебрильной, а также увеличением лимфатических узлов. Для подтверждения диагноза проводится микроскопическое исследование, а также бактериологический посев соскоба. После осмотра материала, взятого при соскобе, обнаруживаются стрептококки. Перед началом терапии важно провести микроскопическое исследование.
Если ребенок лечился самостоятельно антибактериальными мазями, то с большой вероятностью диагноз не подтвердится при микроскопии.Затем диагностируется стрептодермия по клиническим проявлениям.
Стрептодермия у детей
При условии, что очаги стрептодермии носят единичный характер и общее состояние детей не ухудшается, в лечении достаточно местной терапии. Все остальные случаи, кроме местных препаратов, включают витаминотерапию, гемотерапию, общеукрепляющие препараты, ультрафиолетовое облучение крови, а также терапевтическое ультрафиолетовое облучение участков кожи.
Чем лечить стрептодермию у детей?
Стрептодермия на лице у ребенка в виде заедов, обработанных 1-2% азотной кислотой серебра.Длительные вялые проявления стрептодермии требуют лечения антибактериальными препаратами до 6 дней. Детей лечат ногтевым спиртовым раствором йода. Для лучшего терапевтического эффекта назначают норсульфазол, а также препараты сульфаниламида. Не будут лишними меры предосторожности: ежедневно проводить влажную уборку, дезинфекцию помещений, проветривать и кварцевать комнату, выделить ребенку индивидуальную посуду, расческу, белье. После использования все предметы тщательно продезинфицируйте (прокипятите, обработайте растворами антисептиков: перекисью водорода, спиртом).
При обнаружении микротравм кожи, в том числе порезов, ссадин, укусов, необходима обработка антисептиками. Во время лечения стрептодермии ограничьте контакт с водой, используйте только настойку ромашки.
Изделия из синтетики, теплая одежда вызывают повышенное потоотделение. По этой причине мы одеваем детей по температурному режиму, а в комнате носим только натуральные вещи.
Больных детей необходимо изолировать от здоровых. Лечить гипоаллергенной диетой.Систематически обрабатывают кожу в очагах поражения. Пузыри и пустулы осторожно вскрывают стерильными иглами, затем дважды в день раны обрабатывают анилиновыми красителями (метиленовым синим, бриллиантовой зеленью). Затем накладывается асептическая сухая повязка с дезинфицирующими мазями.
Если при стрептодермии часто образуются корочки, очаги смазывают салициловым вазелином, а затем через 20 часов безболезненно удаляют.
Учите ребенка с детства правильно, а также полноценно питайтесь, гуляйте, носите его активными видами спорта.
Диагностика стрептодермии у детей
Кожное заболевание, будучи острым поражением, склонно к быстрому распространению и появлению таких симптомов, как волдыри и зуд. Поэтому важно немедленно обратиться к врачу. Специалист назначит микологическое и микроскопическое исследование кожных чешуек. Самолечение в этой ситуации может привести к обострению болезни.
Стрептодермию необходимо дифференцировать от таких заболеваний, как крапивница, пиодермия, отрубевидный лишай, атопический дерматит, экзема.
Лечение стрептодермии
При единичных очагах стрептодермии, при сохранении общего состояния и нормальном иммунном статусе у детей рекомендуется местная терапия. Все остальные случаи дополнительно включают также витаминотерапию, гемотерапию, общеукрепляющие препараты, ультрафиолетовое облучение крови.
Для лечения стрептодермии следует избегать контакта с водой, а салфетки здоровой кожи с тампонами смочить в настое ромашки. В носках отдавать предпочтение только натуральным тканям, а изделия из синтетики убирать из гардероба, так как они провоцируют потоотделение.Больные дети изолированы, а для остальных установлен карантин сроком на десять дней.
Эффективность в лечении показала гипоаллергенная диета, исключающая употребление острого, жирного, сладкого. Диета № 9, таблица № 9 снижает аллергическое состояние, и кожа, пораженная стрептодермией, подсыхает.
Стрептодермия на начальной стадии развития требует проведения наружных процедур. Чтобы исключить периферическое распространение кожи вокруг центра, дважды в день протирайте дезинфицирующими растворами, используя борный или салициловый спирт.
Как лечить дальше? Если уже есть пузыри и эрозии, то необходимо провести наружные процедуры, состоящие из влажных подсыхающих повязок (нитрат серебра, резорцин). Лечебный эффект напрямую связан с правильностью техники выполнения. Сложенную в 8 слоев марлевую стерильную салфетку выдавливают в раствор и прикладывают к поврежденной поверхности кожи. Через 15 минут процедура повторяется. В течение часа тридцати минут проводятся манипуляции, затем перерыв на три часа и процедуры повторяются снова.
Трещины — заторы, образовавшиеся в углах, смазывать нитратом серебра трижды в день.
Мазь от стрептодермии
Пузыри открывать, соблюдая правила асептики. В дальнейшем обработанные волдыри подлежат перевязке антибактериальными мазями (тетрациклиновая мазь, стрептоцидная мазь) до 12 часов дважды в сутки.
Корочки необходимо обработать мазями с дезинфицирующими средствами (Этакридин-бор-нафталановая, Риванол, Эритромициновая мазь).
Выраженное воспаление снимается гормональными наружными средствами (Лоринден А, С, Тридерм). Важно помнить, что длительное использование средства приводит к необратимым изменениям кожи в виде ее истончения. Поэтому все препараты используются строго по прямому назначению.
Сильный и невыносимый зуд снимается антигистаминными препаратами (Кларитин, Телфаст). Распространенный характер, лихорадка, а также увеличение регионарных лимфатических узлов лечат антибиотиками (цефалоспорины или полусинтетические пенициллины).
Длительное и замедленное течение лечится витаминотерапией (C, A, B6, B1, B6, P), а также иммуностимулирующей терапией, в том числе аутогемотерапией, и назначением курсов Пирогенала. Сняв острый процесс, рекомендуется курс ультрафиолетового облучения.
Лечение стрептодермии в домашних условиях
Заболевание эффективно лечится народными средствами, в том числе с применением в качестве повязок отваров трав (ромашки, коры дуба). На протяжении всего периода лечения запрещено пользоваться гигиеническими ваннами и душами.Мы заменяем эти процедуры салфетками, пропитанными настойкой ромашки.
Профилактика стрептодермии
В первую очередь, это антисептическая обработка различных порезов, ссадин, укусов. Важно не протекать внутренним болезням и уделять им необходимое внимание. В дошкольных учреждениях больных детей изолируют, назначая карантин до 10 дней. Профилактика включает в себя здоровый образ жизни, регулярный гигиенический уход, сбалансированное питание, посильный труд.
Стрептодермия
Содержание
Стрептодермия или стрептококковая пиодермия — инфекционное заболевание кожи, развивающееся в результате внесения в нее патогенных возбудителей, стрептококков. В этом случае наибольшее значение имеет бета-гемолитический стрептококк группы А. Известно, что этот микроорганизм патогенен не только для кожи. При поражении организма человека часто поражаются сердце и почки, развиваются различные аутоиммунные заболевания и аллергический дерматит.
Причины стрептодермии
Кожа здорового человека выполняет хорошую барьерную функцию от проникновения в организм различных болезнетворных агентов. Однако при воздействии на организм человека различных факторов внешней и внутренней среды этот защитный эффект значительно снижается. Это должно включать загрязнение кожи и нарушение местного кровообращения (варикозное расширение вен), а также местное воздействие высоких и низких температур. Различные микротравмы кожи также способствуют проникновению в кожу болезнетворных организмов.Это ссадины, укусы, расчески и ссадины. Снижение иммунной защиты организма в результате хронических заболеваний и интоксикаций, переутомления, стресса, голодания и авитаминоза являются отягчающими факторами возникновения стрептодермии.
Симптомы стрептодермии
Наиболее частым проявлением стрептодермии является импетиго . Это часто поражает тонкое и тонкокожее лицо (около носа и рта) или кожу других открытых участков тела (руки, ступни, ноги) у детей и женщин.
Импетиго характеризуется внезапным началом. На покрасневшем фоне кожи появляется пузырек размером с горошину, наполненный мутным желтоватым содержимым. Этот пузырь очень быстро увеличивается в размерах, до 1-2 см, затем раскрывается, обнажая эрозионную поверхность с лоскутками эпидермиса по периферии. Практически мгновенно происходит высыхание этого элемента с образованием медово-желтых корок. Метаморфоз этих элементов сопровождается невыносимым зудом.
Расчески способствуют быстрому инфицированию здоровых участков кожи и распространению процесса по периферии, где образуются аналогичные новые элементы сыпи.Таким образом образуются обширные поражения. Одним из дополнительных факторов распространения инфекции являются предметы домашнего обихода (полотенца, наволочки и т. Д.). В этом случае появляются множественные инфицированные участки кожи, не связанные между собой географически. Так складывается картина классического импетиго.
В последнее время все чаще стали появляться пузыри. При кистозной форме импетиго появляются элементы высыпания-пузыри с более плотной покрышкой. Этот элемент не имеет тенденции к периферическому росту и расслоению.При этом на коже тела и рук появляются многочисленные мелкие волдыри с серозно-гнойным содержимым. Такие пузыри при плотной покрышке часто поражают околоногтевой валик. Внешне он похож на пузырь в форме подковы с соответствующим содержимым. Эта форма поражения кожи называется стрептококком. турнир . Часто можно встретить пузыри больших размеров, засыхающие в центре, а по периферии окруженные валиком с серозно-гнойным содержимым.
Чаще всего у больных импетиго беспокоит зуд и сухость пораженных участков.Иногда у детей при обширных поражениях кожи и при наличии сопутствующих заболеваний может наблюдаться повышение температуры и увеличение лимфатических узлов, приближающихся к очагам поражения.
При восстановлении на месте импетиго не остается косметических дефектов и рубцов, за исключением поствоспалительной гиперпигментации.
Стрептококк также может поражать более глубокие слои кожи. Это так называемая стрептококковая эктима , при которой возникает абсцесс с серозно-гнойным содержимым, не пронизанным волосами, имеющий тенденцию к периферическому росту и быстро увеличивающийся в размерах.Такой элемент вскоре сморщивается в корку зеленовато-желтого цвета, которая, в отличие от импетигина, плотно прилегает к коже. При отказе от кожуры обнажается болезненная язва, с неровными закругленными краями и гнойным отделяемым. Поскольку во время сеанса поражается отросток кожи, заживление такого элемента происходит с образованием хорошо заметного рубца. Чаще всего эктима располагается на нижних конечностях.
На фото стрептококковая эктима
Диагностика стрептодермии
В связи с тем, что стрептодермия представляет собой острое поражение кожи и имеет тенденцию к быстрому распространению, при появлении таких симптомов, как образование пузырей и зуд, необходимо немедленно обратиться к врачу.
В этом случае для подтверждения диагноза назначается микроскопическое и микологическое исследование чешуек кожи. Понятно, что самолечение недопустимо, так как диагноз может не подтвердиться при использовании антибактериальных мазей.
Лечение стрептодермии
Для исключения периферического распространения кожу вокруг очага протирают дезинфицирующими растворами (борным или салициловым спиртом) при каждой смене повязки, а именно 2 раза в день.
На начальной стадии патологического процесса, при наличии волдырей и эрозий на фоне покрасневшей кожи необходимы наружные процедуры.Быстрое и положительное действие оказывают влажные повязки с различными водными растворами (1-2% резорцина, 0,25% нитрата серебра). Лечебный эффект зависит от техники выполнения таких процедур. Стерильную марлевую салфетку из 6-8 слоев, смоченную в лечебном растворе при комнатной температуре, прижимают и прикладывают к поврежденной поверхности кожи. Через 15 минут та же салфетка повторно смачивается в приготовленном растворе, отжимается и снова покрывает область стрептодермии. Таким образом, в течение полутора часов происходят манипуляции с влажно-сушильными повязками.В течение первых дней лечения стрептодермии влажную сушку повязок следует повторять 2–3 раза с интервалом в 3 часа.
Трещины в уголках рта — задый , необходимо 1-2% смазывать нитратом серебра 2 — 3 раза в день.
Пузырьки покрышек следует вскрывать с соблюдением всех правил асептики. Затем на обработанные волдыри накладывают повязки с антибактериальными мазями, такими как тетрациклиновая мазь или стрептоцидная мазь, на 12 часов 2 раза в день.На пилингах также необходимо использовать мази с дезинфицирующими средствами: 3% риванол, этакридин-борный нафталан и эритромициновая мазь.
При сильном и невыносимом зуде для предотвращения активного распространения инфекции назначают антигистаминные препараты, такие как Кларитин, Телфаст в стандартных терапевтических дозах. С этой же целью детей ежедневно смазывают спиртовым раствором йода.
В случае сильного воспаления на периферии очага можно использовать гормональные препараты наружного действия в течение короткого периода времени (Triderm, Lorinden A, C).Необходимо помнить, что при длительном применении этих средств на коже происходят необратимые изменения в виде ее истончения. В связи с этим нельзя применять гормональные наружные средства без наблюдения врача.
При распространенном характере процесса, при повышении температуры и увеличении регионарных лимфатических узлов антибиотики (полусинтетические пенициллины или цефалоспорины) назначают внутрь.
При затяжном и вялотекущем процессе обосновано назначение витаминотерапии (А, В1, В6, С, Р) и иммуностимулирующей терапии (аутогемотерапия и проведение курсов пирогенала).
После снятия острых воспалительных явлений назначают курс ультрафиолетового облучения субэритемическими дозами на пораженные участки кожи.
Для наружного лечения стрептодермии хорошо зарекомендовало себя использование народных средств.
Народные средства от стрептодермии
Для создания подсушивающего эффекта на коже рекомендуется использование отваров различных трав в виде влажно-подсыхающих повязок. Чтобы исключить возможность дополнительной аллергизации кожи, предпочтение отдается наименее аллергенным травам, таким как кора дуба или ромашка.
Использование гигиенических ванн и душа запрещено на весь период лечения стрептодермии. Вместо этого здоровую кожу натирают салфеткой, смоченной экстрактом ромашки.
Диета за исключением острой, жирной и сладкой снижает аллергическое настроение организма, что приводит к уменьшению экссудации (замачивания ран), способствуя тем самым пересыханию очага.
Осложнения стрептодермии
При аллергии и при неправильном и несвоевременном проведении лечения стрептококковое поражение может привести к повышенной чувствительности кожи к микробам и вызвать более трудно поддающееся лечению заболевание — микробная экзема .О присоединении к основному процессу экземы можно судить по появлению на покрасневшем фоне микроэрозии, от которой отделяются капельки серозной жидкости.
Профилактика стрептодермии
В дошкольных учреждениях дети со стрептодермией изолированы и помещены на карантин на 10 дней.
Здоровый образ жизни, сбалансированное питание и регулярный гигиенический уход — хорошие условия для защиты кожи от стрептококковых поражений.
Консультация дерматолога по поводу стрептодермии:
один. Стрептодермия и пиодермия — одно и то же?
Нет, совсем нет. Пиодермия — это поражение кожи, вызванное занесением в нее любого патогенного пелококка. Чаще всего это стрептококк и стафилококк. В зависимости от вида микроорганизма заболевания называются: стрептодермия и стафилодермия, а пиодермия — общее название гнойничковых заболеваний кожи.
2 Можно ли без проведения тестов определить, какой из патогенных организмов вызывает поражения кожи?
Конечно, без анализов определить невозможно, но можно предположить.Например, известно, что стрептококки вызывают поверхностный серозный экссудативный характер поражения, который не проникает в придатки кожи (волосяные фолликулы, сальные и потовые железы). Такое поражение склонно к периферическому разрастанию, часто располагается в складках и сопровождается сильным зудом.
3 Почему в детских садах вводят карантин при выявлении стрептодермии?
У детей плохо сформирован иммунитет, поэтому вспышки стрептодермии в таких группах происходят очень быстро.Причина тому — тесный контакт маленьких детей друг с другом, с одинаковыми игрушками.
четыре. Сколько дней должно пройти с момента заражения до появления первых элементов?
В медицине этот период называется инкубацией и длится около 10 дней при стрептодермии.
пять. Может ли взрослый заразиться от ребенка?
Конечно, такое заражение возможно при тесном контакте с инфицированной кожей детей или через общие с ребенком предметы.
6 Я где-то слышал, что трещины в уголках рта часто вызваны стрептококком. Это тоже стрептодермия?
Такие трещины называются заедой, и на самом деле это эрозия, окруженная воротником рогового слоя, который остается после вскрытия пузырей и окружен медово-желтыми корками. Чаще всего причиной этого поражения кожи является стрептококк, а постоянное облизывание губ и повышенное слюноотделение приводит к развитию мацерации (отека кожи в результате замачивания жидкостью), что способствует снижению барьерных свойств кожи. кожа и размножение в ней этого болезнетворного организма.В этом случае отягчающим фактором является гиповитаминоз витамина В2 — дефицит рибофлавина в организме. Что касается повышенного слюноотделения, то чаще всего это результат прорезывания зубов у детей, ношения зубных протезов у взрослых, а также признак глистных инвазий, при которых необходимо дополнительное обследование.
7 Почему люди с ожирением склонны к стрептодермическим кожным складкам?
Известно, что такой процесс чаще всего локализуется в паховых, межпальцевых, подмышечных, складках уха и под молочными железами.Это способствует усилению оттока и выведения сальных желез, секреции сахара и пота, что нарушает целостность кожи и способствует развитию там стрептококка.
восемь. У моей дочери вокруг носа пигментное пятно с голубоватым оттенком после того, как она оторвала желтую корку. Теперь, когда это пятно всегда будет на ее лице?
Гиперпигментированные пятна после стрептококкового поражения кожи остаются непродолжительное время, а затем обесцвечиваются.
9. Что такое белый лишайник на лице?
Это одна из форм стрептодермии, которая проявляется тонкостебельным шелушением на фоне красно-розового пятна. Чаще встречается у детей и у людей, длительное время находящихся на открытом воздухе и на солнце. Способствует развитию такого процесса дефицит витамина А — ретинола.
Похожие сообщения
Лихорадка с сыпью у ребенка: изображения, причины и лечение
Многочисленные состояния могут вызывать лихорадку и сыпь у детей.К ним относятся:
Пятая болезнь
Вирус, называемый парвовирусом B19, вызывает обычную детскую инфекцию, называемую пятой болезнью. Врачи также могут назвать это болезнью «пощечины», потому что сыпь часто вызывает красное или более темное пятно на щеке. Медицинский термин — инфекционная эритема.
Инфекция обычно начинается примерно через 2 недели после контакта с вирусом и проявляется такими симптомами, как головные боли, лихорадка и насморк. Затем у ребенка может появиться сыпь, которая начинается на лице и распространяется.У некоторых детей также развиваются боли в суставах, которые могут длиться 1–3 недели.
Обычно сыпь появляется после того, как лихорадка проходит, а не одновременно.
Пятая болезнь обычно проходит сама по себе. Иногда это может вызвать осложнения, такие как анемия, но они случаются редко. Состояние заразно до тех пор, пока у ребенка высокая температура. Как только появляется сыпь, они перестают быть заразными.
Узнайте больше о пятой болезни здесь.
Розеола
Тип вируса из семейства герпесвирусов вызывает розеолу, вызывающую сыпь в виде небольших плоских пятен или крошечных бугорков.Некоторые бугорки могут окружать ореол более светлой или бледной кожи.
У детей с розеолой обычно бывает жар и насморк, они могут быть раздражительными и утомленными. Сыпь часто начинается на лице, но со временем покрывает все тело.
Лихорадка и сыпь редко возникают одновременно. Вместо этого сыпь на розеолах обычно появляется вскоре после исчезновения лихорадки.
Розеола обычно проходит сама по себе в течение нескольких дней, и специального лечения не существует.
Узнайте больше о розеоле здесь.
Ветряная оспа
Вирус ветряной оспы вызывает ветряную оспу. Большинство детей сейчас получают вакцину от ветряной оспы, которая очень эффективна, но некоторые все равно заразятся вирусом. Дети, заболевшие ветряной оспой после вакцинации, обычно имеют более легкую форму заболевания.
Ветряная оспа может начаться с лихорадки, истощения, раздражительности или головной боли. Сыпь имеет тенденцию появляться в течение дня или двух, представляя множество крошечных пузырей, заполненных жидкостью, по всему телу.Волдыри зудят, могут расколоться и кровоточить.
Большинство людей поправляются примерно через неделю.
Узнайте здесь о домашних средствах для облегчения симптомов ветряной оспы.
Однако дети с серьезными заболеваниями или ослабленной иммунной системой могут серьезно заболеть.
Узнайте больше о ветряной оспе здесь.
Скарлатина
Скарлатина возникает в результате инфекции группы A Streptococcus , такой как ангина. Стрептококковая инфекция — это бактериальная инфекция, и люди обычно заболевают в течение нескольких дней после заражения.
Сыпь от скарлатины может поражать грудь, шею или пах.
Узнайте больше о сыпи от скарлатины здесь.
Если у ребенка болит горло и сыпь или у него появляется сыпь после того, как боль в горле проходит, у него может быть скарлатина. У большинства детей также поднимается температура и могут покраснеть щеки.
Антибиотики помогают при скарлатине. Однако у некоторых детей инфекция становится очень тяжелой. По этой причине, если через несколько дней ребенку не станет лучше, важно поговорить с врачом.
Узнайте больше о скарлатине здесь.
Болезни рук, ног и рта
Болезни рук, ног и рта (HFMD) обычно поражают младенцев и детей в возрасте до 5 лет. У детей обычно поднимается температура и появляются симптомы гриппа, такие как ломота и боли. В течение нескольких дней у них появляются язвы вокруг рта и на руках или ногах.
Вирус, вызывающий HFMD, очень заразен и может передаваться родителям или опекунам. У большинства детей симптомы легкие и проходят в течение 7–10 дней.
Узнайте больше о HFMD здесь.
Менингококкемия
Менингококкемия — редкая, но опасная инфекция крови. Бактерии Neisseria meningitidis , также известные как менингококк, вызывают инфекцию.
Менингококковая инфекция чаще всего встречается у детей в возрасте до 1 года. Ранние симптомы включают жар, боль в суставах и мышцах, учащенное дыхание, усталость и рвоту.
Иногда на коже могут одновременно появляться крошечные красные, пурпурные или коричневые точки, называемые петехиями.Чаще на более позднем этапе появляется темная сыпь.
Менингококцемия опасна и может вызвать серьезные осложнения, такие как септический шок. Немедленное лечение антибиотиками очень важно. Всем, кто подозревает, что у них или у ребенка менингококковая инфекция, следует немедленно обратиться за медицинской помощью.
Узнайте больше о менингококцемии здесь.
Целлюлит
Целлюлит — серьезная бактериальная инфекция кожи, поражающая более глубокие слои кожи.Обычно он появляется после травмы кожи, такой как укус, укус или рана. Однако некоторые люди заболевают целлюлитом, даже если у них нет видимых повреждений кожи.
Целлюлит вызывает очень нежную кожу вокруг области травмы. Кожа обычно красная или обесцвеченная и опухшая. Из сыпи могут выходить полосы, свидетельствующие о распространении инфекции. У некоторых людей с целлюлитом поднимается температура. Лихорадка с целлюлитом может сигнализировать о серьезной инфекции, требующей немедленной медицинской помощи.
Антибиотики почти всегда необходимы для лечения целлюлита.
Узнайте больше о целлюлите здесь.
Реакция на лекарство
Иногда сыпь предупреждает о реакции на лекарство. Если лихорадка возникает вместе с лекарственной сыпью, она часто имеет отдельную причину, например, инфекцию.
В редких случаях у ребенка может появиться сыпь через несколько дней после лихорадки в ответ на лекарство. Тяжелая кожная реакция, называемая синдромом Стивенса-Джонсона, может повредить кожу и органы, и большинство детей, которые ею болеют, должны оставаться в больнице.
Если сыпь и жар появляются только после приема лекарств, это может быть неотложной ситуацией, поэтому важно вызвать врача.
12 Обычных летних высыпаний на коже у детей
Солнечные дни и звездные вечера, проведенные за игрой, плесканием и изучением, могут оставить у детей не только теплые летние воспоминания. Мягкая погода также может вызвать зуд и раздражение кожи.
Ознакомьтесь со списком Американской академии педиатрии (AAP), чтобы узнать, как вы можете помочь предотвратить, выявить и успокоить эти распространенные летние кожные высыпания.
1. Тепловая сыпь
Тепловая сыпь ( также известна как потница или потница) чаще всего наблюдается у младенцев и маленьких детей, когда поры потовых желез закупориваются и пот не может выйти. Сыпь выглядит как пятна небольших розовых или красных шишек или волдырей под одеждой или в местах, где кожа имеет тенденцию складываться — на шее, локтях, подмышках или бедрах, хотя тепловая сыпь может возникать на других закрытых участках.
Что могут делать родители:
Сохраняйте спокойствие детей. Одевайте ребенка в одежду, которая сохраняет кожу прохладной и сухой. По возможности используйте вентиляторы и кондиционер, чтобы избежать перегрева.
Обратите внимание на горячие точки. Промойте участки кожи, которые остаются влажными от пота, мочи или слюны, прохладной водой. Промокните их насухо.
Не закрывайте кожу. Оставьте места на открытом воздухе без одежды. Не применяйте мази для кожи.
2. Сыпь от ядовитого плюща и других растений
У многих детей появляется жгучая, сильно зудящая сыпь в месте соприкосновения кожи с растениями, такими как ядовитый плющ, ядовитый дуб, сумах, содержащих липкое масло под названием урушиол .Аллергическая кожная реакция вызывает покраснение, отек и волдыри. Другие растения, такие как дикий пастернак, гигантский борщевик и цитрусовые, содержат химические вещества, которые делают кожу сверхчувствительной к солнечному свету и вызывают сыпь от фитофотодерматита .
Что могут сделать родители:
Предотвратить заражение . Научите ребенка, как выглядят эти растения и как их избегать. И у ядовитого плюща, и у ядовитого дуба есть блестящие зеленые листья, которые растут по три на стебель, так что вы можете разделить рифму: «Листья трех, пусть будут.«Куст сумаха имеет стебли, которые содержат 7-13 листьев, расположенных попарно, в то время как дикий пастернак и гигантский борщевик имеют грозди небольших плоских желто-белых цветов. Если у вас есть дети младшего возраста, осмотрите парки, в которых они играют, и у них появится сыпь. — растения, являющиеся причиной растений, удалены.
Вымойте и подстригите. Если ваш ребенок контактирует с этими растениями, вымойте всю его или ее одежду и обувь водой с мылом. с мылом и водой в течение не менее 10 минут после прикосновения к растению или маслу.Чтобы предотвратить царапины и дальнейшее повреждение кожи, подстригайте ногти ребенка. Это также предотвратит распространение сыпи, если под ногтями остается небольшое количество масла.
Бальзамы успокаивающие. Если сыпь легкая, нанесите лосьон с каламином, чтобы уменьшить зуд. Избегайте мазей, содержащих анестетики или антигистаминные препараты — они сами могут вызвать аллергические реакции. Еще один хороший способ уменьшить воспаление кожи — это 1% крем с гидрокортизоном.
Проконсультируйтесь со своим педиатром. В то время как легкие случаи можно лечить дома, поговорите со своим педиатром, если вашему ребенку особенно некомфортно, сыпь серьезная и / или не проходит, если сыпь есть на лице или в области паха вашего ребенка, или если вы заметили признаки инфекции (например, лихорадка, покраснение, опухоль за пределами ядовитого плюща или поражения дуба).
3. Экзема
Экзема (также называемая атопическим дерматитом или AD) — это хроническое заболевание, часто встречающееся у детей, которое вызывает участки сухой, чешуйчатой красной кожи и имеет тенденцию обостряться в холодные месяцы, когда в организме меньше влаги. воздух.Но сухость, вызванная кондиционированием воздуха и самолетами под давлением во время летних путешествий, тоже может вызвать проблемы. Перегрев, потоотделение и хлор в плавательных бассейнах также могут вызвать экзему.
Что могут сделать родители:
Увлажняйте. Применяйте кремы или мази без отдушек не реже одного раза в день или чаще, если необходимо. После ванны или плавания осторожно промокните кожу ребенка полотенцем, а затем нанесите увлажняющий крем на его или ее влажную кожу.
Одевайтесь с умом. По возможности выбирайте одежду из мягкой, дышащей ткани, например, хлопка. Стирайте одежду в моющем средстве, не содержащем раздражителей, таких как духи и красители.
Не царапайте. Держите ногти вашего ребенка короткими и гладкими и напоминайте ему не царапать. Расчесывание может усилить сыпь и привести к инфекции.
Проконсультируйтесь со своим педиатром. Спросите педиатра вашего ребенка, может ли аллергия, иногда вызываемая деревьями и цветущими летом растениями, быть причиной экземы.Педиатр вашего ребенка может порекомендовать лекарства, которые помогут вашему ребенку почувствовать себя лучше и помогут контролировать симптомы экземы.
4. Укусы и укусы насекомых
Насекомые, такие как пчелы, осы, комары, огненные муравьи и клещи, могут вызывать зуд и небольшой дискомфорт в месте укола кожи. У некоторых детей укусы и укусы насекомых могут вызвать серьезную аллергическую реакцию, называемую анафилаксией , которая включает сыпь или крапивницу и опасные для жизни симптомы, такие как отек дыхательных путей. (Для детей с известной аллергией на укусы и укусы насекомых важно иметь план неотложной помощи при анафилаксии ). В других случаях болезни, распространяемые насекомыми, такие как болезнь Лайма, пятнистая лихорадка Скалистых гор и вирус Зика, могут вызывать сыпь и другие проблемы со здоровьем.
Что могут делать родители:
Избегание. Проводя время на открытом воздухе, избегайте душистого мыла и шампуней, а также яркой одежды — они могут привлекать насекомых.По возможности держитесь подальше от мест, где гнездятся и собираются насекомые (например, стоячие лужи, открытая пища и цветущие цветы).
Используйте репеллент от насекомых. Продукты с ДЭТА можно наносить на кожу, но ищите продукты для семейного использования, которые содержат не более 30% ДЭТА. Смойте средство от насекомых водой с мылом, когда ваш ребенок вернется в дом.
Прикрыть. Находясь в лесистой местности, в высокой траве или рядом с ней, как можно больше держитесь расчищенных троп.Пусть ваш ребенок будет носить рубашку с длинными рукавами, брюки и шляпу. Избегайте ношения сандалий в местах, где могут жить клещи.
Посмотрите внимательно. Носите светлую одежду, чтобы легче было обнаружить клещей. Войдя в дом, проверьте, нет ли на коже ребенка клещей — они часто прячутся за ушами или вдоль линии роста волос.
Удалите жала и клещей. Чтобы удалить видимое жало с кожи, аккуратно соскребите его по горизонтали кредитной картой или ногтем.Если вы обнаружили клеща, аккуратно возьмите его пинцетом с острым концом как можно ближе к коже. Не сдавливая тело клеща, медленно оторвите его от кожи. См. Как удалить галочку для получения дополнительной информации.
Очистите кожу. После того, как укус клеща исчезнет, протрите место укуса медицинским спиртом или другой мазью для оказания первой помощи.
Лечить отек. Приложите холодный компресс или ледяной компресс к опухоли не менее чем на 10 минут.
Помогите облегчить зуд. Применение льда вместе с лосьоном с каламином или кремом с 1% гидрокортизоном также может помочь уменьшить зуд.
5. Импетиго
Импетиго — это бактериальная инфекция кожи, которая чаще встречается в жаркую влажную погоду. Это вызывает сыпь с пузырьками, заполненными жидкостью, или мокнущую сыпь, покрытую коркой желтых корок. Импетиго чаще развивается там, где есть трещины на коже, например, вокруг укусов насекомых.
Что могут сделать родители:
Очистить и накрыть. Вымойте инфицированную область водой с мылом. Неплотно прикрывайте инфицированный участок, чтобы предотвратить контакт, который может распространить инфекцию на других людей или на другие части тела. После лечения язв вашего ребенка хорошо мойте руки.
Избегайте царапин . Обрежьте ногти ребенку и не царапайте. Ребенок может распространить инфекцию на другие части своего тела, почесавшись.Вы можете слегка прикрыть сыпь повязкой, чтобы ребенок не прикасался к сыпи, но убедитесь, что воздух может проходить через нее, чтобы кожа могла зажить.
Проконсультируйтесь со своим педиатром . В то время как легкие случаи могут поддаваться лечению безрецептурными антибиотиками, такими как бацитрацин или бацитрацин-полимиксин, импетиго обычно лечат антибиотиками, отпускаемыми по рецепту — кремом для кожи или пероральными препаратами. Ваш педиатр может назначить посев кожи (исследование кожи вашего ребенка), чтобы определить, какие бактерии вызывают сыпь.
6. Зуд пловца
Зуд пловца (также называемый зудом моллюска или церкариальным дерматитом ) может появиться после игры в озерах, океанах и других водоемах. Сыпь вызывается микроскопическими паразитами, обнаруженными на мелководье в более теплой воде возле береговой линии, где, как правило, останавливаются дети. Паразиты проникают в кожу и вызывают появление крошечных красноватых выступов на коже, не закрытых купальником. Также могут образовываться рубцы и волдыри.
Что могут делать родители:
Будьте в курсе. Не плавайте рядом и не ходите вброд в болотистых местах, где обычно водятся улитки. Старайтесь не привлекать птиц (например, кормя их) там, где плавает ваша семья. Птицы могут поедать улиток и распространять паразитов в воде.
Сушка в душе или полотенце. Примите душ или быстро протрите кожу полотенцем сразу после выхода из воды. Паразиты начинают зарываться, когда вода на коже начинает испаряться. Если кожа вашего ребенка покалывает кожу при трении — и сыпь появляется под купальником, — вместо этого у него может быть Seabather’s Eruption от жалящих личинок морских тварей, таких как медузы или морские ветреницы.Прекратите тереться и вместо этого примите душ.
Не царапайте. Обрежьте ногти ребенку и не царапайте их. Домашние процедуры, такие как прохладные компрессы на пораженные участки, ванны с английской солью или овсяными хлопьями или паста из пищевой соды, могут помочь уменьшить дискомфорт. Если зуд сильный, проконсультируйтесь с педиатром вашего ребенка. Он или она может порекомендовать лосьоны или кремы, отпускаемые по рецепту, чтобы уменьшить симптомы вашего ребенка.
7. Кожные мигранты личинки (песчаные черви)
Песчаные черви могут присутствовать в песке, загрязненном фекалиями домашних или бродячих животных.Когда ребенок стоит или сидит на загрязненном песке на пляже или в песочнице, черви могут зарываться под кожей, обычно вокруг ступней или ягодиц. Линии зудящей красноватой сыпи, известной как ползучая сыпь , появляются по мере того, как черви проходят под кожей до нескольких сантиметров в день. Состояние чаще встречается в субтропических и тропических регионах, таких как Карибский бассейн, а также в некоторых частях юго-запада США.
Что могут делать родители:
Не снимайте обувь. Не позволяйте вашему ребенку играть на пляжах, где люди выгуливают собак. Если ваша семья отправляется на прогулку на пляж, где разрешено размещение с домашними животными, убедитесь, что ваш ребенок не снимает обуви и не сидит на песке без одеяла или полотенца.
Проконсультируйтесь со своим педиатром. Ваш педиатр может назначить противопаразитарные препараты, такие как альбендазол или ивермектин, для лечения сыпи. Без лечения личинки обычно погибают через 5-6 недель. Ваш педиатр может посоветовать крем для снятия зуда.
8. Фолликулит (сыпь в горячей ванне)
Фолликулит (сыпь в горячей ванне) — это зудящая прыщавая сыпь, которая возникает, когда бактерии из грязных бассейнов и горячих ванн попадают в волосяные фолликулы на коже. Область, где на коже растут волосы, инфицируется и воспаляется, иногда образуя небольшие пузыри, заполненные гноем. Подобная сыпь может появиться при ношении влажного купальника, который не был хорошо выстиран и высушен после предыдущего использования. Сыпь от горячего растирания обычно начинается через 12-48 часов после пребывания в горячей ванне.
Что могут делать родители:
Избегайте грязных бассейнов. Если вы не уверены, правильно ли контролируются уровни кислоты и хлора в бассейне с подогревом, не позволяйте своему ребенку входить в него.
Не позволяйте маленьким детям находиться в спа или гидромассажных ваннах. Помимо риска утопления и перегрева, маленькие дети также подвергаются более высокому риску бактериальной инфекции кожи, поскольку они, как правило, проводят в воде больше времени, чем подростки или взрослые.
Проконсультируйтесь со своим педиатром. Сыпь в горячей ванне обычно проходит без лечения. Тем временем теплые компрессы и безрецептурный крем от зуда, рекомендованные вашим педиатром, могут помочь вашему ребенку чувствовать себя более комфортно. Если сыпь у вашего ребенка держится более нескольких дней, проконсультируйтесь с педиатром.
9. Вирус моллюска
Контагиозный моллюск — это вирусная инфекция, которая вызывает жемчужные шишки на коже на груди, спине, руках или ногах ребенка.Куполообразные шишки, также известные как «водяные бородавки», могут иметь ямочку в центре. Поксвирус, вызывающий шишки, чаще встречается в жарком влажном климате. Некоторые исследования показывают, что инфекция может распространяться в загрязненных бассейнах.
Что могут сделать родители:
Подожди. В большинстве случаев контагиозный моллюск в лечении не нуждается. Шишки обычно проходят через 6-12 месяцев.
Остановить распространение. Ребенок с контагиозным моллюском не должен делиться полотенцами, постельным бельем или одеждой с другими людьми, чтобы избежать распространения вируса.Шишки заразны до тех пор, пока присутствуют.
Избегайте царапин. Расчесывание шишек может распространить вирус и вызвать вторую, бактериальную инфекцию, когда кожа открыта.
10. Юношеский подошвенный дерматоз (синдром потных носков)
Гладкая покрасневшая сыпь на ступнях вашего ребенка, иногда с шелушением, потрескавшейся кожей или чешуйчатой кожей, может быть результатом состояния, называемого ювенильным подошвенным дерматозом (синдром потных носков) . Это случается, когда ноги намокают, а затем быстро сохнут, снова и снова — например, когда летом снимают и снимают обувь, входя в дом и выходя из него.
Что могут делать родители:
Дышащая обувь. Уменьшите частоту перехода стопы от мокрой к быстрой, попросив вашего ребенка носить открытую или более дышащую обувь из таких материалов, как сетка или хлопок (например, водная обувь) и / или более толстые, более впитывающие носки.
Нанести мазь . Может помочь нанесение увлажняющей мази или стероидного крема, отпускаемого без рецепта, на пораженные участки стопы вашего ребенка сразу после снятия обуви или выхода из воды.Если состояние не улучшается или вы заметили какие-либо признаки инфекции в месте появления трещин на коже вашего ребенка, поговорите со своим педиатром.
11. Опоясывающий лишай (стригущий лишай)
Несмотря на то, что в его вводящем в заблуждение названии содержится слово «червь», опоясывающий лишай (стригущий лишай) — это инфекция, вызываемая грибком, который размножается в теплых влажных условиях. Это похоже на зуд спортивной стопы и спортсмена и может появиться на коже черепа или других частях тела ребенка. Это называется стригущий лишай, потому что сыпь от инфекции имеет тенденцию образовывать круглые или овальные пятна, которые сглаживаются в центре по мере роста, а граница остается красной и чешуйчатой.Грибок может быстро распространяться среди студентов-спортсменов, особенно во время потных, летних тренировок и игр, когда они используют общий спортивный инвентарь и раздевалки.
Что могут сделать родители:
Остановить распространение . Проверяйте и лечите домашних животных, у которых может быть грибок — ищите шелушащиеся, зудящие, безволосые участки на их шерсти. Члены семьи, товарищи по играм или одноклассники, у которых проявляются симптомы, также должны лечиться. Не позволяйте ребенку делиться гребнями, щетками, заколками для волос, заколками или головными уборами.Убедитесь, что маты, используемые в таких видах спорта, как борьба и гимнастика, должным образом продезинфицированы после использования.
Проконсультируйтесь со своим педиатром . Единственное пятно от стригущего лишая на теле можно вылечить безрецептурным кремом, рекомендованным вашим педиатром. Если есть какие-либо пятна на коже головы или более одного на теле, или если сыпь усиливается во время лечения, ваш педиатр может прописать более сильное лекарство и специальный шампунь.
12.Болезнь рук, ягодиц и рта
Многие родители предполагают, что сезон вирусов заканчивается после зимы. Но некоторые вирусные заболевания, такие как болезни рук, ног и рта, чаще встречаются летом и ранней осенью. Вспышки наиболее распространены среди детей младшего возраста и могут распространяться в детских садах, дошкольных учреждениях и летних лагерях. Вызванная Enterovirus coxsackie , болезнь начинается с лихорадки, боли в горле и насморка — очень похоже на простуду, — но затем сыпь с крошечными волдырями может появиться на любом или всех следующих участках тела:
Во рту (внутренние щеки, десны, стороны языка или задняя часть рта)
Пальцы или ладони рук
Подошвы стоп
Ягодицы
Симптомы: хуже всего в первые несколько дней, но обычно они проходят в течение недели.Отслоение кожи пальцев рук и ног и ногтей может начаться через неделю или две, но это безвредно. Родители детей с атопическим дерматитом или экземой в анамнезе должны знать, что их дети могут быть подвержены более серьезным вспышкам.
Что могут делать родители:
Отслеживать симптомы. Обязательно позвоните своему педиатру, если у вашего ребенка температура держится более 3 дней или если он или она не пьет жидкости. Если симптомы серьезны, ваш педиатр может взять образцы из горла вашего ребенка для лабораторных исследований.
Облегчите боль. При лихорадке и боли педиатр может также порекомендовать парацетамол или ибупрофен. Жидкие успокаивающие средства могут быть полезны для облегчения боли при язве во рту. Не используйте обычные жидкости для полоскания рта, потому что они вызывают жжение.
Избегайте обезвоживания: Детям с заболеваниями рук, ног и рта необходимо пить много жидкости. Позвоните своему педиатру или обратитесь в скорую помощь, если вы подозреваете, что у вашего ребенка обезвоживание. См. Признаки обезвоживания у младенцев и детей для получения дополнительной информации.
Проинформировать других. Попросите воспитателей и родителей товарищей по играм следить за симптомами болезни. Дети с заболеваниями рук, ног и рта могут распространять вирус через дыхательные пути (нос, рот и легкие) в течение 1-3 недель и через стул в течение нескольких недель или месяцев после начала инфекции. Когда у ребенка спала лихорадка и он или она чувствуют себя лучше, нет необходимости оставлять его или ее дома, если все еще не осталось открытых и мокнущих волдырей. См. Когда оставлять ребенка дома без присмотра за детьми для получения дополнительной информации.
Помните…
Защита кожи вашего ребенка — это забота круглый год, но это особенно важно в летние месяцы, когда так много обнаженной и уязвимой кожи. К счастью, многие летние высыпания проходят сами по себе. Обязательно поговорите со своим педиатром о любой сыпи, в которой вы не уверены, особенно если вы не знаете, чем она вызвана, если она заставляет вашего ребенка чувствовать себя несчастным или не проходит быстро, или если у нее есть признаки инфекции или сопровождается какой-либо одышкой.
Дополнительная информация:
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
причины, симптомы, методы диагностики и лечения у детей
Летучий огонь — заболевание инфекционного характера, которое провоцирует стрептококковая бактерия, продуцирующая свои токсины в слоях дермы.В медицине это называется стрептодермия. Независимо от пола и возраста симптомы болезни у всех идентичны. В области поражения на верхних слоях кожи образуется небольшой пузырек, наполненный жидкостью. Через некоторое время процесс приобретает воспалительный характер, налет становится красным, а его поверхность становится шероховатой.
Этиология
В организме каждого человека живут полезные и патогенные бактерии. Стрептококковая группа — это нечто среднее между ними, позиционируется как условно-патогенная.То есть микроорганизмы могут долго жить внутри человека, но сам он не болеет. Однако при благоприятных условиях бактерии активизируются, что приводит к развитию болезни.
В старшей возрастной группе Летающий пожар возникает в результате поражения эпителиального слоя кожи и слизистой оболочки. Бактерия настолько активна, что есть достаточно небольшая травма для ее проникновения в организм. Например, в месте укола, царапин или потертостей.Если у человека низкий уровень защитной функции, он заболевает, так как организм не может подавить патогенную микрофлору.
Факторами, способствующими развитию стрептодермии, являются:
- несоблюдение правил личной гигиены;
- регулярная усталость;
- стрессовых ситуаций;
- прогрессирование хронических и приобретенных заболеваний, снижающих иммунитет;
- несбалансированное питание;
- частые повреждения кожных покровов.
Летучий пожар у представителей старшей и младшей возрастной группы также развивается после близкого контакта с больным человеком или предметами, к которым он прикоснулся.
Симптоматология заболевания
Только врач может определить, что у пациента прогрессирует стрептодермия. Симптомы и лечение у детей и взрослых практически идентичны.
Первым признаком заболевания является появление на коже небольшого пятна розоватого цвета. Примерно через 2 часа на его поверхности образуется пузырек, который на ощупь становится шершавым. В этот период сложно заподозрить развитие серьезного заболевания, что связано с легкой выраженностью симптомов.
В редких случаях на месте высыпания появляется зуд, повышается температура тела пациента. Через несколько часов лимфатические узлы увеличиваются.
Чаще всего поражаются части тела, такие как: лицо, ягодицы, руки и ноги. Что касается диаметра высыпаний, то он может варьироваться в зависимости от сложности процесса, но в среднем составляет от 40 до 60 миллиметров.
Меры по диагностике
Определить пожар опытному специалисту будет сложно, но в этом помогают описанные выше характерные пятна.Для получения подробной информации о возбудителе врач назначает посев на микрофлору и устойчивость к антибиотикам. При необходимости пациенту может быть назначен общий анализ крови, который показывает уровень СОЭ и лейкоцитов.
Лечение болезни
Если у ребенка или взрослого диагностирован летучий пожар, то необходимо его лечить, иначе инфекция приобретет иммунитет, и состояние больного станет крайне тяжелым.
Необходимые медицинские препараты назначает лечащий врач, а также предоставляет схему приема лекарств.В основном это антибиотики. Если заболевание не переходит в острую форму, то пациенту не нужно находиться в стационаре, а следует изолировать его от здоровых людей: детям запрещено ходить в детский сад и школу, а взрослым — учебные заведения, работу и места. заторов.
Ускорить процесс восстановления можно дополнительными мерами.
- Первые 4 дня после обнаружения инфекции нельзя принимать ванну. Это поможет избежать распространения инфекции по организму.
- Гигиенические процедуры следует проводить путем протирания влажным полотенцем незараженных участков. Можно использовать антисептик или отвар ромашки.
- Строго запрещено царапать очаг поражения.
- Пациенту следует пользоваться личным набором посуды.
- Необходимо производить ежедневную смену постельного белья и проветривать комнату.
После полного восстановления на местах бывших бляшек появятся пятна беловатого цвета. Срок полного выздоровления зависит от сложности заболевания.
✿ Какая мазь помогает при стрептодермии — 【Лечебные болезни】
Стрептодермия — инфекционное заболевание кожи, вызываемое патогенными возбудителями. Поражается не только эпидермис, но и сердце, почки, развиваются дерматиты и аутоиммунные заболевания. В составе комплексной терапии используют антибактериальные мази для местного лечения высыпаний.
Как лечить стрептодермию
При стрептодермии кожа покрывается небольшими волдырями, заполненными мутным содержимым.Через один-два дня пузыри лопаются, образуя эрозию. При высыхании пораженные эрозией участки заполняются медово-желтыми сухими корками. Весь процесс сопровождается невыносимым зудом. Образование новых пузырьков, эрозий и корок может привести к появлению очень обширных поражений. Стрептококк распространяется молниеносно. Контакт с пациентом неизбежно приводит к заражению.
Для лечения стрептодермии пациенту назначают антибиотики из группы макролидов в виде таблеток или инъекций.Противопоказан прием антибиотиков без рекомендации врача.
Местную обработку кожи следует проводить систематически. Метиленовый синий — антисептик широкого спектра действия. При появлении первых пузырьков с мутным содержимым рекомендуется провести тщательную обработку и повторять ее трижды в день.
Водный раствор резорцина и нитрата серебра используется для местного лечения эрозии и засыхания корок. Стерильную марлевую салфетку смочить в растворе и на 15 минут накладывают на пораженные участки эпидермиса.
Корочки обрабатывают мазью Риванол, эритромицин и итакридин-бор-нафталан. Ногти нужно смазать трехпроцентным раствором йода.
Кроме того, можно использовать «Левомеколь», мазь с гентамицином, «Тридерм», «Лоринден А», «Лоринден С». Гормональные мази применяют только по рекомендации врача и непродолжительное время, так как могут развиться нежелательные побочные эффекты. Их назначение оправдано тем, что они отлично снимают зуд, смягчают корочки и способствуют очень быстрому заживлению эрозий.
Профилактика стрептодермии
После успешного лечения стрептодермии может начаться рецидив. Чтобы предотвратить повторное развитие инфекционного заболевания кожи, необходимо укрепить или восстановить иммунную систему, получив рекомендацию иммунолога. А также тщательно соблюдайте правила личной гигиены. Сразу после травмы кожи продезинфицируйте раны, ссадины, порезы, укусы насекомых, используя растворы антисептиков. Небольшие ранки и ссадины смазать йодом или зеленкой.Промыть глубокие раны перекисью водорода и наложить стерильные повязки. Поврежденная кожа — прямой путь для болезнетворных микроорганизмов. Кроме того, для профилактики стрептодермии необходимо отказаться от отдыха в водоемах, где запрещено купание.
Сыпь на коже у детей: симптомы, причины и лечение
Behrman, R.E., H.B. Дженсон, Р. Клигман, ред. Учебник педиатрии Нельсона, 18-е изд. . Филадельфия, Пенсильвания: WB Saunders Co, 2007.Buckingham, S.К., Г.С. Маршалл, Г.Э. Шульце и др. «Клинические и лабораторные особенности, течение госпиталя и исход пятнистой лихорадки Скалистых гор в children. » J Pediatr 150.2 (2007): 180-184, 184.e1
Dantas-Torres, F.« Пятнистая лихорадка Скалистых гор ». Lancet Infect Dis 7.11 (2007): 724-732.
Hans, D., E. Kelly, K. Wilhelmson, et al. «Rapidly Fatal Infections». Emerg Med. Clin North Am 26.2 (2008): 259-279.
Hengge, U.Р., Б.Дж. Карри, Г. Джеггер и др. «Чесотка: повсеместная запущенная кожное заболевание ». Lancet Infect Dis 6.12 (2006): 769-779.
Hoppa, E.« Обновление болезни Лайма ». Curr Opin Pediatr 19.3 (2007): 275-280.
Knuf, M. , П. Хабермель, Ф. Зепп и др. «Иммуногенность и безопасность двух доз. четырехвалентной вакцины против кори, паротита, краснухи и ветряной оспы у здоровых детей ». Pediatr Infect Dis J 25.1 (2006): 12-18.
Мандл, К.Д., А.М. Стэк и Г. Флейшером. «Заболеваемость бактериемией у младенцев и детей с лихорадкой и петехиями». Дж. Педиатр . 131,3 сентября 1997: 398-404.
Ньюбургер, Дж. У., М. Такахаши, М. А. Гербер и др. «Диагностика, лечение и долгосрочное лечение болезни Кавасаки: заявление для профессионалов здравоохранения от Комитета по ревматической лихорадке, эндокардиту и болезни Кавасаки, Совет по сердечно-сосудистым заболеваниям у молодежи, Американская кардиологическая ассоциация.» Тираж 110 (2004): 2747.
Сотоодиан, Бахман. «Скарлатина.» Medscape.com. 21 июня 2019 г. No related posts.

 У взрослых такой стрептококк часто становится причиной пневмонии;
У взрослых такой стрептококк часто становится причиной пневмонии;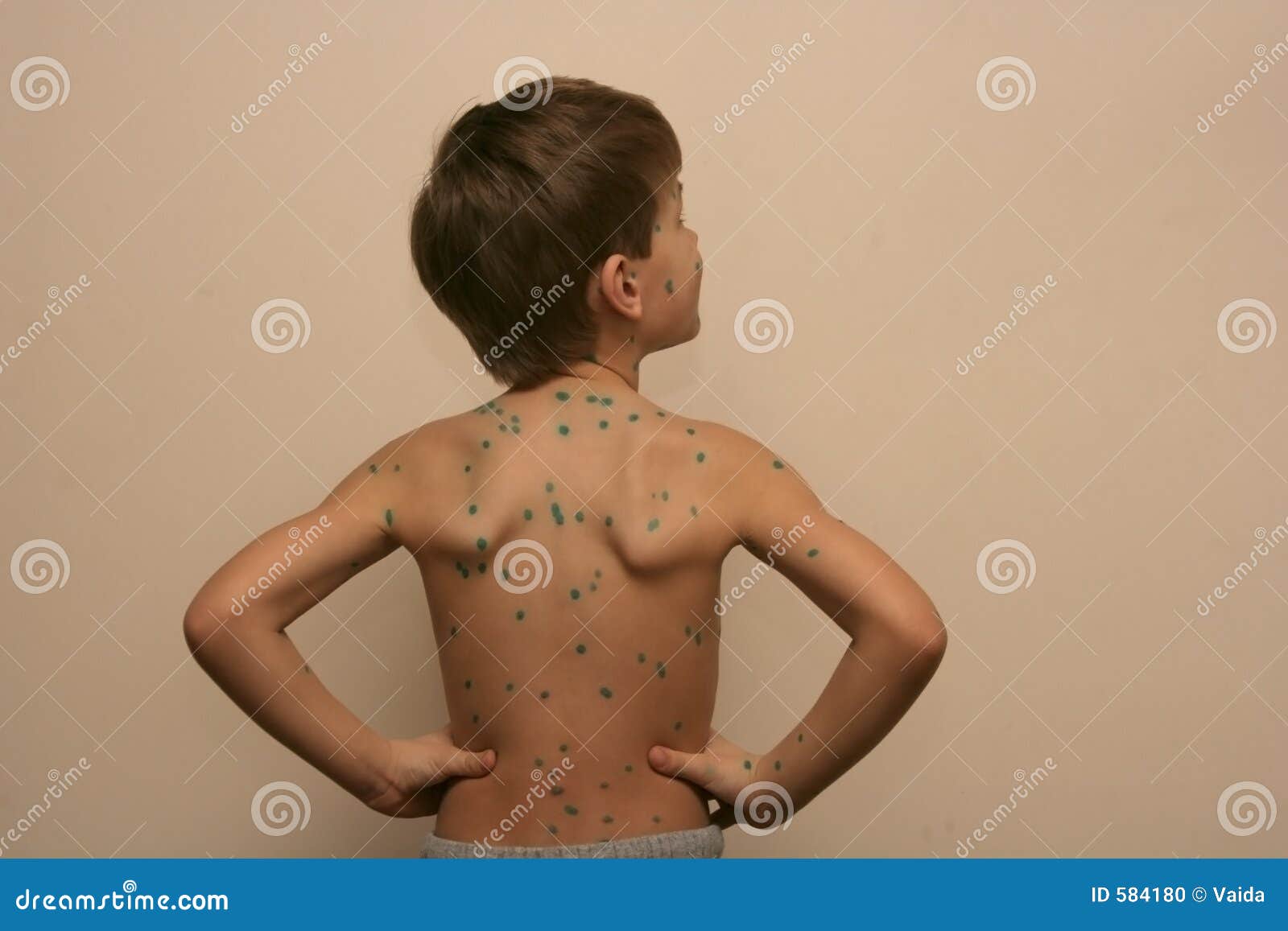

 глисты у детей, глисты у человека), при общих инфекциях.
глисты у детей, глисты у человека), при общих инфекциях.




