Симфизит при беременности – что это такое, симптомы и лечение
Симптомы симфизита при беременности
Женский таз по своему строению существенно отличается от мужского. У представительниц слабого пола есть специальное лобковое сочленение спереди – симфиз – и два крестцово-подвздошных соединения сзади. Их волшебное свойство – делать таз подвижным и расширять его, когда приходит время. Кости расходятся и пропускают проходящего по родовым путям малыша, облегчая тем самым его нелегкий путь. Мужской таз, конечно же, на такое не способен.
Что же это такое симфизит при беременности? Симфиз выглядит как диск, в середине которого находится полость с суставной жидкостью. Сложно представить, но малюсенькое лонное сочленение, ширина которого максимум один сантиметр, может повреждаться и воспаляться. Изменения в этом полусуставе называются общим термином «симфизит», который отражает один или несколько процессов из возможных 16 ти, например, разрыхление, растяжение, расхождение, разрыв и так далее.
Обладательница таза с воспаленным симфизом испытывает больное давление в районе лобка, как будто малыш уже пробивается наружу. Обычно с этим сталкиваются беременные после 30 недели срока. Кроме того, среди признаков и симптомов симфизита при беременности – странные боли в тазе, копчике и бедрах, свойственная беременным «утиная», семенящая походка. Одним из способов, как определить симфизит при беременности, это надавить на лобок, после чего можно услышать странный пугающий многих женщин хруст.
Причины симфизита
Врачи связывают симфизит с наследственной предрасположенностью, нехваткой кальция в организме или гормональными изменениями – релаксин заставляет набухать суставные хрящи, это делает их слишком мягкими и подвижными. Впрочем, точную причину болезненных процессов в полусуставе установить пока не удалось. Казалось бы, это естественные процессы подготовки тела к родам, способствующие мягкому прохождению ребенка по родовым путям, но если суставы стали слишком подвижными, а связки – чересчур растяжимыми, врачи говорят уже о патологическом процессе.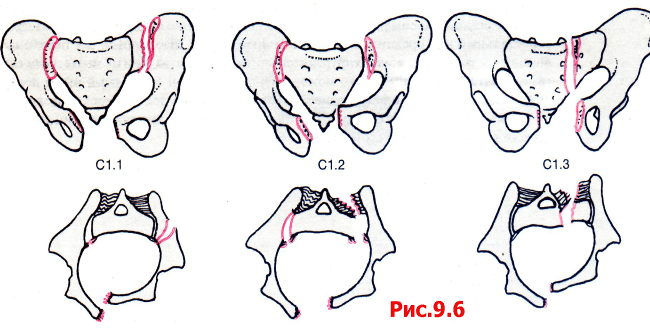
Симфизит и роды
Симфизит не оставляет в покое женщину и после родов. Существует несколько степеней этого диагноза. При 1 степени – расхождении на 5-9 миллиметров — расхождение практически не беспокоит свою хозяйку. На 2 степени расхождение 10-20 миллиметров, женщина чувствует довольно острую боль в районе лобка и крестца при движении. На 3 степени, то есть более 20 миллиметров, пациентка уже не может ходить, совершать движения ногами, даже поворачиваться с одного бока на другой. Болит лонное сочленение при беременности даже в состоянии покоя, что, безусловно, постоянно беспокоит и раздражает женщину. Самое серьезное осложнение – разрыв связок и расхождение лонного сочленения при беременности, что ведет к невозможности ходить и даже стоять.
Расхождение лобковых костей можно увидеть на рентген-снимке. Беременным женщинам его делать нельзя, поэтому врачи ставят диагноз на основании жалоб пациентки, а уже после родов проверяют, остался ли диагноз. Основной симптом – это боль в «том самом месте», отдающая в бедра. Определить симфизит при беременности можно по характерному признаку – женщине больно поднимать прямую ногу из положения лежа.
Лечение симфизита
Источник фото: shutterstock.com
Чаще всего лечение симфизита при беременности отсутствует и заболевание лечит время. Если меры по устранению этого диагноза будут приняты вовремя, то прогноз у заболевания довольно благоприятный. В период беременности чрезмерное расхождение тазовых костей наблюдается у 45% будущих мам, после их родов это количество снижается до 25%, еще в разы уменьшается спустя три месяца после рождения ребенка. Это связано со стабилизацией гормонального фона, уменьшением отека лонного сочленения.
Бывает такое, что чрезмерное расширение возникает уже после появления малыша на свет, это – так называемый послеродовой симфизит. Он возникает в результате рождения крупного плода у женщины с узким тазом, из-за тяжелого токсикоза или патологии суставов костей в прошлом. От послеродовых симптомов симфизита можно также избавиться с помощью специального бандажа и комплекса упражнений. Но слишком большое расхождение потребует специального лечения, где к стандартным мерам прибавляются физиотерапия и медикаментозное лечение.
Ни одна беременная женщина не застрахована от симфизита, даже если такой диагноз не поставлен врачом, болевые ощущения на последних неделях срока могут присутствовать. При расхождении костей таза необходимо носить специальный бандаж, принимать кальций, соответствующие витаминные комплексы, употреблять больше молочной и кисломолочной продукции. Если в полусуставе было обнаружено воспаление, женщина принимает антибактериальные средства.
Упражнения при симфизите
Часто спрашивают, можно ли при симфизите заниматься сексом? К сожалению, симфизит временно исключает интимную жизнь: болевой синдром либо мешает занятиям сексом, либо появляется сразу после полового акта. Кроме того, специалисты советуют как можно меньше подниматься по лестницам, не сидеть дольше часа на одном месте, тем более в позе «нога на ногу», очень тщательно следить за прибавкой веса, потому что каждый лишний килограмм увеличивает нагрузку на таз, позвоночник и скелет в целом.
Предотвратить еще большее расхождение костей, а заодно уменьшить болевой синдром, поможет комплекс специальных упражнений при симфизите при беременности. По возможности его нужно повторять по несколько раз ежедневно.
-
Исходное положение – на спине, ступни подтянуты к ягодицам, ноги согнуты в коленях. 8-10 раз медленно разводим колени в стороны и сводим обратно.
-
Исходное положение то же, но ступни – чуть дальше от ягодиц.
 Выполняем ягодичный мостик: аккуратно поднимаем таз вверх и опускаем, также примерно 10 раз.
Выполняем ягодичный мостик: аккуратно поднимаем таз вверх и опускаем, также примерно 10 раз.
-
Из коленно-локтевой позиции, где голова и шея находятся на одном уровне с тазом, выгибаем спину, а голову опускаем. Повторяем 3-5 раз.
-
Исходное положение – сидя на стуле, колени на ширине таза, а между бедер – что-то вроде кирпича для йоги (подойдет небольшой легкий мячик). Если плотно сжимать предмет обеими ногами в течение небольшого промежутка времени, внутренняя поверхность бедер существенно укрепится, а задача комплекса упражнений – привести в тонус все мышцы, которые каким-либо образом связаны с тазом.
-
Исходное положение то же самое, только теперь нужно вставать со стула, удерживая ногами предмет, держать осанку, садиться обратно. Это поможет стабилизировать суставы таза.
-
Предмет находится все там же, но исходное положение – стоя у стены.
 Опираясь спиной о стену, нужно присесть, как будто на стул, вытянуть поясницу, прижав ее ближе к стене. Копчик при этом подкручивается вовнутрь, мышцы промежности подтягиваются. Повторять примерно по 10 раз.
Опираясь спиной о стену, нужно присесть, как будто на стул, вытянуть поясницу, прижав ее ближе к стене. Копчик при этом подкручивается вовнутрь, мышцы промежности подтягиваются. Повторять примерно по 10 раз.
-
За несколько недель до родов будущая мама, как правило, уже знает, какие конкретно действия приносят ей боль. Врачи рекомендуют напрягать мышцы тазового дня перед каждым таким действием, будь то хождение по лестнице или наклон, чтобы завязать шнурки.
-
Если предстоит долгая прогулка или вы вынуждены стоять довольно длительное время, затяните на уровне тазобедренных суставов обычный ремень. Надевать его нужно, поставив ноги на ширине таза, стопы – параллельно друг другу. Ремень должен проходить под животом и ни в какой степени не мешать ему.

-
Попробуйте производить некоторые дела по дому, не стоя, а сидя. Например, готовить и гладить можно, удобно расположившись на стуле. Когда лежите, подкладывайте между коленями подушку или валик из свернутого одеяла. Если вы знаете, какие конкретно действия причиняют боль, старайтесь их избегать. В конце срока уже можете себе позволить немного отдохнуть и расслабиться.
-
Старайтесь вообще не поднимать тяжестей, а если это все же приходится делать, то только в специальном бандаже.
О профилактике симфизита
Источник фото: shutterstock.com
Развитие симфизита во время беременности – это своеобразная лотерея, никто же не знает, насколько крепкий окажется у него таз. Впрочем, есть меры, соблюдая которые можно хотя бы постараться защитить себя от чрезмерного расхождения костей таза. В любом случае, здоровью не навредит, если вы будете:
В любом случае, здоровью не навредит, если вы будете:
-
Тщательно планировать беременность, готовиться к ней, заранее проходить обследование на скрытые и заболевания по женской части.
-
Вовремя вставать на учет в женской консультации до срока 12 недель.
-
Регулярно посещать своего врача, вовремя сдавать все необходимые анализы.
-
Соблюдать диету, следить за равномерным умеренным набором веса на протяжении всех месяцев ожидания малыша.
-
Принимать специальные витаминные комплексы для будущих мам.
-
Носить бандаж – плотную повязку, препятствующую чрезмерному расхождению костей таза. Этот аксессуар уменьшает нагрузку на таз и позвоночник.
-
Соблюдать режим умеренных физических нагрузок, не допускать длительного сидения или хождения, особенно по лестницам.

-
Исключать стрессы.
-
Избегать на поздних сроках беременности широких разведений ног, махов ногами, размашистых шагов, подъемов на что-то высокое, например, стулья или табуретки.
К сожалению, риск развития симфизита с каждой беременностью только увеличивается, если он был диагностирован в период вынашивания одного ребенка, то следующие дети будут рождаться в сопровождении этого неприятного диагноза. Впрочем, если меры предосторожности принять сразу и заботиться о себе на протяжении всей беременности, болевой синдром будет практически незаметен, и о заболевании женщина забудет уже спустя несколько недель после родов.
Диастаз прямых мышц живота и диастаз лона. Решаемые проблемы беременности. Интервью с д.м.н., профессором М.А. Чечневой
— Что такое диастаз мышц и что такое диастаз лонного сочленения?
— Беременность — удивительное и прекрасное время, но это ещё и период дополнительных нагрузок, который становится, несомненно, испытанием на прочность для женского организма.
Ранее существовавшая бытовая точка зрения, что беременность омолаживает и придаёт сил, ничем не подтверждается. Во время вынашивания ребёнка на организм матери ложатся значительные дополнительные нагрузки, которые часто ведут к проявлению проблем, невидимых до беременности.
Диастаз прямых мышц живота — это расхождение внутренних краёв мышц по белой линии живота (соединительнотканная структура) на расстояние более 27 мм. Диастаз лонных костей — одно из проявлений ассоциированной с беременностью тазовой опоясывающей боли. Эта патология поражает всё тазовое кольцо, крестцово- подвздошные сочленения и симфиз. И они, безусловно, имеют общие причины для появления.
Формированию подобных проблем способствует уменьшение прочности коллагена соединительной ткани. Одна из причин — врождённая предрасположенность, так называемая дисплазия соединительной ткани, когда ткани очень эластичные, растяжимые. Во время беременности в организме женщины увеличивается продукция гормона релаксина, который снижает синтез коллагена и усиливает его распад. Это предусмотрено природой для создания максимальной эластичности родовых путей. Однако попутно под действие релаксина попадают и другие структуры, например передняя брюшная стенка и лонное сочленение.
Это предусмотрено природой для создания максимальной эластичности родовых путей. Однако попутно под действие релаксина попадают и другие структуры, например передняя брюшная стенка и лонное сочленение.
— Как влияет диастаз мышц и диастаз лонного сочленения на беременность и роды?
— Расхождение прямых мышц живота наблюдается примерно у 40 % беременных. Во время беременности оно не даёт серьёзных осложнений, угрожающих жизни матери или состоянию плода. Однако неполноценность работы прямых мышц живота заставляет перераспределять нагрузку на мышцы спины, что может привести к пояснично-тазовым болям и, соответственно, дискомфорту в спине. Во время родов мышцы живота участвуют в потугах, и нарушение их анатомии и функции может повлиять на родовой акт.
С диастазом лонного сочленения дела обстоят сложнее. Как уже говорилось, это только одно из проявлений нарушения структуры и функции лонного сочленения (симфизиопатия) во время беременности. Оно встречается примерно у 50 % беременных в разной степени выраженности: в 25 % случаев приводит к ограничению подвижности беременной, в 8 % — к тяжёлым нарушениям вплоть до инвалидизации.
При симфизиопатии страдают связки лонного сочленения и хрящи, соединяющие лонные кости. Всё это приводит к выраженной боли в лонном сочленении, тазовых костях, пояснице, а также к нарушению походки и невозможности без посторонней помощи встать или лечь. У женщин с синдромом тазовой опоясывающей боли отмечаются значительные уровни дискомфорта, снижения трудоспособности и депрессии с сопутствующими социальными и экономическими проблемами. Они включают нарушение сексуальной активности при беременности, синдром хронической боли, риск венозной тромбоэмболии из-за длительной неподвижности и даже обращение за ранней индукцией родов или операцией кесарева сечения, чтобы прекратить боли.
Во время родов у такой пациентки может произойти разрыв лонного сочленения, может потребоваться операция по его восстановлению.
— Как предупредить развитие диастаза мышц и лона в период беременности и родов? Какие факторы увеличивают вероятность его развития?
— Нет рецепта, который будет стопроцентным. В медицинской литературе существует прекрасный термин «модификация образа жизни». Какие бы заболевания мы ни исследовали, будь то симфизиопатия, сахарный диабет или преэклампсия, группу риска патологии всегда составляют женщины с избыточным весом. К беременности нужно готовиться, нужно быть в хорошей физической форме. Во время беременности нужно следить за прибавкой веса. Рекомендация «кушать за двоих» не просто ошибочна, а крайне вредна. Беременные должны сохранять разумную физическую активность. Слабые и дряблые мышцы живота в сочетании с крупными размерами плода, несомненно, увеличивают риск диастаза.
В медицинской литературе существует прекрасный термин «модификация образа жизни». Какие бы заболевания мы ни исследовали, будь то симфизиопатия, сахарный диабет или преэклампсия, группу риска патологии всегда составляют женщины с избыточным весом. К беременности нужно готовиться, нужно быть в хорошей физической форме. Во время беременности нужно следить за прибавкой веса. Рекомендация «кушать за двоих» не просто ошибочна, а крайне вредна. Беременные должны сохранять разумную физическую активность. Слабые и дряблые мышцы живота в сочетании с крупными размерами плода, несомненно, увеличивают риск диастаза.
Факторами риска симфизиопатии в многочисленных исследованиях называют тяжёлый физический труд и предшествующие травмы костей таза. Такие факторы, как время, прошедшее от предыдущих беременностей, курение, использование гормональной контрацепции, перидуральная анестезия, этническая принадлежность матери, число предыдущих беременностей, плотность костной ткани, вес и гестационный возраст плода (переношенный плод), не связаны с повышенным риском развития симфизиопатии.
— Как диагностировать диастаз прямых мышц и диастаз лонного сочленения?
— В большинстве случаев диагноз диастаза прямых мышц живота можно поставить клиническим путём. Бывает, достаточно осмотра, пальпации и простых измерений.
В положении стоя можно увидеть расхождение мышц, когда у женщины не выражена подкожно-жировая клетчатка. При этом диастаз определяется в виде вертикального дефекта между прямыми мышцами.
При напряжении брюшного пресса в зоне диастаза наблюдается продольное выпячивание. Особенно хорошо такое выпячивание заметно, если пациентку в положении лежа попросить поднять голову и ноги. При необходимости можно измерить ширину дефекта просто с помощью линейки.
Самым точным методом диагностики может быть ультразвуковое исследование. При УЗИ хорошо видны внутренние края прямых мышц и может быть измерено расстояние между ними на разных уровнях.
Компьютерная томография применяется в диагностике диастаза крайне редко, в основном в научных исследованиях.
Для диагностики симфизиопатии и диастаза лонного сочленения не существует какого-то одного теста как «золотого стандарта».
Первое место, конечно, занимает опрос и осмотр пациентки. Обращаем внимание на походку беременной, на то, как она садится, ложится и как встает. Для симфизиопатии характерна «утиная походка», когда беременная переваливается с ноги на ногу. При пальпации в области лона отмечается болезненность и отёк. Используются так называемые болевые провокационные тесты, например мат-тест (подтягивание ногой к себе мнимого коврика, мата).
Для оценки качества жизни, уровня боли и нетрудоспособности используются анкеты-опросники: «Качество жизни, обусловленное здоровьем» (HRQL), «Индекс нетрудоспособности Освестри» (ODI), «Индекс оценки нетрудоспособности» (DRI), «Эдинбургская шкала послеродовой депрессии» (EPDS), «Индекс мобильности при беременности» (PMI) и «Оценка тазового кольца» (PGQ).
Из инструментальных методов наиболее широко используются УЗИ, реже компьютерная или магнитно-резонансная томография. УЗИ позволяет оценить состояние связок лонного сочленения и межлонного диска, степень выраженности изменений и риск естественных родов.
— Какое лечение необходимо при диастазе прямых мышц или лонного сочленения?
— Первична профилактика: при планировании и во время беременности необходимо укреплять все группы мышц тазового пояса, а также тазовой диафрагмы.
Чаще диастаз прямых мышц исчезает самостоятельно в течение первых месяцев после родов. Специальные физические упражнения для коррекции работы мышц, для придания им тонуса и восстановления их основных функций должны выполняться под руководством грамотного инструктора. Есть виды физических упражнений, которые могут, наоборот, ухудшить ситуацию при диастазе прямых мышц живота. В некоторых случаях, когда нет эффекта от лечебной физкультуры, приходится прибегать к хирургической коррекции дефекта. В настоящее время практикуется и эндоскопическая, и открытая хирургия. Выбор метода зависит от величины и локализации дефекта.
При симфизиопатии лечебная гимнастика снижает поясничную и тазовую боль. Положительный эффект при симфизиопатии имеет акупунктура и ношение тазового бандажа.
Начальное лечение при расхождении лонного сочленения должно быть консервативным даже при наличии тяжёлых симптомов. Лечение включает постельный режим и использование тазового бандажа или стягивающего таз корсета. Раннее назначение физиотерапии с дозированной лечебной гимнастикой позволит избежать осложнений, связанных с длительной иммобилизацией. Ходьбу следует осуществлять с помощью вспомогательных устройств типа ходунков.
В большинстве случаев (до 93 %) симптомы дисфункции тазового кольца, в том числе лонного сочленения, прогрессивно стихают и полностью исчезают через шесть месяцев после родов. В остальных случаях он сохраняется, приобретая хронический характер. Однако если диастаз превышает 40 мм, то может потребоваться хирургическое лечение. Большинство исследований рекомендует хирургическое вмешательство только после отказа от консервативного лечения, неадекватного увеличения диастаза или его рецидива. Описано несколько операций, включая наружную фиксацию и открытую репозицию лонных костей с внутренней фиксацией.
Лучший совет по профилактике, диагностике и лечению: задайте грамотному доктору все вопросы, которые вас беспокоят. Только совместные усилия доктора и пациентки могут преодолеть все проблемы и найти оптимальные пути решения.
как диагностировать и лечить. Где болит при симфизите у беременных
Беременность — это время, когда тело и организм женщины значительно меняются. Некоторые перемены очевидны и понятны (например, увеличение груди и живота), а некоторые не очень. Например, начиная со второй половины беременности у будущей мамы появляются неприятные ощущения в области лобка, со временем они могут усилиться настолько, что женщине становится трудно ходить или сидеть. Откуда взялись эти боли и что с ними делать?
Таз женщины представляет собой кольцо и состоит из нескольких костей, которые сзади прикрепляются к крестцовому отделу позвоночника, а спереди соединяются между собой с помощью волокнисто-хрящевого диска и связок. Это соединение называется лобковым соединением (лонным сочленением), или симфизом, или лобком.
Обычно симфиз находится в неподвижном состоянии, но во время беременности может расходиться, ведь таз беременной становится шире. Происходит расширение симфиза из-за того, что яичники и плацента синтезируют особое вещество — релаксин, который способен расслаблять связки. Под его воздействием связки набухают, делаются рыхлыми, в результате чего суставы становятся более подвижными и расстояние между ними увеличивается.
Особенно это выражено в лонном сочленении, именно оно расходится больше всего. Это естественное, физиологическое состояние, которое облегчает процесс родов, ведь через широкий таз ребенку будет проще пройти. После родов, когда уровень гормонов и релаксина приходит в добеременное состояние, все эти изменения исчезают — связки и суставы опять становятся плотными.
Как понять, что у вас симфизит?
Чаще всего симфизит проявляется в 3-м триместре беременности, когда действие гормона релаксина достигает максимума, а ребенок весит более 2 кг, что значительно увеличивает нагрузку на связочный аппарат таза.
Симптомы симфизита:
- в области лобка появляется значительная отечность;
- если надавить на лонное сочленение, то появится боль или характерный щелчок;
- самостоятельная боль в паху, иногда в копчике, бедре;
- в положении лежа невозможно поднять выпрямленные ноги;
- характерная «утиная» (переваливающаяся) походка;
- при подъеме по лестнице возникает резкая боль;
- со временем боль может усиливаться и возникает не только при ходьбе или движении, но также и в спокойном состоянии — в положении сидя или лежа.
Ставят диагноз «симфизит» обычно на основании описанных жалоб. Кроме того, доктор обязательно должен назначить УЗИ для того, чтобы определить ширину расхождения лонного сочленения.
В зависимости от степени размягчения лобкового симфиза и величины расхождения лобковых костей выделяют три степени тяжести симфизита:
- 1—я степень — от 5 до 9 мм;
- 2—я степень — от 10 до 19 мм;
- 3—я степень — более 20 мм.
Если признаки симфизита выражены сильно, то, скорее всего, потребуется кесарево сечение — при родах естественным путем существует большой риск разрывов симфиза. Естественные роды возможны в случае, если лонное сочленение расширилось не более 10 мм, ребенок некрупный, а таз нормальных размеров.
Симфизит: причины и лечение
Почему возникает симфизит, до сих пор точно не установлено. Существуют две основные теории, объясняющие чрезмерное расхождение лобковых костей:
- избыточная выработка релаксина, что приводит к чрезмерному расслаблению связок лонного сочленения;
- нарушение фосфорно-кальциевого обмена и недостаток витамина D.
Кроме того, способствуют развитию симфизита следующие факторы:
- наследственные заболевания костей и суставов, например дефект коллагена (белка кожи, связок, хрящей, костей), приводящий к чрезмерной подвижности суставов;
- многочисленные роды;
- травма таза в прошлом;
- крупный плод с массой более 4000 г;
- малоподвижный образ жизни и лишний вес;
- симфизит во время прошлых беременностей.
Если симфизит уже имеется, то полностью избавиться от него вряд ли удастся, но можно уменьшить его проявления и ощущение дискомфорта.
Что делать при симфизите у беременных?
- чаще лежать;
- при положении сидя или стоя распределять вес равномерно на обе ноги;
- сидеть на стуле с регулируемой спинкой и подлокотниками;
- уменьшить давление ребенка на область поясницы и лобка; для этого можно подкладывать дополнительные подушки под ягодицы, класть ноги на возвышение;
- выполнять специальные упражнения, уменьшающие боли в области лонного сочленения;
- узнать у врача, можно ли использовать специальные противовоспалительные препараты для уменьшения болей в области симфиза;
- обратиться к хирургу-травматологу или остеопату, которые имеют опыт лечения симфизита у беременных.
Что запрещено при симфизите во время беременности
- принимать асимметричные положения: например, сидеть нога на ногу или стоять, опираясь на одну ногу;
- долго сидеть, стоять или ходить;
- подниматься по лестнице;
- при ходьбе делать шаги в сторону.
- Положение лежа на спине, колени согнуты, ступни стоят близко к ягодицам. Медленно, как бы преодолевая сопротивление, но очень симметрично, разводите колени в стороны и снова соединяйте. Повторить 6 раз.
- Положение лежа на спине, колени согнуты, ступни стоят немного дальше от ягодиц. Медленно поднимайте таз вверх и очень медленно опускайте обратно. Повторить 6 раз.
- Поза «кошечка». Встаньте на колени и обопритесь на руки, затем расслабьте мышцы спины, при этом голова, шея и позвоночник должны находиться на одном уровне. Далее надо выгнуть спину вверх, одновременно голову опустить вниз, мышцы живота и бедер напрячь. Повторить 2–3 раза.
Профилактика болей в лонном сочленении
Как и любую патологию, симфизит проще предупредить, чем лечить. Сделать это несложно, главное — соблюдать простые правила:
- Следите за своим питанием! В вашем рационе обязательно должны присутствовать: молоко и молочнокислые продукты, нежирные сыры, яйца, мясо, птица, рыба, зелень, орехи.
- Занимайтесь фитнесом для будущих мам.
- Плавайте в бассейне: вода разгружает позвоночник и суставы.
- Гуляйте на свежем воздухе: под воздействием солнечного света в коже вырабатывается витамин D.
- Контролируйте свой вес, лишние килограммы часто способствуют симфизиту.
- Принимайте витамины и микроэлементы.
- Носите бандаж.
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.
Статья предоставлена журналом «Роды.ру»
https://www.7ya.ru/Bauskas iela 58A — 7RīgaLV-100416.05.2015
Обновлено 18.09.2020
Беременность и роды
Беременность — это всегда перемены. Повышение нагрузки на организм, изменения эмоционального фона и образа жизни, а также подготовка к важному событию: к рождению малыша.
Для обращения к врачу остеопату не нужно дожидаться особого случая. Сама по себе беременность уже повод для визита в остеопатическую клинику, но давайте также рассмотрим самые частые причины обращения в «OsteoTime»:
* Боли в спине;
* Боли в области таза;
* Боли в суставах;
* Головные боли;
* Боли и отеки в ногах;
* Нестабильный психоэмоциональный фон;
* Головокружения;
* Изжоги;
* Гипоксия плода;
* Неоптимальное положение плода.
Во время беременности пациентки часто жалуются на боли в спине, особенно если проблемы с позвоночником были еще до беременности. Это объясняется изменением осанки беременной женщины и смещением центра тяжести тела вперед,. Боли в спине могут сопровождать женщину с ранних сроков или появиться по мере увеличения размеров живота.
Другие жалобы, например, изжога, одышка, тяжесть в подреберье, особенно на поздних сроках, могут быть вызваны, например, напряжением грудобрюшной диафрагмы. И боли в спине, и другие симптомы, связанные с напряжением мышц, связок, сухожилий, хорошо поддаются остеопатическому лечению.
Симфизит при беременности
Симфизит при беременности – частое явление. Симфизом называют место соединения лобковых костей.
В третьем триместре происходит стремительный рост плода. Это влияет на гормональный фон женщины, ведь чрезмерно подвижным сустав становится под влиянием гормона релаксина, который вырабатывается в организме беременной в большом количестве.
Такое состояние провоцирует сильнейшие боли и дискомфорт беременной при ходьбе и смене положения тела. Кроме того, может появиться отечность в лобковой области. Боли иногда бывают нестерпимыми.
Если Вы обнаружили у себя такие симптомы, врачи Клиники Остеопатии и Неврологии «ОстеоТайм» рекомендуют немедленно обратиться к специалисту.
Симфизит является показанием к проведению кесарева сечения. Но патологию можно вылечить руками врача-остеопата.
Врач-остеопат, обладающий специальными техниками воздействия на тело, помогает костям прийти в нормальное состояние. Вы быстро почувствуете облегчение и избавитесь от боли. Остеопат поможет Вам подготовиться к родам, предотвратить возникновение проблем и осложнений.
Диастаз после родов
Единицы женщин могут похвастаться плоским животиком после родов. И хорошо, если послеродовые объемы уйдут в максимально короткие сроки. В норме этот период составляет от 6-8 недель до года.
⠀Но что делать, если спустя продолжительное время живот выглядит так, как будто вы до сих пор находитесь в интересном положении?
⠀Для начала нужно разобраться − есть ли погрешности в питании, достаточен ли объем двигательной активности или причина в такой патологии как диастаз прямых мышц живота.
⠀Если с первыми двумя пунктами всё понятно, то третий вызывает вопросы – что такое «диастаз» и как с ним бороться?
Диастаз – это расхождение прямых мышц живота. В результате такого разделения правая и левая половины прямой мышцы живота раздвинуты относительно средней линии живота.
В будущем такое состояние может привести не только к эстетическим проблемам, но и к нарушению работы внутренних органов, к болям в спине из-за того, что смещается центр тяжести, нарушается биомеханика опорно-двигательного аппарата, и позвоночник испытывает дополнительную нагрузку.
Для исправления и коррекции этого послеродового осложнения существует всего два способа – хирургическая операция и остеопатия в комплексе с физическими упражнениями.
⠀Остеопатия – является щадящей методикой в решении проблем, связанных с диастазом. На остеопатическом приёме врач нормализует тонус диафрагм и поперечной мышцы живота, возвратит в норму работу органов брюшной полости и уберёт провоцирующие факторы, которые могут повлиять на повышение внутрибрюшного давления.
Весь этот комплекс мер является основой в профилактики диастаза. Поэтому если вы заподозрили у себя такую патологию, то настоятельно рекомендуем не заниматься самолечением и пользоваться сомнительными методами из интернета, а обратиться к квалифицированному врачу-остеопату.
⠀Именно он подберёт оптимальный способ решения данной проблемы! Берегите себя!
Задать любые вопросы нашим специалистам можно по телефону:☎ +7 (495) 150-60-95
Симфизит при беременности: симптомы и терапия
Во время беременности в женском организме происходят серьезные изменения. Это касается и опорно-двигательного аппарата. Лонное сочленение может воспалиться из-за недостатка кальция, излишних физических нагрузок и изменений гормонального фона. Что в свою очередь может привести к тазовым болям, связанным с расхождением и высокой подвижностью костей. Такую патологию называют симфизитом — симптомы и лечение при беременности рассмотрим в этой статье.
Что это такое
Все заболевания с окончанием на «-ит», согласно врачебной классификации, носят воспалительный характер. Но в данном случае под симфизитом понимают не только воспаление, но и любые нестандартные изменения в лонном сочленении: отечность, расхождение, смягчение. В период вынашивания плода эта область становится более подвижной, это естественный процесс подготовки организма к родам. Но в некоторых случаях могут возникать патологии, которые и называются симфизитом.
Код по МКБ-10 симфизита при беременности
МКБ-10 – международная классификация болезней, где собраны все заболевания. В зависимости от клинической картины они разделены на 21 класс. В этом документе данная патология отнесена к классу «Беременность, роды и послеродовой период» (000-099), блок 020-029, группа 026.7: подвывих лонного сочленения во время беременности, родов и в послеродовом периоде.
Признаки
Данное заболевание, как и большинство недугов, имеет свои отличительные симптомы. Симфизит при беременности можно обнаружить, обратив на них внимание уже на ранних сроках:
- Основным признаком служат боли в лобке, которые возникают при движении или надавливании. Здесь можно отметить, что в дневное время болевые ощущения снижаются, а в ночное повышаются.
- Ткани лобковой области зачастую отекают.
- Во время симфизита при беременности женщина может ощущать хруст и щелканье при надавливании на болезненную область.
- Даже лежа или при смене положения тела беременная может испытывать неприятные ощущения.
- Поднятие ноги вызывает боль, которая уходит в тазовые кости, поясничный отдел и копчик.
- Сложность передвижения, особенно при подъеме по лестнице.
- Частым симптомом симфизита при беременности является болезненность в области колен и «утиная походка».
Больно ходить
Уже в первом триместре, на начальном этапе заболевания, женщины могут почувствовать боль в нижней части живота, которая особенно усиливается при движении. Это может быть первым признаком симфизита при беременности. В это время боль не особо интенсивна, возникает редко и не приносит серьезного дискомфорта. Такое явление может считается нормальным, так как оно связано с естественными изменениями в организме во время вынашивания малыша. Но если болезненные ощущения не проходят во втором и третьем триместре, стоит обратиться за помощью к врачу.
Причины
В настоящее время причины возникновения симфизита при беременности до конца не изучены. Но врачи выделяют два основных фактора, способствующих развитию патологии:
- недостаток кальция в организме будущей мамы — во время беременности большое количество этого вещества уходит на формирование костей малыша;
- повышенное выделение релаксина — гормона, который отвечает за расхождение и подвижность лонного сочленения.
Развитию симфизита могут способствовать:
- Повторные роды. Их количество прямо пропорционально вероятности возникновения заболевания.
- Низкая активность во время беременности ведет к появлению симфизита на поздних сроках.
- Крупный плод.
- Повреждения тазовой области: переломы, трещины или вывихи.
- Синдром Элерса-Данлоса. Это заболевание, при котором вследствие патологии коллагена наблюдается высокая подвижность суставов, хрупкие кости и склонность к растяжениям.
- Рецидив. Если в предыдущую беременность женщина перенесла симфизит, то вероятность повторения болезни составляет почти 100 %.
Степени
В зависимости от степени расхождения лобковой кости врачи выделяют три стадии симфизита при беременности. При второй и третьей проводится кесарево сечение. Обычные роды возможны только при первой степени заболевания и при условии небольшого веса плода. На первой стадии заболевания расхождение лобковых костей составляет от 5 до 9 миллиметров. При этом женщина может чувствовать такие симптомы, как тянущие, болезненные ощущения в области лобка при ходьбе, боли внизу живота при подъеме, также наблюдается небольшая отечность.
При второй степени симфизита при беременности расхождение составляет от 15 до 20 миллиметров. Симптомом могут быть постоянные боли в лонном сочленении. При покое они утихают, при нагрузке, наоборот, увеличиваются, имеется сильная отечность в области лобка, периодически ощущается тяжесть внизу живота.
При третьей степени расхождение лонного сочленения составляет более 20 миллиметров. Эта стадия считается самой тяжелой. Симптомами можно назвать: обширную отечность, сильную и ноющую боль, отдающую в ноги, щелчки и хруст при надавливании на болезненную область, постоянную тяжесть внизу живота. Самостоятельно определить степень симфизита невозможно, это можно сделать только в лечебном учреждении при помощи обследования.
В чем опасность
Симфизит — не повод для паники. При постановке такого диагноза на ранних сроках вероятность успешного лечения и нормального вынашивания плода составляет более 90 %. Но все же будущие мамы должны знать и об опасностях, связанных с данным заболеванием. При тяжелом течении болезни может возникнуть угроза разрыва лонного сочленения. В таком случае помочь может только операция. Ведь разрыв — это тяжелая травма с длительным периодом восстановления организма.
Диагностика
Для диагностирования симфизита проводится комплексное обследование организма будущей мамы. Это необходимо для точного определения причин и стадии заболевания. Ведущий врач анализирует общую клиническую картину: узнает, когда появились боли, изменилась ли походка, какие жалобы возникают у беременной. Также важно, какой образ жизни ведет роженица, наличие у нее травм и имевших место операций. Для выявления степени симфизита проводится УЗИ лобковой области. На более поздних сроках беременности назначается консультация ортопеда и физиотерапевта.
Ультразвуковое исследование
УЗИ для данной патологии является основным методом диагностики. Именно так можно поставить точный диагноз, определить степень сложности и не навредить здоровью будущей мамы и ее малыша. На основании такого исследования можно подобрать нужное лечение и составить план действий.
Терапия
План лечения симфизита при беременности составляется после проведения диагностики. В основном это прием витаминов и препаратов с содержанием кальция. Лекарственные средства, предназначенные для снятия воспаления, запрещены во время всего периода беременности. Поэтому лечебные мероприятия проводятся только в целях снижения дискомфорта роженицы.Стоит отметить, что симфизит никак не влияет на развитие малыша.
Также ограничиваются физические нагрузки и ношение тяжестей. На последних месяцах вынашивания назначается специальный бандаж, поддерживающий живот, для уменьшения болей при симфизите при беременности. Кроме того, хорошо себя зарекомендовали специальные упражнения для укрепления мышц и массаж поясничного отдела позвоночника. После родов болезненные ощущения проходят сами собой.
Бандаж
Одно из главных профилактических мероприятий — это ношение повязки из специальной плотной ткани. Носить бандаж при симфизите при беременности начинают в третьем триместре, а для профилактики — во втором. Подбирается он индивидуально для каждой женщины. Он не должен сильно стягивать живот и вызывать дискомфортные ощущения. Надевают бандаж в положении лежа на спине, медленно натягивая на живот. Он должен быть достаточно тугим и хорошо выполнять поддерживающую функцию. При этом между телом и бандажом должна проходить рука. Если женщина отдыхает, важно снимать его, чтобы не получить излишнюю нагрузку на организм.
Рекомендации
Существует список рекомендаций, способствующих снижению боли при симфизите во время беременности:
- не сидите, закинув ногу на ногу;
- не оставайтесь в одном положении долго, часто меняйте позу;
- когда стоите, старайтесь, чтобы вес равномерно распределялся на обе ноги;
- не сидите и не лежите на слишком жестких поверхностях;
- при возможности купите на время беременности ортопедический матрас;
- наблюдайте за своим весом;
- чаще гуляйте, солнечные лучи способствуют выработке витамина D, который в свою очередь помогает усвоению кальция;
- ешьте больше продуктов с содержанием кальция;
- носите бандаж;
- не пренебрегайте лечебной гимнастикой;
- меньше поднимайтесь по лестнице;
- принимайте теплые ванны, они хорошо снимают боль в районе тазобедренных суставов;
- при ходьбе передвигайтесь плавно, без резких движений, старайтесь ходить небольшими шагами;
- в ночное время, согласно отзывам, при симфизите при беременности женщины советуют подкладывать подушку между ног, что сделает сон более комфортным;
- при длительной ходьбе часто останавливайтесь передохнуть;
- в положении лежа приподнимайте ноги ;
- отдыхая, положите валик из полотенца под ягодицы, это приподнимет таз и уменьшит боль.
Упражнения
Существует специальная гимнастика, которая помогает снизить болевые ощущения. Выполнять ее можно только с разрешения лечащего врача и в только в том случае, если она не вызывает дискомфорта:
- «Кошечка». Выполняется данное упражнение в коленно-локтевой позиции на ровной, твердой поверхности. Нужно поочередно прогибать и выгибать дугой спину и плечи. Повторять 10 раз.
- «Мостик». В положении лежа на спине нужно согнуть колени (стопы остаются на полу), приподнять таз, несколько секунд удерживать данную позу, затем медленно опустить таз на пол. Повторять 10 раз.
- «Интимная гимнастика». Лежа на спине, женщина напрягает тазобедренные мышцы, как будто хочет удержать мочеиспускание. Повторить это упражнение нужно 20 раз.
Профилактика
В связи с тем, что причины появления этого заболевания до конца не изучены, нет четких рекомендаций по профилактике симфизита при беременности. Но несмотря на это, есть хорошие советы, которые все же могут помочь избежать болезни:
- Планирование беременности. Это даст возможность заранее выявить факторы риска.
- Ранняя постановка на учет по беременности поможет узнать о заболевании на первой стадии и не допустить его развития.
- Прием витаминов в период беременности.
- Сбалансированное питание, в которое включены продукты с высоким содержанием кальция. Также стоит отметить, что количество углеводов в пище необходимо сократить.
- Носить бандаж в целях профилактики можно начинать со второго триместра. Это существенно снизит нагрузку на поясничный и тазобедренный отделы.
- Лечебная гимнастика для беременных или йога отлично укрепляют и растягивают мышцы, что ведет к более легкому процессу родов.
Как рожать
При таком диагнозе лечащий врач на основании исследований принимает решение, каким образом будет проходить родовой процесс. Если расхождение при симфизите не превышает одного сантиметра, допускаются естественные роды. При этом таз беременной должен быть достаточно широким, а плод небольших размеров. Предлежание плода должно быть головное.
В остальных случаях проводится кесарево сечение. Выбор способа происходит не ранее 37 недели на основании УЗИ при симфизите при беременности. В большинстве случаев спустя пару месяцев после родов организм женщины восстанавливается, а боли проходят сами собой. Симфизит стоит начинать лечить как можно раньше. Не следует доводить болезнь до опасной стадии, так как от вовремя проведенного лечения зависит не только будущая походка женщины, но и возможность выносить еще одну беременность.
Симфизит — симптомы и причины
Он может причинить серьезную боль и повлиять на качество жизни человека. / 1zoom.ruДисфункция лобкового симфиза (SPD) или симфизит связан с дискомфортом в передней или задней части тазовых суставов. Боль в тазовом поясе — еще одно название этого состояния.
Две тазовые кости встречаются в лобковом сочленении, которое находится в передней части таза. Плотные связки стабилизируют сустав. У людей с ШРЛ связки становятся растянутыми или расслабленными, что приводит к нестабильности тазового сустава, вызывая дискомфорт.
ШРЛ может причинить серьезную боль и повлиять на качество жизни человека. Однако лечение и домашние средства могут облегчить симптомы.
Читайте такжеАртриты: врачи назвали способы облегчения боли в суставах
Симптомы симфизита
Человек с ШРЛ может испытывать боль в области таза. Симптомы ШРЛ могут быть легкими или тяжелыми. Самый частый симптом — боль в области малого таза. Боль, которую люди часто описывают как стреляющую или ноющую, может распространяться на другие области нижней части тела, такие как бедра, поясница и промежность.
Некоторые люди с ШПЛ могут испытывать дополнительные симптомы, в том числе:
- щелкающий звук в тазу
- трудности при ходьбе
- проблемы с мочеиспусканием или недержание мочи, в некоторых случаях
- боль, усиливающаяся при нагрузке, например, при подъеме по лестнице
Причины симфизита
Симфизит имеет несколько возможных причин, наиболее частой из которых является беременность.
Во время беременности центр тяжести тела меняется, что может повлиять на осанку и вызвать боль. Кроме того, организм вырабатывает гормон релаксин, смягчающий связки, что позволяет тазу открываться и принимать роды. Этот эффект также может привести к СПД.
Врачи не понимают, почему у одних женщин возникает ШРЛ во время беременности, а у других — нет. Однако определенные факторы могут увеличить риск, в том числе:
- иметь избыточный вес или ожирение до беременности
- травма таза
- боль в пояснице в анамнезе
- боль в области таза при предыдущей беременности
Согласно исследованию, опубликованному в Журнале Канадской ассоциации хиропрактиков, 31,7% беременных женщин страдали ШРЛ.
Хотя ШРЛ гораздо чаще встречается во время беременности и после родов, он также может возникать в результате артрита или травм таза.
Диагностика симфизита
Врач диагностирует ШРЛ после изучения симптомов человека и проведения медицинского осмотра и проверки истории болезни.
Иногда они также могут использовать ультразвук, чтобы исключить другие заболевания.
Как правило, женщинам не рекомендуется делать рентген во время беременности. Однако визуализирующие обследования, такие как рентген или компьютерная томография, могут помочь врачу подтвердить диагноз ШРЛ у небеременных людей.
Побочные эффекты и осложнения симфизита
Боль в области таза и нестабильность также могут влиять на другие части тела. Например, тазовая боль может изменить то, как человек ходит и двигается, что, в свою очередь, может оказывать давление на различные части тела, такие как бедра или спина.
Исследования показывают, что боль в тазовом поясе бывает сильной примерно в 20% случаев. Сильная боль может мешать подвижности и нормальной повседневной деятельности. Ходьба может быть болезненной и нестабильной.
Эмоциональные проблемы также могут развиться в результате боли, связанной с ШРЛ. В одном исследовании женщины сообщили о том, что они чувствуют себя раздражительными, виноватыми, расстроенными и разочарованными из-за ШРЛ. Когда боль влияет на подвижность, это также может привести к социальной изоляции и риску злоупотребления обезболивающими.
симптомы, лечение, чем опасен, причины
Симфиз — это определенное хрящевое соединение между костями скелета. Наиболее известным и интересующим нас является лонное сочленение, оно же лобковый симфиз, — соединение между верхними ветвями лобковых(лонных) костей.
В период беременности в женском организме активно происходят изменения всех органов и тканей. Наиболее сильно изменяется таз, так как постепенно он образует своеобразный путь, который малыш проделает во время родов. Происходит это под действием гормона релаксина, который обеспечивает размягчение связок и хрящей, для того, чтобы все сочленения стали более подвижными и легче приспособились под размер головки плода.
В некоторых случаях размягчение происходит чрезмерно, и тогда происходит патологическое увеличение расстояния между лонными костями. Это состояние называется симфизиопатией и, к сожалению, довольно часто встречается при беременности.
У небеременных женщин между лонными костями расстояние около 0,2 см. При уеличении его более 0,5 см говорят о симфизиопатии. Иногда в процессе расхождения лонного сочленения происходит его воспаление. Тогда говорят о симфизите.
Причины
Медики не дают конкретного ответа на вопрос о причинах развития заболевания. Выделяют лишь несколько предрасполагающих факторов:
- дефицит кальция;
- избыточное размягчение костных тканей релаксином;
- заболевания опорно-двигательной системы до беременности;
- наследственность
- многократные роды;
- перенесенные травмы таза;
- заболевания почек, сопровождающиеся потерей минералов и белка;
- дефицит кальция и витамина Д
Предупредить возникновение заболевания сложно. Но, зная о вероятности его появления, вы сможете принять меры.
Симптомы
Болезнь развивается на разных сроках беременности, но чаще на поздних. Распознать ее можно по следующим симптомам:
- отек в области лобка;
- локализация боли в нижней части тела. Болезненность возникает или становится сильнее, если находиться в одной позе долгое время, при наклонах, резких движениях;
- характерный щелчок при надавливании на лобок;
- сложности при подъеме выпрямленных ног в положения лежа;
- боль при подъеме по ступенькам;
- характерная утиная походка
- болезненность при половом акте и дефекации
- усиление болей при физической активности, особенно при отведении бедра в сторону
Что считается нормой
Тело женщины начинает изменяться с момента зачатия. Тянущая боль периодически появляется внизу живота. Это физиологические процессы, к которым стоит привыкнуть. Под давлением растущей матки деформируются связки, мышцы. Это приносит массу неприятностей будущей маме. В отличие от болей при симфизите, они отличаются непостоянством, неинтенсивны, локализуются по бокам и быстро проходят после отдыха.
На поздних сроках внутренние органы под действием увеличенной матки меняют положение, значительно растягиваются мышцы живота. Из-за этого беременной все сложней передвигаться. Это также считается нормой. Лечение не требуется.
Диагностика симфизита
Врач ставит первоначальный диагноз, основываясь на жалобах пациента. Больная обязательно проходит УЗИ для уточнения размеров расхождения костей. В зависимости от этого определяется степень патологии:
- 5–9 мм – первая;
- 10–19 мм – вторая;
- больше 20 мм – третья.
При таком диагнозе родить естественным путем можно, если просвет не больше 10 мм. При второй и третьей степенях есть опасность грозного осложнения — разрыва симфиза (симфизиолиза). Беременной проводят плановое кесарево сечение.
Симптомы болезни должен подтвердить врач
Что делать?
Если до беременности вы вели активный образ жизни, то столкнувшись с симфизитом, придется поменять привычки.
- Много лежать.
- Стоя и сидя нельзя опираться только на одну ногу.
- Нельзя сидеть, скрестив ноги, более часа в одной позе.
- Стул должен быть оборудован подлокотниками и откидывающейся спинкой.
- Чтобы подняться в квартиру, используйте лифт.
- Кладите под ягодицы что-нибудь мягкое, а ноги держите выше пола. Это уменьшит давление на лобок.
- Выполняйте рекомендованные врачом упражнения. Они помогут уменьшить боль.
- Следите за весом. Лишние килограммы ухудшат положение.
- Пейте препараты с кальцием, ешьте богатые им продукты.
- Лечащий врач при необходимости назначит противовоспалительные препараты.
Ограничивайте физическую нагрузку. Подумайте о внеочередном отпуске на работе.
Полезное упражнение
Небольшая ежедневная зарядка пойдет только на пользу. Она поможет укрепить мышцы и поднимет настроение. Если боли стали чаще или сильнее, стоит делать несколько подходов через небольшие промежутки времени.
- Лягте на спину. Подтяните ступни настолько близко, насколько сможете, к ягодицам. Разведите колени и верните обратно. Совершайте плавные движения, не спешите.
- Исходное положение то же, что и в предыдущем пункте. Держите ступни на небольшом расстоянии от ягодиц. Двигайте тазом сначала вверх, затем вниз. Высоко подниматься не требуется.
- Упритесь в пол коленями и руками. Расслабьтесь. Держите спину ровной. Наклоните голову вниз, а спину выгните, словно кошка. Выполняя упражнение, напрягайте мышцы.
Достаточно повторять все пункты по 5–10 раз. Делайте несколько подходов за день.
Профилактика
Симфизит при беременности может возникнуть у каждой, но предотвратить его в ваших силах. Снизить риски поможет планирование. При подготовке к зачатию обсудите с врачом все возможные риски. Специалист подробно расскажет, что это такое и составит план действий на любой случай. При возникновении вопросов или сложностей обязательно обращайтесь за помощью.
Чтобы избежать лечения, соблюдайте незамысловатые правила.
- Придерживайтесь здорового питания. В меню должны ежедневно присутствовать следующие продукты: молочнокислые и молочные, сыр, орехи, зелень, яйца, рыба, птица, нежирное мясо. Причинами заболевания часто становится лишний вес. Ешьте умеренно.
- Займитесь фитнесом, гимнастикой для женщин в положении. Если нет возможности ходить в зал, делайте это дома.
- Посетите бассейн. Плавание тренирует не только мышцы, но и суставы.
- Много гуляйте в хорошую погоду. Свежий воздух пойдет на пользу. Благодаря солнечному свету в организме вырабатывается витамин D.
- Носите поддерживающий бандаж. Он держит тяжелый живот, тем самым устраняя одну из причин патологии.
- Пейте витаминно-минеральные комплексы для будущих мам. В них содержатся все необходимые элементы для поддержания здоровья и полноценного роста младенца.
Заранее позаботьтесь о месте в хорошем перинатальном центре. Подберите грамотного специалиста.
Как проходят роды при симфизите
Непосредственно перед датой родов женщину необходимо обследовать. При обследовании особое внимание уделяют размеру лонной щели. В зависимости от степени тяжести болезни определяют, каким образом ребенок появится на свет: естественным путем или посредством операции кесарева сечения. При диагностике проводят УЗИ. Если ширина просвета меньше 10 мм, женщина рожает сама. Если щель больше или ребенок слишком крупный, проводится операция.
Чем опасен недуг
Если женщине, больной симфизитом, предстоят естественные роды, врач обязан предупредить ее о возможных последствиях. Из-за сильного давления может произойти разрыв симфиза. Женщины все чаще жалуются на боли в области лобка, которая при движении становится сильнее. Бывает, что в процессе родов женщина чувствует сильную боль в лобке. При прохождении ребенка через эту область слышен звук рвущихся связок. После этого головка малыша легко опускается вниз. Обязательно рядом должна находиться медсестра, которая проводит КТГ и следит за сердцебиением плода.
При разрыве симфиза иногда происходит повреждение мочевыделительной системы, образуются гематомы. В половых органов скапливается кровь и жидкость. Становятся подвижными кости. Даже при легком нажатии чувствуется сильная боль. В месте расхождения западает ткань. Разрыв симфиза относится к переломам таза. Расхождение костей не более 2 см считается стабильным переломом, который не грозит осложнениями и не подлежит хирургическому лечению. Большее расхождение (например, на 5 см) требует серьезного хирургического лечения. В редких случаях накладываются металлические конструкции, назначается план мероприятий по восстановлению.
Болезнь после родов
Чем ближе к концу беременности, тем тяжелее женщине ходить. Плод растет и с каждым днем все сильнее давит на кости. Пресс поддерживает матку и защищает лонное сочленение от повреждений.
После родов мышцы резко слабеют, становятся дряблыми. В этот момент лобковые кости могут неожиданно разойтись более чем на 2 сантиметра. Женщина в этом случае не сможет ходить. Для облегчения состояния надо лежа в постели принимать позу лягушки. Спина прижата к поверхности кровати, ноги слегка согнуты и разведены в стороны, бедра развернуты. Женщины интуитивно ложится в эту позу. Болевые ощущения значительно снижаются, давление на симфиз исчезает. Мероприятия по лечению аналогичны тем, что проводятся при беременности.
Почему появляется болезнь после беременности
Главной виновницей симфизита после родов называют наследственную предрасположенность. Второй по важности причиной считается дефицит витаминов и кальция. Последний играет одну из главных ролей в построении костей.
Низкое содержание полезных веществ наблюдается:
- при сахарном диабете;
- хронических заболеваниях кишечника;
- нарушениях в работе ЖКТ и щитовидной железы;
- болезнях почек;
- частой рвоте;
- диетах;
- однообразном питании.
Точный диагноз и возможные причины установит врач. Для этого будет необходимо сдать анализы и пройти УЗИ.
Симфизит относится к тем заболеваниям, которые сложно предусмотреть. Но для профилактики стоит регулярно проходить обследования. Занимайтесь физкультурой. Даже простая ежедневная зарядка укрепит мышцы и поможет без последствий выносить ребенка. Регулярно пейте витаминно-минеральные комплексы. Чтобы узнать, какого элемента в организме не хватает, сдайте анализы. Полноценная подготовка к беременности убережет от многих проблем
Если все же вы заметили у себя признаки расхождения лонных костей, не теряйте времени – расскажите о симптомах врачу. Своевременно начатая терапия поможет избежать тяжелых последствий.
Также интересно почитать: из-за чего вылезает пупок при беременности
Боль в тазу при беременности — NHS
У некоторых женщин во время беременности развиваются боли в области таза. Иногда это называют болью в тазовом поясе, связанной с беременностью (PGP), или дисфункцией лобкового сочленения (SPD).
PGP — это набор неприятных симптомов, вызванных ригидностью тазовых суставов или суставов, движущихся неравномерно в задней или передней части таза.
Симптомы PGP
PGP не вреден для вашего ребенка, но может быть болезненным и затруднять передвижение.
Женщины с PGP могут чувствовать боль:
- над лобковой костью спереди по центру, примерно на уровне бедер
- через 1 или обе стороны нижней части спины
- в области между влагалищем и анусом ( промежность)
- распространяется на бедра
Некоторые женщины чувствуют или слышат щелчки или скрежеты в области таза.
Боль может усиливаться, когда вы:
- ходите
- поднимаетесь или спускаетесь по лестнице
- стоите на одной ноге (например, когда одеваетесь)
- переворачиваетесь в постели
- двигаете ноги врозь (например, когда вы выходите из машины)
У большинства женщин с PGP могут быть естественные роды.
Несрочный совет: позвоните своей акушерке или терапевту, если у вас болит таз и:
- трудно передвигаться
- больно выходить из машины или переворачиваться в постели
- больно подниматься или спускаться по лестнице
Это могут быть признаки боли в тазовом поясе, связанной с беременностью.
Коронавирус Новости
Если вы здоровы, очень важно, чтобы вы ходили на все приемы и осмотрели здоровье вас и вашего ребенка.
Если вы беременны, больницы и клиники позаботятся о том, чтобы вам было безопасно ходить на прием.
Если у вас появились симптомы коронавируса или вы заболели чем-то, кроме коронавируса, поговорите со своей акушеркой или родильным отделением. Они посоветуют, что делать.
Узнать больше о беременности и коронавирусе
Лечение PGP
Как можно более ранняя диагностика поможет свести боль к минимуму и избежать длительного дискомфорта.
Вы можете попросить у своей акушерки направление к физиотерапевту, который специализируется на акушерских проблемах с тазовыми суставами.
Физиотерапия направлена на облегчение или облегчение боли, улучшение мышечной функции и улучшение положения и стабильности тазового сустава.
Это может включать:
- мануальную терапию для обеспечения нормального движения суставов таза, бедра и позвоночника
- упражнения для укрепления мышц тазового дна, живота, спины и бедра
- упражнения в воде
- советы и предложения , включая позы для родов, ухода за ребенком и позы для секса
- Обезболивающее, например, оборудование TENS
- , при необходимости, такое как костыли или ремни для поддержки таза
Эти проблемы, как правило, не решаются полностью до тех пор, пока ребенок рождается, но лечение опытного врача может улучшить симптомы во время беременности.
Вы можете связаться с Pelvic Partnership для получения информации и поддержки.
Как справиться с тазовой болью во время беременности
Ваш физиотерапевт может порекомендовать пояс для поддержки таза, чтобы облегчить боль, или костыли, чтобы помочь вам передвигаться.
Это может помочь спланировать свой день и избегать действий, которые причиняют вам боль. Например, не поднимайтесь и не спускайтесь по лестнице чаще, чем нужно.
Сеть тазовой, акушерской и гинекологической физиотерапии (POGP) также предлагает этот совет:
- будьте как можно активнее в пределах своих болевых пределов и избегайте действий, которые усугубляют боль
- отдыхайте, когда можете
- получить помощь. домашние дела вашего партнера, семьи и друзей
- носите поддерживающую обувь на плоской подошве
- сядьте, чтобы одеться — например, не вставайте на одну ногу, надевая джинсы
- держите колени вместе при входе и выходе в машине — полиэтиленовый пакет на сиденье может помочь вам повернуть сон
- в удобное положение — например, на боку с подушкой между ног
- попробуйте разные способы перевернуться в постели — например, перевернуться с колени вместе и сжимая ягодицы
- поднимайтесь по лестнице по одной, или поднимайтесь по лестнице задом наперед или на ягодицу
- , если вы используете костыли, возьмите небольшой рюкзак для переноски вещей в 9 0014
- , если вы хотите заняться сексом, подумайте о различных положениях, например, стоя на четвереньках
ПОГП рекомендует избегать:
- стоять на одной ноге
- сгибаться и скручиваться, чтобы поднять, или нести ребенка на одном бедре
- скрестить ноги
- сидеть на полу или сидеть скрюченным
- сидеть или стоять в течение длительного времени
- поднимать тяжести, такие как хозяйственные сумки, влажная стирка или малыш
- пылесосить
- толкать тяжелые предметы, такие как тележка из супермаркета
- , несущая что-либо в одной руке (попробуйте использовать небольшой рюкзак)
Физиотерапевт должен быть в состоянии дать совет о том, как справиться с эмоциональным воздействием жизни с хронической болью, например, используя техники релаксации.Если ваша боль вызывает у вас серьезные страдания, сообщите об этом своему терапевту или акушерке. Вам может потребоваться дополнительное лечение.
Загрузить брошюру POGP Боль в тазовом поясе, связанная с беременностью, для будущих и молодых мам.
Дополнительную информацию об управлении повседневной деятельностью с помощью PGP можно получить в Pelvic Partnership.
Роды и роды с тазовой болью
Многие женщины, страдающие тазовой болью во время беременности, могут иметь нормальные вагинальные роды.
Планируйте заранее и обсудите свой план родов со своим партнером по рождению и акушеркой.
Напишите в своем плане родов, что у вас есть PGP, чтобы люди, поддерживающие вас во время схваток и родов, знали о вашем состоянии.
Подумайте о наиболее удобных для вас позах при рождении и запишите их в свой план родов.
Пребывание в воде может снизить нагрузку на суставы и позволить вам двигаться более легко, так что вы можете подумать о рождении в воде.Вы можете обсудить это со своей акушеркой.
Ваш «безболезненный диапазон движений»
Если вы испытываете боль, когда открываете ноги, определите свой безболезненный диапазон движений.
Для этого лягте на спину или сядьте на край стула и максимально широко раздвиньте ноги без боли.
Ваш партнер или акушерка может измерить расстояние между вашими коленями с помощью рулетки. Это ваш безболезненный диапазон.
Чтобы защитить суставы, во время схваток и родов старайтесь не открывать ноги шире, чем это указано.
Это особенно важно, если вам назначена эпидуральная анестезия для снятия боли во время схваток, поскольку вы не будете ощущать боли, которая предупреждает вас о том, что вы слишком далеко расставляете ноги.
Если у вас эпидуральная анестезия, убедитесь, что ваша акушерка и родовой партнер знают о вашем безболезненном диапазоне движений ваших ног.
Во время второго периода родов вам может быть полезно лечь на бок.
Это предотвращает слишком сильное расхождение ног. При желании вы можете оставаться в этом положении до рождения ребенка.
Иногда может потребоваться раздвинуть ноги шире, чем ваш безболезненный диапазон, чтобы безопасно родить ребенка, особенно если у вас есть вспомогательные родоразрешения (например, с помощью пылесоса или вентхауса).
Даже в этом случае можно ограничить разделение ног. Убедитесь, что ваша акушерка и врач знают, что у вас PGP.
Если вы выйдете за пределы безболезненного диапазона, ваш физиотерапевт должен осмотреть вас после родов.
Будьте особенно внимательны, пока они не оценят и не проконсультируют вас.
Кто страдает тазовой болью во время беременности?
По оценкам, PGP в той или иной степени поражает до 1 из 5 беременных женщин.
Точно неизвестно, почему боль в области таза возникает у некоторых женщин, но считается, что она связана с рядом проблем, включая предыдущее повреждение таза, неравномерное движение тазовых суставов, а также вес или положение ребенка.
Факторы, которые могут повысить вероятность развития PGP у женщины, включают:
- боль в пояснице или тазовом поясе в анамнезе
- предыдущая травма таза (например, при падении или несчастном случае)
- наличие PGP в предыдущая беременность
- физически тяжелая работа
- лишний вес
- многоплодная беременность
разговор о здоровье.org проводит интервью с женщинами, которые рассказывают о том, как они пережили тазовую боль во время беременности.
Узнайте больше о том, как справиться с типичными проблемами беременности, включая тошноту, изжогу, усталость и запоры.
Найдите услуги по беременности и родам или физиотерапевтические услуги рядом с вами.
Контент сообщества от HealthUnlockedПослеродовой диастаз лобкового симфиза Артикул
Непрерывное образование
Диастаз лобкового симфиза (ДСС) после родов через естественные родовые пути — редкое, но изнурительное состояние.Расширение хрящевого сустава во время беременности до родов является физиологичным и помогает расширить родовые пути для успешных родов. Однако сообщения о нефизиологическом диастазе лобка, превышающем обычно необходимый для родов (обычно более 1 сантиметра), могут вызывать у матерей слабость и сильную боль. Сообщается, что частота полного разделения лобкового симфиза находится в пределах от 1: 300 до 1: 30 000, при этом многие случаи, вероятно, не диагностируются. В этом упражнении рассматривается оценка, лечение и осложнения послеродового диастаза лобкового симфиза и рассматривается необходимость командного подхода к его лечению.
Целей:
- Опишите типичные признаки послеродового диастаза лонного симфиза.
- Пересмотреть оценку послеродового диастаза лонного симфиза.
- Опишите лечение послеродового диастаза лонного симфиза.
- Опишите, как улучшенная координация межпрофессиональной команды может привести к более быстрому распознаванию послеродового диастаза лобкового симфиза и, как следствие, к сокращению времени до лечения.
Введение
Диастаз лобкового симфиза (ДСС) после родов через естественные родовые пути — редкое, но изнурительное состояние. Расширение хрящевого сустава во время беременности до родов является физиологичным и помогает расширить родовые пути для успешных родов [1]. Однако сообщения о нефизиологическом диастазе лобка, превышающем обычно необходимый для родов (обычно более 1 см), могут привести к ослаблению матери и сильной боли.Сообщается, что частота полного разделения лобкового симфиза находится в пределах от 1: 300 до 1: 30 000, при этом многие случаи, вероятно, не будут диагностированы [1]. Хирургу-ортопеду приходится принимать трудное решение при ведении таких пациентов, поскольку женщины являются кандидатами на хирургическое вмешательство в период беременности, а длительная слабость может повлиять на уход за их новорожденным. В литературе обсуждаются различные варианты лечения, включая безоперационное лечение с наложением тазового фиксатора в сочетании с физиотерапией и немедленной нагрузкой, без нагрузки с фиксатором, закрытое вправление с наложением связующего, наложение переднего наружного фиксатора с или без крестцово-подвздошной кости. винтовая фиксация и передняя внутренняя фиксация пластиной и винтами.Междисциплинарный подход важен как для раннего выявления, так и для лечения удовлетворительных результатов для пациентов.
Этиология
Установленные факторы риска послеродового диастаза лобкового симфиза включают первородящих женщин, многоплодную беременность и длительные активные роды [2]. Роды щипцами, роды новорожденных с массой тела более 4000 г и макросомия младенцев также являются возможной этиологией в случаях лобковой сепарации [2]; Также сообщается об эпидуральной анальгезии и дистоции плеча или маневре Мак-Робертса [1].Обзор историй болезни также отмечает более высокую заболеваемость среди скандинавских женщин. Хотя повышенные уровни гормона релаксина в сыворотке крови были выявлены у женщин с диастазом лобкового симфиза, однако не было доказано прямой корреляции между этими повышенными уровнями и повышенной частотой послеродового разделения. Другие теоретические причины или предрасполагающие факторы к диастазу лонного симфиза включают [3]:
- Биомеханическое напряжение связок таза и связанный с ним гиперлордоз; анатомические вариации таза и «сокращенный таз»
- Метаболические (кальций) и гормональные (релаксин и прогестерон) изменения, приводящие к дряблости связок
- Сильное ослабление шва
- Разрыв фиброзно-хрящевого диска во время родов
- Сужение, склероз и дегенерация лонного сустава
- Слабость мышц
- Повышенная прибавка в весе, связанная с беременностью;
- Очень длительный или очень короткий второй период родов
Эпидемиология
Сообщается, что частота патологического полного разделения лонного симфиза после беременности находится в пределах от 1: 300 до 1: 30 000, при этом многие случаи, вероятно, не диагностируются.[4] В опубликованной серии случаев из Медицинской школы Университета Пенсильвании они сообщили, что заболеваемость в одном учреждении составляла 1 случай на 569 родов за два года. Вероятно занижение сведений из-за несоответствий в диагнозе и из-за пациентов, часто проявляющих легкие симптомы и ограниченную слабость; Исследования МРТ показывают высокую частоту поражений лобка после родов через естественные родовые пути даже при беременности с низким риском (отек костного мозга, перелом костей, перелом капсулы), но обычно они имеют тенденцию к выздоровлению и не связаны с пролапсом или недержанием мочи [5] [6] [7]
Патофизиология
Релаксин, гормон, выделяемый плацентой во время беременности, достигает пика у женщин в первом триместре, а затем в послеродовом периоде.[8] Модулятор податливости артерий и сердечного выброса во время беременности, релаксин также служит для расслабления связок таза и способствует размягчению хряща лонного симфиза для подготовки родовых путей к родам. [8] Как видно из большинства травм тазового кольца, которые отделяются кпереди от лонного симфиза, часто также имеется связанное с ним повреждение заднего тазового кольца с растяжением, частичным или полным разрывом крестцово-подвздошных связок. Осложненные роды (сжатый таз, макросомия, дистоция плеча, длительный второй период родов) подвержены поражению мягких тканей (поднимающая анис) и костей из-за растягивающих сил.
История и физика
Пациенты могут иметь диастаз лобкового симфиза до родов, во время родов или, как правило, в послеродовом периоде. Послеродовое предлежание является наиболее распространенным, и при нем может возникнуть задержка, поскольку спинальная эпидуральная анестезия, проводимая во время родов, может замаскировать симптомы. Типичным проявлением диастаза лонного симфиза после беременности является неослабевающая боль в переднем тазу и надлобковой области с локализацией боли в крестцово-подвздошных суставах или без нее из-за связанного повреждения связок заднего тазового кольца.Боль в передней части таза может отдавать и проявляться в тазобедренных суставах, а также распространяться вниз по ногам. Пациенты часто испытывают серьезные трудности с переносом веса и могут удерживать мочу, часто требуя использования постоянных катетеров Фолея.
Пациенты будут испытывать трудности как с активным, так и с пассивным поднятием прямых ног и сменой положения кровати. При физикальном обследовании пациенты часто испытывают дистресс, вызванный болью, болью при пальпации или попытках манипулирования тазовым поясом, а также болью при попытке держать вес или передвигаться.В литературе описывается отек мягких тканей или гематома на лобке и промежности [9], а также ощутимая щель в лобковом симфизе в нескольких тематических исследованиях [4]. В литературе не описывается сопутствующее повреждение нервов и сосудов.
Оценка
При клиническом подозрении на послеродовой диастаз лонной кости ультразвуковое сканирование может быть диагностическим и использоваться для скрининга [10], но затем должна быть получена стандартная передняя рентгенограмма таза.При оценке простой кинопленки диастаз лобкового симфиза более 1 см указывает на патологический процесс тазового пояса. [11] Двусторонние крестцовые подвздошные суставы также следует обследовать при простой рентгенографии на предмет зазора или грубого разделения. КТ с трехмерной реконструкцией также полезна для дальнейшей оценки лонного симфиза и крестцовых подвздошных суставов. Если обычные рентгенограммы показывают значительное лобковое расстояние более 4 см, алгоритмы лечения поддерживают получение неконтрастной магнитно-резонансной томографии для оценки повреждения окружающих мягких тканей.[12]
Лечение / менеджмент
Описанные методы лечения диастаза таза включают неоперативное лечение с наложением тазового фиксатора в сочетании с физиотерапией и немедленной нагрузкой, без нагрузки с постельным бельем, закрытое вправление с наложением связующего, наложение переднего внешнего фиксатора с фиксацией крестцово-подвздошным винтом или без нее. и передняя внутренняя фиксация пластиной и винтами. В большинстве случаев рекомендуется консервативное безоперационное лечение, которое дает хорошие функциональные результаты.В то время как раннее оперативное лечение рекомендуется в случаях, когда диастаз лобка превышает 4 см, пациентка подвергается повышенному риску периоперационных осложнений в послеродовом состоянии. Искаженная анатомия таза, повышенная васкуляризация таза и послеродовая гиперкоагуляция осложняют хирургическое вмешательство и должны быть рассмотрены.
Дифференциальная диагностика
Диагностика диастаза лобкового симфиза часто бывает несложной, однако другие причины боли в бедре, спине и ноге требуют рассмотрения лечащим врачом.Обследование включает обследование на предмет разрывов и разрывов губ и перианалов, эмболий венозных тромбов, скелетно-мышечной боли в пояснице и пояснично-крестцовой радикулопатии; Необходимо учитывать лобковый остеолиз, лобковый остит, инфекцию костей (остеомиелит, туберкулез, сифилис), опухоли, послеродовой перелом, абсцесс, остеомиелит [3]. Тщательный сбор анамнеза, клиническое обследование и ультразвуковое исследование или простая пленочная рентгенография могут помочь в диагностическом процессе.
Прогноз
Прогноз очень хороший для большинства пациентов, у которых наблюдается послеродовой диастаз лобкового симфиза, и в большинстве случаев ожидается полное выздоровление без постоянной боли.[1] Последующие рентгенограммы в большинстве исследований показывают почти полное закрытие лобкового симфиза и полное исчезновение симптомов в течение 3 месяцев. Некоторым пациентам действительно требовалась дополнительная физиотерапия на срок до 6 месяцев. Существенных долгосрочных последствий выявлено не было. Нет никаких окончательных рекомендаций относительно изменения ухода за будущей беременностью, и это было бы хорошей областью для будущих исследований.
Осложнения
Об осложнениях, связанных с разделением лонного симфиза во время беременности, сообщается редко.Обструкция оттока мочи, образование гематом и длительное болезненное передвижение являются наиболее частыми жалобами в тематических исследованиях. Также сообщается об эмболии венозного тромба, которая, вероятно, связана с длительной иммобилизацией.
Сдерживание и обучение пациентов
Женщины должны получить информацию о том, что PSD — редкое событие, но поражения лобка встречаются часто. Предрасполагающими факторами являются как эмбриональные, так и материнские, в основном из-за макросомии и дисбаланса тазовых органов, нарушающих процесс родов.Неразрешенные поражения таза в результате прошлых родов или пояснично-тазовая боль во время беременности являются предотвратимым фактором риска дистоции [2]
Жемчуг и другие предметы
PSD возникает самопроизвольно во время сложных родов, но симфизиотомия выполняется для лечения затрудненных родов и дистоции плеча в странах, где кесарево сечение недоступно сразу, а материнская смертность от кесарева сечения остается высокой.[[13] Ретроспективное исследование показывает, что это безопасная процедура, которая дает постоянное увеличение входного и выходного отверстий таза, что облегчает роды через естественные родовые пути при будущих беременностях, и является операцией, спасающей жизнь ребенка; тяжелые осложнения редки. [14] Хроническая боль во время движения или полового акта может быть результатом остаточного разделения более 2,5 см. [13]
Улучшение результатов команды здравоохранения
Улучшение результатов, связанных с послеродовым диастазом лонного симфиза, зависит от знаний врача о травме, что позволяет своевременно выявить, диагностировать и лечить.В случае устойчивой или непропорциональной боли в области таза после родов следует рассмотреть возможность проведения ранних визуализационных исследований, включая УЗИ и стандартную рентгенограмму малого таза. Межпрофессиональное общение между акушерами и ортопедами важно для ранней диагностики. Для оптимизации результатов следует использовать коллективный уход за пациентом, включая физиотерапию и реабилитацию, а также физиотерапию и трудотерапию.
Обезболивающее при дисфункции лобкового симфиза (SPD)
Лобковый симфиз, устранение дисфункции (SPD)
Лобковый симфиз Дисфункция возникает, когда связки, которые поддерживают стабильность лобковой кости и таза, чрезмерно растягиваются и больше не стабилизируют ваш таз.По сути, конструкция, которая предназначена для очень небольшого движения, начинает сильно двигаться, и это может быть очень болезненно и трудно перемещать с легкостью. ШРЛ — это состояние, которое иногда возникает во время беременности, хотя может впервые возникнуть во время схваток и родов или в послеродовой период. Боль в тазовом поясе в целом довольно часто встречается во время беременности — от 48% до 71% женщин сообщают о значительном дискомфорте в области таза. Около 30% женщин сообщают, что область лобкового симфиза болезненна. [1] Хотя SPD действительно затрагивает таз и целостность мышц тазового дна, лечение общей дисфункции тазового дна, такое как лечение Кегеля, часто не является ответом на дисфункцию лобкового симфиза.
Факторы, предрасполагающие людей к СПЛ, весьма разнообразны; однако медицинская литература о боли в лобковом симфизе, кажется, согласна с тем, что не полностью виноват гормон релаксин. Такие разные факторы, как гипермобильность, вынашивание близнецов или других близнецов, а также боли в спине в анамнезе, могут играть роль в возникновении боли в лобковом симфизе во время беременности. ШПЛ обычно проходит у большинства беременных после родов, причем большинство из них возвращается к нормальному функционированию через 6-12 месяцев после родов. Редко некоторые люди обнаруживают, что СПД становится долгосрочной проблемой.Большинство людей могут иметь вагинальные роды даже при дисфункции лобкового симфиза — обнаружение безболезненных движений бедра до родов может быть полезным, если такие роды входят в ваш план родов.
[1] Управление дисфункцией лобкового сочленения, связанной с беременностью, и послеродовая реабилитация: два клинических случая Emily R. Howell, BPHE (Hons), DC, FCCPOR (C) (получено на https: //www.ncbi.nlm.nih .gov / pmc / article / PMC3364059 / # b3-jcca-v56-2-102)
.Симптомы дисфункции лобкового симфиза
Если вас беспокоит дисфункция лонного симфиза, могут присутствовать следующие симптомы:
- Боль в тазу в целом, особенно в паху и внутренней поверхности бедер; боль, переходящая в ягодицы
- Щелчки в тазу
- Боль во сне
- Такие действия, как вставание с постели, посадка в машину и выход из нее, подъем и спуск с крутой лестницы, на самом деле, любая поза, которая расширяет ноги, может быть очень болезненной
Чего нельзя делать при боли в лобковом симфизе
Растяжка может показаться приятной, но в конечном итоге это приведет к большей нестабильности.Ограничьте такие действия, как:
- Сидя со скрещенными ногами
- Длительное сидение (например, в машине)
- Стоять с большим весом на одной ноге (с поднятым бедром) для хранения продуктов, детей и т. Д.
- Бедра переваливаются при ходьбе
- Интенсивное растяжение бедер (например, широкие ноги и асимметричные движения, такие как наклоны вперед с широкими ногами и поза голубя)
Что делать при дисфункции лобкового симфиза
После того, как вы отметитесь у своего поставщика медицинских услуг, вы можете предпринять несколько простых шагов, чтобы справиться с болью, вызванной SPD.Ваша цель при движении для облегчения боли из-за дисфункции лобкового симфиза — добиться большей стабильности в тазу.
- Сон с подушкой между ног.
- Сядьте на сидячие кости, а не на копчик.
- Научитесь правильным привычкам движений и выравниванию во время беременности (и всей остальной жизни!)
- Во сне лягте на бок, а не на спину — снимите часть нагрузки с таза.
- Держите колени вместе, когда делаете что-то, что усугубляет SPD, например, садитесь в машину и выходите из нее, поверните ноги в сторону и затем встаньте.
- Наращивать сильные бедра и ягодицы. В видео ниже представлены мои любимые упражнения для СПД.
- Некоторые люди считают поддерживающий ремень полезным инструментом при укреплении устойчивости таза.
6 лучших упражнений для стабилизации лобкового симфиза с восстановлением ядра
Виды упражнений, которые помогут с болью, вызванной ШПН, — это движения, которые помогают укрепить силу и стабильность в ягодицах и корпусе. Вот отличная последовательность действий при боли в лобковом сочленении. Он также отлично помогает при болях в крестцово-подвздошных суставах.Видео:
- Опуститесь на четвереньки, вдохните и выдохните или с шипением задуйте свечи, чтобы задействовать ваш корпус. Повторить 5 раз
2. Добавьте движения тазом: выдохните, опустите таз вниз. Сохраняйте устойчивость в верхней части спины и постарайтесь изолировать таз, глубоко поджав его. Затем вдохните и осторожно разложите складку, чтобы освободить складку. На вдохе расслабьте тазовое дно. Повторить 8 раз
3. Встаньте в мини-приседе: поместите кулак или мягкий мяч между ног.Выдохните, сильно сжимая мяч, затем отпустите на вдохе. Повторить 8 раз
4. Свечи на спине: лягте на спину, ноги ровно, и дышите при свечах. Убедитесь, что ваш таз не свернут; стремитесь к нейтральному (при необходимости немного подкрепите голову). Повторить 8 раз
5. Дыхание + раскачивание тазом: добавьте втягивание таза на выдохе (почувствуйте втягивание тазового дна), затем вдохните, чтобы расслабиться. Повторить 8 раз
6. Мостик: на выдохе толкните стопы прямо вниз, чтобы поднять таз (он, естественно, слегка согнется), и осторожно опустите вниз.Повторить 8 раз.
При осознанном движении и более стабильном тазе SPD может быть гораздо менее болезненным.
Полезно? Продолжить распространение:
Истории успеха
Присоединяйтесь к тысячам женщин, добившихся
невероятных успехов с Restore Your Core ™!
Как справиться с болью в лобковом симфизе во время и после беременности
Во время беременности происходит множество физических изменений.Некоторые из них могут вызвать дискомфорт и боль в области таза, причинить боль упражнениям или даже малейшему движению. Одной из наиболее частых причин боли во время беременности и в послеродовом периоде является состояние, называемое дисфункцией лобкового симфиза (SPD). Лонный симфиз — один из нескольких суставов, которые могут вызывать боль в результате расслабления тазового пояса во время беременности. Давайте исследуем это немного подробнее.
Что такое лобковый симфиз?
Лонное сочленение сустава расположено в передней части таза, где встречаются правая и левая стороны тазовых костей.Соединение имеет обычно 2 мм движения, но беременность гормональные и скелетно-мышечные изменения могут повлиять на стабильность сустава. Это приводит к расслаблению тазовых связок и увеличению подвижности суставов. Во время беременности выделяется гормон релаксин. Это приводит к тому, что сустав становится более гибким в переднем и латеральном направлении, что позволяет ему расширяться до 9 мм. Это расширение дает ребенку пространство для прохождения во время родов. Это изменение гибкости суставов, наряду с изменениями нагрузки на таз во время беременности, может привести к нестабильности суставов и SPD.
Симптомы SPD могут варьироваться от легких до тяжелых. Кроме того, степень разлуки не всегда коррелирует с уровнем боли или инвалидности. ШРЛ может возникнуть во время или после беременности. У многих женщин нагрузка на сустав во время вагинальных родов вызывает болезненные ощущения в суставе.
Состояние может проявляться как болезненность и болезненность при движении, особенно когда движение вызывает поперечные силы в передней части таза. Боль может локализоваться в передней части таза.Однако он также может распространяться по внутренней стороне бедра в нижнюю часть спины. Также при движении может быть щелчок или треск.
По оценкам, каждая пятая женщина испытывает ту или иную форму тазовой боли во время и после беременности, включая ШРЛ. У большинства женщин эти состояния проходят в послеродовом периоде, но в некоторых случаях требуется лечение.
Распространенные движения, вызывающие боль SPD
- Ходьба
- Подъем или спуск по лестнице
- Движение ног в разных направлениях (удары ножницами) или опускание одной ноги вниз или вверх, когда другая неподвижна
- Переход из положения лежа на спине вертикальное положение
- Поворот в постели и вставание с постели
Если вы испытываете СПЛ до такой степени, что это мешает вашему распорядку дня, а боль ограничивает ваши движения, попросите направления к физиотерапевту, который специализируется на женском здоровье.Чем раньше вы поставите диагноз и начнете лечение, тем выше ваши шансы на уменьшение боли и развитие дальнейших повреждений. Коллин Макаллистер, MS, DPT, RAC, говорит, что физиотерапевт может предложить методы, которые могут облегчить боль и улучшить положение и функцию суставов. Она говорит, что можно использовать следующие методы лечения.
Лечебные процедуры
- Мануальная терапия
- Обледенение для уменьшения воспаления
- Использование костылей
- Устройства поддержки таза
- Стабилизирующие и укрепляющие упражнения с акцентом на тазовое дно, ягодичные и вращающие мышцы бедра.
Макаллистер говорит, что укрепление ягодиц, вращателя бедра и мышц нижней части спины поможет стабилизировать сустав. Но сильное сокращение приводящих мышц или отведение, вызывающее растяжение отводящих мышц, может усугубить состояние. Она считает, что укрепление приводящих мышц во время беременности с нестабильным лобковым симфизом может усилить боль в суставах, и этого следует избегать.
Советы по уменьшению боли от SPD
- Не переусердствуйте. Часто отдыхайте, особенно если чувствуете приближение боли.
- Действия на одной ноге увеличивают нагрузку на лонный симфиз и усугубляют боль. Одевайтесь сидя, вместо того, чтобы стоять на одной ноге, чтобы натянуть штаны.
- При выходе из машины развернитесь как можно дальше к двери, чтобы обе ноги находились на одном уровне при падении и выходе.
- Подставьте одну или две подушки между ног во время сна, чтобы бедра оставались ровными.
- Вставая с кровати, перекатитесь к краю кровати, подтяните колени к телу и перекатитесь, позволяя обеим ногам опуститься вместе.
- Если подъем и спуск по лестнице причиняют боль, попробуйте замедлиться и сделать один шаг, затем подведите к нему другую ногу, прежде чем делать следующий шаг, или поднимитесь боком.
- Избегайте скручивания в талии, вместо этого повернитесь лицом в том направлении, в котором вам нужно смотреть.
- Не скрещивайте ноги. Держите их на одном уровне, используя опору для ног или сядьте, поставив ступни на землю.
- Не стойте на одной ноге и не стойте долго.
- Если при ходьбе больно, попробуйте укоротить шаги и надеть пояс для поддержки таза.Если при ходьбе боль не исчезнет, попробуйте плавать.
- После родов, не носите ребенка на бедрах.
- Попросите кого-нибудь заняться домашними делами, например, пылесосить или поднимать тяжести.
Всегда говорите со своим врачом.
Если у вас развился ШПЛ во время беременности, поговорите со своим врачом. Обсудите методы, которые можно использовать, чтобы уменьшить нагрузку на сустав во время родов. Определите, какой у вас безболезненный диапазон движений, измерив расстояние, на которое вы можете разделить ноги без боли, и убедитесь, что ваш медперсонал осведомлен о том, что у вас SPD, и знает, какие положения и степень движения вызывают боль.Для некоторых женщин с ШРЛ положение лежа на боку может быть более комфортным во время родов, а роды в воде — хороший вариант для уменьшения нагрузки на суставы во время родов.
Макаллистер подчеркивает, что при послеродовом периоде ШРЛ следует сосредоточить внимание на увеличении силы, гибкости и равновесия, а также на восстановлении вашей способности стоять на одной ноге, поскольку все они нарушены после наличия ШРЛ во время беременности. Она заявляет, что по ее опыту физиотерапевта (и как человека, испытавшего ШРЛ во время беременности) мышцы, которые помогают стабилизировать лобковый симфизный сустав, могут не восстановить силы без выполнения специальных упражнений.Макаллистер добавляет, что по мере улучшения состояния вашего СПЛ постепенно увеличивайте активность и темп и замедляйте, если боль начинает возвращаться.
Не знаете, с чего начать? Aaptiv предлагает как безопасные для беременности тренировки, так и занятия йогой для увеличения силы и гибкости.
Кэтрин Крэм — физиолог и ведущий специалист в области материнского здоровья. Ее консалтинговая компания «Пренатальный и послеродовой фитнес» специализируется на предоставлении самой последней информации о физических упражнениях и курсах повышения квалификации для профессионалов в области здравоохранения и фитнеса.
Боль в лобковом симфизе во время беременности — Радиус Физическая + спортивная реабилитация
Что такое лобковый симфиз?
Лонный симфиз — это хрящевой сустав, расположенный в передней части таза. Этот сустав соединяет вместе правую и левую лобковые кости и отвечает за амортизацию и передачу веса из стороны в сторону. Лонный симфиз также служит местом прикрепления приводящих мышц, прямых мышц живота, косых мышц и мышц тазового дна.Этот сустав постепенно расширяется на протяжении всей беременности, а затем действительно расширяется во время родов, что позволяет тазу открываться по мере опускания ребенка.
Каковы симптомы дисфункции лонного симфиза?
Острая, колющая боль в передней части таза, в шутку названная «осветляющая промежность» Боль, которая излучается в переднюю или середину бедра Боль при переворачивании в постели ночью Боль при движении одной ногой, например при подъеме по лестнице, смещении вес из стороны в сторону или выход из машины Ощущение щелчка или скрежета в области лобкового симфиза
Как справиться с болью в лобковом симфизе?
Золотым стандартом при боли в лобковом симфизе было бы обратиться за помощью к специализированному пренатальному мануальному терапевту или физиотерапевту тазового дна в вашем районе.Практическая мануальная терапия и индивидуальные реабилитационные упражнения могут иметь огромное значение! Если это не вариант, вот несколько вещей, которые можно попробовать дома.
Работайте над своим ритмом дыхания и учитесь напрягать мышцы кора при выполнении таких движений, как переворачивание в постели, поднятие ребенка с пола и т. Д. Проверьте свою осанку, диафрагма должна располагаться на тазовом дне с легким зацеплением кора. Не позволяйте тазу наклоняться вперед, а ступни должны быть направлены прямо вперед. Скажи нет беременным ковыляющим! Избегайте агрессивного растяжения приводящей мышцы.Вместо этого вы должны укреплять! Попробуйте полосатый мостик для ягодиц и боковую прогулку. Если вы замечаете движения или действия, которые усиливают боль в лобковом симфизе, постарайтесь уменьшить или полностью устранить их.
Боль в тазовом поясе во время беременности
Общие сведения
Боль в тазовом поясе во время беременности является распространенным заболеванием, которое может вызвать значительную физическую инвалидность и оказывает важное психологическое воздействие на беременных женщин и их семьи. О нем часто не сообщают и плохо контролируют акушеры, что может привести к ухудшению результатов, снижению качества жизни и хронической боли.Цель
Цель этой статьи — обсудить практическую оценку и лечение PGP во время беременности.Обсуждение
Консервативное лечение, которое включает изменение активности, использование одежды для поддержки таза, ведение острых обострений, физиотерапию и программы упражнений, которые могут облегчить симптомы и предотвратить их прогрессирование. Врачи общей практики являются неотъемлемой частью многопрофильной команды, которая помогает управлять PGP.Боль в пояснице и боль в области тазового пояса (PGP) — частые состояния при беременности, частота которых оценивается в 4–84%. 1 Вариабельность заболеваемости обусловлена неоднозначностью определений и диагностических критериев. Боль не ограничивается определенным триместром во время беременности, но часто ощущается во время беременности и в послеродовой период; однако начало обычно происходит на сроке 14-30 недель беременности. 2
Для описания болей в пояснице и тазу во время беременности использовалось множество терминов (например, «тазовая нестабильность», «боль в пояснице» и «дисфункция лобкового сочленения»). 3 Европейские рекомендации 2005 г. описывают два общих типа боли: PGP и боль в пояснице. 4–6 Боль в пояснице определяется как боль, испытываемая в области между последним остистым отростком грудной клетки и первым остистым отростком крестца, латерально ограниченной латеральными границами позвоночника, выпрямляющего поясницу. 4,7 В этой статье речь пойдет о PGP во время беременности.
Многие врачи не считают PGP серьезным осложнением беременности, и австралийское исследование показало, что только 25% женщин, сообщивших о PGP, было предложено какое-либо лечение. 3
Боль в тазовом поясе
PGP определяется как боль между задним гребнем подвздошной кости и ягодичной складкой, особенно в районе крестцово-подвздошного сустава (КПС), которая может отдавать в бедра и бедра.PGP может возникать вместе с болью в лобковом симфизе или отдельно от нее. 4–7 Снижается способность к такой активности, как стояние, ходьба и сидение, а боль или функциональные нарушения воспроизводятся с помощью специальных клинических тестов. 6
PGP приводит к большей инвалидности, чем боль в пояснице, и чаще встречается у беременных. 8 PGP может привести к значительной физической инвалидности и иметь важные психосоциальные последствия, включая продолжительный отпуск с работы во время беременности, ухудшение качества жизни (в результате невозможности выполнять обычные роли, что влияет на их способность заботиться о своих детях) и предрасположенность к хроническому болевому синдрому. 3,7,9
Этиология и патофизиология
Развитие PGP во время беременности является многофакторным и связано с гормональными, биомеханическими, травматическими, метаболическими, генетическими и дегенеративными факторами. 1,7,10
Предлагаемая биомеханическая патофизиология фокусируется на уже максимально напряженном поясничном отделе позвоночника вследствие увеличения матки. 7 Имеется смещение центра тяжести матери, которое передает силу на поясничный отдел позвоночника, вызывая напряжение в пояснице и тазовом поясе и приводя к компенсаторным изменениям осанки, таким как усиление поясничного лордоза. 7,8,10 У женщин с PGP повышена подвижность тазовых, грудных и поясничных суставов, что приводит к нестабильности таза и боли. 11 Сила и координация пояснично-тазовых мышц снижены в результате изменения механических сил в тазовом поясе. 7
Значение гормональных влияний в PGP неясно. Хотя гормон релаксин при беременности часто ассоциируется с расслаблением суставов, нет четкой корреляции между уровнями релаксина в сыворотке крови и слабостью периферических суставов или PGP. 7,10
Факторы риска для PGP
Женщины с предыдущими болями в области таза или поясницы во время и / или вне беременности и / или с травмами спины или таза в анамнезе имеют повышенный риск развития PGP. 1,3,10 Множественность, повышенный индекс массы тела, тяжелая физическая работа, эмоциональный стресс и курение также увеличивают риск для женщин. 1,6,7,12,13 Однако возраст, использование гормональных контрацептивов, рост, вес и временной интервал с момента последней беременности не являются факторами риска PGP. 1,6,10,12
Оценка
Подробный анамнез и физикальное обследование, включая специальные диагностические тесты, могут помочь в своевременной и точной диагностике PGP. 6,7,10 PGP при беременности диагностируется после исключения других значимых патологий и / или акушерских осложнений (таблица 1). 1,6,7Таблица 1. Дифференциальная диагностика боли в тазовом поясе при беременности 6,7 | |
Ортопедические / опорно-двигательного аппарата | Акушерско-гинекологический
|
История
Тщательный анамнез, включая акушерский анамнез и анамнез боли, важен при оценке беременной пациентки с тазовой болью.Важно определить, является ли боль механической по своей природе, то есть связана с активностью и облегчается после отдыха, поскольку боль, возникающая при отсутствии механических стимулов, вряд ли будет PGP. Первоначальный анамнез также позволит выявить «красные флажки» возможной серьезной патологии (вставка 1). 11
Вставка 1. Исторические точки красного флага 6,10 |
|
Экзамен
PGP диагностируется на основании места боли и способности воспроизводить боль с помощью специальных провокационных тестов (Таблица 2). 6,7,14 Золотого стандартного клинического теста не существует, но тест на провокацию задней боли в области таза (P4), тест Патрика на сгибание, отведение и внешнее вращение (FABER) и тест Менелла имеют наибольшее теоретическое и эмпирическое значение для лечения боли в КПС. . Пальпация симфиза и модифицированная проба Тренделенбурга являются наиболее чувствительными и специфичными при болях в лобковом симфизе. 6,14
Расследования
Исследования не являются неотъемлемой частью диагностики PGP, потому что диагноз является клиническим; однако исследования могут быть полезны, если есть опасения по поводу более сложных дифференциальных диагнозов.Визуализацию следует использовать в судебном порядке после тщательной клинической оценки, особенно в связи с сохранением опасений относительно воздействия ионизирующего излучения на плод. Визуализация не помогает оценить тяжесть PGP и должна использоваться только в редких случаях. 6–8 Показания для визуализации включают, помимо прочего, постоянную немеханическую боль в области таза, сильную механическую боль, не поддающуюся надлежащему лечению, неспособность выдерживать нагрузку, клиническое подозрение на зловещую патологию или наличие каких-либо красные флажки описаны во вставке 1. 6 Обычный рентгеновский снимок таза может помочь в измерении степени разделения симфиза и выявлении корковых аномалий, таких как склероз и разрежение, если есть подозрение. 10 Нет повышенного риска для плода при дозе облучения, полученной от одной простой тазовой пленки. 15 Магнитно-резонансная томография поддерживается для исследования дифференциалов PGP с дополнительным преимуществом в виде повышенного разрешения и превосходной визуализации мягких тканей / костного мозга без воздействия ионизирующего излучения. 6,10
Менеджмент
PGP консервативно управляется многопрофильной командой. Управление включает рассмотрение психосоциальных последствий для женщины и ее семьи. 1,10 Тем не менее, руководство по дородовой помощи Национального совета здравоохранения и медицинских исследований по ведению PGP обнаружило ограниченные высококачественные доказательства, позволяющие рекомендовать конкретные клинические практики. 1 Следует применять стратегический подход для изменения активности, использования одежды для поддержки таза, ведения острых обострений, физиотерапии и программ упражнений для предотвращения прогрессирования симптомов и направления к специалистам. 6,11
Модификация активности включает выявление отягчающих действий и разработку стратегий, позволяющих их избежать. Большинство отягчающих действий связано с односторонней нагрузкой или сдвигающей силой через таз. 6,7,11 Даже простые повседневные действия, такие как одевание, могут неравномерно воздействовать на суставы, поэтому рекомендуется сидеть, чтобы не стоять на одной ноге (вставка 2). 10
Ящик 2.Руководство по дородовой помощи Национального совета здравоохранения и медицинских исследований (NHMRC) — Практические советы по уменьшению боли 1 |
|
Воспроизведено с разрешения Homer C, Oats J.Руководство по клинической практике: Ведение беременных. Канберра: Департамент здравоохранения правительства Австралии, 2018; п. 355–57. |
Тазовая поддерживающая одежда может обеспечить стабилизацию тазового пояса и уменьшить боль и тяжесть симптомов, если она правильно подобрана и используется в течение коротких периодов времени. 6
Ведение острых обострений может включать короткий период постельного режима с соответствующим обезболиванием. 10 Можно рассмотреть простую анальгезию, такую как парацетамол и опиоиды низкой активности; однако опиоиды следует использовать с осторожностью из-за побочных эффектов и возможности развития зависимости и синдрома отмены у новорожденных. 16 Учитывая повышенный риск тромбоза, беременным женщинам, находящимся на постельном режиме, следует предлагать профилактическую дозу низкомолекулярного гепарина. Имеются ограниченные данные о том, что иглоукалывание, проводимое в дополнение к стандартному лечению, более эффективно для снятия PGP, чем стандартное лечение или только физиотерапия. 6,17 Однако женщины сообщили об уменьшении утренней и вечерней боли и улучшении функциональных результатов с помощью иглоукалывания. 1
Программы физиотерапии и специальных упражнений приносят пользу, уменьшая тяжесть обострений и способствуя коррекции основных механических адаптаций и нарушений. 6 Целенаправленные упражнения способствуют укреплению ягодичных и приводящих мышц в сочетании со снижением активности мускулатуры поясничного отдела позвоночника. 6,10,16 Физиотерапевты также могут предложить стратегии управления для уменьшения воздействия неизбежных повседневных действий, вызывающих обострение симптомов.
Хирургическое лечение рассматривается редко и только после того, как все неинвазивные меры потерпели неудачу и есть стойкие изнурительные симптомы. 10 Устройства внешней стабилизации испытываются перед операцией, чтобы определить, является ли механическая нестабильность причиной боли, и облегчаются при фиксации. 6
Когда обращаться
Направление к соответствующим специализированным службам указывается при наличии любых симптомов, вызывающих тревогу (вставка 1).Неврологический дефицит не является нормальным признаком PGP и должен быть незамедлительно направлен для дальнейшего исследования и лечения. 1,7 Рефрактерная боль, которая не может быть уменьшена или не поддается лечению с помощью методов, описанных в описанном выше лечении, может потребовать направления в службу боли. Надлежащее использование специализированной службы обезболивания может снизить риск развития хронического болевого синдрома и / или облегчить дальнейшее исследование причины боли. 6 Три серьезных состояния, связанных с тазовой болью во время беременности — преходящий остеопороз при беременности, остеонекроз бедра и диастаз лобкового симфиза — требуют направления к специалистам и обсуждаются в Приложении 1.
Прогноз и риск рецидива
Результаты для женщин с PGP во время беременности хорошие: 93% женщин сообщили о разрешении симптомов в течение трех месяцев после родов. 10 Однако PGP часто рецидивирует при последующих беременностях, и увеличение интервала между беременностями не влияет на риск рецидива или тяжесть последующих беременностей. 16 В одном исследовании 68% повторнородящих женщин сообщили о рецидиве PGP, а 70% этих женщин сообщили об ухудшении PGP при последующей беременности. 18
Заключение
Хотя PGP является обычным явлением, он может отрицательно сказаться на качестве жизни и повседневной активности женщины. Простые практические рекомендации, такие как ношение обуви на низком каблуке, сокращение несущественных нагрузок и избегание движений, требующих отведения бедра, помогут свести к минимуму неудобства для женщины. Врачи общей практики являются неотъемлемой частью мультидисциплинарной команды, определяющей курс на опыт женщин, ведение и лечение PGP.
Приложение 1. Важные ортопедические дифференциальные диагнозы боли в тазовом поясе |
Преходящий остеопороз беременности обычно возникает в третьем триместре беременности и обычно поражает одно бедро. Причина — чрезмерная физиологическая гормональная реакция во время беременности или разоблачение существующего остеопороза. Факторами риска являются низкий индекс массы тела, первородство, пониженное потребление кальция и семейный анамнез остеопороза.Преходящий остеопороз беременности проявляется сильной острой односторонней болью в паху. Диагноз подтверждается данными магнитно-резонансной томографии (МРТ), и состояние может быть осложнено скрытыми переломами. Если клинические подозрения высоки, необходимо организовать МРТ и быстрое направление к специалисту. 7, 12 Остеонекроз при беременности (аваскулярный некроз тазобедренного сустава) очень редко встречается при беременности и является прогрессирующим заболеванием с симптомами, связанными с дегенерацией суставной поверхности.Симптомом является усиление боли, ощущаемой глубоко в паху, которая усиливается при определенных движениях. Этиология является предположительной, но может быть связана с увеличением количества несвязанных гормонов на поздних сроках беременности или изменением механических сил, действующих на сустав, с развитием беременной матки. 6,7 Для лечения этого состояния требуется консультация специалиста-ортопеда. Диастаз лобкового симфиза — редкое, но серьезное заболевание во время беременности, вызванное разрывом и разделением лобкового симфиза.Этиология неясна, но факторами риска являются множественность и макросомия. Разрыв диагностируется у женщин с разрывом лонного симфиза> 1 см, который может быть ощутим при клинической оценке. Визуализация дает окончательный диагноз. 6 Консервативные меры, включая постельный режим, анальгетики и тазовые средства, эффективны в большинстве случаев. Направление к хирургу-ортопеду необходимо при боли, которая не проходит или усиливается, или при разрыве лонного симфиза ≥4 см. 7 |
Провенанс и экспертная оценка: заказано, внешняя экспертная оценка.
Дисфункция лобкового симфиза — фокус Хиропрактика
Когда происходит разделение лобкового симфиза? Некоторые женщины замечают боль, начинающуюся уже в первом триместре беременности, в то время как другие испытывают это разделение во время родов или даже через несколько дней после родов. Женщины, которые перенесли ШРЛ во время предыдущих беременностей, не обязательно будут иметь проблемы с последующими беременностями, однако у некоторых будут.
Как узнать, есть ли у вас СПД? Если у вас СПЛ, вы можете заметить боль в передней части таза, которая болит при прикосновении.Вы также можете почувствовать боль в нижней части живота, бедрах, внутренней поверхности бедра и паховой области. Ключевыми симптомами являются заметное усиление боли при ходьбе, подъеме по лестнице, поднятии ног или любых других крупных движениях с участием таза. Вы даже можете услышать щелкающий звук при движении. Если вы испытываете какие-либо из этих симптомов, вам следует обратиться к своему опекуну для дальнейшего тестирования.
Хиропрактика, лечение SPD
Доктор Коллин тщательно изучит историю болезни и проведет полное хиропрактическое и ортопедическое обследование для диагностики состояния.
Хиропрактика может включать:
Оценка / лечение крестцово-подвздошных суставов и лонного симфиза
Работа с мягкими тканями (мышцами / связками)
Техника освобождения связок
Расцепление диафрагмыБлокирующие техники (с использованием клиновидных блоков, помещаемых под таз для снятия давления на суставы)
Активаторные техники (неманипулятивные методы лечения дисфункциональных суставов)
Техника Вебстера (для лечения детей с неправильным положением, часто ассоциируется с SPD)
Применение льда
Рекомендации по физической нагрузке
Поставьте стабилизирующий пояс крестцово-подвздошной области (тазового сустава)
Большинство женщин, получающих хиропрактику по поводу SPD, до и после ребенок родился, испытал положительный отклик, па особенно, если причина кроется в смещении таза.С точки зрения хиропрактики, женщине с легкой формой ШРЛ всегда лучше начать лечение на ранней стадии, чтобы предотвратить обострение проблемы позже или препятствование рождению ребенка.
Информация для самопомощи
Важно просить о помощи и принимать помощь при каждой возможности. Ключевые моменты, которые следует запомнить:
Делайте крошечные шаги, чтобы подниматься по лестнице по одному, начиная со своей лучшей ногой, если она у вас есть, и подводя вторую ногу к первой, прежде чем подниматься на следующую ступеньку.Подняться по лестнице боком зачастую проще!
Используйте подушку между ног во время сна и под «шишкой»
Сядьте, не скрещивая ноги, равномерно сядьте на обе ягодицы
Встаньте с одинаковым весом на обе ступни
Сохраняйте ноги симметричны при движении, сидении, стоянии и лежании
Избегайте подъема, скручивания, длительного стояния, физических нагрузок, чистки пылесосом и т.

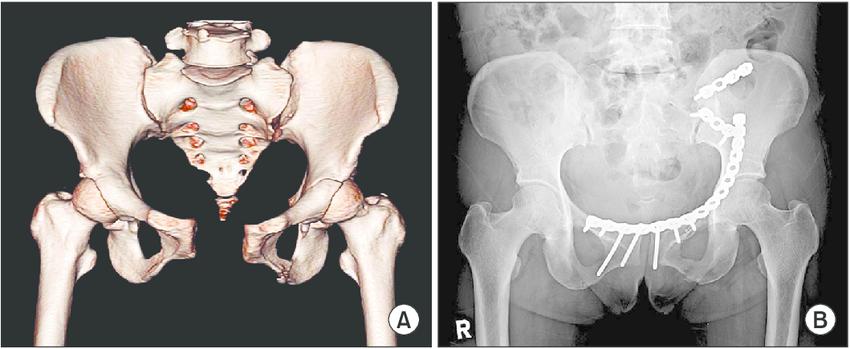 Выполняем ягодичный мостик: аккуратно поднимаем таз вверх и опускаем, также примерно 10 раз.
Выполняем ягодичный мостик: аккуратно поднимаем таз вверх и опускаем, также примерно 10 раз.
 Опираясь спиной о стену, нужно присесть, как будто на стул, вытянуть поясницу, прижав ее ближе к стене. Копчик при этом подкручивается вовнутрь, мышцы промежности подтягиваются. Повторять примерно по 10 раз.
Опираясь спиной о стену, нужно присесть, как будто на стул, вытянуть поясницу, прижав ее ближе к стене. Копчик при этом подкручивается вовнутрь, мышцы промежности подтягиваются. Повторять примерно по 10 раз.

