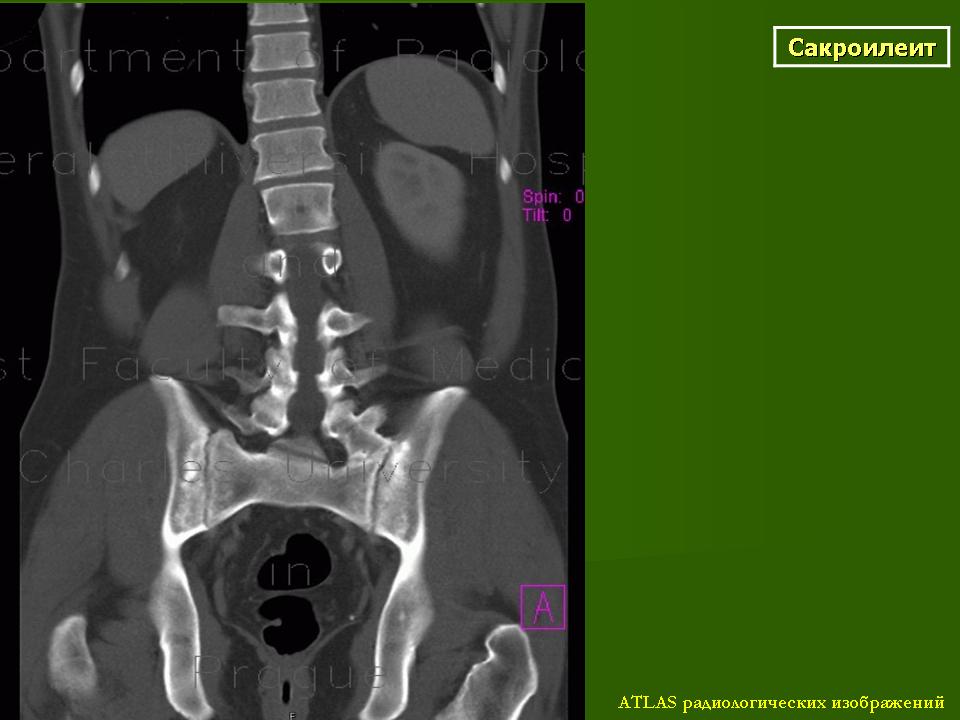
Сакроилеит – воспаление крестцово-подвздошного сочленения
Сакроилеитом называется воспаление соединения крестца с подвздошной костью, то есть — крестцово-подвздошного сочленения (сустава). Именно это может быть причиной ваших болей в пояснице. Сам по себе сакроилеит встречается редко. Обычно он развивается, когда уже есть системные, ревматологические заболевания соединительной ткани — разрушается целостность поверхностей сустава и появляется выраженный болевой синдром из-за постепенного нарушения функций.
Именно поэтому не так опасен сам сакроилеит, как сопровождаемые им заболевания. Если не обратиться к врачу своевременно, они могут дать осложнения на другие органы.
Причинами развития сакроилеита могут быть:
- первичный сакроилеит — изначально развивается в суставе;
- травма, инфекция, опухоль костей, развившаяся из тканей позвоночника;
- вторичный сакроилеит на фоне другого системного заболевания: когда возникает ревматологическое заболевание, в иммунитете случается сбой, он запускает защитную реакцию (так называемый иммунный ответ) против собственных соединительных волокон.
Таким ревматологическим заболеванием может быть спондилоартрит, ревматоидный и псориатический артрит, инфекция или опухоль в суставе, а также травма костей и связочного аппарата.
Также, обратите внимание на такие симптомы: утомляемость, температура и боль в пояснице, скованность в бедре и тазу.
Болеет сакроилеитом каждый второй на тысячу, причем чаще мужчины, чем женщины. Около 15% заболевших уже через 10-15 лет теряют свою трудоспособность, а следовательно – качество жизни снижается.
К методам определения сакроилеита относятся лабораторные анализы, рентгенография, КТ и МРТ. Каждый из этих методов вкладывает свою лепту в общую картину заболевания:
Лабораторная диагностика расскажет об общем состоянии организма, насколько воспалительный процесс активен и до какой степени внутренние органы в него вовлечены.
Рентген информирует о нарушениях в костной ткани, то есть в костях. Однако на начальных стадиях сакроилеит на них не влияет, а дожидаться костных изменений (а это года!) на запущенной стадии неразумно и опасно. Таким образом, этот метод не будет адекватным решением для постановки диагноза при первичной стадии сакроилеита.
КТ и МРТ – более точные методы. Однако они по-разному «видят» проблему и по-разному взаимодействуют с обследуемой зоной, поэтому результаты диагностики тоже будут отличаться.
При остром воспалении наиболее информативен метод МРТ – он показывает жировые изменения костного мозга у области воспаления, жидкость в суставе и суставные хрящи, очаг воспаления в сухожилиях и мышцах.
Для диагностики более поздних стадий сакроилеита хорошо себя зарекомендовал метод КТ. Он лучше показывает кости и хрящи в области воспаления, эрозивные изменения и субарахноидальный склероз. Кроме того, важно то, что КТ-диагностика позволяет исключить раковую опухоль крестца или позвонков у пациента с сакроилеитом.
Наши врачи-рентгенологи главной задачей считают выявления первопричины развития сакроиелита. Поэтому ими разработана специальная программа и методика исследования этого заболевания на острой стадии с помощью МРТ на аппарате Magnetom C!. В редких случаях для постановки окончательного диагноза может понадобится КТ крестцово-подвздошных сочленений. Для этого в Центре установлен 64-срезовый томограф Somatom Definition AS. Обследование проводится с контрастным усилением и без, однако СТРОГО по согласованию с врачом-рентгенологом ЕРЦ.
Для профилактики сакроилеита есть простые советы – укрепляйте свой иммунитет, не запускайте и лечите хронические заболевания, в том числе инфекционные, занимайтесь спортом, а при сидячей работе вам поможет регулярная разминка.
Лечение Сакроилеита • Симптомы и Диагностика в Санкт-Петербурге
Сакроилеит представляет собой воспаление крестцово-подвздошного сустава. Процесс воспаления может затрагивать суставные поверхности (остеоартрит), распространяться на синовиальную оболочку (синовит) или на весь сустав (панартрит).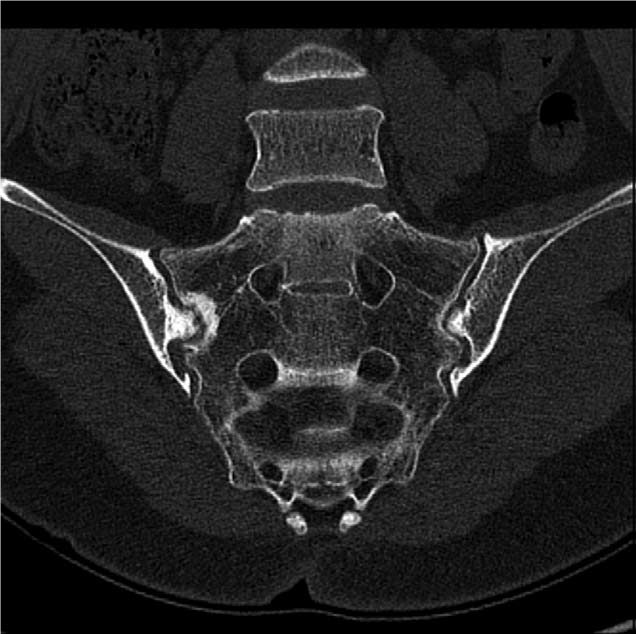 В зависимости от этиологии болезни различают специфический, неспецифический и асептический сакроилеит. Симптомы и лечение сакроилеита — область деятельности врача-травматолога.
В зависимости от этиологии болезни различают специфический, неспецифический и асептический сакроилеит. Симптомы и лечение сакроилеита — область деятельности врача-травматолога.
Основные виды сакроилеита и причины болезни
Наиболее часто патология возникает вследствие:
- длительной перегрузки пояса нижних конечностей, например, при постоянной сидячей работе, беременности, ношении тяжестей;
- инфекционных патологий, таких как туберкулез или, например, бруцеллез;
- травмы, подвывихи, ушибы, растяжение связок или их перенапряжение;
- аутоиммунных заболеваний, таких как ревматоидный артрит.
Воспалительный процесс приводит к спазму мышц, фиксирующих сустав., появляется сильный болевой синдром, ограничиваются движения, нарушается походка. В дальнейшем происходит деформация сустава, его разрушение. Острый гнойный сакроилеит, как правило, развивается при инфицировании сустава через кровеносную систему или при получении травмы. Хроническое течение болезни провоцируют бактерии бруцеллеза и туберкулеза.
Симптомы болезни
Главным симптомом является боль в крестцовой области. Она может возникнуть спонтанно, а может быть постоянной, усиливаться во время движений, при наклоне туловища в больную сторону, а также при длительном сидении.
Характерным признаком заболевания является сильная боль в крестцово-подвздошном суставе при скрещивании ног, усиливающаяся при надавливании на крестец сзади, отведении и одновременном повороте согнутой ноги.
Кроме того, для болезни весьма характерным является симптом Фергюсона. Для его выявления больного ставят на стул, после чего просят спуститься вниз. Если при попытке сделать шаг вниз появляется резкая боль в области крестца, диагностируется сакроилеит.
Помимо болевого синдрома, сакроилеит может сопровождаться повышением температуры тела, болями внизу живота, ознобом.
Диагностика и лечение
сакроилеита в СПБКакой врач лечит сакроилеит? Диагноз устанавливает травматолог после проведения осмотра, изучения характера жалоб, данных лабораторных исследований, рентгенографии, которые позволяют подтвердить диагноз и исключить другие заболевания со схожей с данной болезнью симптоматикой.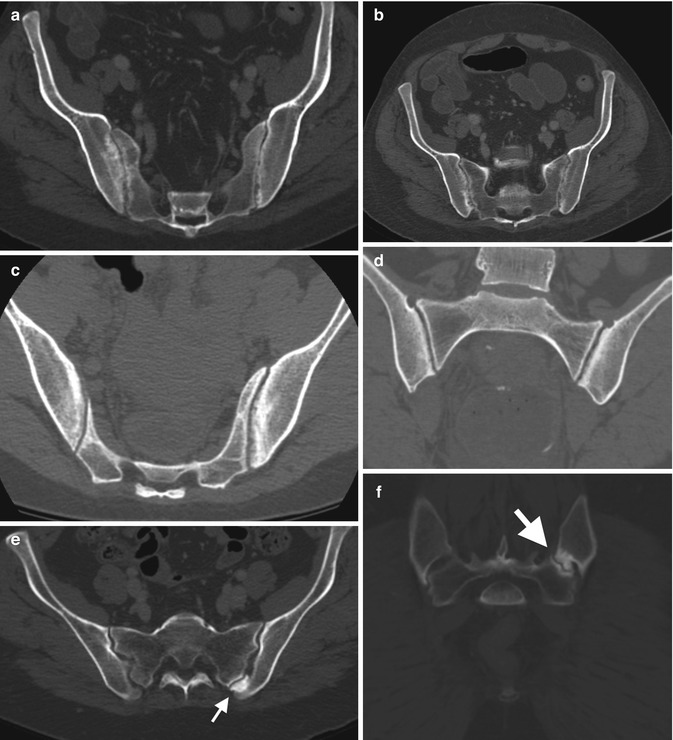
По результатам обследования пациента могут направить на прием к врачу-инфекционисту, фтизиатру, онкологу или гинекологу (для женщин). Также в ходе диагностики заболевания может быть проведена компьютерная или магнитно–резонансная томография сустава. Эти методы подскажут, какое лечение будет более эффективным.
Лечение в первую очередь направлено на устранение причины возникновения заболевания и купирования болевого синдрома, а далее – на восстановление двигательной активности пораженного сустава. Для устранения боли используются нестероидные противовоспалительные препараты, при выраженном болевом синдроме — глюкокортикоиды.
В случае инфекционного поражения крестцово-подвздошного сочленения больному назначаются антибактериальные препараты с учетом чувствительности к тем или иным препаратам возбудителя инфекции.
Для восстановления функций сустава применяются физиотерапевтические процедуры (криотерапия, ударно-волновая терапия, внутритканевая электростимуляция, диадинамотерапия, грязелечение и другие), массаж и лечебная физкультура. В тяжелых случаях возможно хирургическое вмешательство.
Осложнения болезни
Тяжелым осложнением данного заболевания является образование гнойных затеков, которые могут прорваться в ягодичную область и в полость таза. При попадании гноя в крестцовые отверстия и канал позвоночника может поражаться как оболочка спинного мозга, так и непосредственно спинной мозг.
Профилактика заболевания
Профилактика данного заболевания заключается в своевременном и грамотном лечении инфекционных заболеваний, ограничении избыточных и травмирующих нагрузок и укреплении иммунной защиты организма.
Сакроилеит: Причины,Виды,Диагностика | Doc.ua
Причины
Болезнь сопровождается воспалением, которое может возникать из-за различных причин:
- травмы;
- инфекционные заболевания;
- длительные перегрузки нижних конечностей;
- аутоиммунные заболевания.
Так или иначе, воспаление может развиваться на весь сустав (панартрит), синовиальную оболочку (синовит), суставные поверхности (остеоартрит). Воспалительный процесс негативно влияет на суставное соединение, так как приводит к его деформации и разрушению.
Воспалительный процесс негативно влияет на суставное соединение, так как приводит к его деформации и разрушению.
Виды
В общем случае, различают хронический сакроилеит с обострениями, острый гнойный и подострый гнойный. Первый тип заболевания встречается чаще, чем острый гнойный, и возникает он из-за инфекции: бруцеллы, микобактерии туберкулеза. При этом если инфекция возникла вследствие бруцеллеза, то имеет место двусторонний сакроилеит.
Острый гнойный тип возникает из-за попадания инфекции в область сустава, что часто бывает при травме. В таком случае также может развиться двухсторонний сакроилеит, а может и односторонний. Данная форма опасна тем, что может скопиться много гноя, который в итоге прорывается в полость таза или ягодичную область, позвоночный канал.
Симптомы
Симптомы сакроилеита могут нести внезапный или постоянный характер. При этом основное характерное проявление – это боль в районе крестца, которая может усиливаться при движении, наклонах тела, длительном сидячем положении. Такая боль усиливается в область больного сустава и может нести спонтанный или постоянный характер.
Также признаком сакроилеита является боль при скрещивании ног, которая усиливается и сопровождается в области крестцово-подвздошного сочленения. При надавливании на крестец сзади также есть характерная боль, она может усиливаться при отведении согнутой ноги.
Симптом Фергюсона – это также один из основных симптомов сакроилеита. Выявляют этот симптом таким образом: пациент должен встать на стул, а потом спуститься с него (при шаге вниз ощущается резкая боль в крестцово-подвздошном соединении).
Второстепенными симптомами являются повышение температуры, боль внизу живота, озноб, слабость.
Диагностика
Признаки сакроилеита может диагностировать ортопед-травматолог, который с помощью обследования и осмотра поставит соответственный диагноз, будь то дегенеративный сакроилеит или левосторонний сакроилеит. Иногда требуется дополнительный осмотр инфекциониста, гинеколога, фтизиатра, онколога.
Более точный диагноз делается на основе рентгенографии крестцово-подвздошного сустава, а также его компьютерной томографии. При этом последняя диагностика необходима для исключения онкологического заболевания костей.
Лечение
Если у человека встречается сакроилеит, лечение обычно основано на приеме анальгетиков, противовоспалительных средств нестероидного типа, глюкокортикоидов.
Чтобы восстановить движение и устранить отечность, назначается физиотерапия (электрофорез, УВЧ), лечебная гимнастика, грязелечение, парафинотерапия.
Лечение также должно быть направлено на полноценное устранение фактора, который спровоцировал заболевание. К примеру, если болезнь возникла вследствие попадания инфекции, то больному назначаются антибактериальные препараты, к которым чувствителен возбудитель.
При необходимости проводится оперативное вмешательство, направленное на устранение гнойной полости, или же проводится резекция крестцово-подвздошного сустава.
Профилактика
Сакроилеит – не такое уж редкое явление, так как немало профессий связано с сидячим положением, из-за чего развиваются разнообразные болезни. Поэтому пренебрегать профилактикой не стоит, так как своевременное предупреждение заболевания поможет избежать его вовсе.
В частности, чтобы не развивался сакроилеит, необходимо укреплять иммунитет, своевременно лечить инфекционные заболевания, заниматься спортом. При сидячей работе по возможности ходить и делать разминку.
Когда есть больной сустав, то минимизировать нагрузку на него, чтобы не обострить состояние. К примеру, беременным в данном случае рекомендуется применять специальный бандаж, ограничивать ходьбу или сидение.
Cакроилеит
Сакроилеит представляет собой воспаление крестцово-подвздошного сочленения (место соединения крестца с подвздошной костью).Крестцово-подвздошный сустав является малоподвижным сочленением, Сустав удерживается за счет межкостных крестцово-поясничных связок, считающихся самыми прочными связками человеческого тела.
Воспалительный процесс может охватывать собственно крестцово-подвздошный сустав, а также переходить на окружающие мягкие ткани. Обычно сакроилеит развивается с одной стороны. Двусторонний сакроилеит может наблюдаться при бруцеллезе (реже – при туберкулезе) и считается постоянным симптомом при болезни Бехтерева. Данное заболевания сопровождается болями в нижней части спины.
В зависимости от распространенности воспалительного процесса сакроилеит разделяют на: синовит (воспаление синовиальной оболочки), остеоартрит (воспаление суставных поверхностей), панартрит (воспаление всех тканей сустава).
В зависимости от характера воспаления выделяют следующие формы сакроилеита: неспецифический (гнойный), специфический (при сифилисе, туберкулезе и бруцеллезе), асептический (инфекционно-аллергический), неинфекционной природы, который обусловлен дегенеративно-дистрофическими процессами в области сустава или воспалением крестцово-поясничной связки.
Причины развития сакроилеита разнообразны и включают в себя: травмы, длительные перегрузки сустава (при беременности, подъеме тяжестей, на фоне сидячей работы), врожденные пороки развития, онкологические процессы, нарушения обмена веществ, а также различные инфекции, в том числе, сифилис, туберкулез, бруцеллез. Также, сакроилеит может возникать при ряде аутоиммунных заболеваний.
Сакроилеит при ревматологических заболеваниях может приводить к ограничению подвижности позвоночника вплоть до полной неподвижности и инвалидности. Гнойные сакроилеиты могут осложниться формированием гнойных затеков с прорывом в ягодичную область и, особенно, в полость таза. При попадании гноя в позвоночный канал происходит поражение спинного мозга и его оболочек.
План лечения и прогноз во многом зависят от формы и причин развития сакроилеита. При развитии данного заболевания необходимо обратиться к врачу для уточнения диагноза и определения тактики ведения.
Сакроилеит › Болезни › ДокторПитер.ру
Заболеваний, проявляющихся болью в нижней части спины, много. Одно из них – сакроилеит – воспаление крестцово-подвздошного сустава.
Одно из них – сакроилеит – воспаление крестцово-подвздошного сустава.
Признаки
Основной симптом сакроилеита – боль в области крестца. Боль может быть постоянной или спонтанной, может усиливаться при движении, длительном пребывании в положении сидя, при наклонах туловища, особенно в сторону больного сустава. Характерный признак сакроилеита – это боль в области крестцово-подвздошного сочленения, усиливающаяся при скрещивании ног. Также боль усиливается при отведении и одновременной ротации согнутой ноги или при надавливании на крестец сзади.
Еще один характерный признак сакроилеита – симптом Фергюсона. Больной должен встать на стул, а потом спуститься с него. При попытке шагнуть вниз при сакроилеите появляется резкая боль в области крестцово-подвздошного сустава.
Заболевание может сопровождаться повышением температуры тела, ознобом, болями внизу живота.
Описание
Крестцово-подвздошный сустав (крестцово-подвздошное сочленение) – малоподвижный сустав, образованный крестцом и подвздошной костью (самой большой из тазовых костей). Крестец – это единая кость, в которую срастаются пять крестцовых позвонков. Причем срастаются они в возрасте 18-25 лет. Соединяется крестец с подвздошной костью при помощи ушковидных суставов, расположенных на боковых поверхностях крестца.
Причины воспаления этого сустава:
- длительная перегрузка пояса нижних конечностей, например, при беременности, сидячей работе или при ношении тяжестей;
- травмы;
- инфекционные заболевания, например, туберкулез или бруцеллез;
- аутоиммунные заболевания, например, юношеский ревматический артрит.
Воспалительный процесс при сакроилиеите может затрагивать синовиальную оболочку (синовит), суставные поверхности (остеоартрит) или весь сустав (панартрит). При воспалении сустава происходит его деформация и разрушение.
Выделяют острый гнойный сакроилеит, подострый гнойный сакроилеит, хронический сакроилеит с частыми обострениями.
Острый гнойный сакроилеит чаще всего развивается при попадании инфекции в область сустава, например, при травме или с током крови. Он может быть односторонним или двусторонним. Опасность этой формы заболевания в том, что могут образоваться гнойные затеки, то есть, гноя может скопиться слишком много и он может прорваться в ягодичную полость или в полость таза. Кроме того, гной может попасть и в позвоночный канал, а это чревато поражением спинного мозга.
При подостром гнойном течении болезнь развивается медленнее, симптомы ее менее яркие. На рентгенограмме изменения видно бывает только через 2-3 недели после начала заболевания.
Хронический сакроилеит встречается чаще острого гнойного. Природа его в основном инфекционная. Самые частые возбудители – микобактерии туберкулеза и бруцеллы. В случае бруцеллеза заболевание чаще двустороннее.
Диагностика
При подозрении на сакроилеит нужно обратиться к ортопеду-травматологу. Он должен осмотреть пациента и провести исследования, подтверждающие диагноз. Возможно, потребуется также осмотр фтизиатра, инфекциониста, а для женщин — гинеколога. В некоторых случаях может потребоваться консультация онколога.
Для подтверждения диагноза «сакроилеит» нужно сделать рентгенографию крестцово-подвздошного сочленения и компьютерную томографию. Последнее исследование делается, чтобы исключить онкологические заболевания тазовых костей.
Лечение
Для снятия болевого синдрома при сакроилеите назначают нестероидные противовоспалительные препараты, анальгетики или глюкокортикоиды.
Для восстановления движения, устранения отечности и воспаления назначают физиотерапию (УВЧ, электрофорез), парафинотерапию, грязелечение и лечебную гимнастику.
Но основное лечение должно быть направлено на устранение фактора, вызвавшего заболевание. Если сакроилеит развился в результате попадания инфекции, назначают антибактериальные средства с учетом чувствительности возбудителя.
Если сакроилеит развился в результате попадания инфекции, назначают антибактериальные средства с учетом чувствительности возбудителя.
В некоторых случаях показано хирургическое лечение – резекция крестцово-подвздошного сочленения.
В случае острого гнойного сакроилеита гнойную полость вскрывают и дренируют.
Профилактика
Профилактика сакроилеита заключается в своевременном лечении инфекционных заболеваний, укреплении иммунитета. Важно заниматься спортом, однако в этом деле нельзя переусердствовать. При сидячей работе нужно периодически делать разминку.
Важно ограничить физическую нагрузку на больной сустав. При беременности, например, рекомендуют носить специальный бандаж. В некоторых случаях ограничивают сидение или ходьбу.
© Доктор Питер
Рациональные подходы к диагностике и терапии анкилозирующего спондилоартрита
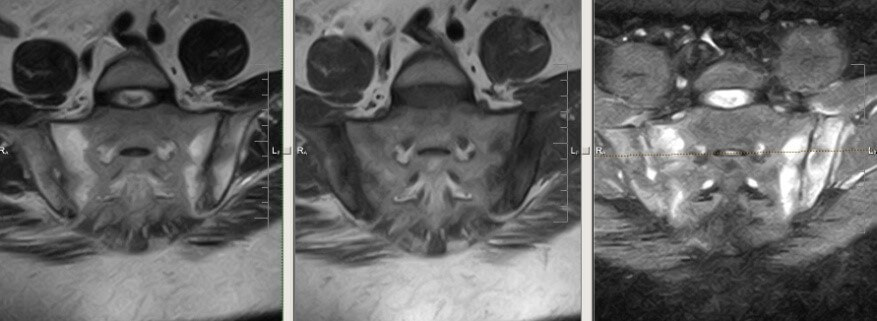
Анкилозирующий спондилоартрит (АС) характеризуется воспалительным поражением суставов позвоночника, околопозвоночных тканей и крестцово-подвздошных сочленений с анкилозированием межпозвоночных суставов и развитием кальцификации спинальных связок.Важное значение при ранней диагностике спондилоартрита отводится таким показателям, как боль в спине воспалительного характера, HLA B27-позитивность, а также выявлению сакроилеита по данным рентгенографии костей таза или магнитно-резонансной томографии илеосакральных сочленений в режиме STIR/T2 с подавлением жира.
Для медикаментозного лечения АС активно используются нестероидные противовоспалительные препараты (НПВП), анальгетики, глюкокортикостероиды, сульфасалазин, ингибиторы фактора некроза опухоли альфа и интерлейкина 17. Из группы НПВП целесообразным является применение нимесулида (Нимесил), сочетающего высокую эффективность и относительную безопасность (по сравнению с традиционными препаратами данной группы) в отношении риска развития серьезных осложнений со стороны желудочно-кишечного тракта и сердечно-сосудистой системы.

Таблица. Рекомендуемые схемы фармакотерапии анкилозирующего спондилита
Анкилозирующий спондилоартрит (АС), или болезнь Бехтерева, – хроническое системное заболевание, характеризующееся воспалительным поражением суставов позвоночника, околопозвоночных тканей и крестцово-подвздошных сочленений с анкилозированием межпозвоночных суставов и развитием кальцификации спинальных связок. Его распространенность в разных странах варьирует от 0,5 до 2%. Заболевание развивается главным образом у мужчин в возрасте 15–30 лет. Соотношение заболевших мужчин и женщин составляет в среднем 9:1 [1].
Этиология АС неизвестна. Однако большое значение в его развитии придается генетическим факторам, в частности антигену гистосовместимости HLA B27. Он обнаруживается у 90–95% больных, примерно у 20–30% их родственников и лишь у 7–8% лиц в общей популяции. Обсуждается также роль инфекционных факторов. В частности, получены данные об участии некоторых штаммов Klebsiella и других видов энтеробактерий в развитии периферического артрита у пациентов с АС.
Существует несколько гипотез, объясняющих связь между носительством антигена гистосовместимости HLA B27 и АС. Согласно гипотезе антигенной мимикрии рецепторное сходство антигена HLA B27 и микробного антигена может способствовать его длительной персистенции и стимулировать развитие аутоиммунного процесса [2].
Анкилозирующий спондилоартрит, как правило, развивается постепенно, в подростковом или молодом возрасте (15–30 лет). Основным симптомом заболевания считается сакроилеит – двустороннее воспаление крестцово-подвздошных суставов. Для сакроилеита характерны жалобы на воспалительные боли в крестце, ягодицах, по задней поверхности бедер, напоминающие пояснично-крестцовый радикулит. Боль чаще двусторонняя, носит постоянный характер, усиливается во второй половине ночи. Нередко отмечается атрофия ягодичных мышц, их напряжение. Второй по значимости ранний симптом АС – боль и скованность в пояснице. Отмечается также тугоподвижность в поясничном отделе позвоночника. Объективно выявляются сглаженность или полное исчезновение поясничного лордоза.
Второй по значимости ранний симптом АС – боль и скованность в пояснице. Отмечается также тугоподвижность в поясничном отделе позвоночника. Объективно выявляются сглаженность или полное исчезновение поясничного лордоза.
Поражение грудного отдела позвоночника характеризуется болями, часто иррадиирующими по ходу ребер. Вследствие образования анкилозов грудинно-реберных сочленений резко уменьшается экскурсия грудной клетки.
При поражении шейного отдела позвоночника основной жалобой может быть резкое ограничение движений вплоть до неподвижности, а также боль при движении головой. Пациент не способен достать подбородком грудину. При прогрессировании болезни исчезают физиологические изгибы позвоночника, формируется поза просителя – выраженный кифоз грудного отдела позвоночника и гиперлордоз шейного отдела позвоночника.
Часто у пациентов с АС в процесс вовлекаются периферические суставы. При АС поражаются тазобедренные (коксит) и плечевые суставы. Процесс начинается постепенно, носит симметричный характер, как правило заканчивается анкилозированием.
Нередко в дебюте заболевания в патологический процесс вовлекаются суставы нижних конечностей по типу моно- или олигоартрита.
Ярким клиническим проявлением АС служат энтезопатии – преимущественно в местах прикрепления к пяточной кости пяточного сухожилия и подошвенный апоневроз.
У пациентов с АС наблюдаются также внескелетные симптомы. У 10–30% – поражение глаз, в частности ирит, иридоциклит. Поражение глаз может быть первым проявлением заболевания, предшествовать симптомам сакроилеита и нередко носит рецидивирующий характер.
Нарушения сердечно-сосудистой системы при АС отмечаются в 20–22% случаев. К таковым относятся аортит, миокардит, перикардит и миокардиодистрофия. Описаны случаи тяжелого перикардита с прогрессирующей недостаточностью кровообращения, полная атриовентрикулярная блокада с синдромом Морганьи – Адамса – Стокса. При длительном течении АС с высокой клинико-лабораторной активностью может формироваться недостаточность аортального клапана.
При длительном течении АС с высокой клинико-лабораторной активностью может формироваться недостаточность аортального клапана.
Специфичным поражением легких при АС считается развитие апикального пневмофиброза, который встречается в 3–4% случаев и требует дифференциальной диагностики с туберкулезными изменениями.
Почки поражаются у 5–31% больных. Чаще развивается амилоидоз, как правило через много лет от начала заболевания. Реже – IgА-нефропатия. Причиной мочевого синдрома, проявляющегося протеинурией и микрогематурией, может стать длительный прием нестероидных противовоспалительных препаратов (НПВП) с развитием лекарственной нефропатии.
В связи с выраженным остеопорозом незначительные травмы могут привести к переломам шейных позвонков с развитием квадриплегии. Вследствие небольшой травмы при деструкции поперечной связки атланта развиваются атлантоаксиальные подвывихи – 2–3%. Более редким осложнением считается синдром конского хвоста вследствие хронического эпидурита с импотенцией и недержанием мочи [3].
Диагностика
В диагностике АС особое внимание уделяется оценке подвижности в разных отделах позвоночника: в шейном (проба «подбородок – грудина»), грудном (проба Отта). Для определения подвижности реберно-позвоночных суставов измеряют дыхательную экскурсию грудной клетки (норма 5–6 см). Подвижность в поясничном отделе позвоночника оценивают с помощью теста Шобера [4].
Для определения активности АС используют BASDAI (Bath Ankylosing Spondilitis Disease Activity Index). Значения BASDAI, превышающие 40 баллов, свидетельствуют о высокой активности заболевания. В 2009 г. Европейской антиревматической лигой предложен индекс ASDAS (Ankylosing Spondilitis Disease Activity Score), который учитывает не только клинические проявления АС, но и такие лабораторные показатели активности заболевания, как С-реактивный белок (СРБ) и скорость оседания эритроцитов (СОЭ). Если показатели ASDAS 3,5 балла – очень высокая [5].
Если показатели ASDAS 3,5 балла – очень высокая [5].
Признаком воспалительного поражения суставов и позвоночника при АС считается высокий уровень СОЭ, СРБ и циркулирующих иммунных комплексов. Ревматоидный фактор обычно не обнаруживается.
Важная роль в диагностике отводится рентгенологическому исследованию. Наиболее ранние изменения отмечаются в крестцово-подвздошных сочленениях – признаки сакроилеита. Однако на ранней стадии заболевания рентгенологические изменения в позвоночнике могут отсутствовать, поэтому целесообразно выполнять магнитно-резонансную томографию (МРТ) крестцово-подвздошных сочленений в режиме STIR (Short Tau Inversion Recovery) и T2 с подавлением жира. Проведение МРТ показано для выявления ранних изменений в тазобедренных суставах и илеосакральных сочленениях. Она позволяет диагностировать синовит, капсулит, деструкции головки бедра, эрозии, склеротические изменения, анкилоз.
При обнаружении сакроилеита рекомендовано установить соответствие клинической картины по модифицированным Нью-Йоркским критериям АС:
- боль и скованность в нижней части спины (в течение не менее трех месяцев), уменьшающиеся после физических упражнений;
- ограничение движений в поясничном отделе позвоночника в сагиттальной и фронтальной плоскостях;
- ограничение дыхательных экскурсий грудной клетки по сравнению с показателями у здоровых лиц;
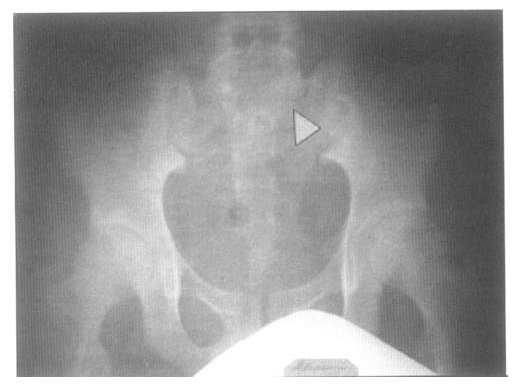
- сакроилеит (двусторонний второй стадии и более или односторонний третьей и четвертой стадий), диагностированный при проведении рентгенологического исследования.
При наличии четвертого (рентгенологического) критерия и хотя бы одного из первых трех (клинических) диагноз считается достоверным [3, 6].
Согласно положениям Международного общества по изучению спондилоартритов для пациентов с болью в спине продолжительностью три месяца и более и возрастом начала заболевания менее 45 лет классификационными критериями аксиального спондилоартрита являются сакроилеит, подтвержденный результатами МРТ (активное (острое) воспаление, характерное при спондилоартрите) или рентгенографии (достоверный сакроилеит по модифицированным Нью-Йоркским критериям), плюс один признак и более спондилоартрита или наличие антигена HLA B27 плюс два и более признака спондилоартрита.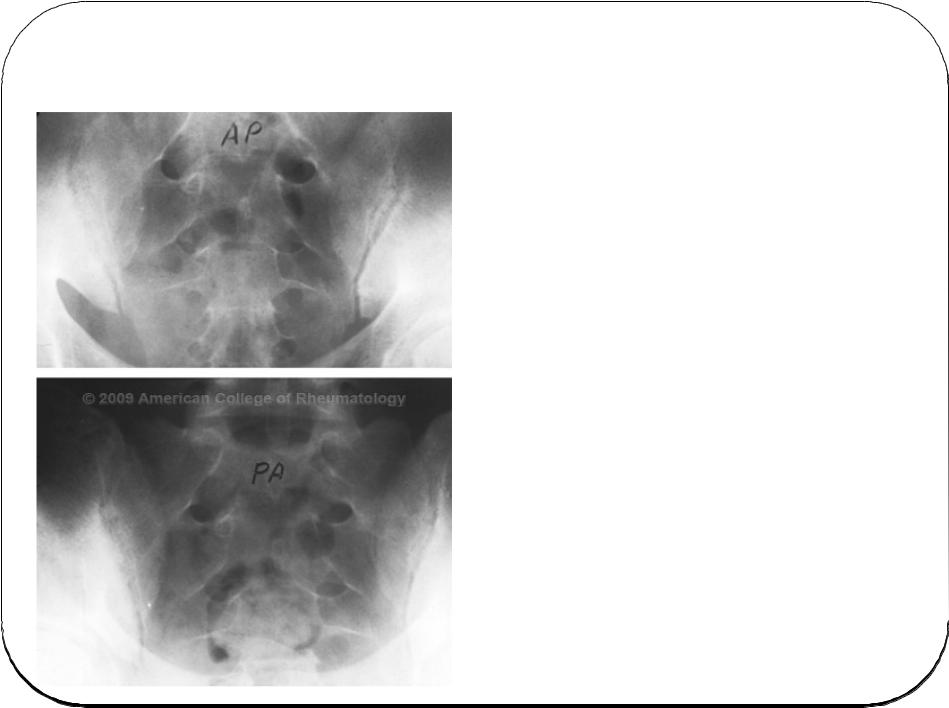 К признакам последнего относятся воспалительная боль в спине, артрит, энтезит (пяточный), увеит, дактилит, псориаз, болезнь Крона/язвенный колит, хороший ответ на НПВП, отягощенный семейный анамнез по заболеванию, наличие антигена HLA B27, повышенный уровень СРБ [6].
К признакам последнего относятся воспалительная боль в спине, артрит, энтезит (пяточный), увеит, дактилит, псориаз, болезнь Крона/язвенный колит, хороший ответ на НПВП, отягощенный семейный анамнез по заболеванию, наличие антигена HLA B27, повышенный уровень СРБ [6].
Лечение
Основные цели лечения АС – максимальное улучшение качества жизни посредством купирования и снижения боли, уменьшение скованности и утомляемости, улучшение/стабилизация функциональных возможностей, предотвращение/замедление структурных повреждений [6].
Ведущее место в лечении АС занимает кинезиотерапия. Данная терапия направлена на сохранение подвижности позвоночника, его разгрузку, активацию диафрагмального дыхания.
Лечебная физкультура должна проводиться с осторожностью. Она начинается с малых объемов движений, периодичность занятий – два-три раза в день. Необходимо избегать подъема тяжестей, прыжков, бега. Больным показаны прогулки на лыжах, плавание в бассейне. Необходимо также обучать их техникам релаксации.
К лекарственным средствам, которые активно используются при АС, относятся НПВП, анальгетики, глюкокортикостероиды, базисные противовоспалительные препараты, ингибиторы фактора некроза опухоли aльфа (ФНО-альфа) и интерлейкина (ИЛ) 17.
Препаратами первой линии признаны НПВП. Они должны назначаться сразу после постановки диагноза, независимо от стадии заболевания. У пациентов с персистирующей активностью АС терапия НПВП должна быть длительной. АС, пожалуй, является единственным ревматическим заболеванием, при котором длительный прием препаратов данной группы патогенетически обоснован, высокоэффективен и не имеет альтернативы, кроме ингибиторов ФНО-альфа. Непрерывный прием НПВП замедляет прогрессирование болезни, в то время как прием «по требованию» на прогрессирование практически не влияет. При назначении НПВП необходимо учитывать наличие сердечно-сосудистых патологий, патологий желудочно-кишечного тракта и почек [7].
При длительном применении хороший противовоспалительный и обезболивающий эффект достигается в случае назначения диклофенака натрия (препарат Вольтарен в дозе 100 мг/сут) и индометацина (75–150 мг/сут).
К сожалению, высокий терапевтический потенциал НПВП ограничивается риском развития класс-специфических нежелательных реакций, связанных с подавлением активности физиологического изомера циклооксигеназы (ЦОГ) 1. Наибольшее клиническое значение имеет развитие патологии желудочно-кишечного тракта (НПВП-гастропатия).
Существенно снизить риск развития язв, желудочно-кишечного кровотечения, перфорации, а также нарушения проходимости можно благодаря использованию селективных ЦОГ-2-ингибиторов.
В России применяются такие селективные НПВП, как целекоксиб, эторикоксиб, мелоксикам и нимесулид. Именно эти препараты, согласно существующим в России рекомендациям по рациональному использованию НПВП, должны использоваться у больных с высоким риском развития осложнений со стороны желудочно-кишечного тракта. К этой категории относятся пациенты с язвенным анамнезом (особенно с язвами, осложненными кровотечением или перфорацией), пожилого возраста (65 лет и старше), а также пациенты, получающие в качестве сопутствующей терапии низкие дозы ацетилсалициловой кислоты, антикоагулянты или глюкокортикостероиды.
Нимесулид (Нимесил) синтезирован в биохимической лаборатории ЗМ (подразделение Riker Laboratories) доктором G. Moore и лицензирован в 1980 г. швейцарской фирмой Helsinn Healthcare SA. Впервые на фармакологическом рынке нимесулид появился в 1985 г. в Италии, где по-прежнему остается наиболее популярным рецептурным НПВП.
Нимесулид представляет собой N-(4-Нитро-2-феноксифенил) метансульфонамид. При приеме внутрь быстро и практически полностью абсорбируется независимо от приема пищи, связывается с альбумином на 99%. При применении 100 мг максимальная концентрация в плазме крови достигается через 1,22–2,75 часа.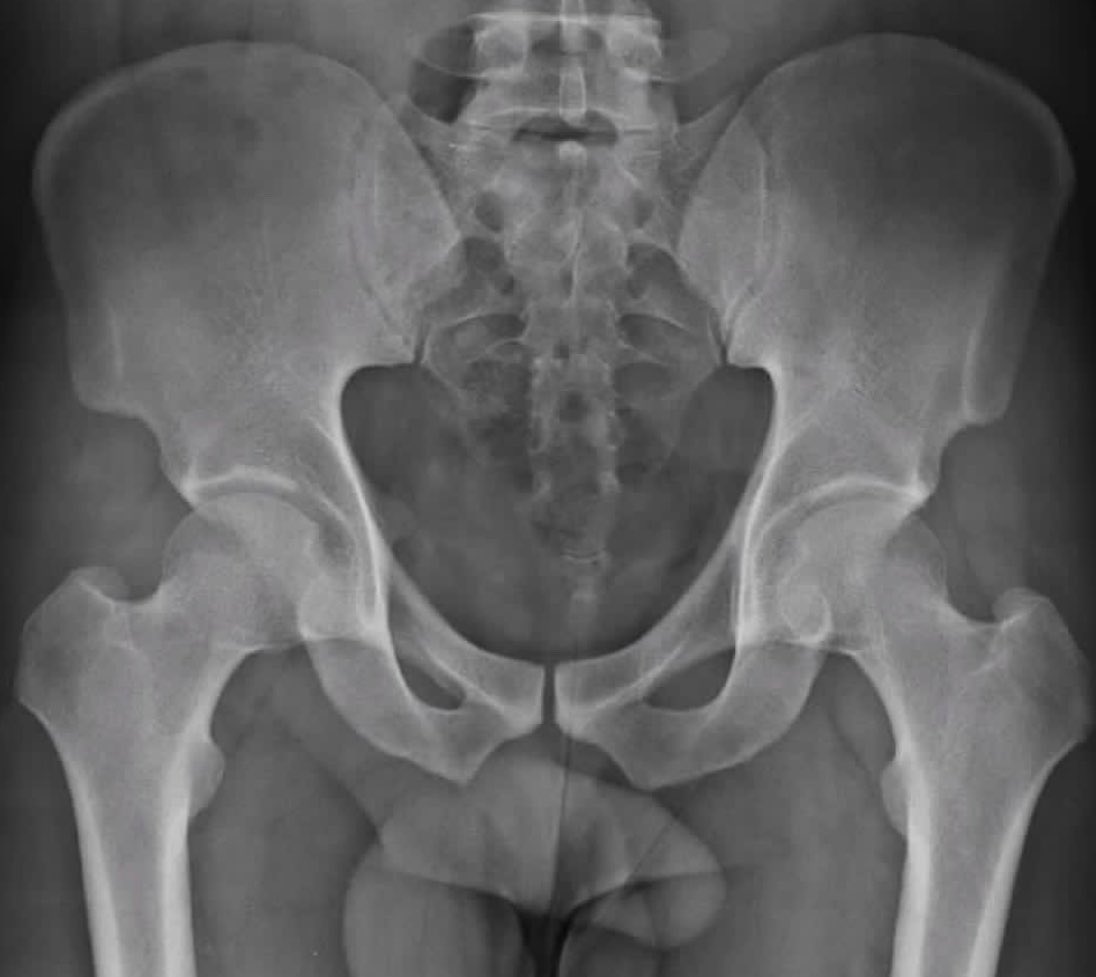 Молекула нимесулида в отличие от других молекул НПВП обладает слабыми кислотными свойствами, как следствие, характеризуется низким потенциалом в отношении контактного повреждения слизистой оболочки верхних отделов желудочно-кишечного тракта. В то же время это свойство позволяет препарату легко проникать и накапливаться в очагах воспаления в более высокой концентрации, чем в плазме крови. Выведение нимесулида происходит как с мочой, так и с калом. Нимесулид обладает наименьшим периодом полувыведения – 1,8–4,7 часа [8, 9].
Молекула нимесулида в отличие от других молекул НПВП обладает слабыми кислотными свойствами, как следствие, характеризуется низким потенциалом в отношении контактного повреждения слизистой оболочки верхних отделов желудочно-кишечного тракта. В то же время это свойство позволяет препарату легко проникать и накапливаться в очагах воспаления в более высокой концентрации, чем в плазме крови. Выведение нимесулида происходит как с мочой, так и с калом. Нимесулид обладает наименьшим периодом полувыведения – 1,8–4,7 часа [8, 9].
В Италии проведено исследование частоты сообщений о серьезных нежелательных эффектах, связанных с назначением различных НПВП. Проанализировано 10 608 сообщений, поступивших с 1988 по 2000 г. Установлено, что нимесулид вызывал осложнения со стороны желудочно-кишечного тракта в два раза реже, чем другие НПВП: 10,4% случаев против 21,2% при приеме диклофенака, 21,7% – кетопрофена, 18,6% – пироксикама [10].
В Научно-исследовательском институте ревматологии им. В.А. Насоновой проведено исследование безопасности нимесулида у больных с высоким риском развития осложнений со стороны желудочно-кишечного тракта [8]. Согласно плану исследования нимесулид (Нимесил) в дозе 200 мг назначался 20 больным, получавшим до начала исследования лечение по поводу язвы или множественных (более 10) эрозий желудка и/или двенадцатиперстной кишки, возникших на фоне приема других НПВП. Контрольная группа состояла из 20 пациентов, которым после заживления НПВП-гастропатии назначался диклофенак в дозе 100 мг (ректальные свечи).
Через два месяца наблюдения рецидив язвы зафиксирован у трети больных (33,3%), получавших диклофенак, и лишь у одного больного (5,6%), получавшего нимесулид (р
Данные, которые позволили бы сделать вывод о значительном повышении риска сердечно-сосудистых осложнений при использовании нимесулида, не получены.
Масштабное популяционное исследование, проведенное в Финляндии (33 309 эпизодов острого инфаркта миокарда, контрольная группа – 138 949 лиц без указанной патологии), показало, что на фоне приема нимесулида риск сердечно-сосудистых катастроф не выше, чем на фоне приема мелоксикама, набуметона и этодолака, коксибов и неселективных НПВП [11].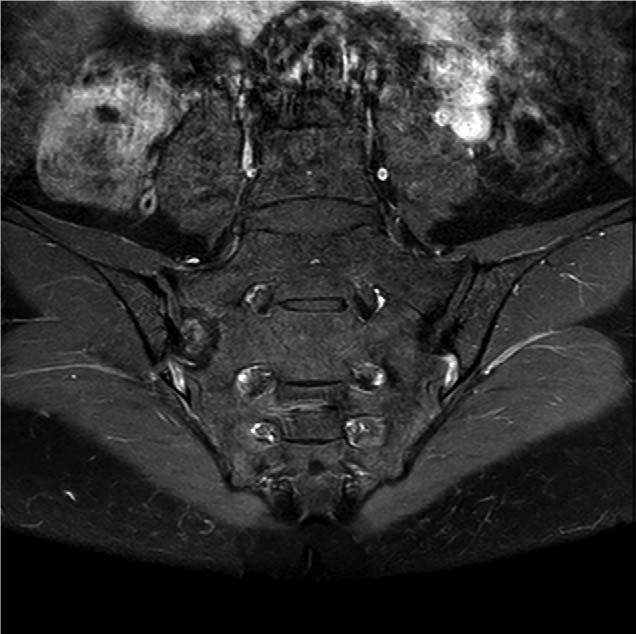
Анализ связи между развитием гепатотоксических реакций и приемом конкретных препаратов из группы НПВП продемонстрировал, что частота указанных осложнений при использовании нимесулида составила 35,3 на 100 тыс. пациенто-лет, что оказалось ниже, чем при использовании диклофенака – 39,2, кеторолака – 66,8 и ибупрофена – 44,6 на 100 тыс. пациенто-лет [12, 13].
Приведенные выше данные свидетельствуют о целесообразности использования нимесулида (Нимесила) в лечении АС. Препарат показал как высокую эффективность, так и относительную безопасность (по сравнению с традиционными НПВП) в отношении риска развития серьезных осложнений со стороны желудочно-кишечного тракта и сердечно-сосудистой системы [14].
В качестве дополнительного краткосрочного лечения при неэффективности или плохой переносимости/противопоказаниях для назначения НПВП могут быть использованы анальгетики, такие как парацетамол (500 мг четыре раза в сутки с интервалом до 3 часов) и трамадол (50 мг до четырех раз в сутки).
Системное применение глюкокортикостероидов как при аксиальной форме АС, так и при наличии периферического артрита не рекомендуется. Локальное введение глюкокортикостероидов показано при периферическом артрите, сакроилеите и энтезитах. Местное лечение препаратами данной группы высокоэффективно при остром иридоциклите.
В случае устойчивого, торпидного течения АС с высокой иммунологической активностью быстрый и положительный эффект может оказать пульс-терапия метилпреднизолоном (Солу-Медрол, Метипред) 500–1000 мг в течение одного – трех дней.
Базисная противовоспалительная терапия направлена на уменьшение проявлений иммунокомплексного механизма воспаления. Препаратами выбора при поражении периферических суставов считаются салазопроизводные – сульфасалазин. Лечебная доза этих препаратов составляет 2–3 г/сут. Для достижения эффекта они назначаются не менее чем на четыре – шесть месяцев.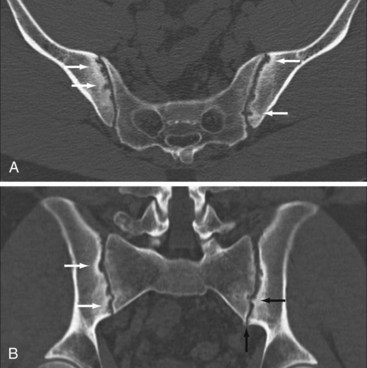 Затем переходят на поддерживающую дозу (0,5–1 г/сут), которая при хорошей эффективности принимается практически постоянно.
Затем переходят на поддерживающую дозу (0,5–1 г/сут), которая при хорошей эффективности принимается практически постоянно.
Влияние метотрексата, лефлуномида и сульфасалазина на замедление поражения позвоночника не доказано.
В случае высокой активности АС (BASDAI более 40 баллов) и в отсутствие эффекта от применения НПВП, сульфасалазина, глюкокортикостероидов назначаются ингибиторы ФНО-альфа (инфликсимаб, адалимумаб, этанерцепт, голимумаб) и ИЛ-17 (секукинумаб). Инфликсимаб при АС применяют в дозе 5 мг/кг массы тела в виде внутривенных инъекций. Через две и шесть недель после первого введения проводятся повторные инфузии в той же дозе, затем введения повторяются каждые восемь недель. Адалимумаб вводится подкожно в дозе 40 мг один раз в две недели. Этанерцепт также вводится подкожно в дозе 50 мг один раз в неделю. Голимумаб вводится подкожно в дозе 50 мг один раз в месяц. До начала и на протяжении всего периода лечения необходимо проводить рентгенографию легких и делать пробы Манту для исключения туберкулезной инфекции.
Отмечена высокая эффективность секукинумаба при АС – как у пациентов, ранее не получавших биологических агентов, так и у пациентов, для которых предшествующая терапия ингибиторами ФНО-альфа была неэффективной или плохо переносилась. Секукинумаб вводится подкожно по 300 мг один раз в две-три недели, начиная с восьмой недели – один раз в месяц. Препарат можно применять при беременности и в период лактации.
Для снятия мышечного спазма назначают миорелаксанты: толперизон – 100–150 мг/сут, тизанидин – 4–6 мг/сут.
В таблице представлены рекомендуемые схемы фармакотерапии анкилозирующего спондилита [1].
При анкилозах тазобедренных суставов с функциональной недостаточностью третьей стадии проводится протезирование.
Заключение
Применение современных методов диагностики позволяет своевременно поставить диагноз АС и начать лечение, что способствует улучшению прогноза.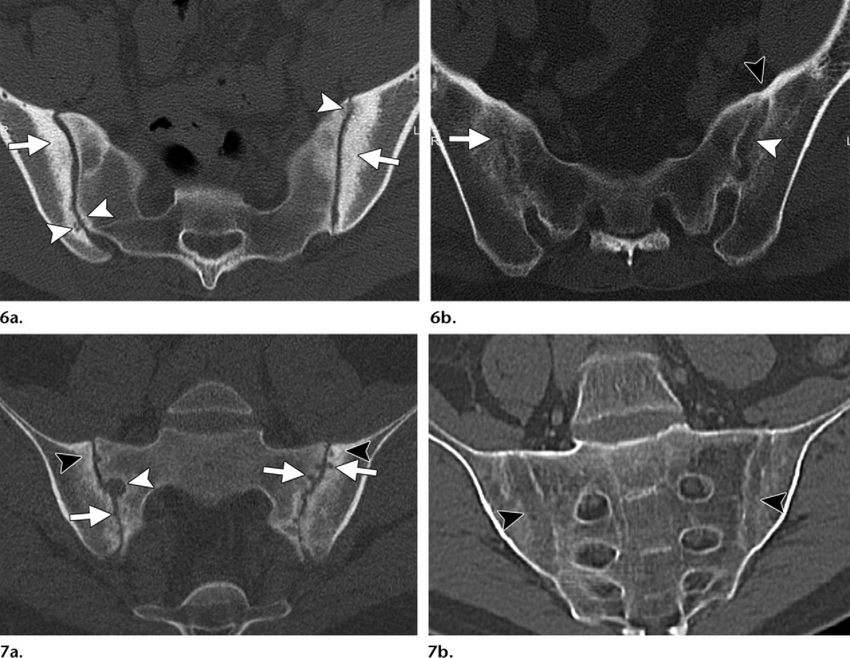
Сакроилеит: симптомы и методы лечения
Сакроилеит крестцово-подвздошного сочленения – это локализованное воспаление, сопровождаемое болезненным дискомфорт в спине.
Причины возникновения и особенности патологии определяют несколько разновидностей, каждая из которых отличается симптоматической картиной и интенсивностью развития. Важно отметить, что сохраняется вероятность выявления воспаления в ситуации, когда у пациента имеется аутоиммунное заболевание различного типа.
Лечение носит преимущественно консервативный характер, однако, при интенсивном развитии гнойной формы может применяться оперативное вмешательство.
Общие сведения
Согласно медицинской практике, патология встречается в качестве симптоматического проявления, а в редких случаях – как отдельное заболевание.
Среди диагностированных случаев, воспаление является односторонним, однако, двусторонние могут встречаться при наличии бруцеллеза. Отдельно стоит заметить, что рассматриваемый вид патологического воспаления входит в перечень ключевой симптоматики болезни Бехтерева.
Особенности стратегии, а также прогнозы на выздоровление напрямую зависят от диагностируемой формы патологии и, конечно, с учетом причин ее развития.
Крестцово-подвздошный сустав – это малоподвижное соединение, выступающее в качестве ключевого звена между тазом и позвоночником. Сохранение естественного положения сустава достигается за счет прочности и надежности связочного аппарата.
Причины сакроилеита
В качестве причин воспаления, происходящего в суставных тканях, может выступать огромное количество факторов, среди которых:
- перенесенные физические травмы;
- повышенная нагрузка на отдел ОДА, вызванная профессиональными особенностями и прочими факторами;
- наличие врожденных отклонений в развитии тазобедренного сустава;
- сбой в обменных процессах;
- развитие новообразований, локализованных в области сочленения;
- инфекционные поражения;
- патологические изменения в тканях позвоночного столба;
- нарушения иммунитета.

Симптомы сакроилеита
Симптоматика является вариативной, однако, предполагает общие показатели. Степень проявления каждого симптома может быть различной и изменяться в соответствии с темпами развития и характером воспаления.
Среди общих симптомов сакроилеита выделяют:
- наличие и постепенное нарастание проявления интоксикации организма;
- значительное повышение температуры тела;
- появление дискомфорта в области ниже поясницы или живота;
- стремительное ухудшение самочувствия;
- скованность, сложность выполнения движений, в особенности, выпрямления/сгибания ноги со стороны поряженного сустава;
- изменение особенностей походки;
- ограничение подвижности сочленения с возможными проявлениями судорог.
Классификация сакроилеита
Согласно передовому опыту отечественных и зарубежных врачей, на практике различают два проявления:
- одностороннее;
- двустороннее.
С точки зрения клинической медицины, важно заметить, что патология преимущественно не является изолированным недугом. В большей части известных случаев, она развивается на фоне различного рода отклонений, что позволяет условно выделить несколько разновидностей сакроилеита крестцово-подвздошного сочленения.
Гнойный сакроилеит
Причиной развития является чрезмерное скопление гноя и его распространение по тканям. Поражение такого типа является преимущественно односторонним.
Начало воспаления характеризуется как острое, течение сопровождается ознобом и значительным увеличением температуры тела в совокупности с резкой болью, локализованной в нижней части живота и отдающей в спину. Общее самочувствие пациента достаточно интенсивно ухудшается, наблюдается развитие тяжелой формы интоксикации.
Испытываемые ощущения заставляют пациента принять определенное положение, предполагающее сгибание ног в тазу и коленях.
При первичной диагностике наблюдаются болезненные ощущения при пальпации в области развития проблемы, усиливающиеся при выполнении разгибания нижних конечностей.
Незначительные проявления симптомов на первичных стадиях развития патологии создают риск неправильной диагностики, что обусловлено течением острых инфекционных поражений.
Требуется обязательное хирургическое вмешательство. Все манипуляции сопровождаются использованием медикаментов (на ранних этапах – антибиотики в совокупности с препаратами для устранения интоксикации).
Туберкулезный сакроилеит
Сочетание с туберкулезом является достаточно редкой ситуацией, протекающих в подострой или даже хронической форме. Инфекционное поражение распространяется из первичного очага, локализированного либо в крестце, либо на поверхности сустава. Встречаются случаи как одностороннего, так и двустороннего поражения.
Болезнь представленного типа предполагает наличие таких жалоб от пациентов, как неясные ощущения, локализированные в области таза. В детском возрасте встречаются случаи, когда боль отражается в суставах нижних конечностей (тазобедренном и коленном). Могут присутствовать вторичные деформации.
В более чем 50% случаев, туберкулезная форма осложняется абсцессами, локализованными в области бедра. По итогам рентгенологического исследования прослеживается выраженная деструкция, локализованная в области подвздошной кости/крестца.
Устранение симптоматики реализуется в условиях туберкулезного стационара и предполагает иммобилизацию больного, сопровождающуюся специфическими консервативными методами. В редких случаях показано хирургическое вмешательство.
Сифилисный сакроилеит
Вторичный сифилис и сакроилеит – не часто встречающееся в медицинской практике сочетание, протекающее в форме артралгии, быстро излечиваемой действием антибиотиков.
Третичный сифилис зачастую сопровождается гуммозным сакроилеитом, выраженным синовитом или остеоартритом. У пациента могут наблюдаться относительно нерезкие боли в ночные часы, а также незначительная скованность, связанная с обереганием области локализации.
Рентгенограмма не дает желаемого результата, так как изменения с ее помощью – не выявляются.
Выздоровление реализуется в условиях кожно-венерологического отделения.
Бруцеллезный сакроилеитБруцеллез характеризуется преходящим характером поражения тканей, что говорит о возможном появлении летучих артралгий. В ряде клинических случаев могут наблюдаться стойкие, длительные и при этом, трудно поддающиеся купированию воспалительные процессы, выражающиеся синовитом или артритами.
Тандем с бруцеллезом может иметь различную форму. Пациенты с такого рода диагнозом жалуются на наличие боли, сконцентрированной в области сочленения, которая может значительно усиливаться при выполнении различного рода движений.
Требуется консервативный подход, предполагающий сочетание специфической терапии с применением комплекса антибиотиков, вакцинацией и назначением ряда медикаментозных препаратов.
Асептический сакроилеит
Вполне обычное явление для ревматических заболеваний, в частности, артрита псориатического типа.
Рентгенологическое исследование обеспечивает возможность постановки диагноза на первых стадиях прогрессирования, что гарантирует успешные прогнозы на выздоровление.
Первичные стадии предполагают умеренное расширение щели сустава, с нечеткими контурами сочленения.
Вторая стадия предполагает ярко выраженность симптоматической картины, сопровождаемую сужением суставной щели и образованием единичных эрозий.
Третья и четвертая стадия предполагает частичный и полный анкилоз соответственно.
Симптомы сакроилеита представленного вида являются неяркими. Боли могут быть незначительной или умеренной интенсивности, отдающие в бедро, нарастание которых приходится на состояние покоя, а снижение – лишь при повышении двигательной активности.
Диагностическое обследование может потребовать дополнительные специфичные методы, в число которых входит лабораторное исследование.
Неинфекционный сакроилеит
Поражения крестцово-подвздошного сочленения неинфекционного происхождения не относятся к понятию «сакроилеит», однако, медицинская практика допускает постановку такого диагноза.
Изменения такого типа могут иметь ряд предпосылок, определить точный перечень которых – непросто. Вероятнее всего, патологии вызваны перенесенными травмами или систематическими перегрузками.
Среди жалоб отмечают спонтанные болезненные приступы, локализация которых приходится на область крестца. При совершении движений может наблюдаться усиление неприятных ощущений.
Основное направление лечения – устранение воспаления и болевых ощущений. В качестве терапевтических методов могут использоваться физиотерапевтические процедуры, прием комплекса медикаментозных препаратов и прочие решения, способные ускорить восстановление.
Особенности течения патологических процессов у детей
В раннем возрасте зачастую случается неверная диагностика с отсылкой на инфекционное поражение или острый аппендицит.
У детей могут наблюдаться такие симптомы сакроилеита, как:
- нарушение работы ЖКТ;
- достаточно сильная боль в спине, отдающая в суставы нижней конечности;
- спазмы спинного мышечного каркаса;
- умеренное повышение температуры тела.
Кроме того, стоит обратить особое внимание на проявление симптоматики, характерной для интоксикации организма, предполагающей:
- озноб;
- повышенное потоотделение;
- потерю аппетита;
- головные боли и нарушения работы вестибулярного аппарата;
- замедление мыслительной деятельности.

Диагностика сакроилеита
Вся диагностическая методика рассматриваемого заболевания заключена в изучении клинических проявлений, выявляемых в ходе осмотра пациента. Уточняющим дополнением могут послужить результаты дополнительных методов исследования, важнейшим среди которых принято считать рентген.
В качестве диагностических критериев определяют:
- интенсивность и характер проявления имеющихся симптомов;
- ночные пробуждения из-за испытываемого дискомфорта;
- наличие/отсутствие боли в грудном отделе позвоночного столба;
- изучение имеющихся воспалений;
- анамнез пациента, с учетом разноплановых факторов.
Главными клиническими признаками при этом остаются:
- степень ограничение подвижности в области пораженной зоны;
- изменения, нарушения осанки и интенсивность их проявления.
Степени сакроилеита
Определение степени патологии происходит с учетом собранного анамнеза, а также полученных результатов рентгенологического исследования, позволяющих определить не только очаг, но и интенсивность распространения воспаления.
Рассмотрим основные показатели, характерные для каждой степени.
1 степень сакроилеита
Симптоматика слабо выражена. На снимке невозможно отследить какие-либо изменения.
2 степень сакроилеита
Очертания сустава крайне нечеткие, можно даже сказать размытые.
Наблюдается существенное уплотнение костной ткани, многочисленные эрозии.
3 степень сакроилеита
Сужение суставной щели заметно усиливается, признаки анкилоза усиливаются (потери подвижности).
При гнойном типе поражений, костная ткань теряет плотность, создавая предпосылки для развития остеопороза.
4 степень сакроилеита
Щель сустава полностью пропадает, случается окончательное сращение костных тканей, сопровождаемое деструкцией их структуры.
Очертания сустава становятся крайне неровными.
Лечение сакроилеита
Главная цель – устранение причины развития воспаления.
Работа с пациентом предполагает применение в основном консервативных методов, однако, может использоваться и хирургические вмешательства (при гнойных формах), предполагающие вскрытие гнойного очага и удаление пораженных тканей.
Используемые методы, объем и длительность лечебных процедур определяются по результатам подтверждения диагноза, в индивидуальном порядке, с учетом имеющихся особенностей конкретного больного.
Медикаментозное лечение сакроилеита
Применяются различные группы препаратов, в числе которых могут быть обезболивающие, гормональные/негормональные противовоспалительные средства (НПВС), иммуномодуляторы, а также антибиотики широкого спектра и хондропротекторы.
Особое внимание необходимо уделить хондропротекторам, действие которых позволяет ускорить регенерацию и обеспечить качественное восстановление суставных тканей.
Физиотерапия
Физиотерапевтические методики применяются исключительно в совокупности с использованием медикаментозных препаратов. Комплекс такого рода позволяет ограничить изменения, происходящие в тканях сустава, что также способствует сохранению его подвижности.
Острый и подострый период предполагает применение таких методик, как электрофорез и ультрафонофорез, реализуемые с применением лекарственных средств.
Среди прочих процедур, применяемых в ходе восстановления, можно отметить воздействие магнитами, лазерным или инфракрасным излучением, массажи, и прочие специфичные терапии (грязелечение, парофинотерапия и пр. ).
).
Опасность и прогнозы
Болезнь крайне редко выступает в качестве самостоятельной патологии, являясь в большинстве известных случаев симптомом. Отсутствие своевременной диагностики может привести к резкому ухудшению подвижности позвоночного столба. Существуют реальные риски достижения ситуации полной неподвижности и инвалидизации пациента.
Своевременное устранение патологически опасных для суставных тканей причин и применение правильной терапии предначертает благоприятные прогнозы.
Методика и сроки лечения определяются с учетом имеющейся клинической картины и особенностей конкретного пациента.
Профилактика сакроилеита
Всем известно, что заниматься лечением любого заболевания стоит своевременно, на первичных этапах его прогрессирования, а лучше – задолго до его появления, что может быть реальным благодаря соблюдению профилактических мер, к которым принято относить:
- слежение за общим состоянием здоровья, отслеживание самочувствия;
- своевременное, полноценное лечение инфекций различного типа;
- предохранение организма от получения перегрева/переохлаждения;
- создание условий для укрепления и поддержания оптимального уровня иммунитета.
Помните о пользе ведения активного образа жизни, следите за сбалансированностью ежедневного рациона питания и наслаждайтесь всеми прелестями жизни, без необходимости борьбы с различными заболеваниями.
Откажитесь от самолечения и при появлении каких-либо симптомов, пожалуйста, обращайтесь за квалифицированной медицинской помощью.
Сакроилеит; Симптомы, причины, лечение и лечение
Обзор
крестцово-подвздошные суставыЧто такое сакроилеит?
Сакроилеит — это воспаление одного или обоих крестцово-подвздошных суставов. Эти два сустава расположены там, где крестец (последняя треугольная часть позвоночника) встречается с подвздошной костью (частью таза).
Эти два сустава расположены там, где крестец (последняя треугольная часть позвоночника) встречается с подвздошной костью (частью таза).
Сакроилеит — частый источник боли в пояснице или ягодицах или бедрах. Часто бывает трудно диагностировать, поскольку многие другие состояния вызывают боль в тех же местах.
Насколько распространен сакроилеит?
Врачи точно не знают, сколько людей живут с сакроилеитом. Однако было подсчитано, что от 10 до 25 процентов людей, сообщающих о боли в пояснице, могут иметь сакроилеит.
Симптомы и причины
Что вызывает сакроилеит?
Воспаление крестцово-подвздошного сустава вызывает большинство симптомов сакроилеита.Многие заболевания вызывают воспаление в крестцово-подвздошном суставе, в том числе:
- Остеоартрит — Этот тип изнашиваемого артрита может возникать в крестцово-подвздошных суставах и возникает в результате разрыва связок.
- Анкилозирующий спондилит — Это разновидность воспалительного артрита суставов позвоночника. Сакроилеит часто является ранним признаком анкилозирующего спондилита.
- Псориатический артрит — Это воспалительное состояние вызывает боль в суставах и отек, а также псориаз (чешуйчатые пятна на коже).Псориатический артрит может вызывать воспаление суставов позвоночника, в том числе крестцово-подвздошных суставов.
К другим причинам сакроилеита относятся:
- Травма — Падение, автомобильная авария или другая травма крестцово-подвздошных суставов или связок, поддерживающих или окружающих крестцово-подвздошный сустав, могут вызвать симптомы.
- Беременность — Гормоны, вырабатываемые во время беременности, могут расслаблять мышцы и связки таза, вызывая вращение крестцово-подвздошного сустава.
 Вес беременности также может вызвать нагрузку на крестцово-подвздошный сустав и привести к его износу.
Вес беременности также может вызвать нагрузку на крестцово-подвздошный сустав и привести к его износу. - Пиогенный сакроилеит — Это редкая инфекция крестцово-подвздошного сустава, вызываемая бактериями Staphylococcus aureus.
Каковы симптомы сакроилеита?
Общие симптомы сакроилеита включают боль, которая:
- Возникает в пояснице, ягодицах, бедре или бедре
- Ухудшается после длительного сидения или стояния или вставания со стула
- Ухудшение после поворота бедрами
- Ощущается острым или колющим, или тупым и болезненным
Диагностика и тесты
Как диагностируется сакроилеит?
Ваш врач спросит вас о вашей истории болезни, включая любые предыдущие воспалительные заболевания или состояния.Другие диагностические тесты включают:
- Физический осмотр, тесты движения — Во время физического осмотра позвоночник проверяется на правильное выравнивание и вращение. Во время различных тестов на физическое движение вас задают или просят двигаться в определенных направлениях. В некоторых из этих тестов врач оказывает давление на крестцово-подвздошный сустав, позвоночник, бедро или ногу. Чем больше положительных тестов (вызывающих боль), тем выше вероятность того, что у вас сакроилеит.
- Анализ крови — Анализ крови позволяет выявить признаки воспаления.
- Визуальные тесты — Рентген, компьютерная томография и / или магнитно-резонансная томография могут быть назначены, если врач подозревает травму как источник боли или для поиска изменений в крестцово-подвздошном суставе.
- Инъекция стероидов — Инъекция стероидов в крестцово-подвздошный сустав является одновременно диагностическим тестом (если оно снимает боль) и лечением.
 Эта процедура выполняется с использованием рентгеновского излучения, чтобы направить спинномозговую иглу в подходящее место для инъекции.
Эта процедура выполняется с использованием рентгеновского излучения, чтобы направить спинномозговую иглу в подходящее место для инъекции.
Ведение и лечение
Как лечится сакроилеит?
Большинство людей с сакроилеитом получают пользу от физиотерапии. Эта процедура помогает укрепить и стабилизировать мышцы, окружающие крестцово-подвздошные суставы. Физиотерапия также облегчает движение крестцово-подвздошных суставов во всем диапазоне движений.
В некоторых случаях врачи назначают лекарства, такие как НПВП (Advil®), для облегчения боли на ранних стадиях сакроилеита. В некоторых случаях врачи вводят стероиды в крестцово-подвздошные суставы, чтобы уменьшить воспаление и боль. Радиочастотная абляция рассматривается только в том случае, если после инъекции в крестцово-подвздошный сустав временно достигается облегчение боли. В этой процедуре используются радиоволны для нагрева небольшого участка нервной ткани, чтобы не дать ей посылать болевые сигналы, тем самым уменьшая боль.
Какие осложнения связаны с сакроилеитом?
При отсутствии лечения сакроилеит у некоторых людей приводит к потере подвижности.Без лечения боль также может нарушить ваш сон и привести к психологическим состояниям, таким как депрессия.
Сакроилеит, связанный с анкилозирующим спондилитом, может прогрессировать со временем. Со временем при этом типе артрита позвонки (кости) позвоночника срастаются и становятся жесткими.
Профилактика
Можно ли предотвратить сакроилеит?
Невозможно предотвратить сакроилеит.Вы можете предотвратить или уменьшить симптомы, избегая действий, вызывающих боль, таких как бег или подъем по лестнице.
Перспективы / Прогноз
Каковы результаты лечения сакроилеита?
С помощью лечения большинство людей с сакроилеитом справляются с болью и восстанавливают подвижность.
Жить с
Когда мне следует позвонить своему врачу?
Если у вас продолжающаяся боль в пояснице, ягодицах или бедре, обратитесь к врачу для тщательного обследования.
Сакроилеит; Симптомы, причины, лечение и лечение
Обзор
крестцово-подвздошные суставыЧто такое сакроилеит?
Сакроилеит — это воспаление одного или обоих крестцово-подвздошных суставов.Эти два сустава расположены там, где крестец (последняя треугольная часть позвоночника) встречается с подвздошной костью (частью таза).
Сакроилеит — частый источник боли в пояснице или ягодицах или бедрах. Часто бывает трудно диагностировать, поскольку многие другие состояния вызывают боль в тех же местах.
Насколько распространен сакроилеит?
Врачи точно не знают, сколько людей живут с сакроилеитом. Однако было подсчитано, что от 10 до 25 процентов людей, сообщающих о боли в пояснице, могут иметь сакроилеит.
Симптомы и причины
Что вызывает сакроилеит?
Воспаление крестцово-подвздошного сустава вызывает большинство симптомов сакроилеита.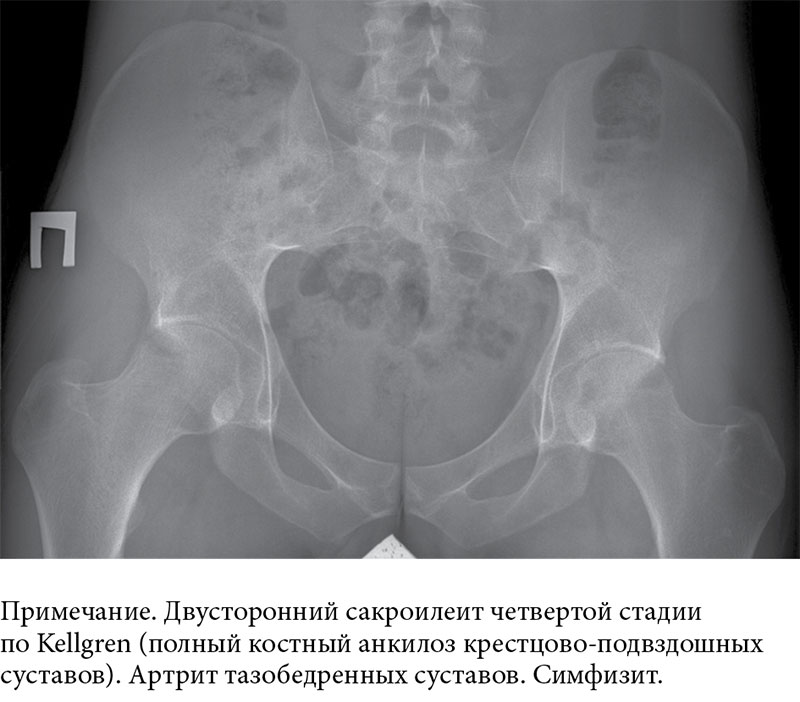 Многие заболевания вызывают воспаление в крестцово-подвздошном суставе, в том числе:
Многие заболевания вызывают воспаление в крестцово-подвздошном суставе, в том числе:
- Остеоартрит — Этот тип изнашиваемого артрита может возникать в крестцово-подвздошных суставах и возникает в результате разрыва связок.
- Анкилозирующий спондилит — Это разновидность воспалительного артрита суставов позвоночника. Сакроилеит часто является ранним признаком анкилозирующего спондилита.
- Псориатический артрит — Это воспалительное состояние вызывает боль в суставах и отек, а также псориаз (чешуйчатые пятна на коже). Псориатический артрит может вызывать воспаление суставов позвоночника, в том числе крестцово-подвздошных суставов.
К другим причинам сакроилеита относятся:
- Травма — Падение, автомобильная авария или другая травма крестцово-подвздошных суставов или связок, поддерживающих или окружающих крестцово-подвздошный сустав, могут вызвать симптомы.
- Беременность — Гормоны, вырабатываемые во время беременности, могут расслаблять мышцы и связки таза, вызывая вращение крестцово-подвздошного сустава. Вес беременности также может вызвать нагрузку на крестцово-подвздошный сустав и привести к его износу.
- Пиогенный сакроилеит — Это редкая инфекция крестцово-подвздошного сустава, вызываемая бактериями Staphylococcus aureus.
Каковы симптомы сакроилеита?
Общие симптомы сакроилеита включают боль, которая:
- Возникает в пояснице, ягодицах, бедре или бедре
- Ухудшается после длительного сидения или стояния или вставания со стула
- Ухудшение после поворота бедрами
- Ощущается острым или колющим, или тупым и болезненным
Диагностика и тесты
Как диагностируется сакроилеит?
Ваш врач спросит вас о вашей истории болезни, включая любые предыдущие воспалительные заболевания или состояния.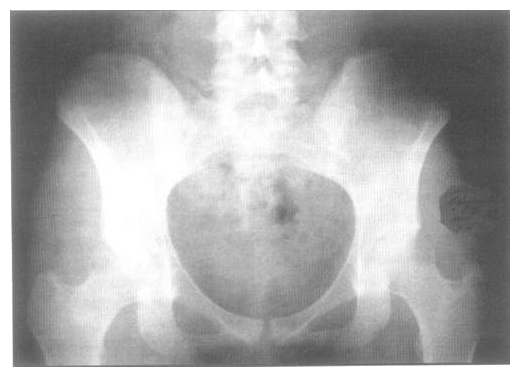 Другие диагностические тесты включают:
Другие диагностические тесты включают:
- Физический осмотр, тесты движения — Во время физического осмотра позвоночник проверяется на правильное выравнивание и вращение. Во время различных тестов на физическое движение вас задают или просят двигаться в определенных направлениях. В некоторых из этих тестов врач оказывает давление на крестцово-подвздошный сустав, позвоночник, бедро или ногу. Чем больше положительных тестов (вызывающих боль), тем выше вероятность того, что у вас сакроилеит.
- Анализ крови — Анализ крови позволяет выявить признаки воспаления.
- Визуальные тесты — Рентген, компьютерная томография и / или магнитно-резонансная томография могут быть назначены, если врач подозревает травму как источник боли или для поиска изменений в крестцово-подвздошном суставе.
- Инъекция стероидов — Инъекция стероидов в крестцово-подвздошный сустав является одновременно диагностическим тестом (если оно снимает боль) и лечением. Эта процедура выполняется с использованием рентгеновского излучения, чтобы направить спинномозговую иглу в подходящее место для инъекции.
Ведение и лечение
Как лечится сакроилеит?
Большинство людей с сакроилеитом получают пользу от физиотерапии. Эта процедура помогает укрепить и стабилизировать мышцы, окружающие крестцово-подвздошные суставы. Физиотерапия также облегчает движение крестцово-подвздошных суставов во всем диапазоне движений.
В некоторых случаях врачи назначают лекарства, такие как НПВП (Advil®), для облегчения боли на ранних стадиях сакроилеита. В некоторых случаях врачи вводят стероиды в крестцово-подвздошные суставы, чтобы уменьшить воспаление и боль. Радиочастотная абляция рассматривается только в том случае, если после инъекции в крестцово-подвздошный сустав временно достигается облегчение боли. В этой процедуре используются радиоволны для нагрева небольшого участка нервной ткани, чтобы не дать ей посылать болевые сигналы, тем самым уменьшая боль.
В этой процедуре используются радиоволны для нагрева небольшого участка нервной ткани, чтобы не дать ей посылать болевые сигналы, тем самым уменьшая боль.
Какие осложнения связаны с сакроилеитом?
При отсутствии лечения сакроилеит у некоторых людей приводит к потере подвижности.Без лечения боль также может нарушить ваш сон и привести к психологическим состояниям, таким как депрессия.
Сакроилеит, связанный с анкилозирующим спондилитом, может прогрессировать со временем. Со временем при этом типе артрита позвонки (кости) позвоночника срастаются и становятся жесткими.
Профилактика
Можно ли предотвратить сакроилеит?
Невозможно предотвратить сакроилеит.Вы можете предотвратить или уменьшить симптомы, избегая действий, вызывающих боль, таких как бег или подъем по лестнице.
Перспективы / Прогноз
Каковы результаты лечения сакроилеита?
С помощью лечения большинство людей с сакроилеитом справляются с болью и восстанавливают подвижность.
Жить с
Когда мне следует позвонить своему врачу?
Если у вас продолжающаяся боль в пояснице, ягодицах или бедре, обратитесь к врачу для тщательного обследования.
Сакроилеит; Симптомы, причины, лечение и лечение
Обзор
крестцово-подвздошные суставыЧто такое сакроилеит?
Сакроилеит — это воспаление одного или обоих крестцово-подвздошных суставов.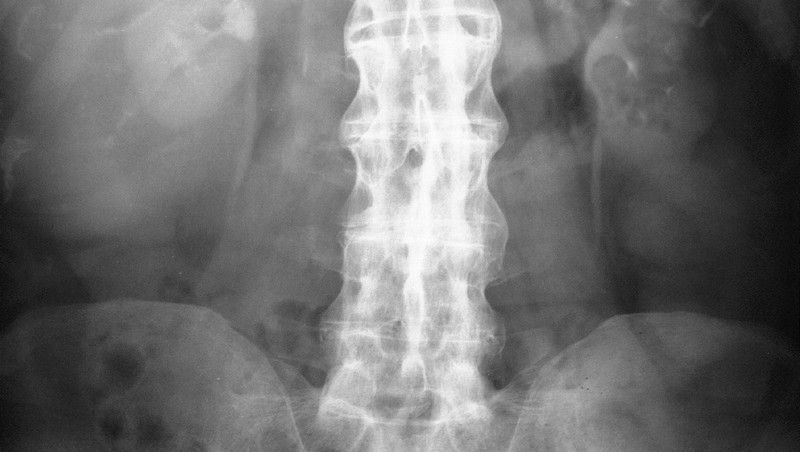 Эти два сустава расположены там, где крестец (последняя треугольная часть позвоночника) встречается с подвздошной костью (частью таза).
Эти два сустава расположены там, где крестец (последняя треугольная часть позвоночника) встречается с подвздошной костью (частью таза).
Сакроилеит — частый источник боли в пояснице или ягодицах или бедрах. Часто бывает трудно диагностировать, поскольку многие другие состояния вызывают боль в тех же местах.
Насколько распространен сакроилеит?
Врачи точно не знают, сколько людей живут с сакроилеитом. Однако было подсчитано, что от 10 до 25 процентов людей, сообщающих о боли в пояснице, могут иметь сакроилеит.
Симптомы и причины
Что вызывает сакроилеит?
Воспаление крестцово-подвздошного сустава вызывает большинство симптомов сакроилеита. Многие заболевания вызывают воспаление в крестцово-подвздошном суставе, в том числе:
- Остеоартрит — Этот тип изнашиваемого артрита может возникать в крестцово-подвздошных суставах и возникает в результате разрыва связок.
- Анкилозирующий спондилит — Это разновидность воспалительного артрита суставов позвоночника. Сакроилеит часто является ранним признаком анкилозирующего спондилита.
- Псориатический артрит — Это воспалительное состояние вызывает боль в суставах и отек, а также псориаз (чешуйчатые пятна на коже). Псориатический артрит может вызывать воспаление суставов позвоночника, в том числе крестцово-подвздошных суставов.
К другим причинам сакроилеита относятся:
- Травма — Падение, автомобильная авария или другая травма крестцово-подвздошных суставов или связок, поддерживающих или окружающих крестцово-подвздошный сустав, могут вызвать симптомы.
- Беременность — Гормоны, вырабатываемые во время беременности, могут расслаблять мышцы и связки таза, вызывая вращение крестцово-подвздошного сустава.
 Вес беременности также может вызвать нагрузку на крестцово-подвздошный сустав и привести к его износу.
Вес беременности также может вызвать нагрузку на крестцово-подвздошный сустав и привести к его износу. - Пиогенный сакроилеит — Это редкая инфекция крестцово-подвздошного сустава, вызываемая бактериями Staphylococcus aureus.
Каковы симптомы сакроилеита?
Общие симптомы сакроилеита включают боль, которая:
- Возникает в пояснице, ягодицах, бедре или бедре
- Ухудшается после длительного сидения или стояния или вставания со стула
- Ухудшение после поворота бедрами
- Ощущается острым или колющим, или тупым и болезненным
Диагностика и тесты
Как диагностируется сакроилеит?
Ваш врач спросит вас о вашей истории болезни, включая любые предыдущие воспалительные заболевания или состояния.Другие диагностические тесты включают:
- Физический осмотр, тесты движения — Во время физического осмотра позвоночник проверяется на правильное выравнивание и вращение. Во время различных тестов на физическое движение вас задают или просят двигаться в определенных направлениях. В некоторых из этих тестов врач оказывает давление на крестцово-подвздошный сустав, позвоночник, бедро или ногу. Чем больше положительных тестов (вызывающих боль), тем выше вероятность того, что у вас сакроилеит.
- Анализ крови — Анализ крови позволяет выявить признаки воспаления.
- Визуальные тесты — Рентген, компьютерная томография и / или магнитно-резонансная томография могут быть назначены, если врач подозревает травму как источник боли или для поиска изменений в крестцово-подвздошном суставе.
- Инъекция стероидов — Инъекция стероидов в крестцово-подвздошный сустав является одновременно диагностическим тестом (если оно снимает боль) и лечением.
 Эта процедура выполняется с использованием рентгеновского излучения, чтобы направить спинномозговую иглу в подходящее место для инъекции.
Эта процедура выполняется с использованием рентгеновского излучения, чтобы направить спинномозговую иглу в подходящее место для инъекции.
Ведение и лечение
Как лечится сакроилеит?
Большинство людей с сакроилеитом получают пользу от физиотерапии. Эта процедура помогает укрепить и стабилизировать мышцы, окружающие крестцово-подвздошные суставы. Физиотерапия также облегчает движение крестцово-подвздошных суставов во всем диапазоне движений.
В некоторых случаях врачи назначают лекарства, такие как НПВП (Advil®), для облегчения боли на ранних стадиях сакроилеита. В некоторых случаях врачи вводят стероиды в крестцово-подвздошные суставы, чтобы уменьшить воспаление и боль. Радиочастотная абляция рассматривается только в том случае, если после инъекции в крестцово-подвздошный сустав временно достигается облегчение боли. В этой процедуре используются радиоволны для нагрева небольшого участка нервной ткани, чтобы не дать ей посылать болевые сигналы, тем самым уменьшая боль.
Какие осложнения связаны с сакроилеитом?
При отсутствии лечения сакроилеит у некоторых людей приводит к потере подвижности.Без лечения боль также может нарушить ваш сон и привести к психологическим состояниям, таким как депрессия.
Сакроилеит, связанный с анкилозирующим спондилитом, может прогрессировать со временем. Со временем при этом типе артрита позвонки (кости) позвоночника срастаются и становятся жесткими.
Профилактика
Можно ли предотвратить сакроилеит?
Невозможно предотвратить сакроилеит.Вы можете предотвратить или уменьшить симптомы, избегая действий, вызывающих боль, таких как бег или подъем по лестнице.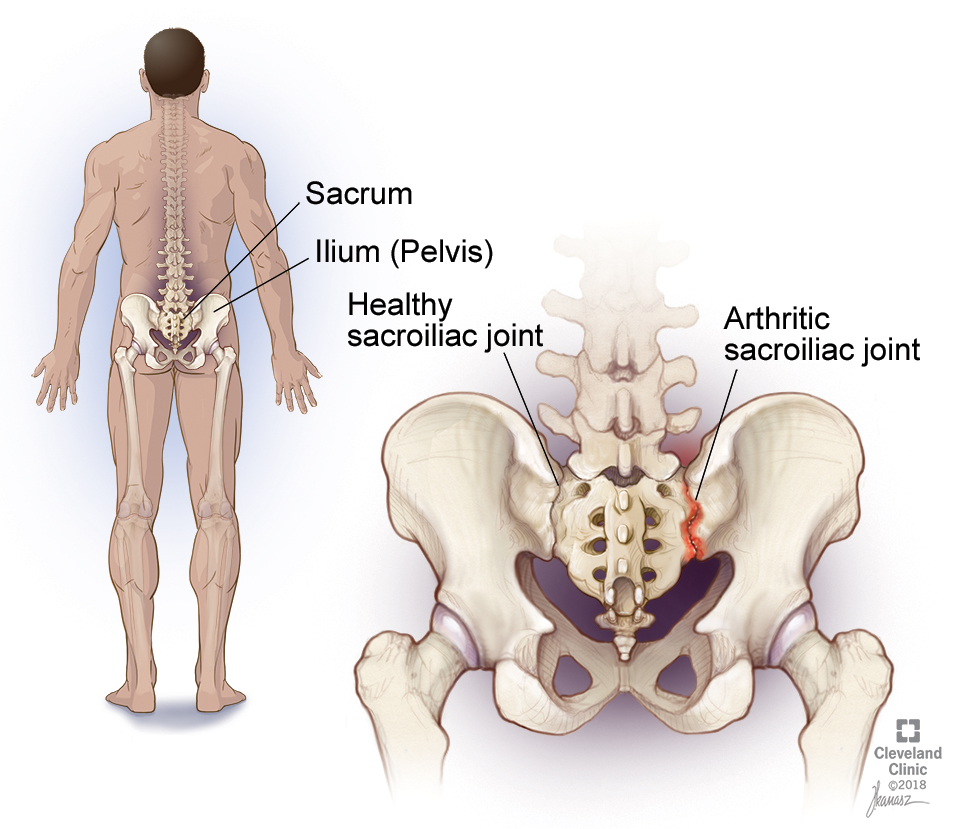
Перспективы / Прогноз
Каковы результаты лечения сакроилеита?
С помощью лечения большинство людей с сакроилеитом справляются с болью и восстанавливают подвижность.
Жить с
Когда мне следует позвонить своему врачу?
Если у вас продолжающаяся боль в пояснице, ягодицах или бедре, обратитесь к врачу для тщательного обследования.
Сакроилеит; Симптомы, причины, лечение и лечение
Обзор
крестцово-подвздошные суставыЧто такое сакроилеит?
Сакроилеит — это воспаление одного или обоих крестцово-подвздошных суставов.Эти два сустава расположены там, где крестец (последняя треугольная часть позвоночника) встречается с подвздошной костью (частью таза).
Сакроилеит — частый источник боли в пояснице или ягодицах или бедрах. Часто бывает трудно диагностировать, поскольку многие другие состояния вызывают боль в тех же местах.
Насколько распространен сакроилеит?
Врачи точно не знают, сколько людей живут с сакроилеитом. Однако было подсчитано, что от 10 до 25 процентов людей, сообщающих о боли в пояснице, могут иметь сакроилеит.
Симптомы и причины
Что вызывает сакроилеит?
Воспаление крестцово-подвздошного сустава вызывает большинство симптомов сакроилеита. Многие заболевания вызывают воспаление в крестцово-подвздошном суставе, в том числе:
Многие заболевания вызывают воспаление в крестцово-подвздошном суставе, в том числе:
- Остеоартрит — Этот тип изнашиваемого артрита может возникать в крестцово-подвздошных суставах и возникает в результате разрыва связок.
- Анкилозирующий спондилит — Это разновидность воспалительного артрита суставов позвоночника. Сакроилеит часто является ранним признаком анкилозирующего спондилита.
- Псориатический артрит — Это воспалительное состояние вызывает боль в суставах и отек, а также псориаз (чешуйчатые пятна на коже). Псориатический артрит может вызывать воспаление суставов позвоночника, в том числе крестцово-подвздошных суставов.
К другим причинам сакроилеита относятся:
- Травма — Падение, автомобильная авария или другая травма крестцово-подвздошных суставов или связок, поддерживающих или окружающих крестцово-подвздошный сустав, могут вызвать симптомы.
- Беременность — Гормоны, вырабатываемые во время беременности, могут расслаблять мышцы и связки таза, вызывая вращение крестцово-подвздошного сустава. Вес беременности также может вызвать нагрузку на крестцово-подвздошный сустав и привести к его износу.
- Пиогенный сакроилеит — Это редкая инфекция крестцово-подвздошного сустава, вызываемая бактериями Staphylococcus aureus.
Каковы симптомы сакроилеита?
Общие симптомы сакроилеита включают боль, которая:
- Возникает в пояснице, ягодицах, бедре или бедре
- Ухудшается после длительного сидения или стояния или вставания со стула
- Ухудшение после поворота бедрами
- Ощущается острым или колющим, или тупым и болезненным
Диагностика и тесты
Как диагностируется сакроилеит?
Ваш врач спросит вас о вашей истории болезни, включая любые предыдущие воспалительные заболевания или состояния.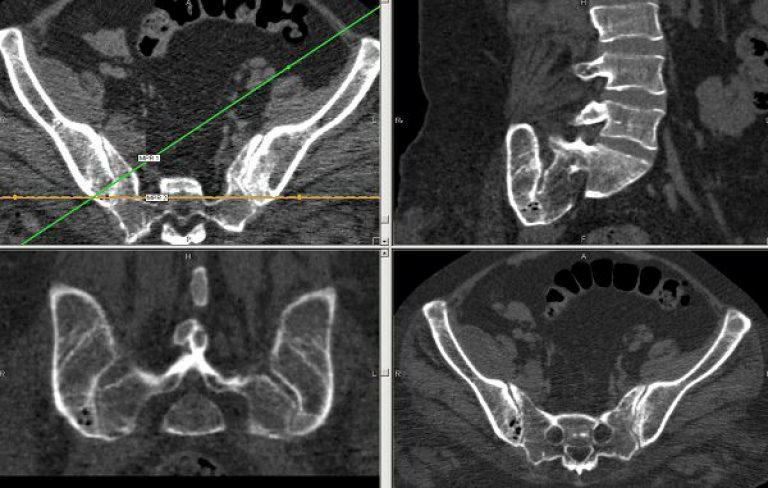 Другие диагностические тесты включают:
Другие диагностические тесты включают:
- Физический осмотр, тесты движения — Во время физического осмотра позвоночник проверяется на правильное выравнивание и вращение. Во время различных тестов на физическое движение вас задают или просят двигаться в определенных направлениях. В некоторых из этих тестов врач оказывает давление на крестцово-подвздошный сустав, позвоночник, бедро или ногу. Чем больше положительных тестов (вызывающих боль), тем выше вероятность того, что у вас сакроилеит.
- Анализ крови — Анализ крови позволяет выявить признаки воспаления.
- Визуальные тесты — Рентген, компьютерная томография и / или магнитно-резонансная томография могут быть назначены, если врач подозревает травму как источник боли или для поиска изменений в крестцово-подвздошном суставе.
- Инъекция стероидов — Инъекция стероидов в крестцово-подвздошный сустав является одновременно диагностическим тестом (если оно снимает боль) и лечением. Эта процедура выполняется с использованием рентгеновского излучения, чтобы направить спинномозговую иглу в подходящее место для инъекции.
Ведение и лечение
Как лечится сакроилеит?
Большинство людей с сакроилеитом получают пользу от физиотерапии. Эта процедура помогает укрепить и стабилизировать мышцы, окружающие крестцово-подвздошные суставы. Физиотерапия также облегчает движение крестцово-подвздошных суставов во всем диапазоне движений.
В некоторых случаях врачи назначают лекарства, такие как НПВП (Advil®), для облегчения боли на ранних стадиях сакроилеита. В некоторых случаях врачи вводят стероиды в крестцово-подвздошные суставы, чтобы уменьшить воспаление и боль. Радиочастотная абляция рассматривается только в том случае, если после инъекции в крестцово-подвздошный сустав временно достигается облегчение боли. В этой процедуре используются радиоволны для нагрева небольшого участка нервной ткани, чтобы не дать ей посылать болевые сигналы, тем самым уменьшая боль.
В этой процедуре используются радиоволны для нагрева небольшого участка нервной ткани, чтобы не дать ей посылать болевые сигналы, тем самым уменьшая боль.
Какие осложнения связаны с сакроилеитом?
При отсутствии лечения сакроилеит у некоторых людей приводит к потере подвижности.Без лечения боль также может нарушить ваш сон и привести к психологическим состояниям, таким как депрессия.
Сакроилеит, связанный с анкилозирующим спондилитом, может прогрессировать со временем. Со временем при этом типе артрита позвонки (кости) позвоночника срастаются и становятся жесткими.
Профилактика
Можно ли предотвратить сакроилеит?
Невозможно предотвратить сакроилеит.Вы можете предотвратить или уменьшить симптомы, избегая действий, вызывающих боль, таких как бег или подъем по лестнице.
Перспективы / Прогноз
Каковы результаты лечения сакроилеита?
С помощью лечения большинство людей с сакроилеитом справляются с болью и восстанавливают подвижность.
Жить с
Когда мне следует позвонить своему врачу?
Если у вас продолжающаяся боль в пояснице, ягодицах или бедре, обратитесь к врачу для тщательного обследования.
Сакроилеит: причины, симптомы и лечение
Сакроилеит — болезненное состояние, при котором воспаляется один или оба крестцово-подвздошных суставов. Крестцово-подвздошные суставы находятся в месте соединения позвоночника с тазом.
Крестцово-подвздошные суставы находятся в месте соединения позвоночника с тазом.
Часто ошибочно диагностируемый как боль в пояснице, сакроилеит связан с заболеваниями, вызывающими воспалительный артрит позвоночника.
Сакроилеит может вызывать боль в ягодицах, пояснице и на одной или обеих ногах. В этой статье рассматриваются причины, симптомы и методы лечения сакроилеита.
Поделиться на Pinterest Сакроилеит — это воспаление крестцово-подвздошных суставов, соединяющих таз и позвоночник.Существует несколько потенциальных причин воспаления в крестцово-подвздошных суставах.К ним относятся:
- Анкилозирующий спондилит : это прогрессирующий тип воспалительного артрита, поражающий позвоночник и бедра. Как объясняется в этом отчете за 2005 год, сакроилеит является ранним признаком этого состояния. Не все люди, страдающие сакроилеитом, страдают анкилозирующим спондилитом.
- Остеоартрит : Это может вызвать воспаление в крестцово-подвздошных суставах и является другой основной причиной сакроилеита.
- Травма : Внезапная травма может повредить крестцово-подвздошные суставы и вызвать воспаление, что приведет к сакроилеиту.
- Беременность : Когда женщина беременна, ее крестцово-подвздошные суставы растягиваются, чтобы освободить место для растущего ребенка. Это может вызвать нагрузку на суставы и вызвать сакроилеит.
- Инфекция : При инфицировании крестцово-подвздошного сустава он может воспалиться.
Кроме того, следующие условия могут повысить вероятность развития сакроилеита:
Поделиться на Pinterest Общие симптомы сакроилеита включают скованность и боль в пояснице и ягодицах.Основные симптомы сакроилеита включают:
- боль в ягодицах, пояснице и спине одной или обеих ног
- небольшая температура
- скованность в бедрах и пояснице
Иногда сакроилеит может вызывать боль в бедрах и ступни тоже, хотя это встречается реже.
Следующие действия могут усугубить боль при сакроилеите:
- длительное сидение или стояние
- стояние с весом на одной ноге
- подъем по лестнице
- большие шаги при ходьбе
- бег
- переворачивание в постели
Сакроилеит сложно диагностировать, поскольку его можно принять за боль в пояснице, вызванную другим заболеванием, например радикулитом.
Врач может надавливать на бедро и ягодицы или двигать ногами человека, чтобы исследовать крестцово-подвздошные суставы.
Чтобы определить, исходит ли боль из крестцово-подвздошного сустава, врач может ввести в сустав обезболивающий раствор.
Дальнейшее обследование может потребоваться, если врач не уверен в диагнозе. В отчете за 2013 год подчеркивается важность МРТ-тестов как диагностического инструмента для сакроилеита.
Исследование, проведенное в 2013 году, показало, что при диагностике сакроилеита также может быть полезен вид скрининга, называемый компьютерной томографией.
Существует множество способов лечения сакроилеита. К ним относятся лекарства, упражнения и хирургические процедуры.
Лекарства
Поделиться на Pinterest Безрецептурные обезболивающие могут помочь в лечении легких симптомов сакроилеита.Следующие лекарства могут помочь в лечении сакроилеита:
- Обезболивающие : Обезболивающие, отпускаемые без рецепта, могут оказать некоторое облегчение. Врач может назначить более сильные лекарства, если безрецептурные препараты не помогают.
- Миорелаксанты : сакроилеит может вызывать мышечные спазмы, которые могут быть болезненными. Миорелаксанты могут помочь избавиться от них.
- Ингибиторы ФНО : Этот тип лекарств может помочь облегчить сакроилеит, если он связан с анкилозирующим спондилитом. Исследование 2016 года показало, что ингибиторы TNF могут значительно улучшить как активность, так и функцию суставов.
Домашние средства и упражнения
Помимо прописанных лекарств, следующие домашние средства и упражнения могут помочь облегчить боль при сакроилеите:
- Отдых : Избегание движений, усиливающих боль при сакроилеите, может помочь уменьшить воспаление.

- Лед и тепло: Поочередное прикладывание ледяных и тепловых пакетов к пораженному участку может помочь облегчить боль при сакроилеите. Человек должен всегда накрывать лед и тепловые пакеты полотенцем, чтобы предотвратить ожоги и повреждение кожи.
- Упражнения на сгибание бедра : Это упражнение подразумевает лежа на спине, опираясь ногами на ящик или подушки. Скрестите одну ногу над другой, сожмите ноги вместе и затем отпустите. Повторите это с обеих сторон. Попробуйте вариант этого упражнения, лежа на спине, поднимая ноги, а затем сжимая их вместе с подушкой между ними.
В тяжелых случаях, когда лекарства и упражнения не снимают боль при сакроилеите, врач может порекомендовать одну из следующих операций или процедур:
- Электростимуляция : В крестец может быть имплантирован электрический стимулятор, который может помочь уменьшить боль.
- Совместные инъекции : Введение кортикостероидов в крестцово-подвздошный сустав может помочь уменьшить воспаление и боль. Слишком большое количество инъекций может вызвать другие проблемы, поэтому их обычно ограничивают 2–4 инъекциями в год.
- Радиочастотная денервация : Этот тип лечения воздействует на нервную ткань, которая может вызывать крестцово-подвздошную боль.
- Слияние суставов : В тяжелых случаях сращивание двух костей вместе с помощью металлической пластины или других устройств для сращивания может помочь облегчить боль при сакроилеите.
Существует ряд методов лечения сакроилеита, которые могут облегчить боль, связанную с этим заболеванием.
Долгосрочное улучшение зависит от причины состояния.Повреждения суставов и дегенеративные формы артрита потребуют постоянного лечения, чтобы справиться с симптомами.
Врач может порекомендовать лучший способ лечения симптомов сакроилеита и облегчения боли, связанной с этим заболеванием.
Сакроилеит: причины, симптомы и лечение
Сакроилеит — болезненное состояние, при котором воспаляется один или оба крестцово-подвздошных суставов. Крестцово-подвздошные суставы находятся в месте соединения позвоночника с тазом.
Часто ошибочно диагностируемый как боль в пояснице, сакроилеит связан с заболеваниями, вызывающими воспалительный артрит позвоночника.
Сакроилеит может вызывать боль в ягодицах, пояснице и на одной или обеих ногах. В этой статье рассматриваются причины, симптомы и методы лечения сакроилеита.
Поделиться на Pinterest Сакроилеит — это воспаление крестцово-подвздошных суставов, соединяющих таз и позвоночник.Существует несколько потенциальных причин воспаления в крестцово-подвздошных суставах. К ним относятся:
- Анкилозирующий спондилит : это прогрессирующий тип воспалительного артрита, поражающий позвоночник и бедра.Как объясняется в этом отчете за 2005 год, сакроилеит является ранним признаком этого состояния. Не все люди, страдающие сакроилеитом, страдают анкилозирующим спондилитом.
- Остеоартрит : Это может вызвать воспаление в крестцово-подвздошных суставах и является другой основной причиной сакроилеита.
- Травма : Внезапная травма может повредить крестцово-подвздошные суставы и вызвать воспаление, что приведет к сакроилеиту.
- Беременность : Когда женщина беременна, ее крестцово-подвздошные суставы растягиваются, чтобы освободить место для растущего ребенка.Это может вызвать нагрузку на суставы и вызвать сакроилеит.
- Инфекция : При инфицировании крестцово-подвздошного сустава он может воспалиться.
Кроме того, следующие условия могут повысить вероятность развития сакроилеита:
Поделиться на Pinterest Общие симптомы сакроилеита включают скованность и боль в пояснице и ягодицах.Основные симптомы сакроилеита включают:
- боль в ягодицах, пояснице и спине одной или обеих ног
- небольшая температура
- скованность в бедрах и пояснице
Иногда сакроилеит может вызывать боль в бедрах и ступни тоже, хотя это встречается реже.
Следующие действия могут усугубить боль при сакроилеите:
- длительное сидение или стояние
- стояние с весом на одной ноге
- подъем по лестнице
- большие шаги при ходьбе
- бег
- переворачивание в постели
Сакроилеит сложно диагностировать, поскольку его можно принять за боль в пояснице, вызванную другим заболеванием, например радикулитом.
Врач может надавливать на бедро и ягодицы или двигать ногами человека, чтобы исследовать крестцово-подвздошные суставы.
Чтобы определить, исходит ли боль из крестцово-подвздошного сустава, врач может ввести в сустав обезболивающий раствор.
Дальнейшее обследование может потребоваться, если врач не уверен в диагнозе. В отчете за 2013 год подчеркивается важность МРТ-тестов как диагностического инструмента для сакроилеита.
Исследование, проведенное в 2013 году, показало, что при диагностике сакроилеита также может быть полезен вид скрининга, называемый компьютерной томографией.
Существует множество способов лечения сакроилеита.К ним относятся лекарства, упражнения и хирургические процедуры.
Лекарства
Поделиться на Pinterest Безрецептурные обезболивающие могут помочь в лечении легких симптомов сакроилеита.Следующие лекарства могут помочь в лечении сакроилеита:
- Обезболивающие : Обезболивающие, отпускаемые без рецепта, могут оказать некоторое облегчение. Врач может назначить более сильные лекарства, если безрецептурные препараты не помогают.
- Миорелаксанты : сакроилеит может вызывать мышечные спазмы, которые могут быть болезненными.Миорелаксанты могут помочь избавиться от них.
- Ингибиторы ФНО : Этот тип лекарств может помочь облегчить сакроилеит, если он связан с анкилозирующим спондилитом. Исследование 2016 года показало, что ингибиторы TNF могут значительно улучшить как активность, так и функцию суставов.
Домашние средства и упражнения
Помимо прописанных лекарств, следующие домашние средства и упражнения могут помочь облегчить боль при сакроилеите:
- Отдых : Избегание движений, усиливающих боль при сакроилеите, может помочь уменьшить воспаление.

- Лед и тепло: Поочередное прикладывание ледяных и тепловых пакетов к пораженному участку может помочь облегчить боль при сакроилеите. Человек должен всегда накрывать лед и тепловые пакеты полотенцем, чтобы предотвратить ожоги и повреждение кожи.
- Упражнения на сгибание бедра : Это упражнение подразумевает лежа на спине, опираясь ногами на ящик или подушки. Скрестите одну ногу над другой, сожмите ноги вместе и затем отпустите. Повторите это с обеих сторон. Попробуйте вариант этого упражнения, лежа на спине, поднимая ноги, а затем сжимая их вместе с подушкой между ними.
В тяжелых случаях, когда лекарства и упражнения не снимают боль при сакроилеите, врач может порекомендовать одну из следующих операций или процедур:
- Электростимуляция : В крестец может быть имплантирован электрический стимулятор, который может помочь уменьшить боль.
- Совместные инъекции : Введение кортикостероидов в крестцово-подвздошный сустав может помочь уменьшить воспаление и боль. Слишком большое количество инъекций может вызвать другие проблемы, поэтому их обычно ограничивают 2–4 инъекциями в год.
- Радиочастотная денервация : Этот тип лечения воздействует на нервную ткань, которая может вызывать крестцово-подвздошную боль.
- Слияние суставов : В тяжелых случаях сращивание двух костей вместе с помощью металлической пластины или других устройств для сращивания может помочь облегчить боль при сакроилеите.
Существует ряд методов лечения сакроилеита, которые могут облегчить боль, связанную с этим заболеванием.
Долгосрочное улучшение зависит от причины состояния.Повреждения суставов и дегенеративные формы артрита потребуют постоянного лечения, чтобы справиться с симптомами.
Врач может порекомендовать лучший способ лечения симптомов сакроилеита и облегчения боли, связанной с этим заболеванием.
Сакроилеит: причины, симптомы и лечение
Сакроилеит — болезненное состояние, при котором воспаляется один или оба крестцово-подвздошных суставов. Крестцово-подвздошные суставы находятся в месте соединения позвоночника с тазом.
Часто ошибочно диагностируемый как боль в пояснице, сакроилеит связан с заболеваниями, вызывающими воспалительный артрит позвоночника.
Сакроилеит может вызывать боль в ягодицах, пояснице и на одной или обеих ногах. В этой статье рассматриваются причины, симптомы и методы лечения сакроилеита.
Поделиться на Pinterest Сакроилеит — это воспаление крестцово-подвздошных суставов, соединяющих таз и позвоночник.Существует несколько потенциальных причин воспаления в крестцово-подвздошных суставах. К ним относятся:
- Анкилозирующий спондилит : это прогрессирующий тип воспалительного артрита, поражающий позвоночник и бедра.Как объясняется в этом отчете за 2005 год, сакроилеит является ранним признаком этого состояния. Не все люди, страдающие сакроилеитом, страдают анкилозирующим спондилитом.
- Остеоартрит : Это может вызвать воспаление в крестцово-подвздошных суставах и является другой основной причиной сакроилеита.
- Травма : Внезапная травма может повредить крестцово-подвздошные суставы и вызвать воспаление, что приведет к сакроилеиту.
- Беременность : Когда женщина беременна, ее крестцово-подвздошные суставы растягиваются, чтобы освободить место для растущего ребенка.Это может вызвать нагрузку на суставы и вызвать сакроилеит.
- Инфекция : При инфицировании крестцово-подвздошного сустава он может воспалиться.
Кроме того, следующие условия могут повысить вероятность развития сакроилеита:
Поделиться на Pinterest Общие симптомы сакроилеита включают скованность и боль в пояснице и ягодицах.Основные симптомы сакроилеита включают:
- боль в ягодицах, пояснице и спине одной или обеих ног
- небольшая температура
- скованность в бедрах и пояснице
Иногда сакроилеит может вызывать боль в бедрах и ступни тоже, хотя это встречается реже.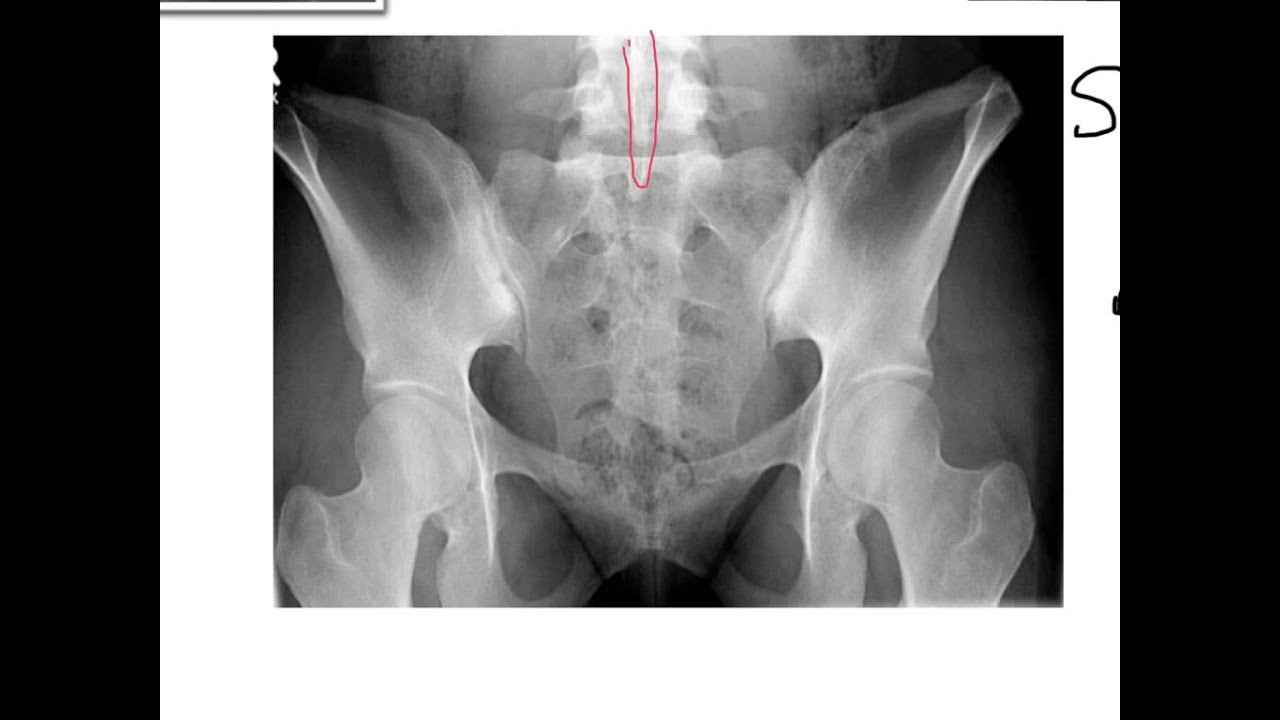
Следующие действия могут усугубить боль при сакроилеите:
- длительное сидение или стояние
- стояние с весом на одной ноге
- подъем по лестнице
- большие шаги при ходьбе
- бег
- переворачивание в постели
Сакроилеит сложно диагностировать, поскольку его можно принять за боль в пояснице, вызванную другим заболеванием, например радикулитом.
Врач может надавливать на бедро и ягодицы или двигать ногами человека, чтобы исследовать крестцово-подвздошные суставы.
Чтобы определить, исходит ли боль из крестцово-подвздошного сустава, врач может ввести в сустав обезболивающий раствор.
Дальнейшее обследование может потребоваться, если врач не уверен в диагнозе. В отчете за 2013 год подчеркивается важность МРТ-тестов как диагностического инструмента для сакроилеита.
Исследование, проведенное в 2013 году, показало, что при диагностике сакроилеита также может быть полезен вид скрининга, называемый компьютерной томографией.
Существует множество способов лечения сакроилеита.К ним относятся лекарства, упражнения и хирургические процедуры.
Лекарства
Поделиться на Pinterest Безрецептурные обезболивающие могут помочь в лечении легких симптомов сакроилеита.Следующие лекарства могут помочь в лечении сакроилеита:
- Обезболивающие : Обезболивающие, отпускаемые без рецепта, могут оказать некоторое облегчение. Врач может назначить более сильные лекарства, если безрецептурные препараты не помогают.
- Миорелаксанты : сакроилеит может вызывать мышечные спазмы, которые могут быть болезненными.Миорелаксанты могут помочь избавиться от них.
- Ингибиторы ФНО : Этот тип лекарств может помочь облегчить сакроилеит, если он связан с анкилозирующим спондилитом. Исследование 2016 года показало, что ингибиторы TNF могут значительно улучшить как активность, так и функцию суставов.
Домашние средства и упражнения
Помимо прописанных лекарств, следующие домашние средства и упражнения могут помочь облегчить боль при сакроилеите:
- Отдых : Избегание движений, усиливающих боль при сакроилеите, может помочь уменьшить воспаление.

- Лед и тепло: Поочередное прикладывание ледяных и тепловых пакетов к пораженному участку может помочь облегчить боль при сакроилеите. Человек должен всегда накрывать лед и тепловые пакеты полотенцем, чтобы предотвратить ожоги и повреждение кожи.
- Упражнения на сгибание бедра : Это упражнение подразумевает лежа на спине, опираясь ногами на ящик или подушки. Скрестите одну ногу над другой, сожмите ноги вместе и затем отпустите. Повторите это с обеих сторон. Попробуйте вариант этого упражнения, лежа на спине, поднимая ноги, а затем сжимая их вместе с подушкой между ними.
В тяжелых случаях, когда лекарства и упражнения не снимают боль при сакроилеите, врач может порекомендовать одну из следующих операций или процедур:
- Электростимуляция : В крестец может быть имплантирован электрический стимулятор, который может помочь уменьшить боль.
- Совместные инъекции : Введение кортикостероидов в крестцово-подвздошный сустав может помочь уменьшить воспаление и боль. Слишком большое количество инъекций может вызвать другие проблемы, поэтому их обычно ограничивают 2–4 инъекциями в год.
- Радиочастотная денервация : Этот тип лечения воздействует на нервную ткань, которая может вызывать крестцово-подвздошную боль.
- Слияние суставов : В тяжелых случаях сращивание двух костей вместе с помощью металлической пластины или других устройств для сращивания может помочь облегчить боль при сакроилеите.
Существует ряд методов лечения сакроилеита, которые могут облегчить боль, связанную с этим заболеванием.
Долгосрочное улучшение зависит от причины состояния.Повреждения суставов и дегенеративные формы артрита потребуют постоянного лечения, чтобы справиться с симптомами.
Врач может порекомендовать лучший способ лечения симптомов сакроилеита и облегчения боли, связанной с этим заболеванием.



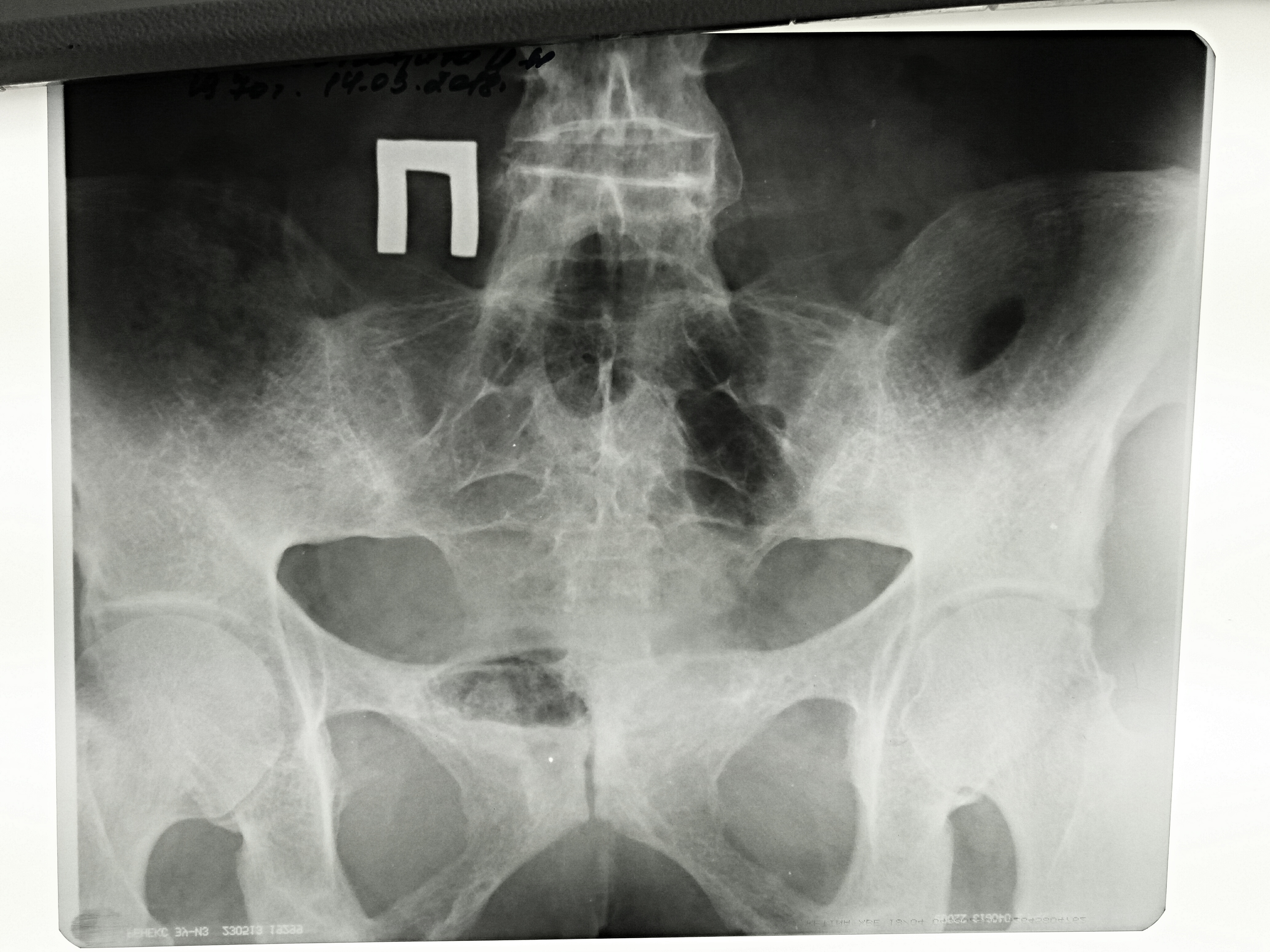 Вес беременности также может вызвать нагрузку на крестцово-подвздошный сустав и привести к его износу.
Вес беременности также может вызвать нагрузку на крестцово-подвздошный сустав и привести к его износу. Эта процедура выполняется с использованием рентгеновского излучения, чтобы направить спинномозговую иглу в подходящее место для инъекции.
Эта процедура выполняется с использованием рентгеновского излучения, чтобы направить спинномозговую иглу в подходящее место для инъекции.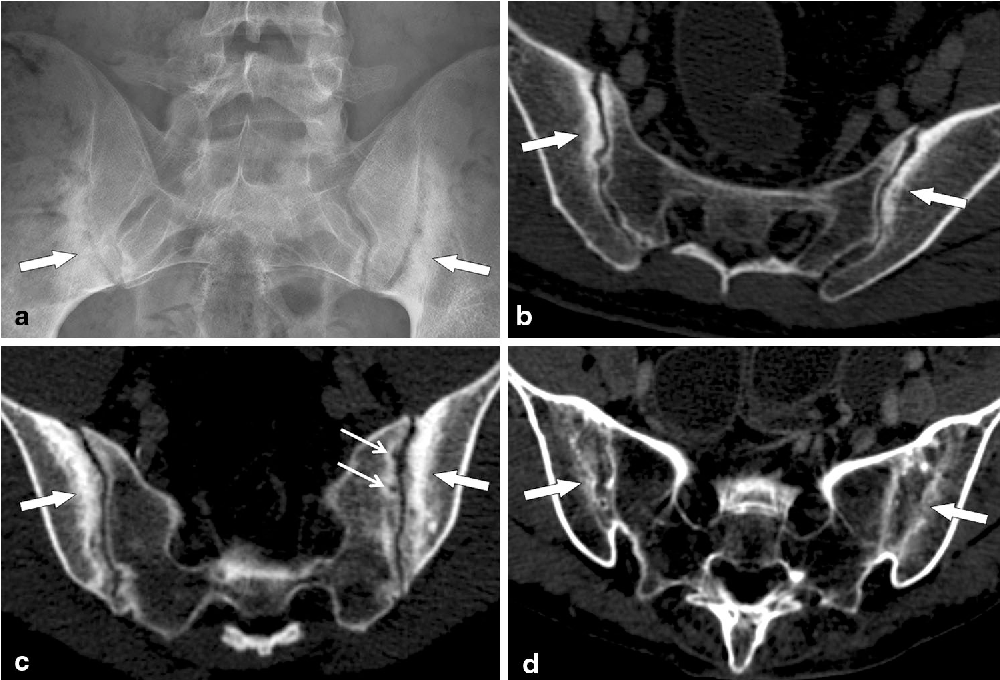 Вес беременности также может вызвать нагрузку на крестцово-подвздошный сустав и привести к его износу.
Вес беременности также может вызвать нагрузку на крестцово-подвздошный сустав и привести к его износу.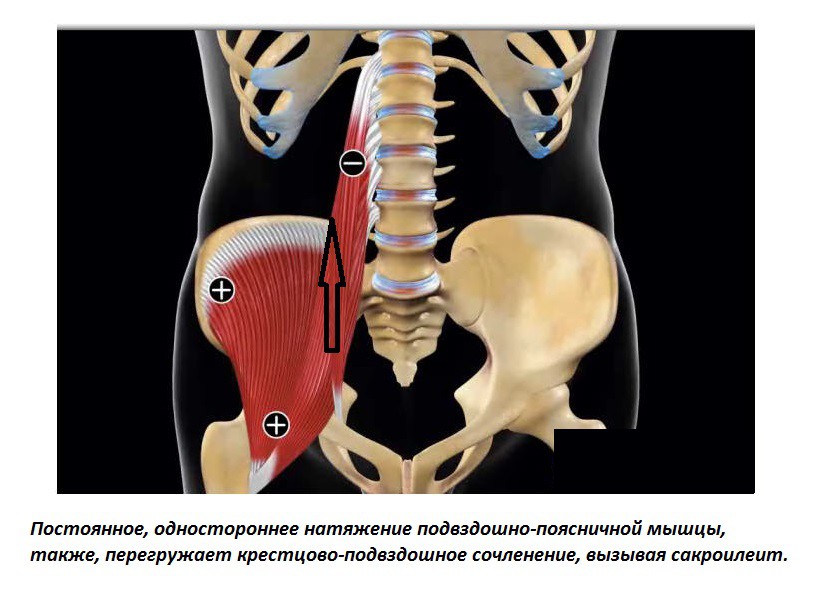 Эта процедура выполняется с использованием рентгеновского излучения, чтобы направить спинномозговую иглу в подходящее место для инъекции.
Эта процедура выполняется с использованием рентгеновского излучения, чтобы направить спинномозговую иглу в подходящее место для инъекции.