Розовый лишай у человека — симптомы и лечение в ОН КЛИНИК Рязань
Такое заболевание, как розовый лишай у человека, также известно под названиями питириаз и лишай Жибера. Его возбудитель – это вирус, который практически не представляет опасности для здорового изначально организма. Тем не менее, при снижении иммунитета этот болезнетворный микроорганизм активизируется, что и приводит к появлению на кожных покровах пациента пятен розового цвета. Чаще всего это случается осенью и ранней весной, когда человеческий организм наиболее восприимчив к всевозможным инфекциям, а также после длительного пребывания пациента на холоде, или — как следствие его — простуды.
Важно! У человека розовый лишай представляет собой крайне заразное заболевание! Он может передаваться как непосредственно от человека к человеку, так и через личные вещи пациента, полотенца, посуду и т.д. Поэтому до полного выздоровления следует свести к минимуму личное контактирование с больным, а также выделить ему в собственное пользование отдельное постельное белье, тарелку, кружку, полотенце и т.д.
Розовый лишай — симптомы
Врачи-дерматологи отмечают определенную закономерность – данное заболевание чаще всего поражает пациентов в возрасте от 20 до 45 лет. Его проявления могут разниться в зависимости от множества факторов, но у большинства людей симптомы розового лишая выглядят следующим образом:
- недомогание, как в начале обычной простуды, общая слабость;
- незначительное повышение температуры;
- иногда — увеличение лимфоузлов;
- появление на кожных покровах симметричных высыпаний, имеющих розовато-желтый или насыщенно-розовый цвет. Они немного возвышаются над здоровой кожей и чаще всего бывают расположены на плечах, груди, спине, боках и бедрах пациента. Часто высыпания предваряются образованием на коже больного одного покрытого чешуйками пятна насыщенно-розового цвета, которое может достигать в диаметре 40-50 мм;
- пятна могут исчезать и появляться на других участках тела в течение 15-25 дней.
 По истечении этого срока они проходят, оставляя на своем месте нарушения пигментации кожи, которые, впрочем, с течением времени также бесследно исчезнут;
По истечении этого срока они проходят, оставляя на своем месте нарушения пигментации кожи, которые, впрочем, с течением времени также бесследно исчезнут; - у некоторых больных к традиционным симптомам розового лишая может добавиться сильный зуд пораженных высыпаниями кожных покровов.
Лечение розового лишая у человека в «ОН КЛИНИК в Рязани»
В принципе, во многих случаях симптомы этого заболевания могут исчезнуть и без лечения. Тем не менее, лучше все же обратиться к специалистам для лечения розового лишая, ведь его течение может осложниться присоединением какого-либо инфекционно-воспалительного заболевания кожи – например, экземы. Своевременное обращение к врачу позволит предотвратить развитие возможных осложнений.
Кроме медикаментозного лечения, наши специалисты выносят своим пациентам с этим заболеванием ряд рекомендаций, соблюдение которых позволит за считанные дни избавиться от признаков заболевания. Это и запрет на принятие ванны – лучше на время болезни ограничиться ежедневным приемом душа, и ношение одежды исключительно из натуральных тканей, и соблюдение диеты, и т.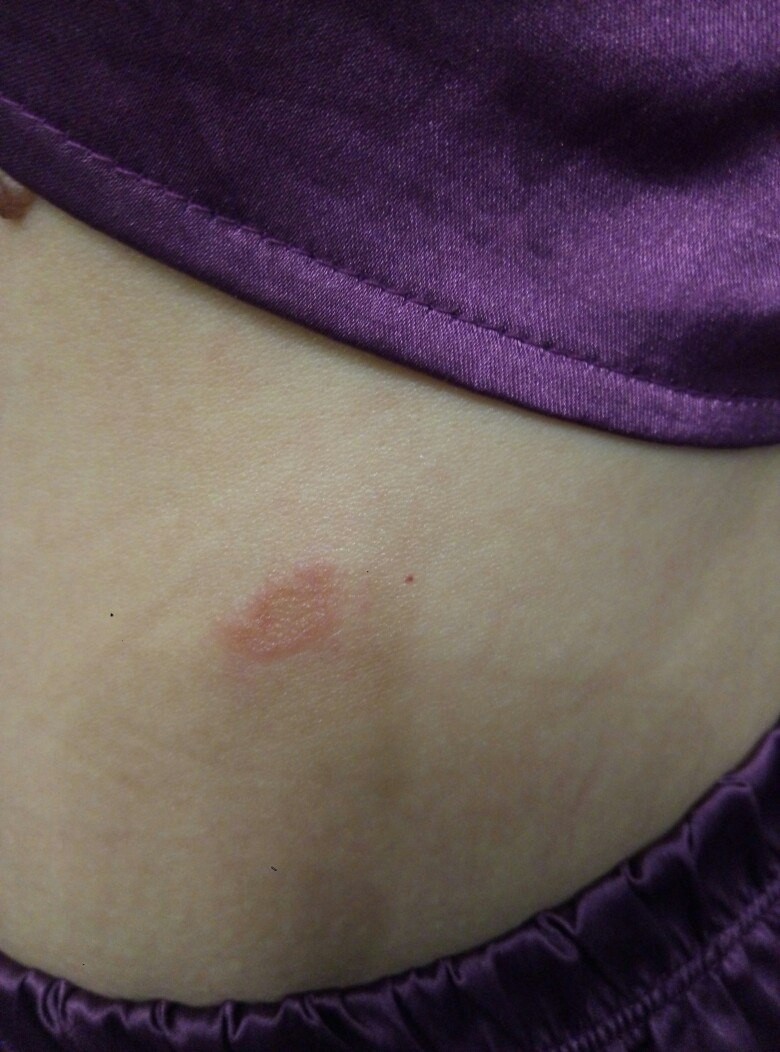
Вас интересует цена лечения розового лишая в Рязани в нашей семейной клинике? Позвоните нам, и наши администраторы запишут Вас на прием на любое удобное время!
Лишай розовый Жибера. Клинические рекомендации.
Оглавление
Ключевые слова
Розовый лишай Жибера, питириаз розовый, болезнь Жибера, розеола шелушащаяся, pityriasis rosea.
Список сокращений
МКБ – Международная классификация болезней
УФ – ультрафиолет
Термины и определения
Розовый лишай Жибера (питириаз розовый, болезнь Жибера, розеола шелушащаяся, pityriasis rosea) – острый воспалительный самостоятельно разрешающийся дерматоз, для которого характерны типичные овальные или монетовидные пятнисто-папулезные и эритематозно-сквамозные очаги, первично располагающиеся на туловище и проксимальной поверхности конечностей.
1. Краткая информация
1.1 ОпределениеРозовый лишай Жибера (питириаз розовый, болезнь Жибера, розеола шелушащаяся, pityriasis rosea) – острый воспалительный самостоятельно разрешающийся дерматоз, для которого характерны типичные овальные или монетовидные пятнисто-папулезные и эритематозно-сквамозные очаги, первично располагающиеся на туловище и проксимальной поверхности конечностей.
Причина заболевания неизвестна. Общепризнанной является гипотеза инфекционного, в первую очередь вирусного происхождения. В последние годы особое внимание уделяется роли герпесвирусов 6 и 7 типов в развитии заболевания, однако этиологический агент до настоящего времени не выявлен. Косвенными свидетельствами инфекционной природы заболевания являются его сезонные колебания, наличие продромальных симптомов у некоторых больных, а также цикличность течения и развитие иммунитета.
1.3 ЭпидемиологияПоражаются преимущественно подростки и молодые люди; пожилые и дети младшего возраста болеют редко. Заболевание чаще развивается весной и осенью. К дерматологу с этим заболеванием обращаются 1-2% пациентов. Обычно бывает один эпизод заболевания, два и более встречаются редко.
L42 – Розовый лишай Жибера
1.5 КлассификацияОтсутствует.
В 80% случаев сначала появляется яркая, овальная, слегка приподнятая над уровнем кожи эритематозно-сквамозная бляшка с эксцентричным ростом, диаметром 2-5 см, обычно на туловище с незначительным шелушением в центре. Такой элемент называют «материнской» бляшкой. Иногда «материнская бляшка» отсутствует или имеются несколько «материнских бляшек». Через 1-2 недели появляются множественные отечные, розоватого цвета пятна диаметром до 1-2 см овальных очертаний, расположенные симметрично своей длинной осью вдоль линий Лангера. Центр их нежно-складчатый, буровато-желтый, с незначительным шелушением. Шелушение более характерно на границе центральной и периферической зон в виде характерного «воротничка». Такие патогномоничные для розового лишая элементы принято сравнивать с медальонами. Высыпания появляются не одновременно, а вспышками, что обусловливает эволюционный полиморфизм. Элементы начинают разрешаться с центральной части, которая бледнеет и освобождается от роговых чешуек, пигментируется.
Могут наблюдаться также атипичные формы розового лишая: уртикарная, папулезная, везикулезная, возникающие из-за раздражения кожи при трении, потливости, нерациональной наружной терапии. Однако и в этих случаях высыпания располагаются вдоль линий Лангера. Заболевание, как правило, не рецидивирует. Спонтанное выздоровление обычно происходит на 4-5 неделе. В ряде случаев встречается гипо- или гиперпигментация, которая чаще появляется или становится более выраженной под воздействием солнца или УФ-Б — терапии.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
2. Диагностика
2.1 Жалобы и анамнезОбщее состояние больных обычно не нарушается. Как правило, зуда не бывает. Легкий зуд обычно вызывается избыточным раздражением кожи физическими факторами (механическими, термическими, лучевыми), лечением антисептиками или противогрибковыми средствами.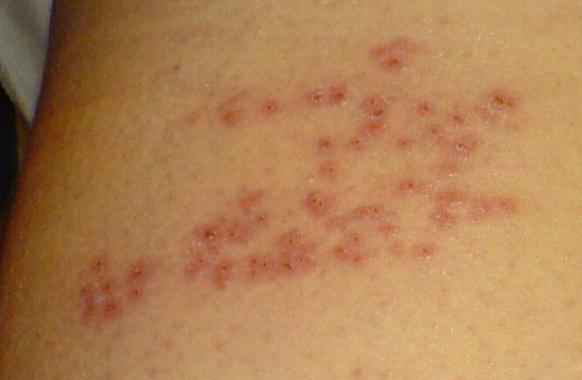 Нередко прослеживается связь дебюта заболевания с недавно перенесенной инфекцией, переохлаждением, предшествующим нарушением общего состояния.
Нередко прослеживается связь дебюта заболевания с недавно перенесенной инфекцией, переохлаждением, предшествующим нарушением общего состояния.
См. раздел клиническая картина.
2.3 Лабораторная диагностика-
Рекомендуется верификация диагноза с учетом результатов лабораторных исследований:
клинический анализ крови и общий анализ мочи;
серологические исследования для исключения сифилиса;
микроскопическое исследование соскоба с кожи для исключения микоза;
гистологическое исследование биоптата кожи при затруднении диагностики.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
2.4 Инструментальная диагностикаНе применяется.

Не требуется.
3. Лечение
3.1 Консервативное лечение- При распространенном поражении кожи, сопровождающемся выраженным зудом, рекомендуются для наружной терапии топические глюкокортикостероидные препараты:
гидрокортизона бутират крем, мазь 0,1% 1-2 раза в сутки в виде аппликаций в течение 5-7 дней [1-2].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 1+)
или
алклометазона дипропионат крем, мазь 0,05% 1-2 раза в сутки в виде аппликаций в течение 5-7 дней [1-2].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 1+)
или
метилпреднизолона ацепонат** крем, мазь 0,1% 1-2 раза в сутки в виде аппликаций в течение 5-7 дней [1-2].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 1+) [1-2];
или
мометазона фуроат** крем, мазь 0,1% 1-2 раза в сутки в виде аппликаций в течение 5-7 дней [1-2].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 1+)
-
Для купирования зуда рекомендуются антигистаминные препараты:
цетиризина гидрохлорид** взрослым и детям в возрасте старше 6 лет суточная доза 10 мг перорально, взрослым — в 1 прием, детям – 5 мг перорально 2 раза в сутки в течение 7-10 дней [2, 4].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 1+)или
лоратадин** взрослым и детям в возрасте старше 12 лет — 10 мг перорально 1 раз в сутки; детям в возрасте от 3 до 12 лет с массой тела менее 30 кг — 5 мг перорально 1 раз в сутки, с массой тела более 30 кг — 10 мг перорально 1 раз в сутки в течение 7-10 дней [2, 4].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 1+)или
хлоропирамин** детям в возрасте от 1 года до 6 лет – 8,3 мг перорально 2-3 раза в сутки, детям в возрасте от 6 до 14 лет – 12,5 мг перорально 2-3 раза в сутки, взрослым – 25 мг перорально 3-4 раза в сутки в течение 7-10 дней [2, 4].
 Уровень убедительности рекомендаций C (уровень достоверности доказательств 1+)
Уровень убедительности рекомендаций C (уровень достоверности доказательств 1+)или
клемастин детям в возрасте старше 7 лет — 0,5-1 мг перорально 2 раза в сутки, взрослым – 1 мг перорально 2 раза в сутки в течение 7-10 дней [2, 4].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 1+) -
При осложненных формах заболевания рекомендуются системные глюкокортикостероидные препараты:
преднизолон** 15-20 мг в сутки перорально до купирования основной клинической симптоматики [2-5]. Уровень убедительности рекомендаций А (уровень достоверности доказательств 1+)
Комментарии: Обычно самопроизвольное выздоровление наступает через 4-5 недель от начала заболевания. Неосложненное течение розового лишая лечения не требует. Больным рекомендуется ограничить прием водных процедур, пользование мочалкой, растирание жестким полотенцем. Важно не вызывать раздражения кожи обильным потоотделением, не пропускающей воздуха одеждой из шерсти или синтетики. При генерализации процесса, выраженном экссудативном характере высыпаний, аллергических проявлениях, экзематизации, наличии зуда показана терапия.
Важно не вызывать раздражения кожи обильным потоотделением, не пропускающей воздуха одеждой из шерсти или синтетики. При генерализации процесса, выраженном экссудативном характере высыпаний, аллергических проявлениях, экзематизации, наличии зуда показана терапия.
Не применяется.
3.3 Иное лечение-
Рекомендуется применение фототерапии:
Ультрафиолетовая средневолновая терапия с длиной волны 280-320 нм 5 раз в неделю в течение 1-2 недель [2, 4]. Уровень убедительности рекомендаций С (уровень достоверности доказательств 1+)
Комментарии: При этом виде терапии возможно появление поствоспалительной гиперпигментации.
4. Реабилитация
Не применяется.
5. Профилактика и диспансерное наблюдение
Профилактика вирусной и бактериальной инфекции у пациента.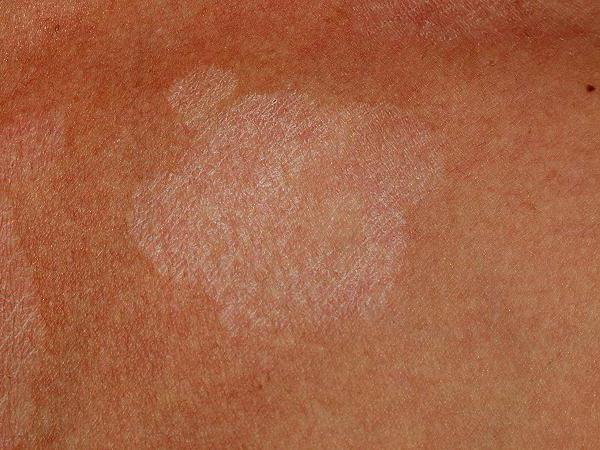
При отсутствии эффекта от лечения: убедиться в полной элиминации экзогенных провоцирующих факторов. Возможен короткий курс системных глюкокортикостероидных препаратов: преднизолон 15-20 мг в сутки перорально до купирования основной клинической симптоматики [2-5].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1+)
Критерии оценки качества медицинской помощи
|
№ |
Критерии качества |
Уровень достоверности доказательств |
Уровень убедительности доказательств |
|
1 |
Выполнен общий (клинический) анализ крови развернутый |
4 |
D |
|
2 |
Проведена терапия лекарственными препаратами группы топические глюкокортикоиды и/или ультрафиолетовая средневолновая терапия (в зависимости от медицинских показний и при отсутствии медицинских противопоказаний) |
4 |
D |
|
3 |
Достигнуто уменьшение площади высыпаний или отсутствие высыпаний |
4 |
D
|
Список литературы
- Альтмайер П.
 Терапевтический справочник по дерматологии и аллергологии. – М.: ГЭОТАР-МЕД, 2003. — С. 1244
Терапевтический справочник по дерматологии и аллергологии. – М.: ГЭОТАР-МЕД, 2003. — С. 1244 - Drago F., Rebora A. Treatments for Pityriasis Rosea. Skin Therapy Letter. 2009., 14(3):
- Кацамбас А.Д., Лотти Т.М. Европейское руководство по лечению дерматологических болезней. Москва, «Медпресс-информ», 2008, С.727.
- Stulberg DL, Wolfrey J. Pityriasis rosea. Am. Fam. Physician. 2004, Jan 1; 69(1):87-91.
- Фицпатрик Т. Дерматология атлас-справочник. — М.: ПРАКТИКА, 1999. – C. 1044 Европейское руководство по лечению дерматологических болезней.
Приложение А1. Состав рабочей группы
- Кубанова Анна Алексеевна – академик РАН, доктор медицинских наук, профессор, Президент Российского общества дерматовенерологов и косметологов. Конфликт интересов отсутствует.
- Кубанов Алексей Алексеевич – доктор медицинских наук, профессор, член Российского общества дерматовенерологов и косметологов.
 Конфликт интересов отсутствует.
Конфликт интересов отсутствует. - Хобейш Марианна Михайловна – кандидат медицинских наук, доцент кафедры дерматовенерологии с клиникой Первого Санкт-Петербургского государственного медицинского университета им. академика И.П. Павлова Минздрава России, член Российского общества дерматовенерологов и косметологов. Конфликт интересов отсутствует.
- Соколовский Евгений Владиславович — доктор медицинских наук, профессор кафедры дерматовенерологии с клиникой Первого Санкт-Петербургского государственного медицинского университета им. академика И.П. Павлова Минздрава России, член Российского общества дерматовенерологов и косметологов. Конфликт интересов отсутствует.
- Монахов Константин Николаевич – доктор медицинских наук, профессор кафедры дерматовенерологии с клиникой Первого Санкт-Петербургского государственного медицинского университета им. академика И.П. Павлова Минздрава России, член Российского общества дерматовенерологов и косметологов.
 Конфликт интересов отсутствует.
Конфликт интересов отсутствует.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория клинических рекомендаций:- Врачи-специалисты: дерматовенерологи.
- Ординаторы и слушатели циклов повышения квалификации по указанной специальности.
|
Уровни достоверности доказательств |
Описание |
|
1++ |
Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
|
1+ |
Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
|
1- |
Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
|
2++ |
Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. |
|
2+ |
Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
|
2- |
Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
|
3 |
Неаналитические исследования (например, описания случаев, серий случаев) |
|
4 |
Мнение экспертов |
|
Уровень убедительности доказательств |
Характеристика показателя |
|
А |
По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные как 1++, напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов или группа доказательств, включающая результаты исследований, оцененные как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов |
|
В |
Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов или экстраполированные доказательства из исследований, оцененных как 1++ или 1+ |
|
С |
Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов; или экстраполированные доказательства из исследований, оцененных как 2++ |
|
D |
Доказательства уровня 3 или 4; или экстраполированные доказательства из исследований, оцененных как 2+ |
Рекомендации в предварительной версии рецензируются независимыми экспертами. Комментарии, полученные от экспертов, систематизируются и обсуждаются членами рабочей группы. Вносимые в результате этого изменения в рекомендации или причины отказа от внесения изменений регистрируются.
Комментарии, полученные от экспертов, систематизируются и обсуждаются членами рабочей группы. Вносимые в результате этого изменения в рекомендации или причины отказа от внесения изменений регистрируются.
Предварительная версия рекомендаций выставляется для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Для окончательной редакции и контроля качества рекомендации повторно анализируются членами рабочей группы.
Приложение А3. Связанные документы
Данные клинические рекомендации разработаны с учётом следующих нормативно-правовых документов:
-
Порядок оказания медицинской помощи по профилю «дерматовенерология», утвержденный Приказом Министерства здравоохранения Российской Федерации № 924н от 15 ноября 2012 г.
Приложение Б.
 Алгоритмы ведения пациента
Алгоритмы ведения пациента
Приложение В. Информация для пациентов
- Не рекомендуется избыточное раздражение кожи физическими факторами (механическими, термическими, лучевыми), лечение антисептиками или противогрибковыми средствами, так как это может спровоцировать ухудшение течения заболевания и зуд.
- Заболевание, как правило, не рецидивирует. Спонтанное выздоровление обычно происходит на 4-5 неделе.
-
Целесообразна профилактика вирусной и бактериальной инфекции у пациента с данным дерматозом.
Розовый лишай:причины, симптомы, диагностика, лечение и профилактика — МедОбоз, — последние новости здоровья
Розовый лишай или болезнь Жибера – кожное заболевание инфекционно- аллергической природы, проявляется характерными высыпаниями на коже, общим недомоганием; носит сезонный весеннее-зимний характер, вызывается разновидностью вирусного герпеса.
Причины розового лишаяСнижение иммунитета после простудных или инфекционных заболеваний, нарушение обмена веществ, повреждение кожных покровов, укусы блох, клещей, вшей; неправильный уход за кожей, травмы кожи, аллергия, гиповитаминоз, заболевания ангиной, ОРВИ, хронические заболевания; сильный стресс.
Больной жалуется на слабость, недомогание, сонливость. На коже появляются высыпания – крупное пятно розового цвета 3 -5 сантиметров в диаметре, круглой формы, возвышающееся над кожей. Затем вокруг главного пятна появляются пятна поменьше, несильный зуд. Меняется цвет пятен. Появляются чешуйки, которые отшелушиваются. Повышается температура. При розовом лишае пятна находятся в области спины и живота, реже на лице, конечностях, шее.
Диагностика розового лишаяВрач-дерматолог проводит тщательный осмотр пациента; делается анализ соскоба из области высыпаний, выполняется серологический тест, назначается общий анализ крови и мочи.
Лечение розового лишаяПри лечении применяются мази и кремы на основе кортикостероидов, противозудные средства, болтушки. Назначают антигистаминные препараты – Тавегил, Димедрол, Супрастин; в отдельных случаях антибиотики – Эритромицин; мази – Флуцинар, Синалар.
Профилактика розового лишаяВ целях предупреждения и снижения риска заболевания необходимо придерживаться правил личной гигиены, принимать душ, а не ванну, так как вода провоцирует раздражение; не использовать косметические кремы и лосьоны. Не носить синтетическую и шерстяную одежду; Скорректировать питание, придерживаться диеты, исключить жирную, жареную пищу, крепкий чай и кофе, не принимать алкоголь, продукты, содержащие добавки и красители; не допускать попадания прямых солнечных лучей на кожные покровы с явным признаком розового лишая; ограничить физические нагрузки не перегреваться, закаляться.
Не носить синтетическую и шерстяную одежду; Скорректировать питание, придерживаться диеты, исключить жирную, жареную пищу, крепкий чай и кофе, не принимать алкоголь, продукты, содержащие добавки и красители; не допускать попадания прямых солнечных лучей на кожные покровы с явным признаком розового лишая; ограничить физические нагрузки не перегреваться, закаляться.
Розовый лишай — причины, диагностика и лечение
- Врачи
- Лечение
- Диагностика
- Статья обновлена: 18 июня 2020
Розовый лишай (болезнь Жибера) — это распространенное кожное заболевание, характерным признаком которого являются шелушащиеся розовые пятна.
Встречается в любом возрасте, но чаще у молодых людей.
Причина возникновения розового лишая неизвестна — предполагается вирусная природа заболевания. Розовый лишай нередко развивается на фоне простуды, чаще весной или осенью. У людей с ослабленным иммунитетом заболевание может возникать повторно.
Что происходит?
Болезнь начинается с появления на коже туловища единичного крупного округлого пятна розового цвета диаметром 2 см и более (так называемая материнская бляшка), центральная часть которого постепенно приобретает желтоватый оттенок, и начинает шелушиться.
Обычно через 7-10 дней после появления первого пятна на коже возникают множественные овальные розовые пятна диаметром 0,5-1 см. Наиболее обильна сыпь на боковых поверхностях туловища, спине, плечах. Для высыпаний характерно шелушение в центре пятен, а по периферии — свободная от чешуек красная кайма, отчего пятна приобретают сходство с медальонами. Отдельные пятна не сливаются между собой.
Обычно больных беспокоит только небольшой зуд. Продолжительность заболевания 4-6 недель, после чего высыпания самопроизвольно бесследно исчезают.
При неправильном лечении — частом мытье, применении раздражающих кожу средств (мазей, содержащих серу, деготь и т.д.), а также при повышенной потливости и у лиц с аллергическими реакциями высыпания могут оставаться значительно дольше.
Диагностика и лечение
Диагноз устанавливается дерматологом при осмотре, проведения других исследований не требуется.
Как правило, заболевание проходит самостоятельно, без лечения. Больным не рекомендуется принимать ванну (мыться можно, но использовать для этого мягкие моющие средства). Самостоятельно применять мази и пасты не следует, это может привести к еще большему распространению сыпи. В период заболевания не рекомендуется пребывание на солнце. Запрещается ношение синтетической одежды.
При сильном зуде назначают противоаллергические и противовоспалительные кремы и мази, или болтушки (например, циндол).
В редких случаях, у больных со сниженным иммунитетом или при неправильном лечении, возможно осложненное течение заболевания с повышением температуры. При этом врачом могут быть дополнительно назначены антибиотики.
Розовый лишай Жибера
Причины
Конкретных причин розового лишая, провоцирующих заболевание, не выявлено. Наиболее распространенной является вирусная теория, которая характеризует розовый лишай как герпес 7-го типа.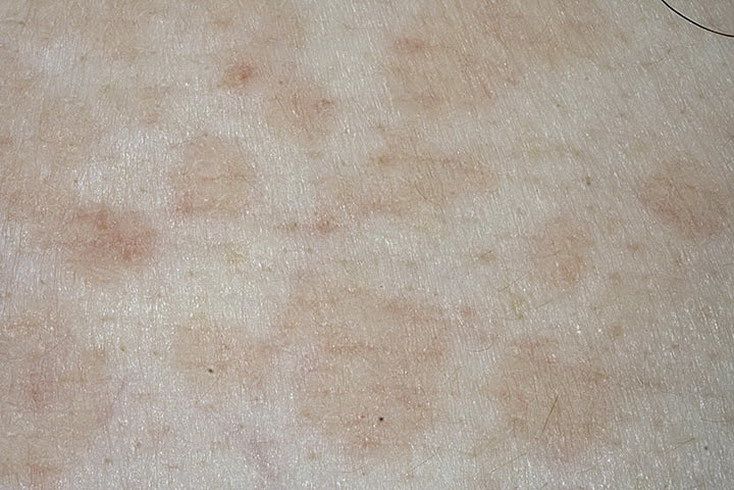
Предположительно, механизм распространения данной болезни основан на инфекционно-аллергическом процессе.
Снижение иммунитета человека и возможные факторы риска болезни Жибера:
- пик хронических болезней;
- долгое переохлаждение;
- заболевания инфекционной или бактериальной природы;
- нерациональная физическая и эмоциональная нагрузка.
Конкретных исследований в области того, заразен ли розовый лишай, не сделано, но некоторые исследования показали, что он не передается. Хотя есть и случаи, когда заболевание поражало всю семью или нескольких человек, живущих на одной территории. Розовый лишай Жибера не является заразным, но может поразить людей со слабым иммунитетом, которые проживают с больным.
Симптомы
После перенесенной простуды или стресса, переохлаждения могут наблюдаться симптомы розового лишая – сыпь. Но до этого может возникать еще и головная боль, суставная боль, незначительное повышение температуры.
Главный симптом розового лишая – пятно розоватой окраски, которое имеет примерные размеры 3–5 см или более. Его могут называть материнская бляшка – в первые дни – единичное пятно. Позже (через 7–10 дней) по коже распространяются подобные мелкие пятна розовой окраски, размером 0,5–2 см. По истечении нескольких дней еще центр пятна осветляется, а роговой слой сморщивается и постепенно трескается, образуя чешуйки. При этом центральная часть самого очага свободна от чешуек и похожа на валик слегка отечной формы.
Розовый лишай Жибера может свободно распространяться в области груди, бедер, спины, живота, на сгибательных поверхностях и прочем. Иногда высыпание сопровождается кожным зудом, усиливающемся при раздражении одеждой, косметическими средствами.
Обычно розовый лишай проявляется на коже две-три недели, за которые может случиться около 10-ти вспышек новых высыпаний, проходящих позже (через 7–8 недель). Там, где были бывшие очаги, слегка заметна пигментация – она обычно самопроизвольно проходит через некоторое время.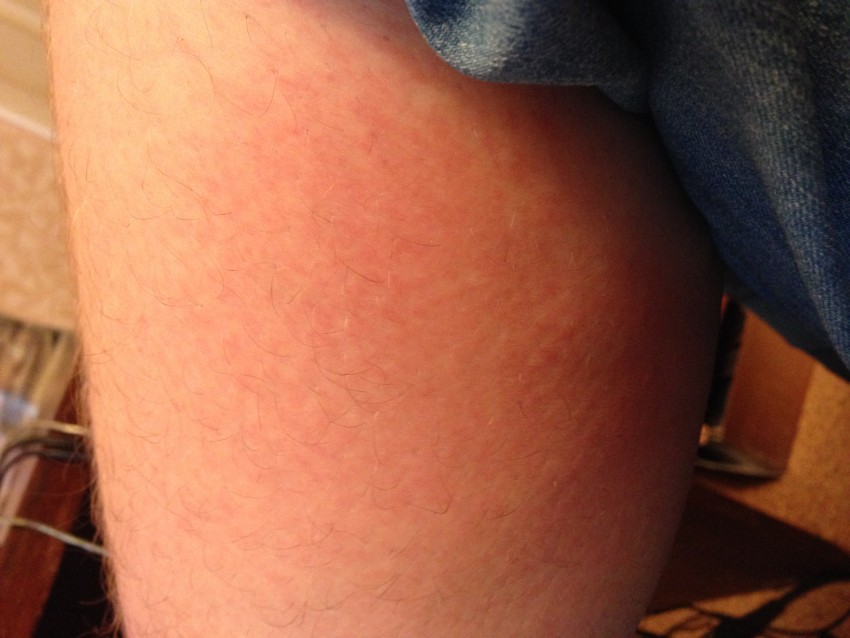 Нерациональное лечение или какие-либо другие провоцирующие факторы могут осложнять заболевание различной бактериальной инфекцией.
Нерациональное лечение или какие-либо другие провоцирующие факторы могут осложнять заболевание различной бактериальной инфекцией.
Встречаются также и атипичные проявления розового лишая, не сопровождающиеся характерными симптомами. К примеру, может не быть материнской бляшки, но есть наличие мелких розовых пятен по всей поверхности кожи. Редко, но случается и длительное течение болезни – от двух до шести месяцев.
Диагностика
Прежде, чем заниматься лечением, необходимо установить факт наличия заболевания, а для этого нужно пройти консультацию у дерматолога. Диагностировать заболевание можно с помощью биопсии кожи, также сделать анализ крови на наличие сифилиса.
Лечение
Розовый лишай, лечение которого не осуществляется вовремя, может проявлять себя по-разному: осложняться другими инфекционными заболеваниями длительного характера, периодически возвращаться из-за некоторых факторов воздействия и прочее.
Обычно лечение основано на симптоматическом направлении, то есть, оно направлено устранять отдельные симптомы заболевания, так как специальной терапии для устранения болезни не разработано.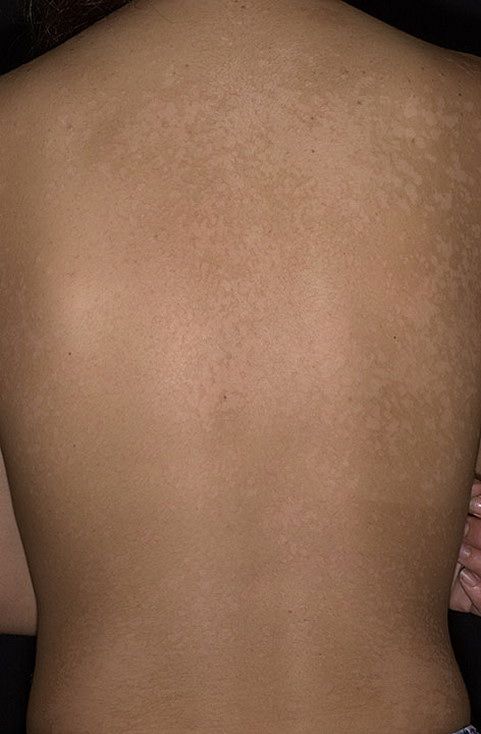 Когда имеет место сильный зуд, то используют антигистаминные средства или мази для местного применения с противозудными смесями, а также кортикостероидного типа. Иногда может осуществляться УФ-лечение. То есть, определенного лечения нет, кроме того, возможно применение специальных мазей, чтобы устранить зуд, из-за которого может пойти в некоторых случаях заражение кожи.
Когда имеет место сильный зуд, то используют антигистаминные средства или мази для местного применения с противозудными смесями, а также кортикостероидного типа. Иногда может осуществляться УФ-лечение. То есть, определенного лечения нет, кроме того, возможно применение специальных мазей, чтобы устранить зуд, из-за которого может пойти в некоторых случаях заражение кожи.
В лечение розового лишая Жибера также входят рекомендации врачей по поводу диеты, которая должна быть гипоаллергенной. Желательно не применять часто косметические средства и стараться не носить синтетическую, шерстяную одежду или белье, чтобы в дальнейшем не провоцировать аллергические реакции.
фото, симптомы, лечение у человека
Розовый лишай Жибера (розеола шелушащаяся) – это острое воспалительное заболевание кожи предположительной инфекционной природы.
Чаще всего им болеют дети старше 2-х лет, подростки и молодые люди. Крайне редко он встречается у младенцев и людей, старше 40-ка лет. Весенний и осенний периоды являются самыми опасными в плане поражения болезнью.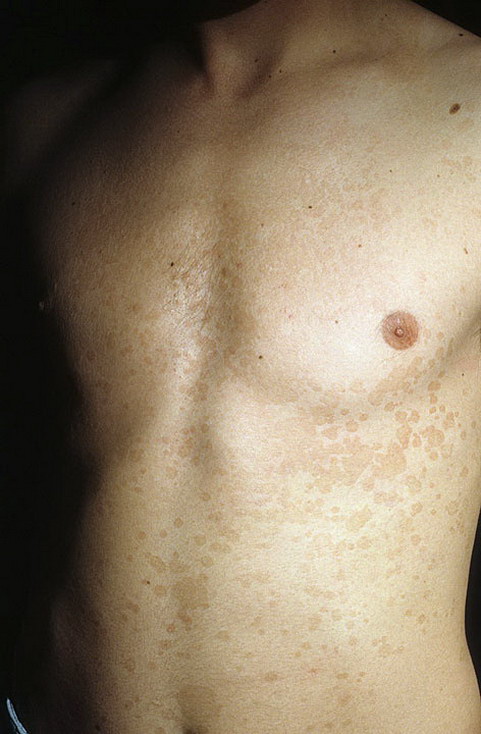
Заболеваемость розовым лишаем невысока и составляет менее 1% населения земного шара в год. Основная опасность заболевания – раздражение и присоединение аллергического компонента при неадекватной терапии либо неправильном уходе за кожей. Специалисты считают, что заболевание имеет вирусную природу, а вызывается оно разновидностью вирусного герпеса.
В этом материале мы поговорим про розовый лишай, посмотрим подробные фото, а также узнаем первые признаки заболевания и актуальные методы лечения лишая на дому.
Причины возникновения
Почему возникает розовый лишай, и что это такое? Болезнь Жибера считается инфекционным заболеванием, однако возбудитель дерматоза к настоящему времени не выявлен. Большинство исследователей придерживается мнения, что это вирусное заболевание, возможно, возбудителем выступает вирус герпеса VII или VI типа.
Обычно заболевание возникает в сезон простуд и инфекций, зачастую провоцируется недавней ангиной или ОРВИ, выдвигается теория о том, что розовый лишай вызывает один из вирусов герпеса.
Провоцируется розовый лишай сильными стрессами, гиповитаминозами, травмами кожи, простудами, хроническими заболеваниями, аллергией.
Также однозначно ответить на вопрос, заразен ли розовый лишай, нельзя. Теоретически это заразное заболевание, которое передается при физическом контакте или воздушно-капельным путем. Однако на практике данный дерматоз отличается малой контагиозностью (степенью заразности), для того чтобы болезнь Жибера развилась у здорового человека, необходимо присутствие провоцирующих факторов.
Симптомы розового лишая у человека
При возникновении розового лишая симптомы у человека дают о себе знать в виде характерных высыпаний на коже. В связи с этим, у подавляющего большинства заболевших розовым лишаем краснота начинается с 1-3 материнских бляшек ярко-розового цвета, с шелушащейся поверхностью и до 4-5 см диаметром.
Часть больных розовым лишаем может отмечать в местах образования бляшек небольшой зуд или дискомфорт, но в большинстве своем кроме пятен на коже, других жалоб нет.
Зачастую в активном периоде высыпания может быть легкое повышение температуры, недомогание и реакция шейных или подчелюстных лимфоузлов.
Через 7-10 дней у больных на груди, спине и конечностях высыпает множество мелких пятен «деток» розоватого или розовато-желтого цвета. Наиболее обильна сыпь на боковых поверхностях туловища, спине, плечах и бедрах. Для элементов характерно своеобразное шелушение в центре пятен, напоминающее смятую папиросную бумагу, что создает впечатление украшения — «медальона».
В среднем новые элементы могут подсыпать примерно 2-3 недели, затем происходит их обратное развитие с постепенным побледнением, исчезновением и участками уменьшенной пигментации в местах, где изначально была бляшка, хотя могут быть и гиперпигментированые фрагменты.
Средняя продолжительность заболевания розовым лишаем 6-9 недель, и проходит он даже без активного лечения, рецидивов обычно не дает. Иногда могут возникать нетипичные проявления розового лишая с пузырьковой или бугорковой сыпью, они длятся чуть дольше.
Как выглядит розовый лишай у человека: фото
На подробных фото представленных ниже можно увидеть, как выглядят высыпания при розовом лишае на коже у человека.
Во время беременности
Перенесенный розовый лишай на ранних сроках беременности повышает риск самопроизвольного аборта и оказывает негативное влияние на развитие плода. Нередко у будущие мамы, страдающие питириазом, жалуются на необычные для этого заболевания симптомы:
- сильные головные боли;
- бессонница;
- ухудшение аппетита;
- повышенная утомляемость.
Диагностика
Розовый лишай диагностируют визуально, по внешнему виду кожных покровов. В то же время заболевание бывает трудно отличить от проявлений псориаза, краснухи, сифилитической розеолы, отрубевидного лишая. Для уточнения диагноза назначают общий анализ крови и мочи, берут соскоб, выполняют серологический тест.
Осложнения
При неправильном лечении, его отсутствии или иммунодефицитных состояниях розовый лишай может переходить в более тяжелые формы, например, кольцевидный лишай Видаля.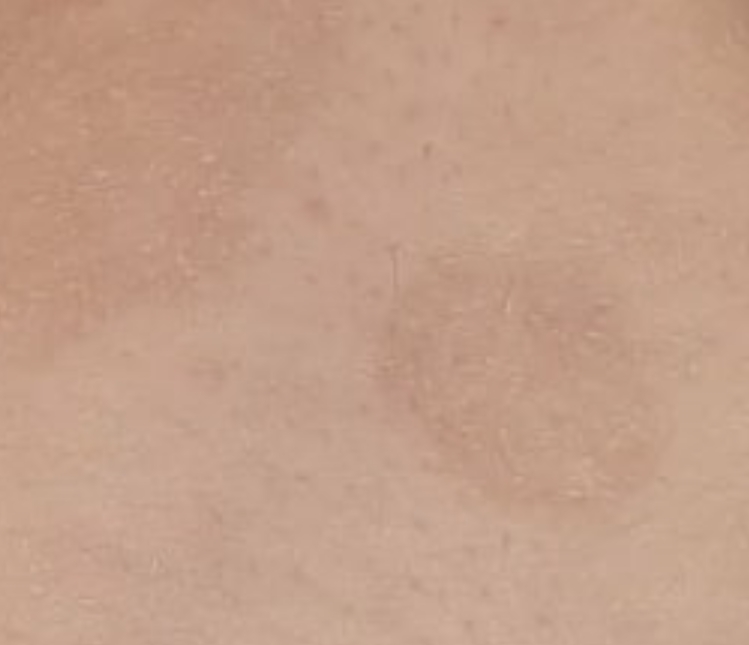 Он характеризуется появлением пятен больших размеров и имеет тенденцию к переходу в хроническую форму. Может рецидивировать в течение нескольких лет.
Он характеризуется появлением пятен больших размеров и имеет тенденцию к переходу в хроническую форму. Может рецидивировать в течение нескольких лет.
Лечение розового лишая у человека
Когда на коже появились высыпания розового лишая, то специфического лечения не назначается. Чаще всего этот вид лишая у человека проходит сам, без применения средств народной медицины или медикаментов. После выздоровления на коже в течение какого-то времени сохраняются бледные пигментированные пятна, но потом исчезают и они.
Для того чтобы пятна сошли быстрее нужно придерживаться ряда простых правил в домашних условиях:
- Во время болезни следует отказаться от принятия ванны, лучше пользоваться только душем, а для мытья использовать мягкие моющие средства, которые не пересушивают кожу.
- Недопустимо подвергать кожные покровы с явными признаками развития розового лишая воздействию прямых солнечных лучей.
- Желательно отказаться от синтетической одежды и белья, которые способны лишь усугубить воспалительный процесс.

- Нужно ограничить физические нагрузки, избегать перегрева.
- Рекомендуется соблюдать определенную диету, исключающую острое, копченое, маринованное, алкоголь и кофе. Исключаются также аллергенные продукты, такие как мед, яйца, рыба, цитрусовые фрукты и соки, шоколад, орехи.
Если больной розовым лишаем испытывает зуд, то ему могут быть назначены средства антигистаминного действия, например «Супрастин», «Тавегил», «Лоратадин», «Ксизал», «Эриус». Также при обострении розового лишая назначают лечение антибиотиками, например «Эритромицином».
Для укрепления иммунитета можно принимать поливитаминные комплексы (компливит, алфавит, витрум, биомакс) и природные иммуностимуляторы (эхинацея, лимонник). Не стоит забывать и про общеукрепляющие процедуры, такие как закаливание, пребывание на свежем воздухе и регулярные физические упражнения.
Мазь от розового лишая
Как правило, мази в терапии розового лишая не используются, так как в большинстве случаев высыпания проходят самостоятельно. Но в случае, если заболевание протекает тяжело или наблюдаются постоянные обострения болезни, врач может назначить антибиотики в виде мазей или кортикостероиды.
Но в случае, если заболевание протекает тяжело или наблюдаются постоянные обострения болезни, врач может назначить антибиотики в виде мазей или кортикостероиды.
- Синалар – сочетанный препарат антибактериального вещества и глюкокортикоида, снимающий зуд, воспаление и отёчность. Мазь осветляет и смягчает кожу.
- Лоринден A – стероид с салициловой кислотой, снимающий зуд и отёчность. Уменьшает шелушение лишайных бляшек, устраняет воспаление и тормозит аллергию.
- Флуцинар – гормональный медикамент противоаллергического воздействия, унимающий зуд и решающий проблему шелушения очагов розеолы. Избавляет бляшки от чешуек и улучшает цвет покровов.
Кроме мазей для лечения наружных проявлений лишая применяют суспензию Циндол на основе цинка. Средство подсушивает кожу, уменьшает воспаление и зуд, препятствует размножению микроорганизмов. Суспензией протирают пораженную кожу 1-2 раза в день.
Хороший эффект дает применение салицилового спирта или раствора ризорцина. Эти средства обладают выраженным антисептическим эффектом и препятствуют развитию осложнений. Рекомендуется протирать кожу растворами 3 раза в день.
Эти средства обладают выраженным антисептическим эффектом и препятствуют развитию осложнений. Рекомендуется протирать кожу растворами 3 раза в день.
Как лечить розовый лишай народными средствами
Перед тем, как начать использовать рецепты народной медицины, следует посоветоваться с дерматологом. Самостоятельное лечение может не принести облегчения, и розовый лишай осложнится присоединенной инфекцией.
Вот рецепты, которые можно применять при заболевании розовым лишаем:
- Хорошо помогает снять симптомы болезни настойка чистотела. Для ее приготовления цветы и листья чистотела заливают водкой. Настаивают двадцать дней. Принимают перед едой, по 0,5 чайной ложки.
- Золотой ус. Настойку из этого растения можно изготовить дома, а можно приобрести в аптеке. Также для лечения используются свежие листья золотого уса, которые предварительно растирают в кашицу. Из свежеприготовленной смеси или купленной настойки необходимо делать ежедневные примочки.
- Хорошим средством считается мазь календулы.
 Ее можно приготовить самостоятельно. Для этого цветки календулы в количестве 10 граммов растирают до порошкообразного состояния и смешивают с 50 граммами вазелина. Полученную в результате этих манипуляций мазь наносят на места высыпаний три раза в день.
Ее можно приготовить самостоятельно. Для этого цветки календулы в количестве 10 граммов растирают до порошкообразного состояния и смешивают с 50 граммами вазелина. Полученную в результате этих манипуляций мазь наносят на места высыпаний три раза в день. - Алоэ. Выжать сок из растения или приобрести готовый. Употреблять внутрь по ложке до приема пищи в течение двух недель.
- Бумажная «смола». Из листа белой бумаги нужно свернуть конус и поставить его на блюдце. Верхнюю часть конуса поджечь и дождаться пока бумага полностью догорит. Образовавшийся на тарелке налет использовать для смазывания пятен при розовом лишае.
Чтобы в будущем вам не пришлось искать способ, как лечить розовый лишай, позаботьтесь об укреплении иммунитета, только он может помочь вам избежать знакомства с этим заболеванием. Это связано с тем, что пока не разработаны методы, которые бы смогли предупредить развитие заболевания, так как до сих пор не определена природа его возникновения.
Прогноз
Исход лечения при розовом лишае практически всегда благоприятный. Сложность может возникнуть только в том случае, если заболевание привело к серьезным осложнениям.
Сложность может возникнуть только в том случае, если заболевание привело к серьезным осложнениям.
(Visited 193 819 times, 6 visits today)
Отрубевидный (разноцветный) лишай — СПБ ГБУЗ «Кожно-венерологический диспансер № 4»
Очень часто на прием к дерматологу обращаются пациенты с жалобами на появление пятен на коже туловища, верхних конечностей. Опытный дерматолог с легкостью может установить диагноз Отрубевидный лишай. Итак, что же это такое?
Отрубевидный (разноцветный) лишай — это очень распространенное заболевание, встречающееся повсеместно, особенно часто в регионах с жарким, влажным климатом. Заболевание поражает людей молодого и среднего возраста обоего пола.
Возбудителем заболевания являются дрожжеподобные грибы рода Malassezia. Эти грибы относятся к представителям резидентной (нормальной) микробиоты кожи человека. Около 90% здоровых людей являются носителями этого гриба. Однако при определенных обстоятельствах возбудитель заболевания трансформируется в патогенную форму и вызывает клинические проявления в виде пятен.
Провоцирующими факторами являются:
- повышенная продукция кожного сала;
- повышенная потливость;
- теплый и влажный климат;
- изменение химического состава пота
- уменьшение физиологического шелушения эпидермиса;
- иммуносупрессия.
- Заразность заболевания незначительная.
Грибы рода Malassezia вырабатывают различные вещества, которые абсорбируют солнечные лучи или повреждают меланоциты, что препятствует нормальному загару кожи.
Излюбленными местами локализации заболевания на теле человека являются верхние отделы туловища, волосистая часть головы, складки.
Заболевание характеризуется появлением пятен, имеющих четкие границы с шелушением на поверхности. Термин «разноцветный» в наименовании заболевания связан с различными вариантами в окраске пятен: они бывают розовыми, коричневыми, желтоватыми или без пигментации. Пятна часто бывают множественными, могут сливаться, образуя крупные очаги, размеры пятен варьируют от нескольких миллиметров до нескольких сантиметров. Иногда высыпания могут сопровождаться легким зудом.
Иногда высыпания могут сопровождаться легким зудом.
Клинический диагноз зачастую устанавливается на основании наличия характерных пятен и типичной локализации очагов. Для диагностики также используются метод микроскопии кожных чешуек, проба Бальцера (йодная проба), осмотр пятен в лучах люминесцентной лампы Вуда.
Отрубевидный (разноцветный) лишай – это доброкачественное заболевание, поэтому применяется в основном местное противогрибковое лечение в виде кремов, растворов и шампуней. Прием противогрибковых препаратов внутрь назначается при распространенных высыпаниях, а также при устойчивости очагов к наружной терапии. Поскольку грибы рода Malassezia являются частью нормальной микробиоты кожи человека, отрубевидный (разноцветный) лишай может рецидивировать. Для профилактики заболевания у предрасположенных лиц назначаются системные противогрибковые препараты в течение длительного времени.
Для успешной диагностики и лечения отрубевидного лишая необходимо обратиться на прием к дерматологу.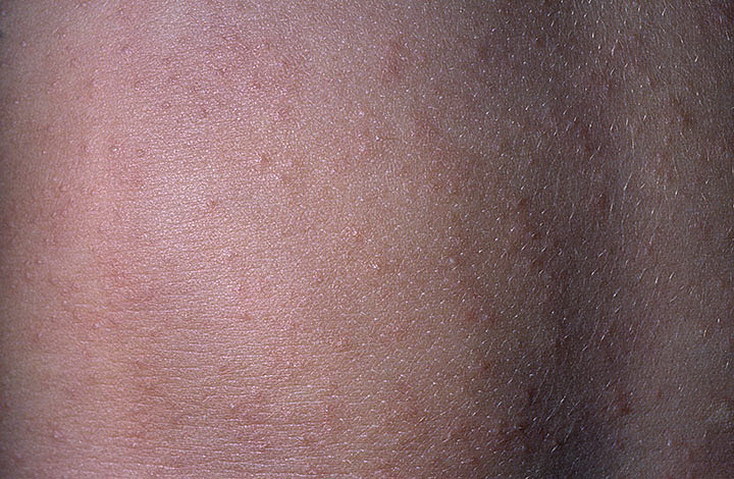
Коваль Ю.Г.
Красный плоский лишай — дерматолог в Дартмуте, Массачусетс
Красный плоский лишай — кожное заболевание, которое также часто встречается во рту. Это также может повлиять на ваши гениталии, кожу головы, ногти
и ногти на ногах.
КАК ВЫГЛЯДИТ ЛИШЕННЫЙ ПЛАН?
Красный плоский лишай на разных частях тела выглядит несколько иначе. Ниже описано, что вы видите на каждой части тела.
Кожа
На коже часто можно увидеть несколько блестящих пурпурных бугорков.Эти шишки могут сильно зудеть. Люди также видят тонкие белые кружевные линии на шишках. Если неровности продолжают появляться на одном и том же месте, могут образоваться толстые участки шероховатой чешуйчатой кожи. Чаще всего встречаются неровности на запястьях, пояснице и лодыжках.
Рот
Красный плоский лишай может образовываться на деснах, языке и внутренней стороне щек. Иногда поражаются губы. Чаще всего это вызывает ажурные белые линии или выступающие белые пятна на внутренней стороне щек. У человека также могут быть белые пятна.
У человека также могут быть белые пятна.
Иногда это может выглядеть как покраснение и припухлость во рту. Также могут развиться болезненные язвы и язвы. Во рту может ощущаться болезненность или жжение.
Красный плоский лишай
Гениталии
При развитии красного плоского лишая на гениталиях на коже появляются пурпурные бугорки. Как и кожа, эти шишки могут чесаться. У женщин красный плоский лишай появляется на наружных половых органах и на слизистой оболочке влагалища. Слизистая оболочка становится красной и сырой. Как и кожа, эти шишки могут вызывать зуд, болезненные язвы и шрамы.
Гвозди
У людей, у которых красный плоский лишай на коже, также могут развиться ногти. Иногда поражается более одного ногтя. Пораженные ногти теряют блеск. Они могут расщепляться и истончиваться. Могут появиться бороздки и гребни. Банки для ногтей
темнеют, утолщаются и отделяются от ногтевого ложа. Ноготь может перестать расти или отвалиться.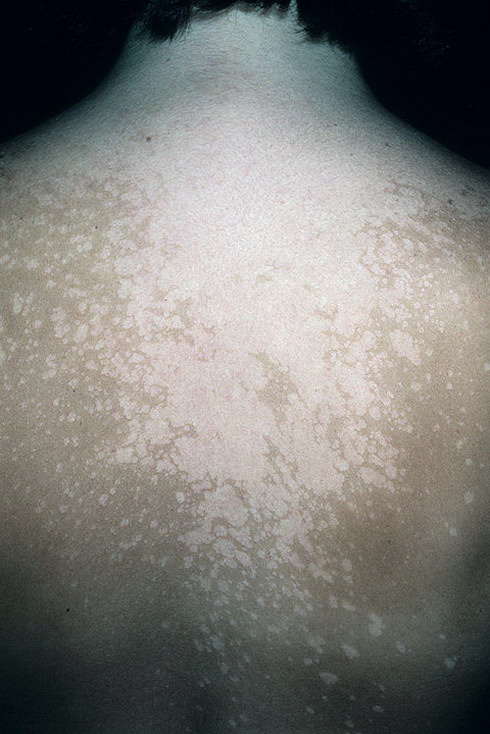 В редких случаях ноготь может исчезнуть, навсегда оставив человека без гвоздя.
В редких случаях ноготь может исчезнуть, навсегда оставив человека без гвоздя.
Скальп
Эта форма красного плоского лишая встречается редко.Это заболевание называется планопилярным лишаем, или LPP, и часто начинается с небольших бугорков на коже черепа. Могут появиться покраснение, зуд и появление чешуйчатых пятен. Кожа головы может ощущаться болезненной или гореть. Некоторые люди видят заметное выпадение волос, которое может быть временным или постоянным, если появляются рубцы.
КТО ПОЛУЧАЕТ ЛИШЕННЫЙ ПЛАН?
Красный плоский лишай может заболеть любой. Чаще всего встречается у взрослых среднего возраста. Красный плоский лишай во рту возникает у женщин чаще, чем у мужчин.
ЧТО ВЫЗЫВАЕТ ЛИШЕННЫЙ ПЛАН?
Причина появления красного плоского лишая не выяснена.Красный плоский лишай не является типом рака и не заразен.
Красный плоский лишай может быть аутоиммунным заболеванием. Это означает, что иммунная система принимает часть тела за инородный объект. Когда это происходит, иммунная система начинает атаковать кожу, вызывая красный плоский лишай.
Когда это происходит, иммунная система начинает атаковать кожу, вызывая красный плоский лишай.
Иногда иммунная система реагирует таким образом, потому что лекарство или заболевание, например инфекция, вызывают реакцию. Если это причина вашего красного плоского лишая, необходима точная диагностика.Возможно, вам придется сменить лекарство или вылечить соответствующее заболевание.
Может быть связь между красным плоским лишаем и инфицированием вирусом гепатита С. Многие люди с гепатитом С также имеют красный плоский лишай. Ваш дерматолог может проверить, есть ли у вас этот вирус.
Своевременная диагностика и лечение важны и по другим причинам. Лечение может предотвратить обострение болезни. Когда вас беспокоят симптомы, лечение может принести облегчение и ускорить заживление.
КАК ДЕРМАТОЛОГ ДИАГНОСТИКА ЛИШЕННОГО ПЛАНА?
Дерматолог часто может определить, есть ли у вас красный плоский лишай, осмотрев вашу кожу, ногти и рот.Чтобы убедиться, что у вас красный плоский лишай, дерматологу может потребоваться биопсия.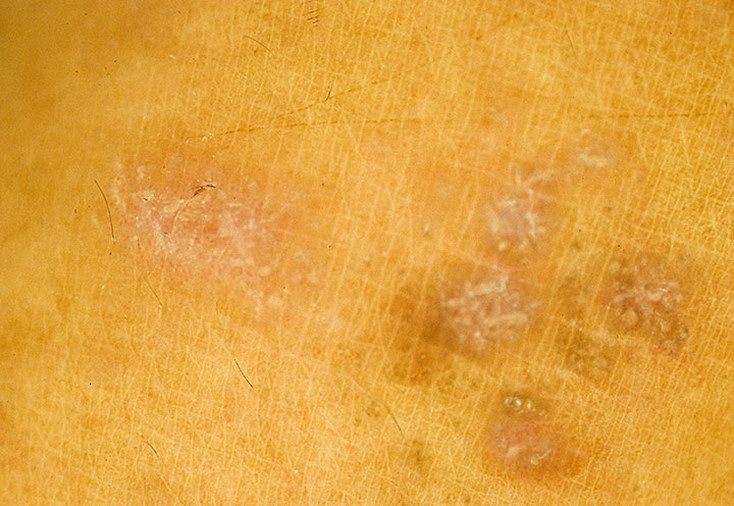 Это медицинская процедура, проводимая в кабинете дерматолога, при которой удаляется кусок кожи, который затем исследуется под микроскопом. Ваш дерматолог может назвать это биопсией. Иногда вам могут понадобиться анализы крови, чтобы исключить другие заболевания.
Это медицинская процедура, проводимая в кабинете дерматолога, при которой удаляется кусок кожи, который затем исследуется под микроскопом. Ваш дерматолог может назвать это биопсией. Иногда вам могут понадобиться анализы крови, чтобы исключить другие заболевания.
Ваш дерматолог также может спросить, какие лекарства вы принимаете. У некоторых людей возникает аллергическая реакция на лекарство. Эта реакция может выглядеть как красный плоский лишай. Если это произойдет, возможно, вам придется сменить лекарства.
Ваш стоматолог может обнаружить красный плоский лишай во рту во время осмотра и посоветовать вам обратиться к дерматологу. У очень немногих людей развивается аллергическая реакция на зубные пломбы, которые могут выглядеть во рту как красный плоский лишай. Если ваш дерматолог подозревает это, вам может потребоваться тестирование на аллергию.
КАК ЛЕЧИТЬ ЛИШЕННЫЙ ПЛАН?
Нет лекарства от красного плоского лишая. Часто проходит само по себе. Легкие случаи на коже могут не нуждаться в лечении. Многие случаи красного плоского лишая проходят в течение двух лет.Примерно у 1 из 5 человек будет вторая вспышка. У некоторых людей красный плоский лишай может появляться и исчезать в течение многих лет.
Многие случаи красного плоского лишая проходят в течение двух лет.Примерно у 1 из 5 человек будет вторая вспышка. У некоторых людей красный плоский лишай может появляться и исчезать в течение многих лет.
Красный плоский лишай
Красный плоский лишай во рту часто длится дольше, чем красный плоский лишай на коже. Во рту может быть труднее лечить. Лечение рекомендуется при красном плоском лишае рта и половых органов. Если у вас есть боль или серьезный случай, лечение необходимо.
Не существует одобренного Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) США лечения красного плоского лишая.Ваш дерматолог может предложить следующие варианты лечения, которые могут принести некоторое облегчение:
• Кортикостероиды:
- Для местного применения (наносится на кожу): Крем или мазь для уменьшения отека, покраснения и зуда
- Перорально (внутрь) или для инъекций: Таблетки (например, преднизон) или уколы могут помочь, когда красный плоский лишай сохраняется длительное время или у пациента много шишек или болезненных язв
- ПУВА-терапия: Тип световой обработки, которая помогает очистить кожу
- Ретиноевая кислота: Наносится на кожу или назначается в виде таблеток для очищения кожи
- Мазь такролимуса или крем пимекролимуса: Обычно используется для лечения другой кожной проблемы, экземы, также было показано, что она полезна при лечении красного плоского лишая.

Иногда красный плоский лишай может быть стойким.Ваш дерматолог может комбинировать два или более лечения, чтобы помочь устранить ваши признаки и симптомы.
По мере заживления красного плоского лишая на коже часто остаются темно-коричневые пятна. Эти пятна безвредны и могут исчезнуть без лечения. В противном случае обратитесь к дерматологу, чтобы узнать о вариантах лечения.
КАК УПРАВЛЯТЬ ЛИЦЕНЗИОННЫМ ПЛАНОМ?
- Следуйте советам дерматолога, как справиться с красным плоским лишаем. Ваш дерматолог поможет вам контролировать это распространенное заболевание и почувствовать себя
- Применить и принять лекарство в соответствии с указаниями. Хотя многие люди не нуждаются в лечении, если вы получали лекарство для лечения красного плоского лишая, следование инструкциям и его прием в соответствии с указаниями повысят эффективность вашего
- Если у вас на коже красный плоский лишай, старайтесь не чесать.
 Спросите дерматолога о способах предотвращения.
Спросите дерматолога о способах предотвращения. - Если у вас красный плоский лишай,
• Ограничьте употребление табака и алкоголя или вообще бросьте курить.
Красный плоский лишай полости рта увеличивает риск рака полости рта.Если вы курите, жуете табак или пьете, это еще больше увеличивает ваш риск.
• Прекратите есть продукты и напитки, которые могут ухудшить красный плоский лишай во рту.
К ним относятся острая пища, цитрусовые фрукты и соки, помидоры и продукты, приготовленные из помидоров, хрустящие и соленые закуски и напитки, содержащие кофеин.
Сертифицированный дерматолог — это врач, специализирующийся на диагностике и лечении медицинских, хирургических и косметических состояний кожи, волос и ногтей.Чтобы узнать больше о красном плоском лишае или найти дерматолога в вашем районе, посетите сайт aad.org или позвоните по бесплатному телефону (888) 462-DERM (3376).
Весь контент разработан исключительно Американской академией дерматологии.
Авторские права © Американской академии дерматологии и Американской академии дерматологической ассоциации.
Изображения использованы с разрешения Американской академии дерматологии Национальная библиотека дерматологических учебных слайдов
Американская академия дерматологии
стр.O. Box 1968, Des Plaines, Illinois 60017
Центр общественной информации AAD: 888.462.DERM (3376) Ресурсный центр для членов AAD: 866.503.SKIN (7546) За пределами США: 847.240.1280
Интернет: aad.org
Электронная почта: [электронная почта защищена]
Офис Шарон Шерл, доктор медицины
Розацеа (роза-Ай-ша) — распространенное кожное заболевание. Часто это начинается с тенденции покраснеть или покраснеть легче, чем у других людей.
Покраснение может медленно распространяться за нос и щеки на лоб и подбородок.Даже уши, грудь и спина могут все время быть красными.
Розацеа может вызывать не только покраснение.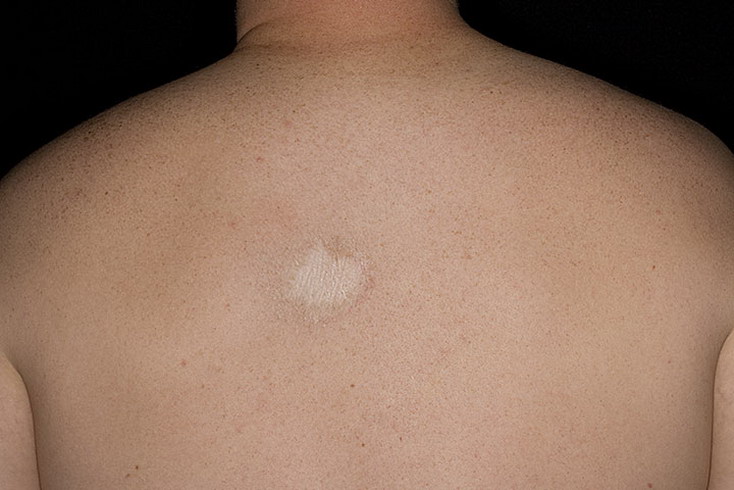 Признаков и симптомов так много, что у розацеа есть четыре подтипа:
Признаков и симптомов так много, что у розацеа есть четыре подтипа:
- Эритематотелангиэктатическая розацеа : покраснение, покраснение, видимые кровеносные сосуды.
- Папулопустулезная розацеа : Покраснение, отек и высыпания, похожие на угри.
- Phymatous rosacea : Кожа утолщается и имеет бугристую текстуру.
- Глазная розацеа : Глаза красные и раздраженные, веки могут опухать, и у человека может быть ячмень.
Со временем люди с розацеа часто видят стойкое покраснение в центре лица.
Известные лица розацеа:
Если вы живете с розацеа, вы в хорошей компании. Некоторые известные люди боролись с розацеа:
- Билл Клинтон.
- Диана, принцесса Уэльская.
- W.C. Филдс (кинозвезда 1920-1930-х гг.).
Розацеа вызывает не только покраснение лица. Есть много признаков (которые вы видите) и симптомов (то, что чувствует человек) розацеа.
Поскольку у розацеа так много признаков и симптомов, ученые создали 4 подтипа розацеа. У некоторых людей одновременно имеется несколько подтипов розацеа. Каждый подтип требует разного обращения.
Подтип 1: Покраснение лица, покраснение, видимые кровеносные сосуды
Признаки и симптомы
- Покраснение и покраснение в центре лица.
- Видны разорванные кровеносные сосуды (сосудистые звездочки).
- Опухшая кожа.
- Кожа может быть очень чувствительной.
- Кожа может покалывать и гореть.
- Сухая кожа, шероховатость или шелушение.
- Имеют тенденцию краснеть или краснеть легче, чем другие люди.
Подтип 2: прыщи, похожие на угри
Признаки и симптомы
- Высыпания, похожие на угри, обычно на очень красных участках кожи.
- Прорывы, похожие на угри, как правило, приходят и уходят.
- Кожа жирная.
- Кожа может быть очень чувствительной.

- Кожа может гореть и покалывать.
- Видны разорванные кровеносные сосуды (сосудистые звездочки).
- Выступающие участки кожи, называемые бляшками (бляшками).
Подтип 3: Утолщение кожи
Признаки и симптомы
Этот подтип встречается редко. Когда это происходит, у человека часто сначала появляются признаки и симптомы другого подтипа розацеа. Признаки этого подтипа:
- Неровная текстура кожи.
- Кожа начинает утолщаться, особенно часто на носу. Когда кожа на носу утолщается, это называется ринофима (ржи-NO-тьфу-ма).
- Кожа может утолщаться на подбородке, лбу, щеках и ушах.
- Видны разорванные кровеносные сосуды.
- Поры выглядят большими.
- Кожа жирная.
Подтип 4: В глаза
Признаки и симптомы
У некоторых людей глаза поражаются розацеа. Глаза могут иметь одно или несколько из следующего:
- Водянистый или налитый кровью вид.

- Ощущение песка, часто кажется песком в глазах.
- Глаза горят или жалят.
- Глаза очень сухие.
- Глаза чешутся.
- Глаза, чувствительные к свету.
- Расплывчатое зрение.
- Видны разорванные кровеносные сосуды на веке.
- Киста на веке.
- Человек не может видеть так хорошо, как раньше.
Розацеа может повлиять на качество жизни
Розацеа поражает не только кожу и глаза. Поскольку розацеа является хроническим (длительным) кожным заболеванием, оно может снизить качество жизни человека. Многие люди сообщают о проблемах на работе, в браке и при знакомстве с новыми людьми.Опросы и исследования показывают, что жизнь с розацеа может вызвать:
- Чувство разочарования и смущения. В опросах, проведенных Национальным обществом розацеа, 41 процент заявили, что розацеа заставляет их избегать контактов с общественностью или отказываться от социальных мероприятий.
- Беспокойство: Люди беспокоятся, что их розацеа ухудшится или появятся шрамы.
 Люди беспокоятся о побочных эффектах лекарств, используемых для лечения розацеа.
Люди беспокоятся о побочных эффектах лекарств, используемых для лечения розацеа. - Низкая самооценка: исследования, проведенные Национальным обществом розацеа, показали, что почти 70 процентов людей, живущих с розацеа, заявили, что это состояние снижает их уверенность в себе и самооценку.
- Проблемы, связанные с работой: Исследования, проведенные Национальным обществом по поводу розацеа, показывают, что, когда розацеа является серьезной, 70 процентов людей говорят, что болезнь влияет на их взаимодействие на работе. Почти 30% говорят, что из-за розацеа они пропускают работу.
- Беспокойство и депрессия: жизнь с заболеванием кожи, которое неожиданно обостряется, может заставить людей поверить в то, что у вас проблемы с алкоголем. Это может вызвать беспокойство и депрессию.
Кажется, что лечение улучшает качество жизни человека.Исследования показывают, что, когда у людей становится меньше признаков и симптомов розацеа, качество их жизни улучшается.
В уход за кожей входит:
- Лекарство от купероза.
- Солнцезащитный крем (ношение его каждый день может помочь предотвратить обострения).
- Смягчающее средство, помогающее восстановить кожу.
- Лазеры и другие виды световой обработки.
- Антибиотики (наносятся на кожу и в таблетках).
- Дерматологи могут удалить утолщение кожи на носу и других частях лица с помощью:
- Лазеры.
- Дермабразия (процедура, удаляющая кожу).
- Электрокаутеризация (процедура, при которой в кожу пропускается электрический ток).
Когда розацеа поражает глаза, дерматолог может дать вам инструкции по мытью век несколько раз в день и рецепт на лекарства для глаз.
Результат:
Нет лекарства от розацеа. Люди часто болеют розацеа годами.
В одном исследовании исследователи спросили 48 человек, обращавшихся к дерматологу по поводу розацеа, об их розацеа.Более половины (52%) страдали тошнотворным розацеа. Эти люди болели розацеа в среднем 13 лет. У остальных людей (48 процентов) розацеа исчезла. Люди, у которых розацеа исчезла, страдали от розацеа в среднем 9 лет.
Эти люди болели розацеа в среднем 13 лет. У остальных людей (48 процентов) розацеа исчезла. Люди, у которых розацеа исчезла, страдали от розацеа в среднем 9 лет.
У некоторых людей обострения розацеа остаются на всю жизнь. Лечение может предотвратить ухудшение розацеа. Лечение также может уменьшить количество высыпаний, похожих на прыщи, покраснение и количество обострений.
Чтобы получить наилучшие результаты, люди с розацеа также должны знать, что вызывает их розацеа, стараться избегать этих триггеров и следовать плану ухода за кожей при розацеа.
Условия, которые мы лечим
Угри
Угри — наиболее распространенное заболевание кожи в Соединенных Штатах. Хотя это обычное явление, точной информации о прыщах может быть недостаточно. У кого появляются прыщи? Если
Киста акне
Киста прыщей образуется, когда поры заполняются маслом отмерших клеток кожи и бактериями. Киста глубоко проникает в кожу и может повредить
Актинический кератоз (также называемый солнечным кератозом)
Актинический кератоз или АК — это грубое, сухое, чешуйчатое пятно или нарост, образующийся на коже.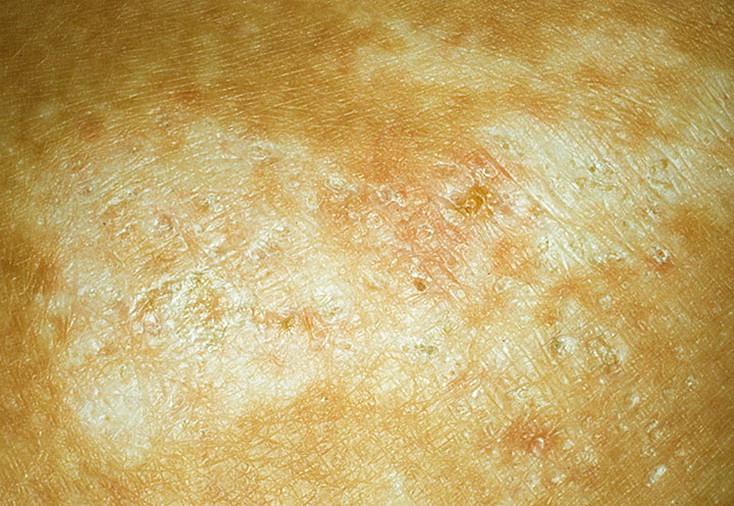 АК образуется при сильном повреждении кожи ультрафиолетом
АК образуется при сильном повреждении кожи ультрафиолетом
Алопеция (выпадение волос)
Кто страдает облысением? У миллионов людей выпадают волосы.Некоторые люди видят, как их волосы снова отрастают, ничего не делая. Остальные нуждаются в лечении
Атопический дерматит / экзема
Это распространенное кожное заболевание у детей. Дети часто заболевают атопическим дерматитом (АД) в течение первого года жизни. Если ребенок заболевает AD в течение этого
Атипичная родинка (диспластическая)
Родинка этого типа может выглядеть как меланома. Это не меланома. Но риск заболевания меланомой повышается, если у вас есть одно из следующего: 4
Базально-клеточная карцинома
Базальноклеточная карцинома (BCC) — наиболее распространенная форма рака кожи.В США диагностировано более двух миллионов случаев этого рака кожи
Клопы
Клопы — крошечные насекомые, питающиеся человеческой кровью.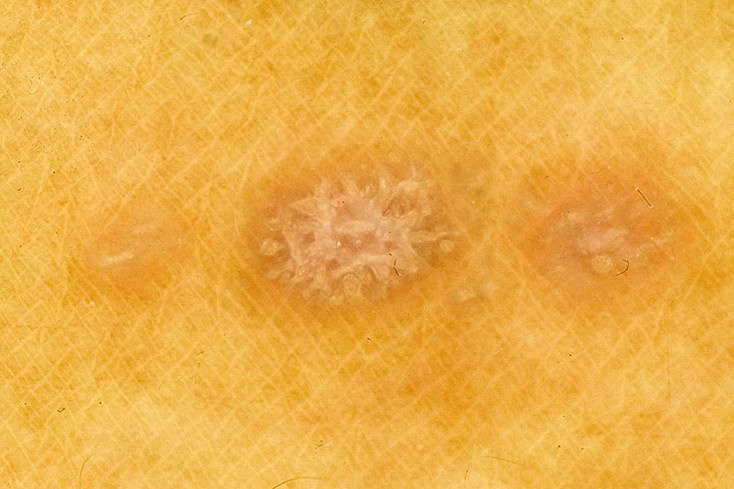 Они прячутся в темных местах рядом с тем, где спят люди, и обычно выползают, чтобы покормиться, пока люди
Они прячутся в темных местах рядом с тем, где спят люди, и обычно выползают, чтобы покормиться, пока люди
Черные / белые точки
Если заблокированная пора остается открытой, она может выглядеть как-то черной и называется черной точкой. Если закупоренная пора закрывается, верхняя часть выступа выглядит более
.Врожденная родинка
Когда человек рождается с родинкой, родинка называется врожденной.Примерно 1 из 100 человек рождается с родинкой. Эти родинки различаются на
Сухая кожа
Сухая кожа — обычное дело. Это может произойти в любом возрасте и по многим причинам. Увлажняющий крем часто помогает восстановить сухую кожу. Иногда людям нужен
Экзема
Экзема — это слово, обозначающее раздраженную кожу. Врачи действительно не знают, почему одни дети и взрослые болеют экземой, а другие — нет. Они думают, что это
Облысение по женскому типу
Наиболее частой причиной выпадения волос является заболевание, называемое наследственной потерей волос.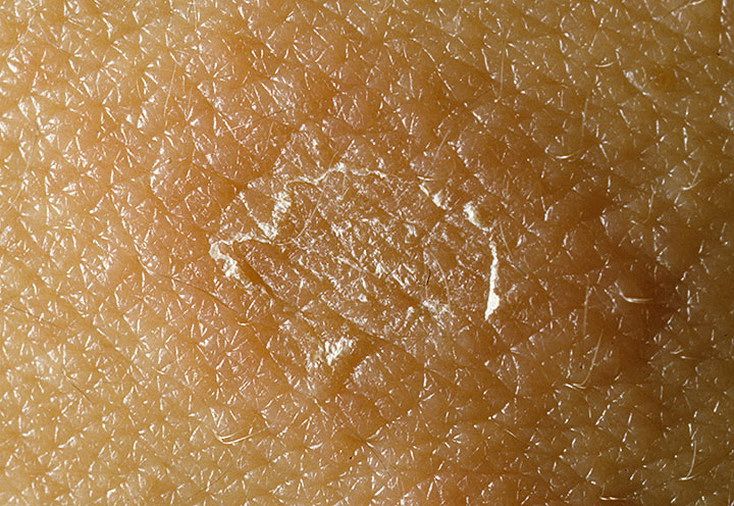 Около 80 миллионов мужчин и женщин в Соединенных Штатах имеют это
Около 80 миллионов мужчин и женщин в Соединенных Штатах имеют это
Грибковые инфекции
Грибы — это одноклеточные или многоклеточные организмы, вызывающие кожные инфекции. Грибы могут быть настоящими патогенами, вызывающими инфекции у здоровых людей, или
Остроконечные кондиломы
Остроконечные кондиломы — это кондиломы, которые появляются в области гениталий. Может быть 1 бородавка или скопление бородавок. Люди получают эти бородавки, беря в руки
человека.Простой герпес
Простой герпес — распространенная вирусная инфекция.Если у вас когда-либо был герпес или волдырь, вы заразились вирусом простого герпеса. Герпес
Ульи
Крапивница — это рубцы на коже, которые часто вызывают зуд. Эти рубцы могут появиться на любом участке кожи. Ульи различаются по размеру от кончика пера до
.Красный плоский лишай
Многие люди заболевают красным плоским лишаем (LY-kin) (PLAN-us). Это заболевание может развиваться на одной или нескольких частях тела. Может появиться на коже или внутри
Это заболевание может развиваться на одной или нескольких частях тела. Может появиться на коже или внутри
Меланома
Меланома — это разновидность рака кожи.Заболеть меланомой может любой человек. При раннем обнаружении и лечении показатель излечения составляет почти 100%. Разрешено расти, меланома
Мелазма
Меланодермия (muh-LAZ-muh) — распространенная кожная проблема. Это вызывает появление коричневых или серо-коричневых пятен на лице. У большинства людей это на щеках, мост
родинок
Родинки встречаются часто. Практически у каждого взрослого есть несколько родинок. Взрослые со светлой кожей часто имеют больше родинок. У них может быть от 10 до 40 родинок на коже.
Контагиозный моллюск
Контагиозный моллюск (muh-luhs-kum) (kən-tā-jē-ō-səm) — распространенное кожное заболевание. Это вызвано вирусом. Этот вирус легко передается от человека к
Нуммулярный дерматит
Люди, страдающие этой кожной проблемой, часто видят на своей коже отчетливые язвы в форме монеты (числовые) или овальные. Нуммулярный дерматит часто появляется после
Нуммулярный дерматит часто появляется после
Розовый лишай
Люди любого возраста и цвета кожи заболевают розовым отрубевидным лишаем, но чаще встречается это кожное заболевание: От 10 до 35 лет.В течение
г.Дерматит, вызванный ядовитым плющом
Многие люди получают сыпь от ядовитого плюща, ядовитого дуба и ядовитого сумаха. Эта сыпь вызвана маслом, содержащимся в растениях. Это масло называется урушиол
.Розацеа
Розацеа (роза-Ай-ша) — распространенное кожное заболевание. Часто это начинается с тенденции покраснеть или покраснеть легче, чем у других людей. Покраснение может
Себорейный дерматит
Это очень распространенное кожное заболевание, вызывающее сыпь.Когда появляется эта сыпь, она часто похожа на изображенную выше. Кожа имеет тенденцию к
Себорейный кератоз
Себорейный кератоз, как правило, вызывает следующее: Начните с небольших шероховатых бугорков, затем постепенно утолщайтесь и образуя бородавчатую поверхность Есть восковой,
Опоясывающий лишай / опоясывающий лишай
Опоясывающий лишай может заболеть любой, кто переболел ветряной оспой. После того, как ветряная оспа пройдет, вирус остается в организме. Если вирус повторно активируется (просыпается),
После того, как ветряная оспа пройдет, вирус остается в организме. Если вирус повторно активируется (просыпается),
Рак кожи
Даже один и тот же тип рака кожи может сильно отличаться от человека к человеку.Из-за этого сложно взглянуть на картинку и сказать, есть ли у вас кожа
.Опоясывающий лишай разноцветный
У всех нас на коже живут дрожжи. Когда дрожжи выходят из-под контроля, человек может получить кожное заболевание, называемое разноцветным лишаем. Дрожжи типа
Бородавки
Бородавки — это небольшие безвредные образования, которые чаще всего появляются на руках и ногах. Иногда они выглядят плоскими и гладкими, иногда —
.Розацеа | Симптомы и лечение
Что такое розацеа и каковы симптомы?
Розацеа — это кожное заболевание, которое обычно поражает такие части лица, как нос, щеки и лоб.Однако иногда могут поражаться и другие области, такие как шея, грудь и уши.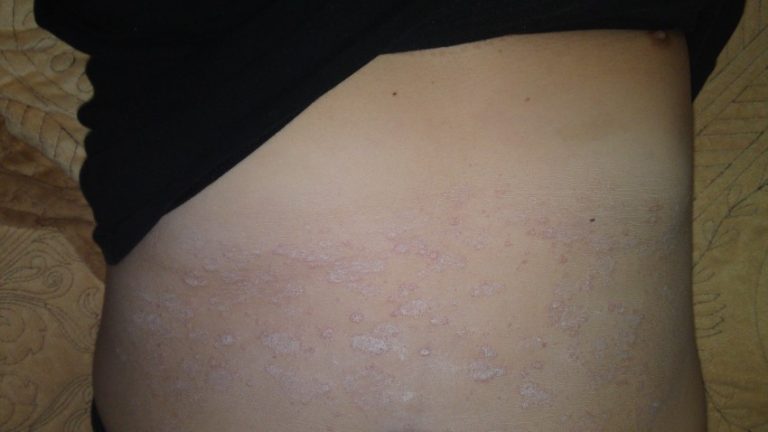
Что такое розацеа?
Dr Sarah Jarvis MBE
Розацеа иногда называют розовыми угрями, так как они могут быть похожи на акне. Однако это другое состояние, чем прыщи. Симптомы розацеа включают один или несколько из следующих симптомов:
- Частое покраснение лица, похожее на покраснение. Часто это первый симптом и может быть единственным симптомом в течение месяцев или лет, прежде чем что-то еще разовьется.
- Покраснение (эритема) частей лица. Это может быть похоже на солнечный ожог.
- Маленькие бугристые красные пятна (папулы) и небольшие кисты (пустулы) на лице. Пятна и кисты похожи на прыщи. В некоторых случаях они могут приходить и уходить, но в других случаях они остаются долгосрочными без лечения.
- Крошечные кровеносные сосуды, видимые на вашем лице.
 Это также называется телеангиэктазией. Иногда они могут стать заметными на вашем лице.
Это также называется телеангиэктазией. Иногда они могут стать заметными на вашем лице. - Глазные симптомы (также называемые окулярной розацеа) возникают примерно в половине случаев, но часто бывают легкими.Они могут включать:
- Ощущение чего-то в глазах.
- Жжение, покалывание или зуд в глазах.
- Сухость.
- Чувствительность к свету.
- Проблемы с веками, такие как кисты, ячмень или воспаление век (блефарит).
- Утолщение кожи происходит в некоторых случаях.Самый известный пример этого — неприглядный неровный нос (так называемая ринофима). Это нечасто и обычно встречается только у мужчин.
Симптомы обычно проявляются только в центральной части лица — на щеках, лбу, носу, вокруг рта и подбородке. Иногда поражается кожа на других частях головы. В редких случаях поражается кожа рук или спины. На первом снимке показан типичный образец покраснения при розацеа. На втором снимке — разорванные капилляры на носу и щеках.На обеих фотографиях изображена довольно серьезная форма розацеа. Во многих случаях он намного мягче, чем показано на рисунке:
Иногда поражается кожа на других частях головы. В редких случаях поражается кожа рук или спины. На первом снимке показан типичный образец покраснения при розацеа. На втором снимке — разорванные капилляры на носу и щеках.На обеих фотографиях изображена довольно серьезная форма розацеа. Во многих случаях он намного мягче, чем показано на рисунке:
Розацеа на носу и щеках
Розацеа на лице
Розацеа обычно не вызывает болезненных ощущений или зуда. Однако в некоторых случаях может возникнуть чувство жжения на пораженной коже. Обычно вы не заболеете розацеа, и серьезные осложнения возникают редко. Однако розацеа может вызывать неприятные ощущения и вызывать беспокойство.
Симптомы могут варьироваться от случая к случаю — например:
- У некоторых людей бывает только один или два симптома.Они могут быть легкими и не слишком неприятными. Например, у некоторых людей просто покраснение лица и / или легкое покраснение лица, и у них никогда не появляются другие симптомы.

- У некоторых людей может развиться несколько симптомов, но один из них может преобладать.
- Пятна являются заметной особенностью в некоторых случаях, но не во всех.
- Большой бугристый нос при розацеа (так называемая ринофима) встречается редко, но может возникать даже без каких-либо других симптомов.
- Глазные симптомы у некоторых людей возникают до появления кожных симптомов.
Короче говоря, развитие и тяжесть симптомов розацеа могут сильно различаться.
Кто болеет розацеа?
Считается, что примерно у 1 из 10 человек в Великобритании развивается розацеа. Это много людей, но многие случаи легкие. Симптомы могут впервые появиться в возрасте около 20 лет, но обычно они появляются в возрасте от 30 до 60 лет. В редких случаях розацеа поражает детей. Женщины страдают чаще, чем мужчины. Однако у женщин розацеа часто протекает менее серьезно, чем у мужчин. Розацеа чаще встречается у светлокожих, чем у темнокожих людей.
Что вызывает розацеа?
Точная причина неизвестна.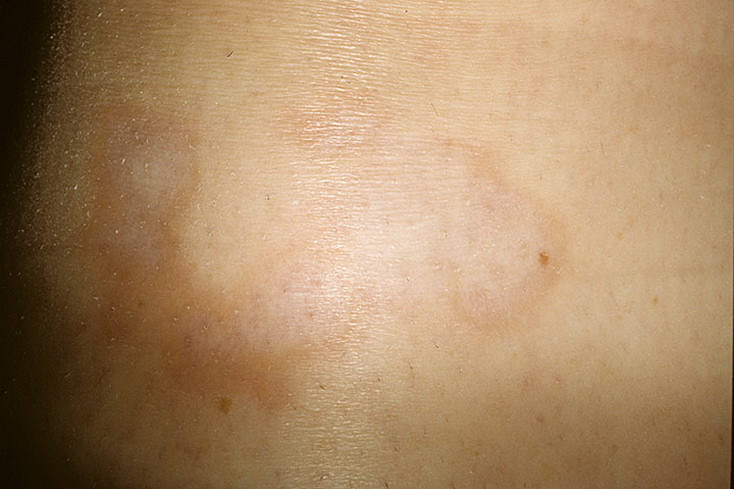 Может быть задействован ряд факторов. Однако ни один из этих факторов не является причиной. Например:
Может быть задействован ряд факторов. Однако ни один из этих факторов не является причиной. Например:
- Крошечные кровеносные сосуды под пораженной кожей могут стать ненормальными или негерметичными.
- Урон от солнца.
- Крошечный клещ под названием Demodex folliculorum может быть вовлечен. Он безвредно живет на коже многих людей, но в больших количествах обнаруживается у больных розацеа.
- Аномальные иммунные реакции в коже, которые приводят к воспалениям.
- Генетика также может быть вовлечена, поскольку розацеа может передаваться в некоторых семьях.
Длительное использование стероидных кремов на лице может вызвать состояние, идентичное розацеа. Раньше это было довольно распространенным явлением. Однако опасность чрезмерного использования стероидных кремов теперь хорошо известна, и теперь это редкая проблема.
Розацеа не заразна и, следовательно, не может передаваться от одного человека другому.
Как диагностируется розацеа?
Розацеа обычно диагностируется по типичным симптомам и типичному внешнему виду на вашем лице. Никаких специальных исследований, необходимых для подтверждения диагноза, не требуется. Однако иногда ваш врач может сделать такой анализ, как анализ крови, чтобы исключить другие проблемы, которые могут вызвать покраснение кожи, такие как системная красная волчанка. См. Отдельную брошюру под названием Lupus (Systemic Lupus Erythematosus).
Никаких специальных исследований, необходимых для подтверждения диагноза, не требуется. Однако иногда ваш врач может сделать такой анализ, как анализ крови, чтобы исключить другие проблемы, которые могут вызвать покраснение кожи, такие как системная красная волчанка. См. Отдельную брошюру под названием Lupus (Systemic Lupus Erythematosus).
Каковы общие методы лечения розацеа?
Не существует постоянного лекарства от розацеа.Вы ничего не можете сделать, чтобы предотвратить появление розацеа. Однако лечение может облегчить симптомы и может быть действительно эффективным. Используемые методы лечения могут отличаться в зависимости от того, какие симптомы развиваются. Со временем может потребоваться корректировка лечения, в зависимости от вашей реакции на лечение и появления других симптомов.
Общие меры
Избегайте попадания сильного солнечного света на лицо. Считается, что солнечный свет ухудшает симптомы. Регулярно наносите крем для загара на лицо с высоким коэффициентом защиты (30 или выше и с защитой от ультрафиолета A (UVA) и ультрафиолета B (UVB)). Сложно сказать, что такое сильный солнечный свет. Поэтому многие врачи советуют наносить крем для загара каждый день перед выходом на улицу, независимо от уровня солнечного света. Шляпа с широкими полями также поможет защитить лицо от солнца.
Сложно сказать, что такое сильный солнечный свет. Поэтому многие врачи советуют наносить крем для загара каждый день перед выходом на улицу, независимо от уровня солнечного света. Шляпа с широкими полями также поможет защитить лицо от солнца.
Если у вас сухая кожа, вы можете попробовать гипоаллергенный, не ароматный и нежирный увлажняющий крем. Кроме того, как правило, вам следует избегать использования стероидных кремов (если это не рекомендовано вашим врачом) или других абразивных кремов на лице. Мужчины также могут обнаружить, что использование электрической бритвы вместо бритья лезвием помогает избавиться от симптомов.
Лечение покраснения лица и триггеров розацеа
Некоторые люди считают, что определенные вещи вызывают ухудшение состояния кожи и вызывают покраснение или усугубляют покраснение. Чаще всего сообщается о том, что может вызвать покраснение кожи:
- Экстремальные температуры (в частности, чрезмерное тепло).
- Напитки алкогольные.

- Энергичные упражнения.
- Стрессовые ситуации.
- Солнечный свет.
- Острая еда.
- Горячие напитки.
Если кажется, что какой-либо из этих факторов вызывает приступы промывки или усугубляет промывание, то целесообразно избегать их и поэтому рекомендуется.
Некоторые лекарства, используемые при других состояниях, также могут вызывать приливы крови, например, блокаторы кальциевых каналов. Если вы подозреваете, что лекарство ухудшает покраснение, обсудите это со своим врачом. Может быть доступна альтернативная медицина.
Доступно новое средство под названием бримонидиновый гель, который уменьшает покраснение, связанное с розацеа.Некоторые люди находят это очень эффективным и может работать очень быстро.
Лечение розацеа, покраснения лица и разорванных капилляров
Существует мало доказательств того, что лекарства влияют на очищение видимых крошечных кровеносных сосудов (телеангиэктазии), которые могут у вас возникнуть. Некоторые методы лечения могут помочь уменьшить покраснение лица (эритему) при розацеа. Тем не менее, лечение пятен (перечисленных ниже) может быть рекомендовано для предотвращения развития пятен, если у вас стойкая эритема.
Некоторые методы лечения могут помочь уменьшить покраснение лица (эритему) при розацеа. Тем не менее, лечение пятен (перечисленных ниже) может быть рекомендовано для предотвращения развития пятен, если у вас стойкая эритема.
Кроме того, люди с эритемой часто имеют чувствительную кожу, которая может усугубить эритему.Поэтому лучше избегать использования всего, что может вызвать сенсибилизацию кожи, например:
- Очищающие средства, содержащие ацетон или спирт.
- Абразивные или отшелушивающие препараты.
- Масляная или водостойкая косметика.
- Парфюмированные кремы для загара или средства, содержащие репелленты от насекомых.
Камуфляжные кремы помогают скрыть и скрыть эритему и телеангиэктазии. (Changing Faces предоставляет бесплатные клиники по маскировке кожи в Англии и Шотландии. Вам может потребоваться направление от вашего терапевта.)
Некоторым людям помогает световая или лазерная терапия. Вкратце, лазер или очень яркий свет определенной длины волны могут разрушить крошечные кровеносные сосуды под кожей, но без повреждения близлежащих тканей. Это может устранить телеангиэктазию и улучшить эритему. Ваш врач или кожевник посоветует, подходит ли вам этот вариант. Однако эти методы лечения обычно недоступны в системе NHS.
Это может устранить телеангиэктазию и улучшить эритему. Ваш врач или кожевник посоветует, подходит ли вам этот вариант. Однако эти методы лечения обычно недоступны в системе NHS.
Лечение пятен и кист при розацеа
Некоторые антибиотики являются обычным лечением.Обычно они работают хорошо, но непонятно, почему они работают, поскольку нет доказанных микробов (бактерий), вызывающих розацеа. Некоторые антибиотики уменьшают воспаление кожи, а также убивают бактерии, и, возможно, поэтому они работают при розацеа. Антибиотик для местного применения под названием метронидазол является обычным средством лечения, если у вас всего несколько небольших пятен (папул). Если у вас много пятен или кист (пустул), можно использовать таблетки антибиотика, такие как тетрациклин или эритромицин.
Некоторое улучшение может наступить после 2-3 недель лечения.Тем не менее, обычно требуется 6-12-недельный курс антибиотиков, чтобы очистить пятна и кисты. Одна из причин, по которой лечение антибиотиками не работает, заключается в том, что некоторые люди прекращают лечение через несколько недель, не завершив полный курс.
По окончании курса лечения антибиотиками пятна или кисты обычно в какой-то момент возвращаются. Поэтому время от времени могут потребоваться повторные курсы лечения. В качестве альтернативы, после того, как пятна исчезли, некоторые люди принимают регулярную поддерживающую дозу антибиотиков или используют местный антибиотик (регулярно или периодически) в течение длительного времени, чтобы предотвратить повторное появление пятен и кист.
Азелаиновая кислота для местного применения является альтернативой местным антибиотикам для лечения пятен легкой и средней степени тяжести. Однако некоторые люди считают, что он может вызывать побочные эффекты, такие как жжение, покалывание, зуд, шелушение и сухость кожи.
Крем с ивермектином иногда используется для лечения розацеа. Он убивает клеща Demodex folliculorum , а также уменьшает воспаление на коже.
Если вы не реагируете на какое-либо из этих методов лечения, в специализированных клиниках иногда назначают другие методы лечения.
Лечение заболеваний глаз при розацеа
Глазные симптомы, если они возникают, часто бывают легкими и могут не нуждаться в лечении.
- Если проблема заключается в сухости глаз, то поможет регулярное использование искусственной слезы. См. Дополнительную информацию в отдельной брошюре «Сухие глаза».
- Если воспаление век (блефарит) является проблемой, то поможет регулярная гигиена век. См. Дополнительную информацию в отдельной брошюре «Блефарит».
- Если глазные симптомы вызывают беспокойство, курс приема таблеток антибиотиков (как описано выше) обычно снимает симптомы.
- Если возникнет более серьезная проблема со зрением, вам необходимо обратиться к окулисту для лечения. Например, стероидные капли может посоветовать специалист для лечения воспаления передней части глаза (роговицы) — необычного осложнения розацеа.
Лечение розацеа в носу
Некрасивый бугристый нос (ринофима) — необычный симптом розацеа. Если это происходит, хирургическое или лазерное лечение обычно помогает удалить утолщенную кожу.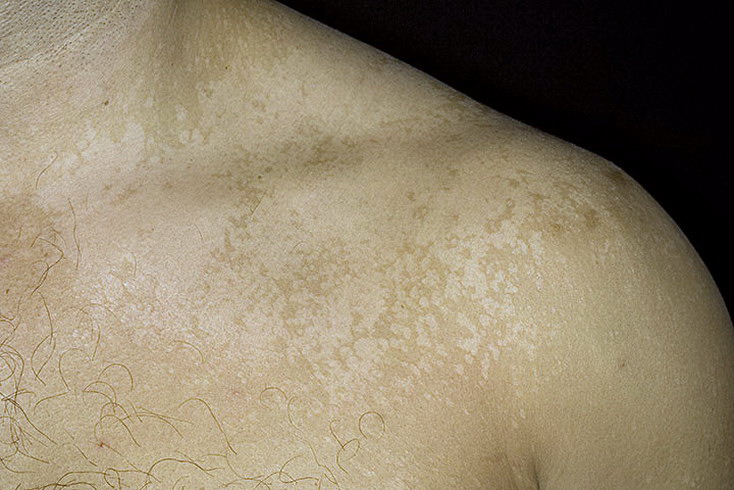 На этом изображении показан типичный вид «носа при розацеа»:
На этом изображении показан типичный вид «носа при розацеа»:
Ринофима
Источник: Wikimedia Commons — см. Ссылку для дополнительного чтения ниже
Есть ли диета при розацеа?Не существует специальной диеты при розацеа, но некоторые люди считают, что острая острая пища или определенные овощи (например, помидоры или перец) могут вызвать покраснение лица. В целом рекомендуется придерживаться здоровой диеты, не курить и употреблять алкоголь в небольших количествах.
Что такое склеротический лихен?
Вопрос
Какое заболевание представляет собой склеротический лишай? Это редко и может ли он стать злокачественным?
Ответ
Склеротический лишай — это хроническое заболевание кожи, которое в основном поражает женщин в постменопаузе, хотя женщины и мужчины в пременопаузе все еще могут испытывать это состояние. Он вызывает раздражение кожи вокруг наружных половых органов, таких как вульва, обычно в виде белых пятен, где кожа становится тонкой, морщинистой и чрезвычайно чувствительной. Женщины, страдающие склеротическим лишаем, часто испытывают обострения или приступы, состоящие из сильного зуда. Хотя склеротический лишай не заразен и не может передаваться половым путем, небольшие ссадины и потертости могут привести к кровотечению, разрывам и образованию пузырей на пораженных участках.
Женщины, страдающие склеротическим лишаем, часто испытывают обострения или приступы, состоящие из сильного зуда. Хотя склеротический лишай не заразен и не может передаваться половым путем, небольшие ссадины и потертости могут привести к кровотечению, разрывам и образованию пузырей на пораженных участках.
Заболевание часто путают с фибромиалгией, которая характеризуется широко распространенной скелетно-мышечной болью, и склеродермией, хроническим заболеванием соединительной ткани. Между этими состояниями есть некоторые общие симптомы, такие как мышечная боль, усталость и легкие симптомы гриппа.Хотя некоторые исследования предполагают, что это может быть связано с генетикой, большинство исследователей считают, что склеротический лишай является нарушением иммунологической системы. В настоящее время понимание причин этого расстройства все еще находится в стадии разработки, и это считается редкостью.
Для лечения склеротического лишая обычно используются мази или кремы, облегчающие зуд.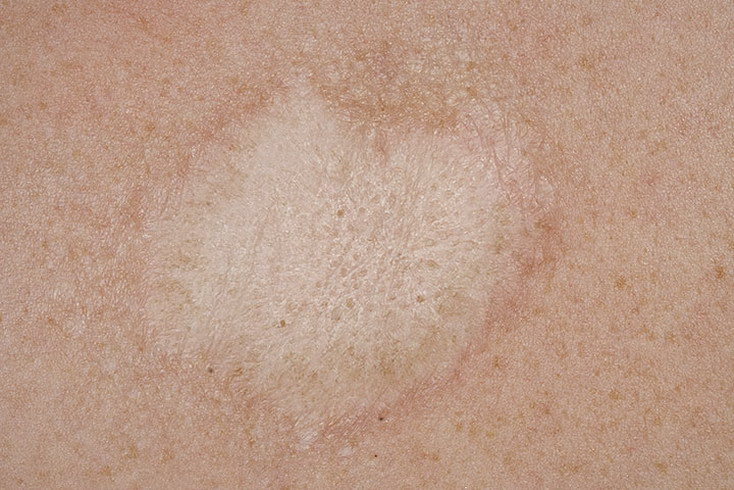 Наиболее часто назначаемые кремы от склеротического лишая — это кортикостероиды, которые используются для облегчения воспаленных участков тела.Другие методы лечения включают иммуномодулирующие препараты и терапию ультрафиолетовым светом, хотя последняя рекомендуется только для негенитальных областей. Национальный институт здоровья (NIH) рекомендует посещать врача каждые 6–12 месяцев по поводу склеротического лишая, чтобы оценить состояние и определить наилучшее лечение.
Наиболее часто назначаемые кремы от склеротического лишая — это кортикостероиды, которые используются для облегчения воспаленных участков тела.Другие методы лечения включают иммуномодулирующие препараты и терапию ультрафиолетовым светом, хотя последняя рекомендуется только для негенитальных областей. Национальный институт здоровья (NIH) рекомендует посещать врача каждые 6–12 месяцев по поводу склеротического лишая, чтобы оценить состояние и определить наилучшее лечение.
В некоторых случаях склеротический лихен может привести к раку, но только у 4% женщин с этим заболеванием развивается рак вульвы. На это может уйти много лет, поэтому считается, что при правильном лечении и частом посещении врача можно избежать рака. В некоторых случаях склеротический лишай проходит самостоятельно, но в более тяжелых случаях врачи могут рекомендовать хирургическое удаление пораженных слоев кожи. Это чаще встречается у пациентов с половым членом, так как у пациентов с вульвой состояние может измениться после операции.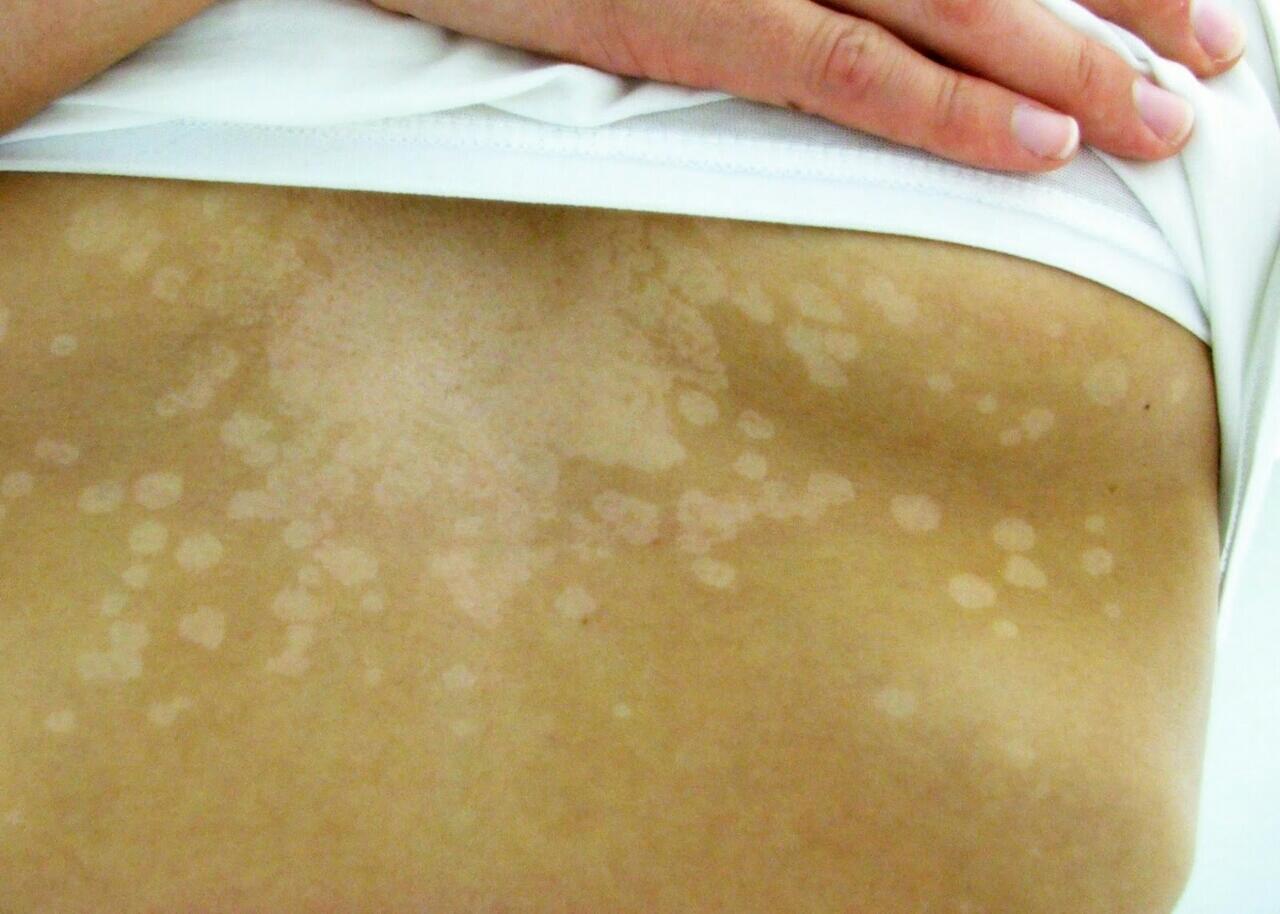 Многие из этих методов лечения, такие как терапия ультрафиолетом и кортикостероидные мази, иногда используются в сочетании друг с другом.
Многие из этих методов лечения, такие как терапия ультрафиолетом и кортикостероидные мази, иногда используются в сочетании друг с другом.
Исследования склеротического лишая еще не завершены, поэтому для правильного лечения вам следует обратиться к врачам или специалистам, которые могут порекомендовать вам лучший вариант.Посетите веб-сайт Ассоциации склеротических лишайников и здоровья вульвы, чтобы получить дополнительную информацию о том, как найти врача, специализирующегося на этом состоянии.
Информация на этом сайте не предназначена и не подразумевает замену профессиональной медицинской консультации, диагностики или лечения. Весь контент, включая текст, графику, изображения и информацию, содержащийся на этом веб-сайте или доступный через него, предназначен только для общих информационных целей.
Постоянная доступность внешних ресурсов находится вне контроля NWHN.Если ссылка, которую вы ищете, не работает, свяжитесь с нами по адресу nwhn@nwhn. org , чтобы запросить более актуальную информацию о цитировании.
org , чтобы запросить более актуальную информацию о цитировании.
Глазная розацеа — обзор
Арлекинское изменение цвета кожи — необычное кожное явление, наблюдаемое у новорожденных в виде преходящих доброкачественных эпизодов резко очерченной эритемы на половине грудного ребенка с одновременным побледнением контралатерального цвета. Это саморазрешающееся явление обычно возникает в условиях гипоксии, как при недоношенности или врожденном пороке сердца.Двое новорожденных с врожденными пороками сердца продемонстрировали изменение цвета «арлекин» [10]. В одном случае кожа показала курс, связанный с дозой системного простагландина E 1 , предполагая возможную связь.
У доношенной девочки с транспозицией магистральных сосудов и интактной внутрижелудочковой перегородкой на 10-й день жизни развилась мигрирующая макулярная эритема. Изменение цвета было бледным, без изменений поверхности, и распространялось в основном на голову и шею, с несколькими пятнами на туловище и границах средней линии.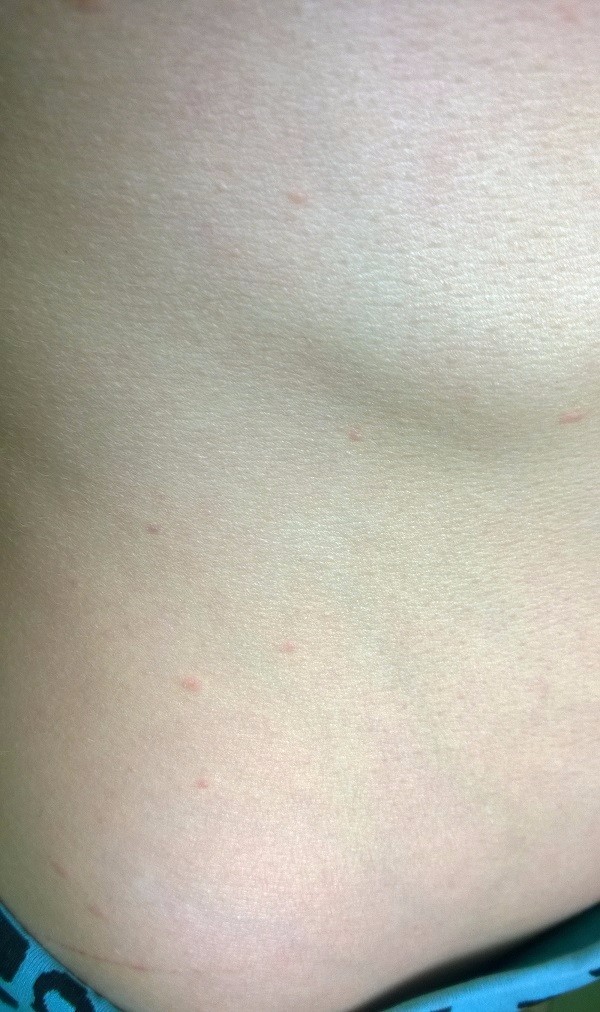 Корреляции между изменением цвета и положением ребенка не было. Событие длилось несколько часов и разрешилось спонтанно, без кожных последствий. Внутривенное введение дифенгидрамина не дало эффекта. На момент этого эпизода ребенок был клинически стабильным и находился на ИВЛ с нормальными показателями жизнедеятельности и кислотно-щелочным балансом. Лекарства включали PGE 1 в виде непрерывной инфузии, фуросемид, мидазолам, морфин и панкуроний (дозы не указаны). Через день была проведена операция по переключению артерий, и PGE 1 был отозван.После отмены PGE 1 дальнейшего изменения цвета или сыпи не наблюдалось.
Корреляции между изменением цвета и положением ребенка не было. Событие длилось несколько часов и разрешилось спонтанно, без кожных последствий. Внутривенное введение дифенгидрамина не дало эффекта. На момент этого эпизода ребенок был клинически стабильным и находился на ИВЛ с нормальными показателями жизнедеятельности и кислотно-щелочным балансом. Лекарства включали PGE 1 в виде непрерывной инфузии, фуросемид, мидазолам, морфин и панкуроний (дозы не указаны). Через день была проведена операция по переключению артерий, и PGE 1 был отозван.После отмены PGE 1 дальнейшего изменения цвета или сыпи не наблюдалось.
Доношенной девочке с атрезией легочной артерии и интактной внутрижелудочковой перегородкой на третьи сутки жизни была выполнена баллонная дилатация клапана легочной артерии. Через восемь дней у нее развилась бледная желтая эритема, охватившая несколько областей головы и шеи, а также половину туловища с резкой границей по средней линии.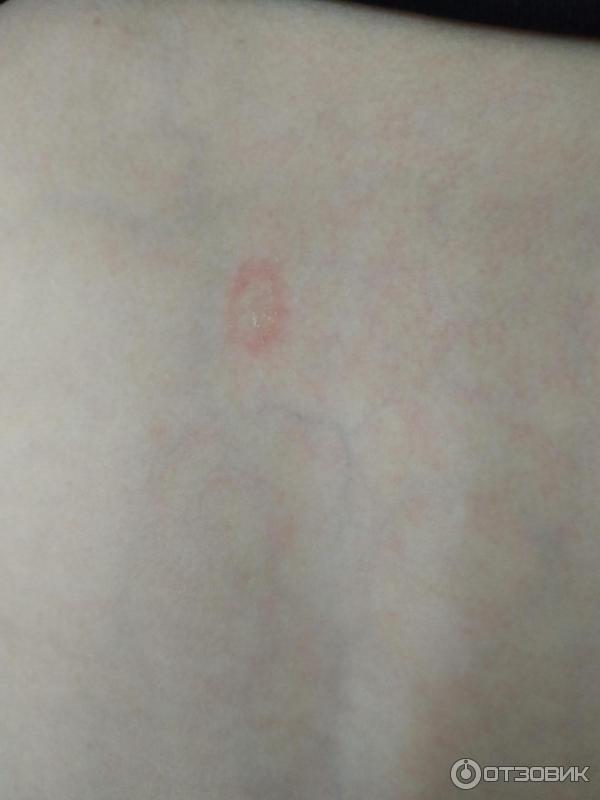 Изменение цвета не реагировало на внутривенное введение дифенгидрамина.Эпизод длился 30 минут и разрешился спонтанно. Лекарствами в то время были PGE 1 в виде непрерывной инфузии, фуросемид, пропранолол, мидазолам, морфин и панкуроний (дозы не указаны). В тот же день, когда произошел первый эпизод изменения цвета, у нее развилась сердечно-сосудистая нестабильность с низким уровнем насыщения кислородом. После интубации и вентиляции ей был введен болюс PGE 1 (доза не указана). Изменение цвета повторилось, показывая заметную макулярную эритему с мигрирующим узором на лице и шее, а также по обе стороны от средней линии туловища.Эритема была ярче и обширнее, чем в предыдущем эпизоде, и не зависела от положения. Изменение цвета не зависело от внутривенного введения дифенгидрамина или местного гидрокортизона. Этот второй эпизод периодически повторялся в течение следующих 8 дней, становясь значительно менее выраженным, поскольку PGE 1 постепенно отнимался от груди.
Изменение цвета не реагировало на внутривенное введение дифенгидрамина.Эпизод длился 30 минут и разрешился спонтанно. Лекарствами в то время были PGE 1 в виде непрерывной инфузии, фуросемид, пропранолол, мидазолам, морфин и панкуроний (дозы не указаны). В тот же день, когда произошел первый эпизод изменения цвета, у нее развилась сердечно-сосудистая нестабильность с низким уровнем насыщения кислородом. После интубации и вентиляции ей был введен болюс PGE 1 (доза не указана). Изменение цвета повторилось, показывая заметную макулярную эритему с мигрирующим узором на лице и шее, а также по обе стороны от средней линии туловища.Эритема была ярче и обширнее, чем в предыдущем эпизоде, и не зависела от положения. Изменение цвета не зависело от внутривенного введения дифенгидрамина или местного гидрокортизона. Этот второй эпизод периодически повторялся в течение следующих 8 дней, становясь значительно менее выраженным, поскольку PGE 1 постепенно отнимался от груди. После изъятия PGE 1 дальнейшего изменения цвета не наблюдалось.
После изъятия PGE 1 дальнейшего изменения цвета не наблюдалось.
Lichen planopilaris | Поддержка кожи
LICHEN PLANOPILARIS
Каковы цели этой брошюры?
Эта брошюра написана, чтобы помочь вам больше узнать о плоском лишае.В нем рассказывается, что такое планопилярный лишай, что его вызывает, что с ним можно сделать и где можно получить дополнительную информацию о нем.
Что такое плоский лишай?
Lichen planopilaris — это тип рубцового выпадения волос, который возникает, когда относительно распространенное кожное заболевание, известное как красный плоский лишай, поражает участки кожи, где есть волосы. Lichen planopilaris разрушает волосяной фолликул, а затем заменяет его рубцами. Это от 2 до 5 раз чаще встречается у женщин, чем у мужчин, и встречается в основном у взрослых европеоидов, причем самый распространенный возраст начала — около 40 лет.
Что вызывает плоский лишай?
Причина плоского лишая неизвестна, но может быть связана с иммунной системой организма. Известно, что в этом участвуют Т-лимфоциты, тип лейкоцитов, однако триггер пока не известен. Волосы теряют защиту со стороны иммунной системы. Затем иммунная система начинает атаковать волосяной фолликул. И плоский лишай, и красный плоский лишай не заразны.
Известно, что в этом участвуют Т-лимфоциты, тип лейкоцитов, однако триггер пока не известен. Волосы теряют защиту со стороны иммунной системы. Затем иммунная система начинает атаковать волосяной фолликул. И плоский лишай, и красный плоский лишай не заразны.
Является ли плоский лишайник наследственным?
Нет, плоский лишай не передается по наследству.Однако могут быть гены, ответственные за увеличение риска развития этого состояния. Эти гены влияют на иммунную систему и ее реакцию. В небольшом исследовании было обнаружено, что следующие гены связаны с плоским лишайником: HLA DRB1 * 11 и HLA DQB1 * 03.
Каковы симптомы плоского лишая?
Lichen planopilaris обычно вызывает сильный зуд кожи головы. Чаще всего поражаются макушка и макушка (верхняя часть черепа), иногда могут наблюдаться такие симптомы, как боль, жжение и болезненность кожи головы.Постепенно можно заметить участки облысения. Красный плоский лишай также может поражать кожу, рот, гениталии и ногти (дополнительную информацию см.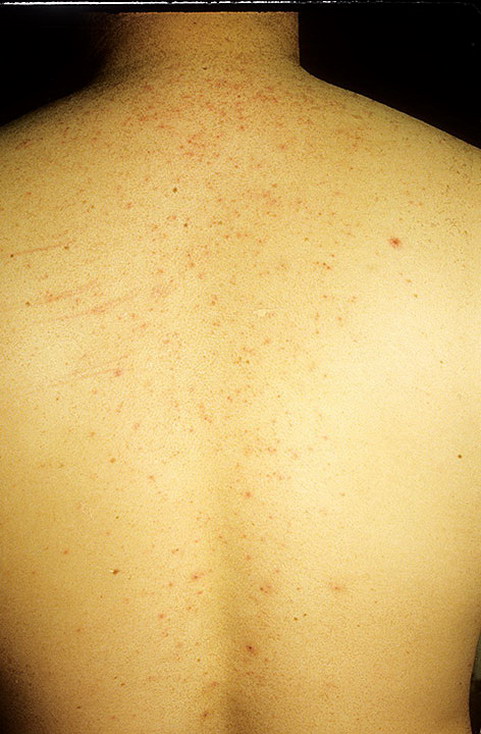 В Информационной брошюре для пациентов о красном плоском лишае).
В Информационной брошюре для пациентов о красном плоском лишае).
Как выглядит плоский лишай?
Lichen planopilaris вызывает покраснение и шелушение кожи вокруг основания волоса и блокирование волосяного фолликула, что может придать коже головы грубую текстуру.
Если волосы были уничтожены, кожа головы может казаться гладкой и блестящей.Может быть поражена любая часть кожи головы; планопилярный лишай часто встречается пятнами, но может охватывать большие площади. Волосы на лице и теле могут поражаться редко.
Другие связанные условия включают:
Фронтальная фиброзирующая алопеция. Это состояние, которое часто, но не исключительно, поражает женщин в постменопаузе. Он проявляется в виде медленной рецессии передней линии роста волос в виде полос, с рубцеванием (фиброзированием) вдоль передней части волосистой части головы, а иногда и по бокам кожи головы.При этом состоянии также наблюдается выпадение волос на бровях и на теле. (Для получения дополнительной информации см. Информационный бюллетень для пациентов о лобной фиброзной алопеции).
(Для получения дополнительной информации см. Информационный бюллетень для пациентов о лобной фиброзной алопеции).
Синдром Грэма Литтла (синдром Пиккарди-Лассера-Грэма Литтла) Это состояние, при котором неоднородное облысение кожи головы, подобное классическому планопиларису, сопровождается выпадением волос в подмышечных впадинах и лобке, а также бугристой, иногда зудящей сыпью на теле и конечностях.
Как диагностируется планопилярный лишай?
Для подтверждения диагноза часто требуется биопсия.Это может включать удаление как минимум 2 небольших участков пораженной кожи головы под местной анестезией, при этом остаются небольшие шрамы.
Можно ли вылечить планопилярный лишай?
В большинстве случаев условие в конечном итоге становится неактивным. Выпадение волос обычно необратимо. Хотя это состояние нельзя вылечить, лечение направлено на сохранение оставшихся волос и помогает контролировать симптомы, но не может вызвать повторный рост уже выпавших волос.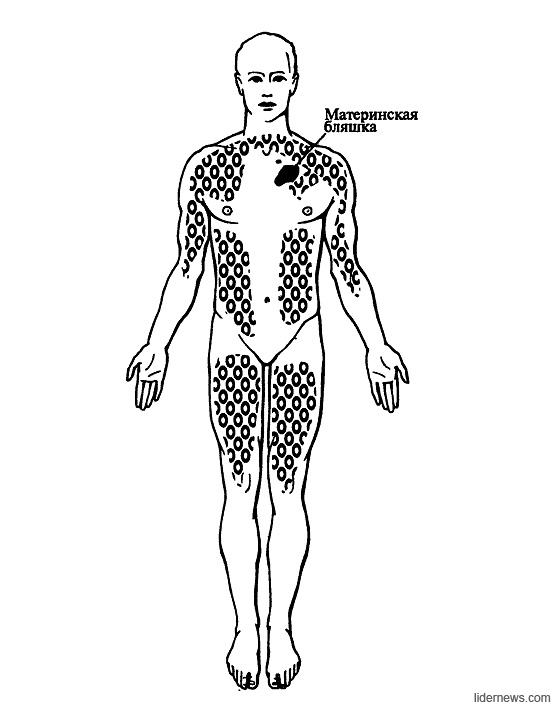
Как лечить плоский лишай?
Lichen planopilaris можно лечить лекарствами для местного применения, такими как кремы и гели, а также перорально таблетками, хотя показатели успеха могут быть очень разными.К сожалению, не существует единого доказанного эффективного лечения этого состояния, и, несмотря на попытки многих лекарств, некоторые люди не реагируют на это. Некоторые пациенты предпочитают вообще не лечиться, поскольку это заболевание не влияет на их общее состояние здоровья. Вы можете обсудить все варианты с вашим терапевтом, семьей или друзьями, прежде чем принимать решение о лечении.
Процедуры для кожи могут включать:
Кортикостероидные препараты для местного применения. Препараты на основе сильнодействующих стероидов (например,грамм. лосьоны, гели или муссы) могут помочь на локализованных участках пораженной кожи. Необходимо соблюдать осторожность, нанося правильное количество стероида на пораженные участки, чтобы избежать поражения кожи. Кожа черепа намного толще кожи лица и лучше переносит применение стероидов, чем нежная кожа, например, на лице и вокруг глаз. При неправильном применении стероиды могут вызвать истончение кожи. Местные стероидные препараты могут быть особенно полезны для уменьшения зуда, а также могут уменьшить сыпь.
Кожа черепа намного толще кожи лица и лучше переносит применение стероидов, чем нежная кожа, например, на лице и вокруг глаз. При неправильном применении стероиды могут вызвать истончение кожи. Местные стероидные препараты могут быть особенно полезны для уменьшения зуда, а также могут уменьшить сыпь.
Инъекции стероидов в пораженный участок (известные как «стероиды внутри очага поражения») могут быть более эффективным методом лечения небольшого участка; однако инъекции стероидов часто являются болезненными или неудобными и имеют более высокий риск возникновения побочных эффектов, таких как истончение кожи (атрофия) или ямочки на коже. (Для получения дополнительной информации см. Информационный бюллетень для пациентов по внутриочаговой стероидной терапии).
Кремы и мази с ингибитором кальциневрина для местного применения. Хотя эти препараты для местного применения обычно не назначают при плоском лишае, они могут снять местное воспаление.Они не могут вызывать истончение кожи, как при применении местных стероидов. Побочные эффекты включают жжение при первоначальном применении (обычно со временем это проходит). При использовании этого лечения следует избегать чрезмерного пребывания на солнце, солнечных ванн и солнечных ванн (см. Информационный буклет для пациентов об ингибиторах кальциневрина).
Побочные эффекты включают жжение при первоначальном применении (обычно со временем это проходит). При использовании этого лечения следует избегать чрезмерного пребывания на солнце, солнечных ванн и солнечных ванн (см. Информационный буклет для пациентов об ингибиторах кальциневрина).
Таблетки:
Кортикостероиды. Короткий курс стероидных таблеток может быстро уменьшить воспаление в тяжелых случаях с надеждой остановить выпадение волос.Однако побочные эффекты, такие как высокое кровяное давление, диабет, остеопороз и увеличение веса, ограничивают длительное использование. Иногда стероидные таблетки назначаются в качестве промежуточного звена в ожидании эффекта от другого более длительного лечения (для получения дополнительной информации см. Информационный листок для пациентов о пероральном лечении кортикостероидами).
Низкие дозы гидроксихлорохина. Хотя этот препарат начинает действовать медленно, он может быть очень полезным при лечении плоского лишая.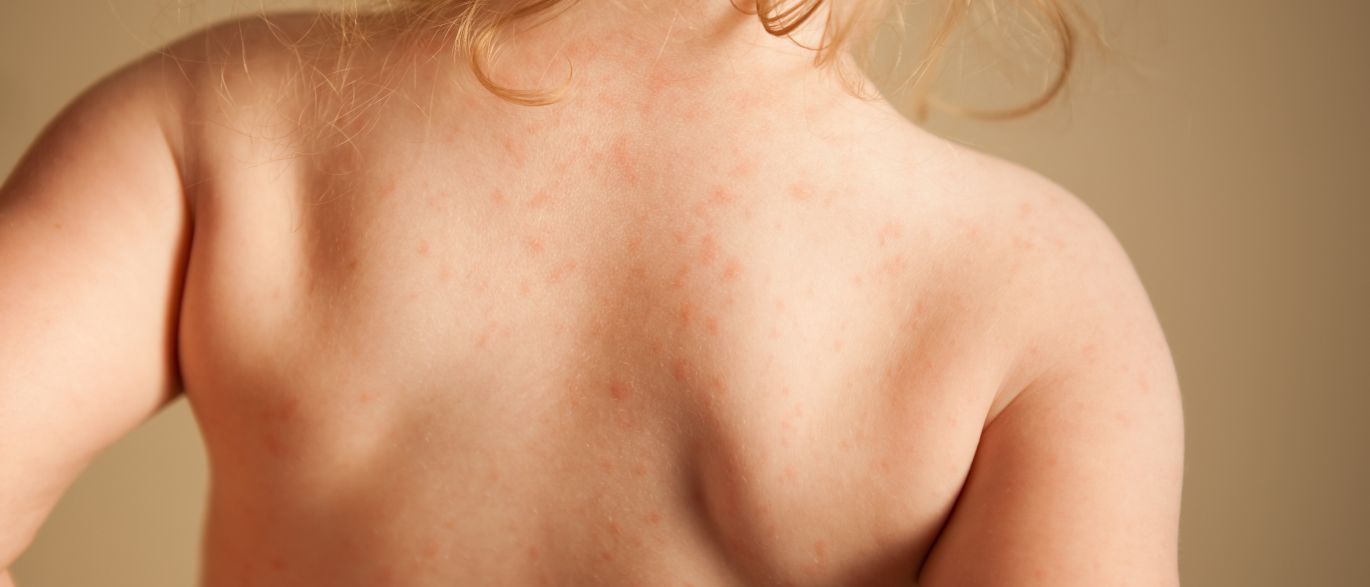 Обычно требуется минимум 4-6 месяцев для проверки эффективности препарата.Если это полезно, его можно продолжать дольше, пока состояние не перейдет в ремиссию. Неизвестно, как препарат останавливает выпадение волос. Очень редко гидроксихлорохин может повредить сетчатку (слой клеток в задней части глаза, который улавливает свет и позволяет вам видеть) , особенно у тех, кто нуждается в лечении более 5 лет . Риск этого , как правило, предотвращается , поддерживая низкую дозу и ограничивая общую продолжительность лечения. Пока вы принимаете гидроксихлорохин, может быть рекомендовано ежегодное обследование глаз (дополнительную информацию см. В Информационной брошюре для пациентов о гидроксихлорохине).
Обычно требуется минимум 4-6 месяцев для проверки эффективности препарата.Если это полезно, его можно продолжать дольше, пока состояние не перейдет в ремиссию. Неизвестно, как препарат останавливает выпадение волос. Очень редко гидроксихлорохин может повредить сетчатку (слой клеток в задней части глаза, который улавливает свет и позволяет вам видеть) , особенно у тех, кто нуждается в лечении более 5 лет . Риск этого , как правило, предотвращается , поддерживая низкую дозу и ограничивая общую продолжительность лечения. Пока вы принимаете гидроксихлорохин, может быть рекомендовано ежегодное обследование глаз (дополнительную информацию см. В Информационной брошюре для пациентов о гидроксихлорохине).
Иммунодепрессанты. Несколько различных таблеток используются для лечения планопилярного лишая путем подавления иммунной системы с разной степенью успеха. Это безопаснее, чем прием стероидных таблеток в долгосрочной перспективе, но имеет побочные эффекты и, следовательно, требует тщательного наблюдения с периодическими клиническими обзорами и регулярными анализами крови.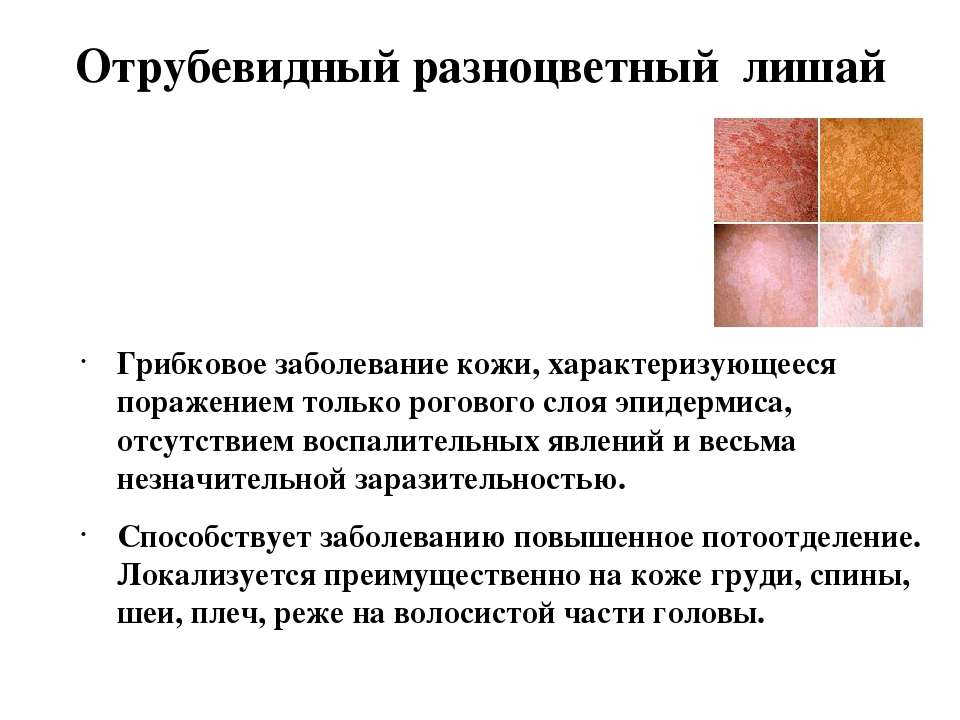 Женщинам не рекомендуется беременеть во время приема этих лекарств. К иммунодепрессантам относятся азатиоприн, циклоспорин, метотрексат и микофенолятмофетил (дополнительную информацию см. В соответствующих информационных листках для пациентов).
Женщинам не рекомендуется беременеть во время приема этих лекарств. К иммунодепрессантам относятся азатиоприн, циклоспорин, метотрексат и микофенолятмофетил (дополнительную информацию см. В соответствующих информационных листках для пациентов).
Биологические препараты (противовоспалительные препараты, похожие на нормальные человеческие молекулы). Они пока не помогли в этом состоянии.
Другие планшеты:
- Ацитретин и изотретиноин — другие препараты, которые использовались; однако изотретиноин предпочтительнее, потому что ацитретин сам по себе может вызвать выпадение волос. При приеме ацитретина или изотретиноина существуют серьезные риски, связанные с беременностью.Для получения дополнительной информации см. Соответствующие информационные буклеты для пациентов.
- Тетрациклин или доксициклин — это антибиотики, обычно используемые для лечения акне, но также могут применяться для лечения плоского лишая.
 Эти препараты имеют мало побочных эффектов и не требуют анализа крови.
Эти препараты имеют мало побочных эффектов и не требуют анализа крови. - Есть некоторые свидетельства того, что использование без лицензии (с использованием лекарства, выходящего за рамки обозначенных условий лицензии в Великобритании) лекарства от диабета под названием пиоглитазон также может быть полезным при лечении планопилариса.Обычно это хорошо переносится, но были некоторые проблемы с безопасностью при длительном применении, включая возможную связь с раком мочевого пузыря.
Прочие виды лечения:
Некоторые люди с обширным выпадением волос из-за планопилярного лишая предпочтут носить парик или шиньон. Их можно купить в частном порядке или получить при поддержке Национальной службы здравоохранения по рецепту консультанта (хотя требуется финансовый вклад). Отделение ортопедии (хирургических приспособлений) в местной больнице может посоветовать вам ассортимент накладок для волос, доступных в NHS, и порекомендовать местных поставщиков.
Ношение шляпы или шарфа — еще один способ скрыть выпадение волос.
Lichen planopilaris обычно в конечном итоге стабилизируется и перестает ухудшаться. После того, как оно будет стабильным в течение нескольких лет, можно будет удалить или уменьшить в размере постоянные участки облысения с помощью небольшой операции. Ваш врач может сообщить вам, подходите ли вы для такой процедуры, но ее нет в NHS. Трансплантация волос — еще один вариант, который можно рассмотреть после стабилизации состояния, но он также недоступен в NHS и, к сожалению, не всегда успешен, если состояние восстанавливается.
Самостоятельный уход (Что я могу сделать?)
- Присоединитесь к группе поддержки выпадения волос.
- Ищите объективную медицинскую помощь и скептически относитесь к онлайн-решениям, особенно к тем, которые предлагают мгновенные или быстрые средства правовой защиты.
- Соблюдайте нормальную здоровую диету; никакая конкретная пища не была связана с планопиларисом лишайником.
- Подумайте об использовании техник для маскировки проблемы, таких как парики, накладки для волос, пудры, спреи и волокна для волос, соответствующие вашему цвету волос.

Где я могу получить дополнительную информацию о планопиларисе?
Интернет-ссылки на подробные проспекты:
http://www.aad.org/pamphlets/lichen.htmlhttp://dermnetnz.org/hair-nails-sweat/lichen-planopilaris.htmlhttp://www.nahrs.org
Ссылка на группу поддержки пациентов:
Фонд исследования рубцовой алопеции (США) Электронная почта: [email protected] Веб-сайт: http://www.carfintl.org/support.html
Другие веб-сайты, которые могут оказаться полезными:
Британское общество волос и ногтей https://bhns.org.uk
Большинство других групп поддержки выпадения волос сосредоточены на очаговой алопеции, но могут дать полезные советы всем пациентам, страдающим от выпадения волос.
Alopecia UK
Тел .: (020) 8333 1661
Интернет: www.alopeciaonline.org.uk Эл. Почта: [email protected]
За подробной информацией об источниках материалов обращайтесь в Отдел клинических стандартов (Clinicalstandards @ bad. org.uk).
org.uk).
Цель данной брошюры — предоставить точную информацию о предмете и является консенсусом мнений представителей Британской ассоциации дерматологов: индивидуальные обстоятельства пациента могут отличаться, что может повлиять как на совет, так и на курс лечения, предоставленный вам вашим доктором .
Эта брошюра была проверена на удобочитаемость Группой экспертов по информации о пациентах Британской ассоциации дерматологов
БРИТАНСКАЯ АССОЦИАЦИЯ ДЕРМАТОЛОГОВ 1.Гриффитс WA. Отредактированная версия речи Даулинга доставлена в Британскую ассоциацию дерматологов в Ливерпуле, Англия. Март 2003 г. http://prpsurvivalguide.org/wp-content/uploads/2017/05/Dowling-Oration-2003-Liverpool-England. 2. Паравина М., Любенович М., Милосавлевич М. и др. Pityriasis rubra pilaris: отчет о двух случаях и обзор литературы. https://www.degruyter.com/downloadpdf/j/sjdv.2015.7.issue-4/sjdv-2015-0016/sjdv-2015-0016.pdf. Сербский J Dermatol Venereol.2015; 7 (4): 181-194 DOI: 10.1515 / sjdv-2015-0016. 3. МКБ!) Data.com. http://www.icd10data.com/ICD10CM/Codes/L00-L99/L40-L45/L44-/L44.0 4. Британская ассоциация дерматологов. Листочек от Pityriasis rubra pilaris. http://www.bad.org.uk/shared/get-file.ashx?id=116&itemtype=document Обновлено в мае 2016 г. 5. Руководство по выживанию PRP. Глава 1 — Основы. 6. DermNet New Zealand. Красный волосистый лишай. www.dermnetnz.org/topics/pityriasis-rubra-pilaris/ Обновлено в октябре 2015 г. 7. Medscape.com. Красный волосистый лишай. http://reference.medscape.com/article/1107742-overview Обновлено 11 сентября 2020 г. 8. Healthline.com. Красный волосистый лишай. http://www.healthline.com/health/pityriasis-rubra-pilaris#Introduction1 Пересмотрено 9 июня 2016 г. 9. Информационный центр по генетическим и редким заболеваниям. Красный волосистый лишай. https://rarediseases.info.nih.gov/diseases/7401/pityriasis-rubra-pilaris Обновлено 30.10.2017. 10. Национальная ассоциация экземы.Факты об экземе. https://nationaleczema.org/research/eczema-facts/ 11. Национальный фонд псориаза. О Национальном фонде псориаза. https://www.psoriasis.org/about-us 12. Информационный центр по генетическим и редким заболеваниям. Красный волосистый лишай. https://rarediseases.info.nih.gov/diseases/7401/pityriasis-rubra-pilaris#ref_7262 13. Таррал К. Наблюдение CXVIII. В Rayer P: «Traite theorique et pratique des maladies de la peau», Париж: Bailliere: 1835: 2,158–9. 14. Devergie MGA. Pityriasis rubra pilaris, недомогание дерматологов. Gazette Hebdomadaire de Med. et de Chirurg. 1856; 3: 197-201. 15. Ришо А., Фере К. Этюд о волосистом отрубе [диссертация]. Пэрис: Родитель; 1877. 16. Besnier E. Наблюдения за исторической клиникой pityriasis rubra pilaire (pityriasis pilaris de Devergie et de Richaud). 17.Healthline.com. Красный волосистый лишай. http://www.healthline.com/health/pityriasis-rubra-pilaris#causes3 Проверено 9 июня 2016 г. 18. Healthline.com. Красный волосистый лишай. http://www.healthline.com/health/pityriasis-rubra-pilaris#types2 Проверено 9 июня 2016 г. 19. Информационный центр по генетическим и редким заболеваниям. Красный волосистый лишай. 20. Medscape.com. Красный волосистый лишай.http://reference.medscape.com/article/1107742-overview#a5 Обновлено 11 сентября 2020 г. 21. MedlinePlus, Национальная медицинская библиотека США. Красный волосистый лишай. https://medlineplus.gov/ency/article/001471.htm Обновлено 5 июля 2017 г. 22. New Medical.net. Состояние кожи pityriasis rubra pilaris. http://www.news-medical.net/health/Pityriasis-Rubra-Pilaris-Skin-Condition.aspx Обновлено 26 мая 2016 г. 23. Национальный институт артрита, скелетно-мышечных и кожных заболеваний (NIAMS).Понимание аутовоспалительных заболеваний. https://www.niams.nih.gov/Health_Info/Autoinflamateur/default.asp, январь 2017 г. 24. Судья MR, Маклин WHI, Манро С.С. Нарушения ороговения. В: Burns T, Breathnach S, Cox N, Griffiths C, редакторы. Учебник дерматологии Рока. 8-е изд. Оксфорд: Blackwell Publishing Ltd; 2010. с. 19.1-19.122. 25. Сегал В.Н., Шривастава Г. (Ювенильный) Pityriasis rubra pilaris. https://www.ncbi.nlm.nih.gov/pubmed/16650174 26. Национальный фонд псориаза. https://rarediseases.org/organizations/national-psoriasis-foundation/ 27. Национальная ассоциация экземы. https://nationaleczema.org 28. eMedicineHealth. Аллергическая реакция. https://www.emedicinehealth.com/severe_allergic_reaction_anaphylactic_shock/article_em.htm 29. eMedicine Medscape. Розовый лишай. 16 марта 2020 г. http://emedicine. 30. DermNet Новая Зеландия. Введение в грибковые инфекции.2003. https://www.dermnetnz.org/topics/introduction-to-fungal-infections. 31. Американский фонд волчанки. http://www.resources.lupus.org/entry/what-is-lupus. 32. Фонд кожной лимфомы. https://www.clfoundation.org. 33. Комитет по разработке третьего издания Справочного руководства по научным данным, Комитет по науке, технологиям, правовой политике и глобальным вопросам, ФЕДЕРАЛЬНЫЙ СУДЕБНЫЙ ЦЕНТР, National Academic Press, Вашингтон, округ Колумбия, стр. 214.https://www.fjc.gov/sites/default/files/2015/SciMan3D01.pdf 34. Международный центр токсикологии и медицины. От симптомов к ответственности: различные роли дифференциальной диагностики и оценки причинно-следственной связи. http://www.ictm.com/Downloads/dri-causation.pdf. 35. MedicineNet.com. Медицинское определение дифференциального диагноза. http://www.medicinenet.com/script/main/art.asp?articlekey=2991 Проверено 13 мая 2016 г. 36. Росс Н.А., Чанг Х., Ли Кью и др. Эпидемиологические, клинико-патологические, диагностические и лечебные проблемы Pityriasis Rubra Pilaris: серия случаев из 100 пациентов.JAMA Dermatol. 2016: 52 (6): 670-675. 37. Руководство по выживанию PRP. Глава 7 — Исследование PRP. Обновлено 1 августа 2017 г. 38. Ли Кью, Чанг Х, Росс Н. и др. Анализ полиморфизмов CARD14 в Pityriasis Rubra Pilaris: активация NF-κB. J Invest Dermatol. 2015; 135: 1905–1908. http://prpsurvivalguide.org/wp-content/uploads/2017/08/JID-PRP-Polymorphisms-NF-KB.pdf ИНТЕРНЕТ Руководство по выживанию PRP
ИНФОРМАЦИОННЫЙ БЮЛЛЕТЕНЬ ДЛЯ ПАЦИЕНТА
ИЗДАНА АПРЕЛЬ 2013 ГОДА
ОБНОВЛЕНО МАЙ 2016
ДАТА ПРОВЕРКИ МАЙ 2019 Pityriasis Rubra Pilaris — NORD (Национальная организация по редким заболеваниям)
 pdf
pdf
 Ann Dermatol 2-я серия 1889; 10: 253-87, 398-427, 485-544.
Ann Dermatol 2-я серия 1889; 10: 253-87, 398-427, 485-544.
https://rarediseases.info.nih.gov/diseases/7401/pityriasis-rubra-pilaris
Int J Dermatol 2006; 45 (4): 438-46. medscape.com/article/1107532-overview
medscape.com/article/1107532-overview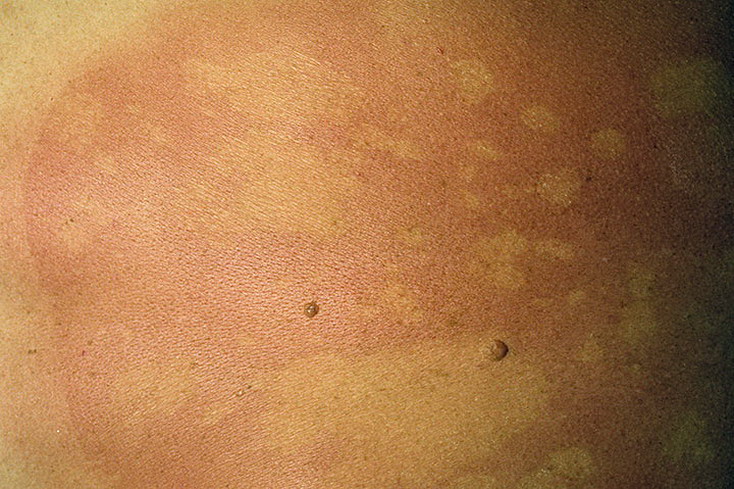
http://prpsurvivalguide.org/wp-content/uploads/2017/08/NARoss.PRP-Clinicopathologic_-Diagnostic_-Management1.pdf.
PRP Группа поддержки Facebook
Вирджиния-Бич, Вирджиния, США
Веб-сайт (PRP): www.facebook.com
Электронная почта: [адрес электронной почты защищен]
Плано, Техас, США
Электронная почта: [электронная почта защищена]
Веб-сайт: http://prpalliance.

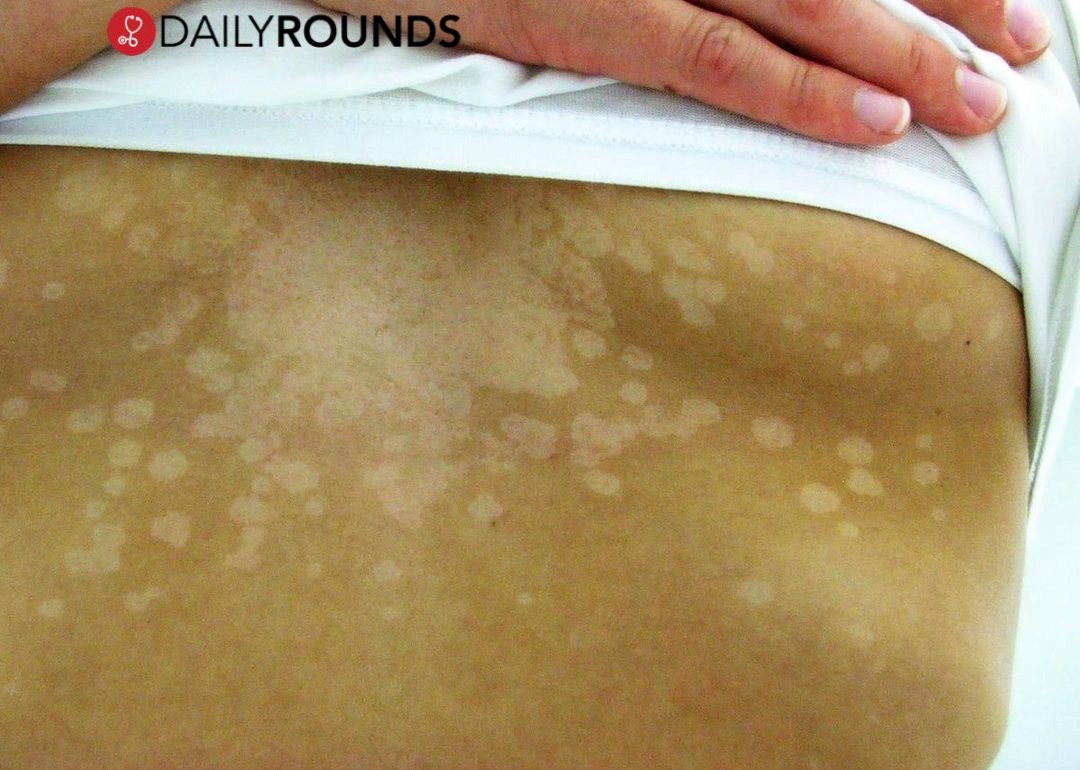
 По истечении этого срока они проходят, оставляя на своем месте нарушения пигментации кожи, которые, впрочем, с течением времени также бесследно исчезнут;
По истечении этого срока они проходят, оставляя на своем месте нарушения пигментации кожи, которые, впрочем, с течением времени также бесследно исчезнут;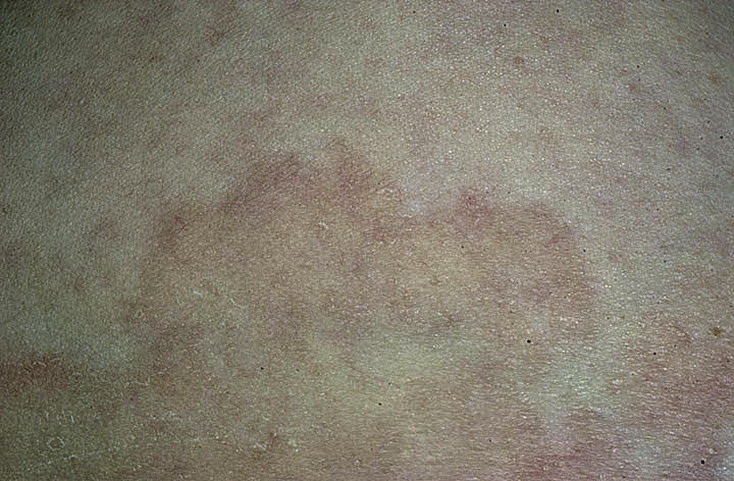
 Уровень убедительности рекомендаций C (уровень достоверности доказательств 1+)
Уровень убедительности рекомендаций C (уровень достоверности доказательств 1+) Терапевтический справочник по дерматологии и аллергологии. – М.: ГЭОТАР-МЕД, 2003. — С. 1244
Терапевтический справочник по дерматологии и аллергологии. – М.: ГЭОТАР-МЕД, 2003. — С. 1244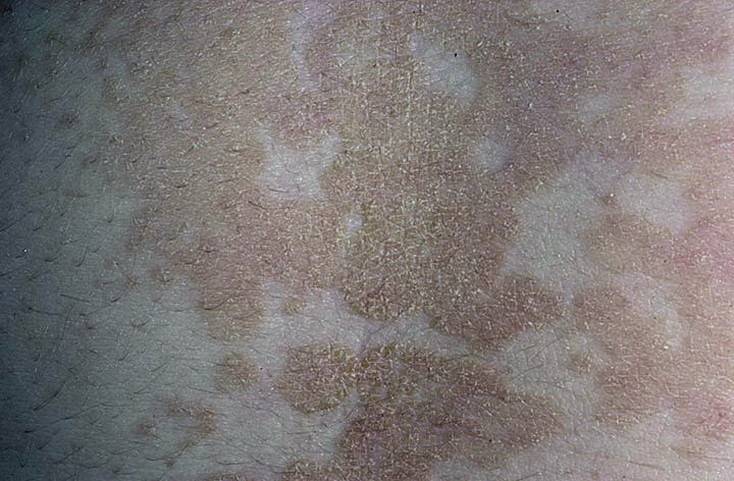 Конфликт интересов отсутствует.
Конфликт интересов отсутствует. Конфликт интересов отсутствует.
Конфликт интересов отсутствует. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи
Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи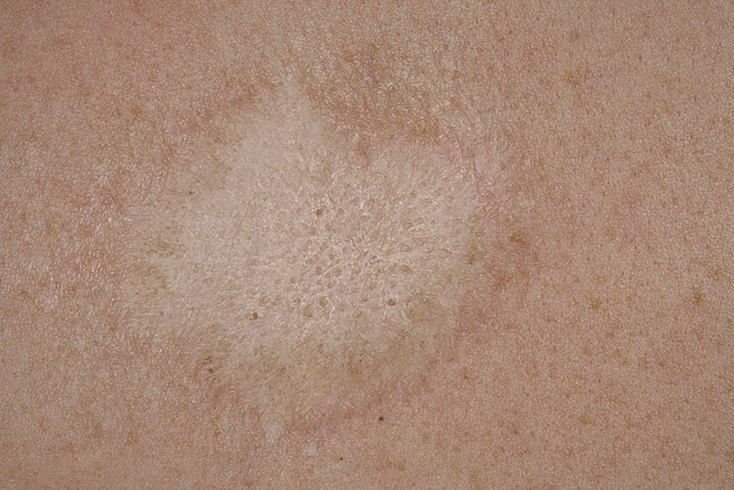 Провоцируется розовый лишай сильными стрессами, гиповитаминозами, травмами кожи, простудами, хроническими заболеваниями, аллергией.
Провоцируется розовый лишай сильными стрессами, гиповитаминозами, травмами кожи, простудами, хроническими заболеваниями, аллергией. Зачастую в активном периоде высыпания может быть легкое повышение температуры, недомогание и реакция шейных или подчелюстных лимфоузлов.
Зачастую в активном периоде высыпания может быть легкое повышение температуры, недомогание и реакция шейных или подчелюстных лимфоузлов.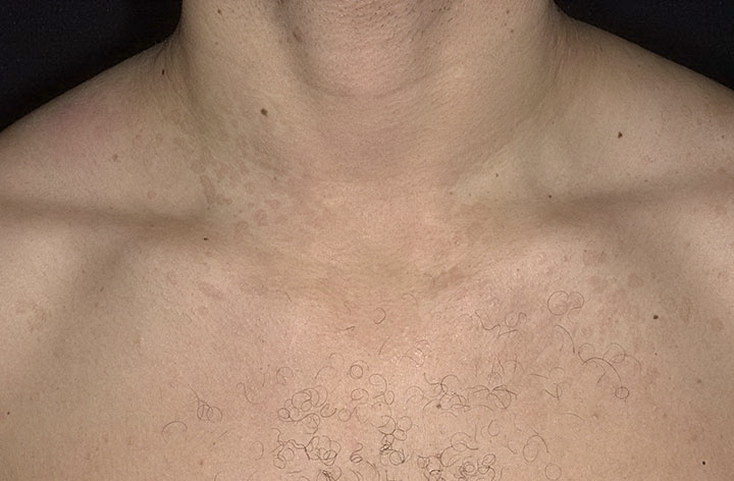
 Ее можно приготовить самостоятельно. Для этого цветки календулы в количестве 10 граммов растирают до порошкообразного состояния и смешивают с 50 граммами вазелина. Полученную в результате этих манипуляций мазь наносят на места высыпаний три раза в день.
Ее можно приготовить самостоятельно. Для этого цветки календулы в количестве 10 граммов растирают до порошкообразного состояния и смешивают с 50 граммами вазелина. Полученную в результате этих манипуляций мазь наносят на места высыпаний три раза в день.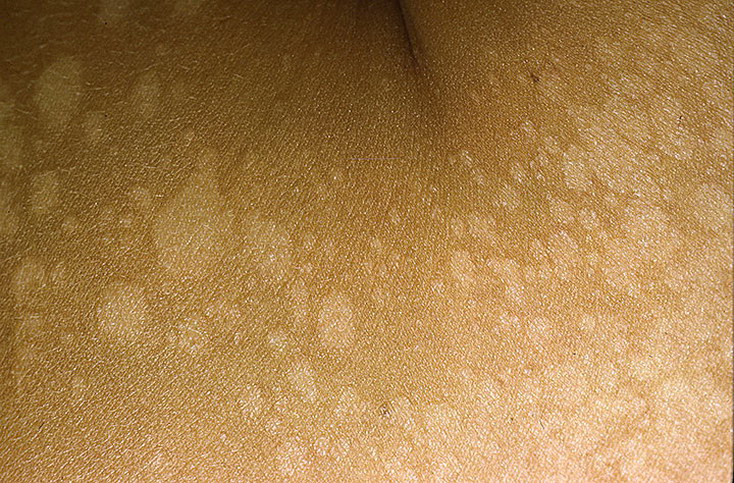 Спросите дерматолога о способах предотвращения.
Спросите дерматолога о способах предотвращения.

 Люди беспокоятся о побочных эффектах лекарств, используемых для лечения розацеа.
Люди беспокоятся о побочных эффектах лекарств, используемых для лечения розацеа. Это также называется телеангиэктазией. Иногда они могут стать заметными на вашем лице.
Это также называется телеангиэктазией. Иногда они могут стать заметными на вашем лице.

 Эти препараты имеют мало побочных эффектов и не требуют анализа крови.
Эти препараты имеют мало побочных эффектов и не требуют анализа крови.