Лечение варикоза лазером. Новейшие технологии лечения варикоза лазером без операции.
Содержание:
- Лечение варикоза лазером — «Золотой стандарт лечения варикоза в Москве»
- Лазерное лечение варикоза без операции в Москве.
- Лечение варикоза лазером — цена на лазерную процедуру
- Почему лучше лечить варикоз лазером именно в нашей клинике «МИФЦ»?
- Результаты лечения варикоза лазером без операции в «МИФЦ». Фото до и после лечения — без разрезов, без боли и без наркоза
- Как мы лечим варикоз лазером без операции. Видео результатов лечения варикоза лазером.
- Отзывы о проведенном лечении варикоза лазером без операции
- Часто задаваемые вопросы пациентов в интернете о лечении варикоза лазером в Москве
Лечение варикоза лазером — «Золотой стандарт лечения варикоза в Москве»
Сейчас уже ни для кого не секрет, что процедура Эндовазальной Лазерной Коагуляции (ЭВЛК) стала обычной повседневной процедурой для большинства флебологов в нашей стране.
Однако это не так!
Лазерный генератор с новой длиной волны 1940 Нм
Лазерное лечение варикоза без операции в Москве.
Медицинская наука и физика не стоят на месте. Постоянное желание улучшить результаты лечения и косметический эффект толкают нас на поиски новых, более эффективных способов лечения варикоза. Так что же можно изменить или улучшить в и без того хорошем лечении? Оказывается, можно взять на вооружение современный и более эффективный лазер!
В последнее время, с 2016 года, ведущие европейские флебологические центры стали выполнять ЭВЛК с применением лазера новой, совершенно передовой длины волны 1940 Нм. Что их подвигло на такой радикальный ход в, казалось бы, отработанной и стандартизованной методике? Ответ заключается в тонкостях воздействия нового лазера на стенку вены и эффективности рубцевания варикозных участков с лучшим косметическим результатом.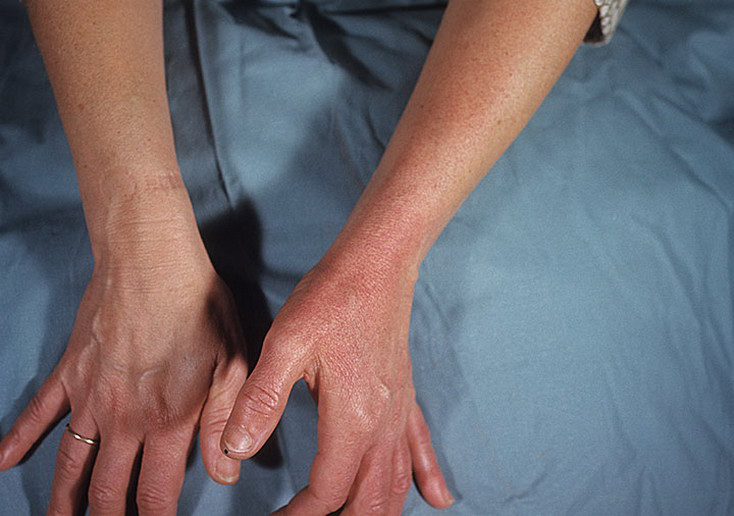 При новой длине волны лазерного излучения стало возможным обрабатывать большие участки варикоза именно лазером.
При новой длине волны лазерного излучения стало возможным обрабатывать большие участки варикоза именно лазером.
Результат лечения варикоза лазером с новой длиной волны 1940 Нм
Проведенные исследования показали значительное снижение болевого синдрома и втяжений по ходу обработанной вены. Так же многие европейские флебологи отметили уменьшение интраоперационных осложнений при использовании нового лазера.
Лечение варикоза лазером — цена на лазерную процедуру
Цены на лечение варикоза лазером в нашей Московской клинике строго фиксированы, а потому, обращаясь к нам, пациенты могут рассчитывать на высококачественное обслуживание, лечение и доступную стоимость. И помните, что своевременное обращение к врачу позволит полностью излечить болезнь и избежать ее рецидивов.
Услуга | Категория лечения | Цена |
Эндовазальная лазерная облитерация (коагуляция) вен на одной нижней конечности (Biolitec, Германия) | I категория Начальный варикоз | 35200₽ 44000₽ |
II категория Выраженный варикоз | 43200₽ 54000₽ | |
III категория Осложненный варикоз (при тромбозе или трофической язве и т. | 51200₽ 64000₽ | |
Одноразовый радиальный световод Biolitec (Германия) | Один венозный бассейн | 15000₽ |
Тотальная эндовазальная лазерная облитерация (коагуляция) вен на одной нижней конечности (Biolitec, Германия) (без минифлебэктомии по Варади) | На любой стадии варикоза | 55200₽ 69000₽ |
Дополнительная лазерная облитерация (коагуляция) перфорантной вены (Biolitec, Германия) | На любой стадии варикоза | 12000₽ 15000₽ |
Изолированная лазерная облитерация (коагуляция) перфорантной вены (Biolitec, Германия) | На любой стадии варикоза | 31200₽ 39000₽ |
Дополнительный радиальный световод Biolitec | При лечении нескольких венозных бассейнов на одной нижней конечности | 15000₽ |
Прием эксперта флеболога с УЗДС по результатам лечения в течении одного года | бесплатно |
На протяжении многих лет ценовая политика нашего центра отличалась лояльность по отношению к пациентам. Достаточно отметить, что стоимость новейших медицинских услуг в нашем центре флебологии не повышалась с 2014 года. При этом в клинике за это время появились более современные и совершенные технологии лечения и диагностики.
Достаточно отметить, что стоимость новейших медицинских услуг в нашем центре флебологии не повышалась с 2014 года. При этом в клинике за это время появились более современные и совершенные технологии лечения и диагностики.
Для удобства наших пациентов мы работаем с банками, которые предлагают кредитные линии. Также в нашем центре существует гибкая система скидок и рассрочек. Возможна оплата картами Visa и Mastercard. По окончании курсового лечения пациенту выдается пакет документов для предоставления в налоговую инспекцию для вычета налогов.
Почему лучше лечить варикоз лазером именно в нашей клинике «МИФЦ»?
Мы не хотим отставать от самых передовых европейских технологий и стараемся быть «на острие» флебологической помощи. Поэтому в нашем медицинском центре ВПЕРВЫЕ в России стал использоваться этот лазерный аппарат. А накопленный за долгие годы многотысячный опыт лазерных вмешательств позволил нам спокойно выполнять лазерные процедуры на новом генераторе с длиной волны 1940 Нм.
Лечение лазером без операции — новые возможности!
Еще стоит отметить, что несмотря на необходимость приобретения нового дорогостоящего оборудования для этих процедур, мы НЕ ПОДНИМАЕМ цены на наши услуги.
Для того, чтобы узнать все тонкости работы на новом устройстве мы провели переговоры с ведущими европейскими флебологами из Германии и Латвии, которые применяют этот лазер.
На мастер-классе по лечению варикоза лазером в Риге у доктора Улдиса Мауриньша
Наши специалисты сначала прошли обучающий цикл с мастер-классом в Клинике доктора Мауриньша – президента Прибалтийского общества флебологов и признанного лидера в лечении варикоза.
Мы уверенны, что только применение лучших методов и постоянное совершенствование наших докторов у признанных мировых лидеров позволит нам достичь самых высоких результатов в лечении варикоза.
Теперь у пациента есть выбор!!! Лечиться по устоявшейся методике или с применением новейших, более эффективных технологий.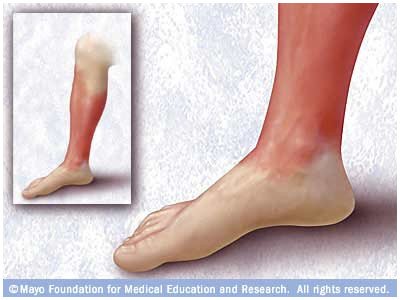 Мы не настаиваем – мы предлагаем!!!
Мы не настаиваем – мы предлагаем!!!
Результаты лечения варикоза лазером без операции в «МИФЦ». Фото до и после лечения — без разрезов, без боли и без наркоза
Результат лечения варикоза лазером в нашем центре «МИФЦ»
Фото до и после лечения варикоза с помощью новейшей лазерной технологии
Результат лазерного лечения тромбофлебита в нашей клинике «МИФЦ»
Фото до и после лазерного лечения в Москве, в центре «МИФЦ»
Как мы лечим варикоз лазером без операции. Видео результатов лечения варикоза лазером.
На этом видео представлены прекрасные результаты лечения варикоза без операции — без разрезов, без швов, без наркоза и без длительной реабилитации.
Отзывы о проведенном лечении варикоза лазером без операции
Отзыв нашей пациентки о проведенном лечении лазером в центре «МИФЦ».
Концевая Татьяна Дмитриевна, 17 декабря 2018г., Москва
Варикоз и «вылезшие» вены на левой ноге появились очень давно. Нога стала болеть и нагреваться в этих местах. Было страшно – очень боялась «резать», начиталась об осложнениях после операции. В интернете нашла метод лечения варикоза лазером. Клинику выбирала долго. Остановилась на центре флебологии на Коломенской. Обязательно хотела чтоб операцию делал Семенов Артем Юрьевич, судя по отзывам, специалист высочайшего уровня. Записалась к нему на прием. Пока ждала приема, вышел мужчина после операции на своих ногах! Такого я не ожидала!
Разговорились с ним, оказалось операция не болезненная. Страх потихоньку стал проходить. На приеме Артем Юрьевич четко объяснил и ответил на все вопросы. Сдала анализы, консультация кардиолога и терапевта. В день операции уже не так боялась. Операция прошла под музыку!!! Чувствительно, но не болезненно. Артем Юрьевич все комментировал. Это реально успокаивало! После операции медсестра одела чулки и я вышла в коридор на своих ногах!!! Надо было походить, чтоб кровь циркулировала. Ходить было не больно! На следующий день обработка и перевязка. Потом осмотр у врача в течение года входящий в стоимость контракта. Трижды за это время вводили вещество склеивающее вену. Сейчас на ноге не осталось никаких следов от вздутых вен.
Ходить было не больно! На следующий день обработка и перевязка. Потом осмотр у врача в течение года входящий в стоимость контракта. Трижды за это время вводили вещество склеивающее вену. Сейчас на ноге не осталось никаких следов от вздутых вен.
Очень благодарна Семенову Артему Юрьевичу и всей его команде за проведение операции и после операционную корректировку! Концевая Татьяна Дмитриевна, 17 декабря 2018г., Москва
Отзыв нашей пациентки о проведенном лазерном лечении варикоза в центре «МИФЦ».
Тельцова Светлана Николаевна, 02.07.2018г., г. Москва
Варикозная болезнь на правой ноге была у меня диагностирована более 15 лет назад. Страх перед операцией был велик. Настойчивость супруга привела меня в Медицинский инновационный флебологический центр к флебологу замечательному доктору Семенову Артему Юрьевичу. После первого приема и общения, его подробного объяснения как будет проходить операция, послеоперационный период и период восстановления, пришло спокойствие.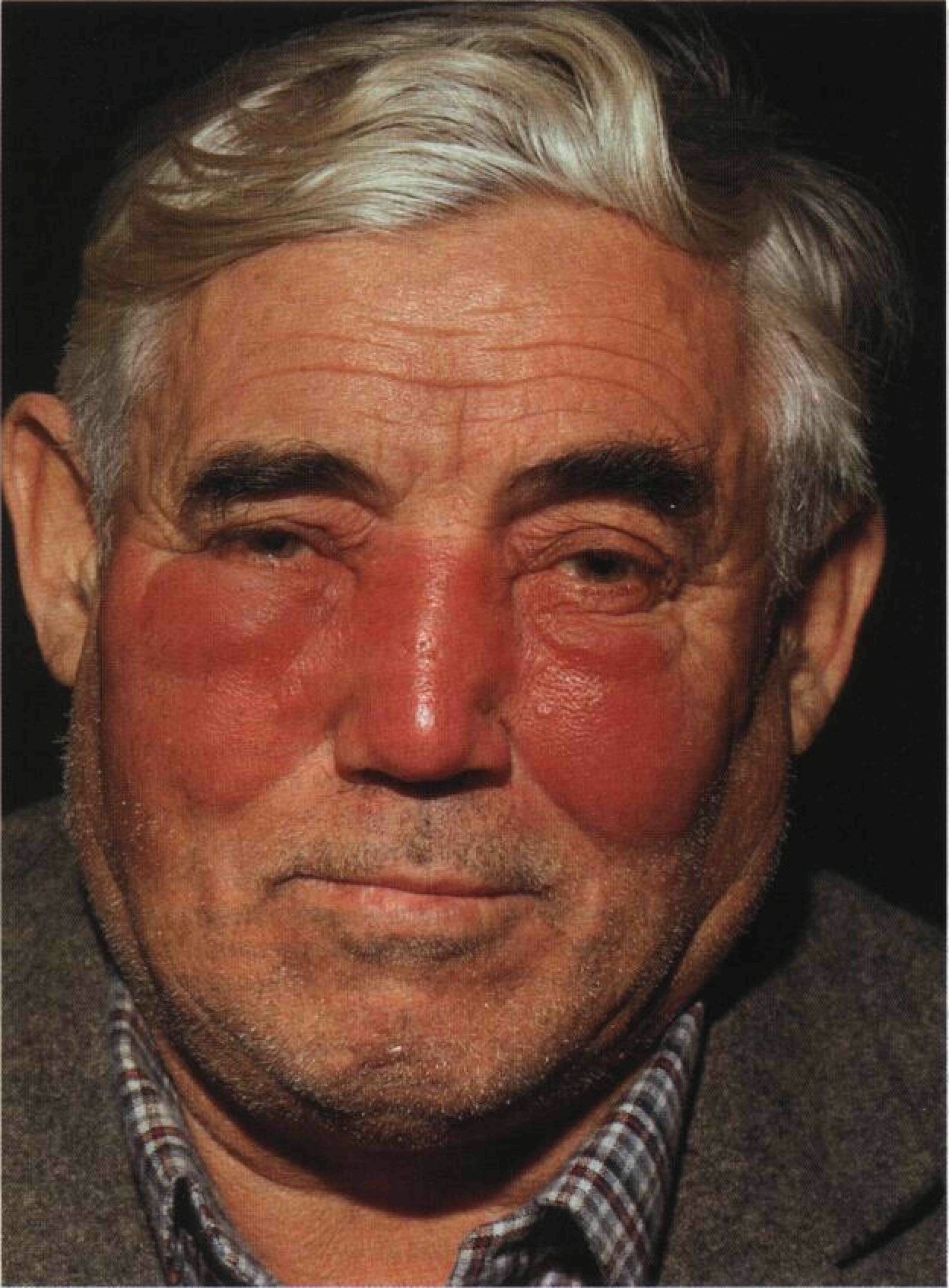 Операция прошла великолепно (21.12.17г.) Спустя 6 месяцев, чувствую себя хорошо! Теперь с удовольствием ношу платье (раньше позволить себе не могла). Хочу поблагодарить профессиональных хирургов Семенова Артема Юрьевича и Раскина Владимира Вячеславовича за проведенную операцию и лечение. С благодарностью обращаюсь и к мед. сестричкам, которые ассистировали на операции и делали перевязки после. Спасибо за ваши «золотые руки» и добрые сердца!
Операция прошла великолепно (21.12.17г.) Спустя 6 месяцев, чувствую себя хорошо! Теперь с удовольствием ношу платье (раньше позволить себе не могла). Хочу поблагодарить профессиональных хирургов Семенова Артема Юрьевича и Раскина Владимира Вячеславовича за проведенную операцию и лечение. С благодарностью обращаюсь и к мед. сестричкам, которые ассистировали на операции и делали перевязки после. Спасибо за ваши «золотые руки» и добрые сердца!
Еще спасибо Татьяне. Очень приятная и внимательная девушка. Спасибо Вам всем за благородный и такой нужный труд, заботу и внимание! Желаю Вам счастья и процветания! С уважением и благодарностью, ваша пациентка Светлана. 02.07.2018г. Тельцова Светлана Николаевна, г. Москва.
Часто задаваемые вопросы пациентов в интернете о лечении варикоза лазером в Москве
Где проводят инновационное лечение варикоза лазером без операции в Москве?
Инновационное лечение варикоза лазером без операции в Москве проводят в городских медицинских центрах флебологии. Наш инновационный центр флебологии занимает одни из лидирующих позиций в Москве по проведению современных вмешательств на венах. Запись осуществляется по телефону: +7 (495) 565 35 07.
Наш инновационный центр флебологии занимает одни из лидирующих позиций в Москве по проведению современных вмешательств на венах. Запись осуществляется по телефону: +7 (495) 565 35 07.
В чём преимущество современных методов лечения варикоза без операции перед обычной операцией в государственной больнице?
Сегодня, классическое оперативное лечение варикозной болезни (кроссэктомия, стриппинг) достаточно широко применяется в большинстве государственных медицинских учреждений. Тем не менее, данный метод лечения признан морально устаревшим ведущими европейскими специалистами. Новые методики термической венозной облитерации выгодно отличаются минимальным травматизмом процедур, быстрым восстановлением и практически полным отсутствием периода реабилитации. Немаловажным моментом является то, что инновационные процедуры проводятся под ультразвуковой визуализацией с полным контролем вмешательства со стороны специалиста.
Сколько стоит в Москве лечение варикоза лазером без операции?
Стоимость современного лечения варикозной болезни лазером без операции в Москве может существенно отличаться.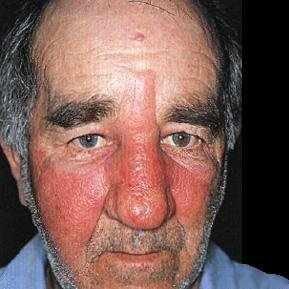 Эндовенозная лазерная облитерация – это современная высокотехнологичная процедура с использованием специального расходного материала (лазерных световодов). Цена данной инновационной процедуры не может быть слишком низкой. В ведущих городских центрах флебологии Москвы стоимость лазерного лечения имеет достаточно сходные цифры. Цены на лечение лазером в Московском городском центре флебологии вы можете узнать на странице нашего сайта: https://phlebolog.org/tseny, или по телефону: +7 (495) 565 35 07.
Эндовенозная лазерная облитерация – это современная высокотехнологичная процедура с использованием специального расходного материала (лазерных световодов). Цена данной инновационной процедуры не может быть слишком низкой. В ведущих городских центрах флебологии Москвы стоимость лазерного лечения имеет достаточно сходные цифры. Цены на лечение лазером в Московском городском центре флебологии вы можете узнать на странице нашего сайта: https://phlebolog.org/tseny, или по телефону: +7 (495) 565 35 07.
Возможно ли лечение варикоза без операции?
Современные инновационные процедуры, которые используют европейские протоколы лечения, уже трудно назвать операциями. Используются технологии, полностью исключающие разрезы кожи. Вопреки мнениям скептиков, бытовавших ещё каких-то десять лет назад, новые технологии оказались значительно эффективнее в удалении варикозных вен, чем классические операции. Современная процедура венозной термооблитерации (лазерная или радиочастотная) – это максимально радикальное лечение варикозной болезни без привычной операционной травмы.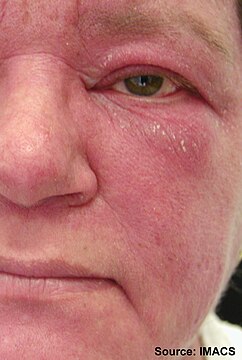
Какие существуют методы лечение варикоза вообще без операции?
Варикозная болезнь – это хирургическая патология. Для её адекватного лечения патологически изменённые вены удаляются тем или иным способом. Рассказы про полностью консервативное лечение варикоза – миф, подогреваемый и популяризуемый рядом, не совсем честных на руку личностей. Другое дело, что сегодня в Москве доступны современные европейские технологии, позволяющие лечить варикозную болезнь при помощи только проколов под местной анестезией.
Рожа- Клиника 29
Рожа — острое инфекционное заболевание стрептококковой этиологии, характеризующееся эндогенной интоксикацией, характерными местными воспалительными изменениями кожи и слизистых оболочек; нередко принимает рецидивирующее течение. Чаще всего рожей страдают женщины, принимающие глюкокортикоидные гормоны, иммуносупрессоры, имеющие хроническую лимфовенозную недостаточность.
По характеру местной выраженности выделяют четыре формы рожи: эритематозную; эритематозно-буллёзную; эритематозно-геморрагическую; буллёзно-геморрагическую.
Заболевание начинается внезапно с озноба и резкого подъёма температуры до 39-40 °С, учащения пульса, выраженной слабости, недомогания, ломоты в костях, головной боли, тошноты и рвоты. Общая симптоматика, как правило, на 6-24 ч опережает развитие местных симптомов заболевания.
Эритематозная форма. На протяжении нескольких часов с начала болезни развивается резко ограниченное интенсивное покраснение кожи поражённой области. («языки пламени или географическая карта» на коже). Появляется ощущение жара и жгучая боль, более выраженная по периферии очага.Пальпация очага болезненна. После уменьшения проявлений рожи, в фазе реконвалесценции гиперемия стихает, появляется характерное шелушение и пигментация кожи. В ряде случаев формируется стойкий отёк кожи, который предшествует образованию лимфедемы.
Эритематозно-буллёзная форма. При таком течении болезни образуются эпидермальные пузыри различных размеров, заполненные серозным экссудатом. После вскрытия пузырей, в фазе реконвалесценции им подлежат эрозии или язвы, которые самостоятельно эпителизируются в течение 3-4 недель от начала заболевания.
Эритематозно-геморрагическая форма. На фоне выраженной гиперемии отмечают геморрагии, нередко сливные, по типу обширных кожных кровоизлияний. На нижних конечностях при эритематозно-геморрагической форме нередко развиваются абсцессы и очаговые некрозы кожи, требующие в последующем хирургической обработки с некрэктомией поражённых тканей.
Буллезно-геморрагическая форма. Наиболее тяжёлая форма стрептококковой инфекции кожи. Эта форма характеризуется формированием обширных некротических изменений кожи, жировой клетчатки, фасции. Сформировавшиеся некрозы являются источником интоксикации, формируют обширные раневые поверхности, лечение которых чаще всего заканчивается формированием трофических язв.
При лечении рожи, показания к оперативному лечению возникают часто, но не всегда. Нет показаний к хирургическому лечению эритематозной и буллёзной формы рожи. Рассечение кожи, для удаления секвестрированных участков фасции, выполняется в фазе реконвалесценции т.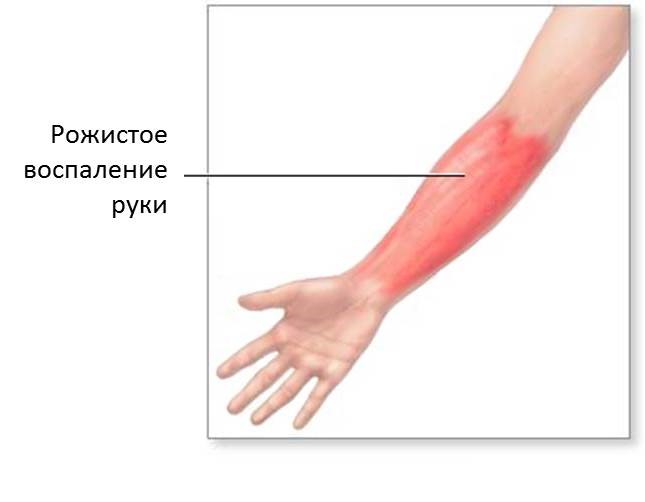 к. в ряде случаев секвестрированные участки фасции могут разрешиться консервативно.
к. в ряде случаев секвестрированные участки фасции могут разрешиться консервативно.
Имеются абсолютные показания к выполнению некротомии (простому рассечению струпа) при некротических формах рожи, однако выполнение некрэктомии следует отсрочить до времени появления линии демаркации (отграничения некрозов). Часто после проведения адекватной хирургической обработки, некрэктомии ран образуются обширные раневые поверхности, требующие оперативного вмешательства, направленного на пластическое закрытие ран.
В отделении гнойной хирургии ГКБ29 Вы можете получить квалифицированную помощь при лечении тяжелых осложненных форм роди с развитием некрозов кожи и подлежащих мягких тканей, абсцессов, флегмон. Так же проводятся реконструктивно-восстановительные операции направленные на ликвидацию последствий ранее перенесенной рожи. Кроме того у своего лечащего врача Вы можете получить подробную информацию о методах профилактики рецидивов рожи (бициллин/ретарпен профилактика).
фото, симптомы, диагностика и лечение — OneKu
Содержание статьи:Сегодня тяжело найти такого человека, который досконально следит за своим здоровьем. В результате этого людей настигают различные недуги, приводящие к негативным последствиям. Многие наверняка слышали про болезнь рожа. Это инфекционное заболевание, которое вызвано стафилококковым вирусом группы А. Болезнь поражает слизистые оболочки и кожу. Появляется серозное или серозно-геморрагическое воспаление, которое сопровождается общей интоксикацией и лихорадкой. Явным симптомов является ярко-красное отечное поражение кожи с признаками лимфостаза. Если вовремя не принять меры по лечению данного заболевания могут развиться абсцессы, некротические очаги, тромбофлебиты, гиперкератоз и лимфодема.
В результате этого людей настигают различные недуги, приводящие к негативным последствиям. Многие наверняка слышали про болезнь рожа. Это инфекционное заболевание, которое вызвано стафилококковым вирусом группы А. Болезнь поражает слизистые оболочки и кожу. Появляется серозное или серозно-геморрагическое воспаление, которое сопровождается общей интоксикацией и лихорадкой. Явным симптомов является ярко-красное отечное поражение кожи с признаками лимфостаза. Если вовремя не принять меры по лечению данного заболевания могут развиться абсцессы, некротические очаги, тромбофлебиты, гиперкератоз и лимфодема.
Природа заболевания
Вам будет интересно:Витамины для печени: название препаратов, особенности применения
Давайте на этом остановимся более подробно. На сегодняшний день рожа является распространенной бактериальной инфекцией. Вызывает ее возбудитель вида Streptococcus pyogenes. Данный микроорганизм может присутствовать и на кожных покровах здорового человека. Передается рожа воздушно-капельным или контактным путем. Инфекция может проникать через микротравмы на слизистых оболочках и коже. Опасность заражения существенно возрастает при несоблюдении правил гигиены. Также развитию обсуждаемого заболевания могут способствовать факторы индивидуальной предрасположенности.
Передается рожа воздушно-капельным или контактным путем. Инфекция может проникать через микротравмы на слизистых оболочках и коже. Опасность заражения существенно возрастает при несоблюдении правил гигиены. Также развитию обсуждаемого заболевания могут способствовать факторы индивидуальной предрасположенности.
Считается, что женщины страдают от недуга чаще, чем мужчины. При продолжительном приеме препаратов группы стероидных гормонов восприимчивость существенно возрастает. Достаточно велик риск развития рожи у людей с хроническим тонзиллитом. Также рожа может развиться у пациентов с заболеваниями ЛОР-органов. Поражение конечностей и грудной клетки обычно возникает у больных, страдающих лимфедемой и отеками, грибковыми инфекциями. Нередко болезнь рожа развивается в области постоперационных и посттравматических рубцов. Пик заболеваемости приходится на конец лета – начало осени.
В организм возбудитель может попасть через повреждения кожных покровов или проникать в капилляры кожи с током крови. Размножается стрептококк в лимфатических клетках. Именно в них возникает очаг инфекции, который провоцирует развитие активного воспаления. Из-за активного размножения бактерий наблюдается массированное выделение продуктов их жизнедеятельности в кровь. В результате больной может ощущать признаки интоксикации, лихорадку, токсико-инфекционный шок.
Размножается стрептококк в лимфатических клетках. Именно в них возникает очаг инфекции, который провоцирует развитие активного воспаления. Из-за активного размножения бактерий наблюдается массированное выделение продуктов их жизнедеятельности в кровь. В результате больной может ощущать признаки интоксикации, лихорадку, токсико-инфекционный шок.
Классификация
Вам будет интересно:»Ацикловир форте»: показания, инструкция по применению, состав, аналоги, отзывы
Как лечится болезнь рожа? Симптомы заболевания могут различаться в зависимости от его вида.
Классифицируется патология по следующим признакам:
Болезнь также может быть первичного, повторного или рецидивирующего типа. Промежуток повторяемости симптомов заболевания может составлять от двух дней до двух лет. Обычно воспаление развивается на одном и том же участке. Как правило, повторная рожа возникает не ранее, чем через два года. Для ее локализованной формы характерно ограничение участка инфекции одной анатомической областью. Если он выходит за ее границы, то заболевание носит распространенный характер. Некротические изменения пораженных тканей уже считаются осложнениями.
Промежуток повторяемости симптомов заболевания может составлять от двух дней до двух лет. Обычно воспаление развивается на одном и том же участке. Как правило, повторная рожа возникает не ранее, чем через два года. Для ее локализованной формы характерно ограничение участка инфекции одной анатомической областью. Если он выходит за ее границы, то заболевание носит распространенный характер. Некротические изменения пораженных тканей уже считаются осложнениями.
Симптомы
Этому вопросу стоит уделить особое внимание. Как же проявляет себя болезнь рожа? Симптомы и лечение зависят от типа заболевания. В среднем, инкубационный период может длиться от нескольких часов до пяти дней. Рожистое воспаление в большинстве случаев начинает развиваться довольно стремительно. Клинические симптомы могут проявиться в течение 2 часов. Появляется лихорадка, а вместе с ней и признаки интоксикации, такие, как общая слабость, озноб, головная боль, ломота в теле.
В тяжелых случаях могут наблюдаться приступы рвоты, бред, судороги. Несколько дней спустя проявляются и местные симптомы. На слизистой оболочке или ограниченном участке кожи ощущается характерное жжение. При ощупывании может наблюдаться умеренная болезненность. При рожистом воспалении кожи головы характерна выраженная боль. В области очага поражения образуется отечность и эритема.
Несколько дней спустя проявляются и местные симптомы. На слизистой оболочке или ограниченном участке кожи ощущается характерное жжение. При ощупывании может наблюдаться умеренная болезненность. При рожистом воспалении кожи головы характерна выраженная боль. В области очага поражения образуется отечность и эритема.
Вам будет интересно:Болезнь Хантингтона: симптомы, причины и лечение
В период разгара область очага оказывается окрашена в ярко-красный цвет. Пятно имеет четко очерченные неровные границы. Цвет может разниться от цианотичного до буроватого. После надавливания отмечается кратковременное исчезновение покраснения. Обычно на пораженном месте возникает уплотнение. При пальпации область достаточно болезненна.
Признаки интоксикации сохраняются на протяжении 7 дней. Затем температура постепенно нормализуется. Кожные симптомы проходят намного позднее. После эритемы остается мелкочешуйчатое шелушение. В некоторых случаях на месте очага поражения могут появиться пигментные пятна. Признаком раннего рецидива может быть инфильтрация кожи и региональный лимфаденит. О развитии лимфостаза свидетельствует стойкий отек. Чаще всего проявляется болезнь рожа на ноге. Причины заключаются в специфике развития инфекции.
Признаком раннего рецидива может быть инфильтрация кожи и региональный лимфаденит. О развитии лимфостаза свидетельствует стойкий отек. Чаще всего проявляется болезнь рожа на ноге. Причины заключаются в специфике развития инфекции.
Также нередко регистрируются случаи рожистого воспаления на лице. Обычно речь идет об области в районе носа и губ, углов рта и уха. В некоторых случаях образуются пузырьки, наполненные гноем или кровью. Когда они лопаются, содержимое образует корочки, после отторжения которых можно заметить обновленную молодую кожу.
Особенности протекания недуга
Эритематозно-геморрагическая болезнь рожа характеризуется наличием кровоизлияний в области очага поражения. При данной форме заболевания лихорадка обычно продолжается немного дольше. Само воспаление может быть осложнено некрозом местных тканей.
Буллезно-геморрагическая форма сопровождается появлением пузырьков. Считается она одной из самой опасной. Часто такая форма бывает осложнена некрозом или флегмоной. Даже после полного выздоровления на коже могут остаться пигментные пятна и рубцы.
Даже после полного выздоровления на коже могут остаться пигментные пятна и рубцы.
Зависимость от возраста пациента
Как обычно себя проявляет болезнь рожа? Фото пораженных участков кожи вы можете увидеть в статье. Проявление симптомов может сильно отличаться в зависимости от возраста пациента. Как правило, чем старше человек, тем первичные и вторичные воспаления протекают намного тяжелее. Период лихорадки может растянуться на месяц. На фоне рожистого воспаления способны обостриться хронические заболевания. Симптомы проходят крайне медленно, и вероятность рецидивов очень высока. Их частота варьируется от редких эпизодов до частых обострений.
Рецидивирующая рожа считается хроническим заболеванием. Интоксикация при этом становится весьма умеренной. Сама по себе эритема может не иметь четких грани и быть достаточно бледной.
Осложнения
Что о них нужно знать? Какие осложнения может вызвать болезнь рожа? Фото, симптомы, и лечение которой рассматриваются в данном обзоре, патология нередко приводит к образованию абсцессов и некротических поражений.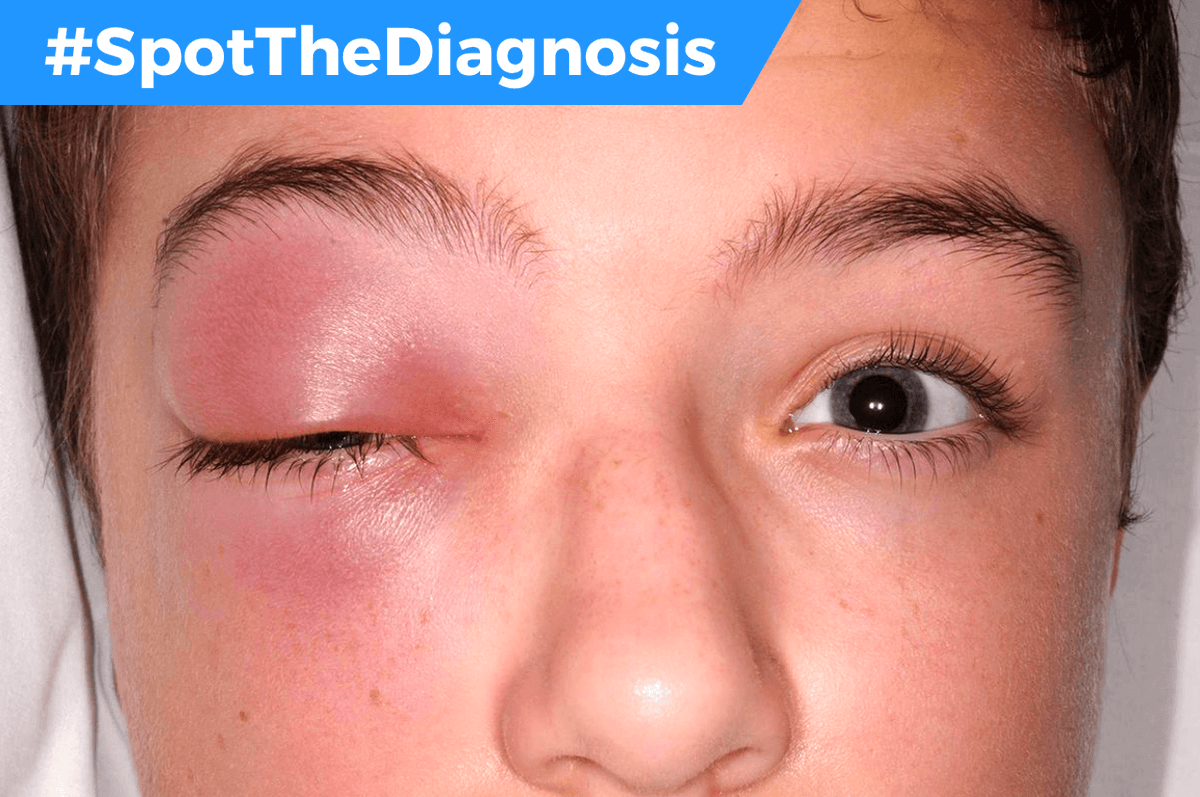 Неприятные последствия также могут заключаться в образовании флебитов и тромбофлебитов, или проще говоря, воспаления вен. В некоторых случаях способна развиться вторичная пневмония и сепсис.
Неприятные последствия также могут заключаться в образовании флебитов и тромбофлебитов, или проще говоря, воспаления вен. В некоторых случаях способна развиться вторичная пневмония и сепсис.
В результате появления длительного застоя лимфы может образоваться лимфелема. К возможным осложнениям также относятся экзема, папилломы, лимфорея, гиперкератоз.
Методы диагностики
Что они из себя представляют? Как определить, что у вас действительно болезнь рожа? Симптомы у взрослых на первых этапах развития заболевания могут быть достаточно противоречивыми. Чтобы отличить рожистое воспаление от других заболеваний, потребуется консультация дерматолога. Анализы крови обычно показывают следы присутствия бактериальной инфекции. Как правило, врачи не прибегают к специфической диагностике, направленной на выделение возбудителя инфекции.
Рожистое воспаление: методы терапии
Лечение рассматриваемого недуга обычно проводится амбулаторно. Только в тяжелых случаях, когда заболевание сопровождается целым рядом гнойно-некротических осложнений, врач может назначить стационарное лечение. При этиотропной роже прописывают курс антибиотиков цефалоспоринового ряда первого и второго поколения. Период лечения составляет от 7 до 10 дней. Сульфаниламиды и эритромицин характеризуются меньшей эффективностью.
При этиотропной роже прописывают курс антибиотиков цефалоспоринового ряда первого и второго поколения. Период лечения составляет от 7 до 10 дней. Сульфаниламиды и эритромицин характеризуются меньшей эффективностью.
Если у больного регулярно случаются рецидивы, то ему могут быть последовательно назначены антибиотики разных групп. Обычно после приема бета-лактамов назначают «Линкомицин».
Если болезнь рожа на лице протекает в буллезной форме, то лечение включает в себя процедуры по вскрытию пузырей и обработке их антисептическими составами. Чтобы избежать лишнего раздражения кожи, применять мази не рекомендуется. Обычно назначают такие препараты местного применения, как «Сульфадиазин серебра» и «Декспантенол». Для скорейшей регенерации кожных покровов врач также может назначить физиотерапию. При частых рецидивах больному прописывают внутримышечные инъекции «Бензилпенициллином».
Вам будет интересно:Василек синий: фото, описание, лечебные свойства и применение
Если несмотря на все принятые меры болезнь все равно регулярно проявляет себя, уколы назначают курсами на протяжении 2-х лет..jpg) В случае обнаружения остаточных явлений после выписки больных, может быть рекомендован прием антибиотиков еще на протяжении шести месяцев.
В случае обнаружения остаточных явлений после выписки больных, может быть рекомендован прием антибиотиков еще на протяжении шести месяцев.
Профилактика
Можно ли защитить себя от такой неприятности, как рожа? Болезнь, причины которой чаще всего сводятся к несоблюдению санитарно-гигиенических требований, не проявит себя, если правильно противодействовать инфекции. Индивидуальная профилактика заключается главным образом в надлежащей обработке повреждений на коже. При образовании ссадин или ранок их сразу же нужно протереть дезинфицирующими составами. Соблюдайте особую осторожность при их обработке.
Прогноз
Этот вопрос интересует всех больных. При правильной терапии болезнь рожа хорошо поддается лечению. Однако, при появлении осложнений и частых рецидивов вероятность быстрого выздоровления заметно снижается. Негативными факторами, сокращающими скорость регенерации кожных покровов, также являются слабый иммунитет и сопротивляемость организма, преклонный возраст, авитаминоз, хронические заболевания, связанные с интоксикацией, нарушения работы лимфовенозной и пищеварительной систем.
Чтобы никогда не испытать на себе, что такое рожистое воспаление, необходимо вести здоровый образ жизни. Старайтесь своевременно заниматься правильным лечением всех патологий, не допускайте, чтобы какое-либо из заболеваний перешло в статус хронического. Так как рожистое воспаление часто образуется на нижних конечностях, старайтесь избегать ношения чужой обуви. Выбирайте удобные ботинки и туфли, чтобы избежать возникновения мозолей и натоптышей.
Постарайтесь улучшить естественную защиту организма. Для этого необходимо регулярно употреблять витамины и тщательно подбирать рацион питания. Также следите за собственным весом: излишняя масса тела – один из факторов, который способствует возникновению осложнений при рожистом воспалении.
Обязательно займитесь укреплением иммунитета: выполняйте физические упражнения и закаляйтесь. Но не стоит впадать в крайности – резкие перепады температур могут стать причиной воспаления в организме. При первых же признаках заражения организма стрептококковой инфекцией, используйте специальные антибиотики, препятствующие ее размножению.
Заключение
В данной статье мы рассмотрели болезнь рожа. Симптомы и лечение, фото и методы профилактики – все эти вопросы были подробно раскрыты. Возбудителем заболевания является бактериальная инфекция. Попасть в организм она может как воздушно-капельным путем, так и через контакт. Инкубационный период составляет от 5 до 15 дней. Первыми симптомами рожи являются лихорадка и общая слабость. Где-то спустя неделю на теле могут появиться темно-бурые пятна. Очаг воспаления также характеризуется повышенной болезненностью и уплотнением. Лечение следует начинать как можно быстрее. В основном, оно осуществляется амбулаторно, однако в тяжелых случаях может потребоваться госпитализация.
По каким признакам можно определить, что у вас болезнь рожа? Лечение, фото, описание основных симптомов были детально рассмотрены в данном обзоре. Однако окончательный диагноз сможет поставить только квалифицированный врач. Существует также ряд факторов, которые негативно влияют на развитие болезни.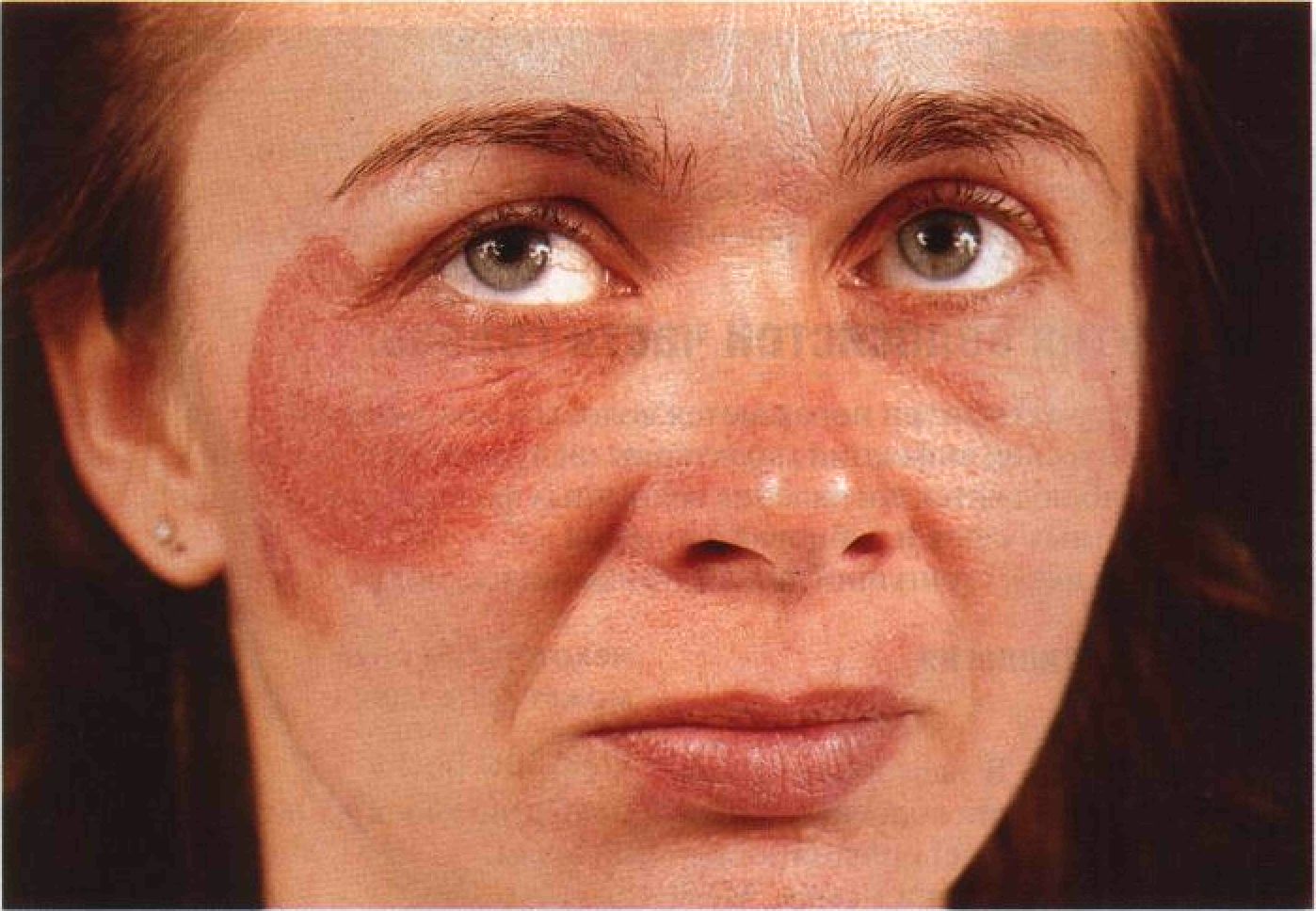 К ним относятся ослабленный иммунитет, хронические заболевания и преклонный возраст.
К ним относятся ослабленный иммунитет, хронические заболевания и преклонный возраст.
Существует ряд профилактических мер, которые помогут снизить вероятность недуга. Необходимо строго следовать требованиям гигиены. При появлении травм и микротрещин на коже, обязательно обрабатывайте их антисептиком. Так вы предотвратите попадание инфекции.
Источник
Рожа свиней: симптомы и лечение, фото
0
1637
Рейтинг статьи
Кира Столетова
Свиньи, подобно всем представителям животного мира, подвержены массе заболеваний. Одна из самых опасных болезней — рожа у свиней. В зону риска попадают животные, не привитые в возрасте 3-12 месяцев.
Рожа свиней
Рожа у свиней возникает из-за бактерии эризипелотрикс инсидион, опасной не только для животных, но и для людей, о чем следует помнить всем, кто занимается выращиванием поросят. Возбудитель рожи свиней не поддается термическому влиянию, следовательно, мясо инфицированных особей кушать нельзя. Многие фермеры сравнивают рожу у свиней с болезнью ауески.
Каждый заводчик свиней должен знать, какие симптомы и лечение следует проводить животному при обнаружении болезни. В первую очередь нужно выяснить, как выглядит рожа у молодых свиней, изучив фото или видео.
Причины возникновения болезни
Рожа — инфекционное заболевание, способное передаваться от других особей-носителей. Помимо свиней бактерию переносят птицы, грызуны, насекомые. Недуг передается также через еду, навоз, предметы ухода, ранее использованные для больного животного.
Бактерия обитает в почве, активируется в теплое время года, поэтому и заболевание является сезонным.
Первые симптомы проявляют себя в виде значительного увеличения температуры (вплоть до 42°С), появляются проблемы с передвижением (инфекция влияет на задние лапы животного). Среди менее распространенных симптомов отмечают снижение активности, проблемы со стулом, отказ от употребления пищи, конъюнктивит. Еще одно из наиболее ярких проявлений заболевания — возникновение на коже эритемы.
Едва на коже свиньи начали образовываться красные пятна, ее необходимо перевести в отдельное помещение, подальше от сородичей. Подобные дефекты кожи проходят даже после полного курса лечения и выздоровления животного. Рожа иногда переходит в хроническую форму, постепенно вызывая сильное истощение организма свиньи. Также появляется эндокардит, происходит отмирание кожи.
При первом подозрении на наличие недуга надо обращаться к ветеринару. Специалист проведет ряд анализов, изучит клиническую картину заболевания рожа свиней, поставит окончательный диагноз.
Формы болезни
Заболевание проявляется несколькими формами.
Активная форма болезни
Она проявляется у свиней очень редко, чаще всего ей подвластны поросята, возраст которых — от 7 до 10 месяцев. В основном молниеносная стадия рожи, начинается из-за неправильного содержания: выращивания большого количества особей в небольшом помещении.
Симптомы активной рожи у свиней:
- повышение температуры тела;
- отсутствие аппетита;
- сердечная недостаточность.

При таком протекании болезни летальный исход происходит в течение 2-4 часов после заражения
Острая форма болезни
Проявляется острая форма рожи свиней следующими симптомами:
- повышение температуры тела до 43°С;
- озноб;
- отсутствие аппетита;
- слабость;
- жажда.
Кроме того, у больной свиньи могут появиться проблемы с ЖКТ, диарея, запоры. Также острая форма инфекции вызывает появление конъюнктивита, свинья не может стоять на ногах, зарывается в подстилку, ее кожа принимает синюшный оттенок, на ней появляются пятна красно-бордового или розового цвета. Если не начать лечить, свинья умирает через 2-4 дня.
Подострая форма заболевания
Признаки:
- температура тела 41°С;
- появление высыпаний или пятен на коже;
- снижение аппетита;
- жажда;
- проблемы со зрением и стулом.
Если рожа у свиней подтвердится, после заражения спустя несколько дней пятна начинают увеличиваться, напоминая квадраты размером 1-4 см, они будут темнеть, обретая багровый цвет.
Вовремя начатое лечение рожи у свиней обеспечивает выздоровление уже через 7-14 дней, пятна обесцвечиваются и их практически невозможно заметить.
Хроническая форма заболевания
Данная форма либо является итогом предыдущих, либо передается от беременной матери детенышу. Болезнь влияет на работу сердца, суставов и вызывает отмирание участков кожи
Профилактика болезни
Рожа у маленьких свиней проходит сложно, а потому их лечению следует уделить первостепенное внимание.
В первую очередь проводят вакцинацию всех особей, еще не заразившихся инфекцией. Вакцинация от рожи у свиней на сегодняшний день — единственная эффективная система борьбы с таким заболеванием. Существует даже целая наука эпизоотология, которая изучает проявление эпизоотического процесса во время которого инфекция поражает большое количество животных.
Также существует прививка из штамма ВР-2 живая сухая. Вакцина против рожи свиней произведена из производственного штамма ВР-2 Erysipelothrix rhusiopathiae. Она расфасована в ампулы или в специальные флаконы и подвергнута сушке. Узнать такую вакцину можно по характерному светлому внешнему виду.
Она расфасована в ампулы или в специальные флаконы и подвергнута сушке. Узнать такую вакцину можно по характерному светлому внешнему виду.
Данный препарат формирует устойчивость к возбудителю инфекции и является безопасным для животных любого возраста.
Использовать данное средство нужно четко по согласованию с врачом и изучив предварительно инструкцию по применению. Вакцину ставят внутримышечно. Шприцы должны быть одноразовыми и стерильными. Для введения препарата требуется спиртовой лосьон. Молодняк после отъема иммунизируют дважды: первый раз, начиная с возраста в 2 месяца и повторно через 25-30 суток. Следующая прививка проводится через 5 месяцев.
Особям старше 4 месяцев препарат вводят однократно, а затем повторяют процедуру спустя 5 месяцев. Самкам ставят вакцину за 30-35 суток до опороса. Если на ферме возникает угроза эпидемии и особи поголовно заболевают, препарат вводят независимо от того, когда ставили до этого. Чтобы избежать распространения инфекции, зараженных особей изолируют.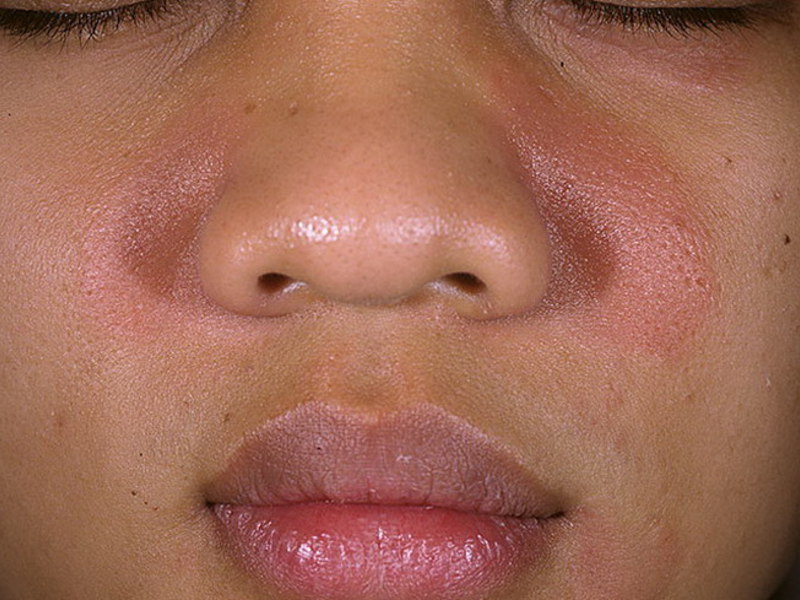 Когда животные полностью вылечатся, следующую вакцину можно проводить не ранее, чем через 2 недели.
Когда животные полностью вылечатся, следующую вакцину можно проводить не ранее, чем через 2 недели.
Очень важно наблюдать за состоянием поголовья после постановки прививки. В некоторых случаях бывают незначительные недомогания.
Рожа свиней (осложнения после вакцинации). Erysipelas pigs.
Рожа свиней. Вакцинация. Swine erysipelas. Vaccination.
Болезни свиней Рожа
Чтобы скот как можно меньше болел, необходимо соблюдать профилактические меры и чистоту в помещении. Загон нужно обрабатывать 1 раз в неделю с использованием хлорной извести и раствора формальдегида.
Каждый день необходимо проверять поилки и кормушки на наличие загрязнений. Если в корм попала грязь, его лучше заменить.
Жидкие мешанки нужно давать в минимальных количествах, и если животное не может их съесть, повторно такую еду не дают. Особей следует кормить так, чтобы хватало нужных элементов и витаминов.
При содержании целого поголовья свиней целесообразно приглашать ветеринара на ферму и сразу вакцинировать нужных особей, проводить профилактический осмотр. Делают это не реже, чем 1 раз в 6 месяцев, даже если стадо ничего не беспокоит.
При работе с любыми животными, фермеру рекомендуется надевать защитную одежду и перчатки. Поле работы с зараженной особью одежду полностью дезинфицируют.
Лечение заболевания
Если лабораторная диагностика была проведена и заболевание подтвердилось, нужно приступать к лечению. Как лечить рожу у свиней? В домашних условиях у поросенка убирают признаки рожи, снижают температуру, выводят из организма токсины и возбудитель. В основном ветеринарами назначаются антибиотики пенициллиновой группы, применять их необходимо вместе с сывороткой против болезни рожа свиней. Одну ампулу антибиотика разбавляют всем известным физраствором и вводят больной свинье в течение первых суток после заражения. На следующий день проводят еще 2 такие же инъекции с разницей в 6 часов.
Помимо обычного пенициллина разрешено использовать несколько его производных: калиевую и натриевую соль, бициллин 3 и 5.
Рекомендуется параллельно с антибиотиками вводить свинье препараты для сердца, только их дозировку лучше обсудить с ветеринарным врачом. Также проводят лечение бициллином. На основе многочисленных исследований сотрудники установили, что бициллин-3 в дозе 20 000-40 000 ЕД/кг защищает поросёнка от возбудителя рожи в течение 72 часов. В домашних условиях по рекомендации ветеринара его используют в целях профилактики.
Основным средством борьбы с рожей свиней считается сыворотка. Вакцина от заболевания рожа свиней вводится внутримышечно, объем зависит от массы животного. Точную дозировку подскажет врач или инструкция по применению, выдаваемая вместе с препаратом. Сыворотка вводится ежедневно в течение 5-7 дней.
Самостоятельно выбирать схему лечения и назначать препараты нельзя. Все лекарства подбираются ветеринаром индивидуально с учетом особенностей организма каждой особи.
Рожистое воспаление уха: причины, симптомы и лечение
Что такое рожистое воспаление уха, какие его причины и симптомы. Как лечить, и допускается ли лечение народной медициной?
Опасно ли рожистое воспаление уха
Появлению мелких воспалений на коже мало кто уделяет внимание, но, если это сопровождается высокой температурой, отеком и болью, с визитом к специалисту лучше не медлить. Одно из таких заболеваний – это рожистое воспаление уха, которое приводит к серьезным последствиям. Заболевание протекает остро, симптомы появляются уже в первые часы заболевания, а инкубационный период составляет около суток.
Что такое рожистое воспаление уха
Рожистое воспаление уха – это серьезное воспалительное заболевание, которое возникает по причине попадания на кожу гемолитического стрептококка. В результате, ушная раковина приобретает яркий красный оттенок, сильно отекает и причиняет боль.
Чаще данное заболевание является следствием развития какой-либо инфекции, которая попадает в организм в местах, где на коже имеются травмы и раны. Это может случиться и после хирургического вмешательства на ухе.
Это может случиться и после хирургического вмешательства на ухе.
Также причинами развития недуга могут стать:
- частые стрессы и перенапряжение;
- чрезмерное пребывание на солнце;
- резкая смена температур.
Симптомы и лечение
- Интоксикация организма инфекцией происходит стремительно, все симптомы ярко выражены.
- Данное заболевание спутать с другим очень сложно, главным его признаком является сильное воспаление наружного уха, которое причиняет сильную боль.
- Температура тела повышается до отметки 40 градусов, отмечается сильная головная боль, расстройство ЖКТ.
- В данном случае важно вовремя начать лечение, чтобы избежать серьезных последствий.
У детей
У детей инкубационный период варьируется от пары часов до 5 суток. В каждом случае болезнь протекает резко и остро. Перед началом заболевания возможны симптомы-предшественники: онемение уха, боль в лимфоузлах, ощущение тяжести и недомогание.
Характерными симптомами заболевания являются:
- Высокая температура до 40 градусов.
- Головная боль, слабость, озноб.
- Тошнота, рвота.
- При сильном повышении температуры возможен бред.
Через пару часов после интоксикации организма на пораженном участке появляется сильный отек, кожа становится красной.
Воспаление характеризуется сильной болью. Эритема быстро увеличивается в размерах, пятна сливаются и становятся глянцевыми, иногда с синюшным оттенком.
Пораженный участок возвышается над здоровой кожей, и ограничивается от нее воспалительным валиком. Расположенные рядом лимфоузлы сильно болят. Нередко случается отслоение кожных покровов, в месте поражения появляются пузыри с жидкостью.
У взрослых
Инкубационный период заболевания составляет не более суток. При попадании инфекции она очень быстро распространяется, и практически сразу появляются симптомы:
- Повышение температуры до 40 градусов.
- Недомогание, боль в мышцах.
- Тошнота, рвота, нарушение работы ЖКТ.
В местах, расположенных вблизи уха, увеличиваются лимфоузлы. На месте поражения кожа приобретает ярко красный оттенок, воспаляется и отекает, появляется сильный зуд и боль.
При классическом течении заболевания кожа становится красной, но, при этом, имеет четкие границы с неповрежденной тканью. Места поражения имеют нечеткие границы и возвышаются над здоровой кожей.
При прощупывании кожа горячая, могут появляться пузырьки с гнойным или прозрачным содержимым. Там же могут образовываться мелкие синяки.
Формы рожи на ушах
Рожа может быть первичной, повторной и рецидивирующей. При этом по степени тяжести она протекает в легкой, средней и тяжелой стадии. Важней всего определить форму рожи:
- Эритематозная – на коже появляется отек и покраснение.
- Эритематозно-геморрагическая – на месте эритемы появляется кровоизлияние.
- Эритематозно-буллезная – в месте поражения кожи появляются пузыри с жидкостью.
- Буллезно-геморрагическая – в данном случае пузыри наполнены кровянистым содержимым.
Эритематозная
При данной форме течения заболевания, место поражения рожей становится красным, отечным и болезненным. Кожа в этом месте имеет ровный красный цвет с четкими границами, немного возвышаясь над здоровой. В последствии, данный участок кожи начинает шелушиться.
Буллезная (пузырчатая)
Данная форма может быть:
- Эритематозно-буллезной;
- Буллезно-геморагической.
В первом случае начало течения заболевания сходно с эритематозным. Однако через 2-3 дня на месте поражения начинает отслаиваться кожа, а на этом месте образуются пузыри с прозрачным содержимым.
Через некоторое время пузыри лопают, а на их месте образуются корочки. Обычно после их отслоения кожа становится прежней, но в некоторых случаях появляются эрозии, а после, трофические язвы.
Во втором случае течение заболевания аналогично эритематозно-буллезной форме. Единственное отличие в содержимом образовавшихся пузырей – они наполнены кровянистой жидкостью.
Лечение медикаментами
В первую очередь, лечение рожи производится антибиотиками. Положительный эффект оказывает бензилпенициллин, который необходимо вводить внутривенно через каждые 4 часа. Продолжительность лечения в каждом случае индивидуальна, но в среднем составляет 5-7 дней.
Можно использовать препараты рода пенициллина, которые следует принимать внутрь, например, Оспен-750. Если есть аллергия на пенициллин, то его заменяют эритромицином.
Можно ли лечить народными средствами
Для снятия неприятных симптомов рожи можно воспользоваться средствами народной медицины, но перед этим требуется консультация доктора. При этом следует соблюдать следующие рекомендации:
- Не мочить рожу.
- Пить больше молока и кисломолочных продуктов.
- Смазывать пораженные участки свиным жиром, прополисом или приготовленными мазями.
- Прикладывать к роже кору черемухи.
Осложнения и последствия
Стрептококковая инфекция имеет серьезные последствия при отсутствующем или неправильном лечении. В таких случаях воспаление кожи может привести к заражению крови или других органов. Серьезным последствием может стать воспаление кожи гнойными пузырями, а также воспаление вен.
Рожа может привести к слоновой болезни, при которой закупориваются лимфоузлы, а зараженная часть кожи становится толстой и грубой.
Ранние
К ранним последствиям и осложнениям заболевания относятся абсцессы и флегмоны.
Сюда можно отнести и некрозы пораженного участка тела, язвы и пустулы, воспалительные процессы в венах (тромбофлебит и пр.). Иногда заболевание может привести к пневмонии и сепсису.
Поздние
При длительном застое лимфы развивается лимфедема (отек мягких тканей) и заболевания «слоновая кожа». Также возможно развитие гиперкаратоза (утолщение эпидермиса), папиллом и лимфореи. После излечения на коже остается стойкая пигментация.
Профилактика
Чтобы не допустить рецидива рожистого воспаления, необходимо соблюдать профилактические меры:
- Своевременно обрабатывать любые повреждения кожи.
- Соблюдать гигиенические нормы при медицинских манипуляциях, правильно обрабатывать медицинские инструменты.
- Своевременно лечить отеки и тромбофлебиты, а также хроническую инфекцию.
- Соблюдать рекомендации врача, принимать установленные препараты.
- Избегать контакта с людьми, у которых имеется инфекционное заболевание.
- Укреплять иммунитет.
Больным, у которых рожистое воспаление проявляется часто, назначается специальный курс антибиотиков медленного действия, которые не дают инфекции размножаться в организме. Такие препараты применяют от одного месяца до года.
Рожистое воспаление уха – коварное заболевание, которое протекает остро. Первые же симптомы болезни должны стать поводом обращения к специалисту, иначе последствия могут быть самыми опасными, вплоть до «слоновой болезни». Любое заболевание может рецидивировать, поэтому следует соблюдать меры профилактики и укреплять иммунитет.
Рожистое воспаление уха — фото, симптомы и лечение
Человеческое ухо — один из тех органов, которые почти всегда расположены снаружи, а это значит, что такой орган более восприимчив к различным инфекционным заболеваниям. В частности, нередки в наше время воспаления уха (или, как говорится, лица уха) — заразная острая болезнь, вызывающая крайне неприятные ощущения у пациента.
В разных формах и стадиях эта неприятная болезнь ‘ведет’ себя по-разному. Однако своевременное наличие адекватных медикаментов и других профилактических мер позволит навсегда преодолеть болезнь.
Что такое рожа уха?
- Воспаление роз (ржи) — инфекционное заболевание, развивающееся на фоне бета-гемолитической группы А стрептококковой активности.
- Это необычное название не имеет ничего общего с жаргоном, болезнь называется так из-за появления его очага (от польского róża — ‘роза’), который становится красным во время активности болезни.
- Врачи, специализирующиеся на инфекционных заболеваниях, говорят, основываясь на своем опыте , что вряд ли человек ‘пропустит’ лицо уха: Заболевание настолько внезапное и острое, что почти все пациенты помнят появление своих симптомов на срок до часа, что является нетипичным.
- Необходимым условием развития болезни является проникновение бета-гемолитической группы A стрептококка в открытую рану; болезнь поражает не только уши, но и все остальные части человеческого тела.
Важно! Все подвергаются воздействию этой болезни потому что бактерии стрептококка присутствуют на коже каждого человека.
Воспаление ушной раковины розы происходит у людей в различных формах. Врачи могут это определить:
- Эритема формы — вид заболевания, при котором человек испытывает острую тигельную боль, ощущение жжения на месте заболевания, воспалительный отек и покраснение максимум в 12-часовой период. Эта форма заболевания также подразумевает возможность перехода в эритематозную и геморрагическую форму, при которой пациент может обнаружить небольшие кровоизлияния в очаге поражения.
- Бычий (‘волдырь’) — стадия заболевания, при которой небольшие волдыри с жидкостью внутри появляются после эритемы на пораженном участке кожи. Обычно такие пузырьки недолговечны и после их обвала остаются бурые корочки, но они также могут привести к трофическим язвам и эрозии.
Важно! заработанные рога следует лечить как можно быстрее, так как каждая форма этого инфекционного заболевания сопровождается процессами, связанными с негативным воздействием на лимфатическую систему.
Неприятной особенностью заболевания является также его рецидив: в медицинской практике чашка появляется на лице в первичном проявлении, но с неполным устранением стрептококков симптомы могут ‘вспомнить’ еще раз — чашка рецидива позднее обычно поражает нижние конечности.
Рожистое воспаление уха: симптомы и лечение
Как уже упоминалось, болезнь характеризуется внезапными и навязчивыми симптомами: Мужскую ушную инфекцию, фотографию выше, трудно не заметить даже невооруженным глазом — область поражения краснеет, отличается температурой от соседних участков кожи, приобретает набухший вид.
Однако, и это не все симптомы ушной раковины.
Проявление болезни
- В первый день болезни пациенты испытывают всевозможные симптомы отравления организма — это сильная головная боль, температура тела держится на отметках термометра 39-40 °С, наблюдается общая слабость.
- Вместе с лихорадкой, слабостью и головной болью пациент может страдать от рвоты или тошноты в течение первого дня.
- Покраснение — область, где активны стрептококки, которые визуально четко отделены от здоровой кожи, — наблюдается в очаге заболевания через 6 часов после его возникновения и характеризуется появлением воспаления. Кожа выглядит воспаленной и напряженной.
- В пределах красной зоны иногда можно увидеть пятнистое кровотечение .
- Через некоторое время после развития воспаления на пораженном участке кожи может появиться небольшой волдырь с жидкостью внутри , пациент обычно чувствует боль.
- Трофические язвы образуются после мозолей, если нет адекватного или недостаточного лечения.
Важно! Заболевание также временное — обычно эритематозная чашка в пораженной области останавливается через 5-8 дней, но в более серьезных формах она может беспокоить пациента в течение 2 недель и дольше.
Медикаментозная терапия
- К счастью, лечение болезни происходит с той же скоростью, с которой болезнь ‘уходит’.
- Хотя инфицированные люди признают, что ударить по лицу уха нелегко: дело в том, что стрептококки, патоген, очень устойчивы к терапии.
- Полная гибель этих патогенов вне человеческого тела возможна при 30-минутной экспозиции при 56 градусах Цельсия.
- Внутри человеческого тела стрептококки устраняются антибиотиками.
- Первое, на что мы обращаем внимание при лечении — это разнообразие и форма заболевания, сопутствующие ему осложнения и степень интоксикации организма пациента.
- В зависимости от этих факторов врач будет назначать лекарства в среднесуточных дозах, как правило, таких:
- Серия антибиотиков пенициллина . Подходящими веществами были бы тетрациклин, пенициллин, олеттетрин, олеандомицин, эритромицин,
- препараты сульфаниламидной группы , в частности ‘стрептоцид’, ‘сульфазин’ и другие;
- комбинированные химикаты . Среди них — ‘Бисептол’, ‘Бактрим’, ‘Септин’;
- УФ-терапия (УФ-терапия) или УФ-терапия (УВФ-терапия), которой подвергается пораженный участок кожи и которая назначается после озокерита
- витамины — особенно полезны витамины группы В, аскорбиновая кислота;
- нестероидные противовоспалительные препараты — Клотазол, бутадион, реопирин иногда добавляют в список препаратов.
Важно! Способ применения антибиотиков определяется лечащим врачом. Лекарственные средства могут быть назначены в виде мазей для местного лечения или в виде таблеток или инъекций.
Поскольку бактерии обладают высокой устойчивостью к разрушению, а незаконченное лечение может привести к рецидиву, врачи рекомендуют два различных курса антибиотиков. Между первым и вторым антибиотиком, выбранным для контроля чашки, должно пройти не менее 10 дней.
Последствия заболевания
Некроз тканей ушной раковины
- Первое и наиболее частое последствие лица — его рецидив.
- В медицинской практике рецидив заболевания делится на две категории: ранний и поздний.
- В первых случаях воспаление может ‘вспомнить’ другую часть тела в течение 6 месяцев.
- Поздние рецидивы происходят после шестимесячного восстановления с первичной поверхности.
- Кроме , это инфекционное заболевание имеет и ряд других опасностей:
- Лимфостаз . При этом осложнении в пораженном органе накапливается богатая белками жидкость, что приводит к расширению органа — заболевание принято называть ‘элефантиазом’ и часто проявляется в нижних конечностях;
- трофические язвы . Они образуются в местах, где лопнули пузырьки;
- сепсис . Это осложнение часто называют заражением крови. Характерно, что болезнь распространяется на весь организм, когда патогенные бактерии попадают в кровоток;
- некроз смерть ткани в месте появления лица;
- флегмона . Болезнь, которая вызывает гнойное воспаление клеточных пространств. Заболевание осложняется тем, что оно, естественно, не имеет четких границ — различают надпочечники, подкожные, забрюшинные, подострые, брюшинные и другие формы;
- Абсцесс Гнойный абсцесс, который может оставаться в месте стрептококковой ‘деятельности’.
Поэтому с медицинской точки зрения болезнь считается легко излечимой, несмотря на все возможные осложнения. Только в редких случаях ушная чашка не подходит для традиционного лечения — прогноз почти всегда лучше.
Однако во избежание серьезных осложнений следует избегать самолечения: Популярные методы лечения ушной раковины ихтиоловой мазью или бальзамом Вишневского не способствуют выздоровлению, а лишь замедляют процесс заживления.
Рожистое воспаление наружного уха: симптомы, лечение, фото пораженной ткани
Ушко вызвано фасетированным стрептококком, от которого очень трудно избавиться. Это инфекционное заболевание с острым серо-эксудативным воспалением кожи. Эта болезнь упоминалась Гиппократом в его работах, но в XVII веке впервые было отмечено сходство болезни с общей острой экзантемой.
Рожа уха по МКБ-10
Болезнь редка в детстве. Это может быть первично, если внешний вид связан с наличием трещин на коже с помощью чьих-то расчесок. Вторичная форма появляется, когда процесс начинается с лица или головы. Код заболевания по МКБ-10 — A46. Патология обнаружена у 15-20 из 10 000 человек. Чаще всего это происходит у женщин после 40 лет.
Причины
Заболевание вызвано стрептококками, но инфекция незначительная. Среди причин болезни
Может также произойти из-за хронического заболевания полости рта с кариесом. Заболевание часто сопровождается различными трофическими нарушениями или лимфатической недостаточностью.
Симптомы
Болезнь всегда начинается остро. Сначала возникает ощущение зуда и жжения. Через 2-3 дня наблюдается небольшая опухоль, жар и боль. Последний может охватить всю голову и область ближайших лимфатических узлов. Инкубационный период довольно нестабилен. Это между 3 часами и 5 днями. Основные симптомы:
- Появление маленьких везикул в ухе, наполненных содержимым.
- Пораженная область представляет собой отчетливую область алого-красного цвета, которая поднимается над остальной поверхностью кожи.
- Температура достигает 40 градусов.
Заболевание характеризуется головной болью, ознобом, ссадинами костей. В лихорадочном состоянии возникает рвота и тошнота. Тяжелые формы могут вызвать припадки.
Виды
Существуют различные формы ороговевших поражений уха, которые отличаются друг от друга по внешнему виду:
Эритематозная
В медицине эта форма считается одной из самых опасных. Сначала появляется красноватое или розовое пятно, которое превращается в лиловую эритему. Это инфильтрация, опухшая область с болезненными ощущениями. Границы пораженной зоны напоминают пламя.
Геморрагическая
Этот вид встречается в 90% случаев. Основное отличие от предыдущей версии — наличие кровотечения. Характерное длительное лихорадочное состояние, медленная регрессия локальных изменений. В редких случаях диагностируется некроз кожи.
Буллезная
Появляются маленькие пузырьки… Они появляются часами или днями. Затем они открываются, и из них вытекает жирное содержимое. Верхний эпидермис начинает отсоединяться. После того, как корочка отвалится, шрамов не останется. Иногда язвы появляются на месте мочевого пузыря.
На фото вид воспаления роговицы
Диагностика
Диагноз ставится на основании анамнеза и обследования. Тесты планируются на основе результатов.
Клиническая картина
В случае розовой ушной инфекции врач может определить выраженную тканевую гиперемию и отек всего ушного раковины. Она имеет четкие границы и влияет на мочу. Во время пальпации пациент чувствует боль. Граница между пораженным участком и здоровой кожей обозначена цветным или набухшим рулоном.
Краснота может повлиять на мастоидный процесс. Сопутствующие симптомы включают температуру тела и сильные головные боли. Если диагноз поставлен вовремя и с легкой формой выздоровления, то болезнь наступает через 3-4 дня.
Необходимые анализы
Зараженные посылают пожертвовать:
- антистрептолизин О в сыворотке крови,
- антитела против стрептококков A, B, C, D, F, G в крови.
В первом случае исследуются антитела к стрептолизину типа О, секретируемые стрептококками группы А. Антитела предназначены для нейтрализации токсического воздействия бактерий. Кровь берется из вены, никакой дополнительной подготовки не требуется.
Во втором случае мы исследуем титр AT to Str АТ происходит в первую неделю заражения и достигает наивысшего уровня за 2-3 недели заболевания. Но активная инфекция вызывает 4-кратное увеличение титра только у 70% пациентов. Может быть использован метод ИФА.
Диагностика и медицинские консультации для лечения воспаления роговицы:
Лечение
Рекомендуется госпитализация и изоляция пациента с помощью ушного ковра.
Медикаментозно
Прописывается лечение антибактериальными препаратами пенициллинового типа. Их прием длится как минимум семь дней. Молодым людям прописывают глюконат кальция. У всех пациентов:
- аскорбиновая и никотиновая кислота,
- витамины группы А и В,
- поливитаминные смеси,
- иммуностимулирующие препараты.
Местное действие актуально только для пуле-геморрагической формы. В острой фазе пузырьки обрезаются по краям. Затем наносится соус с раствором риванола и фукцилина. Они делают их около недели. Для заживления используются мази и гели, что приводит к быстрой регенерации тканей.
Народная медицина
Есть несколько методов, которые могут помочь справиться с болезнью. Включая ее:
- дух камфоры,
- сок алоэ,
- сок подорожника.
В случае сильной боли можно добавить в сок новокаин или дидексид. Последнее используется в соотношении 1:1.
Plantain отлично справляется с чашкой для ушей. Поэтому свежие листья можно дробить и наносить с фиксацией на воспаление. Некоторые используют ржаную муку. Он наливается тебе в ухо.
Как лечить носители отита
Возможные осложнения
10% всех случаев сложны. За этим может последовать вторичная инфекция. Затем в ухе появляются пустулы или некротические области. Если допускаются глубокие язвы, могут появиться шрамы.
Опасные эффекты — лимфостаз и тромбофлебит. Они развиваются, когда лицо распространяется на другие части тела.
При воспалении уха родием прогноз благоприятный. Особенно, если болезнь излечится вовремя. Если пренебречь этим, болезнь принимает хроническую форму и существует высокий риск рецидива.
Как лечить воспаление у мужчин народными средствами
Профилактика
Если болезнь восстанавливается постоянно, в качестве профилактической меры вводится антибактериальный препарат бициллин. Доза и частота использования рассчитываются индивидуально.
В целях предотвращения развития инфекции рекомендуется предупреждать развитие тяжелых форм отита и соблюдать правила гигиены. В случае нарушения целостности кожи рекомендуется провести дезинфекцию и наложить изолирующие бинты.
Рожистое воспаление ушной раковины: механизм развития, причины и методы лечения
Воспаление пинны или ржи — заболевание, вызываемое инфекционными микроорганизмами, точнее, однородной группой A Стрептококков. Особенность этого типа бактерий — они полностью уничтожают эритроциты, а потому являются самыми опасными для человека.
Стрептококки входят в тело различными способами: по воздуху, через контакт, через немытые овощи и другие. Инфекция возникает, когда бактериальные клетки проникают в раны, укусы насекомых, расчески, локализованные в области уха.
Болезнь развивается очень быстро — первые признаки болезни появляются через 3-5 дней после поступления в организм. На данном этапе очень важно определить тип патогена и начать лечение.
Причины возникновения рожи ушной раковины
Как уже упоминалось, патоген — стрептококк. Но они не влияют на здоровую кожу, должны быть благоприятные факторы для ее размножения. В большинстве случаев они попадают в ткани, если не соблюдаются гигиенические правила.
Основные причины валового воспаления ушной раковины:
- неправильное лечение механических повреждений, укусов насекомых;
- повторный перихондрит;
- прикрепление стрептококков к везикулам герпеса, в том числе при ветряной оспе;
- высоковольтный ток и осложнение отита;
- инфекция при проколе уха и после операции на ухе.
Инфекция может попасть в организм с дерматологическими повреждениями: Нейродермит, крапивница, грибковая инфекция, нарывы и пустулы. Для предотвращения этого необходимо бережно относиться к пораженным участкам.
Другие причины воспаления роговицы:
- сильное снижение иммунитета после тяжелых заболеваний, химиотерапии, переохлаждения;
- нарушение движения лимфатической жидкости — лимфостаз;
- кариес, пульпит, другие поражения ротовой полости;
- гнойная ЛОР-патология.
- Расстройства трофической ткани.
Воспаление ушной раковины розы происходит, когда соседние ткани уже инфицированы стрептококками, такими как лицо или кожа головы. Менее вероятно, что это будет развиваться как осложнение нижних конечностей или лица тела.
Классификация болезни
Воспаление розы у пинны классифицируется по нескольким параметрам: Частота повторения, распространенность и тип проявлений. Различают также первичную форму, которая проявляется независимо от других заболеваний, и вторичную форму, которая развивается на фоне уже существующей стрептококковой инфекции.
Формы по факторам развития:
- первичная — заболевание диагностируется впервые;
- повторная или вторичная — развивается не ранее чем через 2 года после первого развития;
- повторная — развивается в первые 2 года после первого развития; повторная — развивается в первые 2 года после первого развития.
Виды воспаления роговицы по природе:
- Эритематоз — инфильтрационный валик с четко определенными формами краев.
- Эриматоз-белемиш — плита покрыта пузырьками, наполненными жидкостью.
- Эриматогеморрагическая — эта форма характеризуется кровотечением с некротическими проявлениями.
- Кровоизлияние булоса является наиболее тяжелым течением болезни, при котором пузырьки с серной жидкостью образуются против гиперемического очага. Оставляет шрамы.
По силе тяжести различают три ступени:
- Легкое — обычно наблюдается в локализованной эритематической форме. Характеризуется слабыми симптомами и временным повышением температуры.
- Среднее — ярко выраженные симптомы отравления, наблюдается повышение температуры до 40 °С.
- Тяжелое — устойчивое лихорадочное состояние, тяжелое опьянение может сопровождаться потерей сознания. вызывает частые осложнения.
Аурикулит — локализованный процесс, но при наличии нескольких фокусов на теле выделяются другие формы:
- Мигрирующий — после того, как один фокус затвердел, в других частях тела образуется новый.
- Общее — инфекция поражает несколько анатомических зон.
- Метастатика — как далеко очаги образуются в таких отдаленных местах, как ухо и лодыжки.
Локализованная эритематическая форма чаще всего классифицируется как легкая и умеренная. Тяжелое течение кератинизированных повреждений происходит не так часто и, как правило, вызвано сильным снижением иммунитета.
Симптомы и проявления
Симптомы воспаления ушной раковины делятся на локальные и общие.
Общие черты:
- увеличение температуры тела;
- озноб;
- слабость;
- головная боль;
- увеличение лимфатических узлов.
Местные симптомы выражены:
- краснота
- отек
- боль.
Каждая форма заболевания имеет свои клинические признаки.
В эритематической форме на фоне повышенной температуры образуется красновато-розовое пятно с нерегулярными, но четко выраженными краями. Происходит плотная инфильтрация, которая вызывает сильную боль при нажатии. Иногда эритема слегка чешуйчатая, но это бывает очень редко.
В эритематической форме бычьего глаза гипермицированного фокуса, который через несколько дней начинает сильно шелушиться.
В случае сильного пилинга кожа становится тоньше и более восприимчива к механическим повреждениям.
По мере продолжения процесса пораженная область покрывается небольшими пузырьками, заполненными прозрачной или желтоватой жидкостью. После вскрытия образуются язвы с отшелушивающей поверхностью.
Эритематическая геморрагическая форма характеризуется глубокими поражениями тканей с небольшими капиллярами. Кроме волдырей, есть кровотечение. Частые рецидивы и требуют повышенного внимания.
Буллезное геморрагическое поражение часто оставляет рубцовую ткань. После самопроизвольного вскрытия пузырьков, заполненных серной жидкостью, образуются язвы. В дальнейшем в процессе развития процесса развиваются волокнисто-некротические поражения.
Общие симптомы воспаления роговицы мучают пациента до 15 дней при адекватном лечении. Но обычно улучшение наблюдается через 5-7 дней после первых симптомов.
Диагностика заболевания
Диагноз грубой ушной инфекции может быть поставлен только после тщательного обследования пациента. Уже во время визуального осмотра врач видит гипермизированную и опухшую тюлень, которая иногда покрывает всю область ушной раковины. Диагноз рубиновой инфекции требует тщательного обследования ушной раковины и тестов для выявления возбудителя.
Они включают в себя:
- выявление антител против стрептококков;
- присутствие антистрептолизина в крови;
- выскабливание баллона из места поражения.
Обязательно изучите лейкоцитарную формулу крови. Бактериальное заражение проявляется выраженным лейкоцитозом, увеличением количества нейтрофилов и ускорением скорости осаждения эритроцитов. При геморрагических формах наблюдается снижение уровня эритроцитов и, соответственно, гемоглобина в крови.
Диагностика позволяет своевременно начать адекватное лечение воспаления роговицы ушной раковины, избежать осложнений и избавиться от неприятных симптомов быстрее, чем за неделю.
Методы лечения рожистого воспаления ушной раковины
Основным лечением кератинизированного воспаления ушной раковины являются антибиотики. Препараты пенициллина наиболее эффективны против стрептококков, цефалоспорины назначаются реже, а макролиды наиболее эффективны при непереносимости.
Список самых популярных наркотиков:
- пенициллины: Новоцин, раствор флемоксина, пенициллин прокаина.
- Цефалоспорины: Цефазолин, Цефепим, Супракс.
- Макролиды: эритромицин, кларитромицин, азитромицин.
Если пациент не переносит антибиотики, ему назначают сульфаниламиды — бицептол. Однако, помимо общей терапии, необходимо правильное лечение пораженного участка кожи.
Какие продукты можно использовать извне?
- Для компрессоров: Раствор фурацилина, димексидин, хлоргексидин.
- Мазь Левомекола.
- таблетки Энтеросептола в порошкообразной форме.
- Оксициклозол.
В случае тяжелой интоксикации пациенту назначается одна капля раствора глюкозы или реопирина. Среди болеутоляющих специалисты рекомендуют Нимезил, Мелоксикам и Диклофенак.
Поскольку стрептококки оказывают негативное влияние на иммунную систему и могут вызывать аллергические реакции, необходимо принимать антигистаминные препараты: Лоратадин, Димедрол, Супрастин.
Лечение воспаления ушной раковины взрослого человека в основном проводится консервативными методами. Но когда образуются флегмоны, некротические процессы лечатся хирургическим путем. Хирург открывает пустулы или полость ампулы, удаляет некротизированные ткани и лечит пораженный участок антисептиками, такими как хлоргексидин.
Методы народной медицины для борьбы с рожей
Лечение воспаления барабанной перепонки родия на ранних стадиях может быть проведено с помощью народной медицины, но только после консультации с лечащим врачом.
Лучшие рецепты:
- Шлифовать листья подорожника, смешивать равными частями с медом. Пребывание в водяной бане 1,5-2 часа. Используйте его для компрессоров, меняя протравку несколько раз в день.
- В стакане воды доведите столовую ложку ромашки и тысячелистника до кипения, когда они остынут. Смешайте бульон в равных пропорциях с качественным маслом. Для смазки используйте 2-3 раза в день.
- Отрежьте лист капусты для получения сока и поместите его на больное ухо. Повторяйте процедуру три раза в день, пока он не поправится.
Лечение воспаления ороговения народными средствами должно проводиться с осторожностью. Если нет улучшения или состояние пациента ухудшается, необходимо начать терапию традиционными методами.
Осложнения и прогноз заболевания
Прогноз воспаления ушной раковины благоприятный. Осложнения возникают примерно в 10% случаев. Это происходит, когда медицинская помощь не поступает вовремя или когда лечение назначается неправильно.
Основным осложнением воспаления родия у пинны является дополнительная вторичная инфекция. Когда это происходит, ушная раковина покрывается гнойниками, а окружающая ткань начинает некротизировать, создавая нарыв. Обширные участки некроза оставляют глубокие шрамы после выздоровления.
Другие эффекты воспаления роговицы проявляются в распространении стрептококковой инфекции на другие части тела. Опасно развивать лимфостаз или тромбофлебит. Если его не лечить, он проходит хронический курс с частыми рецидивами.
Профилактика возникновения воспаления
Розовую инфекцию ушной раковины можно предотвратить, следуя простым профилактическим правилам, а именно
- лечат антисептиком все повреждения, даже незначительные;
- лечат во времени заболевания горла, носа и внутреннего уха;
- тщательно лечить мужские поражения других частей тела;
- избегать переохлаждения;
- не пренебрегать гигиеной;
- практиковать закаливание, чаще на свежем воздухе;
- укреплять иммунную систему, принимать поливитаминные препараты
Профилактика переднего страшного воспаления особенно необходима, если человек уже имеет такие заболевания. Без осторожности чашка будет многократно повторяться и негативно влиять на общее состояние здоровья пациента.
Рожистое воспаление ушной раковины: народные способы лечения
Известно, что 50% населения мира подвержено инфекционным заболеваниям, которые являются острыми патологиями, вызывающими общий дискомфорт и повреждение организма. Такое инфекционное заболевание — воспаление лица уха.
Ушная пасть
Что такое рожа уха?
Болезнь — это инфекция, распространяющаяся при контакте человека с другим человеком или животным.
Как и во всех подобных случаях, чашка уха вызвана бактериями, называемыми ‘стрептококковой чашкой’. Он умирает под воздействием высоких температур (40-50 градусов). Поскольку это заболевание может иметь серьезные последствия, в данной ситуации срочно необходима медицинская помощь.
Как можно заразиться?
Люди, имевшие непосредственный контакт с грязью и зараженными животными, восприимчивы к этому заболеванию. Явными признаками заболевания у собак и кошек в саду являются появление пятен на коже.
Симптомы и лечение лица определяет только врач. Прием собственных лекарств может иметь серьезные последствия.
Виды и симптомы
Симптомы лица уха отличаются от других инфекционных заболеваний. При патологии наблюдается резкое повышение температуры тела до 40 градусов, отравления (рвота, головокружение, обильная рвота, общее недомогание, чувство слабости), мигрень, ссадины в организме. В отдельных случаях есть жидкий стул.
Через 24 часа эти симптомы исчезают и заменяются воспалением воспалением в пораженной области, отеком, жжением, растущей болью, ощущением распятия в ухе.
В этом же месте образуются дальнейшие пузырьки, содержащие прозрачную или слегка мутную жидкость. После этого образовавшиеся прыщи (если их вовремя не лечить) превращаются в язвы и эрозии. Последние данные также показывают полное заражение лимфатической системы.
Симптомы лица ребенка похожи на те, что перечислены выше. Следует отметить, что именно дети чаще подвергаются этому заболеванию.
Наличие стрептококков на лице может привести к варикозному расширению вен, тромбофлебиту, бронхиальной астме, аллергическому риниту и другим заболеваниям.
Что касается типов лиц, то медицинская профессия считает наиболее опасными эритематозные лица.
Воспаление ушной раковины при розацеа наиболее часто происходит при сниженном иммунитете, осложнениях после гнойного повреждения внешнего слухового канала, умеренном отите гнойного характера и повреждении ушной раковины. Часто заболевание мужского уха переходит в барабанную перепонку, что приводит к воспалению в этой области. Волдыри
Волдыри
Лечение
Симптомы и лечение заболеваний ушной раковины требуют немедленной госпитализации. Продолжительность терапии 7-10 дней. Заболевание хорошо подавляется антибиотиками пенициллина (бициллин-5) и внутривенными растворами (‘Квартазол’, ‘Тризол’).
Рождение ребенка также легко поддается лечению. В основном, врачи назначают прием аскорбиновой и никотиновой кислоты, витаминов А и В, комплексное лечение, которое укрепляет защитные силы организма.
Метод локального лечения основан на применении компрессов, содержащих раствор риванола 1% и фурациллин (твердая повязка в этом случае приведет к повреждению). Продолжительность обработки компрессорами составляет 7 дней.
На образовавшиеся пузырьки наносится гель и мазь (экстерицид, винилин, пелоидин и др.).
Сульфаниламиды также используются в ушной терапии. ‘Стрептоцид, бисептол ингибирует факторы роста в стрептококковых клетках’. Принимайте по 1 таблетке 4-5 раз в день. Эти лекарства также прописываются детям.
После улучшения состояния пациента, остаточные эффекты лечатся воском. Курс терапии — 5 дней.
Народные методы лечения
Если болезнь сопровождается сильным зудом, жжением и растущей болью, то пропитанная камфорой или соком Каланхо штепсельная вилка помогает облегчить симптомы.
Если боль продолжается, попробуйте новокаин или димексид. Соотношение должно быть 1:1.
Коттеджный сыр в лицевой не плохой. В кусок марли следует поместить достаточно продукта, чтобы подогнать его под ухо. Как только творог подсохнет, они сделают новую часть продукта.
Что касается трав и растений, подорожник эффективен против ушной ржи. Его листья нарезают мелкими ломтиками, кладут в марлю и помещают в ушную раковину. Держите этот компресс до тех пор, пока установка не высохнет.
Крем на основе отвара ромашки и тысячелистника является хорошим средством от воспаления. Каждое из них берётся в одной и той же сумме. Бульоны смешивают с самодельным маслом до однородного состояния. Продукт наносится на больную ушную раковину ватным тампоном.
Болезни человеческого уха эффективно лечатся лопухом. Отрежьте листья растения, смешайте их с домашним сливочным маслом и нанесите на пораженный участок ватой.
Чтобы вылечить ушную чашку, возьмите 30 капель раствора масла (спирта) ‘Хлорофиллипта’. Указанную дозу растворяют в 20 мл теплой, чистой воды. Продолжительность лечения — 10 дней.
Другой способ лечения болезни — травяные мази. Для этого сварить ромашку или календулу, процедить и разбавить в оливковом масле (1:1). Деньги кладут на водяную баню и хранят в течение 2-3 часов. Настаивать на будущих лекарствах в течение 2 дней. Нанесите на пораженный участок ватную вату, пропитанную приготовленным продуктом.
Elderberry Absud хорошо заживает в людях. Для этого ветки заполняют кипящей водой и настаивают на ней в течение 2 часов. Чистые зерна пшеницы затем измельчаются и добавляются в полученную среду. Далее вводятся два белка. Приготовленная смесь увлажняется ватным тампоном и помещается в ухо. Деньги останутся на ночь.
Профилактика заболевания
Самое главное при обращении с чашкой уха — соблюдать правила личной гигиены. Прежде всего, одежда и тело должны быть чистыми. Если у вас внезапно появились пятна на коже, вам следует немедленно обратиться к врачу, чтобы не усугублять ситуацию.
Рана, ссадина или повреждение кожи обрабатываются антисептиками. Это предотвращает проникновение инфекций. Если прикасаются к больному животному или человеку, рак немедленно дезинфицируется (промывается с мылом или обрабатывается спиртовым раствором).
симптомы, лечение и профилактика заболевания с фото
Одна из самых опасных и заразных болезней свиней – это рожа. Недуг, поражающий молодых животных, способен не только унести жизни большого числа поголовья любой фермы, но и заразить самого человека. Как бороться с этой инфекцией и не допустить ее распространения, мы поговорим сегодня.
Рожа свиней – что это?
Рожа свиней – это крайне опасное и заразное инфекционное заболевание. Проявляется оно, как правило, в одной из трех форм: острой, хронической и некротической. Заболевают чаще всего непривитые поросята в возрасте от 3 до 12 месяцев. Возбудителем инфекции является бактерия эрисипелотрикс инсидиоза, которая крайне опасна и для человека. Надо отметить, что данный микроорганизм не погибает при каких-либо термических обработках, поэтому мясо зараженных свиней нельзя употреблять в пищу.
Описание заболевания
Далее мы подробнее поговорим о том, как проявляется и ведет себя данное заболевание.
Причины
Источниками заражения рожей свиней могут служить другие представители данного вида животных, которые являются носителями бактерии. Также участие в передаче инфекции могут принимать птицы, насекомые и любые грызуны.
Заболевание носит сезонный характер, что и не удивительно, ведь содержится возбудитель в почве, а значит болезнь открыто себя проявляет только в теплое время года. Хозяину стоит помнить, что возбудитель инфекции может легко передаться его свиньям при контакте с кормом, навозом, предметами ухода больного животного.
Симптомы
Чаще всего рожа свиней сопровождается резким повышением температуры тела, вплоть до 42 градусов. Кроме того, могут возникнуть проблемы с задними ногами. Некоторые владельцы замечают у своих свиней так называемую “ходульную” походку. Заметно и снижение активности животного, трудности со стулом, отказ от еды. В некоторых случаях отмечаются симптомы конъюнктивита.
Ярким признаком рожи может быть проявление обширной кожной эритермы. Появившиеся красные пятна очень часто не проходят даже тогда, когда будет завершено лечение. Данная инфекция, переходя в хроническую форму, может вызвать с собой серьезное истощение, эндокардит и кожный некроз.
Из следующего видео вы узнаете много интересного.
Ветеринарный диагноз при данной инфекции ставится после обследования клинической картины течения, анализов и наблюдения отклика на соответствующие медикаментозные препараты.
Течение болезни
Рожа у свиней может протекать в 4 формах, о каждой из которых мы поговорим отдельно.
- Молниеносная форма встречается крайне редко. Заражаются обычно поросята в возрасте 7-10 месяцев. Причиной может служить скученное содержание большого количества свиней. Характеризуется резким подъемом температуры, отказом от корма, сердечной недостаточностью и гибелью животного в течение 2-4 часов.
- Острое течение болезни начинается с молниеносного подъема температуры до 43 градусов. Сопровождается ознобом, отказом от пищи, слабостью и жаждой. Могут фиксироваться и проблемы с желудочно-кишечным трактом. Так, возможна резкая смена запоров и диареи. Рожа свиней у животных вызывает развитие конъюнктивита, питомцы не могут стоять на ногах, зарываются в подстилку. Кроме того, свинья начинает задыхаться, кожа синеет от недостатка кислорода. Вскоре на коже появляются пятна красновато-бордового или розового цвета. Если не начать лечение, свинка погибнет за 2-4 дня.
- Подострая форма инфекции развивается с появления пятен на коже и повышения температуры тела до 41 градуса. Фиксируется снижение аппетита, жажда, проблемы с глазами и стулом. Через несколько дней пятна на коже начинают багроветь и увеличиваться, образуя квадраты по 1-4 см. Если лечение начато вовремя, то вскоре пятна начинают бледнеть. Заболевание длится от 7 до 14 суток, заканчиваясь выздоровлением животного.
- Хроническое течение этой болезни может возникнуть либо на фоне других форм рожи, либо на почве латентного течения заболевания. Чаще всего эта форма заболевания поражает сердце, суставы и вызывает кожный некроз. Как правило, при хронической форме у свиней возникают проблемы с вынашиванием, часто самки просто не могут родить.
Способы лечения
Если ваше животное заболело рожистым воспалением, не стоит паниковать. Первое, что вам необходимо – это провести вакцинацию оставшегося здорового поголовья и начать лечение зараженных особей. Далее нужно провести обработку места убоя при помощи хлорной извести и раствором формальдегида. В качестве лечения используют сыворотку против рожи и специальные антибиотики.
Антибиотики
Чаще всего в ход идет пенициллиновая группа антибиотиков. Как правило, его сочетают с сывороткой против рожи. Ампулу пенициллина нужно разбавлять самым обычным физраствором, сделать инъекцию в первые сутки болезни. Далее, через 24 часа повторяют еще 2 инъекции раствора. Стоит помнить, что между этими 2-мя уколами можно сделать паузу не более 6 часов.
Кроме обычного пенициллина можно использовать некоторые его производные: натриевую и калиевую соль, бициллин 3 и 5. Параллельно принято вводить и сердечные препараты, дозировку которых нужно обязательно уточнять у ветеринарного врача.
Сыворотка
Основная вакцина против данной инфекции – это специальная сыворотка против рожи свиней. Применяется она внутримышечно, в объемах, зависящих от массы животного (инструкция предполагает использование 1 мл на 1 кг веса). Инъекции принято делать от 5 до 7 дней.
Профилактические меры
Профилактика рожи достаточно проста и предполагает проведение регулярной прививки животных, где используется вакцина против рожи свиней.
Фотогалерея
Видео “Рожа у свиньи”
Из видео “Рожа у свиньи” вы узнаете много полезной информации об этой болезни.
Загрузка …Рожа у детей > Клинические протоколы МЗ РК
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола:
1) Алшынбекова Гульшарбат Канагатовна – кандидат медицинских наук, и.о.профессора кафедры детских инфекционных болезней, РГП на ПХВ «Карагандинский государственный медицинский университет».
2) Эфендиев Имдат Муса оглы – кандидат медицинских наук, заведующий кафедрой детских инфекционных болезней и фтизиатрии, РГП на ПХВ «Государственный медицинский университет города Семей».
3) Баешева Динагуль Аяпбековна – доктор медицинских наук, доцент, заведующая кафедрой детских инфекционных болезней, АО «Медицинский университет Астана».
4) Куттыкужанова Галия Габдуллаевна – доктор медицинских наук, профессор, профессор кафедры детских инфекционных, болезней РГП на ПХВ «Казахский национальный медицинский университет им. С.Д. Асфендиярова.
5) Девдариани Хатуна Георгиевна – кандидат медицинских наук, доцент кафедры детских инфекционных болезней, РГП на ПХВ «Карагандинский государственный медицинский университет».
6) Жумагалиева Галина Даутовна – кандидат медицинских наук, доцент руководитель курса детских инфекций, РГП на ПХВ «Западно-Казахстанский государственный университет им. Марата Оспанова».
7) Мажитов Талгат Мансурович – доктор медицинских наук, профессор, профессор кафедры клинической фармакологии, АО «Медицинский университет Астана».
8) Умешева Кумускуль Абдуллаевна – кандидат медицинских наук, доцент кафедры детских инфекционных болезней, РГП на ПХВ «Казахский национальный медицинский университет им. С.Д. Асфендиярова».
Указание на отсутствие конфликта интересов: нет.
Рецензенты: Кошерова Бахыт Нургалиевна – доктор медицинских наук, профессор РГП на ПХВ «Карагандинский государственный медицинский университет» проректор по клинической работе и непрерывному профессиональному развитию, профессор кафедры инфекционных болезней.
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Инфекция раны | За объективом
Стэнли Б. Бернс, доктор медициныПримечание редактора: эта серия эссе написана медицинским, историческим и техническим консультантом Мерси-Стрит Стэнли Б. Бернсом, доктором медицинских наук Архива Бернса.
Заражение было проклятием раненого солдата. Независимо от того, насколько легкая рана, после того, как кожа была повреждена, велики шансы, что смертельное бактериальное заражение приведет к радикальному лечению, множественным операциям, ампутациям и часто к смерти.Больницы были заполнены пациентами, медленно выздоравливающими в течение нескольких месяцев, а затем распространялась вторичная инфекция. Эти инфекции были особенно болезненными и смертельными.
То, чего не знала медицинская наука, было причиной этих инфекций или как их адекватно предотвратить или лечить. Гражданская война велась за два десятилетия до того, как была разъяснена микробная теория болезней, и всего за несколько лет до того, как шотландский хирург Джозеф Листер (1827-1912) представил в 1867 году свои антисептические принципы хирургии и ухода за ранами.До эпохальной работы Листера предполагалось, что все раны будут инфицированы, а белые сливочно-гнойные выделения, называемые «похвальным гноем», с древних времен считались признаком «нормального» заживления. В результате вторичной инфекции в ране образовывались обесцвеченные, часто с оттенком крови водянистые выделения с неприятным запахом, которые назывались «злокачественным гноем». Посторонние предметы, оставленные в ране, создают плодородный источник для роста патогенных бактерий. Проблема усугубляется тем, что хирурги оперируют немытыми руками, грязными инструментами и перевязками и переходят от инфицированного пациента к неинфицированному, распространяя болезнь.
На войне было выявлено четыре смертельных раневых инфекции — столбняк, рожа, госпитальная гангрена и пиемия (заражение крови). Эти инфекции были особенно болезненными и смертельными. Столбняк, заболевание нервной системы, вызываемое токсинами, вырабатываемыми бактериями, приводит к болезненным мышечным спазмам, особенно в мышцах шеи и челюсти, отсюда и известное название «тризм». Спазмы могут быть настолько сильными, что тело деформируется, а кости ломаются. В войсках Союза было 509 случаев заболевания со смертностью 89%.Для лечения симптомов врачи использовали инъекции морфина и наркозных пациентов, что давало лишь временную отсрочку боли. Рожа была стрептококковой инфекцией раны, которая постепенно разъедала ткань, в результате чего конечность сильно опухла, болезненная и обесцвеченная. Госпитальная гангрена, скорее всего, была комбинацией бактерий, стрептококков и клостридий. Точная причина так и не была установлена. Ткани отмирают, чернеют и быстро распространяются со скоростью до полдюйма в час и более, делая больничную гангрену особенно очевидной для пациента.Плоть просто таяла, как при сегодняшнем смертельно опасном некротическом фасциите. Летальность составила около 46%. Поскольку инфекции разрушали ткань, разрушенные кровеносные сосуды быстро кровоточили, убивая пациента. Пиемия, частое осложнение рожи и госпитальной гангрены, представляет собой распространение бактерий с током крови по всему телу, что приводит к абсцессам. Абсцессы в головном мозге и сердце быстро погибают. Набухшие инфицированные кровеносные сосуды с красными прожилками были очевидны для пациента, когда инфекция распространилась по конечности.Летальность составила более 90%.
Чтобы остановить распространение инфекции, хирурги начали сжигать пораженные ткани азотной или карболовой кислотой и другими эхаротическими веществами. Одним из величайших медицинских терапевтических достижений войны было открытие галогенных антисептических растворов для лечения смертельных инфекций. В соответствии с директивами главного хирурга хирург Союза Миддлтон Голдсмит (1818–1888) изучал использование брома и других веществ. Его публикация 1863 года « Отчет о госпитальной гангрене, рожистом воспалении и пиемии… » была выпущена для хирургов.Стандартным стало лечение бромом в качестве улетучивающегося агента местно и путем инъекции в раны. Кроме того, для предотвращения распространения болезни открыты изоляторы. Зараженным пациентам выдавали собственные губки и повязки, чтобы они не использовались пациентом. Была понятна заразность этих состояний, но не была причина. До середины 1880-х годов многим врачам нелегко было уловить идею о том, что причиной этого являются невидимые микроорганизмы.
Как видно из серии
Врачи госпиталя Юнион-хаус особняка на Мерси-стрит вылечивают инфицированные раны, лечат абсцессы и ампутируют конечности с опасными вторичными инфекциями.Брат доктора Фостера, солдат-конфедерат, страдает «больничной гангреной», но надеется избежать ампутации. Доктор Фостер стоит перед трудным решением. Опасаясь заразности «госпитальной гангрены», доктор Саммерс встревожен, когда он порезался во время операции на гангрене руки. Инфекция свирепствует во всех палатах.
Факторы риска рецидива рожи у взрослых китайских пациентов: проспективное когортное исследование | BMC Infectious Diseases
Рожа — это бактериальное инфекционное заболевание, имеющее тенденцию к рецидивам.Его рецидив может привести к повреждению кожи, рубцам и хронической лимфедеме, что в конечном итоге приведет к развитию слоновости, что создает риск для здоровья людей и увеличивает медицинские расходы и социальное бремя [6]. Поэтому очень важно понимать факторы риска рецидива рожи, чтобы контролировать и предотвращать его. Однако, насколько нам известно, было проведено несколько исследований факторов риска рецидива рожи. Настоящее исследование — первое, в английской литературе сообщающее о факторах риска рецидива рожи у взрослых китайских пациентов.
В нескольких исследованиях было высказано предположение, что рожистое воспаление имеет высокую частоту рецидивов и что рецидивы рожистого воспаления могут быть связаны с некоторыми потенциальными факторами риска [7]. Частота рецидивов в настоящем исследовании составила 16,12%, что ниже, чем в предыдущем исследовании [6]. Причина этой разницы может быть связана с различиями в расе, среде обитания и т. Д. Более того, критерии, используемые для рожистого воспаления, не всегда были так четко определены в предыдущих сериях случаев или других исследованиях, так что некоторые из них могли охватывать также S.Инфекции мягких тканей, опосредованные aureus (иногда называемые целлюлитом), имеют меньшую тенденцию к рецидивам. Однако новые диагностические критерии рожистого воспаления окажут значительное влияние на различие между рожистым воспалением и целлюлитом, а также на частоту рецидивов рожистого воспаления [3].
Средний возраст пациентов в настоящем исследовании был относительно старым, что позволяет предположить, что многие пациенты с рожей были пожилыми людьми. Они могут быть менее устойчивы к инфекциям и иметь больше осложнений, которые являются факторами риска возникновения и рецидива рожи.Следовательно, пожилые люди более охотно, чем молодые, попадают в больницу для лечения рожи [8].
В настоящем исследовании рожистое воспаление нижних конечностей наблюдалось у 269 пациентов ( X 2 = 9,01, p = 0,03 по сравнению с другими анатомическими областями). Из 512 эпизодов большинство эпизодов (65,82%) произошло в нижних конечностях. Кроме того, из 337 эпизодов рожи нижних конечностей 133 эпизода (39,47%) произошли летом. Таким образом, лето было сезоном высокой заболеваемости рожей.
Одномерный анализ не показал значительных различий по полу, клиническим типам, системным симптомам и нарушению кожного барьера между двумя группами. Эти результаты показали, что эти факторы не были тесно связаны с рецидивом рожи. Опоясывающий лишай стопы, дерматозы и укусы насекомых могут нарушить кожный барьер и вызвать кожные инфекции; следовательно, частота возникновения рожистого воспаления нижних конечностей выше, особенно летом [9]. Однако, поскольку эти факторы вызывали легкое и временное повреждение кожного барьера, они, по-видимому, не были факторами риска рецидива рожи [10].Хирургическое вмешательство может изменить местную структуру ткани и вызвать слабый лимфатический рефлюкс [ p <0,0001, OR 4,1 (95% ДИ 2,4–7,1)] [11]. Результаты однофакторного анализа также показали, что хирургическое вмешательство было не единственным фактором риска рожистого воспаления, но были и другие факторы риска. Мы также обнаружили, что типы антибиотиков, назначаемых в первом эпизоде, были связаны с рецидивом рожи [ p <0,0001, OR 5,0 (95% ДИ 2,6–9,3)]. Частота рецидивов после приема пенициллина была ниже, чем после приема макролидов, хинолонов и аминогликозидов.Причина этой разницы может заключаться в том, что большинство патогенов, вызывающих рожистое воспаление, были более чувствительны к пенициллину и что скорость клиренса пенициллина была выше; следовательно, клинический эффект был лучше [12].
Одномерный анализ не выявил значимых различий в частоте сердечно-сосудистых и церебрально-сосудистых заболеваний, заболеваний легких, печени и почек между двумя группами; это открытие предполагает, что эти факторы не были напрямую связаны с рецидивом рожи.Ожирение не только влияет на кровяное давление и венозное кровообращение в нижних конечностях, но также вызывает резистентность к инсулину, что может привести к диабету. Устойчивое повышение концентрации глюкозы в крови может вызвать дисфункцию мононуклеарных клеток, снизить сопротивляемость организма патогенам и, таким образом, повысить предрасположенность пациента к легкому развитию инфекции [13]. Следовательно, ожирение [ p <0,0001, OR: 3,3 (95% CI: 1,9–5,7)] и диабет [ P = 0,03, OR: 2,0 (95% CI: 1.0–3,8)] может увеличить вероятность развития инфекции и привести к рецидиву рожи. Наше настоящее исследование подтвердило, что злокачественные новообразования [ p = 0,02, OR: 2,5 (95% ДИ: 1,1–5,8)], венозная недостаточность [ p <0,0001, OR: 5,1 (95% ДИ: 2,5–10,7)], и лимфедема [ p <0,0001, OR: 5,7 (95% CI: 2,7–11,4)] были возможными факторами риска рецидива рожи. Эти факторы иногда существовали независимо, но часто они взаимодействовали и влияли друг на друга.Злокачественные новообразования могут вызвать у пациентов нарушение иммунных функций, тогда как лучевая терапия злокачественных новообразований может снизить количество лейкоцитов [14]. Хирургическое лечение может нарушить барьерную функцию кожи и повлиять на лимфатическое кровообращение. Например, радикальная мастэктомия может вызвать лимфедему в области хирургического вмешательства [15]. Венозная недостаточность может вызвать отек нижних конечностей, застойный дерматит [16] и даже язвы. Эти условия могут быть факторами риска возникновения и повторения рожи. Мы также проанализировали эти факторы риска с помощью регрессионной модели пропорциональных рисков Кокса.Анализ показал, что вероятными факторами риска рецидива рожи являются хирургическое вмешательство, ожирение, сахарный диабет, венозная недостаточность и лимфедема.
Настоящее исследование имеет некоторые ограничения. Во-первых, средняя продолжительность пребывания в стационаре составляла 12,66 ± 4,89 дня, и это было больше, чем указано в предыдущих исследованиях [4, 17]. Это может быть связано с системой медицинского страхования в материковом Китае; в этой системе медицинская страховая компания оплачивает определенный процент медицинских расходов, понесенных только тогда, когда пациент госпитализирован.Во-вторых, не исследовались уровень С-реактивного белка (CRP) и количество лейкоцитов (WBC) периферической крови. Это связано с тем, что только одно предыдущее исследование показало различия в CRP и WBC между пациентами с рожистым воспалением и пациентами с рецидивирующим рожистым воспалением [18], но другие исследования не показали таких различий [12, 19]. Кроме того, новое исследование разработало полезность CRP и дифференциального (нейтрофильного) анализа крови для дифференциации рожи и целлюлита, опосредованного S.aureus [20].Поэтому мы сосредоточимся на этом аспекте в наших будущих исследованиях. В-третьих, антибиотики, производимые разными производителями, могут повлиять на клинические результаты, наблюдаемые в настоящем исследовании.
Рожа — Руководство по болезням свиней
Рожа — системное бактериальное заболевание, характеризующееся ромбовидными поражениями кожи и артритом в его хронических формах.
Информация
Это частое заболевание, вызываемое бактериями под названием Erysipelothrix rhusiopathiae , которые встречаются на большинстве хозяйств.Подсчитано, что до 20% здоровых животных переносят этот организм в миндалинах, и он выводится через фекалии или слюну, таким образом, болезнь поддерживает низкий уровень инфицирования в окружающей среде. Его также можно найти у многих других видов, включая птиц (особенно индеек) и овец, и он может выживать вне свиньи в течение нескольких недель, в основном в настиле пола, где в качестве подстилки используется песок. Зараженные фекалии, вероятно, являются основным источником инфекции, в основном у производителей и откормочных животных.
Заболевание не очень часто встречается у свиней в возрасте 8–12 недель и младше из-за защиты, обеспечиваемой материнскими антителами в молозиве.Наиболее восприимчивыми животными являются выращивание свиней, свинок, а также невакцинированные свиноматки и хряки.
Бактерии проникают в кровоток различными путями, включая поражения кожи или стенки пищеварительного тракта, вызывая сепсис. Инкубационный период от 24 до 48 часов. Заболевание, как правило, носит спорадический характер и особенно проявляется в теплую погоду (летом).
Симптомы
Хряки
- Высокая температура.
- Сперма может быть поражена в течение всего периода развития, который длится от 5 до 6 недель.
Свиньи
Гиперострая и острая болезнь
- Смерть, общая инфекция.
- Высокая температура.
- Может показаться нормальным.
- Аборты.
- Мумифицированные поросята.
- Характерные поражения кожи, похожие на высыпания на коже размером от 10 до 50 мм, ромбовидные по всему телу, цвет которых может меняться от красного до черного.
- Свиньи не хотят просыпаться и жесткие, что указывает на инфекцию суставов.
- Внезапная смерть часто возникает из-за острого сепсиса или сердечной недостаточности.
Подострое заболевание
- Потеря аппетита.
- Бесплодие
- Характерные поражения кожи.
- Температурные колебания.
- Заболевание может быть настолько легким, что остается незамеченным.
- Некоторые поросята умирают в матке после подострой инфекции и мумифицируются.
Хроническая болезнь
- Может присутствовать или отсутствовать после острого или подострого заболевания.
- Поражает суставы, вызывая хромоту или хронический артрит и опухание, что может быть причиной осуждения на бойне.
- Могут быть поражены сердечные клапаны, что приводит к увеличению размеров сердца и, в конечном итоге, к сердечной недостаточности.
Кормящие поросята
Отъемыши и производители
Острая болезнь:
- Внезапная смерть.
- Высокая температура.
- Характерные поражения кожи ромбовидной формы по всему телу, цвет которой может меняться от красного до черного.
Заболевание подострое и легкое:
- Это самая частая форма заболевания.
- Могут присутствовать поражения кожи, но свинья не выглядит больной, несмотря на лихорадку.
- Может поражать суставы, вызывая хронический артрит и отек.
Хроническая болезнь
- Опухшие суставы.
- Хромота.
Причины / способствующие факторы
- Поступление свиней.
- Жаркая летняя погода с повышенной влажностью.
- Жидкое кормление, в основном при использовании продуктов, полученных из молока, которые могут быть важным источником инфекции, поскольку в них размножаются микроорганизмы.
- Постоянно используемые коровники, которые не соответствуют системе «все включено / полностью» и не подвергаются дезинфекции.
- Системы водоснабжения, которые могут быть загрязнены.
- Часто встречается в системах, использующих беспризорную подстилку.
- Свиньи, контактирующие с зараженной почвой.
Диагноз
- Клинические признаки, особенно поражения кожи ромбами.
- Бактериальная культура.
- ПЦР.
- Серология указывает только на воздействие, а не на болезнь.
Контроль / Профилактика
- Организм очень чувствителен к пенициллину.
- При отдельных вспышках свиней на откорме загоны необходимо очищать и дезинфицировать между партиями.
- В случае постоянных вспышек в зоне выращивания может потребоваться вакцинация свиней в возрасте 8 недель и, возможно, повторная вакцинация в возрасте 10–12 недель.Обычно свиней не вакцинируют до 8-недельного возраста, потому что антитела к молозиву снижают ответ на вакцину.
- Вакцинировать заменяющих свинок.
- Проводите вакцинацию племенного стада (включая хряков) каждые шесть месяцев.
Часто задаваемые вопросы о рожистом воспалении
Скотт Вандерпоэль, DVM, Pipestone System
Рожа свиней — это заболевание, вызываемое бактериальной инфекцией под названием Erysipelothrix rhusiopathiae .Он существует уже более 100 лет. Важно помнить, что эта бактерия может вызывать заболевание у вашего племенного стада, а также у растущих свиней. Хотя распространенность в отрасли невысока, она может оказать значительное влияние на ваше производство, здоровье и чистую прибыль.
Вандерпоэль окончил Государственный университет Южной Дакоты по специальности зоотехника, а затем получил степень DVM в Университете Миннесоты. В настоящее время он работает ветеринаром по свиноводству в Pipestone Veterinary Services и Pipestone System.
Каковы симптомы?
Это заболевание может протекать как в острой, так и в хронической форме. Нет четкого различия между этими двумя формами, но обратите внимание, что для здоровья населения в вашем стаде могут быть животные на разных стадиях заболевания. Клиническими проявлениями острой формы рожи свиней могут быть внезапная смерть, летаргия, высокая температура, сильная хромота и аборты. У этих больных животных часто наблюдается покраснение кожи, и в классических случаях у животных на коже появляются выпуклые ромбовидные очаги.
Как предотвратить рожистое воспаление?
Клинические проявления хронической формы рожи свиней включают опухшие суставы, шелушение обесцвеченной кожи и наросты на клапанах внутри сердца. В школе меня учили никогда не описывать поражения пищевыми дескрипторами. Однако для производителей, желающих разместить своих свиней, это проще всего описать как рост цветной капусты внутри сердца.
Независимо от того, какая форма этого заболевания может быть представлена, очень важно, чтобы вы обнаружили это заболевание как можно раньше, потому что лечение этого заболевания имеет высокий уровень успеха.Однако из-за значительного периода отмены выбранного лечения и успеха вакцины общая долгосрочная цель должна заключаться в стабилизации и предотвращении заболевания посредством вакцинации вашего стада.
Как упоминалось ранее, вакцины могут быть очень эффективным средством борьбы с этим заболеванием. Ее можно вводить перорально или в виде инъекционной вакцины, и это будет зависеть от факторов, специфичных для вашей деятельности, таких как стоимость, трудозатраты, прием лекарств или оборудование.Что касается поголовья свиноматок, я всегда рекомендую проводить вакцинацию не реже двух раз в год в целях управления рисками для вашей фермы и последующего здоровья. Что касается выращивания животных, существует несколько подходов; все группы получают вакцину или сезонный подход, при котором вы делаете вакцинацию только для защиты животных в летние месяцы. Эта последняя стратегия вакцинации обусловлена анализом затрат и результатов и сезонной картиной болезней, где она может быть более распространенной в летние месяцы. Какой бы ни была ваша стратегия, я бы посоветовал вам иметь общую цель — контролировать это заболевание и не допускать заражения других свиней.
Как распространяется?
Рожа свиней распространяется, когда инфицированные свиньи выделяют эти бактерии в больших количествах с фекалиями и загрязняют окружающую среду. Другие свиньи заражаются, когда глотают инфицированный корм, воду или фекалии, а также при прямом контакте носа с инфицированными животными. Как и в случае со многими другими заболеваниями, для снижения риска распространения этой болезни между коровниками вам потребуются строгие протоколы биобезопасности, тщательные протоколы санитарии и дезинфекции, комплексная работа на участке или в помещении, когда это возможно, вакцинация и своевременное лечение лекарствами при необходимости.
Если вы испытываете трудности во время операции с каким-либо из ранее упомянутых клинических симптомов или видите классические ромбовидные поражения, вместе с ветеринаром разработайте план по выявлению и стабилизации вашего стада от этого заболевания. Опять же, когда дело доходит до рожи свиней и долгосрочного успеха вашей операции, вы можете контролировать и предотвращать это заболевание с помощью строгой биобезопасности, гигиенических протоколов, вакцинации и приема лекарств, когда это необходимо.
Источник: Скотт Вандерпоэль, Pipestone System, который несет полную ответственность за предоставленную информацию и полностью владеет ею.Informa Business Media и все ее дочерние компании не несут ответственности за любой контент, содержащийся в этом информационном активе.
Волчанка, бабочка и скуловая сыпь Информация и фотографии
По крайней мере, у половины больных волчанкой наблюдается скуловая сыпь. Читайте дальше, чтобы узнать больше об этом распространенном, характерном состоянии для людей, живущих с волчанкой.
Введение
Причины малярной сыпи
Диагностика скуловой сыпи и волчанки
Лечение и профилактика малярной сыпи
Психическое здоровье и скуловая сыпь
Др.Ниша Десаи: Волчанка и твоя кожа
Заключение
Введение
Малярная сыпь, которую часто называют «сыпью бабочки» из-за ее уникальной формы, является одним из наиболее узнаваемых симптомов волчанки. Историки даже подозревают, что такие исторические личности, как Луиза Мэй Олкотт, могли страдать волчанкой из-за заметного румянца, нанесенного на ее лицо на портретах. Фактически, малярная сыпь настолько узнаваема, что бабочка стала международным символом волчанки, а также частью логотипов и фирменных знаков многих организаций, занимающихся волчанкой, таких как Kaleidoscope Fighting Lupus.
Скуловая сыпь распространяется по переносице и щекам, избегая носовых складок («линий улыбки») по обеим сторонам носа. Он может быть от светло-розового в легких случаях до почти пурпурного в более тяжелых случаях. Скуловая сыпь может быть плоской или выпуклой, и хотя она может вызывать зуд и ощущение жара, она не вызывает боли. Скуловая сыпь является локальным симптомом острой кожной красной волчанки (ACLE), типа кожной волчанки, которая часто вызывается солнечным светом, является преходящей или временной и не оставляет рубцов.
Причины малярной сыпи
Хотя скуловая сыпь является частым признаком волчанки, она не уникальна для волчанки. Малярная сыпь может быть вызвана и другими заболеваниями:
- Рожа: Эта кожная инфекция, вызванная бактериями, часто проявляется в виде блестящих, розовых, болезненных и опухших участков на верхних слоях кожи, обычно на ступнях и ногах (а иногда и на лице). Его еще называют «Св. Огонь Элмо ».
- Целлюлит: Целлюлит похож на рожистое воспаление, но поражает подкожно-жировую клетчатку и проникает глубже в дерму.Он также может развиваться на ладонях и на лице и имеет более глубокий красный цвет, чем рожистое воспаление.
- Пеллагра: В результате дефицита ниацина (витамин B 3 ) у человека с пеллагрой может развиться не только сыпь, но и диарея, дерматит и, возможно, деменция, если не лечить.
- Красная пузырчатка. Аутоиммунное заболевание, красная пузырчатка, вызывает образование пузырей на коже при растирании, а также может поражать слизистые оболочки.
- Дерматомиозит: Дерматомиозит, известный как воспалительная миопатия, представляет собой редкое мышечное заболевание, которое часто сопровождается сыпью.
- Атопический, аллергический, контактный и себорейный дерматит: Это зудящие воспалительные состояния, которые могут быть вызваны такими факторами, как окружающая среда, стресс, раздражители, аллергические реакции и сухость кожи.
- Болезнь Лайма: Это состояние также называется боррелиозом Лайма, потому что оно вызывается типом Borrelia Болезнь Лайма может поражать не только кожу, но и центральную нервную систему, суставы и сердце.
- Синдром Блума: Редкое наследственное заболевание, синдром Блума часто характеризуется светочувствительностью, телеангиэктазами (сосудистыми звездочками) и повышенной восприимчивостью к инфекциям и респираторным заболеваниям.
- Фоточувствительность : Фоточувствительные люди имеют повышенную чувствительность к воздействию ультрафиолетового света (УФ). Некоторые лекарства и средства по уходу за кожей могут вызывать светочувствительность или быть результатом основного заболевания, такого как аутоиммунное заболевание.
- Солнечный ожог: Кожа, которая подвергается воздействию ультрафиолетового излучения, особенно горящих лучей ультрафиолета B, и не защищена в течение длительного времени, может гореть, краснеть, опухать и даже появляться волдыри.
- Розацеа: Распространенное заболевание кожи, розацеа может проявляться в виде красной кожи на лице с телеангиэктазами или даже в виде гнойных шишек, напоминающих акне. Кожа может быть чувствительной и легко раздражаемой.
Часто трудно определить, является ли сыпь на лице результатом солнечного ожога, розацеа или СКВ.Ниже приведены основные характеристики, которые могут отличать одно из этих состояний от другого:
- A Солнечный ожог обычно возникает на более широкой области лица и / или на других участках тела, которые недавно были уязвимы для длительного незащищенного пребывания на солнце — кожа также будет болезненной и горящей.
- Розацеа вызывает ожоги и укусы лица, поскольку кожа в этой области становится чувствительной. У человека с розацеа также может быть телеангиэктазия, которая видна на щеках и не испытывает других системных симптомов.Розацеа также может напоминать акне. Некоторые продукты (спирт, ароматизаторы, кислоты) также могут усугубить проблему.
- SLE может вызвать такие симптомы, как сыпь на носу и щеках, а также повышение температуры, светочувствительность, боль в суставах и усталость. Хотя сыпь иногда может быть единственным симптомом, она также может появляться вместе с другими симптомами, указывающими на вспышку волчанки.
Независимо от состояния, если у человека появляются какие-либо новые и необъяснимые симптомы, следует немедленно обратиться за советом к практикующему врачу.
Диагностика малярной сыпи и волчанки
Диагностика малярной сыпи и определение того, является ли она симптомом волчанки, может быть трудным. Однако практикующий врач, в частности дерматолог, сможет правильно диагностировать, вызвана ли сыпь волчанкой или другим заболеванием.
Для начала практикующий изучит историю здоровья человека и проведет все необходимые лабораторные тесты, включая проверку активности антител, повреждения почек, поражения суставов, аномального количества клеток крови и любых других проблем с кожей.Они также примут во внимание, если человек чувствует усталость, лихорадку, слабость или другие сомнительные симптомы.
После того, как практикующий получит все лабораторные результаты и полную историю здоровья и симптомов пациента, он оценит информацию с помощью диагностического инструмента, такого как критерии классификации EULAR / ACR для СКВ. В 2019 году Европейская лига против ревматизма (EULAR) в сотрудничестве с Американским колледжем ревматологии (ACR) разработала этот новый протокол диагностики волчанки.Симптомы оцениваются по шкале от одного до десяти, и совокупная оценка в десять или более баллов по всем симптомам может указывать на то, что у человека более чем вероятно есть волчанка. Кожные симптомы имеют большое значение на шкале. Только ACLE весит шесть баллов, что указывает на важность скуловой сыпи в диагностике волчанки.
Лечение и профилактика малярной сыпи
У людей с волчанкой комплексное лечение также поможет избавиться от сыпи, которая у них может быть.К эффективным системным методам лечения относятся:
- Противомалярийные средства: Гидроксихлорохин (Плаквенил), хлорохин и хинакрин.
- Кортикостероиды: Преднизон и метилпреднизолон.
- Пероральные ретиноиды: Изотретиноин и ацитретин.
- Иммунодепрессанты: метотрексат, микофенолят мофетил, микофенолят натрия, азатиоприн и клофазимин.
- Иммуномодуляторы: Дапсон, талидомид и леналидомид.
- Biologics : Внутривенный иммуноглобулин (ВВИГ) и ритуксимаб.
К эффективным средствам местного применения, специально предназначенным для борьбы с кожной сыпью, поражениями и язвами, относятся:
- Кортикостероиды для местного применения : метилпреднизолон, триамцинолон, ацетонид, валерат бетаметазона и клобетазол.
- Ингибиторы кальциневрина: Такролимус и пимекролимус.
- Физиотерапия: Импульсная лазерная терапия и криотерапия.
Ультрафиолетовый свет (UVA и UVB) может вызвать скуловую сыпь. Таким образом, защита от солнца и любых других источников ультрафиолетового излучения наряду с правильным уходом за кожей может помочь предотвратить малярную сыпь и лечить кожу. Ниже приведены профилактические меры и меры по самостоятельному уходу, которые необходимо предпринять для защиты кожи и поддержания хорошего здоровья кожи:
- Носите солнцезащитный крем: Ношение солнцезащитного крема широкого спектра действия, покрывающего как спектр UVA, так и спектр UVB, является обязательным.Идеально подходит SPF 50 или выше. Люди с предрасположенной к акне или чувствительной кожей могут выбрать солнцезащитные кремы с физическим барьером, такие как диоксид титана и оксид цинка, особенно для лица. Они располагаются поверх кожи, чтобы блокировать ультрафиолетовые лучи, и часто рекомендуются вместо химических солнцезащитных кремов (например, авобензона, оксибензона), которые глубоко впитываются в кожу и могут вызывать раздражение на чувствительных участках. Наносите солнцезащитный крем не менее чем за 20 минут до воздействия, а если вы проводите время на открытом воздухе, наносите повторно каждые два часа или чаще, если вы подверглись воздействию воды или чрезмерно потеете.Дополнительным бонусом является то, что солнцезащитный крем также предотвращает преждевременное старение кожи!
- Носите защитную одежду : Шляпы, солнцезащитные очки, длинные рукава и длинные брюки могут помочь защитить кожу от солнца. Легкая одежда с фактором защиты от ультрафиолета (UPF) теперь более доступна и работает аналогично солнцезащитному крему, защищая кожу от повреждающих лучей. Однако, если одежда UPF недоступна, придерживайтесь более темных тканей, которые плотно сотканы из синтетических волокон, таких как полиэстер, чтобы максимально защищать от солнца.
- Искать оттенок: Хотя солнечное тепло может вызывать приятные ощущения, особенно после долгой зимы, минимизируйте количество прямых солнечных лучей. На улице ищите тень от зонтика, навеса или дерева. По возможности планируйте перерывы, чтобы зайти внутрь.
- Используйте минималистичные и щадящие средства по уходу за кожей: Хотя может возникнуть желание потратиться на последнюю рекламу по уходу за кожей, минималистский подход к уходу за кожей может оказаться наиболее полезным. Используйте продукты, не содержащие кислоты, спирта, красителей, отдушек и других раздражителей.Проверенные на практике ингредиенты помогут сохранить внешний вид кожи и улучшить ее самочувствие и избежать риска возникновения реакции.
- В случае сомнений обратитесь к дерматологу: Хороший дерматолог может помочь сделать правильный выбор средств ухода за кожей, специально адаптированный к уникальным потребностям человека.
Комбинация этих мер может помочь защитить кожу от воздействия ультрафиолетового излучения и повреждения, а также помочь восстановить кожу, сделав ее максимально здоровой и эластичной.Это может помочь свести к минимуму возникновение и появление скуловой сыпи.
Психическое здоровье и скуловая сыпь
Внешний вид человека может повлиять на его самочувствие. Борьба с малярной сыпью может заставить человека чувствовать себя неловко и излишне стыдиться своей внешности. Хотя многие время от времени могут чувствовать себя плохо из-за того, как они выглядят, преодоление последствий и физических симптомов хронического заболевания, такого как волчанка, может сказаться на себе. Психотерапия — это один из способов научиться справляться, а также повысить самооценку.Нет никакого стигмы против необходимости и обращения за помощью.
Использование макияжа — еще один способ улучшить самочувствие. Существует множество видов макияжа и брендов, которые удовлетворяют различные потребности в уходе за кожей. Несколько советов о том, как правильно применять эти продукты, могут помочь замаскировать сыпь, если человеку трудно ее принять. Простой поиск в Интернете может найти необходимые инструменты и методы торговли.
.
Доктор Ниша Десаи: Волчанка и твоя кожа
Посмотрите, как Dr.Ниша Десаи, дерматолог и специалист по выпадению волос Северо-Западного дерматологического и исследовательского центра в Портленде, штат Орегон, обсуждает симптомы, лечение и лечение кожной волчанки, дискоидной волчанки, панникулита и васкулита.
В заключение
Скуловая сыпь или сыпь в виде бабочки — один из наиболее частых и видимых симптомов волчанки. Хотя от этих высыпаний нет лекарства, принятие правильных мер предосторожности для их предотвращения и надлежащее лечение, когда они появляются, могут уменьшить их последствия и улучшить ваше общее состояние здоровья.
В начало
Список литературы
Все о коже. (нет данных). DermNet NZ. Получено 2 июня 2020 г. с https://dermnetnz.org/
.Аринджер, М., Костенбадер, К., Дайх, Д., Бринкс, Р., Моска, М., Рэмси-Голдман, Р.,… Джонсон, С., (2019). Европейская лига против ревматизма / Американский колледж ревматологии 2019 критерии классификации системной красной волчанки. Артрит и ревматология. Получено с: https://ard.bmj.com/content/annrheumdis/78/9/1151.full.pdf
Кожные заболевания и кожные проблемы, связанные с волчанкой. (2020). Центр волчанки Джонса Хопкинса. Получено 2 июня 2020 г. с сайта https://www.hopkinslupus.org/lupus-info/lupus-affects-body/skin-lupus/
.Окон, Л. и Верт, В. (2013). Кожная красная волчанка: диагностика и лечение. Передовая практика и исследования: клиническая ревматология, 27 (3), 391-404. DOI: 10.1016 / j.berh.2013.07.008. Получено 2 июня 2020 г. с https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3927537/pdf/nihms-517024.pdf
.Светочувствительность и ваша кожа. (2020). Фонд рака кожи. Получено 2 июня 2020 г. с сайта https://www.skincancer.org/risk-factors/photosensitivity/
.Розацеа. (2020). Клиника Мэйо. Получено 2 июня 2020 г. с сайта https://www.mayoclinic.org/diseases-conditions/rosacea/symptoms-causes/syc-20353815
.Ува, Л., Мигель, Д., Пинейро, К., Фрейтас, Дж., Гомеш, М., и Филипе, П. (2012). Кожные проявления системной красной волчанки. Аутоиммунные заболевания, статья 834291. doi: 10.1155 / 2012/834291. Получено 2 июня 2020 г. с сайта https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3410306/pdf/AD2012-834291.pdf
.Винкельманн Р., Ким, Г., и Дель Россо, Дж. (2013). Обзор лечения кожной красной волчанки и оценка преимуществ лечения на основе критериев доказательной медицины Оксфордского центра. Журнал клинической и эстетической дерматологии, 6 (1), 27-38. Получено 2 июня 2020 г. с сайта https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3543290/pdf/jcad_6_1_27.pdf
.Автор: Лиз Хайнц
Лиз Хайнц — технический и творческий писатель, получившая степень бакалавра в области коммуникаций, защиты и реляционных коммуникаций в Университете Мэрилхерст в Лейк-Освего, штат Орегон. В последнее время она несколько лет проработала в сфере здравоохранения.Уроженка Сан-Франциско, штат Калифорния, Лиз теперь называет этот красивый тихоокеанский северо-запад своим домом.
Все изображения, если не указано иное, являются собственностью и были созданы Kaleidoscope Fighting Lupus. Чтобы использовать одно из этих изображений, свяжитесь с нами по адресу [email protected] для получения письменного разрешения; кредит изображения и обратная ссылка должны быть предоставлены Kaleidoscope Fighting Lupus.
Все ресурсы, предоставляемые нами, предназначены только для информационных целей и должны использоваться в качестве руководства или для дополнительной информации, а не вместо рекомендаций медицинского специалиста.Выраженные здесь личные взгляды не обязательно отражают точку зрения организации, но информация была проверена как соответствующий ресурс. Мы призываем вас быть самым решительным защитником и всегда связываться с вашим лечащим врачом с любыми конкретными вопросами или проблемами.
Причины, факторы риска и профилактика целлюлита
У большинства людей в течение жизни будет много легких травм кожи, и у них никогда не разовьется кожная инфекция. У других могут развиться повторные кожные инфекции после столь же незначительных травм.Почему это?
Определенные состояния повышают риск развития целлюлита и других кожных инфекций. Эти состояния включают ослабленную иммунную систему, наличие в анамнезе целлюлита или других проблем с кожей, ожирение и избыточный вес, лимфедему и употребление запрещенных инъекционных наркотиков.
Слабая иммунная система
У некоторых людей легко развиваются инфекции, потому что их иммунная система недостаточно сильна, чтобы защитить их от бактерий и других микробов.
«Ослабленная иммунная система облегчает задачу по проникновению бактерий, так как у нее меньше проблем, с которыми приходится бороться, когда она проникает в ткани», — объясняет Адаля.
Дети и пожилые люди обычно имеют более слабую иммунную систему и поэтому подвержены большему риску целлюлита, чем взрослые молодого и среднего возраста.
Ряд заболеваний также ослабляют иммунную систему. К ним относятся диабет, рак, ВИЧ и СПИД. У вас также может быть более слабая иммунная система, если у вас заболевание почек или печени или если вы недавно перенесли операцию. (2)
Аутоиммунное заболевание, такое как волчанка или ревматоидный артрит, также может ослабить иммунную систему.Это не только делает вас уязвимым для целлюлита, но и для других инфекций, таких как простуда и грипп.
Прием иммунодепрессантов для лечения аутоиммунного заболевания или любого другого заболевания также снижает способность вашего организма бороться с захватчиками. (2) Кортикостероидные препараты могут иметь аналогичный эффект.
История проблем кожи
Целлюлит может возникать как осложнение импетиго, бактериальной кожной инфекции верхнего слоя кожи.
Импетиго также обычно вызывается стафилококками или стрептококками.У людей с импетиго обычно появляются небольшие бугорки или волдыри, которые разрываются и образуют твердые струпья. Лечение импетиго предполагает прием антибиотиков. (6)
Вы также можете получить целлюлит, если другое кожное заболевание вызывает повреждение кожи. К таким состояниям относятся микоз, контактный дерматит, атопический дерматит, опоясывающий лишай и ветряная оспа.
Один приступ целлюлита увеличивает вероятность повторного заражения. (1) На самом деле, некоторые люди за год переносят несколько инфекций.В некоторых случаях врач может порекомендовать постоянный прием низких доз антибиотиков для предотвращения повторных эпизодов целлюлита. (7)
Частые травмы кожи — из-за профессиональной деятельности, отдыха или других видов деятельности — также повышают риск целлюлита. (2)
Ожирение и избыточный вес
Ожирение и избыточный вес подвергают вас риску целлюлита, поскольку из-за избыточного веса организму становится труднее бороться с инфекциями. (8)
Ожирение и избыточный вес также увеличивают риск развития лимфедемы, другого фактора риска целлюлита, после рака или лечения рака или по другим причинам.(9)
Lymphedema
Накопление жидкости в руках и ногах, называемое лимфедемой, увеличивает риск целлюлита. Распространенной причиной лимфедемы на руках является удаление лимфатических узлов между грудью и подмышками во время лечения рака груди.
Лимфедема ног также может возникнуть в результате лечения рака, повреждения лимфатических узлов или сосудов ног или некоторых инфекций.
Употребление инъекционных наркотиков
Предыдущие исследования показали, что среди потребителей инъекционных наркотиков распространены кожные инфекции, включая целлюлит, особенно когда потребители вводят инъекции непосредственно в кожу или мышечную ткань, а не в вену.(10) Согласно статье, опубликованной в апреле 2016 года в журнале Archives of Clinical Microbiology , использование нестерилизованных игл и недостаточная очистка кожи перед инъекцией также повышают риск заражения. (11)
Конечно, самоинъекция наркотиков для опьянения, помимо кожных инфекций, имеет множество других негативных последствий для здоровья и общества. Как правило, лечение от наркозависимости необходимо для того, чтобы перестать употреблять наркотики, воздерживаться от них и заняться более продуктивной жизненной деятельностью.
Средства для местного применения для лечения распространенных кожных инфекций
01 апреля 2002 г.
Читать 5 мин.
В колонке этого месяца обсуждаются распространенные бактериальные инфекции кожи, а также правильные формы и дозировки лечения.
ДОБАВИТЬ ТЕМУ В СООБЩЕНИЯ
Получать электронное письмо, когда новые статьи публикуются
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей.Подписаться Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, обратитесь по адресу [email protected].Вернуться в Healio
Многочисленные противоинфекционные препараты для местного применения доступны вашим пациентам без рецепта или по рецепту. В этих продуктах могут различаться не только активные противоинфекционные агенты, но и их фармацевтическая лекарственная форма (например, мазь или крем).Показания к применению местных противоинфекционных средств, включая обыкновенные угри, различные грибковые инфекции кожи или вирусные инфекции кожи (например, вирус простого герпеса), слишком широки, чтобы обсуждать их в этой колонке. В колонке этого месяца будет обсуждаться лечение распространенных бактериальных кожных инфекций, включая импетиго, местными противоинфекционными средствами.
Маркировка различных антибиотиков местного действия включает в себя множество потенциальных применений, включая фурункулез и эктиму, хотя их польза, как доказано контролируемыми клиническими испытаниями, ограничена.Справочные материалы по дерматологии обычно рекомендуют местные антибиотики в качестве варианта лечения импетиго, поверхностного фолликулита, фурункулеза (после разреза и дренирования) и небольших ссадин. Лечение других пиодермий, таких как карбункулы, эктима, целлюлит или рожа, лучше всего лечить системными антибиотиками.
Фармацевтические лекарственные формы
Антибиотики для местного применения обычно доступны в двух фармацевтических лекарственных формах, мазях или кремах. Мази представляют собой полутвердые препараты (вода в масле), которые, как правило, более плотно закрыты (предотвращают утечку влаги) и их сложнее удалить с кожи после нанесения.Хотя в состав мазей входят разные ингредиенты, многие из них содержат вазелин. Вазелин является прекрасным окклюзионным агентом и, таким образом, действует как смягчающее средство (поскольку вода является наиболее важным пластификатором эпидермиса) и смазывающее средство. Однако пациенты могут найти вазелин грязным. Мази из-за их окклюзионного действия лучше всего использовать при кожных заболеваниях с сопутствующей сухостью, а не на участках с мокнущими поражениями.
Кремы также являются полутвердыми препаратами (масло-в-воде), которые обычно не так окклюзионны, как мази.Кремы обычно не такие грязные, как мази, их можно смыть водой, поэтому пациенты могут предпочесть эти лекарственные формы. По мере увеличения отношения содержания масла к количеству присутствующей воды полутвердые препараты превращаются из кремов в мази.
С практической точки зрения полезно иметь представление о количестве крема или мази, необходимого для лечения конкретного инфицированного участка кожи. Если прописано недостаточно лекарств, пациенты могут применять слишком мало или не могут получить больше лекарств при повторном наполнении.Один грамм крема достаточно покрывает площадь кожи примерно 10 см x 10 см (100 см 2 ); аналогичное количество мази покроет область на 5-10% больше. Единица измерения, называемая блоком на кончике пальца (FTU), может использоваться для оценки того, сколько лекарства нужно использовать. FTU (взрослый), область от дистальной складки кожи до кончика указательного пальца, приблизительно соответствует 0,5 г. С другой стороны, участок кожи на одной плоской, закрытой руке взрослого будет покрыт 0,5 FTU (0.25 г) мази.
Импетиго
Наиболее частым применением местных антибиотиков при активной инфекции у педиатрических пациентов, вероятно, является лечение импетиго. Две формы импетиго — буллезный и небуллезный — требуют разного лечения. Буллезное импетиго, хотя и не так часто, как небуллезная форма, требует применения системных антибиотиков. Бактериальная причина буллезного импетиго — золотистый стафилококк , продуцирующий эпидермолитический токсин.Буллезное импетиго лучше всего лечить системным антибиотиком, который обеспечивает активность по отношению к этому патогену, таким как диклоксациллин, некоторые цефалоспорины (например, цефалексин или цефуроксим) или клиндамицин.
| Полезно иметь представление о количестве крема или мази, необходимого для лечения конкретной инфицированной области: 1 г крема покрывает участок кожи размером примерно 10 см x 10 см; 1 г мази покроет область на 5-10% больше. |
Небуллезное импетиго возникает в результате заражения Streptococcus pyogenes , Staphylococcus aureus или обоими.Если небуллезное импетиго не обширное или не затрагивает область рта, можно эффективно использовать местные антибиотики. Обширную инфекцию можно лечить пероральными антибиотиками.
Хотя можно использовать несколько местных антибиотиков, например бацитрацин, мазь с тройным антибиотиком (полимиксин B, неомицин, бацитрацин) или гентамицин, часто рекомендуется мупироцин (Bactroban, GlaxoSmithKline). Мупироцин — уникальный антибиотик, производимый из Pseudomonas florescens , и активен в отношении Streptococcus и Staphylococcus , включая устойчивый к метициллину S.aureus (MRSA). Двойные слепые клинические исследования доказали, что мупироцин столь же эффективен, как пероральный эритромицин, и превосходит простую очистку поражений. Мупироцин не оценивался в контролируемых исследованиях по сравнению с другими антибиотиками для местного применения или другими антистафилокальными пероральными антибиотиками. Мупироцин выпускается в виде мази (на водосмешиваемой основе) и одобрен для лечения импетиго у детей от 2 месяцев до 16 лет. Также доступен крем для лечения вторично инфицированных травматических повреждений кожи, одобренный для детей в возрасте от 3 месяцев до 16 лет.Контролируемые клинические испытания сравнивали крем мупироцина с цефалексином и обнаружили равную эффективность. Мупироцин не сравнивался с другими местными антибактериальными средствами при вторично инфицированных травматических поражениях кожи. Бактробан относительно дорог по сравнению с другими обсуждаемыми здесь антибактериальными средствами местного действия.
Мупироцин также доступен в уникальной рецептуре, предназначенной для искоренения назальной колонизации MRSA у взрослых (12 лет и старше), чтобы снизить риск заражения среди восприимчивых людей (во время вспышек заболеваний в учреждениях).В литературе также рекомендовалось использовать мупироцин назально для устранения колонизации и предотвращения повторного импетиго, которое может быть связано с носовой колонизацией. Однако клинических испытаний, оценивающих это использование, не проводилось. Бактробан Назал, выпускаемый в одноразовых тубах по 1 г, следует применять, вводя половину количества тубы в каждую ноздрю два раза в день в течение пяти дней. После нанесения следует проинструктировать пациента несколько раз сжимать ноздри вместе в течение одной минуты, так как при этом мазь растекается по ноздрям.
Соответствующее очищение небольших ран антибактериальным мылом и нанесение безрецептурных местных антибактериальных продуктов также может быть полезным для предотвращения рецидива импетиго.
Дополнительное использование местных антибиотиков
Некоторые антибактериальные средства доступны в безрецептурных или рецептурных продуктах. Безрецептурные продукты могут содержать бацитрацин, неомицин, полимиксин B или комбинацию всех трех (тройные антибиотики) и могут быть полезны для лечения незначительных ссадин и, возможно, могут предотвратить развитие рецидивирующего импетиго.
Бацитрацин, активный в отношении грамположительных бактерий, доступен в виде мазей и является относительно недорогим. Неомицин, аминогликозид, активен в отношении многих грамотрицательных патогенов.
Существенным недостатком использования неомицина является его относительно высокая склонность вызывать реакции аллергической контактной чувствительности. Риск такой реакции увеличивается при длительном использовании. Полимиксин B обеспечивает активность в отношении грамотрицательных патогенов и доступен в комбинации с бацитрацином и неомицином.Раствор горечавки фиолетового также доступен без рецепта для лечения незначительных ссадин. Его использование может вызвать окрашивание кожи или одежды. Гентамицин — это аминогликозид, отпускаемый по рецепту в виде мазей и кремов. В литературе он нечасто упоминается в качестве рекомендованного лечения распространенных кожных инфекций.
Заключение
В заключение, антибиотики для местного применения могут эффективно лечить инфицированные травматические поражения кожи и небуллезное импетиго, позволяя пациентам выбирать дополнительную терапию, при которой устраняются системные побочные эффекты лекарств (например, диарея).Мупироцин столь же эффективен, как пероральный эритромицин при лечении локализованного небуллезного импетиго. Антибиотики для местного применения, отпускаемые без рецепта, представляют собой недорогие варианты лечения вторично инфицированных травматических поражений кожи. Мупироцин, относительно более дорогой вариант, может не принести пользы при таком применении.
Для получения дополнительной информации: ДОБАВИТЬ ТЕМУ В СООБЩЕНИЯ Получать электронное письмо, когда новые статьи публикуются Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||



