Крестцовый остеохондроз, его симптомы, лечение и профилактика
Остеохондроз крестцового отдела позвоночника является разновидностью остеохондроза, не имеющим широкого распространения и в его «чистой» форме встречается довольно редко. В основном крестцовый остеохондроз позвоночника развивается вместе с поясничным остеохондрозом, приобретая форму довольно уже распространённого пояснично-крестцового остеохондроза.
Немного об истории крестцового остеохондроза
Крестцовый остеохондроз известен ещё с конца XVIII века, и был обнаружен итальянский ученным и врачом Котуньо из Италии.
История заболевания – крестцовый остеохондроз, исчисляется многими десятками лет своего известного существования. Данный недуг многократно менял название, именуясь то «ишиас», то «неврит», то «невралгия седалищного нерва», и даже «пояснично-крестцовый радикулит», ввиду того, что было общепринято считать, что боли в крестцовой области позвоночника возникают, как результат воспаления нервных тканей, расположенных в области крестца.
Но современной наукой установлено, что крестцовый остеохондроз развивается из-за дегенеративных процессов, происходящих внутри самого позвоночника. Так как позвоночник человека обеспечивает функцию подвижности тела и его защиты от травм, то при возникновении заболевания крестцовым остеохондрозом развивается дегенерация межпозвоночных дисков, приводящая к их старению, и преждевременному износу хрящевой ткани, которая при этом заболевании уже не может в полном объёме выполнять возложенные природой на неё функции.
Симптомами крестцового остеохондроза, известными медицине с XVIII века, являются нарастающие боли в области поясницы, зачастую иррадиирущие в бёдра. Кроме того, уже давно не секрет, что развитию крестцового остеохондроза способствует также и нарушение обмена веществ в человеческом организме.
Причины возникновения
- Проведение большей части времени в сидячем положении, как-то постоянные поездки в авто, офисная сидячая работа и постоянное сидение перед телевизором. Так как при этом постоянная нагрузка приходится на мышцы, сгибающие спину, то, как следствие, это приводит к уменьшению их тонуса — одной из важных причин развития остеохондроза.
- Наследственность – также весьма значимый фактор при возникновении остеохондрозов.
- Тяжелый физический труд, например переноска тяжестей – также способствует возникновению остеохондроза, так как отражается на связочном аппарате позвоночника и спинных мышцах.
Симптомы
При заболевании крестцовым остеохондрозом жалобы поступают на боли в пояснице и крестце, в направлении седалищного нерва. При этом наблюдается снижение температуры нижних конечностей и уменьшение их чувствительности. Иногда, при крестцовом остеохондрозе, возникает так называемая «корешковая боль», то есть своего рода «прострел» в ноге больного от самого бедра до кончиков пальцев стопы.
Симптомом крестцового остеохондроза также является боль в задней области поверхности нижней конечности, иррадиирущая в пятку этой ноги и по внешнему краю стопы, при этом там же отмечается эффект онемения. Ну, а ввиду нарушений в сосудах в голени ноги появляется эффект зябкости и похолодания.
Помимо уже указанных симптомов крестцового остеохондроза, у многих больных развиваются различные нарушения двигательных функций, то есть парезы некоторых групп мышц, находящихся в области голени, и со стороны поражения недугом может отсутствовать рефлекс Ахилла.
При обследовании также выявляются и такие известные симптомы крестцового остеохондроза:
- когда поднимется выпрямленная нога больного, то со стороны поражения происходит усиление боли в поясничной области, в ягодицах, а также на задней поверхности бедра – то есть симптом Ласега;
- при резком наклоне головы больного вперед, боли в ноге и пояснице усиливаются – симптом Нери;
- в момент принятия сидячего положения из лежащего на спине, нога, со стороны поражения недугом, испытывает рефлекс сгибания, то есть симптом Бехтерева;
- при кашле, чихании или ином другом натуживании возникает усиливающаяся боль в поясничной области спины – так называемый симптом Дежерина;
- при осмотре наблюдается, со стороны поражения недугом, эффект сглаживания складки на ягодице складки – симптом Бонне.
Особенности диагностики
Так как каждая стадия развития крестцового остеохондроза обладает присущими именно ей характерными особенностями, то для установления диагноза крестцового остеохондроза и определения его стадии необходимым является проведение магниторезонансного обследования позвоночника больного или проведение его рентгенографии. Такая диагностика крестцового остеохондроза позволит специалистам правильно установить его стадию развития и назначить верное лечение.
Лечение
Лечение крестцового остеохондроза в первую очередь проводится традиционными консервативными методами, хотя для его лечения возможно и использование оперативного вмешательства.
Консервативное медикаментозное лечение заключается в использовании обезболивающих нестероидных противовоспалительных средств, как-то например, диклофенака. Препараты которого применяются как в виде инъекций или таблеток, так и в виде мазей.
Для усиления эффекта от медикаментозного лечения крестцового остеохондроза, в комплексе с ним незаменимым помощников будет применение лечебного эффекта магнитотерапии, в частности специализированного отечественного лечебного прибора АЛМАГ-01. Хорошие результаты даёт также и использование ЛФК, массажей и мануальной терапии.
А вот хирургическое лечение крестцового остеохондроза проводится лишь только в случае развития каудального синдрома, радикулоишемии или при возникновении сложных грыж в межпозвонковом диске.
Профилактика
Следует помнить, что полностью избавиться от заболевания крестцовым остеохондрозом – практически невозможно. Уровень развития современной медицины может помочь лишь не допустить дальнейшего развития этого заболевания.
На рисунке, в качестве рекомендации для профилактики остеохондроза, изображены правильное и неправильное положение тела при выполнении определённых видов работ – физической нагрузке на позвоночник.
Чтобы проводить профилактику крестцового остеохондроза позвоночника, надо уже смолоду начинать заботиться о его нормальном состоянии. Для этого старайтесь, почаще, хотя бы повисеть на перекладине, этим самым Вы снимаете нагрузку с позвоночника и помогаете ему расслабиться.
Так как сон составляет треть нашей жизни, то важно, чтобы даже и во сне позвоночник находился в правильном положении. Поэтому лучшее положение тела для сна – лёжа на спине. Желательно, чтобы и само спальное место не имело различных неровностей и изгибов.
Ну, и конечно, сбалансированное питание, насыщенное молочными и морепродуктами, а также бобовыми, поможет контролировать обмен веществ в организме.
Помните, что каким бы трудом Вы ни занимались, надо постараться найти минутку, чтобы дать возможность позвоночнику передохнуть.
Выпрямите позвоночник и потянитесь!
Вернуться в разделОстеохондроз поясничного отдела: симптомы, диагностика и лечение
Причины развития поясничного остеохондроза
- Самая основная причина – сидячая работа. Большинство современных востребованных профессий связаны с работой за компьютером, а постоянное сидение в кресле (даже самом эргономическом) – это мощная перегрузка для позвоночника. Без движения позвонки под собственным весом и под действием земного притяжения «оседают», сдавливая при этом межпозвоночные диски.
- Малоподвижный образ жизни. Ведёт к атрофии мышц, когда мышцы спину просто не в состоянии полноценно удерживать позвоночный столб в вертикальном положении.
- Нарушения метаболизма (возрастные либо гормональные): нарушения усвоения полезных веществ, вымывания кальция из организма, избыточный вес (увеличивает нагрузку на позвоночник).
- Патологии опорно-двигательной системы: сколиоз, плоскостопие, врождённые дефекты костно-мышечного или связочного аппарат.
Одной из причин, почему так распространён именно поясничный остеохондроз является наличие физиологического кифоза в этом отделе позвоночника. Позвоночный столб имеет несколько физиологических изгибов, которые сформировались для обеспечения прямохождения человека (и одновременно, вследствие вертикального расположения туловища). Изначально поясничный кифоз был призван снять излишнюю нагрузку и обеспечить балансировку туловища при прямохождении. Однако, вследствие неправильного образа жизни и других негативных факторов именно этот кифоз и способствует быстрому развитию остеохондроза, а если его не лечить, то и грыжи и протрузии межпозвоночного диска либо спондилолистеза.
Позвоночный столб имеет несколько физиологических изгибов, которые сформировались для обеспечения прямохождения человека (и одновременно, вследствие вертикального расположения туловища). Изначально поясничный кифоз был призван снять излишнюю нагрузку и обеспечить балансировку туловища при прямохождении. Однако, вследствие неправильного образа жизни и других негативных факторов именно этот кифоз и способствует быстрому развитию остеохондроза, а если его не лечить, то и грыжи и протрузии межпозвоночного диска либо спондилолистеза.
Симптомы остеохондроза
Основной проблемой в своевременной диагностике болезней опорно-двигательного аппарата является то, что боли могут возникать из-за продолжительных нагрузок. То есть, организм «устаёт», но при этом никаких физиологических изменений не происходит. Поэтому будущие пациенты невролога и клиенты массажиста обычно списывают боли в пояснице на элементарную усталость, и обращаются к специалисту лишь когда боли становятся уж слишком частыми или мучительными. Подобные жалобы – это один из основных запросов, с которым больные обращаются в клинику неврологии Аксимед. При этом специалисты отмечают, что насторожиться и записаться на консультацию невролога желательно на более ранних этапах, когда
- боли в пояснице появляются при не очень длительном сидении,
- возникает ощущении защемления мышцы или нерва в области поясницы либо на уровне верхнего края подвздошного гребня,
- появляются боли в ягодице, отдающие в заднюю поверхность бедра (защемление седалищного нерва),
- онемение ног при длительном сидении,
- нарушения работы желудочно-кишечного тракта (запоры или диарея, чрезмерное газообразование, боли в эпигастрии), которые могут быть приняты за специфические заболевания ЖКТ.
Также остеохондроз поясничного отдела затрагивает мочеполовую сферу. Помимо того, что сдавливание нервов нарушает работу вегетативной нервной системы, оно может спровоцировать развитие цистита, уретрита, пиелонефрита. Более того, у женщин на фоне болей в спине при остеохондрозе может развиться воспаление внутренних репродуктивных органов, нарушение работы яичников, и, как следствие, гормональный дисбаланс. У мужчин же за болями в спине может незаметно развиваться простатит, который является довольно частым спутником поясничного остеохондроза.
Более того, у женщин на фоне болей в спине при остеохондрозе может развиться воспаление внутренних репродуктивных органов, нарушение работы яичников, и, как следствие, гормональный дисбаланс. У мужчин же за болями в спине может незаметно развиваться простатит, который является довольно частым спутником поясничного остеохондроза.
Диагностика и лечение остеохондроза
С болями в пояснице необходимо в первую очередь обращаться к неврологу. Он проведёт физикальный осмотр и назначит дополнительные исследования:
- рентгенографию поясничного отдела позвоночника в нескольких проекциях,
- КТ или МРТ позвоночника,
- миелографию (при серьёзных неврологических нарушениях и сильнейшем болевом синдроме),
- ЭКГ,
- УЗИ внутренних органов и органов малого таза.
После всестороннего обследования станет окончательно известно, будет ли заниматься этой проблемой невролог, травматолог либо хирург, или же боли в пояснице являются симптомом не остеохондроза, а другого заболевания.
Само лечение остеохондроза – это комплекс медикаментозной терапии и физиотерапевтических мероприятий. Лекарственные препараты назначаются для снятия острого воспаления зажатых позвонками мышц, укрепления иммунитета, восстановления разрушающегося хряща (хондропротекторы), восполнение недостающих витаминов и минералов (витамины В, калий, марганец, фосфор). В редких случаях может потребоваться хирургическое лечение остеохондроза.
Физиотерапевтические мероприятия (массажи, плавание, ЛФК) направлены на высвобождение зажатых мышц и нервов, снятие нагрузки на межпозвоночные диски и укрепление мышечного корсета, чтобы он был способен удерживать позвоночник вертикально, не «роняя» его в таз.
И, конечно, основная рекомендация специалистов клиники Аксимед: профилактика – это лучшее лечение. Не запускайте свой организм, ежедневно выполняйте небольшой комплекс общеукрепляющих упражнений, чаще меняйте позу во время работы и делайте небольшие перерывы: час «сидения» разбавьте хотя бы 5-10 минутами ходьбы и наклонов.
Радикулит (радикулопатия пояснично-крестцового отдела позвоночника), виды радикулита, диагностика и лечение в Москве
Что такое радикулопатия
На фоне поясничного остеохондроза очень часто развивается такое заболевание как радикулопатия пояснично-крестцового отдела позвоночника. Это клинический синдром, который возникает вследствие сдавливания и повреждения нервных корешков. Синонимом радикулопатии является радикулит.
Радикулит (радикулопатия, от лат. radicula — корешок) — заболевание периферической нервной системы человека, которое возникает в результате повреждения, воспаления или защемления корешков спинномозговых нервов.
Радикулит – это широко распространенное заболевание, ему подвержено более 10% населения нашей планеты старше 40-50 лет и в последнее десятилетие радикулит помолодел, встречается в молодой возрастной группе от 25 до 35 лет, особенно подвержены люди, занимающиеся профессиональным спортом, а также те, кто длительное время сидит за компьютером или за рулем автомобиля.
Причины возникновения радикулита
Причиной развития радикулита являются патологические процессы, возникающие в позвоночнике, а именно:
- Дегенеративно-дистрофические процессы — остеохондроз и его осложнения: протрузии и грыжи межпозвонковых дисков
- Пороки развития костно-мышечного аппарата, сопровождаемые изменением тонуса мышц
- Нарушения осанки, искривление позвоночника — сколиоз
- Неправильное распределение физических нагрузок на позвоночный столб во время профессиональной деятельности человека (при вождении автомобиля, у офисных работников и грузчиков- при длительном нахождении в одной позе, грузчики)
- Малоподвижный образ жизни, при котором постепенно нарастают нарушения кровоснабжения мышц поясничной области
- Неправильный питьевой режим в течении всего дня и на протяжении нескольких месяцев
- Дефицит витаминов и минералов приводит к остеопорозу и трофическим поражениям нервного волокна
- Туберкулез, остеомиелит, хронический сифилис и другие виды инфекционного поражения спинного мозга
- Регулярные травмы позвонков и окружающих их мягких тканей (удары, резкие скручивания, компрессии при прыжках, растяжения связочного аппарата)
- Избыточный вес при ожирении 1-2 степени и наличие вредных привычек, таких как курение, злоупотребление чаем, кофе и алкогольными напитками
Симптомы радикулита
Первые проявление и основные постоянные симптомы радикулита пояснично-крестцового отдела позвоночника — это боль, нарушение чувствительности и мышечная слабость.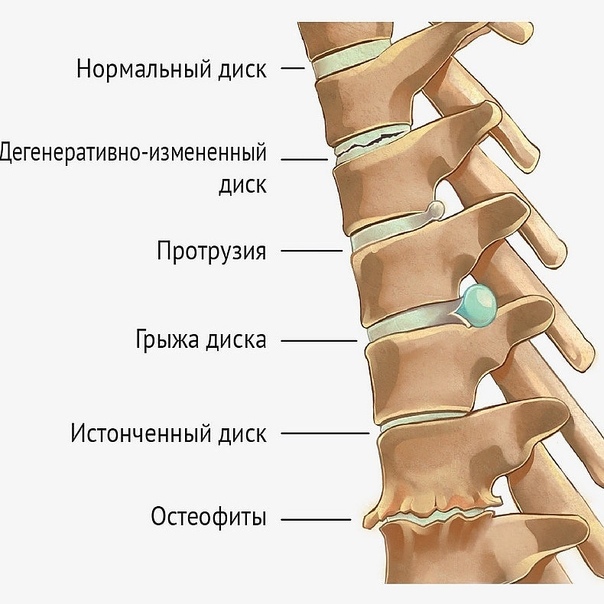
Зона поражения соответствует зоне иннервации. В зависимости от зоны поражения боль может наблюдаться в поясничной и ягодичной областях, заднебоковой и передней части бедра, по передненаружной поверхности голени, на тыле стопы, большом пальце, в икроножной мышце, в области наружной лодыжки и пятке.
Пояснично-крестцовый радикулит часто бывает хроническим, с острыми рецидивами. Для пояснично-крестцового радикулита характерно усиление боли при резкой перемене тела из горизонтального положения в вертикальное или наоборот, а также при занятии активным образом жизни (спорт, прогулки, занятия фитнесом).
Обострение болевого синдрома при радикулопатии пояснично-крестцового отдела отмечается при сдавлении межкорешкового нерва межпозвоночной грыжей.
По видам радикулопатии пояснично-крестцового отдела позвоночника выделяют:
- Люмбаго (люмбалгия) — это островозникшая боль в пояснице при резко выполненной физической нагрузке, а также провоцирующаяся перегреванием или переохлаждением тела. Сам болевой приступ может длиться по-разному: от нескольких минут до нескольких часов и даже суток. Основная причина этого вида радикулопатии — перенапряжение мышц поясничной области, межпозвочные грыжи или смещение позвонков относительно друг друга.
- Ишиас (ишиалгия) — при этом виде радикулита боль локализуется в ягодице, на задней поверхности бедра и голени и может доходить до стопы. Иногда кроме боли отмечается мышечная слабость. Это связано с поражением или раздражением седалищного нерва — самого крупного нерва в организме. Боль при ишиасе — стреляющая, наподобие удара током, также возможны жжение, покалывание, «мурашки» и онемение одновременно. Возможны болевые ощущения разной степени интенсивности: от легкой до весьма интенсивной, такой, что пациент не может спать, сидеть, стоять, ходить, наклоняться или поворачиваться.
- Люмбоишиалгия — боль в пояснице, отдающая в ногу или ноги.
 При этом виде радикулита боль распространяется, в основном, по ягодице и по задненаружной поверхности ноги, не достигая пальцев ног, чаще всего это ноющая, жгучая, нарастающая боль.
При этом виде радикулита боль распространяется, в основном, по ягодице и по задненаружной поверхности ноги, не достигая пальцев ног, чаще всего это ноющая, жгучая, нарастающая боль.
Диагностика
Для диагностики радикулопатии имеет значение наличие симптомов натяжения. Например, характерен симптом Ласега – при попытке поднять ровную ногу в положении лежа на спине, усиливается боль в пояснице.
Важное значение для постановки правильного диагноза имеет проведение МРТ или КТ пояснично-крестцового отдела позвоночника, потому что только эти исследования позволят лечащему врачу выявить наличие таких заболеваний как межпозвоночные грыжи или другие заболевания позвоночника (спондилиты, компрессионные переломы, новообразования).
Лечение радикулита
Современный подход к лечению острых и хронических болей при радикулопатии пояснично-крестцового отдела позвоночника заключается в применение нестероидных противовоспалительных препаратов и миорелаксантов. Механизм их действия: уменьшение воспаления, интенсивности боли, снятие мышечного спазма.Также в период ремиссии заболевания проводят физиотерапевтическое лечение (электрофорез, амплипульс, дарсонвализация)
Остеохондроз поясничный — Что лечим «Доктор ОСТ»
Причины появления симптомов | Симптомы | Диагностика | Лечение в «Доктор Ост» |
Современные молодые люди на личном опыте прекрасно знакомы с симптомами остеохондроза позвоночника: боль, покалывание, онемение, скованность движений. При любых подозрениях нужна правильная диагностика.
В МЦ «Доктор Ост» представлены передовые технологии, способные быстро вернуть к нормальной жизни без боли и ограничений в движениях!
Записаться
ПОЧЕМУ ПОЯВЛЯЮТСЯ СИМПТОМЫ ПОЯСНИЧНОГО ОСТЕОХОНДРОЗА ПОЗВОНОЧНИКА
Позвоночник делится на отделы условно, по выполняемым функциям. На поясницу выпадает наибольшая нагрузка: она амортизирует движения при беге и прыжках, участвует в поддержке равновесия и вертикального положения тела. Позвонки готовы принимать нагрузки изо дня в день. Но только до тех пор,пока осанка остается в норме! Симптомы остеохондроза поясничного отдела позвоночника возникают, если:
Позвонки готовы принимать нагрузки изо дня в день. Но только до тех пор,пока осанка остается в норме! Симптомы остеохондроза поясничного отдела позвоночника возникают, если:
- двигательная активность низкая. Гиподинамия приводит к ослаблению мышечного корсета, связок, ухудшению питания тканей;
- присутствуют излишние нагрузки. Чаще всего, спортивные или рабоче-бытовые. Если человек неправильно поднимает тяжести, не следит за питанием и правилами тренировок, не соблюдает интервалы между силовыми нагрузками, то вскоре столкнётся с симптомами и лечением поясничного остеохондроза;
- случилась резкая нагрузка на отдел: неудачное падение, травма, растяжения. Это приводит к дестабилизации позвонков и скорому началу остеохондроза.
ОСТЕОХОНДРОЗ ПОЯСНИЧНОГО ОТДЕЛА: СИМПТОМЫ
Что чувствует пациент при этом заболевании:
- боль в пояснице, которая появляется после долгой неподвижности: к вечеру трудового дня, утром после сна;
- скованность и сокращённая амплитуда движений при попытках наклониться;
- позже могут возникать резкие нестерпимые боли, при которых любое движение приносит ещё большие страдания. Пациенту остаётся ждать (обычно 3-5 минут), когда тягостное состояние отпустит, мышцы расслабятся, и можно будет разогнуться;
- появляются сопутствующие боли: подёргивания мышц поясницы и ягодиц, боль в тазобедренном суставе, по задней поверхности бедра, ощущение дискомфорта органов малого таза и репродуктивной системы;
- симптомы остеохондроза позвоночника без лечения и правильного режима дня могут привести к серьёзным жизнеугрожающим последствиям: протрузии и грыжи, повреждение спинного мозга, парезы и параличи;
ДИАГНОСТИКА ОСТЕОХОНДРОЗА ПОЯСНИЧНОГО ОТДЕЛА
Лечение остеохондроза часто откладывается из-за запоздалой диагностики. Проблема в том, что пациенты, сбитые с толку вторичными проявлениями остеохондроза, часто ищут спасение не у тех врачей. Вместо того, чтобы обратиться к неврологу,вертебрологу, они записываются на прием к терапевту. Врачу общего профиля следует вовремя заподозрить остеохондроз, отличив его от:
Вместо того, чтобы обратиться к неврологу,вертебрологу, они записываются на прием к терапевту. Врачу общего профиля следует вовремя заподозрить остеохондроз, отличив его от:
- болезней мочеполовой системы;
- болезней репродуктивной системы;
- болезней почек;
- болезней желудочно-кишечного тракта.
МЕТОДЫ ЛЕЧЕНИЯ ПОЯСНИЧНОГО ОСТЕОХОНДРОЗА
Мы описали остеохондроз поясничного отдела, симптомы. И лечение этого довольно распространенного заболевания часто иллюзорно, как и его проявление. Обычно на ранних стадиях поясничного остеохондроза в позвоночнике лечения как такового пациент не получает вовсе. Боли непродолжительные, возникают нечасто, проходят самостоятельно. Казалось бы, особого повода для беспокойства нет, а докучливый симптом можно быстро сбить таблеткой. Благо, аптечные сети предлагают в изобилии и лекарства, и даже аппараты для домашнего лечения. Срабатывает эффект плацебо или боль утихает сама, но болезнь тихо продолжает подтачивать здоровье позвоночника изнутри.
Задать вопрос
А ведь именно на раннем этапе проще всего восстановить пошатнувшийся баланс в здоровье. Например, чтобы быстро снять мышечное напряжение в пояснице и освободить зажатые межпозвонковые диски достаточно всего 1-2 сеансов вытяжения на роботах DRX.
Укрепить мышечный корсет помогут занятия под контролем специалиста восстановительной медицины.
Острые приступы боли и осложнения остеохондроза потребуют уже более длительного и дорогостоящего лечения. МЦ «Доктор Ост» специализируется на лечении заболеваний позвоночника различной степени тяжести. Принимает активное участие в научных изысканиях в данной области. В частности, систематизация и описание историй пациентов с остеохондрозом поясничного отдела позвоночника, симптомы и лечение, назначенное в соответствии с этими симптомами, и высокие результаты такого лечения легли в основу патента на уникальную схему назначений.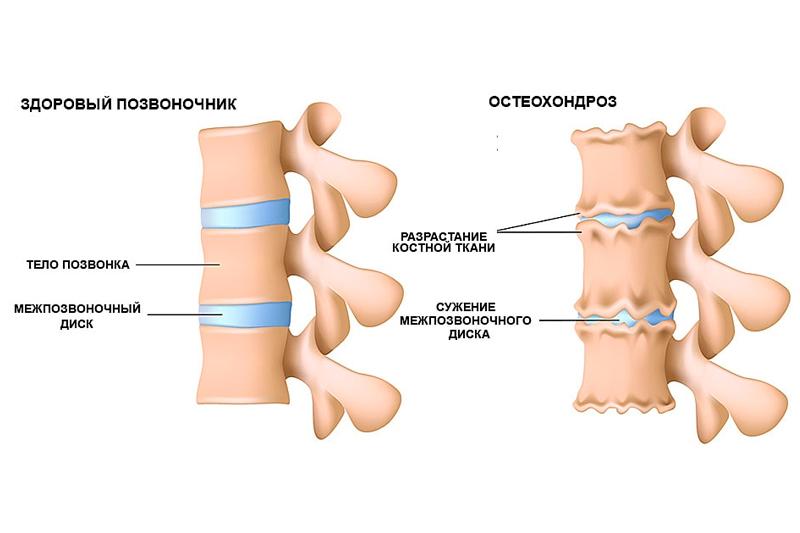
Лечением поясничного остеохондроза в «Доктор Ост» занимается терапевт, невролог, вертебролог, ревматолог. Стоимость консультации специалиста ищите в разделе «Консультативный приём» нашего прайса. Следите за акциями, не упустите выгодную цену!
Доктор Ост хорошо оснащен и владеет передовыми медицинскими технологиями, заменившими приём медикаментов с их вредными побочными эффектами. В то же время аппаратные технологии способны всего за один сеанс купировать даже острый приступ боли. Без разрезов освободить суставы,мышцы и связки от наростов и образований. Успокоить воспаленный нерв. Вернуть смещенные позвонки на место. Как видно, речь идет о глубоком оздоравливающем воздействии на очаг патологии,а не о врменной маскировке непритяных симптомов. Даже если поясничный остеохондроз имеет симптомы хронического характера, в МЦ “Доктор Ост” сумеют без таблеток и уколов активировать собственные силы организма и сделать проявления остеохондроза обратимыми,чтобы боль в спине не омрачала радости свободного движения!
Читать отзывы
«Мучилась от острой боли в спине. Уже забыла, что такое крепкий сон. Решила обратиться в клинику «Доктор Ост» и не пожалела! Боли ушли, сон вернулся. Спасибо вам большое!!! «Читать отзыв целиком
Приведенные на сайте обзоры не являются заменой профессионального совета врача и не должны служить руководством к самодиагностике или самолечению.
Остеохондроз — виды, симптомы, лечение
Остеохондроз — это поражение хрящевых структур позвоночника дегенеративно-дистрофического характера.
Хроническое заболевание приводит к повреждению межпозвоночных дисков, вызывает интенсивные боли и постепенно ограничивает подвижность в зоне патологических изменений.
В тяжелых случаях больным грозит инвалидность и сложная операция по протезированию.
Причины
Остеохондроз развивается на фоне повышенной, неравномерной нагрузки на позвоночник.
Часто заболевание регистрируется у пожилых людей, однако первые изменения фиксируются уже в молодом возрасте.
К факторам риска относятся малоподвижный образ жизни, нарушение осанки и плоскостопие, постоянные стрессы, курение, обменные нарушения и множественные беременности у женщин.
Классификация остеохондроза
При постановке диагноза «остеохондроз позвоночника» уточняется место локализации дегенеративно измененных суставных структур.
Различают остеохондроз:
- поясничного отдела — 50% всех случаев, обусловлен максимальной нагрузкой на поясницу;
- шейного отдела — часто болеют офисные сотрудники, работающие за компьютером, и водители;
- грудного отдела — зачастую является следствием искривления позвоночного столба;
- распространенный — дегенерация охватывает два и более отделов позвоночника.
В своем развитии остеохондроз проходит несколько стадий:
- дисковая нестабильность (I ст.),
- протрузия дисков (II ст.),
- формирование межпозвоночной грыжи (III ст.),
- выраженное нарушение двигательной функции, сопровождающееся спондилезом и спондилоартрозом (IV ст.).
Симптомы
Симптоматическая картина развивается постепенно и зависит от уровня повреждения позвоночного столба.
Для всех типов остеохондроза характерны рефлекторная болевая реакция на сдавление сосудов (цервикалгия, люмбаго) или корешковый синдром (скованность движений, напряженность прилегающих мышц, парестезии).
- Поясничный остеохондроз — провоцирует резкие или постоянные ноющие боли в пояснице с иррадиацией в крестец и ноги. Болевые ощущения усиливаются при движении и физической нагрузке, заставляют больного принять вынужденную позу. С течением болезни может развиться парестезия (нарушение чувствительности) ног, в тяжелых случаях нарушается работа тазовых органов.
- Шейный остеохондроз — на начальной стадии характеризуется частыми головокружениями и постоянной головной болью, трудно купируемой анальгетиками.
 Боль и скованность шейных мышц распространяется на плечевой пояс и верхние конечности. Нередки «мелькание мушек», появление цветных молний в глазах и звона в ушах. В тяжелых случаях снижается слух/зрение, случаются ишемические атаки мозга и инсульты.
Боль и скованность шейных мышц распространяется на плечевой пояс и верхние конечности. Нередки «мелькание мушек», появление цветных молний в глазах и звона в ушах. В тяжелых случаях снижается слух/зрение, случаются ишемические атаки мозга и инсульты. - Грудной остеохондроз — боль между лопатками и в груди усиливается при движении и глубоком дыхании, характерны ощущение кругового сдавления груди и приступы межреберных болей. Пациенты отмечают мурашки по телу с одной стороны и часто путают обострение остеохондроза с инфарктом.
Лечение
Консервативная терапия эффективна только на начальной стадии остеохондроза и при купировании болевого синдрома.
Лечебный комплекс включает медикаментозную терапию (обезболивающие и противовоспалительные препараты, блокады, длительный прием хондропротекторов), физиотерапию и остеопатию, ЛФК, массаж, вытяжение позвоночника.
В тяжелых случаях единственно верное решение — операция по установке фиксирующих конструкций или эндопротезирование.
В медицинском центре «Гармония» болевой синдром при остеохондрозе успешно купируется ударно-волновой терапией. Атравматичное воздействие инфразвуковыми волнами позволяет уменьшить дозу и длительность приема сильнодействующих препаратов, снизить риск побочных эффектов.
УВТ также используется в период послеоперационной реабилитации, так как ускоряет восстановления хрящевой ткани и срастание костей.
Остеохондроз крестцового отдела — лечение в СПб
Стадии развития
На первой стадии происходит снижение высоты межпозвонкового диска вследствие дегенеративно-дистрофических изменений тел позвонков. В результате сжатия пульпозное ядро диска начинает растягивать удерживающее его фиброзное кольцо. Боль в области поясницы на этом этапе не ощущается, но присутствует дискомфорт. Если и есть боли, то они возникают при резком движении или физической нагрузке.
На втором этапе происходит разрушение фиброзного кольца, которое ещё не рвётся, но уже с трудом удерживает содержимое диска — образуются протрузии. Уже на этой стадии иногда может случиться защемление корешка нерва и появиться острая боль, которая отдаёт в бедро и голень. Лечение пояснично-крестцового отдела позвоночника на данном этапе даёт хорошие результаты — процесс грыжеобразования можно полностью остановить.
Уже на этой стадии иногда может случиться защемление корешка нерва и появиться острая боль, которая отдаёт в бедро и голень. Лечение пояснично-крестцового отдела позвоночника на данном этапе даёт хорошие результаты — процесс грыжеобразования можно полностью остановить.
На третьем этапе происходит разрыв фиброзного кольца. Боль, на этой стадии, преследует человека постоянно, а также появляется межпозвоночная грыжа.
И на четвёртой стадии происходят разрастания на позвонках — этим организм пытается компенсировать болезнь. На этой стадии больной с трудом может передвигаться, из-за чего становится инвалидом. Поэтому лечение поясничного остеохондроза в этом состоянии представляется достаточно трудной задачей.
Симптомы
При таком заболевании, как пояснично-крестцовый остеохондроз, симптомы проявляются очень медленно. Поэтому чаще всего этот недуг может быть определён не раньше, чем на втором этапе, когда все его симптомы имеют более выраженный характер. Но из-за определенных ситуаций (стресс переохлаждение) может случиться приступ острой боли в крестцовом отделе позвоночника.
Основной симптом крестцового остеохондроза в области поясницы — это боль в спине и пояснице. Поначалу такая боль усиливается лишь при движении или из-за поднятия тяжестей, но потом такая боль переходит из стадии временных в стадию постоянных болей, которые порой просто невыносимы.
Из-за таких нарушений у человека развивается ограниченность в подвижности. Иногда первым симптомом этого заболевания является нарушение подвижности в пояснице из-за принятия долгого времени одной и той же позиции. Боль начинается не только во время движения, но и во время наклонов и поворотов. Иногда эта боль отдаётся в ногу, но она больше похожа на удар тока, который проходит до самой пятки.
Когда происходит поражение корешков нервов, чувствительность кожи ухудшается на одной или обеих ногах. Но чувствительность может не только ухудшиться, но и увеличиться. Естественно, что если не принять меры, и не начать лечение пояснично-крестцового отдела позвоночника, то в дальнейшем будет все хуже и хуже.
Естественно, что если не принять меры, и не начать лечение пояснично-крестцового отдела позвоночника, то в дальнейшем будет все хуже и хуже.
| Массаж | ||
| Наименование массажной процедуры | Количество УЕ 1 УЕ (условная единица) = 10 мин. | Стоимость (руб) |
| Массаж головы (лобно-височной и затылочно-теменной области) | 2,0 | 600 |
| Массаж лица (лобной, окологлазничной, верхне- и нижнечелюстной области) | 2,0 | 600 |
| Массаж шейно-воротниковой зоны | 2,0 | 600 |
| Массаж верхней конечности | 1,0 | 400 |
| Массаж плечевого сустава (верхней трети плеча, области плечевого сустава и надплечья одноименной стороны) | 1,0 | 600 |
| Массаж локтевого сустава (верхней трети предплечья, области локтевого сустава и нижней трети плеча) | 1,0 | 400 |
| Массаж лучезапястного сустава (проксимального отдела кисти, области лучезапястного сустава и предплечья) | 1,0 | 400 |
| Массаж кисти и предплечья | 1,0 | 400 |
| Массаж грудной клетки (передней поверхности грудной клетки от передних границ надплечья до реберных дуг и спины от VII шейного до I поясничного позвонка) | 1,5 | 600 |
| Массаж мышц передней брюшной стенки | 1,0 | 500 |
| Массаж шейной области позвоночника | 1,0 | 300 |
| Массаж грудной области позвоночника | 1,0 | 400 |
| Массаж пояснично-крестцовой области (от I поясничного позвонка до нижних ягодичных складок) | 2,0 | 500 |
| Массаж нижней конечности | 1,5 | 500 |
| Массаж тазобедренного сустава и ягодицы (одноименной стороны) | 1,5 | 600 |
| Массаж коленного сустава (верхней трети голени, области коленного сустава и нижней трети бедра) | 2,0 | 600 |
| Массаж голеностопного сустава (проксимального отдела стопы, области голеностопного сустава и нижней трети голени) | 1,0 | 400 |
| Массаж стопы и голени | 2,0 | 600 |
| Массаж позвоночника — рефлекторно-сегментарный (РСМ) | — | 1000 |
| Массаж общеукрепляющий | — | 2000 |
Массаж антицеллюлитный (спец. методика) методика) | — | 2200 |
| Массаж баночный (1 зона) | — | 600 |
| Лимфодренаж | — | 2200 |
| Рефлекторный массаж стоп | 4 | 900 |
| Мануальная терапия | ||
| Консультация врача мануального терапевта | 1500 | |
| Мобилизационно-манипуляционные приемы на локтевом, лучезапястном, тазобедренном, коленном суставе | 1100 | |
| Мобилизационно-манипуляционные приемы на суставах пальцев | 1100 | |
| Мобилизационно-манипуляционные приемы на суставах стоп | 1100 | |
| Обучение пациента методам аутомобилизации | 450 | |
| Переобучение двигательного стереотипа | 450 | |
| Ребалансинг | 450 | |
| Лечебный сеанс на шейном отделе позвоночника | 1600 | |
| Лечебный сеанс на грудном отделе позвоночника | 1600 | |
| Лечебный сеанс на пояснично-крестцовом отделе позвоночника | 1600 | |
| Остеопатия | ||
| Консультация врача остеопата | 1800 | |
| Остеопатия | 4000 | |
| Рефлексотерапия | ||
| Консультация врача рефлексотерапевта | 1500 | |
| Вакуумная рефлексотерапия | 300 | |
| Иглорефлексотерапия | 900 | |
| Комплексная рефрексотерапия | 1800 | |
| Поверхностная (кожная) рефлексотерапия | 300 | |
| Микрорефлексотерапия (1 единица) | 300 | |
| Сеанс лечебной мезотерапии с комплексом препаратов | 5100 | |
| Сеанс лечебной капиллярной мезо терапии с комплексом препаратов | 4100 | |
| Сеанс фармакопунктуры | 1300 | |
| Сеанс гомеосиниатрии | 1100 | |
| Ультразвуковые исследования | ||
| УЗИ — комплексное брюшной полости (печени, желчного пузыря, поджелудочной железы, селезенки) | 1350 | |
| УЗИ — комплексное брюшной полости (печени, желчного пузыря, поджелудочной железы, селезенки) + ЦДК | 1500 | |
| УЗИ печени | 500 | |
| УЗИ желчного пузыря | 500 | |
УЗИ желчного пузыря с определением сократительной функции (3-х кратно через 30 мин. ) ) | 1100 | |
| УЗИ поджелудочной железы | 500 | |
| УЗИ селезенки | 500 | |
| УЗИ плевральной полости | 700 | |
| УЗИ слюнных желез + ЦДК | 700 | |
| УЗИ комплексное мочеполовой системы у мужчин (мочевого пузыря, почек, предстательной железы абдоминальным датчиком, семенных пузырьков) | 2000 | |
| УЗИ комплексное мочеполовой системы у мужчин (мочевого пузыря, почек, предстательной железы абдоминальным и полостным датчиками , семенных пузырьков | 2500 | |
| УЗИ почек | 900 | |
| УЗИ мочевого пузыря с определением остаточной мочи | 900 | |
| УЗИ мочевого пузыря с определением остаточной мочи + ЦДК | 1150 | |
| УЗИ комплексное предстательной железы (2 датчика) | 1100 | |
| УЗИ комплексное предстательной железы (2 датчика) +ЦДК | 1350 | |
| УЗИ предстательной железы (1 датчик — абдоминальный) | 750 | |
| УЗИ предстательной железы (1 датчик — абдоминальный с остаточным объемом мочи) | 950 | |
| УЗИ мошонки | 700 | |
| УЗИ мошонки +ЦДК | 1200 | |
| УЗИ щитовидной железы с региональными лимфоузлами | 950 | |
| УЗИ щитовидной железы с региональными лимфоузлами + ЦДК | 1050 | |
| УЗИ молочных желез (2) с региональными лимфоузлами | 950 | |
| УЗИ молочных желез (2) с региональными лимфоузлами + ЦДК | 1050 | |
| УЗИ грудных желез у мужчин | 800 | |
| УЗИ мягких тканей | 650 | |
| УЗИ мягких тканей + ЦДК | 750 | |
| УЗИ глазных яблок и ретробульбарной клетчатки | 700 | |
| УЗИ поверхностных лимфатических узлов (одной группы) | 750 | |
| УЗИ поясничного отдела позвоночника | 1500 | |
| УЗИ поясничного отдела позвоночника (функциональные пробы) | 1000 | |
| УЗИ шейного отдела позвоночника | 1500 | |
| УЗИ шейного отдела позвоночника (функциональные пробы) | 1000 | |
| УЗИ сустава | 1050 | |
| УЗИ мелкого сустава | 500 | |
| УЗИ стоп | 850 | |
| УЗИ комплексное гинекологическое (матки и придатков) 2 датчиками | 1200 | |
| УЗИ комплексное гинекологическое (матки и придатков) 2 датчиками +ЦДК | 1350 | |
| УЗИ гинекологическое (1 датчик) | 900 | |
| УЗИ гинекологическое (1 датчик) + ЦДК | 1100 | |
| УЗИ яичников (фолликулометрия) | 800 | |
| УЗИ в 1-ом триместре ( с ЦДК ) | 1100 | |
| УЗИ во 2-ом триместре ( с ЦДК ) | 1350 | |
| УЗИ в 3-ем триместре ( с ЦДК ) | 1550 | |
| УЗИ при многоплодной беременности (с ЦДК ) | 2000 | |
| Триплексное сканирование артерий и вен верхних конечностей или нижних конечностей | 3500 | |
| Триплексное сканирование брюшного отдела аорты и подвздошных артерий | 2000 | |
| Триплексное сканирование нижней полой вены и подвздошных вен | 1500 | |
| Триплексное сканирование артерий верхних конечностей | 2000 | |
| Триплексное сканирование вен верхних конечностей | 2000 | |
| Триплексное сканирование артерий нижних конечностей | 2000 | |
| Триплексное сканирование вен нижних конечностей | 2000 | |
| Триплексное сканирование экстракраниального отдела брахиоцефальных артерий | 2100 | |
| Триплексное сканирование почечных артерий | 2000 | |
| Триплексное сканирование сосудов печени | 1500 | |
| Ортопедия | ||
| Консультация врача ортопеда (подиатра) | 1200 | |
| Повторная консультация врача ортопеда (подиатра) | 800 | |
| Блокада коленного сустава (с анестетиком) | 1300 | |
| Блокада коленного сустава | 1600 | |
| Блокада тазобедренного сустава (с анестетиком) | 1500 | |
| Блокада тазобедренного сустава | 1800 | |
| Паравертебральная блокада (с анестетиком) | 1300 | |
| Паравертебральная блокада | 1600 | |
| Блокада триггерных зон (одна зона) | 500 | |
| Внутрисуставное введение протеза синовиальной жидкости в коленный сустав | 8200 | |
| Внутрисуставное введение протеза синовиальной жидкости в тазобедренный сустав | 8400 | |
| ВТЭС (внутритканевая электростимуляция) | 1700 | |
| Подиатрия | ||
| Изготовление индивидуальных ортезов | 4700 | |
| Изготовление индивидуальных ортезов для стопы с трофическими нарушениями | 5050 | |
| Манипуляции | ||
| Инъекции | ||
| в/м | 250 | |
| в/м с комплексом препаратов | 350 | |
| в/в | 350 | |
| в/в с комплексом препаратов | 450 | |
| в/в капельно | 600 | |
| в/в капельно с комплексом препаратов | 700 | |
| Физиотерапия | ||
| Консультация врача физиотерапевта | 1200 | |
| Магнитотерапия | ||
| Общая ( 1 процедура) | 450 | |
| Локальная ( 1 область) | 450 | |
| Ультразвуковая терапия | ||
| 1 процедура | 450 | |
| Фонофорез с комплексом препаратов (1 процедура) | 500 | |
| Фонофорез с карипаином (1 процедура) | 750 | |
| Электролечение | ||
| Электрофорез (гальваническими токами, ДДТ форез) без стоимости препаратов(1 процедура) | 450 | |
| Электрофорез (гальваническими токами, ДДТ форез) (с комплексом препаратов) (1 процедура) | 500 | |
| Электрофорез при введении карипаина | 500 | |
| Электрофорез (гальваническими токами, ДДТ форез) с карипаином (1 процедура) | 750 | |
| Терапия интерферентными токами, ДДТ, ТENS, VMS, высоковольтный пульсирующий ток (НМPC), «Русский ток», гальванические токи, Трабет, монофазные токи | 450 | |
| Сеанс квантовой терапии | 450 | |
| Ударно-волновая терапия – лечебный сеанс (1 зона) | 1300 | |
| Криотерапия – лечебный сеанс (1 зона) | 550 | |
| ЛФК | ||
| Консультация врача ЛФК | 1200 | |
| Повторная консультация врача ЛФК | 800 | |
| Занятие ЛФК (одно) | 600 | |
| Реабилитация | ||
| Консультация реабилитолога | 1200 | |
Реабилитационный сеанс (стандарт) 60 мин. | 1100 | |
| Реабилитационный сеанс (стандарт) 30 мин. | 600 | |
| Реабилитационный сеанс (ЕС) 60 мин. | 1100 | |
| Реабилитационный сеанс (ЕС) 30 мин. | 600 | |
| Коррекция веса и фигуры | ||
| Консультация врача | 1200 | |
| Повторная консультация врача | 800 | |
| Комплексное занятие (60 мин.) | 1100 | |
| Комплексное занятие (30 мин.) | 600 | |
| Массаж общий | 2000 | |
| Массаж висцеральный | 1200 | |
| Массаж антицеллюлитный (спец. методика) | 2200 | |
| Лимфодренаж | 2200 | |
| Микрорефлексотерапия (1 единица) | 300 | |
| Иглорефлексотерапия | 850 | |
| Комплексная рефлексотерапия | 1600 | |
| УЗИ мягких тканей | 650 | |
| Ударно-волновая терапия (зона 1 — живот) | 2000 | |
| Ударно-волновая терапия (зона 2 — бока) | 2600 | |
| Ударно-волновая терапия (зона 3 — бедра) | 3000 | |
| Ударно-волновая терапия (зона 4 — ягодицы) | 2600 | |
| Ударно-волновая терапия (зона 5 — руки) | 2000 | |
| Криотерапия (1 зона) | 1100 | |
| Миостимуляция (1 зона) | 900 | |
Рассекающий остеохондрит — Симптомы и причины
Обзор
Рассекающий остеохондрит (os-tee-o-kon-DRY-tis DIS-uh-kanz) — это заболевание сустава, при котором кость под хрящом сустава умирает из-за отсутствия кровотока. Затем эта кость и хрящ могут оторваться, вызывая боль и, возможно, затрудняя движение суставов.
Затем эта кость и хрящ могут оторваться, вызывая боль и, возможно, затрудняя движение суставов.
Рассекающий остеохондрит чаще всего встречается у детей и подростков. Симптомы могут возникать либо после травмы сустава, либо после нескольких месяцев физической активности, особенно таких сильнодействующих нагрузок, как прыжки и бег, которые влияют на сустав.Заболевание чаще всего возникает в коленях, но также встречается в локтях, лодыжках и других суставах.
Врачи определяют рассекающий остеохондрит в зависимости от размера травмы, от того, частично или полностью отломился фрагмент и от того, остается ли фрагмент на месте. Если ослабленный кусок хряща и кости остается на месте, у вас может быть мало симптомов или они не проявляются. У маленьких детей, кости которых все еще развиваются, травма может зажить сама по себе.
Операция может потребоваться, если фрагмент вырвался и застрял между движущимися частями сустава или если у вас постоянная боль.
Продукты и услуги
Показать больше продуктов от Mayo ClinicСимптомы
В зависимости от пораженного сустава признаки и симптомы рассекающего остеохондрита могут включать:
- Боль. Этот наиболее распространенный симптом рассекающего остеохондрита может быть вызван физической активностью — подъемом по лестнице, подъемом на холм или занятиями спортом.
- Припухлость и болезненность. Кожа вокруг сустава может быть опухшей и болезненной.
- Соединение выскакивает или блокируется. Ваш сустав может лопнуть или застрять в одном положении, если незакрепленный фрагмент застрянет между костями во время движения.
- Слабость суставов. Вам может казаться, что ваш сустав «поддается» или ослабевает.
- Уменьшение диапазона движений. Возможно, вам не удастся полностью выпрямить пораженную конечность.

Когда обращаться к врачу
Если у вас постоянная боль или болезненные ощущения в колене, локте или другом суставе, обратитесь к врачу.Другие признаки и симптомы, которые должны побудить к звонку или визиту к врачу, включают отек сустава или неспособность двигать суставом во всем диапазоне движений.
Причины
Причина рассекающего остеохондрита неизвестна. Снижение кровотока к концу пораженной кости может быть результатом повторяющейся травмы — небольших, множественных эпизодов незначительной, нераспознанной травмы, повреждающей кость. Это может быть генетический компонент, делающий некоторых людей более склонными к развитию расстройства.
Факторы риска
Рассекающий остеохондрит чаще всего встречается у детей и подростков в возрасте от 10 до 20 лет, которые очень активно занимаются спортом.
Осложнения
Рассекающий остеохондрит может увеличить риск развития остеоартрита в этом суставе.
Профилактика
Подросткам, занимающимся организованными видами спорта, может быть полезно просвещение о рисках для суставов, связанных с чрезмерной нагрузкой.Изучение надлежащей механики и техники своего вида спорта, использование надлежащего защитного снаряжения и участие в силовых тренировках и упражнениях на устойчивость могут помочь снизить вероятность получения травмы.
4 августа 2020 г.
Остеоартрит — причины, симптомы, диагностика и лечение
| Остеоартроз | Американская ассоциация неврологических хирургов |
Остеоартрит является наиболее распространенным типом артрита и чаще всего поражает людей среднего и пожилого возраста.Это вызвано разрушением хрящевой ткани в суставах и может возникнуть практически в любом суставе тела. Чаще всего поражаются бедра, колени, руки, поясница и шея. Хрящ — это твердый эластичный материал, который покрывает концы костей в нормальных суставах. Он служит своеобразным «амортизатором», помогая снизить трение в суставах.
Чаще всего поражаются бедра, колени, руки, поясница и шея. Хрящ — это твердый эластичный материал, который покрывает концы костей в нормальных суставах. Он служит своеобразным «амортизатором», помогая снизить трение в суставах.
Остеоартроз, поражающий позвоночник, называется спондилезом. Спондилез — это дегенеративное заболевание, которое может привести к потере нормальной структуры и функции позвоночника.Хотя старение является основной причиной, локализация и скорость дегенерации зависят от человека. Спондилез может поражать шейный, грудной и / или поясничный отделы позвоночника с поражением межпозвонковых дисков и фасеточных суставов. Это может привести к дегенерации диска и возникновению костных шпор (также известных как остеофиты), которые могут защемить нервы, расположенные рядом с дисками или шпорами.
По мере обострения спондилеза прогрессирующее сужение из-за роста остеофитов может вызвать стеноз позвоночника — сужение пространств в позвоночнике, которое приводит к давлению на спинной мозг и / или нервные корешки.Когда это сжатие происходит, это может вызвать нарушение функции и боль. Сужение может затронуть небольшой или большой участок позвоночника. Давление на верхнюю часть спинного мозга может вызвать боль или онемение в плечах и руках. Давление на нижнюю часть спинного мозга или на нервные корешки, отходящие от этой области, может вызвать боль или онемение в ногах.
При спондилезе поясничного отдела позвоночника обычно поражаются несколько позвонков. Поскольку поясничный отдел позвоночника несет большую часть веса тела, активность или периоды бездействия могут вызывать симптомы.Определенные движения, такие как длительное сидение, подъем или наклоны, могут усилить боль.
Дегенеративный спондилолистез (соскальзывание одного позвонка над другим) вызван остеоартрозом фасеточных суставов. Чаще всего это связано с проскальзыванием L4 над позвонком L5. Чаще всего он поражает людей в возрасте 50 лет и старше. Симптомы могут включать боль в пояснице, бедрах и / или ногах, мышечные спазмы, слабость и / или напряжение мышц подколенного сухожилия.
Симптомы могут включать боль в пояснице, бедрах и / или ногах, мышечные спазмы, слабость и / или напряжение мышц подколенного сухожилия.
Заболеваемость и распространенность
- Остеоартрозом страдают более 54 миллионов человек в США.
- К 2040 году затронуты 26% американцев, или около 78 миллионов человек.
- У пятидесяти процентов людей в возрасте 65 лет и старше обнаруживаются признаки остеоартрита по крайней мере в одном суставе на рентгеновских исследованиях.
- Остеоартрит чаще встречается у мужчин в возрасте 45 лет и младше, но чаще у женщин в возрасте 50 лет и старше
Причины
Хотя причина остеоартрита неизвестна, следующие факторы могут увеличить риск развития этого состояния:
- Возраст
- Наследственность
- Избыточный вес
- Травма сустава
- Травма нерва
- Многократное чрезмерное использование определенных шарниров
- Недостаток физической активности
Симптомы
- Боль и скованность в шее или пояснице
- Боль, отдающая в плечо или вниз по руке
- Слабость или онемение одной или обеих рук
- Боль или утренняя скованность, продолжающаяся около 30 минут из-за бездействия
- Боль, усиливающаяся в течение дня из-за активности
- Ограниченное движение
Когда и как обращаться за медицинской помощью
Большинство пациентов обращаются к своему лечащему врачу как к первому контактному лицу из-за боли, вызванной артритом.Основной поставщик сможет оценить, требуется ли дальнейшее обследование.
Тестирование и диагностика
Диагноз обычно может быть поставлен на основании конкретных симптомов, тщательного медицинского осмотра и результатов рентгеновского исследования. Иногда может потребоваться магнитно-резонансная томография (МРТ) для определения степени повреждения позвоночника. МРТ может выявить поврежденный хрящ, потерю суставной щели или костные шпоры.
Иногда может потребоваться магнитно-резонансная томография (МРТ) для определения степени повреждения позвоночника. МРТ может выявить поврежденный хрящ, потерю суставной щели или костные шпоры.
Лечение
Нехирургические методы лечения
Безоперационные методы лечения являются основой лечения остеоартрита, включая спинальный артрит, известный как спондилез.
- Противовоспалительные препараты, чаще всего ибупрофен или другие нестероидные противовоспалительные препараты (НПВП), используются для уменьшения отека и облегчения боли. Большинство болей можно лечить с помощью лекарств, отпускаемых без рецепта, но если боль сильная или постоянная, врач может порекомендовать лекарства, отпускаемые по рецепту.
- Для уменьшения отека могут быть назначены эпидуральные инъекции кортизона. Это лечение часто обеспечивает временное облегчение боли, которое может длиться несколько месяцев.
- Физическая терапия и / или предписанные упражнения могут помочь стабилизировать позвоночник, повысить выносливость и гибкость. Терапия может помочь вернуться к нормальному образу жизни и занятиям. Для некоторых людей йога может быть эффективной в борьбе с симптомами.
- Поддержание правильного веса имеет решающее значение для эффективного лечения остеоартрита.
Хирургический
Хирургическое лечение спондилеза встречается редко, если только заболевание не привело к тяжелому стенозу позвоночника, который может вызвать неврологический дефицит, такой как мышечная слабость или онемение.Хирургическое вмешательство может быть рекомендовано, если консервативные методы лечения, такие как физиотерапия и лекарства, не уменьшают или не прекращают боль в целом, и если боль значительно ухудшает повседневные функции человека. Как и при любой операции, во внимание принимаются возраст пациента, общее состояние здоровья и другие факторы.
Последующая деятельность
Артрит является хроническим заболеванием, и его обычно проводит лечащий врач, чтобы помочь с симптоматическим лечением.Если спондилез приводит к неврологическому дефициту, пациенты обычно наблюдают в послеоперационном периоде у своего хирурга-позвоночника, а затем возвращаются к терапевту.
Ресурсы для получения дополнительной информации
- Центры по контролю и профилактике заболеваний (CDC). (2019). Артрит. https://www.cdc.gov/arthritis/index.htm
- MedlinePlus. (2016). Остеоартроз. https://medlineplus.gov/osteoarthritis.HTML
- MedlinePlus. (2016). Артрит. https://medlineplus.gov/arthritis.html
Информация об авторе
Страницы пациентов созданы профессионалами в области нейрохирургии с целью предоставления полезной информации общественности.
Stephen Magill, MD, PhD
, ординатор по нейрохирургии, Калифорнийский университет в Сан-Франциско
Заявление об ограничении ответственности
AANS не одобряет какие-либо виды лечения, процедуры, продукты или врачей, упомянутые в этих информационных бюллетенях о пациентах.Эта информация носит образовательный характер и не предназначена для использования в качестве медицинской консультации. Любой, кому нужен конкретный нейрохирургический совет или помощь, должен проконсультироваться со своим нейрохирургом или найти его в своем районе с помощью онлайн-инструмента AANS ’Find a Board-Certified Neurosurgeon.
Лечение остеохондроза позвоночника в Киеве, Черкассах и Кропивницком
Остеохондроз позвоночника — постепенное разрушение хрящевого слоя между позвонками, вызывающее нарушение иннервации и кровоснабжения позвоночника и спинного мозга.
В здоровом состоянии пространство между позвонками заполнено эластичными дисками, выполняющими амортизационную функцию. Но гиподинамия, постоянное вынужденное сидение, несбалансированное питание или травмы приводят к уплотнению, истиранию или другому разрушению фиброзного кольца. Из-за износа диска позвонок «сжимается», смещается относительно других участков позвоночника, защемляя сосуды и нервы.
Но гиподинамия, постоянное вынужденное сидение, несбалансированное питание или травмы приводят к уплотнению, истиранию или другому разрушению фиброзного кольца. Из-за износа диска позвонок «сжимается», смещается относительно других участков позвоночника, защемляя сосуды и нервы.
Невропатологи выделяют несколько видов остеохондроза:
- Остеохондроз шейных позвонков.Чаще всего диагностируется у офисных работников. Распространенность заболевания объясняется еще и тем, что диски между шейными позвонками самые тонкие и хрупкие. Искривление позвоночника сдавливает сосуды, питающие мозг, вызывая расстройства нервной системы;
- Остеохондроз грудного отдела. Он встречается реже, но его особенно сложно диагностировать. Признаки повреждений напоминают заболевания сердечно-сосудистой системы. Появляются давящие боли в груди, нарушается работа сердца, а также легких, желудочно-кишечного тракта;
- Остеохондроз позвоночника.Провоцирует острую боль, распространяющуюся на поясницу, низ живота, ягодицы и бедра. Ухудшается кровоснабжение нижних конечностей, что приводит к их ослаблению, нарушению подвижности и пониженной чувствительности.
В сложных случаях диагностируется мультисегментарный остеохондроз, поражающий сразу несколько отделов позвоночника.
Причины и симптомы
Невропатологи выделяют несколько причин развития остеохондроза. В группу риска входят люди всех возрастов, ведущие малоподвижный образ жизни, злоупотребляющие алкоголем и сигаретами.Несбалансированное питание, когда организм не получает достаточное количество микро- и макроэлементы также причиной дегенеративных заболеваний опорно-двигательного аппарата.
Другие причины следующие:
- механические повреждения позвоночника;
- нарушение обмена веществ;
- избыточный вес;
- повышенная нагрузка на позвоночник (физически тяжелая работа, интенсивные занятия спортом, беременность).
Признаки патологии зависят от локализации проблемы. Но к наиболее частым симптомам относятся следующие:
Но к наиболее частым симптомам относятся следующие:
- боли в спине, стреляющие в верхние или нижние конечности, грудь, ребра;
- нарушения в работе дыхательной, сердечно-сосудистой систем, желудочно-кишечного тракта;
- головокружение, головные боли и плохая память и внимание;
- снижение слуха и зрения;
- Онемение пальцев рук и ног.
Чем тяжелее поражение тканей при остеохондрозе, тем более выражены симптомы заболевания.
Процедура лечения
В задачи невролога входит определение стадии заболевания, оценка степени дегенеративного процесса и выбор эффективного плана лечения для пациента. Сначала проводится диагностика, предполагающая осмотр пациента, после чего его направляют на анализы крови и дополнительное обследование.
Затем составляется план лечения.Фармакологическая терапия включает обезболивающие, противовоспалительные и общеукрепляющие препараты, также назначаются хондропротекторы. В период выздоровления пациенту противопоказаны высокие физические нагрузки. Также невролог может направить на сеансы мануальной терапии или на курс физиотерапии.
Подробнее о лечении остеохондроза Вы можете узнать в медицинском центре «ДокторПРО» в Киеве, Черкассах и Кропивницком.
Поясничный остеохондроз: симптомы и лечение
Поясничный остеохондроз — хроническое, периодически обостряющееся заболевание позвоночника, в основе которого лежат дегенеративно-дегенеративные изменения в поясничном отделе межпозвонкового диска.
Первые признаки поясничного остеохондроза — боли в спине — чаще всего возникают после 35 лет. Однако болезнь может проявиться и раньше. Это способствует мышечной слабости, малоподвижному образу жизни, избыточному весу.
В отличие от других локализаций, для поясничного остеохондроза наиболее характерным является:
- Преобладание изменений в межпозвонковых дисках, чем в самих позвонках.
- Большое значение в развитии и обострении заболевания имеет травматический и механический фактор (занятия спортом, перемещение и подъем тяжелых предметов, удары, падения, вибрация).

- Сидячий образ жизни вызывает большую нагрузку на нижние межпозвонковые диски, что также приводит к развитию у них остеохондроза.
- Поясничный остеохондроз чаще встречается у мужчин, чем у женщин, и у них протекает тяжелее.
- Поясничный остеохондроз протекает с преобладанием болевого, статического и корешкового синдромов, реже у него вегетативные проявления.
Симптомы поясничного остеохондроза
- Болевой синдром.Может иметь распространенный или местный характер, проявляться только в виде ишиалгии (боли по ходу седалищного нерва), люмбалгии (боли в пояснично-крестцовой области позвоночника), а также сочетаться с болями в тазобедренных суставах, ягодицах и обоих направлениях. ноги. Интенсивность боли различается, но со временем она может усиливаться, эпизодически становясь постоянной, усиливаться при физической нагрузке, длительном пребывании в одном положении, а также возникать внезапно в виде так называемых выстрелов, резко ограничивающих движения человека, принимает он вынужденная поза, при изменении которой боль становится чрезвычайно интенсивной.
- Симптомы напряжения проявляются при попытке больной выпрямить ноги выпрямленными вперед или поднять в горизонтальном положении, выпрямленном в колене голени, что в основном связано с вовлечением спиноконстрикторных нервов в процесс укоренения.
- Нарушение температуры и чувствительности кожи: чувство онемения, ползание муравьев, а также постепенное развитие мышечной слабости в ногах и явления постепенно нарастающей атрофии мышц (при длительном существовании остеохондроза).
- Статические нарушения и формы нарушений осанки, появление сколиозов, ограничение подвижности бывают временными или постоянными, в зависимости от характера изменений.
- Вегетативные расстройства могут проявляться нарушением терморегуляции (усиление морозов или, наоборот, ощущение жара в ногах), сосудистыми реакциями (побледнение или покраснение кожи, ишемия), что связано с вовлечением симпатической нервной системы.
 системные волокна.
системные волокна.
Диагностика остеохондроза проводится с помощью рентгена, компьютерной томографии, магнитно-резонансной томографии, электронейромиографа и других методов.
Лечение остеохондроза поясничного отдела
Лечение остеохондроза проводит врач-невропатолог. В стадии обострения, при сильном болевом синдроме показан постельный режим, ограничение двигательной активности, прием анальгетиков и нестероидных противовоспалительных средств, а также местная терапия (мазь, гели, бальзам, настойка и др.).
При сильной боли проводят паравертебральную блокаду, но если боль не прекращается в течение нескольких дней, пациенту рекомендуется лечение в стационаре.
После снятия обострения лечение поясничного остеохондроза продолжают: назначают физиотерапию, рефлексотерапию, фармакопунктуру, остеопатию, массаж, экстракцию скелета, лечебную физкультуру, бальнеологические процедуры и др. В стадии ремиссии показано санаторно-курортное лечение.
В случаях, когда болевой синдром не снимается консервативными методами лечения, когда компрессия нервных корешков прогрессирует и развивается парез или паралич, пациент направляется на консультацию к нейрохирургу для решения вопроса о хирургическом лечении.
Рассекающий остеохондрит — Симптомы и лечение
Рассекающий остеохондрит — это состояние, при котором небольшой сегмент суставного хряща с лежащей под ним субхондральной костью постепенно отделяется от окружающей костно-хрящевой ткани из-за отсутствия кровоснабжения.
Рассекающий остеохондрит развивается в суставах детей и подростков.
Разделение фрагмента может быть частичным или полным.
Остеохондральный сегмент всегда может не отделиться.Он также может оставаться на месте или частично отделяться. Полностью отделившийся фрагмент может застрять в суставе как рыхлое тело.
Заболевание было впервые описано в 1870 году сэром Джеймсом Пэджетом. Термин рассекающий остеохондрит был дан Кенигом.
Остеонекроз — это состояние, при котором прекращается кровоснабжение части кости и кость умирает. Части кости могут фрагментироваться. Однако рассекающий остеохондрит возникает в кости с нормальным кровоснабжением, и это его отличает.[Костно-суставной сегмент становится бессосудистым, а не частью кости].
Обнаружены две формы рассекающего остеохондрита.
- Ювенильный — встречается в возрастной группе 10-15 лет.
- Взрослый — возникает после закрытия физиологического отдела.
Чаще всего поражается медиальный мыщелок бедренной кости коленного сустава.
Другие места — головная часть плечевой кости и таранная кость.
Преобладают мужчины.
Причины и патофизиология рассекающего остеохондритаТочная причина рассекающего остеохондрита еще не известна.Существуют различные теории, которые пытаются объяснить причинно-следственную связь. Было предложено несколько факторов:
- Травма
- Ишемия
- Генетические факторы
Различные известные факторы риска:
- Радиокапеллярный сустав — силы, вызывающие вальгусное напряжение или сжимающие силы на лучезапителлярном суставе
- Повторяющееся метание
- Гимнастика
- Нагрузка на верхнюю конечность
- Талус
- Соревнования
- Семейный анамнез
Первичные изменения происходят в кости. Сегмент кости умирает из-за отсутствия кровоснабжения [аваскулярный некроз сегмента]. Это вызывает изменения в вышележащем хряще.
Первоначально хрящ, покрывающий область рассечения, кажется нормальным, но с потерей субхондральной костной опоры он претерпевает дегенеративные изменения, приводящие к размягчению, фибрилляции и растрескиванию хряща. Хрящ также теряет свой блеск.
Местная травма может вызвать отрыв субхондрального костного фрагмента.
Заживление бессосудистой кости происходит путем реваскуляризации и восстановления путем ползучего замещения. Если заживления не происходит, разрыв заполняется плотной фиброзной тканью.
Если заживления не происходит, разрыв заполняется плотной фиброзной тканью.
Патологическая картина включает ишемический некроз и травму как факторы патогенеза рассекающего остеохондрита.
Источником ткани, заполняющей дефект, является субхондральный.
Классификация рассекающего остеохондритаПоражение обычно прогрессирует через 4 стадии в своей естественной истории [Классификация остеохондрита Клэнтона и Ли]
Стадия I
Небольшая область сжатия субхондральной кости.
Стадия II
Частично отделившийся костно-хрящевой фрагмент.
Стадия III
Полностью отделившийся фрагмент, остающийся в нижележащем дне кратера.
Стадия IV
Полностью отделившийся фрагмент, полностью смещенный из ложа кратера [Свободное тело]
Клиническая картинаОбычно жалобы:
- Периодическая боль в суставе при интенсивной физической активности
- Скованность
- Отек
- Щелчок и блокировка сустава
- Вялость
Боль в пораженном суставе — самый ранний симптом.Другие симптомы появляются по мере того, как болезнь прогрессирует.
Периодические бессимптомные периоды и обострения являются обычным явлением.
При осмотре пораженная нога может быть повернута наружу во время ходьбы. Четырехглавая мышца может быть слабой.
Можно отметить локальную болезненность области над поражением.
Другие находки, которые могут быть обнаружены:
- Истощение мышц
- Синовиальное утолщение
- Отек сустава
- Ограничение движения сустава
- Свободные тела на рентгеновском снимке
Тест Уилсона
Пациент находится в положении лежа на спине или сидя.Пораженное колено сгибают под прямым углом, ногу полностью вращают кнутри, а затем колено постепенно разгибают.
При сгибании 30 градусов пациент будет жаловаться на боль в передней части медиального мыщелка бедренной кости.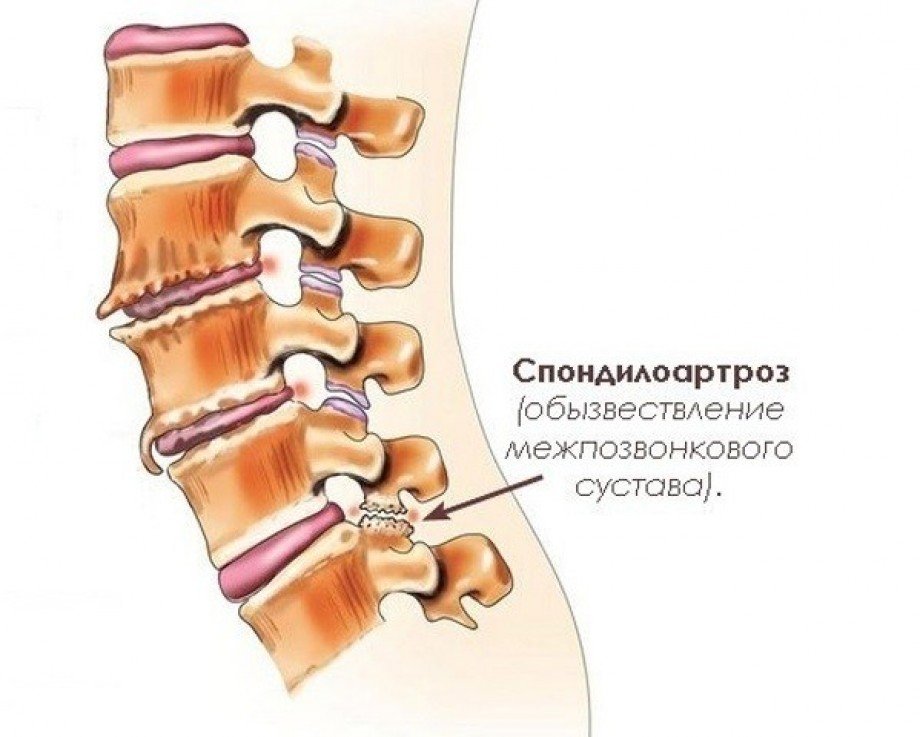 Боль утихает при наружном вращении ноги.
Боль утихает при наружном вращении ноги.
Визуализация Рентген
Обычный рентген — первое исследование в оценке боли в коленях.
При рассекающем остеохондрите предпочтительны переднезадний и боковой виды с опорой на вес.
Вид колена в виде туннеля или выемки получается при сгибании колена на 30–50 градусов.
На ранних стадиях рентгеновские снимки в основном нормальны и могут быть бесполезны.
Легкое уплощение или нечеткая рентгенопрозрачность — это самая ранняя находка на рентгеновских снимках.
При дальнейшем развитии болезни наблюдаются следующие изменения
- Изменения контура суставной поверхности
- Фрагментация
- Изменения плотности сегмента
- Фрагмент субхондральной кости, хорошо ограниченный
- Отграниченный от окружающей кости рентгенопрозрачным блюдцем или линией в форме полумесяца
- Склероз пораженного очага
По мере отделения фрагмента в месте отделения наблюдается углубление.Однако отделившееся рыхлое тело в суставе продолжает расти, питаясь синовиальной жидкостью. Остеохондритический фрагмент становится рентгеноконтрастным из-за субхондральной кости с суставным хрящом, вторичной кальцификации дегенерирующего суставного хряща и образования новой кости после реваскуляризации.
Для визуализации поражения может потребоваться специальный вид.
Рассекающий коленный остеохондрит, Изображение предоставлено: Radiopedia CT Компьютерная томография позволяет поставить окончательный диагноз и определить точное местоположение и истинный размер поражения.Он также может визуализировать изображения в разрезе и, таким образом, обеспечивать трехмерную перспективу. Он способен различать частичную и полную отслойку.
Он способен различать частичную и полную отслойку.
МРТ является предпочтительным методом визуализации из-за его высокой чувствительности и специфичности. Он не только способен обнаруживать изменения на самой ранней стадии, но также обеспечивает четкое изображение хряща.
МРТ позволяет обнаружить нестабильность фрагмента. Классические признаки:
- Ободок высокой интенсивности между фрагментом и прилегающей костью
- Заполненные жидкостью кисты под поражением
- Линия высокой интенсивности сигнала в суставном хряще над поражением
- Заполненный жидкостью очаговый костно-хрящевой дефект [Указывает на полный отслойка]
Это показывает локализованное усиление активности в месте поражения.Это помогает отличить поражение от инфекции.
Лечение рассекающего остеохондрита Медицинское лечениеПри рассекающем остеохондрите коленного сустава лечение определяется возрастом и тяжестью состояния.
Обычное лечение состоит из
- Ограниченная нагрузка
- Подтяжка
Это лечение показано при
- Стабильные поражения у детей с открытыми формами
- Бессимптомные поражения у взрослых
50-75% поражений будут лечить без фрагментации.
Ортез требуется около 3 месяцев, чтобы обеспечить заживление и предотвратить дальнейшее смещение.
Нормальная активность может быть разрешена пациенту с хорошей реакцией, о чем свидетельствует
- Отсутствие боли
- Нормальный физический осмотр
- Радиологическое свидетельство выздоровления.
Пациенты наблюдаются каждые 4-6 месяцев до заживления поражения или до достижения зрелости скелета.
Бессимптомный пациент с непрогрессирующими рентгенологическими данными не нуждается в дальнейшем лечении.
При отсутствии консервативного лечения необходимо хирургическое вмешательство.
Раннее хирургическое вмешательство следует рассматривать у детей, которые находятся на грани закрытия кожного покрова.
Хирургическое лечение
Общие показания к операции:
- Неадекватный ответ на консервативное лечение
- Поражения, при которых скелет созревает в течение 6 месяцев
- Наличие рыхлых тел
Бессимптомные пациенты с поражениями в несущих суставах следует рассмотреть возможность хирургического вмешательства, поскольку эти поражения могут привести к раннему дегенеративному заболеванию суставов.
Все хирургические вмешательства могут быть артроскопическими или открытыми. Но сейчас артроскопические операции проводятся все чаще.
Субхондральное сверление
Это делается только тогда, когда поражение стабильно при артроскопии. Множественные перфорации поражения производятся спицами Киршнера или дрелью. Это приводит к образованию фиброзно-хрящевой ткани. Было показано, что процедура улучшает исход незрелого скелета.
Фиксация фрагмента
Удаление и фиксация фрагмента выполняется, когда поражение нестабильно.Это было связано с более чем 80% -й скоростью заживления.
Для фиксации можно использовать саморассасывающийся стержень для фиксации кости, костные штифты или винт Герберта.
Может потребоваться трансплантация злокачественной кости.
Аутологичная костно-хрящевая мозаичная пластика
Это использование цилиндрических костно-хрящевых трансплантатов от минимально несущей периферии до препарированных дефектов в зоне поражения.
Трансплантация аутологичных хондроцитов
Этот метод требуется при обширных дефектах, при которых другие методы лечения не помогли.
Для этого хондроциты или хрящевые клетки собирают артроскопически и культивируют в лаборатории культивирования клеток в течение 2-3 недель. Культивированные клетки вводятся в дефект, который прикрывается надкостничным лоскутом.
Сэндвич-метод относится к удалению склеротической кости, костной пластике и трансплантации аутологичных хондроцитов.
Последующее наблюдениеПосле артроскопического субхондрального сверления пораженный сустав иммобилизуют до тех пор, пока не станут очевидными рентгенологические признаки заживления.
Затем пациенту назначают комплекс двигательных упражнений.
Аналогичный протокол реабилитации следует использовать после фиксации костными штифтами.
После всех остальных операций иммобилизация не требуется. Продолжительное пассивное движение назначается в течение 48 часов. Реабилитационные упражнения начинаются через 48 часов и продолжаются в течение 8 недель. Перенос веса постепенно вводится в действие, и к 6-8 неделям он переходит до полной нагрузки.
ПрогнозЮвенильный рассекающий остеохондрит коленного сустава без дряблости тела, часто лечится консервативными методами.
Рассекающий остеохондрит у взрослых лучше поддается хирургическому вмешательству.
Успех различных операций составляет 70-90%.
Каталожные номера- Wiesler E, Poehling GG. Рассекающий остеохондрит головного мозга. Tech Shoulder Elbow Surg. 2001. 2: 131-8.
- Чой Ю.С., Коэн Н.А., Поттер Г.Г., Минц Д.Н. Магнитно-резонансная томография в оценке рассекающего остеохондрита надколенника. Skeletal Radiol. 2007 Октябрь, 36 (10): 929-35.
- Майкл Дж. У., Вурт А., Эйзель П., Кениг Д. П.. Отдаленные результаты после оперативного лечения рассекающего остеохондрита коленного сустава — результаты 30 лет. Int Orthop. 2008 апр. 32 (2): 217-21.
- Weckström M, Parviainen M, Kiuru MJ, Mattila VM, Pihlajamaki HK. Сравнение биорассасывающихся штифтов и гвоздей при фиксации рассекающего остеохондрита взрослых фрагментов коленного сустава: результат 30 колен. Am J Sports Med. 2007 сентября, 35 (9): 1467-76. Ссылка
Сохранить
Сохранить
Когда боль в спине может означать артрит
Около 80% боли в спине являются острыми и обычно длятся от одного до семи дней. В противном случае это считается хроническим заболеванием и может быть вызвано артритом. Нижняя часть спины — наиболее частое место боли в спине при артрите. Несколько типов артрита являются частью группы состояний, называемых спондилоартропатиями (что означает артрит позвоночника). Спондилоартропатии могут поражать взрослых и детей.
В противном случае это считается хроническим заболеванием и может быть вызвано артритом. Нижняя часть спины — наиболее частое место боли в спине при артрите. Несколько типов артрита являются частью группы состояний, называемых спондилоартропатиями (что означает артрит позвоночника). Спондилоартропатии могут поражать взрослых и детей.
Если вы испытываете боль, отек и скованность в спине, у вас может быть один из следующих типов артрита или связанных с ним состояний.
Аксиальный спондилоартрит
Осевой спондилоартрит (axSpA) — хроническое воспалительное заболевание, которое в первую очередь поражает тазобедренные суставы и сустав, соединяющий кость в нижней части позвоночника с тазом (крестцово-подвздошный).
Существует два типа axSpA: рентгенографический axSpA (также называемый анкилозирующим спондилитом или AS) включает повреждение крестцово-подвздошных суставов и позвоночника, которое можно увидеть на рентгеновских снимках, и нерадиографическое axSpA (nr-axSpA) не включает повреждения, которые вы можете увидеть. на рентгеновских лучах, но может появиться на магнитно-резонансных изображениях (МРТ).
Артроз
Остеоартрит (ОА) — наиболее распространенная форма артрита. ОА, также известное как артрит «изнашивания», представляет собой хроническое заболевание, вызванное разрушением хряща, который смягчает концы костей в местах их соединения, образуя суставы.В результате этого разрушения кости трутся друг о друга, вызывая скованность, боль и потерю подвижности суставов. При ОА позвоночника этот разрыв поражает фасеточные суставы, в которых соединяются позвонки. В результате движение костей может вызвать раздражение, дальнейшее повреждение и образование костных выростов, называемых шпорами. Эти шпоры могут давить на нервы, вызывая боль.
Псориатический артрит
Псориатический артрит — это форма артрита, поражающая суставы и обычно кожу (псориаз).Примерно у 20 процентов людей с ПсА заболевание поражает позвоночник (осевой артрит). В некоторых случаях чрезмерное разрастание костей может привести к срастанию двух или более позвонков (сращению), вызывая скованность.
В некоторых случаях чрезмерное разрастание костей может привести к срастанию двух или более позвонков (сращению), вызывая скованность.
Реактивный артрит
Реактивный артрит часто возникает после инфицирования половых органов, мочевыводящей или желудочно-кишечной системы. Это состояние может вызвать воспаление суставов, глаз, а также кишечника, почек или мочевого пузыря. Могут быть поражены крестцово-подвздошные суставы.
Энтеропатический артрит
Эта форма артрита встречается примерно у пяти процентов людей с воспалительным заболеванием кишечника, включая язвенный колит и болезнь Крона. Обычно поражается крестцово-подвздошный сустав, вызывая боль в пояснице.
Стеноз позвоночного канала
Стеноз позвоночного канала возникает из-за разрастания костной ткани позвонков и утолщения связок. Обычно это происходит вместе с остеоартритом или анкилозирующим спондилитом.Чрезмерный рост может вызвать сужение позвоночника и давление на нервы. Поскольку пораженные нервы выполняют множество функций, это состояние может вызывать множество проблем с нижней частью тела, включая боль в спине, боль или онемение в ногах и проблемы с кишечником.
Другие связанные с артритом состояния, которые могут вызывать боль в спине, включают ревматическую полимиалгию (PMR), фибромиалгию и болезнь Педжета.
Получение правильной диагностики
Другие распространенные источники боли в спине: мышечные спазмы, переломы мышц, аномальное искривление позвоночника (сколиоз), воспаление седалищного нерва (самый большой нерв в организме, который проходит от нижней части спинного мозга через ягодицу и вниз по спине. ноги) или травма диска (амортизатора) в спине.
Артрит сложно диагностировать самостоятельно. Как можно скорее поговорите со своим лечащим врачом о своих симптомах. Вас могут направить к ревматологу или ортопеду для постановки точного диагноза и получения необходимой медицинской помощи. Если не поставить диагноз и не лечить, ваше состояние может ухудшиться и стать причиной инвалидности.
Если не поставить диагноз и не лечить, ваше состояние может ухудшиться и стать причиной инвалидности.
Микробы могут быть ключом к лечению неврологических расстройств
Когда мы думаем о причинах неврологических расстройств и о том, как их лечить, мы думаем о нацеливании на мозг.Но так ли это лучший или единственный способ? Возможно, нет. Новое исследование ученых из Медицинского колледжа Бейлора предполагает, что микробы в кишечнике могут способствовать возникновению определенных симптомов, связанных со сложными неврологическими расстройствами. Результаты, опубликованные в журнале Cell , также предполагают, что методы лечения, основанные на микробах, однажды могут помочь в их лечении.
Доктор Мауро Коста-Маттиоли, профессор и заведующий кафедрой нейробиологии Фонда Каллена и директор Центра исследований памяти и мозга в Бейлоре, вместе со своей командой обнаружил, что различные аномальные поведения взаимозависимо регулируются генами и микробиомом хозяина.В частности, команда обнаружила, что на мышах, моделирующих нарушения развития нервной системы, гиперактивность контролируется генетикой хозяина, в то время как дефицит социального поведения опосредуется микробиомом кишечника.
Что еще более важно с терапевтической точки зрения, они обнаружили, что лечение конкретным микробом, который способствует выработке соединений семейства биоптеринов в кишечнике, или лечение метаболически активной молекулой биоптерина улучшает социальное поведение, но не двигательную активность.
«Мы являемся носителями генов хозяина и микробов. В то время как основное внимание традиционно уделялось генам хозяина, микробиом кишечника, сообщество микроорганизмов, которые живут внутри нас, является еще одним важным источником генетической информации », — сказал Коста-Маттиоли.
Работа группы Коста-Маттиоли предлагает другой взгляд на неврологические расстройства, при котором как гены человека, так и гены микробов взаимодействуют друг с другом и вносят свой вклад в заболевание. Их результаты также предполагают, что эффективное лечение, вероятно, должно быть направлено как на мозг, так и на кишечник, чтобы полностью устранить все симптомы.Кроме того, они открывают возможность того, что другие сложные состояния, такие как рак, диабет, вирусная инфекция или другие неврологические расстройства, могут иметь компонент микробиома.
Их результаты также предполагают, что эффективное лечение, вероятно, должно быть направлено как на мозг, так и на кишечник, чтобы полностью устранить все симптомы.Кроме того, они открывают возможность того, что другие сложные состояния, такие как рак, диабет, вирусная инфекция или другие неврологические расстройства, могут иметь компонент микробиома.
Перекрестные помехи между мозгом, кишечником и микробиомом
«Очень сложно изучать эти сложные взаимодействия у людей, поэтому в этом исследовании мы работали с мышиной моделью нарушений развития нервной системы, при которой у животных отсутствовали обе копии гена Cntnap2 (Cntnap2 — / — мыши)», — сказал соавтор. первый автор Шон Дулинг, доктор философии.Кандидат наук в области молекулярной генетики и генетики человека в лаборатории Коста-Маттиоли. «У этих мышей были социальные дефициты и гиперактивность, подобные тем, которые наблюдаются при расстройствах аутистического спектра (РАС). Кроме того, у этих мышей, как и у многих людей с РАС, также были изменения в составе бактерий, составляющих их микробиом, по сравнению с мышами без генетических изменений ».
Дальнейшие эксперименты показали, что изменение микробиома кишечника улучшило социальное поведение мутантных мышей, но не повлияло на их гиперактивность, что указывает на то, что изменения в микробиоме выборочно влияют на социальное поведение животных.
«Мы смогли разделить вклад микробиома и генетической мутации животного в поведенческие изменения», — сказал Дулинг. «Это показывает, что микробиом кишечника не следует игнорировать как важную переменную при изучении здоровья и болезней».
Обладая этими знаниями, исследователи углубились в механизм, лежащий в основе воздействия микробиома на социальные дефициты животных. Основываясь на своей предыдущей работе, исследователи лечили мышей пробиотическим микробом L.реутери.
«Мы обнаружили, что L. reuteri также может восстановить нормальное социальное поведение, но не может исправить гиперактивность у мышей Cntnap2 — / -», — сказала соавтор исследования доктор Шелли Баффингтон, бывший научный сотрудник лаборатории Коста-Маттиоли, а теперь доцент Медицинского отделения Техасского университета в Галвестоне.
Однако большее удивление произошло, когда исследователи вводили асоциальным мышам метаболит или соединение, которое, как они обнаружили, было увеличено в кишечнике хозяина за счет L.реутери. Они обнаружили, что социальный дефицит животных также улучшился после лечения их метаболитом вместо бактерий.
«Это дает нам по крайней мере два возможных способа модулировать мозг из кишечника с помощью бактерий или их метаболитов, вызванных бактериями», — сказал Баффингтон.
Бактерии для лечения вашего мозга и не только
Может ли эта работа вдохновить на новые открытия в лечении неврологических расстройств? Хотя еще слишком рано говорить наверняка, исследователи особенно взволнованы трансляционными последствиями своих открытий.
«Наша работа укрепляет формирующуюся концепцию нового рубежа для разработки безопасных и эффективных терапевтических средств, нацеленных на микробиом кишечника с помощью селективных пробиотических штаммов бактерий или фармацевтических препаратов на основе бактерий», — сказал Баффингтон.
«По мере того, как мы узнаем больше о том, как работают эти бактерии, мы сможем более точно и эффективно использовать их силу для лечения мозга и, возможно, большего, — добавил Дулинг.
Это исследование представляет собой важный шаг вперед в этой области, поскольку многие заболевания, особенно поражающие мозг, по-прежнему очень трудно поддаются лечению.
«Несмотря на все научные достижения и многообещающие возможности манипуляции с генами, по-прежнему сложно модулировать человеческие гены для лечения болезней, но изменение нашего микробиома может быть интересной и неинвазивной альтернативой», — сказал Коста-Маттиоли. Действительно, L. reuteri в настоящее время проходит клинические испытания в Италии на детях с аутизмом, и Коста-Маттиоли планирует в ближайшее время начать собственное испытание.
«В самых смелых мечтах я и представить себе не мог, что микробы в кишечнике могут влиять на поведение и работу мозга.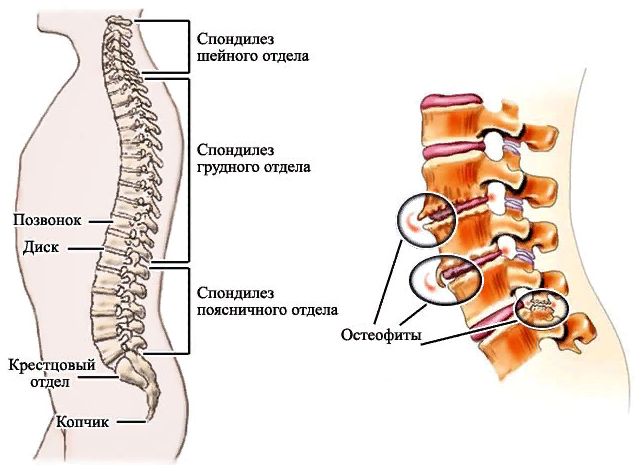

 При этом виде радикулита боль распространяется, в основном, по ягодице и по задненаружной поверхности ноги, не достигая пальцев ног, чаще всего это ноющая, жгучая, нарастающая боль.
При этом виде радикулита боль распространяется, в основном, по ягодице и по задненаружной поверхности ноги, не достигая пальцев ног, чаще всего это ноющая, жгучая, нарастающая боль. Боль и скованность шейных мышц распространяется на плечевой пояс и верхние конечности. Нередки «мелькание мушек», появление цветных молний в глазах и звона в ушах. В тяжелых случаях снижается слух/зрение, случаются ишемические атаки мозга и инсульты.
Боль и скованность шейных мышц распространяется на плечевой пояс и верхние конечности. Нередки «мелькание мушек», появление цветных молний в глазах и звона в ушах. В тяжелых случаях снижается слух/зрение, случаются ишемические атаки мозга и инсульты.
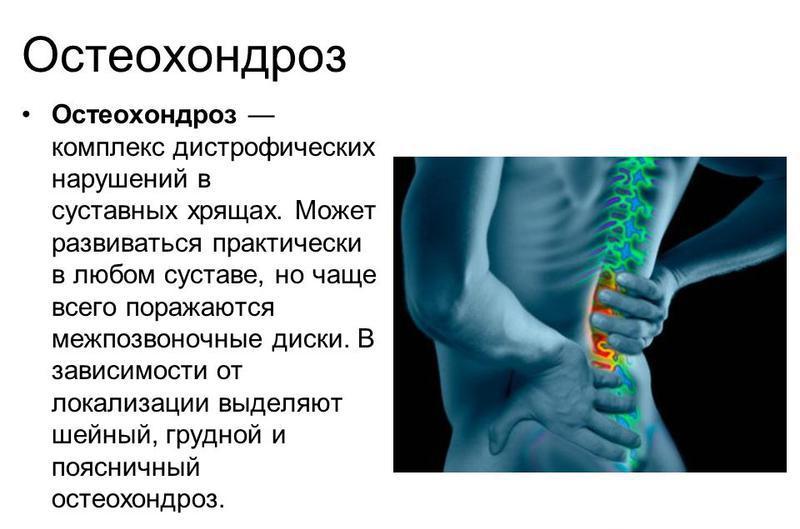
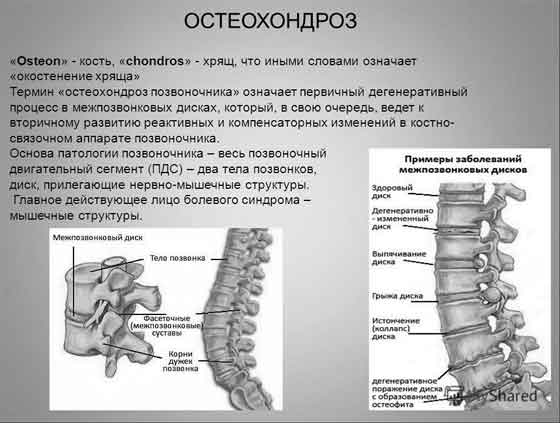 системные волокна.
системные волокна.