Анализ заболеваний слюнных желез — DENTALMAGAZINE.RU
В. Г. Элибеков
челюстно-лицевой хирург, врач высшей квалификационной категории, заведующий челюстно-лицевым хирургическим отделением МБУ «Городская больница № 1» г. Новороссийска
А. А. Полищук
челюстно-лицевой хирург, стоматолог-хирург, врач-ординатор, врач второй квалификационной категории, челюстно-лицевое хирургическое отделение МБУ «Городская больница № 1» г. Новороссийска
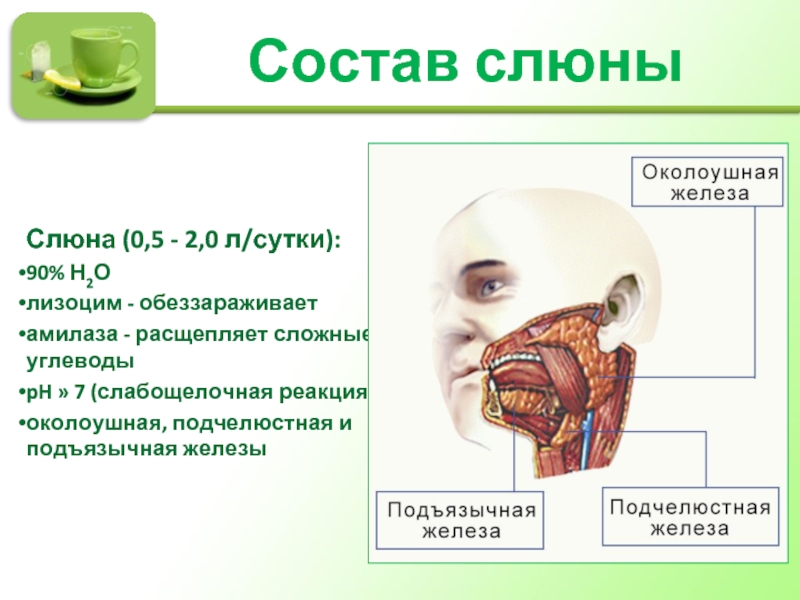
У человека имеется три пары больших слюнных желез и множество малых. Слюнные железы представляют собой группу органов, выполняющих секреторную, рекреторную, экскреторную и инкреторную функции. Оказывают большое влияние на состояние организма в целом, в частности, на пищеварительную и половую системы, органы полости рта. К большим слюнным железам относятся: околоушная, поднижнечелюстная, подъязычная. За сутки выделяется в полость рта от 0,5 до 1,5 литра секрета — слюны.
В процессе пищеварения слюна увлажняет пищу, способствуя формированию пищевого комка.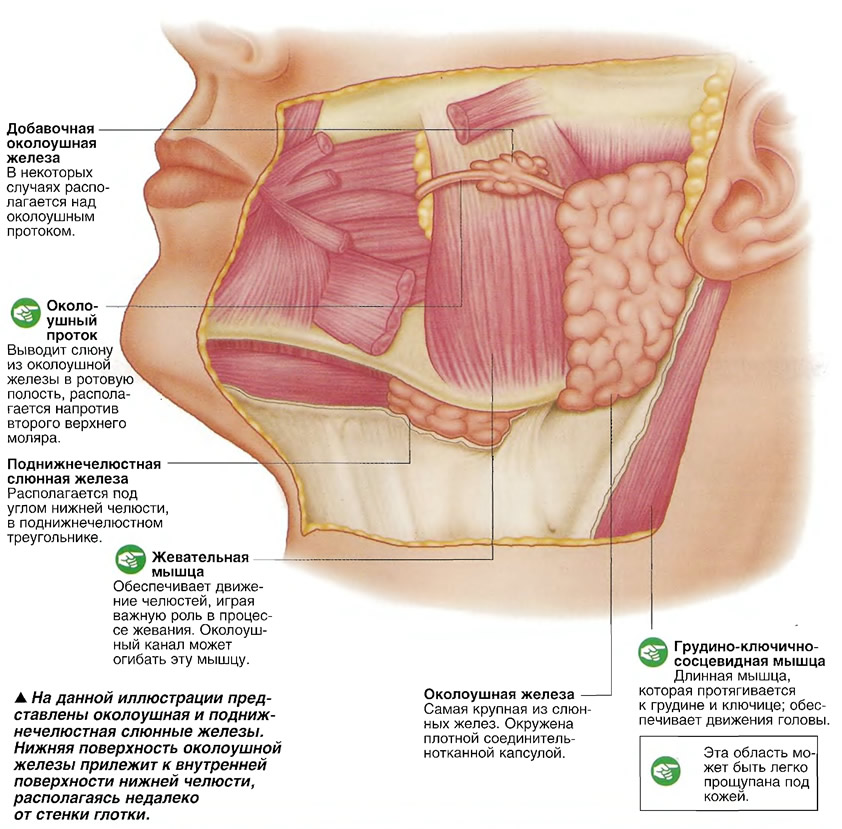
Инкреторная и регуляторная функции слюнных желез заключаются в синтезе гормоноподобных веществ, среди которых имеет значение фактор роста нервов, паротин, инсулиноподобный белок, эпидермальный фактор роста.
По данным Масленковой Н. В. (1966), в УССР в 1963 г. с заболеваниями слюнных желез находилось на стационарном лечении 5 % от общего числа стоматологических больных.
В клинике хирургической стоматологии Пермского медицинского института за период с 1950-го по 1959 г. находилось на стационарном лечении 3,9 %.
По данным Дмитриевой Р. Г. (1964), в Казахском медицинском институте за период с 1959-го по 1963 г. находилось 3,0 % больных.
По данным Военно-медицинской академии им. Кирова С. М., за период 1950—1972 гг. наблюдалось 1222 больных с различными заболеваниями слюнных желез. По характеру заболевания распределены следующим образом: воспаление слюнных желез — 265 (22 %), хронические специфические заболевания — 6 (0,5 %), системные заболевания — 18 (1,5 %), слюнокаменная болезнь — 315 (26 %), опухоли — 482 (39 %), опухолеподобные заболевания — 93 (7 %), повреждения слюнных желез и их последствия (слюнные свищи) — 43 (3 %).
Часто на амбулаторном приеме пациентов со слюнокаменной болезнью ошибочно лечат с диагнозом «подчелюстной лимфаденит», и происходит развитие и хронизация процесса
Диагностика заболеваний слюнных желез нередко представляет значительные трудности и требует тщательного комплексного клинического обследования больного, которое включает анализ истории заболевания, физические и лабораторные методы исследования, специальное рентгенологическое обследование, морфологическую диагностику.
В этой статье мы планируем отразить рост данных заболеваний в последние годы и сохраняющуюся актуальность данной проблемы.
На базе челюстно-лицевого хирургического отделения с 2001-го по 2006 г. и лор-отделения с 2007-го по 2011 г. МБУ «Городская больница № 1» пролечено больных с заболеваниями слюнных желез 480. Из них 222 со слюнокаменной болезнью (126 больных прооперированно — экстирпация подчелюстной слюнной железы, 96 — сиалодохолитотомия), 8 аденом, 10 кист, 240 — воспалительные заболевания.
Кроме того, ежемесячно на консультативном приеме обращаются от двух до пяти больных со слюнокаменной болезнью. Это свидетельствует о росте числа заболеваний слюнных желез в виде слюнокаменной болезни.
Преимущественно поражаются подчелюстные слюнные железы. Лишь 1 % из данной патологии — поражение околоушных желез. Характерной особенностью является ее омоложение. Интерес данной проблемы в том, что часто на амбулаторном приеме таких больных ошибочно лечат с диагнозом «подчелюстной лимфаденит», и, как следствие, происходит дальнейшее развитие и хронизация процесса.
Самая маленькая пациентка, больная 3,5 года, история болезни № 13157, находилась на лечении с 05.07.2006 по 11.07.2006. Больной проведена операция сиалодохолитотомии. Больная Б., 9 лет, история болезни № 14769, проходила лечение с 27.07.06 по 01.08.06. Больная Б., 1200СД1, 11 лет, трижды находилась на лечении в отделении, последний раз с 19.04.12 по 28.04.12. При повторном поступлении при осмотре в полости рта определяется декубитальная язва по ходу протока, из которой при массаже железы выделялись мелкие конкременты. С учетом возраста сиалография не производилась, по данным R-графии дна полости рта и нижней челюсти, конкременты в железе не определяются.
Среди многообразия форм данной патологии встречаются интересные клинические случаи. Так, у больного Б., 47 лет, история болезни № 9480, находился на лечении с 11.0711 по 18.07.11, подчелюстная слюнная железа представляла единый каменный конгломерат (см. R-грамму, рис. 1).
Рис. 1. R-грамма
Рис. 2. Камень поднижнечелюстной слюнной железы
2. Камень поднижнечелюстной слюнной железы
Рис. 3. Камень вартонова протока
Размер конкрементов варьируется от 0,5 до 4,0 см и в диаметре от 0,2 до 2,5 см. Форма камней различна. Камни, располагающиеся в области железы, округлые, нередко имеют неровную поверхность. Конкременты же, образовавшиеся в протоке слюнной железы, в большинстве случаев продолговатые. Цвет слюнных камней желтоватый, иногда с сероватым оттенком; на распиле или шлифе удается обнаружить их слоистое строение. Иногда в центре камня находится инородное тело, вокруг которого и началось отложение солей.
На поверхности конкрементов могут наблюдаться желобки или каналы, по которым происходит отток слюны. Масса камней различна: от долей грамма до нескольких десятков граммов. Не всегда масса слюнного камня связана с его величиной, так как плотность камней различна.
Из вышеприведенных данных и результатов анализа пролеченных больных можно сделать определенные выводы:
- Заболевания слюнных желез прогрессируют в виде омоложения пациентов и роста определенной патологии в виде слюнокаменной болезни.
 Факторы, способствующие данным заболеваниям, многочисленны и до конца не изучены. Но среди них явны поздняя или ошибочная диагностика, отсутствие диспансерного наблюдения данных больных, снижение качества продуктов питания, невозможность коррекции диеты, а также выявление нарушений минерального обмена на более поздних этапах развития данной патологии.
Факторы, способствующие данным заболеваниям, многочисленны и до конца не изучены. Но среди них явны поздняя или ошибочная диагностика, отсутствие диспансерного наблюдения данных больных, снижение качества продуктов питания, невозможность коррекции диеты, а также выявление нарушений минерального обмена на более поздних этапах развития данной патологии. - Большое значение имеют санация хронических очагов инфекции, применение рационального диетического питания, способствующего нормальному слюноотделению.
- Полное выздоровление наступает не ранее чем через три года диспансерного наблюдения с проведением курсов терапии и главным признаком: отсутствие рецидива.
Современный взгляд на заболевание слюнных желёз Текст научной статьи по специальности «Клиническая медицина»
СОВРЕМЕННЫЙ ВЗГЛЯД НА ЗАБОЛЕВАНИЕ СЛЮННЫХ ЖЕЛЁЗ Мохаммад М.М. Гунько В.И.
Российский университет дружбы народов, кафедра челюстно-лицевой хирургии и хирургической стоматологии, г.
В последнее время в челюстно-лицевой хирургии одной из самых популярных тем является тема заболеваний
слюнных желёз. На международных конференциях широко представлены темы анатомического строения,
функциональных особенностей заболеваний слюнных желёз. Классификация слюнных желёз
по размеру: большие и малые слюнные железы
по характеру производимого железой секрета: серозный, муцинозный.
Учитывая классификацию к группе больших слюнных желёз относится:
□ Околоушная слюнная железа (glandula parotis) основной выводной проток- Стенонов располагается вне зубной дуги, секрет серозный.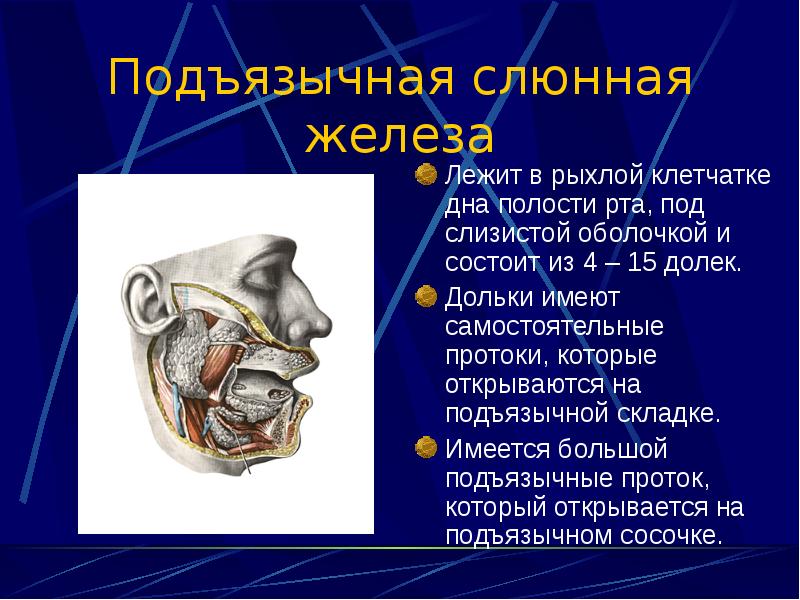
□ Подчелюстная слюнная железа (glandula submandibularis) выводной проток- Вартонов расположен внутри зубной дуги, секрет смешанный, в основном серозный.
□ Подъязычная слюнная железа (glandula sublingvalis) выводной проток присоединяется к Вартонову, расположен внутри зубной дуги, секрет смешанный, в основном муцинозный.
Большие слюнные железы являются парными.
Малые слюнные железы классифицируются идентично. Располагаются повсеместно в полости рта. В основном малые слюнные железы смешанные (муцинозные и серозные),исключение составляют железы языка: железы передней и средней части серозные, в задней части языка ацинусы выделяют муцинозный секрет. Классификация заболеваний слюнных желёз выделяют 5 больших групп
Воспалительные процессы, слюнно-каменная болезнь, сиалозы, опухоли(по патологии доброкачественные и злокачественные), патологические изменения связанные с нарушением роста и развития. Общим симптомом заболеваний слюнных желёз- нарушение слюноотделения и слюнообразования. Необходимо четко отделить ксеростомию от ассиалии без ксеростомии. При истинной ксеростомии наряду с нарушениями функции слюнных желез происходит изменение слизистой оболочки полости рта. Клинические симптомы ксеростомии-больные жалуются на сухость во рту. В тяжелых случаях нарушена функция речи, глотания, жевания, вкусовая чувствительность. В полости рта отмечается мучительная, жгучая боль, слизистая ярко-красная, матовая, местами покрыта липкой, густой слизью. Наблюдаются трещины в области языка, атрофия сосочков. Из Стенонова и Вартонова протоков слюна не выделяется или же выделения скудные, густые, белесоватого цвета, иногда с примесью гнойного эксудата. Асиалия без ксеростомии. Такие патологические состояния наблюдаются, когда одна или несколько слюнных желез временно не выделяют нормального количества слюны (слюнные камни, воспалительный процесс). Это вызывает функциональную ксеростомию, частичную или полную.
Общим симптомом заболеваний слюнных желёз- нарушение слюноотделения и слюнообразования. Необходимо четко отделить ксеростомию от ассиалии без ксеростомии. При истинной ксеростомии наряду с нарушениями функции слюнных желез происходит изменение слизистой оболочки полости рта. Клинические симптомы ксеростомии-больные жалуются на сухость во рту. В тяжелых случаях нарушена функция речи, глотания, жевания, вкусовая чувствительность. В полости рта отмечается мучительная, жгучая боль, слизистая ярко-красная, матовая, местами покрыта липкой, густой слизью. Наблюдаются трещины в области языка, атрофия сосочков. Из Стенонова и Вартонова протоков слюна не выделяется или же выделения скудные, густые, белесоватого цвета, иногда с примесью гнойного эксудата. Асиалия без ксеростомии. Такие патологические состояния наблюдаются, когда одна или несколько слюнных желез временно не выделяют нормального количества слюны (слюнные камни, воспалительный процесс). Это вызывает функциональную ксеростомию, частичную или полную. Но гистологических изменений в железе нет. Пример функциональной ксеростомии- Испуг. Дегидратация является еще одной причиной функциональной ксеростомии: высокая температура тела, хронический нефрит в полиурический период, кахексия. Побочные явления, возникшие в результате действия некоторых медикаментозных средств, вызывают функциональную ксеростомию (седативные средства, миорелаксанты гладкой мускулатуры, снотворные, гипотензивные, кардиостимуляторы).
Но гистологических изменений в железе нет. Пример функциональной ксеростомии- Испуг. Дегидратация является еще одной причиной функциональной ксеростомии: высокая температура тела, хронический нефрит в полиурический период, кахексия. Побочные явления, возникшие в результате действия некоторых медикаментозных средств, вызывают функциональную ксеростомию (седативные средства, миорелаксанты гладкой мускулатуры, снотворные, гипотензивные, кардиостимуляторы).
Воспалительные процессы слюнных желез
По частоте возникновения преобладают воспалительные процессы. По данным исследований Rauch, на 100 случаев воспаления приходится 10 случаев сиалоза, 5 случаев слюнного камня, 1 случай опухоли слюнной железы. Клинические проявления воспаления слюнных желёз довольно однообразны. В большинстве случаев наблюдается болезненная припухлость (острая или хроническая), которая иногда сопровождается высокой температурой тела и нарушением функции. Разнообразная этиология воспалительных процессов, дающая идентичную симптоматику, затрудняет точную диагностику. Морфологические и функциональные изменения, характерные для воспаления различной этиологии, исследуются при помощи сиалографии, изотопного метода. Слюнно-каменная болезнь
Разнообразная этиология воспалительных процессов, дающая идентичную симптоматику, затрудняет точную диагностику. Морфологические и функциональные изменения, характерные для воспаления различной этиологии, исследуются при помощи сиалографии, изотопного метода. Слюнно-каменная болезнь
Наиболее часто встречается в подчелюстных железах (83 %), реже — в околоушных (10 %) и подъязычных (7 %). В малых слюнных железах sialolithiasis- казуистика.
Клиническая картина. Первичным является частичная или полная обтурация протоков слюнных желез камнями. При частичной обтурации железа резко увеличивается в размерах до приема пищи, а в течение 1-2 ч после еды медленно уменьшается, после чего больной жалуется на незначительную боль в виде спазмов. При полной обтурации протока камнем происходит стойкое увеличение железы, которое наблюдается в течение нескольких дней. Увеличение количества слюны приводит к увеличению размеров железы и к усилению интенсивности боли в ней и окружающих тканях.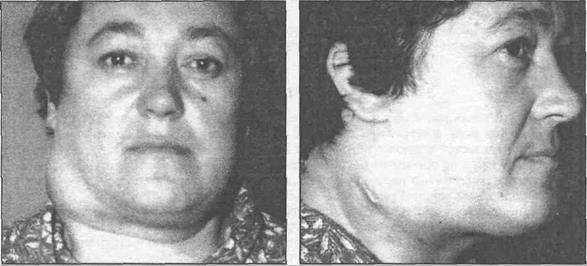 При воспалительном процессе в области подчелюстной слюнной железы, вызванной наличием слюнного камня, важную роль играет его локализация. При закупорке камнем протока вблизи устья отмечается воспалительный процесс в области дна полости рта. При вне- и внутриротовой пальпации протока железы хорошо прощупывается камень. Отек и припухлость приподнимают и сдвигают язык, затрудняется прием пищи; речь нарушена. Отделяемое из железы часто гнойное. Чем больше отдаляется камень от устья в протоке, тем больше воспалительный процесс в подчелюстной области. Симптомы дополняются ознобом, повышением
При воспалительном процессе в области подчелюстной слюнной железы, вызванной наличием слюнного камня, важную роль играет его локализация. При закупорке камнем протока вблизи устья отмечается воспалительный процесс в области дна полости рта. При вне- и внутриротовой пальпации протока железы хорошо прощупывается камень. Отек и припухлость приподнимают и сдвигают язык, затрудняется прием пищи; речь нарушена. Отделяемое из железы часто гнойное. Чем больше отдаляется камень от устья в протоке, тем больше воспалительный процесс в подчелюстной области. Симптомы дополняются ознобом, повышением
температуры тела, затруднением глотания. Камни, локализующиеся в протоке, могут удаляться самостоятельно через устье и через стенку протока с образованием фистулы. Камни с локализацией в железе приводят к хроническому воспалительному процессу в ней. Определение камней в околоушной слюнной железе более сложная задача из-за их малых размеров (меньше рисового зерна). Камень железы пальпируется только вблизи устья протока. Характер воспаления здесь также определяет локализация камня.
Камень железы пальпируется только вблизи устья протока. Характер воспаления здесь также определяет локализация камня.
Камень в протоке может вызвать его полную обтурацию и гнойное воспаление всей железы. При пальпации железы из протока выделяется гнойный экссудат, характерна резкая боль, слизистая вокруг устья выводного протока околоушной железы гиперемированна, отечна. Лицо больного припухает, но рот открывается свободно. Нередко встречается частичное поражение ткани железы. В связи с тем, что процесс в основном поражает поверхностную долю железы, может наблюдаться гнойное расплавление железистой ткани, которое заметно при осмотре больного. Гной из железы иногда прорывается самопроизвольно, иногда необходим разрез, а иногда процесс переходит в хронический. Течение патологического процесса характеризуется частыми обострениями. Постановка диагноза является итогом анамнеза, клинических данных, рентгенологического исследования.
Не все слюнные камни рентгеноконтрастны. Но сиалография дает информацию о размерах камня, локализации и морфологии железы. Лечение. Наиболее часто слюнные камни подчелюстной слюнной железы подлежат удалению, а при необходимости проводится удаление железы. Лечение камней околоушной слюнной железы, как правило, консервативное.
Но сиалография дает информацию о размерах камня, локализации и морфологии железы. Лечение. Наиболее часто слюнные камни подчелюстной слюнной железы подлежат удалению, а при необходимости проводится удаление железы. Лечение камней околоушной слюнной железы, как правило, консервативное.
Сиалозы (Sialodenosis)
Сиалозы, по определению ВОЗ, — это билатеральные рецидивирующие, невоспалительного и неопухолеподобного характера изменения, которые чаще поражают gl. parotis и реже — gl. submandibularis. Гистологическая картина: гипертрофия серозных ацинусов, интерстициальный отек, атрофия выводных протоков, выстланных цилиндрическими эпителиальными клетками, базальная треть которых имеет поперечную полосатость, что соответствует инвагинации базальной мембраны, которая тем самым увеличивает свою поверхность. По сравнению с синдромом Шегрена, сиалозы протекают без появления воспалительных клеток.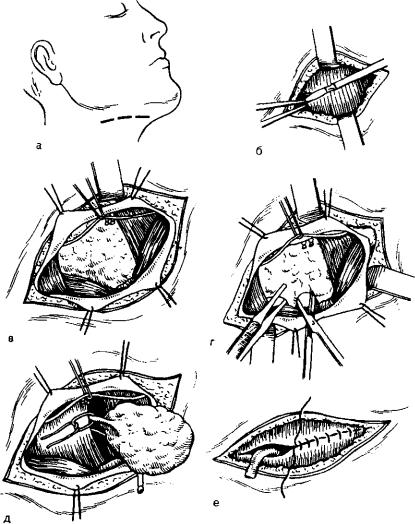 В этиологии сиалозов часто наблюдаются гормональные нарушения, прием противозачаточных средств, нарушение обмена веществ, циррозы печени, хронический алкоголизм. Жалобы- на появление плотных узлов в слюнных железах, сухость во рту. Истинная ксеростомия не характерна. Образование слюны нормализируется под действием пилокарпина. Постановка диагноза сложная. Помогает в постановке диагноза анамнез, отрицательный результат сиалографии, выделение обильного количества слюны при стимуляции, изотопный и сиалохимический методы исследования. Лечение. Седативные препараты, стимуляция слюнообразования, лечение основного заболевания.
В этиологии сиалозов часто наблюдаются гормональные нарушения, прием противозачаточных средств, нарушение обмена веществ, циррозы печени, хронический алкоголизм. Жалобы- на появление плотных узлов в слюнных железах, сухость во рту. Истинная ксеростомия не характерна. Образование слюны нормализируется под действием пилокарпина. Постановка диагноза сложная. Помогает в постановке диагноза анамнез, отрицательный результат сиалографии, выделение обильного количества слюны при стимуляции, изотопный и сиалохимический методы исследования. Лечение. Седативные препараты, стимуляция слюнообразования, лечение основного заболевания.
Опухоли
Условия для ранней диагностики опухолевых процессов очевидны: больной рано обнаруживает патологию, клиническое обследование простое, рост опухоли медленный, после обращения больного врач имеет возможность направить его в специализированное лечебное учреждение.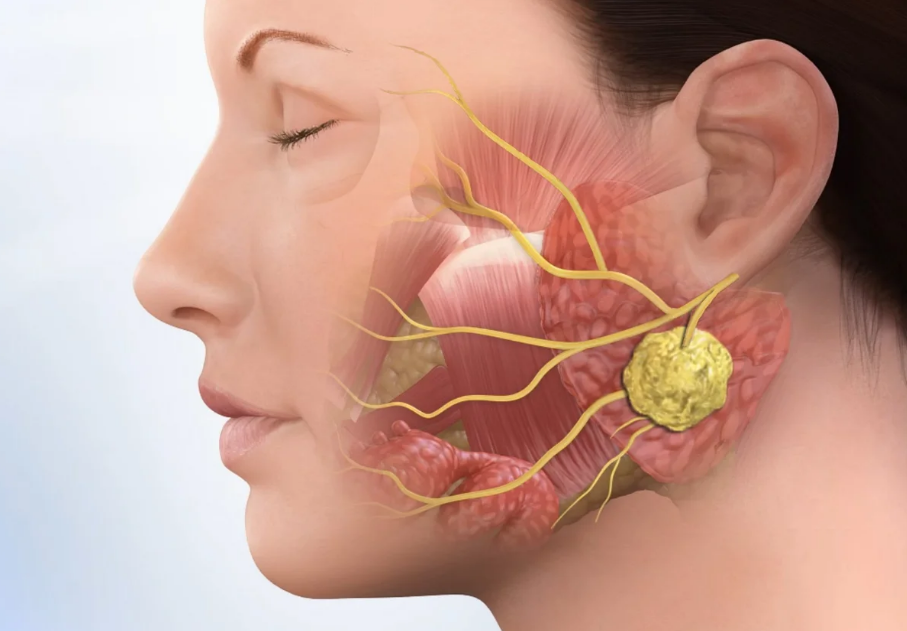 В случае проведения вмешательства происходит преувеличение оценки возможного временного или постоянного пареза n.facialis. Опухоли слюнных желез в процентном соотношении распределены следующим образом: 80 %- gl.parotis, 10 %- gl.submandibularis, 9 %-малые слюнные железы, 1 %- подъязычная слюнная железа. Существует несколько классификаций. На нашей кафедре придерживаются следующей, согласно которой группы опухолей распределены по виду тканей, из которых они произошли.
В случае проведения вмешательства происходит преувеличение оценки возможного временного или постоянного пареза n.facialis. Опухоли слюнных желез в процентном соотношении распределены следующим образом: 80 %- gl.parotis, 10 %- gl.submandibularis, 9 %-малые слюнные железы, 1 %- подъязычная слюнная железа. Существует несколько классификаций. На нашей кафедре придерживаются следующей, согласно которой группы опухолей распределены по виду тканей, из которых они произошли.
1. Эпителиальные опухоли
□ Доброкачественные: Аденомы (плеоморфная аденома, аденолимфома)
Мукоэпидермоидные опухоли
□ Злокачественные: Цилиндромы, Карциномы
2. Мезенхимальные опухоли
□ Доброкачественные: Гемангиомы, Лимфангиомы, Невриномы, Неврофибромы, Липомы
□ Злокачественные: Саркомы, Гемангиоэндотелиома
Разнообразие опухолевых процессов может ввести в заблуждение. На практике важно знать, что наиболее часто встречаются четыре виды опухолей: pleomorph adenoma, papillaris cystadenolymphoma цилиндромы и различные формы карцином.
На практике важно знать, что наиболее часто встречаются четыре виды опухолей: pleomorph adenoma, papillaris cystadenolymphoma цилиндромы и различные формы карцином.
Pleomorph, adenoma- смешанная опухоль. 60-80% от всех опухолей слюнных желёз. Рост медленный, бессимптомный, безболезненный. Наиболее частая локализация-
в нижнем полисе gl.parotis, реже- в глубокой доле под n.facialis. Лечение: тотальная или субтотальная паротидэктомия. Карциномы 10-14% от числа опухолей слюнных желёз. Характерен быстрый рост, симптоматика- парез n.facialis.
Различают: Аденокарциномы, Анапластическая карцинома, Мукоэпидермоидная карцинома. Лечение: интраартериальная химиотерапия в предоперационном периоде, радикальное удаление опухоли, лучевая терапия.
Нарушение развития слюнных желёз Различают три формы таких изменений:
Отсутствие слюнных желёз,
Отсутствие больших слюнных желёз Системные заболевания (пример муковисцедоз)
Методика обследования слюнных желёз
□ Контрастная сиалография
Даёт более исчерпываюшюю информацию о больших и малых слюнных железах чем другие методы.
□ Сиалометрия, сиалохимия
□ КТ и МРТ
Даёт представление о морфологическом строении железы. Особенно важно назначать при опухолевых процессах.
□ УЗИ
Наиболее быстрый, просто выполнимый и информативный метод
ЛИТЕРАТУРА
1. Сборник научных тезисов и статей «Здоровье и образование в XXI веке». 2009. Т. 11. № 4.
2. Сборник научных тезисов и статей «Здоровье и образование в XXI веке». 2008. Т. 10. № 4.
3. Сборник научных тезисов и статей «Здоровье и образование в XXI веке». 2007. Т. 9. № 4.
4. Сборник научных тезисов и статей «Здоровье и образование в XXI веке». 2006. Т. 8. № 4.
Сборник научных тезисов и статей «Здоровье и образование в XXI веке». 2006. Т. 8. № 4.
5. Сборник научных тезисов и статей «Здоровье и образование в XXI веке». 2005. Т. 7. № 4.
6. Сборник научных тезисов и статей «Здоровье и образование в XXI веке». 2004. Т. 6. № 4.
7. Сборник научных тезисов и статей «Здоровье и образование в XXI веке». 2003. Т. 5. № 4.
8. Сборник научных тезисов и статей «Здоровье и образование в XXI веке». 2002. Т. 4. № 4.
9. Сборник научных тезисов и статей «Здоровье и образование в XXI веке». 2001. Т. 3. № 4.
10. Сборник научных тезисов и статей «Здоровье и образование в XXI веке». 2000. Т. 2. № 1.
11. Электронный сборник научных трудов «Здоровье и образование в XXI веке». 2009. Т. 11. № 12.
Электронный сборник научных трудов «Здоровье и образование в XXI веке». 2009. Т. 11. № 12.
12. Электронный сборник научных трудов «Здоровье и образование в XXI веке». 2008. Т. 10. № 12.
13. Электронный сборник научных трудов «Здоровье и образование в XXI веке». 2007. Т. 9. № 12.
14. Электронный сборник научных трудов «Здоровье и образование в XXI веке». 2006. Т. 8. № 12.
15. Электронный сборник научных трудов «Здоровье и образование в XXI веке». 2005. Т. 7. № 12.
16. Электронный сборник научных трудов «Здоровье и образование в XXI веке». 2004. Т. 6. № 12.
17. Электронный сборник научных трудов «Здоровье и образование в XXI веке». 2003. Т. 5. № 12.
18./the-three-major-pairs-of-salivary-glands-141483130-5796772e3df78ceb863e678d.jpg) Электронный сборник научных трудов «Здоровье и образование в XXI веке». 2002. Т. 4. № 2.
Электронный сборник научных трудов «Здоровье и образование в XXI веке». 2002. Т. 4. № 2.
19. Электронный сборник научных трудов «Здоровье и образование в XXI веке». 2001. Т. 3. № 2.
20. Электронный сборник научных трудов «Здоровье и образование в XXI веке». 2000. Т. 2. № 1.
Ретенционные кисты кошек ⋆ Ветеринарная клиника MAX&VET
Ретенционные кисты (сиалоцеле, мукоцеле) кошек – редкое для этого вида животных патологическое состояние, при котором наблюдается повышенное скопление слюны в тканях, окружающих слюнную железу и ее протоки. Состояние также известно, как киста слюнной железы, или слюнная киста. Для кист слюнных желез характерно медленное развитие. Зачастую владельцы животных замечают их лишь тогда, когда они достигают заметного размера.
У кошек, как и у других видов млекопитающих животных, различают пять слюнных желез (Рис. 1), некоторые из которых парные – расположенные с каждой стороны головы. Слюнные железы функционируют постоянно, а во время приема корма – активнее, выделяя большое количество жидкой и вязкой слюны.
1), некоторые из которых парные – расположенные с каждой стороны головы. Слюнные железы функционируют постоянно, а во время приема корма – активнее, выделяя большое количество жидкой и вязкой слюны.
Рис. 1
Слюнные железы кошки:- Околоушная железа – самая крупная, парная, расположенная в области основания каждого уха за височной костью.
- Подчелюстная железа – парная, располагается под корнем языка.
- Подъязычная железа, протоки которой выходит под язык животного.
- Коренная железа – в передней части нижней челюсти с протоками, выходящими в области передних зубов.
- Подглазничная железа, или скуловая – парная, расположена в костях верхней челюсти, очень близко к нижней орбитальной окружности.
- Травма – тупые или проникающие ранения. Возможны травмы ятрогенного характера (полученные во время выполнения каких-либо диагностических процедур).

- Инородные тела (случайное поедание острых и жестких травинок, листьев может привести к закупорке протоков околоушной слюнной железы).
- Бактериальные и вирусные инфекции (например лейкоз).
- Образование конкрементов (камней) в протоках слюнных желез.
- Иммуноопосредованные заболевания.
- Неоплазии (опухоли).
- Идиопатическая (неизвестная) этиология.
- Породная предрасположенность у кошек – нехарактерна.
- Возрастная предрасположенность: болеют в основном молодые животные, у пожилых чаще обнаруживаются опухоли.
Основная опасность заболевания заключается в запущенности процесса, что приводит к нарушению пищеварения, извращенному аппетиту, но самым страшным последствием может быть раковая опухоль, которая часто развивается в тканях, окружающих пораженную слюнную железу, в результате постоянного раздражающего воздействия слюны.
Диагностика заболеванияМукоцеле у кошек диагностируется просто. При пальпации хорошо ощущается опухоль в области пораженной слюнной железы – под шеей или на лицевой части головы кошки (Рис.2). Осмотр полости рта помогает определить наличие болезни, если хорошо видна отечность под языком или в области глотки.
При пальпации хорошо ощущается опухоль в области пораженной слюнной железы – под шеей или на лицевой части головы кошки (Рис.2). Осмотр полости рта помогает определить наличие болезни, если хорошо видна отечность под языком или в области глотки.
Рис. 2
Для того, чтобы отличить мукоцеле от других заболеваний, может быть проведена тонкоигольная пункция в ткани отека, чтобы определить наличие слюны в кисте.Содержимое кистозного мешка достаточно характерно. Обычно это слизистый (жидкий или сгущенный) экссудат, прозрачный или желтовато-коричневый, часто с примесью крови. При абсцедировании кист — содержимое гнойное. Для успешного последующего лечения необходимо установить сторону поражения. При локализации кисты в вентральной поверхности шеи, часто трудно сразу понять, протоки каких желез поражены, правых или левых. В таких случаях прибегают к контрастной рентгенографии.
Терапевтическое лечение:- Антибиотикотерапия.
- Обезболивание
- Стоит отметить, что первично возникающие воспаления, кисты или опухоли слюнных желез не причиняют животному видимой боли.
 Однако, при разрастании и развитии воспалительного процесса, данные образования могут давить на язык, челюсти, затруднять акт дыхания и глотания.
Однако, при разрастании и развитии воспалительного процесса, данные образования могут давить на язык, челюсти, затруднять акт дыхания и глотания. - Кортикостероиды (в основном, при иммуноопосредованных заболеваниях).
- Дренирование протоков слюнной железы.
- Удаление слюнной железы.
- Восстановление протоков.
- Легирование – перевязывание протоков.
- Вскрытие и удаление кисты (преимущественно при подъязычных и глоточных кистах).
Окончательное лечение, которое полностью исключит проблему, выполняется путем хирургического дренирования кисты и последующего удаления пораженных слюнных желез вместе с протоками (Рис.3, Рис.4).
Рис. 3
Рис. 4
Ранулы и глоточные мукоцеле лечатся марсупиализацией. Это – один из хирургических способов лечения различных кист, не только в области слюнных желез. В основе лежит превращение замкнутой полости кисты в открытый карман, то есть вскрытие одной из стенок кистозной полости (Рис. 5). В этом случае создается постоянное большое отверстие, ведущее от патологического очага кисты в ротовую полость. Это достигается путем наложения швов на стенки кисты. В результате накапливаемая слюна стекает прямо в ротовую полость, не создавая отек.
5). В этом случае создается постоянное большое отверстие, ведущее от патологического очага кисты в ротовую полость. Это достигается путем наложения швов на стенки кисты. В результате накапливаемая слюна стекает прямо в ротовую полость, не создавая отек.
Рис.5
Антибактериальная терапия может быть полезна в качестве профилактики, чтобы предотвратить постхирургическую инфекцию, либо применяется в случае подозрения на инфекционный процесс в ротовой полости.
Полное выздоровление кошки наступает через 3-5 недель после проведенной операции. Изменять рацион животному не нужно, недостаток слюны по причине удаления одной железы замещается секрецией других здоровых органов. У всех оперированных пациентов наблюдается устойчивая положительная динамика и отсутствие рецидивов. Такое послеоперационное осложнение, как ксеростомия (сухость слизистой оболочки ротовой полости) после удаления слюнной железы встречается крайне редко.
Рис.6
Вы можете поделиться записью в . ..
..VK
Также читайте:
- Вирусный иммунодефицит кошек
Вик (вирусный иммунодефицит кошек) – хроническая инфекция кошачьих, передающаяся через укусы и (реже) внутриутробно. Проявляется симптоматически через несколько лет или месяцев после заражения. У животного при этом отмечается: Хронический стоматит и гингивит Хронические заболевания верхних дыхательных путей Истощение Лихорадка Лимфоаденопатия…
- Коронавирусная инфекция кошек
Коронавирусная инфекция- вирусное заболевание кошачьих, вызываемое коронавирусами. Коронавирусы кошек зачастую условно делят на 2 группы: высокопатогенные штаммы – вызывают развитие инфекционного перитонита кошек; малопатогенные штаммы – приводят к легкому течению болезни (иногда бессимптомному) – кишечный коронавирус кошек. Заражение животных в…
- Токсоплазмоз кошек
Токсоплазмоз кошек — это паразитарное заболевание, вызванное простейшим Toxoplasma gondii. Риску заражения подвержены все млекопитающие, птицы, а разносчиками инфекции могут быть и насекомые (тараканы, мухи).
 Заболевание опасно для человека и особенно для беременных, так как токсоплазмы могут проникать в матку…
Заболевание опасно для человека и особенно для беременных, так как токсоплазмы могут проникать в матку…
Раздел 7 воспалительные заболевания челюстно-лицевой области
001. Более информативным симптомом острого одонтогенного остеомиелита среди перечисленных является
а) температура тела субфебрильная
б) пальпируются болезненные увеличенные регионарные лимфоузлы
в) периостальные изменения с вестибулярной стороны
г) периостальные изменения с оральной стороны
д) периостальные изменения с вестибулярной и оральной сторон
002. Наиболее достоверным дифференциально-диагностическим признаком хронического гиперпластического остеомиелита и опухоли челюстных костей служит
а) наличие в анамнезе одонтогенного воспаления в исследуемой области
б) результат пробной противовоспалительной терапии
в) рентгенологическая характеристика
г) данные морфологического исследования ткани
д) не назван
003. Первые рентгенологические признаки деструкции челюстей у детей при остеомиелите выявляются
Первые рентгенологические признаки деструкции челюстей у детей при остеомиелите выявляются
а) на 4-5 сутки
б) на 6-8 сутки
в) на 10-12 сутки
г) через 3 недели
д) через 4 недели
004. Обязательным видом лечения при хроническом остеомиелите челюстных костей является
а) антибиотикотерапия
б) общеукрепляющая и стимулирующая терапия
в) специфическая терапия
г) хирургическое лечение
д) не назван
005. При гематогенном остеомиелите у детей чаще поражается
а) тело нижней челюсти
б) мышелковый отросток нижней челюсти
в) альвеолярный отросток нижней челюсти
г) альвеолярный отросток верхней челюсти
д) нет закономерности
006. Тактикой при оказании экстренной помощи при остром одонтогенном остеомиелите, осложнившимся флегмоной («причинный» зуб значительно резрушен), будет
Тактикой при оказании экстренной помощи при остром одонтогенном остеомиелите, осложнившимся флегмоной («причинный» зуб значительно резрушен), будет
а) вскрытие флегмоны, удаление причинного зуба не показано
б) вскрытие флегмоны с одновременным удалением причинного зуба
в) вскрытие флегмоны, удаление причинного зуба после стихания острого воспаления
г) произвести только удаление зуба
д) порядок действия не имеет значения
007. Тяжесть течения воспалительных процессов в детском возрасте определяет
а) большая распространенность кариеса
б) морфологическое и функциональное несовершенство органов и тканей у ребенка
в) трудность диагностики воспалительных процессов у детей
г) локализация процессов у детей
д) не назван
008. Какой исход остеомиелита челюстных костей является особенностью детского возраста?
Какой исход остеомиелита челюстных костей является особенностью детского возраста?
а) адентия
б) образование дефекта кости
в) задержка роста челюсти
г) патологический перелом челюсти
д) не назван
009. Длительность реабилитационного периода для больных гематогенным остеомиелитом
а) до момента клинического выздоровления
б) стойкая ремиссия в течение года
в) до периода формирования молочного прикуса
г) до окончания роста челюстных костей
д) не назван
010. Тяжесть течения гематогенного остеомиелита определяет
а) септический фон заболевания
б) возраст ребенка
в) преимущественно поражение верхней челюсти
г) деструктивынй характер процесса
д) деструктивные, деструктивно-продуктивная и гиперпластическая формы хронического остеомиелита
011. Исходами хронического деструктивного остеомиелита, перенесенного в детском возрасте, являются
а) выздоровление
б) микрогения
в) дефект челюсти
г) адентия
д) возможно любое из перечисленных
012. В какой части гемограммы имеются более выраженные изменения при хроническом остеомиелите челюстных костей?
а) в красной крови
б) в белой крови
в) в системе свертывания крови
г) меняется скорость оседания эритроцитов
д) изменение крови не возникает
013. Завершенным лечение ребенка по поводу периодонтита постоянного зуба можно считать
а) сразу после пломбирования
б) после рентгенологического контроля за качеством пломбирования корневых каналов
в) через 7 дней после пломбирования зуба
г) через месяц после пломбирования зуба
д) через 3-6 месяцев после пломбирования зуба
014. Определяющим для выбора хирургического метода лечения периодонтита временного зуба является
а) возраст до 7 лет
б) хроническое течение заболевания
в) степень активности кариеса
г) групповая принадлежность зуба
д) не назван
015. Абсолютным показанием к удалению временного зуба является
а) возраст, соответствующий физиологической смене зубов
б) наличие периодонтита
в) наличие свища
г) рентгенологически определяемое вовлечение в процесс зачатка постоянного зуба
д) любой из перечисленных
016. Свищ в своде преддверия рта может быть симптомом
а) хронического периодонтита
б) хронического периодонтита с вовлечением зачатка постоянного зуба (остит)
в) хронического остеомиелита
г) одонтогенной кисты
д) любого из перечисленных
017. В возрасте до 7 лет причиной одонтогенной инфекции чаще является
а) постоянный моляр
б) временные резцы
в) временные клыки
г) первый временный моляр
д) второй временный моляр
018. Средняя продолжительность больничного листа по уходу за ребенком в связи с острым гнойным одонтогенным периоститом
а) 1 сутки
б) до 7 суток
в) до 14 суток
г) более 14 суток
д) не требуется
019. Зубом, вызвавшим одонтогенный острый периостит и обязательно подлежащим удалению, является
а) временный моляр
б) постоянный моляр
в) постоянный резец
г) любой
д) никакой
020. Причинами аденофлегмон в челюстно-лицевой области являются
а) заболевания ЛОР-органов
б) зубы, пораженные кариесом и его осложнениями
в) травма челюстно-лицевой области
г) острый герпетический стоматит
д) любая из перечисленных
021. При воспалении в челюстно-лицевой области целесообразнее применять следующий препарат из группы нитрофуранов
а) фурагин
б) фуразолидон
в) фурозолин
г) фурациллин
д) не применяются
022. Терапевтическая концентрация пенициллина в крови сохраняется
а) 4 часа
б) 6 часов
в) 8 часов
г) 12 часов
д) 24 часа
023. Уменьшению отека тканей способствует
а) витамин В 12
б) витамин В 1
в) рутин
г) пиридоксоль фосфат
д) ретинол-ацетат (витамина)
024. Причиной неспецифических лимфаденитов в челюстно-лицевой области у детей является
а) заболевания ЛОР-органов
б) зубы, пораженные кариесом и его осложнениями
в) травма челюстно-лицевой области
г) острый герпетический стоматит
д) любая из перечисленных
025. Лимфадениты по клиническому течению наиболее полно подразделяются
а) на острые и хронические
б) на острые, подострые и хронические
в) на острые, подострые, хронические, хронические рецидивирующие
г) на острые (серозные, гнойные), хронические (гиперпластические и абсцедирующие)
д) на острые, хронические в стадии обострения
026. Частым лимфаденитам в детском возрасте способствует
а) большая распространенность кариеса у детей
б) частота заболеваний инфекционными болезнями и заболеваниями ЛОР-органов
в) функциональное и морфологическое несовершенство лимфатических узлов у детей
г) трудности диагностики
д) частые повреждения челюстно-лицевой области
027. Наиболее вероятной причиной лимфаденита подчелюстных лимфатических узлов у ребенка 2-3 лет является
а) инфекционная причина
б) одонтогенная причина
в) травматическая причина
г) дерматогенная причина
д) тонзиллогенная причина
028. Наиболее вероятной причиной лимфаденита подчелюстных лимфатических узлов у ребенка в возрасте 5-9 лет является
а) инфекционная причина
б) дерматогенная причина
в) травматическая причина
г) одонтогенная причина
д) тонзиллогенная причина
029. Необходимость удаления зачатка постоянного зуба вероятнее всего может возникнуть в случае, когда
а) зачаток в зоне деструкции при хроническом остеомиелите челюсти
б) нахождение зачатка в линии перелома без смещения отломков
в) зачаток в полости зубосодержащей кисты
г) зачаток рядом со вколоченным вывихом временного зуба
д) зачаток прилежит к зубу с хроническим периодонтитом
030. Для дифференциальной диагностики кист и продуктивного воспалительного процесса челюстных костей наиболее информативны
а) наличие в исследуемой области зуба с осложнением кариеса
б) данные рентгенографии
в) данные электроодонтодиагностики
г) длительность процесса
д) степень активности кариеса
031. Наиболее достоверным симптомом для диагноза хронического неспецифического паротита является
а) наличие припухлости в околоушно-жевательной области
б) сухость во рту
в) наличие в анамнезе эпидемического паротита
г) мутная с примесями слюна
д) не назван
032. Чаще воспаляется
а) подъязычная слюнная железа
б) подчелюстная слюнная железа
в) околоушная слюнная железа
г) малые слюнные железы на губе
д) слюнные железы на языке
033. Наиболее достоверно подтверждает диагноз эпидемического сиалоаденита
а) двусторонний характер поражения
б) данные эпидемического анамнеза
в) показатели гемограммы
г) результат противовоспалительной терапии
д) не назван
034. Наиболее распространенным путем передачи вируса простого герпеса человеку является
а) воздушно-капельный
б) контактный
в) половой
г) трансплацентарный
д) любой из названных
035. Контрастную рентгенографию можно проводить
а) в острой фазе воспаления слюнной железы
б) в хронической стадии воспаления слюнной железы
в) в период ремиссии
г) в любой период
д) у детей не проводится
036. Наиболее достоверно подтверждает наличие слюннокаменной болезни в детском возрасте
а) острый лимфаденит подчелюстной области
б) симптом «слюнной колики»
в) данные рентгенологического обследования
г) мутная слюна
д) у детей не встречается
037. Показанием к назначению слюногонной диеты при сиалоадените служит
а) острый воспалительный процесс с выраженным отеком
б) гнойное отделяемое из протока при затрудненном слюноотделении
в) достаточный слюноотток при «грязной» слюне
г) стадия ремиссии
д) у детей не используется
038. Ребенок 9 лет обратился с жалобами на боли во фронтальных зубах верхней челюсти, отек верхней губы. Температура 37.5°С, появившаяся накануне. Объективно: асимметрия лица за счет отека верхней губы и сглаженности носо-губной складки слева; небольшой отек нижнего века левого глаза. 11,21 имеют отломы коронок (травма год назад). На 11 — пломба из цемента. Перкуссия 21 — резко болезненна. Зуб подвижен. 11 реагирует на перкуссию слабо болезненной реакцией. Переходная складка гиперемирована, отечна. Пальпация болезненна в области 11,21,22 Предполагаемый диагноз
а) острый общий пульпит
б) острые периодонтиты 11,21
в) острый серозный периостит, обострение хронического периодонтита 21
г) острый гнойный периостит
д) острый одонтогенный остеомиелит верхней челюсти
039. Ребенок 9 лет обратился с жалобами на боли во фронтальных зубах верхней челюсти, отек верхней губы. Температура 37.5°С, появившаяся накануне. Объективно: асимметрия лица за счет отека верхней губы и сглаженности носо-губной складки слева; небольшой отек нижнего века левого глаза. 11,21 имеют отломы коронок (травма год назад). На 11 — пломба из цемента. Перкуссия 21 — резко болезненна. Зуб подвижен. 11 реагирует на перкуссию слабо болезненной реакцией. Переходная складка гиперемирована, отечна. Пальпация болезненна в области 11,21,22 Надежнее подтвердит диагноз
а) ЭОД
б) рентгенография
в) клинический анализ крови
г) перкуссия зубов
д) зондирование линии перелома в 21
040. Ребенок 9 лет обратился с жалобами на боли во фронтальных зубах верхней челюсти, отек верхней губы. Температура 37.5°С, появившаяся накануне. Объективно: асимметрия лица за счет отека верхней губы и сглаженности носо-губной складки слева; небольшой отек нижнего века левого глаза. 11,21 имеют отломы коронок (травма год назад). На 11 — пломба из цемента. Перкуссия 21 — резко болезненна. Зуб подвижен. 11 реагирует на перкуссию слабо болезненной реакцией. Переходная складка гиперемирована, отечна. Пальпация болезненна в области 11,21,22 В первое посещение лучше назначить
а) УВЧ-терапию
б) раскрыть 21, сделать разрез на переходной складке
в) противовоспалительную лекарственную терапию
г) раскрыть 21, назначить противовоспалительную терапию
д) раскрыть 21, сделать перкостотомию, назначить противовоспалительную терапию
041. Ребенок 6 лет обратился с жалобами на боли в зубах нижней челюсти слева, болезненность при глотании и широком открывании рта. Температура — 38.5°С. Болен в течение трех суток. При осмотре: ребенок вял, бледен, капризничает. Асимметрия лица за счет отека щечной и подчелюстной областей. Пальпируются увеличенные, болезненные лимфатические узлы в подчелюстной области слева. Открывание рта несколько болезненно, ограничено. 74,75 — розового цвета, в 74 — пломба из цемента, в 75 — кариозная полость. Перкуссия 74,75, а также интактных 72, 73, 36 — болезненная. Зубы подвижны. Переходная складка соответственно 72-36 — сглажена, гиперемирована, резко болезненна. Определяется флюктуация. Болезненна также при пальпации язычная поверхность альвеолярного отростка. Предполагаемый диагноз
а) гнойный периостит нижней челюсти слева
б) острый одонтогенный лимфаденит подчелюстных лимфатических узлов
в) острый одонтогенный остеомиелит нижней челюсти слева
г) флегмона подчелюстной области
д) абсцесс челюстно-язычного желобка
042. Ребенок 6 лет обратился с жалобами на боли в зубах нижней челюсти слева, болезненность при глотании и широком открывании рта. Температура — 38.5°С. Болен в течение трех суток. При осмотре: ребенок вял, бледен, капризничает. Асимметрия лица за счет отека щечной и подчелюстной областей. Пальпируются увеличенные, болезненные лимфатические узлы в подчелюстной области слева. Открывание рта несколько болезненно, ограничено. 74,75 — розового цвета, в 74 — пломба из цемента, в 75 — кариозная полость. Перкуссия 74,75, а также интактных 72, 73, 36 — болезненная. Зубы подвижны. Переходная складка соответственно 72-36 — сглажена, гиперемирована, резко болезненна. Определяется флюктуация. Болезненна также при пальпации язычная поверхность альвеолярного отростка. Для подтверждения диагноза необходим дополнительный метод исследования —
а) ЭОД
б) внутриротовая рентгенография
в) клинический анализ крови
г) рентгенография челюстей (обзорная)
д) ни один из вышеперечисленных
043. Ребенок 6 лет обратился с жалобами на боли в зубах нижней челюсти слева, болезненность при глотании и широком открывании рта. Температура — 38.5°С. Болен в течение трех суток. При осмотре: ребенок вял, бледен, капризничает. Асимметрия лица за счет отека щечной и подчелюстной областей. Пальпируются увеличенные, болезненные лимфатические узлы в подчелюстной области слева. Открывание рта несколько болезненно, ограничено. 74,75 — розового цвета, в 74 — пломба из цемента, в 75 — кариозная полость. Перкуссия 74,75, а также интактных 72, 73, 36 — болезненная. Зубы подвижны. Переходная складка соответственно 72-36 — сглажена, гиперемирована, резко болезненна. Определяется флюктуация. Болезненна также при пальпации язычная поверхность альвеолярного отростка. Какой показатель гемограммы наиболее характерен для данного диагноза
а) эритропения
б) снижение количества гемоглобина
в) левый сдвиг в нейтрофильных лейкоцитах с появлением юных форм
г) количество лейкоцитов — 11000
д) СОЭ- 10 мм/час
044. Ребенок 6 лет обратился с жалобами на боли в зубах нижней челюсти слева, болезненность при глотании и широком открывании рта. Температура — 38.5°С. Болен в течение трех суток. При осмотре: ребенок вял, бледен, капризничает. Асимметрия лица за счет отека щечной и подчелюстной областей. Пальпируются увеличенные, болезненные лимфатические узлы в подчелюстной области слева. Открывание рта несколько болезненно, ограничено. 74,75 — розового цвета, в 74 — пломба из цемента, в 75 — кариозная полость. Перкуссия 74,75, а также интактных 72, 73, 36 — болезненная. Зубы подвижны. Переходная складка соответственно 72-36 — сглажена, гиперемирована, резко болезненна. Определяется флюктуация. Болезненна также при пальпации язычная поверхность альвеолярного отростка. Первоочередным лечением при данном заболевании является
а) антибиотикотерапия
б) удаление 75
в) вскрытие поднадкостничного абсцесса
г) удаление 74,75 и вскрытие поднадкостного абсцесса
д) удаление 74,75, вскрытие поднадкостничного абсцесса, назначение противовоспалительной терапии.
045. Ребенок 5 лет явился к участковому стоматологу с выпиской из стационара, где он лечился в течение месяца. Из выписки выявлено, что у ребенка был острый одонтогенный остеомиелит верхней челюсти вследствие обострившегося процесса в 51,61. При поступлении в стационар были удалены зубы, вскрыты абсцессы на переходной складке и в переднем отделе твердого неба. Проведен полный курс противовоспалительной терапии. Выписан под наблюдение в поликлинику. В настоящее время жалоб на боли не предъявляет. Состояние удовлетворительное. Температура нормальная. Конфигурация лица не изменена. В подчелюстной области с обеих сторон определяются увеличенные, плотные, слабоболезненные лимфатические узлы. Переходная складка свободна. Лунка 51 не эпителизировалась. На небе по средней линии слабоболезненное флуктуирующее выбухание, при надавливании на которое через лунку 51 выделяется гной. Предполагаемый диагноз
а) обострение хронического остеомиелита верхней челюсти
б) хронический остеомиелит верхней челюсти
в) периостит верхней челюсти (с небной стороны)
г) острый серозный лимфаденит подчелюстных областей
д) небный процесс травматического происхождения
046. Ребенок 5 лет явился к участковому стоматологу с выпиской из стационара, где он лечился в течение месяца. Из выписки выявлено, что у ребенка был острый одонтогенный остеомиелит верхней челюсти вследствие обострившегося процесса в 51,61. При поступлении в стационар были удалены зубы, вскрыты абсцессы на переходной складке и в переднем отделе твердого неба. Проведен полный курс противовоспалительной терапии. Выписан под наблюдение в поликлинику. В настоящее время жалоб на боли не предъявляет. Состояние удовлетворительное. Температура нормальная. Конфигурация лица не изменена. В подчелюстной области с обеих сторон определяются увеличенные, плотные, слабоболезненные лимфатические узлы. Переходная складка свободна. Лунка 51 не эпителизировалась. На небе по средней линии слабоболезненное флуктуирующее выбухание, при надавливании на которое через лунку 51 выделяется гной. Для постановки полного диагноза необходим дополнительный метод исследования —
а) ЭОД
б) рентгенография
в) клинический анализ крови
г) анализ мочи
д) ни один из перечисленных
047. Ребенок 5 лет явился к участковому стоматологу с выпиской из стационара, где он лечился в течение месяца. Из выписки выявлено, что у ребенка был острый одонтогенный остеомиелит верхней челюсти вследствие обострившегося процесса в 51,61. При поступлении в стационар были удалены зубы, вскрыты абсцессы на переходной складке и в переднем отделе твердого неба. Проведен полный курс противовоспалительной терапии. Выписан под наблюдение в поликлинику. В настоящее время жалоб на боли не предъявляет. Состояние удовлетворительное. Температура нормальная. Конфигурация лица не изменена. В подчелюстной области с обеих сторон определяются увеличенные, плотные, слабоболезненные лимфатические узлы. Переходная складка свободна. Лунка 51 не эпителизировалась. На небе по средней линии слабоболезненное флуктуирующее выбухание, при надавливании на которое через лунку 51 выделяется гной. Какой из перечисленных показателей гемограммы наиболее характерен при этом заболевании?
а) снижение количества гемоглобина
б) ускорение СОЭ
в) выраженный лейкоцитоз
г) левый сдвиг в нейтрофильных лейкоцитах
д) снижение количества тромбоцитов
048. Ребенок 5 лет явился к участковому стоматологу с выпиской из стационара, где он лечился в течение месяца. Из выписки выявлено, что у ребенка был острый одонтогенный остеомиелит верхней челюсти вследствие обострившегося процесса в 51,61. При поступлении в стационар были удалены зубы, вскрыты абсцессы на переходной складке и в переднем отделе твердого неба. Проведен полный курс противовоспалительной терапии. Выписан под наблюдение в поликлинику. В настоящее время жалоб на боли не предъявляет. Состояние удовлетворительное. Температура нормальная. Конфигурация лица не изменена. В подчелюстной области с обеих сторон определяются увеличенные, плотные, слабоболезненные лимфатические узлы. Переходная складка свободна. Лунка 51 не эпителизировалась. На небе по средней линии слабоболезненное флуктуирующее выбухание, при надавливании на которое через лунку 51 выделяется гной. Наиболее характерными для данного заболевания изменениями в моче являются
а) изменение удельного веса
б) появление белка
в) появление сахара
г) присутствие желчных пигментов
д) ни одно из перечисленных
049. Наиболее частым осложнением при этом заболевании является
а) анкилоз верхнего височно-нижнечелюстного сустава
б) адентия
в) деформация за счет избыточного костеобразования
г) микрогнатия
д) ни одно из перечисленных
050. Ребенок 9 лет болен вторые сутки. Температура — 38°C. Жалуется на болезненность при глотании. Плотный инфильтрат в околоушно-жевательной области справа. Кожа гиперемирвоана, пальпация этой области болезненна. В подчелюстной области определяются увеличенные, плотные, болезнненные лимфатические узлы. 55,54 — запломбированы, их перкуссия безболезненна. Из анамнеза известно, что припухлость в этой области появлялась в течение трех лет несколько раз, однако была менее выраженной, лечился самостоятельно спиртовыми компрессами. Предполагаемый диагноз
а) периостит верхней челюсти справа
б) обострение хронического паротита
в) острый одонтогенный остеомиелит
г) острый лимфаденит
д) острый артрит правого височно-нижнечелюстного сустава
051. Ребенок 9 лет болен вторые сутки. Температура — 38°C. Жалуется на болезненность при глотании. Плотный инфильтрат в околоушно-жевательной области справа. Кожа гиперемирвоана, пальпация этой области болезненна. В подчелюстной области определяются увеличенные, плотные, болезнненные лимфатические узлы. 55,54 — запломбированы, их перкуссия безболезненна. Из анамнеза известно, что припухлость в этой области появлялась в течение трех лет несколько раз, однако была менее выраженной, лечился самостоятельно спиртовыми компрессами. Постановке окончательного диагноза поможет
а) ЭОД
б) обзорная рентгенография верхней челюсти
в) определение характера слюны и слюнооттока
г) внутриротовая рентгенография
д) тщательная пальпация инфильтрата
052. Ребенок 9 лет болен вторые сутки. Температура — 38°C. Жалуется на болезненность при глотании. Плотный инфильтрат в околоушно-жевательной области справа. Кожа гиперемирвоана, пальпация этой области болезненна. В подчелюстной области определяются увеличенные, плотные, болезнненные лимфатические узлы. 55,54 — запломбированы, их перкуссия безболезненна. Из анамнеза известно, что припухлость в этой области появлялась в течение трех лет несколько раз, однако была менее выраженной, лечился самостоятельно спиртовыми компрессами. Обязательно надо использовать с первого дня заболевания
а) слюногонную диету
б) противовоспалительную терапию
в) удаление 55,54
г) вскрытие воспалительного инфильтрата наружным доступом
д) физиотерапевтическое лечение
053. Ребенок 9 лет болен вторые сутки. Температура — 38°C. Жалуется на болезненность при глотании. Плотный инфильтрат в околоушно-жевательной области справа. Кожа гиперемирвоана, пальпация этой области болезненна. В подчелюстной области определяются увеличенные, плотные, болезнненные лимфатические узлы. 55,54 — запломбированы, их перкуссия безболезненна. Из анамнеза известно, что припухлость в этой области появлялась в течение трех лет несколько раз, однако была менее выраженной, лечился самостоятельно спиртовыми компрессами. Наименее вероятный прогноз при данном заболевании
а) выздоровление после лечения, проведенного в настоящее время
б) абсцедирование околоушной слюнной железы
в) хроническое течение заболевания с частыми обострениями
г) гнойный лимфаденит в околоушно-жевательной области
д) хроническое течение заболевания с резкими обострениями
| Услуги | Цены (руб) |
|---|---|
| Вылущение опухоли подчелюстной слюнной железы | 17200 |
| Вылущение кисты подчелюстной слюнной железы | 17200 |
| Резекция подчелюстной слюнной железы | 17200 |
| Резекция подчелюстной слюнной железы расширенная | 25300 |
| Резекция подчелюстной слюнной железы с пластикой | 32000 |
| Резекция подчелюстной слюнной железы расширенная с пластикой | 32000 |
| Вылущение опухоли околоушной слюнной железы | 17200 |
| Вылущение кисты околоушной слюнной железы | 17200 |
| Резекция околоушной слюнной железы | 24600 |
| Резекция околоушной слюнной железы расширенная | 33500 |
| Резекция околоушной слюнной железы с пластикой | 46800 |
| Резекция околоушной слюнной железы расширенная с пластикой | 75600 |
| Субтотальная паротидэктомия расширенная с пластикой | 91900 |
| Субтотальная паротидэктомия комбинированная расширенная с пластикой | 91900 |
| Субтотальная паротидэктомия | 48300 |
| Субтотальная паротидэктомия комбинированная | 55900 |
| Субтотальная паротидэктомия расширенная | 63200 |
| Субтотальная паротидэктомия с пластикой | 77100 |
| Субтотальная паротидэктомия комбинированная расширенная | 77100 |
| Субтотальная паротидэктомия комбинированная с пластикой | 91900 |
| Паротидэктомия расширенная с пластикой | 121300 |
| Паротидэктомия комбинированная расширенная с пластикой | 133500 |
| Паротидэктомия | 91900 |
| Паротидэктомия комбинированная | 106500 |
| Паротидэктомия расширенная | 106500 |
| Паротидэктомия с пластикой | 121300 |
| Паротидэктомия комбинированная расширенная | 121300 |
| Паротидэктомия комбинированная с пластикой | 121300 |
| Резекция задней стенки гортаноглотки с одномоментной пластикой | 63200 |
| Передне-боковая резекция гортани комбинированная расширенная с пластикой | 91900 |
| Передне-боковая резекция гортани | 18700 |
| Передне-боковая резекция гортани комбинированная | 77100 |
| Передне-боковая резекция гортани расширенная | 91900 |
| Передне-боковая резекция гортани с пластикой | 91900 |
| Передне-боковая резекция гортани комбинированная расширенная | 91900 |
| Передне-боковая резекция гортани комбинированная с пластикой | 91900 |
| Задне-боковая резекция гортани комбинированная расширенная с пластикой | 91900 |
| Задне-боковая резекция гортани | 91900 |
| Задне-боковая резекция гортани комбинированная | 91900 |
| Задне-боковая резекция гортани расширенная | 91900 |
| Задне-боковая резекция гортани с пластикой | 91900 |
| Задне-боковая резекция гортани комбинированная расширенная | 91900 |
| Задне-боковая резекция гортани комбинированная с пластикой | 91900 |
| Горизонтальная резекция гортани комбинированная расширенная с пластикой | 91900 |
| Горизонтальная резекция гортани | 63200 |
| Горизонтальная резекция гортани комбинированная | 91900 |
| Горизонтальная резекция гортани расширенная | 91900 |
| Горизонтальная резекция гортани с пластикой | 91900 |
| Горизонтальная резекция гортани комбинированная расширенная | 91900 |
| Горизонтальная резекция гортани комбинированная с пластикой | 91900 |
| Субтотальная резекция гортани комбинированная расширенная с пластикой | 91900 |
| Субтотальная резекция гортани | 91900 |
| Субтотальная резекция гортани комбинированная | 91900 |
| Субтотальная резекция гортани расширенная | 91900 |
| Субтотальная резекция гортани с пластикой | 91900 |
| Субтотальная резекция гортани комбинированная расширенная | 91900 |
| Субтотальная резекция гортани комбинированная с пластикой | 91900 |
| Удаление опухоли гортани | 33600 |
| Резекция щитовидной железы | 26000 |
| Гемитиреоидэктомия | 33500 |
| Гемитиреоидэктомия с резекцией перешейка | 33500 |
| Гемитиреоидэктомия расширенная | 40500 |
| Гемитиреоидэктомия с резекцией перешейка расширенная | 40500 |
| Субтотальная тиреоидэктомия | 40500 |
| Субтотальная тиреоидэктомия расширенная | 48000 |
| Тиреоидэктомия | 55500 |
| Тиреоидэктомия расширенная | 63000 |
| Тиреоидэктомия комбинированная | 63000 |
| Тиреоидэктомия комбинированная расширенная | 63000 |
| Резекция перешейка щитовидной железы | 19000 |
| Удаление опухоли паращитовидной железы | 33500 |
| Удаление опухоли щитовидной железы | 19000 |
| Удаление опухоли щитовидной железы комбинированное расширенное | 19000 |
| Прескаленная лимфаденэктомия | 36200 |
| Подмышечная лимфаденэктомия 1 степени радикальности | 33500 |
| Подмышечная лимфаденэктомия 2 степени радикальности | 48000 |
| Подмышечная лимфаденэктомия 3 степени радикальности | 48000 |
| Локтевая лимфаденэктомия | 18700 |
| Подколенная лимфаденэктомия | 18700 |
| Лапароскопическая тазовая лимфаденэктомия | 48300 |
| Шейная лимфаденэктомия | 48300 |
| Забрюшинная лимфаденэктомия | 77100 |
| Аксилярная лимфаденэктомия | 48300 |
| Пахово-бедренная лимфаденэктомия | 48300 |
| Биопсия лимфоузла | 9500 |
| Удаление лимфоузла | 9500 |
| Мастэктомия по Мадену | 61500 |
| Мастэктомия по Пейти | 61500 |
| Радикальная секторальная резекция молочной железы | 61500 |
| Иссечение опухоли мягких тканей комбинированное с пластикой | 48000 |
| Иссечение опухоли мягких тканей комбинированное расширенное с пластикой | 76500 |
| Иссечение опухоли мягких тканей | 17500 |
| Иссечение опухоли мягких тканей расширенное | 32000 |
| Иссечение опухоли мягких тканей с пластикой | 46500 |
| Иссечение опухоли мягких тканей расширенное с пластикой | 46500 |
| Иссечение опухоли мягких тканей комбинированное | 17500 |
| Иссечение опухоли мягких тканей комбинированное расширенное | 32000 |
| Вылущение опухоли молочной железы | 8000 |
| Иссечение опухоли молочной железы | 10500 |
| Иссечение прокрашенных протоков | 10500 |
| Иссечение добавочной доли молочной железы | 10500 |
| Иссечение рецидива | 17500 |
| Иссечение рецидива с пластикой | 32000 |
| Пластика кожно-жировым лоскутом отсроченная | 61500 |
Слюннокаменная болезнь: причины, симптомы, лечение
Слюннокаменная болезнь – это специфическое стоматологическое заболевание, при котором в протоках слюнных желез или в самом теле железы образуются каменистые отложения. В большинстве случаев поражается подчелюстная железа, пациент ощущает сильный дискомфорт. Чаще всего патология встречается среди мужчин в возрасте от 25 до 45 лет, реже – у женщин и детей. Заболевание не является приговором, но создает массу проблем (особенно в хронической форме), мешающих вести нормальный образ жизни. Боль во время глотания и пережевывания пищи существенно усложняет данные процессы, лицо становится припухлым, одутловатым.
Причины слюнокаменной болезни
Основными причинами заболевания являются следующие факторы:
- механические повреждения желез;
- нарушение минерального обмена в организме;
- повышенное содержание кальция;
- патогенная микрофлора в ротовой полости;
- кристаллизация веществ, которые растворяет слюна и др.
Заболевание образуется следующим образом: камни (конкременты), которые образуются по указанным выше причинам, закупоривают проток слюнных желез. Ситуация усугубляется, если, например, происходит параллельное сдавливание протоков слюнных желез. Из-за невозможности оттока слюны воспаляется и сама железа, повышается температура, общее состояние здоровья пациента заметно ухудшается.
Слюннокаменную болезнь еще называют сиалолитиазом. При отсутствии своевременного и эффективного лечения и острых симптомах может быть назначено экстренное хирургическое удаление железы.
Симптомы слюннокаменной болезни
- отечность шеи, лица;
- припухлость в области шеи и щек;
- ощущение сухости во рту;
- боль при пережевывании и глотании пищи;
- повышение температуры;
- слабость;
- покраснение шеи и лица;
- заложенность ушей;
- боли во время открывания рта и при разговоре.
Камни бывают разными по размеру – от миллиметра до 2-3 см в диаметре, по форме – продолговатые, овальные, с острыми краями. В зависимости от консистенции, бывают мягкие или плотные конкременты, а по цвету – от желтоватых, серых до бурых и черных. Структуру камня образуют карбонаты кальция или фосфаты. Как правило, в одном протоке образуется 1 камень.
При хроническом течении заболевания образуется цирроз железы, высок риск образования злокачественной опухоли.
При возникновении соответствующей симптоматики необходимо в обязательном порядке обратиться за помощью к опытному стоматологу. Возможно, понадобится консультация челюстно-лицевого хирурга, терапевта.
Диагностика слюннокаменной болезни
Для диагностики заболевания специалист осмотрит ротовую полость, назначит следующие виды исследования:
- рентгенографию железы;
- сиалографию – исследование не рентгеноконтрастных камней;
- УЗИ;
- компьютерную томографию;
- общий анализ крови.
Также специалист должен осмотреть нижнюю часть лица, шею. Иногда уплотнение можно прощупать пальцами, а увеличенная железа (или обе слюнные железы) будет визуально заметна. По результатам обследования пациента, исследования симптомов специалист должен назначить лечение слюннокаменной болезни. Основная терапия должна быть направлена на высвобождение протока – его очищение от конкрементов и профилактические меры, чтобы избежать рецидива недуга.
Эффективное лечение слюннокаменной болезни
Для лечения болезни стоматологи выполняют:
- хирургическое удаление камня из протока железы;
- если камень не удается извлечь, или он находится в подчелюстной железе, удаляют саму железу;
- при образовании абсцессов гной тщательно удаляют с обязательной антисептической обработкой зоны.
Операция назначается при хронической форме болезни, когда есть гнойное содержимое. В остальных случаях стоматологи стараются обойтись атравматичными методами.
В последнее время известны случаи стоматологического выдавливания камня из железы. При небольших конкрементах пациенту назначают специальные медикаменты или леденцы, активизирующие выработку слюны – она и вымывает камни. Пациент проходит контрольные осмотры у врача спустя 5-7 дней после назначения лечения.
При успешной ликвидации камня из железы рецидивы встречаются крайне редко.
Профилактика слюннокаменной болезни
- регулярная чистка зубов в домашних условиях;
- посещение стоматолога (минимум 1 раз в полгода) с обязательной профилактической чисткой зубов и десен;
- отказ от курения;
- прием витаминных комплексов;
- правильное и регулярное питание.
Если у вас есть симптомы описанные в этой статье, обязательно запишитесь на приём в нашу клинику.
Не занимайтесь самолечением! Даже самая маленькая проблема, при не правильном лечении, может значительно осложнить вашу жизнь.
Обращаясь к нам, вы можете быть уверены что:
- Получите качественную и бесплатную консультацию.
- Вы получите лучшие цены на лечение
и возможность получить специальную акционную цену.- Будет использоваться только современное оборудование и материалы.
Была ли полезна данная статья?
Поделитесь статьей с друзьями!
Наверх
Воспаление подчелюстной слюнной железы: симптомы и причины
Подчелюстные слюнные железы производят особый секрет, именуемый слюной и выходящий через расположенные в этой зоне ротовой полости протоки. Воспаление подчелюстной слюнной железы, симптомы которого весьма специфичны, обычно развивается на фоне проникновения в организм бактерий.
Общая информация
Процесс первичного переваривания употребленной пищи невозможен без секрета слюнных желез. Он выполняет несколько важнейших функций, главной из которых является защитная. Благодаря слюне человеческий организм защищен от проникновения многих инфекций. Слюна также не допускает пересыхания слизистой рта и зубов.
Во рту у каждого человека находятся 3 пары крупных слюнных желез, а также несколько пар небольших. К большим относятся следующие железы:
- околоушная;
- подчелюстная;
- подъязычная.
Всего в человеческом организме ежедневно синтезируется около двух литров слюны. Когда развивается воспаление подъязычной железы, наблюдается изменение состава и объема выделяемого секрета. На этом фоне нарушается функционирование пищеварительной системы, а также существенно снижается степень защиты ротовой полости.
Отчего развивается заболевание
Главные причины того, что во рту у человека образуется воспалительный процесс, обычно связаны с проникновением различных вирусов или бактерий. Часто симптомы воспаления наблюдаются на фоне протекания пневмонии или гриппа.
Главными возбудителями патологического процесса медики называют стрептококки, стафилококки и пневмококки. Бактерии активизируются по причине общего неудовлетворительного состояния больного. Играет роль и понижение статуса иммунной системы.
Кроме того, причины воспаления во рту могут быть связаны с хирургическим вмешательством. Это объясняется тем, что анестезирующие медикаменты, вводимые больному перед операцией, способствуют угнетению слюнных желез.
Воспаление сразу нескольких слюнных желез наблюдается у раковых больных. Это состояние также объясняется ослаблением иммунной системы. Причины прогрессирования аномального процесса иногда связывают с продолжительным голоданием. Негативную роль может сыграть обезвоживание или истощение организма.
Часто причины прогрессирования патологического процесса во рту связаны с развитием стоматита. На этом фоне появляются такие симптомы, как увеличение лимфоузлов, воспаление десен.
У новорожденных иногда диагностируют воспаление слюнных желез, расположенных под языком. В этом случае аномалия провоцируется вирусом цитомегалии. Заражение может произойти еще во время вынашивания плода. Опасный вирус легко проникает сквозь плацентарный барьер и атакует ребенка.
В некоторых случаях установить одну причину, по которой появилось воспаление подъязычной слюнной железы, невозможно. Заболевание можно быть спровоцировано сразу несколькими факторами.
Как проявляется аномалия
Первичные симптомы патологии достаточно специфичны. Когда человек принимает пищу, у него возникают распирающие болевые ощущения. Слюнная железа опухает. Наблюдается выделение вязкой слюны из выводного протока. В некоторых случаях образуется гной. Последствия этого процесса могут быть фатальными: происходит сокращение выработки секрета вплоть до полного прекращения.
На фоне постоянной задержки в процессе оттока слюны во время еды появляются такие симптомы, как приступообразная боль в зоне дна рта и языка. После еды симптоматика снижается. Если лечение не будет своевременным, боль станет появляться и между приемами пищи.
Из-за быстрого размножения патогенной микрофлоры наблюдается развитие гнойного процесса. На фоне наличия инородного тела появляются такие симптомы, как ноющая боль и припухлость в зоне желез. Через 2-3 часа эти симптомы исчезают, но появляются после каждого завтрака, обеда и ужина. Это продолжается до тех пор, пока инородное тело не покинет протока железы.
По мере прогрессирования патологии больной может начать жаловаться на сухость во рту. Если заболевание протекает очень остро, человек начинает испытывать сильную боль только при попытке что-нибудь съесть.
Для первой стадии воспаления под языком характерно появление специфической припухлости. Позже развиваются такие симптомы, как покраснение воспалившегося участка, а также образование плотного упругого уплотнения. Участок рта у выхода слюнного протока отекает. На фоне сужения выводного протока наблюдается прогрессирование воспалительного процесса.
В случае присоединения бактериальной инфекции возможно осложнение аномалии. Воспаление обретает катаральный или гангренозный характер.
Помощь больному и ее особенности
Лечение зависит от того, насколько тяжело протекает воспалительный процесс. Если у человека сильно повышается температура, лечение заключается в приеме сильнодействующих антибиотических препаратов. При воспалении под языком больному назначается прием сульфаниламидных медикаментов.
Одной из главных целей терапии является обеспечение постоянного оттока слюны. Для этого больному назначается раствор йодистого калия. Принимать его нужно внутрь. Кроме того, больному часто рекомендуют употреблять апельсины, мандарины, использовать после еды жевательную резинку.
Если человек жалуется на сильную боль, то лечение предполагает назначение парацетамола и ибупрофена.
Когда воспалительный процесс перерастает в хроническую форму, антибиотические препараты вводят прямо в слюнную железу. Если ситуация того требует, больному назначается лечение рентгеновскими лучами. Хирургическое лечение является последним этапом терапии. Назначается операция только тогда, когда консервативный подход оказывается бессилен. В этом случае лечение заключается в удалении самой железы или какой-либо из ее частей.
Чем можно полоскать рот
Многих людей интересует ответ на вопрос, как лечить воспаление слюнной железы дома. Если у больного воспалились слюнные железы под языком, ему необходимо сделать следующее:
- Тщательно измельчить сушеные корешки ятрышника.
- Положить одну столовую ложку сырья в отдельную тару и залить кипятком.
- Накрыть тару крышкой, укутать полотенчиком.
Настой должен немного остынуть самостоятельно. Пока средство еще теплое, его нужно процедить и ополаскивать рот не менее 5-6 раз на протяжении суток.
Если воспаление затронуло слюнные железы, находящиеся под языком, поможет следующее средство. В 150-200 миллилитрах подогретой воды нужно растворить 1 ложечку питьевой соды. Затем рекомендуется смочить в содовом растворе ватку и смазывать пораженную зону не реже 4-5 раз в сутки.
В домашних условиях также можно приготовить эвкалиптовый раствор. Для этого необходимо разбавить в 200 миллилитрах подогретой кипяченой воды 2 столовые ложки эвкалиптового масла и перемешать. Полоскать нужно не только ротовую полость, но и горло.
Использование компрессов
При воспалении железы под языком в домашних условиях можно приготовить согревающий компресс. Для этого нужно вскипятить в эмалированной кастрюле три столовые ложки травы чистотела, поварить на малом огне 60 секунд, снять с огня и укутать полотенцем. Остудить отвар, смочить в нем марлю, приложить к пораженному месту и укутать шарфом. Держать компресс нужно не менее часа.
Напоследок
Чтобы избежать рецидивов, необходимо укреплять иммунитет, правильно питаться и регулярно посещать стоматолога. Кроме того, нужно отказаться от курения и спиртных напитков.
Причины, типы, симптомы и лечение
Люди заражаются инфекциями слюнных желез, когда бактерии или вирусы попадают в слюнные железы, которые представляют собой группу желез в голове и шее.
Инфекции слюнных желез чаще всего развиваются в двух основных железах, которые расположены в передней части уха (околоушная железа) и под подбородком (поднижнечелюстная железа).
Инфекция слюнных желез, также называемая сиаладенитом, может вызывать закупорку слюнных протоков из-за воспаления.Это может вызвать боль, болезненность и отек.
В этой статье мы обсуждаем типы, причины и методы лечения инфекций слюнных желез.
Инфекция слюнных желез возникает, когда бактерии или вирусы заражают железу, вырабатывающую слюну.
Люди могут получить инфекцию слюнных желез из-за:
- пониженного слюноотделения из-за заболеваний, таких как сухость во рту
- плохая гигиена полости рта, которая увеличивает рост бактерий, таких как Staphylococcus aureus или Haemophilis influenzae
- закупорка слюнных желез из-за опухоли, абсцесса или камня слюнной железы
- сильное обезвоживание, которое может быть вызвано болезнью или операцией
Закупорка слюнных желез может вызвать воспаление, делая железы более уязвимыми к инфекции.
Кроме того, воспаленные слюнные железы, как правило, вырабатывают меньше слюны, которая течет медленнее, чем обычно. В результате слюна иногда скапливается в железах, что способствует увеличению концентрации бактерий или вирусов в слюне.
Некоторые из наиболее частых причин обструкции слюнных желез включают:
- камни слюнных желез
- перегибы слюнных протоков
- опухоли
- аномально сформированные слюнные железы
Бактерии, как правило, вызывают больше инфекций слюнных желез, чем вирусы. .Но некоторые из наиболее распространенных вирусов, вызывающих инфекции слюнных желез, включают:
Инфекции слюнных желез могут развиваться у людей любого возраста, включая новорожденных. Они особенно часто встречаются у пожилых людей и людей с хроническими заболеваниями.
Есть три пары основных слюнных желез, по одной из каждой пары, расположенной с обеих сторон лица. В любой из этих шести желез может развиться инфекция. Основными слюнными железами являются:
- Околоушные железы , которые находятся внутри щеки и переходят от верхней части уха к челюсти.Это самые большие слюнные железы.
- Поднижнечелюстные железы , которые находятся за линией нижней челюсти под языком и подбородком. Это вторые по величине слюнные железы.
- Подъязычные железы , которые находятся по обе стороны от языка глубоко под дном рта. Это самые маленькие из крупных слюнных желез.
Чаще всего инфицируются околоушные и подчелюстные железы.
Большинство инфекций слюнных желез являются острыми или развиваются внезапно.Со временем могут развиться инфекции, связанные с закупоркой или сужением трубок.
Большинство симптомов инфекции слюнных желез длятся около недели, хотя небольшая припухлость может сохраняться в течение нескольких недель.
Острые инфекции слюнных желез редко вызывают дополнительные осложнения.
Специфические симптомы инфекции слюнных желез могут различаться у разных людей и зависят от их местоположения и степени тяжести.
Симптомы обычно поражают части головы или шеи и могут вызывать:
- боль
- покраснение кожи
- постепенное отек вокруг области
- болезненность
- гной во рту
- ужасный привкус во рту, который делает не уйти с хорошей гигиеной полости рта
- проблемы или боль при открывании рта, жевании или глотании
- лихорадка
- озноб
У многих людей симптомы ухудшаются после еды.
У людей с опухолями, вызывающими непроходимость, в пораженной области может появиться твердое, твердое, неподвижное уплотнение.
Обратитесь за неотложной медицинской помощью, если симптомы:
- очень тяжелые
- мешают есть, пить, глотать или дышать
- очень болезненны
- длятся дольше двух недель
- не поправляются при первичной помощи , например, увлажнение и хорошая гигиена полости рта
Многие инфекции слюнных желез проходят сами по себе, без использования лекарств.
Лучший способ лечения инфекции слюнных желез зависит от причины.
Людям с бактериальными инфекциями обычно необходимо принимать антибиотики.
Не существует специальных противовирусных препаратов, но есть лекарства, которые могут помочь уменьшить или облегчить симптомы герпеса, гриппа и ВИЧ.
Когда закупорки, такие как камни или опухоли, вызывают инфекцию слюнных желез, врач может порекомендовать хирургическое вмешательство для решения проблемы.
Людям также может потребоваться операция для восстановления или удаления перегибов или суженных трубок, которые влияют на отток слюны.
Людям с инфекциями слюнных желез, вызванными основными заболеваниями, потребуется дополнительное специализированное лечение.
Если у человека инфекция, вызванная большим абсцессом, врачу может потребоваться вскрытие и дренирование абсцесса.
Для людей, принимающих лекарства, связанные с инфекциями слюнных желез, врачу может потребоваться изменить прием лекарства или дозировку.
Помимо лекарств, существует множество домашних средств, которые могут помочь организму избавиться от инфекций слюнных желез.Люди могут попробовать:
- увеличить потребление жидкости для лечения обезвоживания
- массировать пораженный участок несколько раз в день, если это вызвано препятствием, чтобы стимулировать отток слюны
- сосать леденцы без сахара или кислые леденцы для стимулирования образования слюны
- употребление кислых продуктов и напитков, которые способствуют выработке слюны, таких как лимонад, соленые огурцы или квашеная капуста
- прикладывание теплого компресса к пораженному участку несколько раз в день на 10-15 минут
- с использованием ополаскивателей для полости рта, содержащих карбоксиметилцеллюлозу, слюну заменитель
Чтобы диагностировать инфекцию слюнных желез, врач часто задает человеку вопросы об их симптомах, просматривает его историю болезни и проводит физический осмотр местности.
Если опухоль или новообразование вызвали инфекцию, врач также может взять образец для отправки в лабораторию для анализа.
Если есть закупорка слюнной железы, врач может также назначить визуализационные тесты, чтобы лучше рассмотреть область, например:
- ультразвук
- компьютерная томография (КТ)
- магнитно-резонансная томография ( МРТ) сканирование
- Эндоскопия слюнной железы (сиалоэндоскопия)
- Сиалография включает введение красителя в слюнные железы, который выявляется на рентгеновских снимках.
. слюны и вызывают инфекции слюнных желез, например:
Во многих случаях не существует конкретных способов полностью предотвратить инфекции слюнных желез.
Однако несколько советов по образу жизни могут помочь снизить риск формирования инфекций. К ним относятся:
- поддержание водного баланса и прием жидкости в течение дня
- чистка зубов два раза в день
- ежедневная чистка зубной нитью
- полоскание рта водой после еды или употребления подслащенных или газированных напитков или продуктов
- получение стоматологического кабинета чистка каждые шесть месяцев
- жевание жевательной резинки без сахара или сосание леденцов без сахара
- ограничение употребления алкоголя
- отказ от табачных изделий
- есть пищу небольшими порциями, чтобы стимулировать выработку слюны
В целом перспективы инфекций слюнных желез отличные. большинство случаев.
Большинство инфекций слюнных желез проходят самостоятельно или с помощью лекарств, самолечения или домашних средств.
Людям с тяжелыми или хроническими инфекциями слюнных желез потребуется постоянная медицинская помощь, особенно если инфекция связана с основными заболеваниями.
Всегда говорите с врачом о любых симптомах в области головы и шеи, которые являются серьезными, длятся более двух недель, не реагируют на первичную медицинскую помощь или мешают открытию и закрытию рта.
Поднижнечелюстной сиаладенит и сиаладеноз Артикул
Непрерывное образование
Сиаладенит и сиаладеноз — частые причины набухания подчелюстных желез. Поднижнечелюстной сиаладенит — это воспаление поднижнечелюстной железы, которое вызывается застоем слюны, что приводит к ретроградному посеву бактерий из полости рта. Сиаладеноз — это доброкачественная невоспалительная опухоль слюнных желез, обычно связанная с нарушениями обмена веществ.В этом упражнении рассматриваются эпидемиология, патофизиология, гистопатология, клинические особенности, лечение и ведение подчелюстного сиаладенита и сиаладеноза. В этом упражнении также обсуждаются осложнения, прогноз подчелюстного сиаладеноза и сиаладенита, а также подчеркивается роль межпрофессиональной группы в оценке и лечении пациентов с этим заболеванием.
Цели:
- Опишите патофизиологию подчелюстного сиаладенита и сиаладеноза.
- Просмотрите этапы оценки подчелюстного сиаладенита и сиаладеноза.
- Обобщите доступные варианты лечения подчелюстного сиаладенита и сиаладеноза.
- Обозначьте прогноз подчелюстного сиаладенита и сиаладеноза.
Введение
Поднижнечелюстные железы — основные парные слюнные железы.Он расположен в поднижнечелюстном треугольнике, покрытом паковочным слоем глубокой шейной фасции. Мило-подъязычная мышца разделяет поверхностную и глубокую доли желез. Поднижнечелюстные железы впадают в рот через проток Уортона, который проходит между подъязычной железой и подъязычной мышцей; он открывается через небольшое отверстие сбоку от уздечки на дне рта. [1]
Парасимпатическая стимуляция увеличивает секрецию слюны, а симпатическая стимуляция ее замедляет. В слюне много калия, мало натрия; он содержит вещества, которые начинают расщепление пищи, чтобы поддерживать и защищать среду полости рта, и иммуноглобулин А (IgA).
Сиаладенит — воспаление слюнной железы. Сиаладенит подчелюстной железы встречается реже, чем околоушной. Острый сиаладенит обычно возникает из-за бактериальных или вирусных инфекций и обычно проявляется быстрой болью и отеком.
Хронический сиаладенит характеризуется рецидивирующим или постоянным поражением слюнной железы. Хронический сиаладенит обычно возникает из-за непроходимости, например, камней, стриктуры, и обычно проявляется припухлостью без эритемы.
Сиалденоз — это неопухолевый, невоспалительный отек слюнной железы в сочетании с гипертрофией ацинаров и атрофией протоков. Сиалденоз проявляется в виде не болезненной припухлости, которая часто бывает двусторонней и симметричной. Сиаладеноз часто связан с системными нарушениями обмена веществ.
Этиология
Причины поднижнечелюстного сиаладенита
- Инфекционные причины
- Бактериальные: часто полимикробные.
- Золотистый стафилококк: наиболее распространенный организм
- Hemophilus influenza
- Грамотрицательные аэробы (например, Enterobacteriaceae )
- Анаэробы: Prevotella , Fusobacterium , Peptostreptococcus
- Вирус:
- Другое:
- Актиномицеты
- Туберкулез [2]
- Бактериальные: часто полимикробные.
- Обструктивные причины
- Сиалолитиаз
- Стриктура протока
- Проточное инородное тело напр.рыбья кость, волосы, травинка
- Наружное сжатие протока: например, фланцы зубных протезов
- Воспалительные причины
- Пострадиационный сиаладенит
- Сиаладенит, индуцированный контрастом [3]
- Обработка радиоактивным йодом (131-I)
- Сиаладенит, вызванный лекарственными средствами
- Клозапин
- I-аспарагиназа
- Фенилбутазон
- Аутоиммунный сиаладенит
- Синдром Шегрена
- Заболевание, связанное с IgG4 [4]
- Гранулематозный сиаладенит
- Саркоидоз
- Ксантогранулематозный сиаладенит
Причины сиаладеноза
- Нарушения питания
- Нервная булимия [5]
- Дефицит витаминов
- Эндокринные расстройства
- Сахарный диабет
- Гипотиреоз
- Нарушения обмена веществ
- Ожирение
- Цирроз
- Нарушение всасывания
- Аутоиммунные расстройства
- Болезнь Шегрена
- Лекарственное средство
- Вальпроевая кислота [6]
- Тиомочевина
Эпидемиология
Точная распространенность подчелюстного сиаладенита не ясна.На сиаладенит подчелюстных желез приходится около 10% всех случаев сиаладенита. На его долю приходится от 0,001 до 0,002% всех госпитализаций. Нет никаких возрастных или половых пристрастий. Обычно он поражает пожилых пациентов с обезвоживанием. Сиаладеноз — наиболее частая причина набухания слюнных желез в США.
Патофизиология
Основные факторы риска сиаладенита включают снижение секреции слюны и непроходимость протоков.Гипосекреция слюны может происходить у обезвоженных людей, послеоперационных пациентов, с ослабленным иммунитетом и у истощенных. Лекарства, уменьшающие слюноотделение, такие как антигистаминные средства, диуретики, бета-адреноблокаторы, могут предрасполагать к сиаладениту. Снижение выработки слюны может наблюдаться у пациентов с лучевой терапией в области головы и шеи, длительной ксеростомией (например, синдромом Шегрена) и у пациентов с хроническими заболеваниями. Обструкция слюнного протока обычно возникает из-за сиалолитиаза, стриктуры протока, инородного тела протока и внешнего сжатия протока.
Другие факторы риска включают пожилой возраст, плохую гигиену полости рта, послеоперационное состояние, интубацию, использование холинолитиков. [7] Застой слюны по протокам и паренхиме способствует острой гнойной инфекции. Ретроградное заражение слюнных протоков и паренхиматозных тканей бактериями, населяющими полость рта, является обычным явлением. Обычно подчелюстной сиаладенит носит полимикробный характер. Золотистый стафилококк — наиболее часто выделяемый организм. Другие бактерии включают Streptococcus viridans , Haemophilus influenza , Enterobacteriaceae spp и анаэробы, такие как Prevotella , Fusobacterium spp, Peptostreptococcus .Вирусный сиаладенит может возникнуть в результате паротита, парагриппа, вируса Эпштейна-Барра, ВИЧ.
Гистопатология
При остром гнойном подчелюстном сиаладените присутствует интерстициальная нейтрофильная инфильтрация, некроз с ацинарной деструкцией. Вакуолярные изменения ацинусов и лимфоцитарная инфильтрация чаще встречаются при вирусном сиаладените. Расширенный проток с камнями, хроническим воспалением и фиброзом очевиден при хроническом сиаладените из-за сиалолита.При сиаладенозе наблюдается атрофия паренхиматозной ткани и компенсаторное увеличение количества жировой ткани. Воспалительные инфильтраты отсутствуют.
История и физика
Анамнез и физикальное обследование играют решающую роль в оценке поднижнечелюстного отека. В анамнезе необходимо учитывать множество факторов:
- Продолжительность симптомов (острые или хронические)
- Количество задействованных желез
- Дискомфорт, связанный с отеком
- Зловонный привкус во рту
- Частота симптомов
- Отягчающие факторы (связь с приемом пищи или стимуляторами слюноотделения)
- Конституциональные симптомы (лихорадка, вирусный продромальный период, потеря веса)
- Системные симптомы (e.г., боль в суставах, сухость в глазах и во рту)
- Сопутствующие медицинские заболевания (например, употребление алкоголя, диабет, булимия, заболевания печени, аутоиммунные заболевания)
- История лучевого лечения
Медицинский осмотр включает в себя визуальный осмотр желез для наблюдения за количеством вовлеченных желез, покраснение вышележащих желез, пальпацию железы для определения размера железы, ее текстуры, болезненности — массаж железы для выявления выделения слюнных выделений из отверстия протока и отметку тип разряда.Фокусированное исследование черепных нервов необходимо для оценки лицевого нерва и тройничного нерва, особенно нижней челюсти. Также обязательно обследование шейных лимфатических узлов.
Может присутствовать лихорадка.
При осмотре железа опухшая, уплотненная и болезненная. Шейный лимфаденит может присутствовать при инфекциях. Хронический или рецидивирующий сиаладенит вызывает повторяющиеся эпизоды боли и отека, часто во время еды и рецидивирующих инфекций. Массаж железы может выявить гнойную слюну в устье протока.Острая однофокусная опухоль слюнной железа опухоль из-за обструктивный Сиаладенит, как правило, является результатом слюнных желез камней и / или стриктуры и характеризуется прерывистой железой отека происходит со стимуляцией приемов пищи. Механическое препятствие оттоку слюны внутри протока вызывает опухоль железы.
Вирусный сиаладенит (например, паротит) проявляется острым многоочаговым отеком слюнных желез, сопровождающимся конституциональными симптомами, включая лихорадку, головную боль, недомогание и миалгию.Поднижнечелюстной сиальденоз проявляется безболезненным двусторонним увеличением поднижнечелюстной кости и может сопровождаться легким дискомфортом. Примерно 50% случаев связаны с признанными факторами риска, включая диабет, метаболический синдром, алкоголизм, булимию, недоедание и заболевания печени.
Оценка
В дополнение к анамнезу и физикальному обследованию для оценки сиаладенита необходимы лабораторные исследования, рентгенография, биопсия, если показано, и другие тесты, чтобы исключить аутоиммунную этиологию.
- Посев и чувствительность экссудата из протока: его следует проводить до начала эмпирической антибактериальной терапии. После получения результатов подбирают антибиотик в зависимости от чувствительности.
- Общий анализ крови: для исключения инфекций
- Визуальные исследования [8]
- Рентген: может быть полезен для обнаружения сиалолита при хроническом сиаладените. Около 70-80% поднижнечелюстных камней рентгеноконтрастны.
- Ультрасонография: может показать сиалолит (> 1 мм) и полость абсцесса, если таковая имеется.
- КТ: это показано, если обычные простые пленки отрицательны или когда клинические проявления тяжелые. Это может продемонстрировать сиалолит. При хроническом склерозирующем сиаладените слюнная железа может быть увеличена или атрофирована.
- Сиалография DSA: острое воспаление является относительным противопоказанием. Он может обнаруживать сиалолит, стриктуру протока, потерю целостности паренхимы, если присутствует при хроническом сиаладените.
- МРТ: при подозрении на новообразование
- SSA / анти-Ro, SSB / анти-La, ANA, RF: при подозрении на сиаладенит, вторичный по отношению к нарушениям соединительной ткани
- FNA цитология пораженной железы: хронический склерозирующий сиаладенит может проявляться аналогично опухоли; FNA полезна для исключения наличия новообразования.[9]
Лечение / ведение
- Острый сиаладенит: в большинстве случаев лечение проводится консервативно; это включает увлажнение, теплые компрессы и массаж, обезболивание с помощью анальгетиков (например, НПВП), сиалогические препараты. Эмпирическая антибиотикотерапия начинается с амоксициллина / клавуланата или клиндамицина. Выбор антибиотиков должен производиться на основании отчетов о культуре и чувствительности. В тяжелых случаях могут потребоваться внутривенные антибиотики.Если отек мягких тканей значительный и нет противопоказаний, возможна терапия кортикостероидами. В редких случаях острый гнойный сиаладенит может привести к образованию абсцесса; В этих случаях показаны хирургический разрез и дренирование.
- Хронический сиаладенит: Лечение заключается в увлажнении, гигиене полости рта, обезболивании, сиалогеях. В случае заражения добавляют антибиотики широкого спектра действия. В случае сиалолитиаза необходимо удаление камня слюнной железы с помощью интервенционной сиалендоскопии или прямого хирургического удаления.[10] [11] EWSL под ультразвуковым контролем используется для удаления камней внутрижелезистого протока. Рецидивирующий сиаладенит (> 3 эпизодов в год) или при хроническом склерозирующем сиаладените: рекомендуется иссечение слюнной железы.
- Сиаладеноз: Сиаладеноз требует выжидательной тактики. Используемый подход — лечение первопричины.
Дифференциальная диагностика
- Инфекционные причины: бактериальные (например, Staphylococcus aureus ) или вирусные (например, Staphylococcus aureus ) или вирусные.г., свинка)
- Гранулематозные причины: туберкулез, саркоидоз, болезнь кошачьих царапин, актиномикоз
- Аутоиммунная причина: болезнь Шегрена, системная красная волчанка
- Опухоли: плеоморфная аденома, онкоцитома, протоковая папиллома, аденоидно-кистозная карцинома, плоскоклеточная карцинома, мукоэпидермоидная карцинома
- Эндокринные и метаболические причины: гипотиреоз, сахарный диабет, булимия, цирроз, авитаминоз, мальабсорбция
- Связанные с наркотиками: тиомочевина
Прогноз
Острый сиаладенит имеет отличный прогноз.Полное излечение — это обычно ожидание после консервативного амбулаторного лечения. Большинство острых симптомов проходят через неделю; однако для исчезновения отека требуется больше времени. Хронический сиаладенит может иметь множественные рецидивы и ремиссии.
Прогноз зависит от этиологии. Если сиалолиты требуют хирургического вмешательства, прогноз хороший. Симптомы аутоиммунного сиаладенита часто улучшаются после лечения основного заболевания (например, синдрома Шегрена). При лечении основной причины сиаладеноз имеет отличный прогноз.
Осложнения
- Повторение
- Образование абсцесса: Инфекция может распространяться по фасциальным плоскостям шеи, вызывая потенциально серьезные осложнения. Требуются разрез и дренирование.
- Разрушение зубов: Гипофункция слюнной железы с уменьшением выработки слюны снижает защиту от кислотной эрозии, способствуя разрушению зубов.
Сдерживание и обучение пациентов
Пациенты с сиаладенитом должны получить информацию о режимах гигиены полости рта (например,г., чистка зубов) и увлажнение. Когда острые симптомы и болезненность утихнут, повторный массаж поднижнечелюстной железы может быть продолжающейся терапией. Избегайте приема холинолитиков и диуретиков. Необходимо лечение первопричины (например, синдрома Шегрена). Пациентам с подчелюстным сиаладенозом следует сосредоточить внимание на контроле основных факторов (например, гипотиреоза, диабета, цирроза печени).
Улучшение результатов команды здравоохранения
Поднижнечелюстной сиаладенит и сиаладеноз — частые причины поднижнечелюстного отека.Пациенты с острым сиаладенитом обычно обращаются в амбулаторную первичную или стоматологическую помощь, а иногда и в отделение неотложной помощи. Пациента обычно осматривают лечащий врач, медсестры, практикующие медсестры, фельдшеры, стоматологи, врачи скорой медицинской помощи. Обследование хронического сиаладенита может включать интервенционных радиологов, отоларингологов, ревматологов и терапевтов.
Связь между медицинским персоналом необходима для правильного лечения и ведения, особенно при хроническом сиаладените и сиалолитиазе.Междисциплинарный подход помогает выяснить причину сиаладеноза.
Очень важно открытое общение между разными командами. Например, во время лечения хронического сиаладенита, вызванного неудачей сиалолита, консервативное лечение требует надлежащего взаимодействия между врачом первичной медико-санитарной помощи, радиологом и отоларингологом. Пациенты должны получить консультацию относительно симптомов, гигиены полости рта, гидратации и предупреждающих знаков, указывающих на неэффективность консервативных мер, чтобы можно было своевременно проконсультироваться и принять меры.
Пациентам с острым сиаладенитом, которым не требуется госпитализация, рекомендуется наблюдение через три дня после первого посещения, а затем через неделю (с улучшением).
Пациенты с хроническим сиаладенитом / сиалолитиазом и аутоиммунным сиаладенитом или сиаладенозом должны находиться под регулярным наблюдением и в случаях острых обострений.
Опухание слюнных желез: лечение зависит от причины
Q: Мне поставили диагноз воспаление слюнных желез.Я живу в этом состоянии почти пять лет. Мне удалили несколько желез и проверили все, что вы можете себе представить. Какие-либо предложения?
A: Воспаление слюнных желез может возникнуть по многим причинам, поэтому важно определить причину. Следующие шаги зависят, по крайней мере частично, от того, кого вы уже видели, какие анализы вы прошли и какие методы лечения пробовали.
Для читателей, незнакомых с этой проблемой, воспаление слюнных желез (также известное как сиаладенит) может вызывать:
* Боль во рту или лице
* Отек лица, шеи или перед ушами
* Аномальное чувство вкуса
* Снижение способности открывать рот или дискомфорт при этом
* Сухость во рту
Воспаление слюнных желез может быть вызвано несколькими причинами, в том числе:
* Инфекция.Бактериальные или вирусные инфекции, такие как свинка, являются наиболее частыми примерами.
* Камни в слюнных железах. Они образуются при кристаллизации химических веществ в слюне.
* Синдром Шегрена и саркоидоз. Считается, что эти состояния возникают из-за того, что иммунная система по ошибке атакует различные части тела, включая суставы, легкие и слюнные железы.
* Лучевая травма. Лучевая терапия рака или другое радиационное воздействие может вызвать сиаладенит.
Риск камнеобразования и воспаления в слюнных железах увеличивается с возрастом, обезвоживанием, расстройствами пищевого поведения и приемом некоторых лекарств (включая барбитураты, диуретики и некоторые психиатрические препараты).
Диагноз обычно можно легко установить на основе анализа ваших симптомов, физического осмотра и анализов крови. Иногда необходимы визуализирующие исследования, такие как МРТ или КТ, и биопсия желез.
Похоже, вам делали биопсию в прошлом — к сожалению, результаты не всегда окончательны.Могут быть полезны дополнительные специализированные тесты. Например, у людей с синдромом Шегрена снижается выработка слюны и слезы, поэтому могут быть полезны тесты на функцию слюны и выработку слезы. Визуализирующие обследования могут быть особенно полезны при поиске камней. В вашем случае длительность симптомов делает маловероятным заражение.
Лечение зависит от причины. Примеры конкретных методов лечения включают:
* Жидкости и антибиотики (и, иногда, хирургический дренаж) при бактериальной инфекции
* Операция по удалению камней
* Лекарства, такие как пилокарпин (салаген), для увеличения слюноотделения при синдроме Шегрена
* Противовоспалительные или иммунодепрессивные препараты для лечения синдрома Шегрена или саркоидоза.
* Прекращение приема лекарств, которые могут способствовать обезвоживанию или сухости во рту, например диуретиков (но не прекращайте принимать лекарства, рекомендованные врачом, без предварительной консультации с врачом).
В общем, при воспалении слюнных желез имеет смысл обратиться к отоларингологу (врачу уха, носа, горла). Кроме того, может оказаться полезным осмотр ревматолога и офтальмолога, в зависимости от других ваших симптомов и результатов ваших анализов.
(Роберт Х.Шмерлинг, доктор медицины, доцент Медицинского центра Бет Исраэль Дьяконисса, Бостон, Массачусетс, и доцент Гарвардской медицинской школы. Он был практикующим ревматологом более 20 лет в Медицинском центре Beth Israel Deaconess.)
(Дополнительную информацию о здоровье потребителей можно найти на сайте www.health.harvard.edu.)
(C) 2008. Президент и научные сотрудники Гарварда. Колледж. Все права защищены. Распространяется Tribune Media Services, Inc.
Заболевания слюнных желез | Сиднейский центр ЛОР
Слюнные железы вырабатывают слюну и выпускают ее в рот.
Есть три пары относительно больших крупных слюнных желез:
- околоушные железы. Расположен в верхней части каждой щеки, рядом с ухом. Проток каждой околоушной железы выходит на внутреннюю сторону щеки, рядом с коренными зубами верхней челюсти.
- Поднижнечелюстные железы. Под челюстью. У них есть каналы, которые пустуют за нижними передними зубами.
- Подъязычные железы. Под языком. У них есть протоки, выходящие на пол во рту.
К наиболее распространенным заболеваниям слюнных желез относятся:
- Сиалолитиаз (камни слюнных желез). В слюнных железах иногда образуются крошечные, богатые кальцием камни. Точная причина появления этих камней неизвестна. Некоторые камни могут быть связаны с:
- Обезвоживание, приводящее к сгущению слюны
- Снижение потребления пищи, что снижает потребность в слюне
- Лекарства, снижающие выработку слюны, в том числе некоторые антигистаминные препараты, лекарства от артериального давления и психиатрические препараты
Некоторые камни остаются внутри железы, не вызывая никаких симптомов.В других случаях камень блокирует проток железы, частично или полностью. Когда это происходит, железа обычно болезненна и опухает, а отток слюны частично или полностью блокируется. За этим может последовать инфекция, называемая сиаладенитом.
- Сиаладенит (инфекция слюнной железы). Сиаладенит — болезненная инфекция, которая обычно вызывается бактериями. Это чаще встречается у пожилых людей с камнями слюнных желез. Сиаладенит также может возникать у младенцев в течение первых нескольких недель жизни.
Без надлежащего лечения сиаладенит может перерасти в тяжелую инфекцию, особенно у ослабленных или пожилых людей.
- Вирусные инфекции. Системные (общие) вирусные инфекции иногда оседают в слюнных железах. Это вызывает отек лица, боль и затруднения при приеме пищи. Самый распространенный пример — свинка.
- Кисты (крошечные мешочки, заполненные жидкостью). Младенцы иногда рождаются с кистами околоушной железы из-за проблем, связанных с развитием уха до рождения.Позже в больших или малых слюнных железах могут образовываться кисты других типов. Они могут возникнуть в результате травм, инфекций, камней или опухолей слюнных желез.
- Доброкачественные опухоли (доброкачественные опухоли). Большинство опухолей слюнных желез возникает в околоушной железе. Большинство доброкачественных. Самый распространенный тип доброкачественной опухоли околоушной железы обычно представляет собой медленно растущую безболезненную опухоль на задней стороне челюсти, чуть ниже мочки уха. Факторы риска включают облучение и, возможно, курение.
- Злокачественные опухоли (раковые опухоли). Рак слюнных желез встречается редко. Они могут быть более или менее агрессивными. Единственными известными факторами риска рака слюнных желез являются синдром Шегрена и облучение. Курение также может сыграть некоторую роль.
- Синдром Шегрена . Синдром Шегрена — хроническое аутоиммунное заболевание. Иммунная защита организма атакует различные части тела, включая слюнные железы, слезные железы (железы, производящие слезы), а иногда и потовые и сальные железы кожи.
Большинство людей с этим заболеванием — женщины, у которых первые симптомы появляются в среднем возрасте. Примерно в половине случаев заболевание протекает вместе с ревматоидным артритом, системной красной волчанкой (волчанкой), склеродермией или полимиозитом.
- Сиаладеноз (неспецифическое увеличение слюнных желез). Иногда слюнные железы увеличиваются без признаков инфекции, воспаления или опухоли. Это неспецифическое увеличение называется сиаладенозом. Чаще всего он поражает околоушную железу, и его причина остается неизвестной.
Симптомы
Симптомы различаются в зависимости от конкретного типа заболевания слюнных желез:
- Самый частый симптом — болезненная шишка в пораженной железе. Боль может усиливаться во время еды.
- Симптомы могут включать:
- Нежная болезненная шишка на щеке или под подбородком
- Выделение гноя из протока в рот с неприятным привкусом
- В тяжелых случаях жар, озноб и общая слабость.
- Вирусные инфекции — Первые симптомы часто включают: лихорадку, головную боль, мышечные боли, боли в суставах, плохой аппетит, недомогание
Эти симптомы сопровождаются опухолью околоушных желез, обычно с обеих сторон лица.Может быть трудно полностью открыть рот.
- Кисты — Киста вызывает безболезненное образование. Иногда он становится настолько большим, что мешает есть.
- Опухоли — Медленно растущая шишка является наиболее частым симптомом как раковых, так и доброкачественных опухолей слюнных желез. Шишка иногда бывает болезненной. Эта шишка может быть на щеке, под подбородком, на языке или на небе.
- Синдром Шегрена — Основными признаками синдрома Шегрена являются отек слюнных желез, сухость глаз и сухость во рту.
- Сиаладеноз — Это заболевание обычно вызывает безболезненное опухание околоушных желез с обеих сторон лица.
Диагностика
Врач изучит вашу историю болезни и может спросить, можете ли вы:
- Недавно был госпитализирован на операцию. Уменьшение потребления пищи и жидкости после операции может увеличить риск образования камней в слюнных железах и инфекций.
- Когда-либо проходили лучевое лечение рака головы или шеи
- Были когда-либо диагностированы паротит или иммунизированы против паротита
- Недавно были заражены гриппом или другим вирусным заболеванием
- Страдаете каким-либо аутоиммунным заболеванием, например ревматоидным артритом
Затем ваш врач осмотрит вашу голову и шею, включая область во рту.
Расследования
- Анализы крови . Искать высокий уровень лейкоцитов, который может указывать на бактериальную инфекцию. Другие анализы крови могут включать тестирование на синдром Шегрена, недостаточность питания и вирусные инфекции.
- Рентгеновские снимки. Для обнаружения камней в слюнных железах.
- Магнитно-резонансная томография (МРТ) или компьютерная томография (КТ). Эти тесты могут обнаруживать опухоли и камни, которые не видны на рентгеновских снимках.
- Тонкоигольная аспирация. В этом тесте используется тонкая игла для удаления клеток слюнной железы, чтобы определить, является ли опухоль злокачественной.
- Краситель вводится в проток железы, чтобы можно было видеть пути оттока слюны.
- Биопсия слюнной железы. Это удаление небольшого кусочка ткани для диагностики кисты, опухоли или синдрома Шегрена.
Лечение
Лечение варьируется в зависимости от заболевания:
- Если камень находится рядом с концом протока, ваш врач может осторожно его выдавить.Более глубокие камни можно удалить хирургическим путем.
- Лечение включает:
- Жидкости для питья или внутривенное введение жидкостей
- Антибиотики
- Теплые компрессы на инфицированную железу
- Стимулирование слюноотделения путем жевания кислых конфет без сахара или употребления апельсинового сока
Если эти методы не излечивают инфекцию, хирургическое вмешательство может вызвать дренирование железы.
- Вирусные инфекции. Эти инфекции почти всегда проходят сами по себе.Лечение направлено на облегчение симптомов за счет обезвоживания и обезболивания.
- Маленькая киста может вытекать сама по себе без лечения. Кисты большего размера можно удалить с помощью традиционной хирургии или лазерной хирургии.
- Доброкачественные опухоли. Доброкачественные опухоли обычно удаляются хирургическим путем. В некоторых случаях после операции назначают лучевую терапию, чтобы предотвратить возвращение опухоли.
- Злокачественные опухоли. Небольшие опухоли низкой степени злокачественности на ранней стадии часто можно вылечить только хирургическим путем.Однако более крупные опухоли высокой степени злокачественности обычно требуют облучения после операции. Неоперабельные опухоли часто лечат лучевой или химиотерапией.
- Синдром Шегрена. Главный симптом, связанный с слюнными железами, — сухость во рту. Варианты включают:
- Лекарства, стимулирующие секрецию слюны, например пилокарпин (салаген) и цевимелин (эвоксак)
- Жевательная резинка и конфеты без сахара для стимуляции выработки слюны
- Отказ от лекарств, усиливающих сухость во рту
- Не курить
Соблюдайте гигиену полости рта.У людей с болезнью Шегрена возникают проблемы с зубами и деснами из-за низкой секреции слюны.
- Лечение направлено на устранение любой основной проблемы со здоровьем. Как только медицинская проблема улучшится, слюнные железы должны уменьшиться до нормального размера.
Ссылка; Harvard Health Publishing «Заболевания слюнных желез», ноябрь 2018 г. Полный текст доступен по адресу https://www.health.harvard.edu/a_to_z/salivary-gland-disorders-a-to-z
Минимально инвазивная хирургия слюнных желез
ДоктораРон и Гэмбл специализируются на малоинвазивной хирургии слюнных желез, называемой сиалоэндоскопией. Сиалоэндоскопия включает в себя введение небольшого телескопа в слюнные железы через слюнные протоки, которые выходят в рот.
Минимально инвазивная хирургия слюнных желез
Сиалоэндоскопия проводится в операционной под общим наркозом. Камни (камни) слюнных желез называют сиалолитиазом. Симптомы — опухшие и болезненные слюнные железы, расположенные по всему рту и шее.Три основных парных слюнных железы — это подчелюстные, околоушные и подъязычные железы. Когда кальцинированная масса застревает в протоке, дренирующем железу, лечение заключается в удалении новообразования из протока.
У всех трех этих желез могут развиваться опухоли, но чаще всего в околоушной железе. В большинстве случаев эти опухоли не злокачественные (доброкачественные), но в 25% случаев опухоль злокачественная (злокачественная).
Причины образования камней в слюнных железах
Камни могут образовываться, когда определенные вещества в вашей слюне, особенно фосфат кальция и карбонат кальция, кристаллизуются и образуют камни, размер которых может составлять от нескольких миллиметров до более двух сантиметров.
Когда эти камни возникают и блокируют ваши слюнные железы, они создают скопление слюны в ваших протоках, вызывая их набухание. Точно не известно, почему эти камни образовались, но их развитие было связано со следующим:
- Прием лекарств, особенно для снижения артериального давления, и антигистаминных препаратов, которые вызывают уменьшение количества слюны, производимой вашими железами
- Обезвоживание, при котором слюна становится более концентрированной, чем обычно
- Недостаточное питание или голодание, которое снижает количество вырабатываемой слюны
Симптомы камней в слюнных железах
Преобладающим симптомом этих камней является боль в лице, рту и шее, которая часто усиливается непосредственно перед едой или во время еды.Причина этого в том, что ваши слюнные железы вырабатывают слюну для облегчения приема пищи и пищеварения. Когда слюнные протоки заблокированы, железы набухают из-за скопившейся слюны, что вызывает опухоль и боль. Другие общие симптомы включают болезненность и отек лица, рта и шеи, лихорадку, а также сухость во рту или проблемы с глотанием.
Опухоли слюнных желез
Чаще всего опухоли слюнных желез встречаются в околоушной железе. В большинстве случаев эти опухоли не являются злокачественными (доброкачественными), и хирургическое вмешательство должно быть единственным необходимым лечением.Однако наличие раковых (злокачественных) опухолей может означать, что после операции необходимо дополнительное лечение. Есть дополнительные симптомы, которые могут указывать на опухоль, а не только на камень в слюнной железе:
- Изменена форма лица и симметрия
- Масса шеи
- Проблемы с открыванием рта
- Проблемы с приемом пищи и глотанием
Диагностика опухолей околоушной железы
Вас направят к хирургу головы и шеи, например, к доктору.Грегу Рону и Брэду Гэмблу для полного обследования, если ваш лечащий врач или терапевт подозревает, что у вас может быть опухоль. Если вы считаете, что у вас ненормальный рост, вы также можете обратиться к нему самостоятельно. Полное обследование может включать в себя МРТ или компьютерную томографию, чтобы полностью определить размер и расположение новообразования. Чтобы проверить наличие злокачественных клеток, может быть проведена тонкоигольная аспирационная биопсия (FNAB), которая включает взятие небольшого количества ткани из околоушной железы.
Хирургия слюнных желез — лечение камней и опухолей слюнных желез
Сиалоэндоскопия — это эффективное и малоинвазивное лечение для удаления камней слюнных желез и лечения воспаления слюнных желез, которое может выполняться под общим наркозом в операционной.Сиалоэндоскопия — это процедура, для которой требуется современный телескоп и видеотехника. В результате этих разработок лечение камня слюнной железы и воспаления можно проводить неинвазивным способом, что исключает возможность длительного рубцевания и других возможных побочных эффектов, которые могут возникнуть при удалении пораженной слюнной железы. Процесс включает введение эндоскопа в разрез или расширение железы, а затем использование одного из следующих методов для удаления камня:
- Захватывающая техника
- Использование небольшой проволочной корзины для извлечения
- Механическая фрагментация
Опухоли слюнных желез требуют хирургического вмешательства для лечения.Обычно это включает удаление пораженной слюнной железы, включая опухоль.
Д-р Рон, д-р Гэмбл и д-р Кубала — хирурги ЛОР, носовых пазух, головы и шеи с офисами, расположенными в Плано и Далласе. Если вы хотите записаться на прием в наш офис, позвоните в наш офис в Плано по телефону 972-378-0633 или в офис в Далласе по телефону 214-239-1641.
Иссечение подчелюстной железы Цинциннати | Лечение слюнных желез Wilmington
Иссечение слюнной железы
Рот — первая станция, где переваривается пища.Это пищеварение происходит за счет секреции слюны. Слюна также сохраняет зубы здоровыми, рот влажным и помогает глотать. Он вырабатывается 3 основными парами слюнных желез, а именно околоушными, подчелюстными и подъязычными железами, и транспортируется через длинный проток (трубчатая структура), называемый слюнным протоком, в рот. Наиболее частая проблема, связанная с слюнной железой, — это закупорка слюнного протока. Эта закупорка может быть вызвана камнями или сужением слюнного протока.Они могут вызвать опухоль или воспаление желез во время еды. Если в слюнной железе образуется уплотнение, ваш хирург может попросить вас удалить слюнные железы, поскольку они могут быть злокачественными. Этот процесс удаления слюнных желез называется иссечением.
Индикация
Удаление слюнных желез показано для лечения закупорки или образования комков в слюнной железе.
Процедура
Операция иссечения слюнной железы проводится под общим наркозом (вас усыпят).Во время иссечения разрез, сделанный для удаления железы, зависит от удаляемой железы.
- Поднижнечелюстная железа: разрез делается вокруг верхней части шеи
- Околоушная железа: С-образный разрез от внутренней части уха по линии подбородка к шее
- Подъязычная железа: надрез внутри рта
- Если железа удаляется из-за инфекции, вызванной камнем, во рту делается разрез
Затем определяется железа, и ваш хирург принимает решение о количестве ткани, которую необходимо удалить, в зависимости от степени повреждения.После удаления железы разрез закрывают швами.
Дренаж или небольшая трубка также вводится в кожу для удаления любой крови, которая может скапливаться. Операция занимает от 45 минут до часа в зависимости от ее сложности. Если иссеченная железа подозревается на рак, образец отправляется в лабораторию, чтобы определить, может ли опухоль распространиться на другие части.
Восстановление
Вам необходимо будет остаться в больнице на ночь после операции. При сильной боли вам могут дать обезболивающие.После операции вам нужно будет держать рану сухой в течение недели; следовательно, при мытье и бритье следует соблюдать осторожность. На следующее утро дренаж удаляют, а швы снимают примерно через неделю после операции. Вы можете вернуться к своей обычной деятельности через неделю, но следует избегать интенсивных занятий в течение 1 -й недели после операции. Шрам может исчезнуть через несколько месяцев, но постепенно он срастется с естественными складками кожи.
Осложнения
Некоторые из осложнений, вызванных удалением слюнной железы, могут включать кровотечение из раны, которое может произойти в течение 12 часов после операции и может лечиться в самой больнице.Также существует вероятность инфицирования места разреза, которое при необходимости можно лечить антибиотиками. Также существует редкая возможность возникновения повреждения нерва во время операции, которое может вызвать слабость нижней губы, онемение языка или ограничение движения языка.
Удаление слюнной железы не влияет на выработку слюны, так как во рту и вокруг рта имеется множество других слюнных желез.
Лечение паротита — хирургия околоушных опухолей
Часто задаваемые вопросы
Что такое паротит?
Паротит — это воспаление или инфекция одной или обеих околоушных слюнных желез.
Что такое околоушные железы?
Околоушные железы являются частью сети слюнных желез и отвечают за выработку слюны.
В чем причина паротита?
Паротит может быть вызван множеством различных возбудителей или сценариев. Наиболее частые причины паротита следующие:
- Обезвоживание
- Физическая травма
- Хирургическая травма
- Бактериальная инфекция
- Вирусная инфекция
- Аутоиммунное заболевание
- Обструкция слюнных протоков
- Некоторые хронические заболевания (т.д., диабет)
Как оценивается паротит?
Паротит — это заболевание, которое обычно изначально неправильно диагностируется. Симптомы паротита неспецифичны и часто ошибочно принимаются традиционными медицинскими работниками за целый ряд других болезненных процессов. Пациенты, страдающие этим заболеванием, обычно обращаются за консультацией к нескольким поставщикам, прежде чем получить точный диагноз.
При подозрении на паротит настоятельно рекомендуется обследование и лечение у квалифицированного специалиста по слюнным железам.Используя расширенные протоколы оценки и специализированные методы визуализации, специалист по слюнным железам может точно диагностировать и эффективно лечить индивидуальный и уникальный случай каждого пациента.
Почему часто неправильно диагностируют паротит?
Паротит обычно проявляется болью и опуханием одной или обеих околоушных желез. Симптомы могут незначительно отличаться в зависимости от условий, которые привели к паротиту. Боль на лице, головная боль и отек — все это неспецифические симптомы, которые могут указывать на множество различных возможных этиологий.
Паротит может быть ошибочно диагностирован по следующим состояниям:
- Заболевание височно-нижнечелюстного сустава (ВНЧС)
- Заболевание зубов
- Заболевание носовых пазух
- Атипичная боль в лице
- Невралгия тройничного нерва
- Лимфаденопатия
- Новообразование / рак
Симптомы паротита могут быть разными и не сразу указывать на проблему с слюнной железой.Симптомы могут меняться между последующими периодами улучшения и эпизодами повторного появления. Проблемы, связанные с точной диагностикой паротита, обычно приводят к неправильному диагнозу традиционных клиницистов. Чтобы минимизировать осложнения и улучшить результаты лечения, все симптомы, указывающие на паротит, должны быть незамедлительно оценены квалифицированным специалистом по слюнным железам.
Безопасно ли лечение паротита?
Да. Специалист по слюнным железам — это лучший медицинский работник для оценки и лечения паротита, сводя к минимуму любые возможные осложнения.В зависимости от причины и степени поражения железы могут быть изучены передовые хирургические и малоинвазивные нехирургические варианты.
.
 Факторы, способствующие данным заболеваниям, многочисленны и до конца не изучены. Но среди них явны поздняя или ошибочная диагностика, отсутствие диспансерного наблюдения данных больных, снижение качества продуктов питания, невозможность коррекции диеты, а также выявление нарушений минерального обмена на более поздних этапах развития данной патологии.
Факторы, способствующие данным заболеваниям, многочисленны и до конца не изучены. Но среди них явны поздняя или ошибочная диагностика, отсутствие диспансерного наблюдения данных больных, снижение качества продуктов питания, невозможность коррекции диеты, а также выявление нарушений минерального обмена на более поздних этапах развития данной патологии.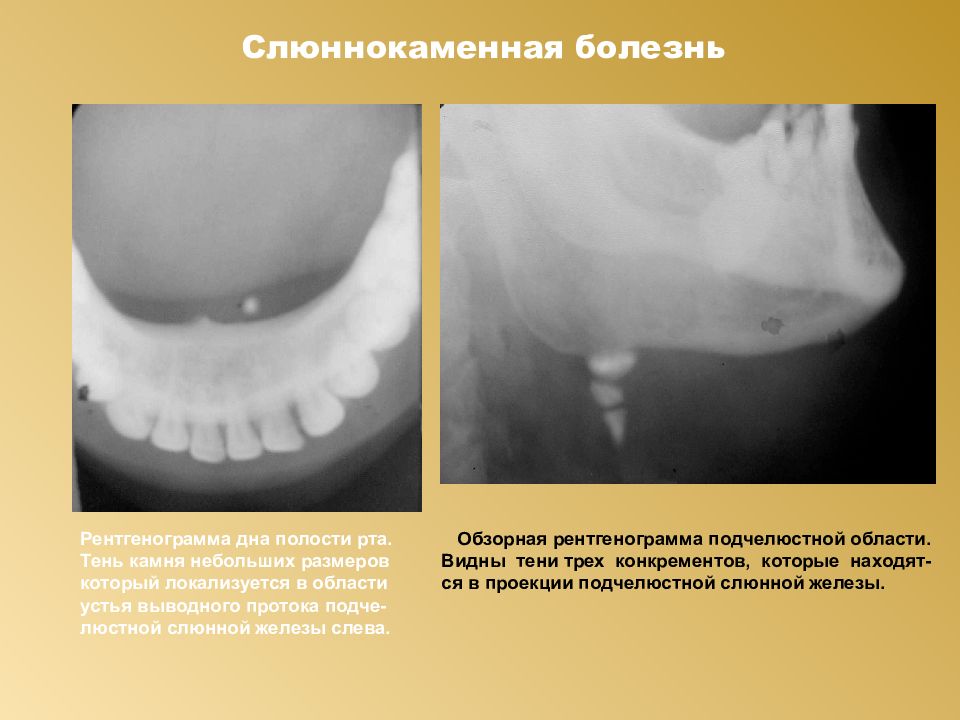
 Однако, при разрастании и развитии воспалительного процесса, данные образования могут давить на язык, челюсти, затруднять акт дыхания и глотания.
Однако, при разрастании и развитии воспалительного процесса, данные образования могут давить на язык, челюсти, затруднять акт дыхания и глотания. Заболевание опасно для человека и особенно для беременных, так как токсоплазмы могут проникать в матку…
Заболевание опасно для человека и особенно для беременных, так как токсоплазмы могут проникать в матку…