Паратонзиллярный абсцесс: лечение заболевания | Клиника Рассвет
Быстрый переходПаратонзиллярный абсцесс (ПТА) — это скопление гноя между капсулой небной миндалины и глоточными мышцами.
Чаще всего диагностируется передний ПТА, он локализуется между верхним полюсом миндалины и передней небной дужкой. Также различают задний ПТА — между миндалиной и задней небной дужкой, нижний ПТА — у нижнего полюса миндалины, наружный ПТА — снаружи миндалины.
Паратонзиллит — инфекционное воспалительное заболевание клетчатки, окружающей небную миндалину, без формирования абсцесса (полости с гноем).
Паратонзиллиту или ПТА обычно предшествует острый тонзиллофарингит, но в ряде случаев заболевание может развиваться и без предшествующей инфекции глотки, что связывают с закупоркой слюнных желез.
Паратонзиллярный абсцесс — наиболее распространенная инфекция глубоких тканей шеи у детей и подростков, на его долю приходится не менее 50% случаев. Ежегодная заболеваемость ПТА составляет 30-40 случаев на 100 000 человек в возрасте от 5 до 59 лет.
Основными возбудителями ПТА являются Streptococcus pyogenes (бета-гемолитический стрептококк группа А, БГСА), Streptococcus anginosus (ангиозный стрептококк), Staphylococcus aureus (золотистый стафилококк, включая метициллин-резистентные штаммы — MRSA) и респираторные анаэробы (включая Fusobacteria, Prevotella и Veillon).
Симптомы паратонзиллярного абсцесса
Типичным клиническим проявлением ПТА является сильная боль в горле (обычно односторонняя), лихорадка, приглушенный голос. Пациенты также могут жаловаться на слюнотечение и трудности при глотании.
Тризм (спазм жевательных мышц), связанный с раздражением и рефлекторным спазмом внутренней крыловидной мышцы, встречается почти у 2/3 пациентов и является важным отличительным признаком ПТА в сравнении с тяжелым течением острого тонзиллофарингита.
Диагностика
В подавляющем большинстве случаев диагноз ПТА ставится клинически — по результатам фарингоскопии (осмотра глотки). Подтверждается получением гнойного отделяемого при дренировании абсцесса или данными инструментальных исследований (чаще всего УЗИ).
При фарингоскопии отмечается опухшая и/или колеблющаяся миндалина с отклонением небного язычка в противоположную поражению сторону, гиперемия (краснота) и отечность мягкого неба. В некоторых случаях присутствуют налеты или жидкое отделяемое в небной миндалине. Отмечается увеличение и болезненность шейных и подчелюстных лимфоузлов.
Двусторонний ПТА встречается крайне редко, его диагностика сложнее, ввиду отсутствия асимметрии в глотке, а также редко присутствующего спазма жевательных мышц.
Лабораторные исследования для постановки диагноза не требуются, дополнительно их назначают для определения тяжести течения и подбора метода лечения.
Лабораторные исследования могут включать:
- общий анализ крови с лейкоцитарной формулой;
- исследование электролитов (калий, натрий, хлор) при признаках обезвоживания;
- стрепта-тест для исключения БГСА;
- посев на аэробные и анаэробные бактерии, если проводилось дренирование абсцесса (посев рекомендуется только при осложненном течении ПТА, рецидивирующем течении ПТА или у пациентов с иммунодефицитными состояниями).
Инструментальные методы обследования — УЗИ, компьютерная томография, рентгенограмма шеи в боковой проекции, магнитно-резонансная томография или ангиография — не обязательны и выполняются для исключения других заболеваний, если диагноз ПТА не очевиден.
Дифференциальная диагностика
Тяжелое течение острого тонзиллофарингита
 Проявляется двусторонним отеком в горле, гиперемией, на миндалинах могут присутствовать налеты.
Проявляется двусторонним отеком в горле, гиперемией, на миндалинах могут присутствовать налеты.Эпиглоттит. Воспалительное заболевание надгортанника, обусловленное, как правило, гемофильной палочкой. Чаще встречается у детей младшего возраста, не привитых от Haemophilus influenzae типа b. Прогрессирует быстрее, чем ПТА. Проявляется болью в горле, слюнотечением, затруднением глотания, дыхательной недостаточностью.
Заглоточный абсцесс (ретрофарингеальный абсцесс)
Осложнения
Ранняя диагностика и своевременное, надлежащее лечение паратонзиллярной инфекции имеют решающее значение для предотвращения осложнений. Осложнения ПТА встречаются редко, но потенциально смертельны. Инфекция может распространяться из паратонзиллярного пространства в глубокие пространства шеи, соседние области и в кровоток.
Лечение паратонзиллярного абсцесса
При осложненном течении детям (в особенности детям младшего возраста) показаны госпитализация и лечение в условиях стационара.
Основным методом лечения ПТА является системная антибактериальная терапия. При тяжелом течении, выраженной интоксикации, затруднении глотания, тошноте антибактериальная терапия назначается парентерально (минуя ЖКТ) с последующим переводом на пероральные формы препаратов — до завершения 14-дневного курса лечения. Курсы антибактериальной терапии менее 10 дней повышают вероятность рецидива заболевания.
После назначения системной антибактериальной терапии рекомендуется динамическое наблюдение в течение 24 часов. Оно допустимо у пациентов с предполагаемым паратонзиллитом, без явных признаков ПТА, без признаков обструкции дыхательных путей, сепсиса, тяжелого спазма жевательных мышц или других признаков осложненного течения заболевания. А также у детей до 7 лет с небольшими абсцессами и редкими эпизодами острого тонзиллофарингита в анамнезе.
Оно допустимо у пациентов с предполагаемым паратонзиллитом, без явных признаков ПТА, без признаков обструкции дыхательных путей, сепсиса, тяжелого спазма жевательных мышц или других признаков осложненного течения заболевания. А также у детей до 7 лет с небольшими абсцессами и редкими эпизодами острого тонзиллофарингита в анамнезе.
Исследования показали, что назначение системной антибактериальной терапии эффективно даже без дренирования абсцесса. По имеющимся данным 50% детей отвечали на системную антибактериальную терапию и не нуждались в дренировании абсцесса или удалении миндалин.
Системная антибактериальная терапия должна включать антибиотики, активные в отношении БГСА, золотистого стафилококка и респираторных анаэробов. При ПТА чаще всего назначаются амоксициллин-клавуланат, ампициллин-сульбактам, клиндамицин. При отсутствии эффекта или тяжелом течении к лечению добавляется ванкомицин или линезолид, чтобы обеспечить оптимальный охват потенциально устойчивых грамположительных кокков.
Существует 3 методики дренирования ПТА:
- пункция ПТА — гнойное отделяемое удаляется через аспирационную иглу;
- дренирование ПТА через разрез;
- тонзиллэктомия.
Дренирование абсцесса никогда не исключает назначения системной антибактериальной терапии.
Все 3 методики дренирования абсцесса сопоставимы по эффективности. Выбор процедуры зависит от состояния пациента, тяжести заболевания, наличия осложнений, возраста и способности пациента к сотрудничеству с врачом.
Пациентам без спазма жевательных мышц или рецидивирующих острых тонзиллофарингитов в анамнезе рекомендуется пункционное дренирование ПТА или дренирование абсцесса через разрез, которые могут выполняться в амбулаторных условиях под местной анестезией.
Тонзиллэктомия является предпочтительной в следующих случаях:
- наличие предыдущих эпизодов ПТА или рецидивирующего тонзиллофарингита;
- значительная обструкция верхних дыхательных путей или другие осложнения;
- неэффективность дренирования абсцесса;
- наличие других показаний для тонзиллэктомии (например, обструкция верхних дыхательных путей и храп из-за большого размера миндалин).

Рандомизированные исследования, в которых сравнивались пункционное дренирование ПТА и дренирование ПТА через разрез, показали сопоставимое разрешение абсцесса — более чем в 90% случаев.
Данные о пользе системной гормональной терапии (глюкокортикоидами) при лечении ПТА противоречивы. Некоторые исследования показывают, что использование глюкокортикоидов (дексаметазона) может сокращать длительность симптомов заболевания, а также уменьшать болевой синдром после дренирования ПТА. В других же исследованиях никаких явных преимуществ назначения глюкокортикоидов у взрослых и детей зафиксировано не было. Поскольку число пациентов, участвовавших в этих исследованиях, было небольшим (от 40 до 250 случаев), необходимо дальнейшее изучение эффективности рутинного применения глюкокортикоидов при лечении ПТА.
Рецидивы ПТА встречаются в 10-15% случаев, чаще у пациентов с рецидивирующим острым тонзиллитофарингтом в анамнезе.
Фактор риска ПТА — курение.
Как проходит лечение паратонзиллярного абсцесса в клинике Рассвет
При своевременном и соответствующем лечении большинство паратонзиллярных инфекций проходят без осложнений. Всем пациентам с диагностированным паратонзиллитом или ПТА мы назначаем системную антибактериальную терапию длительностью 10-14 дней.
По показаниям выполняем дренирование абсцесса под местной анестезией в амбулаторных условиях.
При осложненном течении, рецидивирующих ПТА или острых тонзиллофарингитах, неэффективности антибактериальной терапии и неэффективности дренирования абсцесса мы направляем пациента в стационар для проведения тонзиллэктомии.
В качестве обезболивающей терапии отдаем предпочтение НПВС (ибупрофен) или ацетаминофену (парацетамол), а не местным анестетикам в виде полосканий, спреев и леденцов.
Для лечения паратонзиллита и ПТА мы не назначаем гомеопатические, натуропатические, иммуномодулирующие и другие средства, эффективность которые не доказана.
Автор:
Паратонзиллярный абсцесс
Сильная боль в горле (чаще с одной стороны), невозможность глотать, лихорадка, слабость, увеличение шейных лимфоузлов могут оказаться симптомами паратонзиллярного абсцесса. При этом рядом с небной миндалиной формируется гнойное воспаление. Чаще всего абсцесс является осложнением ангины и развивается через несколько дней после выздоровления. Это очень серьезное заболевание, которое требует хирургического лечения. Неправильное лечение может привести к развитию угрожающих жизни осложнений.
При этом рядом с небной миндалиной формируется гнойное воспаление. Чаще всего абсцесс является осложнением ангины и развивается через несколько дней после выздоровления. Это очень серьезное заболевание, которое требует хирургического лечения. Неправильное лечение может привести к развитию угрожающих жизни осложнений.
Пациент поступил в нашу клинику в тяжелом состоянии на третий день болезни. У него два абсцесса сформировались на одной стороне. Такое явление встречается очень редко (описано всего несколько случаев). Ситуация усугублялась сопутствующими заболеваниями: ишемическая болезнь сердца, гипертоническая болезнь, сахарный диабет.
Учитывая эти обстоятельства, перед операцией потребовалось выполнить большой объем исследований: консультации терапевта и кардиолога, эхо-кардиография, лабораторные тесты. Все исследования были проведены в экстренном режиме.
Обязательный этап диагностики паратонзиллярных абсцессов — компьютерная томография (КТ) с контрастированием. По результатам КТ и было выявлено наличие не одного, а двух абсцессов. При этом второй абсцесс оказался небольших размеров и был расположен в области, где вскрытие абсцесса по рутинной методике практически невозможно. Сведения, полученные на КТ, позволили правильно определить объем операции, при которой абсцесс вскрывается одновременно с удалением миндалины (абсцесстонзиллэктомия).
Через 3 часа после обращения пациент поступил в операционную. Операция была проведена под общей анестезией и прошла успешно – уже на следующий день его самочувствие улучшилось.
Госпитализация продолжалась 3 дня, за которые, помимо лечения основного заболевания, пациент прошел расширенное обследование. Был сформирован план дальнейшего наблюдения и лечения, скорректировано лечение гипертонии, ишемической болезни сердца и сахарного диабета.
Данный случай демонстрирует возможности ЕМС для решения самых сложных диагностических и лечебных задач в режиме 24/7. Полноценное обследование на предоперационном этапе, оптимальный объем операции, междисциплинарный подход в послеоперационном периоде позволили достичь быстрого выздоровления пациента, избежать осложнений, сократить сроки госпитализации и нетрудоспособности.
что это такое, причины, симптомы, лечение. Вскрытие паратонзиллярного абсцеса
Паратонзиллярный абсцесс – это гнойное воспаление тканей, прилегающих к миндалинам.
В зависимости от того, как ориентирован гнойный процесс по отношению к самой миндалине, различают передне-верхний, задний и нижний паратонзиллярные абсцессы.
Причины паратонзиллярного абсцесса
Как правило, паратонзиллярный абсцесс развивается как осложнение ангины или хронического тонзиллита. При тонзиллите в миндалинах могут образовываться шрамы, не дающие гною выходить из лакун (лакуны – это естественные узкие и сильно разветвлённые полости в теле миндалины). Гной, не находящий выхода наружу, скапливается внутри, откуда проникает в окружающую миндалину клетчатку.
Симптомы паратонзиллярного абсцесса
Парантонзиллярный абсцесс, как правило, развивается только с одной стороны. У больного, уже выздоравливающего после ангины или обострения хронического тонзиллита, вдруг снова проявляется комплекс симптомов:
Боль в горле
Неожиданно появляется односторонняя боль при глотании. Боль при паратонзиллярном абсцессе сильнее, чем при ангине. Она может отдавать в область челюсти и в ухо.
Отёк горла
Иногда отёк настолько сильный, что затруднено не только глотание, но и дыхание через рот.
Методы лечения паратонзиллярного абсцесса
Паратонзиллярный абсцесс самостоятельно вылечить нельзя. Методы, подходящие для лечения ангины, здесь не годятся. Если оставить абсцесс без лечения, он может вскрыться самопроизвольно, но в этом случае велика вероятность, что гной выйдет не полностью и воспаление возобновится. Возможны также серьёзные гнойные осложнения: заражение крови, флегмона шеи.
Возможны также серьёзные гнойные осложнения: заражение крови, флегмона шеи.
Метод лечения паратонзиллярного абсцесса – хирургический.
Вскрытие паратонзиллярного абсцесса
Вскрытие паратонзиллярного абсцесса проводится хирургом-отоларингологом в условиях хирургического стационара. Операция выполняется под местной или внутривенной анестезией. Плановое время операции – 1 час. После операции необходимо в течение суток находиться под медицинским контролем.
После вскрытия абсцесса назначается курс антибиотиков, полоскание горла, физиотерапия. Первое время после операции пища должна быть теплой и мягкой (полужидкой), чтобы не раздражать заживающую рану.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Похожие заболевания
Все заболеванияЛечение паратонзиллярного, заглоточного абсцесса — Эффективное лечение в клинике Neo Skin
Паратонзиллярный абсцесс – это полость, заполненная гноем, расположенная в тканях, окружающих небную миндалину.
Абсцесс (полость с гноем) развивается в результате воспаления этих тканей, чаще всего после ангины (острого воспаления небных миндалин) или при тяжелых формах хронического тонзиллита (хронического воспаления небных миндалин). В подавляющем большинстве случаев паратонзиллярный абсцесс развивается с одной стороны.
Лечение паратонзиллярного абсцесса вы можете пройти в медицинском центре Neo Skin. Отоларинголог оценит стадию вашего заболевания и подберет оптимальное лечение!
Симптомы паратонзиллярного абсцесса
- Боль в горле, обычно только с одной стороны или значительнее выраженная с одной стороны; может отдавать в ухо, зубы
- Невозможность полностью открыть рот (тризм мышц)
- Чувство кома в горле
- Затруднение глотания
- Увеличение подчелюстных лимфоузлов, иногда с одной стороны
- Повышение температуры тела, иногда до 39-40° С
- Ухудшение общего самочувствия – слабость, разбитость, головная боль
- Дурной запах изо рта
- Гнусавость
- Боль в шее при поворотах, наклонах головы
- При больших размерах абсцесса (гнойника) может наблюдаться одышка (затрудненное дыхание)
- Абсцесс может самостоятельно вскрываться (прорываться) в горло, что сопровождается улучшением самочувствия, уменьшением боли в горле, облегчением открывания рта
Причины паратонзиллярного абсцесса
- Развитие абсцесса (гнойника) в ткани, окружающей небные миндалины, вызывают различные бактерии, чаще всего – стрептококки.

- В большинстве случаев паратонзиллярный абсцесс развивается после недолеченной ангины (острого воспаления небных миндалин) – обычно через несколько дней после улучшения, уменьшения болей в горле, связанных с ангиной, пациент вновь отмечает усиление болей с одной стороны, ухудшение общего состояния. Провоцирующим фактором может быть переохлаждение.
- Паратонзиллярный абсцесс может быть осложнением тяжелых форм хронического тонзиллита (хронического воспаления небных миндалин). Как и при ангине, инфекция проникает в окружающие миндалину ткани из самой миндалины.
- Возможно развитие паратонзиллярного абсцесса и у людей с удаленными миндалинами – в случае, если во время операции был оставлен небольшой участок ткани миндалины.
- Реже инфекция распространяется на паратонзиллярную область из зубов, пораженных кариесом (обычно это коренные зубы нижней челюсти)
- Способствуют развитию паратонзиллярного абсцесса заболевания и состояния, сопровождающиеся снижением иммунитета.
Что собой представляет лечение паратонзиллярного, заглоточного абсцесса в медицинском центре Neo Skin?
Если болезнь только началась и была вовремя выявлена, то вполне достаточно выполнить такие меры:
— Пациентам с паратонзиллярным абсцессом рекомендуется госпитализация.
— Производится хирургическое вскрытие абсцесса в месте наибольшего выбухания под местным обезболиванием. Полость абсцесса промывается дезинфицирующим раствором в течение нескольких дней, до полного очищения.
— В некоторых случаях производят абсцесстонзиллэктомию – удаление абсцесса одновременно с миндалиной. Показания для этой операции следующие: боковое (наружное) расположение гнойника, когда затруднительно его вскрыть; отсутствие изменений состояния больного или ухудшение состояния даже после вскрытия абсцесса; развитие осложнений – переход воспаления на мягкие ткани шеи, грудной клетки; признаки декомпенсации хронического тонзиллита (развитие осложнений из-за нарушения работы приспособительных механизмов), а именно: повторные паратонзиллярные абсцессы, неоднократные ангины в течение нескольких лет. Вопрос об одновременном удалении второй небной миндалины решается в зависимости от ситуации.
Вопрос об одновременном удалении второй небной миндалины решается в зависимости от ситуации.
— Назначают антибактериальную, противоотечную терапию. При необходимости – обезболивающие, жаропонижающие препараты.
— Из местного лечения применяют полоскание горла различными антисептиками. На стадии стихания воспаления для ускорения заживления назначают физиотерапевтическое лечение.
Помните, для достижения положительного стойкого результата необходимо пройти полный курс лечения, разработанного врачом, соблюдать все его рекомендации. Длительность улучшения состояния после проведенного лечения также во многом зависит от стадии заболевания.
Почему вам стоит обратиться именно в лечебно-диагностический центр Neo Skin?
- Наш центр оснащен новейшим оборудованием для качественной диагностики. Вам будет поставлен точный диагноз и врач сможет подобрать самое эффективное лечение.
- Пациенту не нужно искать, где сдать лабораторные анализы, пройти инструментальные обследования или получить консультацию гастроэнтеролога, гинеколога или врачей других специальностей – все это можно сделать в нашем центре в удобное для вас время.
- В центре работают квалифицированные врачи-отоларингологи и дерматокосметологи, которые имеют большой стаж работы и владеют всеми самыми новыми и высокоэффективными методиками в лечении заболеваний, в том числе и паратонзиллярного абсцесса.
Цены
Записывайтесь на прием к отоларингологу в медицинский центр Neo Skin!
Опыт профессионалов и современный технологии позволят вам получить наилучший результат не только в лечении абсцесса, а и в лечении других заболеваний.
Паратонзиллярный абсцесс — Клиника «Сити Мед» Оренбург
Паратонзиллярный абсцесс лечение в Оренбурге
Хронический тонзиллит – очень распространенное заболевание, многие люди даже считают такое состояние вариантом нормы.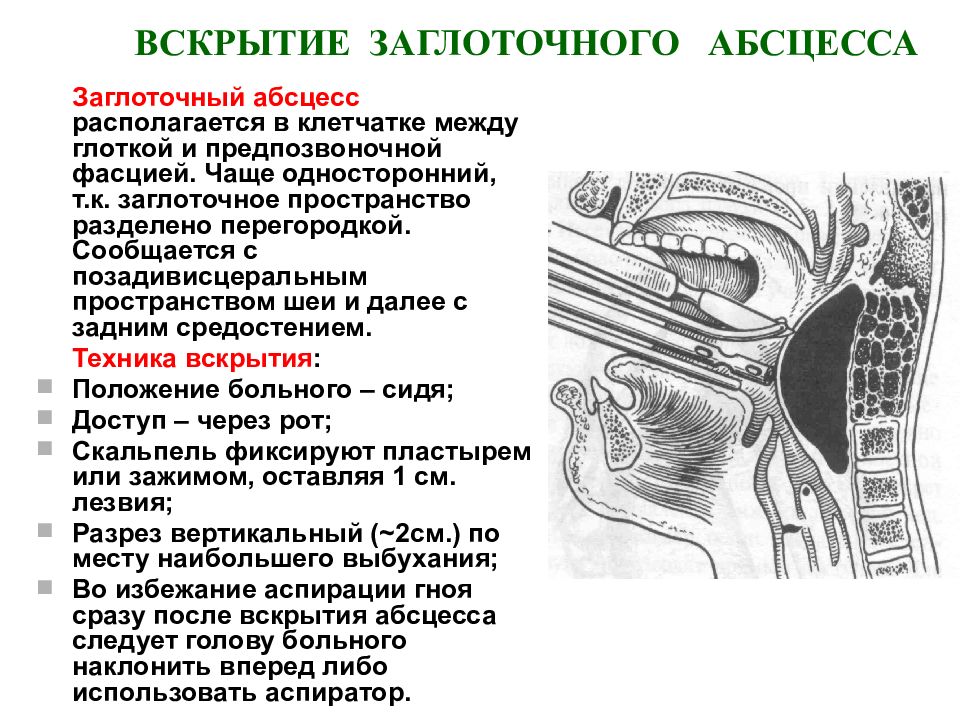 Но при длительном течении этого заболевание в миндалинах происходит постепенное снижение защитных функций, которые в норме должны препятствовать распространению инфекции за пределы миндалин. И спустя время происходит полное разрушение защитных капсул миндалин: инфекция переходит на более глубоко расположенные жировые ткани, окружающие небные миндалины, и развивается острый гнойный воспалительный – паратонзиллярный абсцесс.
Но при длительном течении этого заболевание в миндалинах происходит постепенное снижение защитных функций, которые в норме должны препятствовать распространению инфекции за пределы миндалин. И спустя время происходит полное разрушение защитных капсул миндалин: инфекция переходит на более глубоко расположенные жировые ткани, окружающие небные миндалины, и развивается острый гнойный воспалительный – паратонзиллярный абсцесс.
Причины возникновения паратонзиллярного абсцесса
Паратонзиллярный абсцесс в абсолютном большинстве случаев развивается на фоне продолжительных хронических инфекционных процессов, которые как правило не получали адекватного лечения. Причинами паратонзиллярного абсцесса чаще всего становятся:
Паратонзиллярный абсцесс имеет инфекционную природу, вызван повышенной активностью стафилококков, стрептококков, пневмококков, грибов рода Кандида, других патогенных микроорганизмов на фоне дисфункции иммунной системы. Болезнь встречается не часто, но при ее развитии врачи не исключают воздействие следующих провоцирующих факторов: длительное переохлаждение организма; хроническое воспаление небных миндалин; некачественно проведенная операция по удалению миндалин; кариес или другие заболевания зубов тяжелой формы; сахарный диабет одной из разновидностей; анатомические особенности глотки; неправильное питание; иммунодефицитные заболевания; вредные привычки; неблагоприятные климатические условия; хронические болезни ЛОР-практики. У детей Основной причиной характерного недуга в детском возрасте становится не вылеченная вовремя ангина, дополнительные инфекции. Кроме того, паратонзиллярный абсцесс возникает после удаления миндалин из-за образования очага патологии, снижения защитных сил детского организма. Важно клиническими методами определить, где может располагаться область поражения, ее гнойное содержимое. При абсцессе паратонзиллярном привычное дыхание ребенка нарушено, поэтому важно вовремя выяснить потенциальные провоцирующие факторы: неправильное питание; иммунодефицит; хронические болезни дыхательной системы; ослабленный иммунитет; сахарный диабет.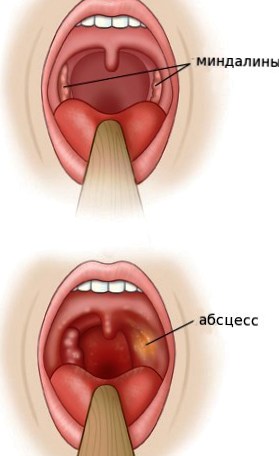
Классификация Воспалительный процесс имеет несколько разновидностей, которые определяются локализацией очага патологии в полости рта, размером абсцесса. Если правильно поставить диагноз, обеспечена положительная динамика при консервативной терапии.
Ниже описаны существующие виды:
Паратонзиллярный абсцесс между небно-язычной дужкой и верхним полюсом миндалины является самым распространенным диагнозом. Причина – недостаточное дренирование верхней части миндалины, выступ отечного неба вперед. При задней форме между небно-глоточной дужкой и миндалиной в патологический процесс дополнительно вовлекается гортань с дальнейшим сужением просвета и затрудненным дыханием пациента. При нижней форме паратонзиллярного абсцесса характерное воспаление происходит у нижнего полюса миндалины, а развивается на фоне стоматологических заболеваний осложненной формы, например, кариеса. Еще одна область поражения – снаружи от миндалины, причем само заболевание считается редким. Паратонзиллярный абсцесс затрагивает обширное пространство ротовой полости, требует проведения антибактериальной терапии. Гнойная ангина у детей — причины возникновения, симптомы, диагностика и лечение Антибиотики при фурункулезе у детей и взрослых По особенностям патологического процесса и выраженности тревожной симптоматики паратонзиллярный абсцесс бывает: отечной формы, при которой симптомы представлены легкой степенью, а болезненные ощущения носят умеренный характер; инфильтративной формы, при которой наблюдается боль при глотании, нарушается дыхание; абсцедирующей формы, которая характеризуется острым течением патологического процесса, чревата осложнениями.
Диагностика
Прогрессирующий абсцесс при ангине можно определить клиническим путем. Пациент при появлении боли в горле и возникновении чувства инородного тела должен немедленно обратиться к врачу. Сбора данных анамнеза не хватает, чтобы поставить окончательный диагноз. Необходимы следующие информативные методы диагностики: фарингоскопия, предусматривающая осмотр больного горла; ларингоскопия – визуальный осмотр гортани; УЗИ мягких тканей шеи, если есть подозрение на серьезные осложнения, вовлечение в патологический процесс лимфатических узлов; КТ шеи; исследование желез внутренней секреции; общий анализ крови, мочи.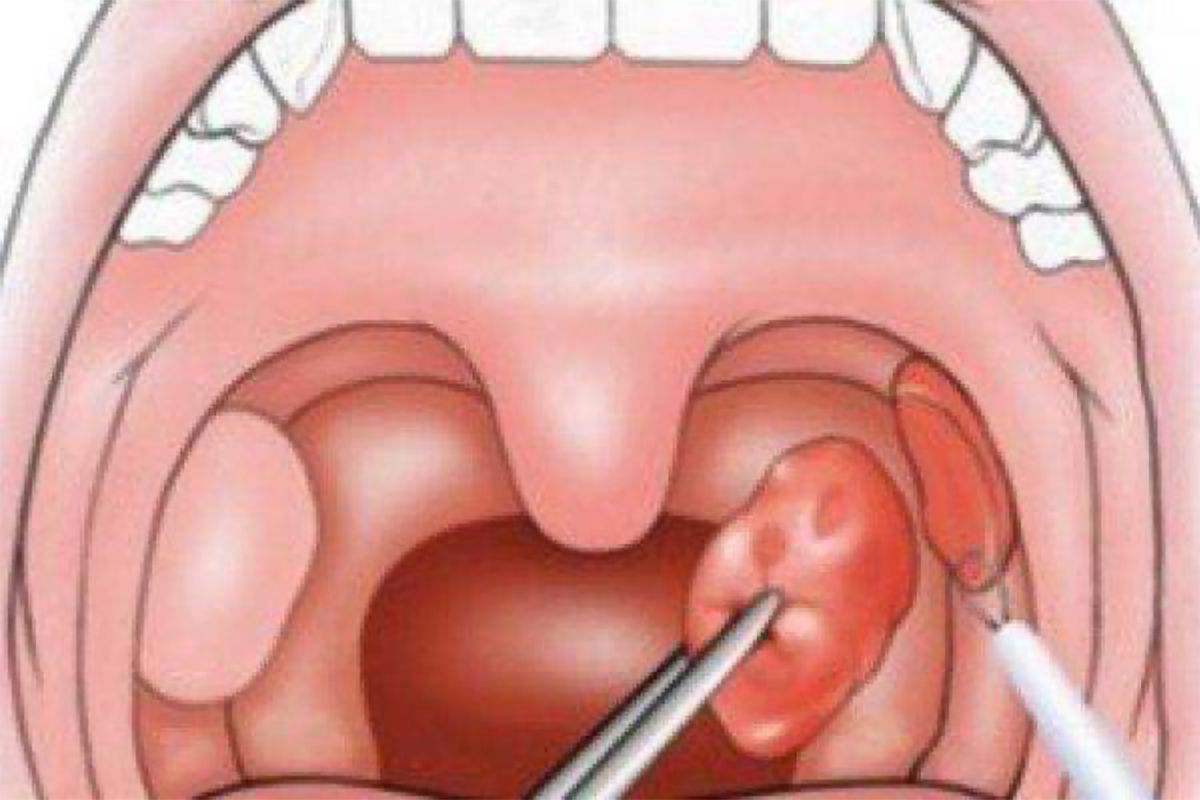
Лечение паратонзиллярного абсцесса в Оренбурге
Эффективная терапия паратонзиллярного абсцесса заключается в подавлении патогенной флоры, устранении гнойных масс на миндалинах, нормализации дыхания и глотательного рефлекса. Начинать эффективное лечение требуется с визита к отоларингологу, подробной диагностики в условиях стационара. Пациента требуется госпитализировать, чтобы определить характер нарушений, этиологию и потенциальные осложнения. Подход к проблеме со здоровьем комплексный, включает следующие мероприятия: вскрытие образования под местной анестезией; промывание полости антисептическим раствором; проведение антибактериальной, противоотечной терапии при внутривенном, внутримышечном введении; назначение обезболивающих, жаропонижающих препаратов по показаниям; использование антисептических средств от больного горла; физиотерапевтическое лечение в зависимости от стадии патологического процесса. хирургическое вмешательство при формировании флегмоны.
Операция в клинике Сити Мед
При возникновении паратонзиллярного абсцесса необходимо срочное хирургическое вмешательство, особенно при угрозе вскрытия гнойника, заражения крови. Операция должна проводиться под местной анестезией, поскольку при помощи скальпеля выполняется вскрытие гнойника и установка дренажа. На вторые сутки рану вновь открывают, и гнойные массы выходят наружу. Если такие оперативные действия оказались неэффективными, лечащий врач назначает удаление абсцесса вместе с миндалиной. После этого необходим длительный реабилитационный период.
Осложнения
Паратонзиллярный абсцесс быстро прогрессирует, и пациенту грозит летальный исход от заражения крови после вскрытия гнойника на миндалине. Это не единственное осложнение, которое может привести пациента любого возраста в реанимацию. Потенциальная угроза здоровью при паратонзиллярном абсцессе может быть такой: сепсис с масштабным распространением гноя по системному кровотоку во всем пораженном организме; флегмона шеи, которая провоцирует воспалительный процесс преимущественно мягких тканей характерной зоны; медиастинит, при котором в патологический процесс вовлечена не столько дыхательная система, сколько легкие, миокард; острый стеноз гортани, при котором пациент может скоропостижно скончаться от приступа асфиксии.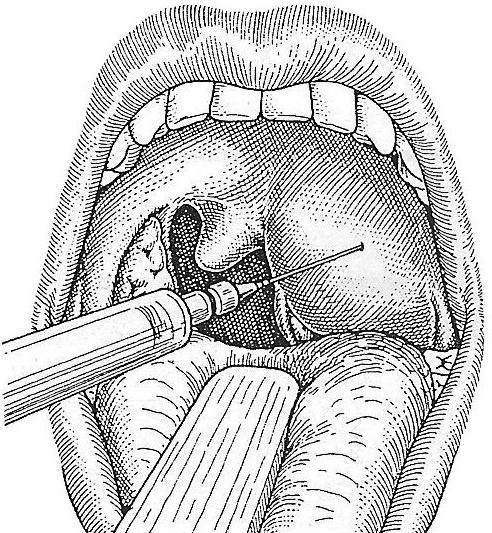 синдром внезапной смерти, который чаще возникает в ночное время суток.
синдром внезапной смерти, который чаще возникает в ночное время суток.
Профилактика
При паратонзиллярном абсцессе исход для пациента самый непредсказуемый, причем в большинстве клинических картин наблюдаются серьезные осложнения. Заболевание важно предотвратить, а для этого надо своевременно лечить ангину, предотвращать развитие хронического тонзиллита. Если такое заболевание ЛОР-практики заметно затянулось, не исключено, что на миндалинах появляются гнойники, склонные к стремительному росту. Их уже приходится удалять вместе с миндалинами, это осложненное течение недуга, которое может приводить к серьезным последствиям. Если пациент попадает в группу риска, его основная задача – укрепить иммунитет, предотвратить заражение вредоносными микроорганизмами, своевременно лечить воспалительные процессы гортани. Специально для этих целей предусмотрены следующие профилактические мероприятия, которые можно реализовать в домашней обстановке от паратонзиллярного абсцесса: своевременное лечение стоматологических заболеваний; коррекция иммунодефицитных состояний и сахарного диабета; окончательный отказ от вредных привычек; адекватное лечение болезней носа и ротовой полости; исключение спиртных напитков из суточного рациона; укрепление иммунодефицитных состояний; предотвращение длительного переохлаждения организма.
Лечение паратонзиллита | Семейная клиника «Амеда»
Паратонзиллярный абсцесс (флегмозная ангина, паратонзиллит, абсцесс горла) – это осложнение стрептококкового фарингита или ангины, которое развивается из-за воспаления тканей, окружающих миндалины. Развитие абсцесса может быть вызвано попаданием в рыхлые ткани, находящиеся вокруг миндалин, инфекции из нагноившихся лакун или фолликулов. Другие провоцирующие факторы – травмы глотки, кариес, воспаление десен, неправильно прорезавшийся зуб мудрости и другие стоматологические болезни. В группе риска также находятся люди со слабым иммунитетом, нарушениями метаболизма и курильщики. Если развился паратонзиллит, нужно срочно попасть на прием к врачу-отоларингологу – это поможет избежать ухудшения состояния и развития возможных осложнений.
Если развился паратонзиллит, нужно срочно попасть на прием к врачу-отоларингологу – это поможет избежать ухудшения состояния и развития возможных осложнений.
Виды паратонзиллярного абсцесса
Различают одно- или двусторонний паратонзиллит. В зависимости от того, где локализуется воспалительный очаг, различают несколько разновидностей заболевания:
- передний паратонзиллярный абсцесс;
- задний паратонзиллярный абсцесс;
- нижний паратонзиллит;
- наружный паратонзиллярный абсцесс.
Симптомы паратонзилитта
Если развивается абсцесс горла, симптомы воспаления возникают через несколько (3-5) дней после перенесенной ангины или иного инфекционного заболевания. В большинстве случаев пациенты жалуются на сильные боли в горле, отдающие в зубы или ухо, боль беспокоит с одной стороны. Показательный признак – невозможно широко открыть рот. Паратонзиллит также характеризуется ощущением кома в горле, сложностями с глотанием, увеличением лимфоузлов под челюстью (чаще с одной стороны). Кроме того, повороты и наклоны головы причиняют боль. Общую разбитость, слабость, головную боль сопровождает повышение температуры тела до 40 градусов. Через некоторый промежуток времени дыхание затрудняется, голос меняется, возникает одышка, изо рта появляется неприятный запах. Если абсцесс горла самостоятельно вскроется, гной выходит в горло, и человек может почувствовать облегчение.
Опасность паратонзиллярного абсцесса
Это заболевание чрезвычайно опасно из-за большой вероятности распространения воспаления на более глубокие ткани шеи. В результате может развиться воспаление тканей груди, гнойное воспаление тканей шеи, острый стеноз гортани (сужение ее просвета и удушье), заражение крови, не исключен даже летальный исход. Вот почему больных, у которых развился паратонзиллит, необходимо госпитализировать.
Лечение паратонзиллярного абсцесса
Если развился паратонзиллит, самым лучшим способом лечения является хирургическое вскрытие очага воспаления. Такую операцию проводят под местной анестезией. Далее абсцесс горла необходимо промывать дезинфицирующим раствором на протяжении нескольких дней. Иногда требуется даже удаление абсцесса вместе с пораженной миндалиной. Кроме хирургического лечения, больным назначается антибактериальная терапия, обезболивающие, противоотечные, жаропонижающие средства. Также необходимы регулярные полоскания горла антисептическими препаратами.
Если развился паратонзиллит, обращайтесь в Семейную клинику «Амеда» – наши высококвалифицированные врачи-отоларингологи установят верный диагноз и назначат правильное лечение.
Паратонзиллярный абсцесс
Паратонзиллярный абсцесс – это гнойное скопление и расплавление (абсцедирование) околоминдаликового инфильтрата, которое возникает из-за скопления крови и лимфатических клеток.
Причины возникновения и течение болезни.Причиной развития этого заболевания может быть нагноение миндалины при ангине или обострении хронического тонзиллита.. Кроме того, паратонзиллярный абсцесс может возникнуть из-за распространения гнойного процесса, который развился в десне при кариесе зубов, а также при затрудненном прорезывании восьмого зуба на нижней челюсти. Сначала формируется паратонизллит — воспаление околоминдаликовой клетчатки, потом следует флегмонозный (гнойный разлитой очаг) процесс и абцедирование, происходит процесс самопроизвольного опорожнения гноя в пространство около миндалин или в полость глотки. .
Клиническая картина. Паратонзиллярный абсцесс часто развивается после перенесенной ангины. Наблюдается боль в глотке, которая усиливается при глотании, повороте головы и кашле. Пациент испытывает затруднения при открывании рта, которое сопровождается резкой болью. Отмечается тризм (невозможность полностью открыть рот) жевательной мускулатуры. Больной вынужден отказываться от приема пищи и питья, боль мешает его нормальному сну. Температура тела повышена, больные жалуются на слабость и недомогание. При проведении фарингоскопии определяется гиперемия (выраженная краснота) слизистой оболочки и инфильтрация одной половины мягкого нёба и нёбных дужек на стороне поражения. Небная миндалина несколько смещена в здоровую сторону и напряжена. Лимфатические узлы, расположенные под челюстью и на шее несколько припухают. Из-за того, что мягкое небо почти неподвижно голос становится гнусавым.
Отмечается тризм (невозможность полностью открыть рот) жевательной мускулатуры. Больной вынужден отказываться от приема пищи и питья, боль мешает его нормальному сну. Температура тела повышена, больные жалуются на слабость и недомогание. При проведении фарингоскопии определяется гиперемия (выраженная краснота) слизистой оболочки и инфильтрация одной половины мягкого нёба и нёбных дужек на стороне поражения. Небная миндалина несколько смещена в здоровую сторону и напряжена. Лимфатические узлы, расположенные под челюстью и на шее несколько припухают. Из-за того, что мягкое небо почти неподвижно голос становится гнусавым.
Лечение. Лечение паратонзиллярного абсцесса должно проходить в медицинском стационаре. Показано хирургическое вмешательство — вскрытие абсцесса. Назначается антибактериальная и противовоспалительная терапия, физиолечение.Если лечение паратонзиллярного абсцесса начато своевременно, прогноз исхода заболевания благоприятный. В противном же случае возможно развитие более серьезных осложнений, числе которых сепсис.
Перитонзиллярный абсцесс — Американский семейный врач
2. Гавриэль Х., Вайман М, Кесслер А, Эвиатар Э. Микробиология перитонзиллярного абсцесса как показание к тонзиллэктомии. Медицина (Балтимор) . 2008. 87 (1): 33–36.
3. Чау Дж. К., Seikaly HR, Харрис-младший, Вилла-Роэль C, Кирпич С, Rowe BH. Кортикостероиды в лечении перитонзиллярного абсцесса: слепое плацебо-контролируемое клиническое испытание. Ларингоскоп . 2014; 124 (1): 97–103.
4. Корделук С, Новак Л, Путерман М, Краус М, Джошуа БЖ. Связь перитонзиллярной инфекции и острого тонзиллита: миф или реальность? Отоларингол Хирургия головы и шеи . 2011; 145 (6): 940–945.
5. Standring S, ed. Анатомия Грея: анатомические основы клинической практики 39-е изд. Нью-Йорк: Эльзевир Черчилль Ливингстон; 2005: 623–625.
6. Джонсон РФ, Стюарт MG, Райт CC.Основанный на фактах обзор лечения перитонзиллярного абсцесса. Отоларингол Хирургия головы и шеи . 2003. 128 (3): 332–343.
7. Альберц Н, Назар Г. Перитонзиллярный абсцесс: лечение немедленной тонзиллэктомией — опыт 10 лет. Акта Отоларингол . 2012. 132 (10): 1102–1107.
8. Klug TE. Заболеваемость и микробиология перитонзиллярного абсцесса: влияние сезона, возраста и пола. Eur J Clin Microbiol Infect Dis .2014. 33 (7): 1163–1167.
9. Пауэлл Э.Л., Пауэлл Дж, Самуэль-младший, Wilson JA. Обзор патогенеза перитонзиллярного абсцесса у взрослых: время для переоценки. J Antimicrob Chemother . 2013; 68 (9): 1941–1950.
10. Хидака Х, Курияма С, Яно Х, Цудзи I, Кобаяши Т. Препятствующие факторы в патогенезе перитонзиллярного абсцесса и бактериологическое значение группы Streptococcus milleri. Eur J Clin Microbiol Infect Dis . 2011. 30 (4): 527–532.
11. Тальярени Ю.М., Кларксон Э. Тонзиллит, перитонзиллярные и боковые глоточные абсцессы. Оральный Maxillofac Surg Clin North Am . 2012; 24 (2): 197–204, viii.
12. Соуэрби Л.Дж., Хуссейн З., Хусейн М. Эпидемиология, устойчивость к антибиотикам и течение перитонзиллярных абсцессов после выписки в Лондоне, Онтарио. J Otolaryngol Head Neck Surg .2013; 425.
13. Пауэлл Дж., Wilson JA. Обзор перитонзиллярного абсцесса, основанный на фактических данных. Клин Отоларингол . 2012. 37 (2): 136–145.
14. Скотт П.М.,
Лофтус WK,
Кью Дж.
Ахуджа А,
Юэ В,
van Hasselt CA.
Диагностика перитонзиллярных инфекций: проспективное ультразвуковое исследование, компьютерная томография и клиническая диагностика. Дж Ларингол Отол . 1999. 113 (3): 229–232.
1999. 113 (3): 229–232.
15.Озбек Ц, Айгенч Э, Тунец ЕС, Сельчук А, Оздем С. Использование стероидов при лечении перитонзиллярного абсцесса. Дж Ларингол Отол . 2004. 118 (6): 439–442.
16. Waage RK. Дренирование перитонзиллярного абсцесса В: Pfenninger JL, Fowler GC, eds. Процедуры Пфеннингера и Фаулера для первичной медицинской помощи. 2-е изд. Сент-Луис, Миссури: Мосби; 2003: 499–502.
17. Клуг Т.Е., Хенриксен JJ, Фурстед К, Овесен Т. Значимые возбудители перитонзиллярных абсцессов. Eur J Clin Microbiol Infect Dis . 2011. 30 (5): 619–627.
18. Киефф Д.А., Бхаттачарья Н, Сигель Н.С., Салман С.Д. Подбор антибиотиков после разреза и дренирования перитонзиллярных абсцессов. Отоларингол Хирургия головы и шеи . 1999. 120 (1): 57–61.
19. Райан С, Папаниколау V, Кио И. Оценка перитонзиллярной абсцессной болезни и развивающейся микробиологии. Б-ЛОР . 2014; 10 (1): 15–20.
20. Фэрбенкс DN. Абсцессы глубокого шейного пространства. В: Карманное руководство по антимикробной терапии в отоларингологии — хирургия головы и шеи, 13-е изд. Александрия, Вирджиния: Американская академия отоларингологии — Фонд хирургии головы и шеи, Inc.; 2007: 40–41.
21. Гилберт Д.Н., Чемберс Х.Ф., Элиопулос Г.М. и др., Ред. Руководство Сэнфорда по антимикробной терапии. 45-е изд. Сперривилл, Вирджиния: Antimicrobial Therapy Inc .; 2015: 49.
22. Аль Ягчи С, Круиз А, Капур К., Сингх А, Харкорт Дж.Амбулаторное ведение больных с перитонзиллярным абсцессом. Клин Отоларингол . 2008. 33 (1): 52–55.
23. Гарас Г,
Ифеачо С,
Cetto R,
Арора А,
Толлей Н.
Проспективный аудит амбулаторного ведения пациентов с перитонзиллярным абсцессом: замыкая петлю: как мы это делаем. Клин Отоларингол .
2011. 36 (2): 174–179.
Клин Отоларингол .
2011. 36 (2): 174–179.
24. Маром Т, Cinamon U, Ицковиз Д, Рот Ю. Изменение тренда перитонзиллярного абсцесса. Ам Дж Отоларингол . 2010. 31 (3): 162–167.
25. Тачибана Т, Орита Y, Абэ-Фудзисава I, и другие. Факторы прогноза и эффекты раннего хирургического дренирования у пациентов с перитонзиллярным абсцессом. J Заразить Chemother . 2014. 20 (11): 722–725.
26. О’Брайен Дж. Ф., Мид JL, Falk JL. Дексаметазон как вспомогательная терапия при тяжелом остром фарингите. Энн Эмерг Мед . 1993. 22 (2): 212–215.
27. Ли Ю.Дж., Чон Й.М., Ли HS, Hwang SH. Эффективность кортикостероидов в лечении перитонзиллярного абсцесса: метаанализ. Clin Exp Оториноларингол . 2016; 9 (2): 89–97.
28. Steyer TE. Перитонзиллярный абсцесс: диагностика и лечение [опубликованное исправление опубликовано в Am Fam Physician. 2002; 66 (1): 30]. Ам Фам Врач . 2002. 65 (1): 93–96.
Перитонзиллярный абсцесс: диагностика и лечение
1.Хардингем М. Перитонзиллярные инфекции. Otolaryngol Clin North Am . 1987; 20: 273–8 ….
2. Шредер Л.Л., Knapp JF. Распознавание и неотложное лечение инфекционных причин обструкции верхних дыхательных путей у детей. Заражение семином респира . 1995; 10: 21–30.
3. Петруцелли Г.Дж., Джонсон Дж. Т. Паратонзиллярный абсцесс. Почему уместно агрессивное управление. Постградская медицина . 1990; 88: 99–100,103–5,108.
4. Холлинсхед WH. Анатомия для хирургов. 3-е изд. Филадельфия: Harper & Row, 1982.
5. Snell RS. Клиническая эмбриология для студентов-медиков. 3-е изд. Бостон: Литтл, Браун, 1983.
6. Маквей С.Б., Энсон Б.Дж. Ансон и Маквей Хирургическая анатомия.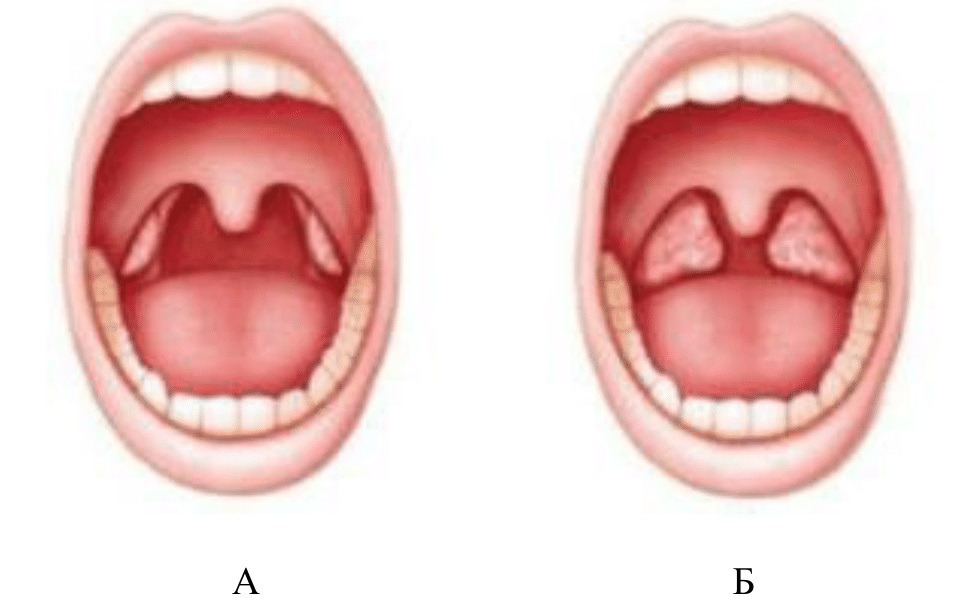 6-е изд. Филадельфия: Сондерс, 1984.
6-е изд. Филадельфия: Сондерс, 1984.
7. Брук I, Фрейзер Э. Томпсон DH. Аэробная и анаэробная микробиология перитонзиллярного абсцесса. Ларингоскоп . 1991; 101: 289–92.
8. Jousimies-Somer H, Саволайнен С, Макити А, Юликоски Дж. Бактериологические находки при перитонзиллярных абсцессах у молодых людей. Clin Infect Dis . 1993; 16 (прил. 4): S292–8.
9. Prior A, Монтгомери П., Митчелмор I, Табакчали С. Микробиология и лечение антибиотиками перитонзиллярных абсцессов. Клин Отоларингол . 1995; 20: 219–23.
10. Боесен Т., Дженсен Ф.Предоперационная ультрасонографическая проверка перитонзиллярных абсцессов у больных тонзиллитом тяжелой степени. Евро Арка Оториноларингол . 1992; 249: 131–3.
11. Бакли А. Р., Мосс Э. Блокманис А. Диагностика перитонзиллярного абсцесса: значение внутриротовой сонографии. AJR Am J Roentgenol . 1994; 162: 961–4.
12. Сильный EB, Вудворд П.Дж., Джонсон LP. Внутриротовая ультразвуковая оценка перитонзиллярного абсцесса. Ларингоскоп . 1995. 105 (8 pt 1): 779–82.
13. Патель К.С., Ахмад С, О’Лири Джи, Мишель М. Роль компьютерной томографии в лечении перитонзиллярного абсцесса. Отоларингол Хирургия головы и шеи . 1992; 107 (6 pt 1): 727–32.
14. Гидли П.В., Ghorayeb BY, Штиернберг CM. Современное лечение инфекций глубокого пространства шеи. Отоларингол Хирургия головы и шеи . 1997. 116 (1): 16–22.
15. Parker GS, Тами Т.А. Ведение перитонзиллярного абсцесса в 90-е годы: актуальная информация. Ам Дж Отоларингол . 1992; 13: 284–8.
16. Стрингер СП,
Шефер С.Д.,
Закройте LG.
Рандомизированное исследование амбулаторного лечения перитонзиллярного абсцесса. Arch Otolaryngol Head Neck Surg .
1988. 114: 296–8.
Arch Otolaryngol Head Neck Surg .
1988. 114: 296–8.
17. Махарадж Д., Раджа V, Хемсли С. Лечение перитонзиллярного абсцесса. Дж Ларингол Отол . 1991; 105: 743–5.
18. Вольф М, Эвен-Чен I, Кроненберг Дж. Перитонзиллярный абсцесс: повторная пункционная аспирация по сравнению с разрезом и дренированием. Энн Отол Ринол Ларингол . 1994; 103: 554–7.
Перитонзиллярный абсцесс — симптомы, причины, лечение
Перитонзиллярный абсцесс образуется в тканях горла рядом с одной из миндалин. Абсцесс — это скопление гноя, которое образуется возле инфицированного участка кожи или других мягких тканей.
Абсцесс может вызывать боль, отек и, в тяжелых случаях, закупорку горла. Если горло заблокировано, глотание, речь и даже дыхание затрудняются.
- Когда инфекция миндалин (известная как тонзиллит) распространяется и вызывает инфекцию в мягких тканях, может возникнуть перитонзиллярный абсцесс.
Перитонзиллярные абсцессы обычно встречаются редко. Когда они действительно возникают, они более вероятны среди молодых людей, подростков и детей старшего возраста.
.
Причины перитонзиллярного абсцесса
Перитонзиллярный абсцесс чаще всего является осложнением тонзиллита. Участвующие в этом бактерии похожи на те, которые вызывают ангины.
Стрептококковые бактерии чаще всего вызывают инфекцию мягких тканей вокруг миндалин (обычно только с одной стороны). Затем в ткань вторгаются анаэробы (бактерии, которые могут жить без кислорода), которые проникают через близлежащие железы.
Стоматологическая инфекция (например, инфекции десен, пародонтит и гингивит) может быть фактором риска.К другим факторам риска относятся:
Симптомы перитонзиллярного абсцесса
Первым симптомом перитонзиллярного абсцесса обычно является ангина. По мере развития абсцесса может последовать период без лихорадки или других симптомов.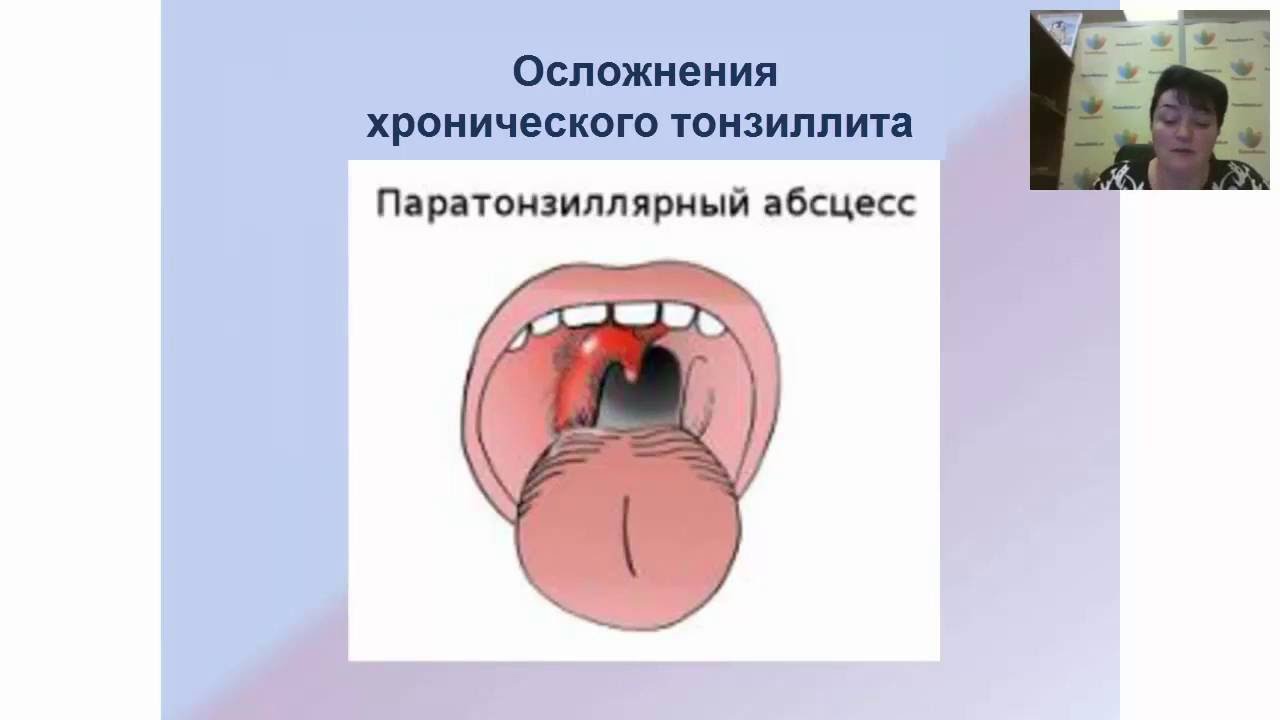 Нет ничего необычного в том, что между появлением симптомов и образованием абсцесса задержка составляет от 2 до 5 дней.
Нет ничего необычного в том, что между появлением симптомов и образованием абсцесса задержка составляет от 2 до 5 дней.
- Во рту и горле может быть опухшая область воспаления — обычно с одной стороны.
- Язычок (мизинец ткани, свисающий посередине горла) можно отодвинуть от опухшей стороны рта.
- Лимфатические узлы на шее могут быть увеличены и болезненны.
- Могут наблюдаться другие признаки и симптомы:
- Болезненное глотание
- Лихорадка и озноб
- Спазм мышц челюсти (тризм) и шеи (кривошея)
- Боль в ухе на той же стороне, что и абсцесс
- Приглушенный голос, часто описываемый как голос «горячего картофеля» (звучит так, как будто вы набираете во рту горячий картофель, когда говорите)
- Затрудненное глотание слюны
- Болезненное глотание
Перитонзиллярный абсцесс
Обсудите любую боль в горле с лихорадкой или другими симптомами со своим врачом по телефону или во время визита в офис, чтобы узнать, есть ли у вас перитонзиллярный абсцесс.
Если у вас болит горло и возникают проблемы с глотанием, затрудненное дыхание, затрудненная речь, слюнотечение или любые другие признаки потенциальной обструкции дыхательных путей, вам следует обратиться в ближайшее отделение неотложной помощи.
Обследование и тесты на перитонзиллярный абсцесс
Перитонзиллярный абсцесс обычно диагностируется на основании анамнеза и физического осмотра. Перитонзиллярный абсцесс легко диагностировать, если он достаточно большой, чтобы его можно было увидеть. Врач заглянет вам в рот, используя светильник и, возможно, депрессор для языка.Припухлость и покраснение на одной стороне горла возле миндалины указывает на абсцесс. Врач также может осторожно надавить на эту область пальцем в перчатке, чтобы проверить, нет ли внутри гноя от инфекции.
- Лабораторные тесты и рентгеновские лучи используются нечасто. Иногда выполняется рентген, компьютерная томография или ультразвуковое исследование, как правило, чтобы убедиться, что других заболеваний верхних дыхательных путей нет. Эти состояния могут включать следующее:
- Эпиглоттит, воспаление надгортанника (лоскута ткани, препятствующего попаданию пищи в трахею)
- Заглоточный абсцесс, гнойный карман, образующийся за мягкими тканями в задней части горло (как перитонзиллярный абсцесс, но в другом месте)
- Перитонзиллярный целлюлит, инфекция самой мягкой ткани (под поверхностью ткани образуется перитонзиллярный абсцесс)
- Эпиглоттит, воспаление надгортанника (лоскута ткани, препятствующего попаданию пищи в трахею)
- Ваш врач может проверить вас на наличие мононуклеоз, вирус.Некоторые эксперты предполагают, что моно ассоциируется с 20% перитонзиллярных абсцессов.
- Ваш врач также может отправить гной из абсцесса в лабораторию, чтобы можно было точно определить бактерии. Даже в этом случае выявление бактерий редко меняет лечение.
Лечение и уход за перитонзиллярным абсцессом в домашних условиях
Не существует домашнего лечения перитонзиллярного абсцесса. Немедленно позвоните своему врачу, чтобы проверить свои симптомы.
Лечение перитонзиллярного абсцесса
Если у вас перитонзиллярный абсцесс, врач в первую очередь заботится о вашем дыхании и дыхательных путях.Если ваша жизнь находится в опасности из-за закупорки горла, первым делом можно ввести иглу в гнойный карман и слить достаточно жидкости, чтобы вы могли дышать комфортно.
Если ваша жизнь не находится в непосредственной опасности, врач приложит все усилия, чтобы процедура была максимально безболезненной. Вы получите местный анестетик (как у дантиста), введенный под кожу над абсцессом, и, при необходимости, обезболивающее и седативное средство через капельницу, введенную в вашу руку. Врач воспользуется отсасыванием, чтобы избежать проглатывания гноя и крови.
- У врача есть несколько вариантов лечения:
- При аспирации иглой нужно медленно ввести иглу в абсцесс и набрать гной в шприц.
- Для разреза и дренирования скальпелем в абсцессе делается небольшой надрез, чтобы мог стекать гной.
- Острая тонзиллэктомия (удаление миндалин у хирурга) может потребоваться, если по какой-либо причине вы не можете переносить дренаж или если у вас в анамнезе частые тонзиллиты.
- При аспирации иглой нужно медленно ввести иглу в абсцесс и набрать гной в шприц.
- Вы получите антибиотик. Первая доза может быть введена через капельницу. Пенициллин — лучшее лекарство от этого типа инфекции, но если у вас аллергия, сообщите врачу, чтобы можно было использовать другой антибиотик (другим вариантом может быть эритромицин или клиндамицин).
- Если вы здоровы и абсцесс хорошо дренирован, можете идти домой. Если вы очень больны, не можете глотать или у вас есть осложнения со здоровьем (например, диабет), вас могут госпитализировать.Маленьким детям, которым часто требуется общая анестезия для дренирования, часто требуется пребывание в больнице для наблюдения.
Наблюдение при перитонзиллярном абсцессе
Посоветуйтесь с врачом или специалистом по лечению перитонзиллярного абсцесса (отоларинголог). Также:
- Если абсцесс начинает возвращаться, вам может потребоваться другой антибиотик или дополнительный дренаж.
- При сильном кровотечении или затрудненном дыхании или глотании немедленно обратитесь за медицинской помощью.
Профилактика перитонзиллярного абсцесса
Не существует надежного метода предотвращения перитонзиллярного абсцесса, кроме ограничения рисков: не курите, соблюдайте гигиену полости рта и своевременно лечите инфекции полости рта.
- Если у вас развивается перитонзиллярный абсцесс, вы можете предотвратить перитонзиллярный целлюлит, приняв антибиотики. Тем не менее, вы должны находиться под тщательным наблюдением на предмет образования абсцесса и даже можете быть госпитализированы.
- Если у вас есть вероятность образования абсцесса (например, если вы часто болеете тонзиллитом), поговорите со своим врачом о том, следует ли вам удалять миндалины.
- Как и по любому рецепту, вы должны закончить полный курс антибиотика, даже если через несколько дней вы почувствуете себя лучше.
Перспективы перитонзиллярного абсцесса
Люди с неосложненным, хорошо пролеченным перитонзиллярным абсцессом обычно полностью выздоравливают. Если у вас нет хронического тонзиллита (при котором миндалины регулярно воспаляются), вероятность возврата абсцесса составляет всего 10%, и удаление миндалин обычно не требуется.
Большинство осложнений возникает у людей с диабетом, у людей с ослабленной иммунной системой (например, у больных СПИДом, у реципиентов трансплантатов, принимающих иммуносупрессивные препараты, или у больных раком), или у тех, кто не осознает серьезность болезни и не обращайтесь за медицинской помощью.
Основные осложнения перитонзиллярного абсцесса включают:
- Закупорка дыхательных путей
- Кровотечение в результате эрозии абсцесса в главный кровеносный сосуд
- Обезвоживание из-за затрудненного глотания
- Инфекция в тканях груди
- Пневмония
- Менингит
- Сепсис (бактерии в кровотоке)
- Закупорка дыхательных путей
Какой антибиотик следует использовать при лечении взрослых с перитонзиллярным абсцессом?
Фреда С.Герцон, доктор медицины, Дункан А. Мейкледжон, доктор медицины, и Элизабет А. Хоббс, доктор медицины •
TRIO Best Practice статьи представляют собой краткие структурированные обзоры, призванные предоставить занятому врачу удобную схему и справочную информацию. для повседневного принятия клинических решений. Краткое содержание ENTtoday, приведенное ниже, включает разделы «Предпосылки» и «Лучшие практики» исходной статьи. Чтобы бесплатно просмотреть полные статьи о Ларингоскопе , посетите Ларингоскоп.
Фон
Перитонзиллярный абсцесс (ПТА) — одна из наиболее распространенных инфекций головы и шеи в глубоком космосе. Стандартное лечение включает дренирование абсцесса через формальный разрез и дренаж, пункционную аспирацию или тонзиллэктомию при ангине с последующей антибактериальной терапией. Наши знания о патогенезе и наилучшем лечении PTA поддерживаются ограниченным количеством надежных доказательств. Ранее считавшиеся вторичными по отношению к острому тонзиллиту, более поздние исследования показали, что может быть несколько предрасполагающих факторов, включая заблокированные железы Вебера, курение, заболевания пародонта, ослабленный иммунитет и предыдущее применение антибиотиков.Они могут способствовать развитию PTA и могут влиять на тип бактерий, связанных с ней. Многие исследования рекомендовали антибактериальную терапию широкого спектра действия на основании микробиологических данных абсцесса, но не имели информации о результатах лечения пациентов. В меньшем количестве исследований оценивалось влияние различных режимов антимикробной терапии на разрешение ПТА. В этой статье приводится обзор этих исследований и предлагаются наилучшие доступные доказательства в поддержку специфического лечения ПТА антибиотиками у здоровых взрослых после дренирования.
Лучшая практика
Абсцесс перитонзилярный правосторонний.
© Джеймс Хейлман, доктор медицины
Накопление данных по микробиологии PTA привело к рекомендациям по использованию конкретных антибиотиков. Выявленные бактерии варьируются от стрептококков группы А до анаэробных организмов и нескольких видов, продуцирующих β-лактамазы. В исследованиях, которые мы цитируем, антибиотики изучались как независимые переменные в лечении ПТА, и все они показали, что пациенты, получавшие дренаж и только пенициллин, имели результаты, сопоставимые с таковыми у пациентов, получавших дренаж и схемы широкого спектра или несколько антибиотиков.Путь введения пенициллина, по-видимому, основан на соблюдении пациентом режима лечения или стационарном режиме, а не на доказательствах, подтверждающих влияние внутривенного и перорального применения на исход. Следует также отметить, что более ранние исследования, возможно, не были достаточно мощными, чтобы выявить увеличение количества неудач лечения, если таковые были. Несмотря на это, результаты всех рассмотренных исследований были согласованными.
Почему абсцессы пациента разрешились после лечения дренажем и одним пенициллином, несмотря на идентификацию устойчивых к пенициллину организмов в аспиратах, остается эмпирическим вопросом.Возможное объяснение может заключаться в том, что адекватно дренированная ПТА не требует антимикробной терапии для разрешения. Однако частое обнаружение стрептококков группы A в аспиратах PTA подтверждает использование пенициллина для предотвращения возможности ревматических или других стрептококковых осложнений. Такие осложнения хоть и нечасты, но серьезны. Дальнейшие исследования по этому вопросу могут быть более ценными, чем непосредственное сравнение более сложных режимов антибиотиков. Накопленные на сегодняшний день данные подтверждают рекомендацию о том, что пенициллин сам по себе является единственным антибиотиком, необходимым в дополнение к дренажу и поддерживающей терапии при рутинном ведении здорового взрослого с ПТА ( Laryngoscope .2018; 128: 297–298).
Перитонзиллярный абсцесс — Консультант по терапии рака
ОБЗОР: Что нужно знать каждому практикующему
Вы уверены, что у вашего пациента перитонзиллярный абсцесс? Каковы типичные признаки этого заболевания?
Классические клинические признаки и симптомы перитонзиллярного абсцесса (ПТА), также известного как ангина, включают лихорадку, боль в горле, приглушенный голос, одинофагию, асимметрию миндалин, отек мягкого неба и отклонение язычка. Некоторые пациенты жалуются на ипсилатеральную оталгию.Двусторонняя ПТА может проявляться значительным тризмом, и ее очень трудно диагностировать только на основании клинических данных.
У детей раннего возраста с абсцессами глубокого шейного отдела шеи, как правило, более тонкие проявления. Они редко могут выразить словами свои симптомы или помочь при физикальном обследовании. Их ротоглотку часто трудно исследовать из-за небольшого размера.
Пациенты моложе 4 лет чаще обращаются с возбуждением, кашлем, слюнотечением, летаргией, респираторным дистрессом, ринореей и стридором и реже с положительными соматическими признаками при осмотре ротоглотки и тризмом по сравнению с пациентами от 4 лет и старше.
Физикальное обследование может быть затруднено у пациентов с тризмом или респираторной недостаточностью. В этих случаях следует избегать агрессивного физического обследования, чтобы предотвратить катастрофическую дыхательную недостаточность из-за спонтанного разрыва абсцесса или эпиглотита. Вместо этого визуализация (компьютерная томография [КТ] или внутриротовое ультразвуковое исследование) или осмотр квалифицированным отоларингологом в контролируемых условиях с искусственными дыхательными путями подтвердят диагноз.
Какое другое заболевание / состояние имеет некоторые из этих симптомов?
Острый бактериальный тонзиллит
Инфекционный мононуклеоз
Перитонзиллярный целлюлит (ПТК), перитонзиллит
Заглоточный абсцесс
Тонзиллярный абсцесс
Эпиглоттит
Синдром Леммьера
Что послужило причиной развития этой болезни в это время?
Инфекции орофарингеальной зоны обычно считаются причиной ПТА.Заболевание чаще всего встречается у подростков и взрослых, но может возникнуть в любом возрасте. Заболевание развивается, когда ротоглоточные бактерии проникают в перитонзиллярное пространство, что приводит к скоплению гноя между капсулой фиброзной миндалины и верхней сужающей мышцей глотки. Чаще всего поражается верхний полюс небной миндалины.
PTA обычно предшествует острый тонзиллит, который прогрессирует до целлюлита, флегмоны и абсцесса. Тем не менее, до 20% пациентов развивали ПТА без анамнеза тонзиллита или фарингита, скорее всего, в результате обструкции лимфатических узлов Вебера.Согласно недавнему исследованию, предшествующая антибактериальная терапия не предотвращала развитие ПТА.
Боль в горле в анамнезе с прогрессированием симптомов, несмотря на терапию антибиотиками, должна предупредить врача о возможности ПТА. Ухудшение боли в горле, дисфагии, плохого перорального приема, боли в шее или образования шейки, лихорадки, тризма и повышенной раздражительности у маленьких детей очень подозрительны для ПТА. Тризм в сочетании с набуханием и отклонением увулярного канала может помочь в дифференциации PTA и PTC.
Не известно никаких генетических факторов, предрасполагающих к развитию ПТА. Подростки, молодые люди и курильщики подвержены повышенному риску PTA. Диагноз обычно устанавливается после тщательного медицинского осмотра квалифицированным врачом. Однако у маленьких детей и очень больных пациентов из-за тризма обследование может быть затруднено и ограничено. Визуализирующие исследования (компьютерная томография или внутриротовое ультразвуковое исследование) установят диагноз.
Какие лабораторные исследования следует запросить для подтверждения диагноза? Как следует интерпретировать результаты?
PTA — клинический диагноз.Тем не менее, общий анализ крови с дифференциалом, посев из горла, аэробные и анаэробные культуры и окраска по Граму гнойного материала из абсцесса помогают в диагностике. Лейкоцитоз с преобладанием нейтрофилов — это неспецифическая находка. Посев крови недостаточно чувствителен, чтобы его рекомендовали в плановом порядке. Однако мы выступаем за сбор посевов крови (аэробных и анаэробных) у токсичных детей с лихорадкой.
Могут ли быть полезны исследования изображений? Если да, то какие?
Клинические проявления глубоких инфекций шеи часто очень похожи, и физикальное обследование может быть затруднено.Визуализирующие исследования часто необходимы для дальнейшего определения местоположения у детей. Обычный пленочный рентгеновский снимок шеи не так полезен, как компьютерная томография (КТ) с йодсодержащим контрастом. КТ стала ценным инструментом в оценке педиатрических пациентов с подозрением на абсцесс шеи с зарегистрированной чувствительностью 100% по сравнению с чувствительностью 83% для простых боковых рентгенограмм шеи.
CT предоставляет точную и дискретную информацию о воспалительных процессах в заглоточном, парафарингеальном, латеральном шейном и околоушном пространствах.На аксиальных КТ-изображениях появление однородной области с низким затуханием, окруженной ободком или кольцом усиления, типично для абсцесса, в то время как целлюлит характеризуется отеком мягких тканей и потерей жировых слоев. Дополнительные затраты и облучение КТ заменяются улучшенными диагностическими возможностями и чувствительностью.
Внутриротовое ультразвуковое исследование является альтернативой, хотя для этого требуется отзывчивый пациент.
Если вы можете подтвердить, что у пациента есть перитонзиллярный абсцесс, какое лечение следует начать?
Пациентам с респираторным дистресс-синдромом следует незамедлительно стабилизировать состояние дыхательных путей.Должен быть задействован опытный врач. Все дети с ПТА должны быть обследованы отоларингологом. Как правило, лечение ПТА включает внутривенное введение антибиотиков, хирургический дренаж, адекватную гидратацию, обезболивание и тщательный клинический мониторинг осложнений. При появлении подозрения на диагноз следует начинать прием антибиотиков парентерально.
Выбор хирургического дренажа зависит от различных факторов. Дети старшего возраста, которые могут переносить местную анестезию, могут пройти пункционную аспирацию у квалифицированного отоларинголога в амбулаторных условиях.Фактически, пункционная аспирация может быть выполнена быстро, относительно безопасна и может быть как диагностической, так и терапевтической. Эти пациенты должны будут наблюдать за такими осложнениями пункционной аспирации, как кровотечение, аспирация гноя или крови. Перед выпиской пациенты должны иметь возможность принимать пероральные антибиотики и жидкости и хорошо контролировать боль. Кроме того, пациенты должны находиться под тщательным медицинским наблюдением (1-2 дня).
Ввиду смешанной флоры, вызывающей ПТА и увеличивающегося числа организмов, продуцирующих бета-лактамазы, рекомендуется использование парентеральных антибиотиков, активных против стрептококка группы А, золотистого стафилококка и респираторных анаэробов.Клиндамицин (25-40 мг / кг / день внутривенно через каждые 6-8 часов) или ампицилин-сульбактам (200 мг ампициллина / кг / день внутривенно через каждые 6 часов) являются подходящими исходными антибиотиками. Подходят имипенем (60-100 мг / кг / день внутривенно через каждые 6 часов) или меропенем (60 мг / кг / доза внутривенно через каждые 8 часов), хотя и более дорогие альтернативы.
Пациентам, инфицированным MRSA, следует назначать ванкомицин (60 мг / кг / день внутривенно через каждые 6 часов) или клиндамицин (40 мг / кг / день внутривенно через каждые 8 часов).Клиндамицин следует использовать только в том случае, если изолят MRSA чувствителен к клиндамицину или местная эпидемиология поддерживает его эмпирическое использование (устойчивость к клиндамицину <10%). Пероральный линезолид - дорогая альтернатива амбулаторному лечению документированной инфекции MRSA. Доза зависит от возраста и веса пациента: дети <5 лет: 30 мг / кг / день перорально, разделенные каждые 8 часов, дети 5-11 лет: 20 мг / кг / день перорально, разделенные каждые 12 часов, дети = 12 лет. и подростки 600 мг внутрь каждые 12 часов.
Решение о переходе на пероральные антибиотики основано на клиническом течении болезни и целесообразно, когда у пациента нет лихорадки и он может глотать таблетки и жидкость.Продолжительность противомикробной терапии недостаточно изучена. В общем, 14 дней приема антибиотиков после успешного дренирования должно быть достаточно.
Пероральные антибиотики, подходящие для амбулаторного лечения перитонзиллярного целлюлита (PTC) и дренированного PTA, включают амоксициллин-клавулановую кислоту (45 мг / кг / день — компонент амоксициллина — перорально каждые 12 часов, 875 мг перорально каждые 12 часов взрослым) или клиндамицин 30 мг / кг / день перорально, разделенный каждые 8 часов, 450 мг перорально каждые 8 часов, взрослым.
Часто состояние пациента находится в континууме между целлюлитом и абсцессом, и решение о проведении операции основывается как на клинической ситуации, так и на внешнем виде компьютерной томографии. Индивидуализированное лечение приводит к более успешным результатам. В разных больницах предпочитают разные процедуры. Некоторые центры используют разрез и дренирование, другие — пункционную аспирацию, а третьи — немедленную тонзиллэктомию «ангины» («тонзиллэктомия и чод»).
Разрез и дренирование у детей младшего возраста выполняет отоларинголог под общим наркозом.Процедура проводится через ротовой доступ, требует отсасывания через ротовую полость перед проникновением в абсцесс для предотвращения аспирации гнойных образований.
Немедленная (ангина) тонзиллэктомия предназначена для пациентов, у которых не удалось выполнить рассечение и дренирование, или у которых в анамнезе часто встречается тонзиллит. Хотя некоторые отоларингологи могут рекомендовать немедленную тонзиллэктомию, повышенные операционные трудности из-за острого воспаления и повышенный риск кровотечения делают этот вариант менее привлекательным.
В целом педиатрические пациенты не переносят местную анестезию и нуждаются в общей анестезии для обеих процедур.Обе процедуры эффективны более чем на 90%. Частота рецидивов PTA составляет 10-15%. Поэтому важно сообщить пациенту, что в будущем риск ПТА увеличивается. Многие отоларингологи рекомендуют плановую тонзиллэктомию после того, как инфекция осталась позади.
Клиническое уменьшение боли и лихорадки наблюдается через 24-48 часов после антибактериальной терапии и / или хирургического вмешательства. Пациенты, у которых не наступает улучшение от одних антибиотиков, должны быть обследованы на наличие абсцесса и необходимость хирургического вмешательства.Пациенты, у которых был дренирован абсцесс и которые продолжают лихорадить или испытывать боль, должны быть тщательно обследованы на предмет таких осложнений, как частичное дренирование ПТА, повторное накопление гноя, распространение инфекции на окружающие структуры или септический тромбофлебит яремной вены.
Какие побочные эффекты связаны с каждым вариантом лечения?
Антибактериальная терапия в целом безопасна. Документированные побочные эффекты антибиотикотерапии включают сыпь, тошноту, диарею, угнетение костного мозга, синдром Стивенса-Джонсона, анафилаксию, ототоксичность и нефротоксичность (ванкомицин), повышение уровня АСТ и АЛТ, псевдомембранозный колит и головную боль.
Риски, связанные с пункционной аспирацией, включают повторное накопление гноя, кровотечение и пропущенный абсцесс.
Риски, связанные с разрезом и дренированием, включают необходимость общей анестезии, аспирации гноя, кровотечения и травм жизненно важных структур (нервов, сонной артерии).
Риски, связанные с тонзиллэктомией при ангине, включают необходимость в общей анестезии, более длительную госпитализацию, более сильную боль по сравнению с пункционной аспирацией или разрезом и дренированием, кровотечение и обезвоживание из-за плохого перорального приема.
Каковы возможные исходы перитонзиллярного абсцесса?
Своевременная антибактериальная терапия флегмоны и хирургическое дренирование зрелого абсцесса наряду с парентеральной терапией имеет хороший прогноз. Осложнения ПТА включают бактериемию с сепсисом, обструкцию верхних дыхательных путей, аспирационную пневмонию, гнойный тромбофлебит внутренней яремной вены (синдром Лемьера) и эрозию сонной артерии.
Всем пациентам с ПТА требуется антибактериальная терапия для устранения инфекции.Целью хирургического лечения является дренирование абсцесса. Сами по себе антибиотики не всегда эффективны при лечении ПТА. Игольная аспирация наименее инвазивна и в случае успеха сопряжена с наименьшим риском осложнений.
Что вызывает это заболевание и как часто оно встречается?
ЗБТА — наиболее распространенная глубокая инфекция головы и шеи. Диагноз ПТА увеличивается с возрастом и чаще всего встречается у подростков и взрослых. Однако болезнь описана во всех детских возрастных группах, в том числе и у очень маленьких.Расчетная ежегодная частота случаев подозрения на ПТА среди подростков составляла 40 случаев на 100 000 человек. Частота ПТА, подтвержденная оттоком гноя, составила 3 случая на 100 000 человек. И мужчины, и женщины страдают одинаково. Хотя односторонняя PTA более распространена, чем двусторонняя PTA, любая сторона может быть затронута с одинаковой вероятностью. Для PTA нет сезонности. Согласно одному исследованию, курильщики чаще страдают от ПТА.
PTA обычно возникает в результате непрерывного распространения инфекции от остро инфицированных миндалин.
Нет данных о генетической предрасположенности к ЗБП.
Как эти патогены / гены / воздействия вызывают болезнь?
Инфекция обычно возникает в результате распространения инфекции в результате острого тонзиллита, вызванного стрептококковой или вирусной инфекцией. Иногда это осложнение инфекционного мононуклеоза. Непонятно, почему у некоторых людей неосложненный тонзиллит, а у некоторых разовьется ПТА.
Другие клинические проявления, которые могут помочь в диагностике и лечении
НЕТ
Какие осложнения вы можете ожидать от болезни или лечения болезни?
Повторяемость PTA оценивается в 10-15%.Пациентам с рецидивирующим тонзиллитом и ПТА следует назначить тонзилэктомию после исчезновения инфекции.
Доступны ли дополнительные лабораторные исследования; даже те, которые не широко доступны?
НЕТ
Как можно предотвратить перитонзиллярный абсцесс?
Нет известных вмешательств, созданных для предотвращения PTA. Курильщики подвержены повышенному риску ПТА. Рекомендуется бросить курить.
Какие доказательства?
Marom, T, Cinamon, U, Itskoviz, D, Roth, Y.«Изменение тенденций перитонзиллярного абсцесса». Am J of Otolaryngol – Head and Neck Medicine and Surgery. т. 31. 2010. С. 162–167. (Крупное недавнее исследование включало более 400 взрослых и детей из Израиля. Ретроспективный обзор карт пациентов с ПТА. Включает данные микробиологии дренированных абсцессов, клинические характеристики, осложнения и предрасполагающие факторы.)
Миллар, К.Р., Джонсон, Д.У., Драммонд, Д., Келлнер, Д.Д. «Подозрение на перитонзиллярный абсцесс у детей». Скорая педиатрическая помощь .. vol. 23. 2007. С. 431-8. (Ретроспективный популяционный обзор предполагаемых и подтвержденных случаев ПТА.)
Брук, И. «Микробиология и лечение перитонзиллярных, ретрофарингеальных и парафарингеальных абсцессов». J Oral Maxillofac Surg .. vol. 62. 2004. pp. 1545-1550. (Обзор педиатрической PTA, основное внимание уделяется микробиологии и лечению.)
Гольдштейн, Н. А., Хаммершлаг, М. Р., Фейгин, Р. Д., Черри, Д. Д., Деммлер-Харрисон, Г. Дж., Каплан, С. Л..«Перитонзиллярные, заглоточные и парафарингеальные абсцессы». Учебник детских инфекционных болезней. 2009. С. 177
Шварц, Р.Х., Лонг, СС, Пикеринг, Л.К., Пробер, К.Г. «Инфекции, связанные с верхними и средними дыхательными путями». Принципы и практика детских инфекционных болезней. 2008. стр. 213
Продолжающиеся споры относительно этиологии, диагностики и лечения
Использование адъювантных кортикостероидов для лечения подозрения на ПТА является значительной областью разногласий.Использование стероидов не было связано с какими-либо значительными положительными или неблагоприятными исходами. Учитывая, что данные в поддержку стероидного лечения при ЧТА отсутствуют и известны потенциальные серьезные побочные эффекты стероидов, их не следует использовать в повседневной практике. По нашему мнению, пациентам с сильной болью и / или нарушением дыхательных путей может быть полезно кратковременное лечение стероидами в дополнение к хирургическому дренированию.
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC. Лицензионный контент является собственностью DSM и защищен авторским правом.
Перитонзиллярный абсцесс. Информация о ангинах.
Сиделл Д., Шапиро, Нидерланды; Острый тонзиллит. Заразить мишени лекарств Disord. 2012 августа 12 (4): 271-6.
Галиото, штат Нью-Джерси; Паратонзиллярный абсцесс. Я семейный врач. 2008, январь 1577 (2): 199-202.
Корделук С., Новак Л., Путерман М. и др .; Связь перитонзиллярной инфекции и острого тонзиллита: миф или реальность? Otolaryngol Head Neck Surg. 2011 декабрь 145 (6): 940-5. DOI: 10.1177 / 0194599811415802. Epub 2 августа 2011 г.
Маром Т., Цинамон У, Ицковиз Д. и др .; Изменение тренда перитонзиллярного абсцесса. Am J Otolaryngol. 2010 Май-июнь 31 (3): 162-7. Epub 2009, 23 апреля.
Заутнер А.Е., Краузе М., Стропал Г. и др .; Внутриклеточный персистирующий золотистый стафилококк является основным возбудителем рецидивирующего тонзиллита.PLoS One. 15 марта 2010 г. (3): e9452. DOI: 10.1371 / journal.pone.0009452.
Райан С., Датта С., Симо Р.; Роль скрининга на инфекционный мононуклеоз у пациентов, поступивших с изолированным односторонним перитонзиллярным абсцессом. J Laryngol Otol. 2004 Май 118 (5): 362-5.
Брук I; Микробиология и лечение перитонзиллярных, заглоточных и парафарингеальных абсцессов. J Oral Maxillofac Surg. 2004 Dec62 (12): 1545-50.
Боль в горле острая; NICE CKS, октябрь 2012 г. (только для Великобритании)
Mills LD, May K, Mihlon F; Перитонзиллярный абсцесс с увулярной водянкой.West J Emerg Med. 2010, 11 февраля (1): 83-5.
Repanos C, Mukherjee P, Alwahab Y; Роль микробиологических исследований в лечении перитонзиллярного абсцесса. J Laryngol Otol. 2009 Август 123 (8): 877-9. DOI: 10.1017 / S0022215108004106. Epub 4 декабря 2008 г.
Вонг С. и др .; Новые микробы и инфекции, Nature.com, 2012
Чау Дж. К., Сейкали Х. Р., Харрис Дж. Р. и др .; Кортикостероиды в лечении перитонзиллярного абсцесса: слепое плацебо-контролируемое клиническое испытание.Ларингоскоп. 2014 Январь 124 (1): 97-103. DOI: 10.1002 / lary.24283. Epub 2013 9 июля.
Пелаз А.К., Альенде А.В., Льоренте Пендас Дж.Л. и др .; Консервативное лечение заглоточного и парафарингеального абсцесса у детей. J Craniofac Surg. 2009 Июль 20 (4): 1178-81.
Sowerby LJ, Hussain Z, Husein M; Эпидемиология, устойчивость к антибиотикам и течение перитонзиллярных абсцессов после выписки в Лондоне, Онтарио. J Otolaryngol Head Neck Surg. 31 января 2013 г. 42: 5. DOI: 10.1186 / 1916-0216-42-5.
Лин Й.Й., Ли Дж.С.; Двусторонние перитонзиллярные абсцессы, осложняющие острый тонзиллит. CMAJ. 2011 август 9183 (11): 1276-9. DOI: 10.1503 / cmaj.100066. Epub 2011 16 мая.
Константино Т.Г., Сац В.А., Денкамп В. и др .; Рандомизированное исследование, сравнивающее внутриротовое ультразвуковое исследование с пункционной пункционной аспирацией у пациентов с подозрением на перитонзиллярный абсцесс. Acad Emerg Med. 2012 июн 19 (6): 626-31. DOI: 10.1111 / j.1553-2712.2012.01380.x.
Simon LM, Matijasec JW, Perry AP и др .; Детский перитонзиллярный абсцесс: ангина или интервальная тонзиллэктомия.Int J Pediatr Otorhinolaryngol. 2013 Август 77 (8): 1355-8. DOI: 10.1016 / j.ijporl.2013.05.034. Epub 2013 28 июня.
Losanoff JE, Missavage AE; Запущенный перитонзиллярный абсцесс, приводящий к некротической инфекции мягких тканей шеи и грудной стенки. Int J Clin Pract. 2005 Dec59 (12): 1476-8.
Collin J, Beasley N; Тонзиллит до медиастинита. J Laryngol Otol. 2006 ноябрь 120 (11): 963-6. Epub 6 июля 2006 г.
Пауэлл Дж., Уилсон Дж. А; Обзор перитонзиллярного абсцесса, основанный на фактических данных.Клин Отоларингол. 2012 Апрель 37 (2): 136-45. DOI: 10.1111 / j.1749-4486.2012.02452.x.
Farmer SE, Khatwa MA, Zeitoun HM; Перитонзиллярный абсцесс после тонзиллэктомии: обзор литературы. Ann R Coll Surg Engl. 2011 Июль 93 (5): 353-5. DOI: 10.1308 / 003588411X579793.
Spinks A, Glasziou PP, Del Mar CB; Антибиотики при ангине. Кокрановская база данных Syst Rev.2013, ноябрь 511: CD000023.
Worrall G; Острая ангина. Может Фам Врач.2011 июль 57 (7): 791-4.
Шарланд М., Кендалл Х., Йейтс Д. и др .; Назначение антибиотиков в общей практике и при госпитализации по поводу перитонзиллярного абсцесса, мастоидита и ревматической лихорадки у детей: анализ тенденций во времени. BMJ. 2005 август 6331 (7512): 328-9. Epub 2005 20 июня.
Представление случая и обзор современной литературы, касающейся противоречий в диагностике и лечении
Хотя односторонний перитонзиллярный абсцесс является частым осложнением острого бактериального тонзиллита, двусторонние перитонзиллярные абсцессы встречаются довольно редко.Сообщается, что частота неожиданного контралатерального перитонзиллярного абсцесса, выявленного при тонзиллэктомии, составляет от 1,9% до 24%, в то время как общая частота двустороннего перитонзиллярного абсцесса, как сообщается, достигает 4,9%. Диагноз может быть основан на клинических критериях или методах визуализации. Что касается лечения, принято считать, что основная стратегия состоит из системных антибиотиков и дренирования гноя. Мы сообщаем о случае 19-летней девушки, которую лечили в отделении неотложной помощи с помощью двусторонней диагностической пункционной аспирации с последующим двусторонним разрезом и дренированием вместе с внутривенным введением клиндамицина с противовоспалительными средствами и гидратацией.После лечения у пациентки наблюдалось заметное облегчение одинофагии. Через 48 часов она была выписана на 10-дневный курс лечения клиндамицином.
1. Введение
Перитонзиллярные абсцессы (ПТА) представляют собой скопления гнойного материала, которые обычно развиваются вне капсулы миндалин рядом с верхним полюсом. Они развиваются как наиболее частое осложнение острого тонзиллита, когда инфекция распространяется из крипт на рыхлые альвеолярные перитонзиллярные ткани.Они в основном расположены в области верхнего полюса и вовлекают мягкое небо, толкая миндалины вперед и к средней линии. Заболевание обычно одностороннее и чаще встречается у молодых людей мужского пола (преобладание мужчин 2: 1) [1–6]. В нашем 10-летнем ряду (1999–2009 гг.) Соотношение мужчин и женщин составляет около 100/63 (рис. 1), при этом большинство случаев диагностируется в возрасте от 20 до 40 лет (рис. 2).
Перитонзиллярный абсцесс считается частью клинического метода, который прогрессирует от острого тонзиллита до перитонзиллярного целлюлита и, наконец, до перитонзиллярного абсцесса.Наиболее частыми симптомами при поступлении являются боль в горле, одинофагия (обычно односторонняя), дисфагия, оталгия, тризм, слюнотечение и высокая температура. Ранняя диагностика с дренированием абсцесса имеет решающее значение для предотвращения перфорации парафарингеального / заглоточного пространства и дальнейшего распространения по сосудам шеи к средостению и основанию черепа. Возможная аспирация и тяжелая обструкция верхних дыхательных путей из-за надгортанника или отека гортани может развиться, если лечение откладывается [3, 5–7].
Методы дренирования варьировались, и соответствующий подход к окончательному лечению перитонзиллярного абсцесса все еще остается спорным.Варианты терапевтического лечения, как правило, включают пункционную аспирацию, разрез и дренирование, тонзиллэктомию при ангине, внутривенное введение антибиотиков и стероидную терапию. Хотя односторонний перитонзиллярный абсцесс является частым осложнением острого бактериального тонзиллита, двусторонний перитонзиллярный абсцесс встречается довольно редко. Сообщается, что общая частота двусторонней ПТА достигает 4,9% [3, 5–8]. В большинстве двусторонних случаев во время тонзиллэктомии обнаруживается неожиданный контралатеральный абсцесс. Сообщается, что частота неожиданного контралатерального перитонзиллярного абсцесса, выявленного при тонзиллэктомии, составляет от 1.9% и 24% [3, 5–8].
2. Описание клинического случая
19-летняя девушка поступила в отделение неотложной помощи нашей больницы с 6-дневной историей обострения одинофагии, двусторонней боли в ухе, затрудненным глотанием твердой пищи, субъективной лихорадкой и значительным тризмом. Несмотря на назначение кларитромицина внутрь, ее симптомы ухудшились за 24 часа до госпитализации. При интраоральном осмотре обнаружено диффузно эритематозное мягкое небо и язычок с заметным отеком и выступом по средней линии (рис. 3).При фиброоптической эндоскопии признаков обструкции верхних дыхательных путей не было. Лабораторные тесты показали значительное увеличение лейкоцитов, нормальных электролитов и отсутствие моноцитоза.
Поскольку у пациентки наблюдалась значительная симметричная выпуклость мягкого неба, ее лечили в отделении неотложной помощи с помощью двусторонней диагностической игольной аспирации (использовалась игла 10-го размера) с последующим двусторонним разрезом и дренированием (рис. 3). Компьютерная томография не проводилась, так как диагноз был ясен.
Хотя двусторонние перитонзиллярные абсцессы диагностируются довольно редко, необходимо учитывать, что в большинстве случаев тонзиллит, очевидно, является двусторонним заболеванием. Следовательно, развитие перитонзиллярного целлюлита или абсцесса весьма вероятно происходит с обеих сторон [3], как в этом случае. Окончательное прогрессирование этого — первоначально двустороннего — заболевания на любой стороне обычно зависит от физического состояния пациента и системной реакции на инфекцию, от перенесенных ранее хирургических вмешательств на ротоглотке и предшествующего лечения, особенно антибиотиками [3, 5].В нашем случае пациентка лечилась кларитромицином в течение 5 дней перед госпитализацией, а также была серьезно обезвожена и недоедала в течение примерно одной недели из-за значительной одинофагии. Эти факты могли повлиять на физический анамнез заболевания, что привело к этому редкому двустороннему диагностическому методу.
Гной с неприятным запахом был удален из обоих абсцессов и отправлен на аэробные и анаэробные культуры и определение чувствительности. Аэробная культура вырастила несколько альфа-гемолитических стрептококков, случайные бета-гемолитические стрептококки (не группы A и B), редкие Staphylococcus aureus и редкие Candida albicans .Анаэробная культура вырастила несколько бета-лактамаз-положительных палочек Prevotella melaninogenica и несколько других бета-лактамаз-положительных, анаэробных, грамотрицательных палочек. Устойчивых к пенициллину организмов не было выделено.
Пациент был госпитализирован в нашу клинику и лечился внутривенным клиндамицином с противовоспалительными средствами и внутривенной гидратацией. После лечения у пациентки наблюдалось заметное облегчение одинофагии. Через 48 часов она была выписана на 10-дневный курс лечения клиндамицином.Контрольное внутриротовое обследование через неделю показало хорошо разрешенную инфекцию и нормальную слизистую.
3. Обсуждение
Односторонний перитонзиллярный абсцесс (ПТА) — частое осложнение острого бактериального тонзиллита, описанное со времен Гиппократа [1–3]. Однако двусторонние перитонзиллярные абсцессы встречаются довольно редко. Сообщения в литературе относительно частоты двусторонних абсцессов весьма разнообразны. Больший процент включает случаи, когда неожиданный контралатеральный абсцесс был обнаружен во время тонзиллэктомии.Сообщается, что частота неожиданного контралатерального перитонзиллярного абсцесса, выявленного при тонзиллэктомии, составляет от 1,9% до 24%, в то время как общая частота ПТА достигает 4,9% [3, 5-8].
Поскольку тонзиллит является инфекцией, поражающей в основном обе миндалины, вероятно, что прогрессирование до перитонзиллярного абсцесса также происходит с обеих сторон, причем стадии развития абсцессов различаются с каждой стороны. Однако большинство авторов поддерживают тот факт, что системная реакция человека на инфекцию, антибиотики или хирургическое вмешательство может прервать прогрессирование этого заболевания на любой стадии [3].Более того, адекватное лечение антибиотиками, а также разрез и дренирование очевидного абсцесса часто могут подавить развитие и даже замаскировать наличие перитонзиллярного абсцесса на противоположной стороне [3]. Таким образом, мы считаем, что случаи двусторонних абсцессов являются весьма вероятно, что данные будут занижены.
В подавляющем большинстве перитонзиллярных абсцессов обитают множественные организмы. Наиболее распространенными выделенными аэробными организмами являются Streptococcus pyogenes , Streptococcus milleri , Haemophilus influenza и стрептококки группы viridans, тогда как fusobacterium и Prevotella melaninogenica , как сообщается, обычно являются анаэробными организмами [6].В нашем случае результаты культивирования показали совершенно другие организмы, чем ожидалось, такие как Staphylococcus aureus и Candida albicans . Этот факт можно объяснить недавним лечением кларитромицином, а также множественными курсами лечения антибиотиками в течение последних 6 месяцев, как показал анамнез пациента.
Внутриротовой вид двустороннего перитонзиллярного абсцесса лишен классической асимметрии и отклонения язычка, которые считаются отличительными чертами одностороннего абсцесса.Более того, лечение антибиотиками, противовоспалительными препаратами или стероидами часто может маскировать признаки и симптомы ПТА [3–7]. Таким образом, двусторонние абсцессы можно спутать с другими состояниями, такими как двусторонние лимфомы миндалин, инфильтрирующие карциномы мягкого неба или язычка, любые опухоли малых слюнных желез полости рта, целлюлит миндалин или инфекционный мононуклеоз [3–7]. . Это причина, по которой некоторые авторы поддерживают тот факт, что КТ с контрастным усилением может помочь в диагностике двусторонней ПТА и должна рассматриваться при наличии выраженного тризма, но при отсутствии односторонних воспалительных явлений [9].Однако контрастная компьютерная томография довольно дорога и обычно не доступна сразу. Поэтому мы считаем, что следует иметь в виду диагноз двусторонних перитонзиллярных абсцессов, когда клинические проявления предполагают диагноз ЧТА, но физикальное обследование выявляет двусторонние опухшие миндалины со срединным язычком. В таких случаях пункционная аспирация является надежной альтернативной диагностической процедурой, поскольку в большинстве ситуаций она приводит к немедленному и точному диагнозу. Некоторые авторы также поддерживают диагностическое использование интраорального ультразвука у кооперативных пациентов [10–12], сообщая о значительно хороших результатах.
В нашем случае пациент обратился со значительным симметричным выпячиванием мягкого неба и значительным тризмом. Ей лечили в отделении неотложной помощи с помощью двусторонней диагностической пункционной аспирации, которая дала положительный результат с обеих сторон. За этой первоначальной процедурой последовали двусторонний разрез и дренирование. Компьютерная томография не проводилась, так как диагноз был достаточно ясен сразу после двусторонней диагностической пункционной аспирации.
Что касается лечения перитонзиллярного абсцесса, общепринято считать, что основная стратегия состоит из системных антибиотиков, охватывающих группу A β -гемолитические стрептококки, которые, как сообщается, являются наиболее распространенным возбудителем болезни, и последующим дренированием гноя. [3–7].Дренирование гноя из полости абсцесса может осуществляться с помощью игольной аспирации (иногда под контролем УЗИ), разреза-дренажа или немедленной (ангинозной) тонзиллэктомии [3–8].
Хирургическое лечение перитонзиллярного абсцесса, не осложненного обструкцией верхних дыхательных путей, до сих пор остается спорным. Немедленная тонзиллэктомия — это простая в выполнении одноэтапная хирургическая процедура, обеспечивающая быстрое облегчение тризма и боли и полное удаление гноя. Такая операция может впоследствии выявить и неожиданный контралатеральный перитонзиллярный абсцесс [3–8].Напротив, разрез и дренирование, которое также поддерживается многими авторами, является неудобной процедурой, очень неприятной для пациента, которая часто может привести к неполному опорожнению полости абсцесса. По этой причине процедуру часто приходится повторять несколько раз. Кроме того, если планируется интервальная тонзиллэктомия, такая операция может быть технически более сложной из-за обычно развивающегося фиброза ложа миндалин [3–8].
Сторонники ангинозной тонзиллэктомии также ссылаются на необходимость предотвращения повторного абсцесса.Однако те, кто предпочитает только разрез и дренирование, заявляют, что частота рецидивов четко не определена. Фактически, зарегистрированная частота рецидивов перитонзиллярных абсцессов в нескольких сериях составляет от 5,9 до 22,7% [3].
Большинство авторов признают, что и пункционная аспирация, и разрез-дренаж являются основой лечения большинства перитонзиллярных абсцессов и, как сообщается, одинаково эффективны для лечения заболевания, тогда как немедленная тонзиллэктомия в настоящее время считается надежным и безопасным процедура, рекомендованная для двусторонних случаев, пациентов с ослабленным иммунитетом или в случаях отсутствия ответа на системные антибиотики или разрез и дренирование [3–8, 13].
С другой стороны, первоначальное консервативное лечение (нехирургическое лечение) все еще поддерживается некоторыми авторами в отдельных случаях, прежде чем рисковать хирургическим дренированием [13–15]. Сообщается, что эта стратегия применяется, в частности, в случаях перитонзиллярного абсцесса нижнего полюса, при условии, что пациент является иммунокомпетентным и не имеет серьезных системных заболеваний [14, 15]. Пациент получает парентеральное лечение антибиотиками и находится под тщательным наблюдением в течение первых 48 часов. Мы полагаем, что плохой ответ на антибиотики, прогрессирующее ухудшение клинического статуса или развитие других осложнений всегда должны перенаправлять терапевтический план в сторону хирургического лечения.


