Острый средний отит у детей и взрослых: симптомы
Средний отит – это воспалительный процесс в небольшой полости, которая располагается за барабанной перепонкой. Чаще всего этим заболеванием страдают дети, но оно может развиться в любом возрасте. Лечением этого заболевания занимается ЛОР. Возможно развитие осложнений, поэтому при появлении первых симптомов необходимо обращаться к врачу. Заболеванию наиболее подвержены дети в возрасте от 3 месяцев до 3 лет. В этот период евстахиева труба еще структурно и функционально незрелая, открывающий механизм функционирует недостаточно эффективно.
Встречается отит вирусной и бактериальной этиологии. Вирусное заболевание часто осложняется присоединением бактериального воспаления.
Характерные симптомы отита
В большинстве случаев первыми признаками развития заболеваний являются боль в ушах и снижение слуха. У маленьких детей возможна диарея, рвота, повышение температуры. Заподозрить такое заболевание у ребенка, который еще не в состоянии объяснить свое состояние, можно, если ребенок не спит ночами, капризничает. У капризов и расстройства сна могут быть и другие причины, поэтому для диагностики и назначения лечения необходимо обращаться к врачу.
У капризов и расстройства сна могут быть и другие причины, поэтому для диагностики и назначения лечения необходимо обращаться к врачу.
Опасность отита заключается в возможности развития внутричерепных осложнений. В таких случаях у пациента может наблюдаться высокая температура, спутанность сознания, очаговая неврологическая симптоматика.
Факторы риска
Как свидетельствует статистика, заболеванием чаще страдают дети с превалированием в семейном анамнезе среднего отита. Также факторами риска являются искусственное вскармливание, курение родителей или других членов семьи в домашних помещениях.
Возможные осложнения отита
Осложнения заболевания встречаются относительно редко. Иногда бактериальное воспаление распространяется на близлежащие структуры. В таких случаях развивается петроизит или мастоидит. К возможным внутричерепным осложнениям относится абсцесс головного мозга и менингит. Лечение таких осложнений занимает большое количество времени. Особенно высокую опасность такие осложнения представляют для пациентов с иммунодефицитными состояниями.
Особенно высокую опасность такие осложнения представляют для пациентов с иммунодефицитными состояниями.
Диагностика и лечение
Диагноз в большинстве случаев ставится на основании клинических данных и результатов отоскопического исследования. Анализ посева жидких выделений из уха в большинстве случаев не проводят. Необходимость дополнительного обследования определяется врачом.
Лечение подбирается врачом индивидуально для каждого пациента. В большинстве случаев назначаются антибактериальные препараты и обезболивающие лекарственные средства. ЛОР должен наблюдать пациента до наступления полного выздоровления.
Средний отит – это воспалительный процесс, который развивается в среднем ухе
Цветной бульвар
Москва, Самотечная, 5
круглосуточно
Преображенская площадь
Москва, Б. Черкизовская, 5
Черкизовская, 5
Ежедневно
c 09:00 до 21:00
1 января 2020
Бульвар Дмитрия Донского
Москва, Грина, 28 корпус 1
Ежедневно
c 09:00 до 21:00
Мичуринский проспект
Москва, Большая Очаковская, 3
Ежедневно
c 09:00 до 21:00
Средний отит.
 Лечение отита среднего уха у ребенка
Лечение отита среднего уха у ребенкаУстройство среднего уха
Сразу за барабанной перепонкой располагается барабанная полость, в которой находятся три маленькие слуховые косточки – молоточек, наковальня и стремечко. С помощью системы из этих косточек звуковые колебания снимаются с барабанной перепонки и передаются во внутреннее ухо. Барабанная полость связана с носоглоткой слуховой (или евстахиевой) трубой. Эта связь с носоглоткой делает ухо чувствительным к заболеваниям носа и горла.
Причины среднего отита
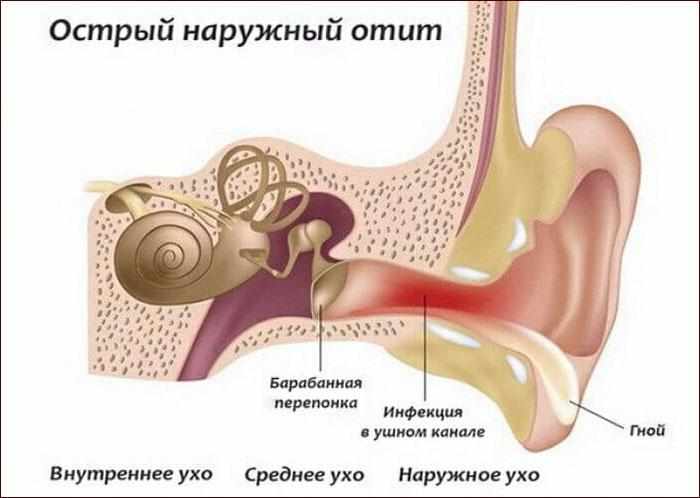
Отит среднего уха может развиться как осложнение наружного отита, но гораздо чаще инфекция в среднее ухо попадает из носоглотки через евстахиеву трубу. В этом случае отит среднего уха является осложнением простудных заболеваний.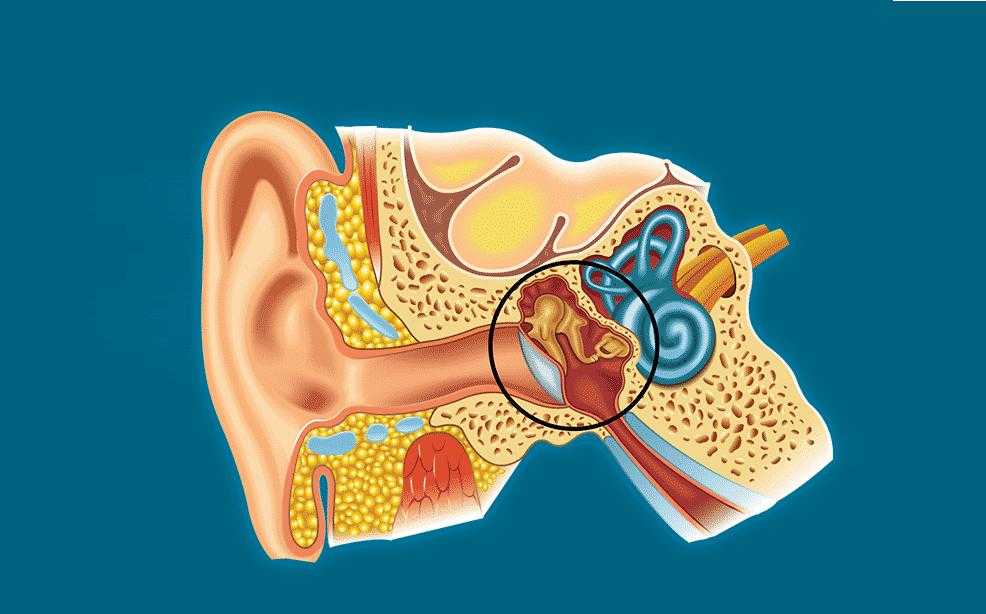 Достаточно неправильно сморкаться при насморке (не зажимая одной ноздри), — и выделения из носа с током воздуха могут попасть через слуховую трубу в барабанную полость. В норме среднее ухо стерильно, поэтому проникновение бактерий из носоглотки легко может привести к развитию воспаления. Если подобное произошло на фоне ослабленного иммунитета, развитие отита весьма вероятно. Таким образом обычно возникает
Достаточно неправильно сморкаться при насморке (не зажимая одной ноздри), — и выделения из носа с током воздуха могут попасть через слуховую трубу в барабанную полость. В норме среднее ухо стерильно, поэтому проникновение бактерий из носоглотки легко может привести к развитию воспаления. Если подобное произошло на фоне ослабленного иммунитета, развитие отита весьма вероятно. Таким образом обычно возникает
Развитию воспаления может способствовать скопление в среднем ухе жидкости (экссудата). Эта жидкость вырабатывается постоянно. В норме она должна покидать среднее ухо через слуховую (евстахиеву) трубу. Эта эвакуация может быть затруднена в силу заболеваний и патологий носа (ринит, аденоиды, искривление носовой перегородки), а также заболеваний самой слуховой трубы (евстахиит, тубоотит). В этом случае жидкость заполняет пространство среднего уха, становится вязкой, мешает работе слуховых косточек.
Отит среднего уха у детей
Отит среднего уха – распространённое детское заболевание. Дети болеют средним отитом чаще, чем взрослые, это вызвано целым рядом причин:
- евстахиева труба у детей короче и шире, чем у взрослых, и расположена более горизонтально. Всё это облегчает попадание слизи из носоглотки в среднее ухо;
- дети чаще болеют простудными заболеваниями;
- дети часто плачут и при этом шмыгают носом, в результате чего носовой секрет может попасть в слуховую трубу;
- у детей нередко встречаются аденоиды – патологически разросшаяся глоточная миндалина, блокирующая евстахиеву трубу. Затруднённая вентиляция барабанной полости способствует развитию инфекции.
Груднички ещё более уязвимы. У новорождённых в среднем ухе присутствует особая (миксоидная) соединительная ткань, рыхлая, студенистая, с малым количеством кровеносных сосудов, являющаяся весьма благоприятной средой для развития вредоносных бактерий.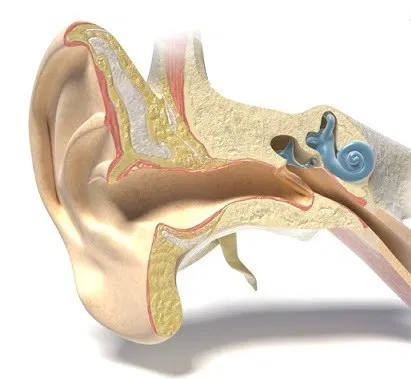 Груднички основное время проводят лёжа, что мешает оттоку слизи. При срыгивании молоко может попасть в слуховую трубу и барабанную полость.
Груднички основное время проводят лёжа, что мешает оттоку слизи. При срыгивании молоко может попасть в слуховую трубу и барабанную полость.
Отит среднего уха у маленьких детей проявляется внезапно. Поднимается температура до 39-40° C. Малыш начинает плакать от боли; он не может спать, отказывается сосать. Постоянно трогает больное ушко – но это только с четырёхмесячного возраста, а до того установить, что именно болит у ребёнка можно лишь по косвенным признакам. Усложняют картину и возможные при отите желудочно-кишечные проявления – понос и рвота.
Поэтому очень важно показать ребёнка врачу. Если у Вашего ребёнка высокая температура, вызывайте врача на дом. При жалобе ребёнка на боль в ухе необходимо показать его ЛОР-врачу.
Симптомы среднего отита
Острый средний отит проявляется, как правило, следующими симптомами:
Боль в ухе
Боль в ухе при среднем отите может быть пульсирующей, «стреляющей» или, наоборот. тянущей, непрекращающейся Боль может иррадиировать (отдавать) в висок и затылок, могут начать болеть зубы.
тянущей, непрекращающейся Боль может иррадиировать (отдавать) в висок и затылок, могут начать болеть зубы.
Ухудшение слуха
Ухудшение слуха при среднем отите характерно для начального периода заболевания,но может наблюдаться и на всём протяжении болезни. Ухо, как говорится, «закладывает». Больной может слышать посторонние шумы или свой голос как бы изнутри (эффект аутофонии).
Выделения из уха
Могут наблюдаться серозные или гнойные выделения из больного уха.
Общая слабость
Для заболевания характерно общее недомогание; возможна тошнота, иногда рвота.
Методы лечения среднего отита
Сильная, «стреляющая» боль в ухе, характерная для острого среднего отита, не оставляет другой возможности, как сразу же приступить к лечению заболевания.
Оставленный без надлежащего лечения, средний отит может стать хроническим. В этом случае боль в ухе перестаёт быть мучительной. Долгое время больной вообще может не чувствовать боли. Это объясняется тем, что при хроническом отите барабанная перепонка остаётся перфорированной, и через это отверстие гной может вытекать в слуховой канал, не создавая избыточного давления в барабанной полости. Постоянный очаг воспаления и нарушенная целостность барабанной перепонки способствуют развитию тугоухости.
Ещё одна опасность: неправильное лечение может привести к образованию спаек и рубцов в барабанной полости, нарушающих работу слуховых косточек и перекрывающих слуховой канал. Это так называемый адгезивный отит, который приводит к стойкому снижению слуха и появлению шума в ушах.
Возможны и другие осложнения. Своевременное обращение к врачу позволит избежать осложнений и сохранить остроту слуха. Обычный курс лечения отита продолжается десять дней.
Обычный курс лечения отита продолжается десять дней.
Консультация специалиста
Если прошло два дня, а ухо по-прежнему Вас беспокоит, необходимо обязательно показаться ЛОРу. Есть вероятность, что заболевание может перейти в следующую стадию, при которой в среднем ухе начинают скапливаться гнойные выделения. Накопившийся гной может прорвать барабанную перепонку. Этого желательно избежать. Если всё же гной необходимо удалить из барабанной полости, то лучше, чтобы это осуществил врач, сделав аккуратный прокол барабанной перепонки, так называемый парацентез.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Похожие заболевания
Все заболеванияОстрый средний отит | Инфекционные болезни | JAMA Педиатрия
Инфекции уха часто встречаются у детей младшего возраста.
Термины, которые медицинские работники используют для описания заболеваний уха у детей, могут сбивать с толку. Есть 3 общих термина. (1) Острый средний отит (AOM) — это термин, используемый для обозначения инфекций среднего уха. (2) Средний отит с выпотом возникает, когда в пространстве среднего уха имеется жидкость, которая не инфицирована.Для этого не нужны антибиотики. (3) Наружный отит — это инфекция вне барабанной перепонки, поражающая слуховой проход. Иногда это состояние называют ухо пловца .
Острый средний отит — одно из наиболее распространенных заболеваний, которые оценивают педиатры. Около 50% всех детей будут иметь по крайней мере 1 ушную инфекцию к тому времени, когда они достигнут своего второго дня рождения. Наиболее распространенный возрастной диапазон, в котором дети могут заболеть АОМ, составляет от 3 до 24 месяцев.
Острый средний отит часто связан с текущей или недавней инфекцией верхних вирусных дыхательных путей, также известной как простуда. Это связано с тем, что инфекция верхних дыхательных путей может привести к проблемам с евстахиевой трубой. Евстахиева труба — это проход, который соединяет пазухи и пространство среднего уха и позволяет воздуху проходить между ними. Когда у ребенка инфекция верхних дыхательных путей, вызванная вирусом, евстахиева труба часто забивается жидкостью или слизью, вызванной инфекцией.Когда евстахиева труба не работает должным образом, жидкость может попасть в среднее пространство уха и инфицироваться. К другим факторам риска AOM относятся воздействие табачного дыма, посещение дневного стационара, семейный анамнез AOM и атопия (например, экзема, астма и сезонная аллергия). Было показано, что грудное вскармливание и отсутствие воздействия табака защищают от развития АОМ.
Это связано с тем, что инфекция верхних дыхательных путей может привести к проблемам с евстахиевой трубой. Евстахиева труба — это проход, который соединяет пазухи и пространство среднего уха и позволяет воздуху проходить между ними. Когда у ребенка инфекция верхних дыхательных путей, вызванная вирусом, евстахиева труба часто забивается жидкостью или слизью, вызванной инфекцией.Когда евстахиева труба не работает должным образом, жидкость может попасть в среднее пространство уха и инфицироваться. К другим факторам риска AOM относятся воздействие табачного дыма, посещение дневного стационара, семейный анамнез AOM и атопия (например, экзема, астма и сезонная аллергия). Было показано, что грудное вскармливание и отсутствие воздействия табака защищают от развития АОМ.
Симптомы АОМ различаются и могут зависеть от возраста и статуса развития ребенка.Наиболее характерный симптом — боль в ушах. Эта боль обычно внезапная и сильная. Он часто будит младенца или маленького ребенка во время сна. Однако одни только симптомы не могут использоваться для диагностики АОМ.
Однако одни только симптомы не могут использоваться для диагностики АОМ.
Врач вашего ребенка может поставить диагноз АОМ только с помощью устройства, называемого отоскоп, для осмотра уха. Им необходимо будет правильно осмотреть барабанную перепонку, чтобы определить, присутствует ли инфекция. В большинстве случаев АОМ форма барабанной перепонки будет неправильной. Медицинский термин для этой формы — барабанная перепонка , выпуклая , которая описывает, как инфицированная жидкость давит на барабанную перепонку.Еще один способ определить, что у вашего ребенка АОМ, — это увидеть, как гной вытекает из барабанной перепонки, и по его появлению за барабанной перепонкой.
Если у вашего ребенка АОМ, ему обычно требуется антибиотик для лечения инфекции, особенно если ему 2 года или меньше. Важно выбрать правильный антибиотик от ушной инфекции вашего ребенка. Ваш ребенок должен пройти все прописанные антибиотики. Симптомы вашего ребенка, такие как боль в ушах, обычно улучшаются через 2–3 дня. Иногда врач вашего ребенка может предложить дождаться улучшения симптомов, прежде чем начинать прием антибиотиков.
Иногда врач вашего ребенка может предложить дождаться улучшения симптомов, прежде чем начинать прием антибиотиков.
Очень важно, чтобы ваш ребенок получал правильный способ обезболивания, например, лекарства, отпускаемые без рецепта, чтобы облегчить боль от ушной инфекции. Педиатры также должны убедиться, что ваш ребенок может обратиться к врачу, особенно в течение следующих нескольких дней после того, как ему поставили диагноз ушной инфекции.
Идентификационный номер коробчатого сеченияОпубликовано онлайн: 27 января 2020 г.doi: 10.1001 / jamapediatrics.2019.5664
Раскрытие информации о конфликте интересов: Не сообщалось.
Информация о ушных инфекциях | Гора Синай
Кассельбрандт М.Л., Мандель Э.М. Острый средний отит и средний отит с выпотом. В: Flint PW, Haughey BH, Lund V, et al, eds. Каммингс Отоларингология .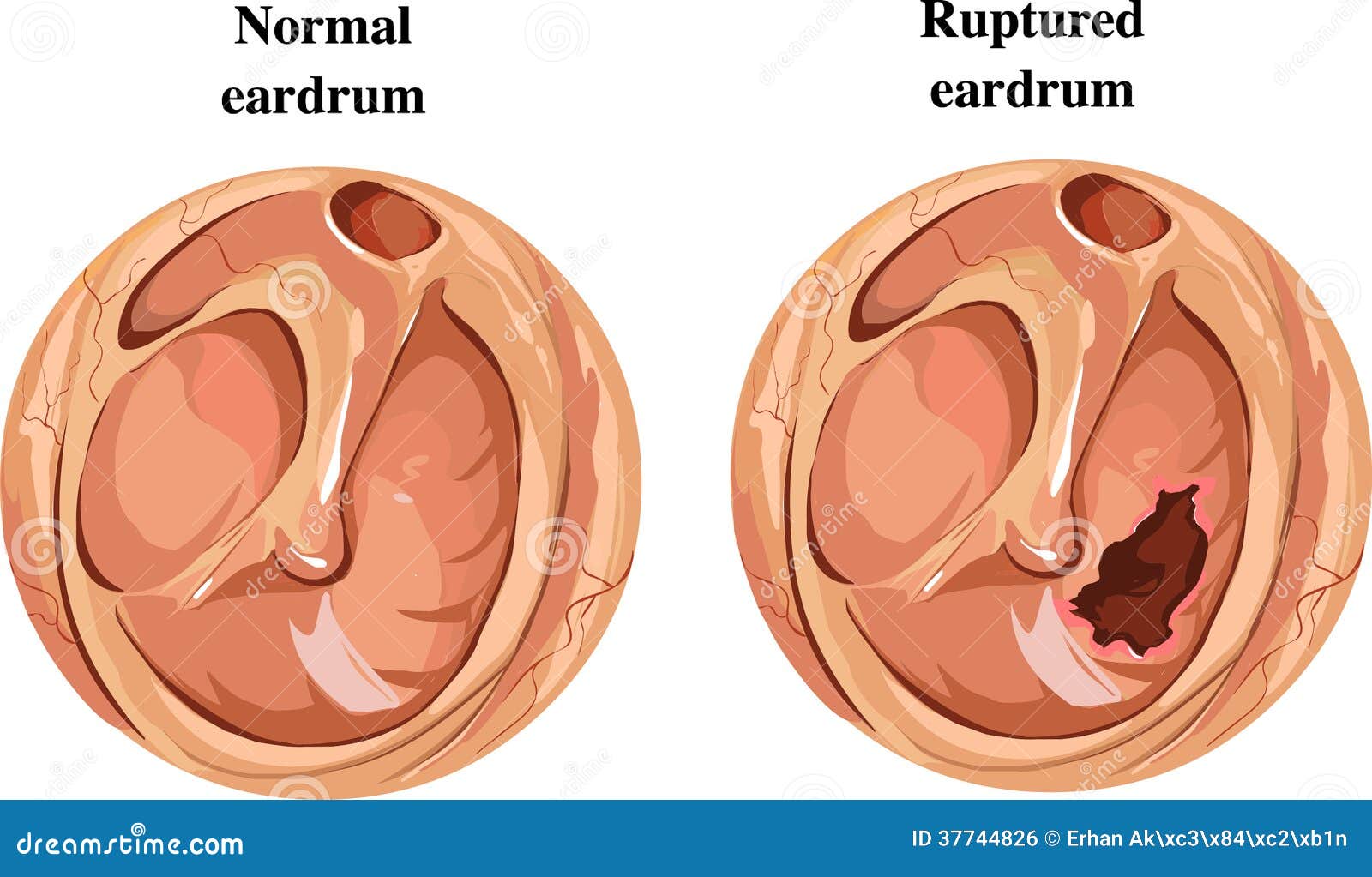 6-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2015: гл. 195.
6-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2015: гл. 195.
Чоле РА. Хронический средний отит, мастоидит и петрозит.В: Flint PW, Haughey BH, Lund V, et al, eds. Каммингс Отоларингология . 6-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2015: глава 139.
Гулани А., Сачдев Х.С. Добавки цинка для профилактики отита. Кокрановская база данных Syst Rev . 2014; 29 (6): CD006639. PMID: 24974096 www.ncbi.nlm.nih.gov/pubmed/24974096.
Харрис А.С., Эльхассан HA, Flook EP. Почему ототопические аминогликозиды по-прежнему являются терапией первой линии при хроническом гнойном среднем отите? Систематический обзор и обсуждение аминогликозидов по сравнению с хинолонами. Дж Ларингол Отол . 2016; 130 (1): 2-7. PMID: 26584651 www.ncbi.nlm.nih.gov/pubmed/26584651.
Херш А.Л., Джексон Массачусетс, Хикс Л.А.; Комитет Американской академии педиатрии по инфекционным заболеваниям. Принципы разумного назначения антибиотиков при инфекциях верхних дыхательных путей в педиатрии. Педиатрия . 2013; 132 (6): 1146-1154. PMID: 24249823 www.ncbi.nlm.nih.gov/pubmed/24249823.
Педиатрия . 2013; 132 (6): 1146-1154. PMID: 24249823 www.ncbi.nlm.nih.gov/pubmed/24249823.
Klein JO. Наружный отит, средний отит и мастоидит. Беннетт Дж. Э., Долин Р., Блазер М. Дж., Ред. Принципы и практика инфекционных заболеваний Манделла, Дугласа и Беннета, обновленное издание . 8-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2015: глава 62.
Кершнер Дж. Э., Пресиадо Д. Медиа-отит. В: Kliegman RM, Stanton BF, St Geme JW, Schor NF, ред. Учебник педиатрии Нельсона . 20-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2016: глава 640.
Либерталь А.С., Кэрролл А.Е., Чонмайтри Т. и др. Диагностика и лечение острого среднего отита. Педиатрия .2013; 131 (3): e964-e999. PMID: 23439909 www.ncbi.nlm.nih.gov/pubmed/23439909.
Миттал Р., Пэрриш Дж. М., Сони М., Миттал Дж., Мэти К. Микробный средний отит: последние достижения в лечении, текущие проблемы и возможности. J Med Microbiol . 2018; 67 (10): 1417-1425. PMID: 30084766 www.ncbi.nlm.nih.gov/pubmed/30084766.
PMID: 30084766 www.ncbi.nlm.nih.gov/pubmed/30084766.
Робинсон К.Л., Ромеро Дж. Р., Кемпе А., Пеллегрини С., Силаджи П. Консультативный комитет по практике иммунизации рекомендовал график иммунизации для детей и подростков в возрасте 18 лет и младше — США, 2018. MMWR Morb Mortal Wkly Rep . 2018; 67 (5): 156-157. PMID: 29420458 www.ncbi.nlm.nih.gov/pubmed/29420458.
Розенфельд Р.М., Шварц С.Р., Пиннонен М.А. и др. Руководство по клинической практике: тимпаностомические трубки у детей. Отоларингол Хирургия головы и шеи . 2013; 149 (1 приложение): S1-S35. PMID: 23818543 www.ncbi.nlm.nih.gov/pubmed/23818543.
Розенфельд Р.М., Шин Дж. Дж., Шварц С. Р. и др. Руководство по клинической практике: средний отит с излиянием. Краткое изложение (обновление). Отоларингол Хирургия головы и шеи .2016; 154 (2): 201-214. PMID: 26833645 www.ncbi.nlm.nih.gov/pubmed/26833645.
Сиддик С., Грейнджер Дж. Диагностика и лечение острого среднего отита: Рекомендации Американской академии педиатрии, 2013 г. Arch Dis Child Educ Pract. Ed . 2015; 100 (4): 193-197. PMID: 25395494 www.ncbi.nlm.nih.gov/pubmed/25395494.
Szmuilowicz J, Young R. Инфекции уха. Emerg Med Clin North Am . 2019; 37 (1): 1-9. PMID: 30454772 www.ncbi.nlm.nih.gov/pubmed/30454772.
Стил Д.В., Адам Г.П., Ди М., Халладей СН, Балк Е.М., Трикалинос Т.А.Эффективность тимпаностомических трубок при среднем отите: метаанализ. Педиатрия . 2017; 139 (6). pii: e20170125. PMID: 28562283 www.ncbi.nlm.nih.gov/pubmed/28562283.
Стил Д.В., Адам Г.П., Ди М., Халладей С.В., Балк Е.М., Трикалинос Т.А. Профилактика и лечение отореи тимпаностомической трубки: метаанализ. Педиатрия . 2017; 139 (6). pii: e20170667. PMID: 28562289 www.ncbi.nlm.nih.gov/pubmed/28562289.
Тапиайнен Т., Куяла Т., Ренко М. и др. Влияние антимикробного лечения острого среднего отита на ежедневное исчезновение выпота в среднем ухе: плацебо-контролируемое исследование. Педиатр JAMA . 2014; 168 (7): 635-641. PMID: 24797294 www.ncbi.nlm.nih.gov/pubmed/24797294.
van Dongen TM, van der Heijden GJ, Venekamp RP, Rovers MM, Schilder AG. Испытание лечения острой отореи у детей с помощью тимпаностомических трубок. N Engl J Med . 2014; 370 (8): 723-733. PMID: 24552319 www.ncbi.nlm.nih.gov/pubmed/24552319.
Венекамп Р.П., Бертон М.Дж., ван Донген Т.М., ван дер Хейден Г.Дж., ван Зон А., Шильдер АГ. Антибиотики при отите с излиянием у детей. Кокрановская база данных Syst Rev . 2016; (6): CD009163. PMID: 27290722 www.ncbi.nlm.nih.gov/pubmed/27290722.
Венекамп Р.П., Дамуазо РА, Шильдер АГ. Острый средний отит у детей. Ам Фам Врач . 2017; 95 (2): 109-110. PMID: 28084706 www.ncbi.nlm.nih.gov/pubmed/28084706.
Венекамп Р.П., Сандерс С.Л., Гласзиу П.П., Дель Мар CB, Роверс ММ. Антибиотики при остром среднем отите у детей. Кокрановская база данных Syst Rev . 2015; (6): CD000219. PMID: 26099233 www.ncbi.nlm.nih.gov/pubmed/26099233.
Уоллес И.Ф., Беркман Н.Д., Лор К.Н., Харрисон М.Ф., Кимпл А.Дж., Штайнер М.Дж. Хирургическое лечение среднего отита с выпотом: систематический обзор. Педиатрия . 2014; 133 (2): 296-311. PMID: 24394689 www.ncbi.nlm.nih.gov/pubmed/24394689.
Последнее обновление: 14.03.2019
Отзыв: Нил К.Канеширо, MD, MHA, клинический профессор педиатрии, Школа медицины Вашингтонского университета, Сиэтл, Вашингтон. Также рассмотрено Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конэуэй, редакционным директором, и A.D.A.M. Редакция.
Острый средний отит (АОМ) — Симптомы и лечение
Изображение: «Сканирующая электронная микрофотография Streptococcus pneumonia, одного из возможных бактериальных агентов острого среднего отита». Дженис Хейни Карр — http: // phil.cdc.gov (идентификационный номер: 263). Лицензия: Public Domain
Определение
Острый средний отит (АОМ) определяется как острое воспаление среднего уха. Состояние связано с симптомами и признаками, указывающими на воспаление. Острый средний отит имеет семиологическую продолжительность не более 3 недель; это отличает его от хронического среднего отита.
Эпидемиология
Острый средний отит — очень распространенное заболевание, особенно среди детей раннего возраста.По оценкам большинства исследований, у 70% детей младше 2 лет это заболевание разовьется хотя бы один раз. Другие исследования оценивают заболеваемость примерно 79% в год.
Острый средний отит чаще всего встречается у детей в возрасте от 3 до 18 месяцев, достигая пика в возрасте от 6 до 11 месяцев. По неясным причинам заболеваемость АОМ у мальчиков несколько выше, чем у девочек.
Аденоидэктомия эффективна у детей старшего возраста (4–8 лет), которые страдают постоянными эпизодами среднего отита после экструдирования тимпаностомических трубок.Хотя причина такой эффективности остается неясной, похоже, что удаление лимфоидной ткани около отверстия евстахиевой трубы может привести к улучшению вентиляции среднего уха или к устранению важного источника инфекции.
Младенцы, у которых в очень раннем возрасте развивается средний отит, считаются предрасположенными к отиту и подвержены риску рецидива АОМ в более позднем возрасте. Состояние также явно зависит от расы, с более высокой заболеваемостью среди коренных американцев и инуитов.Кроме того, у афроамериканских детей частота АОМ ниже по сравнению с белыми детьми.
Этиология
Различные этиологии были связаны с АОМ; их можно разделить на вирусные и бактериальные патогены. Таким образом, острый средний отит является воспалительным заболеванием среднего уха инфекционной этиологии.
Изображение: «Ухо» Брюса Блауса. Лицензия: CC BY 3.0
.Вирусные агенты, которые могут вызывать АОМ, включают респираторно-синцитиальный вирус, который также ассоциируется с бронхиолитом и пневмонией.Инфекция респираторно-синцитиальным вирусом также связана с долгосрочным риском респираторных осложнений, включая астму.
Установлено, что патогенные бактериальные инфекции среднего уха являются причиной АОМ как минимум в 50% случаев. Были идентифицированы различные организмы, а именно Streptococcus pneumoniae , Haemophilus influenzae , Moraxella catarrhalis и Streptococcus pyogenes . S. pneumoniae считается наиболее частой этиологией АОМ независимо от возраста и является причиной не менее 50% случаев.
Примерно 20% случаев вызваны H. influenzae . В то время как S. pneumoniae можно идентифицировать практически в любой возрастной группе пациентов с острым отёком, считается, что H. influenzae чаще встречается у детей старшего возраста и детей с рецидивирующим отёком.
M. catarrhalis , как полагают, связан с вирусным АОМ, поскольку было обнаружено, что бактерия взаимодействует с различными вирусными агентами, которые, как известно, вызывают АОМ.
| Возбудитель | Симптомы | Стойкость | Осложнения |
| С.пневмония | ++++ | ++++ | ++++ |
| H. influenzae (нетипируемый) | ++ | +++ | ++ |
| M. catarrhalis | + | + | + |
Наконец, S. pyogenes является четвертой по частоте причиной бактериального АОМ. Однако благодаря введению пенициллинов, S. pyogenes и случаев среднего отита и связанных с ним осложнений сокращаются.
Хотя известно, что эти бактериальные и вирусные патогены вызывают АОМ у здоровых детей, известно, что определенные факторы риска связаны с повышенной тяжестью состояния или повышенным риском рецидива АОМ. Преждевременные роды, семейный анамнез АОМ, определенные расы, люди с черепно-лицевыми аномалиями и дети с ослабленным иммунитетом считаются предрасположенными к отиту, то есть с большей вероятностью разовьются рецидивирующее заболевание в более позднем возрасте.
Патофизиология
Изображение: «Среднее ухо со слуховой трубкой внизу справа» Брюс Блаус.Лицензия: CC BY 3.0
.Различные вирусные и бактериальные агенты, связанные с АОМ, ответственны за острое воспаление носоглотки и евстахиевой трубы. Это связано с повышенным давлением в среднем ухе и застоем. Вирусное воспаление, вероятно, является первым этапом патологии, за которым следует бактериальная колонизация из-за застоя.
Наше текущее понимание АОМ позволяет нам предположить, что вирусной инфекции среднего уха недостаточно, чтобы вызвать симптомы и признаки этого состояния.Вторичная бактериальная инфекция среднего уха — наиболее вероятная причина семиологии АОМ.
Клиническая презентация
Симптомы АОМ у новорожденных отличаются от симптомов, наблюдаемых у детей старшего возраста. У новорожденных обычно наблюдаются неспецифические симптомы, такие как раздражительность, трудности с кормлением и / или летаргия. Младенцы и дети старшего возраста жалуются на лихорадку и проявляют симптомы инфекции верхних дыхательных путей, боль в ухе и тянущую боль.
Дети с этим заболеванием склонны к нарушениям слуха и кондуктивной тугоухости.Заложенность ушей, боль и наличие или отсутствие лихорадки — частые признаки у детей старшего возраста с АОМ.
Возможно, наиболее важным инструментом для диагностики АОМ является физикальное обследование с помощью пневматической отоскопии. Прямая визуализация барабанной перепонки позволяет выявить определенные признаки АОМ. К ним относятся покраснение, выпуклость барабанной перепонки и возможные выделения из барабанной перепонки.
Изображение: «Субтотальная перфорация правой барабанной перепонки в результате перенесенного ранее тяжелого острого среднего отита» Майкл Хок, доктор медицины — собственная работа.Лицензия: CC BY-SA 4.0
.Дети с ослабленным иммунитетом не демонстрируют типичную картину АОМ при пневматической отоскопии. Вместо этого они выглядят септическими, а их отоскопия показывает серозные или водянистые выделения. Порог диагностики АОМ у этих детей должен быть низким, и таких результатов обычно достаточно для постановки диагноза.
При перфорации барабанной перепонки пациенты обычно описывают внезапное улучшение, после которого у них спадает лихорадка. Наиболее частым признаком острой перфорации барабанной перепонки являются гнойные выделения из уха.
Диагностическое обследование
Пациентов с неосложненной картиной АОМ следует лечить эмпирически. Тем, у кого развивается перфорация барабанной перепонки, что является частым симптомом, следует пройти посев и исследование чувствительности гнойного отделяемого.
У пациентов, у которых наблюдается сильная лихорадка, спутанность сознания или очаговые неврологические симптомы, возможно, развился внутричерепной абсцесс или венозный тромбоз. Таким пациентам может быть полезна компьютерная томография головы.
Новорожденным, пациентам с ослабленным иммунитетом и пациентам без ответа на лечение антибиотиками следует пройти тимпаноцентез. Эта процедура позволяет собирать аспират из среднего уха для посева и тестирования чувствительности. Небольшая игла вводится через барабанную перепонку, создавая небольшое отверстие в барабанной перепонке. Процедура не связана с какими-либо серьезными осложнениями, потому что лунка обычно полностью заживает за 1-2 дня.
Профилактика
Средний отит возникает, когда евстахиева труба ребенка набухает или закупоривается и задерживает жидкость в среднем ухе.Захваченная жидкость может заразиться болезнетворными микроорганизмами. У маленьких детей евстахиева труба короче и более горизонтальна, чем у детей старшего возраста и взрослых. Это увеличивает вероятность заражения.
Есть несколько причин закупорки евстахиевой трубы, в том числе:
- Аллергия
- Холодный
- Грипп
- Инфекция носовых пазух
- Инфицированные или увеличенные аденоиды
- Сигаретный дым
- Питье лежа (у младенцев)
Лечение
Основным методом лечения АОМ является эмпирическая антибактериальная терапия.Амоксициллин или эритромицин-сульфизоксазол считаются терапией первой линии при АОМ у детей.
Дети, которые не реагируют на антибиотики через 48 часов после начала терапии, могут иметь резистентный организм. В этой группе детей следует использовать тимпаноцентез, чтобы можно было идентифицировать инфекционный организм и определить его профиль чувствительности к антибиотикам.
Дети с подтвержденной инфекцией S. pneumoniae могут получать цефтриаксон, цефотаксим или рифампицин.Использование амоксициллина в сочетании с клавулановой кислотой обычно эффективно при лечении отита H. influenzae . M. catarrhalis обычно чувствителен к макролидам и цефалоспоринам.
Страница не найдена — Nantucket Cottage Hospital
ИЛИ Просмотр этикеткаАвтор: Аннетт М. Адамс, MSN, AGPCNP-BCUgne Aleknaite, ACPCNP-BC, WHNP-BCDerek Andelloux, MD Ричард Анджело, MD Джеффри А. Барнс, MD, PhD Уильям Х. Барт, младший, MD Тиффани Л. Блейк-Лэмб, MD, Магистр Шон М.Бернс, доктор медицинских наук, Мария Э. Кэри, штат Пенсильвания, Джеймс С. Чрзан, DPM, ABPS, Джейн Д. Калкинс, штат Пенсильвания, магистр медицины, магистр медицины, доктор медицины, CCC-A, FAAA, Джон Ф. Д’Авелла, доктор медицины, FASNFaith H. Frable, доктор медицины, Джозеф М. Гарашич, доктор медицины Евангелос Г. Гераниотис, доктор медицины Джоэл Дж. Хасс, доктор медицины Дуглас А. Хорст, доктор медицины Джон А. Джонсон, доктор медицины Кейтлин Каплан, Пенсильвания-Карен Линн Керман, доктор медицины. Фредерик Кнауфт, доктор медицины Маргарет М. Кём, доктор медицины Джозеф К. Кведар, доктор медицины Тимоти Дж. Лепор, доктор медицины, FACSNancy Lucchini, NP, MSN, APRN, BC Барбара Мэлоун, доктор медицины Дональд С. Маркс, доктор медицины, PC Марсело Матиелло, доктор медицины Филип Дж. Моллой, доктор медицины Рокко Монто, MDFrank O’Connor, MDDiane R.Перл, доктор медицинских наук, Кэлвин Петерсон, младший, штат Пенсильвания, Гэри Смотрич, доктор медицинских наук, Дэниел Таунсенд, доктор медицинских наук, Тимоти В. Цай, доктор медицины, Джой Н. Цай, доктор медицинских наук, Саша Н. Улджон, доктор медицины, доктор философии
ИЛИ ЖЕ этикеткаПо специальности Зависимость Аллергия и астма Программа управления антибиотиками Артрит и заболевание суставов Аудиология Место рождения Анализ крови и ЭКГ Кости, мышцы, суставы Мозг и нервная система COVID-19 Лечение рака Кардиология Химиотерапия и инфузия Коронавирус Новости и информация о коронавирусе Дерматология и теледерматология Сахарный диабет Диализ Здоровье пищеварительной системы Ухо нос горло Отделение неотложной помощи Эндокринология, диабет и метаболизм Уход за глазами Гастроэнтерология Исцеление рядом с домом Слух и речь Здоровье сердца Хоспис Визуализация Настой Уход за почками и диализ Работа и доставка Лаборатория Уход за легкими MD ACK Доступ к телефонной линии Служба массовой онкологии общей гематологии Материнское здоровье плода Материнство Лекарства Душевное здоровье Нефрология Неврология Питание и потеря веса Акушерство и гинекология Трудотерапия Онкология Офтальмология Ортопедия Отоларингология Управление болью Паллиативная и поддерживающая терапия Педиатрия Аптека Физиотерапия Подиатрия Ресурсы для беременных и родителей Первая помощь Психиатрия и психическое здоровье Легочная медицина Радиология Ревматология Социальные службы Логопедия Спортивная медицина Спортивная медицина и физиотерапия Операция Хирургическое восстановление и физическая реабилитация Программа Swing Bed Телемедицина Клещевое заболевание Урология Информация о вакцинах и ресурсы Вакцина Виртуальные встречи Уход за детьми Женское здоровье ?>
Острый средний отит с инфекцией (детский)
У вашего ребенка инфекция среднего уха (острый средний отит).Это вызвано бактериями или вирусами. Среднее ухо — это пространство за барабанной перепонкой. Евстахиева труба соединяет ухо с носовым ходом. Евстахиевы трубы помогают отводить жидкость из ушей. Они также поддерживают одинаковое давление воздуха внутри и снаружи ушей. У детей эти трубки короче и более горизонтальны. Это увеличивает вероятность блокировки трубок. Закупорка позволяет жидкости и давлению нарастать в среднем ухе. Бактерии или грибки могут расти в этой жидкости и вызывать ушную инфекцию.Эта инфекция широко известна как боль в ухе.
Основным симптомом ушной инфекции является боль в ухе. Другие симптомы могут включать тянущие к уху, суетливость, повышенную температуру, снижение аппетита, рвоту или диарею. Слух вашего ребенка также может быть нарушен. Возможно, у вашего ребенка сначала была респираторная инфекция.
Ушная инфекция может исчезнуть сама по себе. Или вашему ребенку может понадобиться принять лекарство. После того, как инфекция пройдет, в среднем ухе вашего ребенка может остаться жидкость.На то, чтобы эта жидкость ушла, могут потребоваться недели или месяцы. В это время у вашего ребенка может быть временная потеря слуха. Но все остальные симптомы боли в ухе должны исчезнуть.
Уход на дому
При уходе за ребенком дома соблюдайте следующие правила:
Медицинский работник, скорее всего, пропишет лекарства от боли. Врач также может назначить антибиотики для лечения инфекции. Это могут быть жидкие лекарства для приема внутрь. Или это могут быть ушные капли.Следуйте инструкциям врача по назначению этих лекарств вашему ребенку. Не давайте ребенку никаких других лекарств, не посоветовавшись предварительно с лечащим врачом вашего ребенка, особенно в первый раз.
Поскольку ушные инфекции проходят сами по себе, врач может предложить подождать несколько дней, прежде чем давать ребенку лекарства от инфекции.
Чтобы уменьшить боль, пусть ваш ребенок отдыхает в вертикальном положении. Горячие или холодные компрессы, прикладываемые к уху, могут облегчить боль.
Не курите дома или рядом с ребенком. Держите ребенка подальше от пассивного курения.
Чтобы предотвратить заражение в будущем:
Не курите рядом с ребенком. Пассивное курение повышает риск развития ушных инфекций у детей.
Убедитесь, что ваш ребенок получил все необходимые вакцины.
Не кормите ребенка из бутылочки, когда он лежит на спине. (Это положение может вызвать инфекцию среднего уха, потому что оно позволяет молоку стекать в евстахиевы трубы.)
Если вы кормите грудью, продолжайте, пока вашему ребенку не исполнится 6–12 месяцев.
Для нанесения ушных капель:
Поместите флакон в теплую воду, если лекарство хранится в холодильнике. Холодные капли в ухе доставляют дискомфорт.
Попросите ребенка лечь на ровную поверхность. Осторожно держите голову ребенка набок.
Удалите любой дренаж из уха чистой тканью или ватным тампоном.Очистите только внешнее ухо. Не засовывайте ватный тампон в слуховой проход.
Выпрямите ушной канал, осторожно потянув мочку уха вверх и назад.
Держите капельницу на полдюйма выше слухового прохода. Это предотвратит загрязнение капельницы. Нанесите капли на боковую стенку слухового прохода.
Пусть ваш ребенок лежит в течение 2–3 минут. Это дает время, чтобы лекарство попало в слуховой проход. Если у вашего ребенка нет боли, осторожно помассируйте наружное ухо возле отверстия.
Сотрите лишнее лекарство с наружного уха чистым ватным тампоном.
Последующее наблюдение
Наблюдайте за врачом вашего ребенка в соответствии с указаниями. Вашему ребенку нужно будет повторно проверить ухо, чтобы убедиться, что инфекция прошла. Проконсультируйтесь с врачом, чтобы узнать, когда они хотят увидеть вашего ребенка.
Особое примечание для родителей
Если у вашего ребенка по-прежнему болят уши, ему могут понадобиться ушные вкладыши.Врач вставит маленькие трубочки в барабанную перепонку вашего ребенка, чтобы предотвратить скопление жидкости. Эта процедура проста и хорошо работает.
Когда обращаться за медицинской помощью
Позвоните в медицинское учреждение вашего ребенка по любому из следующих вопросов:
Лихорадка (см. Лихорадка и дети ниже)
Новые симптомы, особенно отек вокруг уха или слабость мышц лица
Сильная боль
Инфекция, кажется, усиливается, а не лучше
Боль в шее
Ваш ребенок очень болен или не сам
Лихорадка или боль не проходят с антибиотики через 48 часов
Лихорадка и дети
Используйте цифровой термометр, чтобы проверить температуру вашего ребенка.Не используйте ртутный термометр. Цифровые термометры бывают разных видов и применений. К ним относятся:
Ректальный. Для детей младше 3 лет ректальная температура является наиболее точной.
Лоб (височный). Это работает для детей в возрасте от 3 месяцев и старше. Если у ребенка младше 3 месяцев есть признаки болезни, их можно использовать для первого прохода. Врач может подтвердить ректальную температуру.
Ухо (барабанное). Температура ушей точна после 6 месяцев, но не раньше.
Подмышечная (подмышечная). Это наименее надежный вариант, но его можно использовать для первого прохода, чтобы проверить ребенка любого возраста с признаками болезни. Врач может подтвердить ректальную температуру.
Рот (оральный). Не используйте термометр во рту ребенка, пока ему не исполнится 4 года.
Осторожно пользуйтесь ректальным термометром.Следуйте инструкциям производителя продукта для правильного использования. Вставьте аккуратно. Пометьте его и убедитесь, что он не используется во рту. Он может передавать микробы через стул. Если вы чувствуете себя плохо с ректальным термометром, спросите у врача, какой тип использовать вместо него. Когда вы разговариваете с любым врачом о лихорадке вашего ребенка, сообщите ему или ей, какой тип вы использовали.
Ниже приведены инструкции, позволяющие узнать, есть ли у вашего маленького ребенка лихорадка. Лечащий врач вашего ребенка может дать вам другие номера для вашего ребенка.Следуйте конкретным инструкциям вашего провайдера.
Показания лихорадки для ребенка в возрасте до 3 месяцев:
Показания лихорадки для ребенка в возрасте от 3 месяцев до 36 месяцев (3 года):
Ректально, лоб или ухо: 102 ° F (38,9 ° C) или выше
Подмышка: 101 ° F (38,3 ° C) или выше
В этих случаях позвоните поставщику медицинских услуг:
Повторяющаяся температура 104 ° F (40 ° C) или выше у ребенка любого возраста
Лихорадка 100 лет.4 ° F (38 ° C) или выше у ребенка младше 3 месяцев
Лихорадка, которая длится более 24 часов у ребенка младше 2 лет
Лихорадка, которая длится 3 дня у ребенка в возрасте 2 лет и старше
Острый средний отит (AOM) — Melbourne ENT Group
Для кого предназначена эта информация?
Эта информация предназначена для пациентов, семей и лиц, осуществляющих уход, после постановки диагноза «острый средний отит» (AOM)
Что такое острый средний отит (AOM)?
Инфекции среднего уха, также называемые средним отитом, являются частой проблемой у детей.Около 50% детей имеют ≥ 1 ушной инфекции к их 1 -й -й день рождения.
Острый Средний отит — это инфекция среднего отдела уха (отит = ухо, средний = средний). В большинстве случаев это вызвано бактериями, которые в то или иное время содержатся почти у всех детей в носу и горле.
Ушные инфекции чаще всего развиваются после вирусной инфекции верхних дыхательных путей (часто встречающейся в старости). Эти инфекции вызывают отек слизистой оболочки носа и горла, а также снижают нормальную защиту от бактерий, что приводит к увеличению количества бактерий в носу.Соседняя евстахиева труба, которая обычно отводит среднее ухо в заднюю часть носа и поддерживает нормальное давление в ухе, также может быть повреждена вирусами и бактериями
В среднем ухе может образовываться жидкость (называемая выпотом), за которой следуют вирусы и бактерии. , что приводит к воспалению в среднем ухе.
Подробнее о методах аэрации среднего уха
Каковы симптомы АОМ?
Большинство симптомов АОМ возникает из-за воспаления в среднем ухе и, как следствие, повышенного давления и выпячивания барабанной перепонки.
У детей старшего возраста и подростков симптомы могут включать боль в ушах или временное снижение слуха. Эти симптомы часто возникают довольно быстро.
У младенцев и детей младшего возраста симптомы ушной инфекции могут включать:
Острый средний отит обычно может быть диагностирован вашим терапевтом или хирургом-ЛОР на основании вышеуказанных симптомов и осмотра уха вашего ребенка. Хотя обследование не является болезненным, большинству младенцев и детей не нравится, когда им проверяют уши.Ваш врач обычно использует инструмент (отоскоп) или источник света и ушное зеркало (небольшая воронка, используемая для осмотра уха), чтобы исследовать ухо. Иногда необходимо удалить воск и мусор, чтобы врач мог хорошо рассмотреть барабанную перепонку.
Возможные осложнения АОМ:- Разрыв барабанной перепонки (барабанной перепонки)
Одним из распространенных осложнений ушной инфекции является разрыв (перфорация) барабанной перепонки (барабанной перепонки).Это происходит из-за повышенного давления жидкости в среднем ухе, что снижает приток крови к барабанной перепонке и вызывает ослабление тканей. При разрыве мембраны не больно, и многие дети действительно чувствуют себя лучше, потому что давление снимается. Как правило, разрыв барабанной перепонки в этом контексте заживает очень быстро (в течение нескольких часов или дней) после лечения инфекции и, как правило, без каких-либо долгосрочных последствий. - Потеря слуха
Жидкость, скапливающаяся за барабанной перепонкой (называемая выпотом — см. Выше), может сохраняться в течение нескольких недель или месяцев после исчезновения боли от ушной инфекции.Выпот может вызвать нарушение слуха, которое обычно носит временный характер. Однако, если жидкость сохраняется, это может помешать развитию речи и языка и может потребоваться проверка слуха и осмотр ЛОР для обсуждения дальнейших вариантов лечения, таких как Grommets . Подробнее о стратегиях снижения слуха у детей .
Информация о выписке: после операции по удалению люверсов Восстановление
- Рецидивирующий AOM
У некоторых детей в течение года случаются многочисленные эпизоды острого среднего отита, и это может повлиять на их посещаемость в школе, речь и успеваемость, но не упомянуть об их благополучии и качестве жизни.В таких условиях может быть целесообразно посетить ЛОР, чтобы обсудить возможные профилактические методы лечения, такие как назальные спреи или люверсы.
Какое лечение доступно?
Лечение ушной инфекции может включать любое или комбинацию из: Наблюдение и поддерживающие меры, Лекарства для лечения боли и лихорадки и / или антибиотики, хирургия
Профилактика:
- Вакцины: Дети должны быть вакцинированы в соответствии с национальными руководящими принципами
- Пневмококковая вакцина: В Австралии, как и во многих странах, это включает введение пневмококковой конъюгированной вакцины.Эта вакцина нацелена на одну из наиболее распространенных бактерий, вызывающих инфекции уха, носа и горла у детей раннего возраста, — Streptococcus Pneumoniae . Хотя рутинное использование этой вакцины обеспечивает лишь умеренную защиту от развития у ребенка острого среднего отита (АОМ), она имеет большее преимущество в предотвращении развития рецидивирующего среднего отита и необходимости введения тимпаностомической трубки (прокладок).
- Вакцина против гриппа: В Австралии детям в возрасте до 6 месяцев настоятельно рекомендуется делать ежегодную вакцину против гриппа, которая защищает от вируса сезонного гриппа.Помимо того, что дети подвергаются большему риску серьезного заболевания и госпитализации, если они заразятся гриппом, вакцина также может обеспечить умеренное снижение вероятности АОМ в течение этого года.
- Наблюдение: В некоторых случаях врач или медсестра порекомендуют вам присмотреть за ребенком дома, прежде чем начинать прием антибиотиков. Наблюдение может помочь определить, нужны ли антибиотики. Наблюдение может быть рекомендовано в следующих ситуациях:
- Если ваш ребенок старше 24 месяцев
- Если боль в ушах и температура не являются серьезными
- Если ваш ребенок в остальном здоров
Поддерживающие меры: Простые меры, такие как Обеспечение достаточного увлажнения вашего ребенка и сохранение его прохлады в случае перегрева являются ключевыми факторами, как и при любой детской болезни.
Обезболивание: Лихорадка и боль при АОМ часто могут беспокоить ребенка и остальных членов семьи, поэтому часто рекомендуются обычные простые обезболивающие, такие как парацетамол и / или ибупрофен. Всегда проверяйте требования к дозировке в соответствии с возрастом и / или весом, прежде чем давать эти лекарства младенцам.
Лечение антибиотиками: Многие дети поправляются без специального лечения антибиотиками. Тем не менее, антибиотики обычно назначают младенцам, не отреагировавшим на период наблюдения (см. Выше), или детям младше 24 месяцев, имеющим высокую температуру, инфекцию в обоих ушах или другие проблемы со здоровьем.
Ваш врач обычно прописывает пероральный антибиотик, который следует принимать в соответствии с указаниями. Антибиотики могут иметь побочные эффекты, такие как диарея или сыпь. Если вас беспокоят побочные эффекты, вам следует обратиться к лечащему врачу. Для излечения инфекции обычно достаточно 5-7-дневного курса, но иногда могут быть назначены более длительные курсы или другие антибиотики.
В редких случаях, если есть отверстие в барабанной перепонке и / или выделениях из уха, также могут быть прописаны местные капли с антибиотиками.
Хирургическое лечение: Неосложненный АОМ НЕ требует хирургического вмешательства. Однако в редких случаях АОМ может привести к местным осложнениям, таким как абсцесс (скопление гноя) за ухом или глубже внутри. Это может потребовать хирургического дренирования.
См. Информацию о перечне льгот в Глазго.
Кроме того, некоторые исследования продемонстрировали, что установка вентиляционных трубок среднего уха (люверсов) у пациентов, у которых были рецидивирующие эпизоды АОМ, может снизить вероятность дальнейших эпизодов АОМ.Например, ребенок, у которого было ≥ 3 эпизодов АОМ за 6 месяцев или ≥ 4 эпизодов за 12 месяцев, может быть кандидатом на прокладки
. Это также причина, по которой последующее наблюдение у врача для обеспечения полного разрешения проблемы у вашего ребенка. инфекция тоже очень важна.
Дополнительные и альтернативные медицинские методы лечения: Для лечения ушных инфекций рекламируется широкий спектр дополнительных и альтернативных медицинских (CAM) методов лечения. Сюда могут входить гомеопатические, натуропатические, хиропрактические и акупунктурные методы лечения.Существует немного научных исследований или методов лечения ушной инфекции с помощью КАМ, и еще меньше исследований, которые показывают эффективность лечения с помощью КАМ. Поэтому мы не рекомендуем эти методы лечения ушных инфекций, особенно у детей.
Последующее наблюдение
Симптомы вашего ребенка должны улучшиться в течение 24-48 часов независимо от того, были ли ему прописаны антибиотики. Если у вашего ребенка НЕ улучшится через 48 часов или станет хуже, позвоните своему врачу или обратитесь за советом.
Хотя лихорадка и дискомфорт могут сохраняться даже после начала курса антибиотиков, состояние вашего ребенка должно улучшаться с каждым днем.
