причины и симптомы, диагностика, лечение и профилактика
Причины и симптомы остеохондроза шейного отдела позвоночника
Позвонки шейного отдела испытывают повышенную нагрузку, связанную с подвижностью шеи и головы. Анатомия этого сегмента способствует риску смещения позвонков при резких или нетипичных движениях головы, а слабый мышечный корсет не защищает позвоночник от повреждений. Причины остеохондроза шейного отдела позвоночника окончательно не изучены, а течение в большинстве случаев бессимптомно. Это приводит к тому, что большинство пациентов обращаются за врачебной помощью довольно поздно. К развитию остеохондроза приводят:
- нарушенная осанка, нестабильность структур позвоночника;
- травмы, дисплазия соединительной ткани;
- генетическая предрасположенность;
- сидячая работа или нахождение в вынужденной позе длительное время, отсутствие достаточной физической активности;
- несбалансированное питание, недостаток витаминов и микроэлементов в рационе.

Дегенеративные изменения связок и хрящей становятся причиной сдавления артерий и нервных стволов, вызывая расстройства мозгового кровообращения и болевой синдром. Характерные симптомы этого состояния легко распознать.
- Болезненные ощущения в области затылка, шеи, плечей. При наклонах или поворотах головы можно услышать характерный хрустящий звук. Тянущие боли могут отдавать в грудной отдел, ощущается жжение между лопатками.
- Ощущение упадка сил, бессонница, хроническая усталость и частые головные боли. При шейном остеохондрозе головная боль сосредоточена в затылочной области и отдает в боковые части шеи.
- При наклоне головы может возникать чувство онемения рук, пальцев.
- Боли в груди, тошнота, головокружение.
Методы диагностики и лечения остеохондроза шейного отдела позвоночника
Диагноз ставится врачом-ортопедом или неврологом на основании осмотра, данных рентгенографии или компьютерной томографии позвоночника. При подозрении на межпозвоночные грыжи потребуется МРТ, а для оценки функциональных нарушений кровообращения – реоэнцефалография и изучение глазного дна.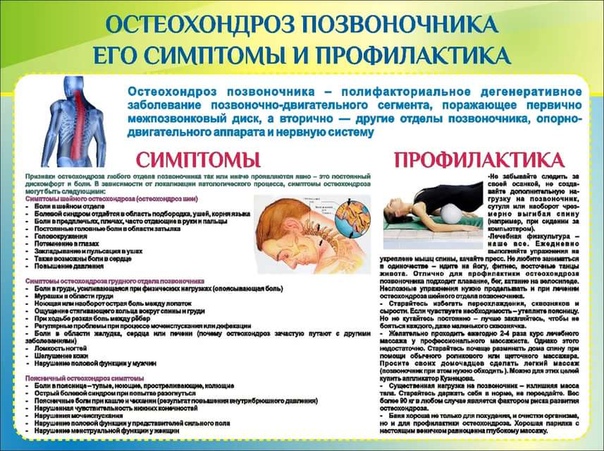
Консервативная терапия включает симптоматические мероприятия (снятие боли, противовоспалительная терапия, спазмолитики), а также восстановление естественной хрящевой ткани при помощи хондропротекторов. Эффективны также точечный массаж, физиотерапия, лечебная гимнастика.
Профилактика остеохондроза шейного отдела позвоночника
Регулярная физическая активность и выполнение упражнений для укрепления мышечного корсета спины эффективно поддерживают нормальное состояние структур позвоночника. Ежедневная гимнастика и контроль положения шеи и спины в течение рабочего дня помогают нормализовать кровообращение, снять избыточную нагрузку на отдельные сегменты позвоночника.
Также необходимо следить за разнообразием рациона и не допускать появления избыточного веса. Активизировать обменные процессы и устранить мышечные спазмы помогает курс массажа, который нужно повторять с периодичностью 2–3 раза ежегодно.
Шейный остеохондроз — лечение и профилактика
 Вследствие этого процесса происходит ухудшение обменных процессов в дисках и позвонках, уменьшение гидрофильности хрящевой ткани, изменение структуры замыкательных пластинок тел позвонков и снижение высоты межпозвонковых дисков. Все эти изменения носят необратимый характер и воздействуют как на функции самого позвоночника, так и на функции находящихся в непосредственной близости тканей, органов и систем. Шейный остеохондроз может оказывать влияние на мышцы шейного отдела позвоночника, сосуды, нервные окончания, а также на функционирование щитовидной железы и ЛОР-органов. При длительно существующем шейном остеохондрозе могут поражаться и все структуры плечевого пояса и верхних конечностей.
Вследствие этого процесса происходит ухудшение обменных процессов в дисках и позвонках, уменьшение гидрофильности хрящевой ткани, изменение структуры замыкательных пластинок тел позвонков и снижение высоты межпозвонковых дисков. Все эти изменения носят необратимый характер и воздействуют как на функции самого позвоночника, так и на функции находящихся в непосредственной близости тканей, органов и систем. Шейный остеохондроз может оказывать влияние на мышцы шейного отдела позвоночника, сосуды, нервные окончания, а также на функционирование щитовидной железы и ЛОР-органов. При длительно существующем шейном остеохондрозе могут поражаться и все структуры плечевого пояса и верхних конечностей.Основными клиническими проявлениями шейного остеохондроза являются:
- боли непосредственно в шейном отделе позвоночника, плечевом поясе, затылочной области, суставах верхних конечностей и головные боли;
- онемение, жжение, изменение чувствительности в шее и верхних конечностях;
- головокружение, появление «мушек» перед глазами;
- тяжесть в голове, скованность, ощущение хруста и уменьшение подвижности в шейном отделе позвоночника;
- нарушение сна, зрения и слуха.

Все эти симптомы могут наблюдаться у пациентов с шейным остеохондрозом как по отдельности так и сочетаться друг с другом. Иногда эти симптомы могут быть очень выраженными и значительно снижать качество жизни.
Для диагностики остеохондроза шейного отдела позвоночника используются такие методы диагностики как:
- рентгенография;
- компьютерная томография;
- магнитно-резонансная томография;
- УЗИ
Чаще всего, с помощью современных методов диагностики установить диагноз шейного остеохондроза не составляет особой сложности. Значительно труднее провести дифференциальную диагностику с другими заболеваниями, которые могут вызывать схожие с шейным остеохондрозом симптомы, а еще труднее подобрать и организовать правильное и эффективное лечение.
Диагностикой и лечением шейного остеохондроза занимается врач-вертеброневролог (специалист по лечению заболеваний позвоночника) или врач-невролог. На основании полноценного врачебного осмотра с применением специальных диагностических неврологических и мануальных тестов врач устанавливает диагноз, определяет стадию заболевания, назначает дополнительные обследования и подбирает оптимальные методы лечения с учетом всех особенностей организма пациента, противопоказаний и сопутствующих заболеваний.
Для терапии шейного остеохондроза широко используются физиотерапевтические методы, массажные техники, иглорефлексотерапия, мануальная терапия и сеансы остеопатии, специальные лечебные упражнения, медикаментозная терапия и другие методы лечения.
Правильно подобранные врачом методы лечения позволяют быстро ликвидировать симптомы заболевания, восстановить нарушенные функции и замедлить прогрессирование болезни.
В Клинике Позвоночника доктора Разумовского используются все современные и традиционные высокоэффективные методы диагностики и лечения, применяемые при шейном остеохондрозе. Наиболее эффективными методами лечения являются: внутритканевая электростимуляция и лазерная терапия, озонотерапия и карбокситерапия, локальная криотерапия, вытяжение позвоночника и специальные техники массажа, мануальная терапия и остеопатия, рефлексотерапия, лечение пиявками и кинезиотерапия. Высокую эффективность при лечении шейного остеохондроза показали такие новейшие и безопасные методы лечения как плазмолифтинг, ботулинотерапия, биопунктура и кинезиотейпирование.
Помимо лечения, отдельную важную роль при шейном остеохондрозе играет профилактика. Для этого в Клинике Позвоночника доктора Разумовского разработаны специальные лечебно-профилактические программы, включающие массаж, физиотерапию, рефлексотерапию, лечебную физкультуру и другие методы. Такие курсы профилактики необходимо проходить не реже, чем через 6 месяцев. Очень важно для профилактики заболевания регулярные занятия специальными лечебными упражнениями, которые подбираются врачом индивидуально для каждого пациента с учетом диагноза, стадии болезни и всех особенностей его организма.
Отдельная роль в профилактике шейного остеохондроза отводится образу жизни. Пациентам рекомендуют больше двигаться, ограничить статические нагрузки, меньше сидеть и стоять, посещать бассейн, бороться с лишним весом и правильно питаться.
Рекомендуется использовать ортопедические приспособления — ношение воротника Шанца для разгрузки шейного отдела позвоночника, ортопедической подушкой для сна, аппликатором Ляпко или Кузнецова для расслабления мышц шеи и улучшения местного кровообращения.
Не стоит забывать и о приеме специальных препаратов — хондропротекторов, которые улучшают обменные процессы в хрящевой ткани, питают ее и замедляют процесс ее разрушения.
Запишитесь на прием к специалисту Клиники Позвоночника доктора Разумовского и Вам помогут не только устранить проявления болезни, но и расскажут как правильно проводить профилактику шейного остеохондроза, и дадут все необходимые рекомендации по физическим нагрузкам и образу жизни.
Что такое остеохондроз и как его победить
Это не просто болезнь. Для большинства из нас остеохондроз — неизбежность. Он неизменный спутник старения, день за днем, год за годом разрушающий позвоночник. По самым оптимистичным подсчетам от этого недуга страдает около 50 % населения планеты. Более пессимистичные исследования называют цифру 80 %.
Что такое остеохондроз?
Эта болезнь заключается в дегенеративно-дистрофических изменениях как позвонков, так и межпозвоночных дисков. И если поначалу они атакуют мягкие ткани, то на поздних стадиях развития жертвой становится уже костная ткань. А это необратимые последствия.
И если поначалу они атакуют мягкие ткани, то на поздних стадиях развития жертвой становится уже костная ткань. А это необратимые последствия.
Из-за нестабильности позвоночника происходит сдавливание нервных корешков и межпозвоночных дисков. Именно это причина воспалительных процессов и пресловутых болей в спине.
Мало того что этот недуг крайне неприятен сам по себе, так он еще и крестный отец для болезней спины. Тот же радикулит — это его поздняя стадия, а грыжа и протрузия, как правило, оказываются именно последствиями остеохондроза.
Кроме того, он провоцирует нарушения в работе дыхательной и сердечно-сосудистой систем, а также органов зрения и слуха. Может ухудшиться и координация в пространстве.
Как происходит развитие остеохондроза?
Хорошая новость в том, что это длительный процесс. Но есть и плохая: довольно долго дистрофические изменения позвоночника остаются незаметными. Симптомы могут проявиться лишь годы спустя. Медики выделяют 4 стадии развития болезни:
- Межпозвоночные диски утрачивают упругость, обезвоживаются, становятся ниже, а еще начинают выпячиваться.
 Возникают трещины в фиброзном кольце. Симптомов почти нет, разве что дискомфорт при занятиях спортом или долгом сидении, если использовать не ортопедическое кресло. Легко вылечить, но диагностировать почти невозможно.
Возникают трещины в фиброзном кольце. Симптомов почти нет, разве что дискомфорт при занятиях спортом или долгом сидении, если использовать не ортопедическое кресло. Легко вылечить, но диагностировать почти невозможно. - Трещин в фиброзном кольце все больше, а высота дисков и расстояние между ними все меньше. Начинается деформация мышц спины и разрушение хрящевой ткани. Позвонки иногда соскальзывают или смещаются. Возможны острые боли. Как правило, именно на этой стадии пациент обращается к врачу.
- Фиброзное кольцо разрывается, гелеобразное ядро диска попадает в спинномозговой канал. Высока вероятность протрузий, пролапсов и межпозвонковых грыж. Снижение подвижности суставов, онемение конечностей.
- Между позвонками возникают остеофиты — костные наросты, ограничивающие подвижность позвоночного столба. Постоянные травмы кровеносных сосудов и нервных окончаний. Возможно развитие фиброзного анкилоза.
Виды остеохондроза
В зависимости от дислокации различают 3 основных разновидности: шейный, грудной и поясничный. Бонусом к последнему часто выступает копчиковый, он же кокцигодиния. Отметим также полисегментарный вид, когда страдает несколько отделов позвоночника. Но вернемся к основной тройке игроков:
Бонусом к последнему часто выступает копчиковый, он же кокцигодиния. Отметим также полисегментарный вид, когда страдает несколько отделов позвоночника. Но вернемся к основной тройке игроков:
- Шейный. На этот вид приходится до 25 % всех случаев. Характерна боль не только в шее, но и в затылке, плечах и между лопаток. Возможно онемение рук, а также снижение подвижности шеи. Часто случаются так называемые прострелы: как правило, из-за долгого пребывания в одной позе или переохлаждения.
- Грудной. Тяжело диагностировать, поскольку симптомы легко спутать с проблемами легких, сердца или почек. Досаждает не только прострелами, но и дорсалгией — умеренной болью на протяжении нескольких дней и даже недель.
- Поясничный. Самый распространенный вид: встречается примерно в 50 % случаев. Поначалу человек принимает его за обычный дискомфорт из-за усталости. Компанию прострелам составляет люмбалгия (менее острая, но затяжная боль), а также ишиас (боль, отдающая в одну из нижних конечностей).
 Наиболее частые последствия — грыжа и сколиоз.
Наиболее частые последствия — грыжа и сколиоз.
От чего возникает остеохондроз и кто в группе риска?
Причины возникновения остеохондроза могут быть диаметрально противоположными. С одной стороны — чрезмерные физические нагрузки, с другой — сидячий образ жизни. Поэтому группы риска самые разные:
- офисные работники;
- профессиональные спортсмены;
- люди физического труда;
- беременные;
- страдающие от ожирения;
- люди, часто подвергающиеся стрессам.
Так или иначе виновата неправильная нагрузка на позвоночник. И если раньше основной причиной был тяжелый физический труд, то сейчас, в эпоху поголовной компьютеризации, эту сомнительную пальму первенства удерживает сидячий образ жизни.
Способы лечения остеохондроза
Никакой самодеятельности — только под руководством врача. На 1 и 2 стадиях высок шанс избавиться от проблемы навсегда. Как правило, помогает комплекс консервативных мер:
- лечебная физкультура и плавание;
- мануальная терапия;
- медикаментозное лечение;
- физиотерапевтические процедуры;
- санаторное лечение.

Такой курс обычно занимает от 1 до 3 месяцев. Однако обойтись им на 3 и тем более 4 стадии уже не выйдет. Запущенные формы требуют хирургического вмешательства и реабилитации сроком до 1 года. Основные типы операций таковы:
- Микродискэктомия. Удаление межпозвоночной грыжи без вмешательства в иные структуры позвоночника.
- Лазерная реконструкция дисков. Операция с целью замедлить деформацию позвонков и ускорить рост хрящевой ткани.
- Динамическая стабилизация позвоночника. Внедрение силиконового имплантата между позвонками. Применяется после переломов, вывихов и серьезных травм спины.
- Дискэктомия. Удаление поврежденного межпозвоночного диска. Крайняя мера.
Как предотвратить остеохондроз?
Активный образ жизни, но без чрезмерных нагрузок — лучший способ никогда не узнать, как проявляется остеохондроз и чем он опасен. Впрочем, если работа обязывает дни напролет просиживать за компьютером или в автомобиле, никакие занятия спортом не спасут. Так что прокачайте свой сидячий образ жизни. А помогут вам:
Так что прокачайте свой сидячий образ жизни. А помогут вам:
- Эргономичное кресло. В котором правильная осанка человека гарантирована. Грамотно поддерживающее позвоночник, таз и копчик. Оборудованное мультимеханизмом с десятками тонких настроек для достижения идеального комфорта. И, разумеется, сохраняющее анатомические формы и упругость долгие годы за счет правильного наполнителя.
- Эргономичный стол. Да, сидение и спинка кресла, продуманные специалистами, снижают нагрузку на позвоночник. Однако есть еще одна эффективная мера — не только сидеть, но и стоять во время работы. Ведь в этом положении давление намного ниже. Совершать перемены в любую минуту поможет регулируемый по высоте стол с электродвигателем.
- Корректор осанки. Он нужен, чтобы и в автокресле вы могли рассчитывать на должную поддержку грудного и поясничного отделов позвоночника, тем самым нивелировав лишнюю нагрузку. Кроме того, мышцы спины не устанут даже после долгого сидения за рулем.

Повторим еще раз: остеохондроз — неизбежность для многих людей. Но не для знающих, как его предотвратить. Вы — знаете. Действуйте!
Поделиться с друзьями:От чего возникает остеохондроз
Остеохондроз – это заболевание позвоночника, вернее его, связочного аппарата. Проще говоря, нарушение обмена веществ в межпозвоночных хрящах.
Название остеохондроз происходит от греческих слов osteon — «кость» и chondros — «хрящ». Суть остеохондроза — дистрофический процесс в костной и хрящевой тканях с последующим их старением. Остеохондроз позвоночника в классическом медицинском понимании — это дегенеративное поражение хряща межпозвоночного диска и реактивные изменения со стороны смежных тел позвоночника. Принято считать, что все начинается с неполадок в диске, болевой же синдром возникает уже вследствие неврологических осложнений этого процесса.
Существует мнение, что остеохондроз — полиэтиологичное заболевание, он возникает в результате воздействия многих факторов — как наследственных, так и приобретенных. Люди начинают чувствовать проявления остеохондроза чаще всего после 35 лет. Развитию и обострению остеохондроза позвоночника способствуют его макро- и микротравмы, статические и динамические перегрузки, а также вибрация.
Люди начинают чувствовать проявления остеохондроза чаще всего после 35 лет. Развитию и обострению остеохондроза позвоночника способствуют его макро- и микротравмы, статические и динамические перегрузки, а также вибрация.
Полезная, оптимальная нагрузка на позвонки и межпозвоночные диски приходится, когда мы удерживаем позвоночник в его естественном положении, которое задумано для нас природой. Когда это положение меняется, происходит неправильное распределение нагрузки на позвоночник, которое и приводит к изменению хрящевой ткани в местах избыточного давления.
Это может быть вызвано:
- работой, связанной с частыми изменениями положения туловища;
- сгибаниями и разгибаниями, поворотами, рывковыми движениями;
- подниманием тяжелых грузов;
- вынужденной позой в течение длительного времени (например, у школьников и студентов)
- неправильной позой в положении стоя, сидя, лежа и при переноске тяжестей;
- занятиями физкультурой и спортом без учета влияния больших физических нагрузок;
- травмой, тяжелым физическим трудом
Чаще всего к развитию остеохондроза приводит влияние нескольких факторов. Определенное место среди них занимают стресс, переохлаждение, неблагоприятные погодные условия (низкая температура в сочетании с повышенной влажностью), различные химические вещества, попадающие в организм с пищей и при дыхании. Люди с избыточной массой тела. Причинами развития остеохондроза могут быть врожденная недостаточность соединительной ткани (слабость связочного аппарата), обменно-гормональные, аутоиммунные заболевания, трофические нарушения в суставах и др.
Определенное место среди них занимают стресс, переохлаждение, неблагоприятные погодные условия (низкая температура в сочетании с повышенной влажностью), различные химические вещества, попадающие в организм с пищей и при дыхании. Люди с избыточной массой тела. Причинами развития остеохондроза могут быть врожденная недостаточность соединительной ткани (слабость связочного аппарата), обменно-гормональные, аутоиммунные заболевания, трофические нарушения в суставах и др.
Остеохондроз — деградация и разрушение межпозвонковых дисков. Именно остеохондроз является причиной боли в спине в 80% случаев.
Механизм появления боли упрощенно можно обрисовать так: межпозвонковый диск не выдерживает нагрузки и образуется его выпячивание. Вокруг межпозвонкового диска расположены нервные отростки, сосуды и спинной мозг. Грыжа диска, затрагивая какой либо из нервных отростков вызывает его воспаление, что и приводит к возникновению боли.
Остеохондроз шейного отдела позвоночника отличается многообразием симптомов. Отмечается неприятное ощущение в руке, распространяющееся от надплечья по наружной поверхности плеча и предплечья к пальцам, онемение этой зоны, повышение или понижение чувствительности, иногда приходится вставать ночью и разминать мышцы рук. Боль бывает острой, режущей и сопровождается ощущением электрического тока. Нередко боли усиливаются при минимальной нагрузке на руку; некоторые больные не в состоянии ходить в пальто — оно давит им на плечи и кажется непомерно тяжелым. Боли усиливаются при кашле, чихании, натуживании и особенно при наклоне в здоровую сторону. Могут возникать двигательные расстройства, чаще в кистях, особенно в пальцах. Как правило, поражаются 2—3 нижних корешка шейного отдела позвоночника.
Отмечается неприятное ощущение в руке, распространяющееся от надплечья по наружной поверхности плеча и предплечья к пальцам, онемение этой зоны, повышение или понижение чувствительности, иногда приходится вставать ночью и разминать мышцы рук. Боль бывает острой, режущей и сопровождается ощущением электрического тока. Нередко боли усиливаются при минимальной нагрузке на руку; некоторые больные не в состоянии ходить в пальто — оно давит им на плечи и кажется непомерно тяжелым. Боли усиливаются при кашле, чихании, натуживании и особенно при наклоне в здоровую сторону. Могут возникать двигательные расстройства, чаще в кистях, особенно в пальцах. Как правило, поражаются 2—3 нижних корешка шейного отдела позвоночника.
Иногда отмечается онемение, жжение, покалывание в руках или ногах, ограничение подвижности верхних или нижних конечностей, нарушение чувствительности. Появление «шейной мигрени» свидетельствует о поражении позвоночной артерии. Нарушается кровообращение в мозжечковых, стволовых и затылочных отделах мозга. Постоянный симптом — это головная боль. Обычно боль возникает в затылке и распространяется в теменно-височную область. Боль носит постоянный характер и усиливается при движениях шеи, чаще утром. Пожилые люди нередко теряют сознание при резком повороте головы, чему предшествует головокружение, шум в ушах, снижение остроты зрения и слуха, тошнота и рвота.
Постоянный симптом — это головная боль. Обычно боль возникает в затылке и распространяется в теменно-височную область. Боль носит постоянный характер и усиливается при движениях шеи, чаще утром. Пожилые люди нередко теряют сознание при резком повороте головы, чему предшествует головокружение, шум в ушах, снижение остроты зрения и слуха, тошнота и рвота.
Иногда возникают боли в области сердца — продолжительные, давящие, сверлящие. При остеохондрозе шейного отдела позвоночника, особенно в пожилом и старческом возрасте, нередко обнаруживаются изменения мягких тканей в виде уплотнений. Эти уплотнения определяются в мышцах шеи, в области отростков шейных позвонков (чаще VII позвонка), лучезапястных, локтевых суставов, в над- и подключичных ямках. С возрастом все чаще выявляются рубцовые уплотнения в области ладони, обусловленные изменением структуры сухожилий.
Проявления остеохондроза грудного отдела позвоночника чрезвычайно разнообразны, но ни один из симптомов не является строго специфичным.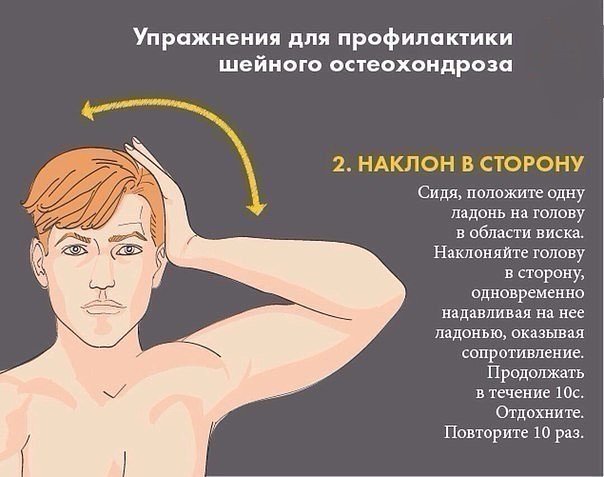 В основном симптомы определяются локализацией (расположением) болезненного процесса и степенью его выраженности. Боль в грудном отделе позвоночника — основной симптом. После физических нагрузок или долгого пребывания в одном положении боли усиливаются, что заставляет больных менять позу даже ночью. Весьма характерна жгучая, ноющая или тупая боль в области лопатки и межлопаточного пространства. Больные жалуются на ощущение «железных клещей», сдавливающих спину даже ночью. Поколачивание по отросткам позвонков болезненно. Боли могут распространяться в различные внутренние органы.
В основном симптомы определяются локализацией (расположением) болезненного процесса и степенью его выраженности. Боль в грудном отделе позвоночника — основной симптом. После физических нагрузок или долгого пребывания в одном положении боли усиливаются, что заставляет больных менять позу даже ночью. Весьма характерна жгучая, ноющая или тупая боль в области лопатки и межлопаточного пространства. Больные жалуются на ощущение «железных клещей», сдавливающих спину даже ночью. Поколачивание по отросткам позвонков болезненно. Боли могут распространяться в различные внутренние органы.
Диагностика остеохондроза проводится врачом невропатологом, ортопедом или вертебрологом. Для подтверждения диагноза остеохондроз врач выясняет симптомы болезни, историю развития болезни, проводит осмотр больного. При осмотре больных с остеохондрозом обычно выявляется искривление позвоночника (сколиоз), наличие болезненных точек и напряженных мышц по сторонам от позвоночника.
Для уточнения диагноза остеохондроз проводят рентгенологическое обследованиепозваночника, компьютерную томографию или ядерно-магнитный резонанспозвоночника.
В настоящее время существует множество способов лечения остеохондроза, начиная от приёма лекарственных препаратов и заканчивая операцией. Естественно, идёт множество споров об этих способах и их влиянии на организм. При выборе способа лечения стоит обратить внимание на некоторые моменты.
Так например, если вы собираетесь лечиться лекарственными препаратами, стоит обратить внимание на то, что большинство из них пагубно влияют на желудок и печень, так что важно обращаться только к опытным специалистам которые подберут наиболее щадящую медикаментозную терапию.
При выборе мануального терапевта то же желательно быть повнимательнее, так как непрофессиональный мануальщик, которых сейчас довольно много, может довести вас до инвалидной коляски. При подборе лечебной гимнастики необходимо обратить внимание на то, чтобы упражнения не вызывали нагрузки на позвоночник, а только разрабатывали мышцы спины. Все упражнения старайтесь делать медленно, без резких движений.
Все упражнения старайтесь делать медленно, без резких движений.
Для профилактики остеохондроза и исключения его обострений, желательно соблюдать несколько правил, которые снизят нагрузку на позвоночник:
- всегда держите спину ровно
- старайтесь не поднимать тяжёлых предметов. Если это необходимо, то поднимайте их присев, а не наклонившись
- чаще двигайтесь, не давайте мышцам спины атрофироваться
- как можно чаще висите на турнике и плавайте
Но не всё так страшно. Для тех, у кого пока нет данного заболевания, существует целый ряд профилактических мер, остальные имеют целый арсенал средств для лечения этой болезни.
Профилактика остеохондроза
Как известно, предупредить болезнь легче, чем её лечить. Профилактика остеохондроза необходима всем – и детям, и взрослым. Тем более, ничего сложного в ней нет, и никаких специальных усилий профилактика остеохондроза не требует. Первым и едва ли не самым главным пунктом является забота о здоровье позвоночника. Для этого Мир Советов советует постоянно заниматься спортом или хотя бы гимнастикой, что поможет развить спинной мышечный корсет и улучшить кровообращение. Следующее – постоянно следить за осанкой и походкой, не горбиться и не сутулиться.
Первым и едва ли не самым главным пунктом является забота о здоровье позвоночника. Для этого Мир Советов советует постоянно заниматься спортом или хотя бы гимнастикой, что поможет развить спинной мышечный корсет и улучшить кровообращение. Следующее – постоянно следить за осанкой и походкой, не горбиться и не сутулиться.
Идеальная осанка – это когда голова и спина находятся на одной вертикали, плечи расправлены, лопатки не выпирают, грудь приподнята, а живот втянут. Мой учитель йоги однажды сказал, что живот заметен у нас не потому, что мы много едим, а потому что неправильно ходим. А как правильно? Представьте, что вас тянут за макушку, а вы едва ль касаетесь носками пола. Практикуйте такое упражнение пару недель и скоро сами не заметите, что стали обладателем отличной осанки.
Еще желательно как можно чаще висеть на турнике, растягивая позвоночный столб и давая ему отдохнуть. Обеспечьте себе такой сон, при котором ваш позвоночник будет принимать правильное положение. Исследования ученых показали, что идеальная поза для позвоночника в положении лежа на спине. Но при этом матрас должен быть достаточно жестким, чтобы позвоночник принял удобную природную позу. Для этого подложите под ноги упругий валик. Советуем приобрести ортопедический матрас и подушку и выбросить, наконец, бабушкины перины.
Но при этом матрас должен быть достаточно жестким, чтобы позвоночник принял удобную природную позу. Для этого подложите под ноги упругий валик. Советуем приобрести ортопедический матрас и подушку и выбросить, наконец, бабушкины перины.
Если у вас однообразная сидячая работа, обязательно раз в два часа (чем чаще, тем лучше) делайте перерывы. Расслабьтесь, сделайте несколько вращающих движения головой и плечами, пройдитесь. При возможности выйдите на свежий воздух. Кстати, такие вот перерывы узаконены, и в КЗОТе разрешены для людей, постоянно работающих за компьютером.
К профилактике отнесем и сбалансированное, витаминизированное питание. Старайтесь кушать рыбу и морепродукты, орехи, бобовые и различные молочные продукты. Периодически принимайте комплексные витамины. Этим вы не допустите нарушение обмена веществ и застрахуетесь от появления остеохондроза. Губительной нагрузкой для позвоночника является и лишний вес, поэтому старайтесь не поправляться.
Ну, и пару слов о профилактике у детей. Необходимо постоянной следить за осанкой ребенка, делать гимнастику или утреннюю зарядку (будет результативнее, если вы сделаете ее вместе). И еще, отдавайте предпочтение школьным рюкзакам, а не сумкам, ведь именно рюкзаки уравновешивают нагрузку на спину.
Необходимо постоянной следить за осанкой ребенка, делать гимнастику или утреннюю зарядку (будет результативнее, если вы сделаете ее вместе). И еще, отдавайте предпочтение школьным рюкзакам, а не сумкам, ведь именно рюкзаки уравновешивают нагрузку на спину.
Зав. хирургическим отд. Падашуля И.Н.
Шейный остеохондроз, его симптомы, лечение и профилактика
В современном мире резонансность заболевания шейным остеохондрозом трудно переоценить. Остеохондроз шейного отдела встречается гораздо чаще, чем в других позвоночных отделах. Это заболевание, в той или иной степени, имеют почти все люди старше двадцати пяти лет.
Шейный остеохондроз развивается, в основном, из-за сидячего образа жизни, чему особенно способствует исторический переход человека от физического труда к умственному, которому, пусть и в умеренной степени, сопутствует выполнение работы в положении сидя.
Остеохондроз шейного отдела – это дегенеративно-дистрофическое заболевание шейного отдела позвоночника, приводящее к поражению межпозвонковых дисков, что является общим вообще для заболевания остеохондроз. Так как этот отдел позвоночника является в силу своей природы достаточно подвижным, но и при этом уязвимым ввиду слабо развитого мышечного корсета, поэтому любое отрицательное воздействие на шею или спину, плохо влияет в первую очередь на шейный отдел. Из-за того, что дегенеративные изменения наиболее часто развиваются в самых подвижных позвоночных отделах, то в шейном отделе наиболее часто страдают именно нервные окончания на уровне С5…С7.
Так как симптомы шейного остеохондроза сильно противоречивы, то они не всегда рассматриваются только как симптомы этого заболевания, что довольно часто приводит к обращению за помощью к специалистам иных областей медицины. Рассмотрим их не много подробнее.
Симптомы
Ввиду того, что шейный отдел позвоночника довольно компактен, в сравнении с другими его отделами, то даже не большое напряжение мышц шей или же смещение позвонков шейного отдела, может стать причиной сдавливания или защемления нервных корешков, чему могут быть подвергнуты также и сосуды, расположенные в этом отделе. Ну, а остеофиты – костные разрастания, в народном лечении называемые «отложением солей» и формирующиеся в условиях развития заболевания шейным остеохондрозом, приводят, как следствие, лишь к существенному ухудшению течения болезни.
Ну, а остеофиты – костные разрастания, в народном лечении называемые «отложением солей» и формирующиеся в условиях развития заболевания шейным остеохондрозом, приводят, как следствие, лишь к существенному ухудшению течения болезни.
Клинические проявления заболевания шейным остеохондрозом, то есть его симптомы, можно разделить на рефлекторные симптомы и корешковые симптомы шейного остеохондроза.
Рефлекторные симптомы шейного остеохондроза
К рефлекторным симптомам шейного остеохондроза относятся, так называемые, «прострелы», выражающиеся в появлении резких острых болей в шее, и заметно усиливающихся при любых движениях. Ввиду этого больные зачастую принимают какое-то вынужденное, наиболее комфортное, положение головы. Кроме того, вполне возможно и возникновение типичного «хруста» при поворотах или иных движениях головой.
При заболевании шейным остеохондрозом, пациенты зачастую испытывают головные боли, носящие сжимающий характер и иррадиирущие в глазные яблоки или височную часть головы. Кроме того, иногда при этом, может падать острота зрительного восприятия, как бы «перед глазами всё плывёт».
Кроме того, иногда при этом, может падать острота зрительного восприятия, как бы «перед глазами всё плывёт».
Также может развиться и синдром позвоночной артерии, когда раздражается её нервное сплетение, который очень часто, ввиду головокружений у больного, ошибочно диагностируется нарушением кровообращения мозга. Такой симптом шейного остеохондроза может проявляться при резких движениях головой и осложняться тошнотой и возможной рвотой.
Помимо выше указанных, к рефлекторным симптомам шейного остеохондроза также относится и кардиологический синдром, при котором возникают ощущения схожие с приступом стенокардии. Но такое проявление симптомов остеохондроза обычно сочетается с комплексом и иных признаков этого заболевания, поэтому трудностей в постановке верного диагнозе обычно не вызывает.
Корешковые симптомы шейного остеохондроза
Корешковые симптомы шейного остеохондроза, как правило, проявляются ввиду сдавления спинномозгового нервного окончания — корешка. В этом случае чувствительные нарушения, сказывающиеся на двигательных функциях, зависят всецело от того, какой конкретно нервный корешок травмирован, а именно:
В этом случае чувствительные нарушения, сказывающиеся на двигательных функциях, зависят всецело от того, какой конкретно нервный корешок травмирован, а именно:
- С1 – снижение чувствительности в области затылка;
- С2 – возникновение болей в теменной или затылочной области головы;
- С3 – нарушение чувствительности и появление боли в области шеи, где произошло травмирование спинномозгового корешка, с вполне возможным нарушением функции речи, ввиду потери чувствительности языка и контроля над ним;
- С4 – появление боли и снижение чувствительности в плечелопаточной спинной области, а также боль в области сердца и печени, с одновременным снижением мышечного тонуса шеи и возможными дыхательные нарушениями дыхательной функции;
- С5 – снижение чувствительности и возникновение болей на наружной плечевой поверхности;
- С6 – боль, иррадиирущая от шейного отдела на лопатку, наружную плечевую поверхность, предплечье, и далее от лучезапястья к большому пальцу руки;
- С7 – такая же боль, как и при С6, но иррадиирущая от лопатки на заднюю плечевую поверхность, и далее от предплечья ко 2.
 .4-му пальцам руки, со снижением чувствительности в области болей;
.4-му пальцам руки, со снижением чувствительности в области болей; - С8 – снижение чувствительности и боль, идущая от шеи на плечо, а далее от предплечья к мизинцу руки.
Лечение
Шейный остеохондроз – это довольно сложное и крайне неприятное заболевание, для лечения которого необходима системность, длительность и этапность. Терапевтическое лечение шейного остеохондроза, в первую очередь, направлено на полное прекращение болевых симптомов шейного остеохондроза и устранение воспаления в области шеи, поражённой недугом.
Больным, при лечении шейного остеохондроза, проводится терапия классическими анальгетиками, как-то анальгин, кеторол или баралгин. Хотя в последнее время широкой популярностью при лечении остеохондроза шейного отдела позвоночника пользуются также и нестероидные противовоспалительные средства, например — мовалис, эффективно снимающий боли и снижающий активность воспалений.
Помимо прочего, в лечении шейного остеохондроза используются также и хондропротекторы, как-то терафлекс или афлутоп, замедляющие процесс разрушения тканей хряща и, по мнению очень многих специалистов, также способствующих процессу их регенерации. Кроме того больным назначается применение витаминов В, улучшающих обменные процессы в организме больного.
А вот использование наружных гелей или мазей для лечения шейного остеохондроза – не эффективно, но смысл, так как в процессе их втирания в кожу выполняется ещё и дополнительно массаж шейной области позвоночника.
Дополнительно комбинируемыми с традиционным медикаментозным лечением шейного остеохондроза являются процедуры физиотерапии, и в частности, особо эффективным является использование магнитотерапии посредством специальных лечебных приборов, например отечественного аппарата ДИАМАГ, снискавшего себе заслуженную славу среди специалистов и пациентов. Также применяется, в дополнение к выше указанному, ещё лечебный массаж, лечебная физкультура и мануальная терапия. Но, в особо тяжёлых случаях заболевания может потребоваться и оперативное хирургическое вмешательство.
Но, в особо тяжёлых случаях заболевания может потребоваться и оперативное хирургическое вмешательство.
Профилактика заболевания шейным остеохондрозом
Сама по себе профилактика шейного остеохондроза не является сложной. Рекомендуется:
- ведение активного и здорового образа жизни,
- занятия спортом, или хотя бы утренняя гимнастика,
- грамотная организация рабочего места,
- соблюдение режима труда и отдыха,
- при длительной работе в положении сидя – в течение рабочего времени, несколько раз выполнять разминку и обеспечивать правильное положение головы и осанку во время выполнения работы.
Важным также является и подбор удобной подушки и матраса для сна. А вот тем, кто уже страдающим этим недугом, настоятельно рекомендуется повседневное применение для комфортного сна специализированных ортопедических изделий.
лечение и профилактика в здравницах России и Белоруссии.
Заболевания позвоночника, как и другие хронические заболевания, стремительно «молодеют». Если раньше боли в спине и суставах беспокоили пожилых людей, то сегодня с этой проблемой к врачам все чаще обращаются пациенты 18-30 лет.
Для предотвращения развития остеохондроза необходимо вести активный образ жизни, правильно питаться, иметь правильную осанку. Санаторно-курортные учреждения региона Кавказских Минеральных Вод и Беларуси предоставляют отдыхающим возможность не только отдохнуть, но и пройти курс профилактики заболеваний опорно-двигательного аппарата.
Что такое остеохондроз
Остеохондроз – это хроническое заболевание, выражающееся дистрофическими нарушениями в суставных хрящах. Чаще всего встречается остеохондроз позвоночника, когда изменения происходят в межпозвонковых дисках и межпозвонковых суставах. В зависимости от локализации различают шейный, грудной и поясничный остеохондроз. Часто встречается и остеохондроз, при котором страдают все отделы позвоночника.
Часто встречается и остеохондроз, при котором страдают все отделы позвоночника.
Предпосылкой развития данного заболевания ученые считают прямохождение человека, остеохондрозу способствует также длительное сидячее положение. К тому же с возрастом суставные хрящи теряют эластичность и упругость, истончаются; межпозвонковые диски теряют влагу и амортизирующую способность, становятся уязвимыми для физических нагрузок.
Отрицательно сказывается на позвоночнике и несимметричная нагрузка на него при неправильных позах, при ношении тяжестей на одном плече, при использовании очень мягких подушек и матрасов.
Если не уделять достаточного внимания профилактике остеохондроза и его своевременному лечению, то данное заболевание может привести к таким осложнениям, как радикулит, плексит, невралгия, межпозвонковые грыжи и другим.
Симптоматика заболевания
При проявлении и обострении остеохондроза в любом его варианте всегда нарушается двигательная функция, появляются боли. Поэтому для остеохондроза характерны следующие симптомы:
Поэтому для остеохондроза характерны следующие симптомы:
- ноющие боли в спине, шее, пояснице;
- ощущение ломоты в конечностях;
- ограничение подвижности, появление боли после длительного лежания, стояния или сидения;
- спазмы мышц или уменьшение объема их движений;
- усиление боли при физических нагрузках, резких движениях, при кашле или чихании.
При межпозвонковых грыжах или спондилоартрозе возникают стреляющая боль, мышечная слабость, нарушение чувствительности.
Остеохондроз шейного отдела проявляется болями и онемением рук, различными по ощущениям головными болями, мельканием «мушек» перед глазами, головокружением;
Остеохондроз грудного отдела характеризуется болью в груди, сердце и других внутренних органах.
Остеохондроз поясничного отдела вызывает боли в пояснице, отдающие в крестец, иногда в органы малого таза.
Причины возникновения заболевания
Остеохондроз связан с возрастными изменениями в организме человека.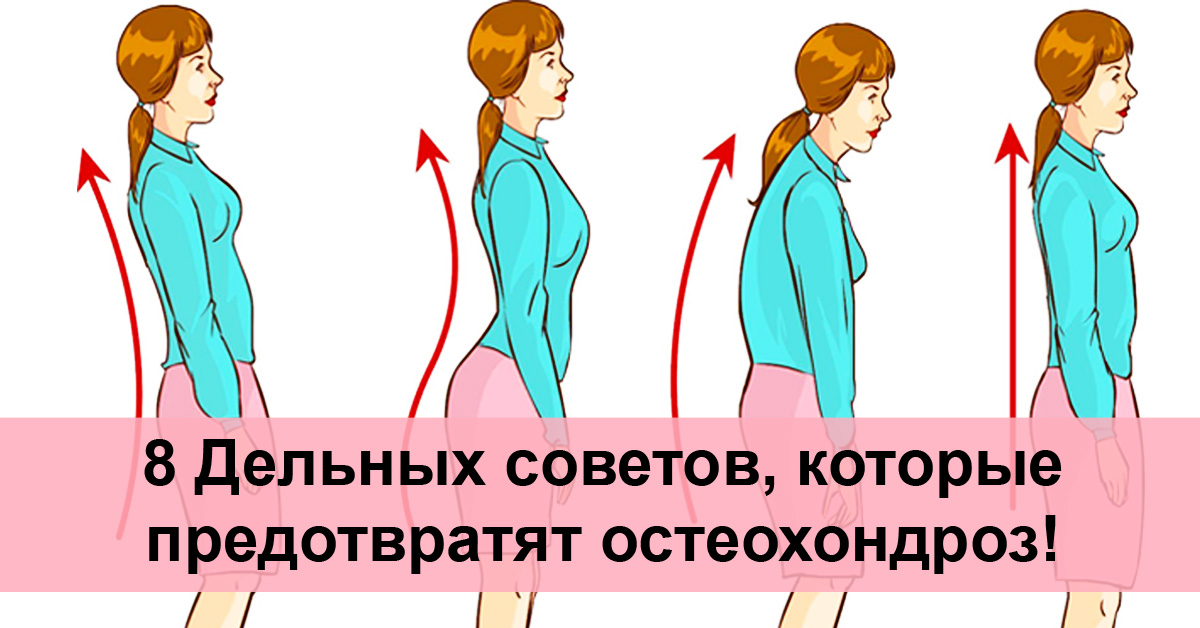 Чаще всего первые проявления заболевания начинают ощущаться после 35 лет, однако некоторые причины могут вызвать возникновения остеохондроза и раньше. Это такие причины, как:
Чаще всего первые проявления заболевания начинают ощущаться после 35 лет, однако некоторые причины могут вызвать возникновения остеохондроза и раньше. Это такие причины, как:
- наследственность;
- неравномерность развития костно-мышечной системы;
- малоподвижный образ жизни;
- постоянные стрессы, курение;
- чрезмерные физические нагрузки;
- плоскостопие;
- неправильное питание, ожирение;
- нарушение обмена веществ;
- различные травмы позвоночника;
- искривление позвоночника, нарушение осанки;
- перегрузки позвоночника вследствие ношения высоких каблуков, беременности у женщин.
Профилактика заболевания
Лечение остеохондроза производится консервативными, медикаментозными методами, или с помощью хирургического вмешательства, в зависимости от степени поражения позвоночника. Реабилитационный период после операции составляет около 1 года. Наибольшую эффективность восстановительный период имеет при прохождении курса реабилитации и профилактики заболевания в санаторно-курортных учреждений, где есть все необходимые условия для выздоровления.
Важно помнить, что в санатории принимаются пациенты с заболеваниями в неострой стадии либо в стадии ремиссии.
Процедуры, применяемые для профилактики остеохондроза в санаториях региона Кавказских Минеральных вод и Беларуси:
Санаторно-курортное лечение заболеваний опорно-двигательного аппарата:
Профиль автора:
Остеохондроз шейного отдела позвоночника
Профилактика заболевания и лечение
Остеохондроз шейного отдела позвоночника – одно из наиболее распространенных заболеваний позвоночника. Главными симптомами являются: сильная головная боль, усиливающаяся при каждом движении головы, так как позвонки шейного отдела не только несут на себе тяжесть головы, но и способствуют ее движению и непроходящая после приема обезболивающих средств. А также ограниченная подвижность шеи, тянущая или давящая боль в левой половине грудной клетки и левой руке, этот симптом можно спутать со стенокардией, но в отличие от нее не проходит после приема нитроглицерина. Может возникнуть и спазм сосудов, тогда ощущается онемение и покалывание в кистях, болезненные ощущения в запястных суставах. Заболевание наиболее часто поражает людей молодого возраста (25 – 40 лет), им страдает около 80% людей.
Главными симптомами являются: сильная головная боль, усиливающаяся при каждом движении головы, так как позвонки шейного отдела не только несут на себе тяжесть головы, но и способствуют ее движению и непроходящая после приема обезболивающих средств. А также ограниченная подвижность шеи, тянущая или давящая боль в левой половине грудной клетки и левой руке, этот симптом можно спутать со стенокардией, но в отличие от нее не проходит после приема нитроглицерина. Может возникнуть и спазм сосудов, тогда ощущается онемение и покалывание в кистях, болезненные ощущения в запястных суставах. Заболевание наиболее часто поражает людей молодого возраста (25 – 40 лет), им страдает около 80% людей.
Профилактика заболевания остеохондроз шейного отдела
Упражнения легки и просты, их можно делать и сидя и стоя, рекомендуется включить их в утреннюю гимнастику. Надежной профилактикой остеохондроза является выполнение упражнений ежедневно и длительное время. Но помните, ни в коем случае не совершайте резких движений, все движения должны быть плавными и спокойными, а также не совершайте круговые вращательные движения — это может привести к травме.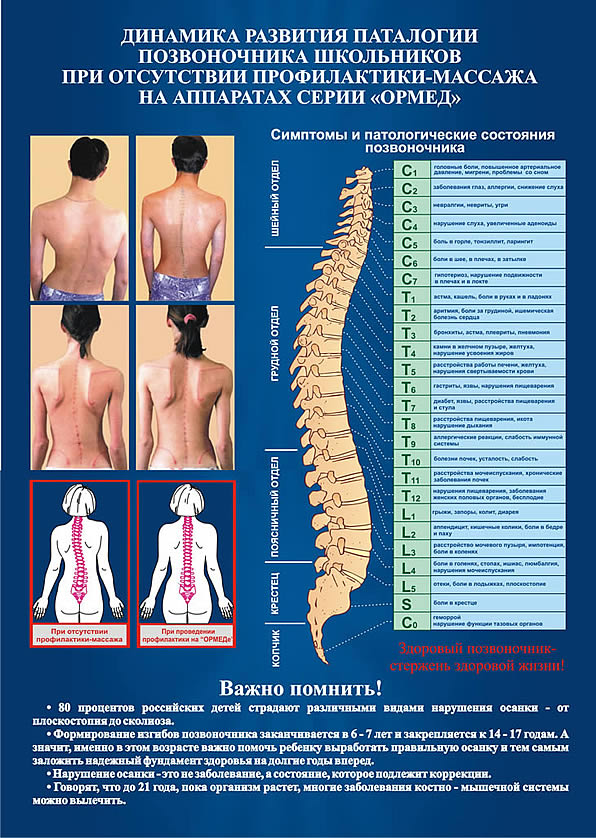
- Надовите лбом на ладонь и напрягите мышцы шеи. Упражнение выполните 3 раза по 7 секунд. Затем на ладонь надавите затылком также 3 раза по 7 секунд. Напрягая мышцы шеи, надавите левым виском на левую ладонь (3 раза по 7 секунд), а затем правым виском надавите на правую ладонь(3 раза по 7 секунд).
- Голову слегка запрокиньте назад. Преодолевая сопротивление напряженных мышц шеи, прижмите подбородок к яремной ямке. Выполните упражнение не менее 5 раз.
- Голову и плечи держите прямо. Медленно поверните голову максимально вправо (5 раз). Столько же раз выполните движение влево. Подбородок опустите к шее. Поверните голову сначала 5 раз вправо, а затем 5 раз влево.
- Голову запрокиньте назад. Постарайтесь коснуться правым ухом правого плеча(5 раз). Выполните это же движение, стараясь левым ухом коснуться левого плеча (5 раз).
Лечение остеохондроза шейного отдела складывается из лекарственных, физиотерапевтических, нетрадиционных и народных методов лечения. Во-первых, нужно исключить физическую нагрузку и положение тела, которые вызывают обострение заболевания – ограничить время работы на компьютере, сменить подушку на более низкую и мягкую, а матрац на более жесткий. Очень эффективны курсы массажа, причем не только шейного отдела, но и, как минимум задней поверхности тела и рук, поскольку шейный остеохондроз часто сочетается с грудным. Также можно воздействовать на акупунктурные точки на поверхности тела, которые связаны с мышцами шеи (рефлексотерапия) и восстановление соотношения мышц и костей позвоночника руками врача (мануальная терапия). Назначаются также физиотерапевтические процедуры (парафин, озокерит, электрофорез с новокаином и т.д.) и курсы лечебной гимнастики. Из лекарственных препаратов можно отметить средства на основе хондроитинсульфата (терафлекс, артра, хондроксид и т.д), а так же разогревающие ([капсикам], финалгон) и обезболивающие препараты в виде мазей ([долгит], фастум гель, кетонал крем, кетонал гель), а так же средства, улучшающие мозговое кровообращение ([кавинтон], циннаризин).
Во-первых, нужно исключить физическую нагрузку и положение тела, которые вызывают обострение заболевания – ограничить время работы на компьютере, сменить подушку на более низкую и мягкую, а матрац на более жесткий. Очень эффективны курсы массажа, причем не только шейного отдела, но и, как минимум задней поверхности тела и рук, поскольку шейный остеохондроз часто сочетается с грудным. Также можно воздействовать на акупунктурные точки на поверхности тела, которые связаны с мышцами шеи (рефлексотерапия) и восстановление соотношения мышц и костей позвоночника руками врача (мануальная терапия). Назначаются также физиотерапевтические процедуры (парафин, озокерит, электрофорез с новокаином и т.д.) и курсы лечебной гимнастики. Из лекарственных препаратов можно отметить средства на основе хондроитинсульфата (терафлекс, артра, хондроксид и т.д), а так же разогревающие ([капсикам], финалгон) и обезболивающие препараты в виде мазей ([долгит], фастум гель, кетонал крем, кетонал гель), а так же средства, улучшающие мозговое кровообращение ([кавинтон], циннаризин).
Оленева Олеся Олеговна
Материал носит информационный характер. Лекарственные средства, биологические активные добавки и другие товары указаны в качестве примера их возможного использования и/или применения, что ни в коем случае не является рекомендацией к их применению. Перед применением лекарств, биологически-активных добавок и медицинской техники и других товаров обязательно проконсультируйтесь со специалистом.
Что такое рассекающий остеохондрит? — NYSMI
14 апр. Что такое рассекающий остеохондрит?
Отправлено в 12:30 в без категории Нил Рот Если вы недавно начали испытывать боль, сопровождаемую затруднением движения в одном из суставов, возможно, вы имеете дело с заболеванием, известным как рассекающий остеохондрит. Поскольку это заболевание часто встречается у спортсменов, наша команда из Института спортивной медицины Нью-Йорка хорошо разбирается в диагностике и лечении рассекающего остеохондрита. Доктор Нейл С. Рот, доктор медицины, наш ортопед, может помочь восстановить поврежденный сустав. Для получения дополнительной информации об этом состоянии и о том, что можно сделать для лечения, посетите наш веб-сайт или проконсультируйтесь с нашими сотрудниками.
Доктор Нейл С. Рот, доктор медицины, наш ортопед, может помочь восстановить поврежденный сустав. Для получения дополнительной информации об этом состоянии и о том, что можно сделать для лечения, посетите наш веб-сайт или проконсультируйтесь с нашими сотрудниками.
Что такое рассекающий остеохондрит?
Рассекающий остеохондрит в силу своей природы чаще всего возникает у подростков, ведущих относительно активный образ жизни. Это состояние может повлиять на любой из суставов вашего тела.Однако чаще всего это происходит в коленях. Во время рассекающего остеохондрита кость под хрящом сустава начинает отмирать из-за отсутствия кровотока. Когда это происходит, кусочки костей и хрящей могут начать отламываться. Если эти фрагменты застрянут в суставе, это может вызвать боль и затруднить подвижность. Симптомы этого состояния могут включать некоторые из следующих:
- Боль, вызванная физической нагрузкой.
- Припухлость и болезненность вокруг пораженного сустава.

- Проблемы с полным выпрямлением и сгибанием пораженного сустава.
- Ощущение захвата или блокировки при перемещении сустава.
Общие причины
Хотя точная причина рассекающего остеохондрита неизвестна, в медицинском сообществе существует несколько преобладающих теорий. Повторяющиеся травмы могут быть причиной отсутствия кровотока к концу кости. Множественные эпизоды небольших нераспознанных травм могут повредить кость, ограничив приток крови к этой области.Наличие генетической предрасположенности к этому состоянию также может играть роль в развитии рассекающего остеохондрита.
Лечение рассекающего остеохондрита
Выбрав работать с доктором Ротом и остальной частью нашей команды в Институте спортивной медицины Нью-Йорка, вы увеличите свои шансы на полное выздоровление от этого состояния. В большинстве случаев для лечения требуется только отдых и защита пораженного сустава. Если ваш случай рассекающего остеохондрита попадает в эту категорию, д-р.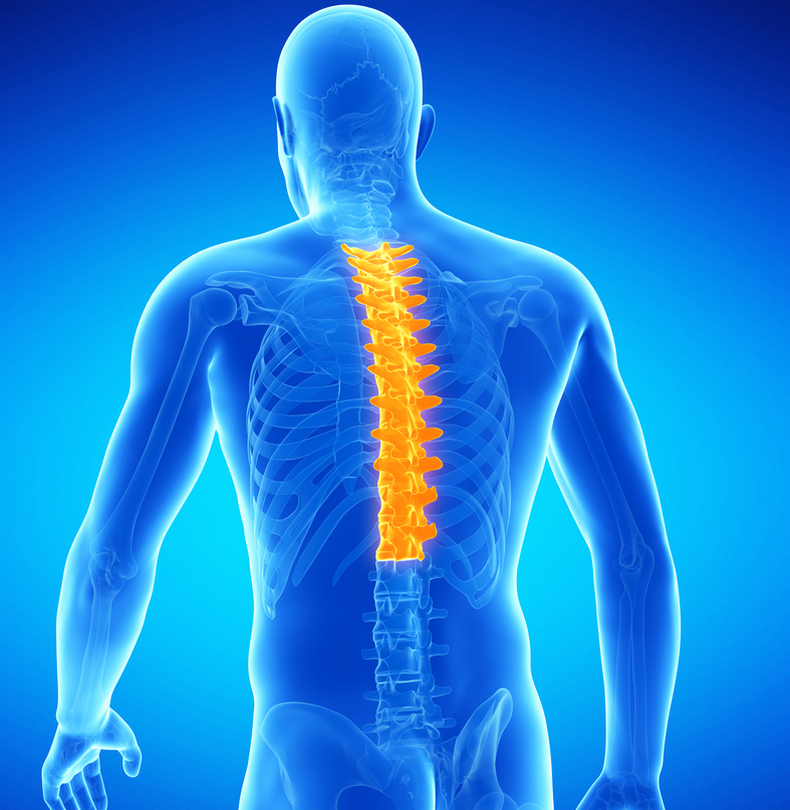 Рот может попросить вас на несколько недель носить шину, гипс или бандаж, чтобы кость зажила. Использование костылей также может быть необходимо, если это заболевание развилось в несущем суставе. Он также может порекомендовать режим физиотерапии, чтобы облегчить заживление. Однако в тяжелых случаях может потребоваться более инвазивная форма лечения.
Рот может попросить вас на несколько недель носить шину, гипс или бандаж, чтобы кость зажила. Использование костылей также может быть необходимо, если это заболевание развилось в несущем суставе. Он также может порекомендовать режим физиотерапии, чтобы облегчить заживление. Однако в тяжелых случаях может потребоваться более инвазивная форма лечения.
Когда рассматривать операцию
Для некоторых пациентов операция может быть единственным вариантом решения проблемы.Доктор Рот рассмотрит все варианты лечения, прежде чем решит, что хирургическая процедура даст наиболее оптимальные результаты. Если к вам относятся указанные ниже факторы, вам может быть назначена операция:
- Боль не уменьшилась с помощью других форм лечения.
- Осколок мертвой кости отламывается и застревает в суставе.
- Вокруг сустава движется сломанная кость.
- В настоящее время вы столкнулись с невозможностью двигать суставом.
Чего ожидать во время операции
В зависимости от тяжести вашего состояния могут быть выполнены различные операции, чтобы восстановить здоровье сустава в полную силу. Как наш ведущий хирург-ортопед, специализирующийся на спортивной медицине, доктор Рот хорошо разбирается в типах операций, которые помогают при этом заболевании. Примеры того, что может произойти во время операции по лечению рассекающего остеохондрита, включают:
Как наш ведущий хирург-ортопед, специализирующийся на спортивной медицине, доктор Рот хорошо разбирается в типах операций, которые помогают при этом заболевании. Примеры того, что может произойти во время операции по лечению рассекающего остеохондрита, включают:
- Сверление в пораженной кости для усиления кровотока.
- Удаление костных отломков, застрявших в суставе.
- Использование булавок или винтов для стабилизации мертвой костной ткани.
- Выполнение трансплантата для замены поврежденной кости и хряща новой тканью.
Записаться на прием
Рассекающий остеохондрит может быть болезненным состоянием, затрудняющим движение и спортивные способности. В Институте спортивной медицины Нью-Йорка мы не хотим, чтобы такое недомогание, как это, стало правилом в жизни наших пациентов.Если вам требуется высококачественное лечение, не ищите ничего, кроме доктора Рота. Он будет использовать все знания и опыт, которые он накопил за эти годы, чтобы сделать все, что в его силах, чтобы вернуть вам полную силу. Когда вы будете готовы получить необходимое лечение, запишитесь на прием к нам сегодня!
Рассекающий остеохондрит (ОКР) у собак
Нет, ОКР — это не состояние, которое заставляет вашу собаку постоянно проверять свои закопанные кости или постоянно мыть лапы. В данном случае ОКР обозначает рассекающий остеохондрит, болезненное заболевание суставов, которое поражает плечи, локти и колени.
ОКР в основном поражает собак крупных пород и довольно часто встречается у золотистых ретриверов, немецких овчарок, ротвейлеров, немецких догов, бернских зенненхундов и сенбернаров. Не все крупные породы уязвимы: ОКР с меньшей вероятностью повлияет на доберманов-пинчеров, колли и сибирских хаски.
Чаще всего причиной является быстрое развитие костей, поэтому ОКР обычно встречается у щенков в возрасте от четырех до восьми месяцев. Тем не менее, его иногда можно найти у пожилых собак, а также у более мелких пород.Он поражает кобелей примерно в пять раз чаще, чем сук.
Боль вызвана воспалением и повреждениями гладкого хряща в суставах собаки в месте соединения костей. Небольшие кусочки хряща отламываются и свободно плавают в суставе. Эти кусочки хряща не умирают; они продолжают расти. (На самом деле, у них даже есть болезненно милое название: «суставные мыши».) Когда они свободно плавают, накапливается жидкость и происходит кальцификация. Сустав воспаляется и опухает, нервы раздражаются, щенок болит.
Причины
Никто точно не знает, что вызывает ОКР. Наследственность, очевидно, является частью проблемы (и, если вы можете, спросите, было ли это заболевание у отца или матери вашей собаки). Слишком большая нагрузка на кости молодой собаки, ограниченный приток крови к хрящам, диета и питание, а также проблемы с весом также могут быть факторами, но точно неизвестно, насколько и насколько можно предотвратить это состояние.
Когда пора к ветеринару
Довольно легко заметить, есть ли у вашей собаки ОКР.Во-первых, помните, относится ли ваша собака к одной из крупных пород, склонных к этому заболеванию. Если это так, обратите внимание на любой из этих признаков:
- Хромая
- Предпочтение одной лапе или ноге при ходьбе или даже в положении лежа
- Отек в плече или, реже, в локтях и коленях
- Боль при попытке разгибания опухший сустав
Ветеринар может поставить точный диагноз с помощью осмотра и рентгена.
Лечение
Существует два вида лечения ОКР: консервативное и хирургическое.
Консервативное лечение применяется для легких случаев и самых молодых собак. По сути, это от четырех до десяти недель очень строгого «постельного режима», когда ходьба ограничивается походами в туалет. Это означает, что нельзя бегать и возиться. Как бы трудно это ни было заставить, примерно в 60 процентах случаев хрящ заживет сам по себе, и собака сможет вернуться к игре.
Хирургия используется в более тяжелых случаях или там, где консервативный подход не сработал.Во время операции ветеринар удалит мышей из суставов и заживет раны. После операции и пары недель отдыха почти все собаки полностью выздоравливают и возвращаются к 100-процентному функционированию. Это состояние очень редко повторяется.
Профилактика
Профилактика — сомнительное предложение. Некоторые люди считают, что у растущей с лишним весом собаки больше шансов разовьется ОКР, но пока нет особых доказательств.
Тем не менее, разумно защищать конечности молодого щенка от ненужных физических воздействий, таких как многократные прыжки с палубы или из машины.И диета, безусловно, играет роль; Существует ряд кормов для щенков, которые способствуют здоровому росту костей и могут снизить вероятность развития ОКР у вашей собаки.
Рассекающий остеохондрит Нью-Йорк
Рассекающий остеохондрит
Рассекающий остеохондрит — это заболевание сустава, при котором кусок хряща вместе с тонким слоем кости отделяется от конца кости из-за недостаточного кровоснабжения. Разделенные фрагменты иногда называют «суставными мышами».Эти фрагменты могут быть локализованы или могут отделяться и падать в суставную щель, вызывая боль и нестабильность суставов.
Анатомия
Чаще всего поражается колено, в основном мыщелки бедренной кости. Два мыщелка бедра образуют закругленный конец бедренной кости (бедренной кости). Каждое колено имеет два мыщелка бедренной кости, медиальный мыщелок бедренной кости с внутренней стороны колена и латеральный мыщелок бедренной кости с внешней стороны колена. Рассекающий остеохондрит возникает в латеральной части медиального мыщелка бедренной кости.Это состояние также может возникать в других суставах, включая локти, лодыжки, плечи и бедра.
Заболеваемость
Рассекающий остеохондрит чаще встречается среди мальчиков и молодых мужчин в возрасте от 10 до 20 лет, активно занимающихся спортом. У спортсменов, занимающихся такими видами спорта, как гимнастика и бейсбол, может развиться рассекающий остеохондрит.
Причины
Точная причина рассекающего остеохондрита остается неизвестной, и считается, что определенные факторы, такие как травмы, переломы, растяжения или травмы сустава, увеличивают риск развития этого состояния.Рассекающий остеохондрит может быть вызван ограничением кровоснабжения конца пораженной кости, что обычно возникает в сочетании с повторяющейся травмой. После травмы или травмы кости в этой области могут быть лишены кровотока, что приведет к некрозу, и в конечном итоге фрагмент кости может отломиться. Это может инициировать процесс заживления, однако к этому времени суставной хрящ будет сдавлен, уплощен и разовьется субхондральная киста. Все эти изменения, помимо повышенного давления в суставах, вызывают нарушение заживления сустава.
Появление рассекающего остеохондрита у некоторых членов семьи может указывать на то, что заболевание передается по наследству.
Симптомы
Пациенты с рассекающим остеохондритом обычно имеют боль в суставах, отек, скованность, уменьшение диапазона движений, а также трещины в суставах или блокировку суставов. Боль обычно усиливается после активности.
Диагноз
Ваш врач, вероятно, назначит рентген правого и левого колена, чтобы увидеть аномалию в суставной щели и сравнить их.Вы также можете пройти компьютерную томографию или магнитно-резонансную томографию, которая поможет определить расположение незакрепленных фрагментов в суставе.
Лечение
Ваш врач может порекомендовать различные методы лечения в зависимости от отчетов диагностического сканирования, возраста, степени тяжести, стабильности хряща и других факторов. Цели лечения — облегчить симптомы и остановить или замедлить прогрессирование дегенерации сустава. Консервативные подходы к лечению, такие как подход ожидания и наблюдения, обезболивающие и иммобилизация на 1-2 недели, рекомендуются, если состояние диагностируется на ранних стадиях и если степень тяжести легкая.Однако операция требуется, если заболевание диагностируется на поздней стадии или если состояние тяжелое.
Хирургическая коррекция рассекающего остеохондрита может проводиться как открытым способом, так и артроскопическими методами. Некоторые из хирургических процедур включают сверление, пересадку кости, внутреннюю фиксацию открытой репозиции, костно-хрящевую трансплантацию или имплантацию аутологичных хондроцитов (ACI).
- Сверление — В этом методе в кости просверливается несколько небольших отверстий, что позволяет разрастаться новым кровеносным сосудам в области дефекта.Это способствует притоку крови к области дефекта, тем самым инициируя реакцию заживления и образование новых хрящевых клеток внутри поражения
- Открытая репозиция с внутренней фиксацией — Открытая операция выполняется в тех случаях, когда дефектная область труднодоступна с помощью артроскопа. Следовательно, может потребоваться открытый разрез. В этой процедуре перед суставом делается разрез, чтобы хирург мог видеть сустав, и удаляются незакрепленные тела.Внутренняя фиксация включает фиксацию отломков с помощью внутренних фиксаторов, таких как металлические винты, шпильки или проволока
- Костная пластика — Помогает заполнить промежуток после удаления мертвой или некротизированной кости. В этой процедуре на поврежденный участок накладывается костный трансплантат. Эта процедура может быть выполнена для восстановления поврежденного участка или замены отсутствующей кости. Для роста новой кости может потребоваться аутотрансплантат (взятый у того же человека) или аллотрансплантат (взятый из банка костей)
- Костно-хрящевой трансплантат — Процедура включает перенос здоровых хрящевых пробок с ненесущих участков сустава и перенос на поврежденные участки сустава мозаичным способом.Это позволяет вновь имплантированной кости и хрящу расти в дефектной области. Трансплантаты могут быть взяты от одного и того же человека (аутотрансплантат) или от донора или костного банка (аллотрансплантат)
- Имплантация аутологичных хондроцитов (ACI) — В этой процедуре здоровые хрящевые клетки собираются из ненесущего сустава пациента и культивируются в лаборатории. Пластырь из культивированной хрящевой ткани будет имплантирован в дефектную область, что также способствует росту нового хряща.
Аваскулярный некроз
Аваскулярный некроз, также называемый остеонекрозом, — это состояние, при котором происходит отмирание кости из-за недостаточного кровоснабжения.Отсутствие кровотока может возникнуть при переломе кости или вывихе сустава, который может повредить близлежащие кровеносные сосуды. Хроническое употребление высоких доз стероидных препаратов и чрезмерное употребление алкоголя являются двумя основными факторами риска аваскулярного некроза. Вначале в кости появляются небольшие трещины, которые со временем могут разрушиться. Чаще всего поражается тазобедренный сустав; однако также могут быть затронуты колено и плечо.
Симптомы появляются внезапно в результате травмы.В других ситуациях боль и скованность могут появляться постепенно с течением времени. Обычно аваскулярный некроз вызывает боль и ограничение подвижности пораженного сустава. Ваш врач диагностирует состояние с помощью визуальных тестов, таких как рентген, МРТ и сканирование костей, которые помогут исключить другие причины боли в суставах.
Лечение аваскулярного некроза направлено на предотвращение дальнейшей потери кости и зависит от уже произошедшего повреждения кости.Консервативное лечение может обратить вспять ранние стадии аваскулярного некроза, тогда как хирургическое лечение может потребоваться на более поздних стадиях.
Консервативный подход
- Лекарства: могут быть прописаны нестероидные противовоспалительные препараты (НПВП), которые помогают контролировать боль и отек
- Отдых: ограничение физических нагрузок и использование костылей для уменьшения нагрузки на суставы может быть полезным
- Упражнения: можно выполнять регулярные упражнения, улучшающие диапазон движений.
- Электростимуляция: электрические токи способствуют росту новых костей.Их можно наносить непосредственно на место повреждения или через электроды, закрепленные на коже. Помогает заменить поврежденную кость
Хирургическое лечение
- Декомпрессия сердечника: во время этой процедуры удаляется часть внутреннего слоя кости, чтобы снять давление внутри кости. Это уменьшает боль и способствует росту новых кровеносных сосудов, тем самым стимулируя рост новых костей
- Пересадка кости: здоровая кость, полученная из другой части вашего тела, пересаживается в пораженный участок.
- Изменение формы кости (остеотомия): Эта процедура выполняется на поздних стадиях и включает изменение формы кости, которое выполняется для уменьшения нагрузки на пораженную кость.
- Замена сустава: Операция по замене сустава выполняется в крайнем случае, когда кость разрушается, нуждаясь в искусственной замене
Физиотерапия коленного сустава в Уотерфорде
Как лечится это состояние?
Многие случаи JOCD можно полностью вылечить при тщательном лечении.ОКР, вероятно, никогда не вылечит полностью, но его можно вылечить. Есть два метода лечения JOCD: нехирургическое лечение, чтобы помочь заживлению поражений, и хирургическое вмешательство. Хирургия обычно является единственным эффективным методом лечения ОКР.
Безоперационная реабилитация
Нехирургические методы лечения помогают примерно в половине случаев JOCD. Наша цель — помочь заживлению поражений до того, как прекратится рост бедренной кости, и защитить поврежденную область хряща, одновременно улучшив подвижность и силу колена.Даже если визуализирующие исследования показывают, что рост уже остановился, обычно стоит попробовать нехирургические методы лечения. Когда эти методы лечения работают, колено кажется как новенькое, и JOCD, похоже, не приводит к артриту.
Для начала крайне важно перестать делать все, что вызывает боль в колене. Это означает отказ от упражнений и занятий спортом. При появлении симптомов может потребоваться использование костылей или ношение гипса в течение нескольких месяцев.
Когда вы начнете физиотерапию в FYZICAL Waterford, по мере ослабления симптомов коленного сустава мы можем начать упражнения, не требующие переноса веса через стопу.Упражнения будут выполняться аккуратно и не должны вызывать боли. Наш физиотерапевт может посоветовать вам выполнять упражнения в бассейне, чтобы помочь вам оставаться гибкими и подтянутыми, защищая колено в этот период.
Упражнения на диапазон движений и растяжку используются для улучшения подвижности колен. Наш физиотерапевт может изготовить амортизирующие стельки для обуви, чтобы уменьшить удары и защитить коленный сустав. Мы также покажем вам укрепляющие упражнения для бедра и колена, которые помогут стабилизировать колено и защитят его от ударов и стресса.
Хотя время, необходимое для выздоровления, варьируется, консервативное лечение JOCD может занять от 10 до 18 месяцев. Некоторым пациентам, у которых рост костей слишком близок, нехирургическое лечение может оказаться невыгодным. Когда возникают эти проблемы, наш физиотерапевт может направить вас на хирургическое обследование.
Послеоперационная реабилитация
Если у вас операция, ваш хирург может попросить вас использовать аппарат для непрерывного пассивного движения (CPM) после операции, чтобы помочь колену начать двигаться и уменьшить жесткость суставов.
За исключением артроскопического удаления обвисшего тела, наши физиотерапевты советуют пациентам избегать чрезмерной нагрузки на ногу при стоянии или ходьбе в течение шести недель. Это дает время на заживление. После процедуры трансплантации весовая нагрузка обычно ограничивается на срок до четырех месяцев.
Пациентам настоятельно рекомендуется соблюдать рекомендации относительно безопасного веса. Вам могут потребоваться ходунки или костыли на срок до шести недель, чтобы не слишком сильно давить на сустав, когда вы встаете и ходите.
После операции ваши первые несколько сеансов физиотерапии призваны помочь контролировать боль и отек после операции. Наши физиотерапевты также будут работать с вами, чтобы убедиться, что вы прикладываете только безопасное количество веса к пораженной ноге.
Мы выбираем упражнения, которые помогут улучшить подвижность колен и вернуть мышцам тонус и активность. Сначала упор делается на упражнения в коленях в положениях и движениях, которые не нагружают заживляющую часть хряща.По мере развития программы наш физиотерапевт будет выбирать более сложные упражнения для безопасного развития силы и функции колена.
В идеале пациенты смогут вернуться к своему прежнему образу жизни. Некоторым из наших пациентов может быть рекомендовано изменить выбор занятий, особенно если использовался аллотрансплантат.
В FYZICAL Waterford наша цель — помочь вам контролировать вашу боль, обеспечить безопасную нагрузку и улучшить вашу силу и диапазон движений.Когда ваше выздоровление пойдет полным ходом, регулярные посещения нашего офиса прекратятся. Несмотря на то, что мы продолжим быть ресурсом, вы будете отвечать за выполнение упражнений в рамках текущей домашней программы.
FYZICAL Waterford предоставляет услуги физиотерапии в Уотерфорде.
Лечение ювенильного рассекающего остеохондрита коленного сустава
Существует большая неопределенность относительно причины JOCD, и многие теории пытались объяснить это состояние. 9 Кениг первоначально описал ОКР как результат воспаления, но даже сам Кениг отверг эту теорию с момента ее первого предложения 4, 47 , потому что не было обнаружено никаких признаков воспаления. 25
Также было высказано предположение, что причиной асептического некроза является предполагаемое плохое кровоснабжение медиального мыщелка бедренной кости. 31, 70 Однако в другом отчете не было обнаружено никаких доказательств некроза в удаленных очагах ОКР, что ставит под сомнение эту идею. 14
Некоторые исследования постулировали, что существует семейная форма ОКР с аутосомно-доминантным типом наследования. 34, 60, 64, 68, 75 Петри, 67 , однако, провел исследование 86 родственников первой степени у 34 пациентов с поражениями ОКР и обнаружил только одного родственника, у которого также был болезнь. Кроме того, Хефти и его коллеги 38 обнаружили, что только 4,2% из их 452 пациентов с ОКР сообщили, что у них есть члены семьи с этим заболеванием.Возможно, что такие состояния, как множественная эпифизарная дисплазия, которая имеет как аутосомно-доминантный, так и рецессивный характер наследования, могут быть ошибочно приняты за семейное ОКР. 15 Были предложены различные другие теории причины JOCD, включая связь с эмболией, 25 аномалиями окостенения, 71, 73 ростом пациента, эндокринной дисфункцией и болезнью Осгуда-Шлаттера, но эти гипотезы не подтвердились. был хорошо поддержан. 61, 67
Остальные предложения в основном касаются того или иного типа травмы как причины JOCD.Fairbank 25 предположил, что поражение является результатом внутреннего перекрута большеберцовой кости, который приводит к попаданию большеберцовой ости в мыщелок бедренной кости, вызывая перелом и приводя к ОКР. Более недавнее исследование Bramer и соавторов 6 показало, что люди с ОКР имеют значительно большую степень внешнего перекрута большеберцовой кости по сравнению с здоровыми людьми.
Однако эти теории были подвергнуты сомнению, потому что в нескольких исследованиях наблюдался большой процент поражений в областях, которые не могли возникнуть в результате такой травмы. 41, 61 Кроме того, прямая травма регистрируется только у 21,2–46% пациентов с ОКР или ЮКН и менее чем у 10% пациентов с ЮКН. 3, 10, 38, 83
Преобладающая в настоящее время теория связывает JOCD с повторяющейся травмой. Несколько отчетов подтвердили идею о том, что повторяющиеся микротравматические события приводят к стрессовым переломам субхондральной кости, нарушая кровоснабжение этой области и вызывая образование повреждений. 3, 9, 10, 12, 40, 48 Это подтверждается наблюдением деформаций суставов у нескольких пациентов, которые могут увеличивать нагрузку на суставы и локализацию многих повреждений в весе.



 Наиболее частые последствия — грыжа и сколиоз.
Наиболее частые последствия — грыжа и сколиоз.
 .4-му пальцам руки, со снижением чувствительности в области болей;
.4-му пальцам руки, со снижением чувствительности в области болей;