Мультифолликулярные яичники — признаки, причины, симптомы, лечение и профилактика
Причины
Диагностика данного заболевания и его прогресса у женщин объемного числа фолликул связывают непосредственно с обширной инвазией в диагностической сфере методов исследований с помощью ультразвука (УЗИ). Медицина не считает данную патологию конкретным заболеванием, но тем не менее советуют поддерживать и обследовать организм в случае проявления перечисленных симптомов.
Считается, что в нормальном состоянии в яичниках женщины каждый менструальный цикл образуются фолликулы в количестве от 4-ех до 7-ми штук, каждая их которых содержит по яйцеклетке. В процессе своего развития одна из фолликул (иногда две) начинает расти более активно, угнетая при этом процессы развития остальных. В итоге, когда яйцеклетка полностью созрела для оплодотворения, фолликул разрывается и клетка начинает свое движение к маточной трубе.
Если в каждом цикле у женщины образуется большее количество фолликул, то говорят о мультифолликулярных яичниках. Причин этому может быть несколько:
- наследственность;
- резкие и сильные изменения в массе тела, что приводит к нарушению нормальной выработки лютеинизирующего гормона;
- период лактации;
- воздействие сильного стресса;
- прием гормональных контрацептивов на постоянной основе;
- нарушения в роботе щитовидки;
- также такое явление имеет место у молодых девушек в период до полного полового созревания.
Симптомы
На беременность мультифолликулярные яичники не влияют, так как овуляция происходит, и возможность зачатия остается. Большое количество фолликул должно вызывать опасения, если явление сопровождается нарушением нормального менструального цикла (в крайней форме – аменорея или отсутствие менструации в течение длительного времени, что приводит к невозможности зачать и выносить ребенка). Это происходит, если причиной является нарушение секреции лютеинзирующего гормона и, несомненно, требует лечения.
Чаще всего наличие мультифолликулярных яичников обнаруживается случайно при проведении УЗИ. Если никаких нарушений за собой данное явление не несет, то лечение не назначается.
Что такое мультифолликулярные яичники? | Женское здоровье
Мультифолликулярные яичники (МФЯ) являются нормальным состоянием организма. Обнаружить их можно на ультразвуковом обследовании и паниковать или лечить их следует, только в случае присоединения дополнительных симптомов.
Что это?
Понятие обозначает состояние, когда в строме яичника находиться большое количество фолликулов. Правый мультифолликулярный яичник не будет отличаться от левого. В норме созревать начинает до 10 фолликулов, но в конце остается 2-3 доминантных.
Во время овуляции мешок с яйцеклеткой лопается, и она попадает в полость живота, после чего транспортируется в трубу и в случае ее оплодотворения попадает в матку. На месте лопнувшего фолликула формируется желтое тело, выполняющее эндокринные функции. Это поможет развиваться плоду при наступившей беременности.
Диагностика и симптомы
Особых проявлений мультифолликулярности не существует, отсутствует болезненность либо другие изменения в самочувствии. Выявить можно только благодаря нерегулярному циклу или при обнаружении аменореи, из-за которой месячные могут отсутствовать от 6 и более месяцев.
Мультифолликулярные яичники часто путают с поликистозом. При последнем в полости яичника находиться более 10 созревших мешочков, только их структура отличается от нормы. Фолликул перерождается в кистозный пузырь, заполненный жидкостью и утолщенный к середине.
Обнаруживают изменения в организме зачастую при прохождении планового УЗИ или на осмотре у гинеколога, который фиксирует увеличение яичников. МФЯ не является диагнозом и считается нормой, не требующей лечения. При обнаружении дополнительных симптомов назначают обследования на выявление проблем с эндокринной системой.
Причины
Зачастую причиной развития патологий в женских репродуктивных органах является нарушение работы эндокринной системы либо нарушение гормонального фона. Гормональными можно назвать:
- Прием гормональных контрацептивов, суть работы, которых блокировка развития фолликул и прекращение овуляции.
- Изменения гормонального фона в связи с беременностью и кормлением грудью.
- Прерванная беременность.
- Половое созревание в подростковом возрасте.
- Резкое изменение веса в любую сторону.
- Эндокринные нарушения.
- Продолжительный стресс.
- Генетическая предрасположенность.
Мультифолликулярная структура яичников изменяется из-за недостаточной выработки, передней долей гипофиза, лютеинизирующего гормона (ЛГ). Он активирует овуляцию во 2 половине цикла. А также он ответственен за выработку прогестерона.
Когда вырабатывается недостаточно ЛГ, активно поступать начинает фолликулстимулирующий гормон (ФСГ), он и провоцирует созревание большого количества мешочков с яйцеклеткой. При созревании нескольких фолликул в организм попадает много эстрогена, который замедляет переход ко второй фазе менструального цикла, а иногда и вовсе приводит к отсутствию овуляции.
Лечение
Лечение следует назначать, только в случае обнаружения патологических изменений: нарушении баланса гормонов; нерегулярных месячных; отсутствии овуляции на протяжении 5 месяцев, которое подтверждено анализами.
Медикаментозное лечение может назначить только специалист, отталкиваясь от результатов пройденных обследований. Самолечение запрещено и, скорее всего, навредит, а не решит проблему.
Рекомендации:
- Когда причиной мультифолликулярных яичников является прием оральных контрацептивов, их стоит отменить и наблюдать за состоянием.
- Провести коррекцию баланса гормонов, что будет способствовать выделению доминантных фолликулов и наступлению овуляции.
- Контролировать вес и не допускать его резких изменений.
 При необходимости назначить лечебную диету и умеренные нагрузки.
При необходимости назначить лечебную диету и умеренные нагрузки. - Не подпадать под влияние стрессовых ситуаций и сильных перенапряжений.
Народные средства лечения
- Прием успокаивающих фитопрепаратов, для снижения стресса и скорейшего выздоровления.
- При сильных кровопотерях можно использовать сборы трав из руты, зверобоя, гусиной лапчатки, можжевельника, фенхеля.
- Для нормализации работы гипоталамуса применяют перечную мяту, березовые листья, кору крушины, корень валерианы, тысячелистник.
Такое лечение может назначить только доктор.
Возможно ли наступление беременности?
Когда беременность при мультифолликулярных яичниках уже наступила, то она не требует дополнительной корректировки гомонов ДЕГА и 17-ОН прогестерона, которые могут спровоцировать выкидыш.
Если существует сложность с наступлением беременности, то проблема состоит в нерегулярной овуляции, которая дает возможность пробовать забеременеть в каждом менструальном цикле. Решить ее можно при помощи регуляции гормонального баланса и стимуляции роста доминантного фолликула.
Бывает, что исправление гормональных проблем не приводит к желаемому результату. В таком случае можно обратиться к гинекологу-репродуктологу. Он в начале цикла назначит с определенной периодичностью уколы, стимулирующие развитие мешочка с яйцеклеткой.
Каждые два дня потребуется проходить УЗИ-диагностику, позволяющую проследить за реакцией яичников на введенные препараты.
При достижении зрелости доминантным фолликулом, делают инъекцию хорионического гонадотропина человека (ХГЧ). Это поможет разорваться мешочку и выпустить яйцеклетку, которая в дальнейшем транспортируется в фаллопиеву трубу, где произойдет оплодотворение.
Но также следует учитывать:
- При стимуляции созревает сразу несколько фолликул, которые за сутки могут лопнуть.
- Этот процесс может происходить сразу в двух яичниках, и овуляция произойдет одновременно.
 Поэтому перед процедурой специалист должен предупредить женщину о возможном наступлении многоплодной беременности.
Поэтому перед процедурой специалист должен предупредить женщину о возможном наступлении многоплодной беременности.
Коррекция баланса гормонов
Излечить мультифолликулярные яичники навсегда не представляется возможным, но с помощью корректировки гормонов, возможно, добиться регулярного наступления овуляции в каждом месячном цикле. Это даст возможность забеременеть и наладить цикличность менструации.
Обязанности по исправлению гормонального фона должен взять на себя доктор гинеколог-эндокринолог. Его задача состоит в правильном воздействии на каждый гормон, участвующий в репродуктивной функции. Женщины с таким заключением имеют похожие проблемы:
Низкий уровень эстрадиола. Его исправить можно с помощью фитоэстрогенов или синтетических аналогов этого гормона. Он способен быстро воздействовать и приводить к желаемому результату начиная с цикла, в котором начат прием. Когда первая фаза цикла затянулась, препараты помогут созреть доминантному фолликулу и уплотниться эндометрию.
- Низкий уровень прогестерона, исправляется с помощью искусственного аналога, который следует принимать во второй фазе.
- Большой уровень тестостерона. Тяжело поддается лечению, понадобиться несколько циклов для приведения показателей в норму. Натуральные препараты практически бездейственны, поэтому специалисты назначают сильнодействующие лекарства, дозы которых требуется подбирать с особой осторожностью.
При удачном лечении женщина сможет забеременеть и выносить здорового малыша и мультифолликулярность не станет помехой. Однако, после родов проблема может вернуться и если возникнет желание родить еще раз, придется повторить лечение.
Кисты яичников
Главная » Гинекология » Гинекологическая эндокринология » Мультифолликулярные яичники

Причины мультифолликулярных яичников
Мультифолликулярные яичники, иногда обозначаемые как МФЯ, – это явление, которое характерно для девушек в период полового созревания и для женщин, принимающих оральные контрацептивы. Оно проявляется на УЗИ примерно через одну неделю от начала менструального цикла, когда в ткани яичников замечаются до семи одинаковых по зрелости фолликулов, в то время как обычно в это время уже выделяется один «лидирующий» фолликул, содержащий созревающую яйцеклетку, которая в результате овуляции выходит из яичника к середине цикла.
Мультифолликулярные яичники довольно часто встречаются у девочек-подростков, однако симптомы МФЯ в большинстве случаев исчезают после того, как менструальный цикл приходит в норму.
Признаки мультифолликулярных яичников могут сохраниться в случае нехватки лютеинизирующего гормона, выделяющегося в передней доле гипофиза начиная с середины менструального цикла. Данный гормон отвечает за стимулирование овуляции и впоследствии секреции женского гормона прогестерона, характерного для второй фазы менструального цикла. Нехватка лютеинизирующего гормона более способствует выработке фолликулстимулирующего гормона гипофиза, отвечающего за созревание фолликулов, и по этой причине происходит одновременное созревание более одного фолликула.
Мультифолликулярные яичники тесно связаны с овуляцией. Если происходит одновременное созревание нескольких фолликулов, то они способствуют выделению женских половых гормонов эстрогенов в большом количестве, из-за чего менструальный цикл замедляется при переходе во вторую половину. В некоторых случаях вторая половина цикла может вовсе не наступить по причине низкой секреции лютеинизирующего гормона, который стимулирует овуляцию – движение яйцеклетки из яичника. Отсутствие овуляции приводит к тому, что яйцеклетка не выходит из яичника, вследствие чего начинаются ановуляторные менструальные циклы. Это, в свою очередь, может вызывать бесплодие, так как при если яйцеклетка отсутствует, она не может быть оплодотворена.
Снижение показателей лютеинизирующих гормонов происходит в следующих случаях:
· похудение или набор веса в короткие сроки,
· использование оральных контрацептивов,
· заболевания эндокринной системы (нарушения функции щитовидки, патологические состояния гипофиза и гипоталамуса, сахарный диабет),
· кормление грудью (в этом случае овуляция подавляется гормоном гипофиза пролактином),
· долговременные тяжёлые физические или эмоциональные нагрузки,
· сильные стрессовые состояния,
· подростковый период.
Иногда мультифолликулярные яичники на УЗИ выглядит как более серьёзный недуг – поликистоз яичников, который нуждается в долговременном лечении и наблюдении врача. Мультифолликулярные яичники в ряде случаев очень сложно отличить от поликистоза при разовом ультразвуковом исследовании, по этой причине назначается несколько УЗИ в течение менструального цикла. МФЯ необходимо своевременно диагностировать и, если есть нарушения цикла, проводить лечение.
Обычно мультифолликулярные яичники не являются препятствием для беременности, поскольку МФЯ в большинстве случаев явление нормальное, которое не вызывает проблем с зачатием, вынашиванием и рождением ребёнка. Однако это верно только в случае, если синдрому не сопутствует нарушение менструального цикла.
Лечение мультифолликулярные яичники
Мультифолликулярные яичники обычно не нуждаются в лечении. Однако иногда данное явление сопровождается сбоями гормонального баланса, который необходимо нормализовать. В этом случае по итогам обследования специалист выписывает пациентке гормональные препараты. Мультифолликулярность яичников не является патологей, это только особое состояние половых органов, которое не влияет коренным образом на шансы женщины забеременеть, однако может замедлить процесс зачатия, так как при нарушении менструального цикла отслеживать овуляцию достаточно трудно. Поэтому специалисты рекомендуют женщинам регулярно проходить обследования с помощью УЗИ, в частности при планировании беременности.
Мультифолликулярные яичники
Автор organik На чтение 6 мин. Опубликовано Обновлено
Яичники входят в репродуктивную систему женщины. Любые нарушения в работе сразу отражаются на общем состоянии представительницы прекрасного пола. При прохождении УЗИ женских органов часто ставится диагноз, мультифолликулярные яичники. Что такое мультифолликулярные яичники интересует многих пациенток женской консультации.
Что это такое
Мультифолликулярная структура яичников – это термин, которым пользуются специалисты УЗИ при описании строения семенников. Этот термин часто стоит в заключение после прохождения протокола УЗИ. При этом требуется знать, что данная запись не патология, не диагноз и не является поводом для срочного лечения.
В некоторых случаях многофолликулярные яичники сопровождаются клиническими симптомами других патологий, и тогда это требует дополнительной диагностики.
Мультифолликулярная трансформация яичников означает выработку большого количества фолликулов, то есть более 8 штук.
Постепенно во время созревания 1–2 фолликулы начинают бурно расти. Они становятся доминантными над остальными и вследствие этого тормозят их созревание.
Увеличенные фолликулы в момент созревания лопаются, и яйцеклетки уходят в маточную трубу. На месте, где лопнула фолликула, образуется жёлтое тело. Оно является временной железой.
При ухудшении в работе коры надпочечников выработка и созревание фолликул даёт сбой и у женщины диагностируют одно из нарушений: МФЯ или поликистоз яичников.
Симптомы
Синдром мультифолликулярных яичников левого или правого выявляется при прохождении ультразвукового обследования и жалоб пациентки.
Симптомы мультифолликулярных яичников:
- ановуляторные циклы. Это циклы, при которых не происходит овуляция, и жёлтое тело не развивается. Их количество может достигать пятив течение года. Они возникают из-за появления фолликулярных кист или не созревания доминантного фолликула;
- бесплодие. Этот симптом вытекает из наличия ановуляторных циклов. Супругам нужно при помощи УЗИ выявить момент овуляции и сделать попытку к зачатию;
- нерегулярные менструальные циклы. Нерегулярные менструации происходят из-за сбоя работы в семенниках. Они работают неправильно, как результат, первая фаза цикла удлиняется до 40 дней. Значит, мультифолликулярные изменения обоих яичников приведут к удлинению всего цикла до 50 дней.
К симптомам МФЯ относятся набор веса, угри на теле и лице, снижение тембра голоса, тянущие боли в области яичников, увеличение на теле волосяного покрова или выпадение волос.
Такие эхографические признаки ликвидируются быстрее на начальной стадии развития. Поэтому при первых симптомах МФЯ необходимо обратиться на приём к гинекологу.
Причины
При обследовании пациентки с помощью УЗИ специалист обнаруживает некоторые отклонения в строение желёз.
Признаки мультифолликулярных яичников:
- яичники незначительно увеличены в размере;
- семенники имеют меньшую эхогенность, чем тело матки;
- количество фолликул превышает 20 штук, а их размер менее 9 мм;
- оболочка доминантного фолликула не утолщена;
- угнетённые фолликулы расположены размывчато в органе.
Обнаружив данные уз признаки, специалист поставит диагноз наличия слева или справа МФЯ.
Почему яичники мультифолликулярные:
- пубертатный период. В подростковом возрасте этот диагноз ставят из-за перестройки работы и структуры яичников. Это означает, что не всегда циклы сопровождаются овуляцией;
- генетическая особенность. Процесс овуляции находится в норме, но имеются симптомы МФЯ;
- гипофункция гипофиза. Нехватка лютеинизирующего гормона в организме;
- стресс. Стрессовые ситуации влияют на эндокринную систему женщины в результате происходит сбой гормонального фона и может наблюдаться полифоликулярность семенников;
- резкая потеря или набор веса. Жировая ткань вырабатывает эстроген. Поэтому любое резкое изменение веса даёт сбой гормонов;
- патологические состояния эндокринной системы;
- грудное вскармливание ребёнка. Пролактин гормон, который способен тормозить овуляцию;
Гормональные таблетки. Когда женщина пользуется гормональными противозачаточными препаратами, то наблюдается угнетение овуляции. Яйцеклетки не дозревают и фолликулы не разрушаются. После прекращения использования таких лекарств, репродуктивные функции постепенно восстанавливаются.
Как видно из списка, причины мультифолликулярных яичников разнообразны. Любое отклонение гормонального фона вызывает МФЯ, но лечение прописывается далеко не всегда. Всё зависит от причин, из-за которых появилось данное состояние яичников.
https://youtu.be/NvPDW0zdvG4
МФЯ и беременность
Можно ли забеременеть при мультифолликулярных яичниках? Диагноз МФЯ в гинекологии – это не преграда для беременности. Мамы, кто забеременел с мультифолликулярными яичниками, говорили, что делать для этого особо ничего не нужно.
Мамы, кто забеременел с мультифолликулярными яичниками, говорили, что делать для этого особо ничего не нужно.
Требуется с помощью УЗИ подловить момент овуляции, а дальше всё пройдёт естественным путём.Чтобы беременность наступила, нет оснований для назначения ЭКО, если процесс овуляции не нарушен.
К сожалению, учёные не нашли способа профилактики МФЯ, но возможно предпринять ряд действий, которые сведут к минимуму симптомы заболевания.
Как забеременеть при мультифолликулярных яичниках:
- посещать гинеколога два раза в год;
- контролировать гормональный фон организма;
- контролировать вес тела, не допускать резкого набора или потери килограммов;
- постоянно консультироваться перед началом приёма новых лекарств, особенно если в их составе имеются гормоны.
При нарушении цикла в течение 5–6 месяцев терапевт назначает медикаментозное лечение. Перед этим женщина проходит обследование у гинеколога, эндокринолога. Если обнаружатся кисты или новообразования, то их проверяют на характер доброкачественные или злокачественные. Основная задача лечения, чтобы правый и левый яичники работали в норме, а это значит, гормональный фон должен быть полностью восстановлен.
Лечение
Лечение мультифолликулярных яичников сводится к восстановлению нормального гормонального фона женщины. Полностью избавиться от диагноза невозможно.
Как лечить мультифолликулярные яичники? Врачи назначают гормональную коррекцию пациентам, что позволяет добиться овуляции в каждом цикле. Если у женщины сахарный диабет, то назначают Метформин. Он купирует гиперинсулинемию и вес пациентки резко не меняется.
Стабилизацией гормонального фона должны заниматься только гинеколог-эндокринолог. Он будет контролировать, и воздействовать на гормоны, которые необходимы для созревания яйцеклетки и дальнейшего сохранения беременности.
Лечение травами часто используется в комплексе с гормональными препаратами. Это вспомогательное средство, как самостоятельное лечение не эффективно. В качестве сырья для приготовления травяных настоев используют: красную щётку, боровую матку или сбор крапивы с тысячелистником.
Мультифолликулярные яичники – это не заболевание, которое должно обязательно лечиться. Этот диагноз не является приговором для беременности. Женщины с МФЯ благополучно рожают здоровых детей, главное, соблюдать все рекомендации, прописанные врачом.
Мультифолликулярные яичники: строение, диагностика, лечение и возможность зачатия при мфя
Женская половая система — сложнейший механизм. Она подвержена развитию множества отклонений. Одно из таких — мультифолликулярные яичники.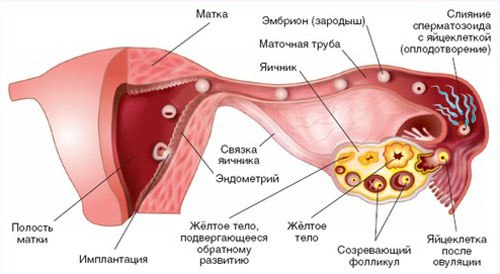
Краткие сведения
Когда врач говорит о мультифолликулярных яичниках, имеется в виду не заболевание. Строго говоря, патологическим подобное состояние не является. Чаще приходится говорить о следствии, чем о причине. В гинекологии под указанным термином понимается признак поликистоза анатомических структур (мультикистозные яичники). Однако это не всегда так. Яичники относятся к важнейшим органам женской репродуктивной системы. Ежемесячно в структуре парного органа созревает несколько фолликулов (их число варьируется от 2 до 5-6). Они содержат яйцеклетки. По мере развития процесса один или пара фолликулов становятся доминантными (их размер более выражен, по сравнению с другими фолликулами). Происходит разрыв капсулы и выход яйцеклетки в родовые пути (маточную трубу). Указанный цикл называется овуляция.
Если доктора отмечают, что яичники мультифолликулярные, на практике это означает возникновение большего числа фолликулов (свыше 8-10). В некоторых случаях подобное может быть вариантом нормы, но чаще выступает вторичным признаком сопутствующих патологий и состояний.
Вероятные причины
Зачастую мультифолликулярная структура яичников обусловлена субъективными причинами сама женщина становится виновницей состояния. Среди вероятных факторов:
- Применение пероральных контрацептивов. Гормональные таблетки вызывают угнетение нормального созревания фолликулов. Проявляется отсутствие месячных. При этом структуры остаются в недозревшем состоянии: они недостаточно велики и развиты, чтобы самостоятельно разрушиться с выходом яйцеклетки. Как итог, они остаются в пределах яичников и, когда начинается овуляция, отмечаются вместе с новыми фолликулами. Это ложный синдром мультифолликулярных яичников. Лечить его не требуется.
- Диагноз мультифолликулярные яичники может быть установлен во время лактации. В период до родов и во время кормления грудью (сразу после родов) гипофиз вырабатывает большое количество гормона-пролактина.
 Это вещество стимулирует синтез молока, менструация угнетается. Соответственно, как и в предыдущем случае, количество фолликулярных структур становится больше.
Это вещество стимулирует синтез молока, менструация угнетается. Соответственно, как и в предыдущем случае, количество фолликулярных структур становится больше. - Гипопитуитаризм. Причины могут быть эндокринными. В результате недостаточной выработки веществ гипофиза в тканях парного полового органа происходит накопление мелких фолликулов.
- Отягощенная наследственность. Мультифолликулярное изменение яичников передается по наследству. В таком случае речь идет о физиологической норме.
- Существенные колебания массы тела. При резком похудении выработка женского гормона-эстрогена замедляется. Регулярность месячных нарушается.
- Период полового созревания. Обычно мультифолликулярное изменение органа происходит в разгар пубертата. С подобным состоянием встречаются девушки в возрасте до 18 лет. Поводов для беспокойства нет. Это естественная трансформация формирующегося организма. По окончании пубертата проблема исчезнет сама собой.
- Длительное психоэмоциональное напряжение. На фоне длительного стресса и психоэмоционального напряжения синтез эстрогенов снижается. Нормальная овуляция прекращается.
- Мультикистоз яичников — единственный патологический фактор среди всех описанных. Речь идет о болезнетворном процессе, в ходе которого в строме парного полового органа образуются полости, заполненные экссудатом.
- Мультикистоз яичников угнетает нормальный менструальный цикл.
Таким образом, причины многочисленны. В большинстве случаев женщина способна скорректировать мультифолликулярный яичник своими силами, изменив образ жизни.
Клиническая картина
Признаки мультифолликулярного яичника недостаточно специфичны. В подавляющем большинстве случаев проблема обнаруживается случайно, в ходе обследования по поводу другого заболевания. Признаки мфя маскируются под симптомы других заболеваний. Клиническая картина складывается из следующих проявлений:
- нарушения менструального цикла. Он становится нерегулярным, наблюдаются задержки,
- длительная невозможность зачать.
 Порой возникает парадоксальная ситуация. Менструация сохраняется, однако забеременеть женщина не может. Происходить это может, когда отмечается мультифолликулярное строение яичников.
Порой возникает парадоксальная ситуация. Менструация сохраняется, однако забеременеть женщина не может. Происходить это может, когда отмечается мультифолликулярное строение яичников.
Мультифолликулярные яичники и задержка — взаимосвязанные явления. Цикл, как уже сказано, может остаться в норме, но растянется на более длительный срок. Начало менструации отстает на 5-7 дней (задержка), сам по себе цикл длится полтора-два месяца.
В отсутствии патологических процессов в организме на этом признаки и заканчиваются. Но, если первопричина кроется в поликистозе или мультикистозном процессе, клиническая картина становится куда ярче. Для начала следует разобраться, что это такое, мультикистоз яичников и как он связан с поликистозом и описываемым диагнозом.
Поликистоз — не совсем точное название. Он является наиболее близкой к мультифолликулярным яичникам патологией. Однако существенно отличается. В результате течения парные органы увеличиваются, в строме образуются множественные несозревшие фолликулы (более 10-15, в отличие от 8-10 при мультифолликулярных изменениях). Однако размерами они значительно превосходят нормальные фолликулярные структуры. Таким образом, поликистоз по морфологическим признакам близок к рассматриваемому состоянию.
Мультикистоз — абсолютно другая патология. Если в случае с поликистозом объемные образования — это все те же фолликулы, то при мультикистозном процессе развиваются истинные кисты т.е. полости, заполненные экссудатом. Подобная терминологическая путаница усложняет понимание сути патологических изменений простыми пациентами. Однако отличить одно состояние от другого несложно, когда дело доходит до объективных исследований.
Все описанные выше состояния угнетают репродуктивную функцию и ведут к формированию следующих симптомов осложненных мультифолликулярных яичников:
- патологическое оволосение тела по мужскому типу. Так называемый гирсутизм.
- рост жестких волос в области половых органов, сосков, подбородка и т.
 д.
д. - состояние также характеризуется таким проявлением, как изменение тела по мужскому типу. Растут и утолщаются голосовые связки (соответственно, голос становится ниже), повышается объем мышечной массы. Обусловлено это снижением выработки эстрогенов и повышением синтеза тестостерона и андрогенов.
- повышение выработки кожного сала. Внешне проявлятся интенсивной угревой сыпью.
- ожирение. Также по мужскому типу. Липидные структуры откладываются на животе, в области груди. Формируется тип телосложения, известный как яблоко (типичен для представителей мужского пола).
- многофолликулярные парные органы характеризуются спонтанными маточными кровотечениями, болезненностью менструаций.
Мелкофолликулярные яичники способны проявляться множеством симптомов. Однако это не аксиоматично. Все зависит от исходного фактора, повлекшего проблему.
Состояние множественности фолликулярных структур и беременность
Девушки часто задаются вопросом можно ли забеременеть с мультифолликулярными яичниками. В зависимости от первопричины явления, ответ может быть положительным или отрицательным. Беременность при мультифолликулярных яичниках вполне возможна, если менструация сохраняется. В таком случае все равно формируются доминантные фолликулы, яйцеклетки выходят в маточную трубу, оплодотворение вероятно. Гораздо хуже, если цикл прерывается. В таком случае о зачатии речи быть не может. Наступает относительное бесплодие, которое требуется скорректировать медикаментозными методами.
Мультифолликулярные яичники и беременность вполне совместимые понятия. Непосредственное бесплодие связано с недостатком прогестерона. При диагностированном поликистозе, гормональных сбоях возможность зачать, хотя и сохраняется, но никто не может предсказать, как будет протекать беременность. Примерно в 75% случаев наступает спонтанное прерывание вынашивания плода на ранних сроках.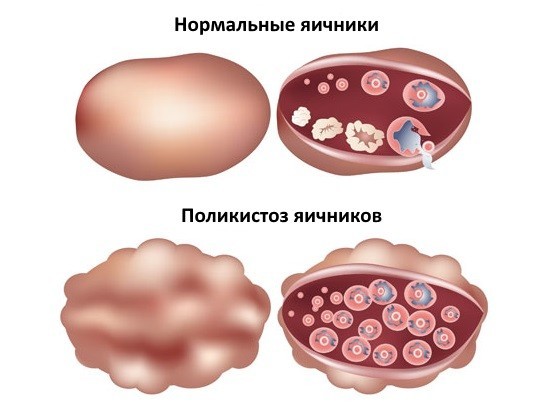 Потому, прежде чем задумываться о продолжении рода, требуется пройти комплексное обследование у гинеколога. Наиболее ответственный период — первые 4 месяца. Затем плацента в достаточной мере развивается и начинает синтезировать собственный прогестерон, необходимый для нормального протекания процесса вынашивания.
Потому, прежде чем задумываться о продолжении рода, требуется пройти комплексное обследование у гинеколога. Наиболее ответственный период — первые 4 месяца. Затем плацента в достаточной мере развивается и начинает синтезировать собственный прогестерон, необходимый для нормального протекания процесса вынашивания.
Как забеременеть если отсутствует овуляция
Многим пациенткам с диагнозом мультифолликулярные яичники необходимо знать наступит ли долгожданная беременность или нет.Не стоит задумываться об ЭКО, это бессмысленная трата денег и времени. Оплодотворение может наступить, но весьма вероятен выкидыш. Мероприятия направлены на решение двух задач:
- нормализация гормонального фона.
- стимуляция овуляции при мультифолликулярных яичниках.
Комплекс мер предполагает прохождение полноценного курса лечения. Какие мероприятия проводятся — описано ниже.
Диагностика мультифолликулярных парных половых желез
Обследованием пациенток занимаются врачи гинекологи или гинекологи-эндокринологи (предпочтительнее). На первичном приеме проводится устный опрос, сбор анамнеза. Большое значение в деле обследования играет установление факта невозможности зачать, нарушений менструального цикла.
Основной метод диагностики — это ультразвуковое исследование парного органа. В ходе ультразвуковых исследований врач-диагност может выявить описываемое физиологическое состояние. Мультифолликулярный правый яичник и мультифолликулярный левый яичник, как правило, выглядят идентично за редкими исключениями. Правый яичник считается более активным нежели чем левый, потому количество мелких фолликулярных структур в нём способно оказаться больше. По этой причине поражение левого яичника встречается реже.
На УЗИ состояние проявляется следующими визуальными признаками:
- размер анатомических структур значительно больше нормы. Увеличение парного органа обусловлено гиперфункцией и накоплением в строме фолликулов.
- эхопризнаки мультифолликулярных яичников отличаются меньшей интенсивностью, по сравнению с эхогенностью матки.

- эхоструктура доминантного фолликула неотличима по плотности. Мелкофоликулярные структуры имеют схожую толщину капсулы, что нельзя назвать нормальным.
- как было отмечено, чаще проблема обнаруживается справа.
- расположение фолликулов периферическое (диффузное).
Это лишь основные показатели. Расшифровка результатов УЗИ — прерогатива врача. Эхографический «портрет» пациентки вполне типичен, проблем с диагностикой не возникает. В результате все того же ультразвукового исследования диагност может обнаружить кистозные включения в строме органа. Если описываемое состояние наблюдается в совокупности с изменением менструального цикла, диагноз становится очевиден.
Немалую роль играют гормональные исследования. Производится забор венозной крови у пациентки для выявления концентрации пролактина и других специфических веществ. По результатам лабораторных исследований картина заболевания становится более прозрачной. Мелкофолликулярная структура яичника нередко оказывается причиной гормонального дисбаланса.
Терапия мультифолликулярных яичников
Строго говоря, лечить мультифолликулярные яичники не требуется, это не болезнь и не патология. Если присутствует нормальная менструация, дискомфорта и проблем со здоровьем нет — делать ничего не нужно. Другое дело, когда овуляции нет. В таком случае необходима медикаментозная коррекция патологии. Лечение мультифолликулярных яичников предполагает прием следующих медикаментов:
- гормональных средств-аналогов прогестерона.
- препаратов для подавления повышенного синтеза пролактина (если количество гормона чрезмерно).
Задача такой терапии — стимулировать овуляцию, дабы здоровые яйцеклетки вновь начали выходить в маточную трубу.
Важно! Не стоит принимать гормональные таблетки по советам подруг и своему усмотрению. Лечение — прерогатива врача.
Вылечить столь сложное состояние можно за 2-3 месяца при комплексном подходе.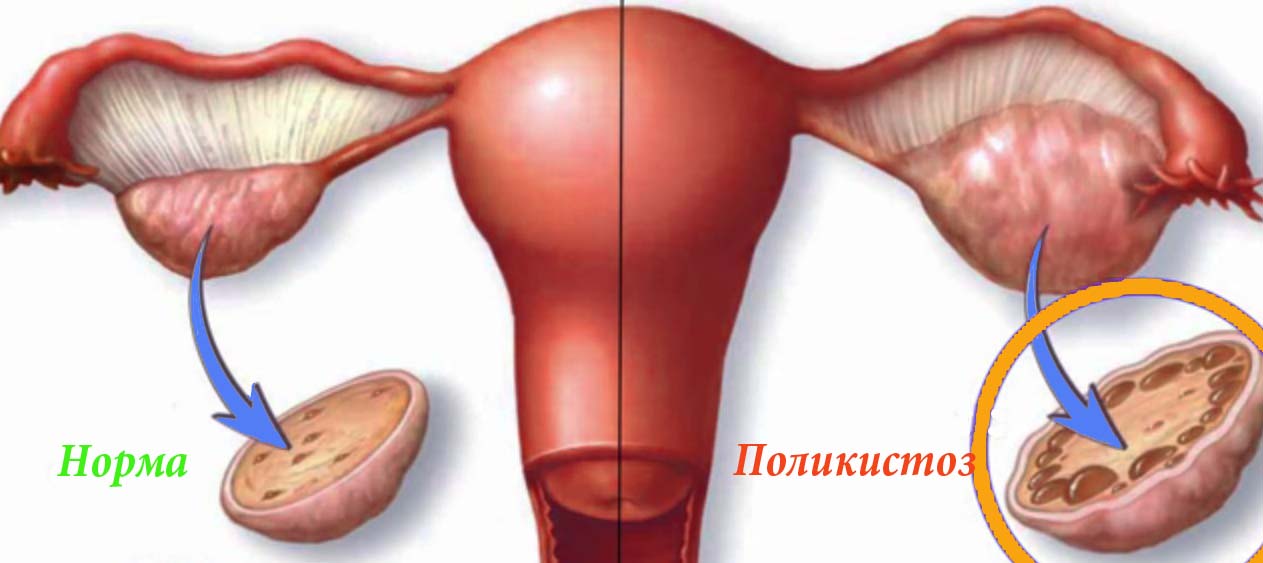 Одними таблетками, однако, делу не помочь. Необходимо соблюдать рацион с пониженным содержанием животных жиров. Диета должна быть достаточно витаминизированной. На 80% правильное питание состоит из продуктов растительного происхождения. Ни о каком алкоголе речи не идет и вовсе.
Одними таблетками, однако, делу не помочь. Необходимо соблюдать рацион с пониженным содержанием животных жиров. Диета должна быть достаточно витаминизированной. На 80% правильное питание состоит из продуктов растительного происхождения. Ни о каком алкоголе речи не идет и вовсе.
Народные средства
Лечение народными средствами мультифолликулярных половых желез способно стать хорошим подспорьем в деле терапии. Врачи выделяют наиболее действенные травы:
- шалфей. Шалфей при мультифолликулярных яичниках считается действенным фитотерапевтическим средством. Принимают его следующим образом: взять 1 чайную ложку сырья, заварить в стакане воды. Дать настояться 15 минут. Выпить в два приема в течение суток. Курс — 7-12 дней.
- боровая матка. Боровая матка — универсальное средство для лечения гинекологических патологий. Стоит взять полторы чайные ложки измельченного сырья. Залить стаканом кипятка. Настоять 10 минут. Принимать по три чайных ложки в сутки. Деятельность курса циклическая. Схема приема: 2 недели в течение месяца препарат принимать, затем устроить перерыв на оставшиеся 14 дней. По окончании перерыва вновь принимать боровую матку. Так продолжать на протяжении 6 месяцев.
В комплексе этих методов достаточно для лечения. Систематическая терапия также поможет ответить на вопрос: как забеременеть при мультифолликулярных яичниках?
Лечение народными средствами — отнюдь не панацея. Более того, самостоятельный прием строго противопоказан. Шалфей, боровая матка влияют на репродуктивную функцию и гормональный фон, потому перед применением следует проконсультироваться с врачом.
Мультифолликуллярные изменения — вариант физиологической нормы в большинстве случаев. Однако далеко не всегда подобное состояние протекает безобидно. Основные осложнения — нарушение менструального цикла и бесплодие. Как только овуляция прекращается, стоит сразу же обращаться к врачу. Это наиболее верное решение.
Загрузка. ..
..Мультифолликулярные яичники что это: симптомы, диагностика, лечение
Когда у женщины выявляется такое патологическое состояние, как мультифолликулярные яичники, что это такое, пациентке самостоятельно разобраться крайне сложно.
Многие представительницы прекрасного пола, слыша этот термин, впадают в панику, так как не представляют, чего в дальнейшем ожидать.
В действительности это состояние не является патологическим и точно не считается отдельным диагнозом.
Мультифолликулярный правый яичник встречается чаще, чем поражение левой ветви. Может наблюдаться также поражение обоих яичников. Такой вариант считается наиболее неблагоприятным.
Несмотря на то, что это состояние не норма, оно нередко выявляется даже у совершенно здоровых женщин.
В то же время такое нарушение, как мультикистоз яичников, который нередко развивается, как осложнение мультифолликулярности, может быть причиной бесплодия.
Известно, что беременность при мультифолликулярных яичниках может не наступать из-за имеющихся физиологических изменений.
Существует множество причин для развития этого нарушения, поэтому при правильном лечении и устранении этиологического фактора можно добиться заметного улучшения и восстановления работы репродуктивной системы.
Что такое многофолликулярные яичники?
Различные нарушения в работе органов репродуктивной системы самым негативным образом отражаются на всем женском организме.
Несмотря на то, что синдром мультифолликулярных яичников , это далеко не норма, не во всех случаях он становится причиной появления серьезных расстройств.
При нормальном течении менструального цикла наблюдается ряд последовательных процессов.
С первых дней в яичниках начинают созревать сразу от 4 до 7 фолликулов, внутри которых формируется зародыш яйцеклетки.
Это норма, поэтому при таком течении нет никаких поводов для беспокойства.
Если сначала фолликулы в яичниках развиваются примерно с одинаковой скоростью, то в дальнейшем 1 или 2 из них становятся доминантными и начинают подавлять соседей.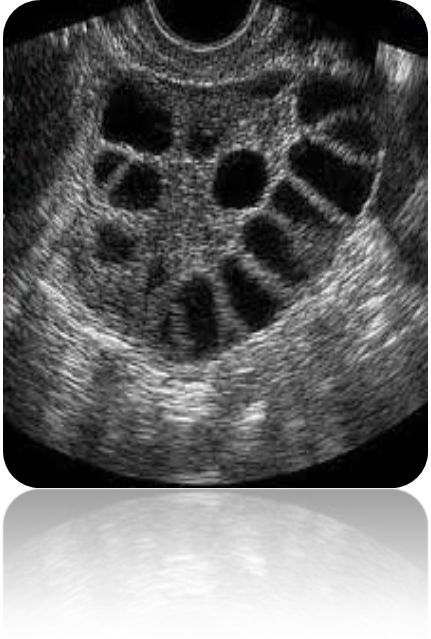
К завершению цикла обычно остается только 1 растущая яйцеклетка.
В дальнейшем овуляция протекает именно с ее участием. После начала этого процесса фолликул лопается, и яйцеклетка выходит, попадая в маточную трубу.
Далее формируется временная эндокринная железа, которая получила название желтого тела. Она необходима для контроля процессов подготовки организма к предполагаемой беременности.
Если фолликулярный аппарат работает правильно и без сбоев, все процессы протекают именно таким образом. Однако так бывает далеко не всегда.
При мультифолликулярных яичниках наблюдается одновременное созревание множества фолликулов. Доминантные единицы в этом случае не определяются.
Количество фолликулов в яичниках, которые продолжают развиваться, достигают 8 шт. и более. Они прекрасно определяются при проведении ультразвукового исследования.
Если у пациентки имеются для этого предрасполагающие факторы, это состояние может стать причиной развития такого патологического состояния, как мультикистоз яичников, при котором в увеличенных в размере фолликулах яйцеклетка практически не созревает, а свободное пространство стремительно заполняется жидкостью.
В этом случае такие образования могут значительно увеличиваться в размере, достигая примерно 10 мм в диаметре.
Формирование кист в значительной степени снижает возможность женщины самостоятельно забеременеть.
Кроме того, это состояние приводит к тому, что фолликулы в яичниках расходуются очень неэкономно. Таким образом, климакс у женщины может наступить намного раньше.
Этиология мультифолликулярных яичников
Причины развития этой патологии в подавляющем большинстве случаев уходят корнями в нарушения работы органов эндокринной системы.
Мелкофолликулярная структура яичника нередко наблюдается даже при незначительных гормональных сбоях.
Спровоцировать это нарушение может прием оральных контрацептивов. Эти препараты блокируют естественные механизмы формирования фолликулов.
Таким образом, в короткие сроки может развиться не только это нарушение, но и его осложнение , мультикистоз яичников.
Спровоцировать подобные изменения могут и гормональные сбои, которые наблюдаются на фоне таких физиологически естественных состояний, как беременность и лактация.
Когда речь идет о таком нарушении, как мультифолликулярные яичники, причинами могут быть такие неблагоприятные факторы, как:
- многочисленные аборты,
- частые выкидыши,
- нарушения процесса полового созревания,
- ожирение,
- резкое похудение,
- эндокринные патологии,
- осложненные роды,
- инфекции мочеполовой системы,
- частое пребывание в состоянии стресса.
В настоящее время активно рассматривается возможность генетической предрасположенности, на фоне которой формируются мультифолликулярные изменения яичников.
В большинстве случаев имеется сочетание факторов, которые способствуют развитию этого нарушения.
При их устранении можно добиться нормализации работы органов женской репродуктивной системы.
Симптомы мультифолликулярной структуры яичников
В большинстве случаев это нарушение выявляется совершенно случайно при проведении плановых обследований или в связи с диагностикой других возможных заболеваний.
Фактические признаки мультифолликулярных яичников обычно отсутствуют. Лишь при неблагоприятном течении наблюдаются явные симптомы, в том числе выраженные нарушениями менструального цикла.
Проблема кроется в невызревании доминантного фолликула. В этом случае яйцеклетка не выходит и не попадает в фаллопиеву трубу.
Когда развивается такая патология, как мультифолликулярные яичники, симптомы могут быть выражены полной аменореей, т. е. прекращением месячных примерно на полгода.
Это является результатом отсутствием овуляции яйцеклеток. В этом случае нередко наблюдается появление такого состояния, как мультикистоз яичников.
Это нарушение развивается, когда яйцеклетки прекращают созревание, и фолликул начинает наполняться мутноватой жидкостью, формируя кисту.
Нередко женщин больше всего беспокоит, можно ли забеременеть при мультифолликулярных яичниках. Это возможно, но определенные сложности будут.
В условиях нестабильного менструального цикла невозможно предугадать без дополнительных УЗИ, когда созреет яйцеклетка и станет возможным ее оплодотворение.
В то же время мультифолликулярная структура яичников является серьезным поводом для более тщательного ведения беременности со стороны акушера-гинеколога.
Это нарушение вполне может стать причиной преждевременных родов или самопроизвольного прерывания беременности.
Если мультифолликулярное строение яичников является результатом серьезного сбоя гормонального фона или прогрессирования эндокринных заболеваний, необходимо заблаговременно пролечить те патологии, которые вызвали это отклонение.
Только после стабилизации состояния можно безбоязненно планировать беременность.
Диагностика
Выявление этого нарушения не представляет значительной сложности. Как правило, главным элементом диагностики является ультразвуковое исследование.
На УЗИ мультифолликулярный левый яичник, как и правый, выглядит слегка увеличенным, и в нем наблюдается не менее 10 фолликулов, размер которых колеблется от 4 до 8 мм.
Нередко при проведении диагностики это состояние можно спутать с поликистозом. Эхопризнаки мультифолликулярных яичников с этим опасным состоянием очень схожи.
Чтобы точно определить характер проблемы, врач может назначать исследование в динамике. В этом случае пациенте придется регулярно проходить УЗИ на протяжении примерно 6 месяцев.
Этого времени достаточно, чтобы отследить имеющиеся изменения.
Проведение регулярных обследований позволяет отследить, имеет ли место овуляция в конкретном случае.
Особенно это важно, когда многофолликулярные яичники не позволяют женщине забеременеть.
Такой подход к диагностике позволяет определить наиболее благоприятные для этого дни.
Только после проведения обследования может быть решено, нужно ли лечить это нарушение.
В гинекологии еще нет точного мнения насчет 100% необходимости терапии этого явления.
Медикаментозное лечение
Это состояние невозможно излечить полностью. В случае если мультикистоз яичников протекает в легкой форме и не становится причиной появления характерных симптомов, доставляющих дискомфорт, гинеколог может занять выжидательную позицию и не назначать специфическое лечение.
В случае если доминантные фолликулы в яичниках не созревают, требуется гормональная терапия.
Это позволяет нормализовать менструальный цикл и увеличить шансы женщины на наступление беременности.
Препараты подбираются в зависимости от того, какие отклонения имеются. Если понижен эстрадиол, назначается синтетический аналог эстрогенов.
В некоторых случаях могут прописываться травы, содержащие фитоэстрогены. Гормон эстрадиол крайне легко поддается коррекции, поэтому результаты терапии могут быть заметны уже в том цикле, когда было начато лечение.
Даже при наличии затянувшей первой фазы МФЯ слой эндометрия может начать утолщаться, а доминатнтый фолликул стремительно формироваться.
При пониженном прогестероне обычно назначается Дюфастон и другие препараты, содержащие синтетический аналог этого гормона.
Обычно при такой гормональной терапии состояние улучшается довольно быстро. В то же время Дюфастон необходимо принимать довольно длительным курсом, чтобы при наступлении беременности избежать выкидыша на ранних сроках.
Если повышенный уровень тестостерона вызывает мультифолликулярные яичники, лечение может занять очень продолжительное время.
Как правило, для улучшения состояния требуется как минимум несколько месяцев. Натуральными средствами понизить тестостерон обычно не удается, поэтому врачам приходится прописывать женщинам сильнодействующие препараты.
Когда удается гормональными препаратами стабилизировать состояние женщины, у нее появляется возможность забеременеть естественным способом и благополучно выносить ребенка без всяких осложнений. В то же время проблема может вернуться после родов.
Иногда даже направленная гормональная терапия не позволяет добиться выраженного эффекта. В этом случае, чтобы пациентка могла иметь возможность забеременеть она находится под постоянным контролем.
В дальнейшем, когда доминантные клетки уже в достаточной степени созревают, проводится стимуляция овуляции при мультифолликулярных яичниках.
В определенный день цикла вводится специальный препарат, который позволяет фолликулу разорваться, а яйцеклетке попасть в фаллопиеву трубу.
Однако это несет в себе определенную опасность, так как могут совулировать сразу несколько яйцеклеток, что повысит риск многоплодной беременности. При неблагоприятном течении женщине, желающей завести ребенка, рекомендовано ЭКО.
Народные средства от мультифолликулярных яичников
Иногда врачи рекомендуют фитотерапию при этом нарушении. Лечение народными средствами возможно только после консультации у гинеколога и выявления первопричины проблемы.
В некоторых случаях могут быть рекомендованы травяные чаи, имеющие легкое успокаивающие действие.
Многие женщины различные нарушения работы репродуктивной системы воспринимают очень болезненно.
Фитотерапия в этом случае позволяет снять нервное напряжение и создать благоприятный фон для проведения медикаментозного лечения.
Для восполнения и снижения менструальных кровопотерь может быть рекомендовано употребление сбора лекарственных трав, включающих:
- зверобой,
- руту,
- фенхель,
- семена можжевельника,
- гусиную лапку.
Для этой цели можно использовать и другие травяные сборы. Хороший эффект дает также состав, в который входят семена и корни петрушки, горькая полынь и шиповник.
В некоторых случаях лечащим гинекологом могут быть рекомендованы травы, которые способствуют нормализации работы гипоталамо-гипофизной системы.
Особенности и лечение мультифолликулярной структуры яичников
Что означает этот диагноз
Мультифолликулярный правый яичник — явление не редкое. Если вы не знаете, что это такое и как лечить данное заболевание, попробуем с этим разобраться. Данная структура яичников предполагает наличие двенадцати развитых фолликулов вместо обычных семи. Это становится очевидным еще со снимка УЗИ. Симптоматика у этой патологии незначительная, а узнать о ее наличии можно только во время компьютерной диагностики, которая проводится в том случае, если женщине не удается забеременеть.
Современная медицинская практика считает синдром мультифолликулярных яичников физиологической нормой. Не во всех случаях данное явление может свидетельствовать о развитии патологии. Но не стоит забывать о клинической картине, при которой такое строение мультифолликулярного яичника может представлять опасность для женского здоровья. В некоторых случаях мультиолликулярные яичники могут стимулировать развитие поликистоза справа, а также вызывать гормональный дисбаланс. Именно поэтому вам стоит сразу же выяснить причину, если вы обнаружили проблему, поскольку от этого зависит эффективность терапии.
[color-box color=»blue»] Рекомендуем узнать: Мультифолликулярные яичники и беременность[/color-box]
Причины возникновения мультифолликулярных яичников
Причины возникновения мультифолликулярных яичников можно узнать в результате УЗИ. Многие женщины сразу же начинают волноваться о своих репродуктивных возможностях. Точный диагноз врач может установить только в индивидуальном порядке. Не стоит беспокоиться о том, что мелкофолликулярные изменения яичников вызовут в вашем организме бесплодие. Но успешное зачатие возможно будет лишь в том случае, если удастся определить этиологию патологического процесса, а также провести своевременное консервативное лечение. На мутльтифолликулярное строение яичников влияют следующие факторы:
- Генетические причины.
- Длительный прием оральных контрацептивов.
- Повышение уровня гормона пролактина во время лактации.
- Резкий набор или потеря веса.
- Сильное эмоциональное переживание.
- Сбои в работе эндокринной системы.
- Подростковый возраст.
- Гормональная перестройка организма у женщин после тридцати пяти лет.
Чаще всего МФЯ появляются из-за генетической предрасположенности. То есть данное заболевание может обнаружиться у дочери, если ранее диагностировалось у матери. Но нельзя исключать влияние других патогенных факторов, которые увенчивают численность пациенток с этим диагнозом.
[color-box color=»blue»] Рекомендуем узнать: Как проводят стимулирование яичников[/color-box]
Симптомы заболевания
В том случае, если диагностика показала наличие мультифолликулярности, многие женщины продумывают, какое будет при мультифолликулярных яичниках лечение. Но каким образом определить, что эхоструктура этих органов была изменена? Для этого стоит изучить признаки мультифолликулярных яичников:
- Нарушения маточного цикла.
- Понижение тональности голоса.
- Отсутствие месячных без причины.
- Тянущие боли внизу живота.
- Увеличение волосяного покрова на теле.
- Высокая жирность кожи головы.
- Наступление бесплодия.
- Появление акне или угревой сыпи.
- Резкий набор массы тела.
Такие симптомы мультифолликулярных яичников указывают на то, что пациентке нужно срочно обратиться к врачу за консультацией. Это необходимо по той причине, что эхопризнаки мультифолликулярных яичников можно вылечить быстро и эффективно, по сравнению с запущенной формой заболевания.
[color-box color=»blue»] Рекомендуем узнать: Яичники анатомия[/color-box]
Беременность при мультифолликулярных яичниках
Мультифолликулярные яичники и овуляция являются несовместимыми понятиями для большого числа женщин. Но не стоит думать, что смысл лечения заключается в успешном зачатии и восстановлении способности организма вынашивать плод. На самом деле у женщин с мультифолликулярностью правого или левого яичника имеются очень высокие шансы на беременность. Но это соблюдается при условии отсутствия других гормональных заболеваний. Если диагноз показал наличие поликистоза, то существуют некоторые препятствия для беременности. Внешний слой яичника патологически уплотняется, что препятствует наступлению овуляции. Таким образом, стимуляция овуляции при мультифолликулярных яичниках происходит за счет консервативного лечения, которое будет длительным.
Если женщина знает о том, что у нее имеется предрасположенность к данной болезни, то она должна заблаговременно спланировать свою беременность. Помимо этого она обязана уделять должное внимание собственному здоровью и здоровью ребенка.
[color-box color=»blue»] Рекомендуем узнать: Правый яичник не визуализируется что это значит[/color-box]
Диагностика и лечение
О том, что вам необходимо лечить мультифолликулярные яичники, вы можете узнать в результате компьютерной диагностики — УЗИ. Она проводится в начале, середине и конце МЦ. Если во время обследования количество созревших фолликулов доходит до двенадцати штук, доктор подтверждает, что произошла трансформация фолликулов яичника.
Помимо этого вам требуется сдать кровь для лабораторных исследований, которые помогут определить в ее составе уровень концентрации таких гормонов, как инсулин, фолликулостимулирующий гормон, тироксин, тестостерон, кортизол, прогестерон, трийодтиронин и тиреотропин. Также необходимо исключить риск других заболеваний, которые имеют схожую симптоматику. В некоторых случаях врач назначает эхографические обследования.
[color-box color=»yellow»] Обратите внимание: Когда определяется мультифолликулярность яичников, врач назначает лечение. Не стоит заниматься самодиагнозом и самолечением, поскольку вы не сможете избавиться от проблемы своими силами. Иногда поверхностное самолечение может лишь усугубить картину.[/color-box]
Чаще всего врач назначает гормональную терапию с помощью оральных контрацептивов. Помимо этого пациентка должна соблюдать строгую диету. Не исключается и лечебный курс, во время которого женщина должна пройти терапию с помощью антиандрогенных препаратов, которые помогут подавить активность мужских гормонов в организме.
Если консервативная терапия не дала должного эффекта, то необходимо провести оперативное вмешательство с последующим восстановлением организма. Если УЗИ показало мультифолликулярность яичников, то не стоит увлекаться народными средствами. Они могут быть использованы лишь в качестве дополнительной терапии.
Ультразвуковое исследование поликистозных яичников: стоит ли считать фолликулы? | Репродукция человека
Аннотация
ИСТОРИЯ: Это исследование пересмотрело критерии ультразвуковой диагностики синдрома поликистозных яичников (СПКЯ) и изучило взаимосвязь между основными гормональными и метаболическими особенностями СПКЯ и количеством фолликулов в яичнике (FNPO). Методы. В проспективное исследование было включено 214 женщин с СПКЯ по сравнению со 112 женщинами с нормальными яичниками.Основные клинические, биологические и ультразвуковые маркеры СПКЯ оценивались на ранней фолликулярной фазе. Результаты. Среднее значение FNPO фолликулов размером 2–5 мм было значительно выше в поликистозных яичниках, чем в контроле, в то время как оно было аналогичным в диапазоне 6–9 мм. Установка порога на 12 для FNPO 2–9 мм предложила лучший компромисс между специфичностью (99%) и чувствительностью (75%). В пределах диапазона фолликулов 2–5 мм мы обнаружили значительную положительную взаимосвязь между FNPO и андрогенами.FNPO в диапазоне 6–9 мм значимо и отрицательно связано с индексом массы тела и уровнем инсулина в сыворотке крови натощак. ВЫВОДЫ: Мы предлагаем изменить определение поликистозных яичников, добавив наличие ≥12 фолликулов диаметром 2–9 мм (среднее значение обоих яичников). Кроме того, наши результаты подтверждают гипотезу о том, что внутриовариальный гиперандрогенизм способствует чрезмерному раннему росту фолликулов и что дальнейшее прогрессирование не может протекать нормально из-за гиперинсулинизма и / или другого метаболического влияния, связанного с ожирением.
Введение
Синдром поликистозных яичников (СПКЯ) — наиболее частое проявление гиперандрогении и ановуляторного бесплодия у женщин. Его диагностическое определение с помощью УЗИ в настоящее время неоднозначно, особенно если учесть, почему и как следует использовать критерии УЗИ яичников. Хотя современные ультразвуковые критерии можно считать неоптимальными для диагностики классического СПКЯ, они считаются полезными несколькими авторами, включая нас (Dewailly et al ., 1997), для распознавания неклассических форм СПКЯ.
С появлением ультразвука было предложено множество параметров для морфологического определения поликистозных яичников (PCO), но до сих пор нет единого мнения относительно их диагностической ценности. Следовательно, определение, предложенное Адамсом и др. . (1985) по-прежнему преобладает и используется большинством авторов сегодня. Это определение следующее: наличие ≥10 кист диаметром 2–8 мм, расположенных по периферии вокруг плотного ядра стромы или разбросанных по увеличенному количеству стромы.Он включает два основных гистологических признака PCO, а именно чрезмерное количество фолликулов, также называемое мультифолликулярностью, и гипертрофию стромы.
Большинство авторов, использующих ультразвук, согласны со специфичностью гипертрофии стромы (обзор Adams et al ., 1985), хотя этот критерий является субъективным и не коррелирует с биохимическими показателями при измерении трехмерным ультразвуком ( Нардо и др. ., 2002). Ранее мы предлагали использовать вместо гипертрофии яичников (т.е. область яичников> 5,5 см ( 2 односторонне или двусторонне) в качестве морфологического индикатора СПКЯ, поскольку его легче определить количественно и он тесно коррелирует с гипертрофией стромы (Dewailly et al. Другие пришли к тем же выводам, используя объем яичников (Pache et al ., 1992; Takahashi et al ., 1995; VanSantbrink et al ., 1997). Больше противоречий вызывает увеличение количества фолликулов как морфологического предиктора СПКЯ.В своем морфологическом обзоре ЗКЯ Хьюздон обнаружил вдвое больше всех типов антральных фолликулов, обычно <4 мм в диаметре, по сравнению с контрольными яичниками (Hughesdon, 1982). Поскольку с помощью ультразвука можно обнаружить фолликулы только размером> 2 мм, мультифолликулярную природу PCO можно спутать с другими причинами мультифолликулярных яичников (MFO), в которые вовлечены только самые последние стадии развития фолликулов (> 4 мм). Действительно, МФО наблюдаются с помощью ультразвука в различных физиологических и патологических ситуациях, таких как средний и поздний период полового созревания, центральное преждевременное половое созревание, ановуляция гипоталамуса, гиперпролактинемия и, что наиболее важно, ранняя нормальная фолликулярная фаза у взрослых женщин только в одном яичнике, прежде чем один фолликул в когорте становится доминирующим.Это поднимает вопрос о том, какой порог следует принимать, если количество фолликулов на яичник (FNPO) используется для диагностики PCO. Большинство авторов установили этот порог на уровне 10 (Adams et al ., 1985; Takahashi et al ., 1994), но некоторые авторы рекомендовали 15 (Fox et al ., 1991).
Точно так же неясен диапазон размеров, в котором фолликулы следует подсчитывать при ультразвуковом исследовании. Большинство авторов использовали относительно широкий диапазон диаметров, т.е.от 2 до 8 мм. Однако Pache et al . (1993) показали, что среднее значение размера фолликула, оцененное с помощью ультразвука, было значительно меньше у их пациентов с СПКЯ, чем у их контрольных субъектов (3,8 против 5,1 мм соответственно), что согласуется с патологическими данными Hughesdon (1982). Следовательно, можно сомневаться, будет ли более уместным подсчет более мелких фолликулов.
Чтобы прояснить эти нерешенные проблемы, мы предположили, что увеличение порогового значения количества фолликулов до 15 и / или сужение диапазона размеров фолликулов до 2–5 мм улучшило бы точность подсчета фолликулов для диагностики PCO. и поиск функциональных коррелятов.Для этих целей мы использовали нашу базу данных, включая данные, собранные проспективно у женщин контрольной группы и у пациентов с СПКЯ.
Материалы и методы
Пациенты и контрольная группа
Это исследование было одобрено институциональным наблюдательным советом университетской больницы Лилля. Информированное согласие было получено от всех пациентов и контрольной группы перед их включением в исследование.
Органы управления
Контрольную популяцию составили 112 женщин с нормальными яичниками.Этих женщин набирало отделение вспомогательной репродуктивной медицины нашего учреждения. Они были направлены на ЭКО из-за трубного и / или мужского бесплодия. Критерии исключения включали в себя наличие в анамнезе нарушений менструального цикла (т.е. продолжительность цикла <25 дней или> 35 дней), гирсутизм, аномальный уровень пролактина или андрогенов в сыворотке [т. Е. уровень тестостерона и / или андростендиона в сыворотке выше, чем мы сообщали ранее, т.е. 0,7 или 2,2 нг / мл соответственно (Pigny et al ., 1997)], ПКЯ на УЗИ (см. Ниже) и гормональной терапии в течение 3 месяцев до исследования.
Пациенты с СПКЯ
Всего 214 пациентов с подозрением на СПКЯ были набраны из клиник гинекологии и эндокринологии. Диагноз СПКЯ был основан на ассоциации одного клинического критерия [гирсутизм (по модифицированной шкале Ферримана и Галлвея> 8) или нарушений менструального цикла (например, олигоменорея или аменорея или продолжительность цикла <25 дней или> 35 дней и / или нарушения овуляции, оцениваемые по диаграмме базальной температуры тела и / или уровень прогестерона в сыворотке <3 нг / мл в лютеиновой фазе)], с любым одним биологическим критерием (уровни ЛГ в сыворотке> 6.5 UI / л, и / или уровни тестостерона> 0,7 нг / мл, и / или уровни андростендиона> 2,2 нг / мл), или область яичников> 5,5 см 2 односторонне или двусторонне при УЗИ (Pigny et al . , 1997).
Забор сыворотки
Забор крови проводился во время ранней фолликулярной фазы (EFP), то есть между 2 и 7 днями после последней менструации (LMP), как у пациенток с СПКЯ, так и у женщин контрольной группы, как описано ранее (Pigny et al ., 1997). У пациентов с СПКЯ LMP был либо спонтанным, либо индуцированным введением дидрогестерона (10 мг / день в течение 7 дней).
Гормональные иммуноанализы
Эстрадиол, Δ4-андростендион, тестостерон, ЛГ и ФСГ измеряли с помощью иммуноанализов, как описано ранее (Pigny et al ., 1997). Уровни инсулина в сыворотке крови натощак измеряли дважды с помощью радиоиммуноанализа (Bi-Insulin IRMA Pasteur; Bio-Rad, Марн-ла-Кокетт, Франция), в котором используются два моноклональных антиинсулиновых антитела.Коэффициенты вариации внутри и между анализами были <3,8 и 7,5% соответственно. Результаты выражены в мМЕ / л в соответствии с эталонным препаратом Всемирной организации здравоохранения 66/304.
Сывороточный ингибин B измеряли с помощью двухсайтового иммуноферментного анализа (Serotec, Oxford, UK), как описано ранее (Pigny et al ., 1997). Этот анализ основан на использовании специфического захватывающего моноклонального антитела, направленного на субъединицу β B . Меченое моноклональное антитело (R1) направлено против N-концевой части зрелой субъединицы α.Результаты выражены в пг / мл частично очищенных форм из фолликулярной жидкости, откалиброванных по 32 кДа рекомбинантному ингибину B. Предел обнаружения анализа ингибина B составлял 10 пг / мл.
Ультразвуковое исследование органов малого таза
Ультразвуковое исследование проводилось между 2 и 7 днями цикла с трансвагинальным датчиком 7 МГц (Logic 400; General Electric, Милуоки, США). Ультразвуковые измерения проводились в режиме реального времени в соответствии со стандартизованным протоколом.Для исследования яичников использовалось максимально возможное увеличение. После определения самой длинной медиальной оси яичника измеряли длину и толщину, а также вычисляли площадь с помощью ручного или автоматического эллипса, чтобы очертить яичник, как описано ранее (Dewailly et al ., 2002). Несколько фолликулов были измерены в двух плоскостях яичника, чтобы оценить размер и их положение. Подсчитывали все фолликулы размером <9 мм, но> 2 мм. Диаметр нескольких фолликулов измеряли, исходя из среднего значения двух диаметров (продольного и переднезаднего), затем определяли количество фолликулов размером> 5 мм или ≤5 мм путем сканирования каждого яичника от внутреннего края до внешнего края в продольном поперечном направлении. раздел.
Пациенты, у которых трансвагинальное ультразвуковое исследование было неподходящим (девственные или отказывающиеся пациенты), были исключены из анализа, а также те, у которых не было обнаружено фолликула ни в правом, ни в левом яичнике и / или у которых площадь яичников была ниже нижний предел нормы, т.е. 2,5 см 2 . Пациенты с хотя бы одним фолликулом <9 мм в диаметре на УЗИ или с уровнем эстрадиола в сыворотке> 80 пг / мл также были исключены из исследования, чтобы не смешивать данные с наличием доминантного фолликула.
Статистические методы
Для FNPO были рассмотрены три различных размерных категории (2–5, 6–9 и 2–9 мм) для отдельного анализа. В пределах каждого диапазона размеров данные, используемые для статистического анализа, представляли собой среднее значение наблюдаемых значений для левого и правого яичника. Статистическая значимость между средними значениями была приписана двустороннему P <0,05. Значимые взаимосвязи между различными параметрами оценивались с помощью коэффициента корреляции Пирсона.
Кривые рабочих характеристик приемника (ROC) (Zweig and Campbell, 1993) были построены для проверки эффективности диагностических тестов, то есть способности различать контрольную группу и пациентов с СПКЯ. Чувствительность против (1 — специфичность) была нанесена на график на каждом уровне, а площадь под кривой рассчитывалась с помощью непараметрического статистического критерия Вилкоксона (Zweig and Campbell, 1993). Площадь под кривой представляет собой вероятность правильного определения контрольной группы и пациентов с СПКЯ.Значение 0,5 означает, что результат теста не лучше случайного.
Статистический анализ проводился с использованием Statview 4.5 (Abacus Concepts Inc., Беркли, Калифорния, США).
Результаты
Таблица I показывает основные клинические, гормональные и ультразвуковые характеристики каждой популяции. День отбора проб и ультразвукового исследования (от 2 до 7 дней после LMP) не оказал значительного влияния на эти переменные, как определено с помощью дисперсионного анализа.
Диагностическая ценность количества фолликулов в зависимости от размера фолликула
В пределах 2–5 и 2–9 мм среднее значение FNPO было значительно выше в группе СПКЯ, чем в контроле, в то время как оно было сходным между двумя группами в пределах фолликулярного диапазона 6–9 мм (Таблица I).Во всех диапазонах размеров индивидуальные значения FNPO у пациентов с PCO перекрывали таковые в контрольной группе (рисунок 1).
Диагностическая ценность FNPO в пределах каждого диапазона размеров фолликулов оценивалась по площадям под кривыми ROC (см. Материалы и методы). Не наблюдалось никакой разницы между FNPO 2–5 мм и 2–9 мм, которые дали значения площади, указывающие на хорошие диагностические характеристики (Таблица II и Рисунок 2), намного лучше, чем полученная с FNPO 6–9 мм.
Кривые ROC позволили оценить чувствительность и специфичность заданного порога (таблица II). Повышение порогового значения для FNPO 2–5 или 2–9 мм с 10 до 15 дало 100% специфичность, но существенно снизило чувствительность (Таблица II). Аналогичным образом, использование 2–5 мм вместо 2–9 мм FNPO улучшило специфичность, но снизило чувствительность, независимо от порогового значения FNPO. Установка порогового значения 12 для FNPO 2–9 мм предложила лучший компромисс между специфичностью (99%) и чувствительностью (75%) (Таблица II).
Клинические и гормональные корреляции с количеством фолликулов в зависимости от размера фолликула у пациентов с СПКЯ
В таблице III показаны отношения между FNPO в пределах каждого диапазона размеров фолликулов и основными клиническими и биологическими маркерами СПКЯ.
В пределах диапазона фолликулов 2–5 мм мы обнаружили значительную и положительную взаимосвязь между уровнями FNPO и тестостерона, андростендиона и ЛГ в сыворотке. После контроля ЛГ взаимосвязь между уровнями FNPO и тестостерона и андростендиона оставалась значительной ( r = 0.228 и 0,253, P = 0,001 и 0,001 соответственно), в то время как связь с ЛГ была потеряна после контроля тестостерона или андростендиона ( r = 0,109 и 0,08 соответственно).
FNPO в диапазоне 6–9 мм отрицательно связан с тестостероном, индексом массы тела (ИМТ) и уровнями инсулина натощак в сыворотке крови и положительно связан с концентрациями ингибина B (Таблица III). После контроля ИМТ или инсулина взаимосвязь между FNPO и уровнями тестостерона и ингибина B перестала быть значимой ( r = –0.105 и –0,098 соответственно и r = 0,119 и r = 0,098 соответственно).
Клиническая и гормональная корреляция с количеством фолликулов в зависимости от размера фолликула в контроле
В этой группе 2–5 мм FNPO коррелировали исключительно с сывороточным ЛГ ( r = 0,187, P = 0,049), в то время как FNPO 6–9 мм не коррелировало в значительной степени с какими-либо гормональными или метаболическими переменными.
Корреляция в обеих группах
Не было обнаружено значимой взаимосвязи между уровнем FNPO и FSH или ингибином A в сыворотке ни в одной группе, ни в каком-либо диапазоне размеров фолликулов (данные не показаны).
Обсуждение
Наше исследование было проведено для оценки диагностического и патофизиологического интереса определяемых ультразвуком FNPO при СПКЯ. Для диагностических целей мы повторно оценили, подходит ли порог в 10 фолликулов на яичник, как рекомендовано несколькими авторами (Adams et al ., 1985; Ardaens et al ., 1991; Takahashi et al ., 1994) для определения PCO. Наши данные с кривыми ROC показывают, что установка порога на 15 вместо 10 не помогает отличить ЗКЯ от нормальных яичников у контрольных женщин.Хотя это увеличивает специфичность до 100%, это приводит к значительной потере чувствительности. Точно так же сужение диапазона фолликулов до 2–5 мм не улучшает диагностическую мощность FNPO по сравнению с данными, полученными при подсчете фолликулов размером 2–9 мм. Использование порогового значения 12 вместо 10 фолликулов в диапазоне 2–9 мм кажется хорошим компромиссом, поскольку при этом сохраняется хорошая чувствительность (75%) при повышении специфичности до 99%, что делает этот параметр таким же ценным, как и яичников. области, как сообщалось ранее (Atiomo et al ., 2000).
Хотя проведение различия между диапазонами размеров фолликулов 2–5 и 6–9 мм не улучшает диагностику ПКЯ, наши данные поднимают некоторые вопросы, представляющие патофизиологический интерес. Действительно, PCO содержит в два-три раза больше всех типов растущих фолликулов (от стадии 1 до стадии 5) по сравнению с нормальными яичниками (Hughesdon, 1982). Недавние данные предполагают, что это усиление фолликулогенеза находится в зависимости от андрогенов внутри яичников, которые способствуют пролиферации гранулезных клеток и ингибируют апоптоз (Vendola et al ., 1998), особенно в небольших фолликулах, которые наиболее богаты рецепторами андрогенов (Hillier et al ., 1997; Weil et al ., 1998). Этот физиологический эффект андрогенов, вероятно, преувеличен в PCO, где клетки тека являются гиперактивными, чрезмерно экспрессирующими стероидогенные ферменты. Это последнее явление может быть частично независимым от ЛГ и инсулина, как предполагают длительные посевы (Wickenheisser et al ., 2000), и, следовательно, может действовать во время раннего роста фолликулов.То, что значимая и положительная корреляция между числом фолликулов 2–5 мм и уровнями тестостерона или андростендиона в сыворотке у наших пациентов с СПКЯ не зависела от ЛГ, хорошо согласуется с этой концепцией. Хотя ни одно из предыдущих исследований не фокусировалось на количестве фолликулов в диапазоне 2–5 мм при СПКЯ, наши данные согласуются с выводами других. Такахаши и др. . (1994) и Battaglia et al . (1999) отметили положительную корреляцию между количеством мелких фолликулов (2–8 мм) и уровнем андростендиона в сыворотке или соотношением ЛГ / ФСГ.Паче и др. . (1993) также обнаружили, что и тестостерон, и иммунореактивный ЛГ независимо коррелировали с количеством фолликулов ≥2 мм.
Насколько нам известно, это первое исследование, которое показало, что пациенты с СПКЯ имеют такое же количество фолликулов размером 6–9 мм на яичник, что и контрольная группа, несмотря на наличие большого количества фолликулов размером 2–5 мм у пациентов с СПКЯ. Это ультразвуковое исследование подтверждает теорию остановки фолликулов, которая предполагает, что прогрессирование небольших антральных фолликулов к выбранным фолликулам (размером 6–9 мм) и к доминантному фолликулу не может нормально протекать при PCO (Franks, 1997).Этот феномен важен для определения ановуляции СПКЯ, и было показано, что он тесно связан с ожирением и гиперинсулинизмом (Franks, 1997). Соответственно, для пациентов с СПКЯ в нашем исследовании избыточный вес и гиперинсулинемия отрицательно влияли на количество фолликулов размером 6–9 мм, как это было в случае сывороточных концентраций ингибина B в нашем предыдущем исследовании (Cortet-Rudelli et al ., 2002). Мы думаем, что оба явления отражают важную роль ожирения и / или гиперинсулинизма в остановке фолликулов при СПКЯ.В соответствии с этой гипотезой, женщины с ожирением (ИМТ> 25 кг / м 2 ) в нашей серии имели меньше фолликулов размером 6–9 мм и более низкий средний уровень ингибина В в сыворотке, чем худые (2,7 ± 3,0 против 3,8 ± 3,4 пг). / мл и 82,4 ± 41,9 против 112,6 ± 49,2 пг / мл соответственно; P <0,02 и P <0,0001 соответственно).
Как Laven et al . (2001), мы обнаружили, что уровень ингибина B в сыворотке у наших нестимулированных пациентов с СПКЯ положительно коррелировал с FNPO.Однако в нашем исследовании эта взаимосвязь была ограничена диапазоном 6–9 мм и не была значимой после контроля ИМТ или уровня инсулина натощак в сыворотке крови. Кроме того, в нашей контрольной группе такой взаимосвязи не отмечалось. Следовательно, как мы ранее подчеркивали (Cortet-Rudelli et al ., 2002), настоящие данные снова подчеркивают необходимость всегда рассматривать вес пациентов как вмешивающийся фактор, когда уровень ингибина B в сыворотке значительно зависит от гормонального фона или переменные УЗИ.
В заключение мы предлагаем изменить ультразвуковое определение ПКЯ, предложенное Адамсом и др. . (1985) следующим образом: «увеличение площади яичников (> 5,5 см 2 ) или объема (> 11 мл) и / или наличие ≥12 фолликулов размером 2–9 мм в диаметре (среднее значение обоих яичников)». Это определение должно помочь распознать неклассические формы СПКЯ на практике и улучшить фенотипический анализ в рамках семейных исследований. Помимо пересмотра критериев ультразвуковой диагностики СПКЯ, наши результаты ультразвукового исследования подтверждают гипотезу о том, что проблема фолликулов при СПКЯ является двукратной (Dewailly et al ., 2003). Во-первых, гиперандрогения внутри яичников способствует чрезмерному раннему росту фолликулов, вплоть до фолликулярной стадии 2–5 мм, независимо от ЛГ и инсулина. Во-вторых, попадание фолликулов из этого увеличенного пула в когорту и их дальнейшее развитие к выбранным фолликулам (размером 6–9 мм) и, в конечном итоге, к доминантному фолликулу не может происходить из-за ареста фолликулов. Хотя мало что известно о механизме (ах) этого последнего явления, ясно, что оно усугубляется гиперинсулинизмом и / или другими метаболическими факторами, связанными с ожирением (Franks et al ., 1999).
Благодарности
Мы благодарим г-жу С. Деруддер за ее помощь в сборе образцов крови и г-жу И. Фай, г-жу И. Граувин, г-жу В. Данель и г-жу Х. Друэз за их помощь в вычислении клинических и биологических данных. Мы благодарим профессора С.Фрэнкса и доктора Р. Берча за любезный вклад в редактирование рукописи и д-ра А. Дюамеля в обзоре статистических данных. При поддержке грантов Délégation à la Recherche du CHU de Lille (Франция) и Régionale des Etudes Doctorales, Université de Lille II (Франция).
Рис. 1. Графики в форме квадрата и уса, показывающие среднее количество фолликулов в серии пациентов с синдромом поликистозных яичников (СПКЯ) ( n = 214) и в контроле ( n = 112). В пределах диапазона размеров фолликулов 2–5 и 2–9 мм соответственно 2,5 и 14% контролей были выше порогового значения 10, в то время как в пределах обоих этих диапазонов размеров фолликулов ни один не был выше порога 15. И наоборот, в пределах 2–5 и 2–9 мм соответственно у 41 и 25% пациентов с СПКЯ были ниже порогового значения 10, и соответственно 66 и 52% были ниже порога 15.
Рис. 1. Графики в форме квадрата и уса, показывающие среднее количество фолликулов в серии пациентов с синдромом поликистозных яичников (СПКЯ) ( n = 214) и в контроле ( n = 112). В пределах диапазона размеров фолликулов 2–5 и 2–9 мм соответственно 2,5 и 14% контролей были выше порогового значения 10, в то время как в пределах обоих этих диапазонов размеров фолликулов ни один не был выше порога 15. И наоборот, в пределах 2–5 и 2–9 мм соответственно у 41 и 25% пациентов с СПКЯ были ниже порогового значения 10, и соответственно 66 и 52% были ниже порога 15.
Рис. 2. Кривые рабочих характеристик приемника (ROC) , показывающие диагностические характеристики числа фолликулов на яичник в пределах каждого диапазона размеров фолликулов.
Рис. 2. Кривые рабочих характеристик приемника (ROC), показывающие диагностические характеристики количества фолликулов на яичник в пределах каждого диапазона размеров фолликулов.
Таблица I.Основные клинические и гормональные признаки у контрольной группы и у пациентов с синдромом поликистозных яичников (СПКЯ)
| Контроли | СПКЯ | P a | |
| (9 9236 n = 112) | ( n = 214) | ||
| Возраст (лет) | 30.0 (25–34,7) | 27,2 (21,4–33,6) | 0,0001 |
| Индекс массы тела (кг / м 2 ) | 23,1 (19,4–32) | 26,7 (20–40,3) | 0,0001 |
| Тестостерон (нг / мл) | 0,27 (0,09–0,50) | 0,48 (0,21–0,84) | 0,0001 |
| Андростендион (нг / мл) | 1,33 2,20 (1,35–3,30) | 0,0001 | |
| Эстрадиол (пг / мл) | 30 (20–51) | 33 (20–52) | NS |
| LH (МЕ / л) | 4.1 (2,3–6,9) | 6,2 (2,4–12,4) | 0,0001 |
| ФСГ (МЕ / л) | 6,0 (4,6–7,6) | 5,1 (3,5–6,5) | 0,0001 |
| Ингибин B (пг / мл) | 84 (50–138) | 89 (43–152) | NS |
| Инсулин (мМЕ / л) | 3,0 (1,4–7,4) | 5,3 (1,5– 16,9) | 0,0001 |
| Площадь яичников (см 2 ) | 8,1 (6,1–10.3) | 12,6 (9,6–16,0) | 0,0001 |
| Число фолликулов | |||
| 2–9 мм | 6,0 (4,5–10) | 15,5 ) | 0,0001 |
| 2–5 мм | 4 (1,65–7) | 12 (6,5–24) | 0,0001 |
| 6–9 мм | 2,5 (0,5–5,5) | 2,5 (0–8) | NS |
| Элементы управления | PCOS | P a | |
| (09 n5 n) 214) | |||
| Возраст (лет) | 30.0 (25–34,7) | 27,2 (21,4–33,6) | 0,0001 |
| Индекс массы тела (кг / м 2 ) | 23,1 (19,4–32) | 26,7 (20–40,3) | 0,0001 |
| Тестостерон (нг / мл) | 0,27 (0,09–0,50) | 0,48 (0,21–0,84) | 0,0001 |
| Андростендион (нг / мл) | 1,33 2,20 (1,35–3,30) | 0,0001 | |
| Эстрадиол (пг / мл) | 30 (20–51) | 33 (20–52) | NS |
| LH (МЕ / л) | 4.1 (2,3–6,9) | 6,2 (2,4–12,4) | 0,0001 |
| ФСГ (МЕ / л) | 6,0 (4,6–7,6) | 5,1 (3,5–6,5) | 0,0001 |
| Ингибин B (пг / мл) | 84 (50–138) | 89 (43–152) | NS |
| Инсулин (мМЕ / л) | 3,0 (1,4–7,4) | 5,3 (1,5– 16,9) | 0,0001 |
| Площадь яичников (см 2 ) | 8,1 (6,1–10.3) | 12,6 (9,6–16,0) | 0,0001 |
| Число фолликулов | |||
| 2–9 мм | 6,0 (4,5–10) | 15,5 ) | 0,0001 |
| 2–5 мм | 4 (1,65–7) | 12 (6,5–24) | 0,0001 |
| 6–9 мм | 2,5 (0,5–5,5) | 2,5 (0–8) | NS |
Основные клинические и гормональные особенности в контрольной группе и у пациентов с синдромом поликистозных яичников (СПКЯ)
| Контроли | СПКЯ | P a | ||||||
| 10 ( ) | ( n = 214) | |||||||
| Возраст (лет) | 30,0 (25–34,7) | 27,2 (21,4–33,6) | 0,0001 | |||||
| Индекс массы тела (кг / м) 2 ) | 23.1 (19,4–32) | 26,7 (20–40,3) | 0,0001 | |||||
| Тестостерон (нг / мл) | 0,27 (0,09–0,50) | 0,48 (0,21–0,84) | 0,0001 | 0,0001 | Андростендион (нг / мл) | 1,41 (0,88–2,03) | 2,20 (1,35–3,30) | 0,0001 |
| Эстрадиол (пг / мл) | 30 (20–51) | 33 (20–52 ) | NS | |||||
| LH (МЕ / л) | 4,1 (2.3–6,9) | 6,2 (2,4–12,4) | 0,0001 | |||||
| ФСГ (МЕ / л) | 6,0 (4,6–7,6) | 5,1 (3,5–6,5) | 0,0001 | |||||
| Ингибин (пг / мл) | 84 (50–138) | 89 (43–152) | NS | |||||
| Инсулин (мМЕ / л) | 3,0 (1,4–7,4) | 5,3 (1,5–16,9) | 0,0001 | |||||
| Площадь яичников (см 2 ) | 8,1 (6,1–10,3) | 12.6 (9,6–16,0) | 0,0001 | |||||
| Количество фолликулов | ||||||||
| 2–9 мм | 6,0 (4,5–10) | 15,5 (10–27,535) | ||||||
| 2–5 мм | 4 (1,65–7) | 12 (6,5–24) | 0,0001 | |||||
| 6–9 мм | 2,5 (0,5–5,5) | 2,5 (0–8 ) | NS |
| Элементы управления | PCOS | P a | |
| ( n = 112356 | ( n = 112359) | ||
| Возраст (лет) | 30.0 (25–34,7) | 27,2 (21,4–33,6) | 0,0001 |
| Индекс массы тела (кг / м 2 ) | 23,1 (19,4–32) | 26,7 (20–40,3) | 0,0001 |
| Тестостерон (нг / мл) | 0,27 (0,09–0,50) | 0,48 (0,21–0,84) | 0,0001 |
| Андростендион (нг / мл) | 1,33 2,20 (1,35–3,30) | 0,0001 | |
| Эстрадиол (пг / мл) | 30 (20–51) | 33 (20–52) | NS |
| LH (МЕ / л) | 4.1 (2,3–6,9) | 6,2 (2,4–12,4) | 0,0001 |
| ФСГ (МЕ / л) | 6,0 (4,6–7,6) | 5,1 (3,5–6,5) | 0,0001 |
| Ингибин B (пг / мл) | 84 (50–138) | 89 (43–152) | NS |
| Инсулин (мМЕ / л) | 3,0 (1,4–7,4) | 5,3 (1,5– 16,9) | 0,0001 |
| Площадь яичников (см 2 ) | 8,1 (6,1–10.3) | 12,6 (9,6–16,0) | 0,0001 |
| Число фолликулов | |||
| 2–9 мм | 6,0 (4,5–10) | 15,5 ) | 0,0001 |
| 2–5 мм | 4 (1,65–7) | 12 (6,5–24) | 0,0001 |
| 6–9 мм | 2,5 (0,5–5,5) | 2,5 (0–8) | NS |
Кривая рабочих характеристик приемника (ROC)
| Площадь под кривой ROC | Порог | Чувствительность (%) | Специфичность (%) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| FNPO | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 2–5 мм | 0,924 | 10 | 65 | 97 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 12 | 57 | 99 | 4235 4235 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 6–9 мм | 0.502 | 3 | 42 | 69 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 4 | 32,5 | 80 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 5 | 2 | 24 | 24 0,937 | 10 | 86 | 90 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 12 | 75 | 99 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 15 | 7 | 7 | Площадь под кривой ROC | Порог | Чувствительность (%) | Специфичность (%) | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| FNPO | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 2–5 мм | 0.92410 | 65 | 97 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 12 | 57 | 99 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 15 | 42 100359 | 42 0,502 | 3 | 42 | 69 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 4 | 32,5 | 80 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 5 | 24352 0.937 | 10 | 86 | 90 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 12 | 75 | 99 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 15 | II Кривая рабочих характеристик приемника (ROC)
|

 При необходимости назначить лечебную диету и умеренные нагрузки.
При необходимости назначить лечебную диету и умеренные нагрузки. Поэтому перед процедурой специалист должен предупредить женщину о возможном наступлении многоплодной беременности.
Поэтому перед процедурой специалист должен предупредить женщину о возможном наступлении многоплодной беременности. Это вещество стимулирует синтез молока, менструация угнетается. Соответственно, как и в предыдущем случае, количество фолликулярных структур становится больше.
Это вещество стимулирует синтез молока, менструация угнетается. Соответственно, как и в предыдущем случае, количество фолликулярных структур становится больше.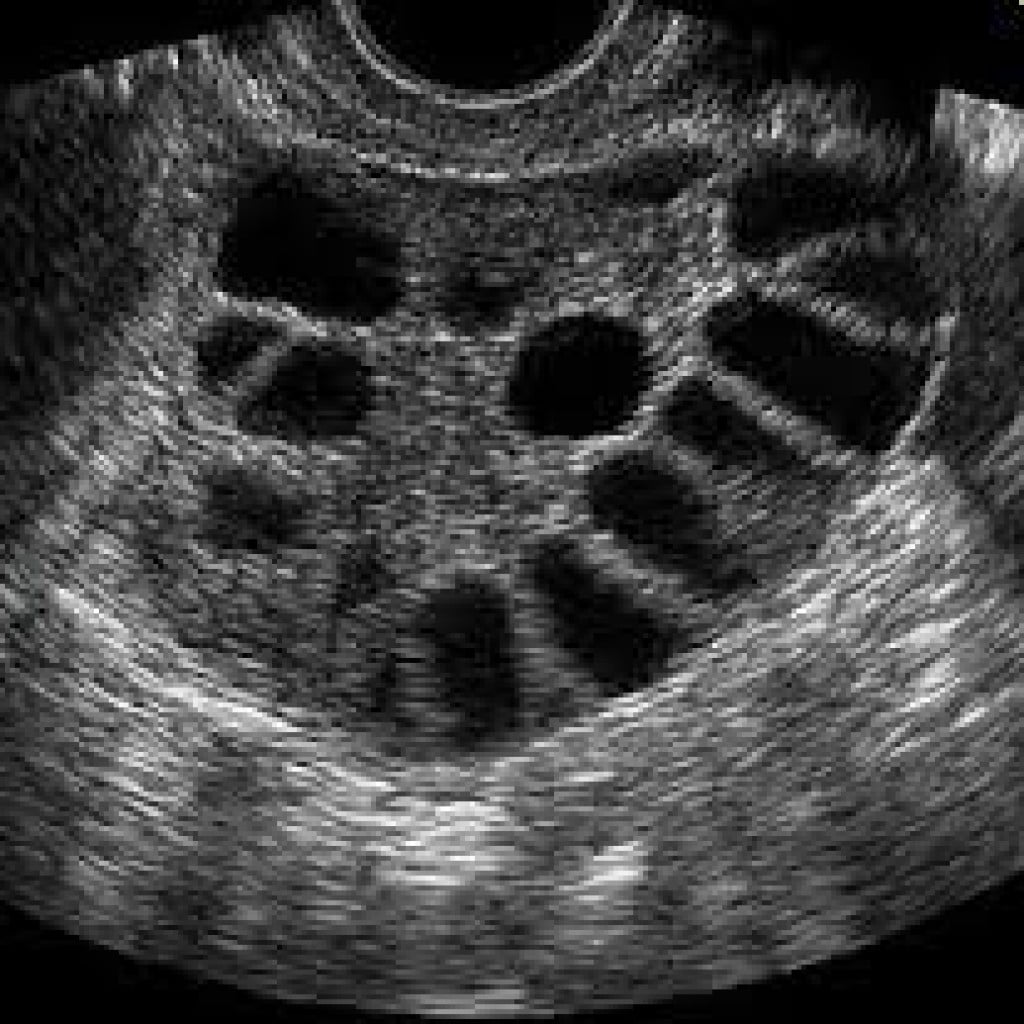 Порой возникает парадоксальная ситуация. Менструация сохраняется, однако забеременеть женщина не может. Происходить это может, когда отмечается мультифолликулярное строение яичников.
Порой возникает парадоксальная ситуация. Менструация сохраняется, однако забеременеть женщина не может. Происходить это может, когда отмечается мультифолликулярное строение яичников. д.
д.