Лекарственная терапия для лечения повышенного уровня мочевой кислоты у лиц с высоким кровяным давлением
Актуальность
Мочевая кислота является естественным конечным продуктом распада тканей организма и пищи человека, преимущественно белка. Мочевая кислота обычно выводится из крови почками и элиминируется из организма с мочой. Однако, если слишком много мочевой кислоты или почки не могут удалить её из крови как обычно, уровень мочевой кислоты в крови повышается (гиперурикемия). Связь между гиперурикемией и высоким артериальным давлением (ведущая проблема здоровья во всем мире) была признана ещё в 19 веке. В настоящее время существует множество доказательств важности этой связи. Цель настоящего обзора — оценить, может ли снижение уровня мочевой кислоты в крови также снизить артериальное давление. Такой подход может представлять собой новую цель и/или вариант лечения лиц с гипертензией.
Характеристика исследований
В этом обновлении предыдущего обзора мы рассмотрели абстракты из 349 ссылок и отобрали 21 для оценки.
О чем говорят исследования
Мы обнаружили, что лекарственная терапия для снижения уровня мочевой кислоты не приводила к значительному снижению кровяного давления по сравнению с плацебо у лиц с высоким уровнем мочевой кислоты в крови и с высоким кровяным давлением. Лекарственная терапия превосходила плацебо в снижении уровня мочевой кислоты в крови. Число выбываний пациентов из исследований из-за побочных эффектов не увеличилось при лекарственной терапии; однако в одном исследовании один пациент выбыл из исследования из-за тяжёлой кожной реакции.
Таким образом, нет достаточных доказательств того, что использование лекарств, снижающих уровень мочевой кислоты в крови, также снижает кровяное давление у лиц с гипертензией. Необходимы дополнительные исследования по этому вопросу. Поскольку только три исследования были подходящими для включения в обзор, мы не можем быть уверены, что будущие исследования не изменят эти выводы.
Необходимы дополнительные исследования по этому вопросу. Поскольку только три исследования были подходящими для включения в обзор, мы не можем быть уверены, что будущие исследования не изменят эти выводы.
Качество доказательств
В целом, имелись доказательства низкого качества, на основании которых не смогли установить, что лекарственная терапия высокого уровня мочевой кислоты в крови приводит к снижению кровяного давления. Исследования, включенные в настоящий обзор, представили результаты, различающиеся между исследованиями, в отношении этого исхода. Кроме того, мы обнаружили доказательства высокого качества того, что лекарственная терапия, направленная на снижение уровня мочевой кислоты, действительно снижает уровень мочевой кислоты. Наконец, были доказательства очень низкого качества, на основании которых не удалось установить, увеличивает ли лекарственная терапия число выбываний из исследований из-за побочных эффектов. Основными причинами этого были проблемы с дизайном исследований, недостаток данных и отсутствие единообразия результатов разных исследований.
Лечение подагры препаратами, выводящими мочевую кислоту
Что такое – мочевая кислота?
Прежде, чем покупать лекарства после диагностики болезни, рекомендуется разобраться с механизмом развития подагры. Заболевание напрямую связано с показателем мочевой кислоты, исследуемым натощак в плазме крови. Этот элемент является результатом распада белковых соединений и пурины.
Синтезируется элемент печенью. Если человек ведет здоровый образ жизни, а его почки и другие внутренние органы функционируют нормально, то проблемы не возникают. При наличии почечных заболеваний или при длительном употреблении продуктов, богатых пуриновыми соединениями, нарушается кислотный баланс, и мочевая кислота уже не выводится в нормальном объеме. Элемент постепенно накапливается в организме и со временем начинает провоцировать подагрические приступы.
В запущенных случаях, на фоне развившейся почечной недостаточности, из избытка пуринов синтезируются соли уратов, оседающие в почках.
Уровни мочевой кислоты у взрослого человека не должны быть выше отметки 350 мкмоль/л (данные являются усредненными, нужно ориентироваться на цифры конкретной лаборатории). Если после сдачи биохимического анализа крови значения находятся ближе к верхней границы нормы, рекомендуется пересмотреть образ жизни и питание.
Почему увеличивается содержание пуринов в организме
Помимо почечной недостаточности и неправильного питания, способствовать возникновению гиперукемии могут такие патологические состояния в организме пациента:
- Артериальная гипертензия – увеличивает нагрузку на почки.
- Ожирение – провоцирует сахарный диабет, на фоне которого развиваются другие метаболические нарушения.
- Анемия.
- Системные аутоиммунные заболевания.
- Экзема, псориаз.
- Лейкозы.

- Туберкулёз.
- Патологии печени.
Типичный больной подагрой – мужчина в возрасте от 40 лет, с ожирением, который неправильно питается и злоупотребляет спиртными напитками. У женщин обычно заболевание в возрасте до 60 лет не наблюдается.
Гиперурикемия развивается на фоне таких погрешностей в питании:
- Голодание, жесткие диеты, резкая сгонка веса.
- Злоупотребление жирной, жареной и острой пищи. Пример – жирные мясные бульоны, свинина, утка.
- Частое употребление спиртных напитков. Наиболее опасные напитки – вино и пиво.
- Избыточное питание белковыми и дрожжевыми продуктами.
- Регулярное употребление продуктов, богатых щавелевой кислотой. Такая пища способствует возникновению мочекаменной болезни. Пример – шпинат, виноград, яблоки, щавель, петрушка, укроп.
- Злоупотребление кофе, какао и шоколадом, черным чаем.
Без коррекции питания использование медикаментов для выведения мочевой кислоты не имеет смысла.
Признаки гиперурикемии
Болезнь развивается постепенно и имеет несколько стадий проявления. На начальном этапе признаки недомогания не возникают, но продукты обмена пуриновых соединений начинают активно накапливаться в тканях и внутренних органах. Постепенно увеличивается концентрация солей в суставных сумках. Первую стадию обнаруживают случайно, если пациент ежегодно сдает анализы крови. Если в биохимическом анализе крови повышена мочевая кислота, то это говорит о нарушении обмена веществ.
Повышение связано как с почечной дисфункцией, так и с некорректным питанием. Дополнительные биохимические показатели укажут в чем причина – если повышается креатинин и мочевина, то это указывает на почечную дисфункцию. Также если часть осадка мочи составляют соли уратов в повышенном количестве, то можно заподозрить мочекаменную болезнь. Требуются дополнительные, инструментальные способы диагностики.
На второй стадии возникает острый болевой синдром, связанный с подагрическим приступом. Против обострения действует симптоматическая терапия, состоящая из жесткой диеты, приема обезболивающих средств и быстро действующих таблеток от мочевой кислоты. Игнорирование болезни на этом этапе со временем приводит к третьей стадии, характеризующейся появлением тофусов в суставных сумках, что провоцирует множественные деформации.
Против обострения действует симптоматическая терапия, состоящая из жесткой диеты, приема обезболивающих средств и быстро действующих таблеток от мочевой кислоты. Игнорирование болезни на этом этапе со временем приводит к третьей стадии, характеризующейся появлением тофусов в суставных сумках, что провоцирует множественные деформации.
Правильное питание для уменьшения пуринов в организме
Чтобы предупредить рецидивы заболевания, необходимо придерживаться специальной диеты и принимать препараты для выведения мочевой кислоты. Комбинированный подход в лечении приведет к существенным улучшениям. Питание при подагре должно основываться на принципах меню диеты номер 6.
Из рациона исключают жирные, жареные и острые продукты. Количество белка ограничивают. Рекомендуемые источники – нежирные сорта птицы, рыбы и мяса. Допускается умеренное употребление яиц и молочных продуктов. Нужно пить много воды, не менее 1.5 л в день, не включая жидкость из других напитков. Также необходимо следить за количеством употребляемого натрия, поэтому еду не следует досаливать.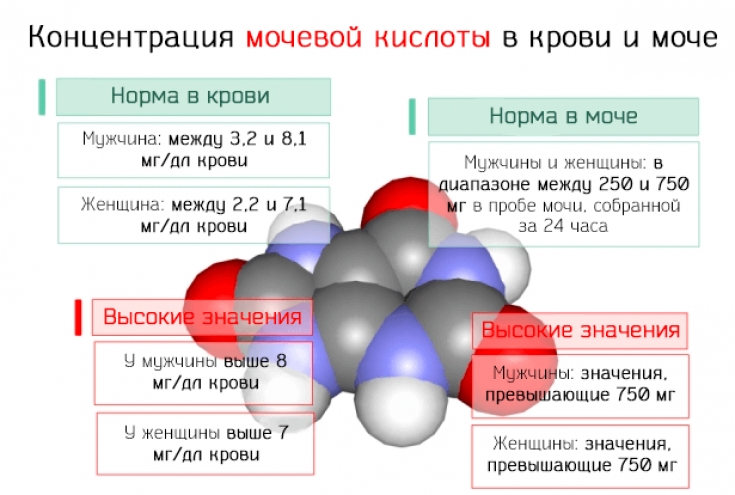
Более подробное меню должен составить лечащий врач, с учетом индивидуальных потребностей и наличия сопутствующих заболеваний.
Медикаментозное лечение
Медикаментозная терапия при подагре основана на использовании лекарств, которые обладают действием разной направленности. Препараты для лечения гиперурикемии делятся на несколько видов:
- Урикодепрессивные – уменьшающие образование пуриновых соединений. Действие такого типа медикаментов направлено на снижение образования мочевой кислоты в организме. Лекарства ингибируют фермент, ответственный за синтез элемента из пуринов.
- Урикозурические – отвечают за вывод пуринов из организма. Действие таких медикаментов направлено на усиленное выведение пуриновых соединений из организма. Продукты метаболизма выводятся преимущество через почки или кишечник.
- Медикаменты смешанного типа действия. Такие лекарства обладают комбинированным эффектом – одновременно ингибируют синтез мочевой кислоты и ускоряют ее выведение.

Также назначают мочегонные средства, а при обострении помогут НПВС, анальгетики или кортикостероиды.
Обзор препаратов для выведения мочевой кислоты при подагре
Ниже предоставлен список наиболее эффективных современных урикозурических и урикодепрессивных лекарственных препаратов, способных уменьшить количество вырабатываемой мочевины и вывести ее избыток из организма. В зависимости от назначений врача, медикаменты принимают постоянно или короткими курсами.
Какие лекарства обычно назначают:
- Аденурик. Является одним из самых сильных средств, помогающих быстро выводить из организма избыток мочевой кислоты. Препарат характеризуется хорошей переносимостью и высокой эффективностью. Преимущества – удобен в использовании, достаточно выпить 1 таблетку раз в сутки, независимо от приема пищи. Аденурик не вызывает сильных побочных эффектов, подходит для использования лицами в пожилом возрасте. Длительность и схема приема должна согласовываться с лечащим врачом.
 Минусы – высокая стоимость лекарственного средства. В период обострения запрещено использовать медикамент.
Минусы – высокая стоимость лекарственного средства. В период обострения запрещено использовать медикамент. - Аллопуринол – один из наиболее востребованных препаратов на рынке. Аллопуринол назначают чаще всего, так как он недорогой, относительно безопасный и быстро справляется с поставленной задачей. Препарат ингибирует ферменты, участвующие в преобразовании пуриновых соединений в мочевую кислоту. Средство препятствует отложению солей в суставах и вымывает накопившиеся кристаллы. Обладает комплексным действием и влияет на причину возникновения подагры. Аллопуринол запрещено использовать в период обострения и при наличии почечных заболеваний. В большинстве случаев препарат хорошо переносится и редко вызывает побочные эффекты. Достаточно выпить таблетку один раз в день, независимо от приема пищи.
- Блемарен. Медикамент снижает кислотность мочи, делая ее более щелочной. Такой эффект способствует растворению солей мочевой кислоты и ускоренному их выведению. Нельзя назначать медикамент лицам, находящимся на бессолевой диете и в период обострения гиперурикемии.
 Длительность терапии не должна превышать полгода. В зависимости от исходных данных по кислотности мочи, доза сильно варьируется. Более конкретные рекомендации должен дать лечащий врач. Блемарен выпускают в форме шипучих таблеток.
Длительность терапии не должна превышать полгода. В зависимости от исходных данных по кислотности мочи, доза сильно варьируется. Более конкретные рекомендации должен дать лечащий врач. Блемарен выпускают в форме шипучих таблеток. - Канефрон – растительное средство. Препарат не влияет на образование или выведение солей мочевой кислоты из организма, но помогает в комплексе, если у пациента имеются почечные болезни или сопутствующие инфекции мочеполовой системы. Назначают Канефрон при хроническом течении подагры в качестве средства, стимулирующего выведение солей мочевой кислоты. Так как это препарат на растительной основе, его безопасно назначать в любом возрасте – детям, пожилым лицам и беременным. С осторожностью назначают в период грудного вскармливания. Длительность и дозировку лекарства подбирает лечащий врач индивидуально.
- Колхикум или Колхицин. Это противоподагрический препарат растительного происхождения, используемый для снижения уровня мочевой кислоты в организме.
 Преимущество средства – можно назначать во время острого приступа. Растительное средство обладает низким количеством побочных эффектов, поэтому его можно назначать в любом возрасте. У Колхицина сильный противовоспалительный эффект, препарат угнетает синтез кристаллов мочевой кислоты, действует в течение 12 часов. Урикозурический препарат имеет и некоторые недостатки в использовании – раздражает слизистую оболочку желудка, в особенности токсичен при одновременном использовании НПВС, снижает усвоение витамина В12, ухудшает показатели крови, поэтому не подходит для длительного использования.
Преимущество средства – можно назначать во время острого приступа. Растительное средство обладает низким количеством побочных эффектов, поэтому его можно назначать в любом возрасте. У Колхицина сильный противовоспалительный эффект, препарат угнетает синтез кристаллов мочевой кислоты, действует в течение 12 часов. Урикозурический препарат имеет и некоторые недостатки в использовании – раздражает слизистую оболочку желудка, в особенности токсичен при одновременном использовании НПВС, снижает усвоение витамина В12, ухудшает показатели крови, поэтому не подходит для длительного использования. - Леспефлан – растительный препарат, помогающий вывести избыток мочевой кислоты из организма. Форма выпуска – спиртовая настойка. Средство повышает скорость выведения пуриновых соединений через почки. Леспефлан подходит для курсового приема. Длительность терапии не должна превышать 1.5 месяца. Медикамент безопасный и практически не вызывает побочные эффекты, если правильно использовать средство.
 Так как в составе есть этанол, то лекарство запрещено принимать лицам с ответственным трудом, где требуется повышенная концентрация внимания. Леспефлан противопоказан беременным, кормящим и лицам с алкогольной зависимостью.
Так как в составе есть этанол, то лекарство запрещено принимать лицам с ответственным трудом, где требуется повышенная концентрация внимания. Леспефлан противопоказан беременным, кормящим и лицам с алкогольной зависимостью. - Роватинекс – таблетированное средство растительного происхождения. Медикамент используют для снижения уровня пуринов и выведения избыточного накопления солей. Механизм действия заключается в повышении растворимости микрокристаллов, которые отложились в суставных сумках. Также имеются данные, что Роватинекс повышает неспецифическую сопротивляемость организма к инфекциям, что полезно, если у пациента имеются инфекционные болезни мочеполовой системы. Назначать медикамент можно с 6 лет.
- Фитолизин – урикозурическое средство. Форма выпуска – паста для перорального применения. Медикамент назначают в комплексном составе лечения хронического течения подагры. Во время курсового приема запрещено посещать солярий или долго находиться под открытым солнцем, так как Фитолизин увеличивает фоточувствительность кожи.
 Противопоказания к применению – наличие почечной и сердечной хронической недостаточности.
Противопоказания к применению – наличие почечной и сердечной хронической недостаточности. - Цистон – растительный комплекс, включающий в состав множество трав, обладающих противовоспалительным, антисептическим, обезболивающим и мочегонным действием. Некоторые компоненты в составе способны ускоренно эвакуировать кристаллы мочевины из организма. Медикамент безопасный, практически не вызывает побочные эффекты, поэтому хорошо переносится. Цистон подходит для длительного использования, но врачи рекомендуют курсовой прием при обострении. Цистон подходит для комплексного применения, для борьбы с хроническим течением подагры. Имеются некоторые ограничения в приеме лекарства – нельзя применять Цистон лицам, страдающих от МКБ с наличием крупных конкрементов. Так как у лекарства мочегонное действие, то с током мочи начнут двигаться конкременты, что приведет к почечной колике. Если у пациента наблюдается усиленное отложение солей, то курс терапии могут назначить до полугода.
- Фулфлекс – комбинированное средство с анальгезирующим и урикозурическим действием.
 В состав лекарства входят растительные компоненты – экстракт ивовой коры и мартинии. Форма выпуска – крем для наружного использования и пероральные капсулы. В период обострения используют, комбинируя сразу 2 формы выпуска – капсулы пьют, а наружным средством мажут поврежденный сустав. Капсулы удобны в применении – достаточно пить средство раз в сутки, когда мазь рекомендуют наносить 2-3 раза в день.
В состав лекарства входят растительные компоненты – экстракт ивовой коры и мартинии. Форма выпуска – крем для наружного использования и пероральные капсулы. В период обострения используют, комбинируя сразу 2 формы выпуска – капсулы пьют, а наружным средством мажут поврежденный сустав. Капсулы удобны в применении – достаточно пить средство раз в сутки, когда мазь рекомендуют наносить 2-3 раза в день.
Существуют и другие медикаменты, чаще используемые для симптоматического лечения. Примеры – НПВС или анальгетики, кортикостероиды. Обезболивающие медикаменты обладают быстрым действием, устраняют боль и воспаление. Кортикостероиды также имеют противовоспалительное действие, но также помогают в устранении покраснения и отечности. Не рекомендуется заниматься самолечением. Лучше обратиться к опытному врачу, который распишет заранее схемы терапии, в зависимости от ситуации.
Народные средства от мочевой кислоты
В арсенале домашнего лечения народными рецептами также существуют способы, подходящие для понижения патологически повышенного уровня пуриновых соединений в организме. Такие методы не могут служить основой терапии, их можно комбинировать в составе основного лечения, в качестве дополнительной поддержки организма. Фитотерапия не вредна, часто приносит пользу организму.
Такие методы не могут служить основой терапии, их можно комбинировать в составе основного лечения, в качестве дополнительной поддержки организма. Фитотерапия не вредна, часто приносит пользу организму.
Какие методы домашней терапии помогут справиться с повышенным уровнем мочевины:
- Прием свежеотжатого крапивного сока. Рецепт прост и актуален в весенне-летний период, когда на улице растет много крапивы. Нужно сорвать растение и отжать с него сок. Подойдут листья и стебли. Рекомендуемое количество – одна чайная ложка натощак, за полчаса до завтрака.
- Отвар из березовых листьев. Одну столовую ложку сухих листков заливают стаканом кипятка и варят на медленном огне в течение 5-10 минут. Затем нужно смесь процедить через марлю. Пить рекомендуется 2-3 раза в сутки, за полчаса до еды.
- Брусничный настой. 30 грамм сушеных брусничных листьев заливают 300 мл кипятка и настаивают в течение часа. Затем смесь процеживают. Готовый отвар принимают по столовой ложке перед едой, трижды в день.

- Еловые шишки заливают 3 стаканами кипятка. Емкость со смесью укутывают в теплое полотенце или одеяло и настаивают в течение дня. Смесь нужно пить по 2 столовые ложки 3 раза в день за 15 минут до еды. Средство помогает не только в комплексном лечении подагры, но и эффективно в очищении сосудов.
- Не менее эффективны и наружные средства в выведении избытка солевых отложений. Нужно смешать 100 г сушеных ромашковых цветков с 10 г соли. Затем смесь заливают 5 л горячей воды. Когда вода остынет немного, нужно положить в воду ноги на полчаса. Такое наружное средство эффективно разгоняет местный кровоток, за счет чего улучшаются обменные процессы, и происходит усиленное выведение из пораженного сустава отложений мочевины.
Чтобы снизить риск побочных эффектов, рекомендуется обсудить народные рецепты и их сочетаемость с традиционной медициной на приеме у лечащего врача. Если специалист разрешит использование народной медицины, то ее можно комбинировать с препаратами.
Мнение редакции
При обострении подагры рекомендуется использовать лекарства, выводящие мочевую кислоту. Конкретные медикаменты должен назначить лечащий врач. Пациентам с подагрой также показана строгая диета. Рекомендуется изучить другие статьи про гиперурикемию на сайте, чтобы подробнее узнать о лечении болезни.
Рациональный выбор антигиперурикемической терапии
ВведениеПодагра — системное тофусное заболевание, развивающееся в связи с воспалением в органах и системах в местах отложения кристаллов моноурата натрия у лиц с гиперурикемией, обусловленной внешнесредовыми и/или генетическими факторами [1].
Гиперурикемия является обязательным, но не единственным фактором риска образования кристаллов моноурата натрия и развития подагры. Тем не менее при развитии подагры коррекция гиперурикемиии является непременным условием достижения ремиссии заболевания. Под гиперурикемией подразумевают повышение уровня мочевой кислоты в сыворотке крови >420 мкмоль/л [2].
Среди факторов, способствующих повышению этого показателя, выделяют диету, богатую пуринами, злоупотребление алкоголем [3], метаболические нарушения, связанные с инсулинорезистентностью, склонность к повышенному накоплению уратов в организме, истощение аденозинтрифосфата, реабсорбцию в канальцах почек [4]. К гиперурикемии ведет нарушение метаболизма мочевой кислоты: как повышение ее продукции в печени, так и нарушение экскреции почками.
Не менее важным фактором является применение препаратов, вызывающих гиперурикемию. К ним относятся противотуберкулезные лекарственные средства (пиразинамид и этамбутол), диданозин, применяемые при ВИЧ. Для этих препаратов гиперурикемия является ожидаемым побочным эффектом, вызванным конкуренцией с уратами на пути элиминации [5].
Лечение при подагре согласно различным европейским рекомендациямС целью рационального лечения и профилактики острых приступов подагры разработаны многочисленные рекомендации, в том числе Голландской коллегией врачей общей практики (Dutch College of General Practitioners — DCGP) в 2002 г. , Британским обществом ревматологов (British Society of Rheumatology — BSR) в 2007 г., Европейской антиревматической лигой (European League Against Rheumatism — EULAR) в 2006 г. (с обновлением рекомендаций в 2013 г.), Японским обществом по изучению подагры и нуклеинового обмена (Japanese Society of Gout and Nucleic Acid Metabolism — JSGNM) в 2011 г., Американской коллегией ревматологов (American College of Rheumatology — ACR) в 2012 г., Международным ревматологическим объединением «The 3e initiative» (Evidence — доказательство, Expertise — оценка, Exchange — обмен) в 2014 г. [6, 7]. Данные руководящие принципы содержат рекомендации по медикаментозной терапии, а также информацию относительно мер, направленных на изменение образа жизни для лечения и профилактики острых приступов подагры (табл. 1).
, Британским обществом ревматологов (British Society of Rheumatology — BSR) в 2007 г., Европейской антиревматической лигой (European League Against Rheumatism — EULAR) в 2006 г. (с обновлением рекомендаций в 2013 г.), Японским обществом по изучению подагры и нуклеинового обмена (Japanese Society of Gout and Nucleic Acid Metabolism — JSGNM) в 2011 г., Американской коллегией ревматологов (American College of Rheumatology — ACR) в 2012 г., Международным ревматологическим объединением «The 3e initiative» (Evidence — доказательство, Expertise — оценка, Exchange — обмен) в 2014 г. [6, 7]. Данные руководящие принципы содержат рекомендации по медикаментозной терапии, а также информацию относительно мер, направленных на изменение образа жизни для лечения и профилактики острых приступов подагры (табл. 1).
Таблица 1
Сравнение рекомендаций различных руководств по лечению подагры [6–7]
| Руководство | Год | Первая линия терапии при остром приступе | Целевой уровень мочевой кислоты | Лечение асимптоматической гиперурикемии | Фебуксостат | Рекомендованная доза аллопуринола | Профилактика при применении аллопуринола | Другие препараты |
|---|---|---|---|---|---|---|---|---|
| BSR | 2007 | Нестероидные противовоспалительные препараты (НПВП), коксибы или колхицин | 5 мг/дл (300 мкмокль/л) | – | – | Стартовая —100 мг, с последующим титрованием до 900 мг | НПВП/колхицин/коксибы в течение 6 мес | Дополнительно опиаты |
| JSGNM | 2011 | Колхицин или НПВП | 6 мг/дл (360 мкмокль/л) | Да >8 с изменением образа жизни, >9 с лекарствами | – | Стартовая — 50 мг | Колхицин | – |
| ACR | 2012 | НПВП, кортикостероиды или колхицин | 6 мг/дл (360 мкмокль/л) | – | Первая линия терапии | Стартовая — 50–100 мг, с возможным последующим титрованием >300 мг | НПВП/колхицин для всех пациентов | Пеглотиказа в тяжелых случаях |
| The 3e initiative | 2014 | НПВП колхицин | 6 мг/дл (360 мкмокль/л) | – | Как альтернатива аллопуринолу | 50–100 мг с последующим ее титрованием до достижения целевого уровня мочевой кислоты в сыворотке крови | Колхицин или другой НПВП, при наличии противопоказаний — кортикостероиды | – |
Рекомендации ACR, «The 3e initiative» и EULAR определяют в качестве целевого уровня мочевой кислоты для пациентов с подагрой — 6 мг/дл, тогда как в руководящих принципах BSR этот показатель составляет 5 мг/дл. В данных руководящих принципах стартовая доза аллопуринола для пациентов составляет 100 мг/сут (50 мг/сут — при заболеваниях почек), с последующим повышением дозы для достижения целевого уровня мочевой кислоты в сыворотке крови. Руководство BSR, выпущенное в 2007 г., включает рекомендации относительно применения ингибиторов циклооксигеназы (ЦОГ)-2 в качестве первой линии терапии при остром приступе подагры или для профилактики таких приступов, в то время как более новые рекомендации в данном случае предусматривают применение колхицина, кортикостероидов и НПВП. Руководство JSGNM содержит рекомендации относительно лечения пациентов с бессимптомной гиперурикемией. В свою очередь, руководство ACR в качестве первой линии терапии рекомендует применять фебуксостат, а также пеглотиказу для лечения при рефрактерной тофусной подагре.
В данных руководящих принципах стартовая доза аллопуринола для пациентов составляет 100 мг/сут (50 мг/сут — при заболеваниях почек), с последующим повышением дозы для достижения целевого уровня мочевой кислоты в сыворотке крови. Руководство BSR, выпущенное в 2007 г., включает рекомендации относительно применения ингибиторов циклооксигеназы (ЦОГ)-2 в качестве первой линии терапии при остром приступе подагры или для профилактики таких приступов, в то время как более новые рекомендации в данном случае предусматривают применение колхицина, кортикостероидов и НПВП. Руководство JSGNM содержит рекомендации относительно лечения пациентов с бессимптомной гиперурикемией. В свою очередь, руководство ACR в качестве первой линии терапии рекомендует применять фебуксостат, а также пеглотиказу для лечения при рефрактерной тофусной подагре.
Для пациентов с подагрой характерно наличие коморбидной патологии, включая сердечно-сосудистые заболевания, почечную недостаточность, сахарный диабет, ожирение и гиперлипидемию. Поэтому при выборе препаратов для терапии при подагре необходимо также учитывать возможные лекарственные взаимодействия и риск развития побочных эффектов (табл. 2).
Поэтому при выборе препаратов для терапии при подагре необходимо также учитывать возможные лекарственные взаимодействия и риск развития побочных эффектов (табл. 2).
Таблица 2
Лекарственные взаимодействия с антиподагрическими лекарственными средствами [8]
| Группа препаратов/ препарат, применяемый при подагре | Группа препаратов/препарат, с которым происходит взаимодействие | Потенциальный неблагоприятный эффект |
|---|---|---|
| НПВП | Варфарин | Повышенный риск желудочно-кишечного кровотечения |
| Ингибиторы АПФ | Артериальная гипертензия, возможное ухудшение функции почек | |
| Колхицин | CYP 3A4и ингибиторы Р-гликопротеина | Повышенный риск колхицин-индуцированных токсических эффектов |
| Аллопуринол | Фуросемид | Повышение концентрации оксипуринола в плазме крови |
| Азатиоприн | Повышение концентрации 6-меркаптопурина, в результате чего развивается миелосупрессия | |
| Пробенецид | Снижение концентрации оксипуринола в плазме крови | |
| Варфарин | Возможное повышение антикоагулянтного эффекта | |
| Ингибиторы АПФ | Повышение риска развития аллергических реакций на аллопуринол | |
| Теофилин | Увеличение периода полувыведения теофиллина из сыворотки крови | |
| Пенициллин | Возможное повышение риска развития кожной сыпи | |
| Фебуксостат | Азатиоприн | Возможное повышение концентрации 6-меркаптопурина из-за ингибирования ксантиноксидазы, в результате чего происходит развитие миелосупрессии |
| Пеглотиказа | Другие уратснижающие препараты | Возможная маскировка отсутствия реакции на пеглотиказу, в связи с чем — потенциальное повышение риска развития неблагоприятных эффектов |
В отличие от лекарственных средств, предназначенных для купирования острого приступа подагры, применение уратснижающих препаратов необходимо для профилактики таких приступов. Таким образом, целями антигиперурикемической терапии являются растворение имеющихся кристаллов моноурата натрия и профилактика нового кристаллообразования [9].
Таким образом, целями антигиперурикемической терапии являются растворение имеющихся кристаллов моноурата натрия и профилактика нового кристаллообразования [9].
Мишенью действия антигиперурикемических препаратов, влияющих на продукцию мочевой кислоты, является фермент ксантиноксиредуктаза. Первым был разработан ингибитор ксантиноксиредуктазы — аллопуринол, который применяют для коррекции гиперурикемии уже более 30 лет. Тем не менее ряд недостатков, связанных с применением этого препарата, среди которых развитие серьезных токсических реакций, включая эозинофилию, васкулит, гепатит, прогрессирующую почечную недостаточность, а также отсутствие эффективности аллопуринола у ряда пациентов даже при достижении максимальной дозы, поставил вопрос о необходимости разработки и выведения на рынок новых уратснижающих препаратов [2]. В результате появился новый селективный ингибитор ксантиноксидазы — фебуксостат. В 2008 г. на основании результатов исследований І–ІІІ фазы Европейским агентством по лекарственным средствам (European Medicines Agency — EMA) фебуксостат был одобрен под торговым названием Adenuric компании «Menarini — Von Heyden GmbH». Он стал альтернативой аллопуринолу в качестве лекарственного средства для профилактики острых приступов подагры. С целью изучения эффективности и профиля безопасности аллопуринола и фебуксостата, в том числе сравнения их по данным показателям, проведены многочисленные клинические исследования.
Он стал альтернативой аллопуринолу в качестве лекарственного средства для профилактики острых приступов подагры. С целью изучения эффективности и профиля безопасности аллопуринола и фебуксостата, в том числе сравнения их по данным показателям, проведены многочисленные клинические исследования.
В ретроспективном плацебо-контролируемом исследовании изучали профиль безопасности аллопуринола. Согласно результатам исследования, у 94 пациентов из 1934, принимавших аллопуринол, отмечали развитие аллопуринол-индуцированных побочных реакций, включая сыпь (3%), нарушение работы желудочно-кишечного тракта (2%), синдром гиперчувствительности к аллопуринолу (1%), повышение температуры тела (1%), нарушения со стороны опорно-двигательного аппарата (1%). Кроме того, у пациентов, применявших наряду с аллопуринолом колхицин или статины, статистически достоверно чаще отмечали развитие аллопуринол-индуцированных побочных реакций [10]. Синдром гиперчувствительности к аллопуринолу характеризуется развитием тяжелых, потенциально фатальных побочных реакций, включая токсический эпидермальный некролиз, эксфолиативный дерматит, эозинофилию, лейкоцитоз, повышение температуры тела, гепатит и почечную недостаточность [8, 11].
В отличие от аллопуринола, фебуксостат не требует коррекции дозы у пациентов с легкой или умеренной почечной недостаточностью. Кроме того, фебуксостат более эффективен, чем аллопуринол, в снижении уровня уратов у пациентов с почечной недостаточностью. При этом он обычно хорошо переносится. Среди неблагоприятных побочных реакций при применении фебуксостата наиболее часто отмечали нарушения функций печени, диарею и сыпь. Среди серьезных побочных реакций наиболее распространенными были сердечно-сосудистые нарушения [12].
В рандомизированном двойном слепом 52-недельном многоцентровом исследовании III фазы (Febuxostat versus Allopurinol Controlled Trial — FACT) изучали эффективность аллопуринола в дозе 300 мг и фебуксостата (80 и 120 мг/сут) у пациентов с начальным уровнем мочевой кислоты >480 мкмоль/л. Результаты показали, что после 52-недельной терапии целевой уровень мочевой кислоты достигнут у 53% пациентов группы, в которой применяли фебуксостат в дозе 80 мг/сут, и 62% — в дозе 120 мг/сут, в отличие от аллопуринола — только лишь 21%. Таким образом, фебуксостат в дозе 80 или 120 мг/сут более эффективен, чем аллопуринол в дозе 300 мг/сут в снижении уровня мочевой кислоты в сыворотке крови у 760 пациентов с подагрой [13].
Таким образом, фебуксостат в дозе 80 или 120 мг/сут более эффективен, чем аллопуринол в дозе 300 мг/сут в снижении уровня мочевой кислоты в сыворотке крови у 760 пациентов с подагрой [13].
С целью сравнения эффективности и профиля безопасности аллопуринола и фебуксостата также проведено мультицентровое рандомизированное двойное слепое клиническое исследование III фазы (CONFIRMS) с высшим уровнем доказательности. Результаты исследования продемонстрировали, что фебуксостат в дозе 80–240 мг/сут более эффективен, чем аллопуринол (в дозе 300 мг/сут у пациентов с нормальной функцией почек, 100–200 мг/сут — при почечной недостаточности), в снижении уровня мочевой кислоты в сыворотке крови у лиц с гиперурикемией и подагрой, при этом демонстрируя сопоставимый профиль безопасности [14]. Аналогичные результаты получены в ретроспективном анализе данных клинического исследования III фазы, в котором участвовали 222 пациентки с подагрой. Так, показано, что применение фебуксостата даже в дозе 80 мг/сут более эффективно в снижении уровня мочевой кислоты в сыворотке крови (<6 мг/дл), чем применение аллопуринола в дозе 100; 200 или 300 мг/сут [15].
Эффективность аллопуринола в дозе 300/100 мг/сут и фебуксостата (80; 120; 240 мг/сут) у пациентов с гиперурикемией и подагрой, в том числе с легкими и умеренными нарушениями функции почек изучали в другом плацебо-контролируемом исследовании III фазы — APEX (Allopurinoland Placebo-Controlled, Efficacy Study of Febuxostat Trial). Результаты исследования продемонстрировали, что фебуксостат более эффективен в отношении снижения и последующего поддержания уровня мочевой кислоты по сравнению с аллопуринолом и плацебо, а также оказывает хорошую переносимость в указанных дозах [16].
В ходе открытого исследования EXCEL изучали, способствует ли поддержание целевого уровня мочевой кислоты снижению частоты атак артрита и уменьшению тофусов [17]. Частота подагрических атак среди пациентов, применявших фебуксостат 80 и 120 мг/сут или аллопуринол 300/100 мг/сут, составила в среднем за 1 год приема соответственно 1,4; 1,72 и 1,49 атак. За 2-й год приема она снизилась до 0,19; 0,0; 0,11 соответственно.
Эффективность, приемлемый профиль безопасности и хорошая переносимость фебуксостата, подтвержденные в ходе клинических исследований, позволяют резюмировать, что фебуксостат (Аденурик) даже в дозе 80 мг/сут является более эффективным средством для снижения уровня мочевой кислоты, чем аллопуринолом в дозе 300 мг/сут. Сегодня данный препарат доступен и в Украине под торговым названием Аденурик. Препарат показан для лечения пациентов с хронической гиперурикемией при заболеваниях, сопровождающихся отложением кристаллов уратов, в том числе при наличии тофусов и/или подагрического артрита в настоящее время или в анамнезе.
Список использованной литературы
- 1. Насонова В.А., Барскова В.Г. (2004) Ранние диагностика и лечение подагры научно обоснованное требование улучшения трудового и жизненного прогноза больных. Науч.-практ. ревматол., 1: 5–7.
- 2. Барскова В.Г., Ильиных Е.В., Насонов Е.Л. (2011) Фебуксостат новый препарат в терапии подагры.
 Науч-практич. ревматология, 2: 52–58.
Науч-практич. ревматология, 2: 52–58. - 3. Шуба Н.М., Воронова Т.Д. (2015) Подагра — мультиморбидная патология. Укр. ревматол. журн., 1(59): 72–83.
- 4. Мясоедова С.Е., Кожевникова Е.А. (2009) Новые возможности коррекции гиперурикемии при подагре. Науч-практ. ревматол., 4: 37–39.
- 5. Шуба Н.М. (2013) Гиперурикемия — мультиморбидная патология в ревматологии. Укр. ревматол. журн., 2(52): 14–22.
- 6. Wise E., Khanna P.P. (2015). The Impact of Gout Guidelines. Curr. Opin. Rheumatol., 27(3): 225–230.
- 7. Ватутин Н.Т., Смирнова А.С., Гриценко Ю.П. (2015) Диагностика, лечение и профилактика подагры: Междунар. клин. рекоменд. 2014 г. Совр. ревматол. 3: 70–72.
- 8. Lisa K. Stamp (2014) Safety Profile of Anti-gout Agents: An Update. Curr. Opin. Rheumatol., 26(2): 162–168.
- 9. Барскова В.Г. (2008) Рациональные подходы к лечению подагры. Науч.-практ. ревматол., 1: 16–18.
- 10. Ryu H.
 , Song R., Kim H. et al. (2012) Clinical Risk Factors for adverse events in allopurinol users. J. Clin. Pharmacol., 53: 211–216.
, Song R., Kim H. et al. (2012) Clinical Risk Factors for adverse events in allopurinol users. J. Clin. Pharmacol., 53: 211–216. - 11. Chung W.H., Chang W.C., Stocker S.L. et al. (2014) Insights into the poor prognosis of allopurinol-induced severe cutaneous adverse reactions: the impact of renal insufficiency, high plasma levels of oxypurinol and granulysin. Ann. Rheum. Dis., 205577.
- 12. Frampton J.E. (2015) Febuxostat: a review of its use in the treatment of hyperuricaemia in patients with gout. Drugs, 75(4): 427–438.
- 13. Becker M.A., Schumacher H.R., Wortmann R.L. et al. (2005) Febuxostat compared with allopurinol in patients with hyperuricemia and gout. New. Engl. J. Med., 8: 2450–2461.
- 14. Becker M.A., Schumacher H.R., Espinoza L.R. et al. (2010) The urate-lowering efficacy and safety of febuxostat in the treatment of the hyperuricemia of gout: the CONFIRMS trial. Arthritis Res. Ther., 12: R 63.
- 15. Saima Chohan S.
 , Becker M.A., MacDonaldP.A. et al. (2012) Women with gout: Efficacy and safety of urate-lowering with febuxostat and allopurinol. Arthr. Care Research., 64(2): 256–261.
, Becker M.A., MacDonaldP.A. et al. (2012) Women with gout: Efficacy and safety of urate-lowering with febuxostat and allopurinol. Arthr. Care Research., 64(2): 256–261. - 16. Schumacher H.R.Jr., Becker M.A., Wortmann R.L. et al. (2008) Effects of febuxostat versus allopurinol and placebo in reducing serum urate in subjects with hyperuricemia and gout: a 28-week, phase III, randomized, double-blind, parallel-group trial. Arthr. Rheum., 59: 1540–1548.
- 17. Wortmann R.L., Becker M.A., Schumacher H.R. et al. (2006) Effect of febuxostat or allopurinol on the clinical manifestations of gout: reduction in gout flares and tophus size over time in the EXCEL trial. Arthr. Rheum., 54(9): 642.
Светлана Шелепко
Информация для профессиональной деятельности медицинских и фармацевтических работников
АДЕНУРИК 80 мг/АДЕНУРИК120 мг
Состав. Фебуксостата 80 или 120 мг. Лекарственная форма. Таблетки, покрытые пленочной оболочкой. Фармакологическая группа. Лекарственные средства для лечения подагры. Лекарственные средства, подавляющие образование мочевой кислоты. Код АТС. М04А А03. Показания. Лечение хронической гиперурикемии при заболеваниях, сопровождающихся отложением кристаллов уратов, в том числе при наличии тофусов и/или подагрического артрита в настоящее время или в анамнезе. Противопоказания. Гиперчувствительность к активному веществу или к любому другому вспомогательному веществу препарата. Побочные реакции. Наиболее частыми побочными реакциями в клинических исследованиях и в процессе постмаркетингового надзора были обострения (приступы) подагры, нарушения функции печени, диарея, тошнота, головная боль, высыпания и отеки. Во время постмаркетингового надзора были сообщения о серьезных реакциях гиперчувствительности на фебуксостат, некоторые из них сопровождались системными реакциями. Редко: панцитопения, тромбоцитопения; анафилактические реакции, гиперчувствительность к препарату; часто: обострения (приступы) подагры; нечасто: сахарный диабет, гиперлипидемия, снижение аппетита, увеличение массы тела; редко: уменьшение массы тела, повышение аппетита, потеря аппетита; нечасто: снижение либидо, бессонница; редко: нервозность; часто: головная боль; нечасто: головокружение, парестезии, сонливость, изменение вкуса, снижение чувствительности кожи; редко: шум в ушах; нечасто: фибрилляция предсердий, сердцебиение, отклонения от нормы на ЭКГ, артериальная гипертензия, приливы; нечасто: одышка, бронхит, инфекции верхних дыхательных путей, кашель; часто: диарея, тошнота; нечасто: боль в животе, вздутие живота, гастроэзофагеальная рефлюксная болезнь, рвота, сухость во рту, диспепсия, запор, частый стул, метеоризм, дискомфорт в желудке или кишечнике; редко: панкреатит, язвы в области рта; часто: нарушение функции печени; нечасто: желчнокаменная болезнь; редко: гепатит, желтуха; часто: высыпания; нечасто: дерматит, крапивница, зуд, изменение окраски кожи, повреждения кожи, петехии, пятнистая сыпь, папулезные высыпания; редко: синдром Стивенса — Джонсона, генерализованная сыпь (серьезные), эритема, высыпания эксфолиативные, фолликулярные, везикулезные, пустулезные, зудящие, эритематозные, кореподобная сыпь, алопеция, повышенная потливость; нечасто: артрит, боль в суставах, в мышцах, скелетно-мышечная боль, слабость в мышцах, судороги мышц, скованность мышц, бурсит; редко: скованность суставов, костно-мышечная скованность; нечасто: почечная недостаточность, мочекаменная болезнь, гематурия, поллакиурия, протеинурия; редко: тубулоинтерстициальный нефрит, частые позывы к мочеиспусканию; редко: нарушения эрекции; часто: отеки; нечасто: повышенная утомляемость, боль в груди, ощущение дискомфорта в груди; редко: жажда.
Таблетки, покрытые пленочной оболочкой. Фармакологическая группа. Лекарственные средства для лечения подагры. Лекарственные средства, подавляющие образование мочевой кислоты. Код АТС. М04А А03. Показания. Лечение хронической гиперурикемии при заболеваниях, сопровождающихся отложением кристаллов уратов, в том числе при наличии тофусов и/или подагрического артрита в настоящее время или в анамнезе. Противопоказания. Гиперчувствительность к активному веществу или к любому другому вспомогательному веществу препарата. Побочные реакции. Наиболее частыми побочными реакциями в клинических исследованиях и в процессе постмаркетингового надзора были обострения (приступы) подагры, нарушения функции печени, диарея, тошнота, головная боль, высыпания и отеки. Во время постмаркетингового надзора были сообщения о серьезных реакциях гиперчувствительности на фебуксостат, некоторые из них сопровождались системными реакциями. Редко: панцитопения, тромбоцитопения; анафилактические реакции, гиперчувствительность к препарату; часто: обострения (приступы) подагры; нечасто: сахарный диабет, гиперлипидемия, снижение аппетита, увеличение массы тела; редко: уменьшение массы тела, повышение аппетита, потеря аппетита; нечасто: снижение либидо, бессонница; редко: нервозность; часто: головная боль; нечасто: головокружение, парестезии, сонливость, изменение вкуса, снижение чувствительности кожи; редко: шум в ушах; нечасто: фибрилляция предсердий, сердцебиение, отклонения от нормы на ЭКГ, артериальная гипертензия, приливы; нечасто: одышка, бронхит, инфекции верхних дыхательных путей, кашель; часто: диарея, тошнота; нечасто: боль в животе, вздутие живота, гастроэзофагеальная рефлюксная болезнь, рвота, сухость во рту, диспепсия, запор, частый стул, метеоризм, дискомфорт в желудке или кишечнике; редко: панкреатит, язвы в области рта; часто: нарушение функции печени; нечасто: желчнокаменная болезнь; редко: гепатит, желтуха; часто: высыпания; нечасто: дерматит, крапивница, зуд, изменение окраски кожи, повреждения кожи, петехии, пятнистая сыпь, папулезные высыпания; редко: синдром Стивенса — Джонсона, генерализованная сыпь (серьезные), эритема, высыпания эксфолиативные, фолликулярные, везикулезные, пустулезные, зудящие, эритематозные, кореподобная сыпь, алопеция, повышенная потливость; нечасто: артрит, боль в суставах, в мышцах, скелетно-мышечная боль, слабость в мышцах, судороги мышц, скованность мышц, бурсит; редко: скованность суставов, костно-мышечная скованность; нечасто: почечная недостаточность, мочекаменная болезнь, гематурия, поллакиурия, протеинурия; редко: тубулоинтерстициальный нефрит, частые позывы к мочеиспусканию; редко: нарушения эрекции; часто: отеки; нечасто: повышенная утомляемость, боль в груди, ощущение дискомфорта в груди; редко: жажда. Нечасто: снижение гематокрита; уменьшение количества тромбоцитов, лейкоцитов и лимфоцитов в крови; снижение уровня гемоглобина крови; повышение уровня креатинина, амилазы, мочевой кислоты, триглицеридов, холестерина, лактатдегидрогеназы, калия в крови; редко: повышение уровня глюкозы в крови, удлинение активированного частичного тромбопластинового времени, уменьшение количества эритроцитов в крови, повышение уровня щелочной фосфатазы в крови. В рамках постмаркетингового надзора были сообщения о редких случаях серьезных реакций гиперчувствительности на фебуксостат, в том числе синдром Стивенса — Джонсона и анафилактические реакции/шок. Синдром Стивенса — Джонсона характеризуется прогрессирующими кожными высыпаниям с буллезным поражением кожи или слизистой оболочки и раздражением слизистой оболочки глаз. Реакции гиперчувствительности на фебуксостат могут проявляться такими симптомами: кожной реакцией в виде инфильтрированной макулопапулезной сыпи, генерализованного или эксфолиативного высыпания, тромбоцитопении и поражением отдельных органов или нескольких органов (печень и почки, в том числе — тубулоинтерстициальний нефрит).
Нечасто: снижение гематокрита; уменьшение количества тромбоцитов, лейкоцитов и лимфоцитов в крови; снижение уровня гемоглобина крови; повышение уровня креатинина, амилазы, мочевой кислоты, триглицеридов, холестерина, лактатдегидрогеназы, калия в крови; редко: повышение уровня глюкозы в крови, удлинение активированного частичного тромбопластинового времени, уменьшение количества эритроцитов в крови, повышение уровня щелочной фосфатазы в крови. В рамках постмаркетингового надзора были сообщения о редких случаях серьезных реакций гиперчувствительности на фебуксостат, в том числе синдром Стивенса — Джонсона и анафилактические реакции/шок. Синдром Стивенса — Джонсона характеризуется прогрессирующими кожными высыпаниям с буллезным поражением кожи или слизистой оболочки и раздражением слизистой оболочки глаз. Реакции гиперчувствительности на фебуксостат могут проявляться такими симптомами: кожной реакцией в виде инфильтрированной макулопапулезной сыпи, генерализованного или эксфолиативного высыпания, тромбоцитопении и поражением отдельных органов или нескольких органов (печень и почки, в том числе — тубулоинтерстициальний нефрит). Обострение (приступы) подагры обычно отмечали вскоре после начала лечения и в течение первых месяцев терапии. Частота приступов подагры снижалась со временем. Как и в случае с другими препаратами, для лечения пациентов с подагрой при применении фебуксостата рекомендуется проводить профилактику острых приступов подагры. Р.с. № UA/13527/01/01, UA/13527/01/02 от 18.03.2014 по 18.03.2019 г.
Обострение (приступы) подагры обычно отмечали вскоре после начала лечения и в течение первых месяцев терапии. Частота приступов подагры снижалась со временем. Как и в случае с другими препаратами, для лечения пациентов с подагрой при применении фебуксостата рекомендуется проводить профилактику острых приступов подагры. Р.с. № UA/13527/01/01, UA/13527/01/02 от 18.03.2014 по 18.03.2019 г.
С полной информацией о препарате можно ознакомиться в инструкции по медицинскому применению.
Подагра: признаки, симптомы, лечение подагры. Подагра сосудов ног
Подагра — системное тофусное заболевание, развивающееся в связи с воспалением в месте отложения кристаллов моноурата натрия у людей с гиперурикемией (повышение мочевой кислоты в крови), обусловленной внешнесредовыми и/или генетическими факторами. (Носонова В. А. 2003 год).
Подагра считается одной из «старых» болезней. Острыми болями в стопе в V веке до нашей эры Гиппократ описал «подагру» (название болезни происходит от греческих слов «под» — нога, «агра» — капкан). Данным заболеванием страдали такие известные люди как Леонардо да Винчи, Александр Македонский, члены семьи Медичи из Флоренции, Исаак Ньютон, Чарльз Дарвин.
Данным заболеванием страдали такие известные люди как Леонардо да Винчи, Александр Македонский, члены семьи Медичи из Флоренции, Исаак Ньютон, Чарльз Дарвин.
Патогенез заболевания
Известно, что пуриновые основания в организме человека расщепляются до мочевой кислоты, далее выводятся почками. При превышении концентрации мочевой кислоты в крови, происходит откладывание ее кристаллов в виде моноурата натрия в суставах, почках, мягких тканях. В результате возникает артрит, появляются образования на сгибательных поверхностях суставов, ушных раковинах (тофусы), развивается поражение почек в виде уратной нефропатии, а также в почках образуются камни.
Наиболее часто подагрой болеют мужчины в возрасте 30-60 лет, у женщин заболевание развивается реже, чаще в постменопаузальный период.
Причины подагры
- Прием лекарственных препаратов: тиазидовых диуретиков, аспирина (2 г в сутки), циклоспоринов.
- Заболевания, ведущие к появлению симптомов подагры: ишемическая болезнь сердца (ИБС), артериальная гипертензия, метаболический синдром, хроническая почечная недостаточность, псориаз, некоторые заболевания крови.
 Развитию подагры также могут способствовать трансплантация органов, и введение контрастного вещества при рентгенологических исследованиях.
Развитию подагры также могут способствовать трансплантация органов, и введение контрастного вещества при рентгенологических исследованиях. - Злоупотребление в пищу продуктов богатых пуриновыми основаниями может провоцировать и усугублять развитие данного заболевания: жирные сорта мяса и рыбы, алкоголь, газированные напитки, бобовые, яйца, шоколад, грибы.
Классификация заболевания
Различают первичную и вторичную подагру. Более 99% случаев первичной подагры называют идиопатической. Это означает, что причина гиперурикемии не известна. Первичная подагра является результатом сочетания генетических, гормональных и диетических факторов. Вторичная подагра обусловлена лекарственной терапией или другими факторами, которые вызвали нарушения обмена веществ в организме.
Признаки и симптомы подагры
Это острый приступ артрита, как правило, одного сустава, чаще I плюсне-фалангового, голеностопного или коленного. Обычно приступ артрита развивается ранним утром или ночью, среди полного здоровья. Проявляется он в виде сильной давящей боли в том или ином суставе. Пораженный сустав опухает, повышается температура в области сустава, кожа краснеет и начинает лосниться. Обычно днем боль становиться меньше, но к ночи она снова усиливается. Продолжительность приступа подагры длится от двух-трех дней до недели, иногда и больше. При повторном приступе в такое воспаление могут вовлекаться и другие суставы. При длительном течении подагры на сгибательных поверхностях суставов образуются тофусы, которые могут вскрываться с выходом кристаллов мочевой кислоты. В этот момент пациент испытывает довольно интенсивную боль.
Обычно приступ артрита развивается ранним утром или ночью, среди полного здоровья. Проявляется он в виде сильной давящей боли в том или ином суставе. Пораженный сустав опухает, повышается температура в области сустава, кожа краснеет и начинает лосниться. Обычно днем боль становиться меньше, но к ночи она снова усиливается. Продолжительность приступа подагры длится от двух-трех дней до недели, иногда и больше. При повторном приступе в такое воспаление могут вовлекаться и другие суставы. При длительном течении подагры на сгибательных поверхностях суставов образуются тофусы, которые могут вскрываться с выходом кристаллов мочевой кислоты. В этот момент пациент испытывает довольно интенсивную боль.
Критерии диагноза подагры
| Критерий | Сустав | Балл |
|---|---|---|
|
Клинические |
||
| Вовлечение суставов во время типичного приступа подагры |
голеностопный сустав/предплюсна, 1-й плюснефаланговый сустав |
+ 1 балл + 2 балла |
|
Типичный острый приступ подагры |
эритема над поверхностью сустава (сообщается пациентом либо фиксируется врачом), невозможность прикосновения или надавливания на область пораженного сустава, значительные трудности при ходьбе или невозможность выполнять.  |
одна характеристика «+1 балл» две характеристики «+2 балла» три характеристики «+3 балла» |
| Динамика типичного острого приступа |
Наличие 2 и более признаков независимо от противовоспалительной терапии:
|
один типичный эпизод «+1 балл»
рецидивирующие типичные эпизоды«+2 балла» |
| Клинические признаки тофуса |
Дренированный либо гипсообразный подкожный узелок, часто васкуляризированный, с типичной локализацией: суставы, уши, бурса локтевого отростка, подушечки пальцев, сухожилия.
|
Представлены «+4 балла» |
| Лабораторные методы | ||
| Уровень мочевой кислоты (определяется в тот промежуток времени, когда пациент не получает препараты, снижающие уровень мочевой кислоты) |
< 4 мг/дл (240 мкмоль/л) 6- 8- >10 мг/дл (> 600 мкмоль/л) |
«- 4 балла» «+2 балла» «+3 балла» «+4 балла» |
| Анализ синовиальной жидкости (поляризационная микроскопия) | Отрицательный результат. | «-2 балла» |
| Методы диагностической визуализации | ||
| Признаки наличия депонирования уратов |
Ультразвуковой феномен «двойного контура» или признаки депонирования уратов при использовании метода КТ с двумя источниками излучения.
|
«+4 балла» |
| Признаки наличия связанного с подагрой поражения сустава | Обнаружение по меньшей мере 1 эрозии во время проведения рентгенографии кистей и/или стоп. | «+4 балла» |
Пример использования критериев диагноза:
- Приступ артрита I плюснефалангового сустава — +2 балла
- Характеристика эпизода: эритема над суставом, невозможность терпеть прикосновение/давление, большие трудности при ходьбе/неспособность использовать пострадавший сустав +3 балла
- Более 1 «типичного эпизода артрита» — +2 балла
- Гиперурикемия (548 мкмоль/л) — +3 балла
Методы лечения подагры
Лечение подагры состоит как из фармакологических, так и нефармакологических методов, и должно учитывать следующие факторы:
- концентрацию мочевой кислоты, количество предшествующих атак артритов,
- стадию болезни (асимптомное повышение мочевой кислоты, межприступный период, острый либо интермиттирующий артрит, хроническая тофусная подагра,
- возраст, пол, ожирение, гиперурикемические препараты, полипрагмазию.

Следует помнить, что бессимптомная гиперурикемия не приравнивается к подагре. В настоящее время нет данных, доказывающих необходимость проведения лекарственной терапии для поддержания у таких пациентов нормоурикемии, основным методом терапии в этом случае является лечение коморбидных заболеваний, коррекция пищевого рациона и модификация образа жизни.
При лечении подагры комбинация нефармакологических и фармакологических методов лечения более эффективна, чем монотерапия. При лечении необходимо принимать во внимание фазу болезни: острый приступ артрита, межприступный период, хроническая форма, тофусная форма, сывороточная концентрация мочевой кислоты, количество приступов артрита, наличие коморбидных состояний, таких как сахарный диабет (СД), артериальная гипертензия, ИБС, а также факторы риска гиперурикемии.
Основным аспектом терапии является обучение больного правильному образу жизни, снижение массы тела, диета, уменьшение приема алкоголя, особенно пива. Ограничение в пищевом рационе богатых пуринами продуктов животного происхождения и снижение массы тела способствует снижению сывороточного уровня мочевой кислоты.
Ограничение в пищевом рационе богатых пуринами продуктов животного происхождения и снижение массы тела способствует снижению сывороточного уровня мочевой кислоты.
Одним из обязательных условий лечения подагры является контроль над коморбидными заболеваниями — дислипидемией, альтернативной гипертензией, сахарным диабетом, а также снижение веса и отказ от курения.
Лечение острого приступа подагрического артрита
Для лечения острого приступа подагры используются нестероидные противовоспалительные препараты (НПВП) и колхицин (при пероральном применении). Одним из эффективных методов лечения является удаление синовиальной жидкости и внутрисуставное введение длительно действующих стероидов. Данный метод лечения является эффективным и безопасным.
Рекомендации по проведению антигиперурикемической терапии
Целью антигиперурикемической терапии является предупреждение образования и растворение имеющихся кристаллов моноурата натрия путем поддержания уровня мочевой кислоты (МК) ниже 360 мкмоль/л.
-
Аллопуринол – способствует проведению адекватной длительной антигиперурикемической терапии. Препарат рекомендован в дозе 100 мг ежедневно, при необходимости доза увеличивается по 100 мг каждые две-четыре недели. Пациентам с почечной неостаточностью необходима корректировка дозы данного препарата.
-
Урикозурические агенты (пробенецид, сульфинпиразон) используются в качестве альтернативы аллопуринолу у пациентов с нормальной функцией почек. Данные препараты относительно противопоказаны пациентам с уролитиазом.
-
Бензбромарон — мощный урикозоурик; препарат более эффективен, чем аллопуринол. Он применяется при умеренном снижении почечной функции, но требует контроля в связи с гепатотоксичностью.
-
Колхицин может использоваться в качестве профилактики суставных атак в течение первого месяца антигиперурикемической терапии (0,5-1,0 грамм в день) и/или НПВП.

Стоит заметить, что у больных с подагрой прием диуретиков по возможности отменяют (за исключением случаев, когда диуретики назначены по жизненным показаниям).
- Лозартан и фенофибрат имеют умеренный урикозурический эффект. Данные препараты рекомендуется назначать больным, резистентным или плохо переносящим аллопуринол или другие урикозоурики, в случае наличия гипертензии или метаболического синдрома. Однако, клиническое значение такой терапии и ее рентабельность пока неизвестны.
В Клинике высоких медицинских технологий им. Н. И. Пирогова пациенты смогут осуществить определение сывороточного уровня мочевой кислоты и других важных биохимических показателей крови, а также сдать клинические анализы крови и мочи, и получить квалифицированную консультацию врача-ревматолога по лечению как в межприступный период заболевания, так и в период атаки острого подагрического артрита.
Врачи назвали верное средство для профилактики и лечения подагры
Тайваньские ученые доказали: вегетарианская диета снижает риск появления подагры и способствует ее лечению. Из результатов их работы, которая опубликована в журнале Clinical Nutrition, следует, что отказ от мясных продуктов — одно из значимых средств профилактики этой болезни.
Из результатов их работы, которая опубликована в журнале Clinical Nutrition, следует, что отказ от мясных продуктов — одно из значимых средств профилактики этой болезни.
Причина подагры — нарушение метаболизма пуриновых оснований, аденина и гуанина, — соединений, входящих в состав РНК и ДНК всех живых существ. В организме человека пурины распадаются до мочевой кислоты и в такой форме выводятся с мочой. При нарушении пуринового метаболизма повышается концентрация мочевой кислоты в крови (гиперурикемия) и происходит отложение кристаллов ее соли (моноурата натрия) в органах и тканях. Отложение солей в суставах — причина сильных болей при подагре. Первыми страдают от сильных болей пальцы ног, потом болезнь поражает колени, лодыжки.
Это заболевание чаще встречается в промышленно развитых странах и преимущественно у мужчин в относительно молодом возрасте — в 40-50 лет. Но в последнее время подагрой стали болеть и женщины — как правило, после менопаузы.
Последствия этого заболевания могут быть самыми тяжелыми — от поражения почек до инфаркта.
Нарушения пуринового обмена, особенно на ранней стадии развития заболевания, можно устранить с помощью медикаментозного лечения и соответствующей диеты. Особенно способствует лечению и профилактике подагры вегетарианская пища — об этом говорит недавнее исследование тайваньских ученых.
«Мы смогли показать, что вегетарианская диета снижает риск развития подагры и что этот эффект не ограничивается понижением уровня мочевой кислоты», — говорит Чин-Лон Лин из Католического университета Фу Джен в Тайбэе (Тайвань).
В почти 10-летнем исследовании участвовали в общей сложности 14 000 пациентов, которых разделили на условные группы — среди них были мясоеды, вегетарианцы и веганы. На начало эксперимента ни у одного из них не было симптомов подагры, и они не курили и не употребляли алкоголь в течение как минимум двух лет. Что касается вопросов питания, то около 4700 добровольцев сказали, что они не ели мясо или рыбу.
В течение пяти-девяти лет после начала наблюдений первые 226 пациентов заболели подагрой — это были те, кто употреблял мясные продукты. В группе вегетарианцев риск подагры был на 67% ниже, чем у мясоедов. Исследователи также обнаружили, что уровень мочевой кислоты у вегетарианцев, которые ели яйца и молочные продукты, был значительно ниже, чем у веганов, не употреблявших никаких продуктов животного происхождения.
В группе вегетарианцев риск подагры был на 67% ниже, чем у мясоедов. Исследователи также обнаружили, что уровень мочевой кислоты у вегетарианцев, которые ели яйца и молочные продукты, был значительно ниже, чем у веганов, не употреблявших никаких продуктов животного происхождения.
Интересным был тот факт, что вегетарианцы вместо мяса и рыбы ели больше соевых продуктов, в которых высокое содержание пурина. Однако растительная, богатая пуринами, диета не увеличивала риск подагры. Таким образом, предполагают исследователи, пурины растений безопаснее пуринов животного происхождения.
Более того, соевые продукты и другие растительные компоненты, по всей видимости, подавляют воспаление, связанное с подагрой, уменьшают выработку мочевой кислоты и способствуют ее выведению из организма.
По этой причине, говорится в работе, вегетарианская диета может быть идеальной для лечения и профилактики подагры и одновременно предотвращать сопутствующие заболевания, такие как гипертония, диабет и сердечно-сосудистые болезни.
Подагра. Симптомы, лечение — Клиника Здоровье 365 г. Екатеринбург
Что такое подагра?
Подагра представляет собой одну из форм артрита, которая часто проявляет себя внезапными, сильными приступами боли, болезненностью, покраснением, отеком (воспалением) в некоторых суставах, которые могут быть горячими на ощупь. Диагностикой и лечением подагры занимается ревматолог. При подагре чаще поражается сустав большого пальца стопы, однако подагрой могут быть поражены и другие суставы ног (коленные, голеностопные). Реже подагра развивается в суставах рук (запястье и локоть), и почти никогда в суставах позвоночника.
Симптомы подагры.
- Внезапная интенсивная боль в суставе, которая часто впервые возникает в утренние часы;
- Отечность сустава, гиперемия кожи в области сустава.
Что вызывает подагру?
Ранее подагра считалась болезнью богатых и знаменитых людей, которые могли позволить себе слишком много жирной пищи и вина. В настоящее время известно, что жирная пища и чрезмерное употребление алкоголя могут способствовать развитию подагры, но они не являются определяющими причинами болезни.
В настоящее время известно, что жирная пища и чрезмерное употребление алкоголя могут способствовать развитию подагры, но они не являются определяющими причинами болезни.
В настоящее время известно, что подагра развивается в результате патологического отложения кристаллов (уратов натрия) вокруг суставных хрящей, а на более поздних стадиях и в суставной жидкости. Этот процесс приводит к воспалению, сопровождающемуся болями. Кристаллы уратов, могут также откладываться в почках, в результате чего в почках образуются «уратные» камни. Ученые считают, что происходит это из-за избыточного образования мочевой кислоты в организме, или в результате снижения способности организма выводить мочевую кислоту из крови через почки. В норме мочевая кислота, растворенная в крови, легко проходит через почки и выводится из организма с мочой. Причиной, так называемой первичной подагры, вероятно, является наличие патологической Х-хромосомы передающейся по наследству.
Употребление некоторых продуктов содержащих большое количество мочевой кислоты, также способствует в некоторых случаях развитию подагры. К таким продуктам особенно относятся красное мясо и внутренние органы (например, печень и почки), а также моллюски и анчоусы.
К таким продуктам особенно относятся красное мясо и внутренние органы (например, печень и почки), а также моллюски и анчоусы.
Содержание мочевой кислоты в крови может изменяться в зависимости от того:
- Насколько эффективно ваши почки выводят мочевую кислоту;
- Что вы едите;
- Вашего общего состояния здоровья;
- Какое количество алкоголя вы пьете;
- Какие лекарства вы принимаете;
- Какими сопутствующими заболеваниями Вы страдаете.
Науке пока не ясно, почему подагра не развивается у каждого человека с высоким уровнем мочевой кислоты. Известно лишь, что способность почек выводить из организма мочевую кислоту частично определяется наследственностью. Однако это не означает, что если кто-то в семье страдает от подагры, то все члены семьи заболеют подагрой. Наследственность, наряду с факторами риска, упомянутыми выше (которые влияют на содержание мочевой кислоты в крови), а также мужской пол и возраст повышают риск развития подагры.
Как часто возникают обострения подагры?
Приступы подагры могут повторяться время от времени в одном и том же или разных суставах. Первая «атака» может длиться от нескольких дней до двух недель, если лечение не будет начато.
Со временем приступы подагры могут возникать чаще, в процесс могут вовлекаться другие суставы, симптомы заболевания могут стать более интенсивными, а приступы длиться более продолжительное время. Повторные атаки могут привести к повреждению сустава. У некоторых пациентов подагра проявляет себя лишь один раз, но это скорее исключение. По статистике, около 90 процентов пациентов, перенесших один приступ подагры, по крайней перенесут вторую атаку, хотя она может возникнуть в течение нескольких лет после первой атаки. У некоторых пациентов обострения подагры могут возникать каждые две, три или более недели.
Кто страдает от подагры?
Подагрой чаще страдают следующие группы людей:
- Мужчины (как правило, старше 40 лет), а также женщины в менопаузе;
- Люди, имеющие избыточный вес;
- Люди, злоупотребляющие алкоголем;
- Люди, часто использующие мочегонные средства для снижения артериального давления или лечения хронической сердечной недостаточности.

Подагра может возникнуть и у молодых пациентов, при условии, что они принимают определенные лекарства в течение длительного периода времени, злоупотребляют алкогольными напитками, или имеют определенные генетические нарушения.
Как диагностируется подагра?
Подагра не может быть диагностирована только по анализам крови (уровню мочевой кислоты), так как многие люди имеют повышенный уровень мочевой кислоты крови, но у них никогда не разовьется подагра. Кроме врачебного осмотра и изучения истории болезни, одним из методов диагностики подагры является пункция воспаленного сустава с забором внутрисуставной жидкости на исследование. Полученная жидкость изучается под микроскопом с целью обнаружения кристаллов уратов натрия.
Кроме диагностики, пункция с выведением жидкости из воспаленного сустава, в некоторых случаях, оказывает и лечебное, хотя и паллиативное действие. Происходит это из-за снижения давления жидкости в суставной сумке, что приводит к уменьшению интенсивности боли. Указанный выше метод диагностики прост, но, к сожалению не всегда объективен. Дело в том, что при подагре кристаллы могут отсутствовать во внутрисуставной жидкости. Иногда кристаллы не обнаруживаются в первый раз, но могут быть выявлены во время диагностических пункций сустава при последующих обострениях.
Указанный выше метод диагностики прост, но, к сожалению не всегда объективен. Дело в том, что при подагре кристаллы могут отсутствовать во внутрисуставной жидкости. Иногда кристаллы не обнаруживаются в первый раз, но могут быть выявлены во время диагностических пункций сустава при последующих обострениях.
Так как подагра может вызвать хроническую боль в суставах и вовлекать в процесс другие суставы, чрезвычайно важно, как можно раньше поставить точный диагноз и начать специфическое лечение.
Как лечить подагру?
Подагра относится к группе хронических заболеваний, от него невозможно избавиться, но в то же время, можно подобрать лечение, направленное на профилактику рецидивов (обострений). При правильном лечении, от симптомов подагры часто удается избавиться в течение 24 часов после начала терапии.
Целью лечения при подагре является:
- снижение интенсивности или устранение боли и воспаления;
- предотвращение будущих обострений подагры, которые могут привести к повреждению суставов.

Назначаемая доктором терапия будет зависеть от нескольких факторов, включая возраст пациента, принимаемых лекарственных средств (по поводу других заболеваний), общего состояния здоровья, история болезни, а также тяжести приступов подагры.
При лечении подагры используются следующие группы препаратов:
1. Противовоспалительные препараты. Противовоспалительные препараты уменьшают боль и отек сустава во время обострения. Как правило, они назначаются до полного прекращения симптомов подагры. Учитывая, что противовоспалительные препараты обладают побочными эффектами, Ваш лечащий врач обсудить их с Вами и в случае их возникновения, Вам может быть назначен другой препарат. К противовоспалительным препаратам, применяемым при подагре, относятся:
- Нестероидные противовоспалительные препараты (НПВП), как правило, назначаются для лечения внезапных и тяжелых приступов подагры. НПВП обычно уменьшают воспаление и боль в течение нескольких часов;
- Кортикостероиды, могут быть назначены пациентам, которые не могут принимать НПВС.
 Кортикостероиды, как и НПВС, уменьшают воспалительный процесс и уменьшают боль. Кортикостероиды могут быть назначены в виде таблеток или в виде инъекции введены в пораженный сустав;
Кортикостероиды, как и НПВС, уменьшают воспалительный процесс и уменьшают боль. Кортикостероиды могут быть назначены в виде таблеток или в виде инъекции введены в пораженный сустав; - Колхицин. Иногда используется в малых дозах в течение длительного периода времени для снижения риска рецидивов подагры. Препарат обладает противовоспалительным и антиподагрическим действием.
2. Лекарственные средства, влияющие на уровень мочевой кислоты в крови. Некоторым пациентам может потребоваться назначение препаратов этой группы. В отличие от противовоспалительных препаратов, они не уменьшают воспаление и боль, но позволяют снизить уровень мочевой кислоты в крови. К подобным препаратам, например, относятся: аллопуринол; пробенецид и Febuxostat, который также называется Uloric. Эти препараты рекомендуются пациентам, с высоким уровнем мочевой кислоты, неоднократными рецидивами подагры, а также пациентам с уратными камнями в почках. Целью лечения является снижение уровня мочевой кислоты в крови менее 6 мг / дл.
Как уже указывалось выше, препараты этой группы не позволяют снять симптомы во время обострения, но снижение уровня мочевой кислоты с течением времени предотвращает развитие рецидивов. Внезапное снижение уровня мочевой кислоты может вызвать острый приступ подагры. Для купирования острых приступов подагры у пациентов, принимающих аллопуринол или подобные препараты, дополнительно назначают колхицин или НПВС до исчезновения симптомов.
Побочные эффекты лекарств.
Побочные эффекты лекарств развиваются не у всех, и их проявление варьирует от пациента к пациенту. Возникновение побочных эффектов зависит от дозы, вида препарата, сопутствующих заболеваний, или сочетания с другими лекарственными препаратами, которые пациент принимает.
Если сыпь или зуд развивается при приеме аллопуринола, Вы должны прекратить прием препарата и уведомить об этом врача.
Можно ли подагру лечить соблюдением определенной диеты?
Исключение из диеты определенных продуктов, для большинства пациентов, не играет определяющей роли в поддержании на необходимом уровне мочевой кислоты. Тем не менее, ограничение указанных выше продуктов, которые вызывают повышенный синтез мочевой кислоты и снижение потребления алкоголя часто бывают полезны.
Тем не менее, ограничение указанных выше продуктов, которые вызывают повышенный синтез мочевой кислоты и снижение потребления алкоголя часто бывают полезны.
Доктор Мясников рассказал: какие продукты растворяют мочевую кислоту и спасают от подагры и камней в почках
О том, что во время диеты нужно сократить количество углеводов и увеличить объем потребляемых белков, чтобы сохранить мышцы знают многие. Но не многим известно, что белковые диеты повышают уровень мочевой кислоты, а ее высокое содержание увеличивает риск развития подагры, почечной недостаточности и появления камней в почках.
Восстановить ее нормальный уровень можно с помощью здорового и сбалансированного питания. Мы расскажем, какие продукты способны растворить кристаллы мочевой кислоты.
Мочевая кислота представляет собой и химическое вещество, которое образуется одновременно с разложением пуринов. Пуринами богаты сардина, сельдь, анчоусы некоторые овощи и молочные продукты. Сами по себе они не вредны, но повышение уровня мочевой кислоты, которые они вызывают опасно для организма.
Сами по себе они не вредны, но повышение уровня мочевой кислоты, которые они вызывают опасно для организма.
Когда клетки погибают, образуется мочевая кислота, в маленьком количестве она защищает кровеносные сосуды. Почки с легкостью ее фильтруют и выводят из организма.
Слишком большое количество кислоты накапливается в суставах, сухожилиях и внутренних органах и приводит к появлению камней в почках или даже почечной недостаточности. Кроме того, человек может получить проблемы с кожей, суставную боль и диабет.
Чаще всего, высокое содержание мочевой кислоты определяет развитие подагры. Гораздо реже она возникает из-за болезней сердечно-сосудистой системы почек или повышенного кровяного давления.
Факторы, провоцирующие повышение уровня мочевой кислоты — это алкоголь, употребление продуктов содержащих пурины, ожирение, прием мочегонных препаратов, иммунодепрессантов, наследственность, химиотерапия и радиотерапия.
Опасность мочевой кислоты в том, что превышение допустимого количества никак не дает о себе знать. Чаще всего мы узнаем об этом, столкнувшись с серьезными проблемами. Поэтому, стоит изменить режим питания раньше, чем проблема станет необратимой.
Чаще всего мы узнаем об этом, столкнувшись с серьезными проблемами. Поэтому, стоит изменить режим питания раньше, чем проблема станет необратимой.
Полезные продукты
В домашних условиях уменьшить уровень мочевой кислоты можно, включив в рацион определенные продукты.
Яблочный уксус
Уксус эффективно очищает организм от накопившихся шлаков и токсинов и выводит излишки мочевой кислоты. Он восстанавливает естественный кислотно-щелочной баланс в организме, что важно для внутренней среды.
Смешайте одну столовую ложку яблочного уксуса и 200 миллилитров воды. Получившуюся смесь пейте 3 раза в день. Обратите внимание, что превышение дозировки может быть опасно для организма.
Яблоки
Одного красного или зеленого яблока, съеденного вместе с кожурой, будет достаточно, чтобы удалить излишки мочевой кислоты и очистить организм. Яблочная кислота и витамин С в их составе действует на организм мягко, но эффективно.
Лимонный сок
Сок лимонов восстанавливает щелочной баланс, что нейтрализует действие мочевой кислоты. А витамин С, которым богаты цитрусовые усиливает этот эффект.
Смешайте сок целого лимона и стакан воды. Этот напиток пейте каждое утро перед едой.
Артишоки
Они оказывают мочегонный эффект, благодаря чему излишки мочевой кислоты выводятся из организма. Существует много способов, как
приготовить артишоки, но самый полезный из них — отварить и выпить получившийся отвар.
Лук
Лук помогает очистить организм от накопившихся вредных веществ и снизить риск появления многих заболеваний.
Отварите 2 порезанные луковицы и выдавите сок лимона. Ежедневно пейте по две-три чашки получившегося отвара.
Оливковое масло
При термической обработке многие растительные масла имеют свойство терять полезные вещества и даже становиться вредными из-за разрушения витамина Е, а именно этот витамин поддерживает правильный уровень мочевой кислоты в организме.
Оливковое масло при нагревании не изменяется и оно особо богато витамином Е, поэтому масло хороший помощник в вопросе повышенного содержания мочевой кислоты.
Вода
Если употреблять воду в большом количестве, то она стимулирует работу мочевыделительной системы и помогает почкам лучше фильтровать мочевую кислоту. Вода самый естественный и полезный способ помочь организму при большинстве проблем.
Исключить из рациона
Именно правильное питание залог здоровья организма. Однако не достаточно включить в меню полезные продукты, также нужно уменьшить количество пуринов, которые содержатся в продуктах.
Мясо, птица, субпродукты, рыба, бобовые, грибы, спаржа, дрожжи, пиво. Также это продукты, которые содержат крахмалистые углеводы картофель, овес, бананы, цельнозерновые спагетти.
Гиперурикемия (высокое содержание мочевой кислоты) — устранение побочных эффектов
Что такое гиперурикемия?
Гиперурикемия — это избыток мочевой кислоты в крови. Мочевая кислота проходит через
печень и попадает в ваш кровоток. Большая его часть выводится из организма (выводится из вашего тела)
в моче или проходит через кишечник для регулирования «нормального» уровня.
Мочевая кислота проходит через
печень и попадает в ваш кровоток. Большая его часть выводится из организма (выводится из вашего тела)
в моче или проходит через кишечник для регулирования «нормального» уровня.
Нормальный уровень мочевой кислоты — 2.4-6,0 мг / дл (женщины) и 3,4-7,0 мг / дл (мужчины).
Нормальные значения будут отличаться от лаборатории к лаборатории.
Также для уровня мочевой кислоты в крови важны пурины. Пурины азотсодержащие
соединения, которые производятся внутри клеток вашего тела (эндогенные) или происходят из
вне вашего тела, из продуктов, содержащих пурин (экзогенный). Пуриновые перерывы
вниз в мочевую кислоту.Повышенный уровень мочевой кислоты из-за избытка пуринов может накапливаться
в ваших тканях и образуют кристаллы. Это может вызвать повышенный уровень мочевой кислоты. в крови.
в крови.
Образование мочевой кислоты может происходить, когда уровень мочевой кислоты в крови поднимается выше 7 мг / дл.
Такие проблемы, как камни в почках и подагра (скопление кристаллов мочевой кислоты в
суставов, особенно пальцев ног и ног).
Что вызывает гиперурикемию?
Причинами высокого уровня мочевой кислоты (гиперурикемии) могут быть: первичный (повышенный уровень мочевой кислоты из-за пурина) и вторичный (повышенный уровень мочевой кислоты уровни из-за другого заболевания или состояния). Иногда организм производит больше мочевой кислоты. кислоты, чем она способна выводить из организма.
Причины высокого уровня мочевой кислоты:
- Первичная гиперурикемия
- Увеличение производства мочевой кислоты из пурина
- Почки не могут избавиться от мочевой кислоты в крови, что приводит к уровни
- Вторичная гиперурикемия
- Некоторые виды рака или химиотерапевтические агенты могут вызывать повышенную скорость оборота
гибель клеток.
 Обычно это происходит из-за химиотерапии, но может наблюдаться высокий уровень мочевой кислоты.
перед проведением химиотерапии.
Обычно это происходит из-за химиотерапии, но может наблюдаться высокий уровень мочевой кислоты.
перед проведением химиотерапии. - После химиотерапии часто наблюдается быстрое разрушение клеток и опухоль. может возникнуть синдром лизиса. Вы можете подвергаться риску синдрома лизиса опухоли, если получаете химиотерапия при определенных типах лейкемии, лимфомы или множественной миеломы, если есть присутствует большое количество болезней.
- Заболевание почек — это может привести к тому, что вы не сможете выводить мочевую кислоту из ваша система, тем самым вызывая гиперурикемию.
- Лекарства — могут вызвать повышение уровня мочевой кислоты в крови
- Эндокринные нарушения или нарушения обмена веществ — некоторые формы диабета или ацидоза может вызвать гиперурикемию
- Повышенный уровень мочевой кислоты может вызвать проблемы с почками или вовсе не вызвать их.Люди могут живут много лет с повышенным уровнем мочевой кислоты, и у них не развивается подагра или подагрический артрит (артрит означает «воспаление суставов»). Только около 20% людей с повышенным уровнем мочевой кислоты когда-либо развивается подагра, а у некоторых людей с подагрой нет имеют значительно повышенный уровень мочевой кислоты в крови.
- Некоторые виды рака или химиотерапевтические агенты могут вызывать повышенную скорость оборота
гибель клеток.
Симптомы гиперурикемии:
- У вас может не быть никаких симптомов.
- Если уровень мочевой кислоты в крови значительно повышен, и вы проходите химиотерапия лейкемии или лимфомы, у вас могут быть симптомы проблемы с почками или подагрический артрит из-за высокого уровня мочевой кислоты в крови.
- У вас могут быть жар, озноб, усталость, если у вас есть определенные формы рака. уровень мочевой кислоты повышен (вызван синдромом лизиса опухоли)
- Вы можете заметить воспаление сустава (так называемое «подагра»), если кристаллы мочевой кислоты отложите в одном из ваших суставов.(* Примечание — подагра может возникнуть при нормальном уровне мочевой кислоты, тоже).
- У вас могут быть проблемы с почками (вызванные образованием камней в почках) или проблемы с мочеиспусканием
Что можно сделать при гиперурикемии:
- Обязательно сообщите своему врачу, а также всем поставщикам медицинских услуг о любых других лекарства, которые вы принимаете (в том числе безрецептурные, витамины или лечебные травы).
- Напомните своему врачу или медицинскому работнику, если у вас в анамнезе диабет, печень, болезнь почек или сердца.
- Следуйте инструкциям врача по снижению уровня крови. уровень мочевой кислоты и лечение гиперурикемии. Если ваш уровень в крови сильно повышены, он или она может прописать лекарства для снижения мочевой кислоты уровни до безопасного диапазона.
Если у вас повышенный уровень мочевой кислоты в крови, и ваш лечащий врач считает, что
что у вас может быть риск подагры, камней в почках, старайтесь придерживаться диеты с низким содержанием пуринов.
Продукты с высоким содержанием пурина включают:
- Все субпродукты (например, печень), мясные экстракты и подливки
- Дрожжи и дрожжевые экстракты (например, пиво и алкогольные напитки)
- Спаржа, шпинат, фасоль, горох, чечевица, овсянка, цветная капуста и грибы
К продуктам с низким содержанием пурина относятся:
- Крупы рафинированные — хлеб, макаронные изделия, мука, тапиока, пирожные
- Молоко и молочные продукты, яйца
- Салат, помидоры, зеленые овощи
- Крем-супы без мясного бульона
- Вода, фруктовые соки, газированные напитки
- Арахисовое масло, фрукты и орехи
- Поддерживайте водный баланс, выпивайте от 2 до 3 литров воды в день, если вам не сказали иначе.
- Принимайте все лекарства от гиперурикемии в соответствии с указаниями.
- Избегайте кофеина и алкоголя, так как они могут вызвать проблемы с мочевой кислотой. и гиперурикемия.
- Избегайте приема лекарств, таких как тиазидные диуретики (гидрохлоротиазид) и петлевые диуретики. (например, фуросемид или Lasix ® ). Также такие препараты как ниацин, и низкие дозы аспирина (менее 3 граммов в день) могут ухудшить мочевой кислотный уровень.Не принимайте эти лекарства или аспирин, если только врач. кто знает ваше состояние сказал вам.
- Если вы испытываете симптомы или побочные эффекты, особенно тяжелые, обязательно обсудите их вместе с вашей медицинской бригадой. Они могут прописать лекарства и / или предложить другие предложения, которые эффективны при решении таких проблем.
Лекарства или методы лечения, которые может назначить ваш врач:
Ваш врач или поставщик медицинских услуг может назначить лекарства, если у вас высокий уровень мочевой кислоты в крови.Сюда могут входить:
- Нестероидные противовоспалительные средства (НПВП) и тайленол ® — такие как напроксен натрия и ибупрофен, могут облегчить боль, связанную с подагрой. Подагра может быть результатом высокого уровня мочевой кислоты.
- Если вам следует избегать приема НПВП из-за вашего типа рака или химиотерапии вы принимаете ацетаминофен (тайленол) до 4000 мг в день (два сверхсильных таблетки каждые 6 часов) может помочь.
- Важно не превышать рекомендуемую суточную дозу тайленола, так как это может вызвать повреждение печени. Обсудите это со своим врачом.
- Урикозурические препараты: эти препараты действуют, блокируя реабсорбцию уратов, которые может предотвратить отложение кристаллов мочевой кислоты в тканях. Примеры из урикозурических препаратов включают пробенецид и сульфинпиразон.
- Ингибиторы ксантиноксидазы — такие как аллопуринол, предотвращают подагру. Однако это может усилить симптомы подагры, если принимать во время эпизода болезненное воспаление суставов.
- Аллопуринол также может быть назначен вам, если у вас определенная форма лейкемии или лимфома, для предотвращения осложнений от химиотерапии и синдрома лизиса опухоли — и не обязательно для предотвращения подагры.С высоким уровнем мочевой кислоты в крови, в результате вашего заболевания мочевая кислота будет собираться и образовывать кристаллы в вашем почки. Это может произойти во время химиотерапии и вызвать отказ почек.
Когда обращаться к врачу или поставщику медицинских услуг:
- Локализованная боль в суставах (особенно в суставах пальцев рук и ног), красная и воспаленная.
- Одышка, боль в груди или дискомфорт; следует немедленно оценить.
- Чувство учащенного сердцебиения (сердцебиение).
- Кровотечение, которое не прекращается через несколько минут.
- Любые новые высыпания на коже, особенно если вы начали принимать новые лекарства.
Вернуться к списку крови Отклонения от нормы
Примечание: Мы настоятельно рекомендуем вам поговорить со своим лечащим врачом. о вашем конкретном заболевании и лечении.Информация, содержащаяся на этом веб-сайте предназначено быть полезным и образовательным, но не заменять для медицинской консультации.
Лекарственная гиперурикемия и подагра | Ревматология
Аннотация
Гиперурикемия — распространенное клиническое состояние, которое можно определить как уровень мочевой кислоты в сыворотке крови> 6,8 мг / дл (404 мкмоль / л). Подагра, признанное осложнение гиперурикемии, является наиболее частым воспалительным артритом у взрослых.Лекарственная гиперурикемия и подагра представляют собой возникающую и все более распространенную проблему в клинической практике. Диуретики — одна из важнейших причин вторичной гиперурикемии. Лекарственные препараты повышают уровень мочевой кислоты в сыворотке за счет увеличения реабсорбции мочевой кислоты и / или уменьшения секреции мочевой кислоты. Некоторые препараты могут также увеличивать выработку мочевой кислоты. В этом обзоре кратко описаны препараты, вызывающие гиперурикемию, с точки зрения их механизма действия и клинического значения. Повышение осведомленности о лекарствах, которые могут вызывать гиперурикемию и подагру, а также мониторинг и профилактика являются ключевыми элементами для снижения заболеваемости, связанной с лекарственной гиперурикемией и подагрой.
Ключевые сообщения ревматологии
Лекарственная гиперурикемия и подагра представляют собой возникающую и все более распространенную проблему в клинической практике.
Лекарства повышают уровень мочевой кислоты в сыворотке за счет увеличения реабсорбции мочевой кислоты и / или снижения секреции мочевой кислоты при подагре.
Следует поощрять адекватную гидратацию и регулярный мониторинг уровня мочевой кислоты для препаратов, которые, как известно, вызывают гиперурикемию.
Введение
Гиперурикемия, биохимический предшественник подагры, обычно определяется как уровень мочевой кислоты в сыворотке> 6.8 мг / дл (404 мкмоль / л). Подагра является наиболее распространенным воспалительным артритом у взрослых, поражающим примерно 2,5% населения в Великобритании и 3,9% в Северной Америке [1]. В некоторых группах населения гиперурикемия может составлять до 20%. Это независимый фактор риска смертности от всех причин сердечно-сосудистого и ишемического инсульта [2]. Повышенный уровень мочевой кислоты в сыворотке также является одним из лучших независимых предикторов диабета, ожирения и гипертонии [3].
Помимо алкоголя и продуктов, богатых пуринами, лекарственные препараты также играют важную роль в патогенезе гиперурикемии.Они повышают уровень мочевой кислоты в сыворотке за счет увеличения реабсорбции мочевой кислоты и / или снижения секреции мочевой кислоты (Таблица 1). Некоторые препараты могут также увеличивать выработку мочевой кислоты.
Таблица 1Общие препараты, вызывающие гиперурикемию
| Лекарство . | Предлагаемый механизм . | ||
|---|---|---|---|
| Противотуберкулезные препараты | Повышенная реабсорбция мочевой кислоты (пиразинамид) | ||
| Пониженная секреция мочевой кислоты (пиразинамид) | |||
| Снижение экскреции мочевой кислоты | |||
| Снижение фракционной экскреции мочевой кислоты | (низкая доза) | Повышенная реабсорбция мочевой кислоты | |
| Пониженная секреция мочевой кислоты | |||
| Цитотоксическая химиотерапия | Массивное разрушение опухолевых клеток | ||
| Диуретики | 9019 Повышение всасывания мочевой кислоты в канальцах6 Повышенная секреция мочевой кислоты | ||
| Сокращение объема | |||
| Иммунодепрессанты | Повышенная реабсорбция мочевой кислоты в проксимальных канальцах (циклоспорин) | ||
| Снижение скорости клубочковой фильтрации сосудов вторичных сосудов трикция (циклоспорин) | |||
| Сниженная экскреция уратов (такролимус) | |||
| Ингибирование синтеза гуаниновых нуклеотидов (мизорибина) | |||
| Фруктозы | |||
| Фруктозный синтез | Повышенный синтез нуклеотидов | Повышенный синтез нуклеотидовПовышенный синтез нуклеотидов | |
| Инфузия лактата | Повышенная реабсорбция мочевой кислоты | ||
| Никотиновая кислота | Повышенная реабсорбция мочевой кислоты | ||
| Снижение секреции мочевой кислоты | |||
| Повышенный синтез мочевой кислоты | |||
| Повышенный синтез тестовой кислоты 9019 9018 | |||
| реабсорбция | |||
| Ксилит | Повышенная деградация пуринов | ||
| Повышенная выработка лактата |
| Лекарственное средство . | Предлагаемый механизм . | ||
|---|---|---|---|
| Противотуберкулезные препараты | Повышенная реабсорбция мочевой кислоты (пиразинамид) | ||
| Пониженная секреция мочевой кислоты (пиразинамид) | |||
| Снижение экскреции мочевой кислоты | |||
| Снижение фракционной экскреции мочевой кислоты | (низкая доза) | Повышенная реабсорбция мочевой кислоты | |
| Пониженная секреция мочевой кислоты | |||
| Цитотоксическая химиотерапия | Массивное разрушение опухолевых клеток | ||
| Диуретики | 9019 Повышение всасывания мочевой кислоты в канальцах6 Повышенная секреция мочевой кислоты | ||
| Сокращение объема | |||
| Иммунодепрессанты | Повышенная реабсорбция мочевой кислоты в проксимальных канальцах (циклоспорин) | ||
| Снижение скорости клубочковой фильтрации сосудов вторичных сосудов трикция (циклоспорин) | |||
| Пониженная экскреция уратов (такролимус) | |||
| Ингибирование синтеза гуаниновых нуклеотидов (мизорибина) | |||
| Фруктозы | |||
| Фруктозная абсорбция | Повышенный синтез нуклеотидов | Повышенный синтез нуклеотидовПовышенный синтез нуклеотидов | |
| Инфузия лактата | Повышенная реабсорбция мочевой кислоты | ||
| Никотиновая кислота | Повышенная реабсорбция мочевой кислоты | ||
| Снижение секреции мочевой кислоты | |||
| Повышенный синтез мочевой кислоты | |||
| Повышенный синтез тестовой кислоты 9019 | |||
| реабсорбция | |||
| Ксилит | Повышенная деградация пуринов | ||
| Повышенная выработка лактата |
Общие препараты, приводящие к гиперурикемии
| Лекарство . | Предлагаемый механизм . | ||
|---|---|---|---|
| Противотуберкулезные препараты | Повышенная реабсорбция мочевой кислоты (пиразинамид) | ||
| Пониженная секреция мочевой кислоты (пиразинамид) | |||
| Снижение экскреции мочевой кислоты | |||
| Снижение фракционной экскреции мочевой кислоты | (низкая доза) | Повышенная реабсорбция мочевой кислоты | |
| Пониженная секреция мочевой кислоты | |||
| Цитотоксическая химиотерапия | Массивное разрушение опухолевых клеток | ||
| Диуретики | 9019 Повышение всасывания мочевой кислоты в канальцах6 Повышенная секреция мочевой кислоты | ||
| Сокращение объема | |||
| Иммунодепрессанты | Повышенная реабсорбция мочевой кислоты в проксимальных канальцах (циклоспорин) | ||
| Снижение скорости клубочковой фильтрации сосудов вторичных сосудов трикция (циклоспорин) | |||
| Сниженная экскреция уратов (такролимус) | |||
| Ингибирование синтеза гуаниновых нуклеотидов (мизорибина) | |||
| Фруктозы | |||
| Фруктозный синтез | Повышенный синтез нуклеотидов | Повышенный синтез нуклеотидовПовышенный синтез нуклеотидов | |
| Инфузия лактата | Повышенная реабсорбция мочевой кислоты | ||
| Никотиновая кислота | Повышенная реабсорбция мочевой кислоты | ||
| Снижение секреции мочевой кислоты | |||
| Повышенный синтез мочевой кислоты | |||
| Повышенный синтез тестовой кислоты 9019 9018 | |||
| реабсорбция | |||
| Ксилит | Повышенная деградация пуринов | ||
| Повышенная выработка лактата |
| Лекарственное средство . | Предлагаемый механизм . | ||
|---|---|---|---|
| Противотуберкулезные препараты | Повышенная реабсорбция мочевой кислоты (пиразинамид) | ||
| Пониженная секреция мочевой кислоты (пиразинамид) | |||
| Снижение экскреции мочевой кислоты | |||
| Снижение фракционной экскреции мочевой кислоты | (низкая доза) | Повышенная реабсорбция мочевой кислоты | |
| Пониженная секреция мочевой кислоты | |||
| Цитотоксическая химиотерапия | Массивное разрушение опухолевых клеток | ||
| Диуретики | 9019 Повышение всасывания мочевой кислоты в канальцах6 Повышенная секреция мочевой кислоты | ||
| Сокращение объема | |||
| Иммунодепрессанты | Повышенная реабсорбция мочевой кислоты в проксимальных канальцах (циклоспорин) | ||
| Снижение скорости клубочковой фильтрации сосудов вторичных сосудов трикция (циклоспорин) | |||
| Сниженная экскреция уратов (такролимус) | |||
| Ингибирование синтеза гуаниновых нуклеотидов (мизорибина) | |||
| Фруктозы | |||
| Фруктозный синтез | Повышенный синтез нуклеотидов | Повышенный синтез нуклеотидовПовышенный синтез нуклеотидов | |
| Инфузия лактата | Повышенная реабсорбция мочевой кислоты | ||
| Никотиновая кислота | Повышенная реабсорбция мочевой кислоты | ||
| Снижение секреции мочевой кислоты | |||
| Повышенный синтез мочевой кислоты | |||
| Повышенный синтез тестовой кислоты 9019 9018 | |||
| реабсорбция | |||
| Ксилит | Повышенная деградация пуринов | ||
| Повышенная выработка лактата |
Лекарственная гиперурикемия и подагра представляют собой возникающую и все более распространенную болезнь. проблема в клинической практике.Хотя точная частота и распространенность лекарственной гиперурикемии неизвестны, Paulus et al. [4] отметил, что лекарственные препараты были основным фактором в развитии повышенной концентрации мочевой кислоты в сыворотке у 20% пациентов с гиперурикемией в одном исследовании в больнице.
В этом обзоре мы пролили свет на потенциальные препараты, вызывающие гиперурикемию и подагру, механизмы, лежащие в основе ятрогенной гиперурикемии, и соответствующие вопросы для оптимального лечения лекарственной гиперурикемии.Данные были получены из MEDLINE и SCOPUS с января 1960 по декабрь 2015 года и из Reactions Weekly с 1992 по декабрь 2015 года, независимо от языка. Мы использовали ключевые слова гиперурикемия и подагра в подзаголовке лекарственное взаимодействие, лекарственное взаимодействие. Некоторые лекарственные препараты, такие как диуретики, ингибиторы кальциневрина, пиразинамид и цитотоксические препараты, были непосредственно включены в качестве ключевых слов. Поисковые запросы также включали термины кровь и мочевая кислота. Если на многих языках были соответствующие статьи, описывающие одну и ту же тему, анализировались только статьи на английском языке.В этом обзоре мы сосредоточимся только на лекарственной гиперурикемии и подагре. Алкоголь и лечебные травы исключены из этого обзора.
Возбудители
Диуретики
Диуретики — одна из важнейших причин вторичной гиперурикемии. Использование петлевых диуретиков, тиазидных диуретиков и тиазидоподобных диуретиков было связано с повышенным риском развития подагры [5, 6]. Клинические признаки подагры, вызванной диуретиками, не отличаются от других причин подагры.Повышение концентрации мочевой кислоты в сыворотке крови, вызванное диуретиками, может отмечаться в течение нескольких дней после начала лечения. По-видимому, он зависит от дозы и сохраняется при длительном применении [7, 8]. Повышение уровня мочевой кислоты в сыворотке крови, вызванное диуретиками, колеблется от 6 до 21% от соответствующих исходных значений [9]. Уровень мочевой кислоты обычно возвращается к исходному уровню через несколько месяцев после прекращения приема диуретиков.
Диуретики по-разному влияют на обработку мочевой кислоты почками и, следовательно, на возникновение подагры.Подагра, по-видимому, более тесно связана с петлевыми диуретиками, чем с тиазидами [10, 11]. Лишь в нескольких исследованиях оценивались различия между подклассами диуретиков или различия между отдельными диуретиками. В недавнем исследовании было проведено прямое сравнение риска подагры между двумя тиазидами, хлорталидоном и гидрохлоротиазидом [12]. В этом исследовании пациенты, принимающие хлорталидон для лечения гипертонии, имеют такой же риск развития подагры, что и пациенты, которым назначают такие же дозы гидрохлоротиазида.
Петлевые диуретики и тиазидные диуретики взаимодействуют с почечными переносчиками уратов.Подобно диуретикам, многие другие лекарства, вызывающие гиперурикемию и подагру, также могут влиять на эти почечные транспортеры уратов (рис. 1). Петлевые диуретики и тиазидные диуретики ингибируют базолатеральные переносчики органических анионов OAT1 и OAT3, участвующие в активном захвате мочевой кислоты плазмы в качестве первого шага в ее канальцевой секреции в проксимальных канальцах почек. Диуретики проникают в клетку проксимальных канальцев со стороны крови через переносчики OAT1 и OAT3 и могут рассматриваться как конкурентные субстраты мочевой кислоты [13].Рис. 1
Взаимодействие лекарственного средства, приводящее к гиперурикемии, с почечными переносчиками уратов
Пунктирные стрелки указывают на лекарственное вмешательство. GLUT9: переносчик глюкозы 9; I: торможение; MRP4: белок 4, связанный с множественной лекарственной устойчивостью; NPT: человеческий натрий-зависимый переносчик фосфата; ОАТ: переносчик органических анионов; S: стимуляция; SMCT: Na + -зависимый котранспортер анионов; Т: трансстимуляция; URAT1: уратный / анионообменник; Аденозинтрифосфат (АТФ) -зависимый переносчик однонаправленного оттока.
Рис. 1
Вмешательство лекарственного средства, ведущее к гиперурикемии, на почечные транспортеры уратов
Пунктирные стрелки указывают на лекарственное вмешательство. GLUT9: переносчик глюкозы 9; I: торможение; MRP4: белок 4, связанный с множественной лекарственной устойчивостью; NPT: человеческий натрий-зависимый переносчик фосфата; ОАТ: переносчик органических анионов; S: стимуляция; SMCT: Na + -зависимый котранспортер анионов; Т: трансстимуляция; URAT1: уратный / анионообменник; Аденозинтрифосфат (АТФ) -зависимый переносчик однонаправленного оттока.
Гидрохлоротиазид также значительно увеличивает поглощение мочевой кислоты через переносчик органических анионов OAT4 [14]. Замена диуретиков на мочевую кислоту может привести к повышению концентрации мочевой кислоты в сыворотке крови. Определенные генетические варианты в SLC22A11 , который кодирует OAT4, могут привести к повышенной транспортной способности OAT4, а прием диуретиков может привести к дополнительной активации переносчика, что приводит к самой высокой частоте возникновения подагры у людей [15]. Однако это открытие не было подтверждено в недавнем исследовании [16].
Петлевые диуретики и тиазидные диуретики могут также повышать уровень мочевой кислоты в сыворотке, ингибируя управляемый напряжением переносчик оттока лекарств человека NPT4 [13]. Последний расположен на апикальной стороне проксимальных канальцев почек и индуцирует секрецию мочевой кислоты.
Фуросемид и гидрохлоротиазид также были идентифицированы как субстраты человеческого белка 4, связанного с множественной лекарственной устойчивостью (MRP4). Они ингибировали MRP4-опосредованный транспорт мочевой кислоты, что могло привести к гиперурикемии [17].
Более того, диуретики производят достаточную потерю соли и воды, что приводит к сокращению объема, что стимулирует реабсорбцию мочевой кислоты.Действительно, внутривенный солевой раствор в дозе, достаточной для предотвращения истощения объема, предотвращает гиперурикемию, вызванную однократным внутривенным введением фуросемида и этакриновой кислоты [18]. Сокращение объема, индуцированное тиазидами, приводит к увеличению секреции H + в проксимальных канальцах через апикально расположенный NHE3. Следовательно, pH клетки увеличивается, что, в свою очередь, стимулирует захват уратов через OAT4 в результате повышенного обмена уратов / OH — [7].
Другие факторы также могут способствовать гиперурикемическому эффекту диуретиков.Фуросемид вызывает гиперлактацидемию, достаточную для подавления канальцевой экскреции мочевой кислоты [19].
Для блокаторов натриевых каналов амилорид и триамтерен данные противоречивы. В нескольких исследованиях было показано, что хроническое использование триамтерена вызывает гиперурикемию без клинических проявлений подагры, тогда как в других исследованиях не было отмечено никакого эффекта [20]. Было показано, что амилорид не изменяет уровень мочевой кислоты.
Как и триамтерен, исследования спиронолактона показали противоречивые результаты по уровням мочевой кислоты в сыворотке.Предыдущие данные показали, что спиронолактон не изменяет и не снижает уровень мочевой кислоты в сыворотке [21]. Однако недавнее исследование показало, что низкие дозы спиронолактона повышают уровень мочевой кислоты в сыворотке крови у пациентов с хроническим заболеванием почек [22]. Roos et al. [23] исследовал влияние спиронолактона на обработку мочевой кислоты почками в небольшом исследовании. Они обнаружили, что спиронолактон вызывает снижение почечного клиренса мочевой кислоты, вероятно, опосредованное индуцированным истощением объема и повышением активности ренина в плазме, как и в случае с другими диуретиками, и, вероятно, ингибирует выработку эндогенной мочевой кислоты примерно в той же степени, что и клиренс. , так что концентрация мочевой кислоты в сыворотке не изменяется.
Противотуберкулезные препараты
Пиразинамид, антимикобактериальный препарат, не только вызывает гиперурикемию, но также может вызывать острые приступы подагры. Это сильный агент, удерживающий ураты, вызывающий снижение почечного клиренса мочевой кислоты на> 80% при терапевтической суточной дозе 300 мг [24].
Пиразинкарбоновая кислота или пиразиноат (PZA), активный метаболит пиразинамида, увеличивает уровень мочевой кислоты в сыворотке за счет своего трансстимулирующего действия на URAT1, который является членом семейства переносчиков органических анионов (OAT), вызывая реабсорбцию урата из просветная сторона на трубчатые клетки [25].У пациентов с почечной гипоурикемией и мутациями потери функции в гене URAT1 отсутствует полный ответ на пиразинамид, что обеспечивает генетическое подтверждение связи между PZA и реабсорбцией уратов [26].
Кроме того, пиразинамид ингибирует OAT2, белок, экспрессируемый на базолатеральной мембране клеток проксимальных канальцев человека и участвующий в секреторном транспорте уратов [27]. OAT2 является потенциальной мишенью противоурикозурического эффекта пиразинамида, а также URAT1.
PZA также мешает OAT10, переносчику органического аниона / дикарбоксилатного обменника.OAT10-опосредованное поглощение уратов повышалось при обмене с PZA [28].
Частота гиперурикемии в исследованиях пациентов, получающих комбинированную терапию (изониазид, рифампицин и пиразинамид) или терапию одним пиразинамидом, широко варьирует от 43,4 до 86,3% [29, 30].
Этамбутол, другой противотуберкулезный препарат, также вызывает значительное повышение уровня мочевой кислоты в сыворотке крови. Этот эффект наблюдался в основном на второй, третьей и четвертой неделях терапии этамбутолом [31].Однако повышение концентрации уратов в сыворотке крови отмечалось уже через 24 ч после приема разовой дозы этамбутола. Терапия этамбутолом может не только приводить к повышению уровня мочевой кислоты в сыворотке крови, но также вызывать подагрический артрит [32]. Отмена этамбутола привела к падению уровня мочевой кислоты в сыворотке до нормального уровня. Повторное введение препарата сопровождалось повторным появлением гиперурикемии [33, 34]. Точный механизм гиперурикемии, вызванной этамбутолом, не выяснен; однако у пациентов, получавших этот препарат, было отмечено значительное снижение фракционной экскреции мочевой кислоты [35].
Иммунодепрессанты
Гиперурикемия и подагра являются частыми осложнениями трансплантации органов с распространенностью от 5 до 84% для гиперурикемии и от 1,7 до 28% для подагры [36]. Циклоспорин, ингибитор кальциневрина, считается наиболее важным фактором риска развития подагры у реципиентов трансплантата [36]. В эпоху пре-циклоспорина гиперурикемия была обнаружена примерно у 25% пациентов с трансплантацией почки, но после широкого распространения циклоспорина распространенность увеличилась до 80% [37].
Терапия циклоспорином может привести к ускоренной форме подагры, даже если тофусы возникают в течение относительно короткого периода времени и в необычных местах, включая мягкие ткани, интраспинальные участки и крестцово-подвздошные суставы [38, 39]. Подагрический артрит развивается у 4–10% всех пациентов, принимающих циклоспорин [40]. Среднее время от трансплантации до первого приступа подагры составило несколько месяцев. По сравнению с пациентами, у которых была гиперурикемия без подагры, пациенты с эпизодами подагры, вызванными циклоспорином, были в основном мужчинами, принимали диуретики и имели более выраженную почечную дисфункцию [41].Циклоспорин может вызывать усиление проксимальной реабсорбции мочевой кислоты, особенно при наличии истощения объема, связанного с применением диуретиков, и снижение скорости клубочковой фильтрации, вторичное по отношению к афферентной артериолярной вазоконстрикции [42, 43]. Экспериментальные исследования показали, что циклоспорин усиливает захват уратов через переносчик органических анионов человека OAT10, который может быть ответственным за вызванную циклоспорином гиперурикемию [28].
Такролимус, другой ингибитор кальциневрина, также может вызывать гиперурикемию у пациентов с трансплантацией почек [44].Частота гиперурикемии у пациентов, принимавших такролимус, была значительно ниже, чем у пациентов, принимавших циклоспорин [45]. Однако есть также исследования, которые не показывают различий между этими двумя препаратами в отношении возникновения гиперурикемии [46].
Гиперурикемия также была частым нежелательным явлением при приеме мизорибина, мощного иммунодепрессанта, широко используемого в Азии [47]. Обычно это происходило в течение нескольких недель и обычно было временным. Это может быть связано с действием препарата, подавляющего синтез гуаниновых нуклеотидов [48].
Никотиновая кислота
Никотиновая кислота снижает экскрецию мочевой кислоты с мочой, что может привести к повышению уровня мочевой кислоты в сыворотке крови на ~ 14% и обострению уже существовавшей подагры [49]. Сообщалось, что он иногда вызывает подагру. Гиперурикемия возникла у 41–78% пациентов, получавших 3–6 г никотиновой кислоты [49, 50]. Эффект никотиновой кислоты по повышению уровня мочевой кислоты может также проявляться при приеме препарата в терапевтических дозах [51]. Никотиновая кислота может увеличивать реабсорбцию уратов в почках, где никотинат действует как противоион для мочевой кислоты на URAT1 [25].
Никотинат мешает также транспортеру OAT10; OAT10-опосредованное поглощение уратов повышалось при обмене с никотинатом [28]. OAT10 является переносчиком уратов с низким сродством, возможно, участвующим в реабсорбции уратов почками, как hOAT4. Его взаимодействия с никотинатом могут участвовать в патогенезе гиперурикемии, вызванной никотиновой кислотой. Однако никотинат может служить противоионом для реабсорбции уратов в проксимальных канальцах только при терапевтических концентрациях. Никотиновая кислота может также ингибировать OAT2, который играет роль в захвате мочевой кислоты почками из крови на первом этапе канальцевой секреции [27].
Изменения в синтезе мочевой кислоты во время приема никотиновой кислоты также были предложены в качестве объяснения гиперурикемии, вызванной никотиновой кислотой. Никотиновая кислота и ее амидное производное, никотинамид, могут увеличивать скорость биосинтеза пурина de novo [20].
Аспирин
В низких дозах (60–300 мг один раз в сутки) аспирин снижает выведение мочевой кислоты и может вызвать гиперурикемию, тогда как более высокие дозы вызывают урикозурический эффект [52]. Этот парадоксальный эффект салицилата можно объяснить двумя способами взаимодействия салицилата с урат-монокарбоксилатным обменником (URAT1): действовать как обменный субстрат для облегчения реабсорбции уратов при низких дозах и действовать как ингибитор реабсорбции уратов при высоких дозах [53] .Салицилат даже в очень низких дозах был способен ингибировать MRP4-опосредованный транспорт уратов [17]. Кроме того, салицилат может оказывать гиперурикемический эффект за счет взаимодействия с ОАТ1 и ОАТ3 (рис. 1). В недавнем большом проспективном перекрестном исследовании Zhang et al. [54] обнаружили, что использование низких доз аспирина (≤325 мг / день) было связано с более высоким риском повторных приступов подагры. Эта ассоциация увеличивалась по мере уменьшения дозы. В этом исследовании влияние низких доз аспирина на рецидивы приступа подагры было нейтрализовано одновременным применением аллопуринола.
Гипоальбуминемия и сопутствующее лечение диуретиками усиливали эффекты аспирина на задержку мочевой кислоты в почках [52].
Цитотоксическая химиотерапия
Цитотоксические препараты могут вызывать синдром лизиса опухоли (TLS). ТЛС, неотложная онкологическая ситуация, характеризуется массивным разрушением опухолевых клеток и сбросом внутриклеточного материала в кровь, вызывая гиперурикемию и электролитные нарушения, такие как гиперкалиемия, гиперфосфатемия, гипокальциемия и метаболический ацидоз.Высвобождение клеточных нуклеиновых кислот и пуриновых нуклеотидов этими препаратами вызывает выработку мочевой кислоты и в некоторых случаях может привести к заметному повышению уровня мочевой кислоты в сыворотке крови с острой нефропатией мочевой кислоты. Гиперурикемия, вызванная цитотоксическими препаратами, является наиболее серьезным типом лекарственной гиперурикемии. Обычно он развивается через 48–72 ч после цитотоксической терапии. TLS вызывает более высокий уровень смертности, вероятно, из-за позднего выявления и позднего распознавания. Фактически, если не диагностировать или поставить диагноз слишком поздно, TLS может привести к смерти в 20–50% случаев [55].TLS часто ассоциируется с цитотоксической химиотерапией. Однако это может также произойти после лечения дексаметазоном, золедроновой кислотой, талидомидом и новыми химиотерапевтическими средствами, включая бортезомиб, ритуксимаб и ибрутиниб [56].
Углеводы, не содержащие глюкозы
Заменители глюкозы, используемые в общем парентеральном питании, включают фруктозу, глицерин, сорбит и ксилит. Парентеральная инфузия этих субстратов имеет несколько преимуществ, таких как быстрый метаболизм и меньшее влияние на концентрацию глюкозы в крови по сравнению с инфузиями глюкозы.
Фруктоза
Внутривенное введение фруктозы или высокое пероральное потребление фруктозы в течение нескольких дней связано с повышением концентрации мочевой кислоты. Фруктоза тесно связана с гиперурикемией и повышенным риском подагры у обоих полов [57, 58].
Гиперурикемический эффект фруктозы, по-видимому, зависит от дозы [59]. Однако даже дозы фруктозы 160 мг / кг массы тела в час могут также вызывать гиперурикемию у пациентов в критическом состоянии [60].Реципиенты почечного трансплантата, получавшие оба ингибитора кальциневрина (циклоспорин или такролимус), имеют одинаковый риск гиперурикемии, вызванной потреблением фруктозы [61].
Фруктоза увеличивает уровни внутриклеточной и циркулирующей мочевой кислоты за счет увеличения обмена нуклеотидов и синтеза нуклеотидов (рис. 2) [62]. Фруктоза может вызывать повышение концентрации лактата в крови, что блокирует выведение уратов и приводит к гиперурикемии [63]. Он также может повышать риск инсулинорезистентности и последующей гиперинсулинемии, снижая экскрецию мочевой кислоты и дополнительно способствуя гиперурикемии [58].Он также может снижать экскрецию мочевой кислоты с мочой, что способствует гиперурикемии, вызванной фруктозой [59]. Он способствует канальцевой реабсорбции урата через транспортер глюкозы 9 (GLUT9), член семейства GLUT транспортеров гексозы.Рис. 2
Гиперурикемия, не связанная с углеводами
↑: Увеличение; АДФ: аденозиндифосфат; AMP: аденозинмонофосфат; АТФ: аденозинтрифосфат; IMP: монофосфат инозина.
Рис. 2
Гиперурикемия, не связанная с углеводами
↑: Увеличение; АДФ: аденозиндифосфат; AMP: аденозинмонофосфат; АТФ: аденозинтрифосфат; IMP: монофосфат инозина.
Различные аллели влияют на реакцию уратов сыворотки на фруктозу. Вариант гена SLC2A9 , который кодирует GLUT9, может влиять на развитие подагры при воздействии фруктозы, особенно в европейских популяциях европеоидов [64]. Кроме того, генетическая изменчивость в SLC17A1 , который кодирует переносчик неорганического фосфата человека NPT1, анионообменник, который выделяет мочевую кислоту в мочу, также ассоциирован с гиперурикемией и подагрой. У европейцев вариация SLC17A1 влияет на ураты в сыворотке и фракционную экскрецию мочевой кислоты во время нагрузки фруктозой [65].
Другие углеводы, не содержащие глюкозы
Потребление глицерина также связано с увеличением концентрации уратов в сыворотке [66]. Глицерин стимулирует выработку мочевой кислоты, снижает уровень АТФ в клетках и увеличивает уровень глицерин-3-фосфата [67]. Производство мочевой кислоты обратно пропорционально АТФ.
Ксилит — пятиуглеродный сахарный спирт. Он используется в качестве заменителя глюкозы при парентеральном питании пациентов с диабетом. Инфузия ксилита приводит к снижению глюконеогенеза, увеличению содержания белка и мышечной РНК и улучшению азотного баланса [68].Он может повышать концентрацию мочевой кислоты, гипоксантина и ксантина в плазме за счет усиления деградации пуринов. Увеличение деградации пурина ксилитом может быть связано с нарушением гликолиза в эритроцитах [69]. Кроме того, введение большого количества ксилита может вызвать лактоацидоз [68].
Сорбитол превращается во фруктозу при метаболизме в печени и оказывает биохимические эффекты, аналогичные влиянию фруктозы на уровни аденозинфосфата в печени у людей, и, следовательно, может увеличивать выработку мочевой кислоты [70].Сообщалось о гиперурикемии в случае передозировки сорбита [71].
Настой лактата
Раствор лактата натрия имеет много преимуществ и перспективен для реанимации тяжелобольных [72]. Однако инфузия высоких доз лактата может вызвать гиперурикемию за счет уменьшения экскреции с мочой и фракционного клиренса мочевой кислоты [73]. Инфузия лактата у здоровых добровольцев снижает почечный клиренс уратов на 70–80%, что приводит к увеличению уровня уратов в сыворотке на 8–18% [74].
Лактат взаимодействует с URAT1 [25]. Последний является важным переносчиком реабсорбции уратов в обмен на лактат на апикальной мембране проксимальных канальцев. Следовательно, лактат стимулирует захват уратов, что приводит к гиперурикемии. Кроме того, лактат может также мешать транспортерам органических анионов OAT4 и OAT10 (рис. 1).
Тестостерон
Заместительная терапия тестостероном (ЗТТ), используемая для пациентов с нарушением гендерной идентичности от женщины к мужчине, увеличивает уровень мочевой кислоты в зависимости от дозы.В недавнем исследовании скорость повышения уровня мочевой кислоты в сыворотке после 3 месяцев ЗТТ (внутримышечной инъекции энантата тестостерона) составила 29 и 43,4% для дозировки 125 и 250 мг каждые 2 недели, соответственно [75]. Кроме того, процент пациентов с началом гиперурикемии (уровень мочевой кислоты в сыворотке ≥7,0 мг / дл) через 3 месяца после начала ЗТТ в этих двух группах дозирования составлял соответственно 5 и 14,8%. Сообщалось также о подагре, вызванной тестостероном [76].
Лечение тестостероном приводит к повышению уровня мочевой кислоты в сыворотке и снижению почечной экскреции мочевой кислоты [77].Индукция тестостероном Smct1 ( SLC5A8 ), Na + -зависимого анионного котранспортера, который взаимодействует с уратным транспортером-1 в проксимальных канальцах, является механизмом основной тестостерон-индуцированной гиперурикемии у мужчин [ 78]. Повышение уровня мочевой кислоты в сыворотке также может быть, по крайней мере частично, связано с увеличением мышечной массы на ранней стадии ЗТТ [75].
Разные агенты
В дополнение к перечисленным выше лекарствам, многие другие агенты могут вызывать гиперурикемию и подагру (таблица 2) [79–88].
Таблица 2Прочие препараты, вызывающие гиперурикемию, и их предполагаемый механизм
| Лекарственное средство . | Предлагаемый механизм . | ссылку . | |
|---|---|---|---|
| Ацитретин | Повышенная выработка мочевой кислоты | [79] | |
| Диданозин + ритонавир | Неизвестно | [80] | |
| L-допа | Снижение экскреции мочевой кислоты | [82] | |
| Омепразол | Неизвестно | [83] | |
| Пег-интерферон + рибавирин 901 9019 8419 9019 9019 9019 9019 9019 9019 Силденафил | Неизвестно | [85] | |
| Терипаратрид | Повышенный уровень паратиреоидного гормона в сыворотке | [86] | |
| Тикагрелор | Повышенный синтез мочевой кислоты 9019 9019 Снижение секреции мочевой кислоты 9019 9019 [u] Топирамат | Ингибирование карбоангидразы изоэ nzymes | [88] |
| Лекарство . | Предлагаемый механизм . | ссылку . | |
|---|---|---|---|
| Ацитретин | Повышенная выработка мочевой кислоты | [79] | |
| Диданозин + ритонавир | Неизвестно | [80] | |
| L-допа | Снижение экскреции мочевой кислоты | [82] | |
| Омепразол | Неизвестно | [83] | |
| Пег-интерферон + рибавирин 901 9019 8419 9019 9019 9019 9019 9019 9019 Силденафил | Неизвестно | [85] | |
| Терипаратрид | Повышенный уровень паратиреоидного гормона в сыворотке | [86] | |
| Тикагрелор | Повышенный синтез мочевой кислоты 9019 9019 Снижение секреции мочевой кислоты 9019 9019 [u] Топирамат | Ингибирование карбоангидразы изоэ nzymes | [88] |
Прочие препараты, вызывающие гиперурикемию, и их предполагаемый механизм
| Лекарственное средство . | Предлагаемый механизм . | ссылку . | |
|---|---|---|---|
| Ацитретин | Повышенная выработка мочевой кислоты | [79] | |
| Диданозин + ритонавир | Неизвестно | [80] | |
| L-допа | Снижение экскреции мочевой кислоты | [82] | |
| Омепразол | Неизвестно | [83] | |
| Пег-интерферон + рибавирин 901 9019 8419 9019 9019 9019 9019 9019 9019 Силденафил | Неизвестно | [85] | |
| Терипаратрид | Повышенный уровень паратиреоидного гормона в сыворотке | [86] | |
| Тикагрелор | Повышенный синтез мочевой кислоты 9019 9019 Снижение секреции мочевой кислоты 9019 9019 [u] Топирамат | Ингибирование карбоангидразы изоэ nzymes | [88] |
| Лекарство . | Предлагаемый механизм . | ссылку . | |
|---|---|---|---|
| Ацитретин | Повышенная выработка мочевой кислоты | [79] | |
| Диданозин + ритонавир | Неизвестно | [80] | |
| L-допа | Снижение экскреции мочевой кислоты | [82] | |
| Омепразол | Неизвестно | [83] | |
| Пег-интерферон + рибавирин 901 9019 8419 9019 9019 9019 9019 9019 9019 Силденафил | Неизвестно | [85] | |
| Терипаратрид | Повышенный уровень паратиреоидного гормона в сыворотке | [86] | |
| Тикагрелор | Повышенный синтез мочевой кислоты 9019 9019 Снижение секреции мочевой кислоты 9019 9019 [u] Топирамат | Ингибирование карбоангидразы изоэ nzymes | [88] |
Профилактика и лечение
Несмотря на то, что не существует опубликованных руководств о том, как предотвратить лекарственную гиперурикемию, пациентов, получающих лекарственные средства, вызывающие гиперурикемию, следует поощрять к поддержанию адекватной гидратации и регулярному контролю уровня мочевой кислоты.Этих пациентов также следует контролировать на предмет наличия симптомов, которые могут предшествовать началу подагры.
Примерно два из трех пациентов с лекарственной гиперурикемией останутся бессимптомными [24]. При бессимптомной гиперурикемии, вызванной лекарственными средствами, особенно при применении диуретиков, лечение для контроля уровня мочевой кислоты в сыворотке требуется редко. Однако приступы подагры у пациентов с установленной подагрой в личном или семейном анамнезе могут усугубляться диуретической терапией у пациентов с гипертонией. Когда развивается подагра, решение о продолжении терапии должно быть индивидуальным, равно как и решение о назначении аллопуринола или урикозурических препаратов [7].
При симптоматической гиперурикемии и подагре, вызванной лекарственными препаратами, лечение включает выявление лекарственных препаратов, вызывающих нарушение, и назначение соответствующих антигиперурикемических средств. Отмена препарата, вызывающего нарушение, должна основываться на оценке соотношения польза / риск. При наличии альтернативной терапии лекарство, вызывающее нарушение, может быть заменено лекарством, не вызывающим гиперурикемии. Однако в некоторых случаях необходимо применение вызывающего нарушения препарата. Например, не следует приостанавливать прием аспирина в низких дозах для профилактики сердечно-сосудистых заболеваний у пациентов с подагрой.Тщательный контроль уровня мочевой кислоты в сыворотке крови при приеме низких доз аспирина может помочь избежать риска приступов подагры. Однако в некоторых случаях подагры, индуцированной аспирином, может потребоваться аллопуринол или урикозурические средства [54].
У пациентов с артериальной гипертензией (контролируемых одним или двумя препаратами) с острой подагрой, индуцированной тиазидом, снижение дозы тиазида, а не ее прекращение, является подходящим вариантом, поскольку гиперурикемия, вызванная лекарствами, зависит от дозы [8]. У пациентов с артериальной гипертензией (контролируемых тремя или более препаратами) следует рассмотреть возможность продолжения приема тиазидов со снижением дозы или фармакологической антигиперурикемической терапии, то есть аллопуринола.Однако отмена тиазида является разумным вариантом, если уровень мочевой кислоты в сыворотке> 6 мг / дл независимо от статуса контроля гипертонии [8].
Лечение острых приступов, вызванных циклоспорином, может быть трудным, поскольку взаимодействие с НПВП может привести к усилению токсичности для почек. Колхицин, если он назначен при этих острых приступах, также следует применять с осторожностью и уменьшать дозу. Кортикостероиды — эффективная альтернатива колхицину. У пациентов, у которых развилась гиперурикемия, вызванная циклоспорином, и подагрический артрит, при применении тофусов может быть полезным бензбромарон, урикозурический агент.Его следует начинать с низкой дозы и постепенно увеличивать, а также следует тщательно контролировать функцию печени. Аллопуринол также является полезной альтернативой для этих пациентов. Интересно отметить, что нормализация уровней мочевой кислоты аллопуринолом или бензбромароном уменьшала тубулоинтерстициальное заболевание и гиалиноз артериол, вызванные циклоспорином [89].
Отмена циклоспорина и такролимуса может быть рассмотрена для пациентов, перенесших трансплантацию, с рецидивирующей тяжелой подагрой, которую невозможно лечить безопасно или эффективно [90].Краеугольным камнем управления TLS является профилактика. Стратегии профилактики могут также включать гидратацию плюс аллопуринол или расбуриказу для пациентов промежуточного риска и тщательный мониторинг для пациентов низкого риска [91]. При гиперурикемии, вызванной никотиновой кислотой, аллопуринол обычно используется при показаниях к терапии. Никотиновая кислота подавляет действие урикозурических препаратов, таких как сульфинпиразон, и их следует избегать.
Гиперурикемия, вызванная пиразинамидом, поддается наблюдению и не требует отмены лечения.Его также можно контролировать с помощью аллопуринола. Однако сообщалось о парадоксальном повышении уровня мочевой кислоты при применении аллопуринола при гиперурикемии, вызванной пиразинамидом [92]. Было показано, что аллопуринол увеличивает плазменную концентрацию пиразиновой кислоты, которая непосредственно отвечает за ингибирование почечной секреции уратов [92, 93]. Аспирин может предотвратить гиперурикемию и артралгию, связанные с терапией пиразинамидом. Гиперурикемия, вызванная этамбутолом, купировалась пробеницидом, сульфинпиразоном или аллопуринолом.Последнее увеличивает уровень теофиллина в сыворотке, и поэтому уровень теофиллина в сыворотке следует тщательно контролировать, когда аллопуринол добавляется пациенту с гиперурикемией, который находится на этом лечении [94]. Однако бензбромарон и пробенецид, похоже, не влияют на уровень теофиллина в сыворотке.
В заключение, лекарственная гиперурикемия и подагра представляют собой возникающую и все более распространенную проблему в клинической практике. Лекарства повышают уровень мочевой кислоты в сыворотке за счет различных механизмов.Пациентам, получающим эти препараты, следует рекомендовать поддерживать адекватную гидратацию и контролировать уровень мочевой кислоты.
Финансирование : Для выполнения работы, описанной в этой статье, от каких-либо финансирующих организаций в государственном, коммерческом или некоммерческом секторах не поступало никаких средств.
Заявление о раскрытии информации : Авторы заявили об отсутствии конфликта интересов.
Список литературы
1Лук
AJ
,Simkin
PA.
Эпидемиология гиперурикемии и подагры
.Am J Manag Care
2005
;11 (15 Suppl)
:S435
—42
,2Chen
JH
,Chuang
SY
,Chen
HJ
,Yeh
WH.Уровень мочевой кислоты в сыворотке как независимый фактор риска смертности от всех причин, сердечно-сосудистых заболеваний и ишемического инсульта
.Arthritis Rheum
2009
;61
:225
—32
.3Johnson
RJ
,Nakagawa
T
,Sanchez-Lozada
LG
et al.Сахар, мочевая кислота и этиология диабета и ожирения
.Диабет
2013
;62
:3307
—15
.4Paulus
HE
,Coutts
A
,Calabro
JJ
,Klinenberg
JR.
Клиническое значение гиперурикемии у госпитализированных мужчин, регулярно проходящих скрининг
.JAMA
1970
;211
:277
—81
.5Чой
HK
,Сориано
LC
,Чжан
Y
,Родригес
LA.
Антигипертензивные препараты и риск возникновения подагры у пациентов с артериальной гипертензией: популяционное исследование случай-контроль
.BMJ
2012
;344
:d8190
.6Bruderer
S
,Bodmer
M
,Jick
SS
,Meier
CR.
Использование диуретиков и риск возникновения подагры: популяционное исследование случай-контроль
.Arthritis Rheumatol
2014
;66
:185
—96
,7Palmer
BF.
Метаболические осложнения, связанные с применением диуретиков
.Семин Нефрол
2011
;31
:542
—52
,8Дежурный
J.
Ведение пациентов с гипертонической болезнью и подагрой, принимающих тиазид
.J Clin Hypertens
2010
;12
:731
—5
,9Рейес
AJ.
Сердечно-сосудистые препараты и мочевая кислота сыворотки
.Cardiovasc Drugs Ther
2003
;17
:397
—414
.10Уоллер
PC
,Ramsay
LE.
Прогнозирование острой подагры у пациентов с гипертонической болезнью, принимающих диуретики
.J Hum Hypertens
1989
;3
:457
—61
.11Хантер
DJ
,York
M
,Chaisson
CE
et al.Недавнее использование диуретиков и риск повторных приступов подагры: онлайн-исследование случаев подагры
.J Ревматол
2006
;33
:1341
—5
.12Wilson
L
,Nair
KV
,Saseen
JJ.
Сравнение впервые возникшей подагры у взрослых, которым назначают хлорталидон, и гидрохлоротиазид при гипертонии
.J Clin Hypertens
2014
;16
:864
—8
,13Джутабха
P
,Анзай
N
,Wempe
MF
et al.Апикальный потенциал-управляемый транспортер оттока уратов NPT4 в проксимальных канальцах почек
.Нуклеозиды Нуклеотиды Нуклеиновые кислоты
2011
;30
:1302
—11
,14Hagos
Y
,Stein
D
,Ugele
B
,Burckhardt
G
A.Переносчик органических анионов почек человека 4 работает как асимметричный переносчик уратов
.J Am Soc Nephrol
2007
;18
:430
—9
.15McAdams-DeMarco
MA
,Maynard
JW
,Baer
AN
et al.Взаимодействие уратного гена за диуретиком и риск подагры у участников с гипертонией: результаты исследования ARIC
.Ann Rheum Dis
2013
;72
:701
—6
.16Bao
Y
,Curhan
G
,Merriman
T
et al.Отсутствие взаимодействия генов с диуретиками в отношении риска возникновения подагры: исследование медсестер и последующее наблюдение медицинских работников
.Ann Rheum Dis
2015
;74
:1394
—8
,17Эль-Шейх
AA
,van den Heuvel
JJ
,Koenderink
JB
,Russel
..Влияние гипоурикемических и гиперурикемических препаратов на почечный транспортер оттока уратов, белок множественной лекарственной устойчивости 4
.Br J Pharmacol
2008
;155
:1066
—75
,18Стил
TH.
Признаки изменения реабсорбции уратов почками при изменении объема внеклеточной жидкости
.J Lab Clin Med
1969
;74
:288
—99
.19Даскалопулу
SS
,Tzovaras
V
,Mikhailidis
DP
,Elisaf
Влияние на уровень мочевой кислоты в сыворотке лекарств, назначенных по показаниям, отличным от лечения гиперурикемии
.Curr Pharm Des
2005
;11
:4161
—75
.20Келли
WN.
Влияние лекарств на мочевую кислоту у человека
.Annu Rev Pharmacol
1975
;15
:327
—50
,21Falch
DK
,Schreiner
A.
Влияние спиронолактона на уровни липидов, глюкозы и мочевой кислоты в крови при длительном применении у гипертоников
.Acta Med Scand
1983
;213
:27
—30
.22Cabrera
SE
,Edwards
NC
,Кони
RP
,Townend
JN
,
JN
, Тауненд
Спиронолактон повышает уровень мочевой кислоты в сыворотке крови у пациентов с хроническим заболеванием почек
.J Hum Hypertens
2014
;28
:210
—1
.23Roos
JC
,Boer
P
,Peuker
KH
,Dorhout Mees
E
Изменения внутрипочечной обработки мочевой кислоты при хроническом лечении спиронолактоном у пациентов с гипертонической болезнью
.Нефрон
1982
;32
:209
—13
.24Pham
AQ
,Doan
A
,Andersen
M.
Пиразинамид-индуцированная гиперурикемия
.П Т
2014
;39
:695
—715
.25Enomoto
A
,Kimura
H
,Chairoungdua
A
и др.Молекулярная идентификация почечного уратного анионита, регулирующего уровень уратов в крови
.Nature
2002
;417
:447
—52
.26Мандал
AK
,Крепление
DB.
Молекулярная физиология гомеостаза мочевой кислоты
.Annu Rev Physiol
2015
;77
:323
—45
.27Sato
M
,Mamada
H
,Anzai
N
et al.Почечная секреция мочевой кислоты транспортером 2 органических анионов (OAT2 / SLC22A7) у человека
.Биол Фарм Булл
2010
;33
:498
—503
,28Bahn
A
,Hagos
Y
,Reuter
S
et al.Идентификация нового переносчика уратов и никотината с высоким сродством, hOAT10 (SLC22A13)
.J Biol Chem
2008
;283
:16332
—41
,29Куреши
W
,Хассан
G
,Кадри
SM
и др.Гиперурикемия и артралгии при терапии пиразинамидом у больных туберкулезом легких
.Lab Med
2007
;38
:495
—7
.30Шапиро
M
,Hyde
L.
Гиперурикемия, вызванная пиразинамидом
.Am J Med
1957
;23
:596
—9
.31Наранг
RK
,Agarwal
MC
,Raina
AK
и др.Гиперурикемия, вызванная этамбутолом
.Br J Dis Chest
1983
;77
:403
—6
.32Ханна
BK.
Острый подагрический артрит после терапии этамбутолом
.Br J Dis Chest
1980
;74
:409
—10
.33Кханна
BK
,Гупта
VP
,Singh
MP.
Этамбутол-индуцированная гиперурикемия
.Tubercle
1984
;65
:195
—9
.34Postlethwaite
AE
,Bartel
AG
,Kelley
WN.
Гиперурикемия, вызванная этамбутолом
.N Engl J Med
1972
;286
:761
—2
.35Postlethwaite
AE
,Kelley
WN.
Исследования механизма гиперурикемии, вызванной этамбутолом
.Arthritis Rheum
1972
;15
:403
—9
,36Штамп
L
,Searle
M
,O’Donnell
J
,Chapman solid
P.орган трансплантация: сложная клиническая проблема.
Наркотики
2005
;65
:2593
—611
.37Маццали
M.
Мочевая кислота и трансплантация
.Семин Нефрол
2005
;25
:50
—5
0,38Коэн
MR
,Коэн
EP.
Энтезопатия и атипичный подагрический артрит после трансплантации почки: исследование случай-контроль
.Rev Rhum Engl Ed
1995
;62
:86
—90
.39Baethge
BA
,Work
J
,Landreneau
MD
,McDonald
JC.
Точечная подагра у пациентов с трансплантатами почек, получавших циклоспорин А
.J Rheumatol
1993
;20
:718
—20
.40Burack
DA
,Griffith
BP
,Thompson
ME
,Kahl
LE.
Гиперурикемия и подагра у реципиентов трансплантата сердца, получающих циклоспорин
.Am J Med
1992
;92
:141
—6
.41Lin
HY
,Rocher
LL
,McQuillan
MA
et al.Циклоспорин-индуцированная гиперурикемия и подагра
.N Engl J Med
1989
;321
:287
—92
.42Marcén
R
,Gallego
N
,Orofino
L
и др.Нарушение канальцевой секреции уратов у пациентов с трансплантатом почек, принимающих циклоспорин
.Нефрон
1995
;70
:307
—13
.43Hansen
JM
,Fogh-Andersen
N
,Leyssac
PP
,005 и Strandgaard
Glossular Функция Glossular у пациентов с трансплантацией почки, получавших и не получавших циклоспорин А.Нефрон
1998
;80
:450
—7
.44Канбай
M
,Akcay
A
,Huddam
B
et al.Влияние циклоспорина и такролимуса на уровни мочевой кислоты в сыворотке у стабильных реципиентов трансплантата почки
.Transplant Proc
2005
;37
:3119
—20
.45Uslu Gokceoglu
A
,Akman
S
,Koyun
M
et al.Гиперурикемия у детей-реципиентов почечного трансплантата
.Exp Clin Transplant
2013
;11
:489
—93
.46Balal
M
,Paydas
S
,Sertdemir
Y
,Karayaylali
I
,Seyrek
N
После трансплантации почек и поддерживающей терапии циклофосфатом.Adv Ther
2004
;21
:186
—94
.47Guo
HB.
Острая почечная недостаточность аллотрансплантата с выраженной гиперурикемией, развивающейся при введении мизорибина: описание случая с обзором литературы
.Transplant Proc
2010
;42
:2804
—7
. 48Йошиока
K
,Охаши
Y
,Sakai
T
и др.Многоцентровое исследование сравнения мизорибина с плацебо у детей с часто рецидивирующим нефротическим синдромом
.Kidney Int
2000
;58
:317
—24
.49Kei
A
,Elisaf
MS.
Никотиновая кислота: клинические аспекты
.Экспертное заключение Drug Saf
2012
;11
:551
—64
.50Gaut
ZN
,Pocelinko
R
,Solomon
HM
,Thomas
GB.
Пероральная толерантность к глюкозе, инсулин плазмы и экскреция мочевой кислоты у человека при хроническом введении никотиновой кислоты
.Метаболизм
1971
;20
:1031
—5
.51Gershon
SL
,Fox
IH.
Фармакологические эффекты никотиновой кислоты на метаболизм пуринов человека
.J Lab Clin Med
1974
;84
:179
—86
.52Caspi
D
,Lubart
E
,Graff
E
и др.Влияние мини-дозы аспирина на функцию почек и обработку мочевой кислоты у пожилых пациентов
.Arthritis Rheum
2000
;43
:103
—8
.53Ohtsu
N
,Anzai
N
,Fukutomi
T
et al.Почечный транспотер урата человека URAT1 опосредует транспорт салицилата
.Нихон Дзиндзо Гаккай Ши
2010
;52
:499
—504
.54Zhang
Y
,Neogi
T
,Chen
C
et al.Применение низких доз аспирина и рецидивирующие приступы подагры
.Ann Rheum Dis
2014
;73
:385
—90
.55Bose
P
,Qubaiah
O.
Обзор синдрома лизиса опухоли с целевыми методами лечения и роли расбуриказы
.J Clin Pharm Ther
2011
;36
:299
—326
.56Wilson
FP
,Berns
JS.
Синдром лизиса опухоли: новые проблемы и последние достижения
.Adv Chronic Kidney Dis
2014
;21
:18
—26
.57Choi
HK
,Willett
W
,Curhan
G.
напитки с высоким содержанием фруктозы и риск подагры.
JAMA
2010
;304
:2270
—8
.58MacFarlane
LA
,Kim
SC.
Подагра: обзор немодифицируемых и изменяемых факторов риска
.Rheum Dis Clin North Am
2014
;40
:581
—604
.59Lecoultre
V
,Egli
L
,Theytaz
F
et al.Гиперурикемия, вызванная фруктозой, связана со снижением экскреции мочевой кислоты почками у людей
.Уход за диабетом
2013
;36
:e149
—50
.60Peaston
MJT.
Опасности внутривенного введения фруктозы
.Ланцет
1973
;1
:266
.61Zawiasa
A
,Nowicki
M.
Острые эффекты потребления фруктозы на мочевую кислоту и липиды плазмы у пациентов с нарушением функции почек
.Метаболизм
2013
;62
:1462
—9
.62Raivio
KO
,Becker
MA
,Meyer
LJ
et al.Стимуляция синтеза пуринов человека de novo инфузией фруктозы
.Метаболизм
1975
;24
:861
—9
.63Sahebjami
DH
,Scalettar
R.
Влияние настоя фруктозы на метаболизм лактата и мочевой кислоты
.Ланцет
1971
;1
:366
—9
.64Dalbeth
N
,House
ME
,Gamble
GD
et al.Популяционное влияние генотипа SLC2A9 на острую гиперурикемическую реакцию на нагрузку фруктозой
.Ann Rheum Dis
2013
;72
:1868
—73
.65Dalbeth
N
,House
ME
,Gamble
GD
et al.Популяционные эффекты генотипа SLC17A1 на концентрацию уратов в сыворотке и почечную экскрецию мочевой кислоты во время нагрузки фруктозой
.Ann Rheum Dis
2014
;73
:313
—4
.66Вукович
J
,Modun
D
,Budimir
D
et al.Острое умеренное повышение уровня мочевой кислоты в плазме, вызванное пищей, защищает от вызванного гипероксией окислительного стресса и увеличения жесткости артерий у здоровых людей
.Атеросклероз
2009
;207
:255
—60
.67Петри
JL
,Патман
GL
,Sinha
I
et al.Скорость продукции мочевой кислоты гепатоцитами является чувствительным показателем нарушения гомеостаза клеточного АТФ
.Am J Physiol Endocrinol Metab
2013
;305
:E1255
—65
.68Валеро
MA
,León-Sanz
M
,Escobar
I
et al.Оценка содержания неглюкозных углеводов в парентеральном питании пациентов с диабетом
.евро J Clin Nutr
2001
;55
:1111
—6
0,69Ямамото
T
,Мориваки
Y
,Suda
M
et al.Увеличение деградации пуринов, вызванное ксилитом: роль эритроцитов
.Int J Clin Pharmacol Ther Toxicol
1993
;31
:35
—9
.70Lotito
SB
,Frei
B.
Употребление продуктов, богатых флавоноидами, и повышение антиоксидантной способности плазмы у людей: причина, следствие или эпифеномен?
Free Radic Biol Med
2006
;41
:1727
—46
.71Buijs
EJ
,van Zuylen
HJ.
Метаболические последствия передозировки сорбита во время нейрохирургии
.J Neurosurg Anesthesiol
1997
;9
:17
—20
.72Ichai
C
,Orban
JC
,Fontaine
E.
Лактат натрия для ближайшего решения жидкостной реанимации ?
Crit Care
2014
;18
:163
,73Ямамото
T
,Мориваки
Y
,Takahashi
S
,Nasako
Y
K
,
K.
Влияние инфузии лактата на почечный транспорт пуриновых оснований и оксипуринола
.Нефрон
1993
;65
:73
—6
.74Burch
RE
,Kurke
N.
Влияние инфузии лактата на мочевую кислоту сыворотки
.Proc Soc Exp Biol Med
1968
;127
:17
—20
,75Курахаши
H
,Watanabe
M
,Sugimoto
M
et al.Замещение тестостерона повышает уровень мочевой кислоты в сыворотке у пациентов с расстройством гендерной идентичности от женской до мужской
.Endocr J
2013
;60
:1321
—7
.76Pui
K
,Waddell
C
,Dalbeth
N.
Раннее начало гиперурикемии у мужчин и от гиперурикемии у женщин Переназначение
.Ревматология
2008
;47
:1840
—1
.77Yahyaoui
R
,Esteva
I
,Haro-Mora
JJ
et al.Влияние длительного приема кросс-половой гормональной терапии на сыворотку и мочевую кислоту у транссексуалов
.J Clin Endocrinol Metab
2008
;93
:2230
—3
,78Хосоямада
M
,Takiue
Y
,Shibasaki
T
,Saito
H.
Влияние тестостерона на реабсорбтивную транспортную систему уратов в почках мышей
.Нуклеозиды Нуклеотиды Нуклеиновые кислоты
2010
;29
:574
—9
,79Чой
WJ
,Ford
ES
,Curhan
G
,Ранкин
JI
,, 9000Независимая связь уровней ретинола и β-каротина в сыворотке с гиперурикемией: национальное популяционное исследование
.Arthritis Care Res
2012
;64
:389
—96
.80Mehlhaff
DL
,Stein
DS.
Подагра вторичная после ритонавира и диданозина
.AIDS
1996
;10
:1744
.81D’Souza
A
,Jaiyesimi
I
,Trainor
L
,Venuturumili
onyP.
побочный фактор события.Transfus Med Rev
2008
;22
:280
—90
.82Bierer
DW
,Quebbemann
AJ.
Влияние L-допа на почечную обработку мочевой кислоты
.J Pharmacol Exp Ther
1982
;223
:55
—9
.83Kraus
A
,Флорес-Суарес
LF.
Острая подагра, связанная с омепразолом
.Ланцет
1995
;345
:461
—2
.84Knorr
JP
,Chewaproug
D
,Neeli
S
,Torres
E4 E4Тяжелая гиперурикемия, вызванная интерфероном / рибавирином, и уратная нефропатия, требующие расбуриказы и гемодиализа у реципиента трансплантата печени
.Exp Clin Transplant
2015
;13
:596
—9
.85Chen
WL
,Chen
HI
,Loh
CH.
Острый подагрический артрит после приема силденафила: старое заболевание новой этиологии
.J Ревматол
2009
;36
:210
—1
,86Миллер
PD
,Schwartz
EN
,Chen
P
,Misurski
DA
DA
,
DA
,
Терипаратид у женщин в постменопаузе с остеопорозом и легкой или умеренной почечной недостаточностью
.Osteoporos Int
2007
;18
:59
—68
.87Zhang
N
,Zhang
Z
,Yang
Y
et al.Подагра, связанная с тикагрелором: недооцененный побочный эффект
.Int J Cardiol
2015
;192
:11
—3
.88Koçer
A
,Dikici
S
,Atakay
S
,Okuyucu
S.
Уровни мочевой кислоты и липидов в сыворотке при приеме топирамата для лечения мигрени
.Головная боль
2008
;48
:1056
—60
.89Mazali
FC
,Johnson
RJ
,Mazzali
M.
Использование мочевой кислоты, понижающих циклоспорин, ограничивает уровень нефтефосфата.
Нефрон Эксп. Нефрол
2012
;120
:e12
—9
.90Clive
DM.
Гиперурикемия и подагра, связанные с трансплантатом почки
.J Am Soc Nephrol
2000
;11
:974
—9
.91Coiffier
B
,Altman
A
,Pui
CH
,Younes
MSA
,
,
Руководство по ведению синдрома лизиса опухоли у детей и взрослых: обзор, основанный на доказательствах
.J Clin Oncol
2008
;26
:2767
—78
.92Gerdan
V
,Akkoc
N
,Ucan
ES
,Bulac Kir
S. уровень при использовании аллопуринола при гиперурикемии, вызванной пиразинамидом
.Singapore Med J
2013
;54
:e125
—6
.93Лакруа
C
,Guyonnaud
C
,Chaou
M
,Duwoos
000000 DuwoosВзаимодействие аллопуринола и пиразинамида
.Eur Respir J
1988
;1
:807
—11
.94Manfredi
RL
,Vesell
ES.
Подавление метаболизма теофиллина длительным приемом аллопуринола
.Clin Pharmacol Ther
1981
;29
:224
—9
.© Автор, 2016. Опубликовано Oxford University Press от имени Британского общества ревматологов. Все права защищены. Для получения разрешений обращайтесь по электронной почте: [email protected]
Медикаментозная терапия для лечения повышенного уровня мочевой кислоты у людей с высоким кровяным давлением
Фон
Это второе обновление этого Кокрановского обзора.Доказательства актуальны на май 2020 года.
Мочевая кислота — естественный конечный продукт распада тканей организма и пищи человека, особенно белка. Мочевая кислота обычно выводится из крови почками и выводится из организма с мочой. Если вырабатывается слишком много мочевой кислоты или почки не могут удалить ее из крови, уровень мочевой кислоты в крови повышается (это называется гиперурикемией). Связь между гиперурикемией и высоким кровяным давлением (гипертонией) была признана с 19 века.Этот обзор направлен на оценку того, может ли снижение уровня мочевой кислоты в крови также снизить кровяное давление.
Характеристики исследования
В этом обновлении мы изучили 722 записи и выбрали 26 для дальнейшей оценки. Мы не нашли никаких дополнительных исследований, которые можно было бы добавить к трем исследованиям (211 участников), которые уже были включены в обзор. В этих исследованиях оценивали подростков и взрослых. Они сравнили медикаментозную терапию для снижения мочевой кислоты с контролем плацебо у людей с диагнозом гипертония.
Что говорят исследования
Мы обнаружили неубедительные результаты относительно того, снижает ли лекарственная терапия для снижения мочевой кислоты кровяное давление больше, чем плацебо, у людей с высоким кровяным давлением и высоким уровнем мочевой кислоты в крови. Медикаментозная терапия снижает уровень мочевой кислоты в крови лучше, чем плацебо. Результаты по побочным эффектам оказались неубедительными между группами лекарственной терапии и плацебо.
Недостаточно доказательств того, что препараты, снижающие уровень мочевой кислоты в крови, также снижают кровяное давление у людей с гипертонией.Требуются дополнительные исследования по этому вопросу.
Достоверность доказательств
Доказательствами низкой достоверности не удалось установить, снижает ли лекарственная терапия для лечения высокого уровня мочевой кислоты в крови кровяное давление. Мы снизили достоверность доказательств, поскольку исследования представили ограниченные данные и противоречивые результаты для этого результата.
Доказательства высокой достоверности показали, что терапия препаратами, снижающими уровень мочевой кислоты, снижает уровень мочевой кислоты.
Доказательства с низкой степенью достоверности не смогли установить, увеличивает ли лекарственная терапия возникновение побочных эффектов.Мы снизили достоверность доказательств из-за проблем с дизайном исследования, отсутствия данных и противоречивых результатов в разных исследованиях.
Мы не можем быть уверены, что будущие исследования не изменят эти выводы.
Гиперурикемия: симптомы, лечение и многое другое
Распространена ли гиперурикемия?
Гиперурикемия возникает, когда в крови слишком много мочевой кислоты. Высокий уровень мочевой кислоты может привести к нескольким заболеваниям, включая болезненный артрит, называемый подагрой.Повышенный уровень мочевой кислоты также связан с такими заболеваниями, как сердечные заболевания, диабет и болезнь почек.
Заболеваемость гиперурикемией резко возросла с 1960 года. Самое последнее серьезное исследование гиперурикемии и подагры показало, что 43,3 миллиона американцев страдают этим заболеванием.
Мочевая кислота образуется при расщеплении пуринов в организме. Пурины — это химические вещества, содержащиеся в определенных продуктах питания. Обычно это:
- красное мясо
- мясо органов
- морепродукты
- бобы
Обычно ваше тело избавляется от мочевой кислоты при мочеиспускании.Гиперурикемия возникает, когда ваш организм либо вырабатывает слишком много мочевой кислоты, либо не может ее вывести. Обычно это происходит потому, что ваши почки не выводят его достаточно быстро.
Избыточный уровень мочевой кислоты в крови может привести к образованию кристаллов. Хотя они могут образовываться в любом месте тела, они, как правило, образуются в суставах и вокруг них, а также в почках. Защитные лейкоциты вашего тела могут атаковать кристаллы, вызывая воспаление и боль.
Только около одной трети людей с гиперурикемией испытывают симптомы.Это называется бессимптомной гиперурикемией.
Хотя гиперурикемия не является заболеванием, если уровень мочевой кислоты остается высоким, со временем это может привести к нескольким заболеваниям.
Подагра
Подагра, иногда называемая подагрическим артритом, встречается примерно у 20 процентов людей с гиперурикемией. Быстрое падение уровня мочевой кислоты также может вызвать подагру. Подагра может проявляться отдельными приступами или обострениями. Некоторые люди страдают хронической подагрой, которая включает в себя несколько приступов, которые происходят в течение коротких периодов времени.
Подагра может поражать любой сустав в вашем теле, но часто сначала появляются обострения на большом пальце ноги. Ступни, лодыжки, колени и локти также являются частыми участками подагры.
Приступы подагры обычно возникают внезапно, часто ночью. Приступы достигают пика интенсивности примерно через 12-14 часов. Даже без лечения приступы подагры обычно проходят в течение двух недель.
Симптомы подагры могут включать:
- сильную боль в суставах
- скованность суставов
- трудности с движением пораженных суставов
- покраснение и отек
- деформированные суставы
тофагозная подагра
Если у вас была гиперурикемия несколько раз лет кристаллы мочевой кислоты могут образовывать скопления, называемые тофусами.Эти твердые шишки находятся под кожей, вокруг суставов и на изгибе в верхней части уха. Tophi может усилить боль в суставах и со временем повредить суставы или сдавить нервы. Они часто видны невооруженным глазом и могут уродовать.
Камни в почках
Кристаллы мочевой кислоты могут вызвать накопление камней в почках. Часто камни маленькие и выводятся с мочой. Иногда они могут становиться слишком большими, чтобы проходить и блокировать части мочевыводящих путей.
Симптомы камней в почках включают:
- боль или ноющие боли в пояснице, боку, животе или паху
- тошнота
- усиление позывов к мочеиспусканию
- боль при мочеиспускании
- затрудненное мочеиспускание
- кровь в моче
- моча с неприятным запахом
Если у вас есть инфекция почек, у вас может возникнуть жар или озноб.
Это скопление мочи — идеальная зона для размножения бактерий. В результате при камнях в почках часто возникают инфекции мочевыводящих путей.
Подробнее: Что такое инфекция мочевыводящих путей (мочевого пузыря)? »
Гиперурикемия может быть у любого человека, но она чаще встречается у мужчин, чем у женщин, и ваш риск увеличивается с возрастом. У вас также больше шансов получить его, если вы выходец из тихоокеанских островов или афроамериканец.
Несколько факторов риска связаны с гиперурикемией:
- употребление алкоголя
- некоторые лекарства, особенно лекарства от болезней сердца
- воздействие свинца
- воздействие пестицидов
- заболевание почек
- высокое кровяное давление
- высокий уровень глюкозы в крови
- гипотиреоз
- ожирение
- экстремальные уровни физической активности
Ваш врач может назначить анализы крови и мочи для измерения уровня креатинина, который определяет функцию почек, а также уровень мочевой кислоты.
Кровь обычно берется из вены на руке, как правило, на внутренней стороне локтя или на тыльной стороне руки. Мочевая кислота обычно содержится в моче, поскольку ваше тело выделяет ее. Ваш врач может назначить 24-часовой сбор мочи, если в вашей крови обнаружен повышенный уровень мочевой кислоты.
Этот анализ мочи затем повторяется после диеты с ограничением пуринов, что помогает определить:
- вы едите слишком много продуктов с высоким содержанием пуринов
- ваше тело вырабатывает слишком много мочевой кислоты
- ваше тело не t выделяет достаточное количество мочевой кислоты
Если вы испытываете симптомы подагры, ваш врач захочет проверить любую жидкость, которая скопилась в ваших суставах.Это делается с помощью тонкой иглы для забора жидкости из сустава. Его отправят в лабораторию, где его исследуют на наличие кристаллов мочевой кислоты. Наличие этих кристаллов указывает на подагру.
Лечение гиперурикемии зависит от ее причины. Если ваша гиперурикемия протекает бессимптомно, лечение не рекомендуется. В этой ситуации нет доказанной пользы от терапии, снижающей уровень мочевой кислоты.
Если ваша гиперурикемия связана с основным заболеванием, состояние необходимо лечить:
Подагра
Подагра лечится одним или несколькими из следующих препаратов:
- Нестероидные противовоспалительные препараты (НПВП) могут помочь предотвратить или уменьшить тяжесть подагры.К ним относятся ибупрофен (Advil, Motrin IB), напроксен (Aleve, Naprosyn) и целекоксиб (Celebrex). Колхицин
- (Colcrys) часто используется для профилактики или лечения подагры, особенно для людей, плохо переносящих НПВП.
- Пробенецид помогает снизить уровень мочевой кислоты за счет увеличения мочеиспускания и используется для предотвращения приступов подагры.
- Аллопуринол (Zyloprim) и фебуксостат (Uloric) помогают предотвратить подагру, уменьшая количество мочевой кислоты в кровотоке.
Лечение тошнотворной подагры такое же, как и при подагре.Если тофусы становятся настолько большими, что мешают движению суставов, повреждают окружающие ткани или выступают через кожу, возможно, их необходимо удалить хирургическим путем.
Во время этой процедуры на коже над тофусом делается разрез и удаляется. В редких случаях повреждения суставов может быть рассмотрена операция по замене суставов.
Камни в почках
Если у вас камни в почках размером менее 5 миллиметров (мм), ваш врач может посоветовать вам пить много воды и принимать безрецептурные обезболивающие, пока камни не пройдут.
Камни в почках размером 5 мм и более реже проходят сами по себе. Некоторые врачи прописывают лекарства, например тамсулозин (фломакс), для расслабления мышц мочевыводящих путей. Это может облегчить и сделать менее болезненным прохождение камней.
Могут потребоваться дополнительные методы. Экстракорпоральная шоу-волновая литотрипсия — это неинвазивная процедура, при которой ультразвуковая энергия или ударные волны направляются через вашу кожу на камень в почках. Ударные волны разбивают большой камень на более мелкие части, которые легче проходят через мочевыводящую систему.
Если камни больше 10 мм, возможно, вам потребуется удалить их хирургическим путем.
Уретероскопическая операция выполняется путем пропускания через уретру 2-миллиметрового эндоскопа. Он проходит через мочевой пузырь прямо в мочеточники — трубки, соединяющие почки с мочевым пузырем.
После этого хирург может выполнить удаление камня. Если камни необходимо сначала фрагментировать, можно установить стенты, чтобы облегчить отток мочи. Это может помочь облегчить боль и сохранить мочеточники расширенными, чтобы облегчить прохождение фрагментированных или растворяющихся камней.
Некоторые диетические изменения могут помочь снизить уровень мочевой кислоты в крови. Если ваша гиперурикемия связана с подагрой, изменения в диете могут снизить риск приступа подагры и замедлить прогрессирование любого повреждения суставов.
Если вы считаете, что изменение диеты может быть полезным, проконсультируйтесь с врачом. Они могут помочь вам определить, подходит ли вам этот вариант.
Если вы все же скорректируете свой рацион, вы должны продолжать соблюдать режим лечения, рекомендованный врачом. Изменения в диете не следует использовать в качестве лечения первой линии.
Помните, что мочевая кислота образуется при расщеплении пуринов в организме. Хотя пурин встречается в природе, он также присутствует в некоторых продуктах питания. Отказ от этих продуктов может быть полезным.
Чего следует избегать
- красное мясо
- сладкие продукты и напитки, особенно если они содержат кукурузный сироп с высоким содержанием фруктозы
- мясные субпродукты, такие как печень
- мясные соусы
- некоторые морепродукты, такие как анчоусы, сардины, гребешки и мидии
- рыба, такая как тунец, треска, сельдь и пикша
- шпинат, горох и грибы
- фасоль и чечевица
- овсянка
- зародыши пшеницы и отруби
- пиво и алкогольные напитки
- дрожжевые добавки
Помимо уменьшения пуринов, вам следует пить больше жидкости, особенно воды.Сохранение гидратации было связано с меньшим количеством приступов подагры. Общее практическое правило — выпивать восемь стаканов жидкости по 8 унций каждый день. Поговорите со своим врачом о том, сколько вам следует пить.
Вам также следует регулярно заниматься спортом и поддерживать здоровый вес. Ваш врач может дать конкретные рекомендации, которые лучше всего соответствуют вашим потребностям.
Лекарства от подагры: лечение приступов подагры
Приступы или обострения подагры вызваны накоплением мочевой кислоты в крови. Мочевая кислота — это вещество, которое вырабатывается в организме при расщеплении других веществ, называемых пуринами.Большая часть мочевой кислоты в вашем организме растворяется в крови и уходит с мочой. Но у некоторых людей организм производит слишком много мочевой кислоты или не выводит ее достаточно быстро. Это приводит к высокому уровню мочевой кислоты в организме, что может привести к подагре.
Накопление вызывает образование игольчатых кристаллов в суставе и окружающих тканях, вызывая боль, отек и покраснение. Хотя обострения могут быть довольно болезненными, лекарства могут помочь вам контролировать подагру и ограничить обострения.
Хотя у нас пока нет лекарства от подагры, доступны краткосрочные и долгосрочные лекарства, которые помогут держать симптомы под контролем.
Перед длительным лечением ваш врач, скорее всего, назначит высокую дозу противовоспалительных препаратов или стероидов. Эти процедуры первой линии уменьшают боль и воспаление. Их используют до тех пор, пока ваш врач не подтвердит, что ваше тело самостоятельно снизило уровень мочевой кислоты в крови.
Эти лекарства можно использовать в комбинации друг с другом или с лекарствами длительного действия. К ним относятся:
Нестероидные противовоспалительные препараты (НПВП): Эти препараты доступны без рецепта в виде лекарств ибупрофена (мотрин, адвил) и напроксен (алев).Они также доступны по рецепту в виде лекарств целекоксиб (Целебрекс) и индометацин (Индоцин).
Колхицин (Colcrys, Mitigare): Это болеутоляющее средство, отпускаемое по рецепту, может остановить обострение подагры при первых признаках приступа. Низкие дозы препарата переносятся хорошо, но более высокие дозы могут вызывать такие побочные эффекты, как тошнота, рвота и диарея.
Кортикостероиды: Преднизон — это наиболее часто назначаемый кортикостероид.Его можно принимать внутрь или вводить в пораженный сустав, чтобы уменьшить боль и воспаление. Его также можно вводить в мышцу при поражении нескольких суставов. Кортикостероиды обычно назначают людям, которые не переносят НПВП или колхицин.
В то время как краткосрочные методы лечения помогают остановить приступ подагры, используются долгосрочные методы лечения для снижения уровня мочевой кислоты в крови. Это может помочь уменьшить количество будущих вспышек и сделать их менее серьезными. Эти лекарства назначаются только после того, как анализы крови подтвердят, что у вас гиперурикемия или высокий уровень мочевой кислоты.
Варианты долгосрочного лечения включают:
Аллопуринол (лопурин и цилоприм): Это наиболее часто назначаемый препарат для снижения уровня мочевой кислоты. Для полного эффекта может потребоваться несколько недель, поэтому в это время у вас может возникнуть обострение. Если у вас действительно есть вспышка, ее можно вылечить одним из препаратов первой линии, которые помогут облегчить симптомы.
Фебуксостат (Uloric): Этот пероральный препарат блокирует фермент, который расщепляет пурин на мочевую кислоту.Это предотвращает выработку мочевой кислоты в организме. Фебуксостат перерабатывается в основном печенью, поэтому он безопасен для людей с заболеваниями почек.
Пробенецид (Бенемид и Пробалан) : Это лекарство в основном назначается людям, чьи почки не выводят мочевую кислоту должным образом. Это помогает почкам увеличивать выведение, так что уровень мочевой кислоты становится стабильным. Не рекомендуется людям с заболеваниями почек.
Lesinurad (Zurampic): Этот пероральный препарат был одобрен Управлением по контролю за продуктами и лекарствами в 2015 году.Его применяют у людей, у которых аллопуринол или фебуксостат недостаточно снижают уровень мочевой кислоты. Лесинурад также всегда используется с одним из этих двух препаратов. Это многообещающее новое лечение для людей, которым сложно контролировать симптомы подагры. Однако это связано с риском почечной недостаточности.
Пеглотиказа (Krystexxa): Этот препарат представляет собой фермент, превращающий мочевую кислоту в другое, более безопасное соединение, называемое аллантоином. Его вводят внутривенно (IV) каждые две недели. Пеглотиказа используется только у людей, у которых другие долгосрочные лекарства не помогли.
Сегодня доступно множество лекарств для облегчения симптомов подагры. Исследования продолжаются, чтобы найти больше методов лечения, а также возможное лекарство. Чтобы узнать больше о лечении подагры, поговорите со своим врачом. Вы можете задать следующие вопросы:
- Есть ли другие лекарства, которые мне следует принимать для лечения подагры?
- Что я могу сделать, чтобы избежать приступов подагры?
- Можно ли порекомендовать диету, которая поможет контролировать мои симптомы?
Q:
Как предотвратить вспышки подагры?
A:
Несколько изменений образа жизни могут помочь уменьшить приступы подагры.К ним относятся поддержание здорового веса, упражнения и, что, пожалуй, самое важное, соблюдение диеты. Симптомы подагры вызываются пуринами, и один из способов уменьшить количество пуринов в организме — избегать продуктов, которые их содержат. Эти продукты включают печень и другие мясные субпродукты, морепродукты, такие как анчоусы, и пиво. Чтобы узнать, каких продуктов следует избегать, а каких ограничивать, ознакомьтесь со статьей о питании, благоприятном для подагры.
Медицинская бригада Healthline Ответы отражают мнение наших медицинских экспертов.Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.Высокий уровень мочевой кислоты может быть связан с высоким кровяным давлением — ScienceDaily
Снижение уровня мочевой кислоты в крови привело к снижению кровяного давления до нормального уровня у большинства подростков в исследовании, призванном изучить возможную связь между кровяным давлением и химическим веществом. отходы нормального метаболизма организма, заявили исследователи из Медицинского колледжа Бейлора в недавнем отчете.
«Если вы снизите уровень мочевой кислоты, по крайней мере, у некоторых пациентов, вы сможете снизить кровяное давление», — сказал д-р.Дэниел Фейг, доцент кафедры почечной педиатрии в BCM и руководитель клиники детской гипертонии в Детской больнице Техаса. «Это может быть одним из способов развития гипертонии и может позволить нам разработать новые методы лечения».
Понимание того, как у людей развивается высокое кровяное давление, дает ученым новые инструменты для понимания расстройства и разработки лекарств для его предотвращения и лечения.
Мочевая кислота накапливается, когда организм делает ее слишком много или не может ее вывести. Это отходы, возникающие в результате метаболизма пищи.Избыток мочевой кислоты может вызвать подагру, которая возникает, когда кристаллы мочевой кислоты накапливаются в суставах. В этом исследовании ученые использовали аллопуринол для снижения высокого уровня мочевой кислоты. Аллопуринол обычно используется для лечения подагры, но Фейг сказал, что его потенциальные побочные эффекты исключают его как средство от высокого кровяного давления.
В исследовании JAMA Фейг и его коллеги лечили подростков с недавно диагностированным высоким кровяным давлением и повышенным уровнем мочевой кислоты в крови с помощью аллопуринола. В исследовании половина из 30 подростков с недавно диагностированным высоким кровяным давлением и уровнем мочевой кислоты в крови выше нормы проходили лечение аллопуринолом дважды в день в течение четырех недель.Другая половина получала плацебо (неактивный препарат) по тому же графику. Затем они обходились без лекарств в течение двух недель, а затем получали противоположное лечение еще в течение четырех недель.
«Лечение не только снизило уровень мочевой кислоты, но и снизило кровяное давление у большинства подростков», — сказал Фейг. Фактически, сказал он, артериальное давление снизилось до нормы у 20 из 30 подростков, когда они принимали аллопуринол. Напротив, только у 1 из 30 подростков артериальное давление было нормальным при приеме плацебо.
«Это далеко не разумное терапевтическое вмешательство при высоком кровяном давлении, но эти результаты указывают на первый шаг в понимании путей распространения болезни», — сказал Фейг. «Вы не можете предотвратить болезнь, пока не узнаете причину. Это исследование — способ выяснить это».
Исследования на крысах ранее показали, что высокие уровни мочевой кислоты могут быть связаны с развитием высокого кровяного давления доказанным путем, сказал Фейг.Однако ему и его коллегам нужно было определить, верно ли это и для людей.
«Антигипертензивные методы лечения, доступные пациентам, хорошо зарекомендовали себя и безопасны», — сказал Фейг. «Доступные в настоящее время антигиперурикемические методы лечения (методы лечения, снижающие уровень мочевой кислоты) недостаточно безопасны для использования в качестве терапии первой линии для большинства людей с высоким кровяным давлением».
Побочные эффекты могут включать тошноту, диарею, рвоту, проблемы с печенью и даже очень редкую, потенциально опасную для жизни реакцию, известную как синдром Стивена-Джонсона.Хотя только у 1 из 3000 человек возникает эта проблема, риск слишком велик, чтобы назначать препарат на регулярной основе людям с высоким кровяным давлением, проблемой, которая затрагивает от 30 до 35 процентов взрослых.
Доступные в настоящее время методы лечения эффективны, но не у всех решают проблему. Оптимальное артериальное давление достигается только у 40 процентов людей, которые проходят лечение от этой проблемы. Понимание причины высокого кровяного давления может привести к лучшему лечению и даже к методам профилактики.
Исследования на животных показывают, что на ранних стадиях заболевания дополнительная мочевая кислота активирует ренин-ангиотензиновую систему организма, сужая ключевые кровеносные сосуды и вызывая высокое кровяное давление. В конце концов, однако, мелкие сосуды в почках необратимо поражаются, что делает кровяное давление чувствительным к соли или натрию. Слишком много соли вызывает повышение давления.
В этой работе принимали участие также Бет Солецки, Р. Н., также из BCM, и доктор Ричард Дж. Джонсон из Университета Флориды в Гейнсвилле.
Финансирование этой работы поступило от Национальных институтов здравоохранения.
Лечить и снижать содержание мочевой кислоты
Хорошая новость о подагре заключается в том, что ее можно контролировать. Лекарства помогают двумя способами: они уменьшают боль во время приступа и могут уменьшить накопление мочевой кислоты, вызывающее заболевание.
Когда мочевая кислота накапливается в организме, она может образовывать кристаллы, раздражающие суставы.
Подагра — это разновидность воспалительного артрита. Приступ может наступить после болезни или травмы.Первым признаком часто бывает боль в большом пальце ноги. Обычно это поражает один сустав за раз, но подагра может распространиться на другие суставы, оставив их покрасневшими и опухшими.
Получите ответы, совет и лекарство
Боль от приступа подагры обычно проходит через 3–10 дней. Но если подагру вылечить, вам станет лучше. Если вы думаете, что у вас это может быть, обратитесь к врачу. Осмотр и анализы покажут, подагра это или что-то еще, например, инфекция.
Поговорите со своим врачом о лучших лекарствах для вас.Тип будет зависеть от того, насколько хорошо работают ваши почки, возможных побочных эффектов и других проблем со здоровьем.
Лекарства, отпускаемые без рецепта
НПВП помогают уменьшить боль и отек в суставах во время приступа подагры. Популярные типы — ибупрофен и напроксен. Если вы примете НПВП в первые 24 часа, это поможет сократить приступ.



 Минусы – высокая стоимость лекарственного средства. В период обострения запрещено использовать медикамент.
Минусы – высокая стоимость лекарственного средства. В период обострения запрещено использовать медикамент. Длительность терапии не должна превышать полгода. В зависимости от исходных данных по кислотности мочи, доза сильно варьируется. Более конкретные рекомендации должен дать лечащий врач. Блемарен выпускают в форме шипучих таблеток.
Длительность терапии не должна превышать полгода. В зависимости от исходных данных по кислотности мочи, доза сильно варьируется. Более конкретные рекомендации должен дать лечащий врач. Блемарен выпускают в форме шипучих таблеток. Преимущество средства – можно назначать во время острого приступа. Растительное средство обладает низким количеством побочных эффектов, поэтому его можно назначать в любом возрасте. У Колхицина сильный противовоспалительный эффект, препарат угнетает синтез кристаллов мочевой кислоты, действует в течение 12 часов. Урикозурический препарат имеет и некоторые недостатки в использовании – раздражает слизистую оболочку желудка, в особенности токсичен при одновременном использовании НПВС, снижает усвоение витамина В12, ухудшает показатели крови, поэтому не подходит для длительного использования.
Преимущество средства – можно назначать во время острого приступа. Растительное средство обладает низким количеством побочных эффектов, поэтому его можно назначать в любом возрасте. У Колхицина сильный противовоспалительный эффект, препарат угнетает синтез кристаллов мочевой кислоты, действует в течение 12 часов. Урикозурический препарат имеет и некоторые недостатки в использовании – раздражает слизистую оболочку желудка, в особенности токсичен при одновременном использовании НПВС, снижает усвоение витамина В12, ухудшает показатели крови, поэтому не подходит для длительного использования. Так как в составе есть этанол, то лекарство запрещено принимать лицам с ответственным трудом, где требуется повышенная концентрация внимания. Леспефлан противопоказан беременным, кормящим и лицам с алкогольной зависимостью.
Так как в составе есть этанол, то лекарство запрещено принимать лицам с ответственным трудом, где требуется повышенная концентрация внимания. Леспефлан противопоказан беременным, кормящим и лицам с алкогольной зависимостью. Противопоказания к применению – наличие почечной и сердечной хронической недостаточности.
Противопоказания к применению – наличие почечной и сердечной хронической недостаточности. В состав лекарства входят растительные компоненты – экстракт ивовой коры и мартинии. Форма выпуска – крем для наружного использования и пероральные капсулы. В период обострения используют, комбинируя сразу 2 формы выпуска – капсулы пьют, а наружным средством мажут поврежденный сустав. Капсулы удобны в применении – достаточно пить средство раз в сутки, когда мазь рекомендуют наносить 2-3 раза в день.
В состав лекарства входят растительные компоненты – экстракт ивовой коры и мартинии. Форма выпуска – крем для наружного использования и пероральные капсулы. В период обострения используют, комбинируя сразу 2 формы выпуска – капсулы пьют, а наружным средством мажут поврежденный сустав. Капсулы удобны в применении – достаточно пить средство раз в сутки, когда мазь рекомендуют наносить 2-3 раза в день.
 Науч-практич. ревматология, 2: 52–58.
Науч-практич. ревматология, 2: 52–58. , Song R., Kim H. et al. (2012) Clinical Risk Factors for adverse events in allopurinol users. J. Clin. Pharmacol., 53: 211–216.
, Song R., Kim H. et al. (2012) Clinical Risk Factors for adverse events in allopurinol users. J. Clin. Pharmacol., 53: 211–216. , Becker M.A., MacDonaldP.A. et al. (2012) Women with gout: Efficacy and safety of urate-lowering with febuxostat and allopurinol. Arthr. Care Research., 64(2): 256–261.
, Becker M.A., MacDonaldP.A. et al. (2012) Women with gout: Efficacy and safety of urate-lowering with febuxostat and allopurinol. Arthr. Care Research., 64(2): 256–261.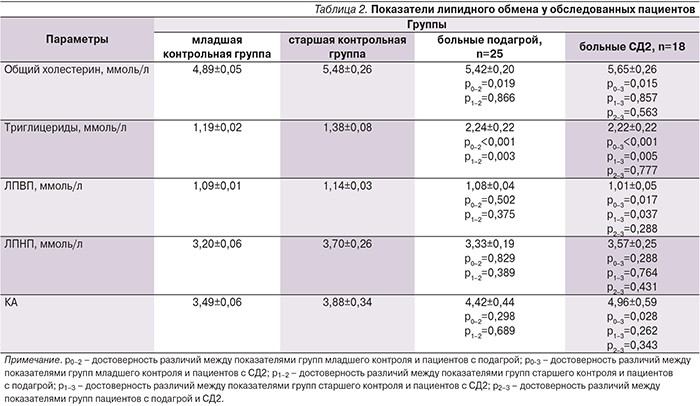 Развитию подагры также могут способствовать трансплантация органов, и введение контрастного вещества при рентгенологических исследованиях.
Развитию подагры также могут способствовать трансплантация органов, и введение контрастного вещества при рентгенологических исследованиях. 



 Кортикостероиды, как и НПВС, уменьшают воспалительный процесс и уменьшают боль. Кортикостероиды могут быть назначены в виде таблеток или в виде инъекции введены в пораженный сустав;
Кортикостероиды, как и НПВС, уменьшают воспалительный процесс и уменьшают боль. Кортикостероиды могут быть назначены в виде таблеток или в виде инъекции введены в пораженный сустав; Обычно это происходит из-за химиотерапии, но может наблюдаться высокий уровень мочевой кислоты.
перед проведением химиотерапии.
Обычно это происходит из-за химиотерапии, но может наблюдаться высокий уровень мочевой кислоты.
перед проведением химиотерапии.