Лечение молочницы народными средствами | glavrach.com
Молочница – это грибковое заболевание, спровоцированное грибами рода Кандида. Встречается достаточно часто у женщин разных возрастов, что обусловлено слабым иммунитетом и нарушением обменных процессов в организме.
Поражает женские половые органы и характеризуется жжение и зудом в области половых губ, а также белыми творожистыми выделениями из влагалища. Стоит уточнить, что зуд и выделения могут сигнализировать и о заражении гонореей — другой болезни, передающейся половым путём. Зачастую, такое состояние не угрожает здоровью женщины и не сказывается на репродуктивной функции, однако оно приносит сильный дискомфорт и в запущенной форме может спровоцировать вторичное инфицирование бактериями или вирусом. Это усугубит ситуацию, продлит время выздоровления и может привести к серьезным осложнениям.
Для лечения молочницы применяются традиционные методы (медикаментозные препараты илиспринцевание), а также средства народной медицины. Как быстро и эффективно избавиться от патологии в домашних условиях?
Как быстро и эффективно избавиться от патологии в домашних условиях?
Причины и симптомы молочницы
Снижение иммунитета – это основная причина развития патологии. Произойти это может в результате переохлаждения организма, после перенесенной вирусной или бактериальной инфекции, а также при наличии аутоиммунных заболеваний.
В здоровом состоянии влагалищная микрофлора населена полезными лактобактериями, но здесь же присутствует небольшое количество патогенных микроорганизмов, в том числе, грибы Candida. При ухудшении иммунитета количество полезных бактерий снижается, что дает путь активному размножению грибка.
У женщин старше 50 лет причиной молочницы выступает снижение уровня эстрогена. Это обусловлено угасанием работы яичников и других органов репродуктивной системы.
Факторы, повышающие риск развития патологии:
- Хронический стресс или постоянное переутомление.
- Дефицит витаминов и полезных минералов в организме.
- Переохлаждение организма.

- Длительный прием антибиотиков, которые угнетают полезную микрофлору кишечника и влагалища.
- Наличие венерических заболеваний или инфекций.
- Сахарный диабет.
- Ношение тесного и неудобного белья из синтетических материалов.
- Чрезмерное употребление углеводов с высоким гликемическим индексом, что создает полезную среду для размножения патогенных микроорганизмов.
- Нарушение гормонального фона в период полового созревания, беременности или климакса, а также в результате заболеваний органов репродуктивной или эндокринной системы.
Клиническая картина проявляется достаточно ярко или отсутствует вовсе. Это зависит от общего состояния здоровья женщины и ее порога чувствительности.
Основные признаки молочницы:
- Ощущение зуда и жжения в области промежности.
- Выделения из влагалища, которые имеют белый цвет и творожистую структуру. При вторичном инфицировании появляется крайне неприятный запах.
- Жжение, боль и дискомфорт во время мочеиспускания.

- Неприятные ощущения во время полового акта.
Отсутствие своевременного лечения грозит перерождением болезни в хроническую форму, а такжеразвитием ряда осложнений. Наиболее распространенные: непроходимость маточных труб, бесплодие, внутриутробное заражение плода, сепсис и снижение общих защитных сил организма.
Как вылечить молочницу народными средствами
Вылечить молочницу в домашних условиях можно при помощи спринцевания, лечебных ванночек и тампонов. Все средства доступны каждой женщине и оказывают положительный эффект при правильном применении методик.
Эффективным методом борьбы с влагалищным кандидозом является спринцевание. Применять его можно в домашних условиях, используя травы или другие средства для приготовления раствора.
Правила проведения спринцевания:
- Приготовить раствор, который будет использоваться для введения во влагалища. Важно выбирать средства, которые уничтожают грибок и улучшают микрофлору. Жидкость должна быть комфортной температуры.

- Провести гигиеническую процедуру – подмывание.
- Ввести во влагалище раствор при помощи спринцовки или кружки Эсмарха.
- Вводить жидкость нужно постепенно. Если сделать это под напором – раствор может попасть в матку и спровоцировать развитие воспалительных процессов.
- Перед каждым применением спринцовку и наконечник необходимо стерилизовать 10-20 минут. Категорически запрещено использовать эти атрибуты другими людьми для проведения гигиенических процедур.
Эффективным средством для проведения процедуры является комбинация йода и сода. Создание щелочной среды во влагалище при помощи такого раствора пагубно влияет на грибы и приводит к их полному уничтожению. Проводить спринцевание следует на протяжении двух недель.
Можно использовать просто соду, разбавив 2 ст. л. средства в воде. Спринцевание таким раствором проводится дважды в сутки.
Справиться с молочницей поможет кефир с магнезией. Такая комбинация эффективно уничтожает грибковую инфекцию и улучшает самочувствие. Приобрести магнезию можно в аптеке.
Приобрести магнезию можно в аптеке.
Для приготовления раствора растворите ложку магнезии в 1 л кипяченой воды. Проведите спринцевание такой жидкостью, а затем вставьте во влагалище тампон, смоченный в кефире.
Проводить спринцевание можно при помощи лекарственных трав. Высокой эффективностью в этом вопросе отличается зверобой, ромашка, календула и шалфей. Для приготовления настоя столовую ложки травы залить литром кипятка, настоять несколько часов, а затем хорошо процедить.
Устранить симптомы болезни поможет раствор шалфея и листьев малины. Травы в одинаковых пропорциях заварить литром кипятка и спустя несколько минут процедить.
Для проведения ванночки необходимо в таз набрать теплую воду и добавить туда травяной настой или отвар. Опустить таз в емкость. Продолжительность процедуры составляет 10-15 минут. Курс лечения – до 7 дней.
После ванночек или спринцевания для усиления эффекта можно использовать лечебные тампоны. Для их изготовления потребуется бинт, вата и лекарственное средство. Скрутите вату в тугой жгут и оберните бинтом. Смочите тампон в отваре трав, кефире или меде и вставьте во влагалище. Проводить такую процедуру предпочтительнее на ночь. Утром извлечь тампон и провести гигиенические процедуры.
Скрутите вату в тугой жгут и оберните бинтом. Смочите тампон в отваре трав, кефире или меде и вставьте во влагалище. Проводить такую процедуру предпочтительнее на ночь. Утром извлечь тампон и провести гигиенические процедуры.
Снять симптомы кандидоза поможет отвар календулы. Чайную ложку цветов залить 250 мл кипятка ипроварить на водяной бане 20-30 минут. Остывший отвар используется для спринцевания или выпивается по ½ стакана в натощак.
Образ жизни при молочнице
Важной составляющей лечения молочницы является нормализация питания. Основу меню должны составлять свежие фрукты и овощи, кисломолочная продукция, нежирное мясо и рыба. Следует минимизировать употребление дрожжевой выпечки, сладостей, острых и соленых блюд, кофе и алкоголя.
Для более быстрого выздоровления следует заниматься спортом. Легкие физические упражнения помогут укрепить иммунитет и держать организм в тонусе.
Важно соблюдать правила личной гигиены, избегать переохлаждения и использовать удобное белье из натуральных материалов (хлопка). Не рекомендуется применять при молочнице средства интимной гигиены с ароматизаторами или красителями.
Не рекомендуется применять при молочнице средства интимной гигиены с ароматизаторами или красителями.
Молочница не представляет особой опасности для здоровья женщины, однако она значительно ухудшает качество жизни, доставляя дискомфорт и неудобства. Справиться с проблемой поможет корректировка образа жизни и применение средств народной медицины в комплексе с препаратами, назначенными врачом.
🧬 Центр, клиника дерматологии в Москве
Удаление новообразований на коже
Узнать подробнееУслуги по направлению
В данном блоке представлены ключевые услуги по направлению.
В нашей клинике Вы всегда можете рассчитывать на понимание и заботливое отношение.
| Удаление мозоли 3 444 ₽ |
| Удаление бородавки 3 444 ₽ |
| Трихоскопия 3 665 ₽ |
| Мезотерапия волосистой части головы 4 883 ₽ |
| Дерматоскопия ( 1 новообразование) 2 447 ₽ |
| Биопсия кожи 6 101 ₽ |
| Фототрихограмма 6 965 ₽ |
| Прием дерматолога 6 696 ₽ |
Указаны цены на самые востребованные услуги со скидкой 30%, которая действует при оплате наличными или банковской картой. Вы можете обслуживаться по полису ДМС, оплачивать отдельно каждый визит, заключить договор на годовую медицинскую программу или внести депозит и получать услуги со скидкой. В выходные и праздничные дни клиника оставляет за собой право взимать доплату согласно действующего прейскуранта. Услуги оказываются на основании заключенного договора.*
В выходные и праздничные дни клиника оставляет за собой право взимать доплату согласно действующего прейскуранта. Услуги оказываются на основании заключенного договора.*
Принимаются к оплате пластиковые карты MasterCard, VISA, Maestro, МИР. Также доступна бесконтактная оплата картами Apple Pay, Google Pay и Android Pay.
«Молочница» — статья о здоровье
Основные симптомы «молочницы» – зуд и жжение, а также выделения из половых путей различной консистенции.
«Молочницу» обязательно нужно лечить при первых симптомах, иначе заболевание может перейти в хроническую форму. Это опасно тем, что грибок распространяется на соседние органы и может привести к таким заболеваниям, как кандидоз кишечника, цистит, эрозия шейки матки и другие.
Эффективность лечения кандидоза зависит от своевременного и правильно подобранного лечения, которое может назначить только врач.
ЧЕГО НЕ СТОИТ ДЕЛАТЬ ПРИ ОБНАРУЖЕНИИ СИМПТОМОВ «МОЛОЧНИЦЫ»?
При лечении не стоит использовать народные средства, они, в лучшем случае, лишь облегчат симптомы заболевания, но не искоренят причину.
Не стоит прибегать к советам из интернета или от фармацевта в аптеке. Сколько бы вы не смотрели рекламу «про козу», не покупайте таблетки без предварительного осмотра гинеколога. Под симптомами молочницы могут скрываться другие инфекции (гонорея, трихомониаз, уреаплазма).
Наиболее эффективными средствами являются системные антигрибковые препараты в таблетках, а также препараты местного действия: свечи, мази, кремы. Имейте в виду, что однажды назначенное врачом лечение может быть абсолютно неэффективно во второй раз, потому что грибок Candida имеет способность привыкать к действию препаратов.
И, конечно, не следует забывать о рациональной профилактике! Что делать?
- исключить бесконтрольный прием антибиотиков;
- ограничить потребление продуктов, содержащих дрожжи и большое количество сахара;
- избегать стрессов;
- рационально использовать противозачаточные средства;
- внимательно относиться к женскому здоровью – следить за гормональным фоном, соблюдать правила контрацепции и личной гигиены.

____
Материал подготовлен при участии Аксёненко Татьяны Николаевны, акушер-гинеколог, принимает в центре по адресу ул. 1905 года, 73.
Поделиться
Поделиться
← Назад к спискуМолочница: симптомы и лечение | клиника «Формула Здоровья»
Причины появления молочницы
Есть несколько причин развития заболевания:
-
-
хронические патологии: сахарный диабет, бронхит, цирроз печени, пиелонефрит;
-
прием антибиотиков в течение длительного времени, из-за этого во влагалище размножается патогенная микрофлора, развивается дисбактериоз кишечника;
-
переохлаждение;
-
нарушения гормонального фона;
-
стресс;
-
 Защитные функции организма женщины снижаются, чтобы плодное яйцо не воспринималось как чужеродное тело;
Защитные функции организма женщины снижаются, чтобы плодное яйцо не воспринималось как чужеродное тело;
-
лечение онкологии. Химиотерапия вредит микрофлоре влагалища;
-
неправильное питание: чрезмерное употребление жирного, мучного, сладкого;
-
ношение синтетического белья;
-
-
частые спринцевания:применение растворов календулы, ромашки, марганцовки разрушает здоровую микрофлору влагалища;
-
смена климата;
-
использование спирали, диафрагмы, противозачаточных средств в высоких дозах.

Мужчинам молочница передается во время полового акта, через предметы гигиены, одежду, посуду. Снижение защитных функций организма и сопутствующие патологии — также провоцирующий фактор развития у них молочницы.
Симптомы
Кандидоз у женщин имеет такие проявления:
-
Появление белых и густых творожистых выделений с кислым запахом.
-
Зуд и жжение во влагалище.
-
Воспаление слизистых, покраснение и отек половых губ.
-
Боль при мочеиспускании и во время полового акта.
У мужчин заболевание поражает организм изнутри, так как строение половых органов не позволяет грибам закрепиться. Симптомы чаще всего отсутствуют, но в редких случаях возникают раздражение, зуд, белые выделения.
Осложнения
Патологии мочевого пузыря, почек, мочеточников. Возникают из-за размножения в организме грибка.
-
Эрозия шейки матки — появление на слизистой язв.
-
Внематочная беременность и бесплодие. Молочница провоцирует возникновение воспалений в матке, придатках, яичниках и трубах, приводит к появлению спаек. Из-за чего зачатие происходит вне матки или не происходит совсем.
-
Осложнения во время беременности. Под воздействием грибка развивается тонус матки, может произойти выкидыш, преждевременные роды. Ткани половых органов из-за кандидоза меняют структуру. Соединительная ткань, которая заменяет пораженные клетки, плохо растягивается. Поэтому во время родов у женщины возникают значительные разрывы. После кесарева сечения при молочнице шов истончается и может разойтись во время повторных родов.
 У новорожденных это заболевание возникает во рту.
У новорожденных это заболевание возникает во рту.
Диагностика и лечение
Диагностика молочницы включает:
-
Бакпосев мазка слизистой влагалища и шейки матки.
-
ПЦР анализ.
-
Кольпоскопия (с помощью специального микроскопа).
Для лечения заболевания сначала назначают местную терапию (специальные вагинальные свечи), если ее недостаточно, то добавляют противогрибковые средства. После исчезновения симптомов специалисты проводят анализы, чтобы убедиться, что кандидоза нет в организме пациентки. Затем назначаются препараты для восстановления микрофлоры и иммуномодуляторы.
Чтобы вылечить хроническую молочницу к основной терапии добавляют физиотерапию.
Для беременных применяется местная терапия и противогрибковые лекарства, которые не оказывают токсического влияния на малыша.
У новорожденных ротовая полость обрабатывается хлоргексидином.
Организм мужчины чаще всего сам справляется с молочницей, но при наличии симптомов ему также назначаются противогрибковые средства. Если у женщины обнаружили кандидоз, то анализы нужно сдать и ее партнеру. После полового контакта женщина может заболеть вновь, ведь мужчины — часто носители этой инфекции.
Нельзя заниматься самолечением молочницы в домашних условиях и использовать для этого препараты широкого спектра с содержанием в составе антибиотика нистатина. Он подавляет нормальную микрофлору влагалища и провоцирует развитие дисбактериоза. Опытные гинекологи нашей клиники подберут нужные препараты индивидуально для каждой пациентки, помогут вылечиться быстро и избежать последствия.
Лечение вульвовагинального кандидоза: анализ зарубежных рекомендаций
Статья в формате PDF.
Вульвовагинальный кандидоз (ВВК) представляет собой инфекционное поражение слизистой оболочки вульвы и влагалища, которое вызвано грибами рода Candida и ежегодно развивается у миллионов женщин во всем мире.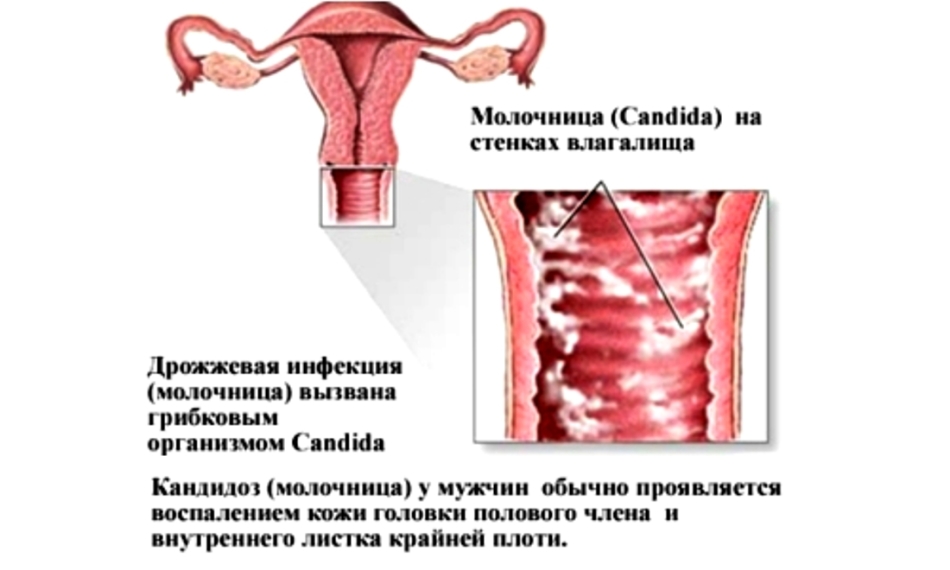 Считается, что до 75% женщин переносят как минимум один эпизод неосложненного ВВК в тот или иной период своей жизни, а 40-45% – два эпизода или более (J.D. Sobel, 2007). Хотя основным возбудителем ВВК на сегодня является Candida albicans, в последние годы все чаще в качестве причины ВВК идентифицируют другие виды грибов рода Candida (Candida non-albicans), в частности Candida glabrata (B. Goncalves et al., 2015). Клиническое значение этого факта заключается в том, что грибы Candida non-albicans характеризуются большей резистентностью к противогрибковым препаратам первой линии (А.Л. Тихомиров, Ч.Г. Олейник, 2009; M. Ilkit, A.B. Guzel, 2011).
Считается, что до 75% женщин переносят как минимум один эпизод неосложненного ВВК в тот или иной период своей жизни, а 40-45% – два эпизода или более (J.D. Sobel, 2007). Хотя основным возбудителем ВВК на сегодня является Candida albicans, в последние годы все чаще в качестве причины ВВК идентифицируют другие виды грибов рода Candida (Candida non-albicans), в частности Candida glabrata (B. Goncalves et al., 2015). Клиническое значение этого факта заключается в том, что грибы Candida non-albicans характеризуются большей резистентностью к противогрибковым препаратам первой линии (А.Л. Тихомиров, Ч.Г. Олейник, 2009; M. Ilkit, A.B. Guzel, 2011).
Выделяют несколько факторов, связанных с состоянием организма женщины, предрасполагающих к развитию ВВК. К ним относят беременность, неконтролируемое течение сахарного диабета, иммуносупрессию, применение антибиотиков и глюкокортикоидов, а также генетическую предрасположенность. Факторами риска развития ВВК, связанными с особенностями образа жизни женщины, являются использование оральных контрацептивов, внутриматочных спиралей, спермицидов и презервативов, а также некоторые особенности гигиены и сексуального поведения.
Безусловно, среди перечисленных факторов риска особого внимания акушеров-гинекологов требует беременность – физиологическое состояние организма женщины, которое, тем не менее, предрасполагает к развитию клинически манифестного ВВК. Это обусловлено, прежде всего, характерными для беременности иммунологическими и гормональными изменениями, а также повышенной вагинальной продукцией гликогена в этот период. Как свидетельствуют данные микробиологических исследований, грибы рода Candida колонизируют влагалище без развития соответствующей клинической симптоматики как минимум у 20% женщин, а при беременности этот показатель возрастает до 30%. В последнее время также появляются интересные данные о том, что ВВК во время беременности может быть ассоциирован с повышением риска таких осложнений, как преждевременный разрыв плодных оболочек и преждевременные роды, хориоамнионит и врожденный кандидоз кожи у новорожденных (T.J. Aguin, J.D. Sobel, 2015). Большинство эпизодов симптомного ВВК развивается во время II и III триместров беременности.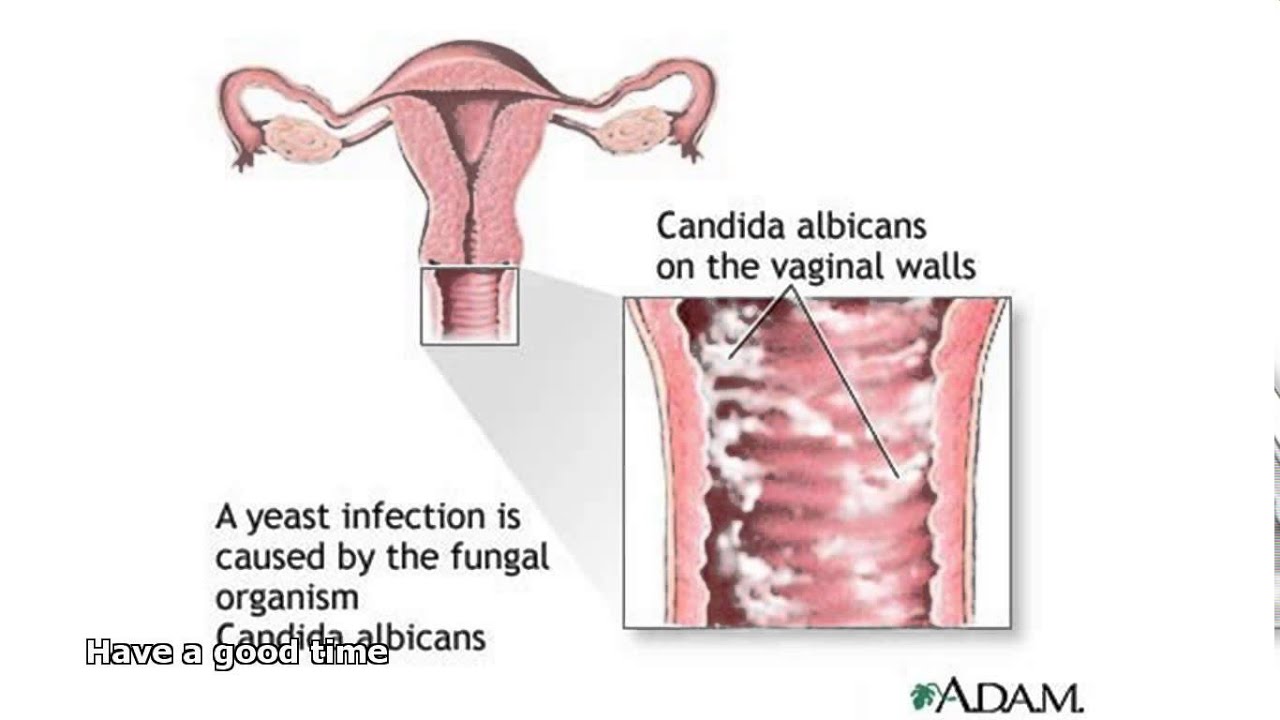 Выбор средств для его лечения представляет собой весьма ответственную задачу, поскольку в данной клинической ситуации врач должен, с одной стороны, избежать системного воздействия лекарственных средств на плод, а с другой – обеспечить быстрое купирование симптомов заболевания и эффективную санацию влагалища от грибов рода Candida.
Выбор средств для его лечения представляет собой весьма ответственную задачу, поскольку в данной клинической ситуации врач должен, с одной стороны, избежать системного воздействия лекарственных средств на плод, а с другой – обеспечить быстрое купирование симптомов заболевания и эффективную санацию влагалища от грибов рода Candida.
Основными клиническими проявлениями ВВК являются густые, белые, творожистые выделения с кисловатым запахом, зуд и жжение в области наружных половых органов, отек и гиперемия слизистой оболочки вульвы и влагалища, дизурия и диспареуния. При остром ВВК зуд в большинстве случаев достигает большой интенсивности, нарушая сон и отдых пациентки, приводя к формированию бессонницы и неврозов.
Согласно современной классификации, выделяют следующие формы ВВК (В.Н. Серов, 2014):
- острый;
- хронический: рецидивирующий (≥4 эпизодов в течение 12 мес) и персистирующий.
По видам течения выделяют неосложненный и осложненный ВВК.
Неосложненный ВВК подразумевает:
- единичные или редкие случаи;
- легкое или среднетяжелое течение;
- вызванный Candida albicans;
- без нарушений иммунитета у пациентки.
Осложненный ВВК диагностируют в следующих случаях:
- при рецидиве;
- при тяжелых формах;
- при инфицировании Candida non-albicans;
- при сопутствующих состояниях: декомпенсированном сахарном диабете, других тяжелых заболеваниях, беременности, иммуносупрессии.
Лечение проводится тем пациенткам с жалобами и клиническими симптомами, у которых диагноз ВВК подтвержден обнаружением Candida spp. в ходе лабораторных исследований. Для этиотропного лечения ВВК используют как системные, так и местные противогрибковые препараты различных групп, в основном полиенового, имидазолового либо триазолового ряда. В настоящее время в арсенале акушеров-гинекологов имеется широкий спектр противогрибковых препаратов, показанных для лечения пациенток с ВВК и представленных в различных лекарственных формах. Выбор схем лечения и работу практикующих врачей существенно облегчает наличие клинических руководств по тем или иным проблемам и заболеваниям, основанных на данных доказательной медицины. Поэтому важно проанализировать современные рекомендации по лечению пациенток с ВВК, принятые в развитых странах мира.
Выбор схем лечения и работу практикующих врачей существенно облегчает наличие клинических руководств по тем или иным проблемам и заболеваниям, основанных на данных доказательной медицины. Поэтому важно проанализировать современные рекомендации по лечению пациенток с ВВК, принятые в развитых странах мира.
Европейский Союз – рекомендации IUSTI/ВОЗ (2011)
Лечение ВВК подробно рассматривается в Европейских рекомендациях по ведению пациенток с патологическими выделениями из влагалища, изданных Международным союзом по борьбе с инфекциями, передающимися половым путем (International Union against Sexually Transmitted Infections, IUSTI), и ВОЗ в 2011 г. (Sherrard J., Donders G., White D. European (IUSTI/WHO) Guideline on the Management of Vaginal Discharge, 2011). В данном документе указано, что противогрибковые средства для интравагинального введения и пероральные препараты обеспечивают одинаковую эффективность лечения при ВВК. Лечение препаратами, являющимися производными азола, приводит к купированию симптомов и получению отрицательных результатов культурального исследования у 80-90% пациенток после завершения курса терапии (независимо от того, применялся препарат перорально или местно).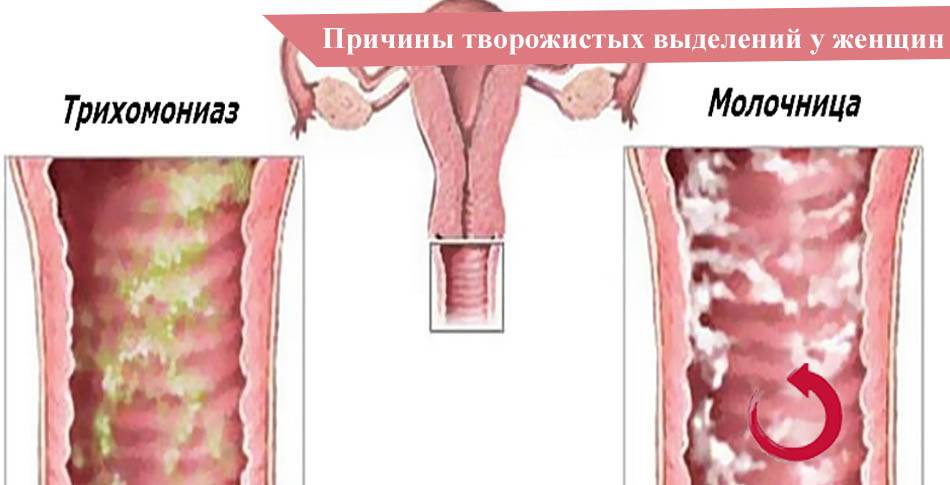 В целом стандартные препараты для однократного перорального приема столь же эффективны, как и более длительные курсы. Доказано, что при эпизоде тяжелого симптомного ВВК с точки зрения купирования симптомов более эффективен повторный прием флуконазола в дозе 150 мг через 3 дня после первого его приема.
В целом стандартные препараты для однократного перорального приема столь же эффективны, как и более длительные курсы. Доказано, что при эпизоде тяжелого симптомного ВВК с точки зрения купирования симптомов более эффективен повторный прием флуконазола в дозе 150 мг через 3 дня после первого его приема.
В Европейских рекомендациях по ведению пациенток с патологическими выделениями из влагалища (2011) указаны следующие противогрибковые препараты, рекомендованные к применению с целью лечения ВВК:
- пероральные препараты:
– флуконазол 150 мг однократно;
– итраконазол 200 мг 2 р/сут – 1 день.
- препараты, предназначенные для интравагинального введения:
– клотримазол в лекарственной форме вагинальных таблеток 500 мг 1 р/сут или 200 мг 1 р/сут в течение 3 дней;
– миконазол (вагинальные овули) 1200 мг однократно или 400 мг 1 р/сут в течение 3 дней;
– эконазол в форме вагинального пессария 150 мг однократно.
В рекомендациях указано, что нет убедительных свидетельств в пользу того, что местное лечение слизистой оболочки вульвы обеспечивает какое-либо дополнительное преимущество помимо интравагинального лечения, хотя некоторые пациентки с ВВК отдают ему предпочтение. В клинической ситуации, когда ВВК сопровождается выраженным зудом, достичь более быстрого симптоматического облегчения можно с помощью нанесения на слизистую оболочку топических препаратов, содержащих гидрокортизон. Определенную пользу может принести дополнительное использование увлажняющих кремов (эмолиентов) у пациенток, которые получают системную терапию пероральными противогрибковыми средствами. Они доступны по цене и редко вызывают реакции раздражения со стороны слизистой оболочки.
В клинической ситуации, когда ВВК сопровождается выраженным зудом, достичь более быстрого симптоматического облегчения можно с помощью нанесения на слизистую оболочку топических препаратов, содержащих гидрокортизон. Определенную пользу может принести дополнительное использование увлажняющих кремов (эмолиентов) у пациенток, которые получают системную терапию пероральными противогрибковыми средствами. Они доступны по цене и редко вызывают реакции раздражения со стороны слизистой оболочки.
Во время беременности допускается применение только местных противогрибковых препаратов. Нистатин, не являющийся производным азола (представляет собой противогрибковое средство полиенового ряда), обеспечивает излечение инфекции, вызванной грибами рода Candida, в 70-90% случаев, но он может быть полезен у женщин со сниженной чувствительностью к препаратам азолового ряда. Доза в лекарственной форме пессария составляет 100 000 ЕД (1-2 пессария на ночь в течение 14 ночей). Однако этот препарат доступен не во всех европейских странах.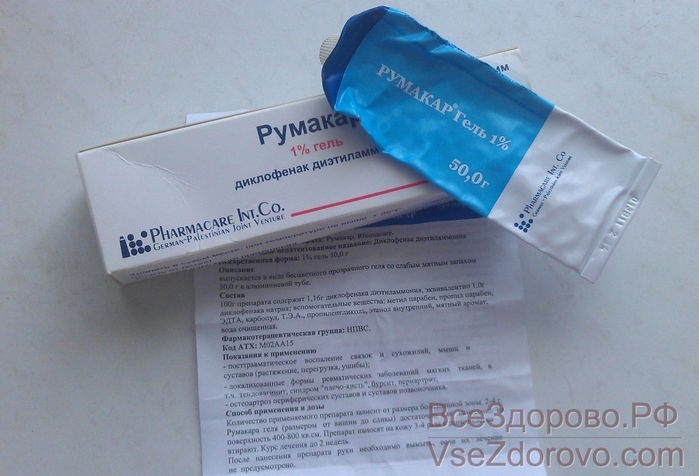
При хроническом ВВК, вызванном C. glabrata, требуется более длительный курс лечения. Первой линией терапии является применение нистатина в течение 21 дня и местное применение флуцитозина (в монотерапии или в комбинации с топическим амфотерицином). Также может использоваться борная кислота в форме вагинальных суппозиториев 600 мг в сутки в течение 14-21 дня. Ответ на лечение следует оценивать на основании данных культурального исследования, поскольку для достижения симптоматического ответа иногда может потребоваться несколько месяцев.
При лечении рецидивирующего ВВК (≥4 симптомных эпизодов в год) важная роль отводится исключению факторов риска (например, сахарный диабет, иммунодефицит, терапия глюкокортикоидами, частое использование антибиотиков). Рекомендуется первоначальное интенсивное лечение в течение 10-14 дней, а затем проведение поддерживающей терапии (еженедельно в течение 6 мес). Поскольку типичной проблемой при рецидивирующем ВВК является дерматит/экзема наружных половых органов, рекомендуется нанесение на сухую кожу этой области увлажняющего крема, который затем смывается и выступает в качестве замены мылу. Определенную пользу при рецидивирующем ВВК может принести подавление овуляции с помощью прогестинов.
Определенную пользу при рецидивирующем ВВК может принести подавление овуляции с помощью прогестинов.
Соединенные Штаты Америки – рекомендации CDC (2015)
В 2015 г. в США Центром по контролю и профилактике заболеваний (Centers for Disease Control and Prevention, CDC) были выпущены обновленные Рекомендации по лечению заболеваний, передающихся половым путем (Workowski K.A., Bolan G.A. MMWR Recomm Rep 2015; 64). Отдельный раздел в этом документе посвящен ВВК. Согласно данным рекомендациям при неосложненном ВВК следует использовать короткий курс лечения местными противогрибковыми препаратами, применяемыми однократно или в течение 1-3 дней. При этом в рекомендациях подчеркивается, что местные противогрибковые препараты, являющиеся производными азола, более эффективны при неосложненном ВВК, чем нистатин. Лечение производными азола приводит к купированию симптоматики и получению отрицательных результатов культурального исследования у 80-90% пациенток, завершивших курс терапии.
Вместе с тем в рекомендациях отмечается, что кремы и суппозитории представляют собой лекарственные формы на масляной основе, вследствие чего они могут повышать вероятность нарушения целостности латексных презервативов и диафрагм. Женщины, у которых симптомы персистируют после применения безрецептурного препарата или отмечается рецидив заболевания в течение 2 мес после лечения ВВК, должны быть тщательно обследованы клинически и микробиологически, поскольку ненадлежащее использование безрецептурных противогрибковых препаратов может привести к задержкам в лечении вульвовагинитов другой этиологии и, соответственно, к неблагоприятным исходам.
Патогенез рецидивирующего ВВК изучен недостаточно; у большинства таких пациенток отсутствуют очевидные предрасполагающие факторы либо фоновые заболевания. У 10-20% женщин с рецидивирующим ВВК при культуральном исследовании обнаруживается C. glabrata и другие виды грибов Candida non-albicans, которые менее чувствительны к традиционной противогрибковой терапии, чем C. albicans.
albicans.
При каждом отдельном эпизоде рецидивирующего ВВК, вызванного C. albicans, отмечается эффективный ответ на короткий курс терапии пероральными или местными препаратами азолового ряда. Однако для поддержания клинического и микологического контроля некоторые специалисты рекомендуют применять более длительную начальную терапию (местная терапия в течение 7-14 дней или пероральный прием флуконазола в дозе 100, 150 или 200 мг каждые 3 суток до достижения в целом 3 доз, то есть на 1, 4 и 7 дни лечения), чтобы достичь микологической ремиссии до начала режима поддерживающей противогрибковой терапии.
Первой линией поддерживающего лечения при рецидивирующем ВВК является пероральный прием флуконазола (в дозе 100, 150 или 200 мг) еженедельно в течение 6 мес. Если применение такого режима поддерживающей терапии невозможно, может рассматриваться интермиттирующее применение местных противогрибковых препаратов. Супрессивная поддерживающая терапия достаточно эффективна в снижении частоты рецидивирования ВВК, однако у 30-50% пациенток возникает рецидив после ее прекращения.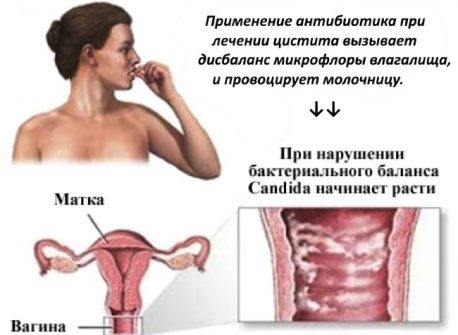
Тяжелый кандидозный вульвовагинит (сопровождается распространенной эритемой вульвы, отеком, экскориациями и образованием трещин) ассоциирован с более низкой частотой клинического ответа у пациенток, получавших короткие курсы местной или пероральной терапии. В такой ситуации рекомендуется применение топического препарата азолового ряда в течение 7-14 дней или пероральный прием флуконазола 150 мг в виде двух последовательных доз (вторая доза через 72 ч после начальной).
Оптимальный режим лечения ВВК, вызванного грибами Candida non-albicans, не установлен. Варианты лечения включают увеличение продолжительности терапии (7-14 дней) с использованием в качестве средств первого выбора пероральных или местных препаратов азолового ряда (но не флуконазола). При рецидиве заболевания рекомендуется интравагинальное введение борной кислоты в дозе 600 мг в форме желатиновых капсул 1 р/сут в течение 2 недель. Частота клинического излечения и микробиологической эрадикации при применении этого режима лечения составляет около 70%.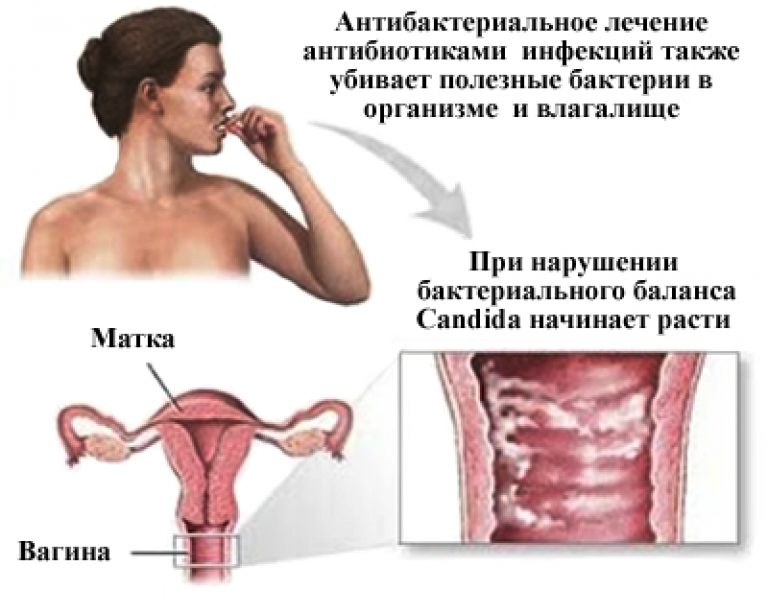
В отношении лечения ВВК во время беременности в рекомендациях CDC прямо указано, что у беременных рекомендуется использование только местных препаратов азолового ряда в течение 7 дней.
Германия – рекомендации DGGG, AGII и DDG (2015)
В 2015 г. Немецким обществом акушеров-гинекологов (DGGG), Рабочей группой по инфекциям и иммунологии в акушерстве и гинекологии (AGII) и Немецким дерматологическим обществом (DDG) были разработаны Рекомендации по диагностике и лечению ВВК (кроме хронического кандидоза кожных покровов и слизистых оболочек; Mendling W., Brasch J., Cornely O.A. Guideline: vulvovaginal candidosis (AWMF 015/072), S2k (excluding chronic mucocutaneous candidosis). Mycoses. 2015 Mar; 58 Suppl 1:1-15). В них рассмотрено большое количество традиционных схем и альтернативных методов лечения ВВК. Подчеркивается, что даже при высоком грибковом числе бессимптомная вагинальная колонизация не требует назначения лечения при условии, что пациентка является иммунокомпетентной и не страдает хроническим рецидивирующим ВВК. Острый ВВК немецкие эксперты рекомендуют лечить с применением местных препаратов – полиенов (нистатин), имидазолов (клотримазол, миконазол, эконазол, фентиконазол) или циклопироксоламина (табл. 1).
Острый ВВК немецкие эксперты рекомендуют лечить с применением местных препаратов – полиенов (нистатин), имидазолов (клотримазол, миконазол, эконазол, фентиконазол) или циклопироксоламина (табл. 1).
Как видно из таблицы, на фармацевтическом рынке Германии доступен широкий спектр вагинальных суппозиториев и кремов в различных дозировках, которые при назначении рекомендованным курсом (1-7 дней) считаются безопасными для пациенток. Также возможна пероральная терапия триазолами – флуконазолом или итраконазолом. Показатели микологического и клинического излечения для разных препаратов у небеременных пациенток практически не отличаются и составляют примерно 85% через 1-2 недели и 75% через 4-6 недель после лечения.
У беременных с ВВК имидазолы демонстрируют значительно более высокую эффективность по сравнению с полиенами. Интересно, что в немецком руководстве рекомендуется профилактическое лечение бессимптомной колонизации влагалища Candida в последние 6 недель беременности с целью предотвращения колонизации и последующего инфицирования новорожденного.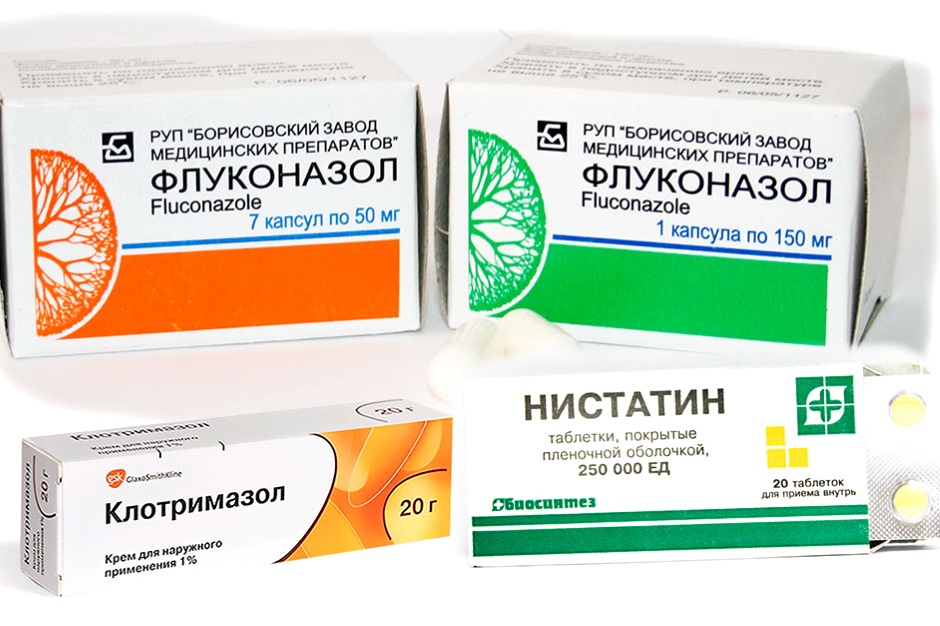 После внедрения этой рекомендации частота молочницы и пеленочного дерматита в первые 4 недели жизни снизилась с 10 до 2%. Кроме того, в серии ретроспективных и одном проспективном исследованиях наблюдалось значительное снижение частоты преждевременных родов после интравагинальной терапии клотримазолом в I триместре беременности.
После внедрения этой рекомендации частота молочницы и пеленочного дерматита в первые 4 недели жизни снизилась с 10 до 2%. Кроме того, в серии ретроспективных и одном проспективном исследованиях наблюдалось значительное снижение частоты преждевременных родов после интравагинальной терапии клотримазолом в I триместре беременности.
При хроническом рецидивирующем ВВК, вызванном C. albicans, с целью профилактики рецидивов рекомендуется местная или системная поддерживающая терапия. Интравагинальный клотримазол 500 мг, пероральный кетоконазол 100 мг и пероральный флуконазол 150 мг обеспечивают сопоставимую эффективность.
Канада – рекомендации SOGC (2015)
В марте 2015 г. в Journal of Obstetrics and Gynaecology of Canadа было опубликовано Клиническое руководство Общества акушеров и гинекологов Канады (SOGC) по скринингу и лечению трихомониаза, ВВК и бактериального вагиноза (van Schalkwyk J., Yudin M.H. Vulvovaginitis: Screening for and Management of Trichomoniasis, Vulvovaginal Candidiasis and Bacterial Vaginosis J Obstet Gynaecol Can 2015; 37(3): 266-274). Канадские эксперты солидарны со своими европейскими и американскими коллегами в том, что лечение ВВК необходимо проводить только при наличии клинических симптомов. Выявление дрожжевых грибов во влажном анатомическом препарате, окрашенном по Граму мазке/культуре или в мазке по Папаниколау при отсутствии ассоциированных симптомов не требует проведения терапии. Информация о вариантах лечения и дозирования лекарственных препаратов, применяемых в терапии неосложненного ВВК, рецидивирующего ВВК и ВВК, вызванного штаммами Candida non-albicans, представлена в таблице 2 (M. Nurbai et al., 2007; J.D. Sobel et al., 2004; P.G. Pappas et al., 2004; S. Guaschino et al., 2001; J.D. Sobel et al., 1986; A.C. Roth et al., 1990).
Канадские эксперты солидарны со своими европейскими и американскими коллегами в том, что лечение ВВК необходимо проводить только при наличии клинических симптомов. Выявление дрожжевых грибов во влажном анатомическом препарате, окрашенном по Граму мазке/культуре или в мазке по Папаниколау при отсутствии ассоциированных симптомов не требует проведения терапии. Информация о вариантах лечения и дозирования лекарственных препаратов, применяемых в терапии неосложненного ВВК, рецидивирующего ВВК и ВВК, вызванного штаммами Candida non-albicans, представлена в таблице 2 (M. Nurbai et al., 2007; J.D. Sobel et al., 2004; P.G. Pappas et al., 2004; S. Guaschino et al., 2001; J.D. Sobel et al., 1986; A.C. Roth et al., 1990).
Для лечения ВВК у беременных эксперты SOGC рекомендуют применять только местные азолы. Может потребоваться наружное нанесение кремов на основе имидазола и введение интравагинальных суппозиториев вплоть до 14 дней. Также могут понадобиться повторные курсы лечения. Во время беременности следует избегать перорального приема флуконазола, поскольку это может повышать риск формирования тетрады Фалло у плода (D. Molgaard-Nielsen et al., 2013). Безопасность перорального приема флуконазола во II и III триместрах беременности не изучалась. Интравагинальное введение борной кислоты было ассоциировано с более чем 2-кратным повышением риска врожденных пороков развития плода при использовании в течение первых 4 мес беременности (N. Acs et al., 2006), поэтому на данном сроке гестации его рекомендуется избегать.
Также могут понадобиться повторные курсы лечения. Во время беременности следует избегать перорального приема флуконазола, поскольку это может повышать риск формирования тетрады Фалло у плода (D. Molgaard-Nielsen et al., 2013). Безопасность перорального приема флуконазола во II и III триместрах беременности не изучалась. Интравагинальное введение борной кислоты было ассоциировано с более чем 2-кратным повышением риска врожденных пороков развития плода при использовании в течение первых 4 мес беременности (N. Acs et al., 2006), поэтому на данном сроке гестации его рекомендуется избегать.
***
Таким образом, на сегодняшний день накоплена достаточная доказательная база в отношении значительного количества противогрибковых препаратов, которые позволяют эффективно лечить женщин с различными формами ВВК, в том числе во время беременности. За исключением несущественных различий, связанных с особенностями лекарственных средств, представленных в том или ином регионе, в целом в развитых странах мира приняты согласованные алгоритмы лечебных вмешательств.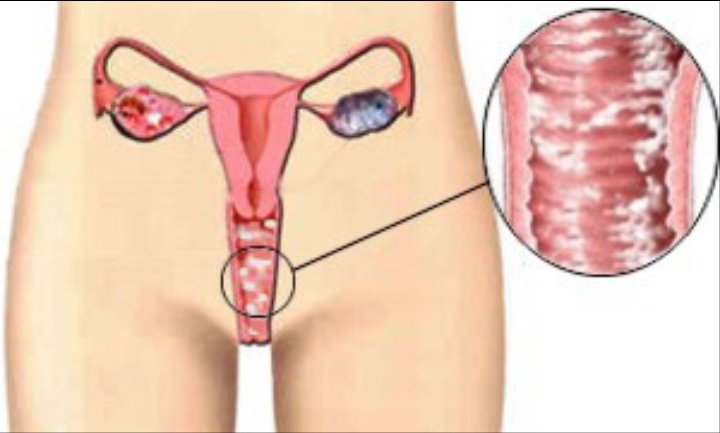 При анализе рекомендаций по диагностике и лечению ВВК, действующих в разных странах, обращает на себя внимание возможность широкого применения местных противогрибковых препаратов в различных лекарственных формах в качестве терапии первой линии. Это обусловлено тем, что местные препараты для терапии ВВК создают высокую концентрацию на слизистой оболочке и обеспечивают быстрое купирование клинических симптомов. Также следует отметить, что назначение местных противогрибковых препаратов является безальтернативным вариантом лечения беременных с ВВК, поскольку ни в одном современном руководстве не рекомендуется использование в этой особой популяции пациенток системных противогрибковых средств, предназначенных для перорального приема. Надеемся, что при ведении пациенток с ВВК практикующие гинекологи будут чаще обращаться к международным клиническим рекомендациям с целью принятия оптимальных и обоснованных клинических решений.
При анализе рекомендаций по диагностике и лечению ВВК, действующих в разных странах, обращает на себя внимание возможность широкого применения местных противогрибковых препаратов в различных лекарственных формах в качестве терапии первой линии. Это обусловлено тем, что местные препараты для терапии ВВК создают высокую концентрацию на слизистой оболочке и обеспечивают быстрое купирование клинических симптомов. Также следует отметить, что назначение местных противогрибковых препаратов является безальтернативным вариантом лечения беременных с ВВК, поскольку ни в одном современном руководстве не рекомендуется использование в этой особой популяции пациенток системных противогрибковых средств, предназначенных для перорального приема. Надеемся, что при ведении пациенток с ВВК практикующие гинекологи будут чаще обращаться к международным клиническим рекомендациям с целью принятия оптимальных и обоснованных клинических решений.
Подготовила Елена Терещенко
Тематичний номер «Гінекологія, Акушерство, Репродуктологія» № 1 (21) березень 2016 р.
СТАТТІ ЗА ТЕМОЮ Акушерство/гінекологія
23.01.2021 Акушерство/гінекологія Терапія та сімейна медицина Профілактична роль фолієвої кислоти в запобіганні вродженим вадам розвитку плодаНа сьогодні єдиним шляхом зниження рівня вродженої та спадкової патології є профілактичні заходи, що поділяються поетапно на: а) преконцепційна профілактика, котра включає, крім санації сім’ї при плануванні вагітності, заходи, спрямовані на зменшення дії керованих чинників довкілля; б) пренатальна діагностика вродженої та спадкової патології плода, що забезпечує виявлення плодів,
які мають вроджені вади розвитку (ВВР) і спадкові хвороби; в) скринінгові масові й селективні програми серед новонароджених, які дають змогу виявити деякі патологічні стани та забезпечити адекватну медичну допомогу хворим дітям; г) рання хірургічна корекція ВВР [1].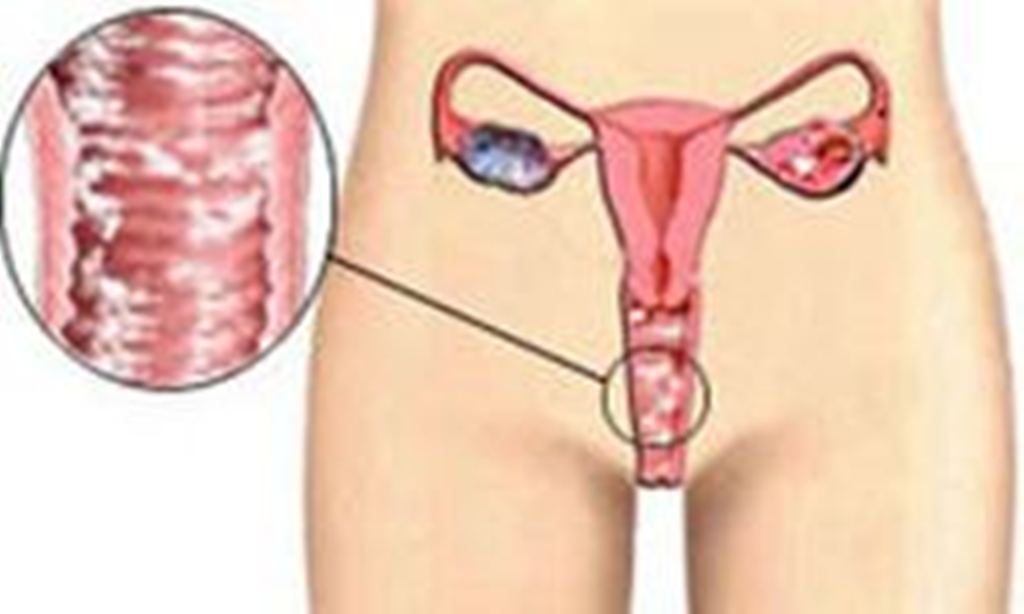 …
…
Вроджені порушення згортання крові є рідкісними захворюваннями, з якими лікарю майже ніколи не доводиться стикатися. Тому зустріч із таким пацієнтом, особливо на первинному етапі медичної допомоги, може стати цілковитою несподіванкою. Щоби підвищити обізнаність лікарів щодо цієї патології, компанія «Ново Нордіск» продовжує цикл онлайн-вебінарів, присвячених проблемам діагностики та лікування рідкісних порушень системи гемостазу. Цього разу про стан, пов’язаний із дефіцитом VII фактора згортання крові, розповіла голова Асоціації гематологів України, завідувачка центру гематології та трансплантації кісткового мозку КНП КОР «Київський обласний онкологічний диспансер», кандидат медичних наук Ірина Радомирівна Гартовська….
Цього разу про стан, пов’язаний із дефіцитом VII фактора згортання крові, розповіла голова Асоціації гематологів України, завідувачка центру гематології та трансплантації кісткового мозку КНП КОР «Київський обласний онкологічний диспансер», кандидат медичних наук Ірина Радомирівна Гартовська….
Циторедуктивна хірургія та хіміотерапія (ХТ) є невід’ємними складовими лікування пацієнток із раком яєчника (РЯ). Однак ХХІ сторіччя ознаменувалося появою в онкології сучасних таргетних та імунних препаратів, таргетні препарати зайняли свою нішу, зокрема, і в терапії РЯ. Проте успішний результат лікування при РЯ можливий за умови урахування низки факторів, розглянутих у рамках онлайн-заходу «Школа циторедуктивної хірургії у пацієнток з раком яєчників. Досвід клініки Lisod»….
Однак ХХІ сторіччя ознаменувалося появою в онкології сучасних таргетних та імунних препаратів, таргетні препарати зайняли свою нішу, зокрема, і в терапії РЯ. Проте успішний результат лікування при РЯ можливий за умови урахування низки факторів, розглянутих у рамках онлайн-заходу «Школа циторедуктивної хірургії у пацієнток з раком яєчників. Досвід клініки Lisod»….
Раціонально спланована прегравідарна підготовка дозволяє забезпечити фізіологічний перебіг вагітності, а також попередити ймовірність народження дітей із вродженими вадами розвитку, не пов’язаними зі спадковими дефектами, однак зумовленими мікронутрієнтним статусом жінки. Про основні положення прегравідарної підготовки, зокрема про доцільність призначення деяких діагностичних та лікувально-профілактичних заходів під час планування вагітності, а також про важливість профілактики та корекції дефіциту поживних речовин у жінок фертильного віку докладно розповіла завідувач кафедри акушерства та гінекології № 2 Вінницького національного медичного університету ім. М. І. Пирогова, доктор медичних наук, професор Ольга Василівна Булавенко.
Ключові слова: прегравідарна підготовка, невиношування вагітності, вроджені вади розвитку, фолієва кислота….
Про основні положення прегравідарної підготовки, зокрема про доцільність призначення деяких діагностичних та лікувально-профілактичних заходів під час планування вагітності, а також про важливість профілактики та корекції дефіциту поживних речовин у жінок фертильного віку докладно розповіла завідувач кафедри акушерства та гінекології № 2 Вінницького національного медичного університету ім. М. І. Пирогова, доктор медичних наук, професор Ольга Василівна Булавенко.
Ключові слова: прегравідарна підготовка, невиношування вагітності, вроджені вади розвитку, фолієва кислота….
Народные средства от молочницы
Очень часто любая женщина может ощутить нарастающий зуд и жжение наружных половых органов, а также очень обильные белые, творожистые выделения. Скорее всего у Вас кандидоз, либо простым русским языком, молочница. Кандида — это грибки, которые есть в микрофлоре влагалища каждой женщины. В здоровом теле они существуют в небольших количествах. При молочнице же данные грибы размножаются в огромных количествах на всей слизистой оболочке влагалища, чем вызывают неприятные симптомы. Для возникновения данного заболевания нужна благоприятная среда, это может быть неправильное питание, жирная или сладкая пища в больших количествах, снижение иммунитета, особенно в период вспышек простудных заболеваний, нарушение гормонального фона женщина, допустим, в период беременности или менопаузы.
На сегодняшний день на лекарственном рынке представлено множество препаратов, которые помогут Вам справиться с данной проблемой, однако, мы предлагаем Вам для начала воспользоваться некоторыми народными средствами, которые могут быть очень эффективны.
Ромашка против молочницы
Одним из таких способов является спринцевание отваром ромашки. Соцветия ромашки оказывают противогрибковое и противовоспалительное действие. Ромашка способствует быстрому заживлению, очень хорошо обеззараживает и успокаивает ткани. Чтобы приготовить раствор, Вам необходимо взять 2 стл.лож. сухих соцветий на 1 л. воды. На медленном огне довести до кипения, выключить плиту и оставить под крышкой на 8-13 мин. Затем Вам надо процедить сквозь мелкое сито или марлю и наполнить этой смесью клистер. Процедуру ирригации необходимо проводить каждый вечер в течение 7 дней, желательно после посещения туалета, с предварительной гигиеной женских половых органов.
Лечение молочницы с помощью пищевой соды
Также, одним из лучших народных способов в борьбе с молочницей является обычная пищевая сода. Она отлично нормализует флору влагалища и снимает все неприятные симптомы. Для приготовления раствора Вам надо 1 чйн.лож. соды развести в стакане теплой кипяченной воды, затем делать спринцевания, лучше всего налить такой раствор в тазик и посидеть в нем минут 25. Процедуру проводить в течение от трех до пяти дней.
Сок каланхоэ
Еще одним хорошим средством от молочницы является сок каланхоэ. Вам нужно будет взять ватный тампон и хорошо смочить его в соке, затем аккуратно ввести во влагалище и оставить его там на 1-2 ч. Процедуру повторять два раза в сутки в течение трех — пяти дней.
Молочница может также поразить и слизистую оболочку рта. Тогда Вам помогут полоскания, приготовленные из вышеперечисленных народных средств.
Не забывайте, что при тяжелых случаях и наличие симптомов долгое время, Вам лучше всего обратиться к врачу, так как заболевание может приобрести хроническую форму. Если хотите быть всегда в плюсе, то посетите этот сайт и получите бездепозитный бонус за регистрацию
Молочница (кандидоз у женщин). Симптомы, причины, диагностика и лечение молочницы в Калининграде
Классификация заболевания
Урогенитальный кандидоз может быть острым и хроническим. В первом случае заболевание протекает не более двух месяцев, после чего его симптомы пропадают. Хроническая молочница, в свою очередь, делится на два типа: рецидивирующий и персистирующий.
Рецидивирующий кандидоз может проявляться более четырех раз за один год. Это заболевание оказывает негативное влияние на качество жизни пациентки. Причем симптомы болезни могут проявляться уже через несколько дней после исчезновения признаков острой формы. Стоит заметить, что наиболее опасным является персистирующий кандидоз, поскольку он характеризуется продолжительной и ярко выраженной симптоматикой.
Причины возникновения молочницы
Грибковое заболевание может возникнуть по многим причинам. Наиболее распространенными факторами, способствующими развитию патологии, являются:
- гормональные «сдвиги»;
- лишний вес;
- микротравмы слизистой оболочки влагалища;
- питание углеводными блюдами и дрожжевой выпечкой;
- использование гормональных контрацептивов;
- прием антибиотиков.
Это лишь часть факторов, которые могут стать причиной появления и развития молочницы. Чтобы понять, как и почему развилась болезнь, следует обратиться в клинику инновационной медицины Эстелия. В течение коротких сроков специалисты выяснят истинную причину недуга.
Симптомы молочницы
Часто кандидоз путают с другими болезнями, и связано это с симптомами, которые могут наблюдаться при многих других заболеваниях. Так, например, у пациенток возникает отечность половых органов, зуд, жжение и боли во время полового акта. На слизистой оболочке влагалища появляется белый налет и сыпь. При этом общее состояние пациентки плавно ухудшается – это связано с испытанием постоянного стресса и дискомфорта. Уретрит и цистит – еще одни явные признаки молочницы. Их наличие может свидетельствовать о том, что инфекция попала в мочевыводящую систему.
Осложнения
Откладывать лечение молочницы нельзя, поскольку она может привести к осложнениям:
- эрозии шейки матки;
- уретриту;
- поражению внутренних органов;
- бесплодию.
Кандидоз может значительно повысить шансы на развитие внематочной беременности. Стоит заметить, что часто это заболевание возникает у женщин, находящихся «в положении». Это связано с ослаблением иммунитета из-за гормональных всплесков и больших нагрузок на организм. Игнорирование болезни приводит к нарушениям в питании новорожденных и их внутриутробном инфицировании.
Диагностика молочницы
Поскольку молочница имеет схожие с другими заболеваниями симптомы, поставить точный диагноз может только опытный специалист. В первую очередь, врач оценивает клиническую картину, проводит общий осмотр и ряд лабораторных исследований. За основу берутся микробиологические методы, отличающиеся доступностью и эффективностью.
Обнаружить клетки грибковой инфекции можно с помощью бактериологического посева, позволяющего определить тип грибка и его чувствительность к медикаментам. Для качественной диагностики, обратитесь в клинику инновационной медицины Эстелия. Специалисты помогут выявить причину проявляющихся симптомов и разработают курс лечения.
Курс лечения молочницы у женщин
Лечение кандидоза назначается врачом, и основывается на клинической картине, возрасте пациента, а также многих других факторах. Для избавления от инфекции используются медикаменты, свечи, а также различные кремы и мази. Стоит отметить, что в этом случае самолечение может принести больше вреда, чем пользы, ведь некоторые препараты борются с симптомами заболевания.
Лечение молочницы должно проводиться в несколько этапов, характеризующихся в уничтожении инфекции и последующем восстановлении баланса полезной микрофлоры. Оказаться полезными в данном случае могут и витаминные комплексы – с их помощью пациентка сможет укрепить иммунитет. При этом не стоит прибегать к народным методам лечения болезни. Такой шаг может привести к быстрому развитию осложнений, бороться с которыми будет гораздо труднее.
Профилактика
Профилактика молочницы позволяет минимизировать риск появления недуга. Она включает в себя следующие факторы:
- личную гигиену;
- избегание долгого нахождения в мокром белье, стрессов и беспорядочных половых связей;
- своевременная замена прокладок и тампонов;
- укрепление иммунитета и нормализация питания.
Кроме того, следует отказаться от приема антибактериальных препаратов без рекомендаций специалистов. Предпринимать какие-либо действия, направленные на лечение болезни, следует только после посещения врача.
Candida — Симптомы, причины, лечение
Кандида — это научное название рода грибов. Кандидозные инфекции, также называемые кандидозом, часто называют дрожжевыми или грибковыми инфекциями. Когда они возникают во рту и горле, кандидозные инфекции называются молочницей. Наиболее частые очаги инфекции — это рот и горло, гениталии и влажные кожные складки. Кандида также может вызывать системную инфекцию или инфекцию всего организма, но это очень редко и встречается менее чем в 0.1% случаев ежегодно в США (Источник: CDC).
Кандида может вызывать воспаление в инфицированных тканях. Кожные или кожные инфекции Candida имеют тенденцию проявляться в виде красных, мокнущих и шелушащихся участков. Кандидозные инфекции также могут вызывать появление гнойных шишек. Во рту и горле инфекция часто образует толстые белые пятна. Генитальные инфекции Candida часто вызывают густые белые выделения из влагалища.
Кандида естественным образом встречается в окружающей среде, а также может присутствовать на поверхностях кожи, во рту и пищеварительном тракте, а также во влагалище, не вызывая проблем.Однако инфекции могут возникать у здоровых в остальном людей людей, когда они принимают антибиотики или имеют участки кожи, которые постоянно влажные. Люди с ослабленной иммунной системой подвергаются более высокому риску развития инфекций Candida, включая системные инфекции.
При надлежащем лечении инфекции Candida часто проходят, хотя могут повторяться.
Candida инфекции редко бывают серьезными или опасными для жизни, если они не являются системными инфекциями. Немедленно обратитесь за медицинской помощью (позвоните 911) в случае серьезных симптомов, таких как лихорадка и озноб, которые не проходят, спутанность сознания, летаргия, потеря или изменение уровня сознания, судороги, снижение диуреза, учащенное сердцебиение, боль в груди, сильная боль в животе и необычная раздражительность или плохое питание у ребенка.
Немедленно обратитесь за медицинской помощью , если у вас никогда не было Candida инфекция раньше и полагаете, что она у вас есть, если вы лечитесь от Candida , но симптомы повторяются или сохраняются, или если у вас есть другие проблемы.Также незамедлительно обратитесь за медицинской помощью, если у вас жар и озноб, которые не поддаются лечению или у вас проблемы с глотанием.
Дрозд | HealthLink BC
Обзор темы
Что такое молочница?
Молочница — это грибковая инфекция, вызывающая появление белых пятен во рту и на языке. Молочница чаще всего встречается у младенцев и пожилых людей, но может возникнуть в любом возрасте. Молочница у младенцев обычно не представляет опасности.
Что вызывает молочницу?
Молочница возникает, когда дрожжи под названием Candida , обычно встречающиеся в организме, бесконтрольно разрастаются.
У младенцев Candida вызывает молочницу, потому что иммунная система младенцев еще недостаточно сильна, чтобы контролировать рост дрожжей. Пожилые люди заболевают молочницей, потому что их иммунная система может ослабевать с возрастом.
Некоторые люди заболевают молочницей при приеме определенных лекарств, например антибиотиков или ингаляционных кортикостероидов. Люди, у которых есть определенные проблемы со здоровьем, такие как диабет или ВИЧ, также более подвержены молочнице.
Каковы симптомы?
Наиболее частыми симптомами молочницы являются белые пятна, которые прилипают к внутренней части рта и языка.
У младенцев молочницу легко принять за молоко или смесь. Похоже на творог или творог. Не пытайтесь стереть эти пятна, потому что вы можете сделать их красными и болезненными. Некоторые дети с молочницей могут быть капризными и не хотят есть.
Поговорите со своим врачом, если вы считаете, что у вас или вашего ребенка есть молочница.
Как диагностируется молочница?
В большинстве случаев врачи могут диагностировать молочницу, просто глядя на белые пятна. Ваш врач также задаст вам вопросы о вашем здоровье.Если ваш врач считает, что с вашей молочницей может быть связана другая проблема со здоровьем, например диабет, вы также можете пройти обследование на это состояние.
Как лечится?
Молочницу обычно лечат с помощью прописанных противогрибковых лекарств, например, жидкого нистатина. В большинстве случаев вы наносите лекарство прямо на белые пятна. Когда у ребенка молочница, дрожжи могут вызвать опрелость одновременно с молочницей. Ваш врач может назначить крем или мазь с нистатином для области подгузников.
Для лечения молочницы у взрослых сначала вы, вероятно, будете использовать лекарство, которое наносится непосредственно на белые пятна. Если эти лекарства не работают, ваш врач может назначить противогрибковые таблетки.
Как справиться с молочницей?
Если у вашего ребенка молочница, это может помочь:
- Очистить соски бутылочек, пустышки, игрушки и другие предметы, которые ребенок может положить в рот. Прокипятите вещи или постирайте их в теплой мыльной воде.
- Высушите соски и нанесите лосьон с ланолином после кормления грудью.Ваш врач может также назначить лекарство, которое вы можете нанести на соски. Кормящие матери и младенцы могут передавать грибковую инфекцию туда и обратно. Так что и маме, и малышу нужно лечение.
Если вы носите зубные протезы и болеете молочницей, обязательно чистите рот и зубные протезы каждую ночь. Вы можете замочить их на ночь в средстве для чистки зубных протезов, которое вы покупаете в магазине. После замачивания тщательно промойте протезы.
Причина
Candida , дрожжевой грибок, вызывающий молочницу, обычно в небольших количествах присутствует во рту и на других слизистых оболочках.Обычно это не причиняет вреда. Но когда существуют условия, которые позволяют дрожжам бесконтрольно расти, дрожжи проникают в окружающие ткани и становятся инфекцией.
Молочница чаще всего вызывается дрожжами Candida albicans . Реже другие формы Candida могут вызывать молочницу.
Во рту обитает множество видов бактерий, которые обычно контролируют рост Candida . Иногда в ваш рот попадают бактерии нового типа, которые нарушают баланс уже существующих организмов, что приводит к разрастанию Candida .Также могут быть затронуты состояния здоровья и другие вещи.
Как распространяется молочница
Дрожжи, вызывающие молочницу, могут передаваться от одного человека к другому по-разному.
- Новорожденный может заболеть молочницей во время родов, особенно если его или ее мать заразилась вагинальной дрожжевой инфекцией во время родов. Новорожденные и младенцы имеют незрелую иммунную систему и не полностью развили здоровый баланс бактерий и дрожжей во рту. Из-за этого молочница часто встречается в течение первых нескольких месяцев жизни.
- У здоровых детей ясельного и старшего возраста молочница обычно не заразна. Но ребенок с ослабленной иммунной системой может заразиться молочницей, поделившись игрушками или пустышками с ребенком, у которого есть инфекция. Ребенок, у которого есть молочница, распространяет дрожжевые дрожжи на все, что ребенок кладет в рот. Другой ребенок может заразиться молочницей, вложив в рот зараженный предмет.
- Взрослые, носящие искусственные зубы (протезы), подвергаются более высокому риску заболевания молочницей и ее передачи другим людям.Человек может заразиться молочницей, переместив дрожжи с рук на зубные протезы. А человек с зубными протезами может распространять дрожжи, прикасаясь к зубным протезам, а затем заражая предмет, которого другой человек касается или кладет себе в рот.
Симптомы
Молочница может быть легкой инфекцией, не вызывающей никаких симптомов. Если симптомы развиваются, они могут включать следующее.
У младенцев
Симптомы молочницы у младенцев могут включать:
- Белые пятна во рту и на языке, похожие на творог или молочный творог.Молочницу часто принимают за молоко или смесь. Пятна прилипают ко рту и языку, и их нелегко стереть. При растирании пятна могут кровоточить.
- Боль во рту и языке и / или затруднение глотания.
- Плохой аппетит. Младенец может отказываться от еды, что может быть ошибочно принято за отсутствие голода или недостаточное количество молока. Если младенец не может есть из-за боли во рту или горле, он может вести себя суетливо.
- Сыпь от подгузников, которая может развиться из-за дрожжевых грибков, вызывающих молочницу, также будет в стуле ребенка.
У взрослых
Симптомы молочницы у взрослых могут включать:
- Чувство жжения во рту и горле (в начале инфекции молочницы).
- Белые пятна, прилипающие ко рту и языку. Ткань вокруг пятен может быть красной, сырой и болезненной. Если протереть (например, во время чистки зубов), пятна и ткани рта могут легко кровоточить.
- Неприятный привкус во рту или трудности с дегустацией пищи. Некоторые взрослые говорят, что у них во рту ватный диск.
Кормящая мать может получить дрожжевую инфекцию сосков, если ее ребенок болеет молочницей. Это может вызвать воспаление и покраснение сосков. У нее также может быть сильная жгучая боль в сосках во время и после кормления грудью.
What Happens
В большинстве случаев молочница протекает в легкой форме и проходит после использования противогрибкового полоскания для полости рта. В очень легких случаях молочница может исчезнуть без лечения. Обычно для излечения более серьезных инфекций молочницы требуется около 14 дней лечения пероральными противогрибковыми препаратами.В некоторых случаях молочница может длиться несколько недель даже после лечения.
Если молочницу не лечить и она не проходит сама по себе, она может распространиться на другие части тела.
- Молочница может распространиться на горло (пищевод), влагалище или кожу. Он редко распространяется на другие органы тела.
- Младенцы могут получить опрелости, потому что дрожжи, вызывающие молочницу, находятся в стуле младенца.
Молочница чаще повторяется у:
- Люди, которые используют ингаляционные кортикостероиды для лечения астмы.
- Люди, длительно принимающие антибиотики.
- Люди с вставными зубами.
- Люди с ослабленной иммунной системой.
- Дети, которые берут в рот предметы, зараженные дрожжевым грибком.
Осложнения
Осложнения, связанные с молочницей, редко встречаются у здоровых людей, но могут включать:
- Плохое питание для младенцев, которым трудно есть из-за молочницы.
- Инфекция горла.
Что увеличивает ваш риск
Есть несколько вещей, которые могут увеличить ваш риск заболеть молочницей.
Возраст
- Новорожденные и младенцы не имеют полностью развитой иммунной системы, что увеличивает риск развития инфекций, в том числе молочницы.
- Новорожденные также развивают здоровый баланс бактерий и грибков во рту. Если этот баланс нарушен, у ребенка может развиться молочница.
- Пожилые люди, особенно те, у кого есть серьезные проблемы со здоровьем, более склонны к развитию молочницы, потому что их иммунная система, вероятно, будет слабее.
Поведение
- Дрожжи, вызывающие молочницу, могут передаваться при оральном сексе.
- Интенсивное курение снижает способность организма бороться с инфекциями, повышая вероятность развития молочницы.
Другие состояния
- Искусственные зубы (протезы), скобы или фиксатор, раздражающий полость рта, затрудняют поддержание чистоты во рту и могут увеличить риск молочницы. У нечистого рта больше шансов заболеть молочницей, чем у чистого рта.
- Люди с ослабленной иммунной системой, например, больные диабетом, вирусом иммунодефицита человека (ВИЧ) или проходящие курс химиотерапии, имеют повышенный риск молочницы.
- Сухость во рту (ксеростомия) может привести к молочнице. Сухость во рту может быть результатом чрезмерного использования жидкостей для полоскания рта или определенных состояний, таких как синдром Шегрена.
- Беременность увеличивает риск молочницы. Гормональные изменения во время беременности могут привести к молочнице из-за изменения баланса бактерий во рту.
Лекарства
Лекарства, которые могут вызвать неконтролируемый рост дрожжевых грибков, включают:
- Антибиотики, особенно те, которые убивают широкий спектр организмов (антибиотики широкого спектра действия), такие как тетрациклин.
- Противозачаточные таблетки (оральные контрацептивы).
- Лекарства, ослабляющие иммунную систему организма, например кортикостероиды.
Окружающая среда
Воздействие в течение долгого времени определенных химических веществ из окружающей среды, таких как бензол и некоторые пестициды, может ослабить иммунную систему организма, увеличивая риск инфекций, в том числе молочницы.
Когда вам следует позвонить своему врачу?
Если вы считаете, что у вас может быть молочница, но она не была диагностирована, посмотрите тему «Проблемы со ртом, отсутствие травм», чтобы оценить свои симптомы.
Позвоните своему врачу сегодня, если вам или вашему ребенку поставили диагноз молочница и:
- У вас есть симптомы, указывающие на то, что инфекция распространяется, например белые пятна на коже вне рта.
- Ваши симптомы ухудшаются или не улучшились в течение 7 дней после начала лечения.
Молочница во рту младенца может распространиться на грудь кормящей матери. Это может вызвать покраснение сосков и боль. Обратитесь к врачу, если у вас появилось покраснение и боль в сосках, несмотря на домашнее лечение, или если у вас возникла жгучая боль в области сосков во время кормления грудью. Ваш врач, скорее всего, осмотрит рот вашего ребенка, чтобы выяснить, вызывает ли молочница ваши симптомы.
Бдительное ожидание
Если у вас ранее был диагностирован молочница, и вы считаете, что у вас может быть еще одна инфекция молочницы, может помочь домашнее лечение.В очень легких случаях молочница может исчезнуть без лечения. Поговорите со своим врачом, если:
- Ваши симптомы ухудшаются или не улучшаются, несмотря на лечение в домашних условиях.
- Ваши симптомы часто повторяются.
- У вас ВИЧ-инфекция, рак или другое заболевание, ослабляющее вашу иммунную систему.
К кому обратиться
Ваш семейный врач или терапевт может диагностировать и лечить молочницу. Вас могут направить к специалисту, например, к педиатру или терапевту.
В случае инфицирования других органов или развития других заболеваний могут потребоваться другие специалисты. Тип специалиста зависит от пораженных органов и может включать в себя следующее:
Обследования и анализы
Обычно для диагностики молочницы требуется только визуальный осмотр. Помимо того, что врач будет смотреть вам в рот, он будет задавать вам вопросы о вашей истории болезни.
В редких случаях ваш врач может назначить тест KOH, при котором одно из белых пятен соскабливается и исследуется.Тест КОН используется только в тех случаях, когда молочница не очевидна при визуальном осмотре.
Посев на грибок может быть сделан, когда диагностированный случай молочницы не отвечает на назначенные лекарства.
Обзор лечения
Молочница — это грибковая инфекция, которая может развиваться во рту и горле, а также на языке. Молочница чаще всего встречается у новорожденных, младенцев и пожилых людей, но может возникнуть в любом возрасте. У здоровых новорожденных и младенцев молочница обычно не представляет серьезной проблемы, ее легко лечить и вылечить.
За исключением самых легких случаев, молочницу следует лечить, чтобы инфекция не распространялась. Стандартным лечением молочницы являются прописанные противогрибковые препараты, замедляющие рост дрожжевых грибков. Молочница чаще всего лечится лекарствами, которые наносятся непосредственно на пораженный участок (местно) или проглатываются (перорально).
Легкая форма молочницы
Легкие случаи молочницы у взрослых могут пройти простым лечением, которое можно проводить дома. Это лечение обычно включает использование противогрибковых средств для полоскания рта.Лечение обычно длится около 14 дней.
Легкую форму молочницы у младенцев обычно лечат местными лекарствами, по крайней мере, в течение 48 часов после исчезновения симптомов.
Молочница от умеренной до тяжелой
Более серьезные инфекции молочницы, распространившиеся на пищевод, лечат пероральными противогрибковыми препаратами. Также можно использовать противогрибковые препараты местного действия.
При некоторых тяжелых инфекциях может потребоваться период лечения более 14 дней.
Стойкая или рецидивирующая молочница
Возможны стойкие или рецидивирующие случаи молочницы:
- Необходимо лечить вдвое дольше, чем сохраняются симптомы.
- Требуется лечение как пероральными, так и местными противогрибковыми препаратами.
Людям с ослабленной иммунной системой может потребоваться постоянный прием противогрибковых препаратов для предотвращения молочницы.
Очень важно избавиться от источников инфекции, иначе молочница будет возвращаться. Сварите игрушки, пустышки, бутылки и другие предметы, которые ребенок может положить в рот. Или постирайте вещи в теплой мыльной воде.
Важно лечить состояния, повышающие вероятность заболевания молочницей, например диабет, вирус иммунодефицита человека (ВИЧ) или рак.Для получения дополнительной информации см. Профилактика.
Профилактика
Для предотвращения молочницы:
- Соблюдайте гигиену полости рта, включая чистку зубов два раза в день и зубную нить один раз в день. Если у вас ранее была инфекция молочницы, замените зубную щетку, чтобы предотвратить повторное заражение. Если вы носите зубные протезы, замачивайте их каждую ночь в растворе хлоргексидина, который можно получить у фармацевта. Вы также можете использовать средство для чистки зубных протезов, которое продается в большинстве аптек или продуктовых магазинов.Протрите протезы водой до и после замачивания.
- Соблюдайте правила мытья рук.
- Если вы принимаете жидкий антибиотик, прополощите рот водой вскоре после его приема. Если ваш ребенок принимает жидкий антибиотик, полощите ему или ей рот водой после каждой дозы. Антибиотики могут нарушить баланс бактерий во рту и способствовать росту дрожжей, вызывающих молочницу.
- Пройдите курс лечения от состояний, повышающих риск молочницы, таких как диабет, вирус иммунодефицита человека (ВИЧ) или рак.
- Используйте спейсер при приеме ингаляционных кортикостероидов и прополощите рот после вдыхания дозы.
Чтобы снизить риск распространения молочницы среди младенцев:
- Лечите вагинальные дрожжевые инфекции, особенно в течение последних 3 месяцев беременности. Это снизит риск возникновения молочницы во время родов.
- Мыть соски и пустышки для бутылочек ежедневно. И храните все подготовленные бутылочки и соски в холодильнике, чтобы снизить вероятность роста дрожжей.
- Не используйте бутылочку повторно более чем через час после того, как ребенок напился из нее, потому что на соске могли прорасти дрожжи.
- Вымойте или прокипятите все предметы, которые ребенок кладет в рот, или пропустите их в посудомоечной машине.
- Смените подгузник ребенку сразу после того, как он намокнет. Влажный участок подгузника создает хорошую среду для дрожжей, вызывающих рост молочницы.
- Кормите ребенка грудью, если это возможно. Грудное молоко содержит антитела, которые помогут выстроить естественную защитную систему вашего ребенка (иммунную систему), чтобы он или она могли противостоять инфекции.
- Обратитесь к врачу, если вы кормите грудью, и ваши соски стали красными и болезненными или у вас возникла боль в груди во время или после кормления ребенка. Это может быть признаком молочницы у вашего ребенка, которая распространилась на соски.
Если вашему ребенку нужны лекарства от молочницы, не кладите ребенку капельницу в рот. Капните лекарство на ватный тампон и нанесите им на пораженный участок. Выбросьте тампон и не кладите обратно в бутылку с лекарством ничего, что могло быть заражено дрожжами.
Домашнее лечение
Младенцы и кормящие мамы
Если у вашего ребенка легкая форма молочницы, вам может потребоваться только регулярно чистить соски бутылочек и пустышки и массировать внутреннюю часть рта ребенка чистой влажной тканью.
Если вы кормите грудью, сушите соски после кормления грудью. Вы также можете попробовать нанести ланолин на соски. Ваш врач может также назначить лекарство, которое вы можете нанести на соски.
Взрослые и дети (но не новорожденные)
- Пейте холодные жидкости, такие как вода или чай со льдом, или ешьте ароматизированные ледяные лакомства или замороженные соки.
- Ешьте продукты, которые легко проглотить, например желатин, мороженое или заварной крем.
- Если пятна болезненны, попробуйте пить через трубочку.
- Полоскать рот несколько раз в день теплой соленой водой. Вы можете приготовить смесь с морской водой, добавив 1 чайную ложку (5 г) соли в 1 стакан (250 мл) теплой воды.
Взрослые, носящие зубные протезы
Если у вас возникла молочница и у вас вставные зубы (зубные протезы), важно чистить рот и зубные протезы каждую ночь.
- Снимайте зубные протезы перед сном.
- Хорошо потрите их чистой зубной щеткой и водой.
- Замочите их на ночь в хлоргексидине, который можно приобрести у фармацевта. Или вы можете использовать средство для чистки зубных протезов, которое можно купить в большинстве аптек или продуктовых магазинов.
- Утром хорошо прополощите зубные протезы. Если вы использовали хлоргексидин для замачивания зубных протезов, не используйте зубную пасту с фтором в течение как минимум 30 минут после того, как положите протез обратно в рот.(Фторид может ослабить действие хлоргексидина.)
Лекарства
Лекарства, отпускаемые по рецепту, которые подавляют рост дрожжей (противогрибковые), используются для лечения молочницы.
Противогрибковые препараты либо наносятся непосредственно на пораженный участок (местно), так что лекарство действует только на эту область, либо проглатываются (перорально), поэтому лекарство воздействует на все тело. В редких случаях необходимо вводить противогрибковое лекарство в вену (внутривенно или внутривенно).
Противогрибковые препараты для местного применения
Противогрибковые препараты для местного применения наносятся на пораженный участок и доступны в нескольких формах, таких как полоскания и пастилки.
Противогрибковые препараты для местного применения должны находиться в контакте с пораженным участком достаточно долго, чтобы остановить рост дрожжей. Пастилки предпочтительнее, потому что они растворяются дольше. Поскольку для растворения леденцов нужна влага, потягивание воды во время их использования может помочь им работать лучше.
Поскольку некоторые противогрибковые препараты для местного применения содержат сахар, существует повышенный риск кариеса при длительном применении лекарств. Использование местного ополаскивателя или геля с фтором (если вы еще не получаете фтор другими способами) во время лечения может помочь предотвратить кариес.Перед тем, как давать ребенку фторсодержащие препараты, проконсультируйтесь со своим врачом или стоматологом. Слишком большое количество фтора может быть токсичным и может испачкать зубы ребенка.
Противогрибковые препараты для перорального применения (таблетки)
В отличие от местных противогрибковых препаратов, пероральные противогрибковые препараты воздействуют на все тело. Ваш врач может назначить таблетку, если у вас есть инфекция молочницы в пищеводе. Ваш врач может посоветовать вам использовать вместе с ним местное противогрибковое лекарство.
Противогрибковые препараты для перорального применения используются для предотвращения молочницы у некоторых людей с состояниями, ослабляющими иммунную систему организма.
Выбор лекарств
- Полиены (например, нистатин)
- Азолы (например, клотримазол, флуконазол и итраконазол)
- Хлоргексидин
Что думать о
- Тип прописанного лекарства будет зависеть от вашего здоровья или здоровья вашего ребенка, степени тяжести инфекции, продолжительности инфекции и / или повторного появления инфекции.
- Младенцы почти всегда получают противогрибковые препараты местного действия.Местные лекарства не работают так же хорошо у взрослых, потому что у взрослых рот больше, и им трудно прикрыть пораженные участки.
- Как полиены, так и азолы лечат молочницу в большинстве случаев.
- Азол или нистатин обычно является первым лекарством, используемым для лечения молочницы у детей.
- Если молочница не поддается лечению лекарствами, ваш врач может провести тест на культуру, чтобы выяснить, вызывают ли инфекцию лекарственно-устойчивые штаммы дрожжей.
Кредиты
Текущий по состоянию на: 22 августа 2019 г.,
Автор: Healthwise Staff
Медицинский обзор:
Джон Поуп, доктор медицины — Педиатрия
Энн С.Пуанье, терапевт
Адам Хусни, семейная медицина
Кэтлин Ромито, доктор медицины, семейная медицина
Э. Грегори Томпсон, врач-терапевт
Томас Эмметт Франкоур, доктор медицины, MDCM, CSPQ, FRCPC — педиатрия
По состоянию на: 22 августа 2019 г.
Автор: Healthwise Staff
Медицинский обзор: Джон Поуп, доктор медицины, педиатрия, Энн С. Пуанье, врач, терапевт, Адам Хусни, доктор медицины, семейная медицина, Кэтлин Ромито, доктор медицины, семейная медицина и др. .Грегори Томпсон, врач-терапевт и Томас Эммет Франко, доктор медицины, MDCM, CSPQ, FRCPC — педиатрия
% PDF-1.4 % 249 0 объект > эндобдж xref 249 113 0000000016 00000 н. 0000003219 00000 н. 0000003378 00000 н. 0000005100 00000 н. 0000005127 00000 н. 0000005280 00000 н. 0000005630 00000 н. 0000005891 00000 н. 0000006400 00000 н. 0000006642 00000 п. 0000007153 00000 н. 0000007406 00000 н. 0000007457 00000 н. 0000007508 00000 н. 0000007558 00000 н. 0000007609 00000 н. 0000007660 00000 н. 0000007711 00000 н. 0000007762 00000 н. 0000007813 00000 п. 0000007927 00000 н. 0000016030 00000 п. 0000023603 00000 п. 0000031181 00000 п. 0000031293 00000 п. 0000031433 00000 п. 0000031839 00000 п. 0000032095 00000 п. 0000032702 00000 п. 0000032949 00000 п. 0000032976 00000 п. 0000033477 00000 п. 0000033608 00000 п. 0000033994 00000 п. 0000034580 00000 п. 0000034979 00000 п. 0000035290 00000 н. 0000035317 00000 п. 0000043278 00000 п. 0000050505 00000 п. 0000058845 00000 п. 0000065952 00000 п. 0000074325 00000 п. 0000074508 00000 п. 0000086356 00000 п. 0000086603 00000 п. 0000089413 00000 п. 0000096835 00000 п. 0000096921 00000 п. 0000096991 00000 н. 0000109947 00000 н. 0000110335 00000 н. 0000110596 00000 н. 0000119567 00000 н. 0000128691 00000 н. 0000128793 00000 н. 0000128863 00000 н. 0000128932 00000 н. 0000129301 00000 н. 0000129594 00000 н. 0000129829 00000 н. 0000130328 00000 н. 0000130771 00000 п. 0000131170 00000 н. 0000131647 00000 н. 0000132134 00000 н. 0000133922 00000 н. 0000134254 00000 н. 0000134649 00000 н. 0000143773 00000 н. 0000143812 00000 н. 0000180589 00000 н. 0000180628 00000 н. 0000191228 00000 н. 0000218716 00000 н. 0000235072 00000 н. 0000244902 00000 н. 0000254385 00000 н. 0000263918 00000 н. 0000275409 00000 н. 0000288642 00000 н. 0000291367 00000 н. 0000292625 00000 н. 0000293967 00000 н. 0000294970 00000 н. 0000295950 00000 н. 0000296928 00000 н. 0000297907 00000 н. 0000299955 00000 н. 0000301611 00000 н. 0000302688 00000 п. 0000303796 00000 н. 0000305019 00000 н. 0000305496 00000 п. 0000306790 00000 н. 0000308034 00000 н. 0000308992 00000 н. 0000309977 00000 н. 0000311715 00000 н. 0000312922 00000 н. 0000313452 00000 н. 0000314415 00000 н. 0000315378 00000 н. 0000316414 00000 н. 0000319729 00000 н. 0000320810 00000 н. 0000321341 00000 н. 0000321941 00000 н. 0000322448 00000 н. 0000323801 00000 н. 0000324948 00000 н. 0000003039 00000 н. 0000002556 00000 н. трейлер ] / Назад 399112 / XRefStm 3039 >> startxref 0 %% EOF 361 0 объект > поток hb«`g`g` ̀
Молочница для полости рта у взрослых
Молочница полости рта, которую также называют кандидозом полости рта, представляет собой грибковую инфекцию, вызываемую дрожжами Candida albicans .Этот гриб естественным образом обитает во рту и является одной из «полезных флор», обитающих в полости рта. Однако молочница ротовой полости возникает, когда грибок разрастается и начинает вызывать симптомы .
Кредит изображения: Victoria 1 / Shutterstock
Молочница полости рта может поразить любого человека в любом возрасте, но чаще всего встречается у младенцев. Взрослые с большей вероятностью заболеют оральной молочницей, если они пожилые, имеют ослабленную иммунную систему, принимают определенные лекарства или имеют определенные заболевания.Для здоровых людей наличие Candida albicans не вызывает серьезных проблем; однако для людей с ослабленным иммунитетом это может быть более серьезным и трудно поддающимся лечению.
Каковы симптомы молочницы полости рта?
Симптомы молочницы полости рта могут развиваться быстро или медленно, в зависимости от причины проблемы и иммунного статуса пациента. Симптомы могут сохраняться в течение любого периода от нескольких дней до месяцев.
Есть различные признаки и симптомы, связанные с молочницей полости рта.К ним относятся:
- Белые поражения (бляшки) на языке, на внутренней стороне щек, а иногда и на небе. Поражения трудно стереть, и на них могут оставаться красные участки, которые слегка кровоточат. Белые пятна могут также развиваться на деснах и миндалинах.
- Некоторые поражения могут казаться слегка приподнятыми и напоминать творог
- Болезненность и покраснение во рту
- Потеря вкуса
- Трещины и покраснение в уголках рта
- Жжение или боль во рту
При острых состояниях, таких как рак или ВИЧ / СПИД, поражения могут распространяться по пищеводу.Это состояние известно как кандидозный эзофагит , , которое может затруднять глотание и вызывать ощущение застревания пищи.
Каковы различные факторы риска молочницы полости рта?
Молочница полости рта может заразить любого человека; однако есть определенные ситуации, при которых человек становится более предрасположенным к инфекции орального молочницы, в том числе:
- Определенные заболевания, такие как рак и ВИЧ / СПИД, влияют на иммунитет человека, тем самым повышая предрасположенность больного к кандидозной инфекции.
- Неконтролируемый диабет может стать источником кандидозной инфекции в полости рта, которая возникает из-за повышенного уровня сахара во рту.
- Лица, страдающие вагинальными дрожжевыми инфекциями, становятся более предрасположенными к инфекции орального молочницы.
- Прием некоторых лекарств, таких как кортикостероиды или антибиотики, может нарушить микрофлору полости рта и вызвать инфекцию молочницы.
- Люди, носящие зубные протезы, также становятся очень восприимчивыми к инфекции орального молочницы
Каковы причины молочницы полости рта?
Обычно естественная иммунная система организма функционирует достаточно хорошо, чтобы поддерживать баланс между вредными и полезными микроорганизмами, чтобы предотвратить чрезмерный рост вредных микроорганизмов.Однако в том случае, если естественный иммунитет организма не может защитить от увеличивающегося роста грибка кандида, может возникнуть кандидозная инфекция, известная как оральный молочница.
Как диагностируется молочница полости рта?
Молочницу полости рта обычно диагностирует врач на основании осмотра ротовой полости или исследования образца поражения во рту под микроскопом. В некоторых случаях также проводятся определенные анализы крови для проверки наличия каких-либо основных проблем со здоровьем
Если молочница распространилась на пищевод, врач может выполнить любой из следующих тестов:
- Биопсия — Биопсия при молочнице полости рта включает взятие мазка из задней части глотки для получения образца, который будет отправлен на посев в микробиологической лаборатории.Этот тест позволит врачу определить, какие бактерии или грибки вызывают основное заболевание.
- Эндоскопическое обследование — Также может выполняться эндоскопия, при которой используется гибкая трубка с камерой на конце (эндоскоп), которая проводится по пищеводу во время анестезии пациента для оценки пищевода, желудка и других органов. двенадцатиперстная кишка.
- Физикальное обследование — Лечащий врач может назначить специальные физические анализы или анализы крови для определения любого основного состояния, которое может быть причиной орального молочницы в пищеводе.
Как лечится молочница полости рта?
Основная цель лечения молочницы полости рта — ограничить распространение грибка; однако лучший метод лечения может зависеть от возраста, общего состояния здоровья и причины кандидозной инфекции. Если основная причина инфекции устранена, инфекцию можно контролировать.
Здоровым взрослым врач обычно рекомендует противогрибковые препараты, которые могут быть прописаны в форме пастилок, таблеток или в жидкой форме для полоскания с последующим проглатыванием.Первоначально рекомендуется принимать лекарства местного действия; однако, если состояние не проходит, лечащий врач может порекомендовать пероральные противогрибковые препараты. Взрослым с ослабленным иммунитетом врач обычно рекомендует противогрибковые препараты.
Список литературы
Дополнительная литература
Молочница у младенцев: симптомы и лечение
Молочница — одно из тех состояний, о которых большинство женщин не слышит, пока не станут мамой, и даже в этом случае это может не быть на вашем радаре, пока ваш педиатр не объяснит, почему во рту ребенка болят и появляются пятна. толстый белый налет.Но хотя молочница обычно не появляется у взрослых, это относительно распространенная инфекция среди младенцев. Вот как распознать молочницу у младенцев и как ее эффективно лечить.
Молочница — это грибковая инфекция полости рта, вызываемая дрожжевым грибком под названием Candida, — говорит Дэниел Ганджян, доктор медицины, педиатр в Центре здоровья Провиденс Сент-Джонс в Санта-Монике, Калифорния. Для него характерны белые пятна на языке, внутренней стороне щек, нёбе и губах. Молочница обычно не появляется у здоровых взрослых, но люди с ослабленной иммунной системой, особенно дети младше 6 месяцев, особенно восприимчивы к инфекции.Хотя молочница не представляет серьезной опасности для малышей, она может вызвать болезненные ощущения при сосании и глотании, поэтому очень важно лечить инфекцию как можно скорее.
Что вызывает молочницу у младенцев?
Дрожжи естественным образом присутствуют на теле и во рту, но иногда они могут бесконтрольно расти, приводя к молочнице у младенцев, — говорит Джина Познер, доктор медицины, педиатр медицинского центра MemorialCare Orange Coast в Фаунтин-Вэлли, Калифорния. Здоровая иммунная система обычно контролирует кандидоз, но у младенцев не полностью развиты иммунные реакции, что повышает вероятность размножения дрожжей.
В других случаях дрожжи могут развиваться на сосках кормящей матери, а также на сосках бутылочек или пустышках, которые не были тщательно промыты. «Затем грибок попадает в рот ребенка и может перерасти в молочницу», — говорит Ашанти Вудс, доктор медицины, педиатр из Балтиморского медицинского центра «Милосердие».
Видео по теме
Итак, как определить, есть ли у ребенка инфекция ротовой полости? Следует обратить внимание на несколько симптомов молочницы, в том числе:
• Белые, похожие на творог пятна во рту. Эта толстая пленка обычно покрывает язык и внутреннюю поверхность щек и является классическим признаком молочницы у младенцев. Обратите внимание, что у младенцев часто бывает беловатый язык из-за грудного молока или смеси, но этот белый налет можно легко стереть, говорит Вудс, тогда как молочницу удалить сложнее.
• Сухие потрескавшиеся губы. Трещины и покраснение в уголках рта — еще один признак молочницы.
• Суетливость. В то время как некоторые младенцы практически не болеют молочницей, другие могут испытывать боль во время еды и становиться более суетливыми, чем обычно, — говорит Познер.
• Сыпь от подгузников. Младенцы могут иногда проглатывать грибок и выделять его через дефекацию, что может привести к дрожжевой опрелости, говорит Ганджян. Сама по себе сыпь обычно не является признаком того, что вы имеете дело с молочницей, но если у вашего ребенка есть белые пятна во рту и , сыпь от подгузников, которая не проходит, вместе они могут быть характерными симптомами молочницы.
• Раздражение сосков у мамы. Кормящие матери могут передавать дрожжевые грибки от сосков к своим младенцам, но зараженные младенцы также могут передать молочницу своим матерям через кормление, говорит Вудс.Симптомы молочницы у мамы могут включать покраснение, зуд или болезненность сосков.
Если вы заметили какие-либо признаки молочницы, позвоните своему педиатру. Врачи обычно могут поставить диагноз на основании симптомов молочницы, которые могут проявляться у ребенка; Часто все, что ему нужно сделать, — это быстро взглянуть в рот ребенка, чтобы убедиться в наличии белых пятен. В других случаях врачи берут небольшой образец изо рта ребенка и отправляют его в лабораторию для анализа.
Есть несколько способов лечения молочницы у младенцев.«Некоторые случаи молочницы проходят сами по себе при естественном уходе и уходе за полостью рта, — говорит Вудс, — но в большинстве случаев требуется пероральное противогрибковое лекарство». Врачи обычно рекомендуют нистатин, лекарство, которое брызгают на внутреннюю поверхность щек ребенка четыре раза в день в течение недели или двух, чтобы контролировать дрожжи.
«Чтобы лечить дрожжевую сыпь от подгузников, которая развивается в результате молочницы, внимательно следите за областью подгузника и используйте безрецептурный крем от опрелостей, чтобы облегчить дискомфорт ребенка», — говорит Вудс. Если сыпь не исчезнет, сообщите об этом педиатру.
Если вы кормите грудью, врач может также порекомендовать наносить на соски противогрибковый крем, например, клотримазол, два раза в день, чтобы предотвратить обмен молочницы у вас и ребенка.
Натуральные средства от молочницы
Хотя врачи обычно предпочитают лечение молочницы, есть несколько естественных средств от молочницы у младенцев, которые вы также можете попробовать:
• Протрите щеки ребенка изнутри. Это может помочь физически удалить молочницу, — говорит Вудс.
• Стерилизовать принадлежности для кормления. По словам Ганджян, пустышки, бутылочки и нипппы следует стерилизовать после каждого использования, пока не исчезнет молочница.
• Давайте детям пробиотики. Пробиотики могут помочь сохранить бактериальный баланс у ребенка, говорит Познер, но посоветуйтесь со своим педиатром, прежде чем предлагать их ребенку.
Как предотвратить молочницу у младенцев
Не всегда можно предотвратить молочницу у младенцев, но есть несколько способов снизить риск для вас и ребенка:
• Держите грудь сухой. Во время медсестер грудь теплая и влажная — две вещи, на которых процветают дрожжи. Ганьцзян рекомендует держать грудь сухой между кормлениями, чтобы предотвратить молочницу.
• Стерилизовать бутылочки и пустышки. Предварительная стерилизация предметов, которые попадают в рот ребенка, убьет любой грибок, который может скапливаться на этих поверхностях, говорит Вудс.
Plus, еще из The Bump:
Ваш окончательный путеводитель по детской сыпи
Что делать, если ребенок простудился
Решенные 10 распространенных проблем грудного вскармливания
Candida Infection — Фонд рака полости рта
Candida (Candida albicans) — это грибковое заболевание.Дрожжи становятся все более значимыми патогенами во всех областях медицины. Это особенно верно в отношении сапрофитов (они живут, поедая мертвые ткани, а не живые), из-за их оппортунистического поведения по отношению к измененному / скомпрометированному состоянию своего хозяина. Грибы — это часть мира растений, а не бактерий, и существует около 100 000 различных их типов. 50 типов вызывают заболевания у людей. У людей они являются обычными и обычно безвредными спутниками наших кожных тканей и живут как обитатели наших слизистых оболочек во рту, влагалищном тракте и т. Д.как симбиотические сапрофиты. Вспышки острых эпизодов, когда эти грибы «цветут и захватывают», происходят не из-за изменений в грибах (они все время с нами в ограниченном количестве), а из-за изменения механизмов иммунологической защиты хозяев. Тот, кто страдает от лучевой терапии, антибиотикотерапии, СПИДа / ВИЧ, лечения кортикостероидами и т. Д., Имеет пониженную способность держать их под контролем и является главным кандидатом на вспышку Candida.
Дрожжевые инфекции, такие как Candida, были признаны много веков назад индикатором гораздо более серьезных основных заболеваний, таких как сахарный диабет, злокачественные опухоли и хронические инфекции.(Что-то вроде канарейки горняков.) Когда используются антибиотики, возникает переворот в балансе естественной флоры во рту (и в других местах), где нормальная флора нарушается антибактериальной терапией в пользу грибка. , который потом цветет. Повреждение слизистых оболочек и слюнных желез также способствует колонизации Candida. Сухость во рту (ксеростомия), нарушает баланс микроорганизмов в полости рта. Когда тонкий баланс нормальных и аномальных бактерий нарушается, может произойти чрезмерный рост этого грибка.
На крайнем примере, например, у человека с ВИЧ / СПИДом, кандидоз начинается в ротовой полости, затем имеет нарастающие симптомы в пищеводе и спускается в желудочно-кишечный тракт, наконец, в микоз органов, а когда он попадает в систему крови, он, наконец, называется Candida sepsis. На этой поздней стадии это может быть смертельно опасным. Клиническая картина Candida проявляется в виде белых выпуклых пятен / участков с инфицированным красным основанием. Если его не остановить противогрибковыми препаратами, он может стать толщиной в несколько миллиметров.Беловатая часть не плотно прикреплена к подлежащей ткани, и ее можно вытереть или смахнуть щеткой. Кандида обычно называется молочницей, и если ее не лечить в течение определенного периода во рту, она может распространиться на глотку и пищевод и вызвать серьезные симптомы, такие как эрозии и изъязвления тканей.
Врачи обычно могут диагностировать кандидоз, просто заглянув в рот или заднюю стенку глотки, но образец белого разрастания можно легко соскоблить с поверхности и отправить в лабораторию для точной идентификации.Классические симптомы кандидоза полости рта включают появление беловатых бархатистых бляшек на слизистых оболочках рта и языка. Если соскоблить белесый материал, основа может стать красной (эритематозной) с точечным кровотечением. Более общие симптомы кандидозной инфекции включают жгучую боль во рту или горле, изменение вкуса (особенно при употреблении острой или сладкой пищи) и затруднение глотания. Углы рта также могут быть потрескавшимися, потрескавшимися и болезненными (угловой хейлит).Если иммунная система серьезно нарушена, инфекция может покрыть большую часть поверхности рта и языка и распространиться на пищевод. Кандидоз пищевода, который гораздо чаще встречается у людей с подавленной иммунной системой, возникает глубоко в горле и не всегда можно увидеть во время осмотра ротовой полости. Эндоскоп обычно используется для выявления этого типа кандидоза. В пищеводной форме кандидоз может вызывать боль в груди, а также боль и затруднения при глотании.Как только грибок Candida мигрирует через желудочно-кишечный тракт, он может закрепиться в других основных органах, таких как легкие и почки. При отсутствии лечения это может даже привести к смерти. Когда Candida прогрессирует до точки, в которой он попадает в кровоток, это называется кандидозным сепсисом. На этой стадии тяжело лечить, и выздоровление крайне затруднено. Смертность от поздней стадии диссеминированного кандидоза может достигать семидесяти процентов. Невозможно переоценить важность лечения на ранних стадиях.
Чрезмерный рост Candida может также вызвать состояние, называемое кишечной гипер проницаемостью, более известное как синдром дырявого кишечника (LGS). Это состояние возникает при повреждении стенки желудочно-кишечного тракта. Candida изменяет форму, создавая ризоиды, корневые структуры, которые разрушают стенки кишечника. Здоровая стенка кишечника позволяет проникать в кровоток только питательным веществам, но при ее повреждении через нее также могут проскакивать более крупные молекулы, такие как не полностью переваренные жиры, белки и токсины.Организм распознает эти вещества как чужеродные и вырабатывает к ним антитела, в результате чего у пациента внезапно возникает аллергия на продукты, которые он раньше мог есть без проблем. LGS также может вызывать аллергию на окружающую среду, заставляя пациента реагировать на ингалянты в их общей среде. Пациент также может образовывать антитела к белкам, подобным или таким же, как белки человека. Это может привести к тому, что иммунная система будет атаковать части собственного тела пациента. При LGS дефицит витаминов и минералов является обычным явлением, потому что у пациента отсутствует способность перемещать минералы и витамины из кишечника в кровь.Когда Candida становится контролируемым и кишечник заживает, пищевая аллергия будет сохраняться до тех пор, пока не будут устранены антитела к этой пище.
Противогрибковые препараты жизненно важны для борьбы с кандидозом. Они могут быть как системными, так и актуальными. При выборе перорального противогрибкового средства для местного применения необходимо учитывать степень ксеростомии у пациента и возможную неспособность растворить лепешку, а также уровень гигиены полости рта и риск, связанный с высоким уровнем сахарозы в препаратах для местного применения.Местные противогрибковые агенты включают нистатин и клотримазол (или другие близкородственные агенты), любой из которых можно наносить непосредственно на поражение ротовой полости в виде растворяющейся пастилки или в виде жидкой промывки. Инфекции, устойчивые к этим агентам или уже распространившиеся, лечат с помощью внутривенных препаратов, таких как амфотерицин B, кетоконазол, итраконазол, и некоторых пероральных противогрибковых агентов, таких как флуконазол (дифлюкан). Это более сильнодействующие препараты, которые с большей вероятностью вызывают побочные эффекты, в том числе расстройство желудка, диарею, тошноту и повышение уровня печеночных ферментов.
Несмотря на то, что существуют «естественные» или гомеопатические средства, которые могут облегчить вспышки Candida, никогда не лечите инфекции Candida лекарствами из магазина товаров для здоровья без предварительной консультации с врачом. Эти лекарства из магазина здоровья не так эффективны, как лекарства, отпускаемые по рецепту, и могут быть не такими эффективными для тех, кто прошел лучевую терапию или химиотерапию. Одним из этих видов лечения является генцианвиолет, краситель из каменноугольной смолы, который можно купить в некоторых аптеках, магазинах здорового питания и других местах, где продаются альтернативные методы лечения.Краситель наносится с помощью ватного тампона, чтобы покрыть пятна Candida. Лучше избегать проглатывания краски, так как это может вызвать расстройство желудка. Генциановый фиолетовый также может окрашивать внутреннюю часть рта, но со временем он исчезает.
Всегда следует консультироваться с врачом, так как задержка полного контроля над «цветением» Candida может позволить ему распространиться на другие участки тела. Хотя это потенциально опасно, противогрибковые препараты, отпускаемые по рецепту, могут быстро искоренить инфекцию Candida.
Что такое оральный молочница у младенцев и как ее лечить?
Если ваш ребенок очень суетлив во время кормления и вы замечаете белые пятна во рту, у него может быть инфекция орального дрожжевого грибка, известная как молочница.
Но что такое молочница и как помочь ребенку почувствовать себя лучше? Вот сделка.
Что такое молочница у младенцев?
Молочница у младенцев, как распространенная, так и не всегда серьезная, представляет собой тип дрожжевой инфекции, которая обычно проявляется в виде белых или желтых пятен неправильной формы или язв, покрывающих ротовую полость ребенка. Молочница часто появляется на деснах, языке, нёбе и / или на внутренней стороне щёк.
Молочница у младенцев вызывается дрожжами или грибками под названием Candida albicans .Хотя это всего лишь легкая инфекция, молочница может быть неудобной или даже болезненной для вашего ребенка — и для вас, если вы кормите грудью и ваш малыш передает инфекцию вам.
Как дети заболевают молочницей?
Хотя грибковая инфекция, известная как молочница, обнаруживается во рту ребенка, она, вероятно, началась в ваших родовых путях как дрожжевая инфекция, и именно там ваш ребенок подхватил ее, когда появился на свет.
Candida — это организм, который обычно находится во рту или влагалище и обычно контролируется другими микроорганизмами.Но если вы заболеете, начнете принимать антибиотики или испытаете гормональные изменения (например, во время беременности), баланс может быть нарушен, что приведет к росту Candida и возникновению инфекции.
Поскольку молочница обычно возникает при рождении, она чаще всего встречается у новорожденных и младенцев в возрасте до 2 месяцев. У младенцев старшего возраста также может развиться молочница, если они принимали антибиотики для борьбы с другой инфекцией (которая убивает «хорошие» бактерии, сдерживающие дрожжи) или у них подавленная иммунная система.
Молочница также может развиться, если грудь мамы не высушена должным образом после кормления и разрастаются дрожжи, вызывающие инфекцию. Соски или бутылочки могут сделать внутреннюю часть рта ребенка слишком влажной, что создает идеальную среду для размножения дрожжей.
Симптомы молочницы у ребенка
Вот несколько общих признаков молочницы у младенцев:
- Белые пятна во рту ребенка. Белый налет или белые пятна на языке, деснах, внутренней стороне щек или нёбе могут быть признаком молочницы или просто быть вызваны остатками молока, которые часто остаются на языке ребенка после кормления, но обычно растворяются. в течение часа.Чтобы определить, вызван ли белый язык вашего ребенка молоком или этой грибковой инфекцией, попробуйте аккуратно протереть его мягкой влажной тканью или пальцем, покрытым марлей. Если после протирания язык розовый и выглядит здоровым, дальнейшее лечение не требуется. Если белое пятно не удаляется очень легко или оно происходит, и вы обнаруживаете под ним сырое красное пятно, скорее всего, это молочница, и вам следует обратиться к педиатру.
- Суетливость во время кормления или когда ребенок сосет соску (ребенок начинает сосать, затем отворачивается от боли) — еще один признак того, что это может быть молочница.
Молочница заразна?
Если вы кормите грудью, то, скорее всего, ваш ребенок не единственный, кто питается противными дрожжами. Дрожжевые инфекции передаются изо рта ребенка в грудь мамы во время сеансов кормления (а затем снова и снова, если оба члена бригады по грудному вскармливанию не получают лечения).
Симптомы молочницы включают жжение и болезненность сосков, а также их розовый, блестящий, зудящий, шелушащийся и / или твердый вид. Также могут быть резкие стреляющие боли в груди во время или после кормления.
Иногда, если у вашего ребенка молочница, у него также может появиться грибковая сыпь от подгузников (также называемая дрожжевой сыпью от подгузников), которая представляет собой гневную красную сыпь на ягодицах, вызванную дрожжевой инфекцией.
Лечение молочницы для младенцев
Поскольку молочница легко передается взад и вперед, лучше всего, если вы будете лечить и вас, и вашего ребенка.
Вашему ребенку педиатр может прописать противогрибковое лекарство (например, нистатин), которое наносится местно на внутреннюю поверхность рта и язык несколько раз в день в течение 10 дней.
Обязательно нанесите его на все белые пятна во рту вашего ребенка, если это лекарство вам прописал врач. В тяжелом случае может быть назначен пероральный препарат флуконазол (торговая марка Diflucan) в виде капельницы.
Младенцам с молочницей, у которых также развивается опрелость, вызванная дрожжевой инфекцией, можно лечить другим противогрибковым препаратом, отпускаемым по рецепту, специально для этой области.
Если у вас молочница сосков, ваш врач, скорее всего, порекомендует вам нанести на грудь рецептурный противогрибковый крем.
При использовании лекарств инфекция проходит примерно через неделю. Если это не так, обратитесь к врачу.
Можно ли предотвратить молочницу у младенцев?
Вы ничего не можете сделать, чтобы предотвратить заражение ребенка дрожжевыми грибками в родовых путях — если у вас нет кесарева сечения, она должна пройти через него по пути к вам.
Но вы можете избежать заражения в будущем, регулярно чистя и стерилизуя пустышки, бутылочки и детали молокоотсоса, которые касаются ваших сосков.
Также полезно: дать груди полностью высохнуть между кормлениями, чтобы предотвратить рост бактерий и других микробов, смена прокладок для кормления после кормления, ношение бюстгальтеров из хлопка, которые не задерживают влагу, и частая стирка бюстгальтеров в горячей воде (сушка в солнце также может обеспечить дополнительную защиту).
Поскольку антибиотики могут вызвать дрожжевую инфекцию, их следует использовать только при необходимости — и это касается и вас, и ребенка.




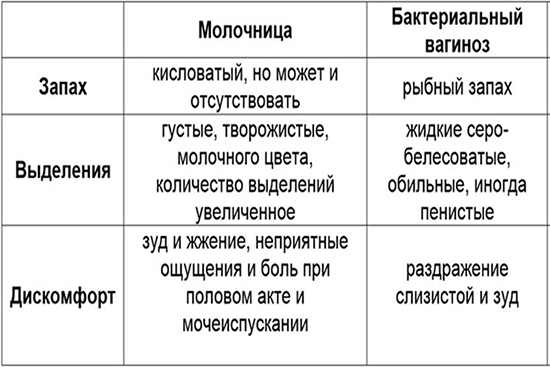
 Защитные функции организма женщины снижаются, чтобы плодное яйцо не воспринималось как чужеродное тело;
Защитные функции организма женщины снижаются, чтобы плодное яйцо не воспринималось как чужеродное тело;

 У новорожденных это заболевание возникает во рту.
У новорожденных это заболевание возникает во рту.