Лептоспироз: симптомы, диагностика, лечение, профилактика
Лептоспироз – это болезнь инфекционного характера и острого течения. Ее возбудителем являются бактерии Leptospira, а основные точки «удара» – это мышцы, ЦНС, капилляры, почки и печень. Вы можете знать эту болезнь под названием «водная лихорадка».
Распространена она по всему миру, а больше всего возбудителей встречается в болотистых местностях и очень влажных регионах. Переносят возбудитель лептоспироза чаще всего грызуны, свиньи, лошади, собаки, а также представители крупного рогатого скота. Среди животных смертность от данной болезни может достигать 90%. На человека она тоже действует очень серьезно, поэтому чаще всего требует немедленной госпитализации.
Заражение, инкубационный период, стадии
Обычно инфекция проникает в организм через слизистые, раны, ЖКТ и мочеполовую систему – она переходит из зараженной воды, продуктов, почвы. Инкубационный период чаще всего занимает от четырех дней до двух недель, но в ряде случаев растягивается на месяц. Больше всего случаев заболевания приходится на конец лета и начало осени. В группе риска находятся работники сельскохозяйственной сферы, ветеринары.
На первой стадии лептоспироз сопровождается высокой температурой, ознобом, слабостью и тошнотой. Инфекция поражает поверхности клеток. Вторая стадия характеризуется проникновением инфекции в капилляры, их поражением. Страдают печень, надпочечники, почки, оболочка мозга, ЦНС. К общим признакам недомогания и интоксикации добавляются болевые ощущения в мышцах, головные боли.
На третьей стадии в крови появляются антитела к возбудителю, основные признаки болезни начинают притупляться. Четвертая стадия связана с формированием иммунного ответа на инфекцию и выздоровлением.
Поскольку есть несколько видов возбудителя, иммунитет формируется только на конкретный – в последующем возможно заражение другими вариантами лептоспиры.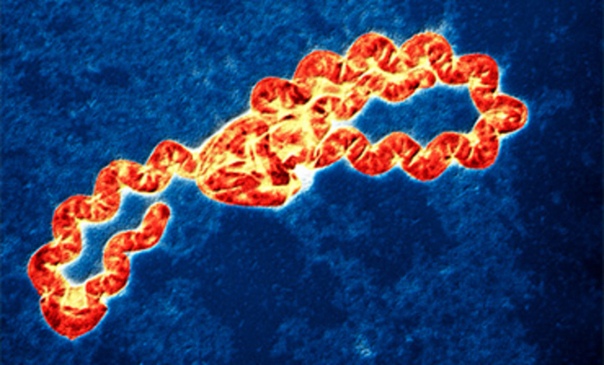
Признаки заболевания
К первым симптомам болезни относят резкое повышение температуры до 39-40 градусов, озноб, головные боли, слабость, покраснение глаз.
Основные симптомы лептоспироза (кроме упомянутых) выглядят так:
- боль в мышцах – чаще всего в икрах ног, бедрах, в области поясницы. Иногда болеть может кожа;
- увеличение лимфоузлов, а также некоторых органов, например, селезенки или печени;
- быстрая потеря веса;
- проблемы со сном и психологическим состоянием: бессонница, тревожность, раздражительность;
- покраснения горла, как правило, небольшие;
- нарушение сердечного ритма, снижение давления;
- отечность в области лица.
Сыпь при лептоспирозе относится к дополнительным признакам – она проявляется не всегда. То же самое касается таких симптомов, как желтуха, анемия, тошнота или рвота.
У вас появились симптомы лептоспироза?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Опасность болезни и осложнения
- внутренние кровотечения;
- почечная или печеночная недостаточность в острой форме;
- проблемы с сердцем;
- пневмония;
- менингит;
- панкреатит;
- параличи и парезы разных видов;
- токсический шок;
- и даже летальный исход.
Зараженному человеку крайне необходима помощь медиков.
Разновидности болезни
Есть несколько классификаций лептоспироза, назовем несколько из них. По типу выделяют болезнь с желтухой и без, а по ведущему синдрому – 4 варианта заболевания.
По тяжести заболевания выделяют легкую, среднетяжелую и тяжелую степени. В первом случае уровень интоксикации легкий, внутренние органы не затронуты. При среднетяжелом течении есть все признаки лептоспироза и сильной интоксикации, а при тяжелом уже поражаются внутренние органы.
Также болезнь может протекать без осложнений и с осложнениями, давать или не давать рецидивы.
Диагностика
Чтобы поставить диагноз, учитываются не только визуальные и другие признаки лептоспироза. Крайне важно провести ряд исследований:
- изучить общий и биохимический анализ крови, общий анализ мочи;
- провести тесты ПЦР или ОТ-ПЦР, а также диагностику РНГА и HCR;
- сделать коагулограмму, УЗИ, люмбальную пункцию (при необходимости).
Клинические рекомендации при лептоспирозе предполагают дифференцирование (отделение) заболевания от болезней, которые проявляются похожим образом. В данном случае это гепатиты разных видов.
Лечение
Чтобы провести эффективное лечение лептоспироза, пациента для начала доставляют в больницу – это обязательное условие, поскольку болезнь может привести к смертельно опасным осложнениям.
Далее пациентам назначается медикаментозное лечение, которое включает не менее четырех групп препаратов, каждая из которых отвечает за свои задачи. Необходимо ввести вакцину против возбудителя, снять местные симптомы, убрать последствия интоксикации и т.д. В зависимости от состояния больного могут использоваться и сложные процедуры на специальном оборудовании, например, поддержка почек, если они не справляются со своими функциями.
Дополнительно предусматривается диета. Если речь о поражении почек, то это диета №7, при поражениях печени – №5.
Профилактика
Важным моментом является профилактика лептоспироза, которая позволяет избежать заболевания или существенно понизить риски заражения. К профилактическим мерам относят следующие:
- прививка от лептоспироза. Вакцинация проводится с семилетнего возраста. Во взрослом возрасте она показана людям, работающим в с/х сфере, ветеринарии;
- тщательное соблюдение правил личной гигиены;
- отказ от купания в тех местах, где оно запрещено либо просто не разрешено. Избегайте любых непроверенных водоемов;
- работа с животными исключительно с соблюдением мер личной безопасности. По возможности животные должны быть вакцинированы специальной сывороткой;
- своевременная обработка любых повреждений кожи и слизистых специальными средствами.
При возникновении симптомов лептоспироза необходимо немедленно обратиться к инфекционисту, иммунологу либо вызвать скорую помощь.
Вопросы-ответы
Является ли лептоспироз смертельным заболеванием?
Эта болезнь может привести к летальному исходу. Оказание своевременной помощи в данном случае является крайне важным моментом. Лечение необходимо проводить в условиях медицинского учреждения – народные и домашние методы в данном случае недопустимы.
Передается ли болезнь от человека к человеку?
Такие случаи крайне редки, поэтому обычно ответ на этот вопрос отрицательный. Если не контактировать с выделениями больного, заразиться от прикосновения и обычного общения невозможно.
Есть ли сыпь при лептоспирозе?
Сыпь от лептоспироза появляется только при определенных разновидностях болезни, это необязательное условие. Если высыпания отсутствуют, исключать такое заражение все-таки нельзя – при наличии других симптомов все равно требуется профессиональная консультация.
Чем человек может заразиться от насекомых, млекопитающих и птиц – Наука – Коммерсантъ
текст Петр Харатьян
иллюстрации Галя Панченко
Туберкулез
Рисунок: Галя Панченко
Туберкулез — хроническая заразная болезнь, вызывающаяся видимой под микроскопом палочкой одного из трех типов: человеческого, крупного рогатого скота или птичьей. Каждая из них в высшей степени опасна для хозяина соответствующего вида, но может вызвать заболевание и у представителей других видов. Заразиться можно через дыхательные пути, реже — через пищеварительный тракт или поврежденную кожу. Туберкулез поражает в первую очередь легкие: длительный кашель с мокротой и кровью (на более поздних стадиях), лихорадка, ночная потливость. Источником заражения человека могут оказаться больные животные, зараженный ими воздух, продукты, произведенные из них.
Сибирская язва
Рисунок: Галя Панченко
Наиболее яркие симптомы сибирской язвы у человека — возникающие на коже, в месте внедрения бациллы, синевато-красные узелки, а затем вырастающие темно-красные пузыри, содержащие жидкость. После того как пузырек лопается, зона ткани, на которой он располагался, мертвеет, и вокруг возникают такие же узелки, а потом пузыри. На этом фоне быстро происходит общее заражение крови, поднимается температура. Без скорой медицинской помощи больной умирает. Источники заражения — кровь, мясо и кожа павших животных. Сибирской язвой болеют домашние, сельскохозяйственные и дикие животные, а также и люди.
Лептоспироз
Рисунок: Галя Панченко
Лептоспироз (или инфекционная желтуха) — заболевание домашних, сельскохозяйственных и некоторых диких животных, а также человека. Лептоспиры, бактерии-возбудители лептоспироза, обитают преимущественно в воде рек и озер и проникают в организм через пищеварительный тракт, слизистые оболочки или поврежденную кожу.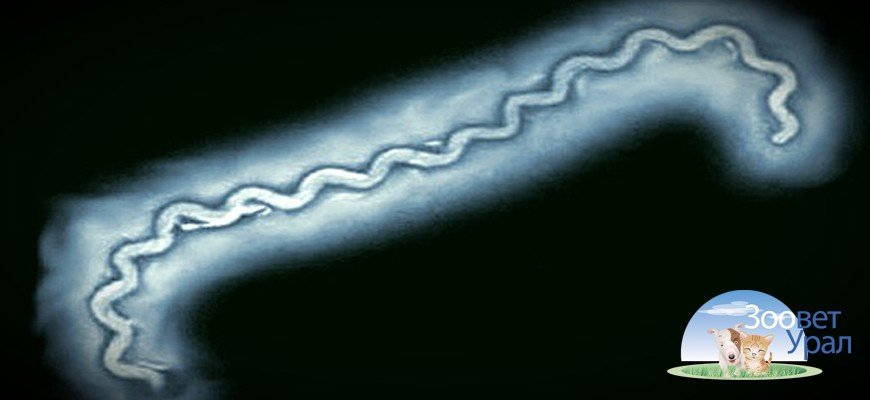 Также они содержатся в естественных жидкостях больных и даже переболевших животных. Главный резервуар лептоспир в природе — грызуны. Симптомы болезни — сильный озноб, потеря сознания, бред, лихорадка, головные боли, боль в мышцах. Если начинается желтуха, на коже появляется зудящая сыпь. Поражаются печень и почки.
Также они содержатся в естественных жидкостях больных и даже переболевших животных. Главный резервуар лептоспир в природе — грызуны. Симптомы болезни — сильный озноб, потеря сознания, бред, лихорадка, головные боли, боль в мышцах. Если начинается желтуха, на коже появляется зудящая сыпь. Поражаются печень и почки.
Туляремия
Рисунок: Галя Панченко
Туляремией болеют грызуны, пушные звери, сельскохозяйственные и домашние животные, а также человек. Наиболее распространенные переносчики возбудителя туляремии — кровососущие насекомые и клещи. Источником этой опасной инфекции являются также грызуны. Туляремию возбуждает мелкая полиморфная палочка, способная к длительному существованию вне организма (в воде при 13-15°С — 3 мес.; в замороженном мясе — до 90 сут.). Человек может заразиться во время купания, через кожу или слизистые оболочки. Поражаются преимущественно лимфатические узлы, легкие и селезенка, бывают лихорадки, головокружение, тошнота, бред, головная боль.
Бруцеллез
Рисунок: Галя Панченко
Наиболее распространенные источники бруцеллеза для человека — зайцы. Также болеют домашние животные, сельскохозяйственный скот, волки, лисицы, воробьи, голуби и проч. Человек может заразиться бруцеллезом через пищеварительный тракт, кожу и слизистые оболочки, после чего у него начинаются лихорадка и озноб, повышается температура (вплоть до 41°С), увеличиваются лимфоузлы; поражаются почти все внутренние органы и особенно сильно — суставы, что может привести к инвалидности и даже, в редких случаях, к смерти.
Бешенство
Рисунок: Галя Панченко
Бешенство — острое инфекционное заболевание, вызываемое невидимым под обыкновенным микроскопом вирусом, который передается здоровым животным или людям со слюной больного животного — при укусе. Бешенством могут заразиться практически все животные, даже птицы. При бешенстве поражается центральная нервная система, что вызывает повышенную агрессивность, парезы, параличи, судороги и т.п. Болезнь может не проявляться достаточно долго — от 12 дней до нескольких месяцев. Если срочно не вакцинировать укушенного бешеным животным человека, он может умереть менее чем за две недели.
При бешенстве поражается центральная нервная система, что вызывает повышенную агрессивность, парезы, параличи, судороги и т.п. Болезнь может не проявляться достаточно долго — от 12 дней до нескольких месяцев. Если срочно не вакцинировать укушенного бешеным животным человека, он может умереть менее чем за две недели.
Чума
Рисунок: Галя Панченко
Чумная палочка — бактерия, являющая возбудителем бубонной, легочной и септической форм чумы. Ее основными переносчиками в природных очагах являются грызуны, кошки и верблюды, а также разнообразные блохи. При чуме поражаются легкие, лимфоузлы и другие внутренние органы, развивается сепсис. «Юстинианова чума» (541-750 гг.) и «Черная смерть» (1346-1353 гг.) — наиболее известные пандемии чумы. Первая унесла десятки миллионов жизней, вторая — треть населения Европы. Обе чумы, как считается, пришли в Средиземноморье с территории Африки.
Токсоплазмоз
Рисунок: Галя Панченко
Возбудителем токсоплазмоза является паразитическое простейшее — токсоплазма. Человек может заразиться как от человека, так и от животного, а также быть лишь переносчиком токсоплазм. Передача возбудителя может происходить через пищеварительный и дыхательный тракты, внутриутробно, посредством контакта с больными, половым путем; заразны и естественные жидкости больного организма. Токсоплазмы переносят членистоногие: мухи, блохи, некоторые клещи и др. При острой форме у больного увеличивается печень и сильно повышается температура, как при тифе, либо поражается нервная система (судороги, рвота, параличи и др. симптомы). Есть предположение, что до 65% всего человечества заражено паразитами токсоплазмоза.
Клинико-патогенетические механизмы острой почечной недостаточности Лептоспироз
Л.В. Минова, П.В. Чегусов
Киевская городская клиническая больница № 4,
В.И. Матяш
ГУ «Институт эпидемиологии и инфекционных болезней имени Л. В. Громашевского АМН Украины»
В. Громашевского АМН Украины»
Клинико-патогенетические механизмы острой почечной недостаточности
Лептоспироз – одно из наиболее распространенных зоонозных
заболеваний, регистрируемых во многих странах мира с различными
климатическими условиями [14]. В Украине он является наиболее
значимой зоонозной инфекцией с широко распространенными природными и
антропургическими очагами, которые представляют постоянную опасность
для здоровья людей.
В период с 1985 по 1998 г. уровень заболеваемости лептоспирозом возрос
с 1,0 до 3,11 на 100 тыс. населения [14]. За последние 5 лет
наблюдается стойкая тенденция к росту указанного показателя (темп
прироста составил 40,6%). Количество заболевших лептоспирозом
увеличилось с 397 в 2003 г. (интенсивный показатель – 0,82 на
100
тыс.) до 729 случаев в 2004 г. (интенсивный показатель – 1,52
на
100 тыс.). В 2007 г. зарегистрировано 674 случая лептоспироза (1,44 на
100 тыс.). Довольно высоким остается показатель смертности от данной
патологии: в 2007 г. он составил 0,11 на 100 тыс. (11,6%), в годы
повышения уровня заболеваемости в отдельных регионах он достигал
0,6-0,8 на 100 тыс. населения [6].
В Украине в этиологической структуре лептоспироза превалируют
лептоспиры 5 серогрупп: Icterohaemorrhagiae, Grippotyphosa,
Pomona, Canicola, Hebdomadis [3]. В 2000-2007 гг. наибольший
(67,8-75,3%) удельный вес имели лептоспиры серогруппы
Icterohaemorrhagiaе, которые вызывают наиболее тяжелые формы
заболевания с высокой летальностью.
Заболеваемость лептоспирозом на современном этапе имеет спорадический
характер, но в отдельные годы отмечаются групповые заболевания и
небольшие вспышки инфекции.
Результаты эпидемиологического наблюдения свидетельствуют о том, что
основным источником лептоспироза являются мелкие млекопитающие
–
свыше 70%, сельскохозяйственные и домашние животные – около
10%.
Важная роль в поддержании инфекции в природных и антропургических
очагах принадлежит грызунам (серые и черные крысы, полевые мыши и др. ).
Среди животных периодически возникают эпизоотии, во время которых
заболевание может протекать остро и тяжело и приводить к гибели
животных. Однако чаще инфекция приобретает хроническую форму, что
сопровождается длительным выделением лептоспир во внешнюю среду. В
организме животных микробы накапливаются преимущественно в почках (в
извитых канальцах) и выделяются с мочой, интенсивно инфицируя
окружающую среду.
).
Среди животных периодически возникают эпизоотии, во время которых
заболевание может протекать остро и тяжело и приводить к гибели
животных. Однако чаще инфекция приобретает хроническую форму, что
сопровождается длительным выделением лептоспир во внешнюю среду. В
организме животных микробы накапливаются преимущественно в почках (в
извитых канальцах) и выделяются с мочой, интенсивно инфицируя
окружающую среду.
| Длительность лептоспирурии у животных различна и составляет, например у грызунов, от 1 мес до 1 года. Во влажных биотопах возбудители продолжительное время сохраняют жизнеспособность во внешней среде [3]. Лептоспиры являются гидробионтами: они устойчивы к действию низких температур окружающей среды и длительно выживают в воде, что обеспечивает широкое распространение инфицированности среди животных и, следовательно, постоянное поддержание инфекции в природном очаге. |
По результатам эпидемического расследования, в 2004-2007 гг. в Украине
основными путями передачи остаются: водный – свыше 45%
(купание,
рыбалка, сельхозработы на увлажненных участках), контактный –
около 40%, пищевой – 8% [6].
Рассматривая вопрос этиологии и патогенеза лептоспироза,
необходимо отметить, что возбудители заболевания относятся к роду
Leptospira (ранее были описаны как спирохеты), причем известно около
200 патогенных их серотипов и 23 серогруппы, отличающиеся в зависимости
от антигенной структуры. В Украине циркулируют лептоспиры 13 серогрупп,
основное значение среди которых имеют L. icterohaemorrhagiае, L.
grippotyphosa, L. роmoпа, L. canicola, L. hebdomadis, L. taras ovi.
Микроорганизмы имеют небольшие размеры, спиралевидную форму, обладают
способностью к движению. Небольшие размеры объясняют возможность
накопления этих спирохет в просвете извитых канальцев почек, а
способность возбудителей к активному движению позволяет преодолевать
барьеры кожных покровов и слизистых оболочек при проникновении в
организм человека. При разрушении лептоспир выделяется эндотоксин,
имеющий существенное значение в патогенезе инфекции. К факторам
патогенности также относят способность (и склонность) микроорганизмов к
адгезии на эндотелии капилляров и эритроцитах. Кроме того, патогенные
лептоспиры в процессе жизнедеятельности выделяют агрессивные
субстанции: гиалуронидазу, фибринолизин, гемолизин, лецитиназу,
цитопатогенные факторы, термолабильные и термостабильные токсические
вещества, которые чаще обозначаются как токсические метаболиты [2, 7-9].
При разрушении лептоспир выделяется эндотоксин,
имеющий существенное значение в патогенезе инфекции. К факторам
патогенности также относят способность (и склонность) микроорганизмов к
адгезии на эндотелии капилляров и эритроцитах. Кроме того, патогенные
лептоспиры в процессе жизнедеятельности выделяют агрессивные
субстанции: гиалуронидазу, фибринолизин, гемолизин, лецитиназу,
цитопатогенные факторы, термолабильные и термостабильные токсические
вещества, которые чаще обозначаются как токсические метаболиты [2, 7-9].
| Возбудители лептоспироза внедряются в организм человека через неповрежденные кожные покровы или слизистые оболочки, не вызывая воспаления в месте входных ворот (отсутствует первичный аффект). С током крови лептоспиры заносятся во внутренние органы (наблюдается первичная диссеминация возбудителя). Вслед за адгезией лептоспир к поверхности клеток происходит их размножение и накопление в межуточном пространстве, причем наиболее значительно – в тканях печени и почек. Эта фаза патогенеза соответствует инкубационному периоду заболевания и продолжается обычно 6-14 дней. |
Первые клинические проявления лептоспироза соответствуют массовому
выходу возбудителя в кровяное русло из очагов размножения (повторная
диссеминация). Поскольку на фоне первичной бактериемии уже произошла
стимуляция системы иммунитета и сенсибилизация организма продуктами
распада и жизнедеятельности патогена, то реакция на выход
возбудителя бывает достаточно бурной. Это объясняет остроту начала
заболевания и выраженный с первых дней токсикоз. Гибель лептоспир под
воздействием специфических и неспецифических факторов защиты
сопровождается поступлением в кровь большого количества факторов
агрессии возбудителя. Их воздействие на сосуды приводит к развитию универсального
капилляротоксикоза.
Диффузное повреждение эндотелия капилляров (повышение их проницаемости
и ломкости) – важнейший патогенетический фактор, который
является
причиной развития
универсального геморрагического синдрома и служит
дополнительным механизмом повреждения различных органов. В этот период
возможно развитие инфекционно-токсического
шока, ДВС-синдрома.
В этот период
возможно развитие инфекционно-токсического
шока, ДВС-синдрома.
Под действием лептоспир, эндотоксина и токсических продуктов
метаболизма возбудителей формируются
дегенеративные и некротические изменения в печени, почках, мышцах и др.,
вследствие чего в период разгара заболевания создаются условия для
развития тяжелых полиорганных поражений [2, 7, 8, 10]. Среди них особое
место занимает острая
почечная недостаточность (ОПН)
как наиболее частое проявление лептоспироза, которое как изолированно,
так и в сочетании с другими поражениями обычно определяет летальный
исход заболевания [11].
Поражение почек при лептоспирозе признано обязательным проявлением
инфекционного процесса. При легких формах заболевания клинические
признаки нарушения функции почек могут отсутствовать или быть
незначительно выраженными, однако при лабораторном обследовании
выявляют их поражение. В отдельных случаях по данным прижизненной
пункционной биопсии у больных с легкой формой
лептоспироза
без каких-либо признаков нарушения функции органа выявляют
морфологические признаки поражения почечной ткани.
При экспериментальном изучении ультраструктуры почек мышей, которым
внедрили L. pomona, установлено, что уже на 2-й день инфицирования
лептоспира проникает через мембрану капилляра, вызывая на 8-10-й день
клеточную инфильтрацию и отек, на 10-й день возбудитель может быть
обнаружен в клетках проксимальных отделов тубулярной ткани, и на 14-й
день заболевания он захватывает всю ткань почек. Это приводит к
развитию тубулоинтерстициального
нефрита.
Установлено, что экзотоксиноподобные вещества, выделяемые
лептоспирами, оказывают прямой цитотоксический эффект, а
эндотоксиноподобные – играют роль дополнительного фактора
повреждения эндотелия почек [15, 16]. При своевременно начатом лечении
эти повреждения обратимы, в противном случае лептоспиры, несмотря на
воздействие гуморального и клеточного иммунитета, сохраняются в ткани
почек в жизнеспособном состоянии.
Подтверждая существенную роль лептоспир, их метаболитов и эндотоксинов
в повреждении нефротелия, экспериментальные данные свидетельствуют и о
том, что микроциркуляторные нарушения способствуют некробиозу почечного
эпителия [10-12]. Поражение почек при лептоспирозе происходит по типу
развития острого нефрозонефрита. При этом нарушаются
практически
все функциональные параметры нефронов: клубочковая фильтрация,
канальцевая реабсорбция, концентрационная и секреторная активность [10].
Поражение почек при лептоспирозе происходит по типу
развития острого нефрозонефрита. При этом нарушаются
практически
все функциональные параметры нефронов: клубочковая фильтрация,
канальцевая реабсорбция, концентрационная и секреторная активность [10].
Немаловажное значение в развитии ОПН при лептоспирозе принадлежит
почечной гипоперфузии (преренальная форма почечной недостаточности).
Развивающийся инфекционно-токсический шок приводит к расстройству
кровообращения, особенно в кортикальном слое почек, вследствие
артериальной гипотензии, снижения объема циркулирующей крови и
гидростатического давления. Это вызывает значительное ограничение
площади фильтрации и уменьшение объема образующейся первичной мочи.
В развитии ОПН при лептоспирозе также обсуждается роль циркулирующих
иммунных комплексов и высокой степени сенсибилизации иммуноцитов к
почечному антигену, а также значение миоглобина в повреждении
почечной ткани.
Первые клинические признаки поражения почек можно обнаружить уже в
начальной стадии заболевания. На фоне выраженного синдрома интоксикации
и внезапного повышения температуры тела до 39-40 °С больные
жалуются на мышечные, суставные, головные боли, а также боли в
поясничной области.
| Главным диагностическим признаком уже в первые дни лептоспироза, который сохраняется и в период разгара заболевания, являются сильные боли в мышцах, особенно икроножных. |
В ряде случаев из-за болевого синдрома больные не могут самостоятельно
передвигаться, при пальпации определяется резкая болезненность мышц.
Следует отметить, что подобное начало заболевания в сочетании с любыми
признаками поражения почек может быть достаточным для провизорного
диагноза «лептоспироз».
В начале заболевания также определяются болезненность при поколачивании
по поясничной области, снижение суточного диуреза, изменения в общем
анализе мочи. Характерными признаками считают протеинурию,
микрогематурию, лейкоцитурию, цилиндрурию, которые у многих больных при
нетяжелом течении лептоспироза умеренно выражены и кратковременны, что
требует особого внимания врача [2, 4, 5].
Начальная стадия ОПН практически у всех больных развивается со 2-3-го
дня заболевания на фоне гипертермии, прогрессирующего токсикоза и
диссеминированного внутрисосудистого свертывания. Отчетливая
манифестация поражения почек отмечается уже к 4-5-му дню. Происходит
снижение количества мочи до 200-300 мл/сут, а в наиболее тяжелых
случаях – и менее 100 мл/сут. У значительного количества
больных
олигурия на протяжении 2-3 дней развивается до анурии. Реже ОПН
начинается внезапно, c анурии.
Признаки поражения почек максимально выражены в период разгара
заболевания – с 7-10-го дня [11]. Наблюдается выраженная
клиническая картина лептоспироза с характерным многообразием
симптомов. Несмотря на снижение температуры тела, самочувствие больных
обычно не улучшается. Нарастает ОПН, развивается или усугубляется
геморрагический синдром как следствие панкапилляротоксикоза. На коже и
слизистых оболочках появляются или увеличиваются геморрагические
высыпания, возникают кровотечения (носовые, легочные, маточные,
желудочно-кишечные, повышенная кровоточивость десен) [2, 7, 8]. У
погибших от лептоспироза практически во всех внутренних органах и
мышцах обнаруживают кровоизлияния, чаще всего в легких, стенках желудка
и кишечника, в почках, надпочечниках, миокарде, печени [1]. Возможно
появление или прогрессирование менингита. ОПН характеризуется
прогрессивным нарастанием в крови, спинномозговой и трансцеллюлярной
жидкостях уровня мочевины, креатинина, остаточного азота. Блокирование
функции нефрона с угнетением или полным прекращением выделения
продуктов обмена веществ, включая ионы водорода, приводит к развитию
метаболического ацидоза. Вследствие развития дисэлектролитемии
повышается осмолярность плазмы
Гипергидратация
и гиперволемия в олигоанурической стадии ОПН являются основной
причиной перегрузки сердечно-сосудистой системы, вплоть до развития
острой сердечной недостаточности, застоя в малом круге кровообращения с
отеком легких, реже – отека мозга с выраженной энцефалопатией
и
клонико-тоническими судорогами и комой [11]. |
.
Восстановление диуреза начинается с постепенного его увеличения до
200-300 мл/сут в течение 2-4 сут и достижения целевого количества
– 1,5-2 л/сут. При этом сохраняются нарушения фильтрационной
и
реабсорбционной функций нефронов. Поэтому в крови активно продолжают
нарастать уровни мочевины и креатинина, достигая своего критического
значения, что впоследствии становится причиной нарушения
гомеостаза и летального исхода. Дальнейшее ежесуточное увеличение
количества мочи на 500-700 мл до объема, превышающего 3 л/сут,
происходит в стадии полиурии. В течение 2-3 дней показатели креатинина
и мочевины продолжают удерживаться на прежнем уровне, а в последующем
постепенно снижаются. Следует отметить, что потеря значительного
количества жидкости в этот период заболевания при неадекватном
восполнении объема циркулирующей крови может приводить к гиповолемии,
внутрисосудистой дегидратации. Гипоэлектролитемия в этот период
достигает наивысшего уровня и требует постоянной коррекции солевыми
растворами [11]. Субъективное состояние больных в период полиурии
постепенно улучшается: уменьшаются слабость, диспептические
расстройства, вегетативная лабильность.
Стадия нормализации диуреза у большинства больных с тяжелым течением
наступает к 4-5-й неделе заболевания. Количество мочи постепенно
снижается до 2 л/сут, биохимические показатели крови приближаются к
норме, что свидетельствует о структурном и функциональном
восстановлении почек.
У всех больных с тяжелой формой лептоспироза при ультразвуковом
исследовании обнаруживают увеличение почек, утолщение паренхимы и
повышение ее эхогенности, исчезновение границы между корковым и
мозговым слоями [13].
С появлением на 2-й неделе заболевания специфических антител и в связи
с нарастанием их титра происходит освобождение от лептоспир печени и
других органов, но не почек. Фильтруясь из крови в мочу, они проникают
в интерстициальную ткань почек, затем – в проксимальные
извитые
канальцы, причем из-за такой локализации специфические антитела не
могут воздействовать на микроорганизмы. Вследствие этого лептоспиры
длительно сохраняются на почечном эпителии и могут обнаруживаться в
почечной ткани до 40-го дня заболевания, с чем в определенной степени
можно связать развитие рецидивов лептоспироза.
Вследствие этого лептоспиры
длительно сохраняются на почечном эпителии и могут обнаруживаться в
почечной ткани до 40-го дня заболевания, с чем в определенной степени
можно связать развитие рецидивов лептоспироза.
Целенаправленное обследование больных на диспансерном этапе после
перенесенного лептоспироза позволило выявить частые признаки поражения
почек. Так, у больных в период ранней реконвалесценции нередко
наблюдают умеренно выраженную протеинурию, лейкоцитурию, циллиндрурию и
микрогематурию. В восстановительном периоде отмечают
тубулоинтерстициальный нефрит и присоединение вторичной бактериальной
инфекции с развитием пиелонефрита.
Наблюдение в течение полутора лет за пациентами, перенесшими
лептоспироз, позволило обнаружить у 57,6% обследованных признаки
хронической патологии почек с латентной стадией хронической почечной
недостаточности без тенденции к переходу в терминальную [12].
Исходя из патогенеза лептоспироза, очевидной становится необходимость
как можно более раннего назначения этиологической терапии, что
позволяет предотвратить развитие ОПН [15]. В поздних стадиях
лептоспироза, когда включаются механизмы органных повреждений, исход
заболевания во многом определяется адекватностью и
эффективностью
патогенетической терапии, которая заключается в коррекции
функции
сердечно-сосудистой системы, профилактике и лечении геморрагического
синдрома, метаболических нарушений, а также дезинтоксикации. При
лечении больных лептоспирозом необходимо принимать во внимание
закономерное при данной инфекции поражение почек. Следует избегать
назначения нефротоксических препаратов, контролировать суточный диурез
(с учетом вводимой жидкости), в ранние сроки заболевания проводить его
медикаментозную стимуляцию. Многие больные лептоспирозом нуждаются в
неотложных мероприятиях в условиях отделений интенсивной терапии.
При лечении лептоспироза успешно используют методы эфферентной терапии
(гемосорбция, аппаратная плазмосорбция, плазмаферез в сочетании с
плазмосорбцией) [9, 11]. Как правило, трудности в осуществлении методов
интенсивной терапии при лептоспирозе обусловлены полиорганными и
полисистемными повреждениями, требующими разнонаправленных лечебных
мероприятий, например ОПН и выраженный геморрагический синдром, ОПН и
гипергидратация и т. д.
Как правило, трудности в осуществлении методов
интенсивной терапии при лептоспирозе обусловлены полиорганными и
полисистемными повреждениями, требующими разнонаправленных лечебных
мероприятий, например ОПН и выраженный геморрагический синдром, ОПН и
гипергидратация и т. д.
Выводы
1. Лептоспироз остается наиболее значимой зоонозной инфекцией в
Украине, имеющей тенденцию к периодическому росту заболеваемости.
Основная этиологическая роль в развитии заболевания по-прежнему
принадлежит лептоспирам серовара Icterohaemorrhagiae, вызывающим
наиболее тяжелые поражения организма и высокую летальность.
2. Лептоспироз характеризуется яркой клинической картиной, закономерной
сменой периодов заболевания, строго соответствующей фазам патогенеза,
что обеспечивает возможность клинической диагностики, оценки тяжести
патологического процесса.
3. ОПН при лептоспирозе возникает как вследствие прямого воздействия
лептоспир и их токсинов на орган-мишень, так и опосредованно
–
при развитии инфекционно-токсического шока, геморрагического синдрома,
капилляротоксикоза, воздействия иммунных комплексов.
4. ОПН является ведущим звеном патологического процесса при данной
инфекции, непосредственно определяющим тяжесть течения и прогноз
заболевания, а также экстремальным состоянием организма,
сопровождающимся выраженными нарушениями гомеостаза, которые требуют
неотложной коррекции.
5. В целях улучшения своевременной диагностики, а также обеспечения
ранней госпитализации больных в профильное лечебное учреждение и
проведения адекватной терапии необходима настороженность в отношении
лептоспироза практических врачей разных специальностей.
Литература
1. Анисимова Ю.Н., Матяш
В.И.
Клинико-морфологическая характеристика летальных исходов при
лептоспирозе // Сучаснi iнфекцiї. – 2000. – № 2.
– С.
64-66.
2. Антонова Т.В.
Лептоспироз и острая почечная недостаточность // Нефрология.
– Т. 9, № 1. – С. 20-28.
3. Бернасовская Е.П.,
Угрюмов Б.Я., Вовк А.Д. и др. Лептоспирозы. – К.:
Здоров’я, 1986. – 152 с.
4. Васильева Н.А.
Клинико-эпидемиологическая характеристика тяжелых форм лептоспироза и
усовершенствование лечения. – К., 2000. – 26 с.
5. Васильева Н.А.
Сучаснi погляди на
патогенез ураження нирок при лептоспiрозi // Iнфекцiйнi хвороби.
– 2001. – № 2. – С. 62-67.
6. Виноград Н.О.,
Третьякова Л.В. и
др. Эколого-эпидемиологические аспекты лептоспироза в Украине //
Практична медицина. – 2005. – Т. 11, № 1.
– С.
100-104.
7. Возианова Ж.И.
Лептоспироз // Сучаснi iнфекцiї. – 2000. – № 2.
– С. 70-84.
8. Возианова Ж.И.
Инфекционные и
паразитарные болезни: В 3-х т. – К.: Здоров’я,
2001.
– Т. 2. – С. 656-690.
9. Лобзин Ю.В., Иванов
К.С. Клиника,
диагностика и лечение лептоспироза // Военно-мед. журнал. –
1998.
– № 2. – С. 15-20.
10. Матяш В.И.
Клинико-патогенетические аспекты острой почечной недостаточности при
лептоспирозе // Сучаснi iнфекцiї. – 1999. – № 3.
– С.
67-70.
11. Матяш В.І.
Екстремальнi стани при лептоспiрозi та їх корекція: Автореф. дис. …
д-ра мед. наук. – К., 1999.
12. Мельник Г.В.,
Дегтярь Л.Д.
Особенности поражения почек у реконвалесцентов после перенесенного
иктерогеморрагического лептоспироза // Клин. медицина. –
2001.
– № 2. – С. 40-43.
13. Пришляк О.Я.
Ультрасонографiчна
та допплерографiчна характеристика нирок при тяжкому перебiгу
лептоспiрозу // Галицький лiкарський вiсник. – 2004.
–
Т. 11, № 2. – С. 80-81.
14. Сельникова О.П.,
Росада М.О.,
Сурмашева О.В., Бернасовская Е.П. и др. Эпидемиологические особенности
лептоспирозов в Украине в современный период // Инфекционные болезни.
– 2002. – № 4. – С. 11-15.
15. Chih-Yang, Mai-Szu
Wu.
Leptospirosis renal disease // Nephrology Dialysis Transplantation.
– 2001. – Suppl. 15. – P. 73-77.
16. Poonacha KB, Donahue
JM, Giles
RC. Leptospirosis in equine fetuses stillborn foals and placentas //
Vet Pathol. – 1993. – Vol. 30 (4). – P.
362-369.
при лептоспирозе
Клинико-морфологические параллели и эволюция патоморфогенеза лептоспироза при внедрении современных методов терапии
1. Авдеева М.Г. Иктерогеморрагический лептоспироз: исходы и течение отдаленной реконвалесценции// Клиническая медицина.— 2003.— №6. — С. 42-47.
2. Авдеева М.Г. Лептоспироз как заболевание с пролонгированным осложненным течением (иммунопатогенез, диагностика, прогноз, лечение реабилитация) — дис. докт. мед.наук. — Москва, 1997. — 312 с.
3. Авдеева М.Г., Бондаренко И.Н., Передирий И.Р. Клиническое значение активности синтазы оксида азота у больных лептоспирозом // Клиническая лабораторная диагностика. — 2008. — № 1. — С. 40-43.
4. Авдеева М.Г., Евглевский А.А., Лебедев В.В., Шубич М.Г. Современные лабораторно-диагностические критерии оценки течения инфекционного процесса (на примере лептоспироза)// Клин. лаб. диагн. — 1999.— №10. — С. 24.
5. Авдеева М.Г., Лебедев В.В., Борданов В.П., Городин В.Н., Дег-тярь Л.Д. Поражение почек у реконвалесцентов лептоспироза// Кубанский Научный Медицинский Вестник. — №1-2 (28-29). — 1998. — С. 60-62.
6. Авдеева М.Г., Стриханова О.В. Особенности патологической анатомии танатогенеза иктерогеморрагического лептоспироза// материалы 10-й Всероссийской научно-практической конференции по лептоспирозу— Москва-Краснодар, 2003.
7. Авдеева М.Г., Стриханова О.В. Синдром системного воспалительного ответа в танатогенезе иктерогеморрагического лептоспироза// VI съезд инфекционистов. Мат.Съезда. — СПб. — 2003. — С.4.
8. Алексеева Е.А., Антонова Т.В. Поражение почек при безжелтушных и желтушных формах лептоспироза// Нефрология. — 2002. — Т.6, №4. — с.74-78.
9. Ананьина Ю.В. Проблемы экологии патогенных лептоспир. Дис. . док. мед. наук. М., 1993. — 380с.
10. Ананьина Ю.В. Современные тенденции эпидемического проявления природных и техногенных очагов лептоспирозов// Материалы 10-й Всероссийской научно-практической конференции по лептоспирозу. -— Москва-Краснодар, 2003. — С.40-42.
11. Ананьина Ю.В., Петров Е.М., Самсонова А.П., Земская М.С. Леп-тоспирозы в России: проблема контроля и диагностики// Московская международная научно-практ.конф.по лептоспирозу. —М., 2007. — с. 10-11.
12. Андреев Р.Е. Клинико-патогенетические особенности поражения сердца у больных лептоспирозом. — Дис. . канд.мед.наук. — Краснодар, 2002. — 130 с.
13. Антонов B.C., Стоянова Н.А., Семенович В.Н. и др. Клинико-эпидемиологическая характеристика лептоспироза// Терапевт.арх. — 1993. — №6. — С.79-81.
14. Арапов Ю.П., Мельник Г.В., Блажняя Л.П., Городин В.Н. Особенности течения менингита при иктерогеморрагическом лептоспирозе// Кубанский научный медицинский вестник.— Краснодар, 1994.— №5 -6/6-7/.— С.60-61.
15. Асаулюк И.К., Станиславский O.K., Бубнов А.Н. Гемосорбция в комплексном лечении больных лептоспирозом в стадии печеночно-почечной недостаточности// Клин. мед. — 1985. — №4. — С. 114-117.
16. Барштейн Ю.А., Андрейчин М.А. Современные представления о патогенезе лептоспироза// Инфекционные болезни: диагностика, лечение, профилактика: Материалы VI Российско-Итальянской научной конф. — Санкт-Петербург, 2000. — С. 23.
17. Барштейн Ю.А., Анисимова Ю.Н. Новые подходы к трактовке та-натогенеза при лептоспирозе// Зоонозные инфекции. Тез.Докл-V республиканской научно-практич.конф. — Киев — Черновцы, 1985. — С.54-55.
18. Барышев П.М., Кареткина Г.Н. Лептоспироз// Руководство по инфекционным болезням (Под ред.В.И.Покровского, К.М.Лобана. —• 2-е изд. — М.: Медицина, 1986. — 464 с.
19. Беляк Г.М. Геморрагический синдром у больных иктерогеморра-гическим лептоспирозом: Автореф. дис. .канд. мед. наук.— М., 1989.— 19с.
20. Беляк Г.М. Нарушения системы PACK при иктерогеморрагическом лептоспирозе// Эпизоотология, эпидемиология, средства диагностики, терапии и специфической профилактики инфекционных болезней, общих для человека и животных: Тез.докл. — Львов, 1988 — С. 144.
21. Березовская З.В., Мижчук И.И., Оссовская А.Б., Кочетова М.В., Побережец С.Ю., Авдашкова Ю.А. Некоторые особенности течения и лечения тяжелых форм лептоспироза// Врач.дело. — 1994. -— №2. — С.84-85.
22. Бернасовская Е.П., Угрюмов Б.Л., Вовк А.Д. и др. Лептоспиро-зы. — 2-е изд. — Киев: Здровье, 1989. — 152 с.
23. Боголицин Ю.Г., Жуков В.Ю., Недашковский Э.Д. и др. Сочетан-ное применение экстракорпоральной детоксикации и гипербарической окси-генации при тяжелых формах инфекционных болезней// Клин.мед. -— 1988. — Т.66, №2. — С.120-122.
24. Бондарев Л.С. Опыт лечения больных тяжелыми формами лептоспироза// Современные проблемы зоонозных инфекций. — М.,1981. — С. 111112.
25. Бондаренко В.М., Рябиченко Е.В., Веткова Л.Г. Молекулярные аспекты повреждающего действия бактериальных липополисахаридов// Журн. Микробиол. — 2004. — №3. — С.98-105.
26. Бондаренко И.Н., Авдеева М.Г. Структура бактериальных осложнений у больных лептоспирозом// Московская международная научно-практ.конф.по лептоспирозу. — М., 2007. — С. 11-13.
27. Бутылин В.Ю. Интра- и экстракорпоральная детоксикация у больных лептоспирозом: Автореф. дис.канд.мед.наук.— Харьков.— 1986.— 20 с.
28. Виноградова Г.Н., Ленартович Л.С. Тромбогеморрагический синдром у больных лептоспирозом// 2-й съезд инфекционистов УССР: Тез. докл. — Киев, 1983. — С.246-247
29. Гольденштейн З.А., Мкртчан М.О. К эпидемиологии лептоспиро-зов в Краснодарском крае// Материалы 10-й Всероссийской научно-практической конференции по лептоспирозу, Анапа— 18-20сентября2003. — Москва-Краснодар. — 2003. — С. 48-50.
30. Городин В.Н. Взаимосвязь изменений в системе гемостаза и иммунитета при лептоспирозе// Актуальные проблемы гемостаза в клинической практике: Мат-лы II науч-практ.конф. — Краснодар, 2005. — С.35-36.
31. Городин В.Н. Полиорганная недостаточность при лептоспирозе// Новое в диагностике и терапии: Мат-лы 3-й Российско-итальянской конф.по инф.бол. — СПб., 1998. —С.21.
32. Городин В.Н. Синдром полиорганной недостаточности при икте-рогеморрагическом лептоспирозе: Автореф. дис. канд. мед. наук. — М., 1998. —22 с.
33. Городин В.Н. Факторы, определяющие исход заболевания и эффективность проводимой терапии при лептоспирозе. Сообщения 1,2// «Узловые вопросы борьбы с инфекцией». — Мат.Рос.науч. — практич.конф. —2004. — СПб. — С.67-68.
34. Городин В.Н., Лебедев В.В. К характеристике тяжелых форм леп-тоспироза/Инфекционные болезни, 2009.— том 7.— приложение №1.— С. 50.
35. Городин В.Н., Лебедев В.В. Кардиоваскулярные поражения при лептоспирозе// Актуальные проблемы инфекционной патологии, Москва, 2002. —С. 21-23.
36. Городин В.Н., Лебедев В.В. Лечение лептоспироза /Российский медицинский журнал. — №1, 2006 — С. 45-50.
37. Городин В.Н., Лебедев В.В. Тактика лечения больных лептоспирозом на современном этапе / Инфекционные болезни, 2009. — том 7. — приложение №1.— С. 50-51.
38. Городин В.Н., Лебедев В.В., Астапов К.А. и др. Синдром последовательных органных повреждений у больных лептоспирозом// Материалы VI Российско-Итальянской научной конф. — Санкт-Петербург, 2000. — С. 63.
39. Городин В.Н., Лебедев В.В., Заболотских И.Б. Оптимизация интенсивной терапии тяжелых форм лептоспироза (усовершенствованная медицинская технология) (под ред. В.В. Лебедева) / Краснодар «АСВ-Полиграфия». — 2007. — 53 с.
40. Городин В.Н., Лебедев В.В., Лысенко И.В., Токмак Н.Ю. О поражении печени при иктерогеморрагическом лептоспирозе// Инфекционные болезни на рубеже XXI века: материалы научно-практической конференции. Часть I. — Москва, 2000. — С. 27.
41. Городин В.Н., Лебедев В.В., Стриханов С.Н., Борданов В.П., Свистунов В.П.Характеристика инфекционно-токсического шока у больных ик-терогеморрагическим лептоспирозом// Кубан. науч. мед. вестн. — 2000. — спец. выпуск. — С. 77-78
42. Дегтярь Л.Д.Исходы лептоспироза и принципы реабилитации ре-конвалесцентов: Автореф. дис. . канд. мед.н аук. — СПб, 1999. — 18 с.
43. Дранкин Д.И., Годлевская М.В.Лептоспироз.— Саратов, 1988.—272 с.
44. Есипов Е.Н. Сравнительная клинико-эпидемиологическая характеристика лептоспироза, вызванного лептоспирами серогрупп1.terohaemorrhagiae и Canicola (геномовид Leptospira interrogans)// Автореф. дисс. канд. мед. наук. — Ростов-на-Дону, 2004. — С. 17.
45. Жукова Л.И. Клинико-патогенетическое обоснование гепаторе-нальных поражений у больных лептоспирозом (диагностика, прогноз, принципы лечения): Автореф. дис. . докт. мед. наук. — СПб., 2002. — 43 с.
46. Жукова Л.И., Мельник Г.В. Особенности печеночной гемодинамики при лептоспирозе// Инфекции, обусловленные иерсиниями и др.актуальные инфекции: Матер, межд. конф. — СПб, 2000. — С. 117
47. Зотов С.В.Оценка тяжести течения и прогнозирование исходов лептоспироза по показателям антиоксидантной системы крови: Автореф. дис. . канд. мед. наук. — Ростов-на-Дону, 2005. — 25 с.
48. Иванов К.С., Гуревич К.Я., Шведов А.К.Применение методов экстракорпоральной детоксикации при лечении инфекционных больных// Воен-но-мед. журнал. — 1992. — №4-5. — С.74-77.
49. Калинос В.Л., Негреску В.Я., Пунга В.К. Поражение почек при лептоспирозе// Здравоохранение (Кишинев). — 1983. -— №2. — С. 11-14.
50. Карабанов В.Д., Виноградова Г.Н., Галузинский В.П. Применение гемосорбции у больных лептоспирозом с выраженной тромбоцитопенией// Врач. дело. — 1990. — №7. — С.114-116.
51. Касымов Ш.З. Некоторые механизмы лечебного действия сорбци-онной детоксикации при полиорганной недостаточности. — Тез. мат.1 V рес-публик.конф.«Сорбенты медицинского назначения и механизмы их лечебного действия». —Донецк. — 1988. — С.112-113.
52. Кижаева Е.С., Закс И.О. Полиорганная недостаточность в интенсивной терапии// Вестн. интенсивн.терап. — 2004. — №1. — С. 14-18.
53. Киктенко B.C., Ежов Г.И., Волина Е.Г.и др. Лептоспироз / Под ред. Киктенко B.C. — М.: Изд-во УДН, 1985. — 152 с.
54. Клишевич Б.А., Асаулюк И.К., Сидоренко С.И. О легочном синдроме при лептоспирозе// Клин, медицина.— 1985.— T.LXIII, №10.— С. 129-132.
55. Коваленова И.В., Малинина В.В., Нафеев А.А. О поражении органа зрения при гриппотифозном лептоспирозе// Вестн.офтальмол. — 2001. — т. 117, №4. —С. 42-43.
56. Комнова З.Д., Беляк Г.М. Клинико-морфологическая характеристика лептоспироза с геморрагическим синдромом// Советская медицина — 1990, №1. —С. 10-13.
57. Кривулис Д.Б., Грошев А.Н., Барушкина Т.Н. и др. Лечение гемо-сорбцией терминальной стадии печеночно-почечной недостаточности, вызванной лептоспирозом// Анест. и реаниматол. — 1983. —№2. — С.35-39.
58. Кривулис Д.Б., Грошев А.Н., Цимермане Г.И. и др. Лечение терминальных форм иктерогеморрагического лептоспироза// Анестезиология и реаниматология. — 1989. — №2. — С. 59-62.
59. Лебедев В.В, Городин В.Н., Астапов К.А., Бор данов В.П. Эффективность применения экстракорпоральной детоксикации при тяжелых формах лептоспироза// Пятый Российский съезд врачей-инфекционистов. Тез. докл. —М., 1998. —С. 175.
60. Лебедев В.В. Клинико-цитохимическая характеристика и лечение тяжелых форм иктерогеморрагического лептоспироза— Автореф. дис.докт. мед.наук. — Краснодар, 1996. — 38с.
61. Лебедев В.В., Авдеева М.Г., Шубич М.Г., Ананьина Ю.В., Турья-нов М.Х., Лучшев В.И. Иктерогеморрагический лептоспироз / Под редакцией Лебедева В.В. — Краснодар: «Советская Кубань», 2001. — 208 с.
62. Лебедев В.В., Арапов Ю.П., Блажняя Л.П.К вопросу о патогенезе иктерогеморрагического лептоспироза// Материалы 10-й Всероссийской научно-практической конференции по лептоспирозу, Анапа— 18-20сентября 2003. Москва-Краснодар. — 2003. — С. 100-101.
63. Лебедев В.В., Городин В.Н., Абидов М.Т. и др. Применение модулятора функции макрофагов с противовоспалительным эффектом галавита в комплексной патогенетической терапии лептоспироза// Вестник интенсивной терапии. — Москва, 2000.—№5-6. —С. 210-211.
64. Лебедев В.В., Городин В.Н., Стриханов С.Н. Течение и исходы инфекционно-токсических миокардитов при лептоспирозе// Диагностика, консервативное и хирургическое лечение коронарной болезни сердца, артериальных гипертензий. — Саратов, 1997. — С. 34.
65. Лебедев В.В., Городин В.Н., Стриханов С.Н., Козырева В.В. Ин-фекционно-токсический миокардит у больных иктерогеморрагическим лептоспирозом// Кубан. науч. мед.вестн. — 1998. — №1-2. — С. 59-60.
66. Лебедев В.В., Мельник Г.В., Коряков В.В. и др. Интенсивная терапия инфекционно-токсического шока у больных иктерогеморрагическим лептоспирозом// III-й Всероссийский съезд инфекционистов. — Москва-Смоленск. — 1989. — С. 322-324.
67. Лебедев В.В., Стриханов С.Н. Результаты внедрения методов интенсивной терапии в практику лечения больных лептоспирозом// Матер. Всероссийской конференции инфекционистов. — Москва-Волгоград. — 1996. — С. 150.
68. Лесников А.Л., Токаревич К.Н. Лептоспироз. — Л.: Медицина, 1982. — 152 с.
69. Луцик Б.Д., Титов В.М., Собко Ю.Ф., Бельдий В.И.Особенности лептоспирозного менингита// Врач. дело. — 1988. — №8. — С. 110-112.
70. Лысенко И.В., Стриханова О.В. Клинико-лабораторная характеристика и ранняя диагностика безжелтушных форм лептоспироза / Сборник «75 лет кафедре инфекционных болезней РМАПО ФАпоЗиСР». — Москва, 2008. —С. 106-109.
71. Майорова С.О., Стоянова Н.А., Токаревич Н.К. Клинико-эпидемиологическая характеристика лептоспироза в Санкт-Петербурге// Московская международная научно-практ. конф.по лептоспирозу. — М., 2007. —С. 38-39.
72. Мельник Г.В., Дегтярь Л.Д., Жукова Л.И. Поражение гепатобили-арной системы у больных, перенесших лептоспироз // Тер.арх. — 2000 №2. —С. 18-21.
73. Мельник Г.В., Жукова Л.И.Особенности.поражения печени при лептоспирозе// Эпидемиол. инфекц. болезней — 2001. — №3. — С. 41-44.
74. Мишнев О.Д., Щеголев А.И., Трусов О.А. Патологоанатомическая диагностика сепсиса: Методические рекомендации. — Москва. — 2004. — 35 с.
75. Мойсова Д.Л. Гемолико-уремический синдром (лекция) / Инфекционные болезни, 2005. — Т.З. —№2. — С. 55-61.
76. Мойсова Д.Л., Тимашева А.А., Стриханова О.В. Агрегация тромбоцитов при лептоспирозе //Успехи современного естествознания. — 2005, —№7 —С. 39-40.
77. Нафеев А.А. Кардиологический синдром при лептоспирозах// Кардиология. — 2004. — Т.44, №1. — С.93-94.
78. Никифоров Ю.В., Максименко В.А., Чудаков И.Е. Критерии выбора экстракорпоральной детоксикации у больных с почечной недостаточностью// Анест. и реаниматол. — 1995. — №4. — С.38-41.
79. Новикова Р.И., Шано В.П., Логвиненко Л.В., Шраменко Е.К. Лечение лептоспироза, осложненного тяжелой печеночно-почечной недостаточностью// Врач. дело. — 1991. — №1. — С.81-84.
80. Пискунов О.В. Клинико-патогенетическая оценка методов детоксикации у больных лептоспирозом. Дис.канд.мед.наук. — С-Петербург., 1996. — 193 с.
81. Плетнев В.М., Виноградова Г.Н. Рассеянное внутрисосудистое свертывание крови у больных лептоспирозом// Противотромботическая терапия в клинической практике. Новое в теории, диагностике, лечении — Тез. докл.II Всесоюзн.конф. — Москва, 1982. — С.42-43.
82. Плетнев В.М., Ленартович Л.С., Бутылин В.Ю. Интенсивная терапия при лептоспирозе// Тез.докл.УШ Всесоюзн.конф.по лептоспирозам. — Тбилиси, 1983. — С.237-239.
83. Плетнев В.М., Ленартович Л.С., Бутылин В.Ю. Интенсивная терапия при лептоспирозе// Тез. докл.УШ Всесоюзн.конф.по лептоспирозам. — Тбилиси, 1983. — С. 237-239.
84. Плетнев В.М., Ленартович Л.С., Бутылин В.Ю., Виноградова Г.Н. Лечение ОППН при лептоспирозе// Тез.докл.П съезда инфекционистов УССР. — 1983. — Донецк. — С.260-261.
85. Покровский В.И., Акулов К.И. Эпидемиология, диагностика и профилактика лептоспироза. Методические рекомендации.— М., 1987.— 56 с.
86. Полоцкий Ю.Е., Семенович В.Н., Комарова Д.В. и др. Клинико-морфологическая характеристика лептоспироза// Арх. патол. — 1983. — т.45, №5. —С. 48-54.
87. Пупкевич-Диамант Я.С., Гурфинкель JI.P., Нисневич Э.Б. Электрокардиографические изменения при лептоспирозе// Клинич. медицина. — 1990. —№3. —С. 82-88.
88. Пупкевич-Диамант Я.С., Нерода А.Б., Непомнящая Е.М.К вопросу о летальных исходах при современном течении лептоспирозной инфекции// Рукопись, депонированная во ВНИИМИ МЗ РСФСР №5298-82.— М., 1982. — 15 с.
89. Рахманова А.Г., Варшавский Ю.С., Савин А.Н.Гемосорбция в лечении острой почечной недостаточности при лептоспирозе// Тез. докл.У1 Всесоюзн.конф.по клинич.биохимии, морфологии и иммунол. инфекц. болезней. — Рига, 1983. — С. 490-491
90. Рычнев В.Е., Пупкевич-Диамант Я.С., Шелковская Г.А.и др. Функция и структура печени при лептоспирозе// Актуальные проблемы лептоспироза. — М.:, 1979. — С.56-57.
91. Рычнев В.Е., Шкиль Н.Н., Воронин С.Г. О характере поражения печени при лептоспирозе// Тез.докл.УП Всесоюзной конф. по лептоспиро-зам —Киев, 1979. — С.206-207.
92. Самошенко Б.Н. Лептоспирозы людей в Ейском районе// Материалы 10-й Всероссийской научно-практической конференции по лептоспирозу, Анапа — 18-20сентября 2003. — Москва-Краснодар. — 2003. — С. 68-69.
93. Самсонова А.П., Петров Е.М., Аляпкина Ю.С. Полимеразная цепная реакция в лабораторной диагностике лептоспирозов// Материалы VI Российского съезда врачей инфекционистов — СПб., 2003. — С. 337.
94. Самсонова А.П., Петров Е.М., Лебедев В.В., Лысенко И.В., Аляп-кинаЮ.С., Ананьина Ю.В. Геномный полиморфизм патогенных лептоспир и проблемы ПЦР-диагностики лептоспирозов// Клиническая лабораторная диагностика. — 2004. — №9. — С. 30.
95. Сахарова М.М. Клиника поражения глаз при лептоспирозной инфекции// Мат. докл. научн. конф по лептоспирозам зон Северного Кавказа и Поволжья. — Краснодар, 1969. — С. 331-339.
96. Семенович В.Н., Полоцкий Ю.Е., Дайтер А.Б., Клейнерман А.С. Особенности взаимодействия лептоспир с организмом хозяина при инфекционном процессе у золотистых хомяков// ЖМЭИ. — 1988. — №3. — С. 76-82.
97. Семенович В.Н., Полоцкий Ю.Е., Дайтер А.Б.Взаимодействие лептоспир с организмом хозяина при инфекционном процессе у морских сви-нок//ЖМЭИ. — 1987 №12. — С. 81-87.
98. Серебрякова Т.А., Кондратенко В.Н., Ленартович Л.С. Лаборатор-но-клинические параллели в диагностике лептоспироза// Лептоспирозы: Тез. докл. VIII Всесоюзн. конф. по лептоспирозам.— Тбилиси, 1983.— С. 248-250.
99. Стриханов С.Н., Игнатенко Е.Н., Арапов Ю.П., Пасторова И.Б. Безжелтушные формы лептоспироза при вспышечной заболеваемости// Кубанский Научный Медицинский вестник — 2000. —- спецвыпуск — С. 105.
100. Сэнфорд Д.П. Лептоспироз// Внутренние болезни. Книга 3. Инфекционные болезни/ Под ред. К. Дж. Браунвальда и др./ Пер.с англ. — М.: Медицина, 1993. — С. 458-464.
101. Тарасевич Н.Н. Иммунология и серологическая диагностика леп-тоспирозной инфекции. —М, 1972. — 135с .
102. Угрюмов Б.Л., Плетнев В.М., Вовк А.Д.и др.Клинические варианты лептоспироза// Клин.медицина. — 1983. — №2. — С. 89-93.
103. Фролов А.Ф., Барштейн Ю.А., Анисименко Ю.Н. Патоморфология токсико-инфекционного шока при гриппе и лептоспирозе// Арх. патологии. — 1983, №12. — С. 44-50.
104. Фролов А.Ф., Барштейн Ю.А., Виноградова Г.Н., Николенко А.П. Коррекция нарушений регуляции агрегатного состояния крови при лептоспирозе// Всесоюзн.конф.«Актуальные проблемы гемостаза в клинической практике»: Тез. докл. — М.,1987. — С. 139-140.
105. Фролов А.Ф., Плетнев В.М., Ленартович Л.С. и др. Комплексное применение методов сорбционной детоксикации в терапии лептоспироза// Врач.дело. — 1986. —№4. —С. 102-105.
106. Фролов А.Ф., Угрюмов Б.Л., Бернасовская Е.П. и др. Анализ летальности при лептоспирозе// Лептоспирозы: Тез. докл. VIII Всесоюзн. конф. по лептоспирозам. — Тбилиси, 19836. — С. 254-356.
107. Хрусталев Ю.М, Царегородцев Г.И. Философия науки и медицины. — Москва: Издательская группа «ГЭОТАР-Медиа», 2005.
108. Цинзерлинг А.В. Современные инфекции. Патологическая анатомия и вопросы патогенеза// Санкт-Петербург, 2003.
109. Чернуха Ю.Г., З.С.Шишкина, Коковин И.Л. и др. Методические указания по лабораторной диагностике лептоспироза// Приказ МЗ СССР №1152 от 13 ноября 1979 года (О профилактике заболеваний людей лептоспирозом) — М., 1979. — С. 21-36.
110. Шамардин В.А, Рудь Н.В., Ильясов Б.К. Эффективность некоторых иммунологических методов в диагностике лептоспироза// ЖМЭИ. — 1995. —№2. —С. 84-86.
111. Шевченко Ю.Л., Онищенко Г.Г. Микроорганизмы и человек. Некоторые особенности их взаимодействия на современном этапе// ЖЭМИ — 2003. —№2. —С. 94-104.
112. Шишкина 3.С.Формирование IgM и IgG антител при лептоспироз-ной инфекции: автореф. дис. канд.мед.наук: НИИЭМ им. Н.Ф. Гамалеи РАМН. — М., 1977. — 23 с.
113. Шувалова Е.П., Беляева Т.В. Синдромальный подход к дифференциальной диагностике инфекционных болезней. Дифференциальная диагностика желтух// Новые Санкт-Петербургские врачебные ведомости. — 1999. —№4. —С. 62, 65.
114. Abb J. Acute leptospirosis in a triathlete // Wilderness. Environ. Med. — 2002. — Vol. 13, № 1.—P. 45-47.
115. Abboud C.S., Ferraretto I. Leptospirosis mimicking sepsis after orthopedic surgery: a case report // Braz J. Infect. Dis.— 2001.— Vol. 5, №5.— P. 277-279.
116. Abdulkader R.C., Daher E.F., Camargo E.D., Spinosa C., da Silva M.V. Leptospirosis severity may be associated with the intensity of humoral immune response // Rev. Inst. Med. Trop. Sao Paulo. — 2002. — Vol. 44, N 2. — P. 79-83.
117. Abgueguen P., Delbos V., Blanvillain J. et al. Clinical aspects and prognostic factors of leptospirosis in adults. Retrospective study in France // J Infect. — 2008. — Vol. 57, №3.—P. 171-178.
118. Abuauad M.C., Osorio G., Rojas J.L., Pino L. Leptospirosis: report of a fulminant fatal case and review // Rev Chilena Infectol. -— 2005.— Vol. 22, №1. — P. 93-97.
119. Akritidis N.K., Papaxanthis Th., Giannakakis I.A., Lapis E., Hiras K., Papaioannidis D. Leptospiral pneumonia // Mediterr. J. Infec. And Parasit. Diseases 1999 14, Single, 1999 Issue p. 51-52.
120. Alani F.S., Mahoney M.P., Ormerod L.P., Wright P.A., Gamies M. Leptospirosis presenting as atypical pneumonia, respiratory failure and pyogenic meningitis // J.Infect. — 1993. — Vol. 27, N 3. — P. 281-283.
121. Alonso-Valle H., Munoz R., Hernandez J.L., Matorras P. Acute disseminated encephalomyelitis following Leptospira infection // Eur Neurol. — 2001. —Vol.46, N2. -P. 104-5.
122. Amato M.B., Carvalho C.R. // Severe acute respiratory distress syndrome, leptospirosis, and lung protective strategies — Crit. Care Med. — 2006. — Oct; V.34, N10. — P. 2703-2704.
123. Andreescu N., Badulescu A., Gavrila S., Popa A.C. Leptospirotic etiology in pulmonary and upper respiratory tract pathology // Roum. Arch. Microbiol. Immunol. — 1999. — Vol 58, №3-4. — P. 273-279.
124. Baburaj P., Antony Т., Louis F., Harikrishnan B.L. Acute abdomen due to acute pancreatitis — a rare presentation of leptospirosis // J Assoc Physicians India. —2008. —Vol. 56. —P. 911-912.
125. Bal A.M. Use of ciprofloxacin for treating leptospirosis— need for clinical trials // J. Med. Microbiol. — 2005. — Sep.; V.54, N9. — P.907.
126. Belyak G.M. Prevention of intravascular blood coagulation and its control in treatment of leptospiral patients // Leptospirosis. VII European and IX USSR leptospirosis research conference Moscow, 1991. — M., 1990. — P. 17-18.
127. Boonpucknavig V., Soontornniyomkij V. Pathology of renal diseases in the tropics // Semin. Nephrol. — 2003. — Vol. 23, №1. — P.88-106.
128. Brett-Major D.M., Lipnick R.J. Antibiotic prophylaxis for leptospirosis. // Cochrane Database Syst Rev. — 2009. — Vol. 8, №3. — CD007342.
129. Brown P.D., Carrington D.G., Gravekamp C. et al. Direct detection of leptospiral material in human postmortem samples. // Res. Microbiol. — 2003. — Vol. 154, №8.—P. 581-586.
130. Brueck M., Grempels E., Braig G., Kramer W. Leptospirosis as a differential diagnosis of acute renal failure // Med. Klin. — 2002. — Oct 15; Vol.97, N10. —P.614-8.
131. Caignault J.R., Stat P., Poncet В., Ferry Т., Bonnefoy E., Kirkorian G. // Icterohaemorrhagic leptospirosis with a cardiac presentation in a patient returning from an endemic zone. — Arch. Mai. Coeur Vaiss. -— 2006. — Mar; V.99, N3. —P. 259-261.
132. Carvalho J.E., Marchiori E. dos S., Guedes e Silva J.B., Netto B.A. Ta-vares W., De Paula A.V. Pulmonary compromise in leptospirosis // Rev. SoC.Bras. Med. Trop. — 1992. — Jan-Mar; Vol.25, N1. — P.21-30.
133. Cengiz K., Uahan C., Sunbul M., Leblebicioglu H., Cuner E. Acute renal failure in leptospirosis in the black-sea region in Turkey // Int. Urol. Nephrol. — 2002.-Vol. 33, №1. —P. 133-136.
134. Cerqueira T.B., Athanazio D.A., Spichler A.S., Seguro A.C. Renal involvement in Leptospirosis — new insights into pathophysiology and treatment // Braz J Infect Dis. — 2008. — Vol. 12, №3. —P. 248-252.
135. Chaudhry R., Pandey A., Chandel D. et al. Pulmonary involvement in leptospirosis: a diagnostic enigma // Indian J Chest Dis Allied Sci. — 2009. — Vol. 51, №1. — P. 53-55.
136. Chen S.C., Mitchell D.H., Cunningham A.L. Severe respiratory and renal failure in serovar hardjo related leptospirosis // Med. J. Aust.—,1990.— Vol. 153, N3/17.— P.743.
137. Chen Y. A clinicopathological analysis of 12 cases of cerebrovascular leptospirosis // Chung. Hua. Shen. Ching. Ching. Shen. Ко. Tsa. Chih. — 1990. — V. 23, N4. —P. 226-228.
138. Chesky M., Scalco R., Failace L., Read S., Jobim L.F. Polymerase chain reaction for the laboratory diagnosis of aseptic meningitis and encephalitis // Arq. Neuropsiquiatr. — 2000. — Vol. 58, №3B. — P. 836-842.
139. Cho M.K., Kee S.H., Song H.J. et al. Infection rate of Leptospira interrogans in the field rodent, Apodemus agrarius, in Korea // Epidemiol. Infect. — 1998 —Vol. 121, № 3. — p.685-690.
140. Chu K.M., Rathinam R., Namperumalsamy P., Dean D. Identification of Leptospira species in the pathogenesis of uveitis and determination of clinical ocular characteristics in south India // J. Infect. Dis.— 1998. Vol.177, № 5.— P. 1314-1321.
141. Courlain K., Salmon D., Gault E., Leport C., Katloma C., Matheron S., Costagliola D., Mazeron M.- C., Fillet A.-V. Quantitation of cytomegalovirus
142. CMV) DNA by real-time PCR for occurence of CMV disease in HIV-infected patients receiving highly active antiretroviral therapy // J. Med. Virol.— 2003.— Vol 69, №3. —P. 401-407.
143. Covic A., Maftei I.D., Gusbeth-Tatomir P. Acute liver failure due to leptospirosis successfully treated with MARS (molecular adsorbent recirculating system) dialysis // Int. Urol. Nephrol. — 2007. — Jan.; N3. — P. 145-148.
144. Cruz L.S., Vargas R., Lopes A.A. Leptospirosis: a worldwide resurgent zoonosis and important cause of acute renal failure and death in developing nations //EthnDis. —2009 —Vol. 19. —Suppl. 1. —P. 37-41.
145. Cullen P.A., Haake D.A., Adler B. Outer membrane proteins of pathogenic spirochetes // FEMS Microbiol. Rev. — 2004. — Jum; V.28, N3. — P.291-318.
146. Czerny M, Baumer H, Kilo J et al. Inflammatory response and myocardial injury following coronary artery bypass grafting with or without cardiopulmonary bypass // Eur. J. Cardiothorac Surg. — 2000. — N17. — P. 737-742.
147. Daher Ede F., Brunetta D.M., de Silva Junior G.B. Pancreatic involvement in fatal human leptospirosis: clinical and histopathological features // Rev. Inst. Med. Trop. Sao Paulo. — 2003. — Vol. 45, №6. — P. 307-313.
148. Daher E.F., Silva G.B. Jr., Karbage N.N. et al. Predictors of oliguric acute kidney injury in leptospirosis. A retrospective study on 196 consecutive patients // Nephron Clin Pract. — 2009. — Vol. 112, №1. — P. 25-30.
149. Davenport A., Bramley P.N., Wyatt J.I. Morbidity and mortality due to cerebral edema complication the treatment of severe leptospiral infection // Am. J. Kid. Dis. — 1990. — Vol. XVI, N2. — P.160-165.
150. De Brito Т., Menezes L.F., Lourenco S., Silva A.M. Alves V.A. // Im-munohistochemical and situ hybridization studies of the liver and kidney in human leptospirosis — Virchows Arch. — 2006. — May; Vol.448, N.5. — P.576-583.
151. De Francesco Daher E., Oliveira Neto F.H., Ramirez S.M. Evaluation of hemostasis disorders and anticardiolipin antibody in patients with severe leptospirosis // Rev. Inst. Med. Trop. Sao. Paulo. — 2002. — Vol. 44, №2. — P.85-90.
152. De Komin J., van der Hoeven J.G., Meiders A.E. Respiratory failure in leptospirosis (Weil’s disease). // Neth. J. Med. — 1995. — Vol. 31, №5. — P. 873878.
153. Ellis W.A., McParland P. J. Bryson D.G. Thiermann A.B., Montgomery J. Isolation of leptospires from the genital tract and kidneys of aborted sows. // Vet. Rec. — 1986. —Vol. 118, №11. —P. 294-295.
154. Emmanouilides C.E., Kohn O.F., Caribaldi R. Leptospirosis complicated by a Jarisch — Herxheimer reaction and adult respiratori distress syndrom case report. // Clin. Infect. Dis. — 1994. — Vol. 76 (1-2). — P. 64-67.
155. Gerke P., Rump L.C. Leptospirosis — 3 cases and a review // Clin. Nephrol. — 2003. — Vol. 60, №1. — P.42-48.
156. Gerritsen M.J., Smits M.A., Olyhoek T. Random amliplified polymorphic DNA fingerprinting for rapid identification of leptospiras of serogroup Sejoe. // J. Med. Microbiol. — 1995. — Vol. 42, №5. — P. 336-339.
157. Giudicelli J., Lemaitre D., Fournier V., Contamin В., Hartemann E., Floret D. Trois observation pediatriques de leptospirose. // Pediatrie. — 1993. — Vol. 43, №6, —P. 455-458.
158. Goldenberg R.L., Thompson C. The infectious origins of stillbirth // Am. J. Obstet. Gynecol. — 2003. — Vol. 189, № 3. — P. 861-873.
159. Golledge C.L. // Leptospirosis: a zoonotic disease of many forms — 2006. — Sep; Vol.8, N.3. — P. 186.
160. Gollop J.H., Pang L., Sasakii D.M. Leptospirosis: A possible cause of «aseptic meningitis» // Hawaii Med. J. — 1990. — V.49, N5. — P. 162-165.
161. Graverkamp C., Van de Kemp H., Frazen M. Et al. Detection of seven species of pathogenic leptospires by PCR using two sets of primers // J. Gen. Microbiol. — 1993. — Vol. 139, №8.-P. 1691-1700.
162. Griffith M.E., Hospenthal D.R., Muray C.K. Antimicrobial therapy of Leptospirosis — 2006. — Dec; V. 19, N6. — P.533-537.
163. Guerra M.A. Leptospirosis // J Am Vet Med Assoc. — 2009. — Vol. 15; 234 №4. — P. 472-478, 430.
164. Haake D.A., Dundoo M., Cader R., Kubak B.M., Hartskeerl R.A., Se-jvar J.J., Ashford D.A. Leptospirosis, water sports, and chemoprophylaxis // Clin. Infect. Dis. — 2002. — Vol. 34, №9. — P.40-43.
165. Haake D.A. Molecular epidemiology of leptospirosis in the Amazon // PLoS. Med. — 2006. — Aug; Vol.3, N8. — P.302.
166. Haake D.A., Matsunaga J. // Leptospiral membrane proteins— variations on a theme? — Indian. J. Res. — Mar; Vol.121, N.3. — P. 143-145.
167. Haan P. J., van Vliet A. S., Hazenberg b. P. Weil’s disease as a cause of jaundice. //Neth. J. Med. — 1993. — Vol. 42, №5-6. — P. 171-174.
168. Hoik K., Vinther N., Ronne T. Human leptospirosis in Denmark 19701996: An epidemiological and clinical study // Scand. J. Infect. Diseases — 2000. — Vol. 32, № 5. — P. 533-538.
169. Ioanas M., Ferrer M., Cavalcanti M., Ferrer R., Ewig S., Filella X., de la Bellacasa J.P., Torres A. Causes and predictors of nonresponse to treatment of intensive care unit-acquired pneumonia // Crit. Care Med. — 2004. — Vol.32, N4. — P.938-945. ‘
170. Isturiz R.E., Torres J., Besso J. Global distribution of infectious diseases requiring intensive care // Crit. Care Clin. — 2006. — Jul; Vol.22, N.3. — P.469-488.
171. Karande S., Kulkarni H., Kulkarni M., De A., Varaiya A. Leptospirosis in children in Mumbai slums // Indian. J. Pediatr. — 2002. — Vol. 69, №10. — P. 855-858.
172. Karande S., Patil S., Kulkarni M., Joshi A., Bharadwaj R. Acute aseptic meningitis as the only presenting feature of leptospirosis // Pediatr. Infect. Dis. J. — 2005. — Apr; Vol.24, N.4. — P.390-391.
173. Katz A. R., Effler P. V. «Probable» versus «confirmed» leptospirosis: an epidemiologic and clinical comparison utilizing a surveillance case classification // Ann. Epidemiol. — 2003. — Vol. 13, №3. — P. 196-203.
174. Katz A. R., Effler P. V., Ansdell V. E. Comparison of serology and iso-. lates for the identification of infecting leptospiral serogroups in Hawaii, 1979-1998 // Trop. Med. Int. Health. — 2003. — Vol.8, №7. — P.639-642.
175. Kaur I. R., Sachdeva R., Arora V., Talwar V. Preliminary survey of leptospirosis amongst febrile patients from urban slums of East Delhi // J. Assoc. Physicians India. — 2003. — Vol. 51. — P.249-251.
176. Kavitha S., Shastry B.A. Leptospirosis with transverse myelitis // J. As-soC.Physicians India. — 2005. — Feb; N.53. — P. 159-160.
177. Kirchner G.I., Krug N., Bleck J.S., Fliser D., Manns M.P., Wagner S. Fulminant course of leptospirosis complicated by multiple organ failure // Z. Gastroenterol. — 2001. — Vol.39, N8. — P.587-592.
178. Klinzing S., Simon M., Reinhart K. et al. High-dose vasopressin is not superior to norepinephrine in septic shock // Crit. Care Med.— 2003.— Nov; Vol.31, N11. — P. 2646-2650.
179. Kobayashi Y. Human leptospirosis: management and prognosis // J. Postgrad. Med. — 2005. — Jul.-Sep; Vol.51, N.3. —P. 201-204.
180. Koch A.E., Kunkel S.L., Burrows J.C.et al. Synovial tissue macrophage as a source of the chemotatic cytokine IL-8. // J. Immunol. — 1991.— N.147. P. 2187-2195.
181. Korver H., Gravekamp С., Carrington D. et al. Leptospires isolated from toads and frogs on the isoland of Barbados // Leptospirosis. VII European and IX USSR leptospirosis research conference Moscow, 1991. — M., 1990. — P. 59.
182. Kuo H.L., Lin C.L., Huang C.C. Reversible thick ascending limb dysfunction and aseptic meningitis syndrome: early manifestation in two leptospirosis patients // Ren. Fail. — 2003. — Vol.25, №4. — P. 639-646.
183. Lambiotte F., Blondel F., Kerkeni O., Cury J., Boruchowiz A pan-creatite au cours dune leptospirose a 1. australis // Med. ther. — 2001. — №3. — P. 248-249.
184. Lelis S.S., Fonseca L.F., Xavier C.C. et al. Acute disseminated encephalomyelitis after leptospirosis // Pediatr Neurol. — 2009. — Vol. 40, №6. — P. 471-473.
185. Liborio A.B. Can rhabdomyolysis be the only cause of acute renal failure in leptospirosis? // Nephrol. Dial. Transplant. — 2005. — Nov; V.20, N.l 1. — P. 2580-2581.
186. Luks A.M., Lakshminarayanan S., Hirschmann J.V. Leptospirosis presenting as diffuse alveolar hemorrhage: case report and literature review // Chest. -2003, —Vol.123, №2. —P. 639-643.
187. Mackay I.M., Arden K.E., Nitche A. Real-time PCR in virology // Nucl. Acids. Res. — 2002. — Vol. 30, №6. — P. 1292-1305.
188. Macura T, Jarczyk R. Weil’s disease complicated by subarachnoid hemorrhage and myocardial infarction // Wiad. Lek.— 1990.— Jul 1; Vol.43, N13. —P. 685-687.
189. Mancel E., Merien F., Pesenti L., Salino D., Angibaud G., Perolat P. Clinical aspects of ocular leptospirosis in New Caledonia (South Pacific) // Aust. N. Z. J. Ophthalmol. — 1999. — Vol. 27, №6. — P. 380-386.
190. Marik P.E., Zaloga G.P. The effect of aging on circulating levels of proinflammatory cytokines during septic shock. Norasept II Study Investigators // J. Am. Geriatr SoC. — 2001. — Vol. 49, №1. — P. 5-9.
191. Marotto P.C., Marotto M.S., Santos D.L., Souza T.N., Seguro A.C. Outcome of leptospirosis in children // Am. J. Trop. Med. Hyg. — 1997. — Vol. 56, №3. — P. 307-310.
192. Matiash V.I. The correction of water-electrolyte balance and the acid-base status in a severe course of leptospirosis // Lik. Sprava. — 1999. — N1. — P. 156-158.
193. Meri Т., Murgia R., Stefanel P., Meri S., Cinco M. // Regulation of complement activation at C3 — level by serum resistant leptospires — Microb. Pa-thog. — 2005. — Oct; Vol.39, N.4. — P. 139-147.
194. Murali K.V., Sujay R., Pavithran S., Thomas M. Intracranial bleeding in Weil’s disease //J. Postgrad. Med. — 2002. — Apr-Jun; Vol.48, N2. — P. 158.
195. Nally J.E., Chow E., Fishbein M.C., Blanco D.R., Lovett M.A. Changes in lipopolysaccharide О antigen distinguish acute versus chronic Leptospira interrogans infections // Infect. Immun. — 2005. — Jun; Vol.73, N.6. — P. 3251-3260.
196. Nally J.E., Fishbein M.C., Blanco D.R., Lovett M.A. Lethal infection of C3H/HeJ and C3H/SCID mice with an isolate of Leptospira interrogans serovar copenhageni // Infect. Immun. — 2005. — Oct; Vol.73, N.10. — P.7014-7017.
197. Nally J.E., Whitelegge J.P., Bassilian S., Blanco D.R., Lovett M.A. Characterization of the outer membrane proteome of Leptospira interrogans expressed during acute lethal infection // Infect. Immun. — 2006. — Nov; Vol.13. — P. 138-142.
198. Natarajaseenivasan K., Boopalan M., Selvanayaki K., Suresh S. R., Ratnam S. Leptospirosis among rice mill workers of Salem, South India // Jpn. J. Infect. Dis. — 2002. — Vol. 55, №5. — P. 170-173
199. Neves E de S., Perera M.M., Galhardo M.C., Caroli A., Andrade J., Morgado M. G., Mendes R. P. Leptospirosis patient with AIDS: the first case reported. // Rev. Soc. Bras. Med. Top. — 1994. — Vol. 27, №1. — P. 39-42.
200. Nicodemo A.S., Del Negro G., Amato Neto V., Trombocytopenia and leptospirosis. // Rev. Inst. Med. Top. Sao. Paolo. — 1990.— Vol. 32, №4.— P. 252-259.
201. Niwattayakul K., Homvijitkul J., Niwattayakul S., Khow O., Sitprija V. Hypotension, renal failure, and pulmonary complications in leptospirosis // Ren. Fail. -2002. — Vol. 24, №3. — P. 297-305.
202. Norgren L. Can low molecular weight heparin replace unfractionated heparin during peripheral arterial reconstruction? // J. VasC.Surg. — 2004.-Vol.39. — P. 977-984.
203. О’Neil К. M., Rickman L. S., Lazarus A. A. Pulmonary manifestations of leptospirosis.// Rev. Infect. Dis. — 1991. — Vol.13. — P. 705-709.
204. O’Leary F. M., Hunjan J. S., Bradbury R., Thanakrishnan G. Fatal leptospirosis presenting as musculoskeletal chest pain // Med. J. Aust. — 2004. — Vol. 180, №1. — P. 29-31.
205. Oliva R., Infante J.F., Gonzalez M. The clinico-pathological characteristic leptospiroses in model golden Syrian hamsters // Arch. Med. Res. — 1994. — Summer; Vol.25, N2. — P. 165-170.
206. Pai N. D., Adhikari P. Painless pancreatitis: a rare manifestation of leptospirosis // J. Assoc. Physicians India. — 2002. — Vol. 50. — P. 1318-1319.
207. Panaphut Т., Domrongkitchaiporn S., Thinkamrop B. Prognostic factors of death in leptospirosis: a prospective cohort study in Khon Kaen, Thailand // Int. J. Infect. Dis. — 2002. — Vol. 6, №1. — P.5 2-59.
208. Panchabhai T.S., Patil P.D., Shah D.R., Joshi A.S. An autopsy study of maternal mortality: a tertiary healthcare perspective // J Postgrad Med. — 2009. — Vol. 55, №1. —P. 8-11.
209. Pantet O., Bonny O., Marchetti O., Prella M. Weil’s disease: a case report of acquired leptospirosis in Switzerland // Rev. Med. Suisse Romande. — 2002. — Sep; Vol.122, N9. P.455-458.
210. Pappas G., Cascio A. Optimal treatment of leptospirosis: queries and projections // Int. J. Antimicrob. Agents. — 2006. — Dec; Vol.28, N6. — P.491-496.
211. Pea L., Roda L., Boussaud V., Lonjon B. Desmopressin therapy for massive hemoptysis associated with severe leptospirosis // Am. J. Respir. Crit. Care. Med. — 2003. — Vol. 167, №5.- P.726-728.
212. Perra A., Servas V., Terrier G., Postic D., Baranton G., Andre-Fontaine G., Vaillant V., Capek I. Clustered cases of leptospirosis in Rochefort, France, June 2001 //Euro Surveill. — 2002. — Vol. 7, №10. — P.131-136.
213. Petersen A.M., Boyde K., Blom J., Schliting P., Krogfelt K.A. First isolation of Leptospira fainei serovar hurstbridge from two human patients with Weil’s syndrome // J. Med. Microbiol. — 2001. — №50. — P. 96-100.
214. Pradutkanchana J., Pradutkanchana S., Kemapanmanus M., Wuthi-pumN., Silpapojakul K. The etiology of acute pyrexia of unknown origin in children after a flood // Southeast. Asian. J. Trop. Med. Public. Health. — 2003. — Vol.34, №1. —P. 175-178.
215. Prokopcakova H., Petercova J., Pet’ko В., Stanko M., Cislakova LPa-linsky M. Sucasny stav vyskytu leptospirovych serovarov v starych ohniskach lep-tospiroz // Epidemiol. Microbiol. Imunol. — 1994. — Vol. 43, №2. — P. 87-89.
216. Ragnaud J. M., Morlat P., Longly-Buisson M. et al. Epidemiological, clinical, biological evelutive features of leptospirosis: a 30 case stady in Aquitane. // Excerta Medica. — 1994. — Sec. 6, Vol. 82, №5. — P. 1214.
217. Raj D.S., Vincent В., Simson K. et al. Hamodynamic changes during hemodialysis: role of nitric oxide and endothelin // Kidney Int. — 2002. — Vol.61.—P. 697-704.
218. Rajajee S., Shankar J., Dhattatri L. Pediatric presentations of leptospirosis // Indian. J. Pediatr. — 2002. — Vol. 69, №10. — P. 851-853.
219. Raoult D., Jeandel P., Kougier Y. et al. Leptospirose a L. Icteroheamor-ragiae aves encephalite grave et hemoculture positive au 90 jour de la maladie // Med. et malad. infect. — 1982. — Vol. 12, №5. — P. 292-294.
220. Raptis L., Pappas G., Akritidis N. Use of ceftriaxone in patients with severe leptospirosis // Int. J. Antimicrob. Agents. — 2006. — Sep; Vol.28, N3. — P. 259-261.
221. Rathinam S. R.Ocular leptospirosis // Curr. Opin. Ophthalmol. —-2002. — Vol. 13, №6. — P. 381-386.
222. Renu Bharadwaj, Abhijit M. Bal, Suvarna A. Joshi, Anju Kagal, Sae S. Pol, Gajanan Garad, Vidya Arjunwadkar and Ravindra Katti An Urban Outbreak of Leptospirosis in Mumbai, India // J. Infect. Dis. — 2002. — Vol. 55. — P. 194-196.
223. Richaud C., Margarita D., Baranton W., Saint-Girons I. Cloning of genes required for amino acids biosynthesis from Leptospira interrogans serovar icteroheamorragiae// J. Gen. Microbiol. — 1990. —Vol. 136. — P. 651-656.
224. Roca B. Leptospirosis. — 2006. — Apr.-Jun.; V.50, N2. — P.3 -6.
225. Russo R., Panarello G. Leptospirosis: epidemiology, diagnosis and clinical aspects // Infez. Med. — 1999. — Vol. 7, № 2. — P.74-84.
226. Sacramento E., Lopes A.A., Costa E., Passos O.L., Costa Y.A., Ma-tos E.D. Electrocardiographic alterations in patients hospitalized with leptospirosis in the Brazilian city of Salvador // Arq. Bras. Cardiol. — 2002. — Vol. 78, №3. — P. 267-270.
227. Sakellaridis N., Panagopoulos D., Androulis A. Neuroleptospirosis with hydrocephalus and very elevated cerebrospinal fluid protein // South Med J. — 2009. — Vol. 102, №5. — P. 549-50.
228. Sanchez Rubio P. Care of a patient with leptospirosis icterohemor-rhagica // Enferm. Intensiva. — 2000. — Jan-Mar; Vol.11. N1. — P. 17-22.
229. Santana L., O’Shanahan G., Garsia Martul M., Sanchez-Palacios M. Acute kidney failure caused by leptospirosis // Nefrologia. — 2006. — Vol.26, N4, —P. 501.
230. Santario M.L., Kovika M.M., Hagiwara M.K., Mirandola R.M., Caste-lar I.L. Decreased erythrocyte osmotic fragility durind canine leptospirosis. // Rev. Inst. Med. Top. Sao. Paolo. — 1994. — Vol. 36, №1. — P. 1-5.
231. Schillinger F., Babeau N., Montagnac R., Milcent T. Severe renal forms of leptospirosis. Apropos of 6 cases seen in 15 years at one center // Nephro-logie. — 1999. — Vol. 20, №2. — P. 81-86.
232. Schulman S. Low molecular weight heparin safer anticoagulant in thrombosis and cancer//Lakartidningen. — 2004. — Vol.101. —P. 1712-1715.
233. Segal S.C., Murhekar M.V., Sugunah A.P. Outbreak of leptospirosis with pulmonary involrement in north Andaman. // Indian. J. Med. Res. —: 1995. — Vol. 102. — P. 9-12.
234. Segers R., van der Drift A., de Nijs A. et al Molecular analysis of sphingomyelinase С gene from Leptospira interrogans serovar hadjio //Infect. Im-mun. — 1990. — Vol. 58, №7. — 2177-2185.
235. Segers R., van der Drift A., Vanys G.J.J.M. et al. The presence of sphingomyelinase-like genes (SLG) among Leptospiraceae // Proc. IUMS Intern. Congr. Microbiol., Osaka. — 1990. — P. 39-47.
236. Seguljev L., Vucovic В., Bacic M., Stefanovic S., Petrovic M., Brcan N., Zooantroponoze u Vojvodini. II. Epidemioloske karakteristike leptospi-roza u Vojvodini. // Med. Pregl — 1994. — Vol. 47, №5-6. — P. 164-167.
237. Seguro A.S., Lomar A.V., Rocha A. S. Acute renal failure of leptospirosis: nonoliguric and hypokalemic forms. // Nephrom.— 1990.— Vol. 55, №2. — P. 146-151.
238. Sehgal S.C., Sugunan A.P., Vijayachari P. Outbreak of leptospirosis after the cyclone in Orissa // Natl. Med. J. India.— 2002.— Vol.15, №1. — P. 22-23.
239. Seijo A., Coto H., San Juan J., Videla J., Deodato В., Cernigoi B. Lethal leptospiral pulmonary hemorrhage: an emerging disease in Buenos Aires, Argentina 11 Emerg. Infect. Dis. — 2002. — N8. — P. 234-236.
240. Seijo A., Coto H., San Juan J., Videla J., Deodato В., Cernigoi B. et al. Lethal leptospiral pulmonary hemorrhage: an emerging disease in Buenos Aires // . Emerg. Infect. Dis. — 2002 — Vol.8, №9.
241. Seijo A., Deodato В., Cernigoi В., Curcio D. Source of infection for leptospirosis in Argentina. // Abstract No. 134 of the 9th International Congress on Infectious Diseases, Buenos Aires, Argentina. April 10-13, — 2000; — P. 235.
242. Shah I. Non-oliguric renal failure-a presentation of leptospirosis // Ann Trop Med Parasitol. — 2009. — Vol. 103, №1. — P. 53-56.
243. Shammas F. V., Wee Line, van Eekelen et al. Effects of polymer dilution on quantitative polymerase chain reaction performed by capillari electrophoresis // Anal. Biochem. — 2001. — Vol. 293, №2. — P. 293-295.
244. Sharma R., Tuteja U., Batra H.V. Use of locally isolated saprophytic leptospira strain for serological testing of human leptospirosis // J. Commun. Diseases — 2000. — Vol. 32, №3. —P. 185-189.
245. Shenoy V.V., Nagar V.S., Chowdhury A.A., Bhalgat P.S., Juvale N.I. Pulmonary leptospirosis: an excellent response to bolus methylprednisolone // Po-sgrad. Med. J. — 2006. — Sep; Vol.82, N.971. — P. 971.
246. Shi M.H., Liang Z.X., Terpstera W.J. Investigation on the rate of urinary excretion of leptospires among cattle naturally infected with Leptospira interrogans // Zhonghua Liu Xing Bing Xue Za Zhi.— 1997.— Vol. 18, №1.— P. 12-14.
247. Shukla J., Tuteja U., Batra H. V. Use of restriction endonucleases for differentiation of pathogenic & saprophytic leptospires // Indian. J. Med. Res. —■ 2002. —Vol. 116.—P. 192-200.
248. Silva J.J., Dalston M.O., Carvalho J.E., Setubal S., Oliveira J.M., Perei-ra M.M. Clinicopathological and immunohistochemical features of the severe pulmonary form of leptospirosis // Rev: Soc. Bras. Med. Trop. — 2002. — Vol. 35, №4, —P. 395-399.
249. Silva M.V., Camargo E.D., Batista L., Vaz A.J., Ferreira A.W., Bar-bosa P.R. Application of anti-leptospira ELISA-IgM for the etiologic elucidation of meningitis // Rev. Inst. Med. Trop. Sao. Paulo.— 1996. Vol. 38, №2. — P. 153-156.
250. Sitprija V. Renal dysfunction in leptospirosis: a view from the tropics. — 2006. — Dec; Vol.2, N12. — P. 658-659.
251. Sitprija V., Losuwanrak K., Kanjanabuch T. Leptospiral nephropathy // Semin. Nephrol. — 2003. — Vol. 23, №1. — P.42-48.
252. Solmazgul E., Tuhan V., Unver S., Demirci M., Nalbant S., Danaci M. A case Well’s syndrome developing steroid resistant immune haemolytic anaemia // Scand. J. Infect. Dis. — 2005. — Vol. 37, N9. — P.700-702.
253. Souza L., Koury M.C.Chemical and biological properties of endotoxin from Leptospira interrogans serovars canicola and icterohaemorrhagiae. // Braz. J. Med. Biol. Res. — 1992. — Vol.25, N5. — P.467-475.
254. Spichler A.S., Vila£a P.J., Athanazio D.A. et al. Predictors of lethality in severe leptospirosis in urban Brazil // Am J Trop Med Hyg. — 2008 — Vol. 79, №6, —P. 911-914.
255. Stoddard R.A., Gee J.E., Wilkins P.P. et al. Detection of pathogenic Leptospira spp. through TaqMan polymerase chain reaction targeting the LipL32 gene // Diagn Microbiol Infect Dis. — 2009.— Vol. 64, №3. — P. 247-255.
256. Szeredi L., Haake D.A. Immunohistochemical identification and pathologic findings in natural cases of equine abortion caused by leptospiral infection // Vet. Pathol. — 2006. — Sep; Vol.43, N5. — P.755-761.
257. Takala A., Jousela I., Olkkola K. et al. SIRS without systemic inflammation // Clin. Sci. — 1999. —N96. — P. 287-295.
258. Tangkanakul W., Siriarayaporn P., Pool Т., Ungchusak K., Chunsutti-wat S. Environmental and travel factors related to leptospirosis in Thailand // J. Med. Assoc. Thai. —2001. —Vol. —84, №12. —P. 1674-1680.
259. Tattevin P., Leveiller G., Flicoteaux R., Laureguiberry S., Tulzo Y.L., Dupont M., Arvieux C., Michelet C.Respiratory manifestations of leptospirosis: a retrospective study // Lung. — 2005. — Jul. -Aug.; Vol.183, N4. — P. 283-289.
260. Telia O.F., Battagliottic C., Villavicencio R.L., Cunha B.A. Leptospiral pneumonia. // Chest. — 1995. — Vol. 108, №3. — P. 874-875.
261. Terpstra W.J. Historical perspectives in leptospirosis // Indian J. Med. Microbiol. — 2006. — Oct; Vol.24, N4. — P.316-320.
262. Theilen H.J., Luck C., Hanisch U., Ragaller M. Fatal intracerebral hemorrhage due to leptospirosis // Infection. — 2002. — Vol. 30, №2. — P. 109-112.
263. Trevejo R.T., Rigau-Perez J.G., Ashford D.A., Zaki S.R., Shieh W.J., Peters C. . et al. Epidemic leptospirosis associated with pulmonary hemorrhage — Nicaragua, 1995. //J. Infect. Dis. — 1998. — Vol. 178. — P. 1457-1463.
264. Trivedi S.V., Chavda R.K., Wadia P.Z., Sheth V., Bhagade P.N., Tri-vedi S.P., Clerk A.M., Mevawala D. M. The role of glucocorticoid pulse therapy in pulmonary involvement in leptospirosis // J. Assoc. Physicians. India. —’2001. — Vol. 49. —P. 901-903.
265. Trivedi S.V., Bhattacharya A., Amichanwala K., Jakkamsetti V. Evaluation of cardiovascular status in severe leptospirosis // J. AssoC.Physicians India. — 2003. — Oct; N51. — P. 951 -953.
266. Truccolo J., Serais O., Merien F., Perolat P. Following the course of human leptospirosis: evidence of a critical threshold for the vital prognosis using a quantitative PCR assay // FEMS Microbiol. Lett. — 2001. — Vol. 204, № 2. — P. 317-321.
267. Turgut M., Sunbul M., Bayirli D., Bilge A., Leblebicioglu H., Hazne-daroglu I. Thrombocytopenia complicating the clinical course of leptospiral infection // J. Int. Med. Res. — 2002. — Sep-Oct; Vol.30, N5. — P. 535-540.
268. Turgut M., Sunbul M., Bayirli D., Bilge A., Leblebicioglu H., Hazne-daroglu I. Thrombocytopenia complicating the clinical course of leptospiral infection // J. Int. Med. Res. — 2002. — Vol. 30, №5. — P. 535-540.
269. Turhan V., Cavuslu S. Leptospirosis is still a mortal infection in even today’s world // Scand. J. Inf. Dis. — 2006. — Vol.38, N8. — P.746.
270. Turnage P.H., Guice ICS., Oldham K.T. Pulmonary microvascular injury following intestinal reperfiision // New-Horiz. — 1994. — Nov; Vol.2, N4. — P. 463-475.
271. Verma В., Daga S. R., Sawant D. Leptospirosis in children // Indian. Pediatrics — 2003. — Vol. 40. — P. 1081-1083.
272. Vieira S. R., Brauner J. S. Leptospirosis as a cause of acute respiratory failure: clinical features and outcome in 35 critical care patients // Braz. J. Infect. Dis. — 2002 — Vol. 6, №3. — P. 135-139.
273. Vijayachari P., Sugunan A.P., Shriram A.N. Leptospirosis: an emerging global public health problem // J Biosci. — 2008. — Vol. 33, №4. — P. 557-569.
274. Vijayachari P., Sehgal S.C., Goris M.G., Teipstra W.J., Hartskeerl R.A. Leptospira interrogans serovar Valbuzzi: a cause of severe pulmonary haemorrhages in the Andaman Islands // J. Med. Microbiol. — 2003. — Vol. 52, №10. — P. 913-918.
275. Vijayachari P., Sugunan A. P., Sehgal S. C. Evaluation of Lepto Dri Dot as a rapid test for the diagnosis of leptospirosis // Epidemiol. Infect. — 2002. —Vol. 129,№3.—P.617-621.
276. Vilvini E.M., Young J.D. Serum nitrogen oxides during nitric oxide inhalation. // Br. J. Anaesth. — 1995. — Vol. 74, №3. — P. 338-339.
277. Vinetz J.M., Glass G.E., Flexner C.E., Mueller P., Kaslow D.C. Sporadic urban leptospirosis I I Ann. Intern. Med. — 1996. — Vol. 15; 125, №10. — P. 794-798.
278. Wagenaar J.F., Goris M.G., Gasem M.H. et al. Long pentraxin PTX3 is associated with mortality and disease severity in severe Leptospirosis // J Infect. — 2009. — Vol. 58, №6. — P. 425-432.
279. Webster J.P., Ellis W.A., Macdonald D.W. Prevalence of Leptospira spp. in wild brown rats (Rattus norvegicus) on UK farms. // Epidemiol. Infect. — 1995. —Vol. 114, №1. —P. 195-201.
280. Wenz M., Gorissen В., Wieshammer S. Weil’s syndrome with bone marrow involvement after collecting walnuts // Dtsch. Med. Wochenschr. — 2001. —Vol. 126, №41, —P. 1132-1135.
281. Xue F., Yan J., Picardeau M. Evolution and pathogenesis of Leptospira spp.: lessons learned from the genomes // Microbes Infect. — 2009.— Vol. 11, №3. —P. 328-333.
282. Yan K.T., Ellis W.A., Montgomery J.M., Taylor M.J., Mackie D.P., McDowell S. W. Development of an immunomagnetic antigen capture system for detecting.leptospires in bovine urine // Res. Vet. Sci. — 1998. — Vol. 64, № 2. — P. 119-124.
283. Yang C.W., Pan M.J., Wu M.S., Chen Y.M., Tsen Y.T., Lin C.L., Wu С. H., Huang С. C. Leptospirosis: an ignored cause of acute renal failure in Taiwan // Am. J. Kidney Dis. — 1997. — Vol. 30, № 6. — P. 840-845.
284. Yang H.L., Jiang X.C., Zhang X.Y., Li W.J., Hu B.Y., Zhao G.P., Guo X.K. Trombocytopenia in the experimental leptospirosis of guinea pig is not related to disseminated intravascular coagulation // BMC Inect. Dis. — 2006. — Feb; Vol.2, N6. —P. 19.
285. Yersin C., Bovet P., Merien F., Wong Т., Panowsky J., Perolat P. Human leptospirosis in the Seychelles (Indian Ocean): a population-based study // Am. J. Trop. Med. Hyg. — 1998. — Vol. 59, № 6. — P. 933-940.
286. Yersin С., Bovet P., Smits H. L., Perolat P. Field evaluation of a one-step dipstick assay for the diagnosis of human leptospirosis in the Seychelles // Trop. Med. Int. Health. — 1999. — Vol. 4, №1. — P. 38-45.
Болезни животных, опасные для человека
Существуют инфекционные и инвазионные болезни, общие для человека и животных. Человек заражается ими при контакте с больными животными, при употреблении в пищу их мяса, зараженной воды и через укусы кровососущих насекомых и клещей. В этом номере и следующем приводим мини-энциклопедию таких заболеваний.
Сибирская язва — острая лихорадочная болезнь домашних и диких животных и людей. Вызывается аэробной бациллой, которая в организме животного образует капсулы, а вне его — споры. Возбудитель болезни может распространяться с водой, загрязненной зараженными сточными водами кожевенных заводов, шерстемоек и других предприятий, перерабатывающих животное сырье, а также с кормами животного. Заражение людей происходит при снятии и обработке кожи животного через трещины, ссадины и прочие ранения кожи рук, лица и других открытых частей тела, а также через кровососов. Человек чаще всего заболевает кожной формой: на месте внедрения бациллы образуется синевато-красный узелок, превращающийся затем в пузырек с красноватой жидкостью. Спустя некоторое время он лопается, ткани в том месте омертвевают, а рядом возникают такие же узелки и пузырьки. Весь этот процесс сопровождается высокой температурой.
Бешенство — острое инфекционное заболевание. Вызывается невидимым под обычным микроскопом фильтрующимся нейротропным вирусом, передаваемым от больного животного к здоровому со слюной. При укусах животными обязательно нужно обратиться к врачу для прививок против бешенства. В случае несвоевременного лечения летальный исход наступает в ста случаях из ста. Собак, долгое время живущих на дачах и охотничьих пород, следует в обязательном порядке прививать против бешенства.
Скрытый период болезни — от 10 дней до 1 года. Длительность зависит от отдаленности места укуса от центральной нервной системы и характера раны.
Характерный признак бешенства у животных — пугливость или резко выраженная раздражительность, доходящая до буйства. Больные собаки кошки без достаточных на то оснований бросаются на людей и других животных, кусают, поедают несъедобные предметы, разрывают свою кожу, стремятся убежать. У собак появляются хриплый лай, судороги, затрудненное глотание, сменяющееся полным параличом глотательной и жевательной мускулатуры, шаткая походка, паралич задних конечностей, водобоязнь. Смерть наступает через 4–6 дней. При тихой форме бешенства животные не могут глотать пищу, развивается общий паралич, приводящий к гибели.
Борьба с бешенством:
- больных и подозреваемых в заболевании животных изолировать или уничтожить;
- трупы сохранять в недоступном для животных (особенно для грызунов) месте до прибытия ветработников, но не более двух суток, после чего зарыть на скотомогильнике на глубину не менее 2 м;
- провести дезинфекцию зараженных мест 2-процентным раствором формалина или едкого натра либо крутым кипятком; одежду, испачканную слюной больного животного, выстирать, прокипятить и прогладить;
- покусанных людей направить в ближайшую санитарно-эпидемиологическую станцию или медицинское учреждение для прививок против бешенства.
Бруцеллез — заболевание домашних и диких животных и птиц: волка, лисицы, зайцев, воробьев, голубей, фазанов и др. Человек чаще всего заболевает, съев мясо зараженного животного. Возбудитель бруцеллеза — маленькая, неподвижная, видимая под микроскопом палочка. Она остается жизнеспособной длительное время. Симптомы заболевания: повышение температуры до 40 градусов, лихорадка, которая в некоторых случаях многократно возвращается.
Туляремия — инфекционное заболевание, чаще всего им болеют грызуны и пушные звери. Вызывает болезнь аэробная, видимая под световым микроскопом, неподвижная бактерия. Заражение происходит контактно, через пищеварительный или дыхательный тракт, а в теплое время года — и через кровососущих насекомых. Охотники могут заразиться на болоте и лугу, при ночевке в зараженных стогах сена, при разделке туш пойманных больных животных. Возбудитель болезни может проникнуть в организм человека во время купания в водоеме даже через неповрежденную кожу и слизистые оболочки глаз. Скрытый период болезни краток.
Профилактика заболевания — соблюдение гигиены, истребление мышевидных грызунов и паразитических членистоногих, вакцинирование охотников, употреблением только кипяченой воды, защита колодцев от попадания в них грызунов, дезинфекция шкурок и тушек.
Орнитоз, или пситтакоз, — инфекционное заболевание домашних, диких птиц (кур, фазанов, уток, голубей, чаек, попугаев) и человека. Вызывается фильтрующим вирусом. Вирус болезни гибнет через 15 минут при температуре 65–70 градусов, через три часа в 3%-ном растворе хлорамина, на льду сохраняется до 2 месяцев, устойчив к высушиванию. Болезнь чаще протекает скрытно, и поэтому здоровые на вид птицы могут быть источником рассеивания возбудителя. Птицы заражаются от больных, через зараженный корм и воздух, в котором имеются мелкие частички фекалий, мочи, перьев, носовых истечений. Людей могут заразиться во время послеубойной обработки птиц — ощипывании перьев, разделке тушек. Все начинается с озноба и слабости, сопровождается головной и болью в суставах. –Для лечения требуется госпитализация в инфекционной больнице.
Токсоплазмоз — заболевание диких и домашних животных, вызывает массовый падеж (главным образом молодняка). Выявляется и ликвидируется медицинской и ветеринарной службами. Приобрело большое эпидемиологическое и эпизоотическое значение, поскольку установлено, что у млекопитающих, птиц и человека один общий возбудитель — токсоплазма (видимое под микроскопом паразитическое простейшее). Токсоплазмоз относится к группе заболеваний с природной очаговостью. Человек может заражаться и от человека, и от животных.
У зараженных животных поражаются в основном центральная нервная система, периферические нервы. У собак наблюдаются угнетение общего состояния, истощение, слабость, истечение из глаз и носа, бледность видимых слизистых оболочек, кашель, рвота, одышка, лихорадка. Носительство токсоплазм среди людей довольно распространено. От клинически здоровых носителей могут рождаться больные токсоплазмозом дети. Передача возбудителя от одного организма к другому происходит различными путями: внутриутробно, через контакт с больными или средой, через пищеварительный и дыхательный тракты, половым путем. Заразными оказываются мокрота, слюна, рвотные массы, моча, фекалии (у животных также молоко, мясо). Механически токсоплазмы переносят членистоногие. Мухи, например, через 2 часа (а клопы и через 5 часов) могут стать источником заразы. Клинические проявления токсоплазмоза у людей чрезвычайно разнообразны.
Стригущий лишай — грибковое поражение кожи. Заражение человека происходит, как правило, от собак и кошек, часто домашних. Поражаются кожа головы, шеи, конечностей. Обычно на голове и щеках образуются ограниченные, плотные, болезненные при надавливании, темно-окрашенные и почти без волос возвышения. При надавливании выделяется гной. Несвоевременное лечение приводит к образованию облысевших участков.
Фасциолез — печеночно-глистное заболевание оленей, лосей, зайцев, бобров, нутрий, белок и крупного рогатого скота. Промежуточный хозяин возбудителя фасциолеза — пресноводный моллюск.
Заражение человека происходит через употребляемые в пищу растения и воду, зараженные личинками паразита. В течение 2–4 недель наблюдаются лихорадка, кашель, сыпь на коже. Болезнь часто сопровождается потерей аппетита и болями в животе. В дальнейшем острые проявления исчезают, происходит переход в хроническую фазу, в которой главным образом наблюдаются диспепсические расстройства, увеличение и болезненность печени.
Паразиты локализуются в желчных ходах печени, реже в цистах легких; яйца выделяются из печени с желчью в кишечный канал, а оттуда вместе с фекалиями наружу.
Дикроцелиоз — печеночно-глистное заболевание лосей, оленей, косуль, медведей, зайцев, бобров, нутрий, овец, коз, крупного рогатого скота. Распространен повсеместно. Промежуточными хозяевами возбудителя заболевания являются наземные или сухопутные моллюски, а дополнительными — некоторые виды муравьев. Возбудитель заболевания — мелкий копьевидный сосальщик, паразитирует в желчных ходах.
Заражение происходит при случайном проглатывании с пищей муравьев. Гельминты травмируют ткани, продукты их обмена веществ сенсибилизируют организм. Желчные протоки при дикроцелиозе расширены. Диагноз ставится при обнаружении в кале и дуоденальном соке яиц гельминта. В кале человека встречаются и так называемые транзитные яйца, попавшие при употреблении в пищу пораженной дикроцелиозом печени скота и прошедшие без изменения через желудок и кишечник.
Лептоспироз — острое инфекционное заболевание, которое достаточно опасно для человека. Размножаясь в крови, вирусы поражают многие внутренние органы, локализуются в почках и печени. Лептоспиры проникают в организм человека через пораженные участки тела: порезы и раны, а также через слизистые оболочки. Обычно заражаются не от самого животного, а от его фекалий и мочи, например вирус можно подхватить, искупавшись в грязном пруду пруду, где в жару пьют и купаются домашние животные.
Выделяют две формы протекания заболевания:
- желтушная. Инкубационный период 1–2 недели. Начало острое, температура до 40, общая слабость, склеры инъецированы. Со 2–3-го дня увеличивается печень, появляются интенсивные мышечные боли. Со стороны сердечно-сосудистой системы наблюдается тахикардия, может быть инфекционный миокардит.
- безжелтушная. Икубационный период 4–10 дней. Поднимается температура, развивается слабость, появляются менингеальные симптомы, свидетельствующие о поражении мозговых оболочек.
Трихинеллез вызывается мелким (3–4 мм) паразитическим червем — трихинеллой. Основной носитель трихинелл — кабан, но болеть могут и собаки, свиньи, кошки, лисицы, куницы, хори, рыси, медведи, кроты. Человек и животные заражаются, поедая мясо, в котором находятся личинки паразита. Признаки болезни появляются в первые часы: расстройство пищеварения, тошнота, отрыжка, рвота, боль в области кишечника, головная боль, чувство тяжести в конечностях, слабость, лихорадка; к 9–10-му дню температура подскакивает до 40–41 градуса, лицо и веки отекают, мышцы становятся твердыми и болезненными. При заражении большим количеством личинок может наступить смерть в результате паралича дыхания или пневмонии. Однако в большинстве случаев трихинеллез человека протекает хронически. Лечение проводится обязательно под наблюдением врача.
КИРИЛЛОВ В. В.
Лептоспироз или «сюрпризы» стоячей воды | ЗДОРОВЬЕ
Камчатцы сокрушаются: лета не было совсем! И завидуют землякам, отогревшимся в отпуске на материке. А между тем летняя прохлада родного полуострова оберегает нас от напастей куда более страшных, чем лёгкий июльский озноб.
О лептоспирозе — инфекции, которой болеют и люди, и животные — корреспонденту «АиФ-Камчатка» рассказала исполняющая обязанности заместителя главного врача по лечебной работе Центра СПИД, врач-инфекционист высшей категории Елена Рябых.
Прямой контакт
Татьяна Николаева, kamchatka.aif.ru: Елена Анатольевна, чем опасен лептоспироз?
Елена Рябых: Лептоспирозная инфекция занимает одно из первых мест среди болезней, общих для человека и животных по тяжести клинического течения, частоте летальных исходов и отдалённых клинических последствий.
Лептоспироз — острая зоонозная природно-очаговая инфекция, протекающая преимущественно с поражением почек, печени, нервной и сосудистой систем, нередко с развитием геморрагического синдрома и желтухи.
Дикие и домашние животные многих видов могут быть носителями лептоспир. Основными хозяевами (резервуарами) и источниками возбудителя инфекции среди диких млекопитающих в природе являются грызуны (серые полёвки, мыши, крысы и другие) и насекомоядные (ежи, землеройки). В хозяйственных очагах эту роль играют домашние животные: собаки, свиньи, крупный рогатый скот, овцы, реже козы и лошади, а также пушные звери клеточного содержания: лисицы, песцы, нутрии.
У грызунов и насекомоядных лептоспирозная инфекция протекает бессимптомно, сопровождаясь выделением лептоспир с мочой. Лептоспирозы у сельскохозяйственных животных протекают остро, подостро или в форме хронического бессимптомного лептоспироносительства.
Инфекция передается человеку посредством прямого контакта с мочой инфицированных животных или через объекты внешней среды, загрязненные мочой животных-лептоспироносителей (главным образом, через воду, почву и растения, иногда пищевые продукты).В тёплой и влажной среде, при температуре около 28- 30 градусов бактерии лептоспир могут сохраняться до трёх месяцев!
Люди заражаются, купаясь в стоячей, малопроточной воде природных источников — заболоченных поймах рек, прудах, озёрах. Природные очаги лептоспироза регистрируются в Сибири, Северном Кавказе, Крыму, Дальнем Востоке.
В группе риска — работники сельскохозяйственных производств, животноводы, в том числе и дачники, путешественники, любители дикой природы и сырой воды из сомнительных источников, строители и ремонтники трубопроводов и кабельных трасс. А также владельцы домашних животных: собак и реже морских свинок.
Туристам на заметку
– Правда, что жителям Камчатки эта инфекция не так страшна?
– Пока на полуострове случаев лептоспироза у людей не зарегистрировано, но настороженность у врачей должна быть всегда. С потеплением климата на Камчатке могут появиться опасные инфекции, нехарактерные для нашего региона.
Риск заражения лептоспирозной инфекцией значительно возрос также в связи с популярностью отдыха в странах тропического и субтропического поясов, туризма, спортивной и любительской рыбной ловли, виндсерфинга, рафтинга и других видов спорта, связанных с контактом с водой.
При тяжёлом течении заболевания летальность от лептоспироза высокая. И при отсутствии своевременного лечения всё может закончиться печально!
– Каков механизм заражения?
– Лептоспиры — очень мелкие извитые бактерии, при купании в загрязнённых ими водоёмах, общении с больными животными, микробы способны проникать через кожу, слизистые оболочки, конъюнктиву глаз в лимфатические сосуды, затем в лимфоузлы. При этом никаких видимых следов проникновения не наблюдается! Затем по лимфатической системе лептоспиры попадают в сосудистое русло, в органы-мишени, где оседают и начинают размножаться. Это чаще всего печень, почки, мышцы, сердце и даже головной мозг. Все это происходит в инкубационный период (от 4 до 12-14 дней). Даже при кратковременном контакте с водой, содержащей лептоспиры — происходит заражение человека лептоспирозом!– Как протекает лептоспироз?
– Заболевание развивается остро: резкий, до 38-39 градусов, подъём температуры, которая держится долго, не спадая. Характерна тяжёлая интоксикация, апатия, головная боль, миалгии (боли в крупных скелетных мышцах, особенно в икроножных).
Со вторых суток появляется покраснение сосудов склер, гиперемия и одутловатость кожи лица, шеи, верхней части грудной клетки, сильная головная боль, к концу вторых суток — боли в поясничной области, появляется желтушное окрашивание кожи, слизистых. Характерный симптом — потемнение мочи. При появлении таких симптомов, пациент должен обратиться к врачу, необходима обязательная своевременная госпитализация, и чем раньше, тем лучше. Если лечение начать вовремя, оно проходит вполне успешно. Без медицинской помощи возможно развитие серьёзных осложнений: острая почечная недостаточность, неврологические признаки менингита, тромбогеморрагический синдром.
Тупиковый путь
– Можно ли вылечиться от опасной инфекции самостоятельно?
– Самолечением заниматься ни в коем случае нельзя! На конгрессе врачей-инфекционистов нас познакомили со случаем тяжёлой формы лептоспироза, который произошёл в Тверской области. У сорокалетнего мужчины заболела любимая собака. Животное перестало есть, моча окрасилась в красный цвет, пожелтели глаза. Несмотря на лечение, назначенное ветеринаром, собака умерла. А через несколько дней хозяин с температурой 40, головной болью, сильным носовым кровотечением и потемневшей мочой был госпитализирован с первоначальным диагнозом «вирусный гепатит». На коже у мужчины появились кровоизлияния, увеличилась печень. Исследование крови на маркёры вирусных гепатитов дало отрицательный результат, но были выявлены лептоспиры. К счастью, интенсивное лечение с использованием дезинтоксикационной терапии, антибиотиков и глюкокортикоидов дало положительный результат: мужчина выздоровел.
В 1888 году ученик Боткина Васильев и немецкий учёный Вейль первыми описали подробную клиническую картину лептоспироза. В 1915 году японцы Инада и Идо открыли возбудителя заболевания. На сегодняшний день изучено более 200 разновидностей лептоспир, патогенных для человека, из них на территории Российской Федерации встречаются около 20.– Инфекция передаётся от больного человека здоровому?
– Нет, не передаётся! Для бактерий рода лептоспир человек — это тупиковый путь.
– И всё-таки, расскажите подробнее о мерах профилактики лептоспироза.
– Специфическая профилактика путём вакцинации по эпидпоказаниям проводится санэпидстанцией для работников ферм, мясокомбинатов, забойных цехов. В неблагополучных по лептоспирозу населённых пунктах иммунизируются, главным образом, дети, а в природных очагах — рисоводы, мелиораторы и другие лица, подвергающиеся риску заражения. В этих случаях прививки проводятся за два месяца до эпидемического сезона.
Не следует купаться в открытых застойных водоёмах, особенно, если у вас на коже есть царапины, ссадины, расчёсы: любое повреждение кожи — это ворота для инфекции!
Покупайте мясные и молочные продукты только на официальных рынках при наличии у продавцов сертификатов на свой товар.
Ветеринарный надзор за домашними животными и скотом, защита водных источников и регулярная проверка мест для общественного купания, истребление грызунов в местах хранения продуктов питания — вот залог безопасности от многих инфекционных заболеваний, в том числе и лептоспироза!
Бактерии лептоспироза сохраняются в почве до трёх месяцев, в стоячей воде — до месяца, на продуктах питания — несколько дней. За 2013 год в Российской Федерации зарегистрированы 255 человек, больных лептоспирозом, за 2014 год — 257 человек. В Камчатском крае случаев заболеваемости людей лептоспирозом не зарегистрировано. Чаще всего болеют — до 75 % — мужчины. Это объясняется их более частыми контактами с природой и большей активностью в народном хозяйстве. 56 % пациентов связывают заболевание с употреблением воды для питья из родников и колодцев. 25 % пациентов указали на связь заболевания с купанием в открытых водоёмах.Смотрите также:
Лептоспироз, инфекционная болезнь, симптомы, первая помощь
Лептоспироз, это инфекционная болезнь вызываемая различными патогенными видами лептоспир. У людей ее симптомы проявляются в виде интоксикации, волнообразной лихорадки, поражения кровеносных капилляров, печени, почек и центральной нервной системы.
Заболевания лептоспирозом зарегистрированы более чем у 30 видов зверей и птиц. Среди домашних животных им болеют свиньи, крупный рогатый скот, куры, гуси и утки. Из диких животных к лептоспирозу восприимчивы многие виды грызунов и насекомоядных, хищники (волк, лисица, шакал, енот, норка и др.), копытные (пятнистый олень) и птицы (утки, водяные курочки и некоторые другие).
Звери, пораженные лептоспирами, отличаются от здоровых при внешнем осмотре взъерошенной шерстью и желтушным воспалением слизистых оболочек. При вскрытии у них обнаруживают желтушные пятна в подкожной клетчатке, кровоизлияния в межмышечной ткани и на внутренних органах. Обычно печень и почки увеличены, и их цвет отличается от нормального.
Характерным признаком распространения массовых заболеваний среди зверей является высокая смертность грызунов. Трупы этих зверей можно обнаружить недалеко от водоемов с застойной водой. Лептоспиры выводятся из организма больных животных вместе с мочой. Попадая в воду, они проникают в здоровый организм вместе с водой во время питья или контактным способом через поврежденные кожные покровы и слизистые оболочки.
Не исключено заражение хищников в результате поедания мяса больных или павших зверей. Сейчас основную эпидемическую опасность для населения представляют хозяйственные очаги лептоспироза, где основным источником заражения человека являются грызуны и сельскохозяйственные животные. На долю природных очагов приходится всего около 5% заболеваний людей.
Однако для охотников природные очаги представляют значительную эпидемическую опасность, так как среди животных, подверженных заболеваемости лептоспирозом встречается много видов — объектов охоты.
Природные очаги этой инфекции приурочены к поймам рек с заливными лугами, низинам с травяными кочкарными болотами и приозерным болотам, заселенным влаголюбивыми видами грызунов (ондатра, водяная крыса и др.). Основной путь передачи лептоспироза — водный.
Возбудитель проникает в организм человека через поврежденную кожу, слизистые оболочки рта и глаз при работе, связанной с нахождением на мелких водоемах, заболоченных лугах, во время умывания или при употреблении сырой воды из мелких водоемов, а также при употреблении в пищу ягод, загрязненных экскрементами больных животных.
Для некоторых профессиональных групп, занятых животноводством, убоем скота и охотой, возможен контактный и пищевой путь передачи лептоспир. Следует отметить, что среди этих профессиональных групп отмечается повышенная заболеваемость.
Заболевание людей лептоспирозом начинается через 4-14 дней после заражения. У заболевших поднимается температура (до 40 градусов). На 4-6 день увеличивается и начинает болеть печень. У тяжелых больных начинается желтуха, у некоторых регистрируется сыпь на коже. Нередко поражаются почки и оболочки головного мозга, а также спинной мозг. Смертельные исходы болезни редки.
Лечение проводят антибиотиками (пенициллин, препараты тетрациклинового ряда). Меры неспецифической профилактики просты : употребление только кипяченой воды из мелких водоемов, мытье рук и внимательность при съемке шкур и обработке тушек животных. Мясо добытых зверей с подозрением на лептоспироз необходимо подвергать тщательной термической обработке.
Прививки людей, работающих в опасных по лептоспирозу районах, проводят убитой поливакциной подкожно по 2,0 и 2,5 мл с интервалом через 7 дней. Через год проводится однократная ревакцинация.
По материалам книги «Энциклопедия охотника».
Петрунин В.Б., Никашина Е.Б., Куприянов Ф.Г., Никеров Ю.Н., Рымалов И.В.
Статьи схожей тематики:
- Первая помощь при поражении аммиаком, действие и характер поражения, способы лечения при поражении аммиаком.
- Болезни уха, носа и горла, анамнез и обследование, особые состояния, возможность лечения болезней уха, носа и горла в полевых условиях.
- Первая помощь при поражении хлором, характер поражения хлором, клиника, способы лечения при поражении хлором.
- Ложный круп, острый стенозирующий ларинготрахеит, развитие болезни у детей, первая неотложная помощь при ложном крупе.
- Болезни зубов и полости рта, анамнез и обследование, особые состояния, возможность лечения болезней зубов и полости рта в полевых условиях.
- Лихорадка, первая помощь при высокой температуре у детей и взрослых, что надо делать если у ребенка или взрослого лихорадка, что такое бледная лихорадка.
Лептоспироз — Глава 4-2020 Желтая книга | Здоровье путешественников
Рене Л. Галлоуэй, Илана Дж. Шафер, Робин А. Стоддард
ИНФЕКЦИОННЫЙ АГЕНТ
Leptospira spp., Возбудители лептоспироза, являются облигатными аэробными грамотрицательными спирохетными бактериями.
ТРАНСМИССИЯ
Путь заражения — через ссадины или порезы на коже или через конъюнктиву и слизистые оболочки. Люди могут заразиться при прямом контакте с мочой или репродуктивными жидкостями инфицированных животных, при контакте с водой или почвой, загрязненными мочой, или при употреблении зараженной пищи или воды.Заражение редко происходит через укусы животных или контакт человека с человеком.
ЭПИДЕМИОЛОГИЯ
Лептоспироз распространен по всему миру; заболеваемость выше в тропическом климате. По оценкам, ежегодная заболеваемость во всем мире составляет> 1 миллиона случаев, в том числе около 59 000 случаев смерти. Регионы с предполагаемой самой высокой заболеваемостью включают Южную и Юго-Восточную Азию, Океанию, Карибский бассейн, часть Африки к югу от Сахары и часть Латинской Америки. Вспышки могут возникать после сильных дождей или наводнений в эндемичных районах, особенно в городских районах развивающихся стран, где жилищные условия и санитария плохие.Вспышки лептоспироза произошли в Соединенных Штатах после наводнения на Гавайях, Флориде и Пуэрто-Рико. Путешественники, участвующие в рекреационных мероприятиях с пресной водой, таких как плавание или катание на лодках, подвергаются повышенному риску, особенно после сильных дождей или наводнений. Продолжительное воздействие загрязненной воды и действия, связанные с погружением головы в воду или глотанием воды, повышают риск заражения.
КЛИНИЧЕСКАЯ ПРЕЗЕНТАЦИЯ
Инкубационный период составляет 2–30 дней, а болезнь обычно наступает через 5–14 дней после заражения.В то время как большинство инфекций считаются бессимптомными, клиническое заболевание может проявляться как самоизлечивающееся острое лихорадочное заболевание, которое, по оценкам, встречается примерно в 90% клинических инфекций, или как тяжелое, потенциально смертельное заболевание с полиорганной дисфункцией в 5–10%. пациентов. У пациентов, у которых болезнь прогрессирует до тяжелой степени, болезнь может быть двухфазной с временным снижением температуры между фазами. Острая фаза сепсиса (приблизительно 7 дней) проявляется как острое лихорадочное заболевание с такими симптомами, как головная боль (может быть тяжелой и включать ретроорбитальную боль и светобоязнь), озноб, миалгию (обычно затрагивающую икры и нижнюю часть спины), конъюнктивальное приливы (характерно для лептоспироз, но не во всех случаях), тошнота, рвота, диарея, боль в животе, кашель и, в редких случаях, кожная сыпь.Вторая, или иммунная, фаза характеризуется выработкой антител и наличием лептоспир в моче. У пациентов, у которых заболевание прогрессирует до тяжелой степени, симптомы могут включать желтуху, почечную недостаточность, кровотечение, асептический менингит, сердечную аритмию, легочную недостаточность и гемодинамический коллапс. Классически описанный синдром, болезнь Вейля, состоит из почечной и печеночной недостаточности и имеет коэффициент летальности от 5 до 15%. Тяжелый легочный геморрагический синдром — это редкая, но тяжелая форма лептоспироза, летальность при которой может быть> 50%.Плохие прогностические показатели включают пожилой возраст и развитие измененного психического статуса, дыхательную недостаточность или олигурию.
ДИАГНОСТИКА
Диагноз лептоспироза обычно основывается на серологическом исследовании; Микроскопический тест агглютинации (MAT), эталонный стандарт, лучше всего проводить на парных образцах сыворотки крови в остром периоде и в период выздоровления, и его можно проводить только в определенных эталонных лабораториях. Обнаружение микроорганизма в крови или спинномозговой жидкости (для пациентов с менингитом) с помощью ПЦР в реальном времени может обеспечить более своевременную диагностику во время острой, сепсисной фазы, а ПЦР также может быть проведена с мочой после первой недели болезни.Доступны различные серологические скрининговые тесты, включая ELISA и множественные диагностические экспресс-тесты; Рекомендуется использовать IgM-специфические серологические скрининговые тесты, а положительные скрининговые тесты должны подтверждаться с помощью MAT. Посев является малочувствительным и медленным, поэтому его не рекомендуется использовать в качестве единственного диагностического метода. Лаборатория зоонозов и отобранных агентов при CDC выполняет MAT и ПЦР для диагностики лептоспироза, а также для идентификации культур и генотипирования изолятов: www.cdc.gov/ncezid/dhcpp/bacterial_special/zoonoses_lab.html. Лептоспироз — это заболевание, подлежащее регистрации на национальном уровне — определение случая эпидемиологов штатов и территорий можно найти по адресу wwwn.cdc.gov/nndss/conditions/leptospirosis/case-definition/2013.
ЛЕЧЕНИЕ
Ранняя антимикробная терапия может быть эффективной для уменьшения тяжести и продолжительности лептоспироза и должна быть начата как можно скорее, не дожидаясь результатов диагностических тестов, если есть подозрение на лептоспироз. Для пациентов с легкими симптомами доксициклин является препаратом выбора (100 мг перорально два раза в день), если нет противопоказаний; альтернативные варианты включают ампициллин и амоксициллин.Пенициллин внутривенно (1,5 МЕ каждые 6 часов) является препаратом выбора для пациентов с тяжелым лептоспирозом, и цефтриаксон оказался столь же эффективным (1 г внутривенно один раз в день). Как и при других спирохетальных заболеваниях, лечение пациентов с лептоспирозом антибиотиками может вызвать реакцию Яриша-Герксхаймера; однако это редко заканчивается смертельным исходом. Пациентам с тяжелым лептоспирозом может потребоваться госпитализация и поддерживающая терапия, включая внутривенную гидратацию и добавление электролитов, диализ в случае олигурической почечной недостаточности и искусственную вентиляцию легких в случае дыхательной недостаточности.
ПРОФИЛАКТИКА
В США нет вакцины. Путешественники, которые могут подвергаться повышенному риску заражения, должны быть проинформированы о рисках заражения и рекомендованы к принятию превентивных мер, таких как химиопрофилактика; ношение защитной одежды, особенно обуви; и покрытие порезов и ссадин окклюзионными повязками. Ограниченные исследования показали, что химиопрофилактика доксициклином (200 мг перорально, еженедельно), начатая за 1-2 дня до и продолжающаяся в течение периода воздействия, может быть эффективной в профилактике клинических заболеваний у взрослых и может быть рассмотрена для людей с высоким риском и с краткосрочные риски.Лучший способ предотвратить заражение — избегать контакта с ними: путешественники должны избегать контакта с потенциально зараженными водоемами, ходьбы в паводковых водах и контакта с потенциально инфицированными животными или их биологическими жидкостями.
Веб-сайт CDC: www.cdc.gov/leptospirosis
БИБЛИОГРАФИЯ
- Барраган В., Оливас С., Кейм П., Пирсон Т. Критические пробелы в знаниях в нашем понимании круговорота окружающей среды и передачи Leptospira spp. Appl Environ Microbiol.2017 15 сентября; 83 (19).
- Бретт-Майор Д.М., Колдрен Р. Антибиотики от лептоспироза. Кокрановская база данных Syst Rev.2012, 15 февраля; (2).
- Brett-Major DM, Lipnick RJ Антибиотикопрофилактика лептоспироза. Кокрановская база данных Syst Rev. 8 июля 2009 г .; (3): CD007342. DOI: 10.1002 / 14651858.CD007342.pub2.
- Коста Ф., Хаган Дж. Э., Кальканьо Дж., Кейн М., Торгерсон П., Мартинес-Сильвейра М.С. и др. Глобальная заболеваемость и смертность от лептоспироза: систематический обзор.PLoS Negl Trop Dis. 2015; 9 (9): e0003898.
- Galloway RL, Hoffmaster AR. Оптимизация ПЦР-анализа LipL32 для повышения чувствительности диагностики лептоспироза. Диагностическая микробиология и инфекционные болезни. 2015 Июль; 82 (3): 199–200.
- Guerrier G, D’Ortenzio E. Реакция Яриша-Герксхаймера среди пациентов с лептоспирозом: заболеваемость и факторы риска. Am J Trop Med Hyg. 2017 Апрель; 96 (4): 791–4.
- Haake DA, Levett PN. Leptospira видов (лептоспироз).В: Bennett JE, Dolin R, Blaser MJ, редакторы. Принципы и практика инфекционных заболеваний. 8-е изд. Филадельфия, Пенсильвания: Сондерс, 2015. стр. 2714–20.
- Haake DA, Levett PN. Лептоспироз у человека. Curr Top Microbiol Immunol. 2015; 387: 65–97.
- Jensenius M, Han PV, Schlagenhauf P, Schwartz E, Parola P, Castelli F, et al. Острые и потенциально опасные для жизни тропические болезни у западных путешественников — многоцентровое исследование GeoSentinel, 1996–2011 гг. Am J Trop Med Hyg.2013 Февраль; 88 (2): 397–404.
- Picardeau M, Bertherat E, Jancloes M, Skouloudis AN, Durski K, Hartskeerl RA. Экспресс-тесты для диагностики лептоспироза: современные инструменты и новые технологии. Диагностика Microbiol Infect Dis. 2014 Янв; 78 (1): 1–8.
Лептоспироз | Справочник болезней | Здоровье путешественников
Что такое лептоспироз?
Лептоспироз — это заболевание, вызываемое бактериями. Зараженные животные распространяют бактерии через мочу (мочу).Когда зараженные животные мочатся, бактерии попадают в воду или почву и могут жить там от недель до месяцев.
Вы можете заразиться, если прикоснетесь к пресной воде, земле или другим предметам, загрязненным мочой инфицированного животного. Самый распространенный путь заражения — это попадание мочи или зараженной воды в глаза, нос, рот или повреждение кожи (например, порез или царапина). Вы также можете заразиться, съев зараженную пищу или выпив зараженную воду.
У некоторых больных лептоспирозом симптомы отсутствуют.Когда возникают симптомы, они могут включать жар, головную боль, озноб, мышечные боли, рвоту, желтуху (желтые глаза и кожу), красные глаза, боль в животе, диарею, а иногда и сыпь. Без надлежащего лечения антибиотиками у людей с лептоспирозом могут развиться серьезные проблемы с почками, печенью или слизистой оболочкой головного и спинного мозга (менингит). В некоторых случаях лептоспироз может стать причиной смерти.
Кто подвергается риску?
Лептоспироз встречается во многих странах мира.Это наиболее распространено в регионах с умеренным или тропическим климатом, включая Южную и Юго-Восточную Азию, Океанию, Карибский бассейн, части Африки к югу от Сахары и части Латинской Америки.
У путешественников больше шансов заболеть лептоспирозом, если они
- Посетить затопленные или недавно затопленные территории
- Плавать, переходить вброд, кататься на байдарках или плотах в потенциально загрязненной пресной воде, такой как озера и реки
- Посетить городские районы с плохой санитарией
- Прикоснуться к животным или их биологическим жидкостям.Животные, которые могут быть инфицированы, — это млекопитающие, включая грызунов, коров, овец / коз, свиней, лошадей, собак и диких животных.
Что путешественники могут сделать для предотвращения лептоспироза?
В США нет вакцины, одобренной для использования для предотвращения лептоспироза у людей.
Путешественники могут предпринять следующие шаги, чтобы защитить себя:
- Избегайте прикосновения к пресной воде или почве, которая может быть загрязнена мочой животных
- Не прикасайтесь к предметам, которые могут быть загрязнены мочой животных, например, к подстилке животных
- Не переходите вброд, не плавайте и не вставляйте голову в паводковые воды или воду из озер, рек или болот.Особенно избегайте контакта с пресной водой после наводнения или сильного дождя.
- Если невозможно избежать перехода вброд в паводковой или другой пресной воде, наденьте защитную одежду, например обувь, и закройте порезы и раны водонепроницаемыми бинтами или повязкой.
- Сделать воду безопасной для питья путем кипячения или соответствующей химической обработки
Некоторые путешественники могут принять лекарство перед поездкой, чтобы предотвратить лептоспироз. Перед поездкой поговорите со своим врачом и расскажите им обо всех ваших запланированных мероприятиях.
В США нет одобренной вакцины для предотвращения лептоспироза.
Если вы путешествуете и чувствуете себя плохо, , особенно если у вас жар, поговорите с врачом и расскажите ему о своем путешествии. Избегайте контактов с другими людьми, пока вы больны.
Если вам нужна медицинская помощь за границей, см. Получение медицинской помощи за границей.
Информация для путешественников
Информация для врача
| Определение (MSH) | Тяжелая форма ЛЕПТОСПИРОЗА, обычно вызываемая LEPTOSPIRA INTERROGANS SEROVAR ICTEROHAEMORRHAGIAE, а иногда и другими сероварами.Он передается человеку от крысы и характеризуется геморрагическими и почечными симптомами с сопутствующей ЖЕЛТОЙ. |
| Концепции | Заболевание или синдром ( T047 ) |
| MSH | D014895 |
| ICD9 | 100.0 |
| ICD10 | A27.0 |
| SnomedCT | 398067003, 69092001, 186954006, 154391003, 266213004, 398222003 |
| Английский | Болезнь, Вейля, Иктерогеморрагический лептоспироз, Желтуха, Спирохетал, Лептоспироз, Иктерогеморрагическая, Спирохетальная желтуха, Болезнь Вейля, Болезнь Вейля, Болезнь, Иктерогеморра Вейля, Лептоспироз., Спирохетальная желтуха, спирохетальная желтуха, WEILS DIS, WEIL DIS, синдром Вейля (диагноз), синдром Вейля, геморрагический лептоспироз с желтухой, геморрагический лептоспироз с желтухой, лептоспироз желтуха, геморрагическая болезнь Вейля, спирохетальная болезнь Вейля, желтуха Вейля, желтуха Вейля Заболевание [заболевание / обнаружение], болезнь Вейля, болезнь Вейля, болезнь Вейля, спирохетальная желтуха, болезнь Вейля, иктерогеморрагический лептоспироз (диагноз), иктерогеморрагический лептоспироз, болезнь Вейля, геморрагическая лептоспирогеморрагическая инфекция, вызванная межгеморрагической инфекцией лептоспироза, инфекция, вызванная лептоспирозом, вызванная лептоспирозом, вызванным лептоспирозом, вызванным лептоспирозом Желтушный лептоспироз, желтушный лептоспироз, геморрагическая лептоспиральная желтуха, лептоспироз иктерогеморрагический (расстройство), болезнь Вейля (расстройство), спирохетальная желтуха, Вейля, эпидемия; желтуха, лептоспиральная, желтушная геморрагия; лептоспироз, желтуха; эпидемическая, лептоспиральная, желтуха; лептоспирал, желтуха; спирохеталь, лептоспираль; эпидемическая желтуха, лептоспираль; желтуха, лептоспироз; иктерогеморрагический, спирохетальный; эпидемическая желтуха, спирохетал; желтуха, геморрагическая лептоспиральная или спирохетальная желтуха, лептоспиральная или спирохетальная желтуха |
| Голландский | hemorragische leptospirose met geelzucht, лептоспироз icterohaemorrhagica, Leptospira; epidemische geelzucht, Leptospira; geelzucht, epidemisch; geelzucht, Leptospira, geelzucht; Leptospira, geelzucht; epidemisch, Leptospira, geelzucht; спирохетальный, иктерогеморрагический; лептоспироза, лептоспироза; иктерогеморрагический, спирохетальный; epidemische geelzucht, spirochetaal; geelzucht, Leptospirosis icterohaemorrhagica, ziekte van Weil, Icterohemorragische leptospirosis, Weil, ziekte van, Ziekte van Weil, Geelzucht door spirocheten, Leptospirosis, icterohemorragische 90 |
| Французский | Геморрагический лептоспироз, иктеро-геморрагический лептоспирос, Maladie de Weil, Leptospirose ictérohémorragique, Maladie des jeunes porchers |
| Немецкий | Лептоспироз icterohemorrhagica, haemorrhagische Leptospirose mit Gelbsucht, Leptospirosis icterohaemorrhagica [Weil-Krankheit], Leptospirosis icterohaemorrhagica, Weil-Kranchäit, 90, |
| Итальянский | Leptospirosi ittero-emorragica, Leptospirosi itteroemorragica, Leptospirosi emorragica con ittero, Malattia di Weil |
| Португальский | Leptospirose hemorrágica com icterícia, Leptospirose icteremorrágica, Leptospirose ctero-Hemorrágica, Leptospirose Icteroemorrágica, Leptospirose Espiroquetal, Doença de Weil |
| Испанский | Лептоспироз icterohemorrágica, лептоспироз hemorrágica жулик ictericia, лептоспироз ictérica, ictericia лептоспирозный hemorrágica, infección Por Leptospira interrogans, infección Por Leptospira icterohemorrhagiae, ictericia espiroquetal hemorrágica, enfermedad де Weil (trastorno), enfermedad де Weil, ictericia lepstospirósica hemorrágica, лептоспироз icterohemorrágica (trastorno), лептоспироз icterohemorrágica, Enfermedad de Weil, Ictericia por Espiroquetas, Leptospirosis Icterohemorrágica |
| Японский | 黄疸 を 伴 う 出血 性 レ プ ト ス ピ ラ 症, オ ウ ダ ン ヲ ト モ ナ ウ シ ュ ッ ケ ツ セ イ レ プ ト ス ピ ラ シ ョ ウ, ワ イ ル ビ ョ ウ, Вейль 病, ス ピ ロ ヘ ー タ 性 黄疸, フ ィ ー ド ラ ー 病, レ プ ト ス ピ ラ 性 黄疸, ワ イ ル 病, 黄疸 出血 性 レ プ ト ス ピ ラ 病, 黄疸 出血 性 レ プ ト ス ピ ラ 症, レ プ ト ス ピ ラ 病- 出血 性, 黄疸 — ス ピ ロ ヘ ー タ 性 |
| Шведский | Weils sjukdom |
| Чешский | Weilova nemoc, Onemocnění vyvolané influenkcí Leptospira icterohaemorrhagica, Hemoragická leptospiróza s icterem, Hemoragická leptospiróza se žloutenkou |
| финский | Weilin tauti |
| Русский | ЛЕПТОСПИРОЗ ИКТЕРОГЕМОРРАГИЧЕСКИЙ, ВАСИЛЬЕВА-ВЕЙЛИЯ БОЛЕЗНЬ, ВЕЙЛИЯ БОЛЕЗНЬ, ВАСИЛЬЕВА-ВЕЙЛЯ БОЛЕЗНЬ, ВЕЙЛЯ БОЛЕЗНЬ, ЛЕПТОСПИРОЗ ИКТЕРОГЕМОРРАГИЧЕСКИЙ |
| Корейский | 황달 출혈성 렙토스피라증 |
| Польский | Choroba Weila, Zakażenie Leptospira icterohaemorrhagiae, Krętkowica ółtaczkopodobna, ółtaczka zakaźna krętkowa, ółtaczka leptospirowa |
| Венгерский | Желтушный лептоспироз, Weil-betegség, Haemorrhagiás leptospirosis icterussal, vérzéses leptospirosis sárgasággal |
| Норвежский | Weils sykdom, Leptospirosis icterohaemorrhagica |
Лептоспироз | DermNet NZ
Автор: Мари Хартли, штатный писатель, 2010 г.
Что вызывает лептоспироз?
Лептоспироз вызывается штопорообразными бактериями, принадлежащими к роду Leptospira. Лептоспироз — это зооноз (инфекционное заболевание, которое может передаваться от животных к человеку). Резервуарами болезни являются дикие и домашние животные, такие как грызуны, собаки, крупный рогатый скот, свиньи и лошади. Крысы — самый распространенный источник болезни во всем мире. Лептоспиры могут жить от месяцев до лет в почках животных и выделяются с мочой, где они могут жить вне тела в течение нескольких недель.
Инфекция обычно передается при прямом контакте с мочой инфицированного животного или при контакте с загрязненной мочой средой (например, при плавании или погружении в загрязненную пресную воду, или при контакте с зараженной пищей или почвой). Передача от человека к человеку редка.
Организм попадает к людям через ссадины кожи или слизистые оболочки носа, рта и глаз. Затем организм попадает в кровоток, размножается и распространяется на все органы, особенно на печень и почки.У людей лептоспиры редко сохраняются в почках дольше 60 дней. Однако они могут оставаться в глазах намного дольше.
Где обнаруживается лептоспироз?
Лептоспироз встречается во всем мире, но чаще встречается в тропических странах. Истинная международная заболеваемость лептоспирозом неизвестна, потому что она, как правило, недостаточно диагностируется и недостаточно сообщается. По оценкам, ежегодно в США выявляется 100-200 случаев.
К факторам риска лептоспироза относятся:
- Профессии, связанные с работой на открытом воздухе или с животными, например, рабочие на полях, выращивающих рис и сахарный тростник, фермеры, канализационные работники, ветеринары, молочные работники и военнослужащие.
- Развлекательные занятия, такие как поездки в тропические районы, походы и плавание, рыбалка или рафтинг в загрязненных водах.
- В эндемичных районах случаи заболевания достигают пика в сезон дождей и могут резко увеличиваться после наводнения.
- В развивающихся странах городские районы с неадекватными канализационными стоками и очисткой воды становятся все более распространенным источником инфекции.
Каковы клинические признаки лептоспироза?
Клиническая картина варьируется от легкой «гриппоподобной» болезни до тяжелой болезни с полиорганной недостаточностью.У некоторых инфицированных людей симптомы могут вообще отсутствовать. Лептоспироз может протекать в две фазы, разделенные периодом очевидного выздоровления. Если возникает вторая фаза, она более тяжелая и может привести к почечной или печеночной недостаточности или менингиту. Эта фаза также называется болезнью Вейля. Эта тяжелая форма развивается примерно у 5-10% пациентов.
- После инкубационного периода около 5-14 дней у пациента внезапно появляется высокая температура, сильная головная боль и боль в мышцах (особенно в икроножных мышцах и пояснице).
- Другие симптомы включают озноб, боль в животе, кровотечение из кожи и слизистых оболочек (включая легкие), рвоту и диарею.
- Поражение печени и почек характеризуется желтухой и снижением диуреза соответственно.
- В тяжелых случаях может поражаться сердце, может развиться асептический менингит, а повреждение сосудистой системы в целом может привести к утечке капилляров (перемещению жидкостей организма) и шоку. У пациентов могут развиться такие осложнения, как диссеминированное внутрисосудистое свертывание, тромботическая тромбоцитопеническая пурпура и васкулит.
Кожные проявления включают:
- Классической находкой является покраснение конъюнктивы глаз. Это происходит на ранней стадии болезни.
- Иногда у пациентов появляется преходящая петехиальная сыпь (маленькие красные, пурпурные или коричневые пятна), которые могут поражать нёбо. Если сыпь присутствует, она часто длится менее 24 часов.
- Позднее при тяжелом течении болезни может развиться желтуха и обширная пурпура.
Каков прогноз лептоспироза?
Сообщается, что уровень летальности в различных частях мира колеблется от менее 5% до 30%.Однако эти цифры не очень надежны, поскольку общая частота возникновения болезни неизвестна. Наибольшему риску смерти подвержены пожилые люди и люди с ослабленным иммунитетом.
Как диагностируется лептоспироз?
Поскольку лептоспироз имитирует многие другие болезни, важно иметь достоверный анамнез контакта с инфицированными животными или загрязненной окружающей средой. Для подтверждения инфекции можно использовать различные лабораторные тесты:
- Обнаружение антител против лептоспиров — антитела появляются в крови примерно через 5–10 дней после начала заболевания, но иногда и позже, особенно если были начаты антибиотики.
- Культура лептоспир из крови, мочи или тканей — лептоспиры обычно циркулируют в крови в течение примерно 10 дней после начала заболевания. Они также появляются в других жидкостях организма, таких как моча и спинномозговая жидкость, через несколько дней после начала заболевания и в это время проникают во внутренние органы.
- Демонстрация наличия лептоспир в тканях с помощью антител, меченных флуоресцентными маркерами.
- В некоторых центрах могут быть доступны другие методы, например, полимеразная цепная реакция (ПЦР) и (иммуно) окрашивание.
Как лечить лептоспироз?
В тяжелых случаях обычно назначают бензилпенициллин внутривенно. Также может потребоваться поддерживающая терапия, такая как почечный диализ и искусственная вентиляция легких. В менее тяжелых случаях назначают пероральные антибиотики, такие как доксициклин или амоксициллин. Также могут быть эффективны цефалоспориновые и хинолоновые антибиотики третьего поколения.
Реакция Яриша-Герксхаймера может возникнуть после начала антибактериальной терапии. Это клиническое ухудшение из-за выброса токсинов, когда антибиотики убивают большое количество организмов.
Как предотвратить лептоспироз?
- Избегайте плавания и других развлечений в воде, потенциально загрязненной мочой животных
- Лица, относящиеся к группе профессионального риска, должны носить защитную одежду и обувь
- Иногда назначают антибиотики для предотвращения инфекции; они могут быть эффективными, если вероятно кратковременное воздействие
Лептоспироз — лучший канал здоровья
Что такое лептоспироз?
Лептоспироз — это заболевание, передающееся от животных человеку и вызываемое бактериями Leptospira.Наиболее частыми источниками инфекции являются контакт с мочой инфицированных животных и / или зараженной почвой или водой. Вспышки могут произойти после периодов сильного дождя или наводнения.
Лептоспироз встречается во всем мире, но чаще встречается в тропических и субтропических регионах с большим количеством осадков. В Австралии лептоспироз наиболее распространен на северо-востоке Нового Южного Уэльса и в Квинсленде.
Каковы симптомы лептоспироза?
Люди с лептоспирозом имеют широкий спектр симптомов:
- гриппоподобные симптомы, такие как лихорадка, озноб, головные боли, мышечные боли (особенно в ногах) и красные глаза
- рвота
- диарея
- боль в животе
- кашель
- ангина.
Заболевание обычно длится от нескольких дней до трех недель, но иногда может длиться дольше.
У 5–15 процентов инфицированных людей могут развиться тяжелые симптомы, и им необходимо обратиться в больницу. У этой группы людей болезнь может закончиться летальным исходом.
К тяжелым симптомам относятся:
- желтуха (желтая кожа и глаза)
- почечная недостаточность
- печеночная недостаточность
- кровотечение на коже и слизистых оболочках
- проблемы с дыханием
- болезнь сердца
- менингит (воспаление оболочек, окружающих головного и спинного мозга)
Симптомы лептоспироза обычно проявляются примерно через десять дней после заражения, но могут проявиться в любом месте между двумя и двадцать девятью днями после заражения.
Откуда берется лептоспироз?
Многие млекопитающие являются переносчиками бактерий Leptospira, не проявляя симптомов болезни. В Австралии это включает домашний скот (крупный рогатый скот, свиньи, овцы, козы, олени), домашних животных (собаки, лошади, кошки), диких животных (местные животные, такие как опоссумы) и вредителей (крысы и мыши).Почва, грязь и вода, загрязненные мочой инфицированных животных, могут содержать бактерии. Теплый влажный климат, заболоченные / влажные районы и регионы с щелочной почвой позволяют бактериям выживать в окружающей среде.
Наиболее распространенным источником заражения людей в Виктории является работа со скотом, особенно на молочных фермах. Другие распространенные источники инфекции включают поездки за границу, когда люди участвуют в развлекательных мероприятиях, связанных с реками, озерами, водными путями и болотами.
Как распространяется лептоспироз?
Заражение человека может происходить непосредственно от инфицированных животных (через контакт с мочой, молоком, выделениями из влагалища, плацентой и абортированным плодом) или косвенно через контакт с зараженной почвой и водой.
Бактерии от инфицированных животных или источников окружающей среды могут проникать в организм тремя основными путями:
- Прямой контакт — Бактерии попадают через разрыв на поверхности кожи или через неповрежденные слизистые оболочки, например, открытую рану, подвергшуюся воздействию загрязненной воды или почва.
- Прием пищи или питья — например, попадание бактерий в организм при употреблении зараженной пищи или от немытых загрязненных рук.
- Вдыхание — например, вдыхание аэрозольной мочи инфицированного крупного рогатого скота или крыс и мышей.
Хотя передача от человека к человеку происходит редко, это было зарегистрировано ранее при половом акте и грудном вскармливании.
Рецидивирующие инфекции, вызванные различными штаммами бактерий, могут вызывать повторные заболевания у людей.
Подвержен ли я лептоспирозу?
Существует риск заражения людей, имевших контакт с инфицированными животными или почвой / водой, где присутствуют бактерии.
Профессии с повышенным риском заражения включают:
- фермеров (особенно молочных)
- ветеринаров
- рабочих скотобойни.
Мероприятия, связанные с повышенным риском заражения, включают:
- плавание
- другие водные виды спорта (например, рафтинг)
- кемпинг
- садоводство.
Диагностика лептоспироза
Лептоспироз обычно диагностируется с помощью анализа крови. Для постановки диагноза часто требуется два анализа крови (взятых с интервалом более 2 недель).Как лечить лептоспироз?
Рекомендуется лечение соответствующими антибиотиками как можно раньше в течение болезни, чтобы избежать развития тяжелого заболевания.Вакцины для лечения людей не существует.
Как избежать лептоспироза?
Общие меры по предотвращению лептоспироза включают:
- Избегать контакта с водой, которая может быть загрязнена мочой животных.
- Носите соответствующую обувь на открытом воздухе, особенно при ходьбе по грязи или влажной почве.
- Закройте раны и ссадины водонепроницаемыми повязками, если вероятен контакт с зараженной мочой животных, почвой или водой.
- Управляйте грызунами, убирая мусор и удаляя источники пищи, расположенные близко к жилью.
- При работе в саду используйте перчатки.
- Вымойте руки водой с мылом перед едой.
- Избегайте кормления собак сырыми субпродуктами.
Для владельцев скота и людей, работающих с животными:
- Надевайте средства индивидуальной защиты (лицевую маску, перчатки, комбинезон) при работе с потенциально инфицированными животными, особенно при тесном взаимодействии с мочой и продуктами родовспоможения, поскольку бактериальная нагрузка в них выше. эти продукты.
- Провести вакцинацию крупного рогатого скота, свиней и собак.Вакцинация охватывает два наиболее распространенных штамма. Хотя вакцинация предотвращает заболевание животных, она не предотвращает выведение бактерий.
- Соблюдайте правила гигиены на ферме, чтобы уменьшить загрязнение окружающей среды и количество грызунов.
- Предотвратить контакт домашнего скота с загрязненными водоемами, а также с соседним домашним скотом или дикими животными, которые потенциально могут быть инфицированы (например, через ограждение).
- Закупить скот, свободный от лептоспир.
Куда обратиться за помощью
- Ваш GP
- DHHS Профилактика и контроль инфекционных заболеваний: 1300 651160
Лептоспироз
Лептоспироз — редкое бактериальное заболевание, вызываемое бактериями этого рода. Лептоспира .Люди заражаются лептоспирозом при проглатывании зараженной воды или пищи или при контакте с зараженной почвой, водой или пищей. Вода, почва и продукты питания могут быть загрязнены при смешивании с мочой животных, содержащей: Leptospira бактерий.
Животные, которые могут быть заражены Leptospira включает домашних животных, таких как коровы, свиньи, лошади и собаки. Грызуны и другие дикие животные также могут заражаться и заражать водоемы с пресной водой. Люди, которые участвуют в развлекательных или профессиональных мероприятиях с инфицированными животными, подвергаются риску контакта с зараженной водой, почвой или продуктами питания.Загрязненная вода — самая частая причина лептоспироза.
Лептоспироз известен под многими названиями, включая геморрагическую желтуху, инфекционную желтуху, грязевую лихорадку и болотную лихорадку. Это редко встречается в большинстве развитых стран, включая США. Однако на Гавайях зарегистрированы инфекции. Это более вероятно в более теплом и тропическом климате.
Симптомы лептоспироза могут проявиться через 2–26 дней (в среднем через 10 дней) после контакта с зараженным источником.Раннее лечение лептоспироза обычно бывает успешным, и перспективы выздоровления в легких случаях хорошие.
В некоторых случаях лептоспироз может прогрессировать до серьезной или опасной для жизни ситуации, особенно если лечение не начато на ранней стадии заболевания. Осложнения включают менингит и болезнь Вейля, которая вызывает повреждение или отказ органов. Немедленно обратитесь за медицинской помощью , если у вас или у кого-то из ваших близких есть какие-либо симптомы лептоспироза после употребления неочищенной воды, или если вы путешествуете в развивающуюся страну и у вас есть симптомы гриппа, такие как тошнота, рвота, кашель, головная боль или лихорадка. .
Немедленно обратитесь за медицинской помощью (позвоните 911) в случае серьезных симптомов, таких как потеря сознания, изменения психического статуса, боль в груди, учащенное дыхание, галлюцинации, сильная головная боль или ригидность шеи.
Лептоспироз: лечение, симптомы и типы
Лептоспироз — относительно редкая бактериальная инфекция, поражающая людей и животных. Он может передаваться от животных к человеку, когда незаживший разрыв кожи соприкасается с водой или почвой, где присутствует моча животных.
Несколько видов бактерий рода Leptospira вызывают лептоспироз. Он может прогрессировать до таких состояний, как болезнь Вейля или менингит, которые могут быть фатальными.
Состояние обычно не передается от одного человека к другому.
Бактерии могут попасть в организм через открытые раны, глаза или слизистые оболочки. Животные, передающие инфекцию человеку, включают крыс, скунсов, опоссумов, лисиц и енотов.
Лептоспироз чаще встречается в тропических регионах, где, по оценкам Всемирной организации здравоохранения (ВОЗ), он поражает 10 или более человек из каждых 100 000 ежегодно.
В умеренном климате, вероятно, поражает от 0,1 до 1 на 100 000 человек. Во время эпидемии он может поражать 100 или более из каждых 100 000 человек.
Люди, путешествующие в тропические районы, подвергаются большему риску заражения.
В легких случаях врач может назначить антибиотики, такие как доксициклин или пенициллин.
Пациентам с тяжелым лептоспирозом необходимо будет провести время в больнице. Им будут вводить антибиотики внутривенно.
В зависимости от того, какие органы поражает лептоспироз, человеку может потребоваться вентилятор, чтобы помочь ему дышать.
При поражении почек может потребоваться диализ.
Внутривенные жидкости могут обеспечить гидратацию и обеспечить необходимые питательные вещества.
Пребывание в больнице может составлять от нескольких недель до нескольких месяцев. Это в основном зависит от того, как пациент реагирует на лечение антибиотиками и насколько серьезно инфекция повреждает его органы.
Во время беременности лептоспироз может поражать плод. Любой, кто заразился инфекцией во время беременности, должен будет провести время в больнице для наблюдения.
Признаки и симптомы лептоспироза обычно появляются внезапно, примерно через 5–14 дней после заражения. Однако, по данным CDC, инкубационный период может составлять от 2 до 30 дней.
Легкий лептоспирозПризнаки и симптомы легкого лептоспироза включают:
Большинство людей выздоравливают в течение недели без лечения, но примерно у 10 процентов развивается тяжелый лептоспироз.
Тяжелый лептоспироз
Признаки и симптомы тяжелого лептоспироза появятся через несколько дней после исчезновения легких симптомов лептоспироза.
Симптомы зависят от того, какие жизненно важные органы поражены. Это может привести к почечной или печеночной недостаточности, респираторной недостаточности и менингиту. Это может быть фатальным.
Сердце, печень и почки
Если лептоспироз поражает сердце, печень и почки, человек испытывает:
- усталость
- нерегулярное, часто учащенное сердцебиение
- мышечные боли
- тошнота
- носовое кровотечение
- боль в груди
- одышка
- плохой аппетит
- отек рук, ног или лодыжек
- необъяснимая потеря веса
- желтуха, проявляющаяся в пожелтении белков глаз, языка и кожи
Без лечения это может привести к опасной для жизни почечной недостаточности.
Мозг
При поражении головного или спинного мозга может развиться менингит, энцефалит или и то, и другое.
Менингит — это инфекция мембраны, покрывающей головной и спинной мозг, а энцефалит — это инфекция ткани головного мозга. Оба состояния имеют похожие признаки и симптомы.
К ним могут относиться:
- спутанность сознания или дезориентация
- сонливость
- припадки или припадки
- высокая температура
- тошнота
- светобоязнь или светобоязнь
- проблемы с физическими движениями
- ригидность шеи
- неспособность говорить
- рвота
- агрессивное или необычное поведение
Отсутствие лечения менингита или энцефалита может привести к серьезному повреждению головного мозга и быть опасным для жизни.
Легкие
При поражении легких человек не может дышать.
Признаки и симптомы включают:
- высокая температура
- одышка
- кашель с кровью
В тяжелых случаях может быть столько крови, что человек задохнется.
Раннюю стадию легкого лептоспироза трудно диагностировать, поскольку симптомы могут напоминать симптомы гриппа и других распространенных инфекций.
Если врач подозревает тяжелый лептоспироз, пациент может пройти специальные диагностические тесты.Доступны различные тесты. В некоторых случаях может потребоваться повторение тестов для подтверждения результата.
Врач спросит о недавних поездках, особенно в районы, где часто встречается лептоспироз.
Они могут спросить, если человек:
- плавал в озере, пруду, канале или реке
- имел контакт с какой-либо деятельностью, имевшей место на бойне, на ферме или связанной с уходом за животными
- мог иметь контакт с мочой или кровью животных
Ряд анализов крови и мочи может подтвердить или исключить лептоспироз.
В Соединенных Штатах лептоспироз является заболеванием, подлежащим регистрации. Врач должен проинформировать соответствующие органы здравоохранения, если диагноз человека подтверждает наличие инфекции.
Есть два основных типа лептоспироза.
Легкий лептоспироз : на него приходится 90 процентов случаев. Симптомы включают мышечную боль, озноб и, возможно, головную боль.
Тяжелый лептоспироз : от 5 до 15 процентов случаев может прогрессировать до тяжелого лептоспироза.Если бактерия заразит печень, почки и другие основные органы, это может привести к отказу органов, внутреннему кровотечению и смерти.
Центры по контролю и профилактике заболеваний (CDC) оценивают уровень смертности от 5 до 15 процентов среди тех, кто страдает тяжелыми заболеваниями.
При эффективном и своевременном лечении вероятность развития тяжелого лептоспироза снижается.
Более склонны к развитию тяжелого лептоспироза у тех, кто уже болен, например, пневмонией, в возрасте до 5 лет и в пожилом возрасте.
Кто подвергается риску?
Поделиться на PinterestПить речную воду без кипячения или химической обработки увеличивает риск лептоспироза и других заболеваний.Лептоспироз чаще встречается в тропическом климате, но он также может возникать в более бедных частях крупных городов развивающихся стран, которые не находятся в тропических регионах.
По данным ВОЗ, риск повышается во время сильных дождей и наводнений.
Бактерия процветает в жарких и влажных средах.Он имеет тенденцию быть спорадическим, а не постоянно присутствующим.
Лептоспироз чаще встречается в:
- Южная и Юго-Восточная Азия
- Австралия
- Карибский бассейн и Центральная Америка
- Анды и тропическая Латинская Америка
- Восточная Африка к югу от Сахары
Туристические горячие точки, где иногда бывает лептоспироз встречается в Новой Зеландии, Австралии, Гавайях и Барбадосе.
Наводнение увеличивает риск вспышки.Если изменение климата приведет к увеличению числа случаев наводнений во всем мире, лептоспироз может стать более распространенным явлением.
Лептоспироз в США
По данным CDC, ежегодно в США происходит от 100 до 150 случаев заболевания, в основном в Пуэрто-Рико и на Гавайях. Наибольшее количество заболевших было в 1998 году, когда заразились 775 человек.
В таких странах, как США, с развитой инфраструктурой, наибольшему риску подвержены:
- работники сточных вод
- фермерские и сельскохозяйственные рабочие, которые регулярно контактируют с животными или зараженной водой или почвой
- работники зоомагазинов и ветеринары
- рабочих и мясников
- тех, кто занимается водными видами спорта, такими как парусный спорт или гребля на каноэ
- военнослужащих
Уровень смертности в развитых странах намного ниже, чем в более бедных странах, благодаря эффективному медицинскому обслуживанию.
Поделиться на PinterestЕсли вы собираетесь в тропический отпуск и планируете заняться водными видами спорта, посоветуйтесь с врачом, чтобы узнать о мерах предосторожности.Ряд мер может помочь снизить риск заболевания лептоспирозом, особенно среди тех, у кого досуг или работа повышают их риск.
Водные виды спорта : В нетропических развитых странах, таких как США, риск лептоспироза очень мал, и большинству людей не нужно избегать занятий водными видами спорта.
Тем не менее, тем, кто занимается водными видами спорта в рамках отпуска и регулярно плавает в пресной воде, следует принять некоторые меры предосторожности.
Один — следить за тем, чтобы порезы на коже были закрыты водонепроницаемой повязкой.
Это может защитить от ряда инфекций, включая гепатит А и лямблиоз.
После купания в пресной воде рекомендуется тщательно принять душ.
Воздействие на рабочем месте : Те, кто работает с животными или потенциально загрязненной водой или почвой, должны носить защитную одежду и соблюдать местные или национальные правила и нормы.
Им может потребоваться надеть перчатки, маски, обувь и защитные очки.
Путешествия и туризм : Люди, которые путешествуют в районы, где распространен лептоспироз, должны предпринять следующие шаги:
- Избегайте купания в пресной воде.
- Пейте только кипяченую воду или воду из закрытых бутылок.
- Очистите и закройте все кожные раны водонепроницаемой повязкой.
Реагирование на стихийные бедствия : аварийным работникам или военнослужащим в зонах стихийных бедствий, возможно, придется принимать антибиотики в качестве меры предосторожности.
Другие советы
Другие советы по предотвращению лептоспироза включают: где:
- борьба с вредителями, особенно грызунами
- мытье рук с мылом после работы с животными и продуктами животного происхождения
- избегать прикосновения к мертвым животным голыми руками
- очистка всего раны как можно скорее и покрыть их водонепроницаемыми повязками
- носить защитную одежду на работе, если необходимо
- избегать перехода вброд, плавания или других контактов с реками, ручьями и озерной водой, особенно после наводнения, или принять душ сразу после воздействия
- избегать контакта или употребления всего, что было в контакте с паводковой водой
- избегать питьевой воды из рек и озер, если она не подвергалась кипячению или химической обработке
- обеспечение вакцинации собак от лептоспироза
Люди могут заразиться через:
- питьевая загрязненная вода 90 042
- незажившие порезы или раны, соприкасающиеся с зараженной водой или почвой
- глаза, нос или рот, контактирующие с зараженной водой или почвой
- реже, контакт с кровью инфицированного животного
Инфекция редко передается между людьми, но иногда это может происходить во время полового акта или кормления грудью.
Бактерии Leptospira могут существовать у енотов, летучих мышей, овец, собак, мышей, крыс, лошадей, крупного рогатого скота, буйволов и свиней.
Бактерии обитают в почках животных и выводятся через мочеиспускание, заражая почву или воду.
Бактерии могут оставаться в почве или воде в течение нескольких месяцев.
