симптомы, лечение и операция, отзывы
Автор Мария Семенова На чтение 14 мин. Опубликовано
Лейкоплакия — это одно из заболеваний, которое является достаточно распространённым. Может встречаться у людей любого возраста, но чаще всего подвержены патологии представительницы женского пола среднего и пожилого возраста.

Данные, которые касаются времени возникновения, неоднозначны, в большинстве случаев это связано с тем, что молодые люди реже проходят обследования, при котором есть вероятность случайного обнаружения.
Патология характеризуется поражением слизистых оболочек различных органов. В результате лейкоплакии многослойный плоский эпителий приобретает роговое образование. На фоне данного процесса происходит появление на слизистой оболочке образования сероватого или белого цвета.
Из самых часто встречаемых органов-мишеней считаются слизистые оболочки ротовой полости, верхних дыхательных путей, а также мочеполового тракта и анальной области.
На лейкоплакию следует обратить особое внимание и это связано с тем, что почти в четверти всех случаев заболевание может перетекать в злокачественный процесс. Поэтому при выявлении подобной ситуации следует провести тщательное обследование и регулярно наблюдать за состоянием и динамикой процесса.
Понятие лейкоплакии
 Данное заболевания принято считать хроническим и это связано с тем, что развитие его обычно длительное, включающее в себя несколько последовательных этапов, при этом, как правило, самостоятельно не исчезающее.
Данное заболевания принято считать хроническим и это связано с тем, что развитие его обычно длительное, включающее в себя несколько последовательных этапов, при этом, как правило, самостоятельно не исчезающее.
С морфологической точки зрения происходит процесс, когда переходный эпителий слизистых оболочек заменяется на плоский.
В результате на клеточном уровне можно заметить следующие преобразования, это отсутствие образования гликогена, формирование рогового слоя, чего в норме на данном типе ткани быть не должно.
Большую настороженность среди врачей данное заболевание вызывает из-за того, что точные причины, осложнения и факторы способствующие формированию до конца не изучены.
Поэтому пациентов, у которых диагностирована лейкоплакия мочевого пузыря рекомендуют тщательно наблюдать и постоянно контролировать течение процесса, для исключения развития осложнений.
Виды лейкоплакии мочевого пузыря
Существует несколько видов классификации лейкоплакии мочевого пузыря, все они основаны на различных характеристиках патологического процесса.
В зависимости от того, какая локализация заболевания можно выделить две формы:
- Лейкоплакия шейки мочевого пузыря- одно из самых уязвимых мест, и, следовательно, наиболее распространенная форма.
- Пораженным становится тело мочевого пузыря.
В развитии поражения можно выделить несколько закономерных фаз течения:
- Начальные этапы развития. Очаговые замещения фрагментов слизистой оболочки на участки с плоским эпителием.
- Вторая фаза. Плоскоклеточная метаплазия. Характеризуется тем, что существующий в норме однослойный цилиндрический эпителий замещается на более плотный и менее уязвимый многолойный.
- Третий этап. Связан не только со структурными, но и функциональными изменениями органа. В результате эпителий, покрывающий стенки подвергается кратинизации, он становится более плотным, теряется эластичность его стенок, и как следствие, нарушается полноценный процесс эвакуации мочи из органа.
Среди заболеваний мочевого пузыря можно выделить несколько разновидностей патологии:
 Плоский тип. Характеризуется тем, что эпителий слизистых оболочек становится незначительно помутневшим. На начальных этапах изменения могут стать почти незаметными, но по мере прогрессирования можно заметить незначительную опалесценцию, которая может характеризоваться наличием перламутрового оттенка. Поверхность становится неровной, шероховатость начинает со временем становиться более выраженной.
Плоский тип. Характеризуется тем, что эпителий слизистых оболочек становится незначительно помутневшим. На начальных этапах изменения могут стать почти незаметными, но по мере прогрессирования можно заметить незначительную опалесценцию, которая может характеризоваться наличием перламутрового оттенка. Поверхность становится неровной, шероховатость начинает со временем становиться более выраженной.- Бородавчатый тип. Воспалительный процесс в области патологического очага имеет ярко выраженную границу со здоровой кожей. При этом может отмечаться наслоение роговых участков. Поверхность бугристая и даже при ультразвуковом исследовании отчетливо прослеживается.
- Эрозийный тип. Слизистая оболочка начинает видоизменяться и на фоне постоянного воспалительного процесса раздражается, превращаясь в эрозию. При уменьшении воспалительных реакций может наступать эпитализация, но на более глубоких участках можно отметить появление трещин.
Форма заболевания может быть различной:- Метапластический процесс без повреждения клеток и сопутствующей кератинизации.
- Патологическая метаплазия с присоединившимся процессом кератинизации, а также процессом отмирания клеток.
Причины появления лейкоплакии мочевого пузыря
- Основным предрасполагающим фактором является инфекционный фактор. Это обуславливает и тот факт, что чаще всего поражает она слизистые оболочки мочеполового тракта женщин. У представительниц данного пола имеются особенности в ее строении, уретра несколько короче и шире мужской. Следовательно, риск проникновения патологии гораздо выше. Изменению слизистой оболочки способствует любое воспалительное поражение, особенно хроническое, которое вызывают инфекции, передающимися половым путём. К ним относят преимущественно хламидиоз, трихомониаз, и микоплазмоз.
- Также одной из причин принято считать вирусную инфекцию, представленную вирусом папилломы человека. Она поражает мочевой пузырь гематогенным путём. В некоторых случаях воспаление может передаваться через лимфу.
Для развития подобных причин необходимо воздействие провоцирующих факторов.
Среди них выделяют:
 Незащищенные половые акты, с инфицированным партнером, либо их большое количество. В таком случае не используется презерватив, как средство защиты.
Незащищенные половые акты, с инфицированным партнером, либо их большое количество. В таком случае не используется презерватив, как средство защиты.- Стрессовое воздействие на организм. Чаще всего это длительно существующий фактор.
- Эндокринные патологии, способствующие изменению среды мочи, а также ее раздражающему воздействию.
- Использование внутриматочной системы, которая находится в организме длительный период времени.
- Нарушения в строении и развитии мочеполового тракта и мочевого пузыря в частности. Это могут также и расстройства функционирования, которые связаны с нарушением иннервации или дефектом развития эпителия.
- Нарушение образа жизни, с регулярным недосыпанием, периодом отдыха и т.д.
- Частые переохлаждения и системные воспалительные процессы.
Симптомы лейкоплакии мочевого пузыря
Симптомы бывают следующие:
 Основным проявлением лейкоплакии мочевого пузыря является дискомфорт и нарушение акта мочеиспускания.
Основным проявлением лейкоплакии мочевого пузыря является дискомфорт и нарушение акта мочеиспускания.- В области мочевого пузыря, а также надлобковой области боль может быть тупой, ноющей, связанной с наполнением органа. В спокойном состоянии они также могут появляться, особенно при массивном процессе, затрагивающем как правило область впадениях мочеточников и уретры.
- Сам акт мочеиспускания нарушается, степень выраженности зависит от объема и вида лейкоплакии. Характеризуется тем, что в начале отделения мочи возникает дискомфорт, незначительное жжение или рези. Струя бывает прерванной, объём отделяемого постепенно снижается. Это может быть связано с вовлечением в патологический процесс мускулатуры мочевого пузыря и глубок нарушение архитектоники слизистой оболочки, что характеризует изменения сокращения.
- При незначительном воздействии провоцирующего фактора происходит быстрое развитие воспаления. Цистит одна из самых частых патологий, которые встречаются при лейкоплакии.
- На фоне массивного поражения могут встречаться боли в области поясницы или малого таза, которые иррадиируют в пах или внутреннюю поверхность ног.
- По мере прогрессирования лейкоплакии нарушается общее самочувствие. Возникает слабость, нарушение ночного сна из-за частых позывов и интоксикация организма.
Диагностика лейкоплакии мочевого пузыря
В некоторых случаях подобные мероприятия могут осложняться скрытыми симптомами, а также длительным периодом прогрессирования. Часто заболевание устанавливается на этапе выраженных изменений, что сопровождается различными осложнениями.
Этапы диагностики:
 Первоначальным этапом диагностики является обращение к специалисту. Для этого требуется тщательное выяснение данных анамнеза, жалоб, этапов прогрессирования патологии. Большое внимание заслуживается уточнению инфекционного анамнеза.
Первоначальным этапом диагностики является обращение к специалисту. Для этого требуется тщательное выяснение данных анамнеза, жалоб, этапов прогрессирования патологии. Большое внимание заслуживается уточнению инфекционного анамнеза.- Из лабораторных методов назначается общий клинический анализ мочи и биохимическое исследование.
- Оценка функциональных возможностей органа и мочевыводящих системы в целом возможна с помощью проб по Нечипоренко и Зимницкому.
- Проводится бактериальный посев микроорганизмов, которые могут обнаружить в моче.
- При необходимости можно воспользоваться методиками полимеразной цепной реакции и ПИФ.
- Если в моче обнаружатся микроорганизмы, то следует провести оценку чувствительности к антибактериальным средствам. Это облегчит последующее лечение и приведёт к минимальным побочным эффектам.
- После выявления показаний многим людям назначается иммунограмма.
- Из не инвазивных инструментальных методов большое внимание уделяется ультразвуковой диагностике. Она позволяет оценить состояние стенок мочевого пузыря, выявить их структуру, а также наличие патологического утолщения, возникновения складок, крипт и т.д.
- Цистоскопия это инвазивный метод оценки состояния органа. В данном случае с помощью современного оборудования происходит тщательный обзор внутренней выстилка мочевого пузыря под увеличением микроскопа.
- После обнаружения патологически изменённого участка требуется выполнение биопсии, т.е. взятия участка ткани для последующего исследования. В большинстве случае происходит забор во время цистоскопии. В настоящее время это наиболее точный метод подтверждения подобного диагноза.
Осложнения и последствия
Учеными выявлена закономерность, что данное заболевание редко переходит в злокачественный процесс, для того, чтобы это произошло должны воздействовать многие другие патогенные факторы на организм, а также существовать высокая предрасположенность к онкологическому процессу. Само течение лейкоплакии не склонно к процессам малигнизации. Поэтому лишь в редких случаях заболевание переходит в рак.
Осложнения:
- Основным осложнением, развивающимся на фоне данной патологии, является нарушение функциональных возможностей мочевого пузыря. Теряется функция наполнения, а также полноценного опорожнения. При развитии последней происходит избыточное накопление мочи в пузыре и осуществляется заброс содержимого в мочеточники. Подобное состояние провоцирует развитие восходящей инфекции, приводящее к формированию пиелонефрита.
- Почти у всех людей, страдающих лейкоплакией мочевого пузыря развивается хроническая почечная недостаточность. Тяжелое заболевание, которое требует обязательного лечения.
Лейкоплакия мочевого пузыря при беременности
 Лейкоплакия влияет на течение беременности и может повлечь развитие серьезных осложнений.
Лейкоплакия влияет на течение беременности и может повлечь развитие серьезных осложнений.
Поскольку подобное заболевание приводит к воспалительным процессам, которые вовлекают и соседние органы.
Ни одно воспаление, особенно связанное со специфическим возбудителем, требует обязательного лечения.
Это особенно опасно на ранних сроках беременности, так как возбудитель без лечения может привести к развитию патологии плода и аномалиям строения плаценты и пуповины.
Но с другой стороны и лечение специфическими антибактериальными и противовирусными препаратами может также сказываться на течении беременности.
Лейкоплакия на ранних сроках может повлиять на развитие аномалий плода и формирования плаценты. При выраженном течении процесса может происходить угроза выкидыша или замершей беременности.
На позднем сроке беременности возникает угроза плацентарной недостаточности, преждевременных родов, задержки внутриутробного развития плода и формирования внутриутробного инфицирования. Последняя патология приводит к развитию многоводия, истмико цервикальной недостаточности и т.д.
Лечение в этот период требует способного внимания, так как высока вероятность вредного воздействия препаратов на ребёнка. Поэтому начало терапии подбирается с учетом выраженности патологического процесса, а также фактора, влияющего на лейкоплакию.
Основную терапию специалисты назначают уже после родоразрешения, с учетом сопутствующих процессов. Если у женщины диагноз лейкоплакии выставляется на момент планирования беременности, то лечение требуется полноценное до ее наступления. На время терапии рекомендуется использовать способы контрацепции.
Лечение лейкоплакии мочевого пузыря
Консервативные средства
Данные методы лечения выступают в виде первой линии препаратов, применяемых при лейкоплакии. Всегда начинать терапию рекомендуется с медикаментозных средств, но при неэффективности прибегают к хирургическим. Консервативную медицину можно сочетать с народными методами для улучшения эффекта.
Препараты:
 Антибактериальные средства, которые назначаются после того как определяется чувствительность к патогенной флоре. Курс терапии, как правило, длительный, составляет в среднем 3 месяца. За время лечения подбирается сразу несколько препаратов, которые назначаются в лучших сочетаниях. Лечение следует проводить до момента полной элиминации патогенной флоры, а также в течение проведения исследования на трехкратный отрицательный результат бактериальных посевов мочи. Предпочтение отдается наиболее высокоэффективным препаратам с высокой активностью и преимущественно широким спектром действия. К подобным препаратам относят средства группы:
Антибактериальные средства, которые назначаются после того как определяется чувствительность к патогенной флоре. Курс терапии, как правило, длительный, составляет в среднем 3 месяца. За время лечения подбирается сразу несколько препаратов, которые назначаются в лучших сочетаниях. Лечение следует проводить до момента полной элиминации патогенной флоры, а также в течение проведения исследования на трехкратный отрицательный результат бактериальных посевов мочи. Предпочтение отдается наиболее высокоэффективным препаратам с высокой активностью и преимущественно широким спектром действия. К подобным препаратам относят средства группы:- Нормфлоксацина
- Левофлоксацина
- Ципрофлоксацина.
- Противовоспалительное лечение. На начальных этапах оно может включать в себя нестероидные противовоспалительные средства, но в последствии при прогрессировании применяются гормональные препараты группы преднизолона. Данные лекарства оказывают выраженное противовоспалительное действие, а также противоотечный эффект.
- Иммуномодуляторные средства.
- Инстиляции с медикаментозными средствами.
- Физиотерапия. Данная терапия направляется на уменьшение выраженности хронического воспалительного процесса, снижение риска образования спаечного процесса и рубцевания. Кроме того, происходит восстановление регенеративных способностей и восстановительных возможностей.
Хирургическое лечение
Операция используется как метод на фоне неэффективности консервативной терапии, а также развитии осложнений.
Это может быть:
- Резекция мочевого пузыря,
- Коагулятивные методы удаления пораженной слизистой оболочки (электрокоагуляция),
- Варианты лазерной абляции (прижигание лазером)

Лечение лейкоплакии народными средствами
Включает в первую очередь препараты растительного происхождения. Механизм их действия должен быть основан на оказании противовоспалительного и сенсибилизирующего влияния на поверхность слизистой оболочки, помогая вылечить и предотвратить воспалительный процесс.
Подобными эффектами обладают следующие компоненты:
 Отвар из смеси Вероники лекарственной, тысячелистника, ромашки, горца двудомного, крапивных листьев и цветов календулы. Полученные растения заливают очищенной водой, кипятят в течение 5 минут, после чего процеживают и остужают. Полученный напиток принимают курсами на протяжении длительного периода времени по несколько раз в течение дня. Суточный объём должен составлять порядка 400 мл.
Отвар из смеси Вероники лекарственной, тысячелистника, ромашки, горца двудомного, крапивных листьев и цветов календулы. Полученные растения заливают очищенной водой, кипятят в течение 5 минут, после чего процеживают и остужают. Полученный напиток принимают курсами на протяжении длительного периода времени по несколько раз в течение дня. Суточный объём должен составлять порядка 400 мл.- Следующим подобным эффектом обладает отвар, который готовят смешав чёрную смородину в виде листьев,шалфей и листья череды. На одну порцию шалфея должно приходить две порции других компонентов. Для приготовления нужно смешать травы с кипятком и оставить настаиваться в термосе. Длительность употребления в среднем составляет неделю, кратность доводить до четырёх раз в сутки, выпивая в день не больше 400 мл. Приём обычно начинают уже после появления симптомов.
 Листья золотарника назначают в виде настоя, для этого растение заливается водой. Время настаивания смеси составляет около 4 часов. Каждый день рекомендуется готовить новый настой, а полученный выпивать в течение дня.
Листья золотарника назначают в виде настоя, для этого растение заливается водой. Время настаивания смеси составляет около 4 часов. Каждый день рекомендуется готовить новый настой, а полученный выпивать в течение дня.- Трава молочая. Из данного растения готовят отвар, обладающий выраженными противовоспалительными и дезинфицирующими свойствами. Для этого его необходимо запарить кипятком и дать настояться в течение полу часа, после чего смесь нужно выпить небольшими порциями.
- Маргаритку цветками заваривают также в небольшом количестве кипятка, после чего дают ей настояться. Полученный настой рекомендуется ежедневно готовить и пить в течение недели, объём ежедневной порции составляет по 100 мл на 4 раза.
- Траву подмаренника цепкого готовят в виде отвара, заливая в горячей воде сухую смесь. Недостатком данного средства является медленное действие, поэтому курс терапии удлиняют до 3 недель.
- Отвар шиповника является одним из мощных иммуностимуляторов, кроме того, он содержит в своём составе большое количество витаминов. Для приготовления отвара очищенные и обработанные корни кипятят в течение нескольких минут, после чего процеживают содержимое. Полученный раствор пьют по четыре раза в сутки преимущественно перед приемом пищи. Объём одной порции составляет в среднем 100 мл.
 Чистотел это одно из немногих средств, обладающих мощным противовоспалительными и обезвреживающим действием. Используется в виде сухой травы, которую тщательно измельчают и заливают в холодной воде на несколько часов. Предпочтительно траву настаивают в марле для более удобного употребления. Пьют настой с периодичностью в три часа небольшими порциями. Применяется он только небольшими курсами, которые бояться не больше 5 дней. Показанием является только воспалительный процесс, но беременным женщинам чистотел противопоказан.
Чистотел это одно из немногих средств, обладающих мощным противовоспалительными и обезвреживающим действием. Используется в виде сухой травы, которую тщательно измельчают и заливают в холодной воде на несколько часов. Предпочтительно траву настаивают в марле для более удобного употребления. Пьют настой с периодичностью в три часа небольшими порциями. Применяется он только небольшими курсами, которые бояться не больше 5 дней. Показанием является только воспалительный процесс, но беременным женщинам чистотел противопоказан.- Подобным действием обладает и мёд, смешанный с семенами льна. Для этого лён сначала запаривают в воде, после чего полученный отвар смешивают с мёдом. Особое внимание следует уделять тому, что вода должна быть не выше 40 градусов, т.к. при более высокой температуре происходит распад полезных частиц. Процедуру проводят до времени исчезновения симптомов заболевания.
Диета при лейкоплакии мочевого пузыря
Основным принципом в профилактике и предотвращении развития патологии является снижение раздражающего воздействия на слизистые оболочки.
Данные рекомендации должны быть основаны не только на видах продуктов, но и способах их приготовления:
 Так пищу нужно готовить без применения жарки.
Так пищу нужно готовить без применения жарки.- Это должны быть продукты, приготовленные преимущественно отварным способом или с помощью запекания или тушения.
- В рационе должны быть преобладающими такие продукты как сырые овощи и фрукты в различной форме приготовления, молочно-кислая продукция, а также нежирные виды мяса и птицы, рыбы и сложные углеводы.
- Стоит ограничивать поступающих в организм продуктов, действующих по типу раздражителя. К ним относятся копченые, острые, соленые и жирные блюда. Нужно исключить из рациона специи, алкоголь и газированные напитки.
- Помимо питания следует обратить внимание на питьевой режим, который состоит из достаточного количества чистой воды, в объеме не менее двух литров. Благодаря данному способу происходит длительная и эффективная очистка слизистой оболочки, вымывание солей и различных вредных веществ.
- Напитки, которые присутствуют в рационе, должны быть заменены на следующие:
- Это любой аптечный почечный чай, зеленых сортов некрепком виде без добавления сахара
- Клюквенный морс
- Из минеральных вод необходимо употреблять преимущественно негазированные, без содержания соли.
Профилактика
Включает в себя:
 Изменение образа жизни, связанного с предохранением от соматических, воспалительных и других заболеваний не только данного органа, но и всего организма.
Изменение образа жизни, связанного с предохранением от соматических, воспалительных и других заболеваний не только данного органа, но и всего организма.- Следует избегать переохлаждения половых органов и мочевыделительной системы.
- Необходимо избегать появления заболеваний передающихся половым путём, которые могут вовлекать в патологический процесс слизистую мочевого пузыря.
- Людям склонным к воспалительным состояниям, таким как цистит и уретрит рекомендуется не только применять меры профилактики, касаемые воспалений, но также делать УЗИ и во время патологического процесса проходить полный курс терапии.
- При рецидиве требуется проводить курс профилактического лечения и употребления средств, повышающих иммунитет.
- Регулярно раз в год проходить комплексные обследования.
Отзывы
Отзывы женщин о лейкоплакии мочевого пузыря:
woman-centre.com
симптомы болезни, что это такое, эффективность народных средств, инстилляции, коагуляции + отзывы
Содержание статьи
Ороговевающий эпителий является нормальной тканью, образующей кожный покров. Он защищает от действия внешних раздражителей, но при появлении в мочевом пузыре не способен предотвратить воспалительную реакцию, которая появляется под действием активных компонентов мочи. Лейкоплакия также может поражать вульву, шейку матки, прямую кишку, полость рта.
Почему появляется болезнь
Многочисленные исследования пока не установили точную причину болезни, но выявили факторы, которые предрасполагают или провоцируют ее. Причины лейкоплакии мочевого пузыря заключаются в следующем.
- Женский пол. Болезнь чаще всего появляется у женщин. Это связывают с особенностями строения мочевыделительного тракта, короткой уретрой, расположением влагалища и прямой кишки, что способствует попаданию инфекции в мочеиспускательный канал.
- Гормональный фон. Патология развивается у женщин репродуктивного возраста и в переходный период, когда наступает климакс. Но ее частота резко снижается у женщин после 50 лет.
- Очаги хронической инфекции. Тонзиллит, синусит, кариес, а также инфекционные процессы в соседних органах могут привести к распространению бактерий на область мочевого пузыря. Велика роль восходящего пути при наличии вульвита или вульвовагинита.
- Обменные нарушения. Эндокринные патологии, ожирение приводят к иммунным нарушениям, что снижает защиту от неспецифической инфекции. На систему иммунитета также влияют гормоны щитовидной железы, надпочечников.
- Половая активность. Частая смена половых партнеров, незащищенный секс могут привести к заражению хламидиозом, микоплазмозом, уреаплазмозом, вирусными инфекциями, которые могут распространиться на область мочевыделительных органов.
- Климатические условия. Проживание в регионах с резкой сменой климата, большой продолжительностью холодного времени года увеличивает частоту патологии. У женщин южных стран лейкоплакия мочевого пузыря практически не встречается. Перемена места жительства страдающим этой патологией приносит уменьшение симптомов или выздоровление.
Также имеет значение общее снижение иммунитета, которое происходит под влиянием стрессов, неправильного питания, голодания, недостаточного отдыха и вредных привычек.
Симптомы лейкоплакии мочевого пузыря
Первые признаки патологии появляются в виде боли в области малого таза. Они являются хроническими, но периодически могут усиливаться. Также беспокоят расстройства мочеиспускания. Выраженность симптомов различная, но более яркая картина возникает, если развилась лейкоплакия шейки мочевого пузыря. При этом беспокоят следующие проявления.
- Боль. Может быть тупая или ноющая, с периодами затишья. Иногда она приобретает постоянный характер или появляется чувство дискомфорта в области мочевого пузыря.
- Нарушение мочеиспускания. Появляются частые позывы в туалет, мочевой пузырь опорожняется не полностью. Сам процесс сопровождается болью, жжением, струя становится прерывистой. В последствии развивается недержание мочи.
Развитие зон ороговения и гиперкератоза приводит к нарушению функции мочевого пузыря. Нарушение оттока мочи может осложниться поражением почек, развитием их недостаточности.
Иногда болезнь принимает бессимптомное течение. Но часто признаки ее напоминают течение хронического цистита с периодами обострения. Поэтому важно проведение полной диагностики, чтобы вовремя заметить патологические изменения и правильно назначить лечение.

Диагностические критерии
Перед тем как лечить лейкоплакию мочевого пузыря, нужно подтвердить диагноз. Обследование для его постановки начинается с посещения уролога и гинеколога. Женщинам для дифференциальной диагностики необходим осмотр профильного врача, забор мазков на флору и онкоцитологию. Часто обнаруживаются воспалительные изменения во влагалище, которые требуют параллельного лечения.
УЗИ органов малого таза необходимо для проведения дифференциальной диагностики и исключения поражения половых органов.
Учитывая большую роль в развитии болезни инфекции, передаваемой половым путем, необходимо обследование на ИППП методом ПЦР.
Непосредственно для подтверждения лейкоплакии нужно провести анализ мочи. В отличие от цистита, лейкоплакия не сопровождается признаками воспаления в анализах. Главным признаком можно считать обнаружение большого количества клеток эпителия. Иногда они могут сливаться в одно поле.
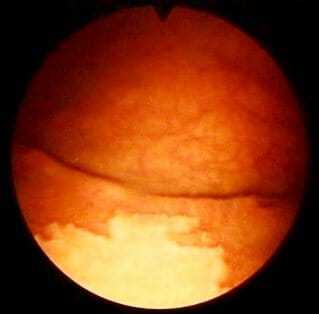
Наиболее показательным методом диагностики является проведение цистоскопии. С помощью видеокамеры, помещенной в мочевой пузырь, врач имеет возможность осмотреть его внутреннюю поверхность. Участки лейкоплакии выглядят как белесые бляшки, иногда они сливаются в большие очаги с четкими, но неровными границами, которые напоминают снег.
Биопсия подозрительных очагов практически не используется. Это связано с техническими сложностями получения среза тканей.
Полноценная диагностика позволяет правильно дифференцировать заболевание, которому в МКБ-10 присвоен код N32.
Подходы к терапии
Лечение лейкоплакии мочевого пузыря связано с определенными трудностями. Выбор метода терапии и необходимость хирургического лечения определяется в индивидуальном порядке. Необходимо учитывать состояние здоровья пациентки, ее планы на ближайшее время. Если женщина планирует беременность, то своевременно пролеченная патология убережет от многих осложнений, связанных с вынашиванием ребенка.
Можно ли вылечить лейкоплакию мочевого пузыря народными средствами — спорный вопрос. Лекарственные травы обладают противовоспалительным эффектом, увеличивают отток мочи, способны ее подкислять. Это позволяет использовать народную медицину в качестве вспомогательного метода и в период восстановления.
Консервативные…
Выбор препарата будет зависеть от результатов диагностики.
- Антибиотики. Если выявлена инфекция в мочеполовых органах, то необходимо назначение соответствующего лечения. Также терапия нужна при диагностированной молочнице с клиническими признаками болезни.
- Гепарин натрия. Используется для инстилляции мочевого пузыря при лейкоплакии. Препарат вводят непосредственно в мочевой, что позволяет защитить поврежденную стенку органа. Аналогичным действием обладает гиалуроновая кислота.
- Иммунокорректоры. Необходимы для изменения реактивности организма и увеличения способности самостоятельно справляться с инфекцией. Применяются препараты интерферонов «Виферон», «Генферон», а также «Полиоксидоний».
Также эффективно применяются методы физиолечения, которые могут быть использованы как в начальном этапе терапии, так и в послеоперационном периоде.

…и хирургические способы
Методы хирургического удаления лейкоплакии мочевого пузыря позволяют избавиться от очага, но не гарантируют предотвращение рецидива заболевания в другом месте, так как устраняются не причины патологии, а только ее последствия.
Определенные сложности связаны с этапом заживления. Для хирургической раны главным условием успешного заживления является доступ воздуха. При этом не имеет значения, чем она была оставлена — скальпелем, лазером, коагуляцией. В мочевом пузыре это невозможно. Поэтому заживление протекает долго, сохраняются многие дизурические расстройства. При поражении шейки мочевого пузыря после операции по прижиганию лейкоплакии нарушается рецепторный аппарат, что приводит к возникновению стойкого длительного болевого синдрома.
Хирургические методы лечения включают следующие:
- трансуретральная резекция;
- вапоризация;
- коагуляция;
- лазерная абляция.
Наиболее современным подходом к лечению является лазерная абляция. Она позволяет удалить измененные ткани с минимальной травматизацией мышечного слоя. Это ускоряет выздоровление и заживление послеоперационной раны.
Методики хирургического вмешательства имеют противопоказания. Лечение не проводится во время беременности, в острый период заболеваний, при лихорадочном состоянии.
Отзывы о лейкоплакии мочевого пузыря говорят, что заболевание трудно поддается лечению. Даже после проведенного удаления патологических очагов возможно длительное сохранение болевого синдрома, дизурических расстройств. Некоторые врачи рекомендуют выполнять специальные упражнения для тренировки процесса мочеиспускания и ускорения выздоровления.
Отзывы
Девочки я страдаю уже 2 года. началось все с того что поднялась температура 40 врачи не могли выяснить точный диагноз. за 1,5 месяца 4 раза лежала в больнице , попадала туда всегда с температурой 40!!! поом приступы были каждые пол года. не знала что и думать, боли при сексе у меня были ,но я на это не обращала внимания. на днях делала цистоскопию у своего врача, он взял сразу же анализ на биопсию и вот пришли результаты .. выяснилось что у меня лейкоплакия шейки МП. ежедневные боли в МП (тяжесть,покалывание) а месяц назад у меня началось ночное недержание и я не знаю что делать. врач советуется со всеми заведующими урологических отделений больниц и поликлиник. а мне всего 19 ЛЕТ!!!!! я в жутком состоянии…..
Мирослава, http://www.woman.ru/health/woman-health/thread/4283121/
Мне недавно поставили этот диагноз, конечно болезнь эта не приятная, но лечению поддается, а это хорошо. Главное не заниматься самолечением, а сразу идти к врачу, даже если вы думаете что у вас цистит, как было в моем случаи.
Алена, http://2pochki.com/bolezni/leykoplakiya-mochevogo-puzyrya-opasen-takoy-diagnoz
6 месяцев назад нашли у меня лейкоплакию, после продолжительных беспокойств со стороны мочевого пузыря и спины. Несколько лет гоняли туда, сюда с диагнозом хр. цистит. Не могли понять что происходит. Положили в больницу, прижгли лазером лейкоплакию, но здоровой на 100 % я себя не чувствую….( Да, спина прошла, обострений не было, но в туалет все-равно хожу не как все. На ночь одного раза сходить в туалет мне не достаточно чаще всего, минут через 10 иду повторно, чтобы чуть чуть вышло, и только после этого засыпаю спокойно. Чувствую как наполняется мочевой пузырь порой…не знаю как объяснить, но думаю меня поймут. Иногда чуть жжется в уретре… Это все терпимо, в том плане, что много лет так, я привыкла. Но кажется, что это не нормально, но чувствую, что это уже в хронику переросло, ведь диагноз «хр. цистит» никто не отменял, не смотря на лейкоплакию. Вопрос, всю жизнь будет так?) Не буду ли я на старости лет страдать недержанием? Мне 21 год, а уже такие вот проблемы со здоровьем… Врач сказал как родишь, так все станет хорошо. В понедельник еду на повторную цистоскопию.
3ae4ka, http://2009-2012.littleone.ru/archive/index.php/t-3326837.html
Здравствуйте!!!Лечили меня от цистита 2 года, один уролог сделал цистоскопию и диагноз поставил шеечный цистит, вот и все давай лечить этот цистит. А все бестолку, сколько я выпила антибиотиков даже не могу сказать…когда болело все и ни чего не помагало, просто пришла и попросила зарезать меня, не выносимо было уже!!!Жизни не было!!!Врач назначил цистоскопию и выявил лейку, сказав только ТУР…вот сделала этот ТУР жду результата…тяжело, но надеюсь.
Настя, http://2pochki.com/bolezni/leykoplakiya-mochevogo-puzyrya-opasen-takoy-diagnoz
doktor365.ru
Лейкоплакия мочевого пузыря: диагностика и лечение
Оглавление- Этиология и патогенез
- Диагностика лейкоплакии мочевого пузыря
- Лечение больных лейкоплакией
 Лейкоплакия мочевого пузыря впервые была описана более 120 лет назад. Термин «лейкоплакия» в переводе с греческого означает «белая бляшка». Лейкоплакия встречается в слизистых оболочках полости рта, шейки матки, прямой кишки, вульвы, параназальных пазухах, барабанных перепонках и мочевого пузыря.
Лейкоплакия мочевого пузыря впервые была описана более 120 лет назад. Термин «лейкоплакия» в переводе с греческого означает «белая бляшка». Лейкоплакия встречается в слизистых оболочках полости рта, шейки матки, прямой кишки, вульвы, параназальных пазухах, барабанных перепонках и мочевого пузыря.
В литературе подчеркивается тот факт, что лейкоплакия мочевого пузыря встречается в основном у женщин. Лейкоплакия мочевого пузыря может возникнуть в любом возрасте. Чаще других лейкоплакии подвержены женщины детородного возраста, однако описываются случаи лейкоплакии мочевого пузыря у женщин климактерического периода.
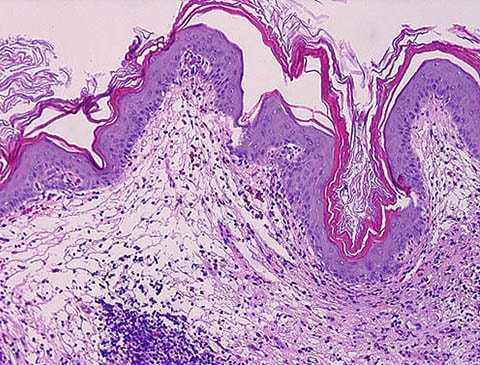
Лейкоплакия мочевого пузыря до настоящего времени является до конца неизученным заболеванием слизистой оболочки мочевого пузыря. В свете современных исследований лейкоплакия представляет собой патологический процесс, который характеризуется нарушением основных функций многослойного плоского эпителия: отсутствием гликогенообразования и возникновением ороговения, которое в норме отсутствует.
В развитии лейкоплакии слизистой оболочки мочевого пузыря следует выделять три последовательных стадии: первая стадия — плоскоклеточная» модуляция, вторая стадия — плоскоклеточная метаплазия, третья стадия — плоскоклеточная метаплазия с кератинизацией.
В настоящее время в практике существует два понятия: плоскоклеточная метаплазия эпителия слизистой оболочки мочевого пузыря (морфологическое) и более узкое понятие — лейкоплакия (клиническое). Последнее применимо к больным с плоскоклеточной метаплазией с апоптозом, кератинизацией и с образованием типичных бляшек. Несмотря на некоторые отличия, оба понятия отражают единый метапластический процесс.
До настоящего времени недостаточно изучены этиология, патогенез и особенности клинического течения заболевания. Считается, что возможными факторами развития лейкоплакии мочевого пузыря может быть хроническая инфекция нижних мочевых путей, вирусная инфекция (вирус простого герпеса и вирус папилломы человека), нарушение гормонального баланса.
Большинство исследований показывают, что лейкоплакия мочевого пузыря не склонна к малигнизации (приобретение клетками организма нормальной или патологически изменённой ткани свойств злокачественной опухоли), поэтому отнесена в раздел неопухолевых изменений эпителия.
Запись на приём
Запишитесь на прием к урогинекологу по телефону 8(812)952-99-95 или заполнив форму online — администратор свяжется с Вами для подтверждения записи
Центр «Уроклиник» гарантирует полную конфиденциальностьЭтиология и патогенез лейкоплакии слизистой оболочки мочевого пузыря
По современным данным лейкоплакия мочевого пузыря является полиэтиологичным заболеванием, в основе которого лежит множество предрасполагающих факторов.
В этиологии лейкоплакии мочевого пузыря выделяют две основные группы факторов: экзогенные (инфекционные, травматические) и эндогенные (нарушение гормонального статуса).
Среди экзогенных факторов, вызывающих появление лейкоплакии, определенное место имеет табак. Частота развития лейкоплакии возрастает не только при интенсивном курении, но и у некурящих, длительно работающих в табачной пыли.
Наиболее частым фактором развития лейкоплакии мочевого пузыря является наличие инфекций мочевыводящих путей. Известно, что неосложненные инфекции мочевыводящих путей — одни из самых частых заболеваний женщин репродуктивного возраста. В течение года у 25-35% женщин в возрасте 20-40 лет имеет место, по крайней мере, один эпизод инфекции нижних мочевых путей. В России фиксируется за год 26-36 млн. случаев острого цистита.
Считается, что лейкоплакия мочевого пузыря является гистологической формой хронического цистита.
В последнее время все чаще высказывается мнение о вирусной природе заболевания. Вирус папилломы человека способствует изменению функции эпителиальных клеток, что приводит к разрастанию участков слизистой оболочки и образованию остроконечных кондилом. Находясь на коже и слизистых оболочках мочеиспускательного канала, влагалища и шейки матки, вирус папилломы человека начинает прогрессировать в момент ослабленного иммунитета человека, вызывая, тем самым, изменение ДНК клеток и способствуя перерождению многослойного плоского эпителия. Вирус простого герпеса рассматривают как этиологический фактор измененной слизистой оболочки мочевого пузыря.
Развитию лейкоплакии мочевого пузыря могут послужить длительные механические, химические, термические раздражения (камень, инородное тело, инфекционные агенты, канцерогенные вещества, облучение).
Есть мнение о развитии лейкоплакии вследствие гормональных нарушений в женском организме, в частности в результате функциональных изменений в системе гипоталамус-гипофиз-яичники-матка в сторону повышения уровня эстрогенов (нарушение процесса овуляции, олигоменорея или неполноценной лютеиновой фазы цикла). А также гипоэстрогения, (постменопауза) и применение пациентками КОК в целях контрацепции и восстановления нерегулярного менструального цикла в течение длительного периода времени.
Диагностика и клиника лейкоплакии мочевого пузыря
Следует отметить, что симптоматика лейкоплакии сходна с симптомами хронического цистита. В отличие от больных с хроническим циститом, у пациентов с лейкоплакией мочеиспускание может быть практически не нарушено или незначительно учащено. Большинство больных отмечают постоянное чувство тяжести в области мочевого пузыря, чувство жжения в мочеиспускательном канале, тупые боли над лобком, в промежности, паховых областях, в преддверии влагалища, боли и длительные спазмы, как во время, так и после мочеиспускания.
Не редко бывает, так что в общем анализе мочи и посеве мочи отсутствуют патологические изменения. Пациентки проходят множество неэффективных курсов общего и местного лечения, у пациентки начинают предполагать гиперактивный мочевой пузырь, интерстициальный цистит, или же психические заболевания.
Таким образом, основными симптомами лейкоплакии слизистой оболочки мочевого пузыря являются стойкая дизурия и болевой синдром, часто рецидивирующий и иногда резистентный к традиционным методам лечения: дизурия проявляется учащенным и затрудненным мочеиспусканием; боли, которые обычно локализуются внизу живота, над лоном и носят «распирающий» характер. Данные жалобы можно отнести к синдрому хронической тазовой боли. Предполагается, что механизм болевого синдрома у больных с лейкоплакией мочевого пузыря можно объяснить нейро-трофическими и сосудисто — трофическими изменениями в мочевом пузыре.
Диагностика лейкоплакии мочевого пузыря основана на комплексном обследовании, включающем в себя:
- Сбор анамнеза ( жалобы, история заболевания, выявление предрасполагающих факторов, сопутствующих заболеваний)
- Физикальный осмотр и осмотр в кресле
- Лабораторное обследование: клинических анализов крови, биохимических показателей сыворотки крови (AJIT, ACT, метаболизма билирубина, исследование показателей белкового обмена (общий белок сыворотки крови и его фракции), уровня сахара в крови, исследование уровня креатинина и мочевины), динамического определения уровня гормонов в плазме крови, общего анализа мочи, посевов мочи с определением чувствительности выделенных микроорганизмов к антибиотикам, мазок на флору и ПЦР из уретры, влагалища.
- УЗИ почек, мочевого пузыря
- Комплексное уродинамическое обследование: выполняется по показаниям, в случае жалоб на нарушение опорожнения мочевого пузыря. Стандартное уродинамическое исследование обычно включает: урофлоуметрию, цистометрию. Уродинамические исследования являются наиболее важными в диагностике дисфункций нижних мочевых путей.
- Эндоскопическое исследование уретры и мочевого пузыря с возможной биопсией слизистой оболочки мочевого пузыря( цистоскопия с щипковой биопсией).
Цистоскопия в алгоритме обследования больных с подозрением на лейкоплакию мочевого пузыря является обязательным этапом обследования, которая обеспечивает получение данных о состоянии слизистой оболочки мочевого пузыря.
Цистоскопия является важным диагностическим методом, необходимым для уточнения локализации поражения мочевого пузыря и определения степени диспластических процессов в зоне шейки мочевого пузыря и мочепузырного треугольника, а также для исключения заболеваний мочевого пузыря, протекающих со сходной клинической симптоматикой.
Достоинство цистоскопии заключается в возможности диагностировать лейкоплакию мочевого пузыря, в то время как самые современные методы обследования (КТ, МРТ) не позволяют этого сделать. Цистоскопия дает возможность определить не только наличие лейкоплакии мочевого пузыря, но и ее размер, локализацию, а также получить представление о состоянии слизистой оболочки мочевого пузыря вокруг очагов лейкоплакии.
Цистоскопические изменения предстают в виде характерных бляшек желтовато-белого или сероватого цвета с четкими контурами, неровными, подрытыми краями, иногда можно сравнить с картиной «талого снега».
Лечение больных лейкоплакией мочевого пузыря
Лечение лейкоплакии мочевого пузыря должно быть комплексным, содержащим этиопатогенетическую терапию.
К этиопатогенетическим методам лечения относятся противовирусная, иммуномодулирующая и гормонозаместительная терапия. Для лечения лейкоплакии мочевого пузыря при обнаружении воспалительных изменений при исследовании мочи, больным должна проводиться антибактериальная терапия. Выбор антибактериального препарата должен проводиться на основе данных микробиологического исследования. Продолжительность антибактериальной терапии может иметь длительный характер, и достигать 2-3-х месяцев ( до полной эрадикации возбудителя), контролем является результат посева мочи выполняемый неоднократно.
Несмотря на наличие современных антибиотиков и химиотерапевтических препаратов, позволяющих быстро и эффективно вылечивать инфекции мочевыводящих путей, антимикробная терапия ассоциирована с рядом проблем. Альтернативным подходом в лечении инфекций мочевыводящих путей, выявленных у больных лейкоплакией мочевого пузыря, является стимуляция собственных иммунных механизмов пациента, направленных против патогенной флоры, с помощью назначения иммунотерапевтических препаратов.
У здоровых женщин мочевой пузырь обладает защитными механизмами, препятствующими бактериальной инвазии. В норме переходный эпителий мочевого пузыря (уротелий) выделяет на поверхность гликозаминогликановую (мукополисахаридную) субстанцию, препятствующую адгезии бактерий, миграции компонентов мочи в подслизистый слой. Разрушение слоя муцина приводит к усилению миграции ионов калия в интерстиций. Миграция ионов калия в интрестиций приводит к деполяризации сенсорных нервных окончаний, спазму гладкой мускулатуры, повреждению кровеносных и лимфатических сосудов. Нормальный уровень калия в моче колеблется в пределах 20-150 ммоль/л, в случае повреждения муцинового слоя этой концентрации достаточно, чтобы вызвать стойкую дизурию.
Лейкоплакия — часто встречаемая при устойчивых к терапии хронических циститах патология. Как уже отмечалось ранее, при развитии лейкоплакии изменяются свойства слизистой, что может приводить к нарушениям её защитных свойств — участок лейкоплакии может способствовать адгезии и последующей колонизации бактериальной флоры. Именно за счёт этого механизма создаются дополнительные условия для частых обострений циститов.
Выраженные повреждения уротелия, сопровождаются изменениями, которые можно рассматривать как компенсаторно-приспособительную реорганизацию уротелия в условиях персистирующей инфекции.
Патогенетически обоснованным лечением лейкоплакии мочевого пузыря являются длительные инстилляции аналогами гликозаминогликанов (гепарина, гиалуроновой кислоты, хондроитин сульфата, пентозанполисульфата), т.е. терапия, направленная на улучшение трофики стенки мочевого пузыря, восстановление муцинового слоя.
Гормонозаместительная терапия у больных лейкоплакией мочевого пузыря проводится для восстановления гормонального фона или перед оперативным лечением. Для заместительной гормональной терапии урогенитальных расстройств применяются препараты, как с системным, так и с местным действием.
Выбор системной или местной заместительной гормональной терапии для лечения урогенитальных расстройств строго индивидуален и зависит от возраста пациентки, длительности заболевания и степени тяжести урогенитальных расстройств.
К хирургическим методам лечения лейкоплакии мочевого пузыря относятся ТУР(трансуретральная резекция) измененных участков слизистой оболочки мочевого пузыря, лазерное иссечение изменённых участков слизистой оболочки мочевого пузыря с предшествующей биопсией.
ТУР является не только методом оперативного лечения, но и позволяет получить гистологический материал.
Определенное место в лечении лейкоплакии мочевого пузыря занимает трансуретральная вапоризация измененной слизистой оболочки мочевого пузыря. Этот метод позволяет обработать большую площадь за минимальное время.
Одним из современных хирургических методов лечения лейкоплакии мочевого пузыря является применение высокоинтенсивного лазера. Достоинством этого метода является его способность бесконтактно, бескровно испарять, сжигать и коагулировать патологические ткани, образуя на раневой поверхности тонкую коагуляционную пленку, препятствующую проникновению инфекции в подлежащие ткани.
Считается, что хирургические методы следует проводить только при неэффективности проводимой терапии.
И помните, диагноз может звучать одинаково у многих пациенток, но для каждой подбирается лечение индивидуально, основываясь на общих принципах.
поделиться рассказать поделиться разместитьuroclinica.ru
Лейкоплакия мочевого пузыря — признаки и симптомы, лечение и профилактика лейкоплакии у мужчин и женщин
Статья подготовлена врачом-урологом, к.м.н. Анной Викторовной Царевой
Лейкоплакия мочевого пузыря – это патологическое состояние слизистой оболочки мочевого пузыря, представляющая собой участок плоскоклеточной метаплазии уротелия с ороговением покровного слоя. Это ИСКЛЮЧИТЕЛЬНО (!) патоморфологический диагноз, устанавливаемый на основании гистологического исследования фрагмента слизистой оболочки мочевого пузыря, взятого при биопсии. При проведении цистоскопии визуализируется плотный слой беловатого налёта на поверхности слизистой оболочки мочевого пузыря, чётко отграниченный от неизменённой слизистой, по типу географической карты. По международной классификации лейкоплакию относят к неопухолевым изменениям эпителия мочевого пузыря.
Диагностика заболевания
Крайне часто при проведении уретроцистоскопии и обнаружении слоя рыхлого беловатого налёта на поверхности отёчной и гиперемированной вследствие воспалительного процесса слизистой оболочки мочевого пузыря (хронического цистита) абсолютно неправомерно устанавливается диагноз лейкоплакии мочевого пузыря. Результатом длительно текущего воспалительного процесса в слизистой оболочке мочевого пузыря в области мочепузырного треугольника (от устьев мочеточника до шейки мочевого пузыря), области внутреннего отверстия уретры является метаплазия уротелия.
Это приспособительная реакция на неблагоприятные факторы нарушения кровотока в стенке мочевого пузыря. Слизистая мочевого пузыря становится покрытой плоским эпителием. В лабораторных анализах мочи нет признаков активного воспаления, бактериальный посев мочи, как правило, стерильный. При гистологическом исследовании фрагмента изменённой слизистой выявляются признаки простой плоскоклеточной метаплазии уротелия без ороговения с признаками хронической воспалительной реакции в подслизистом слое. ЭТО НЕ ЛЕЙКОПЛАКИЯ МОЧЕВОГО ПУЗЫРЯ, хотя визуально также выявляется слой беловатого налёта. Подобные изменения в области шейки мочевого пузыря могут являться даже вариантом нормы у женщин с гормональными нарушениями со стороны женских половых гормонов.
Жалобы на жжение и дискомфорт в уретре, дискомфорт при мочеиспускании, учащенные позывы к мочеиспусканию, болезненность в области мочеиспускательного канала особенно при половом контакте являются результатом изменения слизистой оболочки мочевого пузыря и уретры вследствие хронического воспаления – хронического цистита, а не слоя беловатого налёта. При этом состоянии метаплазированная слизистая мочевого пузыря более проницаема для мочи, что приводит к раздражению рецепторов подслизистого слоя и вышеуказанным жалобам.
Цель обследования таких больных – это выявление всех факторов, приведших к изменению слизистой оболочки мочевого пузыря по типу стойкого отёка, гиперемии, усилении рыхлости метаплазированного участка слизистой оболочки. Используя все выявленные факторы, ориентируясь на характеристики изменения слизистой шейки мочевого пузыря, мочепузырного треугольника, мочеиспускательного канала, учитывая особенности расположения и строения наружного отверстия уретры, планируется объём лечебных мероприятий.
Определённое время назад при выявлении белого налёта на слизистой оболочке мочевого пузыря проводилось оперативное лечение в объёме трансуретральной резекции изменённой слизистой мочевого пузыря (ТУР) или электровапоризации данного участка. В Томске применяется аргоноплазменная аблация слизистой мочевого пузыря, изменённой по типу лейкоплакии.
НО! Подобная тактика во всём мире признана порочной и применение подобных операций применимо только в качестве исключительно редкой меры при неэффективности лечения хронического цистита.
Методы лечения
Основными направлениями в лечении хронического цистита с плоскоклеточной метаплазией слизистой оболочки мочевого пузыря являются применение комплекса противовоспалительных мероприятий, включая инстилляции мочевого пузыря р-рами гиалуроновой кислоты, комбинированных смесей с гепарином и др.; физиотерапевтических процедур, комплекса лекарственных препаратов, направленных на поддержание адекватного кровотока в слизистой оболочке мочевого пузыря и нормализацию активности рецепторного аппарата шейки мочевого пузыря.
Главной позицией врача-уролога в работе с пациентом, страдающим стойкими расстройствами мочеиспускания без признаков изменений воспалительного характера в анализах мочи, это не лечение «слоя метаплазированного участка слизистой мочевого пузыря по типу лейкоплакии мочевого пузыря», а лечение больного со всеми особенностями урологического и гинекологического анамнеза, преобладающих жалоб и продолжительности клинических проявлений. Успех лечения состоит исключительно в совместной работе грамотного врача и ответственного пациента!!!
Приём ведёт уролог Царёва Анна Викторовна
nebbiolomed.ru
Лейкоплакия мочевого пузыря ― симптомы и лечение
 Лейкоплакия мочевого пузыря ― хроническое предраковое воспаление слизистой оболочки мочевого пузыря. Мочевыводящая система выстлана уротелием ― переходным эпителием, толщина которого может изменяться с растяжением стенок органов. На его поверхности располагаются покровные клетки, способные выделять секрет для защиты от воздействия мочи. В случае появления инфекции, часть переходного эпителия замещается плоским, что вызывает появление белых бляшек ― участков ороговевшего эпителия, уже не способных выдерживать агрессивную среду, вызывая воспалительный процесс.
Лейкоплакия мочевого пузыря ― хроническое предраковое воспаление слизистой оболочки мочевого пузыря. Мочевыводящая система выстлана уротелием ― переходным эпителием, толщина которого может изменяться с растяжением стенок органов. На его поверхности располагаются покровные клетки, способные выделять секрет для защиты от воздействия мочи. В случае появления инфекции, часть переходного эпителия замещается плоским, что вызывает появление белых бляшек ― участков ороговевшего эпителия, уже не способных выдерживать агрессивную среду, вызывая воспалительный процесс. Данное заболевание диагностируется у 2% населения. Лейкоплакия мочевого пузыря у детей практически не встречается, возраст пациентов обычно составляет более 30 лет. В 15% случаев воспалительный процесс приводит к возникновению злокачественных новообразований.
Женщины подвержены лейкоплакии в три раза чаще чем мужчины, причиной являются анатомические особенности мочеиспускательного канала. Длина уретры составляет всего 3-5 сантиметров, что позволяет инфекции легко проникать внутрь организма.
Возбудителями заболевания являются инфекции ― кишечная палочка, стафилококк, трихомонада, хламидия, гонококк, микоплазма и другие. Они попадают в организм двумя способами: восходящим ― через наружные половые органы или нисходящим ― через кровь и лимфу от соседних органов. Мочевой пузырь располагается в полости малого таза в непосредственной близости с кишечником, почками, маткой и простатой, в случае воспаления которых может произойти инфицирование мочевыделительной системы.
Бактерии производят токсические вещества, раздражающие эпителий, способствуя возникновению локального воспаления. Инфекция может появиться по одной из следующих шести причин:
- Общее снижение иммунитета в следствие продолжительной болезни, неправильного образа жизни, стресса.
- Наличие в организме очагов хронической инфекции в других органах ― кариес зубов, бронхит, гайморит.
- Случайные интимные связи без применения барьерной контрацепции.
- Заболевания эндокринной системы, приводящие к гормональным сбоям. Известно, что недостаточное количество эстрогенов способствует возникновению ороговевшего эпителия.
- Врожденные аномалии строения мочевыделительной системы ― агенезия почки, поликистоз, нефроптоз.
- Применение внутриматочной спирали дольше положенного срока.
Существует версия возникновения лейкоплакии в следствие неправильной закладки эктодермальных клеток в эмбриональном периоде. Нарушения могут возникнуть при появлении мутаций в период внутриутробного развития.

Выделяют три формы лейкоплакии:
Плоская ― проявляется как периодические спазмы мочевого пузыря, в большинстве случаев не обнаруживается. Внутренними изменениями являются локальные помутнения, несколько возвышающиеся над окружающей тканью.
Бородавчатая ― симптомами являются тянущие боли в области поясницы, рези во время мочеиспускательного процесса. На стенках органов хорошо выражены бугристые поражения белого цвета, имеющие четкие очертания.
Эрозийная ― самая сложная форма лейкоплакии, слизистая оболочка пузыря покрывается множественными эрозиями и трещинами. Практически не подлежит лечению.
Пациенты чаще всего обращаются с болевыми ощущениями в области малого таза, которые сначала проявляются периодически, а затем становятся постоянными. Еще одним признаком заболевания являются проблемы с мочеиспусканием. Больной ощущает частые позывы, постоянную наполненность мочевого пузыря, рези и жжение внизу живота, наблюдается прерывистость струи, общее ухудшение состояния.
Симптоматика лейкоплакии очень схожа с циститом. Если в ходе лечения не наблюдается улучшений состояния, важно немедленно обратить к урологу для повторного обследования, возможно был поставлен ложный диагноз. В случае неправильно примененных способов борьбы с заболеванием повышается риск возникновения раковых опухолей, воспалений почек.
Больше всего подвержена возникновению данного расстройства шейка мочевого пузыря. В этом случае симптомы наиболее яркие, боль возникает постоянная ноющая.

При выявлении каких-либо симптомов необходимо обратиться к врачу урологу. Диагностирование заболевания начинается с выслушивания жалоб пациента и составления анамнеза. Далее проводится общий урологический осмотр половых органов, так же врач выполняет пальпацию гениталий и простукивание области поясницы.
Для обнаружения инфекции, повышенного содержания эритроцитов и лейкоцитов сдаются общий и биохимический анализ мочи, проба по Нечипоренко. При осмотре берется мазок для бактериологического исследования, но заражение может быть не обнаружено в период ремиссии, то есть затихания симптомов, поэтому лучше всего проводить диагностику во время рецидивов.
Основной метод выявления лейкоплакии ― цистоскопия, она является более информативным способом диагностики, чем УЗИ или рентген. Данное исследование проводится с помощью специального прибора ― цистоскопа, который позволяет дать оценку состояния слизистой оболочки мочевого пузыря и уретры, выявить наличие пораженных участков и провести необходимые хирургические вмешательства. Процедура позволяет взять гистологический образец ткани для биопсии на обнаружение атипичных, раковых клеток.

Лечение лейкоплакии мочевого пузыря в легкой форме начинается с устранения первопричины возникновения заболевания путем антибактериальных и противовирусных препаратов, общеукрепляющих средств. К ним относятся бифидумбактерин, лактобактерин, ацилакт, аципол. Женщинам чаще всего назначают вагинальные таблетки Тержинан, которые способствуют устранению инфекционно-воспалительных процессов.
В ряде случаев медикаментозный способ лечения является малоэффективным, потому что при совокупности инфекций, некоторые виды бактерий остаются стойкими к антибиотикам, вызывая рецидивы. Нередко применяется орошение мочевого пузыря препаратами, восстанавливающими поврежденную слизистую. К ним относятся растворы гиалуроновой кислоты, гепарина, облепихового масла.
Так же применяются физиотерапевтические процедуры, такие как электрофорез с противовоспалительными лекарственными препаратами и магнитотерапия. Данное лечение воздействует непосредственно на ткани, что приводит к их регенерации и уменьшению активности воспаления, к улучшению общего состояния. Врач часто назначает антибиотики, такие как амоксициллин, нифурател, фуразолидон, доксициклин.
При неэффективности перечисленных выше методов следует прибегнуть к хирургическому вмешательству. ТУР мочевого пузыря ― аббревиатура, обозначающая трансуретральную резекцию ― цистоскопическая операция по удалению язв, кист, бляшек и других образований на слизистой мочевого пузыря. Преимуществом данного вмешательства в отличие от полостного является отсутствие разрезов, кровопотерь и тяжелых осложнений.
ТУР длится около часа, проводится под анестезией и начинается с гигиенической обработки наружных половых органов антисептическим средством. Затем через уретру вводится цистоскоп, состоящий из трубки длиной около 30 см, оснащенной линзами и оптическими волокнами, а также камерой для передачи информации на экран компьютера для определения области и объема хирургического лечения.
Работа осуществляется при наполненном мочевом пузыре физиологическим раствором, и состоит из удаления участков ороговевшей ткани при помощи электрического тока или лазера и сборы гистологических образцов для патоморфологического исследования. Важно проверить другие органы мочевыделительной системы, потому что инфекция с током мочи могла распространиться.
Электрокоагуляция выполняется электроножом, которым иссекаются подверженные ороговению ткани, при этом происходит коагуляция сосудов, способствующая появлению на них корочки. Данная операция является болезненной, после нее наблюдаются постоперационные симптомы, такие как наличие крови в моче, боли при мочеиспускании, рези при ходьбе.
Лазерный метод лечения является преимущественным, потому что позволяет производить точные операционные вмешательства, удалять небольшие участки слизистой мочевого пузыря, не задевания глубокие мышечные слои. Прижигание во время операции способствует разрушению болезнетворных микроорганизмов в эпителиальных слоях. В отличие от электрокоагуляции после операции формируется более нежный рубец, что способствует уменьшению зоны воспалительного процесса, скорому восстановлению слизистой мочевого пузыря от струпа, снижению периода постоперационной реабилитации.
Неэффективное лечение лейкоплакии приводит к нарушению эластичности стенок мочевого пузыря, и как следствие нарушению его функций. Больной постоянно ощущает потребность в опорожнении, наблюдается недержание мочи, постепенно приводящее к почечной недостаточности. Требуется начать прием десмопрессина.
Данное заболевание является предраковым, риск возникновения злокачественной опухоли при отсутствии качественного лечения повышается. В 30% случаев наступает летальный исход.
При планировании беременности нужно пройти курс лечения данного заболевания, в противном случае инфекция может распространиться на плод.
Если беременность уже наступила, следует приостановить медикаментозное лечение на период вынашивания плода и лактации. Применение антибиотиков может вызвать генетические аномалии, врожденные пороки развития. При операционном вмешательстве существует риск повреждения плаценты, ведущее к гибели зародыша.
Лейкоплакия является инфекционным заболеванием, поэтому необходимо соблюдать меры профилактики инфекций, передающихся половым путем. Для этого важно использовать барьерный метод контрацепции, не вести беспорядочную интимную жизнь. Нужно соблюдать правила личной гигиены, в случае незащищенного полового акта промыть половые органы антисептическими средствами ― хлоргексидином или мирамистином.
Данное болезненное состояние может возникать на фоне других инфекционных заболеваний, поэтому важно вовремя приступать к лечению любых болезней. Нужно следить за общим состояние здоровья, избегать переохлаждений, стрессов, поддерживать иммунитет при помощи витаминов и антибактериальных препаратов. Принимать гормональные препараты при дисбалансе гормонов.
mypochka.ru
Лейкоплакия мочевого пузыря — причины, симптомы, диагностика и лечение
Лейкоплакия мочевого пузыря — это метаплазия (перерождение) уротелия в многослойный плоский эпителий, иногда с кератинизацией. Симптомы могут отсутствовать, иногда патология клинически проявляется учащенным с дискомфортом мочеиспусканием, ургентными позывами, синдромом хронической тазовой боли. Диагностика подразумевает цистоскопию с биопсией, окончательная верификация выполняется с помощью морфологического исследования. Лечение может быть консервативным — антибиотики, средства, улучшающие кровообращение, витамины, инстилляции или оперативным — направленным на ликвидацию патологических очагов.
Общие сведения
Лейкоплакия (лейкокератоз, лейкоплазия) мочевого пузыря встречается в 1:10 000 случаев. Сам термин подразумевает перерождение нормального переходного эпителия в патологический, нетипичный для слизистых — многослойный ороговевающий плоскоклеточный. Впервые состояние описано в 1862 году австрийским патологом К. Рокитанским, который обратил внимание на избыточное образование клеток с явлениями десквамации. Это наиболее опасный тип лейкоплакии, так как кератинизация либо сопутствует карциноме мочевого пузыря, либо имеет риск озлокачествления. Некератинизированный тип лейкоплакии встречается у женщин и маленьких детей (редко) и не представляет опасности.
Лейкоплакия мочевого пузыря
Причины
Патогенез и этиология до настоящего времени остаются дискутабельными. Некоторые практики считают лейкоплакию мочевого пузыря гистологическими изменениями ткани при длительно существующем (более 2 лет) хроническом цистите с эпизодами рецидивирования. К состояниям, которые рассматривают в качестве возможных причин, относят:
- Хронические очаги инфекции в организме. В основном, это воспалительные заболевания тазовых органов, которые инициированы специфической (хламидия, микоплазма, герпес, ВПЧ) и неспецифической микрофлорой (кишечная палочка, стрептококк, протей). Патогены могут попадать в пузырь не только восходящим, но и гематогенным путем: из матки, кишечника, почек, кариозных зубов или миндалин. Рецидивирующий цистит рассматривается, как основная причина лейкоплакии.
- Эндокринные нарушения. Исследования показывают, что у пациенток с лейкоплакией менархе наступает позднее, в дальнейшем присутствуют нарушения менструальной функции: менометроррагия, бесплодие, нерегулярные ановуляторные циклы. Прием некоторых оральных контрацептивов способствует развитию гипоэстрогении, на фоне которой переходный эпителий мочевого пузыря заменяется многослойным плоским.
- Травмирующие факторы. Установленные искусственные дренажи, их замена, бужирование уретры приводят к постоянной травматизации и провоцируют метаплазию уротелия. В литературе встречаются данные о развитии лейкоплакии мочевого пузыря после оперативного лечения, лучевого воздействия, при цистолитиазе.
- Дистрофические нарушения. Нарушение кровоснабжения и иннервации стенки мочевого пузыря препятствует нормальной трофики органа. Ишемия нарушает состав муцинового слоя. Слизистая становится более рыхлой, что предрасполагает к внедрению бактерий и вирусов. Запоры, малоподвижный образ жизни, варикозное расширение вен малого таза — факторы, способствующие конгестии и недостаточной трофике тканей.
Нерациональный прием некоторых препаратов, курение, хронический алкоголизм и гиповитаминоз А с фоновой иммуносупрессией относят к факторам риска, способствующим атипичной дифференцировке клеток. В тропических странах метаплазия сопутствует шистосомозу ‒ паразитарному заболеванию, при котором яйца гельминтов могут находиться в мелких сосудах мочевого пузыря (мочеполовой шистосомоз).
Патогенез
Воспаление и другие этиофакторы вызывают нарушение общих и местных реакций иммунной системы, из-за чего на слизистой оболочке персистирует инфекционная и условно-патогенная микрофлора. Стойкое инфицирование, процессы альтерации и репарации приводят к метаплазии и фиброзу. В многослойном плоском эпителии, который является результатом нарушения цитодифференцировки, отсутствует гликогенобразование, и в ряде наблюдений возникает ороговение.
Моча оказывает раздражающее действие на видоизмененные клетки, оставшиеся без естественной защиты (утрата антиадгезивного фактора позволяет микробам задерживаться), что поддерживает воспаление и вызывает болевые ощущения, даже если была проведена адекватная антибактериальная терапия. Через разрушенный слой также происходит миграция ионов калия из мочи в интерстиций, что вызывает деполяризацию нервных окончаний, спазм гладкой мускулатуры, альтерацию кровеносных и лимфатических сосудов. Эти механизмы обеспечивают стойкую дизурию.
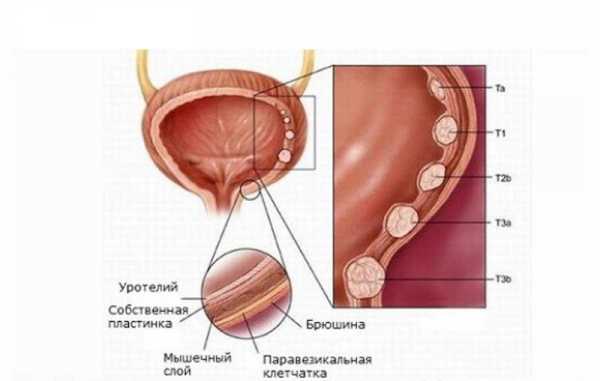
Классификация
Участки лейкоплакии могут быть единичными, но в тяжелых случаях белесые бляшки занимают значительную область мочевого пузыря. В формировании лейкоплакии выделяют 3 стадии: плоскоклеточная модуляция, плоскоклеточная метаплазия и присоединение кератинизации (ороговения). В зависимости от гистологических особенностей рассматривают:
- Некератинизированный подтип лейкоплакии. Встречается в области мочепузырного треугольника (также называется псевдомембранозным тригонитом), вариант нормы. Изменения регистрируют преимущественно у женщин, связи с химическими и физическими раздражителями нет, как и риска малигнизации. При появлении симптомов лечится эстрогенами.
- Кератинизированный подтип лейкоплакии. Патология чаще встречается у мужчин, связана с механическим воздействием. При ряде наблюдений регистрируют атипию, поэтому кератинизирующий подтип является фактором риска плоскоклеточного рака.
Учитывая то, что лейкоплакия мочевого пузыря — диагноз преимущественно гистологический, выставляемый на основании морфологического исследования, в практической урологии пользуются классификацией по стадиям — от этого зависит тактика ведения пациента. Выделяют три стадии патологического процесса:
- 1 стадия. Для нее характерны метапластические изменения переходного эпителия, которые не видны при выполнении цистоскопии и подтверждаются исключительно гистологически. Количество клеточных слоев увеличено в 2 раза, типично изменение формы верхних слоев (полигональная), пузырькообразные ядра с множественными ядрышками. Гистохимия показывает избыточное количество гликогена и прокератина.
- 2 стадия. Происходит дальнейшее видоизменение эпителия, что можно наблюдать при цистоскопии в виде беловатого или желтоватого налета на слизистой мочевого пузыря. Очаги единичные. Гистологическая картина представлена метапластическим многослойным плоским эпителием с типичной вертикальной дифференцировкой. Нижние слои составляют мелкие гиперхромные полигональные клетки, верхние клетки крупнее в размерах, содержат кератогиалин.
- 3 стадия. Процесс генерализуется, происходит распространение очагов лейкоплакии с вовлечением практически всей слизистой оболочки. Гистологические характеристики идентичны. Воспалительные изменения — утолщение стенок, отек, расширение и ломкость сосудов выражены значительно.
Симптомы
На 1 стадии какие-либо проявления отсутствуют, по мере прогрессирования заболевания появляются жалобы на затрудненное мочеиспускание с резями (53%), постоянные ноющие боли внизу живота (80%), непреодолимые позывы помочиться с недержанием урины (14%). Выраженный болевой синдром свидетельствует либо о тотальном поражении, либо о лейкоплакии шейки мочевого пузыря, особенно богатой нервными окончаниями.
При распространенном процессе симптомы могут быть настолько изнурительными, что значительно страдает качество жизни. Частота позывов на мочеиспускание даже ночью может достигать 5-6 раз в час. Поллакиурия присутствует у 83-95% больных. В запущенных случаях пациенты предъявляют жалобы на появление крови в моче в конце акта мочевыделения (терминальная гематурия), изменение ее качеств — нередко в осадок выпадают белые хлопья, лейкоциты, бактерии. Страдает психоэмоциональная сфера, присоединяются раздражительность, бессонница, подавленное настроение.
Осложнения
У 10-20% больных лейкоплакия мочевого пузыря с кератинизацией протекает с карциномой. Почти всегда на 3 стадии у женщин присоединяется диспареуния — болезненные ощущения при сексуальном контакте, ухудшение симптоматики после половой близости встречается у большинства пациенток. У мужчин лейкоплакия мочевого пузыря сопровождается эректильной дисфункцией. Фоновая рецидивирующая инфекция мочевыводящих путей выявляется практически у всех пациентов.
Рецидивирующий воспалительный процесс приводит к замещению нормальной функциональной ткани на фиброзную, что нарушает нормальное мочевыделение (нейрогенная дисфункция) и приводит к постоянному присутствию остаточной мочи. Неадекватное опорожнение становится причиной образования рефлюкса и пиелонефрита у трети пациентов, присоединения хронической почечной недостаточности в каждом пятом случае и цистолитиаза в 22-35%. Еще одно осложнение лейкоплакии — уменьшение емкости мочевого пузыря (микроцист) при частом мочевыделении и атрофии мышц.
Диагностика
Специфических изменений в общем анализе мочи, которые позволили бы однозначно подтвердить диагноз лейкоплакии мочевого пузыря, нет. Лечением патологии занимается специалист-уролог, при присоединении осложнений может быть полезна консультация нефролога, андролога. Алгоритм исследований при лейкоплакии может быть следующим:
- Лабораторная диагностика. В моче часто повышено количество лейкоцитов, бактерий, эритроцитов, могут присутствовать отслоившиеся чешуйки. Информативна ПЦР-диагностика на ИППП. Дополнительно выполняют культуральное исследование — посев мочи на питательные среды с целью определения возбудителей и чувствительности к лекарствам. У женщин исследуют гормональный профиль (эстрадиол, прогестерон, ФСГ).
- Инструментальная диагностика. Золотой стандарт — цистоскопия, во время которой в мочевом пузыре видны участки лейкоплакии. Из подозрительных мест берут образцы ткани для последующей морфологии, именно она позволяет верифицировать диагноз. УЗИ почек и органов малого таза назначают для уточнения состояния близлежащих структур и оценки возможных осложнений.
Дифференциальную диагностику проводят с циститом грибковой этиологии, для которого также характерны белесые налеты на слизистой органа. Похожая цистоскопическая картина наблюдается при малакоплакии — редком заболевании неизвестной этиологии с появлением желтоватых или беловатых бляшек, иногда с изъязвлениями. При мочеполовом туберкулезе и амилоидозе с помощью с помощью оптики можно увидеть очаги, которые напоминают лейкоплакию.
Лечение лейкоплакии мочевого пузыря
У женщин с некератинизированным подтипом лейкоплакии в отсутствие жалоб проводится динамическое наблюдение, при появлении неблагоприятной симптоматики назначают эстрогены. Лечение лейкоплакии с ороговением может быть на начальных стадиях консервативным (с обязательным наблюдением), далее рекомендован хирургический подход. В клинической практике применяется:
- Медикаментозное лечение. Назначают антибиотики с учетом чувствительности, противовирусные и противовоспалительные средства, иммуномодуляторы. На незапущенных стадиях хороший терапевтический эффект можно получить после инстилляций препаратов на основе гликозаминогликанов. При сопутствующем цистите в мочевой пузырь вводят антисептические растворы, масла с противовоспалительным и витаминизирующим действием, обезболивающие препараты.
- Физиотерапия. В качестве физиотерапевтического воздействия в составе комплексной терапии применяется магнитотерапия, электрофорез, лазеро- и микроволновая терапия. При физиотерапевтических сеансах уменьшается выраженность воспаления, улучшается трофика (что особенно актуально при лейкоплакии, связанной с дистрофическими нарушениями), повышается концентрация препарата в патологическом участке.
- Оперативное лечение. На 2-3 стадии выполняют хирургическое лечение. ИЛТ (интерстициальная лазерная терапия) и ТУР мочевого пузыря (трансуретральная резекция) — щадящие операции при лейкоплакии. При ИЛТ вероятность присоединения осложнений меньше. Цистэктомия в настоящее время выполняется редко и только при обширном поражении.
Прогноз и профилактика
Прогноз зависит от стадии заболевания и подтипа лейкоплакии, при отсутствии кератинизации он благоприятный. При лейкоплакии с кератинизацией на 1-2 стадии прогноз удовлетворительный при своевременном обращении, поддерживающем лечении и регулярном наблюдении с целью раннего выявления возможной малигнизации. На продвинутой стадии после успешно выполненного хирургического лечения исход относительно благоприятный. К инвалидизации пациента и социальной дезадаптации приводит распространенная форма заболевания с развитием осложнений.
Профилактика подразумевает своевременное обращение к урологу при первых симптомах неблагополучия со стороны органов мочеполовой сферы, адекватное лечение воспалительной патологии, отказ от вредных привычек, рациональный прием препаратов. Учитывая, что цистит ‒ основной патогенетический фактор в развитии лейкоплакии ‒ может вызываться ИППП, целесообразно придерживаться моногамных отношений или использовать барьерные средства защиты при случайных половых контактах.
www.krasotaimedicina.ru
Лейкоплакия мочевого пузыря: причины, симптомы, лечение
Одно из распространенных заболеваний мочевой системы – лейкоплакия, которая в большинстве своем затрагивает органы, входящие в мочеполовую систему, в частности мочевой пузырь.
Помимо этого, патология может проявляться на прямой кишке, шейке матки, в барабанных перепонках и даже в полости рта.
За последние несколько лет количество случаев данной патологии увеличилось в несколько раз, поэтому важно знать основные особенности, предпосылки возникновения и симптоматику.
Содержание статьи
Что это за патология?
Данное заболевание – это предопухолевая хроническая патология, в процессе которой происходит частичная деформация клеток эпителия, выстилающего орган из переходного в плоский.
При этом области, подвергшиеся деформации, имеют своеобразные роговые чешуйки, далее появляются бляшки, характеризующиеся относительно четко-очерченным периметром, имеющие характерный оттенок от желто-белого до серого.
В связи с деформацией, эпителий в недостаточной мере справляется с задачей защиты стенок мочевого пузыря от чрезмерного воздействия мочи, из-за этого развивается хронический воспалительный процесс.
Виды заболевания
Современная медицина выделяет несколько разновидностей лейкоплакии мочевого пузыря: по месту расположения пораженных участков и по форме. В зависимости от вида болезни врач может назначить более узкое, а значит более эффективное лечение.
По месту локализации
Выделяют две основные разновидности:
- патология шейки мочевого пузыря характерна в большинстве своем для женщин — воспалительный процесс располагается исключительно на шейке;
- болезнь тела мочевого пузыря встречается как женщин, так и мужчин, затрагивается слизистая тела.
Для определения очага заболевания использую ультразвуковую диагностику и цистоскопию.
По форме
Существуют три основных вида данной болезни:
- Эрозийная. Представляет собой очаги трещин и эрозий.
- Бородавчатая. Очаг воспалительного процесса имеет резкий контур, при этом ороговевшие ткани наслаиваются друг на друга, тем самым поверхность становится бугристой.
- Плоскоклеточная. Легкая форма патологии, характеризующаяся помутнением слизистой, окружающей мочевую полость.
Определение формы лейкоплакии имеет важное значение в выборе правильного курса лечения.
Стадии заболевания
Как и любая другая болезнь мочевого пузыря – лейкоплакия постепенно развивается, переходя из одной фазы в другую. Всего выделяют три стадии данной патологии:
- очаговое замещение эпителия с переходного в плоский;
- развитие на внутренней оболочке плоскоклеточной метаплазии;
- кератинизация пораженных болезнью участков, из-за чего орган теряет эластичность и как следствие нарушается функция опорожнения.
Лейкоплакия наиболее результативно поддается лечению, находясь на первой стадии. Именно поэтому своевременное обращение к специалисту – залог успешной терапии.
Причины заболевания
В большинстве выявленных случаев инфекция попадает в органы мочеполовой системы восходящим путем, то есть через наружные половые органы. Как правило, лейкоплакию взывают половые инфекции: микоплазмы, уреаплазмы, гонококки, хламидии.
Но выделяют и нисходящие причины формирования лейкоплакии мочевого пузыря – проникновение болезнетворных клеток через кровь или лимфу. В случае с нисходящем путем выделяют следующих возбудителей: палочки, стафилококки и стрептококки.
Кроме того, специалисты выделяют условия, которые повышают риск развития лейкоплакии:
- участки хронической инфекции в организме;
- хронические патологии мочевыделительной системы, их аномальная анатомия;
- чрезмерное использование внутриматочной спирали;
- болезни органов эндокринной системы;
- ведение неупорядоченной половой жизни;
- нездоровый образ жизни, длительное пребывание в стрессовых ситуациях.
Уменьшение вышеперечисленных факторов снижает риск развития заболевания.
Симптомы патологии
Данное заболевание имеет достаточно яркие признаки. Среди них, чаще всего, встречаются следующие:
- нарушение мочеиспускания: частые позывы, примерно каждые 20 минут;
- острый тянущий синдром в области малого таза;
- после опорожнения мочевого пузыря характерно жжение;
- общее недомогание, хроническая слабость, чувство усталости;
- зачастую неполное освобождение мочевого пузыря.
Наиболее сильный болевой синдром сопровождает лейкоплакию шейки мочевого пузыря.
Самостоятельно выявить данную патологию невозможно, кроме того, постановку диагноза усложняет схожесть болезни с хроническим циститом. При обнаружении вышеперечисленной симптоматики необходимо посетить врача.
Необходимые исследования
В современной медицине для подтверждения диагноза лейкоплакия используется ряд обязательных диагностических исследований:
В спорных случаях для подтверждения диагноза также могут назначить: биопсию стенок мочевого пузыря.
Основным методом выявления лейкоплакии является цистоскопия, поскольку данное исследование позволяет исключить хронический цистит.
Эффективное лечение заболевания
После того как пациент прошел все диагностические исследования, на основании результатов врач может назначать терапевтический курс, который зависит от степени заболевания, очага воспаления и формы.
Лейкоплакия предполагает комплексное лечение и может включать, как прием лекарственных средств, физиотерапевтические методы, так и оперативное вмешательство.
Медикаментозное лечение
 При лекарственных препаратов включает в себя прием нескольких групп медикаментов:
При лекарственных препаратов включает в себя прием нескольких групп медикаментов:
- Противомикробные. Воздействуют на выявленную в анализах болезнетворную микрофлору.
- Противовоспалительные. Для снижения воспаления в пораженном очаге и предотвращение развития новых, помимо этого, данные препараты способствуют восстановлению эпителия.
- Укрепляющие иммунитет. Для поддержания организма.
Самостоятельный прием или прекращение лекарственных препаратов только усугубляет ситуацию.
Орошения (инстилляции) мочевого пузыря препаратами
Следующая составляющая лечения направлена на защиту поврежденных стенок мочевого пузыря от чрезмерного агрессивного воздействия урины. Используемые лекарственные средства являются аналогами природных веществ, которые восстанавливают подверженные деформации ткани эпителия.
Физиотерапевтическое лечение
Данный компонент терапии используется в основном для повышения эффективности основных компонентов лечения. Как правило, специалисты назначают сразу несколько процедур, среди них наиболее популярные:
- магнитотерапия;
- электрофорез;
- лазеротерапия.
Их применение способствует регенерации тканей и ликвидации спаек, характерных для данного заболевания.
Хирургический метод
Если консервативные методы не дают необходимый результат или же болезнь слишком далеко, зашла врач назначает оперативное вмешательство. Такой вариант является крайним и иногда единственным. В таких случаях проводится трансуретральная резекция мочевого пузыря.
Ход такого вмешательства: цистоскоп через уретру вводится в мочевой пузырь, где с помощью предназначенной для этого насадки происходит резекция пораженной области. После проведения данного хирургического воздействия назначается консервативная терапия, которая позволяет восстановить удаленные ткани.

Возможные осложнения
Кроме того, что данная патология причиняет пациенту массу неудобств, она может стать решающим фактором в формировании опасных для жизни осложнений. Поскольку стенка мочевого пузыря длительный промежуток времени подвергается воспалительному процессу, теряется ее эластичность.
То есть мочевой пузырь становится крайне маленьким и практически лишается своей основной функции, из-за чего с течением времени может развиться почечная недостаточность. И спустя какое-то время летальный исход.
Лейкоплакия мочевого пузыря – предраковое состояние. Затянувшееся или неправильное лечение может привести к образованию злокачественных новообразований.
Профилактика заболевания
Поскольку на первом месте в пути заражения стоит половой путь, специалисты рекомендуют использовать во время полового акта презерватив. Кроме того, следует соблюдать ряд рекомендаций:
- регулярно проходить профилактические осмотры;
- избегать переохлаждения;
- следить за качеством и регулярностью личной гигиены;
- вести здоровый образ жизни и принимать витаминизированные комплексы.
Лейкоплакия – одно из серьезных заболеваний мочеполовой системы, широко распространенных на данный момент. Правильная и комплексная терапия данного заболевания позволяет избежать серьезных последствий в будущем.
urohelp.guru

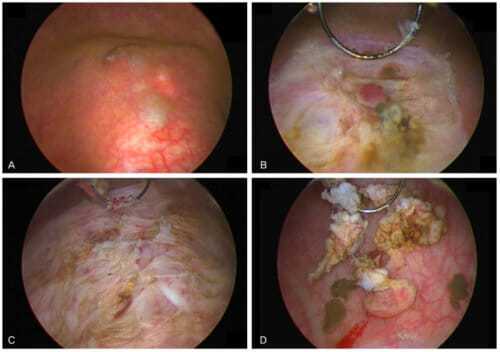 Плоский тип. Характеризуется тем, что эпителий слизистых оболочек становится незначительно помутневшим. На начальных этапах изменения могут стать почти незаметными, но по мере прогрессирования можно заметить незначительную опалесценцию, которая может характеризоваться наличием перламутрового оттенка. Поверхность становится неровной, шероховатость начинает со временем становиться более выраженной.
Плоский тип. Характеризуется тем, что эпителий слизистых оболочек становится незначительно помутневшим. На начальных этапах изменения могут стать почти незаметными, но по мере прогрессирования можно заметить незначительную опалесценцию, которая может характеризоваться наличием перламутрового оттенка. Поверхность становится неровной, шероховатость начинает со временем становиться более выраженной. Незащищенные половые акты, с инфицированным партнером, либо их большое количество. В таком случае не используется презерватив, как средство защиты.
Незащищенные половые акты, с инфицированным партнером, либо их большое количество. В таком случае не используется презерватив, как средство защиты. Основным проявлением лейкоплакии мочевого пузыря является дискомфорт и нарушение акта мочеиспускания.
Основным проявлением лейкоплакии мочевого пузыря является дискомфорт и нарушение акта мочеиспускания. Первоначальным этапом диагностики является обращение к специалисту. Для этого требуется тщательное выяснение данных анамнеза, жалоб, этапов прогрессирования патологии. Большое внимание заслуживается уточнению инфекционного анамнеза.
Первоначальным этапом диагностики является обращение к специалисту. Для этого требуется тщательное выяснение данных анамнеза, жалоб, этапов прогрессирования патологии. Большое внимание заслуживается уточнению инфекционного анамнеза. Антибактериальные средства, которые назначаются после того как определяется чувствительность к патогенной флоре. Курс терапии, как правило, длительный, составляет в среднем 3 месяца. За время лечения подбирается сразу несколько препаратов, которые назначаются в лучших сочетаниях. Лечение следует проводить до момента полной элиминации патогенной флоры, а также в течение проведения исследования на трехкратный отрицательный результат бактериальных посевов мочи. Предпочтение отдается наиболее высокоэффективным препаратам с высокой активностью и преимущественно широким спектром действия. К подобным препаратам относят средства группы:
Антибактериальные средства, которые назначаются после того как определяется чувствительность к патогенной флоре. Курс терапии, как правило, длительный, составляет в среднем 3 месяца. За время лечения подбирается сразу несколько препаратов, которые назначаются в лучших сочетаниях. Лечение следует проводить до момента полной элиминации патогенной флоры, а также в течение проведения исследования на трехкратный отрицательный результат бактериальных посевов мочи. Предпочтение отдается наиболее высокоэффективным препаратам с высокой активностью и преимущественно широким спектром действия. К подобным препаратам относят средства группы: Отвар из смеси Вероники лекарственной, тысячелистника, ромашки, горца двудомного, крапивных листьев и цветов календулы. Полученные растения заливают очищенной водой, кипятят в течение 5 минут, после чего процеживают и остужают. Полученный напиток принимают курсами на протяжении длительного периода времени по несколько раз в течение дня. Суточный объём должен составлять порядка 400 мл.
Отвар из смеси Вероники лекарственной, тысячелистника, ромашки, горца двудомного, крапивных листьев и цветов календулы. Полученные растения заливают очищенной водой, кипятят в течение 5 минут, после чего процеживают и остужают. Полученный напиток принимают курсами на протяжении длительного периода времени по несколько раз в течение дня. Суточный объём должен составлять порядка 400 мл. Листья золотарника назначают в виде настоя, для этого растение заливается водой. Время настаивания смеси составляет около 4 часов. Каждый день рекомендуется готовить новый настой, а полученный выпивать в течение дня.
Листья золотарника назначают в виде настоя, для этого растение заливается водой. Время настаивания смеси составляет около 4 часов. Каждый день рекомендуется готовить новый настой, а полученный выпивать в течение дня. Чистотел это одно из немногих средств, обладающих мощным противовоспалительными и обезвреживающим действием. Используется в виде сухой травы, которую тщательно измельчают и заливают в холодной воде на несколько часов. Предпочтительно траву настаивают в марле для более удобного употребления. Пьют настой с периодичностью в три часа небольшими порциями. Применяется он только небольшими курсами, которые бояться не больше 5 дней. Показанием является только воспалительный процесс, но беременным женщинам чистотел противопоказан.
Чистотел это одно из немногих средств, обладающих мощным противовоспалительными и обезвреживающим действием. Используется в виде сухой травы, которую тщательно измельчают и заливают в холодной воде на несколько часов. Предпочтительно траву настаивают в марле для более удобного употребления. Пьют настой с периодичностью в три часа небольшими порциями. Применяется он только небольшими курсами, которые бояться не больше 5 дней. Показанием является только воспалительный процесс, но беременным женщинам чистотел противопоказан. Так пищу нужно готовить без применения жарки.
Так пищу нужно готовить без применения жарки. Изменение образа жизни, связанного с предохранением от соматических, воспалительных и других заболеваний не только данного органа, но и всего организма.
Изменение образа жизни, связанного с предохранением от соматических, воспалительных и других заболеваний не только данного органа, но и всего организма.