Три весенних дня было у меня. День второй – ревматоидный артрит.
Весна – период и обновления, и обострения. Для ревматологической практики – эта особенность весны повторится и осенью, и как ни странно, приходится этому больше радоваться. Потому что эти периоды – возможность и необходимость помочь пациенту, а в период обострения это сделать легче. И вот почему: сделанные в период обострения заболевания исследования и анализы более информативны, а значит помощь можно оказать точную и эффективную без потери драгоценного времени.
Поэтому важно знать некоторые особенности приема врача-ревматолога и тем, кто находится в периоде обострения и тем, кто в ремиссии:
-
Обращение в период обострения дает возможность собрать важные сведения и провести все необходимые лабораторные и аппаратные исследования.
-
Обращению в стадии ремиссии очень помогут ранее сданные в период обострения анализы крови, а также УЗИ (МРТ)суставов
-
Обращению пациентов, страдающих ревматическим заболеванием в течение нескольких лет, необходимо коллекционировать и предоставлять предыдущие исследования (анализы, рентген, узи, МРТ, КТ, выписки из стационара) для оценки динамики заболевания и коррекции базисной терапии.

Что может помешать пациенту вовремя получить правильную помощь, а врачу усложняет задачу, лучше воспринимается историями из практики, которые завершились благополучно, но в каждой из них были риски и периоды необоснованных страданий.
Сегодня разберем вторую историю –«Дебют ревматоидного артрита»:
В этот раз причиной осложнения было не самолечение, а как ни странно, облегчение. Большая радость, когда пациенты приходят на приём к врачу вовремя, им выставляют диагноз и назначают лечение, которое помогает. Но, почувствовав первое облегчение, пациент преждевременно возвращается в «здоровую» жизнь, бросает принимать базисную терапию и не приходит на повторный приём. В результате, уже через пару недель новое обострение настигает его с еще большей силой.
Так было с девушкой, которая обратилась с жалобами на небольшие боли в суставах кистей, и утреннюю скованность. После осмотра был поставлен диагноз «Дебют ревматоидного артрита» под вопросом.
Через 4 месяца пациентка вновь обратилась за помощью с сильным обострением –появилась выраженная отёчность в кистях, коленных и голеностопных суставах, передвижения давались пациентке с трудом, повысилась температура тела. Только тогда, когда пришлось ощутить такие симптомы, пациентка решила пройти полное обследование, которое ей и было рекомендовано ранее.
В результате был подтверждён ревматоидный артрит, назначено соответствующее лечение и полностью снято обострение. Болезнь перешла в стадию ремиссии и через неделю пациентка смогла вновь выйти на работу.
Чтобы не перепутать первое облегчение с полным выздоровлением важно доверять врачу на всех этапах!
Первая часть и продолжение:
Информацию для Вас подготовила:
Вахрушева Тамуна Тамазиевна – врач-ревматолог.
Ревматоидный артрит – симптомы, причины и методы лечения ревматоидного артрита
Ревматоидный артрит
Ревматоидный артрит – хроническое системное заболевание соединительной ткани. Рассматривается в качестве аутоиммунного заболевания. Поражает преимущественно периферические мелкие суставы. Ревматоидный артрит имеет инфекционно-воспалительное происхождение. Для заболевания характерны:
- прогрессивное течение;
- неподвижность в суставе;
- разрушение суставной ткани.
Причины развития ревматоидного артрита
Среди причин развития ревматоидного артрита выделяют:
- наследственную предрасположенность;
- инфекционные заболевания (вирус герпеса, краснухи, гепатит В, Эпштейна-Барра и др).
Провоцирующими факторами являются травмы, пищевая аллергия, хирургические вмешательства в анамнезе.
Симптомы заболевания
Ревматоидный артрит – системное заболевание, при котором могут поражаться не только суставы, но и различные органы и системы. Выраженность клинической картины зависит от многих факторов: тяжести заболевания, наличия или отсутствия осложнений, локализации патологии. Согласно статистике, 70% случаев обострения ревматоидного артрита приходится на холодное время года.
Выраженность клинической картины зависит от многих факторов: тяжести заболевания, наличия или отсутствия осложнений, локализации патологии. Согласно статистике, 70% случаев обострения ревматоидного артрита приходится на холодное время года.
Заболевание поражает преимущественно мелкие суставы кистей, стоп. По мере прогрессирования в патологический процесс вовлекаются другие органы и системы. Скрытый период болезни выражается слабостью, усталостью, снижением массы тела, болями в мышцах, повышением температуры тела, потливостью.
- Для ревматоидного артрита более характерно подострое начало. Оно сопровождается следующими симптомами:
- Боль в суставах. Ноющая, волнообразного течения. Купируется приемом противовоспалительных средств. Локализуется чаще в мелких суставах стоп, кистей, запястья, коленных и локтевых.
- Мышечные боли. Носят ноющий характер, сохраняются в течение длительного времени.
- Лихорадка. Уровень повышения температуры тела зависит от активности воспалительного процесса.

- Утренняя скованность. Продолжается в течение 30-60 минут.
Внесуставные проявления ревматоидного артрита
Ревматоидный артрит поражает не только суставы, но и другие органы и системы:
- Кожа. Основными симптомами являются сухость и истончение кожных покровов, ломкость ногтей, небольшие подкожные кровоизлияния. Также для болезни характерны ревматоидные узелки – подкожные образования, диаметром до 2 см.
- Желудочно-кишечный тракт. Выражается в снижении аппетита, появлении метеоризма, редко болей в животе, тяжести в области эпигастрия.
- Дыхательная система. Ревматоидный артрит поражает плевру и интерстициальную ткань. Это выражается сухим или экссудативным плевритом.
- Сердечно-сосудистая система. Ревматоидный процесс может поражать все слои сердца.
- Мочевыделительная система. Поражение проявляется в виде гломерулонефрита.
- Нервная система. Ревматоидный процесс, распространившийся на нервную систему, выражается нарушением чувствительности, параличами, нарушением потоотделения, терморегуляции.

Диагностика ревматоидного артрита
Лабораторная диагностика
Диагностика ревматоидного артрита начинается с анализа крови.
В общем анализе крови обращают пристальное внимание на уровень гемоглобина, лейкоцитов, СОЭ. Данное обследование позволяет оценить выраженность воспалительного синдрома.
В биохимическом анализе крови изучается уровень фибриногена, СРБ, гаптоглобина, сиаловых кислот. Специфическими маркерами ревматоидного артрита являются следующие показатели:
- Ревматоидный фактор в крови. Повышается в 60% случаев.
- АЦЦП (антитела к циклическому цитруллиновому пептиду). Один из наиболее чувствительных методов ранней диагностики заболевания. Выявляются в 80-90% случаев.
- Антинуклеарные антитела. Определяются в 10% случаев.
- Анализ синовиальной жидкости. При исследовании оценивается ее прозрачность, цвет, количество лейкоцитов.
Инструментальная диагностика
Артроскопия – современный информативный и малотравматичный метод диагностики различных суставных заболеваний. Обследование проводится с помощью специального оптического прибора – артроскопа. Благодаря процедуре удается оценить распространенность патологии, провести дифференциальную диагностику ревматоидного артрита с другими заболеваниями (туберкулез, саркоидоз). Во время артроскопии возможно произвести забор материала для гистологического исследования.
Обследование проводится с помощью специального оптического прибора – артроскопа. Благодаря процедуре удается оценить распространенность патологии, провести дифференциальную диагностику ревматоидного артрита с другими заболеваниями (туберкулез, саркоидоз). Во время артроскопии возможно произвести забор материала для гистологического исследования.
Рентген суставов – основной метод инструментальной диагностики ревматоидного артрита. Существует несколько методик оценки стадии рентгенологических изменений в суставах. Врачи многопрофильной клиники «Здоровье» могут применить любую методику, наиболее подходящую в каждом конкретном случае.
Сцинтиграфия суставов – исследование, которое заключается в использовании радиоактивного вещества – технеция. В зависимости от его содержания в суставе оценивается активность патологического процесса.
Биопсия синовиальной оболочки сустава проводится редко. Процедура назначается с целью дифференциальной диагностики с другими заболеваниями.
МРТ – высокоточный метод инструментальной диагностики. Позволяет оценить степень деформации суставов, распространенность патологического процесса, его локализацию.
УЗИ суставов и внутренних органов назначается при тяжелом прогрессивном течении заболевания. С помощью ультразвукового исследования возможно оценить состояние сердца, печени, селезенки, поджелудочной железы и других органов.
Критерии для постановки диагноза
Диагноз ревматоидный артрит выставляется при наличии 4 и более из следующих критериев:
- утренняя скованность;
- поражение мелких суставов;
- симметричное поражение суставов, их припухлость;
- наличие ревматоидных узелков;
- наличие ревматоидного фактора в крови;
- характерные рентгенологические изменения в суставах и костях.
Медикаментозное лечение ревматоидного артрита
В лечении ревматоидного артрита выделяют 2 этапа:
- Купирование обострения.

- Поддерживающая терапия.
Для устранения острой фазы заболевания назначаются нестероидные противовоспалительные лекарственные средства. Благодаря им удается уменьшить выраженность болевого синдрома, снять отек и воспаление, локальное покраснение тканей. Среди особенностей препаратов данной группы выделяют:
- наступление эффекта спустя 3-4 дня приема;
- последовательный выбор препарата;
- замена лекарства при отсутствии эффекта;
- нежелательная комбинация двух и более препаратов группы НПВС;
- необходимость приема строго после еды;
- сильное раздражающее действие на слизистую желудочно-кишечного тракта.
Селективные ингибиторы ЦОГ-2 направлены на угнетение фермента, который участвует в возникновении воспалительного процесса. Обладают меньшим количеством побочных действий в сравнении с нестероидными противовоспалительными препаратами. Могут назначаться при наличии заболеваний желудочно-кишечного тракта, печени и других внутренних органов.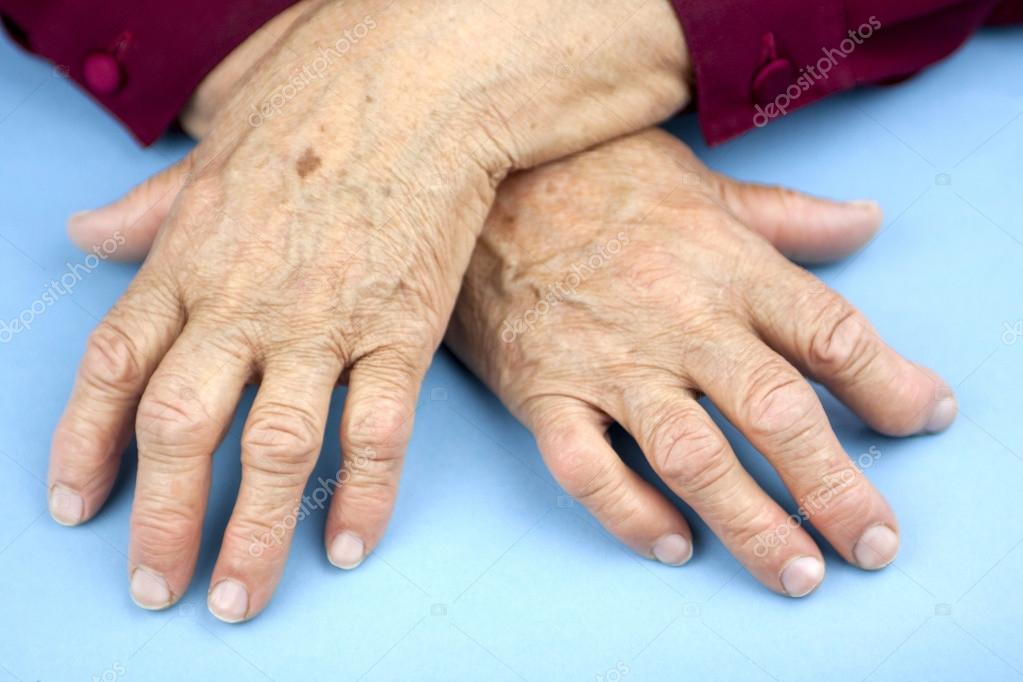
Глюкокортикостероиды являются гормонами натурального или синтетического происхождения. Оказывают противовоспалительный и иммунодепрессивный эффект. ГКС применяются при неэффективности нестероидных противовоспалительных препаратов. При назначении глюкокортикостероидов врач учитывает возраст и пол пациента, состояние иммунной системы, показатели артериального давления, состояние электролитного баланса.
Принимать ГКС необходимо в строго определенной дозе. Лечение начинается с малых дозировок с постепенным увеличением количества препарата. Постепенное снижение дозы производится после достижения терапевтического эффекта.
Пульстерапия
Пульстерапия – метод лечения, основанный на введении больших доз лекарственных средств. Тяжелый острый воспалительный процесс не может быть купирован обычными дозами препаратов. Поэтому пульстерапия при ревматоидном артрите является одним из способов лечения.
Терапия должна проводиться в стационарных условиях под контролем врача. Это связано с тем, что прием высоких доз препаратов может способствовать развитию нежелательных реакций, которые должны быть быстро устранены. Пульстерапия может применяться со следующими группами препаратов:
Это связано с тем, что прием высоких доз препаратов может способствовать развитию нежелательных реакций, которые должны быть быстро устранены. Пульстерапия может применяться со следующими группами препаратов:
- Глюкокортикостероиды. Эффект от лечения может быть заметен уже на 3-5 день. В результате терапии снижается выраженность болевого и отечного синдромов. После достижения необходимого эффекта лечение переводится на поддерживающие дозы препарата.
- Цитостатики. Кратность приема подбирается в индивидуальном порядке. Отмена препаратов осуществляется через год после достижения стойкой ремиссии.
Биологическая терапия
Биологическая терапия считается новым методом лечения ревматоидного артрита. Задача терапии – разобщение патогенетической цепи, отвечающей за возникновение воспалительной реакции. Благодаря современным технологиям созданы биологически активные вещества, показывающие хорошие результаты при лечении различных аутоиммунных заболеваний.
Местное лечение
Местное лечение подразумевает использование мази и крема. Основная задача данного метода – направленное действие на воспаленные ткани вокруг пораженного сустава. Чаще всего применяются препараты на основе нестероидных противовоспалительных средств.
Физиотерапия
Физиотерапевтические процедуры назначаются в составе комплексной терапии ревматоидного артрита. Основные задачи – купирование болевого синдрома, повышение активности, устранение утренней скованности. Физиотерапия при ревматоидном артрите может включать в себя гальванические токи, ультразвук, парафиновые или озокеритовые аппликации, облучение инфракрасными лучами.
Несмотря на положительное действие данного метода, физиотерапевтические процедуры не могут использоваться в качестве самостоятельного способа лечения.
Медикаментозное лечение ревматоидного артрита в период ремиссии
В период ремиссии лечение заключается в приеме цитостатических препаратов. Цитостатики – лекарственные средства, действие которых направлено на угнетение жизнедеятельности клеток организма, главным образом, способных к интенсивному делению. Препараты оказывают противовоспалительное, противоопухолевое, иммунносупрессивное действия. Применяются с особой осторожностью.
Препараты оказывают противовоспалительное, противоопухолевое, иммунносупрессивное действия. Применяются с особой осторожностью.
Существует огромное многообразие групп препаратов и методов их использования. Самолечение может привести к развитию осложнений. Поэтому назначение терапии должен делать опытный врач. При этом учитываются жалобы, результаты лабораторных и инструментальных исследований.
Врачи многопрофильной клиники «Здоровье» подбирают индивидуальный план лечения для каждого пациента. Такой подход позволяет добиться результата за минимальное количество времени.
Профилактика ревматоидного артрита
Для того чтобы снизить риск развития или обострения ревматоидного артрита, врачи советуют следовать следующим рекомендациям:
- Выполнять лечебную физкультуру. Для поддержания объема движений в суставах достаточно выполнять легкие упражнения.
- Массаж мышц. Назначается при наличии анкилозов (полной неподвижности сустава). Массаж позволяет поддерживать нормальный тонус и массу мышц.

- Санаторно-курортное лечение. При ревматоидном артрите положительное воздействие оказывает бальнеотерапия. Однако, данный метод лечения рекомендуется при легком течении заболевания.
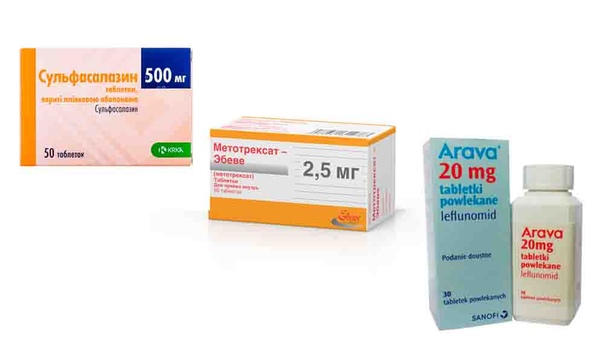
- Прием назначенной терапии. При необходимости врач назначает метотрексат. Дозировка подбирается в индивидуальном порядке.
- Выполнять санацию хронических очагов инфекции. Подразумевает своевременное лечение ангины, пневмонии, пиелонефрита, синусита и других заболевания.
- Использование ортопедических шин, поддерживающих устройств. Они позволяют предупредить дальнейшую деформацию сустава при его имеющейся нестабильности.
При наличии диагноза ревматоидный артрит необходимо 1 раз в 6 месяцев посещать врача-ревматолога для планового наблюдения.
В многопрофильной клинике «Здоровье» прием ведут квалифицированные ревматологи. Врачи нашего центра имеют многолетний опыт работы в данной области. Специалисты регулярно повышают свои профессиональные навыки и знания на специализированных курсах. Об этом свидетельствуют многочисленные дипломы и сертификаты. На территории клиники расположена крупнейшая в России экспресс-лаборатория открытого типа. Все обследования выполняются в кратчайшие сроки. Для диагностики применяется современное оборудование от европейского производителя.
Об этом свидетельствуют многочисленные дипломы и сертификаты. На территории клиники расположена крупнейшая в России экспресс-лаборатория открытого типа. Все обследования выполняются в кратчайшие сроки. Для диагностики применяется современное оборудование от европейского производителя.
Ревматоидный артрит – серьезное заболевание, требующее своевременной диагностики и корректного лечения. Поэтому при появлении первых признаков болезни, запишитесь на прием к врачу. Мы рады видеть в любое удобное для вас время. Записаться на прием, а также задать любые интересующие вопросы можно по телефону.
Противопоказания к лечению в Нижнеивкинском центре
ОБЩИЕ ПРОТИВОПОКАЗАНИЯ
1. Все заболевания в острой стадии, хронические заболевания в стадии обострения и осложненные острогнойным процессом.
2. Острые инфекционные заболевания до окончания срока изоляции.
3. Все венерические заболевания в острой и заразной форме.
4. Психические заболевания и все формы наркомании, токсикомании.
5. Все болезни крови в острой стадии и в стадии обострения.
6. Кахексия любой этиологии.
7. Злокачественные новообразования.
8. Все заболевания и состояния, требующие стационарного лечения, в том числе и хирургического вмешательства, все заболевания, при которых больные не способны к самостоятельному передвижению и самообслуживанию, нуждаются в постоянном специальном уходе.
9. Эхинококкоз любой локации.
10. Часто повторяющиеся или обильные кровотечения.
11. Гипертоническая болезнь злокачественного течения III стадии, с недавно перенесённым инфарктом миокарда или инсультом, при недостаточности кровообращения выше IIА стадии, при наличии угрожаемых жизни нарушениях сердечного ритма и проводимости, частые и тяжелые гипертонические кризы.
12. Ишемическая болезнь сердца: острый инфаркт миокарда, нестабильная стенокардия, приступы стенокардии III и IV ФК.
13. Постоянная форма мерцательной аритмии с недостаточностью кровообращения выше IIА стадии, пароксизмальная тахикардия, полная блокада правой и левой ножек пучка Гиса, политопная частая групповая и ранняя экстрасистолия (3-5-й градации по Лауну).
14. Атеросклеротическая энцефалопатия с нарушенной психической адаптацией к окружающей обстановке.
15. Атеросклероз сосудов нижних конечностей с декомпенсацией периферического кровообращения, облитерирующий тромбангиит (эндартериит) с наклонностью к генерализации.
16. Все заболевания дыхательной системы, сопровождающиеся развитием лёгочно- сердечной недостаточности выше II стадии.
17. Бронхиальная астма с частыми и (или) тяжёлыми приступами удушья, неконтролируемая астма.
18. Эпилепсия.
19. Истерия с тяжелыми судорожными припадками.
20. Сирингомиелия, паркинсонизм, рассеянный склероз, другие демиелинизирующие заболевания нервной системы с двигательными и тазовыми нарушениями и деменцией.
ЧАСТНЫЕ ПРОТИВОПОКАЗАНИЯ
БОЛЕЗНИ КОСТНО-МЫШЕЧНОЙ СИСТЕМЫ И СОЕДИНИТЕЛЬНОЙ ТКАНИ
1. Тяжелые формы поражения костей и суставов с обильным отделяемым, тяжелыми общими явлениями (гектическая температура, резкое истощение) или амилоидозом внутренних органов.
2. Полиартриты с прогрессирующим процессом в суставах, с анкилозами, контрактурами и т.п. при необратимых изменениях в суставах и при потере способности к самообслуживанию.
3. Тяжелые деформации суставов с вторичным синовитом при потере возможности самостоятельного передвижения.
4. Хронические остеомиелиты при наличии крупных секвестров или крупного инородного металлического тела в остеомиелитическом очаге (наличие мелких металлических осколков в окружающих мягких тканях не является противопоказанием для курортного лечения).
5. Септические формы ревматоидного артрита, ревматоидный артрит с системными поражениями (висцеритами).
БОЛЕЗНИ ОРГАНОВ ПИЩЕВАРЕНИЯ
1. Все заболевания органов пищеварения в фазе обострения.
2. Рубцовое сужение пищевода и кишок с нарушением проходимости; стриктура общего желчного протока и протока желчного пузыря.
3. Язвенная болезнь желудка и двенадцатиперстной кишки в фазе обострения, а также язвенная болезнь, осложненная стенозом привратника, повторными кровотечениями, имевшими место за предыдущие 8-10 месяцев, пенетрацией язвы; подозрение на малигнизацию язвы желудка, болезнь Золингера-Эллисона.
4. Гастриты: ригидные, антральные, а также полипы желудка, болезнь Менетрие (гипертрофический гастрит).
5. Осложнения после операции на желудке (незаживающий послеоперационный рубец, свищи, синдром приводящей петли, так называемый порочный круг, демпинг- и гипогликемический синдромы в тяжелой степени, атония культи желудка, пептическая язва тощей кишки в фазе обострения с наклонностью к кровотечению и пенетрации в соседние органы, обострение хронического послеоперационного гастрита, панкреатита, холецистита, гепатита, тяжелая форма постваготомической диареи).
6. Энтероколит с выраженным нарушением питания (истощением).
7. Хроническая дизентерия, неспецифические язвенные колиты, хронический колит с обширным язвенным или эрозивным процессом в прямой или сигмовидной кишке, выявленными при ректороманоскопии или колоноскопии, а также кровоточащий геморрой, полип или полипоз кишечника.
8. Желчнокаменная болезнь, сопровождающаяся приступами печеночной колики.
9. Остаточные явления вирусного гепатита (болезни Боткина) с признаками незакончившейся активности процесса (наличие болевого, диспептического, астенического синдромов) и значительными отклонениями показателей функциональных проб печени, в том числе уровня в крови тканевых ферментов АЛТ-АСТ; хронический активны (прогрессирующий) гепатит любой этиологии.
10. Цирроз печени.
11. Все формы желтухи.
12. Тяжелые формы панкреатита. Нарушение проходимости панкреатического протока.
13. Общие противопоказания, исключающие направление больных на курорты и в местные санатории.
БОЛЕЗНИ ЭНДОКРИННОЙ СИСТЕМЫ, РАССТРОЙСТВА ПИТАНИЯ И НАРУШЕНИЯ ОБМЕНА ВЕЩЕСТВ
1. Тиреотоксикоз тяжелой степени, а также с выраженными осложнениями (тиреотоксическое сердце и др.).
2. Сахарный диабет в стадии декомпенсации, с кетоацидозом, с симптомами прекоматозного состояния, а также при лабильном течении (частые гипогликемические состояния).
3. Эндокринное ожирение органического генеза (опухоли эндокринных желез) и любые формы ожирения IV степени при недостаточности кровообращения выше IIА стадии.
4. Узловой зоб (для бальнеологических курортов).
5. Общие противопоказания, исключающие направление больных на курорты и в местные санатории.
Лечение опорно-двигательного аппарата
Болезни опорно-двигательного аппарата у людей разного возраста.
 Грязелечение
ГрязелечениеОдну из наиболее острых проблем здоровья представляют сегодня болезни опорно-двигательного аппарата у людей, которыми страдает каждый второй житель земли. Нарушения костно-мышечной системы могут возникать из-за широкого ряда неблагоприятных причин:
- малоподвижность в течение длительного времени, однообразная позиция тела во время работы (остеохондроз, бурсит, миозит, нарушение осанки, смещение дисков)
- физические перегрузки позвоночника, мышц, сухожилий, суставов, вследствие тяжелой физической работы, спорта либо получения травмы (ушибы, переломы костей, вывихи суставов, трещины)
- сильные переохлаждения также могут вызывать развитие ревматизма, ревматоидного артрита, артроза, полиартрита, миозита, воспаление мышечных связок, суставов (бурсит)
- осложнения после болезни могут способствовать деформациям и дегенеративным изменениям костной и мышечной ткани (в результате перенесенной тяжелой ангины, сердечно-сосудистых заболеваний, пневмонии, воспалительных или инфекционных процессов)
Болезни опорно-двигательного аппарата, показанные для грязелечения в санатории:
- полиартрозы, коксартрозы, гонаратрозы, артроз мелких суставов, посттравматический артроз
- воспалительные процессы вне стадии обострения (бурсит, тендинит, синдром удара плеча, хронические синовиты и бурситы различной локализации, вторичные синовиты, плечелопаточный периартрит, пяточная шпора)
- болезнь Бехтерева, при условии самостоятельного передвижения больного и активности процесса не выше 1-ой степени
- последствия переломов костей туловища и конечностей, в том числе после оперативного лечения с замедленной консолидацией при условии самостоятельного передвижения и обслуживания больного
- ревматоидный артрит с минимальной и средней степенью активности процесса
- подагра, травматическая артропатия, стадия ремиссии
- ранняя и поздняя реабилитация после эндопротезирования
Способы лечения болезней опорно-двигательного аппарата в Крыму в санатории Сакрополь заключаются в назначении комплексных оздоровительных мероприятий, эффективно решающих многие проблемы костно-мышечного аппарата. К ним относится диагностика, процедуры с применением грязевых аппликаций, рапных ванн, обертываний. По назначению врача можно пройти курс лечебного массажа и аппаратной физиотерапии.
К ним относится диагностика, процедуры с применением грязевых аппликаций, рапных ванн, обертываний. По назначению врача можно пройти курс лечебного массажа и аппаратной физиотерапии.
- Диагностические исследования:
- осмотр пациента врачом, получение консультации
- проведение диагностических исследований (ЭКГ, ультразвуковая диагностика)
- лабораторные и биохимические исследования крови, анализ мочи, мазок для женщин и мужчин
- Подготовительный этап:
- разработка и назначение врачом схемы необходимых процедур
- определение типа санаторного режима пациента (щадящий, тренирующий, щадяще-тренирующий)
- консультации по прохождению комплексной терапии
- Виды лечения заболеваний опорно-двигательного аппарата в нашем санатории:
- одноразовые аппликации (тонкослойный метод)
- бальнеологические сеансы
- массаж
- аппаратная физиотерапия
- лечебная физкультура, гимнастика
- иглорефлексотерапия
- диетотерапия
- прием минеральной питьевой воды по режиму
- лечение крымским морским климатом, прогулки
Как правило, курс терапии состоит из 14 либо 21 дня в зависимости от степени заболевания пациента. Чтобы избежать серьезных осложнений, рекомендуется регулярная профилактика болезней опорно-двигательного аппарата под контролем опытных докторов санатория.
Чтобы избежать серьезных осложнений, рекомендуется регулярная профилактика болезней опорно-двигательного аппарата под контролем опытных докторов санатория.
Следует учитывать, что сакские грязи имеют определенные противопоказания: тяжелые болезни кровеносной и сердечной сферы, болевой синдром, острые абсцессы, туберкулез и некоторые неспецифичные заболевания.
Противопоказания
- Тяжелые формы поражения костей, суставов с обильным отделяемым.
- Тяжелая деформация суставов с вторичным синовитом при потере возможности самостоятельного передвижения.
- Острая и хроническая подагра при наличии подагрической почки, выраженными подагрическими поражениями суставов со средней и высокой степенью активности процесса, поражением висцеральных органов, сопутствующие заболевания печени, почек и желчевыводящих путей, проведение гормональной терапии.
- Септические формы ревматоидного полиартрита и ревматоидного артрита с системными поражениями (висцеритами).

- Если пациент завершил курс гормональной терапии по месту жительства, то лечащему врачу направлять его в санаторий следует не ранее чем через 3-4 месяца после окончания курса лечения. При получении поддерживающей дозы глюкокортикоидов пациента можно направлять на санаторно-курортное лечение.
- Анкилозирующий спондилоартрит с высокой активностью процесса, с висцеральными проявлениями и тяжелыми деформациями суставов с выраженным синовитом при потере возможности самостоятельного передвижения.
- Острый псориатический артрит с обширными кожными высыпаниями.
- Полиартрит с прогрессирующим процессом в суставах, с анкилозами, контрактурами, при необратимых изменениях в суставах и при потере способности к самообслуживанию.
Модель пациента
Категория возрастная: взрослые
Класс болезней XIII: болезни костно-мышечной системы и соединительной ткани
Группа заболеваний: артропатии, инфекционные артропатии, воспалительные артропатии, артрозы и другие поражения суставов,дорсопатии, спондилопатии, болезни мягких тканей, болезни мышц, поражения синовиальных оболочек и сухожилий, другие болезни мягких тканей, остеопатии и хондропатии, нарушение плотности и структуры кости.
Код по МКБ-10: М02.3, М02.8, М05.8, М06.0, М06.2, М06.3, М06.4, М06.8, М07.0, М07.2, М07.3, М08, М08.1, М08.3, М10.0, М15, М16, М17, М18, М19, М24.2, М24.4, М24.5, М41, М42, М45, М46, М46.1,М75,М76, М77.0, М77.5, М79.0, М79.1, М81.0, М81.5.
Фаза: хроническая
Стадия: ремиссии, активность воспалительного процесса минимальная и средняя
Осложнение: без осложнений, при условии самостоятельного передвижения и самообслуживания
Условия оказания: санаторно-курортные и амбулаторно-курортные
Лечение из расчета 21 день
| № п.п | НАИМЕНОВАНИЕ ПРОЦЕДУР | КОЛИЧЕСТВО ДНЕЙ В ПУТЁВКЕ | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 10 | 11 | 12 | 13 | 14 | 15 | 16 | 17 | 18 | 19 | 20 | 21 | ||
| 1 | Сбор анамнеза и жалоб общетерапевтический | 1 | 1 | 1 | 1 | 2 | 2 | 2 | 2 | 2 | 3 | 3 | 3 |
| 2 | Визуальный осмотр общетерапевтический | 1 | 1 | 1 | 1 | 2 | 2 | 2 | 2 | 2 | 3 | 3 | 3 |
| 3 | Консультация врача по услугам | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 |
| 4 | Пальпация общетерапевтическая | 1 | 1 | 1 | 1 | 2 | 2 | 2 | 2 | 2 | 3 | 3 | 3 |
| 5 | Аускультация общетерапевтическая | 1 | 1 | 1 | 1 | 2 | 2 | 2 | 2 | 2 | 3 | 3 | 3 |
| 6 | Перкуссия общетерапевтическая | 1 | 1 | 1 | 1 | 2 | 2 | 2 | 2 | 2 | 3 | 3 | 3 |
| 7 | Термометрия общая | 1 | 1 | 1 | 1 | 2 | 2 | 2 | 2 | 2 | 3 | 3 | 3 |
| 8 | Измерение роста | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 |
| 9 | Измерение массы тела | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 |
| 10 | Измерения частоты дыхания | 1 | 1 | 1 | 1 | 2 | 2 | 2 | 2 | 2 | 3 | 3 | 3 |
| 11 | Измерение частоты сердцебиения | 1 | 1 | 1 | 1 | 2 | 2 | 2 | 2 | 2 | 3 | 3 | 3 |
| 12 | Исследование пульса | 1 | 1 | 1 | 1 | 2 | 2 | 2 | 2 | 2 | 3 | 3 | 3 |
| 13 | Измерение артериального давления на периферических артериях | 1 | 1 | 1 | 1 | 2 | 2 | 2 | 2 | 2 | 3 | 3 | 3 |
| 14 | Прием (осмотр, консультация) врача специалиста первичный | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 |
| 15 | Прием (осмотр, консультация) врача специалиста повторный | 2 | 2 | 2 | 2 | 2 | 2 | 2 | 2 | 2 | 3 | 3 | 3 |
| 16 | Регистрация электрокардиограммы | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 |
| 17 | Расшифровка, описание и интерпретация электрокардиографических данных | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 |
| 18 | Общий анализ крови | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 |
| 19 | Общий анализ мочи | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 |
| 20 | Исследование уровня С-реактивного белка в крови (при заболев суставов) | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 |
| 21 | Исследование ревматоидных факторов (при заболеваниях суставов) | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 |
| 22 | Исследование уровня мочевой кислоты (при заболеваниях суставов) | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 |
| ПРОЦЕДУРЫ ЛЕЧЕБНЫЕ | 10 | 11 | 12 | 13 | 14 | 15 | 16 | 17 | 18 | 19 | 20 | 21 | |
| 1 | Грязелечение заболеваний костно-мышечной системы | 4/5 | 5 | 5/6 | 6 | 6/7 | 7 | 7/8 | 8 | 8/9 | 9 | 9/10 | 10 |
| 2 | Ванны лекарственные (хвойные, валерьяновые, рапные) | 4/5 | 5 | 5/6 | 6 | 6/7 | 7 | 7/8 | 8 | 8/9 | 9 | 9/10 | 10 |
| 3 | МАССАЖ ( 1,5 ЕДИНИЦЫ) | 6 | 6 | 8 | 8 | 9 | 9 | 10 | 10 | 11 | 12 | 12 | 13 |
| 4 | ЛЕЧЕБНАЯ ФИЗКУЛЬТУРА (групповая и индивидуальная) | 7 | 7 | 8 | 8 | 10 | 10 | 11 | 11 | 13 | 14 | 14 | 15 |
| 5 | Климатотерапия | 10 | 11 | 12 | 13 | 14 | 15 | 16 | 17 | 18 | 19 | 20 | 21 |
| 6 | Диетотерапия | 10 | 11 | 12 | 13 | 14 | 15 | 16 | 17 | 18 | 19 | 20 | 21 |
| 7 | Прием минеральной воды 3 раза в день | 10 | 11 | 12 | 13 | 14 | 15 | 16 | 17 | 18 | 19 | 20 | 21 |
| 8 | Орошение десен | 8 | 9 | 10 | 11 | 12 | 12 | 13 | 13 | 14 | 14 | 15 | 15 |
| 9 | Грязевые аппликации на десна | 2 | 2 | 2 | 2 | 2 | 2 | 2 | 2 | 2 | 2 | 2 | 2 |
| 10 | Ингаляции с минеральной водой | 8 | 9 | 10 | 11 | 12 | 12 | 13 | 13 | 14 | 14 | 15 | 15 |
| 11 | Соляная пещера (галотерапия) | 6 | 7 | 8 | 9 | 10 | 10 | 11 | 12 | 13 | 14 | 14 | 15 |
| 12 | Терренкур | 10 | 11 | 12 | 13 | 14 | 15 | 16 | 17 | 18 | 19 | 20 | 21 |
| 13 | Профилактор Евминова | 7 | 8 | 9 | 10 | 11 | 12 | 13 | 14 | 14 | 14 | 15 | 15 |
| АППАРАТНАЯ ФИЗИОТЕРАПИЯ (один из видов, по назначению врача) | 10 | 11 | 12 | 13 | 14 | 15 | 16 | 17 | 18 | 19 | 20 | 21 | |
| 1 | Воздействие интерференционными токами | 5 | 5 | 6 | 6 | 7 | 7 | 8 | 8 | 9 | 9 | 10 | 10 |
| 2 | Воздействие синусоидальными модулированными токами (СМТ) | 5 | 5 | 6 | 6 | 7 | 7 | 8 | 8 | 9 | 9 | 10 | 10 |
| 3 | Воздействие диадинамическими токами | 5 | 5 | 6 | 6 | 7 | 7 | 8 | 8 | 9 | 9 | 10 | 10 |
| 4 | Электрофорез лекарственных средств при болезнях костной системы | 5 | 5 | 6 | 6 | 7 | 7 | 8 | 8 | 9 | 9 | 10 | 10 |
| 5 | Воздействие ультразвуковое при заболеваниях костной системы | 5 | 5 | 6 | 6 | 7 | 7 | 8 | 8 | 9 | 9 | 10 | 10 |
| 6 | Воздействие низкоинтенсивным лазерным излучением | 5 | 5 | 6 | 6 | 7 | 7 | 8 | 8 | 9 | 9 | 10 | 10 |
| 7 | Воздействие магнитными полями | 5 | 5 | 6 | 6 | 7 | 7 | 8 | 8 | 9 | 9 | 10 | 10 |
Новейшие методики разовых аппликаций в санатории «Сакрополь»!
В 1881 году руководитель сакского курорта Миняят Е. Л. писал: «Никакими лекарствами, никакими мерами во многих случаях невозможно достичь того, что дают сакские грязи». Традиционные способы грязелечения болезней опорно-двигательного аппарата у людей – постепенно уходят в прошлое. Классические требования к использованию целебных грязей менее эффективны. Тонкослойные одноразового применения (общие либо локальные) аппликации, используемые в комплексе наших лечебных процедур, позволяют значительно расширить круг заболеваний, поддающихся грязелечению. Целебные, уникальные качества сакских грязей подтверждены многолетними опытными медицинскими исследованиями и подавляющим большинством наших выздоровевших пациентов.
Л. писал: «Никакими лекарствами, никакими мерами во многих случаях невозможно достичь того, что дают сакские грязи». Традиционные способы грязелечения болезней опорно-двигательного аппарата у людей – постепенно уходят в прошлое. Классические требования к использованию целебных грязей менее эффективны. Тонкослойные одноразового применения (общие либо локальные) аппликации, используемые в комплексе наших лечебных процедур, позволяют значительно расширить круг заболеваний, поддающихся грязелечению. Целебные, уникальные качества сакских грязей подтверждены многолетними опытными медицинскими исследованиями и подавляющим большинством наших выздоровевших пациентов.
Получите рецепты здоровья в санатории Сакрополь с гарантией успешного выздоровления!
При противопоказаниях к общему грязелечению лечащим врачом назначается или одна процедура общего воздействия:
| ПРОЦЕДУРЫ ЛЕЧЕБНЫЕ | 10 | 11 | 12 | 13 | 14 | 15 | 16 | 17 | 18 | 19 | 20 | 21 | |||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | Сухая углекислая ванна | 4/5 | 5 | 5/6 | 6 | 6/7 | 7 | 7/8 | 8 | 8/9 | 9 | 9/10 | 10 | ||
| 2 | Лимфодренаж (одна зона) | 4/5 | 5 | 5/6 | 6 | 6/7 | 7 | 7/8 | 8 | 8/9 | 9 | 9/10 | 10 | ||
| 3 | Подводный душ-массаж | 4/5 | 5 | 5/6 | 6 | 6/7 | 7 | 7/8 | 8 | 8/9 | 9 | 9/10 | 10 | ||
| 4 | Ванны лекарственные (рапная, хвойная, валериановая, йодобромная) | ежедневно | |||||||||||||
| Или две процедуры местного воздействия из списка: | |||||||||||||||
| 1 | Циркулярный душ | 4/5 | 5 | 5/6 | 6 | 6/7 | 7 | 7/8 | 8 | 8/9 | 9 | 9/10 | 10 | ||
| 2 | Восходящий душ | 4/5 | 5 | 5/6 | 6 | 6/7 | 7 | 7/8 | 8 | 8/9 | 9 | 9/10 | 10 | ||
| 3 | Массаж ручной 1,5 ед (дополнительно) | 6 | 6 | 8 | 8 | 9 | 9 | 10 | 10 | 11 | 12 | 12 | 13 | ||
| 4 | Второй вид аппаратной физиотерапии | 7 | 7 | 8 | 8 | 10 | 10 | 11 | 12 | 13 | 14 | 15 | 15 | ||
| 5 | Фито-чай или кислородная пенка | 7 | 7 | 8 | 8 | 10 | 10 | 11 | 12 | 13 | 14 | 15 | 15 | ||
РЕКОМЕНДУЕМЫЕ ПЛАТНЫЕ МЕДИЦИНСКИЕ УСЛУГИ (по назначению врача)
Лечение артрита в санатории в Кисловодске
Артрит – тяжелое воспалительное заболевание, которое вызывает изменения в суставах и сопровождается сильными болями. Обострения артрита часто лечат с помощью гормональных препаратов, имеющих значительные побочные эффекты. Между тем, при правильном и регулярном использовании методов современной физиотерапии, которые используются в нашем санатории «Виктория», можно добиться длительной ремиссии, избавиться от острых периодов в течении заболевания и максимально снизить неприятные и болезненные ощущения.
Обострения артрита часто лечат с помощью гормональных препаратов, имеющих значительные побочные эффекты. Между тем, при правильном и регулярном использовании методов современной физиотерапии, которые используются в нашем санатории «Виктория», можно добиться длительной ремиссии, избавиться от острых периодов в течении заболевания и максимально снизить неприятные и болезненные ощущения.
Процедуры для лечения артрита
Наш санаторий для лечения артрита в Ставропольском крае расположен в зоне климата, который максимально благоприятен для терапии артрита. Благотворное влияние природных факторов дополняется рядом процедур, так что если вы ищете место, где лечат артриты, обратите внимание на наш санаторий. Вид процедур и длительность лечения определяет врач.
1. Бальнеотерапия
Принятие целебных ванн повышает тонус сосудов, улучшает кровообращение и ускоряет процессы регенерации. Курс лечения может включать в себя от 10 до 15 процедур. Состав воды в ванне зависит от стадии заболевания и определяется для каждого пациента индивидуально.
Состав воды в ванне зависит от стадии заболевания и определяется для каждого пациента индивидуально.
2. Грязелечение
Этот метод лечения доказал свою эффективность. Применяться он может в виде грязевых ванн или аппликаций на соответствующие суставы. Ванны из лечебной грязи улучшают также работу дыхательной и сердечно-сосудистой систем, но людям, страдающим другими болезнями, кроме артрита, назначают их только после обследования, чтобы не перегружать сердце и легкие.
3. Криотерапия
Использование этого метода заключается в кратковременном охлаждении тела или пораженных тканей. Резкая смена температуры активизирует защитные силы организма и ускоряет все обменные процессы, в том числе и регенерацию. Режим лечения и продолжительность курса определяет врач.
4. Магнитотерапия
Магнитотерапия позволяет воздействовать на суставы, расположенные на значительном расстоянии от кожи. Ее эффект основан на нагревании пораженных тканей, в результате чего их температура повышается на несколько градусов. После курса лечения снижается отечность, улучшается кровоснабжение больных участков, повышается регенерация.
Ее эффект основан на нагревании пораженных тканей, в результате чего их температура повышается на несколько градусов. После курса лечения снижается отечность, улучшается кровоснабжение больных участков, повышается регенерация.
5. Карбокситерапия
Положительный эффект карбокситерапии основан на введении в мышцы или под кожу углекислого газа. Методика проведения инъекций такова, что газ выводится из организма в течение часа после процедуры, после чего в зонах введения резко активизируются обменные процессы. Следствием становится снятие болевого синдрома, улучшение лимфотока и работы системы кровообращения.
6. ДДТ-терапия
Диадинамотерапия заключается в обработке пораженных суставов токами Бернара. В результате снижаются болевые ощущения, уменьшаются отеки, улучшается кровоснабжение тканей. Этот метод лечения имеет ярко выраженный противовоспалительный эффект.
Лечение ревматоидного артрита в Кисловодске имеет давнюю историю. Замечательный климат этого региона дополняет действие проводимых процедур и повышает их эффективность. Если вы хотите узнать больше о методиках лечения артрита в санатории «Виктория» позвоните или напишите нам. Мы будем рады ответить на ваши вопросы.
12 октября — Всемирный день артрита
Общая информация
Сустав состоит из суставных поверхностей костей, покрытых хрящом, суставной капсулы, суставной полости с небольшим количеством жидкости.
Воспаление, прежде всего, возникает во внутренней — синовиальной оболочке сустава, развивается первично под воздействием различных факторов (инфекции, травмы, опухоли).
Патологический процесс может распространяться на другие структуры сустава: хрящ, эпифизы костей, составляющих сустав, капсулу сустава, а также на околосуставные ткани — связки, сухожилия и сумки. Вторично воспаление возникает как ответная реакция на патологические изменения в костных элементах сустава.
По распространенности различают: моноартрит (поражение одного сустава), олигоартрит (поражение двух — трех суставов), полиартрит (поражение более трех суставов).
Артрит может начаться сразу и сопровождаться сильными болями в суставе (острый артрит) или развиваться постепенно (хронический артрит). Причины артритов: инфекция, травма, аллергия, нарушение обмена веществ, заболевания нервной системы, недостаток витаминов.
При некоторых заболеваниях артрит имеет излюбленную локализацию, например, при ревматоидном артрите симметрично поражаются суставы кистей и стоп, при псориатическом артрите наиболее типично поражение межфаланговых суставов кистей и стоп, при анкилозирующем спондилоартрите (болезни Бехтерева) — крестец и суставы позвоночника.
Основным способом диагностики артрита является рентгенография пораженного сустава в двух стандартных проекциях. По показаниям проводят исследование в дополнительных проекциях, артрографию, томографию и другие исследования.
Факторы риска:
- Наследственная патология суставов.
- Женский пол.
- Курение.
- Избыточный вес.
- Аллергические заболевания.
- Травмы суставов.
- Профессиональные и спортивные нагрузки на суставы.
- Инфекции
- Малоподвижный образ жизни.
- Плохая экология.
- Неправильное питание.
- Иммунные нарушения.
- Нарушение обмена веществ (например, при подагре).
- Заболевания нервной системы.
- Недостаток витаминов.
- Встречается артрит профессиональный, если есть многолетняя нагрузка на одни и те же суставы. Бывает, что болезнь начинается после психической травмы.
В зависимости от характера поражения артриты бывают:
- Травматический артрит появляется при закрытых и открытых повреждениях суставов. Встречается также при часто повторяющейся легкой нагрузке на суставы у спортсменов или на производстве (вибрационный артрит).
- Дистрофический артрит появляется вследствие нарушения обмена веществ, охлаждения, физического перенапряжения, недостатка витаминов, нарушения гигиенических условий труда и быта.
- Инфекционно-аллергический артрит связан с наличием инфекции в организме (бактериальной, вирусной или грибковой). Артрит инфекционно-аллергический развивается у людей, имеющих очаг хронической инфекции (хронический тонзиллит, цистит и пр.) и склонных к аллергическим реакциям.
Часто возникает после кишечных инфекций (дизентерии, брюшного тифа, сальмонеллеза). В период разгара гриппа суставы поражаются реже. Однако через некоторое время (10-15 дней) вероятность возникновения артритов увеличивается. При этом может играть роль аллергия как на вирусный, так и на микробный агент.
Гриппозный артрит имеет все клинические проявления, характерные для инфекционно-аллергического артрита. Инфекция может проникнуть в суставы через кровеносную систему из другой части организма, это может произойти при травме, хирургическом вмешательстве.
Первичные формы артрита:
- Остеоартрит появляется в результате структурных изменений в позвоночных и коленных хрящах и суставах вследствие большой нагрузки. Основные симптомы остеоартрита — неподвижность суставов и боль, которая обычно усиливается после физических нагрузок. Самая часто встречающаяся форма.
- Ревматоидный артрит — аутоиммунное заболевание, которое приводит к хроническому воспалению суставов. При этом поражаются околосуставные (связки и мышцы) и некоторые другие ткани, органы и системы организма. Симптомы включают анемию, колиты, запоры, деформацию рук и ног. Составляет 45% всех случаев заболевания артритом. Чаще всего бывает ревматоидный артрит коленного сустава, который приводит к значительному дискомфорту и снижению трудоспособности человека. Лечить ревматоидный артрит надо немедленно, интенсивно и терпеливо. Как только вы заметили у себя или у вашего ребенка наиболее характерные симптомы этого заболевания, сразу же отправляйтесь к артрологу.
- Септический артрит
- Подагрический артрит — болезнь нарушения обмена веществ, при которой в суставах откладывается соль мочевой кислоты. Отличительный признак — поражение сустава большого пальца стопы. Лечится диетой и антибиотиками.
- Ювенильный идиопатический артрит
- Болезнь Стилла
- Спондиллит
Артриты, проявляющиеся при других болезнях:
- Ревматизм — боли в суставах являются одним из наиболее ранних признаков ревматизма (в 60-100% случаев). Ревматическому артриту свойственно острое начало, через 2-3 недели после ангины, фарингита, поражение крупных или средних суставов (чаще коленных, голеностопных, локтевых), быстрое обратное развитие процесса.
- Туберкулез
- Бруцеллез
- Системная красная волчанка
- Пурпура
- Псориатический артрит — это хроническое прогрессирующее заболевание суставов. Чаще встречается в возрасте от 20 до 50 лет.
- Вторичная профилактика при псориазе способствует сохранению функциональной способности суставов и замедляет темпы прогрессирования псориатического артрита.
- Реактивный артрит — воспалительное заболевание суставов (негнойное). Развивается одновременно или после инфекции, вызывающей развитие реактивного артрита. Инфекция обычно поражает носоглотку, мочевыводящие пути и половые органы, желудочно-кишечный тракт. Реактивный артрит развивается через 2-4 недель после возникновения инфекции. Мужчины в девять раз чаще женщин заболевают реактивным артритом, связанным с инфекциями, передающимися половым путем (хламидиоз или гонорея).
- Гемохроматоз
- Гепатит
- Грануломатоз
- Боррелиоз
- Гонорейный артрит. Через год-два у людей, переболевших гонореей, может возникнуть гонорейный артрит. При этом в суставе скапливается большое количество жидкости. Если такой артрит не лечить, то стремительно развивается деформация суставов.
Как узнать, есть ли у меня артрит?
При артрите сустав теряет подвижность и опухает, становится горячим на ощупь, кожа над суставом краснеет, появляется лихорадка, общая слабость, утренняя скованность в суставах и/или позвоночнике.
Хроническое воспаление сустава приводит к разрушению суставного хряща и возникновению деформации сустава, что в свою очередь, нарушает его функцию — возникают боли при движении или поднятии тяжестей и тугоподвижность.
Боль сопровождает все типы артрита, её характер зависит от формы болезни. Зачастую при нагрузке суставы неестественно хрустят.
Для выяснения «характера» воспалительного процесса исследуется синовиальная жидкость (вязкость, клеточный состав, содержание белка, ферментов, микроорганизмов).
Также при артрите назначается рентгенография пораженного сустава в двух стандартных проекциях. По показаниям проводят исследование в дополнительных проекциях, артрографию, электрорентгенографию.
Артрит диагностируется и с помощью лучевой диагностики: компьютерная томография, магнитно-резонансная томография.
Дополнительную информацию дает термография: устанавливаются изменения местного теплообмена, характерные для артрита.
Воспалительные изменения возникают прежде всего во внутренней, синовиальной оболочке сустава. Развивается синовит, при этом в суставной полости часто скапливается воспалительный выпот — экссудат. Патологический процесс может распространяться на другие структуры сустава — хрящ, эпифизы костей, составляющих сустав, капсулу сустава, а также на околосуставные ткани — связки, сухожилия, сумки.
Артрит может быть вызван травмой, инфекцией, аллергией, нарушениями системы иммунитета. Существуют десятки различных заболеваний суставов, проявляющихся артритом, например ревматоидный артрит, болезнь Бехтерева, синдром Рейтера, подагра, псориатический артрит. При многих болезнях артрит является одним из симптомов, например диффузные болезни соединительной ткани, системные васкулиты, ревматизм, сифилис, гонорея и др.
Клиническая картина артрита однотипна: боль, ощущение скованности в пораженном суставе, припухлость и повышение температуры тканей над ним, ограничение движений. В ряде случаев, особенно при остром развитии и значительной выраженности артрита, он может сопровождаться такими общими клиническими и лабораторными признаками, как лихорадка, общая слабость, лейкоцитоз, повышение СОЭ.
Однотипность симптомов артрита затрудняет постановку нозологического диагноза. В распознавании характера заболевания, проявляющегося артритом, важное значение следует придавать тщательному расспросу и осмотру больного. Расспрос помогает получить такие сведения, как признаки артрита в прошлом (приступообразное течение характерно для многих болезней, но более всего для ревматизма и подагры), развитие артрита вслед за инфекцией носоглотки (более свойственно ревматизму), после острого быстро проходящего уретрита или энтероколита (характерно для синдрома Рейтера) или алкогольного эксцесса (подагра). При осмотре больного обязательно исследование всех суставов конечностей, а также позвоночника. Так, симметричное поражение мелких суставов кистей и стоп более характерно для ревматоидного артрита. Преимущественное несимметричное воспаление суставов нижних конечностей, в том числе мелких суставов стоп, боли в области пяток типичны для болезни Бехтерева, синдрома Рейтера, артритов, развивающихся после мочевых или кишечных инфекций. При этих болезнях, в отличие от ревматоидного артрита, часто отмечаются боли, скованность и ограничение движений в позвоночнике. Поражение плюс-нефалангового сустава I пальца стопы и других близлежащих суставов (предплюсна, голеностопные) свойственно подагре.
Изменения кистей считаются «визитной карточкой» болезней суставов. Поражения этих суставов при различных заболеваниях имеют свои особенности, и в ряде случаев уже только осмотр кистей позволяет правильно поставить диагноз. Так, при ревматоидном артрите чаще других симметрично поражаются проксимальные межфаланговые, пястно-фаланговые и лучезапястные суставы. При этом могут развиваться характерные деформации: палец в виде шеи лебедя (проксимальный межфаланговый сустав переразогнут, а дистальный межфаланговый сустав того же пальца согнут), палец в виде петли для пуговицы (проксимальный межфаланговый сустав согнут, а дистальный межфаланговый сустав того же пальца переразогнут), кисть в виде плавника моржа (отклонение кисти во внешнюю сторону и сгибательные контрактуры пястно-фаланговых суставов). При псориатическом артрите характерно преимущественное поражение дистальных межфаланговых суставов или всех трех суставов одного пальца с его отеком (палец в виде сосиски) и багрово-синюшным цветом кожи.
Нужно обращать внимание также на состояние кожи (например, эритема на лице при системной красной волчанке), жировой клетчатки (узелковые образования — тофусы при подагре или ревматоидные узелки при ревматоидном артрите), глаз (конъюнктивит при синдроме Рейтера, иридоциклит при болезни Бехтерева), внутренних органов (поражение сердца при ревматизме; сердца, легких, почек — при системной красной волчанке).
В обследовании больного артритом обязательно входят исследование крови и мочи, рентгенография пораженных суставов. Существует ряд специальных лабораторных исследований, проведение которых позволяет уточнить характер артрита.
Не следует каждый припухший сустав расценивать как следствие артрита. Припухлость может быть вызвана скоплением жидкости в полости сустава без выраженных признаков воспаления, опухолью, воспалением сухожилий, проходящих в области сустава. С целью уточнения характера поражения сустава, помимо указанных выше методов, проводят исследование синовиальной жидкости, артроскопию, биопсию тканей сустава.
Течение артритов при различных заболеваниях различно. Так, для ревматизма и подагры характерно быстрое, в течение нескольких дней или недель, полное обратное развитие всех симптомов. При ревматоидном артрите, болезни Бехтерева, псориатическом артрите воспаление суставов чаще имеет хроническое течение; со временем в патологический процесс могут вовлекаться все новые суставы, наблюдаться разрушение (деструкция) хряща и суставных отделов костей, развиваться стойкие деформации суставов и даже полная их неподвижность (анкилоз).
Ревматоидный артрит — аутоиммунное заболевание, которое приводит к хроническому воспалению суставов, кроме того поражаются околосуставные и некоторые другие ткани, органы и системы организма, поэтому ревматоидный артрит относят к системным заболеваниям.
Ревматоидный артрит — хроническое заболевание суставов, он имеет постепенно прогрессирующее течение, иногда прерывающееся ремиссиями (периодами временного улучшения). Воспаление сустава характеризуется его опуханием, болезненностью и иногда появлением красноты. Как уже было сказано, при ревматоидном артрите могут воспалятся и околосуставные ткани — связки и мышцы. Хроническое воспаление сустава приводит к разрушению суставного хряща и возникновению деформации сустава, что в свою очередь, нарушает его функцию — возникают боли при движении и тугоподвижность.
Реактивный артрит — воспалительные негнойные заболевания суставов, развивающиеся после острой кишечной или мочеполовой инфекции. Заболевание чаще возникает у молодых мужчин.
При реактивном артрите характерным является поражение одного из суставов нижних конечностей (коленного, голеностопного). Возможно поражение крестцово-подвздошных суставов. При реактивном артритенередко возникает воспаление связок и сухожилий (например, поражение ахиллова сухожилия). Поражение слизистых оболочек может проявиться конъюнктивитом, развитием эрозий в полости рта, уретритом. На коже подошвенной части стоп, реже ладоней появляются безболезненные очаговые или сличающиеся участки уплотнения — кератодермия. В отдельных случаях может возникать поражение ногтей (дистрофические изменения).
Псориатический артрит — хроническое прогрессирующее заболевание суставов, ассоциированное с псориазом.
Распространенность псориаза в популяции составляет 2-3%, а распространенность артрита среди больных псориазом колеблется от 13.5 до 47%. Наиболее часто псориатический артрит начинается в возрасте от 20 до 50 лет, причем мужчины и женщины заболевают одинаково часто. Встречаются случаи особенно тяжелого течения псориатического артрита у молодых мужчин. Причина псориаза и псориатического артрита в настоящее время неизвестна. Профилактика псориатического артрита не разработана, из-за отсутствия знания о его причине. Проводится т. н. вторичная профилактика (т. е. профилактика ухудшения состояния больных после начала заболевания), направленная на сохранение функциональной способности суставов и замедление темпов прогрессирования псориатического артрита.
Инфекционный артрит, называемый также септическим артритом или пиогенным артритом, является серьезной инфекционной болезнью суставов, характеризующейся болью, температурой, ознобом, покраснением и отеком одного или нескольких суставов, а также потерей подвижности пораженных суставов. Это состояние требует неотложной медицинской помощи.
Лечение артрита зависит от причины и характера заболевания, его вызвавшего. Используют как средства локального воздействия (физиотерапию, внутрисуставное введение лекарственных средств), так и методы общего воздействия. В ряде случаев показано оперативное вмешательство. При некоторых артритах широко применяют лечебную физкультуру, массаж, а также санаторно-курортное лечение (вне стадии обострения).
Лечение артрита должно быть направлено на уменьшение проявлений заболевания, на восстановление обмена веществ в суставном хряще (т. е. предотвращение дальнейшего разрушения хряща) и максимальное сохранение функции пораженных суставов. Лечение артрита предполагает устранение основной причины возникновения артрита или лечение заболевания, вызвавшего артрит. Исходя из этого, в зависимости от характера артрита, лечение артрита должно быть комплексным, длительным и систематичным. Оно должно включать как методы воздействия на восстановительные процессы в хрящевой ткани, так и на организм в целом, используя нефармакологические, фармакологические и хирургические методы лечения артрита.
К нефармакологическим методам лечения артрита относится:
Уменьшение нагрузки на суставы: снижение массы тела; подбор ортопедической обуви с мягкой подошвой и фиксированной пяткой, использование супинаторов, наколенников, трости при ходьбе.
- Лечебная гимнастика, которая должна проводится в положении сидя, лежа или в воде (т. е. без статических нагрузок) и не должна вызывать усиление болей в суставах. Полностью исключаются упражнения на согнутых коленях и приседание. Рекомендуются занятия плаванием.
- Физиотерапевтическое лечение: тепловые процедуры, ультразвук, магнитотерапия, лазеротерапия, иглорефлексотерапия, водолечение, массаж, электроимпульсная стимуляция мышц. Любые физиотерапевтические процедуры проводятся при отсутствии противопоказаний.
- Избавление от вредных привычек: отказ от курения, чрезмерного употребления кофейных напитков.
Фармакологические методы лечения артрита:
При главных симптомах артрита — боли и ограниченных возможностях в движении — необходим срочный визит к врачу, ведь заболевание постоянно прогрессирует.
Для грамотной диагностики и правильного лечения артрита требуется консультация узкого специалиста в это области — артролога, а также физиотерапевта или ортопеда. Лечение артрита заключается или в устранении основной причины возникновения артрита, или в лечении заболевания, вызвавшего артрит.
- Местная терапия: применение нестероидных противовоспалительных кремов, мазей или гелей; внутрисуставное или периартикулярное введение глюкокортикостераидов.
- При умеренных болях в суставах используют простые болеутоляющие средства (парацетамол), при недостаточном их эффекте назначают нестероидные противовоспалительные препараты.
- В настоящее время большое внимание в лечении артрита уделяется препаратам, которые способны устранить не только болевые ощущения, но предотвратить, замедлить или подвергнуть обратному развитию патологические процессы, происходящие в суставах при заболевании артритом. Такие препараты называются хондропротекторами, т. е. препаратами, защищающими хрящ. Они способны стимулировать синтез основного вещества хряща и одновременно тормозить выработку фермента, разрушающего хрящ. Таким образом, хондропротекторы усиливают восстановительные и подавляют разрушающие процессы в хряще. При их назначении часто значительно уменьшается боль, увеличивается объем движений, восстанавливается функция суставов. Хондропротекторы хорошо переносятся и очень редко вызывают побочные эффекты.
- Хирургическое лечение артрита (эндопротезирование суставов), которое применяется только при наиболее далеко зашедших формах артрита.
Народные средства лечения артрита
Народные средства лечения артрита подразделяются на внутренние и наружные.
Сборы трав могут применяться в сочетании с другими лекарствами. Улучшение при лечении артрита народными средствами наступает через 2-3 недели регулярного приема трав. Однако стойкий эффект может быть достигнут лишь в случае длительного и регулярного применения трав (в течение 8-12 месяцев и более). Перед тем, как принимать тот или иной сбор, желательно ознакомиться с противопоказаниями к травам, входящим в состав этого сбора в травнике.
Даже при стойкой ремиссии обязательны повторные курсы на 1,5-2 месяца при простуде, оперативных вмешательствах, а также в осенне-весенний период в течение 4-5 лет.
Гимнастика при артрите
- Лежа на спине — вытянуть руки вдоль тела, пальцы ног тянуть на себя, затем от себя. Дыхание произвольное, дыхание не задерживать.
- Лежа на спине. Руки согнуть в локтях, кисти рук положить на плечи. Локти вперед. Разводить локти в стороны на выдох, сводить на вдох.
- Лежа на спине — руки вдоль туловища. Попеременно отводить то левую, то правую ногу в сторону и обратно. Дыхание произвольное, дыхание не задерживать.
- Лежа на спине — руки к плечам, выполнять круговые движения локтями. Дыхание произвольное, дыхание не задерживать.
- Лежа на спине — руки разведены в стороны, выполнять повороты корпусом вправо-влево.
- Лежа на боку — сгибать и разгибать ноги в коленях.
- Лежа на боку — медленно отвести ногу в сторону, вернуться в исходное положение.
- Лежа на животе — поочередно понимать и опускать ноги.
Каждое упражнение выполняйте 1-3 раза, постепенно доведите количество повторений до 5-10.
Какие 4 стадии ревматоидного артрита? Узнайте больше здесь.
Ревматоидный артрит (РА) — это хроническое системное аутоиммунное заболевание, при котором организм по ошибке атакует здоровые суставы. Каждый случай РА уникален, но большинство людей испытывают четыре стадии РА по мере того, как их состояние прогрессирует с течением времени.
В этой статье мы исследуем симптомы и методы лечения четырех стадий РА.
Мы также обсуждаем факторы и изменения в образе жизни или привычки, которые могут повлиять на прогрессирование состояния и время обращения за медицинской помощью.
Есть четыре различных стадии РА, которые могут прогрессировать с течением времени, хотя не все переживают их одинаково.
Такие факторы, как то, насколько хорошо человек и его врач справляются с РА, как врачи на ранней стадии диагностируют и начинают его лечить, а также несколько факторов образа жизни или генетических факторов также помогают определить, как прогрессирует заболевание.
Четыре стадии RA:
- стадия 1 или ранняя стадия RA
- стадия 2 или средняя RA
- стадия 3 или тяжелая RA
- стадия 4 или конечная стадия RA
Независимо от стадии Симптомы РА обычно одинаково воздействуют на обе стороны тела и часто становятся наиболее серьезными, когда человек впервые встает или после того, как он долгое время находился в неподвижном состоянии.
В конечном итоге симптомы РА возникают из-за воспаления суставов человека, поражающего ткани, выстилающие их, называемые синовиальными тканями.
Кроме того, по мере прогрессирования РА и ухудшения симптомов это хроническое воспаление вызывает повреждение суставов, поражая большее количество суставов и приводя к дополнительным осложнениям, таким как нарушение работы суставов и ограничение подвижности.
Человек может управлять всеми стадиями РА с помощью комбинации лекарств, изменения образа жизни или привычек, лекарств, отпускаемых без рецепта (OTC), и домашних средств.
Лечение РА направлено на:
- уменьшение воспаления
- предотвращение или уменьшение повреждения суставов, потери движения или подвижности и деформации
- снижение риска потери функции
- поддержание хорошего качества жизни
- управление дополнительным РА осложнения
Люди с РА 1 стадии или ранним РА часто испытывают воспаление суставной ткани, которое вызывает:
Во время раннего РА повреждения суставов обычно не возникает.Для достижения наилучшего результата врач должен диагностировать и лечить ранние признаки РА в течение 12 недель после их развития.
Метотрексат, химиотерапевтический препарат, изменяющий реакцию иммунной системы, обычно является одним из препаратов первой линии, используемых для лечения человека с диагнозом РА. Человек может принимать метотрексат в форме таблеток или инъекций.
Метотрексат и другие препараты, которые изменяют иммунный ответ организма с течением времени, также известны под названием противоревматических препаратов, модифицирующих заболевание (DMARD).
Другие DMARD, которые медицинские работники обычно используют на ранних этапах лечения РА, включают:
Большинству людей с РА требуется дополнительное лечение, чтобы полностью контролировать свои симптомы и замедлить прогрессирование заболевания. Дополнительные медицинские вмешательства для лечения и ведения РА стадии 1 включают:
Люди с РА стадии 2 или умеренным РА часто испытывают более тяжелые или более длительные периоды симптомов стадии 1, а также все более частые или продолжительные периоды ограниченной подвижности или дальности. движения.
При РА 2 стадии синовиальное воспаление суставов может вызвать повреждение суставного хряща.
После выявления суставов, подверженных риску разрушения, врачи продолжат лечение, используя БПВП и другие рецептурные или безрецептурные препараты. В зависимости от реакции пациента врачи могут добавить к схеме лечения другой класс препаратов, называемых модификаторами биологической реакции.
Эти препараты воздействуют на воспаление суставов, блокируя фактор некроза опухоли иммунного белка или действие иммунных клеток, называемых Т-клетками.
Примеры биологических агентов для лечения РА включают:
Люди с РА стадии 3 или тяжелым РА часто испытывают гораздо более сильную боль и более частый отек суставов и связанные с ними симптомы, чем те, которые типичны для стадии 1 или стадии 2. На стадии 3 РА, воспаление становится настолько сильным, что разрушает суставные кости и хрящи.
Дополнительные симптомы РА стадии 3 включают:
- дальнейшее уменьшение диапазона движений и подвижности
- физические деформации суставов, такие как искривленные или выпуклые руки и пальцы ног
- образование ревматоидных узелков вокруг суставов
Люди с 3 стадией РА обычно принимают те же лекарства, что и медицинские работники для лечения ранних стадий заболевания.
Если другие лекарства не работают, человек может использовать другой тип DMARD, называемый ингибиторами киназы Janus, также известными как ингибиторы JAK, наряду с традиционными DMARD.
На этой последней стадии, называемой конечной стадией РА, воспаление суставной ткани значительно уменьшается. Кроме того, это состояние ухудшает нормальную функцию суставов.
Большинство людей с РА в терминальной стадии испытывают те же симптомы, что и люди на ранних стадиях РА, хотя симптомы функциональной способности, как правило, более тяжелые, хронические и инвалидизирующие.
Как правило, люди с РА в терминальной стадии испробовали все варианты лечения, которые медицинские работники используют для лечения других стадий РА.
По мере того, как человек теряет свои физические возможности, ему обычно приходится полагаться на вспомогательные мобильные устройства для выполнения повседневных задач. Людям с РА в терминальной стадии также может быть проведена операция по восстановлению функций организма и восстановлению повреждений суставов.
Исследователи до сих пор не до конца понимают, почему возникает РА или что вызывает его прогрессирование.
Однако несколько факторов, по-видимому, влияют на прогрессирование РА, в целом усугубляя болезнь.Эти факторы включают в себя:
- стадию и тяжесть РА на момент постановки диагноза
- семейный анамнез РА
- наличие RA-ассоциированных антител, таких как ревматоидный фактор или антициклический цитруллинированный пептид
- с избыточной массой тела или ожирением
- курение
- , имеющий гены, ассоциированные с RA, называемые генотипами человеческого лейкоцитарного антигена класса 2.
Хотя каждый случай уникален, изменение образа жизни или привычек может помочь уменьшить симптомы РА или предотвратить их ухудшение.
Изменения образа жизни, которые могут помочь людям с РА, включают:
- соблюдение сбалансированной, питательной диеты
- достижение или поддержание умеренной массы тела
- отказ от курения
- продолжение движения по лестнице вместо лифта, парковка подальше от офис или магазины, и делать короткие перерывы в движении в течение дня.
- выполнять упражнения с малой ударной нагрузкой, такие как плавание, езда на велосипеде или ходьба по 30 минут пять раз в неделю, всего 150 минут в неделю.
- отдых во время обострения RA. ИБП, помогающие уменьшить воспаление и усталость, чтобы сохранить энергию для основных повседневных задач
- Использование грелок или теплой воды для снятия жесткости суставов и усталых мышц
- Использование прохладных пакетов или пакетов со льдом в течение 20-минутных интервалов, чтобы помочь уменьшить воспаление в опухших , болезненные суставы
- пробуют безрецептурные обезболивающие для местного применения, например, обезболивающие,
- n лекарства, которые человек обычно принимает в форме таблеток, например, НПВП
- , пытаясь справиться со стрессом с помощью глубокого дыхания, управляемых образов, медитации или йоги
- с использованием дополнительных методов лечения в периоды ремиссии, таких как массаж, хиропрактика и иглоукалывание
- заниматься приятными и полезными хобби
- оставаться на связи с друзьями и семьей и просить о помощи в случае необходимости
- принимать определенные добавки, в частности, рыбий жир омега-3, куркуму и добавки гамма-линоленовой кислоты
- заниматься самообслуживанием программы управленческого образования для изучения механизмов преодоления и обретения уверенности в своей способности контролировать симптомы
Любой, кто думает, что у него может быть РА, обеспокоен рисками его развития или испытывает необъяснимую боль, скованность и воспаление в любом месте своего тела. Организму следует как можно скорее обратиться за советом к врачу.
Люди также должны связаться с врачом:
- , как только появятся симптомы боли в суставах и скованности
- , если симптомы ухудшаются, учащаются или затрагивают больше частей тела
- , если состояние тяжелое, быстро прогрессирует, или плохо управляемый
Пациентам следует часто обращаться к врачу в течение первых нескольких лет после постановки диагноза РА.
РА состоит из четырех различных стадий с различной степенью выраженности симптомов, функциональных ограничений и возможных осложнений, требующих оценки вариантов лечения и ведения.
Примерно 10–15% людей с РА испытывают ремиссию этого состояния. Хотя исходы зависят от индивидуальных факторов, важно диагностировать и лечить РА на ранней стадии.
Здоровое питание, отказ от курения и достижение умеренного веса, например, также могут замедлить прогрессирование РА. Пациенту следует обратиться за медицинской помощью, если отек, боль или скованность суставов возникают часто или без причины, или если развиваются другие признаки, связанные с РА.
Руководство по физиотерапии ревматоидного артрита
Ревматоидный артрит — хроническое воспалительное заболевание.Им страдает около 1% населения. РА часто вызывает боль и воспаление в суставах с обеих сторон тела. У некоторых людей он может стать инвалидом из-за воздействия на иммунную систему. Физиотерапевты помогают людям с РА управлять своими симптомами, улучшать и поддерживать уровень повседневной активности.
Что такое ревматоидный артрит?
RA — это аутоиммунное заболевание, при котором иммунная система организма атакует собственные ткани.Поражает мягкие ткани вокруг суставов. В пораженных суставах скапливается жидкость, вызывая боль, скованность и воспаление. Точная причина РА неизвестна. РА может быть связан с комбинацией генетических факторов и факторов окружающей среды или гормонального фона.
У женщин больше шансов заболеть, и у них в три раза чаще диагностируется РА, чем у мужчин. Хотя РА может начаться в любом возрасте, большинство исследований показывают, что обычно он возникает в среднем возрасте.
Каково это?
Симптомы РА могут обостряться, а затем стихать (переходить в ремиссию).Исследования показывают, что ранняя диагностика и лечение важны для облегчения симптомов и обострений.
Люди с РА могут испытывать:
- Жесткие суставы, ухудшение самочувствия по утрам.
- Болезненные и опухшие суставы с обеих сторон тела. Симптомы часто начинаются с суставов меньшего размера, таких как суставы пальцев. Со временем могут поражаться и более крупные суставы, такие как колени и лодыжки.
- Приступы усталости и общего дискомфорта.
- Субфебрильная температура.
- Потеря функции суставов или диапазона движения (движения).
- Покраснение, тепло и болезненность в области суставов.
Как это диагностируется?
Физиотерапевт может быть первым, кто распознает симптомы начала РА, такие как скованность суставов. Физиотерапевт направит людей с подозреваемыми симптомами к специалисту, например, ревматологу, для дальнейших обследований.Факторы, которые помогают ревматологу определить диагноз РА, включают:
- Воспаление вокруг суставов.
- Количество задействованных суставов.
- Конкретные результаты анализа крови.
Чем может помочь физиотерапевт?
Физиотерапевты играют жизненно важную роль в помощи людям с РА в улучшении и поддержании функций. Ваш терапевт будет работать с вами над разработкой плана лечения, который поможет удовлетворить ваши конкретные потребности и цели, а также поможет вам двигаться дальше.Специалисты понимают, как кости, суставы и мышцы работают вместе. Они могут помочь вам вернуть свое тело в норму.
Поскольку признаки и симптомы РА могут быть разными, подход к лечению также будет различным. То, что работает для вас, может не работать для других. Ваш врач разработает план лечения в соответствии с вашими потребностями и может:
- Дайте советы и подберите, как улучшить общую физическую форму с помощью регулярных упражнений. Как и во многих других условиях, образование является ключом к построению и сохранению хорошего здоровья.
- Составьте индивидуальный план упражнений, чтобы улучшить гибкость суставов и силу мышц.
- Помогите вам разработать меры по энергосбережению для улучшения повседневных функций дома и на работе.
- Предложите краткосрочные обезболивающие, такие как легкое нагревание и электрическая стимуляция.
Можно ли предотвратить эту травму или состояние?
Причины РА до конца не изучены.Нет надежного способа предсказать или предотвратить начало РА. Тем не менее, раннее обнаружение симптомов поможет вам и вашим поставщикам медицинских услуг лучше контролировать ваш РА. Обращение к вашему РА, как только вы заметите симптомы (например, утреннюю скованность, болезненные и опухшие суставы), может улучшить ваше долгосрочное благополучие.
После постановки диагноза ваш физиотерапевт будет работать с вами, чтобы разработать способы, которые помогут вам понять свои симптомы и управлять ими. Прежде всего, жизненно важно продолжать движение. Повышение уровня активности и сохранение активности помогут вам улучшить свои функции и улучшить качество жизни.
Какой физиотерапевт мне нужен?
Все физиотерапевты подготовлены на основе образования и опыта для лечения таких состояний, как РА. Однако при поиске поставщика вы можете рассмотреть:
- PT, который является сертифицированным клиническим специалистом или закончил ординатуру или стажировку в области гериатрической или ортопедической физиотерапии. Этот СТ обладает передовыми знаниями, опытом и навыками, которые могут быть применимы к вашему состоянию.
- Медперсонал, имеющий опыт лечения людей с РА или другими системными воспалительными заболеваниями.
Вы можете найти PT, у которых есть эти и другие полномочия, с помощью Find PT, онлайн-инструмента, созданного Американской ассоциацией физиотерапии. Этот инструмент поможет вам найти PT со специальными клиническими знаниями в вашем регионе.
Общие советы, когда вы ищете PT (или любого другого поставщика медицинских услуг):
- Получите рекомендации от семьи, друзей или других поставщиков медицинских услуг.
- Когда вы обращаетесь в физиотерапевтическую клинику для записи на прием, спросите об опыте их физиотерапевтов в помощи людям с болезненными состояниями, такими как РА.
- Во время вашего первого визита к врачу будьте готовы как можно подробнее описать свои симптомы. Ведение журнала, чтобы показать, когда вы испытываете боль, поможет PT определить лучший стиль вашего ухода.
Дальнейшее чтение
Американская ассоциация физиотерапии считает, что потребители должны иметь доступ к информации, которая поможет им принимать решения в области здравоохранения и подготовить их к посещению врача.
В следующих статьях представлены одни из лучших научных доказательств лечения РА. Они сообщают о последних исследованиях и дают обзор стандартов практики как в США, так и во всем мире. Заголовки статей связаны либо с аннотацией статьи в PubMed *, либо с бесплатным полным текстом. Вы можете распечатать копию, чтобы принести ее своему врачу.
Lange E, Kucharski D, Svedlund S, et al. Эффекты аэробных упражнений и упражнений с отягощениями у пожилых людей с ревматоидным артритом: рандомизированное контролируемое исследование.Arthritis Care Res (Хобокен). 2019; 71 (1): 61–70. Резюме статьи в PubMed.
Национальный институт здравоохранения и передового опыта. Ревматоидный артрит у взрослых: управление. [Рекомендация NICE NG 100]. https://www.nice.org.uk/guidance/ng100. Обновлено в июле 2018 г. Проверено 13 февраля 2020 г.
Рауш Остхофф А.К., Юль С.Б., Ниттл К. и др. Эффекты физических упражнений и стимулирования физической активности: метанализ, содержащий рекомендации 1028 EULAR по физической активности у людей с ревматоидным артритом, спондилоартритом и остеоартритом тазобедренных / коленных суставов.RMD Open. 2018; 4 (2): e000713. Резюме статьи в PubMed.
Brosseau L, Rahman P, Poitras S, et al. Систематическая критическая оценка немедикаментозного лечения ревматоидного артрита с оценкой руководящих принципов исследования и оценки II. PLoS One. 2014; 9 (5): e95369. Резюме статьи в PubMed.
* PubMed — это бесплатный онлайн-ресурс, разработанный Национальным центром биотехнологической информации (NCBI). PubMed содержит миллионы ссылок на биомедицинскую литературу, в том числе ссылки из базы данных MEDLINE Национальной медицинской библиотеки.
Пересмотрено и отредактировано Эммой Уайт, PT, DPT, сертифицированным клиническим специалистом по ортопедической физиотерапии от имени Академии гериатрической физиотерапии (2020). Автор: Джозеф Бренс, PT, DPT (2014).
Почему важна ранняя диагностика воспалительного артрита
Введение
При обнаружении и лечении на ранних стадиях последствия воспалительного артрита могут быть значительно уменьшены, а состояние может даже полностью исчезнуть.Важность правильного диагноза, особенно на ранних стадиях заболевания, часто недооценивается врачами первичной медико-санитарной помощи, но это может предотвратить серьезные, пожизненные артритные осложнения для их пациентов.
В данной презентации будут рассмотрены следующие вопросы:
- Каков спектр воспалительного артрита?
- Почему нужно диагностировать рано?
- Какие виды лечения доступны при раннем воспалительном артрите, особенно ревматоидном артрите?
- Какова роль терапевта и / или физиотерапевта или терапевта при раннем воспалительном артрите?
Как отличить механический артрит от воспалительного артрита?
В то время как механический артрит (остеоартрит) чаще всего проявляется после 50 лет и увеличивается с возрастом, воспалительный артрит (IA), как правило, поражает более широкий возрастной спектр, часто поражая пациентов в пиковом возрасте для работы и воспитания детей.
Механический артрит локализован в суставах, проявляется выростами новой кости из суставов и, как правило, не связан с системными симптомами. Однако у пациентов с ИА наблюдается тепло в суставах (и периодическое покраснение), мягкий отек суставов и такие конституциональные симптомы, как лихорадка, потеря веса, недомогание, утренняя скованность более 30 минут и общая усталость. Эти симптомы сопровождаются внесуставными проявлениями, такими как узелки, воспаление глаз и кожные аномалии.
Для исключения остеоартрита можно выполнить простой тест пястно-фаланговых суставов. В этом тесте со второго по четвертый пястно-фаланговые суставы (см. Изображение внизу слева) или плюсне-фаланговые суставы (см. Изображение внизу справа) сжимаются для проверки на болезненность. Положительный результат свидетельствует о наличии воспалительного артрита.
«Тест на сжатие» суставов MCP кисти и суставов стопы MTP.
Какие бывают типы воспалительного артрита?
Наиболее распространенным типом ИА является ревматоидный артрит (РА) — этим заболеванием страдает 1% населения мира (по три женщины на каждого мужчину), и РА является одной из наиболее распространенных потенциально излечимых причин инвалидности в западном мире. .
Другие типы IA включают:
- Псориатический артрит, при котором на коже могут появиться чешуйчатые пятна, а также отек в нескольких суставах и жесткость спины, а иногда и диффузный отек пальца руки или ноги, придающий пальцу «колбасный» вид.
- Подагра и псевдоподагра, при которых игольчатые кристаллы мочевой кислоты или ромбовидные кристаллы пирофосфата кальция, соответственно, образуются в хряще и попадают в суставную жидкость, вызывая болезненный эффект.Подагра чаще всего встречается в области первого пальца стопы, где она встречается со стопой (плюснефаланговый сустав), но также может поражать ряд других суставов, таких как средняя часть стопы, лодыжка, колено и синяя сумка локтя. Псевдоподагра обычно возникает у пожилых людей и особенно затрагивает лодыжки, колени, запястья и плечи.
- Анкилозирующий спондилит (АС) и связанные с ним состояния поражают позвоночник, а также периферические суставы. Эти состояния связаны с сильной утренней скованностью позвоночника.В некоторых случаях могут быть поражены другие органы, такие как глаза и сердце.
- Парвовирусный артрит — это заразная вирусная форма артрита, которая может вызывать симптомы гриппа и высыпания наряду с обычными симптомами IA. У детей с «пятой болезнью», вызванной парвовирусом, сыпь часто появляется в виде «пощечины», в то время как у их родителей может быть тяжелый системный воспалительный артрит, очень похожий на ревматоидный артрит. Хотя парвовирусный артрит обычно проходит сам по себе в течение нескольких недель, 10% пациентов могут испытывать постоянные симптомы.
- Болезнь Лайма, вызванная спирохетами (бактериями), заразившимися при укусе инфицированного оленьего клеща, вызывает симптомы ИА на более поздних стадиях, но может включать такие ранние симптомы, как сыпь, усталость, озноб, лихорадка, головная боль и жесткая, ноющая боль. шея. Здесь очень важно раннее лечение антибиотиками. Около 50% пациентов знают об укусе клеща и / или типичном «целевом поражении», предполагающем болезнь Лайма, но многие случаи необходимо диагностировать на основании того, что пациент находился в зоне, которая, как известно, инфицирована организмом Лайма, представляя с симптомами, соответствующими болезни Лайма.Анализ крови очень полезен при развитии артрита, но может быть ложноотрицательным на очень ранних стадиях болезни Лайма.
- Системная красная волчанка (обычно называемая волчанкой или СКВ) — это воспалительное состояние, которое может поражать практически все системы организма. Артрит — один из наиболее распространенных путей возникновения волчанки, а волчаночный артрит похож на ранние стадии ревматоидного артрита. Признаки волчанки включают сыпь на коже, чувствительной к солнцу, язвы во рту, выпадение волос, боль в груди при глубоком вдохе и положительный анализ крови на ANA.
Каковы тревожные признаки ревматоидного артрита?
Для выявления тревожных признаков РА можно провести несколько тестов. Правильный диагноз РА может включать следующее:
- Симметричный воспалительный артрит (поражающий обе половины тела в одних и тех же группах суставов), особенно в мелких суставах рук, связанный с утренней скованностью суставов, продолжающейся более получаса.
- Результаты лабораторных испытаний
- Положительный ревматоидный фактор
- Повышение уровня антител к ЦЦП
- Повышение скорости седиментации
- Рентгенологические изменения
- Эрозия хряща и / или кости в суставах и сужение суставной щели — Рентгенологические эрозии могут развиваться на ранних стадиях РА, и исследования показали, что 25% пациентов имели эрозии при первом посещении.Кроме того, более новые методы визуализации, такие как МРТ и ультразвук, обнаруживают эрозии значительно раньше в ходе РА, чем это было обнаружено в предыдущих исследованиях с использованием рентгеновских лучей.
- Наличие ревматоидных узелков — они очень редки на ранних стадиях РА, но, если они есть, помогают в диагностике. Похоже, что при нынешних улучшенных методах лечения РА мы видим гораздо меньше узелков, чем десять лет назад.
Кто болеет ревматоидным артритом?
РА — наиболее распространенная форма воспалительного артрита; как упоминалось ранее, он поражает до 1% населения мира, встречается в три раза чаще у женщин, чем у мужчин, и в большинстве случаев развивается у взрослых в возрасте от 25 до 50 лет.Однако в группе риска также дети и пожилые люди.
Каковы преимущества раннего выявления воспалительного артрита?
IA требует ранней диагностики; он может исчезнуть, если его не контролировать и не диагностировать, возможно, у 5% пациентов, но гораздо более вероятно, что он перерастет в хронический воспалительный артрит, чаще всего РА. И наоборот, раннее лечение может предотвратить будущую деформацию и инвалидность и, вероятно, поможет уменьшить побочный ущерб, такой как атеросклероз.
При раннем артрите существует «окно возможностей», в течение которого болезнь можно вылечить до того, как разовьются необратимые эрозии суставов.Это окно обычно открывается через 3-6 месяцев после начала заболевания. По этой причине РА можно рассматривать как «неотложную медицинскую помощь».
В метаанализе 14 исследований Американского колледжа ревматологии (ACR) пациенты, страдающие от более короткой продолжительности заболевания, при правильной диагностике и лечении с большей вероятностью демонстрировали улучшение, чем пациенты, страдающие в течение длительного периода. Этот вывод подтверждает концепцию окна возможностей, поскольку раннее лечение улучшает не только краткосрочные, но и долгосрочные результаты.
Какие фазы ревматоидного артрита?
Ранний артрит — Этот термин обычно применяется к заболеванию, которое прогрессирует от нескольких недель до одного года. Некоторые исследования, однако, рассматривают «ранний артрит» как заболевание продолжительностью шесть месяцев или меньше.
Поворотный момент к хроническому РА начинается через 12 недель. Это когда вышеупомянутое окно возможностей входит в свою наиболее критическую стадию.
Хронический RA устанавливается более чем через один-два года, хотя некоторые могут рассматривать любой RA через шесть месяцев как подпадающий под эту категорию.
Каковы осложнения невылеченного ревматоидного артрита?
При отсутствии лечения РА высока вероятность разрушения суставов, что приводит к функциональной инвалидности и высокому риску:
- Нетрудоспособность
- Психосоциальная дисфункция
- Сопутствующие заболевания, например сердечно-сосудистые заболевания
- Уменьшение ожидаемой продолжительности жизни
- Крупный экономический ущерб как для личности, так и для общества
Какой курс лечения ревматоидного артрита?
Многосторонний подход — девиз, когда дело доходит до лечения РА:
- Обучение пациентов: Как можно раньше после постановки диагноза важно, чтобы пациент узнал о своем заболевании, чтобы предвидеть его стадии, симптомы, эффекты, методы лечения и потенциальные результаты.Также важны правильные методы защиты суставов и другие профилактические меры.
- Нефармакологическая терапия может быть чрезвычайно полезной в усилиях пациентов по преодолению своего заболевания — физиотерапевт или эрготерапевт играет важную роль в восстановлении физического состояния пациента при одновременном применении фармакологических методов лечения. Пациенту и терапевту следует сосредоточиться на снятии боли и спазма, упражнениях на укрепление и гибкость, тренировках передвижений, а также на вспомогательных устройствах и наложении шин, как указано.
- Обезболивающие , такие как анальгетики, НПВП (нестероидные противовоспалительные препараты, такие как ибупрофен или напроксен), а также оральные и внутрисуставные кортикостероиды, при разумном использовании, могут значительно улучшить симптомы пациентов с ревматоидным артритом.
- DMARD (модифицирующие течение заболевания противоревматические препараты) и биологические агенты: Прочтите обзор использования DMARDS (также называемых «агентами замедленного действия») и биологических агентов для лечения ревматоидного артрита в разделе «Варианты лечения раннего воспалительного артрита».
- Операция: Пациентам с РА могут потребоваться различные хирургические процедуры. Если артритный процесс не контролировался в течение длительного периода, может возникнуть серьезное повреждение сустава, например, бедра или колена, что может потребовать полной замены тазобедренного сустава или коленного сустава. Другие процедуры, которые иногда используются у пациентов с РА, включают «чистку» или синовэктомию воспаленного сустава, такого как колено, которое может быть выполнено с помощью артроскопической процедуры. Ремонт разрывов сухожилий в результате воспалительного процесса, например, в руке, может восстановить функцию.
Какова роль PCP и PT / OT в раннем воспалительном артрите?
Врачи первичной медико-санитарной помощи и физиотерапевты должны быть готовы к ранним предупреждающим признакам ИА и рекомендовать раннюю консультацию ревматолога для обследования и возможного раннего вмешательства. Они также могут рассказать пациенту о системном и деструктивном характере воспалительного заболевания суставов и «окне возможностей», которое дает правильная диагностика раннего артрита.
Пациентам с ранним воспалительным артритом нужна «команда», в которую входят лечащий врач, ревматолог, физиотерапевт и / или трудотерапевт.Пока пациент начинает лечение, крайне важно, чтобы его образовательный процесс о жизни с артритом продолжался. Всех таких пациентов необходимо обучить программе упражнений и растяжек, и многим необходимо наложение шин, а также терапевтические методы, расслабляющие мышцы и улучшающие движения (например, ультразвук, тепло и т. Д.).
Заключение
Спектр IA широкий, и RA является наиболее распространенным типом. Это болезненное, инвалидизирующее заболевание, которое сокращает продолжительность жизни и может серьезно повлиять на общее состояние здоровья и образ жизни пациента.Ранняя диагностика и лечение ревматоидного артрита могут заметно уменьшить инвалидность и боль и, скорее всего, продлить жизнь, и необходимо учитывать «окно возможностей», представленное на ранних стадиях заболевания. После постановки диагноза РА агенты, модифицирующие болезнь, следует вводить практически всем пациентам с РА.
РА — это состояние, которое может приводить к деформации, отключению и потенциально укорачиванию жизни, но оно поддается лечению , особенно на ранних стадиях. Лечение может быть достаточно эффективным даже на поздних стадиях РА.Фактические данные показали, что пациенты с ревматоидным артритом, получившие эффективное лечение, часто могут избежать деформации и увеличить продолжительность своей жизни до нормального диапазона. Было показано, что остановка воспаления не только останавливает отек и боль в суставах, но и снижает риск сердечных осложнений. Врачи первичной медико-санитарной помощи и физиотерапевты / терапевты могут существенно изменить жизнь своих пациентов, если они знают, как обнаружить ранние предупреждающие признаки артрита и принять надлежащие меры, чтобы убедиться, что у пациента есть медицинская бригада, которая может предоставить все необходимое. элементы, чтобы остановить артрит.
Обновлено: 31.05.2019
Резюме подготовил Майк Элвин
Авторы
Реактивный артрит
Быстрые факты
- Реактивный артрит может поражать пятки, пальцы ног, пальцы, поясницу и суставы, особенно колени и лодыжки.
- Хотя реактивный артрит часто проходит сам по себе, он может быть длительным и достаточно серьезным, чтобы потребовать обращения к специалисту.Существует эффективное лечение реактивного артрита.
- Реактивный артрит чаще всего возникает у мужчин в возрасте от 20 до 50 лет.
- Большинство случаев реактивного артрита проявляются в виде коротких эпизодов. Иногда это переходит в хроническую форму.
Реактивный артрит — болезненная форма воспалительного артрита (заболевание суставов, вызванное воспалением). Это происходит в результате заражения определенными бактериями. Чаще всего эти бактерии находятся в половых органах ( Chlamydia trachomatis) или кишечнике ( Campylobacter, Salmonella, Shigella и Yersinia ) .Хламидиоз чаще всего передается половым путем. Часто он протекает бессимптомно, но может вызывать гнойные или водянистые выделения из половых органов. Бактерии кишечника могут вызвать диарею. Если у вас разовьется артрит в течение одного месяца после диареи или генитальной инфекции, особенно с выделениями, обратитесь к врачу. У вас может быть реактивный артрит.
В прошлом он назывался «синдром Рейтера». Теперь он принадлежит к семейству артритов, называемых «спондилоартритами».
Что вызывает реактивный артрит?
Бактерии вызывают (вызывают) артрит, нарушая защиту вашего организма от инфекций, а также нарушая вашу генетическую среду.Как именно каждый из этих факторов играет роль в заболевании, вероятно, варьируется от пациента к пациенту. Это предмет исследования.
Реактивный артрит может иметь любую или все следующие особенности:
- Боль и припухлость некоторых суставов, часто колен и / или лодыжек
- Отеки и боли в пятках
- Обширный отек пальцев рук
- Постоянная боль в пояснице, усиливающаяся ночью или утром
У некоторых пациентов с этим типом артрита также наблюдается покраснение и раздражение глаз.Другие признаки и симптомы включают жжение при мочеиспускании и сыпь на ладонях или подошвах ног.
Кто заболевает реактивным артритом?
Бактерии, вызывающие реактивный артрит, очень распространены. Теоретически у любого, кто заразится этими микробами, может развиться реактивный артрит. Тем не менее, очень немногие люди с бактериальной диареей действительно заболевают серьезным реактивным артритом. Что остается неясным, так это роль хламидийной инфекции, которая не имеет симптомов.Возможно, что некоторые случаи артрита неизвестной причины вызваны хламидиозом.
Реактивный артрит чаще всего возникает у мужчин в возрасте от 20 до 50 лет. Некоторые пациенты с реактивным артритом несут ген под названием HLA-B27. Пациенты с положительным результатом теста на HLA-B27 часто имеют более внезапное и тяжелое начало симптомов. У них также чаще наблюдаются хронические (продолжительные) симптомы. Тем не менее, пациенты, которые не имеют HLA-B27 (не имеют гена), все еще могут получить реактивный артрит после контакта с организмом, который его вызывает.
У пациентов с ослабленной иммунной системой из-за СПИДа и ВИЧ также может развиться реактивный артрит.
Как диагностируется реактивный артрит?
Ревматологи являются экспертами в диагностике артритов и других ревматических заболеваний. Другие врачи могут чувствовать себя менее комфортно при диагностике реактивного артрита. Это потому, что диагноз основывается на клинических характеристиках, а не на тестах.
Диагноз в основном базируется на симптомы индуцирующих инфекций и появления типичных опорно-двигательного аппарата (в суставах и мышцах) участия.При наличии показаний врачи могут назначить тест на инфекцию Chlamydia или тест на ген HLA-B27. В тесте на Chlamydia используется образец мочи или мазок с гениталий.
Как лечится реактивный артрит?
Тип лечения реактивного артрита зависит от стадии реактивного артрита.
Ранняя стадия реактивного артрита считается острой (ранней). Острое воспаление можно лечить нестероидными противовоспалительными препаратами (часто называемыми НПВП).Эти препараты подавляют отек и боль. К ним относятся напроксен (алев), диклофенак (вольтарен), индометацин (индоцин) или целекоксиб (целебрекс). Точная эффективная доза варьируется от пациента к пациенту. Риск побочных эффектов этих препаратов, таких как желудочно-кишечное кровотечение (часто называемое желудочно-кишечным), также варьируется. Ваш врач учтет ваш риск желудочно-кишечного кровотечения, порекомендовав НПВП.
Поздняя стадия реактивного артрита считается хронической. Хронический реактивный артрит может потребовать лечения модифицирующими заболевание противоревматическими препаратами (иногда называемыми DMARD), такими как сульфасалазин или метотрексат.Сульфасалазин может быть более полезным, когда реактивный артрит вызван инфекцией желудочно-кишечного тракта (ЖКТ). В некоторых случаях для сильно воспаленных суставов могут помочь инъекции кортикостероидов (уколы кортизона). В более тяжелых случаях могут использоваться более сильные иммуноснижающие препараты, называемые «биологическими препаратами», такие как этанерцепт (Энбрел) или Адалимумаб (Хумира).
Обновлено в марте 2019 г. доктором Полом Суфкой и рассмотрено Комитетом по коммуникациям и маркетингу Американского колледжа ревматологии.
Обновлено в марте 2019 г. доктором Полом Сукфой и рассмотрено Комитетом по коммуникациям и маркетингу Американского колледжа ревматологии.
Этот информационный бюллетень о пациенте предназначен только для общего образования. Людям следует проконсультироваться с квалифицированным поставщиком медицинских услуг для получения профессиональных медицинских рекомендаций, диагностики и лечения заболевания или состояния здоровья.
Эпидемиология, патофизиология и диагностика ревматоидного артрита: краткий обзор
Боль, усталость и инвалидность, связанные с РА, приводят к значительному снижению качества жизни, связанного со здоровьем.4 Кроме того, РА налагает на пациентов существенное экономическое бремя, как из-за увеличения стоимости медицинского обслуживания, так и из-за потери или сокращения занятости, часто в пиковые годы работы 5,6
Эта статья является первой из трех дополнений, содержащих 3 статьи. рассмотрит влияние РА на патофизиологию, лечение и управляемую помощь. В этой статье будут рассмотрены эпидемиология и патофизиология РА и даны рекомендации по диагностике, основанной на текущих критериях классификации болезней.
Эпидемиология
Самая последняя оценка всемирной распространенности РА была опубликована в рамках исследования «Глобальное бремя болезней 2010», которое представляло собой комплексную попытку измерить эпидемиологические уровни и тенденции 291 болезни в 187 странах. 7 Для целей данного исследования РА был определен с использованием критериев Американского колледжа ревматологии (ACR) 1987 года для классификации РА.8 В 2010 году общая распространенность РА у пациентов в возрасте от 5 до 100 лет оценивалась как 0.24% (95% доверительный интервал [ДИ], 0,23% -0,25%). Распространенность РА была примерно в 2 раза выше у женщин (среднее значение 0,35%; 95% ДИ, 0,34–0,37%), чем у мужчин (среднее значение 0,13%; 95% ДИ, 0,12–0,13%). Значение глобальной распространенности РА в 2010 г. не изменилось заметно по сравнению с распространенностью РА, определенной в 1990 г. (среднее значение 0,25%; 95% ДИ 0,24–0,26%). 7
Хотя точная причина РА неизвестна, начало заболевания, по-видимому, является результатом взаимодействия между генетической предрасположенностью, триггерами окружающей среды и случайностью. 9 В исследовании монозиготных и дизиготных близнецов генетический вклад в вариабельность предрасположенности к РА, которая эквивалентна наследственности РА, оценивается в 53% на основе данных из Соединенного Королевства и 65% на основании данные из Финляндии. 10 Среди генетических факторов, связанных с восприимчивостью к RA, есть различия в аллелях человеческого лейкоцитарного антигена (HLA) -DRB1, особенно у пациентов, положительных по ревматоидному фактору (RF) и антителам к цитруллинированному белку (ACPA).11 Присутствие общего аминокислотного мотива (QKRAA) в этих аллелях, по-видимому, связано с особой восприимчивостью к RA и упоминается как общий эпитоп. 9 Имеются также свидетельства взаимодействия генов с окружающей средой; например, наблюдается повышенная заболеваемость РА у людей с HLA-DRB1, которые курят сигареты. 12 Хромосома 6, которая содержит гены HLA-DRB1, также содержит гены, которые влияют на ряд иммунных процессов, включая модуляцию фактора некроза опухоли (TNF). 13
Различные факторы окружающей среды были вовлечены в качестве потенциальных триггеров для РА. Гормональные влияния на РА у женщин были областью активных исследований, учитывая, что РА чаще встречается у женщин. Например, в исследовании случай-контроль использование оральных контрацептивов не было связано со снижением риска РА; однако грудное вскармливание в течение 13 или более месяцев было связано со снижением риска РА по сравнению с отказом от грудного вскармливания (отношение шансов 0,46; 95% ДИ 0,24–0,91). 14
При анализе данных Исследования здоровья медсестер, риск РА у женщин с «общим эпитопом» — серией аллелей третьей гипервариабельной области молекулы HLA-DRB1, которые связаны с РА. , увеличивается в совокупности с историей курения. 12 Другие потенциальные триггеры окружающей среды, которые были связаны с RA, включают инфекционные агенты (например, вирус Эпштейна-Барра, цитомегаловирус, виды Proteus, Escherichia coli) и их продукты (например, белки теплового шока). 9 Хотя эти образования часто были связаны с РА, остается неясным, являются ли они причиной заболевания. Предлагаемые механизмы включают молекулярную мимикрию, потенциальный адъювантный эффект патогенов при инициации аутореактивных иммунных ответов и активацию аутореактивных клеток сторонним наблюдателем. 15
Патофизиология
Синовит, отек и поражение суставов, которые характерны для активного РА, являются конечными результатами сложных аутоиммунных и воспалительных процессов, которые затрагивают компоненты как врожденной, так и адаптивной иммунной системы.9 взаимодействие окружающей среды и генов приводит к потере толерантности к собственным белкам, которые содержат остаток цитруллина. Эти белки образуются посредством посттрансляционной модификации остатков аргинина до остатков цитруллина ферментом пептидиларгининдезиминазой. 9 Пациенты с общими эпитопами вырабатывают цитруллинированные пептиды, которые больше не распознаются иммунной системой как «собственные», которая, следовательно, вырабатывает против них ACPA. 16 Сравнение данных магнитно-резонансной томографии (МРТ) и синовиальной биопсии у здоровых людей с данными МРТ и биопсией пациентов с положительным результатом на RF и / или ACPA демонстрирует, что системная продукция аутоантител предшествует воспалению и образованию молекул адгезии в синовиальной оболочке, что указывает на то, что, возможно, требуется какое-то вторичное событие, чтобы инициировать вовлечение синовиальной оболочки в РА. 17 В исследовании 79 пациентов с РА первоначальное появление РФ и АСРА предшествовало развитию клинического РА с вовлечением синовиальной оболочки в среднем на 4,5 года. 18
Синовит возникает в результате инфильтрации лейкоцитов в синовиальную оболочку. Накопление лейкоцитов в синовиальной оболочке происходит не в результате локальной клеточной пролиферации, а скорее в результате миграции лейкоцитов из отдаленных мест образования в ответ на экспрессию молекул адгезии и хемокинов активированными эндотелиальными клетками синовиальных микрососудов. 9 Внутренняя часть воспаленной синовиальной оболочки гипоксична, 19 предположительно в результате пролиферации синовиальных клеток и снижения синовиального капиллярного кровотока в результате увеличения объема жидкости в синовиальной оболочке. 20 Гипоксия, в свою очередь, стимулирует ангиогенез в синовиальной оболочке, возможно, за счет индукции образования факторов, которые стимулируют образование сосудов, таких как фактор роста эндотелия сосудов. 21
Активация иммунитета и прогрессирование РА — сложный процесс, который включает взаимодействия между компонентами как адаптивного, так и врожденного иммунных путей.На характер этих взаимодействий сильно влияет местная цитокиновая и хемокиновая среда синовиальной оболочки, в которой они происходят. При установленном РА синовиальная мембрана населена различными типами воспалительных клеток, которые работают вместе, вызывая разрушение суставов. 9
Важность адаптивного иммунного пути при РА подтверждается наличием дендритных клеток, основного класса антигенпрезентирующих клеток, которые экспрессируют различные цитокины, молекулы HLA класса II и костимулирующие молекулы в непосредственной близости от скопления Т-клеток в синовиальной оболочке.Дендритные клетки представляют антигены Т-клеткам, которые присутствуют в синовиальной оболочке, а также служат одним из компонентов процесса активации Т-клеток. 22 Для активации Т-клеток требуется 2 сигнала. Первый сигнал — презентация антигена Т-клеточному рецептору. Второй сигнал, костимулирующий сигнал, требует взаимодействия белка клеточной поверхности CD80 / 86 на антигенпрезентирующей (дендритной) клетке с белком CD28 на Т-клетке. 23 Блокада костимулирующего сигнала посредством конкурентного ингибирования CD80 / 86 препятствует активации Т-клеток и последующим событиям. 24 Эффективность блокады CD80 / 86 как лечения РА подтверждает концепцию, что Т-клетки играют активную роль в патофизиологии РА. 9
Когда происходит активация Т-клеток, наивные Т-хелперные (Th) клетки дифференцируются на 3 основные субпопуляции (Th2, Th3 и Th27) с различными профилями продукции цитокинов и функциями. 25 Хотя RA долгое время считалось заболеванием, опосредованным клетками Th2, в последнее время интерес был сосредоточен на субпопуляции Th27.И дендритные клетки, и макрофаги секретируют трансформирующий фактор роста β, интерлейкин (IL) -1β, IL-6, IL-21 и IL-23, цитокины, которые поддерживают дифференцировку Th27 и подавляют продукцию регуляторных Т-клеток, тем самым смещая гомеостатический баланс в синовиальная оболочка в сторону воспаления. 9 В свою очередь, клетки Th27 продуцируют IL-17A, IL-17F, IL-22, IL-26, интерферон-g, хемокин CCL20 и фактор транскрипции ROR-g. 26 Продукция IL-17A стимулирует фибробластоподобные синовиоциты (FLS) и макрофагоподобные синовиоциты для усиления выработки IL-26, который индуцирует выработку воспалительных цитокинов IL-1β, IL-6 и TNF-α моноцитами ; эти цитокины стимулируют дальнейшую дифференцировку клеток Th27. 27 В дополнение к антиген-управляемым воспалительным путям воспаление может опосредоваться антиген-неспецифическими путями, инициированными межклеточным контактом между активированными Т-клетками и макрофагами и фибробластами. 28,29
Гуморальный адаптивный иммунитет также играет важную роль в патогенезе РА. Вклад В-клеток в аутоиммунное заболевание может быть опосредован несколькими потенциальными механизмами. Дефекты контрольных точек толерантности к В-клеткам могут привести к появлению аутореактивных В-клеток, которые действуют как антигенпрезентирующие клетки, способные активировать Т-клетки.В-клетки также могут продуцировать как провоспалительные, так и противовоспалительные цитокины. Наконец, В-клетки могут функционировать как клетки, продуцирующие антитела. По отдельности или в комбинации эти механизмы могут вносить вклад в патогенез RA. 30 Дополнительная поддержка участия B-клеток в RA обеспечивается успешным использованием агентов, которые истощают определенные популяции B-клеток для управления RA. Ритуксимаб, моноклональное антитело, направленное против CD20-положительных В-клеток, продемонстрировало успех в клинических испытаниях РА и в настоящее время одобрено для использования у пациентов с РА, которые невосприимчивы к ингибиторам ФНО. 31,32
Клетки врожденной иммунной системы, включая макрофаги, тучные клетки и естественные клетки-киллеры, расположены в синовиальной мембране, тогда как нейтрофилы обычно находятся в синовиальной жидкости. В частности, макрофаги являются важными эффекторами синовита, действующими посредством фагоцитоза; презентация антигена; и высвобождение провоспалительных цитокинов, реактивных кислородных промежуточных соединений, простаноидов и ферментов, разрушающих матрикс. 9 Толподобные рецепторы (TLR) на моноцитах, макрофагах и дендритных клетках служат для инициирования воспалительного и иммунного ответа при воздействии иммуногенного стимула, такого как микробный патоген.Активация TLR приводит к быстрой экспрессии провоспалительных цитокинов, которые опосредуют иммунный ответ, который задействует нейтрофилы, моноциты и лимфоциты. Макрофаги и дендритные клетки накапливают процессированный антиген и мигрируют в периферическую лимфоидную ткань, где антиген представляется клеткам адаптивной иммунной системы, что приводит к активации клеточного иммунитета и выработке антител. В большинстве случаев комбинация ответов врожденной и адаптивной иммунной системы устраняет патоген, что приводит к прекращению иммунного ответа.Однако в условиях РА воспалительная реакция не прекращается после выведения патогена, а остается хронически активированной. 33
Внутриклеточные сигнальные пути также участвуют в патогенезе РА. Все различные цитокины, хемокины, антитела и антигены, которые способствуют воспалению, связываются с рецепторами на клеточной поверхности определенных клеток-мишеней. Связывание рецептора обычно приводит к каскаду внутриклеточных сигнальных событий, которые в конечном итоге сходятся в ядре клетки и изменяют экспрессию генов способами, которые могут повлиять на функцию клетки.В частности, изменения экспрессии генов в иммунных клетках часто связаны с производством и секрецией медиаторов воспаления в ответ на конкретный стимул. Секреция этих медиаторов во внеклеточную среду приводит к дальнейшему усилению и / или модификации исходного сигнала. Примеры внутриклеточных сигнальных путей включают путь митоген-активируемой протеинкиназы (MAPK), путь Janus-киназ (JAK), сигнальные преобразователи и активаторы пути транскрипции (STAT), сигнальный путь тирозинкиназы селезенки (Syk) и ядерный фактор κ — усилитель легкой цепи пути активированных В-клеток (NF-κB).Сообщалось о перекрестной связи между путями.
Внутриклеточные сигнальные пути необходимы для нормального иммунного ответа, и аберрации этих путей могут способствовать аутоиммунному заболеванию. 34 Первое поколение малых молекул, направленных против внутриклеточных мишеней, сейчас используется для лечения RA. 35 Дальнейшее понимание этих путей, вероятно, приведет к идентификации дополнительных терапевтических целей. Воспаление РА также связано с характерными изменениями мезенхимальной ткани.FLS, которые обычно находятся в синовиальной оболочке, пролиферируют и изменяют свой фенотип в условиях RA.9 В воспаленной синовиальной оболочке контакт клеток между FLS и Т-клетками приводит к индукции различных медиаторов воспаления и молекул адгезии, включая IL. -6, TNF, интерферон-g, молекула внутриклеточной адгезии-1 и молекула адгезии сосудистых клеток-1. 36 Измененные FLS проникают в хрящ сустава и продуцируют различные протеазы, которые способствуют разрушению сустава. 37
Оценка активности заболевания
Для использования в клинических испытаниях и в офисах были разработаны различные инструменты для оценки активности заболевания. Они используются как для стандартизации определений, так и для руководства лечением. В частности, для использования стратегии «лечение до цели» с использованием фармакологической терапии требуется разработка стандартизированных показателей активности заболевания, которые определяют ремиссию, низкую активность заболевания и высокую активность заболевания.В парадигме «лечение до цели» определяется исходная активность заболевания у пациента и начинается терапия с основной целью максимизировать долгосрочное качество жизни, связанное со здоровьем. После начала терапии прогресс в достижении цели регулярно оценивается, и терапия корректируется в зависимости от степени достижения цели.38
Оценка активности заболевания с использованием 28 суставов (DAS28) является одной из наиболее часто используемых оценок активности заболевания. в клинических исследованиях РА.DAS28 включает оценку 28 суставов на предмет отека и болезненности врачом, отдельную оценку общей активности заболевания врачом и пациентом, а также лабораторную оценку воспаления (либо скорость оседания эритроцитов [СОЭ], либо уровень С-реактивного белка в плазме [CRP ]). Полученные числа подставляются в эмпирическую формулу для получения значения DAS28. Показатели DAS28 использовались в клинических испытаниях для определения уровней активности заболевания. Определения активности заболевания, рассчитанные с использованием формулы DAS28 (СОЭ), были низкими (DAS28 <3.2), умеренный (3,2
Другие широко используемые шкалы в клинических испытаниях и клинической практике включают упрощенный индекс активности заболевания (SDAI), который представляет собой числовую сумму 5 измеренных параметров (количество болезненных и опухших суставов, общая оценка болезни врачом и пациентом и CRP). и стандартная оценка данных индекса пациента 3 (RAPID3), которая является мерой физического состояния, боли и общего состояния. 41,42 Другие шкалы, обычно используемые в клинических испытаниях, включают реакцию ACR, которая измеряет процентное улучшение по сравнению с исходным уровнем, и индекс активности клинического заболевания (CDAI), который рассчитывается как сумма количества опухших и болезненных суставов и данных врача. и глобальные оценки пациентов.43,44 CDAI, вероятно, является самой простой шкалой для использования, поскольку это просто арифметическая сумма 4 измеренных параметров. Благодаря своей простоте, это, пожалуй, наиболее широко используемая шкала в клинической практике.Исходя из ограничений текущих измерений активности заболевания, существует значительный интерес к разработке новых маркеров раннего РА.
Результаты, сообщаемые пациентами, также обычно используются для оценки текущего состояния пациента и результатов лечения РА, особенно функционального статуса и качества жизни. Функциональный статус обычно измеряется с помощью опросника для оценки состояния здоровья (HAQ) или одного из его многочисленных вариантов. HAQ состоит из серии из 41 вопроса в 8 категориях, которые оценивают трудности пациента с повседневной деятельностью за последнюю неделю. 44,4 Общее качество жизни пациентов с РА обычно оценивается с помощью Краткой формы 36, тогда как качество жизни, характерное для конкретного заболевания, можно измерить с помощью инструмента качества жизни при ревматоидном артрите. 45,46
В 2011 году объединенный комитет ACR и Европейской лиги против ревматизма (EULAR) предложил 2 возможных подхода к определению клинической ремиссии в клинических испытаниях РА. Пациент может считаться находящимся в стадии ремиссии, если все баллы по количеству болезненных суставов, количеству опухших суставов, СРБ (в мг / дл) и общей оценке пациента (шкала 0-10) меньше или равны 1 или, альтернативно, , когда оценка по SDAI меньше или равна 3.3. 47
Оценка скорости реальной ремиссии РА во время лечения была получена путем применения критериев ремиссии 2011 ACR / EULAR к 2 большим когортам пациентов в клинической практике. Вероятность ремиссии при конкретном посещении клиники с использованием критериев ACR / EULAR составляла 7,5% в одной когорте и 8,9% в другой. Для пациентов, достигших ремиссии, вероятность сохранения ремиссии составляла от 6,0% до 14,1% через 2 года. Основываясь на этом анализе 2011 года, можно ожидать, что менее 3% всех пациентов с РА будут испытывать ремиссию продолжительностью 2 года или дольше. 48 Кроме того, у некоторых пациентов в клинической ремиссии были обнаружены рентгенологические свидетельства прогрессирования заболевания или синовита на МРТ или ультразвуковом исследовании. 49
Анализ данных клинического и радиологического наблюдения за 290 пациентами с РА показал, что пациенты, у которых наблюдалось быстрое радиологическое прогрессирование в первый год после постановки диагноза РА, с большей вероятностью имели функциональную инвалидность в течение 8-летнего периода по сравнению с пациенты без быстрого прогрессирования.50 Хотя рентгенографическая визуализация является полезным и специфическим способом оценки прогрессирования заболевания и эффективности лечения, она менее полезна для рутинного мониторинга в условиях кабинета и, следовательно, не включена в ранее обсуждавшиеся критерии ремиссии ACR / EULAR. В обновленных рекомендациях ACR по лечению РА от 2012 г. рассматриваются другие показатели плохого прогноза у пациентов с РА, включая функциональные ограничения по стандартизированным опросникам здоровья, внесуставное заболевание, положительный РФ, положительный результат ACPA и костные эрозии, подтвержденные рентгенограммой. 51
Бремя заболевания
При рентгенографическом исследовании 42 пациентов с ранним РА 45% пациентов испытали эрозию костей суставов в течение 4 месяцев после постановки диагноза. 52 Помимо повреждения суставов, которое приводит к боли, инвалидности и ограничению работы, РА является системным заболеванием, которое может продолжать проявляться даже после того, как повреждение сустава находится под контролем. Более полное рассмотрение бремени РА должно также включать сопутствующие заболевания, психосоциальный дефицит и ухудшение качества жизни, связанного со здоровьем, которые сопровождают внесуставные проявления РА ( Рисунок ). 53
Системные сопутствующие заболевания, связанные с РА, включают сердечно-сосудистые заболевания, легочные заболевания, желудочно-кишечные заболевания, рак и психиатрические заболевания.2 Сердечно-сосудистые заболевания вызывают особый интерес, поскольку они, по-видимому, являются важным источником смертности при РА. Результаты метаанализа 2008 года, в который вошли более 110 000 пациентов из 24 обсервационных исследований, показали, что пациенты с РА имеют на 50% повышенный риск сердечно-сосудистых заболеваний по сравнению с населением в целом.Риски смертности от ишемической болезни сердца и нарушения мозгового кровообращения увеличились на 59% и 52% соответственно. 54
РА также ассоциируется с тяжелым бременем сопутствующих психосоциальных заболеваний, которым уделяется значительно меньше внимания, чем другим сопутствующим заболеваниям. РА ассоциируется со снижением качества жизни, связанного со здоровьем, повышенной утомляемостью и депрессией, а также нарушением когнитивных функций. 54 Учитывая, что в клинических испытаниях методов лечения РА основное внимание уделялось симптомам, связанным с суставами, способность имеющихся в настоящее время методов лечения РА воздействовать на психосоциальные аспекты РА неясна.
Симптомы и диагностика
Самые последние критерии классификации РА были разработаны совместным комитетом ACR и EULAR и опубликованы в 2010 году. 55 Эти критерии классификации могут применяться к любому пациенту с активным синовитом в по крайней мере, 1 сустав, который не объясняется диагнозом, не относящимся к РА. Числовые баллы оцениваются в 4 областях РА: поражение суставов, серология, реактанты острой фазы и продолжительность симптомов. Пациент, набравший 6 или более баллов из 10, может быть классифицирован как страдающий РА.55 Критерии классификации ACR / EULAR 2010 г. заменили критерии ACR, опубликованные в 1987 г. 8 ; его основной слабостью была неспособность идентифицировать пациентов с ранним заболеванием, которым могло бы помочь раннее начало терапии. Хотя критерии классификации 2010 г. были разработаны для выявления пациентов с РА для клинических испытаний, пороговая оценка 6 или выше, основанная на этих критериях, также является предпочтительным подходом для клинической диагностики РА. 55 Тестирование в других когортах необходимо для получения дополнительных доказательств в отношении валидности критериев классификации для постановки диагноза.
В соответствии с критериями классификации ACR / EULAR 2010, значения RF и ACPA, маркеров аутоиммунной дисфункции, оцениваются в соответствии с диапазонами значений, где нормальный определяется как меньший, чем верхний предел нормы (ULN) для лаборатории или По результатам анализа низко-положительный результат находится между ULN и менее чем в 3 раза выше ULN, а высокоположительный — более чем в 3 раза ULN. Уровни СОЭ и СРБ оцениваются в зависимости от того, являются ли они нормальными или ненормальными в соответствии со стандартами справочной лаборатории.Критерии классификации 2010 г. учитывают продолжительность терапии, но не наличие или отсутствие рентгенологических изменений, в окончательной оценке. Авторы критериев классификации ACR / EULAR 2010 рекомендуют использовать рекомендации для оценки существующих и будущих пациентов, чтобы облегчить более раннее использование методов лечения, способных изменить прогрессирование заболевания. 55
Выводы
РА, распространенное аутоиммунное заболевание, связано с воспалением и отеком синовиальной оболочки сустава и, если его не лечить, часто приводит к разрушению как костных, так и хрящевых элементов сустава и результирующая инвалидность.Различные сопутствующие заболевания, связанные с системным воспалением, способствуют увеличению смертности у пациентов с РА по сравнению с населением в целом. Хотя патофизиология ревматоидного артрита до конца не изучена, этот процесс обычно включает нарушение регуляции воспаления, при котором презентация антигена, активация Т-клеток и выработка аутоантител служат медиаторами воспалительного процесса. Диагноз РА основан на анамнезе пациента и физическом обследовании, демонстрирующем синовит нескольких суставов.Для определения подходов к фармакологическому вмешательству были разработаны индексы активности заболевания. Принадлежность к авторам: Медицинский колледж Вейля Корнельского университета, Нью-Йорк, штат Нью-Йорк, и больница специальной хирургии, Нью-Йорк, штат Нью-Йорк.
Источник финансирования: Эта деятельность поддерживается образовательным грантом Antares Pharma, Inc.
Информация об авторе: Д-р Гибофски выступает в качестве консультанта AbbVie, Amgen, Antares Pharma, Inc, Celgene , Iroko и Pfizer.Доктор Гибофски также является сотрудником бюро спикеров для AbbVie, Amgen, Antares Pharma, Inc, Celgene, Iroko, Pfizer и UCB. Он сообщает о владении акциями AbbVie, Amgen, Bristol-Myers Squibb, GlaxoSmithKline, Johnson & Johnson, Pfizer и Regeneron.
Информация об авторстве: Концепция и дизайн; сбор данных; анализ и интерпретация данных; составление рукописи; критический пересмотр рукописи на предмет важного интеллектуального содержания; и надзор.
Адрес для корреспонденции: Аллан Гибофски, MD, JD, FACP, FCLM, 535 E 70th St, New York, NY 10021. Электронная почта: [email protected].
- Firestein GS. Развивающиеся концепции ревматоидного артрита. Природа. 2003; 423 (6937): 356-361.
- Дугадос М., Субрие М., Антунес А. и др. Распространенность сопутствующих заболеваний ревматоидного артрита и оценка их мониторинга: результаты международного перекрестного исследования (COMORA). Ann Rheum Dis. 2014; 73 (1): 62-68.
- Goodson N, Marks J, Lunt M, Symmons D. Сердечно-сосудистые госпитализации и смертность в начальной когорте пациентов с ревматоидным артритом с началом в 1980-х и 1990-х годах. Ann Rheum Dis. 2005; 64 (11): 1595-1601.
- Доминик К.Л., Ахерн FM, Золотой чемпион, Хеллер Д.А. Качество жизни, связанное со здоровьем, среди пожилых людей с артритом. Результаты здорового качества жизни. 2004; 2: 5.
- Hulsemann JL, Mittendorf T, Merkesdal S, et al. Прямые затраты, связанные с ревматоидным артритом: взгляд пациента.Ann Rheum Dis. 2005; 64 (10): 1456-1461.
- Сокка Т., Каутиайнен Х., Пинкус Т. и др. Нетрудоспособность остается серьезной проблемой ревматоидного артрита в 2000-е годы: данные исследования QUEST-RA из 32 стран. Arthritis Res Ther. 2010; 12 (2): R42.
- Кросс М., Смит Э., Хой Д. и др. Глобальное бремя ревматоидного артрита: оценки из исследования Global Burden of Disease 2010 [опубликовано в Интернете 18 февраля 2014 г.]. Ann Rheum Dis.
- Арнетт ФК, Эдворти С.М., Блох Д.А. и др.Американская ассоциация ревматизма 1987 г. пересмотрела критерии классификации ревматоидного артрита. Ревматоидный артрит. 1988; 31 (3): 315-324.
- Макиннес И.Б., Шетт Г. Патогенез ревматоидного артрита. N Eng J Med. 2011; 365 (23): 2205-2219.
- МакГрегор А.Дж., Снайдер Х., Ригби А.С. и др. Характеристика количественного генетического вклада в ревматоидный артрит с использованием данных близнецов. Ревматоидный артрит. 2000; 43 (1): 30-37.
- Берглин Э., Йоханссон Т., Сундин У. и др.Радиологический исход при ревматоидном артрите прогнозируется по наличию антител против циклического цитруллинированного пептида до и в начале заболевания, а также по IgA-RF в начале заболевания. Ann Rheum Dis. 2005; 65 (4): 453-458.
- Karlson EW, Chang SC, Cui J, et al. Взаимодействие между геном и окружающей средой между общим эпитопом HLA-DRB1 и тяжелым курением сигарет при прогнозировании ревматоидного артрита. Ann Rheum Dis. 2010; 69 (1): 54-60.
- Томсон В., Бартон А., Ке Х и др. Ассоциация ревматоидного артрита на 6q23.Нат Жене. 2007; 39 (12): 1431-1433.
- Pikwer M, Bergstrom U, Nilsson JA, Jacobsson L, Berglund G, Turesson C. Грудное вскармливание, но не использование оральных контрацептивов, связано с риском ревматоидного артрита. Ann Rheum Dis. 2009; 68 (4): 526-530.
- Мунц С., Лунеманн Д.Д., Геттс М., Миллер С.Д. Противовирусные иммунные ответы: триггеры или вызванные аутоиммунитетом? Nat Rev Immunol. 2009; 9 (4): 246-258.
- Balsa A, Cabezon A, Orozco G и др. Влияние аллелей HLA DRB1 на восприимчивость к ревматоидному артриту и регуляцию антител против цитруллинированных белков и ревматоидного фактора.Arthritis Res Ther. 2010; 12 (2): R62.
- ван де Санде М.Г., де Хаир М.Дж., ван дер Лейдж К. и др. Различные стадии ревматоидного артрита: особенности синовиальной оболочки в доклинической фазе. Ann Rheum Dis. 2011; 70 (5): 772-777.
- Нилен М.М., ван Шаарденбург Д., Рисинк Х. и др. Специфические аутоантитела предшествуют симптомам ревматоидного артрита: исследование серийных измерений у доноров крови. Ревматоидный артрит. 2004; 50 (2): 380-386.
- Лунд-Олесен К. Напряжение кислорода в синовиальной жидкости.Ревматоидный артрит. 1970; 13 (6): 769-776.
- Палеолог ЭМ. Ангиогенез при ревматоидном артрите. Arthritis Res. 2002; 4 (приложение 3): S81-S90.
- Akhavani MA, Madden L, Buysschaert I, Sivakumar B, Kang N, Paleolog EM. Гипоксия усиливает ангиогенез и миграцию синовиальных клеток при ревматоидном артрите. Arthritis Res Ther. 2009; 11 (3): R64.
- Lebre M, Jongbloed, S, Tas S, Smeets TJ, McInnes IB, Tak PP. Синовиальная оболочка ревматоидного артрита содержит два подмножества дендритных клеток CD83-DC-LAMP с различными профилями цитокинов.Am J Pathol. 2008; 172 (4): 940-950.
- Подожил Дж. Р., Миллер С. Д.. Молекулярные механизмы лигирования / блокады Т-клеточных рецепторов и костимулирующих молекул в терапии аутоиммунных заболеваний. Immunol Rev.2009; 229 (1): 337-355.
- Пипер Дж., Херрат Дж., Рагхаван С., Мухаммад К., Волленховен Р.В., Мальмстром В. Терапия CTLA4-Ig (абатацепт) модулирует эффекторные функции Т-клеток у пациентов с аутоантител-положительным ревматоидным артритом. BMC Immunol. 2013; 14: 34.
- Lohr J, Knoechel B, Caretto D, Abbas AK.Баланс эффекторных и периферических регуляторных Т-клеток Th2 и Th27. Микробы заражают. 2009; 11 (5): 589-593.
- Уилсон Нью-Джерси, Бонифас К., Чан Дж. Р. и др. Развитие, цитокиновый профиль и функция хелперных Т-клеток человека, продуцирующих интерлейкин 17. Nat Immunol. 2007; 8 (9): 950-957.
- Corvaisier M, Delneste Y, Jeanvoine H и др. IL-26 сверхэкспрессируется при ревматоидном артрите и вызывает выработку провоспалительных цитокинов и образование клеток Th27. PLoS Biol. 2012; 10 (9): e1001395.
- Бук JT, Андреакос E, Ciesielski C, Green P, Foxwell BM, Brennan FM.Т-клеточная контактно-зависимая регуляция продукции CC и CXC хемокинов в моноцитах посредством дифференциального участия NFkB: последствия для ревматоидного артрита. Arthritis Res Ther. 2006; 8 (6): R168.
- Тран С.Н., Ланди СК, Уайт П.Т. и др. Молекулярные взаимодействия между Т-клетками и фибробластоподобными синовиоцитами: роль мембранного фактора некроза опухоли альфа на цитокин-активированных Т-клетках. Am J Pathol. 2007; 171 (5): 1588-1598.
- Finnegan A, Ashaye S, Hamel KM. Эффекторные клетки B при ревматоидном артрите и экспериментальном артрите.Аутоиммунитет. 2012; 45 (5): 353-363.
- Коэн С.Б., Эмери П., Гринвальд М.В. и др .; REFLEX Trial Group. Ритуксимаб при ревматоидном артрите, резистентном к терапии противоопухолевым фактором некроза: результаты многоцентрового рандомизированного двойного слепого плацебо-контролируемого исследования фазы III, оценивающего первичную эффективность и безопасность через 24 недели. Ревматоидный артрит. 2006; 54 (9): 2793-2806.
- Ритуксан [инструкция по применению]. Южный Сан-Франциско, Калифорния: Genentech, Inc; 2013.
- Хуанг QQ, Папа Римский.Роль толл-подобных рецепторов при ревматоидном артрите. Curr Rheumatol Rep. 2009; 11 (5): 357-364.
- Маверс М., Рудерман Э.М., Перлман Х. Внутриклеточные сигнальные пути: потенциал для терапии. Curr Rheumatol Rep. 2009; 11 (5): 378-385.
- Кремер Дж., Ли З. Г., Холл С. и др. Тофацитиниб в комбинации с небиологическими противоревматическими препаратами, модифицирующими заболевание, у пациентов с активным ревматоидным артритом: рандомизированное исследование. Ann Intern Med. 2013; 159 (4): 253-261.
- Бомбара М.П., Уэбб Д.Л., Конрад П. и др.Контакт клеток между Т-клетками и синовиальными фибробластами вызывает индукцию молекул адгезии и цитокинов. J Leukoc Biol. 1993; 54 (5): 399-406.
- Muller-Ladner U, Kriegsmann J, Franklin BN, et al. Синовиальные фибробласты пациентов с ревматоидным артритом прикрепляются к нормальному человеческому хрящу и проникают в него при приживлении мышам SCID. Am J Pathol. 1996; 149 (5): 1607-1615.
- Smolen JC, Aletaha D, Bijlsma J, et al; Экспертный комитет T2T. Целенаправленное лечение ревматоидного артрита: рекомендации международной целевой группы.Ann Rheum Dis. 2010; 69 (4): 631-637.
- Fransen J, van Riel PL. Оценка активности заболевания и критерии ответа EULAR. Clin Exp Rheumatol. 2005; 23 (5 доп. 39): S93-S99.
- Castrejon I, Ortiz AM, Toledano E, et al. Расчетные пороговые значения для оценки активности заболевания 28 суставов на основе С-реактивного белка в продольном регистре раннего артрита. J Rheumatol. 2010; 37 (7): 1439-1443.
- Smolen JS, Breedveld FC, Schiff MH и др. Упрощенный индекс активности заболевания при ревматоидном артрите для использования в клинической практике.Ревматология. 2003; 42 (2): 244-257.
- Pincus T, Bergman MJ, Yazici Y, Hines P, Raghupathi K, Maclean R.Индекс только показателей результатов, сообщаемых пациентами, рутинная оценка данных индекса пациента 3 (RAPID3), в двух клинических испытаниях абатацепта: результаты, аналогичные результатам оценка активности заболевания (DAS28) и другие индексы RAPID, которые включают показатели, указанные врачом. Ревматология. 2008; 47 (3): 345-349.
- Фелсон Д. Т., Андерсон Дж. Дж., Берс М. и др. Предварительное определение улучшения при ревматоидном артрите Американского колледжа ревматологии.Ревматоидный артрит. 1995; 38 (6): 727-735.
- Алетаха Д., Нелл В.П., Стамм Т. и др. Реагенты острой фазы мало добавляют к составным индексам активности заболевания при ревматоидном артрите: подтверждение оценки клинической активности. Arthritis Res Ther. 2005; 7 (4): R796-R806.
- Маска Л., Андерсон Дж., Мишо К. Измерения функционального статуса и качества жизни при ревматоидном артрите: Индекс инвалидности по опроснику для оценки здоровья (HAQ), Модифицированный опросный лист для оценки здоровья (MHAQ), Опросник для многомерной оценки здоровья (MDHAQ), Оценка состояния здоровья Анкета II (HAQ-II), Опросник для улучшенной оценки здоровья (Улучшенный HAQ) и Качество жизни при ревматоидном артрите (RAQoL).Arthritis Care Res. 2011; 63 (приложение 11): S4-S13.
- Tugwell P, Idzerda L, Wells GA. Общие оценки качества жизни при ревматоидном артрите. Am J Управляемая помощь. 2007; 13 (приложение 9): S224-S236.
- Felson DT, Smolen JS, Wells G, et al; Американский колледж ревматологии; Европейская лига против ревматизма. Американский колледж ревматологии / Европейская лига против ревматизма: предварительное определение ремиссии ревматоидного артрита для клинических испытаний. Ревматоидный артрит. 2011; 63 (3): 573-586.
- Shahouri SH, Michaud K, Mikuls TR. Ремиссия ревматоидного артрита в клинической практике: применение критериев ремиссии Американского колледжа ревматологии / Европейской лиги против ревматизма 2011. Ревматоидный артрит. 2011; 63 (11): 3204-3215.
- 49. Браун А.К., Куинн М.А., Карим З. и др. Наличие выраженного синовита у пациентов с ревматоидным артритом с клинической ремиссией, вызванной модифицирующими заболевание противоревматическими препаратами. Ревматоидный артрит. 2006; 54 (12): 3761-3773.
- van den Broek M, Dirven L, Kroon HM, et al.Ранний местный отек и болезненность связаны с повреждением крупных суставов после 8 лет лечения, предназначенного для пациентов с недавно начавшимся ревматоидным артритом. J Rheumatol. 2013; 40 (5): 624-629.
- Singh JA, Furst DE, Bharat A, et al. Обновление 2012 г. рекомендаций Американского колледжа ревматологов 2008 г. по использованию модифицирующих болезнь противоревматических препаратов и биологических агентов при лечении ревматоидного артрита. Arthritis Care Res. 2012; 64 (5): 625-639.
- Маккуин FM, Стюарт Н., Крэбб Дж. И др.Магнитно-резонансная томография запястья при раннем ревматоидном артрите показывает высокую распространенность эрозий через четыре месяца после появления симптомов. Ann Rheum Dis. 1998; 57 (6): 350-356.
- Cutolo M, Kitas GD, van Riel PL. Бремя болезни у пролеченных пациентов с ревматоидным артритом: выход за пределы сустава. Семинары Arthritis Rheum. 2014; 43 (4): 479-488.
- Avina-Zubieta JA, Choi HK, Sadatsafavi M, Etminan M, Esdaile JM, Lacaille D. Риск сердечно-сосудистой смертности у пациентов с ревматоидным артритом: метаанализ наблюдательных исследований.Ревматоидный артрит. 2008; 59 (12): 1690-1697.
- Алетаха Д., Неоги Т., Силман А. Дж. И др. Критерии классификации ревматоидного артрита 2010 года: совместная инициатива Американского колледжа ревматологии / Европейской лиги против ревматизма. Ревматоидный артрит. 2010; 62 (9): 2569-2581.
Артрит локтя | Сидарс-Синай
Не то, что вы ищете?Об артрите локтевого сустава
У многих людей артрит локтя может вызывать боль не только при сгибании локтя, но и при его выпрямлении, например, при ношении портфеля.Наиболее частой причиной артрита локтевого сустава является ревматоидный артрит. Остеоартрит и травмы также могут вызвать артрит в локтевом суставе.Что вызывает артрит локтя?
Ревматоидный артрит — это заболевание слизистой оболочки сустава или синовии. По мере набухания суставной подкладки суставная щель сужается. Заболевание постепенно разрушает кости и мягкие ткани. Обычно РА поражает оба локтя, а также другие суставы, такие как кисть, запястье и плечо.
Остеоартрит поражает амортизирующий хрящ на концах костей, что позволяет им плавно двигаться в суставе. По мере разрушения хряща кости начинают тереться друг о друга. Незакрепленные фрагменты сустава могут ускорить дегенерацию.
Травма или травма локтя также могут повредить хрящ сустава. Это может привести к развитию артрита в травмированном суставе.
Каковы симптомы артрита локтя?
Симптомы артрита локтевого сустава могут включать:
- Боль .На ранних стадиях ревматоидного артрита боль может быть преимущественно на внешней стороне сустава. Боль обычно усиливается, когда вы поворачиваете (поворачиваете) предплечье. Боль при остеоартрите может усилиться, если вы вытянете руку. Боль, которая продолжается ночью или в состоянии покоя, указывает на более позднюю стадию остеоартрита.
- Вздутие . Это чаще встречается при ревматоидном артрите.
- Неустойчивость . Сустав нестабилен и прогибается, что затрудняет или делает невозможным выполнение обычных повседневных дел.
- Отсутствие полного движения . Вы не можете ни выпрямить, ни согнуть локоть.
- Блокировка . Ваш локтевой сустав защемляется или блокируется. Это может случиться при остеоартрозе.
- Жесткость. Это особенно характерно для артрита, который развивается после травмы.
- Боль в обоих локтях . Боль в обоих локтях или в запястьях или плечах (или в обоих), а также боль в локтях является симптомом ревматоидного артрита.
Как диагностируется артрит локтя?
Во время медицинского осмотра ваш врач сначала будет искать болезненность и припухлость. Они также будут следить за диапазоном ваших движений, а также определять, какие положения вызывают боль в вашем локте. Рентген часто показывает сужение сустава, а также любые незакрепленные тела (например, костные фрагменты). Если ваша боль вызвана артритом, возникшим после травмы, рентген может показать неправильное соединение или отсутствие соединения локтевых костей.Как лечится артрит локтя?
Нехирургическое лечение
Первые методы лечения артрита локтевого сустава включают:
- Снижение активности. Остеоартрит может быть вызван повторяющейся чрезмерной нагрузкой на сустав. Может быть полезным отказ от определенных занятий или занятий спортом. Периоды отдыха после тренировки или активности, связанной с локтем, могут уменьшить нагрузку на сустав.
- Обезболивание. Ацетаминофен или ибупрофен могут обеспечить кратковременное облегчение боли.Для лечения ревматоидного артрита могут быть назначены более сильные препараты. К ним относятся противомалярийные средства, соли золота, препараты, подавляющие вашу иммунную систему, и кортикостероиды. Часто может помочь инъекция кортикостероидов в сустав.
- Физиотерапия. Могут быть предписаны прикладывание тепла или холода к локтям и легкие упражнения. Может оказаться полезным наложение шины для защиты локтя от стресса при движении. Устройства, снижающие нагрузку на суставы, такие как удлинители ручек, для поддержания повседневной активности.
Хирургическое лечение
Если артрит не поддается лечению другими методами, можно обсудить операцию. Конкретный тип операции может зависеть от типа артрита, стадии заболевания, вашего возраста, ваших ожиданий и требований к вашей активности. Хирургические варианты включают:
- Артроскопия. Используя инструменты размером с карандаш и два или три небольших разреза, хирург может удалить костные шпоры, отдельные фрагменты или часть пораженной синовиальной оболочки. Эта процедура может использоваться как при ревматоидном артрите, так и при остеоартрите.
- Синовэктомия. Хирург удаляет пораженную синовиальную оболочку — ткань, выстилающую и смазывающую суставы. Иногда также удаляется часть кости, чтобы обеспечить больший диапазон движений. Эта процедура часто используется на ранних стадиях ревматоидного артрита.
- Остеотомия. Хирург удаляет часть кости, чтобы уменьшить давление на сустав. Эта процедура часто используется для лечения остеоартроза.
- Артропластика. Хирург создает искусственный сустав с помощью внутреннего протеза или устройства внешней фиксации.Полная замена сустава обычно назначается пациентам старше 60 лет или пациентам с РА на поздних стадиях.
Ключевые моменты
- Артрит локтя может вызывать боль при сгибании или разгибании сустава.
- Ревматоидный артрит, остеоартрит и травмы могут вызывать это заболевание.
- Симптомы артрита локтевого сустава могут включать боль, отек, нестабильность и отсутствие полной подвижности.
- Первые методы лечения расстройства включают снижение активности, снятие боли с помощью безрецептурных лекарств или более сильных лекарств, а также физиотерапию.
- Если это не сработает, можно обсудить операцию.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения врача:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты.Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Знайте, как вы можете связаться с вашим провайдером, если у вас есть вопросы.
emDOCs.net — Образование в области неотложной медицины Ревматоидный артрит: лечение и осложнения в отделении неотложной помощи — emDOCs.net
Авторы: Саманта Берман, MD (главный резидент EM, Rutgers — RWJMS) и Джошуа Бучер, MD (доцент EM, Rutgers — RWJMS) // Под редакцией: Alex Koyfman, MD (@EMHighAK, EM, лечащий врач, UTSW Медицинский центр / Мемориальная больница Паркленда) и Брит Лонг, доктор медицины (@long_brit, врач-терапевт в САУШЕК)
Введение:Ревматоидный артрит — это прогрессирующий системный полиартикулярный воспалительный артрит неясной этиологии.Его распространенность в США составляет около 1%, и женщины страдают примерно в два раза чаще, чем мужчины. Несмотря на то, что болезнь сама по себе не смертельна, из-за ее осложнений она является наиболее распространенным ревматическим заболеванием, требующим госпитализации в ОИТ (2). Понимание этого заболевания необходимо врачу скорой медицинской помощи для снижения заболеваемости и смертности пациентов.
Поступление в больницу происходит либо после инфекции, либо после обострения болезни. Типичное проявление болезни включает сильную боль в суставах с симметричным поражением синовиальных суставов.Если не лечить, пациенты имеют риск деформации и инвалидности. Однако с появлением противоревматических препаратов, модифицирующих болезнь (DMARD), и новых биологических агентов, течение болезни резко изменилось.
Итак, что мы, как специалисты по EM? Знание этого заболевания и его осложнений может привести к более раннему распознаванию и диагностике, а также к оптимальным результатам.
Начальная презентация:У 50-летней женщины без значительного ПМК в течение 2 месяцев наблюдались боли, отек и тепло в ступнях и лодыжках, а также 2 недели в анамнезе с такими же жалобами на руки.Она обратилась за медицинской помощью, когда боль и утренняя скованность не уменьшились с помощью безрецептурного ибупрофена, и ей было запрещено играть в теннис. Осмотр показал болезненные, опухшие и теплые лодыжки с обеих сторон и отек пальцев рук с обеих сторон. Никаких узелков или деформации не отмечалось. Показатели жизнедеятельности в пределах нормы.
Диагностика:-Ревматоидный артрит — это КЛИНИЧЕСКИЙ диагноз в отделении неотложной помощи.
-ESR, CRP и ревматоидный фактор не обладают чувствительностью и специфичностью и могут быть повышены при некоторых других болезненных состояниях.Поэтому они с низкой доходностью в ED.
ED Лечение острых обострений (3):-NSAID являются первой линией испытательного срока после постановки диагноза РА. Эти не предотвращают разрушение суставов, и ни один конкретный агент не обладает большей эффективностью. Допускается испытание одного в течение 4 недель в высоких дозах, и если это не облегчит симптомы, вы можете перейти на другой класс НПВП еще на 4 недели.
-Стероиды можно использовать, если НПВП не срабатывают.Соответствующие схемы включают:
- Метилпреднизолон: 2-32 мг перорально ежедневно x 1-4 недели, постепенное снижение
- Преднизон: 5-10 мг перорально ежедневно с 4-недельным медленным снижением
-Модифицирующие заболевание противоревматические препараты (DMARD) являются окончательным лечением и основой терапии РА. Они могут подействовать через 2-3 месяца, поэтому необходимо использовать НПВП или стероиды в качестве моста. БПВП могут остановить прогрессирование заболевания и настоятельно рекомендуются.
** В отделении неотложной помощи будут обнаружены побочные эффекты БПВП у пациентов, которые принимали их недавно и принимали их в течение десятилетий **
Побочные эффекты обычных DMARD:MTX : тошнота, рвота, диарея, стоматит, угнетение костного мозга, токсичность печени, пневмонит, ОПП
Сульфасалазин : расстройство желудочно-кишечного тракта, сыпь, аллергические реакции, головная боль, алопеция, гемолитическая анемия с дефицитом G6PD, печеночная, почечная и легочная токсичность, подавление костного мозга, синдром Стивенса-Джонсона
Лефлуномид : гепатотоксичность
Гидроксихлорохин : расстройство желудочно-кишечного тракта, светочувствительность, сыпь, снижение периферического и ночного зрения, шум в ушах, нарушения ЦНС, атаксия, раздражительность и гепатотоксичность
Biologics: Когда лечение первой линии и другие DMARD оказались безуспешными, многие пациенты начинают принимать биологические агенты, которые представляют собой синтетические генно-инженерные белки, предназначенные для воздействия на определенные области иммунной системы с целью подавления воспаления.
Наиболее широко признанными биологическими препаратами являются блокаторы TNF (-умаб, -имаб).
Другие специфические мишени для лекарств включают ингибиторы интерлейкина-6 (тоцилизумаб), антагонисты В-клеток (ритуксимаб), антагонисты Т-клеток (абатацепт), блокаторы интерлейкина-1 (анакинра) и ингибиторы киназы Януса (тофацитиниб).
Профили основных побочных эффектов всех вышеуказанных биопрепаратов включают повышенный риск тяжелой инфекции от иммуносупрессии , включая туберкулез, а также подавление костного мозга, гепатотоксичность, анафилаксию и расстройство желудочно-кишечного тракта.Эти пациенты считаются ослабленным иммунитетом и должны лечиться как таковые (5,7).
** Беременность: все вышеперечисленные препараты относятся к Классу X, кроме цертолизумаба. Врачи обязаны проинформировать всех недавно беременных пациенток или пациенток, пытающихся забеременеть, о прекращении приема лекарств.
Многие вакцины неэффективны, пока пациент принимает БПВП. Tdap безопасен, но вакцины MMR и zoster не следует вводить пациентам, принимающим лекарства против TNF!
Осложнения системы органов (1,4):AIRWAY
Атланто-аксиальный подвывих является результатом давней болезни.Структурные изменения приводят к нестабильности фасеток и связок суставов, что увеличивает риск травм. Прямое смещение является наиболее распространенным, а вертикальное смещение — наиболее опасным (8). Предупреждающие признаки включают новую затылочную боль, парестезии дистальных отделов пальцев, сенсорные нарушения и миелопатию из-за сужения позвоночного канала. Диагностика включает рентгенографию бокового сгибания c-позвоночника, компьютерную томографию или МРТ, что является предпочтительным методом. ВНИМАНИЕ: Неразумно пассивно сгибать шею у пациентов с РА, так как подвывих может быть БЕСШУМНЫМ.Это необходимо учитывать при травмах, падениях и MVC. Даже незначительная травма может вызвать стойкое неврологическое повреждение и даже внезапную смерть.
** Предупреждение о сложной интубации! Неподвижность шеи и ВНЧС и сильно ограниченный диапазон движений могут затруднить прямую ларингоскопию.
** СОВЕТ : используйте вспомогательные средства для дыхательных путей, фиброоптики, PREP FOR CRIC и избегайте чрезмерного растяжения шеи
Крикоаритиеноидный артрит поражает 30% пациентов с РА.Обычно это бессимптомно; однако симптоматические проявления включают охриплость голоса, ощущение инородного тела, боль в горле, стридор на вдохе, кашель, дисфагию и хрипы. При физическом осмотре выявляется болезненность хрящевых структур. Диагноз ставится с помощью КТ или волоконно-оптической ларингоскопии, которая может показать отек, снижение подвижности голосовых связок, обструкцию верхних дыхательных путей или асимметрию черпаловидного хряща. Лечение — высокие дозы стероидов (9).
** Внимание! Может потребоваться экстренная хирургическая операция на дыхательных путях.
ЛЕГКИХ
Интерстициальный фиброз легких может возникать в результате хронических воспалительных изменений интерстиция легких. Вторично развивается легочная гипертензия, которая приводит к дыхательной недостаточности. Симптомы обычно медленно прогрессируют, проявляются кашель и одышка при физической нагрузке.
СЕРДЕЧНО-СОСУДИСТЫЙ
Ускоренный коронарный атеросклероз (ОР 3,0 развития атеросклероза при РА) приводит к нераспознанному инфаркту миокарда в результате атипичных ангинозных симптомов и приписывания боли в груди артриту.Пациенты с меньшей вероятностью будут подвергаться инвазивному обследованию и, следовательно, с меньшей вероятностью получат соответствующее лечение, поэтому пропущенных ИМ является распространенной ошибкой в этой популяции . Фиброз миокарда также приводит к острой сердечной недостаточности, кардиомиопатии, нарушениям проводимости, перикардиту и тампонаде.
СОСУДИСТОЙ
** Катастрофический антифосфолипидный синдром — это редкий, быстро прогрессирующий вазоокклюзионный процесс, включающий одновременный венозный и артериальный тромбоз, приводящий к полиорганной недостаточности из-за тромбоэмбола легочной артерии, почечной недостаточности (вовлеченной системы основных органов), инсульта, ИМ, в конечном итоге прогрессирующего в DIC.Смертность от него составляет 50%, несмотря на лечение гепарином, высокими дозами стероидов, ВВИГ и плазмаферез.
МЫШЕЧНО-СКЕЛЕТАЛЬНЫЙ
Септический артрит — это НЕВОЗМОЖНО ДИАГНОЗ при ревматоидном артрите. Его часто упускают из виду на ранних стадиях инфекции из-за обострения RA. В среднем задержка постановки диагноза составляет 1-3 недели, что приводит к необратимому повреждению суставов. Смертность приближается к 30% при несвоевременной диагностике и лечении (8).
ГЕМАТОЛОГИЧЕСКИЙ
Синдром Фелти — это тетрада нейтропении, лейкопении, спленомегалии и рецидивирующих бактериальных инфекций. Анемия хронического заболевания и неходжкинская лимфома — это другие связанные с гемом осложнения, которые часто могут возникать либо в результате самого процесса заболевания, либо в результате лечения заболевания.
РЕНАЛ
** Почечные осложнения являются основным источником заболеваемости и смертности .Осложнения включают синдром острого нефрита, тромбоз почечных вен, рабдомиолиз и молниеносную почечную недостаточность.
OCULAR
Эписклерит, периферический язвенный кератит и кератоконъюнктивальная сухость — редкие, но возможные осложнения, которые лечат искусственными слезами, местными офтальмологическими стероидами и системными НПВП.
ЖКТ
Наиболее частым осложнением со стороны ЖКТ является кровотечение, вызванное побочными эффектами лекарственной терапии, ишемией кишечника, язвами или васкулитом.Другими более редкими осложнениями являются холецистит, дивертикулит, отек кишечника из-за повторяющегося воспаления, стенокардия брюшной полости, стриктуры, стеноз и непроходимость кишечника.
Резюме:Ревматоидный артрит, само по себе, казалось бы, доброкачественное заболевание, несет в себе множество вызывающих беспокойство осложнений, с которыми должен уметь справиться каждый врач-терапевт. Хотя РА в значительной степени является клиническим диагнозом в отделении неотложной помощи, быстрое распознавание его осложнений может привести к снижению заболеваемости и смертности этих пациентов в будущем.
Ключевые точки приема на дом:-RA Пациенты могут иметь затрудненные дыхательные пути из-за нестабильности A-A . Подготовьтесь к прохождению хирургического вмешательства в дыхательных путях при интубации .
— Поддержание высокого уровня подозрения на септический артрит при оценке горячего опухшего сустава у пациента с РА.
-Диагностика РА проводится КЛИНИЧЕСКИ в ЭД . Рассмотрим это у пациента с коварным течением симметричных артралгий меньших суставов .
-Краеугольным камнем лечения обострений в отделении неотложной помощи является высоких доз НПВП и стероидов.
-Помните, что пациентов, принимающих БПВП, имеют ослабленный иммунитет и, таким образом, предрасположены к тяжелой инфекции и дисфункции конечных органов .
Ссылки / Дополнительная литература:- Арнольд I, Андресен Дж. Неотложная медицинская помощь из-за ревматоидного артрита (РА) и анкилозирующего спондилита (АС). Aktuelle Rheumatologie [серийный номер онлайн].н.о .; 35 (1): 61-75. Доступно по адресу: Science Citation Index, Ипсвич, Массачусетс. Доступ 15 августа 2016 г.
- Каблинг М., Колберн К., Хокинс Р. Ревматоидный артрит: взгляд врача скорой помощи. Отчеты о неотложной медицинской помощи [серийный номер онлайн]. 16 ноября 2014 г .; 35 (24): 285-291. Доступно по адресу: Academic Search Premier, Ipswich, MA. По состоянию на 15 августа 2016 г.
- Bingham C. Ревматоидный артрит: лечение. Информация об артрите. http://www.hopkinsarthritis.org/arthritis-info/rheumatoid-arthritis/ra-treatment/#new.Опубликовано 21 марта 2016 г. Проверено 26 августа 2016 г.
- Morabito GC, Tartaglino B. Неотложная помощь при системных ревматических заболеваниях. В: Tintinalli J, ed. Неотложная медицина: комплексное учебное пособие . 7-е изд. Нью-Йорк, штат Нью-Йорк: Макгроу-Хилл; 2011: 1911-1920 гг.
- Сингх Дж. А., Ферст Д. Е., Бхарат А., Кертис Дж. Р., Кавано А. Ф., Кремер Дж. М. и др. Обновление 2012 г. рекомендаций Американского колледжа ревматологов 2008 г. по использованию модифицирующих болезнь противоревматических препаратов и биологических агентов при лечении ревматоидного артрита. Arthritis Care Res (Хобокен). 2012 Май; 64 (5): 625-39.
- Харви С. Ревматоидный артрит. http://umm.edu/health/medical/reports/articles/rheumatoid-arthritis. Опубликовано 18 марта 2013 г. Проверено 1 сентября 2016 г.
- Багхай М., Осмон Д.Р., Волк DM. Смертельный сепсис у пациента с ревматоидным артритом, получавшего этанерцепт. Эльзевир. 2001; 76 (6): 653-656. DOI: 10.4065 / 76.6.653.
- Слободин Г., Хусейн А., Розенбаум М. Реабилитация при системных ревматических заболеваниях.Журнал неотложной медицины. 2006; 23 (9): 667-671. DOI: 10.1136 / emj.2005.033233.
- Leicht M, Harrington T. Крикоаритоидный артрит: причина обструкции гортани. Летопись неотложной медицины. 1987; 16 (8): 885-888. DOI: http://dx.doi.org/10.1016/S0196-0644 (87) 80527-9.